Маловодие | Симптомы | Диагностика | Лечение
Маловодие при беременности является проблемой, которая свидетельствует о наличии определенных патологий во время вынашивания плода. Проблемы могут привести к опасным для здоровья плода последствиям. Маловодие обозначает недостаточное количество околоплодных вод, которые являются источником питания и надежной защитой будущего ребенка от инфекций и неблагоприятных факторов.
Количество околоплодных вод зависит от срока беременности. К примеру, на 3 триместре беременности средний объем составляет 1000-1500 мл. В зависимости от выраженности болезни маловодие может быть выраженным или же умеренным.
Причины
Причины маловодия до конца не изучены, но основные из них таковы:
- пороки и аномалии развития плода;
- недостаточное развитие эпителия;
- повышенное артериальное давление у беременной;
- перенесенные или же не вылеченные бактериальные инфекции;
- многоплодная беременность;
- перенашивание беременности;
- нарушение обмена веществ у матери, к примеру, при ожирении.

Симптомы маловодия
Маловодие при беременности выражается в таких симптомах:
- боли живота, которые обостряются во время шевелений ребенка;
- отставание размеров высоты стояния матки, которые не соответствуют сроку беременности;
- недостаточные для срока размеры окружности живота;
- ухудшение общего состояния беременной;
- повышение артериального давления.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Для диагностики маловодия необходимо выполнить такие мероприятия:
- пройти гинекологический осмотр у специалиста;
- выполнить ультразвуковое исследование (УЗИ) матки;
- сделать доплерографию;
- сдать анализы и мазки на заболевания и бактерии, передающиеся половым путем;
- выполнить КТГ плода, которое поможет выяснить самочувствие и состояние ребенка;
- при необходимости потребуется поместить женщину в стационар.

Лечение маловодия
Как лечить маловодие? Для того чтобы выбрать наиболее оптимальный метод лечения данного заболевания, врач акушер-гинеколог должен выяснить точную причину данного заболевания. Как лечится маловодие? Лечение маловодия предполагает такие меры:
прием медикаментов, нормализующих работу плаценты;
- соблюдение строгого режима питания;
- ограничение двигательной активности;
- женщину помещают в стационар или же проводят мероприятия амбулаторно;
- еженедельное УЗИ, доплерография, внеочередное КТ плода, что поможет контролировать состояние ребенка и матери;
- если маловодие угрожает состоянию плода, специалист может настоять на преждевременном родоразрешении путем планового кесарева сечения, если позволяют сроки беременности.
Опасность
При отсутствии лечения или недостаточной терапии маловодие может привести к серьезным физическим повреждениям плода.
Профилактика
Для профилактики маловодия рекомендуются такие процедуры:
- лечение бактерий и заболеваний, которые передаются половым путем – данные меры следует принять до планирования беременности;
- здоровый образ жизни матери;
- лечение заболеваний матки и половых органов перед планированием беременности;
- полноценное и здоровое питание.

Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Насколько опасно маловодие во время беременности
Маловодие – нередкий диагноз среди будущих мам. Узнай, стоит ли паниковать.
Heartlove Photography, LLC
Когда будущей маме ставят диагноз “маловодие“, чаще всего ей предлагают стимулировать роды или провести кесарево сечение.
Что такое околоплодные воды?
Читай также: Почему кормление грудью может раздражать
К окончанию срока беременности вокруг малыша находится от 500 до 1000 мл амниотической жидкости (околоплодных вод). В основном воды выделяет амниотический пузырь, который является частью плаценты. Если мать здорова и хорошо питается, то ее плацента будет производить достаточное количество амниотической жидкости. Кроме того, ребенок сам выделяет до 500 мл этой жидкости в день. Таким образом, околоплодные воды постоянно производятся и обновляются и матерью, и ребенком.
Кроме того, ребенок сам выделяет до 500 мл этой жидкости в день. Таким образом, околоплодные воды постоянно производятся и обновляются и матерью, и ребенком.
Ребенок начинает заглатывать амниотическую жидкость с 17-й недели развития и до самых родов. В его организме жидкость проходит через кишечник, переваривается, выходит с мочой и выводится через плаценту. Этот процесс непрерывен и продолжается даже после того, как происходит разрыв амниотического пузыря.
Всегда ли УЗИ отражает правду?
Достаточно сложно определить действительный уровень околоплодных вод с помощью УЗИ. Специалист может найти карманы амниотической жидкости вокруг ребенка, который занимает практически весь объем матки. Если же место скопления амниотической жидкости находится рядом с позвоночником женщины, то врач не сможет увидеть или измерить его.
Читай также: Три главные ошибки, которые допускают женщины во время родов
Маловодие у беременных может быть двух видов:
- умеренное;
- выраженное.

Причины маловодия
Точно определить причину достаточно сложно. Известно, что появление маловодия совершенно не зависит от возраста беременной женщины и от количества родов. Чаще всего оно развивается в результате нарушения обмена веществ, заболеваний мочеполовой системы или гипертонии.
Чем опасно маловодие и как оно влияет на будущего ребенка?
Если вод мало, нарушаются обменные процессы между матерью и ребенком, а значит, может возникнуть не только задержка развития плода, но и замершая беременность.
Из-за маловодия к ребенку поступает меньше кислорода, что может отразиться на развитии его нервной системы. При маловодии дети рождаются с недобором веса и не исключены некоторые отклонения в развитии.
Читай также: ТОП-5 советов, как уберечь тело от растяжек во время беременности
Если всю беременность количество вод было в норме, а на поздних сроках обнаружилось маловодие, то оно может повлиять на длительность родов.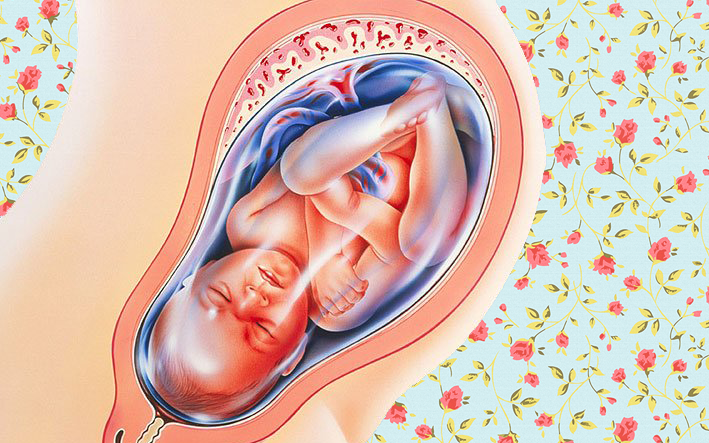
При маловодии женщины обычно дольше рожают, и часто у них наблюдается слабая родовая деятельность. Обычно в таких случаях назначают кесарево сечение.
Маловодие при беременности – это еще не окончательный диагноз проблемных родов или развития патологий у малыша. Верь в свои силы, настраивайся на легкие роды и всем сердцем люби своего будущего ребенка. Верь в лучшее, и все будет хорошо.
Смотри видео о том, что такое маловодие и многоводие:
%video615324%
Маловодие — это… Что такое Маловодие?
Маловодие — уменьшение количества околоплодных вод при беременности ниже нормы для данного срока. Встречается в 4 % беременностей [1]. Ассоциируется с повышенной перинатальной смертностью, преждевременными и осложненными родами. Часто приводит к недоразвитию легких у плода, нарушению строения скелета и другой патологии.
Этилогия
Наиболее частые причины на ранних сроках включают недоразвитие почек у плода (синдром Поттера), поликистоз почек, обструкцию мочевыводящих путей [2].
Другой частой причиной является фетоплацентарная недостаточность вследствие позднего токсикоза, гестационной гипертензии, сахарного диабета у матери.
На поздних сроках маловодие часто объясняется незаметным подтеканием околоплодных вод через надрывы плодного пузыря. При переношенной беременности физиологически уменьшается количество вод параллельно со старением плаценты.
Также к маловодию могут приводить выраженная дегидратация у матери, применение ею ингибиторов АПФ и никотиновая интоксикация.
Симптомы и диагноз
- Малые размеры живота по сравнению с нормой для данного срока;
- Болезненность при движениях плода в матке после 18 — 20 недели беременности.
В большинстве случаев маловодие выявляется при плановом УЗИ. Диагноз ставится на основании уменьшения амниотического индекса менее 5 см, что соответствует количеству околоплодных вод менее 600 мл.
Диагноз ставится на основании уменьшения амниотического индекса менее 5 см, что соответствует количеству околоплодных вод менее 600 мл.
Возможные осложнения
В первом триместре маловодие часто ассоциируется с невынашиванием беременности, поскольку чаще всего происходит из-за генетической патологии плода.
Маловодие во всех случаях приводит к внутриутробной задержке развития плода и повышает риск перинатальной смерти. Риск преждевременных родов составляет 26 %. В родах велика вероятность выпадения пуповины, преждевременного разрыва плодных оболочек и инфицирования[3].
Дети рождаются с низкой массой тела и недоразвитыми легкими [4]. Кроме того, часто встречается недоразвитие скелета: искривление ног, узкая грудная клетка (из-за бокового давления), атрезии пищеварительного тракта и др.
Ведение беременности и родов
При маловодии, не связанном с пороками развития почек у плода, помогает обильное питье жидкости в объеме около 2 литров в день[5]. Увеличение амниотического индекса при этом достигает 30 %[6].
Увеличение амниотического индекса при этом достигает 30 %[6].
При маловодии, ассоциированном с гестозом или сахарным диабетом у матери требуется тщательное их лечение.
Накануне родов и во время них возможно введение физиологического раствора поваренной соли в плодный пузырь, что значительно снижает риск осложнений, в частности ущемления пуповины.
Примечания
- ↑ Brian S Carter, MD, FAAP Professor of Pediatrics (Neonatology), Vanderbilt University School of Medicine; Director, Neonatal Follow-up Program, Monroe Carell Jr Children’s Hospital at Vanderbilt
- ↑ Pediatric Polyhydramnios and Oligohydramnios Clinical Presentation — eMedicine.com
- ↑ Rosenberg VA, Buhimschi IA, Dulay AT, Abdel-Razeq SS, Oliver EA, Duzyj CM, et al. Modulation of Amniotic Fluid Activin-A and Inhibin-A in Women With Preterm Premature Rupture of the Membranes and Infection-Induced Preterm Birth.
 Am J Reprod Immunol. Oct 13 2011;
Am J Reprod Immunol. Oct 13 2011; - ↑ Magann EF, Haas DM, Hill JB, Chauhan SP, Watson EM, Learman LA. Oligohydramnios, Small for Gestational Age and Pregnancy Outcomes: An Analysis Using Precise Measures. Gynecol Obstet Invest. Oct 26 2011; [1]
- ↑ Hofmeyr GJ, Gülmezoglu AM (2000). «Maternal hydration for increasing amniotic fluid volume in oligohydramnios and normal amniotic fluid volume». Cochrane Database of Systematic Reviews (Online) (2): CD000134. DOI:10.1002/14651858.CD000134. PMID 10796151.
- ↑ Pediatric Polyhydramnios and Oligohydramnios Treatment & Management — eMedicine.com
Внешние ссылки
| Патология беременности, родов и послеродового периода (МКБ-10 класс XV, О00-О99) | |
|---|---|
| Беременность | |
| Роды Патологический прелиминарный период • Первичная слабость родовой деятельности • Вторичная слабость родовой деятельности • Стремительные роды • Дискоординированная родовая деятельность | |
| Акушерские кровотечения • Преждевременная отслойка нормально расположенной плаценты (ПОНРП) • ДВС-синдром в акушерстве • Эмболия околоплодными водами • Матка Кювелера | |
| Материнский травматизм | Разрывы промежности • Гематомы • Разрывы шейки матки • Разрыв матки • Выворот матки |
и новорождённого
Допплер при беременности в Минске
Допплерометрия (синоним, допплерография) фето-плацентарного кровотока – это исследование состояния кровотока в системе «мать-плацента-плод», которое проводят во время ультразвукового исследования при беременности.
Результаты допплерографии позволяют судить о состоянии маточно–плацентарно–плодового кровотока и косвенно свидетельствуют о внутриутробном состоянии ребенка.
Физический эффект, применяемый в современной медицине для измерения скорости кровотока, открыл в 1842 году Христиан Иоганн Доплер, профессор математики и геометрии. Широкое распространение допплерометрия в акшерстве получила с середины 80 годов 20 века. Наиболее часто применяемые доплеровские методики при сканировании во время беременности следующие: импульсный, цветной (цветовой), энергетический допплеры.
Импульсный допплер.
Сущность эффекта Доплера сводится к тому, что при отражении ультразвуковых волн от движущихся объектов (в нашем случае такими объектами являются кровяные клетки, движущиеся по сосудам) изменяются физические свойства волны. Разница между частотой отраженных и испускаемых ультразвуковых импульсов называется доплеровским сдвигом. Скорость кровотока рассчитывается по математической формуле на основании доплеровского сдвига и затем отмечается светящейся точкой на мониторе. Совокупность этих точек образует рисунок на экране ультразвукового аппарата, который называется кривой скорости кровотока. Кроме того, при проведении допплерометрии слышны звуковые сигналы, которые помогают врачу различать в нужном ли сосуде проводится измерение. Кривую скорости кровотока врач оценивает визуально, а так же, отмечая определенные участки, проводит расчет специальных индексов. Эти индексы называются индексами сосудистого сопротивления и характеризуют состояние кровотока в исследуемом сосуде. Вообще показателей, характеризующих кровоток в сосуде, может быть много, но наиболее популярными в акушерском ультразвуке индексами являются ИР (индекс резистентности), ПИ (пульсационный индекс) и СДО (систало-диастолическое отношение). Значения полученных индексов сопротивления сравниваются с нормативными и, исходя из этого формулируется заключение по состоянию кровотока в сосуде.
Совокупность этих точек образует рисунок на экране ультразвукового аппарата, который называется кривой скорости кровотока. Кроме того, при проведении допплерометрии слышны звуковые сигналы, которые помогают врачу различать в нужном ли сосуде проводится измерение. Кривую скорости кровотока врач оценивает визуально, а так же, отмечая определенные участки, проводит расчет специальных индексов. Эти индексы называются индексами сосудистого сопротивления и характеризуют состояние кровотока в исследуемом сосуде. Вообще показателей, характеризующих кровоток в сосуде, может быть много, но наиболее популярными в акушерском ультразвуке индексами являются ИР (индекс резистентности), ПИ (пульсационный индекс) и СДО (систало-диастолическое отношение). Значения полученных индексов сопротивления сравниваются с нормативными и, исходя из этого формулируется заключение по состоянию кровотока в сосуде.
Цветной допплер.
Эта методика основана на применении того же частотного сдвига, только после преобразования сигналов на экране монитора появляется изображение сосудов, обычно красного и синего цвета.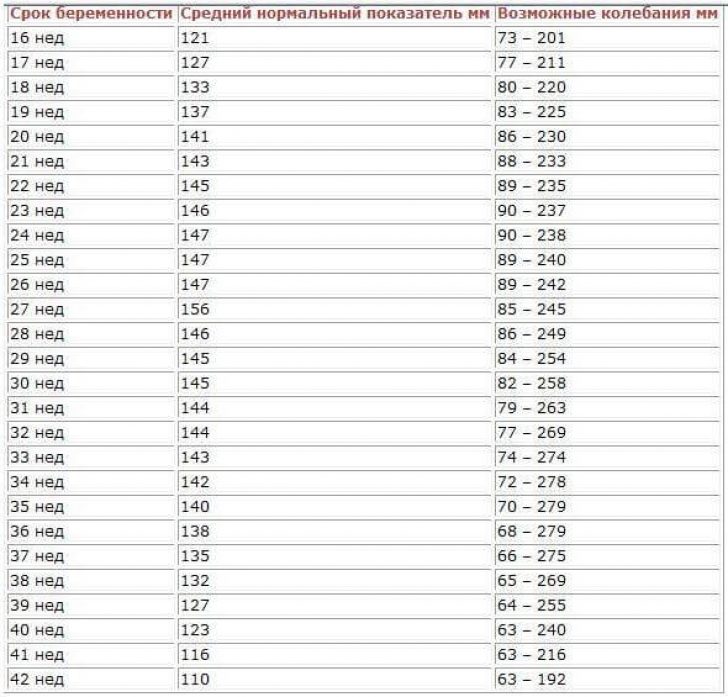 С помощью этой методики нельзя определить расчетные индексы, но можно охарактеризовать особенности кровотока в органе, проследить ход сосудов.
С помощью этой методики нельзя определить расчетные индексы, но можно охарактеризовать особенности кровотока в органе, проследить ход сосудов.
Часто цветной и импульсный допплер используются в комбинации – цветной для нахождения сосуда, импульсный для оценки скорости кровотока в нем.
При ультразвуковом исследовании во время беременности режим цветного допплера используется очень часто. Так такие опасные состояния как предлежание сосудов плаценты к шейке матки, истинный узел пуповины, многократное обвитие пуповины вокруг шеи плода, рак шейки матки можно диагностировать с помощью этой методики. Кроме этого, цветной допплер применяется при каждом исследовании сердца плода и помогает обнаружить пороки сердца.
Энергетический допплер.
Еще одна из методик оценки кровоснабжения изучаемого объекта. Изменение амплитудных характеристик волны преображается в аппарате и на мониторе видны сосуды обычно оранжевого цвета. Эта методика в акушерстве применяется не часто.
Показания для проведения допплерометрии.
Основными показаниями для оценки кровотока в системе мать-плацента-плод являются:
1.Заболевания матери:
- гестоз, артериальная гипертензия,
- заболевания почек,
- коллагенозы,
- антифосфолипидный синдром и другие аутоиммунные состояния
- врожденные тромбофилии
- сахарный диабет
2.Заболевания плода, плаценты, пуповины:
- отставание в размерах
- маловодие,многоводие
- многоплодная беременность
- нарушение созревания плаценты
- неименная водянка, пороки развития плода, аномалии пуповины, хромосомные аномалии плода
- патологические типы КТГ
- пороки развития и подозрение на хромосомную патологию
3.Отягощённый акушерский анамнез (ЗВРП, гестоз, мертворождения при предыдущих беременностях).
Оценка кровотока в бассейне плаценты.
Оценка плацентарного кровотока включает в себя измерение индексов сопротивления в артерии пуповины и в обеих маточных артериях. Нарушение кровотока в пуповине свидетельствует о неполадках в плодовой части плаценты. Нарушение кровотока в маточных артериях говорит о сбое в работе маточной части плаценты. Необходимо знать, что нормальные показатели кровотока служат достаточно достоверным признаком нормального внутриутробного состояния плода, но полностью не исключают развития определенных осложнений; наличие нарушений кровотока в разных отделах маточно-плацентарно-плодовой системы требует строгого динамического контроля и лечения, в том числе в условиях стационара.
Оценка кровообращения плода.
Гемодинамика малыша обычно оценивается при исследовании кровотока в мозговых сосудах (средняя мозговая артерия), аорте, венозном протоке, сердце.
Классификация нарушений маточно-плацентаро-плодового кровотока.
Наиболее часто применяемая, простая и удобная классификация нарушений плацентарного кровотока изложена ниже.
1 степень
А.Нарушение маточно-плацентарного кровотока при сохранении плодово-плацентарного ( повышены индексы сопротивления в маточных артериях)
Б.Нарушение плодово-плацентарного кровотока при сохранении маточно-плацентарного (повышены индексы сопротивления в артерии пуповины)
2 степень
Одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока (повышены индексы сопротивления в артерии пуповиныи в маточных артериях)
3 степень
Критическое нарушение плодово-плацентарного кровотока (нарушение кровотока в пуповине) — отсутствует диастолический кровоток в артерии пуповины или даже появляется реверсный (обратный) кровоток.
Проведя оценку кровотока в сосудах плаценты и плода, врач делает соответствующие выводы и формулирует заключение. На основании этого заключения и результатах других методик обследования выбирается тактика ведения беременности.
Необходимо помнить:
* Допплерометрия – это дополнительная методика, которая применяется после проведения ультразвукового исследования.
* Показания к проведению допплерометрии определяет врач. Без показаний такое исследование проводить не стоит.
* Частоту проведения допплерометрии определяет врач. Иногда требуется ежедневный контроль за состоянием кровотока мать-плод
* Нормальные результаты при допплерометрии не отменяют результатов других исследований и не гарантируют отсутствие внутриутробного страдания плода.
Вопросы про УЗИ при беременности
На вопросы отвечает Заведующая женской консультацией, врач акушер – гинеколог высшей категории Сафонова Вера Александровна
Что такое УЗИ и зачем оно нужно?
Ультразвуковое исследование плода проводится с целью диагностики отклонений в его развитии (пороки развития, совместимые и несовместимые с жизнью, аномалий пуповины, осложнения функции плаценты, отклонения в структуре и характере прикрепления плаценты). Цель УЗИ – своевременное выявление отклонений и определение тактики последующего ведения беременности. УЗИ основано на эффекте ДОППЛЕРА- отражение звука от границы раздела двух сред разной плотности .
Цель УЗИ – своевременное выявление отклонений и определение тактики последующего ведения беременности. УЗИ основано на эффекте ДОППЛЕРА- отражение звука от границы раздела двух сред разной плотности .
Как часто можно делать УЗИ?
УЗИ производится три раза : в 11,2 -13,6 недель, 18-21 недели, 32-34 недели . При наличии медицинских показаний чаще.
Какие бывают виды предлежания ,чем они опасны и чем характеризуются?
Предлежащей частью может быть головка плода, ягодицы, ножки, ягодицы с одной или двумя ножками. Предлежащая часть-это часть плода, опредяющаяся над входом в малый таз. Нормальное предлежание — головное. При других предлежаниях за счет отсутствия разделения вод на передние и задние, высока опасность преждевременного излития вод, выпадения петель пуповины, преждевременных родов , внутриутробной гибели плода. При поперечном положении плода предлежащая часть отсутствует. Матка перетянута в поперечном направлении, высока опасность преждевременного прерывания беременности при сроке с 28 и более недель.
Что такое бипариетальный размер головы (БПР) ? Норма и отклонения.
БПР измеряется во время УЗИ. Существуют нормативы для каждого срока беременности. Уменьшение размеров менее минимальных значений норматива может трактоваться как задержка развития плода. Увеличение более максимального значения норматива может являться следствием крупного плода или при сочетании с аномальной картиной структур мозга — порок развития . Клубникообразная или лимонообразная форма головки настораживает врача на возможную хромосомную аномалию. Абсолютным показанием для прерывания беременности является отсутствие костей свода черепа, отсутствие мозговой ткани головного мозга у плода.
Окружность живота ОЖ .
Окружность живота оценивается в комплексе с другими размерами плода. Увеличение ОЖ может сочетаться с водянкой плода, гепатоспленомегалией, внутрибрюшными кистами и др.аномалиями плода.
Длинные трубчатые кости плода.
Длинные трубчатые кости плода могут иметь отклонения в развитии (укорочения, деформации, полное отсутствие). Беременная с выявленными пороками костей внутриутробного плода консультируется на предмет исключения хромосомных аномалий. Наиболее частые находки при обследовании позвоночника – спинно мозговые грыжи. Наиболее частая локализация в шейном и крестцово- копчиковых отделах. При локализации : в шейном отделе – 100% прерывание беременности ; в крестцокопчиковом отделе – при отсутствии поражения вещества мозга беременной можно продлить после консультации нейрохирургов.
Беременная с выявленными пороками костей внутриутробного плода консультируется на предмет исключения хромосомных аномалий. Наиболее частые находки при обследовании позвоночника – спинно мозговые грыжи. Наиболее частая локализация в шейном и крестцово- копчиковых отделах. При локализации : в шейном отделе – 100% прерывание беременности ; в крестцокопчиковом отделе – при отсутствии поражения вещества мозга беременной можно продлить после консультации нейрохирургов.
Носовая косточка. Длина в норме и отклонения .
Определение длины носовой косточки имеет значение при диагностике синдрома Дауна ( укорочение после 12 нед ) симптом используется в сочетании с другими обследованиями.
Легкие .
Легкие должны иметь однородную структуру и различную степень зрелости для разного срока беременности. При выявлении отклонений вопрос о продлении беременности решается совместно с генетиком .
Строение сердца. На каких сроках можно выявить отклонения? Насколько они опасны?
Закладка сердца внутриутробного плода происходит в сроке до 5 недель беременности. Влияние всевозможных вредных факторов в эти сроки на организм беременной ( курение, алкоголь, наркотики, прием лекарственных препаратов, экология и другие) могут приводить к нарушению нормального органогенеза. После 11-12 недель производиться обследование сердца плода. Возможно выявление врожденных пороков и в ранние сроки беременности (расположение сердца за пределами грудной клетки, в правом отделе грудной клетки, аномальное смещение сердца). Существуют пороки сердца совместимые с жизнью плода после его рождения с несовместимые с жизнью, требующие прерывания беременности после решения консилиума. Среди врожденных пороков сердца встречаются такие, как дефект межпредсердной и межжелудочковой перегородок, аномальное отхождение магистральных сосудов (аорта, легочная артерия), стенозы, клапанные пороки, сочетанные комбинированные пороки .
Влияние всевозможных вредных факторов в эти сроки на организм беременной ( курение, алкоголь, наркотики, прием лекарственных препаратов, экология и другие) могут приводить к нарушению нормального органогенеза. После 11-12 недель производиться обследование сердца плода. Возможно выявление врожденных пороков и в ранние сроки беременности (расположение сердца за пределами грудной клетки, в правом отделе грудной клетки, аномальное смещение сердца). Существуют пороки сердца совместимые с жизнью плода после его рождения с несовместимые с жизнью, требующие прерывания беременности после решения консилиума. Среди врожденных пороков сердца встречаются такие, как дефект межпредсердной и межжелудочковой перегородок, аномальное отхождение магистральных сосудов (аорта, легочная артерия), стенозы, клапанные пороки, сочетанные комбинированные пороки .
ЧСС что такое? Какие нормы?
Сердечный ритм внутриутробного плода в норме от 120-160 ударов/мин. Меньше 120 встречается при врожденных аномалиях сердца, но может быть и вариантом нормы, если при динамичном наблюдении нет прогрессирования в брадикардии до 90 ударов/мин . Учащение сердцебиения выше 160 уд/мин может наблюдаться при волнении матери, в родах, как реакция на схватку кратковременно. Длительная тахикардия может рассматриваться как угрожающий для плода симптом.
Учащение сердцебиения выше 160 уд/мин может наблюдаться при волнении матери, в родах, как реакция на схватку кратковременно. Длительная тахикардия может рассматриваться как угрожающий для плода симптом.
Желудок.
Определение желудка при УЗИ — важный диагностический, отсутствие эхотени может указывать на хромосомную аномалию плода или быть вариантом нормы после его сокращения. Возможно наличие аномалий ЖКТ даже при определении эхотени желудка.
Печень .
При определении гиперэхогенных включений в печени плода необходимо исключить наличие внутриутробной инфекции.
Почки.
Почки не должны занимать более 1/3 объема брюшной полости плода и иметь характерную анатомическую структуру. При отклонении в развитии ( расширение чашечек, лоханок) беременность продлевается под динамичном наблюдением акушера, генетика и врача ультразвуковой диагностики ( УЗД ). При прогрессировании процесса вопрос о продлении беременности решается на комиссии . Возможно полное отсутствие почек , что требует в 100% прерывание беременности . Возможно отсутствие эхотени мочевого пузыря в зоне его анатомического расположения. Причины — расположение в другом в нехарактерном месте, нарушения развития мочеточников или как вариант нормы после его физиологического сокращения.
Возможно полное отсутствие почек , что требует в 100% прерывание беременности . Возможно отсутствие эхотени мочевого пузыря в зоне его анатомического расположения. Причины — расположение в другом в нехарактерном месте, нарушения развития мочеточников или как вариант нормы после его физиологического сокращения.
Кишечник. Что означает расширенный кишечник?
Существуют нормативные показатели размеров (поперечных) в разные сроки. Увеличение размеров более нормативных данному сроку беременности может свидетельствовать о врожденном пороке ануса.
Место впадения пуповины.
Внутриутробный плод связан с организмом матери пуповиной. Место впадения пуповины у плода оценивается врачом при УЗИ: не должно быть грыжевых образований и аномального количества сосудов пуповины ( в норме – 3 сосуда). При обнаружении 2х сосудов в пуповине необходима консультация генетика. При обнаружении грыжевых образований – тактика ведения зависит от срока, величины дефекта, состава грыжевого содержимого.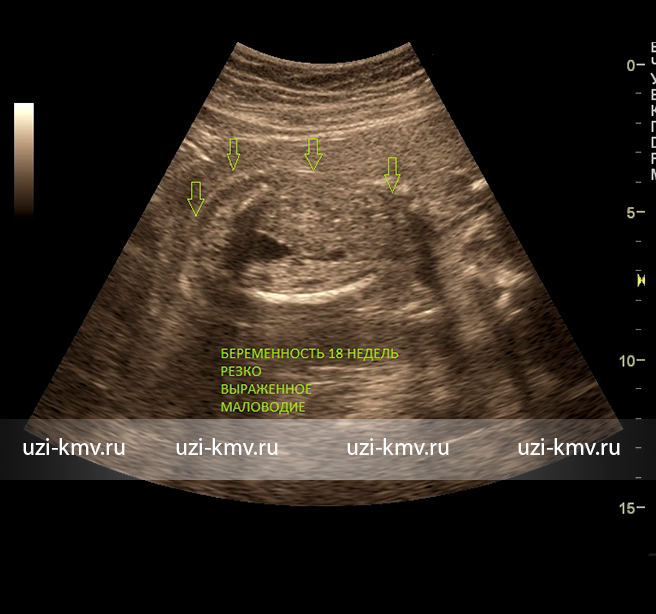
Масса плода на различных сроках беременности, норма и отклонения.
Разработаны табличные показатели массы плода для разных сроков беременности. Отклонения допускаются не более чем на 1 неделю, при большем отклонении веса вопрос решается индивидуально (конституциональный фактор, маловесный плод, недостаток питания женщины, истиная задержка развития плода от 1 до 3 степени). Задержка развития плода развивается как следствие имеющейся патологии у матери ( анемия, гипертоническая болезнь, хронический пиелонефрит, сахарный диабет, вредные привычки у матери, осложненное течение беременности- гестоз и др.)
Плацента. Что такое и какие есть стадии зрелости и что они означают?
Плацента прикреплена к матке якорными ворсинами, очень не плотно. Содержит большое количество сосудов. Выполняет функции : секреторную, дыхательную, обменную, гормональную, питательную и др. При нарушении функций плаценты изменяется состояние внутриутробного плода вплоть до его внутриутробной гибели ( бактериальное поражение плаценты, вирусное поражение, нарушения кровотока, нарушения характера прикрепления и плацентации). Изменения в структуре плаценты происходит в соответствии с ее ростом и созреванием, что характеризует различные степени созревания. Появления признаков преждевременного созревания данному сроку беременности свидетельствует о наличии функциональных изменений плацента.
Изменения в структуре плаценты происходит в соответствии с ее ростом и созреванием, что характеризует различные степени созревания. Появления признаков преждевременного созревания данному сроку беременности свидетельствует о наличии функциональных изменений плацента.
Толщина стенок матки.
При обследовании стенок матки возможно выявление опухолевидных образований(миома). Миометрий – мышечный слой матки , состоит из 3 слоев ( внутренний , средний и наружный).
Околоплодные воды. Функция и их количество. Что бывает при отклонениях от норма количества вод.
Околоплодные воды – составная и неотъемленная часть внутриутробного существования плода. Определяется визуально на УЗИ и при акушерском обследовании беременной. Многоводие приводит к перерастяжению матки, риску преждевременного излития околоплодных вод и преждевременных родов, является маркером внутриутробного инфицирования плода, врожденных пороков развития плода или вариантом нормы в сроке 23-24 недели. При реализации инфекционного фактора возможна внутриутробная гибель плода. Маловодие возможно при хромосомных аномалиях плода, аномалиях мочевыделительной системы плода и других состояниях. Требуется консультация генетика. Изменение структуры околоплодных вод- множественные подвижные хлопьевидные включения могут быть следствием инфекции или вариантом нормы при доношенной беременности .
При реализации инфекционного фактора возможна внутриутробная гибель плода. Маловодие возможно при хромосомных аномалиях плода, аномалиях мочевыделительной системы плода и других состояниях. Требуется консультация генетика. Изменение структуры околоплодных вод- множественные подвижные хлопьевидные включения могут быть следствием инфекции или вариантом нормы при доношенной беременности .
Каков нормальный цвет околоплодных вод?
В норме воды светломолочного или светложелтого цвета . При зеленом цвете вод (мекониальные воды) имеются признаки длительного внутриутробного страдания плода (анемия, инфекция почек, гестоз, водянка беременной, вредные привычки у женщины, угроза прерывания беременности и другие эстрагенитальные заболевания).
Шейка матки. Норма и отклонения.
Шейка матки во время беременности имеет различный норматив по длине перво – и повторобеременных. Укорочение шейки является угрожающим симптомом для последующего вынашивания беременности . Критичным является длина шейки 25-30 мм.
Критичным является длина шейки 25-30 мм.
Условия визуализации какие бывают и от чего зависят?
Визуализация может быть удовлетворительной и неудовлетворительной , зависят от срока беременности, положения и предлежания плода, свойств ткани самой женщины, что сказывается на отражение ультразвуковой волны.
Почему даже УЗИ не может выявить грубые пороки плода?
100 % диагностики на сегодняшнем этапе не дает ни один метод обследования, даже на машинах экспертного класса. Существующий порок может «расти и развиваться» вместе с плодом и быть обнаруженным в более поздние сроки. Пропуск пороков можно объяснить удовлетворительными условиями визуализации ( в т.ч.маловодие), сроком, положением и предлежанием плода, а также от опыта врача и оборудованием.
Не опасно ли УЗИ для матери и плода?
За весь многолетний опыт обследования женщин на УЗИ отрицательного влияния на мать и плод не описано. Существует миф о том, что после УЗИ плод задерживается в развитии или погибает. Беременные обследуются специальными датчиками с определенной длиной ультразвуковой волны. Всегда имеются медицинские показания для обследования плода при аномальном течении беременности.
Беременные обследуются специальными датчиками с определенной длиной ультразвуковой волны. Всегда имеются медицинские показания для обследования плода при аномальном течении беременности.
Какие ограничения есть при прохождении УЗИ. Можно ли его делать всем ?
Ограничения для прохождения УЗИ: ситуации при которых существует угроза жизни плода , а время потраченное на УЗИ откладывает мероприятие по спасению его жизни( подозрение и отслойка плаценты, острая гипоксия плода) . УЗИ дело добровольное. Если имеется религиозный мотив или другие причины отказа от обследования, оформляется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст. 31,32,33) .
Что такое индекс амниотической жидкости?
Объем околоплодных вод, измеренных в 4 квадратах полости матки. Имеется норматив для каждого срока беременности .
Области придатков. Норма и отклонения.
Это зона проекции труб и яичников справа и слева от матки. В норме патологических образований не должно определяться. Отклонения от нормы : определение кистозных и плотных образований.
В норме патологических образований не должно определяться. Отклонения от нормы : определение кистозных и плотных образований.
Причины :
• вариант нормы при имеющейся кисте желтого тела, поддерживающей развитие беременности и исчезающей после 16 недель.
• истинная киста яичника или опуховидное образование, требующие хирургического лечения.
Что такое 3D, 4D, 5D УЗИ ? Какие виды бывают и чем отличаются друг от друга?
Это объемное изображение условий визуализации. Обычное УЗИ — двухмерное 2D.
Что такое УЗИ доплеровское?
Допплеровское исследование – исследование кровотока в сосудах пуповины, маточных артериях, мозговых артериях плода и других сосудах с целью выявления нарушений кровообращения .
Что такое скрининг?
Скрининг- «просеивание». 100% охват каким либо методом обследования.
Критерии при определении срока беременности?
Акушеры гинекологи во всем мире пользуются следующим способом определения срока : первый день менструации , которая была в последний раз и ходила регулярно, минус 3 месяца плюс 7 дней.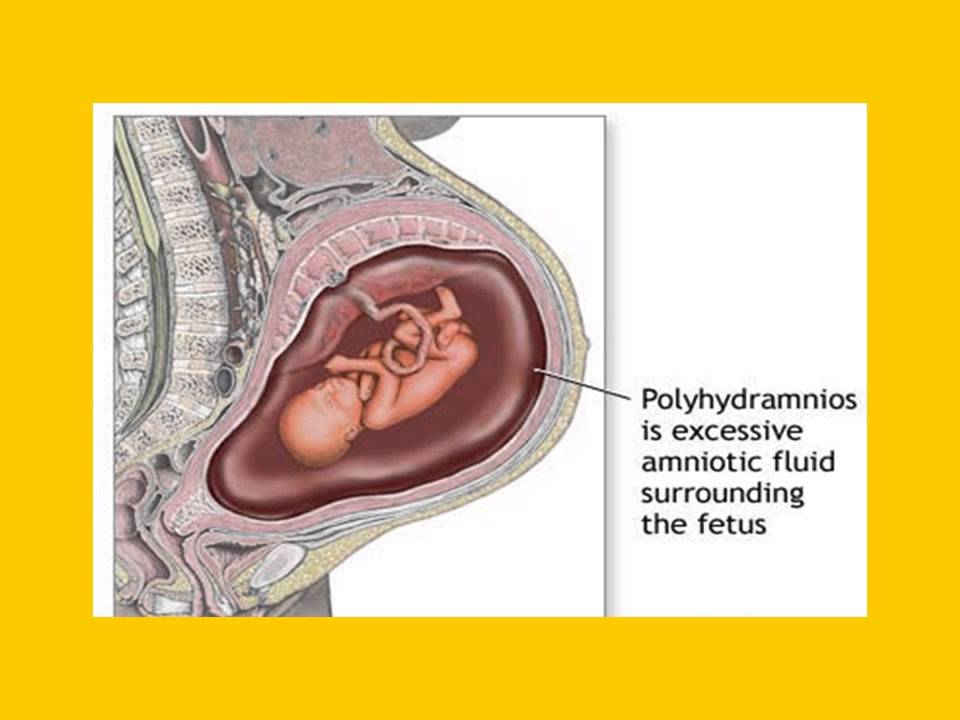 Можно использовать дату зачатия ( если он известен женщине). Или результаты раннего УЗИ обследования до 12 недель. Существуют сроки беременности : по началу шевеления плода, но они малодостоверны ( первобеременная — с 20 недель, повторнобеременая – с 18 недель )
Можно использовать дату зачатия ( если он известен женщине). Или результаты раннего УЗИ обследования до 12 недель. Существуют сроки беременности : по началу шевеления плода, но они малодостоверны ( первобеременная — с 20 недель, повторнобеременая – с 18 недель )
Как по диаметру плодного яйца определить срок беременности?
Определяется по среднему диаметру плодного яйца, которые имеют свои нормативы для разного срока .
Что такое фетометрия?
Измерение плода.
Что такое задержка внутриутробного развития?
Отставание фетометрических показателей на 2 недели и более или при определении высоты стояния дна матки уменьшение более чем на 2 см для данного срока беременности. Всегда является следствием влияния неблагоприятных факторов на течение беременности (анемия, инфекция почек, водянка беременной, гестоз, вредные привычки у женщины , угроза прерывания беременности и другие эстрагенитальные заболевания).
Что такое синдром задержки развития плода?
Старое определение задержки внутриутробного плода. В настоящее время использование данной формулировки некорректно.
Равномерно ли развивается плод?
Для разных сроков имеются свои закономерности развития плода.
Что такое воротниковое пространство и на что влияют его размеры?
Это пространство между внутренней поверхностью кожи шейного отдела плода и мягких тканей прилежащих к позвонкам шейного отдела. Увеличение размеров больше нормативных является поводом посещения генетика, т.к. высок риск хромосомных аномалий. ТВП ( трансворотниковое пространство )– маркер возможных сердечно- сосудистых аномалий.
Обвитие пуповиной. Опасно или нет. Как избавиться от него. К чему может привести?
Во время беременности обвитие пуповиной не влияет на состояние плода. Риск имеется при родоразрешении. В схватку может нарушаться кровоток, при потугах — может нарушаться частота сердцебиения плода. Применяются медикаментозное лечение, в случае его отсутствия – оперативное пособие (операция кесарева сечение или рассечение промежности). Избавиться внутриутробно нельзя. Больше 50 % родов протекают с обвитием пуповины вокруг шеи плода. В родах ведется наблюдение частоты сердечных сокращений плода. В зависимости от акушерской ситуации определяется тактика дальнейшего ведения родов.
Применяются медикаментозное лечение, в случае его отсутствия – оперативное пособие (операция кесарева сечение или рассечение промежности). Избавиться внутриутробно нельзя. Больше 50 % родов протекают с обвитием пуповины вокруг шеи плода. В родах ведется наблюдение частоты сердечных сокращений плода. В зависимости от акушерской ситуации определяется тактика дальнейшего ведения родов.
Что такое акушерская неделя?
7 дней.
На каком сроке отчетливо можно услышать сердцебиение ?
Сердцебиение плода лоцируется с 7 недель беремен на УЗИ, допплеровским аппаратом зарегистрировать сердечные сокращения — с 10 недель, ухом акушерским фонендоскопом -с 23 недель .
С какого срока можно установить пол?
Окончательное формирование пола можно установить к исходу 24 недели.
На каком сроке при УЗИ можно разглядеть беременность?
В 2- 3 недели, если она маточная.
Какое УЗИ лучше внутренне или внешнее?
Существуют разные показания для обследования влагалищным и трансвезикальным датчиком. Возможно совмещение разных методов. Характер обследования зависит от целей и имеющейся патологии.
Возможно совмещение разных методов. Характер обследования зависит от целей и имеющейся патологии.
Помогает ли УЗИ выявить внематочную беременность?
Помогает, но не в 100 % случаях. Трудности возникают при сочетании маточной и внематочной беременности.
Может ли женщина отказаться от УЗИ совсем?
Да, имеет такое право. Но стандарт обследования беременных обязывает врача назначать УЗИ, но право выбора остается за вами . Требуется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст.31,32,33) . Ст. 33 « Отказ от медицинского вмешательства с указанием возможных последствий оформляется записью в медицинской документации и подписывается гражданином и медицинским работником)
Показания УЗИ для прерывания беременности. По каким показаниям и отклонениям принимается решение о прерывании беременности ? Если первое УЗИ выявило отклонения от нормы, то какова дальнейшая процедура принятия решения?
При обнаружении отклонений в развитии плода вопрос о дальнейшем продлении беременности решается с привлечением врачей смежных с специальностей ( хирург, ортопед, генетик. ) Существуют медицинские показания для прерывания беременности в любом сроке в случае подтверждения порока развития, несовместимого с жизнью. Медицинские показания определяет главный генетик области комиссионно. Существуют такие отклонения от нормы, которые требуют динамичного наблюдения врачом УЗИ разных уровней (расширение лоханки почек, гиперэхогенные фокусы в полости сердца, гиперэхогеный кишечник , вентрикуломегалия, отсутствие эхотени желудка и мочевого пузыря и др . При отсутствии отрицательной динамики или неподтвержденные ранее подозрения в ходе динамичного наблюдения позволяют беременность пролонгировать дальше.
) Существуют медицинские показания для прерывания беременности в любом сроке в случае подтверждения порока развития, несовместимого с жизнью. Медицинские показания определяет главный генетик области комиссионно. Существуют такие отклонения от нормы, которые требуют динамичного наблюдения врачом УЗИ разных уровней (расширение лоханки почек, гиперэхогенные фокусы в полости сердца, гиперэхогеный кишечник , вентрикуломегалия, отсутствие эхотени желудка и мочевого пузыря и др . При отсутствии отрицательной динамики или неподтвержденные ранее подозрения в ходе динамичного наблюдения позволяют беременность пролонгировать дальше.
Вопросы по ведению беременности в женской консультации
Обязательно вставать на учет по беременности?
Для благополучного исхода любых родов важное значение имеет обязательное и правильное медицинское ведение беременности в женской консультации:
- своевременная постановка на диспансерный учет по беременности в женской консультации
- регулярное посещение врача акушера–гинеколога
- выполнение назначений, обследований и всех рекомендаций врачей акушеров-гинекологов, терапевта и других врачей специалистов
- выполнение режима сохранения беременности
- посещение «Школы материнства»
- постановка на учет в детскую поликлинику в 30 недель беременности
- стабильное психологическое состояние женщины на протяжении всей беременности
- своевременное обсуждение возникающих вопросов совместно с врачом и акушеркой.
 Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
В какой срок надо вставать на учет по беременности?
Постановка на учет по беременности осуществляет врач женской консультации при осмотре женщины до 12 недель. При обращении в ранние сроки 5-6 недель, допускается осмотр в динамике с целью подтверждения развивающейся беременности.
На основании каких приказов, стандартов ведется ведение беременных на диспансерном учете?
Ведение беременности у женщин различной степени риска осуществляется согласно «Порядка оказания медицинской помощи по профилю «акушерство и гинекология»(за исключением использования репродуктивных технологий), утвержденному приказом № 572н Министерства здравоохранения Российской Федерации от 01 ноября 2012 г.
Существует обязательное базовое обследование, по показаниям — расширение обследования и лечения согласно уровню ЛПУ.
Как часто надо посещать женскую консультацию при беременности?
Ведение беременных осуществляется в строгом соответствии «Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования репродуктивных технологий)», утвержденному приказом Министерства здравоохранения РФ от 01.11.2012 г.
Обязательно ли посещения других врачей специалистов?
Обязательно посетить терапевта и окулиста в 1, 2, 3 триместр беременности, стоматолога в 1 и 2 триместрах беременности.
В зависимости от имеющейся патологии консультация смежных специалистов: кардиолога, нефролога, невропатолога, хирурга, психиатра, нарколога и др.
Справка о ранней постановке на учет для чего выдается?
Пособие по этой справке выплачивается по месту работы или месту учебы. Если пособие Вам не нужно, Ваше право не предоставлять документы для платы. Пособие — как поощрение женщины за раннее обращение, соблюдение режима сохранения беременности.
Обменная карта. Когда выдается обменная карта? Примут на роды, если на момент поступления у беременной не окажется обменной карты?
Обменная карта – единая форма, действующая на всей территории РФ. В ней содержатся сведения о беременной, течении её беременности, результатах дополнительных и обязательных обследований, листе нетрудоспособности, родовом сертификате. Обменная карта выдается на руки беременным в сроке 18 недель, которая должна находиться при женщине всегда, где бы она не находилась.
Иностранным гражданам экстренная помощь оказывается бесплатно, плановая медицинская — без наличия полиса обязательного медицинского страхования за счет средств гражданина.
Важно отметить, что при поступлении на роды обязательно наличие полиса обязательного медицинского страхования.
Маловодие при беременности — причины, симптомы, лечение, чем грозит маме и ребенку
Рост и развитие ребенка в большой степени зависит от околоплодных вод (или амниотической жидкости). Ведь именно они обеспечивают обмен веществ между матерью и дитем, защищают плод от механического воздействия, защищают пуповину и плаценту, способствуют раскрытию шейки матки во время родов.
Ведь именно они обеспечивают обмен веществ между матерью и дитем, защищают плод от механического воздействия, защищают пуповину и плаценту, способствуют раскрытию шейки матки во время родов.
Количество этой жидкости возрастает с увеличением срока. К 38 неделе она составляет до 1500 мл, и потом начинает снижаться до 600 мл. Но это касается нормально протекающей беременности. А бывает, что амниотической жидкости недостаточно (что называется маловодием) или наоборот – в избытке (многоводие). Различают умеренное маловодие и выраженное. Это возможно определить с помощью УЗИ или путем исчисления так называемого индекса амниотической жидкости. Регулярные анализы помогут выявить проблему на ранних этапах и устранить ее.
Симптомы маловодия при беременности:
- боли при шевелении ребенка;
- несоответствие размера матки сроку беременности;
- ноющие боли внизу живота;
- тошнота;
- слабость;
- сухость во рту.
Причины
Вероятность появления этой проблемы не зависит ни от возраста женщины, ни от количества родов. Почти в 50% случаях маловодие сопровождает угрозу прерывания беременности. Маловодие может быть следствием нарушения обмена веществ, заболеваний половых органов или мочеиспускательной системы, гипертонии. Возникает на фоне перенесенного вирусного или обостряющегося хронического заболевания, а также при поздних токсикозах. Часто встречается у курящих женщин (или при любой другой интоксикации организма – алкоголем, наркотиками, химическими веществами). Но в большинстве случаев маловодие развивается при перенашивании.
Почти в 50% случаях маловодие сопровождает угрозу прерывания беременности. Маловодие может быть следствием нарушения обмена веществ, заболеваний половых органов или мочеиспускательной системы, гипертонии. Возникает на фоне перенесенного вирусного или обостряющегося хронического заболевания, а также при поздних токсикозах. Часто встречается у курящих женщин (или при любой другой интоксикации организма – алкоголем, наркотиками, химическими веществами). Но в большинстве случаев маловодие развивается при перенашивании.
Чем опасно маловодие при беременности?
Поскольку при маловодии плод оказывается недостаточно защищенным от внешнего механического воздействия, то существует довольно высокая вероятность его сдавливания внутренними органами, что может привести к искривлению позвоночника, развитию косолапости и прочим нарушениям. Малыш не может свободно плавать и кувыркаться, его движения довольно скованы, а такая гиподинамия не самым лучшим образом сказывается на его физическом развитии.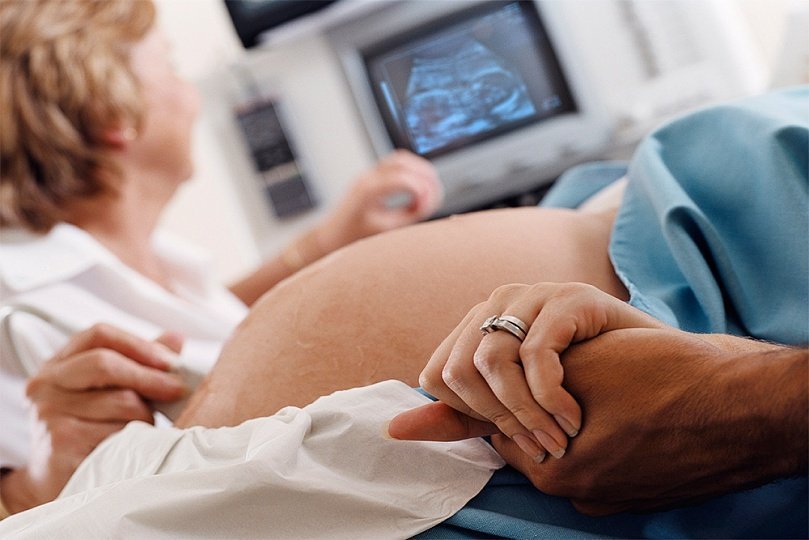 Дает о себе знать дефицит питательных веществ, содержащихся в амниотической жидкости.
Дает о себе знать дефицит питательных веществ, содержащихся в амниотической жидкости.
Из-за недостаточного количества околоплодных вод ребеночек может отставать в развитии и росте, страдает мозг, наблюдается кислородное голодание, кожные покровы иссушиваются, часто развивается гипотрофия (недостаточный вес) у плода.
Почти половина всех «маловодных» беременностей заканчиваются преждевременно: из-за прерывания или ранних родов. При доношенной беременности, развивающейся в условиях дефицита амниотической жидкости, в 80% случаев наблюдается слабая родовая деятельность.
Отражается данная патология и на самочувствии будущей мамы: она испытывает боли и дискомфорт в животе.
Поэтому если ваш врач ставит вам диагноз «выраженное маловодие» и заверят в необходимости лечения, то лучше не раздумывать над этим вопросом.
Будьте здоровы и «достаточноводны»!
Специально для beremennost.net – Елена Кичак
возможные причины, симптомы, терапия, последствия
Беременность – самая лучшая пора в жизни любой девушки. Вот только не у всех она протекает так гладко, как хотелось. У кого-то возникает боль внизу живота, некоторые женщины испытывают дискомфорт в ногах и многое другое. Желательно при первом возникновении неприятных ощущений обратиться за консультацией к доктору.
Вот только не у всех она протекает так гладко, как хотелось. У кого-то возникает боль внизу живота, некоторые женщины испытывают дискомфорт в ногах и многое другое. Желательно при первом возникновении неприятных ощущений обратиться за консультацией к доктору.
Такой синдром, как маловодие при беременности, является очень редким явлением. На одну тысячу родов приходится не более четырех случаев. Но в медицинской практике он, хоть и редко, но встречается. Под этим феноменом подразумевается содержание плодной жидкости меньше нормы, что свидетельствует о наличии в организме женщины различных отклонений, которые могут представлять угрозу здоровью будущей мамы, а также препятствовать нормальному развитию плода. Давайте постараемся более подробно разобраться в том, что значит маловодие при беременности, как оно проявляется и какую угрозу может представлять для девушки, вынашивающей ребенка.
Общая информация
Амниотическая жидкость играет очень важную роль в развитии плода, поскольку именно они являются источником питания для него. В ней содержатся витамины, минералы, макроэлементы, гормоны, кислород и прочие вещества, которые необходимы для нормального роста малыша. В околоплодные воды выводятся продукты жизнедеятельности плода, а также они защищают малыша от внешних раздражителей, инфекций и прочего, что может представлять угрозу для него. По мере приближения родов околоплодный пузырь начинает создавать давление на шейку матки, в результате чего она раскрывается.
В ней содержатся витамины, минералы, макроэлементы, гормоны, кислород и прочие вещества, которые необходимы для нормального роста малыша. В околоплодные воды выводятся продукты жизнедеятельности плода, а также они защищают малыша от внешних раздражителей, инфекций и прочего, что может представлять угрозу для него. По мере приближения родов околоплодный пузырь начинает создавать давление на шейку матки, в результате чего она раскрывается.
Важно понимать, что количество плодных вод на разных триместрах не одинаково. Чем выше срок, тем ее больше. Это объясняется тем, что по мере взросления плода его потребности возрастают. На третьем триместре оптимальный объем околоплодных вод составляет от 1000 до 1500 миллилитров. Перед самыми родами ее количество уменьшается до 600 мл, что является нормой. Однако в отдельных случаях у некоторых женщин этот показатель может быть намного меньше, что является признаком каких-либо отклонений. В зависимости от объема жидкости маловодие при беременности подразделяется на несколько степеней сложности. В медицинской практике были даже случаи, когда их практически вообще не было, и женщинам приходилось прерывать беременность.
В медицинской практике были даже случаи, когда их практически вообще не было, и женщинам приходилось прерывать беременность.
Классификация
Маловодие при беременности в зависимости от степени тяжести подразделяется на два типа:
- умеренное;
- выраженное.
В первом случае отклонение количества амниотической жидкости от нормы несущественно и не представляет никакой угрозы для развития плода. Для нормализации состояния беременной врачи рекомендуют придерживаться правильного режима питания, употребляя в пищу продукты, богатые витаминами и питательными веществами. Также необходимо периодически проходить обследование у врача. Как показывает практика, умеренное маловодие при беременности не несет практически никакой угрозы для плода, поэтому дети рождаются здоровыми и крепкими, без каких-либо отклонений.
Второй случай является более серьезным, поэтому будущих мам помещают на лечение в стационар, а также назначают курс медикаментозной терапии. Если никакого лечения не предпринимать, то это может привести к деформации костной системы малыша, развитию различных патологий, кислородному голоданию, которое негативно сказывается на функционировании центральной нервной системы плода, а также ведет к отставанию в физическом и умственном развитии.
Если никакого лечения не предпринимать, то это может привести к деформации костной системы малыша, развитию различных патологий, кислородному голоданию, которое негативно сказывается на функционировании центральной нервной системы плода, а также ведет к отставанию в физическом и умственном развитии.
Стоит отметить, что если умеренное маловодие при беременности практически никак не сказывается на родах, то при выраженном они в большинстве случаев невозможны без кесарева сечения.
Клинические проявления
Каких-либо ярко выраженных признаков у патологии нет, поэтому вовремя определить ее довольно сложно.
Основные симптомы маловодия при беременности могут быть следующими:
- слабость;
- сухость в ротовой полости;
- тошнота;
- периодические приступы ноющей боли в брюшной полости.
Что касается последнего симптома, то он особенно дает о себе знать, когда плод начинает шевелиться. Все дело в том, что активность малыша на двенадцатой неделе вынашивания очень сильно увеличивается. Если количество плодных вод будет меньше нормы, то амортизирующие функции снижаются, в результате чего будущая мама испытывает сильные болевые ощущения.
Если количество плодных вод будет меньше нормы, то амортизирующие функции снижаются, в результате чего будущая мама испытывает сильные болевые ощущения.
Определить маловодие при беременности без осмотра гинеколога невозможно, поэтому если вы заметите хотя бы некоторые клинические проявления, перечисленные выше, то необходимо как можно скорее обратиться к гинекологу для осмотра и прохождения ультразвукового обследования. Только оно может подтвердить наличие проблемы, поскольку при низком объеме плодных вод матка уменьшается в размерах, в результате чего плод ограничен в движениях. УЗИ позволяет не только обнаружить маловодие, но и определить степень тяжести и общее состояние малыша.
Если диагноз подтвердится, то здесь критически важно начать своевременное лечение, поскольку недостаточный объем плодных вод может привести к самопроизвольному прерыванию беременности или ранним родам, которые проходят очень долго и тяжело.
Основные причины развития патологии
На сегодняшний день врачам так и не удалось полностью изучить причины маловодия при беременности.
Но основными предпосылками этому могут быть:
- Наличие тяжелых патологий и отклонений в развитии малыша, особенно связанных с почками, а также различных аномалий, унаследованных от матери. В этом случае врачи чаще всего делают аборт.
- Отклонения в развитии плодного пузыря или нарушения его секреторных функций.
- Повышенное артериальное давление на протяжении всего срока вынашивания плода.
- Различные заболевания бактериальной этиологии, которые не были полностью вылечены.
- Многоплодная беременность, при которой кровообращение осуществляется неравномерно между несколькими плодами.
- Нарушение обменных процессов, происходящих в организме женщины.
- Перенашивание плода.
Это наиболее распространенные причины маловодия при беременности, которые встречаются в медицинской практике. Однако, как это уже упоминалось ранее, учеными еще не до конца изучен этот феномен, поэтому за проблемой могут стоять самые различные факторы.
Методы диагностики
Поставить точный диагноз врачи могут только по результатам ультразвукового обследования, во время которого медицинских сотрудников интересует индекс амниотической жидкости, измеряемый в четырех местах, а полученные цифры делятся на 4. Если показатель ИАЖ находится в пределах от 5 до 8 см, то беременность протекает нормально и никаких отклонений от нормы нет. При индексе менее двух сантиметров имеет место выраженное маловодие, поэтому женщина нуждается в незамедлительной госпитализации.
Основные методы терапии
Если у вас диагностировали маловодие при беременности, лечение должно происходить исключительно амбулаторно.
Однако для этого врачам сперва необходимо определить причину развития патологии, поэтому пациенткам назначают:
- ультразвуковое исследование;
- допплерографию;
- анализы и мазки на наличие инфекционных и венерических заболеваний;
- кардиотокографию.
Программа лечения подбирается в индивидуальном порядке в зависимости от клинической картины будущей мамы и определенных особенностей ее организма. Она может включать в себя самые различные мероприятия. Если у девушки наблюдается сбой обменных процессов и ожирение, то назначаются лекарственные препараты, а также подбирают оптимальный режим питания.
Она может включать в себя самые различные мероприятия. Если у девушки наблюдается сбой обменных процессов и ожирение, то назначаются лекарственные препараты, а также подбирают оптимальный режим питания.
Маловодие на позднем сроке беременности требует комплексного подхода к лечению. В программу терапии включают прием витаминных препаратов, а также лекарств, нормализующих обменные процессы в организме и направленных на борьбу с основным заболеванием, послужившим развитию патологии. При маловодии не слишком большой тяжести допускается амбулаторное лечение. Но при этом будущая мама должна минимизировать количество физических нагрузок и регулярно обследоваться у врача.
Если маловодие при беременности (лечение должно постоянно корректироваться профилированным специалистом) протекает в очень тяжелой форме, создающей угрозу жизни плода, то доктора могут поставить вопрос о досрочных родах. Однако это допустимо лишь в том случае, если позволяют сроки беременности. В противном случае, как и при обнаружении пороков развития младенца на ранней стадии его вынашивания, назначается аборт.
При старении эпителия плаценты, которая привела к развитию фетоплацентарной недостаточности, назначаются «Актовегин», «Курантил» и другие препараты, обладающие аналогичным действием. Лечение в этом случае осуществляется исключительно в амбулаторных условиях. Если на фоне этого было вызвано кислородное голодание плода, то применяется кесарево сечение независимо от триместра.
Как маловодие влияет на самочувствие беременных?
У каждой девушки проявляется все по-разному. Последствия маловодия при беременности могут быть крайне негативными для состояния женщины. Патология не только усложняет процесс вынашивания плода, но и может стать причиной преждевременного его прерывания. Кроме того, будущие мамы будут постоянно испытывать слабость и недомогание, а также роды проходят очень сложно, поскольку низкое количество амниотической жидкости в плодовом пузыре не даст матке нормально раскрыться. Таким образом, женщина не сможет родить без специальных препаратов, искусственно стимулирующих схватки.
Влияние патологии на плод
Каждую женщину интересует вопрос о том, чем грозит маловодие при беременности для ее будущего ребенка. И в этом нет ничего удивительного, ведь каждая мама беспокоится о своем чаде, пусть даже оно еще и не родилось. Как уже было сказано в начале статьи, амниотическая жидкость обеспечивает плод кислородом и всеми питательными веществами, а также отвечает за выведение продуктов жизнедеятельности малыша. Ее недостаточность негативно сказывается на нормальном росте и развитии ребенка. Если патология дала о себе знать на ранних сроках беременности, то у плода могут возникнуть различные отклонения, например, косолапость, деформация черепной коробки, вывихи суставов и так далее. Это обусловлено тем, что плодный пузырь перестает выполнять возложенные на него функции.
Если маловодие при беременности (отзывы рожавших женщин полностью это подтверждают) протекает в не слишком тяжелой форме, то дети рождаются полностью здоровыми без каких-либо существенных осложнений. Единственным негативным последствием будет замедление физического развития, однако это совершенно никак не сказывается на нормальной жизнедеятельности ребенка. Кроме того, у таких детей зачастую слабый иммунитет, поэтому они на протяжении всей своей жизни очень часто болеют.
Единственным негативным последствием будет замедление физического развития, однако это совершенно никак не сказывается на нормальной жизнедеятельности ребенка. Кроме того, у таких детей зачастую слабый иммунитет, поэтому они на протяжении всей своей жизни очень часто болеют.
Профилактические мероприятия
Маловодие при беременности можно предотвратить, если придерживаться определенных профилактических мероприятий. Будущая мама должна беречь себя, сведя к минимуму физические нагрузки. Рекомендуется как можно чаще гулять на свежем воздухе, придерживаться сбалансированного питания, стараясь слишком не переедать.
Необходимо регулярно посещать своего врача для сдачи анализов и прохождения обследования. Это очень важно, ведь любые изменения в организме могут помочь своевременно обнаружить наличие каких-либо проблем, которые в дальнейшем могут привести к маловодию. Если лечение будет начато вовремя, то развитие патологии удастся предотвратить.
Несколько слов о питании
Лечение маловодия невозможно без соблюдения женщиной особой диеты, которая поможет в лечении такой патологии. В повседневном рационе женщины следует свести к минимуму количество потребляемой соли, ведь она задерживает жидкость. Лучше всего готовить пищу вообще без нее, а слегка подсаливать ее уже в процессе употребления. Также следует отказаться от любых вредных и тяжело усваиваемых продуктов, а стараться употреблять как можно больше свежих или приготовленных на пару фруктов и овощей. При маловодии очень полезны арбузы, яблоки, курага, финики и грецкие орехи. Также можно употреблять кисломолочные продукты, травяные чаи, заваренные на шиповнике или черноплодной рябине. Что касается термообработки пищи, то лучше отказаться от жарки, а вместо этого готовить на пару или варить. Это позволит не только сохранить в пище больше витаминов, но и сделать ее более полезной.
В повседневном рационе женщины следует свести к минимуму количество потребляемой соли, ведь она задерживает жидкость. Лучше всего готовить пищу вообще без нее, а слегка подсаливать ее уже в процессе употребления. Также следует отказаться от любых вредных и тяжело усваиваемых продуктов, а стараться употреблять как можно больше свежих или приготовленных на пару фруктов и овощей. При маловодии очень полезны арбузы, яблоки, курага, финики и грецкие орехи. Также можно употреблять кисломолочные продукты, травяные чаи, заваренные на шиповнике или черноплодной рябине. Что касается термообработки пищи, то лучше отказаться от жарки, а вместо этого готовить на пару или варить. Это позволит не только сохранить в пище больше витаминов, но и сделать ее более полезной.
В заключение
Маловодие при беременности (что делать при нем было рассмотрено в этой статье) является очень серьезной патологией, которая может представлять угрозу для плода. Однако она проявляется крайне редко, поэтому вы можете особо не переживать по этому поводу. Как показывает медицинская статистика, с этой проблемой сталкивается не более 4 процентов беременных. Тем не менее, чтобы минимизировать риски развития маловодия, рекомендуется регулярно проверяться у гинеколога на протяжении всего срока вынашивания плода. Если проблема будет обнаружена вовремя, то избавиться от нее не составит особого труда без каких-либо последствий для плода. Если же все-таки у вас и диагностировали маловодие, то не стоит сразу поддаваться панике, поскольку излишнее волнение негативно скажется на ребенке и лишь усугубит ситуацию. Станьте на учет для беременных в вашей больнице и врачи сделают все необходимое. Современная медицина находится на высоком уровне, поэтому абсолютно все поддается лечению.
Как показывает медицинская статистика, с этой проблемой сталкивается не более 4 процентов беременных. Тем не менее, чтобы минимизировать риски развития маловодия, рекомендуется регулярно проверяться у гинеколога на протяжении всего срока вынашивания плода. Если проблема будет обнаружена вовремя, то избавиться от нее не составит особого труда без каких-либо последствий для плода. Если же все-таки у вас и диагностировали маловодие, то не стоит сразу поддаваться панике, поскольку излишнее волнение негативно скажется на ребенке и лишь усугубит ситуацию. Станьте на учет для беременных в вашей больнице и врачи сделают все необходимое. Современная медицина находится на высоком уровне, поэтому абсолютно все поддается лечению.
Олигогидрамнион | Сидарс-Синай
Не то, что вы ищете?Что такое маловодие?
В этом состоянии тоже
мало околоплодных вод вокруг ребенка во время беременности. Это происходит примерно в
4% от
беременность.
Это происходит примерно в
4% от
беременность.
Вашему ребенку необходимы околоплодные воды для расти. Эта водянистая жидкость находится внутри амниотического мешка (мембраны).Иногда это называют в мешок с водой. Ваш ребенок остается в этой жидкости на протяжении всей беременности. Это помогает смягчить и защити своего ребенка. Амниотическая жидкость также помогает легким, почкам и желудочно-кишечный тракт (ЖКТ) разрастается.
Жидкость производится вашим ребенком легкие и почки. Ваш ребенок глотает жидкость и выделяет ее в виде мочи. Отходы является забирается через плаценту.
Беременные женщины обычно имеют около
от половины до 1 литра (от 500 мл до 1000 мл) околоплодных вод. Слишком много или слишком мало
околоплодные воды могут вызвать проблемы. Эти проблемы могут повлиять на развитие вашего ребенка.
Они
также может вызвать осложнения при беременности. Или количество околоплодных вод может быть признаком
из
другая проблема.
Эти проблемы могут повлиять на развитие вашего ребенка.
Они
также может вызвать осложнения при беременности. Или количество околоплодных вод может быть признаком
из
другая проблема.
Что вызывает маловодие?
Это условие может произойти для некоторые причины.Это может быть связано с недостаточным количеством жидкости. Или это может быть вызвано проблемы, снижающие количество жидкости. Олигогидрамнион может быть вызван:
- Ваша вода разбивается до того, как вы войдете в труд
- Плохой рост плода
- Беременность протекает раньше положенного срока Дата
- Врожденные дефекты (почек и мочевыводящих путей) могут быть проблемы с трактом)
- Вы беременны однояйцевыми близнецами.
 кто разделяет плаценту (так называемый синдром переливания крови между двумя близнецами)
кто разделяет плаценту (так называемый синдром переливания крови между двумя близнецами)
Каковы симптомы маловодия?
Симптомы могут немного проявляться по-разному в каждой беременности.Они могут включать:
- Утечка околоплодных вод, которая может быть вызванным разрывом мешка
- Недостаточно околоплодных вод на ультразвук
- Матка меньше, чем ожидалось для как долго вы беременны
Симптомы этой проблемы со здоровьем могут быть похожи на симптомы других состояний.Обратитесь к своему врачу за диагноз.
Как диагностируется маловодие?
Ваш лечащий врач посмотрит
в вашем анамнезе. Они также сдадут вам экзамен. Провайдер может заметить это
состояние на УЗИ при беременности. Они будут измерять карманы жидкости, чтобы
проверить
количество.
Они также сдадут вам экзамен. Провайдер может заметить это
состояние на УЗИ при беременности. Они будут измерять карманы жидкости, чтобы
проверить
количество.
Ультразвук может показать, насколько хорошо ваш ребенок растет.Он также может показать структуру почек и мочевыводящих путей вашего ребенка. тракта и покажите мочу в мочевом пузыре ребенка. Вам может понадобиться специальный вид УЗИ. (Исследование допплеровского кровотока), чтобы проверить кровоток через почки вашего ребенка и плацента.
Как лечится маловодие?
Цель лечения — сохранить вы беременны, пока это безопасно.Лечение также может сделать вас более комфортным.
Лечение будет зависеть от вашего
симптомы, беременность и общее состояние здоровья.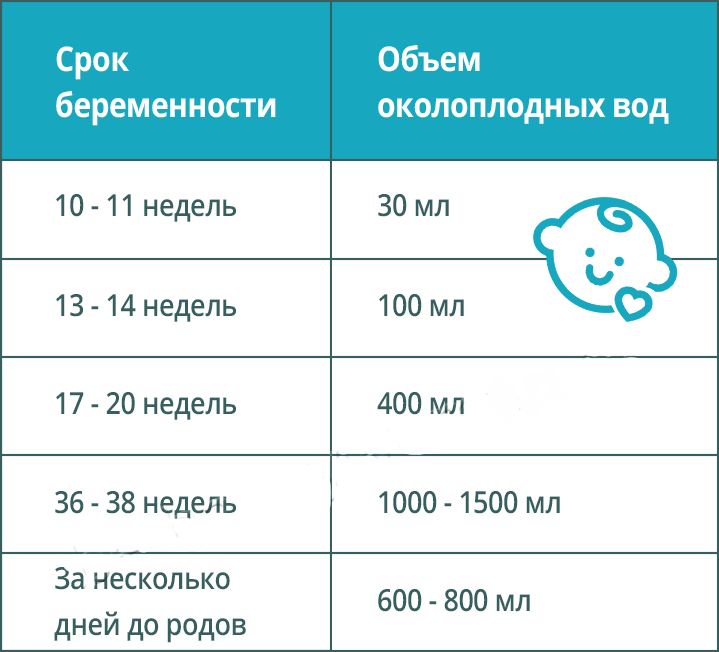 Это также будет зависеть от того, насколько тяжелое состояние.
является. Лечение может включать:
Это также будет зависеть от того, насколько тяжелое состояние.
является. Лечение может включать:
- Мониторинг. Это означает пристальное наблюдение за количеством околоплодных вод. жидкость.
- Обычный обследования. Ваш лечащий врач может захотеть видеть вас больше довольно часто.
- Амниоинфузия. В этом тесте специальная жидкость вводится в амниотической мешок. Это сделано для добавления жидкости. Это может вам понадобиться, если вы рожаете и у вас отошла вода. Вы не сделаете этого, если не будете рожать.
- Доставка
ребенок. Если проблемы слишком опасны для вас или вашего ребенка, вам может потребоваться
рожать рано.

Какие возможные осложнения маловодия?
Вашему ребенку необходимы околоплодные воды для их легкие развиваться. Слишком мало жидкости в течение длительного времени может вызвать отклонения от нормы или неполное развитие легких вашего ребенка. Это называется гипоплазией легких.
Слишком мало жидкости также может ребенок хорошо растет. Это состояние также может оказывать давление на пуповину. Этот может помешать вашему ребенку получать достаточно кислорода и питательных веществ. Слишком мало жидкости может также вызывают у вашего ребенка первое испражнение (меконий) в легких.
Основные сведения об олигогидрамнионе
- В таком состоянии слишком мало
околоплодные воды вокруг ребенка во время беременности.

- Это может быть вызвано вашей водой. ломка слишком рано. Это также может быть из-за того, что беременность просрочена. Это может бывает и по другим причинам.
- Недостаток жидкости может повлиять на ваш ребенок развивается.
- Ваш лечащий врач может заметить это состояние во время УЗИ при беременности.
- Ваше лечение будет зависеть от того, как немного жидкости у вас есть.Это также будет зависеть от того, как это повлияет на ваш беременность.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и
что вы хотите.

- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему новое лекарство или лечение прописан, и как это вам поможет.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не возьмете
лекарство или пройти тест или процедуру.

- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться с вашим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Ирина Бурд к.м.н.
Медицинский обозреватель: Донна Фриборн, доктор философии, CNM FNP
Медицинский обозреватель: Хизер М. Тревино BSN RNC
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Олигогидрамнион
Олигогидрамнион — это недостаток околоплодных вод. Амниотическая жидкость — это жидкость, которая окружает ребенка в матке (матке). Это очень важно для развития вашего ребенка.
Как узнать, есть ли у вас маловодие?
Если вы заметили утечку жидкости из влагалища, сообщите об этом своему врачу. Это может быть признаком маловодия. Ваш врач следит за другими признаками, например, если вы не набираете достаточно веса или если ребенок не растет так быстро, как должен.
Это может быть признаком маловодия. Ваш врач следит за другими признаками, например, если вы не набираете достаточно веса или если ребенок не растет так быстро, как должен.
Ваш лечащий врач использует ультразвук для измерения количества околоплодных вод. Есть два способа измерения жидкости: индекс околоплодных вод (AFI) и максимальный вертикальный карман (MPV).
AFI проверяет глубину околоплодных вод в четырех областях матки. Затем эти суммы складываются. Если ваш AFI меньше 5 сантиметров, у вас маловодие.
MPV измеряет самую глубокую область матки, чтобы проверить уровень околоплодных вод. Если ваш MPV меньше 2 сантиметров, у вас маловодие.
Спросите своего поставщика медицинских услуг, если у вас есть вопросы об этих измерениях.
Какие проблемы может вызвать маловодие?
Если маловодие происходит в первые 2 триместра (первые 6 месяцев) беременности, вероятность возникновения серьезных проблем выше, чем в последнем триместре. Такими проблемами могут быть:
Такими проблемами могут быть:
- Врожденные дефекты — проблемы с телом ребенка, присутствующие при рождении
- Выкидыш — когда ребенок умирает в утробе матери до 20 недели беременности
- Преждевременные роды — Рождение до 37 недель беременности
- Мертворождение — когда ребенок умирает в утробе матери после 20 недель беременности
Если маловодие происходит в третьем триместре беременности, это может вызвать:
- Ребенок будет расти медленно
- Проблемы во время схваток и родов, например защемление пуповины.Пуповина переносит пищу и кислород от плаценты к ребенку. Если его сжать, ребенок не получит достаточно еды и кислорода.
- Больше шансов на необходимость кесарева сечения (когда ваш ребенок рождается из разреза, сделанного врачом на животе и матке)
Что вызывает маловодие?
Иногда причины маловодия неизвестны. Некоторые известные причины:
- Проблемы со здоровьем, такие как высокое кровяное давление или ранее существовавший диабет (слишком много сахара в крови до беременности)
- Определенные лекарства, например, те, которые используются для лечения высокого кровяного давления.
 Если у вас высокое кровяное давление, поговорите со своим врачом перед беременностью, чтобы убедиться, что ваше кровяное давление находится под контролем.
Если у вас высокое кровяное давление, поговорите со своим врачом перед беременностью, чтобы убедиться, что ваше кровяное давление находится под контролем. - Переношенная беременность — беременность, срок беременности которой превышает срок 2 недели. Доношенная беременность длится от 39 до 41 недели.
- Врожденные дефекты, особенно те, которые поражают почки и мочевыводящие пути ребенка.
- Преждевременный разрыв плодных оболочек (PROM) — когда амниотический мешок разрывается после 37 недель беременности, но до начала родов.
Как лечится маловодие?
Если у вас здоровая беременность и у вас маловодие ближе к концу беременности, вам, вероятно, не нужно лечение.Ваш провайдер может захотеть видеть вас чаще. Она может делать УЗИ еженедельно или чаще, чтобы проверять количество околоплодных вод.
Иногда амниоинфузия помогает предотвратить проблемы у ребенка. Амниоинфузия — это когда врач вводит физиологический раствор (соленую воду) в матку через шейку матки (отверстие в матке, которое находится в верхней части влагалища).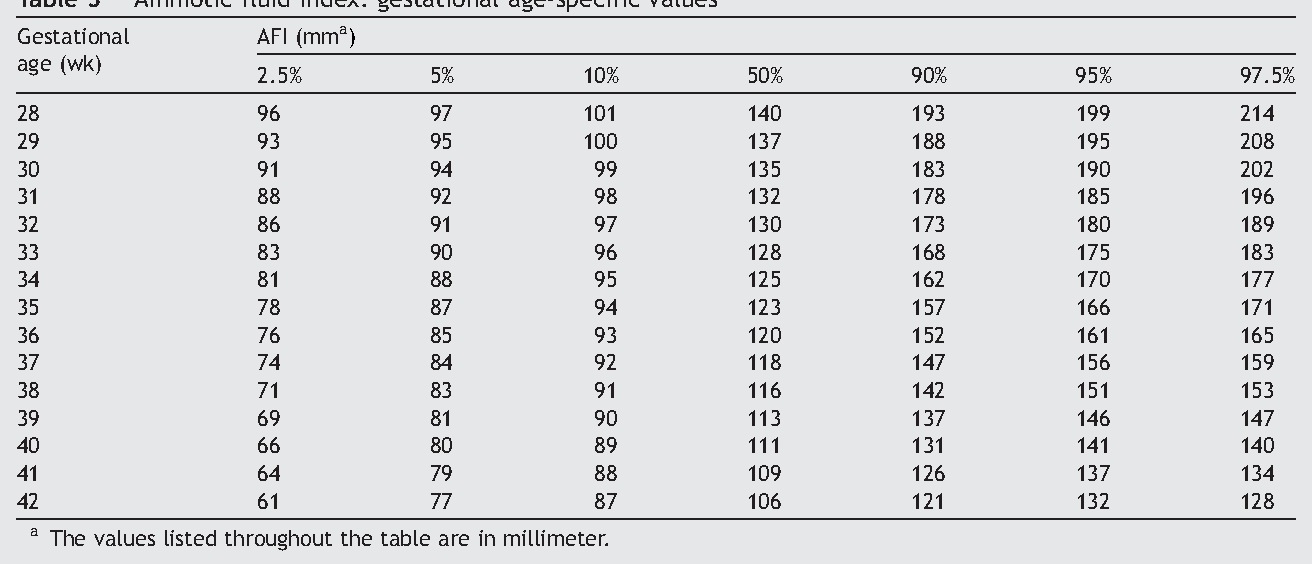 Это лечение может помочь предотвратить некоторые проблемы, такие как сдавливание пуповины. Если пуповина сдавлена, ребенок не получает достаточно пищи и кислорода.
Это лечение может помочь предотвратить некоторые проблемы, такие как сдавливание пуповины. Если пуповина сдавлена, ребенок не получает достаточно пищи и кислорода.
Если уровень жидкости становится слишком низким или если у вашего ребенка возникают проблемы с сохранением здоровья, ваш врач может порекомендовать начать роды раньше, чтобы предотвратить проблемы во время схваток и родов. Однако при регулярном дородовом уходе есть шанс, что ваш ребенок родится здоровым.
Что делать, если у вас маловодие?
Обильное питье может увеличить количество околоплодных вод. Ваш врач может порекомендовать меньшую физическую активность или постельный режим.
Насколько распространено маловодие?
Примерно 4 из 100 (4 процента) беременных женщин страдают маловодием.Это может произойти в любое время во время беременности, но чаще всего в последнем триместре (последние 3 месяца). Это происходит примерно у 12 из 100 (12 процентов) женщин, чьи беременности длились примерно на 2 недели позже положенного срока.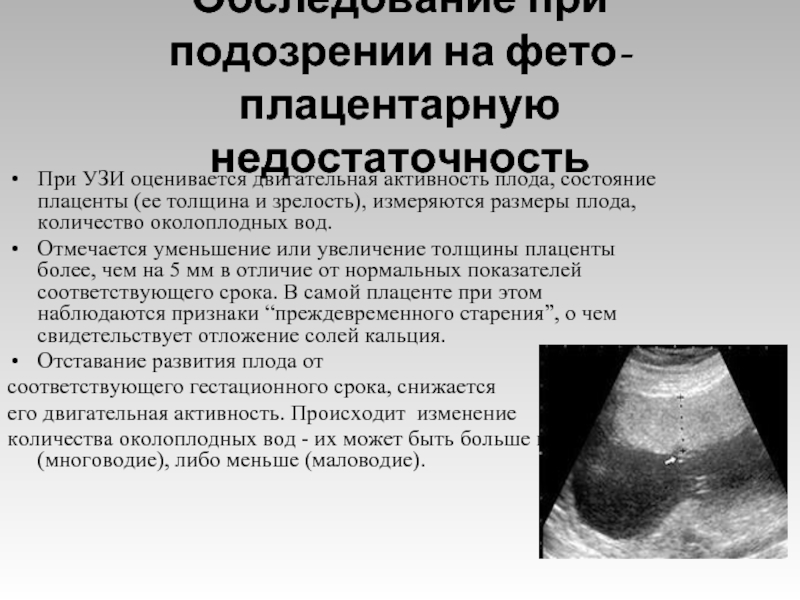 Это связано с тем, что количество околоплодных вод к этому времени обычно уменьшается.
Это связано с тем, что количество околоплодных вод к этому времени обычно уменьшается.
Последний отзыв: июнь 2013 г.
Лечение олигогидрамниона для матерей | Детская Миннесота
Что такое маловодие?
Олигогидрамнион (oh-lee-go-hi-DRAM-nee-ohs) возникает во время беременности, когда количество околоплодных вод, защитной жидкости, которая окружает будущего ребенка в матке, ниже нормы.Заболевание встречается от 1 до 2 процентов всех беременностей. Олигогидрамнион может быть изолированным состоянием (что означает, что с ним не возникает другого заболевания или врожденного дефекта), но оно также связано с определенными врожденными дефектами и генетическими состояниями.
Олигогидрамнион увеличивает риск выкидыша или мертворождения. Это также может привести к рождению ребенка с серьезными аномалиями, включая недоразвитые легкие. Это связано с тем, что околоплодные воды играют важную роль в развитии легких.Нерожденный ребенок «вдыхает» жидкость в легкие, где она открывает воздушные мешочки и стимулирует их рост. В середине второго триместра (от 16 до 24 недель) у ребенка проходит важный этап развития легких. Если в этот период уровень околоплодных вод очень низкий, у ребенка может не образоваться достаточное количество легочной ткани, и при родах у него могут возникнуть проблемы с дыханием.
В середине второго триместра (от 16 до 24 недель) у ребенка проходит важный этап развития легких. Если в этот период уровень околоплодных вод очень низкий, у ребенка может не образоваться достаточное количество легочной ткани, и при родах у него могут возникнуть проблемы с дыханием.
Амниотическая жидкость также дает ребенку пространство для движения, покачивания и ног во время развития. Если жидкость очень низкая в течение длительного времени, у ребенка может развиться стеснение в суставах, называемое контрактурами, из-за неспособности растягиваться и двигаться.
Другая функция околоплодных вод — смягчать пуповину ребенка. Таким образом, низкий уровень околоплодных вод увеличивает риск сдавления пуповины, которое препятствует притоку крови — а также кислорода и питательных веществ — к ребенку.
Кто будет в моей бригаде по уходу?
В Центре ухода за плодами Midwest, созданном в сотрудничестве между Children’s Minnesota и Allina Health, мы специализируемся на индивидуальном подходе, который начинается с того, что у вас есть собственный координатор по уходу за ребенком, который поможет вам ориентироваться в процессе лечения вашего ребенка. Мы используем комплексный командный подход к олигогидрамниону и любым связанным с ним аномалиям. Таким образом, вы можете быть уверены, что получите самую точную информацию от самых опытных врачей страны. В случае олигогидрамниона ваша бригада по уходу будет начинать со специалиста по материнству и плоду, но также может включать педиатрического специалиста по почкам, неонатолога, детского хирурга, генетика, медсестры-специалиста-координатора по уходу, перинатального социального работника и нескольких других технических специалистов.Вся эта команда будет внимательно следить за вами и вашим ребенком в процессе оценки и будет отвечать за разработку и выполнение вашего полного плана ухода.
Мы используем комплексный командный подход к олигогидрамниону и любым связанным с ним аномалиям. Таким образом, вы можете быть уверены, что получите самую точную информацию от самых опытных врачей страны. В случае олигогидрамниона ваша бригада по уходу будет начинать со специалиста по материнству и плоду, но также может включать педиатрического специалиста по почкам, неонатолога, детского хирурга, генетика, медсестры-специалиста-координатора по уходу, перинатального социального работника и нескольких других технических специалистов.Вся эта команда будет внимательно следить за вами и вашим ребенком в процессе оценки и будет отвечать за разработку и выполнение вашего полного плана ухода.
Познакомьтесь с командой
Что вызывает маловодие?
Несколько факторов могут привести к снижению количества околоплодных вод. Один из них — преждевременный разрыв плодных оболочек или амниотического мешка. Если в амниотическом мешке (мешке с водой) есть небольшое отверстие, околоплодные воды могут просочиться во влагалище матери, оставляя вокруг ребенка меньшее, чем обычно, количество. Хотя мы часто думаем о том, что мешок с водой лопается сразу, небольшая утечка со временем может вызвать медленную струйку воды, а не драматический поток.
Хотя мы часто думаем о том, что мешок с водой лопается сразу, небольшая утечка со временем может вызвать медленную струйку воды, а не драматический поток.
После 20-й недели беременности околоплодные воды в основном состоят из мочи ребенка. Все, что вызывает у ребенка меньше мочи, чем обычно, может привести к низкому количеству околоплодных вод. Эти факторы включают следующее:
- Проблемы с почками ребенка . Врожденный дефект почек — например, отсутствующие или неработающие почки — серьезно ограничивает выработку мочи и околоплодных вод.
- Проблемы с мочевым пузырем или уретрой ребенка . Если у ребенка закупорка уретры или мочевого пузыря, образовавшаяся моча может попасть в мочевой пузырь и не попасть в амниотический мешок, что приведет к низкому уровню амниотической жидкости.
- Плохое функционирование плаценты ребенка . Ребенок получает воду, питательные вещества и кислород от плаценты через пуповину.
 Если плацента не может производить достаточно воды и питательных веществ для ребенка, он может вырабатывать меньше мочи.Это состояние чаще всего встречается у младенцев с задержкой внутриутробного развития.
Если плацента не может производить достаточно воды и питательных веществ для ребенка, он может вырабатывать меньше мочи.Это состояние чаще всего встречается у младенцев с задержкой внутриутробного развития.
В некоторых случаях с участием близнецов олигогидрамнион вызывается синдромом трансфузии от близнецов к близнецам (TTT), серьезным состоянием, связанным с плацентой, которое приводит к тому, что один близнец окружен слишком малым количеством околоплодных вод, а другой — слишком большим.
Как диагностируется маловодие?
Олигогидрамнион диагностируется на УЗИ. В некоторых случаях — например, если у ребенка врожденный дефект, затрагивающий почки или мочевой пузырь — олигогидрамнион можно увидеть на 20-недельном УЗИ или даже раньше.В других случаях, например, при разрыве плодных оболочек или плохом функционировании плаценты, уровень жидкости может быть нормальным на ранних сроках беременности и снижаться позже.
Во всех этих случаях диагноз олигогидрамниона подтверждается с помощью ультразвукового изображения для визуального измерения кармана околоплодных вод в каждом из четырех квадрантов матки и последующего суммирования этих измерений.
Чтобы определить, не вытекает ли жидкость из амниотического мешка вашего ребенка, врач проведет осмотр органов малого таза на предмет признаков скопления околоплодных вод во влагалище.Мазок из этой жидкости также может быть проверен на химические вещества, обнаруженные только в околоплодных водах. Если эти тесты положительны, вероятно, у вашего ребенка разбился мешок с водой.
Как лечить маловодие до рождения?
Пренатальное ведение детей с олигогидрамнионом начинается с получения как можно большего количества информации об этом заболевании. Для сбора этой информации мы можем порекомендовать один или несколько методов пренатального скрининга, включая ультразвуковое исследование плода с высоким разрешением, эхокардиографию плода и ультразвуковое допплеровское исследование.
Что такое УЗИ плода с высоким разрешением?
Ультразвуковое исследование плода с высоким разрешением — это неинвазивный тест, выполняемый одним из наших ультразвуковых специалистов.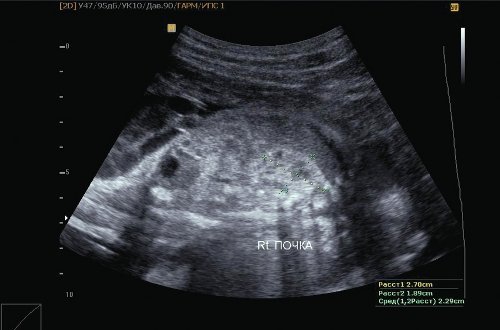 В тесте используются отраженные звуковые волны для создания изображений ребенка в утробе матери. Мы будем использовать ультразвуковое исследование, чтобы следить за развитием почек и других внутренних органов вашего ребенка, а также за объемом околоплодных вод, которые окружают вашего ребенка на протяжении всей беременности.
В тесте используются отраженные звуковые волны для создания изображений ребенка в утробе матери. Мы будем использовать ультразвуковое исследование, чтобы следить за развитием почек и других внутренних органов вашего ребенка, а также за объемом околоплодных вод, которые окружают вашего ребенка на протяжении всей беременности.
Что такое эхокардиограмма плода?
Эхокардиография плода (сокращенно «эхо») проводится в нашем центре детским кардиологом (врачом, специализирующимся на пороках сердца плода).Эта неинвазивная ультразвуковая процедура с высоким разрешением конкретно исследует структуру и функционирование сердца ребенка в утробе матери. Этот тест важен, потому что дети с врожденными дефектами подвержены повышенному риску сердечных аномалий.
Что такое ультразвуковая допплерография?
Ультразвук использует звуковые волны для измерения скорости кровотока через пуповину или кровеносные сосуды вашего ребенка. Измерение кровотока позволяет нам оценить, насколько хорошо работает плацента вашего ребенка, в частности, насколько хорошо кровь течет между плацентой и вашим ребенком. Проблемы с кровотоком чаще всего встречаются у младенцев с задержкой внутриутробного развития.
Проблемы с кровотоком чаще всего встречаются у младенцев с задержкой внутриутробного развития.
Что произойдет после завершения моей оценки?
После того, как мы соберем всю анатомическую и диагностическую информацию о вашем ребенке, наша команда встретится с вами, чтобы обсудить результаты. Поскольку маловодие связано с повышенным риском осложнений во время беременности и родов, мы рекомендуем внимательно следить за вашей беременностью, в том числе проводить дополнительные ультразвуковые обследования.
Как лечить маловодие после родов?
Медицинская бригада вашего ребенка разработает план управления с учетом конкретных потребностей вашего ребенка. Особенности плана будут зависеть от того, почему мы считаем, что у вашего ребенка низкий уровень околоплодных вод.
- Если уровень околоплодных вод низок из-за разрыва плодных оболочек, вы будете помещены в больницу, чтобы мы могли наблюдать за вами на предмет признаков преждевременных родов. Вы также получите антибиотики, чтобы предотвратить инфекцию, и, возможно, вам будут стимулировать роды, в зависимости от того, на каком этапе беременности вы находитесь.

- Если уровень околоплодных вод низкий из-за того, что плацента ребенка не функционирует должным образом, вам будут назначены частые анализы, возможно, включая ультразвуковую допплерографию. Мы будем внимательно следить за тем, как поживает ваш ребенок и как функционирует плацента. Иногда матери необходимо госпитализировать для этого наблюдения. Кроме того, вам могут назначить лекарства, чтобы подготовить легкие ребенка к возможности преждевременных родов. В некоторых случаях младенцев с плохо функционирующей плацентой необходимо рожать раньше, чтобы предотвратить дистресс плода или мертворождение.
- Если у вашего ребенка мало околоплодных вод из-за анатомической проблемы с почками, мочевым пузырем или уретрой ребенка, план лечения вашего ребенка будет основан на конкретном врожденном дефекте. Мы постараемся выявить любые осложняющие факторы, которые могут потребовать дополнительных терапий или консультаций. Таким образом, мы сможем подготовиться во время и после родов к оптимальному уходу за вашим младенцем.
 Мы также поможем организовать для вас консультации с детскими урологами или нефрологами (специалистами по почкам), которые проконсультируют вас по поводу любой операции или другого специализированного ухода, который может потребоваться вашему ребенку после рождения.В некоторых случаях, например, при обструкции нижних мочевых путей (LUTO), мы также можем предложить дородовое вмешательство.
Мы также поможем организовать для вас консультации с детскими урологами или нефрологами (специалистами по почкам), которые проконсультируют вас по поводу любой операции или другого специализированного ухода, который может потребоваться вашему ребенку после рождения.В некоторых случаях, например, при обструкции нижних мочевых путей (LUTO), мы также можем предложить дородовое вмешательство. - Если есть опасения, что у вашего ребенка может быть недостаточное развитие легких из-за длительного олигогидрамниона на ранних сроках беременности, мы будем работать с вашей семьей, неонатологом вашего ребенка и специалистами по паллиативной помощи, чтобы провести такое лечение и уход, который вы хотите для своего ребенка. во время и после родов.
Как лечат маловодие после родов?
Дети с маловодием могут родиться естественным путем.Однако они подвергаются повышенному риску во время родов оказаться в ненормальном положении (не «предъявлять» голову вперед) и иметь временное снижение (замедление) их сердечного ритма. В любой из этих ситуаций может потребоваться кесарево сечение. Во время родов за вашим ребенком будут внимательно наблюдать, и ваш врач будет готов ко всем осложнениям или исходам.
В любой из этих ситуаций может потребоваться кесарево сечение. Во время родов за вашим ребенком будут внимательно наблюдать, и ваш врач будет готов ко всем осложнениям или исходам.
Если есть какие-либо опасения по поводу связанных врожденных дефектов, ваш ребенок может родиться в Центре матери и ребенка в Эбботт Нортвестерн и Детский Миннесота в Миннеаполисе или в Центре матери и ребенка в Юнайтед и Детский центр Миннесоты в Санкт-Петербурге.Павел. Детский Миннесота — один из немногих центров по всей стране, где родильный центр расположен на территории больничного комплекса. Это означает, что ваш ребенок родится всего в нескольких футах от нашего отделения интенсивной терапии новорожденных (NICU). Кроме того, многие врачи, с которыми вы уже встречались, будут присутствовать во время или сразу после рождения вашего ребенка, чтобы помочь сразу же позаботиться о нем.
Каков долгосрочный прогноз моего ребенка?
Прогноз для детей с олигогидрамнионом зависит от основной причины этого состояния, а также от того, насколько низко падает уровень околоплодных вод и когда во время беременности они становятся низкими. Младенцы, у которых олигогидрамнион развивается через 23–24 недели, обычно имеют адекватное развитие легких и отличный прогноз, в зависимости от того, когда они родились.
Младенцы, у которых олигогидрамнион развивается через 23–24 недели, обычно имеют адекватное развитие легких и отличный прогноз, в зависимости от того, когда они родились.
Если уровень жидкости низкий из-за разрыва мембраны или плохой функции плаценты, прогноз зависит в первую очередь от гестационного возраста и веса ребенка при родах. Прогноз часто благоприятный, хотя многие из этих детей нуждаются в уходе в отделении интенсивной терапии из-за небольшого роста или недоношенности.
Прогноз для младенцев, маловодие которых вызвано врожденными дефектами, поражающими почки или мочевой пузырь, зависит от функции почек после рождения.Некоторым младенцам требуется диализ или трансплантация почки в младенчестве или раннем детстве, что может быть очень сложной задачей для семей.
Если уровень околоплодных вод был очень низким в период второго триместра, когда развитие легких достигло пика, тогда у ребенка может не развиться достаточное количество легочной ткани и могут возникнуть проблемы с дыханием при родах. Эти дети нуждаются в интенсивной поддержке дыхания и иногда не выживают из-за плохого развития легких. Однако у младенцев, у которых через 23–24 недели образуется мало околоплодных вод, обычно имеется адекватная легочная ткань, даже если уровень жидкости становится очень низким на более поздних сроках беременности.
Эти дети нуждаются в интенсивной поддержке дыхания и иногда не выживают из-за плохого развития легких. Однако у младенцев, у которых через 23–24 недели образуется мало околоплодных вод, обычно имеется адекватная легочная ткань, даже если уровень жидкости становится очень низким на более поздних сроках беременности.
Свяжитесь с нами
Требуется направление или дополнительная информация? Вы или ваш поставщик услуг можете позвонить в Центр ухода за плодами Среднего Запада по телефону 855-693-3825.
Что это означает, причины и средства правовой защиты
Если ваша беременность превысила срок родов, вы, вероятно, очень готовы к тому, что ваш ребенок дебютирует. И ваш ребенок тоже может быть, особенно если у вас мало околоплодных вод или маловодие. Вот что вам нужно знать об этом относительно распространенном состоянии беременности, включая его причины и методы лечения.
Что означает низкий уровень околоплодных вод во время беременности?
Олигогидрамнион — это состояние во время беременности, при котором объем околоплодных вод вокруг ребенка ниже ожидаемого для его или ее гестационного возраста. Во время беременности ваши околоплодные воды смягчают вашего ребенка и позволяют ему расти и двигаться. Это также предохраняет тело вашего ребенка от прижатия пуповины к стенке матки. Иногда уровень околоплодных вод может сигнализировать о том, насколько хорошо работает мочевыделительная система вашего ребенка, поскольку ребенок выделяет мочу в околоплодные воды.
Во время беременности ваши околоплодные воды смягчают вашего ребенка и позволяют ему расти и двигаться. Это также предохраняет тело вашего ребенка от прижатия пуповины к стенке матки. Иногда уровень околоплодных вод может сигнализировать о том, насколько хорошо работает мочевыделительная система вашего ребенка, поскольку ребенок выделяет мочу в околоплодные воды.
Симптомы недостатка околоплодных вод во время беременности
Основные симптомы недостатка околоплодных вод не очевидны для будущих мам — вот почему так важно убедиться, что вы прошли все запланированные дородовые осмотры. Если у вас мало околоплодных вод, ваш врач может отметить:
- Ваша матка мала для гестационного возраста
- Вы не набираете достаточно веса во время беременности
- Частота сердечных сокращений вашего ребенка внезапно падает
- У вас пониженное количество околоплодных вод , который определяется с помощью ультразвука
Иногда вы можете заметить:
- Значительное снижение активности плода
- Утечка жидкости из влагалища
Что вызывает низкий уровень околоплодных вод во время беременности?
Низкий уровень околоплодных вод может быть просто результатом утечки жидкости или прокола амниотического мешка после амниоцентеза или спонтанной утечки жидкости в любой момент беременности, которая настолько мала, что часто остается незамеченной.
Реже олигогидрамнион может быть связан с:
- Проблемы с почками или мочевыводящими путями ребенка, поскольку низкий уровень околоплодных вод может сигнализировать о том, что ребенок не мочится так сильно, как ожидалось
- Плохой рост плода
- Отслойка плаценты ( раннее отделение плаценты, которая обеспечивает ребенка питательными веществами и кислородом, от стенки матки во время беременности)
- Хроническое высокое кровяное давление или ранее существовавший диабет у мамы
- Некоторые лекарства, в том числе те, которые помогают контролировать высокое кровяное давление
- Врожденные дефекты, например косолапость у вашего ребенка
- Преждевременный разрыв плодных оболочек
Кто наиболее подвержен риску и насколько распространен?
Женщины с переношенной беременностью (т.е. беременные на 42 неделе) наиболее подвержены риску низкого уровня околоплодных вод. По оценкам, у 4 процентов беременных женщин диагностировано маловодие, а среди женщин с просрочкой беременности этот показатель возрастает до 12 процентов, поскольку уровень околоплодных вод обычно снижается на поздних сроках беременности.
Когда это обычно происходит?
Низкий уровень околоплодных вод обычно развивается во второй половине третьего триместра, хотя может произойти и на более ранних сроках беременности.
Как это влияет на ребенка?
У большинства женщин с диагнозом «низкий уровень околоплодных вод в третьем триместре» беременность протекает нормально.Если у ребенка очень низкий уровень околоплодных вод, в котором он может плавать, существует небольшой риск задержки внутриутробного развития и сжатия пуповины во время родов. У вас также может быть больше шансов сделать кесарево сечение.
Если ваш врач обнаруживает низкий уровень околоплодных вод в первом или втором триместре, риски выше и могут включать выкидыш, преждевременные роды, врожденные дефекты или мертворождение.
Средства от недостатка околоплодных вод
Доказано, что не существует лекарств, способных повысить уровень околоплодных вод в долгосрочной перспективе.Но если вам поставили диагноз олигогидрамнион, есть шаги, которые вы можете предпринять, чтобы повысить уровень околоплодных вод в краткосрочной перспективе. Ваш врач может порекомендовать:
Ваш врач может порекомендовать:
- Много отдыхать и, возможно, снизить физическую активность
- Пить много воды
- Продолжать тщательный мониторинг уровня околоплодных вод, который может включать нестрессовые тесты или биофизический профиль
- Ранние или запланированные роды если низкий уровень околоплодных вод угрожает благополучию вашего ребенка, особенно если вы беременны на сроке не менее 36 недель
- Переливание физиологического раствора (соленая вода) в полость матки с использованием катетера, помещенного в шейку матки, чтобы заменить потерянный или низкий уровни амниотической жидкости, которая известна как амниоинфузия и обычно проводится во время родов.
- Хирургия плода, если недостаток околоплодных вод связан с проблемой с мочевыводящими путями вашего ребенка
Можно ли предотвратить недостаток околоплодных вод?
Хотя нет никакого способа предотвратить олигогидрамнион, важно работать с вашим врачом, чтобы контролировать ваши лекарства и любые состояния, связанные с низким содержанием околоплодных вод, включая диабет и высокое кровяное давление. Регулярные осмотры позволяют вашему врачу измерить ваш живот и убедиться, что околоплодных вод достаточно для правильного развития вашего ребенка.
Регулярные осмотры позволяют вашему врачу измерить ваш живот и убедиться, что околоплодных вод достаточно для правильного развития вашего ребенка.
Если ваш врач отмечает, что у вас может быть низкий уровень околоплодных вод, он или она может порекомендовать ультразвуковое исследование для измерения объема жидкости в амниотическом мешке.
Низкий уровень околоплодных вод может быть серьезным заболеванием, поэтому важно не отставать от предродовых посещений. Хорошая новость заключается в том, что у большинства женщин с низким содержанием околоплодных вод беременность совершенно здорова.Олигогидрамнион: мало околоплодных вод | Бэбицентр
Что такое околоплодные воды?
Низкий уровень околоплодных вод (олигогидрамнион) — это состояние, при котором уровень околоплодных вод ниже ожидаемого для гестационного возраста ребенка. В нормальных условиях количество околоплодных вод увеличивается до начала третьего триместра. На пике от 34 до 36 недель у вас может быть около литра околоплодных вод. После этого она постепенно уменьшается, пока вы не родите.
После этого она постепенно уменьшается, пока вы не родите.
Амниотическая жидкость заполняет мешок, окружающий вашего развивающегося ребенка, и играет несколько важных ролей:
- Он смягчит вашего ребенка, чтобы защитить его от травм (например, если вы упадете).
- Он предотвращает сжатие пуповины, которое может снизить снабжение ребенка кислородом.
- Помогает поддерживать постоянную температуру в утробе матери.
- Защищает от заражения.
- Позволяет вашему ребенку двигаться, чтобы его мышцы и кости развивались должным образом.
- Он помогает развитию пищеварительной и дыхательной систем, когда ваш ребенок глотает и выделяет его, «вдыхает» и «выдыхает» из легких.
В течение первых 14 недель беременности жидкость попадает из системы кровообращения в амниотический мешок. В начале второго триместра ваш ребенок начинает глотать жидкость, пропускать ее через почки и выделять в виде мочи, которую он затем снова глотает, рециркулируя полный объем околоплодных вод каждые несколько часов. (Да, это означает, что большая часть жидкости в конечном итоге оказывается мочой вашего ребенка!)
(Да, это означает, что большая часть жидкости в конечном итоге оказывается мочой вашего ребенка!)
Таким образом, ваш ребенок играет важную роль в поддержании необходимого количества жидкости в амниотическом мешке. Иногда, однако, эта система выходит из строя, что приводит либо к слишком большому, либо к слишком маленькому количеству жидкости — и то, и другое может создавать проблемы.
Как я узнаю, что у меня мало околоплодных вод?
Ваш практикующий врач может заподозрить эту проблему, если у вас течет жидкость, если у вас небольшие размеры для вашей стадии беременности, или если вы не чувствуете, что ваш ребенок очень сильно шевелится.Она также может быть начеку, если у вас ранее был ребенок, рост которого был ограничен, или если у вас есть определенные осложнения при беременности (см. Материнские осложнения ниже), или если у вас просрочен срок родов.
Чтобы узнать, что происходит, ваш врач отправит вас на УЗИ. Сонограф измеряет самые большие карманы околоплодных вод в четырех разных частях матки и складывает их вместе, чтобы увидеть, где вы оцениваете индекс околоплодных вод (AFI). Нормальный показатель для третьего триместра составляет от 5 до 25 сантиметров (см).В общей сложности меньше 5 см считается низким.
Нормальный показатель для третьего триместра составляет от 5 до 25 сантиметров (см).В общей сложности меньше 5 см считается низким.
Что может быть причиной нехватки околоплодных вод?
Эксперты не всегда знают, что вызывает низкий уровень околоплодных вод. На самом деле, у большинства женщин маловодие не имеет определенной причины. Чем позже на сроке беременности разовьется заболевание, тем лучше будет прогноз для вашего ребенка.
Вот наиболее частые причины маловодия:
Маленький ребенок.
У маленьких детей будет меньше жидкости.
Осложнения со стороны матери.
Осложнения, такие как хроническое высокое кровяное давление, преэклампсия, диабет и волчанка, могут привести к снижению уровня околоплодных вод.
Проблемы с плацентой
Проблемы с плацентой, такие как частичная отслойка, при которой плацента отслаивается от внутренней стенки матки, может привести к низкому уровню околоплодных вод.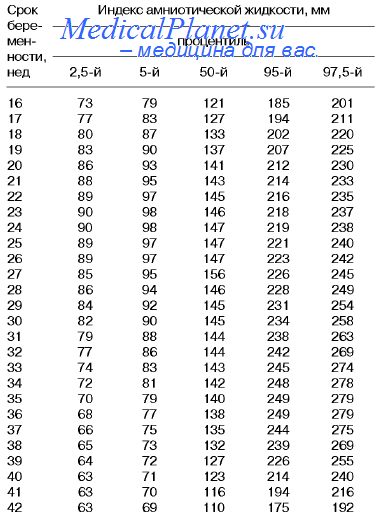 Если плацента не снабжает ребенка достаточным количеством крови и питательных веществ, он перестанет вырабатывать мочу.
Если плацента не снабжает ребенка достаточным количеством крови и питательных веществ, он перестанет вырабатывать мочу.
Менее распространенные причины маловодия включают:
Протекающие или разорванные плодные оболочки
Небольшой разрыв в амниотических оболочках может привести к утечке жидкости.Это может произойти на любом этапе беременности, но чаще встречается по мере приближения к родам. Вы можете сами заметить вытекшую жидкость, если обнаружите, что ваше нижнее белье мокрое, или ваш практикующий врач может обнаружить это во время экзамена. Сообщите своему врачу, если вы подозреваете, что у вас протекают околоплодные воды.
Разрыв мембраны может увеличить риск заражения как для вас, так и для вашего ребенка, поскольку он дает бактериям возможность проникнуть в амниотический мешок. Иногда разрыв в мешочке заживает сам по себе, утечка прекращается, и уровень жидкости возвращается к норме.(Обычно это происходит, если утечка происходит после амниоцентеза.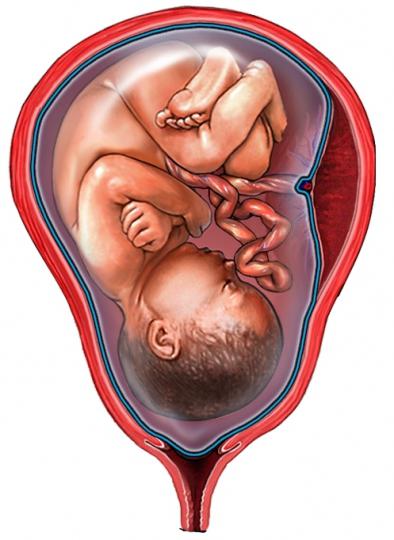 )
)
Некоторые лекарства
Некоторые лекарства, например ингибиторы АПФ, могут способствовать развитию маловодия.
Вынашивание близнецов или близнецов
Вы подвержены риску низкого уровня жидкости, если вы носите близнецов или близнецов. Олигогидрамнион вероятен в случае синдрома переливания крови между близнецами, при котором у одного близнеца слишком мало околоплодных вод, а у другого — слишком много.
Задержка срока родов
Уменьшение количества околоплодных вод — один из рисков переношенной беременности.Задержка на две недели или более может подвергнуть вас риску маловодия.
Аномалии плода
Если в первом или втором триместре у вас обнаружен низкий уровень околоплодных вод, это может означать, что у вашего ребенка врожденный дефект. Если его почки отсутствуют или не развиваются должным образом, или, например, его мочевыводящие пути заблокированы, ваш ребенок не будет вырабатывать достаточно мочи для поддержания уровня околоплодных вод.
Опасен ли низкий уровень околоплодных вод для моего ребенка?
Обычно нет.В большинстве случаев маловодие в третьем триместре не вызывает никаких осложнений для вашего ребенка. Однако, если уровень жидкости становится очень низким, есть определенный риск для вашего ребенка, потому что пуповина может быть сдавлена, что мешает вашему ребенку получать достаточно еды и кислорода. Вот почему у доношенных женщин с олигогидрамнионом больше случаев вмешательства или проблем во время родов и родов, в том числе:
Низкий уровень околоплодных вод может развиваться в первые два триместра редко, но если это произойдет, это может вызвать:
Что будет, если мне поставят диагноз «маловодие»?
Если у вас низкий уровень околоплодных вод, ваш опекун будет внимательно следить за вашей беременностью, чтобы убедиться, что ваш ребенок продолжает нормально расти.То, как вы будете управлять беременностью, зависит от того, как долго вы живете, как поживает ваш ребенок и есть ли у вас другие осложнения.
Если вы и ваш ребенок здоровы и к концу беременности у вас развивается олигогидрамнион, вас могут наблюдать чаще, но лечение может не потребоваться.
Если ваше маловодие вызывает беспокойство, процедуры могут включать:
- Дополнительный мониторинг . Ваш ребенок будет тщательно контролироваться с помощью частых ультразвуковых и нестрессовых тестов, а также биофизических профилей и, возможно, допплеровских исследований.Вас попросят выпить много жидкости, подсчитать удары плода и немедленно сообщить об этом своему опекуну, если вы заметите, что ваш ребенок становится менее активным.
- Индукционная . Если вы приближаетесь к сроку, роды будут вызваны. В некоторых случаях вам может потребоваться рано рожать — например, если у вас тяжелая преэклампсия или ваш ребенок не развивается в утробе матери.
- Гидратация . Поддержание гидратации — употребление одного-двух литров воды — может временно увеличить объем околоплодных вод, особенно если вы обезвожены.В некоторых случаях маме назначают жидкости внутривенно.
- Кесарево сечение . Если ваш ребенок не может безопасно переносить роды, ваш врач или акушерка порекомендуют кесарево сечение.
Олигогидрамнион
Амниотическая жидкость окружает ребенка и защищает его по мере его развития. Это также помогает правильно развиваться мышцам, легким и пищеварительному тракту ребенка. Ваш лечащий врач определил, что у вас слишком мало околоплодных вод в матке. Это называется маловодием.Обнаружение маловодия меняет способ ведения беременности, даже если в остальном беременность протекает нормально. Недостаток жидкости усложняет беременность. При здоровой беременности проблема может не нуждаться в лечении.
Причины олигогидрамниона
Это состояние наиболее часто встречается в последнем триместре и при беременности, перенесенной после родов. Это связано с тем, что уровень околоплодных вод естественным образом снижается через 41 неделю. Если проблема возникает на ранних сроках беременности, это может быть связано с проблемами со здоровьем матери или плода.В случае постановки диагноза важно определить, не сломался ли амниотический мешок. Однако часто причина низкого уровня жидкости остается неизвестной.
Диагностика маловодия
Ультразвук проводится для измерения количества околоплодных вод в матке. Ультразвук использует звуковые волны для создания подробных изображений внутренней части матки. Во время ультразвукового исследования измеряется количество околоплодных вод, чаще всего с помощью метода, называемого индексом околоплодных вод (AFI). Олигогидрамнион считается присутствующим, если AFI показывает уровень жидкости менее 5 сантиметров.
Управление маловодием
В некоторых случаях употребление большего количества жидкости может помочь увеличить уровень околоплодных вод. Кроме того, контролируется ваше здоровье и здоровье вашего ребенка. Ваш лечащий врач будет регулярно проводить УЗИ, чтобы контролировать уровень околоплодных вод. Также могут быть проведены стресс-тесты плода. Эти тесты контролируют здоровье будущего ребенка. Во многих случаях лечение не требуется. Если ваш лечащий врач решит, что лечение необходимо, оно может включать:
Постельный режим дома или пребывание в больнице.В это время внимательно следят за здоровьем матери и плода.
Внутривенные жидкости. Трубка, вставленная в руку или кисть, используется для введения материнской жидкости.
Амниоинфузия. Это увеличивает количество жидкости в матке за счет добавления (инфузии) стерильной соленой воды (физиологического раствора). Его можно использовать только во время родов и родов.
Индукция труда. Это можно сделать, если беременность наступила в срок или позже. Ваш лечащий врач расскажет вам об этом подробнее, если это потребуется.
Последующий уход
Если у вас или у плода есть состояние, которое вызвало низкий уровень околоплодных вод, это состояние будет излечено. Ваш лечащий врач может рассказать вам больше о причине низкого уровня околоплодных вод. Он или она также может обсудить с вами варианты лечения.
Когда звонить своему лечащему врачу
Немедленно звоните своему врачу, если у вас есть одно из следующих событий:
Повышенная температура.4 ° F (38 ° C) или выше, или по рекомендации врача
Внезапные или сильные спазмы в животе
Утечка жидкости из влагалища
Регулярные ритмичные сокращения
Ребенок двигается меньше чем раньше
Олигогидрамнион
Амниотическая жидкость окружает ребенка и защищает его по мере его развития. Это также помогает правильно развиваться мышцам, легким и пищеварительному тракту ребенка.Ваш лечащий врач определил, что у вас слишком мало околоплодных вод в матке. Это называется маловодием. Обнаружение маловодия меняет способ ведения беременности, даже если в остальном беременность протекает нормально. Недостаток жидкости усложняет беременность. При здоровой беременности проблема может не нуждаться в лечении.
Причины маловодия
Это заболевание чаще всего встречается в последнем триместре и у беременных, перенесших срок.Это связано с тем, что уровень околоплодных вод естественным образом снижается через 41 неделю. Если проблема возникает на ранних сроках беременности, это может быть связано с проблемами со здоровьем матери или плода. В случае постановки диагноза важно определить, не сломался ли амниотический мешок. Однако часто причина низкого уровня жидкости остается неизвестной.
Диагностика маловодия
Ультразвук проводится для измерения количества околоплодных вод в матке. Ультразвук использует звуковые волны для создания подробных изображений внутренней части матки.Во время ультразвукового исследования измеряется количество околоплодных вод, чаще всего с помощью метода, называемого индексом околоплодных вод (AFI). Олигогидрамнион считается присутствующим, если AFI показывает уровень жидкости менее 5 сантиметров.
Управление маловодием
В некоторых случаях употребление большего количества жидкости может помочь повысить уровень околоплодных вод. Кроме того, контролируется ваше здоровье и здоровье вашего ребенка. Ваш лечащий врач будет регулярно проводить УЗИ, чтобы контролировать уровень околоплодных вод.Также могут быть проведены стресс-тесты плода. Эти тесты контролируют здоровье будущего ребенка. Во многих случаях лечение не требуется. Если ваш лечащий врач решит, что лечение необходимо, оно может включать:
Постельный режим дома или пребывание в больнице. В это время внимательно следят за здоровьем матери и плода.
Внутривенные жидкости. Трубка, вставленная в руку или кисть, используется для введения материнской жидкости.
Амниоинфузия. Это увеличивает количество жидкости в матке за счет добавления (инфузии) стерильной соленой воды (физиологического раствора). Его можно использовать только во время родов и родов.
Индукция труда. Это можно сделать, если беременность наступила в срок или позже. Ваш лечащий врач расскажет вам об этом подробнее, если это потребуется.
Последующее наблюдение
Если у вас или у плода есть заболевание, которое вызвало низкий уровень околоплодных вод, это состояние будет излечено.Ваш лечащий врач может рассказать вам больше о причине низкого уровня околоплодных вод. Он или она также может обсудить с вами варианты лечения.
Когда звонить своему врачу
Немедленно позвоните своему врачу, если у вас есть одно из следующего:
Температура 100,4 ° F (38 ° C) или выше, или по рекомендации врача
Внезапные или сильные спазмы в животе
Утечка жидкости из влагалища
Регулярные ритмичные сокращения
Ребенок двигается меньше, чем раньше
Медицинский онлайн-обозреватель: Хизер Тревино
Медицинский онлайн-обозреватель: Ирина Бурд к.






 Am J Reprod Immunol. Oct 13 2011;
Am J Reprod Immunol. Oct 13 2011; Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.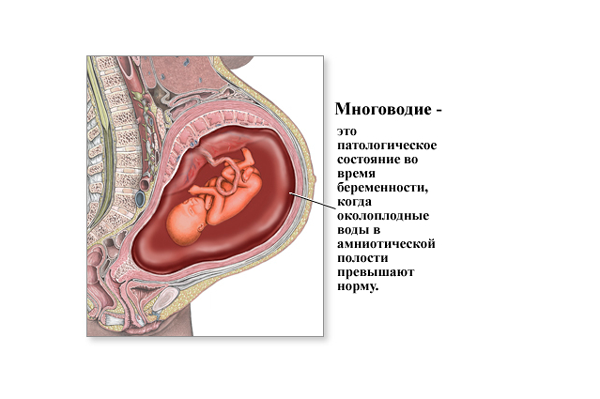 кто разделяет плаценту (так называемый синдром переливания крови между двумя близнецами)
кто разделяет плаценту (так называемый синдром переливания крови между двумя близнецами)


 Если у вас высокое кровяное давление, поговорите со своим врачом перед беременностью, чтобы убедиться, что ваше кровяное давление находится под контролем.
Если у вас высокое кровяное давление, поговорите со своим врачом перед беременностью, чтобы убедиться, что ваше кровяное давление находится под контролем. Если плацента не может производить достаточно воды и питательных веществ для ребенка, он может вырабатывать меньше мочи.Это состояние чаще всего встречается у младенцев с задержкой внутриутробного развития.
Если плацента не может производить достаточно воды и питательных веществ для ребенка, он может вырабатывать меньше мочи.Это состояние чаще всего встречается у младенцев с задержкой внутриутробного развития.
 Мы также поможем организовать для вас консультации с детскими урологами или нефрологами (специалистами по почкам), которые проконсультируют вас по поводу любой операции или другого специализированного ухода, который может потребоваться вашему ребенку после рождения.В некоторых случаях, например, при обструкции нижних мочевых путей (LUTO), мы также можем предложить дородовое вмешательство.
Мы также поможем организовать для вас консультации с детскими урологами или нефрологами (специалистами по почкам), которые проконсультируют вас по поводу любой операции или другого специализированного ухода, который может потребоваться вашему ребенку после рождения.В некоторых случаях, например, при обструкции нижних мочевых путей (LUTO), мы также можем предложить дородовое вмешательство.