Ингаляции при сухом кашле небулайзером детям комаровский
У каждого взрослого есть воспоминания о том, как он, будучи маленьким, дышал над кастрюлей с кипятком с содой или вареной картошкой. Впечатления от этого ритуала настолько сильны, что даже сейчас помнится этот запах, капельки конденсата на лбу и носу, а еще этот обжигающий лицо влажный воздух. Мир не стоит на месте и нашим детям повезло гораздо больше, появились специальные приборы ингаляторы, которые сделают ингаляции при рините и кашле не такими удручающими. Предлагаем прислушаться к мнению авторитетного доктора Комаровского об ингаляциях небулайзером ребенку.
Ингаляции по доктору Комаровскому
Как врач, Комаровский рассматривает использование ингаляторов, прежде всего, с точки зрения лечения какой-либо болезни.
Так вот, есть разные ингаляторы по величине дисперсности:
- крупнодисперсные — предназначены для лечения верхних дыхательных путей;
- мелкодисперсные — предназначены для лечения нижних дыхательных путей.

Это объясняется тем, что чем крупнее частица аэрозоля, тем раньше она осядет на поверхности, а чем мельче — тем соответственно дальше пройдет по дыхательным путям.
Мелкодисперсные ингаляторы как раз и называются небулайзером. Принципиальная разница тут в том, что он не кипятит жидкость, а создает мелкодисперсный туман (капельки размером в 3-4 микрон — в 10 раз мельче чем у ингалятора). Лекарство разбивается на мельчайшие частицы, которые при ингаляции проникают напрямую в нижние отделы дыхательных путей, слизистая смягчается, а сухой кашель становится легче, так как отходит мокрота.
В зависимости от симптомов в аппарат добавляется соответствующее лекарственное вещество:
При сухом кашле
Врач пропишет бронхолитические или муколитические препараты, среди которых беродуал, вентолин, амброгексал и др. Какой препарат выбрать решит врач исходя из общей картины вашего заболевания, возраста (так как детям некоторые препараты просто противопоказаны), возможных сопутствующих заболеваний.
Самостоятельно и без вреда для здоровья можно дышать минеральной водой.
Также полезно будет сделать ингаляции с физраствором. Лучше приобрести физраствор в аптеке, так как домашний (солевой раствор) не будет отличаться стерильностью.
Физ. раствор хорошо показывает себя при первых симптомах простуды, потому что первая стадия — это стадия сухого раздражения верхних дыхательных путей. Можно для профилактики использовать противовоспалительные препараты — фурацилин, мирамистин и др.
Попробуйте заварить настой из целебных трав — ромашка, подорожник, зверобой, шалфей.
При насморке
Ингаляции при насморке детям нужно проводить с большой осторожностью. У ребенка узкие носовые проходы, а при воздействии влажного теплого воздуха корочки и слизь начнут набухать, тем самым перекрывая носовые проходы. Чем младше ребенок, тем более опасными последствиями это грозит. Ребенок школьного возраста может откашляться, а вот малыш может начать задыхаться.
В случае простудного насморка у взрослого врачом назначается интерферон или тонзилгон (препараты возможно применять для детей только старше 7 лет), фурацилин.
В качестве средства безопасного самолечения можно выбрать минералку, настойку календулы, прополиса (если нет аллергических реакций на продукты пчеловодства), а также отвары ромашки и мяты.
Небулайзер хорошо зарекомендовал себя на ранних стадиях ОРВИ, но если насморк или кашель — это сопутствующие симптомы ангины или отита, то дело тут обстоит иначе.
Ангина является прямым противопоказанием для паровой ингаляции, так как тепло только ускорит скорость размножения бактерий.
Такая же ситуация с отитом, ингаляцию проводить вредно и опасно. Тут помимо увеличения бактерий и усугубления течения болезни разбухшая слизь в проходе между носом и ухом добавит болевых ощущений.
При температуре
Температура — прямое противопоказание к любым ингаляциям, так как теплый пар способствует еще большему нагреванию тела. Несмотря на то, что небулайзер вырабатывает пар за счет ультразвука, а не нагревания, во время повышенной температуры взрослого или ребенка от процедуры лучше отказаться.
Несмотря на то, что небулайзер вырабатывает пар за счет ультразвука, а не нагревания, во время повышенной температуры взрослого или ребенка от процедуры лучше отказаться.
В таком состоянии гораздо важнее обеспечить обильное питье, а всю пользу от ингаляции можно и нужно оставить на потом, когда температура спадет.
При бронхите
Тут как нельзя лучше подойдет именно процедура введения препаратов мелкодисперсным ингалятором. Так как только самые мелкие частички пара смогут доставить лекарство в бронхи, где и наблюдается воспаление. Перечень лекарств, которые применяются для ингаляции через небулайзер, широкий:
- бронхолитики
- противовоспалительные
- антибиотики
- сосудосуживающие
Основное правило тут — в инструкции должно быть указано, что они пригодны для использования через небулайзер.
План лечения при таком серьезном заболевании должен назначить только доктор. Также нужно понимать, что детская дозировка препаратов будет отличаться от взрослой, и не все лекарства подходят для лечения бронхита у ребенка.
Также нужно понимать, что детская дозировка препаратов будет отличаться от взрослой, и не все лекарства подходят для лечения бронхита у ребенка.
Применение небулайзера имеет смысл, когда в помещении достигнута комфортная влажность и температура, ребенок хорошо пьет, но слизь все равно скопилась. В этом случае ингаляция поможет отойти этой слизи и продышаться. В последующем нужно продолжать работать над тем, чтобы слизь не пересыхала.
Ингаляции для грудничков
Производители утверждают, что применять небулайзеры можно с первого месяца жизни. Маску новорожденному не оденете, но распылять рядом можно, так будет происходить пассивное дыхание лекарственным веществом.
Но по лекциям Школы доктора Комаровского первый год жизни как раз в противопоказаниях любых ингаляций. А распыление пара рядом проводится для увлажнения воздуха. С этой функцией хорошо справится любой увлажнитель. Что же касается лекарственных средств добавляемых в аппарат, то для грудного ребенка доза играет важную роль — если она будет недостаточна, то не будет оказывать лечебного эффекта.
Есть заболевания, при лечении которых небулайзер просто необходим — муковисцидоз (кистозный фиброз), бронхиальная астма. При этих болезнях используются специальные очень серьезные препараты, и без небулайзера просто невозможно помочь больному.
Для обычного ребенка небулайзер нужен только когда начинается легкое инфекционное заболевание и пересыхание слизи. А избежать это легко, если наладить температурный и влажный режим воздуха в помещении, где находится ребенок.
По лекциям Школы доктора Комаровского самообразовываются многие родители, учатся грамотно относиться к здоровью ребенка и отметать рекламный шум. Так и с небулайзерами. Это бесспорно нужная вещь, которая при определенных заболеваниях несет огромную пользу, но при неверном использовании может нанести и вред.
Ингаляции — процедуры весьма популярные среди родителей. И если даже вы и не задумывались над возможностью делать их для своего чада в домашних условиях, то обязательной найдется кто-то из знакомых, родственников или даже докторов, кто обязательно посоветует сделать ингаляцию больному малышу.
О самых распространенных родительских ошибках, о пользе и вреде этих процедур рассказывает известный педиатр, автор книг о детском здоровье и известный телеведущий Евгений Комаровский.
Комаровский о процедуре
По вопросам проведения ингаляций, к сожалению, родители редко обращаются к врачам, говорит Евгений Комаровский. А все потому, что в каждой семье есть свои способы проведения этой процедуры. Одни поколениями дышат на тазиком с вареной картошкой, другие купили ингалятор и экспериментируют с травяными отварами и эфирными маслами. Редко какая мама отправляется за советом к педиатру. А делать это необходимо, считает Комаровский.
Действительно ли ингаляции столь полезны для организма и способствуют быстрому выздоровлению от респираторных заболеваний — об этом расскажет доктор Комаровский в следующем видео.
Ингаляционная терапия основана на вдыхании газов или паров, в которых растворено некое лекарственное средство. Именно это лекарство и будет оказывать действие на бронхи, легкие, трахеи. Родители, которые при любом заболевании своему ребенку варят кастрюлю картошки, просто не знают, что лечения никакого в ходе такой ингаляции нет. Ведь ребенок вдыхает пары, воду. И это неплохо увлажняет бронхи и, безусловно, полезно. Но не лечит.
Именно это лекарство и будет оказывать действие на бронхи, легкие, трахеи. Родители, которые при любом заболевании своему ребенку варят кастрюлю картошки, просто не знают, что лечения никакого в ходе такой ингаляции нет. Ведь ребенок вдыхает пары, воду. И это неплохо увлажняет бронхи и, безусловно, полезно. Но не лечит.
Эффект ингаляции теплым паром, по словам Комаровского, примерно одинаков и с эффектом процедур от вдыхания травяных настоев и отваров. То есть, и вареная картошка, и отвар мелиссы или ромашки, активно увлажняют дыхательные пути. Но во втором случае у человека срабатывает эффект Плацебо — он же дышит не просто водой или физраствором, а «травками, о полезных свойствах которых написано много книг».
Именно поэтому любые ингаляции в домашних условиях Евгений Олегович считает процедурой полезной в первую очередь для самих родителей, которым просто невмоготу сидеть без дела, когда ребенок заболел. Им необходимо делать хоть что-то, да хоть бы и ингаляцию.
Серьезный лечебный эффект от ингаляционной терапии дают назначенные врачом процедуры, с применением серьезных лекарств и специальных приборов для их распыления.
Чем делать?
Специальные приборы для ингаляции называются ингаляторами. Они предназначены для лечения в условиях стационаров и физкабинетов. Сейчас целый сегмент устройств предназначен для домашнего пользования. Вообще понятие «ингалятор» довольно емкое, говорит Евгений Комаровский. Сюда относятся и готовые аптечные ингаляторы с каким-то лекарственным препаратом внутри (например, «Ингалипт»). Ничего готовить с ними не надо, просто брать, нажимать на дозатор и вдыхать аэрозоль с лекарством. Самый традиционный ингалятор — паровой. Он действует по типу электрочайника — согревает налитый в него раствор и над ним можно дышать парами.
Ультразвуковые ингаляторы разогревают и испаряют лекарственные растворы ультразвуком. А компрессорные — создают аэрозоль из жидкости струей воздуха. Самый современный прибор для ингаляционной терапии называется небулайзером.
Самый современный прибор для ингаляционной терапии называется небулайзером.
Отличия между ингалятором и небулайзером в том, что вторые создают целебные аэрозоли без пара, при помощи вибрирующей мембраны, и в мелкодисперсном веществе, которое ребенок будет вдыхать, в результате содержатся мелкие частицы лекарства. Как выбрать ингалятор, станет понятно после того, как родители честно ответят себе на вопрос, для чего именно они приобретают то или иное устройство. Комаровский подчеркивает, что главная цель — не ингаляция ради ингаляции, а лечение того или иного заболевания дыхательных путей.
Поэтому, родителям, которые планируют лечить заболевания верхних дыхательных путей, когда ребенку требуется активное увлажнение слизистых оболочек, лучше покупать паровые ингаляторы. Для терапии при болезнях нижних дыхательных путей (а обычно это серьезные диагнозы, такие как бронхиальная астма, бронхит, пневмония, хроническая обструктивная болезнь легких) больше подходит небулайзер, который даст возможность принимать во время процедуры аптечные лекарственные препараты, которые назначил ребенку врач.
Они обычно тоже довольно серьезные, такие как «Беродуал». Можно также купить компрессорный ингалятор.
Как правило, ингаляторы рассчитаны на ту или иную дисперсность (размер частиц аэрозоли). Один ингалятор, таким образом, может быть эффективен при бронхиальной астме, а другой — при пневмонии, поскольку для лечения легких требуются очень мелкие частицы, которые опустятся до места назначения. Есть очень дорогие модели, в которых предусмотрена возможность менять дисперсность. Но они настолько дороги, что дома их почти не встретишь, все чаще — в поликлиниках и клиниках. Ими можно лечить заболевания как верхних, так и нижних дыхательных путей, всего лишь меняя в меню прибора тип дисперсности аэрозоли.
Польза и вред
Помимо очевидной пользы есть у ингаляций очень ощутимый вред, о котором нельзя не рассказать. Во-первых, есть такие болезни, при которых ингаляции противопоказаны. И их значительно больше, чем тех недугов, которые можно лечить при помощи ингалятора.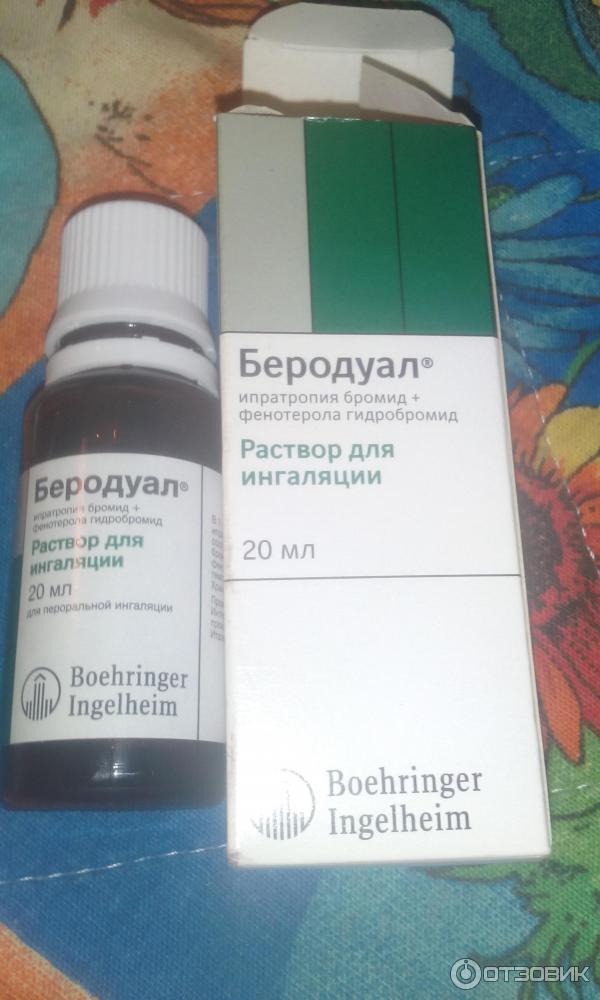 Комаровский предупреждает, что лечить ангину ингаляциями ни в коем случае нельзя. Паровые ингаляции нельзя делать ребенку с отитом. Прогревание парами лишь усилит воспалительный процесс в таких ситуациях.
Комаровский предупреждает, что лечить ангину ингаляциями ни в коем случае нельзя. Паровые ингаляции нельзя делать ребенку с отитом. Прогревание парами лишь усилит воспалительный процесс в таких ситуациях.
Паровые процедуры, во всех без исключения случаях, категорически противопоказаны детям, которым еще не исполнилось года, дошкольникам без предварительного назначения врача. Нельзя таким способом пытаться лечить ребенка, у которого бактериальная инфекция, боли в ухе или ощущение заложенности ушей, есть примеси крови или гноя в мокроте. Никогда не нужно делать ингаляции при повышенной температуре тела.
Чем младше ребенок, тем опаснее для него ингаляции. Особенность деток — в узких носовых ходах. И если засохшую слизь хорошо увлажнить при помощи паровой ингаляции, она разбухнет, увеличится в объеме, но выйти наружу не сможет и это спровоцирует очень серьезные последствия, вплоть до асфиксии.
Ингаляции должны проводиться не по желанию родителей и не по прихоти бабушек, а по строгим показаниям и только по рекомендации врача. Иначе вред от процедур существенно превысит потенциальную пользу. Ингаляции — всегда риск, говорит Евгений Комаровский. Во-первых, риск обструкции и возникновения отита, а, во-вторых, риск ожога или получения электротравмы.
Иначе вред от процедур существенно превысит потенциальную пользу. Ингаляции — всегда риск, говорит Евгений Комаровский. Во-первых, риск обструкции и возникновения отита, а, во-вторых, риск ожога или получения электротравмы.
Эфирные масла
Вдыхание паров эфирных масел ребенком очень полезно, особенно для родителей, которым сразу на душе становится спокойнее, и для тех, кто продает эти самые масла. Евгений Комаровский подчеркивает, что использовать масла нельзя ни в каком типе ингаляторов, кроме паровых.
Но стоит ли это делать вообще — вопрос открытый. Ведь эффективность вдыхания паров кедрового или эвкалиптового масла официальной медициной не доказана, можно только догадываться или следовать советам народных целителей. Но Комаровский призывает все-таки не экспериментировать на собственных детях, поскольку при таких ингаляциях увеличивается риск не только получить ожог, но и заработать аллергическую реакцию на какой-то растительный компонент.
Советы
- Не стоит делать ингаляцию с лекарствами при начинающихся признаках ОРВИ или гриппа. Пользы от нее может быть меньше, чем вреда. Профилактика вирусных болезней невозможна никакими медикаментами, будь они в таблетках или в виде растворов для ингаляций.
- Делать ингаляции самостоятельно можно только при заболеваниях верхних дыхательных путей.
- Для проведения ингаляций горячим паром лучше использовать специальный прибор, а не кастрюлю с кипятком или картошкой. Ведь под одеялом над кастрюлей у ребенка очень высоки шансы пролить эту кастрюлю и получить множественные ожоги кожи или резко вдохнуть горячий пар и получить ожоги слизистых оболочек органов дыхания.
- Правильный оптимизированный питьевой режим во время болезни, влажный воздух в помещении и нормальные параметры воздуха в комнате вполне могут заменить ингаляцию. Если условия (температура 18-20 градусов. Влажность воздуха 50-70%) будет выполнены, слизь не пересохнет, и никакой необходимости в проведении ингаляционной терапии не возникнет.

- Если перед семьей стоит выбор купить ингалятор или небулайзер, Комаровский советует не брать ни то, ни другое, а купить увлажнитель воздуха.
- Длительность ингаляций
- Физрастворы
- Доктор Комаровский
- Ингаляторы
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Доктор Комаровский в одной из своих телепередач «Школа доктора Комаровского» представил ключевую информацию по теме плюсов и минусов при ингаляции небулайзером, насколько такое лечение эффективно, как часто его можно применять и в каких случаях. Также стоит уделить внимание, какое происходит действие на организм от данного метода лечения. Разобраться в этой теме, как использовать ингаляции при сухом кашле небулайзером и при других сопутствующих симптомах, вместе с доктором смогут читатели по следующей статье.
Какие рекомендует ингаляции небулайзером Комаровский?
Для начала стоит понять принцип действия прибора.
О действии небулайзера
Аппарат наполнен раствором с лекарственными компонентами. В нем формируются в виде аэрозоля из этих полезных частиц облака. И чем мельче частички разбиты, тем глубже по дыхательным путям будет проникать препарат, тем сильнее окажется эффект. При терапии от насморка, как и при сухом кашле небулайзером детямнужны облака крупной дисперсии. Для этого небулайзеры не требуются. В таких ситуациях, ингаляции при кашле ,педиатр назначает с использованием различных ингаляторов домашнего типа. Это нужно, чтобы из кашля сухого получить увлажненный, с мокротой. О том, какие существуют типы ингаляторов, стоит узнавать отдельно. Далее будут приведены только те варианты, какие можно встретить в домашнем арсенале родителей.
При заболевании бронхитом в запущенной стадии, с обилием мокроты, как раз рекомендован небулайзер как наиболее эффективный вариант ингаляций. Тут стоит задать себе вопрос, а можно ли при бронхите сразу дышать через аппарат. Если же начинать лечение ингаляцией в самом начале болезни, то тем самым можно поспособствовать ухудшению состояния, когда микробы оказываются внутри организма. Тогда как для лечения астмы, туберкулеза, хронической пневмонии лучше использовать аппараты, способные создавать самые мелкие частички.
Тогда как для лечения астмы, туберкулеза, хронической пневмонии лучше использовать аппараты, способные создавать самые мелкие частички.
При любом лечении, даже таком простом, как паровые ингаляции, важно не нанести ребенку вред. Ведь банальная температура считается противопоказанием к этому виду терапии. Иначе придется лечить более тяжелые формы легочных заболеваний, и даже осложнения на другие системы организма.
Доктор Комаровский: ингаляции небулайзером дома
В большинстве своем, родители, мало знающие об ингаляторах, относят их к категории небулайзеров. Однако это на корню неверно.
Домашняя терапия в виде ингаляции по Комаровскому представлена так:
- паровым ингалятором, чаще используемым посредством кастрюли или заварника, с народными рецептами, реже – покупной прибор, создающий пар;
- в небулайзерах – несколько видов по способу создания аэрозольного облака.
Стоит еще раз отметить важное:
При необходимости и с разрешения лечащего педиатра небулайзер для грудничков Комаровский применять советует только в особых случаях, при диагностировании тяжелой формы недуга.
Тогда как простуды и с более сложной формой — ОРВИ не стоит лечить ингаляциями, потому как это лишь способствует распространению инфекции в организме, приносит откровенный вред.
Однако, школа популярного педиатра Комаровского указывает и на пользу лечения, если ингаляцию применять при:
- хронической форме пневмонии;
- астме;
- туберкулезе.
Использовать при лечении заболевания нижних дыхательных путей у детей самостоятельно школа доктора Комаровского ингаляции небулайзерным методом допускает, но исключительно по рекомендации лечащего педиатра. Ведь для этого подхода медики используют специализированные препараты, где нужна точная дозировка на грудничков и остальных пациентов младшего возраста, а также расчет по времени и частоте применения терапии. В противном случае пользы для ребёнка, возможно, не добиться вовсе, в отличие от вреда. А уж тем более, когда болезнь сопровождается температурой, об ингаляциях паровых лучше на время забыть.
Небулайзер: польза или вред? Комаровский дает свои комментарии
Прежде, чем начинать ингалироваться, стоит вспомнить про разницу между недугами и аппаратами. Если при простуде используют ингалятор паровой, так и ОРЗ при сопутствующем поражении верхних дыхательных путей. Тогда пар в виде увлажненного воздуха и тепла способствует разжижению мокротного слоя слизи с ее последующим отхождением от рыхлых тканей. Происходит вызов реологической реакции, проще говоря, отхаркивание, которому уже ничто не мешает. Кроме того, небулайзером ингаляции при температуре Комаровский делать советует, как и другие педиатры. Но только если ртутный столбик не превышает 38,9 0 С. Это связано с состоянием сосудов, от чего также будет скорее вред, а не польза.
Наличие температуры сказывается на состоянии всего организма. Это показатель того, что происходит реакция на вирус, организм самостоятельно пытается ее побороть. Та что прежде, чем проводить ингаляцию, стоит измерить температуру, а уже после подготавливать раствор.
На заметку родителям: Не нужно прибегать к использованию аппаратов, если отсутствуют скопления слизи. Ведь когда сухой кашель, от процедур вероятнее получить вред.
Современной медицине не удалось подтвердить полезность для ребенка паровых процедур. Тогда как набор с небулайзером оснащен специальной детской маской. Детское оформление корпуса, с насадками в виде животных создает игривую атмосферу, снижая эмоциональную напряженность маленьких пациентов.
Из всех типов ингаляционных приборов школа доктора Комаровского рекомендует грудничкам применять из разновидностей электронно-сетчатых небулайзеров
В старшем возрасте подходят небулайзерные устройства компрессорного либо ультразвукового типов.
Задачи, решаемые при лечении с небулайзером
Наличие небулайзерной терапии приводит к:
- санации по всем разделам дыхательных органов;
- снятию спазма в бронхах;
- защите от проникновения аллергенов;
- улучшению микроциркуляции по слизистой внутри носоглотки;
- активации дренажа от легких и бронх;
- усилению иммунной реакции;
- сокращению воспаленного очага;
- транспортировке препарата до самих альвеол вглубь легких;
- спаданию отечности в бронхах, трахее, гортани.

О выборе растворов к небулайзерной терапии
Есть несколько ключевых моментов по выбору препаратов:
- Прежде, чем приобретать лекарственные составы в аптеке, стоит разобраться с диагнозом и обсудить с врачом. Так, ингаляции с физраствором при насморке для детей Комаровский рекомендует постоянно. Если же нужно отхождение мокроты, использовать следует муколитические средства, в добавлении с физраствором поровну. К таким препаратам относят все сиропы на основе амброксола.
- Если слизистая сухая и воспаленная, тогда придется принимать специальный вариант из растворов, на усмотрение врача. Однако не исключено и применение простого физраствора в чередовании с другими препаратами. Когда у грудничка или дошкольника поражены бронхи, легкие, воздействуют путем применения небулайзера. Однако нельзя забывать, что в таком случае от размачивания ссохшихся слизистых образований может начаться обструкция, а не столь необходимое для всех откашливание. В дальнейшем она переходит в бронхит с влажным кашлем.
 И чем меньше возраст, тем больше риск для пациента.
И чем меньше возраст, тем больше риск для пациента. - В числе бронхолитических препаратов присутствуют: атровент с беродуалом и беротеком. Раствор одной дозы доводят до нужного объема физраствором, тремя мл. В числе альтернативных средств назначают растворы:
- прополиса;
- интерферона;
- тонзилгона;
- дексаметазона;
- хлорофилипта.
Важно точно знать, как рассчитывать дозировку. Ведь в большинстве случаев ее определяет масса маленького пациента.
ингаляции при сухом кашле — 25 рекомендаций на Babyblog.ru
Перечень препаратов допустимых при использовании небулайзеров
При сухом кашле необходимо смягчить воспаленное горло, снизить вязкость слизи и вывести ее из бронхов или легких. В этом случае под наблюдением врача прибегают к ингаляции с применением:
Беродуала — на 1 ингаляцию для детей старше 12 лет требуется 2 мл (40 капель), до 6 лет — 0,5 мл (10 капель).
 Разводят средство с 3 мл физраствора.
Разводят средство с 3 мл физраствора.Беротека — на 1 ингаляцию для детей старше 12 лет требуется 0,5 мл (0,5 мг — 10 капель), в запушенных случаях — 1 мл (1 мг — 20 капель). От 6-12 лет (масса тела 22-36 кг) понадобится 0,25-0,5 мл (0,25-0,5 мг — 5-10 капель), в тяжелых случаях — 1 мл (1 мг — 20 капель). Разводят физраствором до объема 3-4 мл.
Сальгима — на 1 ингаляцию требуется 2,5 мл (2,5 мг), применять до 4 раз в день с интервалом между ингаляциями не менее 6 часов, без добавления физраствора.
Тровента — на 1 ингаляцию для детей старше 12 лет требуется 0,5 мг (40 капель), 3-4 раза в день. От 6-12 лет — 0,25 мг (20 капель), 3-4 раза в день. До 6 лет — по 0,1-0,25 мг (8-20 капель), 3-4 раза в день. Разводят физраствором до объема 3-4 мл.
Амбробене
При влажном кашле, когда необходимы отхаркивающие препараты для отхождения мокроты, полезными будут ингаляции с использованием:
Флуимуцила — на 1 ингаляцию для детей старше 12 лет требуется 3 мл, 1-2 раза в день, от 6 до 12 лет — 2 мл препарата, 1-2 раза в день, от 2 до 6 лет — 1-2 мл, 1-2 раза в день.
 Разводить следует 1:1. Курс лечения — не более 10 дней.
Разводить следует 1:1. Курс лечения — не более 10 дней.Лазолван, Абмробене — на 1 ингаляцию для детей старше 6 лет, 2-3 мл раствора, 1-2 раза в день, от 2 до 6 лет — 2 мл раствора, 1-2 раза в день, до 2 лет — 1 мл раствора, 1-2 раза в день. Разводят с физраствором в соотношении 1:1. Курс лечения — 5 дней.
Нарзан, Боржоми — 3-4 мл минеральной воды, 2-4 раза в день. Перед ингаляцией выполняют дегазацию воды.
Синупрет, гомеопатический фитопрепарат — на 1 ингаляцию для детей старше 16 лет — смешать 1 мл препарата и 1 мл физраствора, от 6 до 16 лет — 1 мл препарата в 2 мл физраствора, от 2 до 6 лет 1 мл препарата и 3 мл физраствора. По 3-4 мл полученного раствора 3 раза в день.
Мукалтин — 3-4 мл раствора, 3 раза в день.1 таблетку растворяют в 80 мл физраствора до полного растворения без осадка;
Пертуссин — для взрослых и детей старше 12 лет 1 мл препарата разводят в 1 мл физраствора, до 12 лет на 1 мл препарата 2 мл физраствора.
 На одну ингаляцию — 3-4 мл полученного раствора, 3 раза в день.
На одну ингаляцию — 3-4 мл полученного раствора, 3 раза в день.
Отлично снимают общий воспалительный процесс в дыхательных путях препараты противовоспалительного действия:
Ротокан — на 1 ингаляцию требуется 4 мл раствора, полученного из 1 мл препарата и 40 мл физраствора, 3 раза в день.
Прополис — на 1 ингаляцию требуется 3 мл раствора, полученного из 1 мл препарата и 20 мл физраствора, 3 раза в день. Средство противопоказано при индивидуальной непереносимости продуктов пчеловодства.
Эвкалипт — на 1 ингаляцию требуется 3 мл полученного раствора, 3-4 раза в день. Раствор из 10-15 капель препарата и 200 мл физраствора. Противопоказанием является бронхиальная астма, бронхоспазмы.
Малавит — требуется 1 мл препарата и 30 мл физраствора. На 1 ингаляцию — 3-4 мл раствора, 3 раза в день.
Тонзилгон Н, гомеопатический фитопрепарат -для детей старше 7 лет 1 мл препарата разводят в 1 мл физраствора, от 1 до 7 лет 1 мл препарата и 2 мл физраствора, до 1 года 1 мл препарата и 3 мл физраствора.
На 1 ингаляцию — 3-4 мл раствора.
Календула, фитопрепарат — 1 мл препарата и 40 мл физраствора. На 1 ингаляцию — 4 мл готового раствора.
Кашель при бактериальном бронхите, лечат при помощи ингаляций с применением:
Флуимуцил-антибиотика — на 1 ингаляцию детям старше 12 лет — ? флакона (250 мг), 1-2 раза в день, до 12 лет — ? флакона (125 мг), 1-2 раза в день. Рекомендуемую дозу препарата разводят 2 мл физраствора.
Фурацилина — на 1 ингаляцию 4 мл, 2 раза в день. Можно растворить 1 таблетку в 100 мл физраствора, 2 процедуры в день.
Диоксидина — на 1 ингаляцию — 3-4 мл полученного раствора. Всего 2 процедуры в день. 1%- ный препарат разводят с физраствором 1:1, 0,5%-ный 1:2.
Гентамицина — на 1 ингаляцию детям старше 12 лет требуется 0,5 мл (20 мг) препарата, в день1-2 раза; от 2 до 12 лет — 0,25 мл (10 мг), 1-2 раза в день; Разводят дозу для взрослых и детей старше 12 лет в соотношении 1 мл и 6 мл физраствора.
 Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру.
Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру.Мирамистин: На 1 ингаляцию взрослым и детям старше 12 лет рекомендуется 0,01%-ный раствор мирамистина по 4 мл 3 раза в день; до 12 лет — 1 мл и 2 мл физраствора, по 3-4 мл 3 раза в день.
Дозировку и частоту использования корректирует лечащий врач при точном диагнозе, учитывая давность течения болезни. Самолечением заниматься не рекомендуется.
Схема последовательности в случае проведения ингаляций несколькими препаратами:
1) Ингаляции бронхорасширяющими препаратами;
2) Через 20 минут применяют средства, разжижающие мокроту;
3) Через 30 минут — ингаляции антисептическими средствами;
4) Противовоспалительные препараты используют без перерыва после антисептиков;
5) Иммуномодулирующие препараты используются после цикла лечебных процедур либо в профилактических целях;
Например: физраствор или минеральная вода, смесь из 2 мл лазолвана и 2 мл физраствора, 5 мл ротокана. После выздоровления рекомендуется ингаляции с 2 мл интерферона.
После выздоровления рекомендуется ингаляции с 2 мл интерферона.
Используемый в домашних условиях ингалятор (небулайзер), следует мыть после каждого применения. Нельзя проводить ингаляции с веществами, для него не предназначенными. Все растворы необходимо подогревать до комнатной температуры.
Ингаляции небулайзером детям — лечим кашель и насморк у ребенка, рецепты, инструкции ингаляции небулайзером детям
Приветствую Вас, дорогие читатели. Когда болеют дети — хуже некуда, лучше сам переболеешь несколько раз, чем будут болеть и мучатся детишки. Поэтому первостепенной задачей мамочек является быстрое и эффективное лечение малыша. Сегодня рассмотрим с вами ингаляции небулайзером детям.
В последнее время все чаще стало слышно такое непонятное слово как небулайзер. Ниже мы с Вами разберемся подробнее что это и с чем это применяется. В нашей семье этот прибор появился сравнительно недавно, но успел себя зарекомендовать, как эффективный способ лечения насморка и кашля, особенно у ребенка.
Что такое ингаляция, преимущества
Сразу вспоминается свое детство, почему-то именно те моменты, когда мама на кухне варит картофельные очистки, а потом папа садит меня рядом с собой на табурет, а мама ставит эту кастрюлю перед нами и накрывает нас одеялом. И начинается — глубокий вдох, открытым ртом, дышать не часто, или что-то в этом роде. А после мы с папой как из парилки, мокрые и довольные))).
Дело в том, что ингаляция берет свои корни с древних времен. Даже морской воздух очень полезен для организма. А если взять санатории — они всегда находятся в чистых природных зонах, со свежим воздухом и так далее. Все это природная ингаляция.
Но, не все могут позволить себе взять сразу и поехать на море или в санаторий лечится. К счастью есть множество способов делать ингаляции дома, не менее эффективные.
В чем же преимущества ингаляций? Дело в том, что это самый эффективный способ «транспортировки» лекарственных средств прямо к источнику неприятных заболеваний. Применяемые вещества оказывают эффект сразу на слизистую оболочку. Это очень эффективный способ ускорить процедуру выздоравливания, особенно если начать ингаляцию с первых дней заболевания.
Применяемые вещества оказывают эффект сразу на слизистую оболочку. Это очень эффективный способ ускорить процедуру выздоравливания, особенно если начать ингаляцию с первых дней заболевания.
Ингаляции можно разделить на три вида:
- Природные. Очень полезно. Это свежий воздух, лучше всего морской воздух. Если есть возможность, то нужно чаще бывать на свежем воздухе, на природе, желательно бывать в хвойных лесах. Не обязательно болеть, чтобы проводить такие процедуры, они всегда полезны.
- Ингаляции народными средствами, отварами. Это в основном ингаляции над паром, при помощи различных отваров. Действенный способ, но честно говоря для детишек опасен. А опасен тем, что не дай бог ребенок опрокинет на себя посуду с отваром и может ошпариться.
- При помощи небулайзера. Современный метод ингаляции. При помощи данного прибора можно с легкостью применять не только народные средства, но и различные лекарственные препараты, даже антибиотики.
 Ингаляции небулайзером детям абсолютно безопасны. Нет возможности обвариться кипятком или паром. Но не стоит увлекаться, перед ингаляцией необходимо проконсультироваться с врачем, выяснить каким раствором проводить ингаляции, дозировку и период ингаляции.
Ингаляции небулайзером детям абсолютно безопасны. Нет возможности обвариться кипятком или паром. Но не стоит увлекаться, перед ингаляцией необходимо проконсультироваться с врачем, выяснить каким раствором проводить ингаляции, дозировку и период ингаляции.
Хочется отметить, что первый и третий способы самые безопасные, а ингаляции небулайзером детям это идеальный вариант. Теперь разберемся, что такое небулайзер и какие виды существуют.
Что такое небулайзер
Само название аппарата говорит само за себя: «небула» переводится как туман или облако. Дело в том, что аппарат преобразует лекарственную жидкость в некий туман с мелкими частицами жидкости, которые легко проникают через дыхательные пути в легкие. При этом различные насадки делают различные размеры этих самых частиц, что позволяет данному «туману» проникать либо не глубоко (например для лечения насморка или бронхов), либо в самые удаленные уголки легких (для лечения серьезных заболеваний легких).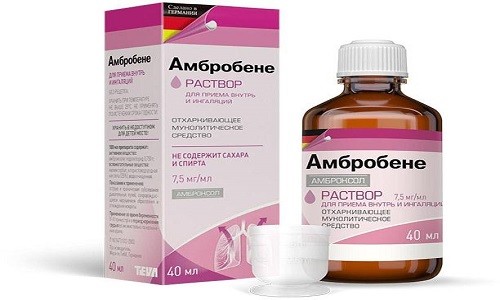
Проще говоря, небулайзер — ингалятор, но более эффективнее обычных ингаляций и более безопасный. Плюс еще и очень прост в использовании.
Небулайзеры или ингаляторы, используются давно, но раньше они были в основном стационарными. И стоят они в основном в больницах или санаториях. Сегодня появились переносные ингаляторы и цены на них стали более доступны, что позволило иметь в каждой семье такой аппарат и не ходить каждый день на процедуры в поликлинику.
Виды небулайзеров:
- Компрессионный. Самый распространенный вид и самый доступный. Но они очень шумные и без электричества не работают, что не позволяет брать его в дорогу. Принцип работы такого небулайзера прост. С помощью компрессора нагоняется воздух в специальный отсек, где лекарственная жидкость превращается в «туман». В таких аппаратах можно регулировать размер частиц тумана, применять различные насадки для ингаляции (для рта, для носа, маски).
 Можно применять минеральную воду, физрастворы, гормональные препараты, антибиотики.
Можно применять минеральную воду, физрастворы, гормональные препараты, антибиотики. - Ультразвуковой.
Более совершенные аппараты. Они преобразуют лекарственные средства в пар под действием ультразвуковых колебаний. А значит такие аппараты менее шумные. Так же они более компактные, их можно использовать в лечении детей до 1 года, использовать в любом положении. Цена на них сравнительно не большая. Но в них нельзя регулировать размер частиц и не все препараты можно использовать. - Электронно-сетчатый или мембранный. Еще они называются меш-небулайзеры. Принцип работы их в следующем: лекарственное вещество продавливается через сетчатую мембрану при помощи ультразвука с частотой 180 кГц. Преимущества их в следующем: без шумные, работают как от сети, так и на батарейках, можно использовать любые растворы, большое количество насадок. Недостаток только один — высокая стоимость.
Как выбрать небулайзер детям
Чтобы делать ингаляции небулайзером детям, нужно понять, что реально нужен и придерживаться некоторым критериям:
- Перед выбором аппарата желательно проконсультироваться с врачем, какой вид подойдем в вашем случае. И не забывайте, что Вы будите им пользоваться не один раз, но и в будущем тоже.
- Выбирайте небулайзер в форме игрушки, чтобы заинтересовать ребенка. Хорошо в этом плане работает фирма «Литл Доктор»
- Желательно выбирать небольшой и не шумный аппарат.
- Хорошо детишкам подходят меш-небулайзеры, ими удобно пользоваться и в дороге.
- Приобретая аппарат, объясните малышу что это добрый доктор-небулайзер.
- Если ребенок подвержен частым простудам, то лучше использовать ультразвуковой небулайзер.
Правила проведения ингаляций небулайзером
В первую очередь, после приобретения небулайзера необходимо внимательно прочитать инструкцию. А теперь рассмотрим не сложные рекомендации, которые позволят дольше проработать аппарату, правильно сделать процедуру ингаляции и не навредить своему чаду.
- Прочитайте инструкцию и запомните, а лучше выпишите, те препараты, которыми нельзя проводить ингаляцию на Вашем небулайзере (если таковые имеются).
- Перед ингаляцией нельзя применять отхаркивающие средства.
- Растворять препараты необходимо только в физрастворе! Ни в коем случае нельзя растворять в кипяченной воде. Кроме того, те средства, которые обычно используются для ингаляций паровых, нельзя использовать в небулайзере, ни в коем случае нельзя!
- Заправлять аппарат следует непосредственно перед самой ингаляцией, используя при этом стерильные шприцы и иглы.
- Во время проведения ингаляции следует дышать медленно и глубоко, этому нужно научить ребенка.
- Если вы используете маску, то она должна плотно прилегать к лицу, иначе результата не будет. Если ребенку не подходят маски по размеру, лучше использовать другую насадку (например для ингаляции ртом).
- После проведения ингаляции, аппарат необходимо тщательно вымыть, лучше всего стерилизовать.
- Обычное мытье заключается в замачивании в мыльном растворе, промывании в проточной воде и высушивании.
- Кипятить можно только те детали, которые подлежат кипячения по инструкции, иначе они могут испортиться. Если сомневаетесь, то не кипятите.
- Составные части, которые нельзя кипятить, можно продезинфицировать специальным раствором: перекиси водорода, раствором септодора или раствором хлорамина. Не забудьте удалить остатки этих растворов.
Какие средства можно использовать в небулайзере
Перед тем как делать ингаляции детям, обязательно проконсультируйтесь у педиатра! Не стоит заниматься самолечением! Педиатр сама назначит вам раствор и дозировку, просто сообщит, что у вас есть небулайзер и какого типа.
Конечно ингаляции небулайзером детям очень эффективны при насморке и кашле. К тому же безопасны, чем паровые ингаляции. Можно применять ингаляции при ангине, единственное ограничение — гнойная ангина. В остальном, можно ускорить выздоравливание и облегчить боль в горле.
Нельзя еще делать ингаляции при температуре выше 37,4.
Вообще, не хотелось писать и расписывать конкретные рецепты для небулайзеров, так как при лечении детей нужно с особой осторожностью ко всему относиться, плюс сам я не врач и мало ли, могу навредить.
Но опять же, у нас есть опыт в использовании небулайзера, поэтому мы опишем самые простые и распространение растворы. Так же, усвоив данный материал, вы уже будете подкованными и будите знать, что спросить у педиатра.
Растворы для небулайзера при кашле у детей
Начнем с того, что прежде чем делать ингаляции детям, внимательно читайте инструкции препаратов, даже если вам назначил педиатр, проверяйте, читайте и еще раз уточняйте у педиатра, если Вам что-то не понравилось. Таким образом Вы точно никак не навредите своему драгоценному ребенку, а сможете облегчить течение заболевания и вылечить быстро.
При сухом непродуктивном кашле, типичном для коклюша, стеноза гортани и других патологий в новорожденном возрасте назначают Атровент или Вентолин. В инструкции все подробно расписано.
Сальбутамол или Биротек назначают только с 4-х лет, а Беродуал только с 6-и лет.
При влажном кашле назначают муколитики, причем с рождения можно применять растворы на основе амброксола (Амбробене, Флавамед). С 3-х месяцев можно применять Бронхипрет. с 2-х лет уже можно применять АЦЦ.
Противовоспалительные средства стоит вводить с осторожностью, особенно на растительной основе. Они могут вызвать аллергию.
При бронхите, если он не сопровождается обструкцией дыхательных путей, можно использовать следующие растворы:
- Пертуссин. Детям до 12 лет разводят в соотношении 1:2 (2 части физраствора), старшим можно 1:1.
- Лазолван (Амбробене, Амброксол). Детям разводят 2:2.
- Минеральная вода Боржоми или Нарзан. Но перед использованием обязательно избавьтесь от газов!
Растворы для небулайзера при насморке у детей
От насморка отлично помогает раствор Синупрет. Он хорош богатством состава и способствует восстановлению естественных механизмов слизистой оболочки, устранению отека и выводу слизи из придаточных пазух.
Его разводят физраствором:
- от 2-х до 6-и лет — 1:3
- от 6-и до 16-и лет — 1:2
- для подростков и взрослых — 1:1
Иногда педиатры советуют дополнить терапию противовирусными средствами, но если только педиатр назначил! Можно использовать противовирусные такие как Деринат или обычный интерферон, который можно применять даже грудничкам. При этом порошковый интерферон разбавляют физраствором, а Деринат заливают в чистом виде.
И еще пара полезных растворов
Часто, в виде ингаляции применяют обычны физраствор, которым растворяют любые другие препараты для ингаляции в небулайзере, он сам по себе очень полезен и для ингаляции небулайзером детям. Физраствор — физиологический или изотонический раствор натрия хлорида 0,9 %, идеальный для человеческого организма.
Его приобретают в аптеке или готовят самостоятельно (на 1 литр воды одну чайную ложку соли без горки). Его используют с целью:
- Увлажнению слизистых, что способствует облегчению раздражения в горле,
- Разжижает мокроту и способствует лучшему выведению,
- Оказывает противовоспалительное действие.
Делают следующие пропорции по возрастам:
- грудничку — 1 мл,
- до 4-х лет — 2 мл,
- от 4-х до 7-и лет — 3 мл,
- взрослым — 4 мл.
Количество влитой в камеру прибора жидкости и определяет время, которое ребенок будет дышать. Так грудничку достаточно и пары минут, а дошкольникам и школьникам — от 4-х до 10-и минут.
Содовый раствор для ингаляции небулайзером. Содой раствор — природный муколитик и антисептик, применяется при бронхитах и различных заболеваниях горла, гортани.
Когда применяются щелочной раствор для ингаляции, то разжижается вязкий секрет, происходит увлажнение и изменяется рН слизистой. А как известно, для большинства патогенных микроорганизмов благоприятной средой является кислая, поэтому щелочные растворы снижают активность таких организмов.
Поэтому содовый раствор можно применять как при влажном, так и при сухом кашле. Кроме того этот раствор является природным и ингаляции небулайзером детям безопасен, даже для самых маленьких детишек.
Существует уже готовый препарат для ингаляций — сода-буфер. Но можно и самим приготовить, тут ничего сложного. Для этого на 1 литр физраствора добавляем чайную ложку поваренной соды. Для ингаляции применяем точно такие же пропорции, как при физрастворе (4 мл для взрослого).
При гайморите, рините или боли в горле, в готовый раствор добавляют 1-2 капли йода, при этом длительность процедуры нужно уменьшить примерно в 2 раза.
Как пользоваться небулайзером, видео
Выше мы постарались доступно описать о ингаляции небулайзером детям и не только. Но для некоторых лучше один раз увидеть, чем несколько раз прочесть. Поэтому предоставляю вам небольшое видео на данную тему.
А вот еще очень полезное видео от известного доктора Комаровского. Видео идет почти 30 минут, но поверьте, там есть что послушать и посмотреть, так что посмотрите, не пожалейте времени.
Выводы
Ну и хочется немного подвести итог вышесказанному. Ингаляции небулайзером детям не лишние, при правильном подходе помогут ребенку быстро вылечиться.
Помните! Не стоит заниматься самолечением! Прежде чем применять что-либо, необходимо проконсультироваться с педиатром! Сообщите тип Вашего небулайзера и уточните пропорции и дозировку раствора.
А в остальном, плюсов очень много, хотя бы тот факт, что при заболевании могут назначить физиотерапию. А если у Вас есть свой ингалятор (небулайзер), то процедуры можно делать дома, без плача, без ожиданий в коридоре, без поездок и так далее.
Кроме того, небулайзером можно спокойно пользоваться всей семье и не только при заболеваниях, но и ради профилактики заболеваний.
Ингаляции небулайзером детям можно делать и нужно, они безвредны и в зависимости от модели, мобильны.
На этом все, если остались вопросы, можете написать в комментариях, делитесь этой важной новостью с друзьями в социальных сетях. Желаю всем быть здоровыми и счастливыми, всем пока.
Небулайзер при сухом кашле | Лечение кашля небулайзером, ингалятором
Лечение кашля ингалятором
Кашель. Кажется, нет такого человека на земле, кто не сталкивался бы на своей шкуре с этим заболеванием (явлением?)
Итак, кашель, это безусловный рефлекс, представляющий собой форсированный выдох при раздражении рецепторов различных отделов дыхательной системы. Цель – очищение воздухоносных путей от пыли, чужеродных кусочков? Мокроты, слизи, гноя.
Роль самого кашлянья абсолютно позитивная. Так почему мы так не любим кашель?
А потому, что кашель является СИМПТОМОМ множества заболеваний дыхательных путей. Мы часто не осознаем этого, и переносим свое нежелание болеть на сам симптом.
А ведь главное при лечении кашля – не устранить его (иначе как же очистятся наши заболевшие дыхательные пути???), а облегчить его протекание.
Использовать небулайзер от кашля очень удобно, а, главное, целесообразно: лекарство доставляется прямо к месту заболевания.
Небулайзер при кашле позволяет в считанные минуты снять острый приступ как сухого кашля, так и влажного.
Небулайзер при сухом кашле
Само лечение кашля небулайзером зависит от характера кашля. Главной же характеристикой кашля при этом является количество и характер выделений при кашле. Различают сухой и мокрый кашель.
При сухом кашле задача врача подавить кашлевой рефлекс.
Список лекарств от сухого кашля вы легко найдете в интернете. Однако наша рекомендация неизменна – никакого самолечения, только врач!
Кроме того, данные лекарства не обязательно принимать в виде сиропа или таблеток, подвергая почки, желудок и другие органы ненужному воздействию, а можно вводить с помощью ингалятора (верхние дыхательные пути) или небулайзера (средние и нижние дыхательные пути)
Вопрос, как выбрать хороший ингалятор возникает каждую осень – сопли, кашель, ангины, — заставляют наших соотечественников бегать по аптекам, звонить друзьям и знакомым, реже – расспрашивать врача.
Усвойте важнейшую информацию о дыхательной системе человека.
Организм имеет стерильные и нестерильные отделы. При лечении верхних дыхательных путей мы имеем дело с нестерильными отделами и частично со стерильными. При лечении нижних дыхательных путей – только со стерильными.
Эта табличка должна всегда быть перед вами, когда вы собираетесь лечить себе или ребенку дыхательные пути.
О чем она говорит?
О том, что все нестерильное (масла, минеральные воды, отвары) допускается только в верхних дыхательные пути – ротоглотка и носоглотка, а ниже – только назначенные врачом лекарства, разведенными стерильными жидкостями – допустим, физраствором в ампулах.
Особенно внимательно нужно выбирать ингаляторы для детей: как выбрать подходящий вашему ребенку, подскажет ваша родительское сердце. Ингаляторы для детей младшего возраста сделаны в виде игрушек – для мальчиков и для девочек, для совсем маленьких и постарше. Важно понимать, что кроме игрового вида, эти ингаляторы имеют пониженный уровень шума – чтобы не пугать ребенка.
Лечение сухого кашля небулайзером при правильно подобранном лекарстве дает практически мгновенный эффект.
Ингалятор при сухом кашле
При лечении сухого кашля верхних дыхательных путей подойдут солевой, паровой ингалятор и масляный ингаляторы — небулайзерами не назовешь!
Ингалятор и небулайзер при мокром кашле
Так же целесообразен небулайзер при влажном кашле. Главное понимать, что при влажном кашле используются совершенно иные лекарства, задача которых разжижение и выведение мокроты из средних и нижних дыхательных путей.
Небулайзеров очень много, и все они достаточно совершенны. Если вы затрудняетесь, как выбрать небулайзер компрессорный, откройте его паспорт и посмотрите на основные технические данные:
- скорость подачи аэрозоля – 0,07 мл/ мин
- размер частиц облака – 3 мкм
- объём резервуара для лекарства – макс.10 мл
- производительность — 0,25 мл/ мин
- атмосферное давление – 700 – 1060 гПа
Чем мельче частицы, тем глубже они проникают, чем больше резервуар, тем на дольше его хватит.
Из трех вышеуказанных небулайзеров, самым популярным является небулайзер компрессионный. Кстати, его с полным правом называют «ингалятор компрессионный».
Теперь вы понимаете, как выбрать ингалятор компрессорный для своего дома.
А на последок я изложу важнейшие НЕ – что не рекомендуется использовать:
- Все растворы, содержащие масла
- Суспензии и растворы, содержащие взвешенные частицы, в т.ч. отвары и настои трав
- Эуфиллин, платифиллин, димедрол
- Минеральная вода: она нестерильна, ее PH не соответствует PH слизи; не та осмолярность, нелетучие кислоты не могут быть выведены из легких.
Травы для проведения ингаляций
Для лечения детей многие родители предпочитают обращаться за помощью к народной медицине. Лекарственные травы издревле служили в качестве лечения многочисленных заболеваний. Их используют в качестве отвара, настоя, мази, ингаляций и т.д.
Ингаляции с лекарственными травами прекрасно справляются с лечением кашля. Тем не менее, перед использованием лекарственного сырья необходимо проконсультироваться со специалистом. Узнаем, какие из трав следует применять для ингаляций.
Какой эффект стоит ожидать от ингаляций
На каждой слизистой оболочке тела присутствует местный иммунитет, который позволяет организму поддерживать здоровье. Но, при недостаточной влажности оболочек работа местного иммунитета снижается, что приводит к размножение бактерий. Правильное применение ингаляций бережно орошает слизистые оболочки, обогащая лекарственными веществами.
Ингаляции бывают двух видов:
- искусственные – при помощи специального прибора небулайзера;
- естественные.
Естественная ингаляция представляет собой процедуру вдыхания испарений над чашей с лекарственным отваром. Для лучшего эффекта следует сверху укрыться полотенцем. В чашу с кипятком добавляют отвар трав либо лекарственного сырья. Дышать разрешено не более 5-ти минут. После проведения процедуры больному нужно лечь в кровать.
Правила проведения ингаляций
Рассмотрим важные моменты, которые следует учесть при выполнении данной процедуры:
- выполнять процедуру необходимо по истечение 1,5 часа после приема пищи;
- при лечении ринита испарения вдыхаются через нос;
- при лечении бронхиальных заболеваний испарения вдыхаются через рот;
- после ингалирования больному нельзя разговаривать полчаса.
Ингаляции проводят только при нормальной температуре тела. Результат будет мягкий, но весьма ощутимый. Сбор лекарственных трав осуществляется только в период активного цветения. Готовую лекарственную смесь хранят не более года.
Чтобы приготовить лекарственный сбор компоненты смешивают между собой в необходимой дозировке. После этого берут 1 ст. ложки смеси, заливают стаканом кипятка и настаивают 15 минут. Затем хорошенько процеживают, немного остужают и проводят процедуру.
Важно: горячий настой опасен тем, что может вызвать ожог слизистых оболочек верхних дыхательных путей. Особенно следите за температурой при лечении детей. Температура воды для взрослых – 50-40 градусов, для детей – 30 градусов.
Ингаляции при простуде
Практически каждый случай простудного заболевания сопровождается кашлем. С помощью кашля организм очищается от скопившейся слизи. Процедура ингалирования помогает детскому организму освободиться от мокроты. При сухом кашле ингаляции эффективно увлажняют слизистые оболочки, что способствует скорому избавлению от бактерий.
Самые распространенные и эффективные смеси лекарственных трав, которые используются для приготовления растворов:
- цветки ромашки аптечной, душица обыкновенная, мята перечная;
- дуб, береза, эвкалипт;
- иголки пихты, можжевельника, сосны.
Представленные травы можно использовать по отдельности. Обладают бактерицидным и ранозаживляющим действием. Эффективно помогают в лечение сухого и влажного кашля.
А сейчас рассмотрим травы, которое применяются при насморке:
- зверобой;
- ель;
- лиственница;
- кедр;
- сосна;
- можжевельник.
Правила проведения ингаляции для детей
Особых отличий проведения детской ингаляции от взрослой нет. Однако, существуют определенные правила, которые необходимо принять к сведению:
- рекомендуемый возраст – с 2-х лет;
- ингалирование проводится под присмотром взрослых;
- процедура не должна проводиться более 5-ти минут;
- перед использованием той или иной лекарственной смеси, нужно убедиться, что у ребенка нет аллергии на компоненты.
Дети, особенно в младшем возрасте, болеют очень часто. Долг родителей заключается в том, чтобы своевременно оказать всю необходимую помощь. Ингалирование является быстрым и эффективным методом для лечения простудных заболеваний. Все действия должны быть согласованы с педиатром.
Ингаляции при сухом кашле небулайзером детям: с чем делать, видео
Содержание статьи:
Ингаляции при сухом кашле являются эффективным методом, который применяется в дополнение к основному лечению детей и взрослых. Обычно ингаляции не противопоказаны во всех триместрах беременности. Процедура позволяет увлажнить и смягчить слизистые оболочки респираторного тракта, уменьшить спазм бронхов и воспалительный процесс, быстрее перевести сухой кашель во влажный, уменьшает силу и длительность кашлевых приступов. Применять холодные ингаляции можно с первых дней заболевания, паровые назначают при затяжном кашле.
Ингаляции паром — самый простой и популярный метод лечения сухого кашля в домашних условияхИнгаляции можно проводить не только при помощи ингалятора в медицинском учреждении, но и в домашних условиях. Они проводятся также при помощи спрея и небулайзера, а также путем вдыхания пара над емкостью с лекарственным веществом. Ингаляции могут быть горячими, при которых больной вдыхает горячий пар растительного, фармакологического или другого средства, а также холодными, при которых температура вдыхаемого вещества не превышает комнатную.
Можно ли делать ингаляции при сухом кашле, решает лечащий врач после проведенного обследования, постановки диагноза и оценки состояния пациента.
Если при сухом кашле требуется смягчить слизистые оболочки горла, снизить вязкость мокроты и вывести ее из респираторного тракта, назначаются небулайзерные ингаляции с препаратами на основе амброксола.
Ингаляции небулайзером
Небулайзер расщепляет действующее вещество на мелкие частицы, которые затем вдыхает пациент. Ингаляции этим способом при сухом кашле значительно более эффективны, чем паровые. Процедура особенно полезна при фарингите, бронхите, воспалении легких, плеврите.
К преимуществам ингаляций при помощи небулайзера относятся:
- быстрое действие лекарственного вещества;
- возможность проведения процедуры при повышенной температуре тела;
- безопасность, в первую очередь, для детей, так как отсутствует риск перегрева или ожога слизистых оболочек, что нередко происходит при паровых ингаляциях;
- возможность проводить ингаляции средствами, которые теряют свою эффективность при нагревании.
Небулайзеры подразделяются на ультразвуковые и компрессионные.
Ультразвуковой небулайзер работает бесшумно, компактен, может применяться для лечения самых маленьких детей. Прибор не используется для ингаляций антибиотиками, гормональными препаратами, эфирными маслами, неочищенными отварами и настоями лекарственных трав.
Небулайзерные ингаляции больше всего подходят для лечения сухого кашля у детейРасщепление жидкости в ультразвуковых небулайзерах происходит при помощи пьезоэлемента. Компрессионный небулайзер применяется чаще, чем ультразвуковой. Данный прибор особенно удобен для проведения ингаляций противокашлевыми, антибактериальными препаратами, ферментативными и средствами растительного происхождения. При помощи компрессионного небулайзера можно делать процедуры с бронхолитическими, муколитическими, противовоспалительными препаратами, а также лекарственными средствами, которые способствуют увлажнению слизистой оболочки дыхательных путей (физиологический раствор, сода, минеральная вода). Компрессионный небулайзер больше ультразвукового по размеру, работает более шумно.
Щелочные ингаляции дают возможность перевести сухой кашель во влажный, способствуют разжижению и выведению из дыхательных путей трудноотделяемой мокроты, способствуют расширению просвета бронхов и тем самым облегчают дыхание.
Дозировку средства и частоту проведения процедуры подбирает лечащий врач. Для проведения ингаляции при помощи небулайзера в прибор вливают необходимое количество раствора лекарственного средства, процедура занимает 2-3 минуты.
Нельзя проводить ингаляции с веществами, которые не подходят для использования в небулайзере. Лекарственные средства перед применением нужно нагревать до комнатной температуры. Небулайзер, который применяется для ингаляций в домашних условиях, нужно мыть после каждой процедуры. Элементы небулайзера обычно рекомендуется очищать 15% раствором соды, если не указано иначе в инструкции к использованию прибора.
Паровые ингаляции
Этот метод чаще всего используется для ингаляций при сухом кашле в домашних условиях, так как максимально прост и не требует никаких приспособлений. Лечебная процедура заключается во вдыхании пара от жидкости, налитой в емкость с раствором. Чтобы уменьшить потери и увеличить тепловое воздействие, голову, склонившись над емкостью, накрывают полотенцем. При этом слишком низко наклоняться не следует. Ингаляции могут проводиться с растворами соды или соли, настоями и отварами лекарственных трав, эфирными маслами и пр.
При сухом кашле продолжительность процедуры для взрослых не должна превышать 10 минут, детям старше пяти лет – не более 3 минут. Детям младшего возраста ингаляции горячим паром не рекомендуются.
Во время ингаляции дышать нужно медленно и глубоко. Чтобы получить максимальную пользу, во время процедуры не следует заниматься какой-то другой деятельностью, особенно разговаривать. Сразу после ингаляции нельзя выходить на холод, курить, следует воздержаться от приема пищи на период не менее 30 минут.
Если во время ингаляции у ребенка начался сильный кашель, возникло головокружение, процедуру нужно немедленно прекратить и сообщить о проблеме врачу.
Паровые ингаляции противопоказаны в остром периоде заболевания, при повышенной температуре тела, а также при наличии в мокроте примеси гноя или крови. Ингаляции не проводятся при артериальной гипертензии, высоком пульсе, эмфиземе легких, патологиях кровеносных сосудов, заболеваниях сердца, сильном головокружении, склонности к носовым кровотечениям, нарушении мозгового кровообращения.
Доктор Комаровский акцентирует внимание на том, что паровые ингаляции детям до 7 лет можно проводить только после консультации с лечащим врачом. Он утверждает, что альтернативой паровым ингаляциям может служить достаточное проветривание и увлажнение воздуха в помещении, где находится пациент, и обильный питьевой режим.
Читайте также:5 мифов о бронхите
10 самых известных термальных курортов мира
Базилик: 6 целебных свойств
Ингаляции спреем
Ингаляции при помощи спрея используются чаще всего для лечения хронических заболеваний дыхательных путей, таких как бронхиальная астма, хроническая обструктивная болезнь легких. Спрей помогает быстро доставить к месту воздействия сильнодействующее лекарственное вещество.
Для проведения ингаляции спреем с упаковки нужно снять защитный колпачок, поместить в рот мундштук, выдохнуть, нажать на дно флакона и вдохнуть лекарственное средство. После этого нужно задержать дыхание, вынуть мундштук изо рта и выдохнуть.
Ингаляция при помощи спрея позволяет быстро купировать кашлевой приступПри необходимости приема нескольких препаратов обычно вначале проводится вдыхание бронхорасширяющего лекарственного средства, примерно через 20 минут можно применять муколитики, через полчаса можно провести ингаляцию антисептическим средством, сразу после него можно использовать противовоспалительный препарат. Многие лекарственные средства в спреях отпускаются без рецепта, однако поскольку речь идет о сильнодействующих препаратах, принимать их самостоятельно, без назначения врача категорически не рекомендуется.
Сразу после ингаляции нельзя выходить на холод, курить, следует воздержаться от приема пищи на период не менее 30 минут.
Какие ингаляции делать при сухом кашле
Щелочные ингаляции
Ингаляции в домашних условиях при сухом кашле с содой относятся к наиболее популярным ввиду доступности, простоты выполнения и эффективности. Можно воспользоваться небулайзером или сделать паровую содовую ингаляцию. Проводить ее следует не ранее чем через 1,5 часа после еды.
1 чайную ложку пищевой соды растворяют в 1 л воды и доводят до кипения. В жидкость можно добавить одну-две капли эфирного масла – мятного, соснового, можжевелового, пихтового, апельсинового, эвкалиптового. Перед использованием раствор следует остудить до нужной температуры.
Раствор соды можно заменить щелочной минеральной водой, например, Боржоми или Ессентуки. Перед использованием из воды выпускают газ (для этого можно оставить бутылку открытой на некоторое время или налить в стакан и размешать ложкой). Ингаляции с минеральной водой проводят в течение 5-10 минут, можно делать до 3 процедур в сутки.
Щелочные ингаляции дают возможность перевести сухой кашель во влажный, способствуют разжижению и выведению из дыхательных путей трудноотделяемой мокроты, способствуют расширению просвета бронхов и тем самым облегчают дыхание. Они назначаются пациентам с острыми респираторными вирусными инфекциями, ларингитом, трахеитом, бронхитом, пневмонией. Улучшение состояния обычно заметно сразу после начала лечения.
У некоторых пациентов может наблюдаться аллергия на соду. У таких больных могут возникать головокружение, общая слабость, тошнота, запоры. При их появлении нужно прекратить содовые ингаляции и обратиться к врачу.
Ингаляция физраствором
Физраствор может использоваться как для разведения других лекарств, так и в качестве основного средства для ингаляции. Солевой раствор можно приготовить в домашних условиях, для этого растворяют 10 г поваренной соли в 1 л теплой воды.
Применять холодные ингаляции можно с первых дней заболевания, паровые назначают при затяжном кашле.
Ингаляции с лекарственными растениями
Используются лекарственные травы, обладающие смягчающим, противовоспалительным, отхаркивающим и антимикробным действием: шалфей, эвкалипт, ромашка, мать-и-мачеха, а также их смеси (различные грудные сборы). В небольшую кастрюлю помещают 2 столовые ложки сухого сырья, заливают двумя стаканами воды, доводят до кипения и кипятят на слабом огне 5 минут. После этого снимают с огня, слегка остужают и проводят ингаляцию, наклонившись над кастрюлей и вдыхая пар.
Ингаляции с амброксолом
Если при сухом кашле требуется смягчить слизистые оболочки горла, снизить вязкость мокроты и вывести ее из респираторного тракта, назначаются небулайзерные ингаляции препаратами на основе амброксола – Амбробене, Лазолваном и т. д. Амброксола гидрохлорид улучшает отхождение мокроты, усиливает эффект противоинфекционных препаратов.
Ингаляции Лазолваном весьма эффективны при сухом кашле, но применять их можно только по назначению врачаДля проведения одной процедуры детям до 2 лет берут 1 мл раствора, 2-6 лет – 2 мл средства, старше 6 лет – 2-3 мл препарата. Лекарственное средство разводят физиологическим раствором в соотношении 1:1. Раствор нужно нагреть до комнатной температуры, поместить в прибор и сделать ингаляцию.
Проводят процедуру 1-2 раза в сутки, курс лечения составляет примерно 5 дней (точное количество и кратность процедур определяет лечащий врач). Если после 5 дней лечения положительный эффект отсутствует, нужно обратиться к врачу для отмены или замены препарата.
Рекомендации по проведению ингаляций детям
Ингаляции при сухом кашле небулайзером для детей – оптимальный вариант. Они безопасны, не сопровождаются никакими неприятными ощущениями и потому хорошо переносятся ребенком. Этот метод лечения практически не имеет недостатков, так как лекарственное вещество доставляется прямо в очаг воспаления в наиболее усвояемом виде, не оказывая системного воздействия.
Ингаляции могут быть горячими, при которых больной вдыхает горячий пар растительного, фармакологического или другого средства, а также холодными, при которых температура вдыхаемого вещества не превышает комнатную.
Ингаляции детям нужно проводить под контролем взрослых. Если во время ингаляции у ребенка начался сильный кашель, возникло головокружение, процедуру нужно немедленно прекратить и сообщить о проблеме врачу. Как правило, это говорит о непереносимости лекарственного средства.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Ингаляции при кашле у ребенка: показания, порядок проведения, обзор препаратов, дозировка
0
0
Дни становятся короче, а ночи — холоднее. На улице опадают листья и моросит дождь, а это значит, что снова пришла осень и ее постоянные спутники — простуда и ОРВИ. Пришел с работы простуженный папа, чихнул сосед в лифте, кто-то рядом в общественном транспорте громко кашлял и сморкался — и вот уже болеет вся семья. Если кашель и насморк донимают вашего малыша днем, а ночью не дают уснуть, пора достать с полки небулайзер. Что это такое? Чем делать ингаляции при кашле небулайзером ребенку? Какие есть противопоказания? Можно ли вообще делать ингаляции от кашля детям в домашних условиях?
Что такое небулайзер?
Помните одну из распространенных картинок своего детства, когда во время простуды мама накрывала вас с кипящей кастрюлей толстым одеялом, добавляла туда картошку или бальзам «Звездочка» — в зависимости от квалификации лечащей мамы — и вы со слезящимися глазами дышали над импровизированным домашним «ингалятором»?
Те далекие времена уже давно в прошлом, и сегодня почти в каждом доме, где есть ребенок, поселился небулайзер — аппарат, который превращает жидкое лекарство в аэрозоль и доставляет его по гортани через трахею к бронхам и бронхиолам. Отек слизистой уменьшается, лекарства оказывают противовоспалительный эффект, улучшают отхождение мокроты, и малыш чувствует себя лучше. Таким образом, ингаляции при кашле у ребенка — быстрый и действенный способ помочь ему справиться с болезнью.
Первый небулайзер был представлен на суд общественности фирмой «Сеилс-Жеронс» во Франции в 1858 году. Он работал по принципу велосипедного насоса. В 1864 году ингалятор был усовершенствован и представлен жителям Германии. И только к 1930 году распылители стали принимать знакомый нам вид и работать от электричества. В 1964 году впервые был опробован ультразвуковой небулайзер, принцип работы которого и в настоящее время используется в увлажнителях воздуха.
Механизм действия
Механизм действия ингалятора основывается на дисперсном распылении лекарства, которое подается больному через маску или специальную трубку-мундштук. Так как лекарственный препарат распыляется на микрочастицы, действующее вещество практически моментально доставляется к месту скопления мокроты и легко усваивается организмом.
Виды небулайзеров
Современный рынок предлагает нам огромный ассортимент небулайзеров. Незнающему человеку очень сложно сориентироваться во всем этом многообразии и выбрать подходящий ингалятор. Попробуем разобраться, какой же из них лучше.
Ультразвуковой небулайзер
Такой ингалятор создает аэрозоль при помощи системы резонансных колебаний. Размеры распыляемых частиц не превышают 5 мкм. Такие частицы могут проникнуть в трахею и бронхи, а вот на бронхиолы воздействие будет минимальным.
Очевидным плюсом такого прибора является отсутствие шума при работе и маленький размер.
Ультразвуковые небулайзеры отлично подходят для ингаляции с физраствором при кашле у детей. К сожалению, они не предназначены для распыления антибиотиков, кортикостероидов и средств для разжижения мокроты, так как разрушают их структуру. Это крайне ограничивает их область применения.
Компрессорные небулайзеры
Компрессорные небулайзеры — самый распространенный тип приборов для ингаляций. В них лекарственное средство преобразуется в мелкодисперсную взвесь при помощи направленного потока воздуха. Основной недостаток таких приборов — высокий уровень шума.
Ингалятор состоит из двух частей: емкости, куда заливают лекарство, и компрессора. Взвесь формируется в момент встречи воздушного потока и жидкости. Лекарство в виде мельчайших капель размером от 1 до 5 микрометра вдыхается пациентом через маску или трубку.
По сравнению с ультразвуковыми компрессорные ингаляторы предназначены для более широкого спектра лекарств. В них можно наливать любые средства, подходящие для небулайзерной терапии, в том числе бронходилататоры, кортикостероиды, антибиотики.
Компрессорные небулайзеры достаточно громоздкие и тяжелые — прибор может весить до двух килограммов. Такие устройства очень немобильны, так как работают от источника постоянного тока, зато относительно дешевы и надежны.
Все компрессорные небулайзеры можно разделить на три типа относительно их принципа работы:
Конвекционные. Это ингаляторы, функционирующие в непрерывном режиме. После активации кнопки «Пуск» ингалятор начинает производить аэрозоль. Часть лекарства рассеивается в воздухе.
Небулайзеры с ручным управлением. В таких ингаляторах аэрозоль также производится постоянно, одновременно больной активирует поступление лекарства нажатием кнопки «вдох».
Приборы, реагирующие на дыхание. В таких небулайзерах есть специально сконструированный клапан, который открывается на вдохе, одновременно активируется производство аэрозоля.
Дозиметрические распылители. Самая современная модель ингаляционного устройства. В таких приборах встроен специальный электронный датчик, реагирующий на вдох. Такие модели достаточно дороги, зато согласно исследованиям обеспечивают качественно иной уровень ингаляций.
Конвекционные модели рекомендуются для ингаляции при кашле небулайзером для детей и пожилых людей, так как у них недостаточная сила вдоха, чтобы использовать любые другие клапанные ингаляторы.
Мембранные ингаляторы
Мембранные модели (или меш-небулайзеры) соединили в себе плюсы ультразвуковых и компрессорных распылителей. Они не производят шума, достаточно маленького размера, чтобы быть мобильными, позволяют работать с любыми лекарствами и растворами.
Базой такого прибора является электронная сеть, сквозь которую под действием ультранизкочастотных вибраций проходит ингалируемое вещество. Меш-распылители могут работать от батареек. Сам прибор достаточно герметичен — это единственная модель небулайзера, которая позволяет производить процедуру в лежачем положении. Это несомненный плюс при работе с людьми, прикованными к постели.
У мембранного ингалятора есть лишь один существенный недостаток — его дороговизна. Такой прибор обойдется покупателю почти втрое дороже его компрессионного или ультразвукового аналога.
Выбираем насадку
В комплект небулайзеров, как правило, входит несколько различных насадок:
Маски (одна детская и одна взрослая). Их используют для ингалирования детей младшего возраста или больных, прикованных к постели. Ими удобно пользоваться, но при процедуре существенная часть лекарственного средства рассеивается в окружающую среду.Часть лекарства может осесть на коже пациента, что нежелательно для малышей.
Идеально использовать маску для небулайзера при ингаляции физраствором детям при кашле.
Мундштуки. Подобную насадку рекомендуется использовать для малышей, достигших возраста 6 лет, подростков и взрослых. При ее применении практически все лекарство доставляется по месту назначения — к бронхам и альвеолам, тем самым достигается лучший эффект от ингаляции.
Назальные трубочки. Тонкая раздвоенная трубочка, предназначенная для того, чтобы вставлять ее в нос. При использовании этой насадки лекарство оседает преимущественно на слизистой оболочке носа и в пазухах. Не поможет подобная ингаляция при влажном кашле у детей, зато избавит от ринита, синусита и существенно облегчит течение гайморита.
Чтобы выбрать подходящую именно вам модель ингалятора и необходимую насадку на распылитель, нужно проконсультироваться с лечащим оториноларингологом. Он поможет подобрать аппарат, основываясь на индивидуальных особенностях пациента.
Показания
Среди врачей мировой практики до сих пор нет однозначного мнения, делать ингаляции ребенку при кашле и насморке небулайзером или нет. Считается, что при ингаляциях количество активного вещества, попадающего на слизистую носа, чрезвычайно мало и не может оказывать какого-либо существенного эффекта в терапии насморка. В то время, как одни светила науки утверждают, что ингаляционная терапия показана лишь при обструктивном бронхите и ложном крупе, другие назначают небулайзер при любых видах кашля, а малышам до года — и при насморке.
Типичные ошибки при использовании небулайзера
Самолечение.
Нельзя самостоятельно решать, какие ингаляции делать кашле ребенку. Прежде всего малыша следует показать лечащему врачу, чтобы он определил, какой у больного кашель, насколько вязкая мокрота, нет ли сужения бронхов или отека слизистой ткани. Только на основании всех перечисленных данных врач может подобрать препарат, который будет максимально эффективен именно в этом случае.
Делать ингаляции при помощи масляных растворов.
Нельзя добавлять в небулайзер растворы, не предназначенные для ингаляций. Жиры, содержащиеся в масляных растворах, могут закупорить альвеолы, осесть на стенках бронхов и привести к непоправимым последствиям.
Ингалироваться слишком часто.
Сколько раз в день, как долго и чем делать ингаляции при кашле небулайзером ребенку — решает только лечащий врач. Большинство препаратов следует применять не чаще трех раз в день. Однако некоторые нужно использовать каждые шесть часов. Все тонкости и нюансы знакомы только специалисту.
Считать температуру противопоказанием для проведения ингаляции.
Помните про паровые ингаляции, о которых мы рассказали в самом начале? Запрет распространяется только на них. Они могут усилить температуру, вызвать сильный отек тканей и осложнить кашель. Использование современных небулайзеров для ингаляции при кашле для детей во время жара совершенно безопасно.
Пользоваться одним ингалятором для всей семьи.
Мелкодисперсная взвесь, которую образует небулайзер, может содержать микробы и бактерии, которые оставил на маске или трубке предыдущий больной. Поэтому пользоваться одним ингалятором для всех как минимум негигиенично. В лучшем случае стоит приобрести отдельную маску для каждого члена семьи, или хотя бы тщательно мыть оборудование каждый раз после использования.
Технология проведения ингаляции
Несмотря на кажущуюся простоту лечебной процедуры, родителям следует принять во внимание, что ингаляции должны проводиться с соблюдением следующих правил:
нельзя ингалировать ребенка раньше, чем через два часа после приема пищи;
малышу следует надеть свободную одежду, которая не будет затруднять движения или дыхание;
нельзя давать перед процедурой любые муколитические препараты;
если для ингаляции используется маска, а не мундштук, после процедуры следует тщательно умыть малыша;
не рекомендуется кормить ребенка в течение получаса после процедуры;
нельзя проводить процедуру позднее, чем за четыре часа до сна.
Схема проведения ингаляций:
Взрослому необходимо вымыть руки с мылом.
Тщательно вымыть все детали небулайзера, желательно прокипятить их или обдать кипятком.
Собрать ингалятор чистыми руками.
В емкость залить лекарство в предписанной врачом дозировке.
Разбавить препарат физраствором до указанной лечащим оториноларингологом или педиатром концентрации.
Удобно сесть, желательно посадить малыша себе на колени.
Использовать маску для малыша или мундштук для детей постарше.
Включить ингалятор и засечь время.
После процедуры обязательно вымыть ребенку лицо.
Дозировку, продолжительность, частоту ингаляции, а также длительность лечения должен назначать лечащий врач ребенка на основе собранного анамнеза, тяжести заболевания и возраста малыша.
Минеральная вода
Большинству детей ингаляции от кашля в домашних условиях помогают. Если вы заметили у своего малыша первые признаки простуды — легкий насморк или кашель, обязательно запишитесь к врачу. Одновременно, пока ждете приема у врача, можно начать ингаляции минеральной водой. Используйте для этого минералку «Нарзан», «Ессентуки» №4 и №17, «Боржоми». Это немного подсушит слизистую носа и простимулирует выход мокроты.
Для ингаляции необходимо залить 2-4 миллилитра заранее подготовленной минералки в чистый резервуар небулайзера. Рекомендуется проводить ингаляцию в течение 3-5 минут не меньше, чем три раза в день. Вполне возможно при раннем начале терапии болезни и вовсе получится избежать.
Изотонический раствор
Изотонический раствор (физраствор) очень широко используется в медицинской практике. Врачи назначают его для восполнения водного баланса или детоксикации, используют для промывания ран и разведения лекарственных препаратов. Многие знают, что физраствор крайне эффективен при насморке в качестве средства для промывания носа.
Ингаляция физраствором детям при кашле небулайзером аналогична ингаляции минеральной водой. Часто она помогает решить проблему на самом начальном этапе и предотвратить развитие болезни.
Дозировка ингаляции с физраствором детям при кашле: 2-4 мл раствора примерно каждые 4 часа.
Физраствор можно легко приготовить самостоятельно — достаточно смешать 9 граммов обычной поваренной соли и 1 литр остывшей кипяченой воды. Полученная смесь и будет изотоническим раствором. При желании можно заменить пищевую соль на морскую. Концентрация полезных веществ в морской соли очень высока и потому ингаляции подобным раствором принесут еще большую пользу. Ингаляции с физраствором при кашле у детей помогают как при сухом, так и при влажном кашле.
Berodual
При сухом кашле ребенку можно делать ингаляцию с раствором «Беродуала». Применять его необходимо также под контролем врача. «Беродуал» зарекомендовал себя как крайне эффективное средство при спазме бронхов, поэтому в большинстве случаев ингаляции при кашле у ребенка «Беродуалом» назначаются при обструктивном бронхите, бронхоэктатической болезни легких, ларингите и астме. Легче становится уже через 10 минут после процедуры.
Стандартная дозировка для детей старше 12 лет и взрослых составляет 1-2 миллилитра (или 20-40 капель) до четырех раз в день, но не больше 8 мл.
Детям младше 12 лет дозу препарата следует уменьшить. У детей 6-12 лет максимальная доза лекарства — 2 миллилитра раствора, разделенные на 4 ингаляции в день.
Для малышей младше 6 лет дозировку рассчитывают, основываясь на массе тела. При этом общий объем не должен быть выше, чем 0,5 мл на одну процедуру.
«Беродуал» можно применять для лечения кашля у грудных детей. Дозировка в таких случаях подбирается индивидуально лечащим врачом.
«Атровент»
Еще одним действенным средством для ингаляции при сухом кашле детям является лекарственный раствор «Атровент». Его назначает лечащий педиатр ребенка, если ингаляции с «Беродуалом» не имели успеха.
Данный препарат следует применять с осторожностью. В терапии детей младше 5 лет использовать «Атровент» запрещено. Детям до 12 лет «Атровент» назначают по 10-20 капель, разведенных до объема 4 мл. Ингаляции проводят только под надзором медперсонала.
«Сальгим» (раствор)
«Сальгим» в виде раствора является достаточно редким средством ингаляции при сухом кашле. Детям он назначается с осторожностью. Как правило он необходим при обострении астмы или в запущенных случаях обструктивного бронхита. Данное лекарство не подходит для ингаляций при кашле детям в домашних условиях — лечение проводится строго в условиях стационара. Для одной ингаляции требуется 2,5 миллилитра препарата. Минимальный интервал между процедурами должен быть не менее 6 часов.
«Амбробене»
В предыдущих разделах мы разобрались, чем делать ингаляции при сухом кашле ребенку. Если сухой кашель перешел во влажный и стал продуктивным, а значит, тактику лечения тоже пора сменить. Обычно врач назначает муколитики — лекарства, увеличивающие количество мокроты и улучшающие ее отхождение. Одним из таких лекарств является «Амбробене» — одно из торговых названий препарата «Амброксол». Применять его следует только при назначении и под контролем врача.
«Амбробене» — это раствор, который может употребляться как внутрь, так и в качестве ингаляции. Его назначают при острых и хронических бронхитах, пневмонии, астме. Ингаляция ребенку при кашле с «Амбробене» проводится по следующей схеме:
детей до двух лет ингалируют 30 каплями раствора два раза в день;
детям от 2 до 5 лет — 45 капель лекарства два раза в день;
детям старше 5 лет и взрослым — 70-80 капель препарата три раза в день.
Нужно принять во внимание, что при ингаляции лекарство нужно разбавить физраствором до объема 5 миллилитров. Не рекомендуется использовать терапию с «Амбробене» дольше, чем 4-5 дней. Если в течение этого времени не наступило облегчение, проконсультируйтесь с оториноларингологом, терапевтом или педиатром.
«Лазолван»
«Лазолван» — это другое торговое название уже известного нам «Амброксола», но с немного иной концентрацией действующего вещества. Он выпускается в виде сиропа, драже и ингаляционных растворов. Ребенку при кашле «Лазолван» должен назначаться только лечащим врачом по следующей схеме:
детям старше 5 лет, подросткам и взрослым 15-20 мг, четыре раза в день;
детям младше 5 лет — 10-15 мг два раза в сутки.
Прежде чем делать ингаляции «Лазолваном» при кашле у ребенка младше двух лет, проконсультируйтесь с педиатром.
«Синупрет»
«Синупрет» — гомеопатический фитопрепарат, хорошо зарекомендовавший себя как эффективное средство против синуситов, гайморитов и трахеобронхитов со сложным отхаркиванием мокроты.
Официальных исследований по поводу использования «Синупрета» в качестве средства для ингаляции при влажном кашле небулайзером детям не проводилось, однако врачебная практика показывает, что препарат помогает быстрее справиться с острой стадией бронхита и даже лечит так называемый «застарелый», остаточный кашель после перенесенного острого заболевания.
Рекомендуемая дозировка:
подросткам старше 16 лет — 1 мл лекарственного средства смешать с 1 мл изотонического раствора соли;
детям 6-16 лет — 1 мл «Синупрета» и 2 мл изотонического раствора соли;
малышам от 2 до 6 лет — 1 мл лекарства развести 3 мл изотонического раствора.
Желательно проводить не менее трех ингаляций при кашле у ребенка в день.
«Пульмикорт»
«Пульмикорт» — это лекарственный раствор, синтетический аналог гормона надпочечников, регулирующий водно-солевой обмен в организме. Он применяется для лечения обструктивных бронхитов. Каковы дозировки ингаляции «Пульмикортом» детям при кашле? Безопасно ли использование такого сильного препарата в детском возрасте?
«Пульмикорт» облегчает дыхание, расширяя и расслабляя бронхи, он имеет хорошее противовоспалительное и противоаллергическое действие. Как правило, это лекарственное средство хорошо переносится, в редких случаях может вызвать побочные эффекты. Показан при бронхите, лагингите, астме, рините.
Дозировка:
дети от 6 месяцев до 1 года — 0,25 мг в сутки;
дети 2-3 лет — 0,25-0,5 мг в сутки;
дети 4-5 лет — 0,5-1 мг в сутки;
от 6 лет и старше — 1-2 мг в сутки.
Паровые ингаляции
При всем многообразии современных противокашлевых средств, нельзя забывать и про известные и зарекомендовавшие себя многолетним использованием горячие паровые ингаляции.
При любых формах лихорадки подобное лечение запрещено и может привести к непоправимым последствиям. Если жара нет, никакого вреда паровая ингаляция не принесет. Из-за возможности обширного ожога следует с осторожностью проводить паровые ингаляции у малышей.
Схема проста и известна с детства — вскипятить воду в кастрюле, добавить опционально травы или аромомасла и несколько минут вдыхать пар носом, а выдыхать ртом.
Наиболее популярная и известная еще со времен древней Руси паровая ингаляция — это ингаляция парами вареного картофеля. Как бы парадоксально это не звучало, очень часто метод «подышать над картошкой» помогает предотвратить болезнь на самой ранней ее стадии, а также хорошо снимает отек слизистой при заложенном носе.
Вторая по популярности паровая ингаляция в России — это ингаляция с бальзамом «Звездочка». Содержащиеся в «Звездочке» масла эффективно смягчают кашель, разжижают и улучшают отхождение мокроты, помогают при заложенности или обильных выделениях из носа.
При сухом кашле облегчение принесут паровые ингаляции с отварами лекарственных трав: мята, чабрец, хвоя, эвкалипт и дуб. Отхаркивающие травяные сборы можно приобрести в ближайшей аптеке.
При бронхите, ларингите и трахеите полезно дышать парами чеснока — в кипящую воду добавляют 2-3 истолченных зубчика и дышат 5-7 минут. Часто такие ингаляции помогают справиться с болезнью в самом начале.
Однако не откладывайте визит к врачу, ведь только он может решить, какие ингаляции при кашле детям показаны и безопасны, а какие приведут к еще большей обструкции. Средства народной медицины можно использовать только как дополнение к классической терапии, но не как полноценную ее замену.
Профилактика кашля у детей
Нельзя забывать, что проблему всегда намного проще предупредить, чем решить. На дворе осенне-зимний период с его моросящими дождями, изменчивой погодой, слякотью и пронизывающим ветром. Сейчас самое лучшее время для вирусов и микробов, поэтому следует своевременно подумать о профилактике, чтобы потом не бегать по врачам и не успокаивать ночами уставшего больного ребенка.
Питье. Первая и основная профилактика всевозможных простудных заболеваний — обильное питье и долгие прогулки. Что именно пить, особой роли не играет — главное, чтобы не сахарные газированные напитки и концентрированные соки. В остальном можно полагаться на личный вкус — морсы, компоты, различные чаи, кислородные коктейли, настои трав помогут вымыть все бактерии из организма прежде, чем они успеют распространиться и вызвать заболевание.
Свежий воздух. Первое место делят с обильным питьем продолжительные прогулки в любую погоду.
Практичные немцы часто говорят — не бывает неподходящей погоды, бывает неподходящая одежда. Поэтому в шкафчике детского сада маленького гражданина Германии всегда лежит и панамка, и крем от солнца, и дождевик, и резиновые сапоги, и толстые непромокаемые штаны. Прогулки закаляют детей, а свежий прохладный воздух мягко стимулирует иммунные системы организма.
Своевременный курс мультивитаминов. Ни для кого не секрет, что подавляющее большинство современных детей страдают нехваткой полезных веществ. Питание современного детсадовца и школьника достаточно скудно на содержание микроэлементов, а потому в осеннюю промозглую пору курс мультивитаминов будет как нельзя кстати.
Физические нагрузки соответственно возрасту. Дети рождены для того, чтобы прыгать, лазать, бегать, а не все время сидеть на месте в музыкальной или художественной школе. Научно доказано, что дети, занимающиеся спортом, в первую очередь плаванием, меньше подвержены простудным заболеваниям, а также гораздо быстрее своих сверстников справляются с болезнями.
Витамин С. Недаром говорят, что не бывает передозировки витамина С. Он существенно повышает барьерные силы организма.
Детям полезно пить стакан свежевыжатого апельсинового сока в день, добавлять ломтики лимона в чай, есть в неограниченном количестве киви. Осенью можно взять за правило давать малышу по утрам пару аскорбинок.
Сон в прохладной, хорошо проветриваемой комнате. Дети, которые спят в проветриваемых помещениях, в три раза меньше подвержены ОРЗ и ОРВИ, быстрее восстанавливаются после болезни, реже получают осложнения.
Закаливание. Если ребенок бегает по квартире босиком, а родители считают, что пол слишком холодный, не надо спешить натягивать на малыша носки и тапочки. Стопа устроена таким образом, чтобы компенсировать температуру поверхности пола, тем самым защищая организм от бессмысленной потери тепла. Любимое всеми детьми мороженое отлично закалит горло и поможет снизить частоту возникновения ларингита и ангины.
Когда речь заходит о здоровье детей, многие родители становятся очень щепетильными. И это единственно правильный подход. Известная аксиома гласит — в ложке лекарство, а чашке — яд. То же самое применимо и к такой на первый взгляд простой и безобидной процедуре, как ингаляция. Неважно, назначено ли больному трехразовое орошение дыхательных путей каждые три часа «Беродуалом» или ингаляция физраствором детям при кашле небулайзером, дозировка врача должна оставаться неизменной. Каждый лишний миллилитр лекарственного средства может стать той самой последней каплей, которая превратит лекарство в яд.
Источник: fb.ru
Автор публикации
Комментарии: 1Публикации: 55160Регистрация: 28-09-2014
Моему ребенку назначили альбутерол. Что я должен знать об этом? — Плато педиатрия
Альбутерол — это лекарство, которое используется в качестве бронходилататора — оно открывает узкие дыхательные пути, расслабляя мышцы, окружающие дыхательные пути. Альбутерол чаще всего используется при астме, но иногда его назначают и при других состояниях.
Как долго моему ребенку будет нужен альбутерол?
Как правило, вашему ребенку может потребоваться некоторое количество альбутерола, пока длится триггер хрипов.Для болезней, которые уже проходят (например, простуды), это может занять около недели. С другой стороны, если ваш ребенок часто подвергается воздействию вещей, вызывающих хрипы (например, сигаретный дым или перхоть животных), может показаться, что ему всегда нужен альбутерол. (В этом случае лучше всего избавиться от триггера аллергии!)
Как часто мне следует использовать альбутерол?
Как правило, доза альбутерола (либо 2 вдоха из ингалятора, либо одно дыхательное лечение) можно давать каждые четыре-шесть часов по мере необходимости.Давайте его при сухом, отрывистом кашле (особенно при ночном кашле), при хрипах, которые вы слышите, или если ваш ребенок тяжело дышит. В отличие от некоторых других лекарств, альбутерол можно время от времени использовать по мере необходимости. Его можно начинать, когда необходимо острое облегчение, постепенно уменьшать, когда состояние ребенка улучшается, и прекращать, когда ему становится лучше. Однако, если кажется, что вашему ребенку это нужно очень часто в течение более одного-двух дней, он не поправляется или у него частые приступы хрипов, ему или ей могут потребоваться другие лекарства, и его следует проверить снова. в офисе.
Помните, что альбутерол помогает только при одной причине кашля: затруднении дыхательных путей. Это не поможет при других видах кашля, таких как кашель из носовых дренажей от сильной простуды.
Какие побочные эффекты у альбутерола?
У большинства детей это хорошо, но наиболее частыми побочными эффектами являются учащенное сердцебиение, приливы крови и нервозность. У некоторых детей нервозность перерастает в гиперактивность! У большинства детей эти побочные эффекты проходят или, по крайней мере, вызывают меньше беспокойства примерно через 10-15 минут.Если у вашего ребенка возникают настолько сильные побочные эффекты, что вы не хотите давать ему или ей альбутерол, сообщите нам об этом.
Должен ли мой ребенок получать альбутерол через ингалятор или распылитель?
В целом ингаляторы (со спейсерами и масками) работают лучше в большинстве ситуаций, чем небулайзеры. Они также более удобны, так как для введения нескольких затяжек из ингалятора требуется всего одна минута (в то время как процедура дыхания может занять 10-15 минут.) Иногда, однако, есть некоторые обстоятельства, при которых дыхательные процедуры могут работать лучше. Если вы не уверены, какой метод лучше всего подходит для вашего ребенка, или вам нужна демонстрация того, как правильно использовать одно или оба устройства, спросите нас.
Означает ли это, что у моего ребенка астма?
Не каждый хрипящий ребенок болен астмой.
Многие младенцы и дети дошкольного возраста хрипят из-за сильной простуды и других респираторных вирусов, но никогда больше не хрипят после того, как достигают школьного возраста. У других детей, страдающих астмой, приступы хрипов появляются еще в младенчестве, и, хотя они улучшаются по мере взросления, у них продолжают время от времени обострения в более старшем возрасте.Из-за этого мы обычно не диагностируем астму только на основании одного или двух эпизодов свистящего дыхания у ребенка или малыша.
Дети с истинной астмой, как правило, имеют другие аллергические симптомы (например, экзема, пищевая аллергия и аллергический ринит), а члены их семьи страдают астмой. У них часто бывает постоянный кашель, даже если у них нет простуды или других болезней. Узнайте больше об астме здесь.
А как насчет жидкого альбутерола (внутрь)?
Альбутерол также выпускается в жидкой форме, которую можно принимать внутрь, и некоторые врачи до сих пор используют его для лечения хрипов у младенцев.Однако исследования показывают, что он не приносит такого облегчения, как ингаляционный альбутерол, поэтому большинство педиатров его больше не используют. Кроме того, жидкий пероральный прием альбутерола имеет более неприятные побочные эффекты, чем ингаляционный метод.
А как насчет Xopenex?
Xopenex — это торговая марка разновидности альбутерола, более концентрированная, чем обычный альбутерол. Есть несколько исследований, которые показывают, что его побочные эффекты могут быть немного менее неприятными, чем у обычного альбутерола. Тем не менее, он также примерно в десять раз дороже обычного альбутерола, который, похоже, так же хорошо помогает для облегчения симптомов почти у всех детей.
Какое средство от кашля лучше всего при астме? — Центр астмы
Q1. У меня кашлевая астма, периодически повторяющаяся в сезон аллергии. Я сделал снимки и теперь снимаюсь с них. Единственный серьезный симптом, который у меня когда-либо был, — это постоянный отрывистый кашель, который мешает всему, включая сон, разговоры и т. Д. Это также реактивный кашель на запахи, тепло, холод и стресс. Tussionex чудо работает, но так регламентировано. Есть ли что-нибудь еще, что является чудодейственным средством от кашля? Мне 49 лет, в остальном я здоров.
В настоящее время вы принимаете два лекарства в одной таблетке — Tussionex — это комбинированное средство от кашля (гидрокодон) и седативное антигистаминное средство (хлорфенирамин).
Вместо того, чтобы сосредотачиваться только на симптомах постоянного кашля, я бы порекомендовал вам посетить аллерголога для полной оценки ваших аллергических триггеров. Как только вы узнаете, на что у вас аллергия в настоящее время, вы можете свести к минимуму воздействие этих веществ и, следовательно, уменьшить кашель.
Кроме того, существуют более новые, мощные, не вызывающие седативного эффекта антигистаминные препараты, которые могут минимизировать постназальное подтекание и кашель при использовании в сочетании с противовоспалительным назальным спреем и модификаторами лейкотриена. Наконец, в зависимости от тяжести кашля, для его контроля может потребоваться ингалятор от астмы.
2 кв. Моему 4-летнему ребенку поставили диагноз кашлевой астмы. Мы пробовали Пульмикорт (будесонид), Атровент (ипратропия бромид), Фловент (флутиказона пропионат), Ксопенекс (левальбутерол), Орапред (преднизолона фосфат натрия), Кларитин (лоратадин), Зиртек (цетиризин) и Назонексон фометас (мо).Ей стало хуже. Сейчас она лечится от инфекции носовых пазух препаратом Аугментин (клавуланат амоксициллина). Сегодня я наконец-то попробовала принять паровой душ, и ее кашель, кажется, на данный момент утих. Какие-либо предложения? Я ненавижу, когда мой ребенок принимает столько наркотиков, если они не помогают.
Кашлевую астму сложно диагностировать и еще труднее лечить. При этом типе астмы дыхательные пути достаточно воспалены, чтобы вызвать кашель, но не настолько сужены, чтобы вызвать классическое свистящее дыхание, обычно связанное с астмой.
Мне жаль, что у вас не получилось применить длинный список лекарств, которые вы пробовали. Возможно, основная инфекция носовых пазух привела к ее кашлю, и теперь она почувствует некоторое облегчение, когда это лечится.
В любом случае пар может быть чрезвычайно терапевтическим для некоторых пациентов, поэтому, если она чувствует себя лучше с паром, я буду продолжать это делать! Продолжайте говорить с врачом вашей дочери о том, что может вызвать ее кашель, и о возможных вариантах лечения.
3 кв.Мой врач рекомендовал преднизон с последующим приемом QVAR (HFA беклометазона дипропионат) при хроническом утреннем кашле. Я очень не хочу принимать преднизон даже в течение 15 дней. Рентген грудной клетки был четким, и моя спирометрия показала, что я был на 145 процентов от нормы для моего возраста, роста и веса. Я курил по пачке в день 15 лет, но бросил 15 лет назад. В 2000 году у меня был такой приступ кашля, который прошел (почти через год). Мой вопрос: может ли это быть кашлевой астмой (CVA)? Кортикостероид — единственное лекарство? У меня есть рецепт, но я надеюсь, что кашель пройдет сам по себе.Мой врач уже исключил такие страшные вещи, как ХОБЛ и рак.
Хронический кашель очень трудно поддается лечению. Пациенты часто имеют нормальные результаты спирометрии, которая регистрирует количество и скорость воздуха, который вы можете вдохнуть и выдохнуть. Подобно классическим симптомам астмы в виде хрипов и одышки, хронический кашель является частью континуума реакции организма на воспаление и бронхоспазм. Точная причина, по которой пациент реагирует кашлем вместо хрипа, изучается.
Если кашель не реагирует на схему лечения ингаляционными стероидами и бета-агонистами длительного действия, то короткий курс пероральных стероидов может оказаться полезным в попытке прервать цикл кашля. Также было бы целесообразно обсудить с врачом, что именно вас беспокоит в связи с преднизоном. Возможно, ваши опасения оправданы, но также возможно, что у вас могут быть определенные заблуждения, которые мог бы разъяснить ваш врач.
4 кв.У меня астма и аллергия с семи лет. Сейчас мне 49. Мой пульмонолог рекомендует попробовать Xolair. Сейчас у меня неплохое дыхание, но у меня проблемы с хронической заложенностью и кашлем. Поможет ли Xolair с этими симптомами?
Исходя из самой базовой информации, которую вы предоставили, я недостаточно знаю о вашей текущей ситуации, чтобы дать вам соответствующий ответ. Однако, когда вы заявляете, что «мое дыхание сейчас довольно хорошее, но у меня проблемы с хронической заложенностью и кашлем», это говорит мне, что и ваша астма, и связанные с ней аллергические компоненты не контролируются оптимальным образом.Возможно, поэтому ваш пульмонолог рекомендует добавить Xolair в вашу программу лечения. Когда организм чувствует вторжение инородного вещества (например, аллергена), он реагирует, создавая множество типов химикатов для защиты. Иммуноглобулин Е (IgE) является одним из этих химических веществ, и его высвобождение может вызывать аллергические и / или астматические симптомы. Xolair работает, блокируя высвобождение IgE, что, в свою очередь, помогает остановить симптомы.
Поскольку Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило Xolair для снятия аллергической астмы, кажется, что этот препарат можно использовать в качестве дополнения к вашей текущей терапии для улучшения общего контроля над астмой и аллергией.Более эффективный контроль над аллергией также может улучшить симптомы астмы. Однако, поскольку я не знаю вашей конкретной ситуации, я предлагаю, прежде чем принимать Xolair, попросить своего врача более четко объяснить, почему это лекарство будет полезно для ваших конкретных симптомов.
Q5. Два года назад у меня был бронхит, и я продолжаю кашлять. Доктора, которых я видел, озадачены — они думают, что виной всему астма, но от моего кашля ничего не помогает. Пробовала ингаляторы и лекарства, но ничего не помогает.Сдавала тесты на аллергию, все отрицательные. Каким должен быть мой следующий шаг?
— Эллен, Нью-Йорк
Если вы еще этого не сделали, следующим шагом будет посещение пульмонолога — легочного специалиста. Хронический кашель обычно отправляет людей к пульмонологам, которые обычно достаточно опытны в его устранении. Наиболее частыми причинами хронического кашля (продолжающегося более двух месяцев) у некурящих являются постназальный кашель (слизь, стекающая по задней стенке глотки), астма и кислотный рефлюкс (желудочная кислота, которая поднимается вверх и раздражает горло).Кроме того, лекарства от высокого кровяного давления, называемые ингибиторами АПФ, известны тем, что вызывают стойкий сухой кашель. Если вы курите / были курильщиком, то следует рассмотреть другой (и более серьезный) список проблем. Предполагая, что вы не курите и не принимаете ингибитор АПФ, ваша диагностическая работа начнется с подробностей вашего анамнеза, чтобы увидеть, есть ли что-нибудь, что указывает на одну из трех распространенных причин, о которых я упоминал выше.
Вот некоторые ключевые вопросы, которые вам, вероятно, уже задавали:
- Ваш кашель сухой или влажный?
- Поднимается слизь или мокрота?
- Есть ли какая-либо определяемая закономерность кашля: хуже ли он утром, после еды, после физических упражнений или когда вы пытаетесь заснуть ночью? Просыпается ли он когда-нибудь рано утром?
- Вы чувствуете дренаж в задней части горла?
- Есть ли у вас симптомы со стороны носа или носовых пазух?
- Были ли у вас когда-нибудь симптомы кислоты, поднимающейся к горлу?
- Кашель усиливается после острой или тяжелой еды?
- Заметили ли вы какие-либо другие необъяснимые симптомы?
Если ответы на эти вопросы указывают на вероятную причину, врач обычно лечит вас от этой проблемы и проверяет, улучшилось ли состояние.Похоже, вы лечились от астмы без улучшения. Если кашель — ваш единственный симптом, а лекарства от астмы не помогли, я бы поискал другую причину. Рентген грудной клетки или другой визуализирующий тест поможет исключить некоторые заболевания легких, а также опасные формы рака (хотя это очень редкая причина кашля у некурящих). И постназальный капельный синдром, и кислотный рефлюкс могут протекать без характерных симптомов. Таким образом, для выявления этих проблем может потребоваться компьютерная томография носовых пазух, чтобы увидеть, есть ли у вас какая-либо форма хронического заболевания носовых пазух, или специальный тест на кислотный рефлюкс, при котором в пищевод (пищевую трубку) помещается тонкая нить с крошечным монитором pH. период времени, чтобы увидеть, регистрирует ли он присутствие кислоты.Некоторые врачи назначают эти тесты на раннем этапе, в то время как другие лечат пациента от предполагаемой проблемы, а затем диагностируют ее на основе ответа.
Похоже, ваш кашель начался с инфекции два года назад. Этот анамнез может побудить пульмонолога пропустить некоторые из описанных мною тестов и вместо этого сосредоточиться на возможном осложнении этой инфекции. Полные функциональные тесты легких (помимо спирометрии, быстрого офисного теста, в котором вы сильно дунете в аппарат) могут быть полезны для определения того, не развились ли у вас какие-либо заболевания легких.Остальная часть работы будет зависеть от результатов этого тестирования.
Наконец, можно не найти очевидной причины хронического кашля даже после длительного обследования. На самом деле это относительно обычное дело. Когда это происходит, врач может связать симптом с повышенной чувствительностью кашлевого рефлекса. «Рефлекс кашля» относится к сложной нервной цепи, ответственной за кашель; он затрагивает головной, спинной мозг, легкие, горло и желудок. Иногда после бронхита (инфицирование больших трубок легкого) или пневмонии (инфицирования глубоких тканей легких), которые вызывают воспаление и сильный кашель, этот контур остается в состоянии повышенной чувствительности, что приводит к кашлю в ответ на незначительный повседневные раздражения, которые обычно не вызывали бы кашель у человека. Однако преувеличенный кашлевой рефлекс — это диагноз, который следует ставить только после рассмотрения и исключения других проблем.
Преувеличенный кашлевой рефлекс сложно вылечить. Декстрометорфан (таблетка) или ипратропия бромид (ингалятор) могут быть полезными. Если кашель можно на время подавить, состояние обычно улучшается. Надеюсь, эта информация поможет вам добиться прогресса.
Q6. У моей сестры год назад диагностировали астму, и она принимает лекарства от нее. Даже в этом случае она все время кашляет. Придется ли ей просто жить с кашлем или есть другие вещи, которые она может сделать?
Ей следует обратиться к врачу для дальнейшего обследования и лечения кашля.Если ее врач определит, что ее кашель вызван астмой, он может подумать о корректировке ее лекарств от астмы и возможном кожном тестировании на аллергены, передающиеся по воздуху, чтобы определить, есть ли у нее аллергический компонент астмы.
Q7. Моему 5-летнему ребенку никогда не ставили диагноз астма. Тем не менее, у нее периодически бывает сильный кашель, который иногда звучит громко и сухо. Самый длительный срок отсутствия кашля — три месяца. Было бы неплохо провести ее обследование на аллергию или синусит?
Да, аллергический ринит и синусит могут вызывать кашель.Вашей дочери следует обратиться к врачу, который проведет обследование и лечение ее кашля. Это могло быть связано с аллергическим ринитом, синуситом или другими причинами.
Узнайте больше в ежедневном центре лечения астмы.
Астма / аллергический / вирусный бронхит у детей Часть 2: Общие сведения о лечении вашего ребенка | D-Care
Итак, часть 2 посвящена вариантам лечения астмы. Отличительной чертой астмы является обратимость симптомов при правильном лечении.Эти симптомы могут быть как прерывистыми, так и стойкими.
Прерывистый : Если симптомы возникают два или реже раза в неделю, если они не мешают повседневной деятельности и если они вызывают менее двух ночных пробуждений в месяц.
Постоянный : Симптомы возникают чаще, чем указано выше. Стойкая астма может быть легкой, средней или тяжелой в зависимости от степени и частоты симптомов.
Лекарства, применяемые при астме, относятся к двум категориям:
1) Реливеры : для немедленного облегчения в случае приступа астмы.
2) Профилактические средства : При стойкой астме для контроля и уменьшения частоты симптомов.
Обезболивающие: Бронходилататоры — Бронходилататоры короткого действия быстро облегчают симптомы астмы, расслабляя мышцы вокруг суженных дыхательных путей. В Индии сальбутамол (вентолин, асталин) является наиболее часто используемым бронходилататором короткого действия.
Когда ребенок испытывает хрипы, одышку, постоянный сухой кашель или стеснение в груди, это лекарство можно вводить через спейсер (с маской или без нее) или небулайзер.
Дозированный ингалятор по сравнению с небулайзером — Лекарства можно доставлять с помощью небулайзера или дозированного ингалятора с прикрепленным спейсером (удерживающим устройством с клапаном) и маской.
● Небулайзеры используют сжатый воздух для преобразования лекарства из жидкой формы в мелкодисперсный аэрозоль, который можно вдыхать через маску или мундштук. Когда используется маска для лица, она должна плотно прилегать к лицу; перемещение маски всего на 1 сантиметр от лица снижает дозу вдыхаемого лекарства до 50 процентов.Они могут быть полезны детям, которые не могут держать спейсер (маленькие дети и дети с ограниченными возможностями).
● Дозированные ингаляторы дозируют жидкие или мелкодисперсные лекарственные препараты (аэрозоли), которые смешиваются с воздухом, вдыхаемым в камеру. легкие. Спейсер и маска для лица помогают обеспечить доставку наибольшего количества лекарства в легкие. Желательно, чтобы ребенок использовал ингалятор, когда он или она не спит и не плачет.
Ингаляторы пригодны для питья, дешевле, эффективнее небулайзера и проще в обслуживании.Небулайзеры могут различаться по своей эффективности, и их следует регулярно обслуживать.
Узнайте все об использовании и обращении с MDI (дозированные ингаляторы) со спейсерами здесь:
Побочные эффекты бронходилататоров : — Некоторые дети чувствуют дрожь, учащение пульса или гиперактивность после использования бронходилататоров короткого действия. Побочные эффекты часто уменьшаются со временем.
Сиропы для пероральных бронходилататоров: Обычно бронхолитики назначают в форме сиропов.Хотя они, как правило, эффективны для облегчения симптомов, они действуют медленнее и имеют больше побочных эффектов. Во время моей практики в Великобритании эти сиропы не были доступны по указанным выше причинам, и мы почти всегда лечили все случаи астмы с помощью ингаляторов.
Профилактические или контролирующие препараты:
Детям со стойкой астмой необходимо ежедневно принимать лекарства, чтобы держать астму под контролем, даже если в данный день нет симптомов активной астмы. Их функция заключается в уменьшении воспаления (или отека) мелких дыхательных путей с течением времени.
Дозы и типы контролирующих лекарств, назначаемых детям, страдающим астмой, зависят от тяжести астмы у ребенка и степени контроля симптомов.
A.) Ингаляционные стероиды: (обычная торговая марка: Budecort) — Ингаляционные стероиды уменьшают воспаление, включая отек и чувствительность дыхательных путей. Эти лекарства являются предпочтительным средством лечения стойкой астмы. Регулярное лечение ингаляционными стероидными препаратами может уменьшить частоту симптомов (и потребность в ингаляционных бронходилататорах), улучшить качество жизни и снизить риск серьезного приступа астмы.
Побочные эффекты стероидов : — В отличие от стероидов, которые принимают внутрь, очень небольшая часть вдыхаемого лекарства всасывается через дыхательные пути в кровоток, и побочных эффектов мало. Наиболее частым побочным эффектом является оральный молочница. Его обычно можно предотвратить, приняв ингалятор со спейсером с лицевой маской или без нее (которая помогает доставлять лекарство в легкие, а не в рот).
B.) Модификаторы лейкотриенов (Монтелукаст) — Они менее эффективны, чем ингаляционные стероиды, но могут использоваться при более легкой астме или в комбинации со стероидами.
C.) Другие регуляторы: бронходилататоры длительного действия в сочетании со стероидами (Общепринятое торговое название: (Seroflo) Эти препараты используются, когда симптомы не контролируются в достаточной мере с помощью вышеуказанных контролирующих препаратов.
Я не упомянул дозы для лекарства, поскольку астма — это состояние, которое необходимо лечить под надлежащим медицинским руководством и последующим наблюдением. Цель этой статьи — дать вам понять, почему ваши врачи прописывают вышеуказанные лекарства.
План оказания неотложной помощи при приступах астмы : В идеале после обсуждения с педиатром у каждого ребенка должен быть план оказания неотложной помощи при астме. Вот пример того, как выглядит план:
Контроль триггеров : Помимо лекарств, не менее важно попытаться определить триггеры астмы у вашего ребенка и попытаться устранить их, насколько это возможно:
Возможные вещи, которые могут помочь: предотвращение воздействия сигаретного дыма, влажная уборка полов и пылесос уборка для удаления пыли, удаление ковров, не позволять домашним животным спать в одной комнате с ребенком.
Резюме: Астма — хроническое заболевание, которое требует тщательного наблюдения лечащего врача и родителей. Этим можно эффективно управлять, если вы хорошо знаете триггеры, провоцирующие приступы, чтобы начать своевременное и эффективное лечение.
Ссылки:
1.) Uptodate.com: Обучение пациентов: лечение астмы у детей (помимо основ)
2.) Patient.info: Педиатрия: Астма
3.) http://www.cochrane.org: Спейсеры и небулайзеры для доставки бета-агонистов при лечении приступа астмы
Кашель | Общество адвокатов Hill Pediatrics
Это симптом вашего ребенка?
- Звук, издаваемый, когда кашлевой рефлекс очищает дыхательные пути от раздражителей
- Большинство кашля являются частью простуды
- Приступ или приступ кашля длится более 5 минут непрерывного кашля
- Кашель может быть сухим (без слизи) или влажным (с белой, желтой или зеленой слизью)
Если НЕТ, попробуйте одно из следующих:
Причины кашля
- Простуда. Большинство кашля является частью простуды, которая распространяется на нижние дыхательные пути. Медицинское название — вирусный бронхит. Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей.
- Инфекция носовых пазух. Точный механизм кашля неизвестен. Возможно, постназальные выделения раздражают нижнюю часть горла. Или давление в пазухе может вызвать кашлевой рефлекс.
- Аллергический кашель. Некоторые дети кашляют при вдыхании вещества, вызывающего аллергию. Примеры — пыльца или кошки. Аллергический кашель можно контролировать с помощью лекарств от аллергии, таких как Бенадрил.
- Астма. Астма с хрипом — самая частая причина хронического кашля у детей. У взрослых это курение.
- Вариант кашля, астма. 25% детей с астмой только кашляют и никогда не хрипят. Приступы кашля имеют те же триггеры, что и приступы астмы.
- Загрязнение воздуха Кашель. Пары любого вида могут раздражать дыхательные пути и вызывать кашель. Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски.
- Кашель, вызванный физической нагрузкой. Бег усиливает кашель в большинстве случаев. Если воздух холодный или загрязненный, кашель еще более вероятен.
- Серьезные причины. Пневмония, бронхиолит, коклюш и посторонний предмет в дыхательных путях
Проблемы с дыханием: как сказать
Проблемы с дыханием — это повод немедленно обратиться к врачу.Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Схватка при каждом вдохе или одышке
- Плотное дыхание, чтобы ребенок едва мог говорить или плакать
- Ребра втягиваются при каждом вдохе (это называется втягиванием)
- Дыхание стало шумным (например, хрипы)
- Дыхание намного быстрее обычного
- Губы или лицо становятся синими
Мокрота или мокрота: что нормально?
- Желтая или зеленая мокрота — нормальная часть лечения вирусного бронхита.
- Это означает, что слизистая оболочка трахеи (дыхательного горла) была повреждена вирусом. Это часть мокроты, которую кашляет ваш ребенок.
- Бактерии не вызывают бронхит у здоровых детей. Антибиотики не помогают при желтой или зеленой мокроте, наблюдаемой при простуде.
- Основное лечение кашля с мокротой — обильное питье. Также, если воздух сухой, поможет увлажнитель. Потягивание теплых прозрачных жидкостей также поможет облегчить приступы кашля.
Риски вейпинга
- Поговорите с ребенком об опасностях вейпинга.
- Вейпинг может вызвать серьезное повреждение легких. Повреждение легких может быть необратимым.
- Вейпинг может даже вызвать смерть.
- Вейпинг табака также вызывает никотиновую зависимость.
- Законный возраст для покупки вейп-товаров составляет 21 год в США.
- Поощряйте своего подростка избегать курения. Если они начали, убедите их бросить.
- Предупреждение: никогда не используйте самодельные или купленные на улице решения для вейпинга. Причина: они вызвали наибольшее повреждение легких.
Когда вызывать кашель
Позвоните в службу 911 сейчас
Позвоните врачу или обратитесь за помощью
| Обратиться к врачу в течение 24 часов
Обратитесь к врачу в рабочее время
| Самостоятельный уход в домашних условиях
|
Позвоните в службу 911 сейчас
- Серьезное затруднение дыхания (с трудом при каждом вдохе, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что ваш ребенок опасен для жизни экстренная помощь
Позвоните врачу или обратитесь за помощью
- Проблемы с дыханием, но не серьезные.
- Губы или лицо стали синюшными во время кашля
- Резкий звук при вдохе (так называемый стридор)
- Свистящее дыхание (пронзительное мурлыканье или свист при выдохе)
- Дыхание намного быстрее, чем обычно
- Невозможно перенести глубокий вдох из-за боли в груди
- Сильная боль в груди
- Закашлялся кровью
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка у ребенка младше 12 недель.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Температура выше 40 ° C (104 ° F)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Непрерывный кашель заклинания
- Возраст менее 6 месяцев
- Боль в ухе или дренаж уха
- Боль в носовых пазухах (не только заложенность) вокруг скул или глаз
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как ее не было более 24 часов
- Грудь боль, даже когда не кашляет
- Обеспокоенность по поводу вейпинга
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратитесь к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Кашель продолжается домой из школы на 3 или более дней
- Также присутствуют симптомы аллергии (например, насморк и зуд в глазах)
- Насморк длится более 14 дней
- Кашель длится более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Кашель без других проблем
Рекомендации по уходу при кашле
- Что следует знать о кашле:
- Большинство кашля — нормальное явление при простуде.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Кашель — это хорошо. Мы не хотим полностью отключать способность вашего ребенка кашлять.
- Вот несколько советов по уходу, которые могут помочь.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- В возрасте от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад.Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед. Они не работают лучше обычного меда и стоят намного дороже.
- Возраст 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле.Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет. Причина: риск удушья.
- Лекарства от кашля, отпускаемые без рецепта (DM):
- Лекарства от кашля, отпускаемые без рецепта, не рекомендуются. Причина: нет доказанной пользы для детей и не одобрено для детей младше 6 лет (FDA).
- Мед помогает от кашля. Внимание: не используйте мед до 1 года.
- Если вам исполнилось 6 лет, вы можете принять решение использовать лекарство от кашля.Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин. DM присутствует в большинстве безрецептурных сиропов от кашля. Следуйте инструкциям на упаковке.
- Когда использовать: давать только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплые прозрачные жидкости.Примеры — яблочный сок и лимонад.
- Возраст до 3 месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько, сколько нужно.
- Причина: одновременно расслабляют дыхательные пути и отводят мокроту.
- Рвота при сильном кашле:
- При рвоте, которая возникает при сильном кашле, давайте меньшее количество за одно кормление.
- Кроме того, кормите чаще.
- Причина: рвота от кашля чаще встречается при полном желудке.
- Поощрение жидкости:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: обеспечить ребенку хорошее обезвоживание.
- Он также разжижает мокроту в легких. Тогда легче откашляться.
- Он также разжижает выделения из носа.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.Причина: сухой воздух усиливает кашель.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- При любой лихорадке: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных занятиях.
- Практически невозможно предотвратить распространение кашля и простуды.
- Дополнительная консультация — Лекарство от аллергического кашля:
- Лекарство от аллергии может помочь справиться с аллергическим кашлем в течение 1 часа. То же самое и с симптомами аллергии на нос.
- Полезно лекарство от аллергии короткого действия (например, Бенадрил). Рецепт не требуется.
- Давайте каждые 6-8 часов, пока кашель не пройдет.
- Чего ожидать:
- Вирусный кашель чаще всего длится от 2 до 3 недель.
- Иногда ваш ребенок откашливает много мокроты (слизи). Слизь обычно бывает серой, желтой или зеленой.
- Антибиотики бесполезны.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Свистящее дыхание
- Кашель длится более 3 недель
- Вы думаете, что вашему ребенку нужно осматривать
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
8 домашних средств для лечения и предотвращения сухого кашля у детей
Изображение: Shutterstock
Кашель — это защитный рефлекс, направленный на удаление раздражителей, микробов или инородных частиц из дыхательных путей.Кашель без выделения мокроты (слизи) называется сухим кашлем.
Кашель несколько раз в день может возникнуть при вирусных заболеваниях, таких как простуда, и обычно проходит в течение нескольких недель. Если вы заметили у ребенка постоянный кашель, продолжающийся более двух-трех недель, обратитесь к педиатру (1).
Прочтите этот пост, чтобы узнать больше о причинах, симптомах, диагностике, лечении, домашних средствах и профилактике сухого кашля у детей.
Причины сухого кашля у детей
Причины сухого кашля могут быть разными.Общие причины у детей могут включать следующее (1).
- Вирусные респираторные инфекции , такие как простуда, круп, вирусная пневмония или острый бронхит
- Поствирусный кашель (постинфекционный кашель или затяжной кашель) наблюдается в конце вирусных респираторных инфекций . Это связано с гиперреактивностью дыхательных путей.
- Коклюш или коклюш , вызываемый бактериями Bordetella pertussis, вызывает множественный кашель.При этом заболевании слышен кричащий звук при вдохе после приступа кашля, и требуется неотложная помощь.
- Аллергия и астма может вызывать сухой кашель у некоторых детей. Свистящее дыхание может быть еще одним заметным симптомом наряду с астматическим кашлем.
- Раздражители , такие как дым, духи, пыль или запах определенных химических веществ, могут вызывать у некоторых детей короткие приступы сухого кашля.
- Вдыхание инородных тел , например орехов или частей игрушек, может вызвать кашель у детей.Ребенок может продолжать кашлять до тех пор, пока инородный предмет не будет удален из дыхательных путей.
- Сухая погода может вызвать сухой кашель из-за раздражения дыхательных путей и сухости в горле.
- Инфекция носовых пазух (синусит) может вызвать сухой кашель из-за постназального подтекания.
- Гастроэзофагеальный рефлюкс или кислотный рефлюкс из желудка может стимулировать кашлевой рефлекс, что приводит к сухому кашлю.
- Привычный кашель (психогенный кашель или синдром соматического кашля) — это кашель без каких-либо медицинских причин.Это может быть громкий лай или сигнальный кашель, который иногда наблюдается после того, как ребенок выздоровел от инфекций дыхательных путей.
Диагностика сухого кашля может быть сложной задачей, поскольку он может возникать при нескольких вирусных и бактериальных инфекциях у детей. Также возможен сухой кашель по неинфекционным причинам. Обратитесь за помощью к специалисту, чтобы определить точную причину сухого кашля у детей.
Симптомы, связанные с сухим кашлем у детей
Кашель — это симптом, а не болезнь. Таким образом, вы можете заметить другие симптомы наряду с кашлем из-за основной причины.Общие признаки и симптомы, наблюдаемые при кашле, могут включать (2):
- Заложенный или насморк
- Лихорадка
- Озноб
- Боль в мышцах
- Боль в теле
- Головная боль
- Боль в горле
- Свистящее дыхание
- Чихание
- Усталость
- Затруднение дыхания
Перечисленные выше симптомы могут наблюдаться при различных заболеваниях и состояниях. Обратитесь за медицинской помощью, чтобы определить первопричину и начать соответствующее лечение.
Примечание: Очень важно научить ребенка этикету при кашле, например, прикрывать рот, чтобы предотвратить распространение инфекционных заболеваний.
Домашние средства от сухого кашля у детей
Следующие домашние средства могут помочь уменьшить раздражение и дискомфорт в горле, которые часто сопровождают сухой кашель (3).
- Поддерживайте достаточной гидратации , чтобы разжижить слизь и облегчить кашель. Гидратация также может успокоить горло.
- При необходимости дайте половину чайной ложки меда . Мед может помочь снять раздражение в горле. Не давайте мед детям младше одного года из-за риска развития детского ботулизма.
- Кукурузный сироп можно давать, если мед недоступен. Однако он может не работать так же хорошо, как мед.
- Теплые прозрачные жидкости могут помочь облегчить раздражение горла. Вы можете попробовать разбавленный яблочный сок, лимонад или теплую простую воду.
- Капли от кашля или леденцы от горла можно давать детям старше шести лет. Дети младшего возраста могут подавиться леденцами от кашля.
- Давайте частыми небольшими приемами пищи , чем полноценными приемами пищи, если кашель вызывает рвоту у вашего ребенка.
- Вы можете использовать увлажнитель воздуха с холодным туманом , если окружающий воздух сухой, поскольку сухой воздух может усилить кашель.
- Лекарства от кашля (противокашлевые), содержащие декстрометорфан (DM), можно давать детям старше шести лет.Обратитесь к педиатру за рецептом с безопасной дозировкой лекарства от кашля.
Лекарства от кашля, отпускаемые без рецепта, не рекомендуются для лечения кашля у детей младшего возраста. Антибиотики бесполезны при вирусном кашле. Перед тем, как давать детям антибиотики или любое другое лекарство, обязательно проконсультируйтесь с врачом.
Когда обращаться к врачу
Обратитесь за неотложной медицинской помощью, если у вашего ребенка одышка или голубоватые губы вместе с кашлем (4).Острый кашель из-за вдыхания предметов или любого типа удушья также требует немедленной медицинской помощи.
Вы можете обратиться за консультацией к педиатру при кашле с лихорадкой, хрипом или других симптомах, мешающих сну или повседневной активности.
Обратитесь к педиатру вашего ребенка перед тем, как отправиться в больницу, чтобы узнать об изменениях в графике работы и правилах амбулаторного лечения в связи с пандемией COVID-19 в вашем районе.
Диагностика сухого кашля у детей
Анамнез сопутствующих симптомов, тип кашля и физикальное обследование достаточно для установления большинства диагнозов детей.
Педиатры могут назначить рентген грудной клетки, анализ крови или мазок из горла в зависимости от симптомов и результатов обследования. Функциональные пробы легких на астму можно проводить у детей старше пяти лет (4).
Детей с хроническим кашлем, потерей веса или другими тяжелыми симптомами можно направить к специалисту по респираторным заболеваниям для подробного обследования.
Лечение сухого кашля у детей
Лечение сухого кашля может варьироваться в зависимости от тяжести и основной причины.Педиатр может назначить любой из следующих планов лечения (5).
- Лечение антибиотиками назначается только в том случае, если причиной являются бактериальные инфекции.
- Ацетаминофен (тайленол) или ибупрофен (мотрин, адвил) используется для контроля температуры, связанной с кашлем. Не давайте аспирин детям, так как это может вызвать синдром Рея.
- Противоастматический препарат (Вентолин) назначают при астме, и астматический кашель обычно проходит во время приема этого лекарства.
- Поствирусный кашель (затяжной или постинфекционный кашель) может не требовать специального лечения .
- Врач может посоветовать избегать воздействия пассивного курения и других раздражителей дыхательных путей, вызывающих сухой кашель у маленьких детей.
- Направление к гастроэнтерологу производится, если кашель вызван ГЭРБ или кислотным рефлюксом.
- Психогенный кашель или привычный кашель могут потребовать поведенческой терапии .
Большинство детей получают рецепт на пероральные препараты и уход на дому. Некоторые причины кашля, такие как коклюш, пневмония и бронхит, могут потребовать госпитализации.
Примечание: Безрецептурные лекарства от кашля и простуды не рекомендуются детям младше четырех лет. Вы можете давать эти лекарства детям старше четырех лет после обсуждения с педиатром (6).
Дозировка лекарств может варьироваться в зависимости от возраста вашего ребенка и текущего состояния здоровья.Поэтому не принимайте рецепт другого ребенка и не принимайте ранее прописанные лекарства.
Советы по предотвращению сухого кашля у детей
Следующие методы могут помочь предотвратить заболевания и состояния, которые приводят к сухому кашлю (7).
- Вымойте руки водой с мылом или используйте дезинфицирующее средство для рук
- Прикрывайте рот и нос во время кашля или чихания
- Не прикасайтесь к глазам, носу и рту немытыми руками
- Избегайте близких контакт с людьми с респираторными инфекциями
- Избегайте раздражителей, таких как дым и пыль
- Используйте безопасные игрушки и не давайте орехи детям младшего возраста, чтобы снизить риск вдыхания
- Рассмотрите возможность ежегодной вакцинации против гриппа (прививка от гриппа) .Иммунизацию против гриппа можно проводить в любое время после достижения ребенком шестимесячного возраста.
Если у вашего ребенка астматический кашель, во избежание обострений рекомендуется пройти курс лечения по рецепту. Регулярная вакцинация детей также может снизить риск коклюша.
Сухой кашель у детей может беспокоить многих родителей, особенно во время пандемии COVID-19. Если есть история воздействия, например, контакт с инфицированным человеком или поездка в эндемичные районы, или ваш ребенок имеет более высокий риск из-за хронических заболеваний, немедленно обратитесь за медицинской помощью.
Ссылки:
Статьи о здоровье MomJunction написаны после анализа различных научных отчетов и утверждений авторов-экспертов и организаций. Наши ссылки (цитаты) состоят из ресурсов, созданных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем, в нашей редакционной политике.Рекомендуемые ссылки
Все, что вы когда-либо хотели знать о кашле (но были слишком заняты, чтобы спросить) | Здоровье и благополучие
Кашель, как правило, полезен: это рефлекторное действие, которое очищает дыхательные пути от слизи, пыли, дыма и насекомых — и большинство случаев кашля проходят сами по себе в течение трех недель.Но если кашель длится дольше и постепенно ухудшается, стоит обратиться к терапевту. Одышка, кашель с кровью, необъяснимая потеря веса, стойкая охриплость голоса или уплотнения на шее — все это предупреждающие признаки, требующие неотложной медицинской помощи.
Самая частая причинаУ взрослых наиболее частой причиной продолжительного кашля является синдром кашля верхних дыхательных путей, который раньше назывался постназальной каплей. Некоторые люди необычно чувствительны к выделениям, которые стекают из носа в горло.Определенного способа поставить диагноз не существует, но если ежедневное лечение пероральными антигистаминными и противоотечными средствами подействует в течение двух недель, тогда у вас есть ответ. Оба доступны без рецепта и могут использоваться для контроля симптомов. Предостережение заключается в том, что важно обратиться к врачу, если у вас есть дополнительные тревожные симптомы или вы не уверены в диагнозе. Если есть очевидный триггер, например пыль, постарайтесь его избегать — хотя это легче сказать, чем сделать. Никогда не используйте назальные противозастойные средства в течение длительного времени, так как они могут усугубить проблему.
У меня астма?Соня Манде из Asthma UK говорит: «Общие признаки астмы включают кашель, хрипы, стеснение в груди и одышку. Если у вас постоянный кашель, который особенно беспокоит вас по ночам и мешает вашему сну, вам следует обратиться к терапевту ».
У некоторых людей кашель может быть единственным признаком астмы. Большинству из них поможет синий ингалятор (содержащий сальбутамол), который облегчает симптомы, открывая суженные дыхательные пути, и коричневый ингалятор (содержащий беклометазон), который предотвращает симптомы, уменьшая воспаление в дыхательных путях.Также назначают комбинированные ингаляторы.
У некоторых людей кашель похож на астму, но на самом деле это не так. Это называется неастматическим эозинофильным бронхитом и связано с большим количеством клеток, обнаруживаемых при аллергических реакциях в дыхательных путях. Это не улучшается с помощью ингаляторов с облегчением, но ингаляторы-превенторы могут работать хорошо.
Кашель также может быть вызван другими заболеваниями легких, такими как хронический бронхит, который определяется как «продуктивный» кашель, который длится более трех месяцев в течение как минимум двух лет и имеет тенденцию поражать курильщиков, а также бронхоэктазы, которые встречаются относительно редко. состояние легких, вызывающее кашель, одышку и выделение большого количества мокроты.Дыхательные пути становятся ненормально широкими и подвержены повторным инфекциям.
Рефлюкс из желудкаПри гастроэзофагеальной рефлюксной болезни кислота вымывает пищевод из желудка, вызывая изжогу, затрудненное глотание, горечь и кашель. Кашель может усиливаться при разговоре, вставании с постели или после еды.
Может помочь похудание, отказ от продуктов, вызывающих раздражение, и прием лекарств, нейтрализующих или подавляющих кислотность (таких как гевискон, ранитидин или омепразол).Но профессор Алин Морис, руководитель отдела сердечно-сосудистых и респираторных исследований в Университете Халла, говорит, что длительный кашель часто вызывается некислотными газами, которые поднимаются из желудка, и, поскольку они не являются кислотными, являются стандартными антикислотными препаратами. не работают. «Основной проблемой синдрома гиперчувствительности при кашле (СНС) является некислотный рефлюкс. Все мы производим газообразный туман, который может забросить пищевод из желудка, раздражая нервы в горле и заставляя нас кашлять. Перепады температуры, дым, пары и перец чили также могут раздражать рецепторы в этих нервах.”
По оценкам Мориса, до одного из 10 человек может пострадать от CHS. «Лечение включает такие препараты, как метоклопрамид, домперидон и баклофен, антибиотик азитромицин или средства для подавления кашля, такие как морфин в низких дозах».
Может ли это быть рак легких?«В зависимости от человека могут быть причины делать это по-разному, но если кто-то кашляет более четырех-шести недель, мне сделают рентген грудной клетки», — говорит профессор Питер Шилдс из Университета штата Огайо. .«Но отрицательный результат рентгена грудной клетки недостаточно, и если кашель не проходит, необходима компьютерная томография. Это можно изменить, если, например, у кого-то есть какие-то инфекционные симптомы. Но во всех случаях постоянный кашель в конечном итоге требует визуализации ».
Некурящие тоже заболевают раком легких, но 86% случаев вызваны курением, а небольшая часть — пассивным курением. Количество лет, которые вы курите, даже более важно, чем количество выкуриваемых сигарет, поэтому особому риску подвергаются те, кто начинает курить в молодом возрасте.
Могут ли мои лекарства вызвать это?Возможно. Ингибиторы АПФ (рамиприл, лизиноприл) представляют собой группу лекарств, обычно назначаемых для лечения высокого кровяного давления, и от 5% до 35% пользователей испытывают ощущение першения в горле, которое может вызвать сухой кашель. Начало может наступить через несколько дней или месяцев после начала приема препарата и улучшиться в течение трех месяцев после его прекращения. У женщин, некурящих и людей китайского происхождения больше шансов развить этот раздражающий побочный эффект. Есть хорошая группа препаратов-заменителей (включая лозартан), которые не вызывают кашель, но стоят дороже.
Лекарства от кашля для детей?В это время года многие дети переходят от одной вирусной инфекции к другой. Слышать, как ребенок кашляет всю ночь, может вызывать беспокойство. Но Малкольм Бродли, консультант педиатрического респираторного врача в Университете Ньюкасла и Детской больнице Грейт-Норт, говорит: «Вероятность серьезного основного заболевания у здорового ребенка, который набирает вес и периодически кашляет, очень мала». Серьезные заболевания, такие как кистозный фиброз, приводят к тому, что ребенок не набирает вес и не чувствует себя хорошо.И Бродли указывает, что с 2007 года подавляющее большинство детей с муковисцидозом в Великобритании будут выявляться с помощью программы скрининга новорожденных. «Кашель после вирусной инфекции может длиться до восьми недель», — говорит он. И если у вас возникнет соблазн добавить им лекарства от кашля, не делайте этого. «Лекарства от кашля не играют никакой роли у детей, а у детей младше шести лет они могут иметь побочные эффекты», — говорит Бродли.
Хронический кашель у детей и подростков: упрощенный подход к оценке
РЕЗЮМЕ: Кашель считается хроническим, если он продолжается более 4-8 недель.Как правило, хронический кашель — это затяжное проявление вирусной инфекции верхних дыхательных путей; Также необходимо учитывать другие, более серьезные причины, такие как астма, заболевания верхних дыхательных путей или гастроэзофагеальный рефлюкс. Изучите историю болезни и закажите рентген грудной клетки, который может указать на пневмонию, гиперинфляцию, ателектаз, сердечную или легочную аномалию. Диагностические методы частично зависят от возраста ребенка. Например, тесты функции легких могут быть полезны при диагностике астмы, если ребенок может сотрудничать.Подумайте о том, чтобы заказать ласточку с барием для очень маленького ребенка, кашель которого может быть результатом сосудистой аномалии. Исследование с помощью зонда pH может помочь вам определить, является ли кашель вторичным по отношению к гастроэзофагеальному рефлюксу. Лечение направлено на первопричину. Рассмотрите возможность направления к детскому пульмонологу, если кашель не проходит и требуется дальнейшее обследование.
_____________________________________________________________________________________________________________________________________________________________________
Пациент — мальчик 4 лет, постоянно кашляющий последние 2 месяца.Мать сообщает, что примерно в то время, когда начался кашель, ребенок «простудился» с заложенностью носа и лихорадкой. Эти симптомы исчезли, но последовал кашель. Мать пыталась принимать лекарства, отпускаемые без рецепта, в том числе средства от кашля, но кашель не уменьшался. Это происходит днем и ночью. Это нарушает сон ребенка, и учителя в его детском саду опасаются, что он может заразить других детей.
Этот сценарий знаком всем врачам первичного звена, которые часто сталкиваются с ребенком с хроническим кашлем, а также с его или ее усталыми и разочарованными родителями.Ребенок с постоянным кашлем — источник беспокойства и потенциального беспокойства для родителей, других членов семьи, товарищей по играм и одноклассников. Родители хотят знать, почему их ребенок кашляет, и хотят, чтобы кашель прекратился.
Как вы подойдете к ребенку с хроническим кашлем? Как эффективно добывать в истории ключевые диагностические подсказки? Какие диагностические тесты наиболее подходят? Ответам на эти вопросы и посвящен данный обзор. В этом обновлении нашей ранее опубликованной статьи «Как справиться с хроническим кашлем у детей: практический подход к обследованию» (консультант для педиатров, сентябрь 2003 г., страницы 315-321) мы представляем упрощенный подход к оценке ребенок с хроническим кашлем в отделении первичной медико-санитарной помощи ( таблица ).
ЧТО ТАКОЕ ХРОНИЧЕСКИЙ КАШЕЛЬ?
В зависимости от того, какое определение используется в медицинской литературе, хронический кашель в детстве — это кашель, который сохраняется в течение как минимум 4-8 недель. 1-3 Каждый день в нашей педиатрической клинике мы видим детей с кашлем, который сохраняется после вирусной инфекции верхних дыхательных путей (URI). Задача состоит в том, чтобы определить, является ли непрекращающийся кашель просто разрешающим симптомом URI или проявлением серьезного состояния, требующего более агрессивной терапии.У детей без предшествующей инфекции мочевого пузыря или очевидной инфекции нижних дыхательных путей необходимо учитывать другие причины.
ПОЧЕМУ?
Многие исследования подробно описывают причины хронического кашля в детстве. 4-9 Бактериальные инфекции легких обычно вызывают острые респираторные симптомы, которые легко указывают на диагноз. Однако некоторые инфекционные агенты могут проникать в легочную систему и вызывать скрытые или продолжительные симптомы: эти агенты включают респираторно-синцитиальный вирус, цитомегаловирус, Mycoplasma, Bordetella pertussis, Ureaplasma urealyticum, Chlamydia trachomatis, Mycobacterium tuberculosis, и редко — грибковые инфекции.
Обычные причины. Holinger and Sanders 6 определили, что наиболее частыми причинами хронического кашля среди пациентов в их отоларингологической клинике в возрасте от 2 месяцев до 15 лет были (в порядке убывания возникновения):
• Астма (кашлевой вариант).
• Гайморит.
• Гастроэзофагеальный рефлюкс.
Гастроэзофагеальный рефлюкс и сосудистые аномалии были наиболее частыми причинами хронического кашля у детей 18 месяцев и младше. 6 Астма была на третьем месте, за ней следовали трахеомаляция, синусит и стеноз подсвязочного канала. Другие диагнозы включали «вирусную» инфекцию, бронхогенную кисту, муковисцидоз и аспирацию инородного тела. Синусит был наиболее частой причиной хронического кашля среди лиц в возрасте от 18 месяцев до 6 лет, за ним следовали астма, стеноз подсвязочного канала и гастроэзофагеальный рефлюкс. Наиболее частыми причинами хронического кашля у детей от 6 до 16 лет были (в порядке убывания) астма, психогенный кашель, синусит, гастроэзофагеальный рефлюкс и стеноз подсвязочного канала.Интересно, что хотя астма была наиболее частой причиной кашля в этой возрастной группе, это также был наиболее ошибочный диагноз, поставленный лечащим врачом; этот вывод служит напоминанием о том, что необходимо учитывать другие причины.
Паломбини и его коллеги 7 описали мультикаузальный патогенез хронического кашля у их подростков и взрослых пациентов и подчеркнули частую связь астмы, постназального подтекания и гастроэзофагеального рефлюкса. Эти 3 условия — по отдельности или в комбинации — составили 93.6% причин хронического кашля.
В более позднем исследовании Asilsoy и его коллеги 8 применили метод оценки, описанный в рекомендациях Американского колледжа грудных врачей (ACCP) 2006 года, которые кратко описаны ниже, к 108 детям с хроническим кашлем. Наиболее частыми диагнозами были: астма, затяжной бронхит, синдром кашля верхних дыхательных путей и гастроэзофагеальная рефлюксная болезнь. Синдром кашля верхних дыхательных путей относится к наличию постназального подтекания и воспаления носа, которое поддается лечению антигистаминными препаратами, назальными кортикостероидами или назальным физиологическим раствором. 8
Ключи к необычным причинам. Исследование, проведенное в Индии, показало, что наиболее частыми причинами хронического кашля у детей в возрасте от 1 до 12 лет были (в порядке убывания частоты) астма, туберкулез, синусит, коклюш, гастроэзофагеальный рефлюкс и другие инфекции, кроме туберкулеза. 9 Это исследование проливает свет на роль, которую некоторые инфекционные агенты играют в возникновении хронического кашля, и подчеркивает важность подробного анамнеза того, где ребенок живет или путешествовал.Коклюш может вызвать стойкий кашель у восприимчивого подростка или взрослого, который служит источником инфекции для младшего ребенка.
Туберкулез заслуживает особого упоминания из-за его воздействия во всем мире. Дети, находящиеся в контакте со взрослыми из группы повышенного риска, уязвимы для заражения туберкулезом. Взрослые из группы высокого риска — это люди, родившиеся в странах, в которых туберкулез является эндемическим; обитатели исправительных учреждений, приютов или домов престарелых; потребители запрещенных наркотиков; лица, инфицированные ВИЧ; работники здравоохранения; и бездомные. 10
Разные причины. Дети, которые подвергаются воздействию первого или вторичного табачного дыма, загрязненного воздуха или аллергенов, также могут иметь хронический кашель. 11 Врожденные анатомические дефекты, муковисцидоз и первичная цилиарная дискинезия (синдром неподвижных ресничек) могут вызывать хронический кашель; как правило, очевидны другие симптомы этих расстройств, такие как задержка развития, аномалии желудочно-кишечного тракта и рецидивирующая инфекция. В редких случаях наличие инородного тела в слуховом проходе может вызвать хронический кашель. 12 Подозрение на психогенный кашель при кашле звучит как усиленный гудок и исчезает во время сна. Чем младше ребенок, тем менее вероятен психогенный кашель.
ОЦЕНКА
Значение истории и физ. История болезни дает ключ к разгадке причины хронического кашля. Основанные на фактических данных клинические рекомендации ACCP 2006 г. включают вопросы о качестве кашля, особенно о том, является ли он «влажным» или «сухим».” 1 Обострение кашля при физической нагрузке или приеме пищи указывает на астму или гастроэзофагеальную рефлюксную болезнь соответственно, в то время как неослабевающие симптомы URI предполагают синусит. Необходимо подробно описать прошлый личный и семейный анамнез аллергии, астмы, рецидивирующих инфекций, недостаточного развития и воздействия дыма. Путешествие в зарубежные страны или контакт со взрослым, страдающим хроническим кашлем, подсказывают нам возможность туберкулеза или коклюша.
Показано тщательное обследование, особенно дыхательных путей, желудочно-кишечного тракта и сердечно-сосудистой системы, и следует искать признаки легочной болезни (например, тахипноэ, хрипы или удары пальцами).Положительные факторы в анамнезе и физикальном обследовании указывают на правильный путь диагностики.
Смотрите, ждите и еще раз повторяйте. В рекомендациях ACCP 2006 г. содержится подробный алгоритм оценки состояния пациента моложе 15 лет с хроническим кашлем. 1 Алгоритм делает упор на подходе «наблюдай, жди и проверяй» для ребенка без очевидного основного диагноза (или «неспецифического кашля»), что позволяет в конечном итоге разрешить кашель. Альтернативой методу наблюдения и ожидания является эмпирическое лечение ингаляционными кортикостероидами от «сухого кашля» и антибиотиками от «влажного кашля».«Когда назначаются эмпирические испытания лекарств, установите временной предел продолжительности лечения, чтобы добиться улучшения, например, 2–3 недели. Любой ребенок с постоянным продуктивным кашлем требует тщательного обследования на предмет более серьезных основных состояний, таких как муковисцидоз. Рассмотрите возможность направления к детскому пульмонологу, если необходимо дальнейшее обследование.
Визуальные исследования. Всем детям с хроническим кашлем рекомендуется сделать рентгенограмму грудной клетки. Цель состоит в том, чтобы обнаружить любые предположения о патологии легких, сердца или грудной клетки, которые могут потребовать дальнейшего исследования, например, бронхоскопии, КТ или МРТ грудной клетки.
Снимки грудной клетки и компьютерная томография. Часто снимок грудной клетки нормальный, но он может выявить возможную пневмонию (, рисунок ), гиперинфляцию, ателектаз (как у пациента, страдающего астмой или аспирацией инородного тела) или другие сердечные и легочные аномалии (например, бронхоэктазы). , аденопатии средостения или, реже, врожденный порок легкого). Имейте в виду, что не все инородные тела визуализируются на простых снимках грудной клетки. КТ следует проводить в каждом конкретном случае и, возможно, после консультации с детским пульмонологом из-за повышенного радиационного облучения при использовании этого метода.
Рентгеновские снимки носовых пазух и компьютерная томография. Использование рентгеновских снимков носовых пазух не рассматривается в рекомендациях ACCP 2006 г., и использование компьютерной томографии носовых пазух не является обычным делом. 1 Американская академия педиатрии (AAP) не рекомендует проводить визуализацию носовых пазух у детей в возрасте 6 лет и младше в качестве вспомогательного средства при диагностике острого бактериального синусита. AAP рекомендует сканирование КТ пациентам, которые являются возможными кандидатами на операцию. 13
ДИАГНОСТИЧЕСКИЕ ИСПЫТАНИЯ
Легочные функциональные пробы. У способных к сотрудничеству детей спирометрия помогает в диагностике астмы. У детей в возрасте 5 лет и младше можно получить стабильные результаты исследования функции легких, но это не всегда возможно. 14 Диагноз астмы в целом можно заподозрить, если в анамнезе есть повторяющийся кашель и хрипы, которые поддаются лечению бронходилататорами, такими как альбутерол.
Бариевый глоток (эзофаграмма или серия верхних отделов ЖКТ). Этот тест может предоставить дополнительную информацию об анатомии ребенка; аномальные результаты могут потребовать дальнейшего обследования с помощью КТ или МРТ грудной клетки.
Рассмотрите возможность заказа ласточки с барием специально для ребенка, который страдает хроническим кашлем в течение первых нескольких лет жизни. Этот тест может указывать на наличие врожденной сосудистой аномалии (например, аберрантной безымянной артерии или сосудистого кольца, сдавливающего трахею), основной причины хронического кашля у маленьких детей. 5
Зонд pH. Рассмотрите возможность исследования с помощью зонда pH, чтобы определить, является ли гастроэзофагеальный рефлюкс основной проблемой. Для этой процедуры может потребоваться направление к детскому гастроэнтерологу.
Разные тесты. Рассмотрите возможность тестирования на туберкулез с помощью теста на очищенное производное белка, проведения теста на хлорид пота и заказа оценки на иммунодефицитные расстройства. Поскольку лабораторное подтверждение наличия многих необычных инфекционных агентов может быть затруднено, следует рассмотреть возможность консультации специалиста-инфекциониста.
Направление к детскому пульмонологу рекомендуется, если для дальнейшего обследования требуется эндоскопия (гибкая бронхоскопия).Эндоскопия особенно полезна для младенцев, 6 , но может быть полезна людям любого возраста. В рекомендациях ACCP 2006 г. указаны показания для гибкой бронхоскопии. К ним относятся оценка возможных нарушений дыхательных путей, аномальных рентгенологических результатов, возможного синдрома вдыхания или аспирации инородных тел, а также необходимость исследований лаважа. 1
Аллерголог / иммунолог может помочь в диагностике основной аллергии или иммунодефицита.
ЛЕЧИТЬ ОСНОВНУЮ ПРИЧИНУ
Здесь мы предлагаем рекомендации по лечению наиболее частых причин хронического кашля.Обсуждение лечения различных инфекций выходит за рамки данной статьи; Красная книга служит отличным источником актуальных рекомендаций. 15 В каждом конкретном случае эмпирическая терапия является вариантом для ребенка, страдающего астмой или инфекцией, особенно если история болезни наводит на размышления, а оптимальное тестирование может быть недоступно из-за возраста пациента. Безопасность и экономическая эффективность этого подхода не были установлены для педиатрических пациентов, в отличие от взрослых, 16,17 , но у некоторых детей может быть желательно проведение испытания (например, у младенца с постоянным кашлем после неосложненного лечения). URI).В рекомендациях ACCP 2006 г. подчеркивается, что любое лечение хронического кашля должно иметь этиологическую основу. 1
Астма. Это заболевание необходимо лечить агрессивно, чтобы у ребенка не было симптомов. Если наблюдается ответ на ß-агонисты короткого действия, эти ингаляционные препараты следует использовать для облегчения симптомов. Кроме того, противовоспалительные препараты, такие как ингаляционные кортикостероиды, в самых низких эффективных дозах, рекомендуются для лечения всех «стойких» форм астмы с возможным добавлением модификаторов лейкотриена.Однако, если при этом вмешательстве не наблюдается никакой реакции, следует рассмотреть возможность консультации с пульмонологом. Вдыхаемые ß 2 -агонисты длительного действия также могут быть добавлены в повышающую терапию. Читателю предлагается ознакомиться с самыми последними рекомендациями по лечению детской астмы. 18 Врач не зря тратит время на то, чтобы рассказать семье об астме и ее лечении, а также закрепить это образование.
Заболевания верхних дыхательных путей. AAP рекомендует антибактериальную терапию для педиатрических пациентов с острым бактериальным синуситом, но признает, что оптимальная продолжительность терапии не определена.Хроническое воспаление носовых пазух, сопровождающееся симптомами, сохраняющимися не менее 90 дней, может быть вызвано такими заболеваниями, как гастроэзофагеальный рефлюкс, лежащий в основе аллергический ринит, загрязнение окружающей среды и муковисцидоз. 13 Как и в случае хронического кашля, необходимо определить и лечить точную причину хронического заболевания носовых пазух. Конечно, многие дети одновременно страдают астмой, аллергией и синуситом. Кроме того, рецидивирующий / хронический синусит может быть проявлением неконтролируемого аллергического ринита, оба из которых могут закрепить симптомы астмы, поэтому все эти состояния требуют активного лечения.
Гастроэзофагеальный рефлюкс. Многие доступные методы лечения, такие как вертикальное положение, утолщенная смесь для кормления очень маленьких детей, блокаторы H 2 , ингибиторы протонной помпы, агенты, влияющие на моторику, и хирургическое вмешательство, были изучены в различной степени у детей. Степень терапии зависит от тяжести симптомов у ребенка.
Психогенный кашель. Сообщается, что это явление можно облегчить, плотно обернув простыню вокруг груди пациента и убедив его, что простыня поможет мышцам груди избавиться от кашля. 19 Bye 20 сообщил, что пикфлоуметр дал положительную обратную связь ребенку-астматику, страдающему психогенным кашлем, и помог устранить этот кашель. Возможно, предложение ребенку, не страдающему астмой, конкретных доказательств нормального пикового кровотока может облегчить психогенный кашель. В некоторых случаях для подавления психогенного кашля может потребоваться консультация психотерапевта.
ВРОЖДЕННЫЕ АНОМАЛИИ, ИНОСТРАННЫЕ ОРГАНЫ
Врожденные аномалии и другие, менее распространенные причины хронического кашля часто требуют опыта детского специалиста (например, пульмонолога, кардиолога или хирурга) для окончательного лечения.Независимо от того, нужны ли они для исправления анатомической аномалии, удаления инородного тела или предложения дальнейших вариантов лечения, необходимо привлечь педиатрического специалиста. Пациентам с определенными заболеваниями, такими как муковисцидоз, требуется многопрофильный подход.
СПРАВОЧНАЯ ИНФОРМАЦИЯ:
1. Чанг А.Б., Гломб В.Б. Рекомендации по оценке хронического кашля в педиатрии: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006; 129 (приложение 1): 260С-283С.
2.Шилдс, М.Д., Буш А., Эверард М.Л. и др. Рекомендации BTS: рекомендации по оценке и лечению кашля у детей. Грудь . 2008; 63 (приложение 3): iii1-iii15.
3. Хошу В., Эделл Д., Мохнот С. и др. Сопутствующие факторы у детей с хроническим кашлем. Сундук . 2009; 136 (3): 811-815.
4. Холингер Л.Д. Хронический кашель у младенцев и детей. Ларингоскоп . 1986; 96 (3): 316-322.
5. Бремонт Ф., Мишо П., Леру П. и др.Этиология хронического кашля у детей: анализ 100 случаев. Arch Pediatr. 2001; 8 (приложение 3): 645-649.
6. Холингер Л.Д., Сандерс А.Д. Хронический кашель у младенцев и детей: обновленная информация. Ларингоскоп . 1991; 101 (6, п.1): 596-605.
7. Palombini BC, Villanova CA, Araújo E, et al. Патогенная триада при хроническом кашле: астма, синдром постназального подтекания и гастроэзофагеальная рефлюксная болезнь. Сундук. 1999; 116 (2): 279-284.
8. Асилсой С., Байрам Э., Агин Х. и др.Оценка хронического кашля у детей. Сундук . 2008; 134 (6): 1122-1128.
9. Дани В.С., Могре С.С., Саоджи Р. Оценка хронического кашля у детей: клинико-диагностический спектр и результаты специфической терапии. Indian Pediatr. 2002; 39 (1): 63-69.
10. Ампофо К.К., Сайман Л. Детский туберкулез. Педиатр Энн . 2002; 31 (2): 98-108.
11. Кук Д.Г., Страчан Д.П. Влияние пассивного курения на здоровье. 3. Курение родителей и распространенность респираторных симптомов и астмы у детей школьного возраста. Грудь . 1997; 52 (12): 1081-1094.
12. Spector SL. Хронический кашель: взгляд аллерголога. Легкое. 2008; 186 (дополнение 1): S41-S47.
13. Американская академия педиатрии. Подкомитет по лечению синусита и Комитет по повышению качества. Руководство по клинической практике: лечение синусита. Педиатрия . 2001; 108 (3): 798-808.
14. Кренесс Д., Берлиоз М., Бурье Т., Альбертини М. Спирометрия у детей в возрасте от 3 до 5 лет: надежность маневров форсированного выдоха. Pediatr Pulmonol. 2001; 32 (1): 56-61.
15. Пикеринг Л.К., изд. Красная книга: Отчет Комитета по инфекционным заболеваниям 2012 г. . Деревня Элк-Гроув, штат Иллинойс: Американская академия педиатрии; 2012.
16. Линь Л., Пох К.Л., Лим Т.К. Эмпирическое лечение хронического кашля — анализ экономической эффективности. Proc AMIA Symp. 2001: 383-387.
17. Ours TM, Kavuru MS, Schilz RJ, Richter JE. Проспективная оценка тестирования пищевода и двойное слепое рандомизированное исследование омепразола в диагностическом и терапевтическом алгоритме хронического кашля. Am J Gastroenterol. 1999; 94 (11): 3131-3138.
18. Министерство здравоохранения и социальных служб США. Национальная программа образования и профилактики астмы. Отчет экспертной комиссии 3 (EPR3): Руководство по диагностике и лечению астмы. Национальные институты здоровья, Национальный институт сердца, легких и крови. Опубликовано 28 августа 2007 г. http://www.nhlbi.nih.gov/guidelines/asthma/asthgdln.htm. По состоянию на 24 мая 2012 г.
19. Cohlan SQ, Stone SM. Кашель и простыня. Педиатрия . 1984; 74 (1): 11-15.
20. Пока, MR. Использование пикфлоуметра для получения положительной обратной связи при психогенном кашле. Педиатрия . 2000; 106 (4): 852-853.
21. Белл EA. Фармакологическое лечение кашля: какой продукт использовать у детей? Заражение детей. 2001; 6-9 июня.
22. Комитет по лекарствам Американской академии педиатрии. Применение у детей средств от кашля, содержащих кодеин и декстрометорфан. Педиатрия. 1997; 99 (6): 918-920.
.


 Они обычно тоже довольно серьезные, такие как «Беродуал». Можно также купить компрессорный ингалятор.
Они обычно тоже довольно серьезные, такие как «Беродуал». Можно также купить компрессорный ингалятор.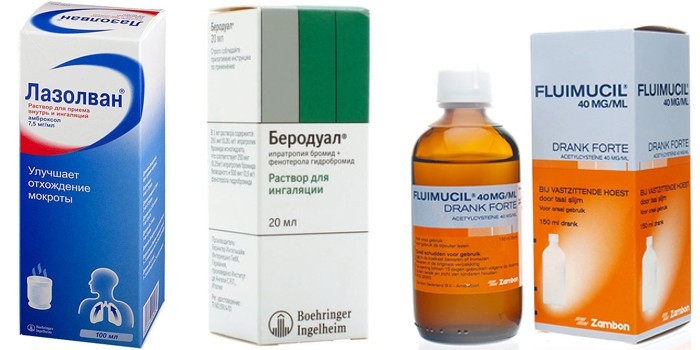
 Тогда как простуды и с более сложной формой — ОРВИ не стоит лечить ингаляциями, потому как это лишь способствует распространению инфекции в организме, приносит откровенный вред.
Тогда как простуды и с более сложной формой — ОРВИ не стоит лечить ингаляциями, потому как это лишь способствует распространению инфекции в организме, приносит откровенный вред.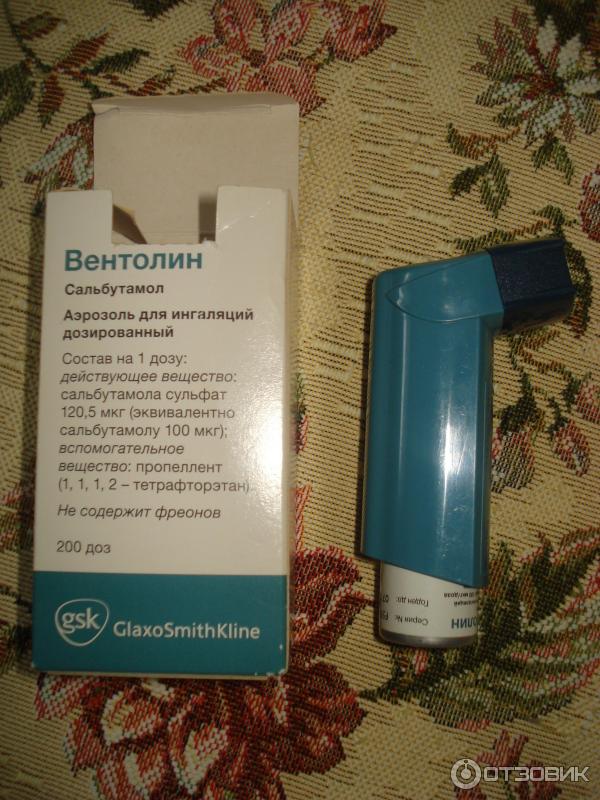
 И чем меньше возраст, тем больше риск для пациента.
И чем меньше возраст, тем больше риск для пациента. Разводят средство с 3 мл физраствора.
Разводят средство с 3 мл физраствора. Разводить следует 1:1. Курс лечения — не более 10 дней.
Разводить следует 1:1. Курс лечения — не более 10 дней. На одну ингаляцию — 3-4 мл полученного раствора, 3 раза в день.
На одну ингаляцию — 3-4 мл полученного раствора, 3 раза в день.
 Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру.
Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру. Ингаляции небулайзером детям абсолютно безопасны. Нет возможности обвариться кипятком или паром. Но не стоит увлекаться, перед ингаляцией необходимо проконсультироваться с врачем, выяснить каким раствором проводить ингаляции, дозировку и период ингаляции.
Ингаляции небулайзером детям абсолютно безопасны. Нет возможности обвариться кипятком или паром. Но не стоит увлекаться, перед ингаляцией необходимо проконсультироваться с врачем, выяснить каким раствором проводить ингаляции, дозировку и период ингаляции. Можно применять минеральную воду, физрастворы, гормональные препараты, антибиотики.
Можно применять минеральную воду, физрастворы, гормональные препараты, антибиотики.