Лечение и профилактика резервуарного илеита
Что такое резервуарный илеит?
У некоторых пациентов с язвенным колитом ободочная и прямая кишка удаляются с образованием резервуара (сделанного из петли тонкой кишки) на месте прямой кишки — операция, известная как формирование илеоанального резервуарного анастомоза (ИРА). Резервуарный илеит (паучит) — это воспаление хирургически сформированного резервуара. Симптомы активного резервуарного илеита (паучита) включают диарею, повышенную частоту стула, спазмы в животе, императивные позывы на дефекацию, тенезмы (чувство постоянной потребности в дефекации) и недержание. Острый [резервуарный илеит] относится к симптомам, которые длятся менее четырех недель, в то время как хронический [резервуарный илеит] относится к симптомам, которые длятся более четырех недель. Периоды прекращения симптомов называются «ремиссиями».
Какие методы лечения используются при резервуарном илеите (паучите)?
Виды лечения, используемые для лечения резервуарного илеита, включают антибиотики (лекарства, которые борются с бактериальными инфекциями), клизмы с будесонидом (стероидное средство), пробиотики (полезные бактерии), биологические агенты, которые направлены на фактор некроза опухоли, суппозитории с глютамином (аминокислота), суппозитории с бутиратом (короткоцепочечная жирная кислота), клизмы с висмутом (для лечения диареи), аллопуринол (аналог пурина) и тинидазол (противопаразитарный препарат).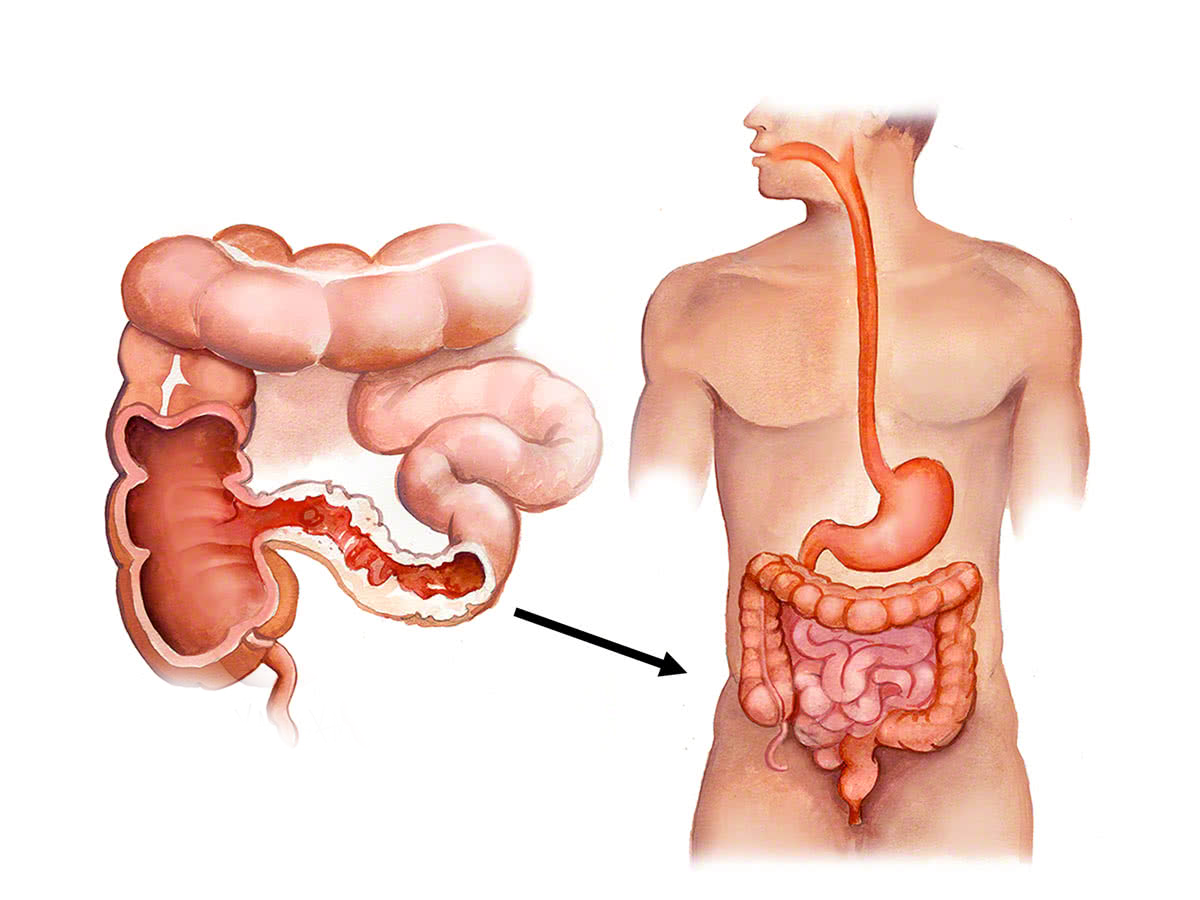
Что изучили исследователи?
Исследователи изучали, вызывают ли эти лекарства ремиссию у людей с активным резервуарным илеитом, поддерживают ли ремиссию у людей с неактивным резервуарным илеитом, предотвращают ли резервуарный илеит у людей, перенесших операцию ИРА. Побочные эффекты также были оценены. Поиск литературы был проведен до 25 июля 2018 года.
Что обнаружили исследователи?
Мы нашли 15 исследований, с общим числом участников 547 человек. В четырех исследованиях оценивали лечение острого резервуарного илеита. В пяти исследованиях оценивали лечение хронического резервуарного илеита. В шести исследованиях оценивали профилактику резервуарного илеита.
Острый резервуарный илеит: Неясно, является ли ципрофлоксацин более эффективным, чем метронидазол, для лечения острого резервуарного илеита (1 исследование, 16 участников). Побочные эффекты включали рвоту, металлический вкус и временное повреждение нервов. Неясно, существуют ли какие-либо различия между клизмами с метронидазолом и будесонидом с точки зрения клинической ремиссии, уменьшения симптомов или побочных эффектов (1 исследование, 26 участников). Побочные эффекты включали анорексию (расстройство пищевого поведения), тошноту, головную боль, недостаток энергии и сил, металлический привкус во рту, рвоту, ощущение покалывания и депрессию. Неясно, есть ли какие-либо различия между рифаксимином и плацебо с точки зрения клинической ремиссии, уменьшения симптомов или побочных эффектов (1 исследование, 18 участников). Побочные эффекты включали диарею, метеоризм, тошноту, боль в прямой кишке, рвоту, жажду, грибковую инфекцию, простуду, повышение уровня ферментов печени и кластерную головную боль. Неизвестно, есть ли разница между
Побочные эффекты включали анорексию (расстройство пищевого поведения), тошноту, головную боль, недостаток энергии и сил, металлический привкус во рту, рвоту, ощущение покалывания и депрессию. Неясно, есть ли какие-либо различия между рифаксимином и плацебо с точки зрения клинической ремиссии, уменьшения симптомов или побочных эффектов (1 исследование, 18 участников). Побочные эффекты включали диарею, метеоризм, тошноту, боль в прямой кишке, рвоту, жажду, грибковую инфекцию, простуду, повышение уровня ферментов печени и кластерную головную боль. Неизвестно, есть ли разница между
Хронический резервуарный илеит: Неясно, является ли лекарственная форма Де Симоне (De Simone Formulation, лекарственная форма пробиотика) более эффективной, чем плацебо, для поддержания ремиссии у людей с неактивным заболеванием (2 исследования, 76 участников).
Профилактика резервуарного илеита: Неясно, является ли лекарственная форма Де Симоне (De Simone Formulation) более эффективной, чем плацебо, для профилактики резервуарного илеита (1 исследование, 40 участников). Однако, неясно, существуют ли какие-либо различия в профилактике резервуарного илеита между препаратом Де Симоне (De Simone Formulation) и контрольной группой без лечения (1 исследование, 28 участников).
Эффекты антибиотиков, пробиотиков и других вмешательств для лечения и профилактики резервуарного илеита являются неопределенными. Необходимы дополнительные исследования, чтобы определить, какие из этих различных препаратов являются лучшими для лечения резервуарного илеита.
Илеит. Лечение илеит от ведущих докторов | Лучшие клиники | Отзывы
Илеит – это заболевание, которое возникает спонтанно и вылечить его достаточно трудно из-за симптоматических особенностей заболевания. Однако лечить илеит нужно обязательно иначе болезнь может принять ужасающие формы.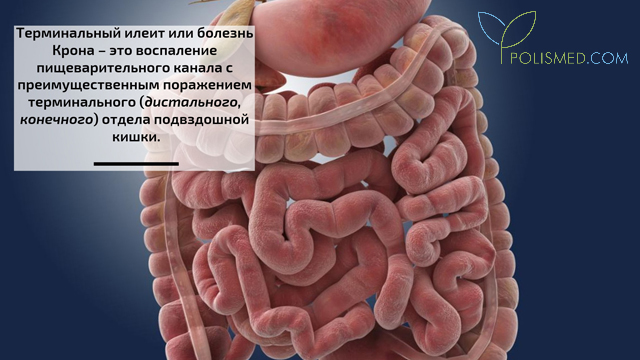
Лечение илеита в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии направлено не только на устранение воспалительного процесса в подвздошном отделе тонкого кишечника, но также на борьбу с такими последствиями заболевания как язвы, полипы, гнойные свищи и разрушение слизистой.
Особенностью заболевания является его раннее проявление, ведь в большинстве случаев от болезни страдают именно молодые люди в возрасте 15-25 лет. Илеит в хронической форме представляет большую опасность, не позволяет нормально питаться и вызывает постоянный дискомфорт. Поэтому лечить илеит важно и нужно у настоящих профессионалов и как можно скорее.
Преимущества лечения илеита за границей
Лечение илеита за рубежом проводится так чтобы максимально сократить число приступов и обострений, а также полностью устранить негативную симптоматику и восстановить нормальную пищеварительную функцию.
Медики из нижеперечисленных клиник применяют индивидуальный подход к лечению илеита у каждого отдельного пациента.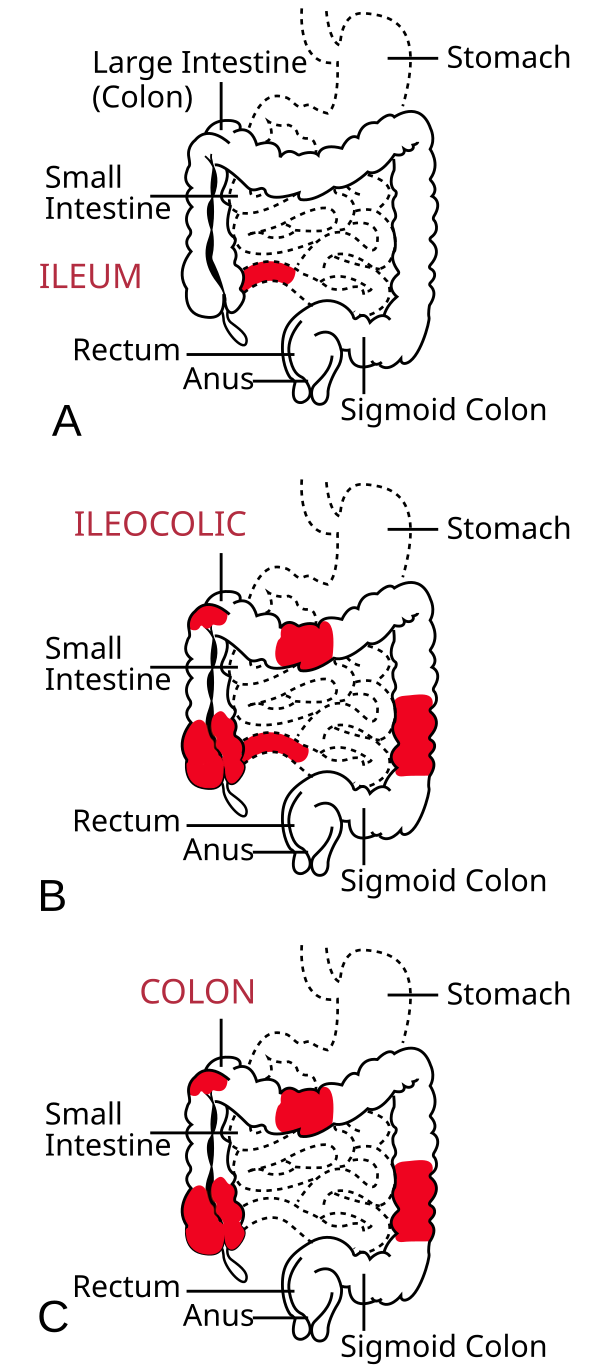 Выбор методики лечения базируется на диагностических данных, которые указывают на расположение илеита, степень развития, возможные осложняющие процессы и общее состояние пациента.
Выбор методики лечения базируется на диагностических данных, которые указывают на расположение илеита, степень развития, возможные осложняющие процессы и общее состояние пациента.
Основные методологии лечения илеита – это действенные, но при этом щадящие комплексы медикаментозной и хирургической терапии. Здесь важно отметить, что выбор медикаментозных препаратов производится только после тщательного изучения реакции организма на их воздействие с учетом максимально положительного результата от их применения. Хирургия, как правило, применятся только в случае необходимости устранить осложнения или в очень запущенных случаях развития основного заболевания, когда требуется устранить часть тонкой кишки.
Диагностика илеита за границей
Пациенты рекомендуемых нами гастроэнтерологических центров подлежат точному обследованию позволяющему выявить не только само заболевание, но и его особенности. Диагностика илеита проводится при помощи специфических и стандартных анализов крови, мочи и кала, УЗИ и биопсия.
Организация лечения илеита за границей
Компания «Пациент Менеджмент» уже несколько лет помогает всем желающим получить качественную диагностику и лечение гастроэнтерологических заболеваний, включая лечение илеита в передовых клиниках мира. Мы организовываем и сопровождаем лечение каждого нашего клиента в индивидуальном порядке.
Важно понимать, что каждое из нижеперечисленных медицинских учреждений имеет свои особенности спектра оказания услуг, а также местоположения. Поэтому при выборе лучшего в Вашем случае гастроэнтерологического центра стоит обратиться к специалистам, то есть к нам!
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, проявляющееся острым либо хроническим воспалением подвздошной кишки.
ПричиныЗаболевание может развиться остро либо иметь хроническое рецидивирующее течение.
Выделяют и общие причины, которые могут вызывать острое и хроническое поражение подвздошной кишки. К ним относят аллергические реакции, вредные привычки, неправильный режим питания, отравление ядами, тяжелыми металлами и химическими веществами. Вызвать заболевание может прием некоторых медикаментов, наследственная предрасположенность и хирургические вмешательства на кишечнике.
В большинстве случаев развитие хронического воспалительного процесса отмечается у лиц, которые ведут малоподвижный образ жизни, злоупотребляют жирной пищей и алкоголем, имеют спайки в брюшной полости и сопутствующие патологии органов пищеварения, такие как хронический панкреатит или желчнокаменная болезнь. В редких случаях илеит возникает на фоне туберкулезной инфекции, иерсиниоза, брюшного тифа, болезни Крона, язвенного колита.
В редких случаях илеит возникает на фоне туберкулезной инфекции, иерсиниоза, брюшного тифа, болезни Крона, язвенного колита.
Для острой формы заболевания характерно развитие выраженной симптоматики, а в дальнейшем быстрого выздоровления. При таком течении патологического процесса возможно, самопроизвольное выздоровление без какого-либо лечения. Острая форма заболевания сопровождается развитием типичных болей в правой подвздошной области, урчанием и вздутием живота, жидким стулом до 20 раз в сутки. Больного может беспокоить тошнота и рвота, повышение температуры до высоких цифр, головные боли и упадок сил. Тяжелая диспепсия провоцирует развитие выраженного обезвоживания, что при несвоевременно оказанной помощи при эксикозе может привести к развитию гиповолемического шока, судорог и нарушению свертывающей системы крови.
При хроническом течении илеита заболевание развивается постепенно. На начальном этапе у больного возникает умеренно выраженная симптоматика. Больные могут жаловаться на умеренные боли в правой подвздошной области и вокруг пупка, урчание и вздутие живота, появление сразу после приема пищи водянистого желтоватого стула с примесью непереваренной пищи. Акты дефекации не приносит больному облегчения и могут провоцировать усиление болей и развитие коллапса. В результате нарушения всасывания питательных веществ, витаминов и минералов у больного отмечается постепенное снижение веса, а также развитие гиповитаминоза и остеопороза.
Больные могут жаловаться на умеренные боли в правой подвздошной области и вокруг пупка, урчание и вздутие живота, появление сразу после приема пищи водянистого желтоватого стула с примесью непереваренной пищи. Акты дефекации не приносит больному облегчения и могут провоцировать усиление болей и развитие коллапса. В результате нарушения всасывания питательных веществ, витаминов и минералов у больного отмечается постепенное снижение веса, а также развитие гиповитаминоза и остеопороза.
При постановке диагноза большое значение придается лабораторным методам исследования, что обусловлено тем, что дистальный отдел тонкой кишки практически недоступен для осмотра с помощью эндоскопа. Для выявления заболевания больному назначается общий анализ крови, вирусологическое и бактериологическое исследование кала, анализ кала на скрытую кровь, биохимический анализ крови. Самыми информативными методами диагностики является рентгенография пассажа бария по тонкому кишечнику, ультразвуковое исследование брюшной полости.
При бактериальном генезе илеита больному назначается корректная антибактериальная терапия. Важным составляющим успешного лечения является диетотерапия. В случае упорной рвоты или частых актов дефекации больному может быть назначена инфузионная терапия растворами глюкозы или солевыми растворами. Для улучшения усваивания пищи обязательно назначают ферментные препараты. При длительно сохраняющейся диарее рекомендован прием вяжущих средств, сорбентов, рисового отвара. Важной составляющей лечения илеита является назначение больному витаминов и пробиотиков.
ПрофилактикаПрофилактика илеита основана на своевременном выявлении и лечении хронической патологии пищеварительного тракта, соблюдении правильного образа жизни и питания.
Болезнь Крона
Болезнь Крона — хроническое воспалительное заболевание кишечника аутоиммунной природы, характеризующееся стенозом кишечных сегментов с вовлечением в патологический процесс всех слоев кишечной стенки, образованием свищей и внекишечными поражениями.
Общепринятое название данного заболевания — “болезнь Крона”, однако до настоящего времени для ее обозначения используют и другие термины: “гранулематозный колит”, “гранулематозный энтерит”, “регионарный колит”, “трансмуральный колит” и т.п.
Термин “болезнь Крона” представляется наиболее удачным, так как включает в себя все многочисленные формы заболевания.
Этиология
Этиологический фактор заболевания не установлен. Предполагается роль вирусов, бактерий. Более или менее доказана роль генетических факторов в возникновении заболевания.
Патогенез
В патогенезе заболевания определенную роль играют аутоиммунные механизмы. У больных выявляются антитела к ткани толстой кишки, специфически сенсибилизированные к антигенам слизистой толстой кишки лимфоциты. Повреждающее действие оказывают также иммунные комплексы. Определяются признаки нарушения клеточного иммунитета, в частности уменьшение содержания Т-клеток в периферической крови. Все это приводит к выраженным воспалительным изменениям кишечника. Макроскопически воспалительные изменения могут быть единичными или множественными, при этом измененные участки чередуются с неизмененными. Более характерны изменения в подвздошной и слепой кишке, прямая кишка поражается не всегда. Процесс захватывает все слои стенки, выглядит в виде язв щелевидной формы или трещин. Часто развиваются стриктуры кишки и псевдополипоз.
Все это приводит к выраженным воспалительным изменениям кишечника. Макроскопически воспалительные изменения могут быть единичными или множественными, при этом измененные участки чередуются с неизмененными. Более характерны изменения в подвздошной и слепой кишке, прямая кишка поражается не всегда. Процесс захватывает все слои стенки, выглядит в виде язв щелевидной формы или трещин. Часто развиваются стриктуры кишки и псевдополипоз.
Клиническая картина и возможные осложнения
Клиника болезни Крона во многом обусловлена преимущественной локализацией патологического процесса. При поражении толстой кишки, в основном ее правых отделов, у больного отмечается клиника синдрома поражения толстой кишки — боли в животе, урчание, вздутие, поносы с отхождением полужидкого стула с небольшой примесью крови и слизи, похудание, боли в суставах. Болезнь Крона характеризует длительное хроническое течение. При поражении конечной части тонкой кишки (терминальный илеит) появляются боли в правой подвздошной области, рвота, повышение температуры, что часто приводит к оперативному вмешательству из-за подозрения на острый аппендицит. Сужение просвета тонкой кишки может сопровождаться ее непроходимостью.
Сужение просвета тонкой кишки может сопровождаться ее непроходимостью.
Боли схваткообразные и более выражены, чем при язвенном колите, стул менее частый, в кале крови может не быть, нет тенезмов и ложных позывов. Если одновременно поражен дистальный отдел подвздошной кишки, в правой подвздошной области пальпируется опухолевидный конгломерат, обусловленный продуктивным воспалением всех слоев кишечника, лимфоузлов брыжейки. Часто в области илеоцекального угла развиваются стриктуры кишки, они могут быть и в других участках как тонкого, так и толстого кишечника. В этом случае развивается довольно типичная картина синдрома частичной, а иногда и полной кишечной непроходимости. Изолированное поражение тонкой кишки, присоединение его к патологическому процессу в толстой кишке приводит к развитию типичной картины синдрома энтеральной недостаточности. Больной худеет, у него появляются явления полигиповитаминоза, метаболические расстройства различной степени тяжести. Характерно развитие свищей, особенно в перианальной области. При поражении пищевода и двенадцатиперстной кишки клиника может напоминать язвенную болезнь, часто развивается стенозирование выходного отдела желудка и начальных отделов двенадцатиперстной кишки с соответствующей клиникой рубцового стеноза кишки. Помимо местных осложнений — свищей, кишечной непроходимости — для болезни Крона характерны экстраинтестинальные проявления — лихорадка, поражение суставов, высыпания на коже, поражения глаз, печени. Из возможных осложнений следует отметить прободение кишки на месте образования язв с последующим формированием абсцесса в брюшной полости, свищей, реже — с развитием перитонита.
При поражении пищевода и двенадцатиперстной кишки клиника может напоминать язвенную болезнь, часто развивается стенозирование выходного отдела желудка и начальных отделов двенадцатиперстной кишки с соответствующей клиникой рубцового стеноза кишки. Помимо местных осложнений — свищей, кишечной непроходимости — для болезни Крона характерны экстраинтестинальные проявления — лихорадка, поражение суставов, высыпания на коже, поражения глаз, печени. Из возможных осложнений следует отметить прободение кишки на месте образования язв с последующим формированием абсцесса в брюшной полости, свищей, реже — с развитием перитонита.
Диагностика
Лабораторные исследования крови выявляют анемию как следствие кровопотери или развития синдрома мальабсорбции; различные проявления интоксикации и воспаления: лейкоцитоз с палочкоядерным сдвигом, увеличение СОЭ, повышение активности острофазных белков крови. Как и анемия, гипоальбуминемия и электролитные нарушения присоединяются при прогрессировании вторичного синдрома мальабсорбции. При ирригоскопии и пассаже бария по тонкой кишке выявляется сегментарность поражения тонкой и толстой кишки, чередование пораженных и непораженных сегментов. Контуры кишки неровные, имеются продольные язвы, утолщение рельефа, что создает картину “булыжной мостовой”. Характерны сегментарные сужения пораженных участков (“симптом шнура”). Как правило, решающее слово в диагностике болезни Крона остается за эндоскопическими методами исследования — фиброколоноскопией, ректороманоскопией с проведением множественных биопсий слизистой. Подчеркивается необходимость взятия при биопсии более глубоких слоев кишки. Эндоскопические данные зависят от продолжительности и фазы заболевания. В начальном периоде определяется тусклая слизистая, на ней видны эрозии, окруженные белесоватыми грануляциями (по типу афт). По мере увеличения длительности болезни в фазу обострения картина меняется. Слизистая неравномерно утолщается, обнаруживаются глубокие продольные язвы-трещины, просвет кишки сужен. Нередко можно выявить образовавшиеся свищи.
При ирригоскопии и пассаже бария по тонкой кишке выявляется сегментарность поражения тонкой и толстой кишки, чередование пораженных и непораженных сегментов. Контуры кишки неровные, имеются продольные язвы, утолщение рельефа, что создает картину “булыжной мостовой”. Характерны сегментарные сужения пораженных участков (“симптом шнура”). Как правило, решающее слово в диагностике болезни Крона остается за эндоскопическими методами исследования — фиброколоноскопией, ректороманоскопией с проведением множественных биопсий слизистой. Подчеркивается необходимость взятия при биопсии более глубоких слоев кишки. Эндоскопические данные зависят от продолжительности и фазы заболевания. В начальном периоде определяется тусклая слизистая, на ней видны эрозии, окруженные белесоватыми грануляциями (по типу афт). По мере увеличения длительности болезни в фазу обострения картина меняется. Слизистая неравномерно утолщается, обнаруживаются глубокие продольные язвы-трещины, просвет кишки сужен. Нередко можно выявить образовавшиеся свищи. С уменьшением активности процесса на месте язв образуются рубцы и формируются участки стеноза. При гистологическом исследовании выявляется картина неспецифического воспаления, но с рядом особенностей. Инфильтрирована вся толща слизистой, особенно подслизистый слой. Можно выявить саркоидоподобные гранулемы. К сожалению, этот патогномоничный признак болезни Крона выявляется при исследовании биоптата достаточно редко. Ультразвуковое исследование брюшной полости, компьютерная томография дают ценную информацию при диагностике абсцессов, нередко встречающихся при болезни Крона. При наличии наружных свищей показано проведение фистулографии.
С уменьшением активности процесса на месте язв образуются рубцы и формируются участки стеноза. При гистологическом исследовании выявляется картина неспецифического воспаления, но с рядом особенностей. Инфильтрирована вся толща слизистой, особенно подслизистый слой. Можно выявить саркоидоподобные гранулемы. К сожалению, этот патогномоничный признак болезни Крона выявляется при исследовании биоптата достаточно редко. Ультразвуковое исследование брюшной полости, компьютерная томография дают ценную информацию при диагностике абсцессов, нередко встречающихся при болезни Крона. При наличии наружных свищей показано проведение фистулографии.
Дифференциальная диагностика
Наиболее часто болезнь Крона приходится дифференцировать от язвенного колита, туберкулезного поражения кишки, ишемического колита, иерсиниоза, острого аппендицита. Язвенный колит, протекающий с сопутствующим парапроктитом или ретроградным илеитом, может послужить причиной диагностической ошибки. К тому же даже с использованием современных эндоскопических и рентгенологических методов исследования, гистологического изучения биоптатов примерно в десятой части случаев не удается разграничить эти два заболевания (“недифференцируемый колит”). Развитие рубцовых изменений, кишечных свищей характерно не только для болезни Крона, но и для туберкулеза кишечника. Абдоминальные боли, кишечные кровотечения — симптомы ишемического колита — также могут быть адекватно оценены лишь после надлежащего клинико-инструментального обследования.
Развитие рубцовых изменений, кишечных свищей характерно не только для болезни Крона, но и для туберкулеза кишечника. Абдоминальные боли, кишечные кровотечения — симптомы ишемического колита — также могут быть адекватно оценены лишь после надлежащего клинико-инструментального обследования.
особенности в норме и при воспалительных заболеваниях кишечника – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
Селиванова Л.С., Шароян Ж.В., Тертычный А.С.
МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА БИОПСИЙНОГО МАТЕРИАЛА ПОДВЗДОШНОЙ КИШКИ: ОСОБЕННОСТИ В НОРМЕ И ПРИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ КИШЕЧНИКА
МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА БИОПСИЙНОГО МАТЕРИАЛА ПОДВЗДОШНОЙ КИШКИ: ОСОБЕННОСТИ В НОРМЕ И ПРИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ КИШЕЧНИКА
Селиванова Л. С.1 2, Шароян Ж.В.1, Тертычный А.С.1
С.1 2, Шароян Ж.В.1, Тертычный А.С.1
1 Первый МГМУ им. И.М. Сеченова Минздрава России, Москва
2 Эндокринологический научный центр
УДК: 616.344-002-076
Резюме
Представлена морфологическая характеристика слизистой подвздошной кишки при воспалительных заболеваниях кишечника.
Ключевые слова: морфология, подвздошная кишка, воспаление.
MORPHOLOGICAL CHARACTERISTICS BIOPSY OF THE ILEUM: ESPECIALLY IN NORMAL AND INFLAMMATORY BOWEL DISEASE
Selivanova L.S., Sharojan Zh.V., Tertychnyj A.S.
Introduced the morphological characteristics of ileal mucosa in inflammatory bowel disease.
Keywords: morphology, ileum, inflammation.
В настоящее время отмечается увеличение частоты воспалительных заболеваний кишечника (ВЗК), которые включают язвенный колит (ЯК), болезнь Крона (БК) и неклассифицируемый колит (НК)[1]. Высокие показатели заболеваемости ВЗК отмечаются в Великобритании, Европе, Канаде и Соединенных Штатах Америки, самая высокая распространенность ЯК и БК наблюдается в Европе и составляет 505 и 322 на 100 тыс. населения, соответственно. Ежегодная заболеваемость БК наивысшая в Северной Америке (20,2 на 100 тыс. человек), а ЯК — в Европе (24,3 на 100 тыс.). Заболеваемость ВЗК в целом в Западной Европе в два раза выше, чем в Восточной. Отмечено, что в последние годы заболеваемость значительно увеличилась в странах Азии и на Ближнем Востоке (6,3 на 100 тыс.) [2].
Улучшение диагностики связано с использованием эндоскопических методов визуализации кишечника и осведомленности врачей и пациентов о проявлениях ВЗК. Трудности эндоскопической и морфологической диагностики обусловлены редкостью этой патологии и различными вариантами ее проявлений. Ошибки диагностики ВЗК вызваны недостатком знаний и опыта специалистов, а также несоблюдением правил взятия материала для морфологического исследования. Наибольшие трудности возникают при диагностике поражения подвздошной кишки и связаны они с рядом причин: ограничения технических возможностей оборудования, подвздошная кишка не всегда доступна для эндоскопического исследования из-за сужения, отека и т.д., большие временные затраты на исследование (2,5-3 часа). Выполнение илеоскопии со взятием биопсии является важным для диагностики ВЗК, а также разграничения истинного илеита при БК от ретроградного илеита, встречающегося в 10% случаев при активном панколите у больных с ЯК. Эндоскопически ретроградный илеит проявляется небольшим количеством язв и стриктур подвздошной
Трудности эндоскопической и морфологической диагностики обусловлены редкостью этой патологии и различными вариантами ее проявлений. Ошибки диагностики ВЗК вызваны недостатком знаний и опыта специалистов, а также несоблюдением правил взятия материала для морфологического исследования. Наибольшие трудности возникают при диагностике поражения подвздошной кишки и связаны они с рядом причин: ограничения технических возможностей оборудования, подвздошная кишка не всегда доступна для эндоскопического исследования из-за сужения, отека и т.д., большие временные затраты на исследование (2,5-3 часа). Выполнение илеоскопии со взятием биопсии является важным для диагностики ВЗК, а также разграничения истинного илеита при БК от ретроградного илеита, встречающегося в 10% случаев при активном панколите у больных с ЯК. Эндоскопически ретроградный илеит проявляется небольшим количеством язв и стриктур подвздошной
кишки, что в целом соответствует классической картине ЯК. Учитывая сложность осуществления интубации подвздошной кишки при проведении колоноскопии и невысокую частоту илеитов при ЯК, эндоскопическое исследование илеитов при ЯК не является скрининго-вым методом при рутинной колоноскопии, о чем свидетельствует исследование, проведенное в клинике Мейо [3]. Некоторые авторы считают илеоскопию золотым стандартом в дифференциальной диагностике ВЗК и инфекционных заболеваний [4].
Учитывая сложность осуществления интубации подвздошной кишки при проведении колоноскопии и невысокую частоту илеитов при ЯК, эндоскопическое исследование илеитов при ЯК не является скрининго-вым методом при рутинной колоноскопии, о чем свидетельствует исследование, проведенное в клинике Мейо [3]. Некоторые авторы считают илеоскопию золотым стандартом в дифференциальной диагностике ВЗК и инфекционных заболеваний [4].
Важно различать нормальную слизистую оболочку подвздошной кишки от поврежденной в результате воспалительного процесса. Существуют определенные критерии постановки диагноза «илеит» в материале эндоскопических биопсий. К ним относятся изменение архитектоники крипт, состава и распределения воспалительной инфильтрации, наличие гранулем, лимфоидных скоплений, нарушение секреции слизи.
Материалом для исследования послужили множественные биопсии подвздошной и толстой кишки 282 пациентов с подозрением на ВЗК, наблюдавшихся в отделении гастроэнтерологии УКБ №2 ПМГМУ им. И.М. Сеченова в период с 2011 по 2013 годы. Подробные клинические данные, включая протокол эндоскопического исследования, были представлены у всех пациентов.
И.М. Сеченова в период с 2011 по 2013 годы. Подробные клинические данные, включая протокол эндоскопического исследования, были представлены у всех пациентов.
Морфологическое исследование проводилось в ЦПАО ПМГМУ им. И.М. Сеченова. Биопсийный материал фиксировали в 10% растворе формалина, затем заливали в парафин по обычной методике. Серийные срезы толщиной 3-5 мкм депарафинировали по стандартной схеме и окрашивали гематоксилином и эозином.
Среди пациентов было 142 женщины (51%) и 140 мужчин (49%). Возраст пациентов был от 19 до 75 лет, средний возраст составил 39 лет. Среднее число биоптатов от одного пациента составило 6 (в диапазоне от 1 до 15 биоптатов).
Селиванова Л.С., Шароян Ж.В., Тертычный А.С. МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА БИОПСИЙНОГО МАТЕРИАЛА ПОДВЗДОШНОЙ КИШКИ: ОСОБЕННОСТИ В НОРМЕ И ПРИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ КИШЕЧНИКА
Результаты
У 152 пациентов (54%) был установлен диагноз ВЗК. Из них у 45% диагностирован ЯК, у 25% — БК, у 30%-НК. В 130 случаях (46%) в ходе оценки биопсий не было обнаружено патологических изменений.
Из них у 45% диагностирован ЯК, у 25% — БК, у 30%-НК. В 130 случаях (46%) в ходе оценки биопсий не было обнаружено патологических изменений.
Биопсии подвздошной кишки были взяты у 109 пациентов (40%) и среднее количество илеобиоптатов у одного больного составило 2 (от 1 до 4 биоптатов). У 44 пациентов (40%) был поставлен диагноз ВЗК (21%-БК, 9%-ЯК, 10%-НК), у 65 пациентов (60%) слизистая соответствовала норме.
В норме биопсийный материал подвздошной кишки, как правило, включал в себя слизистую оболочку только с собственной пластинкой, но во многих случаях можно было увидеть подслизистый и частично мышечный слой. Слизистая оболочка состояла из ворсин, которые были либо в виде стройных пальцевидных структур, расположенных перпендикулярно мышечному слою, либо в виде наклоненных листовидных образований. У подножия ворсин располагались крипты — трубчатые железы, которые достигают мышечного слоя, а открываются между ворсинками. Основу собственной пластинки составляла рыхлая волокнистая соединительная ткань. Собственная пластинка содержала гладкомышечные клетки, фибробласты, артериолы, вену-лы, капилляры, лимфоциты, нервные волокна и широкий спектр клеток, участвующих в воспалительном ответе (рис. 1). Ниже криптовой зоны располагались бокаловидные клетки, а по направлению к основанию крипт — находились единичные трапециевидные клетки с эозинофильными гранулами в апикальной части (клетки Панета) и энтерохро-мафинные клетки. В кишечнике описано по меньшей мере 16 различных видов эндокринных клеток, с характерным региональным расположением и составом [5].
Основу собственной пластинки составляла рыхлая волокнистая соединительная ткань. Собственная пластинка содержала гладкомышечные клетки, фибробласты, артериолы, вену-лы, капилляры, лимфоциты, нервные волокна и широкий спектр клеток, участвующих в воспалительном ответе (рис. 1). Ниже криптовой зоны располагались бокаловидные клетки, а по направлению к основанию крипт — находились единичные трапециевидные клетки с эозинофильными гранулами в апикальной части (клетки Панета) и энтерохро-мафинные клетки. В кишечнике описано по меньшей мере 16 различных видов эндокринных клеток, с характерным региональным расположением и составом [5].
Диагноз илеит был поставлен 29 больным (10% случаев). Причем у 2 пациентов были обнаружены признаки ретроградного илеита.
Наиболее выраженными признаками хронического воспаления являлись нарушение архитектоники крипт и ворсин, повреждения эпителия, а также изменение состава и распределения воспалительного инфильтрата собственной пластинки слизистой оболочки (рис. 2).
2).
Изменения архитектоники включали в себя такие структурные изменения формы и размера ворсин, как их увеличение сглаживание, расширение в области верхушки, которое можно было сравнить с «барабанными палочками» (рис 2). Некоторые крипты были разветвлены, укорочены, атрофичны.
Состав воспалительной инфильтрации слизистой оболочки подвздошной кишки варьировал и чаще всего характеризовался увеличением количества лимфоцитов, плазматических клеток, нейтрофилов и эозинофилов. Что же касается локализации, то увеличение количества воспалительных клеток было очаговым или диффузным; воспаление распространялось только на интраэпители-альный компонент или только на собственную пластинку, либо на то, и другое (рис. 3).
Рис. 1. Слизистая оболочка подвздошной кишки с высокими пальцевидными ворсинами, эпителий без признаков повреждения, на отдельных ворсинах уплощен, в собственной пластинке обнаруживаются одиночные крупные лимфоидные фолликулы. Плотность и состав клеточного инфильтрата собственной пластинки не изменены. Гематоксилин и эозин х100
Плотность и состав клеточного инфильтрата собственной пластинки не изменены. Гематоксилин и эозин х100
Рис. 2. Слизистая оболочка подвздошной кишки с очаговым уплощением и укорочением ворсин, очаговым повышением плотности лимфоги-стиоцитарного клеточного инфильтрата. Обнаруживаются крупные лимфоидные фолликулы. Гематоксилин и эозин х 100
Рис. 3. Слизистая оболочка подвздошной кишки с укороченными ворсинами, эпителий с признаками повреждения, содержит одиночные лейкоциты. Отмечается очаговое неравномерное распределение крипт, очаговое повышение плотности клеточного инфильтрата. Гематоксилин и эозин х 200
По морфологической характеристике воспаления очаговый илеит был зафиксирован в 13 (45%) случаях, диффузный илеит в 7 (24%) случаях.
Селиванова Л.С., Шароян Ж.В., Тертычный А. С.
С.
МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА БИОПСИЙНОГО МАТЕРИАЛА ПОДВЗДОШНОЙ КИШКИ: ОСОБЕННОСТИ В НОРМЕ И ПРИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ КИШЕЧНИКА
Чаще всего причиной воспаления терминального отдела подвздошной кишки являлась БК (21%). Наиболее характерной отличительной чертой БК было наличие саркоидоподобных гранулем.
Типичные гранулемы располагались изолированно и не образовывали крупных конгломератов. В большинстве случаев гранулема состояла из группы эпителиоидных клеток, либо с наличием либо без гигантских клеток Пирогова- Лангханса, окруженных лимфоцитами (рис. 4) Саркоидные гранулемы мы обнаружили в 7% (8 случаях) биоптатов слизистой оболочки подвздошной кишки.
Другой особенностью хронического илеита явилось наличие микрогранулем — скопления макрофагов, лимфоцитов и небольшого количества плазматичсеких клеток.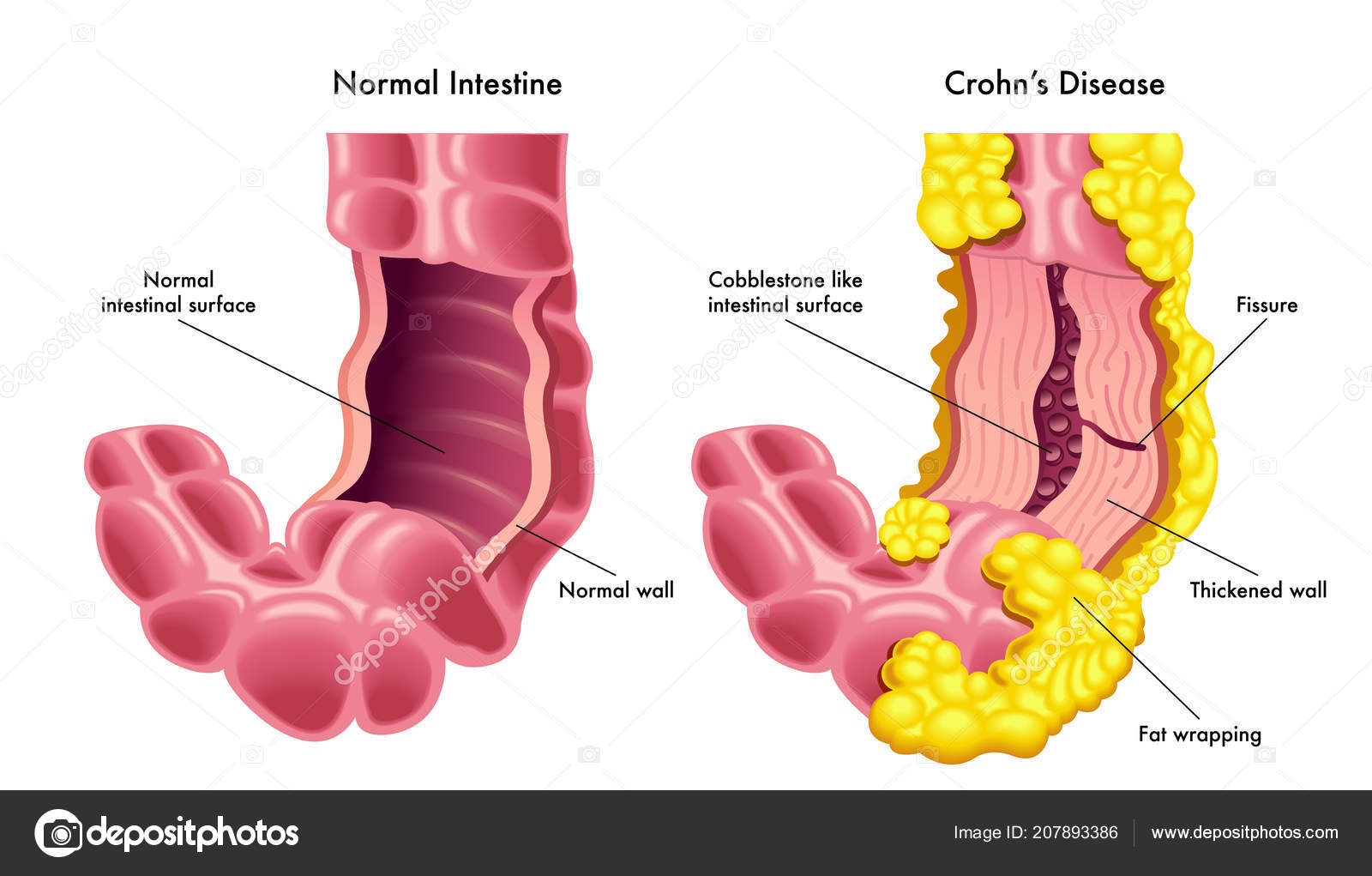 Мы считали микрогранулемы диагностически значимыми, если им сопутствовало очаговое воспаление или изолированные крипт-абсцессы. Так же мы встречали изолированные гигантские клетки, залегающие глубоко в слизистой или в подслизистой, они встречались вне зависимости от нарушения архитектоники или хронического активного воспаления. Их диагностическая ценность неоднозначна, тем не менее они могут наводить на мысль о хроническом воспалении.
Мы считали микрогранулемы диагностически значимыми, если им сопутствовало очаговое воспаление или изолированные крипт-абсцессы. Так же мы встречали изолированные гигантские клетки, залегающие глубоко в слизистой или в подслизистой, они встречались вне зависимости от нарушения архитектоники или хронического активного воспаления. Их диагностическая ценность неоднозначна, тем не менее они могут наводить на мысль о хроническом воспалении.
Ворсины были покрыты высоким цилиндрическим эпителием с хорошо выраженной щеточной каймой нормальным или увеличенным количеством бокаловидных клеток (гиперкриния). В 6 случаях клетки Панета обнаруживались не только в базальных отделах, но и в верхних отделах крипт и даже в эпителиальной выстилке отдельных ворсин. В одном случае обнаруживалась псев-допилорическая железистая метаплазия.
Обсуждение результатов
В связи с тем, что повреждение может носить ограниченный характер, возможна ситуация, что некоторые биопсии из серийных срезов будут нормальными, а некоторые будет отражать воспалительный процесс. Вследствие этого, для исключения ложноотрицательных результатов, необходима множественная оценка биопсий. Однако, тот факт, что в биопсийном материале не обнаружено воспаления, не дает оснований для исключения ВЗК.
Вследствие этого, для исключения ложноотрицательных результатов, необходима множественная оценка биопсий. Однако, тот факт, что в биопсийном материале не обнаружено воспаления, не дает оснований для исключения ВЗК.
Нельзя говорить о патологическом воспалении лишь при наличии в слизистой оболочке кишечника лимфоцитов и плазматических клеток, так как они отражают процесс нормального физиологического контролируемого воспаления. О патологическом процессе можно говорить лишь при изменении состава и распределения воспалительных клеток.
Было показано, что проведение илеоскопии со взятием материала для морфологической диагностики у пациентов с подозрением на ВЗК является полезным. В ходе одного исследования пациентов с ВЗК у 44 пациентов из 123 было обнаружен воспалительный процесс в подвздошной кишке без вовлечения в процесс толстой кишки; у 49% пациентов с диарейным синдромом были обнаружены микроскопические повреждения [6]. В ходе
В ходе
Рис. 4. Эпителиоидно-клеточная гранулема с гигантскими многоядерными клетками Пирогова-Лангханса. Гематоксилин и эозин х 200
исследования был сделан вывод о том, что илеоскопия с морфологической верификацией у определенных пациентов с ВЗК была весьма информативна, особенно в следующих случаях: при диагностике изолированного поражения подвздошной кишки, тогда как толстая кишка интактна; при дифференциальной диагностике панко-лита и преимущественно левостороннего колита. В этой группе пациентов примерно в половине случаев в ходе оценки гистологического материала были обнаружены патологические изменения подвздошной кишки.
Роль гранулем в диагностике ВЗК носит дискуссионный характер. Ряд авторов считают, что обнаружение гранулем в гистологических срезах является ключевым в диагностике и важным маркером биологического поведения и клинического течения БК [7, 8, 9, 10, 11]. По данным других авторов обнаружение гранулем является неспецифическим маркером и свидетельствуют о том, что в содержимом кишечника присутствуют многочисленные частицы различной антигенной природы, вызывающие унифицированную морфологическую реакцию, опосредованную клетками врожденного и адаптивного иммунитета. Поэтому общепринятое до настоящего времени обоснование диагноза болезни Крона присутствием гранулем представляется малоубедительным [12].
По данным других авторов обнаружение гранулем является неспецифическим маркером и свидетельствуют о том, что в содержимом кишечника присутствуют многочисленные частицы различной антигенной природы, вызывающие унифицированную морфологическую реакцию, опосредованную клетками врожденного и адаптивного иммунитета. Поэтому общепринятое до настоящего времени обоснование диагноза болезни Крона присутствием гранулем представляется малоубедительным [12].
Заключение
Несмотря на то, что гистологические данные при биопсии подвздошной кишки не всегда позволяют установить диагноз ВЗК, по данным, полученным в ходе нашего исследования, в большинстве случаев они играют ключевую роль в диагностике ВЗК- диагноз может быть поставлен на основе только гистологических характеристик, например, в случае отсутствия обнаружения макроскопических повреждений при эндоскопии.
В нашей работе у 60% пациентов отсутствовал биопсийный материал подвздошной кишки, что значительно затрудняло задачу морфолога в постановке диагноза, и, возможно, привело к отнесению «неясных» пациентов (у которых не было достаточных данных для постановки диагноза ЯК и БК) в группу больных с НК. Поэтому, несмотря на тот факт, что некоторые авторы
Поэтому, несмотря на тот факт, что некоторые авторы
Селиванова Л.С., Шароян Ж.В., Тертычный А.С. МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА БИОПСИЙНОГО МАТЕРИАЛА ПОДВЗДОШНОЙ КИШКИ: ОСОБЕННОСТИ В НОРМЕ И ПРИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ КИШЕЧНИКА
рекомендуют брать биопсию подвздошной кишки только по определенным показаниям (если в ходе проведения эндоскопического исследования была заподозрена БК) мы считаем, что материал подвздошной кишки для гистологического исследования необходимо брать при любом подозрении на ВЗК. Это подтверждает еще и тот факт, что гранулемы (один из важнейших признаков БК) могут обнаруживаться в макроскопически неизмененной слизистой оболочке подвздошной кишки.
Литература
1. Ивашкин В.Т. и др. Проект клинических рекомендаций по диагностике и лечению взрослых пациентов с болезнью Крона // колопроктология.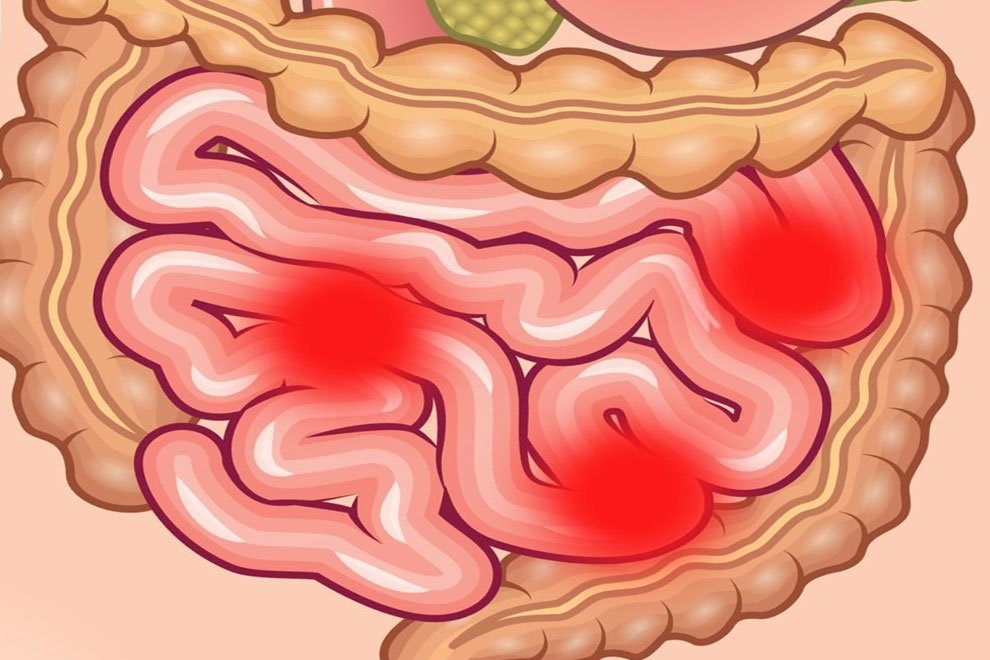 2013. Т. 3. № 45. С. 22-34.
2013. Т. 3. № 45. С. 22-34.
2. Molodecky N.A. и др. Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. // Gastroenterology. 2012.
Т. 142. № 1. С. 46-54.e42; quiz e30., N.A. Molodecky и др. 2012, Ng S.C. Epidemiology of inflammatory bowel disease: focus on Asia. // Best Pract. Res. Clin. Gastroenterol. 2014. Т. 28. № 3. С. 363-72. Ng 2014.
3. Kennedy G. и др. Routine ileal intubation during screening colonoscopy: a useful maneuver? // Surg. Endosc. 2008. Т. 22. № 12. С. 2606-8.
4. Byrne MF, Power DG, Keeling AN, Kay E, Murray FE, Patchett SE. Combined terminal ileoscopy and biopsy is superior to small bowel follow-through in detecting terminal ileal pathology. Dig Liver Dis. 2004; 36: 14752.
5. Sjojund K, Sanden G, Hakanson R, Sundler F. Endocrine cells in human intestine: an immunocytochemical study. Gastroenterology 1983; 85; 1120-1130.
Sjojund K, Sanden G, Hakanson R, Sundler F. Endocrine cells in human intestine: an immunocytochemical study. Gastroenterology 1983; 85; 1120-1130.
6. Geboes K, Ectors N, D’Haens G, Rutgeerts P. Is ileoscopy with biopsy wort-hwile in patients presenting with symptoms of inflammatory bowel disease? Am. J. Gastroenterol. 1998; 93; 201-206.
7. Hofstaedter Granulomas may be more than diagnostic tools and could besignificant in the biology and clinical course of Crohn’s disease Gut 2005;54:180-181.
8. Pierik M. и др. Epithelioid granulomas, pattern recognition receptors, and phenotyp-es of Crohn’s disease. // Gut. 2005. Т. 54. № 2. С. 223-7.
9. Magro F. и др. European consensus on the histopathology of inflammatory bowel disease. // J. Crohns. Colitis. 2013. Т. 7. № 10. С. 827-51.
10. Turner K. и др. Significance of the epithelioid granuloma in biopsies of Crohn’s colitis. // Inflamm. Bowel Dis. 2014. Т. 20. № 12. С. 2271-5.
11. Denoya P. и др. Granulomas in Crohn’s disease: does progression through the bowel layers affect presentation or predict recurrence? // Colorectal Dis. 2011. Т. 13. № 10. С. 1142-7.
12. Капуллер Л.Л., Конович Е.А. Неспецифическое гранулематозное воспаление при болезни Крона Архив патологии 2012; 5: 57-60.
КОНТАКТНАЯ ИНФОРМАЦИЯ
e-mail: [email protected]
Болезнь Крона полна загадок
Существуют болезни, о которых говорить неловко даже с врачом. Диарея, метеоризм, кровь в стуле… Проблемы деликатные, но всегда надо помнить о том, что за безобидными, казалось бы, кишечными расстройствами могут скрываться серьезные воспалительные заболевания тонкой и толстой кишок. Скажем, болезнь Крона, которая по разрушительным последствиям превосходит печально известный язвенный колит, протекая с периодами обострений и ремиссий. Из года в год количество таких пациентов увеличивается: например, за последние 40 лет число заболевших в Европе возросло в 4 раза. Причем болезнь Крона часто диагностируется у молодых и активных людей в возрасте от 20 до 30 лет, а также у детей и подростков.
Скажем, болезнь Крона, которая по разрушительным последствиям превосходит печально известный язвенный колит, протекая с периодами обострений и ремиссий. Из года в год количество таких пациентов увеличивается: например, за последние 40 лет число заболевших в Европе возросло в 4 раза. Причем болезнь Крона часто диагностируется у молодых и активных людей в возрасте от 20 до 30 лет, а также у детей и подростков.
К сожалению, причины развития и прогрессирования кишечного недуга до сих пор точно не установлены. Предположительно факторами риска являются:
♦ наследственная предрасположенность;
♦ стресс;
♦ неблагоприятные факторы окружающей среды;
♦ нездоровый образ жизни;
♦ кишечные инфекции;
♦ снижение количества фруктов и овощей в питании;
♦ злоупотребление нестероидными противовоспалительными препаратами;
♦ курение;
♦ низкий уровень витамина D в организме.
Болезнь может поражать любой отдел желудочно‑кишечного тракта, начиная от полости рта и заканчивая прямой кишкой. Но чаще всего страдает конечный отдел подвздошной кишки, поэтому заболевание имеет еще одно название — «терминальный илеит». Однако, где и когда возникнет очаг воспаления, предугадать невозможно. Поначалу возникает недомогание, теряется аппетит, поднимается температура, появляется сильная боль в животе (часто как при аппендиците), длительная и частая (до 10 раз в сутки) диарея, иногда с примесью крови или гноя. Возможны и внекишечные симптомы: например, воспаление глаз, боль в суставах, высыпания на коже. Недаром врачи говорят: «Если болят суставы, проверьте кишечник».
Но чаще всего страдает конечный отдел подвздошной кишки, поэтому заболевание имеет еще одно название — «терминальный илеит». Однако, где и когда возникнет очаг воспаления, предугадать невозможно. Поначалу возникает недомогание, теряется аппетит, поднимается температура, появляется сильная боль в животе (часто как при аппендиците), длительная и частая (до 10 раз в сутки) диарея, иногда с примесью крови или гноя. Возможны и внекишечные симптомы: например, воспаление глаз, боль в суставах, высыпания на коже. Недаром врачи говорят: «Если болят суставы, проверьте кишечник».
На ранних стадиях острые состояния быстро сменяются временным затишьем, поэтому очень часто пациенты не придают им должного значения. Однако несвоевременное обращение за медицинской помощью приводит к серьезным, а иногда и необратимым последствиям: анемии, резкому похудению, опасным для жизни осложнениям (кровотечению, гнойным свищам, перфорации кишки, воспалению брюшной стенки). Некоторым пациентам это грозит удалением значительной части кишечника. Кроме того, у пациентов с болезнью Крона вероятность возникновения колоректального рака повышается в 2 раза.
Кроме того, у пациентов с болезнью Крона вероятность возникновения колоректального рака повышается в 2 раза.
Не пренебрегайте своим здоровьем, не придерживайтесь принципа «само пройдет»! При появлении подозрительных симптомов (частый жидкий стул с кровью, боли в животе, неотложные, а также ложные болезненные позывы в туалет, потеря веса, повышение температуры тела) необходимо немедленно обращаться к специалистам.
Сегодня медицина не может полностью избавить человека от болезни Крона. Главной целью пожизненной лекарственной терапии является достижение длительной и стойкой ремиссии (исчезновение внешних проявлений заболевания, уменьшение воспаления в стенке кишки, предотвращение обострений). Немаловажная роль отводится соблюдению принципов диетического питания, хорошо сбалансированному рациону с достаточным количеством калорий. Предпочтение отдавайте блюдам и напиткам, не оказывающим раздражающего воздействия на пищеварительную систему составом, консистенцией или температурой. В период ремиссии рекомендуются овощные супы, некрепкие бульоны, слизистые каши, нежирные кисломолочные продукты, отварные, печеные, приготовленные на пару овощи, мясо, рыба, птица нежирных сортов.
В период ремиссии рекомендуются овощные супы, некрепкие бульоны, слизистые каши, нежирные кисломолочные продукты, отварные, печеные, приготовленные на пару овощи, мясо, рыба, птица нежирных сортов.
Владимир Хрыщанович, доктор медицинских наук, профессор
Советская Белоруссия, 3 апреля 2020
Поделитесь
Язвенный колит кишечник, НЯК — симптомы, лечение у взрослых на сайте vzk.info
Рис.1. Эндоскоп для колоноскопии. В левой руке врача видны инструменты управления: рычаги, поворачивающие переднюю часть аппарата, и клапаны, контролирующие подачу воздуха в кишку. В правой руке — гибкая передняя часть колоноскопа с отверстиями (каналами) для подсветки, получения изображение, подачи воды и проведения биопсийных щипцов.
Диагностика язвенного колита
Основным методом диагностики язвенного колита является колоноскопия — осмотр толстой кишки через задний проход при помощи гибкой трубки, соединенной с видеокамерой. Ни один из других способов диагностики не позволяет с такой же точностью подтвердить или опровергнуть диагноз язвенного колита.
Ни один из других способов диагностики не позволяет с такой же точностью подтвердить или опровергнуть диагноз язвенного колита.
Золотым стандартом (рекомендуемой процедурой) при подозрении на язвенный колит является илеоколоноскопия (ileum — подвздошная кишка, colon — толстая кишка). Поскольку многие симптомы язвенного колита напоминают проявления болезни Крона, часто поражающей последние сантиметры тонкой кишки, при первом осмотре врач обязательно осматривает терминальный отдел подвздошной кишки, чтобы убедиться в отсутствии там воспаления. При язвенном колите воспаляется только толстая кишка, хотя при тяжелых формах этого заболевания, поражающих всю кишку (тотальном язвенном колите), может возникать легкое воспаление тонкой кишки — ретроградный илеит. Это воспаление редко бывает более выраженным, чем воспаление в самой толстой кишке.
При эндоскопическом исследовании врач ищет типичные внешние (макроскопические) проявления язвенного колита. Воспаление при язвенном колите начинается в прямой кишке (сразу за задним проходом) и распространяется «вверх» по кишечнику непрерывно, в отличие от болезни Крона, при которой здоровые участки кишки чередуются с воспаленными. При язвенном колите воспаляется внутренний слой толстой кишки — слизистая оболочка. Под ней располагаются кровеносные сосуды, питающие кишку. При воспалении в слизистую оболочку проникает избыток иммунных клеток, и она становится непрозрачной: исчезает сосудистый рисунок. Кроме того, повышенная проницаемость сосудов вызывает утолщение и отёк слизистой оболочки. В сосудах усиливается ток крови и кишка краснеет (возникает гиперемия), а сама слизистая оболочка становится зернистой (с очень мелкими бугорками) и тусклой — в норме она должна блестеть при свете. Иммунные клетки, атакуя кишку, повреждают внутреннюю выстилку толстой кишки. На месте погибших клеток возникают язвы и эрозии (неглубокие язвы).
Воспаление при язвенном колите начинается в прямой кишке (сразу за задним проходом) и распространяется «вверх» по кишечнику непрерывно, в отличие от болезни Крона, при которой здоровые участки кишки чередуются с воспаленными. При язвенном колите воспаляется внутренний слой толстой кишки — слизистая оболочка. Под ней располагаются кровеносные сосуды, питающие кишку. При воспалении в слизистую оболочку проникает избыток иммунных клеток, и она становится непрозрачной: исчезает сосудистый рисунок. Кроме того, повышенная проницаемость сосудов вызывает утолщение и отёк слизистой оболочки. В сосудах усиливается ток крови и кишка краснеет (возникает гиперемия), а сама слизистая оболочка становится зернистой (с очень мелкими бугорками) и тусклой — в норме она должна блестеть при свете. Иммунные клетки, атакуя кишку, повреждают внутреннюю выстилку толстой кишки. На месте погибших клеток возникают язвы и эрозии (неглубокие язвы). На поверхности этих дефектов появляется белесоватый налет фибрина — белка, выделяемого организмом на поверхность любой раны или другого участка разрушения тканей для остановки кровотечения.
На поверхности этих дефектов появляется белесоватый налет фибрина — белка, выделяемого организмом на поверхность любой раны или другого участка разрушения тканей для остановки кровотечения.
Рис.2. Вид толстой кишки через эндоскоп в норме и при язвенном колите. Слизистая оболочка здоровой кишки розовая, блестящая, хорошо видны расположенные под ней сосуды. При умеренной активности оболочка становится тусклой и рыхлой, не пропускает свет (поэтому не видны сосуды), появляются кровоподтёки-геморрагии (отмечены треугольником). При выраженной активности к этим изменениями присоединяются эрозии (отмечены треугольником), покрытые налётом белого фибрина.
При первом исследовании кишки, когда диагноз еще неясен, врач выполняет биопсию. При помощи щипцов небольшой кусочек слизистой оболочки отрывается от кишки и извлекается наружу. Болевые рецепторы (чувствительные нервные волокна), как и крупные кровеносные сосуды, располагаются глубже слизистой оболочки, поэтому биопсия никогда не вызывает боль и редко приводит к значительному кровотечению. После биопсии врач некоторое время наблюдает за небольшим кровотечением через эндоскоп, чтобы убедиться, что кровь перестала выделяться.
После биопсии врач некоторое время наблюдает за небольшим кровотечением через эндоскоп, чтобы убедиться, что кровь перестала выделяться.
Цель биопсии при язвенном колите — не столько подтвердить диагноз иммунного воспаления кишки, сколько исключить другие причины воспаления: реакцию на рост опухоли или инфекцию, особенно редкую, такую как туберкулез или сифилис.
При изучении кусочка слизистой оболочки под микроскопом врач-патоморфолог может обнаружить характерные микроскопические признаки язвенного колита. Степень воспаления (количество иммунных клеток) обычно максимальная в прямой кишке и ослабевает в выше расположенных отделах толстой кишки. Естественные углубления — крипты — при длительном воспалении укорачиваются, хотя в норме должны доходить до слоя мышц в слизистой оболочке, а также разветвляются и деформируются, становятся «приплюснутыми» на срезе. В слизистой оболочке уменьшается число бокаловидных клеток, выделяющих слизь, защищающую кишку, а в основании слизистой оболочки (в ее собственной пластинке) скапливаются лимфоциты и плазмоциты — иммунные клетки, поддерживающие воспаление.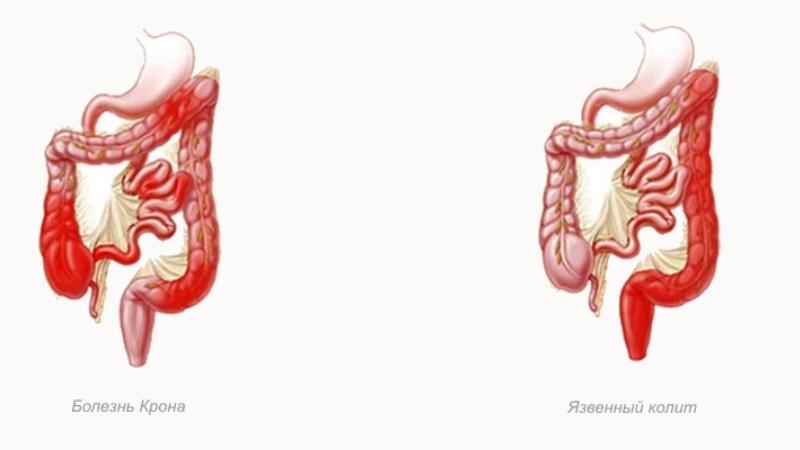 При выраженном воспалении в просвете углублений-крипт скапливаются нейтрофилы — клетки, вызывающие гнойное воспаление. Такое скопление нейтрофилов называется крипт-абсцессом. Следует отметить, что все эти признаки могут встречаться и при воспалении толстой кишки инфекционной или аллергической природы и не могут являться единственным поводом поставить диагноз язвенного колита.
При выраженном воспалении в просвете углублений-крипт скапливаются нейтрофилы — клетки, вызывающие гнойное воспаление. Такое скопление нейтрофилов называется крипт-абсцессом. Следует отметить, что все эти признаки могут встречаться и при воспалении толстой кишки инфекционной или аллергической природы и не могут являться единственным поводом поставить диагноз язвенного колита.
Рис.3. Виды эндоскопического исследования при язвенном колите. Для ректоскопии обычно используют короткую прямую металлическую трубку. Для сигмоскопии и колоноскопии применяют гибкий эндоскоп.
Биопсию выполняют также и для своевременного выявления опасных предраковых изменений — дисплазии. За редким исключением, поиск дисплазии начинают через 7-8 лет после начала болезни. Кроме того, биопсию повторяют при поиске некоторых видов инфекции, осложняющих язвенный колит. Так, при тяжелом язвенном колите, когда не помогают гормоны-глюкокортикостероиды и иммуносупрессоры, при помощи биопсии исключают инфекцию цитомегаловирусом (ЦМВ).
Современную колоноскопию (осмотр всей толстой кишки), как правило, проводят во время седации — лекарственного сна пациента, поскольку продвижение аппарата через кишку может вызывать неприятные ощущения, особенно у людей, переносивших раньше операции на органах брюшной полости. Для седации используют ненаркотические снотворные, которые не нарушают дыхание. Собственно интубационный наркоз для колоноскопии не используют. Исследование во сне незначительно увеличивает риск перфорации (разрыва) кишки, поскольку врач не получает информации от пациента о боли во время процедуры, а она может свидетельствовать о чрезмерном растяжении кишечной стенки. В то же время, современные методики колоноскопии почти исключают саму вероятность перфорации кишки. Колоноскопия под седацией — мировой стандарт проведения этой процедуры.
Только в исключительных случаях — при тяжелом язвенном колите, когда в кишке появляются глубокие язвы, врач может воздержаться от седации и, кроме того, ограничиться неполноценным осмотром толстой кишки. Обычно при этом делают сигмоидоскопию: аппарат вводят в кишку на приблизительно 40 см (до сигмовидной кишки), чтобы определиться с диагнозом и начать лечение. Уже после улучшения состояния пациента ему предлагают полноценный осмотр кишечника.
Обычно при этом делают сигмоидоскопию: аппарат вводят в кишку на приблизительно 40 см (до сигмовидной кишки), чтобы определиться с диагнозом и начать лечение. Уже после улучшения состояния пациента ему предлагают полноценный осмотр кишечника.
При быстром осмотре в поликлинике врач (чаще всего, проктолог) может выполнить предварительное исследование — ректоскопию (rectum — прямая кишка). Это исследование не требует подготовки специальными растворами и может быть выполнено после очищения кишки маленькой клизмой. Если при ректоскопии врач выявляет признаки язвенного колита, он направляет пациента на колоноскопию, чтобы определить протяженность воспаления. От того, воспалена ли только прямая кишка или еще и выше расположенные отделы толстой кишки, зависит схема лечения.
Подготовка к колоноскопии заключается в специальной диете и приёме внутрь очищающего раствора — плохо всасываемой жидкости, вымывающей из кишечника кал. Подготовка к исследованию безопасна для большинства людей с язвенным колитом, за исключением пациентов с тяжелой формой заболевания. При тяжелом язвенном колите, сопровождающемся очень частым поносом с кровью и повышением температуры, очищение кишечника повышает риск токсической дилатации — опасного осложнения язвенного колита. Кроме того, при очень частой дефекации смысла в дополнительном очищении толстой кишки, как правило, нет, поскольку в кишке не задерживается стул.
Подготовка к исследованию безопасна для большинства людей с язвенным колитом, за исключением пациентов с тяжелой формой заболевания. При тяжелом язвенном колите, сопровождающемся очень частым поносом с кровью и повышением температуры, очищение кишечника повышает риск токсической дилатации — опасного осложнения язвенного колита. Кроме того, при очень частой дефекации смысла в дополнительном очищении толстой кишки, как правило, нет, поскольку в кишке не задерживается стул.
Рентгенологические методы диагностики, такие как компьютерная томография (КТ) и ирригоскопия (клизма с сульфатом бария) редко используются для диагностики язвенного колита. Они позволяют определить толщину кишечной стенки и внешний контур кишки, но не оценить состояние слизистой оболочки — внутреннего слоя толстой кишки, который и воспаляется при язвенном колите. В то же время, быстрое и простое рентгенологическое исследование — обзорный снимок брюшной полости — часто назначают при подозрении на опасные осложнения заболевания: перфорацию (разрыв) толстой кишки и токсическую дилатацию (паралитическое расширение).
По этой же причине, из-за невозможности адекватно оценить изменения в слизистой оболочке, ультразвуковое исследование (УЗИ) используется только для предварительной оценки состояния кишки. Кроме того, исследование кишки при помощи УЗИ требует дополнительной подготовки врача-ультрасонолога.
Видеокапсульное исследование для диагностики язвенного колита применяется редко. Видеокапсула представляет собой небольшую камеру, которая после проглатывания выполняет снимки просвета кишки. Эти снимки передаются на компьютер, закрепленный на поясе пациента. Чаще всего к этому методу прибегают при обоснованном подозрении на заболевание тонкой, а не толстой кишки, куда невозможно ввести стандартный эндоскоп. Видеокапсула не позволяет выполнить биопсию и, кроме того, является достаточно дорогостоящим методом обследования.
Лабораторные исследования крови, мочи и кала используются и для исключения других причин диареи, и для того, чтобы оценить осложнения и тяжесть язвенного колита. При первом появлении жидкого стула с кровью, как правило, выполняют посев кала (микробилогическое исследование). При этом образец стула переносят в питательную среду и наблюдают за ростом колоний бактерий, чтобы не пропустить опасную кишечную инфекцию, такую как сальмонеллёз или шигеллёз. При помощи микроскопии в кале ищут яйца глистов и крупные паразиты, такие как амёба. Кроме того, при помощи более сложных методов в стуле пытаются обнаружить токсины бактерии Clostridium difficile, которая может размножаться в воспаленной кишке и осложнять течение болезни. Наконец, чтобы понять, насколько активно воспаление в кишке, и связана ли диарея с воспалением или другими причинами, врач может исследовать содержание кальпротектина или лактоферрина в стуле. Это белки, выделяемые иммунными клетками, когда они атакуют кишечник.
При первом появлении жидкого стула с кровью, как правило, выполняют посев кала (микробилогическое исследование). При этом образец стула переносят в питательную среду и наблюдают за ростом колоний бактерий, чтобы не пропустить опасную кишечную инфекцию, такую как сальмонеллёз или шигеллёз. При помощи микроскопии в кале ищут яйца глистов и крупные паразиты, такие как амёба. Кроме того, при помощи более сложных методов в стуле пытаются обнаружить токсины бактерии Clostridium difficile, которая может размножаться в воспаленной кишке и осложнять течение болезни. Наконец, чтобы понять, насколько активно воспаление в кишке, и связана ли диарея с воспалением или другими причинами, врач может исследовать содержание кальпротектина или лактоферрина в стуле. Это белки, выделяемые иммунными клетками, когда они атакуют кишечник.
Каких-либо видов анализа крови, позволяющих с уверенностью подтвердить язвенный колит и отвергнуть другие причины симптомов, не существует. Как правило, выполняют общий анализ крови. С его помощью обнаруживают анемию (снижение уровня гемоглобина, гематокрита) и признаки воспаления (повышенное содержание лейкоцитов и тромбоцитов). Биохимическое исследование крови позволяет обнаружить гипопротеинемию (потерю белка, особенно альбумина), воспаление (повышение концентрации С-реактивного белка), электролитные нарушения (изменение соотношения натрия, калия и хлора). Согласно международным рекомендациям любому пациенту с язвенным колитом следует выполнять общий анализ крови каждые 6 месяцев, даже когда заболевание неактивно, чтобы не пропустить скрытую кровопотерю и вызванную этим анемию. Исследования крови нередко выполняют чаще у людей, получающих иммуносупрессоры, чтобы не пропустить побочное действие этих лекарств.
Как правило, выполняют общий анализ крови. С его помощью обнаруживают анемию (снижение уровня гемоглобина, гематокрита) и признаки воспаления (повышенное содержание лейкоцитов и тромбоцитов). Биохимическое исследование крови позволяет обнаружить гипопротеинемию (потерю белка, особенно альбумина), воспаление (повышение концентрации С-реактивного белка), электролитные нарушения (изменение соотношения натрия, калия и хлора). Согласно международным рекомендациям любому пациенту с язвенным колитом следует выполнять общий анализ крови каждые 6 месяцев, даже когда заболевание неактивно, чтобы не пропустить скрытую кровопотерю и вызванную этим анемию. Исследования крови нередко выполняют чаще у людей, получающих иммуносупрессоры, чтобы не пропустить побочное действие этих лекарств.
*Не заменяет консультацию врача. Для постановки диагноза и назначения лечения необходимо обратиться к специалисту.
Илеит | патология | Britannica
Илеит , хроническое воспаление одного или нескольких отделов кишечника. В строгом смысле этот термин относится к воспалению нижней или конечной части тонкой кишки, известной как подвздошная кишка. Специфический и более серьезный тип воспаления, затрагивающего как тонкий, так и толстый кишечник, известен как региональный илеит или болезнь Крона.
В строгом смысле этот термин относится к воспалению нижней или конечной части тонкой кишки, известной как подвздошная кишка. Специфический и более серьезный тип воспаления, затрагивающего как тонкий, так и толстый кишечник, известен как региональный илеит или болезнь Крона.
Британская викторина
Болезни, расстройства и многое другое: медицинская викторина
Какое состояние вызвано отложением солей мочевой кислоты? Как еще называют переломную лихорадку? Узнайте, что вы знаете о болезнях, расстройствах и многом другом.
В целом илеит может поражать людей обоих полов и всех возрастов; однако заболевание чаще всего поражает людей в возрасте от 20 до 50 лет. Симптомы чрезвычайно разнообразны, но в основном состоят из хронической или перемежающейся диареи, иногда с кровью, которая сопровождается болезненными спазмами в животе. Также могут возникать жар, слабость, потеря веса и анемия, которые могут вызывать прогрессирующее физическое ухудшение у пациентов с болезнью Крона. Также могут развиться закупорки или свищи (аномальные каналы) между соседними петлями кишечника.Первоначальный острый приступ илеита может быть настолько внезапным, что его можно принять за аппендицит. Пациент может полностью выздороветь после начального приступа простого илеита, но при обычном течении болезни Крона болезнь Крона прогрессирует постепенно, с периодами ремиссии и рецидива, продолжающимися в течение многих лет.
Также могут возникать жар, слабость, потеря веса и анемия, которые могут вызывать прогрессирующее физическое ухудшение у пациентов с болезнью Крона. Также могут развиться закупорки или свищи (аномальные каналы) между соседними петлями кишечника.Первоначальный острый приступ илеита может быть настолько внезапным, что его можно принять за аппендицит. Пациент может полностью выздороветь после начального приступа простого илеита, но при обычном течении болезни Крона болезнь Крона прогрессирует постепенно, с периодами ремиссии и рецидива, продолжающимися в течение многих лет.
Болезнь Крона приводит к утолщению кишечника, сужению его канала и изъязвлению слизистой оболочки. Диагноз заболевания устанавливается при рентгенологическом исследовании тонкого (а возможно, и толстого) кишечника, при котором очевидно сужение и изъязвление.Колоноскопия также может быть проведена для исследования толстой кишки. Простой илеит может быть вызван кишечными инфекциями, раздражениями или непроходимостью.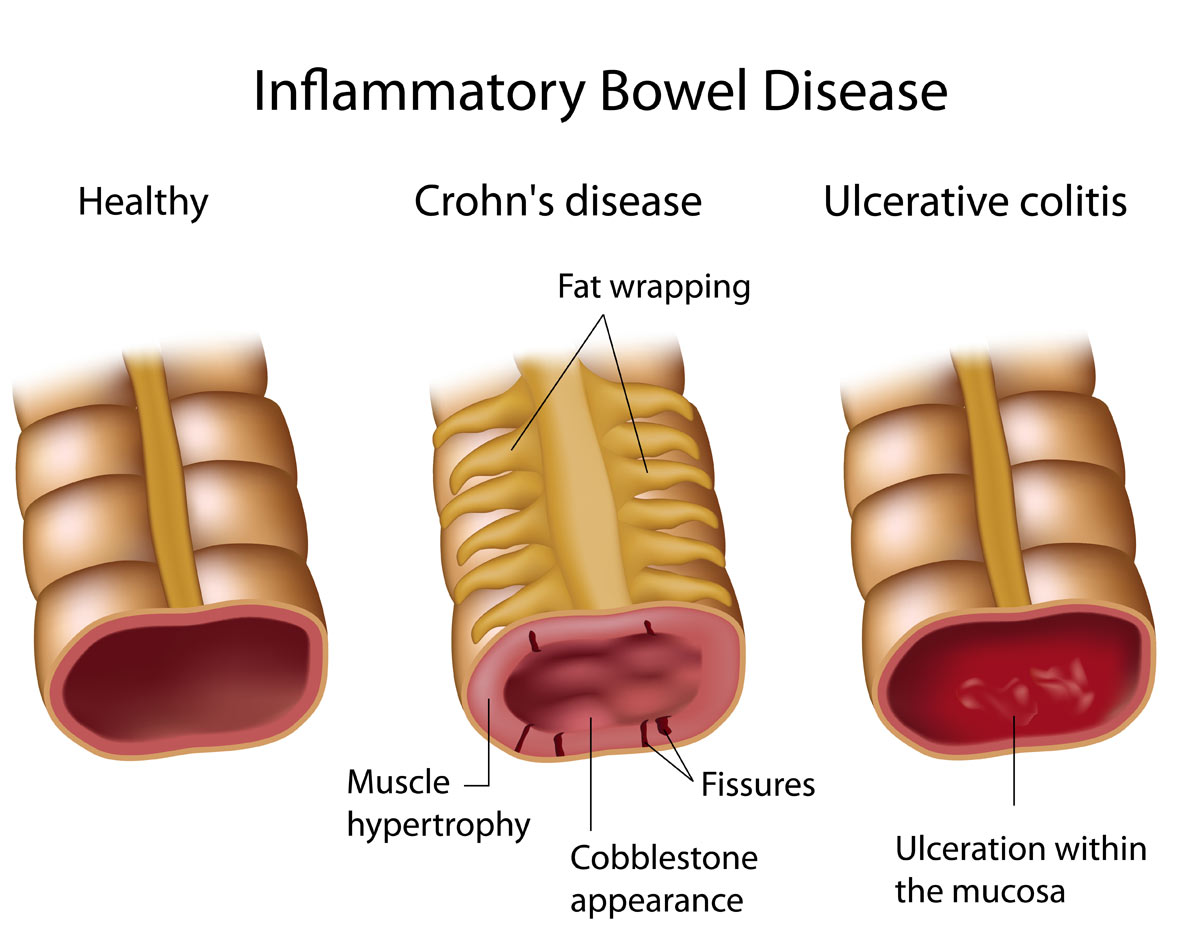 Болезнь Крона, скорее всего, возникает из-за нарушений в иммунной системе. Некоторые препараты эффективны при лечении болезни Крона, но многим пациентам потребуется хирургическое вмешательство для устранения таких осложнений, как непроходимость или свищи, или для облегчения симптомов, которые не поддаются лечению.
Болезнь Крона, скорее всего, возникает из-за нарушений в иммунной системе. Некоторые препараты эффективны при лечении болезни Крона, но многим пациентам потребуется хирургическое вмешательство для устранения таких осложнений, как непроходимость или свищи, или для облегчения симптомов, которые не поддаются лечению.
Болезнь Крона | Илеит | Энтерит | UCI Health
Болезнь Крона, которой страдают от 500 000 до 700 000 американцев, представляет собой воспалительное заболевание кишечника (ВЗК), которое вызывает отек и раздражение тонкой кишки, обычно нижней части, известной как подвздошная кишка.Однако это может повлиять на любую часть пищеварительного тракта.
Болезнь Крона — хроническое заболевание, для которого характерны периоды ремиссии и обострения, сопровождающиеся сильной болью в животе и диареей. В тяжелых случаях это может привести к закупорке кишечника и изъязвлениям, которые могут потребовать хирургического вмешательства.
Он отличается от язвенного колита тем, что воспаление может распространяться глубоко на слизистую оболочку всего пищеварительного тракта.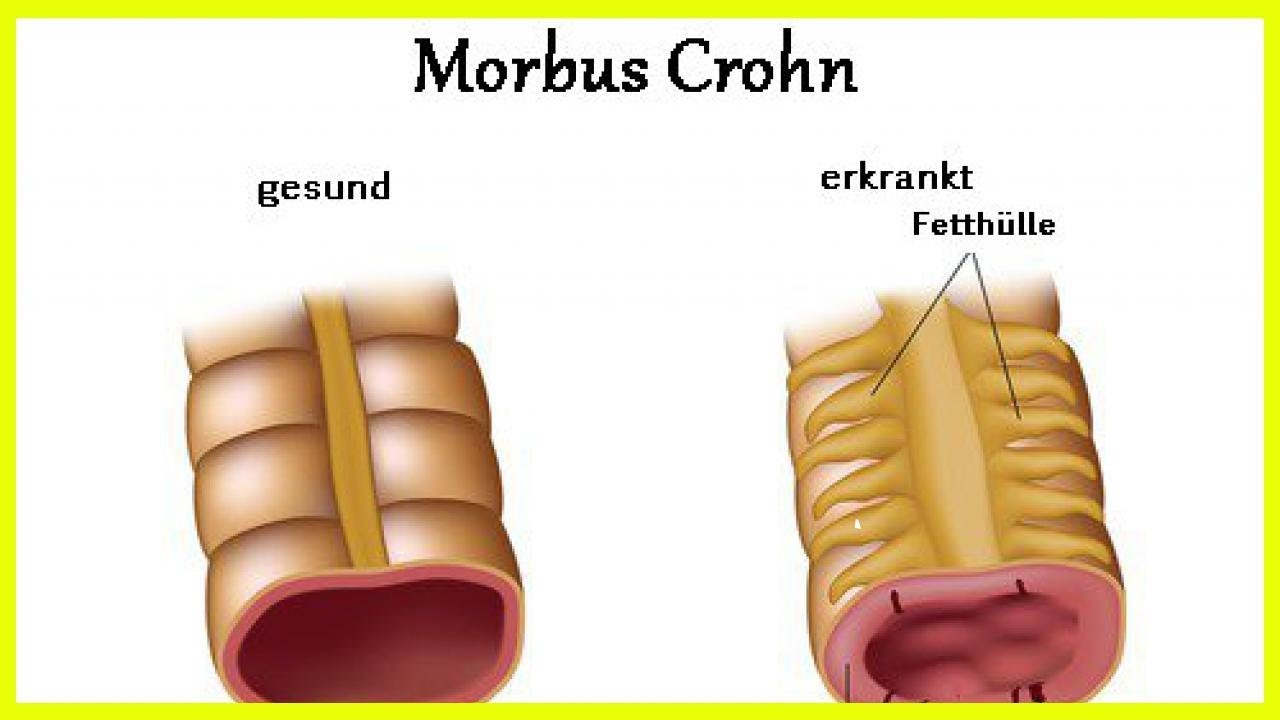 При язвенном колите поражается только толстая или толстая кишка.
При язвенном колите поражается только толстая или толстая кишка.
Чтобы получить дополнительную информацию о болезни Крона или назначить консультацию, позвоните нам по телефону 888-717-4463 или заполните онлайн-форму запроса на прием ›
Факторы риска
Хотя причины болезни Крона до конца не изучены, недавние исследования показывают, что несколько факторов могут способствовать заболеванию и ухудшению симптомов, в том числе:
Болезнь Крона в равной степени поражает мужчин и женщин и обычно встречается у подростков и взрослых в возрасте от 15 до 35 лет, со вторым пиком в возрасте от 50 до 70 лет.
Crohn’s имеет тенденцию работать семьями.
Курение повышает риск развития этого заболевания. Если оно у вас разовьется, курение может усугубить симптомы.
Болезнь Крона чаще встречается в развитых странах, городских районах и северном климате.
Стресс не вызывает напрямую болезнь Крона, но может усугубить симптомы или вызвать обострения.
Диета не вызывает болезнь Крона, но ограничение употребления молочных продуктов, жиров и клетчатки может облегчить симптомы.
Симптомы
Симптомы болезни Крона различаются, как и степень тяжести, что затрудняет диагностику.Воспаление подвздошной кишки, известное как илеит, может быть вызвано множеством других заболеваний.
Наиболее частыми симптомами болезни Крона являются боль в животе, особенно в правом нижнем углу, и диарея. Другие симптомы могут включать:
|
|
 Другие осложнения могут включать:
Другие осложнения могут включать:
|
|
Диагностика
UCI Health — это единственная комплексная программа ВЗК в регионе.Наши врачи являются экспертами в диагностике и лечении болезни Крона. Как университетский медицинский центр, мы имеем доступ к современному диагностическому оборудованию и методам, а также к новейшим исследованиям.
Чтобы поставить точный диагноз, наши врачи проводят ряд медицинских осмотров и тестов, в том числе:
|
|
Узнайте больше о том, как наши специалисты по ВЗК диагностируют болезнь Крона и язвенный колит ›
Лечение
Лечение болезни Крона зависит от локализации болезни и ее степени тяжести..png) Лекарства нет, но лечение может помочь справиться с симптомами и уменьшить частоту рецидивов.
Лекарства нет, но лечение может помочь справиться с симптомами и уменьшить частоту рецидивов.
Процедуры могут включать:
К ним относятся различные лекарства, направленные на уменьшение и устранение воспаления.
Когда симптомы не поддаются лечению или когда возникают дальнейшие осложнения болезни, может потребоваться операция. Осложнения Крона, которые могут потребовать хирургического вмешательства, включают закупорку, кровотечение и перфорацию пищеварительного тракта.
Ознакомьтесь с нашими часто задаваемыми вопросами о болезни Крона ›
Если вы или ваш близкий подозреваете, что у вас воспалительное заболевание кишечника, наша команда по ВЗК может вам помочь. Чтобы записаться на прием к одному из наших специалистов по желудочно-кишечному тракту, позвоните по телефону 888-717-4463.
Пять типов болезни Крона
Что такое болезнь Крона?
Болезнь Крона вызывает хроническое воспаление и эрозию кишечника или кишечника. Это может повлиять на различные области кишечника, желудка или кишечника.Существует пять различных типов болезни Крона, каждый из которых поражает разные части пищеварительного тракта.
Это может повлиять на различные области кишечника, желудка или кишечника.Существует пять различных типов болезни Крона, каждый из которых поражает разные части пищеварительного тракта.
Причина болезни Крона неизвестна. Эксперты считают, что это может быть связано с реакцией иммунной системы на пищу или бактерии в кишечнике или слизистой оболочке кишечника. Считается, что это вызывает неконтролируемое воспаление, связанное с болезнью Крона.
Лечение зависит от типа и тяжести заболевания. Каждый из пяти типов болезни Крона связан со своими собственными симптомами и определенными областями пищеварительного тракта:
- илеоколит
- илеит
- гастродуоденальная болезнь Крона
- еюноилеит
- колит Крона
Иногда люди испытывают более одного тип болезни Крона одновременно.Это означает, что могут быть поражены сразу несколько отделов пищеварительного тракта.
Илеоколит
Большинство людей с болезнью Крона страдают илеоколитом. Эта форма болезни Крона вызывает воспаление и раздражение подвздошной кишки (нижнего отдела тонкой кишки) и толстой кишки. Пациенты с илеоколитом могут испытывать такие симптомы, как:
Эта форма болезни Крона вызывает воспаление и раздражение подвздошной кишки (нижнего отдела тонкой кишки) и толстой кишки. Пациенты с илеоколитом могут испытывать такие симптомы, как:
- диарея
- значительная потеря веса
- боль или спазмы в средней или нижней правой области живота
Илеит
Подобно илеоколиту, илеит вызывает воспаление и раздражение подвздошная кишка.Симптомы илеита такие же, как и при илеоколите. У людей с илеитом также могут развиваться свищи (воспалительные абсцессы) в правом нижнем углу живота.
Гастродуоденальная болезнь Крона
Гастродуоденальная болезнь Крона поражает желудок и двенадцатиперстную кишку (первая часть тонкой кишки). Люди с этой формой болезни Крона часто испытывают тошноту, отсутствие аппетита и потерю веса.
Люди, страдающие гастродуоденальной болезнью Крона, также могут рвать, если блокируются мелкие части кишечника.Это из-за воспаления кишечника.
Еюноилеит
Еюноилеит возникает в тощей кишке или второй части тонкой кишки, где вызывает очаги воспаления. У больных еюноилеитом могут наблюдаться следующие симптомы:
У больных еюноилеитом могут наблюдаться следующие симптомы:
- судороги после еды
- свищи
- диарея
- дискомфорт в животе, который иногда может быть серьезным
Колит Крона (гранулематозный)
Этот тип болезни Крона поражает толстую кишку, которая является основная часть толстой кишки.Это может вызвать образование свищей, язв и абсцессов вокруг заднего прохода. Он также может вызывать следующие симптомы:
- поражения кожи
- боль в суставах
- диарея
- ректальное кровотечение
Люди с болезнью Крона обычно не испытывают симптомов постоянно. Вместо этого они могут испытывать периоды времени, когда болезнь активна и вызывает тяжелые симптомы, смешанные со временами, когда симптомы отсутствуют (известные как ремиссия).
Существует несколько лечебных стратегий, которые могут помочь вам справиться с болезнью Крона.
Лекарство
Когда болезнь Крона активна, врач попытается смягчить симптомы и остановить воспаление.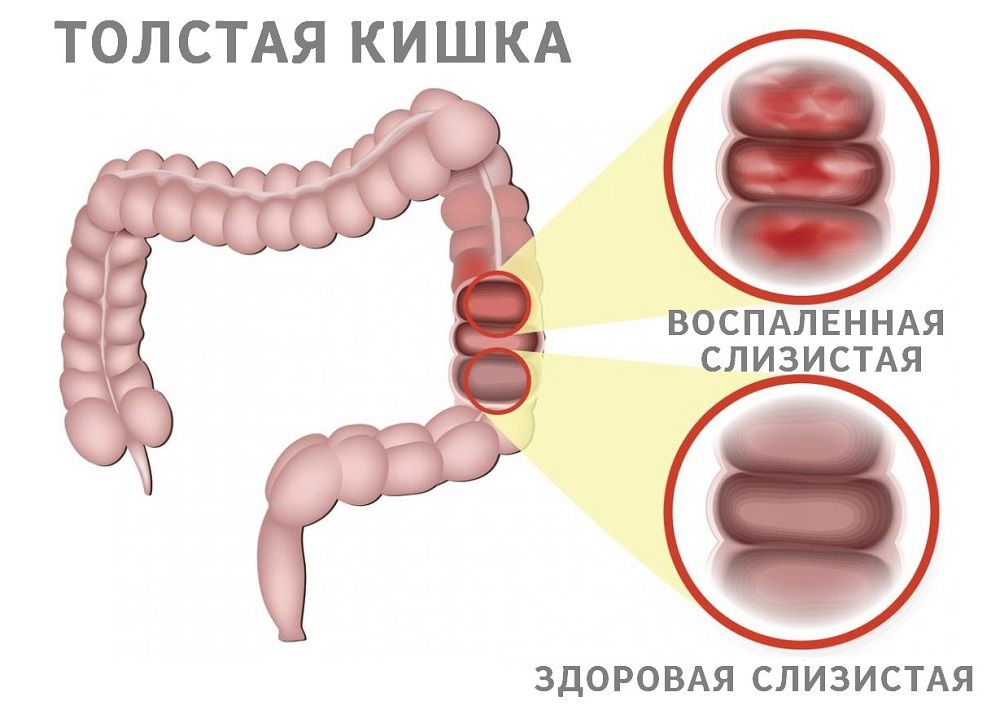 Они также устранят любой дефицит питательных веществ, вызванный плохим пищеварением.
Они также устранят любой дефицит питательных веществ, вызванный плохим пищеварением.
Большинство врачей начинают лечение с назначения лекарств. К ним могут относиться:
- противовоспалительные средства
- антибиотики
- кортикостероиды
- противодиарейные препараты
- иммунодепрессанты
Ваш врач может также назначить диетические добавки, если у вас дефицит питательных веществ.
Хирургия
Иногда у людей с болезнью Крона развиваются такие осложнения, как свищи, абсцессы, кишечная непроходимость и кровотечения. В этих случаях, когда лекарства не эффективны, вам может потребоваться операция по удалению пораженной части кишечника. Хирургическое вмешательство не является лекарством от болезни, но может помочь некоторым людям оставаться в состоянии ремиссии без симптомов в течение нескольких лет.
Изменения образа жизни
Даже когда болезнь Крона находится в стадии ремиссии, важно знать, как с ней справиться, чтобы избежать серьезных обострений и предотвратить стойкое повреждение пищеварительного тракта.
Вы должны вести здоровый образ жизни. Убедитесь, что вы достаточно тренируетесь, придерживаетесь сбалансированной диеты и не курите. Когда болезнь Крона активна, избегайте любых известных и распространенных факторов, вызывающих обострение болезни Крона, таких как острая пища и продукты с высоким содержанием клетчатки.
Не всегда легко жить с болью и дискомфортом, которые может вызвать болезнь Крона. Но даже в этом состоянии можно вести активную, здоровую и счастливую жизнь. Помимо того, что вы прислушиваетесь к своему врачу и стараетесь оставаться здоровым, присоединение к группе поддержки и просвещения по болезни Крона может помочь вам лучше понять, как управлять своим заболеванием.
5 типов болезни Крона: илеоколит, еюноилеит и др.
Болезнь Крона является частью группы состояний, известных как воспалительные заболевания кишечника (ВЗК).
Существует пять основных типов болезни Крона, каждый со своим набором симптомов. Врачи определяют каждый тип воспаления по локализации воспаления в желудочно-кишечном тракте (ЖКТ):
- Илеоколит: Воспаляет конец тонкой кишки (подвздошной кишки) и часть толстой кишки (толстой кишки)
- Илеит: Воспламеняет последний отдел тонкой кишки (подвздошную кишку)
- Гастродуоденальный синдром Крона: Воспаляет желудок и начало тонкой кишки (двенадцатиперстную кишку)
- Еюноилеит: Воспламеняет среднюю часть тонкой кишки (тощую кишку)
- Колит Крона (гранулематозный): Воспаляет только толстую кишку
Илеоколит
Это наиболее распространенный тип болезни Крона. Он поражает последний отдел тонкой кишки, известный как подвздошная кишка, и толстая кишка.
Он поражает последний отдел тонкой кишки, известный как подвздошная кишка, и толстая кишка.
Симптомы: У вас могут быть:
Илеит
Этот тип болезни Крона поражает только подвздошную кишку.
Симптомы:
- Значительная потеря веса
- Диарея
- Спазмы
- Боль в средней или нижней правой части живота
- В правой нижней части живота могут образоваться свищи или воспалительные абсцессы.
Гастродуоденальная болезнь Крона
Эта форма поражает желудок и двенадцатиперстную кишку, которые являются первой частью тонкой кишки.
Симптомы:
- Тошнота
- Потеря веса
- Потеря аппетита
- Рвота (при непроходимости узких сегментов кишечника)
Еюноилеит
Этот тип заболевания вызывает воспаление участков тощей кишки, который является средней частью тонкой кишки.
Симптомы:
Колит Крона (гранулематозный)
Эта форма болезни Крона поражает только толстую кишку.
Симптомы:
Эти типы болезни Крона могут частично совпадать. Иногда поражается более одной области пищеварительного тракта.
Фенотипы Крона
Заболевание можно разделить по фенотипам или физическим признакам по мере его обострения. Для болезни Крона они основаны на:
- Ваш возраст на момент постановки диагноза:
- Пораженная часть тела:
- Терминальная подвздошная кишка
- Толстая кишка
- Илеоколон
- Верхний желудочно-кишечный тракт
- Как протекает болезнь:
- Стрекозы: болезнь вызывает отек и рубцевание стенок кишечника.Это делает стенки толще и может образовывать стриктуры или суженные участки, что приводит к закупориванию.
- Проникающая: вызывает свищи Крона, перианальные язвы, воспалительные образования или абсцессы.
- Несложная
Что я могу сделать, чтобы вылечить болезнь Крона?
Очень важно вести здоровый образ жизни, даже если болезнь переходит в длительную ремиссию. Вам следует:
Вам следует:
Что такое илеит Крона? | Болезнь Крона
Илеит Крона — форма болезни Крона, вызывающая воспаление в подвздошной кишке (последней части тонкой кишки).
Илеит Крона — форма болезни Крона, вызывающая воспаление в подвздошной кишке (последней части тонкой кишки).
Считается, что на илеит Крона приходится около 30% случаев болезни Крона. Это хроническое состояние, продолжающееся всю жизнь, которое в настоящее время не поддается лечению, и оно входит в группу состояний, известных как воспалительные заболевания кишечника (ВЗК).
Симптомы этого типа болезни Крона очень похожи на симптомы илеоколита.
Что такое болезнь Крона?
Болезнь Крона вызывает воспаление в желудочно-кишечном тракте (ЖКТ). Существует 6 типов болезни Крона. Чаще всего поражается тонкий кишечник и начало толстой кишки, однако он может поражать любую часть желудочно-кишечного тракта от рта до ануса.
Болезнь Крона может поражать всю толщину стенки пищеварительного тракта, а также пропускать определенные участки — это означает, что у вас может быть воспаление около рта, а также в тонкой кишке, но не где-то между ними.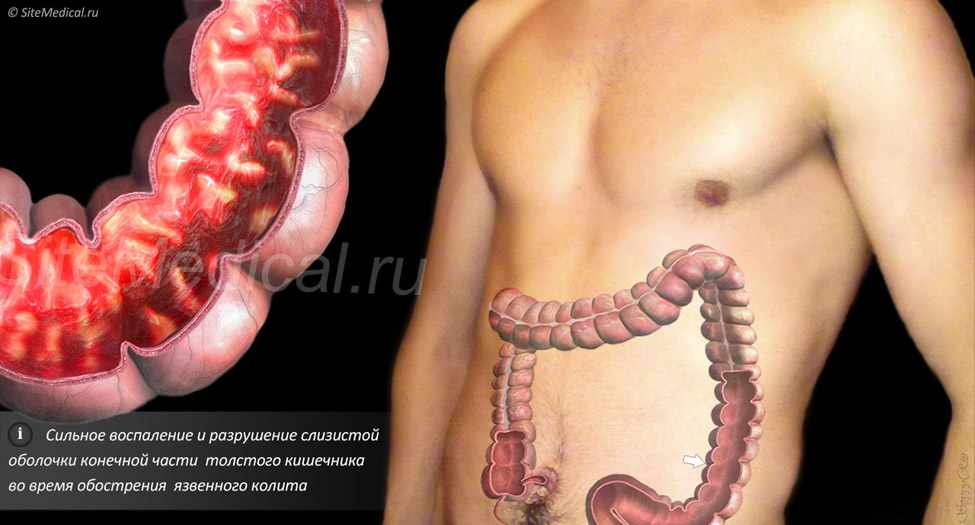
Людям с болезнью Крона обычно ставят диагноз более одного типа заболевания, если воспаление присутствует в нескольких местах желудочно-кишечного тракта.
Каковы симптомы илеита Крона?
Типичные симптомы включают:
- Диарея
- Спазмы или боль в правой нижней части средней части живота
- Значительная потеря веса
- Усталость
Какие методы лечения илеита Крона?
В настоящее время лечение включает медикаменты и хирургическое вмешательство.У некоторых людей были удалены хирургическим путем (резекция) сильно воспаленные или поврежденные части кишечника. Это может уменьшить или устранить симптомы, однако это не избавит от болезни, и есть риск, что она вернется в другую область желудочно-кишечного тракта в будущем.
Некоторые люди также вносят коррективы в свой рацион и образ жизни, чтобы поддержать свое лечение, например, делать упражнения, улучшать качество сна, уменьшать стресс.
Какие осложнения могут возникнуть при илеите Крона?
- Свищи: в правой нижней части живота могут образовываться свищи или воспалительные абсцессы.
 Свищ — это канал, который развивается между одним органом и другим, так что они связаны. Существует много различных типов свищей (в зависимости от того, где они соединяются). Примерно у 1 из 3 человек с болезнью Крона в какой-то момент развивается свищ.
Свищ — это канал, который развивается между одним органом и другим, так что они связаны. Существует много различных типов свищей (в зависимости от того, где они соединяются). Примерно у 1 из 3 человек с болезнью Крона в какой-то момент развивается свищ. - Стриктуры: со временем стенка кишечника может утолщаться из-за рубцовой ткани, вызванной хроническим воспалением. Это может привести к частичной или полной закупорке кишечника, замедлению или прекращению движения пищи или стула через кишечник.Полная непроходимость кишечника опасна для жизни и часто требует хирургического вмешательства.
- Недоедание: могут возникать недоедание и дефицит питательных веществ
- Абсцессы: здесь в стенке кишечника может образовываться гнойный карман, вызванный инфекцией, вызванной бактериями, иногда вызывая его выпячивание
Болезнь Крона (илеит) | Здоровье пищеварительной системы Гастроэнтерология
Обзор
Болезнь Крона — это заболевание, вызывающее воспаление (отек) пищеварительного тракта. Болезнь Крона может привести к ряду осложнений, включая илеит, то есть воспаление, поражающее подвздошную кишку (нижнюю треть тонкой кишки). От болезни Крона нет лекарства, но гастроэнтерологи могут помочь справиться с симптомами и уменьшить вашу боль. При неправильном лечении болезнь Крона может привести к изнурительной боли и даже к опасным для жизни осложнениям.
Болезнь Крона может привести к ряду осложнений, включая илеит, то есть воспаление, поражающее подвздошную кишку (нижнюю треть тонкой кишки). От болезни Крона нет лекарства, но гастроэнтерологи могут помочь справиться с симптомами и уменьшить вашу боль. При неправильном лечении болезнь Крона может привести к изнурительной боли и даже к опасным для жизни осложнениям.Болезнь Крона вызывает
Эксперты не знают точную причину болезни Крона. Ранее они считали, что причиной этого состояния могут быть диета и стресс.Сегодня эксперты знают, что диета и стресс могут усугубить болезнь Крона, но не могут вызвать ее. Они действительно считают, что ослабленная иммунная система, которая борется с вирусом или бактерией, а также наследственные факторы могут сыграть роль в развитии болезни Крона.Факторы риска болезни Крона
Факторы риска развития болезни Крона включают:
- Бытие восточноевропейского (ашкеназского) еврейского происхождения
- Быть моложе 30 лет
- Родитель, брат, сестра или ребенок с болезнью Крона
- Проживание в промышленно развитая страна
- Проживание в городской местности
- Регулярный прием нестероидных противовоспалительных препаратов (НПВП), таких как Адвил, Мотрин или Алеве
- Курение сигарет
Симптомы болезни Крона
Признаки и симптомы болезни Крона могут варьируются по интенсивности от легкой до тяжелой и обычно появляются постепенно. Могут быть периоды времени, когда вы не испытываете никаких симптомов, что называется ремиссией.
Могут быть периоды времени, когда вы не испытываете никаких симптомов, что называется ремиссией.
Симптомы болезни Крона могут включать:
- Боль в животе и спазмы
- Кровавый стул
- Снижение аппетита
- Задержка роста или полового созревания (у детей)
- Диарея
- Лихорадка
- Усталость
- Воспаление (опухоль) кожи, глаз и суставов
- Воспаление печени или желчных протоков
- Язвы во рту
- Боль или дренаж из заднего прохода
- Непреднамеренная потеря веса
Диагностика болезни Крона
Единого теста для диагностики болезни Крона не существует .Ваш гастроэнтеролог может использовать один или несколько из следующих диагностических инструментов для диагностики вашего состояния:
Физический осмотр . Ваш врач проведет полный медицинский осмотр и задаст вам вопросы об истории вашего здоровья в целом и о симптомах болезни Крона в частности.
Анализы крови . Ваш врач может использовать анализ крови, чтобы проверить наличие инфекции или исключить другие состояния, которые могут вызывать подобные симптомы.
Колоноскопия .Ваш врач использует эту процедуру для тщательного анализа всей вашей толстой кишки и подвздошной кишки, а также для взятия биопсии (небольшого образца ткани) для лабораторного анализа, если это необходимо.
Визуальные тесты . Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) может проверить ваш кишечник на наличие нарушений.
Капсульная эндоскопия . В этой процедуре вы проглотите капсулу с фотоаппаратом. Находясь в пищеварительном тракте, камера делает подробные изображения вашего тонкого кишечника.Камера автоматически передает эти изображения на специальный монитор, где ваш врач может проанализировать их на наличие признаков болезни Крона или других состояний.
Лечение болезни Крона
Поскольку это заболевание неизлечимо, цель лечения болезни Крона — уменьшить воспаление, которое вызывает симптомы. Местоположение и тяжесть болезни Крона, общее состояние здоровья и другие факторы помогут определить курс лечения.
Местоположение и тяжесть болезни Крона, общее состояние здоровья и другие факторы помогут определить курс лечения.
Противовоспалительные препараты .Ваш специалист может назначить противовоспалительное лекарство, такое как кортикостероиды или пероральные 5-аминосалицилаты, чтобы уменьшить отек и связанные с ним симптомы.
Иммунодепрессанты . Ваш специалист может прописать одно или комбинацию лекарств, подавляющих иммунную систему. Эти лекарства работают за счет снижения сверхактивного иммунного ответа вашего организма, который вызывает воспаление и симптомы.
Антибиотики . Если у вас есть инфекция, вызванная болезнью Крона, ваш специалист пропишет вам антибиотики, чтобы избавиться от инфекции.
Прочие лекарства . Ваш гастроэнтеролог может прописать одно или несколько других лекарств, таких как лекарство от диареи, обезболивающее, добавки железа, кальция и витамина D или инъекции витамина B-12, чтобы помочь устранить другие симптомы, с которыми вы сталкиваетесь.
Специализированное питание . В случае тяжелой болезни Крона вам может потребоваться специальная диета через зонд для кормления или внутривенный (IV) ввод. Получение питания одним из этих способов может помочь улучшить ваше общее состояние здоровья и дать кишечнику время для отдыха и заживления.Еще одна модификация диеты, которую может порекомендовать ваш специалист, — это диета с низким содержанием остатков или клетчатки, которая может помочь снизить риск развития закупорки в кишечнике.
Хирургия . Если более консервативные методы лечения не помогают уменьшить симптомы Крона, ваш специалист может порекомендовать вам операцию. Фактически, почти половине людей с болезнью Крона потребуется хотя бы одна операция. Во время операции ваш специалист удаляет поврежденный участок пищеварительного тракта и соединяет здоровые участки.Почти во всех случаях операция — это временное решение, и у тех, кто перенес операцию, через некоторое время случится еще один обострение болезни Крона.
Когда мне следует обращаться за помощью?
Если вы испытываете какие-либо из этих симптомов, начните с того, что сообщите о своих проблемах и симптомах своему лечащему врачу. После этого ваш врач может предложить посетить гастроэнтеролога для более специализированного лечения.
Болезнь Крона | IBD Clinic
Болезнь Крона (БК) — одна из двух основных форм воспалительного заболевания кишечника (ВЗК).
CD может поражать любую часть кишечника, но чаще всего развивается в подвздошной кишке (последней части тонкой кишки) или толстой кишке. Области воспаления часто неоднородны, между ними находятся участки нормальной кишки. Участок воспаления может быть небольшим, всего несколько сантиметров в поперечнике, или простираться на значительное расстояние вдоль части кишечника. Помимо воздействия на слизистую оболочку кишечника, CD может также проникать глубже в стенку кишечника, вызывая абсцессы и свищи (аномальные пути или проходы между органами, например между двумя отделами кишечника или между кишечником и кожей).
CD может варьироваться от легкой до тяжелой и будет варьироваться от человека к человеку. Список наиболее распространенных симптомов см. В «Клинической презентации».
Болезнь Крона часто классифицируют в зависимости от того, какая часть или части кишечника наиболее поражены. Иногда это может повлиять на более чем одну часть кишечника. Основные типы следующие:
Болезнь Крона в подвздошной кишке (последняя часть тонкой кишки) может называться подвздошной, а иногда и «терминальной подвздошной» кишкой Крона — потому что она поражает окончание или конец подвздошной кишки.Если он также влияет на начало толстой кишки, он известен как илеоцекальный синдром Крона.
Это одна из самых распространенных форм компакт-дисков. Типичные симптомы — боль в правой нижней части живота, особенно после еды, диарея и потеря веса. Кровотечение в стуле маловероятно, но стул может казаться черным, а анализы крови могут показать, что у вас анемия.
Толстая кишка
Болезнь Крона толстой кишки (толстой или толстой кишки) часто называют колитом Крона.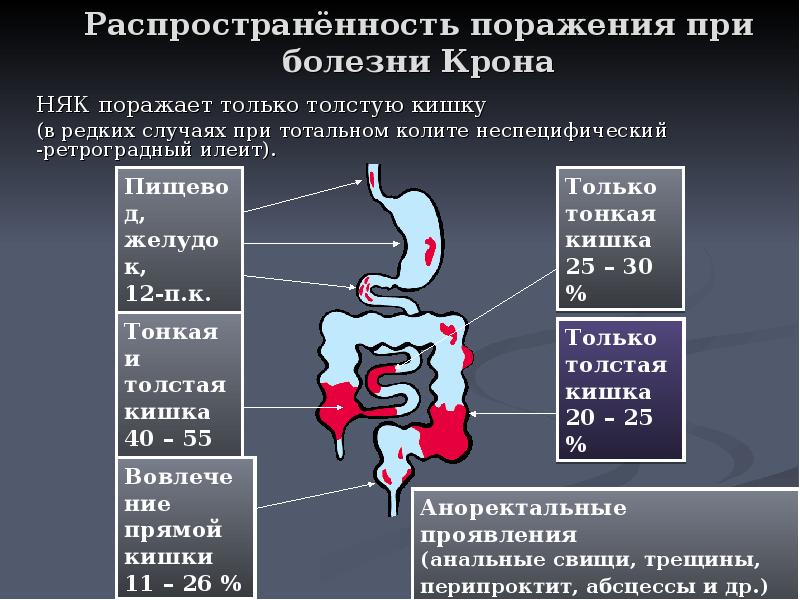
Это также обычная форма БК, но не то же самое, что язвенный колит. Основным симптомом является диарея с кровью и слизью. Из-за воспаления толстая кишка не может удерживать столько отходов, как обычно, и у вас могут быть очень частые испражнения, особенно если прямая кишка воспалена. У вас также могут быть позывы к дефекации и тенезмы (ощущение необходимости дефекации, хотя прямая кишка пуста).
Если болезнь Крона поражает как подвздошную, так и толстую кишку, ее называют илеоколитом Крона.
Тонкая кишка
Этот тип болезни Крона также называется илеитом или еюноилеитом, в зависимости от пораженной части тонкой кишки. Боль в животе и диарея также являются типичными симптомами болезни Крона в тонкой кишке, наряду с дефицитом питательных веществ. Опять же, диарея вряд ли будет окрашена кровью, но у вас все еще может быть анемия, а также потеря веса. Тонкая кишка обычно поражается у детей и молодых людей.
Перианал
Болезнь Крона в области ануса (задний проход) может возникать сама по себе или одновременно с воспалением в других частях тела. Это довольно распространенное явление, и некоторые люди замечают перианальные симптомы до того, как у них разовьются кишечные симптомы. Это вызывает ряд симптомов, таких как:
Это довольно распространенное явление, и некоторые люди замечают перианальные симптомы до того, как у них разовьются кишечные симптомы. Это вызывает ряд симптомов, таких как:
Трещины — это разрывы или трещины в слизистой оболочке анального канала (заднего прохода), которые могут вызывать боль и кровотечение, особенно во время дефекации
Метки на коже — небольшие мясистые наросты вокруг ануса
Геморрой (сваи) — опухшие кровеносные сосуды в анусе и прямой кишке или вокруг них
Абсцессы — скопления гноя, которые могут набухать и становиться болезненными.Они часто обнаруживаются в области вокруг заднего прохода и могут вызвать жар или свищ.
Свищи — это узкие туннели или проходы между кишечником и кожей или другим органом. При перианальной болезни Крона свищи часто проходят от анального канала к коже вокруг ануса.
 Они выглядят как крошечные отверстия в коже, через которые выходит гной, а иногда и фекалии. Они могут раздражать кожу, часто болезненны и болезненны, но обычно их можно лечить с помощью лекарств и / или хирургического вмешательства.Для получения дополнительной информации см. «Жизнь с фистулой».
Они выглядят как крошечные отверстия в коже, через которые выходит гной, а иногда и фекалии. Они могут раздражать кожу, часто болезненны и болезненны, но обычно их можно лечить с помощью лекарств и / или хирургического вмешательства.Для получения дополнительной информации см. «Жизнь с фистулой».
Гастродуоденальный
Болезнь Крона в верхнем отделе кишечника — пищевод, желудок или двенадцатиперстная кишка — встречается гораздо реже, но может возникать сама по себе или вместе с болезнью Крона в других частях пищеварительной системы. Ключевые симптомы включают боль, похожую на несварение желудка, тошноту с рвотой или без нее, потерю аппетита, потерю веса и анемию.
Oral Crohn’s
Крона может иногда поражать ротовую полость.Истинная оральная болезнь Крона часто упоминается как «орофациальный гранулематоз» и чаще поражает детей, хотя встречается редко. Обычно это вызывает опухшие губы и трещины во рту. У некоторых людей с болезнью Крона во время обострения могут развиться язвы во рту. Иногда это может быть связано с дефицитом питательных веществ, таких как витамин B12, фолиевая кислота и железо.
У некоторых людей с болезнью Крона во время обострения могут развиться язвы во рту. Иногда это может быть связано с дефицитом питательных веществ, таких как витамин B12, фолиевая кислота и железо.
МОЖЕТ ЛИ CROHN БЫТЬ ОСЛОЖНЕНИЯМИ В НИЖНЕМ ЛУЧКЕ?
Болезнь Крона иногда может вызывать осложнения (дополнительные проблемы).Они могут находиться в самом кишечнике или в других частях тела. Осложнения кишечника могут включать стриктуры, перфорации и свищи.
Стриктуры
Продолжающееся воспаление, а затем заживление в кишечнике может привести к образованию рубцовой ткани, которая может образовывать узкий участок кишечника. Это известно как стриктура. Стриктура может затруднить прохождение пищи и, если она серьезная, может вызвать закупорку (закупорку). Симптомы включают сильную схваткообразную боль в животе, тошноту, рвоту и запор.Живот может вздуться и растянуться, а кишечник может издавать громкие звуки. Стриктуры обычно лечат хирургическим путем, часто с помощью операции, известной как строгая пластика. Однако в некоторых случаях их можно лечить эндоскопически с помощью баллонной дилатации (см. Наиболее вероятные операции при болезни Крона). У некоторых людей есть «воспалительные стриктуры», когда воспаление, а не рубцовая ткань сужает кишечник. Часто это воспаление можно уменьшить с помощью лекарств.
Однако в некоторых случаях их можно лечить эндоскопически с помощью баллонной дилатации (см. Наиболее вероятные операции при болезни Крона). У некоторых людей есть «воспалительные стриктуры», когда воспаление, а не рубцовая ткань сужает кишечник. Часто это воспаление можно уменьшить с помощью лекарств.
Перфорация
Хотя и редко, но воспаление глубоко в стенке кишечника или серьезная закупорка, вызванная стриктурой, может привести к перфорации или разрыву кишечника с образованием отверстия
.Содержимое кишечника может вытекать через отверстие. Это осложнение требует неотложной медицинской помощи. Симптомы включают сильную боль в животе, лихорадку, тошноту и рвоту. В некоторых случаях утечка образует абсцесс.
Свищи
У некоторых людей с болезнью Крона может развиться свищ. Свищ — это ненормальный канал или проход, соединяющий один внутренний орган с другим или с внешней поверхностью тела. Большинство свищей (также называемых свищами) начинаются в стенке кишечника и могут соединять части кишечника друг с другом или кишечник с влагалищем, мочевым пузырем или кожей (особенно вокруг ануса). Свищ формируется, когда воспаление при болезни Крона распространяется по всей толщине стенки кишечника, а затем продолжает туннелировать через слои других тканей. Свищи можно лечить медикаментозно или хирургическим путем. Дополнительные сведения см. В разделе «Жизнь со свищом».
Свищ формируется, когда воспаление при болезни Крона распространяется по всей толщине стенки кишечника, а затем продолжает туннелировать через слои других тканей. Свищи можно лечить медикаментозно или хирургическим путем. Дополнительные сведения см. В разделе «Жизнь со свищом».
Болезнь Крона (БК) может вызывать осложнения (дополнительные проблемы) за пределами пищеварительной системы. Более трети людей с CD заболевают другими заболеваниями, в основном поражающими суставы, глаза и кожу.Обратитесь к разделу Внекишечные проявления для получения дополнительной информации.
Вы можете найти полезную информацию в разделах «Диагностика ВЗК», «Лечение ВЗК», «ВЗК и образ жизни».
Взаимодействие с другими людьми Взаимодействие с другими людьмиСписок литературы
.



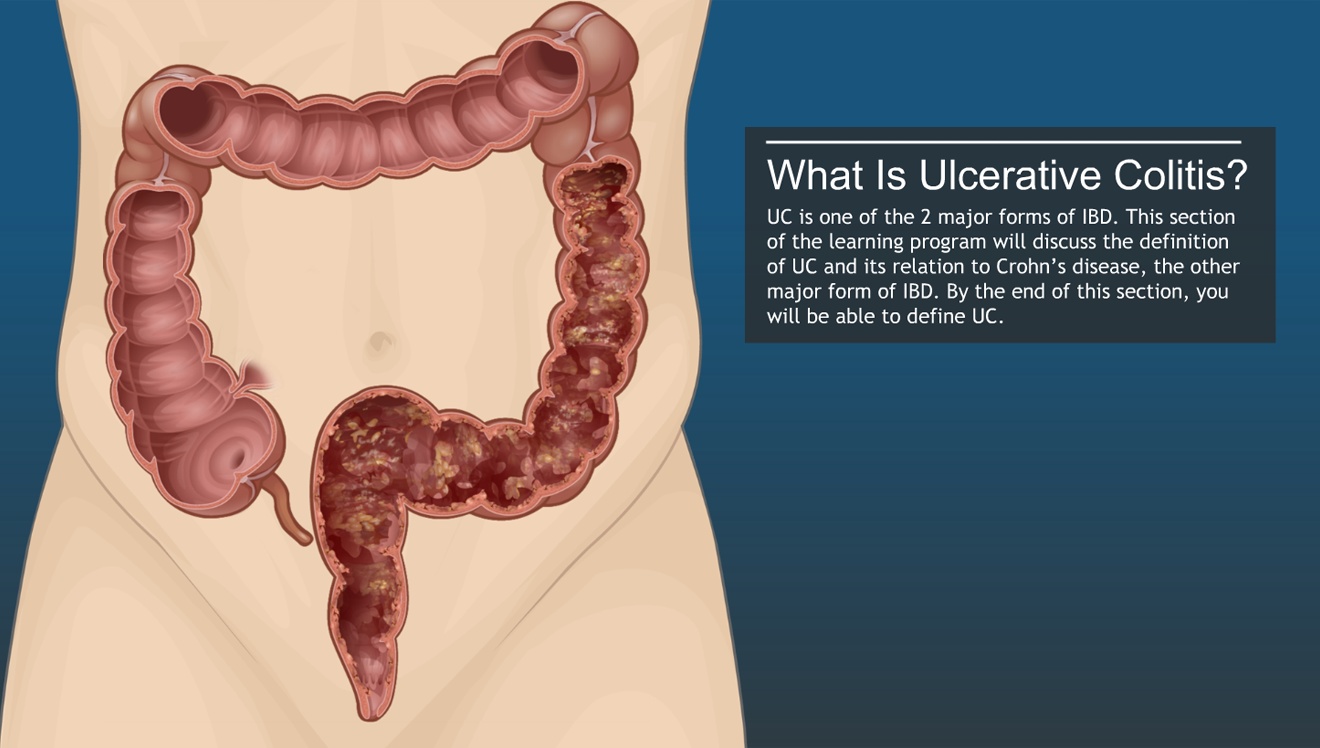 Свищ — это канал, который развивается между одним органом и другим, так что они связаны. Существует много различных типов свищей (в зависимости от того, где они соединяются). Примерно у 1 из 3 человек с болезнью Крона в какой-то момент развивается свищ.
Свищ — это канал, который развивается между одним органом и другим, так что они связаны. Существует много различных типов свищей (в зависимости от того, где они соединяются). Примерно у 1 из 3 человек с болезнью Крона в какой-то момент развивается свищ. Они выглядят как крошечные отверстия в коже, через которые выходит гной, а иногда и фекалии. Они могут раздражать кожу, часто болезненны и болезненны, но обычно их можно лечить с помощью лекарств и / или хирургического вмешательства.Для получения дополнительной информации см. «Жизнь с фистулой».
Они выглядят как крошечные отверстия в коже, через которые выходит гной, а иногда и фекалии. Они могут раздражать кожу, часто болезненны и болезненны, но обычно их можно лечить с помощью лекарств и / или хирургического вмешательства.Для получения дополнительной информации см. «Жизнь с фистулой».