что делать и чем лечить загноившуюся рану, применение мазей и народных средств
При получении раны любого характера наиболее важным моментом является предотвращение возможного инфицирования тканей, что значительно осложнит лечение и увеличит период заживления повреждения.
Если же инфицирование произошло и наблюдается активный гнойно-воспалительный процесс, важно знать, какие меры следует принять для исправления такой ситуации.
Что делать если рана загноилась, чем лечить загноившуюся рану, какие мази можно использовать и как лечить гнойную травму в домашних условиях – обо всем этом вы подробнее узнаете, прочитав эту статью.
Признаки инфекционного процесса в ране
Важно помнить о том, что любая из полученных ран, независимо от ее вида, размера и степени тяжести, считается инфицированной вредоносными микроорганизмами. Исключение здесь составляют только травмы, появившиеся в результате хирургических вмешательств и проведения операций, поскольку они сразу же проходят необходимую обработку, а потому считаются стерильными.
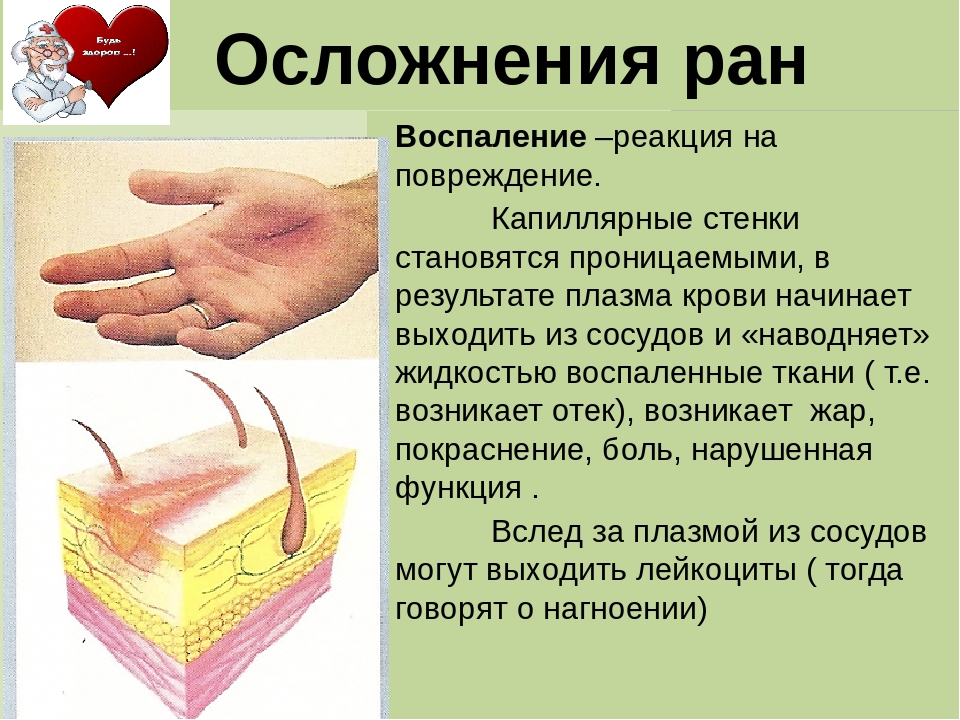
При развитии инфекции, попавшей в рану вместе с травмирующим предметом или из окружающей среды, можно наблюдать определенные признаки. В частности, на ранней стадии развития инфекции анаэробного характера появляются выраженные интенсивные боли в месте травмы, создающие ощущение распирания тканей. При этом боль может появиться неожиданно, казалось бы, на общем фоне нормального состояние пациента и относительного благополучия. Проявиться подобная боль может в разный период, который может составить от нескольких часов после обработки травмы до 1 – 2 дней.
Характер боли при этом отличается интенсивностью и упорностью, устранить такие ощущение не удается никакими лекарственными препаратами. Боль сохраняется даже после снятия повязки или их ослабления, становится изматывающей, постоянной, нарушает сон больного и его покой.
Через некоторое время после инфицирования в месте ранения начинается появляться выраженная отечность, возникающая в направлении от периферической части травмы гнойного типа к ее центру, при этом поверхность тканей приобретает либо резкую бледность, либо багрово-синюшный цвет.
Может наблюдаться явление крепитации тканей, когда в них начинают скапливаться газы. Постепенно начинают проявляться и клинические признаки наличия токсико-инфекционного шока.
В некоторых случаях признаки инфекции могут быть сглаженными, не указывающими на наличие явного патологического процесса. В этом случае для уточнения диагноза и выявления развития инфекции проводится специальное бактериологическое исследование.
Что делать если гноится рана
Цель обработки гнойной раны, в которой наблюдается нагноение, всегда заключается в том, чтобы удалить из нее не только выступающий гной, но и омертвевшие ткани.
Перед началом проведения обработки раны важно тщательно вымыть руки с мылом
Бинты, как и марля для вкладышей в повязки и марлевые салфетки должны быть стерильными. Это условие является обязательным. Инструменты, применяемые при перевязке, должны быть простерилизованы.
Это условие является обязательным. Инструменты, применяемые при перевязке, должны быть простерилизованы.
После удаления грязной повязки с поврежденного участка и проведения первичной очистки от гноя, перчатки необходимо сменить. После этого следует с помощью пинцета взять салфетку из марли, пропитать ее зеленкой или йодом, и на несколько раз обработать поверхность кожи вокруг раны. Такая мера необходима для предотвращения повторного инфицирования травмированного участка бактериями и микробами, находящимися на поверхности кожного покрова.
Далее проводится обработка самой раны, при этом важно помнить о том, что использование воды в этом процессе приводит к значительному ухудшению состояния и осложнению лечения.
Для обработки самой раны и ее очистки от гноя следует использовать специальные антисептические препараты, такие как перекись водорода, Хлоргексидин, слабый раствор марганцовки.После проведения промывания и очистки следует наложить специальную мазь, относящуюся к категории антибактериальных, обладающую противомикробным действием, например, Левомеколь, Солкосерил, состав Вишневского. Мазь наносится непосредственно на поверхность раны, прикрывается стерильной марлевой салфеткой, которая прикрепляется кусочками пластыря или стерильным бинтом.
Мазь наносится непосредственно на поверхность раны, прикрывается стерильной марлевой салфеткой, которая прикрепляется кусочками пластыря или стерильным бинтом.
Лечение гнойных ран всегда заключается в правильном и регулярном проведении обработок, смены повязок, а также наложении на место ранения специализированных мазей. Лечение должно быть максимально интенсивным, поэтому важно проводить обработки и смену повязок каждые 4 – 6 часов.
Препараты для лечения загноившихся ран
Основными средствами лечения гнойных ран являются специализированные мази, к которым в медицине предъявляются особые требования.
Средства для лечения гнойных ран должны:
- Эффективно уничтожать инфекции, находящиеся внутри травмы.
- Замедлять и полностью останавливать развитие процесса воспаления.
- Очищать ранения от выделяющегося гноя, а также омертвевших участков поврежденных тканей.
- Образовывать надежный барьер, защищающий ранение от проникновения различных вредоносных микроорганизмов из окружающей среды.

- Не создавать препятствий выведению гноя. Гнойные образования должны иметь свободный выход.
При лечении на первом этапе восстановительного процесса, начинающегося примерно с третьего дня после получения раны, рекомендуется применять мази, имеющие водную основу,
например, Сульфамеколь, Левомеколь, а также Диоксин в концентрации 5%. Кроме этого, на раненные участки после их очистки и обработки наносят мази, цель которых заключается в остановке роста и распространения бактерий, а также в ускорении процессов регенерации тканей. Важно, чтобы наносимые мази ускоряли процесс грануляции. Можно использовать и мази, содержащие антибиотики, например, Тетрациклиновую или Гентамициновую.Применяются в лечении и мази, оказывающие комбинированное действие, способные не только устранять имеющийся воспалительно-инфекционный процесс, но и стимулировать заживление повреждения. К таким средствам можно отнести известную всем мазь Вишневского, Оксициклозоль, а также Левометоксин. Нанесение таких препаратов под лечебные повязки стимулирует более быстрое образование рубца.
Нанесение таких препаратов под лечебные повязки стимулирует более быстрое образование рубца.
Нередко в лечении гнойных ран применяют и обычную Ихтиоловую мазь, имеющую бюджетную стоимость и отличную эффективность. Она обладает выраженным антисептическим действием, оказывает обезболивающий эффект на поврежденные ткани. Кроме этого мазь с ихтиолом обладает противовоспалительными свойствами.
Важным моментом является то, что этот препарат при нанесении на раны не попадает в общий кровоток, а потому не оказывает системного действия и влияния на весь организм. Такие свойства препарата позволяют применять его даже при лечении беременных и кормящих женщин.
Народные методы обработки гнойных ран
Как лечить загноившуюся рану в домашних условиях:
- Сок алоэ может применяться не только для промывания гнойных ран, но и для проведения примочек и компрессов, для чего можно использовать и разрезанные вдоль свежие листья растения.

- Листья винограда (тщательно промытые), а также кашицу из них можно прикладывать к травме, предварительно обернув бинтом. Такой компресс позволяет очистить место ранения от выделяющегося гноя в течение одних суток. Кроме этого, листья винограда обладают и кровоостанавливающим действием.
- Убрать из раны засохшую кровь, а также предотвратить распространение воспаления можно с помощью кратковременных (по 5 – 7 минут) примочек из сока квашеной капусты.
- Корень аира болотного обладает отличным лечебным действием в отношении гнойных ран. Отваром корня можно промывать травмированные участки, проводить их очистку, после чего обработанную поверхность можно посыпать порошком из перемолотого сухого корня. Такое средство обладает выраженным бактерицидным действием.
- Устранить выработку гноя в небольших ранах можно с помощью листьев подорожника, путем наложения их на повреждение на 20 – 30 минут. Такая мера позволяет значительно ускорить процесс заживления.

- Сок свежего лука, разведенный кипяченой водой, является отличным средством для промывания воспаленных и гноящихся ран. Также из лука можно делать примочки, завернув измельченную массу в кусок стерильного бинта и приложив его к травме на 15 – 20 минут.
- Отличным средством является и ромашка. Отвар этого растения можно использовать для промывания ран и наложения компрессов. Такое средство обладает выраженным антисептическим и противовоспалительным эффектом. Кроме этого, можно накладывать и компрессы из измельченных цветков и листьев свежего растения.
Когда следует обратиться к врачу
Обращаться к доктору за помощью следует при получении любого достаточно серьезного ранения кожных покровов и мягких тканей.
Конечно, мелкие повреждения, такие как обычные бытовые порезы кухонным ножом при приготовлении пищи, царапины и прочие небольшие травмы, можно лечить дома самостоятельно, применяя правильные средства и проводя своевременную обработку ран.
Обращение к врачу является обязательным, если в полученной ране начинают появляться признаки воспаления, боль, отечность тканей, сильное покраснение и образование гноя.
Что делать если рана гноится и не заживает в течение длительного времени? Если в этом случае состояние пациента ухудшается, то следует срочно обратиться к доктору.
6 причин, что делать и чем лечить (6 эффективных мазей)
Плохо заживающие раны на коже — проблема, которая не должна оставаться без внимания. Порой такое состояние является признаком серьезных заболеваний или нарушений, протекающих в организме человека. Поэтому, если в области повреждения кожи появляется воспаления, гнойные процессы, нужно не медлить с посещением врача. Чтобы восстановление прошло быстрее, важно выяснить причину, определиться с тактикой лечения, которая позволит ускорить регенерацию тканей.
Причины плохого заживления ран
Рана — механическое повреждение кожи, слизистых оболочек или глубоких мягких тканей. В медицине такой вид травмы различают по механизму возникновения, способу нанесения, глубине и другим параметрам.
В медицине такой вид травмы различают по механизму возникновения, способу нанесения, глубине и другим параметрам.
Процесс регенерации (восстановления) тканей происходит в несколько этапов: фаза воспаления, пролиферации (роста клеток) и заживления. На каждый этап могут влиять разные факторы. Некоторые способствуют выздоровлению, а другие замедляют этот процесс.
Причина плохого заживления тканей может скрывать в следующем:
1. Инфекция. После полученной травмы важно правильно обработать поврежденные участки кожи, иначе есть большой риск проникновения инфекции. Патогенные микроорганизмы способствуют развитию воспалительного процесса, чаще гнойного характера. В этом случае на коже появляются мокнущие раны, присутствует местное повышение температуры, отек, боль и покраснение.
2. Сахарный диабет. При этом заболевании в тканях нарушается кровообращение, ухудшается питание клеток, вследствие чего замедляется процесс регенерации. У людей, страдающих от диабета, даже небольшая царапина может превратиться в большую рану, которая будет плохо заживляться, постоянно гноиться, увеличиваться в размерах, затрагивать более глубокие мягкие ткани, вызывая их некроз (отмирание). При сахарном диабете раны чаще появляются на ногах в области стоп или голени. Если лечение отсутствует или проводится неправильно, может развиться даже гангрена с угрозой сепсиса.
При сахарном диабете раны чаще появляются на ногах в области стоп или голени. Если лечение отсутствует или проводится неправильно, может развиться даже гангрена с угрозой сепсиса.
3. Пожилой возраст. У лиц после 50 лет процесс регенерации и эпителизации тканей происходит медленно, это связано с низкой выработкой коллагена и сниженной активностью иммунных клеток. Причиной выступают и хронические заболевания, а также отсутствие надлежащего лечения или оказания первой помощи после полученной травмы.
4. Дефицит витаминов и минералов. При недостатке в организме человека витаминов А, Е, C или группы В замедляется процесс регенерации кожи. Помимо этого, ухудшается состояние волос, ногтей, кожи, зубов.
5. Нарушение кровообращения. Причиной зачастую выступают трофические язвы, варикоз, ожирение, опухоли, истощение организма. При таких состояниях нарушаются обменные процессы в пораженных участках, кожа становится чувствительной к любым травмам и инфекциям.
6. Помимо основных причин, на скорость заживления кожи влияет состояние иммунной системы (например, угнетение ее при ВИЧ приводит к быстрому распространению инфекции и плохому заживлению тканей), прием некоторых лекарственных препаратов, качество питания и образ жизни.
При глубоких, рваных ранах с большим расстоянием между краями, некрозом, процесс выздоровления затянется даже у полностью здорового человека, а на месте повреждения обязательно останется рубец.
Как лечить такие раны
Лечение и обработка раны направлены на удаление уже омертвевших тканей, дренирование («промывание» или создание условий для оттока воспалительной жидкости), ускорение заживления и подавление патогенной микрофлоры. Терапия включает применение лекарственных препаратов для обработки раны (антисептики), нанесение мазей для быстрой регенерации тканей, витаминотерапию. В качестве вспомогательных средств используют физиотерапию, народную медицину.
Если долго не заживает рана на теле, но при этом человек регулярно ее обрабатывает антисептиком, следит за стерильностью, нужно обратиться к врачу. В ходе осмотра и собранного анамнеза врач определит причину, назначит необходимое лечение, даст полезные рекомендации. Терапия подбирается индивидуально для каждого пациента, зависит от характера травмы, сопутствующих заболеваний, особенностей организма пациента.
Мази для заживления
Фармакологическая промышленность предлагает несколько групп лекарственных препаратов, используемых для заживления ран. Сюда относят:
- Обеззараживающие — препараты, позволяющие дезинфицировать кожу, предотвратить проникновение патогенной флоры (Хлоргексидин, Мирамистин).
- Мази с антибиотиком — используются при гнойном воспалении, после операции, при язвах, эрозиях (Банеоцин).
- Регенерирующие — ускоряют процесс заживления кожи после травмы, трофических язв, ссадин (Декспантенол, Левомеколь, Солкосерил).
- Подсушивающие — назначаются при мокнущих ранах, гнойных трещинах на коже рук и ног.
С момента образования раны и до начала процесса регенерации кожи область повреждения нужно обрабатывать антисептическими средствами: перекисью водорода, Хлоргексидином, Мирамистином, раствором йода или зеленки, а также ежедневно накладывать стерильную повязку.
При глубоких повреждениях антисептиком обрабатывают поврежденную кожу вокруг травмы.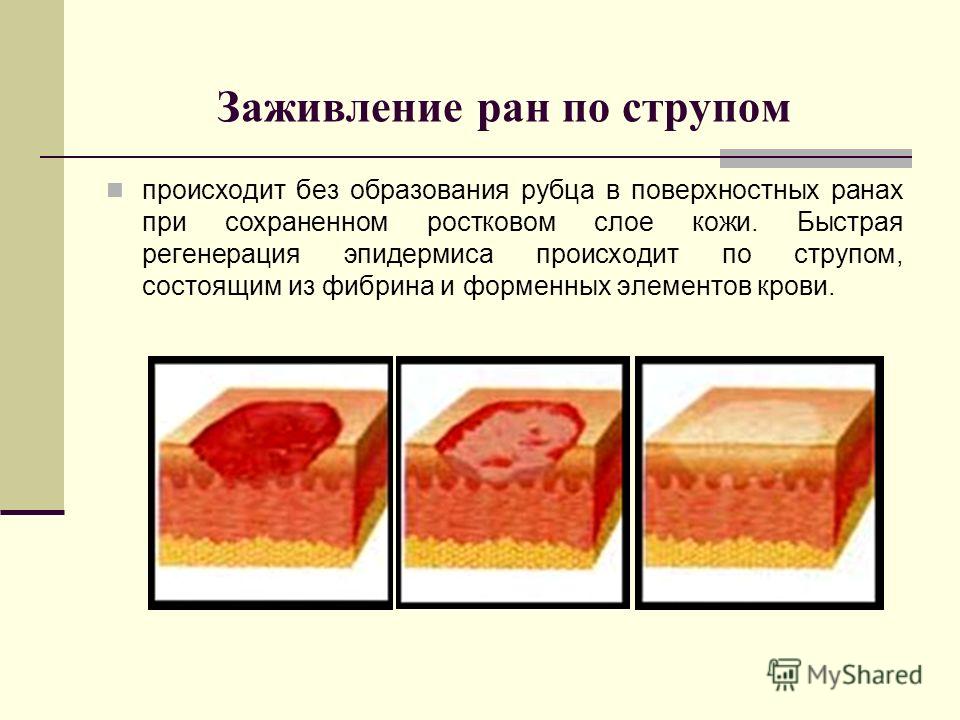
Для местного лечения врач может назначить следующие препараты:
- Левомеколь — комбинированный препарат на основе хлорамфеникола и метилурацила. Относится к антибактериальным средствам, хорошо справляется с гнойными процессами, язвами, пролежнями. Мазь снимает воспаление, подавляет и уничтожает все виды грамположительных бактерий. Наносится 2 раза в сутки на область повреждения. Лечение не должно длиться больше 10 дней.
- Солкосерил — регенерирующий крем для активизации обмена веществ в кожных покровах. В составе содержит диализат из крови молочных телят. Показан при ожогах, обморожениях, плохо заживающих ранах, язвах, эрозиях. Наносится на кожу тонким слоем 2-3 раза в сутки, практически не имеет противопоказаний. Аналогичными свойствами обладает и препарат Актовегин.
- Ихтиоловая мазь 10% — содержит в составе вазелин и ихтаммол. Препарат эффективно подавляет и уничтожает патогенных микроорганизмов, ускоряет заживление кожи. Предназначается для лечения экземы, гнойных воспалениях.
 Наноситься на область повреждения 1-2 раза в сутки.
Наноситься на область повреждения 1-2 раза в сутки. - Ксероформ — порошок с выраженным антисептическим, вяжущим свойством. Хорошо дезинфицирует и подсушивает раны.
- Банеоцин — мазь с выраженным противомикробным и ранозаживляющим эффектом. Состоит из двух компонентов — бацитрацина и неомицина. Назначается для заживления ран после операций, может применяться при глубоких и открытых повреждениях кожи, эффективна для лечения диабетической стопы.
- Д-пантенол — увлажняющий и ранозаживляющий крем на основе декспантенола. Снимает воспаление, кожный зуд, ускоряет регенерацию кожи. Может назначаться детям и беременным женщинам.
Физиотерапия
Ускорить процесс регенерации кожи может физиотерапевтическое лечение. Его применение позволит ускорить обменные процессы, улучшить кровообращение, активизировать работу иммунной системы. Хороший результат можно получить от:
- лазерной терапии;
- электрофореза;
- дарсонвализации;
- воздействия ультразвука.

Применять физиотерапевтическое лечение можно на этапе регенерации кожи. При открытых или гнойных ранах такое лечение противопоказано.
Рецепты народной медицины
В качестве вспомогательной терапии можно использовать народные средства, но только после предварительной консультации с врачом. В качестве лечебного сырья можно использовать лекарственные травы, из которых готовят настои, отвары для примочек, компрессов.
Лечение при помощи народных средств имеет меньше противопоказаний, но для достижения эффекта требуется больше времени.
Некоторые популярные рецепты:
- Мумие. Нужно 0,2 г сырья, растворить в стакане воды. Из полученного раствора делают компрессы или промывают область раны.
- Настойка конского каштана. 50 г плодов заливают 0,5 л водки и настаивают 2 недели. Принимают по 30 капель дважды в день или используют для обработки.
- Примочки из трав. Хорошим противовоспалительным и антибактериальным свойством обладает ромашка, календула, кора дуба.
 Для приготовления раствора достаточно взять 1 ст. л. любой травы, залить 0,5 л кипятка, настоять 1 час, процедить и применять для промывания раны или компрессов.
Для приготовления раствора достаточно взять 1 ст. л. любой травы, залить 0,5 л кипятка, настоять 1 час, процедить и применять для промывания раны или компрессов.
Народные средства не могут выступать альтернативой для традиционной терапии, поэтому от самолечения нужно отказаться.
Сроки заживления и последствия
Скорость заживления ран у каждого индивидуальна. Все зависит от возраста, размера и характера травмы, условий ухода и даже времени года. У детей процесс восстановления проходит намного быстрее, чем у взрослых. В зимний период раны заживают намного хуже, чем летом, связано это с замедленными обменными процессами в холодную пору года.
При правильном уходе за раной процесс заживления займет от 1 до 2 недель. При глубоком повреждении может затягиваться до 2 месяцев.
Важное значение отводится качеству оказания первой помощи и последующей обработке раны. Место повреждения нужно защищать от попадания микробов, ежедневно использовать антисептики и менять повязку.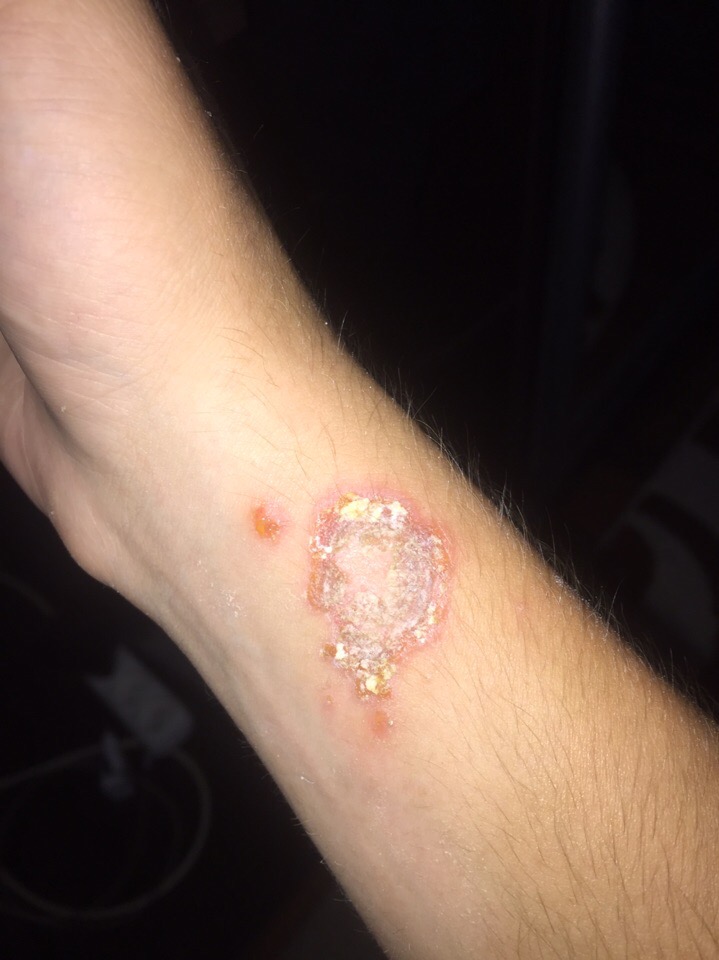 Все процедуры должны выполняться в стерильных условиях. Если не соблюдать правила антисептики, присутствует большой риск инфицирования, что может привести к заражению крови, сепсису, гангрене и даже смерти человека.
Все процедуры должны выполняться в стерильных условиях. Если не соблюдать правила антисептики, присутствует большой риск инфицирования, что может привести к заражению крови, сепсису, гангрене и даже смерти человека.
Профилактика и общие рекомендации
Полностью исключить появление ран на коже невозможно, но чтобы процесс восстановления прошел быстрее, важно знать некоторые правила:
- После нарушения целостности кожи область повреждения нужно обработать антисептиком, наложить стерильную повязку.
- В течение нескольких дней нужно проводить обработку раны антисептиком, следить за ее состоянием. При появлении покраснений, боли, повышении местной температуры, нужно обращаться к врачу.
- Важно защищать место повреждения от попадания влаги, необходимо следить за тем, чтобы рана была сухая.
- В первые дни после травмы не нужно использовать мази для заживления. Достаточно промывать рану. Но при нагноении можно применять мази с антибиотиками.
- Здоровое и витаминизированное питание поможет повысить иммунитет, обеспечить организм необходимыми питательными веществами.

- Необходимо отказаться от самолечения.
- Если в анамнезе человека присутствуют заболевания, влияющие на заживление ран, лучше сразу направиться к специалисту (хирургу) для дополнительных рекомендаций.
Соблюдая эти правила можно не только ускорить заживление кожи после полученной травмы, но и исключить возможные осложнения. Не нужно заниматься самолечением. Чем раньше человек обратиться за медицинской помощью, тем больше шансов на успешное выздоровление.
Почему долго заживают раны на коже: причины не заживления ранки на пальце, а также витамины для плохо проходящих кожных болячек
Обычно небольшие ссадинки и ранки заживают без следа в течение нескольких дней. Но почему этот процесс может нарушаться? Попробуем разобраться, почему долго заживают раны на коже.
Отчего ранки плохо зарастают?
Процесс заживления ран на коже может нарушаться по совершенно естественным причинам:
- При постоянном травмировании пораженного участка.
 В частности, если на пальце есть ссадина, она долго не заживет при регулярной работе руками, особенно в воде, с химическими веществами и пр.
В частности, если на пальце есть ссадина, она долго не заживет при регулярной работе руками, особенно в воде, с химическими веществами и пр. - Из-за пожилого возраста. На самом деле, с годами раны на коже заживают на порядок медленнее, причем даже при отсутствии сопутствующих проблем со здоровьем. Ученые установили, что клетки кожи, необходимые для восстановления поврежденных участков, синтезируются у пожилых людей существенно медленнее, чем у молодежи.
- Не слишком здоровый образ жизни. Даже при отсутствии явных проблем со здоровьем, курение и регулярное употребление алкоголя может привести к замедлению процессов регенерации.
Задумавшись об особенностях работы собственного организма, есть возможность повлиять на скорость заживления ран. В частности, можно уже на раннем этапе после получения травмы использовать средства, влияющие на процессы регенерации, а еще дополнительно защищать эпидермис от негативного воздействия внешних факторов.
Патологические причины
youtube.com/embed/Dt72UeKI03Y?feature=oembed'» frameborder=»0″ allow=»accelerometer, autoplay, encrypted-media, gyroscope, picture-in-picture» allowfullscreen=»»/>
Ранка на теле иногда может подолгу не заживать из-за каких-то проблем со здоровьем. Замедлить регенерацию способны:
- Сахарный диабет. У диабетиков сильно нарушается обмен веществ и нормальное кровоснабжение тканей. Из-за этого даже небольшие ранки могут заживать очень и очень долго.
- Сниженный иммунитет. Существенное снижение защитных сил организма может привести к разным осложнениям и нарушениям, в том числе и замедлить регенеративные процессы.
- Инфекционное осложнение. Вторичное инфицирование является одной из наиболее распространенных причин слишком продолжительного заживления ран. Заподозрить такую проблему можно по покраснению пострадавшего участка, возникновению болезненных ощущений, появлению выделений, отечности и пр.
- Гиповитаминоз — серьезная нехватка разных витаминов или минералов.

При наличии проблем со здоровьем даже небольшая рана на теле может стать серьезной проблемой. Поэтому лучше с самого начала постараться предупредить инфицирование и ускорить заживление.
Что делать с болячкой?
Если ранка на теле не заживает в течение длительного времени, нужно пересмотреть свой уход за ней и изменить тактику лечения. Специалисты рекомендуют:
- Несколько поменять привычный образ жизни.
- Использовать лекарства, купирующие воспаление и инфекцию (при наличии таких патологических процессов).
- Применять медикаменты, способные ускорить процессы регенерации.
- Использовать витаминные средства, поддерживающие организм.
С небольшими невоспаленными ранками вполне можно справиться собственными силами в домашних условиях. Но при появлении настораживающих симптомов серьезного воспаления лучше не заниматься самолечением, а обращаться за медицинской помощью.
Общие рекомендации
Чтобы раны хорошо заживали, важно в первую очередь пересмотреть свой образ жизни:
- Хорошо питаться.
 Повседневный рацион должен включать в себя разнообразные продукты, насыщающие организм всеми необходимыми ему элементами. В частности, для заживления ран особенно важную роль играет достаточное поступление белка, провитамина А, аскорбиновой кислоты, а также цинка.
Повседневный рацион должен включать в себя разнообразные продукты, насыщающие организм всеми необходимыми ему элементами. В частности, для заживления ран особенно важную роль играет достаточное поступление белка, провитамина А, аскорбиновой кислоты, а также цинка. - Уделять время физической активности. Ученые уверяют, что занятия спортом влияют на процесс заживления ран. Подобный эффект достигается повышением активности иммунной системы, а также усилением кровообращения в результате упражнений.
- Не курить. Установлено, что никотиновая зависимость существенно замедляет процесс заживления, что во многом объясняется негативным воздействием токсичных составляющих сигаретного дыма.
- Отказаться от употребления спиртного. Алкоголь уменьшает количество лейкоцитов и белков в крови, которые важны для нормального выздоровления. А если травма получена во время алкогольного опьянения, у человека возрастает риск сильного кровотечения и присоединения бактериальной инфекции.
В целом ведение здорового образа жизни и внимательное отношение к собственному здоровью снижает риск появления длительно незаживающих ран.
Лекарственные средства
Для того чтобы ускорить процесс заживления ранок на коже, можно использовать:
- Бепантен. Это крем с декспантенолом (производным витамина В5), его использование положительно сказывается на активности регенеративных процессов и состоянии кожи в целом. Бепантен совершенно безопасен и редко вызывает какие-либо нежелательные последствия.
- Солкосерил или Актовегин. Эти препараты имеют в своей основе депротеинизированный гемодериват крови телят, и производители уверяют, что их использование отлично активирует регенеративные процессы на разных участках тела.
- Банеоцин или Левомеколь. Такие средства пригодятся, если рана не заживает по причине присоединения инфекции. В их составе есть антибактериальные компоненты, которые успешно борются с бактериями в месте нанесения.
Подобрать наиболее подходящее средство для лечения кожных ран поможет врач. Если речь идет о серьезных повреждениях, может понадобиться наложение повязок, проведение оперативного вмешательства и пр.
Витамины для регенерации кожных повреждений
Для успешного заживления различных ранок важно обеспечить в организм достаточное поступление:
- Витамина А.
- Витамина Е.
- Витаминов группы В.
- Витамина С.
- Витамина К.
Врачи подчеркивают, что при существенной нехватке таких элементов стабилизировать их уровень при помощи одного лишь правильного и сбалансированного питания просто невозможно. Поэтому необходимо принимать специальные поливитаминные комплексы или монопрепараты, подобранные специалистом.
Когда нужно к врачу?
В принципе, появление долго незаживающей раны на теле — это уже повод для визита за медицинской помощью, даже если повреждение не доставляет особенного дискомфорта и отличается небольшим размером. Обязательно нужно посетить доктора, если:
- Рана постоянно кровоточит.
- Наблюдается покраснение и/или отечность кожи в поврежденном месте.
- Кожа становится горячей на ощупь.

- Из ранки появляются непонятные выделения.
- Рана сопровождается нарушениями двигательных способностей (есть риск повреждения нервов, сухожилий).
- Рана была получена тонким острым предметом.
- Рана появилась в результате укуса.
Загрузка…При наличии любых настораживающих признаков лучше отказаться от самолечения. Получить консультацию по поводу длительно незаживающих ран можно у травматолога или обычного терапевта.
Мокнущая рана | Причины появления и лечение
Мокнущая рана — это механическое повреждение здоровых тканей, которое проявляется выделением специфической жидкости — сукровицы. Это означает нарушение целостности кожных покровов с образованием патологического содержимого прозрачного характера желтоватого оттенка.
Под действием негативных факторов на кожных покровах образуются ссадины, язвы. В норме местный иммунитет самостоятельно справляется с проблемой. Образованный дефект заживает за 1–2 недели в зависимости от размера поврежденной поверхности. При ослаблении защитных сил организма период заживления раны увеличивается. Она начинает сыреть.
При ослаблении защитных сил организма период заживления раны увеличивается. Она начинает сыреть.
Симптомы и особенности локализации мокнущих ран
Отличительной чертой таких дефектов является механизм возникновения. Мокнущая рана образуется в результате механического повреждения: при сильном ударе, сдавливании, ушибе. За появление сукровицы отвечает плазма, которая выходит наружу. Язвочки возникают при неправильном метаболизме, нарушении трофики тканей, например, при сахарном диабете или ишемии сосудов нижних конечностей.
Основными источниками появления патологического очага могут быть:
- Укусы комаров с последующим расчесыванием
- Дерматологические заболевания, которые сопровождаются интенсивным зудом и жжением.
- Раздражение на коже от памперсов.
- Мозоли, свежие потертости на ногах.
-
Ожоги, в том числе средней и тяжелой степени, которые занимают обширные участки тела.

- Незаживающие мокнущие раны после операции, которые возникают при неправильном снятии швов.
Появлению способствует бактериальное инфицирование. Патогенные микроорганизмы образуют патологический очаг при нарушении правил асептики/антисептики, правил личной гигиены, неправильном или позднем лечении.
Мокнущий кожный дефект проявляется следующими симптомами на разных участках тела:
- Рана мокнет и течет жидкость.
- Пациент чувствует неприятное жжение. Если поверхность чешется, значит присоединилась бактериальная инфекция, нарушилось заживление.
- Края краснеют.
- Повреждение на коже может не заживать 3–4 недели.
Если проникает инфекция, течет гнойная жидкость. Кроме гноя, может выделяться также и кровь при вторичном повреждении раны.
Патологический очаг может возникать практически на любом участке кожи на теле. У пациента с длительно незаживающим мокнущим повреждением нарушается обычный ритм жизни. При расположении на стопах трудно ходить по причине боли, на кистях рук — писать, мыть посуду.
При расположении на стопах трудно ходить по причине боли, на кистях рук — писать, мыть посуду.
Чем отличается от других повреждений кожи, отделяющих жидкость?
Такая рана изначально появляется точно таким же путем, как и прочие, сопровождающиеся отделением плазмы (сукровицы). Настолько проблемным ее делает пониженный уровень местного иммунитета, которым обычно сопровождаются следующие заболевания:
- ВИЧ любого типа, особенно в стадии СПИДа.
- Тажелые формы сахарного диабета.
- Онкозаболевания, особенно органов ЖКТ и эндокринной системы.
- Обострения экземы, псориатических патологий.
- Средние и обширные ожоги любой природы также имеют склонность к образованию мокнущих ран.
Все эти заболевания серьезно ухудшают положение при возникновении даже несерьезных, казалось бы, ранений.
Хороший иммунитет также не гарантирует от появления мокнущих ран. Дело в том, что сукровица, будучи естественной природной защитой нашего организма, призванной при повреждении или отсутствии кожного покрова на определенном участке, смывать с подкожных тканей болезнетворные бактерии, сама является прекрасной средой для их размножения. Именно поэтому за потертостями, ссадинами и подобными неприятностями нужно тщательно следить и своевременно промывать, обрабатывать до тех пор, пока они не «закроются». В противном случае может появиться мокнущая рана.
Дело в том, что сукровица, будучи естественной природной защитой нашего организма, призванной при повреждении или отсутствии кожного покрова на определенном участке, смывать с подкожных тканей болезнетворные бактерии, сама является прекрасной средой для их размножения. Именно поэтому за потертостями, ссадинами и подобными неприятностями нужно тщательно следить и своевременно промывать, обрабатывать до тех пор, пока они не «закроются». В противном случае может появиться мокнущая рана.
Чем, все-таки, отличаются мокнущие раны от прочих схожих повреждений?
- Сроки заживления. У обычных последствий механического воздействия срок заживления относительно небольшой — до двух недель. Сохнут же они, в зависимости от изначальных размеров и глубины за 1–5 дней. Заживление мокнущей может длиться до полутора и более месяцев. Рубцы же разглаживаются в течение лет.
-
По внешнему виду. Края первой — чистые и ровные по толщине, хотя и воспаленные. Последняя же и выглядит «нездорóво».
 Часто ее края более светлые, утолщенные.
Часто ее края более светлые, утолщенные.
- Мокнущая рана, несмотря на предпринимаемые меры, может расширяться, углубляться. Самопроизвольно вскрывается даже при отсутствии механического воздействия. Казалось бы устойчивая корочка словно «плавает» в плазме, периодически отделяясь от поверхности. Выделения могут содержать гной. Нередко, недалеко от нее, могут появляться такие же образования, язвы. Обычная же ссадинка, напротив, при правильном уходе быстро уменьшается в размерах, перестает течь. Даже при повторных повреждениях (при сгибах конечности, например), когда лопается корочка, сукровицы уже меньше, она быстрее прекращаются. Кожа снова надежно рубцуется.
В целом объем лечебных мероприятий тоже различается. Если для ухода за потертостью, ссадиной или волдырем достаточно лишь несложных, хотя и частых в первое время обработок, то мокнущая требует более сложной и длительной терапии, как правило, включающей физпроцедуры с применением специальной медицинской техники.
Чем подсушить мокнущую рану
Лечение мокнущей раны должно проводиться регулярно с применением подсушивающих средств, асептических повязок, антибактериальных, дезинфицирующих препаратов, которые выпускаются в форме мазей, кремов, порошков и растворов. Подсушить ее можно с помощью таких средств, как:
- Ихтиол — антисептическая противовоспалительная мазь, обладающая, помимо прочего, отличным подсушивающим эффектом.
- Левомеколь — мазь с противомикробными, антисептическими, заживляющими свойствами. Способствует отхождению гноя, улучшает местный иммунитет, подавляет размножение бактерий в патологическом очаге. Обработку Левомеколем необходимо проводить 1–2 р/день тонким слоем.
-
Солкосерил содержит специальный состав, который подсушивает рану, усиливает репаративные процессы. Лекарство останавливает образование, выделение сукровицы. Положительно влияет на синтез новых волокон, которые закрывают очаг повреждения.
 Сначала наносят на марлевую повязку, затем прикладывают к поврежденной области в течение 10–14 дней.
Сначала наносят на марлевую повязку, затем прикладывают к поврежденной области в течение 10–14 дней. - Повидон-йод — лекарственное средство, обладающее заживляющим эффектом. Гель борется с симптомами воспаления, нагноения. Восстанавливает целостность кожных покровов, препятствует формированию келоидных рубцов. Повидон-йод нужно хорошо втирать в поверхность. Смывают через полчаса теплой водой. За день проводят 2–3 процедуры. Не подойдет для ребенка младше 6 лет, взрослого с аллергией на компоненты препарата.
- Крем Бепантен ускоряет процесс заживления. Способствует прекращению выделения сукровицы за счет нормализации обмена веществ между тканями. За счет данного эффекта используют для лечения мокнущих ран.
-
Эплан улучшает репаративные процессы внутри кожи. Препарат уменьшает болевой синдром, подавляет размножение патогенных микроорганизмов внутри инфицированного очага. Патологическую область нужно смазывать 2–3 р/сут.

- Аргосульфан — лекарственное средство на основе серебра. Используют в комплексной терапии распространенных дерматологические, хирургических заболеваний. Серебро известно своими противомикробными, заживляющими свойствами. Крем рекомендовано наносить 2–3 р/сут на поврежденную область.
- Водный раствор АСД любой фракции при наружном применении также хорошо себя зарекомендовал, несмотря на то, что препарат официально запатентован только для применения в ветеринарии. Исследованиями доказано, что данное средство имеет способность положительно влиять на местный иммунитет, заставляет организм «выталкивать» из себя некротические массы, как чужеродные образования. А также, особенно при сочетании с цинковой мазью, оказывает мощное подсушивающее действие.
Если раневая поверхность на лице мокнет и из нее вытекает жидкость, то назначаются физиопроцедуры с применением дарсонваля или лазера.
Выбор лекарственного средства зависит от выраженности патологического процесса, самочувствия больного, состояния раны или наличия осложнений.
Особенности патологического процесса
Неправильное лечение, развитие аллергической реакции на компоненты препаратов, присоединение бактериальной инфекции, несоблюдение гигиены приводит к развитию неприятных осложнений. Патологический процесс, связанный с мокнущей раной, заключается в следующием:
- Рана не заживает, мокнет и чешется. Отсутствие положительных сдвигов в лечении назначенных препаратов говорит о неправильно подобранной терапии. Состояние требует врачебного вмешательства, назначения более подходящей терапии.
- Появляется покраснение, отечность краев дефекта.
- Образование корочки не гарантирует заживление. Под ней может продолжать выделяться гной. Состояние грозит развитием сепсиса.
- Вокруг поврежденной области могут формироваться дополнительные язвочки или пузыри с жидкостью. Могут свидетельствовать о начале аллергической реакции, присоединении патогенной флоры.
Когда стоит обратиться к врачу
В медицине существуют патологические состояния, связанные с мокнущей раной, которые требуют немедленной врачебной помощи. К ним относятся:
К ним относятся:
- Вокруг поврежденной области возникли темные пятна с нечеткими границами.
- Дефект находится вблизи крупного лимфатического узла.
- С поверхности начало выделяться гнойное содержимое с неприятным резким запахом. Свидетельствует о развитии септического заражения крови.
- Мокнущая рана на лице нуждается в консультации специалиста.
- Патологическая область существенно увеличилась в размерах. Наблюдается выраженный отек тканей.
- Болезнь атакует весь организм. У пациента появляется озноб, высокая температура тела, выраженная слабость, вялость.
- Жидкость выделяется обильно, приходится менять повязки по 4–5 раз в день.
Эти осложнения требуют корректировки лечения со стороны доктора, назначения определенных препаратов и средств.
Сдирать корочки, пленки категорически запрещено. Нужно обратиться к лечащему врачу.
Как быстро заживает мокнущая рана
Процесс заживления разделяется на три этапа:
- Фаза воспаления — начальная стадия, которая начинается с момента повреждающего действия на кожу человека. Длится до 5 суток. Начальная фаза проявляется типичными симптомами воспаления мокнущей раны: покраснением, отеком здоровых тканей. Реакция связана с нарушением целостности сосудов, изменением их деятельности, выходом плазмы крови наружу. При патологии фаза воспаления затягивается на 20–40 дней.
- Фаза регенерации. Происходит активный синтез коллагеновых волокон, образование новых сосудов. Грануляционная ткань замещает область кожного дефекта. Продолжительность занимает 2–4 недели.
- Фаза эпителизации характеризуется полным восстановлением целостности кожных покровов. При огромных повреждениях остается рубец.
В среднем заживление мокнущей раны происходит за 1–1.5 месяцев при интенсивном лечении.
Гноится шов после операции: что делать, чем обрабатывать
Операции и швы после них бывают самые разные. На одних место оперативного доступа заживает быстро и без излишних проблем, у других заживление идет вторичным натяжением и требует времени и определенного внимания. Когда гноится шов после операции, что делать, к кому обращаться, и чем это грозит? Обычно речь идет о попадании инфекционных агентов в область сшиваемых при операции тканей. Если ушивались внутренние органы: кишечник, желудок, печень, матка, то воспаление швов на их стенках грозит воспалением брюшины и перитонитом. Часто такая ситуация заканчивается повторным открытием брюшной полости, ее ревизией, восстановлением несостоятельных швов, установлением дренажей, отмыванием брюшины (перитонеальным лаважем), назначением антибиотиков. Это серьезный повод для хирургического вмешательства. Но бывают и ситуации, когда нагноение распространяется лишь на область шва на брюшной стенке. Поговорим о них.
Оглавление: Почему гноится шов после операции Что делать, если гноится шов после операции Осложнение нагноения операционного шва
Почему гноится шов после операции
При рассечении брюшной стенки, будь то прямой, поперечный или косой разрез, он проходит через кожу, подкожно-жировую клетчатку, мышцы, фасцию или апоневроз, предбрюшинную клетчатку, брюшину. В некоторых случаях мышцы не перерезаются, а раздвигаются, что ускоряет впоследствии заживление. После того, как полостная операция выполнена, все слои живота ушивают. Техника этой манипуляции будет зависеть от того, где и как выполнялся доступ. Чтобы заживление с большей вероятностью шло первичным натяжением, каждый слой стараются пришивать к однородной ткани. Послойное зашивание раны обычно предполагает порядка 3- 4 рядов швов.
- После срединной верхней лапаратомии (доступ к органам верхней части брюшной полости) первым рядом подхватывают париетальный брюшинный листок, предбрюшинную клетчатку и поперечную фасцию. Используют кетгут, который затем самостоятельно рассасывается и не требует снятия шовного материала. Второй ряд – отдельные узловые швы шелком, лавсаном, капроном на белую линию живота. Этот материал не рассасывается, его после заживления раны нужно удалять. На кожу накладываются узловые швы третьего ряда.
- Нижняя срединная лапаратомия предполагает первым рядом непрерывно кетгутом ушить брюшину и фасцию, вторым – отдельные швы из кетгута на прямые мышцы живота, третьим – с использованием синтетики отдельными швами закрыть влагалище прямой мышцы, четвертым – прерывным швом восстановить кожу и подкожную клетчатку.
- Кесарево сечение обычно предполагает поперечный доступ по кожной надлонной складке. Зашивают рану, начиная с париетальной брюшины в продольном направлении кетгутом непрерывно. Мышцы шьют непрерывно или отдельными швами рассасывающимся материалом. Апоневроз – синтетикой. Подкожную клетчатку – кетгутом. Кожу шьют либо отдельными швами синтетикой, либо непрерывным чрезкожным саморассасывающимся швом, либо скрепляют металлическими скобками.
Чтобы снизить риски послеоперационного воспаления еще до операции в ряде случаев пациенту превентивно назначаются антибиотики цефалоспоринового ряда. Операционное поле до рассечения и после ушивания обрабатывается антисептиками. На область ушитой раны накладывается асептическая повязка. За швами до удаления или полного заживления ведется специализированный уход – обработка с использованием спиртовых красителей и антисептиков (йодоната, хлоргексидина, этилового спирта, перекиси водорода) и смена повязок на первые, третьи, шестые и десятые сутки после операции. Открытым способом шов ведется без признаков нагноения с обработкой бриллиантовым зеленым.
Обратите внимание
Чем тщательнее проводится туалет швов, тем меньше риски нагноения и заживления с образованием грубого рубца.
Что делать, если гноится шов после операции
Если предупредительные меры оказались неэффективны, и гноится шов после операции, существует ряд тактик, позволяющих снизить риски развития септического осложнения, формирования грубого рубца.
Признаки воспаления можно выявить во время перевязки, сняв бинт или отклеив наклейку. Если перевязочный материал присох, повязку отслаивают смоченным в перекиси или спирте шариком. В норме даже правильно заживающий шов в первые двое суток может быть слегка отечен. Но края ушитой раны по цвету не должны отличаться от остальной кожи. Воспаленный шов краснеет, становится напряженным и блестящим. При ощупывании появляется болезненность.
Нитки врезаются в края раны. В местах проколов скапливается гнойное отделяемое. Изменения воспалительного характера потребуют особого подхода, предусматривающего, чем обрабатывать постоперационную рану.
- Около раны кожу обрабатывают стерильным шариком, смоченным 0,5% хлоргексидином и зажатым пинцетом. Протирание идет от раны к периферии.
- Края шва промакиваются стерильным шариком с 1% йодонатом, затем – спиртовым шариком.
- В области наибольшего отека и покраснения 1-2 шва можно снять. Края раны позволительно раздвинуть зондом, чтобы патологический выпот лучше оттекал.
- Рану подсушивают марлевой турундой и вставляют дренаж-выпускник, по которому будет лучше отделяться лимфа, кровь или гной. Если отделяемого немного, можно обойтись без дренажа, сразу наложив асептическую повязку.
- Если рана нагноилась, то швы снимаются на всем ее протяжении. Края раны приходится разводить крючками Фарабефа и промывать ее 3% перекисью водорода. Далее рана дренируется или накладывается турунда с гипертоническим раствором или левомеколем под повязку.
- Повязка или наклейка выполняются стерильными салфетками с фиксацией лейкопластырем или бинтом.
- Когда нагноение прекратится, шов можно вести открытым способом, не накладывая повязок, обрабатывая его бриллиантовым зеленым.
- Гнойное отделяемое может стимулировать развитие вегетаций – избыточных рубцовых тканей, которые затрудняют заживление и делают рубец более грубым и неэстетичным. Хирург может прижечь их или иссечь в процессе перевязок.
Обратите внимание
В стационаре обработкой швов занимается процедурная медсестра, на дому – участковая медсестра или медсестра хирургического кабинета под контролем врача-хирурга.
Осложнение нагноения операционного шва
Если своевременно не проводится адекватный туалет послеоперационной раны, то на месте несостоятельного гноящегося шва может сформироваться свищевой ход. Если гной не находит пути оттока, он может расплавить, прорвать кожу. Такое развитее событий потребует дополнительного иссечения свищевого хода, наложение на новое операционное поле швов, подключение антибактериальных препаратов внутрь. Это удлиняет сроки лечения, делает его более болезненным, дорогим. Среди причин формирования свища: гнойное воспаление, инфицирование мягких тканей, особенно госпитальными бактериальными штаммами, отторжение шовного материала вследствие аллергии. Выше риски получить осложненное заживление имеют те, чей вес значительно выше нормы, имеющие проблемы с иммунитетом. Сроки появления свища от недели до нескольких месяцев после оперативного вмешательства.
Его основные проявления:
- Уплотнение, болезненный отек, краснота.
- Отделяемое из заживающей области.
- Температура до 380.
Оперативное вмешательство по поводу свищевого хода (лигатурного свища) проводится в несколько этапов.
- Подготовка операционного поля: обработка антисептиком (спиртовой раствор йода).
- Местная анестезия.
- Введение красителя (бриллиантовый зеленый) в свищевой ход.
- Рассечение тканей, удаление шовного материала.
- Иссечение свища.
- Остановка кровотечения, промывание раны, дренирование и ушивание.
Дальше новый шов ведется по тем же принципам, что и первично нагноившийся. Применяется обезболивание и противоинфекционная терапия.
Постнова Мария, терапевт, медицинский обозреватель
6,238 просмотров всего, 1 просмотров сегодня
Загрузка…Загноился ожог — что делать и чем лечить?
Категория: особенности лечения
Нагноение раны после ожога — довольно распространенное явление. Чаще всего такая проблема возникает вследствие неправильно проведенного лечения ожоговой травмы. Гной в ране представляет опасность и может привести к отмиранию тканей или гангрене, поэтому с лечением нельзя медлить.
Как происходит нагноение раны?
Рана после ожога начинает гноиться вследствие попадания на ее поверхность патогенных микроорганизмов. На их появление организм реагирует образованием на обожженном участке большего количества иммунных клеток — лейкоцитов и лимфоцитов. А гной — это побочное проявление борьбы иммунитета с инфекцией.
Различают 2 пути нагноения:
- первичное. Это развитие воспалительного процесса с образованием гноя в первые 2-4 дня после ожога. Первичное нагноение раны происходит сразу после получения ожога, но клинические симптомы начинают появляться только на 2-4 день.
- вторичное. Возникает в более поздний срок. Может появиться при использовании нестерильных материалов для перевязок или при обработке раны грязными руками. На обожженном участке развивается новый очаг некроза, провоцирующий вторичное инфицирование.
Признаки и стадии гнойного процесса
Развитие гнойного процесса сопровождается следующими признаками:
- выраженный болевой синдром, при котором боль может быть давящей или распирающей;
- дефект тканей с содержанием гноя;
- местное повышение температуры;
- интоксикация организма;
- местная гиперемия;
- отек тканей на месте ожога;
- повышение температуры тела;
- потливость.
Гнойный процесс протекает в несколько стадий:
- Формирование гнойного очага.
- Регенерация раны.
- Заживление.
Основная часть лечения проводится именно на первой стадии, когда необходимо быстро ликвидировать распространение гнойного очага. А регенерация и заживление относятся к восстановительному периоду.
Лечение
Если загноился ожог и развивается воспалительный процесс, необходимо регулярно обрабатывать рану и делать перевязки.
Целью таких мероприятий является извлечение (вытягивание) гноя из пораженного участка.
В первую очередь, необходимо промыть ранку антисептическим средством. Подойдет:
- Хлоргексидин;
- Перекись водорода;
- Фурацилин;
- Мирамистин;
- Светло-розовый раствор марганцовки;
- Мыльный раствор.
После промывания антисептиком необходимо нанести на края ранки зеленку или йод.
Вовнутрь гнойной раны можно положить антибактериальную мазь, которая поможет вытянуть гной и остановить процесс воспаления:
- Левомеколь;
- Мазь Вишневского;
- Левомицетин;
- Эритромицин;
- Ихтиоловая мазь.
Особенности перевязки:
- Перевязку проводят дважды в день после обработки раны.
- Процедуру проводят только в стерильных условиях: руки должны быть чистые, ножницы желательно обработать антисептиком, а для перевязки использовать только стерильный бинт или марлевую повязку.
- К ранке необходимо обеспечить доступ кислорода, чтобы избежать гангрены или анаэробной инфекции. Поэтому повязки в виде лейкопластырей не подходят.
Народные способы лечения
Если ранка после ожога гноится, и вы не знаете, чем лечить и что предпринять, стоит воспользоваться проверенными народными способами:
- к ранке дважды днем можно накладывать повязки, смоченные в свежем соке лука;
- полезно делать перевязки бинтом, смочив его в соке алоэ (столетник) или приложить кусочек разрезанного листа алоэ к ранке;
- отлично справляются с нагноением свежие листья земляники (можно применять и в распаренном виде). Их прикладывают к гнойному участку, меняя через каждые 3-4 часа;
- быстро ликвидирует припухлость и развитие воспалительного процесса подорожник. Следует приложить его к ране на ночь, закрепив стерильной повязкой;
- на 2-3 часа на ранку можно приложить бинт, смоченный свежим соком из листьев сирени.
Когда обращаться к врачу?
Если рана глубокая с большим скоплением гноя, необходимо обратиться за квалифицированной помощью. В домашних условиях можно лечить только поверхностные гнойные раны.
Если беспокоят сильные боли и ожог не заживает, не стоит долго думать, что делать. В такой ситуации обязательно нужно показать ранку врачу. Вместе с назначением местного лечения, в таких случаях рекомендуют принимать и обезболивающие средства:
- Нурофен;
- Нимесил;
- Анальгин;
- Найз.
При необходимости в стационаре нагноившуюся рану вскрывают, очищая от гноя. После чего устанавливают активную или пассивную дренажную систему. Дополнительно могут назначить антибиотики.
Гнойные раны после ожогов подлежат обязательному лечению. Ни в коем случае нельзя игнорировать развитие воспалительного процесса. Вовремя начатое лечение — путь к скорейшему выздоровлению.
5 причин, почему раны не заживают
Брюс Э. Рубен, доктор медицины
Незаживающая рана обычно определяется как рана, которая не заживает в течение четырех недель. Если рана не заживает в течение этого обычного периода времени, причина обычно кроется в основных состояниях, которые либо остались незамеченными, либо не были вылечены. В общем, есть пять причин, по которым раны не заживают, и одновременно может действовать более одного из этих состояний.
Это:
- Плохое кровообращение
- Инфекция
- Отек
- Недостаточное питание
- Повторяющаяся травма раны
Плохое кровообращение
Раны заживают наиболее эффективно, когда есть легкий доступ к месту раны и обратно через систему кровообращения.Здесь две проблемы, препятствующие процессу заживления, — это артериальная недостаточность, когда нарушается приток крови к участку раны через артерии; и венозная недостаточность, при которой отработанная кровь и жидкости не могут возвращаться по венам.
Наиболее частой причиной артериальной недостаточности является периферический атеросклероз (ПАСД). Это происходит, когда бляшка формируется внутри артерий и препятствует кровотоку. Лечение может включать шунтирование артерии или ангиопластику для открытия закупоренной артерии.
При венозной недостаточности клапаны внутри вен, препятствующие обратному току жидкости, не работают должным образом. Таким образом, кровь и жидкость вытекают и скапливаются в нижних конечностях. Представленные проблемы заключаются в том, чтобы заставить кровь и жидкости вернуться в ткани и вены, а затем вручную или механически перекачивать их обратно к сердцу. Это может быть достигнуто с помощью различных видов компрессионной терапии, включая компрессионные чулки и ленты, ручной лимфодренаж и электронные последовательные венопневматические насосы.В крайних случаях специалист по венам может использовать венозную абляцию, когда крошечный лазер вводится в вену, недостаточную для этого. Эта вена полностью закрывается, позволяя организму перенаправлять кровь и жидкости вверх по более жизнеспособным венам.
Инфекция
Инфекция — это распространение бактерий, вирусов или грибков в ране или под ней, которое препятствует естественному и своевременному заживлению раны. Обычно, когда эти захватчики попадают в место раны, их быстро настигают и уничтожают миллионы свежих лейкоцитов, которые организм вырабатывает каждый день.
Но когда рана скомпрометирована любым из четырех других состояний, описанных в этой статье, инфекции может быть трудно вылечить. Это особенно верно, когда инфекция возникает на кости или вокруг нее (остеомиелит). Поскольку больше некуда идти, инфекция «проникает» на поверхность кожи и образует рану или язву. Здесь определение типа бактерий является ключом к устранению инфекции за счет отличного ухода за раной и грамотного введения антибиотиков внутривенно.
Инфекции также можно удалить хирургическим путем, например, абсцессы и кисты.После того, как инфекция будет вылечена и ликвидирована, организм сможет возобновить нормальный курс органического заживления ран.
Отек
Отек — это жидкость, которая накапливается в коже, дерме или жировой ткани и обычно возникает в нижних конечностях. Это скопление жидкости обычно происходит из-за венозной недостаточности (плохой венозный возврат) и представляет собой риск развития язв (венозных язв). Как только эти язвы образуются, отек также становится серьезным препятствием на пути к заживлению, блокируя поток питательных веществ в эту область и обратно.
Как и при плохом кровообращении, используются различные формы компрессионной терапии для транспортировки или возврата жидкости в кровеносную систему, включая ручной лимфодренаж, компрессионную терапию и специальные лекарства, такие как Lasix. Как только отек исчез, может произойти правильное заживление ран.
Белковая недостаточность
Точно так же, как вы не можете построить дом без строительных блоков, кирпичей или фундамента, тело не может создавать новые ткани без достаточного количества белка.На самом деле, недостаточное питание — это, безусловно, самая недооцененная причина, по которой раны не заживают.
Обработка ран снаружи трансплантатами, лоскутами, специальными компрессионными повязками и средствами для удаления швов может излечить раны только в том случае, если в организме имеется адекватное питание. Таким образом, при недоедании и недостаточном потреблении белка процесс заживления ран в основном останавливается до тех пор, пока эти недостатки не будут исправлены.
Это означает, что для заживления ран необходимо очень существенное увеличение потребления в дополнение к количествам, необходимым для нормальных повседневных функций организма.Фактически, количество необходимого только белка может в три раза превышать рекомендуемую суточную норму. В Encompass HealthCare мы используем анализ крови вместе с непрямым калориметром для определения потребностей пациента в питании во время заживления.
Повторяющаяся травма раны
Когда рана подвергается повторяющемуся давлению из-за ударов или трения о поверхность, говорят, что она подвергается повторяющейся травме. Это может продлить процесс заживления или полностью остановить его. Эта проблема усугубляется у пациентов с параличом нижних конечностей, поскольку они не могут чувствовать, например, если одна или обе их ноги постоянно натыкаются на инвалидное кресло.
Аналогичным образом, у пациентов с травмой спинного мозга пролежни могут развиваться из-за отсутствия движений тела, например, когда они спят в одном и том же положении ночь за ночью, не имея возможности двигаться, или даже при просмотре двухчасового фильма без изменения положения.
В этих случаях тщательная разгрузка и изменение положения являются ключами к разрешению повторяющихся травм раны. Затем может возобновиться нормальное кровообращение и может произойти заживление ран.
Как видите, важно понимать пять причин, по которым рана не заживает: плохое кровообращение, инфекция, отек, недостаточное питание и повторяющиеся травмы раны.Задача тех, кто занимается лечением ран, состоит в том, чтобы распознать эти состояния, когда они возникают, а также понять, что одновременно может действовать более одного состояния.
Примечание редактора: эта статья была первоначально опубликована 3 декабря 2013 г. и была обновлена для обеспечения точности и понимания.
Об авторе
Доктор Брюс Рубен является основателем и медицинским директором Encompass HealthCare, амбулаторного учреждения, предлагающего расширенный уход за ранами, внутривенное введение антибиотиков, лечение гипербарическим кислородом, оценку питания и другие методы лечения.Доктор Рубен имеет сертификат по внутренним болезням, инфекционным заболеваниям, подводной медицине и гипербарической медицине. Он является членом Медицинского и научного консультативного комитета и правления Национальной ассоциации травм спинного мозга (NSCIA).
Взгляды и мнения, выраженные в этом блоге, принадлежат исключительно автору и не отражают точку зрения WoundSource, Kestrel Health Information, Inc., ее дочерних компаний или дочерних компаний.
Инфицированные раны, причины, симптомы и лечение
Инфицированная рана — это локализованный дефект или выемка кожи или подлежащих мягких тканей, в которых патогенных организма проникли в жизнеспособные ткани, окружающие рану.Заражение раны вызывает иммунный ответ организма, вызывая воспаление и повреждение тканей, а также замедляя процесс заживления. Многие инфекции, например, царапина или инфицированный волосяной фолликул, проходят сами по себе и проходят самостоятельно. Другие инфекции, если их не лечить, могут стать более серьезными и потребовать медицинского вмешательства.
Кожа является первой линией защиты организма, поверхность которой защищена тонкой кислотной пленкой, производимой сальными железами, которая называется кислотной мантией .Эта кислотная мантия представляет собой динамический барьер, который регулирует pH кожи и поддерживает микроорганизмы, называемые нормальной флорой , которые помогают предотвратить попадание патогенов в организм. Патогены часто вытесняют часть нормальной флоры и колонизируют определенные места, но в большинстве случаев это не приводит к инфекции и не стимулирует иммунный ответ. Однако, если кожа повреждена или иммунная система нарушена, любой из микроорганизмов, колонизирующих кожу или попавших в рану, может вызвать инфекцию.Микроорганизмы, которые могут заразить рану, зависят в основном от того, какие микроорганизмы присутствуют на коже, а также от глубины и расположения раны.
Симптомы инфицированных ран
Клиническая картина инфицированных ран включает лихорадку , эритему , отек , уплотнение , усиление боли и изменение дренажа на гнойного характера . Однако симптомы инфекции при хронических ранах или у ослабленных пациентов бывает труднее различить.В этих случаях диагноз может основываться на неспецифических симптомах, таких как потеря аппетита , недомогание или снижение гликемического контроля у диабетиков.
Рисунок 1: Рана пальца стопы, место ампутации инфицировано и слизистое
Рисунок 2: Инфицированная рана пальца ноги и ногтевое ложе
Этиология
Большинство инфицированных ран вызвано бактериальной колонизацией , происходящей либо от нормальной флоры на коже, либо от бактерий из других частей тела или внешней среды.Наиболее частыми инфекционными бактериями являются Staphylococcus aureus и другие виды стафилококков.
Факторы риска
- Плохое кровообращение
- Диабет
- Ожирение
- Нарушенная или подавленная иммунная система
- Пониженная подвижность или неподвижность
- Недоедание
- Плохая гигиена
Осложнения
Осложнения инфицированных ран могут варьироваться от местных до системных.Наиболее серьезным местным осложнением инфицированной раны является задержка заживления раны, в результате чего остается незаживающая рана . Это часто приводит к значительной боли, дискомфорту и психологическому ущербу для пациента. Системные осложнения могут включать целлюлит (бактериальная инфекция дермы или подкожных слоев кожи), остеомиелит (бактериальная инфекция кости или костного мозга) или сепсис (присутствие бактерий в крови, которое может привести к целому- воспалительное состояние организма).
Диагностические исследования
- Бактериальная культура
- Пятно по Граму
- Чувствительность к противомикробным препаратам
- Грибковые культуры
- Культура крови
Лечение и вмешательства для инфицированных ран
Следующие меры предосторожности могут помочь минимизировать риск развития инфицированных ран у пациентов из группы риска и минимизировать осложнения у пациентов, у которых уже проявляются симптомы:
Подходы к лечению могут быть разделены в зависимости от того, является ли инфекция системной или локализована только в области раны.Системное лечение часто требует применения пероральных антибиотиков , конкретный тип которого определяется микробиологическими исследованиями и местными протоколами инфекционного контроля.
Локализованные инфекции часто можно лечить с помощью антибиотиков местного действия . Для удаления шелушения и омертвевших тканей может потребоваться дренаж или обработка раны, поскольку они замедляют заживление ран и могут повлиять на эффективность местных антибиотиков. Противомикробные повязки, в том числе с использованием серебряной технологии, могут использоваться для уменьшения бионагрузки. Антибиотики местного или системного действия следует использовать только под четким указанием врача.
Источник изображения: Medetec (www.medetec.co.uk). Используется с разрешения.
Список литературы
Американская ассоциация клинической химии. Раны и кожные инфекции. Лабораторные тесты онлайн. http://labtestsonline.org/understanding/conditions/wound-infections. Обновлено 26 августа 2018 г. Проверено 11 сентября 2018 г.
Коллиер М. Распознавание и лечение раневых инфекций.Всемирные раны. http: //www.worldwidewounds.com/2004/january/Collier/Management-of-Wound-… Обновлено в январе 2004 г. По состоянию на 11 сентября 2018 г.
HealthNews.org. Зараженные раны. Центры ухода за ранами. http://www.woundcarecenters.org/wound-types/infected-wounds.html. По состоянию на 11 сентября 2018 г.
McCulloch, JM, Kloth LC. Заживление ран: управление на основе фактов . 4-е изд. Филадельфия, Пенсильвания: компания F.A. Davis; 2010: 5, 109.
О’Делл М.Л. Кожные и раневые инфекции: обзор. Am Fam Physician 1998; 57 (10): 2424-2432. http://www.aafp.org/afp/1998/0515/p2424.html. По состоянию на 11 сентября 2018 г.
Всемирный союз обществ по лечению ран (WUWHS). Принципы передовой практики: раневая инфекция в клинической практике. Обновление международного консенсуса за 2016 год . Лондон: MEP Ltd, 2008. Доступно по адресу: http://www.woundinfection-institute.com/wp-content/uploads/2017/03/IWII-…. Доступно 11 сентября 2018 г.
Четыре этапа заживления ран
Редакторы WoundSource
Этапы заживления ран проходят организованно и следуют четырем процессам: гемостаз, воспаление, разрастание и созревание.Хотя стадии заживления ран являются линейными, раны могут прогрессировать вперед или назад в зависимости от внутренних и внешних условий пациента. Четыре стадии заживления ран:
Фаза гемостаза
Гемостаз — это процесс закрытия раны путем свертывания. Гемостаз начинается при утечке крови из организма. Первым этапом гемостаза является сужение кровеносных сосудов для ограничения кровотока. Затем тромбоциты слипаются, чтобы закрыть разрыв в стенке кровеносного сосуда.Наконец, происходит коагуляция, которая укрепляет пробку тромбоцитов нитями фибрина, которые подобны молекулярному связывающему агенту. Стадия гемостаза при заживлении раны происходит очень быстро. Тромбоциты прикрепляются к поверхности субэндотелия в течение нескольких секунд после разрыва эпителиальной стенки кровеносного сосуда. После этого первые нити фибрина начинают слипаться примерно через шестьдесят секунд. Когда начинается фибриновая сетка, кровь превращается из жидкости в гель за счет прокоагулянтов и высвобождения протромбина.Образование тромба или сгустка удерживает тромбоциты и клетки крови в области раны. Тромб обычно важен на этапах заживления ран, но становится проблемой, если он отделяется от стенки сосуда и проходит через систему кровообращения, что может вызвать инсульт, тромбоэмболию легочной артерии или сердечный приступ.
Воспалительная фаза
Воспаление — это вторая стадия заживления ран, которая начинается сразу после травмы, когда из поврежденных кровеносных сосудов выходит транссудат (состоящий из воды, соли и белка), вызывая локальный отек.Воспаление контролирует кровотечение и предотвращает инфицирование. Наполнение жидкостью позволяет заживающим и восстанавливающим клеткам перемещаться к месту раны. Во время воспалительной фазы поврежденные клетки, патогены и бактерии удаляются из области раны. Эти лейкоциты, факторы роста, питательные вещества и ферменты вызывают отек, жар, боль и покраснение, обычно наблюдаемые на этой стадии заживления ран. Воспаление является естественной частью процесса заживления ран и проблематично только в том случае, если оно длительное или чрезмерное.
Пролиферативная фаза
Пролиферативная фаза заживления раны — это когда рана восстанавливается новой тканью, состоящей из коллагена и внеклеточного матрикса. В фазе пролиферации рана сокращается по мере образования новых тканей. Кроме того, необходимо построить новую сеть кровеносных сосудов, чтобы грануляционная ткань могла быть здоровой и получать достаточно кислорода и питательных веществ. Миофибробласты заставляют рану сокращаться, захватывая края раны и стягивая их вместе, используя механизм, аналогичный механизму гладкомышечных клеток.На здоровых стадиях заживления ран грануляционная ткань имеет розовый или красный цвет и неровную текстуру. Кроме того, здоровая грануляционная ткань не кровоточит. Темная грануляционная ткань может быть признаком инфекции, ишемии или плохой перфузии. На заключительной стадии пролиферативной стадии заживления раны эпителиальные клетки повторно покрывают рану. Важно помнить, что эпителизация происходит быстрее, если раны остаются влажными и увлажненными. Как правило, при наложении окклюзионных или полуокклюзионных повязок в течение 48 часов после травмы они будут поддерживать правильную влажность тканей для оптимизации эпителизации.
Фаза созревания
Также называется стадией ремоделирования заживления ран. Фаза созревания — это когда коллаген ремоделируется с типа III на тип I, и рана полностью закрывается. Клетки, которые использовались для восстановления раны, но которые больше не нужны, удаляются путем апоптоза или запрограммированной гибели клеток. Когда коллаген откладывается во время фазы пролиферации, он дезорганизован, и рана становится толстой. Во время фазы созревания коллаген выравнивается по линиям натяжения, а вода реабсорбируется, поэтому волокна коллагена могут располагаться ближе друг к другу и сшиваться.Поперечное сшивание коллагена уменьшает толщину рубца, а также делает кожный покров раны более прочным. Как правило, реконструкция начинается примерно через 21 день после травмы и может продолжаться в течение года или более. Даже при сшивании зажившие участки раны остаются более слабыми, чем неповрежденная кожа, обычно имея только 80% прочности на разрыв неповрежденной кожи.
Этапы заживления ран — сложный и хрупкий процесс. Отсутствие прогресса в стадиях заживления ран может привести к хроническим ранам.Факторами, ведущими к хроническим ранам, являются заболевания вен, инфекции, диабет и нарушение обмена веществ у пожилых людей. Тщательный уход за раной может ускорить этапы заживления ран, сохраняя их влажными, чистыми и защищенными от повторных травм и инфекций.
Что делать, если рана не заживает
Наши тела обладают удивительной способностью к самовосстановлению.Со временем и при правильном уходе большинство кожных ран заживут.
А что, если рана не заживает?
Кожа — самый большой орган вашего тела, на нее приходится от шести до восьми фунтов веса тела и 20 квадратных футов для среднего человека. По сути, ваша кожа — это защитный слой. Это первая линия защиты вашего организма от микробов и всего остального во внешней среде.
Если на вашей коже есть рана, которая представляет собой не просто порез бумаги, а на самом деле это более серьезная травма, например сильный ожог, язва или раздавливание, вам может потребоваться обратиться к специалисту по уходу за ранами.
Проблема хронических тяжелых ран является повсеместной. Согласно одному исследованию, опубликованному в журнале Wound Repair and Regeneration , хронические раны поражают 6,5 миллионов человек и обходятся ежегодно более чем в 25 миллиардов долларов.
Согласно исследованию, к наиболее распространенным типам хронических ран относятся :
Пролежни — Эта рана возникает, когда чрезмерное трение повреждает кожу и подлежащие ткани. Обычно это поражает людей, которые неподвижны, например, прикованных к постели или инвалидным креслам.
Язвы диабетической стопы — «Часто люди с диабетом теряют чувствительность в ногах. Таким образом, они могут иметь рану и не знать о ней, пока она не станет действительно проблемной », — говорит Дон Фоллс, медсестра и координатор центра лечения ран в Медицинском центре Advocate Condell в Либертивилле, штат Иллинойс.
По данным исследования, язвы представляют собой огромный риск для примерно 23 миллионов человек в Соединенных Штатах, страдающих диабетом. Примерно у каждого четвертого человека с диабетом разовьется язва стопы, и примерно у 12 процентов из них придется ампутировать стопу из-за нее.
Венозные язвы ног — Это неглубокие раны, которые образуются из-за плохого притока крови к венам ног. Эти язвы имеют тенденцию повторяться четыре или более раз примерно у трети людей, которые ими болеют, обычно у взрослых в возрасте 65 лет и старше, говорится в исследовании.
Проблема с незаживающими ранами
Помимо боли и дискомфорта, хронические раны могут воспаляться или инфицироваться. Если рану не лечить, она может разрастаться, вызывая распространение воспаления и инфекции.В конечном итоге это могло привести к ампутации или смерти, говорится в исследовании.
Многие пациенты откладывают обращение за медицинской помощью, но Фоллз рекомендует пациентам с любой раной обратиться за профессиональным лечением, если рана не поддается лечению в домашних условиях через четыре недели. «Учреждение по уходу за ранами может предложить более сложные варианты лечения, такие как гипербарическая кислородная терапия», — говорит она.
Гипербарическая терапия заключается в воздействии на тело пациента 100-процентного кислорода при более высоком давлении, чем обычно.Поскольку для правильного заживления ран требуется кислород, воздействие на рану 100-процентного кислорода может помочь ускорить процесс заживления.
«Но я говорю всем нашим пациентам одно и то же, — добавляет Фоллс. «Ваша кожа — это ваш бронежилет. Вам нужно очень тщательно об этом позаботиться ».
Диабет и заживление ран: почему медленнее?
Как диабет влияет на ваше тело
Диабет является результатом неспособности вашего организма вырабатывать или использовать инсулин. Инсулин — это гормон, который позволяет вашему телу превращать глюкозу или сахар в энергию.Если вашему телу сложно усваивать глюкозу, это может привести к высокому уровню сахара в крови. Это может повлиять на способность вашего тела заживлять раны.
У людей с диабетом раны заживают медленнее и быстрее прогрессируют, поэтому важно знать, на что следует обращать внимание.
Хотя порезы, ссадины, царапины и волдыри могут появиться на любом участке тела, ноги являются одним из наиболее частых мест травм. Небольшая рана на стопе может быстро перерасти в язву стопы.
Язвы стопы могут стать серьезными, если их не лечить.От 14 до 24 процентов людей с диабетом и язвой в конечном итоге ампутируют нижнюю конечность.
По этой причине очень важно проводить регулярные самопроверки и внимательно следить за любыми ранами. Ранняя обработка ран — единственный способ снизить риск осложнений.
Продолжайте читать, чтобы узнать больше о процессе заживления, способах ускорения процесса заживления и о том, как улучшить целебные способности вашего тела в долгосрочной перспективе.
Когда у вас диабет, ряд факторов может повлиять на способность вашего организма заживлять раны.
Высокий уровень сахара в крови
Уровень сахара в крови является основным фактором, определяющим скорость заживления раны.
Когда уровень сахара в крови выше нормы, это:
- препятствует питанию клеток питательными веществами и кислородом
- препятствует эффективному функционированию вашей иммунной системы
- увеличивает воспаление в клетках организма
Эти эффекты замедляют заживление ран .
Невропатия
Периферическая невропатия также может быть результатом того, что уровень сахара в крови постоянно выше нормы.Со временем происходит повреждение нервов и сосудов. Это может привести к потере чувствительности пораженных участков.
Невропатия особенно часто встречается в кистях и стопах. Когда это происходит, вы можете не чувствовать ран, когда они возникают. Это одна из основных причин, почему раны на ногах чаще встречаются у людей с диабетом.
Плохое кровообращение
У людей с диабетом вдвое выше вероятность развития заболеваний периферических сосудов, состояния плохого кровообращения. Заболевание периферических сосудов приводит к сужению кровеносных сосудов, что снижает приток крови к конечностям.Это состояние также влияет на способность эритроцитов легко проходить через сосуды. А более высокий, чем обычно, уровень глюкозы в крови увеличивает толщину крови, еще больше влияя на кровоток в организме.
Дефицит иммунной системы
Многие люди, страдающие диабетом, также имеют проблемы с активацией иммунной системы. Количество иммунных боевых клеток, посылаемых для заживления ран, и их способность действовать часто снижается. Если ваша иммунная система не может функционировать должным образом, заживление ран происходит медленнее, а риск заражения повышается.
Инфекция
Если ваша иммунная система не функционирует наилучшим образом, ваше тело может бороться с бактериями, вызывающими инфекцию.
Повышенный уровень сахара в крови также увеличивает вероятность заражения. Это потому, что бактерии процветают за счет дополнительного сахара, доступного в кровотоке. Высокий уровень сахара в крови также может помешать иммунным клеткам бороться с вторгающимися бактериями.
Если вашу инфекцию не лечить и оставить для распространения, это может привести к таким осложнениям, как гангрена или сепсис.
Раны — реальный повод для беспокойства. Без тщательного наблюдения они могут быстро перейти в инфекцию или более серьезное осложнение.
Самая серьезная проблема — ампутация. У людей с диабетом в 15 раз больше шансов получить ампутации в результате ран или язв стопы. Вот почему это происходит и что можно сделать, чтобы это предотвратить.
Чтобы помочь процессу заживления, следуйте этим советам:
Регулярно проводите самопроверку. Заблаговременная обработка ран — ключ к предотвращению инфекций и осложнений.Обязательно проводите ежедневную самопроверку и ищите новые раны, особенно на ногах. Не забывайте проверять между пальцами ног и под ними.
Удалить мертвые ткани. Некроз (мертвые клетки) и избыток ткани часто возникают при диабетических ранах. Это может способствовать развитию бактерий и токсинов и увеличить инфицирование раны. Это также может помешать вам осмотреть подлежащую ткань. Ваш врач часто поможет вам с процессом удаления.
Сохраняйте свежесть заправок. Регулярная смена повязок может помочь уменьшить количество бактерий и поддерживать соответствующий уровень влажности в ране. Врачи часто рекомендуют специальные повязки для ухода за ранами.
Не давите на рабочую зону. Давление может вызвать износ, который повреждает кожу и приводит к более глубокой ране или язве.
Если вы имеете дело с раной на ступне, наденьте белые носки во время процесса заживления. Так на носках будет легче увидеть кровь или другие признаки дренажа.
Обратитесь к врачу, если вы испытываете одно из следующего:
- покалывание
- жжение
- потеря чувствительности
- постоянная боль
- опухоль
Вам также следует обратиться к врачу, если ваши симптомы ухудшаются или длятся дольше неделя.
Любой разрыв кожи на ногах является поводом для беспокойства, поэтому, если вы не уверены насчет раны, обратитесь к врачу. Они могут определить рану и посоветовать, как лучше за ней ухаживать.Чем быстрее вы получите соответствующее лечение, тем больше у вас шансов предотвратить осложнения.
Есть несколько вещей, которые вы можете сделать, чтобы укрепить свою иммунную систему и помочь заживлению ран.
Соблюдайте здоровую диету. Диета напрямую влияет на уровень сахара в крови, поэтому правильное питание является ключевым моментом. Если вы сможете постоянно поддерживать здоровый уровень глюкозы, у вас больше шансов избежать ран и быстрее заживать в случае их возникновения.
Люди с диабетом часто могут лучше контролировать уровень сахара в крови, избегая обработанных углеводов, добавленных сахаров и фаст-фуда.Это также помогает увеличить потребление клетчатки, фруктов, овощей и бобовых. Полноценное питание обеспечивает организм всем необходимым для более быстрого заживления ран, например витамином С, цинком и белком.
Оставайтесь активными. Физические упражнения помогают улучшить чувствительность к инсулину. Это помогает сахару в кровотоке более эффективно проникать в ваши клетки, что способствует заживлению и здоровью.
Бросить курить. Курение снижает способность ваших клеток переносить кислород. Курение также подрывает иммунную систему и увеличивает риск сосудистых заболеваний.
Рассмотрим мед. Некоторые исследования показывают, что мед является эффективной альтернативой заживлению ран диабетической стопы.
Диабет и заживление ран: причины, осложнения и профилактика
Если у человека диабет, заживление ран может занять больше времени, что может увеличить риск развития инфекций и других осложнений.
Человек, который хорошо справляется с диабетом, может улучшить скорость заживления ран и снизить вероятность развития тяжелой инфекции.
По данным Центров по контролю за заболеваниями (CDC), около 30,3 миллиона человек в США страдают диабетом, и многие из этих людей испытывают осложнения, вызванные инфицированными ранами.
В этой статье мы рассмотрим влияние диабета на заживление ран и способы снижения риска осложнений.
Поделиться на PinterestУ людей с диабетом раны заживают медленнее и подвержены инфекциям.Незначительные раны, порезы и ожоги — несчастная, но неизбежная часть жизни.Однако у людей с диабетом эти травмы могут привести к серьезным проблемам со здоровьем.
У многих людей с диабетом появляются раны, которые медленно заживают, плохо заживают или никогда не заживают. Иногда может развиться инфекция.
Инфекция может распространиться на ткани и кости рядом с раной или более отдаленные участки тела. В некоторых случаях и без неотложной помощи инфекция может быть опасной для жизни или даже быть смертельной.
Даже если в ране не развивается инфекция, медленное заживление может отрицательно сказаться на общем состоянии здоровья и качестве жизни человека.Порезы или травмы ступней или ног могут затруднить ходьбу или сделать упражнения болезненными.
Очень важно, чтобы люди, страдающие диабетом, контролировали уровень сахара в крови, чтобы снизить риск медленно заживающих ран и осложнений, включая язвы стопы.
По некоторым данным, язвы стопы развиваются примерно у 1 из 4 человек с диабетом. Язвы стопы — это болезненные язвы, которые в конечном итоге могут привести к ампутации стопы.
Согласно статье в American Journal of Managed Care ( AMJC ), в Соединенных Штатах каждый день в результате диабета происходит около 230 ампутаций.
Исследование 2013 года обнаружило четкую корреляцию между уровнем глюкозы в крови и заживлением ран.
Исследование показало, что люди, перенесшие операцию по поводу ран хронического диабета, с большей вероятностью полностью заживут, если они хорошо контролируют уровень глюкозы в крови во время операции.
Диабет вызывает нарушение выработки организмом или чувствительности к инсулину — гормону, который позволяет клеткам брать и использовать глюкозу из кровотока для получения энергии. Это нарушение выработки инсулина затрудняет регулирование уровня глюкозы в крови для организма.
Когда уровень глюкозы в крови остается постоянно высоким, это ухудшает функцию белых кровяных телец. Лейкоциты играют центральную роль в иммунной системе. Когда белые кровяные тельца не могут нормально функционировать, организм не в состоянии бороться с бактериями и закрывать раны.
У людей с неконтролируемым диабетом может развиться нарушение кровообращения. По мере замедления кровообращения кровь движется медленнее, что затрудняет доставку питательных веществ к ранам. В результате травмы заживают медленно или вообще не заживают.
Диабет также может вызывать невропатию (повреждение нервов), которая также может влиять на заживление ран. Неконтролируемый уровень глюкозы в крови может повредить нервы, вызывая онемение в этой области. Это может означать, что люди с диабетом, получившие травму ног, могут не знать о травме.
Если человек не знает о травме, он может не получить лечения, которое может привести к ухудшению состояния раны. Сочетание медленного заживления и снижения чувствительности в этой области значительно увеличивает риск заражения.
Люди с диабетом 1 или 2 типа имеют повышенный риск развития бактериальной инфекции в ране.
Факторы, которые могут увеличить этот риск, включают:
- нарушение потоотделения
- сухая и потрескавшаяся кожа
- инфекции ногтей на ногах
- аномалии стопы, такие как стопа Шарко
Другие способы диабета могут повлиять на заживление ран, включают:
- снижение производство гормонов роста и заживления
- снижение выработки и восстановления новых кровеносных сосудов
- ослабленный кожный барьер
- снижение выработки коллагена
Люди, плохо заживающие раны из-за воздействия диабета на нервы и кровеносные сосуды, могут также испытывать другие осложнения. К ним относятся болезни сердца, почек и проблемы с глазами.
Если необработанная рана инфицирована, инфекция может локально распространиться на мышцы и кости. Врачи называют это остеомиелитом.
Если инфекция развивается в ране и не лечится, она может перейти в стадию гангрены. Гангрена — частая причина ампутаций у людей, теряющих конечности в результате диабета.
Иногда у людей с неконтролируемыми инфекциями развивается сепсис, который возникает, когда инфекция распространяется в кровоток. Сепсис может быть опасным для жизни.
Люди с диабетом могут использовать определенные стратегии, чтобы сократить время, необходимое для заживления раны. К ним относятся контроль уровня глюкозы в крови, тщательный уход за ногами и лечение ран по мере их возникновения.
Уход за ногами при диабете
Соответствующий уход за ногами включает:
- Ежедневное мытье ног
- Вытирание кожи перед нанесением увлажняющего крема
- Избегание ходьбы босиком
- тщательная стрижка ногтей на ногах
- удобная обувь
- осмотр ступней и взгляд внутрь обувь ежедневно
- При каждом посещении врача осматривает ступни
Обработка ран
Очень важно, чтобы люди с диабетом внимательно следили за своими ранами.Хотя раны могут заживать медленно, это ненормально, если они будут оставаться открытыми в течение нескольких недель, распространяться, сочиться или становиться чрезвычайно болезненными.
Хотя инфекция может развиться не в каждой язве или ране, первым шагом к ее предотвращению является очистка раны и наложение чистой повязки. Повторяйте это ежедневно.
Людям с диабетом может быть хорошей идеей носить обувь и носки при ходьбе, особенно если образовалась рана. Хождение босиком увеличивает риск заражения.
Людям, страдающим диабетом любого типа, следует обратиться за лечением, если на их стопе образовалась рана, которая не заживает. Человеку часто необходимо принимать антибиотики для борьбы с любыми инфекциями, и может потребоваться госпитализация, если рана серьезная.
Контроль уровня глюкозы
Люди, контролирующие уровень глюкозы в крови, с меньшей вероятностью получат тяжелые незаживающие раны.
Людям с сахарным диабетом 1 типа необходимо пожизненно принимать инсулин, чтобы контролировать уровень сахара в крови.У людей с диабетом 2 типа есть больше вариантов — помимо приема инсулина и других лекарств, внесение некоторых изменений в образ жизни, таких как здоровая диета, регулярные упражнения и контроль веса, могут существенно улучшить уровень сахара в крови.
Эти изменения в образе жизни могут даже позволить человеку справиться с диабетом без лекарств.
Людям с диабетом 1 и 2 типа может помочь диета с ограничением углеводов. Поговорите с врачом, который составит индивидуальный план питания, включающий определенное количество углеводов, которые человек должен есть каждый день.
Если у человека диабет, незаживающая рана может быстро стать опасной для жизни. Положительный прогноз для медленно заживающих ран зависит от своевременного лечения и эффективного контроля уровня глюкозы.
Людям с диабетом следует немедленно обратиться к врачу, если у них появятся серьезные или болезненные раны, которые не заживают в течение нескольких дней, или если кажется, что появилась инфекция.
Может помочь сочетание агрессивного лечения антибиотиками, очистки ран, хирургического удаления мертвых тканей и более эффективного контроля уровня глюкозы.Если рана не поддается лечению, может потребоваться ампутация.
Людям следует принимать профилактические меры до развития ран, чтобы снизить риск осложнений, связанных с заживлением ран.
Q:
Есть ли способ спасти конечность при развитии гангрены?
A:
Гангрена обычно означает критическую потерю кровоснабжения с разрушением тканей и, возможно, инфекцией. Гангренозную ткань нужно удалить хирургическим путем.
Однако, если врач диагностирует заболевание на ранней стадии и существует ограниченный риск для тканей, полная ампутация может не потребоваться.
Раннее вмешательство и обнаружение имеют решающее значение.
Мария Прелипсеан, MD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.


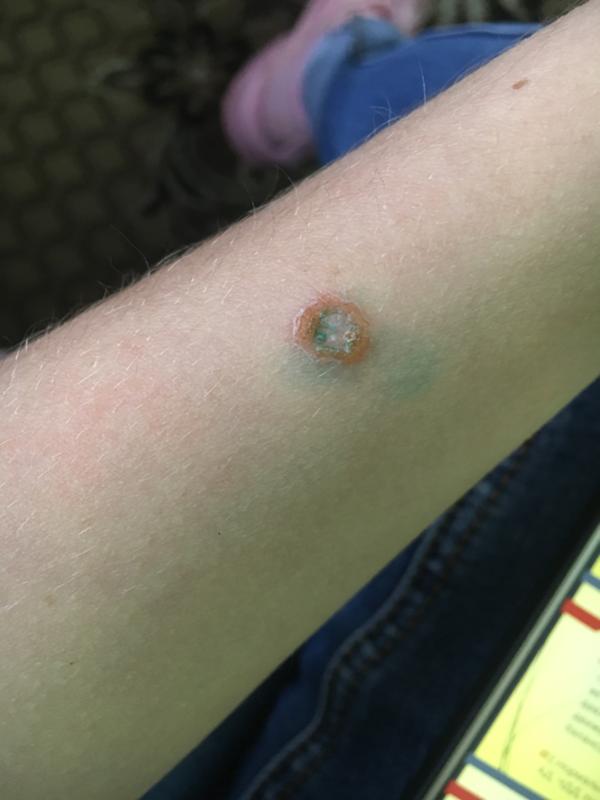

 Наноситься на область повреждения 1-2 раза в сутки.
Наноситься на область повреждения 1-2 раза в сутки.
 Для приготовления раствора достаточно взять 1 ст. л. любой травы, залить 0,5 л кипятка, настоять 1 час, процедить и применять для промывания раны или компрессов.
Для приготовления раствора достаточно взять 1 ст. л. любой травы, залить 0,5 л кипятка, настоять 1 час, процедить и применять для промывания раны или компрессов.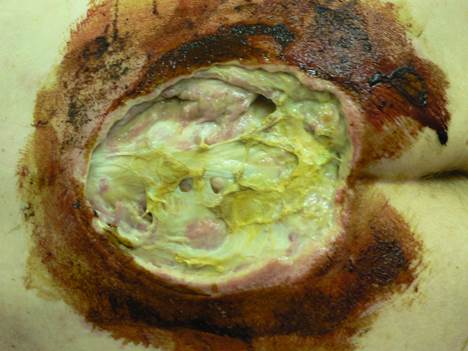
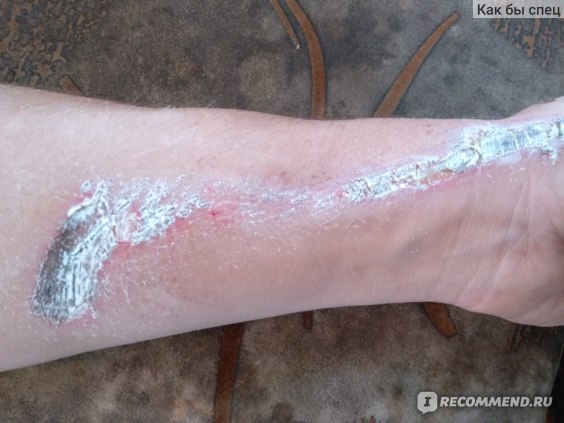 В частности, если на пальце есть ссадина, она долго не заживет при регулярной работе руками, особенно в воде, с химическими веществами и пр.
В частности, если на пальце есть ссадина, она долго не заживет при регулярной работе руками, особенно в воде, с химическими веществами и пр.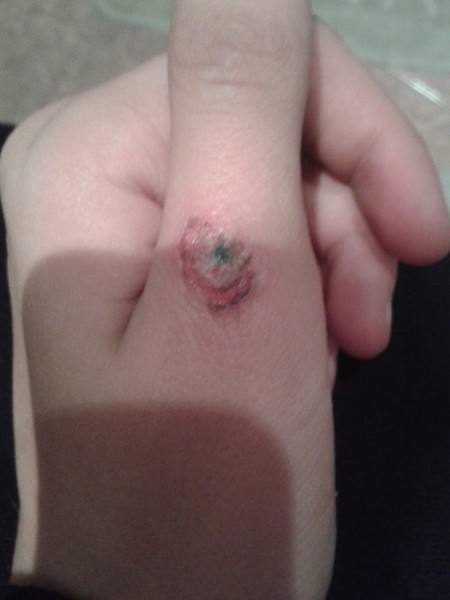 Повседневный рацион должен включать в себя разнообразные продукты, насыщающие организм всеми необходимыми ему элементами. В частности, для заживления ран особенно важную роль играет достаточное поступление белка, провитамина А, аскорбиновой кислоты, а также цинка.
Повседневный рацион должен включать в себя разнообразные продукты, насыщающие организм всеми необходимыми ему элементами. В частности, для заживления ран особенно важную роль играет достаточное поступление белка, провитамина А, аскорбиновой кислоты, а также цинка.
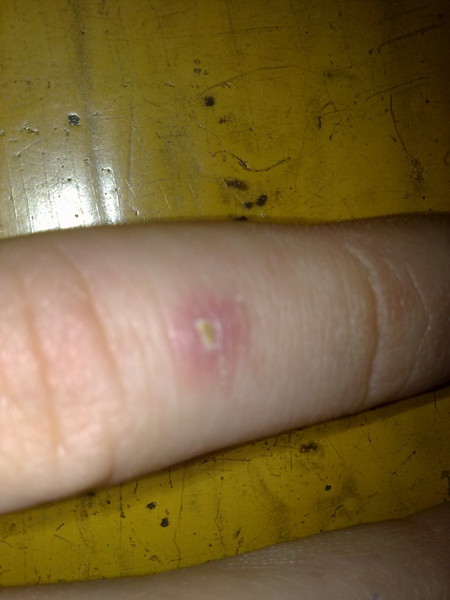

 Часто ее края более светлые, утолщенные.
Часто ее края более светлые, утолщенные.
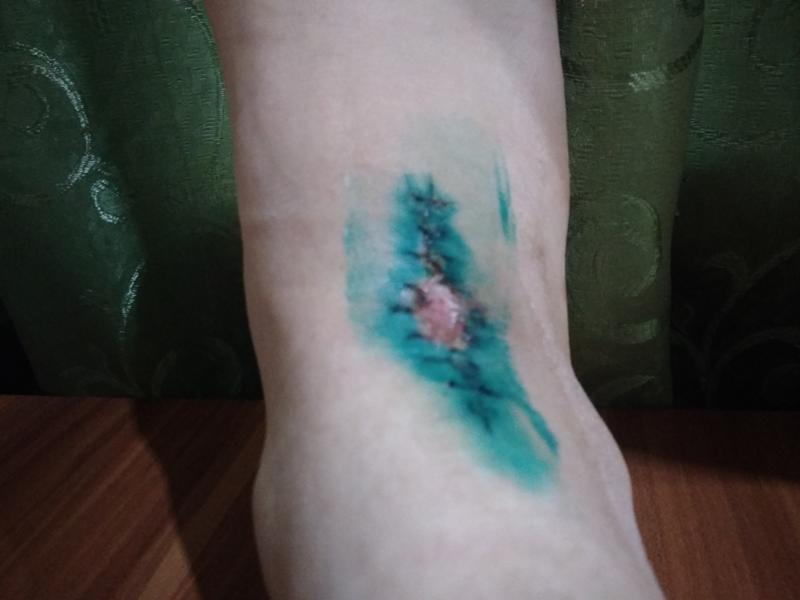 Сначала наносят на марлевую повязку, затем прикладывают к поврежденной области в течение 10–14 дней.
Сначала наносят на марлевую повязку, затем прикладывают к поврежденной области в течение 10–14 дней.