Эпидемический паротит (свинка) — причины, симптомы, диагностика и лечение
Эпидемический паротит — это острая инфекция, вызываемая РНК-содержащим вирусом рода Paramyxovirus, преимущественно поражающая слюнные железы и нервные клетки. Возбудитель эпидемического паротита передается воздушно-капельным путем, иногда-контактным путем через предметы, зараженные слюной больного. Клиника свинки начинается с лихорадки и интоксикационных симптомов, на этом фоне нарастает припухлость и болезненность в околоушной области. Достаточно типичная клиника позволяет диагностировать эпидемический паротит без дополнительного обследования. Лечение в основном симптоматическое.
Общие сведения
Эпидемический паротит (свинка) представляет собой острое инфекционное заболевание, протекающее с поражением околоушных слюнных желез и нервной ткани. Естественная восприимчивость людей к инфекции довольно высока, постинфекционный иммунитет стойкий, длительный. Дети раннего возраста страдают редко, ввиду малой вероятности контакта с больными и присутствия материнских антител. В настоящее время преимущественная заболеваемость отмечается в возрастной группе от 5 до 15 лет, болеют чаще лица мужского пола. Заболеваемость повсеместная и всесезонная, с незначительным повышением количества случаев заражения в осенне-зимний период.
Причины
Вирус, вызывающий эпидемический паротит, — РНК-содержащий парамиксовирус — поражает обычно людей, но отмечались случаи заражения собак от своих хозяев. Во внешней среде не стоек, легко погибает при высушивании, повышении температуры, под действием ультрафиолетового облучения. При пониженной температуре окружающей среды может сохранять свою жизнеспособность до года. Резервуаром и источником возбудителя эпидемического паротита является больной человек. Вирус выделяется со слюной и мочой, обнаруживается в крови и ликворе, грудном молоке.
Выделение вируса начинается за 1-2 дня до первых клинических проявлений и продолжается около недели. 25-50% случаев заболевания протекают в стертой или бессимптомной форме, но при этом больные активно выделяют вирус. Возбудитель свинки передается по аэрозольному механизму воздушно-капельным путем. В редких случаях (ввиду нестойкости вируса) возможна передача через предметы быта личного пользования, загрязненные слюной больного человека. Отмечаются случаи вертикального пути передачи вируса от матери к ребенку в дородовом периоде, родах, при лактации.
Симптомы эпидемического паротита
Инкубационный период эпидемического паротита колеблется от нескольких дней до месяца, в среднем он составляет 18-20 дней. У детей в редких случаях могут отмечаться продромальные признаки: головная боль, легкий озноб, миалгии и артралгии, дискомфорт в области околоушных желез, сухость во рту. Чаще всего заболевание начинается остро с быстро развивающейся лихорадки, озноба. Лихорадка обычно сохраняется до недели. Отмечается симптоматика интоксикации: головная боль, общая слабость, бессонница.
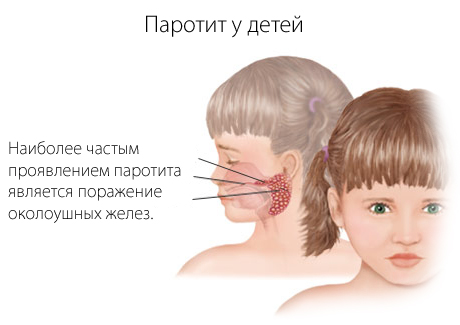
Специфическим симптомом свинки является воспаление околоушных слюнных желез, нередко захватываются и подчелюстные и подъязычные железы. Воспаление слюнных желез проявляется припухлостью в зоне их проекции, на ощупь железы тестообразные, болезненные (преимущественно в центральной части). Выраженный отек железы может значительно деформировать овал лица, придавая ему грушевидную форму и приподнимая мочку уха. Кожа над воспаленной железой остается нормального цвета, натянута, с трудом образует складки, лоснится. Как правило, заболевание поражает обе околоушные железы с промежутком в 1-2 дня, в некоторых случаях воспаление остается односторонним.
В околоушной области отмечают ощущение распирания, боль (в особенности в ночное время), могут быть шум и боли в ушах (в результате пережатия евстахиевой трубы), может снижаться слух. Положительный симптом Филатова (выраженная болезненность при надавливании позади мочки уха), являющийся специфичным при диагностике паротита. Иногда выраженная болезненность желез мешает жеванию, в тяжелых случаях может развиться тризм жевательной мускулатуры. Отмечается пониженное слюноотделение. Боль в области желез сохраняется до 3-4 дней, иногда иррадиирует в ухо или в шею, позднее постепенно проходит, отечность регрессирует. Увеличение лимфатических узлов для эпидемического паротита не характерно.
Взрослые переносят свинку более тяжело, у них чаще проявляются продромальные признаки, выше интоксикация, могут отмечаться катаральные явления. Заметно чаще процесс затрагивает подчелюстные и подъязычные слюнные железы, иногда локализуется только в них. Подчелюстная железа, отекая, приобретает вид вытянутой по ходу нижней челюсти припухлости, тестоватой на ощупь и болезненной. Иногда отечность распространяется на шею. Воспаление подъязычной железы характеризуется возникновением припухлости под подбородком, болью и гиперемией слизистой во рту под языком, болезненности при его высовывании. Отек слюнных желез сохраняется у взрослых нередко на 2 недели и более.
Осложнения
Обычно острый период эпидемического паротита протекает легко, но позднее могут обнаружиться такие осложнения, как серозный менингит (иногда – менингоэнцефалит), орхит, эпидидимит, оофорит и острый панкреатит. Имеет место мнение, что эти заболевания являются признаком более тяжелого течения эпидемического паротита, поскольку вирус имеет склонность поражать нервные и железистые ткани.
Диагностика
Диагностика эпидемического паротита (свинки) производится на основании достаточно специфичной клинической картины, лабораторные тесты практически не дают диагностически существенной информации. В сомнительных клинических случаях можно применить серологические анализы: ИФА, РСК, РТГА.
В первые дни заболевания могут применять методику раздельного определения антител к V и S-антигенам вируса. Дополнительным диагностическим критерием служит степень активности ферментов амилазы и диастазы в крови и моче.
Лечение эпидемического паротита (свинки)
Неосложненный эпидемический паротит лечат на дому, госпитализация показана только в случаях тяжелых осложнений, либо в карантинных целях. При развитии осложнений эпидемического паротита показана консультация андролога, гинеколога, отоларинголога и сурдолога. В период лихорадки рекомендован постельный режим вне зависимости от самочувствия, желательно первые дни употреблять жидкую и полужидкую пищу, чаще пить воду или чай. Необходимо тщательно следить за гигиеной рта, полоскать кипяченой водой или слабым раствором соды, тщательно чистить зубы. На область воспаленных желез накладывают сухие согревающие компрессы, можно применять физиотерапевтические методики (УВЧ, УФО, диатермия).
Дезинтоксикационная терапия проводится по показаниям, при тяжелой интоксикации возможно назначение малых доз глюкокортикоидов (стероидная терапия назначается только при стационарном лечении). На ранних сроках заболевания лечебный эффект может дать введение интерферона человека или его синтетических аналогов. Если эпидемический паротит осложняется орхитом, в терапию включается применение суспензориев, первые 3-4 дня на яички помещают холод, в последующем – согревают. Показано раннее назначение глюкокортикостероидов.
Прогноз и профилактика
Прогноз при неосложненном эпидемическом паротите благоприятный, выздоровление наступает в сроки от одной до двух недель (иногда несколько дольше). При развитии двустороннего орхита есть вероятность утери фертильной функции. После перенесения осложнений, связанных с поражением нервной системы, могут остаться парезы и параличи групп мышц, снижение слуха вплоть до глухоты.
Специфическая профилактика осуществляется прививанием живой вакциной ЖПВ планово в возрасте 1 года, в дальнейшем производится ревакцинация в 6 лет. Для специфической профилактики применяют живую вакцину (ЖПВ). Профилактические прививки проводят в плановом порядке детям в возрасте 12 месяцев, не болевшим паротитом, с последующей ревакцинацией в 6 лет тривакциной (корь, краснуха, эпидемический паротит). Вакцинация способствует значительному снижению заболеваемости эпидемическим паротитом и уменьшению риска развития осложнений. По эпидемиологическим показаниям производят вакцинацию лиц более старшего возраста.
Общая профилактика заключается в изоляции больных до полного клинического выздоровления (но не менее 9 дней), в очаге производят дезинфекцию. Карантинные меры по разобщению детских коллективов в случае выявления эпидемического паротита назначаются на 21 день, ранее непривитые дети, имевшие контакт с больным, подлежат вакцинированию.
Эпидемический паротит (свинка) : причины, симптомы, диагностика, лечение
Эпидемический паротит (свинка) не имеет общепринятой классификации. Это объясняют различной трактовкой специалистами проявлений болезни. Ряд авторов считают, что симптомы эпидемического паротита (свинки) — это следствие поражения слюнных желез, а поражение нервной системы и других железистых органов — как осложнения или проявления атипичного течения болезни.
Патогенетически обоснована позиция, согласно которой поражения не только слюнных желёз, но и другой локализации, вызванные вирусом эпидемического паротита, следует рассматривать именно как симптомы эпидемического паротита (свинки), а не осложнения болезни. Тем более что они могут манифестовать изолированно без поражения слюнных желёз. В то же время поражения различных органов как изолированные проявления паротитной инфекции наблюдают редко (атипичная форма болезни). С другой стороны, стёртую форму болезни, которую диагностировали до начала плановой вакцинации практически во время каждой вспышки болезни в детском и подростковом коллективе и при плановых осмотрах, нельзя признать атипичной. Бессимптомную инфекцию не рассматривают как болезнь. В классификации следует отразить и нередкие неблагоприятные отдалённые последствия эпидемического паротита. Критерии тяжести в эту таблицу не включены, так как они совершенно различны при разных формах болезни и не имеют нозологической специфики. Осложнения эпидемического паротита (свинки) редки и не имеют характерных особенностей, поэтому их в классификации не рассматривают.
Инкубационный период эпидемического паротита (свинки) составляет от 11 до 23 дней (чаще 18-20). Часто развернутой картине болезни предшествует продромальный период.
У некоторых больных (чаще у взрослых) за 1-2 дня до развития типичной картины наблюдают продромальные симптомы эпидемического паротита (свинки) в виде разбитости, недомогания, гиперемии ротоглотки, боли в мышцах, головной боли, нарушения сна и аппетита. Типично острое начало, озноб и повышение температуры до 39-40 °С. Ранние симптомы эпидемического паротита (свинки) — болезненность за мочкой уха (симптом Филатова). Припухлость околоушной железы чаще появляется к концу суток или на второй день болезни сначала с одной стороны, а через 1-2 дня у 80-90% больных — с другой. При этом обычно отмечают шум в ушах, боли в области уха, усиливающиеся при жевании и разговоре, возможен тризм. Увеличение околоушной железы хорошо заметно. Железа заполняет ямку между сосцевидным отростком и нижней челюстью. При значительном увеличении околоушной железы ушная раковина оттопыривается и мочка уха поднимается кверху (отсюда народное название «свинка»). Отёк распространяется в трёх направлениях: кпереди — на щёку, вниз и кзади — на шею и вверх — на область сосцевидного отростка. Отёчность особенно заметна при осмотре больного со стороны затылка. Кожа над поражённой железой напряжена, обычной окраски, при пальпации железа имеет тестовую консистенцию, умеренно болезненна. Максимальной степени отёчность достигает на 3-5-й день заболевания, затем постепенно уменьшается и исчезает, как правило, на 6-9-й день (у взрослых на 10-16-й день). В этот период саливация снижена, слизистая оболочка полости рта сухая, больные жалуются на жажду. Стенонов проток отчётливо виден на слизистой оболочке щеки в виде гиперемированного отёчного колечка (симптом Мурсу). В большинстве случаев в процесс вовлекаются не только околоушные, но и поднижнечелюстные слюнные железы, которые определяют в виде слабоболезненных веретенообразных припухлостей тестовой консистенции, при поражении подъязычной железы припухлость отмечают в подбородочной области и под языком. Поражение только подчелюстных (субмаксиллит) или подъязычных желез наблюдают крайне редко. Внутренние органы при изолированном паротите, как правило, не изменены. В ряде случаев у больных отмечают тахикардию, шум на верхушке и приглушение тонов сердца, гипотонию. Поражение ЦНС проявляется головной болью, бессонницей, адинамией. Общая продолжительность лихорадочного периода составляет чаще 3-4 дня. в тяжёлых случаях — до 6-9 дней.
Частый симптом эпидемического паротита (свинки) у подростков и взрослых — поражение яичек (орхит). Частота паротитного орхита напрямую зависит от тяжести заболевания. При тяжёлых и среднетяжёлых формах он возникает приблизительно в 50% случаях. Возможен орхит без поражения слюнных желёз. Признаки орхита отмечают на 5-8-й день болезни на фоне снижения и нормализации температуры. При этом состояние больных вновь ухудшается: температура тела повышается до 38-39 °С, появляется озноб, головная боль, возможны тошнота и рвота. Отмечают сильные боли в области мошонки и яичка, иногда иррадиирующие в нижние отделы живота. Яичко увеличивается в 2-3 раза (до размера гусиного яйца), становится болезненным и плотным, кожа мошонки гиперемирована. часто — с синюшным оттенком. Чаще поражается одно яичко. Выраженные клинические проявления орхита сохраняются 5-7 дней. Затем боли исчезают, яичко постепенно уменьшается в размерах. В дальнейшем можно отметить признаки его атрофии. Почти у 20% больных орхит сочетается с эпидидимитом. Придаток яичка пальпируется как продолговатая болезненная припухлость. Это состояние приводит к нарушению сперматогенеза. Получены данные о стёртой форме орхита, которая также может быть причиной мужского бесплодия. При паротитном орхите описан инфаркт лёгкого вследствие тромбоза вен простаты и тазовых органов. Ещё более редкое осложнение паротитного орхита — приапизм. У женщин может развиться оофорит, бартолинит, мастит. Нечасто встречается у пациентов женского пола в постпубертатный период оофорит. не влияющий на фертильность и не приводящий к стерильности. Следует заметить, что мастит может развиться и у мужчин.
Частый симптом эпидемического паротита (свинки) — острый панкреатит, часто протекающий бессимптомно и диагностируемый только на основании повышения активности амилазы и диастазы в крови и моче. Частота развития панкреатита, по данным различных авторов, варьирует в широких пределах — от 2 до 50%. Чаще он развивается у детей и подростков. Такой разброс данных связан с использованием различных критериев диагностики панкреатита. Панкреатит развивается обычно на 4-7-й день болезни. Наблюдают тошноту, многократную рвоту, диарею, боли опоясывающего характера в средней части живота. При выраженном болевом синдроме иногда отмечают напряжение мышц живота и симптомы раздражения брюшины. Характерно значительное повышение активности амилазы (диастазы). сохраняющееся до одного месяца, тогда как другие симптомы заболевания исчезают уже через 5-10 дней. Поражение поджелудочной железы может приводить к атрофии островкового аппарата и развитию диабета.
В редких случаях возможно поражение и других железистых органов, обычно в сочетании со слюнными железами. Описаны тиреоидит, паратиреоидит, дакриоадениты, тимоидит.
Поражение нервной системы — одно из частых и существенных проявлений паротитной инфекции. Чаще всего наблюдают серозный менингит. Возможны также менингоэнцефалит, невриты черепных нервов, полирадикулоневрит. Симптомы паротитного менингита полиморфна, поэтому критерием диагностики может быть только выявление воспалительных изменений спинно-мозговой жидкости.
Возможны случаи эпидемического паротита, протекающие с синдромом менингизма, при интактности спинно-мозговой жидкости. Напротив, часто без наличия менингеальных симптомов отмечают воспалительные изменения спинно-мозговой жидкости, поэтому данные о частоте менингитов, по данным различных авторов, варьируют от 2-3 до 30%. Между тем своевременная диагностика и лечение менингита и других поражений ЦНС существенно влияет на отдалённые последствия болезни.
Менингит чаще наблюдают у детей в возрасте 3-10 лет. В большинстве случаев он развивается на 4-9-й день болезни, т.е. в разгаре поражения слюнных желёз или на фоне стихания болезни. Однако возможно и появление симптомов менингита одновременно с поражением слюнных желёз и даже раньше. Возможны случаи менингита без поражения слюнных желёз, в редких случаях-в сочетании с панкреатитом. Начало менингита характеризуется быстрым повышением температуры тела до 38-39.5 °С, сопровождающимся интенсивной головной болью диффузного характера, тошнотой и частой рвотой, гиперестезией кожи. Дети становятся вялыми, адинамичными. Уже в первые сутки заболевания отмечают менингеальные симптомы эпидемического паротита (свинки), которые выражены умеренно, часто не в полном объёме, например, только симптом посадки («треножника»). У детей младшего возраста возможны судороги, потеря сознания, у старших детей — психомоторное возбуждение, бред, галлюцинации. Общемозговая симптоматика обычно регрессирует в течение 1-2 сут. Сохранение в течение более длительного времени свидетельствует о развитии энцефалита. Существенную роль в развитии менингеальной и общемозговой симптоматики играет внутричерепная гипертензия с повышением ЛД до 300-600 мм вод.ст. Осторожная по каплям эвакуация спинно-мозговой жидкости во время люмбальной пункции до нормального уровня ЛД (200 мм вод.ст.) сопровождается выраженным улучшением состояния больного (прекращение рвоты, прояснение сознания, уменьшение интенсивности головной боли).
Спинно-мозговая жидкость при паротитном менингите прозрачная или опалесцирующая, плеоцитоз составляет 200-400 в 1 мкл. Содержание белка повышено до 0,3-0,б/л, иногда до 1,0-1,5/л. редко наблюдают сниженный или нормальный уровень белка. Цитоз, как правило, лимфоцитарный (90% и выше), в 1-2-й дни болезни может быть смешанным. Концентрация глюкозы в плазме крови — в пределах нормальных значений или повышена. Санация ликвора происходит позже регресса менингеального синдрома, к 3-й нед болезни, но может затягиваться, особенно у детей старшего возраста, до 1-1,5 мес.
При менингоэнцефалите через 2-4 дня после развития картины менингита на фоне ослабления менингеальных симптомов нарастает общемозговая симптоматика, появляются очаговые симптомы: сглаженность носогубной складки, девиация языка, оживление сухожильных рефлексов, анизорефлексия, мышечный гипертонус, пирамидные знаки, симптомы орального автоматизма, клонусы стоп, атаксия, интенционный тремор, нистагм, преходящий гемипарез. У детей младшего возраста возможны мозжечковые расстройства. Паротитный менингит и менингоэнцефалит протекают доброкачественно. Как правило, наступает полное восстановление функций ЦНС. однако иногда может сохраняться внутричерепная гипертензия. астенизация, снижение памяти, внимания, слуха.
На фоне менингита, менингоэнцефалита, иногда изолированно, возможно развитие невритов черепных нервов, чаще всего VIII пары. При этом отмечают головокружение, рвоту, усиливающиеся при перемене положения тела, нистагм. Больные стараются лежать неподвижно с закрытыми глазами. Эти симптомы связаны с поражением вестибулярного аппарата, но возможен и кохлеарный неврит, для которого характерно появление шума в ухе, снижение слуха, преимущественно в зоне высоких частот. Процесс обычно односторонний, но часто полного восстановления слуха не происходит. Следует иметь в виду, что при резко выраженном паротите кратковременное снижение слуха возможно за счёт отёка наружного слухового прохода.
Полирадикулоневрит развивается на фоне менингита или менингоэнцефалита. ему всегда предшествует поражение слюнных желёз. При этом характерно появление корешковых болей и симметричных парезов преимущественно дистальных отделов конечностей, процесс обычно обратим, возможно и поражение дыхательной мускулатуры.
Иногда, обычно на 10-14-й день заболевания, чаще у мужчин, развивается полиартрит. В основном поражаются крупные суставы (плечевые, коленные). Симптомы эпидемического паротита (свинки), как правило, обратимы, заканчиваются полным выздоровлением в течение 1-2 нед.
Осложнения (ангина, отит, ларингит, нефрит, миокардит) встречаются крайне редко. Изменения крови при эпидемическом паротите незначительны и характеризуются лейкопенией, относительным лимфоцитозом, моноцитозом. увеличением СОЭ, у взрослых иногда отмечают лейкоцитоз.
Эпидемический паротит — симптомы, признаки, лечение, свинка у детей и взрослых
Общие сведения
Наиболее часто эпидемическим паротитом болеют дети в возрасте 5-15 лет, но могут заболеть и взрослые.
Новости по теме
Как правило, заболевание протекает не очень тяжело. Однако паротит имеет целый ряд опасных осложнений. Чтобы застраховаться от неблагоприятного течения болезни необходимо предупредить саму возможность развития паротита. Для этого существует вакцина от эпидемического паротита, входящая в перечень обязательных прививок во всех странах мира.
Причины заболевания
Заражение происходит воздушно-капельным путём (при кашле, чихании, разговоре) от больного человека. Больной свинкой заразен за 1-2 дня до появления первых признаков болезни и в течение 9 дней после ее начала (максимальное выделение вируса — с третьего по пятый день).
После попадания в организм, вирус размножается в железистой ткани и может поражать почти все железы организма — половые, слюнные, поджелудочную, щитовидную. Изменения в работе большинства желез редко достигают того уровня, при котором начинают возникать конкретные жалобы и симптомы, но слюнные железы поражаются в первую очередь и сильнее всего.
Симптомы паротита (свинки)
Заболевание, как правило, начинается остро. Температура может подниматься до 40 градусов, отмечается боль в области уха или перед ним, особенно при жевании и глотании, повышенное слюноотделение. Особенно резкая боль возникает при попадании пищи, вызывающей обильное слюноотделение (например, кислой). Воспаление околоушной слюнной железы вызывает увеличение щеки — впереди ушной раковины появляется быстро распространяющаяся припухлость, которая максимально увеличивается к 5-6-му дню. Мочка уха оттопыривается кверху и вперед, что придает больному характерный вид. Ощупывание этого места болезненно. Повышенная температура тела сохраняется в течение 5-7 дней.
Осложнения
Из осложнений эпидемического паротита наиболее частыми являются воспаление поджелудочной (панкреатит) и половых желез. Возможно воспаление щитовидной и других внутренних желез организма, а также поражение нервной системы в виде менингита или энцефалита.
Панкреатит начинается с резких болей в животе (часто опоясывающих), рвоты, потери аппетита, нарушений стула. Если вы обратили внимание на появление подобных симптомов, следует незамедлительно обратиться к врачу.
Поражение половых желез может быть как у мальчиков, так и у девочек. Если у мальчиков воспаление яичек достаточно заметно, в силу их анатомического расположения и достаточно яркой клинической картины (новый подъем температуры, болезненность яичка, изменение цвета кожи над ним), то у девочек диагностика поражения яичников затруднена. Следствием такого воспаления впоследствии может явиться атрофия яичка и бесплодие у мужчин, атрофия яичников, бесплодие, нарушение менструальной функции у женщин.
Что можете сделать вы
Специфической терапии эпидемического паротита нет. Болезнь наиболее опасна у мальчиков в периоде полового созревания, в связи с возможным поражением яичек. Лечение направлено на предупреждение развития осложнений. Не занимайтесь самолечением. Только врач может грамотно поставить диагноз и проверить, не поражены ли другие железы.
Что может сделать врач
В типичных случаях постановка диагноза трудностей не вызывает и доктор сразу назначает лечение. В сомнительных случаях врач может назначить дополнительные методы диагностики. Больным рекомендуется соблюдать постельный режим в течение 7-10 дней. Известно, что у мальчиков, не соблюдавших постельный режим в течение 1-й недели, орхит (воспаление яичек) развивается примерно в 3 раза чаще. Необходимо следить за чистотой полости рта. Для этого назначают ежедневные полоскания 2% раствором соды или другими дезинфицирующими средствами.
На поражённую слюнную железу накладывают сухую тёплую повязку. Больным назначают жидкую или измельченную пищу. Для профилактики воспаления поджелудочной железы, кроме того, необходимо соблюдать определенную диету: избегать переедания, уменьшить количество белого хлеба, макарон, жиров, капусты. Диета должна быть молочно-растительной. Из круп лучше употреблять рис, разрешается черный хлеб, картофель.
Профилактика паротита (свинки)
Опасность осложнений эпидемического паротита не вызывает сомнений. Именно поэтому, столь распространены методы профилактики этого заболевания в виде установления карантина в детских коллективах и профилактических прививок. Больной изолируется до 9-х суток болезни; детям, бывшим в контакте с больным, не разрешается посещать детские учреждения (ясли, сады, школы) в течение 21 суток. Однако проблема заключается в том, что у 30-40% заразившихся вирусом, никаких признаков болезни не возникает (бессимптомные формы). Поэтому избежать свинки, прячась от больных, не всегда удается. Соответственно, единственно приемлемый путь профилактики это — прививки. Согласно календарю профилактических прививок в России вакцинация против эпидемического паротита проводится в 12 месяцев и в 6 лет.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Эпидемический паротит — Профилактика заболеваний
Эпидемический паротит является одной из широкораспространенных детских инфекций. Эта болезнь была известна с давних времен, страдали от искажавшей внешний вид человека болезни люди всех европейских стран.
Эпидемический паротит в народе называют «свинкой», а раньше называли «заушница», так как вирус паротита чаще поражает околоушные слюнные железы.
Паротит – острая вирусная инфекция, характеризующаяся поражением слюнных желез, других железистых органов и центральной нервной системы.
До введения вакцинации в России ежегодно паротитом заболевало 0,3-0,5 млн. человек.
Возбудитель заболевания – вирус, сохраняющий свою жизнеспособность при 20оС в течение 4-6 дней. При кипячении погибает мгновенно, чувствителен к ультрафиолету, дезинфектантам.
Источником инфекции являются люди, больные типичными, стертыми формами болезни, а также бессимптомными формами паротитной инфекции.
Больные заразны за 1-2 дня до начала болезни и на протяжении первых 6-9 дней.
Основной путь передачи инфекции – воздушно-капельный. Окружающие больного люди заражаются при близком контакте. Возбудитель выделяется со слюной. Также возможна передача инфекции через игрушки, посуду, загрязненную слюной.
Восприимчивость к инфекции высокая.
Сезонность заболевания – зимне-весенняя. Подъемы заболеваемости отмечаются каждые 5-7 лет.
Заболевают чаще дети в возрасте 3-5 лет, также встречается заболеваемость подростков и взрослых до 25 лет.
После перенесенной инфекции иммунитет стойкий, пожизненный.
В организм вирус попадает через слизистые оболочки ротоглотки и верхних дыхательных путей, далее, с током крови разносится в клетки железистых органов (слюнные железы, поджелудочная железа), где вызывает воспаление. Вирус может проникнуть в мозг, в этом случае у 12-14% больных развивается серозный менингит и менингоэнцефалит, который может закончиться глухотой, инвалидностью и даже смертью.
Мальчики болеют паротитом в 3 раза чаще девочек. У мальчиков попадание вируса в мужские половые органы вызывает воспаление яичек (орхит). Сейчас он чаще возникает у молодых мужчин (в 68% случаев) и мальчиков подростков (17-34% случаев), в то время как у мальчиков дошкольников только в 2% случаев.
Клиническая картина.
Болезнь начинается только через 11-23 дня после заражения.
* Болезнь начинается остро с лихорадки, интоксикации, боли при жевании и открывании рта.
* Сзади от ушной раковины появляется умеренно болезненная припухлость.
* В течение недели появляется припухлость второй железы.
* При поражении подъязычной железы, отмечается болезненность в подбородочной области.
* Отмечается снижение слюнообразования.
* При развитии панкреатита присоединяются боли в животе схваткообразного характера, понос и рвота.
* Частое проявление у подростков- орхит: боли в паху, увеличение пораженного яичка.
Осложнения паротитной инфекции:
* отиты, глухота
* менингиты
* миокардиты
* воспаление лицевого нерва
* ангины
* полиартрит
* при атрофия яичка. При двустороннем поражении может развиться бесплодие.
Лечение инфекции проводится на дому. При развитии осложнений врач принимает решение о госпитализации.
Рекомендуется соблюдать постельный режим в течение 7-10 дней, на железу накладывать сухую теплую повязку, обильное питье (до 1,5 л. в сутки).
Профилактика.
Основу профилактики эпидемического паротита составляет плановая вакцинация, которая проводится согласно национальному календарю профилактических прививок. Плановая вакцинация проводится в возрасте 12 месяцев, ревакцинация в 6 лет.
Больные изолируются до 9-го дня болезни.
Дети в возрасте до 10 лет, имевшие контакт с больным, невакцинированные и не болевшие эпидемическим паротитом, изолируются с 11-го по 21-й день с момента rконтакта.
Эпидемический паротит | EUROLAB | Инфекционные болезни
Эпидемический паротит (или свинка) и орхит впервые были описаны Гиппократом ещё в пятом веке до н.э. В 1934 году Johnson и Goodpasture показали, что свинка может передаваться от больных людей макакам посредством неустановленного фильтрующегося агента, присутствующего в слюне. В нашей стране вирус паротита (ВП) впервые был выделен на куриных эмбрионах А.К. Шубладзе и М.А. Селимовым в 1949 г.
Быстрый переход:
К вирусу паротита восприимчиво всё неиммунное население независимо от возраста. По контагиозности вирус паротита сопоставим с гриппом и краснухой, но, как показывают исследования, ниже, чем при кори и ветряной оспе. На современном этапе заболеваемость эпидемическим паротитом претерпевает существенное снижение, что связано с включением в национальные календари прививок ведущих стран мира вакцинацию против эпидемического паротита и постоянное совершенствование схемы вакцинации. В странах, где проводится массовая вакцинация населения, отмечается тенденция смещения заболеваемости эпидемическим паротитом у детей в сторону старшего детского и подросткового возраста. “Повзросление” эпидемического паротита связано с увеличением доли лиц с низким титром специфических антител к вирусу паротита в старших возрастных группах. Так, например, при вспышке заболевания эпидемическим паротитом в штате Айова (США) в марте 2006 года 30% заболевших составили лица 17-25 лет, а при вспышке заболевания в Великобритании в 2005 году средний возраст большинства заболевших составил 19-23 года.
По данным ВОЗ, ежегодно в мире регистрируется от 300 000 до 600 000 случаев заболевания эпидемическим паротитом. Заболеваемость эпидемическим паротитом в нашей стране претерпела существенные изменения: если в 90-х годах XX столетия отмечался постоянный рост заболеваемости, (98,9 случаев на 100 тыс. населения), то в последующее десятилетия, в результате проведения вакцинации, удалось существенно снизить заболеваемость инфекционным паротитом до показателя 1,64 на 100 тысяч.
Определение
Паротитная инфекция (ПИ) — острое вирусное антропонозное заболевание с аэрозольным механизмом передачи, характеризующееся поражением желез (чаще слюнных) и центральной нервной системы.
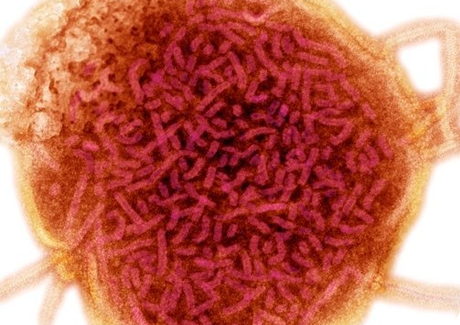
Этиология эпидемического паротита
Возбудитель — оболочечный РНК-содержащий вирус, принадлежащий к роду Rubulavirus семейству Paramyxoviridae. Вирусы семейства Paramyxoviridae обладают сродством к мукополисахаридам и гликопротеинам, в частности, к клеточным рецепторам, содержащим сиаповую кислоту. Местом синтеза РНК парамиксовирусов в клетке является цитоплазма.
При электронной микроскопии вирус демонстрирует плеоморфные свойства, размер вирусных частиц варьирует от 80 до 350 нм. Геном ВП представлен несегментированной одноцепочечной молекулой РНК с семью генами, кодирующими восемь протеинов: нуклеокапсидный протеин (NP), V протеин (\/)/фосфопротеин (Р), матричный протеин (М), протеин слияния (fusion protein, F), маленький гидрофобный протеин (SH), гемагглютинин- нейраминидаза (HN) и большой протеин (L). ВП характеризуются отсутствием генетической рекомбинации, что объясняет стабильность его антигенной структуры — на сегодняшний день известен только один серотип, имеющий два антигена: V- вирусный и S- растворимый. Строение вируса сходно с другими парамиксовирусами.
In vitro вирус культивируется на различных клеточных культурах млекопитающих и куриных эмбрионах. Вирус нестоек во внешней среде, и проявляет высокую чувствительность к высокой температуре (при 56°С вирус гибнет в течение 30 мин, при 60°С — мгновенно), ультрафиолетовому излучению, высушиванию и дезинфицирующим веществам (этиловому спирту, формалину, эфиру, кислой среде [pH ниже 4,5], хлороформу). При низких температурах может сохранять жизнеспособность до нескольких недель. В высушенном состоянии при температуре -20°С вирус не теряет активности в течение года.
Вирус эпидемического паротита патогенен только для человека, хотя возможно экспериментальное заражение обезьян путем введения вирус содержащего материала в протоки слюнных желез.
Эпидемиология эпидемического паротита
Эпидемический паротит имеет повсеместное распространение. Естественная восприимчивость неиммунного населения оценивается как достаточно высокая и может сохраняться таковой на протяжении всей жизни. Контагиозность при эпидемическом паротите сопоставима с гриппом и краснухой и ниже, чем при кори и ветряной оспе.
В довакцинальную эру преимущественно заболевание регистрировалось у детей младшего школьного возрасти и у лиц, проходящих воинскую повинность. Подъём заболеваемости был типичен для зимне-весенних месяцев, а эпидемии повторялись периодически через каждые 5-7 лет. Характерной чертой эпидемического паротита была очаговость заболевания. Из-за постоянной циркуляции вируса среди детского контингента, к 15 годам антитела к вирусу паротита в сыворотке крови обнаруживались более чем у 90% детей.
Обязательная вакцинация способствовала существенному (в десятки раз) снижению заболеваемости эпидемическим паротитом и изменению возрастной структуры заболевших. На фоне уменьшения заболеваемости детей вырос удельный вес заболеваемости взрослых пациентов (военнослужащих срочной службы, студентов и т.д.), что обусловлено снижением в сыворотке крови уровня защитных противопаротитных антител у вакцинированных спустя 5-7 лет при отсутствии ревакцинации. Единственным естественным резервуаром и источником инфекции является человек с любой формой эпидемического паротита. Выделение вируса паротита начинается уже в конце инкубационного периода (за 5-7 дней до начала заболевания) и продолжается вплоть до 9 дня от появления первых клинических признаков поражения слюнных желёз. Средняя продолжительность контагиозности (заразности) больного для окружающих составляет около двух недель. Наиболее активное выделение вируса во внешнюю среду происходит в первые 3-5 дней заболевания. Важную эпидемическую роль играют больные со стёртыми и бессимптомными формами заболевания, удельный вес которых суммарно может превышать 50% от всех случаев заболеваний.
Вирус выделяется из организма с крупнокапельным аэрозолем слюны, который из-за своей низкой дисперсности не распространяется на большое расстояние от источника инфекции и быстро оседает. Данный факт определяет основной механизм передачи вируса — аэрозольный и путь инфицирования — воздушно-капельный. Кроме этого, возможен контактный путь инфицирования через инфицированные слюной больного предметы окружающей среды и обихода (посуду, игрушки, клавиатуру компьютера и т.д.). Контактный путь имеет ограниченное значение, в виду нестойкости ВП во внешней среде. Дополнительная контаминация предметов окружающей среды может происходить путем выделения вируса паротита с мочой. Описан также трансплацентарный механизм инфицирования плода и инфицирование грудных детей через грудное молоко.
Фактором, ускоряющим распространение вируса эпидемического паротита является наличие сопутствующих острых респираторных заболеваний у источника инфекции, которые существенно повышают выделение возбудителя во внешнюю среду за счёт кашля и чихания.
Редкая заболеваемость эпидемическим паротитом детей до года объясняется наличием у них трансплацентарных материнских специфических антител. Активный трансплацентарный транспорт иммуноглобулинов класса G начинается уже в шесть месяцев беременности и быстро нарастает к её концу. В течение первого года жизни титры IgG к вирусу эпидемического паротита постепенно снижаются и в возрасте от девяти до 12 месяцев выявляются только у 5,2%.
После перенесенного заболевания у больных формируется напряжённый пожизненный иммунитет. Вирусоносительство у здоровых лиц не установлено.
В последние годы, благодаря эффективности вакцинации, отмечаются фактически только спорадические случаи заболеваемости эпидемическим паротитом, что в принципе, не исключает в определенных ситуациях групповую заболеваемость.
Патогенез эпидемического паротита
Инкубационный период, от 11 до 23 дней (чаще 15-19 дней).
Входными воротами вируса эпидемического паротита является слизистая оболочка рото- и носоглотки (не исключаются и клетки лимфатического аппарата). В этот период происходит первичная репликация вируса ЭП в эпителиальных и лимфоидных клетках слизистых оболочек с распространением возбудителя в назофарингеальные регионарные лимфатические узлы, в которых происходит инициация формирования иммунитета. Из лимфатических узлов вирус поступает в кровь обуславливая первичную виремию, во время которой происходит его гематогенная диссеминация в отдаленные органы-мишени, прежде всего такие, как слюнные железы, другие железистые органы, мозговые оболочки, что увеличивает количество очагов репликации вируса.
Других путей диссеминации вируса эпидемического паротита из области входных ворот не установлено.
Первичная виремия, развивающаяся в инкубационный период, является важным звеном патогенеза, поскольку позволяет понять и объяснить:
- почему клинические проявления ЭП бывают столь разнообразными;
- почему поражение других железистых органов и центральной нервной системы может проявляться не только после поражения слюнных желез, но и одновременно с ними, в ряде случаев раньше, а в отдельных редких случаях и даже без их поражения.
Продромальный период, по продолжительности не превышает 24-48 часов.
У части заболевших (частота развития точно не определена) до развития типичной клинической картины заболевания могут выявляться продромальные явления в виде слабости, недомогания, чувства “разбитости”, болей в мышцах, головной боли, познабливания, нарушения сна и аппетита, обусловленные неспецифическими защитными реакциями (цитокиновыми). У некоторых больных могут выявляться небольшие катаральные явления со стороны ротоглотки.
Острый период (период развёрнутой клинической картины заболевания), 7-9 дней.
Интенсивная репликация вируса во вторичных очагах инфекции и нарастание виремии, дальнейшее формирование вторичных очагов в железистых органах происходят на фоне формирования иммунитета. Иммуноопосредованный цитолиз инфицированных клеток, сопровождаемый выработкой провоспалительных цитокинов, приводит к развитию синдрома интоксикации и воспалительным изменениям в органах-мишенях. В острую фазу вирус паротита обнаруживается фактически во всех биологических средах организма — слюне, крови, моче, грудном молоке, в поражённой железистой ткани, а в случае развития менингита — и в цереброспинальной жидкости (ликворе). Гематогенная диссеминация вируса эпидемического паротита, его исключительно высокая тропность к железистой ткани определяет спектр и характер поражения органов и систем у больных эпидемическим паротитом.
Патоморфологические изменения в поражённых органах и тканях изучены недостаточно. Ведущим патоморфологическим субстратом поражения органов и тканей при эпидемическом паротите является развитие отёка и лимфогистиоцитарной инфильтрации интерстиция. В слюнных железах, в частности, определяется полнокровие, отёк, который распространяется на клетчатку околоушной области и шею, что соответствует по характеру изменений интерстициальному паротиту (в строме желёз выявляется отёк, лимфогистиоцитарная инфильтрация). Поражённые железы увеличиваются в размерах. Сходный процесс может возникать в других железистых органах (яичках, яичниках), в поджелудочной железе может развиваться отёк, периваскулярные лимфоидные инфильтраты и кровоизлияния (интерстициальный панкреатит). Также возможен распад эпителиальных клеток с закупоркой просвета канальцев железистых органов клеточным детритом, фибрином и лейкоцитами. Некоторыми исследованиями показано, что вирус эпидемического паротита способен поражать и саму железистую ткань органа. Так, при орхите возможно поражение паренхимы яичек, что приводит к уменьшению выработки андрогенов и нарушение сперматогенеза. Сходный характер поражения описан и при поражении поджелудочной железы. В тех случаях, когда в процесс вовлекается островковый аппарат, последствием заболевания может быть атрофия поджелудочной железы с развитием диабета.
Идентичный процесс может развиваться в ЦНС, щитовидной, молочной железах. При поражении головного мозга, развивается серозный менингит или, реже, менингоэнцефалит, иногда с развитием периваскулярной демиелинизацией.
Период реконвалесценции, 10-14 дней.
Формирование специфического иммунитета приводит к прекращению виремии, элиминации вируса, купированию признаков интоксикации и постепенной структурно-функциональной репарации пораженных органов и систем.
Симптомы эпидемического паротита
Единой общепринятой клинической классификации эпидемического паротита нет, что объясняется высоким полиморфизмом клинических проявлений. Исходя из современных представлений патогенеза эпидемического паротита, локализацию процесса вне слюнных желёз, следует рассматривать как проявление основного процесса, а не его осложнения. Данное положение очень важно, поскольку эпидемический паротит может манифестироваться без поражения слюнных желёз.
Согласно одной из последних клинических классификаций эпидемического паротита, рекомендованных Национальным руководством по инфекционным болезням, выделяют следующие клинические формы:
Типичная:
- С изолированным поражением слюнных желез:
- клинически выраженная;
- стёртая
- Комбинированная:
- с поражением слюнных желёз и других железистых органов;
- с поражением слюнных желёз и нервной системы.
Атипичная (без поражения слюнных желёз)
- с поражением железистых органов;
- с поражением нервной системы.
Исходы болезни
- полное выздоровление;
- выздоровление с резидуальной патологией: сахарный диабет; бесплодие; поражение ЦНС.
По тяжести течения заболевания выделяют лёгкую форму; среднетяжёлую форму и тяжёлую форму.
По МКБ-10 выделяют:
Симптомы типичного (среднетяжёлого) течения паротитной инфекции с изолированным поражением слюнных желез
Инкубационный период чаще составляет 15-19 дней и редко затягивается до 23 дней.
Острый период (период развёрнутой клинической картины заболевания) составляет 7-9 дней.
В типичных случаях симптомы эпидемического паротита проявляется острым началом заболевания с озноба, повышения температуры тела до 39-4СГС и признаков поражения слюнных желёз, чаще околоушных. Одним из наиболее ранних признаков поражения околоушных слюнных желёз, предшествующих их визуально определяемому увеличению, является появление болезненности за мочкой уха (симптом Филатова). Далее очень быстро, как правило, уже к исходу первых суток заболевания, выявляется болезненная припухлость (первоначально чаще односторонняя) в области околоушной слюнной железы. Отмечается болезненность при пальпации железы, которая особенно выражена впереди уха, позади мочки уха и в области сосцевидного отростка. Спустя 1-2 дня в большинстве случаев (в 80-90%) в процесс вовлекается околоушная железа со второй стороны. Параллельно с развитием воспалительных изменений слюнных желёз нарастают и становятся более выраженными проявления интоксикации. Наиболее часто общие проявления заболевания ограничиваются лихорадкой, головной болью и недомоганием. Лихорадка обычно непродолжительна и ограничивается первой неделей заболевания, что соответствует периоду развёрнутой клинической картины заболевания.
Увеличение околоушных слюнных желёз в результате отёка интерстиция и окружающей подкожно-жировой клетчатки хорошо заметны — возникшая “припухлость” заполняет ямку между углом нижней челюсти и сосцевидным отростком. Кожа над воспалённой слюнной железой напряжена, лоснится, гиперемия кожи не характерна. Отёк клетчатки может распространяться на шею. При пальпации поражённая железа имеет тестообразную консистенцию и умеренную болезненность. Увеличение околоушной железы может сопровождаться ощущением шума и боли в ушах, усиливающихся при разговоре и жевании, в результате сдавления отёком евстахиевой трубы. В ряде случаев возникает тризм — невозможность свободно открыть рот из-за боли. Локальные болезненные ощущения продолжаются 3-4 дня, иногда иррадиируют к уху или шее, а к концу недели постепенно затихают. Вследствие нарушения выделительной функции слюнных желёз больные отмечают снижение саливации, сухость во рту и жажду. При осмотре слизистая оболочка ротоглотки сухая. На стороне поражения можно выявить отёк и гиперемию устья выводного (стенонова) протока околоушной слюнной железы — симптом Мурсу.
При эпидемическом потратите нередко в процесс вовлекаются и другие слюнные железы (поднижнечелюстные и подъязычная), отёк которых, вследствие их меньших размеров не так хорошо виден. При объективном осмотре их увеличение может ошибочно трактоваться как лимфаденит. Изменений со стороны внутренних органов при изолированном поражении слюнных желёз, как правило, не определяется. В 30-40% случаев, особенно у детей моложе 5 лет, могут выявляться респираторные проявления.
Период реконвалесценции при отсутствии осложнений продолжается 10-14 дней. Состояние и самочувствие больных постепенно восстанавливается. Одним из наиболее ярких признаков наступления периода реконвалесценции является нормализация температуры тела. Одновременно купируются и признаки интоксикации, восстанавливается аппетит, тогда как отёк слюнных желёз исчезает гораздо позже. К исходу периода реконвалесценции в большинстве случаев происходит восстановление размеров поражённых слюнных желёз, но этот процесс может затягиваться до 2-х и более недель.
Симптомы типичного течения эпидемического паротита с комбинированным поражением слюнных желёз и других железистых органов
Принципиальным отличием данного варианта течения заболевания является тот факт, что в периоде развернутой клинической картины помимо слюнных желёз выявляются признаки поражения поджелудочной железы (острый панкреатит), яичек (орхит), яичника (оофорит), молочных желез (мастит) и/или других железистых органов, что утяжеляет течение эпидемического паротита. В качестве редких вариантов поражения железистых органов описаны развитие тиреоидита, паратиреоидита, дакриоаденит, тимоидит.
Частота и риск поражения других железистых органов зависит от возраста и пола заболевших. Наиболее часто (от 2 до 50% случаев) поражается поджелудочная железа.
Использование только показателей активности амилазы и диастазы не позволяет надёжно диагностировать острый панкреатит при эпидемическом паротите. Считается, что нередко панкреатит протекает бессимптомно. В типичных случаях у больных отмечаются боли в эпигастральной и мезогастральной областях (боли редко носят опоясывающий характер), тошнота, рвота, диарея. Поражение поджелудочной железы по времени развития несколько отстаёт от поражения слюнных желез и регистрируется на 4-7 день болезни. Имеются отдельные наблюдения, свидетельствующие, что поражение поджелудочной железы при эпидемическом паротите может приводить к атрофии клеток островкового аппарата и развитию сахарного диабета.
Орхит (воспаление яичка) при эпидемическом паротите у лиц мужского пола в постпубертатном возрасте встречается в 30-50% случаев. Двустороннее поражение яичек встречается в 30% случаев.
Орхит у мальчиков моложе 10 лет наблюдается крайне редко.
Развитие орхита чаще наблюдается после появления признаков воспаления околоушных слюнных желёз (паротита), но может начинаться одновременно с поражением слюнных желёз. Крайне редко он может быть единственным проявлением эпидемического паротита.
Клинически поражение яичек характеризуется новым подъёмом температуры тела до 39-40°С, появлением сильных (“стреляющих”) болей в области мошонки и яичка, иногда боль может иррадиировать в нижние отделы живота, на внутреннюю поверхность бедра. Объективно определяется увеличение и болезненность при пальпации яичка, его придатков (эпидидимит). Лихорадка сохраняется у больных от 3 до 7 дней, боль и отёк яичка хотя и ослабевают в динамике заболевания, но сохраняются не менее 1 недели. У 50% пациентов, перенесших орхит, через 1-2 месяца может развиваться небольшая атрофия яичек, хотя бесплодие встречается редко.
В постпубертатном периоде у 5% женщин может развиться воспаление яичников (оофорит), клиническая картина которого может имитировать аппендицит. В настоящее время отсутствуют сведения относительно нарушения фертильности.
Клиническая картина типичного течения эпидемического паротита с комбинированным поражением слюнных желёз и нервной системы
Поражение ЦНС при эпидемическом паротите не является редкостью (до введения вакцинации, вирус ПИ был наиболее частой причиной развития серозного менингита). Доминирующим вариантом поражения ЦНС является серозный менингит, но могут регистрироваться и более редкие варианты — менингоэнцефалит, невриты черепномозговых нервов, полирадикулоневриты. Обычно поражение ЦНС развивается в течение первой недели от момента поражения слюнных желез, но в отдельных случаях он может предшествовать развитию паротита или даже развиваться как единственное проявление эпидемического паротита.
Поражение ЦНС чаще возникает на 4-7-й дни болезни, проявляется озноб, второй волной лихорадки (39°С и выше), нарастающей головной болью, головокружением, рвотой, вялостью, адинамией. На фоне указанных клинических проявлений выявляются слабые или умеренно выраженные менингеальные знаки (отчётливая ригидность затылочных мышц выявляется лишь у 15% пациентов). Исследования последних лет показали, что повышение плеоцитоза в ликворе может выявляться даже при отсутствии менингеальных знаков. Имеются наблюдения, что только у 5-20% больных с изменёнными показателями в ликворе выявлялись клинические признаки менингита. У взрослых пациентов риск развития серозного менингита выше, чем у детей. Необъяснимым является и тот факт, что у мужчин менингит развивается в 3 раза чаще, чем у женщин.
Менингит может развиваться не только в периоде разгара, но и в стадии реконвалесценции. Особенностью изменения состава ликвора при развитии паротитного менингита является умеренно выраженный лимфоцитарный плеоцитоз, повышение уровня белка и снижение уровня глюкозы, что создает трудность в дифференциальной диагностике с туберкулёзным менингитом. Паротитный менингит, как правило, имеет благоприятное течение и нормализация ликвора наступает уже в течение 10-12 дней.
После перенесенного менингита крайне редко возможно формирование остаточных явлений в виде парезов, параличей, вестибулярных расстройств, глухоты, астено-невротического и гипертензионно-гидроцефального синдромов, эпилепсии, атрофии зрительных нервов.
Критериями тяжести течения заболевания при эпидемическом паротите является выраженность синдрома интоксикации, поражение не только слюнных желез, но и других железистых органов и/или нервной системы.
При лёгкой форме паротита состояние больного близко к удовлетворительному. Явления паротита умеренно выраженные, лихорадка непродолжительна и ограничивается 1 -2 днями. Наиболее легко протекает у лиц активно и пассивно иммунизированных.
Тяжёлая форма эпидемического паротита протекает с лихорадкой свыше 40°С, головными болями, анорексией, тошнотой, рвотой. Кроме воспаления околоушных слюнных желез у больных всегда выявляются признаки комбинированного поражения иных железистых органов и/или нервной системы.
Симптомы атипичного (стёртого или субклинического вариантов) течения эпидемического паротита
Современные наблюдения вносят большие коррективы в классические представления о симптомах эпидемического паротита. Около 40-50% заболевших переносят паротит в атипичной форме: эпидемический паротит с полным отсутствием поражения слюнных желёз, но с признаками поражения других железистых органов и/или нервной системы; эпидемический паротит с преобладанием у больных неспецифических респираторных признаков болезни, а у 20-30% пациентов эпидемический паротит протекает субклинически (асимптомно), у которых заболевание диагносцируются только по серологическим показателям. С возрастом у пациентов увеличивается частота атипичных форм заболевания. Объяснением данного феномена является различная напряжённость специфического противопаротитного иммунитета у больных разного возраста.
Осложнения при паротите крайне редки. К их числу относятся патологические состояния, обусловленные иммунопатологическими реакциями (артрит, тиреоидит и миокардит) или активацией вторичной бактериальной флоры.
Сведений о развитии врожденной инфекции при эпидемическом паротите нет.
Диагностика эпидемического паротита
Клиническая диагностика эпидемического паротита основывается на клинико-эпидемиологических данных и в типичных случаях больших трудностей не представляет.
Ключевыми клиническими признаками является острое поражение слюнных желёз, прежде всего, околоушных, развивающееся на фоне интоксикационного синдрома. В эпидемиологическом анамнезе диагностически значимой является информация о возможном контакте с больным паротитом в течение максимально возможного инкубационного периода; отсутствие в анамнезе жизни сведений о перенесенной эпидемического паротита и вакцинации против неё. Этиологическая верификация диагноза эпидемический паротит возможна только по лабораторным показателям.
Потенциально вирус паротита в течение первых 5 дней болезни может быть выделен из различных клинических образцов (слюны, крови, мочи, спинномозговой жидкости). Однако в рутинной практике выделение вируса не применяется, а используется исключительно в научных целях.
Наиболее распространённым направлением диагностики эпидемического паротита являются серологические методы. Серодиагностика обычно основывается на постановке реакции связывания комплемента (РСК) или иммуноферментном анализе (ИФА). Использование нейтрализационных и гемагглютинационных тестов в настоящее время практически не используется. Для постановки РСК используются как растворимый антиген, так антиген вириона и по классическим представлениям антитела к растворимому антигену вырабатываются раньше, чем к антигену вириона. Полученные в РСК результаты, могут быть ложно положительными в связи с перекрёстным реагированием с антителами против вирусов парагриппа.
Наиболее высокую диагностическую надежность продемонстрировал метод ИФА, особенно при атипичных формах заболевания. Антитела класса 1дМ обычно обнаруживаются в ИФА уже с первых дней болезни, достигают пика примерно через неделю от начала заболевания. Сроки инфицирования ВП пациента возможно установить по определению классов специфических иммуноглобулинов или (в поздних сроках обследования) по нарастанию титров IgG антител в интервале 1-3 недель.
В последние годы стали доступны молекулярно-генетические методы (ПЦР), которые позволяют осуществлять диагностику с первых дней заболевания.
В рутинных общеклинических анализах не обнаруживается диагностически значимых изменений.
Дифференциальная диагностика свинки
При проведении дифференциального диагноза необходимо исключать заболевания иной этиологии, при которых возможно поражение околоушных слюнных желёз, либо заболевания, при которых происходит имитация отёка околоушной (или иной) слюнной железы.
Паротит также может быть вызван вирусами:
- парагриппа типа 1 и 3;
- гриппа типа А;
- Коксаки;
- ECHO;
- лимфоцитарного хориоменингита;
- иммунодефицита человека (ВИЧ).
Этиологическим фактором в развитии паротита может также выступать бактериальный фактор (Staphylococcus aureus и др.), некоторые неинфекционные факторы (опухоли, саркоидоз, иммунопатологических заболеваний (синдром Sjogren), обструкция слюнных протоков слюнными камнями (сиалолитиаз). Перечисленная патология в отличие от эпидемического паротита не имеет эпидемического распространения.
Особую группу составляют заболевания, при которых клиническая картина паротита имитируется лимфаденитом с отёком подкожной клетчатки (токсическая форма дифтерии, инфекционный мононуклеоз, герпесвирусная инфекция).
Лечение эпидемического паротита
Показаниями к госпитализации служат эпидемиологические и клинические критерии. Обязательной госпитализации подлежат пациенты (прежде всего дети) из закрытых коллективов — детских домов, школ-интернатов, детских лагерей отдыха, санаториев, воинских частей, казарм, общежитий и т.д. Клиническими показаниями к госпитализации служат тяжёлое течение заболевания (гипертермия, поражение ЦНС, панкреатит, орхит), сопутствующие острые и хронические заболевания, осложнённое течение заболевания. Госпитализация осуществляется либо в специализированные отделения, либо в боксированные палаты.
В целях снижения риска развития тяжёлого и осложнённого течения заболевания, больные весь лихорадочный период должны соблюдать постельный режим. Большое внимание следует уделять гигиене полости рта (снижение саливации!!!).
В связи с поражением слюнных желёз (и возможно других пищеварительных желёз), нарушается нормальный процесс пищеварения, что требует соблюдения в острый период заболевания диеты. Больные должны получать в первые дни болезни только жидкую и полужидкую пищу. При наличии признаков панкреатита больным назначается стол №5. Показано обильное питьё (чай, фруктовые соки, компоты, кисели).
Этиотропное лечение не разработано. Больные получают патогенетическую и симптоматическую терапии. Применение гамма-глобулина для лечения больных эпидемическим паротитом оказалось малоэффективным.
Рекомендуется частое полоскание и орошение полости рта растительными травяными отварами и настойками (ромашки) или просто кипяченой водой.
По показаниям проводится оральная и/или парентеральная дезинтоксикационная терапия с использованием глюкозо-солевых растворов по общепринятым принципам. Жаропонижающие препараты назначаются исключительно только при повышении температуры тела выше 38,5°С. Показано проведение десенсибилизирующей терапии, приём ферментных препаратов желудочно-кишечного тракта, нестероидные противовоспалительные препараты коротким курсом.
При появлении признаков орхита показано парентеральное (реже оральное) назначение кортикостероидных препаратов (преднизолон) в течение 3-4 дней в дозе 2-3 мг/кг массы тела/сутки, в качестве отвлекающей терапии — холодные компрессы на мошонку. При расширении режима — ношение суспензория в течение 1-2 недель.
При наличии признаков панкреатита показаны щадящая диета, холод на живот, в первые сутки — голодная диета. По показаниям — парентеральное введение ингибиторов протеолитических ферментов (гордокс, контрикал, трасилол).
При подозрении на менингит, после проведения люмбальной пункции и подтверждения диагноза менингита — лечение проводится по общим принципам лечения вирусных серозных менингитов.
При развитии менингоэнцефалита проводится интенсивная терапия, направленная на борьбу с отёком мозга (детоксикация, дегидратация, коррекция метаболических расстройств, назначение глюкокортикоидов), противосудорожные, седативные препараты.
Выписка переболевших при отсутствии осложнений производится после клинического выздоровления под контролем нормализации показателей активности диастазы (амилазы).
Профилактика эпидемического паротита
Заболевшие подлежат изоляции (в домашних, стационарных условиях) в течение 9 дней с момента начала заболевания.
Дети в возрасте до 10 лет, не болевшие эпидемическим паротитом, подлежат разобщению до 21 дня с момента прекращения контакта. Контактировавшие дети не допускаются в коллектив с 11 по 21 день инкубационного периода. В случае, если установлена точная дата контакта с больным, дети, не болевшие эпидемическим паротитом в первые 10 дней инкубационного периода могут посещать детские коллективы, а с 11 по 21 день подлежат разобщению. За детьми, имевшими контакт с больным эпидемическим паротитом на период разобщения (изоляции) устанавливают врачебное наблюдение.
Введение с профилактической целью контактировавшим с больным эпидемическим паротитом гамма-глобулина (в дозе 1,5-3 мл) фактически не оказывает никакого протективного эффекта.
В помещениях, в которых находятся больные свинкой, проводят влажную уборку с использованием дезинфицирующих средств и проветривание помещений.
Ключевым разделом профилактики эпидемического паротита служит вакцинация в рамках национального календаря профилактических прививок. Вакцинация проводится живой сухой паротитной вакциной в 12-месячном возрасте подкожно (под лопатку или наружную поверхность плеча) и ревакцинация в 6 лет.
Для экстренной профилактики невакцинированным против свинки и неболевшим, вакцину вводят не позднее 72 часов после контакта с больным.
Профилактическое применение гамма-глобулина у контактных с больными эпидемическим паротитом не применяется.
Паротит (эпидемический)
Паротит (эпидемический)
Паротит – это острое инфекционное заболевание, вызываемое вирусом семейства парамиксовирусов. Основными признаками болезни являются интоксикация и воспаление околоушных слюнных желез. В некоторых случаях в патологический процесс могут вовлекаться и другие органы: нервная система, яички, поджелудочная железа. После заболевания практически во всех случаях формируется стойкий пожизненный иммунитет.
Существует вакцина против эпидемического паротита, позволяющая значительно снизить риск заражения, а до введения массовой вакцинации он был широко распространен. Сейчас вспышки инфекции встречаются в развитых странах достаточно редко. Чаще всего заболевают дети в возрасте 2-12 лет, хотя в последнее время среди заболевших увеличивается процент взрослых – тех, кто не был привит своевременно и у кого в результате вакцинации не сформировался достаточно сильный иммунитет.
Прогноз при паротите в целом благоприятный. Осложнения встречаются достаточно редко и в большинстве случаев не приводят к необратимым патологическим изменениям. Однако иногда паротит может вызывать бесплодие, глухоту, неврологические проблемы.
Синонимы русские
Эпидемический паротит, свинка, заушница.
Синонимы английские
Parotitis, mumps.
Симптомы
Для начальных стадий заболевания характерны неспецифические симптомы общей интоксикации. Около 20 % пациентов не испытывают практически никаких неприятных ощущений – заболевание может протекать малозаметно. Наиболее характерный признак паротита – воспаление околоушных слюнных желез – развивается лишь на третий день болезни или может вовсе отсутствовать.
Основными симптомами паротита являются:
- лихорадка,
- недомогание,
- потеря аппетита,
- отек, болезненность в области околоушной слюнной железы с одной или обеих сторон, которые усиливаются при жевании, употреблении кислых напитков, при разговоре.
Общая информация о заболевании
Вирус эпидемического паротита относится к семейству паромиксовирусов и по строению напоминает вирус гриппа. Он состоит из одноцепочечной РНК, окруженной гликопротеиновой оболочкой.
Заразиться можно от инфицированного человека воздушно-капельным путем. Вирус малоустойчив во внешней среде. Инкубационный период, то есть время между контактом с источником инфекции и появлением симптомов, составляет 2-3 недели. Больной человек заразен уже за два дня до первых симптомов и еще около недели после их возникновения. Неосложненный паротит обычно длится около семи дней, реже до десяти.
Больше всего эпидемическому паротиту подвержены дети 2-12 лет. В течение первого года жизни организм ребенка, как правило, защищен материнскими антителами. В то же время у взрослых болезнь протекает тяжелее.
Начало паротита обычно сопровождается неспецифическими симптомами: лихорадкой, мышечными болями, слабостью, потерей аппетита. Температура выше всего на вторые сутки болезни. На третий день у 95 % пациентов возникает отек, болезненность в области околоушных слюнных желез, после чего проявления общей интоксикации начинают ослабевать. Отек слюнных желез сохраняется до 10 суток. Воспаление околоушных слюнных желез может быть одно- или двусторонним, боль усиливается при жевании, глотании. Кожа над железами напряжена. Болезненность особенно выражена при надавливании перед мочкой уха и позади нее, а также в области сосцевидного отростка. Наблюдается также симптом Мурсу – воспаление в области выводного протока железы. Отек может распространяться и на область шеи.
Осложнения паротита встречаются редко. Чаще всего возникают следующие нарушения.
- Поражение нервной системы – энцефалит и менингит. Легкие формы неврологических нарушений наблюдаются у 10 % пациентов с паротитом, однако в подавляющем большинстве случаев они полностью излечимы и не приводят к тяжелым последствиям.
- Сенсоневральная глухота. Обратимые нарушения слуха развиваются у 4 % пациентов, но необратимая глухота бывает значительно реже и чаще носит односторонний характер.
- Орхит – воспаление яичек, от которого страдает 20-50 % пациентов с паротитом. Атрофические изменения различной степени в ткани тестикул происходят у трети пациентов, при этом может снижаться фертильность (способность к зачатию), однако бесплодие в результате паротита встречается редко.
- Оофорит – воспаление яичников. Встречается очень редко и не приводит к снижению фертильности.
- Панкреатит – воспаление поджелудочной железы. Ему подвержено 5 % пациентов с паротитом. Изменения в поджелудочной железе редко носят необратимый характер, однако было выявлено несколько случаев сахарного диабета на фоне повреждения клеток поджелудочной железы вирусом.
Помимо вируса паротита, воспаление околоушных слюнных желез может быть вызвано цитомегаловирусом, вирусами гриппа и парагриппа, ВИЧ-инфекцией, различными бактериями, кроме того, оно может быть связано с метаболическими нарушениями, новообразованиями, слюнокаменной болезнью, приемом ряда лекарственных препаратов.
Кто в группе риска?
- Дети от 2 до 12 лет.
- Пожилые люди.
- Пациенты со сниженным иммунитетом.
- Не прошедшие вакцинацию или те, у кого после вакцинации не сформировался достаточный уровень иммунитета.
Диагностика
Диагностикаэпидемического паротита основана главным образом на анамнезе и присутствующих симптомах. Дополнительные диагностические мероприятия могут потребоваться для исключения других заболеваний со сходной клинической картиной.
Лабораторная диагностика
Другие методы исследования
- Рентгенография (сиалография), компьютерная томография, магнитно-резонансная томография слюнных желез. Эти методы позволяют оценить состояние желез, выявить новообразования, слюнные камни, нарушения оттока секрета, патологические изменения в тканях слюнной железы или окружающих областей.
- УЗИ тестикул. Может потребоваться при орхите.
При осложнениях врач может назначить ряд дополнительных исследований.
Лечение
Специфического лечения эпидемического паротита нет, терапию назначают в зависимости от проявленных симптомов. Большое значение имеет постельный режим, позволяющий снизить риск осложнений в несколько раз. Госпитализации подлежат пациенты с осложнениями, тяжелыми сопутствующими заболеваниями, а также все пациенты мужского пола старше 12 лет.
Профилактика
Профилактика эпидемического паротита заключается в своевременной вакцинации. Она проводится всем детям в возрасте 12-15 месяцев, как правило, в составе комплексной прививки против кори, краснухи и паротита. Повторно вакцинируют от паротита в возрасте 4-6 лет.
Рекомендуемые анализы
Эпидемический паротит — причины, симптомы, лечение, профилактика
Краткое описание заболевания
 Эпидемический паротит (в народе он больше известен как «свинка») – это острое вирусное заболевание, сопровождающееся интоксикацией, лихорадкой, нарушениями в работе слюнных желез, иных железистых органов и центральной нервной системы человека. Возбудителем инфекции является вирус паротита, который проникает в организм через верхние дыхательные пути. Это основной способ заражения. Кроме того, эпидемический паротит, может заявить о себе после контакта с личными вещами уже больного человека. Распространение по телу происходит посредством кровеносных сосудов, через которые вирус добирается до слюнных желез и ЦНС, потому что в них созданы все условия для его быстрого размножения.
Эпидемический паротит (в народе он больше известен как «свинка») – это острое вирусное заболевание, сопровождающееся интоксикацией, лихорадкой, нарушениями в работе слюнных желез, иных железистых органов и центральной нервной системы человека. Возбудителем инфекции является вирус паротита, который проникает в организм через верхние дыхательные пути. Это основной способ заражения. Кроме того, эпидемический паротит, может заявить о себе после контакта с личными вещами уже больного человека. Распространение по телу происходит посредством кровеносных сосудов, через которые вирус добирается до слюнных желез и ЦНС, потому что в них созданы все условия для его быстрого размножения.
Хочется особо отметить тот факт, что эпидемическим паротитом может заразиться абсолютно каждый, но все же чаще всего выявляется эпидемический паротит у детей, поскольку их иммунная система сопротивляется инфекциям менее эффективно, нежели у взрослых. С другой стороны, дети переносят заболевание намного легче и быстрее переживают наиболее острые проявления болезни. Первые симптомы вирусной инфекции проявляются через 10-15 дней после заражения. При постановке диагноза эпидемический паротит, лечение должно начаться как можно быстрее, поскольку свинка оказывает влияние на работу жизненно-важных систем организма и приводит к серьезным осложнениям.
Симптомы и клиническая картина заболевания
Как правило, скрытый период течения эпидемического паротита длится около 2-2,5 недель. После этого вирус активизируется и проявляет себя следующими симптомами:
- недомогания;
- слабость, быстрая утомляемость;
- подъем температуры тела до 38-39 градусов;
- снижение аппетита;
- сухость во рту;
- боли в области уха, связанные с тем, что эпидемический паротит воздействует на околоушные слюнные железы.
Болезненность пораженных желез возрастает при разговоре или жевании. При этом они увеличиваются в размерах и приводят к натяжению кожи, появлению отеков в месте развития воспалительного процесса, которые нередко переходят на поверхность шеи. Наиболее интенсивно острый эпидемический паротит у детей развивается в течение 4-5 дней после окончания инкубационного периода, а затем припухлость постепенно сокращается. В зависимости от степени выраженности симптомов, клиническое течение эпидемического паротита разделяют на три вида:
- легкое – поражены только слюнные железы, температура держится 1-2 дня, самочувствие ребенка меняется незначительно;
- средней тяжести – эпидемический паротит поражает не только слюнные железы, но и другие железисты органы. Лихорадка сопровождается длительной высокой температурой, головной болью, нарушениями аппетита и сна;
- тяжелое – температура достигает 40 градусов, держится не менее недели, инфекция поражает важнейшие системы организма, включая ЦНС. Сильно выражена отечность слюнных желез и прочие характерные признаки свинки.
Важный момент: эпидемический паротит, профилактика и лечение которого были начаты слишком поздно, приводит к воспалению мозговых оболочек (менингиту), панкреатитам, артритам, поражению органов слуха и дальнейшему развитию необратимой глухоты.
Эпидемический паротит – лечение заболевания
Какого-либо специфичного лечения эпидемического паротита не существует, поэтому основные усилия врачей направлены на предупреждение осложнений. Для этого пациентам назначается антибактериальная терапия, новокаиновые блокады, постельный режим и диета. Ограничение подвижности длится не менее 10 дней. В течение этого времени необходимо исключить из рациона больного жирную, острую, мучную пищу, а также уменьшить количество потребляемых продуктов. При диагнозе эпидемический паротит у детей, больным рекомендована молочно-растительная диета, рис, черный хлеб, блюда из картофеля, свежие овощи и фрукты. При легком и среднем течении болезни пациентам необходимо пить больше жидкости из-за постоянной сухости во рту. Кроме того, им показаны препараты кальция и антиаллергические средства (дозировка выбирается, исходя из возраста ребенка).
 В последние годы врачи уделяют большое внимание новым методикам лечения свинки. В частности, эпидемический паротит эффективно лечится с помощью этиотропной терапии. Также изучается возможность использования противовирусных химиопрепаратов и ферментов. Что касается уже применяемых средств, то следует упомянуть десенсибилизирующие и противовоспалительные препараты, витамины, дезинтоксикационную терапию.
В последние годы врачи уделяют большое внимание новым методикам лечения свинки. В частности, эпидемический паротит эффективно лечится с помощью этиотропной терапии. Также изучается возможность использования противовирусных химиопрепаратов и ферментов. Что касается уже применяемых средств, то следует упомянуть десенсибилизирующие и противовоспалительные препараты, витамины, дезинтоксикационную терапию.
Эпидемический паротит – профилактика заболевания
Для предупреждения распространения инфекции больных изолируют от остальных детей минимум на 10 суток. В детских учреждениях вводится 3-недельный карантин, в течение которого все дети, контактировавшие с больным, должны сидеть дома с 11-го по 21-й день инкубационного периода. В профилактических целях дошкольникам в возрасте от 3 до 7 лет делаются прививки паротитной вакциной.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Знаете ли вы, что:Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Лечение паротита — хирургия околоушных опухолей
Часто задаваемые вопросы
Что такое паротит?
Паротит — это воспаление или инфекция одной или обеих околоушных слюнных желез.
Что такое околоушные железы?
Околоушные железы являются частью сети слюнных желез и отвечают за выработку слюны.
Какая причина паротита?
Паротит может быть вызван множеством различных возбудителей или сценариев.Наиболее частые причины паротита следующие:
- Обезвоживание
- Физическая травма
- Хирургическая травма
- Бактериальная инфекция
- Вирусная инфекция
- Аутоиммунное заболевание
- Обструкция слюнных протоков
- Некоторые хронические заболевания (например, диабет)
Как оценивается паротит?
Паротит — это заболевание, которое обычно изначально неправильно диагностируется.Симптомы паротита неспецифичны и часто ошибочно принимаются традиционными медицинскими работниками за целый ряд других болезненных процессов. Пациенты, страдающие этим заболеванием, обычно обращаются за консультацией к нескольким поставщикам, прежде чем получить точный диагноз.
При подозрении на паротит настоятельно рекомендуется обследование и лечение у квалифицированного специалиста по слюнным железам. Используя расширенные протоколы оценки и специальные методы визуализации, специалист по слюнным железам может точно диагностировать и эффективно лечить индивидуальный и уникальный случай каждого пациента.
Почему часто неправильно диагностируют паротит?
Паротит обычно проявляется болью и опуханием одной или обеих околоушных желез. Симптомы могут незначительно отличаться в зависимости от условий, которые привели к паротиту. Боль на лице, головная боль и отек — все это неспецифические симптомы, которые могут указывать на множество различных возможных причин.
Паротит может быть ошибочно диагностирован по следующим причинам:
- Заболевание височно-нижнечелюстного сустава (ВНЧС)
- Заболевание зубов
- Заболевание носовых пазух
- Атипичная боль в лице
- Невралгия тройничного нерва
- Лимфаденопатия
- Новообразование / рак
Как узнать, есть ли паротит?
Симптомы паротита могут быть разными и не сразу указывать на проблему с слюнной железой.Симптомы могут меняться между последующими периодами улучшения и эпизодами повторного появления. Проблемы, связанные с точной диагностикой паротита, обычно приводят к неправильному диагнозу традиционных клиницистов. Чтобы минимизировать осложнения и улучшить результаты лечения, все симптомы, указывающие на паротит, должны быть незамедлительно оценены квалифицированным специалистом по слюнным железам.
Безопасно ли лечение паротита?
Да. Специалист по слюнным железам — это предпочтительный медицинский работник для оценки и лечения паротита, сводя к минимуму любые возможные осложнения.В зависимости от причины и степени поражения железы могут быть изучены передовые хирургические и малоинвазивные нехирургические варианты.
.паротит — определение — английский
Примеры предложений с «паротитом», память переводов
Common crawl Я не хочу говорить людям: «Смотрите, все это сон», а потом они ходят вокруг, говоря: «Все это сон», потому что это очень раздражает. Югославия, Соображения приняты по # ay # paras # и No # enri Unai Parot v.Испания, гражданин, paraQED Если вы просто перевариваете что-то, и это не приводит к изменению ориентации вашего мышления. Гига-френ-паротит не часто встречается у должным образом иммунизированной популяции, поэтому его трудно диагностировать. UN-2 В Испании постановление Высокого суда 197/2006, известное как Доктрина Паро, дало новое толкование пересмотру приговора, что является явным нарушением права на юридическую безопасность и права на свободу. первичная базовая иммунизация против коклюша (p = 0.0002), гепатит А, рубеола, эпидемический паротит и краснуха. WikiMatrix У пациентов, у которых уже был диагностирован саркоидоз, синдром Хеерфордта может быть определен по основным симптомам синдрома, включая паротит, лихорадку и паралич лицевого нерва. � См. Сообщение № 6/1990, Паро против WikiMatrix. Эти паротиты были первыми. WikiMatrixHIV паротит: генерализованная лимфаденопатия давно ассоциируется с ВИЧ, но локализованное увеличение околоушной железы менее известно.UN-2 С ноября 1999 года заболеваемость эпидемическим паротитом значительно увеличилась на нескольких административных территориях Латвии, инфекция поразила школы и другие организованные группы. WikiMatrix Если пациент выживает, выздоровление может быть быстрым и полным или затяжным с последствиями, такими как орхит , гепатит, увеит, паротит, шелушение или алопеция. Гига-френ Это было подчеркнуто ретроспективным открытием резкого увеличения числа паротитов, вызванного штаммом вируса паротита Урабе, в конце 1980-х годов, что предвещало повышение риска вирусного менингита из-за этого. товар.WikiMatrixParot в конечном итоге обнаруживает, что все пропавшие девушки имеют схожие черты. Обсуждение: рецидивирующий паротит необходимо лечить симптоматически из-за его благоприятного прогноза. Спрингер Хронический рецидивирующий паротит — это необструктивное заболевание с эпизодами преимущественно болезненного отека железы. No # of # ay # enri Unai Parot против Испании, жалоба NoWikiMatrix Острый вирусный паротит (свинка): наиболее частой вирусной причиной паротита является свинка. Gv2019 Доктрина Паро аннулирована Giga-fren • Синдром Шегрена (паротит, кератоконъюнктивит, отсутствие слез) Giga-fren Хотя частота менингита была явно выше у штамма Урабе, чем у штамма Джерил-Линн, абсолютные цифры были не такими высокими; однако число случаев паротита было выявлено гораздо легче.ГИГАБЕЗОПАСНОСТЬ ДЛЯ КОНКРЕТНОГО ОПРЕДЕЛЕНИЯ СВЕЧИ У ВЫСОКОИММУНИЗИРОВАННОГО НАСЕЛЕНИЯ Нозологическое определение эпидемического паротита для целей эпиднадзора в Квебеке — это односторонний или двусторонний паротит в течение ≥ 2 дней, сопровождающийся лихорадкой без какой-либо другой очевидной причины (1). Комитет в отношении так называемой «доктрины Паро», учрежденный Постановлением Верховного Суда № # по вопросу об условно-досрочном освобождении в делах о преступлениях терроризмаПоказаны страницы 1. Найдено 202 приговора, соответствующих фразе «паротит».Найдено за 6 мс. Найдено за 1 мс.Накопители переводов создаются человеком, но выравниваются с помощью компьютера, что может вызвать ошибки. Они поступают из многих источников и не проверяются. Имейте в виду.
.
