Дуоденостаз — это… Что такое Дуоденостаз?
дуоденостаз — сущ., кол во синонимов: 1 • расстройство (68) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
дуоденостаз — (duodenostasis; дуодено + стаз; син. стаз дуоденальный) нарушение двигательной функции двенадцатиперстной кишки, характеризующееся длительной задержкой в ней химуса; проявляется тупыми болями и ощущением тяжести в эпигастральной области, особенно … Большой медицинский словарь
дуоденостаз — у, ч. Тривала затримка хімусу в просвіті дванадцятипалої кишки внаслідок порушення її рухової функції … Український тлумачний словник
стаз дуоденальный — (duodenostasis) см. Дуоденостаз … Большой медицинский словарь
Дуоденит — I Дуоденит (duodenitis; анат. duodenum двенадцатиперстная кишка + itis) воспаление стенки двенадцатиперстной кишки, чаще только слизистой оболочки, сопровождающееся при длительном течении процесса структурной ее перестройкой.
Дуоденохолепанкреати́ческая зо́на — (анат. duodenum двенадцатиперстная кишка + греч. cholē желчь + pancreas, pancreatos поджелудочная железа; синоним: гепатопанкреатодуоденальная зона, холепанкреатодуоденальная зона) включает двенадцатиперстную кишку, печень с желчными протоками и… … Медицинская энциклопедия
Поджелу́дочная железа́ — (pancreas) железа пищеварительной системы, обладающая экзокринной и эндокринной функциями. Анатомия и гистология Поджелудочная железа расположена забрюшинно на уровне I II поясничных позвонков, имеет вид уплощенного постепенно суживающегося тяжа … Медицинская энциклопедия
Приложение. Некоторые проблемы упорядочения современной медицинской терминологии — Изложенная выше многовековая история возникновения и развития медицинской терминологии, имеющей множество разноязычных источников, а также приведенные примеры сложных отношений между этимологией, структурой и семантикой терминов, вероятно,… … Медицинская энциклопедия
Стаз — I (греч.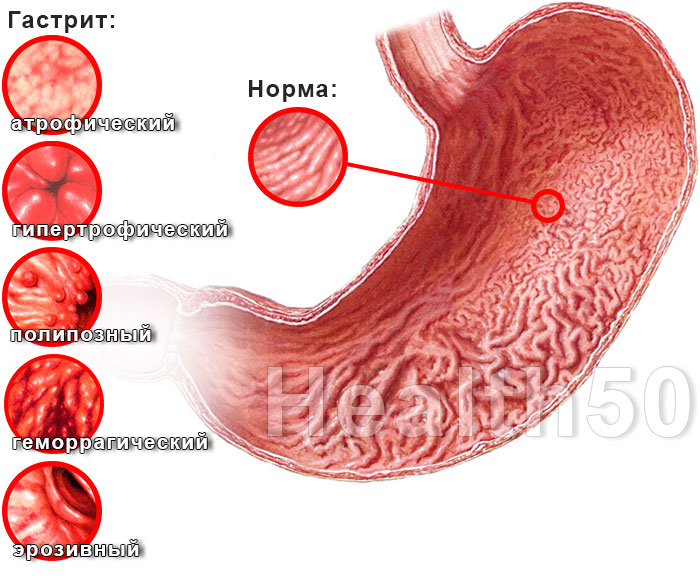 stasis стояние) местная остановка (застой) в просвете сосуда или органа его физиологического содержимого. Различают кровяной С., каловый (копростаз), мочевой (уростаз), Лимфостаз и др. С. возникает при воздействии на организм различных… … Медицинская энциклопедия
stasis стояние) местная остановка (застой) в просвете сосуда или органа его физиологического содержимого. Различают кровяной С., каловый (копростаз), мочевой (уростаз), Лимфостаз и др. С. возникает при воздействии на организм различных… … Медицинская энциклопедия
панкреатит — воспаление поджелудочной железы. Острый панкреатит возникает вследствие нарушения оттока панкреатического сока в двенадцатиперстную кишку, развития высокого давления в этом протоке, повреждения клеток железы, из которых выходят ферменты. Ферменты … Медицинские термины
Микразим — Действующее вещество ›› Панкреатин (Pancreatin) Латинское название Micrasim АТХ: ›› A09AA02 Полиферментные препараты (липаза+протеаза и т.д.) Фармакологическая группа: Ферменты и антиферменты Нозологическая классификация (МКБ 10) ›› C25… … Словарь медицинских препаратов
причины, симптомы, диагностика и лечение
Дуоденостаз – это нарушение проходимости двенадцатиперстной кишки механической или функциональной природы. Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности – оперативное.
Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности – оперативное.
Общие сведения
Дуоденостаз – полиэтиологическое заболевание, характеризующееся нарушением прохождения пищевого химуса по начальным отделам тонкого кишечника с дискоординацией перистальтики двенадцатиперстной кишки, ее постепенным расширением, вовлечением в патологический процесс близлежащих органов. Чаще всего впервые проявляется в молодом возрасте (20-40 лет), преимущественно поражает женщин.
В большинстве случаев причиной развития дуоденостаза являются хронические заболевания желудка и двенадцатиперстной кишки, гепатобилиарной системы, поджелудочной железы, опухоли пищеварительного тракта. Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Дуоденостаз
Причины дуоденостаза
Причинами патологии могут служить различные заболевания пищеварительного тракта: гастриты, язвенная болезнь желудка и язвенная болезнь 12п. кишки, дуоденит, холецистит, панкреатит и прочие. Кроме того, болезнь может развиться на фоне механического препятствия прохождению пищи: при сдавлении ДПК сосудами брыжейки (из-за их аномального расположения), опухолями брюшной полости; при попадании в луковицу двенадцатиперстной кишки камней из желчного пузыря, паразитов; при аномалиях развития ДПК, ее перегибах, спайках.
Достаточно частой причиной заболевания служат операции на желудке, двенадцатиперстной кишке, желчных путях. Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Классификация
В классификации современные гастроэнтерологи различают первичную форму (если не выявлено других заболеваний, которые могли привести к патологии) и вторичную; дуоденостаз функциональной природы (на фоне расстройства вегетативной иннервации) и механической (при наличии препятствия для продвижения пищевого комка). Кроме того, в течении заболевания различают следующие стадии:
- Компенсация. Изменения моторики ДПК непостоянны, носят временный характер. Может отмечаться спазм одних участков двенадцатиперстной кишки с одновременной релаксацией других, из-за чего нарушается нормальная перистальтика кишки, возможен обратный заброс содержимого в луковицу ДПК.
- Субкомпенсация.
 Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет. - Декомпенсация. Образуется стойкое расширение нижних отделов двенадцатиперстной кишки, рефлюкс-гастрит с последующим растяжением полости желудка. В дальнейшем эти изменения могут приводить к развитию воспалительного процесса в желчевыводящих путях и поджелудочной железе.
Таким образом, формируется порочный круг – заболевания пищеварительной системы приводят к развитию дуоденостаза, а его прогрессирование ведет к ухудшению течения этих боленей и возникновению другой сопутствующей патологии.
Симптомы дуоденостаза
От начала патологии до развития стадии декомпенсации может пройти от нескольких недель до нескольких лет. Известен случай, когда симптоматика у пациента сохранялась в течение 35 лет, только после этого наступила полная тонкокишечная непроходимость, было проведено оперативное лечение. Однако следует помнить – чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Однако следует помнить – чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Все симптомы дуоденостаза делятся на две группы: диспепсические и интоксикационные. К диспепсической симптоматике относят боли в животе, тошноту, рвоту, отрыжку и срыгивания, урчание и повышенный метеоризм кишечника. Боли в животе носят приступообразный, спастический характер. Чаще всего боль возникает через некоторое время после еды, ее интенсивность может снижаться после рвоты. Локализация боли – в подложечной области и правом подреберье.
Тошнота может носить изнуряющий характер, вызывать у пациента отвращение к еде. Рвота чаще возникает после еды, в рвотных массах различается примесь желчи. В начальных стадиях заболевания после рвоты наступает облегчение, в стадии декомпенсации боли и тошнота сохраняются даже после рвоты. Пациенты предъявляют жалобы на вздутие живота в эпигастрии, урчание кишечника, неопределенный дискомфорт в верхних отделах брюшной полости.
Симптомы интоксикации связаны с застоем содержимого в ДПК, брожением пищевого комка, всасыванием токсических продуктов в кровоток. Больные жалуются на повышенную утомляемость, апатию либо раздражительность, отсутствие аппетита, истощение и потерю массы тела. Если не начать лечение дуоденостаза вовремя, тяжелейшая интоксикация может привести к поражению почек и сердца, развитию полиорганной недостаточности и летальному исходу.
Диагностика
При подозрении на данную патологию необходима консультация не только гастроэнтеролога, но и хирурга. Дуоденостаз бывает достаточно сложно отличить от другой патологии ЖКТ, в дифференциальной диагностике поможет консультация врача-эндоскописта. При проведении эзофагогастродуоденоскопии отмечается зияние привратника, заброс дуоденального содержимого и желчи в полость желудка, расширение и релаксация двенадцатиперстной кишки. При длительном течении формируются дистрофические изменения в стенке кишки, что приводит к усугублению симптоматики. Для выявления этих изменений проводится эндоскопическая биопсия.
Для выявления этих изменений проводится эндоскопическая биопсия.
Большое значение в постановке диагноза имеет рентгенография пассажа бария по тонкому кишечнику. В норме при обследовании ДПК возможно замедление продвижения содержимого в местах естественных изгибов кишки, участки антиперистальтики с незначительным ретроградным забросом пищевых масс и дуоденальных соков. При дуоденостазе антиперистальтика будет выраженной, перемещение масс по кишечнику затруднено. Главный критерий дуоденостаза – задержка продвижения контраста из ДПК более чем на 40 секунд.
Релаксационная дуоденография (в условиях гипотонии), антродуоденальная манометрия также подтвердят снижение тонуса кишечной стенки, расширение полости двенадцатиперстной кишки, отсутствие пассажа содержимого в тонкий кишечник. Дуоденальное зондирование с исследованием содержимого двенадцатиперстной кишки поможет определить степень застоя в кишечнике, оценить возможность развития интоксикационного синдрома.
Выяснить механическую причину дуоденостаза позволят такие исследования, как УЗИ органов брюшной полости, ангиография мезентериальных сосудов (мезентерикография). Данные методики помогают обнаружить опухоли, аномальные сосуды, конкременты и спайки, а также оказывают значительную помощь в дальнейшем планировании лечебного процесса, решении вопроса об оперативном лечении.
Лечение дуоденостаза
При обнаружении значительного нарушения проходимости ДПК требуется госпитализация пациента в отделение гастроэнтерологии для более тщательного обследования и консервативного лечения. Начинать с нехирургических методик терапии рекомендуется в любой стадии (в том числе и декомпенсации) – даже при их недостаточной радикальности улучшится состояние кишечника, купируются явления интоксикации, благодаря чему операция переносится пациентом намного легче, а результаты ее будут лучше.
Консервативная терапия включает в себя соблюдение диеты, назначение витаминов и спазмолитиков. Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса – восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса – восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Важным элементом терапии дуоденостаза является лаваж кишечника. Для этого в ДПК вводится специальный зонд, по нему несколько раз в сутки вливается 300-350 мл минеральной воды. Улучшенная методика позволяет ввести двупросветный зонд, по одному из каналов которого в кишечник поступает жидкость, а по другому – выводится. Такая процедура позволяет нормализовать эвакуацию содержимого из ДПК, улучшить ее перистальтику, предупредить интоксикацию организма продуктами брожения в кишечнике.
При неэффективности консервативной терапии показана операция, чаще всего это дуоденэктомия с наложением дуоденоеюноанастомоза. Возможно также проведение разнообразных операций по выключению ДПК из процесса продвижения пищевого комка (в частности, резекция желудка по Бильрот II). Перед принятием решения об оперативном лечении должны быть испробованы все возможности консервативной терапии, так как операция в трети случаев не приносит желаемого эффекта.
Прогноз и профилактика
Прогноз более благоприятный при своевременной диагностике и начале лечения патологии, однако во многом зависит от вызвавшей ее причины. При длительном отсутствии лечения прогноз значительно ухудшается, выраженная интоксикация может привести к летальному исходу. Профилактика заключается в соблюдении режима физических нагрузок и питания, своевременном лечении заболеваний, которые могут привести к дуоденостазу.
причины, симптомы, диагностика и лечение
Дуоденостаз – это нарушение проходимости двенадцатиперстной кишки механической или функциональной природы. Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности – оперативное.
Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности – оперативное.
Общие сведения
Дуоденостаз – полиэтиологическое заболевание, характеризующееся нарушением прохождения пищевого химуса по начальным отделам тонкого кишечника с дискоординацией перистальтики двенадцатиперстной кишки, ее постепенным расширением, вовлечением в патологический процесс близлежащих органов. Чаще всего впервые проявляется в молодом возрасте (20-40 лет), преимущественно поражает женщин.
В большинстве случаев причиной развития дуоденостаза являются хронические заболевания желудка и двенадцатиперстной кишки, гепатобилиарной системы, поджелудочной железы, опухоли пищеварительного тракта. Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Дуоденостаз
Причины дуоденостаза
Причинами патологии могут служить различные заболевания пищеварительного тракта: гастриты, язвенная болезнь желудка и язвенная болезнь 12п. кишки, дуоденит, холецистит, панкреатит и прочие. Кроме того, болезнь может развиться на фоне механического препятствия прохождению пищи: при сдавлении ДПК сосудами брыжейки (из-за их аномального расположения), опухолями брюшной полости; при попадании в луковицу двенадцатиперстной кишки камней из желчного пузыря, паразитов; при аномалиях развития ДПК, ее перегибах, спайках.
Достаточно частой причиной заболевания служат операции на желудке, двенадцатиперстной кишке, желчных путях.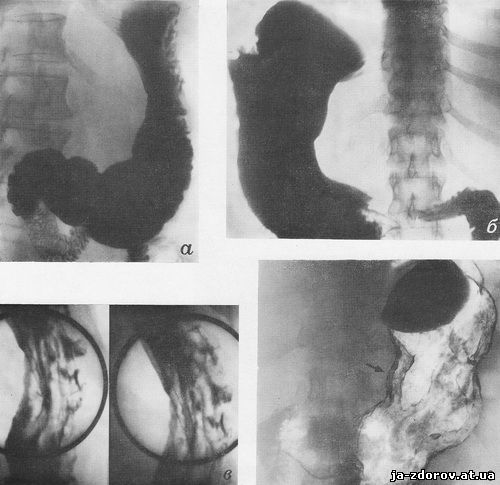 Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Классификация
- Компенсация. Изменения моторики ДПК непостоянны, носят временный характер. Может отмечаться спазм одних участков двенадцатиперстной кишки с одновременной релаксацией других, из-за чего нарушается нормальная перистальтика кишки, возможен обратный заброс содержимого в луковицу ДПК.
- Субкомпенсация.
 Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет. - Декомпенсация. Образуется стойкое расширение нижних отделов двенадцатиперстной кишки, рефлюкс-гастрит с последующим растяжением полости желудка. В дальнейшем эти изменения могут приводить к развитию воспалительного процесса в желчевыводящих путях и поджелудочной железе.
Таким образом, формируется порочный круг – заболевания пищеварительной системы приводят к развитию дуоденостаза, а его прогрессирование ведет к ухудшению течения этих боленей и возникновению другой сопутствующей патологии.
Симптомы дуоденостаза
От начала патологии до развития стадии декомпенсации может пройти от нескольких недель до нескольких лет. Известен случай, когда симптоматика у пациента сохранялась в течение 35 лет, только после этого наступила полная тонкокишечная непроходимость, было проведено оперативное лечение. Однако следует помнить – чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Однако следует помнить – чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Все симптомы дуоденостаза делятся на две группы: диспепсические и интоксикационные. К диспепсической симптоматике относят боли в животе, тошноту, рвоту, отрыжку и срыгивания, урчание и повышенный метеоризм кишечника. Боли в животе носят приступообразный, спастический характер. Чаще всего боль возникает через некоторое время после еды, ее интенсивность может снижаться после рвоты. Локализация боли – в подложечной области и правом подреберье.
Тошнота может носить изнуряющий характер, вызывать у пациента отвращение к еде. Рвота чаще возникает после еды, в рвотных массах различается примесь желчи. В начальных стадиях заболевания после рвоты наступает облегчение, в стадии декомпенсации боли и тошнота сохраняются даже после рвоты. Пациенты предъявляют жалобы на вздутие живота в эпигастрии, урчание кишечника, неопределенный дискомфорт в верхних отделах брюшной полости.
Симптомы интоксикации связаны с застоем содержимого в ДПК, брожением пищевого комка, всасыванием токсических продуктов в кровоток. Больные жалуются на повышенную утомляемость, апатию либо раздражительность, отсутствие аппетита, истощение и потерю массы тела. Если не начать лечение дуоденостаза вовремя, тяжелейшая интоксикация может привести к поражению почек и сердца, развитию полиорганной недостаточности и летальному исходу.
Диагностика
При подозрении на данную патологию необходима консультация не только гастроэнтеролога, но и хирурга. Дуоденостаз бывает достаточно сложно отличить от другой патологии ЖКТ, в дифференциальной диагностике поможет консультация врача-эндоскописта. При проведении эзофагогастродуоденоскопии отмечается зияние привратника, заброс дуоденального содержимого и желчи в полость желудка, расширение и релаксация двенадцатиперстной кишки. При длительном течении формируются дистрофические изменения в стенке кишки, что приводит к усугублению симптоматики. Для выявления этих изменений проводится эндоскопическая биопсия.
Для выявления этих изменений проводится эндоскопическая биопсия.
Большое значение в постановке диагноза имеет рентгенография пассажа бария по тонкому кишечнику. В норме при обследовании ДПК возможно замедление продвижения содержимого в местах естественных изгибов кишки, участки антиперистальтики с незначительным ретроградным забросом пищевых масс и дуоденальных соков. При дуоденостазе антиперистальтика будет выраженной, перемещение масс по кишечнику затруднено. Главный критерий дуоденостаза – задержка продвижения контраста из ДПК более чем на 40 секунд.
Релаксационная дуоденография (в условиях гипотонии), антродуоденальная манометрия также подтвердят снижение тонуса кишечной стенки, расширение полости двенадцатиперстной кишки, отсутствие пассажа содержимого в тонкий кишечник. Дуоденальное зондирование с исследованием содержимого двенадцатиперстной кишки поможет определить степень застоя в кишечнике, оценить возможность развития интоксикационного синдрома.
Выяснить механическую причину дуоденостаза позволят такие исследования, как УЗИ органов брюшной полости, ангиография мезентериальных сосудов (мезентерикография). Данные методики помогают обнаружить опухоли, аномальные сосуды, конкременты и спайки, а также оказывают значительную помощь в дальнейшем планировании лечебного процесса, решении вопроса об оперативном лечении.
Лечение дуоденостаза
При обнаружении значительного нарушения проходимости ДПК требуется госпитализация пациента в отделение гастроэнтерологии для более тщательного обследования и консервативного лечения. Начинать с нехирургических методик терапии рекомендуется в любой стадии (в том числе и декомпенсации) – даже при их недостаточной радикальности улучшится состояние кишечника, купируются явления интоксикации, благодаря чему операция переносится пациентом намного легче, а результаты ее будут лучше.
Консервативная терапия включает в себя соблюдение диеты, назначение витаминов и спазмолитиков. Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса – восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса – восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Важным элементом терапии дуоденостаза является лаваж кишечника. Для этого в ДПК вводится специальный зонд, по нему несколько раз в сутки вливается 300-350 мл минеральной воды. Улучшенная методика позволяет ввести двупросветный зонд, по одному из каналов которого в кишечник поступает жидкость, а по другому – выводится. Такая процедура позволяет нормализовать эвакуацию содержимого из ДПК, улучшить ее перистальтику, предупредить интоксикацию организма продуктами брожения в кишечнике.
При неэффективности консервативной терапии показана операция, чаще всего это дуоденэктомия с наложением дуоденоеюноанастомоза. Возможно также проведение разнообразных операций по выключению ДПК из процесса продвижения пищевого комка (в частности, резекция желудка по Бильрот II). Перед принятием решения об оперативном лечении должны быть испробованы все возможности консервативной терапии, так как операция в трети случаев не приносит желаемого эффекта.
Прогноз и профилактика
Прогноз более благоприятный при своевременной диагностике и начале лечения патологии, однако во многом зависит от вызвавшей ее причины. При длительном отсутствии лечения прогноз значительно ухудшается, выраженная интоксикация может привести к летальному исходу. Профилактика заключается в соблюдении режима физических нагрузок и питания, своевременном лечении заболеваний, которые могут привести к дуоденостазу.
причины, симптомы, диагностика и лечение
Дуоденостаз – это нарушение проходимости двенадцатиперстной кишки механической или функциональной природы. Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности – оперативное.
Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности – оперативное.
Общие сведения
Дуоденостаз – полиэтиологическое заболевание, характеризующееся нарушением прохождения пищевого химуса по начальным отделам тонкого кишечника с дискоординацией перистальтики двенадцатиперстной кишки, ее постепенным расширением, вовлечением в патологический процесс близлежащих органов. Чаще всего впервые проявляется в молодом возрасте (20-40 лет), преимущественно поражает женщин.
В большинстве случаев причиной развития дуоденостаза являются хронические заболевания желудка и двенадцатиперстной кишки, гепатобилиарной системы, поджелудочной железы, опухоли пищеварительного тракта. Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Дуоденостаз
Причины дуоденостаза
Причинами патологии могут служить различные заболевания пищеварительного тракта: гастриты, язвенная болезнь желудка и язвенная болезнь 12п. кишки, дуоденит, холецистит, панкреатит и прочие. Кроме того, болезнь может развиться на фоне механического препятствия прохождению пищи: при сдавлении ДПК сосудами брыжейки (из-за их аномального расположения), опухолями брюшной полости; при попадании в луковицу двенадцатиперстной кишки камней из желчного пузыря, паразитов; при аномалиях развития ДПК, ее перегибах, спайках.
Достаточно частой причиной заболевания служат операции на желудке, двенадцатиперстной кишке, желчных путях. Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Классификация
В классификации современные гастроэнтерологи различают первичную форму (если не выявлено других заболеваний, которые могли привести к патологии) и вторичную; дуоденостаз функциональной природы (на фоне расстройства вегетативной иннервации) и механической (при наличии препятствия для продвижения пищевого комка). Кроме того, в течении заболевания различают следующие стадии:
- Компенсация. Изменения моторики ДПК непостоянны, носят временный характер. Может отмечаться спазм одних участков двенадцатиперстной кишки с одновременной релаксацией других, из-за чего нарушается нормальная перистальтика кишки, возможен обратный заброс содержимого в луковицу ДПК.
- Субкомпенсация.
 Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет. - Декомпенсация. Образуется стойкое расширение нижних отделов двенадцатиперстной кишки, рефлюкс-гастрит с последующим растяжением полости желудка. В дальнейшем эти изменения могут приводить к развитию воспалительного процесса в желчевыводящих путях и поджелудочной железе.
Таким образом, формируется порочный круг – заболевания пищеварительной системы приводят к развитию дуоденостаза, а его прогрессирование ведет к ухудшению течения этих боленей и возникновению другой сопутствующей патологии.
Симптомы дуоденостаза
От начала патологии до развития стадии декомпенсации может пройти от нескольких недель до нескольких лет. Известен случай, когда симптоматика у пациента сохранялась в течение 35 лет, только после этого наступила полная тонкокишечная непроходимость, было проведено оперативное лечение. Однако следует помнить – чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Однако следует помнить – чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Все симптомы дуоденостаза делятся на две группы: диспепсические и интоксикационные. К диспепсической симптоматике относят боли в животе, тошноту, рвоту, отрыжку и срыгивания, урчание и повышенный метеоризм кишечника. Боли в животе носят приступообразный, спастический характер. Чаще всего боль возникает через некоторое время после еды, ее интенсивность может снижаться после рвоты. Локализация боли – в подложечной области и правом подреберье.
Тошнота может носить изнуряющий характер, вызывать у пациента отвращение к еде. Рвота чаще возникает после еды, в рвотных массах различается примесь желчи. В начальных стадиях заболевания после рвоты наступает облегчение, в стадии декомпенсации боли и тошнота сохраняются даже после рвоты. Пациенты предъявляют жалобы на вздутие живота в эпигастрии, урчание кишечника, неопределенный дискомфорт в верхних отделах брюшной полости.
Симптомы интоксикации связаны с застоем содержимого в ДПК, брожением пищевого комка, всасыванием токсических продуктов в кровоток. Больные жалуются на повышенную утомляемость, апатию либо раздражительность, отсутствие аппетита, истощение и потерю массы тела. Если не начать лечение дуоденостаза вовремя, тяжелейшая интоксикация может привести к поражению почек и сердца, развитию полиорганной недостаточности и летальному исходу.
Диагностика
При подозрении на данную патологию необходима консультация не только гастроэнтеролога, но и хирурга. Дуоденостаз бывает достаточно сложно отличить от другой патологии ЖКТ, в дифференциальной диагностике поможет консультация врача-эндоскописта. При проведении эзофагогастродуоденоскопии отмечается зияние привратника, заброс дуоденального содержимого и желчи в полость желудка, расширение и релаксация двенадцатиперстной кишки. При длительном течении формируются дистрофические изменения в стенке кишки, что приводит к усугублению симптоматики. Для выявления этих изменений проводится эндоскопическая биопсия.
Для выявления этих изменений проводится эндоскопическая биопсия.
Большое значение в постановке диагноза имеет рентгенография пассажа бария по тонкому кишечнику. В норме при обследовании ДПК возможно замедление продвижения содержимого в местах естественных изгибов кишки, участки антиперистальтики с незначительным ретроградным забросом пищевых масс и дуоденальных соков. При дуоденостазе антиперистальтика будет выраженной, перемещение масс по кишечнику затруднено. Главный критерий дуоденостаза – задержка продвижения контраста из ДПК более чем на 40 секунд.
Релаксационная дуоденография (в условиях гипотонии), антродуоденальная манометрия также подтвердят снижение тонуса кишечной стенки, расширение полости двенадцатиперстной кишки, отсутствие пассажа содержимого в тонкий кишечник. Дуоденальное зондирование с исследованием содержимого двенадцатиперстной кишки поможет определить степень застоя в кишечнике, оценить возможность развития интоксикационного синдрома.
Выяснить механическую причину дуоденостаза позволят такие исследования, как УЗИ органов брюшной полости, ангиография мезентериальных сосудов (мезентерикография). Данные методики помогают обнаружить опухоли, аномальные сосуды, конкременты и спайки, а также оказывают значительную помощь в дальнейшем планировании лечебного процесса, решении вопроса об оперативном лечении.
Лечение дуоденостаза
При обнаружении значительного нарушения проходимости ДПК требуется госпитализация пациента в отделение гастроэнтерологии для более тщательного обследования и консервативного лечения. Начинать с нехирургических методик терапии рекомендуется в любой стадии (в том числе и декомпенсации) – даже при их недостаточной радикальности улучшится состояние кишечника, купируются явления интоксикации, благодаря чему операция переносится пациентом намного легче, а результаты ее будут лучше.
Консервативная терапия включает в себя соблюдение диеты, назначение витаминов и спазмолитиков. Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса – восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса – восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Важным элементом терапии дуоденостаза является лаваж кишечника. Для этого в ДПК вводится специальный зонд, по нему несколько раз в сутки вливается 300-350 мл минеральной воды. Улучшенная методика позволяет ввести двупросветный зонд, по одному из каналов которого в кишечник поступает жидкость, а по другому – выводится. Такая процедура позволяет нормализовать эвакуацию содержимого из ДПК, улучшить ее перистальтику, предупредить интоксикацию организма продуктами брожения в кишечнике.
При неэффективности консервативной терапии показана операция, чаще всего это дуоденэктомия с наложением дуоденоеюноанастомоза. Возможно также проведение разнообразных операций по выключению ДПК из процесса продвижения пищевого комка (в частности, резекция желудка по Бильрот II). Перед принятием решения об оперативном лечении должны быть испробованы все возможности консервативной терапии, так как операция в трети случаев не приносит желаемого эффекта.
Прогноз и профилактика
Прогноз более благоприятный при своевременной диагностике и начале лечения патологии, однако во многом зависит от вызвавшей ее причины. При длительном отсутствии лечения прогноз значительно ухудшается, выраженная интоксикация может привести к летальному исходу. Профилактика заключается в соблюдении режима физических нагрузок и питания, своевременном лечении заболеваний, которые могут привести к дуоденостазу.
причины, симптомы, диагностика и лечение
Дуоденостаз – это нарушение проходимости двенадцатиперстной кишки механической или функциональной природы. Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности – оперативное.
Общие сведения
Дуоденостаз – полиэтиологическое заболевание, характеризующееся нарушением прохождения пищевого химуса по начальным отделам тонкого кишечника с дискоординацией перистальтики двенадцатиперстной кишки, ее постепенным расширением, вовлечением в патологический процесс близлежащих органов. Чаще всего впервые проявляется в молодом возрасте (20-40 лет), преимущественно поражает женщин.
В большинстве случаев причиной развития дуоденостаза являются хронические заболевания желудка и двенадцатиперстной кишки, гепатобилиарной системы, поджелудочной железы, опухоли пищеварительного тракта. Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Дуоденостаз
Причины дуоденостаза
Причинами патологии могут служить различные заболевания пищеварительного тракта: гастриты, язвенная болезнь желудка и язвенная болезнь 12п. кишки, дуоденит, холецистит, панкреатит и прочие. Кроме того, болезнь может развиться на фоне механического препятствия прохождению пищи: при сдавлении ДПК сосудами брыжейки (из-за их аномального расположения), опухолями брюшной полости; при попадании в луковицу двенадцатиперстной кишки камней из желчного пузыря, паразитов; при аномалиях развития ДПК, ее перегибах, спайках.
Достаточно частой причиной заболевания служат операции на желудке, двенадцатиперстной кишке, желчных путях. Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Классификация
В классификации современные гастроэнтерологи различают первичную форму (если не выявлено других заболеваний, которые могли привести к патологии) и вторичную; дуоденостаз функциональной природы (на фоне расстройства вегетативной иннервации) и механической (при наличии препятствия для продвижения пищевого комка). Кроме того, в течении заболевания различают следующие стадии:
- Компенсация. Изменения моторики ДПК непостоянны, носят временный характер. Может отмечаться спазм одних участков двенадцатиперстной кишки с одновременной релаксацией других, из-за чего нарушается нормальная перистальтика кишки, возможен обратный заброс содержимого в луковицу ДПК.
- Субкомпенсация. Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
- Декомпенсация. Образуется стойкое расширение нижних отделов двенадцатиперстной кишки, рефлюкс-гастрит с последующим растяжением полости желудка. В дальнейшем эти изменения могут приводить к развитию воспалительного процесса в желчевыводящих путях и поджелудочной железе.
Таким образом, формируется порочный круг – заболевания пищеварительной системы приводят к развитию дуоденостаза, а его прогрессирование ведет к ухудшению течения этих боленей и возникновению другой сопутствующей патологии.
Симптомы дуоденостаза
От начала патологии до развития стадии декомпенсации может пройти от нескольких недель до нескольких лет. Известен случай, когда симптоматика у пациента сохранялась в течение 35 лет, только после этого наступила полная тонкокишечная непроходимость, было проведено оперативное лечение. Однако следует помнить – чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Все симптомы дуоденостаза делятся на две группы: диспепсические и интоксикационные. К диспепсической симптоматике относят боли в животе, тошноту, рвоту, отрыжку и срыгивания, урчание и повышенный метеоризм кишечника. Боли в животе носят приступообразный, спастический характер. Чаще всего боль возникает через некоторое время после еды, ее интенсивность может снижаться после рвоты. Локализация боли – в подложечной области и правом подреберье.
Тошнота может носить изнуряющий характер, вызывать у пациента отвращение к еде. Рвота чаще возникает после еды, в рвотных массах различается примесь желчи. В начальных стадиях заболевания после рвоты наступает облегчение, в стадии декомпенсации боли и тошнота сохраняются даже после рвоты. Пациенты предъявляют жалобы на вздутие живота в эпигастрии, урчание кишечника, неопределенный дискомфорт в верхних отделах брюшной полости.
Симптомы интоксикации связаны с застоем содержимого в ДПК, брожением пищевого комка, всасыванием токсических продуктов в кровоток. Больные жалуются на повышенную утомляемость, апатию либо раздражительность, отсутствие аппетита, истощение и потерю массы тела. Если не начать лечение дуоденостаза вовремя, тяжелейшая интоксикация может привести к поражению почек и сердца, развитию полиорганной недостаточности и летальному исходу.
Диагностика
При подозрении на данную патологию необходима консультация не только гастроэнтеролога, но и хирурга. Дуоденостаз бывает достаточно сложно отличить от другой патологии ЖКТ, в дифференциальной диагностике поможет консультация врача-эндоскописта. При проведении эзофагогастродуоденоскопии отмечается зияние привратника, заброс дуоденального содержимого и желчи в полость желудка, расширение и релаксация двенадцатиперстной кишки. При длительном течении формируются дистрофические изменения в стенке кишки, что приводит к усугублению симптоматики. Для выявления этих изменений проводится эндоскопическая биопсия.
Большое значение в постановке диагноза имеет рентгенография пассажа бария по тонкому кишечнику. В норме при обследовании ДПК возможно замедление продвижения содержимого в местах естественных изгибов кишки, участки антиперистальтики с незначительным ретроградным забросом пищевых масс и дуоденальных соков. При дуоденостазе антиперистальтика будет выраженной, перемещение масс по кишечнику затруднено. Главный критерий дуоденостаза – задержка продвижения контраста из ДПК более чем на 40 секунд.
Релаксационная дуоденография (в условиях гипотонии), антродуоденальная манометрия также подтвердят снижение тонуса кишечной стенки, расширение полости двенадцатиперстной кишки, отсутствие пассажа содержимого в тонкий кишечник. Дуоденальное зондирование с исследованием содержимого двенадцатиперстной кишки поможет определить степень застоя в кишечнике, оценить возможность развития интоксикационного синдрома.
Выяснить механическую причину дуоденостаза позволят такие исследования, как УЗИ органов брюшной полости, ангиография мезентериальных сосудов (мезентерикография). Данные методики помогают обнаружить опухоли, аномальные сосуды, конкременты и спайки, а также оказывают значительную помощь в дальнейшем планировании лечебного процесса, решении вопроса об оперативном лечении.
Лечение дуоденостаза
При обнаружении значительного нарушения проходимости ДПК требуется госпитализация пациента в отделение гастроэнтерологии для более тщательного обследования и консервативного лечения. Начинать с нехирургических методик терапии рекомендуется в любой стадии (в том числе и декомпенсации) – даже при их недостаточной радикальности улучшится состояние кишечника, купируются явления интоксикации, благодаря чему операция переносится пациентом намного легче, а результаты ее будут лучше.
Консервативная терапия включает в себя соблюдение диеты, назначение витаминов и спазмолитиков. Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса – восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Важным элементом терапии дуоденостаза является лаваж кишечника. Для этого в ДПК вводится специальный зонд, по нему несколько раз в сутки вливается 300-350 мл минеральной воды. Улучшенная методика позволяет ввести двупросветный зонд, по одному из каналов которого в кишечник поступает жидкость, а по другому – выводится. Такая процедура позволяет нормализовать эвакуацию содержимого из ДПК, улучшить ее перистальтику, предупредить интоксикацию организма продуктами брожения в кишечнике.
При неэффективности консервативной терапии показана операция, чаще всего это дуоденэктомия с наложением дуоденоеюноанастомоза. Возможно также проведение разнообразных операций по выключению ДПК из процесса продвижения пищевого комка (в частности, резекция желудка по Бильрот II). Перед принятием решения об оперативном лечении должны быть испробованы все возможности консервативной терапии, так как операция в трети случаев не приносит желаемого эффекта.
Прогноз и профилактика
Прогноз более благоприятный при своевременной диагностике и начале лечения патологии, однако во многом зависит от вызвавшей ее причины. При длительном отсутствии лечения прогноз значительно ухудшается, выраженная интоксикация может привести к летальному исходу. Профилактика заключается в соблюдении режима физических нагрузок и питания, своевременном лечении заболеваний, которые могут привести к дуоденостазу.
Дуоденит, симптомы, диагностика и лечение | Альфа
Дуоденит: симптомы, лечение, диета
Дуоденит – это болезнь двенадцатиперстной кишки, которая характеризуется воспалением слизистой оболочки. Патология может протекать в острой и хронической форме. Дуоденит имеет схожие симптомы с другими заболеваниями ЖКТ, такими как язва и гастрит, поэтому для успешного лечения требуется консультация опытного гастроэнтеролога и качественная диагностика.
Причины болезни
Первичный дуоденит возникает на фоне плохого питания и вредных привычек. Кислые, острые, жареные продукты, алкоголь стимулируют выделение гиперацидного желудочного сока, который попадает с пищей в кишку и повреждает ее стенку.
Первичный дуоденит встречается редко. Чаще диагностируют вторичную форму болезни, когда признаки воспаления двенадцатиперстной кишки появляются по следующим причинам:
- Инфицирование Хеликобактер пилори.
- Хронический гастрит и другие заболевания ЖКТ.
- Нарушение кровоснабжения 12-перстной кишки, например, после операции.
- Расстройства пищеварения.
- Спаечные процессы в кишечнике.
- Компрессионная непроходимость кишки.
Различают также специфические формы дуоденита, когда причиной воспаления двенадцатиперстной кишки является болезнь Крона, туберкулез, иммунодефицит, болезнь Уиппла и другие патологии.
Симптомы дуоденита
Признаки болезни неспецифические. При локализации патологических очагов в верхних отделах симптомы воспаления двенадцатиперстной кишки часто путают с язвой желудка. Поражение нижних отделов имеет признаки холецистита или панкреатита.
Существует классификация симптомов воспаления двенадцатиперстной кишки по тому, где болит и какими проявлениями сопровождается:
- Язвенноподобный дуоденит. Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
- Гастритоподобный дуоденит. Желудок начинает болеть через 15-20 минут после еды. Признаки дуоденита: метеоризм, ослабление стула, урчание в животе, тошнота, снижение аппетита.
- Панкреатоподобный и холецистоподобный дуоденит. Боль острая, возникает в подреберье по типу желчной колики. Наблюдаются расстройства стула и пищеварения.
- Нейровегетативный дуоденит. Пациент заболевает на фоне хронических стрессов, следствием которых становятся нарушения гормонального баланса, различные вегетативные расстройства внутренних органов и систем.
- Дуоденит смешанной формы. Присутствуют клинические признаки заболеваний нескольких типов.
- Бессимптомный дуоденит. Заболевание диагностируют у взрослых и пожилых людей во время обследования по другим жалобам.
Хронический дуоденит в периоды обострения проявляется ночными болями. Пациенты также жалуются на слабость, нервозность, головные боли, тахикардию, одышку. Симптоматика связана с тем, что при воспалении двенадцатиперстной кишки нарушается ее гормональная функция.
Диагностика дуоденита
Основным методом диагностики является гастроскопия. На основании эндоскопической картины врач может уверенно говорить о развитии дуоденита и определять его форму.
В рамках доказательной медицины для постановки диагноза воспаления требуется взять гистологию.
Для уточнения диагноза назначают:
- Рентген желудка и двенадцатиперстной кишки с контрастом.
- рН-метрию пищеварительного сока.
- Анализ крови общий и биохимический.
- Дуоденальное зондирование, в ходе которого берут пробы желудочного сока.
- Копрограмму.
- Биопсию при подозрении на озлокачествление дефектов слизистой.
Лечение дуоденита
Лечение воспаления двенадцатиперстной кишки подбирается индивидуально с учетом клинической формы заболевания.
Дуоденит инфекционной природы требует приема антибиотиков – препарат подбирают индивидуально для снятия воспалительного процесса. Врач также назначает лекарства для снижения выработки желудочного сока и обволакивающие препараты для защиты слизистой. Восстановить пищеварение помогают ферменты.
Лечение дуоденита с энтеритом основано на строгой диете. Больному рекомендуют исключить из рациона злаки, молоко, другую еду, которая плохо переваривается. Для поддержания работы ЖКТ врач назначает пробиотики. Сбалансированное питание при дуодените должно стать привычным – это единственная эффективная мера профилактики обострений. Рекомендуется исключить из рациона пряности, свежую выпечку, соленые, острые, жареные блюда, алкоголь. Мясо, овощи и рыбу лучше готовить на пару или отваривать.
Воспаление на фоне дуоденостаза требует выяснения причины непроходимости кишки. Больному назначают диету, рекомендуют питаться малыми порциями. В зависимости от конкретной клинической картины врач может назначить лекарства, усиливающие перистальтику кишечника, связывающие желчь. Хороший результат дает зондирование двенадцатиперстной кишки с промыванием.
В сложных случаях показано хирургическое лечение. В ходе операции врач устраняет спайки, механические преграды, восстанавливается проходимость кишки. Постепенно симптомы дуоденита ослабевают и проходят. Лечение проводится в стационарных условиях. После операции больному предписано постоянное соблюдение диеты.
Для профилактики дуоденита, помимо диеты, пациентам рекомендуют отказаться от вредных привычек, соблюдать режим дня, избегать стрессов. Любые заболевания органов пищеварения и паразитарные инвазии необходимо своевременно лечить.
Диагностика и лечение дуоденита в Нижнем Новгороде
Записаться на прием к врачу-гастроэнтерологу можно на сайте клиники «Альфа-Центр Здоровья». Консультации проводятся в удобное для пациента время. В нашей клинике вы сможете сдать необходимые анализы, пройти комплексное обследование, получить квалифицированное лечение. Позвоните нам, чтобы выбрать время приема.
Лечение язвы желудка и двенадцатиперстной кишки в клинике Медведева
Кишечник – это орган пищеварительной системы, состоящий из нескольких отделов. Ни один из них не застрахован от воспалительных процессов. Патология, протекающая в верхнем сегменте, называется воспалением двенадцатиперстной кишки. Это промежуточный отдел, расположенный между желудком и тонким кишечником. В связи с особенностями нахождения в организме человека он подвержен двойному риску инфицирования: восходящим путем с содержимым желудка и нисходящим – из нижерасположенных кишечных отделов.
Болезнь также имеет другое название – дуоденит. Как отдельная патология он встречается редко. Симптомы воспаления двенадцатиперстной кишки обычно возникают на фоне других заболеваний ЖКТ. Частота развития дисфункции не имеет связи с полом или возрастом пациента. Она встречается в равной степени у разных групп обследуемых.
Симптоматика заболевания
Симптомы воспаления двенадцатиперстной кишки могут быть разными. Они обусловливаются клинической формой болезни. В большинстве случаев фиксируют следующие отклонения:
- Боли. Неприятные ощущения и дискомфорт локализуются в области эпигастрия. Не исключено их распространение на правое подреберье.
- Синдром интоксикации. Инфекционный токсикоз вызывает слабость, чрезмерную утомляемость, повышение температуры.
- Нарушение нормальной работы желудка. В сочетании с гастритом бывают проявления изжоги, тошноты, в редких случаях – рвота.
- Расстройства пищеварения. Зафиксированы при наличии у пациента колита, энтерита. Выражаются в диарее, вздутии, запоре, постоянных, но слабых болях в районе всего живота.
При дуоденостазе – нарушении проходимости двенадцатиперстной кишки – клинические проявления являются ярко выраженными:
- вздутие живота, урчание;
- острые боли вверху живота, вынуждающие человека принимать особое положение;
- тошнота и рвота горечью.
Локальные формы воспаления 12-перстной кишки поражают общий желчный проток, что позволяет четко визуализировать симптоматику желчной колики либо дискинезии желчных путей.
Если у пациента установлено малокровие, оно может свидетельствовать о внутренних кровотечениях.
Причины развития болезни
Воспаление двенадцатиперстной кишки делится на первичное и вторичное. Первичное поражение слизистой оболочки пищеварительных органов связано с нарушением уровня кислотности. Повреждение стенок желудка и 12-перстной кишки становится результатом воздействия агрессивной желудочной среды. Происходит это из-за того, что больной неправильно питался в течение продолжительного времени: употреблял много соленого, жирного и жареного, предпочитал есть всухомятку. Естественная защита слизистого слоя в таких ситуациях ослабевает, из-за чего организм оказывается не способным нейтрализовать вредное действие соляной кислоты.
Вторичное заболевание возникает на фоне других сбоев в работе организма:
- гастрит, вызванный бактериями Helicobacter pylori;
- язвенная болезнь желудка с повышенной кислотностью;
- холецистит и панкреатит, из-за которых постепенно развивается дуоденостаз;
- нарушения функционирования печени – гепатиты, циррозы;
- токсикоинфекция, пищевое отравление;
- ожог слизистой вследствие попадания в пищеварительный тракт химикатов;
- инородное тело в органах брюшной полости.
Депрессии, стрессы, проблемы психического характера, злоупотребление алкоголем и курение могут также спровоцировать развитие патологии. В группу риска входят и те, кто принимает нестероидные противовоспалительные средства, цитостатики.
Диагностика патологии
При проблемах с двенадцатиперстной кишкой нужно посетить гастроэнтеролога. Он проведет пальпацию живота. Возникновение боли в эпигастральной зоне свидетельствует о дуодените. Точная диагностика возможна после обследования. Самым информативным считается ЭФГДС или эзофагогастродуоденоскопия. Пациенту вводят гастральный зонд, на котором закреплена камера. Прибор позволяет осмотреть весь желудочно-кишечный тракт и выявить отклонения, разглядеть слизистую кишечника, обнаружить локализацию воспаленных зон, кровотечения. При необходимости врач-эндоскопист может взять кусочек ткани желудка на гистологию.
Из дополнительных обследований назначают УЗИ, рентгенографию, тест на наличие бактерий Helicobacter pylori, анализы крови и кала, замер кислотности желудочного сока. Могут понадобиться также копрограмма, трехкратное обследование кала на скрытую кровь, биохимия крови.
Классификация дуоденитов
Воспаление 12-перстной кишки подразделяется на различные типы в зависимости от локализации, возбудителя патологии, характера течения болезни. Классификация этой дисфункции выглядит так:
1. По причинам и условиям возникновения:
- острый дуоденит – отличается резким возникновением, выраженными признаками, коротким течением; возможны катаральная, язвенная, флегмонозная формы;
- хроническое воспаление – может протекать на протяжении нескольких лет со слабой симптоматикой.
2. По локализации воспалительных очагов:
- диффузный (распространенный) дуоденит – воспалена вся двенадцатиперстная кишка;
- локальные: попилит – воспаление большого сосочка, бульбит – поражение луковицы, постбульбарный дуоденит – повреждение дистального отдела.
3. По степени поражения слизистой оболочки:
- поверхностный – патологию относят к наиболее «мирным», поскольку воспалительный процесс затрагивает лишь верхние слои слизистой;
- интерстициальный – слизистая оболочка страдает сильнее, для этого вида нарушения характерно проникновение в глубокие слои;
- атрофический – в поврежденной зоне наблюдается истончение или отсутствие слизистой вообще;
- эрозивный – приводит к возникновению язв и эрозий стенках кишечника, может стать причиной развития язвы желудка и двенадцатиперстной кишки.
В особую категорию выделяют специфические дуодениты. Они появляются на фоне туберкулеза, грибковой инфекции, иммунодефицита, болезни Крона.
Лечение желудка и 12 кишки
Для лечения 12-перстной кишки в основном применяют медикаментозное лечение. Большое значение также имеет диета. При остром воспалении либо обострении хронической патологии назначают симптоматическую терапию:
- антацидные препараты – медикаменты, нейтрализующие соляную кислоту, за счет чего кислотность желудочного сока понижается;
- спазмолитики – лекарства, снимающие спазм и болевой синдром, облегчающие состояние пациента;
- обволакивающие составы – защищают поверхностные ткани и окончания чувствительных нервов, не взаимодействуя с белками либо клеточными структурами;
- антибиотики – при выявлении хеликобактерий подбираются в зависимости от того, что спровоцировало отклонение и на какой оно стадии;
- лекарства для избавления от паразитов – если установлена такая причина развития болезни, как глистная инвазия;
- улучшающие перистальтику кишечника лекарства – если у больного диагностирован дуоденостаз.
Лечение двенадцатиперстной кишки, протекающей в хронической форме, предполагает необходимость приема препаратов:
- холинолитиков, действие которых направлено на снижение болезненных ощущений, дискомфорта;
- антацидов и энтеросорбентов, защищающих слизистую от негативного воздействия внешних факторов;
- противовоспалительных, заживляющих медикаментов, усиливающих регенерацию тканей, предотвращающих прогрессирование патологического процесса;
- дофамин-блокаторов, помогающих избавиться от тошноты и рвоты при проблемах с моторной функцией двенадцатиперстной кишки;
- седативных средств, помогающих справиться с проявлениями неврастении, нередко сопутствующей болезни.
Успешное лечение вторичной патологии невозможно без избавления от основного отклонения. Самая редкая форма – флегмозная, представляющая собой острой гнойно-деструктивный процесс, – лечится посредством хирургического вмешательства с дальнейшей антибиотикотерапией. Вспомогательными являются физиотерапевтические процедуры, которые проводят в те периоды, когда болезнь не обостряется. К этим мероприятиям относят прогревание области эпигастрия, ультразвук, бальнеотерапию, парафино-озокеритовые аппликации, магнитотерапию.
Питание при патологии
Для восстановления нормальной работоспособности организма важно соблюдать правильный режим питания. Из рациона нужно исключить все экстраактивные, раздражающие вещества. Это жареная, острая, соленая пища, пряности и спиртное. Разрешены:
- супы из протертых овощей, круп;
- сухари из белого хлеба;
- нежирные сорта мяса в вареном виде;
- гречка, овсянка, манка на молоке;
- пастеризованное молоко и сливки;
- протертые либо приготовленные на пару морковь, свекла, картофель, зеленый горох.
Принимать пищу нужно маленькими порциями 5–7 раз в сутки. Чистой воды надо выпивать от 1,5 до 2 л. Допускается прием некрепкого чая.
Профилактические мероприятия
Предпринимаемые меры зависят от целей. Если надо предупредить развитие болезни, соблюдают правила личной гигиены, ограничивают контакты с переносчиками бактерий, правильно питаются, соблюдают режим дня.
При необходимости снизить риск обострений нужно каждый год обследоваться у гастроэнтеролога, не отступать от назначенной схемы питания, придерживаться диеты, не заниматься самолечением при возникновении подозрительных симптомов.
Преимущества онлайн-записи в Международный Центр Охраны Здоровья
Язва желудка – это хроническая болезнь, требующая наблюдения опытного и квалифицированного гастроэнтеролога. Если у вас установлен этот диагноз либо имеются клинические проявления, похожие на эту патологию, запишитесь на прием к врачу в Международный Центр Охраны Здоровья.
У нас проводят точную диагностику, на основе которой назначают оптимальный курс терапии. Мы оказываем медицинские услуги жителям Москвы более 14 лет. Схема лечения зависит от наличия осложнений, тяжести дисфункции, общего состояния пациента, в каждом отдельном случае она определяется персонально.
Записаться на прием можно по телефону или с помощью онлайн-формы. Мы предлагаем комфортные условия для пациентов и их родственников.
Хронический дуоденальный застой | Радиология
При хроническом дуоденальном стазе наблюдается аномальная задержка дуоденального содержимого во второй и третьей частях, обычно связанная с одним или несколькими связанными признаками, такими как «корча», антиперистальтика и дилатация. Это не следует путать с обструкцией двенадцатиперстной кишки, возникающей в результате прямого посягательства на просвет внутренних органов или внешнего злокачественного новообразования, доброкачественной стриктуры, закупорки желчными камнями и т.д.Перегиб двенадцатиперстной кишки, особенно на стыке двенадцатиперстной кишки и тощей кишки, считается одной из наиболее частых причин. Могут присутствовать патологические полосы и спайки. Давление на корень брыжейки является частым этиологическим фактором. Птоз различных органов брюшной полости, включая желудок, двенадцатиперстную кишку и слепую кишку, также часто связан с этим заболеванием. В недавней статье Блум и Аренс утверждают, что хронический дуоденальный застой из-за вышеуказанных причин, по их опыту, встречается редко. Они заявляют, что застой двенадцатиперстной кишки — это не клиническая картина, а рентгенологический признак, наблюдаемый при различных состояниях, таких как холецистит, холецистолитиаз и язва двенадцатиперстной кишки.
Из вышесказанного будет видно, что диагноз хронического дуоденального застоя — это физиологическая проблема, способная вызвать широкие различия во мнениях, и в которой, по воле случая, элемент личного уравнения часто будет отражаться в диагнозе. Об этом свидетельствуют различные мнения, высказанные в литературе относительно причин застоя и значения возникающих при этом рентгенологических признаков.
Симптомы и признаки различаются в зависимости от пораженной части двенадцатиперстной кишки и очень часто не являются диагностическими и часто не очень наводят на размышления.Таким образом, мы сталкиваемся с тем фактом, что рентгеновский луч — это инструмент par excellence для определения наличия этого состояния, его местоположения, серьезности и возможной причины. Поэтому нам, рентгенологам, следует внимательно изучить это состояние и сформулировать, если возможно, определенные диагностические критерии.
Важным признаком является застой, как следует из названия. Однако нужно быть осторожным, чтобы это был патологический застой, а не необычное наполнение двенадцатиперстной кишки из-за очень быстрого опорожнения желудка или временный застой из-за какого-либо механического фактора, такого как положение пациента во время обследования.Истинный дуоденальный стаз в большинстве случаев сопровождается дилатацией, степень которой зависит от тяжести непроходимости и продолжительности ее существования. Это, конечно, проявляется в наибольшей степени в случаях органической непроходимости. Антиперистальтика — это признак, который требует тщательного наблюдения и изучения, чтобы оценить его значимость.
Хронический дуоденальный застой | Радиология
ХРОНИЧЕСКИЙ дуоденальный застой или непроходимость как патологическое состояние все еще вызывает сомнения, несмотря на многочисленные статьи по этой теме.О первом случае сообщил Фредерик Бурнер в 1752 году, а в 1820 году Йейтс описал симптомы.
В Америке это впервые обсуждалось Андерсоном в 1848 году; позже были опубликованы важные статьи, в основном немецкими и американскими исследователями. Среди современных писателей: Лейн, Уилки, Дюваль, Вайс, Маккенти, Кодман, Бладгуд, Кроуз, Кейс, Фриман, Коффи, Тейлор, Куимби, Коул, Вербрик, Куэйн, Хиггинс и Хальперт. Авторы опубликовали статьи в 1918 и 1921 годах.
Этиология
Различные этиологические факторы обладают общим признаком, влияющим на моторику двенадцатиперстной кишки, что приводит к возникновению механических и токсических симптомов.
Внешние причины. — гастроптоз; перитонеальные связки; холецистит; птоз правой почки; аномалии поджелудочной железы, включая гипертрофию, опухоли, тяжи и кольцевидную поджелудочную железу; давление от аневризмы, опухолей и воспалительных состояний; сдавление артерий, действующее в сочетании с птозом толстой или тонкой кишки и сдавлением выпавшей тощей кишки по краям таза.
Внутренние причины. — Аномалии формы и положения; изменения слизистой оболочки, в том числе хронический дуоденит; гипертрофия суженных клапанов; врожденное сужение; опухоли; язва; инородные тела; локализованная гипертрофия мышечного слоя (Ochsner).
Может быть поражена любая часть двенадцатиперстной кишки.
Мы обсудим только более важные причины.
Гастроптоз
Гастроптоз усиливает остроту верхнего дуоденального угла, желудок подвешен к этой фиксированной точке. В конечном итоге желудок расширяется за счет застоя его содержимого. Если выпадает верхний дуоденальный угол, точка обструкции переносится на нижний угол, корень брыжейки или дуодено-тощий угол. Chilaiditi описывает эти вторичные изменения в двенадцатиперстной кишке как разновидности дуоденального птоза.
Финни предполагает, что птозированный, расширенный желудок может увеличить непроходимость за счет сжатия корня брыжейки.
Дуоденальные связки
Дуоденальные связки и оболочки являются пороками развития или воспалительными процессами. В результате того, что складки эмбриона не рассасываются, малый сальник, поддерживающий желудок и двенадцатиперстную кишку, может вытягиваться вправо, частично или полностью покрывая желчный пузырь. Ниже он может распространяться на второй сегмент двенадцатиперстной кишки до поперечной ободочной кишки или за его пределы до большого сальника, образуя печеночно-двенадцатиперстную связку, также называемую цисто-колической складкой и цисто-сальниковой связкой.Это может быть узкое и похожее на ленту или покрытое крышей над желчным пузырем, полностью покрывая дно и удерживая его в контакте с привратником и первой частью двенадцатиперстной кишки (Брюэр сообщает о 3% из 100 случаев). По словам Ансела и Сенцерта, иногда он полностью закрывает отверстие Уинслоу. Совокупная статистика ряда наблюдателей показывает, что это происходит в той или иной форме примерно в 22 процентах случаев.
Синдром верхней брыжеечной артерии сосуществует с синдромом Щелкунчика у женщин: клинический случай | BMC Gastroenterology
Предрасполагающие факторы
Синдром СМА возникает из-за отсутствия забрюшинного жира и лимфатической ткани, которые поддерживают защиту от сдавления СМА [9].Был описан ряд предрасполагающих факторов, приводящих к аномально узкому углу между проксимальной SMA и AA. Наиболее распространенными факторами были быстрый рост у детей и чрезмерная потеря веса у взрослых. Другие включают плохую моторику пищеварительного тракта, мальабсорбцию, кахексию, висцероптоз, дряблость брюшной стенки, спайки брюшины, ретропериционные опухоли и катаболические состояния. Пациент, о котором мы сообщили, имел худощавое телосложение и страдал от эпизодических болей в эпигастрии и вздутия живота в течение 25 лет.Напряженная карьера привела к тому, что она потеряла почти 10 кг веса за два месяца, что считалось одним из факторов, предрасполагающих к возникновению острых симптомов. За две недели до появления желудочно-кишечных симптомов на этот раз она принимала спазмолитики (таблетки дротаверина гидрохлорида, 40 мг три раза в день) от мочевых камней. Однако спазмолитики также могут вызывать расслабление гладких мышц желудочно-кишечного тракта. Мы предположили, что спазмолитические препараты приводят к нарушению моторики желудочно-кишечного тракта, что усугубляет симптомы дуоденальной непроходимости и задержки желудка.Однако причинно-следственная связь между спазмолитическими препаратами и синдромом СМА все еще требует уточнения с помощью ретроспективных исследований или проспективных клинических испытаний. Таким образом, все анамнезы заставили нас сделать вывод, что множественные и сложные предрасполагающие факторы вызвали клинические симптомы, возникающие на основании ее врожденных аномальных анатомических характеристик.
Диагноз
Синдром СМА
Пациенты с хроническим врожденным синдромом СМА всегда имеют длительный и эпизодический анамнез со стороны брюшной полости, например, вздутие живота или анорексия.Важно отметить, что это состояние легко ошибочно диагностировать как функциональное расстройство или состояние тревоги, потому что эндоскопия желудочно-кишечного тракта всегда показывает нормальную слизистую оболочку во время клинического диагноза [10]. У этой пациентки, о которой мы сообщили, в анамнезе наблюдались эпизодические боли в эпигастрии и вздутие живота в течение 25 лет, что было диагностировано как диспепсия. Из-за периодически обостряющихся симптомов ей предложили один раз заполнить Шкалу тревоги Гамильтона. Поэтому дифференциальный диагноз чрезвычайно важен, поскольку неправильный диагноз при этом синдроме может быть опасным.
Синдром Щелкунчика
Феномен Щелкунчика может вызвать синдром Щелкунчика при наличии типичных клинических проявлений, таких как гематурия, протеинурия и боль в левом боку. Пациент страдал болями в левом боку, без гематурии при первой госпитализации. Помимо компьютерной томографии, цветной доплер показал феномен щелкунчика из-за сжатия LRV и аномально малого угла между SMA и AA. Преходящая гематурия возникла с болью в левом боку во время второй госпитализации и исчезла после набора веса.Таким образом, синдром Щелкунчика был диагностирован по визуальным изменениям и клиническим проявлениям.
Альтернативы «без излучения»
Компьютерная томография была проведена для выявления причины боли в животе. Для подтверждения дуоденального стаза и постановки диагноза синдрома СМА после этого была выполнена рентгенограмма верхних отделов желудочно-кишечного тракта с двойным контрастированием. Однако будет рассматриваться альтернативное «безрадиационное» визуализационное обследование, чтобы избежать радиационного облучения, особенно для пациенток детородного возраста.Ультрасонографическое исследование (УЗИ) используется в диагностике синдрома СМА. Сообщалось, что УЗИ брюшной полости с использованием цветной допплерографии было выполнено 3622 пациентам с диспепсией и / или болью в животе, что выявило значительное снижение АА [11]. При синдроме СМА с болезнью Крона проводилась магнитно-резонансная энтерография (МРЭ) с питьем контрастного вещества в положении лежа во время обследования, которая показала уменьшение аортомезентериального расстояния и прерывание третьей части двенадцатиперстной кишки [12].
Управление
Консервативное лечение
Медикаментозное лечение может состоять из назогастральной интубации для гастродуоденальной декомпрессии, отмены или удаления преципитирующего фактора и пищевых добавок с перееданием с помощью зонда для питания тощей кишки или периферически введенного центрального катетера (линия PICC). Прокинетические агенты (такие как мосаприд) или физиотерапия (например, аппарат для функционального лечения желудочно-кишечного тракта) будут полезны для модуляции моторной функции желудочно-кишечного тракта.После того, как типичные симптомы исчезнут, можно будет начать кормление небольшими порциями и жидкую диету. После еды следует практиковать мобилизацию в положение лежа на животе или на левом боку, чтобы облегчить декомпрессию двенадцатиперстной кишки и улучшить состояние опорожнения желудка. Жалобы со стороны брюшной полости улучшатся после восстановления потерянного веса.
Хирургическое лечение
Лечение синдрома СМА изначально предполагает консервативное лечение. Однако хирургическое вмешательство потребуется, если лечение не даст результатов или состояние тяжелое [13].Альтернативные операции в основном включали открытую дуоденоеюноанастомозу и лапароскопическую дуоденоеюноанастомозу. В проспективном исследовании, проведенном в одном учреждении, сообщалось, что пациентам с синдромом СМА выполнялась дуоденоеюноанастомия или дистальная резекция двенадцатиперстной кишки [1]. Лапароскопическая дуоденоеюностомия считается выполнимой, безопасной, менее болезненной и эффективной при синдроме СМА по сравнению с открытой операцией [14, 15]. Даже синдром СМА в сочетании с синдромом Щелкунчика из-за резкого снижения веса, набора веса и синдрома СМА был исправлен лапароскопической дуоденоеюностомией [16].
Реабилитация
Помимо поддерживающего питания [17] и положения пролежня, реабилитационная практика после выписки также важна для уменьшения рецидивов. Мы рекомендуем реабилитационную практику после выписки, например, соответствующее плавание, которое способствует укреплению брюшной стенки и снижает частоту рецидивов, особенно для пациенток. Тем не менее, ретроспективное изучение большего числа случаев, даже проспективные клинические испытания все еще необходимы для оценки эффективности.
Отличие желудочно-кишечного застоя от желудочно-кишечной непроходимости у домашних кроликов (Oryctolagus cuniculus) • MSPCA-Angell
Брендан Нунан, DVM, DABVP (птичья практика)
[email protected]
617-989-1561
Чаще всего кролики обращаются за помощью в службу неотложной помощи с изменением аппетита. Большинство владельцев знают, что кролики должны постоянно есть и испражняться в течение дня.Когда эти привычки меняются резко или в течение нескольких дней, ветеринар должен их осмотреть. Ранняя дифференциация желудочно-кишечного застоя и обструкции желудочно-кишечного тракта (ЖКТ) имеет решающее значение и меняет план лечения и прогноз. Системный подход к анорексичному кролику позволяет поставить более ранний диагноз и надлежащее лечение.
Кролики являются ферментерами с однокамерным желудком и задним кишечником, у которых есть особые диетические требования для нормального здоровья зубов и желудочно-кишечного тракта.Дикие кролики считаются браузерами, поскольку они избирательны в том, что они едят. Их пищеварительная анатомия и физиология обеспечивают эффективное пищеварение и извлечение питательных веществ из рациона с высоким содержанием клетчатки и низким наполнением кишечника по сравнению с пастбищами, такими как крупный рогатый скот. Отчасти это связано с удалением фекалий с высоким содержанием клетчатки и упаковкой цекотропов с высоким содержанием питательных веществ для повторного приема пищи.
Застой желудочно-кишечного тракта является общим термином для обозначения снижения аппетита или фекалий. Этот синдром также можно описать как непроходимость кишечника, поскольку желудочно-кишечные сокращения замедлились или уменьшились.Владельцы сообщают, что фекальные гранулы меньше, суше или их меньше в течение нескольких дней. Аппетит также может снизиться, и некоторые пациенты будут принимать только угощения или свои любимые продукты. Множество основных причин могут способствовать появлению симптомов, и эта различная этиология изменяет применяемый план лечения. Диета, основное состояние здоровья, боль или стресс могут способствовать возникновению желудочно-кишечного застоя. Тщательная история знаков, показанных перед презентацией, а также домашнее хозяйство даст подсказки.
Диета часто является одним из основных факторов, способствующих развитию желудочно-кишечного застоя. Кролики, получающие сено в неограниченном количестве, составляющие более 50% их рациона, будут потреблять соответствующее количество неперевариваемой клетчатки. Это волокно играет важную роль в моторике кишечника и времени прохождения через стимуляцию перистальтики желудочно-кишечного тракта. Кролики непреднамеренно поедают шерсть во время ухода, но, в отличие от других животных, у них нет способности изрыгать клубки волос обратно. Это невозможность рвоты из-за узкого сердечного сфинктера в желудке.В результате движение волос по желудочно-кишечному тракту зависит от непрерывных перистальтических сокращений. При диете без клетчатки в желудке накапливается чрезмерное количество волос, что приводит к анорексии. Развивается обезвоживание содержимого желудка, за которым в конечном итоге следует дискомфорт, который еще больше способствует снижению моторики. Неперевариваемая клетчатка также играет важную роль в сортировке и передаче растворимой (перевариваемой) клетчатки в илеоцекоколическом соединении. Рацион с низким содержанием клетчатки также может привести к дисбактериозу слепой кишки или нарушению тонкого баланса организмов в пищеварительном тракте кролика.Слепая кишка действует как большая емкость для брожения, состоящая из многих типов анаэробных организмов, таких как видов Bacteroides, , грамотрицательные овальные и веретенообразные палочки, амебы и простейшие. В слепой кишке также содержится разновидность дрожжей Sarcomyces (Cyniclomyces guttulatus) в небольших количествах при нормальных обстоятельствах. Один из наиболее распространенных способов, которыми владельцы неосознанно способствуют дисбактериозу слепой кишки, — это кормление кроликов продуктами питания с высоким содержанием простых сахаров и крахмалов. Эти диеты обычно также имеют пониженное содержание клетчатки, что приводит к пониженной моторике кишечника.Когда нормальная популяция флоры подвергается воздействию углеводов в течение длительного периода времени, происходит чрезмерное брожение и происходит смещение популяций организмов. Дрожжи размножаются, и типично низкие количества видов Escherichia coli и Clostridium начинают размножаться, что приводит к мягкому стулу или, в тяжелых случаях, к настоящей диарее. Избыток глюкозы позволяет Clostridium производить йота-токсин, что может привести к энтеротоксемии и смерти.
Застой желудочно-кишечного тракта также может быть вызван эпизодами чрезмерного стресса.Как вид добычи кролики могут быть восприимчивыми к изменениям в доме пациента или обычном распорядке дня. Это может быть что-то столь же простое, как посетитель в доме, добавление нового домашнего животного или члена семьи, внезапная перемена в еде, громкий шум или другие изменения окружающей среды или путешествие (например, поездка на автомобиле). Каждый человек может по-разному реагировать на эти события. Любые основные проблемы со здоровьем также могут способствовать возникновению анорексии, которая может привести к застою желудочно-кишечного тракта. Проблемы со здоровьем, такие как стоматологические заболевания, респираторная инфекция, Encephalitazoon cuniculi , заболевание мочевыводящих путей или перекрут доли печени, могут привести к застою желудочно-кишечного тракта.
Рисунок 1 GI Stasis
Тщательный медицинский осмотр и план диагностики позволят врачу определить основную проблему и предоставить соответствующее лечение. Однако основная причина часто не определяется, но пациенты все равно реагируют на надлежащую поддерживающую терапию. Рентгенограмма всего тела, общий анализ крови и химическая панель всегда рекомендуются в качестве базового обследования для этих пациентов. На рентгенограммах часто виден гранулированный материал в желудке и газовый ореол, очерчивающий глотку (рис. 1).Различное количество газа может накапливаться в кишечнике и слепой кишке по мере продолжения ферментации при отсутствии перистальтики. Основы лечения включают терапию подкожной жидкостью, обезболивание, вспомогательное питание и прокинетические препараты. Решение о том, будут ли эти пациенты лечиться в амбулаторных условиях, зависит от тяжести клинических признаков и результатов лабораторных исследований.
Рисунок 2 Обструкция GI
Желудочно-кишечная непроходимость часто проявляется более остро, чем застой желудочно-кишечного тракта.Владельцы сообщают, что раньше их кролик был нормальным, но теперь чувствует себя неуютно и отказывается от еды. Кролик также может резко перестать испражняться. Наиболее частое место обструкции находится в проксимальном отделе двенадцатиперстной кишки из-за резкого поворота пилорического оттока при краниальном изгибе двенадцатиперстной кишки и последующего сужения двенадцатиперстной кишки. Еще одно частое место обструкции — илеоцекоколическое соединение, где происходит сортировка волокон. Здесь также сужается просвет кишечника. Наиболее частой причиной непроходимости является валяный мат из кроличьего меха, который попал в организм при уходе.Ковровые волокна, полотенца и пластик также могут стать причиной закупорки. Подобно другим видам, у которых есть желудочно-кишечная непроходимость, могут возникать серьезные электролитные нарушения, поэтому кролики могут выглядеть тупыми или тупыми. Возможен острый разрыв желудка, что может привести к внезапной смерти.
Когда кролик попадает в службу неотложной помощи по поводу снижения аппетита, одним из наиболее важных ранних показателей жизненно важных функций является температура тела. Всем гипотермическим кроликам предоставляется немедленная тепловая поддержка с использованием обогреваемых одеял, дисков с подогревом, инкубаторов или одеял с принудительной подачей воздуха.Пациенты с желудочно-кишечным застоем имеют нормальную внутреннюю температуру или умеренную гипотермию (98-101 ° F). Кролики, страдающие обструкцией желудочно-кишечного тракта, могут находиться в состоянии гиповолемического или декомпенсаторного шока и часто сильно переохлаждены (<98 ° F). Перед любой дальнейшей диагностикой предоставляется агрессивная тепловая поддержка, так как стресс может привести к остановке сердечно-сосудистой системы. После нормотермии краткий медицинский осмотр обычно выявляет вздутие живота. Эти пациенты обычно болезненны при пальпации.Обезболивание и рентгенограммы. В случае проксимальной дуоденальной непроходимости желудок будет увеличиваться от умеренного до сильного из-за жидкости и иметь центральный газовый пузырь разного размера (рис. 2). Если препятствие находится дальше вниз по течению или в илеоцекоколическом соединении, то петли кишечника перед препятствием будут расширены жидкостью и газом. Этим пациентам необходима агрессивная внутривенная инфузионная поддержка, начиная с шокового болюса жидкости для коррекции артериального давления с последующим введением дважды поддерживающей жидкости, если пациент может это поддерживать (например,g., болезни сердца неизвестны и т. д.). Всегда следует сдавать полный анализ крови и биохимический анализ, так как может потребоваться устранение электролитных нарушений. Подтверждение гипергликемии, часто превышающей 400 мг / дл, дополнительно подтверждает диагноз обструкции, поскольку уровень глюкозы часто бывает нормальным или слегка повышенным в случаях застоя желудочно-кишечного тракта. Регидратация желудочно-кишечного тракта иногда позволяет устранить непроходимость. Если желудок сильно растянут, декомпрессия с помощью орогастрального зонда может уменьшить давление на препятствие оттока и улучшить комфорт пациента.Пациентам предоставляется доступ к пище и воде, но пероральное лечение не применяется. Разрешение обструкции иногда очевидно, так как пациенту больше не потребуется тепловая поддержка, он начнет есть и снова начнет выделять кал. Если улучшение неоднозначно, рекомендуется повторные рентгенограммы. Хирургическое лечение зарезервировано как последнее средство для пациентов, которые не справились с медицинской помощью. Хирургический прогноз осторожный, но варьируется от случая к случаю.
В то время как кролики с желудочно-кишечным застоем или желудочно-кишечной непроходимостью могут иметь сходный анамнез и клинические признаки, важна своевременная дифференциация, чтобы можно было реализовать наиболее подходящий план лечения.
Список литературы
- Кэмпбелл-Уорд ML. Физиология желудочно-кишечного тракта и питание. В Quesenberry K, Carpenter J (ред.): Хорьки, кролики и грызуны: клиническая медицина и хирургия, 3-е изд. Сент-Луис: Elsevier, 2012, стр. 183-191.
- Оглсби Б.Л., Дженкинс-младший. Заболевания желудочно-кишечного тракта. В Quesenberry K, Carpenter J (ред.): Хорьки, кролики и грызуны: клиническая медицина и хирургия, 3-е изд. Сент-Луис: Elsevier, 2012, стр. 193–197.
- Лихтенбергер, Марла.«Жидкая реанимация и нутритивная поддержка кроликов с желудочным застоем или желудочно-кишечной непроходимостью». Экзотический DVM. Том 7. Выпуск 2 (2005): 34-39.
- Харкорт-Браун FM, Харкорт-Браун SF. «Клиническая ценность измерения уровня глюкозы в крови у домашних кроликов». Ветеринарная запись. Том 170. Выпуск 26 (2012): 674.
Синдром слепой петли | Сидарс-Синай
Не то, что вы ищете?Что такое синдром слепой петли?
Ваша пищеварительная система выходит из строя пища, которую вы едите, чтобы ваше тело могло использовать ее в качестве топлива.Пища перемещается из желудка в ваш тонкий кишечник. Там питательные вещества усваиваются. Лишняя еда выталкивается в в толстой кишки и покидает организм в виде отходов.
При синдроме слепой петли пища не может следовать нормальному пищеварительному тракту. Вместо, он обходит часть вашего кишечника.
Синдром слепой петли также называют:
- Синдром стаза
- Синдром застойной петли
- Синдром обходного кишечника.
Что вызывает синдром слепой петли?
Синдром слепой петли часто возникает из-за чрезмерного роста бактерий в кишечнике. Этот заставляет пищу обходить его. Из-за образовавшейся «слепой петли» малый кишечник короче обычного. Кишечник не может правильно усваивать питательные вещества. Вместо этого они выводятся из вашего тела с отходами.
Синдром слепой петли часто возникает как осложнение абдоминальной хирургии.Большинство Распространенным типом операции, которая вызывает это, является операция по укорачиванию кишечника при ожирении. В При этой операции часть кишечника намеренно обходится.
Проблемы с пищеварением также могут вызывать синдром слепой петли. Может возникнуть как осложнение из:
- Дивертикулит
- Язвенная болезнь
- Воспалительное заболевание кишечника (болезнь Крона болезнь и колит)
- Другие состояния или лекарства, замедляющие перемещение питательных веществ через кишечник.
Каковы симптомы синдрома слепой петли?
Один из основных симптомов слепоты. синдром петли — необъяснимая потеря веса. Это происходит, когда ваш тонкий кишечник не может переваривать пищу и усваивать питательные вещества. Когда ваше тело не получает питательных веществ и жира Это потребности, происходит похудание.
При сильном бактериальном росте редко может вызвать воспаление слизистой оболочки кишечника.И в некоторых случаях кишечник бактерии могут попасть в кровь. Эта бактериальная инфекция может вызвать:
- Лихорадка
- Боль в суставах, напоминающая артрит
- Кожная сыпь или красные прыщики на коже
- Воспаление сухожилий
- Мышечные боли или ломота
Плохое усвоение питательных веществ и плохое питание могут вызывать ряд симптомов, таких как в качестве:
- Частая диарея
- Тошнота или рвота
- Вздутие живота (брюшной полости) от жидкости построить
- Отек ног
- Боль и спазмы в животе
- Стул, который кажется рыхлым и жирным
- Усталость или слабость
- Газы и вздутие живота
Как диагностируется синдром слепой петли?
Ваш лечащий врач спросит вас о ваших симптомах, вашем медицинском, хирургическом и история семьи.Он или она запросит анализы на всасывание питательных веществ, анемию, или исключить другие условия. Тесты могут включать:
- Анализы крови на наличие инфекций и статус питания
- Дыхательные тесты на наличие бактерий разрастание
- Тесты для проверки функции органов
- Тест для проверки воспаления в тело
- Исследование кала на жир, кал культура, паразиты, лейкоциты
- Визуализирующие обследования для оценки анатомии кишечника
- Возможна колоноскопия или верхняя эндоскопия для оценки слизистая оболочка кишечника
Как лечится синдром слепой петли?
Медицинские работники могут лечить синдром слепой петли.Скорее всего, вы будете принимать антибиотики. Короткий курс кортикостероидов для уменьшения воспаления также может помочь контролировать симптомы.
Иногда требуется операция, чтобы удалить зараженный участок. Если операция по поводу ожирения вызвала синдром слепой петли, ваш хирург может сделать еще одну операцию, чтобы решить проблему.
Каковы осложнения синдрома слепой петли?
Если не лечить, тупик синдром может привести к плохому питанию.Но даже на ранней стадии синдром слепой петли может вызвать а недостаток витаминов и минералов, в том числе витамина B 12 и утюг.
Когда мне следует позвонить своему врачу?
Если вы заметили какие-либо симптомы слепоты синдром петли, важно сообщить об этом своему врачу. Помните о состояние, если вы перенесли абдоминальную операцию или страдаете заболеванием пищеварения, например воспалительное заболевание кишечника.Синдром слепой петли можно вылечить. Но если питательные вещества не могут впитаться, это может вызвать серьезные проблемы со здоровьем.
Ключевые моменты
- Синдром слепой петли возникает, когда пища не соответствует нормальному пути пищеварения и обходит часть вашего кишечника.
- Это может быть вызвано абдоминальной хирургией, дивертикулитом, воспалительным заболеванием кишечника, язвенная болезнь или инфекция.
- Один из основных симптомов слепой петли синдром необъяснимой потери веса. Газы и вздутие живота являются обычным явлением из-за бактериального разрастание.
- Другие симптомы включают лихорадку и симптомы инфекционного типа, а также диарею, рвоту, и боль в животе и отек.
- Синдром слепой петли обычно лечат антибиотиками. Также может потребоваться операция.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить, что ваш провайдер говорит тебе.
- При посещении запишите название нового диагноза и любые новые лекарства, лечения или тесты. Также запишите все новые инструкции, которые дает ваш провайдер. ты.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не сдадите анализ или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого визит.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Медицинский обозреватель: Jen Lehrer MD
Медицинский обозреватель: Джон Ханрахан, доктор медицины
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Желудочно-кишечные проблемы у кроликов — LafeberVet
Ключевые моменты
- Желудочно-кишечные проблемы являются обычным явлением у кроликов.
- Настоящая диарея чаще всего наблюдается у молодых кроликов и может быть результатом паразитарного энтерита, обычно вторичного по отношению к Eimeria spp.
- Бактериальный энтерит может проявляться мукоидной энтеропатией у кроликов, содержащихся в коммерческих или лабораторных условиях.
- Дисбактериоз слепой кишки может возникать у кроликов, получающих пищу, богатую углеводами. Больные кролики периодически выделяют густой, пастообразный стул с резким запахом.
- Застой желудочно-кишечного тракта часто вызывается множеством факторов, в том числе низким содержанием пищевых волокон, неправильным питанием, стрессом и / или обезвоживанием.
- Агрессивная поддерживающая терапия часто необходима для кормления кролика во время приступа желудочно-кишечного застоя или кишечной непроходимости.Лечение часто основывается на обезболивании, инфузионной терапии, энтеральном кормлении, средствах, вызывающих перистальтику желудочно-кишечного тракта, стимулирующих упражнениях и / или массаже живота.
- Обструкция оттока желудка часто вызывается небольшой массой обезвоженного кишечника. Возникающее в результате вздутие или вздутие желудка может очень быстро стать опасным для жизни, если его не лечить. Пациенты часто реагируют на внутривенную инфузионную терапию, разумное использование метоклопромида и декомпрессию желудка, хотя иногда необходимо хирургическое вмешательство.
- Кролики с кишечной непроходимостью иногда появляются и создают диагностическую и терапевтическую дилемму. Случаи заболевания чаще всего возникают из-за небольшого трихобезоара или цекотрофа, покрытого волосами. Наиболее частыми участками обструкции являются двенадцатиперстная кишка и илеоцекальное соединение.
- Рентгенограмма брюшной полости может помочь отличить желудочно-кишечную непроходимость от кишечной непроходимости, при этом газовый паттерн имеет тенденцию распространяться в толстую кишку.
Проблемы с желудочно-кишечным трактом — обычное явление у домашних кроликов.Подробный анамнез, в том числе подробный диетический анамнез, может дать неоценимые ключи к разгадке существующей проблемы. Признаки желудочно-кишечного дискомфорта у кролика могут включать бруксизм, нежелание двигаться и анорексию. При анорексии в анамнезе необходимо определить, не ест ли кролик, потому что он не интересуется едой, или же он проявляет интерес к еде, но не может есть. Полное отсутствие аппетита чаще всего наблюдается при физиологических проблемах, таких как почечная недостаточность, тогда как нежелание есть.. .
Чтобы продолжить, вы должны быть участником LafeberVet.com. (Français), (Español) Разливочная машина, vous devez être un membersre LafeberVet.com
Pour les vétérinaires. Par les vétérinaires.
Сайт Lafervet.com создан для использования ветеринарами. Il est ouvert aux vétérinairesiplômés, aux techniciens vétérinairesiplômés, aux animaliers и aux étudiants dans ces domaines.
Créer un compte pour accéder à des статей и ресурсов сайта.
L’inscription является бесплатным.
Paracontinar, debe ser miembro de LafeberVet.comPara Profesionales Veterinarios. Por Profesionales Veterinarios.
El sitio Lafervet.com es para uso de los profesionales veterinarios. Está abierto a los veterinarios licenciados, técnicos veterinarios licenciados, rehibitedadores licenciados y estudiantes en estos campos.
Cree una cuenta para accept a los artículos y recursos del sitio.
La registro es gratis.
Уже являетесь участником LafeberVet?
Пожалуйста, Логин
Ссылки
Carpenter JW. Справочник экзотических животных, 3-е изд. Филадельфия: Эльзевьер Сондерс; 2005.
Cheeke PR. Кормление и питание кроликов. Орландо, Academic Press. Орландо: Academic Press; 1987. Стр. 25, 84-85.
Фишер П. Стандарты ухода в 21 веке: кролик. Журнал Exot Pet Med 19 (1): 22-35, 2010.
Халигур М., Озмен О., Демир Н. Патологические и ультраструктурные исследования мукоидной энтеропатии у новозеландских кроликов. J Exot Pet Med 18 (3): 224-228, 2009.
.Харкорт-Браун Ф. Учебник кроличьей медицины. Оксфорд: Баттерворт Хайнеманн; 2002.
Харкорт-Браун TR. Управление острым расширением желудка у кроликов. J Exot Pet Med 16 (3): 168-174, 2007.
.Келлехер С. Работа с проблемами желудочно-кишечного тракта. Annu Conf Proc CVC 2008.
Пол-Мерфи Дж. Критический уход за кроликом.Vet Clin North Am: Exot Anim Pract 10 (2): 437-461, 2007.
. Чтобы процитировать эту страницу:Келлехер С. Проблемы с желудочно-кишечным трактом у кроликов. 28 июля 2010 г. Интернет-сайт LafeberVet. Доступно по адресу https://lafeber.com/vet/gastrointestinal-problems-in-rabbits/
Атрезия двенадцатиперстной кишки и симптомы у детей
Что такое синдром Дауна (трисомия 21)?
Синдром Дауна — это генетическое заболевание. Младенцы, рожденные с этим заболеванием, имеют дополнительную копию хромосомы 21, что дает им три копии вместо обычных двух.По этой причине синдром Дауна также известен как трисомия 21. Дополнительная хромосома изменяет нормальный ход развития ребенка, что приводит к физическим особенностям и легким или умеренным интеллектуальным нарушениям, связанным с этим заболеванием. Дети, рожденные с синдромом Дауна, чаще страдают сердечными аномалиями, проблемами зрения и слуха, а также другими заболеваниями. Однако благодаря медицинским и другим достижениям современные дети с синдромом Дауна могут вырасти и прожить долгую, счастливую, здоровую и продуктивную жизнь.
Как лечить атрезию двенадцатиперстной кишки до рождения?
Пренатальное ведение детей с атрезией двенадцатиперстной кишки начинается с получения как можно большего количества информации о заболевании. Также будут проведены тесты, чтобы определить, присутствует ли синдром Дауна или врожденный порок сердца. Чтобы собрать всю эту информацию, мы используем несколько различных методов, включая ультразвуковое исследование плода с высоким разрешением, эхокардиографию плода и амниоцентез.
Что такое УЗИ плода с высоким разрешением?
Ультразвуковое исследование плода с высоким разрешением — это неинвазивный тест, выполняемый одним из наших ультразвуковых специалистов.В тесте используются отраженные звуковые волны для создания изображений ребенка в утробе матери. Мы будем использовать ультразвуковое исследование, чтобы следить за развитием кишечного тракта вашего ребенка и других внутренних органов на протяжении всей беременности. Мы также будем искать признаки избытка околоплодных вод вокруг вашего ребенка (известные как многоводие ), которые могут повысить риск преждевременных родов.
Что такое эхокардиограмма плода?
Эхокардиография плода (сокращенно «эхо») проводится в нашем центре детским кардиологом (врачом, специализирующимся на пороках сердца плода).Эта неинвазивная ультразвуковая процедура с высоким разрешением конкретно исследует структуру и функционирование сердца ребенка в утробе матери. Этот тест важен, потому что у детей с синдромом Дауна и атрезией двенадцатиперстной кишки иногда также есть врожденный порок сердца.
Что такое амниоцентез?
Амниоцентез — это тест, который проводится во время беременности, чтобы проверить, есть ли у вашего ребенка генетическое или хромосомное заболевание, такое как синдром Дауна. Небольшой образец жидкости будет взят из околоплодных вод, окружающих вашего ребенка.Амниотическая жидкость будет содержать клетки вашего ребенка, и в этих клетках будут хромосомы вашего ребенка, которые мы будем анализировать. Процедура проста и может быть проведена в нашей клинике. Для получения пробы жидкости необходимо ввести небольшую иглу через брюшную полость в амниотический мешок. Наша лаборатория обработает результаты тестов в течение нескольких дней. Информация, полученная в результате этого теста, будет очень важна для составления вашего плана ухода и помощи неонатологу в уходе за вашим младенцем после рождения.
Что произойдет после завершения моей оценки?
После того, как мы соберем всю анатомическую и диагностическую информацию из тестов, вся наша команда встретится с вами, чтобы обсудить результаты. Атрезию двенадцатиперстной кишки нельзя лечить до рождения ребенка. Тем не менее, мы будем придерживаться активного двойного подхода к лечению этого заболевания во время вашей беременности. Во-первых, мы будем очень внимательно следить за матерью и ребенком, ища любые возможные осложнения, которые могут привести к преждевременным родам.Одним из таких потенциальных осложнений является накопление в матке лишних околоплодных вод ( многоводие, ), которое может возникнуть, когда атрезия (закупорка) затрудняет глотание ребенка. Если это произойдет, мы будем внимательно следить за признаками преждевременных родов и / или симптомами у матери, связанными с увеличением размера матки и давлением. Иногда выполняется амниоредукция. Эта процедура, похожая на амниоцентез, удаляет часть лишней жидкости и облегчает любые симптомы, которые может испытывать мать.
Во-вторых, мы постараемся выявить любые осложняющие факторы, такие как синдром Дауна или порок сердца, которые могут потребовать дополнительных методов лечения. Таким образом, мы сможем подготовиться во время и после родов к оптимальному уходу за вашим младенцем.
Как лечится атрезия двенадцатиперстной кишки после рождения?
Младенцы с атрезией двенадцатиперстной кишки могут родиться вагинально. Наша цель — сделать так, чтобы ваш ребенок родился как можно ближе к сроку родов. Ваш ребенок родится в Центре матери и ребенка в Эбботт Северо-Западный и Детский Миннесота в Миннеаполисе или в Центре матери и ребенка в Юнайтед и Детский центр Миннесоты в Санкт-Петербурге.Павел. Детский Миннесота — один из немногих центров по всей стране, где родильный дом расположен на территории больничного комплекса. Это означает, что ваш ребенок родится всего в нескольких футах от нашего отделения интенсивной терапии новорожденных (NICU). Кроме того, многие врачи, с которыми вы уже встречались, будут присутствовать во время или сразу после рождения вашего ребенка, чтобы помочь сразу же позаботиться о нем.
Вашему ребенку потребуется специализированная медицинская помощь после рождения, поэтому его доставят в наше отделение интенсивной терапии.


 Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет. Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет. Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.