| Название болезни | Возбудитель | Поражаемые области тела | Способ распространения | Тип вакцины или антибиотика |
| Дифтерия | Corynebacterium diphtheriae (палочковидная грамположительная бактерия) | Верхние дыхательные пути, чаще всего глотка. Опасный токсин разносится с кровью по всем органам тела. | Капельная инфекция | Анатоксин |
| Туберкулез | Mycobacterium tuberculosis (палочковидная бактерия, относится к актиномицетам) | Главным образом легкие | Капельная инфекция. Молоко больных животных | Живые аттенуированные бактерии. Людей следует проверить на наличие иммунитета. Антибиотики типа стрептомицина |
| Коклюш | Bordetella pertussis (палочковидная, грамотрицательная бактерия) | Верхние дыхательные пути; вызывает мучительные приступы кашля | Капельная инфекция | Убитые бактерии |
| Гонорея | Neisseria gonorrhoeae (кокк, грамотрицательный) | 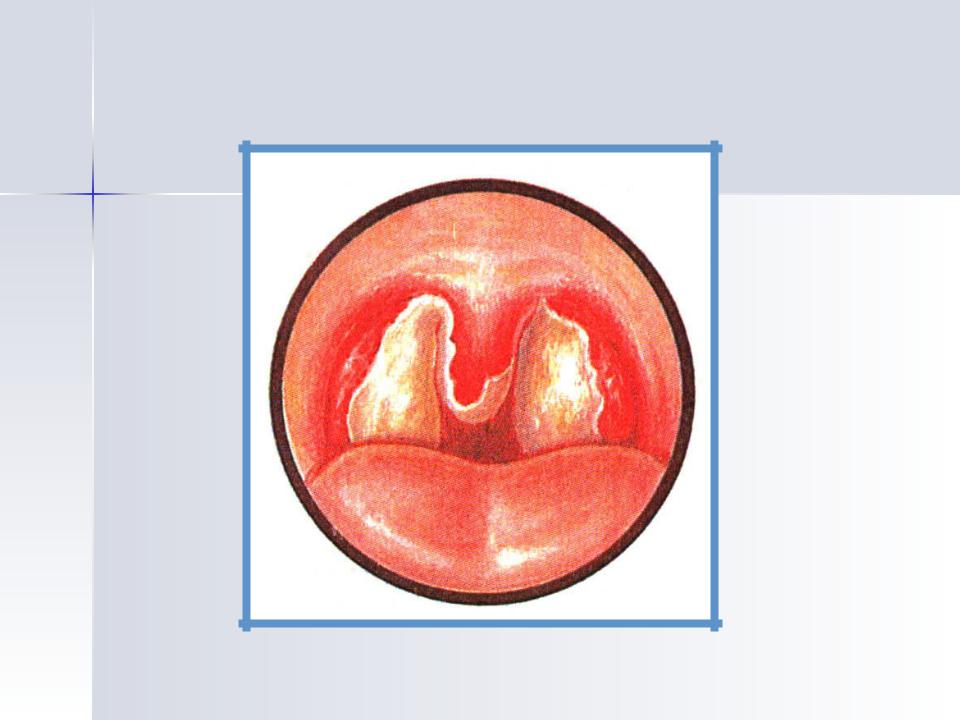 У новорожденных может вызывать серьезное заболевание глаз в результате заражения во время родов У новорожденных может вызывать серьезное заболевание глаз в результате заражения во время родов | Контагиозная передача при половом сношении | Антибиотики, например пенициллин, стрептомицин |
| Сифилис | Treponema pallidum (спирохета) | половые органы, затем глаза, кости, суставы, центральная нервная система, сердце и кожа | Контагиозная передача при половом сношении | Антибиотики, например пенициллин |
| Тиф | Rickettisa | «Эпидемический сыпной тиф» гораздо опаснее, чем «эндемический сыпной тиф». Похож на брюшной тиф. Поражаются внутренние стенки кровеносных сосудов, что вызывает образование тромбов. Сыпь на коже Похож на брюшной тиф. Поражаются внутренние стенки кровеносных сосудов, что вызывает образование тромбов. Сыпь на коже | Эпидемический тиф: переносчик – вши. Эндемический тиф: переносчик – крысиные блохи. Блохи и вши передают возбудителя от крысы к крысе | Убитые бактерии или живые клетки невирулентного штамма. Антибиотики, например тетрациклины, хлорамфеникол (важно также контролировать численность переносчиков) |
| Столбняк | Clostridium tetani (палочковидная, грамположительная) | Кровь. Образует токсин, который поражает двигательные нервы спинного мозга, а отсюда и мышцы, вызывая тонический спазм мышц челюсти и судороги, переходящие на другие мышцы. Часто с летальным исходом Часто с летальным исходом | Раневая инфекция | Анатоксин |
| Холера | Vibrio cholerae (в виде запятой, грамотрицательный) | Пищеварительный тракт, главным образом тонкий кишечник. Токсин поражает слизистую кишечника | Фекальные загрязнения: — через воду или продукты, загрязненные экскрементами больных; — через загрязненные предметы | Убитые бактерии: иммунитет нестойкий и не всегда эффективный. Антибиотики тетрациклинового ряда или хлорамфеникол Антибиотики тетрациклинового ряда или хлорамфеникол |
| Брюшной тиф | Salmonella typhi (= S. typhosa) (палочковидная, грамположительная) | Пищеварительный тракт, затем распространяется на лимфу, кровь, легкие, костный мозг, селезенку | Как у холеры | Убитые бактерии (вакцина ТАВ) |
| Бациллярная дизентерия | Salmonella disenteriae (палочковидная, грамотрицательная) | Пищеварительный тракт, главным образом подвздошная и толстая кишки | Как у холеры | Вакцины нет. Антибиотики тетрациклинового ряда Антибиотики тетрациклинового ряда |
| Сальмонеллез | Пищеварительный тракт | Главным образом через мясные продукты, полученные от больных животны, в основном через домашнюю птицу и свинину. Также и через фекальные загрязнения, как холера | Вакцины нет. Антибиотики тетрациклинового ряда обычно не требуются и не очень эффективны |
Заполни таблицу «Вирусные и бактериальные заболевания человека» № Название
Ответ:
Вирусные
Грипп -поражение легких, ослабевает имунитет. Лечние -спреи,противовирусные таблетки,витаминные чаи ,антибиотики.Передаётся через заражённых поверхности и возлушнг-капельным путем от человека к человеку.
Лечние -спреи,противовирусные таблетки,витаминные чаи ,антибиотики.Передаётся через заражённых поверхности и возлушнг-капельным путем от человека к человеку.
Ветряная оспа(вирус Вериола)Поражает кожные покровы,слизистую, глаза . Передаётся воздушно-капельным путем. Лечение- противовирусными препаратами (например, валацикловир, фамцикловир, ацикловир).
Корь возбудителем кори является РНК-вирус рода морбилливирусов семейства парамиксовирусов, имеющий сферическую форму и диаметр 120—230 нм. Вирус состоит из нуклеокапсида — минус-нити РНК, трёх белков и внешней оболочки, образованной матричным белком и двумя поверхностными гликопротеинами: один из них — гемагглютинин, другой — «фьюжен»
белок. Поражает Кодные покровы, слизистые. Передаётся воздушно-капельным путем .Лечение подразумевает собой приём антибиотиков .
Covid — потенциально тяжёлая острая респираторная инфекция, вызываемая коронавирусом SARS-CoV-2 (2019-nCoV)
Поражает в основном легкие. Распространяется воздушно-капельным путем, через зараженные поверхности.
Распространяется воздушно-капельным путем, через зараженные поверхности.
ВИЧ -возбудитель -вирус имунодефецита , поражает весь организм.Вирус поражает клетки иммунной системы, имеющие на своей поверхности рецепторы CD4: Т-хелперы, моноциты, макрофаги, клетки Лангерганса, дендритные клетки, клетки микроглии Передаётся через половой контакт и кровь
Бактериальные
Туберкулёз -возбулитель палочка Коха. Может протекать как в открытой так и закрытой форме. Поражает слизистую легких. У человека начинается кашель, который с каждым разом становится все сильнее и сильнее. Больного необходимо госпитализировать и предоставить ему правильное питание (в основном пища содержащая жири, которые способствуют затягиванию ран в легких) Передаётся от человека к человеку воздушно кабельным путем
Чума . Возбудителем является чумная палочка. Протекает с поражением лимфоузлов, лёгких и других внутренних органов, часто с развитием сепсиса. Заболевание характеризуется высокой летальностью и крайне высокой заразностью.Передается через укус мышей. Переносчики возбудителя инфекции — блохи 55 различных видов.Лечение чумы является комплексным и включает применение этиотропных, патогенетических и симптоматических средств. Для лечения чумы наиболее эффективны антибиотики стрептомицинового ряда: стрептомицин, дигидрострептомицин, пасомицин. При этом, наиболее широко применяется стрептомицин.
Заболевание характеризуется высокой летальностью и крайне высокой заразностью.Передается через укус мышей. Переносчики возбудителя инфекции — блохи 55 различных видов.Лечение чумы является комплексным и включает применение этиотропных, патогенетических и симптоматических средств. Для лечения чумы наиболее эффективны антибиотики стрептомицинового ряда: стрептомицин, дигидрострептомицин, пасомицин. При этом, наиболее широко применяется стрептомицин.
Столбняк-возбудитель грамполодительная столбнячная палочка.Характеризируется поражением нервной системы и проявляющееся тоническим напряжением скелетной мускулатуры и генерализованными судорогами. Заражение происходит при попадании бактерии в кровь.
При развитии столбняка требуется неотложная медицинская помощь, в частности:
медицинская помощь в условиях больницы
незамедлительное лечение с использованием противостолбнячного
иммуноглобулина человека
интенсивная обработка раны
препараты против мышечных спазмов
антибиотики
противостолбнячная вакцинация.
Бешенство-передаётся со слюной при укусе больным животным. Затем, распространяясь по нервным путям, вирус достигает слюнных желёз, нервных клеток коры головного мозга, гиппокампа, бульбарных центров и, поражая их, вызывает тяжёлые нарушения, приводящие к гибели . Для лечения бешенства в организм больного вводится сыроватка
Холера-возбудитель бактерия вида Vibrio cholerae. Перетекает с поражением тонкого кишечника, водянистой диареей, рвотой, быстрой потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти. Источником возбудителей холеры является человек — больной или вибриононоситель, загрязняющий испражнениями воду, пищу и другие объекты внешней среды. Массивное загрязнение водоемов происходит при сбрасывании в них неочищенных хозяйственно-бытовых сточных вод. Холера представляет собой легко излечимую болезнь. Большинство людей можно с успехом лечить, своевременно предоставляя им оральные регидратационные соли (ОРС).
Стоит отметить что все вирусные инфекции распространяются воздушно-капельным путём,от человека к человеку и от животного к человеку, через заражённые поверхности.
Профилактика -Соблюдение санитарно-гигиенических норм :мытье рук после посещения общественных мест,правильное питание и соблюдение режима дня . Это те примитивные меры профилактики, которые подходят ко всем вирусным и бактериалтыным заболеваниям .
Стоит отметить,что при лечении такого рода заболеваний необходимо соблюдать постельный режим,иначе лечение может не помочь
БАКТЕРИАЛЬНЫЕ И ВИРУСНЫЕ ЗАБОЛЕВАНИЯ
Некоторые наиболее известные вирусные заболевания человека | |||
Название болезни | Возбудитель | Поражаемые области тела | Способ распространения |
Грипп | Миксовирус одного их трех типов – А, В и С | Дыхательные пути: эпителий, выстилающий трахеи и бронхи. | Капельная инфекция |
Простуда | Самые разные вирусы, чаще всего риновирусы | Дыхательные пути: обычно только верхние | Капельная инфекция |
Оспа | Вирус натуральной оспы (ДНК – содержащий вирус), один из вирусов оспы | Дыхательные пути, затем — кожа | Капельная инфекция (возможна контагиозная передача через раны на коже). |
Свинка (эпидеми-ческий паратит) | Парамиксовирус (РНК – содержащий вирус) | Дыхательные пути, затем генерализованная инфекция по всему телу через кровь; особенно поражаются слюнные железы, а у взрослых мужчин также и семенники | Капельная инфекция (или контагиозная передача через рот с заразной слюной) |
Корь | Парамиксовирус (РНК – содержащий вирус) | Дыхательные пути (от ротовой полости до бронхов), затем переходит на кожу и кишечник | Капельная инфекция |
Коревая краснуха (краснуха) | Вирус краснухи | Дыхательные пути, шейные лимфатические узлы, глаза и кожа | Капельная инфекция |
Полиомиелит (детский паралич) | Вирус полиомиелита (пикорнавирус; РНК – содержащий вирус, известно три штамма) | Глотка и кишечник, затем кровь; иногда двигательные нейроны спинного мозга, тогда может наступить паралич | Капельная инфекция или через человеческие испражнения |
Желтая лихорадка | Арбовирус, т.е. вирус, переносимый членистоногими (РНК – содержащий вирус) | Выстилка кровеносных сосудов и печень | Переносчики – членистоногие, например клещи, комары |
Некоторые наиболее известные бактериальные заболевания человека | |||
Название болезни | Возбудитель | Поражаемые области тела | Способ распространения |
Дифтерия | Corynebacterium diphtheriae (палочковидная грамположительная бактерия) | Верхние дыхательные пути, чаще всего глотка. Опасный токсин разносится с кровью по всем органам тела. Токсин действует на сердце | Капельная инфекция |
Туберкулез | Mycobacterium tuberculosis (палочковидная бактерия, относится к актиномицетам) | Главным образом легкие | Капельная инфекция. Молоко больных животных |
Коклюш | Bordetella pertussis (палочковидная, грамотрицательная бактерия) | Верхние дыхательные пути; вызывает мучительные приступы кашля | Капельная инфекция |
Тиф | Rickettisa | «Эпидемический сыпной тиф» гораздо опаснее, чем «эндемический сыпной тиф». Похож на брюшной тиф. Поражаются внутренние стенки кровеносных сосудов, что вызывает образование тромбов. Сыпь на коже | Эпидемический тиф: переносчик – вши. Эндемический тиф: переносчик – крысиные блохи. Блохи и вши передают возбудителя от крысы к крысе |
Столбняк | Clostridium tetani (палочковидная, грамположительная) | Кровь. Образует токсин, который поражает двигательные нервы спинного мозга, а отсюда и мышцы, вызывая тонический спазм мышц челюсти и судороги, переходящие на другие мышцы. Часто с летальным исходом | Раневая инфекция |
ВИРУСЫ
Вирусы – это мельчайшие живые организмы, размеры которых варьируют в пределах примерно от 20 до 300 мм; в среднем они раз в пятьдесят меньше бактерий. Вирусы нельзя увидеть с помощью светового микроскопа.
Вирусы могут воспроизводить себя только внутри живой клетки, поэтому они являются облигатными паразитами. Обычно они вызывают явные признаки заболевания.
Вирусы как возбудитель заболеваний
Вирусы всегда являются паразитами и поэтому вызывают у своих хозяев определенные симптомы того или иного вида заболевания.
К серьезным заболеваниям животных можно отнести ящур крупного рогатого скота, рожистое воспаление у свиней, чуму птиц и миксоматоз кроликов. Все эти заболевания вызываются вирусами.
Вирусное заражение растений обычно приводит либо к появлению желтых крапинок на листьях, либо к морщинистости или карликовости листьев. Вирусы вызывают и задержку роста растений, что впоследствии приводит к снижению урожая.
Способы передачи вирусных болезней
- Капельная инфекция – самый обычный способ распространения респираторных заболеваний. При кашле и чихании в воздух выбрасываются миллионы крошечных капелек жидкости (слизи и слюны). Эти капли вместе с находящимися в них живыми микроорганизмами могут вдохнуть другие люди. Стандартные гигиенические приемы для защиты от капельной инфекции – правильное пользование носовыми платками и проветривание комнат. Некоторые микроорганизмы, такие, как вирус оспы или туберкулезная палочка, очень устойчивы к высыханию и сохраняются в пыли, содержащей высохшие остатки капель. Даже при разговоре изо рта вылетают микроскопические брызги слюны, поэтому подобного рода инфекции очень трудно предотвратить.
В результате непосредственного физического контакта с больными людьми или животными передаются сравнительно немногие болезни. К такого рода вирусным болезням относится трахома (болезнь глаз, очень распространенная в тропических странах), обычные бородавки и обыкновенный герпес – «лихорадка» на губах.
Многие организмы, относящиеся к разным систематическим группам, являются паразитами человека и вызывают заболевания. Заболевания, возбудители которых являются микроскопическими (вирусы, бактерии и простейшие), называются инфекционными.
В зависимости от природы возбудителей различают разные типы инфекционных заболеваний:
Вирусные, например грипп, ОРВИ, корь, оспа, ВИЧ-инфекция, вирусные гепатиты, клещевой энцефалит, желтая лихорадка.
Бактериальные, например чума, холера, столбняк, сибирская язва, стрептококковая и стафилококковая инфекции, коклюш.
Протозойные (вызываемые простейшими, то есть одноклеточными эукариотами), например малярия, сонная болезнь, амебная дизентерия, токсоплазмоз.
Грибковые, например кандидоз, эпидермофития (грибок стопы).
БАКТЕРИИ
Бактерии — группа микроскопических, преимущественно одноклеточных организмов. Бактерии необходимы для расщепления органических веществ. Они располагаются на коже человека, слизистых оболочках, в пищеварительном тракте; некоторые из них жизненно необходимы человеку. Бактерии разнообразны по форме, например, кокки — шаровидные, палочки — цилиндрические, спирохеты — спиралевидные. Некоторые бактерии не могут жить в среде при наличии кислорода, другие — при его отсутствии.
Симптомы бактериальных инфекций
Боли в животе.
Тошнота.
Также для каждой инфекционной болезни выделяют свои симптомы.
Причины бактериальных инфекций Патогенные бактерии вызывают инфекции. Патогенными могут стать и бактерии естественной микробной флоры человека, например, при ослаблении иммунитета или вследствие других причин начинают более обычного размножаться определенные штаммы бактерий. Однако чаще всего бактерии, вызывающие заболевание, в организм человека попадают извне, например, при контакте с больным или бактерионосителем. Обычно бактерии попадают в организм человека через рот или нос, но в кровеносную или лимфатическую систему они могут проникнуть через открытые раны.
Заболевания, вызываемые бактериями Бактерии вызывают множество заболеваний. Например, стрептококки вызывают ангину; пневмококки часто являются причиной воспаления среднего уха; микобактерии вызывают туберкулез; менингококки способствую появлению воспаления оболочек головного и (или) спинного мозга (менингит). Другие известные бактериальные инфекции — столбняк, сибирская язва, тиф, холера и чума. Бактерии вызывают и некоторые детские заболевания, например, коклюш, скарлатину, дифтерию.
Лечение бактериальных инфекций После создания очень эффективных лекарств — антибиотиков, большинство бактериальных инфекций не столь опасно, как раньше. Антибиотики — это органические вещества, образуемые микроорганизмами и обладающие способностью убивать микробы. Одни антибиотики задерживают рост и размножение бактерий, другие их убивают. Уберечься от бактериальных инфекций можно, избегая контактов с инфицированными людьми, правильно обрабатывая пищевые продукты и соблюдая правила личной гигиены. Легкие инфекции обычно проходят сами собой. От некоторых бактериальных инфекций можно сделать прививки. Прежде всего, рекомендуется делать прививки детям против детских болезней, а также при путешествии в экзотические страны.
ДОКЛАД
по предмету: ПРИРОДА РОДНОГО КРАЯ
тема: БАКТЕРИАЛЬНЫЕ И ВИРУСНЫЕ ЗАБОЛЕВАНИЯ
Выполнил:
Ученик 6«А» класса
Спирков Никита
2015
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
6789101112
13141516171819
20212223242526
2728293031
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Дифтерия | История вакцин
Симптомы и возбудительДифтерия вызывается бактериями под названием Corynebacterium diphtheriae. Бактерии выделяют мощный токсин, который наносит вред тканям тела.
Ранние симптомы дифтерии похожи на симптомы простуды. Они включают боль в горле, потерю аппетита и лихорадку. По мере прогрессирования заболевания может проявляться наиболее заметный признак дифтерийной инфекции: густое серое вещество, называемое псевдомембраной, может распространяться по тканям носа, миндалинам, гортани и / или глотке.
Псевдомембрана образуется из продуктов жизнедеятельности и белков, связанных с токсином, выделяемым бактериями. Псевдомембрана прилипает к тканям и может затруднять дыхание.
ТрансмиссияДифтерия передается от человека к человеку, как правило, воздушно-капельным путем. Инфицированный человек, если его не лечить антибиотиками, заразен в течение двух-трех недель.
Лечение и уходЛечение дифтерии включает использование антибиотиков для уничтожения дифтерийных бактерий и антитоксина для нейтрализации токсинов, выделяемых этими бактериями.Больных с дифтерией обычно держат в изоляции до тех пор, пока они не теряют способность инфицировать других, обычно примерно через 48 часов после начала лечения антибиотиками.
ОсложненияТоксин дифтерии может попасть в сердце, мышцы, почки и печень, где он может временно или навсегда повредить эти органы. Осложнения дифтерии могут включать миокардит (повреждение сердечной мышцы), неврит (воспаление нервов, которое может способствовать повреждению нервов, параличу, дыхательной недостаточности и пневмонии), обструкцию дыхательных путей и инфекцию уха.
Когда-то дифтерия была основной причиной болезней и смерти детей. В 1921 году в Соединенных Штатах было зарегистрировано 206 000 случаев дифтерии, что привело к 15 520 смертельным исходам (коэффициент летальности 7,5%). Летальность от дифтерии колеблется от примерно 20% для лиц в возрасте до пяти лет и старше 40 лет до 5–10% для лиц в возрасте 5–40 лет. Дифтерия была третьей по значимости причиной смерти детей в Англии и Уэльсе в 1930-х годах. Сегодня в Соединенных Штатах дифтерия встречается крайне редко; в период с 2004 по 2011 год официальным органам здравоохранения не сообщалось ни о каких случаях дифтерии.Один случай был предварительно зарегистрирован в 2012 году.
Доступные вакцины и кампании вакцинацииИммунизация от дифтерии проводится анатоксином (модифицированная версия дифтерийного токсина). Дифтерийный анатоксин не вводится в виде однократной инъекции, а скорее сочетается со столбнячным анатоксином и, часто, с коклюшной вакциной в препарате, называемом Tdap, DTaP, Td или DT.
С момента внедрения эффективной иммунизации, начиная с 1920-х годов, заболеваемость дифтерией резко снизилась в Соединенных Штатах и других странах, где вакцинация проводится повсеместно.В 1974 г. охват иммунизацией от дифтерии расширился, когда Всемирная организация здравоохранения включила анатоксин дифтерии в свой список рекомендуемых иммунизаций для своей Расширенной программы иммунизации для развивающихся стран.
В период с 2004 по 2008 год случаев дифтерии в США не регистрировалось. Однако болезнь продолжает играть важную роль во всем мире. В 2007 году во всем мире было зарегистрировано 4 190 случаев дифтерии, что, вероятно, является заниженной оценкой фактического числа случаев.
Рекомендации США по вакцинацииДействующий в США календарь иммунизации детей от дифтерии включает пять иммунизаций дифтерийным анатоксином в возрасте до шести лет, а также одну бустерную дозу для подростков. Все прививки от дифтерии детям делаются в виде инъекций в сочетании со столбнячным анатоксином и коклюшной вакциной (известной как DTaP).
Взрослые получают дифтерийный анатоксин в сочетании с ревакцинацией против столбнячного анатоксина, которую рекомендуется проводить каждые десять лет.Продукт для взрослых может защитить от столбняка и дифтерии (вакцина, известная как Td) или столбняка, дифтерии и коклюша (вакцина, известная как Tdap).
Дополнительная информация
Для получения дополнительной информации о дифтерии и ее истории см. Хронологию дифтерии.
ИсточникиЦентры по контролю и профилактике заболеваний. Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин: дифтерия. Аткинсон, У., Вулф, С., Хамборски, Дж., Макинтайр, Л., ред. 13-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения, 2015 г. (379 КБ). Дата обращения 17.01.2018.
ВОЗ, Региональное бюро для стран Западной части Тихого океана. Дифтерия. Дата обращения 17.01.2018.
Чтобы читать PDF-файлы, загрузите и установите Adobe Reader .
Последнее обновление 17 января 2018
Corynebacterium Diphtheriae — StatPearls — Книжная полка NCBI
Непрерывное обучение
Фарингит определяется как воспаление глоточной ткани.По этиологии его можно разделить на инфекционные и неинфекционные источники. Вирусная этиология является наиболее частой причиной фарингита из-за его заразного происхождения. Дифтерия является одной из основных причин фарингита у неиммунизированных лиц и лиц с ослабленным иммунитетом, который может вызвать значительную смертность и заболеваемость, если не лечить. Хотя сегодня это в основном ограничено развивающимися странами, спорадически оно все еще может возникать и в развитых странах. Это мероприятие подчеркивает роль межпрофессиональной группы в диагностике и лечении пациентов с дифтерией.
Цели:
Опишите патофизиологию Corynebacterium diphtheria.
Изложите эпидемиологию Corynebacterium diphtheria.
Обобщите клинические данные, связанные с Corynebacterium diphtheria.
Рассмотреть важность улучшения координации помощи между членами межпрофессиональной группы для улучшения результатов для пациентов с Corynebacterium diphtheria.
Введение
Термин «дифтерия» происходит от греческого слова «дифтерия», что означает «шкура или кожа» из-за характеристик псевдомембраны, производимой самим организмом в месте колонизации. [1] Это предотвратимая вакцинация, но потенциально смертельная инфекция верхних дыхательных путей. Проявление может быть бессимптомным носителем, кожной инфекцией или фарингитом со следующими проявлениями, такими как боль в горле, лихорадка, недомогание и шейная лимфаденопатия.Характерный признак заболевания — образование псевдомембраны на месте колонизации. Наиболее частыми участками поражения являются передние столбы миндалин и задние стенки глотки. До введения всеобщей вакцинации в 1940-1950 годах она была основной причиной болезней и смерти детей и молодых людей. Однако после введения всеобщей иммунизации заболеваемость во всем мире резко снизилась до почти 5000 ежегодно.[2] Различные факторы, включая низкий социально-экономический статус, недостаточный доход, недоступность общественного здравоохранения, войны и перемещение, а также неэффективный мониторинг графика иммунизации, привели к частым спорадическим вспышкам болезни во всем мире. В этом разделе мы стремимся провести повторный курс по Corynebacterium diphtheria .
Этиология
Corynebacterium diphtheria — анаэробная, грамположительная, неподвижная, не образующая спор, некапсулированная, продуцирующая токсины плеоморфная коккобацилла, которая обычно имеет булавовидную форму.На основании биохимических свойств и морфологии колонии он имеет четыре биотипа, а именно: gravis , mitis , intermediateus и belfanti . [3] Нестандартные условия жизни, низкий социально-экономический статус, состояния с ослабленным иммунитетом и неполная иммунизация являются факторами риска восприимчивости и передачи инфекции.
Эпидемиология
Обширная реализация универсальной программы иммунизации доказала свою эффективность в снижении заболеваемости дифтерией примерно до 70% к 1980 г. [1] Несмотря на то, что в различных частях мира случаются частые вспышки болезней. Наиболее заметные вспышки, произошедшие в поствакцинальный период, произошли в нескольких государствах бывшего Советского Союза, где было зарегистрировано более 157000 случаев заболевания и около 5000 смертей [2]. Вспышки дифтерии в Латвии в период 2000-2009 гг. Показали самый высокий уровень заболеваемости в Европейском регионе за 10 лет — 23.8 случаев на миллион человеко-лет. [4] Было обнаружено, что около 74% заболевших, в том числе 93% умерших младенцев, не были вакцинированы [4]. Это подчеркивает необходимость универсальной программы иммунизации.
Нигерия сообщила о вспышке респираторной дифтерии в 2011 году. Аналогичная вспышка также произошла в Индии с 2010 по 2016 год. Также сообщалось, что вспышки дифтерии произошли в Гаити, Венесуэле и Йемене с 2015 по 2018 год из-за недостаточного дохода. плохой доступ к медицинскому обслуживанию и неэффективный режим вакцинации и мониторинга.В 2017 году вспышки, связанные с аналогичными условиями, были отмечены во многих регионах мира, таких как центры переселения беженцев рохинджа в Бангладеш и Индонезии. По данным ВОЗ, в 2018 г. было зарегистрировано 16 611 зарегистрированных случаев [3]. Следует отметить, что это только количество зарегистрированных случаев. Тем не менее, в целом эпидемиологическое бремя болезней намного хуже, чем то, что видно на бумаге, в основном из-за огромного количества случаев, которые остаются заниженными, в основном в странах Азии, Африки и Восточного Средиземноморья.
Схема активной иммунизации против токсигенного штамма C. diphtheria может эффективно контролировать токсигенный штамм. Однако нетоксигенный штамм C. diphtheria все еще находится на свободе и в настоящее время является новым бременем болезней в развитых странах. В конце 1990-х годов тяжелая инвазивная инфекция, вызванная нетоксигенными штаммами, была зарегистрирована в Европе, особенно в Италии, Франции, Швейцарии, Великобритании, Канаде и Бразилии. Среди этих стран наиболее резкое увеличение числа случаев было замечено в Англии и Уэльсе, где число случаев нетоксигенного штамма увеличилось с 1 до 294 в 2000-х годах и с тех пор продолжает расти.
Патофизиология
Corynebacterium diphtheria по существу является повсеместным организмом, повсеместно присутствующим в почве, растениях и животных, включая людей. Однако C. diphtheria присутствует почти исключительно у людей, хотя другие животные, включая кошек, собак, лошадей и других домашних животных, также могут быть потенциальными переносчиками этого организма. [5]
Путь передачи — воздушно-капельным путем или контактным путем от инфицированного хозяина или его носителя.Он также может передаваться при прямом контакте с предметами или выделениями, ранее контактировавшими с инфицированным человеком и / или его носителем. Получив доступ к хозяину, бактерии обычно колонизируют верхние дыхательные пути. Обычно они не проникают в ткани, вызывая диссеминированную бактериемию.
Тем не менее, токсикогенные штаммы этих бактерий действительно производят токсины, которые затем попадают в кровоток, вызывая широкий спектр клинических проявлений. Экзотоксин выделяется эндосомами, вызывает локализованную воспалительную реакцию с последующим некрозом и разрушением тканей.Токсин состоит из двух соединенных белков. Фрагмент B связывается с рецептором на поверхности восприимчивых клеток-хозяев, который расщепляет липидный слой мембраны, позволяя сегменту A проникнуть. [6] Фрагмент А подавляет перенос аминокислот, тем самым подавляя синтез белка. Токсин дифтерии (DT) вызывает каталитический перенос NAD в дифтамид, который инактивирует фактор элонгации, что приводит к блокаде синтеза белка и, в конечном итоге, к гибели клеток. Местное разрушение тканей позволяет токсину переноситься с кровью и лимфой в другие части тела.Выработка токсина дифтерии может повлиять на миокард, почки и нервную систему.
Гистопатология
Гистологическое исследование обычно не проводится из-за высокой вероятности заражения дифтерией. Гистология полезна в основном для диагностики Corynebacterium diphtheria , в первую очередь, когда есть коинфекция другими псевдомембраннообразующими бактериями, такими как видов Staphylococcus и Streptococcus видов.
Начальная стадия заболевания характеризуется отеком и гиперемией пораженной эпителиальной поверхности, за которыми следует некроз и образование фибринозных гнойных экссудатов.Затем эти экссудаты коагулируют, создавая характерный вид прочной серовато-беловатой псевдомембраны над пораженным участком. Псевдомембрана состоит из фибрина, некротических эпителиальных клеток и бактерий C. diphtheria . Мембрана голосовых связок состоит в основном из фибрина, а в бронхах — из фибрина и нейтрофилов [8].
Миокард, если он поражен, может показать обширную гиалиновую дегенерацию вместе с инфильтрацией мононуклеарных клеток в интерстиции.Также могут быть участки некроза и воспаления. Демонстрация токсина дифтерии (DT) в волокнах миокарда также может быть замечена при флуоресцентном окрашивании срезов ткани анти-DT антителом. На электронном микроскопе можно увидеть изменения внутри миофибрилл, такие как потеря матрикса, увеличение митохондрий с избытком липидов, дезорганизация крист. Гистологическое исследование поврежденного нерва демонстрирует ранние изменения, наблюдаемые в паранодальном миелине, которые включают как расширение узлов Ранвье, так и структурные изменения его конфигурации.Сегментарная демиелинизация на этой стадии встречается редко, но является характерным поражением в последней части болезни по мере ее прогрессирования. [8] В тяжелых случаях наблюдается дегенерация аксонов [3].
Токсикокинетика
Производство токсинов является основным фактором вирулентности, участвующим в патогенезе заболевания. Ген, ответственный за синтез токсина, кодируется коринебактериофагом, который при интеграции в бактериальный геном может потенциально преобразовать нетоксигенный штамм в вирулентный токсигенный штамм.
Он состоит из одной полипептидной цепи, состоящей из 535 аминокислот. [3] Дальнейший анализ токсинов с помощью рентгеновской кристаллографии наряду с генетическим и биохимическим анализом показывает, что он состоит из трех функциональных доменов:
Каталитический домен с N-концевой активностью ADP-рибозилтрансферазы
Трансмембранный домен помогает в доставке каталитического домена через клеточную мембрану
Домен, связывающий рецептор клетки.После связывания экзотоксина дифтерии с рецептором клетки-хозяина он подвергается рецептор-опосредованному эндоцитозу.
Затем токсин подвергается эндоцитозу, где он подкисляется. Затем трансмембранный домен вставляется в мембрану, где он обеспечивает доставку каталитического домена в его цитозоль. Каталитический домен катализирует NAD + -зависимое рибозилирование фактора элонгации 2 и, следовательно, ингибирует синтез белка. [9] Хотя бактерии получают ген, продуцирующий токсин, от бактериофага, его регуляция контролируется бактериями.Ген-репрессор дифтерийного токсина (DtxR) присутствует на бактериальной хромосоме, и выработка токсина зависит от экспрессии токсина и метаболизма бактериального железа.
Регулирование производства токсинов дифтерии
DtxR — это ген-репрессор, который активируется металлами и отвечает за регуляцию поглощения железа, а также за экспрессию гемоксигеназы и дифтерийного токсина. [3] Сидерофоры отвечают за транспортировку железа в бактериальную клетку.Как только железо связывается с сидерофорами, в его структуре происходит конформационное изменение, которое, в свою очередь, позволяет репрессору присоединяться к сайту оператора токсина. Регулирование токсичности DtxR зависит от наличия железа. DtxR ингибируется снижением концентрации железа и, следовательно, приводит к увеличению образования токсина. [3]
История и физика
Клинические проявления можно разделить на местные и системные. Местный признак возникает в месте колонизации, где наблюдается образование некротических мембран сероватого / беловато-черного цвета, которые сочатся при удалении.Чаще всего это происходит в миндалинах и задней стенке глотки. Размер слоя может быть связан с заболеваемостью и смертностью, поскольку обширное образование мембран может нарушить дыхательные пути, что приведет к асфиксии и смерти. [10] Аспирация этого некротического материала может привести к аспирационной пневмонии, что может еще больше осложнить течение болезни. Также наблюдается боль в горле и шейная лимфаденопатия (из-за увеличения дренирующего лимфатического узла, придающего ему вид бычьей шеи).[5]
Системные проявления могут варьироваться от лихорадки, недомогания, одышки, кашля, сердечных и неврологических осложнений, вызванных циркулирующими токсинами, попадающими в кровоток. Сердечные проявления могут проявляться в виде миокардита, дефекта проводимости, приводящего к полной блокаде сердца, и случаев тяжелой сердечной недостаточности. Это также может привести к демиелинизации нервов и, как следствие, к нейропатии, варьирующейся от легкой слабости до полного паралича. О некоторых проявлениях синдрома Гийена Барре также сообщалось в прошлом.[5] Также известно, что дифтерийный токсин (DT) может вызывать дифтерийную полинейропатию за счет ингибирования синтеза миелинового протеолипида и основных белков, что сначала проявляется как небный паралич, затем прогрессирует до дистальной полинейропатии, диафрагмального паралича и, в конечном итоге, смерти. 3]
Кожные проявления могут вызывать кожную дифтерию. Он имеет вид хронических длительно незаживающих язв на открытых частях тела, обычно на руках, ногах и ступнях. Клинически он неотличим от язвы, вызванной другими микроорганизмами, и часто сосуществует со стафилококковой и стрептококковой инфекциями.
Помимо токсигенных штаммов Corynebacterium diphtheria , нетоксигенные штаммы, которые ранее считались невирулентными, теперь, как сообщается, вызывают такие инфекции, как фарингит, сепсис, эндокардит и остеомиелит. [11] Следовательно, должен работать надлежащий механизм для эффективного выявления и адекватного лечения этих состояний. [12] [13]
Оценка
Диагноз клинический. Лихорадка, боль в горле, недомогание, шейная лимфаденопатия и особенно наличие сероватой / беловатой / черноватой псевдомембраны на миндалинах и задней стенке глотки должны побуждать врача к раннему началу лечения с немедленным введением антитоксина.Диагноз подтверждается выделением видов Corynebacterium на культуре и тестированием на токсигенность. В сомнительных случаях, когда культуры изначально отрицательны, например, из-за недавней терапии антибиотиками, но с титрами антител менее 0,1 МЕ в образце сыворотки и известным случаем C. diphtheria при тесном контакте, наряду с положительным тестом ПЦР пациента может подтвердить диагноз Corynebacterium diphtheria . [3] Культура, выращенная в среде Лоффлера, выглядит как метахроматическая окраска при окрашивании полихромметиленовым синим (окраска Альберта).Между тем, остальная часть бактериальной клетки имеет голубоватый оттенок. [3] При выращивании на теллуритовой среде они выглядят темно-серыми или черными из-за восстановления теллурита до теллура.
Тесты на токсигенность
Элек-тест: Элек-тест основан на принципе преципитации антиген-антитело. Впервые он был описан в 1949 году и с момента своего появления в основном заменил традиционный тест на вирулентность in vivo на морской свинке, который был наиболее распространен в те времена.В этом процессе положительный контроль или токсигенный штамм и нетоксигенный штамм или отрицательный контроль вместе с бумажной полоской, покрытой DAT, помещают в агаровую среду. Через 24-48 часов при 37 ° C наличие четкой линии преципитина на стыке, где встречаются токсины и антитела, подтверждает диагноз. Другие тесты на основе ферментов, такие как каталаза-цистиназа, пиразинамидаза нитрат и уреазитрат-уреаза, могут использоваться для диагностики потенциально токсигенных видов в течение 4 часов.[3]
Новые технологии, такие как матричная лазерная десорбция / времяпролетная масс-спектрометрия с ионизацией (MALDI-TOF), помогают косвенно идентифицировать определенные виды из колонии, выращенной в чашках с кровяным агаром, примерно за 30 минут с высокой точностью 97 % до 100%. [3] Помимо этого, также были полезны другие тесты, такие как Elisa, ПЦР.
Изображения
Эхокардиография может быть выполнена для оценки фракции выброса и других связанных структурных аномалий, если они присутствуют, таких как аортальная регургитация, регургитация митрального клапана и систолическая дисфункция желудочков.Электрокардиография — важный инструмент для отслеживания динамических изменений в зубцах ST и T, который может обнаруживать аномалии проводимости, такие как синусовая тахикардия, эктопические сокращения, блокада сердца и инфаркт миокарда. КТ может обнаружить такие осложнения, как межжелудочковый абсцесс и изменения толщины перикарда. Рентгенологическое исследование пациента с дифтерией может выявить неспецифические признаки, такие как легочные инфильтраты или кардиомегалия.
Роль биомаркеров
Повышение биомаркеров, таких как общее количество лейкоцитов и уровни глутаминовой оксалоуксусной трансаминазы (SGOT) в сыворотке, может быть связано с худшим прогнозом и может коррелировать с тяжестью заболевания.[3] [10] Аналогичным образом, CPK MB и сердечный тропонин могут использоваться для прогнозирования активности заболевания.
Лечение / ведение
Своевременное введение дифтерийного антитоксина, наряду с охватом антибиотиками, является основой лечения, как показывают некоторые эпидемиологические исследования, согласно которым его эффективность составляет 97%. [9] Изолируйте все случаи и используйте меры предосторожности, чтобы ограничить количество возможных контактов. Антитоксин дифтерии или DAT обычно получают из сыворотки крови лошади, которая была иммунизирована против дифтерийного токсина.Следовательно, он полезен для нейтрализации циркулирующего дифтерийного токсина, а не для тех токсинов, которые прилипли к клетке. По этой причине эмпирически целесообразно назначать антитоксин сразу после того, как был поставлен предполагаемый диагноз, даже до его бактериального подтверждения.
Антибиотики вводятся для нейтрализации болезнетворных микроорганизмов. Наиболее часто используемые антибиотики — это пенициллин и эритромицин, которые обычно назначают в течение минимум двух недель. После этого следует сделать посев из носоглотки и горла через 24 часа после завершения курса антибиотиков.Если посевы по-прежнему положительные, можно добавить еще один курс антибиотиков в течение десяти дней. Было много опасений относительно устойчивости бактерий к антибиотикам. О первом случае мультирезистентной дифтерии C, резистентной к эритромицину, впервые сообщили Mina et al. в Канаде. [1]
Исследование, проведенное во Вьетнаме в 1998 году, выявило рост штаммов с множественной лекарственной устойчивостью, которое показало, что четыре из пятнадцати протестированных изолятов оказались устойчивыми к эритромицину, но по-прежнему чувствительны к пенициллину.Подобный портрет был также замечен в Бразилии, где семь из сорока семи протестированных оказались устойчивыми к пенициллину, а эритромицину — два из сорока семи [1], что указывает на то, что это редко, но возможно для этих организмов, чтобы развить устойчивость к определенному антибиотику.
Иммунизация против дифтерии начинается в раннем возрасте. Три начальных дозы вводятся с интервалом от 4 до 8 недель, начиная с первой дозы из серии, обычно вводимой на втором месяце жизни.Четвертая доза вводится через год после третьей дозы, а затем четвертая доза примерно через год после последней первичной вакцинации. [9] Поскольку эффективность вакцин с годами постепенно снижается, CDC рекомендует взрослому населению получать бустерную дозу вакцины каждые десять лет. [14] Дополнительное лечение дифтерийным анатоксином должно быть предоставлено человеку, путешествующему в эндемичные районы, такие как Азия, Африка, Центральная и Южная Америка, Россия и Восточная Европа.
Дифференциальная диагностика
Corynebacterium diphtheria имеет много общего с другими болезненными состояниями.Следующее очень близко имитирует Crynobacterium diphtheria :
Prognosis
Общая смертность от дифтерии была относительно постоянной, 10% за последние 100 лет [15]. Основная причина смерти пациентов с дифтерией связана с сердечными осложнениями, при которых частота развития сердечных осложнений после дифтерии составляет от 10 до 30%. Тем не менее, сопутствующая смертность среди пострадавших составляет примерно 50% [15].
Есть несколько клинических и лабораторных параметров, которые определяют прогноз человека.Клинические факторы, такие как иммунизационный статус человека, продолжительность симптомов и время постановки диагноза, влияют на исход болезни. Степень образования псевдомембран [10] [3] и степень воспаления отека мягких тканей, который приводит к классическому внешнему виду бычьей шеи, связаны с плохим прогнозом. [4]
Лабораторные параметры, включая рост SGOT, общего количества лейкоцитов, связаны с плохими результатами. [10] Исследование, проведенное в 2004 году для оценки клинических особенностей и предикторов дифтериальной кардиомиопатии у 154 вьетнамских детей, показало, что наличие обширной псевдомембраны и появления бычьей шеи может более точно предсказать развитие дифтериальной кардиомиопатии и, следовательно, прогноз.[15] Точно так же наличие миокардита при поступлении только с наличием обширной псевдомембраны может лучше всего предсказать летальный исход. Повышение уровня АСТ было лучшим предиктором развития дифтерийной кардиомиопатии.
Осложнения
Несвоевременное выявление и лечение дифтерии приводит к распространению дифтерийного токсина (DT) в кровоток, который в конечном итоге получает доступ к сердцу, ЦНС, почкам и другим органам, что приводит к различным осложнениям.Сердечные осложнения могут проявляться в виде миокардита, констриктивного перикардита, эндокардита, дефекта проводимости, приводящего к полной блокаде сердца, а в тяжелых случаях — сердечной недостаточности [16] [17] [18] [19] [20].
Неврологические осложнения возникают из-за демиелинизации нерва и, как следствие, невропатии, которая может варьироваться от легкой слабости до полного паралича. О некоторых проявлениях синдрома Гийена Барре также сообщалось в прошлом [5]. Также известно, что DT может вызывать дифтерийную полинейропатию через ингибирование синтеза протеолипидов миелина и основных белков, что проявляется в виде небного паралича, первоначально прогрессирующего до дистальной полинейропатии, диафрагмального паралича и, в конечном итоге, смерти.[3] Наличие бульбарного паралича, поражение других органов, таких как сердце, и менее постепенное начало невропатии продолжительностью более четырех недель отличают его от синдрома Гийана Барре. [3] Другие органо-специфические осложнения включают нефрит. [16]
Сдерживание и обучение пациентов
Социально-экономические факторы, низкий доход, безработица, культурные и религиозные убеждения, ложные представления о вакцинации, образовательном статусе матерей, преждевременных родах и родительской невнимательности — вот некоторые из препятствий, влияющих на иммунизацию. статус человека и, в свою очередь, увеличивает вероятность заражения токсигенным штаммом C.дифтерия . Определенные состояния здоровья, включая кариес зубов, болезни сердца, сахарный диабет, связаны с повышенным риском заражения нетоксигенным штаммом C. diphtheria . Среди них основными факторами риска заражения являются злоупотребление наркотиками или алкоголем, а также бездомность. [21]
Усиление мер общественного здравоохранения для обеспечения адекватной иммунизации детей ясельного возраста, взрослого населения и путешественников в эндемичный регион необходимо для борьбы со вспышками болезней.Должна существовать эффективная стратегия мониторинга для выявления вспышек среди уязвимых групп населения. Кроме того, просвещение пациентов посредством консультирования, средств массовой информации и других мер имеет важное значение для того, чтобы сломать представление о вакцинации и улучшить соблюдение режима вакцинации.
Улучшение результатов команды здравоохранения
Дифтерия — это потенциально смертельная инфекция, летальность которой колеблется от 5 до 17% [3]. Тяжелые миокардиальные и неврологические осложнения наблюдались у двух третей пациентов с тяжелой дифтерией.Миокардит, констриктивный перикардит, эндокардит, атриовентрикулярная блокада, полная блокада сердца — вот некоторые из сердечных осложнений. Большинство смертей при дифтерии происходит из-за сердечных осложнений. Другие задокументированные осложнения включают полинейропатию, нефрит, что увеличивает заболеваемость.
Для улучшения прогноза заболевания необходимо участие нескольких узких специалистов, в том числе кардиологов, нефрологов, неврологов, инфекционистов, хирургов.Точно так же физиотерапевты и реабилитологи играют решающую роль в выздоровлении пациента с неврологическими осложнениями. Обеспечение провайдером адекватного статуса иммунизации может служить в первую очередь эффективной профилактикой от заражения, что может значительно снизить бремя болезни среди населения. Нетоксигенные штаммы C. diphtheria , хотя раньше считались невирулентными, теперь становятся основной причиной эндокардита и фарингита.Следовательно, врачи должны диагностировать и лечить заболевание как можно раньше.
Список литературы
- 1.
- Закихани К., Эфстратиу А. Дифтерия в Европе: текущие проблемы и новые вызовы. Future Microbiol. 2012 Май; 7 (5): 595-607. [PubMed: 22568715]
- 2.
- Hoskisson PA. Профиль микроба: Corynebacterium diphtheriae — старый враг, всегда готовый воспользоваться возможностью. Микробиология (чтение). 2018 июн; 164 (6): 865-867. [Бесплатная статья PMC: PMC6097034] [PubMed: 29465341]
- 3.
- Шарма NC, Efstratiou A, Mokrousov I, Mutreja A, Das B, Ramamurthy T. Дифтерия. Nat Rev Dis Primers. 2019 Дек 05; 5 (1): 81. [PubMed: 31804499]
- 4.
- Вагнер К.С., Уайт Дж. М., Лученко И., Мерсер Д., Кроукрофт Н. С., Нил С., Эфстратиу А., Сеть наблюдения за дифтерией. Дифтерия в постэпидемическом периоде, Европа, 2000-2009 гг. Emerg Infect Dis. 2012 Февраль; 18 (2): 217-25. [Бесплатная статья PMC: PMC3310452] [PubMed: 22304732]
- 5.
- Засада А.А. Инфекции, вызванные Corynebacterium diphtheriae, в настоящее время и в прошлом.Przegl Epidemiol. 2015; 69 (3): 439-44, 569-74. [PubMed: 26519837]
- 6.
- Chen RT, Broome CV, Weinstein RA, Weaver R, Tsai TF. Дифтерия в США, 1971-81 гг. Am J Public Health. 1985 декабрь; 75 (12): 1393-7. [Бесплатная статья PMC: PMC1646466] [PubMed: 4061710]
- 7.
- Webb TR, Cross SH, McKie L, Edgar R, Vizor L, Harrison J, Peters J, Jackson IJ. Модификация eEF2 дифтамидом требует белка J-домена и необходима для нормального развития. J Cell Sci.01 октября 2008 г .; 121 (Pt 19): 3140-5. [Бесплатная статья PMC: PMC2592597] [PubMed: 18765564]
- 8.
- Хадфилд Т.Л., Макэвой П., Полоцкий Ю., Цинзерлинг В.А., Яковлев А.А. Патология дифтерии. J Infect Dis. 2000 февраль; 181 Приложение 1: S116-20. [PubMed: 10657202]
- 9.
- Мерфи-младший. Corynebacterium Diphtheriae. В: Барон С., редактор. Медицинская микробиология. 4-е изд. Медицинский филиал Техасского университета в Галвестоне; Галвестон (Техас): 1996. [PubMed: 21413281]
- 10.
- Havaldar PV, Sankpal MN, Doddannavar RP.Дифтерийный миокардит: клинико-лабораторные показатели прогноза и летального исхода. Ann Trop Paediatr. 2000 Сен; 20 (3): 209-15. [PubMed: 11064774]
- 11.
- Wojewoda CM, Koval CE, Wilson DA, Chakos MH, Harrington SM. Инфекция кровотока, вызванная нетоксигенной Corynebacterium diphtheriae у хозяина с ослабленным иммунитетом в США. J Clin Microbiol. 2012 июн; 50 (6): 2170-2. [Бесплатная статья PMC: PMC3372164] [PubMed: 22493337]
- 12.
- Tiley SM, Kociuba KR, Heron LG, Munro R.Инфекционный эндокардит, вызванный нетоксигенной Corynebacterium diphtheriae: отчет о семи случаях и обзор. Clin Infect Dis. 1993 Февраль; 16 (2): 271-5. [PubMed: 8443306]
- 13.
- Муттайя С., Бест Е.Дж., Фриман Дж.Т., Тейлор С.Л., Моррис А.Дж., Робертс С.А. Эндокардит, вызванный Corynebacterium diphtheriae: серия случаев и обзор подхода к лечению. Int J Infect Dis. 2011 сентябрь; 15 (9): e584-8. [PubMed: 21641260]
- 14.
- Лян Дж. Л., Тивари Т., Моро П., Мессонье Н. Э., Рейнгольд А., Сойер М., Кларк Т. А..Профилактика коклюша, столбняка и дифтерии с помощью вакцин в США: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep., 27 апреля 2018; 67 (2): 1-44. [Бесплатная статья PMC: PMC5919600] [PubMed: 29702631]
- 15.
- Kneen R, Nguyen MD, Solomon T, Pham NG, Parry CM, Nguyen TT, Ha TL, Taylor A, Vo TT, Nguyen TT, Day NP , Белый Нью-Джерси. Клинические особенности и предикторы дифтерийной кардиомиопатии у вьетнамских детей. Clin Infect Dis.2004 декабря 01; 39 (11): 1591-8. [PubMed: 15578357]
- 16.
- Stastny B, Leonhardt-Horti H, Hagel KJ, Schranz D. [Фульминантный дифтерийный миокардит у непривитого дошкольника]. Клин Падиатр. 1999 ноябрь-декабрь; 211 (6): 462-4. [PubMed: 10592928] ,
- , 17. ,
- , Sah R, Neupane S. Diphtheria. N Engl J Med. 2019 26 сентября; 381 (13): 1267. [PubMed: 31553838]
- 18.
- Krassas A, Sakellaridis T., Argyriou M, Charitos C. Пиоперикард с последующим констриктивным перикардитом, вызванным Corynebacterium diphtheriae.Взаимодействовать Cardiovasc Thorac Surg. 2012 июн; 14 (6): 875-7. [Бесплатная статья PMC: PMC3352723] [PubMed: 22402499]
- 19.
- Patris V, Argiriou O, Konstantinou C, Lama N, Georgiou H, Katsanevakis E., Argiriou M, Charitos C. Corynebacterium diphtheriaolie endocard может ли своевременный диагноз помочь избежать операции? Am J Case Rep. 25 августа 2014 г .; 15: 352-4. [Бесплатная статья PMC: PMC4152248] [PubMed: 25153519]
- 20.
- Вашингтон CH, Issaranggoon na ayuthaya S, Makonkawkeyoon K, Oberdorfer P.Мальчик 9 лет с тяжелой формой дифтерийной инфекции и сердечными осложнениями. BMJ Case Rep. 2014 20 ноября; 2014 [Бесплатная статья PMC: PMC4244344] [PubMed: 25414216]
- 21.
- Дангель А., Бергер А., Конрад Р., Бишофф Х., Синг А. Географически разнообразные кластеры нетоксигенной инфекции Corynebacterium diphtheriae , Германия, 2016-2017 гг. Emerg Infect Dis. 2018 июл; 24 (7): 1239-1245. [Бесплатная статья PMC: PMC6038752] [PubMed: 29912709]
Дифтерия | Travelvax
Дифтерия
Что такое дифтерия?
Дифтерия — потенциально серьезное инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae ; люди являются резервуаром бактерий и обычно не имеют симптомов.После распространения при кашле и чихании или при прямом контакте с ранами или предметами, зараженными инфицированными людьми, дифтерия поражает горло и верхние дыхательные пути или, в некоторых случаях, кожу. Хотя это заболевание больше не является распространенным во многих частях мира из-за успешных кампаний иммунизации, случаи заболевания продолжают появляться в регионах, не имеющих доступа к этим программам, и в сообществах с низким уровнем вакцинации.
Существуют различные инфекционные штаммы бактерий, некоторые из которых вырабатывают токсины, которые могут вызывать более тяжелые заболевания, поражающие нервы и сердце, однако чаще всего поражаются верхние дыхательные пути (нос, глотка, миндалины, гортань и трахея). респираторная дифтерия), кожа (кожная дифтерия) или, реже, слизистые оболочки на других участках (глаз, ухо, вульва).
Какие симптомы?
class = «h4″>Появление симптомов следует за инкубационным периодом продолжительностью 2–5 дней (диапазон 1–10 дней), который начинается с недомогания, потери аппетита, легкой лихорадки, увеличения лимфатических узлов на шее (бычьей шее) и боли в горле, которая затрудняет дыхание и глотание затруднено. Примерно через 2-3 дня в тканях горла и носа образуется плотный мясистый серый налет (псевдомембрана), который потенциально блокирует дыхательные пути — он будет кровоточить, если попытаться удалить его.Если не лечить дифтерию, у людей есть высокий риск удушья, повреждения сердца и почек и серьезного повреждения нервов.
Где это найдено?
class = «h4″>Дифтерия эндемична во многих странах Азии, южной части Тихого океана, Ближнего Востока, Восточной Европы, Гаити и Доминиканской Республики, и вспышки болезни продолжают происходить в этих регионах. Кожная дифтерия чаще всего встречается в тропических странах.
Риск для путешественников
class = «h4″>Риск для путешественников, как правило, невелик, однако у путешественников отмечалась как респираторная, так и кожная дифтерия.
Хотя сейчас дифтерийная инфекция в Австралии встречается редко, вакцинация по-прежнему имеет первостепенное значение для снижения риска заболевания у неиммунизированных путешественников, которые затем могут быть переданы их контактам на родине. Немногочисленные зарегистрированные случаи, замеченные в Австралии, были либо завезены из-за границы, либо связаны с их контактами.
Как передается дифтерия?
class = «h4″>Чаще всего передается от человека к человеку через дыхательные пути. Редко передача может происходить от поражений кожи или предметов, загрязненных выделениями от поражений инфицированных людей.
Как лечится дифтерия?
class = «h4″>Лечение включает использование антибиотиков, антитоксинов и поддерживающую терапию дыхательных путей, пока пациент находится в изоляции, чтобы предотвратить передачу инфекции другим людям.
Что такое вакцинация от дифтерии?
австралийских детей вакцинируют против дифтерии в рамках стандартного календаря иммунизации детей, причем последняя доза вводится в возрасте 11-15 лет.
Все путешественники перед отъездом должны убедиться, что вакцинация от дифтерии актуальна.После получения первичной серии вакцин, содержащих дифтерию, рекомендуются бустерные дозы для взрослых с 10-летними интервалами в виде dT (дифтерия-столбняк) или dTpa (дифтерия-столбняк-бесклеточный коклюш). Взрослым, нуждающимся в защите от полиомиелита, рекомендуется вакцинация dTpa-IPV.
Тип: инъекционный
Вакцина против дифтерии — это бактериальный токсоид, то есть инактивированный токсин. В Австралии вакцинация взрослых и детей против дифтерии доступна только в сочетании с другими антигенами, такими как коклюш, столбняк и полиомиелит.
- Дети до 4 лет : Дифтерийный анатоксин, назначаемый в сочетании с столбняком и другими препаратами
- Взрослые : Дифтерийный анатоксин назначают в сочетании с столбняком, столбняком / коклюшем или столбняком / коклюшем / полиомиелитом
Противопоказания:
Единственными абсолютными противопоказаниями к вакцинам против дифтерии являются:
- Анафилактическая реакция после предыдущей дозы любой вакцины, содержащей дифтерию
- Анафилактическая реакция после любого компонента вакцины, содержащей дифтерию
Меры предосторожности:
Люди с аллергией на латекс
Расписание
class = «h4″>Серия первичных детских иммунизаций проводится с 6-8-недельного возраста.Три дозы вводят с интервалом не менее 4 недель с бустерами в 4 и 11-17 лет.
Однократная бустерная вакцинация против столбняка / дифтерии (желательно также против коклюша) вводится с 50-летнего возраста, если последняя доза была введена более 10 лет назад.
Обратите внимание на : Одновременное и последовательное введение дифтерийных вакцин с конъюгированными вакцинами против менингококкового менингита следует предварительно обсудить с вашим лечащим врачом.
Уровень защиты
class = «h4″>Более 95%
Возможные побочные эффекты
class = «h4″>Возможные побочные эффекты:
Легкий дискомфорт или боль в месте инъекции являются обычным явлением после введения вакцины, содержащей дифтерию.
Другие менее распространенные побочные эффекты включают:
- головная боль
- летаргия
- недомогание
- миалгия
- лихорадка
К очень редким побочным эффектам относятся:
- аллергические реакции
- ульев
- Периферическая невропатия
Как и все вакцины, существует небольшой риск аллергических реакций.
Дополнительную информацию о дифтерии можно получить во время консультации с Travelvax перед поездкой.
Позвоните по телефону 1300 360 164, чтобы узнать, где находится ближайшая к вам клиника.
Сделайте прививку от дифтерии
Мы можем предоставить дополнительную информацию о любой вакцинации, включая вакцинацию от дифтерии.
Позвоните или посетите нас сегодня, чтобы подготовиться к путешествию!
Дифтерия
Дифтерия
«Душитель»
Табличка с карантином от дифтерии, c.1930-е годы
Источник изображения: Sanofi Pasteur Canada
Дифтерия, называемая «душащим ангелом детей», представляет собой бактериальную инфекцию, вызываемую Corynebacterium diphtheria , которая передается при тесном контакте с инфицированным человеком, обычно через респираторные выделения, распространяющиеся по воздуху. Некоторые люди могут быть хроническими носителями, даже не подозревая об этом.
Бактерии дифтерииИсточник изображения: Википедия / CDC (изображение в общественном достоянии)
По мере развития болезни токсин, продуцируемый бактериями, вызывает образование толстой пленки в горле, из-за которой становится все труднее дышать, что во многих случаях в конечном итоге приводит к смерти пациента.Распространение токсина в организме также может серьезно повлиять на сердце и другие жизненно важные системы. При отсутствии лечения уровень смертности от дифтерии колеблется от 5% до 10%, а у детей до 5 лет и взрослых старше 40 лет может достигать 20%.
Мембрана в горле, наблюдаемая при дифтерии.Источник изображения: Википедия (изображение в общественном достоянии)
Медицинские сообщения о смертельной болезни «удушения» впервые появились в начале 1600-х годов, которая стала еще большей угрозой с ростом городов и более легким распространением инфекции от человека к человеку.Официальное название болезни давали только в 1826 году — дифтерит — от греческого слова «кожа» или «шкура», которое описывает характерный налет на горле его жертв.
Угроза дифтерии значительно возросла в конце 19 века, став одной из основных причин смерти, чему способствовали промышленная революция и все более тесные городские центры. Хотя в основном это заболевание, связанное с бедными и представляющее особую опасность для детей, дифтерия не различалась по классам и возрасту, и ее причина, путь распространения и лечения оставались загадкой до последней части XIX века.
«Поцелуй смерти»
Широкую угрозу дифтерии подчеркивает драматический опыт принцессы Алисы, дочери королевы Виктории, которая скончалась от дифтерии в 1878 году в возрасте 35 лет. Алиса заболела после того, как четверо из семи ее детей и ее муж, великий герцог Гессен-Дармштадтский, заболели. поражены болезнью, хотя смертельной она была только для их младшего ребенка. Однако ни один из 60 других членов семьи Великого Герцога не пострадал. Считалось, что болезнь может распространяться через невинный поцелуй между матерью и ребенком, не проявляя более серьезных симптомов, чем боль в горле, но при этом «поцелуй смерти» укрывает и бессознательно распространяет «душителя».”
Бактерия дифтерии была впервые обнаружена в 1880-х годах, а в 1890-х годах в Германии был разработан дифтерийный антитоксин для лечения жертв этой болезни. Антитоксин получают после того, как лошадям вводят все более большие дозы дифтерийного токсина. Токсин не причиняет вреда лошади, но стимулирует иммунный ответ, и лейкоциты могут превращаться в антитоксин. Если дать антитоксин вовремя и в достаточно больших дозах, он может спасти жизни, но он не предотвратит дифтерию и не остановит ее распространение.
Антитоксин от дифтерии (Park, Davis & Co.), 1908.Источник изображения: Музей здравоохранения, инвентарный № 997001096.
Врач, который практиковал до того, как антитоксин стал общедоступным, ярко описывает, насколько разрушительной может быть дифтерия:
Антитоксин от дифтерии (Park, Davis & Co.), 1901.Источник изображения: Музей здравоохранения, инвентарный № 000001080.
« Я вспоминаю случай, когда красивая девочка пяти или шести лет, четвертый ребенок в семье фермера, заболела дифтерией.Она буквально задохнулась, оставаясь в сознании до последнего момента жизни. Зная полную бесполезность различных методов, которые пытались избавить от перепонки при дифтерии или бороться с болезненным состоянием, вызванным, как мы теперь знаем, токсином, я чувствовал себя так же, как и каждый врач того дня, как будто мой руки были буквально связаны, и я наблюдал за смертью этого прекрасного ребенка, чувствуя себя совершенно беспомощным, чтобы оказать какую-либо помощь. »(« Дифтерия: популярная статья о здоровье », The Public Health Journal 18 (декабрь.1927): 574
Информационная открытка дифтерийного антитоксина, 1907 год.Источник изображения: Музей здравоохранения, инвентарный № 996001584.
Обеспечение доступности и доступности антитоксина против дифтерии для наиболее уязвимых к болезни оставалось проблемой. Иногда это требовало героических усилий, чтобы доставить антитоксин туда, где он был срочно необходим. Среди самых известных таких усилий было путешествие на собачьих упряжках «Великая гонка милосердия» на 1065 км в 1925 году, чтобы доставить антитоксин в Ном, Аляска.Кроме того, в январе 1929 года в середине зимы был совершен «перелет милосердия» между Эдмонтоном и Форт-Вермиллион, Альберта, чтобы доставить антитоксин перед лицом вспышки болезни. Родители и врачи, столкнувшиеся с ограниченным запасом антитоксина, принимали душераздирающие решения выбрать, какой больной ребенок должен его получить.
Канада и «Душитель»
В 1924 году в Канаде было зарегистрировано 9000 случаев дифтерии, что является самым высоким показателем за всю историю, и она оставалась основной причиной смерти детей в возрасте до 14 лет до середины 1920-х годов, убивая около 2000 случаев ежегодно, несмотря на доступность дифтерийного антитоксина.
До 1914 года антитоксин от дифтерии приходилось импортировать в Канаду по ценам, зачастую превышающим средства семей, наиболее уязвимых к болезни. Эта ситуация подтолкнула к созданию лаборатории антитоксина в Университете Торонто в мае 1914 года. Лаборатория была основана благодаря уникальному видению доктора Джона Дж. Фитцджеральда как самостоятельный источник не только антитоксина, но и других важных общественных источников. товары для здоровья, в том числе вакцины против бешенства и оспы, производимые в качестве государственной услуги для бесплатного распространения через провинциальные отделы здравоохранения.В 1917 году это уникальное учреждение расширилось и стало называться Connaught Laboratories.
Несмотря на более широкую доступность антитоксина дифтерии в Канаде, это заболевание оставалось серьезной угрозой для общественного здравоохранения до появления профилактической вакцины, известной как «дифтерийный анатоксин» в конце 1920-х годов.
Флаконы для тестирования на токсоид дифтерии и реакции, 1930-е годы.Источник изображения: Санофи Пастер Канада
В 1923 году Гастон Рамон из Института Пастера в Париже, Франция, обнаружил, что при воздействии на дифтерийный токсин незначительных количеств формальдегида и нагревании токсин становится нетоксичным, но может стимулировать активный иммунитет, как вакцина.Рамон смог протестировать дифтерийный анатоксин и продемонстрировать его антигенную ценность, но только в небольших масштабах.
В начале 1924 года доктор Фитцджеральд посетил Рамона и был очень впечатлен потенциалом нового анатоксина для того, чтобы наконец взять под контроль дифтерию. Он был уверен, что Connaught Labs сможет приготовить токсоид в достаточно больших масштабах, чтобы провести серию полевых испытаний в Канаде, чтобы окончательно проверить его превентивную силу. Не теряя времени, Фитцджеральд, еще находясь в лаборатории Рамона в Париже, отправил сообщение Коннахту, в котором просил доктораПитер Молони, эксперт лаборатории по токсину дифтерии, немедленно приступил к приготовлению этого токсина. Последующая разработка Молони «теста реакции Молони» (внутрикожный тест на аллергию) обеспечила безопасное введение вакцины.
Этот немой домашний фильм конца 1920-х годов документирует посещение Института Пастера во Франции ученым из Connaught Laboratories. В нем подчеркивается происхождение института после открытия Пастеровской вакцины против бешенства, а затем показано производство дифтерийного антитоксина и дифтерийного анатоксина.
«Убийство дракона» — Испытания канадского анатоксина дифтерии,
После предварительных исследований к октябрю 1925 года новый анатоксин был готов для введения детям в шести провинциях, в первую очередь в Онтарио, где в общей сложности 15 000 детей Брантфорда, Виндзора и Гамильтона получили две дозы. Результаты в Гамильтоне были особенно значительными: токсоид резко снизил заболеваемость дифтерией и смертность. Затем команда Фитцджеральда сосредоточилась на Торонто с более сложной оценкой токсоида.В этом тщательно контролируемом исследовании в период с 1926 по 1929 год было задействовано около 36000 детей, которые убедительно доказали, что токсоид снижает заболеваемость дифтерией по крайней мере на 90% среди тех, кто получил три дозы.
Такой уровень эффективности сохранялся в Торонто и других местах до 1930-х годов, но американцы и британцы еще не были столь восторженными. Результаты в Канаде не были широко известны за пределами страны, пока Фитцджеральд и другие из Коннахта не представили их лично.К середине 1930-х годов «тест на реакцию» Молони снял большинство опасений американцев, но британцы сопротивлялись введению анатоксина до Второй мировой войны. Однако к началу 1940-х годов британские рекламные щиты смело подчеркивали возможности дифтерийного анатоксина: «Если Канада может это сделать, то почему мы не можем?»
Анатоксин дифтерии был первой современной вакциной, первой педиатрической вакциной и лег в основу программ иммунизации общественного здравоохранения в Канаде и других странах. Дифтерия остается очень редким заболеванием в Канаде благодаря регулярному использованию анатоксина дифтерии, чаще всего в составе педиатрических комбинированных вакцин и ревакцинаций для подростков и взрослых.
После распада бывшего Советского Союза в конце 1980-х очень низкие уровни вакцинации привели к взрывному росту числа случаев дифтерии в начале 1990-х годов, в основном среди взрослых, которые не были должным образом вакцинированы. Дифтерия все еще существует во многих частях мира, и без программ вакцинации населения она может легко вернуться в Канаду.
Дифтерийный анатоксин — вакцина против коклюша (DP), лаборатории Connaught, 1940-е годы.Источник изображения: Санофи Пастер Канада Комбинированная вакцина против дифтерии, столбняка и коклюша, Park, Davis & Co., 1956.
Источник изображения: Музей здравоохранения, инвентарный № 000001472. Комбинированная вакцина Pentacel®, защищающая от дифтерии, коклюша, столбняка, полиомиелита и Hib, 2006.
Источник изображения: Санофи Пастер Канада Заболеваемость дифтерией, Советский Союз / Новые Независимые Государства, 1965–1996.
Источник изображения: Emerging Infectious Diseases, Dec.1998 (изображение в общественном достоянии)
Дифтерия — обзор | Темы ScienceDirect
ПРОФИЛАКТИКА
Дифтерия предотвращается в масштабах всего сообщества наиболее эффективно с помощью активной иммунизации.Дифтерийный анатоксин доступен в сочетании со столбнячным анатоксином как детский DT или взрослый Td и в комбинации с бесклеточным коклюшем как DTaP и Tdap. Также доступны комбинированные схемы с DTaP и инактивированным полиовирусом и гепатитом B (Pediatrix), инактивированным полиовирусом и H. influenzae типа B (Pentacel). Детские составы вакцин дифтерийного анатоксина содержат в три-четыре раза больше дифтерийного анатоксина, но тот же столбнячный анатоксин по сравнению с составами для взрослых.Детям младше 7 лет следует вводить педиатрические составы вакцины, тогда как детям старше 7 лет следует вводить взрослый Td. Доступны две формы Tdap: Boostrix, который одобрен для детей от 10 до 18 лет, и Adacel, который одобрен для людей от 11 до 64 лет. 24–27, 38
Первичную иммунизацию удобно и эффективно проводить путем вакцинации против дифтерии, столбняка и коклюша, DTaP, в возрасте 2, 4 и 6 месяцев, с бустерными дозами в 15-18 лет. месяцев и снова, когда ребенку от 4 до 6 лет.Бустерные дозы с адсорбированными анатоксинами дифтерии и столбняка у взрослых (Td) следует вводить с 10-летними интервалами всем иммунизированным лицам. Текущие рекомендации заключаются в том, чтобы вводить Tdap в качестве первой бустерной дозы пациентам в возрасте от 11 до 12 лет. Td и Tdap содержат от 2 до 2,5 Lf (единиц флокуляции) дифтерийного анатоксина на дозу по сравнению с 7-25 Lf в детских препаратах вакцины против дифтерии, столбняка и коклюша (DTaP, DT). Первичная иммунизация детей старше 7 лет может проводиться Td.Две дозы вводятся внутримышечно с интервалом не менее 4 недель, а бустерная доза вводится через 1 год. Детям и взрослым, которым назначена строгая иммунная система или которые находятся на длительном гемодиализе, следует использовать стандартный график иммунизации, хотя ответ может быть неоптимальным. 47, 51, 71
Большинство местных и системных реакций на дифтерийный и столбнячный анатоксины и цельноклеточную коклюшную вакцину (АКДС), включая лихорадку, были связаны с коклюшным компонентом. 10, 32 Введение анатоксинов столбняка и дифтерии не сопровождается высокой частотой реакций, связанных с использованием педиатрических вакцин АКДС. По крайней мере, одно исследование показало, что анатоксин 7,5 Lf можно безопасно назначать взрослым без повышенного риска возникновения реакций. 15 Первичная иммунизация против дифтерии для младенцев с прогрессирующими неврологическими расстройствами и завершение серии первичных иммунизаций у пациентов, у которых наблюдалась реакция на предыдущую инъекцию вакцины АКДС, может проводиться с помощью дифтерийного и столбнячного анатоксинов, а не дифтерийного и столбнячного анатоксинов. и вакцина против коклюша. 4
Отчет об 97 недоношенных младенцах, получивших дифтерийный и столбнячный анатоксины и бесклеточную коклюшную вакцину (DTaP) (94 из этих младенцев также получили вакцину Haemophilus influenzae типа b), показал, что большинство младенцев переносили вакцинацию без побочных эффектов, хотя в подгруппе младенцев с очень низкой массой тела при рождении (в среднем 873 г) наблюдались рецидивы или увеличение количества эпизодов апноэ и брадикардии в течение 48 часов после вакцинации. Эпизоды апноэ и брадикардии наблюдались до иммунизации в каждом случае. 97
Бустерные дозы анатоксинов столбняка и дифтерии следует давать каждые 10 лет всем иммунизированным лицам. Как упоминалось ранее, уровни дифтерийного антитоксина 0,01 МЕ / мл или выше обычно считаются защитными.
Иммунизация против дифтерии не всегда сопровождается полной защитой. 79 Иммунизация направлена против токсина, опосредованного фагами, а не против инфекции. Полностью иммунизированные люди могут быть носителями или иметь заболевание, вызванное нетоксигенными штаммами.Исследование, проведенное во время эпидемии в Техасе, не показало статистической разницы в риске развития дифтерийной инфекции у лиц с полной, прерванной, неадекватной или отсутствующей иммунизацией против дифтерии; тем не менее, было отмечено 30-кратное увеличение риска развития симптоматической дифтерии у лиц без иммунизации и 11,5-кратное увеличение у лиц с неадекватной иммунизацией. 84
Самой серьезной проблемой здравоохранения в Соединенных Штатах сегодня является неадекватная иммунизация населения.Показатели иммунизации взрослых ниже, чем у младенцев и детей, из-за неспособности поддерживать адекватный иммунитет с помощью соответствующей бустерной иммунизации. Считается, что для предотвращения распространения эпидемии требуется уровень иммунизации от 70 до 80 процентов. 31
Профилактика дифтерии также зависит от ведения контактов с известными больными дифтерией и носителями этого организма, а также от изоляции пациентов для сведения к минимуму распространения болезни. Лица, подверженные риску заражения заболеванием от индексного случая, включают тех, кто имел тесный респираторный или физический контакт или длительную непосредственную близость с инфицированным человеком, включая членов домохозяйства индексного случая. 18 В частности, члены семьи, которые делят полотенца и чашки или столовые приборы, делят кровать или спальню с более чем двумя людьми или принимают ванну реже одного раза в неделю, имеют значительно больший риск заражения от инфицированных. пациент. История контакта с экземой также была связана со значительно повышенным риском заражения дифтерией в индексном случае. 93 Пациент остается заразным до тех пор, пока дифтерийные бациллы больше не могут быть культивированы с места заражения.Требуются два или три последовательных отрицательных посева с интервалом не менее 24 часов, и антибактериальная терапия должна быть завершена за 24 часа до того, как пациент будет освобожден из изоляции. Если получение культур невозможно, изоляцию можно прекратить после завершения 14-дневного курса лечения антибиотиками. 6
Посевы следует брать из носа и горла у всех близких контактов, которые должны находиться под наблюдением в течение 7 дней (допустимо наблюдение в амбулаторных условиях). 5 Независимо от статуса иммунизации контактных лиц следует лечить однократной внутримышечной дозой бензатин пенициллина G (600000 ЕД для лиц с массой тела <30 кг и 1,2 миллиона ЕД для лиц с массой тела> 30 кг) или 7-дневным курсом эритромицина. , От 40 до 50 мг / кг / день (максимум 2 г / день), разделенных на четыре приема. 5 Следует определять иммунный статус каждого контакта; лица с неадекватным иммунным статусом, в том числе лица, которые прошли первичный цикл лечения, но прошло более 5 лет с момента получения последней бустерной дозы, должны получить инъекцию дифтерийного анатоксина.Кроме того, пациенты с дифтерией должны быть иммунизированы во время выздоровления, поскольку инфекция может не дать иммунитета. 6
Бессимптомные носители, которые ранее не были иммунизированы против дифтерии, должны сделать посев, получить дифтерийный анатоксин и пенициллин или эритромицин (как описано ранее) и ежедневно посещать врача. Бессимптомные контакты, у которых установлено, что являются носителями токсигенного штамма, должны подвергаться тем же мерам изоляции и лечения, что и в первом случае. 6 Если ежедневное наблюдение невозможно, для лечения предпочтительнее бензатин-пенициллин, а не эритромицин, поскольку несоблюдение режима приема пероральных препаратов вызывает беспокойство. Если у контактного лица появляются симптомы при осмотре, показано лечение дифтерии. Важно начать профилактическую терапию у лиц, не прошедших вакцинацию, до получения результатов посева. Управление перевозчиками описано в следующем разделе. Контактным лицам, чья работа связана с тесным контактом с непривитыми детьми или с пищевыми продуктами (особенно с молоком), следует воздерживаться от работы до тех пор, пока не будет подтвержден отрицательный результат посева. 6
Дифтерия
До появления антибиотиков дифтерия была распространенным заболеванием среди детей раннего возраста. Сегодня болезнь поддается не только лечению, но и профилактике с помощью вакцины.
Вакцину против дифтерии обычно сочетают с вакцинами от столбняка и коклюша (коклюша). Вакцина «три в одном» известна как вакцина против дифтерии, столбняка и коклюша. Последняя версия этой вакцины известна как вакцина DTaP для детей и вакцина Tdap для подростков и взрослых.
Вакцина против дифтерии, столбняка и коклюша — одна из детских иммунизаций, которые врачи США рекомендуют в младенчестве. Вакцинация состоит из серии из пяти уколов, обычно вводимых в руку или бедро детям этого возраста:
- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
Вакцина против дифтерии эффективна для предотвращения дифтерии.Но могут быть и побочные эффекты. У некоторых детей может наблюдаться легкое повышение температуры, суетливость, сонливость или болезненность в месте инъекции после инъекции DTaP . Спросите своего врача, что вы можете сделать для своего ребенка, чтобы свести к минимуму или облегчить эти эффекты.
Осложнения возникают очень редко. В редких случаях вакцина DTaP вызывает у ребенка серьезные, но поддающиеся лечению осложнения, такие как аллергическая реакция (крапивница или сыпь появляются в течение нескольких минут после инъекции).
Некоторые дети, например, страдающие эпилепсией или другим заболеванием нервной системы, не могут быть кандидатами на вакцинацию DTaP .
Бустерные вакцины
После первой серии иммунизаций в детстве вам потребуются бустерные вакцины против дифтерии, чтобы помочь вам сохранить свой иммунитет. Это потому, что иммунитет к дифтерии со временем ослабевает.
Дети, получившие все рекомендованные прививки до 7 лет, должны получить свою первую ревакцинацию примерно в 11 или 12 лет. Следующая ревакцинация рекомендуется через 10 лет, а затем повторяется с 10-летними интервалами. Бустерные прививки особенно важны, если вы путешествуете по региону, где дифтерия распространена.
Ревакцина Tdap или вакцина против дифтерии в сочетании с вакциной против столбняка — столбнячно-дифтерийной (Td) вакциной. Эта комбинированная вакцина вводится путем инъекции, обычно в руку или бедро.
Tdap — это альтернативная вакцина для подростков в возрасте от 11 до 18 лет и взрослых, которые ранее не получали бустерную вакцину Tdap . Также рекомендуется один раз во время беременности, независимо от предыдущих прививок.
Поговорите со своим врачом о вакцинах и ревакцинациях, если вы не уверены в своем прививочном статусе. Tdap также может быть рекомендован как часть серии Td для детей в возрасте от 7 до 10 лет, которые не знают календаря вакцинации.
Лечение и профилактика дифтерии | Смитсоновский институт
Чтобы пропустить текст и перейти непосредственно к объектам, НАЖМИТЕ ЗДЕСЬ
Дифтерия вызывается бактериями. Однако в первую очередь симптомы вызывают токсины, вырабатываемые бактериями, а не сами бактерии.То же касается столбняка и коклюша. В настоящее время все три этих заболевания можно лечить с помощью одной комбинированной вакцины. Коллекции музея содержат предметы, свидетельствующие об уникальной разработке вакцины против дифтерии.
В 2017 году дифтерия неизвестна многим американцам. Тем не менее, до появления антитоксина и вакцин против дифтерии эта болезнь была постоянным источником ужаса. Болезнь была особенно опасна для маленьких детей и была известна как «бич детства».”
Бактерии, вызывающие дифтерию, проникают в слизистую оболочку дыхательной системы, где затем производят токсины. Поскольку токсины убивают ткани дыхательной системы, мертвая ткань накапливается и образует псевдомембрану — толстый серый слой в горле и носу, который чрезвычайно затрудняет дыхание и глотание. Токсины также могут повредить почки, сердце и нервы. Таким образом, болезнь одновременно отравляет и удушает своих жертв, давая ей другое имя: «ангел-душитель».
Фумигационные дифтерийные пастилки Спенсера, около 1890 года. Производитель продукта утверждал, что пары, производимые пастилками, могут предотвращать и лечить дифтерию, уничтожая «все заразные, гнилостные и болезнетворные микробы».
Даже сегодня болезнь представляет собой серьезную угрозу. CDC сообщает, что около 50% жертв, не получающих лечения, умирают от болезни. Из тех, кто все же проходит лечение, 10% все еще умирают.
До начала 20 века возможности лечения были ограничены.Чтобы попытаться спасти пациента от удушья псевдомембраной, врачи провели процедуры трахеотомии или интубации. Во время трахеотомии разрез кожи шеи и трахеи сделан; в разрез вставлялась трубка, и пациент дышал через трубку. Для процедуры интубации разрез не требовался, вместо этого врачи пытались сохранить дыхательные пути открытыми, вставляя небольшую трубку в гортань. Эти процедуры часто были безуспешными.
Набор для интубации продается у Haussmann, McComb & Dunn, 122 Randolph St., Чикаго, 1886–1891. В комплект входит кляп для рта, чтобы пациент оставался открытым. Одна из позолоченных интубационных трубок О’Двайера должна была быть вставлена, чтобы дыхательные пути пациента оставались открытыми. Инструмент для введения использовался для вставки трубки, а инструмент для извлечения — для ее удаления.
В 1890 году Шибасабуро Китасато и Эмиль фон Беринг в Германии открыли эффективное средство от дифтерии — антитоксин. Фармацевтические компании и агентства общественного здравоохранения всерьез приступили к разработке новой сывороточной терапии.
Департамент здравоохранения Нью-Йорка, в частности, занимался крупномасштабным производством антитоксина. Лошадям давали постепенно увеличивающиеся дозы токсинов дифтерии, и в их организме вырабатывались антитоксины (антитела) для нейтрализации этих токсинов. Лошади были слабо затронуты токсинами, но их тела были способны вырабатывать большое количество антитоксиновой сыворотки. У лошадей была взята кровь, из крови была собрана и обработана антитоксиновая сыворотка. При введении пациенту с дифтерией лошадиные антитела нейтрализовали токсины, отравляющие пациента.В лабораториях Департамента имелся конюшня с лошадьми, производящими сыворотку, которые они снабжали Нью-Йорком и другими районами страны антитоксином от дифтерии.
Журнал регистрации животных, 1897 год. Сотрудники лаборатории Департамента здравоохранения и психической гигиены города Нью-Йорка использовали эту книгу для записи описаний и статистических данных для каждой лошади, которую они использовали для производства антитоксина дифтерии.
Anti-Diphtheritic Serum No. 3, 1898 г. В 1898 г. музей передан компанией Parke, Davis & Co.некоторые из первых коммерческих антитоксинов, произведенных в Америке.
Памятная медаль, Ненана — Ном: За героическую службу, Компания Х. К. Малфорда, 1925 г. Копия медалей, врученных Компанией Х. К. Малфорда водителям собачьих упряжек, которые привезли антитоксин против дифтерии в Ном, Аляска. Ведущий ездовой пес Балто стал национальной знаменитостью и совершил поездку по стране.
Вспышка дифтерии в 1925 году в Номе, Аляска, привлекла внимание всей страны к потребности страны в антитоксине против дифтерии.Когда город засыпал снегом, упряжка на собачьих упряжках помчалась за 674 мили от Ненаны до Нома за пять дней и остановила эпидемию. Событие ежегодно отмечается гонками на собачьих упряжках Iditarod Trail.
Сыворотка от дифтерии спасала жизнь, но не предотвращала заражение дифтерией. В 1914 году Уильям Х. Парк из Департамента здравоохранения Нью-Йорка изобрел первую вакцину против дифтерии. Основываясь на более ранней работе Беринга, Парк точно смешал дифтерийный антитоксин с дифтерийным токсином.Полученная смесь содержала достаточно токсинов, чтобы побудить организм вырабатывать собственные защитные антитела, но также и достаточно антитоксина для защиты организма, пока он развивал эту защиту.
Смесь дифтерийного токсина и антитоксина — Профилактическое средство от дифтерии, от Parke, Davis & Co., Ок. 1940.
Кампании вакцинации были начаты для иммунизации школьников против дифтерии. Однако для эффективной вакцинации большой популяции от дифтерии требовался тест, чтобы определить, какие люди уже имели иммунитет к дифтерии, а какие нет.К счастью, в 1913 году Бела Шик разработал именно такой тест. Крошечная доза дифтерийного токсина была введена в кожу одного предплечья, а доза инактивированного токсина была введена в другую руку, чтобы служить контролем. Если у человека нет иммунитета (нет антител), вокруг места инъекции появятся покраснение и припухлость. Никакой значительной реакции не произошло бы, если бы человек был невосприимчив к дифтерии в результате предшествующего контакта с этой болезнью.
Токсин дифтерии для теста Шика и контроля теста Шика (нагретый токсин), Eli Lilly & Company, ca 1952.
В 1923 году два исследователя, Александр Томас Гленни и Гастон Рамон, работая по отдельности, разработали тот же метод инактивации дифтерийного токсина. Инактивированный токсин, известный как анатоксин, не отравил организм, но заставил его вырабатывать антитела. Однако эта новая токсоидная вакцина не создавала такого же высокого уровня иммунитета к дифтерии, как смесь антитоксин-токсин. Три года спустя Гленни разработал метод повышения иммунитета, производимого токсоидной вакциной: он использовал адъювант — вещество, которое усиливает иммунный ответ организма на вакцину.В течение следующего десятилетия анатоксиновая вакцина постепенно заменила смесь антитоксин-токсин. Анатоксиновая вакцина стала наиболее эффективным и общепринятым методом профилактики дифтерии и используется до сих пор.