Врожденные пороки сердца у детей
Врожденный порок сердца — болезнь сердечных клапанов, при которых орган начинает работать неправильно. В результате врождённого изменения строения клапанного аппарата, сердечных перегородок, стенок или отходящих от сердца крупных сосудов наступает нарушение кровотока сердца. Заболевание может прогрессировать. В ряде случаев возможен летальный исход.
Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов, что составляет 30% от всех пороков развития. Они занимают первое место по смертности новорожденных и детей первого года жизни. После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей.
Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение.
Причины
- Вирус краснухи.
- Вирусы гриппа, а также некоторые другие, если их действие приходится на первые 3 месяца беременности.

- Бактериальные инфекции.
- Наличие генетической предрасположенности.
Симптомы
- Голубой или синюшный цвет кожи, губ, ушных раковин.
- Появление синюшной кожи при кормлении грудью, крике малыша.
- Побледнение кожи и похолодание конечностей (при «бледных пороках»).
- Шумы в сердце.
- Признаки сердечной недостаточности.
- Изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании (УЗИ сердца).
Конечно, при таких симптомах обеспокоенные родители немедленно обращаются к врачу, и порок сердца диагностируется в первые месяцы жизни ребенка, либо при рождении во время сопутствующих первых осмотров. Небольшие дефекты проявляют себя иногда только необычными шумами в сердце при прослушивании во время регулярных осмотров у детского врача.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного оборудования.
Хирургическое лечение является наиболее эффективным, причём операции зачастую делают новорожденным и детям от первого года жизни. Чаще всего вопрос о хирургическом лечении ставится еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах. Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок. Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Профилактика
Так как причины возникновения врождённых пороков сердца до сих пор мало изучены, сложно определить необходимые профилактические мероприятия, которые гарантировали бы предотвращение развития врождённых пороков сердца. Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
лечение и диагностика причин, симптомов в Москве
Общее описание
Врожденные пороки сердца (пороки сердца) – аномальное строение камер сердца, крупных сосудов или клапанов (нередки и сочетания) вследствие генетической предрасположенности, нарушений внутриутробного развития, инфекционных, аутоиммунных, метаболических и других заболеваний, травм, полученных матерью во время беременности.
Поражения клапанов могут быть врожденными (из-за нарушений внутриутробного развития) и приобретенными, то есть возникающими в течение жизни под воздействием заболеваний, инфекций или травм. В большинстве случаев, сложные врожденные пороки требуют хирургической коррекции как у детей, так и взрослых.
Какие существуют врожденные пороки сердца
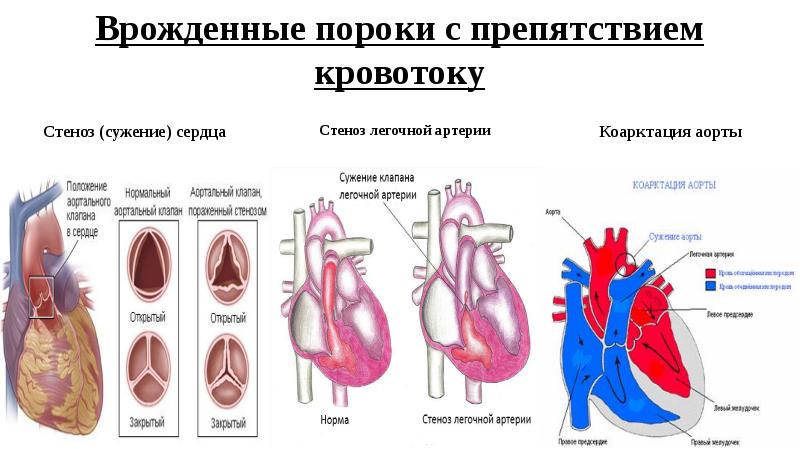
- стеноз клапана легочной артерии
- стеноз аортального клапана, устья аорты, подклапанный стеноз;
- митральный стеноз — сужение двухстворчатого предсердно-желудочкового клапана;
- недостаточность митрального клапана — неполное смыкание двухстворчатого предсердно-желудочкового клапана;
- пролапс митрального клапана — избыточная длина одного или двух створок клапана;
- недостаточность аортального клапана;
- трикуспидальный стеноз;
- трискупидальная недостаточность;
- деффекты межпредсердной и межжелудочковой перегородки;
- аномалии развития полостей сердца: аномалия Эбштейна, единое предсердие, единый желудочек;
- транспозиция крупных сосудов — аорты и легочной артерии;
- тетрада Фалло;
- открытый артериальный (Боталлов) проток;
- коарктация аорты;
- Наиболее частым врожденным пороком сердца является аномальное сообщение между предсердиями — дефект межпредсердной перегородки.

Причина возникновения порока сердца
Обычно, это сообщение, играющее важную роль при внутриутробном развитии, закрывается при рождении ребенка. Однако в ряде случаев данное закрытие не происходит, и у ребенка часть крови из левого предсердия попадает в правое, вызывая перегрузку объемов правого желудочка.
Какие бывают последствия
Если деффект большой, то со временем возникает сердечная недостаточность.
Диагностика и лечение порока сердца
Своевременно распознать и устранить деффект могут кардиохирурги. В большинстве случаев, закрывают деффект рентгенохирурги с использованием катетерной техники, не прибегая к разрезу.
- Деффект может появиться между желудочками сердца — деффект межжелудочковой перегородки.
- Нередко деффекты сочетаются с аномалиями клпанного аппарата серодца или крупных сосудов.
Клапанный аппарат сердца состоит из четырех клапанов: митрального (двустворчатого), трикуспидального (трехстворчатого), аортального и клапана легочной артерии.
 От слаженной и правильной работы этих структур зависит работа сердца.
От слаженной и правильной работы этих структур зависит работа сердца.Существует два основных типа поражения клапана: недостаточность и стеноз.
При недостаточности створки клапана смыкаются не до конца, оставляя щель, через которую кровь забрасывается в противоположном нормальному направлении. А при стенозе створки раскрываются не полностью, препятствуя нормальному току крови. Изолированные поражения клапанов сердца относительно редки, очень часто они наблюдаются при других врожденных пороках сердца. Например, двухсворчатый акортальный клапан, нередко обнаруживают у людей с открытым артериальным протоком. При этом пороке часть крови (богатой килородом) через незакрытый после рождения ребенка проток из аорты попадаеет в легочную артерию, вызывывая перегрузку правых отделов сердца. У детей и подростков такое аномальное сообщение чаще всего устранается также без хирургического вмешательства, установкой «заглушки» через катетр.
- Еще один врожденный порок развития — стеноз нисходлящей аорты.

В грудном сегменте аорта прикрепляется к задней стенке, ближе к позвоночнику. В этом месте порой аорта значително сужена, внутренние органы не получают достаточного количества артериальной крови. Раньше это состояние, называемое коарктацией аорты, устранялось только хирургическим путем. Но сегодня, в большинстве случаев, сужение при корактации аорты устраняют баллонной диллятацией и установкой каркаса-стента. Следует подчеркнуть, что если стеноз клапана является изолированным поражением, то это часто устранается баллонным расширением, минимально травматичным путем.
Как проявляются заболевания клапанов сердца
Чаще всего жалобы пациентов неспецифичны: одышка, учащенный пульс, аритмия, быстрая утомляемость, синюшность, головокружение.
Выраженность и характер симптомов зависят от расположения пораженного клапана. При пороках клапанов левой половины сердца (митральный и аортальный) в первую очередь страдают легкие, т.к. в их сосудах застаивается кровь, что проявляется одышкой.
Пороки клапанов сердца опасны своими осложнениями и влиянием на организм, поэтому главная профилактика патологических состояний – это регулярные обследования и лечение заболеваний, ведущих к формированию клапанных дефектов.
Объем обследования определяет врач. В перечень возможных диагностических процедур входят:
- ЭКГ
- Холтеровское мониторирование ЭКГ
- Эхокардиография
- Чреспищеводная эхокардография
- 3D-эхокардиография
- 3D допплеровское цветовое изображение
- МРТ
- Катетеризация сердца
Почему стоит пройти обследование в ФНКЦ ФМБА
Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения заболеваний клапанов сердца у взрослых (старше 18 лет). В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных форм аритмии, ишемической болезни сердца и других сердечно-сосудистых заболеваний.
В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных форм аритмии, ишемической болезни сердца и других сердечно-сосудистых заболеваний.
чем опасен? Причины приобретенного порока
Порок сердца – изменение структур сердца (перегородок, клапанов, отходящих сосудов, стенок), которое нарушает движение крови в сердце или в кругах кровообращения (большому и малому). Порок сердца может быть как врожденным, так и приобретенным. Так чем же опасен порок сердца и как его определить?
Врожденный порок сердца – тот, который развился в период от второй до восьмой недели беременности. По статистике это заболевание встречается у 5-8 детей из тысячи.
Откуда появляется это заболевание и чем опасен порок сердца?
Причины врожденных пороков сердца до сих пор до конца неизвестны. Однако, считается что причиной развития порока сердца в утробе могут стать такие факторы как: влияние радиации, алкоголя, лекарственных средств, наркотиков, табака на организм матери; вирусные инфекции, которые будущая мать перенесла в первом триместре беременности.
Ряд исследований показали, что у женщин, страдающих от лишнего веса, шанс родить ребенка с пороком сердца на 36% выше, чем у женщин с нормальным весом.
Причины приобретенного порока сердца
Самыми распространенными причинами приобретенного порока сердца являются: ревматизм, сепсис, травма, атеросклероз, сифилис.
Виды врожденных пороков сердца:
1) Пороки сердца, которые вызваны наличием шунтов:
- дефект межпредсердной перегородки;
- незаращение артериального протока;
- дефект межжелудочковой перегородки.
2) Пороки сердца, связанные с появлением препятствий кровотоку и, как следствие, увеличением нагрузки на сердце:
- коарктация аорты;
- стеноз легочного или аортального клапана.
Чем опасен порок сердца?
Врожденный порок сердца может не сразу проявиться внешне. Некоторое время после рождения ребенок может выглядеть здоровым, и проявления заболевания могут происходить до третьего года жизни. Проявления порока сердца: отставания ребенка в физическом развитии, одышка при физических нагрузках, бледность или даже синий оттенок кожи.
Проявления порока сердца: отставания ребенка в физическом развитии, одышка при физических нагрузках, бледность или даже синий оттенок кожи.
Для пороков сердца с проявлением синего оттенка кожи характерны приступы, возникающие внезапно. Появляется беспокойство, цианоз, нарастает одышка, возможна потеря сознания. Такое состояние, как правило, встречается у детей до двух лет.
Для пороков с проявлением бледности характерны: отставание в развитии для нижней половины туловища, головные боли, головокружение, боль в сердце, ногах и животе.
Если вы ощущаете данные симптомы, необходимо записаться на консультацию к врачу-кардиологу, который проведет ряд необходимых исследований, поставит Вам точный диагноз и поможет вам справиться с эти недугом.
Порок сердца может быть бессимптомным!
Сердце — один из самых важных внутренних органов. Мышца работает у каждого от рождения до смерти без отдыха. У кого может развиться порок сердца? Как вовремя его обнаружить? Что значит профилактика? Об этом рассказал Александр Шкет, врач-кардиохирург высшей категории, кандидат медицинских наук, заведующий отделением операционной кардиохирургии ГУ «Республиканский клинический медицинский центр» Управления делами Президента Республики Беларусь.
Как часто встречаются врожденные и приобретенные пороки сердца?
— Порок сердца — дефект строения сердца. В частности, какой-либо его части/структуры. При заболевании страдают именно сердечные клапаны, перегородки или отходящие от сердца крупные сосуды. В результате чего наступает нарушение кровотока внутри сердца.
Врожденные пороки сердца формируются внутриутробно. Могут проявиться после рождения или быть обнаруженными у плода еще до рождения.
В Беларуси статистика такова, что со врожденным пороком сердца появляется на свет 1 ребенок из 150 новорожденных. Т.е. в течение года с этим заболеванием рождается от 800 до 1000 детей.
Приобретенные формируются в процессе жизнедеятельности человека. В современной популяции большему риску подвержены люди после 65 лет. В Беларуси подобные исследования не проводились, но по результатам наблюдений в других странах (Европа, США, Япония) в среднем около 2.5% населения страдает выраженными пороками клапанов сердца.
- До 65 лет болеют — 2.5%
- После 75 лет — 13-14%
- После 85 лет — около 50%
Какой порок опаснее: врожденный или приобретенный?
— Все зависит от формы, выраженности и скорости формирования порока. Бывают врожденные пороки, которые могут быть не совместимы с жизнью. В таких случаях счет идет на часы, которые ребенок с заболеванием сердца может прожить. Встречаются и случаи, когда, наоборот, с врожденным пороком сердца люди доживают до глубокой старости. При этом хирургическое вмешательство иногда и не требуется. Тоже самое касается и приобретенных пороков сердца.
Распространенность тех или иных видов порока сердца зависит от региона проживания человека. Раньше, к примеру, основной причиной формирования порока сердца был ревматизм. Так было и в Беларуси в 50-80-е годы прошлого века.
Сейчас количество ревматических пороков сердца в нашей стране значительно снизилось. Все чаще регистрируются пороки клапанов сердца неревматической этиологии.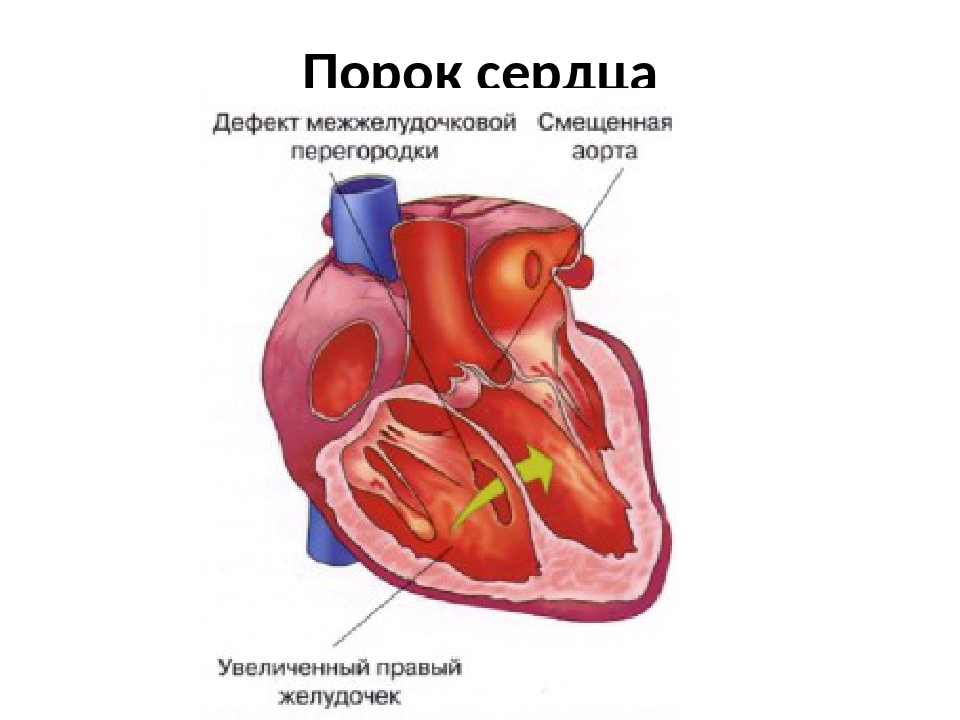 В частности, дегенеративного характера (возрастные), которые сегодня так же больше распространены в Западной Европе, США.
В частности, дегенеративного характера (возрастные), которые сегодня так же больше распространены в Западной Европе, США.
Объясняется это тем, что продолжительность жизни людей в развитых странах увеличивается. И оказывается, что с возрастом часто формируются в том числе и пороки клапанов сердца.
Порок сердца может передаваться по наследству
Генетика также играет не последнюю роль в формировании пороков сердца. К ней имеют отношение почти все врожденные пороки сердца. Кроме того, есть заболевания, которые передаются по наследству и сопровождаются формированием порока сердца. Например, болезнь Марфана, миксоматозная дегенерация митрального клапана, пролапс митрального клапана. И со временем количество сообщений о причастности установленных генных мутаций к порокам сердца, которые проявляются уже в процессе жизни, только растет.
— Условно здоровым людям, если они чувствуют себя хорошо, достаточно проходить профилактический осмотр 1 раз в год. В случае появления жалоб или обнаружения патологий в ходе обследования, следует придерживаться индивидуальной программы дальнейших осмотров.
В случае появления жалоб или обнаружения патологий в ходе обследования, следует придерживаться индивидуальной программы дальнейших осмотров.
О первых признаках порока сердца
Многие пороки сердца (особенно возрастные) на первых порах могут проходить бессимптомно. Нередко их обнаруживают во время плановых или случайных врачебных осмотров. Если симптомы появляются, то наиболее типичные из них следующие:
- Снижение переносимости физических нагрузок
- Появление одышки
- Нарушение сердечного ритма
- Головокружение
- Синева губ
О методах лечения
Операции на сердце сегодня могут проводиться на любой стадии заболевания. Но желательно делать их как можно раньше.
— Большинство выраженных пороков сердца лечится хирургическим путем. Невыраженные требуют либо регулярного наблюдения, либо медикаментозного лечения.
В Беларуси доступно немалое количество хирургических методов лечения. Причем различных видов пороков сердца. Классика — операции на открытом сердце (операции с искусственным кровообращением). Проводится коррекции порока в виде пластики или замены клапана.
Причем различных видов пороков сердца. Классика — операции на открытом сердце (операции с искусственным кровообращением). Проводится коррекции порока в виде пластики или замены клапана.
Отличаются и способы доступа к сердцу. Есть классические доступы и так называемые миниинвазивные, которые характеризуются меньшей длинной разреза. Для этого применяется специальный инструментарий и оборудование.
В зависимости от способа визуализации объекта и применяемого инструментария эти вмешательства выполняются под контролем зрения, с помощью эндоскопической или роботической техники.
Значительная часть врожденных пороков сердца и часть приобретенных может быть излечена эндоваскулярным методом (вмешательство, которое проводится без разрезов — через пункцию, небольшие проколы на коже инструментом 1-4 мм в диаметре, под рентгеновским контролем в специальной рентгенооперационной).
Сочетание эндоваскулярного лечения с открытой хирургией принято называть гибридным методом.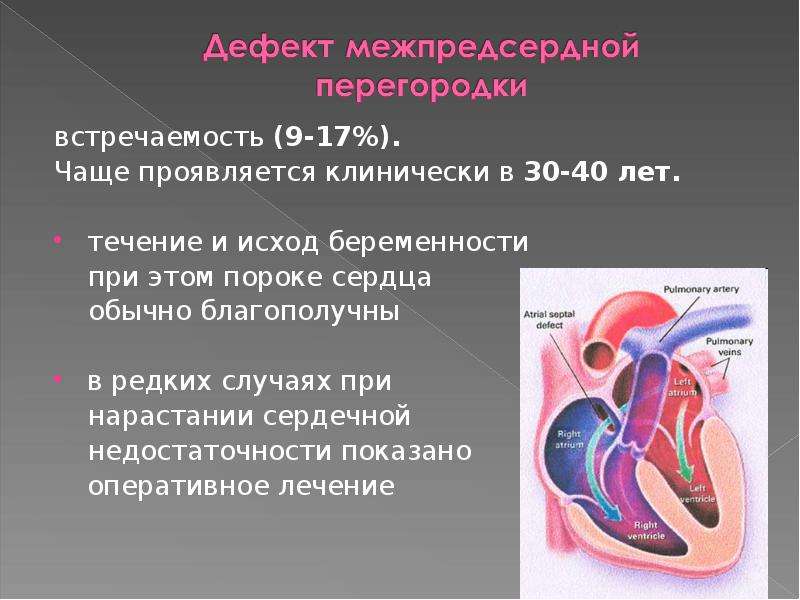 Применение миниивазивных методик, эндоваскулярных, гибридных все время растет и по отдельным видам патологии достигает 100%.
Применение миниивазивных методик, эндоваскулярных, гибридных все время растет и по отдельным видам патологии достигает 100%.
Процент полностью поправившихся — внушительный!
— Если операция проводится по показаниям и вовремя, то процент положительного результата весьма высокий. Большинство операций на клапанах сердца имеют эффективность порядка 95%-99%.
Результат зависит от исходного состояния пациента, от того, как далеко развилась болезнь, какие есть сопутствующие заболевания при условии, что техническое оснащение клиники и профессиональный уровень персонала на высоте. Сегодня риски этих вмешательств достаточно точно просчитываются.
Восстановительный период зависит от ряда факторов, перечисленных выше. Типично, что после проведения операции на открытом сердце восстановительный период в клинике занимает от 7 до 11 дней.
Далее наступает реабилитационный период. В среднем, он длится 2-3 недели.
В отдаленном периоде очень много зависит от ответственности самого пациента за свое здоровье, а также его способности взаимодействовать со своим наблюдающим врачом.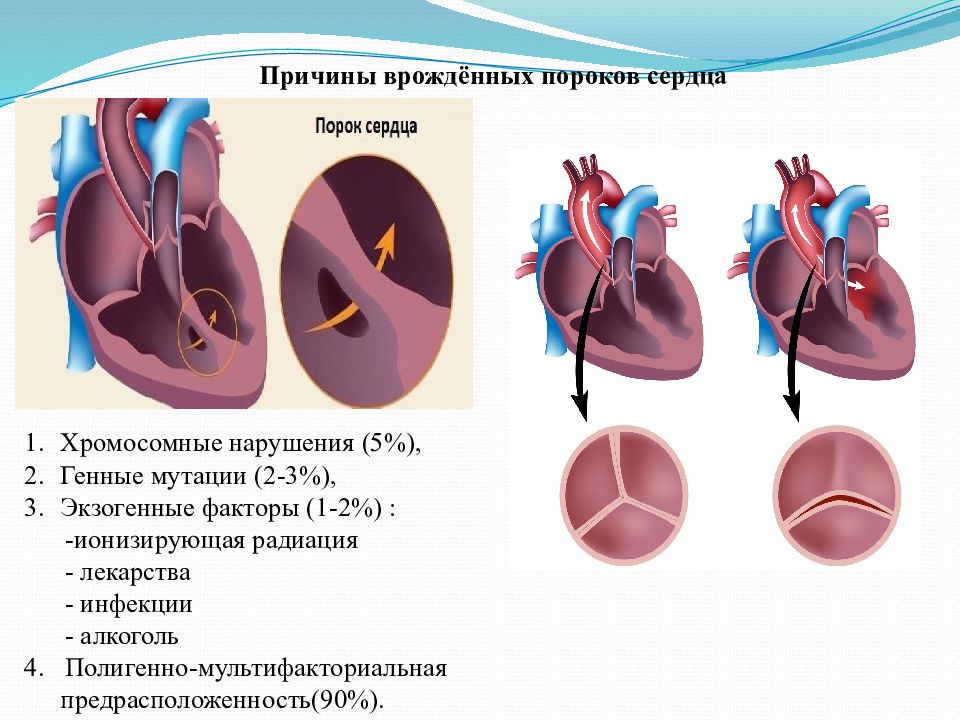
Спектр рекомендаций после выписки широкий. Если мы говорим о клапанной коррекции, то обычно советуем следить за работой системы свертываемости крови. Принимать необходимые для этого медикаменты. Также рекомендуем следить за уровнем артериального давления и вести правильный образ жизни. Т.е. не забывать об умеренных физических нагрузках, правильном питании и режиме сна.
Источник: 103.byИрина Репина
Фото: Дмитрий Рыщук
Приобретенные пороки сердца
В норме сердце человека состоит из двух предсердий и двух желудочков, разделенных между собой клапанами, которые пропускают кровь из предсердий в желудочки. Клапан, располагающийся между правыми предсердием и желудочком, носит название трикуспидального и состоит из трех створок, а расположенный между левыми предсердием и желудочком называется митральным и состоит из двух створок. Эти клапаны поддерживаются со стороны желудочков сухожильными хордами – нитями, обеспечивающими движение створок и полное закрытие клапана в момент изгнания крови из предсердий. Это важно для того, чтобы кровь двигалась только в одном направлении и не забрасывалась обратно, так как это может нарушать работу сердца и вызывать изнашивание сердечной мышцы (миокарда). Также существуют аортальный клапан, разделяющий левый желудочек и аорту (крупный кровеносный сосуд, обеспечивающий кровью весь организм) и клапан легочной артерии, разделяющий правый желудочек и легочной ствол (крупный кровеносный сосуд, несущий венозную кровь в легкие для последующего насыщения ее кислородом). Эти два клапана также препятствуют обратному кровотоку, но уже в желудочки.
Это важно для того, чтобы кровь двигалась только в одном направлении и не забрасывалась обратно, так как это может нарушать работу сердца и вызывать изнашивание сердечной мышцы (миокарда). Также существуют аортальный клапан, разделяющий левый желудочек и аорту (крупный кровеносный сосуд, обеспечивающий кровью весь организм) и клапан легочной артерии, разделяющий правый желудочек и легочной ствол (крупный кровеносный сосуд, несущий венозную кровь в легкие для последующего насыщения ее кислородом). Эти два клапана также препятствуют обратному кровотоку, но уже в желудочки.
Если наблюдаются грубые деформации внутренних структур сердца, это приводит к нарушению его функций, отчего страдает работа всего организма. Такие состояния называются пороками сердца, которые бывают врожденными и приобретенными.
Приобретенные пороки сердца – это группа заболеваний сердца, которые обусловлены изменением анатомии клапанного аппарата вследствие органического поражения, что вызывает значительное нарушение гемодинамики (движения крови внутри сердца и циркуляции крови по организму в целом).
Распространенность этих заболеваний составляет по данным разных авторов, от 20 до 25% от числа всех заболеваний сердца.
- Причины развития приобретенных пороков сердца
В остальных случаях редкими причинами у взрослых являются аутоимунные заболевания (ревматоидный артрит, системная склеродермия и др), атеросклероз, ишемическая болезнь сердца, инфаркт миокарда, особенно с формированием обширного постинфарктного рубца.
- Виды приобретенных пороков сердца
Приобретенные пороки разнообразно проявляются в зависимости от их вида и локализации. По характеру порока выделяют недостаточность (неполное смыкание створок клапана) и стеноз (сужение) отверстия клапанного кольца. По локализации различают поражения митрального, трикуспидального, аортального клапанов и клапана легочного ствола. Наблюдаются как их комбинации (поражения двух и более клапанов), так и сочетания (стеноз и недостаточность одного клапана). Такие пороки называются комбинированными или сочетанными соответственно. Наиболее часто встречаются пороки митрального и аортального клапанов.
По локализации различают поражения митрального, трикуспидального, аортального клапанов и клапана легочного ствола. Наблюдаются как их комбинации (поражения двух и более клапанов), так и сочетания (стеноз и недостаточность одного клапана). Такие пороки называются комбинированными или сочетанными соответственно. Наиболее часто встречаются пороки митрального и аортального клапанов.
- Лечение приобретенных пороков сердца
Существуют медикаментозные и хирургические методы лечения пороков сердца. Медикаментозная терапия применяется в тех случаях, если удается добиться коррекции нарушений гемодинамики с помощью препаратов или если операция противопоказана в силу сопутствующих заболеваний – острые инфекционные болезни, острый инфаркт миокарда, повторная ревматическая атака и т. д.),
Кардиохирургические методы лечения являются радикальным способом коррекции порока:
- комиссуротомия при стенозе (рессечение рубцовых спаек на створках клапана),
- подшивание несмыкающихся створок,
- расширение небольшого по площади стеноза с помощью зонда, подведенного к сердцу через сосуды,
- протезирование клапанов (иссечение своего клапана и замена его искусственным).

В ФГБУ «ФЦССХ им. С.Г. Суханова» Минздрава России (г. Пермь) успешно применяются как традиционные хирургические вмешательства на открытом сердце при клапанной патологии (с выполнением стернотомии – рассечением грудины), так и операции с использованием малоинвазивных технологий.
Реконструкция и протезирование митрального и аортального клапанов из правосторонней миниторокотомии (разреза длиной не более пяти сантиметров). Особенность этой технологии в том, что стандартная операция по реконструкции или протезированию клапана выполняется не через привычный разрез с рассечением грудной клетки, а из небольшого бокового доступа. Для проведения операции используется эндоскопическое оборудование, видеоподдержка, специальный инструментарий. Данная технология позволяет уменьшить операционную травму, сократить кровопотерю во время операции. Соответственно пациент быстрее восстанавливается, испытывает меньше болевых ощущений, раньше возвращается к обычной жизни.
Однако далеко не во всех случаях операцию можно провести с помощью мини-доступа – под эту методику подходит примерно половина пациентов, с изолированным поражением клапанов. Для такой технологии есть определенные условия, критерии отбора больных. В ситуациях, когда необходимо сочетанное хирургическое вмешательство: сразу на нескольких сердечных клапанах, одновременно с коронарным шунтированием, операцией на аорте – «золотым стандартом» остается традиционная кардиохирургия.
Транскатетерная имплантация аортального клапана (TAVI) – процедура, дающая шанс пациентам, которым хирургическое протезирование противопоказано из-за высокого риска. Речь идет прежде всего о пожилых пациентах с тяжелым аортальным стенозом, у которых, как правило, кроме основного есть множество сопутствующих заболеваний.
Для проведения процедуры кардиохирургам не нужно производить большой разрез и вскрывать грудную клетку. Суть процедуры в том, что клапан проводится к сердцу с помощью катетера, который вводится в бедренную артерию через небольшой надрез, под контролем ультразвуковой и рентген-аппаратуры. Искусственный клапан высотой пять сантиметров и диаметром три с половиной сантиметра сжимается до шести миллиметров и таким образом вводится через бедренную артерию прямо в сердце, где раскрывается до первоначальных размеров
Всего в России сейчас производится порядка двухсот таких операций в год. Государственная поддержка данного метода лечения в России появилась впервые в 2015 году. В этом же году в Центре были выполнены первые пять транскатетерных протезирований, в 2016 году выполнение таких процедур продолжено.
В 2016 году в Центре впервые была проведена операция по протезированию аортального клапана с использованием бесшовного протеза.
При хирургической коррекции порока прогноз для жизни благоприятный при условии приема медикаментозных препаратов по назначению врача и профилактики развития осложнений.
Памятка пациенту по антикоагулянтной терапии
ABC-медицина
Порок сердца представляет собой ряд структурных аномалий и деформаций перегородок, клапанов и отверстий между сосудами и камерами сердечной мышцы. Заболевание нарушает циркуляцию крови по внутренним сосудам сердца и ведет к формированию хронической и острой формы недостаточной циркуляции крови.
Виды пороков сердца
Различают патологии сердца приобретенного и врожденного происхождения.
Врожденный порок сердца. При этой патологии наблюдаются дефекты стенок миокарда, отвечающего за ритмичные сокращения сердечной мышцы или стенок крупных сосудов, которые прилежат к миокарду. Некоторые разновидности врожденных пороков встречаются как в различных комбинациях, так и по одному.
Приобретенные пороки так же называются клапанными. При данной патологии подвергаются изменениям один или несколько клапанов сердечной мышцы. Чаще всего поражается аортальный клапан, который расположен между аортой и левым желудочком, а также митральный клапан, который контролирует кровоток между желудочком и левым предсердием.
Причины
Приобретенная патология сердца возникает вследствие:
- инфекционного эндокардита;
- сифилиса;
- атеросклероза;
- ревматизма;
- травм различного характера.
Причины большей части случаев врожденных пороков сердца медики диагностируют не в полной мере. Эти заболевания могут быть вызваны воздействием радиации на организм беременной. Опасны вирусные и прочие инфекции, которые были перенесены женщиной в первом триместре беременности (гепатит B, краснуха, грипп). Прием во время беременности наркотиков, алкоголя и некоторых лекарственных средств также может быть причиной врожденных заболеваний.
Симптомы
Внешние симптомы порока сердца проявляются у всех пациентов одинаково:
- одышка;
- слабость;
- быстрая утомляемость;
- отеки конечностей;
- нарушение сна;
- «синюшность» или бледность;
- беспокойство;
- боли в сердце или между лопатками.
Если у Вас присутствует несколько перечисленных симптомов порока сердца, обязательно обратитесь к квалифицированному специалисту.
Последствия
Врожденное заболевание сердца может привести к серьезным нарушениям движения крови по сосудам (гемодинамики). Они связанны с прогрессированием болезни и декомпенсацией сердечной системы.
Приобретенная патология приводит к развитию сердечной недостаточности, нарушению ритма сердца, тромбоэмболическим осложнениям, инвалидности и даже летальному исходу.
Диагностика
Приобретенный порок сердца. При диагностике у людей отслеживается самочувствие в состоянии покоя, переносимость физических нагрузок, уточняется анамнез.
При диагностике пороков сердца в клинике с помощью пальпации выявляют наличие пульсации вен, цианоза, отеков, одышки. Перкуторно определяют границы сердца, прослушивают легкие и сердечные тоны и шумы (чтобы выяснить вид порока). Также осуществляют пальпаторное выявление размеров печени.
С помощью результатов фонокардиографии выявляются пороки клапанов сердца. Для уточнения вида заболевания выполняется рентгенограмма. Эхокардиография помогает диагностировать патологию, выраженность регургитации, площадь атриовентрикулярного отверстия, размеры и состояние клапанов, хорд.
к лабораторным исследованиям, имеющим наибольшее диагностическое значение, относят проведение специальных ревматоидных проб, определение холестерина, сахара, анализы мочи и крови.
Такая диагностика осуществляется не только при первичном обследовании пациентов с подозрением на заболевание, но и в диспансерных группах больных с подтвержденным диагнозом.
Врожденный. Диагноз подтверждают визуализацией порока на эхокардиографии, выявлением ЭКГ-признаков перегрузки камер сердца и гипертрофии, фиксацией шумов при помощи фонокардиографии, обнаружением нарушений газового состава артериальной крови. Также выявляют изменение конфигурации сердечной мышцы на соответствующей рентгенограмме.
После 3 лет жизни ребенка врожденные патологии сердца дифференцируют с ревматизмом, неревматическими кардитами, кардиомиопатиями, бактериальным эндокардитом, нарушениями деятельности сердечно-сосудистой системы. В основе последних довольно часто лежат врожденные малые аномалии и дисплазии соединительнотканных структур сердца. Также необходимо дифференцировать врожденные пороки между собой.
Лечение
Терапевтическое лечение пороков сердца не может устранить патологические изменения в сердце. Оно лишь облегчит течение заболевания.
Лечение пороков сердца зависит от нескольких составляющих:
- вида порока;
- общего состояния здоровья пациента;
- стадии заболевания.
Чем раньше было диагностировано заболевание и назначено лечение порока сердца или проведена хирургическая операция, тем больше будет снижен риск возникновения серьезных последствий. Сейчас многие пороки успешно устраняются. Но не стоит забывать о том, что как бы грамотно, с технической точки зрения, не была проведена операция, здоровое сердце намного надежнее, чем восстановленное. Поэтому важно предварительно снизить возможность возникновения заболевания.
Профилактика
Снизить риск возникновения порока сердца можно с помощью своевременного лечения болезней, которые вызваны стрептококками, – фарингита, ангины. Именно они чаще всего являются причинами развития ревматизма. Если эта болезнь уже есть, то нужно обязательно пройти курс бициллинопрофилактики. Ее должен назначить компетентный врач.
Если же у человека был диагностирован пролапс митрального клапана или он уже перенес ревматизм, то необходимо в целях профилактики начать прием назначенных врачом антибиотиков за определенное время до медицинских вмешательств. К этим «вмешательствам» относятся удаление миндалин, зубов, аденоидов и прочие хирургические операции.
Клиника «АВС-медицина» осуществляет полное диагностирование и лечение пороков сердца разных форм. Если Вас беспокоят перечисленные симптомы, обязательно запишитесь на обследование. Высококвалифицированные специалисты в индивидуальном порядке назначат лечение заболевания.
Приобретенные пороки сердца
Приобретенные пороки сердца – это аномалии строения и функционирования клапанов сердца, появившиеся не внутриутробно, а в процессе жизни, под воздействием морфологических и функциональных изменений в работе сердца. В отличие от врожденного порока порок сердца приобретенный возникает вследствие инфекционного поражения или воспаления сердца, а также перегрузки камер сердца.Приобретенный порок еще называют порок клапана сердца. Он проявляется в виде стеноза или недостаточности клапана, а иногда – как комбинированный порок сердца.
Если поставлен диагноз порок, митральный клапан сердца не может регулировать ток крови, способствуя застою в большом и малом кругах кровообращения. Перегрузка определенных отделов сердца вызывает их гипертрофию, что изменяет конфигурацию тени сердца.
Диагностика
Если диагностика врожденных пороков сердца часто проводится уже на первом году жизни малыша, то пороки сердца у взрослых редко диагностируют своевременно. Мы часто не обращаем внимание на плохое самочувствие и переносим инфекционные заболевания на ногах, не думая о том, что в качестве осложнения можем получить воспаление сердца или ревматизм. Пороки сердца так же могут быть обусловлены не правильным лечением: кратковременным или не своевременно начатым.
Классификация
Пороки развития сердца классифицируются по разным критериям. По этиологии можно провести разделение на атеросклеротические, сифилитические и ревматические пороки сердца, а так же пороки в исходе бактериального эндокардита.
Классификация может проводиться и по степени выраженности порока: различают пороки с высокой или умеренной степенью нарушения внутрисердечной гемодинамики или пороки без влияния на гемодинамику.
По общему состоянию гемодинамики выделяют компенсированные, субкомпенсированные и декомпенсированные пороки сердца.
Приклассификациипороковучитываетсяиихлокализация. К моноклапанным порокам относятся аортальный порок сердца, трикуспидальный порок, митральный порок сердца. Такие клапанные пороки сердца характеризуются поражением только одного из клапанов. Комбинированный клапанный порок сердца связан с поражением обоих клапанов. К комбинированным порокам относятся митрально-аортальный, митрально-трикуспидальный, аортально-митрально-трикуспидальный пороки, другие виды пороков.
Если у больного не значительный порок сердца, признаки могут не проявляться длительное время. При гемодинамически значимых пороках появляются такие признаки порока сердца, как одышка, цианоз (посинение) кожи, отеки, учащенное сердцебиение, боли в области сердца, кашель.
Еще один признак, который обычно сопровождает порок сердца – шум в сердце. По характеру шума специалист часто уже может определить детский порок сердца и порок сердца у взрослых. Выявить врожденные и приобретенные пороки сердца у взрослых, а так же врожденные и приобретенные пороки сердца у детей помогают также осмотр у врача-кардиолога, пальпация, перкуссия и аускультация, позволяющие выслушать шум и ритм сердца.
Но для точной диагностики необходимо применять такие методы исследования, как ЭХО-кардиоскопия с доплерографией. Этот метод позволит выявить врожденные и приобретенные пороки сердца у детей и взрослых, оценить выраженность порока и степень его декомпенсации.
Диагноз порок сердца накладывает определенный отпечаток на образ жизни человека. При пороке сердца вредны физическое напряжение, высокие нагрузки, профессиональный спорт. Порок сердца требует вести рациональный образ жизни, уделяя внимание профилактике эндокардита, недостаточности кровообращения и нарушений ритма сердца, к которым склонны больные с пороком.
Врачам известно, что порок сердца и беременность матери связаны между собой. Для предотвращения врожденных пороков необходимо тщательно наблюдать и охранять плод во время беременности, заниматься профилактикой вирусных инфекций (особенно краснухи и цитомегаловируса), получать качественное и сбалансированное питание без консервантов. А своевременное лечения очагов инфекции и предупреждение ревматизма и бактериального эндокардита поможет предотвратить приобретенный порок сердца. У беременных обследование сердца также должно входить в список обязательных исследований. Приобретенный или врожденный порок сердца у взрослых могут быть препятствием к вынашиванию беременности. Но некоторые пороки сердца у беременных позволяют выносить и произвести на свет здоровых детей. Важно лишь, чтобы беременность и роды протекали под контролем врачей-кардиологов.
Лечение
Для лечения пороков сердца применяются медикаментозные методы и хирургия. Пороки сердца могут быть полностью компенсированы, а значит, больной забудет о своем заболевании. Но для того чтобы это произошло, необходимо вовремя диагностировать и правильно лечить порок сердца. Лечение с помощью медикаментов должно применяться для снятия воспалительного процесса в сердце, после чего должно быть проведено оперативное вмешательство, позволяющее устранить порок сердца. Операция по устранению дефекта обычно проводится на открытом сердце, а вероятность успешного выполнения такой операции тем выше, чем раньше было проведено хирургическое вмешательство. Без оперативного лечения можно устранить только осложнения порока: недостаточность кровообращения или нарушение сердечного ритма.
Вне зависимости от того, какие нарушения в работе сердца выявлены у больных: врожденные или приобретенные пороки сердца, лечение должен назначать квалифицированный кардиолог, который подберет индивидуальные для каждого случая методы лечения пороков сердца, будь то противовоспалительное лечение или операция врожденного порока сердца. Врач также назначит комплекс профилактических мер, способных предотвратить сердечный ревматизм. Порок сердца, если он возник внутриутробно, предотвратить сложно, ведь слишком много не зависящих от нас факторов вызывают его появление. А вот порок сердца приобретенный у детей и взрослых – это часто следствие не правильного лечения или вовсе – его отсутствия.
Мы не задумываемся о том, что не леченное инфекционное заболевание может вызвать порок сердца, последствия которого могут быть очень тяжелыми: от инвалидности до смерти. Поэтому профилактике, диагностике и лечению заболевания следует уделить самое пристальное внимание!
Врожденные пороки сердца у взрослых — Диагностика и лечение
Диагноз
Чтобы диагностировать врожденный порок сердца, ваш врач проведет физический осмотр и послушает ваше сердце с помощью стетоскопа. Вам будут заданы вопросы о ваших симптомах, а также о медицинском и семейном анамнезе.
Тесты для диагностики или исключения врожденного порока сердца включают:
- Электрокардиограмма (ЭКГ). Этот безболезненный тест регистрирует электрические сигналы в вашем сердце. ЭКГ может диагностировать многие проблемы с сердцем, включая нерегулярное сердцебиение и закупорку артерий. Иногда ЭКГ снимаются во время тренировки, обычно на велосипеде или беговой дорожке. Этот метод называется стресс-тестом.
- Рентген грудной клетки. Эти изображения могут показать изменения в размере и форме вашего сердца, а также проблемы с вашими легкими.
- Пульсоксиметрия. Небольшой датчик, прикрепленный к вашему пальцу, может определить количество кислорода в вашей крови.
- Эхокардиограмма. Звуковые волны (ультразвук) создают изображения движущегося сердца. Ваш врач может использовать этот тест, чтобы увидеть, как камеры и клапаны вашего сердца перекачивают кровь через ваше сердце. Эхокардиограммы также можно делать во время тренировки, обычно на велосипеде или беговой дорожке.
- Чреспищеводная эхокардиограмма. Если необходимы более подробные изображения вашего сердца, ваш врач может порекомендовать чреспищеводную эхокардиограмму. В этом тесте гибкая трубка с датчиком направляется вниз по горлу в трубку, соединяющую ваш рот с желудком (пищеводом).Это делается, пока вы находитесь под седативным действием.
- Сердечная КТ сканирование и МРТ . Эти тесты создают изображения вашего сердца и груди. При сканировании сердца CT используется рентгеновское излучение. Cardiac MRI использует магнитное поле и радиоволны для создания изображений вашего сердца. Для обоих тестов вы лежите на столе, который скользит внутри длинной трубчатой машины.
- Катетеризация сердца. Ваш врач может использовать этот тест для проверки кровотока и артериального давления в вашем сердце.Вам дадут снотворное. Затем врач осторожно вводит катетер в артерию или вену в паху, шее или руке до сердца. Рентгеновские лучи используются для направления катетера в правильное положение. Иногда через катетер вводят краситель. Краситель помогает кровеносным сосудам лучше отображаться на изображениях.
Дополнительная информация
Показать дополнительную связанную информациюЛечение
Врожденные пороки сердца часто успешно поддаются лечению в детстве.Однако некоторые пороки сердца могут быть недостаточно серьезными, чтобы их можно было исправить в детстве, но они могут вызвать проблемы по мере взросления.
Лечение врожденного порока сердца у взрослых зависит от того, насколько серьезна ваша проблема с сердцем. Возможно, вы просто будете находиться под наблюдением, или вам могут потребоваться лекарства или операция.
Бдительное ожидание
Относительно незначительные пороки сердца могут потребовать лишь периодических осмотров у врача, чтобы убедиться, что ваше состояние не ухудшается.Спросите своего врача, как часто вам нужно посещать врача.
Лекарства
Некоторые легкие врожденные пороки сердца можно лечить с помощью лекарств, которые помогают сердцу работать более эффективно. Вам также могут потребоваться лекарства для предотвращения образования тромбов или контроля нерегулярного сердцебиения.
Операции и другие процедуры
Доступны несколько операций и процедур для лечения взрослых с врожденными пороками сердца.
- Имплантируемые сердечные устройства. Устройство, которое помогает контролировать частоту сердечных сокращений (кардиостимулятор) или корректирует опасные для жизни нерегулярные сердечные сокращения (имплантируемый кардиовертер-дефибриллятор или ИКД), может помочь облегчить некоторые из осложнений, связанных с врожденными пороками сердца.
- Катетерное лечение. Некоторые врожденные пороки сердца можно исправить с помощью катетеризации. Эти методы лечения позволяют провести ремонт без операции на открытом сердце.Вместо этого врач вставляет тонкую трубку (катетер) в вену или артерию ноги и направляет ее к сердцу с помощью рентгеновских снимков. После установки катетера врач продвигает через катетер крошечные инструменты, чтобы исправить дефект.
- Операция на открытом сердце. Если катетерная процедура не может исправить ваш порок сердца, ваш врач может порекомендовать операцию на открытом сердце.
- Пересадка сердца. Если серьезный порок сердца не удается исправить, можно сделать пересадку сердца.
Последующее наблюдение
Если вы взрослый человек с врожденным пороком сердца, у вас есть риск развития осложнений, даже если вам в детстве была сделана операция по исправлению дефекта. Последующее наблюдение на протяжении всей жизни очень важно. В идеале вашим лечением будет заниматься кардиолог, обученный лечению взрослых с врожденными пороками сердца.
Последующее наблюдение может включать регулярные осмотры у врача и периодические анализы крови и визуализацию для выявления осложнений. Частота посещения врача будет зависеть от того, является ли у вас врожденный порок сердца легкой или сложной формой.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Как справиться и поддержать
Если вы взрослый человек с врожденным пороком сердца, очень важно узнать о своем заболевании.Темы, с которыми вам следует ознакомиться, включают:
- Название и подробные сведения о состоянии вашего сердца и его прошлом лечении
- Как часто вас следует посещать для последующего наблюдения
- Информация о ваших лекарствах и их побочных эффектах
- Как предотвратить сердечные инфекции (эндокардит) при необходимости
- Указания по упражнениям и ограничениям работы
- Информация о контроле над рождаемостью и планировании семьи
- Информация о медицинском страховании и варианты покрытия
- Информация о стоматологической помощи, в том числе о том, нужны ли вам антибиотики перед стоматологическими процедурами
- Симптомы врожденного порока сердца и когда следует обратиться к врачу
Многие взрослые с врожденными пороками сердца живут полноценной, долгой и продуктивной жизнью.Но важно не игнорировать свое состояние. Получите информацию о своем заболевании; чем больше вы знаете, тем лучше у вас получится.
Подготовка к приему
Если у вас врожденный порок сердца, запишитесь на прием к врачу для последующего наблюдения, даже если у вас не возникло осложнений. Скорее всего, вас направят к врачу, имеющему опыт диагностики и лечения сердечных заболеваний (кардиологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить диету или поститься. Составьте список из:
- Ваши симптомы, , если есть, включая те, которые могут показаться не связанными с врожденным пороком сердца, и когда они начались
- Ключевая личная информация, , включая семейный анамнез пороков сердца и лечение, полученное вами в детстве
- Все лекарства, витамины и другие добавки , которые вы принимаете, и их дозы
- Вопросы, которые следует задать Вашему врачу
По возможности возьмите с собой члена семьи или друга, который поможет вам запомнить полученную информацию.В случае врожденного порока сердца врачу следует задать следующие вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны?
- Какие методы лечения доступны? Что вы мне порекомендуете?
- Есть ли ограничения в диете или активности, которым я должен следовать?
- Как часто мне следует проходить обследование на предмет выявления осложнений, связанных с пороком сердца?
- У меня другие проблемы со здоровьем. Как мне вместе лучше всего справиться с этими условиями?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам вопросы, в том числе:
- Ваши симптомы приходят и уходят, или они у вас все время?
- Насколько серьезны ваши симптомы?
- Кажется, что-нибудь улучшает ваши симптомы?
- Что ухудшает ваши симптомы?
- Каков ваш образ жизни, включая диету, употребление табака, физическую активность и употребление алкоголя?
Врожденный порок сердца — NHS
Врожденная болезнь сердца — это общий термин для обозначения ряда врожденных дефектов, которые влияют на нормальную работу сердца.
Термин «врожденный» означает, что заболевание присутствует с рождения.
Врожденный порок сердца — один из наиболее распространенных типов врожденного порока, которым страдают до 8 из 1000 детей, рожденных в Великобритании.
Почему это происходит
В большинстве случаев явная причина врожденного порока сердца не определяется. Однако известно, что некоторые факторы повышают риск заболевания, в том числе:
- Синдром Дауна — генетическое заболевание, которое влияет на нормальное физическое развитие ребенка и вызывает трудности в обучении
- мать, имеющая определенные инфекции, например краснуху, во время беременности
- мать, принимающая определенные виды лекарств во время беременности, в том числе статины и некоторые лекарства от прыщей
- мать, курящая или употребляющая алкоголь во время беременности
- мать с плохо контролируемым диабетом 1 или 2 типа
- другие дефекты хромосом, гены которых могут отличаться от нормальных и передаваться по наследству (передаваться в семье)
Подробнее о причинах врожденных пороков сердца и профилактике врожденных пороков сердца.
Многие случаи врожденного порока сердца диагностируются еще до рождения ребенка во время ультразвукового исследования во время беременности. Однако выявить таким способом врожденные пороки сердца не всегда удается.
Признаки и симптомы
Врожденный порок сердца может иметь ряд симптомов, особенно у младенцев и детей, в том числе:
- учащенное сердцебиение
- учащенное дыхание
- опухоль ног, живота или вокруг глаз
- крайняя усталость и утомление
- голубой оттенок кожи (цианоз)
- усталость и учащенное дыхание при кормлении ребенка
Эти проблемы иногда становятся заметными вскоре после рождения, хотя легкие дефекты могут вызывать проблемы только в более позднем возрасте.
Подробнее о симптомах врожденного порока сердца и диагностике врожденного порока сердца.
Виды врожденных пороков сердца
Существует много типов врожденных пороков сердца, и иногда они возникают в сочетании. Вот некоторые из наиболее распространенных дефектов:
- Дефекты перегородки — отверстие между двумя камерами сердца (обычно называемое «отверстием в сердце»)
- Коарктация аорты — при которой основная большая артерия тела, называемая аортой, уже нормальной
- стеноз легочного клапана — где легочный клапан, который контролирует поток крови из нижней правой камеры сердца в легкие, уже, чем обычно
- транспозиция магистральных артерий — где легочные и аортальные клапаны и артерии, которые они соединены, поменялись местами
- недоразвитое сердце — часть сердца не развивается должным образом, что затрудняет перекачивание достаточного количества крови по телу или легким
Подробнее о видах врожденных пороков сердца.
Лечение врожденных пороков сердца
Лечение врожденного порока сердца обычно зависит от дефекта, который есть у вас или вашего ребенка.
Легкие дефекты, такие как отверстия в сердце, часто не нуждаются в лечении, поскольку они могут улучшиться сами по себе и не могут вызвать никаких дальнейших проблем.
Хирургические или интервенционные процедуры обычно требуются, если дефект является значительным и вызывает проблемы. Современные хирургические методы часто могут восстановить большую часть или все нормальные функции сердца.
Однако люди с врожденными пороками сердца часто нуждаются в лечении на протяжении всей жизни и, следовательно, нуждаются в осмотре специалиста в детстве и во взрослом возрасте. Это связано с тем, что у людей со сложными проблемами с сердцем со временем могут развиться проблемы с сердечным ритмом или клапанами.
Большинство хирургических и интервенционных процедур не считаются лекарством. Способность пострадавшего к физическим упражнениям может быть ограничена, и ему может потребоваться принять дополнительные меры, чтобы защитить себя от заражения.
Очень важно, чтобы человек с сердечным заболеванием и его родители или опекуны обсуждали эти вопросы со своей специализированной медицинской бригадой.
Подробнее о лечении врожденных пороков сердца и осложнениях врожденных пороков сердца.
Информация о вашем ребенке
Если у вашего ребенка врожденный порок сердца, ваша клиническая бригада передаст информацию о нем в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы профилактики и лечения этого состояния. Вы можете отказаться от регистрации в любое время.
Узнайте больше о реестре.
Сердце
Сердце разделено на 4 основные части, называемые камерами. Они известны как:
- левое предсердие (собирает кровь, возвращающуюся из легких)
- левый желудочек (основная насосная камера для тела)
- правое предсердие (собирает кровь, возвращающуюся из вен тела)
- правый желудочек (перекачивает кровь в легкие)
Также есть 4 клапана, контролирующие поток крови через сердце и по всему телу.Они известны как:
- митральный клапан (отделяющий левое предсердие от левого желудочка)
- аортальный клапан (отделяющий левый желудочек от основной артерии, аорты)
- трехстворчатый клапан (отделяющий правое предсердие от правого желудочка)
- клапан легочной артерии (отделяющий правый желудочек от легочной артерии и легкого)
Врожденный порок сердца может возникнуть, если какая-либо из этих камер или клапанов не развивается должным образом, пока ребенок находится в утробе матери.
Последняя проверка страницы: 12 июня 2018 г.
Срок следующей проверки: 12 июня 2021 г.
Врожденные пороки сердца (для родителей)
Что такое порок сердца?
Порок сердца — это проблема в структуре сердца. Дети с пороком сердца родились с ним. Пороки сердца часто называют «врожденными», что означает «присутствующие при рождении». Пороки сердца также иногда называют «врожденным пороком сердца».
Пороки сердца могут быть от легких до тяжелых.
Какие типы пороков сердца?
К типам врожденных пороков сердца относятся:
Как лечат пороки сердца?
Детям с небольшими пороками сердца может не потребоваться лечение. Но у некоторых младенцев есть серьезные симптомы, которые требуют медицинского или хирургического лечения в течение первого года жизни. О них позаботятся:
- детские кардиологи: врачей, специализирующихся на лечении проблем с сердцем у детей
или - детских кардиохирургов: врачей, специализирующихся на детской кардиохирургии
Процедуры, выполняемые посредством катетеризации сердца, такие как баллонная ангиопластика или вальвулопластика, могут расширить закупоренный кровеносный сосуд или клапан.Другая процедура, транскатетерная окклюзия устройства, может закрыть аномальные отверстия или отверстия в сердце или кровеносных сосудах без хирургического вмешательства.
Некоторые проблемы, такие как дефекты межжелудочковой перегородки небольшого или среднего размера, могут исчезать или уменьшаться по мере роста ребенка. В ожидании закрытия лунки ребенку, возможно, придется принимать лекарства.
Сложные дефекты, обнаруженные на раннем этапе, могут потребовать ряда операций, которые нужно завершить, когда ребенку исполнится около 3 лет.
Что происходит после лечения?
Детям, лечившимся от дефекта (хирургическим или медицинским), необходимо регулярно посещать детского кардиолога.Поначалу эти посещения могут происходить часто — возможно, раз в месяц или два. Позже они могут быть сокращены, иногда до одного раза в год.
Кардиолог может использовать такие инструменты, как рентгеновские снимки, электрокардиограммы (ЭКГ) или эхокардиограммы, чтобы наблюдать за дефектом и результатами лечения.
Некоторые физические нагрузки могут быть ограничены, но дети все равно могут играть и исследовать с друзьями. Всегда уточняйте у кардиолога, какие занятия подходят вашему ребенку, а каких следует избегать. Например, некоторые соревновательные виды спорта могут быть запрещены.
Предотвращение инфекций
Инфекционный (или бактериальный) эндокардит — это инфекция ткани, выстилающей сердце и кровеносные сосуды. Дети с пороками сердца получали
антибиотики перед процедурами, которые могут позволить бактерии попадают в кровоток, например:Но сейчас профилактические антибиотики назначают только некоторым детям с пороками сердца. Сюда входят те, кто:
- имеют врожденный порок сердца, вызывающий цианоз (синюшный цвет кожи)
- болеют инфекционным эндокардитом до
- исправили дефект с помощью протезного материала (например, искусственного сердечного клапана) или устройства
Кардиолог знает последние рекомендации и может проконсультировать вас на основе диагноза вашего ребенка.
Дети с пороками сердца должны хорошо заботиться о своих зубах. Им следует чистить зубы щеткой и пользоваться зубной нитью ежедневно, а также регулярно посещать стоматолога и чистить его так часто, как рекомендует стоматолог.
Взгляд вперед
В настоящее время большинство пороков сердца лечат в младенчестве. Итак, когда ваш ребенок станет достаточно взрослым, чтобы понять, объясните, что произошло. Расскажите, почему ваш ребенок:
- хирургический рубец
- нужно принять лекарство
- должен посетить детского кардиолога
Опишите лечение в понятной для вашего ребенка форме.
Заманчиво быть очень защищенным. Но помогите своему ребенку вести как можно более нормальный образ жизни. Поговорите со своим кардиологом или медицинским персоналом о безопасных способах сделать это. Они здесь, чтобы поддержать вашего ребенка и всю семью.
Это также может помочь в поиске местных и сетевых групп поддержки. Это может соединить вас с другими семьями, которые поделятся тем, что им подходит.
Что еще мне нужно знать?
По мере взросления детей важно научить их брать на себя ответственность за свое медицинское обслуживание.Младший подросток может выписать рецепт или записаться на прием. Подростки старшего возраста должны понимать, что такое страхование здоровья и как получить доступ к своим медицинским картам.
Помогите подростку постарше перейти от детского кардиолога к тому, кто заботится о взрослых. Он или она должны сыграть активную роль в выборе нового врача. Поощряйте ребенка записываться на прием, задавать вопросы и делать записи, а также выделяйте время для разговора с врачом наедине.
Чтобы подготовиться к взрослой жизни и управлять своим здоровьем, подростки должны знать:
- о состоянии сердца
- когда обращаться за помощью
- названия всех лекарств, их дозировки и время приема, общие побочные эффекты и взаимодействие с другими лекарствами
- , если у них аллергия на продукты питания или лекарства
- ответов на большинство вопросов об их здоровье и истории болезни
- как:
- график встреч
- заказать рецептурные запасы
- связаться с бригадой по уходу
- справляться с медицинскими задачами вне дома
- какие проблемы могут возникнуть при несоблюдении плана лечения
- об их страховом покрытии
- , чтобы всегда иметь при себе информацию о страховании
Распространенные типы пороков сердца
Врожденные пороки сердца — это структурные проблемы, возникающие в результате аномального образования сердца или крупных кровеносных сосудов.Выявлено не менее 18 различных типов врожденных пороков сердца с множеством дополнительных анатомических вариаций. Недавний прогресс в диагностике и лечении (хирургия и катетеризация сердца) позволяет исправить большинство дефектов, даже тех, которые когда-то считались безнадежными.
Прогноз
Если ваш ребенок родился с пороком сердца сегодня, шансы, что проблема может быть преодолена, и что последует нормальная взрослая жизнь, больше, чем когда-либо. По мере развития диагностики и лечения ученые будут разрабатывать более эффективные методы лечения этих и других дефектов.Кардиолог обсудит ваш конкретный порок сердца, варианты лечения и ожидаемые результаты.
Приведенные ниже описания и изображения наиболее распространенных пороков сердца помогут вам понять, с какими проблемами сердца сталкиваетесь вы или ваш ребенок. Для получения более подробной информации используйте ссылки, которые предоставят более глубокое объяснение науки, а также ответят на некоторые общие вопросы, такие как варианты лечения, текущие потребности в уходе и ожидаемые ограничения или уровни активности.
Врожденные дефекты — упрощенный глоссарий
Функция здорового сердца
Нормальное сердце имеет клапаны, артерии и камеры, по которым кровь циркулирует по схеме: тело – сердце – легкие – сердце – тело.Когда все камеры и клапаны работают правильно, кровь перекачивается через сердце в легкие для получения кислорода, обратно в сердце и обратно в тело для доставки кислорода. Когда клапаны, камеры, артерии и вены деформированы, эта циркуляция может быть нарушена. Врожденные пороки сердца — это пороки развития, которые присутствуют при рождении. Они могут иметь или не иметь разрушительный эффект на систему кровообращения человека.
Узнайте, как работает здоровое сердце.
Стеноз аортального клапана (АВС)
Клапан от сердца к телу, который не открывается и не закрывается должным образом, а также может протекать кровь.Когда кровь, вытекающая из сердца, задерживается плохо работающим клапаном, внутри сердца может повыситься давление и вызвать повреждение.
Дополнительная информация о стенозе аортального клапана.
Дефект межпредсердной перегородки (ДМПП)
«Отверстие» в стене, разделяющее две верхние камеры сердца.
Этот дефект позволяет богатой кислородом крови просачиваться в кровеносные камеры с низким содержанием кислорода в сердце. ДМПП — это дефект перегородки между двумя верхними камерами сердца (предсердиями).Перегородка — это стена, разделяющая левую и правую стороны сердца.
Дополнительная информация о дефекте межпредсердной перегородки.
Коарктация аорты (КоА)
Сужение основной артерии (аорты), по которой кровь течет в тело.
Это сужение влияет на кровоток там, где артерии разветвляются, чтобы нести кровь по отдельным сосудам в верхнюю и нижнюю части тела. КоА может вызвать высокое кровяное давление или повреждение сердца.
Дополнительная информация о коарктации аорты (CoA).
Полный дефект предсердно-желудочкового канала (CAVC)
Большое отверстие в центре сердца, затрагивающее все четыре камеры, где они обычно разделяются. Когда сердце правильно разделено, богатая кислородом кровь из легких не смешивается с бедной кислородом кровью из организма. CAVC позволяет крови смешиваться, а камеры и клапаны не направляют кровь должным образом к каждой станции кровообращения.
Дополнительная информация о полном дефекте предсердно-желудочкового канала (CAVC).
d-Транспозиция магистральных артерий
Сердце, в котором две основные артерии, несущие кровь от сердца, перевернуты.
Нормальный образец крови содержит кровь в цикле: тело-сердце-легкие-сердце-тело.
Когда происходит d-транспозиция, кровоток нарушается, потому что две артерии соединяются с неправильными камерами сердца.
Это означает, что цикл кровотока застрял в одном из:
- тело – сердце – тело (без направления в легкие для кислорода) или
- легкие – сердце – легкие (без доставки кислорода в организм)
Без хирургического вмешательства единственный способ временно выжить в этом состоянии — это иметь утечки, которые позволяют некоторому количеству богатой кислородом крови переходить в бедную кислородом кровь для доставки в организм.Больничное учреждение также может катетеризовать пациента до тех пор, пока не будет проведена корректирующая операция.
Дополнительная информация о d-транспозиции магистральных артерий.
Аномалия Эбштейна
Деформированный сердечный клапан, который не закрывается должным образом, чтобы поток крови двигался в правильном направлении. Кровь может просачиваться обратно из нижней камеры в верхнюю с правой стороны сердца. Этот синдром также часто наблюдается при ДМПП (или отверстии в стенке, разделяющей две верхние камеры сердца).
Дополнительная информация об аномалии Эбштейна.
I-транспозиция магистральных артерий
Сердце, нижняя часть которого полностью перевернута.
Этот порок сердца вызывает изменение нормальной картины кровотока, потому что правая и левая нижние камеры сердца меняются местами. Однако I-транспозиция менее опасна, чем d-транспозиция, потому что большие артерии также перевернуты. Этот «двойной поворот» позволяет телу по-прежнему получать кровь, богатую кислородом, а легким — кровь с низким содержанием кислорода.
Дополнительная информация об I-транспозиции магистральных артерий.
Патентный артериоз протока (КПК)
Незакрытое отверстие в аорте.
Перед рождением ребенка кровь плода не должна попадать в легкие для насыщения кислородом. Артериальный проток — это отверстие, через которое кровь не попадает в легкие. Однако, когда ребенок рождается, кровь должна получать кислород в легких, и это отверстие должно закрываться. Если артериальный проток все еще открыт (или прорастает), кровь может пропустить этот необходимый этап циркуляции.Открытое отверстие называется артериозом открытого протока.
Дополнительная информация о Патентном артериозе протоков (КПК)
Стеноз легочного клапана
Утолщенный или сросшийся сердечный клапан, который не открывается полностью. Легочный клапан позволяет крови вытекать из сердца в легочную артерию, а затем в легкие.
Дополнительная информация о стенозе клапана легочной артерии.
Дефекты одиночного желудочка
Редкие заболевания, поражающие одну нижнюю камеру сердца.Камера может быть меньше, недоразвита или в ней может отсутствовать клапан.
Синдром гипоплазии левых отделов сердца (HLHS) — Недоразвитая левая сторона сердца. Аорта и левый желудочек слишком малы, а отверстия в артерии и перегородке не созрели и не закрылись должным образом.
Легочная атрезия / неповрежденная желудочковая перегородка — Легочного клапана не существует, и единственная кровь, получающая кислород, — это кровь, которая направляется в легкие через отверстия, которые обычно закрываются во время развития.
Атрезия трехстворчатого клапана — В сердце нет трехстворчатого клапана, поэтому кровь не может нормально течь из тела в сердце. Кровь не наполняется кислородом должным образом, она не завершает нормальный цикл тело-сердце-легкие-сердце-тело.
Дополнительная информация о дефектах одиночного желудочка.
Тетралогия Фалло
Порок сердца, сопровождающийся четырьмя проблемами.
Это:
- отверстие между нижними камерами сердца
- Препятствие от сердца к легким
- Аорта (кровеносный сосуд) лежит над отверстием в нижних камерах
- Мышца, окружающая нижнюю правую камеру, становится чрезмерно утолщенной
Дополнительная информация о тетралогии Фалло.
Тотальное аномальное соединение легочной вены (TAPVC)
Дефект вен, ведущих от легких к сердцу.
При TAPVC кровь не идет обычным путем от легких к сердцу и обратно к телу. Вместо этого вены из легких прикрепляются к сердцу в ненормальном положении, и эта проблема означает, что насыщенная кислородом кровь попадает или просачивается в неправильную камеру.
Дополнительная информация о тотальном аномальном соединении легочной вены (TAPVC).
Артериальный ствол
Когда у человека одна большая артерия вместо двух отдельных, по которым кровь переносится в легкие и тело.
В нормальном сердце кровь следует циклу: тело-сердце-легкие-сердце-тело. Когда у человека есть артериальный ствол, кровь, покидающая сердце, не идет по этому пути. У него только один сосуд, а не два отдельных для легких и тела. Имея только одну артерию, нет определенного пути к легким для кислорода, прежде чем он вернется в сердце, чтобы доставить кислород к телу.
Дополнительная информация об Arteriosus Truncus.
Дефект межжелудочковой перегородки (VSD)
VSD — это отверстие в стенке, разделяющей две нижние камеры сердца.
При нормальном развитии перегородка между камерами закрывается еще до рождения плода, так что при рождении богатая кислородом кровь не смешивается с кровью, бедной кислородом. Если отверстие не закрывается, это может вызвать повышение давления в сердце или снижение содержания кислорода в организме.
Дополнительная информация о дефекте межжелудочковой перегородки (VSD).
Врожденные пороки сердца и критические ИБС
Что такое врожденные пороки сердца?
Врожденное означает наличие при рождении. Врожденные пороки сердца (также называемые ВПС) — это сердечные заболевания, с которыми рождается ребенок. Эти условия могут повлиять на форму сердца или на то, как оно работает, или на то и другое одновременно. ИБС может быть легкой или серьезной.
ВПС — наиболее распространенные типы врожденных дефектов. Врожденные дефекты — это структурные изменения, присутствующие при рождении, которые могут повлиять практически на любую часть тела.Они могут повлиять на то, как тело выглядит, работает или и то, и другое. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма.
Критические врожденные пороки сердца (также называемые критическими ВПС или критическими врожденными пороками сердца) являются наиболее серьезными врожденными пороками сердца. Младенцы с критическими ВПС нуждаются в хирургическом вмешательстве или другом лечении в течение первого года жизни. Без лечения критические ИБС могут вызвать серьезные проблемы со здоровьем и смерть.
Ежегодно в Соединенных Штатах почти 1 из 100 младенцев (около 1 процента или 40 000 младенцев) рождается с пороком сердца.Примерно каждый четвертый ребенок, рожденный с пороком сердца (около 25 процентов), имеет критическую ВПС. Некоторые пороки сердца не нуждаются в лечении или легко поддаются лечению. Но другим, как некоторым критическим ИБС, может потребоваться операция в течение нескольких лет.
Как пороки сердца могут повлиять на вашего ребенка?
Пороки сердца могут поражать различные части сердца вашего ребенка, в том числе:
- Камеры сердца. Сердце имеет четыре камеры. В две верхние камеры (также называемые предсердиями) поступает кровь.Две нижние камеры (также называемые желудочками) перекачивают кровь из сердца в другие части тела.
- Перегородка. Это стена, разделяющая правую и левую стороны сердца. Между двумя предсердиями есть стенка, а между двумя желудочками — стенка.
- Клапаны сердца. Эти клапаны открываются и закрываются, чтобы контролировать кровоток через сердце. Они помогают крови двигаться в правильном направлении, перекачивая ее в другие части тела.
- Артерии и вены около сердца. Артерии — это кровеносные сосуды, которые переносят кровь от сердца к телу. Аорта — это главная артерия, по которой кровь от сердца переносится к остальным частям тела. Вены — это кровеносные сосуды, по которым кровь идет от тела к сердцу.
Пороки сердца могут повлиять на кровоток, в результате чего кровь вашего ребенка:
- Притормозить
- Идти не в том направлении или не в том месте
- Заблокировать
- Недостаточно кислорода для разноса по всему телу
Некоторые из этих проблем с кровотоком могут вызывать скопление жидкости в легких (также называемое застоем легких или отеком легких).Жидкость в легких может затруднить дыхание ребенка. У младенцев с серьезными пороками сердца может развиться сердечная недостаточность (также называемая застойной сердечной недостаточностью). Это когда сердце не может перекачивать кровь так, как должно.
Каковы примеры критических ВПС?
Критические CHD включают:
Коарктация аорты (также называемая COA). В этом состоянии часть аорты слишком узкая. Это может уменьшить или заблокировать приток крови к телу. Сердечным мышцам нужно работать усерднее, чтобы отвести кровь из сердца.Эта дополнительная нагрузка на сердце может ослабить сердечную мышцу и вызвать другие проблемы с сердцем. Младенцам с COA лечат хирургическим вмешательством или процедурой, называемой баллонной ангиопластикой. В этой процедуре врач использует катетер (тонкую гибкую трубку) с крошечным баллоном, который он расширяет, чтобы открыть аорту. Он может вставить стент — маленькую трубку с сеткой, которая используется для того, чтобы кровеносный сосуд оставался открытым. Многим детям с COA необходимо принимать лекарства для снижения кровяного давления. Артериальное давление — это сила притока крови к стенкам артерий.
Правильная транспозиция магистральных артерий (также называемая d-TGA). У младенцев с этим заболеванием поменяны положения двух важных артерий. Это означает, что в крови, перекачиваемой в организм, может не хватать кислорода. Младенцам с d-TGA требуется операция на сердце вскоре после рождения, чтобы помочь доставить богатую кислородом кровь от сердца к остальным частям тела. Им могут потребоваться лекарства, чтобы улучшить работу сердца, снизить кровяное давление, помочь организму избавиться от лишней жидкости или замедлить работу сердца, если оно бьется слишком быстро.Если сердце бьется слишком медленно, им может понадобиться кардиостимулятор. Кардиостимулятор — это небольшое устройство, которое помещается под кожу в груди и помогает контролировать сердцебиение.
Прерванная дуга аорты (также называемая IAA). В этом состоянии часть аорты отсутствует. Это означает, что сердце не может посылать кровь через аорту к остальному телу. Младенцам с IAA требуется операция вскоре после рождения для восстановления аорты.
Атрезия легких (также называемая ПА). В этом состоянии легочный клапан сердца не сформирован должным образом или вообще не сформирован.Легочный клапан контролирует кровоток из правого желудочка сердца в легкие. Если у ребенка ПА, кровь не может течь от сердца к легким, чтобы забрать кислород для тела. Младенцы с ПА обычно нуждаются в лекарствах для улучшения кровотока до тех пор, пока их нельзя будет вылечить катетеризацией сердца или хирургическим вмешательством. Во время катетеризации сердца врач вашего ребенка вводит катетер в кровеносный сосуд и направляет его к сердцу. Затем он может использовать крошечный шарик, чтобы расширить клапан. Или он может вставить стент, чтобы кровеносный сосуд оставался открытым.Но большинству детей с ПА вскоре после рождения требуется операция по расширению или замене легочного клапана.
Дефекты единственного желудочка. В этой группе состояний сердце ребенка имеет один желудочек, который работает достаточно хорошо, чтобы перекачивать кровь, а не два желудочка. К дефектам единственного желудочка относятся:
- Аномалия Эбштейна. В этом состоянии трехстворчатый клапан сердца (клапан между двумя правыми камерами сердца) не работает должным образом. Это означает, что кровь может просачиваться обратно в неправильную часть сердца.Младенцам с этим заболеванием может потребоваться операция по восстановлению или замене трехстворчатого клапана. Им также могут потребоваться лекарства, чтобы контролировать частоту сердечных сокращений, улучшать кровоток или лечить любые признаки сердечной недостаточности.
- Синдром гипоплазии левых отделов сердца (также называемый HLHS). В этом состоянии левая часть сердца не формируется должным образом, и сердце не может перекачивать кровь в тело должным образом. Ребенку с HLHS требуется несколько различных хирургических вмешательств, которые начинаются вскоре после рождения, чтобы увеличить приток крови к ее телу.Некоторым младенцам также нужны лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости. Если состояние очень тяжелое или если хирургическая операция ослабляет сердце, ребенку может потребоваться пересадка сердца. Пересадка сердца — это операция, при которой поврежденное сердце удаляется и заменяется здоровым сердцем другого человека.
- Атрезия трехстворчатого клапана. В этом состоянии трехстворчатый клапан сердца (клапан между двумя правыми камерами сердца) не сформирован.Это означает, что кровь не может течь правильно через сердце или к остальному телу. Младенцам с атрезией трикуспидального клапана может потребоваться одна или несколько операций, которые начнутся вскоре после рождения, чтобы увеличить приток крови к легким и обойти (обойти) часть сердца, которая не работает должным образом. Некоторым младенцам нужны лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости.
- Правый желудочек с двойным выходом (также называемый DORV). В этом состоянии аорта соединяется с правым желудочком сердца, а не с левым желудочком.Между двумя желудочками также есть отверстие. Это означает, что в перекачиваемой к телу крови может не хватать кислорода. Младенцам с DORV требуется операция по восстановлению сердца.
Тетралогия Фалло (также называемая TOF). У младенцев с этим заболеванием четыре порока сердца, которые ограничивают поступление кислорода в кровь, перекачиваемую в организм. Младенцам с TOF требуется операция на сердце вскоре после рождения, чтобы улучшить приток крови к легким и остальным частям тела.
Полный аномальный возврат из легочной вены (также называемый TAPVR). В этом состоянии вены, по которым кровь из легких поступает в сердце, не соединяются с сердцем должным образом, поэтому организм не получает достаточно кислорода. Младенцы с этим заболеванием нуждаются в хирургическом вмешательстве, чтобы кровь могла лучше проходить через сердце.
Артериальный ствол (также называемый обыкновенным стволом). У младенцев с этим заболеванием только одна артерия, выходящая из сердца, вместо двух артерий. У них также есть только один клапан, который контролирует кровь, покидающую сердце, вместо двух клапанов.Это означает, что кровь с кислородом смешивается с кровью, в которой нет кислорода. Таким образом, слишком много крови попадает в легкие, и сердцу приходится усерднее работать, чтобы перекачивать кровь к остальному телу. Младенцам с этим заболеванием требуется операция по восстановлению сердца и кровеносных сосудов. Некоторым младенцам могут потребоваться лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости.
По мере взросления большинству детей с критическими ВПС требуются регулярные осмотры у детского кардиолога для проверки сердца и выявления других проблем со здоровьем.
Что такое врожденные пороки сердца и как их лечить?
Общие CHD включают:
Открытый артериальный проток (также называемый КПК). Это состояние возникает в связи (называемой артериальным протоком) между двумя основными кровеносными сосудами, ведущими от сердца: легочной артерией и аортой. Артериальный проток открыт, когда ребенок находится в утробе матери. Если после рождения он не закрывается должным образом, кровь, в которой не хватает кислорода, может течь в неправильном направлении.Это может ослабить сердечную мышцу и привести к сердечной недостаточности. Иногда КПК может закрыться сам по себе. Но некоторым младенцам нужны лекарства, процедуры с катетерами или операция на сердце.
Дефекты перегородки. Эти условия оставляют отверстие в перегородке. Это может привести к тому, что кровь пойдет в неправильном направлении или в неправильное место, или может вызвать перекачку лишней крови в легкие. Типы дефектов перегородки включают:
- Дефект межпредсердной перегородки (также называемый ДМПП). Это когда отверстие в стене, разделяющей правое и левое предсердия.
- Дефект межжелудочковой перегородки (также называемый ДМЖП). Это когда отверстие в стенке, разделяющей правый и левый желудочки. ДМЖП — наиболее распространенный тип порока сердца.
- Дефект атриовентрикулярной перегородки (АВСД). Это когда есть отверстия между камерами правой и левой стороны сердца, и клапаны между этими камерами могут формироваться неправильно.
Некоторые небольшие дефекты перегородки закрываются сами по себе. Операция на сердце или процедуры с использованием катетеров могут исправить более крупные дефекты перегородки.Младенцам с АВСД обычно требуется операция на сердце.
Что вызывает врожденные пороки сердца?
Пороки сердца могут начать развиваться в первые 6 недель беременности, когда сердце формируется, часто до того, как вы узнаете, что беременны. Мы не уверены, что вызывает большинство врожденных пороков сердца, но следующие факторы могут иметь значение:
Изменения генов или хромосом
У некоторых детей пороки сердца возникают из-за изменений в их хромосомах или генах. Хромосомы — это структуры, которые содержат гены.Гены — это часть клеток вашего тела, в которых хранятся инструкции о том, как ваше тело растет и работает. Гены передаются от родителей к детям. Определенные изменения генов (также называемые мутациями) связаны с пороками сердца. По крайней мере, 15 из 100 (15 процентов) случаев ИБС связаны с генетическими или хромосомными состояниями. Например, около половины детей с синдромом Дауна имеют пороки сердца.
Если у вас, вашего партнера или одного из ваших детей есть врожденный порок сердца, у вашего следующего ребенка также может быть больше шансов иметь такой порок.Так что вы можете встретиться с генетическим консультантом. Это человек, который обучен помочь вам понять гены, врожденные дефекты и другие заболевания, присущие семьям, и то, как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Состояние здоровья у мамы
Наличие одного из этих состояний может увеличить риск рождения ребенка с ИБС:
- Волчанка (также называемая системной красной волчанкой или СКВ). Волчанка — это аутоиммунное заболевание. Это состояние здоровья, которое возникает, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровые ткани.Волчанка может повредить суставы, кожу, почки, сердце, легкие и другие части тела.
- Материнская фенилкетонурия (также называемая фенилкетонурией). Фенилкетонурия — это состояние, при котором ваше тело не может расщеплять аминокислоту, называемую фенилаланином. Амниокислоты помогают вырабатывать белок в вашем теле Без лечения фенилаланин накапливается в крови и вызывает проблемы со здоровьем. Большинство беременных женщин с фенилкетонурией могут иметь здоровых детей, если будут следовать специальному плану с низким содержанием фенилаланина.
- Ожирение (избыточный вес).Если вы страдаете ожирением, у вас избыточное количество жира, а ваш индекс массы тела (ИМТ) составляет 30 или выше. Чтобы узнать свой ИМТ, посетите www.cdc.gov/bmi.
- Существовавший ранее диабет (также называемый диабетом 1 или 2 типа). Это заболевание, при котором в крови содержится слишком много сахара (называемого глюкозой). Существование ранее означает, что у вас был диабет до беременности. Диабет может повредить органы вашего тела, включая кровеносные сосуды, нервы, глаза и почки.
- Краснуха (также называемая немецкой корью).Это инфекция, которая вызывает легкие симптомы гриппа и сыпь на коже. Краснуха во время беременности может повысить риск ИБС у вашего ребенка.
Лекарства, которые вы принимаете
Прием определенных лекарств может увеличить риск заражения вашего ребенка ИБС. Сообщите своему врачу о любых лекарствах, которые вы принимаете, прежде чем пытаться забеременеть. Сюда входят лекарства, отпускаемые по рецепту, без рецепта, растительные продукты и добавки.
Если лекарство, которое вы принимаете, может быть вредным для вашего ребенка, вы можете изменить его на более безопасное.Но некоторые лекарства могут иметь решающее значение для вашего собственного здоровья, даже если они могут повлиять на вашего ребенка. Вы и ваш врач можете взвесить преимущества и риски лекарств, которые вы принимаете, чтобы обеспечить вам наиболее здоровую беременность. Не начинайте и не прекращайте принимать какие-либо лекарства по рецепту до, во время или после беременности, не посоветовавшись предварительно со своим врачом. Начало, прекращение приема или смена лекарств может вызвать серьезные проблемы со здоровьем у вас или вашего ребенка.
Это примеры лекарств, которые могут увеличить риск ИБС у вашего ребенка:
- Ингибиторы АПФ.Эти лекарства используются для лечения высокого кровяного давления и других состояний. Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может вызвать перегрузку сердца и вызвать проблемы во время беременности.
- Изотретиноин. Это лекарство используется для лечения прыщей.
- Литий. Это лекарство используется для лечения депрессии. Депрессия (также называемая депрессивным расстройством, большой депрессией и клинической депрессией) — это заболевание, которое вызывает чувство печали и потерю интереса к тому, что вам нравится делать.Это может повлиять на то, как вы чувствуете, думать и действовать, и может мешать вашей повседневной жизни. Чтобы поправиться, нужно лечение.
- Статины. Эти лекарства используются для лечения повышенного холестерина. Холестерин — это вещество в крови. Слишком высокий уровень холестерина может увеличить риск сердечных заболеваний.
- Талидомид. Это лекарство используется для лечения определенных кожных заболеваний, инфекций, определенных типов рака и осложнений, связанных с ВИЧ (расшифровывается как вирус иммунодефицита человека). ВИЧ атакует иммунную систему организма и является вирусом, вызывающим СПИД.У здорового человека иммунная система защищает организм от инфекций, рака и некоторых заболеваний.
Условия повседневной жизни (образ жизни и окружающая среда)
Некоторые вещи в вашей жизни и окружающей среде (где и как вы живете) могут увеличить ваши шансы на зачатие ребенка с ИБС. К ним относятся:
- Употребление алкоголя во время беременности. Если вы беременны, пытаетесь забеременеть или думаете, что беременны, не употребляйте алкоголь.
- Курение до или во время беременности.Женщины, которые курят в любое время в течение месяца до беременности или в течение первых 3 месяцев беременности, с большей вероятностью родят ребенка с ИБС, чем женщины, которые не курят.
Если вы курите или употребляете алкоголь, попросите своего врача помочь вам бросить курить.
Как узнать, есть ли у вашего ребенка врожденный порок сердца?
Если ваш лечащий врач не обнаружит серьезного врожденного порока сердца у вашего ребенка во время беременности, он обычно диагностируется вскоре после рождения или в течение первых нескольких месяцев жизни.Менее серьезные пороки сердца могут быть обнаружены только у детей.
Во время беременности
Ваш врач может использовать тест, называемый эхокардиограммой плода (также называемый эхосигналом плода), чтобы проверить сердце вашего ребенка. В этом тесте используется ультразвук, чтобы сделать снимок сердца вашего ребенка, пока он еще находится в матке (матке). Вы можете пройти этот тест примерно на 18–24 неделе беременности.
Вам может потребоваться эхокардиограмма плода, если:
- Ваш врач обнаружит возможную проблему, например, нарушение сердечного ритма у вашего ребенка, во время ультразвукового исследования.
- У вашего ребенка генетическое или хромосомное заболевание, такое как синдром Дауна, которое может быть связано с ИБС.
- У вас в семье были проблемы с сердцем. Это означает, что у вас, вашего партнера или кого-то из членов вашей семьи проблемы с сердцем.
- У вас есть заболевание, такое как диабет, которое может играть роль в ИБС.
- Вы принимаете лекарство, которое может повысить риск заражения вашего ребенка ИБС.
После рождения
Ваш ребенок проверяется на критические ВПС в рамках скрининга новорожденных, прежде чем он выпишется из больницы после рождения.Скрининг новорожденных позволяет выявить серьезные, но редкие и в основном поддающиеся лечению состояния. Он включает в себя проверку крови, слуха и сердца. Все штаты требуют обследования новорожденных, и все штаты, кроме Калифорнии, требуют скрининга на критические ИБС. Калифорния требует, чтобы поставщики предлагали скрининг на критические ВПС.
Младенцы проходят скрининг на критические ВПС с помощью простого теста, называемого пульсоксиметрией (также называемого пульсоксиметрией). Этот тест проверяет количество кислорода в крови вашего ребенка. Низкий уровень кислорода может быть признаком порока сердца.В пульсоксиметрии используется пульсоксиметр с датчиками, которые размещаются на коже вашего ребенка. Тест безболезненный и занимает всего несколько минут. Пульсоксиметрия позволяет выявить многие, но не все критические ВПС. Воспитатель вашего ребенка также может обнаружить порок сердца при медосмотре.
Если анализы покажут, что у вашего ребенка критическая ИБС, он сможет получить помощь и лечение на раннем этапе, чтобы предотвратить более серьезные проблемы со здоровьем. Лечащий врач может направить вашего ребенка на лечение к детскому кардиологу.Это врач, который лечит младенцев и детей с сердечными заболеваниями.
Каковы признаки и симптомы врожденных пороков сердца?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете. У некоторых ВПС нет никаких признаков, поэтому вы можете не знать, что у вашего ребенка ВПС, пока он не станет старше.
Признаки порока сердца включают:
- Шум в сердце. Это дующий, свистящий или хрипящий звук, слышимый во время сердцебиения.Это вызвано бурным кровотоком через сердечные клапаны или около сердца. Воспитатель вашего ребенка может услышать шум, когда проверит сердцебиение вашего ребенка с помощью стетоскопа.
- Бьющееся сердце
- Слабый пульс
- Серый или синий цвет кожи, губ или ногтей
- Сонливость во время кормления или сильная сонливость в другое время
- Опухание живота или ног или отечность вокруг глаз
- Проблемы с дыханием или учащенное дыхание. Проблемы с дыханием во время кормления могут привести к медленному увеличению веса.
Если у вашего ребенка есть какие-либо из этих признаков, немедленно позвоните его поставщику. Поставщик вашего ребенка может использовать эти тесты для проверки сердечных приступов:
- Физический осмотр. Воспитатель вашего ребенка прослушивает сердце и легкие вашего ребенка с помощью стетоскопа и ищет другие признаки порока сердца.
- Эхокардиограмма (также называемая эхосигналом или ультразвуком сердца). Это УЗИ сердца. Воспитатель вашего ребенка может видеть сердцебиение и проверять сердечные клапаны и другие части.
- Электрокардиограмма (также называемая ЭКГ или ЭКГ). Этот тест регистрирует электрическую активность сердца. Он показывает, насколько быстро бьется сердце и устойчив ли его ритм. Он также показывает размер и положение камер сердца.
- Рентген грудной клетки. Этот тест позволяет сделать снимки грудной клетки и органов вашего ребенка, таких как сердце и легкие. Он может показать, увеличено ли сердце. Это также может показать, есть ли в легких лишняя кровь или другая жидкость. Увеличенное сердце или избыток жидкости в легких могут быть признаками сердечной недостаточности.
- Пульсоксиметрия
- Катетеризация сердца
Последнее обновление: июнь 2019 г. Это называется врожденным пороком сердца (ВПС). Некоторые дефекты являются легкими и не вызывают значительного нарушения работы сердца. Однако более половины всех детей с ИБС имеют достаточно серьезное заболевание, требующее лечения.
Как работает сердце
Сердце — это двойной насос, состоящий из четырех камер. Его роль — обеспечивать организм кислородом. Сердце забирает кровь на следующих этапах:
- Оно забирает кровь с низким содержанием кислорода в правую сборную камеру (правое предсердие) и сжимает ее в правую насосную камеру (правый желудочек).
- Затем кровь закачивается через артерию в легкие для поглощения кислорода.
- Из легких кровь с кислородом поступает в левую сборную камеру (левое предсердие).
- Затем он попадает в нижнюю левую насосную камеру (левый желудочек) и в артерию (аорту), где снова начинает свое путешествие по телу.
Пороки сердца могут развиться в матке
Если сердце и кровеносные сосуды не растут должным образом во время внутриутробного развития, это может вызвать:
- Закупорки, которые препятствуют кровотоку вокруг сердца и артерий
- Кровь движется ненормально через сердце (например, через «дыры» в стенках, разделяющих две стороны сердца)
- Части самого сердца, которые должны быть недоразвиты.
Приобретенный порок сердца
У некоторых детей проблемы с сердцем развиваются после болезни. Заболевания, которые могут привести к проблемам с сердцем, включают миокардит (воспаление сердечной мышцы), кардиомиопатию (заболевание сердечной мышцы), ревматический порок сердца (заболевание, которое может следовать за стрептококковой бактериальной инфекцией) и болезнь Кавасаки (болезнь с лихорадкой, сыпью. и увеличение лимфатических узлов, которые могут повлиять на сердце). Это называется приобретенными пороками сердца.
Некоторые дети с генетическими заболеваниями, такими как синдром Нунана, также могут иметь аномалии сердца.
Причины порока сердца
Примерно в восьми из 10 случаев причина врожденного порока сердца неизвестна. Некоторые из известных причин ИБС включают:
- Гены — 20 процентов случаев имеют генетическую причину
- Другие врожденные дефекты — ребенок с определенными врожденными дефектами, такими как синдром Дауна, с большей вероятностью будет имеют пороки развития сердца
- Заболевание матери — заболевание матери во время беременности (например, краснуха — сейчас редко) может увеличить риск врожденных пороков сердца
- Лекарства и лекарства — лекарства (без рецепта) или по рецепту) или запрещенные препараты, принимаемые матерью во время беременности, могут повысить риск врожденных пороков сердца
- Алкоголь — мать, употребляющая большое количество алкоголя во время беременности, может увеличить риск врожденных пороков сердца
- Здоровье матери — такие факторы, как неуправляемый диабет и плохое питание во время беременности, могут увеличить риск
- Материнский возраст — младенцы женщин старшего возраста чаще страдают врожденным дефектом, чем младенцы более молодых женщин.
Симптомы порока сердца
Проблемы с сердцем могут вызывать различные симптомы у младенцев, в том числе:
- Одышка — это может быть связано с накоплением жидкости в легких
- Проблемы с кормлением — это может произойти из-за того, что у ребенка проблемы с дыханием.
- Синие губы и кожа. — некоторые пороки сердца могут привести к смешиванию синей (обедненной кислородом) крови из вен и красной (богатой кислородом) крови из легких.Это может вызвать синеватый цвет губ и кожи, называемый «цианозом».
Пять распространенных пороков сердца
Некоторые общие врожденные пороки сердца включают:
- Дефект межжелудочковой перегородки
- Транспозиция магистральных сосудов
- Коарктация аорты
- Тетралогия Фалло
- Синдром гипоплазии левых отделов сердца.
Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки — самый распространенный врожденный порок сердца в Виктории.
Желудочки — это две нижние насосные камеры сердца. Дефект межжелудочковой перегородки означает, что в стенке между желудочками имеется отверстие. Это отверстие позволяет смешивать оксигенированную и деоксигенированную кровь.
У ребенка с этим заболеванием сердце должно работать намного тяжелее, чем обычно, и может увеличиваться в размерах. Симптомы включают одышку, трудности с кормлением, учащенное сердцебиение и неспособность расти с ожидаемой скоростью. В зависимости от тяжести состояния у ребенка может развиться застойная сердечная недостаточность и повышенный риск развития пневмонии.
Лечение дефекта межжелудочковой перегородки
Лечение дефекта межжелудочковой перегородки зависит от тяжести дефекта. Если отверстие небольшое, оно может со временем зажить само, и никакого лечения, кроме тщательного наблюдения, не требуется. Большие дефекты с симптомами в младенчестве могут потребовать операции на открытом сердце. Закрытие отверстия (обычно «пластырем») позволяет крови нормально циркулировать, снимая нагрузку на сердце. В некоторых случаях, как правило, у детей старшего возраста, когда отверстие не закрылось и все еще вызывает нагрузку на сердце, может быть возможна процедура катетера, а дефект закрывается с помощью имплантируемого устройства.
Транспозиция магистральных сосудов
Обычно кровь из правого желудочка сердца попадает в легкие по легочной артерии. Кровь из левого желудочка попадает в тело по аорте (главной артерии тела).
Транспозиция магистральных сосудов означает обратную ситуацию: легочная артерия прикреплена к левому желудочку, а аорта — справа. Кислородная кровь перекачивается обратно в легкие, а не по всему телу.
Этот дефект может быть фатальным в первые недели жизни, если его не лечить.Некоторые дети живут дольше, если в перегородке между верхними и нижними камерами сердца есть отверстие, позволяющее крови смешиваться. Основным признаком транспозиции магистральных сосудов является цианоз, синяя окраска кожи, вызванная недостатком кислорода.
Лечение транспозиции магистральных сосудов
Лечение транспозиции магистральных сосудов включает процедуру, называемую баллонной септостомией. Это может потребоваться для увеличения небольшого отверстия между предсердиями, которое обычно присутствует при рождении, чтобы больше насыщенной кислородом крови могло достичь тела.Последующая операция будет организована, как правило, в первые две недели жизни, чтобы восстановить нормальное соединение артерий.
Коарктация аорты
Аорта является главной артерией тела, и «коарктация» означает, что она сужена или защемлена, обычно в верхней части грудной клетки. Это означает, что артериальное давление в нижней части тела ниже нормы.
Это состояние часто приводит к серьезным симптомам в первые недели жизни. Симптомы обычно возникают в первую неделю жизни и включают одышку и затрудненное дыхание, а также могут включать коллапс.
Реже это заболевание не может быть диагностировано в младенчестве и может быть обнаружено гораздо позже при обследовании высокого кровяного давления.
Лечение коарктации аорты
Для лечения коарктации аорты потребуется хирургическое вмешательство, если состояние тяжелое и вызывает симптомы в раннем младенчестве. У детей старшего возраста суженный участок иногда можно растянуть с помощью специальных баллончиков или «стентов».
Тетралогия Фалло
Когда у ребенка тетралогия Фалло, его сердце поражено четырьмя основными дефектами:
- Дефект межжелудочковой перегородки
- Блокировка кровотока из правого желудочка
- Утолщение стенки желудочка правый желудочек
- Смещение аорты в сторону правого желудочка.
Эти четыре дефекта позволяют оксигенированной и деоксигенированной крови смешиваться внутри сердца. Основной симптом — цианоз (синяя окраска), который развивается в первые недели или месяцы жизни.
Лечение тетралогии Фалло
Лечение тетралогии Фалло требует хирургического вмешательства для закрытия дефекта перегородки и устранения препятствия для кровотока из правого желудочка. Некоторым младенцам с тяжелыми симптомами в раннем возрасте может быть сделана предварительная операция «шунтирования», которая увеличивает приток крови к легким и уменьшает цианоз, но не устраняет основной дефект.
Синдром гипоплазии левых отделов сердца
В этом состоянии вся левая сторона сердца, включая клапаны и кровеносные сосуды, недоразвита. Без своевременного лечения ребенок может умереть в течение нескольких дней или недель после рождения. Симптомы включают серый цвет лица и серьезные затруднения дыхания.
Лечение синдрома гипопластических левых отделов сердца
Синдром гипопластических левых отделов сердца потребует хирургического вмешательства. Используемые методы включают операцию «Норвуд», которая позволяет правому желудочку стать насосной камерой, снабжающей тело и легкие.Операция сложная и сопряжена с высоким риском. По крайней мере, две дальнейшие операции в раннем детстве потребуются для достижения нормальной функции сердца.
Дети с пороками сердца нуждаются в особом уходе для предотвращения инфекций
Обсудите с кардиологом вашего ребенка, требуется ли вашему ребенку антибиотики для некоторых процедур, например, при удалении зубов или при других операциях, связанных с полостью рта, носа, кишечника. органов или мочеполовой системы.Бактерии могут попасть в кровоток во время этих процедур и вызвать серьезную инфекцию (известную как инфекционный эндокардит) в аномальной части сердца.
Все лекарства следует уточнять у фармацевта, семейного врача или кардиолога. Обычные прививки следует делать в обычное время после консультации с врачом.
Куда обратиться за помощью
Врожденные пороки сердца | Johns Hopkins Medicine
Что такое врожденный порок сердца?
Когда сердце или кровеносные сосуды около сердца не развиваются нормально до рождения, возникает состояние, называемое врожденным пороком сердца (врожденный означает «существующий при рождении»).
Врожденные пороки сердца встречаются примерно у 1% младенцев. Большинство молодых людей с врожденными пороками сердца уже доживают до взрослой жизни.
В большинстве случаев причина неизвестна. Иногда причиной этого заболевания является вирусная инфекция матери. Состояние может быть генетическим (наследственным). Некоторые врожденные пороки сердца являются результатом употребления алкоголя или наркотиков во время беременности.
Большинство пороков сердца либо вызывают ненормальный кровоток через сердце, либо препятствуют кровотоку в сердце или сосудах (обструкции называются стенозами и могут возникать в сердечных клапанах, артериях или венах).Отверстие между двумя камерами сердца является примером очень распространенного врожденного порока сердца.
К более редким дефектам относятся те, у которых:
Правая или левая сторона сердца сформирована не полностью (гипоплазия)
Присутствует только один желудочек.
И легочная артерия, и аорта возникают из одного и того же желудочка.
Легочная артерия и аорта возникают из «неправильных» желудочков.
Виды врожденных пороков сердца
Существует множество заболеваний сердца, при которых требуется клиническая помощь врача или другого медицинского работника. Ниже перечислены некоторые из условий, для которых мы предоставили краткий обзор.
Непроходимые дефекты
Стеноз аорты (AS). В этом состоянии аортальный клапан между левым желудочком и аортой сформирован неправильно и сужен, что затрудняет перекачку крови в тело сердца.Нормальный клапан имеет 3 створки или створки, но стенозированный клапан может иметь только одну створку (одностворчатый) или 2 створки (двустворчатый).
У некоторых детей может наблюдаться боль в груди, необычная усталость, головокружение или обморок. В остальном у большинства детей со стенозом аорты симптомы отсутствуют. Но даже легкий стеноз со временем может ухудшиться, и для устранения закупорки может потребоваться катетерная процедура или хирургическое вмешательство, или может потребоваться замена клапана на искусственный.
Легочный стеноз (ПС). Легочный или легочный клапан, расположенный между правым желудочком и легочной артерией, открывается, позволяя крови течь из правого желудочка в легкие. Когда дефектный легочный клапан не открывается должным образом, это заставляет сердце перекачивать кровь сильнее, чем обычно, чтобы преодолеть препятствие. Обычно обструкцию можно исправить с помощью процедуры на основе катетера, известной как баллонная вальвулопластика, хотя некоторым людям требуется операция на открытом сердце.
Двустворчатый аортальный клапан. В этом состоянии ребенок рождается с двустворчатым клапаном, имеющим только 2 створки. (Нормальный аортальный клапан имеет 3 створки, которые открываются и закрываются). Если клапан сужается, крови становится труднее проходить через него, и часто кровь просачивается в обратном направлении. Симптомы обычно не развиваются в детстве, но часто обнаруживаются во взрослом возрасте.
Субаортальный стеноз. Это состояние относится к сужению левого желудочка чуть ниже аортального клапана.Обычно кровь проходит через него и попадает в аорту. Однако субаортальный стеноз ограничивает кровоток из левого желудочка, что часто приводит к увеличению нагрузки на левый желудочек. Субаортальный стеноз может быть врожденным или вызванным формой кардиомиопатии (заболевание сердечной мышцы).
Коарктация аорты (КОА). В этом состоянии аорта сужена или сужена, препятствуя кровотоку в нижней части тела и повышая кровяное давление выше сужения.Обычно симптомы отсутствуют при рождении, но они могут развиться уже в первую неделю после рождения. Если развиваются тяжелые симптомы высокого кровяного давления и сердечной недостаточности, необходимо хирургическое вмешательство. Менее серьезные случаи могут быть обнаружены только после того, как ребенок подрастет, но могут привести к долгосрочным проблемам со здоровьем, если их не исправить.
Дефекты перегородки
Некоторые врожденные пороки сердца позволяют крови течь между правой и левой камерами сердца, потому что ребенок рождается с отверстием в стенке (или перегородке), разделяющим правую и левую стороны сердца.
Дефект межпредсердной перегородки (ДМПП). В этом состоянии есть отверстие между двумя верхними камерами сердца — правым и левым предсердиями, что вызывает ненормальный кровоток через сердце. У детей с РАС мало симптомов. ДМПП может быть закрыта с помощью катетерной техники или операции на открытом сердце. Закрытие дефекта предсердия с помощью операции на открытом сердце в детстве часто может предотвратить серьезные проблемы в дальнейшей жизни.
Дефект межжелудочковой перегородки (VSD). В этом состоянии между двумя нижними камерами сердца имеется отверстие. Из-за этого отверстия кровь из левого желудочка течет в правый желудочек из-за более высокого давления в левом желудочке. Это заставляет правый желудочек закачивать лишнюю кровь в легкие, что может вызвать застой в легких. в то время как большинство маленьких ДМЖП закрываются сами по себе, большие требуют хирургического вмешательства для восстановления отверстия.
Цианотические дефекты
Цианотические дефекты — это дефекты, при которых кровь, перекачиваемая в тело, содержит меньше кислорода, чем обычно.Это вызывает посинение кожи. Младенцев с цианозом часто называют «голубыми младенцами».
Тетралгия Фалло — наиболее частый дефект, вызывающий цианоз у людей старше 2 лет. Большинству детей с тетрадой Фалло до школьного возраста (часто в младенчестве) проводят операцию на открытом сердце, чтобы закрыть дефект межжелудочковой перегородки и удалить закупоривающую мышцу. Необходимо пожизненное медицинское наблюдение.
Атрезия трехстворчатого клапана. В этом состоянии нет трикуспидального клапана, следовательно, кровь не течет из правого предсердия в правый желудочек.Атрезия трехстворчатого клапана характеризуется следующим:
Хирургическое шунтирование часто необходимо для увеличения притока крови к легким.
Транспозиция магистральных артерий. В этом эмбриологическом дефекте положение легочной артерии и аорты перевернуто, таким образом:
Аорта берет начало из правого желудочка, поэтому бедная кислородом кровь, возвращающаяся из тела в сердце, перекачивается обратно в аорту без предварительного попадания в легкие для сбора кислорода.
Легочная артерия берет начало из левого желудочка, так что богатая кислородом кровь, возвращающаяся из легких, возвращается обратно в легочную артерию и снова в легкие.
Для исправления этого состояния необходимо немедленное медицинское вмешательство.
Прочие дефекты
Синдром гипоплазии левых отделов сердца (HLHS). В этом состоянии левая сторона сердца, включая аорту, аортальный клапан, левый желудочек и митральный клапан, недоразвита.Кровь достигает аорты через открытый артериальный проток, и если этот проток закрывается, как это обычно бывает, ребенок умирает. Ребенок часто кажется нормальным при рождении, но это состояние станет заметным в течение нескольких дней после рождения, поскольку проток закрывается. Младенцы с этим синдромом становятся бледными (серыми), пульс в ногах снижен или отсутствует, им трудно дышать и они не могут есть. Лечение хирургическое и обычно требует трех операций.
Открытый артериальный проток (ОАП). Это состояние возникает из-за того, что КПК не закрывается нормально после рождения, что позволяет крови смешиваться между легочной артерией и аортой. Когда он не закрывается, излишняя кровь может затопить легкие и вызвать застой в легких. Открытый артериальный проток часто наблюдается у недоношенных детей.
Аномалия Эбштейна. При этом дефекте наблюдается смещение вниз трехстворчатого клапана (расположенного между верхней и нижней камерами на правой стороне сердца) в правую нижнюю камеру сердца (или правый желудочек).Это означает, что предсердие больше нормального, а желудочек меньше нормального, что может привести к нарушениям ритма и сердечной недостаточности. Обычно это связано с дефектом межпредсердной перегородки.
Кто лечит врожденные пороки сердца?
Младенцев с врожденными пороками сердца наблюдают специалисты, называемые детскими кардиологами. Эти врачи диагностируют пороки сердца и помогают поддерживать здоровье детей до и после хирургического лечения проблемы с сердцем.Специалисты, которые исправляют проблемы с сердцем в операционной, известны как детские кардиохирурги или кардиоторакальные хирурги.
Для достижения и поддержания максимально возможного уровня благополучия необходимо, чтобы люди, родившиеся с ИБС и достигшие зрелого возраста, перешли к соответствующему виду кардиологической помощи. Тип требуемого ухода зависит от типа ИБС у человека. Людей с простой коронарной болезнью сердца часто может лечить взрослый кардиолог. Пациентам с более сложными типами ИБС потребуется лечение в центре, специализирующемся на ВПС у взрослых.
Взрослым с ИБС необходимо руководство для планирования ключевых жизненных вопросов, таких как колледж, карьера, занятость, страхование, деятельность, образ жизни, наследование, планирование семьи, беременность, хронические заболевания, инвалидность и конец жизни. Знания о конкретных врожденных пороках сердца и ожиданиях в отношении долгосрочных результатов и потенциальных осложнений, а также рисков должны быть пересмотрены в рамках успешного перехода от педиатрической помощи к уходу за взрослыми. Родители должны помочь передать ответственность за эти знания и ответственность за постоянный уход за своими маленькими взрослыми детьми, чтобы обеспечить переход к специализированной помощи для взрослых и улучшить состояние здоровья молодого взрослого с ИБС.
.



 От слаженной и правильной работы этих структур зависит работа сердца.
От слаженной и правильной работы этих структур зависит работа сердца.