КТ или рентген легких: что лучше?
Главная статьи КТ или рентген легких: что лучше?При пневмониях, туберкулезе и даже в рамках профилактического скрининга пациентам назначается КТ или рентген легких.
В чем разница между этими методами обследования? Когда лучше делать КТ легких, а когда рентгенографию? Подробнее рассмотрим в этой статье.
Чем отличается КТ от рентгена легких?
Компьютерная томография — это современный метод лучевой диагностки различных заболеваний, в основе которого лежит рентгенография. . Метод был разработан и предложен учеными, лауреатами Нобелевской премии Г. Хаунсфилдом и А. Кормаком в 1972 году. Классическая рентгенография была изобретена в 1896 году, чаще всего она применялась в стоматологии и для исследования легких, поскольку на рубеже XIX-XX вв. смертность от пневмонии, туберкулеза и астмы была крайне велика.
Ключевое отличие цифрового рентгена от компьютерной томографии легких — траектория прохождения рентгеновских лучей и техника визуализации.
Сканы КТ отличаются более высокой четкостью изображений и информативностью. В ходе компьютерной томографии рентгеновская трубка вместе с чувствительными датчиками совершает несколько оборотов по спиральной траектории, сканируя исследуемую область. Аппарат КТ делает множество сканов толщиной до 1 мм, на основании которых воссоздается трехмерная модель легких, сосудов, органов и костей грудной клетки в высоком разрешении.
Высокая четкость изображения при компьютерной томографии связана с техникой проведения диагностики и физическими свойствами излучения. Рентген обладает 20% коэффициентом ослабления, в то время как томография – коэффициентом 0,5%, а следовательно и более высокой разрешающей способностью.
И рентгенографию, и компьютерную томографию можно делать с контрастированием. Рентгенография или КТ легких с контрастом поможет визуализировать сосуды и опухоли. Однако первичная дифференциация новообразований на доброкачественные и онкогенные возможна только в рамках КТ, что также связано с качеством изображений.
Поскольку рентгенограмма грудной клетки в сущности представляет 1 снимок, а томограмм делают множество, то и излучение при КТ легких выше из-за многократной экспозиции. В среднем, за одну процедуру рентгена легких пациент получает 0,1 мЗв облучения, во время КТ легких – 2,5 мЗв. Однако эта доза ионизирующего излучения безопасна для пациента. В год допустимо делать КТ-сканирование 5 зон. Направляя на тот или иной рентгенографический метод обследования, врачи всегда руководствуются критерием целесообразности и безопасности пациента.
Однако эта доза ионизирующего излучения безопасна для пациента. В год допустимо делать КТ-сканирование 5 зон. Направляя на тот или иной рентгенографический метод обследования, врачи всегда руководствуются критерием целесообразности и безопасности пациента.
В специализированном центре КТ «Ами» процедура проходит на аппарате нового поколения Siemens Somatom go.Now со сниженной лучевой нагрузкой.
Что лучше: КТ или рентген легких?
КТ легких и рентгенография назначаются при воспалении легких, туберкулезе, бронхиальной астме. Оба исследования показывают состояние легких, бронхов, трахеи, средостения. И на КТ, и на рентгене выявляют опухоли, инородные предметы в полости легких и дыхательных путях. Как и компьютерная томография, рентген показывает скопления жидкости в альвеолах или фиброз (поражение легких при пневмонии), наличие эмфиземы (хронический бронхит курильщика), отек и саркоидоз легких (гранулемы и узловые новообразования легких).
Однако большинство медиков склоняются к мнению, что если есть возможность сделать КТ легких вместо рентгена, то лучше исследовать органы грудной клетки именно так. Во-первых, врач точно не пропустит заболевание или опухоль в начальной стадии. Во-вторых, после КТ легких уже нет необходимости в дополнительном уточняющем обследовании (кроме лабораторной диагностики, поскольку инфекционные, вирусные и бактериальные агенты-возбудители определяют с помощью анализа биологического материала). В-третьих, небольшие кальцификаты, деструкции и опухоли видны только на сканах КТ.
Согласно докладам Всемирной организации здравоохранения, рак легких по-прежнему представляет угрозу для жизни и здоровья миллионов людей. Поэтому пациентам старше 40 лет, особенно попадающим в группу риска, рекомендован ежегодный профилактический скрининг. Флюорография и рентген считаются традиционным методом профилактики, однако лучше всего для этой цели подойдет низкодозная компьютерная томография легких.
Плюсы рентгена легких
- Низкая цена обследования.
- Облучение около 0,1 мЗв.
- Аппаратами для рентгена оснащены многие медицинские учреждения.
Минусы рентгена легких
- Малая информативность.
- Низкая специфичность.
- Двухмерные снимки, подозрительные участки могут быть закрыты тенями органов.
- Не показывает пневмонии, опухоли и другие патологии легких на ранних стадиях. Также для обследования лимфатических узлов более информативна КТ.
- Невозможно дать первичную оценку новообразованиям, дифференцировать их на доброкачественные и онкогенные.
- Есть вероятность получения неполной картины.
Плюсы КТ легких
- Трехмерное (пространственное) изображение легких, исчерпывающая информативность.
- Показывает заболевания и патологии легких на ранних стадиях.
- Ранняя диагностика рака легких.

- Врач может первично дифференцировать новообразования.
- Назначается при атипичном течении заболеваний, в качестве уточняющего метода обследования после рентгена.
Минусы КТ легких
- Более высокая цена.
- Более высокая доза ионизирующего излучения.
- Сравнительно невысокая распространенность медицинских центров, оснащенных томографами.
Что информативнее: КТ легких или рентген?
Компьютерная томография – наиболее современный и информативный рентгенологический метод обследования. На сканах в трех проекциях визуализируются мягкие ткани, внутренние органы, кости и сосуды. Двухмерная рентгенография дает более общее представление о состоянии легких, однако иногда этого достаточно для последующего успешного лечения пациента.
Не опасно ли делать КТ легких после рентгена?
Ионизирующее (рентгеновское) излучение не полезно для человека, а в избыточном количестве вызывает радиационный синдром и может стать «спусковым механизмом» для развития онкологических заболеваний у пациентов, предрасположенных к ним. Согласно действующим «Нормам радиационной безопасности» в год допустимо до 30-50 мВз излучения, но не следует забывать и о естественном радиационном фоне. КТ легких (около 2,5 мЗв) после рентгена (около 0,1 мЗв) безопасно, и такая прецизионная диагностика может спасти пациенту жизнь.
Согласно действующим «Нормам радиационной безопасности» в год допустимо до 30-50 мВз излучения, но не следует забывать и о естественном радиационном фоне. КТ легких (около 2,5 мЗв) после рентгена (около 0,1 мЗв) безопасно, и такая прецизионная диагностика может спасти пациенту жизнь.
Однако, чтобы избежать дополнительной лучевой нагрузки, наиболее целесообразно сразу сделать КТ легких, не прибегая к рентгену.
Что лучше делать при воспалении легких: КТ или рентген?
Назначить КТ или рентген легких при пневмонии сможет только врач после изучения симптомов, лабораторных анализов, индивидуальной клинической картины пациента. Наличие жидкости или гноя в альвеолах, а также фиброз визуализируется и на рентгенограмме и на сканах КТ. Однако традиционного рентгена при пневмонии I-II степени может быть недостаточно, в то время как на КТ она видна более определенно как «матовые стекла». При атипичной пневмонии и при коронавирусе рекомендуется сделать КТ легких.
Можно ли сделать КТ легких вместо рентгена?
Да, КТ легких может заменить рентген. Однако врач, назначающий то или иное исследование, всегда учитывает индивидуальные особенности пациента, например, сколько рентгенологических исследований уже было проведено в течение года, нет ли противопоказаний к КТ. Также ионизирующее излучение вредно для беременных женщин и плода, поэтому в этом случае при пневмонии предпочтительнее МРТ легких.
что лучше и в чем разница? :: АЦМД
Многие из нас (процентов 60-95%) задавались вопросом: «Что лучше сделать: флюорографию или рентген?» И вообще, есть ли разница между этими двумя методами медицинского исследования и диагностики патологий?
Для сведения:
- примерно 50% людей отождествляют эти понятия;
- 30% считают, что при ФЛГ и рентгенографии доктора используют разное излучение;
- 20% людей вообще думают, что это два кардинально разные метода.
Пришло время разобраться с этими 2-мя понятиями!
Что такое флюорография?
Флюорография – фотографирование изображения на флуоресцентном экране. Образуется оно за счет прохождения сквозь тело пациента (например, грудную клетку) рентгеновских лучей. Последние становятся видимыми и фокусируются на пленке. Благодаря своей способности преобразовываться и изменять форму.
Образуется оно за счет прохождения сквозь тело пациента (например, грудную клетку) рентгеновских лучей. Последние становятся видимыми и фокусируются на пленке. Благодаря своей способности преобразовываться и изменять форму.
В основном ФЛГ используется при профилактических обследованиях по поводу:
- онкологии;
- патологии бронхов и легких;
- туберкулеза.
Результат флюорографического обследования — изображения органов, находящихся за грудной клеткой. Фото дает представление о текущем состоянии органов человека: находятся те в нормальном состоянии или требуют немедленного лечения/удаления.
Что такое рентген?
Рентген (рентгенография) – метод исследования внутренней структуры органов человека. Главная задача – выявить, есть ли патологии в них или органы находятся в норме. Также – грамотно оценить динамику лечения. Цифровой рентген аппарат – устройство, благодаря которому проводится такая диагностика. Смысл в том, что пучок рентгеновских лучей сначала проникает во внутренние ткани организма человека, а потом проецируется на специальную бумагу/пленку.
Для диагностики каких заболеваний используется цифровая рентгенография?
- органов дыхания и различных повреждений грудной клетки;
- сердечно-сосудистой системы пациента;
- опорно-двигательного аппарата человека.
Что лучше и в чем отличия?
В сравнении с цифровым рентгеном, ФЛГ – устаревший метод. В современных, хорошо зарекомендовавших себя клиниках (например, в киевской клинике АЦМД-МЕДОКС) используется цифровая рентгенография. Разница между цифровым рентгеном и флюорографией:
- Точность. Цифровой рентген более точен и дает представление о состоянии глубоких тканей тела человека. Следовательно, показывает патологии на ранней стадии и требует облегченной схемы лечения болезни в последующем. Тогда как флюорография – поверхностное исследование, посмотрев снимок которого, можно выявить только запущенные заболевания или патологии. Что касается снимков, получаемых при обоих методах медицинского исследования, то опять-таки рентген точнее и результативнее: специалист (и вы как пациент) получает изображение на особой пленке.
 При ФЛГ картинка сначала отображается на экране, а только потом делается ее фотографирование.
При ФЛГ картинка сначала отображается на экране, а только потом делается ее фотографирование. - Доза облучения. Выполнение ФЛГ исследования предполагает более значительную дозу облучения на тело человека. С помощью цифрового же рентгена на тело дается меньшая лучевая нагрузка (что является более безопасным для здоровья пациента).
- Цена. Единственный плюс ФЛГ в сравнении с цифровой рентгенографией – более низкая стоимость процедуры. Но когда на одной чаше весов – точность, результативность и ваша безопасность, а на другой – цена, то первенство остается за цифровым рентгеном.
Не переплатить лишнего за качественную цифровую рентгенографию и получить результаты исследования в течение всего 1-го рабочего дня можно в клинике АЦМД-МЕДОКС!
Рентген легких. Что показывает, как делают и что лучше: рентген или флюорография?
Пожалуй, каждый человек всегда рад убедиться, что с его организмом все в порядке и что он ничем не болеет. Именно стремление врачей и их пациентов не сталкиваться с последствиями заболеваний, а своевременно обнаружить или предупредить их делает столь популярными диагностические процедуры. Особенно доктора всего мира, равно как и их подопечные, могут быть благодарны Вильгельму Рентгену, открытия которого позволяют сегодня проходить рентгено- и флюорографию .
Именно стремление врачей и их пациентов не сталкиваться с последствиями заболеваний, а своевременно обнаружить или предупредить их делает столь популярными диагностические процедуры. Особенно доктора всего мира, равно как и их подопечные, могут быть благодарны Вильгельму Рентгену, открытия которого позволяют сегодня проходить рентгено- и флюорографию .
Что такое рентген легких и чем он отличается от флюорографии?
Рентгенография является одним из самых распространенных методов для диагностики различных заболеваний легких и назначается гораздо чаще других видов обследования – магнитно-резонансной или компьютерной томографии.
Принцип получения рентгеновского снимка прост – пучок лучей, исходящих из лучевой трубки аппарата, проходя через тело человека в различной степени, проецируется на пленке. По сути, метод напоминает процесс изготовления обычной фотографии, но из-за свойства органов по-разному пропускать рентгеновские лучи получается снимок, на котором мягкие ткани имеют оттенки серого, воздушные полости отображаются черными, а кости, поглощающие излучение, наоборот, – ярко-белыми. Рентгенография может быть обзорной – в тех случаях, когда необходимо рассмотреть легкие в целом или прицельной, когда исследуется фрагмент органа.
Рентгенография может быть обзорной – в тех случаях, когда необходимо рассмотреть легкие в целом или прицельной, когда исследуется фрагмент органа.
В основе компьютерной томографии тоже лежит рентгеновское излучение, которое проходит через тело сразу с нескольких ракурсов. Полученные «кадры» обрабатываются компьютером и «соединяются» в общее изображение. Информативность КТ при изучении состояния легких гораздо выше, но стоимость процедуры в 3-4 раза дороже рентгенографии, а доза облучения – значительнее, поэтому назначается подобное исследование, в основном, для уточнения диагноза.
При магнитно-резонансной томографии снимки получаются с помощью воздействия на тело магнитного поля. Несмотря на свою безвредность для организма, МРТ также имеет высокую стоимость и ограничения в применении: например, препятствием может стать наличие у пациента кардиостимулятора, некоторых видов металлических имплантов и протезов.
Какое исследование необходимо использовать в конкретном случае, должен определять врач. В целом, МРТ и КТ нецелесообразно использовать в профилактических целях и для ознакомления с общим состоянием легких, для этого чаще всего применяют рентген.
В целом, МРТ и КТ нецелесообразно использовать в профилактических целях и для ознакомления с общим состоянием легких, для этого чаще всего применяют рентген.
Часто обыватели не видят разницы между понятиями «рентген» и «флюорография», однако на самом деле это отличающиеся процедуры. Флюорография, привычная для населения России, на самом деле является устаревшим методом обследования, при котором изображение с рентгенографического аппарата фотографируется на пленку. Подобная диагностика является самой доступной для масс по причине ее дешевизны, но и самой неточной – четкость снимка в несколько раз меньше рентгеновского и не позволяет выявить многих проблем легких.
Показания и противопоказания для проведения рентгеновского исследования
Рентген легких назначается врачом как для получения общей картины о состоянии здоровья дыхательной системы пациента, так и для постановки и уточнения диагноза при следующих заболеваниях:
- пневмония;
- плеврит;
- злокачественные новообразования;
- туберкулез;
- бронхит и др.

Если во время консультации пациент жалуется на такие симптомы как длительный кашель, сильная одышка, боль в груди, хрипы в легких – скорее всего, он будет направлен на рентген. Помимо этого, для граждан России предусмотрено и обязательное профилактическое обследование легких. По законодательству некоторые категории людей должны проходить рентген или флюорографию раз в полугодие: работники роддомов, военнослужащие, ВИЧ-инфицированные, лица, перенесшие туберкулез, осужденные, а также те, кто контактирует с больными туберкулезом. Группы лиц, для которых обязательно ежегодное обследование: больные тяжелыми хроническими заболеваниями (астмой, диабетом, язвой желудка и т.д.), мигранты, беженцы и переселенцы, работники детских учреждений различной направленности. Остальным гражданам требуется проходить флюорографию не реже одного раза в два года, а для более точных результатов лучше заменить ее на рентгенографию.
Однако не все могут проходить профилактическое обследование: детям до пятнадцати лет и женщинам в период беременности назначают рентген только в крайних случаях, когда угроза жизни и здоровью от возможного заболевания существеннее, чем вред от излучения.
Вреден ли рентген легких и флюорография?
О негативном влиянии рентгеновского излучения на организм знают многие – по сути, это радиация, которая губительна для организма и при больших дозах вызывающая необратимые изменения крови, онкологические заболевания.
Однако не все так страшно – при рентгене легких показатель облучения колеблется в пределах 0,03-0,3 мЗв за одну процедуру. Для сравнения, примерно такое же количество радиации человек получает в обычной жизни за период около двух недель. При прохождении флюорографии облучение выше приблизительно в два-пять раз, в зависимости от качества оборудования. Но даже в этом случае ничего критичного в организме не произойдет: максимально допустимая годовая доза радиации для человека не должна быть выше 150 мЗв, лишь при превышении этого порога возрастает риск онкологических заболеваний. Таким образом, в умеренных количествах рентгенография безопасна для организма большинства пациентов. Так, по нормам Минздрава России, при профилактике получаемая доза медицинского облучения от флюорографии не должна превышать 1,4 мЗв в год.
Существенный вред рентгеновское излучение в малых дозах может нанести лишь растущему организму, поэтому, как уже было сказано, беременным и детям рентгенографию проводят только в крайних случаях, по направлению врача.
Важно помнить, чем качественнее техника, применяемая для получения рентгенограммы, тем точнее она дает результат и тем меньшее количество радиации воздействует на тело. Чтобы снизить до минимума негативное влияние исследования на организм, следует обращаться в клиники с наиболее современным оборудованием.
Это интересно
Рентген, как известно, используется не только в медицине: при входе в зону посадки аэропорта посетителей сканируют тем же самым пучком энергии, что и в кабинете врача. Доза получаемого облучения при этом составляет 0,015 мкЗв. Но и это не все: по словам ученых, еще больший уровень радиации воздействует на пассажира во время полета из-за естественных особенностей пребывания на высоте.
Как делают рентген легких и насколько часто его можно проводить?
Рентген легких, в отличие от обследования других органов, не требует специальной подготовки: достаточно прийти в кабинет и следовать указаниям врача или лаборанта. Обычно медработник просит раздеться до пояса, снять украшения с области груди и убрать длинные волосы вверх. Далее с помощью специального защитного фартука пациенту закрывают репродуктивные органы, область живота и предлагают встать между лучевой трубкой и принимающим устройством. Рентгенолог попросит глубоко вдохнуть и задержать дыхание на время воздействия лучей, то есть 1-2 секунды – в отсутствии движения снимок будет резким и четким. Особой разницы в процедурах проведения обзорной или прицельной рентгенографии нет, но во втором случае врач может попросить пациента встать определенным образом, прижаться к источнику излучения под конкретным углом для лучшей видимости органа. Пребывание в рентгенологическом кабинете длится всего несколько минут.
Обычно медработник просит раздеться до пояса, снять украшения с области груди и убрать длинные волосы вверх. Далее с помощью специального защитного фартука пациенту закрывают репродуктивные органы, область живота и предлагают встать между лучевой трубкой и принимающим устройством. Рентгенолог попросит глубоко вдохнуть и задержать дыхание на время воздействия лучей, то есть 1-2 секунды – в отсутствии движения снимок будет резким и четким. Особой разницы в процедурах проведения обзорной или прицельной рентгенографии нет, но во втором случае врач может попросить пациента встать определенным образом, прижаться к источнику излучения под конкретным углом для лучшей видимости органа. Пребывание в рентгенологическом кабинете длится всего несколько минут.
Как уже было сказано, обследование легких необходимо проводить не реже, чем один раз в два года. Для граждан из «групп риска» этот период сокращается до одного раза в полугодие или в год. Максимальные ограничения по частоте – две рентгенограммы в год, если речь идет о профилактике заболеваний. Для уточнения диагноза и наблюдения болезни, количество обследований определяет лечащий врач: при некоторых тяжелых патологиях может проводиться и несколько процедур в неделю.
Для уточнения диагноза и наблюдения болезни, количество обследований определяет лечащий врач: при некоторых тяжелых патологиях может проводиться и несколько процедур в неделю.
Что показывает рентгенография легких и как проводится анализ результатов исследования
В настоящее время рентген легких используется врачами для диагностирования различных патологий бронхолегочной системы. Этот метод эффективен для выявления таких болезней как воспаление легких, туберкулез, раковые опухоли, грибковые заболевания, а также для обнаружения инородных тел. Конечно, рентгенография не является универсальным средством диагностики – например, патологии костей и суставов можно выявить только с помощью компьютерной томографии, а МРТ способна определить наличие и точное расположение опухоли размером меньше 1 мм.
Конечная цель проведения процедуры – получить рентгеновский снимок, с помощью которого врач сможет поставить диагноз и назначить лечение. Правильно расшифровать изображение может только профессиональный рентгенолог, который по форме затемнений и просветлений, интенсивности линий и их оттенку делает вывод о состоянии внутренних органов. Например, рак легких на снимках характеризуется округлыми затемнениями разного диаметра с четкими границами. Крупные тени с размытыми краями могут свидетельствовать о грибковых, сердечно-сосудистых заболеваниях, пневмонии. Туберкулез характеризуется интенсивными линиями легких, а также множеством мелких затемненных участков.
Например, рак легких на снимках характеризуется округлыми затемнениями разного диаметра с четкими границами. Крупные тени с размытыми краями могут свидетельствовать о грибковых, сердечно-сосудистых заболеваниях, пневмонии. Туберкулез характеризуется интенсивными линиями легких, а также множеством мелких затемненных участков.
Качество снимка, а значит и надежность будущего диагноза, напрямую зависят от самого аппарата, печатного материала, а также от статичности позы пациента при проведении анализа.
В зависимости от предполагаемой болезни, делают один или два снимка. Чаще всего, для диагностики требуется только вид спереди.
Таким образом, рентгенография легких – несложная диагностическая процедура, которая позволяет убедиться в отсутствии многих опасных заболеваний или, при необходимости, поставить правильный диагноз, отследить ход лечения. При выборе между рентгеном и флюорографией специалисты однозначно рекомендуют первое, как более безопасный и точный метод диагностики.
Флюорография или рентген: что лучше и в чем разница?
В медицине существует много процедур, направленных на диагностирование заболеваний и патологических состояний организма. Широко применяется такая процедура, как рентгенологическое обследование. В него входит:
- Рентгеновское обследование
- Флюорография
Все эти исследования важны, но применяются для разных нужд.
Если Вам нужно пройти профилактическое обследование лёгких, либо у Вас есть жалобы, в нашей клинике Вы можете пройти рентгенологическое исследование практически без очереди в удобное для Вас время. Результат обследования Вы сможете получить в течение получаса на руки, либо же на электронную почту.
Чем флюорография отличается от рентгена лёгких?
Очень часто можно услышать вопросы: чем флюорография отличается от рентгена лёгких? Что информативней, а что вредней?
Итак — оба эти исследования преследуют одну цель: изучение состояния органов грудной клетки пациента. Основная разница — принцип работы рентгеновского и флюорографического аппаратов.
Основная разница — принцип работы рентгеновского и флюорографического аппаратов.
- Флюорографический аппарат работает на принципе прохождения рентгеновских лучей через систему линз, где поток излучения значительно усиливается, после чего он проходит сквозь тело пациента и оставляет световой отпечаток на специальном флуоресцентном экране (он покрыт специальным светопоглощающим покрытием, которое выдаёт рисунок). Пациент находится между излучателем и приёмным экраном. После этого свечение экрана улавливается светочувствительным слоем, нанесённым на плёнку, барабан с которой находится за экраном. Флюорографический аппарат работает по принципу плёночного фотоаппарата, где изображение попадает на кадр и плёнка перематывается в барабане для принятия следующего изображения. И уже на последнем этапе, после фотохимической обработки плёнки, можно видеть результат — изображение грудной клетки пациента.
- Рентгеновский аппарат не нуждается в сложной системе линз и усилителей. Приёмным устройством для него является плёнка или электронное приёмное устройство, что позволяет значительно уменьшить мощность рентгеновского потока, который проходит через пациента.

- Размеры плёнки: флюорографическая — 7х10 см. Из-за таких малых размеров кадра врач-рентгенолог вынужден пользоваться увеличительными приборами при осмотре плёнки. И, к сожалению, эта особенность многократно повышает риск, что врач пропустит какую-то патологию. В связи с тем, что плёнка представляет из себя сплошную ленту, её обработка происходит после окончания приёма. В связи с этим результаты выдаются не раньше следующего дня, а если нужно дообследование, то пациент вынужден приходить неоднократно.
- Рентгеновская — есть несколько размеров: 20х25см, 30х40 см или 35х43 см. На таких больших плёнках риск неверного описания сводится почти к нулю. Обработка данных плёнок проходит практически в присутствии пациента, что позволяет вовремя заметить какую-либо патологию и провести расширенное исследование (боковая проекция либо специализированная укладка для достижения максимально информативного изображения для полной диагностики патологического процесса).
Итак что лучше, рентген или флюорография?
Из всего вышеперечисленного можно сделать вывод, что рентген намного лучше:
- гораздо меньше облучение
- высокое качество рентгенограмм
- сведение врачебной ошибки практически к нулю
- оперативность и быстрота производства рентгенограмм и выдача результата врачом-рентгенологом
- нет нужды идти к терапевту за направлением и после этого ждать в очереди под флюорографическим кабинетом в поликлинике
- флюорография — это профилактическое исследование, рекомендованное к производству не чаще 1-го раза в год
- рентгенография — можно проводить как с профилактической целью, так и для диагностики процесса заболевания.
 За счёт минимизации облучения, рентген можно проводить неоднократно в течение небольшого промежутка времени.
За счёт минимизации облучения, рентген можно проводить неоднократно в течение небольшого промежутка времени.
Перевод рентгеновских аппаратов на цифровые технологии позволил:
- избавиться от долгой обработки плёнок
- минимизировал рентгеновское излучение практически до полного отсутствия (цифровой приёмник гораздо более чувствителен, чем плёнка)
- изображение появляется сначала на мониторе компьютера, что позволяет врачу-рентгенологу осмотреть состояние лёгких пациента сразу же после проведения процедуры
- перед распечатыванием на плёнку изображение обрабатывается для получения максимально чёткой и информативной картинки
Рентгенография и флюорография. Почему не стоит бояться облучения
Наука не стоит на месте, современные цифровые рентген-аппараты значительно отличаются от своих предшественников по количеству облучения, качеству получаемых снимков, большого объема возможностей (хранение цифровых изображений, пересылка их через интернет, компьютерная обработка изображений, хранение на цифровых носителях и многое другое).
Флюорография – это экспресс-диагностика органов грудной клетки для обнаружения патологий дыхательной системы. В современном мире это обследование практически полностью вытеснила рентгенография органов грудной клетки, так как рентгенография — это существенно более точный и безопасный метод диагностики.
Рентгенография грудной клетки дает более точное представление о состоянии здоровья пациента, легкие и органы средостения (сердце и сосуды) лучше визуализируются. С помощью этого простого и достаточно безопасного метода можно на ранних стадиях выявить такие заболевания, как :
- туберкулез;
- пневмония или воспаление легких;
- легочный абсцесс;
- эмфизему;
- опухоль;
- травмы и переломы ребер;
- пневмоторакс;
- плеврит;
- бронхит.
Рентгенография назначается взрослым и детям при наличии четких показаний, жалоб, клинических признаков патологии или травм для уточнения диагноза, коррекции лечения или оценки его эффективности. На основании результатов рентгена грудной клетки назначается консультация врача. Терапевт или семейный врач оценивает структурные изменения в тканях, выявляет анатомические нарушения, пороки развития и конечно, ставит правильный диагноз. На основании данных, полученных во время рентгенографии назначается соответствующее лечение.
На основании результатов рентгена грудной клетки назначается консультация врача. Терапевт или семейный врач оценивает структурные изменения в тканях, выявляет анатомические нарушения, пороки развития и конечно, ставит правильный диагноз. На основании данных, полученных во время рентгенографии назначается соответствующее лечение.
Частоту проведения рентгенографии определяет только врач. Конечно, во время процедуры организм получает небольшую дозу облучения. Но современная аппаратура снижает эту дозу до минимума. Кроме того, врач, назначая такой вид диагностики всегда сопоставляет риск облучения и вред от неправильно установленного диагноза или угрозу пропустить очень тяжелое заболевания, например онкологическую патологию органов дыхания или органов средостения. Наиболее опасно такое облучение в первом триместре беременности, поэтому его целесообразность определяется специалистом на основании потенциальной угрозы здоровью плода.
Клиника Здоровье Столицы в Киеве предлагает пациентам все виды рентгенодиагностики, включая изображение органов грудной клетки в одной или двух проекциях. Для этого используется современное цифровое оборудование фирмы Siemens. Специалисты получают изображения высокого качества, что позволяет быстро и точно установить диагноз. Цены на услуги умеренные.
Для этого используется современное цифровое оборудование фирмы Siemens. Специалисты получают изображения высокого качества, что позволяет быстро и точно установить диагноз. Цены на услуги умеренные.
Последние Новости
«Зачем мне лишний раз «светиться». Что выбрать при подозрении COVID-19: КТ, рентген или флюорографию?
Авторы публикации в журнале Radiology еще весной 2020 года изучали, подходит ли рентген для исследования легких при подозрении на коронавирусную инфекцию. Пришли к выводу, что рентгенография может быть полезна для выявления COVID-19 при том, что будут учтены присущие ей ограничения. Рентген является недорогим, более доступным и более безопасным методом диагностики. Исследователи отметили, что хотя КТ — основной диагностический метод выявления случаев COVID-19, «в эксплуатационном плане выполнение КТ сканирования является более сложным», в том числе в плане дезинфекции.
«Поскольку пандемия COVID-19 угрожает обрушить системы здравоохранения во всем мире, рентгенография грудной клетки может рассматриваться как один из инструментов для выявления COVID-19, но она менее чувствительна, чем КТ», — говорится в статье в журнале Radiology. Что думают по этому поводу пермские врачи? Оправдан ли ажиотаж вокруг записи на КТ в Перми?
В чем сходство и отличие исследований?Флюорография, рентген и КТ — это методики, основанные на использовании рентгеновских лучей. Рентгеновские лучи являются видом электромагнитного излучения. А МРТ проводится с помощь воздействия радиочастотных сигналов в условиях повышенного магнитного поля.
Разница между флюорографией, рентгеном и КТ, по словам врача-рентгенолога Сергея Аникеева, в качестве получаемой «картинки» и нагрузке, оказываемой на человека (величине воздействия ионизирующего излучения). «Флюорография — это слабая нагрузка на организм, то есть это практически безвредно, но картинка получается очень низкого качества. Она позволяет дать грубую оценку: есть или нет какая-то патология», — поясняет Сергей Аникеев. Флюорография является доступным и простым способом диагностики. Она показывает картину измененных легких, например, опухоль, туберкулез, пневмонию, но не на начальных стадиях, а на более поздних.
Она позволяет дать грубую оценку: есть или нет какая-то патология», — поясняет Сергей Аникеев. Флюорография является доступным и простым способом диагностики. Она показывает картину измененных легких, например, опухоль, туберкулез, пневмонию, но не на начальных стадиях, а на более поздних.
КТ — это тоже рентген, только в объеме. На простом рентгене — плоское изображение, а КТ дает несколько пучков, которые проходят под разным углом с определенной интенсивностью в определенное время. В итоге получается записанный не на бумаге, а на компьютере файл, который содержит множество частых снимков и представляет из себя трехмерный объект. Плюс в том, что можно четко локализовать место поражения.
«КТ — это тот же самый рентген, но вместо одного кадра (среза), делает 256 кадров (срезов) в минуту. Поэтому и нагрузка на человека выше в 256 раз», — поясняет Сергей Аникеев. Рентгенологи не понимают, почему люди рвутся на КТ без каких-то оснований и весомых причин. «Зачем мне лишний раз «светиться»? — удивляется врач, — какой смысл в этом? Это сильная лучевая нагрузка».
Врачи говорят: рентгеновские иссследования вообще не самые полезные для человека. И делать их надо по назначению врача. «Воспаление легких — это диагноз, который ставится на основании клинической картины, результатов анализов и исследований в комплексе. Зачем делать рентген или КТ, если жалобы как при ОРВИ, и скорее всего, ОРВИ и есть? — поясняет Сергей Аникеев. — Сидеть в очередях, встречаться с больными людьми? Сейчас вообще лишний раз посещать медучреждения я бы не рекомендовал».
Рентгенологи считают, что нет никакого смысла в том, чтобы делать КТ платно и самостоятельно, без осмотра врача и его рекомендаций.
Что подходит при подозрении на Covid-19? По словам Сергея Аникеева, флюорографию он бы не стал рассматривать как метод исследования при подозрении на коронавирусную инфекцию. И вообще многие врачи считают, что флюорография как метод исследования изжила себя. Качество рентгеновских снимков, по словам врача, позволит увидеть пневмонию. «Рентгена вполне достаточно, чтобы оценить, есть пневмония или нет. КТ — это уже более тонкая оценка поражения, степени фиброза», — считает Аникеев.
Качество рентгеновских снимков, по словам врача, позволит увидеть пневмонию. «Рентгена вполне достаточно, чтобы оценить, есть пневмония или нет. КТ — это уже более тонкая оценка поражения, степени фиброза», — считает Аникеев.
При показаниях, например, положительном тесте на Covid-19, ухудшении самочувствия при подтвержденной коронавирусной инфекции есть смысл делать компьютерную томограмму. Обычно КТ назначают, если на флюорограмме или рентгенограмме легких врач увидел изменения, которые требуют детального исследования. КТ информативнее рентгена, если речь идет об исследовании легких. На томограмме видны не только легкие, но и бронхи, трахея, сосуды легких (аорта, легочные артерии, полые вены).
А вот МРТ при ковиде не делают, потому что при МРТ исследуют жидкости и мягкие ткани, а в легких воздух, и легкие МРТ не видит. Но если коронавирусом поражены другие органы, а это вполне вероятно, так как ковид поражает мелкие сосуды, а они есть во всех органах, то на МРТ это будет видно. По словам Сергея Аникеева, он уже видел пораженные коронавирусной инфекцией почки, мозг. «Ничего хорошего нет, требуется продолжительное лечение, реабилитация. Последствия ковида существуют», — поясняет он.
По словам Сергея Аникеева, он уже видел пораженные коронавирусной инфекцией почки, мозг. «Ничего хорошего нет, требуется продолжительное лечение, реабилитация. Последствия ковида существуют», — поясняет он.
Единственное противопоказание — беременность. При нем не рекомендуется проводить КТ, рентген. Беременным могут провести эти исследования только если затронуты жизненно важные показатели состояния здоровья. Для онкопациентов, пожилых людей и маленьких детей рентгенологические исследования также не приветствуются. «И в этих, как и в других случаях врач должен принять решение, целесообразно ли дать нагрузку на пациента, есть ли в этом смысл», — поясняет Сергей Аникеев.
Для справки. Рентгенография, флюорография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — это аппаратные методы диагностики. Основы применения флюорографии и рентгенографии были заложены сразу же после открытия рентгеновских лучей Вильгельмом Рентгеном в 1895 году. КТ и МРТ являются более современными методами диагностики. Применение компьютерной томографии в 1972 году предложили инженер Годфри Хаунсфилд и физик Аллан Кормак. Годом основания МРТ считается 1973-й, когда профессор химии Пол Лотербур опубликовал в журнале Nature статью об этой методике.
КТ и МРТ являются более современными методами диагностики. Применение компьютерной томографии в 1972 году предложили инженер Годфри Хаунсфилд и физик Аллан Кормак. Годом основания МРТ считается 1973-й, когда профессор химии Пол Лотербур опубликовал в журнале Nature статью об этой методике.
Флюорография и рентген легких | Клиника Здоровья
В «Клинике Здоровья» флюорография проводится на на высокоточном новейшем рентгенологическом оборудовании Phillips, что позволяет создавать максимально качественные снимки.
Почему лучше сделать флюорографию у нас? Потому что наши снимки позволят поставить точный диагноз!
Потому что вам не придется стоять в очередях в поликлинику сначала к терапевту, после покупать пленку, а потом простоять огромную очередь на саму процедуру. Но и это еще не все — ведь за снимком нужно снова прийти к терапевту через несколько дней, опять потеряв массу времени и нервов в очереди.
У НАС ВСЁ ПРОСТО — ПОЗВОНИЛ, ПРИШЕЛ — НЕДОРОГО СДЕЛАЛ ХОРОШУЮ ФЛЮОРОГРАФИЮ.
Воспользовавшись рентгеном на оборудовании Клиники Здоровья, вы сразу получите несколько плюсов:
- цифровые снимки (для вашего удобства мы можем их сохранить на флешке)
- в процессе процедуры вы не получите сколько-нибудь опасной дозы радиации (в нашем рентген аппарате она составляет около 0,12 мЗв — это меньше, чем если бы вы час пролежали на жарком солнце у моря на пляже)
- описания на русском и, при необходимости на английском языке. Это отличное решение как при лечении в клиниках за рубежом, так и для англоговорящих гостей нашей страны.
В нашей клинике очень доступные цены, удобство и комфорт. Не придется ожидать в очередях — вас примут точно по записи. Не нужно повторно приезжать за снимком — вы его получаете на руки буквально через 15 минут после процедуры. Снимок без дефектов, на качественной пленке. Если вы потеряете снимок, мы сделаем копию, потому что ваш снимок будет храниться в нашем компьютере.
Если вы потеряете снимок, мы сделаем копию, потому что ваш снимок будет храниться в нашем компьютере.
Пациентам Диагностического центра предоставляется бесплатная парковка. Бронирование места для автомобиля производится не позднее чем за час до прибытия в клинику. Звоните: +7 (495) 628-22-05
Еще один плюс в пользу флюорографии в нашей клинике — оборудование «Клиники Здоровья» позволяет значительно сократить дозу радиации при рентгене! То есть вы не будете подвергаться такой дозе облучения, как на обычных ренген-аппаратах. Современные технологии позволяют пройти флюорографию без вреда здоровью.
МЫ ЗАБОТИМСЯ О ВАШЕЙ БЕЗОПАСНОСТИ И ЗДОРОВЬЕ
Что такое флюорография знают практически все.
Каждый из нас должен пройти флюорографию не реже раза в год. Потому что только снимок легких позволит определить наличие или отсутствие опаснейших болезней: туберкулез и рак легких. Наше оборудование и опытные специалисты могут «поймать» болезнь на самых ранних стадиях.
Наше оборудование и опытные специалисты могут «поймать» болезнь на самых ранних стадиях.
А все мы знаем, что чем раньше выявлено заболевание, тем больше шансов полностью излечиться.
Особенности прохождения флюорографии
Начиная с 16-летнего возраста обследование является обязательным для ежегодного прохождения. В первую очередь, ежегодно ее должны проходить специалисты таких профессий как: медицинские работники, работники общепитов, педагоги и няни.
Флюорография показывает:
|
_ |
Флюорография для корпоративных клиентов и организаций. ДМС
ДМС
Проводите профосмотры сотрудников в «Клинике Здоровья», потому что это:
- выгодно — для партнеров у нас очень привлекательные цены;
- удобно — все врачи в одном месте.
Подробнее о условиях сотрудничества
Консультацию можно получить по телефону: +7 (495) 628-22-05
Вам может быть интересно:
Стоимость флюорографии
| Наименование услуги | Цена в рублях |
Рентгенография органов грудной клетки (1 проекция) | 1300 |
Если вы не нашли услугу в прейскуранте, пожалуйста, позвоните нам по телефону +7 (495) 961-27-67,
Вам сообщат необходимую информацию.
Вам помогут наши врачи:
Врач-рентгенолог КТ, МРТ
Врач-рентгенолог КТ, МРТ
Как обнаружить рак легких
Некоторые виды рака легких могут быть обнаружены путем скрининга, но большинство видов рака легких обнаруживаются, потому что они вызывают проблемы. Фактический диагноз рака легких ставится при изучении образца клеток легких в лаборатории. Если у вас есть возможные признаки или симптомы рака легких, обратитесь к врачу.
Фактический диагноз рака легких ставится при изучении образца клеток легких в лаборатории. Если у вас есть возможные признаки или симптомы рака легких, обратитесь к врачу.
История болезни и медицинский осмотр
Ваш врач спросит вас о вашей истории болезни, чтобы узнать о ваших симптомах и возможных факторах риска.Ваш врач также осмотрит вас на предмет признаков рака легких или других проблем со здоровьем.
Если результаты вашего анамнеза и медицинского осмотра предполагают, что у вас может быть рак легких, будут проведены дополнительные анализы. Сюда могут входить визуализирующие исследования и / или биопсия легкого.
Визуализирующие обследования для выявления рака легких
Визуализирующие тесты используют рентгеновские лучи, магнитные поля, звуковые волны или радиоактивные вещества для создания изображений внутренней части вашего тела. Визуализирующие исследования могут проводиться по ряду причин как до, так и после диагностики рака легких, в том числе:
- Чтобы посмотреть на подозрительные участки, которые могут быть раковыми
- Чтобы узнать, насколько далеко мог распространиться рак.

- Чтобы помочь определить, работает ли лечение
- Для поиска возможных признаков рецидива рака после лечения
Рентген грудной клетки
Рентген грудной клетки часто является первым обследованием, которое врач сделает для поиска каких-либо аномальных участков в легких.Если вы заметите что-то подозрительное, ваш врач может назначить дополнительные анализы.
Компьютерная томография (КТ)
Компьютерная томография использует рентгеновские лучи для получения подробных изображений поперечного сечения вашего тела. Вместо того, чтобы делать 1 или 2 снимка, как при обычном рентгеновском снимке, компьютерный томограф делает много снимков, а затем компьютер объединяет их, чтобы показать срез исследуемой части вашего тела.
КТ с большей вероятностью покажет опухоли легких, чем обычная рентгенография грудной клетки. Он также может показать размер, форму и положение любых опухолей легких и может помочь найти увеличенные лимфатические узлы, которые могут содержать рак, который распространился. Этот тест также можно использовать для поиска новообразований в надпочечниках, печени, головном мозге и других органах, которые могут быть вызваны распространением рака легких.
Этот тест также можно использовать для поиска новообразований в надпочечниках, печени, головном мозге и других органах, которые могут быть вызваны распространением рака легких.
Игольная биопсия под контролем КТ: Если предполагаемая область рака находится глубоко внутри вашего тела, можно использовать компьютерную томографию, чтобы направить иглу биопсии в эту область, чтобы получить образец ткани для проверки на рак.
Магнитно-резонансная томография (МРТ)
Как и компьютерная томография, МРТ показывает подробные изображения мягких тканей тела.Но при МРТ вместо рентгеновских лучей используются радиоволны и сильные магниты. МРТ чаще всего используется для выявления возможного распространения рака легких на головной или спинной мозг.
Сканирование позитронно-эмиссионной томографии (ПЭТ)
Для ПЭТ-сканирования в кровь вводится слегка радиоактивная форма сахара (известная как ФДГ), которая собирается в основном в раковых клетках.
ПЭТ / КТ сканирование: Часто ПЭТ-сканирование сочетается с компьютерной томографией с использованием специального аппарата, который может выполнять и то и другое одновременно.Это позволяет врачу сравнивать области с более высокой радиоактивностью на ПЭТ-сканировании с более подробным изображением на компьютерной томографии. Этот тип ПЭТ-сканирования чаще всего используется у пациентов с раком легких.
Может пригодитьсяПЭТ / КТ-сканирований:
- Если ваш врач считает, что рак мог распространиться, но не знает куда. Они могут указывать на распространение рака на печень, кости, надпочечники или некоторые другие органы. Они не так полезны для исследования головного или спинного мозга.
- В диагностике рака легких, но их роль в проверке эффективности лечения не доказана.Большинство врачей не рекомендуют сканирование ПЭТ / КТ для рутинного наблюдения за пациентами после лечения рака легких.
Сканирование костей
При сканировании костей небольшое количество низкоактивного радиоактивного материала вводится в кровь и собирается в основном в аномальных участках кости.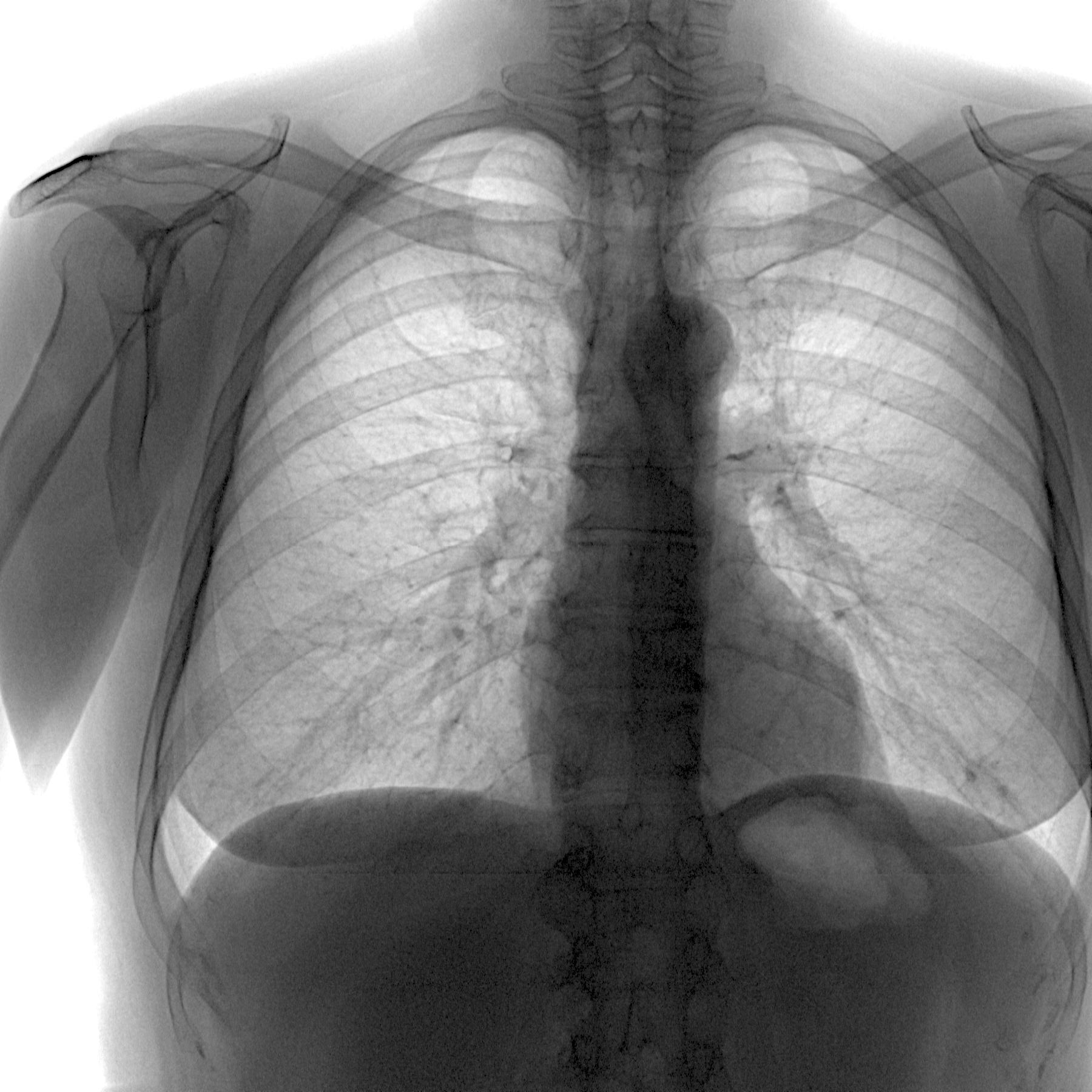 Сканирование костей может помочь определить, распространился ли рак на кости. Но этот тест не нужен очень часто, потому что сканирование ПЭТ обычно может показать, распространился ли рак на кости.
Сканирование костей может помочь определить, распространился ли рак на кости. Но этот тест не нужен очень часто, потому что сканирование ПЭТ обычно может показать, распространился ли рак на кости.
Тесты для диагностики рака легких
Симптомы и результаты определенных тестов могут убедительно свидетельствовать о том, что у человека рак легких, но фактический диагноз ставится на основании изучения клеток легких в лаборатории.
Клетки могут быть взяты из секрета легких (слизь, которую вы откашливаете из легких), жидкости, удаленной из области вокруг легкого (плевроцентез), или из подозрительной области с помощью иглы или хирургического вмешательства (биопсия). Выбор теста (ов) для использования зависит от ситуации.
Цитология мокроты
Образец мокроты (слизь, которую вы откашливаете из легких) исследуют в лаборатории, чтобы определить, есть ли в ней раковые клетки. Лучший способ сделать это — брать пробы рано утром 3 дня подряд.Этот тест с большей вероятностью поможет найти рак, который начинается в основных дыхательных путях легких, например плоскоклеточный рак легких. Это может быть не так полезно для поиска других типов рака легких. Если ваш врач подозревает рак легких, дальнейшее обследование будет проведено, даже если в мокроте не обнаружено раковых клеток.
Это может быть не так полезно для поиска других типов рака легких. Если ваш врач подозревает рак легких, дальнейшее обследование будет проведено, даже если в мокроте не обнаружено раковых клеток.
Торакоцентез
Если вокруг легких скопилась жидкость (так называемый плевральный выпот , ), врачи могут удалить часть жидкости, чтобы выяснить, не вызвано ли это раком, распространившимся на слизистую оболочку легких (плевру).Накопление также может быть вызвано другими состояниями, такими как сердечная недостаточность или инфекция.
При торакоцентезе кожа обезболивается и между ребрами вставляется полая игла для слива жидкости. Жидкость проверяется в лаборатории на наличие раковых клеток. Другие тесты жидкости также иногда полезны для отличия злокачественного (злокачественного) плеврального выпота от того, на самом деле это не так.
Если был диагностирован злокачественный плевральный выпот, который вызывает затрудненное дыхание, можно повторить торакоцентез, чтобы удалить больше жидкости, что может помочь человеку лучше дышать.
Игловая биопсия
Врачи часто используют полую иглу для взятия небольшого образца из подозрительного участка (образования). Преимущество игольной биопсии в том, что она не требует хирургического разреза. Недостатком является то, что они удаляют только небольшое количество ткани, и в некоторых случаях количества удаленной ткани может быть недостаточно как для постановки диагноза, так и для проведения дополнительных тестов на раковых клетках, которые могут помочь врачам выбрать противораковые препараты.
Тонкоигольная аспирация (FNA)
БиопсияВрач использует шприц с очень тонкой полой иглой для извлечения (аспирации) клеток и небольших фрагментов ткани.Биопсия FNA может быть сделана, чтобы проверить наличие рака в лимфатических узлах между легкими.
Транстрахеальная FNA или трансбронхиальная FNA выполняется путем введения иглы через стенку трахеи (дыхательного горла) или бронхов (большие дыхательные пути, ведущие в легкие) во время бронхоскопии или эндобронхиального УЗИ (описано ниже).
У некоторых пациентов биопсия FNA выполняется во время эндоскопического ультразвукового исследования пищевода (описанного ниже) путем введения иглы через стенку пищевода.
Центральная биопсия
Более крупная игла используется для удаления одного или нескольких небольших стержней ткани. Образцы из керна биопсии часто предпочтительнее, потому что они больше, чем биоптаты FNA.
Трансторакальная игольная биопсия
Если подозрение на опухоль находится во внешней части легких, иглу для биопсии можно ввести через кожу на грудной стенке. Область, в которую должна быть введена игла, можно сначала обезболить под местной анестезией. Затем врач направляет иглу в эту область, глядя на легкие либо с помощью рентгеноскопии (что похоже на рентген), либо с помощью компьютерной томографии.
Возможным осложнением этой процедуры является утечка воздуха из легкого в месте биопсии в пространство между легким и грудной стенкой. Это называется пневмоторакс . Это может вызвать коллапс части легкого и иногда затруднение дыхания. Если утечка воздуха небольшая, часто становится лучше без какой-либо обработки. Для лечения больших утечек воздуха вставляют грудную трубку (небольшую трубку в грудную клетку), которая высасывает воздух в течение одного или двух дней, после чего обычно заживает самостоятельно.
Это может вызвать коллапс части легкого и иногда затруднение дыхания. Если утечка воздуха небольшая, часто становится лучше без какой-либо обработки. Для лечения больших утечек воздуха вставляют грудную трубку (небольшую трубку в грудную клетку), которая высасывает воздух в течение одного или двух дней, после чего обычно заживает самостоятельно.
Бронхоскопия
Бронхоскопия может помочь врачу найти опухоли или закупорки в более крупных дыхательных путях легких, которые часто можно провести биопсией во время процедуры.
Тесты на распространение рака легких в грудную клетку
Если обнаружен рак легких, часто важно знать, распространился ли он на лимфатические узлы в пространстве между легкими (средостение) или других близлежащих областях. Это может повлиять на варианты лечения человека. Для выявления распространения рака можно использовать несколько типов тестов.
Эндобронхиальное УЗИ
Эндобронхиальное ультразвуковое исследование может использоваться для осмотра лимфатических узлов и других структур в области между легкими, если в этих областях необходимо провести биопсию.
Эндоскопическое УЗИ пищевода
Эндоскопическое ультразвуковое исследование пищевода опускается в пищевод, где оно может показать близлежащие лимфатические узлы, которые могут содержать клетки рака легких. Одновременно с процедурой можно взять биопсию аномальных лимфатических узлов.
Медиастиноскопия и медиастинотомия
Эти процедуры могут быть выполнены для более непосредственного изучения и получения образцов из структур средостения (области между легкими). Основное различие между ними заключается в расположении и размере разреза.
A Медиастиноскопия — это процедура, при которой используется трубка с подсветкой, вводимая за грудиной (грудиной) и перед дыхательным горлом, для осмотра и взятия образцов ткани из лимфатических узлов вдоль трахеи и в основных областях бронхов.Если некоторые лимфатические узлы не могут быть достигнуты с помощью медиастиноскопии, может быть сделана медиастинотомия, чтобы хирург мог напрямую удалить образец биопсии. Для этой процедуры необходим разрез немного большего размера (обычно около 2 дюймов в длину) между левым вторым и третьим ребрами рядом с грудиной.
Для этой процедуры необходим разрез немного большего размера (обычно около 2 дюймов в длину) между левым вторым и третьим ребрами рядом с грудиной.
Торакоскопия
Торакоскопия может быть сделана, чтобы выяснить, распространился ли рак на пространства между легкими и грудной стенкой или на слизистую оболочку этих пространств. Его также можно использовать для взятия образцов опухолей на внешних частях легких, а также в близлежащих лимфатических узлах и жидкости, а также для оценки того, прорастает ли опухоль в близлежащие ткани или органы.Эта процедура не часто выполняется только для диагностики рака легких, если только другие тесты, такие как биопсия иглы, не могут получить достаточно образцов для постановки диагноза. Торакоскопию также можно использовать как часть лечения для удаления части легкого на некоторых ранних стадиях рака легких. Этот тип операции, известный как торакальная хирургия с видеосвязью (VATS) , описан в разделе «Хирургия немелкоклеточного рака легких».
Функциональные пробы легких
Функциональные тесты легких (или легких) часто проводятся после постановки диагноза рака легких, чтобы узнать, насколько хорошо работают ваши легкие.Это особенно важно, если хирургическое вмешательство может быть вариантом лечения рака. Операция по удалению рака легкого может означать удаление части или всего легкого, поэтому важно заранее знать, насколько хорошо ваши легкие работают. У некоторых людей с плохой функцией легких (например, с повреждением легких в результате курения) не хватает неповрежденного легкого, чтобы выдержать удаление даже части легкого. Эти тесты могут дать хирургу представление о том, является ли операция хорошим вариантом, и если да, то сколько легкого можно безопасно удалить.
Существуют разные типы PFT, но все они в основном заставляют вас вдыхать и выдыхать через трубку, которая подключена к аппарату, измеряющему воздушный поток.
Иногда PFT сочетаются с тестом, называемым газом артериальной крови . В этом тесте кровь берется из артерии (а не из вены, как в большинстве других анализов крови), поэтому можно измерить количество кислорода и углекислого газа.
В этом тесте кровь берется из артерии (а не из вены, как в большинстве других анализов крови), поэтому можно измерить количество кислорода и углекислого газа.
Лабораторные исследования биопсийных и других образцов
Образцы, взятые во время биопсии или других тестов, отправляются в лабораторию патологии.Патолог, врач, который использует лабораторные тесты для диагностики таких заболеваний, как рак, изучит образцы и может провести другие специальные тесты, чтобы лучше классифицировать рак. (Рак из других органов также может распространяться на легкие. Очень важно выяснить, где начался рак, потому что лечение различается в зависимости от типа рака.)
Результаты этих тестов описаны в отчете о патологии, который обычно доступен в течение недели. Если у вас есть какие-либо вопросы о результатах вашей патологии или каких-либо диагностических тестах, поговорите со своим врачом.При необходимости вы можете получить второе мнение о своем отчете о патологии, отправив образцы тканей патологу в другой лаборатории.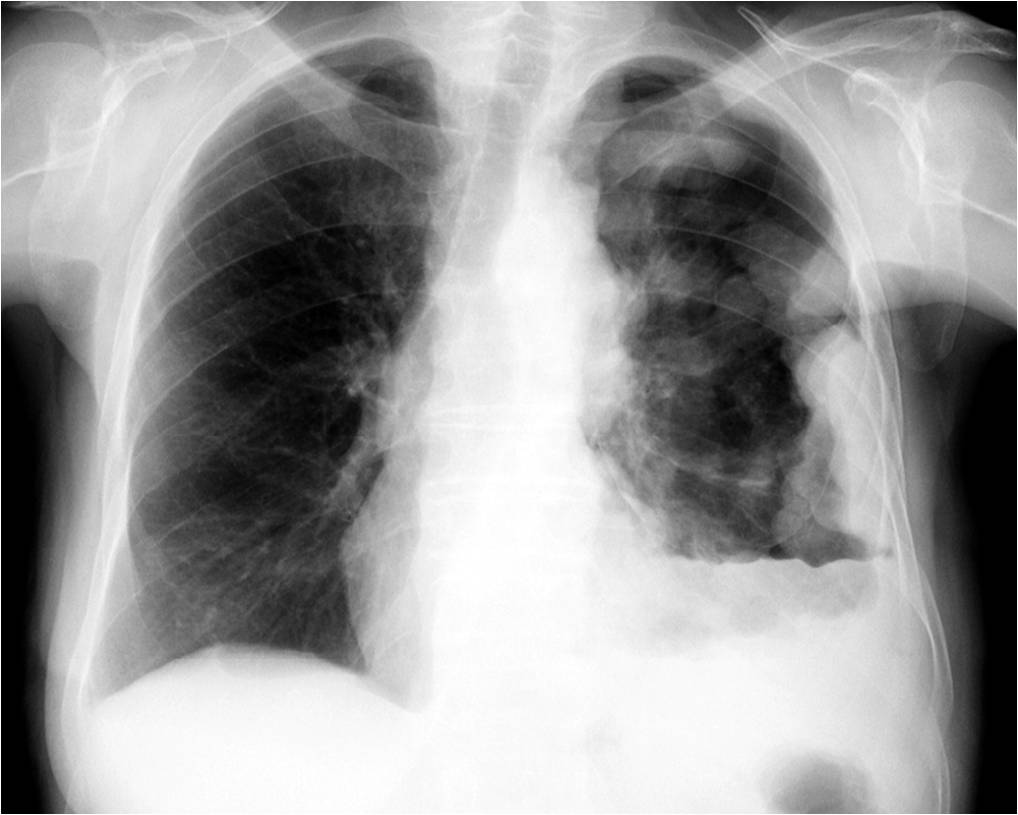
Для получения дополнительной информации см. Отчет о вашей патологии.
Молекулярные тесты на изменения генов
В некоторых случаях, особенно при немелкоклеточном раке легкого (НМРЛ), врачи могут проверить наличие определенных изменений генов в раковых клетках, которые могут означать, что определенные лекарственные препараты могут помочь в лечении рака. Например:
- Около 20-25% NSCLC имеют изменения в гене KRAS , которые заставляют их вырабатывать аномальный белок KRAS, который помогает раковым клеткам расти и распространяться.НМРЛ с этой мутацией часто являются аденокарциномами, устойчивыми к другим лекарствам, таким как ингибиторы EGFR, и чаще всего встречаются у людей, которые курили в анамнезе.
- EGFR — это белок, который появляется в больших количествах на поверхности от 10% до 20% клеток NSCLC и помогает им расти. Некоторые препараты, нацеленные на EGFR, могут использоваться для лечения НМРЛ с изменениями в гене EGFR , , которые более распространены в определенных группах, таких как некурящие, женщины и азиаты.
 Но эти препараты, похоже, не так полезны пациентам, у которых в раковых клетках есть изменения в гене KRAS .
Но эти препараты, похоже, не так полезны пациентам, у которых в раковых клетках есть изменения в гене KRAS . - Около 5% НМРЛ имеют изменение в гене ALK . Это изменение чаще всего наблюдается у некурящих (или легких курильщиков) с аденокарциномой подтипа НМРЛ. Врачи могут проверить рак на предмет изменений в гене ALK , чтобы увидеть, могут ли им помочь лекарства, нацеленные на это изменение.
- Примерно от 1% до 2% НМРЛ имеют перестройку в гене ROS1 , которая может заставить опухоль реагировать на определенные целевые препараты.
- Небольшой процент NSCLC имеет изменения в гене RET . Некоторые препараты, нацеленные на клетки с изменением гена RET , могут быть вариантами лечения этих опухолей.
- Около 5% НМРЛ имеют изменения в гене BRAF . Некоторые препараты, нацеленные на клетки с изменением генов BRAF , могут быть вариантом для лечения этих опухолей.

- Небольшой процент NSCLC имеет определенные изменения в гене MET , которые повышают вероятность их реакции на некоторые целевые препараты.
Эти молекулярные тесты можно проводить на ткани, взятой во время биопсии или операции по поводу рака легкого. Если образец биопсии слишком мал и все молекулярные тесты не могут быть выполнены, анализ также может проводиться на крови, взятой из вены, как при обычном заборе крови. Эта кровь содержит ДНК мертвых опухолевых клеток, обнаруженных в кровотоке людей с запущенным раком легких. Получение ДНК опухоли посредством взятия крови иногда называют «жидкой биопсией» и может иметь преимущества по сравнению со стандартной игольчатой биопсией, которая может нести такие риски, как пневмоторакс (коллапс легких) и одышка.
Тесты на определенные белки на опухолевых клетках
Лабораторные тесты также могут быть выполнены для поиска определенных белков в раковых клетках. Например, клетки NSCLC могут быть протестированы на белок PD-L1 , который может показать, с большей вероятностью ответит рак на лечение определенными иммунотерапевтическими препаратами.
Например, клетки NSCLC могут быть протестированы на белок PD-L1 , который может показать, с большей вероятностью ответит рак на лечение определенными иммунотерапевтическими препаратами.
Анализы крови
Анализы крови не используются для диагностики рака легких, но они могут помочь получить представление об общем состоянии здоровья человека.Например, их можно использовать, чтобы определить, достаточно ли здоров человек, чтобы сделать операцию.
A Полный анализ крови (CBC) проверяет, есть ли в вашей крови нормальное количество различных типов клеток крови. Например, он может показать, если вы страдаете анемией (у вас низкое количество эритроцитов), есть ли у вас проблемы с кровотечением (из-за низкого количества тромбоцитов) или если вы находитесь в группе повышенного риска инфекций (потому что низкого количества лейкоцитов). Этот тест можно регулярно повторять во время лечения, поскольку многие противораковые препараты могут влиять на кроветворные клетки костного мозга.
Химический анализ крови может помочь найти аномалии в некоторых ваших органах, например, в печени или почках. Например, если рак распространился на кости, он может вызвать более высокие, чем обычно, уровни кальция и щелочной фосфатазы.
Пневмония | Воспаление легких — диагностика, оценка и лечение
Пневмония — это инфекция, которая вызывает воспаление в одном или обоих легких и может быть вызвана вирусом, бактериями, грибами или другими микробами.
Ваш врач может провести медицинский осмотр и использовать рентген грудной клетки, КТ грудной клетки, УЗИ грудной клетки или игольную биопсию легкого, чтобы помочь диагностировать ваше состояние. Ваш врач может дополнительно оценить ваше состояние и функцию легких с помощью торакоцентеза, установки плевральной дренажной трубки или дренирования абсцесса под визуальным контролем.
Что такое пневмония?
Пневмония — это инфекция, вызывающая воспаление в одном или обоих легких. Это может быть вызвано вирусом, бактериями, грибами или другими микробами.Инфекция обычно передается, когда человек вдыхает воздух, несущий микробы.
Это может быть вызвано вирусом, бактериями, грибами или другими микробами.Инфекция обычно передается, когда человек вдыхает воздух, несущий микробы.
У больных пневмонией могут быть следующие симптомы:
- Кашель с выделением мокроты или иногда крови
- лихорадка
- одышка или затрудненное дыхание
- озноб или дрожь
- усталость
- потеет
- боль в груди или мышцах
Наибольшему риску развития пневмонии подвержены дети раннего возраста или люди старше 65 лет.
Люди с существующими проблемами со здоровьем также подвергаются повышенному риску. Факторы риска и обстоятельства, которые могут увеличить шансы человека на развитие пневмонии, включают:
- страдающие такими заболеваниями, как эмфизема, ВИЧ / СПИД или другими заболеваниями легких или состояниями, влияющими на иммунную систему
- болеет гриппом
- Воздействие и вдыхание различных химических веществ
- курение или чрезмерное употребление алкоголя
- длительное пребывание в стационаре или реанимации
- недавняя операция
- недавняя травма
Пневмония иногда может приводить к серьезным осложнениям, таким как недостаточность дыхательной системы, распространение инфекций, жидкость, окружающая легкие, абсцессы или неконтролируемое воспаление по всему телу (сепсис). Состояние также может быть фатальным, поэтому важно немедленно обратиться за медицинской помощью, если вы испытываете эти симптомы.
Состояние также может быть фатальным, поэтому важно немедленно обратиться за медицинской помощью, если вы испытываете эти симптомы.
начало страницы
Как диагностируется и оценивается пневмония?
Ваш лечащий врач сначала спросит вас о вашей истории болезни и симптомах. Вы также пройдете медицинский осмотр, чтобы врач послушал ваши легкие. При проверке на пневмонию врач выслушает аномальные звуки, такие как потрескивание, урчание или хрипы.Если ваш врач подозревает, что у вас пневмония, для подтверждения диагноза может быть проведено визуализирующее обследование.
Для оценки пневмонии может быть заказано одно или несколько из следующих тестов:
- Рентген грудной клетки : Рентгеновское обследование позволит вашему врачу осмотреть ваши легкие, сердце и кровеносные сосуды, чтобы определить, есть ли у вас пневмония. Интерпретируя рентгеновский снимок, радиолог будет искать в легких белые пятна (так называемые инфильтраты), которые идентифицируют инфекцию.Это обследование также поможет определить, есть ли у вас какие-либо осложнения, связанные с пневмонией, такие как абсцессы или плевральный выпот (жидкость, окружающая легкие).
- КТ легких : КТ грудной клетки может быть проведена, чтобы увидеть более мелкие детали в легких и обнаружить пневмонию, которую может быть труднее увидеть на простом рентгеновском снимке. КТ также очень подробно показывает дыхательные пути (трахею и бронхи) и может помочь определить, может ли пневмония быть связана с проблемой в дыхательных путях.КТ также может показать такие осложнения, как пневмония, абсцессы или плевральный выпот, а также увеличенные лимфатические узлы.
- Ультразвук грудной клетки : Ультразвук можно использовать, если есть подозрение на наличие жидкости, окружающей легкие. Ультразвуковое исследование поможет определить, сколько жидкости присутствует, и поможет определить причину появления жидкости.
- МРТ грудной клетки : МРТ обычно не используется для оценки пневмонии, но может использоваться для исследования сердца, сосудов грудной клетки и структур грудной стенки.Если легкие ненормальны из-за избытка жидкости, инфекции или опухоли, МРТ может предоставить дополнительную информацию о причине или степени этих аномалий.
- Игольная биопсия легкого : Ваш врач может запросить биопсию вашего легкого (легких), чтобы определить причину пневмонии. Эта процедура включает в себя извлечение нескольких небольших образцов из легких (легких) и их исследование. Биопсию легкого можно сделать с помощью рентгена, КТ, ультразвука и / или МРТ.
начало страницы
Как лечится пневмония?
При пневмонии можно использовать следующие методы лечения под визуальным контролем:
- Торакоцентез : Жидкость может быть взята из грудной полости и изучена, чтобы помочь врачу определить, какой микроб вызывает ваше заболевание.Рентген, КТ и / или ультразвук могут использоваться во время плевроцентеза. Жидкость, удаленная во время этой процедуры, также может облегчить симптомы.
- Установка грудной трубки : Во время этой процедуры, также известной как торакостомия, тонкая пластиковая трубка вводится в плевральную полость (область между грудной стенкой и легкими. Трубка может помочь удалить лишнюю жидкость или воздух. Процедура проводится под контролем КТ или УЗИ.
- Дренирование абсцесса под контролем изображения : Управление изображением помогает направить иглу в полость абсцесса и может помочь во время введения дренажной трубки.Если в легких образовался абсцесс, его можно дренировать, вставив небольшую дренажную трубку (катетер). Используется визуальное сопровождение, включая рентгеноскопию, рентген, ультразвук или компьютерную томографию.
Каждый из этих тестов поможет вашему врачу дополнительно оценить ваши легкие и функцию легких или поможет определить тип микроба, вызывающего вашу пневмонию.
начало страницы
Эта страница была рецензирована 23 января 2019 г.
Рентген | Визуализация (радиология) | Loyola Medicine
Почему Loyola
Неинвазивная диагностическая процедура для визуализации структур и тканей
Рентгеновский снимок использует электромагнитное излучение для быстрого и безболезненного создания изображений тканей и структур внутри вашего тела, уделяя особое внимание костям , легкие и сердце.Рентгеновские лучи проходят через тело и создают изображения в зависимости от плотности тканей: кости и металл кажутся белыми, воздух в легких — черным, а жир и мышцы — серыми. Именно с помощью этих изображений ваш врач в Loyola Medicine может четко увидеть сломанные кости, закупоренные кровеносные сосуды (только с красителем), заболевания легких, раковые ткани и другие аномалии.
Loyola предлагает самые передовые технологии визуализации, включая рентгеноскопию для повышения точности таких процедур, как установка катетера, установка стента и замена суставов.При рентгеноскопии создается движущееся рентгеновское изображение, что позволяет врачу назначить точное лечение. Эта технология подвергает пациентов воздействию более высоких доз радиации, поскольку используется в течение более длительного периода времени. Loyola также предлагает двухэнергетическую рентгеновскую абсорбциометрию (DEXA) , которая измеряет минеральную плотность костной ткани для выявления остеопороза. Некоторые из последних инноваций, внедренных в клиническую практику:
- Двойное вычитание энергии — метод, который позволяет более легко и точно определять массы легких и инфекции на стандартном рентгеновском снимке грудной клетки путем вычитания костей из изображений в цифровом виде.Это также позволяет точно диагностировать кальцинированные узелки в легких, что позволяет избежать ненужных и дорогостоящих компьютерных томографов.
- Цифровой томосинтез — Новая техника также доступна в Loyola. Это позволяет врачам делать несколько «разрезов» грудной клетки или костей с помощью одного рентгеновского снимка, что позволяет с большей точностью определять и анализировать переломы, новообразования или другие деструктивные процессы грудной клетки и скелета.
Loyola предлагает самые современные методы визуализации и диагностики, чтобы обеспечить своевременный и точный диагноз для наших пациентов.Наши опытные радиологи признаны на национальном и международном уровнях за высокое качество клинической практики, инновационные методы диагностики и лечения и умелое использование новейших технологий. Наши опытные технологи проводят тестирование в заботливой и сострадательной среде, где мы хотим, чтобы вы чувствовали себя комфортно, задавая любые вопросы, которые могут у вас возникнуть по поводу вашего теста или процедуры.
Почему выбирают Loyola для рентгена?
Как академический медицинский центр, Лойола оказывает комплексную заботу о пациентах и обучает будущих лидеров передовым технологиям визуализации.Лойола применяет междисциплинарный подход к уходу за пациентами и предоставляет услуги поддержки пациентам и их семьям. Вся ваша медицинская команда Loyola преследует одну цель: вернуть вам здоровье.
Электронные изображения доступны вашим врачам мгновенно через систему электронных медицинских карт, что позволяет нам оказывать своевременную и эффективную помощь нашим пациентам. В Loyola мы понимаем важность непрерывности лечения и обеспечим беспрепятственную связь с вашим врачом через наш защищенный портал медицинской информации LoyolaConnect.Вы также можете получить доступ к результатам ваших лабораторных тестов и оценок через myLoyola.
Диагностика
Какие заболевания обнаруживаются с помощью рентгена?
Ваша медицинская бригада Loyola имеет опыт использования рентгеновских технологий для оценки переломов костей, закупорки кровеносных сосудов, раковых тканей и других аномалий. Специальная команда Лойолы предоставит вам помощь высочайшего качества — от диагностики до лечения и не только.
Предлагаем рентгеновское оборудование для диагностики состояний и заболеваний, в том числе:
Чего ожидать
Чего ожидать во время рентгена
В Loyola ваш рентгенолог проведет вас через каждую часть экзамена, подготовив вас к каждому этапу до того, как он состоится.Мы хотим, чтобы вы чувствовали себя комфортно во время теста, поэтому сообщите своему технологу, если вам нужно что-нибудь, чтобы вам было удобнее во время теста. Также, пожалуйста, задавайте любые вопросы, которые могут у вас возникнуть; Ваш технолог будет рад ответить на ваши вопросы и решить любые проблемы, которые могут у вас возникнуть.
Вас попросят удалить весь металл с вашего тела перед рентгеновским снимком, и вас могут попросить надеть больничную одежду. Сообщите своему технологу, если вы беременны, можете быть беременны или у вас есть ВМС.
Ваш рентгенолог назначит вас для прохождения теста в зависимости от исследуемой области тела.Рентген — это безболезненное визуализационное исследование, которое требует, чтобы вы оставались неподвижными, чтобы получить четкие изображения. Этот тест занимает всего несколько минут, в зависимости от количества необходимых изображений.
Риски
Каковы риски рентгена?
Ваш врач Loyola обсудит с вами преимущества и риски любого предложенного плана диагностики и лечения. Ваша медицинская бригада порекомендует рентген только в том случае, если это необходимо с медицинской точки зрения. В то время как рентгеновский снимок действительно подвергает пациента воздействию радиации, Лойола использует минимально возможные уровни радиации, чтобы поставить окончательный диагноз вашего состояния.Рентген обычно считается безопасным, поскольку он дает ценную диагностическую информацию неинвазивным способом. Тем не менее, в Loyola мы стремимся всегда применять принцип ALARA во всех наших изображениях. Наш технический и медицинский персонал хорошо разбирается в стратегиях снижения доз и взяли на себя обязательство «бережно и разумно изображать» детей и взрослых.
Ваша медицинская бригада позаботится о том, чтобы на ваши вопросы были даны ответы, а ваши опасения были рассмотрены до начала лечения или тестирования.
Советы для рентгенологов для визуализации пациентов с ожирением
Пациенты с ожирением подвержены риску повышенного радиационного облучения из-за увеличения радиации, необходимой для проникновения в ткани, риска повторных обследований из-за сложного положения и техники, несовместимости с существующим оборудованием, а также из-за того, что пациенты с ожирением страдают от состояний, требующих рентгенологического исследования. процедур больше, чем у средней публики.
Мужчина 57 лет, весил 490 фунтов (223 кг). Рентгенограмма грудной клетки показывает изображение ограниченного диагностического качества с плохим проникновением рентгеновских лучей и плохой визуализацией оснований легких.
В последние десятилетия ожирение в Соединенных Штатах все чаще упоминается как серьезная проблема для здоровья. Хотя во многих промышленно развитых странах наблюдался аналогичный рост, показатели ожирения в Соединенных Штатах одни из самых высоких в мире. Соединенные Штаты занимают второе место по уровню ожирения среди крупных стран, уступая только Мексике.С 13% ожирения в 1962 году оценки неуклонно росли, достигнув 19,4% в 1997 году, 24,5% в 2004 году, 26,6% в 2007 году и 33,8% (взрослые) и 17% (дети) в 2008 году. В 2010 году Центры по борьбе с болезнями Контроль и профилактика (CDC) снова сообщили о более высоких цифрах: 35,7% взрослых американцев страдают ожирением и 17% детей.
Ожирение — это заболевание, при котором накапливается излишек жира в организме до такой степени, что он может отрицательно сказаться на здоровье, приводя к сокращению продолжительности жизни и / или увеличению проблем со здоровьем.Люди считаются страдающими ожирением, если их индекс массы тела (ИМТ), показатель, полученный путем деления веса человека в килограммах на квадрат роста человека в метрах, превышает 30 кг / м2.
BMI Классификация
- <18,5 недовес
- 18,5–24,9 нормальная масса
- 25,0–29,9 перевес
- 30,0–34,9 ожирение I степени
- 35,0–39,9 ожирение II степени
- ≥ 40,0 ожирение III степени
Источник: Всемирная организация здравоохранения
Ожирение оказывает значительное влияние на радиологию.Центры визуализации обнаруживают, что все большее число пациентов просто не подходят для визуализации оборудования, разработанного для пациентов «среднего размера», или что обычных параметров визуализации недостаточно для проникновения в дополнительные слои жира пациента. Это загадка, потому что пациенты с ожирением часто страдают от состояний, требующих дополнительных визуальных исследований. Ожирение связано с увеличением числа заболеваний, в том числе:
- сердечно-сосудистые заболевания
- Болезнь желчного пузыря
- некоторые виды рака
- подагра
- плохая мобильность
- Остеоартроз
- Боль в пояснице
- Синдром запястного канала
- астма
- ход
Визуализация становится затруднительной для пациентов с весом 250 фунтов.и более, но больницы теперь регулярно принимают пациентов с весом более 300 фунтов. Пациенты с ожирением создают множество уникальных проблем для медицинских учреждений: их может быть сложно, а иногда и опасно перевозить в пределах медицинского учреждения на инвалидных колясках и носилках. Иногда они не помещаются на больничных или хирургических койках. Ожирение ограничивает возможности получения и выполнения визуализирующих исследований и вмешательств. Пределы веса стола и диаметра гентри представляют собой физические ограничения в возможности их размещения для КТ, МРТ или рентгеноскопии.Габитус большого тела также ухудшает качество изображения, делая трудным или невозможным получение адекватных изображений для клинической интерпретации.
Качество изображения на простых рентгенограммах и рентгеноскопии ограничено ослаблением и увеличением рассеяния фотонов, когда луч проникает через более крупных пациентов. Повышение напряжения и тока рентгеновской трубки увеличивает проникновение через лишнюю ткань, но снижает контраст изображения. Увеличение времени экспозиции также может улучшить качество изображения, хотя может вызвать артефакты движения.Однако увеличение тока трубки или времени воздействия увеличивает дозу облучения пациента. У пациентов с крайне ожирением большая часть излучения поглощается избыточным подкожным жиром, и недавнее фантомное исследование, проведенное Массачусетским технологическим институтом, показало, что дозу облучения можно минимизировать, расположив пациента так, чтобы самый тонкий слой жира находился ближе всего к рецептору изображения. Кроме того, можно уменьшить рассеяние с помощью жесткой коллимации и использования сетки из чередующихся рентгеноконтрастных и рентгенопрозрачных полосок, чтобы избежать обнаружения рассеянных фотонов, которые обычно не направлены перпендикулярно сетке.
В маммографии существует множество проблем с правильным позиционированием, необходимым для получения высококачественных изображений. Ткань груди очень подвижна, и большая грудь может легко деформироваться путем скручивания или перекатывания, что затрудняет точную локализацию поражений для диагностических наблюдений. Складки груди могут быть серьезной проблемой, и для их устранения может потребоваться дополнительный просмотр. Для получения адекватного сжатия и / или изображения всей ткани молочной железы может потребоваться мозаичное или мозаичное изображение. Маленькая грудь может оборачиваться с боков, если женщина страдает ожирением и требует дополнительного обзора.
Когда стол не может выдержать вес пациента для процедур визуализации, можно попробовать сделать это, когда пациент стоит. Однако производители оборудования для визуализации начинают вносить изменения, которые включают более высокий вес стола, более широкие отверстия сканера и другие функции, которые делают сканирование пациентов с ожирением более практичным. Центры визуализации также разрабатывают новую тактику и параметры визуализации для работы с большим поколением пациентов. Предельный вес стола для рентгеноскопии по отраслевому стандарту составляет 350 фунтов.и отверстие диафрагмы составляет 45 см (19 дюймов). Больницы сейчас закупают рентгеноскопическое оборудование, которое может вместить пациентов весом до 550 фунтов. и имеют размер отверстия 112 см (48 дюймов). Предел веса промышленного стандарта для столов CT составляет 450 фунтов. Максимальный диаметр портала составляет 70 см. Сейчас есть КТ-аппараты, которые могут вместить пациентов до 500 фунтов. и иметь отверстие диаметром 80 см.
В дополнение к физическим ограничениям, связанным с весом стола и диаметром гентри, качество КТ-изображения у пациентов с ожирением может быть снижено из-за ослабления рентгеновских лучей, что приводит к фотонному голоданию.Повышение напряжения и тока трубки может улучшить качество изображения. Однако это также увеличивает дозу облучения у пациентов с ожирением. Недавно принятые алгоритмы восстановления изображения теперь используются для улучшения качества изображения при более низкой дозе облучения. Для CT иногда может помочь увеличение kVp и mAs, а также снижение скорости вращения гентри. Поле зрения (FOV) для восстановления изображения меньше апертуры. Поэтому, если пациент слишком большой, на изображении могут появиться артефакты усечения в виде ярких краев.Их можно свести к минимуму с помощью специального программного обеспечения, которое позволяет экстраполяцию поля обзора.
Несмотря на то, что для ядерной визуализации существуют ограничения по весу стола, многие гамма-камеры являются портативными, и пациента можно снимать на носилках. Однако качество изображения у пациентов с ожирением ограничено из-за поглощения и рассеяния фотонов, особенно для изотопов с более низкой энергией. Следовательно, 99mTc, который излучает фотоны с более высокой энергией, чем 201T-таллий, вероятно, обеспечит более качественные изображения у пациентов с ожирением.Даже эти изображения могут быть низкого качества, потому что половина фотонов, излучаемых 99mTc, ослабляется 4-5 см мягкой ткани, так что дополнительные 10 см мягкой ткани вызовут потерю 75% излучаемых фотонов. Это ограничение качества особенно проблематично для ОФЭКТ перфузии миокарда, поскольку трудно определить, вызвано ли обнаруженное падение фотонов артефактом ослабления мягких тканей или ишемией миокарда. Это может быть источником реальной путаницы у пациентов с ожирением, которые с большей вероятностью страдают ишемической болезнью сердца, чем пациенты без ожирения, но также с большей вероятностью имеют артефакты ослабления мягких тканей.Качество изображений ПЭТ также ниже у пациентов с ожирением из-за рассеяния фотонов и увеличения затухания фотонов при большей массе тела. Более того, может оказаться невозможным дать оптимальную дозу изотопа.
Исследование MIT, проведенное в 2009 году, пришло к выводу, что эффективные дозы радиографических обследований у людей с крайне ожирением могут превышать 100 мЗв только при небольшом количестве обследований брюшной полости и должны быть по возможности минимизированы и контролироваться. Экспоненциальное увеличение дозы для увеличения толщины подкожно-жировой клетчатки может быть существенно уменьшено, если расположить пациента так, чтобы самый тонкий жировой слой (передний или задний) находился ближе всего к рецептору изображения.Увеличение напряжения на лампе также снижает дозу, но в гораздо меньшей степени.
В итоге, вот несколько советов по рентгенографии пациентов с ожирением.
Общая радиография
Используйте сетку и увеличьте кВп и мАс. Для простой пленки, если возможно, замените пленку на более высокую светочувствительность. На более старом оборудовании двойная экспозиция может работать для толстых частей тела, таких как L-образный позвоночник, который не может проникнуть с одной экспозицией, пока пациент не двигается, и пока требуется грубая визуализация, но мелкие детали не так важно.
CT
Убедитесь, что длина и диаметр отверстия подходят для пациента.
Увеличьте кВп и увеличьте мАс для уменьшения шума. Чтобы увеличить эффективный мАс, уменьшите вращение гентри. В сканерах MDCT с автоматической модуляцией тока трубки изменение сканера с «фиксированных мАс» на «автоматических мАс» позволит сканеру определить количество мАс, которое необходимо доставить на одну секцию тела. Оба решения повышают качество изображения, но подвергают пациента более высокой дозе радиации.
Флуроскопия
Если диаметр или вес тела пациента превышает ограничения, установленные для оборудования, то вместо него могут быть выполнены серийные рентгенограммы брюшной полости и компьютерная томография.
Интервенционная радиология
Обеспечьте правильное положение пациента. Должны быть доступны несколько сотрудников, которые помогут переместить пациента и, при необходимости, расположить его. Использование подушек и мешков с песком помогает закрепить положение пациента перед началом процедуры. Просмотрите предыдущие изображения, чтобы определить глубину жировой ткани и наиболее прямой доступ к интересующему органу. Выбирайте инструменты подходящей длины, потому что точность нацеливания на очаги поражения тем ниже, чем глубже очаг, подлежащий биопсии или дренированию.(Этот шаг может выполнить радиолог или технолог.)
Маммография
Для маммографии пациентов с очень большой грудью может потребоваться несколько кассет, чтобы соответствовать всей анатомии.
MRI
Убедитесь, что длина и диаметр отверстия подходят для пациента
Хотя большее поле зрения является преимуществом при визуализации пациентов с ожирением, существует обратная зависимость между полем зрения и разрешением изображения: по мере увеличения поля зрения разрешение изображения уменьшается .Один из вариантов — использовать наименьшее возможное поле зрения для изображения интересующего органа без появления артефактов зацикливания. Некоторые производители предлагают опцию «Без наматывания фаз» для предотвращения артефактов наложения.
Время сканирования также влияет на визуализацию пациентов с ожирением, потому что их большая площадь поперечного сечения и более длинный краниокаудальный размер требуют большего количества срезов. Увеличение времени сканирования может привести к движению пациента во время сканирования и, как следствие, к артефактам движения. Используйте катушку для тела, а не многокатушку с фазированной антенной решеткой.Используйте полосы насыщенности, чтобы уменьшить шум от подкожного жира. Прокладывайте участки тела пациента, которые примыкают к отверстию, чтобы предотвратить небольшие ожоги на коже в месте прилегания к гентри.
Nuclear Medicine
При обследовании пациентов с ожирением качество изображения ухудшается из-за рассеяния фотонов в мягких тканях, что приводит к снижению отношения сигнал / шум. Кроме того, доза, необходимая для пациента с ожирением, может превышать допустимую дозу, и пациент может быть не в состоянии получить правильную дозу радионуклида, пропорциональную массе тела.Один из подходов — использовать максимально допустимую дозу и изображение в течение более длительного времени для максимального подсчета. Крупные пациенты также нуждаются в более высоких дозах седативных препаратов в зависимости от веса, что подвергает их риску угнетения дыхания.
Ультразвук
Качество изображения можно улучшить, используя преобразователь с самой низкой частотой из имеющихся, расположив датчик для изображения интересующего органа в пределах диапазона фокусного расстояния датчика и изучив предыдущие визуальные исследования пациента для определения толщины подкожно-жировой клетчатки. .
Узнайте больше об этом и других предметах и получите 12 кредитов категории A ARRT CE в курсе X-Ray CE «Понимание ионизирующего излучения и защиты»
Подробнее
Флюорография — обзор | Темы ScienceDirect
Механизмы и молекулярные мишени Ковалентного связывания НПВП
НПВП биотрансформируются как в печени, так и внепеченочно в реактивные метаболиты. Среди них иминохиноны и дииминохиноны, образующиеся в результате метаболизма окислительного кольца (см. Раздел, озаглавленный «Биоактивация, опосредованная цитохромом P450»), а также ацилглюкурониды и iso -глюкурониды, образованные в результате конъюгации и изомеризации карбоновой кислоты (см. Раздел «Активация путем Особое внимание привлекли UDP-глюкуронозилтрансфераза к реактивным ацилглюкуронидам и Iso -глюкуронидам.Эти промежуточные продукты могут арилировать или ацилировать белки с помощью ряда различных механизмов; для реактивных глюкуронидов эти реакции не ограничиваются печенью, но могут происходить в компартменте крови или в желчном дереве и кишечнике.
В печени связывание ковалентных белков происходит не случайно, но электрофильные НПВП нацелены на селективные белки. В прошлом в ряде экспериментальных исследований были охарактеризованы или идентифицированы белки, которые предпочтительно алкилируются или ацилируются реактивными метаболитами НПВП [33,71,143–148].Какие белки обнаруживаются с помощью вестерн-блоттинга или флюорографии, зависит от ряда факторов, включая продолжительность введения лекарства и время, прошедшее между введением дозы и умерщвлением животного. В большинстве исследований было обнаружено, что стойкие аддукты связаны с белками плазматической мембраны [71, 145, 147–149]. Исследования субклеточного фракционирования и иммуногистохимический анализ показали, что один (или одна группа) особенно обильных аддуктов связан с белками канальцевого домена плазматической мембраны.Имеющиеся данные свидетельствуют о том, что белки, нацеленные на ряд НПВП, включая диклофенак [71,145,148], сулиндак [148] или беноксапрофен [150,151], могут быть идентичными. В частности, все они находятся в диапазоне молекулярных масс 110–126 кДа, и одна общая мишень была идентифицирована как дипептидилпептидаза 4 (DPP IV), распространенный эктофермент [147,152,153].
Аддукты к белкам канальцевой мембраны образуются только тогда, когда реактивный с белками метаболит (ацилглюкуронид или изомеры) транспортируется из гепатоцита через канальцевую мембрану в просвет желчного канала [71].Это было сделано из наблюдения, что у мутантных крыс с дефицитом транспорта (TR —), которые не экспрессируют функциональный экспортный насос для глюкуронидов (Mrp2), после обработки диклофенаком не обнаруживались аддукты мембранного белка. Эта избирательная по компартментам реакция объясняется несколькими причинами: во-первых, реактивный метаболит, который выводится из клетки с помощью АТФ-зависимого переносчика, концентрируется в просвете канала и достигает высоких концентраций, а во-вторых, повышается реактивность ацилглюкуронидов. в слабощелочной среде, такой как желчное дерево [154,155].
Для некоторых белков, ковалентно модифицированных метаболитами НПВП, было продемонстрировано явное функциональное нарушение. Например, у крыс, получавших диклофенак, активность DPP IV снижалась на 22% [147]. Биологическое значение этого функционального изменения остается неясным, поскольку нет очевидной связи между снижением активности DPP IV и гепатотоксичностью. Фактически, НПВП, вызывающие очаговый некроз и апоптоз в печени крыс (диклофенак и сулиндак), а также НПВП, вызывающие гораздо меньшее явное повреждение (ибупрофен), вызывали одинаковое подавление экспрессии и активности DPP IV [152].Аналогичным образом было показано, что функция других белков, ковалентно модифицированных НПВП, нарушена. Например, однократное введение диклофенака крысам привело к ковалентному связыванию с CYP2C11 и снижению каталитической активности этой изоформы CYP на 72% [33]. Более того, инкубация ряда ацилглюкуронидов NSAID с очищенными белками in vitro не только ковалентно модифицировала эти белки, но и нарушала их функцию [156, 157].
Механистическое понимание образования белковых аддуктов НПВП и их возможных последующих последствий основано на экспериментальных исследованиях на животных.Интересно, что есть данные о том, что у людей (т.е. пациентов, получавших диклофенак) могут образовываться аналогичные аддукты [158]. Эти аддукты изменяют белок, и, если они представлены иммунной системе, ответ антител может быть направлен против чужеродного пептида . Например, антитела против диклофенака были обнаружены в сыворотке всех пациентов, у которых развилось связанное с диклофенаком повреждение печени, но не у здоровых контрольных субъектов. Однако, поскольку циркулирующие антитела против диклофенака в равной степени были обнаружены у 60% пациентов, принимавших диклофенак, у которых не было никаких признаков токсичности для печени, образования аддукта и образования антител против диклофенака, по-видимому, недостаточно для ускорения поражения печени.
Несмотря на разработку новых методов, например, нового анализа пептидного улавливания, с помощью которого можно было идентифицировать аддукты, вызванные диклофенаком или нимесулидом [159], точная роль ковалентного связывания белков в гепатотоксичности НПВП все еще не ясна. Однако теоретически образование аддукта может иметь токсикологические последствия, включая образование гаптена и иммуногенный ответ против измененного лекарством белка.
Достоверность и надежность рентгеноскопии для цифровой рентгенографии: новый способ оценки подвижности диафрагмы | BMC Pulmonary Medicine
Образец
В этом исследовании 26 практически здоровых взрослых были включены в удобную выборку.Их набирали среди студентов и сотрудников Universidade do Estado de Santa Catarina (Бразилия), а также их родственников. Расчет размера выборки был основан на исследованиях Бонетта [23] и Флейсса [24]. По словам этих авторов, для оценки надежности теста выборка может варьироваться от 15 до 20 участников.
Критериями включения в исследование были: некурящие здоровые субъекты с нормальной функцией легких (ФЖЕЛ и ОФВ 1 ≥ 80% от прогноза и ОФВ 1 / ФЖЕЛ ≥ 0.7) без кардиореспираторных или неврологических заболеваний, женщины, которые не были беременны или с подозрением на беременность, участники без диагноза рака, истории болезни или любых других изменений, которые могут повлиять на оценки. Критериями исключения были: участники, которые представили клинические осложнения респираторного характера, неспособность выполнить какую-либо из процедур, использованных в исследовании (отсутствие понимания или сотрудничества), клинические осложнения со стороны дыхательной системы и те, кто запросил исключения из исследования.Это исследование было одобрено (16696413.8.0000.0118) Комитетом по этике исследований Университета Санта-Катарина (UDESC), Бразилия, и все участники предоставили письменное информированное согласие.
Дизайн исследования
Это поперечное исследование с тестом на валидность и надежность, в котором оценивается степень согласия диафрагмальной подвижности с помощью цифровой рентгеноскопии [25].
Первоначально оценивались антропометрические и легочные параметры. Затем были запланированы цифровые рентгеновские снимки для измерения экскурсии диафрагмы.Перед рентгеноскопическим обследованием выполнялась тренировка диафрагмы с помощью диафрагмальных дыхательных упражнений, а также измерялась медленная жизненная емкость легких (SVC) до и во время обследования.
Исследование диафрагмальной подвижности с помощью цифровой рентгенографической рентгеноскопии проводилось случайным образом двумя радиологами (оценщиками А и В), а затем обоими оценщиками измерялась цифровая диафрагмальная подвижность (DM dig ) с целью оценки внутриэкспертного и межэкспертного -высокая надежность.Подвижность диафрагмы по расстоянию (DM dist ) [20] была измерена экспертом A, чтобы оценить достоверность метода.
Процедуры сбора
Антропометрия
Для измерения массы и роста тела использовались предварительно откалиброванные весы и ростомер ( Welmy ® модель W200 / 5) соответственно. После получения антропометрических значений (вес и рост) индекс массы тела (ИМТ) был рассчитан по формуле: масса тела / (рост) 2 (кг / м 2 ).Субъекты были классифицированы в соответствии с ИМТ как пациенты с недостаточным весом (≤18,5 кг / м 2 ), нормальными (18,5–24,9 кг / м 2 ), избыточными (25–29,9 кг / м 2 ) и страдающими ожирением (≥ 30 кг). / м 2 ) [26].
Проверка функции легких
Проверка функции легких проводилась с использованием предварительно откалиброванного спирометра в соответствии с методами и критериями, рекомендованными Американским торакальным обществом [27]. Для оценки форсированной жизненной емкости легких (ФЖЕЛ), объема форсированного выдоха за первую секунду (ОФВ 1 ) и соотношения ОФВ 1 / ФЖЕЛ использовался портативный цифровой спирометр EasyOne® марки ndd .Критерии нормального легочного теста включали ФЖЕЛ и ОФВ 1 ≥ 80% от прогнозируемого и ОФВ 1 / ФЖЕЛ ≥ 0,7. Согласно Pereira et al., Спирометрические переменные были выражены как абсолютные значения и как процент от прогнозируемых нормальных значений. [28].
Перед выполнением теста функции легких измеряли пульсовую насыщенность кислородом (SpO 2 ) и частоту сердечных сокращений (ЧСС) у участника в положении лежа на спине и в состоянии покоя с помощью пульсоксиметра (оксиметр, модель MD300C11).
Оценка подвижности диафрагмы с помощью цифровой рентгенографической рентгеноскопии.
Подвижность диафрагмы оценивалась двумя экспертами с помощью цифровой рентгеновской рентгеноскопии при переднезаднем поражении. Для проведения теста использовался рентгеноскопический аппарат Siemens модели Lumino RF Classic на расстоянии 1,15 м от усилителя изображения и рентгеновской трубки.
Субъектов помещали на радиоскопический стол в положении лежа на спине с опорой для ног, чтобы ограничить их движение по столу, а рентгеноконтрастную градуировочную линейку помещали под туловища субъектов в продольном и краниокаудальном направлениях.Перед проведением рентгеноскопии с помощью цифровой рентгенографии для оценки движения диафрагмы была проведена тренировка диафрагмального дыхания. Цель состояла в том, чтобы развить движение проприоцепции диафрагмы и дать возможность оценить максимальную амплитуду диафрагмы во время рентгеноскопического цифрового рентгеновского исследования. После этого мы измерили медленную жизненную емкость легких (SVC) с помощью вентиляторометра Wright Respirometer Brit.® UK до и во время исследования цифровой рентгеновской рентгеноскопии у пациентов в положении лежа на спине.Перед рентгенографическим облучением было выполнено три маневра, и было зарегистрировано наивысшее значение для последующего сравнения с тем, что будет оценено во время исследования подвижности диафрагмы. Во время исследования с помощью цифровой рентгеновской рентгеноскопии каждый эксперт просил испытуемых на выдохе дышать с использованием ТСХ (общая емкость легких) до тех пор, пока они не приблизились к ПЖ (остаточный объем), а затем, на выдохе, дышать из ПЖ до достижения ТСХ. . Полученные значения маневров SVC сравнивались друг с другом (до и во время исследования), чтобы определить, выполняли ли испытуемые одинаковое дыхательное усилие до и во время оценки подвижности диафрагмы.Если будет разница более чем на 10% от ранее полученного значения, исследование будет повторено в тот же день.
Испытуемые оценивались случайным образом в ходе простого розыгрыша двумя опытными радиологами (оценщики А и В), которые руководили испытуемыми стандартным образом. Эксперты наблюдали за перемещением диафрагмы через дисплей на рентгеноскопическом устройстве, которое располагалось в центральной части грудной клетки, одновременно наблюдая за обеими гемидиафрагмами. Образы максимального выдоха и вдохновения записывались на одну и ту же пленку, которая во время экзаменов оставалась неподвижной.
Цифровое измерение подвижности диафрагмы (DMdig)
Подвижность диафрагмы (DM dig ) измеряли путем расчета расстояния между куполом диафрагмы на выдохе и вдохе для правой и левой полушарий на основе метода, описанного Saltiel et al. . [20]. Первоначально линейка программного обеспечения MediWorks 8.4.215 была откалибрована с использованием рентгеноконтрастной линейки для корректировки увеличения, вызванного расхождением лучей. Эта калибровка была выполнена путем рисования линии с компьютерным курсором на расстоянии 10 мм на изображении линейки в цифровой рентгенографии, таким образом определяя фактическое расстояние.Затем для измерения подвижности диафрагмы была найдена самая высокая точка на гемидиафрагме на выдохе, и курсором была проведена прямая перпендикулярная линия, пока она не встретилась с гемидиафрагмой на вдохе, определяя расстояние между куполами диафрагмы (рис. 1). Это измерение проводилось как для правой, так и для левой полушарий (RH) и (LH).
Рис. 1Измерение подвижности диафрагмы с помощью программного обеспечения. Цифровая рентгенография грудной клетки в переднезаднем обзоре (AP) во время максимального выдоха и максимального вдоха, проведенная на одной и той же пленке.Измерения подвижности правых и левых гемидиафрагм были получены с помощью программного обеспечения прибора с использованием линейки на изображении для калибровки. Источник: собственное производство автора
Измерение подвижности диафрагмы по расстоянию (DM
dist )Для измерения DM dist эксперт А определил на отпечатанной рентгенограмме грудной клетки самую высокую точку диафрагмы во время выдоха каждого купола гемидиафрагмы, и с этой точки черным маркером проводилась линия до тех пор, пока не была обнаружена гемидиафрагма во время вдоха.Подвижность диафрагмы определялась расстоянием между куполом диафрагмы на выдохе и вдохе штангенциркулем, как с правой, так и с левой стороны. Для корректировки увеличения изображения, вызванного расхождением рентгеновских лучей, была использована формула коррекции: Скорректированная подвижность (мм) = мера подвижности (мм) × 10 / деление на линейке (мм) [20].
Анализ валидности
Чтобы оценить валидность метода (валидность критерия), мы проанализировали одновременную валидность.Конкурирующим методом был метод Saltiel et al. [20], который оценивает подвижность диафрагмы на распечатанном рентгенограмме по расстоянию (DM dist ) с помощью штангенциркуля. Достоверность оценивалась путем соотнесения первого измерения DM dig , полученного оценщиком A, с измерением с использованием метода DM dist тем же оценщиком. Мы оценивали как правую, так и левую гемидиафрагмы.
Анализ надежности
Измерения подвижности диафрагмы были оценены вскоре после сканирования рентгенограммы.Первое измерение использовалось для анализа межэкспертной надежности метода (измерения A 1 и B 1 ) следующим образом: измерение, сделанное оценщиком A (A 1 ), коррелировало с полученным оценщиком B (B 1 ). Затем было выполнено второе измерение для анализа межэкспертной надежности измерения следующим образом: эксперт A измерил цифровую рентгенографическую рентгеноскопию, выполненную рейтером B, и получил меру A B , а эксперт B измерил цифровую рентгенографическую рентгеноскопию. выполняется оценщиком A, получая меру B A .Анализ проводился путем сопоставления показателей A B с B 1 и B A с A 1 .
Внутриэкспертная надежность измерения оценивалась путем измерения подвижности диафрагмы из предыдущего обследования через минимальный интервал в 7 дней и максимум через 20 дней после первого измерения 25 . Оба эксперта A и B измерили цифровые рентгенограммы еще раз (размеры A 2 и B 2 ), выполненные в начале исследования.Во второй оценке также была исследована межэкспертная надежность.
Оценщики A и B не знали, кто проводил рентгенограммы, и не имели доступа к значениям оценок других участников. Результаты были проанализированы после завершения всех оценок.
Статистический анализ
Данные были проанализированы с помощью SPSS для Windows, версия 20.0 (IBM SPSS Statistics, IBM, Армонк, Нью-Йорк, США) и программы GraphPad Prism 5.1 и обработаны с помощью описательного анализа (среднее и стандартное отклонение) и логического анализа.Для анализа нормальности данных использовался тест Шапиро-Уилка.
Коэффициент корреляции Пирсона и коэффициент внутриклассовой корреляции (двусторонняя случайная модель с абсолютным согласием — ICC [2.1] ) использовались для оценки корреляции между цифровым методом (DM dig ) и методом расстояния (DM расст. .). Анализы межэкспертной и внутриэкспертной воспроизводимости проводились с использованием внутриклассового коэффициента корреляции (двусторонняя случайная модель, с абсолютным согласием — ICC [2.1] ) и доверительный интервал (ДИ) 95% [8]. Надежность интерпретировалась как величина коэффициента надежности Портни и Уоткинса [8]: «плохо» для коэффициентов ниже 0,50, «умеренно» для коэффициентов от 0,50 до 0,75 и «хорошо» для коэффициентов выше 0,75. ICC варьируется от 0,00 до 1,00, а значения, близкие к 1,00, демонстрируют высокую надежность. График Бланда-Альтмана также использовался для лучшей визуализации согласия между отдельными измерениями [29].
Тест Вилкоксона использовался для сравнения значений медленной жизненной емкости легких до и во время рентгенологического облучения для каждого оценщика.Парный Т-тест использовался для сравнения подвижности правой и левой гемидиафрагм. Т-тест для независимых выборок использовался для сравнения значений диафрагмальной подвижности между участниками мужского и женского пола. Уровень значимости для статистической обработки составил 5% ( p <0,05).
Небольшие поражения легких, невидимые при рентгеноскопии, точно локализуются с помощью техники трехмерной локализации на поверхности грудной стенки и выполняются процедуры бронхоскопии для повышения диагностической эффективности | BMC Pulmonary Medicine
Все поражения легких, выявленные при компьютерной томографии грудной клетки, могут быть успешно локализованы с помощью наших методов.
Рак легких в настоящее время является ведущей причиной смерти от рака во всем мире.Уровень смертности остается высоким из-за сложности выявления ранней стадии этого заболевания. К счастью, с широким применением HRCT часто обнаруживаются PPL, что делает возможной раннюю диагностику. Однако использование одних только характеристик КТ для определения доброкачественных, предраковых или злокачественных поражений часто бывает затруднительным [17]. Образцы тканей PPN могут быть собраны FB. Перед забором образцов следует определить местоположение поражения, что может улучшить диагностические результаты.Местоположение поражения легких оценивается с помощью рентгенограммы грудной клетки (CXR) или компьютерной томографии грудной клетки. Определение местоположения небольшого поражения, особенно невидимого при рентгеноскопии, является сложной задачей.
Однако вне зависимости от того, видно ли поражение легких при рентгеноскопии. Центральная точка поражения, обнаруженная с помощью компьютерной томографии, может быть отражена точкой пересечения трех плоскостей, определенных тремя наборами непрозрачных мягких проводов, размещенных на поверхности грудной стенки. Согласно математическому принципу: три перпендикулярных плоскости пересекаются в ОДНОЙ точке, поражение можно точно определить с помощью наших методов.Затем, под рентгеноскопией, процедуры бронхоскопии могут быть выполнены с нацеливанием на точку пересечения трех перпендикулярных плоскостей, а образец может быть взят, сфокусировавшись вокруг точки, которая также является центральной точкой поражения легкого. Этот метод не требует использования сложного оборудования, и его легко понять и освоить.
Выполнение бронхоскопии с помощью нашей техники трехмерной локализации
Показатели точности диагностики при бронхоскопии вне зависимости от того, видно ли поражение при рентгеноскопии, аналогичны
Для неэндобронхиального периферического поражения легких, если поражение видно при рентгеноскопии, щетке и Биопсийные щипцы при бронхоскопии могут быть продвинуты в бронх под рентгеноскопическим контролем в соответствии с локализацией поражения, как это было успешно выполнено в нашем исследовании.По данным Rittirak et al. исследования, общая диагностическая ценность группы Flu-TBLB может быть статистически значимо выше, чем группа NFlu-TBLB (43,8 против 32,9%; P = 0,003) [18]. Однако диагностическая ценность FB для периферических поражений легких <2 см в опубликованных отчетах варьировалась от 5 до 28%, потому что некоторые поражения невидимы при обычной гибкой бронхоскопии под рентгеноскопией [12].
В нашем исследовании, хотя поражение легких невидимо при рентгеноскопии, мы можем распознать его по пересечению трех перпендикулярных плоскостей, определяемых непрозрачными мягкими медными проволоками, размещенными на поверхности грудной стенки, поэтому диагностические результаты были улучшены, что аналогично как группа R-EBUS-GS.И на этот метод определения местоположения не влияет различный размер, независимо от того, видно ли поражение или нет при рентгеноскопии и характеристиках поражения КТ, таких как SPN, mGGO или GGO.
Точность диагностики при бронхоскопии поражения не нижней доли выше, чем поражения нижней доли
Однако из-за дыхательного движения, в основном вызванного движением диафрагмы, поражение легкого может быть неправильно локализовано [19]. Движение легкого происходит при респираторных вариациях во время бронхоскопии, и расположение легочного узелка во время процедуры может значительно отличаться от его местоположения при первоначальном планировании, особенно в отношении нижней доли, которая перемещалась значительно больше, чем поражение верхней доли.В группе Flu-FB нашего исследования наблюдалась тенденция к снижению точности диагностики поражений LL при сравнении с поражениями не-LL, тогда как в группе EBUS она была аналогичной. На самом деле, одна из основных проблем для нас — это трудно найти точное положение для выполнения биопсии поражения, расположенного в нижней доле, при дыхательном движении. Согласно другим исследованиям, это движение во время бронхоскопии может даже существенно повлиять на диагностическую ценность процедур электромагнитной навигационной бронхоскопии [20].Размер поражения и расстояние от плевры не оказывают существенного влияния на движения. Задержка глубокого вдоха может помочь справиться с проблемой дыхательных движений, но продолжительность процедур бронхоскопии, включающих BALF, биопсию, чистку зубов и др., Может занять больше времени. Навигационная система с предложенным методом компенсации дыхательного движения и EBUS позволяет управлять в режиме реального времени во время бронхоскопических вмешательств и, таким образом, может повысить диагностическую ценность [21]. Следовательно, сочетание с другими диагностическими методами может улучшить диагностические результаты.
Диагностическая ценность около R-EBUS
Техника R-EBUS с GS определенно занимает свое место в диагностической работе PPL, особенно для поражений, которые можно визуализировать с помощью EBUS. Эффективность диагностики колеблется от 53% до 77% [22], что может быть увеличено, если TBB выполняется в правильном месте, определенном EBUS. Tay et al. выполнили ретроспективный анализ 196 последовательных пациентов, которым проводилось обследование с помощью R-EBUS [23]. Они обнаружили, что окончательный диагноз был установлен для 109 PPL (56%) с использованием радиальной EBUS.Визуализированное поражение с помощью зонда EBUS имело более высокую диагностическую ценность (65%), чем EBUS-невидимые поражения (20%; P = 0,0001), и при многомерном анализе размер поражения, статус злокачественности и расстояние от ворот до поражения были значимыми предикторами EBUS. выход визуализации. В нашем исследовании поражения, выполненные R-EBUS, были визуализированы с помощью зонда EBUS, и их диагностические результаты были такими же, как и в исследовании Tay et al. С другой стороны, разные результаты компьютерной томографии были связаны с разными диагностическими результатами бронхоскопии, управляемыми R-EBUS-GS, особенно высокими при поражении SPN и низкими при поражении GGO.Тем не менее, общие диагностические результаты R-EBUS-GS были аналогичны результатам нашего метода трехмерной локализации в соответствии с нашим исследованием. Что нас беспокоит, так это то, что диагностическая ценность EBUS-невидимых поражений может быть улучшена в соответствии с нашей техникой трехмерной локализации.
Трансторакальная тонкоигольная аспирация под контролем КТ
В настоящее время TTNA или биопсия широко используются из-за высокой диагностической эффективности [5]. Однако у TTNA есть ограничение, упомянутое во введении.Tai et al. оценил частоту и тяжесть легочного кровотечения после трансторакальной игольной биопсии легкого (TTLB) и оценил возможные факторы, связанные с легочным кровотечением [24]. Tai et al. обнаружил, что легочное кровотечение произошло в 483 из 1175 TTLB (41,1%), но редко требует вмешательства, а кровотечение более высокой степени чаще возникало у женщин ( P = 0,001), пожилого возраста ( P = 0,003 ), эмфизема легких ( P = 0,004), коаксиальная техника ( P = 0.025), внеплевральное расположение ( P <0,001), размер поражения 3 см или меньше ( P <0,001) и субсолидные поражения ( P = 0,028). Однако в отношении поражения нижней доли из-за низкой степени точности диагностики с помощью наших методов мы рекомендуем выполнять TTNA под контролем КТ или комбинировать с другими методами для повышения диагностической эффективности.
Роль РОЗЫ
Как мы знаем, РОЗА ткани, полученной FNA, была впервые представлена исследователями Вашингтонского университета в Санкт-Петербурге.Луис, штат Миссури. Его основные преимущества заключались в улучшении использования ресурсов здравоохранения, безопасности, сокращении количества биопсийных участков, возможности немедленной обработки и интерпретации образца в процедурном наборе, снижении затрат пациентов, повышении показателей адекватности образцов и диагностической эффективности, уменьшении x — время воздействия луча во время интервенционных процедур под радиологическим контролем и другие потенциальные осложнения, связанные с процедурой биопсии [25–28], которая, как сообщается, имеет чувствительность от 85 до 93% и специфичность 100% [29].ROSE также может быть нацелен на молекулярное профилирование (оптимальное генотипирование рака легких) у пациентов с распространенным раком легких [30]. Поэтому его рекомендуется выполнять в плановом порядке, особенно у пациентов с подозрением на рак легких [31]. В нашем исследовании ROSE проводился в 3 группах, и было обнаружено, что раковые клетки в основном распределены следующим образом: 1) клостер, 2) массоподобный и перекрывающийся и 3) рассеянный. Рассеянные раковые клетки на предметных стеклах не принимали во внимание. Поэтому следует уделять гораздо больше внимания разбросанным характеристикам раковых клеток.Однако основной причиной того, что ROSE редко проводят в других клиниках, зачастую является нехватка штатных цитопатологов [32].
Время рентгеноскопии в нашем исследовании
Для выполнения бронхоскопа под рентгеноскопией требуется соответствующее время. Между временем рентгеноскопии и длиной поражения существует отрицательная корреляция. Однако, поскольку очаги поражения могут быть точно локализованы с помощью наших методов и выполненных процедур бронхоскопии, нет значительной разницы во времени рентгеноскопии между видимым и невидимым поражением, а также нет значительной разницы между SPN, mGGO и GGO.Рентгеноскопическое наведение также может использоваться во многих других бронхоскопических процедурах, включая EBUS для исследования PPL. Следовательно, необходимо учитывать рентгеновское облучение во время интервенционных процедур под радиологическим контролем, включая медицинский персонал и пациентов. Время рентгеноскопии в нашем исследовании определялось как время от момента, когда поражение почти достигло бронхоскопа, до точки времени биопсии. С помощью ROSE в нашем исследовании время рентгеноскопии несколько короче по сравнению с исследованием Fujita Y et al [4].Однако Müller et al. сообщили, что продолжительность рентгеноскопии коррелировала с дозой облучения рук хирургов, и что доза облучения без защиты щитовидной железы была в 70 раз выше, чем с защитой щитовидной железы для сравнения [33]. Поэтому рекомендуется сокращение времени рентгеноскопии и надлежащее экранирование доз облучения.
Побочные эффекты
Нам очень удобно использовать рентгеноскопию для выявления побочных эффектов пневмоторакса и кровотечения, для подтверждения положения щетки и щипцов с раскрытием или нет.Факторы, которые были связаны с повышенным риском пневмоторакса, включают характеристики пациента (возраст> 60 лет; ХОБЛ), характеристики поражения (небольшой размер, большее расстояние от плевры) и технические факторы (увеличенное количество проколов или аспиратов, биопсия, выполняемая в положении лежа на спине или на спине). боковое, а не лежачее положение). В нашем исследовании у одного пациента с пневмотораксом и у одного пациента с незначительным кровотечением действительно существуют осложнения [34].
Рекомендуется совмещать со многими диагностическими методами для увеличения диагностических результатов.
Многие передовые методы бронхоскопии были изучены и выполнены у пациентов с PPL, но как клиницисты, мы должны принимать во внимание следующие факторы: выбор оптимального исследования, детерминанты диагностической эффективности бронхоскопии, осложнения и вариации практики [34].Как упоминалось выше, точность биопсии легкого под контролем КТ высока. Однако поражения, которые меньше или глубже в легких, приводят к большему количеству сканирований КТ с увеличенной дозой облучения и увеличением времени процедуры, засеванием вдоль биопсийного тракта злокачественными клетками и поражениями, окружающими эмфизему, легкие буллы или легочные сосуды, которые с высоким риском пневмоторакса или кровотечения после TTNA. Введение биопсии через бронх в целевое поражение увеличивает диагностическую ценность, а также снижает риск пневмоторакса [35, 36].Когда во время биопсии под контролем КТ для биопсийной иглы труднее попасть в поражение, более вероятно, что образцы будут извлечены и диагностированы из BALF и чистки зубов, руководствуясь брохоскопией с помощью нашей техники трехмерной локализации на поверхность грудной стенки. С другой стороны, измерение и применение расстояния между отверстием бронха и поражением может повысить диагностическую ценность TBB под контролем EBUS для PPL [36]. Согласно нашим результатам, для PPL не нижних долей выполнение бронхоскопии с помощью нашей техники трехмерной локализации может быть дополнительным выбором, особенно его удобным и экономичным.А для нижней доли мы предпочитаем выполнять процедуры EBUS-GS.
Ограничения нашего исследования
Во-первых, мало больных. Во-вторых, рентгеновское облучение медицинского персонала и пациентов во время интервенционных процедур под радиологическим контролем должно быть принято во внимание, и время рентгеноскопии может быть короче после того, как мы научимся выполнять соответствующие процедуры, например, выполнение РОЗЫ и манипулирование C- блок руки.



 При ФЛГ картинка сначала отображается на экране, а только потом делается ее фотографирование.
При ФЛГ картинка сначала отображается на экране, а только потом делается ее фотографирование.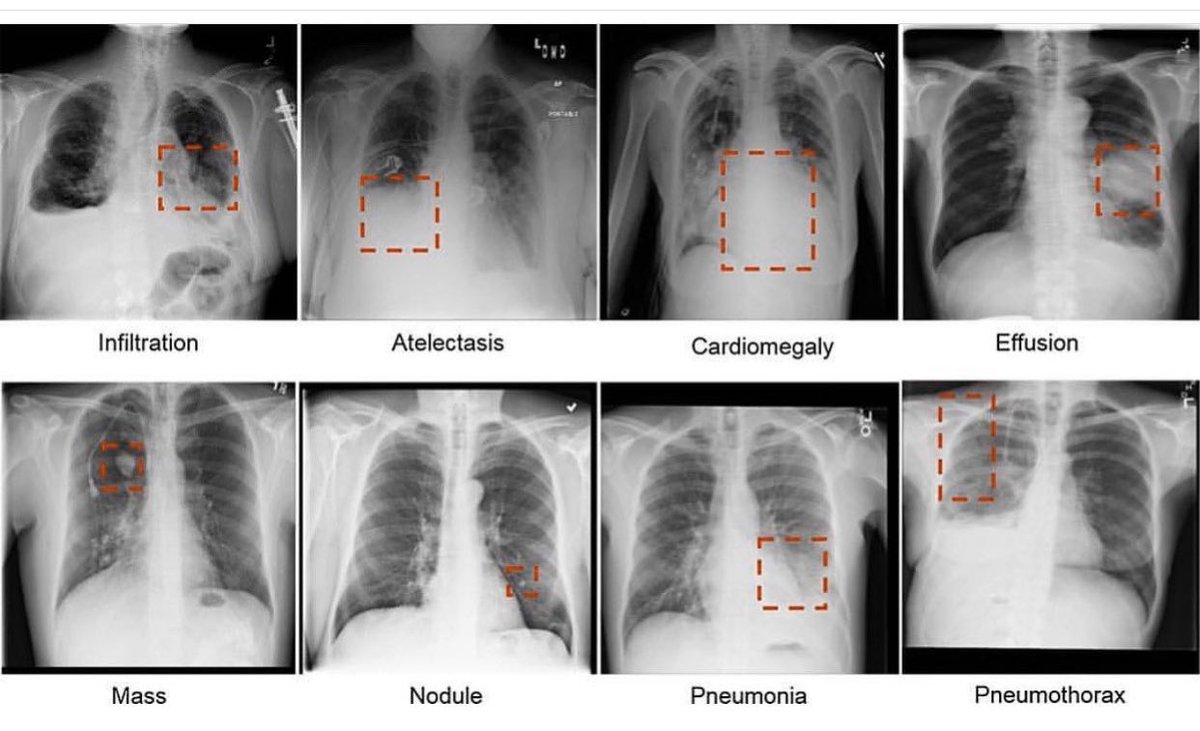

 За счёт минимизации облучения, рентген можно проводить неоднократно в течение небольшого промежутка времени.
За счёт минимизации облучения, рентген можно проводить неоднократно в течение небольшого промежутка времени.
 Но эти препараты, похоже, не так полезны пациентам, у которых в раковых клетках есть изменения в гене KRAS .
Но эти препараты, похоже, не так полезны пациентам, у которых в раковых клетках есть изменения в гене KRAS .