Пероральные (оральные) кПероральная (оральная контрацепция): история появления, виды, принцип действия, правила приема, побочные действия, противопоказания, плюсыонтрациптивы: классификация, список препаратов
Гормональная пероральная (оральная) контрацепция – один из самых популярных методов предохранения от беременности.
Эти препараты так же используют для лечения угревой сыпи, гормональных сбоев и гинекологических заболеваний или нарушений.
ВНИМАНИЕ! Самостоятельное назначение гормональной терапии запрещено! Подобрать безопасный и подходящий для вас препарат может только квалифицированный специалист, в опыте которого вы уверенны на все 100%

История появления
В 1951 году венский эмигрант, химик Карл Джерасси получил патент на контрацептивный препарат. Он разрабатывал его вместе с двумя фармакологами — Грегори Пинкусом и Джоном Роком.
18 августа 1960 года американский рынок впервые увидел пероральный (оральный) контрацептив «Enovid».
В СССР гормональные контрацептивы появились в начале 70-х годов. Разумеется, они были в дефиците, т.к. не производились в СССР, а завозились из Венгрии.
Эти ранние препараты имели множество побочных эффектов. Из-за этого до сих пор сохраняется крайне негативное отношение к оральным (пероральным) контрацептивам.
Сейчас же гормональная контрацепция – это надежное и безопасное (при соблюдении предписаний врача) средство защиты от беременности.
Классификация
Пероральные контрацептивы делятся на три большие группы:
- КОК
- Мини-пили
- Экстренная контрацепция
Давайте рассмотрим каждую более подробно.
КОК
Самые распространенные противозачаточные средства относятся как раз к комбинированным оральным контрацептивам.
Как правильно принимать пероральные (оральные) контрацептивы – читать.
 В состав препарата входят два гормона – эстроген и гестаген (прогестерон). В зависимости от их комбинаций (по дням цикла) и дозировки КОК-и делятся на:
В состав препарата входят два гормона – эстроген и гестаген (прогестерон). В зависимости от их комбинаций (по дням цикла) и дозировки КОК-и делятся на:
- Монофазные (напр., Мерсилон, Жаннин) содержат постоянное количество эстрогенов и прогестагенов. Подходят для молодых нерожавших девушек.
- Двухфазные (напр., Бинордиол, Адепал) содержат две комбинации и средний уровень гормонов. Рекомендуются рожавшим женщинам или женщинам среднего и позднего репродуктивного возраста.
- Трехфазные пероральные контрацептивы (напр., Триквилар, Тринордиол-21) содержат три комбинации и наиболее высокую дозировку гормонов. Обычно назначаются с лечебной целью.
Двух- и трёхфазные таблетки содержат разное количество гормонов эстрогена и прогестагена. Это количество будет зависеть от того, в какую фазу менструального цикла они должны быть приняты.
Принцип действия КОК
- Подавляют овуляцию (препятствуют развитию и выходу яйцеклетки)
- Делают цервикальную слизь густой (т.о. шейка матки становится непроходимой для сперматозоидов)
- Изменяют структуру эндометрия (слизистая оболочка матки), в связи с чем оплодотворенная яйцеклетка не может прикрепиться к стенкам матки
Влияние КОК на менструальный цикл – читать.
Мини-пили
 Содержат всего один гормон – гестаген – в малых дозах. Они более безопасны, чем КОК-и, т.к. действуют на женский организм менее агрессивно.
Содержат всего один гормон – гестаген – в малых дозах. Они более безопасны, чем КОК-и, т.к. действуют на женский организм менее агрессивно.
Их можно приминать в период лактации (кормление грудью), после родов, в период менопаузы, а так же если есть противопоказания к приему КОК. Их могут назначить при заболеваниях печени, варикозном расширении вен, диабете, проблемах со свертываемостью крови и др.
Гестагенные препараты достаточно эффективны при лечении гинекологических заболеваний (например, миома матки, эндометриоз).
Более подробно о действии мини-пили – читать.
Экстренная контрацепция
Посткоитальные таблетки содержат очень высокую дозировку гормонов. Этот препарат может быть применен только в самых критичных случаях (например, после незащищенного полового акта).
ВАЖНО! Если есть такая возможность, то перед приемом препарата посетите гинеколога.
Прием пероральных контрацептивов
 Принимать гормональные оральные контрацептивы нужно, строго следуя инструкции. Она вложена в каждую пачку вместе с календарем, на котором можно отмечать начало приема таблеток. Каждая таблетка на блистере пронумерована, что облегчает процесс приема.
Принимать гормональные оральные контрацептивы нужно, строго следуя инструкции. Она вложена в каждую пачку вместе с календарем, на котором можно отмечать начало приема таблеток. Каждая таблетка на блистере пронумерована, что облегчает процесс приема.
Более подробно о том, как принимать противозачаточные таблетки – читать здесь.
Побочные эффекты
Мы рассмотрим ряд возможных побочных проявлений от приема пероральных контрацептивов (в частности КОК):
- Головная боль, головокружение
- Бессонница
- Депрессия, апатия, скачки настроения
- Снижение либидо
- Молочница
- Изменение вагинальной секреции
- Кровотечения неизвестного происхождения в межменструальный период
- Колебания веса и аппетита
- Застой воды в организме
- Тошнота, рвота
- Боль в груди, набухание молочных желез
- Анеморея
При следующих симптомах следует обратиться к врачу:
- Сильная мигрень
- Тромбоз
- Нарушение зрения
- Эмболия
- Желтуха
- Узелки в груди
- Прорывные кровотечения
Противопоказания
- Беременность или подозрение на беременность
- Грудное вскармливание (в период лактации можно принимать мини-пили, но никак не КОК-и)
- Курение после 35 лет (опять же, мини-пили в этом случае принимать можно, а КОК ни в коем случае)
- Заболевания печени и сердечно-сосудистой системы (тромбоз, инфаркт, инсульт)
- Диабет
- Сильные мигрени и повышенное артериальное давление
- Рак молочной железы
Плюсы пероральных контрацептивов
- Высокая надежность
- Большой выбор препаратов
- Естественные ощущения во время ПА
- Снижение симптомов ПМС
- Улучшение состояния волос и кожи
ВАЖНО! Назначить подходящее вам средство гормональной контрацепции может только врач. О деталях назначения препарата и консультации гинеколога подробно рассказано в статье Как подобрать гормональные контрацептивы.
Список препаратов
Пероральные (оральные) контрацептивы сегодня – это большой выбор препаратов. Они отличаются дозировкой гормонов, страной-производителем и, разумеется, ценой.
Препараты КОК
Комбинированные оральные контрацептивы в зависимости от содержания в них эстрогенов делятся на три группы:
- Препараты с высоким содержанием этинилэстрадиола (более 35 мг) – Антеовин, Диане, Нон-Овлон, Силест.
- Препараты с низким содержанием этинилэстрадиола (30 мг) – Микрогинон, Регулон, Ригевидон, Белара, Фемоден.
- Микродозированные (20 мг этинилэстрадиола) – Минизистон, Мерсилон, Логест, Миррель, Новитнет.
Так же КОК в зависимости от фазы менструального цикла, на которую они могут влиять, бывают:
- Монофазные (Джес, Диане, Марвелон, Мерсилон, Новинет, Силует, Жаннин, Линдинет 20, Ярина).
- Двухфазные (Климен, Атеовин, Дивин).
- Трёхфазные (Тризистон, Триквилар, Три-Регол, Тризистон).
Препараты мини-пили
- Микролют
- Экслютон
- Микронор
- Континуин
- Оврет
- Чарозетта
- Норколут
- Примолют-нор
Посткоитальные препараты
- Постинор
- Эскапел
- Мифегин (Мифепристон)
- Гинепристон
- Женале
ВНИМАНИЕ! Без одобрения специалиста начинать принимать пероральные контрацептивы нельзя!
Пероральные контрацептивы что это
Пероральные контрацептивы
Одними из наиболее востребованных и популярных средств контрацепции в последние годы считаются пероральные контрацептивы, которые еще называют комбинированными оральными контрацептивами. Они представляют собой гормональные таблетки, которые оказывают действие на репродуктивную функцию женщины, препятствуя процессу оплодотворения яйцеклетки. Чтобы ими пользоваться, желательно проконсультироваться с гинекологом, поскольку такое средство контрацепции подходит не всем. Какие преимущества и недостатки есть у противозачаточных таблеток, кому они противопоказаны и какие специфические особенности они имеют? Рассмотрим подробнее.

Что такое пероральные контрацептивы?
Такой вид контрацепции представляет собой таблетки, в каждой из которых содержатся гормоны, необходимые женскому организму: эстроген и прогестин. Эти контрацептивы тормозят овуляцию, уменьшают активность сперматозоидов, содержащуюся в шейке матки слизь делают более густой, а также меняют состав слизистой оболочки в матке. Также пероральные контрацептивы не допускают созревания яйцеклетки и ее оплодотворения. Если все же оплодотворение происходит, что случается редко, то яйцеклетке не удается прикрепиться к матке и нормально развиваться.
Таблетки бывают трех типов:
- монофазные (в каждой таблетке содержится одинаковое количество гормонов; рекомендованы молодым женщинам до 30 лет)
- двухфазные (содержат две разных дозы гормонов, назначаются с учетом индивидуальных особенностей)
- трехфазные (лучше всего повторяют менструальный цикл; назначаются зачастую женщинам, которым больше 30 лет)
Преимущества пероральных контрацептивов
- Простота применения. Эти таблетки удобно и легко использовать
- Если правильно и регулярно пить гормональные контрацептивы, то вероятность беременности практически исключается
- Не влияют на половой акт
- Могут уберечь от многочисленных гинекологических болезней (рак яичников, матки, мастопатия и др.)
Недостатки пероральных контрацептивов
- Применение таких контрацептивов не разрешается женщинам старше 35 лет
- Хотя данный вид контрацепции убережет от нежелательной беременности, от венерических заболеваний гормональные таблетки не помогут. В данном случае рекомендуется интимная близость лишь с постоянным, проверенным партнером либо использование презерватива
- Есть вероятность развития инсульта, тромбоза, рака груди и многих других опасных заболеваний. Если вы используете такой вид контрацепции, то таблетки необходимо принимать регулярно. Иначе риск забеременеть увеличивается во много раз
- Противопоказан прием данных препаратов во время кормления ребенка грудью
- Возможны побочные эффекты
Чем опасен прием пероральных контрацептивов?
В случае неправильного подбора препаратов могут возникать такие симптомы, как раздражительность, нервозность, слабость, головокружение, проблемы с речью, зрением, боль в ногах и груди, резкое изменение веса, а также уменьшение полового влечения к партнеру. В данном случае нужно обратиться к гинекологу, чтобы подобрать другие препараты, которые не будут вызывать таких симптомов.
Используя пероральные контрацептивы, помните, что категорически недопустим пропуск в приеме таблеток. Если по каким-либо причинам вам пришлось нарушить режим приема контрацептивов (например, применение антибиотиков, которые нельзя сочетать с противозачаточными таблетками), используйте некоторое время презерватив при половых актов, чтобы избежать незапланированной беременности.
Пероральные контрацептивы: противозачаточные средства
Пероральные контрацептивы (ПК) – это высокоэффективные современные противозачаточные средства, которые используются женщинами всего мира.
Пероральные контрацептивы
Пероральная контрацепция как способ предотвращения нежелательной беременности практикуется с 50-х годов прошлого века.
С тех пор этот метод контрацепции позволил врачам накопить внушительный опыт применения. Эволюции подверглись и сами пероральные контрацептивы, которые стали совершеннее по своему составу и дают меньше побочных эффектов.
Условно все оральные контрацептивы делятся на две группы: комбинированные оральные контрацептивы (КОК) и противозачаточные таблетки прогестогенового ряда (ПТП).
КОК – это таблетки, содержащие в составе два женских половых гормона эстроген и прогестоген, полученные синтетическим путем. По соотношению этих гормонов бывают монофазные, двухфазные и многофазные КОКи. Существуют также различия относительно дозы эстрогена, согласно которым выделяют высокодозированные, низкодозированные и микродозированные препараты.
Гинекологи зачастую назначают таблетки с минимальным содержанием эстрогена.
ПТП содержат исключительно прогестоген, что позволяет использовать их у женщин, имеющих противопоказания относительно эстрогена.
Употребление оральных контрацептивов приводит к следующим процессам:
- Отсутствие овуляции лежит в основе главного контрацептивного эффекта. Нет овуляции – нет беременности.
- Повышение густоты слизи шейки матки. Таким образом, повышается барьерная способность шеечной слизи, и это мешает сперматозоидам проникнуть в полость матки.
- Изменение эндометрия матки. Характер изменений эндометрия препятствует прикреплению плодного яйца, если оплодотворение все-таки наступило.
- Влияние на подвижность сперматозоидов в маточных трубах, что вносит свою лепту в предотвращение оплодотворения.
Причины популярности
- Во-первых, эффективность метода очень высокая. Согласно исследованиям, из 100 женщин, пользующихся противозачаточными таблетками, забеременели только три.
- Во-вторых, контрацептивный эффект наступает с момента употребления уже первой таблетки. Перед началом использования метода вам не нужно специально обследоваться у гинеколога. И если вдруг вы захотите ребенка, то можете просто перестать пить таблетки, и беременность наступит очень скоро.
- В-третьих, вы можете извлечь ряд преимуществ из неконтрацептивных эффектов противозачаточных таблеток, а именно: менструации станут регулярными, безболезненными, уменьшится объем теряемой крови. Употребление пероральных контрацептивов значительно снижает вероятность возникновения рака яичников, матки, груди, прямой кишки, воспаления органов малого таза, положительно влияет на состояние кожи и в 90% случаев снижает риск внематочной беременности.
Самые распространенные побочные эффекты – это тошнота, головокружение, изменение настроения, тяжесть в молочных железах, незначительная прибавка в весе (2-3 кг), мажущиеся выделения из влагалища, изменение либидо. Эти эффекты не являются симптомами какого-либо заболевания, и зачастую исчезают через 2-3 цикла приема таблеток.
Внимание! Пероральные противозачаточные средства не защищают от инфекций, передающихся половым путем, и ВИЧ.
Использование антидепрессантов на основе зверобоя, препаратов против туберкулеза и судорог может снизить эффективность ПК. Непременно предупредите своего врача, если вы употребляете что-то из этих средств!
Противопоказания к применению гормональных противозачаточных средств
Нельзя использовать женщинам, у которых имеются следующие состояния:
- Подозреваемая или установленная беременность.
- Лактация. Запрет касается КОК, но не распространяется на ПТП, которые разрешены при кормлении грудью.
- Тяжелые заболевания печени и желчного пузыря.
- Уже имеющиеся заболевания сердечно-сосудистой системы (тромбозы, инсульты, ишемическая болезнь сердца), или если они были раньше.
- Повышенное артериальное давление от 140/90 мм рт. ст. и выше.
- Нарушения свертываемости крови.
- Мигрень.
- Рак груди.
- Сахарный диабет с осложнениями.
- Курение, возраст старше 35 лет (противопоказание касается только КОК).
Гинекологи предпочитают назначать низкодозированные и микродозированные КОК, потому что это препараты нового поколения, имеющие минимум побочных эффектов и хорошо переносимые женщинами. Некоторые из них содержат фолаты и дроспиренон, оказывающие положительный эффект на женское здоровье.
- К низкодозированным КОК относятся «Линдинет 30», «Ярина», «Ярина Плюс», «Жанин», «Регулон», «Ригевидон», «Белара».
- Список микродозированных КОК: «Клайра», «Джес», «Джес Плюс», «Димиа», «Логест», «Зоэли», «Мерсилон».
- Высокодозированные препараты – это «Три-регол», «Нон-овлон», «Триквилар», «Тризистон».
Пероральные контрацептивы, содержащие только прогестоген, или мини-пили: «Чарозетта», «Экслютон», «Микролют», «Лактинет».
Упаковка противозачаточных таблеток рассчитана на месяц, в блистере содержатся 21 или 28 таблеток (21 пилюля с действующим веществом и 7 пустышек).
Прием первой таблетки из упаковки начинается в первый день месячных и продолжается ежедневно в течение 21 дня. Затем на 7 дней делают паузу, во время которой начинается менструальноподобное кровотечение. После недельной паузы начинают новую упаковку.
Если в блистере имеется 28 таблеток, то перерыва делать не нужно.
Очень важно принимать ПК в одно и то же время, это способствует выработке привычки и снижает риск забыть о таблетке.
Если вы решили выбрать для себя гормональный способ контрацепции, обязательно проконсультируйтесь с вашим гинекологом, который подберет оптимальный препарат, учитывая ваши индивидуальные особенности!
Пероральные контрацептивы — это… Что такое Пероральные контрацептивы?
- Пероральные контрацептивы
Упаковка КОК
Комбинированные оральные контрацептивы (КОК) — группа гормональных контрацептивов для предупреждения нежелательной беременности, содержащие два вида гормонов — эстрогены и прогестины.
КОК являются наиболее часто используемым методом контрацепции в развитых индустриальных странах. Это один из самых надёжных методов предохранения от нежелательной беременности (индекс Перля составляет всего 0,1 — 0,9), однако он не защищает от заболеваний, передающихся половым путём, в особенности от ВИЧ, гепатита С и папилломавируса человека.
История появления КОК
В 1951 г. эмигрировавший из Вены в США химик Карл Джерасси получил патент на контрацептивный препарат, который он разработал вместе с фармакологами Грегори Пинкусом и Джоном Роком. 18 августа 1960 г. появился первый оральный контрацептив «Enovid» на американском рынке; год спустя немецкая фармацевтическая компания
На территории бывших республик СССР гормональные контрацептивы появились лишь в начале 70-х годов, и были, как и многие другие лекарства, в дефиците. В СССР таблетки не производились, а завозились в основном из Венгрии. Препараты первого поколения имели множество побочных эффектов. Из-за этого развилось негативное отношение к оральным контрацептивам (ОК), которое сохраняется и до сих пор. Было распространено мнение, что приём ОК ведёт к сильной прибавке в весе, увеличивает риск возникновения рака молочной железы и провоцирует оволосение по мужскому типу. [1]
Механизм действия КОК
- КОК подавляют овуляцию, т.е. препятствуют развитию и выходу яйцеклетки
- изменяют структуру эндометрия (слизистой оболочки матки) — оплодотворенная яйцеклетка не может прикрепиться к стенкам матки.
- сгущают цервикальную слизь, делая шейку матки непроходимой для сперматозоидов
- влияют на двигательную способность сперматозоидов, делая их менее подвижными
Побочные эффекты
Возможные побочные эффекты:
Редкие побочные эффекты, при появлении которых следует немедленно обратиться к врачу:
Противопоказания
Ссылки
Источники
- ↑ Г. П. Майструк. Распространение оральных контрацептивов в СССР
- ↑ Erwin P. To use or not use combined hormonal oral contraceptives during lactation. Fam Plann Perspect 26:26-30; 1994
Wikimedia Foundation. 2010.
- Перон Эва
- Пероулочный, Максим Переулочный
Смотреть что такое «Пероральные контрацептивы» в других словарях:
Джес — Действующее вещество ›› Дроспиренон* + Этинилэстрадиол* (Drospirenone* + Ethinylestradiol*) Латинское название Yaz АТХ: ›› G03AA12 Дроспиренон и эстрогены Фармакологическая группа: Эстрогены, гестагены; их гомологи и антагонисты Нозологическая… … Словарь медицинских препаратов
Жанин — Действующее вещество ›› Диеногест + Этинилэстрадиол* (Dienogest + Ethinylestradiol*) Латинское название Jeanine АТХ: ›› G03AA Прогестагены и эстрогены (фиксированные комбинации) Фармакологическая группа: Эстрогены, гестагены; их гомологи и… … Словарь медицинских препаратов
Логест — Действующее вещество ›› Гестоден* + Этинилэстрадиол* (Gestodene* + Ethinylestradiol*) Латинское название Logest АТХ: ›› G03AA10 Гестоден и эстрогены Фармакологическая группа: Эстрогены, гестагены; их гомологи и антагонисты в комбинациях… … Словарь медицинских препаратов
Мирелль — Латинское название Mirelle АТХ: ›› G03AA10 Гестоден и эстрогены Фармакологическая группа: Эстрогены, гестагены; их гомологи и антагонисты Нозологическая классификация (МКБ 10) ›› Z30.0 Общие советы и консультации по контрацепции Состав и форма… … Словарь медицинских препаратов
Диане-35 — Действующее вещество ›› Ципротерон* + Этинилэстрадиол* (Cyproterone* + Ethinylestradiol*) Латинское название Diane 35 АТХ: ›› G03HB01 Ципротерон и эстрогены Фармакологическая группа: Андрогены, антиандрогены в комбинациях Нозологическая… … Словарь медицинских препаратов
ВНУТРИМАТОЧНЫЕ СРЕДСТВА — мед. Преимущества • Высокая эффективность частота наступления беременности при использовании внутриматочных средств (ВМС) составляет 2 3 случая на 100 женщин в год • Отсутствие сопутствующего системного действия на обмен веществ • Для длительного … Справочник по болезням
Ярина — Действующее вещество ›› Дроспиренон* + Этинилэстрадиол* (Drospirenone* + Ethinylestradiol*) Латинское название Yarina АТХ: ›› G03AB Прогестагены и эстрогены (комбинации для последовательного приема) Фармакологическая группа: Эстрогены, гестагены; … Словарь медицинских препаратов
Евра — Латинское название Evra АТХ: ›› G03AA Прогестагены и эстрогены (фиксированные комбинации) Фармакологическая группа: Эстрогены, гестагены; их гомологи и антагонисты Нозологическая классификация (МКБ 10) ›› Z30 Наблюдение за применением… … Словарь медицинских препаратов
Топамакс — Действующее вещество ›› Топирамат* (Topiramate*) Латинское название Topamax АТХ: ›› N03AX11 Топирамат Фармакологическая группа: Противоэпилептические средства Нозологическая классификация (МКБ 10) ›› G40 Эпилепсия ›› G40.1 Локализованная… … Словарь медицинских препаратов
Трилептал — Действующее вещество ›› Окскарбазепин* (Oxcarbazepine*) Латинское название Trileptal АТХ: ›› N03AF02 Окскарбазепин Фармакологическая группа: Противоэпилептические средства Нозологическая классификация (МКБ 10) ›› G40.1 Локализованная (фокальная)… … Словарь медицинских препаратов
Гормональная контрацепция. Секреты выбора комбинированного орального контрацептива

Дорогие друзья, здравствуйте!
Вы когда-нибудь пробовали посчитать, сколько в ассортименте ваших аптек гормональных контрацептивов? Наверное, 3-4 десятка наберется?
Почему их так много? Вернее, ЗАЧЕМ? Неужели нельзя было выпустить 3-4 препарата и на этом остановиться?
Зачем морочить голову женщинам, акушерам-гинекологам и конечно, первостольникам, вынужденным отвечать на извечный вопрос покупательниц «а что лучше»?
Причем, часто они, в смысле покупатели, хотят все знать «здесь и сейчас», и категорически не желают обращаться к врачу, чтобы получить рецепт на средство от женской «головной боли».
А придется… Вы лучше меня знаете, сколько противопоказаний указано в инструкции к гормональным противозачаточным средствам, и сколько побочных они могут вызывать.
Давайте попробуем с вами разобраться в изобилии гормональных пилюль, не оставляющих аисту почти никаких шансов принести супружеской паре в клювике человеческого дитеныша.
Но эта статья не предназначена для самостоятельного выбора гормона!
Всегда, когда приступаю к разговору о рецептурных средствах, опасаюсь, что вы распорядитесь этой информацией по-своему и будете рекомендовать их направо-налево, как это, к сожалению, бывает.
Начиная этот разговор, я ставлю перед собой четыре задачи:
- Структурировать для вас информацию о гормональных контрацептивах.
- Показать их отличия друг от друга.
- Разобрать принципы, по которым врачи рекомендуют то или иное средство.
- Напугать вас, а также тех, кто будет читать эти строки. Поскольку я считаю, что в этом вопросе лучше перебдеть, чем недобдеть.

И снова о менструальном цикле
О женской репродуктивной системе и менструальном цикле мы с вами когда-то уже беседовали.
Прежде чем приступить к разбору гормональных контрацептивов, я напомню вам историю, которая происходит в организме женщины ежемесячно.
Руководят менструальным циклом гипоталамус и гипофиз.
Все начинается с того, что гипоталамус дает команду гипофизу выбросить в кровь фолликулостимулирующий гормон.
Под его чутким руководством в яичниках начинают расти и созревать несколько фолликулов с яйцеклетками внутри, синтезируя эстрогены, которые необходимы для их созревания. Через некоторое время один из фолликулов в своем развитии вырывается вперед, а другие рассасываются.
Тем временем в матке под действием эстрогенов начинается подготовка «подушки» для оплодотворенной яйцеклетки, чтобы ей там было тепло, уютно и сытно. Слизистая оболочка матки утолщается.
В среднем через 2 недели от начала цикла уровень эстрогенов достигает своего максимума, а яйцеклетка — своего «совершеннолетия». «Отмашкой» для ее выхода из родного гнездышка является выброс гипофизом лютеинизирующего гормона (в ответ на повышение уровня эстрогенов). Фолликул лопается, яйцеклетка выходит на свободу (это называется «овуляцией»), попадает в маточную трубу и держит свой путь в полость матки.
А на месте лопнувшего фолликула образуется желтое тело, которое вырабатывает прогестерон.
Прогестерон с энтузиазмом включается в процесс подготовки матки к встрече оплодотворенной яйцеклетки. Он разрыхляет эндометрий, можно сказать, «взбивает перину» для новобрачных (если судьбоносная встреча состоится), уменьшает тонус матки, чтобы сохранить беременность, изменяет свойства шеечной слизи, чтобы предупредить инфекцию, подготавливает молочные железы к возможной беременности.
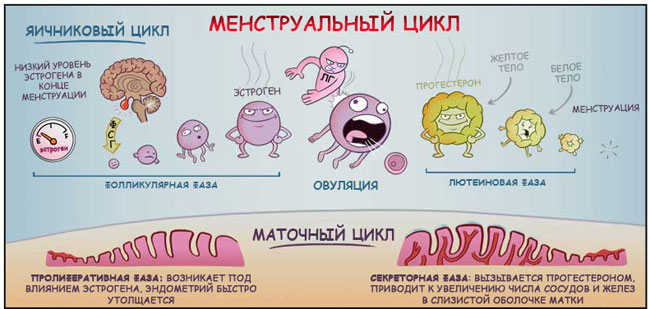
Если оплодотворения не произошло, уровень прогестерона падает, и разросшийся функциональный слой эндометрия за ненадобностью отторгается. Это и есть менструация.
Максимальный уровень эстрогенов приходится на период овуляции, а прогестерона – примерно на 22-23 день цикла.
Гормональная контрацепция для разных ЦА
Все препараты гормональной контрацепции я разделила на 3 группы:
- Для ответственных.
- Для занятых или «счастливых».
- Для безответственных.

Первые две группы предназначены для тех, кто ведет регулярную половую жизнь с одним партнером, поскольку от половых инфекций, которыми славятся случайные связи, они не спасают. Правда, и жизнь с одним партнером не всегда от них спасает, но будем считать, что все друг другу верны, как лебеди, и никто из пары не ходит ни налево, ни направо, ни по диагонали, ни кругОм.
В группу «для ответственных» (по моей классификации) входят препараты, которые нужно принимать каждый день и желательно в одно и то же время.
К ним относятся:
- Комбинированные оральные контрацептивы. В их составе — КОМБИНАЦИЯ эстрогена и гестагена, имитирующая менструальный цикл. Отсюда такое название.
- Мини-пили. Так именуются средства, содержащие только гестаген.
Согласитесь, не каждая женщина (по причине девичьей памяти) сможет глотать пилюли изо дня в день, да еще в одно и то же время, часто на протяжении нескольких лет.
В группе «для занятых или «счастливых» находятся препараты, которые не нужно применять каждый день, поэтому риск пропустить прием противозачаточной таблетки снижается.
«Счастливых» потому что, как сказал классик, «счастливые часов не наблюдают».
Сильно занятые, загруженные своими проблемами выше крыши, могут вспомнить о таблетках через несколько дней, а то и вовсе только при отсутствии красных дней календаря. Поэтому для них оптимально что-то такое, что наклеил, ввел, вколол и на несколько дней/месяцев/лет забыл.
Особенно удобны препараты этой группы для проводниц, стюардесс, для тех, кто постоянно мотается по командировкам, гастролям, соревнованиям, и при этом, как я уже сказала, умудряется вести регулярную половую жизнь.
В ней 5 подгрупп:
- Трансдермальная терапевтическая система Евра.
- Вагинальное кольцо НоваРинг.
- Внутриматочные спирали.
- Контрацептивные импланты.
- Контрацептивные инъекции.
В группу «Для безответственных» я поместила средства экстренной контрацепции. Простите, если кого обидела. 
Как правило, их принимают те, кто находится в поисках неземного счастья, любит «расслабиться» в праздники и уикенды, теряет остатки разума от произнесенного на ушко с придыханием: «Милая, заниматься сексом в презервативе все равно, что нюхать розу в противогазе», и надеется на «авось».
Итого получилось всего 8 подгрупп, которые мы с вами по порядку и разберем.
Комбинированные оральные контрацептивы
Комбинированные оральные контрацептивы (КОК) изобрели в 60-х годах прошлого столетия мужчины. Это были химик Карл Джерасси, фармакологи Грегори Пинкус и Джон Рок. А первый оральный контрацептив назывался Enovid.
Что их сподвигло на это изобретение, история, конечно, умалчивает. Возможно, ими руководило желание избавить своих возлюбленных от частых «головных болей».
Первый контрацептив содержал просто лошадиные дозы эстрогена и гестагена, поэтому на фоне их использования у женщин начинали расти волосы не там, где надо, на теле появлялись прыщи, увеличивался вес, а некоторые даже умирали от тромбоэмболии легочной артерии, инфаркта или инсульта.
Все последующие изыскания были направлены на повышение безопасности оральных контрацептивов и уменьшение числа побочных. Дозы эстрогена и гестагена постепенно уменьшались. Но важно было не переступить ту черту, когда контрацептивный эффект оказывался под угрозой.
Этот процесс не прекращается и поныне, поскольку идеального КОК все еще не изобретено, хотя в этом направлении достигнуты колоссальные успехи.
Возможно, вы слышали об индексе Перля. Это коэффициент неудач, показывающий число беременностей на 100 женщин, использующих тот или другой метод контрацепции.
Чтобы вы понимали: для современных КОК он меньше единицы, тогда как для презервативов он равен 10, для спермицидов и любителей прерванного полового акта – 20.
Как действуют комбинированные оральные контрацептивы?
- Раз в организме есть эстрогены (которые поступают извне), гипоталамус понимает, что «в Багдаде все спокойно», и не дает команды гипофизу вырабатывать фолликулостимулирующий гормон.
- Раз не вырабатывается фолликулостимулирующий гормон, фолликулы в яичниках находятся в полусонном состоянии, эстрогенов не производят, а если и растут, то очень вяло и неохотно. Поэтому яйцеклетка не созревает.
- Если яйцеклетка не может достигнуть «совершеннолетия», она лишена возможности покинуть отчий дом и отправиться на поиски второй половинки. Овуляции нет.
- Раз уровень эстрогенов не растет, выброса лютеинизирующего гормона не происходит, желтое тело не образуется, прогестерон не вырабатывается. А зачем он нужен? Ведь он поступает извне.
- Этот самый «чужой» прогестерон сгущает слизь, вырабатываемую железами шейки матки, и какими бы шустрыми не были сперматозоиды, проникнуть в матку они не могут.
- Есть еще один уровень защиты: поскольку в репродуктивной системе женщины на фоне приема КОК не происходит того, что должно происходить, матка не может подготовить «подушку» для приема оплодотворенной яйцеклетки. Функциональный слой эндометрия разрастается совсем чуть-чуть. Потом он выйдет в виде менструальноподобного кровотечения. И даже если каким-то чудом яйцеклетка всем врагам назло созреет, выйдет из фолликула, а сперматозоид преодолеет все преграды, и они сольются в порыве страсти, то обосноваться на слизистой матки оплодотворенная яйцеклетка не сможет.
И что же получается?
Получается, что когда КОК попадает в организм, пришедшие в их составе эстроген и гестаген сигнализируют гипоталамусу, что в организме все о’кей, нужных гормонов достаточно, все довольны и спокойны, в общем, ВСЕМ СПАТЬ!
И в женской репродуктивной системе наступает сонное царство…
Так что КОК – это глубокий наркоз для гипоталамуса, гипофиза, яичников. Обман природы. Все тихо спят, сопя и делая робкие попытки реабилитироваться только в редкие дни безгормонального промежутка.
Гормональная контрацепция: секреты врачебных назначений
Честно говоря, пока в эту тему не вникла, я думала, что для подбора контрацептива нужно тщательно обследовать женщину на предмет гормонального статуса, наличия злокачественных образований, состояния печени, свертывающей системы и т.д.
Оказывается, ничего подобного!
Акушер-гинеколог подробнейшим образом расспрашивает женщину, чтобы определить ее проблемы со здоровьем, образ жизни, готовность и возможность принимать таблетки ежедневно.
Врач выясняет:
- Кормит ли женщина ребенка грудью?
- Сколько времени прошло с последних родов?
- Есть ли образование в молочной железе неясного происхождения?
- Нет ли поражения клапанов сердца?
- Бывают ли мигрени? С аурой или без?
- Есть ли сахарный диабет? Если есть, то компенсированный или нет?
- Не было ли в прошлом инфаркта, инсульта, нет ли ИБС?
- Нет ли серьезных проблем с печенью и желчевыводящими путями?
- Не было ли в прошлом тромбофлебита и тромбоэмболии легочной артерии?
- Не планируется ли в ближайшем будущем большая хирургическая операция, которая сама по себе резко повышает риск тромбоза и тромбоэмболии легочной артерии?
Кстати, ни мастопатия, ни варикозное расширение вен не являются противопоказанием к приему КОК.
Помимо этого, при назначении препарата врач учитывает:
- Возраст женщины.
- Факторы риска (курение, избыточный вес, давление и пр.).
- Наличие или отсутствие предменструального синдрома.
- Характер месячных (обильные, скудные, нормальные).
- Признаки гиперандрогении, которые видны невооруженным глазом (блестящая кожа, прыщи на лице, «усики», жирные волосы).
- Наличие или отсутствие гинекологических проблем: эндометриоз, синдром поликистозных яичников, нарушения цикла и пр.
Некоторые доктора для назначения стартового препарата обращают внимание на внешний вид. Например, при недостатке эстрогенов женщина худенькая, точнее, инфантильная, с узким тазом и «минус первым» размером груди. Поэтому ей часто назначаются трехфазные КОК.
Как видите, вопросов и нюансов – море, посему в аптеке рекомендовать оптимальный КОК не получится!
А что случится, если все-таки подобрать КОК в аптеке?
Если чего-то не учесть из вышеуказанного списка (кстати, он неполный), то может произойти следующее:
- У женщины может развиться артериальный или венозный тромбоз, а там и тромбоэмболия легочной артерии, которая во многих случаях заканчивается смертью. Дело в том, что синтетические эстрогены значительно повышают свертываемость крови.
Особенно высок риск тромбоза:
- У курящих женщин старше 35 лет. Для них КОК категорически противопоказаны!
- При мигрени с аурой. При этом состоянии на фоне приема КОК резко повышается риск инсульта. КОК противопоказаны.
- При мигрени без ауры у женщин старше 35 лет. В этом случае КОК тоже не назначаются. К этому возрасту многие из нас уже имеют букет проблем со здоровьем, и он будет только расти с приемом гормональных контрацептивов. До 35 лет они допустимы, но с минимальной дозой эстрогенов.
- При артериальной гипертензии.
Сама гипертония – это уже серьезный фактор риска тромбозов и ИБС, а тут еще КОК повышают свертываемость крови. Поэтому риск инфаркта и инсульта возрастает многократно. Неконтролируемая гипертензия – противопоказание для КОК.
- Плохой контроль цикла (мажущие выделения, прорывные кровотечения или отсутствие менструальноподобного кровотечения). Конечно, это возможно и после врачебного назначения, но тогда с этим будет разбираться врач, а не вы.
- Избыточный рост волос на лице, теле, появление угревой сыпи, повышенная сальность волос, прибавка веса и пр.
- Иногда с началом приема комбинированного орального контрацептива женщина начинает чувствовать себя старой развалиной. Ее мучают головные боли, депрессия, тошнота, снижение либидо, сухость влагалища и пр.
И опять придут с жалобами к вам. Оно вам надо?
Виды КОК
Как вы поняли, во всех комбинированных оральных контрацептивах есть эстроген и гестаген.
Эстроген представлен почти во всех средствах одним веществом: этинилэстрадиолом (ЭЭ). Исключение составляют Клайра и Зоэли.
А гестагенный компонент в разных препаратах разный.
В зависимости от содержания этинилэстрадиола комбинированные контрацептивы делятся так:
Высокодозированные – содержат 50 мкг ЭЭ: Нон-овлон, Овидон, Антеовин.
Среднедозированные – содержат 35 мкг ЭЭ: Диане-35, Силест.
Низкодозированные – содержат 30 мкг ЭЭ: Ярина, Марвелон, Жанин, Фемоден, Белара и др.
Микродозированные – содержат 20 мкг ЭЭ: Джес, Мерсилон, Логест, Димиа, Линдинет 20, Новинет.
Высокодозированные препараты ушли в историю и в настоящее время не применяются.
Общие принципы подбора КОК по содержанию эстрогена
Если не брать во внимание другие факторы, то в качестве стартового препарата для девушек до 25 лет назначают микродозированный КОК, содержащий 20 мкг ЭЭ, в возрасте 25-35 лет – низкодозированный, в составе которого 30 мкг ЭЭ, а старше 35 лет опять снижают эстрогенную нагрузку, учитывая увеличение числа факторов риска, т.е. рекомендуют микродозированный КОК.
Курящим женщинам в возрасте до 35 лет или недавно бросившим курить, а также при компенсированном сахарном диабете, избыточном весе рекомендуются микродозированные препараты.
Общие принципы подбора КОК по гестагену
С гестагенным компонентом все обстоит намного сложнее.
Именно от него зависит, будут появляться прыщи на лице или нет, исчезнут боли в дни менструации или останутся, уменьшится объем кровотечений или останется прежним, улучшится настроение или сохранится депрессия.
Например, Диеногест (Жанин, Бонадэ) хорошо снимает тазовые боли, нормализует цикл, поэтому его любят назначать для контрацепции на фоне эндометриоза. При этом заболевании клетки эндометрия разрастаются за пределами матки: в яичниках, маточных трубах, мочевом пузыре, прямой кишке и др. местах. Фрагменты эндометрия претерпевают здесь такие же изменения, как эндометрий в матке в соответствии с фазами цикла. Это проявляется тазовой болью, болезненными менструациями, болью при половом акте, нарушениями цикла.
Диеногест подавляет рост клеток эндометрия и убирает связанные с этим проблемы. При эндометриозе врач может назначить принимать его 63 дня подряд (3 раза по 21 драже) и только потом делать перерыв.
Хлормадинона ацетат (Белара) уменьшает депрессию, оказывает антистрессовое действие, улучшает настроение.
Если женщину замучили симптомы предменструального синдрома, выбирают КОК на основе Дроспиренона, который выводит лишнюю жидкость из организма, поскольку основная причина ПМС — задержка жидкости.
Если на лицо, вернее, на лице признаки избытка мужских половых гормонов (прыщи, гирсутизм и пр.), назначают препараты с гестагеном, оказывающим антиандрогенное действие.
Таких гестагенов несколько:
Ципротерона ацетат обеспечивает самое мощное антиандрогенное действие. Поэтому при тяжелых формах акне, гирсутизма назначают препараты Диане-35, Эрика-35, Хлое, Моделль Пьюр.
На втором месте после ципротерона – Диеногест, входящий в состав Жанин, Бонадэ.
На третьем месте – Дроспиренон: Ярина, Джес, Мидиана, Видора, Моделль и др. Эти препараты рекомендуются при умеренных формах акне.
Другая классификация КОК
Кроме того, выделяют:
Монофазные КОК когда содержание ЭЭ и гестагенного компонента во всех таблетках одинаково. Их большинство.
Двухфазные КОК, когда есть 2 вида таблеток, отличающихся содержанием ЭЭ и гестагена. Это Антеовин, Секвилар, Синовулат, но, судя по всему, они канули в лету.
Трехфазные – в упаковке три вида таблеток с разным содержанием ЭЭ и гестагена: Три-мерси, Три-регол, Триквилар.
Многофазные – пять видов таблеток в одной упаковке: Клайра.
Трехфазные и многофазные имитируют колебания гормонов в течение нормального менструального цикла.
Трехфазные рекомендуются в качестве первого препарата женщинам с признаками эстрогенной недостаточности. О них я писала выше.
Но чаще на трехфазные с монофазных КОК переводят женщин при плохом контроле цикла (мажущие выделения, сухость влагалища, снижение либидо и др.).
А если у женщины нет никаких проблем со здоровьем и противопоказаний к применению комбинированных оральных контрацептивов, в качестве стартовых врачи назначают монофазные КОК с дозой эстрогена не более 30 мкг и низкоандрогенным гестагеном (гестоден, дезогестрел, левоноргестрел): Фемоден, Логест, Линдинет, Мерсилон, Марвелон, Новинет и др.
А что дальше?
А дальше в течение 3-4 месяцев организм будет приспосабливаться к новому а-ля циклу, поэтому могут быть мазня или обильные кровотечения, головные боли, головокружения и тэ дэ, и тэ пэ.
Если эти явления сохраняются дольше, то, скорее всего, врач предложит перейти на другой препарат.
Например, тошноту, нагрубание молочных желез связывают с избытком эстрогенного компонента. Логично перейти на препарат с более низким содержанием этинилэстрадиола.
Сухость влагалища, скудные менструальноподобные кровотечения потребуют увеличения дозы эстрогена или перехода на препарат, содержащий «натуральный» эстроген (Клайра или Зоэли).
А если на фоне приема КОК появились угри, стали расти лишние волосы, женщине порекомендуют средство с другим гестагеном, обеспечивающим антиандрогенный эффект: Ярина, Джес, Жанин и др.
Схемы приема КОК
Комбинированный оральный контрацептив начинают принимать с первого дня менструации.
За эталон взяли цикл в 28 дней.
В одних упаковках КОК – 21 таблетка, в других – 28 таблеток.
Схема приема для большинства препаратов такая: 21 день женщина принимает гормоны, затем следует 7-дневный безгормональный период. Через 2-3 дня после прекращения приема гормонов в связи со снижением в крови их уровня начинается менструальноподобное кровотечение.
Если в упаковке 21 таблетка, то подразумевается, что после того, как все эти таблетки выпиты, женщина должна зачеркивать в календаре крестиком дни безгормонального промежутка, чтобы позаботиться о покупке следующей упаковки и не забыть вовремя ее начать (строго через 7 дней «отдыха»). Иначе контрацептивный эффект снижается.

Но некоторые производители подумали о забывчивых женщинах и подложили в упаковку помимо 21 таблетки с гормонами еще 7 таблеток плацебо, не содержащих активных компонентов. Во время приема последних семи таблеток начинается менструальноподобное кровотечение, а женщина по количеству оставшихся пилюль видит, что пора наведаться в аптеку за следующей упаковкой.
Такая схема приема 21+7 существовала на протяжении многих лет.
Но у каждой четвертой женщины в этот 7-дневный промежуток «просыпается» гипоталамо-гипофизарно-яичниковая система, поскольку она чувствует, что в организме уменьшилось содержание гормонов, и нужно срочно наводить порядок. У части женщин в этот период появляются симптомы ПМС, тазовые боли, ухудшается самочувствие.
В связи с этим на рынке появились КОК с новым режимом приема 24+4. Это значит, что в упаковке 24 гормональных таблетки и 4 плацебо. За 4-дневный промежуток гипоталамо-гипофизарно-яичниковая система не успевает «проснуться» и взять бразды правления в свои руки. Благодаря этому подобные препараты лучше переносятся.
По такой схеме работают Джес и Джес плюс, Димиа, Модэлль Тренд, Зоэли.
Ну, что ж. На сегодня пора закругляться. Вы пока «переваривайте» все, что сегодня узнали.
А в следующий раз мы поговорим об особенностях некоторых КОК и других группах гормональных контрацептивов.
Как вам понравилась эта статья, друзья?
Какие у вас бывают ситуации в аптеке, связанные с этой группой препаратов? Какие вопросы задают вам покупатели?
Если хотите что-то добавить, прокомментировать, буду рада.
Если вам понравилась эта статья, не сочтите за труд, поделитесь ей в соц. сетях со своими коллегами. Кнопки для этого находятся ниже.
Если вы еще не являетесь подписчиком блога, то присоединяйтесь, чтобы быть в курсе всего, что здесь происходит. Просто заполните форму подписки, которая находится под каждой статьей и в правой колонке. В качестве благодарности за подписку через несколько минут вы получите на почту ценные шпаргалки для работы. Если что-то не понятно, вот здесь инструкция.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
Контрацепция — это… Что такое Контрацепция?
[contraceptio; лат. contra-против + (con) ceptio зачатие] — предохранение от зачатия. К. применяется в качестве средства планирования семьи, она показана также в тех случаях, когда прогноз возможной беременности неблагоприятен для женщины или будущего ребенка (см. Беременность). Предохранение от нежелательной беременности с учетом возраста женщины, интервала между родами, состояния здоровья женщины и членов семьи способствует снижению гинекологической заболеваемости и перинатальной смертности. Поэтому К. может рассматриваться как эффективный метод первичной профилактики, позволяющий сохранять здоровье женщин и будущего поколения. Важная роль в организации работы по предупреждению нежелательной беременности принадлежит акушерам-гинекологам женских консультаций. Врач должен осуществлять индивидуальный подбор метода К. с учетом его преимуществ и недостатков, возраста женщины и состояния ее здоровья, количества детей в семье, возможных осложнений при прерывании и сохранении беременности. Существуют следующие методы К., предотвращающие оплодотворение яйцеклетки сперматозоидом или имплантацию оплодотворенной яйцеклетки: барьерные (механические), спермицидные (химические), ритмический (физиологический), прерванное половое сношение, гормональный, внутриматочный, Стерилизация половая. Первые четыре метода К. относят к традиционным, они были распространены до внедрения гормональной и внутриматочной К. Средства, с помощью которых осуществляются барьерные, химические, гормональный и внутриматочный методы К., называют противозачаточными. Степень эффективности любого из методов К. оценивается с помощью индекса Перля, который равен числу случаев беременности, возникших в группе из 100 женщин, пользовавшихся определенным методом К. в течение 12 месяцев. Барьерные (механические) методы контрацепции основаны на использовании средств, создающих механическое препятствие для проникновения сперматозоидов в канал шейки матки, — презерватива, влагалищной диафрагмы и шеечного колпачка. Презерватив изготавливают из тонкой эластичной резины; скрученный презерватив надевают на половой член в состоянии эрекции до полового сношения. При сухости влагалища презерватив смазывают спермицидной пастой (масло и вазелин разрыхляют резину). Контрацептивная эффективность презерватива относительно низкая, индекс Перля равен 14—18. Использование презерватива позволяет предотвратить заражение болезнями, передающимися половым путем, в т.ч. ВИЧ-инфекцией (Вич-инфекция). Основным недостатком метода является частый разрыв презерватива (он происходит в 1 случае на 150—300 половых сношений). При разрыве презерватива во влагалище необходимо ввести спермицидное средство либо принять таблетку гормонального посткоитального контрацептива. Использование презерватива ограничено также в связи со снижением сексуальных ощущений у обоих супругов. Возможны аллергические реакции на резину (зуд во влагалище), индивидуальная непереносимость. Влагалищная диафрагма, или колпачок КР, представляет собой металлическое кольцо, соединенное с резиновым колпачком, имеющим форму полушария. Диафрагму вводят во влагалище так, чтобы покрыть шейку матки и создать механическое препятствие для прохождения сперматозоидов в канал шейки матки. Диафрагма выпускается разных размеров — от 50 до 105 мм в диаметре. Нерожавшим женщинам обычно подходит диафрагма диаметром 60—65 мм. Врач подбирает наибольший размер диафрагмы, который не вызывает неприятных ощущений у женщины, и обучает технике ее введения и извлечения.Диафрагму следует вводить непосредственно перед половым сношением, смазав ее спермицидной пастой с обеих сторон. Правой рукой женщина сдавливает металлическое кольцо диафрагмы так, чтобы оно приняло удлиненную форму, и, сидя на корточках, вводит ее во влагалище сводом кзади, затем продвигает по задней стенке влагалища до задней части его свода, после чего нижележащий край диафрагмы прижимает к передней стенке влагалища до соприкосновения с лобковой костью (рис. 1, а—в). Следует пальпаторно проверить расположение диафрагмы — верхний край ее должен упираться в заднюю часть свода влагалища, нижний — в переднюю стенку влагалища, позади лобкового симфиза (рис. 1, г). При натуживании диафрагма не должна смещаться. Извлекать диафрагму следует через 8—12 ч после полового акта, техника извлечения показана на рис. 1, д.
Противопоказаниями для введения влагалищной диафрагмы являются эрозия шейки матки, цервицит, загиб матки кзади, опущение стенок влагалища, разрывы промежности и шейки матки. Не рекомендуется применять диафрагму в течение 2—3 мес. после родов и 1 мес. после аборта. При пользовании диафрагмой могут быть неприятные ощущения во время полового акта, иногда возникает Цисталгия. Женщины, пользующиеся диафрагмой, должны осматриваться акушером-гинекологом не реже одного раза в 3 мес. Индекс Перля при этом методе К. — 12—14. Шеечный колпачок (рис. 2) имеет полусферическую форму, утолщенные края, изготовлен из плотной резины. Выпускают колпачки с внутренним диаметром 22, 25 и 31 мм. На шейке матки колпачок удерживается благодаря создающемуся отрицательному давлению. Применяется также более плоский колпачок с наружным диаметром 50—75 мм (колпачок Дюма), он покрывает не только шейку матки, но и свод и верхнюю часть влагалища, поэтому более приемлем при короткой или массивной шейке матки, а также при ее деформации. Колпачок подбирает врач, женщина сама может вводить его после обучения. Перед введением колпачок смазывают с обеих сторон спермицидной пастой, во влагалище он может оставаться в течение 24 ч — 3 дней. Колпачок применяется в тех случаях, когда у женщин возникают трудности с введением влагалищной диафрагмы. Противопоказания к введению колпачка те же, что к применению диафрагмы, контрацептивный эффект этих средств одинаковый. Спермицидные (химические) методы контрацепции основаны на использовании средств, губительно действующих на сперматозоиды. Медицинской промышленностью выпускаются такие спермицидные средства, как грамицидиновая паста, галаскорбин (влагалищные таблетки). Спермицидная паста (5—6 г) вводится во влагалище за 5—10 мин до полового сношения, таблетки — за 10—15 мин. Химические контрацептивы могут применяться при неглубокой задней части свода влагалища и отклонении шейки матки кзади. При склонности к аллергическим реакциям они не рекомендуются. Индекс Перля — 20—25. С целью К. могут быть использованы также Влагалищные спринцевания растворами, обладающими спермицидными свойствами, например 2,5% раствором уксусной кислоты, 0,01% раствором перманганата калия (1 чайная ложка 2% раствора перманганата калия на 1 л воды), 20% раствор хлорида натрия, раствор лимонного сока (сок одного лимона на 0,5 л воды). Индекс Перля — 31. Ритмический метод контрацепции основан на половом воздержании в овуляторный период (с 11-го по 18-й день 28-дневного менструального цикла), когда зачатие наиболее вероятно; индекс Перля равен 24. Несколько эффективнее модификация ритмического метода — так называемый симптотермальный метод, при котором половые сношения допускаются в раннюю фолликулярную фазу менструального цикла и через 3 дня после овуляции (индекс Перля равен 2, если сношения происходят только после овуляции, и 12, если до и после овуляции). Симптомы, свидетельствующие об овуляции, определяет сама женщина; к ним относят увеличение количества шеечной слизи, повышение ректальной температуры выше 37°. Ритмический метод не может быть использован при нерегулярном менструальном цикле. Прерванное половое сношение — метод К., основанный на прекращении полового сношения до начала эякуляции. Существенными недостатками метода являются его невысокая эффективность (индекс Перля 18—20), нередко развивающиеся при длительном применении метода неврозы и импотенция у мужчин, тазовые боли у женщин. Гормональная контрацепция получила широкое распространение, с 60-х гг. 20 в. В настоящее время ее используют более 100 млн. женщин. Гормональные контрацептивы обладают почти 100% эффективностью. У женщин, принимающих эти средства, достоверно установлено снижение заболеваемости раком эндометрия, яичников и молочных желез. После прекращения гормональной К. генеративная функция восстанавливается в течение 3—6 мес.Различают таблетированные (оральные), вводимые внутримышечно и имплантируемые под кожу гормональные контрацептивы. Из них наиболее распространены оральные контрацептивы (ОК), число коммерческих наименований которых более 100.
По составу выделяют комбинированные эстроген-гестагенные и гестагенсодержащие гормональные контрацептивы.
Комбинированные эстроген-гестагенные контрацептивы относятся к ОК. Известны одно-, двух- и трехфазные комбинированные эстроген-гестагенные ОК. Однофазные представляют собой таблетки с постоянным содержанием эстрогенов и гестагенов. К ним принадлежат нон-овлон, бисекурин, овулен, содержащие в одной таблетке эстрогены и гестагены в соотношении 1:20 (0,05 мг и 1 мг соответственно), и препараты второго поколения (ригевидон) с более низким содержанием эстрогенов и гестагенов в соотношении 1:5 (0,03 мг и 0,15 мг соответственно). Однофазные ОК назначают с 5-го дня менструального цикла в течение 21 дня ежедневно по одной таблетке в одно и то же время дня. Недопустимо прерывать прием таблеток, в крайнем случае на следующий день после перерыва следует принять две таблетки. Длительность непрерывного приема нон-овлона, бисекурина, овулена, ригевидона — 2—5 лет при хорошей переносимости. В течение этого времени акушер-гинеколог должен осматривать женщин 1 раз в 3—6 мес. При появлении кровянистых выделений из половых путей на фоне приема указанных препаратов следует на 2—3 дня увеличить дозу до 2 таблеток в день. Прием таблеток прекращают при появлении острой головной боли, боли в груди, ногах, а также за 1 мес. до предстоящего оперативного вмешательства.Эффективность однофазных ОК очень высокая, индекс Перля менее 1. Кроме того, они способствуют регуляции менструального цикла, уменьшению кровопотери во время менструации, исчезновению болей и других болезненных симптомов, связанных с менструацией, обладают выраженным лечебным эффектом при эндометриозе любой локализации, фиброзно-кистозной мастопатии, гиперплазии и полипозе эндометрия, фолликулярных кистах яичников, воспалительных заболеваниях, особенно рецидивирующих, внутренних половых органов.
При применении однофазных ОК возможны осложнения и побочные реакции. Наиболее опасны тромбоэмболия (частота ее 1:100000) и другие заболевания, связанные с гиперкоагуляцией (флебиты, тромбофлебиты). Развитию этих осложнений способствуют такие факторы, как ожирение, сахарный диабет, курение, гипертоническая болезнь, нарушения липидного обмена и тяжелые формы токсикоза беременных в анамнезе. При наличии нескольких неблагоприятных факторов риск развития тромбоэмболии увеличивается в 5—10 раз. Возможны также преходящие метаболические нарушения: гипергликемия, гиперхолестеринемия, повышение уровня триглицерадов, фосфолипидов в крови, а также транзиторная артериальная гипертензия. Препараты, содержащие не более 0,03 мг эстрогенов, не вызывают изменений в плазменном и тромбоцитарном звеньях гемостаза и липидном обмене, что значительно снижает число осложнений и позволяет увеличивать сроки их применения. Противопоказаниями к использованию этих препаратов являются возраст старше 40 лет (35 лет для курящих женщин или при ожирении III—IV степени), артериальная гипертензия, острые заболевания печени или почек, желтуха, перенесенная во время беременности, варикозное расширение вен или посттромботический синдром, опухоль любой локализации (или подозрение на нее), тяжелые токсикозы беременных в анамнезе.Двухфазные ОК включают таблетки двух типов, предназначенные соответственно для приема в первую и вторую фазы менструального цикла; содержание эстрогенов в них одинаково, но в таблетках, принимаемых во вторую фазу менструального цикла, содержится больше гестагенов. В СССР двухфазные ОК распространения не получили.
Трехфазные OK (например, трисистон, триквилар) содержат эстрогены и гестагены в различных комбинациях. В таблетках первого типа содержание эстрогенов и гестагенов наименьшее, в таблетках второго типа доза эстрогенов и гестагенов увеличивается, в таблетках третьего типа содержание эстрогенов снижается, а доза гестагенов повышается. Содержание эстрогенов и гестагенов в них соответственно 0,63 и 0,05 мг, 0,04 и 0,075 мг и 0,03 и 0,125 мг. Трехфазные ОК назначают с 1-го дня менструального цикла в течение 21 дня: в первые 6 дней применяют таблетки первого типа, затем 6 дней — второго типа, в последующие 9 дней — третьего типа. Трехфазное введение половых стероидов позволяет обеспечить такое же изменение содержания в крови эстрогенов и гестагенов, как при нормальном менструальном цикле. Эффективность трехфазных ОК очень высокая, индекс Перля менее 1. Эти препараты не вызывают повышения АД, изменений системы гемостаза, нарушений липидного и углеводного обменов, при применении трехфазных ОК снижается содержание в крови липопротеинов низкой плотности, что имеет большое значение в профилактике атеросклероза. Кроме того, эти препараты оказывают лечебный эффект при различных прогестерондефицитных состояниях (мастопатии, некоторых формах предменструального синдрома, ановуляторных менструальных циклях и др.).Контрацептивное действие комбинированных эстроген-гестагенных ОК заключается в торможении овуляции вследствие подавления овуляторного выброса гонадотропинов передней долей гипофиза, нарушения имплантации в результате торможения секреторных изменений в эндометрии и нарушением проницаемости шеечной слизи для сперматозоидов в канале шейки матки.
Гестагенсодержащие контрацептивы включают так называемые мини-пили, содержащие микродозы гестагенов, посткоитальные ОК и средства длительного действия.
Мини-пили (например, континуин, фемулен) назначают в непрерывном режиме, ежедневно с первого дня менструального цикла в течение 6—12 мес. Контрацептивное действие их основано на торможении сократительной активности маточных труб, повышении вязкости слизи в канале шейки матки, нарушении циклических процессов в эндометрии. Контрацептивная эффективность несколько ниже, чем у эстрогенсодержащих ОК; индекс Перля составляет 1,5—2. Мини-пили не вызывают метаболических изменений и артериальной гипертензии, практически не нарушают гемокоагуляцию. Побочным действием, ограничивающим применение этих препаратов, является расстройство менструального цикла — длительные мажущие выделения, которые наблюдаются у 12—14% женщин. Противопоказаниями к использованию являются острые и хронические заболевания печени, в т.ч. желтуха, перенесенная во время беременности.
Посткоитальные ОК рекомендуются женщинам, живущим нерегулярной половой жизнью (редкие половые сношения). К ним относят постинор, содержащий 0,75 мг гестагена. Одну таблетку препарата принимают в течение часа после полового сношения. Контрацептивное действие основано на предотвращении имплантации оплодотворенной яйцеклетки вследствие изменений эндометрия и его отторжения в ответ на спад гормонов после приема препарата. Эффективность посткоитальных ОК, осложнения и противопоказания те же, что и при использовании мини-пиль. К гестагенсодержащим контрацептивам длительного действия относят медроксипрогестерона ацетат и норплант. Медроксипрогестерона ацетат, содержащий 150 мг гестагенов, вводят внутримышечно. Первая инъекция проводится на 5-й день менструального цикла, последующие — через каждые 90 дней. Контрацептивное действие этого препарата связано со снижением проницаемости (повышением вязкости) шеечной слизи для сперматозоидов, подавлением овуляторного выброса гонадотропинов, атрофическими изменениями в эндометрии. Основным побочным действием является нарушение менструального цикла (у 20% женщин) — длительные сукровичные выделения, особенно в первые 3 мес. Противопоказания те же, что и для оральных гестагенсодержащих ОК. Эффективность метода возрастает по мере увеличения срока применения; индекс Перля в первые 3 мес. около 4, затем снижается до 1. Норплант — депо-гестаген, заключенный в капсуле из биодеградирующего материала. Капсулу имплантируют подкожно, в течение 1—2 лет из нее с постоянной скоростью выводится гестаген. Эффективность этого вида К. высокая, индекс Перля менее 1. Побочное действие: первые месяцы после введения капсулы у 12—14% женщин отмечаются ациклические сукровичные выделения из половых путей, иногда возникает аменорея. Внутриматочная контрацепция. Существует более 80 моделей внутриматочных контрацептивных средств (ВМС). Различают инертные и медикаментозные ВМС. Среди инертных наиболее распространенной в СССР является петля Липпса — полиэтиленовое устройство длиной 2,5—3 см в виде двойной латинской буквы S (рис. 3, в). Медикаментозные ВМС содержат медь, гестагены (прогестасерт): чаще применяют медьсодержащие ВМС в виде буквы Т и цифры 7 с медной проволочкой, обвивающей их ветви (рис. 3, б, в). ВМС нарушают имплантацию оплодотворенной яйцеклетки, что связано с ускоренной перистальтикой маточных труб и обусловленной этим неполноценностью яйцеклетки и с отсутствием в эндометрии благоприятных для имплантации условий; медь оказывает бактерицидное и спермицидное действие. Эффективность ВМС достаточно высока: индекс Перля при использовании петли Липпса составляет около 4, медьсодержащих ВМС — 1—2. Противопоказаниями для применения ВМС являются острые, подострые воспалительные заболевания половых органов, хронические воспалительные процессы с частыми обострениями, инфекционно-септические заболевания и лихорадка любой этиологии, истмико-цервикальная недостаточность, доброкачественные и злокачественные опухоли половых органов, полипы канала шейки матки, эритроплакия и лейкоплакия шейки матки; полипоз и гиперплазия эндометрия, туберкулез половых органов, пороки развития матки, внутриматочные синехии, нарушения менструального цикла по типу мено- или метроррагии, анемия, нарушения свертывающей системы крови, сопровождающиеся повышенной кровоточивостью.ВМС вводит врач с соблюдением правил асептики на 5-й день менструального цикла, после искусственного аборта — сразу (или после очередной менструации), после родов — спустя три месяца. Необходимыми условиями являются нормальная картина крови, I—II степень чистоты влагалища.
ВМС вводят в положении женщины на гинекологическом кресле. Обнажают шейку матки с помощью влагалищных зеркал и определяют длину полости матки маточным зондом. Подбирают соответствующее по размеру ВМС, с помощью специального шприца-проводника его вводят через канал шейки до дна полости матки (рис. 4 и 5). Выводные нити контрацептива, свисающие из канала шейки матки, обрезают на расстоянии 2—3 см от наружного зева матки.
В течение 7—10 дней после введения ВМС половая жизнь запрещена. Врач должен осмотреть женщину через неделю после введения контрацептива, после первой менструации, затем через 3 мес., последующие осмотры проводятся 1 раз в 6 мес. Длительность нахождения ВМС в полости матки 3—5 лет. Женщина должна самостоятельно проверять расположение выводных нитей ВМС. Если она перестает их ощущать, необходимо обратиться к врачу, т.к. в 9—16% случаев может произойти самопроизвольное изгнание контрацептива из полости матки, частота его обратно пропорциональна длительности нахождения ВМС в матке. После введения ВМС возможны скудные кровянистые выделения из половых путей в течение первого межменструального промежутка и более обильные менструации. Эти явления, как правило, исчезают самостоятельно через 2—4 мес. Самыми частыми осложнениями внутриматочной К. являются боли в низу живота и маточные кровотечения. У 1—2% женщин возникают воспалительные заболевания половых органов, при этом возбудители инфекции проникают в верхние отделы полового тракта по нитям ВМС. Осложнения чаще отмечаются у нерожавших женщин, особенно у имеющих в анамнезе аборт, поэтому ВМС предпочтительнее назначать рожавшим женщинам. При появлении осложнений врач извлекает ВМС за нить, свисающую из канала шейки матки. При обрыве нитей и оставлении ВМС или его части в полости матки извлечение осуществляют под контролем гистероскопии (при отсутствии воспалительного процесса в половых органах). Необходимо иметь в виду, что при нахождении ВМС в полости матки возможно наступление внематочной беременности, прерывание которой также сопровождается сукровичными выделениями из половых путей и схваткообразными болями в низу живота. Для уточнения диагноза необходимо бимануальное и ультразвуковое исследование, при подтверждении диагноза внематочной беременности проводится срочное оперативное вмешательство. К числу редких осложнений относится перфорация матки (частота 1:2000 — 1:5000). Она может быть частичной (внедрение ВМС в мышцу матки в области дна или боковых стенок) и полной (с перемещением части или всего ВМС в брюшную полость). Частичная перфорация может протекать бессимптомно. Гистероскопия, гистерография, ультразвуковое исследование матки позволяют поставить правильный диагноз и уточнить положение ВМС. Если ВМС частично располагается в мышце матки (перфорация первой степени), возможно его удаление влагалищным путем в условиях стационара; если ВМС находится полностью в мышце матки (перфорация второй степени), то для его удаления применяют чревосечение. Диагноз полной перфорации матки (перфорация третьей степени) подтверждают с помощью лапароскопии, гинекографии (рентгенологическое исследование внутренних половых органов женщин после введения контрастного вещества в полость матки и газа в брюшную полость). ВМС удаляют во время чревосечения. При нахождении ВМС в полости матки может наступить маточная беременность, которая примерно в 50% случаев заканчивается самопроизвольным абортом. Поэтому в подобных случаях целесообразно прерывание беременности. Однако в специальной литературе нет данных об увеличении частоты пороков развития или повреждении плода в случае донашивания беременности при наличии ВМС в матке, т.к. ВМС обычно либо располагается экстраамниально между плодными оболочками, либо покрыто плацентой.У женщин, которые пользовались ВМС, генеративная функция не нарушается. После извлечения ВМС беременность наступает у 30% женщин через 1 мес., у 60% в течение 3 мес. и у 90% в течение одного года.
Рис. 5. Схематическое изображение основных этапов введения Т-образного медьсодержащего контрацептива (Си T-200) в полость матки: а, б — введение контрацептива в шприц-проводник с цервикальной меткой; в, г — продвижение контрацептива в полость матки и расправление его плечиков; д — правильное положение контрацептива в полости матки после извлечения шприца-проводника.
Рис. 1г). Схематическое изображение основных этапов введения и извлечения влагалищной диафрагмы (показано на саггитальном разрезе малого таза женщины): правильное положение влагалищной диафрагмы.
Рис. 1а). Схематическое изображение основных этапов введения и извлечения влагалищной диафрагмы (показано на саггитальном разрезе малого таза женщины): сжатие металлического кольца влагалищной диафрагмы перед введением ее во влагалище.
Рис. 4. Схематическое изображение основных этапов введения петли Липпса в полость матки: а — заправка петли Липпса в шприц-проводник; б,в — продвижение петли Липпса в полость матки с помощью шприца-проводника; г — правильное положение петли Липпса в полости матки (шприц-проводник извлечен).
Рис. 1д). Схематическое изображение основных этапов введения и извлечения влагалищной диафрагмы (показано на саггитальном разрезе малого таза женщины): техника извлечения влагалищной диафрагмы.
вид основных внутриматочных контрацептивов: а — петля Липпса; б,в — медьсодержащие контрацептивы в виде буквы Т и цифры 7″>Рис. 3. Внешний вид основных внутриматочных контрацептивов: а — петля Липпса; б,в — медьсодержащие контрацептивы в виде буквы Т и цифры 7.
Рис. 1б). Схематическое изображение основных этапов введения и извлечения влагалищной диафрагмы (показано на саггитальном разрезе малого таза женщины): продвижение влагалищной диафрагмы по задней стенке влагалища к задней части его свода.
Рис. 1в). Схематическое изображение основных этапов введения и извлечения влагалищной диафрагмы (показано на саггитальном разрезе малого таза женщины): прижатие нижнего края влагалищной диафрагмы к передней стенке влагалища позади лобкового симфиза.
Рис. 2. Схематическое изображение шеечного колпачка, надетого на шейку матки (на саггитальном разрезе малого таза женщины).
Всё, что нужно знать о гормональной контрацепции — Wonderzine
Опасны ли гормональные контрацептивы
Гормоны имеют воздействие не только на репродуктивную систему, но и на весь организм в целом: они изменяют некоторые процессы обмена веществ. Поэтому у приёма гормонов существуют противопоказания, основанные на возможных побочных эффектах. Ещё со времён первого и второго поколений высокодозированных гормональных контрацептивов ходит множество страшилок о наборе веса, «оволосении», инсультах, химической зависимости и прочих печальных последствиях приёма большой концентрации гормонов. В новых поколениях средств концентрация гормонов снижена в десятки раз и часто используются другие вещества, чем раньше. Это позволяет использовать их даже в неконтрацептивных лечебных целях — поэтому переносить на них истории о первых поколениях препаратов неверно.
Самый распространённый побочный эффект гормональной контрацепции — повышение свёртываемости крови, что может привести к риску тромбоэмболических заболеваний. В группе риска находятся курящие женщины и женщины, у родственников которых были какие-либо тромбоэмболические осложнения. Так как курение само по себе повышает риск тромбообразования, то курящим женщинам после тридцати пяти лет большинство врачей откажутся прописывать гормональные контрацептивы. Риск тромбозов обыкновенно выше в первый год приёма и в первые полгода после отмены гормонов, именно поэтому вопреки распространённому убеждению нельзя делать частые перерывы в приёме гормонов: их не рекомендуется принимать меньше года и возвращаться к ним раньше чем через годичный перерыв, чтобы не нанести урон своему здоровью. Профилактикой тромбозов, кроме отказа от курения, служит подвижный образ жизни, потребление достаточного количества жидкости и ежегодный анализ крови на гомоцистеин и коагулограмму.
На фоне приёма гормонов отрицательный эффект могут дать и другие виды интоксикации: употребление алкоголя и различных психоактивных веществ, в том числе марихуаны, психоделиков и амфетаминов, может спровоцировать проблемы с давлением, сосудами сердца и головного мозга. Если вы не собираетесь сокращать употребление токсичных веществ во время приёма гормональной контрацепции, вам стоит сообщить о своих привычках эндокринологу, чтобы избежать лишних рисков.
Риски рака шейки матки при приёме контрацептивов возрастают, когда у женщины есть папилломавирус человека, хламидии или высокий риск заражения половыми инфекциями — то есть пренебрежение барьерной контрацепцией с непостоянными партнёрами. Гормон беременности прогестерон подавляет иммунный ответ организма, поэтому женщинам, которые попадают в эту группу риска, можно принимать гормональные контрацептивы, но необходимо чаще проходить цитологический осмотр — при отсутствии жалоб раз в полгода. Нет убедительных данных о том, что современные контрацептивы повышают риски рака печени, хотя первые поколения препаратов из-за высокой дозировки плохо сказывались на её здоровье. Многие женщины боятся, что приём препаратов спровоцирует рак груди. В большинстве исследований провести надёжную связь между использованием гормональных контрацептивов и возникновением рака молочной железы не удалось. Статистика показывает, что в группе риска находятся женщины с раком груди в анамнезе, с поздней менопаузой, родами после сорока или не рожавшие. В первый год употребления ГК эти риски возрастают, но по мере приёма исчезают.
Нет никаких данных, которые бы доказывали, что у женщины, принимающей гормональные контрацептивы, сокращается запас яйцеклеток
Существует мнение, что приём гормональных контрацептивов может приводить к депрессивным состояниям. Такое может случиться, если вам не подходит входящий в состав комбинированного контрацептива гестаген: с этой проблемой нужно обратиться ко врачу с целью поменять комбинированный препарат — скорее всего, это поможет. Но вообще депрессия и даже наблюдение у психиатра не служит противопоказанием для приёма противозачаточных. Тем не менее оба врача обязательно должны быть оповещены о препаратах, которые вы употребляете, потому что некоторые из них могут ослаблять действие друг друга.
Существует миф о том, что гормональные контрацептивы из-за торможения репродуктивной системы приводят к бесплодию, последующему невынашиванию беременности и патологиям плода. Это не так. Так называемый сон яичников, или синдром гиперторможения, обратим. В это время яичники отдыхают, а весь организм находится в гормонально ровном состоянии «ложной беременности». Нет никаких данных, которые бы доказывали, что у женщины, принимающей гормональные контрацептивы, сокращается запас яйцеклеток. Более того, гормональную терапию используют для лечения бесплодия, потому что после отмены препарата и восстановления яичники работают более активно. Приём гормональных контрацептивов в прошлом не влияет на течение беременности и развитие плода. В большинстве случаев риски и побочные эффекты от приёма гормональных контрацептивов значительно ниже, чем от прерывания нежелательной беременности.
Также гормональные контрацептивы не вызывают аменорею, патологическое прекращение месячных. После отмены препарата часто должно пройти как минимум три месяца для того, чтобы менструация восстановилась (если её нет больше шести месяцев, то лучше показаться врачу). Синдром отмены гормональной контрацепции — состояние, наступающее после прекращения приёма гормонов, когда организм возвращается к постоянной ежемесячной гормональной перестройке. В первые полгода после отмены организм может штормить, и поэтому в этот период лучше наблюдаться у эндокринолога. Без медицинской необходимости нельзя прерывать приём гормонов в середине цикла: внезапные перерывы способствуют маточным кровотечениям и нарушениям цикла.
В эндокринологической среде существует поэтический фразеологизм, который характеризует статус «уравновешенного» женского здоровья: гармония гормонов. Современные гормональные контрацептивы всё ещё имеют противопоказания и побочные эффекты, но при грамотном подборе, соблюдении правил приёма и здорового образа жизни они могут не только устранить риск нежелательной беременности, но и значительно повысить качество жизни современной женщины — освободив её силы на желанную деятельность.
фотографии: sorapop – stock.adobe.com, texturis – stock.adobe.com, pioneer111 – stock.adobe.com, Africa Studio – stock.adobe.com, Dario Lo Presti – stock.adobe.com
оральных контрацептивов | Определение, история и факты
Пероральный контрацептив , также называемый противозачаточными таблетками , любой из класса синтетических стероидных гормонов, которые подавляют высвобождение фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ) из передней доля гипофиза в женском организме. ФСГ и ЛГ обычно стимулируют высвобождение эстрогена из яичников, что, в свою очередь, стимулирует овуляцию — высвобождение зрелой яйцеклетки из женского яичника ( см. менструация).Однако, когда ФСГ и ЛГ подавлены, шансы на овуляцию и, следовательно, на оплодотворение мужскими сперматозоидами значительно снижаются. При правильном использовании оральных контрацептивов их эффективность в предотвращении нежелательной беременности составляет от 92 до 99 процентов.
оральный контрацептив Пакет оральных контрацептивов (противозачаточных таблеток). © areeya_ann / Shutterstock.com Оральный контрацептив: 1960-е годы, Западная Германия Появление противозачаточных таблеток способствует сексуальной революции 1960-х годов в Западной Германии. Contunico © ZDF Enterprises GmbH, Майнц См. Все видеоролики к этой статьеХотя принцип гормональной контрацепции был понят в 1920-х годах, американскому социальному реформатору Маргарет Сэнджер и американскому биологу и филантропу Кэтрин МакКормик потребовалось еще 30 лет, чтобы убедить сопротивляющихся ученых и врачи для создания препаратов оральных контрацептивов. Первое клиническое сообщение об использовании таких препаратов для подавления овуляции было опубликовано в 1956 году американским эндокринологом Грегори Пинкусом и американским гинекологом и исследователем Джоном Роком.Оральные контрацептивы были одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США в 1960 году, а маркетинг этих препаратов в Великобритании начался два года спустя.
Существует множество коммерческих препаратов оральных контрацептивов, но большинство из них содержат комбинацию эстрогена (обычно этинилэстрадиола) и прогестина (обычно норэтиндрона). Как правило, оральные контрацептивы принимаются ежемесячно, в соответствии с менструальным циклом. Защита от беременности часто ненадежна до второго или третьего цикла приема лекарств, и в это время могут проявляться определенные побочные эффекты, такие как тошнота, болезненность груди или кровотечение.Возможны более серьезные побочные эффекты, включая образование тромбов и повышение артериального давления, особенно у женщин старше 34 лет. Однако частота побочных эффектов от оральных контрацептивов была значительно снижена за счет уменьшения количества эстрогена и прогестерона в препаратах. Нормальная овуляция обычно начинается через два-три месяца после прекращения приема препарата.
оральная контрацепция оральные противозачаточные таблетки. © Gordana Sermek / ShutterstockПрепараты, содержащие только прогестин (так называемый минипил), утолщают слизистую оболочку шейки матки и делают ее более кислой, тем самым делая ее враждебной для сперматозоидов.Препараты, содержащие только прогестин, несколько менее надежны, чем комбинированные препараты, но вызывают меньше побочных эффектов. При определенных обстоятельствах прогестин можно вводить в виде внутримышечного депозита, который постепенно высвобождает гормон в течение одного-трех месяцев.
Получите эксклюзивный доступ к контенту нашего 1768 First Edition с подпиской. Подпишитесь сегодня .методов контрацепции — планирование семьи
В Аотеароа, Новая Зеландия, доступно множество различных видов контрацепции.
методов контрацепции:
Существуют различные методы контрацепции, в том числе:
Что такое обратимая контрацепция длительного действия?
Обратимая контрацепция длительного действия (LARC) — это противозачаточное средство длительного действия.
В Аотеароа, Новая Зеландия, есть два типа LARC:
Иногда их называют контрацептивами «установил и забыл», потому что после того, как они введены, вам не нужно помнить о них каждый день или каждый месяц.
LARC являются наиболее эффективными видами контрацепции. Они более чем на 99% предотвращают беременность.
Что такое гормональные контрацептивы?
Это противозачаточные средства, использующие гормоны для предотвращения беременности.
Гормональные противозачаточные средства включают таблетки и инъекции Депо Провера.
Есть два типа таблеток:
Вы принимаете по одной таблетке каждый день. Таблетка более чем на 99% предотвращает беременность, если вы принимаете ее правильно.Однако при обычном использовании его эффективность составляет около 92%.
Инъекция Депо Провера — еще один вид гормональной контрацепции. Вам делают укол каждые три месяца. Если вы сделаете инъекции вовремя, эффективность Depo Provera составляет более 99%, но обычно она составляет 97%.
Что такое барьерные методы?
Барьерные методы предотвращают попадание сперматозоидов во влагалище. Двумя барьерными методами являются:
Презервативы защищают от инфекций, передаваемых половым путем (ИППП), а также от нежелательной беременности.
Вы можете купить внутренние презервативы на нашем сайте, в других интернет-магазинах и в некоторых аптеках.
Вы можете получить рецепт на презервативы в отделе планирования семьи или у своего врача, или вы можете купить их на нашем веб-сайте, в других интернет-магазинах, аптеках, супермаркетах и других магазинах.
Что такое экстренная контрацепция?
Существует два варианта экстренной контрацепции: таблетки для экстренной контрацепции (ТЭК) или медная ВМС.
ECP разрешено принимать в течение трех дней после незащищенного секса.Если у вас средний вес, эффективность ECP составляет 98%.
Если вы весите более 70 кг, ECP менее эффективен, и рекомендуется использовать медную ВМС. Если вы весите более 70 кг и решили принимать ECP, вам следует спросить, подходит ли вам двойная доза. Медная ВМС может быть введена в течение пяти дней после незащищенного секса и более чем на 99% предотвращает беременность.
Экстренная контрацепция может использоваться для предотвращения беременности, если:
- вы не использовали защиту
- ваша обычная контрацепция не работает e.г. презерватив разрывается
- Вы пропустили более одной противозачаточной таблетки
- Во время приема таблеток у вас была рвота или диарея
- Вы пропустили инъекцию
- Вас заставили заниматься сексом без противозачаточных средств.
ECP как обычный метод контрацепции менее эффективен, чем если бы вы использовали LARC или гормональный метод.
ЧТО ТАКОЕ ИНФОРМАЦИЯ О ФЕРМЕНТЕ?
Осведомленность о фертильности — это изучение признаков фертильности в вашем менструальном цикле, чтобы помочь вам спланировать или избежать беременности.
Что такое постоянная контрацепция?
Постоянная контрацепция, иногда называемая стерилизацией, предотвращает все будущие беременности. Обратить это очень сложно или невозможно. Постоянная контрацепция — это либо вазэктомия, либо перевязка маточных труб.
.Комбинированные противозачаточные таблетки — Планирование семьи
Комбинированные оральные противозачаточные таблетки (или таблетки) — это один из видов контрацепции.
На этой странице объясняется, как действует эта таблетка, и рассказывается, как ее использовать.
ЧТО ЭТО?
Это таблетка, которую вы принимаете каждый день, чтобы остановить беременность
Комбинированная таблетка содержит гормоны эстроген и гестаген.
Эта таблетка отличается от таблетки, содержащей только прогестаген.
КАК ЭТО РАБОТАЕТ?
Эстроген и прогестаген останавливают развитие яйцеклеток, поэтому яйцеклетка не выделяется из яичника.
КАК ЭТО РАБОТАЕТ?
Эта таблетка обычно эффективна на 92%. Это означает, что каждый год беременеют 8 из 100 человек.
При правильном и постоянном приеме эффективность может быть 99%.
Непрерывный прием таблеток — это когда вы принимаете гормональные таблетки из одной упаковки, а затем сразу начинаете принимать гормональные таблетки из новой упаковки.Это означает пропуск негормональных таблеток и пропуск цикла. Это наиболее эффективный способ приема таблеток.
КОГДА Я ЕГО ПРИНИМАЮ?
Лучше всего принимать эту таблетку каждый день в одно и то же время. Вы можете установить будильник на своем телефоне, чтобы напомнить вам. Если вы пропустите прием одной гормональной таблетки, все в порядке.
Таблетки можно принимать тремя разными способами. Вот видео, в котором медсестра по планированию семьи Роуз Стюарт объясняет, как выбрать то, что подходит именно вам.
Есть месячные каждый месяц
Примите гормональные таблетки, а затем семь негормональных таблеток. У вас начнутся месячные, пока вы принимаете семь негормональных таблеток. Они могут быть более легкими и менее болезненными, чем ваши обычные месячные.
Вы не будете защищены от беременности, если забудете две и более таблетки в неделю.
Менструировать каждые несколько месяцев
Пропустите семь негормональных таблеток большую часть месяцев и принимайте гормональные таблетки постоянно, каждый день.Примите семь негормональных таблеток, когда хотите, чтобы у вас начались месячные.
Опция без периодов
Принимайте гормональные таблетки постоянно, каждый день. Возьмите гормональные таблетки из одной упаковки, а затем начните принимать гормональные таблетки из новой упаковки, пропуская семь негормональных таблеток. Это означает, что у вас не будет менструации.
С этой опцией вы защищены от беременности, если не забудете более восьми таблеток подряд.
Вы можете сделать это для любого количества пакетов гормональных таблеток.Вы можете принимать негормональные таблетки, чтобы у вас был период, когда захотите.
Сначала вы можете заметить кровотечение и кровянистые выделения, но обычно они проходят со временем, или вы можете принять до семи негормональных таблеток, чтобы у вас начались месячные.
Посмотрите наше видео о том, как постоянно принимать Норимин:
Посмотрите наше видео о том, как постоянно принимать Ava 30 (или Levlen):
На видео ниже вы видите, как медсестра и врач говорят о том, как принимать Левлена.
Если вы только начали принимать таблетки, вы можете обнаружить, что вы:
- тошнить (особенно если таблетку принять натощак),
- болят груди У
- неожиданное вагинальное кровотечение.
Обычно со временем они проходят, но если вас беспокоят какие-либо изменения, мы рекомендуем вам продолжать принимать таблетки и обращаться к нам за советом.
Ваши месячные могут быть легче, чем обычно, но если вы пропустите менструацию, продолжайте принимать таблетки и позвоните нам за советом.
КТО МОЖЕТ ИСПОЛЬЗОВАТЬ?
Если вы здоровы и не курите, вы можете безопасно принимать таблетки в течение многих лет.
Вы не должны использовать эту таблетку, если:
- у вас был сердечный приступ, инсульт или сгусток крови в ногах или легких
- у члена семьи образовался тромб в ногах или легких
- вы старше 35 лет и курите
- у вас лишний вес
- у вас мигрень (очень сильные головные боли)
- вы принимаете какие-либо лекарства или лечебные травы.Медсестра или врач поговорит с вами об этом.
- , если у вас гипсовая нога или вы передвигаетесь в инвалидном кресле.
Могу ли я забеременеть после прекращения приема таблеток?
Да, вы сможете забеременеть, как только перестанете принимать таблетки.
Если вы забеременеете во время приема таблеток и хотите продолжить беременность, дополнительный риск для вашего ребенка не возникнет.
В ЧЕМ ПРЕИМУЩЕСТВА?
- Эффективность до 99%
- Простота использования
- Не мешает сексу
- Вы можете выбрать более легкие, менее спастические периоды или вообще их отсутствие
- Как только вы перестанете принимать таблетки, вы можете забеременеть
- Снижает риск рака яичников и эндометрия (слизистой оболочки матки) на 50%
- Некоторые таблетки могут помочь от прыщей / прыщей.
Исследование НЕ показывает связи между приемом таблеток и увеличением веса, головными болями, болезненностью груди, тошнотой или изменением полового влечения.
КАКИЕ НЕДОСТАТКИ?
- Вы должны принимать его каждый день, даже если в этот день вы не занимаетесь сексом.
- У вас могут быть нерегулярные кровотечения в первые месяц или два. Если кровотечение продолжается, продолжайте принимать таблетку, но запишитесь на прием к медсестре или врачу.
- У вас могут появиться темные пятна на лице.
ЕСТЬ ЛИ ДРУГИЕ ПОБОЧНЫЕ ЭФФЕКТЫ?
Серьезные побочные эффекты возникают редко. Если вы примете таблетку и закурите, у вас будет больше риска инсульта или сердечного приступа. Если вы не курите, у вас вряд ли возникнут эти проблемы.
Некоторые таблетки могут увеличить риск образования тромбов в ногах с 2 из 10 000 человек в год до 6 раз.
Очень важно, чтобы, если вы заметили какой-либо из этих симптомов, немедленно обратитесь за помощью к врачу или в отдел планирования семьи, поскольку это может быть признаком серьезной проблемы:
- получить внезапную боль в груди
- кашлять кровью
- трудно дышать
- болит голень
- очень сильно болит голова
Некоторые краткосрочные факторы риска при приеме таблеток:
- Полеты на самолетах
- Большая высота
- Хирургия
- Временная неподвижность (невозможность ходить или двигаться)
ТАБЛЕТКИ И РАК
Рак груди
Исследования показывают, что даже если есть риск рака груди, он невелик.Прежде чем вы начнете принимать таблетку, медсестра или врач спросят вас, не болели ли вы или кто-либо из членов вашей семьи раком груди.
Рак шейки матки
Если вы принимаете противозачаточные таблетки пять или более лет и являетесь носителем определенных типов вируса бородавки, у вас может быть повышенный риск рака шейки матки. Независимо от того, принимаете ли вы таблетку или нет, вам следует сдавать мазок из шейки матки каждые три года. Люди могут получить субсидированную вакцину против ВПЧ для предотвращения рака шейки матки в возрасте до 26 лет.
Рак яичников
Если вы примете таблетки, риск рака яичников снизится на 50%.Даже через 30 лет после прекращения приема таблеток у вас по-прежнему будет меньший риск.
Рак эндометрия
Это рак слизистой оболочки матки. Ваш риск рака эндометрия снижается на 50%, если вы принимаете таблетки. Даже через 15 лет после прекращения приема таблеток у вас все еще будет меньший риск.
ЗАЩИЩАЕТ ЛИ ЭТА ТАБЛЕТКА ОТ ИППП?
Нет. Вы должны использовать презервативы (и лубрикант), чтобы защитить себя от инфекций, передаваемых половым путем (ИППП).Если есть вероятность, что у вас ИППП, пройдите обследование.
.Что такое контрацепция? — NHS
Контрацепция направлена на предотвращение беременности.
Женщина может забеременеть, если сперма мужчины достигнет одной из ее яйцеклеток (яйцеклеток).
Контрацепция пытается остановить это:
- разделение яйцеклетки и спермы
- прекращение производства яиц
- останавливает прикрепление объединенной спермы и яйцеклетки (оплодотворенной яйцеклетки) к слизистой оболочке матки
Контрацептивы бесплатны для большинства жителей Великобритании.Презервативы также можно купить в аптеках и супермаркетах.
Имея на выбор 15 методов, вы можете выбрать тот, который вам больше всего подходит.
Барьерные методы, такие как презервативы, представляют собой одну из форм контрацепции, которая помогает защитить себя как от инфекций, передаваемых половым путем (ИППП), так и от беременности.
Вы должны использовать презервативы для защиты как своего сексуального здоровья, так и здоровья вашего партнера, независимо от того, какие другие противозачаточные средства вы используете для предотвращения беременности.
15 методов контрацепции
Не откладывайте, если первый тип, который вы используете, не совсем подходит: вы можете попробовать другой.
Прочтите о различных методах контрацепции:
Существует 2 постоянных метода контрацепции:
Где взять противозачаточные средства
Услуги по контрацепции бесплатны и конфиденциальны. Сюда входят услуги для людей младше 16 лет, если они достаточно зрелы, чтобы понимать информацию и принимаемые решения.
Существуют строгие правила для медицинских работников, работающих с людьми младше 16 лет.
Бесплатно получить противозачаточные средства можно по номеру:
- большинство операций терапевта (поговорите со своим терапевтом или медсестрой)
- общинных противозачаточных клиник
- клиник сексуального здоровья (предлагают услуги по контрацепции и тестированию на ИППП)
- некоторые услуги для молодежи
Найдите местные службы сексуального здоровья, в том числе клиники по контрацепции.Или позвоните по национальной линии сексуального здоровья по телефону 0300 123 7123.
Многие из этих служб также предлагают информацию, тестирование и лечение ИППП. Если у вас был незащищенный секс и вы думаете, что можете забеременеть, вы также рискуете заразиться ИППП.
Прежде чем записаться на прием, постарайтесь узнать как можно больше об имеющихся вариантах контрацепции.
Ваш выбор противозачаточных средств может со временем меняться в зависимости от вашего образа жизни и обстоятельств.
Вы можете узнать больше о каждом виде контрацепции, позвонив по телефону:
- Brook: благотворительная организация в области сексуального здоровья молодежи до 25 лет
- FPA: предоставляет информацию о методах контрацепции, распространенных ИППП, выборе беременности, аборте и планировании беременности
Последняя проверка страницы: 2 января 2019 г.
Срок следующего рассмотрения: 2 января 2022 г.

