Диета при панкреатите поджелудочной железы
Время чтения: 3 мин., 16 сек.
Панкреатит — это заболевание поджелудочной железы, связанное с развитием воспалительного процесса в органе. При этом заболевании возникает нарушение поступления ферментов, участвующих в пищеварении, из поджелудочной железы в двенадцатиперстную кишку. Пищеварительные ферменты остаются в самой железе и разрушают ее. Главной причиной данного заболевания является неправильное и несбалансированное питание. Именно поэтому в основе лечения панкреатита стоит правильно подобранная диета.
Общие правила. Длительность диеты.
Соблюдение правильного питания — это залог быстрого выздоровления. При этой диете необходимо придерживаться определенных правил для исключения возможности развития осложнений.
Общие правила диеты:
- Необходимо избегать переедания
- Питание должно быть дробным, не менее 5-6 раз в сутки
- Еда должна быть теплой.

- Исключить из рациона сырые овощи и фрукты и продукты богатые клетчаткой.
- Готовить пищу нужно только рекомендуемыми способами.
Питание при панкреатите в период обострения:
В случае обострения панкреатита необходимо исключить прием любой пищи на несколько суток. Во время голодания показано пить очищенную негазированную воду. Суточный объем воды должен составлять не более 1,5-1,7 литра. После стихания болевых ощущений и симптомов в рацион можно добавить низкокалорийную пищу в небольшом объеме (жидкие каши, овощные супы, паровые котлеты из рыбы или мяса куры).
В случае не соблюдения диеты при остром течении панкреатита заболевание может быстро перейти в хроническую форму.
Заметьте! В острый период противопоказано санаторно-курортное лечение: лучше обратиться в стационар.
Питание при хроническом панкреатите:
Хроническая форма панкреатита требует педантичного подхода к питанию.
При хронической форме панкреатита необходимо соблюдать диету № 5.
- Дробное питание до 6 раз в сутки
- количество соли не более 6 грамм
- отварные блюда в протертом или измельченном виде
- питание с повышенным содержанием белка
Список разрешенных продуктов:
|
Крупа (гречка, овсянка, рис, манка) |
Крупу необходимо варить на воде, с последующим добавлением молока и небольшого количества сливочного масла |
|
овощи |

|
|
фрукты |
Сырые фрукты употреблять в пищу нельзя. Можно есть фруктовые варенья, пастилу, печеные яблоки, компоты, кисели. |
|
мясо |
Можно употреблять нежирные сорта мяса: говядину, телятину, крольчатину и мясо куры. Мясо готовится на пару и в виде суфле или котлет из фарша. |
|
рыба |
В еду допускается белая речная рыба, приготовленная на пару. |
|
яйцо |
Допускает приготовление парового омлета из 1 куриного яйца или 3 перепелиных яиц. |
|
Молочные продукты |
Молочные продукты должны быть минимальной жирности |
|
хлеб |
Можно есть небольшое количество пшеничного хлеба 2-3-х дневной давности |
Список полностью или частично ограниченных продуктов:
|
Финики, виноград, бананы |
Провоцируют вздутие живота |
|
Грибы, бобовые, капуста белокачанная |
Содержат грубую клетчатку |
|
Копчености, соленое, фаст фуд, продукты содержащие консерванты и красители |
Раздражают слизистую пищеварительного тракта |
|
Субпродукты (печень, язык, сердце, почки и др. |
Содержат много холестерина |
|
Любые жареные и жирные блюда |
Приводят к обострению заболевания |
|
Молочные продукты с высоким процентом жирности |
Высок риск развития обострения или осложнения заболевания |
Меню питания при панкреатите. Режим питания.
Необходимо помнить, что питание при панкреатите должно быть дробным, порции небольшого размера. Пищу надо отваривать или готовить на пару и измельчать.
Все продукты должны быть качественными без содержания консервантов и красителей.
Соблюдение режима питания и правил диеты позволит избежать осложнений и обострения заболевания.
Рецепты диетических блюд при панкреатите:
Примерное меню диеты при панкреатите:
Завтрак: гречневая каша сваренная на воде с добавлением нежирного молока. Отвар шиповника.
Отвар шиповника.
Второй завтрак: запеченое яблоко. Травяной чай
Обед: овощной суп с куриными фрикадельками. Паштет из телятины. Компот из сухофруктов
Полдник: творожная запеканка из нежирного творога. Кисель
Ужин: Паровая рыбная котлета с отварными овощами и рисом. Травяной чай
Перед сном: компот из шиповника.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Диета при хроническом панкреатите: правила питания при обострении
Оглавление
Диета при таком заболевании поджелудочной железы, как панкреатит, не менее важна, чем лекарственная терапия. Именно благодаря постоянному правильному питанию пациентам удается избежать обострений патологии. Сбалансированный рацион дает возможности и для устранения целого ряда неприятных симптомов заболевания (сильная боль, тошнота и рвота, лихорадка и др.).
Именно благодаря постоянному правильному питанию пациентам удается избежать обострений патологии. Сбалансированный рацион дает возможности и для устранения целого ряда неприятных симптомов заболевания (сильная боль, тошнота и рвота, лихорадка и др.).
Факторы появления и симптомы панкреатита
Для патологии характерны воспалительные рецидивы, вследствие которых нарушаются нормальная работа поджелудочной железы и выделение ей достаточного количества ферментов и гормонов. Заболевание опасно своим прогрессированием. При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
Важно! Воспалительные явления могут быть следствием острой стадии заболевания или самостоятельным проявлением, если больной страдал желтухой, циррозом печени, атеросклерозом, злоупотребляет алкоголем или жирной, вредной пищей.
К основным симптомам панкреатита относят:
- Тяжесть в желудке (преимущественно после еды)
- Выраженный болевой синдром с правой стороны в области пупка
- Отрыжку
- Изжогу
- Вздутие живота
- Острое ощущение голода
- Сладковатый привкус в ротовой полости
- Неприятный запах изо рта
- Тошноту
- Частый стул маслянистого и жидкого характера
- Отечность век
- Сухость губ
- Покраснение кожи
Также для заболевания характерны накопление в организме пациента токсических веществ и нарушение производства инсулина.
Особенности специального рациона
Диета при панкреатите должна содержать большое количество белка, но при этом минимальное количество жиров. Такие компоненты следует устранить из рациона во время обострений полностью или свести их к минимуму. Это позволит улучшить состояние поджелудочной железы и желчного пузыря. В некоторых случаях допускается употребление небольшого количества растительного масла. Необходимость в белке обусловлена тем, что он позволяет быстро обновить травмированные участки поджелудочной железы. Больным можно употреблять и углеводы, но при условии отсутствия предрасположенности к сахарному диабету. Если такая предрасположенность имеется, следует отказаться от продуктов, в составе которых содержится сахар.
Диета при хроническом панкреатите (при обострениях) также подразумевает и сокращение употребления соли. Снизить отечность железы позволит полное исключение соленой пищи всего на 2-3 недели. Если при сильных обострениях пациент страдает от выраженных симптомов заболевания, ему назначают только жидкую и протертую пищу.
Еду для больного следует готовить без приправ и специй. Важно тщательно отслеживать и свежесть используемых продуктов. Если пациент питается кашами, готовить их нужно исключительно на воде. Полезными будут овощные пюре, нежирный творог, чай (без сахара и некрепкий), пюреобразные супы.
Постепенно в рацион можно вводить белки яиц, постные мясо и рыбу, слегка подсушенный хлеб, желе. Порции должны быть небольшими, но употреблять пищу нужно достаточно часто, чтобы не допускать возникновения ощущения голода, при котором многие больные жалуются на выраженный дискомфорт в области органа. Лучше всего перейти на шестиразовое питание.
Когда назначается диета при панкреатите?
Обычно питание пациентов корректируется сразу же после постановки диагноза. Особенно важно обратить внимание на рацион в период обострения. При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При обострениях специальное щадящее дробное питание рекомендовано как минимум на 6-12 месяцев. За такой срок орган может полностью восстановиться. Одновременно с этим сам пациент уже успеет привыкнуть к полезному питанию. Диета при панкреатите не станет для него слишком жесткой и требующей высокого уровня самоконтроля. При этом она будет залогом выздоровления. Благодаря ей можно избежать не только оперативного вмешательства, но и длительной и часто утомительной консервативной терапии.
Важно! Как лечение, так и диета при панкреатите поджелудочной железы у мужчин и женщин, вне зависимости от симптомов, должны назначаться исключительно врачом. Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
Продукты, которые рекомендуются и не рекомендуются при болезни
При панкреатите следует употреблять такие продукты, как:
- Нежирное мясо: постную свинину, телятину, курицу, крольчатину, индюшатину
- Нежирную рыбу: щуку, камбалу, минтай и треску
- Крупы: овсяную, манную и рис
- Макаронные изделия из твердых сортов пшеницы
- Кисломолочную продукцию
- Овощи: картофель, кабачки, свеклу, морковь
Молоко разрешается употреблять только в составе каш, молочных супов и киселей. При улучшении состояния можно дополнить рацион неострыми и нежирными сортами сыра. При приготовлении паровых омлетов можно использовать яйца. Из фруктов лучше отдать предпочтение некислым яблокам. Их можно запекать и употреблять в виде пюре.
Категорически запрещены:
- Репчатый лук
- Щавель и шпинат
- Редис, редька, хрен и ревень
- Болгарский перец
- Приправы и острые специи
- Алкогольная продукция
- Кофе и какао
- Газированные напитки
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец. Из рациона следует убрать жирный творог и кислую сметану, острые и копченые сыры, бобовые, помидоры, торты и сдобную выпечку, мороженое и шоколадные конфеты.
Не рекомендуется при приготовлении блюд использовать маргарин, а также говяжий и свиной жир. Хотя бы на время обострений следует отказаться от масел в любом виде.
Преимущества лечения в МЕДСИ
- Опытные гастроэнтерологи.
 Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние - Современные методы диагностики. Для обследований применяются лабораторные и инструментальные техники. Мы располагаем необходимым оборудованием экспертного уровня, что позволяет быстро поставить диагноз и назначить адекватную терапию в любых ситуациях (в том числе при возникших осложнениях)
- Современные методы лечения. Мы используем как отработанные способы, так и собственные авторские наработки, позволяющие проводить терапию хронического панкреатита при обострении быстро и грамотно, с минимальным дискомфортом для пациента, с использованием эффективных и безопасных лекарственных средств. Особое внимание уделяется правильному питанию
- Подключение к работе с пациентом других специалистов.
 При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
Если вы хотите, чтобы наш гастроэнтеролог провел необходимое лечение и подобрал оптимальный для вас рацион питания, позвоните по номеру + 7 (812) 336-33-33.
Диета при хроническом панкреатите (Диета №5)
Если поставлен диагноз хронический панкреатит, то больному придётся уже всю оставшуюся жизнь придерживаться определённых ограничений в питании. Нередко страдальцы тяжело переносят вынужденные перемены в привычном рационе, а бедные родственники не знают чем накормить близкого человека, чтобы и диета при хроническом панкреатите была соблюдена, и пища отличалась вкусом и разнообразием. На самом деле всё не столь печально, при современном уровне кухонной техники и широком ассортименте продуктов на прилавках магазина, больного можно накормить вкусно и быстро с соблюдением всех врачебных рекомендаций.
Особенности питания при хроническом панкреатите
Ещё советскими диетологами была разработана специальная диета при хронической форме заболевания, которая получила название «диета № 5». Несмотря на солидный возраст этой диеты, она по-прежнему незаменима и действенна для тех, кто живёт с диагнозом хронический панкреатит.
Несмотря на солидный возраст этой диеты, она по-прежнему незаменима и действенна для тех, кто живёт с диагнозом хронический панкреатит.
Диета № 5 отличается повышенным содержанием белка и большим количеством паровых блюд. Поэтому, если в семье есть больной панкреатитом, то лучше приобрести пароварку. Кстати, на ней можно готовить вкусные и полезные для здоровья блюда для всех членов семьи.
В период приступа болезни рекомендуется впервые дни вообще отказаться от еды и ограничиться лишь питьём воды и слабого отвара шиповника. Тем более, что употреблять пишу в это время обычно и не хочется. Начиная с третьего дня можно включать постепенно в рацион протёртые вегетарианские супы, нежирные сорта рыбы и птицы, каши, постный свежий творожок и сыр. Фрукты и овощи необходимо употреблять в запечённом виде. А для питья готовить отвар плодов шиповника, зелёный чай с молоком, овощные и фруктовые некислые соки. Вкусно и полезно готовить также муссы из натуральных сиропов и соков, а так же картофельные соки.
Диета при хронической форме заболевания
Мусс на вишнёвом сиропе. Один стакан вишнёвого сиропа развести одним стаканом охлаждённой кипячёной воды, добавить полторы столовые ложки замоченного загодя желатина. Смесь довести до кипения и охладить. Полученную массу взбить венчиком и разлить в специальные формочки, поставить в холодильник.
Рекомендации к питанию больного хроническим панкреатитом
1. Ешьте только слегка теплую пищу. Исключите навсегда холодные напитки и горячие блюда!
2. Питайтесь дробно, по 5-6 раз в сутки и никогда не переедайте!
3. По возможности кушайте в одно и то же время, тогда поджелудочная железа не будет работать впустую.
4. Если после употребления какого-либо продукта вы почувствовали, хоть малейшее недомогание — немедленно исключайте его из рациона!
5. Поджелудочная железа «любит» белковую пищу — она восстанавливается на ней. Поэтому потребление жиров и углеводов необходимо снизить до минимума.
6. Осторожно вводите в свой рацион любой новый продукт, даже разрешённый диетой. При малейшей непереносимости — сразу исключайте!
7. Ограничьте количество потребляемой соли до 10 грамм в сутки.
Минеральная вода при хроническом панкреатите
Как правило, диета при хроническом панкреатите включает рекомендации специалистов — пить минеральные воды. Причём для достижения лечебного эффекта пить минеральную воду нужно не от случая к случаю, а регулярно в течение длительного времени, рекомендованного врачом, и по определённой системе. Прописанный объём воды употребляется через равные промежутки времени.
Лечебный свойства минеральных вод обусловлены содержанием в них активных биологических компонентов. Особенно полезны для пищеварительной системы такие воды, как Архыз, Нафруся, Ессентуки № 17 и Славяновская. Они хорошо себя зарекомендовали при лечении патологий кишечника, желудка, печени и поджелудочной железы. При попадании внутрь минеральная вода, благодаря содержащимся в ней микроэлементам, газам и солям, оказывает благотворное химическое воздействие. Наиболее эффективно пить воду прямо из источника, где присутствуют все её естественные свойства. Но лечение минеральной водой можно проводить и дома. Бутылку с водой необходимо открыть за 10-15 минут до употребления, либо подогреть на водяной бане. При заболеваниях поджелудочной железы рекомендуется употреблять минеральную воду 3 раза в день за 40-60 минут до еды.
Наиболее эффективно пить воду прямо из источника, где присутствуют все её естественные свойства. Но лечение минеральной водой можно проводить и дома. Бутылку с водой необходимо открыть за 10-15 минут до употребления, либо подогреть на водяной бане. При заболеваниях поджелудочной железы рекомендуется употреблять минеральную воду 3 раза в день за 40-60 минут до еды.
Минеральные воды марки Ессентуки № 4, Боржоми и Смирновская:
обладают хорошим противовоспалительным эффектом;
снимают застойные процессы в поджелудочной железе и желчных протоках;
способствуют нормальной работе желудки и кишечника.
Употреблять их нужно в тёплом виде, начав приём с 1/4 стакана, постепенно доведя дозу до полстакана. Пить воду надо медленно, маленькими глоточками. Обычно продолжительность курса колеблется от 3-х недель до полугода. Необходимо помнить, что лечение минеральной водой при хроническом панкреатите можно проводить лишь в стадии ремиссии, и ни коем случае нельзя при обострении заболевания!
Нередко больные панкреатитом отличаются сварливым характером, оправдывая себя тем, что вынуждены постоянно терпеть боли и ограничения в еде. Хотя болезнь — это чаще всего следствие подобного поведения человека. Ведь недаром есть меткое народное определение — «желчный» характер. Поэтому не стоит рассматривать ограничения в питании как пожизненный приговор, а из еды делать культ. Ведь мы едим лишь для того, чтобы жить.
Хотя болезнь — это чаще всего следствие подобного поведения человека. Ведь недаром есть меткое народное определение — «желчный» характер. Поэтому не стоит рассматривать ограничения в питании как пожизненный приговор, а из еды делать культ. Ведь мы едим лишь для того, чтобы жить.
Как правильно питаться при панкреатите
Частая проблема, с которой сталкиваются многие девушки. Спойлер — ее нужно решать в комплексе. Все способы простые — читайте материал и выбирайте свой.
В организме человека содержится около 60% воды, которая важна для всех биологических процессов. Каждый день рекомендуется потреблять достаточный объем жидкости — около 2,0-2,5 л. Но многие отмечают задержку воды, из-за которой повышается вес, возникают отеки. Даем подробную инструкцию, как вывести жидкость из организма быстро.
Отеки или лишняя вода: в чем разница
Корректировать вес тела, убирая лишнюю жидкость, необходимо профессиональным спортсменам и культуристам, которым важно соответствовать определенной весовой категории или улучшить внешность.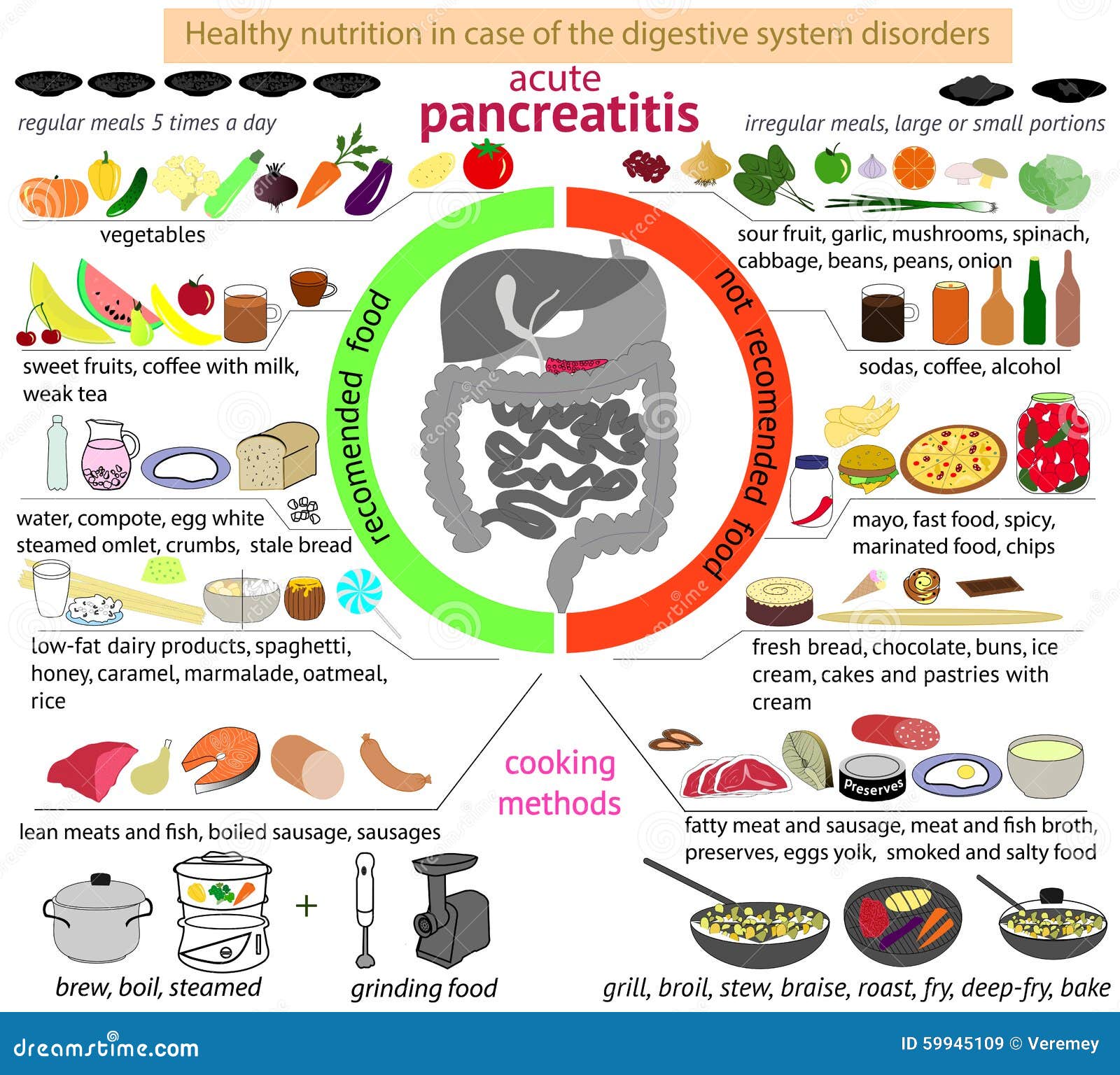
Избыточная задержка воды, формирующая отеки, — другая проблема. Хотя в большинстве случаев они безвредны, упорные отеки могут быть симптомом серьезных заболеваний — болезней сердца, печени или почек. Женщины сталкиваются с задержкой жидкости во время лютеиновой фазы менструального цикла и во время беременности.
В нашем материале — советы для здоровых людей и спортсменов. Если у вас серьезные отеки в области ног или рук, обратитесь к врачу. Важно исключить патологии почек и серьезные эндокринно-обменные заболевания.
1. Регулярные упражнения
Это один из лучших способов уменьшить вес быстро и безопасно. Любая форма упражнений увеличивает потоотделение, а значит, организм теряет воду. Средняя потеря жидкости в течение одного часа тренировки — 0,5-2 литра в час, в зависимости от температуры в зале и одежды. Во время упражнений тело также переносит воду в мышцы. Это помогает уменьшить количество жидкости под кожей, улучшая внешний вид и устраняя пастозность (отечность подкожной клетчатки).
Заботясь о том, как вывести лишнюю жидкость из организма, нельзя забывать об адекватном потреблении воды во время занятий. В противном случае возможно серьезное обезвоживание с ухудшением самочувствия. Усилить потерю влаги и устранить отечность помогает сауна. Она активизирует потоотделение с потерей жидкости через кожу. Если сходить в сауну после занятий, эффект усилится.
2. Достаточный сон
Ученые доказали – полноценный сон важен для метаболизма, наряду с физической активностью и диетой. Во время сна симпатическая нервная система активизирует работу почек, регулирующих количество натрия и жидкости в тканях.
Достаточный сон регулирует уровень жидкости и уменьшает задержку воды подкожной клетчаткой. В среднем, нужно спать около 7-9 часов в сутки.
3. Снижение стресса
Постоянный стресс повышает в плазме крови концентрацию гормона кортизола. Один из его эффектов — задержка воды в тканях, что провоцирует отечность. Это связано с тем, что стрессовый гормон стимулирует активность АДГ (антидиуретический гормон), который задерживает жидкости. Основа работы АДГ — сигналы почкам о задержке солей, что автоматически провоцирует и задержку — выделяется меньше мочи, вода остается в тканях и подкожной клетчатке.
Это связано с тем, что стрессовый гормон стимулирует активность АДГ (антидиуретический гормон), который задерживает жидкости. Основа работы АДГ — сигналы почкам о задержке солей, что автоматически провоцирует и задержку — выделяется меньше мочи, вода остается в тканях и подкожной клетчатке.
Устранение стресса помогает нормализовать работу АДГ, снимает его негативные эффекты на почки, позволяя активнее производить мочу, удаляя избыток влаги.
4. Устранение дисбаланса электролитов
Если тело не получает достаточного количества электролитов — ионов, имеющих электрический заряд, возможен дисбаланс жидкости. Особенно важны положительные ионы — калий, магний и натрий, отрицательный хлор. Если концентрация электролитов в плазме или клетках резко повышается, снижается, это провоцирует нарушение тока жидкости. Возможен отек внутри клеток или в межклеточном пространстве.
Как вывести воду из организма при отеках, если причина в дисбалансе ионов
Важно соотносить потребление солей с приемом жидкости, если поступает много влаги, соответственно, нужно больше соли, и наоборот.
При занятиях спортом, проживании в жарком климате, где высокая влажность воздуха, необходимо потребление дополнительных порций электролитов, восполняющих потерю солей при потоотделении.
Если человек употребляет много соли с пищей или добавок, необходимо пить достаточно воды. В противном случае соль будет притягивать, задерживать жидкость и провоцировать отеки.5. Корректировка потребления соли
Поваренная соль — это ионы натрия (положительные) с ионами хлора (отрицательными). В организме соль растворяется, распадаясь на ионы. Она определяет уровень задержки воды в тканях. Недостаток натрия в плазме, межклеточной жидкости и клетках, или его избыток, приводит к нарушению метаболизма, провоцируя задержку воды в организме или ее активное удаление почками.
Высокое содержание соли в обработанных продуктах, фастфуде или в обычном питании, провоцирует избыточную задержку влаги в подкожной клетчатке, что дает отеки. Особенно выражен эффект на фоне недостаточного приема обычной питьевой воды и дефицита физической активности. Отеки усиливаются, если вместо нее человек пьет сладкие газированные напитки, которые стимулируют чувство жажды.
Особенно выражен эффект на фоне недостаточного приема обычной питьевой воды и дефицита физической активности. Отеки усиливаются, если вместо нее человек пьет сладкие газированные напитки, которые стимулируют чувство жажды.
Как вывести жидкость из организма в этом случае
Во многом выраженность отеков зависит от потребления воды и объема циркулирующей крови. Обычно отеки возникают, когда человек пьет больше жидкости, либо, наоборот, намного меньше обычного. Поэтому нужно ежедневно придерживаться среднего потребления напитков с поправкой на собственные ощущения и температуру воздуха.
6. Прием дополнительной порции магния
Еще один ключевой минерал, необходимый для поддержания баланса жидкости в теле. Он не только регулирует объем воды в плазме или межклеточной жидкости, но и нормализует работу нервной системы, передачу импульсов между клетками. В организме человека магний участвует в 600 различных метаболических процессах, снижая вес тела и тяжесть ПМС у женщин, снимая стресс.
Он активно взаимодействует с натрием и калием, контролируя фильтрацию жидкости почками и обратный ее захват (реабсорбцию), в условиях обезвоживания. Прием дополнительного магния помогает в контроле веса за счет выведения воды и подавления стрессовых реакций.
7. Прием экстракта одуванчика
Обычные одуванчики — это лекарственное растение, которое обладает природным мочегонным эффектом. Настои и отвары корня одуванчика используются в домашних условиях для введения лишней влаги, чтобы уменьшить выраженность отеков.
Активные вещества в отваре дают сигнал почкам активнее фильтровать воду и соли, увеличивая объем выделяемой мочи. На протяжении следующих 5 часов усиливается работа почечных клубочков с фильтрацией большего количества мочи. Важно предварительно проконсультироваться с врачом. Есть определенные ограничения — патологии почек, сердца или печени.
8. Потребление большего количества обычной воды
Это помогает устранить задержку жидкости в тканях и клетках. Организм стремится к идеальному балансу — оптимальному потреблению и выведению. Если человек постоянно страдает от обезвоживания, организм будет регулярно включать механизмы по задержке жидкости, чтобы метаболические процессы не приостанавливались.
Организм стремится к идеальному балансу — оптимальному потреблению и выведению. Если человек постоянно страдает от обезвоживания, организм будет регулярно включать механизмы по задержке жидкости, чтобы метаболические процессы не приостанавливались.
Если человек достигает оптимального баланса, организм активно выводит избыток воды почками и через кожу, что устраняет отеки и предотвращает их появление. Потребление достаточного объема воды не ограничено только профилактикой отеков. Это нужно для активизации расщепления жира и полноценной работы мозга.
-
Ориентир — чувство жажды. Важно пить несколько глотков обычной воды каждый раз, когда возникает желание, но не нужно за раз выпивать по 1-2 стакана. В жаркую погоду или во время тренировок расход жидкости увеличивается.
-
Другой ориентир — цвет мочи. Если она бледно-желтого цвета, прозрачная, значит, тело получает оптимальный объем воды, ткани полноценно увлажняются.

9. Употребление отдельных здоровых продуктов
Самый простой способ, как вывести воду из организма для похудения — есть больше продуктов, регулирующих баланс жидкости (особенно богатые калием). Этот минерал стимулирует выделение почками избытка натрия, а вместе с ним — воды.
В борьбе с отеками помогают магниевые добавки или продукты с веществом:
-
темный шоколад;
-
темно-зеленые листовые овощи;
-
орехи и цельные зерна.
Есть ряд растительных продуктов, обладающих легким мочегонным эффектом:
Хотя задержка жидкости не провоцирует вздутия живота и дискомфорта, ограниченное потребление продуктов, провоцирующих метеоризм, полезно и при отеках. В группу опасных относятся продукты высокой степени переработки, с достаточным содержанием клетчатки, бобы и молочные продукты (с лактозой). Некоторое время стоит выбирать продукты с низким содержанием FODMAP, чтобы оценить эффект.
Некоторое время стоит выбирать продукты с низким содержанием FODMAP, чтобы оценить эффект.
10. Уменьшение количества углеводов
Еще один вариант, как вывести лишнюю воду из организма. Простые сахара хранятся в мышцах и печени в виде гликогена, который также задерживает воду в тканях. На каждый грамм гликогена в теле, приходится 3-4 грамма воды. Это объясняет, почему люди немедленно теряют вес при переходе на низкоуглеводную диету, которая уменьшает запасы гликогена.
Углеводы также стимулируют повышение уровня инсулина, который увеличивает задержку натрия и реабсорбцию воды в почках. Низкоуглеводные диеты приводят к снижению уровня инсулина и введению лишнего натрия и воды почками. Попробуйте изменить потребление углеводов и посмотрите, как уменьшатся отеки.
11. Прием добавок с кофеином или чай и кофе
Простой способ, как быстро вывести воду из организма — это кофеин и напитки с его содержанием, например. Они оказывают мочегонное действие.
Они оказывают мочегонное действие.
В одном исследовании участникам предлагали стакан воды с кофеином или без него в дозах 4,5 мг на кг массы тела. При употреблении кофеина с водой объем мочи участников значительно увеличился. При этом, хотя кофеин обладает умеренным мочегонным эффектом, он не приводит к обезвоживанию.
12. Изменение привычек
-
Одно из лучших изменений, которое можно внести в привычный образ жизни – сократить потребление обработанных продуктов и чрезмерного потребления соли.
-
Нельзя долго сидеть без движения — это может снизить кровообращение. Физическая активность улучшает его и помогает избавиться от лишней воды.
-
Некоторые лекарства также могут вызывать задержку воды, поэтому стоит проконсультироваться с врачом, если проблема беспокоит.
-
Хотя это напрямую не связано с задержкой воды, стоит оценить питание, убедиться, что они не вызывают проблемы с пищеварением и вздутие живота.

-
Чрезмерное или недостаточное потребление воды, алкоголя, минералов, кофеина и соли может вызвать задержку.
-
Принимать таблетки, обладающие мочегонным действием, без разрешения врача запрещено.
Диета при панкреатите поджелудочной железы
Воспалительные процессы поджелудочной железы или панкреатит, вызывают режущую боль, а также доставляют массу других неудобств. К сожалению, данное заболевание встречается как у взрослых, так и у детей.
Помимо медикаментозного лечения, важным условием является соблюдение диеты.
Диета при панкреатите поджелудочной железы – не только профилактические, но и лечебные действия.
Симптомы и виды панкреатита
Главным проявлением
заболевания считается болевые ощущения в области живота, причем локализация
может быть абсолютно разной. К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота.
К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота.
Начальная степень заболевания, может проходить без резких болевых ощущений, рвота одноразовая.
Запущенная или тяжелая стадия выражается сильными болями, постоянной рвотой, изменяется цвет кожи.
Классифицируют четыре характера течения заболевания:
- Острый.
- Рецидивирующий острый.
- Хронический.
- Обостренный хронический.
Общие принципы диеты
Диета назначается при любом характере и на любой стадии панкреатита. Главное ее действие – убрать нагрузку с пораженных органов.
Для более удобного и быстрого подбора диеты, существует их классификация. При обнаружении того или иного заболевания назначается номер диеты. Которая включает в себя разрешенные продукты, внешний вид пищи и температурный режим.
При заболеваниях
печени, панкреатите, подагре, мочекаменной болезни назначается диета номер 5.
Отличительная черта этой диеты – пища питательная, но содержание жира, сахара и углеводов максимально снижено.
Примерное суточное употребление питательных веществ:
- Белок – до 100г, из них 55% это животное происхождение.
- Жиры – до 100г, из них 20% это растительное происхождение.
- Углеводы – до 400г, из них доля сахара составляет 10%.
- Максимальная энергетическая ценность – до 2700ккал.
Прием жидкости составляет до двух литров.
Правила приема и подготовки пищи:
- Первые дни, вся пища готовится только на пару, а затем перемалывается до образования однородной массы.
- Блюда, должны быть средней температуры, примерно от 15 – 45С.
- Прием пищи поделить на 4-6 раз, при этом масса порции не должна превышать 400г.
- Пищу лучше недосаливать.
- Под строгим запретом овощи, фрукты в сыром виде.
Что можно употреблять в пищу
Продукты, которые используют для приготовления пищи, не должны быть тяжелыми. Пища свободно должна проходить по желудку и не создавать проблем.
Продукты, рекомендованные при панкреатите:
- Несвежий, сухой хлеб, сухарики без приправ.
- Овощные супы с добавлением вермишели, манки или овсянки.
- Постное мясо, приготовленное на пару или просто отварное.
- Отварная рыба.
- Молочные продукты должны быть минимальной жирности, тоже самое касается сыров.
- Белковые омлеты.
- Вареные овощи – морковь, картошка, свекла.
- Максимальное количество масла – 30г.
- Чай с лимоном, отвары шиповника, минеральная вода, натуральные соки.
Что нельзя употреблять в пищу
Запрещены все продукты, которые способствуют выработке желудочного сока. Что приведет к разъеданию поврежденного органа.
К запрещенным продуктам следует отнести:
- Грибные супы, а также приготовленные на мясном или рыбном бульоне.
- Свежий хлеб, а также жареная выпечка.
- Жирное мясо.
- Рыба в любом виде, кроме варенной.
- Кукурузная, перловая, пшенная крупа.
- Вареные или жареные яйца.
- Сырые и вареные овощи, такие как капуста, редька, репа, редис, чеснок, болгарский перец.
- Шоколад, варенье.
- Любые приправы и специи.
- Крепкий чай, кофе, сок винограда.
Для приготовления пищи, запрещается использовать животные жиры.
Меню на неделю при остром панкреатите
При обострении заболевания первые три дня организм нуждается в полном покое. Любое употребление пищи крайне нежелательно, можно только пить негазированную жидкость.
После окончания разгрузочных дней, пищевой рацион больного начинает расширяться. Калорийность потребляемой еды ежедневно, не должна превышать 850 ккал. Через неделю, калории можно поднять до 1100 ккал.
На четвертый день можно потихоньку вводить натуральную пищу:
- Сухой хлеб или сухари.
- Кисель или морс.
- Отвар на основе риса или овсянки.
- Картофельное пюре, только в жидком виде.
- Перетертые каши, только в жидком виде.
Если не возникает осложнений, то ориентировочно с 8-10 дня можно переходить к диете номер 5.
День первый.
- Омлет паровой (одно яйцо), слабый чай без сахара, ломтик хлеба.
- Четыре штуки сухого печенья, сыр низкой жирности.
- Гречневая каша 200г, варенный и перетертый кабачок 150г, творожная масса не более 8% жира.
- Яблочное пюре 100г.
- Овсяная каша 200г, тертая свекла.
День второй.
- Творог низкой жирности 200г, слабый чай.
- Небольшая порция салата 100г (вареный зеленый горошек с варенной морковкой) можно приправить растительным маслом.
- Отварная говядина 200г с тушенным томатом без приправ, два ломтика хлеба, овсяная каша 200г.
- Кисель 200г.
- Овощная похлебка 350г (картофель, морковь, кабачок), ряженка 200г.
День третий.
- Молочная рисовая каша 200г, один сухарик.
- Творог низкой жирности 100г, яблочное пюре.
- Куриный бульон с мясом и картошкой 250г, хлеб один ломтик, отварной кабачок.
- Йогурт питьевой 200г, курага три штуки.
- Отварная перетертая морковь 100г, паровая мясная котлета 100г (говяжий фарш).
День четвертый.
- Творожная запеканка 100г, слабый чай с небольшим количеством сахара.
- Твердый сыр низкой жирности 50г.
- Суп с вермишелью 400г (мясной бульон, вермишель, овсяные хлопья), хлеб один ломтик, паровая мясная котлета 100г (говяжий фарш).
- Фруктовое пюре 200г.
- Пюре картофельное 200г, отварная нежирная рыба 200г, цветная капуста 80г.
День пятый.
- Паровая котлета 100г (любое нежирное мясо), варенная тертая свекла 100г, слабый чай.
- Негазированная вода 200мл, сухое печенье три штуки.
- Бульон куриный с тертыми овощами 150г (картошка, морковь, кабачок), 100г гречневой каши, куриное мясо 150г, два ломтика хлеба.
- Йогурт питьевой 200г.
- Твердые сорта вареных макарон 150г, салат 150г (отварной зеленый горошек, свекла, морковь, оливковое масло), один зефир.
День шестой.
- Тыква, печенная с медом 150г, кефир 200г.
- Творог низкой жирности 150г.
- Вареный рис с курицей 250г, вареный кабачок, чай.
- Яблочное или грушевое пюре 200г.
- Овсянка 200г, отварная телятина 150г, слабый чай, две кураги.
День седьмой.
- Манка с молоком 200г, ломтик хлеба, чай.
- Творожная масса 150г.
- Овощная масса 200г (вареный кабачок, картошка, морковка), две рыбные котлеты на пару, йогурт питьевой 200г.
- Кисель 200г.
- Бульон с курицей, картошкой и морковкой 350г, вареная свекла, ломтик хлеба.
Помните – во время диеты, нельзя перегружать желудок, поэтому лучше немного недоедать, сем переедать.
Меню при хроническом панкреатите
Диетическое меню при этой форме заболевания не такое консервативное. В этом случае не требуется длительное голодание.
Однако, следует строго придерживаться разрешенных продуктов и рекомендаций специалистов. Шесть приемов пищи следует разделить на равные промежутки времени. В идеале – желательно питаться в одно и тоже время.
День первый.
- Пшеничные хлопья с молоком 180г, вареное куриное мясо 150г, слабый чай.
- Белковый омлет (два яйца).
- Тыквенный суп 250г (тыква, морковь, небольшая луковица), гречка 150г.
- Рисовая каша на воде 250г, вареная рыба 170г, два сухаря.
- Овсяные хлопья 250г, мясо курицы из пароварки 150г, кисель.
- Кефир низкой жирности 200мл.
День второй.
- Картофельное пюре 300г (картошка, масло сливочное 25г), паровая котлета 80г (мясо индейки или курицы), чай, можно с молоком.
- Обезжиренный творог 100г.
- Овсяный суп 350мл (овсяные хлопья, картошка, лук), два сухарика или черствого хлеба.
- Белковый омлет (два яйца), настой с шиповником.
- 220г отварной картошки, можно добавить сливочное масло 20г, куриная котлета 150г.
- Простокваша 250мл.
День третий.
- Каша тыквенная 300г, два ломтика черствого хлеба, две тефтели из говядины (фарш говяжий, яйцо, половина луковицы).
- Белковый омлет 100г, 70г салата из моркови и капусты.
- Суп овощной 350г (кабачок, картошка, морковь, лук), два сухаря, настой с шиповником.
- Обезжиренный творог 100г.
- Манка 250г.
- Ряженка 250мл.
День четвертый.
- Овсяные хлопья 250г, две паровые котлеты общим весом 150г (фарш кролика, лук).
- Омлет белковый 100г.
- Суп с картошкой 270г (бульон куриный, картошка, морковь, лук), два сухарика или засохшего хлеба.
- Обезжиренный творог с одним бананом 130г.
- Овсяные хлопья 240г, одна паровая котлета 80г (фарш кролика, лук).
- Кефир 220г.
День пятый.
- Фруктовое пюре 300г, обезжиренный творог 100г.
- Кисель 220г, сухарик.
- Овсяный суп 350г (куриный бульон, овсяные хлопья), подсохший хлеб.
- Рыбные тефтели 200г.
- Манка 300г, один банан.
- Ряженка 240г.
День шестой.
- Каша молочная овсяная 260г, творог низкой жирности 90г.
- Белковый омлет 120г.
- Суп из тыквы 300г (тыква, картошка, лук, морковка), вареное мясо курицы 100г.
- Один банан.
- Паровые тефтели 200г (фарш кролика, лук), черствый хлеб, слабый чай.
- 220г кефира.
День седьмой.
- Каша гречневая 150г, куриная котлета 100г (фарш куриный, лук), чай.
- Творожная масса средней жирности 125г.
- Суп с вермишелью 330г (куриный бульон, вермишель, лук, морковь), черствый хлеб 50г.
- Печеные яблоки 150г.
- Овсяные хлопья 200г, паровое мясо курицы 150г, настойка с шиповником 220г.
- Ряженка 250г.
Помните – точное меню может составить только лечащий врач. Дозировка и продукты подбираются индивидуально, исходя из массы тела, степени заболевания, возраста и особенностей организма.
Рецепты блюд
Овощной суп
Ингредиенты:
- Кабачок – 50г.
- Картошка – 50г.
- Морковка 25г.
- Томаты – 25г.
- Лук – 10г.
- Сливочное масло – 15г.
- Сметана жирностью 10% — 15г.
Метод приготовления:
- Морковку, лук, масло высыпать в кипящую воду 500мл.
- Картошку нарезать мелкими дольками и высыпать, как закипит отвар. Варить 15мин.
- Томаты, кабачок нарезать мелкими кубиками и высыпать в кипящий бульон. Варить до полной готовности.
- Если решите сделать суп – пюре, то измельчите до однородной массы в блендере или миксере.
- Добавить сметану и можно подавать на стол.
Голубцы диетические
Ингредиенты:
- Листья капусты – 300г.
- Мясо говяжье – 150г.
- Рис – 50г.
- Томаты – 50г.
- Сметана жирностью 10% — 10г.
Метод приготовления:
- Литья капусты отварить.
- Отварить мясо и перекрутить. Соединить с вареным рисом и хорошо перемешать.
- Разложить по порциям на листья, завернуть.
- Сложить в емкость, залить водой после варки капусты. Поставить на большой огонь.
- Как закипит, сверху положить порезанные томаты. Варить до полной готовности.
- Перед подачей, заправить сметаной.
Морковные сырники
Ингредиенты:
- Обезжиренный творог – 100г.
- Овсяная мука – 50г.
- Половина яйца.
- Морковка – 40г.
- Сливочное масло – 15г.
- Сметана 10% жирности – 20г.
- Курага – 10г.
Метод приготовления:
- Морковку натираем на средней терке. Тушим на масле пока не исчезнет жидкость.
- Курагу перетереть на мясорубке.
- Смешать творог, муку, яйцо, половину сметаны, морковку, курагу.
- Формируем сырники.
- Запекаем в духовом шкафу.
- Перед подачей остудить, добавить сметану.
Обнаружив признаки болезни или услышав диагноз, не стоит отчаиваться и опускать руки. Только своевременное медикаментозное вмешательство и строжайшее соблюдение диеты могут быстро и безболезненно устранить недуг.
Диета при панкреатите: какие продукты придется исключить и пример меню
Допускается:
подсушенный вчерашний хлеб, сухарики,
овощные, вермишелевые супы,
паровые мясные блюда и птица — котлетки, фрикадельки, рулеты, паштеты, пюре мясные,
отварное рыбное филе (нежирное), запеченная рыба,
омлеты,
молоко, творог, сыр нежирный и неострый, кефир,
растительное и сливочное (в каши) масла,
овощные пюре и рагу, отварные овощи,
макароны, лапша, из круп — овсянка, манка, гречка, рис,
несладкие запеченные фрукты (груши, яблоки, персики, сливы),
компот, кисель, желе,
отвары шиповника, травяные чаи, напиток из отрубей.
Конечно, рацион ограничен, но по согласованию с врачом постепенно вы будете расширять свое меню.
Примерное меню при панкреатите
Стоит помнить, что меню это можно применять уже дома, при стихании обострения, на острой стадии панкреатита назначают голодание и постепенное введение пищи. При составлении рациона помните: должно быть не менее пяти приемов пищи, которые примерно равны по калорийности и нагрузке на пищеварение.
Меню при панкреатите на 5 дней
День первый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из кабачка — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: фруктовое желе — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День второй
Завтрак: гречневая каша — 200 г, 2 сухарика белого хлеба, 200 мл чая с молоком.
Второй завтрак: говяжья котлета паровая — 100 г, морковное суфле — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл компота из сухофруктов.
Обед: суп-лапша — 200 мл, вареная курица — 100 г, овощное пюре — 100 г, хлеб белый — 1 кусочек, минеральная вода — 200 мл, половинка печеной груши.
Полдник: яблочное пюре — 200 г, минеральная вода без газа — 200 мл, печенье галетное «Мария» — 100 г.
Ужин: картофельное пюре — 200 г, творог нежирный — 100 г, бутерброд с сыром (30 г сыра, кусочек подсушенной булки), чай некрепкий с молоком, кусочек темного хлеба.
День третий
Завтрак: кабачково-тыквенное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: творог нежирный — 100 г, половинка печеной груши, белый подсушенный хлеб — 1 кусочек, 200 мл компота.
Обед: суп с брокколи — 200 мл, вареное мясо, смолотое в пюре — 100 г, картофельное пюре — 100 г, хлеб белый — 1 кусочек, ромашковый чай — 200 мл.
Полдник: овощное рагу — 200 г, сыр — 50 г, минеральная вода без газа — 200 мл.
Ужин: гречневая каша — 200 г, кефир — 200 г, полбанана, кусочек белого хлеба.
День четвертый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: рисовая каша — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из моркови — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: омлет — 100 г, печеное сладкое яблоко, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День пятый
Завтрак: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: суп с макаронами — 200 мл, паровая рыбная котлета — 100 г, пюре из тыквы с морковью — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, печенье «Мария» — 2 шт.
Полдник: печеные фрукты — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Что можно и что нельзя кушать при панкреатите? | Нетгастриту
Для тех, кого интересует, что можно есть при панкреатите, список продуктов существует определенный. Из-за воспаления поджелудочной железы возникает резкие боли в желудке, тошнота, нередко рвота. Только правильное питание поможет при панкреатите.
Зачем придерживаться диеты при воспалении поджелудочной железы?
На работу органов пищеварения влияют в первую очередь, продукты, которые составляют рацион человека. Никакие медикаменты не помогут справиться с панкреатитом, если не соблюдать диету.
Необходимо четко понимать, какие блюда при воспалении поджелудочной железы нельзя кушать. Различается меню в период обострения и ремиссии. Отдельный набор продуктов существует для пациентов с хронической формой панкреатита.
Многие считают диету при заболеваниях поджелудочной железы голодной и изнуряющей. Напротив, такая система питания сбалансирована и полезна. Соблюдение ее – путь к здоровому образу жизни и избавлению от панкреатита.
Список разрешенных продуктов при панкреатите
При остром панкреатите больного мучают изнуряющие симптомы: резкие боли в животе, тошнота и рвота. В первые дни рекомендуется полный физический покой и голод.
Отказываться от еды придется до улучшения состояния. Это может занять от одного до трех дней . Разрешено пить при панкреатите минеральную щелочную воду, отвар шиповника, несладкий кисель. Голодные дни помогут снять нагрузку с пораженного органа и уменьшить воспаление.
После того как неприятные симптомы прекратят беспокоить больного, начинают вводить некоторые продукты питания небольшими порциями. При острой форме недуга в список разрешенных продуктов включают:
- Мучные изделия. Допускается подсушенный или черствый хлеб, галетное нежирное печенье, сухари и бублики .
- Молочные продукты. Их выбирают с низким содержанием жирности. Йогурты при панкреатите допускаются только несладкие без фруктовых наполнителей, а молоко разбавляют с водой. Допускается нежирный и не слишком соленый сыр.
- Крупы. Не все крупы полезны и допустимы при воспалении поджелудочной. Врачи разрешают только гречку, рис, манку и овсянку. Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая.
- Рыба и мясо. Людям, страдающим воспалением пищеварительных органов, разрешены нежирные сорта. В их число входят судак, треска, телятина, кролик, индюшка, куриное филе.
- Напитки. Полезен отвар из плодов шиповника, ягодный кисель. Разрешены при панкреатите — компот из сухофруктов, некрепкий черный или зеленый чай.
- Фрукты. Допускаются арбуз, клубника, абрикосы. Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять.
- Овощи. От сырых овощей придется отказаться полностью. Кабачки, тыкву, цветную капусту, картофель, зеленый горошек, морковь отваривают и употребляют в пюреобразном виде.
- Суп. Его варят на овощном или постном бульоне. Для пациентов готовят супы-пюре.
- Десерты. В минимальных количествах допускаются варенье, желе, джем и зефир.
- Яйца. В меню больного панкреатитом этот продукт разрешено включать не чаще 4 раз в неделю. Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.
Что можно добавить в меню при хроническом панкреатите
При хронической форме заболевания список разрешенных продуктов пополняется. В меню больного разрешено добавить некоторые фрукты. Это, например, груши, бананы, дыня. Полезно добавлять в рацион сухофрукты.
Любители кофе и шоколада могут побаловать себя какао с добавлением нежирного молока или некрепким кофе. Помимо нежирных сортов рыбы разрешены морепродукты. На столе больного могут присутствовать мидии, кальмары, креветки, крабовое мясо.
Запрещенные в период обострения симптомов орехи и семечки вводят в рацион при отсутствии жалоб на плохое самочувствие. Эти продукты содержат большое количество белков и жиров. Однако важно знать, что семечки можно употреблять только в сыром виде. Жареный продукт и козинаки все еще запрещены.
В список допустимых овощей теперь входят также лук, баклажаны, зелень. Разрешены сельдерей, петрушка и укроп. Допускается вводить в рацион колбасные изделия. Но это касается только продуктов высокого качества без добавления соевого мяса и усилителей вкуса.
Полезны при хронической форме недуга специи. Способствует пищеварению корица. Ее добавляют в готовые блюда или растворяют в воде приправу и пьют напиток в лечебных целях. Допустимы при панкреатите тмин и куркума. Рекомендуются также пророщенные зерна пшеницы и льняное масло.
Запрещенное питание
Любая форма заболевания исключает употребление в пищу жирного мяса, рыбы, наваристых бульонов. Запрещена тушенка и другие консервации. В их число входят рыба и овощи. Полностью исключены горячительные напитки, крепкий кофе, шоколад, сдоба, мороженое, сгущенное молоко.
В перечень вредных продуктов входят практически все колбасные изделия, грибы, перловка, пшеничная каша, томаты, редиска, цитрусовые, свежая белокочанная капуста. Исключить придется острые приправы и соусы – майонез и кетчуп.
Многих интересует, можно мюсли, или нет. Этот продукт допускается только при отсутствии болей и тошноты. Мюсли заливают водой, обезжиренным молоком или кефиром.
Несмотря на то, что зелень разрешено добавлять в блюда, шпинат относят к числу запрещенных растений. Он содержит щавелевую кислоту, которая приводит к воспалению поджелудочной железы. Нельзя есть также бобовые: фасоль и чечевицу.
Рекомендации по питанию для больных панкреатитом
Для пациентов, страдающих воспалением поджелудочной железы, важно не только знать таблицу запрещенных и разрешенных продуктов. Большое значение при панкреатите имеет режим питания и способ приготовления пищи.
Избежать воспаления поджелудочной железы помогут несколько правил:
- Самые полезные для больных панкреатитом — белковые продукты. В меню включают большое количество нежирной пищи, богатой протеинами. Они восстановят поврежденный орган.
- Врачи рекомендуют дробное питание: 4 раза в день плюс перекусы.
- Блюда готовят в пароварке, отваривают, тушат и запекают без добавления жира.
- Предотвратит раздражение слизистой теплая пища. Горячая или слишком холодная еда запрещена.
- Овощи в период обострения симптомов панкреатита в сыром виде исключены.
- Для улучшения пищеварения полезно пить много жидкости, лучше минеральной воды без газа или бутылированной.
- В период обострения пищу необходимо перетирать до жидкого или кашеобразного состояния. Это поможет облегчить работу пищеварительных органов. .
- Нельзя переедать и ограничивать себя в питании. Общая калорийность продуктов должна составлять примерно 2500 ккал в сутки.
- Больным панкреатитом следует отказаться от спиртного и курения.
- Рекомендуется принимать витаминные комплексы и липотропные средства.
Видео — что можно есть при панкреатите?
Список разрешенных продуктов при нарушении работы поджелудочной железы вполне велик. Больному панкреатитом нет необходимости придерживаться очень строгой диеты. В меню пациента входит большой набор блюд, богатых важными витаминами и микроэлементами. При соблюдении всех правил и рекомендаций можно избежать повторных приступов панкреатита и навсегда забыть о неприятных симптомах болезни.
Что и как есть при внешнесекреторной недостаточности поджелудочной железы
При внешнесекреторной недостаточности поджелудочной железы (ВПН) вам необходимо проявлять особую осторожность в отношении того, что и как вы едите. Это заболевание означает, что ваша поджелудочная железа не вырабатывает достаточно ферментов, необходимых для правильного расщепления белков, жиров и углеводов, содержащихся в пище. Вы можете не получать достаточно питательных веществ.
Но вы можете есть и чувствовать себя хорошо, когда у вас есть EPI. Проконсультируйтесь с диетологом, чтобы точно знать, как обеспечить правильное питание во время еды и перекусов, не усугубляя симптомы.И имейте в виду несколько основных советов.
Ешьте несколько небольших порций в течение дня. С EPI может быть трудно заставить себя есть, не говоря уже о том, чтобы сесть за три больших приема пищи в день. Попробуйте есть понемногу пять или шесть раз в день. Это поможет вам чувствовать себя более комфортно.
Придерживайтесь диеты с низким содержанием жиров. Вашему организму особенно трудно переваривать жир, поэтому вам следует избегать переедания. Особенно важно избегать насыщенных и трансжиров.В общем, вы не должны съедать более 20 граммов жира каждый день или более 10 граммов жира за один прием пищи. Найдите способы исключить его из своего рациона, например, ешьте жареные или запеченные продукты вместо жареного, используйте кулинарный спрей вместо масла или сливочного масла и выбирайте обезжиренные или обезжиренные молочные продукты.
Ешьте нежирные белки , например куриные или индюшачьи грудки, яичные белки или тунец, упакованные в воду. Это обеспечит ваше тело необходимым топливом, в то же время сохраняя при этом пищу с низким содержанием жира.
Избегайте слишком большого количества клетчатки. Хотя клетчатка обычно является частью здорового питания, она также может препятствовать перевариванию жиров ферментами поджелудочной железы. Спросите своего диетолога о продуктах, в которых его много, например о чечевице и бобах.
Будьте осторожны с обработанными пищевыми продуктами. Упакованные закуски, замороженные обеды и т.п. могут содержать частично гидрогенизированное масло в своих ингредиентах, что добавляет больше вредных жиров. Перед покупкой проверьте этикетки с питанием и списки ингредиентов.
Ешьте достаточно калорий. Если вы употребляете разнообразную пищу с различными питательными веществами и в нужном количестве, у вас будет больше шансов получить то, что нужно вашему организму.
Принимайте витаминные добавки. Поскольку вы не можете переваривать жиры должным образом, вы не будете получать витамины, которые ваш организм должен усваивать через жир, называемые жирорастворимыми витаминами — A, D, E и K. Ваш врач может выписать вам рецепт на эти.
Не употребляйте слишком много алкоголя. Это может ухудшить ваши симптомы. Это также частая причина хронического панкреатита, который, в свою очередь, является ведущей причиной РПИ. Лучше всего полностью отказаться от алкоголя, так как он может вызвать обезвоживание и воспаление поджелудочной железы.
Но пейте много жидкости. Рекомендуется иметь при себе бутылку воды, чтобы избежать обезвоживания.
Принимайте заместительную терапию ферментами поджелудочной железы каждый раз, когда вы едите. Эта добавка, основное средство для лечения EPI, помогает вашему организму расщеплять пищу, чтобы вы получали достаточно питательных веществ.
Иногда нужно отдохнуть. Если у вас наблюдается раздражение поджелудочной железы, ваш врач может посоветовать сделать перерыв в еде на несколько дней. Если у вас сильная боль, вам могут посоветовать пить только прозрачные жидкости, например бульон, яблочный или клюквенный сок.Но не прекращайте есть, не посоветовавшись с врачом. Когда вы снова сможете терпеть пищу, вы вернетесь к еде.
Каких продуктов следует избегать после удаления поджелудочной железы
Избегайте сырых овощей.
Изображение предоставлено: Веселова Елена / iStock / Getty Images
Поджелудочная железа — это железа, расположенная глубоко в брюшной полости. Он играет неотъемлемую роль в пищеварительной системе; объединение ферментов с пищеварительными соками из кишечника для завершения расщепления углеводов, белков и жиров.Поджелудочная железа также отвечает за выработку гормонов, регулирующих уровень глюкозы в крови. Поджелудочная железа обычно остается незамеченной, пока не возникнут проблемы. Удаление поджелудочной железы — серьезная хирургическая процедура, меняющая состав всей пищеварительной системы. Во избежание неблагоприятных осложнений для здоровья требуется специальная диета, исключающая определенные продукты.
Сырые фрукты и овощи
Фрукты и овощи снабжают ваш организм необходимыми витаминами, минералами и антиоксидантами, которые необходимы ему для развития, исцеления и поддержания здоровья.Хотя вы должны съедать несколько порций фруктов и овощей каждый день, вам следует избегать их употребления в сыром виде. Выбирайте хорошо приготовленные или приготовленные на пару овощи и тушеные или консервированные фрукты. Хороший выбор — морковь, кабачки, кабачки, хорошо созревшая дыня, яблочное пюре и мягкие бананы. Свежие продукты сложнее переваривать, а из-за высокого содержания клетчатки они могут вызвать диарею после удаления поджелудочной железы. Избегайте жестких овощей, бобовых и фруктов с кожурой или семенами, таких как яблоки, груши, ягоды и цитрусовые, кроме соков без мякоти.
Мясо
После удаления поджелудочной железы важно употреблять легкоусвояемые продукты. Поэтому вам следует избегать жесткого и волокнистого мяса, такого как телятина, баранина, говядина и свинина, которые требуют выделения ферментов поджелудочной железы для полного пищеварения. Кроме того, вам следует избегать жирного, жирного и жареного мяса, включая гамбургеры, стейки, ветчину, мясные обеды, хот-доги, колбасу и бекон. Общие рекомендации включают в себя употребление меньшего количества красного мяса и больше постного мяса, холодноводной рыбы, яиц и тофу.Выберите рыбу и курицу без кожи и панировки, приготовленную на пару, на гриле или на гриле, мягкую варку, яйца-пашот или яичницу-болтунью, а также арахисовое масло, чтобы удовлетворить свои потребности в белке. При готовке используйте полезные масла, например оливковое или растительное. Время восстановления очень индивидуально, и вы сможете возобновить употребление более жестких кусков мяса в течение одного-трех месяцев.
Сахар
Одна из основных функций поджелудочной железы — выработка инсулина для надлежащего контроля уровня сахара в крови.Следовательно, удаление поджелудочной железы приводит к снижению выработки инсулина и увеличению риска развития диабета. Если вы страдаете диабетом или у вас аномально высокий уровень сахара в крови, ваш диабет может ухудшиться после операции. Однако, если вы не страдаете диабетом, у вас меньше шансов заболеть диабетом после операции. Вам следует избегать концентрированного или рафинированного сахара, такого как белый хлеб, макароны, рис, крекеры, полуфабрикаты и коммерческую выпечку, такую как печенье, торты и пончики. Эти продукты быстро повышают уровень сахара в крови и могут привести к непереносимости глюкозы.Овсянка, коричневый рис, цельнозерновой хлеб и цельнозерновые макароны — лучший выбор.
Молочные продукты
Важно исключить все продукты, вызывающие подозрение на пищевую аллергию, включая молочные продукты. Если у вас непереносимость лактозы, вам следует избегать молочных продуктов, таких как молоко, сыр, яйца и мороженое. Ферменты необходимы для расщепления углеводов или сахаров в молоке. Таким образом, у вас может даже развиться новая непереносимость молочных продуктов. Однако йогурт обычно переносится хорошо.Старайтесь есть йогурт с лактазой 2–3 раза в день. После удаления поджелудочной железы ваши диетические потребности будут очень индивидуальными. Вы можете переносить молочные продукты, а другие — нет.
Жидкости
Очень важно пить много жидкости, от 6 до 10 чашек в день. Однако вам следует избегать газированных, кофеиносодержащих и алкогольных напитков. Кроме того, вы должны пить большую часть жидкости между приемами пищи, а не во время еды. Избыток жидкости во время еды помешает потреблению твердой пищи и заставит вас быстрее почувствовать сытость.Общее правило — есть небольшими порциями в течение дня и пить жидкость за час до или после еды, чтобы не чувствовать сытости. Выбирайте напитки, такие как сок, смузи, пищевые добавки, молоко, воду и спортивные напитки, которые содержат много калорий и питательных веществ.
продуктов, которых следует избегать пациентам с раком поджелудочной железы
Целью питания людей с раком поджелудочной железы должно быть ежедневное потребление достаточного количества жидкости, калорий, белков, витаминов и минералов, чтобы поддерживать здоровый вес и чувствовать себя лучше.
Выбор максимально здорового питания для поддержания полноценного питания может помочь пациентам свести к минимуму побочные эффекты лечения, восстановиться после операции и сохранить наилучшее качество жизни. Однако определенные продукты могут вызывать дискомфорт у пациентов с раком поджелудочной железы.
Продукты, которые следует избегать пациентам с раком поджелудочной железы, включают:
- Продукты с высоким содержанием жира, включая цельное или 2-процентное молоко (с пониженным содержанием жира), мясо или сыры с высоким содержанием жира, жирные десерты
- Многие фаст-фуды, жареные продукты и продукты с добавлением масла, сливочного масла, маргарина, сметаны, сливочного сыра или жирных заправок для салатов
- Острые продукты, особенно содержащие чеснок, лук или острый перец
- Рафинированные / простые углеводы, например, содержащие кукурузный сироп с высоким содержанием фруктозы или сахарозу, особенно если у пациента наблюдается демпинг-синдром
- Продукты с высоким содержанием клетчатки
- Молоко и молочные продукты при непереносимости лактозы
- Кофеин (кофе, чай, безалкогольные напитки)
«Людям с множественными побочными эффектами может быть сложно понять, что лучше всего есть.Может быть полезно вести дневник приема пищи и симптомов, чтобы изучать и искать закономерности того, какие продукты ухудшают симптомы, улучшают их или являются нейтральными », — сказала Мария Петцель, старший клинический диетолог в Онкологическом центре им. и Медицинский консультативный совет Сети действий по борьбе с раком поджелудочной железы (PanCAN). «В связи с этими факторами для пациентов с раком поджелудочной железы важно иметь поддержку зарегистрированного диетолога.
Пациенты с раком поджелудочной железы часто имеют много вопросов и опасений по поводу питания.MyPlate и Американский институт исследований рака могут быть использованы в качестве ресурса для здорового питания; однако пациенты и лица, осуществляющие уход, должны понимать, что у каждого пациента индивидуальные потребности в питании. Поэтому важно проконсультироваться с диетологом или врачом, прежде чем вносить какие-либо изменения в рацион.
Свяжитесь со службой поддержки пациентов PanCAN для получения исчерпывающей информации о заболеваниях, включая нашу брошюру о диете и питании, советы по питанию и информацию о диетологах в вашем районе.
Возвращайтесь в наш блог каждую неделю, чтобы получить новый выпуск Friday Fix .
Изменения диеты после операции — Сеть действий по борьбе с раком поджелудочной железы
Ver esta página en español
Пациенты с раком поджелудочной железы, перенесшие операцию по поводу рака поджелудочной железы, часто имеют много вопросов и опасений по поводу послеоперационного ухода за питанием. Самое главное, пациенты и их опекуны должны понимать, что у каждого пациента индивидуальные потребности в питании.Прежде чем вносить какие-либо изменения в рацион, проконсультируйтесь с диетологом или врачом. Диетолог или врач также могут помочь составить соответствующий план питания.
В нижеследующих списках представлены основные краткосрочные и долгосрочные рекомендации по питанию после хирургического вмешательства для пациентов, перенесших операцию на поджелудочной железе.
Краткосрочные послеоперационные рекомендации по питанию:
- Если у пациента установлена еюностомическая трубка (j-образная трубка), питание сначала будет осуществляться круглосуточно, а затем будет переведено только на ночное время.
- Начните пероральную диету с прозрачных жидкостей и переходите к твердой пище.
- Ешьте часто, небольшими порциями.
- Избегайте жирной и жареной пищи.
- Первоначально ограничить потребление сырых фруктов и овощей. Постепенно увеличивайте по мере переносимости.
Долгосрочные послеоперационные рекомендации по питанию:
- Пациенту, возможно, придется продолжать избегать или ограничивать жареную, жирную и жирную пищу или есть ее в меньших количествах.
- Употребляйте (по переносимости) жир из здоровых источников, таких как оливковое масло, масло канолы, арахисовое масло, орехи, семена и авокадо.
- Старайтесь есть не менее 2,5 стаканов фруктов и овощей в день.
- При необходимости примите ферменты поджелудочной железы.
- Принимайте препараты, снижающие кислотность, в соответствии с предписаниями.
- Занимайтесь физической активностью не менее 30 минут в день. По совету хирурга можно рассмотреть возможность тренировки с отягощениями.
Поскольку часть поджелудочной железы удаляется во время операции, оставшаяся после операции часть может не вырабатывать достаточно ферментов, чтобы должным образом способствовать перевариванию пищи, и пациенты могут быть не в состоянии переваривать или поглощать жир из пищи. они едят.Когда в стуле остается непереваренный жир, это вызывает диарею и плохое питание. Пациенты также могут испытывать вздутие живота, чрезмерное газообразование и спазмы в животе. Следовательно, цель этих пациентов — устранить или уменьшить диарею, восстановить адекватное питание, предотвратить потерю веса и справиться с вздутием живота, спазмами и газами.
Пациенты, перенесшие операцию Уиппла, с большей вероятностью, чем пациенты, перенесшие дистальную резекцию поджелудочной железы (другой тип хирургии поджелудочной железы), будут иметь недостаточную продукцию ферментов.Узнайте больше о ферментах поджелудочной железы.
Общие рекомендации после операции на поджелудочной железе
- Принимайте предписанное количество препаратов, замещающих ферменты поджелудочной железы, во время еды и перекусов.
- Постепенно добавляйте твердую пищу. Время этого варьируется от человека к человеку.
- Избегайте жирной, жирной или жареной пищи.
- Ешьте 6-8 небольших приемов пищи и перекусов в день, чтобы не чувствовать себя слишком сытым. Небольшие блюда легче перевариваются. Космическое питание с интервалом 2-3 часа.
- Выпивайте не менее 6-12 стаканов жидкости каждый день. Недостаток жидкости может вызвать усталость, головокружение и тошноту.
- Пейте жидкость маленькими глотками во время еды. Употребление слишком большого количества жидкости во время еды может вызвать у пациента более быстрое чувство сытости или усилить тошноту. Пейте жидкость за час до или после еды, чтобы не чувствовать сытость.
- Пейте напитки, содержащие калории, питательные вещества и белок, например соки, смузи или напитки с пищевыми добавками. Допустимо пить их в небольших количествах во время еды или использовать напитки с пищевыми добавками или белковые коктейли в качестве замены еды / закусок.
- Избегайте алкогольных напитков.
- Если у пациента тошнота и он натощак, небольшие кусочки сухой пищи часто переносятся лучше, чем жидкости.
- Избегайте употребления концентрированных рафинированных / простых углеводов, если присутствуют симптомы непереносимости глюкозы или демпинга. Симптомы непереносимости глюкозы включают повышенную жажду, частое мочеиспускание, нечеткое зрение и усталость. Симптомы сброса обычно возникают в течение 2 часов после еды и включают покраснение кожи, головокружение / дурноту, слабость, боль в животе, тошноту, рвоту и диарею.
- Обсудите со своим врачом или диетологом использование поливитаминов или индивидуальных витаминных добавок. Кальций и жирорастворимые витамины A, D, E и K могут потребоваться при диарее, вызванной мальабсорбцией. Спросите у медицинского работника правильную дозировку отдельных витаминных добавок.
- При возникновении анемии спросите врача, могут ли помочь препараты железа или инъекции витамина B12.
- Вести ежедневный дневник питания пациента после операции.Помимо продуктов и количества съеденных, также записывайте ежедневный вес, количество используемых ферментов поджелудочной железы, частоту и последовательность испражнений и показатели глюкозы в крови (если применимо). Эта информация может быть полезна для отслеживания прогресса в питании и может помочь врачу или диетологу дать дальнейшие рекомендации.
Мы здесь, чтобы помочь
Для получения дополнительной информации о диете и питании или для получения бесплатных, подробных и персонализированных ресурсов и информации о раке поджелудочной железы свяжитесь с менеджером по обслуживанию пациентов PanCAN.
Информация, предоставленная Pancreatic Cancer Action Network, Inc. («PanCAN») не заменяет медицинские консультации, диагностику, лечение или другие медицинские услуги. PanCAN может предоставлять вам информацию о врачах, продуктах, услугах, клинических испытаниях или методах лечения, связанных с раком поджелудочной железы, но PanCAN не рекомендует и не поддерживает какие-либо конкретные ресурсы здравоохранения. Кроме того, обратите внимание, что любая личная информация, которую вы предоставляете персоналу PanCAN во время общения по телефону и / или электронной почте, может храниться и использоваться, чтобы помочь PanCAN выполнить свою миссию по оказанию помощи пациентам и поиску способов лечения и лечения рака поджелудочной железы.Сохраненная составная информация может использоваться для информирования программ и мероприятий PanCAN. Информация также может быть предоставлена в сводном или ограниченном формате третьим сторонам для руководства будущими исследованиями и образовательными мероприятиями по раку поджелудочной железы. PanCAN не будет предоставлять личную идентифицирующую информацию (например, ваше имя или контактную информацию) таким третьим лицам без вашего предварительного письменного согласия, если это не требуется или не разрешено законом. Для получения дополнительной информации о том, как мы можем использовать вашу информацию, вы можете найти нашу политику конфиденциальности на нашем веб-сайте по адресу https: // www.pancan.org/privacy/.
5 способов предотвратить панкреатит и EPI
Общие сведения о панкреатитеПанкреатит возникает, когда поджелудочная железа воспаляется и пищеварительные ферменты, которые должны быть активны только в кишечнике, начинают «переваривать» саму поджелудочную железу. Это состояние может быть не только болезненным, но и мешать пищеварению и препятствовать правильному усвоению пищи, что может привести к тошноте, рвоте, вздутию живота, лихорадке и диарее.
В результате панкреатита у вас может развиться серьезная недостаточность питания и вы потеряете вес.
Панкреатит может быть острым (то есть возникает внезапно) или хроническим (то есть длительным). В большинстве случаев острый панкреатит проходит через несколько дней с помощью определенных диетических изменений или лечения, которые могут включать в себя жидкости, антибиотики или обезболивающие. Воспаление поджелудочной железы, которое со временем ухудшается, считается хроническим панкреатитом. Стойкий или хронический панкреатит может повредить поджелудочную железу и привести к другим проблемам, таким как EPI, который развивается, когда поджелудочная железа не может вырабатывать пищеварительные ферменты, необходимые для переваривания пищи.
Причины панкреатитаКогда поджелудочная железа внезапно воспаляется, есть две распространенные причины: камни в желчном пузыре и хроническое употребление алкоголя.
Желчные камни или камешки из затвердевшей желчи могут вызвать острый панкреатит, если они покидают желчный пузырь и проходят через общий желчный проток, который представляет собой трубку, соединяющую печень, желчный пузырь и поджелудочную железу с тонкой кишкой, или застревают в нем.
Острый панкреатит может развиться в течение нескольких часов или до двух дней после употребления алкоголя.Другие причины включают:
- Высокий уровень жира в крови
- Высокий уровень кальция в крови
- Травма брюшной полости, повреждающая поджелудочную железу
- Гормональные нарушения
- Некоторые лекарства, такие как стероиды и эстроген
- Вирусная инфекция
- Генетические аномалии поджелудочной железы
Исследования также показывают, что годы чрезмерного употребления алкоголя являются основным фактором риска хронического панкреатита. В исследовании, опубликованном в октябре 2019 года в журнале Alcohol and Alcoholism , было отмечено, что тем, у кого развился хронический панкреатит в результате употребления алкоголя, диагностировали в более раннем возрасте, чем у тех, чье состояние было связано с другими причинами.
Профилактика панкреатитаЕсть способы защитить поджелудочную железу и снизить риск панкреатита и других серьезных проблем со здоровьем, таких как EPI.
1. Ограничьте употребление алкоголя. Если пить меньше (или совсем не пить), вы можете защитить свою поджелудочную железу от токсического воздействия алкоголя и снизить риск панкреатита.
2. Придерживайтесь диеты с низким содержанием жиров. Желчные камни, основная причина острого панкреатита, могут развиться, когда в желчи накапливается слишком много холестерина — жидкости, которая помогает расщеплять жиры.Чтобы снизить риск образования камней в желчном пузыре, придерживайтесь диеты с низким содержанием жиров, которая включает цельнозерновые и разнообразные свежие фрукты и овощи. Чтобы предотвратить панкреатит, избегайте жирной или жареной пищи и жирных молочных продуктов.
Если у вас высокий уровень триглицеридов — жира, который содержится в крови — у вас также может быть повышенный риск острого панкреатита. Чтобы снизить уровень сахара в крови, ограничьте употребление продуктов с высоким содержанием простых сахаров, например сладостей и высококалорийных напитков.
3. Регулярно занимайтесь спортом и избавьтесь от лишнего веса. У людей с избыточной массой тела чаще развиваются камни в желчном пузыре, что повышает риск острого панкреатита. Постепенная потеря лишних килограммов и поддержание здорового веса за счет сбалансированного питания и регулярных физических нагрузок могут помочь предотвратить образование желчных камней.
4. Избегайте экстремальных диет. Предупреждение о похудении — делать это постепенно. Когда вы переходите в режим ускоренной диеты, что приводит к быстрой потере веса, ваша печень в ответ увеличивает выработку холестерина, что увеличивает риск образования камней в желчном пузыре.
5. Не курите. Обзор существующих исследований, опубликованных в сентябрьском выпуске журнала Pancreatology за 2019 год, показал, что у курильщиков в 1,5 раза выше вероятность развития острого или хронического панкреатита, чем у некурящих.
Панкреатит может быть серьезным заболеванием и, если его не лечить, может прогрессировать до РПИ. Если у вас есть факторы риска панкреатита или у вас уже были симптомы, внесите соответствующие изменения в образ жизни, чтобы предотвратить его появление в будущем.
Еды есть или не есть? Советы по диете для людей с панкреатитом
Люди с хроническим панкреатитом часто сталкиваются с трудностями при выборе пищи. Верно: непросто понять, какие продукты есть при панкреатите — и эта статья здесь, чтобы помочь! Мы подготовили немного полезной информации для тех, кто хочет узнать больше о панкреатите и научиться составлять соответствующий план диеты. Но сначала давайте кратко рассмотрим само условие.
Что такое панкреатит?
Панкреатит — это заболевание, характеризующееся воспалением органа, называемого поджелудочной железой, — большого органа, расположенного за желудком.Здоровая поджелудочная железа производит инсулин (необходимый для регулирования уровня сахара в крови в вашем организме), ряд гормонов, а также пищеварительных ферментов . Последние участвуют в процессе расщепления пищи на отдельные питательные вещества, которые позже всасываются в кишечнике.
Воспаление поджелудочной железы, которое, как следствие, приводит к потере нормальной функции поджелудочной железы, означает, что ваше тело будет иметь проблемы с производством и секрецией ферментов в кишечнике. Другими словами, панкреатит приводит к нарушению всасывания некоторых питательных веществ — ваше тело становится неспособным их усваивать.
Достаточно сказать, что это состояние требует, чтобы вы уделяли больше внимания своему питанию — и наши списки продуктов здесь, чтобы помочь вам.
Панкреатит — советы по диете, список продуктов
Список продуктов, которые можно есть при панкреатите, обычно не содержит алкоголя и продуктов с высоким содержанием жира — это первое, чего следует избегать в случае заболевания. Как правило, ваш рацион должен содержать много цельных продуктов (овощи, фрукты, цельнозерновые), достаточное количество воды и без жирных, сладких, насыщенных продуктов.
Ознакомьтесь с нашей таблицей P дружественных к анкреатам продуктов питания , чтобы узнать, какие продукты лучше всего есть, а каких избегать, если у вас хронический панкреатит:
Помните: прежде чем вносить какие-либо существенные изменения в свой рацион , важно проконсультироваться со своим врачом.
Общие советы:
- Придерживайтесь обезжиренной диеты без или с небольшим количеством масел и жиров;
- Избегайте блюд, жаренных во фритюре, жареных, тушеных или жареных во фритюре.Выберите альтернативные методы приготовления: гриль, жаркое, приготовление на пару, запекание или кипячение — все, что требует небольшого количества жира или совсем без жира;
- Ешьте много свежих фруктов и овощей и не забывайте пить достаточно воды;
- Воздерживаться от алкоголя;
- Вместо 2-3 больших приемов пищи в день разделите его на 5-6 небольших приемов пищи.
Бег — отличный способ накачать эндорфины! Это делает вас более энергичным, здоровым и счастливым.
Автор: Verv Experts
Мы являемся неотъемлемой частью команды Verv, статьи, которые мы создаем, являются результатом совместных усилий. Мы рады поделиться нашим опытом и открытиями …
Посмотреть все статьи
Советы и предложения — Guts UK
Советы и предложения по управлению пищевыми продуктами и питанием
Прием пищи и поддержание нутритивного статуса может быть сложной задачей для людей с хроническим панкреатитом. Причины этого сложны и могут включать снижение общего потребления пищи, отказ от определенных продуктов и питательных веществ (например, жиров), плохое или полное отсутствие всасывания питательных веществ в кишечнике (мальабсорбция), боль, тошнота, рвота, вздутие живота, негативные чувства по отношению к кишечнику. определенные продукты и питание в целом, диабет, стресс, социальное давление и финансовые ограничения.
В руководстве NICE по панкреатиту отмечается, что все люди с хроническим панкреатитом подвержены высокому риску мальабсорбции, недоедания и ухудшения качества жизни. В руководстве рекомендуется, когда это применимо, людям с хроническим панкреатитом, а также членам их семей или лицам, осуществляющим уход (в зависимости от обстоятельств), давать советы по питанию, включая советы о том, как принимать заместительную терапию панкреатическими ферментами (PERT) при экзокринной недостаточности поджелудочной железы (PEI).
В руководстве NICE также предлагается рассмотреть возможность оценки специалистом-диетологом любого, у кого диагностирован хронический панкреатит, или соблюдения плана (протокола) ухода, согласованного со специализированным панкреатическим центром, чтобы определить, когда необходима консультация специалиста-диетолога, включая рекомендации по питанию и добавкам. и долгосрочную заместительную терапию ферментами поджелудочной железы, и когда начинать эти вмешательства.Попросите специалиста по поджелудочной железе направить вас к диетологу, имеющему опыт лечения панкреатита и боли поджелудочной железы. Помните, что хронический панкреатит — довольно редкое заболевание, поэтому диетолог может не иметь большого опыта лечения этого состояния.
Управление жиром в рационе
Многие продукты могут вызывать проблемы у людей с панкреатитом, но жирная пища чаще всего вызывает симптомы. Из-за этого некоторые пациенты стараются контролировать количество жиров в рационе.Медицинские работники рекомендуют избегать диет с низким содержанием жиров при хроническом панкреатите и рассмотреть возможность проведения PERT и / или дополнительных тестов. Контролировать уровень жиров в рационе сложно, потому что пациенту необходимо сбалансировать четыре основных фактора. Это:
- Употребление жиров стимулирует поджелудочную железу, поэтому диета с низким содержанием жиров может помочь справиться с симптомами, особенно с болью.
- Жиры содержат калории, поэтому диета с низким содержанием жиров затрудняет поддержание калорийности и может затруднить поддержание веса, особенно если вы также изо всех сил пытаетесь съесть достаточно.
- У многих пациентов с хроническим панкреатитом также развивается мальабсорбция. Это то место, где кишечник пациента не может усвоить все съеденные питательные вещества. Некоторые витамины жирорастворимы (они могут усваиваться только в том случае, если еда содержит немного жира). Если вы придерживаетесь диеты с низким содержанием жиров, вы рискуете недоедать. Недоедание означает, что вам не хватает определенных питательных веществ, и это может быть проблемой, даже если пациент имеет «здоровый» вес.
- У пациентов может развиться экзокринная недостаточность поджелудочной железы
ncy (PEI).Именно здесь поджелудочная железа больше не вырабатывает достаточно ферментов для адекватного переваривания пищи. Лечится с помощью заместительной терапии ферментами поджелудочной железы (например, креон). Непереваренный жир в стуле вызывает стеаторею. Если у вас стеаторея, это означает, что вы не принимаете достаточное количество заместительной терапии ферментами поджелудочной железы. Обсудите это со своим врачом или диетологом.
Логический совет — есть как можно больше жира, не усугубляя симптомы. Однако это непросто решить, потому что все пациенты разные.«Опасная пища» для одного человека может быть «безопасной пищей» для другого. Другая проблема заключается в том, что пациенты могут чувствовать, что в один прекрасный день еда может быть хорошей, а на следующий — вызвать проблемы. Единственный способ выяснить это — методом проб и ошибок и записи симптомов после еды. Ведите дневник питания и симптомов. Вы можете сделать это с помощью приложения или записной книжки. Обратитесь за помощью к диетологу.
Многие пациенты считают, что подсчет жира работает очень хорошо, потому что это означает, что они могут съесть небольшое количество еды, которая им действительно нравится (например,грамм. шоколад), не усугубляя их симптомы. Может потребоваться некоторое время, чтобы понять, сколько жира вы можете съесть за день, не делая себя более больным. Помните, что вам нужно разумно распределять жир на весь день. Если у вас 30 г жира в день и вы съедаете все 30 г жира за один прием пищи, вы можете серьезно заболеть.
Как узнать, работает ли ваш план диеты?
- Во-первых, и самое главное, ваши симптомы будут более контролируемыми.
- У вас здоровый вес, и вы не худеете.
- Вы поглощаете питательные вещества. Единственный способ проверить это — попросить вашего терапевта провести анализ крови, чтобы проверить уровни питательных веществ, особенно жирорастворимых питательных веществ.
- У вас нет стеатореи.
«Безопасные» продукты и продукты для просмотра
Важно, чтобы вы скорректировали свой рацион, чтобы справиться с симптомами недоедания. Люди с хроническим панкреатитом часто разрабатывают индивидуальные подходы к повседневному питанию и выбору продуктов питания. Они также разрабатывают стратегии преодоления обострения, которые включают определение «безопасных» продуктов, которые они могут есть, когда выздоравливают после болезни.Однако иногда организм решает, что ему не нужна определенная еда, даже «безопасная», и реагирует негативно.
Голодание во время обострения и после него может помочь кратковременно, но губительно в долгосрочной перспективе. Диетологи и медицинские работники рекомендуют как можно скорее вернуться к нормальной и сбалансированной диете, избегая пищевых ограничений. Однако ваше тело может не чувствовать себя едой в течение нескольких дней, поэтому принимайте ее медленно и доверяйте тому, что ваше тело говорит вам, что оно хочет (в пределах разумного).
Часто помогает регулярно есть четыре или пять небольших порций пищи в течение дня.Это означает, что поджелудочной железе не нужно работать так много, потому что вы распределяете пищевую нагрузку в течение дня. Не ешьте поздно, чтобы ваш желудок не был полон, когда вы ложитесь спать. Сушеные продукты легче перевариваются, в то время как с некоторыми видами красного мяса могут возникнуть проблемы. Постная птица или рыба могут быть легче перевариваются. Хорошая пословица, которую стоит принять во внимание, — «если она летает или плавает, можно есть — это нормально!»
Некоторые люди обнаруживают, что в первые несколько дней после приступа поджелудочной железы они предпочитают придерживаться супов.Начните с жидких супов и постепенно увеличивайте консистенцию в течение нескольких дней, пока у вас не получатся небольшие комочки. Добавление небольшого кусочка хлеба или крекеров делает суп более сытным. Будьте осторожны со специями, пока не выясните, с чем вы можете справиться.
Если вам нужно изменить диету, начинайте медленно, чтобы все казалось менее сложным. Замените продукты с высоким содержанием жиров на более безопасные, чтобы не чувствовать себя лишним. Немного проб и ошибок вы скоро узнаете, что лучше всего работает для вашего тела.Если вам нравится готовить, то приготовление с нуля из свежих ингредиентов поможет, поскольку вы знаете, что входит в вашу пищу, и можете контролировать жиры, масла и специи.
В приведенном ниже списке содержатся предложения людей с панкреатитом в отношении «безопасных» продуктов, а также продуктов, которые они ограничивают или полностью избегают. Обратите внимание, что это их личный выбор, который может не иметь отношения к вам.
| Безопасные продукты | Продукты для наблюдения | Продукты, которых следует избегать |
Тонкие супы | Мясной фарш (содержание жира может быть слишком высоким) | Жирные продукты |
Помогаем друзьям и семье разобраться в проблемах, связанных с едой и питьем
Друзьям и членам семьи иногда трудно понять и принять тот факт, что людям с панкреатитом, возможно, придется в некотором роде ограничить свой рацион.Они думают, что их друг или родственник ведет себя непросто, придирчиво или следит за своим весом. Они могут не понимать, что дело не в том, что их друг или родственник не хочет есть определенные продукты, а в том, что боль просто того не стоит.
Пациенты с панкреатитом борются с едой, потому что еда может сильно усугубить симптомы. Если кто-то страдает глютеновой болезнью, он почувствует себя намного лучше, полностью отказавшись от продуктов, содержащих глютен. К сожалению, пациентам с панкреатитом бывает сложнее справиться с ограничениями в питании.Хотя простой прием пищи может вызвать боль, пища, содержащая жир, может иметь поистине ужасные последствия. Кроме того, иногда еда может быть хорошей в один день, а на следующий день та же самая еда может вызвать у пациента ужасное самочувствие. Подумайте, каково это, когда вы выздоравливаете после неприятной болезни желудка. Идея даже положить еду в рот может вызывать отвращение. Когда вы чувствуете это, вероятно, есть только несколько продуктов, с которыми вы можете справиться.
Многим пациентам с хроническим панкреатитом необходимо подсчитывать жир (подсчитывать количество жира в еде).Это означает, что то, что они могут съесть за один прием, будет зависеть от того, что они ели раньше (например, если у них есть что-то с большим содержанием жира на завтрак, они будут есть меньше жира в остальную часть дня). Узнайте, как считать жир, и помогите в этом другу. Для этого может потребоваться довольно много работы, потому что им нужно рассчитывать количество жира во всем, что они едят.
Часто люди с панкреатитом не хотят есть, поэтому приготовление небольших блюд для них — огромная помощь. Не поддавайтесь соблазну переполнить тарелки — подойдет детская порция, они попросят еще, если она им понадобится.И, пожалуйста, не обижайтесь и не расстраивайтесь, если они не могут его съесть или допить. Если возможно, заморозьте остатки еды, чтобы их можно было съесть в другой день. Также не обижайтесь, если ваш друг или член семьи принесет свою еду. Иногда проще и безопаснее съесть то, что вы точно знаете, что в этом есть. Многим пациентам гораздо легче съесть шесть небольших приемов пищи, чем три больших приема пищи. Некоторые пациенты не едят, а вместо этого пасутся. Постарайтесь придерживаться того режима питания и графика, который лучше всего подходит вашему другу или члену семьи.И помните, что люди с хроническим панкреатитом не могут употреблять алкоголь, поэтому избегайте приготовления пищи с использованием алкоголя или предлагайте альтернативу своему другу или члену семьи.
Многие пациенты, их друзья и семьи расстраиваются из-за того, что не могут поесть в ресторанах. Есть несколько способов сделать это «безопасным»:
- Позвоните в ресторан заранее и обсудите, что можно, а что нельзя. С предварительным предупреждением, большинство ресторанов с радостью сделают для вас что-то особенное.
- Запишите подробности о том, что вы можете и что нельзя есть, и передайте обслуживающему персоналу, чтобы передать шеф-повару (или предложите отправить им по электронной почте, когда вы впервые позвоните им).



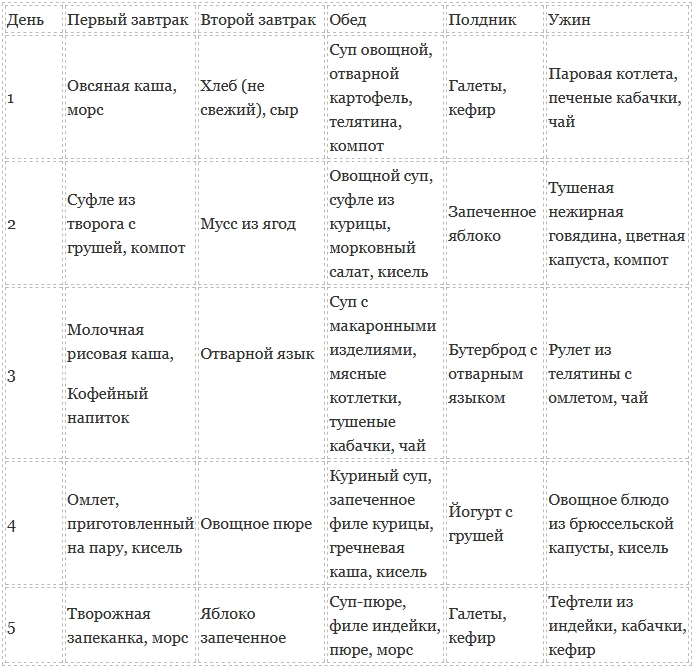 )
)
 Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние.jpg) При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.