Лечение головной боли при беременности
Наиболее часто головная боль настигает беременных женщин в первом либо третьем триместре беременности. В первом случае это связано с гормональными изменениями организма, вызывающими серьезный дисбаланс, который, в свою очередь, провоцирует головную боль. Зачастую они бывают столь интенсивны, что способны вызвать тошноту.
Еще по теме: 5 рецептов Ванги от головной боли>>
В третьем триместре беременности такое явление связано с общим истощением организма, поскольку малыш забирает у мамы максимум питательных веществ, а также с увеличением веса самой беременной.
Для предотвращения головной боли рекомендуется избегать раздражителей, способных ее вызвать. Это резкие и неприятные запахи, духота, переживания, а также нерегулярность питания.
О причинах головной боли и как от нее избавиться смотрите в сюжете программы «Нет запретных тем»:
Для правильного лечения головной боли необходимо установить ее причину.
В первую очередь нужно лечь и закрыть глаза. Наилучшим вариантом станет сон, поскольку чаще всего голова у беременных болит именно от усталости. Если уснуть не получается, надо хотя бы расслабиться.
Также отличным средством является массаж головы и шеи. Можно сделать его самостоятельно, а можно попросить кого-нибудь помочь. При выполнении такого массажа не требуется прилагать много усилий, достаточно совершать мягкие надавливающие движения в области висков, затылка и шейных позвонков. Массаж улучшает циркуляцию крови, что способствует избавлению от головной боли.
Кроме того, головные боли могут провоцироваться заложенностью носовых пазух. В этом случае нужно их очистить. Лучше всего обратиться к врачу – только он подберет оптимальный спрей или капли.
При возникновении головной боли можно применять компрессы – теплый или холодный. Прикладывать их следует на шею или лоб. Также рекомендуется как можно чаще принимать прохладный душ. Он сужает кровеносные сосуды, которые при беременности расширяются. Если возможности принять душ нет, можно побрызгать в лицо холодной водой.
Также головные боли могут возникать по причине голода, аллергии, обезвоживания, бессонницы, а также чрезмерного употребления кофеина или холодной пищи.
Только своевременное обращение к врачу позволит точно определить причину возникновения болей, а потому не следует откладывать визит, довольствуясь «бабушкиными» рецептами.
Если болит голова во время беременности
Терпеть головную боль нельзя – об этой рекомендации врачей знает каждый человек, который хотя бы однажды в жизни испытывал эти неприятные и болезненные ощущения..gif) Простой способ избавления от головной боли – выпить таблетку и через несколько минут забыть. Но не все так просто, если речь идет о беременной женщине, страдающей головными болями. В подобном положении терпеть боль невыносимо, но принимать лекарства, к сожалению, небезопасно для плода. Так что же делать, если вас мучает головная боль во время беременности? Сначала разберемся в причинах, которые могут ее провоцировать.
Простой способ избавления от головной боли – выпить таблетку и через несколько минут забыть. Но не все так просто, если речь идет о беременной женщине, страдающей головными болями. В подобном положении терпеть боль невыносимо, но принимать лекарства, к сожалению, небезопасно для плода. Так что же делать, если вас мучает головная боль во время беременности? Сначала разберемся в причинах, которые могут ее провоцировать.
Что вызывает головные боли во время беременности?
На этот вопрос, порой, ответить сложно даже специалистам. В некоторых случаях голова болит по нескольким причинам: от усталости или повышенного давления, стресса или душного помещения. Во время беременности организм женщины переживает сильные гормональные изменения, поэтому на первых месяцах, пока происходит адаптация, боли могут беспокоить довольно часто. Также головная боль может стать следствием изменения артериального давления – повышенного или пониженного, либо из-за спазма сосудов, что является поводом для обращения к врачу и более тщательного обследования.
Другими факторами, вызывающими головную боль во время беременности, могут стать обострение хронических заболеваний, душевные волнения, перенапряжение и даже погодные изменения.
Как избавиться от головной боли во время беременности?
Какими бы ни были причины спазмов, для снятия приступа попробуйте сначала безвредные для вас и вашего малыша методы лечения головной боли при беременности.
Покой и свежий воздух
Снять головную боль при беременности поможет прежде всего отдых и тишина. Если вы ходите на работу в период беременности, постарайтесь снизить нагрузку и избегать шума в офисе. Поменьше находитесь в помещении, а больше – гуляйте на свежем воздухе. Здоровый, спокойный сон поможет снять накопившееся за день напряжение. Занимайтесь физическими упражнениями в умеренных количествах, они будут способствовать быстрому расслаблению.
Занимайтесь физическими упражнениями в умеренных количествах, они будут способствовать быстрому расслаблению.
Правильное питание
Каждая женщина, чтобы обеспечить себе хорошее самочувствие в период беременности, должна правильно и регулярно питаться. Голодать нельзя ни в коем случае, впрочем, как и переедать. Если нет возможности хорошо пообедать, позаботьтесь заблаговременно о том, чтобы взять с собой фрукты или йогурт. Конечно, об алкоголе, кофе, газированных напитках стоит забыть, так как их употребление негативно сказывается на вашем здоровье и может провоцировать головную боль.
Холодный компресс или душ
Избавиться от головной боли во время беременности можно проверенным способом, приложив к голове компресс. Смочите водой полотенце –при мигрени эффективен холодный компресс. Облегчить состояние при головной боли поможет контрастный или прохладный душ.
Массаж
Один из эффективных способов снизить регулярность головных болей – это массаж.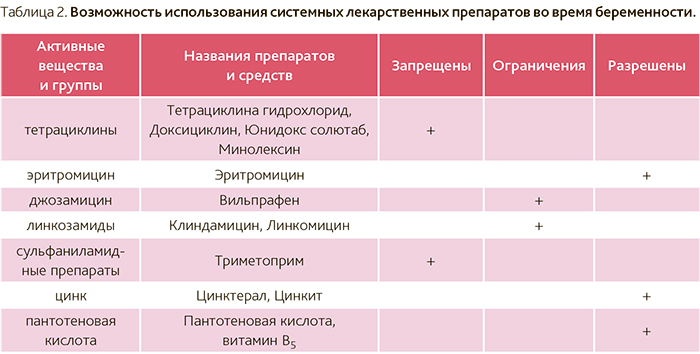 Справиться с напряжением в мышцах поможет врач-остеопат, а некоторые несложные упражнения вы сможете делать дома самостоятельно.
Справиться с напряжением в мышцах поможет врач-остеопат, а некоторые несложные упражнения вы сможете делать дома самостоятельно.
Лечение травами, фитотерапия
Охлаждающие гелевые пластыри-компрессы EXTRAPLAST «От головной боли»
Все перечисленные нами способы, безусловно, хороши в борьбе с головной болью во время беременности. Но нередко случаются ситуации, когда голова раскалывается настолько сильно, что избавиться от боли хочется как можно скорее, а прибегнуть к методам народной медицины нет возможности. Но в то же время мы помним, что принимать таблетки беременной женщине не рекомендуется.
В таком случае вам на помощь придет охлаждающий гелевый пластырь-компресс EXTRAPLAST «От головной боли», который быстро и безопасно снимет головную боль.
Действие пластыря заключается в охлаждающем эффекте. Таким образом, пластырь заменяет вам холодный компресс, о котором мы говорили выше. В состав пластыря входит масло ментола, эффект от которого длится в течение 6 часов подряд. При необходимости можно заменить использованный пластырь на новый. Пластырь предназначен для однократного использования.
В составе пластыря есть также эфирные масла лаванды и эвкалипта. Лавандовое масло успокаивает нервную систему, устраняет спазмы. Масло эвкалипта оказывает болеутоляющее действие.
Безопасность пластыря EXTRAPLAST «От головной боли» заключается в его натуральных компонентах, благодаря которым он не имеет противопоказаний, и избавит вас от побочных эффектов. А главное — пластыри EXTRAPLAST «От головной боли» безопасны в период беременности и лактации.
Пластырь-компресс EXTRAPLAST «От головной боли» можно применять в любой ситуации: положите его в свою сумочку, и он будет всегда под рукой. Если вдруг головная боль застанет вас врасплох, прикрепите пластырь на лоб или заднюю поверхность шеи — облегчение наступит буквально через пару минут.
Расслабьтесь и наслаждайтесь жизнью, ведь впереди вас ждет самый счастливый период – у вас появится малыш. Будьте в хорошем настроении, а головная боль во время беременности теперь не помешает вам мечтать и строить планы на будущее.
Лечение головной боли при беременности
Неврологи Москвы — последние отзывы
Доктор приятный в общении, компетентный, коммуникабельный, знающий свое дело. Прием прошел хорошо. Илья Витальевич проконсультировал, ничем не помог, ответил на вопросы общего характера, назначил курс абонементной системы посещения. Я бы следовала рекомендациям если бы не было навязывания услуг. Все максимально доступно объяснил. Рекомендую специалиста для первичной консультации.
Анна, 30 ноября 2021
Все прошло очень профессионально. Была консультация с диагностикой руками и врачебным предметом. Это не единственный прием, Олег Михайлович дал направление на диагностику, обследование, потом снова приду к нему. Также доктор выписал лекарства. Времени уделено достаточно, не было никакой спешки. На данный момент я очень доволен.
Была консультация с диагностикой руками и врачебным предметом. Это не единственный прием, Олег Михайлович дал направление на диагностику, обследование, потом снова приду к нему. Также доктор выписал лекарства. Времени уделено достаточно, не было никакой спешки. На данный момент я очень доволен.
Бобкен, 29 ноября 2021
Я очень избирательный, придирчивый человек, такой ипохондрик, я постоянно хожу по врачам я их всех знаю. Мурад Икрамович очень профессиональный человек, именно ремесленник своего дела, он очень хорошо ориентируется не только в общих практиках, но и самых современных методах. Знает очень много лекарств, некоторых даже в России еще нет. Я очень рекомендую специалиста. Он гораздо круче тех денег, которые я заплатил и гораздо выше того уровня, что ему приписывается по званию. На приеме доктор полностью пересмотрел течение моей болезни, прием лекарств. За один прием я получил материала как за три приема. Врач говорит по делу, прислушивается к мнению и желанию пациента.
Знает очень много лекарств, некоторых даже в России еще нет. Я очень рекомендую специалиста. Он гораздо круче тех денег, которые я заплатил и гораздо выше того уровня, что ему приписывается по званию. На приеме доктор полностью пересмотрел течение моей болезни, прием лекарств. За один прием я получил материала как за три приема. Врач говорит по делу, прислушивается к мнению и желанию пациента.
Георгий, 26 ноября 2021
Человеческие и профессиональные качества у Юрия Анатольевича на высшем уровне. Приём прошёл прекрасно, отлично, на нём посмотрели все анализы, сделали предварительный диагноз, назначили дополнительные обследования. Врач мне предложил в дальнейшем общается через колл-центр, потому что я далеко живу от Москвы.
Врач мне предложил в дальнейшем общается через колл-центр, потому что я далеко живу от Москвы.
Алексей, 24 ноября 2021
Врача вызывали на дом матери. У меня слов нет по поводу Аделии Юрьевны. Все великолепно. Если я одну ночь не спала, то сегодня я испугалась, что меня мама не подняла за всю ночь. Было оказано хорошее обследование, сделала обезболивающий укол. Но по тому, что она сделала, мы бы хотели сотрудничать Аделией Юрьевной. Доктора выбирала ни я, а мой сын.
Ирина, 24 ноября 2021
Чувствуется профессиональный подход к своему делу, доктор очень грамотно и красиво все расписала. Думаю, что будем лечится у нее теперь. Времени для решения моей проблемы было уделено достаточно.
Думаю, что будем лечится у нее теперь. Времени для решения моей проблемы было уделено достаточно.
Артур, 17 ноября 2021
Доктор видно, что профессионал, с индивидуальным подходом. На приеме Марианна Альбертовна провела консультацию, достаточно деликатно разговаривает, хотела дать конкретный совет, именно для меня, который подходит мне. В целом мне понравилось. По итогу получила больше информации о своем диагнозе, спокойствие, лечение. Есть уровень доверия достаточно высокий.
Наталья, 13 ноября 2021
Хороший, доброжелательный доктор.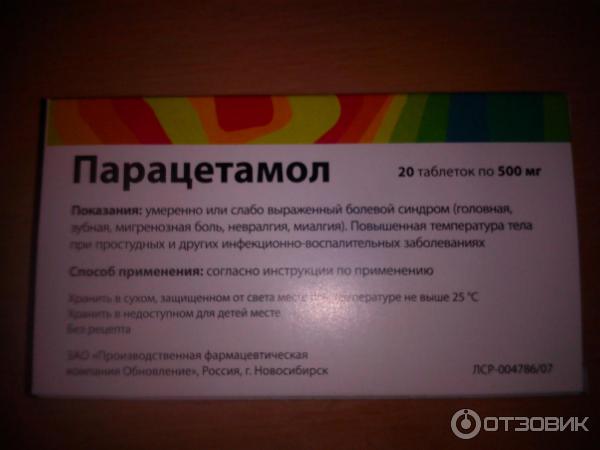 Помог решить мою проблему. Александр Ильич все доступно объяснил и ответил на все интересующие меня вопросы. Прием длился полчаса. Обратилась бы к данному специалисту повторно, при необходимости.
Помог решить мою проблему. Александр Ильич все доступно объяснил и ответил на все интересующие меня вопросы. Прием длился полчаса. Обратилась бы к данному специалисту повторно, при необходимости.
Анна, 06 ноября 2021
Наталия Сергеевна очень быстро определила проблему и мгновенно выписала лекарства, которые я и хотела получить. Я сказала, что у меня проблемы с желудком и доктор предложила лечение в форме уколов. На 60 дней было прописано три курса лечения. Видно было, что она очень хорошо знает эту тему. Приём был достаточно длительным. Врач так же меня внимательно выслушала и почитала заключение МРТ. В двух аптеках мне так же подтвердили, что курс лечения назначен очень хороший.
Врач так же меня внимательно выслушала и почитала заключение МРТ. В двух аптеках мне так же подтвердили, что курс лечения назначен очень хороший.
Инга, 15 октября 2021
Доктор профессионал своего дела. Елена Михайловна рассказала мне то, что нужно.
Марина, 01 апреля 2021
Показать 10 отзывов из 16286Таблетка от головы при беременности на раннем сроке
Будущих мам буквально на каждом шагу преследуют неприятные симптомы. И нередко к ним присоединяется головная боль. Особенно часто этот симптом встречается на ранних сроках. С одной стороны, таблетка от головы при беременности может стать отличным способом избавить себя от мучений, а с другой – ядом для малыша. Можно ли принимать обезболивающие лекарства в первом триместре, давайте рассмотрим с вами далее.
И нередко к ним присоединяется головная боль. Особенно часто этот симптом встречается на ранних сроках. С одной стороны, таблетка от головы при беременности может стать отличным способом избавить себя от мучений, а с другой – ядом для малыша. Можно ли принимать обезболивающие лекарства в первом триместре, давайте рассмотрим с вами далее.
Первый и, пожалуй, самый главный фактор, провоцирующий любой дискомфорт будущей мамы – это резкие изменения гормонального баланса. Тем более что на ранних сроках они наиболее ощутимы, так как организм еще только проходит процесс подготовки к предстоящему росту и развитию ребенка в утробе. Из-за этого беременная женщина может ощущать периодическую головную боль, которая уже ко второму триместру зачастую проходит.
У некоторых дам, находящихся в «интересном положении», неприятный симптом появляется на фоне пониженного или повышенного артериального давления. Например, при гипотонии головной мозг начинает страдать от дефицита кислорода. Из-за этого и возникают дискомфортные ощущения.
Перемены погодных условий – еще одна причина, по которой женщины начинают принимать таблетки от головы при беременности на ранних сроках. Ведь с зачатием ребенка организм будущей мамы становится более чувствительным к внешним факторам. Поэтому резкие изменения погоды могут восприниматься женщиной, ожидающей малыша, крайне негативно.
Стоит ли заниматься самолечением
Конечно, бежать к врачу по малейшему поводу не хотелось бы никому. Особенно дамам, которые переживают первый триместр беременности, сопровождающийся массой неприятных симптомов и тем самым ограничивающий их активность. Однако важно понимать, что самолечение может быть крайне опасно для любого человека. Для будущих мам же этот риск возрастает, так как им необходимо беспокоиться не только о своем здоровье, но и о благополучии маленького организма, развивающегося у них в животике.
В медицине головная боль в начале беременности не считается заболеванием, так как это вполне нормальное явление. Однако если терпеть нет мочи, то лучше обратиться к врачу за советом. Какие таблетки от головы при беременности не окажут вреда будущей маме и ее ребенку, хороший специалист знает как никто другой.
Какие таблетки от головы при беременности не окажут вреда будущей маме и ее ребенку, хороший специалист знает как никто другой.
Даже если вы все-таки решили не посещать медучреждение и самостоятельно избавиться от неприятных симптомов, важно сделать это грамотно. В первую очередь необходимо разобраться в том, какие лекарства можно принимать беременным, а какие нет. Это оградит вас от возможных побочных эффектов.
Почему опасно принимать таблетки на ранних сроках
Далеко не все препараты, которые можно принимать беременным, безопасны в первом триместре. Это объясняется тем, что в первые недели после зачатия эмбрион только формируется. Его организм еще не способен сопротивляться внешним воздействиям, а также фильтровать вещества, поступающие в него. Поэтому таблетки от головы на ранних сроках беременности следует принимать крайне осторожно или ограничить их использование вообще, так как многие лекарственные средства могут поспособствовать порокам в развитии малыша.
К 16 неделе у ребенка уже в некотором роде функционируют органы очистки организма – печень и почки. К тому же плацента становится полностью сформированной и начинает играть роль некого барьера между малышом и окружающей его средой. По этой причине врачи рекомендуют по максимуму ограничить прием лекарственных средств в первом триместре. Во второй половине беременности медицинские препараты для организма будущей мамы более безопасны.
К тому же плацента становится полностью сформированной и начинает играть роль некого барьера между малышом и окружающей его средой. По этой причине врачи рекомендуют по максимуму ограничить прием лекарственных средств в первом триместре. Во второй половине беременности медицинские препараты для организма будущей мамы более безопасны.
Какие таблетки противопоказаны
Если вы решили заглянуть в аптечку в поисках лекарства от головной боли, то будьте осторожны с выбором средства. Так, существуют некоторые препараты, которые категорически противопоказаны будущим мамам:
- Ацетилсалициловая кислота, более известная как «Аспирин». Такая таблетка от головы при беременности может негативно повлиять на развитие сердечно-сосудистой системы малыша, а также формирование печени.
- «Анальгин». Как утверждает Всемирная организация здравоохранения, данное средство не рекомендуется к применению ни мужчинам, ни женщинам, ни детям, так как оно негативно влияет на состав крови. Не стоит и уточнять, что для будущих мам оно станет настоящим ядом.
- «Резерпин». Этот препарат назначается врачами для тех, кто страдает гипертонией. Однако при беременности он оказывает значительное воздействие на плод. Систематическое применение данного медикамента может привести к развитию депрессивного состояния у ребенка, проявляющегося в излишней сонливости.
Таблетки от головной боли будущим мамам
Вопрос, какие таблетки от головы можно при беременности, актуален практически для каждой женщины, ожидающей малыша. Однако если неприятный симптом настигает даму не так уж и часто, при этом нося слабый характер, то необходимости в приеме лекарственных препаратов нет. Совсем другая ситуация складывается у женщин, которые мучаются от головных болей с завидной регулярностью. В таком случае помочь могут следующие средства:
- «Парацетамол».
- «Но-шпа».
- «Цитрамон».
- «Ибупрофен» или «Нурофен».
Какой препарат выбрать – дело сугубо индивидуальное, но лучше всего посоветоваться с врачом.
«Парацетамол»
Это медикаментозное средство врачи рекомендуют взять на заметку каждой беременной женщине. Поможет оно и при повышении температуры тела, и при головных болях. При этом о здоровье малютки можно не беспокоиться – активное вещество препарата мягко воздействует на организм будущей мамы и совершенно не травмирует эмбрион. Данные таблетки от головы при беременности на ранних сроках считаются самым безопасным вариантом. Хотя даже и у них имеются некоторые ограничения. Так, инструкция к «Парацетамолу» гласит, что будущим мамам следует употреблять не более чем 4 таблетки в сутки. К тому же лечение должно составлять максимум 3 дня.
«Но-шпа»
Основное действующее вещество данного средства – дротаверин. Он оказывает выраженное обезболивающее действие и расслабляющий эффект на организм. Обычно препарат продается в аптеках в виде таблеток.
Очень важно соблюдать правильную дозировку во время употребления средства. Если обычному взрослому человеку можно принимать внутрь до 6 единиц препарата, то по отношению к беременным женщинам это значение несколько ниже. Будущим мамам не рекомендуется выпивать более 3 таблеток в сутки. А перед этим желательно проконсультироваться с акушером-гинекологом. Одна таблетка от головы при беременности, конечно, вреда не принесет, но если вы собираетесь принимать препарат периодически, то лучше делать это под наблюдением специалиста.
«Цитрамон»
При первых проявлениях боли в висках многие люди вспоминают именно про это средства. И не зря – ведь оно стало настоящей классикой в лечении мигрени, используясь еще нашими бабушками. «Цитрамон» вполне распространен и в наши дни, а главное, он не менее действенен, чем современные препараты. Он оказывает не только анальгезирующее, но и противовоспалительное действие. К тому же прием средства позволяет отрегулировать температуру тела. В состав таблеток входит кофеин, что делает их идеальными для нормализации давления будущей мамы.
Установлено, что препарат можно совершенно спокойно принимать во втором триместре беременности. Что касается более ранних сроков, то потребуется консультация специалиста. Поэтому лучше самостоятельно не принимать эти таблетки от головы при беременности. 1 триместр характеризуется неустойчивостью эмбриона к различным воздействиям, так что лучше лишний раз перестраховаться.
«Ибупрофен» и «Нурофен»
Эти два препарата объединены в одном подразделе, так как они, по сути, являются аналогами друг друга. Оба средства появились на рынке медикаментов относительно недавно, но при этом уже успели завоевать огромную популярность у потребителей. Доказано, что таблетки оказывают выраженный обезболивающий эффект в максимально короткое время. Даже Всемирной организацией здравоохранения было подтверждено то, что препараты действенные и при этом безопасные. Поэтому женщинам, которые ранее спасались «Ибупрофеном» или «Нурофеном», можно продолжать это делать и при беременности. Стоит отметить, что наиболее безопасно применение препаратов именно на ранних сроках. В третьем триместре вынашивания малыша употреблять их нежелательно.
Так что если вас интересует, можно ли таблетки от головы при беременности, то ответ будет положительным. Важно лишь чтобы препарат соответствовал срокам вынашивания малютки.
Если причина головной боли – мигрень
Нередко нежелательные симптомы у будущих мам вызываются обычной мигренью. В таком случае беременная женщина замечает довольно выраженную боль в области висков и лба. Ощущения носят пульсирующий характер и отдают в зону глаз. Эти проявления возникают на фоне спазмов сосудов в головном мозге.
Если брать в рассмотрение весь период беременности, то наиболее подвержены мигреням все-таки женщины на ранних сроках. Головная боль может сопровождать токсикоз или быть самостоятельным симптомом. Вызывается мигрень, как правило, банальными факторами: недосыпанием, неправильным или нерегулярным питанием, стрессами. Поэтому будущей маме достаточно лишь наладить режим дня, чтобы она прошла.
Однако не каждая женщина способна терпеть, если у нее болит голова при беременности. Какие таблетки можно принимать, чтобы избавиться от мигрени? Для этого подойдет «Парацетамол», «Зомиг», «Пенталгин», «Суматриптан» или все тот же «Ибупрофен».
Что делать, если головная боль очень сильная
Одно дело, когда мигрень приносит легкое недомогание, и совсем другое – когда она буквально сбивает с ног. Сильная головная боль у будущих мамочек может быть вызвана как резким падением артериального давления, так и нарушениями в работе центральной нервной системы. По этой причине лучше проследить за частотой проявления симптомов. Если случаи возникновения головной боли единичны, то можно воспользоваться обычным «Парацетамолом» или его более действенным аналогом — «Панадолом».
При частом появлении неприятных симптомов лучше все-таки обратиться к врачу. Он проведет обследование с целью выяснения причин сильной головной боли. Возможно, потребуется дополнительная терапия. А для снятия симптомов врач сможет прописать таблетки от боли в голове при беременности, которые не навредят малышу.
Альтернативные методы
Существуют более безопасные способы победить мигрень, чем прием медикаментозных средств. Чтобы устранить головную боль, можно воспользоваться такими способами, как:
- Ароматерапия. Пары различных эфирных масел способны оказать расслабляющее действие на организм, тем самым избавляя его от дискомфортных ощущений. Для процедуры подойдут масла лаванды, мяты, лимона или розы. Их можно применять во время массажа либо водных процедур. Важно не забывать, что горячие ванны будущим мамам противопоказаны.
- Применение травяных чаев. Народная медицина богата знаниями, поэтому она способна оказывать лечебный эффект не хуже, чем лекарственные препараты. Чаи на основе листьев смородины, мяты, прополиса или ромашки помогут снять напряжение и устранить боль.
- Иглоукалывание. Не каждая таблетка от головы при беременности безопасна, зато данная процедура совершенно не противопоказана будущим мамам. Преимущество иглоукалывания в том, что оно не просто устраняет мигрень, но и позволяет бороться с остальными симптомами токсикоза. Это делает процедуру идеальной для женщин, находящихся на первом триместре беременности. Очень важно, чтобы ее проводил опытный специалист, иначе вместо пользы можно получить вред для организма.
Профилактика
Ничто не сказывается на состоянии будущей мамы лучше, чем правильный режим дня. Чтобы обезопасить себя от головных болей, на ранних сроках беременности стоит соблюдать такие правила:
- Чаще бывать на свежем воздухе.
- Включить в свой рацион как можно больше овощей и фруктов.
- Употреблять много жидкости.
- Избегать стрессов.
Несмотря на разнообразие лекарственных препаратов, разрешенным будущим мамам, лучше ограничить их применение. Можно пить таблетку от головы при беременности каждый раз, когда появляются неприятные симптомы, а можно просто постараться их предупредить. В любом случае второй вариант окажется намного безопасней.
Врач ответил на самые частые вопросы о здоровье беременных в эпоху COVID-19
На каком сроке беременности COVID-19 наиболее опасен, передается ли вирус внутриутробно, и как он влияет на развитие малыша? На эти и другие вопросы ответил акушер-гинеколог Виталий Каптильный.
Коронавирусная инфекция регистрируется у беременных так же часто, как в среднем в популяции. Статистика утверждает, что две трети будущих мам болеют легко или даже бессимптомно. Однако есть несколько медицинских рекомендаций, которые беременным стоит учесть.
Акушер-гинеколог Виталий Каптильный отмечает, что существует наиболее опасный период, когда медики чаще наблюдают сложное течение болезни. Это происходит после 28 недель беременности, то есть в третьем триместре. Именно в это время женщина рискует попасть в больницу, ей может даже понадобится искусственная вентиляция легких. Женщины, находящиеся в этом периоде беременности, чаще испытывают такие осложнения, как головная боль, стойкое повышение температуры, затрудненная работа сердечно-сосудистой системы, поражение сразу нескольких органов.
Среди беременных в группе риска находятся те, кто старше 35 лет. Стоит обратить особое внимание на состояние здоровья тучным женщинам, индекс массы которых равен тридцати или превышает этот показатель. Надо находиться под наблюдением докторов и тем, у кого есть гипертония.
Многих интересует вопрос, может ли ребенок получить вирус внутриутробно. Сначала медики отвечали на этот вопрос отрицательно, но по мере накопления новых данных выяснилось, что такая передача вируса все-таки возможна. Правда, вероятность очень маленькая, не больше пяти процентов. Самая высокая концентрация CОVID-19 в плаценте — 12 процентов, сама низкая в околоплодных водах — пять процентов. Вирус обнаружен даже в молоке матери.
Но есть и хорошая новость. По словам доктора Каптильного, коронавирус не приводит к аномалиям и порокам развития ребенка. Новорожденные дети переносят инфекцию легко.
Что необходимо предпринять, если у будущей мамы диагностирован коронавирус? Во-первых, никакого самолечения, надо обратиться за помощью к медикам. Сейчас разработаны рекомендации министерства здравоохранения, которым следуют врачи.
Как рассказал Каптильный KP.ru, у ребенка могут быть осложнения, если он рожден матерью, заболевшей этой опасной инфекцией. Но они являются результатом преждевременных родов, а не инфекции. К сожалению, риск таких родов в 2-3 раза выше у женщин, находящихся в третьем триместре беременности.
Если ребенок заразился коронавирусом от матери, его иммунитет должен легко победить болезнь. В большинстве случаев новорожденным малышам не грозит цитокиновый шторм — состояние, при котором клетки-киллеры атакуют свой организм. Наилучшую защиту ребенок получает, если его мать переболела инфекцией до беременности. В этом случае он тоже получает иммунную защиту.
Если медики исключили у ребенка коронавирус, то в семье он может жить, как и обычные дети. Но если тест на ковид оказался положительным, то старших родственников лучше познакомить с малышом по видеосвязи, чтобы не рисковать их здоровьем.
Окончательных данных о том, следует ли прививаться от коронавируса беременным, еще нет. Поэтому до того, как соответствующие рекомендации появятся, от вакцинации следует воздержаться. После вакцинации медики советуют женщинам не беременеть в течение трех месяцев.
В молодых семьях нередко возникает вопрос, стоит ли задумываться о продолжении рода, когда есть опасность заразиться коронавирусом. Врачи придерживаются мнения, что отдалять беременность из-за коронавируса не надо. Необходимо соблюдать все правила подготовки к беременности. В частности, посоветовавшись с врачом, принять решение о вакцинации и соблюдать уже ставшие привычными меры безопасности: надевать маску в местах скопления людей, соблюдать дистанцию, дезинфицировать руки.
Советы по безопасности для беременных в летние месяцы
Воздействие солнца
В течение беременности женщины более склонны к хлоазме или меланодермии, то есть повышен риск появления темных пятен на коже, особенно на лице, если они подвержены воздействию солнца. Поэтому, важно ежедневно использовать солнцезащитный крем и, если возможно, надевать шляпу и защищать лицо. Целесообразно использовать солнцезащитные кремы, которые защищают беременную женщину от UVB и UVA-лучей, так что поверхностные слои кожи и глубокие слои хорошо защищены.
Жара
Чрезмерная жара может представлять опасность для плода и, следовательно, необходимо избегать высоких температур и пить побольше воды. Желательно ежедневно выпивать два и более литра воды, если температура воздуха очень высокая. В течение первого триместра беременности крайняя жара может вызвать врожденные дефекты, такие, как позвоночная грыжа. С другой стороны, обезвоживание может вызывать инфекции мочевыводящих путей и обморок, а также заставляет мышцу матки сжиматься, что может привести к преждевременным родам. Поэтому, важно избегать очень горячих ванн, джакузи и саун.
Плавание и катание на лодках
В целом, плавание и катание на лодках — это безопасные виды спорта для беременных женщин, хотя важно проконсультироваться с врачом, прежде чем выполнять какие-либо действия, связанные с сильным встряхиванием. Для навигации рекомендуется использовать регулируемый спасательный жилет.
Укусы насекомых
Еще одна опасность, которую приносит лето, — это укусы насекомых, особенно москиты и клещи. Последние являются причиной болезни Лайма, которая может вызвать лихорадку, головную боль, усталость и кожную сыпь и может привести к более серьезным последствиям, если инфекция распространится на сердце, нервную систему и суставы. Поэтому, нужно уделять особое внимание этим укусам, чтобы беременные женщины могли оставаться здоровыми, хотя не было доказано, что они представляют опасность для плода. Кроме того, если возникают симптомы, важно как можно скорее обратиться к врачу.
Имейте в виду, что клещи живут в лесных районах и что москиты размножаются в застойных водах и более активны в темное время суток. Чтобы избежать укусов, лучше одеться в длинную и теплую одежду, чтобы легче можно было обнаружить клещей. Мнения о том, представляют ли репелленты против насекомых, содержащие ДЭТА, риск для беременных женщин, очень разнообразны: Центры по контролю и профилактике заболеваний Соединенных Штатов считают их безопасными, но другие эксперты советуют не использовать их или делать это с осторожностью, в небольших количествах и на одежде, если вы беременны.
Торжества с фейерверками
Еще одним характерным для лета фактором риска являются торжества с фейерверками, более распространенные в этом сезоне. Могут произойти ожоги, травмы от летающих частиц и ингаляция дымом. Если вы беременны, вы должны избегать риски и никогда не зажигать фейерверки, хотя вы можете пойти на эти шоу, поскольку дыма обычно немного и он не вреден для беременных.
Когда игнорировать головные боли опасно
2019.12.15
Редкий человек, который не испытывал больших или меньших головных болей. Для пожилых людей это может быть не только следствием усталости, но и пророком гораздо более серьезных заболеваний.
Что нужно оценивать с точки зрения головной боли?
Не всегда легко определить, когда начались головные боли, особенно если они не были острыми и периодически, если вы обращаетесь к врачу в течение длительного периода времени. Для головных болей в среднем возрасте от 50 до 60 лет важно оценить, была ли головная боль новой впервые, была ли боль новой или старой, или природа предыдущей головной боли усиливалась, усиливалась, усиливалась и так далее.
В тех случаях, когда боль в виде расщелины сопровождает жизнь с юности, это, вероятно, будет основной головной болью, такой как мигрень. Женщины в три раза чаще страдают от мигрени, чем мужчины. 70 процентов. у женщин в постменопаузе мигрени проходят, но на треть они могут остаться или даже ухудшиться. Однако, если головная боль возникла, усилилась или изменилась к пятидесятилетнему возрасту, это может быть тревогой. Вероятно, это вторичная или симптоматическая головная боль и пророк недавно начавшейся серьезной болезни. Существует много видов вторичных головных болей.
Какие самые опасные головные боли?
Если ваша новая головная боль утомляет в течение месяца или более, просыпается ночью, ухудшается по утрам, кашляет или напрягается, вы должны немедленно обратиться к врачу. Такая боль может быть вызвана опухолью головного мозга и часто сопровождается психическими расстройствами. Затем требуется полное неврологическое обследование, с компьютерной томографией или магнитно-резонансной томографией, если необходимо.
Неожиданная сильная головная боль может быть опасной для жизни
Сразу же обратитесь в отделение неотложной помощи, если очень сильная головная боль разразится как гроза. Часто пятьдесят процентов таких случаев являются слабыми. Затем возникает подозрение на опасную для жизни ситуацию — разрыв аневризмы сосудов головного мозга.
Другая ситуация, требующая срочного ответа, — это когда острая сильная головная боль сопровождается лихорадкой, тошнотой и / или рвотой или возникает при таких заболеваниях, как грипп, стенокардия или пневмония. В этом случае это может указывать на осложнение основного инфекционного заболевания — менингита или энцефалита.
Третья группа головных болей возникает как сопутствующий симптом по ряду причин: инсульт, цереброваскулярная недостаточность или сердечная или почечная недостаточность. Есть много других ситуаций, которые вызывают головные боли. В любом случае важно не заниматься самолечением как при первичных, так и при симптоматических головных болях, поскольку в зависимости от типа и причины боли могут назначаться различные виды лечения. В любом случае рекомендуется сначала проконсультироваться с врачом общей практики, который оценит общее состояние здоровья, назначит лечение или направит пациента к неврологу за советом.
В легких случаях, когда головные боли не являются симптомом опасных для жизни заболеваний, человеку может быть достаточно скорректировать работу и отдых, уделять больше внимания здоровому питанию и применять меры по бодибилдингу.
Иногда головные боли сопровождаются головокружением и дисбалансом. Для некоторых это происходит из-за расстройства периферического вестибулярного аппарата. Другая группа людей связана с повреждением центрального вестибулярного аппарата, которое может возникать при неврологических нарушениях, таких как хроническая церебральная ишемия (церебральный атеросклероз), рассеянный склероз и многие другие заболевания центральной нервной системы. Головокружение как сопутствующий симптом также может возникать при ряде других хронических состояний. Не откладывайте! Вам всегда будут помогать врачи-специалисты, обладающие специальными знаниями, опытом и современным диагностическим оборудованием.
Когда они начинаются, причины и способы устранения
- Беременные люди более подвержены головным болям в силу ряда факторов.
- Колебания гормонов и повышенный риск обезвоживания — некоторые факторы, вызывающие головные боли при беременности.
- Чтобы избавиться от головной боли при беременности, попробуйте теплый компресс или безрецептурные лекарства, такие как Тайленол.
- Посетите справочную библиотеку Insider Health Reference, чтобы получить дополнительные советы. .
Головные боли чрезвычайно распространены у всех, но особенно у беременных.
Это потому, что у беременных могут быть дополнительные факторы риска головных болей, в том числе повышенная заложенность носовых пазух, прерывистый сон и обезвоживание, — говорит Мэтью Фор, доктор медицины, акушер-гинеколог больницы Св. Иосифа в Провиденсе.
В большинстве случаев головные боли при беременности безвредны. Однако внезапно возникающая головная боль, особенно во второй половине беременности, может быть признаком преэклампсии — опасного состояния, требующего немедленной медицинской помощи, — говорит Дэвид Коломбо, доктор медицины, специалист по медицине матери и плода из Spectrum Health.
Вот что вы должны знать о головных болях при беременности и о том, как избавиться от них.
Когда начинаются головные боли при беременности?
Головные боли при беременности могут участиться примерно через девять недель, когда увеличиваются гормоны и объем крови.
Но, как правило, головные боли во время беременности могут начаться в любой момент и ощущаться как типичная головная боль, которая могла быть у вас, когда вы не были беременны.
Боль от головной боли при беременности может концентрироваться на одной стороне головы, в пазухах или на обеих сторонах головы, говорит Коломбо.
Причины
У беременных есть дополнительные факторы риска, которые могут сделать их более склонными к головным болям, в том числе:
- Давление в носовых пазухах: Увеличение объема крови во время беременности может увеличить давление на носовые пазухи, что приведет к головной боли в носовых пазухах, — говорит Коломбо.
- Нарушения сна: Меньшее количество сна может увеличить риск головной боли, и до 94% беременных сообщают о нарушениях сна, которые могут увеличить риск головной боли, говорит Фор.
- Обезвоживание: Тошнота, связанная с беременностью, может помешать людям пить достаточно воды, увеличивая риск головных болей, связанных с обезвоживанием, говорит Фор.
- Голод: По мере того, как вы привыкаете есть больше калорий, у вас могут возникнуть приступы голода и низкого уровня сахара в крови, которые могут вызвать головные боли.
- Гормональные колебания: Гормональные колебания могут играть роль в мигрени и могут быть фактором мигрени во время беременности, говорит Фор.
- Повышенное напряжение: Увеличение веса и изменения тела могут оказывать давление на плечи и шею, что приводит к головной боли напряжения, говорит Фор.
- Отмена кофеина: Люди, отказывающиеся от кофеина во время беременности, могут испытывать симптомы отмены, такие как усталость и головные боли, особенно если они употребляли много кофеина до беременности.
Высокое кровяное давление относится к преэклампсия Коломбо говорит, что также может вызывать головные боли, в основном после 22-й недели.Он говорит, что если у вас внезапно возникла постоянная головная боль, которая отличается от тех, которые вы испытывали в другие моменты беременности, немедленно обратитесь к врачу.
Relief
Выявление причины головной боли может помочь вам получить облегчение, говорит Коломбо.
Например, если головная боль вызвана аллергией, может помочь прием антигистаминных препаратов, говорит он. К сожалению, чтобы найти то, что работает для вас, нужно немного проб и ошибок, говорит Коломбо.
Тем не менее, вот несколько вариантов, которые беременные могут попробовать для облегчения головной боли:
- Пейте воду. Fore всегда рекомендует своим пациентам выпивать целый стакан воды, когда они чувствуют головную боль. Это может помочь предотвратить головную боль, если она вызвана обезвоживанием. Это также может помочь вам сделать паузу и расслабиться, что может помочь, если головная боль связана со стрессом или тревогой.
- Отдых в тихой темной комнате. Отдых может снизить напряжение и избавить от головной боли, — говорит Фор.Он рекомендует, когда вы отдыхаете, избегайте экранов, в том числе телевизоров, планшетов и телефонов.
- Тайленол и другие лекарства: Хотя беременным нельзя принимать многие обезболивающие с НПВП, такие как мотрин или ибупрофен, тайленол совершенно безопасен во время беременности и может использоваться для лечения головных болей. «Женщины страдают напрасно, потому что боятся лекарств», — говорит Коломбо. Если до беременности вы принимали лекарства от мигрени, поговорите со своим врачом о вариантах, безопасных для беременности.
- Горячий или холодный компресс: Тепло и холод могут расслабить мышцы головы и шеи, что может помочь облегчить головную боль, говорит Фор. Он рекомендует поэкспериментировать, что для вас более эффективно, или чередовать горячие и холодные компрессы.
- Массаж головы, плеч и шеи. «» По словам Фор, массаж может облегчить боль от головных болей, вызванных напряжением, и является отличным способом ускорить расслабление.
Когда обращаться к врачу
Головные боли у беременных особенно беспокоят в третьем триместре, когда возрастает риск преэклампсии.
Связанные Что такое преэклампсия? Риски, симптомы и лечениеЕсли вы заметили изменения зрения или пятна, немедленно обратитесь к врачу, так как это признак преэклампсии.
Для диагностики преэклампсии врачи проверяют повышенное артериальное давление и могут провести дополнительный анализ мочи.
Если преэклампсия исключена, а головная боль не проходит и не поддается лечению, особенно тайленолу, все равно важно поговорить с врачом, чтобы определить первопричину.
Визуализация, включая МРТ, безопасна во время беременности и должна использоваться людьми с сильными головными болями, сказал Коломбо. МРТ может помочь диагностировать мигрень, что может помочь вам в выборе лечения.
После того, как вы выясните причину, ваш врач может порекомендовать лекарства, такие как комбинация Бенадрила и Реглана для лечения головных болей. Коломбо говорит, что если ваш врач говорит, что лекарство безопасно, примите его.
«Не заставляйте себя страдать напрасно», — говорит он.
Вывод инсайдера
Как и у обычного населения, головные боли у беременных — обычное дело.У них множество причин, поэтому существует множество возможных методов лечения.
Головные боли в большинстве случаев неудобны, но безвредны. Однако внезапная постоянная головная боль, особенно в третьем триместре, может указывать на преэклампсию, серьезное заболевание.
«Головные боли могут быть очень распространенным явлением во время беременности, но к ним следует относиться серьезно, поскольку они могут быть предупреждающим признаком высокого кровяного давления», — говорит Фор. «Если после отдыха, питья воды и тайленола головная боль не исчезнет, позвоните своему врачу.«
Лекарство от головной боли при беременности
- У женщин мало вариантов лечения головной боли во время беременности.
- Ацетаминофен кажется «золотым стандартом» для лекарств, отпускаемых без рецепта.
- Всегда лучше проконсультироваться с врачом о том, какое лечение лучше всего подходит для вас.
Знать, что безопасно принимать от болей и болей во время беременности, может быть непросто.
В Интернете полно всевозможных «экспертов», которые могут иметь или не располагать самой точной информацией по вопросам здоровья, связанным с беременностью. Вот почему так важно обсудить со своим врачом, что лучше для вас.
Но поскольку у вас не всегда может быть скорый набор вашего врача, приятно иметь быстрый доступ к фактической информации, когда приходит эта смертельная головная боль.
INSIDER поговорил с несколькими врачами, специализирующимися на женском здоровье, о том, что безопасно (и чего следует избегать) от головной боли во время беременности.
Недостаток сна может привести к головным болям. Обезьяна: бизнес-изображения / ShutterstockГоловные боли могут возникать во время беременности из-за стресса, погоды, непереносимости пищи и недостатка сна.
Для женщин, страдающих от сильных головных болей или мигрени во время беременности, девять месяцев могут показаться вечностью. Доктор Сьюзан Хатчинсон, доктор медицины, специалист по головным болям и медицинский советник Migraine X, сказала INSIDER, что у вас больше шансов испытать мигрень во время беременности, если вы страдали от них до беременности.
Она сказала, что основными причинами мигрени во время беременности являются стресс, погодные изменения, такие как изменение атмосферного давления, повышенная чувствительность к пище / консерванты и недостаток сна.
Женщины, у которых развиваются такие состояния, как анемия или диабет во время беременности также вероятно ухудшение состояния мигрени.
Беременным женщинам нельзя принимать большинство безрецептурных лекарств от головной боли.
Просмотрите полки любой аптеки, и вы обязательно найдете множество безрецептурных лекарств от головной боли. К сожалению, большинство из них запрещено во время беременности.
Доктор Хатчинсон посоветовал по возможности избегать приема рецептурных лекарств во время беременности, поскольку они потенциально могут нанести вред развивающемуся плоду. Она также посоветовала избегать противовоспалительных препаратов, таких как Алив, Адвил, Мотрин и Аспирин.
Ацетаминофен является основным ингредиентом Тайленола.Брендан Смяловски / Getty ImagesАцетаминофен — единственное безрецептурное лекарство от головной боли, которое безопасно для беременных женщин.
Доктор О. Лоуренс Ститт, доктор медицины, акушер-гинеколог в Mercy Medical, сказал INSIDER, что парацетамол считается более безопасным лекарством по сравнению с большинством доступных средств от головной боли.
Хотя ацетаминофен определенно может помочь в крайнем случае, важно также отметить, что есть и другие способы предотвращения головных болей во время беременности.
Доктор Ститт посоветовал убедиться, что уровень сахара в крови всегда в пределах нормы. «Лучше всего с этим справиться, если часто есть небольшими порциями, что позволит вам поддерживать уровень сахара в крови в нормальном диапазоне и, надеюсь, избежать головных болей», — добавил он.
Природные средства, такие как массаж и иглоукалывание, являются хорошей альтернативой безрецептурным лекарствам.
Доктор Хатчинсон предпочитает натуральные средства, такие как B-2 (рибофлавин) и Магний для профилактики. Она также рекомендует физиотерапию, массаж, иглоукалывание, адекватное увлажнение и эфирные масла, такие как лаванда и мята.
Но что происходит, когда профилактические меры не работают, а безрецептурный препарат недостаточно силен, чтобы облегчить головную боль?
Доктор.Дэниел Рошан, доктор медицины, доцент Медицинской школы Нью-Йоркского университета, сказал INSIDER, что женщинам, страдающим сильной головной болью или сильной мигренью, могут потребоваться более сильные лекарства, такие как кодеин, но все, что серьезное, следует давать только под наблюдением врача.
Зарегистрируйтесь здесь , чтобы получать любимые истории INSIDER прямо на свой почтовый ящик.
Как избавиться от мигрени во время беременности | Cove
Эффективное лечение мигрени — это не просто облегчение, это меняет жизнь.Это может означать, что вам вернутся дни вашей жизни. Итак, что произойдет, если вы страдаете мигренью и забеременеете?
Узнав, что вы беременны, ваша жизнь может измениться, даже если вы не страдаете мигренью. Вы можете начать чувствовать усталость и тошноту и обнаружите, что имеете дело с новым набором тревог, даже если вас переполняет радость!
Кроме того, вам, вероятно, придется приспособиться к серьезным изменениям в образе жизни, таким как отказ от таких веществ, как алкоголь (и иногда кофе, в зависимости от того, что говорит ваш врач), изменение своего рациона, чтобы избежать рисков заболеваний пищевого происхождения и прекращение приема некоторых лекарств.
Вот где бывает сложно для страдающих мигренью. Ваш OBGYN может не посоветовать вам, как лечить мигрень во время беременности. Мы задали эксперту по мигрени и медицинскому директору Cove доктору Саре Кристал несколько наиболее распространенных вопросов, которые возникают у людей, страдающих мигренью, во время беременности.
Вместо того, чтобы ждать первого приступа мигрени во время беременности, доктор Кристал рекомендует поговорить с врачом, чтобы разработать план лечения на случай, если у вас случится приступ.
Когда вы узнаете, что беременны, вам, вероятно, придется обратиться к акушеру и врачу для лечения головной боли. Не забудьте упомянуть все лекарства, которые вы принимаете от головных болей, включая пищевые добавки, и другие симптомы мигрени.
При таком большом количестве изменений в организме важно «проявлять особую бдительность и избегать триггеров», добавляет доктор Кристал, и избегать пропусков приема пищи, обезвоживания или развития плохих привычек сна.
Конечно, с такими симптомами беременности, как утреннее недомогание и проблемы со сном, это легче сказать, чем сделать.Но постарайтесь сохранить здоровые привычки.
По данным Фонда исследования мигрени, менструальная или «гормональная» мигрень — это тип мигрени, которым страдают 7–19% женщин.
У женщин, у которых они есть, они, как правило, заболевают незадолго до или в начале менструации. По данным Управления по охране здоровья женщин США, быстрое снижение уровня эстрогена и прогестерона до начала менструации может быть причиной менструальной мигрени.
Если вы страдаете от менструальной мигрени, вы можете беспокоиться о том, что у вас также будет склонность к мигрени, вызванной гормональными изменениями, происходящими в вашем организме во время беременности, но есть и хорошие новости.Доктор Кристал отмечает, что у многих женщин, страдающих менструальной мигренью, наблюдается улучшение мигрени во время беременности.
Если вам не повезло, что вы меньше страдаете от мигрени во время беременности, что вы можете сделать для их лечения? Оказывается, что во время беременности многие лекарства, отпускаемые по рецепту и без рецепта, считаются небезопасными или опасными или просто недостаточно исследованы, чтобы врачи могли с уверенностью давать рекомендации.
По словам доктора Кристал, «ацетаминофен (Тайленол®) и метоклопрамид (Реглан®), которые могут помочь уменьшить тошноту и боль, являются наиболее безопасными лекарствами для приема.Она добавляет, что некоторые акушеры могут прописать ондансетрон для лечения сильной тошноты, «и считают это безопасным».
При этом доктор Кристал отмечает, что всегда лучше принимать самую низкую эффективную дозу, даже из одобренных лекарств.
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил®, Мотрин®), небезопасны в первом или третьем триместрах. Точно так же не следует принимать напроксен (Алев®) во время беременности. Это может быть безопасно во втором триместре, но только если это специально одобрено вашим доктором.
Доктор Кристал добавляет, что, хотя многие акушеры не рекомендуют использовать триптаны во время беременности, время от времени они могут быть безопасными. Врачи могут прописать опиаты при сильной головной боли во время беременности, но, по ее словам, их «следует использовать с осторожностью».
Проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства от мигрени, чтобы убедиться, что они безопасны для вас и вашей беременности.
Два самых безопасных препарата, ацетаминофен и метоклопрамид, можно смешивать. Вы также можете комбинировать парацетамол и ондансетрон.Хрустальные ноты.
Мигрень может быть настолько серьезной, что вы можете беспокоиться, что она затронула и вашего ребенка. «Хорошая новость, — говорит доктор Кристал, — состоит в том, что крупные исследования не показали повышенного уровня врожденных дефектов или мертворождений у мигрени».
При этом, по данным Национального фонда головной боли, женщины, у которых мигрень настолько серьезна, что они попадают в отделение неотложной помощи, имеют более высокий риск таких осложнений, как преэклампсия, преждевременные роды и низкий вес при рождении.
Доктор.Crystal определяет несколько домашних средств, которые могут помочь вам получить облегчение, не прибегая к лекарствам, в том числе:
- Акупрессура
- Биологическая обратная связь
- Эфирные масла (например, масло мяты перечной)
- Горячие и холодные компрессы
- Массаж
Прием магния также может помочь предотвратить мигрень во время беременности, добавляет доктор Кристал.
Можно с уверенностью предположить, что все, что считается «домашним средством» или «альтернативным лечением» мигрени, безопасно во время беременности, но это не так.
Доктор Кристал называет несколько профилактических добавок, которых следует избегать во время беременности, в том числе:
«В случае сомнений, — призывает она, — всегда спрашивайте совета у врача или фармацевта о приеме безрецептурных препаратов во время беременности».
Кофеин и мигрень связаны интересными отношениями. По данным Национального фонда головной боли, кофеин может помочь облегчить боль, поскольку «он обладает свойствами, которые могут даже улучшить действие некоторых болеутоляющих. Тем не менее, для некоторых людей кофеин вызывает мигрень.А ежедневная зависимость от кофеина может привести к повторным головным болям.
С учетом всего сказанного, даже если вы знаете, что кофеин помогает бороться с мигренью, что вы можете сделать? Разве кофеин запрещен во время беременности?
Если вы сопротивлялись желанию дотянуться до чашки кофе, успокойтесь. Доктор Кристал указывает, что во время беременности можно употреблять немного кофеина (радуйтесь!). «Выпивая до 12 унций. кофе в день или около 200 мг кофеина считается безопасным », — говорит она. Тем не менее, всегда полезно дважды проконсультироваться с врачом, прежде чем наливать себе чашку.
Поскольку во время беременности многие лекарства от мигрени не используются, может показаться, что ваш арсенал на исходе.
При меньшем количестве лекарств изменение образа жизни может иметь огромное значение для сдерживания мигрени во время беременности.
Доктор Кристал рекомендует:
- Избегайте известных вам триггеров мигрени
- Стоматологическое обследование для ночного сторожа, если необходимо
- Частое питание небольшими порциями (что может помочь при тошноте и головных болях)
- Хороший сон и достаточное количество из них
- Физиотерапия при боли в шее и мышечных спазмах
- Пренатальный массаж
- Максимальное снижение стресса и изучение методов борьбы со стрессом
«Из-за резких гормональных изменений и увеличения объема крови», — говорит д-р.Кристал: «Первый триместр часто является временем усиленных головных болей у женщин с мигренью».
К счастью, они могут поправиться во втором триместре, «хотя для некоторых пациентов поворотный момент наступает примерно на 20 неделе».
У некоторых женщин мигрень может возобновиться ближе к концу беременности, возможно, потому, что дискомфорт на поздних сроках беременности может повлиять на ваш сон.
Плохие новости? Даже если мигрень уменьшилась во время беременности, она может вернуться после того, как вы родите ребенка, предупреждает доктор.Кристалл. С другой стороны, грудное вскармливание может отсрочить возвращение мигрени.
Если вы кормите грудью, вам следует избегать приема лекарств, которые, как известно, попадают в ваше грудное молоко (и для вашего ребенка).
Когда дело доходит до лекарств для лечения острых приступов мигрени, когда они возникают, «суматриптан обычно считается безопасным, — отмечает доктор Кристал, — но элетриптан предпочтительнее из-за минимального выделения в грудное молоко».
Что касается профилактических препаратов, пропранолол и амитриптилин обычно считаются безопасными, — говорит доктор.Кристалл, хотя врачей недостаточно данных о топирамате, чтобы оценить, насколько он безопасен.
На всякий случай обсудите с врачом свое лечение мигрени, чтобы убедиться, что оно безопасно для кормящих матерей. А пока ознакомьтесь с TOXNET, базой данных о лекарствах, безопасных для использования во время грудного вскармливания.
Во время беременности вы занимаетесь миллионом вещей, и борьба с мигренью может усугубить стресс. А поскольку во время беременности могут возникать другие типы головных болей, например, головные боли напряжения, вам могут потребоваться дополнительные рекомендации о том, как справиться с головными болями во время беременности.
Чтобы облегчить вам жизнь и обезопасить своего ребенка, составьте план лечения головных болей на ранних сроках беременности и всегда проконсультируйтесь с врачом, прежде чем принимать лекарства или начинать лечение.
Информация, представленная в этой статье, не заменяет профессиональные медицинские консультации, диагностику или лечение. Вы не должны полагаться на содержание этой статьи для получения конкретных медицинских рекомендаций. Если у вас есть какие-либо вопросы или опасения, обратитесь к врачу.
Суматриптан — это пероральный препарат, показанный для острого лечения мигрени с аурой или без нее у взрослых, а не для профилактики приступов мигрени или лечения кластерной головной боли. Сообщите своему врачу, если вы беременны или планируете забеременеть. Вам нужно будет обсудить преимущества и риски использования любого из этих препаратов во время беременности. Сообщите своему врачу, если вы кормите грудью. Немедленно позвоните своему врачу, если у вас есть стеснение в груди, горле, шее или челюсти, боль, давление или тяжесть; вспыхивает холодный пот; сбивчивое дыхание; учащенное сердцебиение; сердцебиение, которое кажется ненормальным; или очень сильное головокружение или потеря сознания.При приеме этого препарата редко возникали очень серьезные, а иногда и смертельные заболевания кровеносных сосудов головного мозга, такие как инсульт. Немедленно позвоните своему врачу, если у вас есть слабость на одной стороне тела, проблемы с речью или мышлением, нарушение равновесия, обвисание на одной стороне лица или изменение зрения. Вы можете узнать больше о побочных эффектах суматриптана, предупреждениях и мерах предосторожности здесь. Полная информация о назначении суматриптана доступна здесь.
Метоклопрамид используется для лечения или предотвращения расстройства желудка и рвоты.У некоторых людей, принимающих этот препарат, может развиться очень серьезная проблема с мышцами, называемая поздней дискинезией. Эта мышечная проблема может не исчезнуть, даже если прекратить прием этого препарата. Иногда симптомы могут уменьшаться или исчезать со временем после прекращения приема этого препарата. Риск поздней дискинезии может быть выше у людей с диабетом и у пожилых людей, особенно у пожилых женщин. Риск также тем выше, чем дольше вы принимаете этот препарат или принимаете более высокие дозы. Проблемы с мышцами также могут возникнуть после кратковременного использования низких доз. Немедленно позвоните своему врачу, если у вас есть проблемы с контролем движений тела или у вас есть проблемы с мышцами языка, лица, рта или челюсти, такие как высунутый язык, надутые щеки, сморщивание во рту или жевание.Избегайте приема этого препарата более 12 недель. Вы можете узнать больше о побочных эффектах, предупреждениях и мерах предосторожности метоклопрамида здесь. Полная информация о назначении метоклопрамида доступна здесь.
Ондансетрон — это лекарство, используемое для лечения или предотвращения расстройства желудка и рвоты. Немедленно сообщите своему врачу или обратитесь за медицинской помощью, если у вас есть какие-либо из следующих признаков или симптомов, которые могут быть связаны с очень серьезным побочным эффектом: признаки аллергической реакции, боль или давление в груди, медленное сердцебиение, онемение и покалывание, боль в животе. , проблемы с мочеиспусканием, проблемы с контролем движений тела, изменение зрения, чувство сильной сонливости, судороги, головокружение, лихорадка или озноб, аллергические реакции, такие как кожная сыпь, зуд или крапивница, отек лица, губ или языка; проблемы с дыханием; путаница; головокружение; быстрое или нерегулярное сердцебиение; ощущение слабости или головокружения, падает; лихорадка и озноб; потеря равновесия или координации; судороги; потливость; отек рук и ног; стеснение в груди; тремор; необычно слабый или усталый.При приеме этого препарата может возникнуть нарушение сердечного ритма (удлинение интервала QT). Немедленно позвоните своему врачу, если у вас учащенное сердцебиение, сердцебиение, которое кажется ненормальным, или если вы потеряли сознание. Может возникнуть очень серьезная, а иногда и смертельная проблема со здоровьем, называемая серотониновым синдромом. Риск может быть выше, если вы принимаете этот препарат вместе с лекарствами от депрессии, мигрени или некоторыми другими лекарствами. Если у вас есть какие-либо признаки аллергической реакции, как можно скорее проконсультируйтесь с врачом или медицинским работником.Сообщите своему врачу, если у вас есть какие-либо из этих условий: болезни сердца; нерегулярное сердцебиение в анамнезе; болезнь печени; низкий уровень магния или калия в крови; необычная или аллергическая реакция на ондансетрон, гранисетрон, другие лекарства, пищевые продукты, красители или консерванты; беременны или пытаетесь забеременеть; кормление грудью. Немедленно позвоните своему врачу, если у вас есть возбуждение; изменение баланса; путаница; галлюцинации; высокая температура; быстрое или ненормальное сердцебиение; промывание; мышечные подергивания или жесткость; судороги; дрожь или дрожь; сильное потоотделение; очень сильный понос, расстройство желудка или рвота; или очень сильная головная боль.Полная информация о назначении ондансетрона доступна здесь, а ODT для ондансетрона — здесь. Вы можете узнать больше о побочных эффектах ондансетрона, предупреждениях и мерах предосторожности здесь.
Пропранолол и метопролол используются для лечения высокого кровяного давления и предотвращения мигрени. Не прекращайте прием этих препаратов сразу. Если вы это сделаете, боль в груди будет усиливаться, а в некоторых случаях может случиться сердечный приступ. Риск может быть выше, если у вас есть определенные типы сердечных заболеваний.Чтобы избежать побочных эффектов, вам следует постепенно прекратить прием этого препарата в соответствии с указаниями врача. Немедленно позвоните своему врачу, если у вас возникла новая или усилилась боль в груди или возникли другие проблемы с сердцем. Вы можете узнать больше о побочных эффектах пропранолола, предупреждениях и мерах предосторожности здесь. Полная информация о назначении пропранолола доступна здесь. Вы можете узнать больше о побочных эффектах, предупреждениях и мерах предосторожности метапролола здесь. Полная информация о назначении метопролола доступна здесь.
Амитриптилин используется для лечения плохого настроения (депрессии).Он может быть предоставлен вам по другим причинам. Не прекращайте прием этого препарата внезапно, не позвонив своему врачу. У вас может быть повышенный риск появления симптомов отмены. Подобные препараты повышают вероятность суицидальных мыслей или действий у детей и молодых людей. Риск может быть выше у людей, у которых были эти мысли или действия в прошлом. Все люди, принимающие этот препарат, нуждаются в тщательном наблюдении. Немедленно обратитесь к врачу, если такие признаки, как плохое настроение (депрессия), нервозность, беспокойство, ворчливость, панические атаки, изменения настроения или действий, являются новыми или более серьезными.Немедленно позвоните врачу, если возникнут какие-либо мысли или действия о самоубийстве. Этот препарат не одобрен для применения у детей. Вы можете узнать больше о побочных эффектах, предупреждениях и мерах предосторожности амитриптилина здесь. Полная информация о назначении амитриптилина доступна здесь.
Топирамат — это пероральные препараты, используемые для предотвращения мигрени. Немедленно позвоните своему врачу, если у вас жар или вы не потеете во время занятий или при высоких температурах. Пациенты, принимающие этот препарат, могут подвергаться большему риску суицидальных мыслей или действий.Риск может быть выше у людей, у которых были эти мысли или действия в прошлом. Немедленно обратитесь к врачу, если такие признаки, как плохое настроение (депрессия), нервозность, беспокойство, ворчливость, панические атаки, изменения настроения или действий, являются новыми или более серьезными. Немедленно позвоните врачу, если возникнут какие-либо мысли или действия о самоубийстве. При применении этого препарата возникали очень серьезные, а иногда и смертельно опасные проблемы с печенью. Немедленно позвоните своему врачу, если у вас есть признаки проблем с печенью, такие как темная моча, чувство усталости, отсутствие голода, расстройство желудка или боли в животе, светлый стул, рвота или пожелтение кожи или глаз.Этот препарат может вызвать очень серьезные проблемы с глазами. Если не лечить, это может привести к длительной потере зрения. Вы можете узнать больше о побочных эффектах топирамата, предупреждениях и мерах предосторожности здесь. Полная информация о назначении топирамата доступна здесь.
Вам рекомендуется сообщать в FDA о побочных эффектах рецептурных препаратов. Посетите MedWatch: https://www.fda.gov/Safety/MedWatch/default.htm или позвоните по телефону 1-800-FDA-1088.
Фото Ксавьера Мутона Фотография на Unsplash
Головная боль и беременность: систематический обзор | The Journal of Headache and Pain
Во время беременности непреднамеренное воздействие тератогенных агентов может привести к необратимым порокам развития плода [53, 54].К сожалению, большинство пациенток не осведомлены о возможных тератогенных рисках принимаемых лекарств и их профилях безопасности во время беременности [55].
Во время беременности и кормления грудью предпочтительной терапевтической стратегией всегда должна быть немедикаментозная. Тем не менее, неуправляемая головная боль может привести к стрессу, недосыпанию, депрессии и плохому питанию, что, в свою очередь, может иметь негативные последствия для матери и ребенка. Следовательно, если немедикаментозные вмешательства кажутся неадекватными, следует сделать хорошо продуманный выбор в отношении использования лекарства с учетом всех преимуществ и возможных рисков (таблицы 4 и 5).Основное правило должно заключаться в том, чтобы стремиться к наименьшей эффективной дозе и наименьшей продолжительности лечения.
Таблица 4 Сводная таблица по лечению головной боли у беременных Таблица 5 Сводная таблица по лечению головной боли у кормящих женщинЛекарство считается безопасным при грудном вскармливании, если относительная доза для младенца <10% [36, 56]. Риск побочных эффектов можно свести к минимуму, если принимать лекарства сразу после кормления грудью и полностью отказываться от молока в течение как минимум 4 часов [18].
Немедикаментозное лечение
Следует избегать триггерных факторов, таких как лишение сна, пропуск приема пищи и эмоциональный стресс. Рекомендуется сбалансированный образ жизни с упором на физическую активность и регулярное питание и сон [37, 57,58,59,60,61,62]. Могут быть полезны иглоукалывание и поведенческая терапия, такая как биологическая обратная связь и йога [37, 58, 62]. В частности, для женщин с хроническим сердечным заболеванием полезен скрининг апноэ во сне, поскольку его распространенность выше у пациенток с кластером и во время беременности [63].Может быть предложено лечение стоматологическим устройством или постоянное положительное давление в дыхательных путях [57].
Симптоматическое лечение
Парацетамол / ацетаминофен
Парацетамол считается наиболее безопасным методом лечения острой боли во время беременности и кормления грудью [37, 50, 54, 59,60,61,62, 64, 65]. Несмотря на эту историческую репутацию, новые данные, предполагающие возможную связь между пренатальным воздействием парацетамола и повышенным риском астмы и синдрома дефицита внимания / гиперактивности (СДВГ) у ребенка, вызывают некоторую озабоченность [37, 60, 62].Пациентов следует проинформировать о разнице между парацетамолом и комбинированными препаратами, содержащими парацетамол и другие вещества, такие как кодеин или кофеин.
Аспирин
Использование ацетилсалициловой кислоты (АСК) в низких дозах (<100 мг / день), по-видимому, не вызывает каких-либо сопутствующих материнских или неонатальных осложнений. Однако следует избегать более высоких доз, а также его использования в третьем триместре, поскольку может быть связь с преждевременным закрытием артериального протока и маловодием [20, 50, 53, 54, 60].Благодаря своему влиянию на функцию тромбоцитов, АСК также может увеличивать риск неонатального кровотечения [18].
Кормящим женщинам не рекомендуется использовать АСК из-за потенциальной токсичности. Это связано с синдромом Рея. Подозревается потенциальное неблагоприятное воздействие на функцию тромбоцитов у младенца, но остается неясным [37, 59, 61, 64].
Кофеин
В исследованиях на животных был продемонстрирован тератогенный эффект высоких доз кофеина. С другой стороны, напитки, содержащие кофеин, очень часто употребляются во время беременности, без каких-либо побочных эффектов.В целом считается, что употребление кофеина в низких дозах безопасно. От умеренных до высоких суточных доз более спорно, поскольку они могут быть связаны с выкидышем, низкой массой тела при рождении и преждевременными родами [60, 62, 66]. Следует избегать приема комбинированных препаратов, содержащих парацетамол, аспирин и кофеин [50].
Умеренное потребление кофеина кажется безопасным для матери и ребенка при грудном вскармливании [64].
Нестероидные противовоспалительные препараты
Следует обратить внимание на время беременности и тип применяемых нестероидных противовоспалительных препаратов (НПВП).Неселективные ингибиторы ЦОГ, такие как ибупрофен, напроксен и диклофенак, могут быть относительно безопасным выбором во втором триместре. Nsaid не рекомендуются в третьем триместре, поскольку существует повышенный риск таких осложнений, как преждевременное закрытие артериального протока, нарушение функции почек, церебральный паралич и внутрижелудочковое кровотечение новорожденных [50, 61, 62, 66]. Более свежие данные показывают, что в первом триместре беременности следует избегать НПВС. На основании имеющихся отчетов подозревается повышенный риск выкидыша при использовании до зачатия, и это кажется правдоподобным в отношении фармакологических свойств этого препарата.В различных исследованиях, охватывающих более 20 000 беременностей, сообщалось о связи между врожденными пороками развития и пренатальным воздействием НПВС в первом триместре. Некоторые популяционные исследования подтверждают связь, а другие нет [37, 60, 61]. Селективные ингибиторы ЦОГ2 противопоказаны беременным на основании немногих доступных пренатальных данных [60].
Напроксен, индометацин и ибупрофен совместимы с грудным вскармливанием; предпочтение отдается ибупрофену из-за его короткого периода полувыведения и низкого выведения с грудным молоком.У новорожденных с желтухой воздействие НПВС может усугубить состояние [37, 60, 61, 64].
Triptans
Имеются значительные данные об использовании суматриптана во время беременности. Несколько крупных регистров беременностей, охватывающих более 3000 беременностей, ретроспективно анализируют использование других триптанов, в частности ризатриптана, золмитриптана и элетриптана [37, 56]. Благодаря своей небольшой молекулярной массе суматриптан может проходить через плаценту [67]. Однако перенос происходит медленно и пассивно, так что только около 15% материнской дозы достигает плода через 4 часа [68].Ephross et al. Приведены последние данные регистров беременностей суматриптаном и наратриптаном [69]. До 2012 года в регистр было включено 680 подвергшихся воздействию женщин, родивших 689 плодов. 90,9% из них подвергались воздействию суматриптана. Общий риск серьезных врожденных дефектов при воздействии суматриптана составил 4,2%. Наиболее частыми врожденными дефектами были дефект межжелудочковой перегородки ( n = 4), стеноз привратника ( n = 3) и хромосомные аномалии ( n = 5). Авторы пришли к выводу, что суматриптан не вызывает тератогенности, поскольку уровни риска серьезных врожденных дефектов были аналогичны показателям в общей популяции (3-5%).Только один серьезный врожденный дефект, то есть дефект межжелудочковой перегородки, возник под воздействием наратриптана в течение первого триместра у плода, который также подвергался воздействию суматриптана. Число новорожденных, получавших наратриптан, было слишком низким для точной интерпретации [69]. В регистре ризатриптана 4 основных порока развития имели место при 56 беременностях (7,1%). Также в этом случае данных в настоящее время слишком мало, чтобы сделать какой-либо вывод [56, 70]. Обсервационные исследования, проведенные в Дании, Швеции и Норвегии, не показали повышенного риска пороков развития плода при применении триптана [67, 71,72,73].Однако дети, подвергшиеся воздействию триптанов в утробе матери, могут иметь более высокий риск развития экстернализирующего поведения [74]. Воздействие триптанов на поздних сроках беременности связано с повышенным риском атонии матки и послеродового кровотечения [37, 56, 60, 61, 69, 72, 73, 75, 76]. В своем метаанализе Марченко и соавт. Сделан вывод о том, что триптаны не приводят к увеличению частоты серьезных врожденных пороков развития [76]. Частота самопроизвольных абортов была выше по сравнению со здоровым контролем (OR 3,54), но не среди нелеченных мигрени [76].Записи в журналах регистрации беременностей являются добровольными и поэтому не являются систематическими. Большинство регистров и обсервационных исследований не содержат достаточных данных о том, как часто принимались триптаны, о воздействии сопутствующих лекарств или тяжести заболевания в качестве возможных искажающих факторов [76,77,78]. Существует некоторая озабоченность по поводу потенциального повышенного риска поведенческих проблем, таких как дефицит внимания и агрессивные расстройства, после дородового воздействия триптанов, особенно в первом триместре [74].
Использование суматриптана совместимо с грудным вскармливанием без необходимости «накачивать и откачивать».Воздействие на грудного ребенка очень низкое, что соответствует 0,5% дозы для матери, и о каких-либо побочных эффектах у грудного ребенка не сообщалось [77]. Теоретически элетриптан можно считать даже более безопасным, поскольку доза в грудном молоке составляет всего 0,002% через 24 часа [36]. Четких контролируемых доказательств в отношении других триптанов нет. Считается, что они, вероятно, совместимы с грудным вскармливанием [37, 57, 59, 61, 62, 64, 79]. В качестве дополнительной меры безопасности можно посоветовать воздержаться от грудного вскармливания в течение 24 часов после их использования [59].
Кислород
Для беременных и кормящих женщин с СН предпочтительным лечением является введение кислорода с высокой скоростью потока через маску без повторного дыхания.Это кажется безопасным вариантом без доказанного неблагоприятного воздействия на ребенка или мать [50, 57, 79, 80].
Лидокаин
Использование лидокаина является важным вариантом для беременных с ХГ, когда лечение кислородом оказывается недостаточным [50, 57, 80]. Препараты для интраназального введения являются предпочтительными, поскольку предполагается, что они имеют лучший профиль безопасности, чем препараты для системного применения [80].
Лидокаин совместим с грудным вскармливанием в любых формах [57, 64, 79, 80].
Кортикостероиды
Существует некоторая озабоченность по поводу раннего созревания легких и несколько повышенного риска волчьей пасти, но при инвалидизации CH и мигренозном статусе преднизон и преднизолон остаются разумной альтернативой [57, 60, 65, 80].Следовательно, их следует избегать в течение первого триместра, а дозу следует поддерживать как можно более низкой [80].
Пероральный преднизон и преднизолон совместимы с грудным вскармливанием, так как только около 1-2% дозы от матери передается плоду [64]. Следует избегать длительной терапии высокими дозами, поскольку это может повлиять на рост и развитие ребенка [57, 64]. При внутривенном введении кормление грудью следует отложить на срок от 2 до 8 часов после введения [80].
Опиоиды
Слабые опиоиды, такие как трамадол и кодеин, можно рассматривать, когда неопиоидные препараты не приносят облегчения [37, 61, 66, 81].Первоначально предполагалось, что кодеин увеличивает риск развития волчьей пасти и паховой грыжи, но крупные обсервационные исследования не смогли подтвердить это [81]. Несколько более высокий риск сердечных дефектов или расщелины позвоночника был описан после воздействия опиоидов в первом триместре [61]. Следует категорически не рекомендовать длительное использование таких препаратов из-за риска головной боли (МЗ), связанной с чрезмерным употреблением лекарств, для матери и зависимости от синдрома отмены у новорожденных [37, 62]. Более сильные составы следует использовать с осторожностью, а использование опиоидов в третьем триместре не рекомендуется, поскольку наркотики проникают через плаценту и могут вызвать брадикардию плода, угнетение дыхания и врожденные дефекты [61, 62].
Спорадическое употребление слабых опиоидов совместимо с грудным вскармливанием. Когда необходимы повторные дозы или высокие дозы опиоидов, существует риск седативного эффекта, угнетения дыхания и запора у младенца [37, 61, 64].
Алкалоиды спорыньи и спорыньи
Алкалоиды спорыньи и спорыньи противопоказаны при беременности из-за известного утеротонического и сосудосуживающего действия, а также ряда серьезных побочных эффектов на плод, таких как дистресс плода и врожденные дефекты [18, 37, 50, 57 , 59, 61, 62, 66].Другие возможные тератогенные эффекты включают атрезию кишечника и нарушение мозгового развития [3].
Их следует избегать кормящим женщинам. Помимо системных побочных эффектов у младенцев, таких как рвота, диарея и судороги, эти препараты могут снизить уровень пролактина, уменьшив выработку молока [37, 59, 61, 64].
Противорвотные средства
Считается, что противорвотные средства наиболее безопасны во время беременности [21]. Однако данных очень мало.
Метоклопрамид обычно используется во время беременности без значительных побочных эффектов для плода [50, 54, 57, 59, 61, 62].Хлорпромазин и прохлорперазин могут иметь повышенный риск неонатальных экстрапирамидных или абстинентных симптомов, если их принимать в третьем триместре [37], домперидон может привести к синдрому удлиненного интервала QT [82], а при применении дифенгидрамина возможны седативный эффект и апноэ после родов [64].
Доксиламин, антагонисты гистаминовых рецепторов h2, пиридоксин, дицикловерин и фенотиазины — другие варианты лечения без отмеченных неблагоприятных исходов беременности [54]. В последнее время возникли некоторые опасения по поводу использования ондансетрона во время беременности.По-видимому, существуют противоречивые данные о возможном тератогенном эффекте, а также о способности вызывать серотониновый синдром и удлинение интервала QT [37].
Предполагается потенциальная токсичность метаклопрамида, хлорпромазина и прохлорперазина для грудного ребенка при применении у кормящих матерей [57, 59, 64]. Противорвотные средства могут вызывать седативный эффект или раздражительность, но также возможны апноэ и экстрапирамидные симптомы [37].
На основании вышеупомянутой информации парацетамол 500 мг отдельно или в комбинации с аспирином 100 мг, метоклопрамидом 10 мг или трамадолом 50 мг рекомендуется в качестве симптоматического лечения первого выбора при первичной головной боли от умеренной до тяжелой во время беременности.Суматриптан может быть симптоматическим средством второго выбора при мигрени у беременных.
Профилактическое лечение
Антигипертензивные препараты
-адреноблокаторы (метопролол и пропранолол) являются препаратами первой линии для профилактики мигрени у беременных и кормящих женщин. [37, 54, 59,60,61]. Возможные побочные эффекты для плода, такие как задержка внутриутробного развития, преждевременные роды и респираторный дистресс, описаны в некоторых исследованиях [37, 60]. По возможности следует прекратить прием бета-адреноблокаторов в третьем триместре беременности, так как это может вызвать у новорожденных фармакологические эффекты, такие как брадикардия, гипотензия и гипогликемия.Новорожденные, подвергшиеся воздействию в последнем триместре, должны находиться под тщательным наблюдением [37, 61].
Β-адреноблокаторы выделяются с грудным молоком в очень низких дозах, а их концентрации в плазме крови ребенка незначительны. При кормлении грудью метопролол предпочтительнее пропранолола. Возможные побочные эффекты включают сонливость, гипогликемию новорожденных, гипотензию, слабость и брадикардию [37]. Следует проявлять осторожность у младенцев с астмой [64].
Антигипертензивные препараты, влияющие на ренин-ангиотензиновую систему, такие как ингибитор АПФ лизиноприл или блокатор рецепторов ангиотензина кандесартан, считаются противопоказанными на любом сроке беременности, поскольку их применение сопряжено со значительным риском для плода [37, 61].Кандесартан, вероятно, совместим с грудным вскармливанием, уделяя особое внимание развитию почек [64]. Лизиноприл, вероятно, также совместим, но конкретных данных о грудном вскармливании нет [64].
Когда профилактическое лечение необходимо беременной или кормящей грудью пациентке с ХГ, верапамил в самой низкой эффективной дозе остается препаратом выбора [57, 64, 79, 80].
Антидепрессанты
Трициклические антидепрессанты (ТЦА) считаются наиболее безопасным вариантом второй линии, когда β-адреноблокаторы противопоказаны или неэффективны.Амитриптилин предпочтительнее. Некоторые исследования предполагают возможный тератогенный эффект ТЦА (например, сердечно-сосудистые заболевания или аномалии конечностей), но четкая причинно-следственная связь не может быть доказана [18, 37, 59, 61, 62]. При использовании на поздних сроках беременности все антидепрессанты могут вызвать абстинентный синдром [82]. Амитриптилин и нортриптилин относительно безопасны при грудном вскармливании. У матерей, получавших амитриптилин, младенцы подвергаются воздействию примерно 1-2% материнской дозы, и не предполагается никакого накопления [60], и это, по-видимому, не оказывает отрицательного воздействия на ребенка [59,60,61, 64].Однако могут наблюдаться сонливость и антихолинергические симптомы, такие как сухость во рту или запор [37].
Ингибитор обратного захвата серетонина и норэпинефрина (ИОЗСН) венлафаксин следует избегать во время беременности. Нет четких указаний на возможное тератогенное или абортивное действие дулоксетина. О неблагоприятных педиатрических эффектах не сообщалось в небольшом количестве данных о кормящих матерях младенцах, принимавших snris дулоксетин и венлафаксин [50, 60, 62, 64].
Противоэпилептические препараты
Вальпроат противопоказан во время беременности из-за разрушительных побочных эффектов для плода, таких как дефекты нервной трубки и другие серьезные пороки развития, такие как волчья пасть, дефекты сердца или мочевыводящих путей [37, 54, 61, 83].Вальпроат в очень низких дозах попадает в грудное молоко и вряд ли серьезно повлияет на ребенка [37]. Хотя вальпроат кажется безопасным при грудном вскармливании, его следует избегать женщинам детородного возраста из-за его тератогенного действия. Если нельзя избежать кормления грудью, принимающей вальпроат, рекомендуется контролировать функцию печени и тромбоцитов у ребенка [59, 61, 64].
Использование топирамата во время беременности связано с повышенным риском расщелины губы / неба и низкой массы тела при рождении, особенно при приеме в течение первого триместра [81].Возможные преимущества в качестве профилактики мигрени, похоже, не перевешивают риски. Поэтому в этом контексте следует избегать применения топирамата [37, 54, 60, 62, 84]. Уровень топирамата в плазме младенцев достигает 25% от материнских уровней, и новорожденных следует контролировать на предмет седативного эффекта, раздражительности, плохого сосания, потери веса и диареи. О других значительных побочных эффектах не сообщалось [61, 64, 84].
Данные о пренатальном воздействии габапентина ограничены. Предполагается связь с остеологическими деформациями.Поэтому его использование не рекомендуется во время беременности [54, 60]. Габапентин кажется совместимым с грудным вскармливанием. На сегодняшний день особых опасений не поступало [64].
Ламотриджин имеет хороший профиль безопасности по сравнению с другими противоэпилептическими препаратами, поэтому является предпочтительным вариантом для женщин детородного возраста. Недавний метаанализ показал, что частота выкидышей, мертворождений, преждевременных родов и маленьких для гестационного возраста новорожденных не увеличивается после внутриутробного воздействия ламотриджина по сравнению с населением в целом [85].Точно так же внутриутробное воздействие ламотриджина, по-видимому, не связано с увеличением частоты врожденных дефектов и долговременных повреждений нервной системы [85].
Лечение ламотриджином во время грудного вскармливания безопасно, о серьезных побочных эффектах или когнитивных нарушениях и нарушениях развития не сообщалось [86].
Пищевые добавки
Магний (до 350 мг / смерть) можно использовать во время беременности [81]. Однако сообщалось о преходящих неврологических симптомах у новорожденных и гипотонии [82].Если магний вводится внутривенно в течение длительного времени, возможны костные аномалии [37]. В связи с этим хроническое употребление магния во время беременности сейчас кажется более спорным, чем раньше [37, 62].
Коэнзим Q10 кажется разумным вариантом профилактического лечения во время беременности. На сегодняшний день сообщений о серьезных побочных эффектах не поступало [37, 58].
Пиретрум ( Tanacetum parthenium ), белокопытник ( Petasites hybridus ) и высокие дозы рибофлавина не рекомендуются во время беременности [37, 61].
И магний, и рибофлавин совместимы с грудным вскармливанием. О безопасности применения кофермента Q10, пиретрума и белокопытника при лактации четкой информации нет [61, 64].
Флунаризин
Блокаторов кальциевых каналов следует избегать при беременности и кормлении грудью, поскольку данных по безопасности недостаточно [37, 54, 61].
Литий
Литий при СН обычно не следует использовать во время беременности из-за известного тератогенного эффекта. Это связано с врожденными пороками сердца и сердечными аритмиями, аномалиями центральной нервной системы и эндокринной системы, многоводием и мертворождением.Использование лития может быть рассмотрено у беременных с тяжелым течением CH, когда верапамил неэффективен, если польза для матери явно превышает возможный риск для плода [57, 62, 79, 80].
Литий достигает высокой относительной детской дозы 50%. В основном киндни у новорожденных кажется чувствительной к литию и описана почечная токсичность [57]. №
Назначение лития кормящим женщинам спорно, но, как и у беременных, в случаях тяжелого неконтролируемого ХГ его можно рассматривать [57, 79].
Ботулинический токсин типа А
Ботулинический токсин типа А, вероятно, безопасен во время беременности из-за его местных механизмов действия. Однако имеется очень мало данных, и в основном это касается его использования в качестве косметического средства [61].
Нет сообщений о ботулотоксине типа А во время кормления грудью, но передача в грудное молоко маловероятна из-за его высокой молекулярной массы [61].
Поскольку на данный момент нет хорошо контролируемых данных по его показаниям, его следует использовать только для пациентов с тяжелой резистентной к лечению хронической мигренью [37, 61, 87].
Блокады нервов
Блокады периферических нервов считаются безопасными при беременности и кормлении грудью. Из-за их периферической локализации системный эффект значительно меньше, чем при пероральном приеме лекарств. Предпочтительным средством для инъекций является лидокаин. Альтернативы — бупивакаин или бетаметазон. Бупивакаин может быть связан с кардиотоксичностью плода [37, 57, 62, 88, 89].
Мелатонин
Нет четких доказательств вредных побочных эффектов при использовании мелатонина во время беременности.Однако предполагается, что введение экзогенного мелатонина во время беременности может мешать развитию постнатального циркадного ритма [79].
Мелатонин — это натуральное вещество грудного молока, которое выделяется в циркадном цикле. Гипотетически можно предположить, что использование экзогенного мелатонина оказывает негативное влияние на послеродовой сон и другие гормональные циклы. Нет соответствующих данных, подтверждающих эту гипотезу [79]. Мелатонин в низких дозах кажется совместимым с грудным вскармливанием [64].
Головные боли при беременности | Tommy’s
Уход за беременными по-прежнему важен во время пандемии коронавируса, и службы все еще работают. Если у вас есть какие-либо опасения по поводу своей беременности, позвоните своему терапевту, акушерке, в ближайшее отделение ранней беременности или родильное отделение.
Как лечить головную боль при беременности?
Если у вас слабая головная боль, можно принять парацетамол. Убедитесь, что вы следуете инструкциям на упаковке относительно того, сколько вы можете принять.
Есть некоторые обезболивающие, которые нельзя принимать во время беременности.К ним относятся таблетки или капсулы, которые:
- содержат добавленный кофеин (иногда продается с надписью «extra» на этикетке)
- содержат кодеин
- обладают противовоспалительным действием, как ибупрофен или аспирин.
Некоторым женщинам можно посоветовать принимать низкие дозы аспирина в качестве лечения, если у них ранее были выкидыши или у них есть риск преэклампсии. Это назначит врач. Аспирин не следует принимать для лечения головной боли.
Постарайтесь принять минимальную эффективную дозу парацетамола и в течение кратчайшего времени.Ваш акушер, терапевт или фармацевт могут дать вам дополнительные советы, если боль не проходит и не проходит с помощью парацетамола.
Узнайте больше о лекарствах и лекарствах для беременных.
Что я могу сделать, чтобы предотвратить головную боль при беременности?Есть несколько способов предотвратить головную боль. Попробуйте:
Когда мне следует обращаться к врачу или акушерке по поводу головной боли при беременности?Позвоните акушерке, врачу или в родильное отделение больницы, если у вас очень сильная головная боль или головная боль, которая не проходит.Это может быть признаком гипертонии, вызванной беременностью. Это тип высокого кровяного давления, который развивается через 20 недель и проходит в течение 6 недель после рождения ребенка. Это также известно как гестационное высокое кровяное давление или гестационная гипертензия.
Немедленно обратитесь к акушерке, врачу или в больницу, если у вас возникли головная боль, проблемы со зрением, а также внезапный отек рук, ног, лица или живота. Это может быть признаком преэклампсии, состояния беременности, которое может быть опасным для вас и ребенка, если за ним не следить и не лечить.
Позвоните акушерке, врачу или в родильное отделение больницы, если у вас болит голова и у вас возникнут какие-либо из следующих симптомов:
- дискомфорт в нижней части живота (таз)
- боль в спине
- боль в пояснице (ваши стороны между нижними ребрами и тазом и нижняя часть спины)
- нуждаются в уходе или неконтролируемая потребность в уходе
- мутный, зловонный (рыбный) или кровавый
- повышенная температура (более 37.5 ° С)
- плохое самочувствие (тошнота) и рвота.
Это может быть признаком инфекции мочевыводящих путей. ИМП следует лечить антибиотиками, которые безопасны для использования во время беременности.
Мигрень при беременности
Мигрень — распространенный вид головной боли. Многие люди, страдающие мигренью, могут иметь:
- сильная боль, которая ощущается как пульсирующая, стучащая или пульсирующая боль
- тошнота (тошнота)
- боль от яркого света
- «аура», например мигание огней перед началом мигрени.
Поговорите со своим врачом или акушеркой, если у вас раньше была мигрень, и если вы принимаете или принимали какие-либо лекарства от них. Это связано с тем, что некоторые лекарства от мигрени могут содержать кодеин, аспирин или ибупрофен, которые не рекомендуются во время беременности, если их не назначил врач, а польза от них перевешивает риски.
Не ждите приступа. Ваш врач должен дать вам совет о том, как вы можете управлять своими симптомами во время беременности и если вы решите кормить грудью.
Женщины с мигренью имеют несколько более высокий риск развития высокого кровяного давления и преэклампсии. Этот риск очень мал, и у большинства женщин с мигренью не будет высокого кровяного давления.
Если у вас возникнут какие-либо проблемы, поговорите со своей акушеркой.
Что мне делать, если у меня во время беременности мигрень?Если у вас никогда не было мигрени, обратитесь к акушерке, врачу или в родильное отделение больницы.Серьезные заболевания, такие как преэклампсия, могут быть похожи на мигрень, поэтому, хотя маловероятно, что что-то не так, ваша медицинская бригада может захотеть вас увидеть.
Если у вас всегда были мигрени, вы можете обнаружить, что они поправляются во время беременности. Но беременность также может изменить характер мигрени, поэтому, если у вас мигрень, которая отличается от того, что было раньше, позвоните своей акушерке, врачу или в родильное отделение больницы.
Что я могу сделать, чтобы предотвратить мигрень?Один из лучших способов предотвратить мигрень — это определить, что вызывает приступ, и попытаться их избежать.Например, стресс, употребление определенных продуктов или недостаток сна могут вызвать приступ.
Во время беременности может быть сложно избежать триггеров. Например, если вы страдаете утренним недомоганием, возможно, вам не захочется много есть или пить. Это может вызвать низкий уровень сахара в крови или обезвоживание, поэтому важно постараться найти способы справиться с этим.
Высыпание также может быть затруднено во время беременности. Воспользуйтесь нашими советами, чтобы лучше выспаться.
Вы также должны попробовать
ИглоукалываниеВы также можете попробовать иглоукалывание, которое NICE рекомендовало как полезное для людей с мигренью.Иглоукалывание — это тип дополнительной терапии, при которой практикующий вводит тонкие иглы в определенные точки на вашем теле. Он используется для контроля и облегчения боли. Исследования показали, что он также может помочь при болях в спине у беременных.
Иглоукалывание, как правило, безопасно делать беременным, но перед тем, как записаться на сеанс, поговорите со своей акушеркой или терапевтом. Если вы действительно хотите попробовать это, убедитесь, что ваш иглотерапевт имеет полную квалификацию и использует одноразовые иглы на каждом сеансе лечения.Сообщите своему терапевту, что вы беременны, потому что определенные точки акупунктуры нельзя безопасно использовать во время беременности.
Дополнительная информация и поддержкаДействие при мигрени
Мигрень Trust
Почему женщины испытывают головные боли при беременности? — Клиника Кливленда
Беременность подобна морским ракушкам: нет двух абсолютно одинаковых — вот почему вы, возможно, испытали мучительную мигрень, в то время как другие наслаждались 40 неделями чистого блаженства. Объясняет невролог Насима Шадбер, доктор медицины.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Что такое мигрень?Головные боли делятся на две категории: первичные и вторичные. Вторичные головные боли вызваны основной проблемой со здоровьем, например инфекцией носовых пазух или высоким кровяным давлением. Первичные головные боли самодостаточны — боль, которую вы чувствуете, является прямым результатом самой головной боли.Классический пример — мигрень.
Часто страдают мигренью:
- Пульсирующая головная боль от умеренной до сильной.
- Симптомы, в том числе повышенная чувствительность к свету, шуму или запахи, тошнота, рвота и потеря аппетита — от четырех часов до три дня.
Если вы испытываете мигрень во время беременности, она также часто может идти рука об руку с аурой. Аура — это временное сенсорное нарушение, которое может включать визуальные изменения, онемение и покалывание, а также изменения речи.
Почему у меня мигрень во время беременности?Так что же такого в том, что булочка в духовке делает у вас болит голова (кроме мыслей об обучении в колледже)? Во всем виноват гормоны. То, что помогает вашему телу сохранить здоровье и здоровье вашего будущего ребенка. накормили и свою норму головной боли. Как и увеличение объема крови, что происходит в первом триместре.
Другие факторы, приводящие к головные боли при беременности включают:
Подробнее более четверти женщин страдают мигренью в репродуктивном возрасте.Женщины, которые мигрени чаще возникают во время беременности. Но в случаях, связанных с вторичной головной болью, причины включают:
- Преэклампсия (высокое кровяное давление во время беременности).
- Тромбоз вен (тромбы в головном мозге).
- Инфекции носовых пазух.
- Опухоли головного мозга.
- Риск инсульта.
«Мы внимательно смотрим на всех и оцениваем их симптомы », — отмечает д-р Шадбер. «Первый вопрос, на который мы хотим ответить:« Является ли это первичная головная боль или предупреждающий признак основного заболевания? »
Как избавиться от мигрени во время беременности?Хорошие новости? «Большинство женщин отмечают уменьшение количества мигреней, которые они испытывают по мере продолжения беременности», — сообщает д-р.Шадбер. Но чтобы лучше справляться, когда головная боль не проходит, она рекомендует следующие семь советов:
- Ведите дневник головной боли: Отслеживая свои головные боли и симптомы, легче заметить любые изменения, которые ваш врач должен знать о .
- Знайте свои триггеры мигрени: Дневник головной боли также может помочь вам распознать и избежать потенциальных триггеров. Таким образом, если вас раздражает сыр, вы не положите ни одного ломтика в свой послеобеденный бутерброд.Другие распространенные триггеры включают переработанное мясо, шоколад, глутамат натрия и спелые бананы.
- Hydrate: Доктор Шадбер рекомендует выпивать от 8 до 10 стаканов воды каждый день, но потребности в воде у каждого человека различаются.
- Высыпайтесь: Восемь часов непрерывного сна каждую ночь — это идеально.
- Попробуйте безопасные домашние средства: Лежание в темной комнате или накрытие головы холодной тряпкой может принести некоторое облегчение. «Но прежде чем использовать любые натуральные средства, обсудите их с врачом», — предупреждает д-р.Шадбер. «Различные вещества в натуральных средствах могут негативно повлиять на вас или вашего будущего ребенка».
- Изучите когнитивно-поведенческую терапию или биологическую обратную связь: Оба могут научить вас, как справиться с головной болью, изменив образ вашего мышления.
- Попробуйте физиотерапию: Плохая осанка, особенно на поздних сроках беременности, может вызвать головные боли. Укрепление мышц шеи и плеч с помощью физических упражнений может помочь в борьбе с этим (доктор Шадбер также рекомендует хороший массаж.)
Доктор Шадбер подчеркивает, что разумно привлекать вашего врача к любому процессу принятия решений, особенно при рассмотрении вопроса о лекарствах: «Это должно быть совместное и осознанное решение между пациентом, его неврологом и часто их акушером / гинекологом. Вместе мы определяем лучший подход к лечению первичной или вторичной головной боли ».
лучших лекарств при беременности
(Дата: август 2016 г. Версия: 2.1)
Этот информационный бюллетень был написан для представителей общественности Тератологической информационной службой Великобритании (UKTIS).UKTIS — это некоммерческая организация, финансируемая Общественным здравоохранением Англии от имени Министерства здравоохранения Великобритании. UKTIS с 1983 года предоставляет медицинским работникам научную информацию о влиянии лекарств, рекреационных препаратов и химикатов на развивающегося ребенка во время беременности.
Что такое мигрень?
Мигрень — это сильная головная боль, которая часто сопровождается тошнотой и нарушением зрения, и обычно наблюдается у женщин детородного возраста.
Безопасно ли использовать лечение мигрени во время беременности?
На этот вопрос нет ответа «да» или «нет». Решая, использовать ли лечение мигрени во время беременности, важно взвесить, насколько необходимо лечение для вашего состояния с учетом любых возможных рисков для вас или вашего ребенка, некоторые из которых могут зависеть от того, сколько недель вы беременны.
Какое лечение рекомендуется при мигрени при беременности?
Многие женщины считают, что приступы мигрени становятся менее серьезными и / или менее частыми во время беременности, а это означает, что особые методы лечения мигрени или использование долгосрочных лекарств для предотвращения мигрени могут больше не потребоваться.Ваш врач — лучший человек, который поможет вам решить, что подходит вам и вашему ребенку.
Немедикаментозные варианты лечения
Некоторые женщины могут справиться с мигренью без лекарств, используя такие методы, как:
• Избегание триггеров мигрени (включая стресс и определенные продукты)
• Техники релаксации и глубокого дыхания
• Высыпание
• Массаж
• Использование пакетов со льдом
Медикаментозное лечение боли во время приступа мигрени
Ваш врач может порекомендовать вам использовать следующие лекарства, по отдельности или в комбинации, в зависимости от того, насколько серьезен ваш приступ мигрени и насколько хорошо вы реагируете на конкретное лечение.Для большинства этих лекарств доступны отдельные листовки, которые помогут вам взвесить риски и преимущества использования во время беременности при обсуждении с врачом.
Парацетамол считается препаратом выбора при слабой и умеренной боли во время беременности. Он имеет хороший общий профиль безопасности, основанный на большом количестве изученных беременных женщин, и хотя предполагалась возможная связь с аутизмом и СДВГ у детей, подвергшихся воздействию в утробе матери, они остаются недоказанными.Также важно помнить, что никакое другое обезболивающее не считается более безопасным для использования во время беременности. Для получения дополнительной информации см. Информационные листовки о применении парацетамола во время беременности.
Нестероидные противовоспалительные препараты (НПВП) можно использовать в первом и втором триместрах, если парацетамол не купирует боль должным образом. НПВП нельзя применять после 30 недель беременности, так как после этого они могут повлиять на самочувствие ребенка. Для получения дополнительной информации см. Информационные буклеты об использовании ибупрофена во время беременности, диклофенака во время беременности и использования напроксена во время беременности.
Суматриптан может быть предложен, если парацетамол не контролировал вашу боль и использование НПВП не рекомендуется (например, в третьем триместре). В настоящее время нет доказательств того, что использование суматриптана во время беременности вредно для развивающегося ребенка, но необходимо собрать дополнительную информацию, чтобы подтвердить это. Доступная информация о беременности человека кратко изложена в нашей брошюре по применению суматриптана во время беременности, чтобы помочь вам сделать осознанный выбор.
Кодеин имеет ряд побочных эффектов, и его использование во время беременности, особенно в течение недель, предшествующих родам, может привести к появлению абстинентного синдрома у ребенка после рождения.Поэтому ваш врач может предложить его только в том случае, если предыдущие варианты лечения не сработали, не подходят для вас или не могут быть использованы. Дополнительную информацию о влиянии использования кодеина на плод во время беременности можно найти в нашей брошюре по использованию кодеина при беременности.
Что мне делать, если у меня тошнота и рвота при мигрени?
Метоклопрамид — это лекарство от болезней, которое может быть рекомендовано при тошноте и рвоте при мигрени. Метоклопрамид часто используется для лечения тошноты при беременности.Неизвестно, что он вреден для развивающегося ребенка, но, поскольку исследований беременности у людей не так много, необходимы дополнительные исследования, чтобы подтвердить это. Доступная научная информация о безопасности плода обобщена в нашей брошюре по лечению тошноты и рвоты во время беременности.
Могу ли я продолжать принимать лекарства от мигрени во время беременности?
Поскольку мигрень часто проходит с наступлением беременности, необходимость продолжения приема лекарств для предотвращения приступов мигрени должна быть пересмотрена после консультации с врачом.В настоящее время рекомендуется по возможности прекращать прием профилактических препаратов и лечить мигрень (используя перечисленные выше варианты) по мере их возникновения. Однако женщинам, которые страдают от тяжелых или частых мигреней, возможно, потребуется рассмотреть возможность лечения для предотвращения приступов мигрени во время беременности.
Какие лекарства от мигрени можно использовать во время беременности?
Низкие дозы аспирина, пропранолола, амитриптилина и верапамила , как известно, эффективны в предотвращении мигрени у небеременных людей и используются во время беременности при различных других состояниях.Если вы и ваш врач считаете, что во время беременности необходимо лекарство для профилактики мигрени, рекомендуется рассмотреть одно из вышеперечисленных лекарств, принимая во внимание то, что известно о том, как лекарство может повлиять на ребенка в утробе матери.
Иглоукалывание также может быть эффективным в профилактике мигрени. Несмотря на то, что не проводилось исследований по изучению безопасности его использования во время беременности, ожидается, что это не подвергнет ребенка риску, но всегда должно проводиться лицензированным специалистом по иглоукалыванию.
Почему некоторые лекарства для профилактики и лечения мигрени не являются препаратами первого выбора во время беременности?
Некоторые лекарства (например, топирамат, рибофлавин , габапентин, пизотифен, венлафаксин, ботулинический токсин, цитрат магния и коэнзим Q10 ) используются для лечения и профилактики мигрени у небеременных людей, но обычно не применяются. рекомендуется для использования во время беременности. Это связано либо с тем, что информации о безопасности беременности у человека очень мало, либо потому, что некоторые исследования показали, что использование на определенных этапах беременности может повлиять на ребенка.Однако в некоторых отдельных случаях врач или специалист могут предложить использование одного из этих лекарств, например, если другие методы лечения не помогли, и мигрень значительно влияет на здоровье и благополучие матери и, следовательно, ее будущего ребенка. Лекарство, отпускаемое без рецепта, Migraleve (которое содержит парацетамол, кодеин и лекарство от болезней, называемое буклизином) следует использовать во время беременности только по рекомендации врача. Это связано с тем, что информации о безопасности беременности buclizine очень мало.
Существуют ли какие-либо лекарства от мигрени, которые НЕ следует использовать во время беременности?
Вальпроат натрия и семейство лекарств, называемых ингибиторами АПФ (включая каптоприл, цилазаприл, эналаприл, фозиноприл, имидаприл, лизиноприл, моэксиприл, периндоприл, хинаприл, рамиприл и трандолаприл), не должны использоваться для предотвращения мигрени у беременных. Это связано с тем, что вальпроат натрия может вызывать врожденные дефекты и проблемы с обучением у ребенка, а ингибиторы АПФ, используемые примерно после 14 недель беременности, могут вызвать снижение уровня околоплодных вод и повредить почки ребенка.Если вы в настоящее время принимаете одно из этих лекарств и беременны, важно как можно скорее записаться на прием к врачу, чтобы обсудить изменение вашего лечения.
Если вы планируете беременность на каком-либо этапе в будущем и принимаете эти лекарства, рекомендуется использовать надежные средства контрацепции до тех пор, пока вы не обсудите свои планы с врачом.
Что делать, если я уже принимала лекарства от мигрени во время беременности?
Если вы принимали какие-либо лекарства, всегда полезно сообщить своему врачу, что вы беременны, чтобы вы могли вместе решить, нужны ли вам лекарства, принимаете ли вы минимальную эффективную дозу или может ли ваше лекарство нужно изменить.Важно, чтобы женщины, которые забеременели во время приема вальпроата натрия или ингибитора АПФ, чтобы предотвратить мигрень, как можно скорее проконсультировались со своим врачом, поскольку их лекарство необходимо будет пересмотреть и изменить, если лечение все еще требуется. Кроме того, поскольку и вальпроат натрия, и ингибиторы АПФ могут влиять на ребенка, может быть рекомендовано дополнительное дородовое сканирование и наблюдение за ребенком после рождения.
С кем я могу поговорить, если у меня возникнут вопросы?
Если у вас есть какие-либо вопросы относительно информации в этой брошюре, обсудите их со своим врачом.Они могут получить доступ к более подробной медицинской и научной информации на сайте www.uktis.org.
Запрос обратной связи
НАМ НУЖНА ВАША ПОМОЩЬ! У вас есть 3 минуты, чтобы заполнить короткую, быструю и простую форму обратной связи с пользователями из 12 вопросов о наших информационных буклетах? Чтобы высказать свое мнение о том, как мы можем улучшить наш веб-сайт и предоставляемую информацию, пожалуйста, посетите здесь .
Общая информация
До 1 из каждых 5 беременностей заканчивается выкидышем, и каждый 40 ребенок рождается с врожденным дефектом.Они называются фоновыми популяционными рисками. Они описывают вероятность того, что эти события произойдут при любой беременности, без учета таких факторов, как здоровье матери во время беременности, ее образ жизни, лекарства, которые она принимает, и генетический состав ее и отца ребенка.
Применение лекарственных средств при беременности
Большинство лекарств, используемых матерью, проходят через плаценту и достигают ребенка. Иногда это может иметь благотворное влияние на ребенка. Однако есть некоторые лекарства, которые могут навредить нормальному развитию ребенка.Как лекарство влияет на ребенка, может зависеть от стадии беременности, когда лекарство принимается. Если вы принимаете лекарства регулярно, вам следует обсудить эти эффекты со своим врачом / медперсоналом, прежде чем забеременеть.
Если во время беременности вам будет предложено новое лекарство, убедитесь, что лечащий вас врач или медицинский работник осведомлен о вашей беременности.
При принятии решения о применении лекарства во время беременности вам необходимо взвесить, как это лекарство может улучшить ваше здоровье и / или здоровье вашего будущего ребенка с учетом любых возможных проблем, которые может вызвать лекарство.Наши буклеты о шишках составлены, чтобы предоставить вам краткое изложение того, что известно об использовании конкретного лекарства во время беременности, чтобы вы могли вместе со своим врачом решить, что лучше всего для вас и вашего ребенка.
Каждая беременность уникальна. Решение о начале, прекращении, продолжении или изменении прописанного лекарства до или во время беременности должно приниматься после консультации с вашим лечащим врачом. Будет очень полезно, если вы сможете записать все лекарства, которые вы принимали во время беременности, в своих родильных картах.
www.medicinesinpregnancy.org
.
