Тяжесть заболевания COVID-19 зависит от носа
У людей, которые болеют тяжелой формой COVID-19, значительно снижен противовирусный ответ слизистой оболочки носоглотки.
Первое столкновение организма с SARS-CoV-2, вирусом, вызывающим болезнь COVID-19, происходит в носу и горле – то есть в носоглотке. Новое исследование, опубликованное в журнале Cell, предполагает, что первый ответ носоглотки на вторжение коронавирусной инфекции помогает определить, у кого разовьется тяжелая болезнь, а кто перенесет заболевание в легкой форме или вовсе его не заметит.
Основываясь на опубликованной в прошлом году работе по выявлению клеток, чувствительных к SARS-CoV-2, команда сотрудников Бостонской детской больницы, Массачусетского технологического института и Медицинского центра Университета Миссисипи составила картину поражения носоглотки инфекцией SARS-CoV-2.
«У многих людей [при заражении ковидом] наблюдаются лишь отдельные симптомы со стороны верхних дыхательных путей, и это позволяет предположить, что вирусная патология может ограничиваться носоглоткой, – отмечают авторы исследования.
– Какие клетки SARS-CoV-2 атакует в первую очередь, и как инфекция влияет на эпителий дыхательных путей, остается не совсем понятным».
С апреля по сентябрь 2020 года медики брали мазки из носа у 35 взрослых пациентов с диагнозом COVID-19 с разным течением болезни – от умеренно выраженных симптомов до тяжелых поражений организма. Для сравнения исследователи взяли мазки также у 17 контрольных (здоровых) участников эксперимента и у шести пациентов, которые находились на искусственной вентиляции легких, но не в связи с COVID-19.
«С самого начала [распространения SARS-CoV-2] загадочным был факт, почему одни люди переносят COVID-19 легче, а другие – тяжелее, – говорит Хосе Ордовас-Монтаньес (José Ordovás-Montañés) из Бостонской детской больницы. – Многие исследователи искали ответ в индивидуальных свойствах крови, но на самом деле искать вещества-предсказатели течения болезни, возможно, надо не в крови».
Чтобы получить подробную картину происходящего в носоглотке заболевших коронавирусом, исследователи расшифровывали РНК каждой полученной в мазках клетки.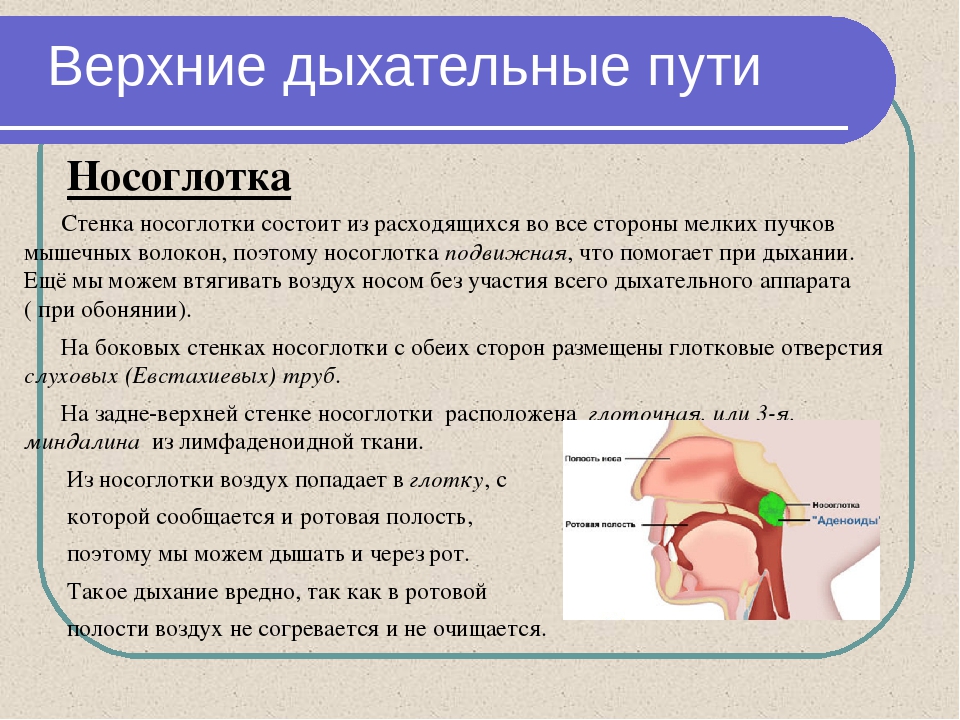 (Для понимания объема работы – каждый мазок от пациента дал в среднем 562 клетки.) Данные РНК позволили точно определить, в каких из клеток носоглотки присутствовали фрагменты РНК коронавируса (признак вторжения инфекции) и какие гены клетки включались и выключались в ответ на нападение коронавируса.
(Для понимания объема работы – каждый мазок от пациента дал в среднем 562 клетки.) Данные РНК позволили точно определить, в каких из клеток носоглотки присутствовали фрагменты РНК коронавируса (признак вторжения инфекции) и какие гены клетки включались и выключались в ответ на нападение коронавируса.
Картина экспрессии генов в носоглотке человека на основе секвенирования РНК более чем 32000 клеток от 58 человек.
Выяснилось, что эпителий слизистой оболочки носа и горла претерпевает серьезные изменения в присутствии SARS-CoV-2. Увеличилось количество бокаловидных клеток, которые выделяют защитную слизь, улавливающую вдыхаемые частицы, в том числе патогены. Одновременно наблюдалась поразительная потеря зрелых ресничных клеток – они составляют более половины всех эпителиальных клеток и своими ресничками перемещают слой слизи в направлении гортани, где она в итоге проглатывается.
Команда обнаружила РНК коронавируса в широком диапазоне типов клеток, включая незрелые ресничные и бокаловидные клетки.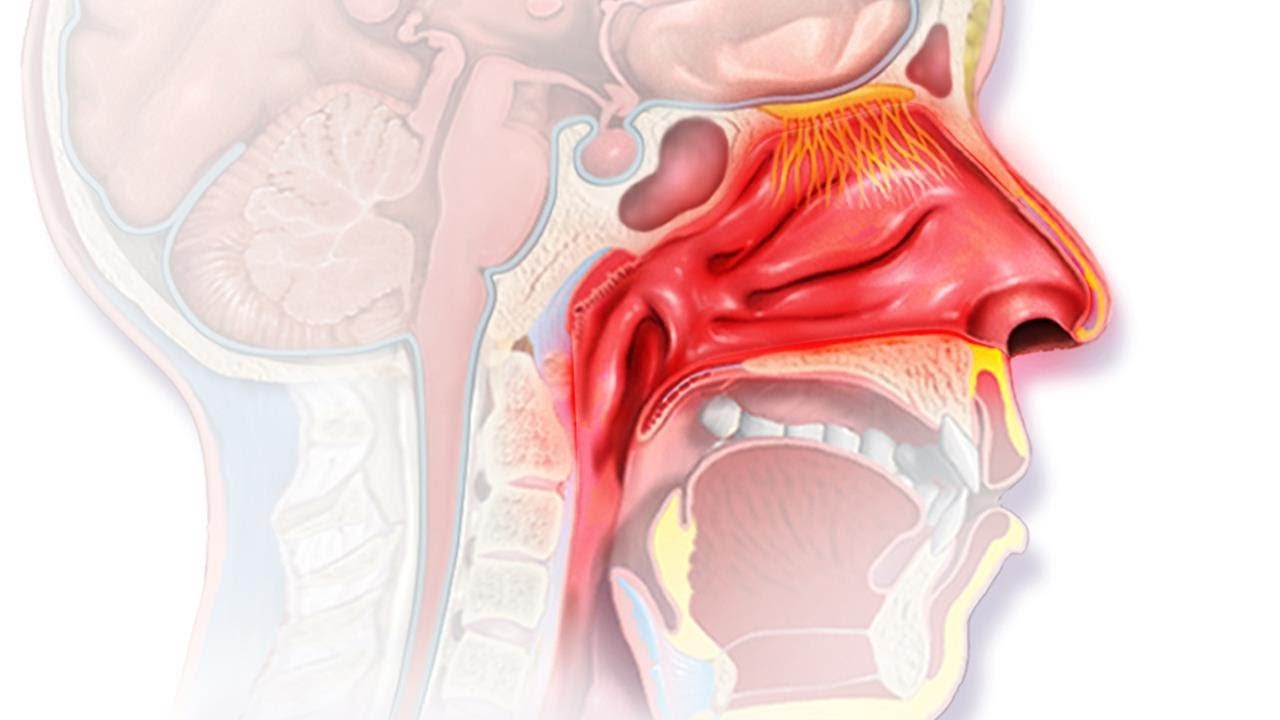 В инфицированных клетках оказалось больше генов, участвующих в реакции на инфекцию, чем в не инфицированных.
В инфицированных клетках оказалось больше генов, участвующих в реакции на инфекцию, чем в не инфицированных.
Главный вывод ученые сделали, сравнив мазки из носоглотки от людей с разной степенью тяжести заболевания COVID-19.
У людей с COVID-19 в легкой форме и с заболеванием средней степени тяжести эпителиальные клетки показали повышенную активацию генов, участвующих в противовирусных реакциях, особенно генов, стимулируемых интерфероном I типа. То есть клетки очень рано объявили противовирусную тревогу, которая сплотила иммунную систему организма в целом.
У людей с тяжелой формой течения COVID-19, потребовавшей искусственной вентиляции легких, противовирусная реакция эпителия носоглотки была заметно ослаблена. В частности, их эпителиальные клетки давали приглушенный ответ на интерферон, хотя содержали большое количество РНК вируса. В то же время в их мазках было увеличено количество иммунных клеток, которые усиливают воспалительные реакции.
«У каждого человека с тяжелой формой COVID-19 на ранней стадии наблюдался замедленный ответ интерферона в эпителиальных клетках, и он не мог усилить защиту [носоглотки] от вируса, – подтвердил Ордовас-Монтаньес.
– Наличие нужного количества интерферона в нужный момент времени может стать ключевым моментом в борьбе с SARS-CoV-2 и другими вирусами».
Далее исследователи планируют выяснить, что вызывает замедление ответа интерферона в носоглотке. По имеющимся данным, против новых штаммов SARS-CoV-2 интерферон в клетках носоглотки выделяется с опозданием. Ученые также изучат возможность усиления ответа интерферона на ранней стадии COVID-19 с помощью назального аэрозоля или капель.
Кстати, биологи и медики из Университета Алабамы подробно обосновали преимущества разработки вакцины против COVID-19, вводимой в виде аэрозоля в нос, а не в виде инъекции в руку. Их статью об этом на днях опубликовал журнал Science.
Ранее мы сообщали, что коронавирус способен влиять на интеллект переболевших, а также говорили о том, какие категории россиян наиболее подвержены опасности штамма «дельта» . А еще мы писали о том, что антитела к коронавирусу сохраняются до девяти месяцев.
Больше новостей из мира науки и медицины вы найдёте в разделах «Наука» и «Медицина» на медиаплатформе «Смотрим».
Полипы носа. Полное описание: причины, симптомы, диагностика, лечение
Полипы в носу – это достаточно частая патология, как среди взрослого населения, так и среди детей. Данное заболевание проявляется не сразу – симптомы начинают проявляться только спустя некоторое время, именно тогда, когда сами полипы в носу становятся внушительных размеров и начинают вызывать дискомфорт.
Каковы причины появления полипов в носу?
Во-первых, их могут вызвать частые инфекционные или простудные заболевания, которые сопровождаются насморком.
Во-вторых, хронические воспаления околоносовых пазух, это может быть гайморит или фронтит.
В-третьих, искривление носовой перегородки, узкие носовые ходы, а это, в свою очередь, приводит к нарушению дыхательного процесса и увеличению слизистой оболочки носа.
В-четвертых, генетическая предрасположенность.
В-пятых, аллергия или патологическая реакция иммунной системы.
Какие бывают виды полипов носа?
Полипы могут быть как злокачественными, так и доброкачественными.
Доброкачественные представлены в виде простых новообразований и могут находиться в организме годами и не приносить никакого вреда. Человек может даже не догадываться, что они у него есть, пока полипы в носу не начнут расти и вызывать дискомфорт и препятствовать нормальному дыхательному процессу.
Злокачественные же наросты могут выделять кровь, слизь, а также метастазироваться. Поэтому очень важно своевременно провести диагностику.
Несмотря на свою локализацию, полипы в носу могут:
- возникнуть в области воспаления – доброкачественные;
- появиться из клеток, которые «пережили» дегенеративные изменения – могут быть как доброкачественные, так и злокачественные;
- появиться в процессе разрастания здоровой ткани – доброкачественные.

В зависимости от локализации выделяют два типа полипов в носу:
- антрохоанальные – локализируются в слизистой гайморовой пазухи. В основном появляются у детей;
- этмоидальные – возникают из слизистой носа, которая выстилает решетчатый лабиринт. Они развиваются сразу на обеих сторонах носовой перегородки. Могут возникать как у детей, так и у взрослых.
Нужно отметить, что существует множество разных классификаций, но классическим вариантом является группировка полипов по локализации, доброкачественности и злокачественности. Но самостоятельно не стоит определять вид нароста, так как можно неправильно его идентифицировать и в дальнейшем нанести вред организму. Никогда не нужно заниматься самолечением. Поэтому следует вовремя обратиться к ЛОРу, а он уже и установит природу возникновения полипов и их вид.

Иногда причиной является и аллергия. Полиповидная масса имеет самую разнообразную форму.
Таким образом, мы видим, что причины данного заболевания могут быть разные, конкретную причину может назвать только квалифицированный врач. Поэтому не стоит искать корень вашего заболевания самостоятельно, лучше это доверить профессионалу.
Что такое полипы и какова их природа?
Полипы – это доброкачественные опухоли, что начинают расти в носовых пазухах и могут достигать полости рта, при этом закрывая дыхательные каналы. А это, в свою очередь, является причиной не только проблем с дыхательной системой, а также и общей усталости и вялости.
Такая болезнь проявляется в первую очередь заложенностью носа, которую можно легко перепутать с обычным насморком. Следовательно, чтобы такого не допустить, нужно быть осведомленным в причинах и симптомах возникновения полипов в носу, а также своевременно обратиться к врачу.
Образование наростов вызвано избыточным разрастанием слизистой носа, в результате длительного воспалительного процесса. Проблема состоит в том, что слизистая оболочка носа борется с происходящими в ней воспалениями, но со временем её функции и возможности истощаются. Следовательно, оболочка больше не может противостоять, а поэтому возникает процесс её увеличения за счет гипертрофического разрастания, а как следствие возникают наросты.
Полипы в носу: симптомы
Полип носа – это нечувствительное, безболезненное образование круглой формы, которое вызывает такие симптомы:
возникновение головной боли. Данный симптом появляется вследствие сдавливания ткани нервных окончаний. Следовательно, наблюдается недостаток кислорода, что, в свою очередь, вызывает кислородное голодание мозга;боль, связанная с воспалением придаточных носовых пазух;
чувство заложенности носа, оно сопровождается затруднением или невозможностью носового дыхания.
 Это связано с тем, что слизистая разрастается и перекрывает канал носового хода. Таким образом, пациент не может правильно дышать носом, а это может вызвать не только дискомфорт, но и недостаток воздуха. А отсюда и выплывает общая усталость и изнеможенность;
Это связано с тем, что слизистая разрастается и перекрывает канал носового хода. Таким образом, пациент не может правильно дышать носом, а это может вызвать не только дискомфорт, но и недостаток воздуха. А отсюда и выплывает общая усталость и изнеможенность; слизистые или слизисто-гнойные выделения, а также насморк;
чихание. При полипах в носу возникает чихание как реакция защиты от нароста. Это объясняется тем, что полип прикасается к ресничкам, а они классифицируют его как инородный предмет;
проблемы с обонянием. Данный симптом может проявиться даже в полной потере восприятия запахов, так как нарушается работа рецепторов, которые отвечают за восприятие запахов;
нарушение голоса. Так как нос принимает участие в образовании голоса, то при полипозе мы можем наблюдать гнусавость.
Часто мы не обращаем внимания на первичную симптоматику данного заболевания, иногда даже путаем с обычной простудой и насморком. Но тут нужно быть предельно внимательным, чтобы окончательно не запустить болезнь. Следовательно, при первых же симптомах заболевания нужно обратиться к ЛОРу, чем раньше будет поставлен диагноз, тем проще, быстрее и легче будет лечение.
Следовательно, при первых же симптомах заболевания нужно обратиться к ЛОРу, чем раньше будет поставлен диагноз, тем проще, быстрее и легче будет лечение.
Консультацию можно получить по телефону: +7(495) 961-27-67
Стадии развития заболевания
Говоря о развитии данного заболевания, то можно выделить три главных стадии развития наростов в носоглотке.
Первая стадия – полипы занимают небольшую часть носовой перегородки. Если это доброкачественные наросты, то человек их даже не почувствует, и они будут себе спокойно и дальше расти и развиваться.
Вторая стадия – развитие их и разрастание. На этой стадии могут возникнуть разного рода слизисто-гнойные выделения.
Третья стадия – полипы полностью перекрывают промежуток между перегородкой и стенками носа. Следовательно, на этой стадии происходит полное закупоривание носа.
Полипы носа: диагностика и лечение
Диагностика полипоза
Своевременная диагностика может помочь избежать дальнейшего развития болезни, а также хирургического вмешательства. После диагностики квалифицированный врач сможет легко установить степень развития болезни, а также причины. А далее, сделав из этого вывод, уже назначить нужное лечение.Для того чтобы оценить степень поражения, запущенности болезни, пациент должен пройти компьютерную томографию. Тут нужно отметить, что наша клиника имеет самый современный томограф, который входит в 5-ку лучших в Москве.Следовательно, можно не сомневаться в правильности и адекватности полученных результатов, так как мы работаем только с лучшим оборудованием. Поэтому обратившись к нам, вы можете пройти качественное обследование у профессионалов своего дела.
С целью диагностики также проводится задняя риноскопия и пальпирование носоглотки. Данные виды обследования нужны в первую очень для уточнения запущенности болезни и правильного подбора метода лечения и профилактики.
Как избиваться от наростов?
Сейчас в современных клиниках и медицинских центрах могут предложить два способа лечения этого заболевания. Первый – это консервативный, то есть при помощи медикаментов. Второй – хирургический. Данное лечение направлено в первую очередь на восстановление здорового носового дыхания, а также предотвращение дальнейшего развития проблемы. А какой вариант лечения подходит вам, это уже должен сказать врач, так как на подбор вариантов лечения влияет множество факторов, начиная от причины и симптомов, заканчивая стадией развития болезни.
Консервативный способ лечения
Данный способ лечения предполагает медикаментозную терапию. В большинстве случаев такой подход имеет свои результаты, следовательно, полипы в носу уменьшаются, а потом и вовсе пропадают. Но для того, чтобы начать лечиться таким способом, нужно обратиться за консультацией к врачу-ЛОРу, который поможет установить первопричину их возникновения, а потом подобрать нужную терапию.
Консервативный способ подразумевает под собой также и проведение целого ряда процедур, которые направлены на очищение носовой полости. Это прогревания и инъекции.
Кроме того, такой вариант лечения заключается также в устранении факторов, которые влияют на рост полипов, а также лечение от инфекционных заболеваний носовой части. А после проведения медикаментозной терапии обычно следует иммунокорригующая.
Чтобы медикаментозная терапия имела эффект, нужно избегать всякого рода инфекций, грибков, а также не контактировать с бытовыми, пыльцевыми аллергенами.
Очень важно, чтобы врач правильно установил природу полипов, это даст возможность исключить процесс их возобновления. А в дальнейшем данное заключение поможет избежать рецидивов, так как ни одно лечение не может дать стопроцентной гарантии, что полипы не возникнут снова.
Хирургическое лечение
Порой случается так, что медикаментозное лечение не приносит никаких результатов, или же полипы выросли уже до предела, поэтому врач прибегает к хирургическому вмешательству. Показания к данному виду лечения такие:
- гнойно-воспалительные процессы;
- опухлость носовых пазух.
Существует два вида хирургического вмешательства:
- удаление при помощи хирургических инструментов – полипэктомия. Операционное вмешательство состоит в иссечении нароста при помощи лазера или же хирургических инструментов. Вмешательство происходит непосредственно через нос;
- эндоскопическая процедура предполагает удаление полипа при помощи маленького носового телескопа. Сама же операция занимаем мало времени, кроме того, производится промывание носовых пазух.
Данный метод практически всегда эффективен, хотя и приносит немалый вред организму. После данного лечения следует особо тщательно следить за гигиеной носа, чтобы не допустить возврата болезни в ближайшее время. Следует строго придерживаться рекомендаций врача.
Но нужно сказать, что данные методы все равно не могут гарантировать того, что полипы не появятся вновь. Но отличным результатом будет, если рецидив случится не раньше чем через 6 или 7 лет после окончания лечения.
В первые дни после операции, чтобы эффективность лечения была максимальной, рекомендуется тщательно придерживаться правил гигиены носовой полоти, убирать слизь, корочки.
Как избежать образования полипов в носу?
Достаточно придерживаться простых рекомендаций:
- несколько раз в год посещать ЛОРа;
- быстрое и оперативное лечениеинфекционных и простудных заболеваний;
- избегание стрессовых ситуаций;
- сбалансированное питание, насыщение организма всеми нужными витаминами и микроэлементами;
- ранняя диагностика и ликвидация процессов воспаления в носоглотке. Недопущение перехода заболевания в острую хроническую форму.
Нужно помнить, что основой для успешного и быстрого лечения можно назвать своевременное обращение к квалифицированным специалистам, которые не только назначат лечение, но установят причины возникновения заболевания.
Консультацию можно получить по телефону: +7(495) 961-27-67
Как итог, можно сказать, что полипы в носу – это очень распространенное заболевание. Залогом для его успешного лечения является своевременная диагностика полипов. Поэтому не нужно откладывать поход к ЛОРу в долгий ящик, если у вас возникло инфекционное заболевание носоглотки, или же просто стало трудно дышать носом, а голос приобрел гнусавость. Так как все эти симптомы могут говорить о том, что полипы находятся уже на последней стадии своего развития, следовательно, и лечение их должно быть более агрессивным.
К сожалению, предупредить их появление практически невозможно. Процесс образования идет несколько лет. Лечат недуг с помощью лекарственных препаратов, а также хирургическим путем. Аллергические полипы имеют склонность к рецидивам.
Удаление полипов из носа операционным методом длится около часа.Операция проводится под местной анестезией, а период восстановления составляет 1-3 недели. Иногда полипы удаляют при помощи лазера. Такая операция длится 15–20 мин и практически безболезненна.
Однако данный метод подходит не всем больным. Во-первых, он возможен только при наличии одного полипа, а во-вторых, лазер не удаляет полипозную ткань из пазух.
Если у вас есть предрасположенность к подобному заболеванию, следите за состоянием своего иммунитета. При наличии аллергии регулярно посещайте аллерголога и придерживайтесь назначенного им курса лечения.
Если вы столкнулись с подобной проблемой, обратитесь в лечебно-диагностический центр «Клиника Здоровья». Мы располагаем новейшей технической базой, что значительно облегчает диагностирование заболевания, а опыт наших врачей и их ответственный подход гарантируют ваше быстрое выздоровление.
В центре «Клиника Здоровья» врач-отоларинголог удалит полипы и даст вам рекомендацию, как постараться не допустить их повторного роста.
Записаться на консультацию вы можете по телефону +7(495) 961-27-67 (лечебный центр на метро Новокузнецкая)
Большая часть инфекций носовых пазух являются вирусными и не подлежат лечению антибиотиками
Львиная доля инфекций носовых пазух — ринитов и синуситов, выражающихся в обычном насморке, — не требует лечения антибиотиками, так как имеет вирусную природу. Таковы новые правила, выпущенные Ассоциацией специалистов по инфекционным болезням США. В России также распространено необоснованное применение пациентами и врачами антибиотиков при вирусных заболеваниях, признают эксперты.
Респираторные заболевания, то есть заболевания дыхательных путей, — одни из самых распространенных заболеваний. По статистике, в США каждый седьмой пациент хотя бы раз в год страдал инфекциями носовых пазух. «Самые распространенные заболевания на Земле – респираторные инфекции, и практически всегда они сопровождаются насморком и затруднением носового дыхания», — соглашается к. м. н., врач-оториноларинголог НМХЦ им. Пирогова Олег Савчук.
И в России, и в США, как выяснилось, насморк любят лечить антибиотиками, хотя обоснованность такого подхода всегда подвергалась большим сомнениям. Сомнения эти полностью подтверждается, явствует из доклада, опубликованного в среду экспертами из американской Ассоциации специалистов по инфекционным болезням (IDSA).
«Хотя инфекции носовых пазух являются пятой по частоте причиной назначения антибиотиков докторами,
90–98% из них имеют вирусную природу, то есть не лечатся антибиотиками. Ошибочное назначение антибактериальных препаратов ведет к развитию лекарственной устойчивости у бактерий»,
— говорится в сообщении.
«Сегодня не существует простого теста, который мог бы быстро показать, является ли инфекция вирусной или бактериальной, поэтому многие терапевты прописывают антибиотики «на всякий случай». Однако, если инфекция оказывается вирусной (а это происходит в подавляющем большинстве случаев), антибиотики от нее не помогут, а только нанесут вред: микробы получат шанс выработать к ним устойчивость, у пациента могут возникнуть побочные эффекты, да и стоимость лечения возрастет», — объяснил доктор Энтони Чоу, председатель экспертной комиссии и почетный профессор Университета Британской Колумбии (Ванкувер).
Казалось бы, врачи повторяют хорошо известную истину: бактерии и вирусы имеют совершенно разную природу. Бактерия — это микроскопический одноклеточный организм, а вирус — субклеточное образование, состоящее только из ДНК (или РНК) в белковой оболочке и способное существовать только внутри другой клетки. Поэтому естественно, что антибиотики — антибактериальные препараты — бессильны против вирусов. Однако тенденция к самолечению антибиотиками, а также их необоснованное назначение врачами для борьбы с вирусными инфекциями характерны не только для американской, но и для российской публики. «Обращение к врачу во время эпидемии гриппа ведет к массовому и необоснованному назначению антибиотиков, к радости фармацевтов и шарлатанов от медицины», — признает детский врач, к. м. н. Евгений Комаровский.
Свод правил — первые указания на эту тему, сформулированные IDSA, — приводит точные характеристики болезни, которые должны помочь докторам различить вирусные и бактериальные инфекции.
Острый риносинусит — общее название «насморков» — сочетает воспаление слизистой оболочки полости носа и околоносовых пазух,
вызывает неприятное давление внутри носа и может длиться неделями. Большая часть синуситов развивается на фоне «простуды» или других инфекций верхних дыхательных путей, однако существует и фактор аллергии, а также других форм раздражающего воздействия окружающей среды.
23 сентября 16:19
IDSA считает, что риносинусит можно идентифицировать как бактериальный (и, соответственно, назначить для его лечения антибиотик), только если:
— симптомы не исчезают в течение 10 дней или более;
— болезнь протекает тяжело: температура 39 градусов и выше, обильные выделения из носа и боли наблюдаются 3–4 дня подряд
— наступает ухудшение состояния после его частичного улучшения (обычно после ОРВИ в течение 5–6 дней, которая вроде бы начала отступать).
Если инфекция все-таки была идентифицирована как бактериальная, то не стоит злоупотреблять антибиотиками и при ее лечении — достаточно приема в течение 5–7 дней.
Традиционные рекомендации принимать лекарства 10–14 дней опять же повышают риск выработки устойчивости к ним, считают эксперты. Впрочем, для детей сохранены прежние рекомендации — прием до двух недель.
Кроме того, врачам рекомендуют избегать применения противоотечных и антигистаминных препаратов. К первым относится, например, широко используемый галазолин и другие сосудосуживающие капли, а ко вторым — противоаллергические препараты. Какую бы природу ни имел риносинусит, бактериальную или вирусную, эти виды лекарств не излечивают и могут лишь ухудшить симптомы. Исключение делается для людей с историей аллергии.
Предписываемое лечение вирусных инфекций, как всегда, самое простое — орошение носа дезинфицированным соляным раствором и обильное питье.
Для орошения носа могут использоваться и спреи, и капли, и жидкость. Это облегчит самые неприятные симптомы. Ну а для облегчения боли в носу рекомендуется вечный парацетамол.
«Это первые подробно разработанные инструкции для лечения риносинуситов. Работники системы здравоохранения сталкиваются с рядом сложностей при их лечении, и данные правила суммируют современные знания, давая самые точные рекомендации. Они прозрачны и опираются на факты. Правда, ряд пунктов говорит о том, что эта проблема нуждается в дальнейших исследованиях», — заключил доктор Томас Файл, один из соавторов правил и руководитель отдела инфекционных заболеваний в Северо-Восточном медицинском университете Огайо.
Расстройства глотания | Johns Hopkins Medicine
Глотание — это набор скоординированных движений мышц, которые контролируют ротовую полость, заднюю стенку глотки (глотку) и пищевую трубку (пищевод). Глотание происходит, когда мы даже не задумываемся об этом, но это сложная и жизненно важная функция, так как она очень важна для еды и социального взаимодействия.
Типы нарушений глотания
Проблемы с глотанием относятся к двум проблемам:
- Дисфагия — ощущение срыгивания еды или жидкости или застревания в груди; также любая дискоординация горла, приводящая к кашлю или удушью во время глотания
- Одинофагия — боль в горле или груди при глотании
Расстройства глотания могут быть результатом нарушения координации нервов или мышц, а иногда и инфекций и опухолей.
Симптомы расстройства глотания
Нарушения глотания проявляются рядом тревожных симптомов. Если у вас проблемы с глотанием, у вас может быть только одна проблема (например, боль при глотании) или вы можете столкнуться с несколькими другими проблемами (например, затруднение при начале глотания и затем кашель во время глотания). Поскольку некоторые нарушения глотания могут быть серьезными, важно поставить правильный диагноз. Гастроэнтерологи Джона Хопкинса могут быстро и точно диагностировать любое нарушение глотания.
Симптомы нарушения глотания включают:
- Дисфагия — ощущение «прилипания» пищи на пути вниз и затруднение прохождения пищи или жидкости изо рта в пищевод в желудок
- Кашель во время или сразу после глотания
- Удушье — ощущение прилипания пищи или жидкости к горлу или пищеводу с последующим кашлем
- Срыгивание — возвращение пищи или жидкости обратно в рот или глотку после успешного прохождения.Это происходит без особых усилий, в отличие от рвоты, при которой сокращаются мышцы живота. Если срыгивание по вкусу напоминает проглоченную пищу, это обычно указывает на нарушение глотания; если он кислый или горький на вкус, это означает, что он достиг желудка, и это, скорее всего, гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Носовая регургитация — когда в нос попадает еда или жидкость; это происходит, когда носоглотка не закрывается должным образом
Другие симптомы могут включать:
- Боль в горле
- Охриплость
- Одышка
- Дискомфорт или боль в груди
Может быть трудно самостоятельно сопоставить симптомы с конкретным заболеванием.Опытный гастроэнтеролог специально обучен, чтобы помочь диагностировать все типы нарушений глотания. При появлении любого из этих симптомов важно записаться на прием к гастроэнтерологу.
Диагностика нарушений глотания
Ваш врач начнет с тщательного медицинского осмотра и спросит вас о вашей истории болезни. Может быть полезно записать, когда у вас есть симптомы, усугубляют ли какие-либо продукты, в частности, ваши симптомы, и когда вы думаете, что проблема началась, и принесите этот список на прием.
Ваша история симптомов поможет вашему врачу определить тип заболевания, которое у вас может быть, и тесты, необходимые для определения причины.
Диагностические процедуры, которые может назначить ваш врач, включают:
Эндоскопия
Гастроэнтерологи проводят эндоскопию — часто используемую диагностическую процедуру при нарушениях глотания. Ваш врач может провести эндоскопию для исследования пищевода и желудка. Эндоскоп — это тонкая освещенная трубка с камерой на конце, которая позволяет врачу лучше видеть ваше состояние.
Во время эндоскопии:
- Вы находитесь под действием снотворного.
- Ваш врач вводит гибкий эндоскоп через рот в пищевод.
- Эндоскоп позволяет врачу исследовать ваш желудок, двенадцатиперстную кишку (первая часть тонкой кишки) и пищевод.
- Ваш врач ищет опухоли, стриктуры (сужения) пищевода и аномалии слизистой оболочки.
- При необходимости ваш врач может провести биопсию, удалив аномальную ткань для дальнейшего анализа.
Бариевая эзофаграмма
Рентгенологические исследования бария часто являются первым шагом в диагностике нарушений глотания. Эта процедура позволяет врачу оценить весь ваш глотательный канал, включая рот, глотку и пищевод. Это обеспечивает лучший обзор структуры и функции глотательного канала и обеспечивает контраст, позволяющий выявить отклонения на рентгеновском снимке.
Во время бариевой эзофаграммы:
- Вы глотаете жидкость под названием барий, которая на рентгеновских снимках резко контрастирует с другими структурами.
- Барий покрывает желудочно-кишечный тракт, облегчая врачу осмотр структур и обнаружение аномалий.
- Выполняется рентгеновский снимок — иногда один рентгеновский снимок, а иногда — последовательность рентгеновских снимков, которые создают своего рода фильм, чтобы лучше понять, как работает ваш глотательный канал.
- Рентгеновские снимки сохраняются для вашего врача.
Манометрия пищевода
Манометрия пищевода оценивает изменения давления, возникающие при глотании.
Во время манометрии пищевода:
- Медсестра / медбрат проведет тонкий гибкий катетер через нос или рот, вниз по горлу и в желудок. Хотя держать трубку в носу может быть немного неудобно, тест длится всего около 10 минут.
- К трубке прикреплен ряд датчиков давления.
- Используя датчики давления, ваш врач может оценить запись ваших глотательных мышц в действии.
- Вы начинаете с нескольких глотков воды.
- Вы можете приносить продукты, вызывающие у вас симптомы; Таким образом, ваш врач может видеть, что происходит в режиме реального времени.
Манометрия пищевода предоставляет вашему врачу в режиме реального времени информацию о:
- Сила и координация мышечных движений (перистальтика) глотки и пищевода.
- Сила и расслабляющая функция верхнего и нижнего сфинктеров пищевода. Сфинктер — это мышца, которая открывается и закрывается; нижний сфинктер пищевода — это мышца, которая контролирует выведение продуктов из пищевода в желудок.
Беспроводное pH-тестирование
Беспроводное тестирование pH позволяет вашему врачу оценить вашу рефлюксную активность в течение 48 часов, пока вы продолжаете заниматься своими обычными делами. Для проведения беспроводного тестирования pH:
- Ваш врач выполняет эндоскопию и помещает небольшой чип в нижнюю часть пищевода.
- Чип записывает кислоту на этом участке в течение 48 часов. Более новая версия позволяет записывать 96 часов по рекомендации врача.
- Чип передает уровень кислоты на беспроводное записывающее устройство, которое вы носите на ремне.
- Регистрирующее устройство отправляется вашему врачу, который загружает данные и может измерить тяжесть вашего рефлюкса.
pH-сопротивление за 24 часа
Ваш врач может назначить эту процедуру для оценки вашего рефлюкса. Во время сопротивления pH:
- Медсестра / медбрат вводит тонкий гибкий катетер с чувствительным к кислоте наконечником через нос в пищевод. Катетер помещается в отдельные точки для записи, чтобы оценить поток жидкости из желудка в пищевод.
- Катетер остается в носу в течение 24 часов.
- Ваш врач может оценить записи, чтобы определить, есть ли у вас ГЭРБ, степень тяжести рефлюкса и корреляция между рефлюксом и симптомами, а также наличие некислотного рефлюкса.
У большинства людей рефлюкс бывает каждый день, но ваш врач ищет чрезмерное количество рефлюкса.
Острый бактериальный риносинусит | Сидарс-Синай
Не то, что вы ищете?Что такое острый бактериальный риносинусит?
Острый бактериальный риносинусит (ОБРС) — это инфекция полости носа и носовых пазух.Это вызвано бактериями. Носовая полость — это большое заполненное воздухом пространство за носом. Пазухи — это группа пространств, образованных костями вашего лица. Они соединяются с носовой полостью. ABRS вызывает воспаление тканей, выстилающих эти пространства. Слизь может не стекать нормально. Это приводит к боли в лице и другим общим симптомам.
Чаще встречается при риносинусите быть вызванным вирусом.Но ОБРС вызывается бактериями. Острая инфекция означает что у вас симптомы проявляются менее 4 недель.
ОБРС не так распространен, как острый вирусный риносинусит. Женщины болеют чаще, чем мужчины. Люди среднего и старшего возраста также получать это чаще всего.
Что вызывает острый бактериальный риносинусит?
ОБРС вызывается бактериями, которые инфицировать слизистую носовой полости и пазух.Чаще всего это вызвано бактерии Streptococcus pneumonia. Или это может быть вызвано бактериями Haemophilus. influenzae. Это может произойти, когда подкладка уже воспалилась. Это часто бывает вызвано к Вирус. Бактериальная инфекция наступает позже. Часто начинается в носовой полости. а также распространяется в пазухи.
Другие факторы могут вызвать воспаление и повышают вероятность бактериальной инфекции, например:
- Аллергия
- Закупорка в носу
- Плавание
- Инфекция зуба
- Употребление кокаина в нос
Каковы симптомы острого бактериального риносинусита?
Симптомы ОБРС могут выглядеть так: другие состояния здоровья.Симптомы могут быть разными у каждого человека. Симптомы могут включают:
- Более сильная боль или давление в лице при наклоне вперед
- Постназальный капельница
- Заложенность носа
- Боль в верхней челюсти
- Зубная боль в верхней челюсти
- Желтые или зеленоватые выделения из нос
- Лихорадка
- Кашель
- Давление или заложенность ушей
- Головная боль
- Снижение запаха
У большинства людей всего этого нет симптомы.При острой инфекции эти симптомы длятся менее 4 недель.
Как диагностируется острый бактериальный риносинусит?
Ваш лечащий врач спросит об истории вашего здоровья. Он или она спросит о ваших симптомах и о том, как долго вы были они. Вы можете пройти медицинский осмотр. Это нужно для поиска признаков респираторного инфекционное заболевание.
Трудно отличить между вирусным и бактериальным риносинуситом.У обоих похожие симптомы. Вы можете быть более с большой вероятностью болеет ОБРС, если у вас были:
- Симптомы более 10 дней без улучшение
- Температура 100,4 ° F (38,0 ° C) или выше
- Желтый или зеленоватый нос увольнять
- Боль в области вокруг вашего нос
- Симптомы, которые внезапно усиливаются после того, как они, казалось, стали лучше
В большинстве случаев ваш провайдер не нужно делать больше тестов.Они часто не нужны, если у вас нет признаков осложнения. Вам также может потребоваться тестирование, если у вас было несколько серий ABRS. Эти тесты могут включать:
- Эндоскопия полости носа и носовых пазух с и без культуры. Это делается для идентификации конкретных бактерий. И чтобы убедитесь, что нет засоров, таких как инородное тело, полипы или опухоль.
- Компьютерная томография. Здесь представлена дополнительная информация о вашем носовая полость, пазухи и связанные с ними структуры.
Как лечится острый бактериальный риносинусит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Лечение ОБРС может включают:
- Антибиотики для уничтожения заразных бактерии
- Обезболивающие
- Промывание носовых ходов физиологическим раствором чтобы они чувствовали себя лучше
Исследователи не знают, эти методы лечения работают при ОБРС.
Ваш лечащий врач не может сначала пропишут вам антибиотики. Трудно сказать, есть ли у вас бактериальная инфекция. Так могут быть рекомендованы другие методы лечения. Антибиотики не помогают при риносинусите, вызвано вирусом. Медицинские работники не любят давать антибиотики, если они нет нужный. Многие люди поправляются без антибиотиков.
Если симптомы не исчезнут через несколько дней вам могут понадобиться антибиотики.Если ваш лечащий врач обнаружит, что ты у вас есть бактериальная инфекция при первом посещении, вы можете назначить антибиотики правильно прочь.
Каковы возможные осложнения острого бактериального риносинусит?
В редких случаях ОБРС может вызывать такие осложнения, как:
- Инфекция тканей вокруг головной и спинной мозг (менингит)
- Инфекция тканей вокруг глаза (орбитальный целлюлит)
- Инфекция костей пазухи (остит)
Ваш лечащий врач сохранит отслеживайте свои симптомы, чтобы убедиться, что у вас нет этих осложнений.Если да, ты может потребоваться введение антибиотиков через капельницу. В очень редких случаях ты также может потребоваться операция.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если ваши симптомы не улучшаются после нескольких дней лечения. Также звоните прямо сейчас если у вас есть какие-либо симптомы возможных осложнений, таких как:
- Отек вокруг глаз
Вызов 911 если у вас есть:
- Аномальное зрение
- Замешательство или потеря бдительности
Основные сведения об остром бактериальном риносинусите
- Острый бактериальный риносинусит (ОБРС) это инфекция полости носа и носовых пазух.Это вызвано бактериями.
- ABRS возникает, когда ваша носовая полость пазухи сначала воспаляются по другой причине, часто вирусной инфекции.
- У вас могут быть такие симптомы, как лицо боль и жар.
- Может быть желтый или зеленоватый выделения из носа.
- Ваш лечащий врач может или может не использовать антибиотики для лечения вас.Другие методы лечения могут помочь вам чувствовать себя лучше.
- ABRS редко вызывает серьезные осложнения.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, зачем нужно новое лекарство или лечение прописан, и как он вам поможет.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или пройти тест или процедуру.
- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться со своим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Ашутош Какер, доктор медицины
Медицинский обозреватель: Рональд Карлин, доктор медицины
Медицинский обозреватель: Дафна Пирс-Смит, RN MSN CCRC
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Актиномикоз носоглотки
Актиномикоз носоглотки — редко встречающаяся бактериальная инфекция, которая обычно возникает после травмы носа или хирургического вмешательства. В некоторых клинических случаях носоглоточный актиномикоз появлялся у пациентов без предшествующей травмы, что затрудняло диагностику. Здесь мы представляем три таких случая, успешно вылеченных соответствующими дозами пенициллина.У одного 16-летнего мальчика без предшествующего медицинского вмешательства было обнаружено значительное утолщение задней стенки носоглотки. Подобное утолщение носоглотки было обнаружено у 42-летней женщины с плохой гигиеной полости рта. У другой 42-летней женщины воспаление носоглотки сопровождалось множественными правыми лимфоаденопатиями. Как и первые два пациента, у женщины ранее не было травм, но наблюдались плохая гигиена полости рта и гниение зубов. У всех трех пациентов диагноз актиномикоза был подтвержден анаэробным микробным культивированием биоптата.Хотя диагноз ставится позже у пациентов без травм, лечение антибиотиками значительно улучшило прогноз для всех форм актиномикоза, и ни смерть, ни деформация не являются обычным явлением.
1. Введение
Актиномикоз — это бактериальная инфекция от подострой до хронической, вызываемая нитчатыми, грамположительными, анаэробными и микроаэрофильными бактериями, которые не обладают кислотоустойчивостью. Он характеризуется непрерывным распространением, гнойной и гранулематозной воспалительной реакцией, а также образованием множественных абсцессов и носовых ходов, которые выделяют гранулы серы.Наиболее частыми клиническими формами актиномикоза являются шейно-лицевой (т. Е. Бугристая челюсть), грудной и брюшной. У женщин часто встречается тазовый актиномикоз.
Актиномикоз носоглотки — редкое клиническое заболевание. Это может произойти после травмы носа или хирургического вмешательства [1]. Сообщается также, что это происходит без предшествующей травмы, что затрудняет диагностику [2].
2. Случай 1
Был направлен 16-летний мужчина с 6-месячным анамнезом ухудшения гипоназальности и серозно-гнойной отореи.У него была ничем не примечательная история болезни в прошлом. Он отрицал потерю веса, одышку, носовое кровотечение или лихорадку. При клинической оценке выявлено значительное утолщение задней стенки носоглотки. Лимфаденопатии не было. КТ показала утолщение левой носоглотки (рис. 1). Выполнена биопсия. Гистопатология выявила хроническое воспаление и наличие актиномицетов. Окрашивание по Граму ткани выявило грамм + с нитчатыми организмами, радиально ориентированными вокруг гранул серы.
Пациенту был поставлен диагноз актиномикоз, и он успешно пролечен длительным курсом пенициллина (45 дней). Впоследствии он поправился и выздоровел через 34 месяца. Оценка результатов лечения производилась с помощью назофарингоскопии. Никакой дальнейшей биопсии или компьютерной томографии не проводилось.
3. Случай 2
42-летняя женщина без истории болезни была направлена по поводу образования правой шеи, связанного с худобой, без ринологических или отологических проблем.
При физикальном осмотре был обнаружен безболезненный и твердый узел на шее в правом поджелудочном отделе размером 3 × 5 см.Остальные результаты обследования головы и шеи не выявили никаких особенностей, за исключением выявления плохой гигиены полости рта. Количество кровяных телец было нормальным. При назофарингоскопии в правом носоглотке не было изъязвлений. На УЗИ шеи выявлена правосторонняя шейная лимфаденопатия с размером самого большого узла 4 см. КТ показала утолщение стенки носоглотки с множественной правосторонней лимфаденопатией.
Гистопатология выявила присутствие актиномицетов (рис. 2).Ей поставили диагноз актиномикоз, лечили пенициллином в высоких дозах, внутривенно с последующим пероральным приемом пенициллина в течение 2 месяцев. Наконец, через 10 месяцев она выздоровела.
4. Случай 3
42-летняя женщина была направлена по поводу головной боли и носового кровотечения без заложенности носа. Медицинский осмотр показал плохую гигиену полости рта. При назофарингоскопии обнаружено утолщение правой носоглотки. Биопсия показала наличие актиномицетов. Ей поставили диагноз актиномикоз и лечили пенициллином до выздоровления.(20 м / д в течение 45 дней).
5. Обсуждение
Актиномикоз носоглотки встречается очень редко. Ранее было опубликовано лишь несколько случаев. Actinomyces был впервые клинически описан в 1857 году. Они выделяются среди нормальной флоры ротовой полости и менее заметны в нижних отделах желудочно-кишечного тракта и женских половых путей [3]. Они выделяются в 29% образцов слюны здоровых людей [4] и чаще всего поражают шейно-лицевую область в 40–70% случаев [5].
В литературе сообщается лишь о нескольких случаях актиномикоза носоглотки, в большинстве случаев в результате травмы слизистой оболочки [6].В наших случаях никакое травмирующее событие не могло быть выяснено.
Улучшение гигиены полости рта и широкое использование антибиотиков при различных инфекциях, вероятно, способствовали снижению заболеваемости этим заболеванием. Поскольку эти микроорганизмы не являются вирулентными, им требуется нарушение целостности слизистых оболочек и наличие омертвевшей ткани, чтобы проникнуть в более глубокие структуры тела и вызвать болезнь человека [6].
Более того, актиномикоз, как правило, является полимикробной инфекцией, с изолированной численностью до 5–10 видов бактерий [4].Для установления инфекции у человека может потребоваться присутствие таких бактерий-компаньонов, которые участвуют в производстве инфекции, вырабатывая токсин или фермент или подавляя защитные силы хозяина. Эти бактерии-компаньоны, по-видимому, действуют как сопатогены, которые усиливают относительно низкую инвазивную способность актиномицетов. В частности, они несут ответственность за ранние проявления инфекции и неэффективность лечения. Actinomyces Israelii — наиболее распространенный патоген человека. Это грамположительные нитчатые медленнорастущие анаэробные бактерии.Характерная гранула серы состоит из небольшой колонии переплетенных, разветвленных нитей актиномицетов, укрепленных элементами тканевого экссудата, очень напоминающих крупицу серы [4].
Как только инфекция установлена, у хозяина развивается интенсивная воспалительная (т. Е. Гнойная, гранулематозная) реакция, и впоследствии развивается фиброз. Пациенты обращаются с узловыми поражениями, которые постепенно увеличиваются в размере и количестве (т. Е. Множественные абсцессы). В экссудате можно увидеть гранулы серы.
Клубеньки могут быть нежными на начальных стадиях, но обычно на более поздних стадиях они менее нежные и древесно-твердые.
Тризм присутствует, если задействованы жевательные мышцы. Лихорадка присутствует переменно. Инфекция обычно распространяется непрерывно, часто игнорируя плоскости тканей и вторгаясь в окружающие ткани или органы. В конечном итоге инфекция вызывает истощение носовых ходов. Гематогенное распространение в отдаленные органы может происходить на любой стадии инфекции, в то время как лимфатическое распространение встречается редко.
Есть две основные формы актиномикоза. Более частым проявлением является хроническая, медленно прогрессирующая, вялотекущая инфекция, которая вызывает уплотненную инфильтрацию и множественные абсцессы и фистулы [7]. У некоторых пациентов актиномикоз представляет собой острую, быстро прогрессирующую инфекцию, сопровождающуюся болью, лихорадкой, болезненностью и отеком. Формирование свищей, обычно наблюдаемое при шейно-лицевом актиномикозе, не наблюдалось при носоглоточном актиномикозе. Задержка постановки диагноза относительно велика — от 10 дней до одного года [2].
Актиномикоз может поражать людей любого возраста, но большинство случаев зарегистрировано у взрослых людей молодого и среднего возраста (в возрасте 20–50 лет) [1]. Двое наших пациентов были в возрасте 42 лет, третьему — 16 лет.
Молодые взрослые мужчины обычно страдают от этого заболевания, что объясняется преобладанием мужчин, участвующих в несчастных случаях и драках, вызывающих челюстно-лицевую травму и, следовательно, заражение бактериями. Сообщаемое соотношение мужчин и женщин составляет 3/1 [8]. Соотношение полов у наших пациентов было 1/2. Никаких расовых пристрастий не существует [4].Часто встречаются анемия и легкий лейкоцитоз. Скорость оседания эритроцитов (СОЭ) часто повышена.
Диагностика актиномицетов проводится путем культивирования. Однако только в 50% культур из случаев, очень подозрительных на актиномикоз, выращивают неуловимые организмы. Считается, что это связано с необходимостью строгих анаэробных условий культивирования. Недавно стало доступно окрашивание моноклональных антител флуоресцентными конъюгированными моноклональными антителами для обнаружения актиномицетов.
Визуализирующие исследования могут быть полезны для определения точного местоположения и степени поражения, а также для определения деструкции костей, хотя не существует единой характеристики, которая могла бы точно определить диагноз.КТ-сканирование обычно выявляет инфильтративную массу с фокусными областями пониженного затухания, которые усиливаются с контрастом. Эта инфильтративная масса имеет тенденцию проникать в окружающие ткани; окружающая лимфаденопатия встречается редко.
Лечение состоит из хирургической обработки и расширенной антибактериальной терапии. Пенициллин в высоких дозах является антибиотиком выбора [9]. Продолжительность лечения может быть разной в разных центрах, но рекомендуется лечение от одного до трех месяцев.
Когда актиномикоз диагностируется на ранней стадии и проводится лечение соответствующими антибиотиками, прогноз отличный.
Более продвинутые и сложные формы актиномикоза требуют агрессивной антибиотикотерапии и хирургической терапии для оптимального результата; однако, несмотря на такую терапию, смерть может наступить [10].
6. Заключение
Актиномикоз носоглотки — редкое заболевание. Диагностика является сложной и отложенной и ставится после выявления бактерий в образцах биопсии. Лечение состоит из длительной антибактериальной терапии. Доступность антибиотиков значительно улучшила прогноз для всех форм актиномикоза.В настоящее время показатели излечения высоки, и ни уродства, ни смерть не являются обычным явлением.
Электронные журналы Thieme — Основание черепа / реферат
Основание черепа 2006; 16 — A060
DOI: 10.1055 / s-2006-958593
История болезни: В поликлинику поступила 40-летняя женщина с длительным анамнезом постназальных выделений и болей в носоглотке и ротоглотке. Пациентка прошла несколько курсов антибиотиков за предыдущие 2 года с минимальным эффектом. При осмотре носоглотка воспалилась, на задней стенке носоглотки сидела корка густого слизисто-гнойного отделяемого. Корку отправили на посев и цитологическое исследование, результаты: Serratia и S.aureaus . КТ носовых пазух без особенностей. После правильного лечения антибиотиками симптомы сначала исчезли на 1 месяц. Шесть недель спустя симптомы повторились с теми же клиническими признаками в носоглотке и отрицательным мазком. Симптомы снова исчезли с помощью антибиотиков широкого спектра действия. Новая компьютерная томография показала диффузный отек носоглотки, и была проведена биопсия, которая показала неспецифическое воспаление. Симптомы повторились в третий раз, и последующий посев показал Serratia, S.aureus и E. coli , причем последняя чувствительна только к Меронему. Это было назначено в сочетании с Аугментином. После этого у нашего пациента в течение последних 6 месяцев не проявляются симптомы.
Обсуждение и выводы: Термин назофарингит у взрослых широко не используется, и литературы по этому вопросу мало. Симптомы могут быть разными, но обычно при назофарингоскопии наблюдаются эритема и воспаление, а посевы положительны на бактерии.У нашего пациента рецидивирующая инфекция и раздражение этой области были связаны с вдыханием моющих средств, так как этот пациент работает уборщицей в домашних условиях. Комбинация назального спринцевания, назального стероидного спрея и антибиотиков разрешила симптомы.
Рак носоглотки // Middlesex Health
Обзор
Карцинома носоглотки (nay-zoh-fuh-RIN-jee-ul) — это рак, который возникает в носоглотке, которая находится за носом и над задней частью горла.
Рак носоглотки в США встречается редко. Это происходит гораздо чаще в других частях мира, особенно в Юго-Восточной Азии.
Рак носоглотки трудно обнаружить на ранней стадии. Вероятно, это связано с тем, что носоглотку нелегко обследовать, а симптомы карциномы носоглотки имитируют симптомы других, более распространенных заболеваний.
Лечение рака носоглотки обычно включает лучевую терапию, химиотерапию или их комбинацию.Вы можете вместе со своим врачом определить точный подход в зависимости от вашей конкретной ситуации.
Горло (глотка) — это мышечная трубка, идущая от задней части носа к шее. Он состоит из трех отделов: носоглотки, ротоглотки и гортани, которую также называют гипофаринксом.
Симптомы
На ранних стадиях карцинома носоглотки может не вызывать никаких симптомов. Возможные заметные симптомы карциномы носоглотки включают:
- Шишка на шее, вызванная опухшим лимфатическим узлом
- Кровь в слюне
- Кровянистые выделения из носа
- Заложенность носа или звон в ушах
- Потеря слуха
- Частые ушные инфекции
- Боль в горле
- Головные боли
Когда обращаться к врачу
Ранние симптомы карциномы носоглотки не всегда могут побудить вас обратиться к врачу.Однако, если вы заметили какие-либо необычные и стойкие изменения в своем теле, которые вам кажутся неправильными, например, необычную заложенность носа, обратитесь к врачу.
Причины
Рак начинается, когда одна или несколько генетических мутаций вызывают неконтролируемый рост нормальных клеток, вторжение в окружающие структуры и, в конечном итоге, распространение (метастазирование) в другие части тела. При карциноме носоглотки этот процесс начинается в плоских клетках, выстилающих поверхность носоглотки.
Неизвестно, что именно вызывает генные мутации, которые приводят к карциноме носоглотки, хотя факторы, такие как вирус Эпштейна-Барра, повышающие риск этого рака, были идентифицированы.Однако неясно, почему у некоторых людей со всеми факторами риска никогда не развивается рак, а у других, у которых нет явных факторов риска, заболевают.
Факторы риска
Исследователи определили некоторые факторы, которые, по-видимому, увеличивают риск развития рака носоглотки, в том числе:
- Пол. Рак носоглотки чаще встречается у мужчин, чем у женщин.
- Гонка. Этот тип рака чаще поражает людей в некоторых частях Китая, Юго-Восточной Азии и Северной Африки.В Соединенных Штатах иммигранты из Азии имеют более высокий риск заболевания этим типом рака, чем выходцы из Азии, родившиеся в Америке. У инуитов на Аляске также повышен риск рака носоглотки.
- Возраст. Рак носоглотки может возникнуть в любом возрасте, но чаще всего его диагностируют у взрослых в возрасте от 30 до 50 лет.
- Соленые продукты. Химические вещества, выделяемые в виде пара при приготовлении соленых продуктов, таких как рыба и консервированные овощи, могут попасть в носовую полость, увеличивая риск развития рака носоглотки.Воздействие этих химикатов в раннем возрасте может еще больше повысить риск.
- Вирус Эпштейна-Барра. Этот распространенный вирус обычно вызывает легкие признаки и симптомы, например, простуду. Иногда может вызвать инфекционный мононуклеоз. Вирус Эпштейна-Барра также связан с несколькими редкими видами рака, включая карциному носоглотки.
- Семейная история. Наличие у члена семьи карциномы носоглотки увеличивает риск заболевания.
- Алкоголь и табак. Чрезмерное употребление алкоголя и табака может повысить риск развития рака носоглотки.
Осложнения
Осложнения карциномы носоглотки могут включать:
- Рак, который растет и поражает близлежащие строения. Продвинутая карцинома носоглотки может вызвать осложнения, если она вырастает настолько, что поражает близлежащие структуры, такие как горло, кости и мозг.
Рак, который распространяется на другие части тела. Рак носоглотки часто распространяется (метастазирует) за пределы носоглотки.
У большинства людей с раком носоглотки есть регионарные метастазы. Это означает, что раковые клетки из первоначальной опухоли мигрировали в близлежащие области, такие как лимфатические узлы на шее.
Раковые клетки, которые распространяются на другие части тела (отдаленные метастазы), чаще всего попадают в кости, легкие и печень.
Профилактика
Не существует надежного способа предотвратить рак носоглотки.Однако, если вас беспокоит риск развития рака носоглотки, вы можете подумать о том, чтобы отказаться от привычек, связанных с этим заболеванием. Например, вы можете сократить количество соленых продуктов, которые вы едите, или вообще отказаться от них.
Тесты для выявления рака носоглотки
В США и других регионах, где это заболевание встречается редко, рутинный скрининг на рак носоглотки не проводится.
Но в тех регионах мира, где рак носоглотки встречается гораздо чаще — например, в некоторых районах Китая — врачи могут предлагать обследования людям, которые, как считается, подвержены высокому риску заболевания.Скрининг может включать анализы крови для выявления вируса Эпштейна-Барра.
Диагностика
Тесты для диагностики рака носоглотки
Тесты и процедуры, используемые для диагностики рака носоглотки, включают:
- Физический осмотр. Диагностика рака носоглотки обычно начинается с общего осмотра. Ваш врач задаст вопросы о ваших симптомах. Он или она может надавить на вашу шею, чтобы пощупать лимфатические узлы.
Осмотр с помощью камеры, чтобы заглянуть внутрь носоглотки. Если есть подозрение на рак носоглотки, ваш врач может порекомендовать носовую эндоскопию.
В этом тесте используется тонкая гибкая трубка с камерой на конце, чтобы заглянуть внутрь носоглотки и найти аномалии. Камеру можно ввести через нос или через отверстие в задней части глотки, ведущее в носоглотку.
При эндоскопии носа может потребоваться местная анестезия.
- Тест для удаления образца подозрительных ячеек. Ваш врач может также использовать эндоскоп или другой инструмент для взятия небольшого образца ткани (биопсия) для проверки на рак.
Тесты для определения степени рака
После подтверждения диагноза ваш врач назначает другие тесты для определения степени (стадии) рака, например визуализационные тесты.
Визуализирующие тесты могут включать:
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Позитронно-эмиссионная томография (ПЭТ)
- Рентгеновский
После того, как ваш врач определит степень вашего рака, ему будет присвоена римская цифра, обозначающая его стадию.Стадии рака носоглотки варьируются от I до IV.
Этап используется вместе с несколькими другими факторами для определения вашего плана лечения и вашего прогноза. Нижняя цифра означает, что рак небольшой и ограничен носоглоткой. Цифра выше означает, что рак распространился за пределы носоглотки в лимфатические узлы на шее или в другие части тела.
Лечение
Вы и ваш врач работаете вместе, чтобы разработать план лечения, основанный на нескольких факторах, таких как стадия вашего рака, ваши цели лечения, ваше общее состояние здоровья и побочные эффекты, которые вы готовы терпеть.
Лечение рака носоглотки обычно начинается с лучевой терапии или комбинации лучевой и химиотерапии.
Лучевая терапия
Лучевая терапия использует мощные энергетические лучи, такие как рентгеновские лучи или протоны, для уничтожения раковых клеток.
Лучевая терапия карциномы носоглотки обычно проводится в виде процедуры, называемой внешним лучевым излучением. Во время этой процедуры вы располагаетесь на столе, и вокруг вас маневрирует большая машина, направляя излучение именно в то место, где оно может быть нацелено на ваш рак.
При небольших опухолях носоглотки лучевая терапия может быть единственным необходимым лечением. В других ситуациях лучевая терапия может сочетаться с химиотерапией.
Лучевая терапия связана с риском побочных эффектов, включая временное покраснение кожи, потерю слуха и сухость во рту.
Тип внутренней лучевой терапии, называемый (брахитерапия), иногда используется при рецидивирующей карциноме носоглотки. При таком лечении радиоактивные семена или проволока помещаются в опухоль или очень близко к ней.
Лучевая терапия головы и шеи, особенно в сочетании с химиотерапией, часто вызывает сильные язвы в горле и во рту. Иногда эти язвы мешают есть или пить. Если это произойдет, ваш врач может порекомендовать ввести зонд в горло или желудок. Пища и вода поступают по трубке до тех пор, пока состояние вашего рта и горла не восстановится.
Химиотерапия
Химиотерапия — это медикаментозное лечение, при котором используются химические вещества для уничтожения раковых клеток. Химиотерапевтические препараты можно вводить в виде таблеток, вводить через вену или и то, и другое.Химиотерапию можно использовать для лечения рака носоглотки тремя способами:
Химиотерапия одновременно с лучевой терапией. Когда два лечения сочетаются, химиотерапия повышает эффективность лучевой терапии. Это комбинированное лечение называется сопутствующей терапией или химиолучевой терапией.
Однако побочные эффекты химиотерапии добавляются к побочным эффектам лучевой терапии, что затрудняет переносимость сопутствующей терапии.
Химиотерапия после лучевой терапии. Ваш врач может порекомендовать химиотерапию после лучевой терапии или после сопутствующей терапии.
Химиотерапия используется для атаки любых оставшихся раковых клеток в организме, в том числе тех, которые, возможно, откололись от исходной опухоли и распространились в другом месте.
Некоторые разногласия существуют относительно того, действительно ли дополнительная химиотерапия улучшает выживаемость у людей с карциномой носоглотки.Многие люди, которые проходят химиотерапию после сопутствующей терапии, не могут переносить побочные эффекты и должны прекратить лечение.
- Химиотерапия перед лучевой терапией. Неоадъювантная химиотерапия — это химиотерапевтическое лечение, проводимое перед одной лучевой терапией или перед сопутствующей терапией. Необходимы дополнительные исследования, чтобы определить, может ли неоадъювантная химиотерапия улучшить выживаемость людей с карциномой носоглотки.
Какие химиотерапевтические препараты вы принимаете и как часто, определит врач.Побочные эффекты, которые вы, вероятно, испытаете, будут зависеть от того, какие лекарства вы принимаете.
Хирургия
Хирургия не часто используется для лечения рака носоглотки. Для удаления злокачественных лимфатических узлов на шее может использоваться хирургическое вмешательство.
В некоторых случаях для удаления опухоли носоглотки может применяться хирургическое вмешательство. Обычно это требует, чтобы хирурги сделали надрез на небе, чтобы получить доступ к этой области и удалить раковые ткани.
Образ жизни и домашние средства
Как справиться с сухостью во рту
Лучевая терапия рака носоглотки часто вызывает сухость во рту (ксеростомию).
Иметь сухость во рту может быть неудобно. Это также может привести к частым инфекциям во рту и затруднениям при приеме пищи, глотании и речи, а также может усугубить проблемы со здоровьем ваших зубов. Спросите своего врача, следует ли вам обращаться к стоматологу, если у вас возникли осложнения, связанные с сухостью во рту.
Вы можете облегчить сухость во рту и ее осложнения, если:
- Чистите зубы несколько раз в день. Используйте зубную щетку с мягкой щетиной и аккуратно чистите зубы несколько раз в день.Сообщите своему врачу, если ваш рот станет слишком чувствительным, чтобы переносить осторожную чистку.
- Прополоскать рот теплой морской водой после еды. Сделайте мягкий раствор из теплой воды, соли и пищевой соды. Полощите рот этим раствором после каждого приема пищи.
- Смочите рот водой или леденцами без сахара. Пейте воду в течение дня, чтобы поддерживать влажность во рту. Также попробуйте жевательную резинку или леденцы без сахара, чтобы стимулировать выработку слюны во рту.
- Выбирайте влажную пищу. Избегайте сухих продуктов. Смачивайте сухой корм соусом, подливой, бульоном, маслом или молоком.
- Избегайте кислой или острой пищи и напитков. Выбирайте продукты и напитки, которые не вызывают раздражения во рту. Избегайте напитков с кофеином и алкогольных напитков.
Сообщите своему врачу, если у вас сухость во рту. Он или она может предоставить лечение, которое поможет вам справиться с более серьезными признаками и симптомами сухости во рту. Ваш врач может также направить вас к диетологу, который поможет вам найти продукты, которые легче есть, если у вас сухость во рту.
Копирование и опора
Каждый занимается диагностикой рака по-своему. После постановки диагноза вы можете испытать шок и страх. Дайте себе время скорбеть.
Диагноз рака может вызвать у вас ощущение, что у вас мало контроля, поэтому примите меры, чтобы расширить свои возможности и контролировать свое здоровье. Попробуйте:
Узнай достаточно, чтобы уверенно принимать решения. Запишите вопросы и задайте их на следующем приеме к врачу.Попросите друга или члена семьи прийти с вами на прием, чтобы делать заметки.
Обратитесь к своему лечащему врачу за дополнительными источниками информации. Соберите достаточно информации, чтобы чувствовать себя уверенно при принятии решения о своем лечении.
Найдите кого-нибудь, с кем можно поговорить. Возможно, вам будет полезно поговорить с кем-нибудь о своих эмоциях. Это может быть близкий друг или член семьи, который умеет хорошо слушать.
Другие люди, которые могут оказать поддержку, включают социальных работников и психологов — попросите направление у своего врача.Поговорите со своим пастором, раввином, имамом или другим духовным лидером.
Другие люди, больные раком, могут предложить уникальную перспективу, поэтому подумайте о том, чтобы присоединиться к группе поддержки — будь то в вашем сообществе или в Интернете. Свяжитесь с Американским онкологическим обществом для получения дополнительной информации о группах поддержки.
- Найдите время для себя, когда оно вам понадобится. Сообщите людям, когда вы хотите побыть одному. Время, когда нужно спокойно подумать или написать в дневнике, поможет вам разобраться со всеми эмоциями, которые вы испытываете.
Береги себя. Подготовьтесь к лечению, сделав выбор в пользу здорового образа жизни. Например, если вы курите, бросьте курить.
Ешьте разнообразные фрукты и овощи. Занимайтесь спортом, когда чувствуете, что к этому готовы, но посоветуйтесь с врачом, прежде чем начинать новую программу упражнений.
Постарайтесь высыпаться, чтобы просыпаться отдохнувшими. Поговорите со своим врачом, если у вас проблемы со сном. Постарайтесь контролировать стресс, расставляя приоритеты в том, что для вас важно.
Эти здоровые продукты могут помочь вашему организму справиться с побочными эффектами лечения.
Запись на прием
Если ваш врач подозревает или диагностировал рак носоглотки, вас могут направить к врачу, специализирующемуся на лечении рака (онкологу), или к врачу, специализирующемуся на проблемах уха, носа и горла (отоларинголог).
Поскольку встречи могут быть короткими, и бывает сложно запомнить все, что вы хотите обсудить, хорошо подготовиться.Вот несколько советов, как подготовиться и чего ожидать от врача.
Что вы можете сделать
- Запишите все симптомы, которые у вас возникают. Включите все свои симптомы, даже если вы не думаете, что они связаны.
- Составьте список любых лекарств или витаминных добавок, которые вы принимаете. Запишите дозы и как часто вы их принимаете.
- Возьмите с собой члена семьи или близкого друга. Во время вашего визита вам может дать много информации, и бывает сложно все запомнить.Кто-то из ваших сопровождающих может помочь с деталями, которые вы пропустили или забыли.
- Возьмите с собой блокнот или блокнот. Таким образом вы сможете записать важную информацию, например варианты лечения.
- Подготовьте список вопросов, которые следует задать врачу. Если вы заранее знаете, о чем вы хотите спросить своего врача, это поможет вам максимально эффективно использовать ограниченное время, проведенное вместе.
Сначала перечислите свои самые важные вопросы на случай, если время истечет.При раке носоглотки можно задать несколько основных вопросов:
- Какие тесты мне понадобятся?
- Нужно ли мне что-то делать, чтобы подготовиться к этим тестам?
- Есть ли какие-либо возможные причины этих симптомов, кроме рака носоглотки?
- Какой у меня тип рака носоглотки?
- Распространился ли рак за пределы носоглотки? Помимо лимфатических узлов?
- На какой стадии у меня рак?
- Как обычно лечится эта стадия рака?
- Вы рекомендуете проводить лучевую и химиотерапию одновременно?
- Насколько успешно каждое лечение по отдельности и в сочетании?
- Каковы побочные эффекты радиации?
- Каковы побочные эффекты химиотерапии?
- Можно ли сделать операцию?
- У меня другие проблемы со здоровьем.Как это повлияет на них?
- Как мне подготовиться к лечению?
- Какой курс действий вы рекомендуете?
- Какова вероятность повторения?
- Следует ли мне каким-либо образом изменить свою диету?
- Каков мой прогноз?
- Доступны ли мне какие-либо клинические испытания?
И если ваш врач говорит что-то непонятное, не стесняйтесь спрашивать.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов.Если вы готовы на них ответить, это может сэкономить время для ответов на другие вопросы. Некоторые потенциальные вопросы, которые может задать ваш врач, включают:
- Когда вы впервые заметили эти симптомы?
- Как часто вы испытываете эти симптомы?
- Насколько серьезны ваши симптомы?
- Улучшает ли что-нибудь ваши симптомы?
- Что-нибудь ухудшает ваши симптомы?
- Какая у вас типичная диета?
- У вас когда-нибудь диагностировали вирус Эпштейна-Барра или мононуклеоз?
© 1998-2021 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия использования
Рак носоглотки — NHS
Диагностика рака носоглотки
Если вы обратитесь к терапевту с такими симптомами, как рак носоглотки, он, как правило, спросит о ваших симптомах и проведет некоторые обследования.
Это может включать осмотр горла с помощью небольшого зеркала и света.
Лечащий врач направит вас к специалисту по раку головы и шеи (онкологу), если он сочтет необходимым проведение дополнительных анализов.
В больнице может быть проведен ряд различных тестов для выявления рака носоглотки и исключения других заболеваний.
Некоторые из тестов, которые вы можете пройти, включают:
- насендоскопию — тонкий гибкий телескоп (эндоскоп) вводится вам в нос и вводится в горло для поиска каких-либо аномалий; обычно вы в сознании, но для обезболивания носа и горла можно использовать местную анестезию
- сканирование изображений — сканирование МРТ, компьютерная томография или ПЭТ-КТ могут использоваться для поиска опухолей и проверки, распространился ли рак
- панендоскопия — более подробное обследование носа и горла под общим наркозом (когда вы без сознания) с использованием серии небольших жестких телескопов, соединенных вместе
- биопсия — где небольшой образец ткани удаляется во время панендоскопии, чтобы его можно было исследовать в лаборатории.
После завершения этих анализов ваши врачи смогут подтвердить, есть ли у вас рак носоглотки.
Они также смогут «определить стадию» рака, то есть выставить ему балл, чтобы описать, насколько он велик и насколько далеко он распространился.
Подробнее о стадиях рака носоглотки на сайте Cancer Research UK
Как лечить рак носоглотки
Если вам поставили диагноз «рак носоглотки», о вас позаботится группа разных специалистов, которые работают вместе в мультидисциплинарной группе (MDT).
Члены вашего MDT обсудят с вами, какой, по их мнению, лучший вариант лечения в вашем случае.
Два основных метода лечения рака носоглотки:
- лучевая терапия — где радиация используется для уничтожения раковых клеток
- химиотерапия — где лекарства используются для уничтожения раковых клеток
Комбинация лучевой терапии и химиотерапии часто используется.
Хирургия обычно не применяется для лечения рака носоглотки, потому что хирургам трудно получить доступ к пораженной области.
Если вы курите, важно бросить. Курение увеличивает риск рецидива рака и может вызвать больше побочных эффектов от лечения.
Прочтите, как бросить курить.
Лучевая терапия
Лучевая терапия — это наиболее часто используемый метод лечения рака носоглотки.
Его можно использовать отдельно для лечения рака на очень ранних стадиях или в сочетании с химиотерапией для лечения более запущенных форм рака.
В большинстве случаев используется внешняя лучевая терапия.Аппарат фокусирует пучки излучения высокой энергии на область, требующую лечения.
При раке носоглотки используется передовая форма внешней лучевой терапии, называемая лучевой терапией с модуляцией интенсивности (IMRT).
Он включает в себя наведение на опухоль пучков излучения разной силы под разными углами. Это максимизирует дозу, доставляемую опухолью, при минимальном воздействии на окружающую здоровую ткань.
Стереотаксическая лучевая терапия — это еще один способ внешней лучевой терапии, который может использоваться для нацеливания на конкретную область, где рак вернулся.
Наружная лучевая терапия часто проводится короткими сеансами, один раз в день с понедельника по пятницу с перерывом на выходных.
Обычно это длится до 7 недель. Между этими посещениями вам не нужно оставаться в больнице на ночь.
Видео: лечение рака — что происходит во время лучевой терапии?
В этом видео эксперт описывает, что происходит, и советует, какие вопросы задать, если вас направят на лучевую терапию.
Последний раз просмотр СМИ: 1 июля 2021 г.
Срок сдачи обзора СМИ: 1 июля 2024 г.
Иногда может потребоваться внутренняя лучевая терапия, если рак носоглотки вернулся после первоначального лечения.
Радиоактивный источник помещается в зону раковой опухоли или рядом с ней и остается на месте от нескольких минут до нескольких дней.
В зависимости от типа лечения, возможно, вам придется остаться в больнице на короткий период времени.
Сама лучевая терапия безболезненна, но может иметь некоторые серьезные побочные эффекты, такие как:
- красная и болезненная кожа в области лечения
- плохое самочувствие
- изменение вашего вкуса
- сухость во рту
- выпадение волос
Эти побочные эффекты обычно временные, но некоторые могут быть постоянными. Сообщите своей команде по уходу, если у вас есть эти проблемы, так как лечение часто доступно, чтобы помочь.
Узнайте больше о том, что происходит во время лучевой терапии, и о побочных эффектах лучевой терапии.
Химиотерапия
Химиотерапия может использоваться до или вместе с лучевой терапией при более поздних стадиях рака носоглотки.
Обычно его вводят капельно в вену (внутривенная химиотерапия), с сеансами каждые 3-4 недели в течение нескольких месяцев.
Обычно вам не нужно оставаться в больнице на ночь во время лечения.
Подобно лучевой терапии, химиотерапия может вызывать ряд значительных побочных эффектов, таких как:
Эти побочные эффекты обычно временны, но также существует риск более долгосрочных проблем, таких как бесплодие.
Вам следует обсудить любые опасения по поводу потенциальных побочных эффектов лечения с вашей медицинской бригадой до начала лечения.
Узнайте больше о том, что происходит во время химиотерапии, и о побочных эффектах химиотерапии.
Последующее наблюдение
По окончании курса лечения вам необходимо будет регулярно посещать врача и проходить сканирование, чтобы следить за своим выздоровлением и проверять наличие каких-либо признаков возвращения рака.
Для начала эти встречи будут проводиться каждые несколько недель или месяцев, но со временем они будут становиться все реже.
Дисфагия (ухо, нос и горло)
Дисфагия — это медицинский термин, обозначающий затрудненное глотание. Дисфазия обычно является признаком проблемы с пищеводом, мышечной трубкой, по которой пища и жидкости перемещаются из задней части рта в желудок.
Если дисфагия тяжелая, возможно, вы не сможете потреблять достаточно жидкости и калорий, чтобы оставаться здоровым. В тяжелых случаях сложно проглотить даже слюну. Осложнения могут включать аспирационную пневмонию (когда пища или жидкость попадают в легкие), недоедание, обезвоживание, потерю веса и закупорку дыхательных путей.
Дисфагия может быть у любого человека, но она чаще встречается у пожилых людей, младенцев и людей с заболеваниями головного мозга или нервной системы.
Есть два типа дисфагии (дисс-ФАЗА-йее-а):
- Пищевод (ah-soff-a-GEE-el) дисфагия — Вызывается сужением пищевода или нарушением нормального движения пищевода.
- Orophargyneal (ora-far-rah-GEE-el) дисфагия — Вызывается проблемами с попаданием пищи изо рта в верхний отдел пищевода.Часто возникают неврологические состояния, такие как инсульт или болезнь Паркинсона. Воспаление или рак ротовой полости также могут привести к этому состоянию.
Причина
Когда пища и жидкости не могут попасть изо рта в желудок, обычно возникают проблемы двух типов:
- Мышцы и нервы, которые помогают перемещать пищу через горло и пищевод, не работают должным образом. Это может произойти, если у вас были такие заболевания, как инсульт, травма головного или спинного мозга; определенные проблемы нервной или иммунной системы; или склеродермия.
- Что-то блокирует ваше горло или пищевод, что может произойти, если у вас есть такие состояния, как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), эзофагит, дивертикулы, опухоли пищевода или образования вне пищевода.
Признаки и симптомы
Типичные симптомы включают:
- Проблемы с глотанием
- Кашель или удушье во время еды или питья
- Постоянное ощущение комка в горле
- Боль при глотании
- Слюни
- Рецидивирующая пневмония
- Голос гнусавый
- Ощущение прилипания пищи к груди
- Похудание
Диагностика
Дисфагию сложно диагностировать, поскольку она имитирует другие симптомы.Вот почему важно, чтобы вас осмотрела опытная команда экспертов, знакомых с диагностикой и лечением дисфагии.
Команда Центра вокального здоровья Мичиганского университета спросит вас о ваших симптомах и истории болезни, а затем проведет тщательное обследование головы и шеи. Во время этого процесса мы также оценим ваши вокальные качества, вокальную эффективность и технику разговора.
Нам может потребоваться провести один или несколько тестов, в том числе:
- Рентгеновские снимки
- Ларингоскопия — этот тест исследует заднюю часть горла с помощью оптоволоконного зонда.
- Эндоскопия верхних отделов желудочно-кишечного тракта — во время этого теста, также называемого «верхним желудочно-кишечным трактом», вам в рот и в горло помещают небольшой зонд, чтобы посмотреть на пищевод и, возможно, на желудок и верхнюю часть кишечника.Иногда небольшой кусочек ткани удаляется для биопсии (теста, который проверяет наличие воспаления или раковых клеток).
- Манометрия
- мониторинг pH
Лечение
Лечение дисфагии зависит от того, что вызывает проблему. У нас есть такие варианты как:
- Эндоскопическая дилатация — В этой процедуре пищевод постепенно растягивается с помощью специальных расширителей или баллона, вводимого через эндоскоп и затем надуваемого.Для лечения опухолей пищевода, которые сузили пищевод, может потребоваться хирургическое вмешательство или лучевая терапия.
- Эндоскопия — длинный тонкий эндоскоп можно использовать для удаления предмета, застрявшего в пищеводе.
- Замена пищевых продуктов и жидкостей — Мы можем порекомендовать продукты и жидкости с более безопасной структурой, которые легче проглотить.
- Речево-голосовая терапия — Это может включать специальные упражнения, положения тела и другие техники для улучшения вашей способности глотать.
- Хирургия — Если у вас есть закупорка, вам может потребоваться операция по ее удалению.
Назначить встречу
Запишитесь на прием, позвонив нам по телефону 734-936-8051.



 – Наличие нужного количества интерферона в нужный момент времени может стать ключевым моментом в борьбе с SARS-CoV-2 и другими вирусами».
– Наличие нужного количества интерферона в нужный момент времени может стать ключевым моментом в борьбе с SARS-CoV-2 и другими вирусами».