Пролежни: причины, лечение, профилактика
Пролежни – это патологическое состояние мягких тканей, которое связано с некрозом. Обуславливается оно тем, что на ткани постоянно осуществляется давление – это часто встречается у лежачих больных, которые не двигаются. В результате питание клеток нарушается, образуется некроз.
Вид патологии определяется стадией, на которой находятся пролежни: фото начальной проблемы демонстрируют только серьезные покраснения в тех областях, где тело соприкасается с кроватью. Если посмотреть, как выглядят пролежни на последних стадиях, то там уже наблюдаются открытые (до мышц) раны и некроз.
Симптомы и признаки, стадии пролежней
Наиболее частые места пролежней – это области, где у человека в процессе лежания или сидения выступают кости. Например, при лежании на спине нередко возникают пролежни пяток, локтей, затылка, седалищных бугров, лопаток. Если человек много времени проводит на боку, то тогда развитие пролежней происходит на боковой части бедра, коленях и т.
Существует четыре степени пролежней:
- 1-я. Это начальные пролежни, которые выглядят как стойкое покраснение. Оно пропадает, если сменить положение пациента;
- 2-я. На второй стадии кожа постоянно красная, шелушится;
- 3-я. Кожа разрушается, уже может оголяться мышечный слой тканей, появляются выделения;
- 4-я. Пролежни у больного глубоко поражают ткани, обнажаются сухожилия и кости.
У вас появились симптомы пролежней?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины развития пролежней
У такой проблемы, как пролежни, причины не объясняются только тем, что человек лежит. На самом деле, тут многое зависит от его состояния и от особенностей ухода. Вероятность развития пролежней повышается при следующих условиях:
- большая масса тела. Чем сильнее давление, тем выше риск развития пролежней;
- слишком маленькая масса тела.
 При истощении пациент теряет жировую прослойку, а также мышцы. В результате между костями и кожей остается намного меньше мягких тканей – кости давят на кожу, и пролежни образовываются быстрее;
При истощении пациент теряет жировую прослойку, а также мышцы. В результате между костями и кожей остается намного меньше мягких тканей – кости давят на кожу, и пролежни образовываются быстрее; - трение о кожу простыней и других материалов, предметов.
Причины, не связанные с давлением и трением
- Контакт кожи с мочой, каловыми массами при неправильном уходе.
- Анемия и болезни, связанные с нарушением кровообращения в тканях.
- Низкая либо высокая температура тела.
- Сильная сухость или чувствительность кожи. Чем чаще появляются раздражения, тем развитие пролежней вероятнее.
- Сниженное употребление белка. Без белка уменьшается мышечная масса – в результате риск развития пролежней растет.
Все эти причины работают как по отдельности, так и в совокупности, но чаще всего действует сразу несколько факторов.
Факторы риска для образования пролежней
К факторам риска можно отнести большой или очень маленький вес пациента, его неподвижность, а также неграмотный уход. Но есть и другие дополнительные моменты, которые важно учесть. Появляется риск пролежней и у людей, у которых низкий болевой порог или тело которых хуже реагирует на боль за счет обезболивающих препаратов. В такой ситуации профилактика пролежней заключается в том, чтобы постоянно осматривать тело, не дожидаясь, пока пациент сам пожалуется на дискомфорт.
Но есть и другие дополнительные моменты, которые важно учесть. Появляется риск пролежней и у людей, у которых низкий болевой порог или тело которых хуже реагирует на боль за счет обезболивающих препаратов. В такой ситуации профилактика пролежней заключается в том, чтобы постоянно осматривать тело, не дожидаясь, пока пациент сам пожалуется на дискомфорт.
Еще один риск пролежней – послеоперационные и другие боли, которые даже человека с хорошей подвижностью заставляют постоянно находиться в одном положении. Чаще всего в таких случаях проблема обнаруживается при первой степени пролежней, поэтому ее еще можно исправить меньшими силами.
Дополнительной проблемой может служить прием лекарств, которые нарушают водно-солевой баланс в организме. Если в инструкции есть такие данные, избежать образования пролежней можно тщательной профилактикой и постоянным контролем ситуации.
Осложнения
Само развитие пролежней до последней стадии уже является серьезным осложнением. Но если не знать, чем обрабатывать пролежни и как помочь больному, ситуация будет ухудшаться.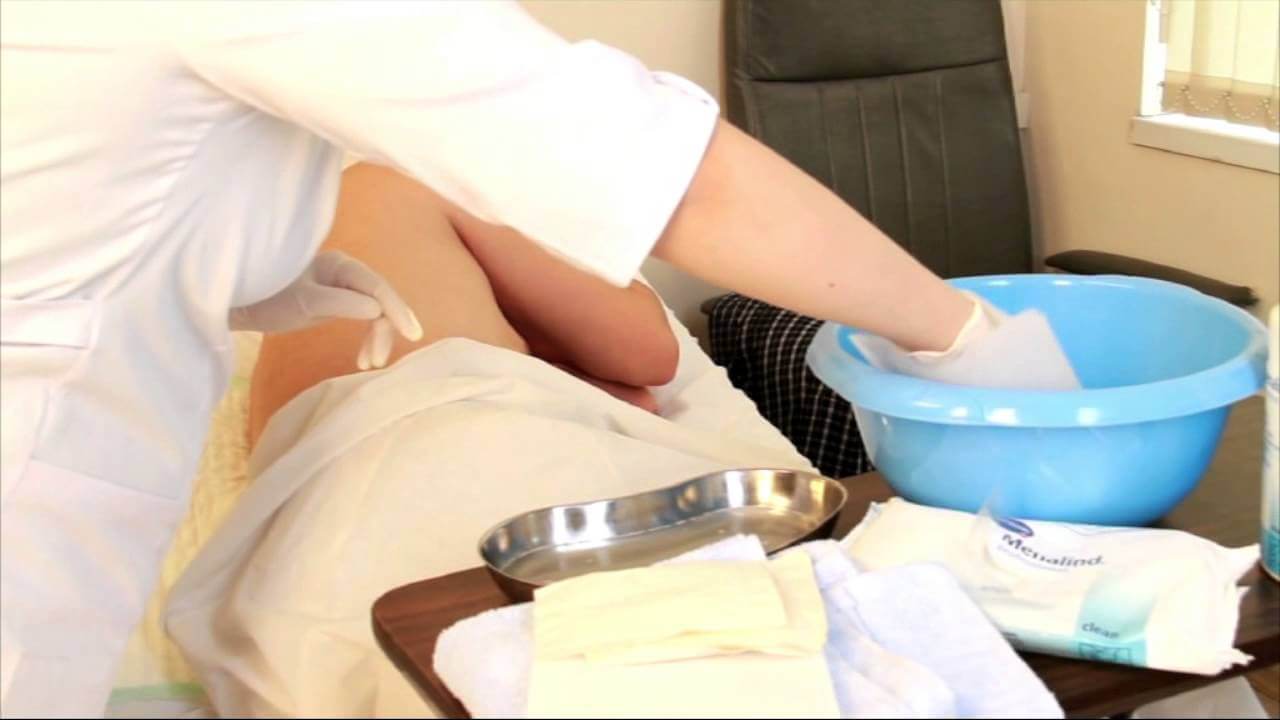 Начнут образовываться свищи, нарывы, повышается вероятность сепсиса. Больной может подхватить инфекцию – и тогда последствия вовсе будут непредсказуемыми.
Начнут образовываться свищи, нарывы, повышается вероятность сепсиса. Больной может подхватить инфекцию – и тогда последствия вовсе будут непредсказуемыми.
Если появились пролежни, лечение нужно начать как можно быстрее – желательно на первой стадии. Но при упущенных ситуациях тоже нельзя опускать руки. Сейчас есть много средств от пролежней для лежачих больных – что-то из этого облегчает течение болезни, что-то позволяет заживлять ткани.
Когда следует обратиться к врачу
Обратиться к врачу за консультацией нужно как только у пациента появились первые признаки пролежней. Врач осмотрит пациента, подскажет, как лечить пролежни: лечение и обработка осуществляются по индивидуальному плану – в зависимости от болезни пациента, особенностей его ситуации, приема других лекарств, сопутствующих заболеваний и т.д. Нужно учесть очень много данных, чтобы найти лечение против пролежней, которое не окажется бесполезным.
Вы можете обратиться за помощью в нашу клинику. Мы находимся в центре Москвы, возле станций метро «Маяковская», «Белорусская», «Новослободская», «Тверская».
Подготовка к посещению врача
Перед посещением врача не обрабатывайте раны мазями. Чтобы знать, как лечить пролежни, врачу также потребуется информация обо всех болезнях пациента и его состоянии. Сопровождая больного на прием, будьте готовы ответить на все эти вопросы: про сами пролежни, причины лежачего состояния, поведение пациента и другие моменты.
Если ситуация запущенная и пациента нельзя перевезти в клинику на коляске, тогда требуется визит врача. Подготовка та же: информация о состоянии, а также проведение гигиенических процедур без дополнительной обработки ран.
Диагностика пролежней
Пролежни у больного человека диагностируются без особого труда. Для этого хватает визуального осмотра врача. Но специалист может назначить дополнительные анализы крови или мочи. Их результаты могут повлиять на назначенное лечение.
Лечение пролежней: профессиональное и домашнее
Если появились пролежни, что делать решает врач. Обычно при отсутствии повреждений кожу обрабатывают более щадящими средствами, часто натуральными. При этом исключается массаж. Профилактика пролежней – вернее, их дальнейшего развития – направлена на улучшение ухода, грамотную работу с пациентом.
При этом исключается массаж. Профилактика пролежней – вернее, их дальнейшего развития – направлена на улучшение ухода, грамотную работу с пациентом.
Когда пролежни начинают развиваться и есть повреждения покровов, рану несколько раз в день обрабатывают антисептическими средствами. Используется мазь от пролежней, гидрогелевые повязки и другие ранозаживляющие средства.
В запущенных случаях рану нужно очищать, что делает только профессионал. После этой процедуры врач расскажет, как лечить пролежни дальше, чтобы избежать инфицирования. На этом этапе нужны повязки, пропитанные специальными препаратами – просто мазь от пролежней уже не справится с задачей. Кроме того, пролежни у человека начинают выделять много жидкости, поэтому при наличии таких выделений используются еще и специальные впитывающие повязки.
Домашнее лечение
Многие спрашивают, как лечить пролежни в домашних условиях. Но тут есть один ответ: дома можно делать только то, что скажет врач после консультации. Особенно это важно на третьей или четвертой стадии пролежней, когда очень высоки риски осложнений. Народные средства от пролежней для лежачих больных могут быть не только неэффективными, но и опасными. Например, обработка пролежней при помощи нестерильных настоев, растворов и масел может вызвать заражение тканей.
Особенно это важно на третьей или четвертой стадии пролежней, когда очень высоки риски осложнений. Народные средства от пролежней для лежачих больных могут быть не только неэффективными, но и опасными. Например, обработка пролежней при помощи нестерильных настоев, растворов и масел может вызвать заражение тканей.
Хорошее средство от пролежней стерильно, способствует заживлению ран, убивает бактерии, снимает неприятные ощущения. А грамотный уход за пролежнями – это 100% соблюдение всех рекомендаций врача.
Мифы и опасные заблуждения в лечении пролежней
Первый миф заключается в том, что пролежни у пожилых – это нормальное, естественное явление, которому нет смысла препятствовать. Но качественная профилактика пролежней больного позволяет значительно отсрочить патологию в любом возрасте.
Второй миф как раз связан с лечением в домашних условиях. Бездумное, хаотичное использование любых средств становится причиной того, что ситуация усугубляется.
Третий миф гласит, что эта проблема не лечится. Если уже появились пролежни, то с ними ничего нельзя сделать. Но это не так: при незапущенной ситуации, если соблюдаются все рекомендации врача, раны можно вылечить – и пациент будет чувствовать себя комфортно.
Если уже появились пролежни, то с ними ничего нельзя сделать. Но это не так: при незапущенной ситуации, если соблюдаются все рекомендации врача, раны можно вылечить – и пациент будет чувствовать себя комфортно.
Профилактика пролежней
Профилактика пролежней для лежачих пациентов заключается в том, чтобы держать место, где лежит пациент, сухим, чистым, постоянно обрабатывать кожу, убирая биологические жидкости, избегая чрезмерной ее влажности. Обязательно нужно менять положение пациента, следить за его температурой и общим самочувствием обеспечивать качественное питание с достаточным количеством белка, следить за массой тела.
Единого рецепта против пролежней нет, но если устранить все причины, описанные ранее, риск такой патологии снизится во много раз.
Как записаться к терапевту для консультации
Лечение такой патологии, независимо от места пролежней, – это процесс, который начинается с посещения терапевта. В зависимости от стадии проблемы может понадобиться и посещение хирурга – особенно если предстоит очищение раны.
Записаться к специалистам АО «Медицина» (клиника академика Ройтберга) можно по телефону +7 (495) 775-73-60, а также с помощью формы для записи на сайте.
Внизу страницы вы видите всплывающее окно с конвертом – там вы можете оставить любые вопросы и свои контактные данные – мы свяжемся с вами в рабочее время.
Профилактика пролежней — Ravijuhend
В основу настоящего руководства для пациентов легло одобренное в 2015 году эстонское руководство «Уход за пролежнями – их профилактика и лечение» и отображенные там темы вместе с рекомендациями. В данном руководстве Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство предназначено для тех групп пациентов, у которых есть повышенный риск возникновения пролежней, а также для их близких и медицинских работников. Составители руководства являются экспертами в данной области, занимающимися профилактикой и лечением пролежней каждый день. При составлении руководства было уделено внимание важности темы, понятности текста, рисунков и таблиц для читателя, данные требования были проверены пациентами, имеющими опыт с пролежнями, и персоналом по медицинскому уходу.
Составители руководства являются экспертами в данной области, занимающимися профилактикой и лечением пролежней каждый день. При составлении руководства было уделено внимание важности темы, понятности текста, рисунков и таблиц для читателя, данные требования были проверены пациентами, имеющими опыт с пролежнями, и персоналом по медицинскому уходу.Целью данного руководства является помощь в профилактике пролежней для пациентов, находящихся на домашнем лечении, а также помощь в организации лечения, если пролежни уже образовались. Руководство для пациентов включает основные общие рекомендации, но, поскольку состояние каждого пациента очень индивидуально, то это нужно обязательно учитывать при чтении данного руководства.
В приложениях руководства Вы найдете советы по наиболее подходящим позами методам поддержки тела, примеры медицинских вспомогательных средств и о возможных льготах на них со стороны Больничной кассы, контакты соответствующих организаций и рекомендации по правильному здоровому питанию.

|
(2009). Prevention and treatment of pressure ulcers: quick reference guide. Washington DC: National Pressure Ulcer Advisory Panel»>Пролежень является локальным повреждением кожи и/или подкожных тканей, которое обычно возникает в участках тела, наиболее близких к коже, под воздействием давления или же при совместном воздействии скольжения, трения и давления.
Пролежни могут возникнуть у всех больных, но часть пациентов более других подвержена их возникновению. Пролежни образуются чаще под воздействием следующих факторов:
- Ограниченное движение. Риск становится больше, если пациент должен все время лежать в кровати. Состояние может ухудшиться, если сам пациент не может без посторонней помощи двигать телом или конечностями, а также тогда, когда он не может держать тело в том положении, в которое он был уложен, и соскальзывает в кровати в неправильное положение. В таком случае создается постоянное трение кожи о простыни, что увеличивает риск возникновения пролежней.
 Пациенты, вынужденные целый день находится в инвалидном кресле, также подвержены высокому риску возникновения пролежней.
Пациенты, вынужденные целый день находится в инвалидном кресле, также подвержены высокому риску возникновения пролежней. - Расстройства чувствительности. Риск увеличивается в таких случаях, когда сам пациент не чувствует никакого дискомфорта или боли, обычно сопровождающие долговременное лежание в одном положении, или не реагирует на такие признаки своевременно. Если у человека присутствуют постоянная сонливость или другое нарушения сознания, то такие обстоятельства можно назвать очень опасными, так как в этом случае реакция на неприятные ощущения будет еще более замедленной (например под влиянием успокоительных).
- Уровень влажности кожи. Риск увеличивается еще больше, если человек сильно потеет (одежда или простыни постоянно мокрые) или у него присутствует недержание мочи или кала, и каждый день используются подгузники.
- Питание. Риск возникновения пролежней увеличивается, если пациент питается недостаточно сбалансированной пищей и из-за этого страдает от снижения веса.
 Например в случае, если пациент съедает в лучшем случае треть от порции еды и пьет очень мало жидкости.
Например в случае, если пациент съедает в лучшем случае треть от порции еды и пьет очень мало жидкости.
(Источником списка является шкала оценки риска по Брадену3, с помощью которой оценивают риск возникновения пролежней в медицинских учреждениях).
Дополнительно к вышеупомянутому важную роль здесь играет и общее состояние организма и сопутствующие заболевания. Состояния и заболевания, которые могут способствовать возникновению пролежней:
- Преклонный возраст
- Расстройства способности выражать свои желания/чувства
- Посттравматический период (перелом берцовой кости, долговременное ношение гипса или другие травмы, требующие фиксации)
- Травмы позвоночника или другие расстройства чувствительности
- Избыточный или, наоборот, недостаточный вес. Какие-либо другие повреждения кожи (например люди, у которых раньше были пролежни).
- Диабет и сердечно-сосудистые заболевания (4,5,6)
Быстрее всего пролежни возникают в тех областях тела, которые постоянно находятся под давлением. В первую очередь пролежни могут возникнуть в следующих частях тела: затылок, область за ушами, локти, лопатки, вся область ягодиц, бедра, колени, лодыжки и пятки. Это места, где поверхность кости очень близка к коже.
Рисунок 1. Зоны высокого риска возникновения пролежней
Первые признаки пролежней
- Покраснение кожи в рисковых областях тела, которые не исчезают с освобождением от давления.
- По сравнению с неповрежденными областями покрасневшая область может быть более болезненной, уплотненной, более теплой или наоборот, холодной.
Рисунок 1. Пролежни на спине
Рисунок 2. Пролежни в области таза
Рисунок 3. Пролежни в области ягодиц и поясницы
Дальнейшее развитие пролежней
- Изменения охватывают кожную ткань полностью
- Кожа лопается, возникает поверхностная язва или волдырь.
Рисунок 4. Пролежни в области ягодиц и поясницы
Дальнейшие осложнения пролежней
- Пролежень начинает охватывать лежащую под ним жировую ткань и мышцы и в финальной стадии доходит до кости, образуя свищи и нарывы.
- Без своевременного вмешательства пролежень развивается очень быстро.
- Повреждение тканей, характерное для пролежней, может на самом деле гораздо большим и объемным, чем изначально видится на поверхности кожи.
Рисунок 5. Пролежни в области ягодиц и поясницы
Поскольку у лежачих больных часто бывает и повреждение нервов, то они могут и не жаловаться на боль. Из-за этого зачастую повреждение остается незамеченным. При появлении первых признаков пролежней нужно немедленно обратить на них внимание, чтобы избежать ухудшения состояния.
Скорость развития пролежня зависит от общего состояния пациента и методов ухода, и поэтому очень индивидуальна. От начала покраснения кожи до глубоких повреждений тканей может пройти ка несколько часов, так и недели.
У каждого пациента с расстройствами двигательной активности присутствуют известные факторы риска, которые начинают оказывать свое влияние при стечении индивидуальных неблагоприятных обстоятельств. Если у пациента присутствуют факторы риска, перечисленные в предыдущей главе, то нужно действовать следующим образом:
- Проводите осмотр и оценку состояния кожи лежачего больного (особенно области высокого риска) как можно чаще. Делайте это во время процедур по уходу – когда меняете нательное белье, совершаете утренний туалет или меняете подгузники.
- Следите за тем, чтобы кожа была сухой и чистой.
- Если больной жалуется на боль, чувство жжения или давления в какой- либо области, немедленно обратите на это внимание. Это может быть первым симптомом возникновения пролежня.
- Если на коже возникает покраснение, которое не исчезает после освобождения от давления, то это можно считать первым признаком проявления пролежня.
- Ни в коем случае не массируйте покрасневшую область! Обнаружилось, что массаж поврежденной области может понизить температуру кожи и привести к дегенерации ткани, что в свою очередь может дать толчок к возникновению пролежней.
Лучший способ для предупреждения возникновения пролежней – это смена положения тела, в результате которого область тела освобождается от давления. Если пациент сам способен менять свое положение, то это нужно делать при первой возможности. Положение тела нужно менять сразу же, если пациент чувствует дискомфорт в области тела, находящейся под давлением. При возможности пациент в кровати должен делать гимнастику для конечностей. Она ускоряет кровообращение и помогает предупреждать возникновение пролежней. Если пациент не может сам менять свое положение, то для этого нужно найти помощника.
Если риск возникновения пролежней очень высокий и пациент лежит на обычном матрасе, то нужно еще более уменьшить время нахождения в одном положении. Пациента нужно поворачивать раз в 2 часа. Использование специальных матрасов для предупреждения пролежней позволяет менять положение уже раз в 4 часа. При этом нужно обязательно учитывать особенности кожи и пожелания самого пациента. Положение нужно менять и ночью. Подходящие положения тела: на боку, на спине, на животе и полубоку. Для фиксации в нужно положении тела нужно сделать подпорки из подушек. Изголовье можно приподнять на 30 градусов только во время приема пищи или других процедур по уходу. При приподнятом изголовье на ягодицы приходится большее давление, что повышает риск возникновения пролежней. Правильные и неправильные положения можно просмотреть в приложениях данного руководства.
Если пациент не может сам менять свое положение, ему нужно помочь, лучше если это будет больше чем один помощник. Пациент при этом не должен передвигаться таким образом, чтобы тело не скользило по постельному белью. Если смену положения проводят два помощника, то таким образом уменьшается риск появления новых повреждений при перемещении и трении. Старайтесь вовлечь пациента в процесс смены положения, чтобы активизировать его и уменьшить свою нагрузку.
Для обеспечения хорошего ухода может понадобиться изменение всего домашнего уклада в соответствии с потребностями и возможностями больного. У персонала по уходу или членов семьи должен быть доступ к кровати пациента, желательно с обоих ее сторон. Для отслеживания за состоянием кожи кровать должна быть в хорошо освещенном месте. Средства по уходу должны быть поблизости и легко доступны.
Чем большее время проводит больной в кровати, тем более важным становится качество кровати и матраса. В идеале кровать может быть с регулируемой высотой, чтобы облегчить работу помощнику и упростить изменение положения тела пациента. По возможности на кровати должен быть специальный матрас или наматрасник (смотри Приложение 2 «Вспомогательные средства» настоящего руководства, рисунки 1-2, стр. 18). Подходящей считается и специальная медицинская австралийская овчина, которая поможет удерживать правильную влажность или температуру. В Эстонии все упомянутые ранее средства по уходу можно купить или взять в аренду. На приобретение некоторых медицинских вспомогательных средств распространяются льготы со стороны Больничной кассы (см. приложение 3, стр. 21).
Использование вспомогательных средств облегчает работу сотрудника по уходу и обеспечивать то, чтобы на коже больного не возникали дополнительные повреждения из-за неправильных методов проведения ухода или окружения. Поэтому желательно использовать для смены положения тела вспомогательные средства (например скользящую простыню и/или стол, простыни для поднятия). К кровати должны быть прикреплены те средства по уходу, которыми пациент может сам воспользоваться (например, ремень в нижней части кровати, надкроватная трапеция у изголовья и др.) Для профилактики возникновения пролежней в пятках желательно приподнять их, подперев подушками. Для этого подойдут обычные подушки, но использовать можно и специально созданные для этого подпорки. Они должны быть установлены так, чтобы область пятки была бы в так называемой плавающей позе. Для профилактики пролежней не рекомендуется использовать кольца из различных материалов, так как они могут оказать излишнее давление в зоне соприкосновения с ним. Для поиска правильных вспомогательных средств обязательно обратитесь к семейным медсестре и врачу, к медсестре по домашнему уходу или в фирму, поставляющую вспомогательные средства! (см Приложение 3 на стр. 21).
Постельное белье
По возможности выбирайте постельное и нательное белье из натуральных материалов, которое впитывают влажность и в то же время пропускают воздух. Простыни (в то же время впитывающие простыни, которые не дают промокать кровати) должны быть постелены по возможности самым гладким способом. Самые малейшие складки и неровности могут создать больному дискомфорт и повредить его кожу.
Уход за кожей
Если кожа пациента здорова, и у него нет недержания мочи или кала, можно продолжать обычный уход за кожей. pH средства по уходу за кожей должна быть 5,5. После протирания кожи она должна остаться сухой. Не трите и не массируйте область возникновения пролежней, ее можно только легко промокать.
Используйте защитные кремы и эмульсии для кожи, если кожа слишком суха или слишком влажная, если возникла припухлость или другие признаки воспаления (покраснение, боль, нагревание). В случае слишком сухой кожи кремы помогут избежать растрескивания и ломкости кожи. В случае слишком влажной кожи (недержание мочи и кала, излишняя потливость) нужно выбрать такой крем, который создает водостойкий защитный слой и не дает раздражителям повреждать кожу. Меняйте подгузники по необходимости, не дожидаясь их максимального заполнения. По возможности кожу надо дать немного «подышать». При недержании мочи и кала предпочитайте средство с подходящим pH (5,5).
Питание
Риск возникновения пролежней более высок у пациентов с недоеданием, поэтому пациентам с низким весом нужно уделять особенное внимание. Предлагайте питательные смеси, у которых повышена энергетическая ценность и которые обогащены минеральными веществами и витаминами. Учитывайте предпочтения самого пациента. Специальные питательные смести можно найти в аптеках. Не было доказано научным способом, что какое-либо отдельно употребляемое питательное вещество является эффективным для профилактики пролежней. Питание должно быть сбалансированным! (10,11,12).
В Эстонии сбором и распространением информации о правильном питании занимается Институт Развития Здоровья.
Основные принципы здорового и сбалансированного питания:
- Есть нужно соответственно потребностям.
- Питательные вещества, необходимые организму нужно употреблять в правильных пропорциях.
- Есть можно все что вкусно, но в умеренном количестве
- Питание должно быть разнообразным.
Для оценки своего режима питания и для создания личной программы питания Институт Развития Здоровья создал интернет-страницу.
Оценка состояния В первую очередь нужно получить обзор об объеме повреждений. Для этого нужно освободить область повреждения от давления и одежды. Осмотрите кожу больного в хорошо освещенном месте. Попробуйте рукой поврежденную область. Если область покраснела и покраснение не исчезает после освобождения от давления, то скорее всего мы имеем дело с начинающимся пролежнем. Можно провести тест рядом с поврежденной областью: нажмите пальцем на здоровую кожу — после снятия пальцев на коже возникает более светлый участок, который по прошествии времени опять станет таким же как остальная кожа. Если в осматриваемой области нарушено кровоснабжение, то такой реакции не возникает.
Если в поврежденной области кожа все еще здорова, то ее не нужно ничем накрывать. Если кожа слишком суха или если есть опасность, что кожа соприкасается с мочой, то кожу достаточно только увлажнять.
Если был обнаружен только один участок повреждения, то сместите пациента в такое положение, при котором покрасневший участок остался бы свободен от давления.
Если кожа начинает трескаться, нужно сразу обратиться к специалисту, например к семейной медсестре или медсестре по домашнему уходу, или, при возникновении необходимости, к семейному врачу.
Выбор средств по уходу за пролежнями очень широк и для правильного выбора нужна помощь специалиста. При выборе средства по уходу нужно учитывать стадии развития язвы пролежня (размер, глубина, наличие отмерших тканей, признаки инфекции, количество выделений), ее расположение, частоту смены средств по уходу за язвами и предпочтения пациента. Если у ухаживающего человека нет специальной подготовки по уходу за пролежнями, то не рекомендуется проводить уход самостоятельно. Попросите совета и помощи у семейной медсестры и медсестры по домашнему уходу! Если пролежень уже возник, то излечить его можно самое скорое за 2 недели. Если пролежень не проходит, нужно обязательно обратиться к специалистам, чтобы оценить правильность методов лечения.
Смотрите видеоматериалы (на эстонском языке)
Lamatiste astmed
Mõõtmine ja pildistamine
Lamatiste konservatiivne ravi
Рисунок 1. Пример правильного поддержки положения тела с помощью подпорок.
Рисунок 2. Пример правильного положения тела на полубоку с помощью подпорок
Рисунок 3. Пример правильного тела положения на животе и поддержки положения с помощью подпорок
Рисунок 4. Пример правильного положения на боку с помощью подпорок
Рисунок 5. Пример правильного и неправильного положения сидя
Рисунок 6. Пример приподнятого подголовья (30 градусов) и поддержки положения тела с помощью подпорок
Рисунок 7. Положение тела, которого следует избегать
Фото 1. Пример матраса, распределяющего давление
Фото 2. Пример наматрасника, изменяющего давление (отдельные камеры регулярно заполняются воздухом и сдуваются через определенное время)
Фото 3. Пример специальной австралийской овчины
Фото 4. Пример функциональной кровати и ее правильного расположения в палате, при котором доступ к пациенту возможен с трех сторон.
Фото 6. Пример скользящей простыни, с помощью которой можно легко перемещать пациента (нижняя часть простыни сделана из сатина). Информация о компенсировании медицинских вспомогательных средств и устройств
Потребность и показания к использованию какого-либо медицинского вспо- могательного средства, компенсируемого Больничной кассой, определяет лечащий врач. Вслед за этим он выписывает дигитальную карту на медицинское вспомогательное средство, c помощью которой пациент покупает со льготой необходимое средство или в аптеке или у фирмы, имеющей договор с Больничной кассой Эстонии. Часть вспомогательных средств компенсируется через другую систему – систему Социального страхования.
Список льготных медицинских вспомогательных средств, компенсируемых со стороны Больничной кассы
NB! Данный список меняется раз в год! Дополнительную информацию можно получить в Больничной кассе (инфотелефон 669 6630, электронная почта: [email protected])
Основные принципы компенсирования со стороны Больничной кассы
Основные принципы компенсирования вспомогательных средств со стороны системы Социального страхования
1 января 2016 года согласно Закону о социальном обеспечении Департамент Социального Страхования взял на себя обязательства по администрированию системы компенсирования продаж и аренды медицинских вспомогательных средств
Дополнительную информацию можно получить в Департаменте Социального Страхования (инфотелефоны 16106 или 612136; электронная почта: [email protected])
Chou, R., et al., Pressure Ulcer Risk Assessment and Prevention: Comparative Effectiveness. Agency for Health Care Research and Quality Comparative Effectiveness Review No. 87. 2013.
Coleman, S., et al., Patient risk factors for pressure ulcer development: systematic review. Int J Nurs Stud, 2013. 50(7), 974–1003.
European Pressure Ulcer Advisory Panel and National Pressure Ulcer Advisory Panel. (2009). Prevention and treatment of pressure ulcers: quick reference guide. Washington DC: National Pressure Ulcer Advisory Panel.
Ek, A.C., G. Gustavsson, and D.H. Lewis, The local skin blood flow in areas at risk for pressure sores treated with massage. Scand J Rehabil Med, 1985. 17(2), 81–86.
Gilcreast, D.M., et al., Research comparing three heel ulcer-prevention devices. J Wound Ostomy Continence Nurs, 2005. 32(2), 112–120.
Guihan, M. and C.H. Bombardier, Potentially modifiable risk factors among veterans with spinal cord injury hospitalized for severe pressure ulcers: a descriptive study. J Spinal Cord Med.2003, 35(4), 240–250.
Little, M.O., Nutrition and skin ulcers. Curr Opin Clin Nutr Metab Care, 2009. 16(1), 39–49.
Pressure ulcer prevention: an evidence-based analysis. Ont Health Technol AssessSer, 2009. 9(2).
Shahin, E.S.M., T. Dassen, and R.J.G. Halfens, Pressure ulcer prevalence and incidence in intensive care patients: a literature review. Nursing in Critical Care,2008. 13(2), 71–79.
Как лечить пролежни в домашних условиях
Помощь / СтатьиИзвестная народная поговорка гласит: ”дома и стены лечат”. Действительно, домашние условия являются идеальными для ухода за лежачими больными, так как обеспечивают психологический комфорт и максимум внимания потребностям пациента. Также немаловажным преимуществом домашнего ухода является отсутствие агрессивной внутрибольничной флоры. И в больнице, и на дому лечение пролежней должно осуществляться на современном уровне с использованием высокоэффективных методик.
Для лечения пролежней в домашних условиях рекомендуются специальные раневые покрытия Мультиферм, Протеокс-ТМ и Комфил Плюс. Они обеспечивают эффективный и бережный уход за раной и позволяют избежать частых болезненных перевязок. При глубоких и давних пролежнях, которые характеризуются наличием обширного некроза тканей, повязки Пам-Т, Протекос-Т и Протеокс-ТМ могут служить альтернативой хирургическому лечению. В их составе содержаться ферменты и антибактериальные компоненты, способствующие очищению раны от гноя и некроза. Самофиксирующаяся повязка Комфил Плюс ускоряет заживление пролежней в несколько раз и является очень экономичной, поскольку не требует частой смены.
Под лечением пролежней в домашних условиях часто подразумевают лечение с помощью средств народной медицины. Некоторые настои и мази на основе растительных компонентов (ромашка, прополис, шалфей) действительно обладают противовоспалительным и ранозаживляющим действием, их применение целесообразно на заключительной стадии лечения.
Средства для профилактики и лечения пролежней – это не только повязки и примочки. Почаще поворачивайте пациента в постели (хотя бы раз в два часа), используйте противопролежневый матрас (это особенно актуально, когда пациенту нельзя двигаться – например, при лечении методом скелетного вытяжения, а также ночью). Очень важно поддерживать чистоту и сухость кожи, и не допускать наличия крошек и складок на простыне.
Возврат к списку
Как предотвратить образование пролежней: профилактика и лечение
Как распознать пролежни?
Есть простой способ отличить пролежень от опрелостей или других воспалений кожи. Надавите на пятно пальцем на 2-3 секунды. Если кожа осталась красной — это пролежень I степени. Если кожа побелела — нет.
Какие бывают стадии пролежней?
Степень I: кожный покров не нарушен, при этом на коже есть покраснение.
Степень II: на коже образуются пузыри, неглубокие язвы, раны.
Степень III: кожа глубоко повреждена, вплоть до мышечной ткани. Могут быть жидкие выделения из раны.
Степень IV: некроз мягких тканей, повреждение сухожилий. При выявлении пролежня на этой степени может понадобится помощь хирурга.
Что делать, если вы обнаружили пролежень?
Исключите давление на место образования пролежня. Важно, чтобы кровь могла поступать к месту раны.
Как можно скорее обратитесь к врачу. Самолечение может привести к ухудшению состояния пациента. Купленные наугад в аптеке препараты могут снизить заживляемость раны. Популярные антисептики, такие как марганцовка, перекись водорода, и народные средства могут нанести непоправимый вред живым тканям. При лечении пролежней категорически запрещено использовать: зеленку, йод, фукарцин, “болтушку”, камфорный спирт, соду, репчатый лук, облепиховое и эфирные масла.
Ежедневно осматривайте тело пациента. Обращайте внимание на выделения и запах из раны, на повреждения вокруг раны. Следите за тем, чтобы у пациента не было температуры и озноба.
Как лечить пролежни?
Врач должен назначить современные препараты и средства по уходу, которые способствуют заживлению кожи. Например, гидроактивные и абсорбирующие повязки. Если врач использует для перевязок марлю или бинт, мы рекомендуем обратиться к другому специалисту: их использование было оправдано, когда не были доступны другие материалы. Марля может травмировать кожу, а ее волокна — врастать в рану. Также обратите внимание на то, чтобы пациент не испытывал боль во время перевязок. Если поражение кожи глубокое, пациенту может понадобится хирургический способ лечения.
Мы принимаем пациентов с любыми стадиями пролежней. Иногда заживление кожи становится главной целью пребывания в нашем центре. Специалисты нашего центра научат правилам ухода за маломобильным человеком и техникам перемещения, подберут средства по уходу и противопролежневый матрас.
Как лечить пролежни на ягодицах
Дата публикации: 25.11.2015
В таких случаях кожа на ягодицах сдвигается, это происходит несколько раз в день, кожа раздражается и краснеет, в результате возникает пролежень.
Как лечить пролежни на ягодицах на ранних стадиях
Родственникам больного надо знать, как лечить пролежни на ягодицах, пока не возникли глубокие язвы, зачастую требующие хирургического вмешательства:
- соблюдать осторожность при движениях судна, надевании памперсов, смене подкладного белья, не допуская резкого и грубого трения кожи больного о поверхности. Необходимо повыше приподнять тазовую часть тела, насколько это возможно;
- содержать нижнюю часть тела в полной чистоте и сухости;
- обрабатывать ягодицы профилактическими средствами при малейшем покраснении;
- каждые 2 часа менять позу больного, поворачивая его на один и другой бок, под спину и таз подкладывать подушки, валики;
- не допускать появления в постели крошек от пищи и других раздражающих кожу мелочей.
Так проводится профилактика пролежней у лежачих больных, алгоритм одинаков, независимо от того, на какой части тела возникла опасность их развития.
Средство от пролежней лучше купить в аптеке
При выборе лекарственных препаратов для профилактики и лечения пролежней необходимо проконсультироваться с врачом или опытной медсестрой-сиделкой. Выбирая средство от пролежней, лучше все-таки пойти в аптеку, а не готовить «чудодейственные» мази, рекомендуемые в Интернете.
Следует понимать, что средства народной медицины были хороши тогда, когда профессиональные препараты еще не были изобретены.
Вместо того чтобы искать, чем лечить пролежни на попе, лучше заранее знать об опасности их возникновения и вовремя принять меры. Обычные люди мало знают об этом, поэтому приглашение сиделки к больному избавит и его, и его родственников от многих проблем, включая пролежни.
Как лечить пролежни в домашних условиях: пересмотрите гигиенический уход
Но случается, что недоглядели, просмотрели и пролежень все-таки возник. Если у вашего больного пока нет сиделки, родственникам надо знать, как лечить пролежни в домашних условиях. Первым делом надо проинспектировать гигиенический уход за нижней частью тела: все ли сделано, чтобы больной был в чистоте и сухости, не грубое ли постельное белье, есть ли у вас подушки и валики для смены положения тела.
Противопролежневый матрас, несмотря на его довольно высокую цену, стоит приобрести, он решает множество проблем.
После этого ухаживающим родственникам следует получить консультацию специалиста или почитать в Интернете, медицинских справочниках, как делается обработка пролежней, алгоритм действий обычно следующий:
- максимально освободить больное место от трения и сдавливания;
- не допускать сдвига кожи, не тереть ее;
- чаще менять положение тела больного;
- восстанавливать кровообращение вокруг раны легким массажем.
Врач или медсестра подскажет, чем обрабатывать пролежни – выбор средства зависит от стадии развития болезни. Удаление омертвевших тканей достигается применением специальных мазей («Ируксол») или наложением пропитанных лекарством повязок. После того как рана очистится, нужно обрабатывать ее, чтобы обеспечить скорейшее заживление.
Обработка пролежней делается с применением заживляющих мазей – «Левомеколя», «Солкосерила» и других. Эффективно также облепиховое масло. Если рана инфицирована, о чем говорит покраснение по краям, надо использовать антисептики: перекись водорода, фурацилин, стрептоцид в порошке. Кожу вокруг раны необходимо регулярно очищать, но не тереть, а нежно промокать и высушивать.
Родственники лежачего больного вполне могут освоить лечение пролежней, но все пройдет гораздо быстрее, если за дело возьмется профессиональная медсестра из «Социальной поддержки». Наш персонал умеет лечить пролежни на всех стадиях и предлагает свои услуги.
Лечение пролежней у пожилого человека
У пожилого человека в лежачем состоянии со временем могут появиться пролежни. От них можно защититься заранее, а при появлении — вылечить. Специалисты пансионатов для престарелых рассказывают о том, как лечат пролежни у пожилых.
Пролежнями называют дистрофические изменения в коже. Они появляются там, где кожа испытывает давление. Пролежни бывают разных видов, имеют стадии развития. Заболевание начинается с небольших повреждений кожи, а может закончиться прорастанием пролежней вглубь и переходом на внутренние органы.
Симптомы и стадии
Распознать пролежни можно по следующим симптомам:
• I стадия: посинение и покраснение кожи, раздражение, похолодание, отечность. Симптомы проявляются при сдавливании. Когда давления нет, кровообращение восстанавливается, симптомы пропадают.
• II стадия: кроме симптомов первой стадии, добавляются новые: волдыри, отслаивание эпидермиса, появление ран. На начальных стадиях пролежни лечатся легко благодаря полезным процедурам и уходу.
• III стадия: воспаление, гноение, разрушение кожи, пролежни переходят в дерму, сухожилия и мышцы.
• IV стадия: пролежни прорастают в кости, в обширных ранах возникают полости. Наблюдаются гноение, инфекция, кровяное заражение.
Если на пролежни не обращать внимания, они могут вызвать осложнения: флегмону, сепсис, гнойный артрит, раневый миаз, гангрену и другие проблемы.
Следует помнить, что развитие пролежней происходит быстро, поэтому при обнаружении первых признаков следует начинать своевременное лечение. Для контроля ситуации нужно регулярно проводить осмотр кожных покровов по всему телу.
Избавление от боли
Пролежни вызывают боли, которые могут продолжаться долгое время. Чтобы спасти пожилого человека от болевых ощущений, нужно делать следующее:
• Часто менять положение в постели;
• Выбирать правильные и подходящие позы;
• Соблюдать бережную и качественную гигиену;
• Применять обезболивающие;
• Накладывать повязки, снимающие боль.
Запрещено:
• Укладывать человека на больные области;
• Опираться на участки кожи, где имеются повреждения;
• Оставлять больного на мокром. Необходимо поддерживать сухость кожи;
• Использовать согревающие приборы рядом с больной кожей. Грелки ускоряют развитие пролежней.
Больному надо часто переворачиваться. Хорошо, если он может делать это сам. Если больной не способен двигаться, ему надо помогать в смене положения.
Схема лечения
Раны необходимо очистить от гноя и обработать. Для очищения применяют камфорный спирт и Хлоргексидин. Не рекомендовано обрабатывать зеленкой, йодом и перекисью водорода – они вызывают ожоги и замедляют лечение.
После очищения пролежни нужно заполнить антибактериальным средством, для уменьшения воспалений. Специальные пластыри и антисептические повязки поддерживают уровень влажности в норме и берегут кожу от внешнего воздействия.
Гигиена лежачего больного
Специалисты пансионата для пожилых во Всеволожске дают следующие рекомендации по гигиене лежачих больных:
• Поддерживать чистоту тела, проводить регулярную гигиену. Грязная кожа, обильное потоотделение, лишний вес, недержание мочи и кала способствуют развитию пролежней.
• Кожу регулярно очищают, просушивают и обеззараживают. Кожные покровы следует очищать мягкими средствами, очищать ее бережно. После гигиены она не должна оставаться ни влажной, ни пересушенной.
• Регулярно менять постельное больного. Нельзя допускать, чтобы человек лежал на мокром, грязном, мятом или неудобном белье.
• Если кожа пересушена, можно применять увлажняющие средства, которые не вызовут аллергическую реакцию.
• Если кожа часто потеет или становится влажной, для нее можно использовать тальк, подсушивающие присыпки и мази. Для жирной кожи подойдут спиртосодержащие средства.
Внимательно следите за здоровьем лежачего больного, контролировать состояние его кожных покровов. При обнаружении первых признаков нужно сразу же начинать лечебные процедуры. Чем раньше начнется лечение пролежней, тем быстрее человек будет от них избавлен.
Имеются противопоказания. Необходима консультация специалиста
Как лечить пролежни у пожилых лежачих людей
Если пожилой человек долгое время остается прикованным к постели, то избежать возможность появления пролежней на его локтях, ягодицах, лодыжках, позвоночнике, пятках и крестце будет не возможно.
Причина появления пролежней:
Всему виной сдавливание собственной массой тела кровеносных сосудов подкожной клетчатки в процессе которого, кровь перестает поступать в ткани.
Также достаточно значимой причиной появления пролежней может стать физическое воздействие, а именно:
— вынимание влажной простыни из-под пожилого человека; — освобождение его от несвежего белья, запачканного испражнениями; — подача «утки».
При указанных действиях совершается трение о поверхность кожи и происходит разрыв сосудов, незаметный глазу. Именно тех сосудов, которые питали кровью ткани.
Существуют и другие факторы, способствующие появлению пролежней:
— недостаток в тканях белка, что снижает устойчивость к поражениям кожных покровов;
— прием определенных лекарственных препаратов, которые становятся причиной нарушения водно-солевого обмена, это влияет на состояние кожи и приводит к ее истончению, влекущему к легкому получению травм.
— сильные боли в поврежденных травмами или прооперированных местах, что заставляет человека занимать лишь одно возможное для него положение;
— при постоянном действие влажная среда «разъедает» кожу.
При организации за лежачим пожилым человеком правильного профессионального ухода, находящийся рядом с ним специалист учитывает все возможные особенности появления пролежней, что значительно облегчает процесс дальнейшего ухода и лечения.
Как лечить пролежни у пожилых лежачих людей:
На первой стадии, когда пораженная кожа становится бледной и теплой на ощупь, все же кожные покровы не являются поврежденными.
В таком случае, для лечения рекомендуется активно использовать камфорный спирт, облепиховое масло, экстракт японской софоры.
На второй стадии уже образуются язвы и волдыри. Здесь необходимо обрабатывать несколько раз в день раны специальным антисептиком, а именно Хлоргексидином.
Также накладываются гидроколлоидные и гидроглевые повязки и аппликации с ранозаживляющими веществами.
При третьей стадии для санации раны, профилактики инфицирования и удаления отмершей тканиуже требуется вмешательство специалиста. Для заживления раны назначаются специальныепрепараты и повязки.
В домашних условиях правильный уход за лежачим человеком обеспечить не всегда удается из-за занятости близких.
Поэтому самым лучшим выходом будет размещение лежачего родственника в подходящем для него специализированном заведении.
Профилактика образования пролежней
— Каждые пару часов должно осуществляться изменение положения больного в кровати,
— Необходимо использование противопролежневого матраса и специальной конструкции кровати для облегчения проведения гигиенических процедур и передвижения больного.
— Предоставление специального белья из гладкой натуральной ткани,
— Проведение регулярной гигиены и ухода: применение подгузников, одноразовых пеленок и салфеток,
— Содержание в ежедневном меню белковых продуктов.
В пансионате для пожилых людей «Пурхма» осуществляется:
— медицинское профессиональное обслуживание,
— осуществляется круглосуточный уход со стороны мед.персонала, при необходимости возможно проведение консультации узко профильным специалистом.
— возможность прохождения пожилыми людьми восстановительной реабилитации с использованием массажа и других процедур.
— своевременная качественная гигиена и уход,
— выполнение необходимых процедур,
— сбалансированное здоровое питание. Меню разрабатывается квалифицированным врачом – диетологом.
Персонал пансионата «Пурхма» делает все необходимое для восстановления своего пациента и его хорошего состояния.
Вы всегда можете доверить нам своего близкого и быть спокойными за его здоровье.
Пролежни — Better Health Channel
Пролежни — это участки повреждения кожи и подлежащих тканей, вызванные постоянным давлением или трением. Этот тип повреждения кожи может быстро развиться у любого человека с ограниченной подвижностью, например у пожилых людей или тех, кто прикован к кровати или стулу.
Особенно подвержена риску кожа на костных участках, таких как пятки, локти, затылок и копчик. Отсутствие достаточного кровотока может привести к гибели пораженной ткани, если ее не лечить.Пролежни трудно поддаются лечению и могут привести к серьезным осложнениям.
Другие названия этого типа повреждений включают пролежни, пролежни, пролежни и пролежни («лежа»).
Виды пролежней
Если вы прикованы к постели достаточно долго, участки кожи, постоянно контактирующие с матрасом или стулом, начнут обесцвечиваться. Это показывает, что на коже есть опасность изъязвления.
Пролежни классифицируются по четырем уровням, включая:
- степень I — изменение цвета кожи, обычно красное, синее, пурпурное или черное
- степень II — некоторая потеря или повреждение кожи, затрагивающая самые верхние слои кожи
- степень III — некроз (смерть) или повреждение участка кожи, ограниченное слоями кожи
- степень IV — некроз (смерть) или повреждение участка кожи и подлежащих структур, таких как сухожилие, сустав или кость.
Осложнения пролежней
Необработанные пролежни могут привести к множеству вторичных состояний, включая:
- сепсис (попадание бактерий в кровоток)
- целлюлит (воспаление тканей тела, вызывающее отек и покраснение)
- инфекции костей и суставов
- абсцесс (скопление гноя)
- рак (плоскоклеточный рак).
Факторы риска пролежней
Пролежни возникают в результате постоянного давления на кожу в течение определенного периода времени.Кожа пожилых людей обычно тоньше и нежнее, а это означает, что у пожилых людей повышенный риск развития пролежней во время длительного нахождения в постели.
Другие факторы риска пролежней включают:
- неподвижность и паралич — например, из-за инсульта или тяжелой травмы головы
- ограничение на сидение или лежа
- нарушение чувствительности или нарушение способности реагировать на боль или дискомфорт. Например, люди с диабетом, у которых наблюдается повреждение нервов, подвержены повышенному риску пролежней
- недержание мочи и кала — кожа, подвергающаяся воздействию мочи или фекалий, более восприимчива к раздражению и повреждению
- недоедание — может привести к истончению кожи и плохому кровоснабжению , что означает, что кожа более хрупкая
- ожирение — избыточный вес в сочетании, например, с неподвижностью или ограничением сидения или лежа может оказывать дополнительное давление на капилляры.Затем это снижает приток крови к коже.
- Нарушения кровообращения — что приводит к снижению притока крови к коже в некоторых областях.
- Курение — снижает приток крови к коже и, в сочетании с ограниченной подвижностью, может привести к пролежням. У курильщиков процесс заживления пролежней также идет медленнее.
Если вы передвигаетесь в инвалидном кресле, у вас, скорее всего, появятся пролежни на тех частях тела, где они упираются в кресло. Это могут быть копчик или ягодицы, лопатки, позвоночник и тыльная сторона рук или ног.
Если вы прикованы к постели, пролежни могут возникать в нескольких областях, в том числе:
- сзади или по бокам головы
- краев ушей
- плеч или лопаток
- тазобедренных костей
- нижней части спины или копчика
- сзади или по бокам колен
- пятки, щиколотки и пальцы ног.
Предотвращение пролежней
Если вы прикованы к кровати или стулу какое-то время, важно осознавать риск пролежней.Чтобы предотвратить повреждение кожи, вам или вашему опекуну необходимо ослабить давление, сократить время, в течение которого прикладывается давление, и улучшить качество кожи. Поверхности, разгружающие давление, такие как матрасы и подушки для инвалидных колясок, могут помочь в обеспечении сброса давления за счет равномерного распределения давления.
Для предотвращения пролежней и травм можно использовать устройства для мониторинга травм от давления, которые измеряют содержание влаги в коже, движения тела и давление между ними. Примером устройств являются коврики с датчиком давления, размещаемые на кроватях или инвалидных колясках.
Разработайте план, которому вы, ваш опекун и другие опекуны могут следовать. Этот план будет включать в себя изменение положения тела, поддерживающие устройства, ежедневный уход за кожей, питательную диету и изменение образа жизни.
Регулярный медицинский осмотр может потребоваться, если вы подвержены высокому риску пролежней. Поскольку визуальная оценка кожи иногда может быть ненадежной, раннее обнаружение пролежней с использованием некоторых прикроватных технологий может помочь облегчить профилактические вмешательства.
Давление от медицинских устройств, таких как кислородные трубки, катетеры, шейные воротники, повязки и фиксаторы, должно быть минимизировано или удалено.
Изменение положения для предотвращения пролежней
Если вы используете кресло-коляску, перекладывайте положение в кресле примерно каждые 15 минут. Если вы проводите большую часть времени в постели, меняйте позу хотя бы раз в два часа, даже ночью, и избегайте лежания прямо на бедрах.
Подушки можно использовать в качестве мягких буферов между кожей и кроватью или стулом. Высота изголовья кровати должна поддерживаться на уровне / или ниже 30 градусов. Или, в зависимости от вашего состояния здоровья, кровать должна быть как минимум приподнята, чтобы предотвратить травму.Лежа на боку, следует использовать положение 30 градусов.
Ежедневный уход за кожей для предотвращения пролежней
Способы предотвращения пролежней включают:
- Проверять кожу не реже одного раза в день на предмет покраснения или признаков изменения цвета.
- Поддержание правильного уровня влажности кожи, поскольку повреждение кожи более вероятно, если кожа будет слишком сухой или слишком влажной.
- Использование увлажняющих средств для сохранения эластичности кожи и предотвращения ее высыхания.
- Никогда не массируйте костные участки, потому что кожа слишком нежная.
Изменение диеты и образа жизни во избежание пролежней
К изменениям во избежание пролежней относятся:
- Убедитесь, что вы придерживаетесь здоровой и питательной диеты. Это включает в себя сбалансированную диету (белки, жиры и углеводы) и жидкость / воду. А при необходимости посоветуйтесь с врачом по поводу витаминов и пищевых добавок (например, цинка, антиоксидантов).
- Низкая масса тела или избыточный вес могут вызвать пролежни, поэтому убедитесь, что вы поддерживаете здоровую массу тела.
- Если вы недоедаете или подвержены риску недоедания, следует увеличить потребление белка, жидкости и энергии.
- Помните о соблюдении правил гигиены.
- Поддерживать уровни активности, где это необходимо.
- Убедитесь, что вы бросили курить.
Предупреждающие признаки пролежней
Ежедневные проверки необходимы для выявления ранних предупреждающих признаков, в том числе:
- красный, фиолетовый или синий разорванная или опухшая кожа, особенно на костных участках
- признаки инфекции, такие как тепло кожи, припухлость, трещины, мозоли и морщины.
Лечение пролежней
Существуют различные методы лечения пролежней и ускорения заживления, в зависимости от степени тяжести пролежня.К ним относятся:
- регулярная смена положения
- специальные матрасы и кровати, снижающие давление
- осознавая важность поддержания здоровой диеты и питания
- перевязочные материалы, чтобы сохранить влажность больной и окружающую кожу сухой. Нет преимущества одного вида повязки перед другим.
- Физиологический раствор марлевой повязки можно использовать, если мази или другие повязки (например, поролоновые повязки) недоступны.
- легкое заполнение пустых участков кожи повязками для предотвращения заражения
- регулярная очистка соответствующими растворами, в зависимости от стадии раны
- отсутствие преимущества какого-либо одного определенного типа антисептика (например,грамм. йод) или лечение антибиотиками по сравнению с другими
- специфическими лекарствами и химическими веществами, примененными к области, если инфекция сохраняется
- Операция по удалению поврежденной ткани, которая включает тщательную обработку раны, удаление подлежащей или обнаженной кости и заполнение пустого space
- операции по закрытию раны с использованием кожных трансплантатов при необходимости
- продолжение поддерживающих привычек образа жизни, таких как соблюдение здоровой и питательной диеты, в соответствии с рекомендациями специалистов по питанию.
Куда обратиться за помощью
Пролежни (пролежни) | Beacon Health System
Обзор
Пролежни — также называемые пролежнями и пролежнями — это повреждения кожи и подлежащих тканей в результате длительного давления на кожу. Пролежни чаще всего развиваются на коже, покрывающей костные участки тела, такие как пятки, лодыжки, бедра и копчик.
Люди, наиболее подверженные риску пролежней, имеют медицинские условия, которые ограничивают их способность менять положение или заставляют их проводить большую часть своего времени в постели или стуле.
Пролежни могут развиваться в течение нескольких часов или дней. Большинство язв заживают при лечении, но некоторые никогда не заживают полностью. Вы можете принять меры, чтобы предотвратить пролежни и помочь им зажить.
Симптомы
Предупреждающие признаки пролежней или пролежней:
- Необычные изменения цвета или текстуры кожи
- Вздутие
- Гнойный дренаж
- Участок кожи, который на ощупь холоднее или теплее, чем другие участки
- Тендерные площади
Пролежни делятся на одну из нескольких стадий в зависимости от их глубины, серьезности и других характеристик.Степень повреждения кожи и тканей варьируется от покрасневшей неповрежденной кожи до глубоких повреждений мышц и костей.
Общие места пролежней
У людей, пользующихся инвалидными колясками, пролежни часто возникают на коже на следующих участках:
- Копчик или ягодицы
- Лопатки и позвоночник
- Задняя часть рук и ног, упирающаяся в стул
У людей, которым необходимо оставаться в постели, пролежни могут появиться на:
- Задняя или боковые части головы
- Лопатки
- Бедро, поясница или копчик
- Пятки, щиколотки и кожа за коленями
Когда обращаться к врачу
Если вы заметили предупреждающие признаки пролежня, измените свое положение, чтобы уменьшить давление на эту область.Если вы не заметите улучшения в течение 24-48 часов, обратитесь к врачу.
Немедленно обратитесь за медицинской помощью , если у вас есть признаки инфекции, такие как лихорадка, выделения из язвы, язвы с неприятным запахом или повышенное покраснение, тепло или припухлость вокруг язвы.
Причины
Пролежни возникают из-за давления на кожу, которое ограничивает приток крови к коже. Ограниченное движение может сделать кожу уязвимой для повреждений и привести к развитию пролежней.
Три основных фактора, способствующих пролежням:
Давление. Постоянное давление на любую часть тела может уменьшить приток крови к тканям. Кровоток необходим для доставки кислорода и других питательных веществ к тканям. Без этих необходимых питательных веществ кожа и близлежащие ткани повреждаются и в конечном итоге могут умереть.
У людей с ограниченной подвижностью этот вид давления обычно возникает в областях, которые не покрыты мышцами или жиром и лежат над костью, таких как позвоночник, копчик, лопатки, бедра, пятки и локти.
- Трение. Трение возникает, когда кожа трется об одежду или постельное белье. Это может сделать хрупкую кожу более уязвимой для травм, особенно если кожа еще и влажная.
- Сдвиг. Сдвиг возникает, когда две поверхности движутся в противоположном направлении. Например, когда кровать приподнята в изголовье, вы можете соскользнуть вниз. Когда копчик движется вниз, кожа над костью может оставаться на месте, по сути, растягиваясь в противоположном направлении.
Факторы риска
Риск развития пролежней выше, если вам трудно двигаться и вы не можете легко изменить положение сидя или в постели.Факторы риска включают:
- Неподвижность. Это может быть связано с плохим здоровьем, травмой спинного мозга и другими причинами.
- Недержание мочи. Кожа становится более уязвимой при длительном контакте с мочой и калом.
- Отсутствие сенсорного восприятия. Травмы спинного мозга, неврологические расстройства и другие состояния могут привести к потере чувствительности. Неспособность чувствовать боль или дискомфорт может привести к незнанию предупреждающих знаков и необходимости сменить позу.
- Плохое питание и гидратация. Людям требуется достаточное количество жидкости, калорий, белков, витаминов и минералов в их ежедневном рационе для поддержания здоровья кожи и предотвращения разрушения тканей.
- Заболевания, влияющие на кровоток. Проблемы со здоровьем, которые могут влиять на кровоток, такие как диабет и сосудистые заболевания, могут увеличить риск повреждения тканей, например пролежней.
Осложнения
Осложнения пролежней, некоторые опасные для жизни, включают:
- Целлюлит. Целлюлит — это инфекция кожи и связанных мягких тканей. Это может вызвать тепло, покраснение и отек пораженного участка. Люди с поражением нервов часто не чувствуют боли в области, пораженной целлюлитом.
- Инфекции костей и суставов. Инфекция от пролежня может проникнуть в суставы и кости. Совместные инфекции (септический артрит) могут повредить хрящи и ткани. Костные инфекции (остеомиелит) могут снизить функцию суставов и конечностей.
- Рак. Долговременные незаживающие раны (язвы Марджолина) могут перерасти в плоскоклеточный рак.
- Сепсис. В редких случаях кожная язва приводит к сепсису.
Профилактика
Вы можете предотвратить пролежни, часто меняя положение тела, чтобы избежать нагрузки на кожу. Другие стратегии включают в себя тщательный уход за кожей, правильное питание и потребление жидкости, отказ от курения, управление стрессом и ежедневные упражнения.
Советы по изменению положения
Примите во внимание следующие рекомендации, связанные с изменением положения на кровати или стуле:
- Чаще меняйте вес. Обращайтесь за помощью с изменением положения примерно раз в час.
- Поднимитесь, если возможно. Если у вас достаточно силы верхней части тела, делайте отжимания в инвалидной коляске — поднимайте тело над сиденьем, толкая подлокотники кресла.
- Посмотрите на специальную инвалидную коляску. Некоторые инвалидные коляски позволяют наклонять их, чтобы уменьшить давление.
- Выберите подушки или матрас, снимающий давление. Используйте подушки или специальный матрас, чтобы уменьшить давление и обеспечить удобное положение тела.Не используйте подушечки для пончиков, так как они могут сосредоточить давление на окружающие ткани.
- Отрегулируйте высоту кровати. Если ваша кровать может быть приподнята в изголовье, поднимайте ее не более чем на 30 градусов. Это помогает предотвратить стрижку.
Советы по уходу за кожей
Примите во внимание следующие рекомендации по уходу за кожей:
- Кожа должна быть чистой и сухой. Вымойте кожу мягким очищающим средством и высушите. Регулярно выполняйте эту процедуру очищения, чтобы ограничить воздействие влаги, мочи и стула на кожу.
- Защитите кожу. Используйте кремы для гидроизоляции, чтобы защитить кожу от мочи и стула. При необходимости часто меняйте постельное белье и одежду. Следите за пуговицами на одежде и складками на постельном белье, которые раздражают кожу.
- Ежедневно проверяйте кожу. Ежедневно внимательно осматривайте свою кожу на предмет признаков пролежня.
Диагноз
Ваш врач, вероятно, внимательно осмотрит вашу кожу, чтобы решить, есть ли у вас пролежня, и, если да, назначит стадию раны.Постановка помогает определить, какое лечение лучше для вас. Вам могут потребоваться анализы крови, чтобы оценить ваше общее состояние здоровья.
Вопросы врача
Ваш врач может задавать такие вопросы, как:
- Когда впервые появилась пролежня?
- Какая степень боли?
- Были ли у вас в прошлом пролежни?
- Как их лечили и каковы были результаты лечения?
- Какая помощь по уходу вам доступна?
- Каков ваш распорядок смены позиции?
- Какие заболевания вам поставили диагноз и какое лечение вы проводите сейчас?
- Каков ваш обычный ежедневный рацион и какой объем жидкости вы употребляете?
Лечение
Лечение пролежней включает уменьшение давления на пораженную кожу, уход за ранами, контроль боли, предотвращение инфекций и поддержание полноценного питания.
Лечебная бригада
В состав вашей медицинской бригады могут входить:
- Врач первичной медико-санитарной помощи, контролирующий план лечения
- Врач или медсестра, специализирующаяся на уходе за ранами
- Медсестры или фельдшеры, обеспечивающие уход и обучение по лечению ран
- Социальный работник, который помогает вам или вашей семье получить доступ к ресурсам и решает эмоциональные проблемы, связанные с долгосрочным выздоровлением
- Физиотерапевт, помогающий улучшить подвижность
- Эрготерапевт, который помогает обеспечить подходящую поверхность для сидения
- Диетолог, который следит за вашими потребностями в питании и рекомендует правильную диету
- Врач, специализирующийся на кожных заболеваниях (дерматолог)
- Нейрохирург, сосудистый хирург, хирург-ортопед или пластический хирург
Снижение давления
Первым шагом в лечении пролежня является снижение давления и трения, которое его вызвало.Стратегии включают:
- Репозиционирование. Если у вас пролежень, почаще поворачивайтесь и меняйте позу. Частота изменения положения зависит от вашего состояния и качества поверхности, на которой вы находитесь.
- Использование опорных поверхностей. Используйте матрас, кровать и специальные подушки, которые помогут вам сидеть или лежать и защитить уязвимую кожу.
Очистка и перевязка ран
Уход за пролежнями зависит от глубины раны.Как правило, очистка и перевязка раны включает в себя следующее:
- Очистка. Если пораженная кожа не повреждена, промойте ее мягким очищающим средством и высушите. Очищайте открытые раны водой или соленым (физиологическим) раствором каждый раз при смене повязки.
- Наложение повязки. Повязка ускоряет заживление, сохраняя влажность раны. Он также создает барьер против инфекции и сохраняет кожу вокруг себя сухой. Выбор повязок включает пленки, марли, гели, пену и обработанные покрытия.Возможно, вам понадобится комбинация повязок.
Удаление поврежденной ткани
Для правильного заживления раны должны быть свободны от поврежденных, мертвых или инфицированных тканей. Врач или медсестра могут удалить поврежденную ткань (очистить рану), осторожно промывая рану водой или вырезая поврежденную ткань.
Другие вмешательства
Другие вмешательства включают:
- Лекарства от боли. Нестероидные противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин IB и др.) И напроксен натрия (Алив), могут уменьшить боль.Они могут быть очень полезны до или после изменения положения и ухода за раной. Местные обезболивающие также могут быть полезны при уходе за раной.
- Здоровое питание. Правильное питание способствует заживлению ран.
Операция
Большой пролежень, который не заживает, может потребовать хирургического вмешательства. Один из методов хирургического восстановления заключается в использовании подушечки из мышц, кожи или другой ткани, чтобы покрыть рану и смягчить пораженную кость (хирургия лоскута).
Помощь и поддержка
Люди с пролежнями могут испытывать дискомфорт, боль, социальную изоляцию или депрессию.Поговорите со своей командой по уходу за вашими потребностями в поддержке и комфорте. Социальный работник может помочь выявить общественные группы, которые предоставляют услуги, обучение и поддержку людям, страдающим длительным уходом или неизлечимым заболеванием.
Родители или опекуны детей с пролежнями могут поговорить со специалистом по детскому образу жизни, чтобы он помог справиться со стрессовыми ситуациями со здоровьем.
Семья и друзья людей, живущих в учреждениях для престарелых, могут выступать в защиту жителей и работать с медперсоналом для обеспечения надлежащей профилактической помощи.
Последнее обновление: 29 февраля 2020 г.
Пролежни | Пролежни | Симптомы и лечение.
Что такое пролежни?
Пролежень — это изъязвленный участок кожи, вызванный раздражением и постоянным давлением на часть вашего тела. Это начинается с участка повреждения кожи. Затем повреждение может распространиться на ткани, лежащие под кожей. В очень тяжелых случаях под кожей могут быть необратимые повреждения мышц или костей. Однако это не обычное дело. Пролежни могут быть очень болезненными и заживают очень долго.
Пролежни могут поражать любую область вашего тела, но чаще встречаются в местах, где кости находятся близко к коже (костные выступы). Обычно пролежни возникают вокруг нижней части позвоночника и ягодиц (крестца), пяток, локтей, бедер, спины, ягодиц, затылка и плеч.
Меннфилд, через Wikimedia Commons
Пролежни могут развиваться очень быстро. У людей из группы высокого риска (см. Ниже) пролежни могут развиться менее чем за час.
Что вызывает пролежни?
Пролежни возникают в результате давления вашего тела на кожу. Обычно они возникают, когда место, где у вас есть кость, близко к коже (костный выступ), прижимается к поверхности, такой как стул или кровать. Это сжимает вашу кожу и подлежащие ткани, а также может повредить кровеносные сосуды. Трение (трение) кожи также может сыграть роль в образовании пролежня.
Если вы проводите длительное время в постели или на стуле, вы можете соскользнуть вниз, и вам придется снова подняться, чтобы кто-то другой поднял его (или вы сможете снова подняться).Однако, когда происходят эти скользящие и тянущие движения, слои вашей кожи также скользят друг по другу, а также по нижележащим тканям. Эти скользящие или «сдвигающие» силы также могут способствовать образованию пролежней. Изменения в вашей коже с возрастом могут сделать это скольжение кожи более вероятным.
Большое количество влаги вокруг вашей кожи (например, если у вас недержание мочи или стула (фекалий) или вы сильно потеете) может усилить воздействие давления, трения и сил сдвига.Влажная кожа становится более мягкой и хрупкой.
Использование правильных профилактических мер (см. Ниже) должно означать, что большинство пролежней можно избежать.
У кого появляются пролежни?
Большинство пролежней возникает при госпитализации. Они затрагивают от 1 до 5 из каждых 100 человек, госпитализированных в больницу. Однако пролежни также могут развиться у кого-то дома, в доме престарелых или в доме престарелых.
Пролежень с большей вероятностью разовьется, если вы:
Стадия пролежня
Пролежни могут выглядеть по-разному в зависимости от степени тяжести.Они классифицируются в зависимости от их серьезности и глубины:
- Оценка 1 — ваша кожа постоянно красная, но совсем не повреждена. Он может быть теплым, твердым или слегка опухшим. У темнокожих людей ваша кожа может быть пурпурного или синего цвета.
- 2 степень — кожа повреждена (язва), но язва остается поверхностной. Он может выглядеть как волдырь или ссадина.
- Степень 3 — язва проходит на всю толщу кожи, и есть повреждение тканей под кожей.
- 4 класс — это самая тяжелая форма. Язва глубокая, под ней повреждены мышцы или кости.
Профилактика пролежней
Национальный институт здравоохранения и повышения квалификации (NICE) разработал руководящие принципы с рекомендациями по передовой практике профилактики пролежней (язв). NICE рекомендует, чтобы все люди, госпитализированные в больницу, дом престарелых и т.п., или люди, получающие медсестринский уход на дому, проходили оценку риска развития пролежня.Обычно это делает медицинский работник (обычно медсестра). Эту оценку следует регулярно пересматривать, поскольку ваша ситуация может измениться.
Существуют различные шкалы оценки риска пролежней, которые можно использовать, рассматривая такие факторы, как ваша диета, ваша подвижность, ваше воздержание, уровень вашего сознания и любые основные заболевания, которые могут у вас быть, и т. Д.
Если вы прошли оценку и обнаружено, что они подвержены повышенному риску, то можно предложить одно или несколько из следующего:
1.Как можно больше меняйте свое положение
В идеале вы должны вставать и двигаться как можно больше. Однако, если это невозможно, вам следует как можно больше менять положение, когда вы сидите или лежите в постели. Возможно, вам понадобится помощь кого-то другого, чтобы изменить свое положение. Изменение положения означает, что вы снимаете давление на те участки тела, которые могут быть подвержены пролежням. Проконсультируйтесь со своим лечащим врачом по вопросам:
- Как сидеть или лежать.
- Как часто вам следует двигаться или получать помощь при смене позиции и в какую позицию вам следует переходить.
- Как поддерживать ноги.
- Как сохранить хорошую осанку (например, как не дать своему телу соскользнуть в кресле).
2. Убедитесь, что вы едите и пьете правильные продукты.
Для предотвращения пролежней важно соблюдать сбалансированную диету и пить много жидкости. Ваш лечащий врач может обсудить с вами вашу диету, чтобы узнать, вероятно ли, что вам не хватает каких-либо питательных веществ.Они могут направить вас к диетологу и / или вам могут посоветовать принять некоторые добавки.
3. Используйте устройства для сброса давления
Существуют различные устройства, которые могут помочь снизить давление и предотвратить пролежни. В их число входят специальные кровати, матрасы, подушки и накладки (они кладутся поверх матраса). Они могут работать следующим образом:
- Распределение давления (например, путем формования вокруг тела).
- Регулярное снятие давления с разных частей тела (это более «высокотехнологичные» устройства).
Все поверхности, на которых вы сидите или лежите, должны быть рассмотрены для устройств для сброса давления. Сюда входят стулья и кровати.
Наматрасники (накладки) лежат на матрасе, чтобы уменьшить давление на кожу. Это помогает предотвратить появление язв у людей, которые большую часть времени вынуждены оставаться в постели. Есть много различных типов наматрасников, например, наматрасники для ящиков и чередующиеся прижимные подушки.
4. Регулярно проверяйте свою кожу
Ваш лечащий врач должен регулярно проверять вашу кожу на предмет признаков пролежня.Вы или ваш опекун также можете проверить свою кожу (иногда для этого может потребоваться помощь зеркала). Сообщите своему врачу, если есть какие-либо участки кожи, которые вызывают у вас беспокойство.
Лечение пролежня
Если у вас уже есть пролежни, его должен осмотреть квалифицированный медицинский работник. Возможно, они захотят сделать снимок или сфотографировать рану. Затем это можно использовать для отслеживания вашей реакции на лечение. Они должны определить степень пролежня, найти признаки инфекции и попытаться выяснить причину пролежня.
Чтобы пролежень зажил, вам нужно как можно больше изменить положение (как описано выше), а также использовать матрасы и подушки для снятия давления. Они оба помогают уменьшить давление на пролежни.
Сидение очень важно при пролежнях на ягодицах. Использование только прижимных подушек не поможет заживлению пролежня, если не будет должным образом оценена осанка и не будет выявлена причина пролежня. Стулья неправильного размера или неприспособленные к осанке и положению увеличивают риск развития повреждений от давления.
Текущие рекомендации таковы, что больным пролежнями следует использовать матрас из пенопласта с высокими техническими характеристиками. Если вы используете инвалидную коляску или сидите в течение длительного времени, следует использовать пену с высокими техническими характеристиками или эквивалентную подушку для перераспределения давления.
При пролежнях часто требуются другие методы лечения. К ним могут относиться:
- Обезболивание — пролежни могут быть болезненными. Могут быть полезны простые обезболивающие, такие как парацетамол. Иногда необходимы более сильные обезболивающие.
- Изменение вашего рациона — неправильное питание может замедлить заживление пролежней.
- Повязки — можно использовать разные повязки, в том числе гелевые и пенные.
- Антибиотики — они могут понадобиться при появлении признаков инфекции.
- Операция — иногда требуется операция для удаления поврежденной или омертвевшей кожи. Медицинский термин, который используется для этого типа хирургии, — «санация раны». Иногда пластическая операция может использоваться, чтобы закрыть пролежни, которые не заживают.Могут потребоваться кожные трансплантаты.
Есть ли осложнения пролежней?
Если лечение начато рано, пролежни обычно не вызывают осложнений. Осложнения гораздо более вероятны при пролежнях на поздних стадиях.
В пролежне можно заразиться. В редких случаях эта инфекция может распространиться на окружающую кожу (целлюлит), в вашу кровь (вызывая «заражение крови» или сепсис), или она может распространиться на вашу кость под пролежнем (вызывая остеомиелит).В тяжелых случаях пролежни могут вызвать необратимое повреждение или потерю мышц или костей под пораженным участком кожи.
Другие возможные осложнения, которые могут возникнуть на поздних стадиях пролежня, включают анемию, почечную недостаточность, кому и даже смерть.
Каковы перспективы пролежней?
Перспектива (прогноз) пролежней обычно благоприятна, если их лечить до того, как они достигнут запущенной стадии и до того, как разовьются какие-либо осложнения.
Последствия могут быть намного хуже на поздних стадиях пролежней, которые не вылечены на достаточно ранней стадии.Результат также будет зависеть от места пролежня на вашем теле, вашего общего самочувствия и того, насколько хорошо вы реагируете на лечение.
Если у вас пролежни, у вас больше шансов заболеть еще одним пролежнем в будущем.
Лечение пролежней | Как справиться с раком
Пролежни возникают, когда кожа разрывается и образует рану. Есть риск инфицирования раны. Это может быть серьезной проблемой. Очень важно быстро лечить инфекции.
Важно, чтобы вас осмотрела медсестра или врач. Районные медсестры могут навестить вас и посоветовать, как ухаживать за вашей кожей, если вы находитесь дома. В больницах специализированные медсестры, известные как медсестры по обеспечению жизнеспособности тканей, проходят обучение лечению пролежней. Они могут посоветовать вам лучшее лечение.
Заживление пролежней может занять много времени.
Знаки, на которые следует обратить внимание, включают:
- пурпурных или синеватых пятен на темнокожих людях
- красных или белых пятен на светлокожих
- волдырей
- опухолей
- блестящих участков
- сухих участков
- трещин и морщин
Немедленно сообщите медсестре или врачу, если вы заметили любое из этих кожных изменений.Как можно раньше обследуйте состояние кожи, чтобы предотвратить появление пролежней.
Снятие давления
При появлении пролежня жизненно важно снимать давление на эту область не реже, чем каждые 2 часа. Лучший способ сделать это — вообще не лежать и не сидеть на этом участке кожи.
Специальная кровать
В нескольких исследованиях изучалась специальная кровать для снятия давления. Слой содержит смесь воздуха и жидкости. Исследователи обнаружили, что пролежни уменьшились после 2 недель использования этого типа кровати.
Матрасы прочие
Сюда входят водяные кровати, надувные матрасы и волнистые матрасы. Они доступны, но меньше исследований, чтобы сказать, насколько они полезны.
Если у вас сломалась кожа, рекомендуется приобрести более сложный матрас. Например, система постоянного низкого давления или система переменного давления. Ваша участковая медсестра может осмотреть вашу кожу и заказать специальный матрас, если вы находитесь дома.
Повязки от пролежней
Если ваша кожа порвалась, возможно, вам понадобится повязка.Повязка защищает пораженный участок, сохраняет его чистым и влажным и способствует заживлению.
Существуют разные виды повязок, выбор той, которая вам понадобится, зависит от вашей раны. Сюда могут входить:
- альгинатные повязки из морских водорослей
- прозрачные пленочные повязки, такие как медицинская липкая пленка
- гели, наложенные на рану, которые впитывают жидкость (гидроколлоиды)
- гидрогель, который сохраняет раны влажными и помогает их очистить
- поролоновые повязки которые впитывают жидкость из раны
- медовая повязка
- серебряная повязка
Медсестра / медбрат оценит вашу пролежню, чтобы решить, какая повязка лучше для вас, при необходимости заменит ее и будет следить за тем, насколько хорошо она действует.
Операция по поводу пролежней
Мертвая ткань вокруг язвы может замедлить заживление. Возможно, вам потребуется удалить мертвые клетки в процессе, называемом санацией раны. Это можно сделать по-разному.
Медсестра / медбрат может удалить мертвые ткани при очистке раны и смене повязки. Некоторые повязки могут помочь удалить его, но иногда медсестре, специализирующейся на оценке жизнеспособности тканей, необходимо срезать мертвые участки.
Обычно это можно сделать дома или в приемной терапевта.Реже, когда рана глубже, вам может потребоваться операция в больнице для удаления мертвых клеток и очистки раны.
Другие методы лечения
Другие методы лечения могут помочь, но нам необходимы дополнительные исследования о них. В их числе:
- изменения диеты и добавки
- отсасывающая процедура для удаления излишков жидкости из раны
- электротерапия — небольшое количество электричества стимулирует клетки и помогает заживлению
- ультразвук
- лазерное лечение, при котором используется свет для восстановления раны
- стерильные личинки (личинки) очень хорошо удаляют мертвые клетки и очищают рану
Симптомы, причины, диагностика и лечение
Пролежни, также известные как пролежни или пролежни, представляют собой травмы кожи, которые возникают, когда кровоток в этой области нарушается из-за длительного сидения или лежания в одном положении.Первые признаки пролежня могут включать дискомфорт и изменения цвета и температуры кожи, и их своевременное распознавание и внесение коррективов, чтобы предотвратить их ухудшение, могут помочь вам избежать боли и осложнений.
StockPlanets / Getty ImagesСимптомы
Пролежни могут появиться на любой части кожи, которая длительное время контактировала с таким предметом, как кровать или инвалидное кресло. Обычно они появляются на костных участках, включая бедренную кость, копчик, позвоночник, лопатки, локти, затылок, колени и пятки.
К начальным признакам пролежня относятся:
- Кожа красная
- Кожа, которая либо необычно теплая, либо холодная на ощупь
- Синий или фиолетовый оттенок кожи (если у вас более темная кожа)
- Кожа, не белеющая при нажатии
- Боль, покалывание или зуд в любой части тела (даже незначительные)
Пролежни бывают разных стадий — от легкой до тяжелой. По мере прогрессирования пролежня симптомы могут включать:
- Вздутие
- Сломанная кожа или открытая рана
- Кратероподобный вид
- Сильная боль
- Травма глубоких тканей, которая может повлиять на мышцы, сухожилия и кости
Немедленно обратитесь к врачу, если у вас или у вашего близкого есть какие-либо признаки пролежней.Если не лечить на ранней стадии, они могут прогрессировать и вызывать серьезные опасения, включая глубокие открытые раны и возможные опасные для жизни инфекции.
Причины
Пролежни образуются в тех местах, где ваш вес давит на поверхность. Если это давление длится более двух-трех часов и ваша кровь не может достичь этого участка, кожа и подлежащие ткани повреждаются из-за нехватки кислорода и питательных веществ. Пролежни также могут образовываться на участках, где ваша кожа влажный от жидкости, такой как моча или пот.
Пролежни чаще развиваются в пожилом возрасте; с возрастом ваша кожа истончается и ее легче повредить. У вас также больше шансов получить пролежни, если у вас проблемы с подвижностью, вы не можете менять положение, страдаете от недоедания или теряете чувствительность кожи.
Диагностика
Ваш врач сможет диагностировать пролежни, осмотрев их во время осмотра. Основываясь на ваших симптомах, они также могут сказать вам, находятся ли у вас пролежни на ранней или более поздней стадии.
Лечение
Необходимый вам уход зависит от того, насколько продвинулась ваша пролежня. Всегда консультируйтесь со своим врачом, чтобы убедиться, что вы получаете правильное лечение.
Если ваш врач диагностирует у вас раннюю стадию пролежней, он может порекомендовать следующее:
- Ослабьте давление на эту область: Если вы находитесь в инвалидном кресле, меняйте положение каждые 15 минут, наклоняясь вперед и из стороны в сторону. Если вы лежите в постели, меняйте позу каждые два часа.Используйте подушки или другие опоры, чтобы вам было удобно в разных положениях.
- Следуйте рекомендациям врача по очистке раны: При первых признаках пролежня вам могут посоветовать промыть мягким мылом и водой. В случае более открытой раны врач может порекомендовать очистить ее физиологическим раствором. Обязательно промокните это место насухо, а не трите, чтобы избежать раздражения.
- При необходимости прикрыть рану: Спросите своего врача, следует ли закрывать рану специальной повязкой или повязкой.
Позаботьтесь о своем здоровье в целом: Ешьте питательную пищу и много спите, чтобы помочь своему телу выздороветь. Для заживления более продвинутых язв потребуется больше времени, и их необходимо будет лечить у врача. Вашему врачу может потребоваться удалить мертвые ткани — процесс, известный как санация раны . Это часто делается с помощью скальпеля, химического раствора, гидромассажной ванны или биохирургии.
Слово Verywell
Ежедневно проверяйте свою кожу, если есть риск появления пролежней.Если вы не знаете, как распознать первые признаки, не стесняйтесь обращаться к врачу. Они могут помочь вам определить пролежни до того, как они вызовут какие-либо осложнения.
Пролежни: причины, стадия и лечение
Пролежни, также называемые пролежнями или пролежнями, представляют собой повреждения кожи и подлежащих тканей в результате длительного давления тела. Чаще всего они возникают на костных участках тела или вокруг них, таких как бедра и копчик; они также могут возникать на пятках и лодыжках.
Эти язвы могут развиваться удивительно быстро и подвергать пациентов риску возникновения опасных вторичных осложнений, таких как инфекция или необратимое повреждение тканей. Они также могут быстро прогрессировать, если не лечить должным образом, особенно у людей с ослабленной иммунной системой или другими основными медицинскими проблемами.
Пролежни поражают пациентов всех возрастов, национальностей и полов. Около 10 процентов жителей домов престарелых имели хотя бы одну пролежень в 2004 году, последнем году, по оценкам Центров по контролю и профилактике заболеваний.Пролежни поражают до 3 миллионов взрослых ежегодно по всей территории Соединенных Штатов, вызывая расходы на здравоохранение в размере 11 миллиардов долларов и приводя к 60 000 смертей ежегодно. Наибольшему риску подвергаются люди с заболеваниями, ограничивающими их способность двигаться и менять положение, а также те, кто остается прикованным к кровати или инвалидному креслу в течение длительного времени.
Что вызывает пролежни?
Применение длительного давления снижает приток крови к тканям тела и запускает каскад биохимических реакций, которые приводят к воспалению и синякам.Эти физические оскорбления затем проверяют иммунную систему и создают возможности для заражения.
Тело создано, чтобы двигаться и испытывать переменные динамические силы. Когда человек длительное время ведет малоподвижный образ жизни — например, когда его кости упираются в какую-либо поверхность, такую как кровать или стул, в течение нескольких дней, кожа сжимается и испытывает недостаток кислорода в подлежащих тканях.
Другие физические силы могут ухудшить ситуацию. Например:
- Трение.Движение истирает кожу, например, когда опекун меняет положение пациента в постели или переносит его. Влажная или хрупкая кожа особенно уязвима для травм от трения.
- Сдвиг. Противодействующие внешние силы могут оказывать давление на тело, повреждая кровеносные сосуды и создавая разрывающие травмы как в микроскопическом, так и в более крупном масштабе. Например, когда больничные койки двигаются вверх и вниз, пациенты, скользящие по кровати, могут получить повреждения от сдвига.
Кто подвергается наибольшему риску?
У любого человека с ограниченной подвижностью могут развиться пролежни, но пациенты, прикованные к постели, страдающие от возрастного заболевания или восстанавливающиеся после травмы, сталкиваются с особой уязвимостью.Другие специфические факторы риска включают:
- Возраст. Кожа с возрастом становится более хрупкой, что делает пожилых людей более восприимчивыми к повреждению тканей.
- Недоедание. Плохое питание и недостаток гидратации могут повредить кожу и помешать организму противостоять оскорблениям крайнего малоподвижного поведения.
- Медицинские условия. Определенные заболевания, особенно те, которые ограничивают кровоток и ставят под угрозу иммунную систему, повышают риск.
- Курение. Курение влияет на кровообращение и препятствует попаданию необходимых питательных веществ в ткани.Пациенты, которые курят, а также те, кто много курил в недавнем прошлом, как правило, более подвержены развитию пролежней.
- Мышечные спазмы. Неконтролируемые движения тела, такие как спазмы, повышают риск стрижки пациентов.
- Недержание кишечника. Избыточная влажность и бактерии из фекалий могут привести к локальным инфекциям и язвам от трения.
- Чувственное восприятие. Некоторые травмы головного и спинного мозга приводят к нарушению сенсорного восприятия, что может ухудшить способность пациента ощущать дискомфорт.Пациенты, которые борются с сенсорным восприятием, могут не осознавать необходимости менять положение.
Классификация пролежней
Основные симптомы пролежней связаны с болью, но врачи классифицируют пролежни на основании многих клинических симптомов. Существует четыре различных классификации пролежней:
- При пролежнях I стадии нет повреждений кожи, но ткань кажется красной или пурпурной. На ощупь не светлеет. Этот участок часто бывает болезненным, твердым, нежным и мягким по сравнению с окружающей тканью.
- При пролежнях II стадии поврежден эпидермис (самый внешний слой кожи). Образовавшаяся рана неглубокая и может быть красной, очень похожей на наполненный жидкостью или лопнувший волдырь.
- Пролежни III стадии поражают нижележащие слои кожи и обычно обнажают жир под ними. Рана может иметь вид кратера и желтоватый оттенок из-за мертвой ткани.
- Пролежни IV стадии являются наиболее серьезными и могут обнажить мышцы или кости. Рана зияющая, вокруг нее будет желтоватая или темная покрытая коркой кожа.
Возможные осложнения при пролежнях
Пролежни могут быть от легкой до прогрессирующей и могут иметь серьезные осложнения. У пациентов может развиться сепсис — опасная для жизни ситуация, которая может привести к мультисистемной органной недостаточности. Другими возможными осложнениями являются целлюлит и инфекции костей. В редких случаях невылеченные пролежни могут привести к плоскоклеточной карциноме, агрессивному типу рака, который обычно требует хирургического вмешательства.
Лечение пролежней
Частота пролежней колеблется от 0.По данным Национальной консультативной группы по пролежням (NPUAP), от 4 до 38 процентов в больницах, от 2,2 до 23,9 процента в учреждениях квалифицированного сестринского ухода и от 0 до 17 процентов в учреждениях здравоохранения на дому. Пролежни I и II стадии обычно заживают сами по себе при небольшом вмешательстве и консервативном лечении. Снижение давления на эту область — первый шаг в лечении небольших язв. Лица, осуществляющие уход, должны часто менять положение своих пациентов — каждые 15 минут идеально во время процесса лечения.
Язвы стадии III и IV сложнее поддаются лечению, и лечение направлено на уменьшение боли и предотвращение инфекции.
- Регулярно очищать и перевязывать рану. Пролежни I стадии нужно протирать только мягким мылом и теплой водой. Язвы с поврежденной кожей можно промывать физиологическим раствором при каждой смене повязки.
- Debriding. Для заживления раны должны быть очищены от мертвых и инфицированных тканей. Удаление этой ткани называется санацией раны. Существует несколько различных форм хирургической обработки раны, и лечащая бригада выберет подходящий тип в зависимости от стадии, тяжести и местоположения раны.
- Vac. VAC для ран часто используется, когда ткань не заживает так быстро, как должна, или когда кожа вокруг язвы нездорова. В ране VAC есть губки, которые вы кладете на рану или внутрь нее, чтобы ввести кровь и сохранить ткань здоровой.
- Антибиотики (местные или пероральные) полезны для лечения бактериальных инфекций, вызывающих пролежни.
- Сильные пролежни могут потребовать хирургического вмешательства для улучшения состояния ран. Первичная операция называется реконструкцией лоскута.Здесь часть мышцы, кожи или другой ткани пациента используется для покрытия раны и смягчения обнаженной кости.
Профилактика пролежней
Когда они достигают определенной степени тяжести, некоторые пролежни могут никогда не зажить полностью. К счастью, лица, осуществляющие уход, могут принять меры, чтобы предотвратить их возникновение. Правильная политика и лечение пролежней необходимы для ухода за больными и длительного ухода.
- Поверхность: Убедитесь, что пациенты имеют подходящую опору. Используйте специальные прокладки или надувной матрас, чтобы уменьшить давление на костные точки.
- Осмотр кожи: раннее обнаружение помогает предотвратить пролежни и последующее инфицирование. Если кожа сухая и трескается, это может быть ранними признаками воспаления.
- Не позволяйте пациентам двигаться: часто перемещайте прикованных к постели пациентов. Дома престарелых обычно обязаны переворачивать пациентов каждые 2 часа.
- Недержание мочи: Держите пациентов сухими и чистыми. Если пациент использует зависимый или аналогичный продукт, его следует заменять каждый раз, когда он загрязняется.
- Питание и гидратация: правильный баланс питательных веществ и воды поддерживает приток кислорода к тканям по всему телу.
Лица, осуществляющие уход, и практикующие врачи должны предпринять соответствующие шаги, чтобы избежать инфицирования и других осложнений у больных пролежнями. Если вас беспокоит лечение одного из членов вашей семьи в доме престарелых, свяжитесь с нами для получения бесплатной консультации по телефону 1-800-7-legal-7.
Источники:
http://www.mayoclinic.org/diseases-conditions/bedsores/basics/treatment/con-20030848
https://www.ncbi.nlm.nih.gov/books/NBK2650/
Пролежни 2 стадии — предупреждающие знаки пролежня 2 стадии
Быстрый ответНеправильно обработанные пролежни 1-й стадии могут перейти в пролежни 2-й стадии.Язвы 2 стадии часто легко поддаются лечению и обычно быстро заживают при правильном лечении. Пролежни чаще встречаются у пожилых людей и поэтому являются серьезной проблемой в домах престарелых.
Пролежни подразделяются на 4 стадии: от стадии 1, которая является наименее серьезной, до стадии 4, которая является наиболее тяжелой. Пролежни на стадии 1 еще не повредили кожу. Пролежни, достигшие 2 стадии, превратились в волдыри или открытую рану. В отличие от язв 3 и 4 стадии, пролежни 2 стадии не достигают более глубоких слоев кожи или жира.
Определение пролежня стадии 2
Пролежни 2 стадии можно определить как неповрежденный волдырь или неглубокую открытую язву. Эти язвы часто бывают красного или розового цвета и окружены красной и раздраженной кожей. Эти язвы также могут быть влажными, если присутствует гной или жидкость.
Кожа человека состоит из слоев. Самый верхний уровень называется эпидермисом. При язве 2 стадии произошел разрыв эпидермиса и образовалась открытая рана. Второй слой кожи, дерма, виден на стадии 2. В некоторых случаях дерма повреждена.
Пролежни 2 стадии повредили кожу, но не вышли за пределы дермы на жир. Чем глубже заходит язва, тем труднее ее будет вылечить и тем больше времени потребуется на заживление. Людям, подверженным риску развития пролежней, следует регулярно проверять кожу на предмет выявления пролежней до того, как они пройдут стадию 2.
Признаки пролежня 2 стадии включают:
- Волдырь неповрежденный или треснувший
- Раздраженная кожа
- Гной или жидкость
- Покраснение или изменение цвета
Обязательно как можно скорее выявить заболевание 2 стадии.Осложнения могут возникнуть, если пролежни остаются незамеченными и не вылеченными. В серьезных ситуациях пролежни могут стать опасными для жизни или привести к ампутации. В случае инфицирования язвы инфекция может распространиться на кровь, сердце или кости.
Сообщите врачу или другому поставщику медицинских услуг, если у вас или у вашего близкого появился пролежень 2 стадии. Медицинский работник может выбрать лучший план действий для правильного лечения пролежня.
Лечение пролежней 2 стадии
Лечение пролежней 2 стадии обычно аналогично лечению пролежней 1 стадии.Наиболее важные шаги при лечении пролежней — это выявление причины и устранение ее.
Например, пролежни обычно возникают из-за давления на определенный участок кожи. Это происходит из-за отсутствия движения, часто из-за возраста или состояния здоровья. Болезне, которая перешла во 2 стадию, можно облегчить уменьшение или устранение давления на эту область.
Лечение пролежней 2 стадии включает:
- Устранение давления в зоне
- Содержание помещения в чистоте и сухости
- Поддержание питательной диеты с высоким содержанием белка, витаминов (особенно А и С) и минералов (особенно железа и цинка)
- Поддержание адекватного обезвоживания
- Поиск и устранение причины
- Осматривать территорию как можно чаще, не реже двух раз в день
Санитары домов престарелых должны регулярно помогать пациентам с пролежнями переходить на новую работу.Они также могут снимать давление, подпирая части тела пациента подушками или меняя постельное белье или матрасы пациента. Некоторые постельные принадлежности созданы специально для снятия давления.
Очистка пролежней 2 стадии — еще один важный шаг в лечении. Пролежни 2 стадии необходимо промыть соленой водой или другим одобренным врачом очистителем, а затем оставить сухим. Процесс очистки поможет удалить рыхлые, поврежденные и мертвые ткани, это называется санацией раны. В некоторых случаях врач порекомендует хирургическую обработку раны.
Эти язвы должны зажить в течение нескольких недель, если они будут обнаружены и быстро вылечены, а пациент здоров. Пациенты с плохим здоровьем, диабетом или параличом могут испытывать трудности с заживлением. Пролежни, обнаруженные на стадии 2, следует лечить должным образом, чтобы предотвратить их прогрессирование до стадии 3.
Профилактика пролежней 2 стадии
Лучший способ предотвратить пролежни 2 стадии — это выявить пролежни 1 стадии и лечить их до того, как они ухудшатся.Пролежни 1 стадии не повредили кожу и обычно выглядят на теле как красноватые или обесцвеченные пятна. Пролежни 1-й стадии обычно можно вылечить в течение нескольких дней, а пролежни 2-й стадии могут зажить в течение нескольких недель.
Санитары и медсестры должны регулярно проверять жителей группы риска на наличие признаков развития пролежней. Смотрители должны проверять кожу пациентов с головы до ног. Эти оценки кожи следует проводить не реже одного раза в день.
Пациентов с высоким риском развития пролежней следует осматривать как можно чаще.Люди, входящие в группу риска, часто являются пожилыми людьми или имеют состояние здоровья, ограничивающее их подвижность. Люди подвергаются более высокому риску развития пролежней, если они передвигаются в инвалидном кресле, проводят много времени в постели или нуждаются в помощи при передвижении. Состояния, которые могут повысить риск развития язв, включают психические состояния, такие как болезнь Альцгеймера, и физические состояния, такие как паралич.
Пролежни, вызванные пренебрежением
Пролежни также называют пролежнями, потому что они обычно возникают в результате длительного давления на определенный участок тела.Другими факторами, которые могут подвергнуть жителей дома престарелых риску, являются недоедание, обезвоживание и чрезмерное трение о кожу. Эти причины почти всегда можно предотвратить, а в некоторых случаях они являются признаком серьезного пренебрежения или злоупотребления.
Многие пролежни 2-й стадии можно было бы предотвратить с помощью более тщательного ухода, большего количества движений или более частых проверок кожи. Иногда дома престарелых не замечают язвы 1-й стадии или неправильно их лечат, что позволяет им перерасти в язвы 2-й стадии.
Семьи доверяют домам престарелых должный уход за своими близкими.Дом престарелых несет ответственность за обеспечение безопасности, здоровья и счастья своих жителей. Смотрители в домах престарелых должны следить за питанием, гидратацией и здоровьем кожи своих обитателей.
Возможно, вам придется обратиться в суд, если вы считаете, что пролежни у ваших близких возникли в результате халатного отношения или жестокого обращения в доме престарелых. Если ваш близкий человек не получает надлежащего ухода в доме престарелых, свяжитесь с нами для бесплатной оценки случая.


 При истощении пациент теряет жировую прослойку, а также мышцы. В результате между костями и кожей остается намного меньше мягких тканей – кости давят на кожу, и пролежни образовываются быстрее;
При истощении пациент теряет жировую прослойку, а также мышцы. В результате между костями и кожей остается намного меньше мягких тканей – кости давят на кожу, и пролежни образовываются быстрее;
 Пациенты, вынужденные целый день находится в инвалидном кресле, также подвержены высокому риску возникновения пролежней.
Пациенты, вынужденные целый день находится в инвалидном кресле, также подвержены высокому риску возникновения пролежней. Например в случае, если пациент съедает в лучшем случае треть от порции еды и пьет очень мало жидкости.
Например в случае, если пациент съедает в лучшем случае треть от порции еды и пьет очень мало жидкости.