Коклюш — заразная болезнь, которая характеризуется приступами судорожного кашля, иногда со рвотой. Болеют коклюшем преимущественно в детском возрасте
Коклюш — заразная болезнь, которая характеризуется приступами судорожного кашля, иногда со рвотой. Болеют коклюшем преимущественно в детском возрасте.
Возбудитель коклюша — Bordetella pertussis, короткая палочка с закруглёнными концами, грамотрицательная, неподвижная. Чаще болеют дети до 5 лет, у взрослых болезнь нередко протекает атипично. Основной метод лабораторной диагностики — бактериологический (выделить культуру можно максимум у 90% больных, окончательный ответ получают на 5-7-е сутки), часто используют метод прямой иммунофлюоресценции для обнаружения Bordetella pertussis (чувствительность — 60-70%) и ПЦР (обладает 100% чувствительностью и специфичностью), серологические методы непригодны для ранней диагностики коклюша
Симптомы: приступы судорожного мучительного кашля с удушьем по ночам.
Что происходит? Начинается коклюш как обычная простуда с насморком и кашлем, и так продолжается примерно неделю. По утрам температура нормальная, а вечером может значительно повышаться. На второй неделе начинаются приступы судорожного кашля с характерным завыванием на вдохе по ночам, которые могут сопровождаться рвотой. Лицо во время приступа краснеет (иногда появляется синюшность), язык высовывается изо рта, глаза слезятся, могут лопаться глазные капилляры. Приступ обычно заканчивается отхаркиванием вязкой мокроты. Приступы могут длиться до 15 минут, а их частота — до 30 в сутки. После приступа ребенок бывает сильно утомлен и напуган. Коклюш — заболевание длительное, продолжается от месяца до трех, в зависимости от степени тяжести течения болезни.
Своевременная прививка против коклюша поможет избежать заражения этим заболеванием, а если ребенок все-таки заразился, облегчит ход болезни. Заражение происходит от уже больного человека, при общении с ним в одном коллективе, при пользовании одними и теми же игрушками, бельем, посудой.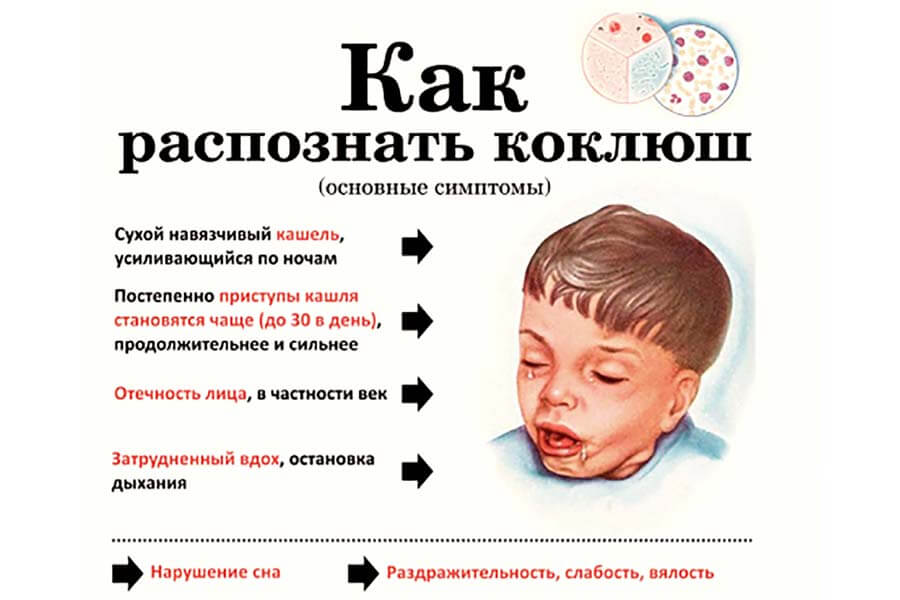
Ребенок слегка покашливает, его общее состояние не меняется, он так же активен, хорошо ест. Но со временем кашель начинает нарастать, доходя до приступов с рвотой. Этот период длится 1,5—2 недели. Приступы кашля следуют один за другим с небольшими перерывами, может быть от 20 до 30 приступов в сутки. Лицо ребенка во время приступа одутловатое, багровое, текут слезы, выделяется большое количество слюны, он жалуется на боли в межреберных мышцах и в животе. С развитием заболевания ребенок откашливает большое количество вязкой мокроты. Отмечается покраснение глаз, так как лопаются мелкие сосуды. Длительность этого периода 1—3 недели. Постепенно отмечается уменьшение частоты приступов кашля, они становятся менее тяжелыми и продолжительными, исчезает рвота.
Ребенок на протяжении всей болезни является источником заражения, поэтому необходимо изолировать его на 30 дней.
Коклюш опасен серьезными осложнениями, особенно у детей первого года жизни, поэтому очень важно вовремя распознать болезнь и начать лечение. Отличить коклюш от простой простуды может врач, который и назначит лечение. Во время болезни летом ребенку необходимо как можно больше находиться на свежем воздухе, это уменьшит частоту приступов. Зимой гулять можно при температуре не ниже -10 °С, в безветренную погоду. Дома необходимо часто проводить влажную уборку и проветривать помещение.
В первую неделю болезни ничто не позволит вам заподозрить коклюш. Похоже на обычную простуду с небольшим насморком и легким сухим кашлем. К концу нет дели мать обычно считает, что простуда кончилась, и посылает ребенка в школу. «Остался только легкий сухой кашель». Первые подозрения возникают в течение второй недели. Теперь можно заметить у ребенка длительные приступы кашля по ночам. Он кашляет 8-10 раз за один выдох. Однажды ночью после нескольких таких приступов ребенок начинает давиться, и его рвет. Или у него начинается коклюшный кашель. Это завывание, которое вырывается у ребенка после приступа кашля, когда он пытается вдохнуть. В наши дни, когда так распространена прививка от коклюша, болезнь редко бывает настолько тяжелой, чтобы достичь стадии коклюшного кашля, и в некоторых случаях не бывает и рвоты. Диагноз в таком случае основывается на характере кашля во вторую неделю (кха-кха-кха-кха-кха-кха-кха-кха —цепочка в быстрой последовательности без вдохов посредине) и на том, что по соседству есть больные коклюшем.
Или у него начинается коклюшный кашель. Это завывание, которое вырывается у ребенка после приступа кашля, когда он пытается вдохнуть. В наши дни, когда так распространена прививка от коклюша, болезнь редко бывает настолько тяжелой, чтобы достичь стадии коклюшного кашля, и в некоторых случаях не бывает и рвоты. Диагноз в таком случае основывается на характере кашля во вторую неделю (кха-кха-кха-кха-кха-кха-кха-кха —цепочка в быстрой последовательности без вдохов посредине) и на том, что по соседству есть больные коклюшем.
Не стоит торопиться с заключением, что у вашего ребенка коклюш, если он сильно кашляет в первую неделю заболевания. В сущности сильный кашель в первую неделю как раз говорит о том, что это не коклюш.
Коклюш может продолжаться несколько недель. В среднем стадия коклюшного кашля длится четыре недели, в тяжелых случаях — два-три месяца.
Если случай сомнительный и важно установить диагноз, могут помочь два лабораторных теста. Первый называется «пластинка для кашля». Ребенок кашляет на специальную пластинку, покрытую желатином, в котором быстро развиваются бактерии коклюша. Если врач обнаруживает эти бактерии, он уверен, что перед ним коклюш. Но если бактерий нет, это еще не доказывает, что нет и коклюша. Тест наиболее надежен в первые две недели болезни. Второй тест — анализ крови. В некоторых случаях результат определенный, особенно на третью и четвертую недели; в других — тест не помогает.
Ребенок кашляет на специальную пластинку, покрытую желатином, в котором быстро развиваются бактерии коклюша. Если врач обнаруживает эти бактерии, он уверен, что перед ним коклюш. Но если бактерий нет, это еще не доказывает, что нет и коклюша. Тест наиболее надежен в первые две недели болезни. Второй тест — анализ крови. В некоторых случаях результат определенный, особенно на третью и четвертую недели; в других — тест не помогает.
Коклюш — тяжелая болезнь, особенно у ребенка моложе двух лет. Ее нужно избегать, как чумы, особенно если заболел ребенок по соседству. В этом возрасте главная опасность — истощение организма и развитие воспаления легких.
Врач пропишет лечение, основываясь на возрасте ребенка и тяжести случая. Обычно используют средства от кашля, но они редко заметно помогают. Во многих случаях ребенку становится лучше, когда он днем и ночью находится на холодном воздухе, но его, естественно, нужно беречь от замерзания. Сильным детям иногда разрешают играть на свежем воздухе, если у них нет температуры. Конечно, они не должны играть с другими детьми. У некоторых детей приступы кашля происходят реже; если ребенок не встает с постели. Если ребенка рвет, лучше кормить его не трижды в день, а чаще и небольшими порциями. Безопаснее кормить его сразу после рвоты, потому что какое-то время у него не будет приступа кашля. Если от кашля устали мышцы живота, можно перевязать живот плотной повязкой.
Конечно, они не должны играть с другими детьми. У некоторых детей приступы кашля происходят реже; если ребенок не встает с постели. Если ребенка рвет, лучше кормить его не трижды в день, а чаще и небольшими порциями. Безопаснее кормить его сразу после рвоты, потому что какое-то время у него не будет приступа кашля. Если от кашля устали мышцы живота, можно перевязать живот плотной повязкой.
Поскольку коклюш является серьезной болезнью, особенно у новорожденных и маленьких детей, важно вызвать врача; как только возникает подозрение. Это нужно сделать по двум главным причинам: чтобы получить уверенность в диагнозе и чтобы правильно применять лечение. Для детей грудного возраста требуется особое лечение, и часто оно оказывается очень эффективным.
В различных округах различаются требования карантина. Обычно ребенка не пускают в школу в течение пяти педель после начала заболевания, если прекратилась рвота. Заразность коклюша не исчезает внезапно после нескольких недель. Она ослабевает постепенно, и чем легче случаи, тем быстрее. Дома вы можете считать ребенка не опасным для окружающих, если в течение двух недель он заметно меньше кашляет. Коклюш проявляется через 5-14 дней после заражения. Если грудному ребенку еще не делали прививку и он подвергся контакту с больным, ему могут ввести сыворотку, чтобы предотвратить болезнь или облегчить ее течение.
Она ослабевает постепенно, и чем легче случаи, тем быстрее. Дома вы можете считать ребенка не опасным для окружающих, если в течение двух недель он заметно меньше кашляет. Коклюш проявляется через 5-14 дней после заражения. Если грудному ребенку еще не делали прививку и он подвергся контакту с больным, ему могут ввести сыворотку, чтобы предотвратить болезнь или облегчить ее течение.
В течение заболевания можно выделить 3 периода:
1. Катаральный период. Для него характерен сухой, сильный кашель, насморк и небольшое повышение температуры тела. Эти явления сохраняются в течение 1-2 недель. Затем наступает очередь следующего периода.
2. Спазматический период. Он характеризуется учащением сильных приступов кашля. Приступы имеют вид толчков, которые на выдохе быстро следуют друг за другом. Вслед за кашлевым толчком возникает свистящий вдох. Затем вновь повторяются кашлевые толчки и свистящие вдохи. Во время приступа кашля больной краснеет, а иногда и синеет, глаза слезятся, а вены на шее набухают.
3. Период разрешения. Это заключительная стадия заболевания. В этот период урежаются приступы кашля, отходит мокрота и состояние больного постепенно улучшается.
По степени тяжести можно выделить три формы течения заболевания:
Легкая форма коклюша характеризуется нормальным самочувствием, короткими приступами кашля (не более 10-15 в сутки). Дыхательная функция при этом не нарушается.
Среднетяжелая форма заболевания характеризуется ухудшением самочувствия и повышением температуры тела. Больной становится вялым, раздражительным, нарушается его сон и аппетит. Учащаются приступы кашля (20-30 в сутки). Они становятся более длительными, больной при этом синеет, в легких выслушиваются хрипы.
Тяжелая форма заболевания характеризуется значительным повышением температуры тела, нарушением сна и аппетита, сильнейшей бледностью кожи и отечностью лица. В легких выслушиваются хрипы. Приступы кашля частые, длительные и тяжелые.
Диагностика заболевания основана на данных эпидемиологического анамнеза и характерных проявлениях заболевания. Выявить возбудителя можно при помощи бактериологического исследования носоглоточной слизи или мокроты.
Лечение осуществляют в условиях стационара. Назначается постельный режим до снижения температуры тела. Очень полезно пребывание больного на свежем, особенно прохладном, воздухе. Из медикаментозных средств назначаются антигистаминные препараты и антибиотики. А также средства, разжижающие мокроту и способствующие ее отхождению.
Прогноз в большинстве случаев (при адекватном и полноценном лечении) благоприятный.
Профилактика заключается в проведении плановой вакцинации детей.
Что делать? Желательно поддерживать в комнате больного прохладную температуру, но не допускать переохлаждения организма. Чем больше времени ребенок проводит на улице, тем лучше. Питание должно быть калорийным и легко усвояемым, более жидким, чем обычно, и насыщенным витаминами. Как только вашему ребенку поставили диагноз «коклюш», его необходимо изолировать на 40 дней, чтобы не заразить окружающих детей и взрослых.
Рецепты. Народная медицина рекомендует при коклюше:
• пить молоко с прокипяченными в нем измельченными зубчиками чеснока;
• пить отвар инжира на молоке;
• смешать мед и сливочное масло в пропорции 1:1, давать по чайной ложке несколько раз в день;
• пить чай из листьев подорожника;
• растирать грудь массой из толченого чеснока со сливочным маслом.
Внимание! Прививки против коклюша значительно ослабляют течение болезни!.
Массаж
При плохом отхождении мокроты поможет легкий массаж верхней области груди и спины. Нужно осторожно втирать 1 — 2 капли пихтового масла, применяя при этом прием легкого постукивания пальцами, ладонями.
Нужно осторожно втирать 1 — 2 капли пихтового масла, применяя при этом прием легкого постукивания пальцами, ладонями.
Вместо пихтового масла можно использовать сок редьки или чеснока. Вдыхание фитонцидов чеснока к тому же способствует уничтожению коклюшной бактерии в верхних дыхательных путях ребенка.
Во время массажа спины ребенка можно положить к себе на колени животом вниз, чтобы голова немного свешивалась, это способствует лучшему отхождению мокроты.
Лечение мумие
Как противовоспалительное, общеукрепляющее и восстанавливающее ослабленный организм средство рекомендуется принимать раствор мумие.
Требуется:
0,1 г мумие, 50 мл воды.
Способ приготовления.
Мумие полностью растворить в теплой воде.
Способ применения.
Принимать в течение 10 дней 1 раз в день, натощак.
Лечение овощами
1. Плод черной редьки средней величины вымыть и вместе с кожурой натереть на мелкой терке. Чуть подогреть 1—2 чайные ложки меда, смешать мед с редькой и эту кашицу выложить в тканевый мешочек или на ткань и положить на горло как компресс.
Сверху прикрыть чем-нибудь теплым. Держать 20—40 мин. После снятия компресса аккуратно протереть кожу растительным маслом. Делать эту процедуру лучше на ночь.
2. Натереть на терке капусту и свеклу. На 1 стакан получившейся массы добавить 1 ст. ложку 6%-ного уксуса и размешать. Настоять в темном месте не менее 2 ч, затем отжать сок и полоскать им горло. Принимать этот сок можно и внутрь по 1 ст. ложке 3 раза в день, предварительно разбавляя его теплой водой в пропорции 1:1. Это поможет снять воспаление в горле.
Лечение продуктами нефтепереработки
Требуется:
250 мл чистого керосина, 1 ст. ложка соли.
Способ приготовления.
Перемешать соль с керосином.
Способ применения.
Полоскать горло при сильных налетах 1 раз, при необходимости повторить через день.
Луковый отвар с медом
Требуется:
0,5 кг лука, 50 г меда, 400 г сахара, 1 л воды.
Способ приготовления.
Лук измельчить, добавить мед и сахар, залить водой и варить на слабом огне 3 ч, остудить.
Способ применения.
Принимать по 3—6 ст. ложек в течение дня.
Также хорошие результаты дает употребление кусочков лимона или его сока с медом.
Можно 1 ст. ложку меда полностью растворить в 250 мл теплой воды. Этим раствором полоскать рот и горло (это снимает воспаление миндалин).
Лечение эфирными маслами
1. Для облегчения дыхания ребенка можно капнуть 3— 4 капли пихтового масла на горящую лампочку в комнате, посадить его рядом, пусть он подышит несколько минут испарениями.
2. При сильном кашле нужно капать 3—5 капель пихтового масла на корень языка утром и вечером, перед сном.
Отвар корня солодки
Требуется:
350 г корня солодки, 1 л воды.
Способ приготовления.
Корень солодки измельчить, кипятить в воде на медленном огне 7—10 мин, укрыть до остывания. Отвар процедить.
Способ применения.
Принимать по 1—2 чайные ложки 3 раза в день. Такой отвар успокоит кашель, улучшит отхождение мокроты. Чтобы настой принимать в теплом виде, его не надо греть, можно просто немного разбавить кипятком.
Чтобы настой принимать в теплом виде, его не надо греть, можно просто немного разбавить кипятком.
Луковый сироп
Требуется:
2 луковицы, 2 ст. ложки сахара.
Способ приготовления.
Лук очистить, мелко нарезать, засыпать сахаром. Оставить на ночь. Утром подавить в ступке и процедить через ситечко.
Способ применения.
Принимать по 1 чайной ложке как можно чаще для облегчения кашля.
Сбор № 1
Требуется:
по 2 чайные ложки почек сосны, корня солодки, плодов аниса обыкновенного, плодов фенхеля обыкновенного, травы тимьяна обыкновенного, 400 мл воды.
Способ приготовления.
Измельченную траву залить кипятком, настоять 40 мин, процедить.
Способ применения.
Принимать в теплом виде по 2—3 ст. ложки 3—4 раза в день.
Сбор № 2
Требуется:
по 3 чайные ложки плодов фенхеля обыкновенного, плодов аниса обыкновенного, по 2 чайные ложки семян льна, травы тимьяна обыкновенного, 400 мл воды.
Способ приготовления.
Измельченную траву залить кипятком, настоять 40 мин, процедить.
Способ применения.
Принимать в теплом виде по 2—3 ст. ложки 3—4 раза в день.
Сбор № 3
Требуется:
по 3 чайные ложки листьев мать-и-мачехи, листьев подорожника большого, 4 чайные ложки почек сосны, 400 мл воды.
Способ приготовления.
Измельченную траву залить кипятком, настоять 40 мин, процедить.
Способ применения.
Принимать в теплом виде по 2—3 ст. ложки 3—4 раза в день.
Сбор № 4
Требуется:
по 1 чайной ложке корня девясила высокого, листьев эвкалипта, травы перечной мяты, листьев мать-и-мачехи, цветков календулы, травы зверобоя, листьев подорожника большого, сосновых почек, плодов аниса обыкновенного, 500 мл воды.
Способ приготовления.
Все компоненты измельчить, залить кипятком, настоять 30 мин, процедить.
Способ применения.
Принимать по 2—3 ст. ложки настоя 3—4 раза в день после еды.
Настой тимьяна и алтея
Требуется:
по 2 чайные ложки травы тимьяна обыкновенного, корней алтея лекарственного, 250 мл воды.
Способ приготовления.
Измельченную траву залить кипятком, настоять 40 мин, процедить.
Способ применения.
Принимать в теплом виде по 2—3 ст. ложки 3—4 раза в день.
Реакция на вакцину
Коклюшная вакцина обычно входит в состав АКДС (вакцины против коклюша, дифтерии и столбняка). Хотя у подавляющего большинства детей нет нежелательной реакции на коклюшную вакцину, у некоторых она отмечается. Эта реакция делится на три категории.
Легкая реакция. Наиболее частая реакция, представляющая собой скорее дискомфорт. Это отек и болезненность в месте укола, незначительное повышение температуры (поствакцинальная лихорадка), до 38,3°С (ректальная), держащееся в течение одного дня, и небольшая раздражительность в течение одно-го-двух дней. Примерно у 50% детей после прививки наблюдается такая реакция.
Реакция средней тяжести. Возникает реже; среднее повышение температуры (до 38,9°С), держащееся двадцать четыре часа, отек в месте инъекции, плаксивость в течение двадцати четырех часов, раздражительность в течение одного-двух дней, после чего все симптомы исчезают. Нет никакой необходимости вызывать врача.
Тяжелая реакция. В очень редких случаях как реакция отмечается повышение температуры до 40,6°С, постоянный безутешный плач в течение более чем трех часов после прививки, необычный, очень высокий плач, вялость, сонливость, возможны судороги. Вызовите врача.
Поскольку польза, которую приносит вакцина против коклюша, все же перевешивает риск, Американская педиатрическая академия рекомендует обязательную вакцинацию против коклюша. Стоит отметить, что в странах, временно приостановивших вакцинацию против коклюша из-за страха населения, имели место вспышки коклюша, после чего была вновь введена обязательная вакцинация. Примечательно также, что заявления о том, что коклюшная вакцина якобы связана с повреждениями мозга, после тщательных исследований оказались ложными. Взять, к примеру, один нашумевший случай, когда коклюшная вакцина якобы вызвала поражение мозга; при дальнейшем изучении вопроса выяснилось, что ребенку даже не делали эту вакцинацию. Коклюшную вакцину также необоснованно обвиняли в синдроме внезапной детской смерти, но исследования выявили, что между ними нет никакой связи.
Взять, к примеру, один нашумевший случай, когда коклюшная вакцина якобы вызвала поражение мозга; при дальнейшем изучении вопроса выяснилось, что ребенку даже не делали эту вакцинацию. Коклюшную вакцину также необоснованно обвиняли в синдроме внезапной детской смерти, но исследования выявили, что между ними нет никакой связи.
Сегодня новая вакцина против коклюша (ацеллюлярная, или бесклеточная, вакцина) заменила старую для повторных прививок в возрасте восемнадцати месяцев и пяти лет. Сейчас она проходит исследования для получения разрешения на применение ее для трех первичных прививок против коклюша, дифтерии и столбняка.
Чтобы при уколе не было больно
Чтобы ребенок не боялся уколов, крепко держите ребенка у себя на коленях или прижав к своей груди; сделайте минутный массаж, чтобы расслабить ногу или руку ребенка (расслабленным мышцам во время укола не так больно). Не ведите себя беспокойно сами. Страх перед уколом заразен и особенно быстро передается от матери ребенку. После того, как инъекция сделана, сразу же отвлеките ребенка игрушкой или каким-нибудь радостным жестом и словами, например, скажите: «До свидания, доктор, до свидания!»
После того, как инъекция сделана, сразу же отвлеките ребенка игрушкой или каким-нибудь радостным жестом и словами, например, скажите: «До свидания, доктор, до свидания!»
Обновлено: 2019-07-09 21:09:10
- Токсоплазмоз — паразитарная болезнь, вызываемая простейшими, которая характеризуется поражением нервной и лимфатической систем, глаз, скелетных мышц,
- Малярия — болезнь с рецидивирующим течением, характеризующаяся приступами лихорадки, анемией, увеличением печени и селезенки. Заражение малярией происходит
- Невралгией называют заболевание, которое характеризуется приступообразными жгучими или тупыми болями, идущими по ходу нервных стволов и их ветвей.
- Скарлатина — острое очень заразное заболевание, которым чаще всего болеют в детском возрасте. Скарлатина — это острое инфекционное заболевание,
- Очень опасная болезнь, которая может привести к смерти человека. Лечение: 1 ) Возьмите три ореха горького миндаля,
Симптомы и лечение коклюша у детей и взрослых
Коклюш — опасное для детей и взрослых инфекционное заболевание дыхательных путей, сопровождающееся долгим, приступообразным кашлем. Самые частые случаи коклюша бывают у дошкольников, а самые редкие – у взрослых. Коклюшная палочка, являющаяся возбудителем данного заболевания, погибает вне организма носителя, и очень неустойчива к внешней среде, поэтому передаётся она только воздушно-капельным путём. Источником инфекции может быть клинически здоровый её носитель или больной человек.
Самые частые случаи коклюша бывают у дошкольников, а самые редкие – у взрослых. Коклюшная палочка, являющаяся возбудителем данного заболевания, погибает вне организма носителя, и очень неустойчива к внешней среде, поэтому передаётся она только воздушно-капельным путём. Источником инфекции может быть клинически здоровый её носитель или больной человек.
Симптомы заболевания
Средняя длительность коклюша около 6 недель, и он имеет 3 стадии протекания: катаральную, пароксизмальную и выздоровление. В начале заболевания его трудно отличить от ОРЗ, так как присутствует редкий сухой кашель, лёгкое недомогание, слизистые выделения из носа, и незначительное повышение температуры. Это инкубационный период, длящийся 1-2 недели, и в это время больной наиболее заразен, и может при контакте передать инфекцию 90% лиц.
Через 1-2 недели палочка начинает усиленно выделять в крови и просвете бронхов свои токсины, и тогда уже начинают проявляться основные симптомы собственно коклюша. А, так как токсины действуют не только на дыхательные пути, но и на ЦНС, у ребёнка может быть неустойчивое настроение, отсутствие сна и аппетита.
На 12-14 день кашель становится очень сильным, проявляются спазматические приступы, характерные для коклюша у детей. Целая серия кашлевых толчков, которые сменяются свистящим глубоким вдохом сопровождают каждый приступ. Ребёнок может быть очень возбуждённым, на конъюктивах и глазных склерах появляются точечные кровоизлияния, вены на шее набухают, лицо опухает и синеет. При кашле язык полностью высовывается наружу, что может быть причиной травмирования уздечки языка. Если ребёнок совсем грудного возраста, в конце приступа кашля может выделиться некоторое количество рвоты или вязкой мокроты. В день может случаться от 5 до 50 приступов, но у самых маленьких детей приступов нет, только упорный кашель, который может сопровождаться рвотой. Этот симптом, по которому возможно определить коклюш, длится 3-4 недели, затем переходит в несудорожный кашель, сигнализирующий о начале длящегося 2-3 недели периода разрешения.
Взрослые, перенёсшие коклюш в детстве, хоть и редко, но могут заболеть повторно во взрослом возрасте. Хоть данная инфекция и оставляет стойкий иммунитет, но иногда, если приключится совпадение, что человек инфицируется коклюшем и произойдёт резкое падение иммунитета, он заболеет. Приступы кашля у взрослых обычно проходят без рвоты, и симптомы болезни могут быть незаметны как для больного, так и для его окружения. Это опасно тем, что человек всё-равно остаётся заразным, и разносит инфекцию.
Хоть данная инфекция и оставляет стойкий иммунитет, но иногда, если приключится совпадение, что человек инфицируется коклюшем и произойдёт резкое падение иммунитета, он заболеет. Приступы кашля у взрослых обычно проходят без рвоты, и симптомы болезни могут быть незаметны как для больного, так и для его окружения. Это опасно тем, что человек всё-равно остаётся заразным, и разносит инфекцию.
Анализ крови на коклюш
При помощи общего анализа крови можно увидеть увеличение количества лейкоцитов и лимфоцитов при нормальном уровне СОЭ. Также делают иммунофлюоресцентный анализ на коклюш, во время которого определяют иммуноглобулины M и G к антигенам токсина в сыворотке крови; это тоже инвазивный метод, требующий получения определённого количества крови.
Ещё есть неинвазивный бактериологический анализ, без взятия крови, во время которого собирается слизь из зёва. Этот анализ помогает выявить антигены возбудителя болезни или его самого. Иногда могут сделать анализ типа рекация латекс-микроагглютинации в пробе слюны, для идентификации коклюшной палочки.
Лечение коклюша
Если анализ крови ребёнка показал коклюш, а малышу нет годика, или появились осложнения, лечение проводится только в стационаре. Если ребёнок старше и осложнения не наблюдаются, или это вообще взрослый человек, то его лечат дома. Очень важно создать по максимуму комфортную обстановку, убрать любые раздражающие факторы, которые могут вызвать спастический кашель. Нужно постоянно проветривать комнату и проводить влажную уборку. Большую роль играет диета, где нужно снизить энергетическую ценность дневного рациона за счёт уменьшения количества жиров и углеводов, но увеличить количество жидкостей и витаминов.
Если вы вовремя сделали анализ на коклюш, и ещё длится первая стадия инфекции, то применение антибиотиков оправдано, и можно выздороветь до начала стадии кашля со спазмами. Но если он уже есть – антибиотики не помогут, и если эта стадия протекает легко, они не входят в лечение.
Коклюш особенно чувствителен к азитромицину и эритромицину, но врач, просмотрев расшифрованный анализ, может дополнительно назначить антигистаминные и противоаллергические препараты, и препараты, содержащие кальций.
Если есть густая мокрота, можно использовать ингаляции протеолитических ферментов, но ингаляторы не рекомендуются к применению детям до 3 лет. Грудничкам нужно отсасывать слизистые массы из горла, и иногда может понадобиться проведение трахеотомии или назотрахеальной интубации.
Осложнения у взрослых бывают редко, а у детей коклюш может оставить бронхиолиты, носовые кровотечения, остановка дыхания, паховая и пупочная грыжа, острый ларингит со стенозом гортани, энцефалопатия, невоспалительное изменение головного мозга и поражение лёгких (что в случае появления судорог может закончиться летальным исходом или вылиться в глухоту и приступы эпилепсии). Профилактика заключается в вакцинации младенцев троекратным введением препарата и ревакцинацией в 18 месяцев.
Не занимайтесь самолечением, и не игнорируйте симптомы. Лучше сдать анализ крови, вовремя выявить коклюш, который не такой уже и безвредный, и выйти с поля боя с инфекцией с минимальными потерями.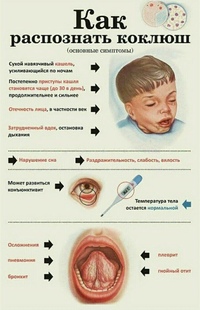
Как лечить коклюш (видео)
Шел последний год учебы в школе, а я до сих пор не могла определиться с будущей специализацией. Мне безумно нравилась профессия врача. Бабушка — тоже медик, считала, что из меня получился бы хороший доктор скорой помощи. Оцените статью: Поделитесь с друзьями!Коклюш: симптомы и лечение | Материнство
Когда встает вопрос о вакцинации, а особенно о прививке АКДС, возникает резонный вопрос – а чем так опасны инфекции, от которых прививают? Особенно много вопросов вызывает коклюш, как самый «тяжелый» компонент вакцины. Почему же он так опасен? Разбираемся.
Хочу сразу оговориться, что являясь практикующим врачом, я никого не агитирую «за» или «против» вакцинации. Но я считаю, что прежде, чем принимать окончательное решение, нужно иметь информацию о вакцинируемом заболевании.
Что это?
Коклюш относится к группе так называемых «детских» инфекций, причем так называемых управляемых – то есть заболеваемость такими болезнями регулируется при помощи активной иммунизации. Однако коклюш несколько отличается от других детских инфекций.
Однако коклюш несколько отличается от других детских инфекций.
Эта инфекция типично человеческая, от животных ею заразиться невозможно. Коклюш является острым заболеванием, передается воздушно-капельным путем, при нем развивается воспаление дыхательных путей и проявляется оно приступообразным кашлем, который очень тяжело поддается лечебным мероприятиям.
Опаснее всего в этой болезни то, что восприимчивы к нему все, даже новорожденные, в отличие от большинства инфекций, при которых первые месяцы обычно есть трансплацентарный иммунитет. К коклюшу его нет – то есть мама не может передать антител к коклюшу своему ребенку, даже если сама болела и имеет иммунитет. А вот протекает коклюш у детей до года особенно тяжело, и может в большинстве случаев закончиться плачевно – именно такая группа детей часто дает осложнения – остановки дыхания, неврологическую патологию, аспирационные и другие пневмонии. А сами приступы кашля у малышей тяжелые, мучительные и мешают ребенку нормально жить.
Как можно заразиться?
Коклюш вызывается попаданием в организм особой бактерии — бордетеллы. Эти микробы хорошо живут только внутри человека, а вот во внешней среде они неустойчивы, погибают от солнца, высушивания, дезинфицирующих средств. Поэтому через руки, предметы, игрушки, посуду и другие вещи заразиться невозможно.
Коклюшем ежегодно болеют до 60 миллионов человек, причем около четверти из них – это взрослые, у которых коклюш протекает нетипично, по типу бронхита. Поэтому они не обращаются к врачу и являются источником опасности для своих детей. Примерно пятая часть всех лиц, имеющих затяжной упорный кашель при детальном обследовании обнаруживает коклюшную инфекцию.
Как мы говорили ранее – коклюш считают управляемой инфекцией, то есть частота его зависит от количества иммунизированных детей в отдельно взятой стране или области. Для того чтобы свести к минимуму заболеваемость и сделать ее эпизодической – уровень охвата прививками должен быть не менее 95% детей, это, к сожалению, на сегодня не выполняется – причин тому много.
Прививают детей с трех месяцев, и именно с коклюшным компонентом связано большинство реакций на введение. Кроме того, нередко наши доктора необоснованно часто дают отводы от вакцинации, либо родители, начав вакцинацию, потом бросают ее. Вот такие дети, толком не получившие вакцинации, болеют тяжелее всех. Привитые дети тоже могут заболеть, особенно если после вакцинации прошло более 5 лет. Однако у них не бывает тяжелых спазматических приступов, а диагноз коклюша у них иногда даже и не ставится.
Опасны в плане распространения как больные коклюшем, так и носители инфекции – те, что болеют легко или практически незаметно. Наибольший процент микроба выделяют дети, находящиеся в катаральной стадии коклюша, когда типичных приступов кашля еще нет.
Больной ребенок или взрослый выделяет микроба при кашле в течение месяца, однако, каждый день количество микроба прогрессивно снижается. Но вот те, кто в момент его заразности контактируют с ним близко, заболевают практически в 100% случаев. Период инкубации длится примерно неделю, хотя в литературе отмечают сроки от трех до 20 суток.
Период инкубации длится примерно неделю, хотя в литературе отмечают сроки от трех до 20 суток.
Кроме того, никакой сезонности в заболеваемости коклюшем нет, заболеть можно и летом, и зимой.
Что же происходит в организме при коклюше?
Микроб попадает в организм через дыхательные пути – рот и нос, оседая в трахее, бронхах и гортани. Самым характерным симптомом при коклюше является кашель, причем он настолько своеобразный, что при развитии типичного приступа диагноз сомнений не представляет. Коклюшная палочка может жить и размножаться (а, значит, и выделяться) только на клетках особого – ресничного – эпителия, который выстилает изнутри трахею и мелкие бронхи. В норме эти реснички движутся и способствуют очищению дыхательных путей от слизи. При попадании на них коклюшной палочки они воспаляются, повреждаются, и развивается их отмирание. В результате формируется раздражение рецепторов в бронхах, от которых импульсы по нервам поступают в особый центр в мозге – кашлевой центр. Тут же срабатывает защитная реакция организма – кашель, как способ очистить дыхательные пути от слущенных клеток с налепленными на них микробами. Зоны повреждения настолько обширны, что импульсов поступает очень много и развиваются приступы спастического, судорожного кашля. Из-за чрезмерного раздражения мозгового центра может возникать и рвота, так как рвотный центр располагается рядом с кашлевым. А у малышей до года, за счет незрелости нервной системы, развивается очаг возбуждения в головном мозге, который может вызвать еще и остановку дыхания. Кроме того, в трахее и бронхах из-за воспаления образуется густая и вязкая мокрота, которая трудно откашливается и сама по себе раздражает кашлевые рецепторы. Сам же микроб выделяет особый токсин, который воздействует на мозговой центр кашля, как бы усиливая его чувствительность к раздражениям. Все это в совокупности и дает такие длительные периоды кашля. Прервать приступ иногда помогают очень сильные раздражители – испуг, смех или даже падение ребенка, так как к концу первой недели приступов кашель в основном возникает именно из-за раздражения дыхательного центра и причина располагается именно в голове, а не в дыхательной системе.
Тут же срабатывает защитная реакция организма – кашель, как способ очистить дыхательные пути от слущенных клеток с налепленными на них микробами. Зоны повреждения настолько обширны, что импульсов поступает очень много и развиваются приступы спастического, судорожного кашля. Из-за чрезмерного раздражения мозгового центра может возникать и рвота, так как рвотный центр располагается рядом с кашлевым. А у малышей до года, за счет незрелости нервной системы, развивается очаг возбуждения в головном мозге, который может вызвать еще и остановку дыхания. Кроме того, в трахее и бронхах из-за воспаления образуется густая и вязкая мокрота, которая трудно откашливается и сама по себе раздражает кашлевые рецепторы. Сам же микроб выделяет особый токсин, который воздействует на мозговой центр кашля, как бы усиливая его чувствительность к раздражениям. Все это в совокупности и дает такие длительные периоды кашля. Прервать приступ иногда помогают очень сильные раздражители – испуг, смех или даже падение ребенка, так как к концу первой недели приступов кашель в основном возникает именно из-за раздражения дыхательного центра и причина располагается именно в голове, а не в дыхательной системе.
Как проявится коклюш?
Выделяются несколько видов болезни – это типичный коклюш, стертые или атипичные формы и носительство палочек коклюша без какой либо клиники вообще.
В самой болезни выделяется четыре периода, последовательно сменяющих друг друга – период инкубации, катаральный период, период спазматического кашля или разгара болезни и стадия обратного развития, то есть выздоровления.
Период инкубации колеблется от двух до 14 суток в зависимости от состояния организма. возраста и наличия или отсутствия вакцинации – в среднем составляя 5-8 дней.
Начало коклюша, в отличие от многих детских инфекций, постепенное – сначала появляется частый сухой кашель, навязчивый и трудно поддающийся лечению, возникает чаще по ночам или перед сном, иногда с небольшим насморком. А повышение температуры бывает не у всех малышей, а если и повышается – обычно это субфебрильная температура до 37.5-37.8 С. Чаще всего на данном этапе, если нет указания на контакт с коклюшем, ставится диагноз ОРВИ, фарингит, ринит или бронхит. Этот период коклюша именуется катаральным – он обычно длится от нескольких дней до примерно двух недель. Самое опасное в этом периоде то, что многие родители не оставляют слегка недомогающего малыша дома – он ходит в школу или садик. А заразность ребенка на этом этапе максимальна – так возникают вспышки коклюша. Состояние малыша обычно сильно не страдает, постепенно кашель начинает усиливаться, приобретает более упорный характер.
Далее следует закономерный этап коклюша – период разгара, в котором проявляются уже характерные приступы кашля. Тут сомнения в диагнозе могут быть лишь только при атипично текущем процессе и невыраженном кашле. при классически протекающем коклюше кашель характерный – приступы состоят из нескольких кашлевых толчков, они следуют друг за другом без остановки не давая ребенку вдохнуть, кашель сухой, без откашливания мокроты, в конце приступа происходит судорожный вдох с характерным свистом из-за спазма голосовой щели – этот вдох и называется репризом. Часто окончание кашлевого приступа сопровождается рвотой или реже отхождением вязкой густой мокроты. Лицо ребенка из-за сильных кашлевых движений сначала краснеет, затем из-за недостатка кислорода во время приступа синеет. Вздуваются вены на лице и шее. Могут наблюдаться кровоизлияния в клеры глаз и даже надрывание уздечки языка. Во время приступа малыш мечется, он сильно беспокоится, во время приступа может возникать асфиксия и остановки дыхания, что особо опасно для малышей до года.
Количество таких приступов может быть от 10 до 50 в день, а иногда и более, а длительность каждого из них примерно до 3-4 минут, а приступов-репризов повторно следующих друг за другом до 15. Степень тяжести состояния ребенка как раз и определяется количеством приступов.
Кашлевые приступы мучительны и изнурительны для малышей, дети боятся их наступления, плохо начинают спать и есть, худеют и становятся раздражительны. Провоцировать приступ может физическая нагрузка, волнение, чихание, жевание, а иногда даже обильное питье и еда. А вот вне приступов кашля ребенок чувствует себя почти как обычно.
Продолжаться период спазматического кашля может около 4 недель, даже если его лечить. Сначала первые 7-10 дней частота приступов нарастает, а затем, преодолев пик, болезнь идет на спад. Постепенно кашлевые приступы начинают уменьшаться, и еще около 3-4 недель длятся остаточные кашлевые явления.
Тяжелее всех переносят кашель дети первого года жизни, поэтому и вакцинация от коклюша начинается так рано. Чаще всего малыши до года имеют тяжелые формы болезни, часто осложняющиеся пневмонией и дающие остановки дыхания, поражение нервной системы, судороги и асфиксию.
Атипичные формы коклюша представляют наибольшую опасность для окружающих, так как не имеют типичных для классического коклюша репризов и приступов, при них обычно наблюдается сухой кашель, преимущественно по ночам, длящийся от недели до двух месяцев.
Осложнения при коклюше
Кроме кашлевых тяжелых приступов коклюш опасен своими осложнениями, особенно у малышей. Пневмонии, развивающиеся при коклюше очень сложно диагностировать, потому, что они дают картину так называемого «немого» легкого, когда при наличии воспаления нет звуковых проявлений.
Может развиться ларингит — воспаление гортани с отеком и развитием стеноза, когда происходит резкое затруднение дыхания. Могут возникать носовые кровотечения, бронхиты, остановки дыхания. самым опасным осложнением является поражение головного мозга энцефалопатия, которое может приводить к судорогам и даже летальному исходу. Иногда после коклюша формируются приступы эпилепсии или глухота.
Что же можно сделать?
Лечение коклюша стоит доверить врачу – антибиотики при коклюше эффективны, но только в самой начальной стадии. Если у малыша уже начались приступы спазматического кашля, они немного облегчатся – но до конца под действием антибиотиков они не пройдут. Кроме того, врач порекомендует особый режим дня и питания, чтобы не провоцировать приступы кашля и не вызывать после них рвоту. нужно избегать активных игр и бега, пересушивания и чрезмерно теплого воздуха, пищу давать в теплом виде. дробно и часто. кроме того, для облегчения отхождения мокроты и приступов кашля врач порекомендует некоторые сиропы или таблетки.
Можно не допустить развития у ребенка коклюша – сделать ему прививку. Как я говорила ранее — коклюшный компонент вызывает больше всего реакций. Поэтому, решать вопрос о том, делать или не делать прививки зависит от родителей. Однако, при правильном выборе вакцины и предварительной подготовке малыша к вакцинации побочные реакции и осложнения сводятся к минимуму. на сегодня предлагаются два типа вакцин – с клеточным и бесклеточным компонентом коклюша. Безклеточные вакцины (инфанрикс, пентаксим) более современны, легче переносятся и рекомендованы ослабленным детям и малышам, имеющим хронические заболевания. вакцинация проводится с помощью трех уколов в 3, 4.5 и 6 месяцев, а спустя год. в 18 месяцев проводят ревакцинирующую инъекцию. Это позволяет создать достаточно напряженный иммунитет у малышей и защитить их от коклюша.
Дата публикации 01.12.2010
Автор статьи: Алена Парецкая
Коклюш у взрослых: симптомы, диагностика, лечение
Содержание статьи
Коклюш – это острое заболевание инфекционной природы, которое протекает с приступами спазматического кашля. Опасен не столько сам коклюш, сколько его возможные осложнения, например, пневмонии, ателектазы легочного дерева, кровоизлияния в паренхиматозные органы, спонтанный пневмоторакс. Коклюш у взрослых значительно чаще протекает с осложнениями или длительно и упорно, чем у детей. Редкие смертельные случаи, обусловленные присоединением вторичной бактериальной флоры регистрируются у взрослых лиц пожилого возраста.
Своевременно выявленные симптомы и лечение, назначенное в ранние сроки болезни, способствуют благоприятному исходу болезни.
Этиология коклюша
Палочка Борде-Жангу – возбудитель коклюшной инфекции не устойчива к действию факторов внешней среды. Сохраняет свою активность при отсутствии действия дезинфицирующих средств, нагревания и прямого солнечного света всего лишь несколько часов. Любые дезинфицирующие воздействия (кипячение, УФО, дезинфектанты) убивают этот микробный агент практически мгновенно. Учитывая эти особенности, коклюш не передается контактно-бытовым путем и через третьи лица.
Эпидемиологические особенности коклюша
Коклюшем болеют только люди, то есть источником возбудителя этого инфекционного заболевания является человек в окончательной фазе инкубационного периода и на протяжении практически всего периода спазматического кашля. Чем больше продолжительность периода спазматического кашля, тем меньшую опасность представляет больной для окружающих: 100% пациентов выделяют палочку Борде-Жангу на первой неделе разгара клинических проявлений, а на 3ей неделе – только 30%.
Для реализации воздушно-капельного механизма передачи коклюшной инфекции необходим достаточно тесный контакт с больным человеком – в пределах 2 метров. Не описаны вертикальный, трансмиссивный, фекально-оральный путь передачи коклюша.
Восприимчивость к коклюша практически 100% и всеобщая. Это инфекционное заболевание имеет традиционно «детский» характер, однако, низкий уровень заболеваемости среди взрослых обусловлен, возможно, погрешностями диагностического плана.
Иммунитет после перенесенного заболевания, как правило, пожизненный. Описаны случаи повторного инфицирования и развития заболевания у лиц пожилого возраста, которые являются наиболее угрожаемым контингентом с точки зрения возможных осложнений.
Постпрививочный иммунитет эффективен в 70-80% случаев. Нарушение календаря профилактических прививок приводит к увеличению риска инфицирования взрослых лиц, особенно если они работают в детском коллективе.
Патогенез коклюша
Изменения во внутренних органах при неосложненном коклюше минимальны, так как размножение возбудителя происходит только в поверхностных отделах слизистой верхних дыхательных путей. Микробный агент не проникает в системный кровоток, поэтому поражение других органов возможно только в результате присоединения вторичной бактериальной флоры.
Факторы патогенности коклюшной палочки определенным образом провоцируют аллергические реакции, что способствует длительному спазматическому кашлю.
Симптомы коклюша у взрослых
Инкубационный (скрытый) период обычно продолжается не более 7 дней, иногда может варьировать в пределах 3-14 дней. В клиническом течении этого инфекционного заболевания различают 3 последовательно сменяющих один другой периоды: катаральный, спазматического кашля и выздоровления.
Катаральный период
Коклюш развивается постепенно, то есть вся клиническая симптоматика нарастает на протяжении нескольких дней. Острое и внезапное начало болезни наблюдается достаточно редко. Катаральный период у взрослых обычно длительный – 10-14 дней – и практически не отличим от банального ОРВИ.
Человек не ощущает серьезных изменений самочувствия, температура остается нормальной или не превышает субфебрильного уровня.
Отмечаются умеренный насморк и другие катаральные явления. Главной жалобой является прогрессирующий кашель – мокрота отходит очень вязкая и с серьезным затруднением, количество эпизодов кашля постоянно нарастает. Этот симптом значительно снижает качество жизни пациента и нередко является поводом для обращения к врачу.
Период спазматического кашля
В отличие от маленьких пациентов, такие признаки коклюша, как остановка дыхания и судорожные приступы, у взрослых встречаются редко. Однако, характерный кашель развивается одинаково у пациентов любого возраста.
Спазматический кашель характеризуется достаточной длительностью и надсадностью. Вначале человек ощущает его своеобразные предвестники: першение в горле, ощущение давления в грудной клетке, беспричинное беспокойство. Затем начинаются многократные кашлевые толчки в сочетании с «репризами» — характерным свистящим звуком между кашлевыми толчками. Приступ спазматического кашля может продолжаться несколько минут, изматывая больного.
На протяжении всего приступа человек не может дышать, лицо краснеет, иногда приобретает цианотичный оттенок, вены вздуваются, рот открыт, но это не приносит облегчения больному. После завершения выделяется сгусток очень вязкой мокроты из дыхательных путей.
Приступы спазматического кашля возникают спонтанно или под воздействием любого внешнего фактора — движения воздушной волны, резкого движения, при разговоре. Наибольшее беспокойство причиняют приступы спазматического кашля больному в ночной и вечерний период, так как лишают возможности полноценного отдыха и сна. Снижение работоспособности и усталость обусловлены недостаточным отдыхом, а не общей интоксикацией. В этот период заболевания (при отсутствии осложнений) температура тела обычно не повышается.
При осмотре больного с длительным периодом спазматического кашля лечащий доктор может выявить пастозность (умеренную отечность) тканей лица и шеи, а также мелкоточечные кровоизлияния на коже и слизистых оболочках.
Период реконвалесценции
У разных пациентов может начинаться в различные сроки. У взрослых выздоровление (очень медленное) может начинаться не ранее 3-4 недели болезни. Приступы спазматического кашля становятся более редкими, исчезает ведущий признак болезни – спазматический характер кашля. Общая слабость и покашливание (уже без реприз) может сохраняться еще несколько недель.
Как диагностировать коклюш
Симптомы и лечение их традиционными способами (как при ОРВИ) при этом инфекционном заболевании невозможно. Никакие симптоматические средства не могут уменьшить и тем более устранить полностью спазматический кашель.
Во всех случаях длительного упорного кашля вне зависимости от возраста больного необходимо подтверждение (или исключение) коклюшной инфекции с помощью бактериологического исследования. Больному предлагают покашлять на специальную «кашлевую пластинку», которая покрыта питательной средой. При размещении ее в термостате через несколько дней на ней появляются палочки Борде-Жангу, что и является подтверждением диагноза.
Как лечить коклюш у взрослых
Лечение коклюша у взрослых существенно не отличается от такового у детей. Госпитализация необходима только в случае развития осложнений, в остальных случаях допускается амбулаторный вариант. Пациент любого возраста должен быть изолирован, то есть человек не должен посещать коллективные мероприятия, ходить на работу и прочее. В его комнате (квартире) должна поддерживаться чистота, ежедневно проводится влажная уборка, воздух постоянно должен быть прохладным и влажным. Полезны не слишком продолжительные прогулки на свежем воздухе.
Следует избегать действия раздражителей, которые могут спровоцировать очередной эпизод спазматического кашля.
Как вылечить коклюш у взрослого человека с помощью медикаментов, знает врач – инфекционист. Категорически не рекомендуется самостоятельно применять мощные антибиотики и любые противокашлевые средства – это только ухудшит течение болезни.
Антибиотики из группы макролидов и аминогликозидов целесообразны только в катаральный период или при развитии осложнений. Обязательным компонентом является антигистаминная терапия – противоаллергические средства 1ого или 2ого поколения на протяжении всего периода спазматического кашля.
В тяжелых случаях необходима госпитализация и оксигенотерапия.
Общие принципы профилактики
Вылечить коклюш значительно сложнее, чем предупредить его развитие. Соблюдение календаря профилактических прививок в детском возрасте, своевременное обращение к доктору после потенциально опасного контакт – это именно те мероприятия, которые помогут быстро восстановить утраченное здоровье.
Это может быть интересно:
Коклюш у детей — симптомы и лечение
Коклюш относится к инфекционным заболеваниям, характеризующимся острым началом, которое протекает с приступообразным кашлем судорожного характера.
Причины заболевания
Инфекционным агентом, вызывающим развитие коклюша, является бактерия Борде-Жангу. Основной путь передачи воздушно-капельный, от больного к окружающим его людям. Вне организма бактерия Борде-Жангу гибнет.
Кто болеет коклюшем?
- Младенцы до одного года жизни. Иммунитет новорожденных и детей первого года жизни незрелый и еще не выполняет всех функций, которые характерны для иммунитета взрослого человека.
- Дети в возрасте 1-5 лет. Педиатрам известно, что один зараженный ребенок, посещающий детский сад, способен служить источником инфекции для семерых из десяти детей, если они не были вовремя привиты.
- Подростковая группа. В период полового созревания, сделанная в детстве прививка теряет свои защитные свойства и подросток становится восприимчивым к этому инфекционному заболеванию.
Коклюшем болеют только один раз
Болезнетворная бактерия была открыта в 1906 году учеными-инфекционистами Борде и Жангу и была названа в честь первооткрывателей палочки коклюша. Следует отметить, что коклюшем болеют один раз в жизни, не смотря на то, что это чрезвычайно заразная инфекция. Именно поэтому коклюш относят к детским болезням – незащищенные иммунитетом малыши быстро подхватывают инфекцию, особенно если находятся в детских коллективах.
Достаточно, чтобы брызги слюны и слизи при кашле больного ребенка попали на соседа, так как палочки коклюша предаются только воздушно-капельным путем. В воздухе и на предметах быта палочки коклюша быстро погибают, поэтому общие игрушки, чашки или общее белье потенциально не опасны. Коклюшем заболевают в любое время года, не зависимо от погоды, единственно, чем больше скученность детей, тем выше вероятность того, что кто-то станет источником распространения инфекции.
Особенно заразны дети в первые дни болезни (для того, чтобы избежать массового заражения в детских учреждениях вводится строгий карантин на время эпидемии), однако следует оберегать детей от общения с заболевшим в течение последующего месяца. Особенно заразны дети с лающим, судорожным кашлем, так как капли мокроты отлетают от них на большее расстояние, а концентрация опасных бактерий в мокроте таких детей гораздо выше.
Периоды развития коклюша
Организм больного коклюшем напоминает замок осажденный агрессивным захватчиком.
- Инкубационный период (от 3 до 15 дней). Пред нападением агрессор накапливает свои силы на рубежах сопротивляющегося организма. Такими рубежами становится поверхность дыхательного тракта, покрытая защитной слизью. Проникшая в бронхиальное дерево палочка Борде-Жангу закрепляется на стенках бронхов и во время этого этапа заболевания малыш не ощущает дискомфорта и болезненных проявлений, его поведение не отличается от поведения здорового ребенка.
- Катаральный период (от 3 дней до 2 недель). После того, как возбудитель коклюша основательно закрепился в организме ребенка, он переходит в атаку и начинает вырабатывать токсины, которые поступают в кровеносное русло в огромных количествах. В эту стадию резко повышается температура до 38-39 градусов. Вредные вещества воздействуют на нервные окончания, которые находятся в глубине стенок нижних отделов дыхательной системы. Нервные волокна передают сигналы в мозг, который тут же дает ответную команду, вызывая сухой, раздражающий кашель.
- Спазматический период (от 2 до 8 недель). Организм сдается противнику. Вырабатываемые бактериями коклюша токсины проникают в головной мозг и вызывают его поражение. В корковых отделах головного мозга создается участок стойкого возбуждения, который и вызывает безостановочные приступы сухого кашля, доводящие больного до полного изнеможения. Любой незначительный внешний раздражитель – свет, шум и даже присутствие доктора вновь и вновь провоцирует приступы. Хотя в этом периоде температура может нормализоваться, общее состояние больного становится значительно хуже из-за неукротимого кашля. Приступы начинаются внезапно или после появления чувства тяжести в груди, саднящего першения или чувства тревоги. Частота приступов составляет от 5 до 24 раз в сутки, в случае тяжелой формы коклюша приступы кашля случаются чаще, чем один раз в час.
- Период разрешения (от 2 до 4 недель). В этот период иммунитет организма мобилизует свои силы и с помощью антибиотиков побеждает агрессора. Кашель стихает, приступы становятся реже. Проходит «петушиный» характер кашля. Состав мокроты меняется – она становится слизисто-гнойной и постепенно прекращает выделяться. Со временем постепенно проходят все симптомы заболевания и малыш выздоравливает.
Симптомы коклюша
Болезнь развивается несколько дней, и течение заболевания сопровождается развитием простуды и кашля, причем эти симптомы постепенно утяжеляются и кашель приобретает спазматический характер. Это вызвано действием бактерии коклюша, которая вырабатывает токсины, которые поражают головной мозг. Картина кашля такая – ряд следующих один за другим быстрых кашлевых толчков. Неглубокий характер кашля не дает возможности ребенку откашлять плохо отделяющуюся мокроту. После серии кашлевых движений идет свистящий вдох. Характерный свист вызван действием токсинов возбудителя. За счет повреждающего действия токсинов голосовая щель гортани резко сужается и при движении воздуха возникает характерный для коклюша свист. Звуки, сопровождающие приступ заболевания, напоминают петушиный крик. Судорожный кашель завершается отхождением мокроты и даже рвотой. Неопытные родители могут испугаться, видя состояние ребенка в этот момент: глаза становятся красными, набухают вены на шее, начинается слезотечение, язык вываливается изо рта, а его кончик изгибается вверх. На уздечке языка часто возникает маленькая язва за счет того, что язык трется о край нижних зубов. Такая язвочка является одним из главных признаков коклюша наряду с «петушиным криком».
Лечение коклюша
Прошли те времена, когда коклюш вызывал гибель детей. Сейчас он эффективно лечится антибиотиками. Госпитализации подлежат лишь малыши до 2 лет или если развилась тяжелая форма заболевания.
Все остальные случаи лечатся в домашних условиях:
- Режим содержания больного не подразумевает особых условий и постельный режим не обязателен, однако следует избегать психических и физических нагрузок. Просто в это время надо увлечь ребенка игрой или чтением. Если отвлечь внимание ребенка, то снизится сила и частота приступов кашля, патологический очаг возбуждения, возникший в коре головного мозга, подавляется возникновением другого участка возбуждения коры мозга, образовавшимся за счет переключения внимания ребенка. Очень благотворны медленные прогулки на свежем воздухе – это улучшает газообмен и облегчает вентиляцию легких. В теплое время года малыш может длительное время проводить на природе.
- Питание должно быть диетическим и сбалансированным по витаминам и другим питательным веществам. Можно употреблять каши, свежие фрукты и овощи, отварное мясо и картофель
Прививка от коклюша
АКДС – сокращение слов, которое на слуху у всех родителей. Оно означает: адсорбированный коклюшно-дифтерийно-столбнячный анатоксин.
Прививка содержит действующие вещества сразу от дифтерии, столбняка и коклюша. Вакцинацию проводят троекратно в течение первого года жизни ребенка – в 3; 4,5 и 6-ти месячном возрасте, так как одинарная вакцинация не создает необходимый иммунитет. В последующем, прививку проводят спустя год и в возрасте 6-7 лет перед тем, как ребенок пойдет в школу. АКДС – гарантированная защита от опасных изнуряющих болезней и эффективна в 93-100% случаев. После прививки, как правило, каких-либо отрицательных последствий для здоровья ребенка не возникает. Установлено, что только у 5 % детей наблюдается реакция на прививку, это может быть: температура, снижение аппетита, небольшой насморк или ухудшение сна. Но создание стойкого иммунитета от трех заболеваний перекрывает по своей эффективности такие незначительные недомогания.
Нужно ли делать прививку от коклюша взрослым?
Медики считают, что этого делать не нужно, так как у многих сохранен стертый иммунитет с детства, после полученной прививки. А большинство приобретают пожизненный иммунитет, после того как перенесут стертую форму коклюша, который принимают за банальную простуду.
Диета и питание
Существует апельсиновая диета при коклюше. Для этого больному дают апельсиновый сок с водой в острый период заболевания, в течение недели. Апельсиновую диету можно подкрепить ваннами с английской солью. После того как пройдет период тяжелых приступов кашля, ребенка кормят фруктами, постепенно присоединяя другие продукты и так переходят к полноценному, обычному режиму питания.
Народные средства от коклюша
- Мед и аир. Хороший антиспазматический эффект оказывает смесь меда и жженого аира. На один прием берут чайную ложку меда и щепоть порошка жженого аира. Для детей дозу смеси уменьшают вдвое. Аир и мед помогают облегчить тяжесть кашлевых приступов.
- Миндальное масло, луковый и имбирный соки. Смешивают десять капель лукового сока с десятью каплями сока имбиря и добавляют пять капель масла миндаля. Полученное средство принимать трижды в день 14 дней подряд.
- Настой клевера. Настаивают в термосе три столовые ложки травы клевера с 400 мл кипятка в течение 6-8 часов. Выдержанный настой процеживают и употребляют по 100 мл трижды в день.
- Настой плодов аниса. В стакане заварить 1 чайную ложку плодов аниса кипятком и дать настояться полчаса, затем процедить и принимать по столовой ложке перед едой.
- Настой побегов спаржи. В термос насыпать 3 чайные ложки побегов спаржи и залить стаканом кипятка. Дать настояться в течение двух часов и процедить. Настой употреблять по 1-2 столовой ложки трижды в день.
- Настой цветков коровяка густоцветкового. В термос засыпать 5 грамм цветков коровяка и залить стаканом кипятка. Дать настояться в течение трех часов, после чего процедить и употреблять по половине стакана настоя перед едой.
- Отвар листьев багульника. Измельчить листья багульника и одну чайную ложку сырья смешать с 200 мл воды. Закипятить и дать настояться полчаса, после чего процедить. Отвар принимают 3 раза в день по 1 столовой ложке после еды. Для детей единовременная доза – 0,5 чайной ложки трижды в день.
- Отвар омелы белой. Отличным средством против судорожного кашля при коклюше является отвар листьев омелы белой. Для отвара приготавливают сырье сухие листья с веточками. Берут 8 грамм сырья, измельчают его и заливают 200 мл горячей воды. Смесь кипятят 10 минут. Полученный отвар остужают, процеживают, остаток отжимают и доводят водой полученный объем отвара до 200 мл. Употребляют отвар 2-3 раза в день во время еды по одной чайной ложке.
- Сок крапивы. Принимают по одной чайной ложке свежего сока травы крапивы трижды в день.
- Сок редиса. Смешивают чайную ложку меда с чайной ложкой свежевыжатого сока редиса, в смесь добавляют щепотку каменной соли. Употребляют трижды в день.
- Сок чеснока с медом. Самое эффективное средство от симптомов коклюша – это чеснок. Смешивают сок чеснока с медом и дают ребенку 2-3 раза в день в дозах от 5 капель до чайной ложки в зависимости от возраста малыша. Средство показано при сильном и частом кашле.
- Чеснок с маслом. Еще одно средство с чесноком – чеснок натирают на мелкой терке, полученную кашицу смешивают со 100 граммами размягченного сливочного масла. Полученную смесь втирают в подошвы ног перед ночным сном. На ноги после процедуры надевают хлопчатобумажные носки.
- Чеснок с молоком. Головку чеснока делят на зубчики, очищают и зубчики разрезают на небольшие кусочки. Рубленный чеснок кипятят с 200 мл молока. Полученное средство дают каждый час в количестве одной чайной ложки в течение дня.
- Сбор №1. Подбирают следующие компоненты сбора – солодка голая (корень), алтей лекарственный, куриная слепота, девясил высокий (корень) – по две столовых ложки каждого растения, добавляют 4 столовые ложки ежевики сизой (корень). 3 столовых ложки смешанного сырья заливают литром кипятка и кипятят еще 3 минуты. Полученный отвар употребляют по 30 мл 9 раз в течение дня. Отвар применяется при коклюше после стихания острого периода, для повышения защитных свойств организма.
- Сбор №2. Подбирают растительное сырье в соотношениях: коровяк скипетровидный и анис обыкновенный – по две столовых ложки, белокопытник гибридный и багульник болотный – по одной столовой ложке, чабрец ползучий и спаржа лекарственная – по 3 столовых ложки. Чтобы приготовить отвар берут 3 столовые ложки сбора и заливают литром кипятка. Отвар употребляют 9 раз в день по 30 мл в случае тяжелого течения коклюша. В том случае, если какой-то элемент сбора отсутствует, то его можно заменить зверобоем обыкновенным и шаровидного эвкалипта в количестве двух столовых ложек.
- Сбор №3. Готовят смесь лекарственных растений в соотношении: фиалка трехцветная (трава) – 2 части, календула (цветки) – 2 части, кора крушины – 3 части, корень солодки – 3 части, цветки бузины черной – 3 части. Берут 4 столовых ложки смеси и заливают литром кипятка. Дают настояться полчаса, употребляют по стакану утром и вечером, делая маленькие глотки.
коклюш | Коклюш | Диагностика и лечение
Диагностика
Медицинские работники диагностируют коклюш (коклюш), учитывая, не заразились ли вы коклюшем, и выполнив:
Рисунок 1. Правильная методика получения образца из носоглотки для выделения Bordetella pertussis
Лечение
Медицинские работники обычно лечат коклюш антибиотиками, и раннее лечение очень важно.Лечение может сделать вашу инфекцию менее серьезной, если вы начнете его раньше, до начала приступов кашля. Лечение также может помочь предотвратить распространение болезни среди близких людей (людей, которые проводят много времени рядом с инфицированным человеком). Лечение после трех недель болезни вряд ли поможет. К тому времени бактерии исчезнут из вашего тела, даже если симптомы обычно сохраняются. Это потому, что бактерии уже нанесли вред вашему телу.
Существует несколько антибиотиков (лекарств, которые могут помочь в лечении заболеваний, вызванных бактериями) для лечения коклюша.Если медицинский работник диагностирует у вас или вашего ребенка коклюш, он объяснит, как лечить инфекцию. Узнайте больше о лечении коклюша, рекомендованном CDC.
Коклюш иногда может быть очень серьезным заболеванием, требующим лечения в больнице. Младенцы подвергаются наибольшему риску серьезных осложнений от коклюша. Посмотрите фотографии ребенка, который лечится от коклюша в больнице.
Если ваш ребенок лечится от коклюша дома
Не давайте лекарства от кашля, если это не рекомендовано вашим врачом.Применение лекарств от кашля, вероятно, не поможет и часто не рекомендуется детям младше 4 лет.
Управляйте коклюшем и снижайте риск его передачи другим людям:
- Соблюдение графика назначения антибиотиков точно в соответствии с предписаниями врача вашего ребенка.
- Сохраняйте в доме как можно больше раздражителей, вызывающих кашель, таких как дым, пыль и химические пары.
- Использование чистого прохладного испарителя тумана для разжижения слизи и облегчения кашля.
- Как правильно мыть руки.
- Поощряйте ребенка пить много жидкости, включая воду, соки и супы, и есть фрукты, чтобы предотвратить обезвоживание (недостаток жидкости).
Коклюш | респираторное заболевание
Коклюш , также называемый коклюш , острое высокоинфекционное респираторное заболевание, которое в своей типичной форме характеризуется приступами кашля с последующим продолжительным вдохом или «криком».Кашель заканчивается выделением прозрачной липкой слизи и часто рвотой. Коклюш вызывается бактерией Bordetella pertussis .
Bordetella pertussisBordetella pertussis , возбудитель коклюша, выделенный и окрашенный красителем по Граму.
Центры по контролю и профилактике заболеваний (CDC) (Номер изображения: 2121)Британская викторина
Тест на медицинские условия и открытия
Что означает тромбоз? Кто обнаружил, что бактерии никогда не должны попадать в операционную рану? Узнайте, что вы знаете, с помощью этой викторины.
Коклюш передается от одного человека напрямую к другому при вдыхании капель, выделяемых при кашле или чихании. Начиная с своего начала после инкубационного периода примерно в одну неделю, болезнь прогрессирует через три стадии — катаральную, приступообразную и стадию выздоровления, которые вместе продолжаются от шести до восьми недель. Катаральные симптомы проявляются при простуде с коротким сухим кашлем, усиливающимся ночью, красными глазами и невысокой лихорадкой. Через одну-две недели катаральная стадия переходит в характерный приступообразный период, различной продолжительности, но обычно длящийся от четырех до шести недель.В пароксизмальном состоянии наблюдается повторяющийся изнуряющий кашель, который часто приводит к рвоте. Инфицированный человек может казаться синим, с выпученными глазами, быть ошеломленным и апатичным, но периоды между приступами кашля удобны. На этапе выздоровления происходит постепенное выздоровление. Осложнения коклюша включают пневмонию, ушные инфекции, замедленное или остановленное дыхание, а иногда и судороги и признаки поражения головного мозга.
Коклюш широко распространен во всем мире и относится к числу наиболее острых детских инфекций.Впервые заболевание было подробно описано в 1578 году; несомненно, он существовал задолго до этого. Примерно 100 лет спустя в Англии появилось название pertussis (латинское: «интенсивный кашель»). В 1906 году в Институте Пастера французские бактериологи Жюль Борде и Октав Генгу выделили бактерию, вызывающую заболевание. Сначала она была названа палочкой Bordet-Gengou, позже Haemophilus pertussis , а еще позже Bordetella pertussis .Первый иммунизирующий агент против коклюша был представлен в 1940-х годах и вскоре привел к резкому снижению числа заболевших. Теперь включенный в вакцину АКДС (от дифтерии, столбняка и коклюша), он дает детям активный иммунитет против коклюша. Иммунизация обычно начинается в двухмесячном возрасте и требует пяти прививок для максимальной защиты. Бустерная доза вакцины против коклюша должна быть сделана в возрасте от 15 до 18 месяцев, а вторая бустерная доза вакцины — в возрасте от четырех до шести лет.В любом случае считается, что в более поздних вакцинациях нет необходимости, потому что болезнь гораздо менее серьезна, когда она встречается у детей старшего возраста, особенно если они были вакцинированы в младенчестве.
Диагноз болезни обычно ставится на основании симптомов и подтверждается конкретными культурами. Лечение включает эритромицин, антибиотик, который может помочь сократить продолжительность болезни и период передачи инфекции. Младенцы с этим заболеванием требуют тщательного наблюдения, потому что во время приступов кашля дыхание может временно останавливаться.Седативные средства могут быть введены, чтобы вызвать покой и сон, и иногда требуется использование кислородной палатки для облегчения дыхания.
Получите эксклюзивный доступ к контенту из нашего первого издания 1768 с вашей подпиской. Подпишитесь сегодняСправочное руководство по коклюшу
Медицинский осмотр на сайте Drugs.com. Последнее обновление: 9 октября 2019 г.
На этой странице
Обзор
Коклюш (коклюш) — очень заразная инфекция дыхательных путей.У многих людей это отмечается сильным отрывистым кашлем, за которым следует резкий вдох, который звучит как «крик».
До того, как была разработана вакцина, коклюш считался детской болезнью. Сейчас коклюш в первую очередь поражает детей, еще слишком маленьких, чтобы пройти полный курс вакцинации, а также подростков и взрослых, чей иммунитет ослаб.
Смертельные случаи, связанные с коклюшем, редки, но чаще всего возникают у младенцев. Вот почему так важно для беременных женщин и других людей, которые будут иметь тесный контакт с младенцем, сделать прививку от коклюша.
Симптомы
После того, как вы заразились коклюшем, симптомы и симптомы проявятся примерно через 7-10 дней, хотя иногда это может занять больше времени. Сначала они обычно легкие и напоминают простуду:
- Насморк
- Заложенность носа
- Красные, слезящиеся глаза
- Лихорадка
- Кашель
Через неделю или две признаки и симптомы ухудшатся. Густая слизь скапливается в дыхательных путях, вызывая неконтролируемый кашель.Приступы сильного и продолжительного кашля могут:
- Вызвать рвоту
- Результат в красном или синем цвете
- Причина сильной усталости
- Окончание с пронзительным криком при следующем вдохе воздуха
Однако у многих людей не развивается характерный крик. Иногда стойкий отхаркивающий кашель является единственным признаком того, что у подростка или взрослого коклюш.
Младенцы могут вообще не кашлять. Вместо этого им может быть трудно дышать, или они могут даже временно перестать дышать.
Когда обращаться к врачу
Позвоните своему врачу, если длительные приступы кашля вызывают у вас или вашего ребенка:
- Рвота
- Красный или синий
- Кажется, что дыхание затруднено или есть заметные паузы в дыхании
- Вдыхать с криком
Причины
Коклюш вызывается бактериями Bordetella pertussis. Когда инфицированный человек кашляет или чихает, крошечные микробные капельки разбрызгиваются в воздух и попадают в легкие любого, кто окажется поблизости.
Факторы риска
Вакцина от коклюша, которую вы получали в детстве, со временем проходит. Это делает большинство подростков и взрослых восприимчивыми к инфекции во время вспышки, и вспышки продолжают происходить регулярно.
Младенцы в возрасте до 12 месяцев, которые не вакцинированы или не получили полный набор рекомендованных вакцин, имеют самый высокий риск серьезных осложнений и смерти.
Осложнения
Подростки и взрослые часто без проблем выздоравливают от коклюша.Когда возникают осложнения, как правило, это побочные эффекты сильного кашля, например:
- Ушибы или трещины на ребрах
- Грыжи живота
- Разрыв кровеносных сосудов кожи или белков глаз
Младенцы
У младенцев, особенно в возрасте до 6 месяцев, осложнения коклюша более тяжелые и могут включать:
- Пневмония
- Замедленное или остановленное дыхание
- Обезвоживание или потеря веса из-за трудностей с кормлением
- Изъятия
- Повреждение мозга
Поскольку младенцы и дети дошкольного возраста подвергаются наибольшему риску осложнений от коклюша, они с большей вероятностью нуждаются в лечении в больнице.Осложнения могут быть опасными для жизни детей младше 6 месяцев.
Профилактика
Лучший способ предотвратить коклюш — это вакцина против коклюша, которую врачи часто вводят в сочетании с вакцинами от двух других серьезных заболеваний — дифтерии и столбняка. Врачи рекомендуют начинать вакцинацию еще в младенчестве.
Вакцина состоит из пяти инъекций, которые обычно вводят детям этого возраста:
- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
Осложнения
Побочные эффекты вакцины
Побочные эффекты вакцины обычно незначительны и могут включать лихорадку, раздражительность, головную боль, усталость или болезненность в месте инъекции.
Профилактика
Бустерные выстрелы
- Подростки. Поскольку иммунитет от коклюшной вакцины имеет тенденцию к снижению к 11 годам, врачи рекомендуют ревакцинацию в этом возрасте для защиты от коклюша, дифтерии и столбняка.
- Взрослые. Некоторые разновидности вакцины против столбняка и дифтерии, которую вводят раз в 10 лет, также включают защиту от коклюша. Эта вакцина также снизит риск передачи коклюша младенцам.
- Беременные. Специалисты в области здравоохранения теперь рекомендуют беременным женщинам вакцинироваться от коклюша на сроке от 27 до 36 недель беременности. Это также может обеспечить некоторую защиту младенца в течение первых нескольких месяцев жизни.
Профилактические препараты
Если вы контактировали с больным коклюшем, ваш врач может порекомендовать антибиотики для защиты от инфекции, если вы:
- Медицинский работник
- Беременны
- Моложе 12 месяцев
- Имеете состояние здоровья, которое может подвергнуть вас риску тяжелого заболевания или осложнений, например ослабленную иммунную систему или астму
- Живите с больным коклюшем
- Живите с кем-то, кто подвержен высокому риску развития тяжелого заболевания или осложнений, вызванных коклюшем
Диагностика
Диагностика коклюша на ранних стадиях может быть сложной задачей, поскольку признаки и симптомы напоминают симптомы других распространенных респираторных заболеваний, таких как простуда, грипп или бронхит.
Иногда врачи могут диагностировать коклюш, просто спросив о симптомах и послушав кашель. Для подтверждения диагноза могут потребоваться медицинские тесты. Такие тесты могут включать:
- Посев из носа или горла и тест. Ваш врач берет мазок или образец аспирата из области соприкосновения носа и горла (носоглотки). Затем образец проверяется на наличие бактерий коклюша.
- Анализы крови. Образец крови может быть взят и отправлен в лабораторию для проверки количества лейкоцитов, потому что лейкоциты помогают организму бороться с инфекциями, такими как коклюш.Высокое количество лейкоцитов обычно указывает на наличие инфекции или воспаления. Это общий тест, а не специфический для коклюша.
- Рентген грудной клетки. Ваш врач может назначить рентген, чтобы проверить наличие воспаления или жидкости в легких, которые могут возникнуть, когда пневмония осложняет коклюш и другие респираторные инфекции.
Лечение
Младенцы обычно госпитализируются для лечения, потому что коклюш более опасен для этой возрастной группы.Если ваш ребенок не может пить или есть пищу, может потребоваться внутривенное введение жидкости. Ваш ребенок также будет изолирован от других, чтобы предотвратить распространение инфекции.
Лечение детей старшего возраста и взрослых обычно проводится дома.
Лекарства
Антибиотики убивают бактерии, вызывающие коклюш, и помогают ускорить выздоровление. Члены семьи, подвергшиеся воздействию, могут получать профилактические антибиотики.
К сожалению, для облегчения кашля мало что доступно.Например, лекарства от кашля, отпускаемые без рецепта, мало влияют на коклюш и не рекомендуются.
Образ жизни и домашние средства
Следующие советы по борьбе с приступами кашля применимы к любому, кто лечится от коклюша в домашних условиях:
- Больше отдыхайте. Прохладная, тихая и темная спальня поможет вам лучше расслабиться и отдохнуть.
- Пейте много жидкости. Вода, сок и супы — хороший выбор. У детей особенно обратите внимание на признаки обезвоживания, такие как сухость губ, плач без слез и нечастое мочеиспускание.
- Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, ешьте меньше и чаще, чем обильно.
- Очистить воздух. Не допускайте попадания в дом раздражителей, которые могут вызвать приступы кашля, таких как табачный дым и дым от каминов.
- Предотвратить передачу. Прикрывайте кашель и часто мойте руки; если вам необходимо быть рядом с другими, наденьте маску.
Запись на прием
Если вы считаете, что у вас или вашего ребенка коклюш, запишитесь на прием к семейному врачу или педиатру.Тяжелые симптомы могут потребовать посещения центра неотложной помощи или отделения неотложной помощи больницы.
Что вы можете сделать
Вы можете записать следующую информацию:
- Подробное описание признаков и симптомов
- Информация о прошлых проблемах со здоровьем
- Сроки прививок
- Информация о медицинских проблемах родителей, братьев и сестер
- Вопросы, которые вы хотите задать врачу
Чего ожидать от врача
Ваш врач проведет медицинский осмотр и с помощью стетоскопа внимательно прислушается к вашим легким.Ваш врач может задать следующие вопросы:
- Когда начался кашель?
- Как долго обычно длится приступ кашля?
- Что-нибудь вызывает кашель?
- Вызывает ли кашель рвоту или рвоту?
- Приводил ли когда-нибудь кашель к покраснению или посинению лица?
- Были ли у вас случаи коклюша?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации.
Подробнее о коклюше
Сопутствующие препараты
IBM Watson Micromedex
Почему коклюш возвращается
Кредит: Национальный институт рака.После недели сухого кашля у 16-летнего Иана Маккракена начались приступы ночного кашля, настолько сильные, что он не мог говорить. Он вернулся домой из своей первой поездки в клинику неотложной помощи в середине июля с ингалятором и пятидневным курсом стероидов.
Приступы кашля не утихали, и через несколько дней Йен вскочил с кровати и привлек внимание мамы, хлопнув в ладоши, не в силах выговорить ни слова. Декейтер, Джорджия, подросток хватал ртом воздух, по его лицу текли слезы.
Его мать, Карен Андес, отвела сына к другому врачу, который предположил, что у Йена может быть рефлюкс.
Но сочетание медицинского образования Анд (она доцент кафедры глобального здравоохранения в Школе общественного здравоохранения Роллинза при Университете Эмори) и материнской интуиции подсказало ей, что ее сына мучает нечто другое — коклюш, также известный как коклюш.
Коклюш, потенциально опасное для жизни детское заболевание, практически исчезло в 1940-х годах после разработки вакцины. Но в последние десятилетия болезнь возвращается. По мнению экспертов, изменения в вакцине и ослабление иммунитета, вероятно, способствуют возобновлению болезни.
В последние годы наблюдаются вспышки, невиданные с 1950-х годов.
В 2012 году в Соединенных Штатах было зарегистрировано самое большое количество случаев коклюша за более чем 50 лет: 48 277 зарегистрированных случаев и 20 смертей.По данным Центров США по контролю и профилактике заболеваний, большинство смертей произошло среди младенцев. В Грузии в 2012 году было 318 случаев заболевания без смертельных исходов. С тех пор в Грузии было зарегистрировано три смерти от коклюша (две в 2013 году и одна в 2016 году), и все смерти были связаны с младенцами.
По данным CDC, в прошлом году в Грузии было зарегистрировано 163 случая коклюша. По данным Министерства здравоохранения Джорджии, в этом году до 21 августа было зарегистрировано в общей сложности 102 случая.
Очень заразное респираторное заболевание не всегда в поле зрения врачей и может быть ошибочно принято за простуду, бронхит, рефлюкс. Министерство здравоохранения Джорджии заявило, что нередко кто-то обращается к двум или даже трем врачам, прежде чем поставить правильный диагноз.
Андес настояла на том, чтобы ее сына проверили на коклюш. Результаты посева из носа оказались положительными.
«Поначалу я почувствовал облегчение и даже немного гордился собой, — сказал Андес, — но затем реальность упала на то, что нас могут ждать более трудные ночи.


