Боли в желудке и отрыжка воздухом: причины и лечение
С перебоями в работе желудочно-кишечного тракта встречались многие люди. Ощущение дискомфорта и даже болезненные ощущения являются распространённым проявлением, которое зачастую проходит самостоятельно. Поэтому к ним вырабатывается несерьёзное отношение. Однако такие симптомы, как отрыжка и боль в желудке могут со временем дополниться тошнотой и рвотой. А это уже признаки серьёзного заболевания.
Отрыжка – это непреднамеренный выброс газов из желудка через пищевод и рот. При этом на заболевания тракта пищеварения может указывать запах изо рта. Обычный излишек воздуха такого признака не имеет. Однако при наличии патологий отрыжка может иметь кислый, гнилостный или протухший запах. В таких случаях, если просто «отмахнуться» от обозначенной проблемы, то это означает, что человек позволил патологии развиваться дальше.
Провоцирующие причины, не являющиеся патологией
Боль в желудке и отрыжка воздухом не является отдельной болезнью. Они указывают на определённые заболевания желудка или кишечника. Лечить эти признаки в отдельности не стоит, поскольку через определённое время первопричина снова проявится теми же симптома. Необходимо выявить «источник» самой патологии и устранять именно его, а признаки исчезнут вслед за вылеченной болезнью.
Однако в некоторых случаях возникает отрыжка и боль в желудке по причинам, не связанным с патологиями. У вполне здоровых людей проявиться такие симптомы могут из-за следующих факторов:
- Если постоянно запивать еду водой, происходит разбавление желудочных соков. Это замедляет процесс переваривания пищи. Из-за застоя могут появиться болевые ощущения.
- Быстрое поглощение пищи и при этом плохое её пережёвывание приводят к излишнему заглатыванию воздуха. В этом случае еда может «становиться комом» в желудке, из-за чего возникают боли. В то же время организм стремится вытолкнуть воздух наружу. К частым отрыжкам приводит злоупотребление напитками с большим содержанием газов.

- Привычка поздно ужинать. Организм ночью должен отдыхать. Вместо этого он усиленно работает, стараясь переварить пищу.
- Послеобеденный сон сразу после плотного обеда способен привести не только к отрыжке, но может появиться и боль в животе.
- Поедание фруктов сразу после еды. Фрукты очень полезны для организма, однако их употребление после других продуктов способствует проявлению процесса брожения в желудке.
- Приём горячей ванны после еды. Такая приятная процедура вслед за приёмом пищи может иметь плохие результаты. При этом нарушается процесс требуемого для переваривания пищи кровообращения. Горячая вода способствует «отливу» крови от желудка к конечностям. Из-за этого начинает болеть голова и желудок, возможно отрыгивание пищей.
Чаще всего для того чтобы устранить появление неприятной симптоматики, достаточно придерживаться правильного питания и устранить из меню вредные и тяжёлые для переваривания продукты.
Список болезней, из-за которых возникает отрыжка и боли в желудке
Появление совместно болезненных ощущений в желудке с отрыжкой чаще всего указывают на заболевания, протекающие в желудочно-кишечном тракте. Их количество довольно большое. В связи с этим лечение может быть назначено только после проведения всестороннего обследования. Ведь практически каждое заболевание требует своего подхода при выполнении терапии.
Язва желудка
Чаще всего к развитию заболевания приводит попавшая в область желудка бактерия Хеликобактер пилори. Значение в проявлении патологии также имеет наследственный фактор, образ жизни, а также повседневный рацион.
Язвенные образования могут проявиться на слизистых как желудка, так и 12-перстной кишки. В некоторых случаях болезнь возможно диагностировать, как гастрит. При запущенности недуга может произойти прободение язвы.
При развитии заболевания появляются такие симптомы: изжога, скопление газов, вздутие, интенсивные боли и жжение в области эпигастрия, кислая отрыжка, холодный пот.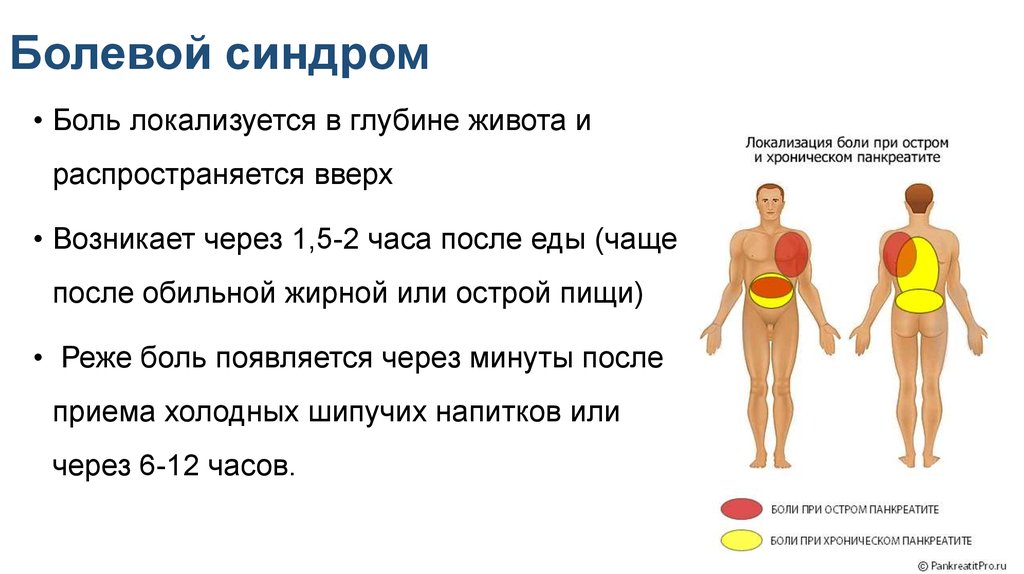
Гастрит
При таком заболевании воспаляется слизистая желудка. При этом появляется кислая отрыжка, боли в животе, беспокоит в желудке тошнота и вздутие. Появляется быстрая утомляемость и довольно плохой аппетит. Если в дополнение возникает довольно сильная тупая боль в желудке, то необходимо срочное обращение к специалисту. При отсутствии должного лечения возможно развитие язвы.
Панкреатит
Воспаление поджелудочной железы может проявляться как в хронической, так и острой форме. При обострении болезни болит живот настолько сильно, что стерпеть такие ощущения трудно. Заболевание перерастает в хроническую форму при не полностью выполненном лечении заболевания острого характера.
Повторные рецидивы возникают при нарушении правил питания. При этом ощущается дискомфорт в желудке и изжога, беспокоит частая отрыжка. При переедании или употреблении большого количества сладких или острых блюд, а также фруктов, возможно брожение и урчание в животе. При этом запоры чередуются с поносом. Это происходит из-за нарушений в процессе вырабатывания ферментов. Происходят также сбои в деятельности эндокринной системы.
Эзофагит
Патология характеризуется развитием воспалительного процесса в слизистой пищевода. Болезнь может проявляться в острой или хронической форме. Возникает из-за частого употребления горячей пищи, воздействия профессиональных вредностей, из-за постоянного раздражения слизистой остатками пищи или вследствие пищевой аллергии. Нередко болезнь проявляется совместно с гастритом.
Раковые опухоли
Появление раковых опухолей – одно из самых опасных для жизни проявлений. При этом признаки патологии такие же, как и у довольно распространённых, но не настолько «страшных» болезней. Среди симптомов следует выделить появление рвоты, резкого похудения из-за потери аппетита. Больного может беспокоить бурление в животе, учащённое сердцебиение, кислый вкус во рту при отрыжке, желудочное кровотечение. При запущенных стадиях заболевания сильно мучают постоянные боли.
Как лечить патологию, полностью зависит от стадии болезни. Довольно часто опухоль удаляют оперативным путём. В связи с возможностью заболеть раком при появлении болей в желудке и отрыжки, необходимо обязательно пройти обследование.
Кроме перечисленных заболеваний к аналогичным симптомам приводят и такие недуги, как дуоденит (воспаление 12-перстной кишки), стеноз привратника (осложнение язвы желудка, сопровождающееся сужением просвета в месте выхода из желудка) и холецистит (воспаление жёлчного пузыря из-за желчнокаменной болезни).
Способы оказания помощи
В зависимости от причины возникновения болей в желудке и отрыжки воздухом, и лечение должно быть назначено соответствующее. Для каждого заболевания комплексный подход для устранения первопричины выбирается отличный от других патологий. Вследствие этого заниматься самолечением нельзя. Терапевтический курс подбирается врачом с учётом не только результатов анализов и обследования, но и многих других факторов.
Для того чтобы купировать болевые ощущения, используются не только болеутоляющие, но и противовоспалительные препараты. Применение такого медикаментозного средства, как Альмагель снижает кислотность в желудке. Это предотвращает возникновение эрозий или язв. При этом выраженность болевых ощущений снижается, а при отрыжке исчезает кислый привкус во рту.
Это предотвращает возникновение эрозий или язв. При этом выраженность болевых ощущений снижается, а при отрыжке исчезает кислый привкус во рту.
Мезим является ферментным средством. Он способствует ускорению переваривания пищи, устраняет ощущение, при котором кажется, что что-то давит на желудок. Лекарство пьют после еды в количестве двух таблеток (капсул). При этом до еды принимают Омез, который снижает вырабатывание соляной кислоты. Этот препарат используется при гастритах или язвенной болезни.
В качестве спазмолитиков, устраняющих неприятную симптоматику, применяются Но-Шпа, Ренни или Фосфалюгель. При беременности используется Маалокс.
Следует иметь в виду, что лечение должно выполняться в комплексе. В связи с этим при избавлении от желудочных заболеваний необходимо выполнение требований диетотерапии. При этом она должна применяться в сочетании с выполнением рекомендаций по правильному питанию.
Источник:
http://izjoginet.ru/otryzhka/boli-v-zheludke
Боль в желудке и отрыжка воздухом
Каждый сталкивался после еды с эффектом отрыжки. На единичную, без запаха, без дискомфорта внимания не обращают. Явление с болевыми ощущениями сигнализирует о серьезных неполадках в работе ЖКТ.
При появлении отрыжки нужно понимать, что это симптом, говорящий о конкретном заболевании. Все зависит от характерных черт процесса. Для врача при установлении диагноза необходимо знать ощущения после отрыжки: кислая, присутствует горечь, запах гнилости, кусочки пищи или жидкость.
Выход газов через рот условно разделяют на две категории. 1 категория – причина в физиологии человека. 2 категория – сбой в работе желудочно-кишечного тракта.
Причины болей с отрыжкой воздухом по физиологическим причинам
Возникновение неприятных ощущений в желудке и пищеводе порой связано с особенностями строения организма, совершаемыми действиями. В таких случаях восстановить здоровье легко, стоит что-то убрать или исключить, как организм возвращается в норму.
Неправильное питание
Человек быстро ест, еда тщательно не пережевывается, пациент много разговаривает за столом. Действия не создают благотворную обстановку для правильного переваривания пищи. Вместе с едой в желудок попадает воздух, выводимый через пищевод в виде отрыжки.
Ванна после еды
Это приятная процедура, но проводить запрещено раньше 2 часов после приема пищи. В горячей ванной сразу после еды возникает нарушение системы кровоснабжения органов пищеварения. Кровь отходит от внутренних органов и устремляется к ногам. В результате образуются газы в пищеводе, головные боли, боли в животе.
Узкая одежда
Заведомо надевая узкую одежду, сильно затягивая ремень, человек давит на живот, на внутренние органы, заставляя их работать в стрессовом состоянии. Передавленный пищеварительный тракт дает сбои и появляются болезненные ощущения, отрыжка.
Переедание
Человек, не привыкший ограничивать количество еды, в результате имеет постоянную дисфункцию желудка, кишечника. Тракт не успевает переваривать поступающую еду, пища скапливается в органах ЖКТ, вызывая брожение, гнилостные реакции. Как результат, боль и отрыжка, часто с кусочками непереваренной пищи, тяжесть.
Причины болей с отрыжкой воздухом по причине болезни
Естественный процесс освобождения организма от лишнего воздуха не может говорить о зарождающейся болезни, если это единичный случай. Постоянная, частая отрыжка сопровождается болями, резями в желудке, свидетельствует о серьезном развивающемся недомогании.
Панкреатит
Воспаленная поджелудочная железа – панкреатит. Хроническая форма заболевания сопровождается сильной болью, которую невозможно терпеть. При недуге пациент обязан соблюдать диету. Нарушение установленного рациона приводит к провоцированию развития хронического панкреатита. Включение в меню сладких, острых блюд, алкогольных напитков – причины возникновения симптомов:
- скапливается газ в кишечном проходе;
- боль в желудке, простреливающая до поясницы, выход газов через пищевод;
- чередование запора и диареи;
- ощущается давление изнутри живота;
- резкая потеря веса.

Вылечить дома самостоятельно болезнь нельзя. Только обращение к специалисту позволит назначить адекватное лечение.
Язвенная болезнь
Заболевание вызвано появлением в желудке бактерии – Хеликобактер пилори. Становится причиной возникновения маленьких ранок на стенках желудка. Фактор наследования болезни, предрасположенность человеческого организма к недугу. Образ жизни также играет немаловажную роль в появлении язвы. Ежедневное меню человека – тоже в списке виновников заболевания.
Язва сопровождается указанными симптомами:
- Возникает боль колющего характера в районе желудка или левее.
- Постоянная изжога. Лекарства не помогают.
- Метеоризм, редко могут возникать тошнота и рвота.
- Учащается сердцебиение.
- Постоянное потребление еды. Т.н. голодная язва – человек постоянно ест и боль отступает.
Воспалительный процесс на слизистой должен наблюдаться врачом-гастроэнтерологом. Он назначает лечение и выписывает лекарства.
Холецистит
Воспаленный желчный пузырь нарушает подачу желчи в поджелудочную железу, развивается появление патогенной микрофлоры – холецистит. Хроническая форма заболевания сопровождается симптомами:
- Появляется тупая боль в желудке и отрыжка воздухом. Локализуется справа.
- Тошнит, рвота, понос, изжога и ощущение горечи во рту – редко, но встречается.
- Кишечник поет.
- Головные боли и температура в пределах 37-38 градусов на протяжении длительного периода.
Физические нагрузки, охлаждение, нервы, нарушение диеты – способны увеличить боль под ложечкой справа.
Рак желудка
Онкология всегда идет вместе с болью. Рак желудка способен вызвать отрыжку и болевой синдром. Следует прислушаться к организму и выявить признак рака желудка по симптомам:
- быстрое снижение веса;
- ухудшение или полное исчезновение аппетита;
- учащается биение сердца;
- тошнота, рвота и повышенное газообразование в кишечном тракте;
- появление кровотечения в желудке.

Лечение зависит от стадии заболевания.
Эзофагит
Болезнь, вызывающая воспалительные процессы на стенках пищевода. Различают острую и хроническую формы. Заболевание идет в паре с гастритом. Отрыжка сопровождается кисловатым привкусом, но без запаха. Постоянно присутствует тошнота. Боль ощущается в центре брюшной области. Приводят к возникновению недомогания: горячая пища, пищевая аллергия, раздражение стенок оставшейся непереваренной пищей.
Диагностика
Диагностировать заболевание – главное действие при появлении отрыжки и боли в желудке. Направление на анализы дает врач. Исследованию подвергаются:
- моча для общего анализа;
- кровь – общий анализ, на сахар, на антитела;
- потребуется пройти обследование гастроскопией;
- рентген желудка;
- кардиограмма сердца;
- УЗИ живота;
- полагается установить уровень кислотности.
Врач получает результаты диагностики, назначает определенный план лечения и выписывает лекарство. В обязательном порядке пациенты с отрыжкой и желудочной болью придерживаются диеты. Исключение из рациона: алкогольные напитки, курение, большое количество пищи. Режим питания состоит из маленьких порций, но частый. Полное отсутствие жирной, кислой, острой, соленой пищи.
Лечение
Что делать, когда живот болит и выходит воздух? При отрыжке воздухом, с добавлением болезненных ощущений в желудке, врачи выписывают лекарства, направленные на помощь ЖКТ в переваривании пищи и защищающие слизистую от воздействия кислоты.
- Мезим. Содержит ферменты для переваривания поступающей еды. Лекарство воздействует на тракт мягко. Растворяясь непосредственно в кишечнике, Мезим выпускает ферменты, начинающие переваривать еду и помогают легче всасывать полезные вещества. Быстро проходит ощущение тяжести в желудке и отрыжка.
- Альмагель. Выпускается в форме отдельных саше или во флаконе с жидкостью. Это скорая помощь при изжоге, болях и метеоризме.
 Попадая внутрь проблемной зоны, препарат покрывает стенки органа и защищает от воздействия кислот, содержащихся в желудочном соке. Позволяет мгновенно снять дискомфорт во внутренних органах, а также отрыжку и скопление газов.
Попадая внутрь проблемной зоны, препарат покрывает стенки органа и защищает от воздействия кислот, содержащихся в желудочном соке. Позволяет мгновенно снять дискомфорт во внутренних органах, а также отрыжку и скопление газов. - Омез. Лекарство принимается непосредственно перед приемом пищи. Это способствует уменьшению в составе желудочного сока и соляной кислоты. Отмечено, что при приёме Омеза раны на слизистой органа рубцевались, прекращали кровоточить, новые не появлялись.
Если боли становятся сильными, допустимо в аптеке приобрести препарат спазмолитического воздействия: но-шпа, фосфалюгель.
До и во время лечения полагается соблюдать диету.
План действий при возникновении отрыжки и боли:
- Принять любое обезболивающее.
- В меню присутствуют блюда из пароварки, а жирная пища исключается.
- Обратиться к медицинскому специалисту.
Народные методы
В нетрадиционной медицине, как и в традиционной, лечить начинают после установления точного диагноза.
Хронические гастриты и повышенная кислотность
Заваривается чай из мяты, мелиссы, листья и ветки ежевики. Пить ежедневно.
Убрать кислотность помогает сбор лекарственных трав: семена льна, фенхель, липовый цвет, мята. Сбор укладывается в емкость и заливается водой, доведенной до температуры кипения. После остывания жидкость готова к употреблению. Принимается по 50 г два раза в день. Курс закончится после уменьшения или пропадания симптомов.
Повышенная кислотность убирается с помощью: корень аира, цветы и ягоды рябины. Приготовление отвара:
- 1 ст.л. ингредиентов, 2 стакана холодной воды.
- В течение часа настоять.
- Затем поставить на огонь.
- Довести до кипения и остудить.
- Принимать в теплом виде, по 1 стакану трижды в день.
Язвенная болезнь
Первая помощь, находящаяся всегда под рукой – алоэ. Неполитый три недели, возраст – не младше 3 лет, листья протираются, складывается в темное место. Через 5 дней алоэ перемалывается, добавляют мед и натуральное красное вино. Полученную жидкость выливают в банку и ставят в кухонный шкаф. Настаивается зелье в течение 7 дней.
Неполитый три недели, возраст – не младше 3 лет, листья протираются, складывается в темное место. Через 5 дней алоэ перемалывается, добавляют мед и натуральное красное вино. Полученную жидкость выливают в банку и ставят в кухонный шкаф. Настаивается зелье в течение 7 дней.
Источник:
http://gastrotract.ru/simptom/eructation/bol-v-zheludke-i-otryzhka-vozduhom.html
О чем свидетельствует отрыжка и боль в желудке
Каждый человек сталкивается с такой проблемой, как перебои в функционировании желудка. Болезненные ощущения в области живота очень распространены, поэтому мало кто обращает на них серьезное внимание. В большинстве случаев боли проходят самостоятельно, однако иногда симптоматика может расширяться, дополняться тошнотой, отрыжкой и рвотой. Такие признаки могут сигнализировать о наличии заболевания. Отрыжка представляет собой выброс желудочных газов через ротовую полость. Характер отрыжки может указывать на состояние желудочно-кишечного тракта. Если у нее отсутствует запах, то, скорее всего, это просто излишек воздуха. Если же у нее имеется кислый, гнилостный, тухлый запах, необходимо обследовать свой организм, так как подобная отрыжка может быть признаком патологии.
Этиология болезни
Если у человека одновременно наблюдается боль в желудке и отрыжка с изжогой , необходимо обратиться к врачу и выяснить причину подобного состояния. Дискомфорт в желудке и отрыжка могут возникать по причине следующих провоцирующих факторов:
- Когда человек запивает еду, жидкость разбавляет желудочный сок, что значительно замедляет переваривание пищи.
- Слишком быстрое употребление пищи, не тщательное пережевывание, злоупотребление газированными напитками.
- Прием пищи непосредственно перед сном. Важно, чтобы организм отдыхал во время сна, а не усиленно работал, переваривая ужин.
- Употребление фруктов сразу после приема пищи. Несмотря на то, что фрукты очень полезны, не следует есть их после употребления других блюд, так как они провоцируют брожение.
 Желательно употреблять их через час после трапезы либо в первой половине дня.
Желательно употреблять их через час после трапезы либо в первой половине дня.
В большинстве случаев для устранения неприятной симптоматики достаточно придерживаться некоторых рекомендаций правильного питания и исключить из рациона вредную тяжелую пищу.
Перечень заболеваний
Существуют различные заболевания, сопровождаемые болью в желудке и отрыжкой. Прежде чем назначать терапию, гастроэнтеролог должен определить точную причину возникновения этих признаков, поскольку каждый из недугов требует особого подхода в лечении. Большинство болезней с подобными признаками нуждаются в неотложном лечении, так как могут привести к осложнениям.
Изжога, отрыжка и боль в ЖКТ могут свидетельствовать о таких патологических состояниях:
Язвенный недуг
Язва образуется на слизистой оболочке двенадцатиперстной кишки, желудка. Болезнь может длительное время маскироваться под банальный гастрит. Из-за этого можно запустить недуг, что чревато прободением язвы. Течение данного заболевания сопровождается изжогой, кислой отрыжкой, интенсивной жгучей болью в эпигастральной области. Преобладают сильные отрыжки на голодный желудок, тошнота, рвота и запор. Купировать боль можно при помощи специальных антацидных препаратов, которые помогают снизить кислотность желудочного сока.
Гастрит
При данном заболевании ЖКТ, в основном, страдает слизистая желудка. Воспалительный процесс сопровождается болезненными ощущениями, кислой отрыжкой, тошнотой, метеоризмом, утомляемостью и плохим аппетитом. Для боли присущ ноющий и тупой характер. При подобной симптоматике рекомендуется обратиться за медицинской помощью. Если не начать своевременную терапию, есть риск развития язвы.
Стеноз привратника
Патология проявляется сужением просвета пищевода в области, где происходит соединение кишечника с желудком. Сопровождается затрудненным продвижением пищи по ЖКТ. Отрыжка носит тухлый, очень неприятный запах. Когда недуг прогрессирует, у больного появляется рвота, не приносящая облегчения.
Когда недуг прогрессирует, у больного появляется рвота, не приносящая облегчения.
Эзофагит
Патология представляет собой воспалительный процесс, протекающий в слизистой оболочке пищевода. В ротовой полости преобладает кислый привкус. Наблюдается отрыжка, не имеющая запаха. Больного мучает тошнота. Боль локализуется в центральной части брюшной полости.
Панкреатит хронический
Данное заболевание, представляющее собой воспаление поджелудочной железы, как правило, развивается у людей, имеющих привычку переедать, злоупотреблять острой, жареной, жирной пищей. Когда человек придерживается строгой диеты, патология не прогрессирует. При нарушении диеты появляется интенсивная боль. Также наблюдается частая отрыжка и урчание в животе.
Холецистит хронический
Для воспаления желчного пузыря характерны боли в желудке и правом подреберье, имеющие ноющий характер. Кроме этого, отмечается отрыжка и горький вкус в ротовой полости.
Рак желудка
Важно заметить, что онкология очень опасна. При этом симптомы схожи с признаками более распространенных и менее опасных заболеваний ЖКТ. По этой причине необходимо регулярно проходить осмотр у врача, при возникновении симптоматики обращаться за медицинской помощью.
Первая помощь
Если вас мучают регулярные или постоянные желудочные боли, это может сигнализировать о наличии заболевания, протекающего в острой или хронической форме. Не следует заниматься самолечением. Курс терапии должен быть назначен врачом после проведения диагностики, определения типа недуга и сдачи всех соответствующих анализов. Для купирования боли могут быть использованы болеутоляющие, противовоспалительные средства, выписанные гастроэнтерологом. К ним можно отнести Алмагель, который прекрасно ликвидирует чрезмерное продуцирование соляной кислоты, что предотвращает появление эрозии, язвы. Принимать препарат следует только по назначению врача.
В качестве ферментного средства при отрыжке хорошо помогает Мезим. Он ускоряет процесс переваривания пищи, устраняет чувство тяжести в области желудка. Пить после еды по 1-2 таблетке. До еды можно принимать Омез, который уменьшает синтез кислоты. Омез назначают при гастрите, язвенной болезни.
Он ускоряет процесс переваривания пищи, устраняет чувство тяжести в области желудка. Пить после еды по 1-2 таблетке. До еды можно принимать Омез, который уменьшает синтез кислоты. Омез назначают при гастрите, язвенной болезни.
Без рецепта отпускаются следующие спазмолитики, помогающие устранить неприятную симптоматику:
- Магния гидроксид;
- Но-Шпа;
- Фестал;
- Ренни;
- Фосфалюгель.
Во время беременности показано употребление Атоксила, Маалокса. Для купирования болей, дискомфорта можно выпить стакана кефира, затем прилечь в кровать. Если симптоматика не стихает, необходимо пересмотреть рацион питания. Возможно, потребуется специальная диетотерапия. Желательно включить в рацион натуральную продукцию, супы нежирные, паровые овощи, каши.
В качестве профилактики отрыжки и болей можно выполнять полезные рекомендации специалистов. Необходимо кушать медленно, тщательно пережевывая каждый кусочек пищи, не заглатывать воздух. Забудьте о жевательных резинках, уменьшите количество потребляемых газированных и алкогольных напитков. Кушайте меньше черного хлеба, бобовых, капусты, так как они провоцируют брожение, вызывают усиленное газообразование.
Боли в области желудка, сопровождаемые отрыжкой, могут быть следствием неправильного питания либо опасного заболевания. Чтобы избежать осложнений, необходимо обратиться к доктору, чтобы пройти обследование и определить причину возникновения неприятной симптоматики.
Источник:
http://vashzhkt.com/boli/otryzhka-i-bol-v-zhivote.html
Каковы причины отрыжки и боли в животе?
Отрыжка это один из способов, которым тело выпускает газ. Она может произойти с болью в желудке из-за недавнего приема пищи, расстройства желудка или реже из-за заболевания.
Газ образуется в результате глотания воздуха или в качестве побочного продукта расщепления пищи в толстой кишке. American Gastroenterological Association утверждает, что люди ежедневно выпускают от 0,5 литра до 1,9 литра газа.
Хотя отрыжка и выделение газа являются обычными функциями организма, человек может чувствовать, что он имеет слишком частые отрыжки, особенно если у него есть другие симптомы, такие как боль в животе.
В этой статье рассматриваются распространенные причины отрыжки и боли в желудке, а также методы лечения.
Избыток газа
Если газ накапливается в пищеварительной системе, человек может испытывать вздутие живота, дискомфорт или боль в животе.
Газ обычно не является результатом заболевания, и ощущение давления в животе из-за скопления газа является обычным явлением. Вздутие живота и давление возникают, когда лишний газ не проходит через кишечник, как обычно.
Газ может собираться после проглатывания большего количества воздуха, чем обычно, во время еды или питья. Или это накопление может возникнуть в результате пищеварительных процессов.
Некоторые продукты, в том числе с высоким содержанием углеводов, клетчатки и большинства крахмалов, производят больше газа. Белки и жиры выделяют мало газа во время пищеварения.
Слишком быстрое употребление пищи
Быстрое употребление пищи может вызвать отрыжку с болями в животе.
Когда человек жует и глотает пищу, он также глотает воздух, даже не осознавая этого. Это частая причина отрыжки. Если человек ест в спешке, он может проглотить больше воздуха, а также большие куски пищи, которые могут более трудно перевариваться.
Если организм не выпускает газ немедленно, давление повышается, и это может вызвать боль в животе или желудке.
Определенные продукты
Некоторые продукты и напитки создают больше газа в пищеварительной системе. Это может привести к отрыжке, давлению и боли в желудке.
Вот примеры этих продуктов и напитков:
- газированные безалкогольные напитки
- газированная вода
- пиво
- крахмалистые продукты, такие как картофель и кукуруза
- сладкие продукты, такие как конфеты и выпечка
- продукты с высоким содержанием клетчатки, такие как отруби, фасоль и другие овощи и фрукты
Некоторые серные продукты также могут вызывать расстройство желудка или давление в животе, в том числе:
- лук репчатый, чеснок, лук-порей и прочие виды лука
- крестоцветные овощи, такие как брокколи и цветная капуста
Расстройство желудка или изжога
Если при отрыжке возникает ощущение жжения в желудке или груди, это может быть вызвано расстройством желудка или изжогой.
Изжога возникает, когда желудочная кислота попадает в пищевод. Это вызывает жжение в груди и иногда в горле. Любые отрыжки могут быть неприятными.
Расстройство желудка, или диспепсия, описывают группу пищеварительных симптомов, которые включают изжогу, отрыжку и боли в животе.
Эти симптомы обычно появляются в ответ на употребление определенных продуктов или ингредиентов, таких как:
- жирная пища
- жареная еда
- кофеин
- алкоголь
- шоколад
Человек также может испытывать неприятные симптомы употребляя и другие продукты, и напитки – это может быть связано с индивидуальными особенностями организма.
Расстройство желудка также может возникнуть в результате применения нестероидных противовоспалительных препаратов или НПВП, таких как аспирин или ибупрофен.
Кроме того, некоторые инфекции, например, вызванные бактериями Хеликобактер пилори, могут вызывать симптомы расстройства желудка.
Заболевания
Вышеуказанные проблемы являются наиболее распространенными причинами отрыжки с болями в животе. Тем не менее эти и подобные симптомы в пищеварительном тракте могут вызвать ряд заболеваний.
Отрыжка и боль в животе могут, например, быть следствием следующих заболеваний:
- гастроэзофагеальная рефлюксная болезнь или ГЭРБ
- синдром раздраженного кишечника, или СРК
- инфекции
- непереносимость лактозы
- целиакия
- гастрит
- пептические язвы
- грыжа
- панкреатит
Каждое из этих заболеваний имеет свои симптомы, диагностический процесс и методы лечения.
Как лечить и избежать боли в желудке и отрыжки
Отрыжка с болью в животе, как правило, является временной проблемой, возникающей в результате употребления определенных продуктов или напитков, или слишком быстрого приема пищи.
Следующие стратегии могут помочь предотвратить симптомы:
- Ешьте медленно. Медленное и осознанное употребление пищи может уменьшить количество проглатываемого воздуха.

- Избегайте жирной пищи. Отрыжка часто возникает после употребления очень жирной пищи. Избегайте жареной пищи, фаст-фуда и других продуктов с высоким содержанием жиров, чтобы предотвратить избыток газа и боли в желудке.
- Избегайте острой пищи. Очень острая пища также может раздражать пищеварительный тракт и вызвать боль в желудке и отрыжку.
- Избегайте газированных напитков. Примерами являются газированная вода, сладкие газированные напитки и пиво.
- Избегайте жевательной резинки. Жевание жевательной резинки может создать дополнительный газ в желудке.
- Используйте пищеварительные ферменты. Попробуйте принимать эти добавки перед употреблением продуктов, которые трудно перевариваются.
Диагностика
Когда отрыжка и боль в желудке возникают время от времени, они, вероятно, являются результатом расстройства желудка или слишком большого количества газа в животе. Это распространено и не требует медицинской помощи. Для решения проблемы может быть достаточно предпринять превентивные меры.
Однако, если отрыжка, боль в животе и другие симптомы со стороны пищеварительного тракта сохраняются, они могут указывать на другую проблему в пищеварительной системе.
Чтобы поставить диагноз, врач обычно проводит ряд анализов. К ним относятся различные анализы крови для проверки уровня ферментов и соединений, которые могут указывать на другие нарушения. Врач также может назначить дыхательный тест для проверки на наличие инфекции Хеликобактер пилори.
Когда обратиться к врачу
Расстройство желудка и отрыжка, возникающие время от времени обычно не вызывают беспокойства.
Однако, если эти проблемы случаются часто или сопровождают другими симптомами, это может быть причиной проблемы с пищеварением, которая требует медицинской помощи.
Обратитесь к врачу, если появляются отрыжка и боль в животе с одним из следующих симптомов:
- вздутие живота
- чрезмерное выделение газов
- тошнота
- рвота
- болезненные спазмы
- диарея и запор
Любой, кто испытывает симптомы со стороны пищеварительного тракта – в том числе отрыжку и боли в желудке – постоянно в течение более 1 недели, возможно, должен обратиться к врачу.
Человек должен также обратиться к врачу, если он испытывает:
- кровавый стул
- сильная боль в желудке или животе
- необъяснимое снижение массы тела
- потеря аппетита
Подведем итог
Если отрыжка и боль в животе случаются время от времени, это обычно не является поводом для беспокойства. Определенные продукты могут вызвать эти и другие симптомы расстройства желудка, как и прием пищи в спешке.
Чтобы предотвратить возвращение этих симптомов, вы можете предпринять описанные в этой статье шаги, и хорошей идеей может быть исключение некоторых продуктов из рациона питания.
Любой, кто регулярно испытывает отрыжки и такие симптомы, как боль в желудке или животе, спазмы или изменения в дефекациях, должен обратиться к врачу.
Эта статья была полезна для вас? Поделитесь ей с другими!
Источник:
http://www.magicworld.su/bolezni/prichiny-boleznej/1133-otryzhka-i-bol-v-zheludke-prichiny-lecheniye.html
Тяжесть и боль в желудке, тошнота и отрыжка — причины дискомфорта
Причин, по которым может появиться боль в желудке и отрыжка воздухом, очень много, поэтому никогда нельзя игнорировать такие симптомы. Возможно, симптоматика всего лишь говорит о том, что человек неправильно питается, а возможно, о том, что уже развивается тяжелейшая патология.
- Возможные причины
- Физиологические факторы
- Патологические факторы
- Хронический панкреатит
- Язва
- Хронический холецистит
- Онкология
- Лечебные мероприятия
Возможные причины
Помните, что отрыжка, тем более в сопровождении с болевыми ощущениями в эпигастральной области – это не отдельный диагноз, а подтверждение того, что есть проблемы, и скорее всего, в работе желудочно-кишечного тракта.
Физиологические факторы
Дискомфорт в желудке и отрыжка могут появляться у полностью здоровых людей, если:
- Фрукты употреблялись сразу в конце трапезы.
 Понятное дело, что в нашей стране принято есть фрукты в качестве десерта, естественно, после основных блюд. Однако они имеют в своем составе органические кислоты, практически моментально вступающие в реакцию с минеральными веществами других продуктов. Фрукты должны обязательно присутствовать в рационе, но употреблять их можно по истечении одного часа после приема пищи или за час до этого.
Понятное дело, что в нашей стране принято есть фрукты в качестве десерта, естественно, после основных блюд. Однако они имеют в своем составе органические кислоты, практически моментально вступающие в реакцию с минеральными веществами других продуктов. Фрукты должны обязательно присутствовать в рационе, но употреблять их можно по истечении одного часа после приема пищи или за час до этого. - Принятие горячих ванн, в особенности после трапезы. Горячая вода способствует нарушению кровообращения, проще говоря, кровь концентрируется в конечностях, а около ЖКТ кровоток снижается, и начинаются болевые ощущения в голове и животе, пища может отрыгиваться, появляется чувство тошноты.
- Частая отрыжка и боль в желудке могут возникнуть после сна на полный желудок. Когда человек спит, то нормальный процесс пищеварения нарушается, в итоге появляется дискомфорт, кажется, что тело распирает, мучает ощущение тяжести. Болеть живот и появляться отрыжка может как в периода сна, так и после него.
- Занятия спортом сразу же после еды.
- Курение.
Не рекомендуется употреблять чай сразу же после трапезы. Чай имеет в своем составе ферменты, которые практически моментально вступают в реакцию с белковыми соединениями и некоторыми другими веществами, содержащимися в продуктах питания, что способствует нарушению процесса пищеварения.
Не стоит употреблять газированные напитки или переедать, употреблять несвежие продукты – это факторы, которые могут способствовать появлению отрыжки и болей в животе.
Патологические факторы
Большинство людей к симптомам тяжести в желудке и отрыжки относятся халатно, но они могут являться не только следствием поедания «неправильных» продуктов, но и подтверждать факт развития заболеваний.
Отрыжка и болевые ощущения в области желудка могут говорить о том, что уже развивается или есть в хронической стадии конкретное заболевание.
Хронический панкреатит
Данный вид патологии чаще всего встречается у женской половины человечества в возрасте старше 40 лет.
Заболевание характеризуется воспалением поджелудочной железы. Воспаление может появиться на фоне других заболеваний: желчнокаменной болезни, из-за наличия глистов или инфекций.
У больного болит желудок, его мучает изжога, аппетит либо совсем пропадает из-за болей после еды, либо, наоборот, повышается.
Появляется ощущение распирания, дискомфорт в области сердца. От патологии можно избавиться практически полностью, главное, чтобы пациент вовремя обратился к врачу.
Хронический холецистит
Заболевание характеризуется перекрытием желчных потоков.
Казалось бы, что это заболевание не может быть причиной болей в желудке и отрыжки воздухом, тем не менее такое состояние характерно именно для хронического холецистита.
Помимо этого, может появляться ощущение горечи во рту, кишечник постоянно урчит, а сердце сильно «колотится».
Запущенная форма заболевания может проявляться отрыжкой с запахом тухлых яиц, что подтверждает невозможность организма полностью переработать пищу.
Онкология
Развитие рака желудка может протекать практически бессимптомно, поэтому многие люди не обращают внимания на симптомы, им кажется, что непроизвольное отхождение газов через рот и тяжесть в желудке – всего лишь следствие переедания или других физиологических факторов.
Помимо отрыжки больного постоянно беспокоят дискомфортные ощущения в области грудины, нарушается глотательный процесс, периодически появляется рвота и тошнота. Пациент может стремительно терять вес и постоянно ощущать слабость. Главное, что любой симптом может существовать отдельно, но если возникают они все вместе, то необходимо незамедлительно обратиться к врачу.
Пациент может стремительно терять вес и постоянно ощущать слабость. Главное, что любой симптом может существовать отдельно, но если возникают они все вместе, то необходимо незамедлительно обратиться к врачу.
Лечебные мероприятия
Множество причин болей в желудке и отрыжки воздухом, но лечение должно основываться не на устранении симптоматики, а прежде всего на выявлении причин появления дискомфорта, и только после этого возможно назначение лечения.
Чаще всего дискомфортное состояние является следствием неправильного питания, тогда только один вариант – изменить свое меню и отношение к жизни. Бросить курить и не переедать. Если же такие мероприятия не помогли, то сразу же необходимо обратиться в медицинское учреждение.
В качестве профилактических мероприятий в борьбе с тяжестью в желудке и отрыжкой можно рекомендовать ежегодное медицинское обследование, которое позволит не только вовремя скорректировать питание, но и выявить начинающуюся патологию, следовательно, вылечить ее и не допустить осложнений.
Источник:
http://kogdaizzhoga.com/otryzhka/boli-v-zheludke
Боли в желудке после еды могут говорить о серьезных проблемах со здоровьем
Боли в желудке или дискомфорт после приема пищи может иметь множество причин. Если неприятные ощущения длятся недолго – то они вызваны качеством еды, но если симптомы не проходят или дискомфорт постоянно мучает человека, то это говорит о серьезных проблемах. Joinfo.com расскажет вам о них.
Боли в животе после еды – причины
Фото: Instagram/gastroenterolog_uralsk
«Раздраженный» желудок
Одной из наиболее распространенных причин болей в желудке после еды является «раздраженный» желудок. Он встречается периодически примерно у 80% всех людей. Однако ни в коем случае нельзя путать с гастритом — несмотря на то, что их симптомы схожи, это совершенно разные заболевания. Основными симптомами этого недуга являются тошнота после еды, ощущение жжения, наличие отрыжки в первый час после приемы пищи, спазмы и чувство тяжести.
Основными симптомами этого недуга являются тошнота после еды, ощущение жжения, наличие отрыжки в первый час после приемы пищи, спазмы и чувство тяжести.
Язва желудка
Еще одной причиной, по которой человек может испытывать боли в животе после еды, может стать язвенная болезнь желудка. Боли в таких случаях, как правило, возникают в первые полчаса — через час после приема пищи. Вначале боль легкая, но по мере поглощения пищи она значительно усиливается. Это происходит в результате увеличения производства кислоты в результате процесса переваривания. Постепенно, когда еда переваривается и попадает в двенадцатиперстную кишку, боль исчезает до следующего приема пищи.
Фото: Instagram/apteka_berdigestyakh
При язвенных заболеваниях желудочно-кишечные боли очень специфичны. Например, она возникает либо в левой стороне живота, либо в центре. Но в случае, если болезнь поражает слизистую оболочку желудка, появляется боль с правой стороны живота. Сама боль может быть очень разнообразной — тянущая, острая или спазматическая.
Гастродуоденит
Другой причиной боли в желудке после приема пищи является гастродуоденит. Он похож на синдром «раздражения» желудка. Однако в данном случае это не просто раздражение и воспаление, а повреждение слизистой оболочки желудка. Кроме того, этот процесс также поражает двенадцатиперстную кишку. Болезнь приносит много неприятных моментов, и ее лечение занимает много времени. Гастродуоденит может длиться несколько месяцев, затем стихнуть, а после снова ухудшается.
Боль при этой болезни довольно интенсивная. Локализованные боли в области эпигастрия и вокруг пупка. Почти во всех случаях дискомфорт появляется в течение первого часа после приема пищи. В некоторых случаях больной человек, помимо боли, может жаловаться на тяжесть в животе и вздутие в верхней части живота.
Фото: Instagram/klinika.zdorovie
Пилороспазм
Это состояние характеризуется судорогами, которые переходят из желудка в двенадцатиперстную кишку. Чаще всего заболевание встречается у людей, которые страдают различными неврозами и другими заболеваниями центральной нервной системы.
Чаще всего заболевание встречается у людей, которые страдают различными неврозами и другими заболеваниями центральной нервной системы.
При пилороспазме у человека примерно через 15 минут после еды начинаются сильные боли в области эпигастрия. Примерно через полчаса человек начинает часто рвать. Боль и рвота у людей будут продолжаться до тех пор, пока полость желудка почти не опустеет. И эти приступы повторяются почти после каждого приема пищи.
В этом случае пациент должен обратиться к врачу как можно скорее. При этом заболевании пища практически не усваивается, в результате чего человек очень быстро худеет. А при отсутствии профессионального лечения обезвоживание и последующее общее истощение пациента могут развиваться довольно быстро.
Фото: Instagram/tvoretsc
Панкреатит
Панкреатит — воспаление поджелудочной железы. Основными симптомами этого заболевания у людей являются сильные боли в животе, возникающие вскоре после приема пищи. Локализация болевых ощущений может быть различной — либо в правом верхнем квадранте, либо, в более тяжелых случаях, во всей брюшной области.
При этом самолечение, как и в любом случае, неприемлема, поскольку последствия могут быть довольно непредсказуемыми, иногда очень печальными — вплоть до развития инсульта или даже смерти пациента.
Редакция ДжоИнфоМедиа напоминает, что самолечение может нанести вред вашему здоровью. Поэтому важно обращаться за помощью специалистов, которые назначат правильное лечение.
Боль также может говорить о наличии тромба. Важно знать, какие еще симптомы могут указать на проблемы со здоровьем.
Главное фото: pixabay
Эзофагит
Острый эзофагит – воспаление стенки пищевода, проявляющееся болями, особенно выраженными при прохождении пищи. В подавляющем большинстве случаев он протекает в сочетании с болезнями желудка и поражает обычно нижнюю часть пищевода.Причиной заболевания чаще всего считают хеликобактерную инфекцию или другую флору пищевода.
Началу заболевания способствуют нарушения питания, ожоги, химические вещества, полигиповитаминоз, обширная инфекция.
При эзофагите может повышаться температура тела, отмечается общее недомогание, появляются неприятные ощущения по ходу пищевода во время продвижения пищи. Ребенка может беспокоить жжение, иногда резкая боль в пищеводе. Дети нередко капризничают и отказываются от еды из-за боязни возникновения боли после первых же глотков пищи; они могут жаловаться на боль в области шеи, отрыжку, часто возникают срыгивания, слюнотечение, нарушается глотание.
Диагноз эзофагита ставят на основе анамнеза, характерных жалоб и клинических признаков. Часто главным методом для постановки диагноза является эндоскопическое исследование, но в острый период его не делают, чтобы не травмировать слизистую оболочку пищевода. Рентгенологическое контрастное исследование помогает обнаружить признаки нарушения двигательной функции пищевода и участки эрозивно-язвенного процесса.
Хронический эзофагит – хроническое воспаление стенки пищевода. Болезнь может развиться при недостаточно леченном остром эзофагите либо как первично-хронический процесс. Хронический эзофагит сопровождается болями за грудиной и в подложечной области, нередко он сочетается с гастритом или дуоденитом, что дает пеструю клиническую картину. Дети не всегда могут четко объяснить свои ощущения. Старшие дети жалуются на чувство саднения за грудиной непосредственно после проглатывания пищи; могут появляться и боли, не зависящие от приема пищи, особенно во время бега, при прыжках или форсированном дыхании. Иногда боли возникают при лежании на спине, они могут быть в виде приступов и отдавать в шею, спину или в область сердца. В большинстве случаев у детей имеется и отрыжка воздухом или с примесью желудочного содержимого после еды и физической нагрузки. Старшие дети жалуются на изжогу, особенно вечером и ночью; возможны также тошнота, рвота, срыгивание пищей, икота, слюнотечение, затрудненное дыхание. Икота обычно начинается после отрыжки и продолжается длительное время.
Икота обычно начинается после отрыжки и продолжается длительное время.
В течении хронического эзофагита бывают периодические обострения и ремиссии. Если лечение начинается поздно и эзофагит неуклонно прогрессирует, могут образовываться рубцовые изменения пищевода.
Диагноз хронического эзофагита также основан на данных анамнеза, клинической симптоматике, результатах эндоскопического и рентгенологического исследований.
Больным рекомендуется более частый прием пищи в небольших количествах, последний раз есть нужно не позже, чем за три часа до сна. Если выражены боли, перед едой можно дать 2–3 столовые ложки 0,5%-го раствора новокаина. Быстрому заживлению язв и эрозий слизистой оболочки и стиханию воспалительного процесса способствуют масло шиповника, облепихи, подсолнечное масло (их принимают по 10–15 мл 3–4 раза в день после еды).
При эзофагите запрещаются все газированные напитки. Во время еды не следует спешить, медленное пережевывание пищи способствует отделению слюны, которая обладает щелочной реакцией. Для нейтрализации кислого содержимого пищевода используют антацидные препараты (окись магния, трисиликат магния, гидроксид алюминия, гидрокарбонат натрия), их дают в сочетании с вяжущими средствами, способствующими затиханию воспаления и восстановлению слизистой оболочки (викалин, викаир, гастрофарм, винилин и др.).
При наличии рвоты назначают церукал. В период обострения хронического эзофагита и при остром эзофагите применяют препараты, подавляющие хеликобактерную инфекцию, – антибиотики, а также метронидазол.
Тяжесть в желудке. Какой препарат эффективен?
|
Олег Бабак, доктор медицинских наук, профессор, директор института терапии им. Л.Т. Малой АМН Украины (Харьков) в своем докладе «Диспепсия — современное состояние проблемы» отметил, что тяжесть в желудке, ощущение переполнения в эпигастрии, раннее насыщение — множество оттенков, объединяемых специалистами в один симптом — дискомфорт в эпигастрии — неприятные ощущения, являющиеся следствием моторной дисфункции верхнего отдела желудочно-кишечного тракта. Проблеме функциональных заболеваний желудочно-кишечного тракта посвящено значительное количество зарубежных и отечественных исследований. Тем не менее, до недавнего времени отсутствовал единый подход, который бы позволил определить унифицированные пути ее решения. Имеются значительные различия во мнениях относительно не только патогенеза, лечения, но и терминологии. Преодолению этой ситуации была посвящена работа Согласительной комиссии международных экспертов (Рим, 1999). По определению Римского комитета (1999), под функциональной диспепсией понимают боль или дискомфорт, локализованные в подложечной области ближе к срединной линии. Распространенность диспептических жалоб среди населения очень высока — до 45% (Camillieri M. et al., 2005), однако за медицинской помощью обращаются лишь 20–25% больных.
Преодолению этой ситуации была посвящена работа Согласительной комиссии международных экспертов (Рим, 1999). По определению Римского комитета (1999), под функциональной диспепсией понимают боль или дискомфорт, локализованные в подложечной области ближе к срединной линии. Распространенность диспептических жалоб среди населения очень высока — до 45% (Camillieri M. et al., 2005), однако за медицинской помощью обращаются лишь 20–25% больных.
В настоящее время различают 3 варианта функциональной диспепсии. Классификация ее базируется на оценке ведущего клинического симптома. Если в клинической картине преобладает боль, то говорят о язвенноподобном варианте. При таком варианте функциональной диспепсии боль локализуется в подложечной области, носит «голодный» характер, возникает натощак и ночью, стихает после приема пищи, антацидных и антисекреторных препаратов. Преобладание ощущения дискомфорта в верхней части живота обозначают как дискинетический вариант. При этом под дискомфортом понимают ощущение переполнения, распирания в эпигастрии, быстрое насыщение, тошноту, снижение аппетита. Симптомы функциональной диспепсии нередко усиливаются после еды, но могут возникать и независимо от приема пищи. Если симптомы диспепсии не укладываются полностью ни в язвенноподобный, ни в дискинетический, то говорят о неспецифическом варианте.
Нарушения моторики пищеварительного тракта выступают как основополагающий патофизиологический механизм формирования болезни. Эти нарушения вызывают неприятные или болезненные ощущения в верхних отделах живота, которые, в свою очередь, мешают повседневной деятельности, ограничивают питание, передвижение, отдых, физическую активность, ухудшают качество жизни пациентов и, в конечном счете, являются причиной обращения к врачу. Следует отметить, что наиболее часто встречается дискинетический вариант функциональной диспепсии.
|
Учитывая, что ведущим патогенетическим механизмом развития функциональной диспепсии является нарушение моторики желудка и двенадцатиперстной кишки, препаратами выбора для лечения синдрома функциональной диспепсии являются прокинетики — препараты, нормализующие моторную функцию пищеварительного тракта.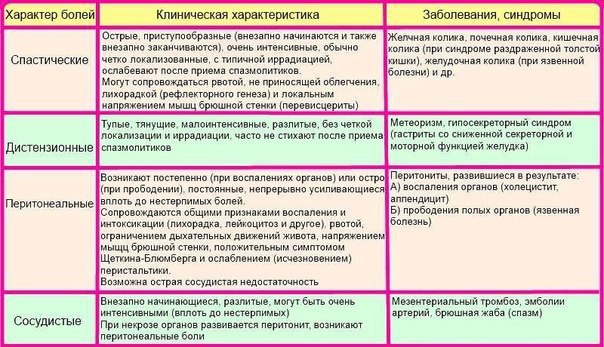
К лекарственным средствам этой группы относится, прежде всего, блокатор периферических допаминовых рецепторов — домперидон. Следует отметить, что оригинальный препарат домперидона — МОТИЛИУМ — представлен и на украинском фармацевтическом рынке. Клиническими эффектами действия этого прокинетика являются: повышение тонуса нижнепищеводного сфинктера, усиление аккомодации желудка, улучшение антродуоденальной координации, повышение продуктивной перистальтики кишки, повышение сократительной способности желчного пузыря. При отсутствии или недостаточной эффективности стандартной дозы домперидона она может быть повышена с 40 до 80 мг в сутки (3–4 раза в сутки) без повышения риска развития побочных действий препарата.
При язвенноподобном варианте проводится тестирование на наличие Н. pylori, после чего пациентам, у которых выявили H. pylori, назначают антихеликобактерную терапию. Но следует помнить, что достоверных доказательств необходимости и эффективности антихеликобактерной терапии при функциональной диспепсии нет (Gisbert J.P. et al., 2002).
При смешанной форме диспепсии рекомендуется комбинированное назначение прокинетиков и антисекреторных препаратов.
Как отметил Иван Чекман, доктор медицинских наук, профессор, член-корреспондент НАНУ и АМНУ, заведующий кафедрой фармакологии с курсом клинической фармакологии Национального медицинского университета им. А.А. Богомольца в докладе «Клиническая фармакология прокинетиков и ферментных препаратов», медикаментозная терапия заболеваний, сопровождающихся нарушением тонуса и перистальтики желудочно-кишечного тракта, включает в себя применение препаратов, усиливающих его моторику.
К сожалению, у практикующих врачей и провизоров под влиянием рекламы сложилось ошибочное мнение об эффективности ферментных препаратов при функциональной диспепсии. Показаниями для назначения таких средств являются: хронический панкреатит с болевым синдромом; большие кисты, опухоли поджелудочной железы, приводящие к уменьшению объема функционально активной паренхимы, и другие состояния, сопровождающиеся внешнесекреторной недостаточностью поджелудочной железы. Таким образом, ферментные препараты замещают недостаток собственных ферментов, вырабатываемых поджелудочной железой, и осуществляют ферментативное расщепление пищи в кишечнике. Ферменты действуют в щелочной среде, которая является нормальной для кишечника, а кислая среда желудка их разрушает. Поэтому все ферментные препараты покрыты специальной защитной кислотоустойчивой (кишечно-растворимой) оболочкой, благодаря чему они действуют только в кишечнике. Вот почему нельзя ни в коем случае дробить таблетку ферментного препарата, что иногда делают неграмотные мамы, давая ферменты ребенку. Такие препараты не влияют на причину диспепсии — нарушенную моторику желудка.
Таким образом, ферментные препараты замещают недостаток собственных ферментов, вырабатываемых поджелудочной железой, и осуществляют ферментативное расщепление пищи в кишечнике. Ферменты действуют в щелочной среде, которая является нормальной для кишечника, а кислая среда желудка их разрушает. Поэтому все ферментные препараты покрыты специальной защитной кислотоустойчивой (кишечно-растворимой) оболочкой, благодаря чему они действуют только в кишечнике. Вот почему нельзя ни в коем случае дробить таблетку ферментного препарата, что иногда делают неграмотные мамы, давая ферменты ребенку. Такие препараты не влияют на причину диспепсии — нарушенную моторику желудка.
При функциональной диспепсии для назначения ферментных препаратов нет оснований, поскольку при внешнесекреторной недостаточности поджелудочной железы выявляют симптомы, отличающиеся от таковых при функциональной диспепсии — а именно, диарею и стеаторею.
Лекарственные средства, которые необходимо назначать при диспепсии (эти препараты получили название прокинетиков), оказывают свое действие в основном за счет блокады допаминовых рецепторов. Ускорение опорожнения желудка, вызываемое прокинетиками, связано не только с повышением частоты и амплитуды сокращений антрального отдела желудка, но и со способностью этих препаратов синхронизировать антральные и дуоденальные сокращения.
Единственным препаратом из группы блокаторов допаминовых рецепторов длительное время оставался метоклопрамид. Опыт его применения показал, однако, что прокинетические свойства метоклопрамида сочетаются с его центральным побочным действием (развитием экстрапирамидных реакций) и гиперпролактинемическим эффектом, приводящим к возникновению галактореи и аменореи, а также гинекомастии (Boulloche J. et al., 1987; Hinterberger-Fischer M. et al., 2000).
Домперидон (оригинальное название препарата — МОТИЛИУМ) также является блокатором допаминовых рецепторов, однако, в отличие от метоклопрамида, практически не проникает через гематоэнцефалический барьер, что свидетельствует о его селективном действии (Brogden R. N. et al., 1982). МОТИЛИУМ в отличие от метоклопрамида не вызывает побочных действий со стороны ЦНС. Фармакодинамическое действие МОТИЛИУМА связано с его блокирующим влиянием на периферические допаминовые рецепторы, локализованные в стенке желудка и двенадцатиперстной кишки. МОТИЛИУМ повышает тонус нижнего пищеводного сфинктера, усиливает сократительную способность желудка, улучшает скоординированность сокращений антрального отдела желудка и двенадцатиперстной кишки, предупреждает возникновение дуоденогастрального рефлюкса.
N. et al., 1982). МОТИЛИУМ в отличие от метоклопрамида не вызывает побочных действий со стороны ЦНС. Фармакодинамическое действие МОТИЛИУМА связано с его блокирующим влиянием на периферические допаминовые рецепторы, локализованные в стенке желудка и двенадцатиперстной кишки. МОТИЛИУМ повышает тонус нижнего пищеводного сфинктера, усиливает сократительную способность желудка, улучшает скоординированность сокращений антрального отдела желудка и двенадцатиперстной кишки, предупреждает возникновение дуоденогастрального рефлюкса.
Юрий Степанов, доктор медицинских наук, профессор, заведующий кафедрой гастроэнтерологии и терапии факультета последипломного образования Днепропетровского медицинского университета рассказал об опыте лечения МОТИЛИУМОМ 24 больных с дискинетическим вариантом функциональной диспепсии. Пациенты принимали препарат в режиме монотерапии по 10 мг 3 раза в сутки в течение 3 нед. Исследование проводилось с целью выявления наиболее характерных нарушений моторики гастродуоденальной зоны и желчевыводящих путей у больных с дискинетическим вариантом функциональной диспепсии и проведения комплексной оценки (клинической, инструментальной) эффективности МОТИЛИУМА в лечении указанных расстройств. Всем пациентам, кроме общеклинических методов обследования, проводили полиметрическое дуоденальное исследование (пофазное изучение моторики двенацатиперстной кишки), ультрасонографию (изучение состояния желчного пузыря), фиброгастродуоденоскопию и рН-мониторинг. В результате исследования были сделаны такие выводы:
- у больных с дискинетическим вариантом функциональной диспепсии отмечают развитие сложных нарушений моторики желудка и двенадцатиперстной кишки, связанных с изменением нормального трехфазного физиологического цикла периодической моторики двенадцатиперстной кишки;
- нарушение моторики затрагивает не только антродуоденальную зону, но у большей части больных — и билиарный сегмент, обусловливая полиморфность клинической картины;
- лечение больных с функциональной диспепсией (дискинетический вариант) МОТИЛИУМОМ в режиме монотерапии приводит к исчезновению или уменьшению выраженности большинства симптомов, восстановлению нормальной периодической моторной деятельности гастродуоденальной зоны с нормальным чередованием фаз;
- применение МОТИЛИУМА улучшает дуоденобилиарную координацию, предотвращая дуоденогастральный рефлюкс, и способствует полноценному сокращению желчного пузыря.

Вадим Шипулин, доцент кафедры факультетской терапии № 1 Национального медицинского университета им. А.А. Богомольца, научный директор украинско-немецкого гастроэнтерологического центра «Бик Киев», директор Национального музея медицины (Киев) сообщил, что в настоящее время в литературе опубликованы результаты многочисленных многоцентровых контролируемых исследований, посвященных изучению эффективности применения домперидона у больных с диспепсией (Finnej J.S. et al., 1998; Sturm A. et al., 1999; Veldhuyzen van Zanten S.J et al., 2001; Allesher H.D. et al., 2002). В странах Европы, например, в Германии при диспепсии основными из назначаемых препаратов являются прокинетики. В то же время в научной литературе не выявлено ни одного примера использования ферментных препаратов в лечении симптомов функциональной диспепсии.
Двойные слепые плацебо-контролируемые рандомизированные исследования — наиболее достоверный способ оценки эффективности лекарственных препаратов с точки зрения доказательной медицины. При анализе результатов европейских двойных слепых плацебо-контролируемых исследований эффективности применения домперидона в лечении больных с функциональной диспепсией установлено, что домперидон — самый эффективный из всех препаратов, которые назначают при этом заболевании. Побочные эффекты при применении домперидона выявляют достаточно редко (менее 2% случаев). В основном они бывают представлены общими жалобами (головная боль, утомляемость).
В докладе «Фармацевтическая опека при диспепсии и внешнесекреторной недостаточности поджелудочной железы» Сергей Штрыголь, доктор медицинский наук, профессор, заведующий кафедрой клинической фармакологии и фитотерапии Института повышения квалификации специалистов фармации (Харьков) сообщил, что 80% заболевших предпочитают самолечение. Поэтому при функциональной диспепсии выбор препарата зачастую обусловлен рекомендацией провизора. Учитывая это, докладчик привел алгоритм фармацевтической опеки при функциональной диспепсии (рисунок).
|
Подводя итоги круглого стола, участники пришли к единодушному мнению, что применение ферментных препаратов при функциональной диспепсии является одним из самых распространенных заблуждений. С целью улучшения моторики желудка и устранения симптомов диспепсии целесообразно применять прокинетики. Одним из самых эффективных и безопасных из них на сегодня является МОТИЛИУМ. o
Олег Мазуренко, фото Игоря Кривинского
Можно ли плавать сразу после еды?
- Клаудиа Хаммонд
- BBC Future
Автор фото, Getty Images
Существует мнение, что заходить в воду сразу после того, как вы основательно поели, не следует. Могут возникнуть спазмы и боль в животе, даже есть риск захлебнуться. Учёные провели исследования, чтобы выяснить, является ли это мнение правдивым.
Помню, как долго тянулось время в детстве, когда после перекуса на пляже приходилось ждать час, прежде чем снова нырнуть в море.
Мне объясняли, что плавать на полный желудок опасно, иначе могут возникнуть неприятные для пищеварения последствия — спазмы. Откуда возникло такое убеждение?
Причины появления спазмов до конца не ясны. Прямых доказательств того, что физическая активность после еды способна их вызвать, на самом деле нет. Хотя известно, что после приема пищи усиливается приток крови к пищеварительным органам, а при плавании (как и при любой другой физической нагрузке) усиливается кровоснабжение мышечной ткани. Следовательно, пищеварительная система получает недостаточное кровоснабжение и пищеварение ухудшается. А это может повлечь за собой желудочные колики или тошноту.
Следовательно, пищеварительная система получает недостаточное кровоснабжение и пищеварение ухудшается. А это может повлечь за собой желудочные колики или тошноту.
Автор фото, Getty Images
Підпис до фото,«Тебе еще нельзя купаться!» — эту фразу каждый из нас, наверное, не раз слышал в детстве
Подобные исследования, однако, проводились среди профессиональных спортсменов во время забега на длинные дистанции или триатлона. Конечно, эти виды спорта предусматривают гораздо большую физическую нагрузку и выносливость, чем плескание ребенка в воде.
Профессиональные пловцы не переедают перед соревнованиями, но и следят за тем, чтобы их желудок не был пустым. Ведь чтобы показать лучший результат, нужны силы.
Во время долгих заплывов спортсмены могут употреблять пищу непосредственно во время соревнований. А если у них возникают спазмы, это скорее является результатом переутомления, чем полного желудка.
Другое дело — колики в боку, или, как говорят исследователи, «связанные с физической активностью преходящие боли в животе». Их природа также не до конца изучена.
Спортивный врач из Австралии Даррен Мортон, который занимается изучением причин возникновения колющей боли в боку при физической нагрузке, обнаружил, что особенно часто от коликов страдают профессиональные пловцы. Приступ может быть спровоцирован резкой нагрузкой после плотного обеда, даже если таковой был за 1-2 до начала соревнований.
Есть и хорошая новость. Оказывается, что с возрастом колики в боку возникают все реже.
Однако все-таки есть одна теория, объясняющая, почему после активных упражнений в боку возникает боль. Мортон заметил, что колики чаще начинаются после употребления фруктового концентрата.
Сок вызывает вздутие живота, в результате чего возникает давление на пристеночную брюшину или переднюю брюшную стенку. Это очень чувствительные участки, возможно, поэтому и возникают боли.
Автор фото, Getty Images
Підпис до фото,Как объяснить это ребенку, который рвется в воду?
Другой вопрос, может ли человек утонуть при появлении спазмов или колики? На мелководье, конечно, можно переждать приступ, ступив ногами на дно, или полежать на спине.
Опасной кажется только такая ситуация, когда ребенок находится на глубине, ему не за что ухватиться или он вообще не очень хорошо держится на воде. Но это рискованно в любом случае, независимо от приема пищи.
Если посмотреть на статистику, ежегодно в водоемах действительно гибнет много детей. В Китае, например, утопление является главной причиной детской смертности в результате несчастного случая. Однако, прием пищи при этом не считают дополнительным фактором риска.
Например, по данным американских ученых, основными причинами гибели на воде являются: неумение плавать, осутствие ограждения вокруг бассейнов и недостаточный надзор взрослых.
А вот у взрослых главной причиной несчастных случаев на воде является употребление алкоголя.
Несмотря на это, есть и другие веские причины не позволять ребенку купаться сразу после обеда. Послеобеденное время является самым жарким, а в тени можно избежать ожогов и перегрева.
Однако, как объяснить ребенку, который рвется в воду, что это может быть опасно? Можно рассказать о риске утонуть. Хотя нам-то теперь известно, что наука это не подтверждает.
Предупреждение
Содержание этой статьи носит общий познавательный характер и не может заменить профессиональный совет врача. ВВС не несет ответственность за диагноз, поставленный читателем на основе содержания этой статьи. ВВС не отвечает за содержание других веб-сайтов, на которые даются ссылки, и не рекламирует какие-либо коммерческие продукты или услуги, о которых упоминается на этих сайтах. Всегда консультируйтесь с лечащим врачем, если вас беспокоит ваше здоровье.
Синдром эпигастралгии: особенности клиники и возможности лечения
Болевой синдром в эпигастральной области — один из наиболее частых признаков большого числа абдоминальной патологии и экстраабдоминальных заболеваний. Учитывание его особенностей (характера, интенсивности, провоцирующих обстоятельств, иррадиации, факторов, благоприятствующих уменьшению или ликвидации) и дополнительных клинических проявлений, сопутствующих возникновению боли, обеспечивает максимальную информативность в аспекте диагностики различной патологии, протекающей с болевым синдромом, что представляется важным для адекватного лечения больного. Не менее важно учитывать указанные выше обстоятельства для оценки механизма болевого синдрома, а следовательно, и надлежащего его лечения.
Различают висцеральную, париетальную (соматическую) и иррадиирующую (отраженную) абдоминальную боль [12].
Висцеральная боль связана с раздражением нервных окончаний и возникает на почве спазма гладкой мускулатуры (спастические боли) или растяжения (дистензионные боли) полых органов пищеварения, растяжения капсулы паренхиматозных органов, ишемии органов брюшной полости (сосудистые боли) или натяжения брыжейки.
В основе спастических и дистензионных болей может быть органическое поражение тканей или нарушение нейрогуморальной регуляции двигательной активности полых органов.
Сосудистые (ишемические) боли связаны с ограничением кровотока в органах брюшной полости на почве спазма или обструкции сосудов (атероматозные бляшки, тромб, сдавление).
Париетальные (соматические) боли возникают в связи с раздражением нервных окончаний париетальной брюшины на почве асептического воспалительного процесса (аутоиммунного генеза, метастазирования раковой опухоли по брюшине), химического раздражения брюшины (желудочным и панкреатическим секретом, на почве панкреонекроза).
Иррадиирующая (отраженная) боль возникает при висцеральной или париетальной (соматической) боли в результате наличия в спинальных или таламических центрах близости афферентных путей иннервации пораженного органа и области, в которую иррадиирует боль. Появление и стабилизацию этой боли может вызывать снижение порога восприятия боли, обусловленное дефицитом в организме серотонина, норадреналина, эндорфинов, энкефалинов, особенностями высшей нервной деятельности и психологическим статусом пациента.
Одной из наиболее частых причин болей в эпигастрии являются заболевания желудка и двенадцатиперстной кишки.
Боль при язвенной болезни чаще является относительно локальной, нередко иррадиирует в спину или область сердца. Стойкий характер иррадиирующей боли в спину может быть при пенетрации язвы двенадцатиперстной кишки в поджелудочную железу. При локализации язвы в кардиальном отделе и малой кривизне желудка боль появляется или усиливается через 15–20 минут после еды, а при локализации в области большой кривизны желудка — через 30–45 минут, в антральном отделе желудка и двенадцатиперстной кишке — через 1–1,5 часа после этого. В последнем случае боль утихает вскоре после еды и возобновляется либо усиливается натощак, в ночное время, в осенне-весенний период, после волнений и отрицательных эмоций.
При выраженном болевом синдроме может наблюдаться рвота, после которой боль обычно утихает в отличие от других заболеваний органов пищеварения, когда после рвоты боль не исчезает, а может даже усиливаться (хронический панкреатит, холецистит, желчнокаменная болезнь и др.).
Боль существенно уменьшается или исчезает при осложнении пептических язв желудка и двенадцатиперстной кишки кровотечением, после употребления антацидов.
Усиление боли в эпигастральной области при язвенной болезни может быть вызвано употреблением сокогонной пищи (мясные и рыбные бульоны, холодец, острые приправы и специи, сочное мясо, сваренное путем его погружения в горячую воду).
Следует отметить возможное уменьшение боли на почве пептической язвы после употребления алкоголя, что, по-видимому, связано с анальгезирующим его действием, однако в дальнейшем эти боли возобновляются или даже усиливаются в большей степени. Аналогичный эффект нередко прослеживается после выкуривания сигареты.
Нередко констатируется наличие язвенной болезни у близких родственников.
Во время выраженных болей на почве язвы желудка и двенадцатиперстной кишки больные могут занимать вынужденное положение в отличие от желчной и почечной колики, при которых они проявляют двигательное беспокойство.
При поверхностной пальпации эпигастральной области над областью локализации язвы определяется резистентность, а при глубокой пальпации у больных с пилородуоденальной язвой — болезненный тяж.
Описываемая ранее боль под мечевидным отростком как проявление язвенной болезни двенадцатиперстной кишки в свете современных возможностей использования эндоскопической техники, по-видимому, сигнализирует о наличии эзофагита (с большой вероятностью — с эрозивными изменениями в пищеводе). При сопутствующей отрыжке и изжоге указанная боль может быть связана с гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Хотя полного параллелизма между морфологическими изменениями в пищеводе и клиническими проявлениями у больных с ГЭРБ не прослеживается [1, 2].
Выраженным усилением боли может сопровождаться перфорация язвы в брюшную полость («кинжальная» боль). В этом случае наблюдается локальная ригидность мышц брюшной стенки, повышение температуры тела, в крови — лейкоцитоз и увеличение СОЭ.
При пилоростенозе на почве язвенной болезни боли обычно поздние по отношению к приему пищи. Они нередко сочетаются с усилением желудочной перистальтики и могут сопровождаться поздней рвотой давно съеденной пищей.
Боль при хронических гастритах в отличие от локальной при пептической язве, напротив, разлитая в эпигастрии, возникает или усиливается вскоре после еды, особенно употребления грубой, острой и термически неиндифферентной пищи, обычно без иррадиации. Она нередко сопровождается тяжестью в эпигастрии после еды, тошнотой. Наличие рвоты дает основание заподозрить сопутствующие эрозивные изменения. Диагноз хронического гастрита считается доказанным при выявлении соответствующих изменений в биоптате слизистой желудка.
Она нередко сопровождается тяжестью в эпигастрии после еды, тошнотой. Наличие рвоты дает основание заподозрить сопутствующие эрозивные изменения. Диагноз хронического гастрита считается доказанным при выявлении соответствующих изменений в биоптате слизистой желудка.
При функциональной (неязвенной) желудочной диспепсии боль в эпигастрии появляется или уменьшается после еды и может быть натощак, без иррадиации. Ей нередко сопутствует ощущение жжения (жара) в эпигастральной области, а также постпрандиальный дистресс-синдром (чувство полноты в эпигастрии после еды и раннее насыщение, не пропорциональное объему съеденной пищи). При этом отсутствуют морфологические изменения в желудке [3, 12].
При хроническом дуодените боль локализуется в правой половине эпигастральной области, она появляется через 2–3 часа после еды, особенно употребления грубой, острой пищи, и может иррадиировать в левое подреберье. Однако в отличие от язвы двенадцатиперстной кишки при поверхностной пальпации не выявляется локальная резистентность в правой половине эпигастральной области, а при глубокой пальпации менее закономерно выявление спастического состояния пилородуоденального отдела.
При сочетании хронического гастрита и хронического дуоденита, что наблюдается весьма часто, при их обострении вначале вскоре после еды появляется разлитая боль в эпигастральной области, которая не исчезает, как при изолированных гастритах, через 1–1,5 часа после еды, а остается и сосредотачивается преимущественно в правой половине эпигастрия (в пилородуоденальной зоне) и иногда в верхнем левом квадранте живота.
Боль в эпигастрии на почве острого гастрита обычно нередко сочетается с тошнотой и рвотой, повышением температуры тела, ознобами, энтеральным синдромом (вздутие, урчание, боль в околопупочной области, понос с остатками непереваренной пищи).
При раке желудка боль в эпигастрии обычно поздний симптом. Она может приобретать постоянный характер с усилением после еды, особенно употребления острой и грубой пищи, нередко сочетается с тошнотой и рвотой, не приносящей облегчения, отсутствием аппетита, похуданием, отвращением к мясной пище, потерей интереса к жизни.
Полипоз желудка также может сопровождаться появлением боли в эпигастрии, в основном вскоре после еды. В отличие от хронического гастрита при этом у большинства больных менее выражены диспептические нарушения.
Для такого редкого заболевания, как острое расширение желудка, характерны интенсивные «распирающие» боли в верхней части живота. Они сопровождаются обильной рвотой, вздутием верхней части живота и значительным опущением нижней границы желудка. Отмечается общее коллаптоидное состояние больного.
При завороте желудка в связи с острым его перекручиванием, нередко у больных с желудком в виде песочных часов, появляются сильные боли в эпигастрии, которые сопровождаются рвотой, вздутием и напряжением верхней части живота.
При ущемленной диафрагмальной грыже боль появляется внезапно под мечевидным отростком, может иррадиировать в левое плечо и спину.
Кардиоспазм характеризуется наличием боли за грудиной и в верхнем отделе эпигастральной области с возможной иррадиацией в межлопаточное пространство, ощущением застревания проглатываемой пищи за грудиной.
При остром и хроническом панкреатите боли локализуются в средней части эпигастральной области и верхнем отделе левой половины живота с иррадиацией в спину, под левую лопатку, в область сердца. Они усиливаются после еды, особенно употребления жирной, жареной, копченой пищи, сдобы. Отмечается болезненность при пальпации в зонах проекции поджелудочной железы (ПЖ). При этом боль может иррадиировать в спину.
При опухолях ПЖ с локализацией в ее головке боль мало выражена в отличие от ее локализации в теле и хвосте ПЖ, когда отмечается постоянная выраженная боль в левой половине эпигастрия и верхнем отделе левой половины живота с иррадиацией в спину. Опухоли головки ПЖ часто сочетаются с желтухой с серо-зеленым оттенком, обесцвеченным стулом и зудом кожи.
Большие опухоли и кисты ПЖ нередко сопровождаются распирающими болями в эпигастральной области и верхнем отделе левой половины живота, асимметричным, плотным при ощупывании, выпячиванием в этой области. Обнаруживаются два характерных признака: передаточная пульсация аорты и боль при пальпации, иррадиирующая в спину, плечи, область селезенки и левую реберную дугу [5].
При заболеваниях печени (гепатиты, циррозы, гепатокарцинома), сопровождающихся ее увеличением, часто отмечаются распирающие боли в верхнем отделе эпигастрия и правом подреберье, нередко с иррадиацией в правую половину грудной клетки и под правую лопатку. Они могут усиливаться после физической нагрузки, употребления алкоголя, острой, жирной и жареной пищи.
Боль, обусловленная холециститом, локализуется в правой половине эпигастрия, усиливается вскоре после еды, особенно жирной, жареной, острой, пряной пищи, иррадиирует в правую половину грудной клетки, правое плечо, под правую лопатку. Причастность боли к воспалительному процессу в желчном пузыре (ЖП) может быть верифицирована наличием положительных симптомов Кера, Мерфи, Ортнера, Георгиевского — Мюси, утолщением стенки ЖП > 4 мм по данным УЗИ.
О наличии перихолецистита может свидетельствовать появление или усиление боли в правой половине эпигастральной области в положении на левом боку, при резких движениях, тряской езде, сотрясении тела.
Желчнокаменная болезнь (ЖКБ) может «заявлять» о себе приступами сильных болей в правой половине эпигастральной области (желчная колика) с иррадиацией в правую половину грудной клетки, правое плечо, под правую лопатку. Их могут провоцировать те же факторы, что и при холецистите.
Функциональное расстройство (дисфункция) ЖП может проявляться болевым синдромом в правой половине эпигастральной области и правом верхнем квадранте живота. Связать эту боль с указанным диагнозом по критериям III Римского консенсуса [12] можно при условии нормальных показателей печеночных ферментов (АЛТ, АСТ), конъюгированного билирубина, амилазы и липазы в крови, исключении влияния принимаемых лекарственных препаратов на моторику ЖП, структурных изменений в нем (по данным УЗИ), органической патологии пищевода, желудка и двенадцатиперстной кишки (по данным эндоскопии), СРК, наличия холестериновых кристаллов (микролитиаз) или гранул билирубината кальция в свежедобытой при дуоденальном зондировании порции пузырной желчи и при выявлении с помощью холесцинтиграфии или трансабдоминального УЗИ нарушений опорожнения ЖП при его стимуляции внутривенной инфузией холецистокинина или приемом пищи (фракция выброса < 40 %).
Следует иметь в виду возможную локализацию боли в эпигастральной области первые 2–3 часа при остром аппендиците с последующим ее сосредоточением в правой подвздошной области.
Боль в эпигастральной области может иметь место при тромбозе в системе воротной вены. Ей обычно сопутствуют признаки портальной гипертензии.
Хорошо известно возможное сосредоточение боли в эпигастральной области при инфаркте миокарда (status gastralgicus). О причастности болевого синдрома в эпигастральной области к указанному заболеванию может свидетельствовать наличие прочих признаков инфаркта миокарда (падение артериального давления, появление аритмий, признаков сердечной недостаточности, повышение температуры тела, лейкоцитоз, увеличение СОЭ и др.).
Причинная связь болей в эпигастральной области с аневризмой аорты может быть заподозрена на основании выявления интенсивной пульсации в указанной области. При этом боль не связана с приемом пищи и обычно иррадиирует в спину.
При ишемическом абдоминальном синдроме (АИС), который чаще наблюдается у лиц пожилого возраста, боль в эпигастральной области на почве ишемической гастропатии чаще ноющая, в основном после еды (на высоте пищеварения), и в большей степени ее выраженность зависит не от качества, а от количества принятой пищи. Боли нередко сопутствует тяжесть в эпигастрии, возможны желудочно-кишечные кровотечения на почве эрозивно-язвенного поражения гастродуоденального отдела, сопутствующая сердечно-сосудистая патология (ИБС, гипертоническая болезнь, инфаркт миокарда, атеросклероз сосудов нижних конечностей). У большинства этих больных определяется при пальпации болезненная и пульсирующая брюшная аорта, систолический шум в области проекции брюшной аорты на 3–4 см ниже мечевидного отростка по средней линии [11]. В верификации АИС важная роль принадлежит допплерографии брюшной аорты и ее ветвей.
Боль в эпигастрии может иметь место при сухом плеврите, особенно с локализацией в области базальных отделов легких. При этом боль может усиливаться при глубоком вдохе и при кашле.
Необходимо иметь в виду возможную причастность болей в эпигастрии к наличию грыжи белой линии, миозита прямых мышц живота. В последнем случае боль усиливается при попытке поднять ноги лежа на спине.
Боль в эпигастральной области может быть при тиреотоксическом кризе, начинающейся диабетической коме, аддисоновой болезни, отравлении никотином, свинцом, морфином, при спинной сухотке (табетические кризы), межреберной невралгии.
Связь приведенной патологии с болями в эпигастральной области определяет пути их правильного лечения.
Представленная выше характеристика эпигастралгии при разных патологических состояниях, несомненно, может способствовать уточнению ее причины, а следовательно, определять адекватные подходы к ее устранению. Основным при этом является лечение заболевания, вызвавшего боль в эпигастрии. Вместе с тем необходимо учитывать и современные возможности фармакотерапии болевого синдрома с учетом его механизма в каждой конкретной ситуации.
При острой абдоминальной боли, сопровождающейся симптомами раздражения брюшины и/или желудочно-кишечного кровотечения, больной должен быть осмотрен хирургом для решения вопроса о необходимости хирургического вмешательства.
При исключении необходимости оперативного лечения решается вопрос о диагнозе с привлечением необходимых лабораторных и инструментальных методов исследования. С учетом наиболее вероятного диагноза назначается лечение, которое, в частности, должно предусматривать мероприятия по купированию болевого синдрома. Они направлены на противодействие механизмам, участвующим в формировании боли в каждом конкретном случае.
При спастическом механизме возникновения боли возможно назначение М-холинолитиков или миотропных спазолитиков.
Неселективные М-холинолитики наряду с подавлением тонуса и перистальтической активности гладкой мускулатуры подавляют тошноту и рвоту, угнетают секреторную активность желудка. Последнее ослабляет раздражение язв и эрозий соляной кислотой и пепсином. Таким образом, М-холинолитики способствуют уменьшению боли за счет двойного механизма. Однако неселективные М-холинолитики обладают многочисленными побочными эффектами, обусловленными системным действием (сухость во рту, нарушение аккомодации, повышение внутриглазного давления, тахикардия, атония мочевого пузыря и задержка мочеотделения, атонические запоры, головные боли, головокружения, усиление гастроэзофагеального рефлюкса, нарушение опорожнения желудка и др.). Поэтому использование М-холинолитиков противопоказано при глаукоме, обструктивных заболеваниях мочевыводящих путей, грыже пищеводного отверстия диафрагмы, ГЭРБ, гипокинетической дискинезии кишечника, мочевого пузыря. Селективные холинолитики почти не влияют на моторику желудочно-кишечного тракта, что ограничивает целесообразность их использования для купирования спастических болей.
Из миотропных спазмолитиков возможно использование препаратов группы ингибиторов фосфодиэстеразы (папаверин, дротаверин — но-шпа), блокаторов медленных каналов (пинаверия бромид — дицетел, отилония бромид — спазмомен) и блокаторов натриевых каналов (мебеверин — дуспаталин). Последний вызывает расслабление спазмированной гладкой мускулатуры, но не оказывает влияния на моторику кишечника и желчных путей [7]. Следует отметить, что спазмолитическое действие блокаторов медленных каналов более выражено в сравнении с ингибиторами фосфодиэстеразы.
Следует также иметь в виду наличие спазмолитического эффекта у некоторых желчегонных препаратов, показанных для лечения больных хроническим холециститом с гипермоторной дискинезией ЖП (гепабене, гимекромон — одестон, холагогум, холагон).
Уменьшению болевого синдрома, обусловленного панкреатитом, способствуют естественные (контрикал, гордокс, трасилол и др.) и искусственные (эпсилон-аминокапроновая кислота, пентаксил и др.) ингибиторы протеаз за счет торможения активности калликреин-кининовой системы. В результате замедления синтеза брадикинина уменьшается отек поджелудочной железы и в связи с этим болевой синдром [6].
Подавлению болевого синдрома у больных панкреатитом может способствовать использование перед едой препаратов панкреатических ферментов с достаточным содержанием протеаз и без кислотоустойчивой оболочки в сочетании с приемом антисекреторных средств (для предупреждения инактивации панкреатических ферментов соляной кислотой) [16]. Альтернативой могут служить препараты панкреатических ферментов с энтеросолюбильной оболочкой, которая быстро и легко растворяется в двенадцатиперстной кишке при рН 5,5–6,0. Таким требованиям отвечает препарат креон. Использование указанных лекарственных средств обеспечивает по механизму обратной связи торможение секреторной активности ПЖ (инактивация протеазами холецистокинин-релизинг-пептида ведет к уменьшению синтеза холецистокинина, стимулирующего внешнесекреторную активность и синтез ферментов ПЖ).
Для уменьшения болевого синдрома у больных панкреатитом важно устранять спазм сфинктера Одди путем использования нитратов, миотропных спазмолитиков и холинолитиков, что улучшает отток секрета ПЖ и, таким образом, способствует ликвидации боли.
При ишемических болях показаны нитраты (изосорбид мононитрат, изосорбид динитрат), антагонисты кальция, антиагреганты, низкомолекулярные гепарины (фраксипарин).
У больных с кислотозависимыми заболеваниями (ГЭРБ, пептическая язва желудка и двенадцатиперстной кишки, функциональная желудочная диспепсия, синдром Золлингера — Эллинсона и др.) возможно купирование боли за счет снижения кислотно-пептической активности Н2-блокаторами и особенно ингибиторами протонной помпы (ИПП).
По своему конечному эффекту в сопоставимых дозах все ИПП примерно одинаковы [9]. Их различия касаются в основном скорости наступления и продолжительности кислотоснижающего эффекта, что обусловлено их рН-селективностью, взаимодействием с другими одновременно принимаемыми препаратами, которые метаболизируются в системе цитохрома Р450 [4, 8, 9, 15]. В связи с этим заслуживают внимания ИПП, в которых наилучшим образом сочетаются цена и эффективность. В их числе препарат лансопразол, который в дозе 30 мг тормозит продукцию соляной кислоты приблизительно на 80–97 %. Препарат обладает в 4 раза большей антихеликобактерной активностью в сравнении с омепразолом. Минимальная ингибирующая кислотную продукцию доза лансопразола в 4 раза меньше, чем у омепразола. По быстроте и стойкости ингибирования кислотопродуцирующей функции желудка, сродству к изоферментам цитохрома Р450 и предсказуемости эффекта лансопразол уступает только рабепразолу. Лансопразол надежно обеспечивает оптимальный клинический эффект при кислотозависимых заболеваниях. Он хорошо переносится больными, побочные эффекты встречаются редко.
В качестве средства неотложной помощи для кратковременного купирования болевого синдрома, обусловленного кислотно-пептической активностью, могут использоваться невсасывающиеся антациды (маалокс, фосфалюгель и др.).
У больных хроническим панкреатитом для уменьшения выраженности болевого синдрома возможно использование новокаина (0,25% 100–200 мл внутривенно). Он тормозит активность фосфолипазы А 2 , снижает тонус сфинктера Одди [6]. При недостаточной эффективности в устранении болевого синдрома патогенетически об-основанных препаратов, выраженном и стойком болевом синдроме у больных с исключенной острой абдоминальной патологией, требующей хирургического вмешательства, оправдано использование анальгетиков (парацетамол, метамизол, трамадол и др.) [14].
Коррекции болевого синдрома при заболевании органов пищеварения может способствовать соблюдение показанных лечебных диет, кратковременного голода и холода на область поджелудочной железы при обострении панкреатита [6].
Уменьшению выраженности хронической абдоминальной боли могут также способствовать психотерапия и фармакотерапевтическая коррекция часто сопутствующих указанной боли состояний тревоги, депрессии, психосоматизации (преобразование эмоционального перенапряжения в телесные ощущения) [10, 14].
Болит живот после еды: 5 неочевидных причин — Sănătate și Sport — MAMA.md
Одна из самых распространенных причин боли в животе после еды – несварение. Проявления знакомы многим: вздутие, чувство тяжести в желудке и дискомфорт. Несварение связано с перееданием и быстро проходит. Если же неприятные симптомы появляются после того, как вы съели обычную порцию привычной для себя еды, стоит обратиться к врачу. Потому что боль может быть симптомом нескольких заболеваний.
1. Рефлюкс
Точнее, гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это состояние, при котором кислый сок из желудка попадает обратно в пищевод и вызывает изжогу. В норме мышечный клапан (сфинктер), который расположен между пищеводом и желудком, пропускает пищу только в одном направлении. При рефлюксе сфинктер ослабевает и часть содержимого желудка возвращается в пищевод, вызывая раздражение и воспаление.
Почему появляется
Рефлюкс развивается из-за нарушения двигательной активности сфинктера. Причины могут быть разные, но больше всего к заболеванию склонны люди с лишним весом, те, кто постоянно переедает или ест незадолго до сна.
Как узнать
Типичные симптомы – изжога и отрыжка, иногда – боль при глотании или дискомфорт в грудной клетке. Приступы можно спутать с болями в сердце, но при ГЭРБ дискомфорт обычно возникает после еды и никак не связан с физической нагрузкой. Если ГЭРБ долго не лечить, поражается эмаль зубов, развиваются хронический кашель, бронхиальная астма, ларингит (воспаление гортани, при котором голос становится сиплым).
Как себе помочь
Постарайтесь не переедать и откажитесь от продуктов, которые расслабляют сфинктер пищевода (кофеин, шоколад, мята, кислые фруктовые соки, острые специи, томаты и алкоголь). Ешьте небольшими порциями и не часто (3–4 раза в день), ужинайте не позднее чем за 2 часа до сна. Не носите тугие пояса и не поднимайте тяжести после еды – это повышает внутрибрюшное давление и способствует обратному забросу содержимого желудка в пищевод.
Если не становится лучше, обратитесь к гастроэнтерологу. Диагноз ставят по характерным проявлениям и данным гастроскопии, иногда дополнительно назначают измерение давления и уровня кислотности (pH) в пищеводе. После обследования врач подберет индивидуальную диету и лекарства, которые снижают кислотность в желудке, защищают слизистую пищевода от раздражения и способствуют нормальной двигательной активности кишечника.
2. Синдром раздраженного кишечника (СРК)
Заболевание считают функциональным расстройством. Это значит, что симптомы есть, а видимых причин для них нет. При СРК нарушается скорость эвакуации пищи: она проходит по ЖКТ либо слишком быстро, либо, наоборот, медленно.
Почему появляется
Пока науке это неизвестно. Среди главных гипотез: нарушение перистальтики, инфекции, которые приводят к повышенной чувствительности нервных клеток в стенке ЖКТ, нарушение нервной и гормональной регуляции кишечника.
Как узнать
Симптомы СРК бывают очень разными и могут имитировать другие заболевания ЖКТ. Появляются боли в животе, метеоризм, дискомфорт и чувство тяжести, но после похода в туалет становится намного легче. Стул также нарушен: бывают как запоры, так и диарея.
Как себе помочь
Для начала пройти полное обследование: ни одного специального теста для СРК нет, поэтому диагноз ставят методом исключения. Лечить СРК непросто: помогают психотерапия, правильный режим дня и питания, иногда лекарства.
3. Непереносимость лактозы
Лактоза – это углевод, который содержится в молоке. Когда в организме не вырабатывается фермент лактаза (или вырабатывается, но в недостаточном количестве), развивается непереносимость. В норме лактоза расщепляется на простые сахара – галактозу и глюкозу. При недостатке фермента молочный сахар в неизменном виде попадает в тонкий кишечник. Там его перерабатывают кишечные бактерии, что приводит к образованию газов, вздутию и боли.
Почему появляется
Непереносимость лактозы может быть врожденной или появиться после воспалительных или инфекционных заболеваний кишечника или инфекционных заболеваний и операций.
Как узнать
Спустя полчаса или пару часов после употребления молочных продуктов появляются дискомфорт или чувство тяжести в животе, тошнота и ощущение вздутия. Иногда нарушается стул.
Убедиться, что неприятные симптомы действительно связаны с непереносимостью, помогает тест на толерантность к лактозе: вам дают напиток с лактозой, а через два часа измеряют уровень глюкозы в крови – если он не повысится, значит, расщепление лактозы не произошло. Альтернативные варианты обследования: дыхательный тест, анализ кала, генетический анализ.
Как себе помочь
В зависимости от степени непереносимости сократить количество молочных продуктов, исключить их вообще или перейти на безлактозные (если этот вариант не подходит, врач может посоветовать таблетки или капли с лактазой).
При непереносимости лактозы лучше не есть молочные продукты отдельно, а комбинировать их с другой едой – например йогурт с фруктами или молоко с гранолой – тогда пищеварение замедляется и симптомы проявляются не так остро.
Больше всего лактозы в цельном молоке, меньше – в кисломолочных продуктах, почти нет – в выдержанных твердых сырах. Понять, на какую дозу согласен ваш организм, можно, если сначала исключить все молочные продукты, а потом вводить в рацион по одному, начиная с самых низколактозных.
4. Непереносимость глютена
Она же целиакия. Это редкое аутоиммунное заболевание (то есть такое, при котором иммунная система воспринимает собственные ткани организма как чужеродные). У человека с целиакией в ответ на употребление продуктов с глютеном вырабатываются антитела, которые атакуют ворсинки желудочно-кишечного тракта. Развивается хроническое воспаление, кишечник теряет структуру (исчезают складки и ворсинки) и со временем перестает справляться со своими функциями.
Почему появляется
Это врожденное заболевание, запрограммированное в генах, которое обычно дает о себе знать еще в детстве, но может проявиться и позже.
Как узнать
Главные проявления целиакии – нарушение стула (обычно диарея), снижение веса, метеоризм, анемия, утомляемость, а также дефицит минеральных веществ и витаминов, который можно обнаружить по анализу крови. Чтобы поставить диагноз, делают глубокую гастроскопию (ФГДС), биопсию фрагмента стенки кишечника (его берут во время ФГДС) и анализ крови на специфические антитела.
Как себе помочь
Отказаться от продуктов, которые содержат глютен, причем не только явный, но и «скрытый»: его добавляют, например, в соусы в качестве консерванта. Опытный диетолог подскажет, что включить в черный список.
5. Язвенная болезнь
Язвы – это дефекты слизистой оболочки желудка или кишечника. Они появляются, когда кислота желудка разрушает защитную пленку, которая покрывает слизистую кишечника.
Почему появляется
Самые распространенные причины появления язв в ЖКТ – это инфицирование бактериями Helicobacter pylori и прием нестероидных противовоспалительных средств (анальгетиков и жаропонижающих средств).
Как узнать
Сильные боли в животе могут появиться в любое время, но усиливаются на голодный желудок: скопление желудочного сока раздражает язвы. Другие симптомы – тошнота или рвота, трудности при проглатывании пищи, потеря веса, анемия, иногда следы крови в стуле.
Как себе помочь
Обязательно обратитесь к врачу: для подтверждения диагноза придется сделать глубокую гастроскопию (ФГДС) и сдать дыхательный тест, который покажет, есть ли в желудке бактерия Helicobacter pylori. По результатам врач подберет лекарства, которые снижают кислотность в желудке и защищают слизистую, и антибактериальные препараты, которые устраняют инфекцию.
Регулярные боли в животе не стоит терпеть. Запишитесь к гастроэнтерологу, подробно расскажите врачу, что именно вас беспокоит и, главное, с чем связаны неприятные ощущения. И не забывайте, что от многих проблем с пищеварением можно избавиться, если наладить режим питания (3–4 раза в день), спать по 7–9 часов в сутки и добавить в свою жизнь физическую активность.
cosmo.ru
Почему болит живот после еды
Боль в желудке после еды или послеобеденная боль часто доставляет дискомфорт и может быть поводом для беспокойства. Постпрандиальная боль определяется как любые телесные изменения, возникающие после еды, и могут быть индикатором других проблем с пищеварением.
На что похож приступ гастрита или постпрандиальная боль?Боль может ощущаться как сжатие или сильное напряжение мышц живота, и начало обычно происходит в течение двух часов после приема пищи.
Когда мне следует беспокоиться о боли в животе?Следует устранить любую хроническую или атипичную боль, поскольку она может быть признаком чего-то более серьезного. Посещение специалиста может помочь выяснить точную причину и необходимость дальнейшего лечения. Некоторые из предупреждающих знаков могут включать:
● Постоянная тошнота
● Рвота кровью или без крови
● Невозможно есть или пить
● Кровавая рвота
● Лихорадка
● Темная моча
● Пожелтение кожи или белков глаз
Расстройство пищеварения или диспепсия: Чрезмерное употребление еды или напитков часто может вызывать неприятные абдоминальные симптомы, такие как отрыжка, газы, вздутие живота.Такие продукты, как лук, капуста, брокколи, фасоль, могут вызывать дискомфорт. Острая пища и кофеин также могут вызывать боль и газы. Несварение желудка — это скорее симптом, чем болезнь. Курение и употребление алкоголя также могут усугубить симптомы.
Изжога: Изжога — это жгучая боль в груди, сразу за грудиной. Боль часто усиливается в положении лежа или наклонах, после еды и вечером. Периодическая изжога, как правило, не вызывает беспокойства.Однако, если симптомы возникают более 2 дней в неделю или мешают повседневной активности, может потребоваться посещение вашего практикующего врача.
ГЭРБ (гастроэзофагеальная болезнь): Возникает, когда желудочная кислота часто попадает обратно в трубку, соединяющую ваш рот и желудок. Когда это происходит, это (кислотный рефлюкс) может раздражать слизистую оболочку пищевода. Рефлюкс может усугубляться ожирением, курением, употреблением алкоголя, жирной или острой пищи. Лекарства, отпускаемые без рецепта, могут помочь облегчить симптомы.
Язвы: Открытые язвы, которые развиваются на внутренней стороне желудка и в верхней части тонкой кишки. Пептические язвы могут включать язвы как желудка (внутри желудка), так и двенадцатиперстной кишки (верхняя часть тонкой кишки). Симптомы могут включать: жгучую боль в желудке, усиливающуюся от еды, чувство сытости, изжогу, тошноту и т. Д. Наиболее частым симптомом язвенной болезни является жгучая боль в желудке. Желудочная кислота усиливает боль, как и пустой желудок.Боль часто можно облегчить, если есть определенные продукты, которые нейтрализуют кислоту в желудке, или принимать препараты, снижающие кислотность, но затем она может вернуться. Боль может усиливаться между приемами пищи и ночью.
Заболевание желчного пузыря и / или камни в желчном пузыре : Эти «камни», вызванные затвердеванием пищеварительной жидкости, могут вызывать закупорку, которая может препятствовать правильному оттоку желчных путей, что может вызвать внезапную и быстро усиливающуюся боль в верхней правой части живота. , внезапная и быстро усиливающаяся боль в центре живота, чуть ниже грудины, боль в спине между лопатками, тошнота или рвота, жар и т. д.
Факторы риска заболевания желчного пузыря обширны и включают:
o Возраст 40 лет и старше
o Женщина
o Быть коренным американцем или американцем мексиканского происхождения
o Избыточный вес или ожирение
o Сидячий образ жизни
o Беременность
o Диета с высоким содержанием жиров
o Диета с высоким содержанием холестерина
o Диета с низким содержанием клетчатки
o Наличие в семейном анамнезе камней в желчном пузыре
o Болеют диабетом
o Наличие определенных заболеваний крови, таких как серповидноклеточная анемия или лейкоз
o Очень быстрое похудание
o Прием препаратов, содержащих эстроген, таких как оральные контрацептивы или препараты для гормональной терапии
o Заболевание печени
Камни в желчном пузыре могут образовываться, если желчь содержит слишком много холестерина, слишком много билирубина или недостаточно солей желчных кислот.
Панкреатит :
Поджелудочная железа — это длинная плоская железа, расположенная за животом в верхней части живота. Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают регулировать процесс переработки сахара (глюкозы) в организме. Когда этот процесс нарушается, результатом может быть панкреатит.
Панкреатит можно разделить на острый и хронический. Легкие случаи панкреатита могут пройти без лечения, но тяжелые случаи могут вызвать опасные для жизни осложнения.Признаки и симптомы острого панкреатита включают:
o Боль в верхней части живота
o Боль в животе, усиливающаяся после еды
o Боль в животе, отдающая в спину
o лихорадка
o Учащенный пульс
o Тошнота
o Рвота
o Болезненность при прикосновении к животу
Признаки и симптомы хронического панкреатита включают:
o Боль в верхней части живота
o Похудение без особых усилий
o Жирный стул с неприятным запахом (стеаторея)
Пищевая непереносимость / аллергия:
Пищевая непереносимость и пищевая аллергия часто путают за одно и то же, однако они очень разные.В целом пищевая аллергия считается более опасной, чем пищевая непереносимость. Аллергия может перерасти в тяжелую реакцию, опасную для жизни. Хотя непереносимость может вызывать сложные повторяющиеся симптомы, они редко бывают серьезными.
* Пищевая аллергия — это иммунный ответ на белок в веществе, которое попадает в организм.
* Пищевая непереносимость не является иммунным ответом и может не возникать каждый раз при приеме вещества внутрь.
Симптомы аллергических реакций на пищевые продукты обычно проявляются на коже (крапивница, зуд, отек кожи).Желудочно-кишечные симптомы могут включать рвоту и диарею. Респираторные симптомы могут сопровождать кожные и желудочно-кишечные симптомы, но обычно не возникают сами по себе.
Лечение зависит от основной причины. Например, если вы знаете, что конкретная пища вызывает боль в желудке, может оказаться эффективным изменение диеты для устранения вредного вещества. Безрецептурные продукты могут помочь облегчить временную изжогу, тошноту и симптомы несварения желудка.Также могут быть полезны изменения в образе жизни, такие как потеря веса.
Большинство симптомов боли в желудке после еды можно облегчить путем изменения диеты и образа жизни. Тем не менее, всегда лучше, чтобы любые стойкие или вызывающие беспокойство симптомы оценивал медицинский работник.
Как ведущие специалисты в области гастроэнтерологии в нашем сообществе, Saratoga Schenectady Gastroenterology Associates, , мы стремимся предоставить нашим местным пациентам лучшие стандарты обслуживания.Назначить встречу легко и удобно, и мы с нетерпением ждем встречи с вами.
причин сильной боли в животе после еды
Если после еды у вас возникла сильная боль в животе, как можно скорее обратитесь к врачу.
Кредит изображения: g-stockstudio / iStock / GettyImages
Хотя приступ дискомфорта в животе после еды не редкость, особенно если вы съели много еды, сильная боль в животе после еды не такая уж обычная и может быть поводом для беспокойства.
Если боль сильная и постоянная, немедленно обратитесь за медицинской помощью, чтобы исключить или потенциально предотвратить более неблагоприятные проблемы со здоровьем, — говорит Мир Али, доктор медицины, хирург общего профиля и бариатрический хирург в Медицинском центре MemorialCare Orange Coast в Фаунтин-Вэлли, Калифорния.
Есть несколько органов, которые могут быть источником боли в брюшной полости, включая желчный пузырь, поджелудочную железу, желудок, тонкий и толстый кишечник. По этой причине сильная боль в животе после еды может иметь широкий спектр причин, которые необходимо оценить с помощью медицинского осмотра.
Подробнее: Причины боли в животе слева у женщин
«Сам желудок может быть источником боли, если есть язва или даже просто воспаление», — говорит Пейтон Берооким, доктор медицины, дважды сертифицированный гастроэнтеролог из Лос-Анджелеса и директор Института гастроэнтерологии Южной Калифорнии.
Узнайте о семи состояниях, которые могут вызвать сильную боль в животе после еды, и о том, когда вам следует обратиться за медицинской помощью.
Предупреждение
Немедленно обратитесь за медицинской помощью, если у вас сильная боль, которая не проходит быстро, особенно если у вас есть другие симптомы, такие как слабость, тошнота, рвота, смолистый или кровянистый стул, головокружение, потеря сознания или высокая температура. .
1. Пептические язвы.
Пептические язвы развиваются, когда защитная оболочка желудка или первой части тонкой кишки, называемой двенадцатиперстной кишкой, не обеспечивает адекватной защиты от кислоты, вырабатываемой желудком, что приводит к открытой ране (или язве) в стенке кишечника. желудка или двенадцатиперстной кишки, по данным клиники Мэйо.
Боль при язвенной болезни обычно локализуется в верхнем левом или верхнем центральном отделе живота. Обычно это острая, жгучая или ноющая боль, которая иногда распространяется до спины.
При язве желудка боль часто начинается во время или вскоре после еды. При язве двенадцатиперстной кишки боль обычно уменьшается во время еды, но возвращается через два-три часа после еды.
Пептические язвы могут кровоточить, вызывая смолистый или кровянистый стул и рвоту, похожую на кофейную гущу.В тяжелой форме язва может распространиться на всю стенку кишечника или желудка, образуя отверстие. Эта перфорация часто вызывает сильную генерализованную боль в животе и симптомы шока, такие как слабость, головокружение или потеря сознания.
2. Желчные камни.
Желчные камни — это твердые отложения желчи (или пищеварительной жидкости), которые могут образовываться в желчном пузыре, небольшом органе размером с мяч для гольфа на правой стороне живота.
По данным Mayo Clinic, они чаще всего встречаются у женщин в возрасте от 40 лет, у которых были дети, но другие факторы риска включают избыточный вес или ожирение, диету с высоким содержанием жиров и / или холестерина, малоподвижный образ жизни, диабет и т. Д. прием оральных контрацептивов или других препаратов, содержащих эстроген.У индейцев или американцев мексиканского происхождения также выше вероятность развития этого состояния.
Желчные камни обычно вызывают спазмы в правом верхнем углу живота, которые обычно возникают в течение нескольких часов после еды, особенно еды, содержащей жирную пищу, по данным клиники Майо. Боль в желчном пузыре может длиться от нескольких минут до нескольких часов и часто сопровождается тошнотой, рвотой и болью, которая может распространяться по правой стороне тела на спину или правую лопатку.Это может даже ощущаться в правом плече.
Подробнее: Побочные эффекты желчных камней
Если камни в желчном пузыре блокируют выход из желчного пузыря, это может привести к острому воспалению желчного пузыря, называемому холециститом, которое может вызвать сильную и стойкую боль в животе, сильную тошноту, рвоту и высокую температуру. Камни в желчном пузыре также могут блокировать выходящие из печени или поджелудочной железы трубки, вызывая воспаление этих труб и органов.
«Диагноз обычно ставится с помощью УЗИ брюшной полости, а лечение включает удаление желчного пузыря», — говорит д-р.Али.
3. Ишемия брыжеечной артерии.
Брыжеечная ишемия возникает, когда холестериновые бляшки развиваются в артериях, снабжающих кишечник, что снижает кровоток через эти кровеносные сосуды, согласно данным MedlinePlus, который поддерживается Национальным институтом здравоохранения.
Когда вы едите, клетки кишечника повышают уровень своей активности, чтобы помочь переваривать пищу, что требует дополнительной крови, переносящей кислород. Когда кишечные артерии содержат зубной налет, прием пищи может вызвать боль, если кровоснабжение не соответствует дополнительным потребностям этих клеток.
Боль в животе, вызванная ишемией брыжейки, обычно бывает сильной и генерализованной и часто сопровождается диареей, тошнотой, рвотой или метеоризмом. Обычно это происходит через 15-60 минут после еды и продолжается до двух часов. Боль при ишемии брыжейки часто сопровождается похуданием и страхом перед едой — боязнью есть из-за боли, которую она вызывает.
По данным Общества сосудистой хирургии, хроническая ишемия брыжейки обычно вызывается атеросклерозом.Факторы риска для этого состояния включают пол (чаще встречается у мужчин), курение, высокое кровяное давление, высокий уровень холестерина, ожирение, недостаток физической активности и стресс.
Ваш врач может провести несколько тестов для диагностики этого затвердения артерий. В тяжелых случаях потребуется операция для исправления состояния.
Люди с глютеновой болезнью или непереносимостью лактозы могут испытывать боль в желудке после употребления определенных продуктов.
Изображение предоставлено: yacobchuk / iStock / GettyImages
4.Глютеновая болезнь
Целиакия — еще одна возможная причина сильных болей в животе после еды. «Это хроническое заболевание, при котором ваша иммунная система реагирует на любой глютен, который вы принимаете, повреждая тонкую кишку», — объясняет доктор Берооким.
Если у вас глютеновая болезнь, у вас может возникнуть вздутие живота и боль после еды, содержащей глютен — белок, содержащийся в пшенице, ржи и ячмене. Но, по данным Национального института диабета, болезней органов пищеварения и почек, это заболевание влияет на всех по-разному.Другие симптомы могут включать диарею, покалывание, онемение в руках и ногах, боль в костях или суставах, головные боли, раздражительность и депрессию.
Что касается причин, то заболевание встречается только у людей с определенными генами. До 20 процентов людей с глютеновой болезнью имеют близких родственников, которые тоже страдают.
Нет лекарства от целиакии, но с ней можно справиться в долгосрочной перспективе, избегая продуктов, содержащих глютен.
5. Непереносимость лактозы.
Подобно целиакии, хотя обычно менее симптоматичен, непереносимость лактозы обычно вызывает боль и диарею после приема пищи, содержащей лактозу, тип сахара, который содержится в молочных продуктах.
«Это не аллергия, а недостаток фермента, расщепляющего лактозу», — отмечает д-р Берооким.
По данным клиники Майо, непереносимость лактозы иногда бывает генетической или может быть вызвана травмой или операцией на тонком кишечнике. Обычно он появляется в зрелом возрасте и чаще всего встречается у людей африканского, американского, индийского, азиатского или латиноамериканского происхождения.
Если вы считаете, что у вас непереносимость лактозы, откажитесь от молочных продуктов, чтобы увидеть, улучшились ли у вас ощущения в животе после еды, или назначьте визит своему лечащему врачу, чтобы узнать о процедурах тестирования.
Подробнее: Если у вас непереносимость лактозы, нельзя ли употреблять шоколад?
6. Дивертикулит.
Это состояние представляет собой фактическую инфекцию воздушных карманов, которые образуются в слизистой оболочке толстой кишки и известны как дивертикулез.
Симптомы обычно включают сильную боль в животе, лихорадку, озноб, диарею и кровь в стуле, и, по словам доктора Бероокима, боль обычно локализуется в левом нижнем квадранте.
«Воздушные карманы могут образовываться из-за недостатка клетчатки в рационе», — говорит он.
Если вы страдаете дивертикулитом в легкой форме, ваш врач может назначить курс антибиотиков. Если ваш случай тяжелый, может потребоваться срочная операция для предотвращения дополнительных осложнений, таких как выпуклые абсцессы, перфорация толстой кишки или системная инфекция, отмечает Руша Моди, доктор медицины, терапевт, гастроэнтерология и гепатология и доцент клинической медицины в Медицинский центр Кека Университета Южной Калифорнии.
Если вы подозреваете, что у вас дивертикулит, но в остальном чувствуете себя хорошо, д-р.Моди предлагает записаться на прием к вашему провайдеру. Если у вас жар, сильная боль или вы не можете удерживать пищу, может потребоваться неотложная помощь или посещение отделения неотложной помощи.
7. Панкреатит.
Хотя частой причиной этого состояния в США является злоупотребление алкоголем, оно не всегда является виновником. По данным клиники Кливленда, панкреатит также может быть вызван желчными камнями, и иногда причину невозможно определить.
Больные панкреатитом могут испытывать сильную боль в верхней части живота, отдающуюся в спину.Обычно это вызывается едой и постепенно ухудшается. Другие симптомы включают вздутый и болезненный живот, тошноту, лихорадку, рвоту и учащенное сердцебиение.
Подробнее: Продукты, которых следует избегать при панкреатите
Лабораторные тесты и компьютерная томография, а также рентгенографические изображения могут быть использованы для постановки правильного диагноза. Требуется немедленная помощь, так как состояние может иметь опасные для жизни осложнения, если его не лечить.
Лечение может варьироваться от простого кишечника до хирургического вмешательства, в зависимости от тяжести заболевания, — объясняет доктор.Али.
Боль в животе после позднего приема пищи.
Вопрос
Ответил AbsMinister
Боль в животе после позднего приема пищи.
Привет! У меня была эта боль в животе в правом нижнем углу живота, которая случается, когда я ем поздно. Иногда я просто не успеваю поесть вовремя (14:00 — мое обычное время, чтобы пообедать), но иногда я не успеваю поесть в 2, а ем в 4 или даже 5. Я не чувствую никакой разницы, правильно прочь, но через 2-3 часа у меня начинаются ощущения в правой нижней части живота, что совсем неплохо, но через 5-6 часов боль начинает усиливаться, и меня начинает рвать, что иногда помогает, но часто нет.Я старался избегать обезболивающих, но когда мне нужно, посреди ночи, я принимаю 1 (максимум 2) парацетамола или ибупрофена. Понятия не имею, что это такое, есть лечение или нет. Но я имею в виду, что этого не должно происходить, верно? Только потому, что я ем немного поздно? Сколько себя помню, у меня был этот симтом. Тем не менее, я пытаюсь справиться с этим, съедая моноблок или около того, когда уже 14:00, но я не могу пообедать.
* Это также относится к завтраку, когда я просыпаюсь после 10 утра по воскресеньям и завтракаю в 12 вечера, что я исправил, встав в 9 утра, съев тост и снова заснув.Скорее всего раздражает. Любая информация / помощь / идеи будут приветствоваться.
[AM]
Ответ
Правая нижняя часть живота, скорее всего, исходит из кишечника (кишечника), чем из желудка. Возможно, когда вы спешите и поздно едите, вы всасываете много воздуха во время еды, что вызывает повышенное газообразование. Ваше тело также может реагировать на происходящий стресс. Другими словами, вопрос в том, что вы едите позже или испытываете больший стресс? Это может быть либо, хотя тот факт, что это происходит, когда вы спите, заставляет это звучать так, будто ваше тело не любит выходить из расписания.
Правая нижняя часть живота может быть аппендиксом, поэтому в случае серьезного заболевания или повышения температуры немедленно обратитесь к врачу.
Два моих лучших предложения — вести журнал еды / симптомов, чтобы вы могли видеть закономерности. Возможно, вы едите больше нездоровой / жирной пищи в спешке. Этот журнал также позволит вашему врачу увидеть закономерности. И, наконец, если это продолжается или ухудшается, пора обратиться к врачу для полной оценки, чтобы проверить все.
Stephanie
Вы должны знать: ответ выше предоставляет общую информацию о здоровье, которая не предназначена для замены медицинских рекомендаций или рекомендаций по лечению от квалифицированного специалиста в области здравоохранения.
Признаков пищевого отравления
«Пищевое отравление» — это широкий термин, который фактически может охватывать множество различных инфекций.
Ваши точные симптомы и степень их тяжести могут различаться. Они будут зависеть от вида бактерий, вирусов или паразитов, которые вас заразили, их количества в вашей системе и от того, насколько хорошо ваша иммунная система борется с ними.
Несмотря на широкий спектр типов, в большинстве случаев пищевые отравления вызывают смесь следующих факторов:
Если у вас легкая форма заболевания, вы можете подумать, что у вас «желудочный грипп» или вирус.Вы можете поправиться без какого-либо лечения. Но у некоторых людей симптомы настолько плохи, что им, возможно, придется обратиться в больницу.
Общие симптомы пищевого отравления
Спазмы в желудке и кишечнике, диарея и рвота могут начаться уже через 1 час после употребления испорченной пищи и через 10 дней или дольше. Это зависит от того, что вызывает инфекцию.
Некоторые другие возможные общие симптомы различных пищевых отравлений могут включать:
Симптомы пищевого отравления, которые могут быть опасными для жизни
Некоторые симптомы означают, что вам следует обратиться за медицинской помощью:
- Повторяющаяся рвота; неспособность что-либо удерживать
- Признаки обезвоживания: сухость во рту, частое мочеиспускание или его отсутствие, головокружение или запавшие глаза
- Любая диарея у новорожденного или младенца
- Диарея, продолжающаяся более 2 дней (1 день у ребенка ) или сильная
- Сильная боль в кишечнике
- Лихорадка 102 F или выше или ректальная температура 100.4 F у ребенка младше 3 месяцев
- Черный, дегтеобразный или кровянистый стул
- Мышечная слабость
- Покалывание в руках
- Нечеткое зрение
- Путаница
- Диарея или гриппозное заболевание у беременных
- Желтуха (желтая кожа ), который может быть признаком гепатита А
Причины пищевого отравления
Вы, наверное, слышали о некоторых вредных микробах, которые могут вызывать пищевое отравление:
Ботулизм
Ботулизм — редкий, но тяжелый тип бактериального пищевое отравление.
Clostridium botulinum — это бактерия, вызывающая ботулизм. Он растет на продуктах, которые не были приготовлены или хранились при неправильной температуре, чтобы убить его или остановить его рост. Иногда это случается с продуктами, консервированными дома. Младенцы могут получить его из продуктов, в которых есть бактерии, потому что у них нет естественной защиты, как у детей старшего возраста и взрослых. Мед — это самая распространенная еда, которая может заразить ребенка ботулизмом — никогда не давайте его ребенку до 1 года.
Симптомы могут включать:
- Невнятную речь или нечеткое зрение
- Слабость мышц
- Трудное глотание
- Сухость во рту
- Мышечный паралич от головы вниз по всему телу
- Рвота 9119
- Взрослые в возрасте 65 лет и старше: С возрастом ваша иммунная система теряет способность бороться с инфекцией.
- Младенцы и маленькие дети: Очень молодые люди не имеют полностью развитой иммунной системы.
- Беременные женщины: Изменения в организме во время беременности повышают вероятность того, что микробы и бактерии могут вызвать серьезное заболевание.
- Люди с длительными заболеваниями: Такие состояния, как диабет, болезнь почек, болезнь печени, ВИЧ, СПИД или лечение рака, могут ослабить вашу иммунную систему.
- Пейте много воды, чтобы вывести из организма натрий и другие жидкости.Кроме того, вы также можете пить травяной чай, например мяту или ромашку, чтобы уменьшить вздутие живота.
- Регулярно выполняйте физические упражнения, чтобы газ быстрее прошел через вашу систему. Простые упражнения, такие как ходьба или бег трусцой, помогут вывести газ из вашего тела.
- Принимайте продукты, богатые магнием, такие как листовая зелень, овощи или орехи, чтобы уменьшить задержку жидкости, ведущую к вздутию живота.
- Ешьте пробиотики, такие как йогурт, кефир, кимчи или другие ферментированные продукты, чтобы стимулировать рост полезных бактерий в желудке.
- По возможности старайтесь не курить. Ограничение или отказ от употребления солей, крахмалов и искусственных подсластителей также может помочь предотвратить приступы газов и уменьшить вздутие живота.
- Кроме того, вы можете рассмотреть возможность приема таблеток 75 мг ранитидина или смеси каолина и морфина, чтобы обеспечить эффективное облегчение и облегчить расстройство желудка.
Позвоните по телефону симптомы ботулизма у себя или у близкого человека.
Факторы риска пищевого отравления
Любой, кто ест зараженную пищу, может заболеть пищевым отравлением. Но насколько вы заболеете, зависит от того, что это за инфекция, насколько вы ей подвержены, ваш возраст и состояние вашего здоровья.Определенные группы людей имеют больше шансов серьезно заболеть от пищевого отравления:
Диагностика пищевого отравления
Чтобы диагностировать пищевое отравление, врач изучит вашу историю болезни, включая симптомы, как долго вы их страдали и какие продукты вы ели. Они также спросят, путешествовали ли вы, и могут спросить, есть ли у кого-нибудь дома эти симптомы.
На основании того, что они узнают, они могут проанализировать вашу мочу, чтобы определить, нет ли у вас обезвоживания. Они также могут взять образцы крови и стула, чтобы попытаться отследить организм, вызвавший ваше заболевание.
Если они обнаружат этот организм, они могут связаться с вашим местным отделом здравоохранения, чтобы узнать, есть ли вспышка. Не всегда удается найти точную причину.
Вирусный гастроэнтерит («желудочный грипп»)
Вирусный гастроэнтерит, или «желудочный грипп», имеет несколько симптомов, которые очень похожи на симптомы пищевого отравления, в том числе:
Как и при пищевом отравлении, у вас может подниматься температура. Но он будет низкопробный (менее 101 F). Также может болеть голова и мышцы.
Эти симптомы часто проявляются в течение 1–3 дней после заражения. Обычно они длятся всего день или два, но могут продолжаться и 10 дней.
Когда мне вызывать врача?
Легкий случай пищевого отравления обычно проходит самостоятельно после отдыха и большого количества жидкости. Но если у вас или у вашего близкого есть какие-либо признаки ботулизма или опасного для жизни заболевания, немедленно позвоните в службу экстренной помощи.
Химик Директ | Боль в желудке и вздутие живота после еды
Когда газ не проходит через метеоризм или отрыжку, он может накапливаться в кишечнике и желудке и вызывать вздутие живота.Вздутие живота может вызвать отек брюшной полости, за которым следует боль в животе и спазмы. Хотя это не серьезное заболевание, регулярное вздутие живота может быть обременительным и мешать вашей повседневной активности.
Причины вздутия живота и боли в животе по Коммонсу
Как пищевая непереносимость вызывает боль в желудке и вздутие живота после еды?
Одна из наиболее частых причин вздутия живота — непереносимость определенных видов пищи. Такие продукты, как молоко, фруктоза, глютен и молоко, могут вызвать симптомы вздутия живота в организме.Желательно избегать этих продуктов, если вы часто испытываете вздутие живота или боли в животе после их употребления.
Как переедание вызывает боль в желудке и вздутие живота после еды?
Когда вы переедаете, ваше тело не может эффективно расщеплять компоненты пищи, что приводит к вздутию или вздутию желудка. Вместо того, чтобы принимать много пищи в течение дня, по возможности старайтесь есть небольшими порциями в течение дня, чтобы у желудка было достаточно времени для переваривания пищи.
Как дефицит пищеварительных ферментов вызывает боль в желудке и вздутие живота после еды?
Вашему организму необходимы пищеварительные ферменты для поглощения питательных веществ из пищи, которую вы принимаете. Недостаточная доступность ферментов проявляется в запорах, газах, вздутии живота, избыточном весе, болях в желудке и многих других расстройствах пищеварения. Прием пищеварительных добавок поможет свести к минимуму дефицит ферментов в организме и укрепить пищеварительную систему.
Как синдром раздраженного кишечника (СРК) вызывает боль в желудке и вздутие живота после еды?
СРК — распространенное функциональное заболевание кишечника.Это также вызывает отек или вздутие живота, сопровождающееся легкой или сильной болью. Вы можете лечить СРК, изменив свой образ жизни и придерживаясь хорошо сбалансированной диеты. Избегание или ограничение пищи, которая вызывает СРК, также может помочь контролировать симптомы СРК.
Как запор вызывает боль в желудке и вздутие живота после еды?
Запор — одна из самых распространенных жалоб со стороны органов пищеварения. Запор вызывает вздутие живота и приводит к «сжатому животу» в сочетании с болью в животе.Вздутие живота обычно возникает, когда газ попадает за медленно движущийся стул и продолжает накапливаться, что приводит к вздутию живота. Обильное питье и употребление пищи с высоким содержанием клетчатки может помочь облегчить боль в желудке, вызванную запором.
Как кислотный рефлюкс вызывает боль в желудке и вздутие живота после еды?
Иногда после еды пищеварительный сок или желудочная кислота отталкиваются в пищевод, что приводит к кислотному рефлюксу. Кислотный рефлюкс вызывает вздутие живота, особенно после еды.Это также может вызвать чрезмерную отрыжку или тошноту в течение часа после еды. Вы можете пить газированные напитки или газированную воду, чтобы снизить давление из-за скопления газов в желудке.
Как лечить боль в животе и вздутие живота?
Изменения в образе жизни или диетических решениях могут иметь большое значение для лечения вздутия живота или боли в животе. Эти простые советы могут помочь вам в борьбе с вздутием живота и способствовать здоровому образу жизни:
Когда боль в животе означает проблему? 8 ответов
Итак, у вас дискомфорт в животе. Вы задаетесь вопросом, следует ли вам улыбнуться и вытерпеть это или проверить.
Давайте посмотрим на некоторые распространенные заболевания желудка, и когда вы должны проверить их.
1. Вы чувствуете:
Боль или жжение под грудиной , которые иногда усиливаются, когда вы едите или ложитесь.
Вам следует:
Примите антацид, если дискомфорт случается лишь от случая к случаю. Если это происходит чаще, чем раз или два в неделю, вам следует обратиться к своему врачу.Вы можете пройти обследование на предмет гастроэзофагеальной рефлюксной болезни (ГЭРБ) . При этом состоянии желудочная кислота течет по пищеводу (трубке, идущей изо рта в желудок). Могут быть рекомендованы лекарства, снижающие кислотность желудка.
2. Вы чувствуете:
Боль в горле, которая не проходит. Удивительно, но это может быть признаком проблемы с желудком. Боль в горле может быть признаком кислотного рефлюкса. ГЭРБ — это легкая форма кислотного рефлюкса.Желудочная кислота, протекающая по пищеводу, может вызвать болезненное раздражение.
Вам следует:
Попробуйте антацид. Если вы не чувствуете облегчения, обратитесь к врачу.
3. Вы чувствуете:
Тошнота, газы, судороги, вздутие живота и / или диарея через полчаса-два часа после приема пищи, содержащей лактозу. У вас может быть непереносимость лактозы .
Вам следует:
Попробуйте сократить потребление молочных продуктов, таких как молоко, мороженое и сыр.Вы можете попробовать продукты без лактозы, такие как молоко без лактозы / соевое молоко. Выдержанные твердые сыры, такие как чеддер, также содержат меньше лактозы по сравнению с мягкими сырами.
Если у вас по-прежнему возникают проблемы, обратитесь к своему врачу.
4. Вы чувствуете:
Тошнота, вздутие живота, запор или диарея и спазмы внизу живота . Симптомы могут уменьшиться после дефекации.
Вам следует:
Обратитесь к своему врачу.У вас может быть синдром раздраженного кишечника (СРК). Это диагноз исключения, то есть мы хотели бы исключить другие возможные причины ваших симптомов. Вы можете попробовать безрецептурную добавку с пробиотиками (полезными кишечными бактериями).
5.Вы чувствуете:
Жгучая боль в животе. Это приходит и уходит, и когда вы голодны, вам становится хуже.
Вам следует:
Старайтесь избегать приема нестероидных препаратов (таких как ибупрофен, адвил, алев, напроксен).Эти препараты могут повредить слизистую оболочку желудка. Затем обратитесь к своему врачу. У тебя могла быть язва. Вы можете обсудить варианты лечения, которые могут включать проверку на бактериальную инфекцию желудка, называемую H. pylori. Вы также можете попробовать безрецептурные антацидные препараты.
6. Вы чувствуете:
Внезапная потеря аппетита.
Вам следует:
Обратитесь к врачу, если симптомы не исчезнут, особенно если вы случайно потеряли вес.
7. Вы чувствуете:
Сильная внезапная боль в животе . Он может начинаться вокруг пупка и распространяться в правую нижнюю часть живота. У вас могут быть другие симптомы, такие как лихорадка, потеря аппетита, тошнота, запор или диарея.
Вам следует:
Немедленно обратитесь в отделение неотложной помощи. У вас может быть аппендицит . Это закупорка аппендикса — небольшого органа, прикрепленного к толстой кишке.Если аппендикс лопается, это может вызвать инфекцию в брюшной полости. Это серьезное заболевание.
8. Вы чувствуете:
Тошнота, рвота или боль в правой верхней части живота после еды.
Вам следует:
Обратитесь к врачу, если симптомы не исчезнут в течение нескольких часов. У вас может быть приступ желчнокаменной болезни . Камни в желчном пузыре представляют собой твердые отложения размером от мелкой горошины до размера мяча для гольфа.Приступ может произойти, если желчные камни блокируют проток желчного пузыря.
Другие возможности
Многие из описанных нами симптомов — боль в животе, спазмы, вздутие живота, запор, диарея — могут быть результатом ряда заболеваний. Например, целиакия, колит, болезнь Крона и заболевание щитовидной железы, и это лишь некоторые из них.
Некоторые условия безвредны. Некоторые серьезные. Разнообразие совпадающих симптомов и состояний — вот почему рекомендуется обратиться к врачу, если дискомфорт в животе / животе не проходит или у вас сильная боль.Точный и своевременный диагноз может дать вам наилучший результат лечения.
Вы можете найти поставщика медицинских услуг онлайн в любое время. Вы также можете записаться на прием онлайн. Хорошая идея — выбрать удобного поставщика медицинских услуг, прежде чем он вам понадобится. Тогда, когда вам понадобится медицинский работник, вы будете знать, к кому обратиться.
Информация, представленная на этом сайте, предназначена для общих информационных и образовательных целей. Он не заменяет совет вашего врача.Обратитесь к врачу, если считаете, что у вас проблемы со здоровьем.
Как почувствовать себя лучше после переедания 2020
Пожалуйста, позвоните в службу поддержки Национальной ассоциации расстройств пищевого поведения (NEDA) по телефону 800-931-2237, если вы считаете, что вы или кто-то, кого вы любите, боретесь с расстройством пищевого поведения и нуждаетесь в помощи.
В кризисных ситуациях отправьте текстовое сообщение «NEDA» на номер 741741, чтобы связаться с обученным волонтером в Crisis Text Line.
Может сейчас День Благодарения.Или вы только что вернулись с ужина, отпраздновав большое повышение по службе (поздравляю!). Или тот новый рецепт пасты, который вы приготовили, только что вам понравился. проклятие. хороший. что вам пришлось вернуться на трети. Какой бы ни была причина, вы съели больше, чем мог выдержать ваш желудок, и теперь вы чувствуете себя очень вздутым и неудобно.
Первое, что нужно знать? «Переедание — это совершенно нормально — мы все время от времени делаем это», — говорит Вероника Гарнетт, доктор медицинских наук. И это не обязательно плохо. «Нет ничего плохого в том, чтобы поесть сверх комфортной полноты.Вы должны вынести из этого суждение. Это не хорошо и не плохо, правильно или неправильно », — объясняет она. На самом деле, в такой праздник, как День Благодарения, существует культурное ожидание, что вы переедете. Другими словами, не ругайте себя за это, k?
Это Также полезно понять, , почему вы испытываете боль и вздутие живота. По сути, сочетание продуктов питания, жидкости, проглоченного воздуха и газов, являющихся побочными продуктами пищеварения, может сделать ваш желудок, мышцы живота и тонкий кишечник максимально растянутыми.Понятно, что это вызывает боль.
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
После того, как вы прошли точку комфортного насыщения, вы уже не сможете отменить его. Тем не менее, вы можете начать чувствовать себя лучше как физически, так и морально, воспользовавшись некоторыми из следующих советов. А не ___ ли нам?
Сразу после того, как вы закончите есть …Первый шаг к тому, чтобы почувствовать себя лучше, когда вы чувствуете наполненность AF, — это правильно подумать.Это означает, что нужно бросить вызов любым мыслям о вине или стыде, которые могут возникнуть из-за того, что вы едите больше, чем то, что вам нравится.
По словам Гарнетта, один из самых простых способов сделать это — подумать о том, как бы вы разговаривали с другом в одном и том же месте. Вы бы никогда не сказали ей, что она не умеет переедать, так что не говорите себе такие вещи.
Также полезно быть добрым и сострадательным по отношению к себе, если вы действительно попали в спираль стыда. Придумайте обнадеживающие мысли, такие как «Я все еще хороший человек» или «Я буду в порядке», — предлагает Кристина Джонсон, MS, RDN.
Как только вы почувствуете, что находитесь в лучшем положении, просто расслабьтесь. «Ничего не пей, ничего не делай, просто посиди и немного расслабься и постарайся настроиться на свое тело и увидеть, что ему нужно», — говорит Гарнетт.
Пять минут спустя …
Хорошо, теперь, когда вы позволили всему уладиться, вы, вероятно, захотите переодеться в удобную одежду, если вы носите что-то тесное или неудобное. «Чем больше вы ограничены, тем более неудобно и менее расслабленно вы будете себя чувствовать, а это означает, что ваша желудочно-кишечная система будет испытывать еще больший стресс», — объясняет доктор.Лиза Ганджху, доктор медицинских наук, гастроэнтеролог и доцент медицины в Медицинском центре Лангоне Нью-Йоркского университета.
Думаете, стакан или два воды помогут все смыть? Возможно, ты захочешь воздержаться от этого. Питьевая вода только добавит объема вашему желудку и ухудшит ваше самочувствие, — говорит Рабиа де Латур, доктор медицины, гастроэнтеролог, доцент медицины NYU Langone Health и директор эндоскопического отделения больничного центра Bellevue.
Лучше потягивать мятный чай, если вы в настроении что-нибудь выпить.Это может помочь расслабить пищеварительный тракт, в том числе сфинктер пищевода, что позволяет отрыгнуть весь воздух, скопившийся в желудке, и вы не почувствуете такое вздутие живота. Кроме того, каждый раз, когда вы отрыгиваете или выделяете газы, вы стимулируете пищеварение, заставляя двигаться всю пищу в вашем организме. Теплая температура чая также успокаивает пищеварительную систему.
15 минут спустя …
Вместо того, чтобы пересаживаться с праздничного стола на ближайший диван, чтобы вздремнуть, постарайтесь оставаться в вертикальном положении. Лежание может оказывать давление на желудок и вызывать попадание желудочного сока в пищевод, что вызывает изжогу.Хотя вы можете полностью освоиться. Фактически, Джонсон рекомендует немного откинуться назад, чтобы снять напряжение с живота.
Это как раз то время, когда вы хотите отвлечься, — говорит Гарнетт. Посмотрите телевизор, позвоните другу, пролистайте грамм — все, что отвлечет вас от боли, которую вы чувствуете. По ее словам, отвлечение внимания также может быть очень полезным, если у вас все еще есть негативные мысли и эмоции по поводу переедания.
Если вы действительно испытываете настолько сильную боль, что не можете отвлечься или устроиться поудобнее, подумайте о приеме безрецептурного противогазового препарата, такого как Gas-X, — говорит доктор.Ганджху. Он нейтрализует пузырьки газа в пищеварительном тракте, чтобы уменьшить вздутие живота. Вы также можете попробовать антацид, такой как маалокс или миланта, чтобы уменьшить дополнительное производство кислоты, которое происходит при переедании, или пепто-бисмол или зантак, которые успокаивают желудок и успокаивают раздражение. Но опять же, это только при сильной боли в животе. В противном случае просто переждите и знайте, что дискомфорт со временем пройдет.
И еще кое-что: если вы подумываете о приеме слабительного, ПОЖАЛУЙСТА, не делайте этого.«Вы ничего не можете предпринять, чтобы ускорить процесс, и это безопасно», — предупреждает доктор Ганджху. «Пища будет опорожняться из вашего желудка со своей скоростью, при этом более жирным, острым и более сложным продуктам требуется больше времени для переваривания. Дайте ему время, и оно пройдет ».
30 минут спустя …
Устали сидеть на диване? Подумайте, поможет ли вам немного физическая активность почувствовать себя лучше. (Если вас просто стошнит от одной мысли, что вырвет, не надо). Но если вы готовы прогуляться по кварталу, сделайте это.Ходьба стимулирует подвижность желудочно-кишечного тракта, что означает, что она помогает быстрее перемещать пищу по вашему телу, что = вы быстрее чувствуете себя лучше.
Когда вы вернетесь, побалуйте себя массажем живота. «Это как помочь ребенку отрыгнуть», — объясняет доктор Ганджху. Кроме того, «Когда вы расслаблены, ваш желудочно-кишечный тракт расслаблен. Так что почти все, что расслабляет, поможет вам почувствовать себя лучше», — говорит она. два часа спустя …
Еще не время для сна (извините!). Если вы все еще чувствуете себя плохо, попробуйте сделать легкую растяжку или восстановительную йогу.Как и массаж живота, это поможет успокоить нервную систему, что облегчит переваривание пищи, — объясняет Джонсон.
Попробуйте сесть на пол и скручиваться в пояснице, принимая позу ребенка, или лягте на спину и мягко прижмите колени к груди. Если это вызывает у вас тошноту или кислотный рефлюкс, просто попробуйте глубоко вдохнуть.
О, и определенно не делайте никаких перевернутых поз или поз, которые опускают голову ниже живота или сжимают его, что может вызвать кислотный рефлюкс и еще больше расстроить желудок.
Два-три часа спустя …
Теперь, когда большая часть съеденной вами пищи, если не вся, скорее всего, вылилась из вашего желудка, что снижает риск кислотного рефлюкса, наконец-то стало прохладно снять груз и лечь горизонтально. Ура!
Пять-шесть часов спустя …
На этом этапе вы должны чувствовать себя на waaay лучше. Сейчас самое важное — есть, как обычно. Не беспокойтесь о том, чтобы съесть небольшую порцию еды, чтобы компенсировать ту, которую вы съели ранее, или что-то в этом роде.По словам Джонсона, это может вызвать нездоровый цикл лишений. Вместо этого Гарнетт рекомендует прислушиваться к сигналам голода вашего тела и думать о том, что вы хотите поесть.
А идея «есть чисто», чтобы «вернуться на правильный путь»? «Это токсичные послания диетической культуры», — говорит Гарнетт. «Не прислушивайтесь к собственному внутреннему суждению о том, что вам следует и не следует есть. Спросите себя, чего вы хотите», — говорит она. Если вы хотите получить кусок тыквенного пирога, это круто.
На следующий день …
На следующий день после обильной еды просто продолжайте есть, как обычно, и продолжайте быть добрыми к себе, — говорит Джонсон. Если вы все еще чувствуете вздутие живота, наденьте другую удобную одежду.
Сейчас также хорошее время поразмышлять о том, почему вы ели больше, чем достаточно, чтобы насытиться, — говорит Гарнетт. Подумайте, был ли какой-то спусковой крючок, был ли это напряженный рабочий день или разговор с семьей заставил вас переесть. Если у вас есть диетолог, терапевт или друг, с которым вы можете это обсудить, постарайтесь обсудить это вместе.
Итог? Переедание — это не катастрофа. Просто будьте добры к себе, нежны к своему телу, и через несколько часов вам станет лучше.
Элизабет Наринс Старший редактор по фитнесу и здоровью Элизабет Наринс — писатель из Бруклина, штат Нью-Йорк, бывший старший редактор Cosmopolitan.com, где она писала о фитнесе, здоровье и многом другом.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
.



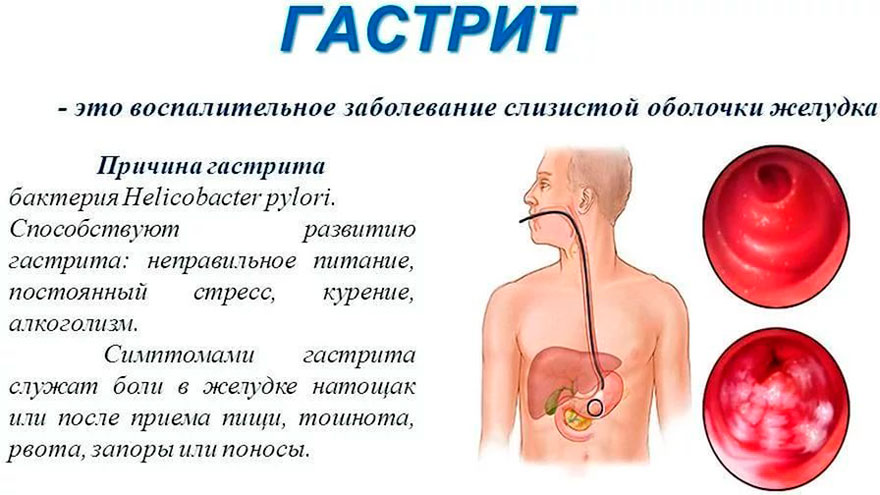
 Попадая внутрь проблемной зоны, препарат покрывает стенки органа и защищает от воздействия кислот, содержащихся в желудочном соке. Позволяет мгновенно снять дискомфорт во внутренних органах, а также отрыжку и скопление газов.
Попадая внутрь проблемной зоны, препарат покрывает стенки органа и защищает от воздействия кислот, содержащихся в желудочном соке. Позволяет мгновенно снять дискомфорт во внутренних органах, а также отрыжку и скопление газов.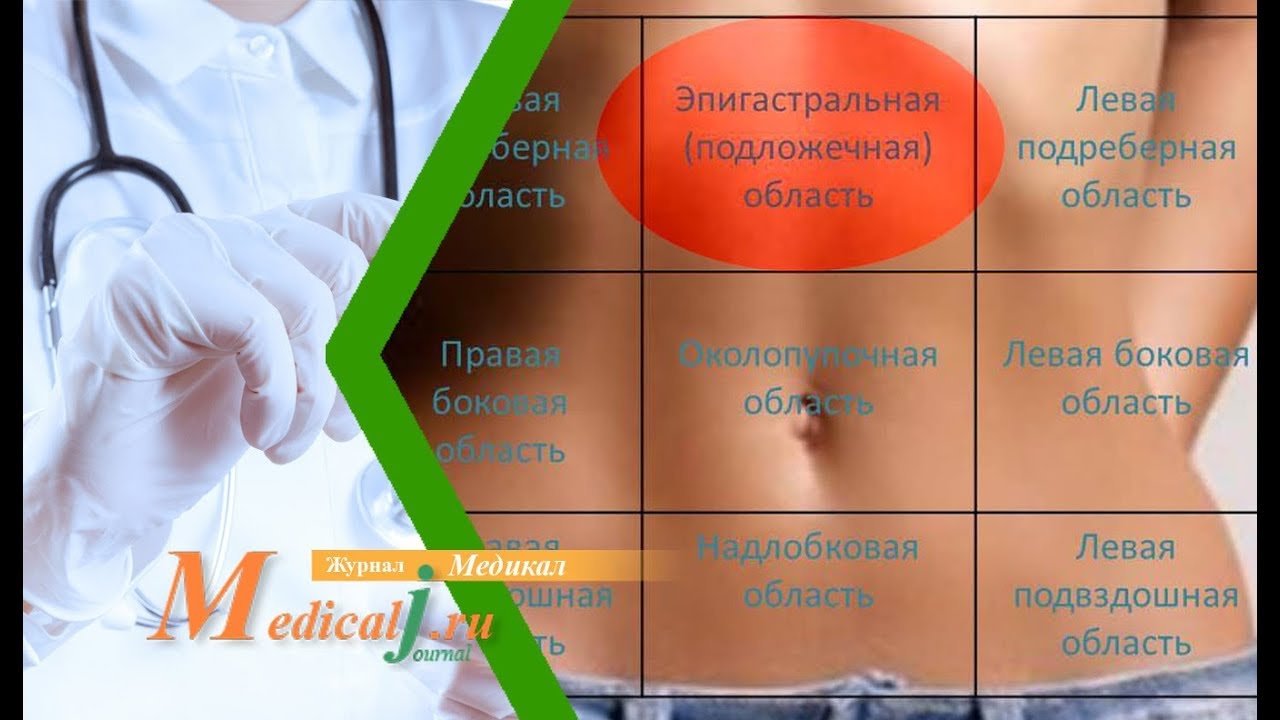 Желательно употреблять их через час после трапезы либо в первой половине дня.
Желательно употреблять их через час после трапезы либо в первой половине дня.
 Понятное дело, что в нашей стране принято есть фрукты в качестве десерта, естественно, после основных блюд. Однако они имеют в своем составе органические кислоты, практически моментально вступающие в реакцию с минеральными веществами других продуктов. Фрукты должны обязательно присутствовать в рационе, но употреблять их можно по истечении одного часа после приема пищи или за час до этого.
Понятное дело, что в нашей стране принято есть фрукты в качестве десерта, естественно, после основных блюд. Однако они имеют в своем составе органические кислоты, практически моментально вступающие в реакцию с минеральными веществами других продуктов. Фрукты должны обязательно присутствовать в рационе, но употреблять их можно по истечении одного часа после приема пищи или за час до этого. Требования к рекламе лекарственных препаратов определяются стремлением, с одной стороны, обеспечить осознанный и правильный выбор препарата, а с другой — обеспечить безопасность лечения и самолечения. Процесс саморегулирования рекламодателей и рекламопроизводителей, то есть их самоконтроль и самоограничение, находится в Украине на начальной стадии, так что уповать на него в настоящее время еще сложно. Остается надежда на взаимодействие всех сторон, заинтересованных в нормализации рекламной сферы фармацевтического рынка. Так, в последнее время возросла обеспокоенность врачей потенциальной опасностью бесконтрольного самолечения (см. «Еженедельник АПТЕКА» № 13 (534) от 3 апреля 2006 г., № 15 (536) от 17 апреля 2006 г.). Зачастую реклама может ввести в заблуждение неискушенного пациента, а порой и врача. Это неоднократно подчеркивали специалисты во время круглого стола на тему: «Как лечить пациента с тяжестью в желудке? Современный подход», который и был призван пролить свет на проблему «тяжести в желудке» и ее решение в свете рекомендаций с позиций доказательной медицины.
Требования к рекламе лекарственных препаратов определяются стремлением, с одной стороны, обеспечить осознанный и правильный выбор препарата, а с другой — обеспечить безопасность лечения и самолечения. Процесс саморегулирования рекламодателей и рекламопроизводителей, то есть их самоконтроль и самоограничение, находится в Украине на начальной стадии, так что уповать на него в настоящее время еще сложно. Остается надежда на взаимодействие всех сторон, заинтересованных в нормализации рекламной сферы фармацевтического рынка. Так, в последнее время возросла обеспокоенность врачей потенциальной опасностью бесконтрольного самолечения (см. «Еженедельник АПТЕКА» № 13 (534) от 3 апреля 2006 г., № 15 (536) от 17 апреля 2006 г.). Зачастую реклама может ввести в заблуждение неискушенного пациента, а порой и врача. Это неоднократно подчеркивали специалисты во время круглого стола на тему: «Как лечить пациента с тяжестью в желудке? Современный подход», который и был призван пролить свет на проблему «тяжести в желудке» и ее решение в свете рекомендаций с позиций доказательной медицины. 