Боль (жжение) при глотании что это такое. Различные неопухолевые заболевания. :: АЦМД
Сегодня я хотел бы немного рассказать о неопухолевых заболеваниях пищевода, которые мы периодически встречаем в собственной практике. Некоторые из них
Могут вызывать жалобы у пациентов, некоторые могут протекать бессимптомно и являются «случайной» находкой.
Нарушения развития пищевода
Аплазия
Это полное отсутствие пищевода, встречается довольно редко, обычно в сочетании с патологией развития и других органов пищеварения.
Атрезия
Один из вариантов неполного развития. Чаще всего встречается вариант, при котором существуют первые 3-5 см пищевода, которые заканчиваются слепо, а его дальний конец соединяется с трахеей или бронхом при помощи свищевого хода.
Врожденный стеноз пищевода
Стенозы (патологические сужения) могут встречаться на разно высоте, чаще всего они бывают циркулярными, реже в виде частичных асимметричных мембран или диафрагм. В случае существенного стеноза над ним развивается супрастенозное расширение пищевода.
В случае существенного стеноза над ним развивается супрастенозное расширение пищевода.
Укорочение пищевода
Укороченный пищевод не имеет изгибов, расположен по ровной линии, переходит в желудок высоко, не образуя угла Гиса.
Удлинение пищевода
Характеризуется наличием дополнительных изгибов пищевода и его частичным расширением.
Удвоение пищевода
Может быть полным или частичным. При этом вовсе необязательно наличие всех стенок в дупликантном пищеводе.
Абсолютно все аномалии развития пищевода диагностируются при помощи рентгеновских методов исследования: в АЦМД-Медокс это высококачественная цифровая рентгенография и спиральная компьютерная томография (СКТ).Функциональные нарушения работы пищевода
Функциональные нарушения могут наблюдаться при патологии пищевода, и других органов пищеварительной системы, а также после оперативных вмешательств.
В зависимости от типа нарушений могут наблюдаться гипертонус или гипотонус пищевода, расширение или сужение пищевода на всем протяжении и так далее.
Ахалазия
Ахалазия пищеводо-желудочного перехода представляет собой отсутствие рефлекса раскрытия пищеводо-желудочного перехода. Содержимое пищевода поступает в желудок за счет давления «сверху».
Халазия
Халазия – недостаточность пищеводо-желудочного перехода. Может наблюдаться при выявлении грыж пищеводного отверстия диафрагмы, врожденного короткого пищевода, повышенного давления в брюшной полости.
Дивертикулы пищевода
Дивертикул – это ограниченное выпячивание стенки. Могут быть множественные и одиночные. Дивертикулы больших размеров могут быть причиной дисфагии, боли, отрыгивания непереваренной пищи, неприятного запаха изо рта и тому подобное.
Диагностика функциональных нарушений основана на рентгенологических методах. Чаще всего пациент принимает небольшое количество специальной контрастной жидкости и далее производят серию снимков в разных положениях, для того, чтобы определить на каком уровне и какого рода дисфункция наблюдается. Либо можно проводить полипозиционную СКТ с водорастворимым контрастным веществом (Урографин, Триомбраст).
Либо можно проводить полипозиционную СКТ с водорастворимым контрастным веществом (Урографин, Триомбраст).
Эзофагит
Развивается довольно часто. Бывает в хронической и острой форме. Причиной развития эзофагита могут быть ожоги, инфекционные заболевания, недостаточность пищеводо-желудочного перехода.
Клинические проявления: ощущение давления и боли за грудиной, дисфагия, пекучие ощущения, кровотечение из эрозии.
Язва пищевода
Встречается крайне редко. Возникает у пациентов старше 40 лет. Чаще всего язва локализуется в нижних отделах пищевода благодаря развитию гастроэзофагального рефлюкса (заброса содержимого желудка в пищевод).
Клинические проявления: боль за грудиной, дисфагия, кровотечения.
Диагностика. Как и в предыдущих случаях, первое место в диагностике патологии пищевода занимает полипозиционное рентгенографическое исследование и СКТ. В зависимости от подозреваемой патологии планируется и само обследования, так как универсальных методик, как и универсальных проявлений, не существует.
Статью подготовили специалисты отделения лучевой диагностики АЦМД-МЕДОКС
Почему могут быть боли в груди
Заболело в груди. Первое, что приходит в голову – сердечный приступ. Конечно, грудную боль нельзя игнорировать. Но следует понять, что этот симптом имеет множество причин и не всегда угрожает здоровью.
Боль в груди вызывается болезнями легких, пищевода, мышечным спазмом, переломом ребер или повреждением нервов. Некоторые из этих заболеваний могут угрожать жизни, некоторые – не наносят вреда здоровью и проходят самостоятельно. Если чувствуете боль в груди и не знаете, чем она вызвана (вы не падали, вас не били в грудь), единственный способ узнать причину – спросить у врача.
Вы можете ощущать грудную боль где угодно: от нижней части шеи до верхушки живота. Боли в груди (торакалгия) бывают:
- острыми;
- тупыми;
- жгучими;
- ноющими;
- колющими;
- давящими.
Ниже представлены некоторые из наиболее распространенных причин торакалгии.
Причины боли в груди: проблемы с сердцем
Хоть и симптом не всегда связан с сердцем, именно оно чаще всего вызывает болезненные ощущения в груди.
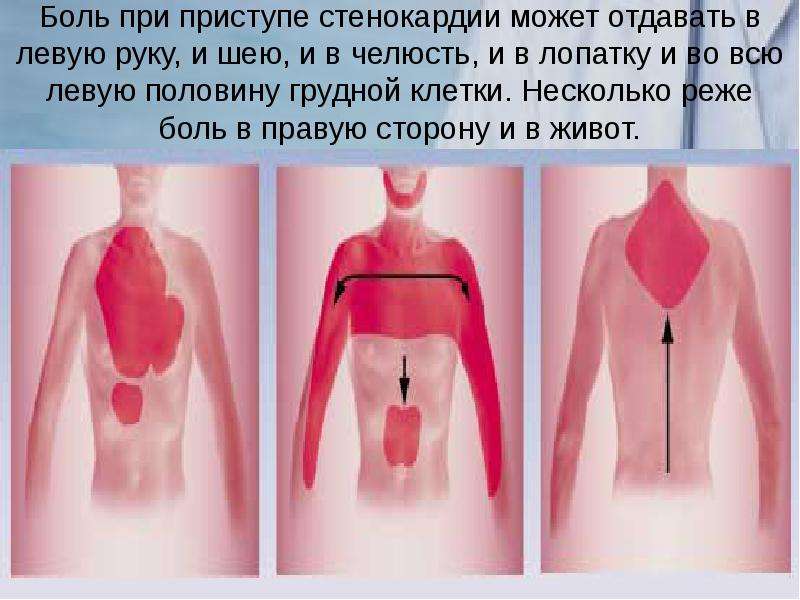
Ишемическая болезнь сердца (ИБС). Сопровождается закупоркой артерий, которые питают сердце. К сердечной мышце поступает меньше крови – возникает гипоксия и ишемия миокарда. Это вызывает жгучую и давящую боль, которая в медицине называется стенокардия. Стенокардия – это обратимое нарушение кровообращения сердца, не сопровождается отмиранием миокарда. Но это первый сигнал того, что в будущем возможен сердечный приступ.
Кардиалгия (сердечная боль) при приступе стенокардии распространяются на левую лопатку, плечо, кисть, челюсть и спину. Внезапная кардиалгия возникает при или после физической нагрузки, секса, волнения, возбуждения, переживаний страха. Симптом уходит во время отдыха.
Инфаркт миокарда. Это необратимые нарушения сердечной мышцы из-за остановки кровообращения в коронарных артериях. Клетки миокарда отмирают, а на их месте через 1–2 недели образуется рубец. При сердечном приступе боль в области сердца более выраженная и острая, нежели при стенокардии. Торакалгия локализуется слева или в центре груди и не проходит в спокойствии. Сердечный приступ сопровождается страхом смерти, потливостью, тошнотой, слабостью и дезориентацией.
При сердечном приступе боль в области сердца более выраженная и острая, нежели при стенокардии. Торакалгия локализуется слева или в центре груди и не проходит в спокойствии. Сердечный приступ сопровождается страхом смерти, потливостью, тошнотой, слабостью и дезориентацией.
Это неотложное состояние, которое требует врачебной помощи. Первый признак инфаркта – жгучая, давящая или сжимающая боль в груди, которая распространяется на левую лопатку, плечо, руку и спину. В отличие от стенокардии, торакалгия при инфаркте миокарда длится дольше 15 минут и не устраняются нитроглицерином. Если вы обнаружили эти симптомы, вызовите скорую помощь.
Миокардит. Это воспаление сердечной мышцы. Вдобавок к грудным болям, миокардит сопровождается лихорадкой, истощением, учащенным сердцебиением и перебоями дыхания. При воспалении миокарда коронарные артерии не закупориваются и сердце нормально кровоснабжается, однако боли в груди при миокардите могут напоминать сердечный приступ.
Перикардит. Это воспаление сердечного мешка, который защищает орган от механических повреждений и смещения. Болезнь провоцирует торакалгию, которая напоминают приступ стенокардии. Однако у перикардита есть особенности:
Это воспаление сердечного мешка, который защищает орган от механических повреждений и смещения. Болезнь провоцирует торакалгию, которая напоминают приступ стенокардии. Однако у перикардита есть особенности:
- боли возникают вдоль шеи и мышц плеча;
- боли могут быть острыми или ноющими;
- дискомфорт в груди усиливается на высоте вдоха, во время еды или лежа на спине.
Гипертрофическая кардиомиопатия. Это наследственная болезнь, которая вызывает чрезмерное утолщение сердечной мышцы. Иногда кардиомиопатия нарушает сердечный кровоток, но чаще провоцирует торакалгию и одышку при физической нагрузке. Когда сердечная мышца увеличивается до предела, возникает сердечная недостаточность. Сердцу требуется больше кислорода и энергии, чтобы выталкивать кровь в аорту и качать ее по большому кругу кровообращения. Гипертрофическая кардиомиопатия, кроме торакалгии, сопровождается головокружением, обмороками и усталостью.
Пролапс митрального клапана. Патология сопровождается тем, что сердечный клапан не может правильно закрыться: при сокращении мышц сердца он выпячивает в левое предсердие и часть крови стремится обратно в предсердие.
Пролапс митрального клапана проявляется болями в груди, учащенным сердцебиением и головокружением. Пролапс на начальной стадии развития не проявляется.
Расслоение коронарной артерии. Это смертельно опасное заболевание, при котором в коронарной артерии возникает диссекция – надрыв стенки сосуда с последующим кровоизлиянием и инфарктом миокарда. Расслоение вызывает сильную и острую торакалгию, которая переходит на спину, живот и в шею.
Причины боли в груди: проблемы с легкими
Легочные болезни могут приводить к болезненным ощущениям в груди. Вот причины, связанные с легочной системой.
Плеврит. Это воспаление плевры, которая покрывает легкие и отделяет их от грудной клетки. При плеврите торакалгия возникает во время глубокого вдоха, чихания или кашля. Обычно болезнь развивается из-за бактериальной или вирусной инфекции, легочной эмболии или пневмоторакса. Менее распространенные причины – рак легких, системная красная волчанка и ревматоидный артрит.
Пневмония или абсцесс легкого. Болезни вызывают плеврит, торакалгию и глубокую загрудинную боль. Пневмония развивается быстро и внезапно: повышается температура тела, возникает озноб и кашель с гнойными выделениями.
Болезни вызывают плеврит, торакалгию и глубокую загрудинную боль. Пневмония развивается быстро и внезапно: повышается температура тела, возникает озноб и кашель с гнойными выделениями.
Тромбоэмболия легочной артерии. Мигрирующий кровяной сгусток может попасть в легкие. Это вызывает острую боль в груди, затрудняет дыхание и учащает сердцебиение. Состояние сопровождается жаром и дезориентацией. Вероятность тромбоэмболии легочной артерии возрастает у пациентов, которые:
- ранее страдали тромбозом глубоких вен;
- перенесли операцию;
- болеют или болели раком.
Пневмоторакс. Это патология, при которой воздух скапливается в плевральной полости. Чаще всего возникает при тяжелой травме ребер, грудины или позвоночника с внутренним повреждением легких, из которых воздух и попадает в полость грудной клетки. Пневмоторакс сопровождается болью в груди на высоте вдоха, снижением артериального давления, одышкой и приступами сухого кашля.
Легочная гипертензия. Патология характеризуется высоким давлением в легочных артериях. Это повышает сопротивление – правым отделам сердца приходится усиленно работать, чтобы вытолкнуть кровь. Легочная гипертензия вызывает торакалгию, которые по характеру похожа на приступ стенокардии.
Патология характеризуется высоким давлением в легочных артериях. Это повышает сопротивление – правым отделам сердца приходится усиленно работать, чтобы вытолкнуть кровь. Легочная гипертензия вызывает торакалгию, которые по характеру похожа на приступ стенокардии.
Бронхиальная астма. Острый приступ бронхоспазма (сужения бронхов) сопровождается затруднением дыхания, хрипами со свистом, влажным кашлем и болями в груди.
Причины боли в груди: желудочно-кишечные заболевания
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Недуг появляется из-за дефекта пищеводного сфинктера, в результате чего пища и соляная кислота из желудка проникает в пищевод. Кислотный рефлюкс вызывает изжогу в груди, отрыжку кислым и кислый привкус во рту. Болезнь провоцируется ожирением, курением, острой пищей и малоподвижным образом жизни. Боль в груди возникает потому, что пищевод тесно прилегает к сердцу – раздражение передается к органам груди по нервной системе
Гиперсенситивный рефлюксный синдром (гиперсенситивный пищевод). Патология сопровождается повышенной чувствительностью к химическим веществам и механическому движению пищи. Нарушается обработка нервных сигналов: чувствительность усиливается при малейшем давлении или контакте с едой, вплоть до возникновения болей в груди.
Патология сопровождается повышенной чувствительностью к химическим веществам и механическому движению пищи. Нарушается обработка нервных сигналов: чувствительность усиливается при малейшем давлении или контакте с едой, вплоть до возникновения болей в груди.
Дискинезия пищевода. Болезнь характеризуется нарушением моторики пищевода. При этом пища к желудку передвигается медленнее, а в самом пищеводе повышается давление. Это приводит к грудным болям.
Перфорация пищевода. Характеризуется внезапной острой болью за грудиной, которая обычно появляется после рвоты или поступления большого объема пищи. Может привести к разрыву пищевода.
Пептические язвы. Это дефекты слизистой оболочки желудка или двенадцатиперстной кишки. Они провоцируются алкоголем, острой и жирной пищей, психоэмоциональными стрессами и большими дозами обезболивающих лекарств (ибупрофен, аспирин, анальгин, диклофенак). Боль при пептических язвах передается из желудка и кишечника в грудную клетку.
Грыжа пищевода. Это патологическое выпадение части желудка в просвет пищеводной трубки. В большинстве случаев протекает без проявлений, однако периодически вызывает симптомы рефлюкса, изжогу и боль в грудине, которая становится сильнее, если лежать на спине.
Это патологическое выпадение части желудка в просвет пищеводной трубки. В большинстве случаев протекает без проявлений, однако периодически вызывает симптомы рефлюкса, изжогу и боль в грудине, которая становится сильнее, если лежать на спине.
Панкреатит. Из-за воспаления поджелудочной железы возникает боль в верхней и средней части живота, которая распространяется на грудную клетку. Боль усиливается, если прилечь на спину или наклониться вперед, при рвоте и физических нагрузках.
Патологии желчного пузыря. После приема жирной пищи вы ощущаете тяжесть в правом подреберье и нижней части живота? Если это так, грудная боль может возникать из-за болезней желчного пузыря. При наличии любых вышеописанных симптомов следует обращаться к гастроэнтерологу.
Причины боли в груди: проблемы с костями, мышцами или нервами
Торакалгия возникает из-за повреждения грудной клетки в результате травм, после ударов и чрезмерной нагрузки мышц.
Проблемы с ребрами. Перелом ребра может вызвать сильную торакалгию, которая усиливается во время вдоха, кашле и чихании. Часто боль ограничена одной областью и обостряется при нажатии. Перелом может спровоцировать артрит в суставе между ребром и грудиной. Это вызовет болевой синдром.
Часто боль ограничена одной областью и обостряется при нажатии. Перелом может спровоцировать артрит в суставе между ребром и грудиной. Это вызовет болевой синдром.
Мышечный спазм. Мускулы могут воспалиться или повредиться, могут растянуться связки. Это рефлекторно сокращает мышцы груди, а сильное и длительное мышечное сокращение вызывает боль.
Опоясывающий лишай. Возникает, когда организм инфицируется вирусом опоясывающего лишая. Болезнь вызывает острую торакалгию, которая идет вдоль пораженного нерва. Появление сыпи через несколько дней после возникновения болей подтверждает диагноз Опоясывающий лишай: отвечаем на частые вопросы о заболевании опоясывающего лишая.
Другие возможные причины боли в груди
Неприятные ощущения и торакалгия могут вызываться повышенной тревогой, страхом или панической атакой. Дополнительные симптомы: головокружение, потливость, дезориентация, одышка, учащенное сердцебиение, дрожание рук, покалывание и онемение некоторых частей тела.
Когда обращаться к врачу по поводу боли в груди
Вызовите скорую по номеру 103, если боль в груди:
- жгучая, острая и давящая, длится дольше 15 минут и не снимается приемом таблетки нитроглицерина;
- распространяется на челюсть, левую конечность, спину или левую лопатку;
- появляется внезапно и вызывает трудности в дыхании;
- вызывает спутанность сознания и повышенное потоотделение;
- сопровождается быстрым падением артериального давления;
- сопровождается замедлением частоты сердечных сокращений;
- возникает при лихорадке, кашле с выделением слизи зеленого цвета, нарушенном глотании.
Если вы не знаете о происхождении болей в груди, которая длится дольше 2 недель и не проходит после изменения диеты, приема обезболивающих и умеренной физической активности, обратитесь к врачу для консультации.
Боль в области сердца. Обратите внимание
Боль в области сердца — одна из самых частых причин обращения людей за скорой помощью.
Боль в области сердца — не всегда боль в сердце. Часто она не связана с сердечными проблемами. Однако, если Вы испытываете боль в груди и не знаете о состоянии своей сердечно-сосудистой системы — проблема может оказаться серьезной и стоит потратить время для выяснения причины болей.
Причины
Боль в области сердца может быть очень разной. Ее не всегда можно описать. Боль может ощущаться как несильное жжение или как сильнейший удар. Поскольку Вы не всегда можете определить причину боли самостоятельно, не нужно тратить время на самолечение, особенно, если Вы относитесь к так называемой «группе риска» сердечных заболеваний.
Боль в области сердца имеет множество причин, в том числе требующих пристального внимания. Причины болей могут быть разделены на 2 больших категории — «сердечные» и «не сердечные».
«Сердечные» причины
(Инфарктэгиокард — сгусток крови, блокирующий движение крови в артериях сердца может быть причиной давящих, сжимающих болей в груди, длящихся более нескольких минут. Боль может отдавать (иррадировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
Боль может отдавать (иррадировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
(Стенокардия с годами в артериях Вашего сердца могут образовываться жировые бляшки, ограничивающие поступление крови к мышце сердца, особенно во время физической нагрузки. Именно ограничение кровотока поартериям сердца является причиной приступов болей в груди -стенокардии. Стенокардия часто описывается людьми как чувство с давления или сжатия в грудной клетке. Она обычно возникает во время физической нагрузки или стресса. Боль обычно длится около минуты и прекращается в покое.
Другие сердечные причины. Другие причины, которые могут проявляться болью в груди включают воспалениесердечной сорочки (перикардит), чаще всего возникающий из-за вирусной инфекции. Боли при перикардите носят чаще всего острый, колющий характер. Также может наблюдаться, лихорадка и недомогание. Реже причиной боли может быть расслоение аорты — главной артерии Вашего тела. Внутренний слой этой артерии может отделяться под давлениемкрови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
Внутренний слой этой артерии может отделяться под давлениемкрови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
«Несердечные» причины
Изжога. Кислый желудочный сок, попадающий из желудка в пищевод (трубку, соединяющую ротовую полость с желудком), может быть причиной изжоги — мучительного жгучего ощущения в груди. Часто она сочетается с кислым вкусом и отрыжкой. Боли в грудной клетке при изжоге обычно связаны с приемом пищи и могут длиться часами. Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Панические атаки. Если Вы испытываете приступы беспричинного страха, сочетающиеся с болью в грудной клетке, учащенным сердцебиением, гипервентиляцией (учащенным дыханием) и обильным потоотделением, Вы можете страдать «паническими атаками» — своеобразной формой нарушения функции вегетативной нервной системы. Плеврит. Острая, ограниченная боль в груди, усиливающаяся при вдохе или кашле, может быть признаком плеврита. Боль возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие. Плеврит может возникать при различных заболеваниях, но чаще всего — при пневмонии.
Плеврит. Острая, ограниченная боль в груди, усиливающаяся при вдохе или кашле, может быть признаком плеврита. Боль возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие. Плеврит может возникать при различных заболеваниях, но чаще всего — при пневмонии.
Синдром Титце. При определенных условиях хрящевые части ребер, особенно хрящи, прикрепляющиеся к грудине, могут воспаляться. Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступстенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого.
Остеохондроз шейного и грудного отделов позвоночника приводит к так называемой вертеброгенной кардиалгии, которая напоминает стенокардию. При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки.
Эмболия легочной артерии. Этот вид эмболии развивается, когда сгусток крови попадает в легочную артерию, блокируя поступление крови к сердцу. Симптомы этого жизнеугрожающего состояния могут включать внезапную, резкую боль в груди, возникающую или усиливающуюся при глубоком дыхании или кашле. Другие симптомы — одышка, сердцебиение, чувство тревоги, потеря сознания.
Другие заболевания легких. Пневмоторакс (спавшееся легкое), высокое давление в сосудах, снабжающих легкие (легочная гипертензия) и тяжелая бронхиальная астма также могут проявляться болью в грудной клетке. Заболевания мышц. Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия.
Повреждения ребер и ущемление нервов. Ушибы и переломы ребер, также как и ущемление нервных корешков, могут быть причиной боли, иногда очень сильной. При межреберной невралгии боль локализуется по ходу межреберных промежутков и усиливается при пальпации.
Заболевания пищевода. Некоторые заболевания пищевода могут вызвать нарушение глотания и, следовательно, дискомфорт в грудной клетке. Спазм пищевода может быть причиной боли в груди. У пациентов с этим заболеванием мышцы, в норме продвигающие пищу по пищеводу, работают некоординировано. Поскольку спазм пищевода может проходить после приема нитроглицерина — также, как стенокардия — часто возникают диагностические ошибки. Другое нарушение глотания, известное как ахалазия, также может вызвать боль в грудной клетке. В этом случае клапан в нижней трети пищевода не открывается как должно и не пропускает пищу в желудок. Она остается в пищеводе, вызывая неприятные ощущения, боль и изжогу.
Опоясывающий лишай. Эта инфекция, вызываемая вирусом герпеса и поражающая нервные окончания, может быть причиной сильнейших болей в грудной клетке. Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение — постгерпетическую невралгию -причину длительных болей и повышенной кожной чувствительности.
Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут быть причиной болей в верхней части живота, отдающих в область сердца. Поскольку боль в грудной клетке может быть следствием множества различных причин, не занимайтесь самодиагностикой и самолечением и не игнорируйте сильные и продолжительные боли. Причина Вашейболи может быть не так серьезна — но для того, чтобы ее установить, необходимо обратиться к специалистам.
Когда необходимо обратиться ко врачу?
Если Вы почувствовали острую, необъяснимую и длительную боль в грудной клетке, возможно, в сочетании с другими симптомами (таким, как одышка) или боль, отдающую в одну или обе руки. Под лопатку -необходимо срочно обратиться ко врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем.
Под лопатку -необходимо срочно обратиться ко врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем.
Диагностика
Боль в области сердца — не всегда сигнализирует о заболевании сердца. Методы, которые могут помочь определить причину боли, включают: (Электрокардиография(ЭКГ)) Этот метод помогает врачу поставить диагноз заболевания сердца. Он записывает электрическую активность сердца через электроды, накладываемые на кожу. Импульсы сердца записываются как «зубцы». Поскольку поврежденная мышца сердца не может проводить электрические импульсы нормально, ЭКГ может показать, что у пациента имеется заболевание сердца.
Анализы крови. Ваш врач может назначить Вам тесты для определения повышенного уровня некоторых ферментов. Повреждение сердечных клеток при инфаркте миокарда приводит к высвобождению этих ферментов и поступлению их в кровеносное русло. Сцинтиграфия миокарда. Этот метод помогает врачам установить «сердечную причину» болей, например. Сужение коронарных артерий. Небольшое количество радиоактивного вещества (например, таллия) вводится в кровяное русло. Специальные камеры улавливают радиоактивное вещество и отслеживают его прохождение через сердцеи легкие.
Сужение коронарных артерий. Небольшое количество радиоактивного вещества (например, таллия) вводится в кровяное русло. Специальные камеры улавливают радиоактивное вещество и отслеживают его прохождение через сердцеи легкие.
(Ангиография) Этот тест помогает увидеть артерии сердца и существующие в них препятствия. Жидкое контрастное вещество вводится в артерии сердца по специальному катетеру — длинной полой трубке, которая проводится к сердцу через артерию (обычно бедренную). С помощью рентгеновских лучей артерии становятся видимыми. (Эхокардиография (ЭХО КГ)) Этот метод использует ультразвуковые волны дляполучения изображения работающего сердца.
Электронно-лучевая томография (ЭЛТ). Этот уникальный метод позволяет путем выявления микрокальцинатов в стенке коронарных артерий обнаружить ранние стадии развития коронарной болезни сердца еще до появления симптомов.
Магнитно-резонансная томография позвоночника позволит установить причину боли в грудной клетке, если она обусловлена ущемлением нервных корешков или наличием грыж межпозвонковых дисков.
*Использовались материалы сайта www.corallcenter.ru
Больница скорой медицинской помощи Новотроицка
Заведующий кардиологическим отделением
Яковлев Алексей Валерьевич
В начале напряженного рабочего дня или посреди ночи Вы внезапно почувствовали боль в груди. Болит ли у Вас именно сердце? Нужно ли Вам срочно в больницу?
Боль в области сердца — одна из самых частых причин обращения людей за скорой помощью. Так, ежегодно, несколько миллионов людей обращаются с этим симптомом за экстренной медицинской помощью. «Боли в сердце» это неточное определение. Оно используется для описания любой боли, давления, сжатия, удушья, онемения или любого другого дискомфорта в груди, шее или верхней части живота, и часто ассоциируется с болью в челюсти, головы, или руки. Такое состояние может длиться от мгновения, секунды, до нескольких дней или недель, может происходить часто или редко, и может приходить нерегулярно или предсказуемо.
Боль в области сердца — не всегда боль в сердце. Часто она не связана с сердечными проблемами. Однако если Вы испытываете боль в груди и не знаете о состоянии своей сердечнососудистой системы — проблема может оказаться серьезной и стоит потратить время для выяснения причины болей.
Причины
Боль в области сердца может быть очень разной. Ее не всегда можно описать. Боль может ощущаться как несильное жжение или как сильнейший удар. Поскольку Вы не всегда можете определить причину боли самостоятельно, не нужно тратить время на самолечение, особенно, если Вы относитесь к так называемой «группе риска» сердечных заболеваний (смотри ниже). Боль в области сердца имеет множество причин, в том числе требующих пристального внимания. Причины болей могут быть разделены на 2 больших категории — «сердечные» и «не сердечные».
«Сердечные» причины
Инфаркт миокарда — тромб, блокирующий движение крови в артериях сердца может быть причиной давящих, сжимающих болей в груди, длящихся более нескольких минут.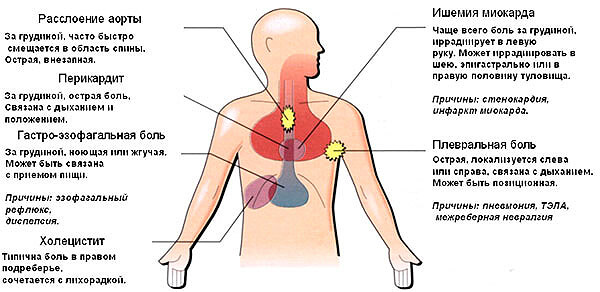 Боль может отдавать (иррадиировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
Боль может отдавать (иррадиировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
Стенокардия. С годами в артериях Вашего сердца могут образовываться жировые бляшки, ограничивающие поступление крови к мышце сердца, особенно во время физической нагрузки. Именно ограничение кровотока по артериям сердца является причиной приступов болей в груди — стенокардии. Стенокардия часто описывается людьми как чувство сдавления или сжатия в грудной клетке. Она обычно возникает во время физической нагрузки или стресса. Боль обычно длится около минуты и прекращается в покое.
Другие сердечные причины. Другие причины, которые могут проявляться болью в груди, включают воспаление сердечной сорочки (перикардит), чаще всего возникающий из-за вирусной инфекции. Боли при перикардите носят чаще всего острый, колющий характер. Также может наблюдаться лихорадка и недомогание. Реже причиной боли может быть расслоение аорты — главной артерии Вашего тела. Внутренний слой этой артерии может отделяться под давлением крови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
Внутренний слой этой артерии может отделяться под давлением крови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
Пролапс митрального клапана так же может служить источником боли разнообразного характера в области сердца особенно на фоне вегето-сосудистой дистонии.
«Несердечные» причины
Прекордиальный синдром. Бывает, когда вдыхаешь, появляется неприятное ощущение боли в сердце. Напряжение нарастает и, кажется, что сейчас внутри что-нибудь лопнет. Боль может заставить перевести дыхание, может заставить не дышать. В это время стараешься не двигаться и по возможности делать короткие вдохи, а когда уже все равно, делаешь резкий вдох, и боль в сердце неожиданно проходит. Многие люди ошибочно полагают, что у них случился сердечный приступ. Но хоть боль и сильная, и, кажется, что болит сердце, но на самом деле боль никак не связана с сердцем. Прекордиальный синдром является наиболее распространенной причиной повторяющихся болей в грудной области. Чаще всего наблюдается у детей и подростков, но иногда сохраняется и в зрелом возрасте. Боль возникает очень неожиданно и так же неожиданно проходит. Кажется, что эта чрезвычайно острая боль усугубляется глубоким дыханием и резкими движениями. Но это всего лишь ощущения. Боль обычно длится от 30 секунд до 3 минут, прежде чем исчезнуть. Иногда боль внезапно исчезают после глубокого вдоха или резкого движения. После того, как острая боль прошла, может возникнуть ощущение тупой боли в области сердца. Болевые атаки могут происходить достаточно часто, иногда несколько раз в день. Они не зависят от состояния стресса, времени суток и характера вашей деятельности. Врачи не нашли взаимосвязь между прекордиальным синдромом и тяжёлой физической нагрузкой. Но некоторые врачи считают, что позы, затрудняющие дыхание могут стать причиной очередных болей в области сердца. В настоящее время врачи и исследователи не знают, что вызывает боль, связанную с прекордиальным синдромом.
Прекордиальный синдром является наиболее распространенной причиной повторяющихся болей в грудной области. Чаще всего наблюдается у детей и подростков, но иногда сохраняется и в зрелом возрасте. Боль возникает очень неожиданно и так же неожиданно проходит. Кажется, что эта чрезвычайно острая боль усугубляется глубоким дыханием и резкими движениями. Но это всего лишь ощущения. Боль обычно длится от 30 секунд до 3 минут, прежде чем исчезнуть. Иногда боль внезапно исчезают после глубокого вдоха или резкого движения. После того, как острая боль прошла, может возникнуть ощущение тупой боли в области сердца. Болевые атаки могут происходить достаточно часто, иногда несколько раз в день. Они не зависят от состояния стресса, времени суток и характера вашей деятельности. Врачи не нашли взаимосвязь между прекордиальным синдромом и тяжёлой физической нагрузкой. Но некоторые врачи считают, что позы, затрудняющие дыхание могут стать причиной очередных болей в области сердца. В настоящее время врачи и исследователи не знают, что вызывает боль, связанную с прекордиальным синдромом.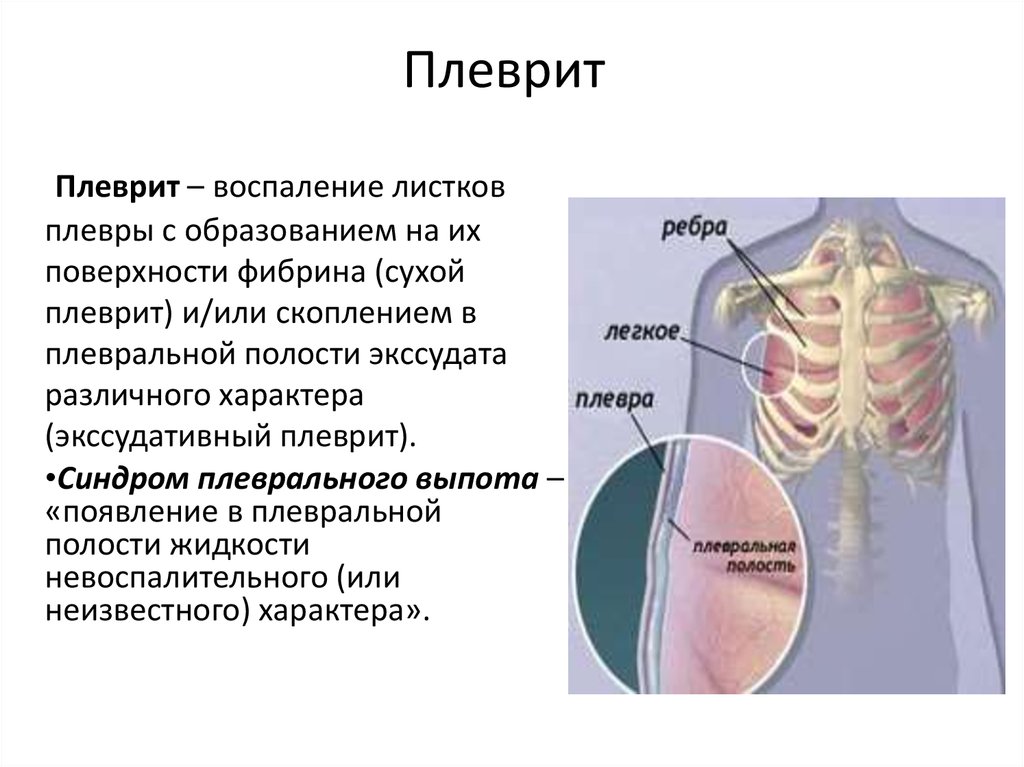 Наиболее распространено мнение о том, что боль является результатом защемления нерва.
Наиболее распространено мнение о том, что боль является результатом защемления нерва.
Хотя врачи не уверены в истинных причинах прекордиального синдрома, они уверены, что это заболевание не представляет никакой опасности. Прекордиальный синдром – это не повод для тревоги.
Итак, перечислим основные характеристики прекордиального синдрома:
Что делать, если при вдохе болит сердце? Расслабьтесь, прекордиальный синдром абсолютно безвреден и не требует специального лечения. Болевые атаки, как правило, возникают до 20-летнего возраста. И с каждым годом напоминают ос себе всё реже. Часто, глубокий вдох останавливает боль. Но большинство предпочитают поверхностное дыхание, пока боль не отступит сама по себе.
Болевые атаки, как правило, возникают до 20-летнего возраста. И с каждым годом напоминают ос себе всё реже. Часто, глубокий вдох останавливает боль. Но большинство предпочитают поверхностное дыхание, пока боль не отступит сама по себе.
Изжога. Кислый желудочный сок, попадающий из желудка в пищевод (трубку, соединяющую ротовую полость с желудком), может быть причиной изжоги — мучительного жгучего ощущения в груди. Часто она сочетается с кислым вкусом и отрыжкой. Боли в грудной клетке при изжоге обычно связаны с приемом пищи и могут длиться часами. Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Панические атаки. Если Вы испытываете приступы беспричинного страха, сочетающиеся с болью в грудной клетке, учащенным сердцебиением, гипервентиляцией (учащенным дыханием) и обильным потоотделением, Вы можете страдать «паническими атаками» — своеобразной формой нарушения функции вегетативной нервной системы.
Хронический и острый стресс на работе и дома. Как результат — бессонница, состояние тревоги и даже боли в области сердца, мешающие жить и работать, да и просто пугающие.
Как результат — бессонница, состояние тревоги и даже боли в области сердца, мешающие жить и работать, да и просто пугающие.
Плеврит. Острая, ограниченная боль в груди, усиливающаяся при вдохе или кашле, может быть признаком плеврита. Боль возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие. Плеврит может возникать при различных заболеваниях, но чаще всего — при пневмонии.
Синдром Титце. При определенных условиях хрящевые части ребер, особенно хрящи, прикрепляющиеся к грудине, могут воспаляться. Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступ стенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого!
Остеохондроз шейного и грудного отделов позвоночника приводит к так называемой вертеброгенной кардиалгии, которая напоминает стенокардию. При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки. Может отмечаться иррадиация в руки, межлопаточную область. Боль усиливается или ослабевает при изменении положения тела, поворотах головы, движениях рук. Диагноз можно подтвердить, проведя МРТ позвоночника.
При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки. Может отмечаться иррадиация в руки, межлопаточную область. Боль усиливается или ослабевает при изменении положения тела, поворотах головы, движениях рук. Диагноз можно подтвердить, проведя МРТ позвоночника.
Повреждения ребер и ущемление нервов. Ушибы и переломы ребер, также как и ущемление нервных корешков, могут быть причиной боли, иногда очень сильной. Межрёберная невралгия. Основным симптомом этого заболевания является боль в области груди, затрудняющая дыхание или вызывающая неудобство. Межрёберная невралгия чаще всего вызывает боль в левой части груди. Эта форма невралгии чаще встречается у женщин, чем у мужчин. Межрёберная невралгия может быть ошибочно принята за плеврит или другие воспалительные процессы в лёгких.
Невралгия – это термин, используемый, для того чтобы выразить боль различного характера нервной ткани, в которой нет каких-либо структурных изменений. Невралгическая боль непостоянна, в некоторых случаях она как будто гуляет по грудной клетке, перемещаясь с места на место. Невралгия, как правило, характеризуется тупой болью с периодическими обострениями. Расширение грудной клетки при глубоком дыхании усугубляет боль. Клиническими проявлениями этого заболевания являются частые боли в одном или нескольких межреберных промежутках. При кашле или во время глубокого дыхания боли в сердце усиливаются, они похожи на резкие покалывания в области груди. Чаще всего межрёберная невралгия встречается у женщин с ослабленной нервной системой, которые знают не понаслышке, что такое депрессия и стресс. Сложно составить полный список симптомов этого заболевания. Кроме того, признаки и симптомы межрёберной невралгии могут варьироваться в зависимости от индивидуальных особенностей каждого пациента. Только врач может поставить диагноз!
Невралгическая боль непостоянна, в некоторых случаях она как будто гуляет по грудной клетке, перемещаясь с места на место. Невралгия, как правило, характеризуется тупой болью с периодическими обострениями. Расширение грудной клетки при глубоком дыхании усугубляет боль. Клиническими проявлениями этого заболевания являются частые боли в одном или нескольких межреберных промежутках. При кашле или во время глубокого дыхания боли в сердце усиливаются, они похожи на резкие покалывания в области груди. Чаще всего межрёберная невралгия встречается у женщин с ослабленной нервной системой, которые знают не понаслышке, что такое депрессия и стресс. Сложно составить полный список симптомов этого заболевания. Кроме того, признаки и симптомы межрёберной невралгии могут варьироваться в зависимости от индивидуальных особенностей каждого пациента. Только врач может поставить диагноз!
Основные симптомы межрёберной невралгии:

Наличие всех перечисленных симптомов для постановки диагноза не обязательно. Согласитесь, симптомы достаточно серьёзные. Именно поэтому так важно обратиться к специалисту при первых же признаках межрёберной невралгии.
Эмболия легочной артерии. Этот вид эмболии развивается, когда тромб попадает в легочную артерию, блокируя поступление крови к сердцу. Симптомы этого жизнеугрожающего состояния могут включать внезапную, резкую боль в груди, возникающую или усиливающуюся при глубоком дыхании или кашле. Другие симптомы — одышка, сердцебиение, чувство тревоги, потеря сознания.
Другие заболевания легких. Пневмоторакс (спавшееся легкое), высокое давление в сосудах, снабжающих легкие (легочная гипертензия) и тяжелая бронхиальная астма также могут проявляться болью в грудной клетке. Заболевания мышц. Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия, может быть причиной постоянной боли в грудной клетке.
Заболевания мышц. Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия, может быть причиной постоянной боли в грудной клетке.
Заболевания пищевода. Некоторые заболевания пищевода могут вызвать нарушение глотания и, следовательно, дискомфорт в грудной клетке. Спазм пищевода может быть причиной боли в груди. У пациентов с этим заболеванием мышцы, в норме продвигающие пищу по пищеводу, работают нескоординировано. Поскольку спазм пищевода может проходить после приема нитроглицерина — также, как стенокардия — часто возникают диагностические ошибки. Другое нарушение глотания, известное как ахалазия, также может вызвать боль в грудной клетке. В этом случае клапан в нижней трети пищевода не открывается как должно и не пропускает пищу в желудок. Она остается в пищеводе, вызывая неприятные ощущения, боль и изжогу.
Опоясывающий лишай. Эта инфекция, вызываемая вирусом герпеса и поражающая нервные окончания, может быть причиной сильнейших болей в грудной клетке. Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение — постгерпетическую невралгию — причину длительных болей и повышенной кожной чувствительности.
Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение — постгерпетическую невралгию — причину длительных болей и повышенной кожной чувствительности.
Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут быть причиной болей в верхней части живота, отдающих в область сердца.
Поскольку боль в грудной клетке может быть следствием множества различных причин, не занимайтесь самодиагностикой и самолечением и не игнорируйте сильные и продолжительные боли. Причина Вашей боли может быть не так серьезна — но для того, чтобы ее установить, необходимо обратиться к специалистам.
Когда необходимо обратиться к врачу?
Важно принять во внимание следующие факторы, повышающие вероятность возникновения чрезвычайных ситуаций при боли в сердце:
Если Вы почувствовали острую, необъяснимую и длительную боль в грудной клетке, возможно, в сочетании с другими симптомами (таким, как одышка) или боль, отдающую в одну или обе руки, под лопатку — необходимо срочно обратиться к врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем. Будьте здоровы!
Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем. Будьте здоровы!
Нарушение глотания
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение глотания — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушение акта глотания, или дисфагия, обусловлено невозможностью проведения пищевого комка, сформированного в полости рта, через ротоглоточную или глоточно-пищеводную часть в желудок.
Следует различать истинную дисфагию и псевдодисфагию, которая проявляется ощущением комка в горле, но не сопровождается нарушением глотательного акта.
Процесс глотания регулируется нервным центром, который расположен в продолговатом мозге, поэтому поражение мозговых структур ведет к нарушению глотательного рефлекса. В акте глотания участвуют мышцы ротоглотки и пищевода, патология которых также приводит к дисфагии.
Разновидности нарушения глотания
Нарушение глотания является, как правило, симптомом желудочно-кишечных, онкологических или неврологических заболеваний.
Акт глотания состоит из трех фаз: ротовой (осуществляется произвольно), глоточной (осуществляется рефлекторно) и пищеводной (осуществляется также рефлекторно). В зависимости от того, на каком этапе возникает трудность проглатывания, можно говорить о причине этого явления. В некоторых случаях затруднение глотания вызвано нарушением акта глотания в сочетании с болезненностью (одинофагия). Иногда бывает ощущение, что при проглатывании в горле застревает комок, в остальное время такой жалобы не возникает./mir/3/1big.png) При некоторых заболеваниях развивается страх глотания (фагофобия), человек боится поперхнуться, чувствует, что не может проглотить пищу. Такое состояние может возникнуть при тревожно-мнительных расстройствах, истерии, предшествующих негативных случаях. Некоторые люди могут ощущать процесс прохождения пищи по пищеводу. Однако такая чувствительность не связана с задержкой пищи в пищеводе или с его закупоркой. Иногда пациенты жалуются на трудности глотания, хотя на самом деле у них переполнен желудок после приема пищи, особенно когда торопливой еде сопутствует заглатывание воздуха.
При некоторых заболеваниях развивается страх глотания (фагофобия), человек боится поперхнуться, чувствует, что не может проглотить пищу. Такое состояние может возникнуть при тревожно-мнительных расстройствах, истерии, предшествующих негативных случаях. Некоторые люди могут ощущать процесс прохождения пищи по пищеводу. Однако такая чувствительность не связана с задержкой пищи в пищеводе или с его закупоркой. Иногда пациенты жалуются на трудности глотания, хотя на самом деле у них переполнен желудок после приема пищи, особенно когда торопливой еде сопутствует заглатывание воздуха.
В зависимости от причины, которая не позволяет пище попасть в желудок, различают функциональную и органическую дисфагию. Функциональное нарушение акта глотания обусловлено расстройством сокращения и расслабления мышц верхнего пищеводного сфинктера либо ротоглотки и пищевода вследствие нарушения нервной регуляции. Возможна также органическая причина расстройства акта глотания из-за механического препятствия или сужения в области ротоглотки или пищевода.
Возможные причины нарушения глотания
Одной из ведущих причин нарушения глотания являются последствия инсульта.
Клинически проявления нарушения глотания в данном случае включают поперхивание или кашель при приеме пищи; слюнотечение; накапливание пищи за щекой или ее выпадение изо рта, затруднение при приеме таблетированных лекарственных средств.
Дисфагия служит также симптомом болезни Паркинсона и выявляется почти у половины пациентов.
Дегенеративные процессы в центральной нервной системе в конечном итоге приводят к поражению мышц ротоглотки, что сопровождается нарушением глотания и речи. Симптом чаще проявляется на поздних стадиях развития болезни.
К нарушению акта глотания приводит дискинезия пищевода, которая может сопровождаться атонией и параличом либо спазмом пищевода (эзофагоспазм).
К атонии пищевода могут приводить поражения головного мозга при травмах головы, кровоизлияниях или опухолях мозга и нарушение работы вегетативной нервной системы при системных заболеваниях (системной склеродермии, миастении и др. ).
).
Как правило, при этом ведущими клиническими признаками выступают симптомы основного заболевания. При системной склеродермии поражаются соединительные ткани с вовлечением в патологический процесс кожи, опорно-двигательного аппарата и внутренних органов. Пищевод при этой патологии поражается чаще, чем другие органы, что проявляется затруднением глотания. Дисфагия при миастении (мышечная слабость) часто бывает единственным симптомом заболевания и проявляется затруднением глотания сухой и плохо пережеванной пищи, особенно в положении лежа.
Другой причиной дискинезии пищевода является дисфагия спастического характера (эзофагоспазм), которая возникает вследствие психоэмоционального стресса у пациентов с эзофагитом, язвенной болезнью желудка и т. д. Кроме того, эзофагоспазм развивается при заболеваниях, которые сопровождаются общим судорожным синдромом (эпилепсия).
Клинически спазм пищевода проявляется загрудинными болями и нарушением глотания.
К числу довольно редких причин нарушения глотания относится ахалазия кардии. При этом заболевании поражаются межмышечные нервные сплетения, что приводит к невозможности расслабления нижнего пищеводного сфинктера и перистальтике пищевода. Нарушение тонуса пищевода при этом сопровождается дисфагией, рвотой и болью в момент проглатывания пищи.
Сократительная функция пищевода нарушается при дисфункции верхнего пищеводного сфинктера, окулофарингеальной мышечной дистрофии (наследственное заболевание, при котором поражаются мышцы лица и головы). В этих случаях дисфагия вызвана поражением нервно-мышечной ткани пищевода, которое сопровождается слабостью мышц.
Органические причины нарушения глотания включают, прежде всего, новообразования головы, шеи, пищевода и средостения. Поскольку анатомическое пространство средостения ограничено, опухоли, разрастаясь, могут сдавливать венозные стволы, что сопровождается развитием синдрома верхней полой вены (нарушением оттока венозной крови от верхней части тела). Сдавление трахеи и пищевода переполненным венозным стволом может сопровождаться симптомами удушья и дисфагии.
Сдавление трахеи и пищевода переполненным венозным стволом может сопровождаться симптомами удушья и дисфагии.
Одной из частых причин нарушения акта глотания служит появление дивертикулов пищевода – мешковидных выпячиваний стенок пищевода в сторону средостения. При этом возникают першение, повышенное слюноотделение и ощущение комка в горле.
Нарушение проходимости пищевода, которое вызывает дисфагию, может развиваться при инфекционных процессах в пищеводе или ротоглотке (например, при ангинах, абсцессах и флегмонах), а также при туберкулезе вследствие рубцового сужения пищевода.
Тиреомегалия (увеличение щитовидной железы) также может приводить к нарушению акта глотания вследствие сдавления пищевода, однако этот процесс наблюдается лишь на поздней стадии развития заболевания.
На фоне психосоматических нарушений, истерий возможно возникновение психогенной дисфагии, которую сопровождают другие неврологические симптомы (псевдозаикание, «ком в горле» и др. ).
).
К каким врачам обращаться?
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода могут возникать у детей первого года жизни.
Появление первых симптомов расстройства пищеварения – срыгивания, внезапной рвоты неизмененной пищей сразу после еды, боли при глотании – требует немедленного обращения к педиатру. Если такие симптомы в течение длительного времени (более месяца) выявляются у взрослого, необходимо в обязательном порядке посетить терапевта. По результатам осмотра терапевт может дать направление к гастроэнтерологу или онкологу для обследования желудочно-кишечного тракта. При неврологических нарушениях, сопутствующих дисфагии, необходимо обратиться к неврологу или психотерапевту.Диагностика и обследования
Поставить предварительный диагноз можно уже после тщательного опроса пациента. При этом обращают внимание на длительность дисфагии и характер ее течения. Например, эзофагит сопровождается, как правило, кратковременной дисфагией. Быстрая и неуклонно прогрессирующая симптоматика затруднения глотания характерна для рака пищевода. При доброкачественных сужениях пищевода (стриктурах, опухолях) дисфагия характеризуется периодичностью и возникает чаще при глотании твердой пищи. При функциональной дисфагии вследствие таких заболеваний, как ахалазия кардии или эзофагоспазм, затруднено проглатывание как твердой, так и жидкой пищи.
Например, эзофагит сопровождается, как правило, кратковременной дисфагией. Быстрая и неуклонно прогрессирующая симптоматика затруднения глотания характерна для рака пищевода. При доброкачественных сужениях пищевода (стриктурах, опухолях) дисфагия характеризуется периодичностью и возникает чаще при глотании твердой пищи. При функциональной дисфагии вследствие таких заболеваний, как ахалазия кардии или эзофагоспазм, затруднено проглатывание как твердой, так и жидкой пищи.
У пациентов с системной склеродермией характерным признаком является поражение коже. О неврологической природе дисфагии свидетельствуют такие симптомы, как ухудшение речи, охриплость голоса, атрофия языка, а также признаки нервно-мышечных поражений. Для выявления заболеваний, которые способны нарушить поступление пищи в пищевод, исследуют полость рта и глотки.
Для выявления дисфункции мышц рта и глотки, а также органических изменений выполняют рентгеноскопию с сульфатом бария и пищеводную манометрию; компьютерную томографию гортани.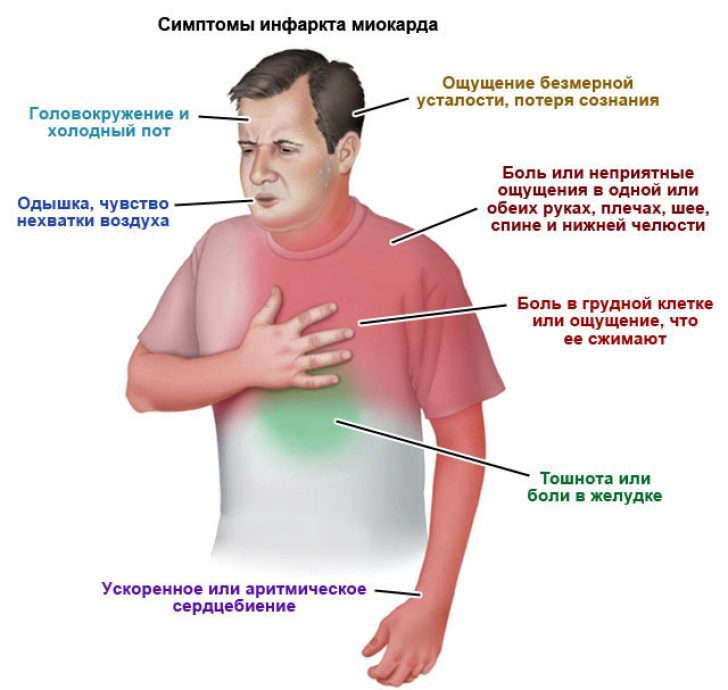
Осторожно: грудной остеохондроз — Управление здравоохранения Тамбовской области
Грудной остеохондроз встречается реже других видов болезни — шейного и поясничного остеохондроза из-за наименьшей подвижности и наибольшей защищенности благодаря мышцам и ребрам. Однако, если вовремя не обратить внимание на это заболевание, оно может привести к серьезным последствиям. Специалисты врачебно-физкультурного диспансера Тамбовской области подробно рассказали о том, как распознать грудной остеохондроз, а также о мерах профилактики данного недуга.
Признаки грудного остеохондроза:
1. боль в груди, усиливающаяся по ночам, при долгом нахождении в одном положении тела, при переохлаждении, при наклонах в сторону и поворотах, при большой физической нагрузке;
2. межлопаточная боль, когда поднимается правая или левая руки;
3. боль усиливается при глубоком дыхании;
4. боль между рёбрами во время ходьбы;
5. ощущение сдавливания груди и спины.
Боль при обострении болезни может длиться несколько недель.
Выделяют дополнительные симптомы грудного остеохондроза:
— немеют отдельные участки кожи;
— холод в ногах, иногда жжение и зуд;
— шелушится кожа, ломаются ногти;
— боли в области глотки и пищевода;
— плохо работают органы пищеварения.
У грудного остеохондроза есть два симптома — дорсаго и дорсалгия.
Дорсаго — это резкая острая боль в груди. Возникает после монотонной работы в одной и той же позе. Когда случается приступ, становится трудно дышать, и если вращается верхняя часть тела, боль усиливается.
Дорсалгия — не сильная боль в области поражённых межпозвоночных дисков, начинается постепенно и продолжается до 2-3 недель. Ощущения боли усиливаются, когда глубокое дыхание, ночью и может не хватать воздуха. Проходит после короткой ходьбы.
Причины остеохондроза грудного:
— компьютерная работа;
— частое вождение автомобиля;
— полученные травмы позвоночника;
— слабые мышцами спины;
— сколиоз и другие нарушения осанки.
Чем опасен грудной остеохондроз:
Если лечение не своевременное и неправильное, то остеохондроз грудного отдела может вызвать следующие болезни:
— протрузию и грыжу грудного отдела позвоночника;
— компрессию спинного мозга;
— проблемы с сердцем, кишечником, печенью, почками и поджелудочной железой;
— нарушения в двенадцатипёрстной кишке, перистальтику кишечника, дискинезию желчного пузыря;
— межрёберную невралгию — сдавливание или раздражение межрёберных нервов.
С чем можно спутать остеохондроз грудной клетки
Из-за разнообразия симптомов его легко перепутать со следующими заболеваниями:
— стенокардией, инфарктом. Отличие: после приёма сердечных лекарств боли в груди не проходят, кардиограмма пациента в норме;
— аппендицитом, холециститом, почечной коликой;
— гастритом, язвой, колитом;
— патологией молочных желёз;
— пневмонией. Воспаление лёгких отличает от остеохондроза кашель, одышка и повышенная температура.
Профилактика грудного остеохондроза
Рекомендуем для профилактики болезни:
— в течение дня на 40-50 минут прилечь — снимает нагрузку с позвоночника;
— менять позу каждые 2 часа, вставайте со стула, делать 2-4 наклона в разные стороны, потянуться, расправить плечи, если работа сидячая;
— желательно заняться водными видами спорта: плаванием, дайвингом, аквааэробикой;
— стараться не переохлаждаться, сохранять спину в тепле;
— регулярно делать упражнения лечебной физкультуры (ЛФК).
ЛФК — это эффективный способ сформировать сильный мышечный корсет, благодаря которому в дальнейшем можно избежать рецидивов болезни. Можно повысить подвижность грудного отдела позвоночника, увеличить амплитуду движений в суставах: как в межпозвоночных, так и в реберно-позвоночных;
обеспечить правильное глубокое дыхание; разработать и укрепить мышцы плечевого пояса; укрепить мышцы спины, восстановить физиологические изгибы и сформировать правильную осанку, благодаря этому сокращается нагрузка на позвоночник и межпозвонковые диски; устранить скованность глубоких мышц спины; укрепить дыхательные мышцы; улучшить вентиляцию легких; предупредить возможные осложнения.
ЛФК влияет на улучшение легочной вентиляции — это очень важно для пациентов, которые боятся глубоко вдохнуть, так как глубокий вдох провоцирует сильную боль в спине. Наличие подобной связи заставляет больных постепенно снижать глубину входа получается гиповентиляция (недостаточная вентиляция) нижних отделов легких, что может спровоцировать развитие пневмонии и ряда других легочных патологий.
ЛФК чрезвычайно положительно влияет на течение заболевания.
Все права на материалы и новости, опубликованные на сайте Управления здравоохранения Тамбовской области, охраняются в соответствии с законодательством РФ. Допускается цитирование с обязательной прямой ссылкой на Управление здравоохранения Тамбовской области.
Боль в области сердца — виды проблем, имеющих такой симптом
Если появилась боль в области сердца, это может вовсе не обозначать наличие острой сердечной недостаточности или инфаркта миокарда. Часто эти симптомы характерны для ряда заболеваний, связанных с позвоночником либо грудной клеткой. Поэтому следует отличать симптомы чисто сердечной боли от остальных, чтобы не медлить с неотложной помощью.
Причины появления сердечных болей
Острая ноющая боль в области сердца возникает в человека независимо от возраста, условий и обстоятельств. При этом не каждая из них может свидетельствовать о проблемах с сердцем. В зависимости от механизма образования все грудные боли можно подразделить на сердечные и несердечной этиологии.
Колющая боль в области сердца может возникать в силу разных причин, при болезнях иных органов с иррадиацией болевого синдрома в грудную клетку.
- Заболеваниях нервно-мышечной системы:
- Грудного остеохондроза;
- Боли в шейном отделе позвоночника;
- Миалгиях;
- Межреберной невралгии.
- Патологиях крупных сосудов:
- Аневризме аорты;
- Эмболии легочной артерии.
- При патологии системы пищеварения:
- При болезнях желудка и изжоге;
- Поджелудочной железы;
- Пищевода;
- Желчного пузыря.
- Болезнях дыхательной системы:
- Бронхиальной астме;
- Пневматораксе;
- Пневмонии;
- Плевритах;
- Туберкулезе.
- Болезни нервной системы:
- Вегетососудистые дистонии;
- Приступы панических атак.

- Заболевания вирусной этиологии:
- Опоясывающий лишай.
Если при боли в области сердца давит и отдает в левую руку и мизинец, так может проявляться стенокардия. Острый болевой синдром развивается при инфаркте миокарда, тупая боль характеризует хроническую ишемическую болезнь сердца.
Какие симптомы болей при разных болезнях?
Нередко боль в области сердца при вдохе относят к чисто сердечным заболеваниям, даже не подозревая, что настоящая причина кроется совершенно в другом. Как проявляется болевой синдром, зависит от причин и уровня прогрессирования болезни. Так, например, при изжоге также возникают жгучие ощущения в области грудины. Они возникают при поступлении желудочного сока в пищевод. Изжога характеризуется также появлением отрыжки и неприятного кислого привкуса. Эти симптомы появляются после приема пищи, при наклонах тела, в лежачем положении. В этом случае для облегчения назначаются антацидные препараты.
Не всегда при возникновении изжоги и иррадиации боли в области сердца причина кроется в пищеводе.
- Это могут быть симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ), для которой также характерна изжога;
- Спазма пищевода с нарушением работы мышц, что приводит к проблемам с глотанием и продвижением пищи в желудке;
- При ахалазии, эта патология проявляется в нарушении работы клапана между желудком и пищеводом, с задержкой пищи и появлении болевых ощущений в груди.
В зависимости от того, какой характер боли в области сердца, могут диагностировать воспалительные заболевания:
- Желчного пузыря с развитием холецистита;
- Поджелудочной железы и острого проявления панкреатита;
- Желчнокаменной болезни (ЖКБ).
Болезненные симптомы при этих болезнях могут отдаваться в грудную полость и напоминать сердечные боли.
Легочные болезни также могут сопровождаться возникновением острых и тупых болей в грудной клетке.
Эти признаки могут возникать при пневмонии, плеврите, с характерным воспалением соответственно легких и тканей, которые выстилают грудную полость. Для этих болезней свойственно усиление боли при вдохе, появление кашля, повышение температуры до критических значений. Также болезни могут сопровождать друг друга и после пневмонии возникают осложнения, которые проявляются в виде плеврита.
Как помочь при острой боли в сердце?
Не случайно при появлении боли в области сердца, не знают, что делать до приезда врача. Звоните по номеру горячей линии +7 (863) 226-18-17, который лучше ввести заблаговременно в память телефона. Опытные врачи частного медицинского центра «Гармония» помогают в экстренной ситуации и доставляют пациента в стационар. Неотложная медицинская помощь предоставляется в клинике, стационаре и на дому.
До приезда врача следует прекратить двигаться и принять лежачее положение, обязательно вызвать специализированную скорую помощь. Если болит сердце, самолечение может закончиться печально и привести к летальному исходу.
Если болит сердце, самолечение может закончиться печально и привести к летальному исходу.
В случае повышенного или пониженного артериального давления принять таблетку по показаниям. Больному назначают успокоительные капли, корвалол, пустырник, валериану, а также нитроглицерин. Если боль прошла, необходимость в нитроглицерине отпадает, также он противопоказан при пониженном артериальном давлении. Под язык можно положить валидол. Лечение сердечных патологий назначается врачом согласно показаниям.
Какие болезни вызывают болевой синдром в области сердца?
Острый болевой синдром может появляться также при таких легочных заболеваниях, как бронхиальная астма и пневмоторакс. Приступы астмы вызывают болевые ощущения в области всей грудной полости. Не менее тяжелой формой и болезненным состоянием отличается пневмоторакс, при котором воздух проникает извне в грудную полость и легкие могут спадаться с появлением болевого синдрома.
Среди основных причин появления болевых приступов в области грудины входит также патология окололегочных сосудов. Они усиливаются при вдохе с образованием кашля при эмболии легочной артерии, легочной гипертензии с повышением давления в сосудистой системе, снабжающей кровью легкие.
К болезненным сосудистым заболеваниям относится расслаивающая аневризма аорты с характерным поражением крупных сосудов. Это неотложное состояние может представлять угрозу для жизни человека. При этом боль вначале ощущается в области сердца и постепенно перемещается вниз живота. У больного резко понижается давление, возникает тахикардия и он теряет сознание.
Классическим примером появления болевого синдрома в области грудной клетки может являться остеохондроз, который возникает в грудном и шейном отделе позвоночника. Боль напоминает приступы стенокардии с иррадиацией в левую лопатку и руку. Различие заключается в усилении при передвижении, поднятии рук, поворотах головы, наклонах тела.
Резкая колющая боль характерна для межреберной невралгии, синдроме Титце. Она возникает в местах сочленений и промежутков между ребрами и становится более интенсивной при вдохе. Больной не может глубоко вдохнуть воздух, наблюдается поверхностное дыхание. При патологии назначаются сильные противовоспалительные и обезболивающие препараты.
Крайне болезненным состоянием в области сердца отличается воспаление мышечных волокон грудной клетки и спины. Оно напоминает аналогичные острые боли при межреберной невралгии и остеохондрозе.
Не менее болезненным ощущением характеризуется опоясывающий лишай, который возникает в результате заражения организма вирусом герпеса. При этом поражаются нервные окончания, появляются характерные высыпания на коже, которая становится чувствительной, и вся эта клиническая картина сопровождается острыми болями в грудной клетке.
Болевые приступы могут возникать при панических атаках, нервных расстройствах разной этиологии.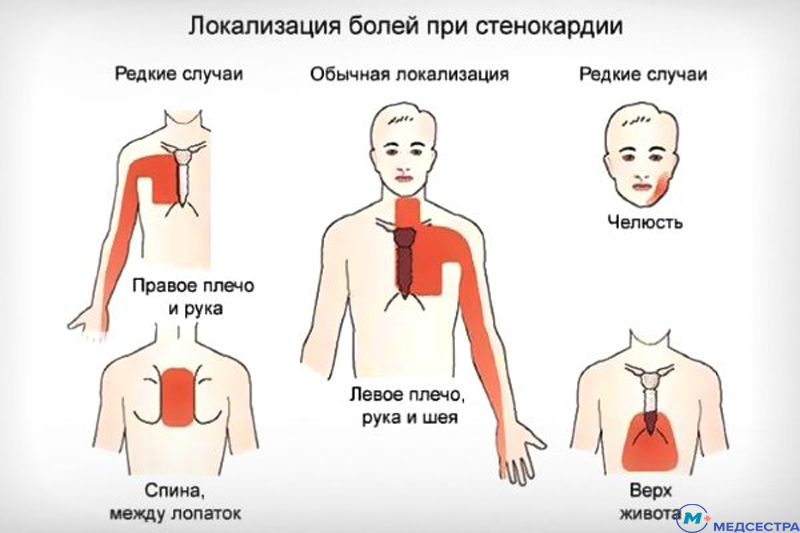 Категория этих больных чаще молодого возраста, с нестабильной нервной системой, с подавленным состоянием после стресса. При этом боль может появляться спонтанно или носить систематический характер.
Категория этих больных чаще молодого возраста, с нестабильной нервной системой, с подавленным состоянием после стресса. При этом боль может появляться спонтанно или носить систематический характер.
Как понять, что болит сердце?
Давящая резкая боль в сердце возникает при стенокардии или «грудной жабе», которая является основным предвестником развития ишемической болезни сердца (ИБС). Она иррадиирует в плечо, в левую руку и мизинец, может отдавать в челюсть. Интенсивность возрастает при нервном напряжении и физических нагрузках. Возникает в результате коронарного спазма сосудов и недостаточном снабжении сердечной мышцы кислородом, вследствие атеросклероза. Боль может исчезать сама по себе после отдыха и покоя.
Среди самых опасных сердечных болезней, связанных с сердечно-сосудистой системой организма, выделяют инфаркт миокарда. Он возникает в результате закупорки (тромбоза) коронарной артерии атеросклеротической бляшкой и прекращения кровоснабжения участка сердечной мышцы.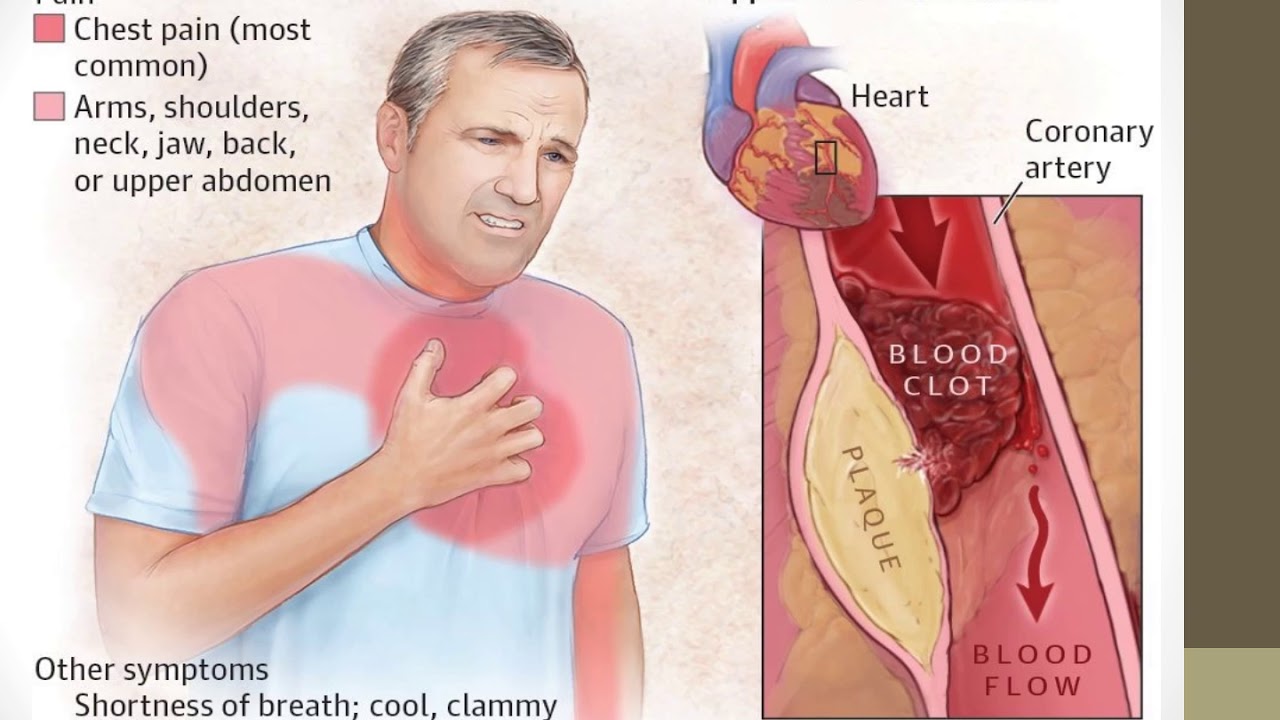 При этом происходит некроз, и часть мышцы отмирает.
При этом происходит некроз, и часть мышцы отмирает.
Боль при инфаркте миокарда вызывает сильную слабость, нехватку воздуха, отдает в левую руку, опоясывает плечо и распространяется под левую лопатку, иногда в шею, челюсть, может образоваться далеко от области сердца. Иногда повышается температура. Человека бросает в холодный пот, начинается одышка, в некоторых случаях тошнота.
Боли за грудиной возникают в случае сердечных патологий воспалительной этиологии, к ним относятся эндокардиты, миокардиты, перикардиты. Они проявляются после перенесенных заболеваний, вызванных вирусными и бактериальными инфекциями.
Как проводится дифференциальная диагностика?
При появлении болей в грудной клетке следует немедленно вызвать врача скорой помощи. До приезда специалиста по возможности снять эмоциональные и физические нагрузки, успокоиться, прилечь и понять характер боли, чтобы правильно уведомить медиков.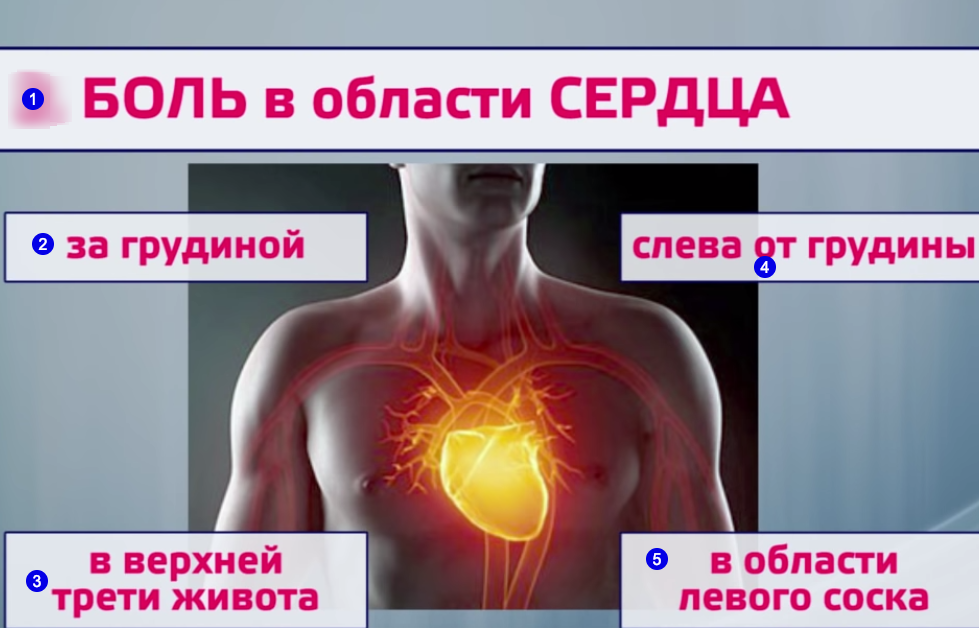
Обследование врача включает консультации в узких специалистов с проведением инструментальных исследований, необходимо сделать электрокардиограмму. Она показывает, как работает сердце, обнаружить признаки инфаркта в зависимости от стадии и локализации.
Врачебная помощь и консультации могут назначаться у разных специалистов, невролога, кардиохирурга, инфекциониста, пульмонолога, хирурга, гастроэнтеролога, психиатра. В случае нервных переживаний может понадобиться помощь психолога.
Инструментальные исследования
Кроме электрокардиограммы (ЭКГ) при сердечной патологии для определения природы происхождения болей могут проводиться разные инструментально-диагностические исследования.
- УЗИ брюшной полости;
- ФЭГДС исследование органов пищеварения;
- УЗИ сердца, легочных сосудов и аорты;
- ФВД, исследование функций внешнего дыхания;
- Рентгенографию грудной клетки;
- КТ, компьютерную томографию;
- МРТ, магнитно-резонансную томографию;
- ЭхоКГ, эхокардиографию и другие.

Какие признаки подтверждают боли в сердце?
Критические состояния вызывают сердечные патологии, которые можно определить при помощи несложных манипуляций. Необходимо понять, усиливается ли боль при вдохе, при подъеме рук, наклоне туловища, можно дли сделать глубокий вдох. Возрастание болевых ощущений может означать наличие межреберной невралгии, остеохондроза.
Боль может усиливаться при физических нагрузках и понижаться в состоянии покоя при возникновении стенокардии напряжения, при недостаточном кровоснабжении сердечной мышцы в активном состоянии.
Сердечные патологии чаще сопровождаются резкой давящей болью, затруднением дыхания, стрессом, дискомфортом в грудной клетке, холодным потом, иррадиацией в левое плечо, руку и под левую лопатку.
Экстренный вызов скорой помощи частного медицинского центра «Гармония» позволяет помочь в неотложных ситуациях, сделать ЭКГ, экспресс-анализ крови на белок тропонин для определения инфаркта миокарда, и доставить пациента в стационар.
Почему я чувствую боль при глотании?
Еда стала для вас очень неприятным переживанием. Каждый раз, когда вы глотаете пищу, у вас возникает резкая боль в груди. Что вызывает эту боль и есть ли способ ее вылечить?
Что такое эзофагит?
Если при глотании у вас возникает боль в груди, возможно, у вас заболевание, называемое эзофагитом. Это воспаление пищевода, мышечной трубки, соединяющей горло с желудком.Эзофагит имеет ряд возможных причин, включая кислотный рефлюкс, инфекции, аллергии и реакции на некоторые лекарства. У вас может возникнуть не только боль при глотании, но и трудности с глотанием, еда может застрять в пищеводе или у вас может появиться изжога. Младенцы с эзофагитом также могут испытывать трудности с кормлением.
Если вы испытываете симптомы в течение более чем нескольких дней и не поправляетесь после приема антацидов, они затрудняют прием пищи или у вас также есть симптомы гриппа, рекомендуется посетить врача.
Однако, если боль длится более нескольких минут, вы думаете, что еда застряла, у вас в анамнезе сердечные заболевания, у вас одышка или у вас сильная рвота, вам нужна неотложная помощь, поскольку они являются признаками более серьезное состояние.
Как лечится эзофагит?
Ваш врач может порекомендовать ряд процедур, основанных на точной причине вашего эзофагита. Если причиной является кислотный рефлюкс, могут помочь безрецептурные антациды.Если причиной является инфекция, могут помочь лекарства. Если причиной является аллергия, может помочь избегание аллергена и прием лекарств. Если это вызвано лекарством, может быть доступен альтернативный препарат.
Рак пищевода
Более серьезно, боль в груди при глотании может быть признаком рака пищевода. Если опухоль достаточно велика, она может ограничивать прохождение пищи мимо нее. Люди с раком пищевода также могут чувствовать, что еда застряла у них в горле, или они могут даже начать подавляться ею.
Самым частым признаком рака пищевода является затруднение глотания. Люди с этим раком могут начать есть меньшие порции пищи или перейти на жидкую диету из-за проблем с глотанием. Другие симптомы включают потерю веса, охриплость голоса, хронический кашель, рвоту и кровотечение из пищевода.
Однако эти симптомы не означают автоматически, что кто-то болен раком. Важно получить диагноз у врача, чтобы определить, что у вас есть.
«Большинство факторов, вызывающих затруднения при глотании, являются доброкачественными», — сказал врач CEENTA ENT Бретт Хевнер, доктор медицины. его нужно оценить ».
Этот блог предназначен только для информационных целей. По конкретным медицинским вопросам обращайтесь к своему врачу. Доктор Хевнер практикует в нашем офисе в Стил-Крик. Чтобы записаться на прием к нему или к любому из наших ЛОР-врачей, позвоните по телефону 704-295-3000.Вы также можете записаться на прием онлайн или через myCEENTAchart.
Боль в груди при глотании: причины, лечение, профилактика
Боль в груди может настораживать. Но что это значит, если вы чувствуете боль в груди при глотании?
Но что это значит, если вы чувствуете боль в груди при глотании?
Боль в груди при глотании может вызывать несколько состояний. Часто присутствуют и другие симптомы, такие как изжога, затрудненное глотание или тошнота. Читайте дальше, чтобы узнать о возможных причинах этой боли, а также о том, как их диагностировать и лечить.
Давайте подробнее рассмотрим наиболее распространенные состояния, которые могут вызывать боль в груди при глотании. Каждое состояние имеет свои специфические симптомы и причины.
ГЭРБ — это когда содержимое вашего желудка возвращается обратно в пищевод. Это может вызвать болезненное ощущение жжения, называемое изжогой, в середине груди. Боль может возникнуть при глотании или вскоре после еды.
Другие симптомы ГЭРБ могут включать:
ГЭРБ может возникнуть, когда кольцеобразная мышца, соединяющая пищевод с желудком (сфинктер), ослабляется.Это позволяет желудочной кислоте или пище поступать из желудка в пищевод. Грыжа пищеводного отверстия диафрагмы также может вызвать ГЭРБ.
Некоторые из потенциальных факторов риска ГЭРБ включают:
- избыточный вес или ожирение
- прием определенных лекарств, таких как:
- беременность
- курение
Эзофагит — это воспаление пищевода. Если не лечить, это состояние может вызвать язвы, рубцы или серьезное сужение пищевода. Это, в свою очередь, может ограничивать работу пищевода.
Эзофагит может вызывать боль в груди, а также болезненное глотание. Дополнительные симптомы могут включать:
Существует множество возможных причин эзофагита, в том числе:
- ГЭРБ
- аллергии
- раздражение от некоторых лекарств, таких как:
- инфекции пищевода, такие как:
грыжа пищеводного отверстия диафрагмы происходит, когда верхняя часть живота выпячивается через небольшое отверстие (перерыв) в диафрагме. Вы можете иметь небольшую грыжу пищеводного отверстия диафрагмы и не знать об этом.Однако более крупные часто вызывают симптомы.
Грыжа пищеводного отверстия диафрагмы может иногда вызывать попадание пищи или желудочного сока в пищевод. Это может вызвать изжогу в груди, часто после глотания или еды.
Другие симптомы грыжи пищеводного отверстия диафрагмы могут включать:
Грыжа пищеводного отверстия диафрагмы может иметь несколько причин, включая возрастные изменения и травмы. Это также может произойти из-за постоянного давления на эту область из-за кашля, рвоты или напряжения во время дефекации.
Также можно родиться с большим перерывом.
Стриктура пищевода — это аномальное сужение пищевода. Поскольку пищевод уже, чем должен быть, стриктура может вызвать боль в груди при глотании.
Другие симптомы могут включать:
- проблемы с глотанием, особенно твердую пищу
- срыгивание
- ощущение, будто что-то застряло в вашем горле
- необъяснимая потеря веса
Доброкачественные или доброкачественные причины стриктуры пищевода могут включать:
- ГЭРБ
- эзофагит
- проглатывание агрессивного химического вещества
- лучевое лечение рака
- с использованием назогастрального зонда в течение длительного периода времени
- процедура или операция на пищеводе
Причинами стриктуры пищевода также могут быть злокачественные (раковые). В этом случае наличие опухоли может заблокировать или защемить пищевод.
В этом случае наличие опухоли может заблокировать или защемить пищевод.
Обычно ваш пищевод сокращается, чтобы продвинуть съеденную пищу вниз, в желудок. Нарушение моторики пищевода возникает, когда эти сокращения нерегулярны или отсутствуют.
Поскольку сокращения не скоординированы, PEMD могут вызывать боль в груди при глотании. В некоторых случаях эту боль можно даже принять за боль в сердце (стенокардию). Другие симптомы могут включать:
- проблемы с глотанием
- регургитацию
- ощущение, будто что-то застряло в горле
Существует несколько различных типов PEMD, например:
- Диффузный спазм пищевода. Эти сокращения пищевода некоординированы и дезорганизованы.
- Пищевод Щелкунчик. Пищевод, также называемый отбойным молотком, сокращается координированно, но очень сильно.
- Ахаласия. Сфинктер, ведущий в желудок, не расслабляется. Ахалазия встречается очень редко.

Причины этих нарушений неясны. Похоже, они связаны с ненормальным функционированием нервов, которые контролируют сокращения гладких мышц пищевода.
Разрыв или перфорация пищевода возникает, когда в пищеводе есть отверстие. Это потенциально может быть опасно для жизни.
Основным симптомом является боль в месте расположения отверстия, которая обычно локализуется в груди или шее. Вы также будете испытывать боль и затруднения при глотании. Другие симптомы включают:
Разрыв пищевода может произойти по нескольким причинам, в том числе:
- медицинские процедуры вокруг горла или груди или с их участием
- травма или травма горла или груди
- сильная рвота
- тяжелое повреждение от ГЭРБ
- проглатывание инородного тела или коррозионного химического вещества
- наличие опухоли в пищеводе или вокруг него
Чтобы определить причину этой боли, врач сначала изучит вашу историю болезни и проведет физическое обследование. Поскольку боль в груди может указывать на такие состояния, как сердечный приступ, они также захотят провести тесты, чтобы исключить сердечное заболевание.
Поскольку боль в груди может указывать на такие состояния, как сердечный приступ, они также захотят провести тесты, чтобы исключить сердечное заболевание.
Когда заболевание сердца исключено, ваш врач может выполнить один или несколько из следующих тестов, чтобы помочь поставить диагноз:
- Эндоскопия. В этой процедуре врач использует небольшую гибкую трубку (эндоскоп) с прикрепленной камерой для наблюдения за пищеводом и желудком.
- Рентген. Рентгеновские лучи могут помочь вашему врачу визуализировать область груди и горла, чтобы проверить наличие повреждений или структурных аномалий.В одном из методов — бариевой ласточке — используется раствор бария для покрытия пищеварительного тракта. Это позволяет легче увидеть любые отклонения от нормы на рентгеновских снимках.
- Биопсия. В некоторых случаях ваш врач может захотеть взять образец ткани для исследования в лаборатории. Это можно сделать во время эндоскопии.

- Манометрия пищевода. В этом тесте используется небольшая трубка для измерения давления сокращений мышц пищевода при глотании. С его помощью можно исследовать различные участки пищевода.
- Мониторинг pH пищевода. Этот тест измеряет pH в пищеводе за период от 24 до 48 часов. Это помогает вашему врачу определить, попадает ли желудочная кислота в пищевод. Монитор можно поместить в пищевод на небольшой тонкой трубке или путем подсоединения беспроводного устройства к пищеводу во время эндоскопии.
Лечение боли в груди при глотании, которое назначит врач, будет зависеть от конкретного состояния, которое ее вызывает.
Лекарства
В зависимости от вашего диагноза врач может назначить лекарства.Некоторые варианты включают:
Процедуры
Некоторые примеры процедур, которые могут помочь уменьшить боль в груди при глотании, включают:
- Расширение. В этой процедуре, которая используется при стриктуре пищевода, в пищевод вводится трубка с маленьким баллоном.
 Затем баллон расширяется, чтобы помочь открыть пищевод.
Затем баллон расширяется, чтобы помочь открыть пищевод. - Инъекция ботулинического токсина. Инъекции ботулотоксина в пищевод могут помочь расслабить мышцы пищевода, подавляя нервные импульсы.
- Установка стента. В тяжелых случаях стриктуры пищевода могут быть помещены временные расширяемые трубки, называемые стентами, чтобы помочь сохранить пищевод открытым.
Хирургия
Хирургия обычно возможна только тогда, когда лечение, такое как лекарства и изменение образа жизни, не помогает облегчить симптомы. Вот некоторые примеры хирургических процедур:
- Фундопликация. Во время этой лапароскопической операции ваш врач зашивает верхнюю часть живота вокруг пищевода.Это сжимает сфинктер, предотвращая отток желудочной кислоты вверх.
- Другие операции при ГЭРБ. Ваш врач также может сузить сфинктер, ведущий от пищевода к желудку, другими способами. Некоторые варианты включают создание тепловых повреждений и использование магнитных шариков.

- Пластика грыжи. Чтобы хирургическим путем восстановить грыжу пищеводного отверстия диафрагмы, врач втянет ваш живот обратно в брюшную полость. Тогда они могут уменьшить ваш перерыв.
- Миотомия. Это включает разрез в мышцах, выстилающих нижнюю часть пищевода, что может ослабить сокращение мышц. Также доступен малоинвазивный вариант этой процедуры.
- Ремонт перфорации. Людям с разрывами пищевода часто требуется хирургическое закрытие отверстия.
В дополнение к лечению, которое прописывает врач, вы также можете предпринять некоторые шаги для облегчения симптомов в домашних условиях. Например, вы можете:
- Принимать лекарства, отпускаемые без рецепта, для облегчения симптомов ГЭРБ.
- Определите продукты, вызывающие у вас симптомы, и исключите их из своего рациона.
- Ограничьте количество потребляемого кофеина и алкоголя.
- Измените свои пищевые привычки.
 Ешьте небольшими порциями чаще и избегайте еды по крайней мере за 2 часа до сна.
Ешьте небольшими порциями чаще и избегайте еды по крайней мере за 2 часа до сна. - Не сутулитесь и не ложитесь сразу после еды.
- Поднимите голову примерно на 6 дюймов, если ночью вас беспокоит изжога.
- Носите свободную одежду, которая меньше давит на живот.
- При необходимости сбросьте вес.
- Бросить курить. Эти приложения могут помочь.
- Проконсультируйтесь с врачом по поводу использования лечебных трав для облегчения изжоги, в том числе солодки, ромашки и вяза.
Не все случаи боли в груди при глотании можно предотвратить. Однако в некоторых случаях вы можете предпринять шаги, чтобы снизить риск. Некоторые из этих шагов включают в себя:
- поддержание умеренного веса
- отказ от курения
- отказ от продуктов и напитков, которые с большей вероятностью вызывают изжогу
- есть небольшие порции во время еды и не есть поздно ночью
- принимать какие-либо лекарства с полный стакан воды
- избегайте действий, которые могут оказывать давление на ваш живот, таких как поднятие тяжестей или напряжение при дефекации
Боль в груди при глотании может быть вызвана различными состояниями, такими как ГЭРБ, эзофагит или грыжа пищеводного отверстия диафрагмы.
Лечение этого типа боли зависит от ее причины. Лечение часто направлено на изменение образа жизни и прием лекарств. Хирургическое вмешательство обычно рекомендуется только в том случае, если более консервативные методы лечения не снимают симптомы.
Важно помнить, что боль в груди иногда может быть признаком неотложной медицинской помощи, например сердечного приступа. Обязательно обратитесь за неотложной помощью при возникновении новой или необъяснимой боли в груди.
Это сердечный приступ или «пищевод щелкунчика»? — Основы здоровья от клиники Кливленда
Возможно, вы никогда не слышали о редком заболевании, которое называется «пищевод щелкунчика» или «пищевод отбойным молотком».”
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Многие врачи с ним тоже не знакомы. Вот почему часто болезненное состояние с ярким названием часто остается незамеченным.
«Пищевод Щелкунчика» может вызвать боль в груди, затрудненное глотание и ощущение, что еда застревает », — отмечает гастроэнтеролог Скотт Габбард, доктор медицины.«Это часто ошибочно принимают за сердечный приступ или кислотный рефлюкс».
Как влияет на глотание
Пищевод «Щелкунчик» или «отбойный молоток» нацелен на гладкие мышцы, которые обычно беспрепятственно перемещают пищу из горла в желудок. Спазм пищевода тоже.
«Считайте эти расстройства родственниками», — говорит доктор Габбард. «Обычно, когда вы глотаете жидкость или твердую пищу, происходит приятное, скоординированное сжатие, движущееся сверху, к середине и снизу пищевода.”
Но в пищеводе с отбойным молотком сокращения мышц слишком сильные. А при спазме пищевода сокращения мышц слишком быстрые.
Новая технология, новое название
Улучшения в манометрии, мышечном тесте, используемом для диагностики обоих состояний, привели к новому названию пищевода щелкунчика.
Более старые двухмерные манометрические снимки показали картину щелкунчика, когда мышцы пищевода сжимаются достаточно сильно, чтобы закрыть пищевод.
Новые трехмерные манометрические записи с высоким разрешением вместо этого выявляют «сильную, повторяющуюся картину сокращений, которые у некоторых пациентов напоминают удары отбойным молотком по всему пищеводу», — говорит д-р.Габбард.
Боль варьируется
Оба состояния могут вызвать достаточно сильную боль в груди, чтобы отправить вас в отделение неотложной помощи — или вообще не вызывать никаких симптомов.
«Когда пациенты жалуются на боль в груди, врачи в первую очередь исключают болезнь сердца», — говорит он. Следующим шагом обычно является верхняя эндоскопия или назначение антирефлюксных препаратов, чтобы выяснить, не является ли проблема кислотным рефлюксом.
Если боль и затруднение глотания не проходят, они часто останавливаются на этом и предполагают, что это спазм пищевода. «Но манометрия — единственный способ диагностировать эти мышечные расстройства», — отмечает доктор Габбард.
«Но манометрия — единственный способ диагностировать эти мышечные расстройства», — отмечает доктор Габбард.
Четыре процедуры
После диагностики пищевода отбойным молотком или спазма пищевода лечение включает расслабление мышц пищевода с использованием:
1. Лекарство . Блокаторы кальциевых каналов расслабляют гладкие мышцы как в артериях, так и в пищеводе. «Прием блокатора кальциевых каналов перед едой помогает примерно 75% пациентов с глотанием», — говорит доктор Габбард.«Но некоторые не переносят лекарство от кровяного давления».
Если боль не проходит, он пропишет трициклический антидепрессант, воздействующий на нервы пищевода.
2. Масло перечной мяты. Для пациентов, которые не хотят принимать лекарства или не реагируют на них, доктор Габбард рекомендует масло мяты перечной.
«Около половины тех, кто не переносит лекарства от кровяного давления, реагируют на масло мяты перечной», — говорит он. «Одно исследование показало, что это помогает при спазме пищевода, поэтому оно также должно помочь от отбойного молотка пищевода.”
«Одно исследование показало, что это помогает при спазме пищевода, поэтому оно также должно помочь от отбойного молотка пищевода.”
3. Ботокс®. Когда лекарства и масло перечной мяты не помогают, следующим шагом являются инъекции ботулотоксина. «В 90% случаев он может остановить отбойный молоток или спазмы, но длится всего около года», — отмечает доктор Габбард.
4. ПОЭМА . В отдельных случаях, когда пациенты, которые реагируют только на ботокс, хотят постоянного решения проблемы, он может порекомендовать новую минимально инвазивную процедуру, называемую пероральной эндоскопической миотомией (ПОЭМ).
Для остановки сокращений в мышце пищевода делается небольшой разрез.«Поэма необратима, поэтому у пациентов больше нет работающих мышц», — отмечает он. «Но сила тяжести помогает им вытягивать пищу из пищевода».
Отбойный молоток пищевода и спазм пищевода могут разрешиться самостоятельно или оставаться стабильными. «Хорошая новость в том, что они не превращаются во что-то тревожное, например в рак», — говорит он.
«Хорошая новость в том, что они не превращаются во что-то тревожное, например в рак», — говорит он.
Болезнь может поразить любого
«Любой пациент в возрасте от 8 до 108 лет может получить эти состояния», — говорит д-р Габбард. «Но они довольно редки, затрагивают менее 1% населения.”
Хроническое употребление опиатов (например, для снятия боли при раке) может повысить риск. И хотя у некоторых пациентов с кислотным рефлюксом развивается отбойный молоток пищевода или спазм пищевода, у большинства этого не происходит.
«Если у вас боль в груди, необходимо исключить сердечную причину», — подчеркивает доктор Габбард.
«Но если боль в груди и глотание не уменьшаются после эндоскопии, будьте активны», — говорит он. «Расскажите своему врачу, что происходит. Попросите манометрию ».
Почему больно глотать? 10 причин боли при глотании
Есть много причин, по которым вы можете чувствовать боль при глотании.Скорее всего, это что-то вроде инфекции или неправильной таблетки, хотя могут быть и более серьезные причины.
Вы можете почувствовать боль где угодно во рту, в горле, вдоль пищевода (трубка, ведущая к желудку) или даже в центре груди. Вот несколько причин, но вам нужно будет обратиться к врачу, чтобы точно узнать, что происходит.
Простуда, грипп или инфекция носовых пазух
Боль в горле, вызывающая болезненное глотание, часто свидетельствует о том, что вы заболели одним из этих распространенных заболеваний.Это может начаться за день до появления других симптомов, таких как насморк и кашель.
Если это простуда, вам нужно подождать, попивая жидкости и много отдыхая. Если это может быть грипп, который ощущается намного хуже и намного серьезнее простуды, вам необходимо обратиться к врачу.
При инфекции носовых пазух постоянные попытки прочистить горло дренажом могут вызвать раздражение и болезненное глотание, пока инфекция не исчезнет.
Стрептококковая инфекция в горле
Эта бактериальная инфекция, которую часто называют стрептококковой инфекцией, может быть очень болезненной. Другие характерные признаки стрептококка — это отсутствие обычных симптомов простуды и кашля.
Другие характерные признаки стрептококка — это отсутствие обычных симптомов простуды и кашля.
Когда взрослый заболевает стрептококком, симптомы обычно включают внезапную боль в горле, возможно, с лихорадкой, и увеличение лимфатических узлов на шее. У детей в возрасте от 3 лет может быть жар, тошнота и рвота наряду с болью в горле. Дети младше 2 лет обычно не болеют стрептококком.
Обратитесь к врачу за экспресс-тестом на стрептококк или посев из горла, который может выявить инфекции, которые иногда пропускаются быстрым тестом.Обычное лечение — это антибиотики. Хотя он пройдет сам по себе, рекомендуется лечение, чтобы почувствовать себя лучше, предотвратить его распространение на других людей и предотвратить осложнения.
Mono
Эту инфекцию, вызываемую вирусом Эпштейна-Барр, легко получить и распространить. Помимо боли при глотании, у вас также могут быть следующие симптомы: жар, головная боль, опухшие миндалины и лимфатические узлы, мышечные боли и усталость.
Вам нужно будет сдать анализ крови для диагностики моно.Большинство людей со временем чувствуют себя лучше без специального лечения, и ваш врач будет следить за вашим здоровьем, чтобы убедиться, что у вас нет никаких осложнений.
Вирус простого герпеса
Тип 1 этого вируса может вызывать язвы во рту (а также вдоль губ) и боль при глотании. Язвы пройдут через несколько дней, но позвоните своему врачу, если это ваша первая вспышка или если у вас ВИЧ. Пока вы восстанавливаетесь, откажитесь от кислых продуктов, таких как цитрусовые, достаточно отдыхайте и старайтесь избегать стресса, чтобы чувствовать себя лучше.
Молочница
Эта дрожжевая инфекция часто встречается у людей с ВИЧ, но вы также подвержены риску, если у вас диабет или заболевание пищевода, вы принимаете определенные стероиды или антибиотики. Если причиной является молочница, у вас также могут быть следующие симптомы: потеря вкуса, ощущение хлопка во рту и сухая, потрескавшаяся красная кожа в уголках губ.
Обратитесь к врачу за лечением, которое, вероятно, будет означать прием противогрибкового препарата.
CMV
Часть того же семейства вирусов, которое вызывает герпес и моно, цитомегаловирус может переключаться между активным и спокойным периодами.Если причиной является ЦМВ, у вас также могут быть следующие симптомы: усталость, мышечные боли, лихорадка, тошнота и рвота. Правильное питание и достаточный отдых помогут вашему организму бороться с инфекцией, но обратитесь к врачу, если вы беременны, имеете ВИЧ или ослабленную иммунную систему, поскольку ЦМВ может быть для вас особенно опасным.
Проглатывание таблеток или еды
Вы не хотите, чтобы что-либо приставало и раздражало ваш пищевод. Маленькие, овальные и более тяжелые таблетки проходят легче, чем большие, круглые и более легкие.Лекарства, которые могут вызвать проблемы, — это антибиотики, такие как доксициклин и тетрациклин, добавки калия и НПВП. (Это может произойти, если вы проглотите зазубренный кусок пищи.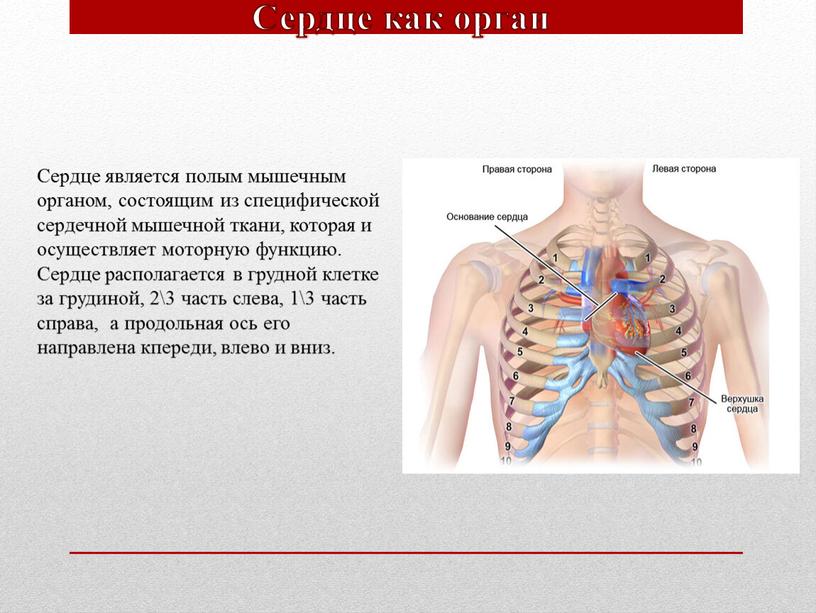 )
)
Чтобы предотвратить это, выпейте хотя бы полстакана воды перед приемом таблетки, а затем сядьте прямо в течение как минимум 10 минут. Если известно, что это лекарство вызывает раздражение, выпейте чашку воды и не ложитесь хотя бы 30 минут.
ГЭРБ
ГЭРБ — гастроэзофагеальная рефлюксная болезнь.Если он у вас есть, у вас также могут быть следующие симптомы: изжога с болью в груди и горле, кислый привкус во рту, рвота, проблемы с глотанием и хриплый голос. Болезненное глотание может произойти, если кислотный рефлюкс разъедает слизистую оболочку пищевода.
Обратитесь к врачу, если у вас изжога два или более раз в неделю. Изменения в диете могут помочь вместе с приемом лекарств от ГЭРБ.
Болезнь Крона
Болезнь Крона редко поражает ваш пищевод (обычно поражает толстую кишку), но это может произойти в любом месте пищеварительного тракта, начиная с вашего рта или пищевода.Вам может быть трудно и болезненно глотать.
Если у вас болезнь Крона, у вас также могут быть следующие симптомы: диарея и спазмы, потеря веса и плохой аппетит. Расскажите своему врачу, что происходит. Возможно, вам потребуется пройти обследование, называемое эндоскопией, для поиска язв в пищеводе.
Расскажите своему врачу, что происходит. Возможно, вам потребуется пройти обследование, называемое эндоскопией, для поиска язв в пищеводе.
Некоторые виды рака и методы лечения рака
Болезненное глотание, скорее всего, не является раком. Но это может быть симптом рака горла и пищевода. Вы можете почувствовать боль при глотании, так как опухоль растет и проход сужается.
Если у вас был этот симптом какое-то время и вы начинаете чувствовать, что вам нужно есть мягкую пищу небольшими кусочками, обратитесь к врачу. Возможно, вам понадобится визуализация верхней части пищеварительной системы.
Некоторые методы лечения различных видов рака также могут затруднить глотание. Химиотерапия или облучение головы, шеи или верхней части грудной клетки может вызвать воспаление слизистой оболочки рта, горла или пищевода. Другие симптомы включают сухость во рту или отек. Если у вас возникли эти проблемы во время лечения рака, попробуйте есть более мягкую пищу, напитки в блендере, супы и пюре. Кроме того, холодная пища может успокаивать, а очень острая — еще больше. Эта боль должна прекратиться вскоре после того, как вы закончите лечение рака.
Кроме того, холодная пища может успокаивать, а очень острая — еще больше. Эта боль должна прекратиться вскоре после того, как вы закончите лечение рака.
Одинофагия: определение, причины и лечение
Одинофагия — это болезненное состояние при глотании. Эта боль может возникать в горле, рту или пищевом тракте и может иметь множество потенциальных причин.
Со временем болезненное глотание может привести к повреждению горла, непреднамеренной потере веса и другим осложнениям.
В этой статье мы рассмотрим распространенные причины одинофагии и их симптомы, а также возможные методы лечения.
Одинофагия — это заболевание, при котором глотание вызывает болезненные ощущения. Человек может ощущать боль в горле, рту или пищеводе (пищеводе) при глотании пищи, жидкости или слюны.
Болезненное глотание — симптом многих заболеваний. Местоположение и интенсивность боли зависят от причины.
В некоторых случаях одинофагия проходит очень быстро, но она также может сохраняться длительно и может быть признаком более серьезного состояния здоровья.
Дисфагия — это когда человеку трудно глотать, а при одинофагии — болезненное глотание.Дисфагия может возникать наряду с одинофагией, но эти два состояния также могут возникать отдельно.
Когда они возникают вместе, это означает, что глотание затруднено и болезненно.
Дисфагия часто бывает более серьезной, чем одинофагия. Дисфагия может вызвать кашель или удушье. В крайних случаях это может вызвать раздражение или появление бактерий в легких, что может привести к пневмонии.
И дисфагия, и одинофагия могут быть вызваны инфекциями или воспалениями. Однако дисфагия также может быть симптомом беспокойства и может быть вызвана психологическими факторами.
Человек может также испытывать затруднения при глотании из-за боязни глотания, состояния, известного как фагофобия.
Одинофагию и дисфагию иногда путают с ощущением шара, при котором ощущение комка в горле. Однако, в отличие от одинофагии и дисфагии, ощущение шара не влияет напрямую на механизм глотания.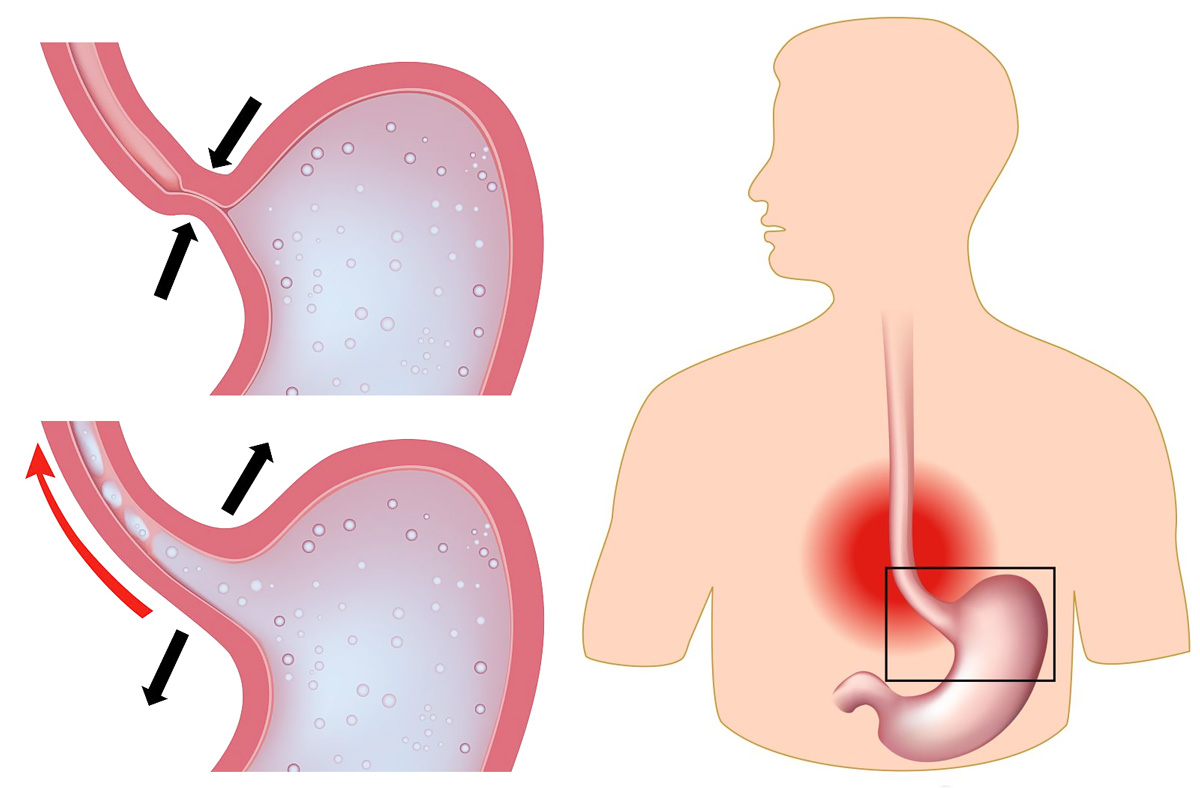
Симптомы одинофагии могут быть краткосрочными или долгосрочными в зависимости от причины боли.
Общие симптомы включают:
- тупую, жгучую боль или резкую колющую боль во рту, горле или пищеводе при глотании
- боль, которая усиливается при глотании сухой пищи, хотя в некоторых случаях жидкости и твердые вещества вызывают такое же количество боли
- потеря веса из-за уменьшенного потребления пищи
- обезвоживание из-за уменьшения потребления жидкости
Если инфекция вызывает одинофагию, человек может заметить другие признаки инфекции, такие как лихорадка, боли и боли, усталость и общее недомогание.
Болезненное глотание может вызывать широкий спектр факторов, в том числе:
- Инфекции , такие как простуда, грипп и ангина.
- Воспаление полости рта, горла или пищевода, вызванное тонзиллитом, фарингитом, ларингитом или эзофагитом.

- Изжога или гастроэзофагеальная рефлюксная болезнь (ГЭРБ), при которой желудочная кислота попадает в пищевод, а иногда и в горло, вызывая боль и воспаление. Длительная изжога может привести к язве и дисфагии.
- Ослабленная иммунная система . Люди с ВИЧ или СПИДом, а также те, кто проходит лучевую терапию или другие виды лечения рака, склонны к развитию одинофагии чаще, чем другие люди.
- Candida инфекции полости рта, горла и пищевода. Эти грибковые инфекции чаще встречаются у людей с ослабленной иммунной системой.
- Рак пищевода связан со стойкой дисфагией, одинофагией и непреднамеренной потерей веса.Человек с раком пищевода может чувствовать боль в груди или спине при глотании.
- Травмы или язвы во рту, горле или пищеводе. Это может быть вызвано физической травмой, операцией или употреблением продуктов с острыми краями.
- Табак, алкоголь или запрещенные наркотики могут раздражать ротовую полость, горло и пищевод, вызывая боль при глотании.

- Употребление очень горячих или холодных напитков в течение длительного времени может повлиять на слизистую оболочку пищевода.
Лечение болезненного глотания включает:
- лечение основных причин, таких как прием антибиотиков от инфекций или антацидов от кислотного рефлюкса
- противовоспалительные средства для облегчения боли от воспалений, таких как тонзиллит и ларингит
- отказ от алкоголя и табак, так как эти вещества могут раздражать горло и пищевод
- есть мягкую пищу и дольше пережевывать, чтобы сделать глотание менее болезненным
- Использование спреев для горла для обезболивания горла и кратковременного обезболивания
В тяжелых случаях, когда глотание невозможно из-за боли можно рекомендовать зонд для кормления, чтобы предотвратить потерю веса.
Если причиной грыжи гриппа является рак или ГЭРБ, возможно хирургическое вмешательство.
Во многих случаях одинофагия проходит без лечения. Болезненное глотание из-за простуды или гриппа должно исчезнуть в течение недели.
Болезненное глотание из-за простуды или гриппа должно исчезнуть в течение недели.
Причину одинофагии часто можно определить при визуальном осмотре горла, особенно при воспалении или инфекции. В других случаях может потребоваться мазок из зева или эндоскопия.
Человек должен поговорить с врачом, если нет очевидной причины болезненного глотания.Человеку также следует немедленно обратиться за медицинской помощью, если из-за одинофагии ему трудно есть или дышать.
Человек должен обратиться к врачу, если одинофагия сохраняется в течение нескольких недель, сопровождается похуданием или обезвоживанием, или если появилась новая шишка.
Болезненное глотание | UF Health, University of Florida Health
Определение
Болезненное глотание — это любая боль или дискомфорт при глотании. Вы можете почувствовать его высоко в шее или ниже за грудиной.Чаще всего боль ощущается как сильное ощущение сдавливания или жжения. Болезненное глотание может быть симптомом серьезного заболевания.
Альтернативные названия
Глотание — боль или жжение; Одинофагия; Чувство жжения при глотании
Соображения
При глотании задействованы многие нервы и мышцы во рту, области горла и пищевода. Часть глотания является произвольной. Это означает, что вы знаете, как контролировать действие. Однако в большинстве случаев глотание происходит непроизвольно.
Проблемы на любом этапе процесса глотания (включая пережевывание, перемещение пищи в заднюю часть рта или перемещение ее в желудок) могут привести к болезненному глотанию.
Проблемы с глотанием могут вызывать такие симптомы, как:
- Боль в груди
- Ощущение застревания пищи в горле
- Тяжесть или давление в шее или верхней части груди во время еды
Причины
Проблемы с глотанием могут быть вызваны инфекциями , например:
Проблемы с глотанием могут быть вызваны проблемами с пищеводом, например:
Другие причины проблем с глотанием включают:
- Язвы во рту или горле
- Что-то застряло в горле (например, рыба или куриные кости)
- Инфекция или абсцесс зуба
Уход на дому
Вот несколько советов, которые могут помочь вам облегчить глотание в домашних условиях:
- Ешьте медленно и хорошо пережевывайте пищу.

- Ешьте протертые продукты или жидкости, если твердую пищу трудно проглотить.
- Избегайте очень холодной или очень горячей пищи, если они ухудшают ваши симптомы.
Если кто-то задохнулся, немедленно выполните маневр Геймлиха.
Когда обращаться к медицинскому работнику
Позвоните своему врачу, если у вас болезненное глотание и:
- Кровь в стуле или стул выглядит черным или смолистым
- Одышка или головокружение
- Потеря веса
Сообщите своему врачу о любых других симптомах, возникающих при болезненном глотании, включая:
- Боль в животе
- Озноб
- Кашель
- Лихорадка
- Изжога
- Тошнота или рвота
- Кислый привкус во рту
- Свистящее дыхание
Чего ожидать при посещении вашего офиса
Ваш поставщик медицинских услуг осмотрит вас и спросит о вашей истории болезни и симптомах, в том числе:
- Есть ли у вас боль при глотании твердой или жидкой пищи или того и другого?
- Боль постоянная или приходит и уходит?
- Боль усиливается?
- Есть ли у вас трудности с глотанием?
- У вас болит горло?
- Кажется, комок в горле?
- Вы вдохнули или проглотили какие-либо раздражающие вещества?
- Какие еще симптомы у вас есть?
- Какие еще у вас проблемы со здоровьем?
- Какие лекарства вы принимаете?
Могут быть выполнены следующие тесты:
Изображения
Ссылки
Devault KR. Симптомы заболевания пищевода. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана . 10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 13.
Симптомы заболевания пищевода. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана . 10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 13.
Nussenbaum B, Bradford CR. Фарингит у взрослых. В: Flint PW, Haughey BH, Lund V, eds. Каммингс Отоларингология: хирургия головы и шеи . 6-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: глава 9.
Pandolfino JE, Kahrilas PJ. Нарушения нервно-мышечной функции и моторики пищевода.В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана . 10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 43.
Wilcox CM. Желудочно-кишечные последствия заражения вирусом иммунодефицита человека. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана . 10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 34.
Причины, симптомы и варианты лечения
Медицинское заключение компании Drugs.com. Последнее обновление: 26 января 2021 г.
Что такое эзофагит?
Пищевод — это мышечная трубка, по которой пища проходит через грудную клетку ото рта к желудку. Обычно вы не чувствуете этого, кроме как когда глотаете. Однако если воспаляется внутренняя оболочка пищевода, вы можете испытывать боль или проблемы с глотанием. Это воспаление пищевода называется эзофагитом.
Эзофагит имеет несколько распространенных причин:
Кислотный рефлюкс — Наиболее частой причиной эзофагита является кислотный рефлюкс (также называемый гастроэзофагеальной рефлюксной болезнью или ГЭРБ).Это обратный поток пищеварительной кислоты из желудка, приводящий к химическому ожогу пищевода.
- Расстройства пищевого поведения — Как и при кислотном рефлюксе, частая рвота может вызвать кислотный ожог пищевода.
 Эзофагит иногда наблюдается у людей с расстройствами пищевого поведения, такими как булимия.
Эзофагит иногда наблюдается у людей с расстройствами пищевого поведения, такими как булимия. Лекарства («Таблеточный эзофагит») — Некоторые распространенные лекарства также могут вызвать химический ожог пищевода. Таблетки, которые с наибольшей вероятностью могут вызвать эзофагит, включают:
Химиотерапия и лучевая терапия при раке — Некоторые из этих методов лечения могут повредить слизистую оболочку пищевода, что приведет к эзофагиту.
Инфекции — Инфекции пищевода также могут вызывать эзофагит.Обычно они возникают у людей со слабой иммунной системой. Эзофагит, вызванный инфекциями, часто встречается у людей, инфицированных ВИЧ, длительно принимающих стероидные препараты, перенесших трансплантацию органов или получавших химиотерапию от рака.
В пищеводе распространены только несколько типов инфекций, например:
Даже у тех, у кого уже есть герпетическая инфекция во рту, она редко распространяется вниз по пищеводу, если иммунная система в норме.

дрожжи
вирус герпеса (HSV)
цитомегаловирус (CMV)
Симптомы
Основные симптомы эзофагита:
Боль в груди (за грудиной) или в горле.Боль может быть жгучей, сильной или острой. Если кислотный рефлюкс является причиной эзофагита, боль может усиливаться после еды или в положении лежа. Боль при эзофагите может быть постоянной или приходить и уходить.
Проблемы с глотанием, включая усиление боли в груди при глотании или ощущение прилипания пищи к груди после проглатывания
Кровотечение, проявляющееся кровью в рвоте или потемнением стула
Диагностика
Диагноз часто ставится на основании ваших симптомов.
Самый точный способ проверить эзофагит — это осмотреть врач прямо на внутреннюю часть пищевода с помощью видеокамеры, называемой эндоскопом. Эндоскоп имеет камеру на конце гибкого шнура с пластиковым покрытием. Эта трубка достаточно длинна, чтобы пройти через желудок до первой части кишечника (двенадцатиперстной кишки). Процедуру иногда называют эзофагогастродуоденоскопией или EGD.
С помощью эндоскопа врач может увидеть следы травмы от эзофагита.Врач будет искать области, на которых слизистая оболочка пищевода стерлась (называемые эрозиями или язвами), волдыри или рубцы. Некоторые инфекции оставляют на стенках пищевода отложения, которые можно взять через эндоскоп с помощью щетки с дистанционным управлением. В некоторых случаях врач проводит биопсию пищевода, вырезая небольшой образец внутренней оболочки через конец эндоскопа. Эта ткань исследуется под микроскопом.
Поскольку эзофагит — лишь одна из причин, вызывающих симптомы боли в груди или проблем с глотанием, ваш врач может назначить другие тесты для оценки состояния вашего сердца, легких или пищеварительного тракта.
Ожидаемая продолжительность
Продолжительность симптомов зависит от того, насколько легко устранить их причину. Например, в тяжелых случаях рефлюкса или резистентных вирусов может потребоваться несколько попыток, прежде чем будет найдено правильное лекарство или лечение. В большинстве случаев симптомы начинают улучшаться в течение нескольких дней после начала правильного лечения. Но для полного исчезновения симптомов могут потребоваться недели. Эзофагит, вызванный инфекцией, труднее вылечить, если иммунная система сильно ослаблена.
Профилактика
Самую частую причину эзофагита, кислотный рефлюкс, иногда можно предотвратить с помощью очень простых мер:
- Избегайте тяжелой пищи, особенно за несколько часов до сна
- Вырезать сигареты и алкоголь
- Избегайте большого количества кофеина, шоколада, мяты и продуктов с высоким содержанием жира.
- Контролируйте свой вес.

Если, несмотря на эти меры, у вас возникла изжога, ваш врач может посоветовать вам принять профилактическое лекарство, блокирующее кислоту.
Все таблетки, отпускаемые по рецепту и без рецепта, следует принимать в вертикальном положении и запивать водой. Это особенно важно для лекарств, которые часто вызывают эзофагит.
Лечение
Лечение зависит от причины эзофагита.
Кислотный рефлюкс — Изменение образа жизни помогает уменьшить рефлюкс:
Обычно назначают препараты, блокирующие кислоту, включая h3-блокаторы и ингибиторы протонной помпы.При стойком эзофагите врач может порекомендовать операцию по подтяжке нижнего сфинктера пищевода.
Таблеточный эзофагит — Может помочь выпить полный стакан воды после приема таблетки. Обычно, если возник эзофагит, вам необходимо прекратить прием лекарства, по крайней мере, временно, пока вы выздоравливаете.
 Поскольку кислота может усугубить эзофагит, вызванный лекарствами, ваш врач также может назначить блокирующее кислоту лекарство для ускорения заживления.
Поскольку кислота может усугубить эзофагит, вызванный лекарствами, ваш врач также может назначить блокирующее кислоту лекарство для ускорения заживления.Инфекции — Выбор лечения зависит от инфекционного агента, вызывающего эзофагит. Некоторые инфекции пищевода трудно лечить проглоченными таблетками или жидкостями, поэтому лекарства можно вводить внутривенно (в вену).
Пока ваш пищевод восстанавливается, ваш врач может облегчить ваши болевые симптомы, назначив болеутоляющие.
Когда звонить профессионалу
Если вы не можете есть или пить из-за боли при глотании, вам следует обратиться к врачу.Если вы не можете пить жидкости, может быстро развиться опасное для жизни обезвоживание.
Иногда в поврежденном пищеводе может образоваться отверстие, вызывающее внезапное усиление боли в груди, одышку или жар. Немедленно сообщите об этих симптомах своему врачу.
Если ваши симптомы не исчезнут после начального лечения, обратитесь к врачу. Иногда рубцы в пищеводе вызывают стойкие затруднения при глотании, что может потребовать проведения дилатационной терапии через эндоскоп.
Прогноз
Почти все случаи эзофагита излечимы. Некоторые причины, такие как кислотный рефлюкс, могут потребовать длительного лечения.
Узнайте больше об эзофагите
Сопутствующие препараты
IBM Watson Micromedex
Справочник клиники Мэйо
Внешние ресурсы
Американский колледж гастроэнтерологии
http://www.acg.gi.org/
Американская гастроэнтерологическая ассоциация
http: // www.gastro.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.



 Эти признаки могут возникать при пневмонии, плеврите, с характерным воспалением соответственно легких и тканей, которые выстилают грудную полость. Для этих болезней свойственно усиление боли при вдохе, появление кашля, повышение температуры до критических значений. Также болезни могут сопровождать друг друга и после пневмонии возникают осложнения, которые проявляются в виде плеврита.
Эти признаки могут возникать при пневмонии, плеврите, с характерным воспалением соответственно легких и тканей, которые выстилают грудную полость. Для этих болезней свойственно усиление боли при вдохе, появление кашля, повышение температуры до критических значений. Также болезни могут сопровождать друг друга и после пневмонии возникают осложнения, которые проявляются в виде плеврита.
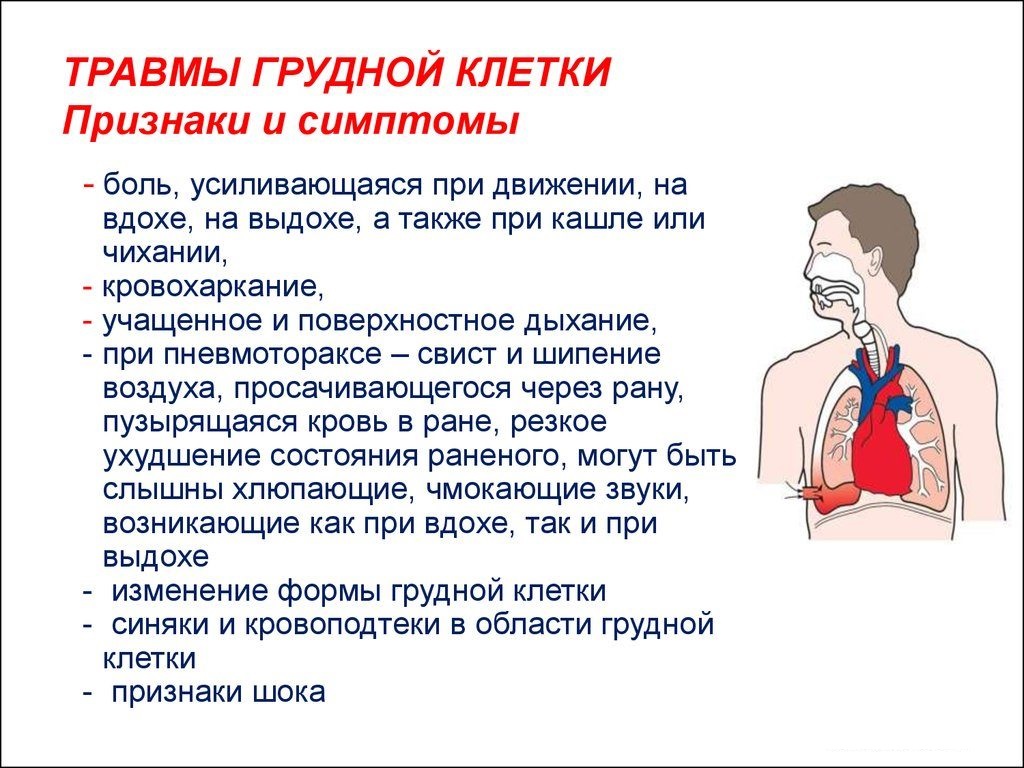


 Затем баллон расширяется, чтобы помочь открыть пищевод.
Затем баллон расширяется, чтобы помочь открыть пищевод.
 Ешьте небольшими порциями чаще и избегайте еды по крайней мере за 2 часа до сна.
Ешьте небольшими порциями чаще и избегайте еды по крайней мере за 2 часа до сна.

 Эзофагит иногда наблюдается у людей с расстройствами пищевого поведения, такими как булимия.
Эзофагит иногда наблюдается у людей с расстройствами пищевого поведения, такими как булимия.

 Поскольку кислота может усугубить эзофагит, вызванный лекарствами, ваш врач также может назначить блокирующее кислоту лекарство для ускорения заживления.
Поскольку кислота может усугубить эзофагит, вызванный лекарствами, ваш врач также может назначить блокирующее кислоту лекарство для ускорения заживления.