12 причин, почему у вас может болеть грудь и когда пора идти к врачу / НВ
Женская грудь — это орган очень трепетный и крайне сильно зависящий от гормонального баланса. С “естественной” болезненностью молочных желез периодически сталкивается каждая женщина, а при затяжных и острых болях уже можно говорить о каком-либо заболевании. Отчего же болит женская грудь, в каких случаях стоит насторожиться и к какому врачу обратиться?
Болезнями молочных желез занимается узкоспециализированный врач — маммолог. Но непосредственно к маммологу обычно обращаются не сразу. Первым о проблеме чаще всего узнаёт гинеколог, который во время планового осмотра обнаруживает изменения в груди или слышит жалобы пациентки. Увы, наши женщины по-прежнему откладывают визит к врачу, что только усугубляет состояние, которое всего несколько месяцев назад могло быть вполне безобидным. А ведь за ноющей болью или изменениями кожи груди может прятаться рак, который забирает больше женских жизней, чем любое другое онкологическое заболевание.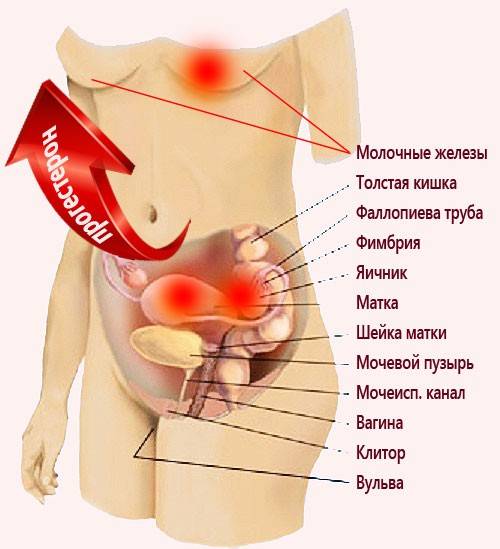 Так почему болит грудь и каковы симптомы серьёзных болезней молочной железы?
Так почему болит грудь и каковы симптомы серьёзных болезней молочной железы?
- ПМС и овуляция. Постоянные цикличные колебания гормонального фона — это реальность каждой женщины. Далеко не каждая чувствует дискомфорт в груди во время овуляции или перед началом нового цикла, и, тем не менее, некоторая болезненность считается вариантом нормы.
- Гормональный дисбаланс. Женское здоровье регулируется 4 основными гормонами (эстроген, прогестерон, соматотропин и пролактин) и ещё кучей дополнительных. Малейший дисбаланс может вызвать нарушения цикла и боли в груди. А чтобы заработать этот дисбаланс, много не нужно: стресс, неправильное питание, недосып, в общем, обычное состояние жителя большого города. Кстати, в таких случаях лечением пациентки с жалобами на боли в груди занимаются гинеколог или эндокринолог.
- Противозачаточные таблетки. Гормоны, содержащиеся в оральных контрацептивах, провоцируют рост молочной железы, что вызывает напряжение и болезненность в груди.

- Беременность. Это состояние — не болезнь, но определённо провоцирует сильнейшие изменения в женском организме. А боль в груди может стать одним из первых симптомов беременности.
- Лактация. Прилив молока — это весьма непривычное для груди состояние, поэтому на первых порах может возникать напряжение и болезненность в молочной железе, ощущение тяжести. А ещё у кормящих матерей есть проблема трещин и укусов сосков, что тоже больно.
- Застой молока при лактации (лактостаз). По тем или иным причинам у кормящих женщин могут закупориваться молочные протоки, что вызывает застой молока, воспаление этих самых протоков и, естественно, болевые ощущения.
- Мастит — это воспаление молочной железы инфекционного характера. Может быть лактационным (во время кормления грудью) и нелактационным. Лечить надо обязательно, иначе и до абсцесса можно довести.
- Киста. Кистозные образования не слишком часто появляются в груди и больше характерны как возрастные изменения.
 Но в любом случае киста будет распирать ткани груди и вызывать болевые ощущения.
Но в любом случае киста будет распирать ткани груди и вызывать болевые ощущения. - Фиброаденома — это доброкачественная опухоль, что совершенно не делает её доброй. Сопровождается отеком больной груди, изменением кожи (а-ля лимонная корка), изменением формы и цвета соска, появлением сукровичного, гнойного или кровянистого отделяемого из сосков.
- Рак молочной железы. Самое опасное для жизни состояние, сопровождается теми же симптомами, что и фиброаденома.
- Травма. Совершенно неудивительно, что после удара или надавливания грудь будет болеть. Но оберегайте её от травм, так как железистая ткань легко преобразуется в фиброзную, обрастает всевозможными узелками и кистами.
- Неудобное бельё. А вот это главная причина болей в груди немедицинского характера. Слишком тесные и неподходящие по форме бюстгальтеры вызывают застой крови в груди и травматизацию молочной железы.
Итого, боль в груди, увы, в некоторых вариантах является нормой, и нам с этим жить. Но лучше проконсультироваться у маммолога для постановки диагноза. И, дорогие женщины, не забывайте 1-2 раза в год посещать гинеколога, у которого осмотр груди обязателен. Ну и не брезгуйте самоосмотром дома. Никто не знает вашу грудь лучше вас, и именно вы, в первую очередь, можете обнаружить первые симптомы её болезни.
Но лучше проконсультироваться у маммолога для постановки диагноза. И, дорогие женщины, не забывайте 1-2 раза в год посещать гинеколога, у которого осмотр груди обязателен. Ну и не брезгуйте самоосмотром дома. Никто не знает вашу грудь лучше вас, и именно вы, в первую очередь, можете обнаружить первые симптомы её болезни.
Неприятные ощущения в молочных железах могут быть симптомами тревожного заболевания
Миф №1. Боль в груди — это нормально
Именно так считают большинство женщин. Но это обманчивое и опасное заблуждение. «Любая боль — это сигнал организма о сбое в работе той или иной системы, — рассказывает старший научный сотрудник Российского онкологического научного центра им. Н.Н.Блохина РАМН Галина Корженкова. — Боль же в молочных железах чаще всего вызвана нарушением баланса эстрогенов и прогестерона. Нарушение уровня гормонов сопровождается отечностью железистой ткани, что вызывает чувство дискомфорта, напряжения, болезненности, ощущения увеличения размера груди. Изменение состояния железистой и соединительной ткани органа может впоследствии привести к развитию мастопатии и другим заболеваниям. Боль — всегда повод обратиться к врачу, который поможет определить ее причину и посоветует средства для устранения жалоб. Ношение правильного белья, здоровый образ жизни, сбалансированный рацион питания — залог здоровья груди».
Изменение состояния железистой и соединительной ткани органа может впоследствии привести к развитию мастопатии и другим заболеваниям. Боль — всегда повод обратиться к врачу, который поможет определить ее причину и посоветует средства для устранения жалоб. Ношение правильного белья, здоровый образ жизни, сбалансированный рацион питания — залог здоровья груди».
Между прочим, нервные, раздражительные женщины, часто подвергающиеся стрессам и переживаниям, чаще страдают от болей в груди. Из-за хронического переутомления, нарушения режима работы и отдыха в организме женщины происходит нарушение гормонального фона. А стресс или нервный срыв вызывают настоящую «гормональную бурю» в организме. Молочная железа незамедлительно реагирует на малейшие изменения в эндокринной системе, и, как правило, это проявляется болями в груди. «С такой ситуацией может справиться ряд препаратов. В последнее время появились и специальные гели с прогестероном, восстанавливающие дефицит гормона — их можно применять наружно. Но далеко не все формы мастопатии требуют лечения, лечить нужно лишь крайние ее проявления», — говорит доктор Корженкова.
Но далеко не все формы мастопатии требуют лечения, лечить нужно лишь крайние ее проявления», — говорит доктор Корженкова.
Миф №2. Боли в молочных железах не требуют лечения
Если ничего не делать для устранения боли, может развиться мастопатия. Эксперты отмечают, что сегодня диагноз «мастопатия» можно поставить до 80% россиянок. В последние годы было доказано, что продолжительность боли при доброкачественных заболеваниях молочной железы является фактором риска и для возникновения рака.
Характер и интенсивность боли могут быть самыми разнообразными: тяжесть, покалывание, жжение, горение, давление, острая боль, дискомфорт. Эти процессы могут в том числе сопровождаться повышением температуры тела.
Главная опасность в том, что боль может быть продолжительной, но не очень интенсивной: женщина со временем к ней привыкает и не придает ей должного значения. И как следствие — или вовсе не обращается к врачу, или делает это очень поздно.
Кстати, причиной боли в груди могут быть и комбинированные оральные контрацептивы.
В ГРУППЕ РИСКА ПО МАСТОПАТИИ ЖЕНЩИНА…
— с высшим образованием и высоким социально-экономическим статусом;
— с отсутствием беременности или поздней беременностью;
— отказавшаяся кормить грудью;
— с поздней менопаузой.
Миф №3. Боль в груди — признак страшной болезни
Боль в груди — не всегда признак серьезного, в том числе онкологического, заболевания. Однако это серьезный сигнал о том, что необходимо обратиться к врачу и выяснить ее причину. Причиной может быть не только фиброзно-кистозная мастопатия, которая встречается у каждой третьей женщины в нашей стране, но и выраженный предменструальный синдром, неправильный прием противозачаточных средств, а также естественные гормональные перестройки, связанные с половым созреванием, беременностью, началом менопаузы. Немалую роль играют и хронические гинекологические заболевания, неупорядоченная сексуальная жизнь, недостаточность функции щитовидной железы. В здоровой молочной железе рак возникает крайне редко.
Однако это серьезный сигнал о том, что необходимо обратиться к врачу и выяснить ее причину. Причиной может быть не только фиброзно-кистозная мастопатия, которая встречается у каждой третьей женщины в нашей стране, но и выраженный предменструальный синдром, неправильный прием противозачаточных средств, а также естественные гормональные перестройки, связанные с половым созреванием, беременностью, началом менопаузы. Немалую роль играют и хронические гинекологические заболевания, неупорядоченная сексуальная жизнь, недостаточность функции щитовидной железы. В здоровой молочной железе рак возникает крайне редко.
Однако риск рака молочной железы у женщин, длительно страдающих от болей в груди (масталгии), без адекватной терапии в пять раз выше, чем у женщин без нее. Поэтому при возникновении регулярной боли в молочных железах необходимо обратиться к врачу и разобраться в причинах.
— Доброкачественные изменения молочной железы гинекологи сегодня диагностируют у 42–58% пациенток. Даже если нет никаких жалоб, любая женщина раз в год должна делать УЗИ молочных желез, — говорит профессор кафедры акушерства и гинекологии Первого Московского государственного медицинского университета имени И. М.Сеченова Тамара Овсянникова.
М.Сеченова Тамара Овсянникова.
— А женщины старше 35–40 лет должны делать маммографию. Этот анализ я сравниваю с ОСАГО — он обязателен, — добавляет Галина Корженкова.
Кстати, эксперты опровергают миф и о том, что вероятность развития рака молочной железы повышается у женщин с большим размером бюста. Никакой связи тут нет. А рак молочной железы бывает даже у мужчин», — говорит Галина Корженкова.
БОЛЬ В ГРУДИ — НОРМА, ЕСЛИ ЭТО…
Половое созревание
Климакс или предклимакс
Беременность
Предменструальный синдром
Лактация
Прием ряда препаратов
МЕЖДУ ТЕМ
В октябре в Москве проходит социальная кампания против рака груди «Октябрь в розовом свете». Она нацелена на повышение осведомленности девушек и женщин о риске возникновения заболевания и существующих методах профилактики и диагностики, а также на привлечение их внимания к важности регулярной заботы о здоровье. Сегодня известно, что ранняя диагностика позволяет достигать полного излечения в 94% случаев заболевания.
В течение месяца каждая женщина сможет пройти бесплатные обследования на инновационном диагностическом оборудовании в ряде столичных клиник. Кроме того, до 12 октября яркое розовое освещение украсит фасады домов на Новом Арбате, Тверской и Тверской-Ямской улицах и раскрасит дорожки парка Горького и сада имени Баумана.
МЕЖДУ ТЕМ
Всемирный День борьбы против рака груди в Москве встретят оригинальной акцией. В воскресенье, 12 октября, в ЦПКиО им. М.Горького открывается необычный музей в виде шестиметрового женского торса, изготовленного из современных пластичных материалов. Внутри гигантского торса все собравшиеся смогут наглядно ознакомиться с тем, как устроена женская молочная железа, каков механизм образования рака, как он метастазирует и разрушает женское здоровье.
Рядом с музеем будут работать два передвижных медицинских комплекса: лечебно-диагностический и маммографический, где женщины смогут бесплатно пройти обследование 12 октября с 10.00 до 16.
В России в 2013 году выявлен 60 701 новый случай рака молочной железы, в Москве — 5782 случая. В структуре заболеваемости раком молочной железы в Москве женщины в возрасте 40–60 лет составили 43,2% от заболевших, а в возрасте 60–69 лет — 24,5%.
Боли в груди: симптомы и причины возникновения
10 мая 2018Боли в молочных железах: симптомы и причины возникновения
Если вас стала беспокоить боль в молочных железах, причины для этого могут быть самыми различными. Они могут быть субъективными сигналами возникновения или прогрессивности развития патологического состояния и различных заболеваний.
Характерно для этой ситуации то, что болевые ощущения обычно распространяются только на молочную железу, но никак не на всю область груди. Подобная боль в области молочной железы может быть не только в правой или в левой груди, но и беспокоить сразу обе и иметь острое или хроническое проявление.
Характер проявления также очень отличается — от пульсирующей и острой до слабо выраженной и редкой. Довольно часто возникновение таких болей связано с определёнными днями в период менструального цикла. Вне зависимости от причины, боль в области молочной железы не стоит оставлять без внимания и пренебрегать ею. Только врач поможет выяснить реальные причины вашего плохого самочувствия и избавиться от него.
От чего бывают боли в молочных железах: почему не стоит паниковать
Возникать боли в груди могут по самым разным причинам. При этом каждый симптом может свидетельствовать о самых разных болезнях.
К основным причинам принято относить:
- гормональные сбои при овуляции или при менструальном цикле в принципе;
- изменения, происходящие при беременности в женском организме;
- заболевание молочной железы;
- травмирование груди;
- перенесенные операции;
- заболевания и сбои в органах пищеварения, ЖКТ и т.
 д.
д.
Периодически сильные боли в молочных железах становятся причиной ношения неудобного и тесного белья. Не забывайте и об инфекционно-воспалительных болезнях.
Ноющая боль в молочной железе может сигнализировать о развитии мастопатии. Тогда боль будет у вас локализованной и циклической.
Непериодические боли могут указывать на образование кист или даже возникновение опухоли в железах.
В таком случае неприятные ощущения будут односторонними, тянущими и ноющими. Они будут иным, чем боль в молочных железах перед менструацией или после.
Обусловленность болей может быть и механической из-за травм груди. Тогда женщина обычно ощущает острую боль как при надавливании, так и в состоянии покоя. В любом из случаев профессиональный осмотр врача маммолога станет обязательным и необходимым. Перед этим рекомендуем провести самообследование в домашних условиях. Все остальное вам уже подскажет доктор.
Боли в молочных железах перед менструацией: характерные признаки
Такой вид болей считается самым распространённым и цикличным. Так возникать могут боли в молочной железе после месячных, перед и во время. В основном неприятные ощущения начинают беспокоить женщину за несколько дней до начала менструации и полностью проходит после ее окончания.
Так возникать могут боли в молочной железе после месячных, перед и во время. В основном неприятные ощущения начинают беспокоить женщину за несколько дней до начала менструации и полностью проходит после ее окончания.
Боль может обостриться в середине цикла, перед его началом. А вот в конце цикла боли должны проходить.
Если такого не случилось, обязательно обратитесь к врачу за консультацией. Когда вас начнут беспокоить боли в молочной железе после месячных обратите свое внимание на состояние ваших нервной, эндокринной и сердечно-сосудистой систем, образ жизни и другие внешние факторы.
Боли в молочных железах у кормящих
Болезненность ощущений в данном случае возникает в связи с лактацией и началом подготовки к ней. Во время беременности в женском организме происходят серьезные гормональные сбои, в результате которых клетки железистых тканей начинают расти, пролактин повышается, а поэтому увеличивается и объем самих желез.
Из-за этого на нервные окончания тканей возникает сильное давление, что и приводит к неприятным ощущениям и болям.
Боли в молочных железах у кормящих обычно возникают и оттого, что к груди происходит большой приток молока. Это может привести к его застою, поэтому врачи рекомендуют регулярно проводить процедуры сцеживания. Не забывайте проверять ореолы и соски — они считаются “воротами” для прохождения инфекций.
Поэтому боли в молочных железах у кормящих могут быть обусловлены и таким фактором.
Боль в молочной железе при климаксе
Как и беременность, менопауза сопровождается серьезными изменениями в организме женщины. И довольно часто они приводят к заболеваниям молочных желез. В более молодом возрасте менопауза вызывает нарушения в менструальном цикле. Это вынуждает женщин идти к врачу и, соответственно, своевременно обнаруживать проблему.
Но в большинстве случаев боль в молочной железе при климаксе (особенно ожидаемом) может стать единственным показателем развития болезней. Боли в данном случае могут быть кратковременными или периодическими, тянущими и ноющими.
Вне зависимости от вида боли, мы рекомендуем не откладывать поход к специалисту.
Решение принято — рожаем / «Красота. Здоровье. Фитнес»
Беременность – особенный период жизни женщины, полный забот, тревог и нетерпеливого ожидания. Прожить эти девять месяцев необходимо с максимальной пользой как для малыша, так и для мамы, которой хочется оставаться в форме и не чувствовать себя глубоко больной.
Потерпите, это скоро пройдет
Как определить на ранних сроках, что беременность наступила, если большинство способны заметить только хрестоматийный признак – задержку менструации, а некоторые и вовсе не подозревают о беременности вплоть до сильных изменений фигуры и первых шевелений ребенка? А ведь на самом деле еще до того, как вы обрадуетесь двум полоскам на тесте, организм подает сигналы о зарождении новой жизни. Если до месячных еще далеко, о наступлении беременности подскажут девять простых, но очень «ярких» признаков.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Марина Уколова, врач-консультант Независимой лаборатории ИНВИТРО.
Вы заметили, что кружево на бюстгальтере подозрительно отгибается? Грудь налилась и прибавила в размере? Это один из основных признаков беременности. Грудь может начать увеличиваться через 1–2 недели после зачатия, что связано с повышенным выделением гормонов: эстрогена и прогестерона. Иногда возникают ощущение напряжения в области груди или даже небольшие боли. Соски становятся очень чувствительными.
Это значит, что нужно купить поддерживающий бюстгальтер, отказаться от тесного белья и от синтетики, которая не позволяет коже «дышать».
После обеда вас клонит в сон, вы целыми днями зеваете и не можете сосредоточиться? В первые недели беременности организм работает 24 часа в сутки – готовится к вынашиванию, поэтому утомляемость и сонливость – нормальное явление. Может повыситься температура тела до 37–37.2 градусов. В сочетании с заложенностью носа (тоже одним из возможных признаков беременности) такое состояние легко принять за простуду.
Постарайтесь больше отдыхать, спите не менее 8 часов в сутки и окончательно исключите из рациона вредные продукты. Если вы курите – пора расстаться с сигаретами.
Неожиданно в душном помещении у вас сильно закружилась голова? Если раньше подобных симптомов не замечалось, значит, организм сигналит вам о беременности. Повышенное или пониженное давление, его резкие перепады, ведущие к обморокам и головокружениям, – тоже не редкость для первого триместра беременности.
Купите тонометр и регулярно измеряйте давление. Утром не надо резко вставать с кровати, старайтесь обходиться без резких движений. Следите за уровнем сахара в крови – пейте много жидкости и ешьте каждые 3–4 часа. Если голова начала кружиться, можно выпить немного чая или кофе, при сильной слабости – принять 10–15 капель кордиамина.
С утра у вас болит голова, независимо от погоды и настроения? Это тоже связано с повышением уровня прогестерона. К счастью, мигрени отступают с увеличением срока – во втором триместре вы о них забудете.
Пейте больше жидкости и обязательно сдайте кровь, чтобы исключить анемию. Если головные боли не прекращаются, попросите врача выписать лекарства.
Вино кажется забродившим, а от запаха готовящейся еды подташнивает? У большинства женщин токсикоз начинается примерно с 7 недель и продолжается до 12-й недели беременности. Но иногда тошнота дает о себе знать уже спустя две недели после зачатия. Виновник – все тот же гормон прогестерон. Есть еще одна версия: тошнота и изменение предпочтений в еде – это реакция защиты: так организм защищает ребенка. Доказательством служит тот факт, что неприятие вызывают обычно именно «опасные» продукты: алкоголь, острая, жирная, жареная пища.
Диетологи рекомендуют утром съедать что-нибудь еще в постели, весь день есть понемногу, но часто, принимать витамин B6, он поможет справиться с токсикозом. Неплохо избавляет от тошноты акупунктурный массаж запястья.
Неожиданно вы разрыдались во время просмотра «Секса в большом городе», а потом впали в ярость, узнав, что муж задержится на работе. Во всем виноваты гормоны – это они бушуют в вашей крови, и настроение меняется от плаксивости до агрессивности.
Во всем виноваты гормоны – это они бушуют в вашей крови, и настроение меняется от плаксивости до агрессивности.
Потерпите, это состояние быстро пройдет. Скажите родным и друзьям о беременности, чтобы они не волновались и не обижались на вас.
Вам кажется, что муж злоупотребляет одеколоном, соседи явно пережарили рыбу, а сигаретный дым вызывает тошноту? Ваши новые обонятельные способности свидетельствуют о беременности.
Избегайте помещений, где курят, попросите мужа и друзей не пользоваться парфюмом, старайтесь не пользоваться общественным транспортом в часы пик.
Вы можете знать, что в третьем триместре беременности неизбежны частые позывы к мочеиспусканию, но этот же признак актуален и для первых недель после зачатия.
Если нет жжения и боли – это не страшно, скоро пройдет.
Подтвердить или опровергнуть ваши подозрения по поводу наступления беременности поможет анализ крови на специфический гормон беременности – хорионический гонадотропин (бета-ХГЧ), который увеличивается сразу после зачатия. Конечно, лучше всего делать этот анализ на 2–3-й день задержки менструации, но если из-за этого вы буквально не спите по ночам, то анализ на ХГЧ поможет вам успокоиться. Он может диагностировать беременность уже через 6–8 дней после зачатия. Однако в этом случае есть риск получить ложноотрицательный результат: у некоторых из-за особенностей организма уровень ХГЧ изначально бывает достаточно низким.
Конечно, лучше всего делать этот анализ на 2–3-й день задержки менструации, но если из-за этого вы буквально не спите по ночам, то анализ на ХГЧ поможет вам успокоиться. Он может диагностировать беременность уже через 6–8 дней после зачатия. Однако в этом случае есть риск получить ложноотрицательный результат: у некоторых из-за особенностей организма уровень ХГЧ изначально бывает достаточно низким.
Ничто не должно болеть
Беременность – экстремальный период для организма женщины. Перестройка организма, связанная с заботой о плоде и подготовкой к родам, становится стартовой площадкой для обострения или развития хронических заболеваний внутренних органов, которые на медицинском языке называются экстрагенитальными. Своевременное обращение к врачу при малейшем намеке на возникновение проблемы со здоровьем позволит снизить влияние заболевания на течение беременности и развитие плода и, конечно же, сохранить здоровье женщины.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Лейла Аль-АНИ, врач-акушер-гинеколог Американской Медицинской Клиники.
Организм женщины перестраивается в связи с новой задачей, которую ставит перед ним беременность, – увеличивается объем циркулирующей крови, изменяется функция печени, почек, желудочно-кишечного тракта, кровеносной и сердечно-сосудистой систем. При этом беременность усугубляет течение любых хронических заболеваний, поскольку иммунитет у женщины ослаблен – организм делает все возможное, чтобы сохранить плод. В это время могут быть выявлены патологии, которые себя не проявляли.
Самой распространенной из них можно назвать заболевания мочевыделительной системы: циститы (воспаление мочевого пузыря), пиелонефриты (воспаление почек), гломерулонефриты. Чаще всего причиной их развития становится инфекция, которая может латентно существовать в организме много лет и выявиться именно при беременности, или это хроническое заболевание, которым женщина страдает уже много лет. Проявляются они по-разному. При цистите могут наблюдаться повышение температуры, тянущие боли над лоном и постоянное ощущение дискомфорта в этой области, учащенное, дискомфортное, а иногда и болезненное мочеиспускание маленькими порциями, при котором чувство переполненного мочевого пузыря не исчезает. Нередко такое состояние женщины «списывают» на особенности течения беременности, подразумевая, что учащенное мочеиспускание – естественное явление, а дискомфорт в области лона связан с адаптационными процессами тазового дна. Однако это не так – частое мочеиспускание считается нормальным, когда после него наступает ощущение освобождения мочевого пузыря, и длится оно до того момента, пока матка не вышла за пределы малого таза, затем оно нормализуется. Боль может беспокоить, но она, как правило, связана с увеличением объемов матки, и перепутать ее с болью другого происхождения трудно. При воспалении почек женщина может жаловаться на боли в поясничной области, нарушение мочеиспускания, лихорадку.
Нередко такое состояние женщины «списывают» на особенности течения беременности, подразумевая, что учащенное мочеиспускание – естественное явление, а дискомфорт в области лона связан с адаптационными процессами тазового дна. Однако это не так – частое мочеиспускание считается нормальным, когда после него наступает ощущение освобождения мочевого пузыря, и длится оно до того момента, пока матка не вышла за пределы малого таза, затем оно нормализуется. Боль может беспокоить, но она, как правило, связана с увеличением объемов матки, и перепутать ее с болью другого происхождения трудно. При воспалении почек женщина может жаловаться на боли в поясничной области, нарушение мочеиспускания, лихорадку.
Надеяться, что можно справиться с болезнью после родов, нельзя – проблемы мочевыводящей системы необходимо решать, как только они обнаружены. Для этого применяется антибактериальная терапия в соответствии с индивидуальными особенностями организма и с особенностями течения беременности. Женщина должна находиться под постоянным наблюдением и перед каждым визитом к врачу сдавать анализ мочи.
Поскольку беременность является своеобразным провокационным фактором для развития или обострения существующих патологий, то женщина должна уделять в это время особое внимание тем сложным процессам, которые протекают в период беременности в ее организме. Так, заболевания желудочно-кишечного тракта, особенно гастриты, проявляются в первый триместр беременности на фоне токсикоза. Если до беременности у женщины были проблемы с печенью (холецистит, гепатиты, желчнокаменная болезнь), необходимо обязательно пройти курс лечения до наступления беременности, потому что печень во время вынашивания ребенка и родов играет важнейшую роль, в частности, в процессе свертывания крови, ее очищении. Большое значение для течения беременности имеет также состояние щитовидной железы – от уровня гормонов, ею вырабатываемых, зависит благополучный исход беременности – способность избежать выкидышей, замирания беременности, преждевременных родов. Важен также постоянный мониторинг уровня сахара в крови для страдающих сахарным диабетом, чтобы в случае его увеличения сразу же принять необходимые меры. Что касается анемии, то к тем, у кого она выявлена во время беременности, требуется грамотный подход: назначать железосодержащие препараты надо аккуратно, учитывая, к тому же, что уровень гемоглобина хорошо регулируется питанием.
Что касается анемии, то к тем, у кого она выявлена во время беременности, требуется грамотный подход: назначать железосодержащие препараты надо аккуратно, учитывая, к тому же, что уровень гемоглобина хорошо регулируется питанием.
Следует помнить, что любые постоянные боли при беременности – не нормальное явление. Как только они появляются, надо обязательно обращаться к врачу.
Учимся рожать
Как правило, на занятия в школы будущих мам приглашают беременных женщин на сроке 24–25 недель, хотя, если нет угрозы выкидыша и других противопоказаний, гимнастикой можно начать заниматься и раньше. Главное, чему в школах учат беременных, – родить ребенка самостоятельно и облегчить процесс родов, то есть сделать его менее болезненным.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Екатерина Былина, директор Семейного центра подготовки к родам «Сказка ожидания».
Подготовке к родам следует уделять очень много времени, даже если его катастрофически не хватает или просто лень этим заниматься. Ведь именно от того, насколько правильно женщина ведет себя в родах, умеет ли она «руководить» своим телом, зависит не только степень болевых ощущений во время схваток, но и способность родить ребенка самостоятельно, не прибегая к стимуляции или кесареву сечению.
Ведь именно от того, насколько правильно женщина ведет себя в родах, умеет ли она «руководить» своим телом, зависит не только степень болевых ощущений во время схваток, но и способность родить ребенка самостоятельно, не прибегая к стимуляции или кесареву сечению.
Женщина должна помнить о том, что роды – это работа, и если она выполняется правильно, то они принесут минимум боли, а в памяти останется вовсе не она, а ни с чем не сравнимое удовлетворение от рождения долгожданного малыша. Чтобы все было именно так, надо уметь правильно дышать, расслабляться, быть физически подготовленной.
Специальные дыхательные техники ослабляют болевые ощущения во время схваток, обеспечивают и маму, и малыша кислородом, чтобы избежать гипоксии во время наибольшего напряжения. Существует великое множество дыхательных техник, но не стоит пытаться все их заучить, лучше выбрать самые необходимые, чтобы гарантированно запомнить их и правильно дышать во время схваток автоматически, не задумываясь о том, как это надо делать.
Очень важно подготовить тело к предстоящему испытанию. Индивидуально подобранный комплекс упражнений усилит кровообращение в матке, увеличит поступление кислорода к плаценте, а также уберет напряжение внизу живота, поможет простимулировать родовую деятельность. Специальная подготовка поможет малышу легко пройти по родовым путям, а крепкие мышцы пресса дадут возможность маме собственными усилиями помочь ребенку во время потуг.
К приближающимся родам следует знать, как различными позами и приемами облегчать боли разной локализации (в спине, в ногах)… На курсах подготовки к родам женщин, решивших рожать самостоятельно, обучают обезболивающему массажу, а если она рожает с партнером (муж, мама, сестра…), то ему тоже следует обучиться как массажным техникам, так и дыхательным, чтобы помогать во время схваток.
Чтобы прийти в роддом подготовленной к предстоящему испытанию, заниматься гимнастикой, делать дыхательные упражнения необходимо не только на курсах для беременных, но и в домашних условиях.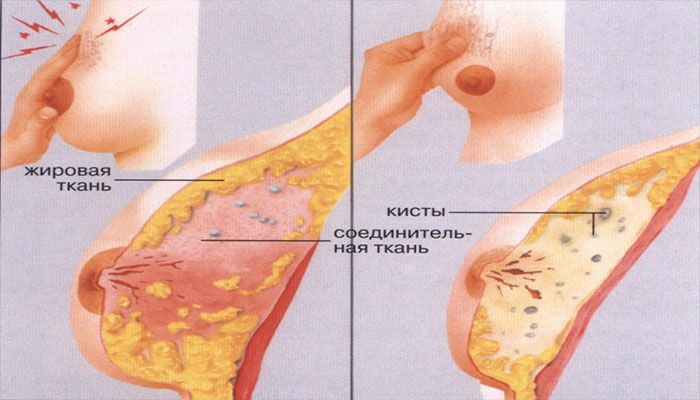
Как выбрать роддом?
Этот вопрос необходимо задать себе буквально в первые дни беременности. Впрочем, можно и во время ее планирования. Потому что от этого выбора зависит успех главного в жизни каждой семьи события – рождение здорового долгожданного малыша, и конечно же, здоровье мамы.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Татьяна Гневашева, заведующая дородовым отделением роддома на Фурштатской.
Главный вопрос, который вам стоит задать себе перед принятием такого важного решения, – что вы ищете в первую очередь? Вас волнует отношение медицинского персонала, который будет рядом в непростой момент родов? Вы ищете современное оснащение, возможность выполнения широкого спектра исследований и консультаций специалистов? Или самым важным для вас являются условия, в которых будут находиться мама и малыш? Для каждого определяющим оказывается что-то свое.
Конечно, лучше, чтобы будущей маме нравилось все: доктор оказался приятен и компетентен, бригада внимательна, оборудование на все случаи жизни, условия, из которых уходить-то не хочется. Не бывает? Бывает – современный уровень медицинского обслуживания способен это обеспечить.
Не бывает? Бывает – современный уровень медицинского обслуживания способен это обеспечить.
Оцените родильный дом с самого начала. Как встретил вас администратор, можете ли вы сами выбрать врача, производит ли персонал впечатление внимательного и заинтересованного. Обязательно оцените, готов ли доктор отвечать на любые ваши вопросы, а их наверняка будет много. Узнайте, какие исследования можно выполнить в этом родильном доме, какие специалисты и по какому графику в нем работают.
Обязательно попросите разрешения осмотреть родильные залы и палаты. И здесь уместно задать вопрос, который наверняка волнует многих: возможно ли присутствие на родах мужа или другого близкого человека? Если это так, требуется ли для него какая-то подготовка заранее, чтобы он лучше понимал происходящее и даже мог чем-то помочь роженице? Каковы условия его пребывания: достаточно желания присутствия на родах или нужны какие-то справки о состоянии его здоровья?
Стоит обязательно уточнить: если у вас договоренность с индивидуальным врачом, подъедет ли он на роды в любом случае или только если вам повезет, и он будет дежурить. И есть ли у родильного дома договоренность со «Скорой помощью», не случится ли ситуации, что из дома вас отвезут не туда, где вы планировали рожать, а в ближайший родильный дом?
И есть ли у родильного дома договоренность со «Скорой помощью», не случится ли ситуации, что из дома вас отвезут не туда, где вы планировали рожать, а в ближайший родильный дом?
Даже если вы рассчитываете рожать естественным путем, в родах много непредсказуемого. Вам стоит узнать заранее, каковы возможности обезболивания, смогут ли вам выполнить эпидуральную анестезию, после которой, оставаясь в полном сознании, вы не будете чувствовать вообще никакой боли.
Очень важное и трудное время наступит сразу после родов. Именно поэтому оцените палату – будет ли вам в ней комфортно. Узнайте, предполагается ли совместное пребывание с малышом. Как часто смогут навещать вас муж и родственники, возможно ли чье-то постоянное пребывание рядом с вами, чтобы помочь и приободрить. Можно ли организовать индивидуальный пост по уходу за ребенком в случае, если вам будет очень трудно в первые дни. И конечно, какие специалисты осмотрят малыша в это время.
Не стесняйтесь спрашивать подробно. Это очень важно и нужно. В хорошем родильном доме будут только рады ответить на все возникающие вопросы.
Это очень важно и нужно. В хорошем родильном доме будут только рады ответить на все возникающие вопросы.
Стильная и полезная мода
Беременность – воплощение женственности. Так решил известный итальянский модельер Пьетро Брунелли, очарованный шармом женщины «в интересном положении», и создал первую в Европе марку одежды для будущих мам класса pret-a-porter.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Виктория Щербак, специалист по СО сети салонов для будущих мам и детей «Кенгуру».
Вообще-то сегодня у беременных женщин выбор одежды практически неограничен – специально для них работает целая индустрия и создает красивую и удобную одежду на все случаи жизни: для дома и работы, для отдыха и деловых встреч. Современная мода помогает скрыть беременность или наоборот подчеркивает ее.
Коллекции итальянских марок (Sara, Pietro Brunelli, Attesa, Donna Mediterranea, Menonove), голландских (Queen Mum, VIDA VITA), французских (Neuf Lune, Crea Concept), израильских (La Robe Bleue), английских (Arabella B), российских (Mammy Size, Sokolova&Bogorodskaya) позволяют будущим мамам в любой ситуации выглядеть стильно и красиво и при этом чувствовать себя очень комфортно. Ведь для них это особенно важно. Современные дизайнеры учитывают требования к создаваемой одежде: она не сдавливает тело, то есть не препятствует нормальному кровообращению, в ней – особенные швы, не раздражающие кожу, ставшую во время беременности более нежной и ранимой, она выполняется исключительно из гигроскопичных тканей. И кроме того, эта одежда способна сохранить прекрасное настроение беременной женщине – теперь она не станет в ожидании родов носить одно бесформенное платье, предназначенное на все случаи жизни, как это было еще недавно. Современная беременная женщина выглядит модно и стильно.
Ведь для них это особенно важно. Современные дизайнеры учитывают требования к создаваемой одежде: она не сдавливает тело, то есть не препятствует нормальному кровообращению, в ней – особенные швы, не раздражающие кожу, ставшую во время беременности более нежной и ранимой, она выполняется исключительно из гигроскопичных тканей. И кроме того, эта одежда способна сохранить прекрасное настроение беременной женщине – теперь она не станет в ожидании родов носить одно бесформенное платье, предназначенное на все случаи жизни, как это было еще недавно. Современная беременная женщина выглядит модно и стильно.
В этом сезоне – на острие моды вечная классика – одежда белого цвета. Дополнят белый – нежно-розовый, сиреневый, абрикосовый, молочный, лазурный, мятный, красный, индиго.
Мотивы и расцветки летних коллекций – это многообразие цветочной палитры художников-импрессионистов, традиционный бело-голубой орнамент гжели, а также множество полосок. Ткани модных нарядов так же легки и нежны, как и расцветки: тончайший шелк и шифон, лен, батист, деним, прохладная вискоза и ситец. В отделке по-прежнему актуальны необработанный край, вышивка, пайетки, бисер, нашивки, стразы, аппликации, тесьма, «бубенцы», декоративные пуговицы, металлофурнитура.
В отделке по-прежнему актуальны необработанный край, вышивка, пайетки, бисер, нашивки, стразы, аппликации, тесьма, «бубенцы», декоративные пуговицы, металлофурнитура.
И модельеры, и женщины питают особенную слабость к трикотажу. В этом сезоне основной мотив трикотажной одежды – женственность, соблазнительность и легкая небрежность. Трикотажные кофточки и топы выполнены преимущественно из натуральных материалов, а для завершения романтического образа дизайнеры часто используют кружево, сетку, прозрачные вставки. Силуэты трикотажных изделий становятся более изящными, их декорируют рюшами, воланами, лентами и кантами.
Новинка этого сезона – удлиненные туники-платья, которые можно также носить с джинсами. Коллекции разных компаний представлены разнообразными моделями брюк, блузок, юбок, сарафанов, платьев, костюмов, выполненных в разных стилях: спорт, романтика, классика. Молодежные линии – джинсы, бриджи, шорты с отворотами, белые хлопковые комбинезоны, сарафаны с молниями, накладными карманами, украшенными стразами. Есть и нарядные модели блузок, туник, сарафанов из шифона и шелка. Еще одна модная тенденция этого лета – морская тема. Хит сезона – полосатый трикотаж – топы, блузоны, платья-«матроски», белые бермуды, капри, жакеты. Благодаря применению эластичных материалов и специальным системам регулировок, одежда легко изменяется по мере роста живота. Появляются и новые решения для меняющейся фигуры, например Arabella B предложила боковые молнии, доходящие до проймы рукава, а чтобы одежду от La Robe Bleue можно было носить и после родов, все блузоны сконструированы с учетом особенностей одежды для кормления.
Есть и нарядные модели блузок, туник, сарафанов из шифона и шелка. Еще одна модная тенденция этого лета – морская тема. Хит сезона – полосатый трикотаж – топы, блузоны, платья-«матроски», белые бермуды, капри, жакеты. Благодаря применению эластичных материалов и специальным системам регулировок, одежда легко изменяется по мере роста живота. Появляются и новые решения для меняющейся фигуры, например Arabella B предложила боковые молнии, доходящие до проймы рукава, а чтобы одежду от La Robe Bleue можно было носить и после родов, все блузоны сконструированы с учетом особенностей одежды для кормления.
Удобно, полезно и стильно – именно такие требования выполняют модельеры, создавая специальную одежду для беременных.
Подготовила Ирина Багликова
Решение принято — рожаем / «Красота. Здоровье. Фитнес»
Беременность – особенный период жизни женщины, полный забот, тревог и нетерпеливого ожидания. Прожить эти девять месяцев необходимо с максимальной пользой как для малыша, так и для мамы, которой хочется оставаться в форме и не чувствовать себя глубоко больной.
Потерпите, это скоро пройдет
Как определить на ранних сроках, что беременность наступила, если большинство способны заметить только хрестоматийный признак – задержку менструации, а некоторые и вовсе не подозревают о беременности вплоть до сильных изменений фигуры и первых шевелений ребенка? А ведь на самом деле еще до того, как вы обрадуетесь двум полоскам на тесте, организм подает сигналы о зарождении новой жизни. Если до месячных еще далеко, о наступлении беременности подскажут девять простых, но очень «ярких» признаков.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Марина Уколова, врач-консультант Независимой лаборатории ИНВИТРО.
Вы заметили, что кружево на бюстгальтере подозрительно отгибается? Грудь налилась и прибавила в размере? Это один из основных признаков беременности. Грудь может начать увеличиваться через 1–2 недели после зачатия, что связано с повышенным выделением гормонов: эстрогена и прогестерона. Иногда возникают ощущение напряжения в области груди или даже небольшие боли. Соски становятся очень чувствительными.
Соски становятся очень чувствительными.
Это значит, что нужно купить поддерживающий бюстгальтер, отказаться от тесного белья и от синтетики, которая не позволяет коже «дышать».
После обеда вас клонит в сон, вы целыми днями зеваете и не можете сосредоточиться? В первые недели беременности организм работает 24 часа в сутки – готовится к вынашиванию, поэтому утомляемость и сонливость – нормальное явление. Может повыситься температура тела до 37–37.2 градусов. В сочетании с заложенностью носа (тоже одним из возможных признаков беременности) такое состояние легко принять за простуду.
Постарайтесь больше отдыхать, спите не менее 8 часов в сутки и окончательно исключите из рациона вредные продукты. Если вы курите – пора расстаться с сигаретами.
Неожиданно в душном помещении у вас сильно закружилась голова? Если раньше подобных симптомов не замечалось, значит, организм сигналит вам о беременности. Повышенное или пониженное давление, его резкие перепады, ведущие к обморокам и головокружениям, – тоже не редкость для первого триместра беременности.
Купите тонометр и регулярно измеряйте давление. Утром не надо резко вставать с кровати, старайтесь обходиться без резких движений. Следите за уровнем сахара в крови – пейте много жидкости и ешьте каждые 3–4 часа. Если голова начала кружиться, можно выпить немного чая или кофе, при сильной слабости – принять 10–15 капель кордиамина.
С утра у вас болит голова, независимо от погоды и настроения? Это тоже связано с повышением уровня прогестерона. К счастью, мигрени отступают с увеличением срока – во втором триместре вы о них забудете.
Пейте больше жидкости и обязательно сдайте кровь, чтобы исключить анемию. Если головные боли не прекращаются, попросите врача выписать лекарства.
Вино кажется забродившим, а от запаха готовящейся еды подташнивает? У большинства женщин токсикоз начинается примерно с 7 недель и продолжается до 12-й недели беременности. Но иногда тошнота дает о себе знать уже спустя две недели после зачатия. Виновник – все тот же гормон прогестерон. Есть еще одна версия: тошнота и изменение предпочтений в еде – это реакция защиты: так организм защищает ребенка. Доказательством служит тот факт, что неприятие вызывают обычно именно «опасные» продукты: алкоголь, острая, жирная, жареная пища.
Есть еще одна версия: тошнота и изменение предпочтений в еде – это реакция защиты: так организм защищает ребенка. Доказательством служит тот факт, что неприятие вызывают обычно именно «опасные» продукты: алкоголь, острая, жирная, жареная пища.
Диетологи рекомендуют утром съедать что-нибудь еще в постели, весь день есть понемногу, но часто, принимать витамин B6, он поможет справиться с токсикозом. Неплохо избавляет от тошноты акупунктурный массаж запястья.
Неожиданно вы разрыдались во время просмотра «Секса в большом городе», а потом впали в ярость, узнав, что муж задержится на работе. Во всем виноваты гормоны – это они бушуют в вашей крови, и настроение меняется от плаксивости до агрессивности.
Потерпите, это состояние быстро пройдет. Скажите родным и друзьям о беременности, чтобы они не волновались и не обижались на вас.
Вам кажется, что муж злоупотребляет одеколоном, соседи явно пережарили рыбу, а сигаретный дым вызывает тошноту? Ваши новые обонятельные способности свидетельствуют о беременности.
Избегайте помещений, где курят, попросите мужа и друзей не пользоваться парфюмом, старайтесь не пользоваться общественным транспортом в часы пик.
Вы можете знать, что в третьем триместре беременности неизбежны частые позывы к мочеиспусканию, но этот же признак актуален и для первых недель после зачатия.
Если нет жжения и боли – это не страшно, скоро пройдет.
Подтвердить или опровергнуть ваши подозрения по поводу наступления беременности поможет анализ крови на специфический гормон беременности – хорионический гонадотропин (бета-ХГЧ), который увеличивается сразу после зачатия. Конечно, лучше всего делать этот анализ на 2–3-й день задержки менструации, но если из-за этого вы буквально не спите по ночам, то анализ на ХГЧ поможет вам успокоиться. Он может диагностировать беременность уже через 6–8 дней после зачатия. Однако в этом случае есть риск получить ложноотрицательный результат: у некоторых из-за особенностей организма уровень ХГЧ изначально бывает достаточно низким.
Ничто не должно болеть
Беременность – экстремальный период для организма женщины. Перестройка организма, связанная с заботой о плоде и подготовкой к родам, становится стартовой площадкой для обострения или развития хронических заболеваний внутренних органов, которые на медицинском языке называются экстрагенитальными. Своевременное обращение к врачу при малейшем намеке на возникновение проблемы со здоровьем позволит снизить влияние заболевания на течение беременности и развитие плода и, конечно же, сохранить здоровье женщины.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Лейла Аль-АНИ, врач-акушер-гинеколог Американской Медицинской Клиники.
Организм женщины перестраивается в связи с новой задачей, которую ставит перед ним беременность, – увеличивается объем циркулирующей крови, изменяется функция печени, почек, желудочно-кишечного тракта, кровеносной и сердечно-сосудистой систем. При этом беременность усугубляет течение любых хронических заболеваний, поскольку иммунитет у женщины ослаблен – организм делает все возможное, чтобы сохранить плод. В это время могут быть выявлены патологии, которые себя не проявляли.
В это время могут быть выявлены патологии, которые себя не проявляли.
Самой распространенной из них можно назвать заболевания мочевыделительной системы: циститы (воспаление мочевого пузыря), пиелонефриты (воспаление почек), гломерулонефриты. Чаще всего причиной их развития становится инфекция, которая может латентно существовать в организме много лет и выявиться именно при беременности, или это хроническое заболевание, которым женщина страдает уже много лет. Проявляются они по-разному. При цистите могут наблюдаться повышение температуры, тянущие боли над лоном и постоянное ощущение дискомфорта в этой области, учащенное, дискомфортное, а иногда и болезненное мочеиспускание маленькими порциями, при котором чувство переполненного мочевого пузыря не исчезает. Нередко такое состояние женщины «списывают» на особенности течения беременности, подразумевая, что учащенное мочеиспускание – естественное явление, а дискомфорт в области лона связан с адаптационными процессами тазового дна. Однако это не так – частое мочеиспускание считается нормальным, когда после него наступает ощущение освобождения мочевого пузыря, и длится оно до того момента, пока матка не вышла за пределы малого таза, затем оно нормализуется. Боль может беспокоить, но она, как правило, связана с увеличением объемов матки, и перепутать ее с болью другого происхождения трудно. При воспалении почек женщина может жаловаться на боли в поясничной области, нарушение мочеиспускания, лихорадку.
Боль может беспокоить, но она, как правило, связана с увеличением объемов матки, и перепутать ее с болью другого происхождения трудно. При воспалении почек женщина может жаловаться на боли в поясничной области, нарушение мочеиспускания, лихорадку.
Надеяться, что можно справиться с болезнью после родов, нельзя – проблемы мочевыводящей системы необходимо решать, как только они обнаружены. Для этого применяется антибактериальная терапия в соответствии с индивидуальными особенностями организма и с особенностями течения беременности. Женщина должна находиться под постоянным наблюдением и перед каждым визитом к врачу сдавать анализ мочи.
Поскольку беременность является своеобразным провокационным фактором для развития или обострения существующих патологий, то женщина должна уделять в это время особое внимание тем сложным процессам, которые протекают в период беременности в ее организме. Так, заболевания желудочно-кишечного тракта, особенно гастриты, проявляются в первый триместр беременности на фоне токсикоза. Если до беременности у женщины были проблемы с печенью (холецистит, гепатиты, желчнокаменная болезнь), необходимо обязательно пройти курс лечения до наступления беременности, потому что печень во время вынашивания ребенка и родов играет важнейшую роль, в частности, в процессе свертывания крови, ее очищении. Большое значение для течения беременности имеет также состояние щитовидной железы – от уровня гормонов, ею вырабатываемых, зависит благополучный исход беременности – способность избежать выкидышей, замирания беременности, преждевременных родов. Важен также постоянный мониторинг уровня сахара в крови для страдающих сахарным диабетом, чтобы в случае его увеличения сразу же принять необходимые меры. Что касается анемии, то к тем, у кого она выявлена во время беременности, требуется грамотный подход: назначать железосодержащие препараты надо аккуратно, учитывая, к тому же, что уровень гемоглобина хорошо регулируется питанием.
Если до беременности у женщины были проблемы с печенью (холецистит, гепатиты, желчнокаменная болезнь), необходимо обязательно пройти курс лечения до наступления беременности, потому что печень во время вынашивания ребенка и родов играет важнейшую роль, в частности, в процессе свертывания крови, ее очищении. Большое значение для течения беременности имеет также состояние щитовидной железы – от уровня гормонов, ею вырабатываемых, зависит благополучный исход беременности – способность избежать выкидышей, замирания беременности, преждевременных родов. Важен также постоянный мониторинг уровня сахара в крови для страдающих сахарным диабетом, чтобы в случае его увеличения сразу же принять необходимые меры. Что касается анемии, то к тем, у кого она выявлена во время беременности, требуется грамотный подход: назначать железосодержащие препараты надо аккуратно, учитывая, к тому же, что уровень гемоглобина хорошо регулируется питанием.
Следует помнить, что любые постоянные боли при беременности – не нормальное явление. Как только они появляются, надо обязательно обращаться к врачу.
Как только они появляются, надо обязательно обращаться к врачу.
Учимся рожать
Как правило, на занятия в школы будущих мам приглашают беременных женщин на сроке 24–25 недель, хотя, если нет угрозы выкидыша и других противопоказаний, гимнастикой можно начать заниматься и раньше. Главное, чему в школах учат беременных, – родить ребенка самостоятельно и облегчить процесс родов, то есть сделать его менее болезненным.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Екатерина Былина, директор Семейного центра подготовки к родам «Сказка ожидания».
Подготовке к родам следует уделять очень много времени, даже если его катастрофически не хватает или просто лень этим заниматься. Ведь именно от того, насколько правильно женщина ведет себя в родах, умеет ли она «руководить» своим телом, зависит не только степень болевых ощущений во время схваток, но и способность родить ребенка самостоятельно, не прибегая к стимуляции или кесареву сечению.
Женщина должна помнить о том, что роды – это работа, и если она выполняется правильно, то они принесут минимум боли, а в памяти останется вовсе не она, а ни с чем не сравнимое удовлетворение от рождения долгожданного малыша. Чтобы все было именно так, надо уметь правильно дышать, расслабляться, быть физически подготовленной.
Специальные дыхательные техники ослабляют болевые ощущения во время схваток, обеспечивают и маму, и малыша кислородом, чтобы избежать гипоксии во время наибольшего напряжения. Существует великое множество дыхательных техник, но не стоит пытаться все их заучить, лучше выбрать самые необходимые, чтобы гарантированно запомнить их и правильно дышать во время схваток автоматически, не задумываясь о том, как это надо делать.
Очень важно подготовить тело к предстоящему испытанию. Индивидуально подобранный комплекс упражнений усилит кровообращение в матке, увеличит поступление кислорода к плаценте, а также уберет напряжение внизу живота, поможет простимулировать родовую деятельность. Специальная подготовка поможет малышу легко пройти по родовым путям, а крепкие мышцы пресса дадут возможность маме собственными усилиями помочь ребенку во время потуг.
Специальная подготовка поможет малышу легко пройти по родовым путям, а крепкие мышцы пресса дадут возможность маме собственными усилиями помочь ребенку во время потуг.
К приближающимся родам следует знать, как различными позами и приемами облегчать боли разной локализации (в спине, в ногах)… На курсах подготовки к родам женщин, решивших рожать самостоятельно, обучают обезболивающему массажу, а если она рожает с партнером (муж, мама, сестра…), то ему тоже следует обучиться как массажным техникам, так и дыхательным, чтобы помогать во время схваток.
Чтобы прийти в роддом подготовленной к предстоящему испытанию, заниматься гимнастикой, делать дыхательные упражнения необходимо не только на курсах для беременных, но и в домашних условиях.
Как выбрать роддом?
Этот вопрос необходимо задать себе буквально в первые дни беременности. Впрочем, можно и во время ее планирования. Потому что от этого выбора зависит успех главного в жизни каждой семьи события – рождение здорового долгожданного малыша, и конечно же, здоровье мамы.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Татьяна Гневашева, заведующая дородовым отделением роддома на Фурштатской.
Главный вопрос, который вам стоит задать себе перед принятием такого важного решения, – что вы ищете в первую очередь? Вас волнует отношение медицинского персонала, который будет рядом в непростой момент родов? Вы ищете современное оснащение, возможность выполнения широкого спектра исследований и консультаций специалистов? Или самым важным для вас являются условия, в которых будут находиться мама и малыш? Для каждого определяющим оказывается что-то свое.
Конечно, лучше, чтобы будущей маме нравилось все: доктор оказался приятен и компетентен, бригада внимательна, оборудование на все случаи жизни, условия, из которых уходить-то не хочется. Не бывает? Бывает – современный уровень медицинского обслуживания способен это обеспечить.
Оцените родильный дом с самого начала. Как встретил вас администратор, можете ли вы сами выбрать врача, производит ли персонал впечатление внимательного и заинтересованного.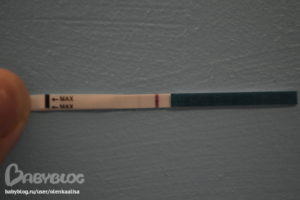 Обязательно оцените, готов ли доктор отвечать на любые ваши вопросы, а их наверняка будет много. Узнайте, какие исследования можно выполнить в этом родильном доме, какие специалисты и по какому графику в нем работают.
Обязательно оцените, готов ли доктор отвечать на любые ваши вопросы, а их наверняка будет много. Узнайте, какие исследования можно выполнить в этом родильном доме, какие специалисты и по какому графику в нем работают.
Обязательно попросите разрешения осмотреть родильные залы и палаты. И здесь уместно задать вопрос, который наверняка волнует многих: возможно ли присутствие на родах мужа или другого близкого человека? Если это так, требуется ли для него какая-то подготовка заранее, чтобы он лучше понимал происходящее и даже мог чем-то помочь роженице? Каковы условия его пребывания: достаточно желания присутствия на родах или нужны какие-то справки о состоянии его здоровья?
Стоит обязательно уточнить: если у вас договоренность с индивидуальным врачом, подъедет ли он на роды в любом случае или только если вам повезет, и он будет дежурить. И есть ли у родильного дома договоренность со «Скорой помощью», не случится ли ситуации, что из дома вас отвезут не туда, где вы планировали рожать, а в ближайший родильный дом?
Даже если вы рассчитываете рожать естественным путем, в родах много непредсказуемого.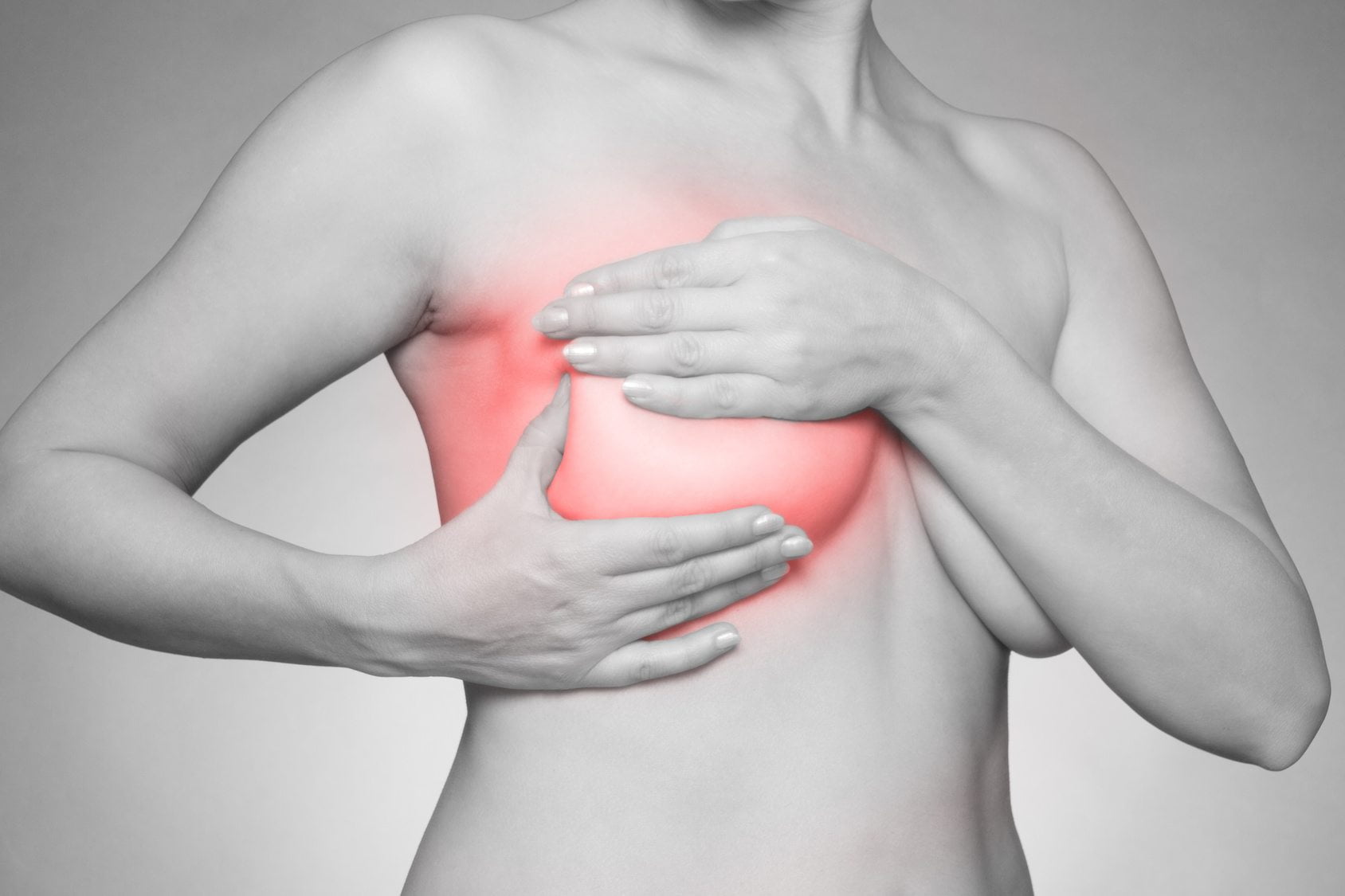 Вам стоит узнать заранее, каковы возможности обезболивания, смогут ли вам выполнить эпидуральную анестезию, после которой, оставаясь в полном сознании, вы не будете чувствовать вообще никакой боли.
Вам стоит узнать заранее, каковы возможности обезболивания, смогут ли вам выполнить эпидуральную анестезию, после которой, оставаясь в полном сознании, вы не будете чувствовать вообще никакой боли.
Очень важное и трудное время наступит сразу после родов. Именно поэтому оцените палату – будет ли вам в ней комфортно. Узнайте, предполагается ли совместное пребывание с малышом. Как часто смогут навещать вас муж и родственники, возможно ли чье-то постоянное пребывание рядом с вами, чтобы помочь и приободрить. Можно ли организовать индивидуальный пост по уходу за ребенком в случае, если вам будет очень трудно в первые дни. И конечно, какие специалисты осмотрят малыша в это время.
Не стесняйтесь спрашивать подробно. Это очень важно и нужно. В хорошем родильном доме будут только рады ответить на все возникающие вопросы.
Стильная и полезная мода
Беременность – воплощение женственности. Так решил известный итальянский модельер Пьетро Брунелли, очарованный шармом женщины «в интересном положении», и создал первую в Европе марку одежды для будущих мам класса pret-a-porter.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Виктория Щербак, специалист по СО сети салонов для будущих мам и детей «Кенгуру».
Вообще-то сегодня у беременных женщин выбор одежды практически неограничен – специально для них работает целая индустрия и создает красивую и удобную одежду на все случаи жизни: для дома и работы, для отдыха и деловых встреч. Современная мода помогает скрыть беременность или наоборот подчеркивает ее.
Коллекции итальянских марок (Sara, Pietro Brunelli, Attesa, Donna Mediterranea, Menonove), голландских (Queen Mum, VIDA VITA), французских (Neuf Lune, Crea Concept), израильских (La Robe Bleue), английских (Arabella B), российских (Mammy Size, Sokolova&Bogorodskaya) позволяют будущим мамам в любой ситуации выглядеть стильно и красиво и при этом чувствовать себя очень комфортно. Ведь для них это особенно важно. Современные дизайнеры учитывают требования к создаваемой одежде: она не сдавливает тело, то есть не препятствует нормальному кровообращению, в ней – особенные швы, не раздражающие кожу, ставшую во время беременности более нежной и ранимой, она выполняется исключительно из гигроскопичных тканей. И кроме того, эта одежда способна сохранить прекрасное настроение беременной женщине – теперь она не станет в ожидании родов носить одно бесформенное платье, предназначенное на все случаи жизни, как это было еще недавно. Современная беременная женщина выглядит модно и стильно.
И кроме того, эта одежда способна сохранить прекрасное настроение беременной женщине – теперь она не станет в ожидании родов носить одно бесформенное платье, предназначенное на все случаи жизни, как это было еще недавно. Современная беременная женщина выглядит модно и стильно.
В этом сезоне – на острие моды вечная классика – одежда белого цвета. Дополнят белый – нежно-розовый, сиреневый, абрикосовый, молочный, лазурный, мятный, красный, индиго.
Мотивы и расцветки летних коллекций – это многообразие цветочной палитры художников-импрессионистов, традиционный бело-голубой орнамент гжели, а также множество полосок. Ткани модных нарядов так же легки и нежны, как и расцветки: тончайший шелк и шифон, лен, батист, деним, прохладная вискоза и ситец. В отделке по-прежнему актуальны необработанный край, вышивка, пайетки, бисер, нашивки, стразы, аппликации, тесьма, «бубенцы», декоративные пуговицы, металлофурнитура.
И модельеры, и женщины питают особенную слабость к трикотажу. В этом сезоне основной мотив трикотажной одежды – женственность, соблазнительность и легкая небрежность. Трикотажные кофточки и топы выполнены преимущественно из натуральных материалов, а для завершения романтического образа дизайнеры часто используют кружево, сетку, прозрачные вставки. Силуэты трикотажных изделий становятся более изящными, их декорируют рюшами, воланами, лентами и кантами.
В этом сезоне основной мотив трикотажной одежды – женственность, соблазнительность и легкая небрежность. Трикотажные кофточки и топы выполнены преимущественно из натуральных материалов, а для завершения романтического образа дизайнеры часто используют кружево, сетку, прозрачные вставки. Силуэты трикотажных изделий становятся более изящными, их декорируют рюшами, воланами, лентами и кантами.
Новинка этого сезона – удлиненные туники-платья, которые можно также носить с джинсами. Коллекции разных компаний представлены разнообразными моделями брюк, блузок, юбок, сарафанов, платьев, костюмов, выполненных в разных стилях: спорт, романтика, классика. Молодежные линии – джинсы, бриджи, шорты с отворотами, белые хлопковые комбинезоны, сарафаны с молниями, накладными карманами, украшенными стразами. Есть и нарядные модели блузок, туник, сарафанов из шифона и шелка. Еще одна модная тенденция этого лета – морская тема. Хит сезона – полосатый трикотаж – топы, блузоны, платья-«матроски», белые бермуды, капри, жакеты. Благодаря применению эластичных материалов и специальным системам регулировок, одежда легко изменяется по мере роста живота. Появляются и новые решения для меняющейся фигуры, например Arabella B предложила боковые молнии, доходящие до проймы рукава, а чтобы одежду от La Robe Bleue можно было носить и после родов, все блузоны сконструированы с учетом особенностей одежды для кормления.
Благодаря применению эластичных материалов и специальным системам регулировок, одежда легко изменяется по мере роста живота. Появляются и новые решения для меняющейся фигуры, например Arabella B предложила боковые молнии, доходящие до проймы рукава, а чтобы одежду от La Robe Bleue можно было носить и после родов, все блузоны сконструированы с учетом особенностей одежды для кормления.
Удобно, полезно и стильно – именно такие требования выполняют модельеры, создавая специальную одежду для беременных.
Подготовила Ирина Багликова
Болит грудь? — Полезная статья от МЦ Формула здоровья
Мастопатия – доброкачественное разрастание (пролиферация) железистой ткани груди, причиной является гормональный дисбаланс. Поэтому мастопатия часто сопровождается гинекологическими патологиями: дисплазией, гиперплазией эндометрия, воспалительными заболеваниями, синдромом поликистозных яичников.
Заболевание диагностируется у женщин репродуктивного возраста, в период менопаузы мастопатия встречается редко.
Симптомы мастопатии
Большинство женщин считают умеренную болезненность молочных желез перед началом менструации нормой и не обращаются с жалобами к врачу. Маммолога посещают лишь те, у кого болезненность груди вызывает даже ношение бюстгальтера, спать они могут лишь на спине, а если приходится ездить в транспорте, то малейший толчок вызывает сильную боль. Женщина испытывает болезненные ощущения при прикосновении к груди во время секса. Только в этом случае пациентки спохватываются и записываются на прием к маммологу.
Помимо болезненности, женщина чувствует увеличение молочных желез, иногда из соска выделяется прозрачная жидкость. На ощупь грудь может чувствоваться неоднородной, иногда нащупываются уплотнения.
Причины мастопатии
Основной причиной мастопатии является гормональное нарушение, а именно излишняя выработка эстрогена, которая способствует пролиферации тканей и недостаток прогестерона, который регулирует процесс разрастания. Второй причиной может быть излишнее количество гормона пролактина, что отвечает за выработку молока при грудном вскармливании.
Второй причиной может быть излишнее количество гормона пролактина, что отвечает за выработку молока при грудном вскармливании.
Поэтому, прежде чем назначать лечение, следует установить причину: сдать анализы на гормоны.
В группу риска попадают те женщины, у кого имеются следующие заболевания:
- Опухоли яичников
- Миомы
- Эндометриоз
- Воспаления органов малого таза
- Заболевания щитовидной железы
- Ожирение
- Нарушение работы надпочечников
- Сахарный диабет
- Болезни печени и желудочно-кишечного тракта
Гормональное нарушение и как следствие – мастопатию могут спровоцировать следующие причины:
- Травмы груди
- Тесное неудобное белье
- Стрессы
- Нерегулярный секс или его отсутствие
- Аборты
- Отказ от грудного вскармливания (ГВ)
- ГВ менее 6 месяцев и более полутора лет
- Недостаток йода
- Злоупотребление алкоголем
- Курение
Виды мастопатии
Мастопатия может быть диффузной и узловой.:max_bytes(150000):strip_icc()/breastpainfinal-01-5c86a443c9e77c00010c2255.png) При узловой мастопатии в груди образуются кисты и фиброаденомы.
При узловой мастопатии в груди образуются кисты и фиброаденомы.
При диффузной форме вся молочная железа пронизана множественными мелкими узлами.
Диагностика
Диагностику и лечение проводит маммолог. На приеме врач осматривает пациентку в двух положениях: стоя и лежа на кушетке. Проводится пальпация молочных желез и лимфоузлов, проверяется наличие выделений из груди. Проводится осмотр щитовидной железы. При обнаруженных изменениях пациентку направляют на консультацию к эндокринологу.
Обязательно делают УЗИ молочных желез, а если пациентка старше сорока лет, то маммографию.
Если женщина не принимает гормоны, то процедуру проводят с 5 по 10 день цикла.
В случае подозрения на злокачественность уплотнения, у пациентки берут биопсию.
Женщине следует сдать анализ на гормоны: направление выпишет врач-маммолог. При сопутствующих гинекологических заболеваниях необходима консультация гинеколога.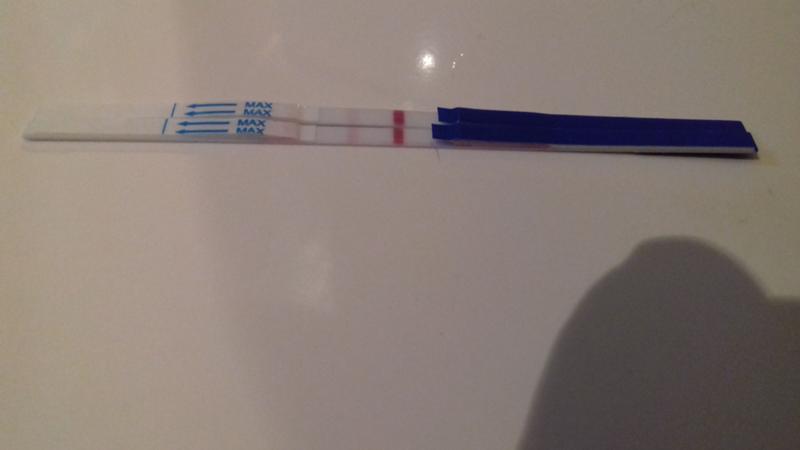
Если все вышеперечисленные обследования не установили причины, то проводится обследование печени и желудочно-кишечного тракта.
Лечение
Фиброаденома лечится лишь хирургически. Если имеется единичная киста, то ее удаляют пункционно.
При диффузной форме назначают медикаментозное лечение: гормоны, мази, витамины, БАДы.
Если женщина ощущает сильную боль, то назначают нестероидные противовоспалительные препараты. В каждом случае схема лечения разрабатывается индивидуально, учитывая возраст, состояние здоровья, причину мастопатии и сопутствующие заболевания пациентки.
Менжевицкая Татьяна Ивановна
«Многоликая боль» в молочной железе
Женщина в нашей стране – особая женщина! Она думает и переживает за всех, кроме себя – за мужа с его жалобами и проблемами, за детей с их прививками, осмотрами и школами… В самый последний момент она вдруг вспоминает о себе. А вспоминает почему? Заболело что-то! Самая частая жалоба женщин любого возраста и самая побудительная причина обращения к врачу – боли в молочной железе. Вот об этом я и хотела бы поговорить с Вами, дорогие женщины.
А вспоминает почему? Заболело что-то! Самая частая жалоба женщин любого возраста и самая побудительная причина обращения к врачу – боли в молочной железе. Вот об этом я и хотела бы поговорить с Вами, дорогие женщины.
Боли в молочной железе можно охарактеризовать и разделить по различным проявлениям: цикличная – нецикличная; одномоментная – постоянная; резкая, кинжальная, тупая, ноющая, распирающая, опоясывающая, местная (локальная), двусторонняя, односторонняя и т.д.
Самая распространенная из них – циклическая болезненность. За несколько дней до предполагаемой менструации молочные железы нагрубают, становятся чувствительными, болезненными при надавливании. Эта симптоматика может появляться как за 14, так и за 2-3 дня и проходить сразу после менструации. Это обусловлено овуляцией и подготовкой организма к естественному процессу – беременности. Во второй фазе менструального цикла женский организм перестраивается. Изменяются гормональный фон и реологические свойства крови. Вы, например, никогда не задумывались, почему на осмотр к маммологу рекомендуется приходить с 6 по 12-й дни цикла? Конечно, это усредненные дни для большинства женщин, и они могут существенно меняться конкретно от Вашего личного менструального календаря: если выделения прекращаются уже на 2-3 день, а продолжительность цикла, допустим, 35 дней, то такой пациентке можно расширить консультативные дни с 4 по 17-й дни цикла. Принцип должен быть понятен: выделения практически прекращаются, а овуляция не происходит. В эти (рекомендуемые) дни врач объективнее оценит ситуацию: грудь в спокойном состоянии; если отечность и наблюдается, то никак не связана с физиологическими процессами. В случае, когда пациентка обращается в любой удобный для нее день (не по циклу), это грозит гипердиагностикой, иногда даже ошибками в диагностике. Снова приведу пример. Пациентка Н., 45 лет, проходила маммографическое исследование два года назад. Сейчас появились жалобы на болезненность молочных желез. Пациентка пришла на осмотр на 25-й день цикла. Была проведена маммография, на которой точных данных за узловое образование не выявлено, но железистой ткани, по сравнению с маммограммой двухлетней давности, стало намного больше. Это свидетельствует о гормональном всплеске, так как количество железистой ткани с годами должно уменьшаться, а не увеличиваться. В данном случае мы с Вами заранее знали, что пациентка пришла не по циклу, поэтому, повторив исследование в нужные дни, увидели, что состояние молочных желез на рентгенограммах без существенной динамики.
Принцип должен быть понятен: выделения практически прекращаются, а овуляция не происходит. В эти (рекомендуемые) дни врач объективнее оценит ситуацию: грудь в спокойном состоянии; если отечность и наблюдается, то никак не связана с физиологическими процессами. В случае, когда пациентка обращается в любой удобный для нее день (не по циклу), это грозит гипердиагностикой, иногда даже ошибками в диагностике. Снова приведу пример. Пациентка Н., 45 лет, проходила маммографическое исследование два года назад. Сейчас появились жалобы на болезненность молочных желез. Пациентка пришла на осмотр на 25-й день цикла. Была проведена маммография, на которой точных данных за узловое образование не выявлено, но железистой ткани, по сравнению с маммограммой двухлетней давности, стало намного больше. Это свидетельствует о гормональном всплеске, так как количество железистой ткани с годами должно уменьшаться, а не увеличиваться. В данном случае мы с Вами заранее знали, что пациентка пришла не по циклу, поэтому, повторив исследование в нужные дни, увидели, что состояние молочных желез на рентгенограммах без существенной динамики.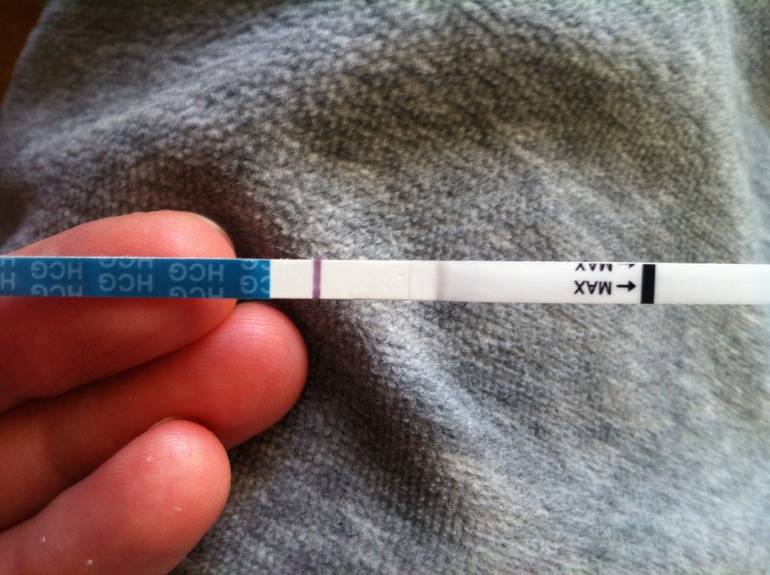
Такая же ошибка часто случается с диагностическими пункциями. Во-первых, надо знать, что во вторую фазу менструального цикла риск появления гематом в месте взятия биопсии намного серьезнее. Поэтому любые операции женщинам репродуктивного возраста хирурги стараются проводить в течение недели, следующей за менструацией, когда кровоточивость значительно уменьшается. Во-вторых, отечность напрямую связана с отечностью каждой клеточки железы. Цитолог в момент проведения процедуры – взятие пункции – не учитывает день цикла: он видит клетку, которая чуть крупнее нормы и – диагноз автоматически усложняется. Грани очень близки: норма – гиперплазия – атипия – рак. Отсюда следует вывод – гипердиагностика не нужна ни Вам, ни врачу.
Боль в молочной железе с двух сторон связана с дисбалансом гормонов, не выведенных полностью из организма нашей печенью, которые остаются на клетках железистой ткани молочной железы и притягивают жидкость. Такая клиническая картина с обострениями в осенне-весенний период характерна для фиброзно-кистозной мастопатии. Иногда бывают смещения в конкретную сторону связанные с асимметрией самих молочных желез или с различным количеством железистой ткани в груди.
Иногда бывают смещения в конкретную сторону связанные с асимметрией самих молочных желез или с различным количеством железистой ткани в груди.
Локальную боль (местную) внутри железы, усиливающуюся при движении, пациенты зачастую характеризуют как резкую, кинжальную или, наоборот, тупую и ноющую. Она встречается при кистозных включениях в молочной железе. Наполняясь, жидкостное образование раздвигает ткани, что и приводит к появлению неприятных ощущений в конкретной зоне железы, а выраженность жалоб зависит от степени наполнения полости. Кисты – самые доброкачественные из всех проблем, но именно они вносят максимальный дискомфорт в жизнь женщины.
У подростков кисты чаще асимптоматичны и никаких жалоб не вызывают. Диагностируются при ультразвуковом исследовании, иногда их можно заподозрить при осмотре железы – появлении синюшной окраски на коже ареолы соска. При скрининговом обследовании школьниц именно кисты в молочной железе были наиболее частой патологией, хотя девушки и не предъявляли жалоб на болезненность. В подростковом возрасте не леченые кисты часто осложняются воспалительными процессами.
В подростковом возрасте не леченые кисты часто осложняются воспалительными процессами.
Воспаление молочной железы – мастит – проявляется болезненностью, сопровождается покраснением кожи над данным местом и повышением температуры как местной, так и общей. Клиническая картина, как правило, развивается быстро – в течение 1-2 дней. Существует ошибочное мнение, что маститы бывают только у кормящих женщин. Это действительно частое осложнение в данной группе: возникает, как правило, в первые 2-3 недели после родов, причем в большинстве случаев – после первых родов; имеет две причины возникновения – лактостаз и инфицирование (в результате проникновения инфекции через трещины и/или другие повреждения сосков).
В нашей практике часто приходится сталкиваться с воспалениями молочных желез у подростков или у женщин вне периода лактации. Смена сезона или резкий перепад температур, сквозняки – наиболее частые причины маститов. Всплеск таких обращений мы наблюдаем в майский период. Но в этом году – в начале осени (после невыносимой жары) количество пациентов с данной патологией резко увеличилось. Для своевременного назначения лечения важно при первых же симптомах обращаться к врачу, тогда, скорее всего, будет достаточно местного антибактериального лечения. В запущенных же случаях не исключено хирургическое вскрытие абсцесса.
Для своевременного назначения лечения важно при первых же симптомах обращаться к врачу, тогда, скорее всего, будет достаточно местного антибактериального лечения. В запущенных же случаях не исключено хирургическое вскрытие абсцесса.
В лечении мастита наметились существенные изменения. В специализированных центрах все больше используется тонкоигольная биопсия и консервативное лечение, а не хирургическое вмешательство. Хочется отметить существенный момент, что после излечивания не остается кожных рубцов и дефектов.
При постоянных, опоясывающих болях в молочных железах, не связанных с менструальным циклом, надо исключать корешковый синдром и другие проблемы с позвоночником. Остеохондроз, сколиоз, остеопения могут являться причинами болей в молочной железе.
адача врача – разобраться и найти причину Ваших жалоб. Всегда надо помнить, что организм человека – это единое целое, и в его процессы вовлечены сразу несколько органов и систем.
Боль – это сигнал организма о том, что стоит обратить внимание на себя и пройти медицинский осмотр. Боль – не позволяет поставить диагноз, но стимулирует наших пациентов прийти к врачу. Помните, что отсутствие боли – не является показателем здоровья.
Боль – не позволяет поставить диагноз, но стимулирует наших пациентов прийти к врачу. Помните, что отсутствие боли – не является показателем здоровья.
Симптомы, лечение, восстановление и многое другое
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Обзор
Напряженная или растянутая грудная мышца может вызвать резкую боль в груди. Растяжение или растяжение мышц происходит, когда ваша мышца растягивается или разрывается.
До 49 процентов боли в груди возникает из-за так называемого напряжения межреберных мышц. В груди три слоя межреберных мышц.Эти мышцы отвечают за то, чтобы помочь вам дышать и стабилизировать верхнюю часть тела.
Классические симптомы напряжения в грудной мышце включают:
- боль, которая может быть острой (острое напряжение) или тупой (хроническое напряжение)
- опухоль
- мышечные спазмы
- затрудненное перемещение пораженной области
- боль во время дыхания
- синяк
Обратитесь за медицинской помощью, если боль возникла внезапно, когда вы занимаетесь физическими упражнениями или физическими упражнениями.
Обратитесь в отделение неотложной помощи или позвоните в местную службу экстренной помощи, если ваша боль сопровождается:
- обмороком
- головокружением
- потливостью
- учащенным пульсом
- затрудненным дыханием
- раздражительностью
- лихорадкой
- сонливостью
Это признаки более серьезных проблем, например сердечного приступа.
Боль в грудной стенке, вызванная напряжением или растяжением мышц, часто возникает в результате чрезмерного использования.Возможно, вы подняли что-то тяжелое или получили травму во время занятий спортом. Например, гимнастика, гребля, теннис и гольф связаны с повторяющимися движениями и могут вызывать хроническое напряжение.
Другие действия, которые могут вызвать напряжение:
- длительное удержание рук над головой
- контактные травмы в результате занятий спортом, автомобильной аварии или других ситуаций
- подъем при скручивании тела
- падение
- пропуск разминка перед физической нагрузкой
- плохая гибкость или спортивная подготовка
- мышечная усталость
- травма из-за неисправного оборудования (например, сломанного силового тренажера)
Некоторые заболевания также могут вызывать растяжение мышц грудной клетки.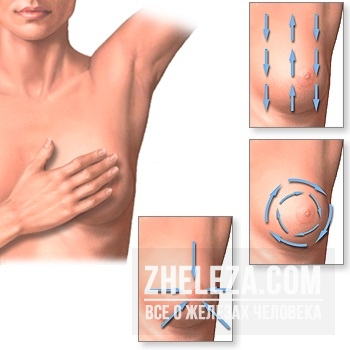 Если вы недавно переболели простудой в груди или бронхитом, возможно, вы потянули мышцу во время кашля.
Если вы недавно переболели простудой в груди или бронхитом, возможно, вы потянули мышцу во время кашля.
Любой может испытать растяжение грудных мышц:
- Пожилые люди подвергаются более высокому риску травм грудной клетки в результате падений.
- Взрослые с большей вероятностью могут получить растяжение грудной клетки или травмы в результате автомобильных аварий или занятий спортом.
- Дети относятся к группе наименьшего риска травм грудных мышц.
Если вас беспокоит боль в груди или вы не уверены, растянутость ли это или что-то еще, поговорите со своим врачом.Ваш врач спросит вас о ваших симптомах, истории вашего здоровья и любых действиях, которые могли способствовать вашей боли.
Растяжение мышц подразделяется на острое или хроническое:
- Острое напряжение возникает в результате травм, полученных сразу после прямой травмы, например падения или автомобильной аварии.
- Хронические напряжения возникают в результате длительной деятельности, например повторяющихся движений, используемых в спорте или определенных рабочих задач.

Отсюда деформации классифицируются в соответствии с серьезностью:
- Уровень 1 описывает легкое повреждение менее пяти процентов мышечных волокон.
- Оценка 2 указывает на большее повреждение: мышца не полностью разорвана, но наблюдается потеря силы и подвижности.
- Оценка 3 описывает полный разрыв мышцы, который иногда требует хирургического вмешательства.
В некоторых случаях ваш врач может назначить анализы, чтобы исключить сердечный приступ, переломы костей и другие проблемы. Тесты могут включать:
Другие возможные причины боли в груди включают:
Более серьезные возможности включают:
Лечение первой линии при легких растяжениях грудных мышц включает отдых, лед, компрессию и подъем (RICE):
- Отдых .Прекратите деятельность, как только заметите боль. Вы можете возобновить легкую активность через два дня после травмы, но прекратите, если боль вернется.

- Лед . Прикладывайте к пораженному участку лед или холодный компресс на 20 минут до трех раз в день.
- Сжатие . Оберните любые участки воспаления эластичной повязкой, но не наматывайте ее слишком туго, поскольку это может нарушить кровообращение.
- Высота . Держите грудь приподнятой, особенно ночью. Может помочь сон в кресле.
При домашнем лечении ваши симптомы легкого отрыва должны исчезнуть через несколько недель. Пока вы ждете, вы можете принимать обезболивающие, чтобы уменьшить дискомфорт и воспаление, например ибупрофен (Адвил, Мотрин IB) или ацетаминофен (Тайленол).
Если у вас хроническое перенапряжение, вам может помочь физиотерапия и упражнения для коррекции мышечного дисбаланса, способствующего перенапряжению. В более тяжелых случаях может потребоваться операция для восстановления разорванных мышц.
Если ваша боль или другие симптомы не проходят после лечения в домашних условиях, запишитесь на прием к врачу.
Вам следует избегать интенсивных упражнений, таких как поднятие тяжестей, пока вы восстанавливаетесь. По мере уменьшения боли вы можете постепенно вернуться к своим прежним видам спорта и занятиям. Обратите внимание на дискомфорт или другие симптомы, которые вы испытываете, и при необходимости отдохните.
Время восстановления зависит от тяжести вашего напряжения. Легкие тяги могут зажить уже через две-три недели после травмы. Для заживления более серьезных штаммов могут потребоваться месяцы, особенно после операции. Для достижения наилучших результатов следуйте любым конкретным инструкциям, которые дает вам врач.
Попытка сделать слишком много слишком рано может усугубить или усугубить вашу травму. Слушать свое тело — ключ к успеху.
Осложнения в результате травм грудной клетки могут повлиять на ваше дыхание. Если ваше напряжение затрудняет дыхание или мешает вам глубоко дышать, вы можете подвергнуться риску развития легочной инфекции. Ваш врач может посоветовать вам дыхательные упражнения.
Большинство растяжений грудных мышц можно лечить в домашних условиях. Если после приема RICE боль не проходит или усиливается, обратитесь к врачу.
Для предотвращения растяжения грудных мышц:
- Разминка перед тренировкой и остывание после нее. Холодные мышцы более уязвимы для растяжения.
- Будьте осторожны, когда занимаетесь деятельностью, когда вы рискуете упасть или получить другую травму. Поднимаясь или спускаясь по лестнице, используйте поручни, избегайте ходьбы по скользкой поверхности и проверяйте спортивное снаряжение перед использованием.
- Обращайте внимание на свое тело и при необходимости делайте перерывы в упражнениях. Усталые мышцы более подвержены растяжению.
- Осторожно поднимайте тяжелые предметы. Заручитесь помощью для выполнения особо важных работ. Носите тяжелые рюкзаки на обоих плечах, а не по бокам.
- Рассмотрите возможность физиотерапии хронических штаммов.
- Хорошо питайтесь и занимайтесь спортом.
 Это может помочь вам поддерживать здоровый вес и поддерживать хорошую спортивную форму, чтобы снизить риск перенапряжения.
Это может помочь вам поддерживать здоровый вес и поддерживать хорошую спортивную форму, чтобы снизить риск перенапряжения.
Растянутая мышца грудной клетки: причины, симптомы и восстановление
Термины «растянутая мышца и мышечное напряжение» относятся к травме, которая связана с перенапряжением или разрывом мышцы.Человек с растяжением мышц груди может испытывать внезапную острую боль в этой области.
Несмотря на то, что растяжение грудной мышцы вызывает дискомфорт, это обычно незначительная травма, которая обычно заживает в течение нескольких дней или недель.
В этой статье мы описываем причины растяжения грудной мышцы, а также возможные методы лечения. Мы также объясняем, как отличить симптомы от других причин боли в груди.
Растяжения межреберных мышц — наиболее частая причина скелетно-мышечной боли в груди, которую люди часто называют растянутой мышцей.
Межреберные мышцы — это группа мышц, которая расположена между ребрами и составляет грудную стенку.
Эта группа мышц состоит из трех слоев: внешнего, внутреннего и самого внутреннего межреберных мышц. Вместе они стабилизируют грудную клетку и помогают дышать.
Возможные причины деформации грудной стенки:
- спортивные травмы из-за перенапряжения, мышечной усталости или выполнения повторяющихся и сильных движений
- контактные травмы
- недостаточная разминка перед упражнением
- поднятие тяжестей
- плохая гибкость
- скручивание туловища выходит за пределы нормального диапазона
- длительное время поднимается над головой
- чрезмерное использование мышц
- хроническая неправильная осанка
- падение
- сильный кашель
Люди, которые травмируют мышцы грудной стенки, могут испытывать:
- боль, которая усиливается при движении грудной клетки или верхней части позвоночника
- Боль, которая усиливается при глубоком дыхании, чихании или кашле
- болезненность или болезненность в грудной стенке
- боль в верхней части спины
Растянутые мышцы грудной стенки могут чувствовать себя похожим на более серьезную проблему с сердцем или легкими .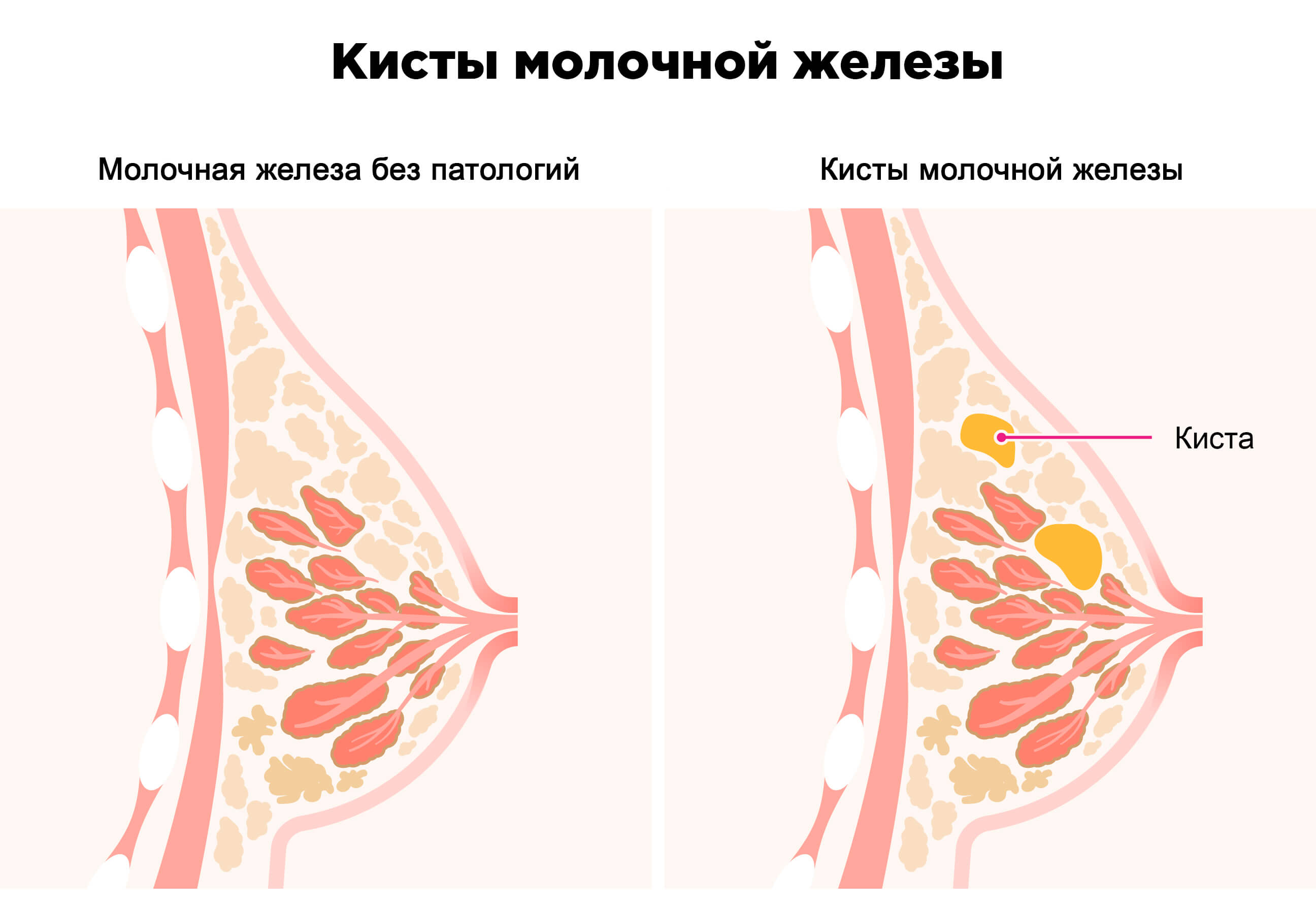
Знание разницы между этими типами боли может помочь людям при необходимости обратиться за неотложной помощью.
Другие причины боли в груди включают:
Сердечный приступ
Боль при сердечном приступе отличается от боли при напряжении грудной мышцы. Сердечный приступ может вызвать тупую боль или дискомфортное ощущение давления в груди.
Обычно боль начинается в центре груди и может распространяться наружу в одну или обе руки, спину, шею, челюсть или живот.
Боль может длиться несколько минут, в некоторых случаях она может исчезать и возвращаться.
Другие симптомы сердечного приступа включают:
- одышку
- вспыхнувший холодный пот
- тошноту
- головокружение
Сердечный приступ требует неотложной медицинской помощи. Человек должен позвонить в службу 911 или на местный номер службы экстренной помощи, если у него появятся симптомы сердечного приступа.
Стенокардия
Стенокардия или стабильная стенокардия — это боль в груди, возникающая в результате ишемической болезни сердца. Стенокардия возникает, когда к сердцу не поступает достаточное количество крови из-за сужения или закупорки артерий.
Стенокардия возникает, когда к сердцу не поступает достаточное количество крови из-за сужения или закупорки артерий.
Симптомы стабильной стенокардии похожи на симптомы сердечного приступа, но могут быть короче по продолжительности и обычно исчезают в течение 5 минут.
Эти симптомы обычно возникают после физических нагрузок и проходят после отдыха или приема лекарств.
Плеврит
Плеврит или плеврит — это воспаление слизистой оболочки легких.Бактериальная или вирусная инфекция — наиболее частая причина.
Плеврит может вызывать боль, напоминающую растяжение грудной мышцы. Обычно он бывает резким, внезапным и усиливается при вдохе.
В отличие от растяжения мышцы плеврит может вызывать дополнительные симптомы, такие как лихорадка и мышечные боли. Человек, подозревающий, что у него плеврит, должен посетить врача, который послушает его легкие с помощью стетоскопа, чтобы поставить диагноз.
Пневмония
Пневмония — это инфекция, при которой воздушные мешочки в легких наполняются жидкостью или гноем. Вирусы, бактерии и грибки могут вызывать пневмонию.
Вирусы, бактерии и грибки могут вызывать пневмонию.
Больной пневмонией может испытывать острую или колющую боль в груди, которая усиливается при кашле или глубоком дыхании.
Другие симптомы пневмонии включают:
- кашель с выделением зеленой, желтой или кровянистой слизи
- одышка
- лихорадка
- озноб
- чрезмерное потоотделение и липкая кожа
- потеря аппетита
- спутанность сознания
- усталость
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии (ЛЭ) означает закупорку кровеносных сосудов в легких.Самая частая причина — тромб.
PE предотвращает попадание крови в легкие и, следовательно, требует неотложной медицинской помощи. ПЭ может также вызвать следующие симптомы:
- одышка
- кашель, который может вызывать кровь
- ощущение слабости, головокружения или головокружения
- учащенное сердцебиение
люди, обеспокоенные растяжением мышц В случае боли в груди или другой боли в груди следует обратиться к врачу, особенно если они не уверены в причине.
Врач спросит об их симптомах и истории болезни, а также о любых действиях, которые могли вызвать или способствовать боли.
Если причиной является растяжение мышц, врач классифицирует травму по одной из следующих трех степеней, в зависимости от ее серьезности:
Степень 1 (легкое повреждение) : повреждено менее 5 процентов отдельные мышечные волокна. Сила и движение минимально нарушены. Восстановление обычно занимает от 2 до 3 недель.
2 степень (более обширное повреждение) : травма затронула больше отдельных мышечных волокон, но мышца не разорвана полностью. Наблюдается значительная потеря силы и подвижности. Для полного заживления травмы может потребоваться от 2 до 3 месяцев.
3 степень (полный разрыв мышцы) : врач может почувствовать дефект внутри мышцы во время медицинского осмотра. В некоторых случаях человеку может потребоваться операция, чтобы восстановить поврежденную мышцу.
Лечение растяжения грудной мышцы зависит от тяжести или степени травмы.
Варианты лечения включают следующее:
RICE
Обычное лечение растяжения грудных мышц заключается в уменьшении боли и отека с помощью метода «RICE»:
- Отдых : Избегайте физических нагрузок, особенно тех, которые вызывают или способствовал растяжению мышц.
- Лед : оберните пакет со льдом полотенцем и приложите его к пораженному участку на срок до 20 минут.Повторяйте несколько раз в день.
- Компрессия : Оберните компрессионную повязку вокруг туловища. Посоветуйтесь с врачом или фармацевтом, как наложить повязку, чтобы предотвратить дальнейшие травмы.
- Высота : попробуйте сесть прямо. Во время сна используйте дополнительные подушки, чтобы грудь была приподнята.
Врач может порекомендовать выполнение процедуры RICE в течение первых 24–48 часов после травмы.
Лекарства
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут помочь облегчить боль и воспаление.
При сильной или постоянной боли врач может назначить более сильные анальгетики, миорелаксанты или и то, и другое, чтобы уменьшить болезненные мышечные спазмы.
Иногда растяжение мышцы груди возникает из-за постоянного кашля. Прием лекарств от кашля может помочь остановить приступы кашля, сводя к минимуму дополнительную нагрузку на межреберные мышцы.
Хирургия
В случаях, когда мышца полностью разорвана, врач может порекомендовать операцию по восстановлению разрыва.
Реабилитация
Врач может назначить индивидуальный план упражнений для восстановления и поддержания мышечной функции, силы и гибкости.
Люди должны обратиться к врачу, если они считают, что их боль в груди вызвана альтернативным заболеванием, или если они испытывают:
- учащенное или затрудненное дыхание
- боль, которая усиливается со временем или не поддается лечению обезболивающими
- сильная боль или онемение, которое длится более 1 часа
- затрудненное движение
- слабость или вялость
- покраснение или воспаление пораженного участка
- «хлопающий» звук при травме
Симптомы растянутой мышцы в груди: обычно из-за растяжения межреберных мышц.
Разнообразные домашние методы лечения, включая рис и обезболивающие, могут облегчить симптомы. Если боль не проходит дома, человеку следует поговорить с врачом.
Легкие штаммы обычно заживают в течение нескольких недель, а у тяжелых штаммов может потребоваться от 2 до 3 месяцев или дольше.
Симптомы, лечение и возможные причины
Обзор
Боль в грудной стенке — это тип, который, как кажется, исходит от груди, грудной клетки или мышцы груди.Под грудной стенкой обычно понимают структуры, окружающие и защищающие ваши легкие, включая ребра и грудину.
Вы можете чувствовать боль только при выполнении определенных движений или только при надавливании на грудную стенку. Вы можете почувствовать его на одной стороне груди или распространиться по широкой области.
Если вы обратитесь в отделение неотложной помощи по поводу боли в грудной стенке, большинство врачей захотят убедиться, что ваша боль не вызвана сердечным приступом или другой серьезной проблемой.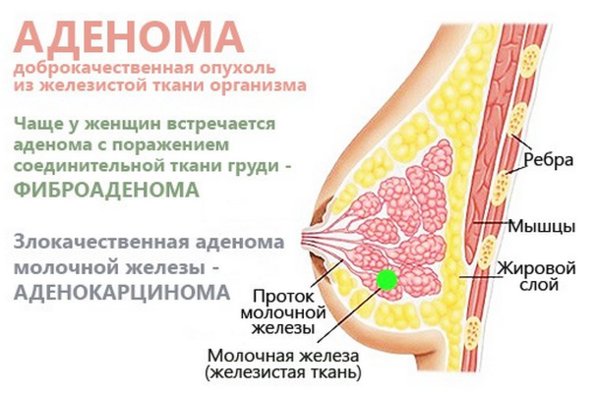 Хотя сердечный приступ может вызвать боль в грудной стенке, чаще боль в грудной стенке вызвана другими состояниями, включая проблемы с мышцами, легкими или пищеварением.Как долго длится боль в грудной стенке и какое лечение вы получите, зависит от того, что ее вызывает.
Хотя сердечный приступ может вызвать боль в грудной стенке, чаще боль в грудной стенке вызвана другими состояниями, включая проблемы с мышцами, легкими или пищеварением.Как долго длится боль в грудной стенке и какое лечение вы получите, зависит от того, что ее вызывает.
Боль в грудной стенке может быть описана как:
- ноющая
- колющая
- острая
- жгучая
- разрывающая
- боль, усиливающаяся, когда вы двигаете грудью, поворачиваете туловище или поднимаете руки
- боль, которая усиливается когда вы дышите глубоко, чихании или кашле
Другие симптомы включают в себя:
- нечувствительность
- покалывание
- съемки боль, которая распространяется на спине или шее
опорно-двигательного аппарата являются наиболее распространенными причинами боли стенки грудной клетки, но Есть много других состояний, которые могут привести к боли в грудной стенке.Ваша грудь состоит из множества мышц, костей и органов. По этой причине иногда бывает трудно диагностировать точную причину боли в грудной стенке.
По этой причине иногда бывает трудно диагностировать точную причину боли в грудной стенке.
Некоторые общие причины боли в грудной стенки включают в себя:
проблемы опорно-двигательного аппараталегких проблем
Сердечно-сосудистые проблемы
Желудочно-кишечные условия
Ваш врач спросит о ваших симптомах и семье и личной истории болезни. Обязательно сообщите своему врачу о любых основных состояниях, которые у вас есть, о принимаемых вами лекарствах и о том, если вы недавно перенесли какие-либо травмы.
Если врач подозревает у вас есть проблемы опорно-двигательного аппарата, как перелом ребра или Costochondritis, они могут проверить вдоль вашего ребра, грудь и грудины для областей набухания. Они могут попытаться воспроизвести или вызвать вашу боль, чтобы помочь им узнать больше о том, откуда ваша боль.
Другие тесты, которые помогут вашему врачу оценить скелетно-мышечные источники боли в грудной стенке, включают:
Если у вас есть какие-либо факторы риска сердечных заболеваний, такие как диабет, ожирение, высокое кровяное давление или курение в анамнезе, ваш врач может захотеть проверьте свою сердечную функцию. Некоторые из этих тестов включают:
Некоторые из этих тестов включают:
Если ваш врач подозревает проблему с вашими легкими, диагностические тесты могут включать:
Лечение боли в грудной стенке будет зависеть от причины.
- Опорно-проблемы. Эти состояния можно лечить с помощью тепла или льда, противовоспалительных препаратов, таких как ибупрофен (Адвил) или напроксен (Алив), миорелаксантов, растяжки и физиотерапии. Вам также следует избегать действий, которые усугубляют вашу боль. В более тяжелых или стойких случаях ваш врач может порекомендовать инъекции кортикостероидов, чтобы уменьшить воспаление.
- Ревматические состояния. Лечение боли в грудной стенке является частью общего лечения каждого из этих состояний. Ваш врач поможет вам решить, какое лекарство вам лучше всего подходит.
- Инфекции легких. Как и другие инфекции, заболевания легких, такие как пневмония, обычно лечат антибиотиками.
Если боль в грудной стенке вызвана сердечным приступом или другим серьезным сердечным заболеванием, вы можете принимать антикоагулянты или лекарства, открывающие артерии. Другие методы лечения включают в себя:
Другие методы лечения включают в себя:
Так как в большинстве случаев боли стенки грудной клетки вызваны опорно-двигательного аппарата, прогноз, как правило, очень хорошо. Большинство людей могут полностью выздороветь с помощью отдыха и физиотерапии в течение нескольких недель.
Другие причины боли в грудной стенке можно лечить с помощью лекарств и других методов лечения, но это зависит от тяжести состояния. Например, лечение ревматоидного артрита может помочь справиться с болью, контролировать воспалительную реакцию и в конечном итоге привести к ремиссии.
Сердечные приступы и легочная эмболия могут быть опасными для жизни, если их не лечить. Вам следует немедленно обратиться за неотложной медицинской помощью, если у вас есть какие-либо из следующих симптомов наряду с болью в грудной стенке:
- одышка
- внезапная и сильная боль в легких
- головокружение, слабость, головокружение или обморок
- кашель с темной мокротой или кровью
- темно-красный или черный стул
- тошнота
- высокая температура
Как справиться с растяжением межреберных мышц — Основы здоровья от клиники Кливленда
Ты наконец попрощался с бронхитом и его потрясающим кашлем. Но теперь у вас осталась боль в мышцах ребер, которая дразнит вас с каждым вдохом. Или, может быть, вы были слишком увлечены этой новой программой упражнений, и мышцы между вашими ребрами не переставали кричать в знак протеста. В чем дело? Возможно, вы столкнулись с растяжением межреберных мышц.
Но теперь у вас осталась боль в мышцах ребер, которая дразнит вас с каждым вдохом. Или, может быть, вы были слишком увлечены этой новой программой упражнений, и мышцы между вашими ребрами не переставали кричать в знак протеста. В чем дело? Возможно, вы столкнулись с растяжением межреберных мышц.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Растяжение межреберных мышц может быть страшным, если вы не знаете его причину, и оно кажется довольно сильным», — говорит специалист по внутренним болезням Джанет Морган, доктор медицины.
Итак, что такое межреберные мышцы — и как их напрягать? Продолжайте читать, чтобы узнать больше об этом распространенном состоянии и о том, что вы можете сделать, чтобы облегчить боль.
Межреберные мышцы и причины штамм Межреберные мышцы — это мышцы между ребрами. Они позволяют грудной клетке расширяться и сжиматься, чтобы вы могли дышать. Но если они
растянуть слишком далеко или порвать, растяжение межреберных мышц является конечным результатом.
Они позволяют грудной клетке расширяться и сжиматься, чтобы вы могли дышать. Но если они
растянуть слишком далеко или порвать, растяжение межреберных мышц является конечным результатом.
Вы может внезапно напрячь межреберные мышцы или делать определенные движения над и более.
Обычный причины включают:
- Кашель.
- Упражнения или спорт с повторяющимися движениями, скручиванием, подъем или растяжка.
- Травмы груди в результате падения или сильного удара.
- Скручивание за пределы ваш нормальный диапазон движений.
«Дыхание
может быть болезненным, особенно при глубоком вдохе », — говорит доктор Морган. «Но какие мрази
картина такова, что иногда болезненное дыхание может быть признаком чего-то
серьезные, такие как пневмония или тромб в легком.Так что мы часто заканчиваем
делать рентгеновские снимки, чтобы убедиться, что больше ничего не происходит «.
Растяжение межреберных мышц — одна из наиболее частых причин скелетно-мышечной боли в груди. Но возраст или малоподвижный образ жизни могут подвергнуть вас повышенному риску. «Тот, кто старше, с более тонкими мышцами, может напрячь реберные мышцы намного легче, чем тот, кто тренируется и наращивает свои мышцы», — отмечает доктор Морган.
Растяжение межреберных мышц или пневмония: как отличитьПоскольку растяжение межреберных мышц и пневмония вызывают боль в груди, бывает трудно понять разницу.Но есть некоторые контрольные знаки:
Доктор Морган отмечает, что напряжение межреберных мышц становится более чувствительным и болезненным при прикосновении к пораженному участку. «Боль
когда вы поворачиваетесь или наклоняетесь, тоже может быть знаком », — отмечает она. «Но эти симптомы
не являются стопроцентной гарантией растяжения межреберных мышц, поэтому
пневмония в глубине души ».
Другое симптомы растяжения межреберных мышц включают:
- Боль при дыхании, кашле или чихании.
- Боль при движении пораженных мышц.
- Отек в области.
- Скованность и болезненность мышц.
Доктор Морган призывает вас избегайте самодиагностики, особенно если боль сильная. «Я бы предпочел, чтобы люди звонили их поставщику, чем Предположим, они в порядке. Нам нужно услышать всю совокупность симптомов, чтобы править что-то более серьезное, например, перелом ребер или даже рак », — говорит она. «Важно связаться с вашим поставщиком услуг по телефону или виртуально посетить убедитесь, что ничего не упущено.”
Как избавиться от межреберных мышц боль от напряженияПока вы ждете приема, доктор Морган рекомендует эти шаги, чтобы снять остроту:
- Старый добрый
отдых: Если вы много работали, отдыхайте
площадь от 24 до 48 часов.

- Соберитесь: «Если у вас простуда, и кашель заставляет вас тянуть мышцы, иногда беря небольшую подушку и восстанавливая силы во время кашля, помогает с боль », — сказал доктор.- предлагает Морган.
- Повысьте (или понизьте) температуру: «Если боль началась в течение дня, вы можете попробовать лед или тепло», — рекомендует доктор Морган. «Как правило, при напряжении мы начинаем с пакетов со льдом на 10–15 минут пару раз в день. Но пусть ваше тело подскажет, что работает лучше всего ».
- Обезболивающие, отпускаемые без рецепта. «Если с функцией почек у вас все в порядке, и у вас нет основное заболевание или подозрение на COVID-19, попробуйте ибупрофен во время еды.Также может помочь ацетаминофен. Но сначала посоветуйтесь с врачом.
- Йога… возможно: Йога тоже может помочь, но доктор Морган говорит, что этих пухлых собак должен осмотреть врач.
 «Я боюсь, что люди могут переборщить. Иногда растяжка может усугубить ситуацию ».
«Я боюсь, что люди могут переборщить. Иногда растяжка может усугубить ситуацию ».
Если домашних средств и отдыха недостаточно, врач может рекомендовать:
- Ультразвуковое устройство: Эти носимые устройства используют энергию ультразвука, чтобы помочь вам выздороветь.
- Мази и смягчающие средства: «Используйте их под руководством врача, потому что нужно быть осторожным, сочетая их с теплом», — говорит д-р Морган.
- Физиотерапия: Это может быть путь, который следует выбрать, если вы уже какое-то время имеете дело с растяжением межреберных мышц. «Физиотерапевты используют инструменты, которые действительно помогают, такие как безопасные упражнения на растяжку и устройства для чрескожной электрической стимуляции нервов (TENS), которые они накладывают на вас.”
Четное
с помощью вашего врача любое напряжение мышц занимает от четырех до шести
недель до полного заживления. Но с терпением и временем вы избавитесь от боли
прежде чем вы это узнаете.
Но с терпением и временем вы избавитесь от боли
прежде чем вы это узнаете.
Ваша боль в груди — признак сердечного приступа или чего-то еще?
Боль в груди пугает, и к ней нужно относиться серьезно. Так что знайте: если у вас сильный дискомфорт в груди, особенно если боль в груди распространяется на шею, челюсть или руки, и это сопровождается одышкой, головокружением и потоотделением, немедленно звоните по номеру 911.Некоторые люди (особенно женщины, диабетики и пожилые люди) могут вообще не испытывать боли в груди во время сердечного приступа, но у них могут быть другие перечисленные симптомы. В этом случае все равно лучше позвонить по номеру 911.
Но иногда боль в груди — это не сердечный приступ. Это может быть другая сердечная причина или быть совершенно не связанным с вашим сердцем. Вот три подсказки, свидетельствующие о том, что это , а не — сердечный приступ:
- Точечная боль в груди. Если кажется, что резкая боль исходит из определенного места, вероятно, это не сердечная боль.
 Боль, связанная с сердечным приступом, обычно тупая и диффузно локализуется в груди.
Боль, связанная с сердечным приступом, обычно тупая и диффузно локализуется в груди. - В груди Боль, проявляющаяся в разных областях. Например: сегодня боль в груди ощущается с правой стороны груди, а на следующий день — с левой стороны. Боль в сердце может отдавать в руки, челюсть и между лопатками, но редко перемещается с места на место в разные дни.
- Грудь Боль, усиливающаяся при вдохе. Это может быть что угодно, от перикардита (опухоль мембраны, окружающей сердце) до сломанного ребра.
Если вы испытываете такую боль в груди, позвоните своему врачу, чтобы записаться на прием.
Боль в груди, не связанная с сердечным приступом, может быть сердечной (сердечной) или не сердечной (несердечной).
Три наиболее распространенных причины некардиальной боли в груди
- Боль в желудочно-кишечном тракте. Это наиболее распространенный тип некардиальной боли в груди.
 Он может включать кислотный рефлюкс, спазм пищевода и повышенную кислотность.
Он может включать кислотный рефлюкс, спазм пищевода и повышенную кислотность. - Мышечная / скелетная боль. Эта боль возникает, когда вы тянете мышцу или травмируете кость. Это часто происходит после того, как пациенты занимались физической активностью, например, работали во дворе.
- Боль в легких. Такое состояние, как пневмония или плеврит, то есть воспаление тканей вокруг легких, может вызывать боль в груди, которую иногда принимают за сердечный приступ.
Сердечная боль, не являющаяся сердечным приступом
Сердечная боль или стенокардия — это дискомфорт в груди из-за того, что что-то происходит с сердцем.Первое, что кардиолог попытается определить у пациента с сердечной болью, — это вызвана ли боль закупоркой артерий.
Некоторые сердечные заболевания могут вызывать сердечную боль, но не связаны с закупоркой артерий, в том числе:
- Перикардит: воспаление двух тонких слоев ткани, окружающих сердце
- Расслоение: при расщеплении аорты, вызывающем сильную боль в груди и спине
- Миокардит: воспаление сердечной мышцы
- Кардиомиопатия: болезни сердечной мышцы
Знай, что
Сердечный приступ Сердечный приступ требует немедленной неотложной помощи. Симптомы включают:
Симптомы включают:
- Дискомфорт в виде плотного сильного давления или тупого жжения в груди
- Боль, которая иррадирует в плечи, руки, шею, челюсть или спину
- Боль, которую трудно определить одним пальцем
- Потение
- Тошнота
- Головокружение или обморок
- Одышка
Если у вас есть какие-либо из этих симптомов, звоните 911.
Хотите узнать больше, если вы подвержены риску сердечного приступа? Пройдите бесплатную онлайн-оценку рисков HeartAware .Узнайте больше о нашей кардиологической помощи по телефону UNC REX Healthcare и Медицинский центр UNC или найдите ближайшего к вам кардиолога .
Боль в груди
Это симптом вашего ребенка?
- Боль или дискомфорт в груди (спереди или сзади)
- Грудь включает грудную клетку сверху вниз
Причины боли в груди
- Чрезмерное использование мышц.
 Боль в груди может возникать после тяжелых занятий спортом (например, бейсбольного мяча). Поднятие тяжестей (например, с отягощениями) или работа над верхней частью тела (например, копание) также могут вызывать это. Этот тип мышечной болезненности часто усиливается при движении плеч.
Боль в груди может возникать после тяжелых занятий спортом (например, бейсбольного мяча). Поднятие тяжестей (например, с отягощениями) или работа над верхней частью тела (например, копание) также могут вызывать это. Этот тип мышечной болезненности часто усиливается при движении плеч. - Мышечные судороги. Самая кратковременная боль в груди продолжительностью от нескольких секунд до минут возникает из-за мышечных спазмов. Ребра разделены мышцами. Эти мимолетные боли также могут быть вызваны защемлением нерва. Эти боли в грудной стенке безвредны. Кратковременные мышечные судороги также являются наиболее частой причиной повторяющихся болей в груди.Медицинское название — синдром прекардиального улова.
- Кашель. Боль в груди обычно возникает при отрывистом кашле. Кашель может вызвать болезненные ощущения в мышцах грудной стенки, верхней части живота или диафрагмы.
- Астма. У детей, больных астмой, часто бывает стеснение в груди.
 Они могут называть это болью в груди. Также они испытывают боль в груди при сильном кашле.
Они могут называть это болью в груди. Также они испытывают боль в груди при сильном кашле. - Изжога. Изжога возникает из-за заброса содержимого желудка. Обычно это вызывает жгучую боль под нижней частью грудины (грудиной).
- Кофеин. Быстрое и учащенное сердцебиение может указывать на боль в груди. Частая причина — слишком много кофеина в энергетических напитках. Лекарства, назначаемые при СДВГ, также могут вызывать учащенное сердцебиение. Незаконные наркотики, такие как кокаин, также могут вызвать учащенное сердцебиение.
- Травма грудной стенки. Тупая травма обычно вызывает только ушиб ребра. Иногда это вызывает перелом ребер.
- Болезнь сердца (серьезная). Сердечные заболевания редко становятся причиной боли в груди у детей.Боль в груди, которая возникает только при физических упражнениях, может иметь сердечную причину.
- Плеврит (серьезный). Плеврит — еще одна проблема пневмонии.
 Если инфекция поражает поверхность легкого, эта область груди будет повреждена.
Если инфекция поражает поверхность легкого, эта область груди будет повреждена.
Шкала боли
- Легкая: ваш ребенок чувствует боль и рассказывает вам о ней. Но боль не мешает вашему ребенку заниматься нормальной деятельностью. Школа, игра и сон не меняются.
- Умеренная: боль мешает вашему ребенку заниматься нормальной деятельностью.Это может разбудить его или ее ото сна.
- Сильная: Боль очень сильная. Это мешает вашему ребенку заниматься всеми обычными делами.
Когда вызывать боль в груди
Позвоните в службу 911 сейчас
- Сильное затруднение дыхания (с трудом при каждом вдохе, едва может говорить или плакать)
- Вырубился (потерял сознание)
- Посинение губ или лица
- Не двигается или слишком слаб, чтобы стоять
- Вы думаете, ваш ребенок имеет опасную для жизни неотложную помощь
Позвоните врачу или обратитесь за помощью сейчас
- У вашего ребенка болезнь сердца
- Проблемы с дыханием, но не тяжелые
- Глубокий вдох усиливает боль
- Сердце бьется очень быстро
- После прямого удара в грудную клетку
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема срочная
Связаться с врачом в течение 24 часов
- Повышенная температура
- Причина боль в груди не ясна.
 Исключение: боль из-за кашля, боли в мышцах, изжоги или другой очевидной причины.
Исключение: боль из-за кашля, боли в мышцах, изжоги или другой очевидной причины. - Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратитесь к врачу в рабочее время
- Боли в груди возникают только при тяжелых упражнениях (например, беге)
- Боль в мышцах длится более 7 дней
- Изжога длится более 2 дней при лечении
- Боли в груди — частая проблема
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Нормальная боль в груди из-за боли в мышцах
- Нормальная боль в груди из-за изжоги
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу
Лечение боли в мышцах
- Что следует знать о легкой боли в груди:
- Боли в груди у детей, продолжающиеся несколько минут, обычно безвредны.
 Боль может быть вызвана мышечными спазмами. Они не нуждаются в лечении.
Боль может быть вызвана мышечными спазмами. Они не нуждаются в лечении. - Продолжительные боли в груди могут быть связаны с тяжелой работой или спортом. Обычно задействованы плечи. Боль в мышцах может начаться вскоре после события.
- Вот несколько советов по уходу, которые должны помочь.
- Боли в груди у детей, продолжающиеся несколько минут, обычно безвредны.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Использовать по мере необходимости.
- Продолжайте, пока не пройдут 24 часа без боли.
- Холодный компресс от боли:
- В первые 2 дня используйте холодный компресс, чтобы облегчить боль.
- Можно также использовать лед, завернутый во влажную ткань.
- Приложите его к больным мышцам на 20 минут, затем по мере необходимости.
- Осторожно: Избегайте обморожений.
- Используйте тепло через 48 часов:
- Если боль длится более 2 дней, приложите тепло к больной мышце.

- Используйте тепловой пакет, грелку или теплую влажную мочалку.
- Делайте это в течение 10 минут, затем по мере необходимости.
- Причина: Увеличение кровотока и улучшение заживления.
- Осторожно: Избегайте ожогов.
- Также может помочь горячий душ.
- Если боль длится более 2 дней, приложите тепло к больной мышце.
- Растяжка мышц:
- Может помочь легкое растяжение плеч и грудной клетки.
- Делайте 10 подходов дважды в день.
- Это может предотвратить возвращение мышечных судорог.
- Растяжку можно продолжать даже во время боли в груди. Не делайте упражнений, усиливающих боль.
- Чего ожидать:
- Боль в мышцах чаще всего достигает пика на 2 день.
- Она может длиться до 6 или 7 дней.
- Позвоните своему врачу, если:
- Боль становится сильной
- Боль длится более 7 дней после лечения
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
Изжога (рефлюкс ) Лечение боли
- Что следует знать об изжоге:
- Изжога является обычным явлением.

- Это из-за того, что желудочная кислота попадает в пищевод. Пищевод — это трубка, ведущая ото рта к желудку.
- Изжога вызывает жгучую боль за нижней частью грудины. Это также вызывает кислый привкус во рту и отрыжку.
- Вот несколько советов по уходу, которые должны помочь.
- Изжога является обычным явлением.
- Антациды:
- Изжога обычно легко лечится. Давайте жидкий антацид через рот (например, Mylanta или его торговая марка). Рецепт не требуется.
- Доза: Дайте 1-2 столовые ложки (15-30 мл).
- Если у вас нет антацида, используйте 2–3 унции (60–90 мл) молока.
- При повторяющейся изжоге дайте антацид за 1 час до еды. Также дайте дозу перед сном. Делайте это несколько дней.
- Профилактика изжоги:
- Не ешьте слишком много во время еды. Это переполняет желудок.
- Не ешьте продукты, усиливающие изжогу. Примеры: шоколад, жирная пища, острая пища, газированная сода и кофеин.

- Не наклоняться в течение 3 часов после еды.
- Не носите тесную одежду или ремни на талии.
- Чего ожидать:
- Чаще всего изжога проходит после лечения.
- Но изжога также имеет тенденцию возвращаться. Итак, профилактические меры важны.
- Позвоните своему врачу, если:
- Изжога не проходит после 2 дней лечения
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к своему врачу, если у вашего ребенка появятся какие-либо симптомы «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 12.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Schmitt Pediatric Guidelines LLC.
Боль в груди | Причины, симптомы и лечение
Важно серьезно относиться к боли в груди, потому что иногда она может указывать на серьезную основную проблему.Любую новую, сильную или постоянную боль в груди следует обсудить с врачом. Это особенно важно, если вы взрослый и имеете в анамнезе болезни сердца или легких. Если боль в груди особенно сильна, особенно если она иррадирует в руки или челюсть, вы чувствуете тошноту, потливость или одышку, вам следует вызвать скорую помощь по телефону 999/112/911. Это могут быть симптомы сердечного приступа.
Причины боли в груди
Dr Sarah Jarvis MBE
Есть много возможных причин боли в груди.Ниже приводится краткий обзор некоторых наиболее распространенных причин.
Стенокардия
Стенокардия — это боль, исходящая от сердца. Обычно это вызвано сужением коронарных артерий, кровоснабжающих сердечную мышцу.
Обычно это вызвано сужением коронарных артерий, кровоснабжающих сердечную мышцу.
На ранних стадиях кровоснабжение может быть достаточным, когда вы отдыхаете. Однако, когда вы тренируетесь, вашей сердечной мышце требуется больше крови и кислорода, и если кровь не может пройти через суженные коронарные артерии, ваше сердце ответит болью.
Боль в груди, вызванная стенокардией, может ощущаться как боль, дискомфорт или стеснение в передней части груди.
См. Отдельную брошюру «Стенокардия». Стенокардия также может возникать при спазме коронарной артерии или сердечном синдроме X.
Сердечный приступ
Во время сердечного приступа (инфаркта миокарда) коронарная артерия или одна из ее меньших ветвей внезапно блокируется. Это полностью перекрывает кровоснабжение части сердечной мышцы.
Самый частый симптом сердечного приступа — сильная боль в груди в состоянии покоя. Если блокировка не будет быстро устранена, эта часть сердечной мышцы находится под угрозой смерти. Чтобы узнать больше о симптомах и методах лечения сердечного приступа, см. Отдельную брошюру «Сердечный приступ (инфаркт миокарда)».
Чтобы узнать больше о симптомах и методах лечения сердечного приступа, см. Отдельную брошюру «Сердечный приступ (инфаркт миокарда)».
Гастроэзофагеальная рефлюксная болезнь
Это общий термин, который описывает ряд ситуаций, включая кислотный рефлюкс и эзофагит (воспаление слизистой оболочки пищевода или пищевода).
Изжога — обычно жжение в нижней части грудной клетки и верхней части живота — является основным симптомом гастроэзофагеальной рефлюксной болезни. В некоторых случаях может развиться сильная боль в груди, которую можно принять за сердечный приступ.Чтобы узнать больше о симптомах и лечении, см. Отдельную брошюру «Кислотный рефлюкс и эзофагит (изжога)».
Костохондрит
Грудная клетка — это костная структура, которая защищает легкие внутри. Более мягкий и гибкий хрящ прикрепляет ребра к грудине (грудины), а грудину — к ключицам (ключицам) в суставах. При реберно-хондрозе возникает воспаление в одном или нескольких суставах.
Костохондрит вызывает боль в груди, ощущаемую в передней части груди. Обычно это острая колющая боль в груди, которая усиливается от движения, напряжения и глубокого дыхания. Дополнительные сведения о симптомах и вариантах лечения см. В отдельной брошюре «Костохондрит».
Обычно это острая колющая боль в груди, которая усиливается от движения, напряжения и глубокого дыхания. Дополнительные сведения о симптомах и вариантах лечения см. В отдельной брошюре «Костохондрит».
Растяжение мышцы грудной стенки
Существуют различные мышцы, которые бегают вокруг ребер и между ними, чтобы помочь грудной клетке двигаться во время дыхания. Эти мышцы иногда могут быть напряжены, что может вызвать боль в груди в этой области. Если мышца растянута, произошло растяжение или разрыв мышечных волокон, часто из-за того, что мышца была растянута сверх своих пределов.Например, напряженная мышца грудной стенки может иногда развиваться после подъема тяжестей, растяжения, резкого движения или продолжительного (продолжительного) кашля. Боль в груди обычно усиливается при движении и вдохе.
Беспокойство
Беспокойство — довольно частая причина боли в груди. У некоторых людей боль в груди может быть настолько сильной, что ее принимают за стенокардию. Боль в груди из-за беспокойства известна как синдром Да Косты. Синдром да Косты может чаще встречаться у людей, у которых недавно были диагностированы проблемы с сердцем у родственников или друзей, или у людей, которые сами недавно перенесли сердечный приступ.Исследования показывают, что коронарные артерии в норме, без сужений. См. Дополнительную информацию в отдельной брошюре «Тревога».
Боль в груди из-за беспокойства известна как синдром Да Косты. Синдром да Косты может чаще встречаться у людей, у которых недавно были диагностированы проблемы с сердцем у родственников или друзей, или у людей, которые сами недавно перенесли сердечный приступ.Исследования показывают, что коронарные артерии в норме, без сужений. См. Дополнительную информацию в отдельной брошюре «Тревога».
Менее распространенные причины боли в груди
Некоторые из менее распространенных причин боли в груди включают следующее.
Плеврит
Плеврит возникает из-за воспаления плевры, тонкой мембраны с двумя слоями: один выстилает внутреннюю часть мышцы и ребра грудной стенки, а другой окружает легкие. Это может вызвать «плевритную» боль в груди.Это острая колющая боль в груди, которая обычно усиливается при вдохе или кашле.
Менее распространенные, но более серьезные причины плевритной боли включают пневмонию или сгусток крови в легком (тромбоэмболия легочной артерии — см. Ниже) или коллапс легкого (пневмоторакс — см. Ниже).
Ниже) или коллапс легкого (пневмоторакс — см. Ниже).
Дополнительную информацию о плеврите, включая его причины, симптомы и лечение, см. В отдельной брошюре «Плеврит».
Тромбоэмболия легочной артерии (ТЭЛА)
ТЭЛА возникает, когда имеется закупорка одного из кровеносных сосудов артерии легких — обычно из-за тромба (тромба), который образовался в другой части кровотока.ПЭ обычно вызывает резкую боль в груди, ощущаемую при вдохе (плевритная боль в груди). Другие симптомы включают кровохарканье (кровохарканье), умеренную температуру и учащенное сердцебиение.
См. Отдельную брошюру «Легочная эмболия» для получения более подробной информации об этой неотложной медицинской помощи.
Пневмоторакс
Пневмоторакс — это воздух, застрявший между легким и грудной стенкой. Воздух попадает сюда либо из легких, либо из-за травмы грудной клетки извне.
Пневмоторакс обычно вызывает внезапную острую колющую боль в груди с одной стороны.Боль обычно усиливается при вдохе, и у вас может возникнуть одышка. Обычно чем больше пневмоторакс, тем сильнее запыхивается. См. Отдельную брошюру «Пневмоторакс».
Обычно чем больше пневмоторакс, тем сильнее запыхивается. См. Отдельную брошюру «Пневмоторакс».
Пептическая язва
Язвенная болезнь — это язва на внутренней поверхности верхнего отдела кишечника, вызванная действием желудочной кислоты.
Распространенным симптомом язвенной болезни является боль в верхней части живота (брюшной полости) чуть ниже грудины (грудины). Осложнения пептических язв, которые могут быть серьезными, включают кровотечение из язвы и перфорацию, при которой язва проходит через стенку кишечника (прободит).
См. Отдельные брошюры «Язва желудка (язва желудка)» и «Язва двенадцатиперстной кишки».
Опоясывающий лишай
Опоясывающий лишай — это инфекция нерва и участка кожи, снабжаемого нервом. Это вызвано тем же вирусом, который вызывает ветряную оспу. У любого, кто болел ветряной оспой в прошлом, может развиться опоясывающий лишай.
Обычные симптомы — боль и сыпь на полоске кожи, проходящей через один нерв, иногда на грудной стенке. Боль часто начинается до появления сыпи.
Боль часто начинается до появления сыпи.
См. Отдельную брошюру под названием Опоясывающий лишай (Herpes Zoster).
Как узнать, серьезна ли боль в груди
Немедленно обратитесь за медицинской помощью если у вас боль в груди, которая находится в середине груди, давящая или сдавливающая и сопровождающаяся одним из следующих симптомов:
- Боль, которая распространяется на шею, челюсть, одно или оба плеча или руки.
- Потоотделение.
- Одышка.
- Чувство тошноты (тошнота) или тошнота (рвота).
- Головокружение или дурноту.
- Быстрый или нерегулярный импульс.
Вы должны позвонить 999/112/911, чтобы вызвать скорую помощь .
Есть много разных причин боли в груди. Некоторые более серьезны, чем другие. Любую новую, сильную или постоянную боль в груди следует обсудить с врачом. Это особенно важно, если вы взрослый и имеете в анамнезе болезни сердца или легких.
Какие исследования можно посоветовать?
Ваш врач обычно задает вам несколько вопросов, чтобы попытаться определить причину боли в груди. Он или она также может осмотреть вас. Основываясь на том, что они обнаружат, он или она может посоветовать вам провести некоторые исследования, в зависимости от того, какую причину вашей боли в груди они подозревают. Обследование боли в груди может включать:
Он или она также может осмотреть вас. Основываясь на том, что они обнаружат, он или она может посоветовать вам провести некоторые исследования, в зависимости от того, какую причину вашей боли в груди они подозревают. Обследование боли в груди может включать:
A «Отслеживание сердца»
Обычно при сердечном приступе наблюдаются типичные изменения нормальной картины «отслеживания сердца» (электрокардиограмма или ЭКГ). См. Отдельную брошюру под названием Электрокардиограмма (ЭКГ).
Анализы крови
Анализ крови, в котором измеряется химическое вещество, называемое тропонином, — это обычный тест, подтверждающий сердечный приступ.При повреждении клеток сердечной мышцы тропонин попадает в кровоток. Другой анализ крови, который можно предложить, — это тест на D-димер. Это обнаруживает фрагменты продуктов распада сгустка крови. Положительный тест на D-димер может вызвать подозрение на тромбоз глубоких вен (ТГВ) или ТЭЛА.
Рентген грудной клетки
Рентген грудной клетки позволяет выявить пневмонию, коллапс легкого (пневмоторакс) и другие заболевания грудной клетки.
Другое сканирование и визуализация
- Сканирование перфузии миокарда — часто выполняется для подтверждения диагноза боли в сердце (стенокардия).
- Магнитно-резонансная томография сердца — это разновидность магнитно-резонансной томографии (МРТ) для подтверждения боли в груди и сердца.
- КТ-коронарная ангиограмма — более быстрая альтернатива МРТ-сканированию, при котором компьютерная томография используется для детального изучения коронарных артерий.
- Коронарная ангиография — в этом тесте используется специальное рентгеновское оборудование и краситель, вводимый в коронарные артерии, чтобы показать расположение и степень любого сужения артерий.
- Изотопное сканирование и сканирование CTPA позволяют исследовать кровообращение в легких.CTPA расшифровывается как «компьютерная томография легочной ангиограммы». Они могут достаточно точно показать, присутствует ли ПЭ.
- Эндоскопия — при которой используется тонкий гибкий телескоп, проходящий по пищеводу (пищеводу) для исследования слизистой оболочки желудка.




 Но в любом случае киста будет распирать ткани груди и вызывать болевые ощущения.
Но в любом случае киста будет распирать ткани груди и вызывать болевые ощущения. д.
д.

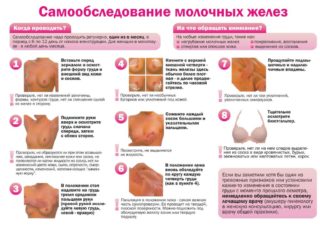 Это может помочь вам поддерживать здоровый вес и поддерживать хорошую спортивную форму, чтобы снизить риск перенапряжения.
Это может помочь вам поддерживать здоровый вес и поддерживать хорошую спортивную форму, чтобы снизить риск перенапряжения.
 «Я боюсь, что люди могут переборщить. Иногда растяжка может усугубить ситуацию ».
«Я боюсь, что люди могут переборщить. Иногда растяжка может усугубить ситуацию ». Боль, связанная с сердечным приступом, обычно тупая и диффузно локализуется в груди.
Боль, связанная с сердечным приступом, обычно тупая и диффузно локализуется в груди. Он может включать кислотный рефлюкс, спазм пищевода и повышенную кислотность.
Он может включать кислотный рефлюкс, спазм пищевода и повышенную кислотность. Боль в груди может возникать после тяжелых занятий спортом (например, бейсбольного мяча). Поднятие тяжестей (например, с отягощениями) или работа над верхней частью тела (например, копание) также могут вызывать это. Этот тип мышечной болезненности часто усиливается при движении плеч.
Боль в груди может возникать после тяжелых занятий спортом (например, бейсбольного мяча). Поднятие тяжестей (например, с отягощениями) или работа над верхней частью тела (например, копание) также могут вызывать это. Этот тип мышечной болезненности часто усиливается при движении плеч. Они могут называть это болью в груди. Также они испытывают боль в груди при сильном кашле.
Они могут называть это болью в груди. Также они испытывают боль в груди при сильном кашле. Если инфекция поражает поверхность легкого, эта область груди будет повреждена.
Если инфекция поражает поверхность легкого, эта область груди будет повреждена.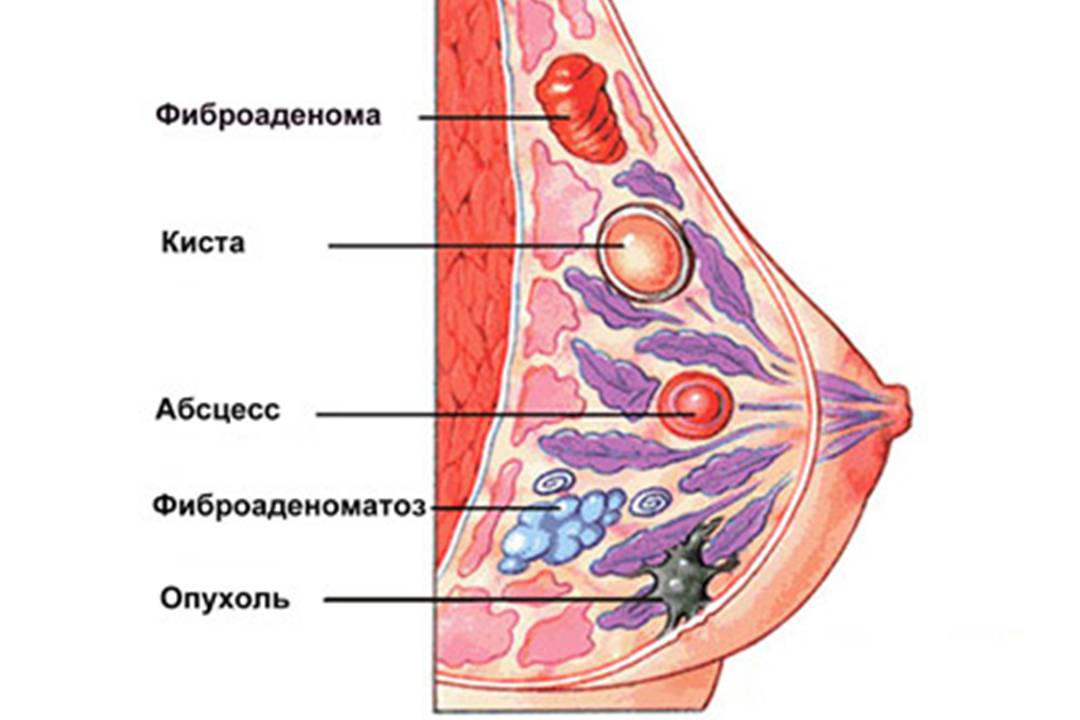 Исключение: боль из-за кашля, боли в мышцах, изжоги или другой очевидной причины.
Исключение: боль из-за кашля, боли в мышцах, изжоги или другой очевидной причины. Боль может быть вызвана мышечными спазмами. Они не нуждаются в лечении.
Боль может быть вызвана мышечными спазмами. Они не нуждаются в лечении.


