запись к врачу — ДокДок СПб
Травматологи Санкт-Петербурга — последние отзывы
На приёме доктор выслушал меня, ответил на все мои вопросы и дал свои рекомендации. Врач внимательный, доброжелательный, отзывчивый, приятный в общении, всё понятно и доступно объясняет. Могу рекомендовать данного специалиста своим знакомым, если потребуется и в случае необходимости могу обратиться повторно. Качеством приёма я остался доволен.
Александр, 26 сентября 2021
 Андрей Александрович все очень доступно объяснил мне и провел очень квалифицированно лечение. Мне на столько стало легче, что даже окружающие заметили, что я стала чувствовать себя лучше. Врач объяснил все проблемы, которые у меня были по здоровью, ответил на все мои вопросы. Буду обращаться только к этому специалисту.
Андрей Александрович все очень доступно объяснил мне и провел очень квалифицированно лечение. Мне на столько стало легче, что даже окружающие заметили, что я стала чувствовать себя лучше. Врач объяснил все проблемы, которые у меня были по здоровью, ответил на все мои вопросы. Буду обращаться только к этому специалисту.Светлана, 21 сентября 2021
Евгений Сергеевич вежливый, внимательный, чуткий и заинтересованный доктор. Врач задал мне все вопросы и поинтересовался про мою проблему. Специалист осмотрел мои ноги и провёл плантоскопию. По итогу доктор свои рекомендации.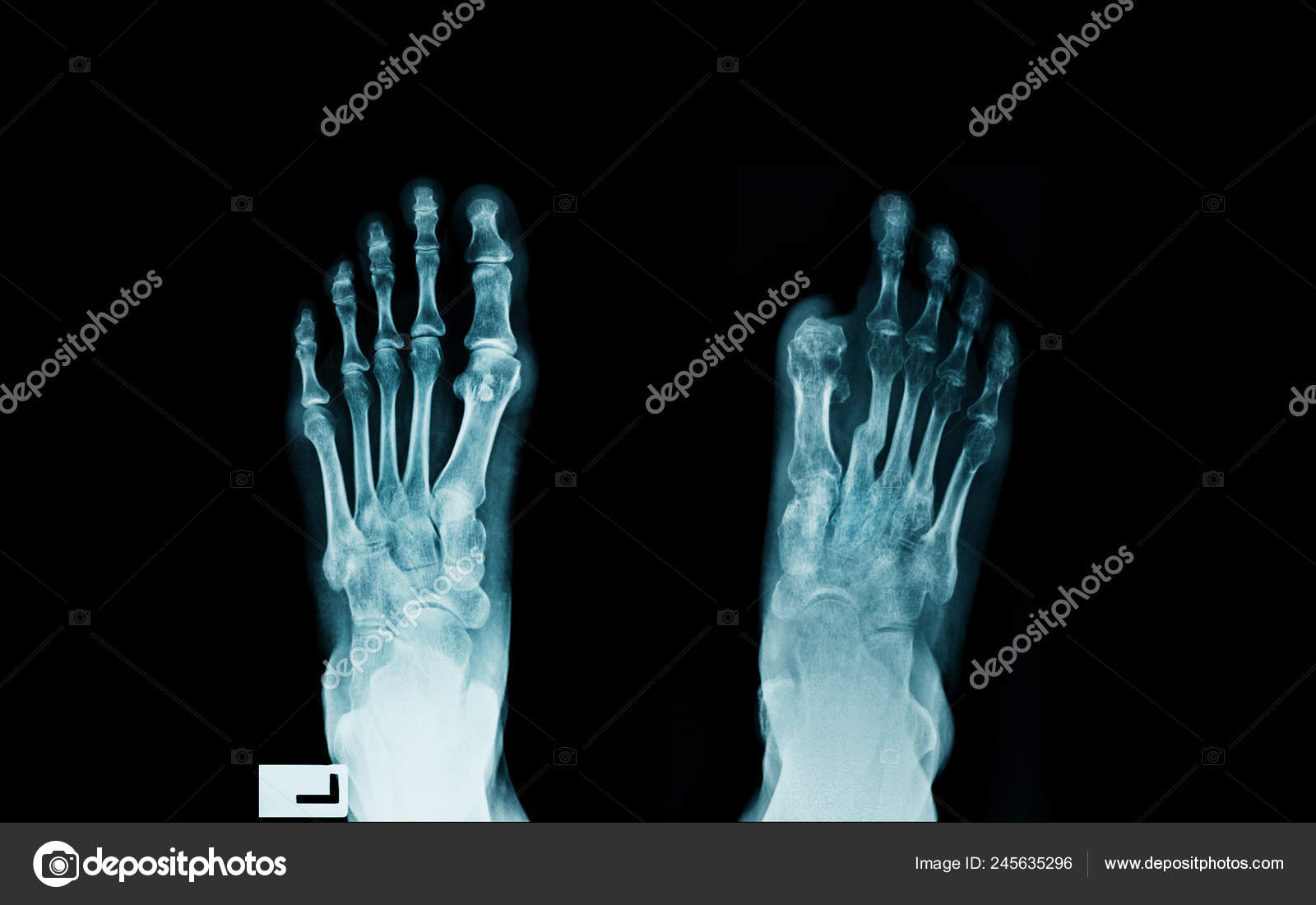
Данил, 15 сентября 2021
Внимательный и профессиональный доктор. Я получила полную консультацию по заболеванию и лечению. Врач мне все доступно объяснил.
Елена, 06 мая 2021
Хороший и ответственный доктор. Он дал мне рекомендации.
Он дал мне рекомендации.
Диана, 25 марта 2021
Очень всё понравилось. Доктор замечательный. Если будут вопросы, обязательно придем в эту клинику. Клиника очень хорошая. Доктор квалифицированный. В клинике чисто, красиво, стильно. Для детей есть площадки с играми. Нам понравилось.Лолита, 19 сентября 2018
Я остался очень доволен.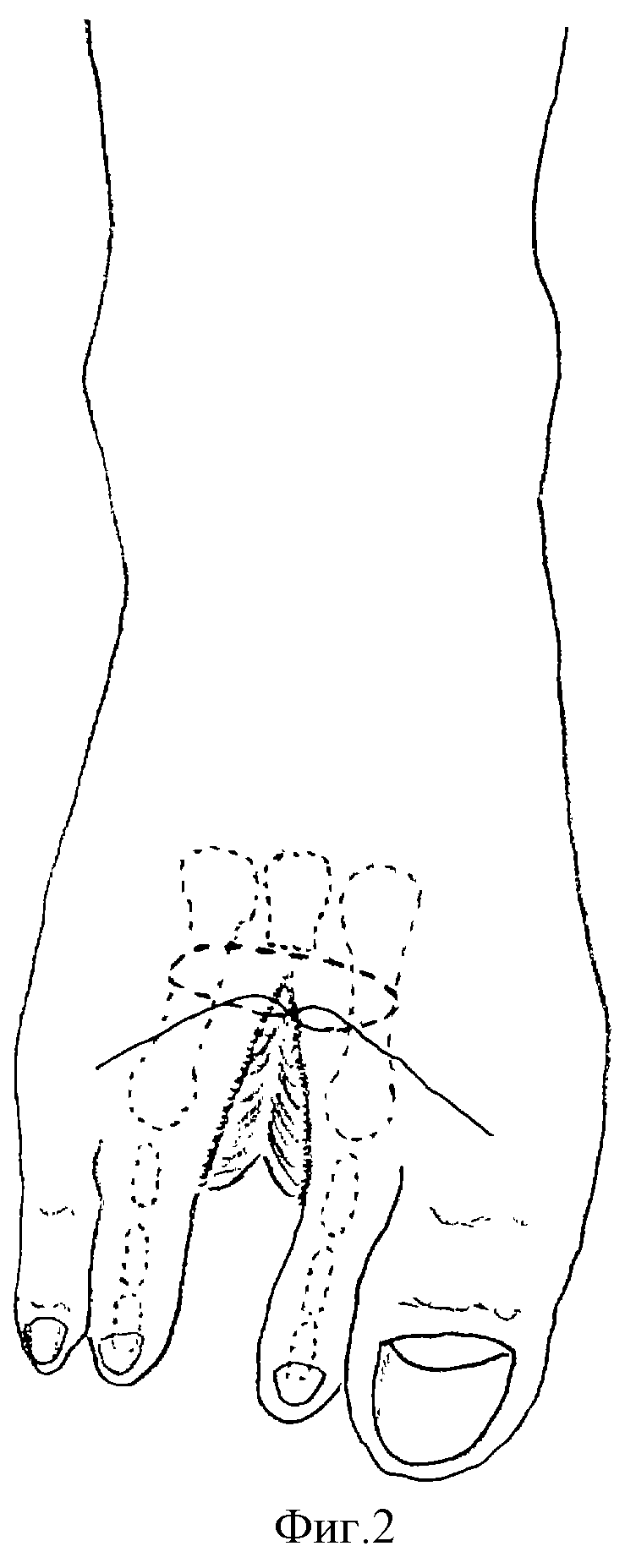
Анатолий, 29 сентября 2021
Меня приём удовлетворил. Доктор корректный, вежливый, грамотный и профессиональный. Он сделал все необходимые манипуляции, осмотрел, проконсультировал и по результатам обследований поставил окончательный диагноз. Так же был даны рекомендации и назначена контрольная явка. Я довольна!
Ирина, 26 сентября 2021
Михаил Васильевич очень нам понравился. Он приветливый, внимательный, вежливый врач. На приёме всё подробно разложил и рассказал. Он ответил на наши вопросы, поправил здоровье моей внучке. Врач на приёме уделил нам достаточно времени.
Он приветливый, внимательный, вежливый врач. На приёме всё подробно разложил и рассказал. Он ответил на наши вопросы, поправил здоровье моей внучке. Врач на приёме уделил нам достаточно времени.
Татьяна, 21 сентября 2021
Мне все понравилось. Доктор меня расспросила, понятно объяснила, что надо мне делать, какое лечение надо пройти. Времени для решения моей проблемы было уделено достаточно, врач ответила на все мои вопросы.
Елена, 21 сентября 2021
Показать 10 отзывов из 1081Травматическая ампутация — причины, симптомы, диагностика и лечение
Травматическая ампутация – это отрыв конечности в результате травматического воздействия.
Общие сведения
Травматическая ампутация – частичный или полный отрыв конечности в результате травматического воздействия. При полном отрыве дистальный сегмент полностью отделяется от тела, при частичной ампутации происходит повреждение костей, сухожилий, нервных стволов, артерий и вен с частичным сохранением кожи и мягких тканей. Лечение травматических ампутаций осуществляют травматологи-ортопеды и специалисты в области микрохирургии кисти. Тактика лечения определяется в зависимости от состояния тканей и сохранности дистального фрагмента.
Травматическая ампутация
Причины
Чаще всего травматические ампутации случаются на производстве. Вместе с тем, в последние десятилетия в связи с широким распространением бытовых электроинструментов возросло количество травматических отрывов конечностей в быту (обычно – при работе на даче), при этом, как правило, повреждаются один или несколько пальцев, реже выявляется повреждение на уровне кисти. Отрывы конечностей могут возникать при рельсовой травме (переезде конечности колесом трамвая или поезда), а также при падении больших грузов и затягивании конечности в движущие механизмы.
Симптомы травматической ампутации
Конечность полностью или частично отделена от тела. При падении тяжелых грузов и рельсовой травме могут выявляться скальпированные или рваные раны проксимальных отделов конечности. Иногда при частичных отрывах конечность в области повреждения и ниже напоминает бесформенный мешок с раздавленным содержимым. Обычно рана обильно загрязнена. Для отрывов движущимися механизмами также характерны обширные рваные и скальпированные раны, в ряде случаев ампутированный отдел конечности разделяется на несколько фрагментов.
Для отрывов движущимися механизмами также характерны обширные рваные и скальпированные раны, в ряде случаев ампутированный отдел конечности разделяется на несколько фрагментов.
При гильотинных ампутациях культя ровная. Как правило, травматические ампутации сопровождаются обильным кровотечением, исключения иногда встречаются при рельсовой травме и раздавливании конечности тяжелым предметом (в этих случаях кровотечение отсутствует или минимально из-за сдавления поврежденных сосудов). Общее состояние больного средней тяжести или тяжелое. Наблюдается нарастающее беспокойство, бледность кожных покровов, падение АД, учащение дыхания и пульса. Возможна потеря сознания.
Диагностика
Постановка предварительного диагноза не вызывает затруднений. Для оценки состояния проксимального отдела конечности и исключения переломов выше уровня травматической ампутации проводят рентгенографию культи. При наличии других повреждений назначают различные исследования: рентгенографию соответствующих сегментов туловища и конечностей, лапароскопию, эхоэнцефалографию и т. д. Для определения степени кровопотери и общего состояния организма выполняют комплекс лабораторных анализов. В ходе предоперационной подготовки производят ЭКГ, рентгенографию ОГК и другие исследования.
д. Для определения степени кровопотери и общего состояния организма выполняют комплекс лабораторных анализов. В ходе предоперационной подготовки производят ЭКГ, рентгенографию ОГК и другие исследования.
Лечение травматической ампутации
На этапе первой помощи можно быстрее прекращают действие травмирующего агента (убирают груз с конечности, выключают вращающийся механизм и т. д.). При необходимости проводят реанимационные мероприятия: непрямой массаж сердца и дыхание рот в рот. При наличии кровотечения принимают немедленные меры для его остановки. На культю накладывают давящую повязку. Если повязка быстро пропитывается кровью, ее не снимают, а сверху накладывают еще одну. Конечность поднимают выше уровня сердца, проводят иммобилизацию с использованием специальной шины или подручных материалов (досок, картона, свернутых журналов и т. д.).
Если кровотечение не удается остановить при помощи тугой повязки, накладывают жгут на среднюю треть бедра или плеча.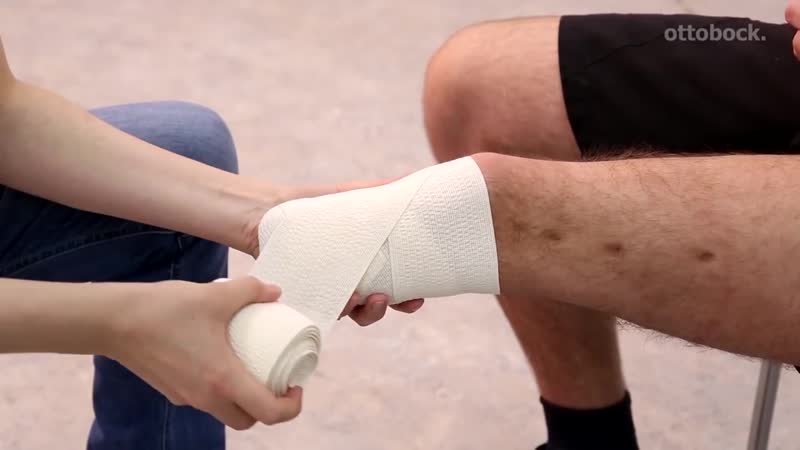 При высоких травматических ампутациях бедра и плеча наложение жгута невозможно, в таких случаях кровотечение останавливают, прижимая артерию в паховой или подмышечной области. Ампутированную часть конечности сохраняют вне зависимости от ее состояния – решение о возможности или невозможности реплантации может принять только врач. Если конечность оторвана частично, дистальную часть аккуратно укладывают на шину и прибинтовывают вместе с проксимальным отделом, стараясь не повредить сохранившиеся участки и не нарушить контакт между проксимальной и дистальной частью.
При высоких травматических ампутациях бедра и плеча наложение жгута невозможно, в таких случаях кровотечение останавливают, прижимая артерию в паховой или подмышечной области. Ампутированную часть конечности сохраняют вне зависимости от ее состояния – решение о возможности или невозможности реплантации может принять только врач. Если конечность оторвана частично, дистальную часть аккуратно укладывают на шину и прибинтовывают вместе с проксимальным отделом, стараясь не повредить сохранившиеся участки и не нарушить контакт между проксимальной и дистальной частью.
Если травматическая ампутация полная, оторванную часть заворачивают в сухую стерильную марлю или чистую ткань и укладывают в два полиэтиленовых пакета (один в другом). Пакеты завязывают, помещают в пластиковую посуду, посуду обкладывают пакетами с холодной водой или льдом. К узлу пакета привязывают записку с указанием даты и времени травмы. Ни в коем случае не следует обрабатывать ампутированный фрагмент спиртом или другими дезинфицирующими жидкостями, мочить, укладывать в воду или на лед – это может привести к повреждению, размоканию или холодовому поражению тканей.
При поступлении в отделение травматологии и ортопедии оценивают тяжесть состояния пострадавшего и примерный объем кровопотери, при необходимости проводят реанимационные мероприятия, переливают кровь и кровезаменители. Операцию осуществляют после выведения пациента из состояния шока, стабилизации дыхания и гемодинамических показателей. Тактику хирургического вмешательства выбирают с учетом состояния тканей культи и ампутированного отдела. Если реплантация невозможна, выполняют типичную ампутацию, стараясь сохранить максимально возможную длину культи. При размозжении тканей проводят ПХО: удаляют нежизнеспособные ткани, перевязывают сосуды и т. д. Швы при поступлении не накладывают, рану оставляют открытой. В последующем делают перевязки, а затем накладывают отсроченные швы или осуществляют реампутацию.
При выборе уровня ампутации у детей учитывают расположение зон роста и создают запас мягких тканей, чтобы избежать формирования конусовидной культи, в некоторых случаях вместо ампутации выполняют экзартикуляцию.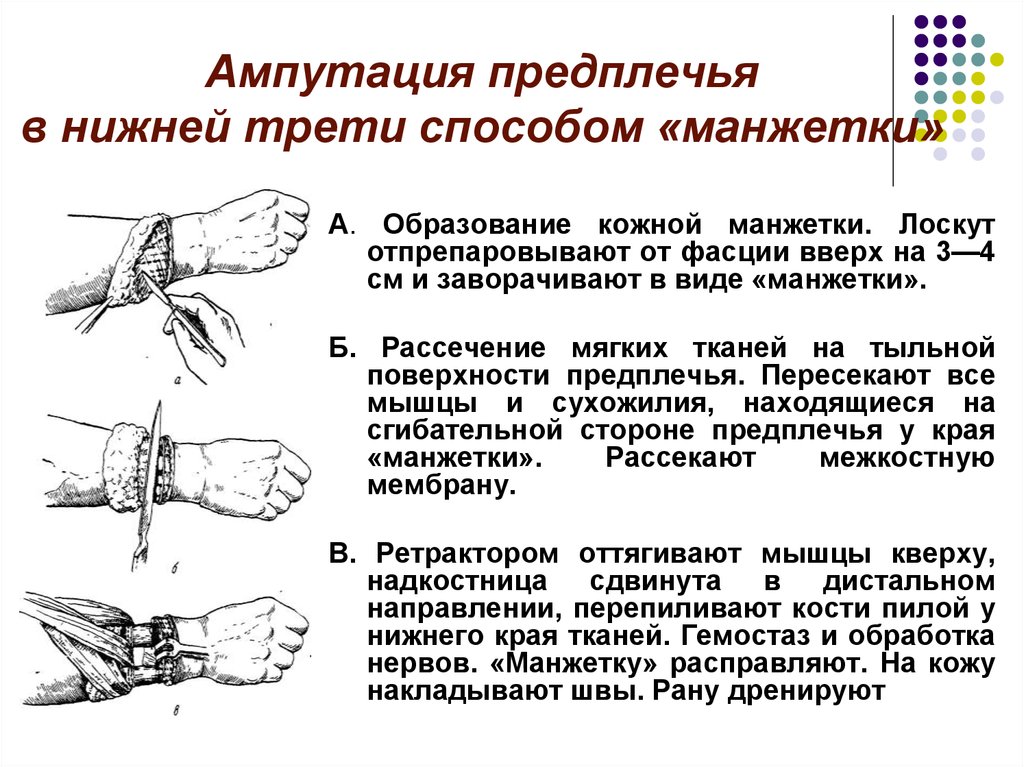 Протезирование у детей и взрослых осуществляют через 2-3 и более месяцев после полного заживления раны.
Протезирование у детей и взрослых осуществляют через 2-3 и более месяцев после полного заживления раны.
При отсутствии выраженного размозжения и сохранности ампутированного отдела конечности возможна реплантация. Реплантации не подлежат пальцы и фаланги пальцев с размозжениями и множественными переломами, а также оторванные ногтевые фаланги V и IV пальцев. Противопоказаниями к реплантации являются старческий возраст, тяжелое состояние больного, наличие других повреждений, требующих срочного оперативного вмешательства, а также превышение критического срока с момента травматической ампутации.
Если ампутированная часть хранится при температуре +4 градуса, критический срок для пальцев составляет 16 часов, для кисти – 12 часов, для плеча, предплечья, бедра, голени и стопы – 6 часов. В случае хранения при температуре более +4 градусов критический срок сокращается для пальцев до 8 часов, для кисти – до 6 часов, для плеча, предплечья, бедра, голени и стопы – до 4 часов.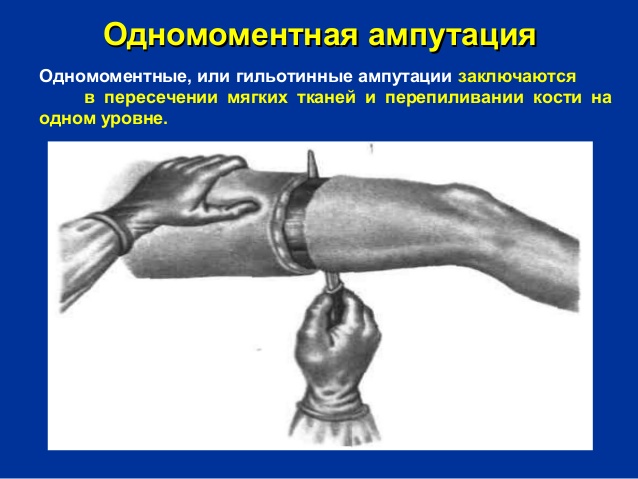 Хранение при температуре ниже +4 градусов может привести к отморожению тканей, после чего приживление станет невозможным.
Хранение при температуре ниже +4 градусов может привести к отморожению тканей, после чего приживление станет невозможным.
Для перенесших ампутацию конечностей вопрос об установлении инвалидности будет решаться в течение трех дней
Постановление Правительства России от 4 июня 2019 года № 715 «О внесении изменений в Правила признания лица инвалидом» подготовлено Минтрудом России с целью повышения доступности для инвалидов услуги по первичному протезированию.
Обеспечение инвалидов протезами осуществляется за счет средств федерального бюджета.
При этом первичное протезирование необходимо начинать сразу после заживления операционных ран в лечебном учреждении, где произведена ампутация. Первичное протезирование, то есть подготовка культи к нагрузкам и приобретение навыков ходьбы с использованием протеза, способствует сокращению периода адаптации к протезу, выработке уверенности в восстановлении двигательной активности.
В настоящее время при таких дефектах и деформациях нижней конечности как ампутация области тазобедренного сустава, экзартикуляция бедра, культи бедра, голени, отсутствие стопы человек признается инвалидом бессрочно. Таким образом, если гражданину будет произведена ампутация конечностей, то он при оформлении необходимых документов безусловно будет признан инвалидом и ему будет установлена нуждаемость в обеспечении протезами. Однако оформление этих документов требовало существенных временных затрат и начало протезирования затягивалось.
Постановлением введена норма, предусматривающая более короткие, в течение трех рабочих дней, сроки направления на медико-социальную экспертизу гражданина, находящегося в стационаре медицинской организации после перенесенной операции по ампутации (реампутации) конечности (конечностей), нуждающегося в первичном протезировании, и проведение ему медико-социальной экспертизы также в течение трех рабочих дней с даты поступления данного направления. Ранее для этих случаев применялись общие сроки проведения экспертизы, которые составляют 30 дней.
Ранее для этих случаев применялись общие сроки проведения экспертизы, которые составляют 30 дней.
Данная норма позволит ускорить проведение такому гражданину медико-социальной экспертизы и предоставление необходимых протезов для начала мероприятий по протезированию сразу после заживления операционных ран в медицинской организации, где произведена ампутация.
СТАНДАРТСКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ТРАВМЕ КОНЕЧНОСТЕЙИ (ИЛИ) ТАЗА
Приложение
к приказу Министерства здравоохранения
Российской Федерации
от 24 декабря 2012 г. N 1384н
Категория возрастная: взрослые
Пол: любой
Фаза: острое состояние
Стадия: любая
Осложнения: вне зависимости от осложнений
Вид медицинской помощи: скорая медицинская помощь
Условия оказания медицинской помощи: вне медицинской организации
Форма оказания медицинской помощи: экстренная
Средние сроки лечения (количество дней): 1
Нозологические единицы
S32.Перелом подвздошной кости3
S32.4Перелом вертлужной впадины
S32.5Перелом лобковой кости
S33.4Травматический разрыв лобкового симфиза
[лонного сочленения]
S40Поверхностная травма плечевого пояса и
плеча
S41Открытая рана плечевого пояса и плеча
S42Перелом на уровне плечевого пояса и плеча
S43Вывих, растяжение и перенапряжение
капсульно-связочного аппарата плечевого
пояса
S45Травма кровеносных сосудов на уровне
плечевого пояса и плеча
S46Травма мышцы и сухожилия на уровне
плечевого пояса и плеча
S47Размозжение плечевого пояса и плеча
S48Травматическая ампутация плечевого пояса
и плеча
S49Другие и неуточненные травмы плечевого
пояса и плеча
S50Поверхностная травма предплечья
S51Открытая рана предплечья
S52Перелом костей предплечья
S53Вывих, растяжение и перенапряжение
капсульно-связочного аппарата локтевого
сустава
S55Травма кровеносных сосудов на уровне
предплечья
S56Травма мышцы и сухожилия на уровне
предплечья
S57Размозжение предплечья
S58Травматическая ампутация предплечья
S59Другие и неуточненные травмы предплечья
S60Поверхностная травма запястья и кисти
S61Открытая рана запястья и кисти
S62Перелом на уровне запястья и кисти
S63Вывих, растяжение и повреждение
капсульно-связочного аппарата на уровне
запястья и кисти
S65Травма кровеносных сосудов на уровне
запястья и кисти
S66Травма мышцы и сухожилия на уровне
запястья и кисти
S67Размозжение запястья и кисти
S68Травматическая ампутация запястья и кисти
S69Другие и неуточненные травмы запястья и
кисти
S70Поверхностная травма области
тазобедренного сустава и бедра
S71Открытая рана области тазобедренного
сустава и бедра
S72Перелом бедренной кости
S73Вывих, растяжение и повреждение
капсульно-связочного аппарата
тазобедренного сустава и тазового пояса
S75Травма кровеносных сосудов на уровне
тазобедренного сустава и бедра
S76Травма мышцы и сухожилия на уровне
тазобедренного сустава и бедра
S77Размозжение области тазобедренного
сустава и бедра
S78Травматическая ампутация области
тазобедренного сустава и бедра
S79Другие и неуточненные травмы области
тазобедренного сустава и бедра
S80Поверхностная травма голени
S81Открытая рана голени
S82Перелом костей голени, включая
голеностопный сустав
S83Вывих, растяжение и повреждение
капсульно-связочного аппарата коленного
сустава
S85Травма кровеносных сосудов на уровне
голени
S86Травма мышцы и сухожилия на уровне
голени
S87Размозжение голени
S88Травматическая ампутация голени
S89Другие и неуточненные травмы голени
S90Поверхностная травма области
голеностопного сустава и стопы
S91Открытая рана области голеностопного
сустава и стопы
S92Перелом стопы, исключая перелом
голеностопного сустава
S93Вывих, растяжение и перенапряжение
капсульно-связочного аппарата
голеностопного сустава и стопы
S95Травма кровеносных сосудов на уровне
голеностопного сустава и стопы
S96Травма мышцы и сухожилия на уровне
голеностопного сустава и стопы
S97Размозжение голеностопного сустава и
стопы
S98Травматическая ампутация на уровне
голеностопного сустава и стопы
S99Другие и неуточненные травмы
голеностопного сустава и стопы
Реабилитация после ампутации — Реабилитационный центр EMC в Москве
Мы оказываем комплексную помощь пациентам, перенесшим операцию ампутации:
- обеспечиваем квалифицированный послеоперационный уход
- помогаем подобрать и заказать изготовление индивидуальных протезов
- проводим восстановительное лечение и обучаем жизни с протезом
Ампутация – хирургическая операция, в результате которой удаляется вся конечность, либо её часть. Операцию проводят при непосредственной угрозе жизни пациента.
Операцию проводят при непосредственной угрозе жизни пациента.
К ампутации чаще всего приводят:
- тяжелые аэробные инфекции,
- осложнения сахарного диабета,
- травмы, при которых нет шансов для восстановления конечности (триада, включающая повреждение двух третей мягких тканей конечности, повреждение крупных сосудисто-нервных пучков и повреждение костей).
Также ампутация может иметь травматический характер, когда при высокоэнергетической травме происходит отрыв конечности.
Ампутация — это физически и психологически сложная операция. Ампутация конечности раньше ассоциировалась с потерей работоспособности и прекращением полноценной жизни в семье и социуме. Однако современные достижения в области медицинской реабилитации изменили привычную картину, и сегодня у человека, перенесшего ампутацию, есть все шансы вернуться к максимально активному образу жизни.
Реабилитация в раннем послеоперационном периоде
Одной из основных задач в ранние сроки после операции является подготовка оперированной конечности к протезированию — формирование культи. Это важнейший этап, который определяет сроки и успешность дальнейшего протезирования. Мы готовы принять пациентов после перенесенной операции в максимально ранние сроки, обеспечить полноценный уход за раной и все необходимые манипуляции для правильного формирования культи.
Это важнейший этап, который определяет сроки и успешность дальнейшего протезирования. Мы готовы принять пациентов после перенесенной операции в максимально ранние сроки, обеспечить полноценный уход за раной и все необходимые манипуляции для правильного формирования культи.
Срок перевода в реабилитационный центр определяется совместно лечащим хирургом и врачом-реабилитологом. Если общее состояние пациента стабильно, перевод возможен на 3-4 сутки после операции.
На раннем этапе после ампутации важно правильно ухаживать за швом, проводить профилактику инфекционных осложнений, снимать болевой синдром. Также необходимо с первых суток поддерживать подвижность суставов конечности, мягко растягивать и тренировать мышцы, чтобы избежать развития контрактур (тугоподвижности) — наиболее распространенного осложнения на послеоперационном этапе. Для решения этой задачи наиболее эффективны лимфодренажный массаж, стретчинг, методики прикладной кинезиотерапии, а также индивидуально подобранные инструктором упражнения.
Тренировка ходьбы
С первых суток нахождения в нашем центре с пациентом работает мультидисциплинарная реабилитационная команда. Мы в равной степени уделяем внимание физическим, психологическим и социальными аспектам реабилитации.
Одна из главных задач реабилитационной программы — прекращение постельного режима в кратчайшие сроки. В центре установлен уникальный не имеющий аналогов в России комплекс оборудования, позволяющий начать активные методики реабилитации и тренировку ходьбы уже через несколько дней после поступления.
Изготовление протезов
К подбору протеза обычно приступают через несколько недель после операции. Благодаря сотрудничеству с крупнейшими мировыми производителями, мы предлагаем нашим пациентам протезы последнего поколения, разработанные лучшими мировыми биоинженерными лабораториями.
Индивидуальная работа с пациентом позволяет подобрать и изготовить сразу постоянный протез, исключая необходимость ношения временного протеза. После установки протеза проводится курс лечебной гимнастики, направленный на выстраивание правильной сочетанной биомеханики с учетом установленного протеза.
Занятия проводятся на уникальном высокотехнологичном реабилитационном оборудовании, позволяющем с самого начала отработать правильный стереотип походки с постепенным увеличением осевой нагрузки (антигравитационная беговая дорожка Anti Gravity Treadmill, система поддержки тела Vector Bioness). Тренажеры оснащены системой биологически обратной связи, которая помогает пациентам видеть и контролировать свои движения.
Тренировка самообслуживания и адаптация среды
Для эффективного восстановления бытовых и социальных навыков тренировки проводятся в условиях, максимально приближенных к реальной жизненной среде пациента. Мы собираем подробную информацию о доме/квартире пациента (лифт, лестницы, пороги, перила и пр.), чтобы максимально подготовить пациента к пребыванию дома. При необходимости специалисты центра выезжают на дом к пациенту для проведения тренировок на месте.
Если привычная среда пациента (дом, квартира) требует изменений, мы даем рекомендации по перестройке помещения с учетом потребностей пациента.
Психологическая поддержка
С пациентом постоянно работает психолог, эрготерапевт, социальный работник. Одна из важнейших задач реабилитации состоит в том, чтобы восстановить мотивацию пациента, помочь ему вернуться к активной и полноценной жизни.
Медики рассказали о травмах протестующих в Минске :: Политика :: РБК
«В эти дни [нагрузка] определенно увеличилась, — рассказывает РБК медработник двух больниц, бывшая тогда волонтером в Городской клинической больнице скорой медицинской помощи. — Поставили внеочередную смену в ночь с 9 на 10 августа. Экстренная операционная просто была не готова к такому массовому поступлению. Число больных увеличилось примерно в 3–4 раза». Именно туда везли большинство раненных на протестах, туда же сейчас отвозят задержанных из изолятора на улице Окрестина, которым требуется медицинская помощь. «Привозили с серьезными повреждениями, требующими интенсивной терапии, таких везли мимо приемного отделения сразу в реанимацию. 10-го еще был человек, которого повезли сразу в хирургию: требовалась срочная диагностическая лапароскопия», — рассказывает медик.
Сведения о пациенте с кровоизлиянием подтвердил РБК еще один студент, работавший в приемном отделении больницы в качестве волонтера. «Был парень с кровью в брюшной полости от разрыва какого-то органа, ему делали диагностическую лапаротомию — вскрывали брюшную полость, он потом в реанимацию попал. Были другие люди в тяжелом состоянии: например, мужчина, который еле дышал, постоянно стонал, и где до него ни дотронешься, ему было очень больно, он даже просил его убить», — рассказал собеседник РБК, уточнив, что этот человек был доставлен из изолятора временного содержания.
Читайте на РБК Pro
Столкновения протестующих с ОМОНом в Минске. Фоторепортаж«У нас за смены 10–11 августа в больницу пострадавших из-за митингов привезли 28 человек и 23 человека соответственно», — рассказывает РБК другой медик, работающий в больнице скорой помощи. «Но позавчера к нам всех везли из ИВС на Окрестина. Почти все были оттуда, а не из города», — говорит она. Самые распространенные, по словам медработника, травмы — черепно-мозговые, ушибы по всему телу, переломы и внутренние кровотечения.
Тот же порядок цифр (около 30 и около 25 пациентов за смены в ночь на 11 и 12 августа) подтвердил РБК студент-волонтер.
РБК также поговорил с фельдшером скорой помощи, которая 13 августа дежурила в ИВС на Окрестина. Только за одну смену, с 11:00 до 17:00, ее бригада госпитализировала из изолятора не менее 14 человек, рассказывает медик: «Там люди с уже черными кровоподтеками на ногах и руках от ударов дубинками, разбитые головы, одного отправили зашивать надорванное ухо». У одного из задержанных — диабетика, — которого она осматривала, в изоляторе началась гипергликемия. «Когда я его спросила, когда он последний раз ел, он сказал, вчера днем — кусок хлеба, и все», — говорит фельдшер.
Кроме того, по ее словам, по ночам в ИВС задержанных выводят во внутренний двор, там кладут животом на землю и они так лежат до утра. Если сопротивляются — бьют. Из-за этого у очень многих сейчас температура, говорит медик. «На них земля смешана с кровью», — описывает она пациентов из изолятора. О том, что по ночам задержанных выводят во двор, говорил РБК Вячеслав, разыскивающий в ИВС на Окрестина своего сына. Ему об этом стало известно от выпущенного из изолятора.
Video«Ни одного омоновца или другого сотрудника силовых структур в БСМП за две полные ночи не поступило, но, насколько я знаю, у них своя отдельная больница», — добавляет еще один студент-медик, бывший в больнице волонтером. По его словам, сами медики и волонтеры чувствуют себя подавленно: «Мы были в шоке, из больницы уходили утром в сильном унынии».
Сейчас многие медики выходят из государственных профсоюзов, говорит фельдшер скорой помощи Виктория. По словам собеседников РБК, начальство не дает медикам никаких политических установок или запретов, например, насчет участия в акциях протеста. «Неформальный совет от нашего начальства касательно митингов был один — если пойдем на митинги, то чтобы не поддавались на провокации со стороны силовиков и некоторых провокаторов со стороны протестующих, которых единицы», — говорит Виктория.
Белорусский Минздрав в четверг, 13 августа, призвал сограждан остановить спираль насилия и не провоцировать друг друга. В ходе продолжающихся с 9 августа акций протеста один человек погиб, более 250 пострадавших госпитализированы (по данным агентства «Интерфакс-Запад»). Задержаны были почти 7 тыс.человек, сообщало 13 августа МВД.
10 августа ряд белорусских Тelegram-каналов написали, что ОМОН передвигался по городу на машинах скорой помощи. Сразу несколько медиков опровергли это РБК, уточнив, что скорее всего это были машины медпомощи, имеющиеся в распоряжении самой милиции. Во-первых, в автопарке Минтранса, который предоставляет машины, давно нет «ГАЗелей» (на тех видео, где силовики якобы выскакивают из скорых, — российские «ГАЗели»). У скорой помощи в распоряжении иномарки: Peugeot, Renault и Ford. Во-вторых, на машинах скорой написано «103» и «скорая медицинская помощь», а не «хуткая дапамога», как у силовиков. А в-третьих, различаются номерные знаки. Так, у ОМОНа они заканчиваются на 0, тогда как у столичных бригад все машины помечены седьмым регионом — это обозначение Минской области.
Травматические ампутации
Br J Pain. 2013 май; 7 (2): 67–73.
1, 2 и 2Джон Класпер
1 Академический отдел военной хирургии и травм, Королевский центр оборонной медицины, Бирмингем, Великобритания
2 Королевский центр британского легиона Исследования взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
Арул Рамасами
2 Королевский центр британского легиона по изучению взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
1 Академический факультет военной хирургии и травм, Королевский центр оборонной медицины, Бирмингем, Великобритания
2 Королевский центр британского легиона по изучению взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
Автор, отвечающий за переписку.Джон Класпер, Королевский центр оборонной медицины, Исследовательский парк Бирмингема, Бирмингем B15 2SQ, Великобритания. Электронная почта: ku.oc.loa@repsalcnoj Эта статья цитируется другими статьями в PMC.Abstract
Травматические ампутации остаются одной из самых эмоционально тревожных ран конфликта, о чем свидетельствует их частое использование в фильмах для иллюстрации ужасов войны. К сожалению, они остаются обычными травмами, особенно после взрывов, и, кроме того, многим выжившим требуется первичная ампутация в связи с неизлечимыми травмами или для спасения своей жизни.Третья группа, поздние ампутации, получает все большее признание, часто в результате последствий сложных травм стопы. В этой статье будет рассмотрена эпидемиология этих травм, их неотложная помощь, осложнения и исходы.
Ключевые слова: Острая боль, хроническая боль, скелетно-мышечная боль, невралгия, боль
Ключевые моменты
Травматическая ампутация остается очень распространенным явлением после боевых или террористических ранений.
В связи со значительными достижениями в области реанимации, проксимальные и множественные ампутации все чаще используются у выживших.
В результате воздействия взрыва происходит значительная травма тканей.
Повреждение нерва является обычным явлением, и со временем функциональный уровень человека с ампутированной конечностью снизится.
Эти травмы остаются серьезной проблемой для служб здравоохранения после войн.
Введение
Травматические ампутации остаются одной из самых эмоционально тревожных ран конфликта, о чем свидетельствует их частое использование в фильмах для иллюстрации ужасов войны.К сожалению, они остаются обычными травмами, особенно после взрывов, и, кроме того, многим выжившим требуется первичная ампутация в связи с неизлечимыми травмами или для спасения своей жизни. Третья группа, поздние ампутации, получает все большее признание, часто в результате последствий сложных травм стопы. В этой статье будет рассмотрена эпидемиология этих травм, их неотложная помощь, осложнения и исходы.
Эпидемиология
И в Ираке, и в Афганистане самодельные взрывные устройства (СВУ) стали излюбленным оружием повстанцев и были наиболее частой причиной гибели военных в период с 2008 по 2011 год. 1 Недавние конфликты также были связаны с улучшением выживаемости после тяжелых травм до беспрецедентного уровня, 2 , а также с изменением характера ранений по сравнению с ранее задокументированными. 3 Это привело к тому, что выжившие получили травматические и часто множественные ампутации. Большинство из них происходит из-за взрывов — когда газы под высоким давлением быстро производятся из химического материала, такого как порох или нитроглицерин. Этот газ под высоким давлением быстро удаляется от места взрыва во всех направлениях.Хотя точный механизм травматической ампутации неизвестен, вполне вероятно, что порывистый ветер оторвет конечность, возможно, после того, как первоначальная ударная волна вызовет перелом. 4
Это обычные травмы, но обычно они наблюдались у погибших, а не у выживших. Меллор и Купер сообщили о 52 из 828 военнослужащих, погибших или раненых в результате взрыва в Северной Ирландии, при этом 20% погибших, но только 1,5% выживших, 5 и Hadden et al. сообщил о 1% -ной заболеваемости среди 1532 человек, выживших подряд в госпитале Ройал Виктория в Белфасте после террористических актов. 6 Эти сообщения из Северной Ирландии также согласуются с травмами, полученными в результате террористических актов в других местах. Фрикберг и Тепас проанализировали 3357 жертв 220 инцидентов со всего мира и задокументировали частоту травматической ампутации 1,2%, 7 и Альмоги и др. В отчете из Израиля задокументировали 153 смертельных случая и 798 раненых в результате 15 взрывов террористов-смертников. 8 Травматические ампутации произошли у 41% умерших и только у 1,3% выживших, с отношением шансов 50.1. 8 Аналогичные цифры поступали и после взрывов в испанских поездах. 9
Эти данные приводят к предположению, что требовалась значительная взрывная нагрузка, и это могло вызвать такое серьезное повреждение легких, что выживание было маловероятным. Однако недавний опыт Великобритании показал, что основной причиной смерти было кровотечение, а не повреждение легких. Таким образом, благодаря значительным достижениям в области контроля кровотечений и реанимации, выживание не только возможно, но и является обычным явлением.
Помимо крупных взрывов, таких как взрывы террористов, травматические ампутации могут быть вызваны устройствами меньшего размера, такими как противопехотные наземные мины. Противопехотные мины могут быть закопаны и задействованы, наступив на них, или размещены над землей, когда они обычно управляются (расцепляющими) тросами. Обычно они связаны с меньшим зарядом взрывчатого вещества, а также могут образовывать несколько фрагментов. В отличие от описанных выше взрывов, большинство пострадавших останутся в живых после ранений, даже если эвакуация и медицинская помощь будут отложены.
Джонсон и др. В продольном исследовании 251 раненого в результате военных действий, поступивших в госпиталь Королевской армии Таиланда в Бангкоке, документально подтвердили, что 120 человек были связаны с противопехотными минами. 10 Из 251 пострадавшего 99 получили травмы нижних конечностей, из них 79% — травматические ампутации. Из 46 травм верхних конечностей только 7% были травматическими ампутациями.
Травматические ампутации верхней конечности обычно вызваны обращением с небольшими взрывными устройствами. Ретроспективный анализ 757 жертв противопехотных мин, проведенный Международным комитетом Красного Креста (МККК), выявил три типа ранений среди выживших. 11 Повреждения типа 1 возникают при наступлении на заглубленную мину. Часто встречаются тяжелые травмы конечностей, в том числе травматические ампутации нижних конечностей, а также травмы половых органов. При травмах типа 2 устройство взрывается рядом с пострадавшим; это может происходить из-за закопанной мины, активированной другим человеком, или мины натяжного действия, которая размещается над уровнем земли и активируется путем натягивания провода, подключенного к устройству. Встречаются травмы нижних конечностей, но они менее тяжелые, чем в схеме 1, с меньшей вероятностью травматических ампутаций.Часто встречаются травмы головы, груди и живота. Травмы типа 3 возникают, когда устройство взрывается, когда пострадавший обращается с ним. В этой группе часто встречаются тяжелые травмы лица и верхних конечностей.
Травмы среди гражданского населения
Хотя в больницах в Израиле, а ранее в Северной Ирландии часто бывают жертвы взрывов, в большинстве гражданских больниц жертвы дорожно-транспортных происшествий или несчастных случаев на работе получают травматические ампутации.
Ливингстон в ретроспективном обзоре 42 пациентов с травматической ампутацией задокументировал механизм и место повреждения, представленные в. 12
Таблица 1.
Частота и место травматической ампутации.
| Механизм | % | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ДТП | 42,9 | |||||||||||
| Промышленное | 26,2 | |||||||||||
| Мотоциклетное происшествие | 21,4 | |||||||||||
| Другое | Прочее | 9,5 | Другое | 9,5 | 10.6 | |||||||
| Ниже локтя | 19,2 | |||||||||||
| Выше колена | 17,0 | |||||||||||
| Ниже колена | 53,2 |
Маклин описал процент выживаемости с травмами в 95% после травм, травм . 13 Это неудивительно, поскольку по прибытии в больницу пострадавшие, как правило, были стабильными, а наиболее частым участком была изолированная ампутация ниже колена.
К сожалению, травматические ампутации случаются и у детей.Лодер сообщил о 256 ампутациях у 235 детей в верхней части Среднего Запада США за 20 лет. 14 Из 256, 193 были серьезными ампутациями, произошедшими выше лодыжки или запястья. Механизм повреждения и локализация представлены в.
Таблица 2.
Механизм и место травматической ампутации у детей.
| Механизм | Номер | ||
|---|---|---|---|
| Газонокосилка | 69 | ||
| Сельскохозяйственная техника | 57 | ||
| ДТП | 9013 901338 Бомба / фейерверк | 10 | |
| Выстрел | 7 | ||
| Место ампутации | |||
| Выше локтя | 7 | ||
| Локоть | |||
| Выше колена | 31 | ||
| Дисартикуляция колена | 5 | ||
| Ниже колена | 89 | ||
Ведение
Ведение пациентов с травмами, травмами и травмами различается. от тех, для других пациентов с травмами.Первичное обследование дыхательных путей, дыхания и кровообращения имеет приоритет. В вооруженных силах, осознавая, что у пострадавшего, пострадавшего в результате боевых действий, гораздо больше шансов умереть от кровотечения, чем от проблем с дыхательными путями, приоритеты меняются. C <> ABC практикуется с первоначальным приоритетом в первую очередь остановить опасное для жизни (катастрофическое) кровотечение. 15
Хирургическое лечение травматической ампутации такое же, как и любых боевых ран. Удаление раны проводится для удаления всех некротических и инородных материалов, и рана не должна быть закрыта в первую очередь.Методы и особенности начального управления описаны в другом месте; 16 однако, одно из наиболее значительных различий между травмами гражданских лиц и вызванной взрывом ампутацией — это уровень разрушения мягких тканей, связанный с оторванным сегментом конечности.
Взрыв — это сложный физический процесс, который взаимодействует с опорно-двигательным аппаратом и вызывает обширные травмы в результате сочетания взрывной волны, проникающих фрагментов и быстрого смещения тела.В результате травмы поражаются все ткани, что приводит к значительной потере мягких тканей. В обзоре травматических ампутаций после взрыва Hull et al. 17 сообщил, что уровни повреждения мягких тканей обычно находились на нескольких уровнях, проксимальных к уровню повреждения кости (один уровень считался одной третью сегмента конечности). Наш собственный недавний опыт показывает, что зона мягких тканей, связанная с травматическими ампутациями у пострадавших из Афганистана, была даже больше, чем в предыдущих конфликтах.Вероятно, это связано с широким использованием СВУ в самых последних конфликтах ().
Сравнение уровней повреждения мягких тканей между конфликтами.
Если пострадавший находится близко к очагу взрыва, воздействие взрывной волны и продуктов детонации происходит практически мгновенно. Этот эффект обычно отмечается после подрыва противопехотной мины, но в последнее время он был засвидетельствован во взрывах самодельных взрывных устройств, приводимых в действие потерпевшими, с участием спешенных солдат. При взрыве взрывная волна передается прямо в конечность, в результате чего на кость действует бризантность .Через одну или две миллисекунды после взрыва продукты детонации и фрагменты оболочки / окружающей среды контактируют с конечностью, вызывая разрушение травмированных мягких тканей и прикладывая максимальные нагрузки к кости, ранее поврежденной взрывной волной. 18 Конечным результатом является полная или субтотальная ампутация конечности с зоной повреждения мягких тканей (включая значительное количество инородных частиц и фрагментов), простирающихся более проксимально, чем поврежденная кость.
Основываясь на гистологических исследованиях жертв боевых действий во время советской оккупации Афганистана и на моделях животных, Nechaev et al. 19 описал три основные зоны повреждения после взрыва мины, как показано на. 20
Зоны поражения в результате взрыва мины.
Источник: Ramasamy et al. (2013) 20 .
Зона I представляет собой зону, ближайшую к очагу взрыва. 19,20 Характеризуется травматической ампутацией конечности с обширным повреждением и анатомическим разрушением на разных уровнях кожи, сухожилий, мышц, костей и сосудисто-нервных структур.Во всех случаях повреждения мягких тканей в этой зоне связаны со значительным загрязнением почвы и заряженными фрагментами взрывчатого вещества. Особенностью этих повреждений является разрушение тканей вдоль фасциальных оболочек с помощью детонационных газов под высоким давлением, перемещающих почву проксимальнее уровня травматической ампутации кости. На основании степени локального повреждения мягких тканей хирургические ампутации, выполненные через зону I, были признаны нежизнеспособными.
В зоне II травмированной конечности есть очаговые области микроразрывов мышечных пучков с соответствующими разрывами мелких и крупных кровеносных сосудов, что приводит к очаговым областям кровотечения.Из артериограмм, выполненных в исследованиях на животных, было определено, что в этой зоне сохранялось стойкое нарушение кровотока с сегментарным спазмом сосудов и расширением артериол и венул. Кроме того, наблюдались эндоневральные и эпиневральные кровотечения в периферических нервах с сопутствующим отеком нерва. Уровень травмы снижался по мере удаления от границы зоны I участков ткани, полностью не поврежденных. Следует отметить, что очаги повреждений оказались локализованными рядом с сосудисто-нервными пучками и костно-фасциальными плоскостями, что свидетельствует о передаче взрывной волны через эти структуры.
Основными признаками повреждений в зоне III являются отрыв мелких артериол от магистральных сосудов, нарушение венозного возврата и реактивные изменения аксонов периферических нервов. При обзоре 19 пострадавших, которым после хирургической ампутации в зоне III были выполнены серийные биопсии и которые неосложненно восстановились после травм, было отмечено, что в первые 5 дней сохранялся обширный отек ткани с выраженным краевым некрозом границы мышцы. Это было связано с демиелинизацией периферических нервов.С 6 по 14 день отмечалось, что в сосудах культи ампутации наблюдались признаки панваскулита с дальнейшим некрозом мышечных волокон. Кроме того, биопсия периферических нервов выявила гиперплазию шванновских клеток и образование травматических неврином и нейрофибром.
На основании этих данных Нечаев рекомендовал, чтобы оптимальный уровень хирургической ампутации находился на границе зоны II и III. Клинически это проявляется в способности мышечных волокон сокращаться и в минимальном отеке мягких тканей.
Первичные ампутации
Несмотря на все достижения медицины, ампутация остается обычно необходимой процедурой при лечении военных травм конечностей. Наличие сосудистого повреждения, которое требовало восстановления у физиологически нестабильного пациента, было основными факторами у пациентов, которым потребовалась ампутация в одном исследовании. 21 Это неудивительно, учитывая продолжительное время, необходимое для реваскуляризации, которое будет недопустимо для критически нездорового пациента.
Учитывая прогресс, достигнутый в методах восстановления конечностей, не следует использовать анатомические показания к ампутации, такие как «не реконструируемая», если только случай не был обсужден со специализированным центром. Кроме того, нельзя ампутировать конечность на том основании, что пациенту было бы лучше без нее, если это не было полностью обсуждено с пациентом. На практике это редко возможно при первой операции, поэтому обычно следует попытаться сохранить конечность, если это возможно.Онемение подошвы стопы традиционно считается показанием к ампутации. Однако восстановление защитных ощущений было зарегистрировано у 50% гражданских пациентов с травмами, 22 , а также было отмечено у 90% британских военных пациентов. Как будет описано ниже, тяжелые травмы задней части стопы, хотя и поддаются лечению, связаны с неблагоприятным исходом. Тем не менее, в большинстве случаев необходимо предпринять попытку спасения на начальном этапе и предварительно обсудить прогноз с пациентом.
Системы оценки
Было разработано несколько систем оценки, помогающих принять решение об ампутации после тяжелой травмы нижней конечности, и они считаются точными. К сожалению, такая точность может быть полезна в качестве инструмента ретроспективного управления, но относительно низкая чувствительность или специфичность этих инструментов делает их ненадежными в качестве инструментов принятия решений. Это особенно хорошо проиллюстрировано в проспективном исследовании Проекта оценки нижних конечностей в Соединенных Штатах, которое зафиксировало относительно низкую чувствительность и некоторые несоответствия, когда пять из наиболее часто используемых систем оценки были применены к 556 травмам нижних конечностей, и было сочтено, что клинические утилита не предоставлялась. 23 Кроме того, они не позволяют прогнозировать более краткосрочный или долгосрочный функциональный результат.
Поздняя ампутация
Одной из особенностей нынешних конфликтов была высокая частота поздней ампутации после травмы. Усовершенствования методов спасения конечностей, а также улучшения методов реанимации привели к тому, что пострадавшие стали лучше переносить сложные реконструктивные попытки после травм. В обзоре 348 боевых потерь США, перенесших ампутацию, сообщается, что 15.2% были выполнены как поздняя процедура 24 (определяется как более 12 недель после травмы). Авторы постулируют, что высокая частота поздних ампутаций может быть связана с более ранним функциональным восстановлением людей с ампутированными конечностями, чем пациентов, перенесших операцию по спасению конечностей. Также важно понимать, что обслуживающий персонал, который может предъявлять значительные физические нагрузки к своим спасенным конечностям, менее способен переносить травмы стопы и голеностопного сустава. Ramasamy et al. 25 сообщил, что из 30 пострадавших в Великобритании, получивших перелом пяточной кости после взрыва автомобиля, только двое смогли вернуться к полному военному долгу через 3 года после травмы, а процент ампутации составил 45%.
Повреждение нерва
Учитывая, что нервы могут быть повреждены как в результате сотрясения взрывной волны, так и в результате прямого повреждения фрагментами под напряжением, частота повреждения нервов у жертв взрывов относительно высока по сравнению с травмами гражданского населения (8.1 % против 0,5%). 26 В обзоре 100 последовательных боевых пострадавших в Великобритании, поступивших в клинику по лечению травм военного нерва в Хедли-Корт, Эпсом, 36 пострадавших страдали невропатической болью, вторичной по отношению к повреждению нерва, с посттравматической невралгией, наиболее распространенным механизмом нейропатической боли. 27 Во всех случаях были проведены ревизионные операции, у 30 пациентов наблюдалось облегчение симптомов. Во время операции причиной постоянной боли были смещенные костные фрагменты, гетеротрофное окостенение и, чаще всего, рубцовая ткань, которая охватывала и сужала нерв. На начальном этапе после травмы эти пострадавшие часто слишком больны, чтобы переносить сложные длительные процедуры пластической хирургии. Таким образом, замена кожно-пересаженной ткани на кожно-фасциальные лоскуты может быть произведена только через много месяцев после травмы.Несмотря на значительное улучшение симптомов после восстановления нервов, невролиза и ревизии кожного покрова, у двух пострадавших возникла неукротимая боль, которая привела к ампутации.
Исход ампутации, связанной с боевыми действиями
Растущее число людей с ампутациями из Афганистана, особенно с высоким числом двусторонних ампутаций, вызывает беспокойство, поскольку имеется мало данных об исходах, которые могли бы указать на их долгосрочный прогноз. Сравнимый опыт дает только война во Вьетнаме, и большая часть опубликованной литературы принадлежит Догерти 28 и относится к обзору раненых в больнице Valley Forge General Hospital, которая, по его словам, была основана в 1969 году для «консолидации усилий». терапевтов, медсестер, протезистов и хирургов для обеспечения более последовательной и структурированной помощи » (стр.383). Можно предположить, что это сопоставимо с нынешними услугами, предоставляемыми Отделением медицинской реабилитации Министерства обороны в Хедли-Корт.
Догерти 28 просмотрел записи 484 человек с ампутированными конечностями примерно через 28 лет после травмы и смог связаться со многими ветеранами. Учитывая ретроспективный характер и относительно низкую частоту выборки для некоторых травм, смещение будет присутствовать; тем не менее, из обзора трех опубликованных статей можно сделать некоторые наблюдения за результатами в зависимости от уровня ампутации.
Похоже, что изолированная транстибиальная ампутация была связана с «нормальной» жизнью, а любое ухудшение психического или физического здоровья было связано с другими травмами, полученными в то время. Из 72 пациентов, с которыми он связался, 96% были женаты, 83% имели детей и 99% были трудоустроены. В среднем они носили протезы 15,9 часа в день. Те, кто получил другие травмы, значительно чаще получали психологическую помощь.
Dougherty 29 также проверил 46 односторонних трансфеморальных ампутантов.Опять же, подавляющее большинство были женаты и имели детей, меньше работали, при этом 90% работали в среднем в течение 20 лет, и, при оценке с использованием Краткой формы 36, аспекты физического здоровья были значительно ниже по сравнению с контрольной группой. Исходя из этого, можно предположить, что, хотя пострадавшие могут снова интегрироваться в общество и вести относительно функциональный образ жизни, существует значительный физический недостаток, связанный с односторонней трансфеморальной ампутацией. Кроме того, в отличие от пациентов с ампутацией голени, другие серьезные травмы не связаны с этой инвалидностью, которая, по-видимому, является результатом ампутации.
Подвижность еще больше снизилась, когда Догерти 30 обследовал 23 пациента с двусторонней трансфеморальной ампутацией. Из 484 историй болезни, рассмотренных Догерти, 30 (6,2%) были в этой группе, из которых 27 были еще живы, в среднем через 27,5 лет после травмы. Смертность аналогична смертности пациентов с односторонним транстибиальным лечением, что предполагает сопоставимую ожидаемую продолжительность жизни, хотя на момент обзора пациентам было всего 45–54 года.
Догерти обнаружил, что 91% были женаты, 87% имели детей, но только 70% были трудоустроены.Только 22% по-прежнему носили протезы в качестве основного метода передвижения в течение в среднем 7,7 часов в день; еще 43% ходили пешком в среднем 12,9 лет. Из этого можно сделать вывод, что в этой группе были серьезные проблемы с мобильностью, и многие из них не могли работать из-за травм. Однако их психическое здоровье не ухудшилось, и они смогли реинтегрироваться в общество.
Отдельное исследование, в которое, вероятно, были включены некоторые из когорты Догерти, специально рассматривало случаи, когда ветераны отказывались от протезирования. 31 Отказ от протезирования был вызван рядом причин, включая боль (25%) и слишком короткую остаточную конечность (33,3%), «слишком тяжелую» (16,7%) и «слишком много суеты» (16,7%). От протезирования отказывались в среднем через 6,7 лет.
Об ухудшении здоровья можно также судить из сравнения ветеранов Вьетнама и Ирака / Афганистана. 32 Состояние здоровья по самооценке было оценено как хорошее или отличное в 40% его вьетнамской группы и 80% в группе Ирака / Афганистана ( p = 0.04). Качество жизни было оценено как хорошее или отличное у 54,6% вьетнамской группы и 70% жертв из Ирака / Афганистана; статистически это не отличается, но может зависеть от других факторов, таких как брак / занятость, а также мобильность.
Заключение
Несмотря на многие достижения, травматическая ампутация и хирургическая ампутация остаются очень распространенными после боевых или террористических ранений, и характер травм отличается от травм, полученных в результате травм гражданского населения.Из-за последствий взрыва многие структуры сильно травмируются, и с развитием реанимации у выживших все чаще встречаются высокие и множественные ампутации. Повреждение нерва является обычным явлением, и со временем функциональный уровень человека с ампутированной конечностью снизится. Эти травмы остаются серьезной проблемой для служб здравоохранения после войн.
Сноски
Финансирование: Это исследование не получало специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Конфликт интересов: Автор заявляет об отсутствии конфликта интересов.
Список литературы
2. Mazurek T, Ficke JR. Масштабы ранений, нанесенных жертвам Глобальной войны с терроризмом: от поля боя до лечебного учреждения. J Am Acad Orthop Surg 2006; 14: S18 – S23. [PubMed] [Google Scholar] 3. Owens BD, Kragh JF Jr, Wenke JC и др. Боевые раны в операции «Свобода Ирака» и операции «Несокрушимая свобода». J травма 2008; 64: 295–299.[PubMed] [Google Scholar] 4. Hull JB. Травматическая ампутация взрывом: характер травм у выживших. Br J Surg 1992; 79: 1303–1306. [PubMed] [Google Scholar] 5. Меллор С.Г., Купер Дж. Дж. Анализ 828 военнослужащих, погибших или раненых в результате взрыва в Северной Ирландии 1970–84: Система раненых при враждебных действиях. Br J Surg 1989; 76: 1006–1010. [PubMed] [Google Scholar] 6. Хадден WA, Резерфорд WH, Мерретт JD. Ранения террористических бомбардировщиков: исследование 1532 пациентов подряд. Br J Surg 1978; 65: 525–531.[PubMed] [Google Scholar] 8. Альмоги Г., Лурия Т., Рихтер Э. и др. Могут ли внешние признаки травмы помочь в лечении? Уроки, извлеченные из терактов террористов-смертников в Израиле. Arch Surg 2005; 140: 390–393. [PubMed] [Google Scholar] 9. Turégano-Fuentes F, Caba-Doussoux P, Jover-Navalón JM, et al. Образцы травм в результате крупных взрывов террористов в поездах: опыт Мадрида. Мир J Surg 2008; 32: 1168–1175. [PubMed] [Google Scholar] 10. Джонсон Д.Е., Флеминг А., Вонгрукмитр Б. и др. Боевые потери в Северном Таиланде: акцент на травмах от мин и уровне ампутаций.Mil Med 1981; 146: 682–685. [PubMed] [Google Scholar] 11. Coupland RM, Корвер А. Ранения от противопехотных мин: опыт Международного комитета Красного Креста. BMJ 1991; 303: 1509–1512. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Ливингстон Д.Х., Кинан Д., Ким Д. и др. Степень инвалидности после травматической ампутации конечности. J травма 1994; 37: 495–499. [PubMed] [Google Scholar] 13. Маклин А.А., О’Нил А.М., Пачтер Х.Л. и др. Разрушительные последствия аварий в метро: травматические ампутации.Am Surg 2006; 72: 74–76. [PubMed] [Google Scholar] 14. Лодер РТ. Демография травматических ампутаций у детей. Значение для стратегий профилактики. J Bone Joint Surg [Am] 2004; 86-А: 923–928. [PubMed] [Google Scholar] 15. Ходжетс Т.Дж., Махони П.Ф., Рассел М.К. и др. ABC toТравматические ампутации
Br J Pain. 2013 май; 7 (2): 67–73.
1, 2 и 2Джон Класпер
1 Академический отдел военной хирургии и травм, Королевский центр оборонной медицины, Бирмингем, Великобритания
2 Королевский центр британского легиона Исследования взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
Арул Рамасами
2 Королевский центр британского легиона по изучению взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
1 Академический факультет военной хирургии и травм, Королевский центр оборонной медицины, Бирмингем, Великобритания
2 Королевский центр британского легиона по изучению взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
Автор, отвечающий за переписку.Джон Класпер, Королевский центр оборонной медицины, Исследовательский парк Бирмингема, Бирмингем B15 2SQ, Великобритания. Электронная почта: ku.oc.loa@repsalcnoj Эта статья цитируется другими статьями в PMC.Abstract
Травматические ампутации остаются одной из самых эмоционально тревожных ран конфликта, о чем свидетельствует их частое использование в фильмах для иллюстрации ужасов войны. К сожалению, они остаются обычными травмами, особенно после взрывов, и, кроме того, многим выжившим требуется первичная ампутация в связи с неизлечимыми травмами или для спасения своей жизни.Третья группа, поздние ампутации, получает все большее признание, часто в результате последствий сложных травм стопы. В этой статье будет рассмотрена эпидемиология этих травм, их неотложная помощь, осложнения и исходы.
Ключевые слова: Острая боль, хроническая боль, скелетно-мышечная боль, невралгия, боль
Ключевые моменты
Травматическая ампутация остается очень распространенным явлением после боевых или террористических ранений.
В связи со значительными достижениями в области реанимации, проксимальные и множественные ампутации все чаще используются у выживших.
В результате воздействия взрыва происходит значительная травма тканей.
Повреждение нерва является обычным явлением, и со временем функциональный уровень человека с ампутированной конечностью снизится.
Эти травмы остаются серьезной проблемой для служб здравоохранения после войн.
Введение
Травматические ампутации остаются одной из самых эмоционально тревожных ран конфликта, о чем свидетельствует их частое использование в фильмах для иллюстрации ужасов войны.К сожалению, они остаются обычными травмами, особенно после взрывов, и, кроме того, многим выжившим требуется первичная ампутация в связи с неизлечимыми травмами или для спасения своей жизни. Третья группа, поздние ампутации, получает все большее признание, часто в результате последствий сложных травм стопы. В этой статье будет рассмотрена эпидемиология этих травм, их неотложная помощь, осложнения и исходы.
Эпидемиология
И в Ираке, и в Афганистане самодельные взрывные устройства (СВУ) стали излюбленным оружием повстанцев и были наиболее частой причиной гибели военных в период с 2008 по 2011 год. 1 Недавние конфликты также были связаны с улучшением выживаемости после тяжелых травм до беспрецедентного уровня, 2 , а также с изменением характера ранений по сравнению с ранее задокументированными. 3 Это привело к тому, что выжившие получили травматические и часто множественные ампутации. Большинство из них происходит из-за взрывов — когда газы под высоким давлением быстро производятся из химического материала, такого как порох или нитроглицерин. Этот газ под высоким давлением быстро удаляется от места взрыва во всех направлениях.Хотя точный механизм травматической ампутации неизвестен, вполне вероятно, что порывистый ветер оторвет конечность, возможно, после того, как первоначальная ударная волна вызовет перелом. 4
Это обычные травмы, но обычно они наблюдались у погибших, а не у выживших. Меллор и Купер сообщили о 52 из 828 военнослужащих, погибших или раненых в результате взрыва в Северной Ирландии, при этом 20% погибших, но только 1,5% выживших, 5 и Hadden et al. сообщил о 1% -ной заболеваемости среди 1532 человек, выживших подряд в госпитале Ройал Виктория в Белфасте после террористических актов. 6 Эти сообщения из Северной Ирландии также согласуются с травмами, полученными в результате террористических актов в других местах. Фрикберг и Тепас проанализировали 3357 жертв 220 инцидентов со всего мира и задокументировали частоту травматической ампутации 1,2%, 7 и Альмоги и др. В отчете из Израиля задокументировали 153 смертельных случая и 798 раненых в результате 15 взрывов террористов-смертников. 8 Травматические ампутации произошли у 41% умерших и только у 1,3% выживших, с отношением шансов 50.1. 8 Аналогичные цифры поступали и после взрывов в испанских поездах. 9
Эти данные приводят к предположению, что требовалась значительная взрывная нагрузка, и это могло вызвать такое серьезное повреждение легких, что выживание было маловероятным. Однако недавний опыт Великобритании показал, что основной причиной смерти было кровотечение, а не повреждение легких. Таким образом, благодаря значительным достижениям в области контроля кровотечений и реанимации, выживание не только возможно, но и является обычным явлением.
Помимо крупных взрывов, таких как взрывы террористов, травматические ампутации могут быть вызваны устройствами меньшего размера, такими как противопехотные наземные мины. Противопехотные мины могут быть закопаны и задействованы, наступив на них, или размещены над землей, когда они обычно управляются (расцепляющими) тросами. Обычно они связаны с меньшим зарядом взрывчатого вещества, а также могут образовывать несколько фрагментов. В отличие от описанных выше взрывов, большинство пострадавших останутся в живых после ранений, даже если эвакуация и медицинская помощь будут отложены.
Джонсон и др. В продольном исследовании 251 раненого в результате военных действий, поступивших в госпиталь Королевской армии Таиланда в Бангкоке, документально подтвердили, что 120 человек были связаны с противопехотными минами. 10 Из 251 пострадавшего 99 получили травмы нижних конечностей, из них 79% — травматические ампутации. Из 46 травм верхних конечностей только 7% были травматическими ампутациями.
Травматические ампутации верхней конечности обычно вызваны обращением с небольшими взрывными устройствами. Ретроспективный анализ 757 жертв противопехотных мин, проведенный Международным комитетом Красного Креста (МККК), выявил три типа ранений среди выживших. 11 Повреждения типа 1 возникают при наступлении на заглубленную мину. Часто встречаются тяжелые травмы конечностей, в том числе травматические ампутации нижних конечностей, а также травмы половых органов. При травмах типа 2 устройство взрывается рядом с пострадавшим; это может происходить из-за закопанной мины, активированной другим человеком, или мины натяжного действия, которая размещается над уровнем земли и активируется путем натягивания провода, подключенного к устройству. Встречаются травмы нижних конечностей, но они менее тяжелые, чем в схеме 1, с меньшей вероятностью травматических ампутаций.Часто встречаются травмы головы, груди и живота. Травмы типа 3 возникают, когда устройство взрывается, когда пострадавший обращается с ним. В этой группе часто встречаются тяжелые травмы лица и верхних конечностей.
Травмы среди гражданского населения
Хотя в больницах в Израиле, а ранее в Северной Ирландии часто бывают жертвы взрывов, в большинстве гражданских больниц жертвы дорожно-транспортных происшествий или несчастных случаев на работе получают травматические ампутации.
Ливингстон в ретроспективном обзоре 42 пациентов с травматической ампутацией задокументировал механизм и место повреждения, представленные в. 12
Таблица 1.
Частота и место травматической ампутации.
| Механизм | % | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ДТП | 42,9 | |||||||||||
| Промышленное | 26,2 | |||||||||||
| Мотоциклетное происшествие | 21,4 | |||||||||||
| Другое | Прочее | 9,5 | Другое | 9,5 | 10.6 | |||||||
| Ниже локтя | 19,2 | |||||||||||
| Выше колена | 17,0 | |||||||||||
| Ниже колена | 53,2 |
Маклин описал процент выживаемости с травмами в 95% после травм, травм . 13 Это неудивительно, поскольку по прибытии в больницу пострадавшие, как правило, были стабильными, а наиболее частым участком была изолированная ампутация ниже колена.
К сожалению, травматические ампутации случаются и у детей.Лодер сообщил о 256 ампутациях у 235 детей в верхней части Среднего Запада США за 20 лет. 14 Из 256, 193 были серьезными ампутациями, произошедшими выше лодыжки или запястья. Механизм повреждения и локализация представлены в.
Таблица 2.
Механизм и место травматической ампутации у детей.
| Механизм | Номер | ||
|---|---|---|---|
| Газонокосилка | 69 | ||
| Сельскохозяйственная техника | 57 | ||
| ДТП | 9013 901338 Бомба / фейерверк | 10 | |
| Выстрел | 7 | ||
| Место ампутации | |||
| Выше локтя | 7 | ||
| Локоть | |||
| Выше колена | 31 | ||
| Дисартикуляция колена | 5 | ||
| Ниже колена | 89 | ||
Ведение
Ведение пациентов с травмами, травмами и травмами различается. от тех, для других пациентов с травмами.Первичное обследование дыхательных путей, дыхания и кровообращения имеет приоритет. В вооруженных силах, осознавая, что у пострадавшего, пострадавшего в результате боевых действий, гораздо больше шансов умереть от кровотечения, чем от проблем с дыхательными путями, приоритеты меняются. C <> ABC практикуется с первоначальным приоритетом в первую очередь остановить опасное для жизни (катастрофическое) кровотечение. 15
Хирургическое лечение травматической ампутации такое же, как и любых боевых ран. Удаление раны проводится для удаления всех некротических и инородных материалов, и рана не должна быть закрыта в первую очередь.Методы и особенности начального управления описаны в другом месте; 16 однако, одно из наиболее значительных различий между травмами гражданских лиц и вызванной взрывом ампутацией — это уровень разрушения мягких тканей, связанный с оторванным сегментом конечности.
Взрыв — это сложный физический процесс, который взаимодействует с опорно-двигательным аппаратом и вызывает обширные травмы в результате сочетания взрывной волны, проникающих фрагментов и быстрого смещения тела.В результате травмы поражаются все ткани, что приводит к значительной потере мягких тканей. В обзоре травматических ампутаций после взрыва Hull et al. 17 сообщил, что уровни повреждения мягких тканей обычно находились на нескольких уровнях, проксимальных к уровню повреждения кости (один уровень считался одной третью сегмента конечности). Наш собственный недавний опыт показывает, что зона мягких тканей, связанная с травматическими ампутациями у пострадавших из Афганистана, была даже больше, чем в предыдущих конфликтах.Вероятно, это связано с широким использованием СВУ в самых последних конфликтах ().
Сравнение уровней повреждения мягких тканей между конфликтами.
Если пострадавший находится близко к очагу взрыва, воздействие взрывной волны и продуктов детонации происходит практически мгновенно. Этот эффект обычно отмечается после подрыва противопехотной мины, но в последнее время он был засвидетельствован во взрывах самодельных взрывных устройств, приводимых в действие потерпевшими, с участием спешенных солдат. При взрыве взрывная волна передается прямо в конечность, в результате чего на кость действует бризантность .Через одну или две миллисекунды после взрыва продукты детонации и фрагменты оболочки / окружающей среды контактируют с конечностью, вызывая разрушение травмированных мягких тканей и прикладывая максимальные нагрузки к кости, ранее поврежденной взрывной волной. 18 Конечным результатом является полная или субтотальная ампутация конечности с зоной повреждения мягких тканей (включая значительное количество инородных частиц и фрагментов), простирающихся более проксимально, чем поврежденная кость.
Основываясь на гистологических исследованиях жертв боевых действий во время советской оккупации Афганистана и на моделях животных, Nechaev et al. 19 описал три основные зоны повреждения после взрыва мины, как показано на. 20
Зоны поражения в результате взрыва мины.
Источник: Ramasamy et al. (2013) 20 .
Зона I представляет собой зону, ближайшую к очагу взрыва. 19,20 Характеризуется травматической ампутацией конечности с обширным повреждением и анатомическим разрушением на разных уровнях кожи, сухожилий, мышц, костей и сосудисто-нервных структур.Во всех случаях повреждения мягких тканей в этой зоне связаны со значительным загрязнением почвы и заряженными фрагментами взрывчатого вещества. Особенностью этих повреждений является разрушение тканей вдоль фасциальных оболочек с помощью детонационных газов под высоким давлением, перемещающих почву проксимальнее уровня травматической ампутации кости. На основании степени локального повреждения мягких тканей хирургические ампутации, выполненные через зону I, были признаны нежизнеспособными.
В зоне II травмированной конечности есть очаговые области микроразрывов мышечных пучков с соответствующими разрывами мелких и крупных кровеносных сосудов, что приводит к очаговым областям кровотечения.Из артериограмм, выполненных в исследованиях на животных, было определено, что в этой зоне сохранялось стойкое нарушение кровотока с сегментарным спазмом сосудов и расширением артериол и венул. Кроме того, наблюдались эндоневральные и эпиневральные кровотечения в периферических нервах с сопутствующим отеком нерва. Уровень травмы снижался по мере удаления от границы зоны I участков ткани, полностью не поврежденных. Следует отметить, что очаги повреждений оказались локализованными рядом с сосудисто-нервными пучками и костно-фасциальными плоскостями, что свидетельствует о передаче взрывной волны через эти структуры.
Основными признаками повреждений в зоне III являются отрыв мелких артериол от магистральных сосудов, нарушение венозного возврата и реактивные изменения аксонов периферических нервов. При обзоре 19 пострадавших, которым после хирургической ампутации в зоне III были выполнены серийные биопсии и которые неосложненно восстановились после травм, было отмечено, что в первые 5 дней сохранялся обширный отек ткани с выраженным краевым некрозом границы мышцы. Это было связано с демиелинизацией периферических нервов.С 6 по 14 день отмечалось, что в сосудах культи ампутации наблюдались признаки панваскулита с дальнейшим некрозом мышечных волокон. Кроме того, биопсия периферических нервов выявила гиперплазию шванновских клеток и образование травматических неврином и нейрофибром.
На основании этих данных Нечаев рекомендовал, чтобы оптимальный уровень хирургической ампутации находился на границе зоны II и III. Клинически это проявляется в способности мышечных волокон сокращаться и в минимальном отеке мягких тканей.
Первичные ампутации
Несмотря на все достижения медицины, ампутация остается обычно необходимой процедурой при лечении военных травм конечностей. Наличие сосудистого повреждения, которое требовало восстановления у физиологически нестабильного пациента, было основными факторами у пациентов, которым потребовалась ампутация в одном исследовании. 21 Это неудивительно, учитывая продолжительное время, необходимое для реваскуляризации, которое будет недопустимо для критически нездорового пациента.
Учитывая прогресс, достигнутый в методах восстановления конечностей, не следует использовать анатомические показания к ампутации, такие как «не реконструируемая», если только случай не был обсужден со специализированным центром. Кроме того, нельзя ампутировать конечность на том основании, что пациенту было бы лучше без нее, если это не было полностью обсуждено с пациентом. На практике это редко возможно при первой операции, поэтому обычно следует попытаться сохранить конечность, если это возможно.Онемение подошвы стопы традиционно считается показанием к ампутации. Однако восстановление защитных ощущений было зарегистрировано у 50% гражданских пациентов с травмами, 22 , а также было отмечено у 90% британских военных пациентов. Как будет описано ниже, тяжелые травмы задней части стопы, хотя и поддаются лечению, связаны с неблагоприятным исходом. Тем не менее, в большинстве случаев необходимо предпринять попытку спасения на начальном этапе и предварительно обсудить прогноз с пациентом.
Системы оценки
Было разработано несколько систем оценки, помогающих принять решение об ампутации после тяжелой травмы нижней конечности, и они считаются точными. К сожалению, такая точность может быть полезна в качестве инструмента ретроспективного управления, но относительно низкая чувствительность или специфичность этих инструментов делает их ненадежными в качестве инструментов принятия решений. Это особенно хорошо проиллюстрировано в проспективном исследовании Проекта оценки нижних конечностей в Соединенных Штатах, которое зафиксировало относительно низкую чувствительность и некоторые несоответствия, когда пять из наиболее часто используемых систем оценки были применены к 556 травмам нижних конечностей, и было сочтено, что клинические утилита не предоставлялась. 23 Кроме того, они не позволяют прогнозировать более краткосрочный или долгосрочный функциональный результат.
Поздняя ампутация
Одной из особенностей нынешних конфликтов была высокая частота поздней ампутации после травмы. Усовершенствования методов спасения конечностей, а также улучшения методов реанимации привели к тому, что пострадавшие стали лучше переносить сложные реконструктивные попытки после травм. В обзоре 348 боевых потерь США, перенесших ампутацию, сообщается, что 15.2% были выполнены как поздняя процедура 24 (определяется как более 12 недель после травмы). Авторы постулируют, что высокая частота поздних ампутаций может быть связана с более ранним функциональным восстановлением людей с ампутированными конечностями, чем пациентов, перенесших операцию по спасению конечностей. Также важно понимать, что обслуживающий персонал, который может предъявлять значительные физические нагрузки к своим спасенным конечностям, менее способен переносить травмы стопы и голеностопного сустава. Ramasamy et al. 25 сообщил, что из 30 пострадавших в Великобритании, получивших перелом пяточной кости после взрыва автомобиля, только двое смогли вернуться к полному военному долгу через 3 года после травмы, а процент ампутации составил 45%.
Повреждение нерва
Учитывая, что нервы могут быть повреждены как в результате сотрясения взрывной волны, так и в результате прямого повреждения фрагментами под напряжением, частота повреждения нервов у жертв взрывов относительно высока по сравнению с травмами гражданского населения (8.1 % против 0,5%). 26 В обзоре 100 последовательных боевых пострадавших в Великобритании, поступивших в клинику по лечению травм военного нерва в Хедли-Корт, Эпсом, 36 пострадавших страдали невропатической болью, вторичной по отношению к повреждению нерва, с посттравматической невралгией, наиболее распространенным механизмом нейропатической боли. 27 Во всех случаях были проведены ревизионные операции, у 30 пациентов наблюдалось облегчение симптомов. Во время операции причиной постоянной боли были смещенные костные фрагменты, гетеротрофное окостенение и, чаще всего, рубцовая ткань, которая охватывала и сужала нерв. На начальном этапе после травмы эти пострадавшие часто слишком больны, чтобы переносить сложные длительные процедуры пластической хирургии. Таким образом, замена кожно-пересаженной ткани на кожно-фасциальные лоскуты может быть произведена только через много месяцев после травмы.Несмотря на значительное улучшение симптомов после восстановления нервов, невролиза и ревизии кожного покрова, у двух пострадавших возникла неукротимая боль, которая привела к ампутации.
Исход ампутации, связанной с боевыми действиями
Растущее число людей с ампутациями из Афганистана, особенно с высоким числом двусторонних ампутаций, вызывает беспокойство, поскольку имеется мало данных об исходах, которые могли бы указать на их долгосрочный прогноз. Сравнимый опыт дает только война во Вьетнаме, и большая часть опубликованной литературы принадлежит Догерти 28 и относится к обзору раненых в больнице Valley Forge General Hospital, которая, по его словам, была основана в 1969 году для «консолидации усилий». терапевтов, медсестер, протезистов и хирургов для обеспечения более последовательной и структурированной помощи » (стр.383). Можно предположить, что это сопоставимо с нынешними услугами, предоставляемыми Отделением медицинской реабилитации Министерства обороны в Хедли-Корт.
Догерти 28 просмотрел записи 484 человек с ампутированными конечностями примерно через 28 лет после травмы и смог связаться со многими ветеранами. Учитывая ретроспективный характер и относительно низкую частоту выборки для некоторых травм, смещение будет присутствовать; тем не менее, из обзора трех опубликованных статей можно сделать некоторые наблюдения за результатами в зависимости от уровня ампутации.
Похоже, что изолированная транстибиальная ампутация была связана с «нормальной» жизнью, а любое ухудшение психического или физического здоровья было связано с другими травмами, полученными в то время. Из 72 пациентов, с которыми он связался, 96% были женаты, 83% имели детей и 99% были трудоустроены. В среднем они носили протезы 15,9 часа в день. Те, кто получил другие травмы, значительно чаще получали психологическую помощь.
Dougherty 29 также проверил 46 односторонних трансфеморальных ампутантов.Опять же, подавляющее большинство были женаты и имели детей, меньше работали, при этом 90% работали в среднем в течение 20 лет, и, при оценке с использованием Краткой формы 36, аспекты физического здоровья были значительно ниже по сравнению с контрольной группой. Исходя из этого, можно предположить, что, хотя пострадавшие могут снова интегрироваться в общество и вести относительно функциональный образ жизни, существует значительный физический недостаток, связанный с односторонней трансфеморальной ампутацией. Кроме того, в отличие от пациентов с ампутацией голени, другие серьезные травмы не связаны с этой инвалидностью, которая, по-видимому, является результатом ампутации.
Подвижность еще больше снизилась, когда Догерти 30 обследовал 23 пациента с двусторонней трансфеморальной ампутацией. Из 484 историй болезни, рассмотренных Догерти, 30 (6,2%) были в этой группе, из которых 27 были еще живы, в среднем через 27,5 лет после травмы. Смертность аналогична смертности пациентов с односторонним транстибиальным лечением, что предполагает сопоставимую ожидаемую продолжительность жизни, хотя на момент обзора пациентам было всего 45–54 года.
Догерти обнаружил, что 91% были женаты, 87% имели детей, но только 70% были трудоустроены.Только 22% по-прежнему носили протезы в качестве основного метода передвижения в течение в среднем 7,7 часов в день; еще 43% ходили пешком в среднем 12,9 лет. Из этого можно сделать вывод, что в этой группе были серьезные проблемы с мобильностью, и многие из них не могли работать из-за травм. Однако их психическое здоровье не ухудшилось, и они смогли реинтегрироваться в общество.
Отдельное исследование, в которое, вероятно, были включены некоторые из когорты Догерти, специально рассматривало случаи, когда ветераны отказывались от протезирования. 31 Отказ от протезирования был вызван рядом причин, включая боль (25%) и слишком короткую остаточную конечность (33,3%), «слишком тяжелую» (16,7%) и «слишком много суеты» (16,7%). От протезирования отказывались в среднем через 6,7 лет.
Об ухудшении здоровья можно также судить из сравнения ветеранов Вьетнама и Ирака / Афганистана. 32 Состояние здоровья по самооценке было оценено как хорошее или отличное в 40% его вьетнамской группы и 80% в группе Ирака / Афганистана ( p = 0.04). Качество жизни было оценено как хорошее или отличное у 54,6% вьетнамской группы и 70% жертв из Ирака / Афганистана; статистически это не отличается, но может зависеть от других факторов, таких как брак / занятость, а также мобильность.
Заключение
Несмотря на многие достижения, травматическая ампутация и хирургическая ампутация остаются очень распространенными после боевых или террористических ранений, и характер травм отличается от травм, полученных в результате травм гражданского населения.Из-за последствий взрыва многие структуры сильно травмируются, и с развитием реанимации у выживших все чаще встречаются высокие и множественные ампутации. Повреждение нерва является обычным явлением, и со временем функциональный уровень человека с ампутированной конечностью снизится. Эти травмы остаются серьезной проблемой для служб здравоохранения после войн.
Сноски
Финансирование: Это исследование не получало специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Конфликт интересов: Автор заявляет об отсутствии конфликта интересов.
Список литературы
2. Mazurek T, Ficke JR. Масштабы ранений, нанесенных жертвам Глобальной войны с терроризмом: от поля боя до лечебного учреждения. J Am Acad Orthop Surg 2006; 14: S18 – S23. [PubMed] [Google Scholar] 3. Owens BD, Kragh JF Jr, Wenke JC и др. Боевые раны в операции «Свобода Ирака» и операции «Несокрушимая свобода». J травма 2008; 64: 295–299.[PubMed] [Google Scholar] 4. Hull JB. Травматическая ампутация взрывом: характер травм у выживших. Br J Surg 1992; 79: 1303–1306. [PubMed] [Google Scholar] 5. Меллор С.Г., Купер Дж. Дж. Анализ 828 военнослужащих, погибших или раненых в результате взрыва в Северной Ирландии 1970–84: Система раненых при враждебных действиях. Br J Surg 1989; 76: 1006–1010. [PubMed] [Google Scholar] 6. Хадден WA, Резерфорд WH, Мерретт JD. Ранения террористических бомбардировщиков: исследование 1532 пациентов подряд. Br J Surg 1978; 65: 525–531.[PubMed] [Google Scholar] 8. Альмоги Г., Лурия Т., Рихтер Э. и др. Могут ли внешние признаки травмы помочь в лечении? Уроки, извлеченные из терактов террористов-смертников в Израиле. Arch Surg 2005; 140: 390–393. [PubMed] [Google Scholar] 9. Turégano-Fuentes F, Caba-Doussoux P, Jover-Navalón JM, et al. Образцы травм в результате крупных взрывов террористов в поездах: опыт Мадрида. Мир J Surg 2008; 32: 1168–1175. [PubMed] [Google Scholar] 10. Джонсон Д.Е., Флеминг А., Вонгрукмитр Б. и др. Боевые потери в Северном Таиланде: акцент на травмах от мин и уровне ампутаций.Mil Med 1981; 146: 682–685. [PubMed] [Google Scholar] 11. Coupland RM, Корвер А. Ранения от противопехотных мин: опыт Международного комитета Красного Креста. BMJ 1991; 303: 1509–1512. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Ливингстон Д.Х., Кинан Д., Ким Д. и др. Степень инвалидности после травматической ампутации конечности. J травма 1994; 37: 495–499. [PubMed] [Google Scholar] 13. Маклин А.А., О’Нил А.М., Пачтер Х.Л. и др. Разрушительные последствия аварий в метро: травматические ампутации.Am Surg 2006; 72: 74–76. [PubMed] [Google Scholar] 14. Лодер РТ. Демография травматических ампутаций у детей. Значение для стратегий профилактики. J Bone Joint Surg [Am] 2004; 86-А: 923–928. [PubMed] [Google Scholar] 15. Ходжетс Т.Дж., Махони П.Ф., Рассел М.К. и др. ABC toТравматические ампутации
Br J Pain. 2013 май; 7 (2): 67–73.
1, 2 и 2Джон Класпер
1 Академический отдел военной хирургии и травм, Королевский центр оборонной медицины, Бирмингем, Великобритания
2 Королевский центр британского легиона Исследования взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
Арул Рамасами
2 Королевский центр британского легиона по изучению взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
1 Академический факультет военной хирургии и травм, Королевский центр оборонной медицины, Бирмингем, Великобритания
2 Королевский центр британского легиона по изучению взрывных травм, Имперский колледж Лондона, Лондон, Великобритания
Автор, отвечающий за переписку.Джон Класпер, Королевский центр оборонной медицины, Исследовательский парк Бирмингема, Бирмингем B15 2SQ, Великобритания. Электронная почта: ku.oc.loa@repsalcnoj Эта статья цитируется другими статьями в PMC.Abstract
Травматические ампутации остаются одной из самых эмоционально тревожных ран конфликта, о чем свидетельствует их частое использование в фильмах для иллюстрации ужасов войны. К сожалению, они остаются обычными травмами, особенно после взрывов, и, кроме того, многим выжившим требуется первичная ампутация в связи с неизлечимыми травмами или для спасения своей жизни.Третья группа, поздние ампутации, получает все большее признание, часто в результате последствий сложных травм стопы. В этой статье будет рассмотрена эпидемиология этих травм, их неотложная помощь, осложнения и исходы.
Ключевые слова: Острая боль, хроническая боль, скелетно-мышечная боль, невралгия, боль
Ключевые моменты
Травматическая ампутация остается очень распространенным явлением после боевых или террористических ранений.
В связи со значительными достижениями в области реанимации, проксимальные и множественные ампутации все чаще используются у выживших.
В результате воздействия взрыва происходит значительная травма тканей.
Повреждение нерва является обычным явлением, и со временем функциональный уровень человека с ампутированной конечностью снизится.
Эти травмы остаются серьезной проблемой для служб здравоохранения после войн.
Введение
Травматические ампутации остаются одной из самых эмоционально тревожных ран конфликта, о чем свидетельствует их частое использование в фильмах для иллюстрации ужасов войны.К сожалению, они остаются обычными травмами, особенно после взрывов, и, кроме того, многим выжившим требуется первичная ампутация в связи с неизлечимыми травмами или для спасения своей жизни. Третья группа, поздние ампутации, получает все большее признание, часто в результате последствий сложных травм стопы. В этой статье будет рассмотрена эпидемиология этих травм, их неотложная помощь, осложнения и исходы.
Эпидемиология
И в Ираке, и в Афганистане самодельные взрывные устройства (СВУ) стали излюбленным оружием повстанцев и были наиболее частой причиной гибели военных в период с 2008 по 2011 год. 1 Недавние конфликты также были связаны с улучшением выживаемости после тяжелых травм до беспрецедентного уровня, 2 , а также с изменением характера ранений по сравнению с ранее задокументированными. 3 Это привело к тому, что выжившие получили травматические и часто множественные ампутации. Большинство из них происходит из-за взрывов — когда газы под высоким давлением быстро производятся из химического материала, такого как порох или нитроглицерин. Этот газ под высоким давлением быстро удаляется от места взрыва во всех направлениях.Хотя точный механизм травматической ампутации неизвестен, вполне вероятно, что порывистый ветер оторвет конечность, возможно, после того, как первоначальная ударная волна вызовет перелом. 4
Это обычные травмы, но обычно они наблюдались у погибших, а не у выживших. Меллор и Купер сообщили о 52 из 828 военнослужащих, погибших или раненых в результате взрыва в Северной Ирландии, при этом 20% погибших, но только 1,5% выживших, 5 и Hadden et al. сообщил о 1% -ной заболеваемости среди 1532 человек, выживших подряд в госпитале Ройал Виктория в Белфасте после террористических актов. 6 Эти сообщения из Северной Ирландии также согласуются с травмами, полученными в результате террористических актов в других местах. Фрикберг и Тепас проанализировали 3357 жертв 220 инцидентов со всего мира и задокументировали частоту травматической ампутации 1,2%, 7 и Альмоги и др. В отчете из Израиля задокументировали 153 смертельных случая и 798 раненых в результате 15 взрывов террористов-смертников. 8 Травматические ампутации произошли у 41% умерших и только у 1,3% выживших, с отношением шансов 50.1. 8 Аналогичные цифры поступали и после взрывов в испанских поездах. 9
Эти данные приводят к предположению, что требовалась значительная взрывная нагрузка, и это могло вызвать такое серьезное повреждение легких, что выживание было маловероятным. Однако недавний опыт Великобритании показал, что основной причиной смерти было кровотечение, а не повреждение легких. Таким образом, благодаря значительным достижениям в области контроля кровотечений и реанимации, выживание не только возможно, но и является обычным явлением.
Помимо крупных взрывов, таких как взрывы террористов, травматические ампутации могут быть вызваны устройствами меньшего размера, такими как противопехотные наземные мины. Противопехотные мины могут быть закопаны и задействованы, наступив на них, или размещены над землей, когда они обычно управляются (расцепляющими) тросами. Обычно они связаны с меньшим зарядом взрывчатого вещества, а также могут образовывать несколько фрагментов. В отличие от описанных выше взрывов, большинство пострадавших останутся в живых после ранений, даже если эвакуация и медицинская помощь будут отложены.
Джонсон и др. В продольном исследовании 251 раненого в результате военных действий, поступивших в госпиталь Королевской армии Таиланда в Бангкоке, документально подтвердили, что 120 человек были связаны с противопехотными минами. 10 Из 251 пострадавшего 99 получили травмы нижних конечностей, из них 79% — травматические ампутации. Из 46 травм верхних конечностей только 7% были травматическими ампутациями.
Травматические ампутации верхней конечности обычно вызваны обращением с небольшими взрывными устройствами. Ретроспективный анализ 757 жертв противопехотных мин, проведенный Международным комитетом Красного Креста (МККК), выявил три типа ранений среди выживших. 11 Повреждения типа 1 возникают при наступлении на заглубленную мину. Часто встречаются тяжелые травмы конечностей, в том числе травматические ампутации нижних конечностей, а также травмы половых органов. При травмах типа 2 устройство взрывается рядом с пострадавшим; это может происходить из-за закопанной мины, активированной другим человеком, или мины натяжного действия, которая размещается над уровнем земли и активируется путем натягивания провода, подключенного к устройству. Встречаются травмы нижних конечностей, но они менее тяжелые, чем в схеме 1, с меньшей вероятностью травматических ампутаций.Часто встречаются травмы головы, груди и живота. Травмы типа 3 возникают, когда устройство взрывается, когда пострадавший обращается с ним. В этой группе часто встречаются тяжелые травмы лица и верхних конечностей.
Травмы среди гражданского населения
Хотя в больницах в Израиле, а ранее в Северной Ирландии часто бывают жертвы взрывов, в большинстве гражданских больниц жертвы дорожно-транспортных происшествий или несчастных случаев на работе получают травматические ампутации.
Ливингстон в ретроспективном обзоре 42 пациентов с травматической ампутацией задокументировал механизм и место повреждения, представленные в. 12
Таблица 1.
Частота и место травматической ампутации.
| Механизм | % | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ДТП | 42,9 | |||||||||||
| Промышленное | 26,2 | |||||||||||
| Мотоциклетное происшествие | 21,4 | |||||||||||
| Другое | Прочее | 9,5 | Другое | 9,5 | 10.6 | |||||||
| Ниже локтя | 19,2 | |||||||||||
| Выше колена | 17,0 | |||||||||||
| Ниже колена | 53,2 |
Маклин описал процент выживаемости с травмами в 95% после травм, травм . 13 Это неудивительно, поскольку по прибытии в больницу пострадавшие, как правило, были стабильными, а наиболее частым участком была изолированная ампутация ниже колена.
К сожалению, травматические ампутации случаются и у детей.Лодер сообщил о 256 ампутациях у 235 детей в верхней части Среднего Запада США за 20 лет. 14 Из 256, 193 были серьезными ампутациями, произошедшими выше лодыжки или запястья. Механизм повреждения и локализация представлены в.
Таблица 2.
Механизм и место травматической ампутации у детей.
| Механизм | Номер | ||
|---|---|---|---|
| Газонокосилка | 69 | ||
| Сельскохозяйственная техника | 57 | ||
| ДТП | 9013 901338 Бомба / фейерверк | 10 | |
| Выстрел | 7 | ||
| Место ампутации | |||
| Выше локтя | 7 | ||
| Локоть | |||
| Выше колена | 31 | ||
| Дисартикуляция колена | 5 | ||
| Ниже колена | 89 | ||
Ведение
Ведение пациентов с травмами, травмами и травмами различается. от тех, для других пациентов с травмами.Первичное обследование дыхательных путей, дыхания и кровообращения имеет приоритет. В вооруженных силах, осознавая, что у пострадавшего, пострадавшего в результате боевых действий, гораздо больше шансов умереть от кровотечения, чем от проблем с дыхательными путями, приоритеты меняются. C <> ABC практикуется с первоначальным приоритетом в первую очередь остановить опасное для жизни (катастрофическое) кровотечение. 15
Хирургическое лечение травматической ампутации такое же, как и любых боевых ран. Удаление раны проводится для удаления всех некротических и инородных материалов, и рана не должна быть закрыта в первую очередь.Методы и особенности начального управления описаны в другом месте; 16 однако, одно из наиболее значительных различий между травмами гражданских лиц и вызванной взрывом ампутацией — это уровень разрушения мягких тканей, связанный с оторванным сегментом конечности.
Взрыв — это сложный физический процесс, который взаимодействует с опорно-двигательным аппаратом и вызывает обширные травмы в результате сочетания взрывной волны, проникающих фрагментов и быстрого смещения тела.В результате травмы поражаются все ткани, что приводит к значительной потере мягких тканей. В обзоре травматических ампутаций после взрыва Hull et al. 17 сообщил, что уровни повреждения мягких тканей обычно находились на нескольких уровнях, проксимальных к уровню повреждения кости (один уровень считался одной третью сегмента конечности). Наш собственный недавний опыт показывает, что зона мягких тканей, связанная с травматическими ампутациями у пострадавших из Афганистана, была даже больше, чем в предыдущих конфликтах.Вероятно, это связано с широким использованием СВУ в самых последних конфликтах ().
Сравнение уровней повреждения мягких тканей между конфликтами.
Если пострадавший находится близко к очагу взрыва, воздействие взрывной волны и продуктов детонации происходит практически мгновенно. Этот эффект обычно отмечается после подрыва противопехотной мины, но в последнее время он был засвидетельствован во взрывах самодельных взрывных устройств, приводимых в действие потерпевшими, с участием спешенных солдат. При взрыве взрывная волна передается прямо в конечность, в результате чего на кость действует бризантность .Через одну или две миллисекунды после взрыва продукты детонации и фрагменты оболочки / окружающей среды контактируют с конечностью, вызывая разрушение травмированных мягких тканей и прикладывая максимальные нагрузки к кости, ранее поврежденной взрывной волной. 18 Конечным результатом является полная или субтотальная ампутация конечности с зоной повреждения мягких тканей (включая значительное количество инородных частиц и фрагментов), простирающихся более проксимально, чем поврежденная кость.
Основываясь на гистологических исследованиях жертв боевых действий во время советской оккупации Афганистана и на моделях животных, Nechaev et al. 19 описал три основные зоны повреждения после взрыва мины, как показано на. 20
Зоны поражения в результате взрыва мины.
Источник: Ramasamy et al. (2013) 20 .
Зона I представляет собой зону, ближайшую к очагу взрыва. 19,20 Характеризуется травматической ампутацией конечности с обширным повреждением и анатомическим разрушением на разных уровнях кожи, сухожилий, мышц, костей и сосудисто-нервных структур.Во всех случаях повреждения мягких тканей в этой зоне связаны со значительным загрязнением почвы и заряженными фрагментами взрывчатого вещества. Особенностью этих повреждений является разрушение тканей вдоль фасциальных оболочек с помощью детонационных газов под высоким давлением, перемещающих почву проксимальнее уровня травматической ампутации кости. На основании степени локального повреждения мягких тканей хирургические ампутации, выполненные через зону I, были признаны нежизнеспособными.
В зоне II травмированной конечности есть очаговые области микроразрывов мышечных пучков с соответствующими разрывами мелких и крупных кровеносных сосудов, что приводит к очаговым областям кровотечения.Из артериограмм, выполненных в исследованиях на животных, было определено, что в этой зоне сохранялось стойкое нарушение кровотока с сегментарным спазмом сосудов и расширением артериол и венул. Кроме того, наблюдались эндоневральные и эпиневральные кровотечения в периферических нервах с сопутствующим отеком нерва. Уровень травмы снижался по мере удаления от границы зоны I участков ткани, полностью не поврежденных. Следует отметить, что очаги повреждений оказались локализованными рядом с сосудисто-нервными пучками и костно-фасциальными плоскостями, что свидетельствует о передаче взрывной волны через эти структуры.
Основными признаками повреждений в зоне III являются отрыв мелких артериол от магистральных сосудов, нарушение венозного возврата и реактивные изменения аксонов периферических нервов. При обзоре 19 пострадавших, которым после хирургической ампутации в зоне III были выполнены серийные биопсии и которые неосложненно восстановились после травм, было отмечено, что в первые 5 дней сохранялся обширный отек ткани с выраженным краевым некрозом границы мышцы. Это было связано с демиелинизацией периферических нервов.С 6 по 14 день отмечалось, что в сосудах культи ампутации наблюдались признаки панваскулита с дальнейшим некрозом мышечных волокон. Кроме того, биопсия периферических нервов выявила гиперплазию шванновских клеток и образование травматических неврином и нейрофибром.
На основании этих данных Нечаев рекомендовал, чтобы оптимальный уровень хирургической ампутации находился на границе зоны II и III. Клинически это проявляется в способности мышечных волокон сокращаться и в минимальном отеке мягких тканей.
Первичные ампутации
Несмотря на все достижения медицины, ампутация остается обычно необходимой процедурой при лечении военных травм конечностей. Наличие сосудистого повреждения, которое требовало восстановления у физиологически нестабильного пациента, было основными факторами у пациентов, которым потребовалась ампутация в одном исследовании. 21 Это неудивительно, учитывая продолжительное время, необходимое для реваскуляризации, которое будет недопустимо для критически нездорового пациента.
Учитывая прогресс, достигнутый в методах восстановления конечностей, не следует использовать анатомические показания к ампутации, такие как «не реконструируемая», если только случай не был обсужден со специализированным центром. Кроме того, нельзя ампутировать конечность на том основании, что пациенту было бы лучше без нее, если это не было полностью обсуждено с пациентом. На практике это редко возможно при первой операции, поэтому обычно следует попытаться сохранить конечность, если это возможно.Онемение подошвы стопы традиционно считается показанием к ампутации. Однако восстановление защитных ощущений было зарегистрировано у 50% гражданских пациентов с травмами, 22 , а также было отмечено у 90% британских военных пациентов. Как будет описано ниже, тяжелые травмы задней части стопы, хотя и поддаются лечению, связаны с неблагоприятным исходом. Тем не менее, в большинстве случаев необходимо предпринять попытку спасения на начальном этапе и предварительно обсудить прогноз с пациентом.
Системы оценки
Было разработано несколько систем оценки, помогающих принять решение об ампутации после тяжелой травмы нижней конечности, и они считаются точными. К сожалению, такая точность может быть полезна в качестве инструмента ретроспективного управления, но относительно низкая чувствительность или специфичность этих инструментов делает их ненадежными в качестве инструментов принятия решений. Это особенно хорошо проиллюстрировано в проспективном исследовании Проекта оценки нижних конечностей в Соединенных Штатах, которое зафиксировало относительно низкую чувствительность и некоторые несоответствия, когда пять из наиболее часто используемых систем оценки были применены к 556 травмам нижних конечностей, и было сочтено, что клинические утилита не предоставлялась. 23 Кроме того, они не позволяют прогнозировать более краткосрочный или долгосрочный функциональный результат.
Поздняя ампутация
Одной из особенностей нынешних конфликтов была высокая частота поздней ампутации после травмы. Усовершенствования методов спасения конечностей, а также улучшения методов реанимации привели к тому, что пострадавшие стали лучше переносить сложные реконструктивные попытки после травм. В обзоре 348 боевых потерь США, перенесших ампутацию, сообщается, что 15.2% были выполнены как поздняя процедура 24 (определяется как более 12 недель после травмы). Авторы постулируют, что высокая частота поздних ампутаций может быть связана с более ранним функциональным восстановлением людей с ампутированными конечностями, чем пациентов, перенесших операцию по спасению конечностей. Также важно понимать, что обслуживающий персонал, который может предъявлять значительные физические нагрузки к своим спасенным конечностям, менее способен переносить травмы стопы и голеностопного сустава. Ramasamy et al. 25 сообщил, что из 30 пострадавших в Великобритании, получивших перелом пяточной кости после взрыва автомобиля, только двое смогли вернуться к полному военному долгу через 3 года после травмы, а процент ампутации составил 45%.
Повреждение нерва
Учитывая, что нервы могут быть повреждены как в результате сотрясения взрывной волны, так и в результате прямого повреждения фрагментами под напряжением, частота повреждения нервов у жертв взрывов относительно высока по сравнению с травмами гражданского населения (8.1 % против 0,5%). 26 В обзоре 100 последовательных боевых пострадавших в Великобритании, поступивших в клинику по лечению травм военного нерва в Хедли-Корт, Эпсом, 36 пострадавших страдали невропатической болью, вторичной по отношению к повреждению нерва, с посттравматической невралгией, наиболее распространенным механизмом нейропатической боли. 27 Во всех случаях были проведены ревизионные операции, у 30 пациентов наблюдалось облегчение симптомов. Во время операции причиной постоянной боли были смещенные костные фрагменты, гетеротрофное окостенение и, чаще всего, рубцовая ткань, которая охватывала и сужала нерв. На начальном этапе после травмы эти пострадавшие часто слишком больны, чтобы переносить сложные длительные процедуры пластической хирургии. Таким образом, замена кожно-пересаженной ткани на кожно-фасциальные лоскуты может быть произведена только через много месяцев после травмы.Несмотря на значительное улучшение симптомов после восстановления нервов, невролиза и ревизии кожного покрова, у двух пострадавших возникла неукротимая боль, которая привела к ампутации.
Исход ампутации, связанной с боевыми действиями
Растущее число людей с ампутациями из Афганистана, особенно с высоким числом двусторонних ампутаций, вызывает беспокойство, поскольку имеется мало данных об исходах, которые могли бы указать на их долгосрочный прогноз. Сравнимый опыт дает только война во Вьетнаме, и большая часть опубликованной литературы принадлежит Догерти 28 и относится к обзору раненых в больнице Valley Forge General Hospital, которая, по его словам, была основана в 1969 году для «консолидации усилий». терапевтов, медсестер, протезистов и хирургов для обеспечения более последовательной и структурированной помощи » (стр.383). Можно предположить, что это сопоставимо с нынешними услугами, предоставляемыми Отделением медицинской реабилитации Министерства обороны в Хедли-Корт.
Догерти 28 просмотрел записи 484 человек с ампутированными конечностями примерно через 28 лет после травмы и смог связаться со многими ветеранами. Учитывая ретроспективный характер и относительно низкую частоту выборки для некоторых травм, смещение будет присутствовать; тем не менее, из обзора трех опубликованных статей можно сделать некоторые наблюдения за результатами в зависимости от уровня ампутации.
Похоже, что изолированная транстибиальная ампутация была связана с «нормальной» жизнью, а любое ухудшение психического или физического здоровья было связано с другими травмами, полученными в то время. Из 72 пациентов, с которыми он связался, 96% были женаты, 83% имели детей и 99% были трудоустроены. В среднем они носили протезы 15,9 часа в день. Те, кто получил другие травмы, значительно чаще получали психологическую помощь.
Dougherty 29 также проверил 46 односторонних трансфеморальных ампутантов.Опять же, подавляющее большинство были женаты и имели детей, меньше работали, при этом 90% работали в среднем в течение 20 лет, и, при оценке с использованием Краткой формы 36, аспекты физического здоровья были значительно ниже по сравнению с контрольной группой. Исходя из этого, можно предположить, что, хотя пострадавшие могут снова интегрироваться в общество и вести относительно функциональный образ жизни, существует значительный физический недостаток, связанный с односторонней трансфеморальной ампутацией. Кроме того, в отличие от пациентов с ампутацией голени, другие серьезные травмы не связаны с этой инвалидностью, которая, по-видимому, является результатом ампутации.
Подвижность еще больше снизилась, когда Догерти 30 обследовал 23 пациента с двусторонней трансфеморальной ампутацией. Из 484 историй болезни, рассмотренных Догерти, 30 (6,2%) были в этой группе, из которых 27 были еще живы, в среднем через 27,5 лет после травмы. Смертность аналогична смертности пациентов с односторонним транстибиальным лечением, что предполагает сопоставимую ожидаемую продолжительность жизни, хотя на момент обзора пациентам было всего 45–54 года.
Догерти обнаружил, что 91% были женаты, 87% имели детей, но только 70% были трудоустроены.Только 22% по-прежнему носили протезы в качестве основного метода передвижения в течение в среднем 7,7 часов в день; еще 43% ходили пешком в среднем 12,9 лет. Из этого можно сделать вывод, что в этой группе были серьезные проблемы с мобильностью, и многие из них не могли работать из-за травм. Однако их психическое здоровье не ухудшилось, и они смогли реинтегрироваться в общество.
Отдельное исследование, в которое, вероятно, были включены некоторые из когорты Догерти, специально рассматривало случаи, когда ветераны отказывались от протезирования. 31 Отказ от протезирования был вызван рядом причин, включая боль (25%) и слишком короткую остаточную конечность (33,3%), «слишком тяжелую» (16,7%) и «слишком много суеты» (16,7%). От протезирования отказывались в среднем через 6,7 лет.
Об ухудшении здоровья можно также судить из сравнения ветеранов Вьетнама и Ирака / Афганистана. 32 Состояние здоровья по самооценке было оценено как хорошее или отличное в 40% его вьетнамской группы и 80% в группе Ирака / Афганистана ( p = 0.04). Качество жизни было оценено как хорошее или отличное у 54,6% вьетнамской группы и 70% жертв из Ирака / Афганистана; статистически это не отличается, но может зависеть от других факторов, таких как брак / занятость, а также мобильность.
Заключение
Несмотря на многие достижения, травматическая ампутация и хирургическая ампутация остаются очень распространенными после боевых или террористических ранений, и характер травм отличается от травм, полученных в результате травм гражданского населения.Из-за последствий взрыва многие структуры сильно травмируются, и с развитием реанимации у выживших все чаще встречаются высокие и множественные ампутации. Повреждение нерва является обычным явлением, и со временем функциональный уровень человека с ампутированной конечностью снизится. Эти травмы остаются серьезной проблемой для служб здравоохранения после войн.
Сноски
Финансирование: Это исследование не получало специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Конфликт интересов: Автор заявляет об отсутствии конфликта интересов.
Список литературы
2. Mazurek T, Ficke JR. Масштабы ранений, нанесенных жертвам Глобальной войны с терроризмом: от поля боя до лечебного учреждения. J Am Acad Orthop Surg 2006; 14: S18 – S23. [PubMed] [Google Scholar] 3. Owens BD, Kragh JF Jr, Wenke JC и др. Боевые раны в операции «Свобода Ирака» и операции «Несокрушимая свобода». J травма 2008; 64: 295–299.[PubMed] [Google Scholar] 4. Hull JB. Травматическая ампутация взрывом: характер травм у выживших. Br J Surg 1992; 79: 1303–1306. [PubMed] [Google Scholar] 5. Меллор С.Г., Купер Дж. Дж. Анализ 828 военнослужащих, погибших или раненых в результате взрыва в Северной Ирландии 1970–84: Система раненых при враждебных действиях. Br J Surg 1989; 76: 1006–1010. [PubMed] [Google Scholar] 6. Хадден WA, Резерфорд WH, Мерретт JD. Ранения террористических бомбардировщиков: исследование 1532 пациентов подряд. Br J Surg 1978; 65: 525–531.[PubMed] [Google Scholar] 8. Альмоги Г., Лурия Т., Рихтер Э. и др. Могут ли внешние признаки травмы помочь в лечении? Уроки, извлеченные из терактов террористов-смертников в Израиле. Arch Surg 2005; 140: 390–393. [PubMed] [Google Scholar] 9. Turégano-Fuentes F, Caba-Doussoux P, Jover-Navalón JM, et al. Образцы травм в результате крупных взрывов террористов в поездах: опыт Мадрида. Мир J Surg 2008; 32: 1168–1175. [PubMed] [Google Scholar] 10. Джонсон Д.Е., Флеминг А., Вонгрукмитр Б. и др. Боевые потери в Северном Таиланде: акцент на травмах от мин и уровне ампутаций.Mil Med 1981; 146: 682–685. [PubMed] [Google Scholar] 11. Coupland RM, Корвер А. Ранения от противопехотных мин: опыт Международного комитета Красного Креста. BMJ 1991; 303: 1509–1512. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Ливингстон Д.Х., Кинан Д., Ким Д. и др. Степень инвалидности после травматической ампутации конечности. J травма 1994; 37: 495–499. [PubMed] [Google Scholar] 13. Маклин А.А., О’Нил А.М., Пачтер Х.Л. и др. Разрушительные последствия аварий в метро: травматические ампутации.Am Surg 2006; 72: 74–76. [PubMed] [Google Scholar] 14. Лодер РТ. Демография травматических ампутаций у детей. Значение для стратегий профилактики. J Bone Joint Surg [Am] 2004; 86-А: 923–928. [PubMed] [Google Scholar] 15. Ходжетс Т.Дж., Махони П.Ф., Рассел М.К. и др. ABC toпри травме — как добиться хорошего результата от ампутации нижней конечности независимо от уровня
Острая ампутация
У некоторых пациентов с катастрофической травмой с самого начала очевидно, что спасение конечностей операция невозможна, небезопасна или вряд ли принесет функциональную пользу.В таких ситуациях предпочтительно отложить ампутацию на начальной стадии до тех пор, пока пациент не сможет полностью участвовать в процессе принятия решения, как описано выше. Следовательно, конечность пациента должна подвергаться экстренному лечению таким образом, чтобы она была безопасной, но не препятствовала и не ставила под угрозу более позднюю реконструкцию, если это то, чего в конечном итоге хочет пациент. При этом важно избегать сложной реконструкции, которая может нанести вред пациенту, но в конечном итоге может быть бесполезной.Раны должны быть должным образом обработаны, а стабилизация скелета обеспечена самым простым и эффективным способом, часто с помощью внешней фиксации (рис. 1). Лечащий хирург должен тщательно спланировать эти начальные процедуры «контроля повреждений», чтобы избежать вмешательств, которые излишне повредят остаточную конечность, если пациент пожелает ампутации. При необходимости фасциотомию следует выполнять таким образом, чтобы сохранить перфорирующие сосуды для поддержания кровоснабжения кожных сосудов для использования в будущей ампутации или даже реконструкции [2, 19].Это очень важно, даже если ампутация планируется, чтобы защитить жизнеспособность мышц для формирования остатка. Следует избегать удаления дистальных здоровых тканей, которые позже могут быть использованы в качестве резервуара «запасных частей», без обсуждения с пластическим хирургом-реконструктивным хирургом. Например, неповрежденная дистальная кожа может быть подходящей для трансплантации кожи и других тканей для более сложной реконструкции, избегая болезненности донорского участка. Если первоначальное спасение невозможно, например, при тяжелых травмах, полученных в результате раздавливания или взрыва, или если конечность была оторвана и не подходит для реимплантации, первичная ампутация на этапе неотложной помощи может быть неизбежной.Следует избегать гильотинной ампутации, так как это нарушает надлежащее закрытие, и ампутация, как правило, проводится на самом низком признанном уровне, когда нежизнеспособные и зараженные ткани были полностью удалены. Должны быть изготовлены подходящие клапаны для закрытия, но они должны быть максимально длинными, поскольку они могут втягиваться. В большинстве случаев культю ампутации не следует закрывать на этом этапе, особенно при тупых, взрывных или баллистических травмах с высокой энергией, так как жизнеспособность тканей может занять некоторое время, чтобы полностью проявиться.Культя должна быть покрыта абсорбирующей повязкой или повязкой для терапии отрицательным давлением (NPTD). Все это потребует тщательного обдумывания, и такие решения могут быть особенно трудными в острых условиях. Рекомендуется использовать междисциплинарный подход, и везде, где это возможно, следует привлекать высокопоставленных лиц, принимающих решения, из разных слоев общества.
Запланированная ампутация
Установка
По возможности рекомендуется использовать жгут, который снижает потребность в продуктах крови [20], что является важным фактором, поскольку кровопотеря при большой ампутации нижних конечностей приводит к будет значительно просчитан [21].При ампутации коленного сустава рекомендуется снять жгут, если уравновешивание миодеза разгибательного механизма, а процедуры высокой трансфеморальной дисартикуляции или тазобедренного сустава не позволят использовать жгут. В противном случае стандартная установка театра и подготовка команды должны учитывать все возможные случаи, включая необходимость переливания крови во время операции или отказа от процедуры, если пациент становится слишком нестабильным под наркозом. В этом случае полезно иметь повязки с отрицательным давлением для временной задержки ран.Это также применимо в случаях, когда поэтапная ампутация была определена как лучший курс для пациента.
Несмотря на то, что региональная и местная анестезия не всегда последовательно снижает частоту фантомной боли в долгосрочной перспективе, мы считаем, что хорошее послеоперационное обезболивание имеет решающее значение [15 ••, 22]. Это укрепляет уверенность пациента, помогает сестринскому уходу, способствует ранней мобилизации и может помочь уменьшить неблагоприятную психологическую реакцию. Поэтому мы взаимодействуем с бригадой анестезиологов с этой целью, пропагандируя упреждающую анальгезию, включая региональные методы, где это необходимо, и обеспечиваем наличие четкой и эффективной стратегии послеоперационного обезболивания до того, как пациент покинет операционную.Использование катетеров нервной оболочки обсуждается ниже.
Где делать разрезы и планировать закрытие
Принято считать, что мягкий, безболезненный, податливый рубец за пределами зоны нагрузки лучше всего подходит для реабилитации, поскольку позволяет использовать хорошо подогнанный протез. При выполнении ампутации в контексте тяжелой травмы или попытки восстановления конечности часто обнаруживается, что «идеальные» разрезы невозможны, поскольку травма и предыдущая операция нарушили оболочку мягких тканей.Обычно это предпочтительнее, чем идеально расположенные рубцы на слишком короткой конечности. Важно спланировать эти случаи с хирургом, занимающимся пластической реконструкцией, чтобы свести к минимуму риск осложнений и неблагоприятных исходов, связанных с такими проблемами. Поскольку пациенты, перенесшие раннюю ампутацию, обычно получают травмы с высокой энергией, с тканями необходимо обращаться осторожно и бережно обращаться с ними. Это также верно при отсроченной ампутации, когда рубцы и внутренние повреждения могут снизить эластичность тканей. Дальнейшее повреждение уже поврежденных тканей может вызвать замедленный некроз и нарушение заживления ран.Сохранение мягких тканей в виде композитных единиц, включая глубокую фасцию, должно позволить хирургу создать кожно-фасциальные лоскуты с надежным кровоснабжением. Следует избегать тупого рассечения поверхностных тканей, и авторы предпочитают использовать для этой цели скальпель или режущую диатермию (рис. 2а, б.
рис. 2Начальные этапы транстибиальной ампутации (случай из рис. 1) a Запланирован длинный задний лоскут и сделан первоначальный разрез. Обратите внимание на резкое рассечение на всю толщину за пределами глубокой фасции. b Рассечение передних мягких тканей, обнажающих мышечные компартменты и кости. c Нейронные структуры, индивидуально идентифицированные и обработанные. d Разрез кости выполнен на плановом уровне с помощью механической пилы, охлажденной физиологическим раствором. Обратите внимание на ретрактор, защищающий задние мягкие ткани. e Тибиальный нерв идентифицирован, помещен под тракцию и рассечен с помощью лезвия как можно выше, чтобы избежать образования невромы в поверхностных тканях. f Разработан задний лоскут, а затем удалены дистальные ткани.Обратите внимание, что глубокие мышцы заднего отдела удаляются, чтобы уменьшить массу остаточного материала.
Ревизионная операция у этих пациентов не является редкостью [2 ••], и логично, что первичное закрытие кожи предпочтительнее для своевременного заживления, реабилитации и минимизации проблем с последующим доступом. Однако, поскольку наша практика состоит в том, чтобы попытаться сохранить как можно большую длину конечностей, мы не исключаем использование трансплантации кожи (для небольших участков) или локальных лоскутов для перемещения локальных участков кожи в области, которые будут использоваться для нагрузки.Как упоминалось выше, у некоторых пациентов использование свободного переноса ткани или филейных лоскутов от ампутации может позволить значительно увеличить оставшуюся длину конечности. Важно учитывать роль, которую мягкие ткани в определенных областях будут играть после установки протеза, и спланировать, чтобы покрытие в областях давления было прочным, гибким, но стабильным и защищало костные выступы.
Для того, чтобы протез был полезным, он должен иметь качественную культю, к которой можно прикрепить. То есть тот, который имеет прочное, стабильное покрытие из мягкой ткани, покрывающее кости, но без лишней ткани, вызывающей провисание или избыточное движение по сравнению с глубокими тканями.Правильное планирование с плоскими линейными разрезами, закрытыми анатомическими слоями и не имеющими натяжения, должно обеспечить наилучшее качество остатков. Нога более щадящая, чем остальная часть тела, с точки зрения размера лоскута [23] из-за отличного кровоснабжения [24]. Тем не менее, важно иметь соответствующих квалифицированных и опытных хирургов, которые могут оценить мягкие ткани на предмет их жизнеспособности и их включения или исключения при ампутации. Хотя желательно удалить поврежденную скелетную ткань, так как это может привести к более высокому, чем в противном случае желательному уровню ампутации, иногда имеет смысл включить ранее леченные переломы в остаток или действительно исправить переломы, в которых ампутация проводится в острой форме. фаза.Важно учитывать, как наличие аппаратуры внутренней фиксации может нарушить протезную посадку. Совместное планирование и хирургическое вмешательство специалистами-ортопедами и пластическими хирургами должны учитывать все возможности. Независимо от уровня ампутации, планирование адекватного и надежного покрытия мягких тканей оптимизирует заживление культи и максимальную функциональность.
Обработка глубоких тканей
Во время ампутации тщательный гемостаз важен для предотвращения послеоперационного кровотечения и образования гематом (рис.2е и 3а). Авторы предпочитают трансфиксировать и дважды лигировать крупные сосуды, которые необходимо систематически идентифицировать во время диссекции. Перевязку следует выполнять на дистальной части таких сосудов, чтобы сохранить кровоснабжение вышележащей кожи. Важно, чтобы они были отделены от сопутствующих им нервов и вен, а артерии перевязаны отдельно. Опять же, использование монополярной диатермии с защищенным острием иглы предпочтительнее для разрезания мышцы, которая содержит множество мелких сосудов и может также быть мощным источником послеоперационного образования гематомы, если не контролировать ее должным образом.Обычно жгут снимают после подготовки тканей и завершения начального гемостаза, прежде чем выполнять какое-либо закрытие. Это позволяет справиться с любым продолжающимся кровотечением.
Рис. 3Заключительные этапы транстибиальной ампутации (случай на рис. 1 и 2). a Ранняя стадия, показывающая идентификацию сосудистых структур для индивидуального лигирования. b Развился длинный задний мышечный лоскут. Это оставлено на долгое время, чтобы обеспечить точное формирование без риска неадекватной ткани для облегчения закрытия.Удалены глубокие мышцы заднего отдела. c Длина клапана спланирована и обрезана до нужной длины. d Миодез / миопластика с поверхностными мышцами заднего отдела, пришитыми к надкостнице над большеберцовой костью и фасцией переднего отдела, образуя плотное, но стабильное покрытие без чрезмерного объема. e Закрытие кожи; обратите внимание, катетер оболочки нерва установлен и выведен вперед. f Ранний результат через 4 недели после ампутации
Ведение нервов при ампутации остается предметом постоянных дискуссий.Формирование невромы — неизбежная часть заживления нервов. Нервы необходимо индивидуально идентифицировать систематическим образом и тщательно перерезать. Приложив тягу к нерву и резко разделив его, отрезанный конец втягивается за отрезанный конец кости и оказывается в областях, не подверженных давлению, уменьшая его подверженность срезанию и повреждению давлением (рис. 2c, d). Считается, что это ограничивает образование невриномы или, по крайней мере, позволяет невроме формироваться глубоко в мягких тканях и предотвращает появление симптомов.Не существует надежного способа предсказать симптоматическое формирование невромы, хотя ультразвуковая визуализация может быть полезна для обнаружения установленных поражений, которые можно поддаются хирургическому лечению [25]. Различные методы, включая закапывание нервного конца в костном туннеле и соединение разделенных нервов, не имеют убедительных доказательств в поддержку их повседневного использования, но также не показано, что они вызывают осложнения [26]. Крупные нервы, особенно седалищный, имеют относительно большие кровеносные сосуды, и во многих текстах рекомендуется перевязка нерва с сосудами.Однако, поскольку это может противоречить экспериментальной практике, когда перевязка нерва используется для индукции невропатической боли, было бы логично разделить нерв и сосуд, чтобы управлять ими индивидуально [27]. Некоторые рекомендуют более позднюю технику, которая заключается в проксимальном сдавливании нерва перед перерезкой. Хотя это явно противоречит установленной методике, предпосылка состоит в том, что невозможно полностью предотвратить формирование невромы. Предполагается, что при небольшом повреждении нерва проксимальнее его отдела, ограниченный рост, который происходит, должен локализоваться в дистальной оставшейся нервной оболочке и что это может ограничить образование невромы.К сожалению, доказательства в поддержку этого подхода все еще отсутствуют.
Если пациенту не проводилась спинальная или регионарная анестезия как часть анестетика, перед разделением в нерв следует ввести местный анестетик. В качестве альтернативы, в крупные нервы можно ввести катетер оболочки нерва. Есть некоторые свидетельства того, что это может помочь снизить частоту фантомной боли в конечностях [26]. Продолжительность терапии остается спорной, но более эффективным в этом отношении является продолжительное применение.Наша практика — поместить катетер нерва в главный нерв, встречающийся во время ампутации (обычно большеберцовый или седалищный), и оставить его на несколько дней после операции.
Мышцы
При ампутации при травме, особенно в острой фазе, следует ожидать значительного разрушения мышц. Это также необходимо учитывать у пациентов, перенесших отсроченную ампутацию, у которых есть вероятность потери мышечной массы и значительного рубцевания. После обработки остатки мышц остаточной конечности не будут иметь дистального прикрепления и без фиксации атрофируются, что приводит к потере массы мягких тканей культи, что увеличивает вероятность боли и поздних проблем с раной.Очень важно тщательно рассмотреть вопрос о закрытии мышцы во время ампутации, так как это не будет управляемо таким же образом, если потребуется ревизия. Миофасциальное закрытие, сшивание «концов» фасциальной оболочки, чтобы охватить мышцу, обеспечивает плохую стабильность. Комбинация миопластики (сшивание антагонистических групп друг с другом) и миодеза (сшивание глубокой фасции мышцы с прилегающей надкостницей) дает гораздо более стабильную оболочку. Точный рекомендуемый метод будет зависеть от типа и уровня выбранной ампутации.Мышцы должны быть закреплены при физиологическом напряжении, которое не является постоянным у разных пациентов и зависит от опыта хирурга для определения (рис. 2f и 3d).
Кость
Передача нагрузки на ампутационные протезы может осуществляться за счет концевой опоры или, как правило, по окружности. Тем не менее, необходимо внимательно отнестись к разрезанию кости. В конечности без концевых опор протез подвергает мышцы сдвигу и поперечному сжатию с разрезом вокруг костных выступов [28].Перед ампутацией следует тщательно рассмотреть каждый отдельный случай, чтобы учесть требования к мобильности пациента и доступный протез для данного уровня ампутации. Это позволит хирургу понять предполагаемый способ протезирования и учесть это наряду с рекомендуемой формой конца кости на определенных уровнях. Также следует учитывать возможные осложнения, связанные с костью, чтобы в дальнейшем определить правильную форму конца кости. Любое смещение проксимальнее уровня ампутации также должно быть выявлено и принято во внимание [29].У некоторых пациентов с травмой фиксация может уже присутствовать в конечности либо на уровне ампутации, либо проксимально. Необходимо подумать о необходимости устранения этого. Кроме того, необходимо учитывать возможность ампутации у всех пациентов с тяжелой травмой конечностей и уделять внимание размещению устройств внешней и внутренней фиксации, чтобы минимизировать влияние на возможную последующую ампутацию.
После определения уровня используется надкостничный подъемник, чтобы обнажить кость, готовую к распилу.Сабельная пила используется для получения чистых концов костей такой длины, которая обеспечивает адекватное закрытие мягких тканей (рис. 2d). Его следует охладить физиологическим раствором, чтобы снизить риск некроза костей и инфекции. Концы костей следует аккуратно закруглить, используя кусачки и напильник. Это уменьшает зоны давления и повреждение мягких тканей при ношении протеза.
У значительного числа пациентов после ампутации возникают проблемы с протезированием из-за образования гетеротопической оссификации.Это особенно характерно для военных и раненых в результате взрыва. Несмотря на то, что рекомендуется осторожная хирургическая техника и избегать чрезмерного удаления надкостницы, не определено никакой конкретной хирургической стратегии, которая могла бы помочь предотвратить образование нежелательной кости. Лучевая терапия и высокие дозы нестероидных препаратов доказали свою эффективность в снижении гетеротопической оссификации у пациентов с высоким риском в определенных ситуациях. Однако пациенты, перенесшие ампутацию ранее травмированной конечности, имеют высокий риск проблем с заживлением ран, которые могут усугубляться этими методами лечения, и их, вероятно, лучше избегать по аналогичным причинам у пациентов с острой травмой [30 ••].
Закрытие мягких тканей и повязки
Тщательное закрытие мягких тканей при ампутации необходимо, так как кровоснабжение лоскутов может быть слабым, а способность заживления ран нарушена патофизиологическими путями в результате политравмы. Отсроченное заживление ран увеличивает риск осложнений, задерживает реабилитацию и подгонку конечностей и может негативно повлиять на долгосрочный результат. После тщательного планирования разрезов кожи и уровня ампутации ушивание кожи должно быть без натяжения и выполняться стандартным способом.Многослойное закрытие минимизирует натяжение раны и позволяет точно противодействовать краям кожи. Если прямое закрытие невозможно из-за потери ткани, мы рекомендуем использовать методы пластической хирургии для облегчения кожного покрова. Как обсуждалось ранее, импорт ткани либо локально, либо в виде свободной ткани для сохранения длины часто бывает уместным, особенно если это позволяет сохранить колено, но влияние этого на протезную посадку и функцию необходимо тщательно учитывать.
Решение о закрытии, дренаже и перевязке должно быть индивидуальным, мы предпочитаем закрывать глубокие ткани над костью, как указано выше, используя комбинированный миодез / миопластику, сближать кожу с помощью рассасывающихся глубоких дермальных швов, а затем закрывать кожу прерывистыми, не- рассасывающиеся швы (рис.3c – e). Обычное использование дренажей в любой хирургической ране не подтверждается доказательствами, но в отдельных случаях может быть полезно для закрытия мертвого пространства культи. По нашему опыту, их использование не дает заметной пользы, нет значительного количества осложнений, и мы не устанавливаем их на регулярной основе. Повязки не должны быть прилегающими и не по периметру, но должны обеспечивать сжатие, чтобы ограничить послеоперационный отек. Обычно достаточно наложить на рану марлю с шерстяным и креповым покрытием, которое позволит легко удалить дренаж.При выполнении ампутации ниже колена необходимо соблюдать осторожность, чтобы перевязать культю таким образом, чтобы сохранить положение сустава.
Травматическая ампутация — обзор
Медицинская помощь, ориентированная на пациента, и многопрофильные бригады
В ответ на количество военнослужащих, перенесших травматическую ампутацию, и пожилых ветеранов с дисосудистой ампутацией, министерства обороны и по делам ветеранов приняли междисциплинарную -центрированная помощь как идеальная модель для реабилитации людей с ампутацией. 4–6 Физиотерапевт и протезист, как члены реабилитационной группы, будут взаимодействовать с хирургами, пациентами и членами семьи по мере принятия решений об уровнях хирургического вмешательства, планах послеоперационного ухода, возможности использования протезов и планах ортопедической реабилитации. . Для людей, которым предстоит плановая ампутация из-за диссосудистого заболевания, период физиотерапевтического вмешательства перед операцией может положительно повлиять на послеоперационные исходы. 6
В первые дни после ампутации этот начальный этап неотложной помощи и ранней реабилитации закладывает основу для возможного возвращения к функциональной мобильности, способности вернуться к ценной деятельности и участия в ключевых семейных и социальных ролях. 4 Хотя непосредственные цели каждого члена междисциплинарной группы различаются, все в конечном итоге приводят к независимости и возвращению к предпочтительному образу жизни человека с недавно ампутированной конечностью. Для этого команда должна использовать целостный и комплексный подход к решению сопутствующего бремени болезни и психологических потребностей и потребностей в развитии человека, а также его или ее долгосрочных функциональных, профессиональных целей и целей досуга. Члены хирургической и медицинской бригады больше всего беспокоятся о линии заживления швов и общем состоянии здоровья, особенно для людей с сосудистой недостаточностью и тех, кто подвержен риску инфицирования после травматической ампутации. 7 Медсестры оказывают общий медицинский уход и уход за ранами, пока линия шва заживает, и вводят лекарства для снятия боли. 7,8 Зарегистрированные диетологи оценивают потребности пациента в питании, связанные с заживлением ран и физическими упражнениями. 9 Физиотерапевты и эрготерапевты сосредотачиваются на улучшении ранней подвижности одной конечности пациента, самообслуживании, оценке возможности использования протезирования, контроле отека и обезболивании, надевании и снятии повязок и усаживающих средств для оптимальной формы остаточной конечности, и профилактика вторичных осложнений. 10,11
Протезист может изготовить протез для немедленного послеоперационного периода (IPOP), протез в раннем послеоперационном периоде (EPOP) или полужесткую повязку (SRD) и начинает рассматривать, какие протезные компоненты и системы подвески будут наиболее подходящими, учитывая индивидуальные характеристики, способности и функциональные потребности. 11,12 Человек с новой ампутацией и его или ее семья часто больше всего озабочены обезболиванием и тем, какой будет жизнь без потерянной конечности. 13 Психолог, социальный работник, консультант по профессиональному обучению или школьный консультант привлекаются по мере необходимости, чтобы помочь с психологической адаптацией и организовать долгосрочную реабилитацию или ресурсы сообщества при подготовке к выписке. 11,14 Духовный лидер, например священник или раввин, также может быть ценным ресурсом для человека с новой ампутацией, семьи и команды.
Хотя многопрофильная бригада может различаться по размеру, в зависимости от потребностей пациента и условий практики, членами центра являются человек с новой ампутацией и его или ее опекуны. 15 Скоординированное общение между всеми членами команды, включая возможность для инвалида и членов его или ее семьи задавать вопросы и высказывать опасения, более важно в этот ранний послеоперационный и предпротезный период, чем в процессе назначения протезов и обучения позже в процессе реабилитации. Этот ранний период закладывает основу для ожиданий и, в конечном итоге, успеха человека с ампутацией. 15
Уникальное обучение, клинический опыт и индивидуальные роли каждого члена команды способствуют в процессе сотрудничества разработке плана реабилитации, который наилучшим образом отвечает потребностям и оптимизирует потенциал человека, потерявшего конечность. 6 Команда должна прийти к соглашению о сроках и приоритетах конкретных реабилитационных вмешательств для достижения целей, определенных для каждого пациента. Эффективное общение и прочные отношения между хирургами, ортопедами или травматологами, выполняющими большинство операций по ампутации, и командой реабилитации существенно улучшают качество ухода за пациентами и помогают процессу реабилитации.
В этой главе рассматриваются роли специалистов по реабилитации, которые работают с людьми с новой ампутацией в дни и недели сразу после операции.В нем исследуются способы управления хирургической болью и фантомными ощущениями, стратегии борьбы с послеоперационным отеком и методы оценки готовности пациента к протезированию. Определяются вмешательства, которые помогают человеку с новой ампутацией приобрести навыки в выполнении задач на подвижность одной конечности, а также упражнения, которые обеспечивают основу для успешного использования протезов. Стратегии ведения пациентов построены вокруг модели, изложенной в Руководстве по практике физиотерапевта Американской ассоциации физиотерапевтов (рис.20.1). 16
Травматические ампутации | 2017-04-12 | AHC Media
В США около 2 миллионов человек живут с ампутациями. Большинство ампутаций происходит по нетравматическим причинам, таким как диабет, заболевание периферических артерий и рак. Однако травма является причиной почти половины случаев потери конечностей в Соединенных Штатах. 1 Хотя травматические ампутации могут затрагивать любую часть тела, они обычно относятся либо к частичной, либо к полной потере конечности.Травматические ампутации могут быть чрезвычайно изнурительными травмами, которые имеют долгосрочные функциональные и психологические последствия. Авторы рассматривают травматические ампутации, диагностическую оценку и лечение.
— Энн М. Дитрих, доктор медицины, FAAP, FACEP, редактор
Введение
Осведомленность общества о травматических ампутациях увеличилась за последние два десятилетия из-за большого количества ветеранов, живущих с ампутациями. Однако травматические ампутации всегда были распространенным явлением среди гражданского населения.Фактически, количество травм конечностей значительно увеличилось за десятилетия и, по прогнозам, будет продолжать расти в результате модернизации и усиления насилия. 2,3
Травматические ампутации происходят только у 1% всех пациентов с травмами, но они связаны со значительными заболеваниями и почти 15% смертностью. 4,5 Большинство травматических ампутаций, связанных с гражданскими лицами, являются случайными и связаны с столкновениями транспортных средств (ДТП), механизмами и применением огнестрельного оружия.Серьезные ампутации, например ампутации проксимальных участков рук и ног, часто связаны с опасным для жизни обескровливанием. Военный опыт показал, что немедленное лечение и стабилизация пациентов с травматическими ампутациями напрямую коррелируют с улучшением выживаемости. Следовательно, успешное лечение травматических ампутаций требует быстрой и эффективной сортировки, а также сотрудничества поставщиков неотложной помощи и хирургических специалистов для эффективного ведения этих пациентов и связанных с ними ампутаций.
Военный опыт
Неконтролируемое кровотечение из-за самодельных взрывных устройств (СВУ) было самой частой причиной гибели военных во время войн в Ираке и Афганистане. 3 Со временем стали чаще применяться более мелкие устройства, такие как противопехотные наземные мины. Эти устройства активируются с помощью натяжных тросов или наступления на них, в результате чего образуются меньшие заряды взрывчатого вещества, образующие несколько фрагментов. Изменение механики устройства, в дополнение к достижениям в области защитного снаряжения и военной медицины, привело к снижению уровня смертности и увеличению числа выживших с травматическими ампутациями.
Механизмы травматических ампутаций у военных часто радикально отличаются от тех, которые происходят у гражданского населения. Однако рост числа террористических актов во всем мире подчеркивает необходимость распространения военной медицины на гражданское население. Это было хорошо продемонстрировано во время взрыва на Бостонском марафоне в 2013 году, который стал первым современным событием с массовыми жертвами, отражающим ущерб, нанесенный СВУ на поле боя. 152 пациента обратились в отделение неотложной помощи в течение 24 часов после взрыва, и 66 из них имели травмы конечности.У 29 пациентов произошло опасное для жизни кровотечение из-за травмы конечности, а у 17 пациентов были ампутации после травмы. Это мероприятие продемонстрировало, насколько важно преобразовать достижения военной медицины в гражданскую медицину. 6,7
Гражданский опыт
Несмотря на рост террористических атак и других массовых жертв, травматические ампутации у гражданского населения по-прежнему чаще всего происходят из-за невзрывных механизмов.У взрослого населения наиболее частыми причинами травматических ампутаций являются тупые ранения. Почти половина из них связана с MVC, за ними следуют промышленные аварии с участием оборудования, аварии на мотоциклах и другие механизмы, такие как аварии на железных дорогах. 5,8 Большинство пациентов — мужчины в возрасте от 15 до 40 лет. От 60 до 80% ампутаций связаны с пальцами, а нижние конечности являются вторым по частоте местом ампутации. 1,5 Ампутации верхней конечности значительно чаще встречаются после проникающей травмы, скорее всего, потому, что травмы с высокой скоростью связаны с сопутствующими повреждениями сосудов.Ампутации нижних конечностей, как правило, происходят через костные стержни, а не через суставы, и наиболее распространенным местом является верхняя треть большеберцовой кости. 2,9 Было продемонстрировано, что необходимость в нескольких ампутациях конечностей является независимым фактором риска смерти; одно исследование продемонстрировало 23,2% смертность при множественных ампутациях по сравнению с общей смертностью от ампутаций 15%. 5
Рабочее место — обычная среда для травматических ампутаций, которые, следовательно, затрагивают более молодое мужское население.Ежегодно происходят тысячи профессиональных ампутаций, которые приводят к значительно более серьезным последствиям по сравнению с несчастными случаями, связанными с хобби. Ежегодная стоимость ампутаций, связанных с работой, оценивается в миллиарды долларов, вероятно, из-за более длительного пребывания в больнице, увеличения количества остановок в работе и отсроченного возобновления работы. 10-12 Самый высокий уровень ампутаций, связанных с работой, обычно происходит при производстве бумаги и изделий из дерева, обычно с участием лесорубов или плотников. 11,12 Другие ситуации, в которых ампутации происходят чаще, включают производителей продуктов питания, компании по трудоустройству и тяжелое производство. 10 Большинство ампутаций происходит во время использования механизмов, например ручных электроинструментов, или в результате защемления конечностей предметами или между ними. Одно исследование показало, что рука была травмирована в большинстве случаев, и что 63% травм, как правило, приходилось на левую сторону. Обычно это происходило на лучевой стороне кисти, когда был травмирован только один палец, в то время как средние пальцы были задействованы в основном при травме нескольких пальцев. 12
Подобные травмы, связанные с ампутацией пальца, наблюдаются при непрофессиональных травмах при работе с деревом, например, при травмах, связанных с пилой.Ежегодно в отделении неотложной помощи (ED) лечатся около 30 000 травм, полученных при помощи настольной пилы, и более половины этих травм происходит дома. 12 Травмы, связанные с хобби, чаще возникают у пожилых людей (> 40 лет) по сравнению с травмами, связанными с работой. Большинство этих травм происходит из-за прямого контакта с лезвием, что приводит к гильотинному перерыву сухожилий, нервов и сосудов. Они связаны с 10-15% частичностью ампутации пальцев и больших пальцев рук и могут иметь значительные долгосрочные осложнения, включая функциональный и сенсорный дефицит.
Несмотря на пересмотр стандартов безопасности для настольных пил в 2005 году, таких как новые требования к модульным ограждениям полотна и другим функциям для уменьшения отдачи, количество травм, связанных с пилой, по-прежнему остается стабильным. Интересно, что одно исследование показало, что образование мало влияет на риск травм. Например, 51% травмированных рабочих прошли курс обучения деревообработке, в то время как 5% прошли курс обучения работе с настольной пилой. Кроме того, из тех, кто получил травмы от машин, 68% рабочих были в защитном снаряжении по сравнению с 31% любителей.Это свидетельствует о важности бдительности в дополнение к использованию защитных средств и механизмов безопасности при использовании деревообрабатывающих инструментов. 13
Травматические ампутации также часто встречаются у детей. Возникновение травматических ампутаций в этой популяции имеет бимодальное распределение. Травмы часто возникают у самых молодых (5 лет и младше) и у самых старших (15-17 лет). Самцы вовлекаются в три раза чаще, чем самки. 14 Механизмы травматических ампутаций аналогичны механизмам для взрослых и включают MVC, механизмы, огнестрельное оружие и другие методы, такие как внедорожники и промежуточные механизмы.Чаще всего ампутируют пальцы рук и ног.
Самый распространенный механизм детской ампутации — это перехват между травмами, например повреждениями дверей. Ежегодно происходит около 140 000 травм, связанных с дверью, и они, как правило, возникают у детей в возрасте 5 лет и младше, в среднем одна травма каждые четыре минуты. Общая частота ампутации этих травм составляет 6,1%. 15 Машины — вторая по частоте причина (15.6%) и встречается у детей любого возраста. Электрические газонокосилки вызывают большинство травм, связанных с оборудованием, и включают ампутации нижних конечностей, особенно у детей младшего возраста. У детей младше 5 лет вероятность перенесения тяжелой ампутации нижних конечностей в шесть раз выше, чем у детей старше 6 лет. Скорее всего, это связано с меньшей массой скелета и незрелостью скелета. 14 Настольные пилы также представляют опасность для педиатрической популяции. Одно исследование показало, что травмы в педиатрической популяции происходили на школьных курсах столярных изделий.Неправильное оборудование было названо причиной в 38% случаев. 13
MVC составляют 8% всех ампутаций у детей и являются основной причиной всех ампутаций у взрослых. Большинство из них возникает у пациентов возраста вождения и связано со значительными ампутациями. Одно исследование продемонстрировало, что MVC были причиной большинства ампутаций верхних конечностей, часто приводящих к ампутации на уровне плеча / плеча (61%), затем предплечья / локтя (31%) и кисти / запястья (13%). .8%). Большинство ампутаций нижних конечностей происходило проксимальнее пальцев стопы и часто было связано с сопутствующими открытыми переломами, повреждениями сосудов и синдромом компартмента. 14 С огнестрельным оружием связано 6,1% ампутаций. Непреднамеренные ампутации огнестрельного оружия чаще всего затрагивали пальцы ног, в то время как умышленные ранения из огнестрельного оружия приводили к ампутации выше колена, ниже колена и пальцев. Внедорожники составляют 6,1% случаев ампутации и встречаются во всех возрастных группах.
Пожилые люди — еще одна недооцененная, но все же значительная группа риска для травматических ампутаций.Они подвергаются повышенному риску из-за возрастных изменений зрения и координации, а также уменьшения серого вещества в префронтальной и теменной коре, которое в первую очередь отвечает за моторный контроль. 16 Одно исследование показало, что 42% травматических ампутаций произошли у пациентов в возрасте 65 лет и старше, и примерно 12% посещений отделения неотложной помощи пожилыми людьми в 2001 году были вызваны травматическими ампутациями. 1 Наиболее часто ампутированной частью тела был палец (95%), а наиболее распространенным механизмом были электрические пилы (45%), за которыми следовали другие потребительские товары (например, кухонные комбайны), защелкивающиеся механизмы (например, двери ), газонокосилки и другие машины.Большинство пожилых пациентов проходят курс лечения и выписываются из отделения неотложной помощи, поскольку у пожилых людей реплантация проводится редко. Исследования показали более высокую частоту неудачных реплантаций у людей старше 50 лет. 16 В таблице 1 перечислены наиболее распространенные механизмы травм в зависимости от возрастной группы.
|
|
|
Патофизиология
Понимание механизма травмы важно при оценке и лечении травматических ампутаций.Тип механизма определяет степень повреждения скелета, мягких тканей, сосудов и нервов, а также возможность реплантации. Гильотинные ампутации обычно происходят в результате использования оборудования, такого как пилы, когда часть тела резко отделяется от тела. Эти ампутации имеют четко очерченные края со структурными повреждениями на том же уровне. Поэтому это самый простой вид ампутации для реплантации.
Отрывная ампутация происходит, когда происходит принудительное растяжение и разрыв ткани, приводящее к отслаивающимся травмам.Кожу и мягкие ткани можно снять, а нервы и сосуды могут быть разрушены на уровнях, отличных от исходного места разделения. Это снижает вероятность успеха спасения конечностей. Распространенным примером является отрыв кольца, который возникает, когда кольцо пациента зацепляется за объект во время быстрого движения, такого как падение или прыжок. Резкий рывок может привести к отрыву пальца от кольца, что иногда приводит к ампутации. Раздавливание, например, при MVC, также связано с более обширным повреждением мягких тканей, которое может быть локализовано или распространяться от краев раны, в зависимости от силы травмы.Эти травмы часто требуют хирургической обработки раны на здоровых тканях, а также с меньшей вероятностью будут успешно восстановлены. 17
Самый катастрофический механизм травматических ампутаций — это взрывные устройства, в результате которых возникают сложные травмы с глобальным структурным повреждением. ( См. Рис. 1. ) Механизм взрыва состоит из двух основных этапов. Газы быстро образуются под высоким давлением, что приводит к быстрому возникновению детонации с первоначального места взрыва. Первоначальная ударная волна поражает в первую очередь кость и вызывает переломы костей.Последующий порыв ветра заставляет продукты детонации и близлежащие обломки контактировать с конечностью, вызывая разрушение мягких тканей и дополнительную нагрузку на уже поврежденную кость, что приводит к отрыву конечности и / или ампутации. Это двухволновое явление приводит к травмам, которые поражают все ткани и приводят к обширной потере мягких тканей, а также к повреждению нервов и сосудов, которое часто бывает на нескольких уровнях проксимальнее повреждения кости. 3,18
Воздействие взрывных травм на конечности можно разделить на три отдельные зоны.Зона 1 включает область, ближайшую к месту травмы, где наблюдается обширное разрушение кожи, сухожилий, мышц и сосудисто-нервных структур. Травмы мягких тканей сильно загрязнены, что затрудняет их восстановление. Зона 2 включает очаги повреждения, чаще всего локализованные в основных сосудисто-нервных пучках. Разорванные кровеносные сосуды и эндо- и эпиневральные кровотечения вызывают спазм сосудов, нарушение кровотока и отек нервов. Зона 3 относится к поврежденной области, наиболее удаленной от места повреждения.Эта область включает оторванные мелкие артериолы от магистральных сосудов, нарушение венозного возврата и демиелинизацию периферических нервов. 18 Эти зоны повреждения подчеркивают катастрофические и широко распространенные последствия взрывов конечностей, которые делают реплантацию практически невозможной.
Рисунок 1. Взрывная травма верхней конечности
Различные механизмы ампутации могут привести к частичной или полной ампутации. При полной ампутации часть тела полностью отделяется от тела.Пересеченная сосудистая сеть имеет тенденцию втягиваться в культи и вызывать спазм сосудов, что приводит к уменьшению кровотечения. Частичная ампутация происходит, когда дистальная часть тела все еще каким-то образом связана, будь то кость, сосуды, мягкие ткани или даже небольшой кожный мостик. Если сосуды разорваны только частично, они не могут втягиваться и, следовательно, связаны с продолжающимся кровотечением и повышенным риском опасного для жизни обескровливания. 19
Консультации на догоспитальном этапе
Первоначальная оценка и лечение пациентов с травматической ампутацией остаются такими же, как и для любого другого пациента с травмой, и должны следовать стандартным принципам Advanced Trauma Life Support (ATLS).Однако важно отметить, что контроль кровоизлияния при травматической ампутации напрямую коррелирует с улучшением выживаемости. В результате мнемонический ABC (дыхательные пути, дыхание, кровообращение) был изменен в военном населении на CAB, чтобы гарантировать, что опасное для жизни кровотечение было остановлено как можно скорее. 3,20
Кровотечение следует контролировать прямым давлением или с помощью имеющихся в продаже жгутов. Жгуты традиционно использовались для остановки кровотечения конечностей после ампутации.Однако историческое использование было связано с опасными для жизни осложнениями, поэтому его часто осуждали и использовали только в крайнем случае. Это мнение постепенно меняется с увеличением использования жгутов в недавних войнах, и их эффективность хорошо документирована в современной военной литературе. В нескольких исследованиях было показано, что специально разработанные жгуты имеют превосходные гемостатические результаты и снижают смертность от обескровливания раны конечности с минимальной частотой осложнений. 6 Однако эффективность жгутов зависит от правильного и раннего использования.Одно исследование, оценивающее использование жгута в ситуациях, когда пациент истекал кровью, потерял жизненно важные признаки или находился в состоянии шока, обнаружило, что жгут обычно накладывали слишком поздно и было связано с 90% -ным уровнем смертности. С другой стороны, раннее использование жгута было связано с 90% выживаемостью. Неправильно используемые жгуты, например, неправильно расположенные дистальнее раны, перевернутые или неправильно наложенные, связаны с повышенной заболеваемостью и смертностью. 20
Самодельные жгуты также не подходят, и их следует избегать.Соответствующий жгут должен быть достаточно широким, чтобы сдавливать как артериальную, так и венозную сосудистую сеть, не вызывая некроза кожи под давлением или вызывая нейропраксию. Это делает неэффективными импровизированные жгуты, такие как резиновые трубки. Жгуты также должны быть плотно обернуты вокруг конечности проксимальнее раны и должны иметь прикрепленное устройство, такое как брашпиль, для создания адекватного окружного давления. Самодельные жгуты не обладают необходимыми характеристиками для успешного использования жгутов, поэтому они редко бывают эффективными и зачастую скорее вредны, чем полезны.
Осложнения при неправильном наложении жгута включают некроз под давлением, нейропраксию и парадоксальное кровотечение. Паралич нерва на уровне жгута обычно проходит в течение трех дней. Продолжительность наложения жгута не связана с параличом нерва. Парадоксальное кровотечение — серьезное осложнение, которое часто наблюдается при наложении венозных жгутов, которые не обеспечивают адекватный контроль артерий. Хотя эти жгуты могут создать начальный адекватный контроль кровотечения, продолжающийся дистальный артериальный кровоток при отсутствии венозного возврата приводит к дистальному венозному нагрубанию, скоплению крови и отеку.Увеличивается обхват конечностей, что может вызвать синдром компартмента, а также расширяется образование гематом. Это приведет к потере контроля над кровотечением и последующему гиповолемическому шоку. Это происходит быстро и хуже, чем если бы не использовался жгут. 6,20
Взрыв на Бостонском марафоне выявил недостатки в применении достижений военной медицины в гражданской медицине, особенно в отношении травматических ампутаций и использования жгутов.После взрыва были наложены 27 жгутов: 16 из 17 травматических ампутаций, 5 из 12 нижних конечностей с серьезными повреждениями сосудов и шесть с повреждениями мягких тканей. Все использованные приспособления представляли собой импровизированные жгуты, в том числе наложенные на догоспитальные медицинские работники. Отсутствие постоянного оптимального использования жгутов на догоспитальном этапе привело к созданию рабочей группы под названием Объединенный комитет по разработке национальной политики по повышению выживаемости в результате преднамеренных массовых травм и активных стрелковых мероприятий (также известных как Хартфордский консенсус) для улучшения догоспитальных мероприятий. лечение массовых раненых и подчеркнуть важность оперативной остановки кровотечения на догоспитальном этапе. 6,21
Опрос, проведенный Hartford Consensus в 2015 году, показал, что большая часть населения (94%) с большой или некоторой вероятностью попытается остановить кровотечение, если сможет оказать первую помощь. Большинство также были заинтересованы в том, чтобы в общественных местах были доступны наборы для контроля кровотечения, и были заинтересованы в прохождении курса по контролю кровотечения и другим методам оказания первой помощи. Следовательно, Хартфордский консенсус вместе с Министерством внутренней безопасности (через Совет национальной безопасности) и Национальной ассоциацией техников скорой медицинской помощи (через курс по контролю за кровотечением [B-Con]) разработали кампанию «Остановить кровотечение». по всей территории Соединенных Штатов. 21,22 Эта кампания направлена на обучение немедицинских поставщиков медицинских услуг, включая сотрудников правоохранительных органов и случайных прохожих, тому, как контролировать внешнее кровотечение до прибытия на место происшествия профессиональных специалистов по оказанию первой помощи. 21
После того, как кровотечение остановлено и состояние пациента максимально стабилизировано, его следует быстро доставить в травматологический центр. В случае полной ампутации ампутированную часть тела следует по возможности восстановить. Чтобы защитить часть тела, следует удалить крупный мусор и обернуть часть чистой влажной тканью или стерильной марлей, пропитанной физиологическим раствором.Затем часть тела следует поместить в водонепроницаемый контейнер, например пластиковый пакет, и хранить в контейнере, заполненном льдом, например в холодильнике. Целью этого является поддержание времени холодовой ишемии и повышение успешности реплантации. Однако важно, чтобы ампутированная часть не вступала в прямой контакт со льдом или водой, и чтобы она не была случайно заморожена. Сухой лед никогда не следует использовать в качестве охлаждающего агента, поскольку он может ускорить формирование кристаллов и дальнейшее повреждение тканей.
Если части тела частично ампутированы, следует удалить весь мусор и выровнять концы, насколько это возможно.Затем части следует защитить и обернуть вместе марлей и / или шиной, чтобы предотвратить дальнейшие травмы проксимального и дистального концов. Этих пациентов следует направлять в травматологические центры первого уровня. 4,17,23
Управление больницей
Когда пациент прибывает в больницу, важно помнить, что принципы оценки этих пациентов остаются такими же, как и у любого другого пациента с травмой. Необходимо провести тщательную первичную и вторичную оценку, чтобы исключить другие, более опасные для жизни сопутствующие травмы.Пациенты с ампутацией нижних конечностей с большей вероятностью получат тяжелые травмы с более высокими показателями тяжести травм и уровнем смертности 18%. 4 Это вероятно потому, что сила, необходимая для ампутации нижней конечности, намного выше, чем для ампутации верхней конечности. Следовательно, у пациентов с ампутацией нижних конечностей требуется более высокое подозрение на сопутствующую травму. Они больше похожи на гипотонию и оценку комы по Глазго (GCS) менее 8 при сопутствующих внутричерепных, внутрибрюшных и внутритазовых травмах. 5
Жгуты следует накладывать на тех, кто испытывает опасное для жизни кровотечение. Избегайте превышения систолического артериального давления пациента на 30-40 мм рт. Ст. Также важно отметить время наложения жгутов на догоспитальном или больничном этапе, чтобы можно было правильно отметить время ишемии. Сосуды не следует связывать или зажимать в попытке остановить кровотечение, потому что это уменьшает количество жизнеспособных сосудов, что затрудняет успешную реконструкцию и потенциальную реплантацию.
При крупных травматических ампутациях с повреждениями проксимальнее пальцев рук и ног пациента следует как можно скорее доставить в операционную. Обычно это происходит после того, как пациент полностью обследован и все другие потенциальные причины опасных для жизни травм определены и / или должным образом вылечены. Хирургическое лечение состоит из остановки кровотечения и хирургической обработки раны, чтобы удалить весь некротический и инородный материал остаточной конечности. 3 Жизнеспособные сосудистые и нервные структуры должны быть идентифицированы и по возможности сохранены.Рана не может быть закрыта в первую очередь из-за обычного обширного заражения и часто требует многократной хирургической обработки раны. 2 В случае реплантации ампутированная конечность обрабатывается таким же образом, как хирургическая обработка раны и идентификация оставшихся жизненно важных сосудистых и нервных структур.
Также необходимо принять решение относительно того, выполнять ли ампутацию первичного завершения или возможную реплантацию. Первичная или ранняя ампутация относится к конечностям, которые ампутированы в качестве основного метода лечения (менее 12 часов с момента поступления).Исторически решение о проведении первичной ампутации зависело от различных систем оценки, которые использовались для классификации травм конечностей. Наиболее известными системами оценки являются Шкала тяжести травмированных конечностей (MESS), которая используется для классификации поврежденных конечностей, и Классификация Густило-Андерсона, которая используется для классификации открытых переломов. 2 Как правило, оценка MESS более 7 была связана с частотой ампутации до 41%. 5 Однако эти системы оценки были разработаны более 15 лет назад.С тех пор значительные достижения в медицине, такие как реанимационные техники, хирургические методы, включающие методы реконструкции, и доступные устройства, сделали эти системы оценки почти устаревшими. Несколько недавних исследований показали, что эти системы оценки обладают относительно низкой чувствительностью и специфичностью и не позволяют прогнозировать краткосрочные или долгосрочные функциональные результаты. Следовательно, клиническая полезность этих оценок не была продемонстрирована и не должна использоваться в качестве единственного фактора, определяющего ампутацию конечности. 2,3,24
Текущие рекомендации Восточной ассоциации хирургии травм (EAST) рекомендуют первичную ампутацию в определенных сценариях, включая сложные комбинированные артериальные и скелетные травмы в условиях проникающего ранения, перерезок большеберцового или седалищного нерва, длительной ишемии, массивных повреждений мягких тканей, серьезного заражения. , открытые оскольчатые переломы большеберцовой и малоберцовой кости (Gustilo III) или опасные для жизни сочетанные травмы. 24 Однако многие исследования показали, что искалеченные конечности имеют непредсказуемый прогноз, и решение об ампутации или спасении следует тщательно оценивать. 2 Решение не нужно принимать при начальной операции. Хотя большинство ампутаций являются первичными, есть подгруппа пациентов, которым выполняются вторичные или поздние ампутации. Это относится к отсроченным ампутациям (более 12 часов после госпитализации).
Решение о реплантации ампутированной части тела требует сотрудничества между различными хирургическими специалистами, включая травматологическую, ортопедическую, сосудистую и пластическую хирургию. Это зависит от нескольких факторов, включая механизм и степень травмы, общее состояние пациента и статус больницы / хирурга.Реконструкция микрососудов конечностей технически сложна, требует много времени и сопровождается значительными сопутствующими осложнениями, такими как инфекция, несращение костей и остеомиелит. Неудачные попытки спасения конечностей связаны с длительной госпитализацией, множественными хирургическими процедурами, болью и психологическими травмами. Даже если спасение конечностей прошло успешно, эти процедуры все равно связаны с такими осложнениями, как боль, инфекция и необходимость в дальнейших процедурах. Они не гарантируют функциональность, безболезненность конечностей или нормальную жизнь. 2,25
Успех реплантации зависит от механизма и типа травматической ампутации. Как упоминалось ранее, гильотинные ампутации с большей вероятностью, чем ампутации раздавливания или отторжения, будут пересажены из-за различий в уровнях повреждения тканей. Сильно загрязненные раны склонны к серьезным осложнениям, связанным с инфекцией и ишемией, и с меньшей вероятностью будут успешно реплантированы. Время ишемии должно быть минимизировано до менее шести часов, чтобы максимально сохранить конечность.Восстановление кровотока всегда имеет приоритет над лечением травм скелета. Основываясь на этих факторах, в одном исследовании было предложено, чтобы критерии реплантации включали: 1) продолжительность холодовой ишемии менее шести часов; 2) отсутствие глубокого загрязнения; 3) полная сегментарная потеря кости и мягких тканей с композитным дефектом менее 15-20 см. 24,26
Реплантация требует длительного времени операции, поэтому гемодинамический статус пациента и сопутствующие травмы могут быть противопоказанием к реплантации.Реплантация обычно требует нескольких хирургических вмешательств и длительных периодов восстановления, поэтому для нее требуются мотивированные пациенты, которые готовы пройти агрессивную реабилитацию и способны выдержать ее. 26 Функциональное состояние пациента до травмы также может играть роль в процессе принятия решений. Успешная реплантация также зависит от доступных ресурсов больницы, включая доступных ортопедов и пластических хирургов. Факторы, которые следует учитывать при реплантации, перечислены в таблице 2.
Время ишемии | Время холодовой ишемии <6 часов |
Уровень / тип / степень повреждения тканей | Отсутствие глубокого загрязнения Полная сегментарная потеря ткани <15-20 см |
Будущая функциональность | Верхняя конечность> ампутации нижней конечности |
Доступные программы восстановления | Имеющиеся программы неотложной реабилитации |
Доступные навыки / опыт хирурга | Пластическая, ортопедическая, сосудистая хирургия |
Поведение пациента | Мотивация, высокий уровень самоэффективности |
Прочие социальные факторы | Отличная сеть социальной поддержки |
Общее состояние здоровья пациента | Отсутствие сопутствующих заболеваний, более молодой возраст, отказ от табака |
В случаях, когда реплантация невозможна, цели завершения операции по ампутации включают создание здоровой оболочки мягких тканей с адекватной прокладкой и прочностью, чтобы выдерживать передачу нагрузки на лунку и длительный износ протеза. 27 Когда это невозможно, атипичные лоскуты и перенос свободной ткани могут выполняться с задержкой, чтобы обеспечить надежные решения. Доступность переносов свободных тканей значительно увеличила возможность успешной реконструкции конечностей. Тем не менее, свободные лоскуты, помещенные в несущие зоны, могут иметь осложнения, такие как изменение протезной подгонки и функциональные результаты из-за нечувствительных подушечек ткани. Слишком большой объем лоскутов из мягких тканей также может повлиять на износ протеза и комфорт. 28 Осложнения травматических ампутаций возникают примерно в четверти всех ампутаций. Обычно это происходит из-за замедленного заживления ран, задержанных инородных тел и инфекции. Это чаще наблюдается при ампутации нижних конечностей, чем при ампутации верхних конечностей. 5
Ампутации нижних конечностей
Травмы нижних конечностей являются одной из основных причин госпитализации пациентов в возрасте от 18 до 54 лет, что составляет около 250 000 госпитализаций в год.В дополнение к производственным травмам, пережитые военными, как правило, происходят среди более молодого населения, что приводит к хроническим долгосрочным последствиям. 5,29 Ампутации нижней конечности — вторая по частоте ампутация после ампутации пальцев. При ампутации ниже колена чаще требуется отсроченное хирургическое вмешательство. Вероятно, это связано с высокой частотой сопутствующих травм, которые необходимо лечить и стабилизировать до вмешательства на пораженную конечность. 5
Существуют сложные протоколы реконструкции тяжелых травм нижних конечностей, таких как частичные ампутации и / или искалеченные конечности.Однако решение о проведении реконструкции по сравнению с первичной ампутацией является сложным и спорным. Реконструкция связана с вторичными ампутациями, несращением и отказом лоскута, в то время как ампутации могут потребовать нескольких вторичных ревизий. Ревизионные процедуры как при ампутации, так и при реконструкциях включают санацию раны, временное размещение шариков антибиотика, слияние, покрытие мягкими тканями и перенос тканей свободного сосудистого лоскута. 30 Оба варианта связаны со многими другими осложнениями, включая инфекцию, остеомиелит и длительную госпитализацию, в дополнение к длительной нетрудоспособности, хронической боли и психосоциальным последствиям.Даже при успешном восстановлении конечностей многие пациенты по прошествии двух лет не могут амбулаторно из-за постоянной боли и инвалидности. Существует множество исследований, сравнивающих первичную ампутацию и реконструкцию поврежденных нижних конечностей, но данные по-прежнему противоречивы. Многие доступные исследования не продемонстрировали последовательного преимущества реконструкции или ампутации в отношении клинических исходов. 25,28,29,31
Проект оценки нижних конечностей (LEAP) был многоцентровым проспективным продольным исследованием, опубликованным в 2002 г., оценивающим функциональные исходы тяжелых травм нижних конечностей.Это было одно из крупнейших исследований, проведенных в восьми травматологических центрах США уровня I в период с 1994 по 1997 год. Результаты представлены в таблице 3. Ампутации чаще встречались у пациентов с более тяжелыми травмами и более частыми повреждениями / потерей костей и мягких тканей. Другие факторы включали начальный дефицит пульса и отсутствие ощущения подошвы. Однако группы реконструкции и ампутации были схожи в том, что они не полностью выздоровели после двухлетнего наблюдения. Группа реконструкции была связана с большим количеством осложнений, повторных госпитализаций и необходимостью дальнейшего хирургического вмешательства.Однако не было значительных различий в баллах по профилю воздействия болезни (SIP). После внесения поправок на тяжесть травмы и характеристики пациентов, исследование пришло к выводу, что пациенты, перенесшие реконструкцию, имели результаты за два года, сопоставимые с результатами ампутации. 31
Таблица 3. Исследование LEAP: клиническое и функциональное состояние через 24 месяца после травмы
Ампутация | Реконструкция | P Значение | |
Данные предоставлены: Bosse M, et al.Анализ результатов реконструкции или ампутации угрожающих травм ног. N Engl J Med 2002; 347: 1924-1931. | |||
Перелом не зажил | НЕТ | 10,9% | НЕТ |
Мягкие ткани не зажили | 9,1% | 3.9% | 0,10 |
Дополнительная операция | 5,0% | 19,1% | <0,001 |
≥ 1 повторная госпитализация | |||
Любое осложнение | 33,9% | 47.6% | 0,002 |
Остеомиелит | 3,1% | 9,4% | 0,02 |
Другая инфекция | 15,4% | 13,9% | 0,69 |
Вне профсоюзов | НЕТ | 20.9% | НЕТ |
Профиль воздействия болезни (> 10 = тяжелая инвалидность) | 12,6 ± 11,8 | 11,8 ± 11,6 | 0,53 |
Вернуться к работе | 53% | 49,4% | 0,48 |
Хотя это исследование не продемонстрировало различий в долгосрочных функциональных результатах между реконструкцией и ампутацией, другие исследования показали лучшие долгосрочные результаты при конкретных травмах нижних конечностей.Sanders et al. Оценили процедуры восстановления открытой лодыжки и таранной кости степени IIIB нижней конечности и обнаружили 100% -ную скорость сращения и показатели успешности мышечного лоскута. Однако спасенные конечности были связаны как минимум с тремя госпитализациями, средней продолжительностью пребывания 62 дня и в среднем с восемью операциями. Они также были связаны со значительными функциональными и психосоциальными нарушениями. Таким образом, исследователи пришли к выводу, что пациентам с открытыми травмами тибиоталара IIIB степени скорее всего будет полезна ранняя ампутация. 30
В последующем исследовании LEAP была проанализирована подгруппа пациентов с искалеченной стопой и тяжелыми травмами лодыжки. Оно было похоже на исходное исследование LEAP в том, что не было статистически значимых различий между группами в отношении боли через два года, скорости ходьбы или возможности вернуться к работе. Тем не менее, пациенты-спасатели, которым потребовались свободные лоскуты и / или артродез голеностопного сустава, имели значительно худшие результаты по сравнению с первичной стандартной ампутацией ниже колена в отношении этих факторов.Пациенты-спасатели имели большую инвалидность и большее количество госпитализаций. Это исследование также показало, что ранняя ампутация ниже колена может обеспечить лучшие долгосрочные функциональные результаты, чем спасение конечностей при тяжелых травмах дистального отдела большеберцовой кости и задней части стопы. 28
И наоборот, другие исследования продемонстрировали лучшее качество жизни и более низкие общие затраты на здравоохранение у тех, кто подвергается спасению вместо первичной ампутации. В одном исследовании был проведен анализ затрат участников исследования LEAP, и было определено, что общая стоимость жизни реконструированных пациентов составила 163 282 доллара по сравнению с пожизненными затратами в размере 509 275 долларов для ампутированных пациентов.Повышенная стоимость ампутаций не зависела от текущих потребностей в протезировании и оставшихся лет жизни. Они пришли к выводу, что восстановление менее затратно и связано с более высокой функциональностью и поэтому должно выполняться агрессивно, если ампутация не является абсолютно необходимой. 25
Учитывая обилие противоречивых исследований, показатели спасения конечностей сильно различаются. Одно исследование отметило процент спасения 93% у пациентов с оценкой MESS более 7, в то время как другое исследование показало показатель спасения 9% у пациентов с аналогичными травмами. 2
Однако, независимо от ампутации или реконструкции, ранняя подвижность важна после любых оперативных вмешательств. Это связано с улучшением и сокращением времени до функциональной подвижности, в то время как отсроченная реабилитация приводит к увеличению времени до первоначального передвижения. Однако даже при ранней нагрузке на вес и агрессивной реабилитации исследования продемонстрировали потерю минеральной плотности костной ткани у 40% людей с ампутированными конечностями, связанных с боевыми действиями, и с очень низкой плотностью костей у 15% пациентов.Потеря минеральной плотности кости является результатом нескольких факторов, таких как более проксимальные уровни ампутации, двусторонние ампутации и отсроченная реабилитация. 27
Ампутации верхних конечностей
Травмы — наиболее частая причина ампутаций верхних конечностей. На ампутации верхних конечностей приходится примерно 30% всех ампутаций травматических конечностей и, как правило, они происходят у молодого, преимущественно мужского населения. Основные ампутации, которые происходят через лучезапястный сустав или проксимально от него, обычно возникают в результате тупых раздавливаний, таких как MVC, или проникающих ран, таких как огнестрельные ранения.Незначительные ампутации пальцев, как правило, происходят от машин (41%) и ручных инструментов с электроприводом (17%), за которыми следуют застрявшие между механизмами и колющие предметы. Функциональность верхних конечностей важна в повседневной деятельности (ADL). Следовательно, ампутации верхних конечностей имеют разрушительные физические и психосоциальные последствия. Некоторые исследования продемонстрировали самые высокие показатели инвалидности при ампутации верхних конечностей. 5,23,32-34
При серьезных травмах верхних конечностей в три раза чаще требуется хирургическая оценка и реконструкция, чем при ампутации нижних конечностей.Однако решение о реплантации по сравнению с первичной ампутацией верхней конечности аналогично решению при травмах нижней конечности. Первичные ампутации более вероятны в случаях авульсионных ампутаций, тяжелого заражения и многоуровневой травмы. Травмы верхних конечностей, вызванные проникающими механизмами, чаще лечатся попыткой реплантации. 33
Одно исследование продемонстрировало частоту реплантации верхней конечности 32,3% и обнаружило, что пациенты, у которых была ампутация более дистального уровня (т.е., запястье, предплечье) значительно чаще подвергались реплантации. Пациенты, перенесшие реплантацию, значительно увеличили продолжительность пребывания в больнице, имели больше послеоперационных осложнений и больше повторных ревизий по сравнению с первичными ампутациями. Осложнения ревизий и ампутаций верхних конечностей были аналогичны реконструкциям нижних конечностей, включая разрушение раны и инфекции. Всем пациентам потребовалась как минимум одна вторичная хирургическая ревизия, включая ревизионные проксимальные ампутации, дальнейшую обработку раны и пересадку кожи на части.Общий показатель успешности реплантации в этом исследовании составил 70%. 32
Если принято решение о первичной ампутации, уровень ампутации имеет решающее значение. Верхняя конечность требует большого диапазона движений, чтобы правильно расположить руку для ADL. Уровень ампутации может определять диапазон проносупинации предплечья, движение плеча или локтя, а также доступные функциональные варианты протезирования. Поэтому длина культи ампутации должна быть максимально увеличена.Покрытие мягкими тканями для сохранения длины верхней конечности может быть сложной задачей и может потребовать переноса свободной ткани или лоскута. Показаниями к переносу свободной ткани являются сохранение функции плеча и локтя, сохранение функции защемления в руке и сохранение длины скелета не менее 7 см. Исследования продемонстрировали улучшение функции в результате сохранения основных суставов и лучшего протезирования. 34
Тактика ведения небольших ампутаций верхних конечностей значительно отличается от лечения крупных ампутаций.Рекомендуемое максимальное время теплой ишемии для пальцев составляет 12 часов, а время холодной ишемии — менее 24 часов, что вдвое превышает время реплантации проксимальных конечностей. Решение о пересадке также определяется функциональностью цифры. В настоящее время пять основных показаний для реплантации пальца включают: любую ампутацию у ребенка, ампутации большого пальца, ампутации нескольких пальцев, ампутации средней части ладони и вставку одного пальца дистальнее прикрепления поверхностного сгибателя пальцев. 23 Другие травматические ампутации одним пальцем не имеют долгосрочных функциональных последствий и поэтому редко подвергаются повторной трансплантации.
Большой палец является наиболее важным придатком и обеспечивает 40% всех функций руки. Травматическая ампутация большого пальца приводит к значительным функциональным дефектам, поэтому по возможности следует пересадить его. Реплантация большого пальца в настоящее время связана с отличным успехом в 80-90%. Несмотря на это, показатели цифровой реплантации невысоки и составляют от 7 до 27%. Одно исследование, посвященное реплантации большого пальца, показало, что больницы, в которых ежегодно проходят лечение более 20 пациентов с ампутациями большого пальца, имеют самый высокий уровень реплантации (22.9%) и успешности (87,5%). В учебных больницах больше шансов попытаться реплантации большого пальца по сравнению с больницами без обучения (77,6%), хотя показатели успеха были аналогичными. Разница в попытках реплантации варьировалась в зависимости от механизма травмы и степени тяжести травмы. Увеличение возраста и сопутствующие заболевания не были связаны со снижением показателей успешности, а курение в анамнезе было единственным фактором, значительно снижающим показатели успешности реплантации. 7
Ранние осложнения являются обычными и включают артериальную или венозную недостаточность почти в 80% в течение первых двух послеоперационных дней, которая снижается до 10% через три дня.Артериальная недостаточность проявляется бледным цветом, потерей тургора, медленным наполнением капилляров, низкой температурой и отсутствием пульса. Обычно это происходит из-за агрегации тромбоцитов и требует немедленной ревизии анастомоза. Венозная недостаточность проявляется пурпурным оттенком, набухшими сосудами, быстрым наполнением капилляров, низкой температурой и неповрежденным пульсом. Обычно это происходит из-за образования сгустков фибрина и лечится медицинскими пиявками и ревизией венозного анастомоза. Поздние осложнения включают непереносимость холода, спайки сухожилий, требующие операции тенолиза или пересадки сухожилий, невриномы и изменение чувствительности. 23
Реплантация приводит к значительному повышению качества жизни, особенно в отношении функциональных и психологических результатов. Долгосрочные исследования по оценке реплантации верхней конечности показали, что пациенты восстановили 34% силы захвата по сравнению с их контралатеральной стороной, и у всех пациентов восстановилось ощущение защиты. 3 Функциональные результаты были лучше, когда травма была на уровне предплечья, что позволяет предположить, что расстояние реиннервации напрямую связано с функциональными результатами.Следовательно, реплантация верхней конечности обычно предпринимается, если только состояние пациента не указывает на противопоказания. 4,5,26,35 Однако для этого требуется наличие хирургов, например хирургов кисти, которые специализируются на реконструкции верхних конечностей.
Последствия травматической ампутации
Значительные улучшения в области медицины как для гражданского, так и для военного населения привели к повышению выживаемости и увеличению числа выживших, живущих с травматическими ампутациями. 3 Впоследствии стало расти количество исследований, оценивающих долгосрочные эффекты травматических ампутаций, в первую очередь, в отношении функциональных, социальных и психологических последствий.
Функциональные исходы часто определяются в зависимости от уровня травмы и количества ампутированных конечностей. Ампутации верхней конечности связаны со значительным снижением качества жизни по сравнению с ампутациями нижней конечности из-за значительных функциональных дефектов.Изолированные транстибиальные ампутации (ниже колена) обычно связаны с «нормальной жизнью», в то время как односторонние транс-бедренные ампутации (выше колена) имеют сравнительно пониженную функцию. Функциональность дополнительно снижается при двусторонней ампутации выше колена, хотя продолжительность жизни сопоставима с односторонней ампутацией ниже колена. От протезирования часто отказываются в среднем через семь лет использования. Наиболее частая причина — остаточные конечности, слишком короткие для протезирования (33%).Другие причины включают боль (25%) или слишком тяжелое протезирование (17%) или слишком много хлопот (17%). 3 Несмотря на достижения в области протезирования, проблемы, связанные с гнездами, часто ограничивают функцию. Некоторые проблемы включают плохо подогнанные гнезда, приводящие к проблемам с несущим давлением, потоотделение и обструкцию венозного оттока в слишком плотно прилегающих гнездах. 36
Значительный процент пациентов будет страдать от хронической боли с частотой от 50 до 95%. 37,38 Одно исследование показало, что только 9% пациентов с односторонней ампутацией конечности не болели через четыре недели после первоначальной травмы.Причины хронической боли включают фантомную боль в конечностях, остаточную боль в конечностях, боль в противоположных конечностях и боль в спине. Фантомная боль в конечности описывается как боль в конечности, которая больше не присутствует, и может возникать с частотой до 85%. 38 Нет статистически значимых различий в распространенности фантомной боли в зависимости от этиологии, возраста пациента или уровня ампутации, хотя повышенная сопутствующая патология, депрессивное настроение и более молодой возраст связаны с интенсивностью, с которой фантомная боль беспокоит пациентов. .Распространенность также существенно не менялась в зависимости от времени, прошедшего после ампутации; 74% людей с ампутированными конечностями, которым исполнилось более 10 лет после ампутации, сообщили о фантомной боли. Существуют также противоречивые данные о том, усиливается ли фантомная боль в конечностях при ампутации нижней или верхней конечностей.
Примерно 55% людей с фантомной болью также страдают остаточной болью в конечностях или культе. Остаточная боль в конечностях колеблется от 10-13% через два года после ампутации до 55-76% у лиц, давно перенесших ампутацию. 38 Четверть этих пациентов описали остаточную боль в конечностях как «крайне беспокоящую».Возраст, этиология, уровень ампутации, наличие боли перед ампутацией, протезирование и сопутствующие заболевания были важными предикторами остаточной боли в конечностях. Степень остаточной боли в конечностях также зависела от сенсибилизированных невром (49%), соматической боли (41%) и сложного регионального болевого синдрома (20%).
Невромы — это доброкачественные, но аномальные разрастания нервной ткани, которые возникают на концах поврежденных нервных волокон и могут быть очень болезненными. Они обычно связаны с ампутациями, вызванными военными взрывами. 3,37 К другим причинам невропатической боли относятся смещенные костные фрагменты, гетеротопическая оссификация (ГО) и рубцовая ткань, которая может обволакивать и сжимать нервы. Сильная нервная боль, ограничивающая функциональную подвижность, может привести к отсроченной ампутации. Одно исследование показало, что поздние ампутации (> 12 недель после травмы) произошли в 15,2% случаев травматических ампутаций нижних конечностей в результате невыносимой невропатической боли. 3
HO — это аномальное образование зрелой пластинчатой кости в мягких тканях, возникающее в результате активации клеток-предшественников остеогенных клеток в ответ на плечевые, нервные и местные факторы, вызывающие нарушение регуляции скелетогенеза. 39,40 Исследования показали, что распространенность ГО среди гражданского населения составляет 23%, независимо от этиологии ампутации, хотя не было обнаружено связи между ГО и травматическими ампутациями. Напротив, травматические ампутации у военнослужащих сильно связаны с ГО (64%). Это говорит о том, что взрывные механизмы могут быть независимым фактором риска развития ГО. Распространенность колеблется в педиатрической популяции от 5 до 86%, но реже встречается у пациентов старше 12 лет. 27,39,40 В нижних конечностях ГО часто ассоциируется с постампутационной болью, повреждением вышележащих кожных покровов и мышц, а также плохим протезированием и плохой функцией, что может потребовать хирургического вмешательства и привести к отсроченной реабилитации. Более 25% не получат безоперационное лечение и в конечном итоге потребуют хирургического иссечения.
Половина всех односторонних ампутированных конечностей сообщила о боли в неампутированной конечности. Женщины на 40% чаще сообщают о боли в конечностях, не имевшей ампутации, по сравнению с мужчинами.Другие факторы риска включают возраст пациента, этиологию ампутации, время после ампутации, сопутствующие заболевания и ампутации нижних конечностей. Люди с ампутированной нижней конечностью в восемь раз чаще, чем люди с ампутированной верхней конечностью, сообщают о боли в неампутированной конечности. Боль в спине также затрагивает 52-71% людей с ампутированными конечностями в Соединенных Штатах. Распространенность болей в спине зависит от пола, молодого возраста и бедности. У людей с ампутированными конечностями в возрасте 65 лет и старше вероятность возникновения боли в спине была вдвое ниже, чем у лиц в возрасте от 18 до 44 лет.Бедность домохозяйств была связана с двукратным увеличением болей в спине. 38 Среди лиц с ампутациями нижних конечностей не было различий в распространенности боли в спине между пациентами с ампутациями выше и ниже колена.
Лечение стойкой остаточной или фантомной боли в конечностях одними анальгетиками неэффективно. Скорее, самый важный метод лечения хронической боли, связанной с травматической ампутацией, — это выявление и лечение основной причины. Например, удаление невриномы или гетеротопическая оссификация могут улучшить протезирование, тем самым уменьшая боль и увеличивая функциональную подвижность.Эффективное лечение хронической боли имеет решающее значение, поскольку наличие хронической боли может привести к дальнейшим психологическим и функциональным ограничениям. Это отрицательно коррелирует с уровнем занятости и психологической адаптацией. Например, клинически значимая невропатическая остаточная боль в конечностях была связана с симптомами посттравматического стрессового расстройства и депрессии. 37
Депрессия в популяции с травматической ампутацией колеблется от 35-51%, что в три-пять раз больше, чем у населения в целом.Исследование LEAP показало, что предикторы плохих психосоциальных исходов (как для ампутаций, так и для реконструированных пациентов) включали повторную госпитализацию (-ы) из-за серьезных осложнений или характеристик пациента, таких как образование ниже среднего, бедность, небелое население, отсутствие страховки, плохое социальное обеспечение. -поддержка сети, курение и вовлечение правовой системы в компенсацию травм. 31 Другие факторы, влияющие на психологическую адаптацию, включают ограничения в активности, время после ампутации и возраст. 38 Развитие тревожных и депрессивных расстройств может привести к другим хроническим проблемам, таким как безработица, алкогольная зависимость и наркомания. Поэтому своевременное выявление и лечение этих расстройств имеет важное значение.
Просвещение в области общественного здравоохранения
Как показали несколько исследований, значительная часть бремени ампутированных конечностей возникает из-за травм и может иметь разрушительные последствия. Риск ампутаций примерно в два-три раза выше у меньшинств, что может быть связано с бедностью и различиями в доступе к первичной медико-санитарной помощи и профилактическим услугам.Следовательно, просвещение в области общественного здравоохранения для снижения распространенности потери конечностей имеет решающее значение и включает стратегии первичной, вторичной и третичной профилактики. 1,9
Первичные профилактические методы включают методы предотвращения травм еще до их возникновения, а также просвещение населения о снижении и устранении факторов риска травм. Например, большинство травм, полученных при работе с деревообрабатывающими инструментами, связано с несоблюдением установленных надлежащим образом защитных приспособлений. 12,16 Машины, такие как газонокосилки с электроприводом, должны использоваться только детьми старше 12 лет.Падение было третьей по частоте причиной травм, связанных с газонокосилками, поэтому обучение следует сосредоточить на использовании газонокосилок в тесной обуви и только на сухой траве, чтобы свести к минимуму скольжение и / или падение. Езда на газонокосилке должна использоваться только людьми старше 16 лет. 14,16 Травмы, связанные с дверью, можно свести к минимуму с помощью пассивных методов, таких как двери без защемления, улучшенные дверные упоры и использование безопасного остекления. Такое стекло безопаснее обычных стеклянных дверей, поскольку разбивается на мелкие безвредные осколки и не разбивается. 15
Вторичная профилактика направлена на уменьшение последствий уже произошедшей травмы. Прекрасным примером является повышение готовности к стихийным бедствиям в масштабах страны и во всем мире, например кампания «Остановить кровотечение». Было продемонстрировано, что повышенное образование в области общественного здравоохранения о том, как реагировать на массовые жертвы, снижает смертность.
Наконец, третичная профилактика включает в себя принятие мер по уменьшению воздействия травмы, которая имеет долгосрочные последствия. Это включает лечение и реабилитацию пациентов с травматической ампутацией для улучшения функциональных и психологических результатов.Он включает в себя выявление тех, кто страдает от связанных с ними тревожности и депрессии, и лечение их надлежащим и адекватным образом, чтобы предотвратить другие хронические последствия травматических ампутаций. Третичная профилактика чрезвычайно важна для улучшения качества жизни миллионов людей, получивших травмы с ампутированными конечностями в Соединенных Штатах.
Выводы
Травматические ампутации — это разрушительные травмы с пожизненными последствиями, включая множественные физические и психологические последствия.Распространенность травматических ампутаций весьма значительна во всех возрастных группах и, по прогнозам, будет продолжать расти. Следовательно, просвещение в области общественного здравоохранения для снижения распространенности потери конечностей имеет решающее значение. Это включает в себя информирование общественности о стратегиях предотвращения травм. Лечение травматических ампутаций также требует своевременного вмешательства, особенно в отношении контроля кровотечения, и следует информировать общественность о том, как помочь другим в случае опасного для жизни обескровливания.После стабилизации состояния пациентов рассмотрение возможности реплантации требует эффективного и хорошо продуманного подхода, а также сотрудничества между различными хирургическими специалистами для достижения удовлетворительных результатов. Эти пациенты также нуждаются в тщательном послеоперационном наблюдении, чтобы минимизировать влияние этих ампутаций на психологические и функциональные результаты.
ССЫЛКИ
- Ziegler-Graham K, MacKenzie EJ, Ephraim PL, et al. Оценка распространенности потери конечностей в США: с 2005 по 2050 год. Arch Phys Med Rehabil 2008; 89: 422-429.
- Фодор Л., Собек Р., Сита-Альб Л. и др. Поврежденная нижняя конечность: можно ли доверять оценкам ампутации? Int J Burns Trauma 2012; 2: 51-58.
- Класпер Дж., Рамасами А. Травматические ампутации. Br J Pain 2013; 7: 67-73.
- Delhey P, Huber S, Hanschen M, et al. Значение травматической макроампутации у пациентов с тяжелыми травмами: анализ Traumaregister DGU®. Удар 2015; 43: 233-237.
- Barmparas G, Inaba K, Teixeira P, et al. Эпидемиология посттравматической ампутации конечностей: анализ национального банка данных травм. Am Surg 2010; 76: 1214-1222.
- King DR, Larentzakis A, Ramly EP, Boston Trauma Collaborative. Использование жгута при взрыве бомбы в Бостонском марафоне: Трудности перевода. J Trauma Acute Care Surg 2015; 78: 594-599.
- Shale CM, Tidwell JE 3rd, Mulligan RP, et al. Общенациональный обзор схем лечения травматической ампутации большого пальца. Ann Plast Surg 2013; 70: 647-651.
- Ливингстон Д., Кинан Д., Ким Д. и др. Степень инвалидности после травматической ампутации конечности. J Trauma 1994; 37: 495-499.
- Соомро Н., Джалал С. Травмы увеличивают нагрузку на людей с ампутированными конечностями в центре протезирования: двухлетний ретроспективный опрос пациентов с ампутированными конечностями в условиях низкого дохода. Int J Inj Contr Saf Promot 2013; 20: 94-98.
- Friedman L, Krupczak C, Brandt-Rauf S, Forst L. Профессиональные ампутации в Иллинойсе 2000-2007: BLS vs.Связывание данных реестра травм, выписки из больницы, баз данных о компенсации работникам и цитат OSHA. Травма 2013; 44: 667-673.
- Ларго Т.В., Розенман К.Д. Ампутации, связанные с работой, штат Мичиган, 2008 г. J Occup Environ Med 2013; 55: 280-285.
- Loisel F, Bonin S, Jeunet L, et al. Травмы при работе с деревом: сравнительное исследование несчастных случаев, связанных с работой и хобби. Чир Главный 2014; 33: 325-329.
- Chung KC, Shauver MJ. Травмы настольной пилы: эпидемиология и рекомендации по профилактике. Plast Reconstr Surg 2013; 132: 777e-83e.
- Борн А., Портер А., Речикар Дж. И др. Детские травматические ампутации в Соединенных Штатах: 5-летний обзор. J Pediatr Orthop 2017; 37: e104-e107.
- Algaze I, Снайдер А.Дж., Ходжес Н.Л., Смит Г.А. Дети, лечившиеся в отделениях неотложной помощи США по поводу травм, связанных с дверью, 1999-2008 гг. Clin Pediatr (Phila) 2012; 51: 226-232.
- Bandzar S, Gupta S, Atallah H, Pitts SR. Характеристики посещений отделений неотложной помощи США по поводу травматических ампутаций у пожилых людей с 2010 по 2013 гг. J Am Geriatr Soc 2016; 64: 181-185.
- Бланк-Рид К. Травматические ампутации: тяжелые порезы. Сестринское дело 2003; 33: 48-51.
- Рамасами А., Хьюз А., Картер Н., Кендрю Дж. Влияние взрыва на опорно-двигательный аппарат. Травма 2013; 15: 128-139.
- Уиллис Г., Рейнольдс Дж. Травматические ампутации. Emerg Med Rep 2011; 32: 285-296
- Kragh JF Jr, O’Neill ML, Walters TJ, et al. Незначительная заболеваемость при использовании экстренного жгута для остановки кровотечения при тяжелой травме конечности: исследования, история болезни и согласование сторонников и аболиционистов. Мил Мед 2011; 176: 817-823.
- Джейкобс Л.М., Бернс К.Дж., Лангер Дж., Кивет де Йонге К. Хартфордский консенсус: национальный опрос общественности относительно контроля кровотечения. J Am Coll Surg 2016; 222: 948-955.
- Министерство внутренней безопасности США. Остановите кровотечение. Доступно по адресу: https://www.dhs.gov/stopthebleed. По состоянию на 5 апреля 2017 г.
- Hadley SR, Capo JT. Реплантация цифр: первые 50 лет. Bull Hosp Jt Dis 2015; 73: 148-155.
- Arrillaga A, Bynoe R, Frykberg E, Nagy K. Практическое руководство при проникающей травме нижней конечности. Восточная ассоциация хирургии травм; 2002. Доступно по адресу: https://www.east.org/education/practice-management-guidelines/penetrating-combined-arterial-and-skeletal-extremity-trauma-management-of. По состоянию на 6 апреля 2017 г.
- Chung KC, Saddawi-Konefka D, Haase S, Kaul G. Анализ эффективности затрат на ампутацию по сравнению с спасением при открытых переломах большеберцовой кости Gustilo типа IIIB и IIIC. Plast Reconstr Surg 2009; 124: 1965-1973.
- Märdian S, Krapohl BD, Roffeis J, et al. Полная ампутация верхней конечности: первые результаты и первоначальный алгоритм лечения. J Trauma Acute Care Surg 2015; 78: 586-593.
- Андерсен Р., Д’Аллейран Дж. С., Свионтковски М., Фике Дж; Ранения конечностей во время войны Модераторы VIII сессии. Боевые травмы конечностей. VIII: Последствия боевых травм. J Am Acad Orthop Surg 2014; 22: 57-62.
- Ellington JK, Bosse MJ, Castillo RC, Mackenzie EJ; Исследовательская группа LEAP.Искалеченная стопа и лодыжка: результаты 2-летнего проспективного исследования. J Orthop Trauma 2013; 27: 43-48.
- MacKenzie EJ, Bosse MJ. Факторы, влияющие на исход после угрожающей конечности травмы нижней конечности: уроки, извлеченные из проекта оценки нижних конечностей (LEAP). J Am Acad Orthop Surg 2006; 14 (10 Технические характеристики): S205-S210.
- Sanders R, Pappas J, Mast J, Helfet D. Спасение открытых переломов лодыжки и таранной кости IIIB степени. J Orthop Trauma 1992; 6: 201-208.
- Bosse MJ, Mackenzie EJ, Kellam JF и др. Анализ результатов реконструкции или ампутации угрожающих травм ног. N Engl J Med 2002; 347: 1924-1931.
- Ларсон СП, Кунг Т.А., Седерна П.С. и др. Клинические факторы, связанные с реплантацией после травматической ампутации большой верхней конечности. Plast Reconstr Surg 2013; 132: 911-919.
- Tennent DJ, Венке JC, Ривера JC, Крюгер, Калифорния. Характеристика и исходы ампутаций верхних конечностей. Травма 2014; 45: 965-696.
- Фитцгиббонс П., Медведев Г. Функциональные и клинические исходы ампутации верхней конечности. J Am Acad Orthop Surg 2015; 23: 751-760.
- Ларсон СП, Кунг Т.А., Седерна П.С. и др. Клинические факторы, связанные с реплантацией после травматической ампутации большой верхней конечности. Plast Reconstr Surg 2013; 132: 911-919.
- Лондонский центр протезирования. Протезирование. Доступно по адресу: http: // thelondonprosthetics.ru / Patient_education / prosthetic_problems. По состоянию на 5 апреля 2017 г.
- Buchheit T, Van de Ven T, Hsia HL и др. Фенотипы боли и связанные с ними клинические факторы риска после травматической ампутации: результаты интегрированного исследования ветеранов по оценке боли (VIPER). Pain Med 2016; 17: 149-161.
- Ephraim PL, Wegener ST, MacKenzie EJ, et al. Фантомная боль, остаточная боль в конечностях и боль в спине у людей с ампутированными конечностями: результаты национального исследования. Arch Phys Med Rehabil 2005; 86: 1910-1919.
- Мацумото М.Э., Хан М., Джаябалан П. и др. Гетеротопическая оссификация у гражданских лиц с ампутациями нижних конечностей. Arch Phys Med Rehabil 2014; 95: 1710-1713.
- Jaffe DE, Yoo D, Blevins J, et al. Влияет ли бластная среда на гетеротопическую оссификацию в модели бласт-ампутации? Clin Orthop Relat Res 2015; 473: 2680-2687.
Неотложная помощь при случайной ампутации | Детская больница CS Mott
Обзор темы
Ампутация — это удаление части тела.Это может сделать врач в условиях больницы, например, когда необходимо ампутировать стопу из-за осложнений диабета. Но ампутация может случиться и при несчастном случае.
Ампутация может быть полной (часть тела полностью удалена или отрезана) или частичной (большая часть части тела отрезается, но остается прикрепленной к остальной части тела).
В некоторых случаях ампутированные части можно успешно повторно прикрепить. Успех повторной прикрепления зависит от:
- Какая часть тела была ампутирована.
- Состояние ампутированной части.
- Время с момента ампутации и оказания медицинской помощи.
- Общее состояние здоровья пострадавшего.
Что делать
Если вы стали свидетелем ампутации:
- Позвоните в службу экстренной помощи.
- Остановить кровотечение. Полная ампутация может не привести к сильному кровотечению. Перерезанные кровеносные сосуды могут спазмировать, втягиваться в поврежденную часть и сокращаться. Это замедляет или останавливает кровотечение. При кровотечении выполните следующие действия:
- Если возможно, вымойте руки водой с мылом и наденьте одноразовые перчатки.Если перчаток нет, используйте несколько слоев чистой ткани, полиэтиленовых пакетов или самого чистого материала между руками и раной.
- Попросите пострадавшего лечь и приподнять кровоточащий участок.
- Удалите из раны все видимые предметы, которые легко удалить, а также снимите или порежьте одежду вокруг раны.
- Применяйте постоянное прямое давление в течение полных 15 минут. Если кровь просачивается через ткань, нанесите еще одну, не поднимая первую.Если в ране есть какой-то предмет, надавите на него, а не прямо на него.
- Если умеренное или сильное кровотечение не замедлилось и не остановилось, продолжайте оказывать прямое давление, пока вам нужна помощь. Сделайте все возможное, чтобы рана оставалась чистой и не травмировала ее.
- Легкое кровотечение обычно останавливается само по себе или переходит в жидкую или тонкую струйку через 15 минут надавливания. Он может сочиться или просачиваться до 45 минут. Используйте раздел «Проверьте свои симптомы», чтобы определить свои следующие шаги.
- Проверьте и лечите от шока. Травма в результате несчастного случая или серьезная потеря крови могут вызвать физиологический шок. Признаки физиологического шока включают:
- Обморок (потеря сознания).
- Чувство сильного головокружения или дурноты, как будто человек может потерять сознание.
- Чувство сильной слабости или затруднения при вставании.
- Быть менее внимательным. Человек может внезапно оказаться неспособным отвечать на вопросы, или он или она могут быть сбиты с толку, беспокойны или напуганы.
- Эмоциональный стресс от события может вызвать такие симптомы, как головокружение или обморок. Иногда это называют «эмоциональным шоком». Головокружение и обмороки от эмоционального стресса можно спутать с физиологическим шоком.
Уход за полностью ампутированной частью тела
- Восстановите ампутированную часть тела, если возможно, и доставьте ее в больницу вместе с пострадавшим. Если деталь не может быть найдена сразу, доставьте пострадавшего в больницу, а ампутированную часть — в больницу, когда она будет обнаружена.
- По возможности осторожно смойте грязь и мусор чистой водой. Не трите.
- Оберните ампутированную часть сухой стерильной марлей или чистой тканью.
- Поместите обернутую деталь в пластиковый пакет или водонепроницаемый контейнер.
- Поместите пластиковый пакет или водонепроницаемый контейнер на лед. Цель состоит в том, чтобы сохранить ампутированную часть в прохладе, но не причинить больше повреждений холодным льдом. Не покрывайте деталь льдом и не кладите ее прямо в ледяную воду.
Уход за той частью тела, где произошла ампутация.
- Остановить кровотечение.
- Поднимите место травмы.
- Оберните или накройте поврежденную область стерильной повязкой или чистой тканью, пока не будет оказана медицинская помощь.
Уход за частично ампутированной частью тела
- Поднимите место травмы.
- Оберните или накройте поврежденный участок стерильной повязкой или чистой тканью. Приложите давление, если травмированный участок кровоточит. Это замедлит кровотечение до тех пор, пока человеку не будет оказана медицинская помощь. Вы не хотите перекрывать кровоток к частично ампутированной части, поэтому давление должно быть небольшим — ровно настолько, чтобы замедлить кровопотерю.
- Осторожно наложите шину на травмированный участок, чтобы предотвратить движение или дальнейшее повреждение.
Кредиты
По состоянию на 26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Уильям Х. Блахд мл., FACEP — Экстренная медицина
Адам Хусни, доктор медицины — Семейная медицина
Кэтлин Ромито — Семейная медицина
Х. Майкл О’Коннор, доктор медицины, неотложная медицина
Мартин Дж. Габика, доктор медицины, семейная медицина
Действует на 26 февраля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Уильям Х.Блахд-младший, доктор медицины, FACEP — неотложная медицина и доктор Адам Хусни — семейная медицина и Кэтлин Ромито — семейная медицина и доктор Х.


 3
3