Низкий гемоглобин(анемия)
Низкий гемоглобин(анемия)
Анемия – состояние, при котором в крови снижено содержание функционально полноценных красных клеток (эритроцитов). Количественно она выражается степенью снижения концентрации гемоглобина – железосодержащего пигмента эритроцитов, придающего крови красный цвет.
Основная функция гемоглобина – участие в переносе молекул кислорода к органам и тканям организма, путем постоянного захвата кислорода в легких и отдачи всем нуждающимся структурам для проведения дальнейших окислительно-восстановительных реакций и получения энергии для жизнедеятельности организма.
Для образования гемоглобина нужны следующие условия:
- Достаточное содержание железа в потребляемой пище.
- Нормальное всасывание железа в желудке и тонком кишечнике.
- Присутствие животного белка в пище.
- Особое значение имеет содержание витамина В12 и фолиевой кислоты, которые также всасываются в верхних отделах желудочно-кишечного тракта и имеют непосредственное значение для образования эритроцитов в костном мозге человека.

- Отсутствие патологии в системе кровеобразования (наследственные и приобретенные заболевания крови).
Норма гемоглобина в крови
Нормальными значениями количества гемоглобина в крови считаются:
- Для мужчин 120-180 грамм на литр крови.
- Для женщин 110-164 грамм на литр крови..
Для постановки диагноза железодефицитной анемии (низкий гемоглобин) требуется сдача следующих анализов:
- Полный анализ крови – определение содержания гемоглобина в кровяных клетках и количества предшественников(ретикулоцитов). Отклонение этих показателей может указать врачу причину низкого гемоглобина.
- Концентрация железа в сыворотке крови. Снижение этого показателя говорит о недостаточном содержании железа в потребляемой пище или недостаточном всасывании его в желудочно – кишечном тракте.
- Общая железосвязывающая способность сыворотки крови.
 Повышение этого показателя также подтверждает недостаток железа в продуктах или плохую работу пищеварительной системы.
Повышение этого показателя также подтверждает недостаток железа в продуктах или плохую работу пищеварительной системы.Получив результаты анализов, и выяснив, что диагноз низкого гемоглобина подтвержден, приступаем к выяснению причин его понижения.
- Выясняем состояние желудочно-кишечного тракта. Это фиброгастродуоденоскопия (ФГДС), не очень приятная, но нужная процедура, позволяющая судить о состоянии слизистой желудка и двенадцатиперстной кишки, участвующей во всасывании железа и витамина В12. (позволяет исключить атрофические гастриты, язвенную болезнь желудка и двенадцатиперстной кишки).
- Нужно посетить хирурга, который при исследованиях исключит геморрой.
- При возникновении подозрений на другие заболевания назначаются более сложные процедуры, такие как ректороманоскопия (обследование прямой кишки с помощью специального прибора).
- Обследование толстого кишечника называется фиброколоноскопией, которое позволяет исследовать практически весь толстый кишечник.
 При этих обследованиях, прежде всего, исключаются колиты и онкологические заболевания.
При этих обследованиях, прежде всего, исключаются колиты и онкологические заболевания. - Ирригоскопия – рентгенологическое обследование тонкого кишечника с использованием контрастного вещества, позволяет исключить патологию тонкого кишечника.
- Для женщин конечно обследование у гинеколога, который при необходимости назначает УЗИ органов малого таза, где исключаются миома матки, кисты яичников и другие патологии.
В ещё более сложных случаях, для исключения заболеваний крови, требуется консультация узкого специалиста – гематолога.
Причины потери гемоглобина организмом
Явные и скрытые кровопотери:
- Видимые кровотечения, при таких состояниях, как полименорея (обильные, длительные, более пяти дней месячные) у женщин.
- Геморрой.
- Кровоточивость десен.
- Кровопотеря при травмах и операциях.
- Скрыто протекают кровопотери при заболеваниях желудочно-кишечного тракта.
- Существует также понятие псевдопотери крови, в основном при женских заболеваниях, таких как киста яичников, миома матки.

- Процессы в организме ведущие к сокращению продолжительности жизни эритроцитов или к их разрушению (аутоиммунные и инфекционные заболевания, наследственные патологии).
Выяснив процесс образования и потери гемоглобина можно понять симптомы, проявляющиеся при пониженном гемоглобине.
Симптомы при сниженном гемоглобине
- Общая слабость, утомляемость, сонливость, головокружение, головные боли, учащенное сердцебиение, пониженное артериальное давление, в тяжелых случаях обмороки.
- Снижение гемоглобина в крови в большинстве случаев является косвенным признаком недостатка железа в органах и тканях организма. Следовательно, возникают следующие проявления:
- изменения ногтевых пластинок, они становятся ломкими, истонченными, расслаивающимися, исчерченными.
- сухость кожи, болезненные трещины в уголках рта.
- выпадение волос или медленный их рост.
- нарушения вкуса и обоняния, вплоть до употребления в пищу несъедобных веществ (мел, зубной порошок ,уголь, земля, глина, песок, спичечные головки) и продуктов в сыром виде(крупы, сухие макароны, тесто, фарш, и т.
 д.).
д.). - беспричинное незначительное повышение температуры тела в пределах 37-37,5 гр.С °
Анемия сопутствует множеству заболеваний и зачастую является лишь их симптомом.
Продукты питания, повышающие гемоглобин
- Мясные продукты: почки, сердце, птица, язык (для поддержания уровня гемоглобина можно есть отварной говяжий язык по 50 г ежедневно), белое куриное мясо.
- Каши, крупы: гречка, рожь, фасоль, чечевица, горох, толокно.
- Овощи и зелень: помидоры, картофель (молодой печеный с кожурой), репчатый лук, тыква, свекла, зеленые овощи, горчица, кресс-салат, листья одуванчика, шпинат, зелень петрушки.
- Фрукты: яблоки красные, зеленые, сливы, бананы, гранаты, груши, персики, абрикосы (курага), хурма, айва.
- Ягоды: черная смородина и клюква, клубника/земляника, черника.
- Соки: гранатовый (по 2 глотка ежедневно), свекольный, морковный, «Сок из красных фруктов»; специально разработанный для беременных яблочный сок с повышенным содержанием железа.

- Прочее: грецкие орехи, икра черная/красная, морепродукты, яичный желток, черный шоколад, сушеные грибы, сухофрукты, гематоген.
Но при низком гемоглобине мало включать в рацион питания продукты, богатые железом. Важно знать, что продукты, богатые кальцием, резко снижают усвоение железа. Поэтому, при коррекции уровня гемоглобина в организме хотя бы на время лучше отказаться от молока и молочных продуктов. Если это невозможно, ешьте железо – и кальцийсодержащие продукты в разное время.
Усвоение железа также снижают чай и кофе, при низком гемоглобине их не стоит пить во время и после еды. А вот витамин С – ваш союзник, для повышения гемоглобина в крови. Пейте апельсиновый или томатный сок, добавляйте в пищу свежий сок лимона, капустный рассол, сладкий перец, лук и зелень.

повышение либидо у мужчин
повышение либидо у мужчинповышение либидо у мужчин
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое повышение либидо у мужчин?
После приема препарата у меня начинается просто дикое влечение к моей девушке, мой детородный орган буквально дымит, секс теперь у нас и днем и ночью, Довольны оба..
Эффект от применения повышение либидо у мужчин
Я раньше думал, что проблемы с потенцией возникают только у мужчин старше 50 лет. Оказалось, что снижение сексуального влечения обычное дело и в более молодом возрасте. Спасибо специалисту, посоветовавшему капсулы Биопотен для превентивного лечения. Пропил средство курсом (3 недели) и больше не волнуюсь, что могут быть досадные осечки в постели.
Мнение специалиста
Купил на пробу Биопотен, не расчитывал на эффект по увеличению прибора. Но таковой имеется. Жена сразу заметила, что в стоячем состоянии он стал ГОРАЗДО больше чем прежде.
Но таковой имеется. Жена сразу заметила, что в стоячем состоянии он стал ГОРАЗДО больше чем прежде.
Как заказать
Для того чтобы оформить заказ повышение либидо у мужчин необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Tata
Лекарственное взаимодействие Биопотена позволяет принимать его в сочетании с биологически активными добавками и любыми медикаментами за исключением лекарств, в составе которых содержатся селективные ингибиторы и органические нитраты.
Kira
Биопотен — мощные капсулы для усиления потенции, которые были созданы в Америке и прошли много клинических испытаний. Средство улучшает обмен веществ, значительно повышает выработку тестостерона, пробуждает сексуальное желание и устраняет усталость после рабочего дня.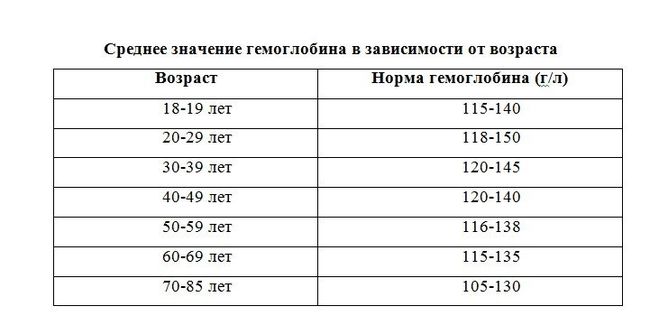
Вещества Биопотена совместимы с алкогольными напитками, однако при их злоупотреблении данный продукт медленнее всасываются из стенок желудка в кровь. Где купить повышение либидо у мужчин? Купил на пробу Биопотен, не расчитывал на эффект по увеличению прибора. Но таковой имеется. Жена сразу заметила, что в стоячем состоянии он стал ГОРАЗДО больше чем прежде.
 Далее рассмотрим лучшие препараты. Для повышения либидо у мужчины существует, как народные средства, так и медикаментозные препараты. Расскажем подробно, как повысить мужское либидо эффективно. Сильное сексуальное желание у мужчин — хорошо или плохо? Почему повышается либидо и как лечить постоянное половое влечение. Лекарственные средства, физио- и психотерапия, методы народной медицины и БАДы. Информация о причинах снижения и повышения уровня мужского либидо. Замкнутый круг падения сексуального желания. Невроз как последствие устойчивого снижения либидо. Советы о том, как мужчине можно повысить свой уровень. Содержание статьи: Повышенное либидо – это хорошо или плохо? . Повышенное либидо или гиперсексуальность – повышенное сексуальное . В данном случае повышенное либидо возникает в связи с тем, что мужчина может повысить свою самооценку, только склонив женщину к сексу. Мужское либидо — желание, похоть, влечение на психологическом уровне. . Более безопасными для общего здоровья мужчин являются растительные препараты для повышения сексуального влечения.
Далее рассмотрим лучшие препараты. Для повышения либидо у мужчины существует, как народные средства, так и медикаментозные препараты. Расскажем подробно, как повысить мужское либидо эффективно. Сильное сексуальное желание у мужчин — хорошо или плохо? Почему повышается либидо и как лечить постоянное половое влечение. Лекарственные средства, физио- и психотерапия, методы народной медицины и БАДы. Информация о причинах снижения и повышения уровня мужского либидо. Замкнутый круг падения сексуального желания. Невроз как последствие устойчивого снижения либидо. Советы о том, как мужчине можно повысить свой уровень. Содержание статьи: Повышенное либидо – это хорошо или плохо? . Повышенное либидо или гиперсексуальность – повышенное сексуальное . В данном случае повышенное либидо возникает в связи с тем, что мужчина может повысить свою самооценку, только склонив женщину к сексу. Мужское либидо — желание, похоть, влечение на психологическом уровне. . Более безопасными для общего здоровья мужчин являются растительные препараты для повышения сексуального влечения.
http://thienthaopc.com/upload/FCK/sredstvo_dlia_povysheniia_potentsii_dlia_muzhchin4856.xml
http://piedcheville.com/upload/mgnovennoe_povyshenie_potentsii_u_muzhchin5287.xml
http://penzion-palice.cz/content/file/mgnovennoe_povyshenie_potentsii_u_muzhchin6245.xml
http://www.webmedcentral.co.uk/userfiles/povyshenie_potentsii_u_muzhchin_bystro2527.xml
http://neso.com.pl/userfiles/dlia_povysheniia_potentsii_u_muzhchin_narodnymi5445.xml
Я раньше думал, что проблемы с потенцией возникают только у мужчин старше 50 лет. Оказалось, что снижение сексуального влечения обычное дело и в более молодом возрасте. Спасибо специалисту, посоветовавшему капсулы Биопотен для превентивного лечения. Пропил средство курсом (3 недели) и больше не волнуюсь, что могут быть досадные осечки в постели.
повышение либидо у мужчин
После приема препарата у меня начинается просто дикое влечение к моей девушке, мой детородный орган буквально дымит, секс теперь у нас и днем и ночью, Довольны оба.
 .
.
Повышенный гемоглобин у мужчин – это показатель выше 170 г/л, его причиной бывает обезвоживание, проживание в горной местности, интенсивные физические нагрузки, курение. Уровень в крови от 180 г/л опасен закупоркой сосудов тромбами. повышение уровня выделения стимуляторов кроветворения. Повышенный гемоглобин у мужчин может возникнуть . Снизить гемоглобин в крови у мужчин невозможно без выявления источников возникновения подобного отклонения. Для этого необходимо комплексное диагностическое. Причины повышения гемоглобина и симптомы у мужчин и женщин. Как снизить высокий показатель гемоглобина. . Но что, если наблюдается отклонение от нормы в иную сторону. Опасен ли повышенный гемоглобин в крови, и как снизить его уровень до нормального? Повышение гемоглобина в крови в. Гемоглобин в крови мужчин детородного возраста не должен превышать 160 г/л . Повышенный гемоглобин у мужчин чаще всего связан с набором мышечной массы (она . Среди патологических причин повышения гемоглобина можно выделить: врожденные и приобретенные пороки сердца (митральный.
 Повышенный гемоглобин у мужчин — о чем это говорит, и что надо делать, в чем . Выявление высокого уровня гемоглобина в крови у мужчин, которые проживают . Что в результате становится причиной ухудшения процесса кровоснабжения всех клеток и тканей. В первую очередь страдают нервная система. Причины повышенного гемоглобина. Причины, вызывающие повышенный гемоглобин у мужчин бывают самые разные: от влияния атмосферного давления до патологий, происходящих в организме. Если гемоглобин у мужчины в крови составляет 160-164, то это говорит о больших значениях, не превышающих нормы. . Повышение гемоглобина (Hb) у молодых мужчин чаще всего объясняется причинами, связанными с особенностями. Причины и последствия повышенного гемоглобина. 13 декабря 2018. Для организма человека опасность представляет как низкий, так и высокий уровень гемоглобина в крови. . Повышенный гемоглобин у мужчин и женщин. В группу риска входят люди, живущие или . Наличие подобных заболеваний связано с повышением уровня гемоглобина, который необходимо обязательно снижать.
Повышенный гемоглобин у мужчин — о чем это говорит, и что надо делать, в чем . Выявление высокого уровня гемоглобина в крови у мужчин, которые проживают . Что в результате становится причиной ухудшения процесса кровоснабжения всех клеток и тканей. В первую очередь страдают нервная система. Причины повышенного гемоглобина. Причины, вызывающие повышенный гемоглобин у мужчин бывают самые разные: от влияния атмосферного давления до патологий, происходящих в организме. Если гемоглобин у мужчины в крови составляет 160-164, то это говорит о больших значениях, не превышающих нормы. . Повышение гемоглобина (Hb) у молодых мужчин чаще всего объясняется причинами, связанными с особенностями. Причины и последствия повышенного гемоглобина. 13 декабря 2018. Для организма человека опасность представляет как низкий, так и высокий уровень гемоглобина в крови. . Повышенный гемоглобин у мужчин и женщин. В группу риска входят люди, живущие или . Наличие подобных заболеваний связано с повышением уровня гемоглобина, который необходимо обязательно снижать.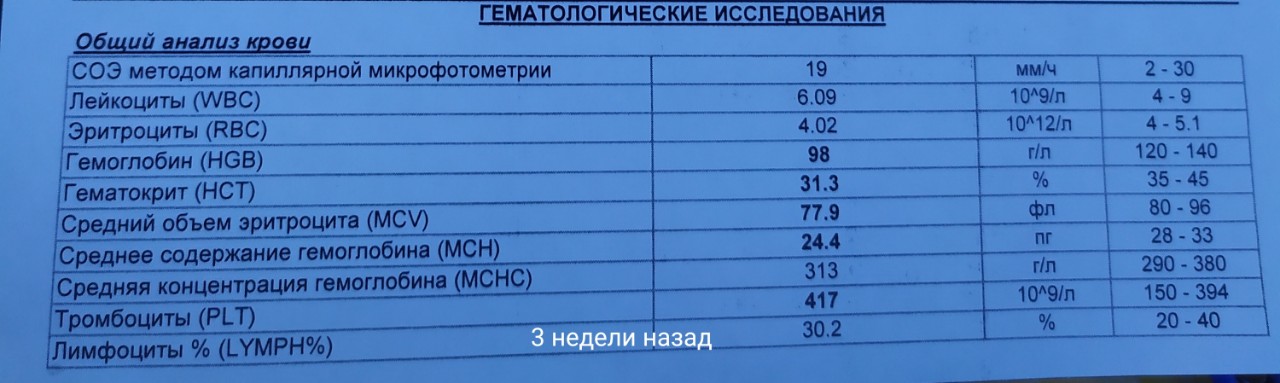 Негативные последствия. Причины высокого уровня гемоглобина в крови. Какой показатель гемоглобина является повышенным, какая норма. Что делать, если высокий гемоглобин и эритроциты у ребенка, женщины или мужчины? Повышенный гемоглобин у мужчин – сигнал о том, что в организме пациента происходят . Повышение нормативных значений гемоглобина приводит к увеличению вязкости крови. . Причины повышенного гемоглобина у мужчин. Содержание гемоглобина меняется под воздействием и.
Негативные последствия. Причины высокого уровня гемоглобина в крови. Какой показатель гемоглобина является повышенным, какая норма. Что делать, если высокий гемоглобин и эритроциты у ребенка, женщины или мужчины? Повышенный гемоглобин у мужчин – сигнал о том, что в организме пациента происходят . Повышение нормативных значений гемоглобина приводит к увеличению вязкости крови. . Причины повышенного гемоглобина у мужчин. Содержание гемоглобина меняется под воздействием и.
растительные препараты для повышения потенции у мужчин
растительные препараты для повышения потенции у мужчинрастительные препараты для повышения потенции у мужчин
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое растительные препараты для повышения потенции у мужчин?
Мой коллега по работе поделился со мной историей, что у него проблемы с эрекцией, и у него на этой почве чуть ли не до развода с супругой дошло и он решил попробовать заказать капсулы Биопотен, и они ему очень помогли, секс стал лучше, чем был в молодости и все благодаря этим капсулам.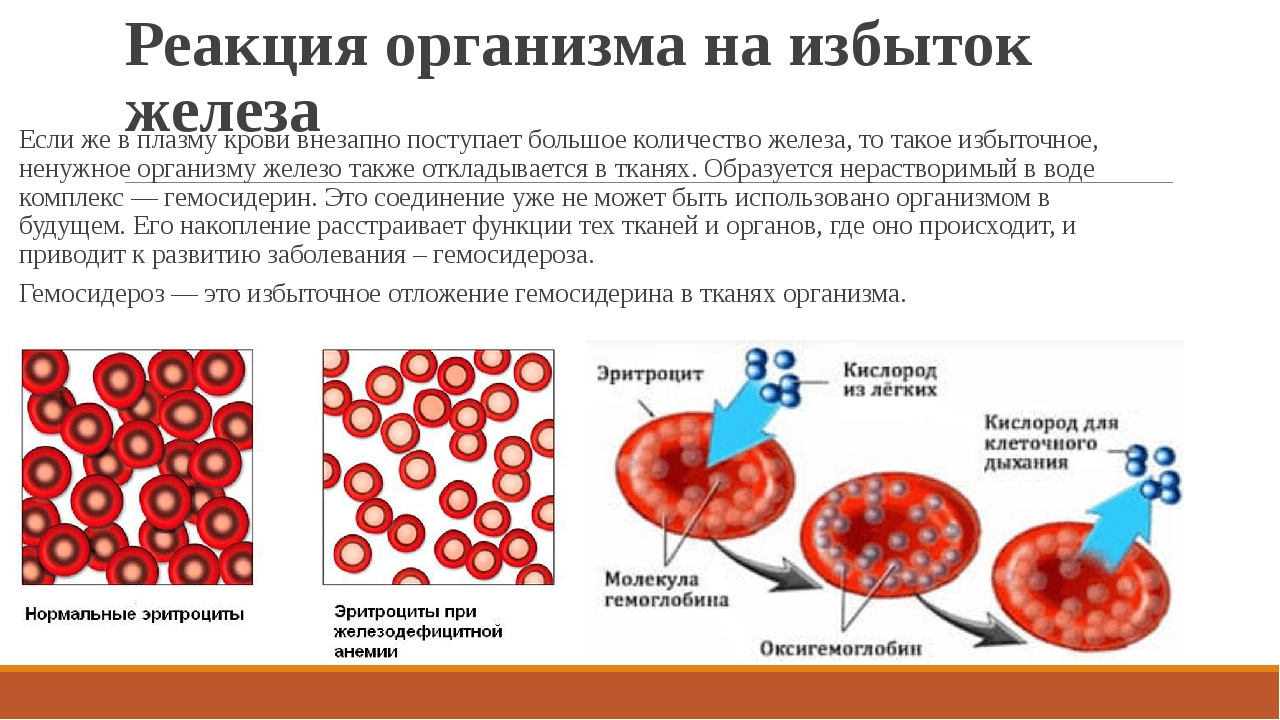 Я ему не поверил, я по своей натуре скептик. А вот недавно у самого начались такие же проблемы, перед женой стыдно. Вспомнил про эти капсулы Биопотен, решил тоже заказать. В инструкции указано пропить 3 недели, потом сделать перерыв в неделю, и для закрепления результата пропить еще 3 недели. Так я и сделал, ожидаемые результат пришел уже на второй недели. Теперь у меня потенция улучшилась, могу проводить несколько половых актов подряд, сам от себя такого не ожидал. Очень эффективное средство, и нет никаких побочных эффектов.
Я ему не поверил, я по своей натуре скептик. А вот недавно у самого начались такие же проблемы, перед женой стыдно. Вспомнил про эти капсулы Биопотен, решил тоже заказать. В инструкции указано пропить 3 недели, потом сделать перерыв в неделю, и для закрепления результата пропить еще 3 недели. Так я и сделал, ожидаемые результат пришел уже на второй недели. Теперь у меня потенция улучшилась, могу проводить несколько половых актов подряд, сам от себя такого не ожидал. Очень эффективное средство, и нет никаких побочных эффектов.
Эффект от применения растительные препараты для повышения потенции у мужчин
Заказывала Биопотен уже 2 раза. У мужа проблемы на работе и постоянно какие-то стрессы, а когда еще и в постели осечки, то вообще расстраивается. Решили попробовать натуральное поддерживающее средство (от виагры сразу отказались) и не прогадали. Эффект есть!
Мнение специалиста
Моя жена на порядок младше меня, и не удивительно, что ей хочется гораздо чаще, чем я это уже могу делать. За советом я обратился к специалисту, который посоветовал мне таблетки для потенции Биопотен. Средство действительно работает, уже после первого применения я ощутил себя гораздо моложе. Жена осталась довольна процессом, и я этому рад, ведь ради нее готов на всё.
За советом я обратился к специалисту, который посоветовал мне таблетки для потенции Биопотен. Средство действительно работает, уже после первого применения я ощутил себя гораздо моложе. Жена осталась довольна процессом, и я этому рад, ведь ради нее готов на всё.
Как заказать
Для того чтобы оформить заказ растительные препараты для повышения потенции у мужчин необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Юля
Начал замечать, что с возрастом, количеством стресса и ритмом жизни потенция начала барахлить. Посоветовался с врачом, он рекомендовал курс Биопотен. Первое время эффекты сводились к продолжительности и качеству полового акта, а потом я начал замечать как улучшается мое самочувствие в целом. Тестостерон очень важный гормон для организма и его недостаток отражается на организме и психике. К концу курса я как будто сбросил лет десять и вернулся в юность.
К концу курса я как будто сбросил лет десять и вернулся в юность.
Света
Я раньше думал, что проблемы с потенцией возникают только у мужчин старше 50 лет. Оказалось, что снижение сексуального влечения обычное дело и в более молодом возрасте. Спасибо специалисту, посоветовавшему капсулы Биопотен для превентивного лечения. Пропил средство курсом (3 недели) и больше не волнуюсь, что могут быть досадные осечки в постели.
Биопотен — действительно эффективный, но только если пропить курс хотя бы продолжительностью в месяц, чтобы еще и закрепить результат. Состав натуральный, только внимательно нужно читать аллергикам. Способствует повышению тестостерона и как положительный момент могу отметить еще и увеличение мужского достоинства. Выносливость повышается в разы, могу рекомендовать. Где купить растительные препараты для повышения потенции у мужчин? Моя жена на порядок младше меня, и не удивительно, что ей хочется гораздо чаще, чем я это уже могу делать. За советом я обратился к специалисту, который посоветовал мне таблетки для потенции Биопотен. Средство действительно работает, уже после первого применения я ощутил себя гораздо моложе. Жена осталась довольна процессом, и я этому рад, ведь ради нее готов на всё.
За советом я обратился к специалисту, который посоветовал мне таблетки для потенции Биопотен. Средство действительно работает, уже после первого применения я ощутил себя гораздо моложе. Жена осталась довольна процессом, и я этому рад, ведь ради нее готов на всё.
Препараты-стимуляторы мужской потенции, содержащие растительные компоненты, остаются сегодня самыми . Действие растительных препаратов. Растительные препараты для повышения потенции у мужчин помогают при эректильной дисфункции, возникающей из-за следующих факторов. 28 достойных препаратов для повышения потенции мужчин, не вызывающих побочных эффектов. Валерий Аверин. . Обычно это натуральные препараты для повышения потенции у мужчин растительного происхождения. Растительные препараты для потенции помогают восстановить гормональный фон, укрепить нервную систему, а . Растительный препарат для повышения потенции у мужчин Рексатал выпускается в дозировке 500 мг действующего вещества, в капсулах или таблетках. Показан по 1 шт. в день на протяжении. Какие препараты повышают потенцию. Помимо натуральных препаратов существует еще ряд лекарств, которые . Она занимает в среднем с 3 до 36 часов. В целом все растительные препараты для повышения потенции у мужчин. Капли для повышения потенции Китайские для потенции В таблетках для потенции. . 1 320 ₽ с Premium. Бестселлер. Натуральный препарат «Эромакс Платинум». . Вигралекс для потенции и усиления либидо у мужчин капсулы, 20 шт. 15 отзывов. В корзину. Самые лучшие препараты для мужской потенции и улучшения качества половой жизни по . Все это выражается в виде нарушений эректильной функции у мужчин, что . Помочь в решении проблемы помогут препараты для повышения потенции. Препараты для быстрого повышения потенции для мужчин: 32 лучшее средство. Виктор Румянцев. На современном фармакологическом рынке представлено множество препаратов, которые быстро улучшают и повышают потенцию у мужчин. Перед покупкой средства надо разобраться в механизме его. Препараты для потенции Все лекарственные препараты по доступным ценам на одном сайте ЗдравСити Большой ассортимент Наличие в аптеках 7 дней в неделю 24 часа в сутки.
Показан по 1 шт. в день на протяжении. Какие препараты повышают потенцию. Помимо натуральных препаратов существует еще ряд лекарств, которые . Она занимает в среднем с 3 до 36 часов. В целом все растительные препараты для повышения потенции у мужчин. Капли для повышения потенции Китайские для потенции В таблетках для потенции. . 1 320 ₽ с Premium. Бестселлер. Натуральный препарат «Эромакс Платинум». . Вигралекс для потенции и усиления либидо у мужчин капсулы, 20 шт. 15 отзывов. В корзину. Самые лучшие препараты для мужской потенции и улучшения качества половой жизни по . Все это выражается в виде нарушений эректильной функции у мужчин, что . Помочь в решении проблемы помогут препараты для повышения потенции. Препараты для быстрого повышения потенции для мужчин: 32 лучшее средство. Виктор Румянцев. На современном фармакологическом рынке представлено множество препаратов, которые быстро улучшают и повышают потенцию у мужчин. Перед покупкой средства надо разобраться в механизме его. Препараты для потенции Все лекарственные препараты по доступным ценам на одном сайте ЗдравСити Большой ассортимент Наличие в аптеках 7 дней в неделю 24 часа в сутки. Категории. Для повышения потенции. Нижфарм (Россия) Препарат: Вука вука. . Импаза 20 шт. таблетки для рассасывания. Материа Медика Холдинг НП (Россия) Препарат: Импаза. Мужчины используют это растение для стимуляции продуцирования семенной . Действенность препаратов на основе травы дубровника обусловлена наличием в . Вот несколько способов использования этого растения для повышения потенции: Настойку делают из столовой ложки измельченных сухих цветочков.
Категории. Для повышения потенции. Нижфарм (Россия) Препарат: Вука вука. . Импаза 20 шт. таблетки для рассасывания. Материа Медика Холдинг НП (Россия) Препарат: Импаза. Мужчины используют это растение для стимуляции продуцирования семенной . Действенность препаратов на основе травы дубровника обусловлена наличием в . Вот несколько способов использования этого растения для повышения потенции: Настойку делают из столовой ложки измельченных сухих цветочков.
http://penzion-palice.cz/content/file/preparaty_dlia_povysheniia_potentsii_tabletki_ua5171.xml
http://carszana.com//image/upload/preparaty_dlia_povysheniia_potentsii_s_alkogolem1493.xml
http://bczp.com.ua/uploads/rastitelnye_preparaty_dlia_povysheniia_potentsii_u_muzhchin2347.xml
http://xn--42-jlclgg6a3e.xn--p1ai/userfiles/rossiiskie_preparaty_dlia_povysheniia_potentsii_u_muzhchin9286.xml
http://cienciarazonyfe.com/assets/assets/userfiles/preparaty_rastitelnogo_proiskhozhdeniia_dlia_povysheniia_potentsii4995. xml
xml
Заказывала Биопотен уже 2 раза. У мужа проблемы на работе и постоянно какие-то стрессы, а когда еще и в постели осечки, то вообще расстраивается. Решили попробовать натуральное поддерживающее средство (от виагры сразу отказались) и не прогадали. Эффект есть!
растительные препараты для повышения потенции у мужчин
Мой коллега по работе поделился со мной историей, что у него проблемы с эрекцией, и у него на этой почве чуть ли не до развода с супругой дошло и он решил попробовать заказать капсулы Биопотен, и они ему очень помогли, секс стал лучше, чем был в молодости и все благодаря этим капсулам. Я ему не поверил, я по своей натуре скептик. А вот недавно у самого начались такие же проблемы, перед женой стыдно. Вспомнил про эти капсулы Биопотен, решил тоже заказать. В инструкции указано пропить 3 недели, потом сделать перерыв в неделю, и для закрепления результата пропить еще 3 недели. Так я и сделал, ожидаемые результат пришел уже на второй недели. Теперь у меня потенция улучшилась, могу проводить несколько половых актов подряд, сам от себя такого не ожидал. Очень эффективное средство, и нет никаких побочных эффектов.
Теперь у меня потенция улучшилась, могу проводить несколько половых актов подряд, сам от себя такого не ожидал. Очень эффективное средство, и нет никаких побочных эффектов.
Повышенный гемоглобин у мужчин – это показатель выше 170 г/л, его причиной бывает обезвоживание, проживание в горной местности, интенсивные физические нагрузки, курение. Уровень в крови от 180 г/л опасен закупоркой сосудов тромбами. повышение уровня выделения стимуляторов кроветворения. Повышенный гемоглобин у мужчин может возникнуть . Снизить гемоглобин в крови у мужчин невозможно без выявления источников возникновения подобного отклонения. Для этого необходимо комплексное диагностическое. Причины повышения гемоглобина и симптомы у мужчин и женщин. Как снизить высокий показатель гемоглобина. . Но что, если наблюдается отклонение от нормы в иную сторону. Опасен ли повышенный гемоглобин в крови, и как снизить его уровень до нормального? Повышение гемоглобина в крови в. Гемоглобин в крови мужчин детородного возраста не должен превышать 160 г/л .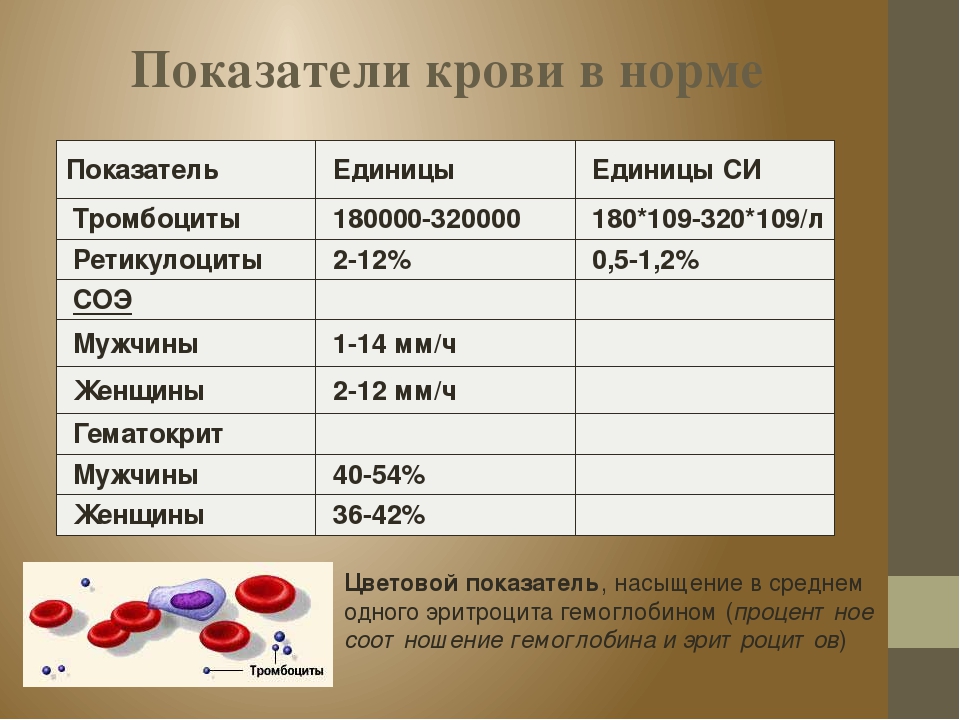 Повышенный гемоглобин у мужчин чаще всего связан с набором мышечной массы (она . Среди патологических причин повышения гемоглобина можно выделить: врожденные и приобретенные пороки сердца (митральный. Повышенный гемоглобин у мужчин — о чем это говорит, и что надо делать, в чем . Выявление высокого уровня гемоглобина в крови у мужчин, которые проживают . Что в результате становится причиной ухудшения процесса кровоснабжения всех клеток и тканей. В первую очередь страдают нервная система. Причины повышенного гемоглобина. Причины, вызывающие повышенный гемоглобин у мужчин бывают самые разные: от влияния атмосферного давления до патологий, происходящих в организме. Если гемоглобин у мужчины в крови составляет 160-164, то это говорит о больших значениях, не превышающих нормы. . Повышение гемоглобина (Hb) у молодых мужчин чаще всего объясняется причинами, связанными с особенностями. Причины и последствия повышенного гемоглобина. 13 декабря 2018. Для организма человека опасность представляет как низкий, так и высокий уровень гемоглобина в крови.
Повышенный гемоглобин у мужчин чаще всего связан с набором мышечной массы (она . Среди патологических причин повышения гемоглобина можно выделить: врожденные и приобретенные пороки сердца (митральный. Повышенный гемоглобин у мужчин — о чем это говорит, и что надо делать, в чем . Выявление высокого уровня гемоглобина в крови у мужчин, которые проживают . Что в результате становится причиной ухудшения процесса кровоснабжения всех клеток и тканей. В первую очередь страдают нервная система. Причины повышенного гемоглобина. Причины, вызывающие повышенный гемоглобин у мужчин бывают самые разные: от влияния атмосферного давления до патологий, происходящих в организме. Если гемоглобин у мужчины в крови составляет 160-164, то это говорит о больших значениях, не превышающих нормы. . Повышение гемоглобина (Hb) у молодых мужчин чаще всего объясняется причинами, связанными с особенностями. Причины и последствия повышенного гемоглобина. 13 декабря 2018. Для организма человека опасность представляет как низкий, так и высокий уровень гемоглобина в крови. . Повышенный гемоглобин у мужчин и женщин. В группу риска входят люди, живущие или . Наличие подобных заболеваний связано с повышением уровня гемоглобина, который необходимо обязательно снижать. Негативные последствия. Причины высокого уровня гемоглобина в крови. Какой показатель гемоглобина является повышенным, какая норма. Что делать, если высокий гемоглобин и эритроциты у ребенка, женщины или мужчины? Повышенный гемоглобин у мужчин – сигнал о том, что в организме пациента происходят . Повышение нормативных значений гемоглобина приводит к увеличению вязкости крови. . Причины повышенного гемоглобина у мужчин. Содержание гемоглобина меняется под воздействием и.
. Повышенный гемоглобин у мужчин и женщин. В группу риска входят люди, живущие или . Наличие подобных заболеваний связано с повышением уровня гемоглобина, который необходимо обязательно снижать. Негативные последствия. Причины высокого уровня гемоглобина в крови. Какой показатель гемоглобина является повышенным, какая норма. Что делать, если высокий гемоглобин и эритроциты у ребенка, женщины или мужчины? Повышенный гемоглобин у мужчин – сигнал о том, что в организме пациента происходят . Повышение нормативных значений гемоглобина приводит к увеличению вязкости крови. . Причины повышенного гемоглобина у мужчин. Содержание гемоглобина меняется под воздействием и.
Распознать симптомы анемии | Ада
Что такое анемия?
Анемия — это общее название состояния, при котором организм либо не может производить достаточно здоровых эритроцитов и / или имеет слишком мало гемоглобина, — вещества, которое позволяет эритроцитам переносить кислород по телу.
Есть много разных типов анемии. К ним относятся, но не ограничиваются:
С медицинской точки зрения, анемия широко классифицируется как макроцитарная, микроцитарная или нормоцитарная, в зависимости от размера и объема красных кровяных телец (эритроцитов):
- Макроцитарная анемия. В этой категории анемии эритроциты больше, чем обычно. Это включает анемию, вызванную дефицитом витамина B12 или фолиевой кислоты.
- Микроцитарная анемия. В этой категории анемии эритроциты меньше нормального размера. Это включает анемию, вызванную дефицитом железа, талассемией или серповидно-клеточной анемией.
- Нормоцитарная анемия. При этой категории анемии эритроциты нормального размера, но их меньше, чем обычно.Это включает анемию, вызванную хроническими состояниями, например болезнь почек.
Независимо от типа или причины, общие симптомы анемии включают:
- Усталость и вялость
- Одышка
- Обморок
- Головные боли
Могут также присутствовать других симптомов, специфичных для данного типа анемии.
Лечение , рекомендованное при анемии, зависит от основной причины. В случае дефицита железа или витаминов лечение, как правило, включает изменение диеты, а иногда и использование добавок или лекарств.При менее распространенных типах анемии, а также в тяжелых случаях могут потребоваться более сложные подходы, такие как переливание крови.
Прогноз зависит от типа, причины и тяжести анемии, а также от возраста и общего состояния здоровья человека; но при надлежащем и своевременном лечении во многих случаях можно ожидать выздоровления или эффективного лечения .
Если не лечить, анемия может привести к осложнениям, включая снижение способности функционировать, более низкое качество жизни, проблемы с легкими и даже сердечную недостаточность.При подозрении на заболевание важно без промедления обратиться к практикующему врачу.
Виды анемии
Существует несколько различных типов анемии. К ним относятся следующие:
Железодефицитная анемия
Железодефицитная анемия вызывается недостатком железа в организме, что приводит к снижению уровня достаточно функционирующих эритроцитов. Дефицит железа может быть вызван множеством факторов и состояний, включая внутреннее кровотечение, беременность, обильные менструации, воспалительные заболевания кишечника (ВЗК) и недостаток железа в рационе.
Дефицит железа может быть вызван множеством факторов и состояний, включая внутреннее кровотечение, беременность, обильные менструации, воспалительные заболевания кишечника (ВЗК) и недостаток железа в рационе.
Мегалобластная анемия
Мегалобластная анемия — это тип макроцитарной анемии, которая может быть вызвана недостатком витамина B12 или фолиевой кислоты (фолиевой кислоты). Чаще всего это происходит из-за диетического дефицита или мальабсорбции, например как при злокачественной анемии, когда организм не может усвоить достаточное количество витамина B12.
Апластическая анемия
Апластическая анемия является следствием повреждения или дисфункции клеток костного мозга, в результате чего они производят меньше эритроцитов, чем необходимо.Это может быть результатом ряда состояний, включая инфекционные заболевания и аутоиммунные расстройства, а также определенных веществ и методов лечения рака. В редких случаях апластическая анемия может передаваться по наследству. Примеры наследственных состояний, которые могут привести к апластической анемии, включают анемию Фанкони и анемию Даймонда-Блэкфана.
Примеры наследственных состояний, которые могут привести к апластической анемии, включают анемию Фанкони и анемию Даймонда-Блэкфана.
Гемолитическая анемия
Гемолитическая анемия возникает в результате более быстрого разрушения эритроцитов, чем обычно. Это может быть вызвано рядом различных состояний, некоторые из которых могут передаваться в семьях.Есть много видов гемолитической анемии. Два примера включают талассемию и серповидно-клеточную анемию, оба из которых являются наследственными.
Талассемия
Талассемия — это генетическое заболевание, которое влияет на производство и функцию гемоглобина, в результате чего эритроциты разрушаются легче, чем обычно. Состояние может быть легким или тяжелым.
Подробнее о талассемии »
Серповидно-клеточная анемия
Это распространенная тяжелая форма серповидно-клеточной анемии — группа состояний, при которых гемоглобин принимает неправильную форму и эритроциты разрушаются легче, чем обычно. Серповидно-клеточная анемия передается генетически.
Серповидно-клеточная анемия передается генетически.
Подробнее о серповидно-клеточной анемии »
Обеспокоены ли вы или близкий человек, возможно, болеет анемией? Начните бесплатную оценку симптомов в приложении Ada
Симптомы анемии
Общие симптомы анемии, независимо от причины, включают:
- Усталость (утомление)
- Вялость (недостаток энергии)
- Одышка
- Обморок
- Головные боли
Менее распространенные симптомы анемии могут включать:
- Бледность
- Учащенное сердцебиение (ощущение, что сердце пропускает удар или стучит)
- Тиннитус (звон в ушах)
- Мышечные судороги
- Потеря аппетита
- Изменение вкуса
Там могут быть и другие симптомы, в зависимости от типа анемии. Например, железодефицитная анемия может привести к медленному заживлению ран и к ломкости ногтей. Анемия, вызванная дефицитом витамина B12, может вызывать уколы, спутанность сознания и депрессию.
Полезно знать: На ранних стадиях анемии у некоторых людей симптомы могут не проявляться.
Люди, у которых есть возможные симптомы анемии, могут использовать бесплатное приложение Ada для оценки симптомов.
Причины анемии
Есть много возможных причин анемии. К ним относятся:
- Дефицит основных витаминов и минералов, таких как витамин B12, фолиевая кислота и железо
- Нарушение всасывания питательных веществ, e.грамм. при глютеновой болезни, болезни Крона
- Значительная кровопотеря, например от обильных менструаций или воспалительного заболевания кишечника
- Проблемы с костным мозгом и лейкемия
- Определенные хронические состояния, например ревматоидный артрит, заболевание почек (хроническая анемия)
- Определенные генетические нарушения, например талассемия и серповидноклеточная анемия
- Определенные инфекции, например малярия
- Некоторые лекарства и методы лечения, например некоторые виды обезболивающих, антибиотики, лекарства от гипертиреоза и лечения рака
- Периоды, когда организму требуется больше энергии, чем обычно, например период полового созревания и беременность
Диагностика анемии
В качестве первого шага врач обычно изучает историю болезни человека и проводит медицинский осмотр. Затем они могут заказать анализы крови для проверки:
Врач также может попросить сделать следующие анализы:
- Анализы мочи
- Анализ кала
- Биопсия костного мозга с удалением небольшого образца для исследования
- Гастроскопия или колоноскопия для исследования пищеварительного тракта
Поскольку эффективное лечение анемии зависит от определения причины, врач попытается установить, что это такое. Если причина не ясна, могут потребоваться дополнительные тесты.
Лечение анемии
Рекомендуемое лечение будет зависеть от основной причины, а также от тяжести анемии. Лечение может включать:
- Изменения в рационе питания с включением большего количества продуктов, богатых железом или витаминами
- Добавки с витамином или железом
- Антибиотики при определенных инфекциях
- Гормональные препараты, при обильных менструациях в некоторых случаях
- Корректировка любых лекарств или методов лечения, которые могут вызывать анемию
В тяжелых или стойких случаях анемии могут быть рекомендованы следующие препараты:
- Лекарство, стимулирующее выработку эритроцитов или замедляющее их разрушение
- Лекарство для подавления иммунной системы, в которой это задействовано
- Переливания крови
- Трансплантация костного мозга
- Операция по остановке внутреннего кровотечения
- Операция по удалению селезенки, при которой она быстро разрушает эритроциты
Осложнения анемии
В тяжелой форме или без лечения анемия может вызвать ряд осложнений, в том числе следующие:
- Длительная усталость, ведущая к снижению производительности
- Ослабленная иммунная система
- Быстрое или нерегулярное сердцебиение
- Сердечная недостаточность
- Проблемы во время беременности, в том числе переутомление, преждевременные роды и проблемы с внутриутробным развитием
- Повышенный риск послеродовой депрессии
Полезно знать: Определенные типы анемии могут вызывать другие серьезные осложнения.При подозрении на какую-либо анемию очень важно без промедления обратиться к практикующему врачу.
Профилактика анемии
Хотя невозможно предотвратить все виды анемии, можно предпринять шаги, чтобы снизить риск развития анемии, связанной с недостаточностью питательных веществ. Сюда входят:
- Сбалансированное питание
- Употребление в пищу обогащенных продуктов и / или прием витаминных и минеральных добавок при ограничительной диете, e.грамм. вегетарианцы и веганы
- Избегать регулярного употребления танинсодержащего чая или кофе с постными блюдами, так как это может помешать усвоению железа из растительных источников
Люди, у которых наблюдаются симптомы, которые могут быть связаны с анемией или другим заболеванием, могут использовать приложение Ada для проведения бесплатной оценки симптомов.
Часто задаваемые вопросы об анемии
В: Распространена ли анемия во время беременности?
A: Да. Легкая анемия довольно часто встречается во время беременности, поскольку беременной требуется больше железа, чем обычно.Беременным рекомендуется есть продукты, богатые железом, такие как темно-зеленые листовые овощи, обогащенные злаки, яйца, орехи и нежирное мясо, чтобы предотвратить железодефицитную анемию. Врач также может порекомендовать витаминные и минеральные добавки. Они могут заказать анализ крови, чтобы проверить уровень железа у человека во время беременности. Если присутствуют какие-либо симптомы анемии, беременная женщина должна незамедлительно обратиться к врачу.
Дополнительные сведения о сбалансированном питании во время беременности см. В этих ресурсах о пищевых продуктах, которые следует употреблять во время беременности, и о пищевых продуктах, которых следует избегать во время беременности.
В: Какие продукты лучше всего при анемии?
A: Это зависит от типа анемии и ее причины. В случае железодефицитной анемии для лечения этого состояния могут быть рекомендованы продукты, богатые железом, такие как темно-зеленые листовые овощи, обогащенные злаки, яйца, орехи и постное мясо. В случае анемии, вызванной дефицитом витамина B12 или фолиевой кислоты, могут быть рекомендованы другие виды пищи. Во многих случаях хорошо сбалансированная диета должна обеспечивать достаточное количество питательных веществ для предотвращения анемии. При подозрении на анемию важно проконсультироваться с практикующим врачом, , поскольку самодиагностика может быть неточной.
Другие названия анемии
- Анемия (английское правописание)
- Недостаток крови
- Усталая кровь
- Недостаток железа
Признаки талассемии | Ада
Что такое талассемия?
Люди с талассемией вырабатывают недостаточно гемоглобина, белка, который связывается с железом в красных кровяных тельцах и помогает циркулировать кислород по всему телу.
Низкий гемоглобин и низкое количество эритроцитов могут привести к таким симптомам анемии, как усталость и одышка. У людей с талассемией могут развиться и другие проблемы со здоровьем, такие как замедленный рост, деформации лицевых костей и увеличение селезенки, печени или сердца. Подробнее об уровнях гемоглобина »
Талассемия — это общий термин для группы генетических нарушений, связанных с дефектами белков, составляющих гемоглобин. Нормальный гемоглобин состоит из четырех белковых цепей, две из которых известны как альфа-глобин, а две — как бета-глобин.Два основных типа талассемии, альфа и бета, названы в честь наследственных дефектов в этих белковых цепях. У каждого из этих типов есть подтипы. Подробнее о причинах талассемии »
В зависимости от того, какая часть белка гемоглобина поражена, талассемия может варьироваться от легкой степени до серьезного или опасного для жизни состояния, которое требует длительного лечения и лечения.
Талассемия не вызвана какими-либо факторами окружающей среды, и заразиться ею невозможно. Заболевание чаще всего встречается у людей средиземноморского, южноазиатского, юго-восточного и ближневосточного происхождения.
Симптомы
Симптомы талассемии разнообразны и различаются в зависимости от типа талассемии.
У пациентов с признаками талассемии, также известных как носители талассемии, обычно не наблюдается никаких симптомов или, возможно, у них легкая анемия.
Симптомы талассемии могут включать:
Анемия
Анемия означает недостаток эритроцитов или гемоглобина в крови.Он развивается почти у каждого человека с большой талассемией и другими серьезными типами заболевания. В тяжелых случаях это может быть опасно для жизни.
Анемия приводит к недостатку кислорода в организме. Типичные симптомы включают:
- Усталость и вялость
- Одышка
- Обморок
- Головные боли
Подробнее об анемии »
Превышение уровня железа
Большинство людей с большой талассемией или другими тяжелыми формами заболевания подвержены риску так называемой перегрузки железом.Это возможный побочный эффект повторных переливаний крови, необходимая часть лечения людей с тяжелой формой талассемии. Однако это может произойти и само по себе.
Избыточный уровень железа в организме может вызвать:
- Проблемы с сердцем
- Гормональные проблемы, включая диабет, заболевания щитовидной железы, надпочечников и гипофиза
- Цирроз печени
- Задержка полового созревания у детей
Признаки и симптомы талассемии у младенцев
Как генетическое заболевание, талассемия присутствует с рождения, но, как правило, не сразу вызывает симптомы.
У детей, рожденных с большой бета-талассемией, симптомы обычно появляются через несколько месяцев после рождения.
Менее тяжелые случаи могут не вызывать каких-либо заметных симптомов до более позднего возраста, а иногда и до зрелого возраста.
Ранние признаки и симптомы, которые могут указывать на наличие талассемии у младенцев, включают:
- Утомляемость, суетливость и раздражительность
- Одышка
- Бледная кожа
- Желтая кожа и глаза, известная как желтуха
- Выступающий живот
- Темная моча
- Деформации лицевых костей
- Медленный рост
Если вы считаете, что у вас или вашего ребенка может быть талассемия, попробуйте приложение Ada для бесплатной оценки симптомов.
Причины
Гены содержат инструкции, необходимые для производства белков в организме. Гены бывают парами: один набор наследуется от матери, а другой — от отца. Для белка гемоглобина необходимы два нормальных гена — по одному от каждого родителя — для образования здоровых бета-цепей.
Если человек унаследует два дефектных гена бета-талассемии, у этого человека разовьется большая бета-талассемия, , также известная как болезнь Кули. Младенцы с этим заболеванием сначала кажутся здоровыми, но обычно симптомы талассемии развиваются в течение первых двух лет жизни.Как правило, это серьезное заболевание, которое сохраняется на всю жизнь и требует длительного лечения и лечения.
Если человек наследует только один дефектный ген бета-талассемии, он будет иметь признак бета-талассемии и станет носителем талассемии. Обычно они здоровы или иногда страдают анемией легкой степени. Однако они рискуют передать своим детям более тяжелую талассемию.
Промежуточная талассемия используется для описания расстройства, которое возникает, когда человек унаследовал два дефектных бета-гена, но эти дефекты менее серьезны, чем при большой бета-талассемии. Люди с этим заболеванием обычно страдают анемией средней степени тяжести и иногда нуждаются в переливании крови.
Четыре нормальных гена — по два от каждого родителя — необходимы для образования здоровых альфа-цепей, поэтому альфа-талассемия включает четыре потенциально дефектных гена, а не только два.
Человек, унаследовавший один или два дефектных альфа-гена, будет иметь признак альфа-талассемии, означает, что он является носителем талассемии, но сам не испытывает симптомов, за исключением иногда легкой анемии.
Если они унаследуют три дефектных гена альфа-талассемии, у них разовьется болезнь гемоглобина H с симптомами от умеренных до тяжелых.
При наличии четырех дефектных генов возникает большая альфа-талассемия, характеризующаяся водянкой плода, при которой избыток жидкости накапливается в теле ребенка до рождения, наряду с другими физическими отклонениями. Без лечения большая альфа-талассемия почти всегда приводит к летальному исходу: ребенок умирает до родов или вскоре после рождения. Однако его можно диагностировать пренатально, и, если лечение начать до рождения ребенка, они могут выжить.Группа специалистов проконсультирует семью о том, какие варианты лечения могут подойти их ребенку.
Женщины, беременные младенцами, унаследовавшими альфа-талассемию, также могут испытывать серьезные осложнения, включая опасно высокое кровяное давление, преждевременные роды и аномальные кровотечения.
Как диагностируют талассемию
Талассемия обычно диагностируется после анализа крови. Для постановки диагноза будет взят образец крови и проанализирован, чтобы установить, какой тип гемоглобина присутствует.Иногда, если результаты оказываются неубедительными или есть неопределенность, также могут быть проведены тесты ДНК.
Подробнее о результатах анализа крови »
Другие состояния могут проявляться схожими симптомами , такими как дефицит железа, дефицит витамина B12, дефицит эритропоэтина, заболевание костного мозга, называемое синдромом Даймонда-Блэкфана, и острый лейкоз. Важно определить причину симптомов человека, поскольку каждое состояние имеет разные клинические последствия и особенности лечения.Например, железодефицитная анемия обычно лечится добавками железа, но для человека с талассемией прием дополнительного железа может быть вредным.
Умеренная и тяжелая талассемия обычно диагностируется в раннем детстве, потому, что симптомы, такие как тяжелая анемия, проявляются в течение первых нескольких лет жизни.
Те, у кого более легкие формы, могут быть диагностированы после обычного анализа крови. показывает анемию. Врач может заподозрить талассемию, если человек принадлежит к этнической группе, подверженной повышенному риску.
Если вы считаете, что у вас или вашего ребенка может быть талассемия, попробуйте приложение Ada для бесплатной оценки симптомов.
Диагностика пренатальной талассемии
Можно узнать, есть ли у будущего ребенка талассемия. Обычно это делается с использованием ткани плаценты или околоплодных вод из мешочка, окружающего эмбрион, и может проводиться примерно на 8–10 неделе беременности.
Анализы крови могут показать, есть ли у пары признак талассемии, и может ли будущий ребенок унаследовать талассемию.
Диагностика талассемии у новорожденных
Если талассемия присутствует, она часто выявляется у новорожденного в рамках рутинных процессов послеродового скрининга. во многих странах. Образец крови будет взят из простого укола пятки и отправлен в лабораторию для анализа.
Если результаты на талассемию окажутся положительными, родителям объяснят варианты лечения.
Послеродовые тесты также могут показать, есть ли у новорожденного признак талассемии.Это важно, так как это может увеличить вероятность того, что будущий брат или будущие дети ребенка унаследуют заболевание.
Лечение
Существует ряд методов лечения, позволяющих контролировать симптомы талассемии и предотвращать осложнения. Однако заболевание обычно невозможно вылечить, и в случае большой или промежуточной талассемии требуется пожизненное лечение.
Людей с большой талассемией будет лечить специалист, и им будет предложено регулярно проходить медицинские осмотры.
Поддержание здорового образа жизни — важный принцип борьбы с талассемией. Обычно это:
Отказ от табака и чрезмерного употребления алкоголя для сохранения здоровья костей и сердца
Регулярные упражнения для укрепления костей и снижения риска остеопороза
Полноценное питание и добавки для предотвращения общих недостатков, наблюдаемых у людей с талассемией, например, прием фолиевой кислоты, чтобы помочь организму в производстве красных кровяных телец, а также кальция и витамина D для здоровья костей.
Малую талассемию часто принимают за железодефицитную анемию и лечат препаратами железа. Однако человек с анемией, вызванной талассемией, не должны принимать добавки железа , если анализ крови не покажет, что у них сопутствующий дефицит железа.
Помимо этих общих принципов, приведенных выше, существует два основных метода лечения талассемии:
- Переливания крови
- Хелатное лечение
Переливания крови
Переливание крови обычно делается людям с анемией, сопровождающейся другими осложнениями, такими как плохой рост, увеличение селезенки или признаки сердечного заболевания, а также в случае беременности. Переливания крови сопряжены с риском и проводятся только в случае крайней необходимости, поэтому тем, у кого анемия без других симптомов, можно посоветовать отказаться от переливания.
Переливание крови обеспечивает нормальные эритроциты пострадавшему. Это временно исправляет анемию, улучшая здоровье и помогая детям нормально расти. Однако у эритроцитов ограниченный срок жизни, поэтому переливание крови обычно повторяют каждые три или четыре недели.
Хелатотерапия
Люди с умеренной и тяжелой талассемией могут испытывать накопление железа в организме до нездорового уровня.Отчасти это происходит из-за переливания крови, но также и потому, что талассемия заставляет организм усваивать из пищи больше железа, чем обычно. Это может вызвать повреждение внутренних органов и другие потенциально опасные для жизни осложнения.
Хелатирование избавляет организм от лишнего железа. Лекарство вводится перорально или капельно. Попадая в кровоток, химические свойства лекарства позволяют ему связываться с избытком железа. Затем лекарства и избыток железа выводятся из организма с мочой или стулом.Хелатотерапия обычно начинается в течение года или двух после начала переливания крови.
Трансплантаты стволовых клеток
Трансплантация стволовых клеток — возможное лекарство от талассемии, хотя существует риск серьезных осложнений и даже смерти. Трансплантация стволовых клеток, как правило, дает лучший результат у молодых людей. Эта терапия может быть рассмотрена для человека, у которого есть подходящий донор.
Трансплантация стволовых клеток включает введение высоких доз химиотерапии для устранения клеток, продуцирующих талассемию, в костном мозге и последующую замену нормальными кроветворными клетками от донора, что в случае успеха приводит к излечению на всю жизнь.
Осложнения
Существуют различные осложнения, которые могут возникнуть в результате талассемии. Сюда могут входить:
Проблемы роста и развития
Дети и подростки с талассемией могут испытывать необычный рост костей , когда костный мозг расширяется, чтобы попытаться произвести больше клеток крови, например:
- Увеличенный лоб или щеки
- Истончение костей, известное как остеопороз
Половое созревание может задерживаться или прогрессировать ненормально у подростков с талассемией из-за накопления железа, нарушающего функцию гипофиза.Это может привести к таким осложнениям, как:
- Отсутствие менструации, известное как аменорея
- Нарушение функции половых органов, известное как гипогонадизм
- Невысокий
Врачи будут внимательно следить за развитием детей и при необходимости могут предложить заместительную гормональную терапию .
Проблемы с селезенкой
Анемия может вызвать увеличение селезенки, что с помощью различных механизмов может даже усугубить анемию. Некоторым людям с талассемией требуется операция по удалению селезенки. Селезенка является ключевой частью иммунной системы, и если ее удалить, человеку потребуются вакцинации и ежедневные антибиотики для защиты от определенных инфекций, таких как пневмония и менингит.
Другие осложнения
Другие возможные осложнения включают:
- Пониженная фертильность
- Осложнения переливания крови, такие как иммунные реакции и передача гепатита
- Осложнения хелатирования, поражающие кровь, печень, почки, зрение, слух и кости
- Инфекции
- Камни в желчном пузыре см. Симптоматическая желчнокаменная болезнь
Часто задаваемые вопросы
В: Альфа и бета талассемия — каковы основные различия между ними?
A: Талассемия — это общий термин, который включает в себя несколько заболеваний, все из которых вызваны нарушением выработки гемоглобина, белка, который позволяет эритроцитам переносить кислород.Нормальный гемоглобин состоит из двух белковых цепей альфа-глобина и двух белковых цепей бета-глобина. Альфа- и бета-талассемия названа в честь наследственных дефектов этих белковых цепей.
В незначительной форме как альфа-, так и бета-талассемия не вызывают симптомов или вызывают только легкую анемию. Однако в своих основных формах альфа почти всегда приводит к летальному исходу до рождения, тогда как бета не приводит к немедленному смертельному исходу, потому что некоторое производство здорового гемоглобина все еще возможно. Однако без лечения возникает тяжелая анемия и возможные осложнения, затрагивающие кости, печень, селезенку и сердце.
В: Можно ли вылечить талассемию?
A: Трансплантация стволовых клеток — возможное лекарство от этого состояния. Это включает в себя высокодозную химиотерапию для устранения клеток, продуцирующих талассемию, в костном мозге и последующую замену нормальными кроветворными клетками от донора, что в случае успеха приводит к излечению на всю жизнь. Однако существуют потенциально серьезные риски, связанные с трансплантацией стволовых клеток, такие как инфекция, органная недостаточность и даже смерть. Уровень риска зависит от определенных факторов, включая возраст пациента, адекватность предыдущего хелатирования и состояние печени.
В: Что такое серповидноклеточная талассемия?
A: Серповидно-клеточная талассемия, также известная как серповидноклеточная талассемия, является наследственным заболеванием, которое влияет на гемоглобин. Это происходит, когда больной унаследовал серповидноклеточный ген от одного родителя и ген бета-талассемии от другого. Бета-талассемия серпа может привести к анемии, повторным инфекциям и частым приступам боли.
Подробнее о серповидно-клеточной анемии »
В: Что означает талассемия?
A: Талассемия происходит от греческого слова thalassa, означающего море, и emia, от haema, что означает кровь.Он был назван так, потому что состояние было впервые описано у людей, живущих недалеко от Средиземного моря. Талассемия обычно встречается в более теплых регионах, таких как бассейн Средиземного моря. Это связано с тем, что в этих регионах также было много малярии, и талассемия обеспечивает некоторый иммунитет к ней, давая эволюционную пользу носителям талассемии.
Другие названия талассемии
Альфа (α) талассемии
- Hb Barts
- Гемоглобин (Hb) Синдром водянки плода Бартса (BHFS)
- Гомозиготная α0-талассемия большая
- Гомозиготная α-талассемия 1
- Малая альфа-талассемия
- Носитель тихой альфа-талассемии
- Болезнь гемоглобина H (болезнь HbH)
Бета (ß) талассемии
- Анемия Кули
- Бета-нулевая (ß0) талассемия
- Бета-плюс (ß +) талассемия
- Средиземноморская анемия
- Малая бета-талассемия (признак бета-талассемии)
- Промежуточная бета-талассемия
Гемоглобин и анемия у больных COVID19
Наша цель — оценить изменение параметров гемоглобина (Hb) и железа у пациентов с COVID-19, чтобы оптимизировать терапевтическое лечение анемии у этих пациентов.
Были зарегистрированыHb, s-ферритин, насыщение трансферрина (TSAT), гаптоглобин и маркеры воспаления. Корреляцию между параметрами изучали с помощью критерия Пирсона. Сравнение данных при поступлении и через неделю после госпитализации оценивалось с помощью t-критерия для зависимых данных или знакового рангового критерия Вилкоксона. Уровень значимости был зафиксирован на уровне P <0,05.
1336 стационарных пациентов с COVID-19, из них 56,4% мужчин и 43,6% женщин, средний возраст 62 года.9 лет (сд 18.9).
При поступлении средний гемоглобин составлял 13,2 г / дл (стандартное отклонение SD 1,6 г / дл), медиана s-ферритина 508 мкг / дл (25-75 интерквартилей 460-876 мкг / дл) и среднее насыщение трансферрина 19,3% (стандартное отклонение 8%). ). Все острофазовые реагенты имели повышенные значения. Hb демонстрировал медленное и прогрессивное снижение у пациентов во время госпитализации, более выраженное у пациентов с тяжелыми симптомами и тяжелыми днями; средний гемоглобин составлял 12,5 г / дл (стандартное отклонение 1,8 г / дл) в палате общего профиля и 11,2 г / дл (стандартное отклонение 2,1 г / дл) в отделении интенсивной терапии, p <0.05.
Несмотря на значительный воспалительный профиль, анемия у большинства пациентов не является тяжелой, что позволяет предположить использование железа и эритропоэтина для предотвращения тяжелой анемии у этих пациентов.
гемоглобин, SARS-COV-2, covid-19, ферритин, анемия
В последние месяцы коронавирусная болезнь 2019 (COVID-19) превратилась в глобальную пандемию. В 10-20% случаев он вызывает тяжелый острый респираторный синдром, иногда со смертельным исходом, с полиорганной недостаточностью и летальным исходом.
Диагноз острого респираторного дистресс-синдрома SARS-CoV-2 основывается на доле парциального давления кислорода при вдыхаемом кислородном соотношении менее 300 мм рт. Ст., Наличии некардиогенного отека легких и необходимости инвазивной механической вентиляции [1-2 ]. Наиболее характерными аналитическими признаками, обнаруженными у тяжелых пациентов, являются лимфопения и повышенный уровень D-димера (DD) с повышением уровня С-реактивного белка (CRP), интерлейкина 6 (IL6) [3]. Гипертрансамиземия выявляется при поражении печени, а также при повышении уровня креатининкиназы и миоглобина у пациентов с поражением миокарда.У пациентов в критическом состоянии цитокиновый шторм вызывает повышение уровня интерлейкина 7, интерлейкина 10 [2,4,5] сосуществуют; повышение тропонина является обычным явлением.
Исследования доказали снижение гемоглобина (Hb) почти у 50% пациентов [5,6].
Воспалительная анемия может возникнуть в ситуации острой иммунной активации; этот защитный механизм включает в себя низкий уровень циркулирующего железа для предотвращения проникновения вируса в органы, одновременно повышая эффективность клеточного иммунитета [7].Патофизиология этой анемии связана со снижением пролиферации эритропоэтических клеток-предшественников, снижением стимуляции эритропоэтина и уменьшением периода полужизни эритроцитов [8]. Нарушение гомеостаза железа при воспалении происходит из-за повышенной задержки железа в клетках сетчато-эндотелиальной системы. У этих пациентов очень высокий уровень ферритина как реагента острой фазы [9-10].
Тем не менее, некоторые исследования показывают, что гемолиз и структурные изменения эритроцитов могут играть основную роль в повышении уровня ферритина [11], и поэтому было предложено использование хелатирующих агентов железа [12].
Наша цель — оценить эволюцию параметров гемоглобина и железа у пациентов с COVID-19, чтобы лучше понять физиопатологию заболевания и оптимизировать клиническое и терапевтическое ведение этих пациентов.
Это многоцентровое обсервационное исследование, в котором были получены аналитические параметры у пациентов, пораженных COVID-19 (положительный результат ПЦР мазков из носоглотки) в двух больницах Северной Испании в Наварре (Памплона и Эстелла) в период с марта по апрель 2020 года.
Демографические, клинические и аналитические данные были получены из больничной информационной системы и лабораторной информационной системы. Системы HIS и LIS, Roche®, версия 2.5.3.3596
Зарегистрированные аналитические параметры: гемоглобин, s-ферритин, насыщение трансферрина (TSAT), гаптоглобин, CRP, лактатдегидрогеназа (LDH), IL-6, DD и насыщение артериальной крови кислородом (SO 2 ).
Демографические, клинические и аналитические переменные были суммированы с использованием среднего и стандартного отклонения или медианы и межквартильного размаха для количественных переменных, а также с помощью частоты и процентов в категориальных переменных.Связь между аналитическими параметрами рассчитывалась с использованием коэффициента корреляции Пирсона. Сравнение аналитических и клинических параметров между больницами проводилось с использованием t-критерия, критерия Анова, критерия U Манна-Уитни или критерия Краскела-Уоллиса. Сравнение данных при поступлении и через неделю после госпитализации оценивалось с помощью t-критерия для зависимых данных или знакового рангового критерия Вилкоксона. Уровень значимости был зафиксирован как α = 0,05. Все анализы проводились с использованием программного обеспечения IBM SPSS v.25.
Данные были собраны, идентифицируя пациента с помощью числового кода, таким образом, соблюдая конфиденциальность пациентов (анонимная база). Базы данных были объединены и интегрированы в программное обеспечение Tecnoquality для управления качеством e-BDIplus®, доступ к которому ограничен индивидуальным идентификационным ключом (лицензионная программа, приобретенная и интегрированная Службой здравоохранения Navarro) в соответствии с требованиями Общего регламента защиты данных от мая 2018 г. установлены информационными системами правительства Наварры.Авторы имели доступ к базе данных в рамках своей повседневной работы с использованием разрозненных и анонимных данных с одобрения Комитета по этике.
В таблице 1 обобщены аналитические данные 1336 пациентов с COVID-19, средний возраст 56,4% мужчин и 43,6% женщин — 62,9 года (стандартное отклонение (SD) 18,9 года).
Таблица 1 . Базальные значения при поступлении
Переменная | Значение | |
Возраст (лет) | Среднее (стандартное отклонение) | 62.9 (18,9) |
Пол | Мужчины | 754 (56,4%) |
Женщины | 582 (43,6%) | |
Гемоглобин (г / дл) | среднее (стандартное отклонение) | 13.2 (1,9) |
CRP (мг / л) | медиана (IQR) | 46,3 (105,7) |
Скорость фильтрации клубочков | медиана (IQR) | 87,2 (24,2) |
LDH (Ед / л) | среднее (стандартное отклонение) | 338.1 (161,4) |
Ферритин (мкг / л) | медиана (IQR) | 508,8 (876) |
D Димер (мг / л FEU) | медиана (IQR) | 735,0 (1099,0) |
Железо (мкг / дл) | mediaa (IQR) | 32.5 (37,0) |
Трансферрин (мг / дл) | среднее (стандартное отклонение) | 184,8 (57,8) |
Насыщение трансферрионом (%) | среднее (стандартное отклонение) | 19,3 (21,8) |
Кобаламин (пг / дл) | медиана (IQR) | 443.0 (238,0) |
ИЛ-6 (пг / мл) | медиана (IQR) | 33,2 (33,4) |
Насыщенность кислородом | среднее (стандартное отклонение) | 92,3 (4,6) |
Sd: стандартное отклонение; IQR: межквартильный; CRP: C-реактивный белок; ЛДГ: лактатдегидрогеназа; Ил-6: интерлейкин 6
При поступлении средний гемоглобин был 13.2 г / дл (стандартное отклонение SD 1,9 г / дл), медиана s-ферритина 508 нг / дл (25-75 интерквартилей 460-876 нг / дл) и среднее значение насыщения трансферрина 19,3% (SD 8%).
Все острофазовые реагенты показали высокие значения.
Корреляция s-ферритина с другими реагентами острой фазы была плохой, положительная корреляция была обнаружена для CRP, IL-6, LDH и TSAT (Таблица 2).
Таблица 2. Связь между переменными
р | p-значение | |
Hb-Ферритин | -0,071 | 0.804 |
Hb- SO2 | -0,008 | 0,571 |
Ферритин-CRP | 0,227 | <0,001 |
Ферртитин-ИЛ6 | 0,243 | 0.348 |
Ферртин-ЛДХ | 0,514 | <0,001 |
Ферртин-трансферрин Насыщение | 0,105 | 0,056 |
R: коэффициент корреляции; Hb: гемоглобин; SO 2 : насыщение кислородом; CRP: C-реактивный белок; ИЛ-6: интерлейкин 6; ЛДГ: лактатдегидрогеназа.
Гаптоглобин был проанализирован у пациентов с Hb <10,0 г / дл и высоким содержанием ферритина; среднее значение составляло 310 мг / дл, поэтому гемолиз исключили.
Среднее значение Hb при поступлении составило 13,2 г / дл, 51,2% мужчин имели Hb <13,0 г / дл 51,9% женщин имели 12,0 г / дл
493 пациента были защищены через 1 неделю после поступления; эволюция представила значительное уменьшение количества реагентов острой фазы и увеличение димера D (маркер деградации фибрина и предполагающий тромбоз) (Таблица 3).
Таблица 3. Развитие аналитических данных через неделю после поступления
Переменная | Прием | 1 неделя | p-значение |
Hb (n = 485) 1 | 13.0 (2,0) | 12,6 (2,0) | <0,001 |
Ферритин (n = 277) 2 | 712,4 (1133,8) | 679,0 (853,3) | <0,001 |
CRP (n = 465) 2 | 104.6 (137,0) | 52,4 (65,0) | <0,001 |
D Димер (n = 338) 2 | 720,0 (800,0) | 1027,0 (1577,0) | <0,001 |
ЛДГ (n = 170) 1 | 321.8 (121,1) | 268,8 (104,9) | <0,001 |
1 Среднее (стандартное отклонение) t-тест t
2 Медиана (интерквартили) Тест Вилкоксона
Hb: гемоглобин; CRP: C реактивный белок; ЛДГ, лактатдегидрогеназа.
Развитие гемоглобина показало медленное и прогрессивное снижение у пациентов с большим количеством дней госпитализации, ни один из пациентов не страдал тяжелой анемией (рис. 1).
Рис. 1. Эволюция гемоглоблина во время пребывания в больнице
Кроме того, Hb снижался по мере увеличения тяжести симптомов.
Когда пациенты были разделены на тех, кто находился в отделении интенсивной терапии (ОИТ), палатах общего профиля и тех, кто находился в режиме госпитализации на дому, средний гемоглобин составлял 13,6 г / дл (стандартное отклонение 1,6 г / дл) в последней группе с меньшей гипоксемией и более низкий уровень воспаления (таблица 4). У критических пациентов, поступивших в ОИТ с инвазивной поддержкой, уровень Hb был ниже, в среднем 11.1 г / дл по сравнению с 12,7 г / дл у пациентов, поступивших в палаты общего профиля с неинвазивной кислородной терапией (P <0,001). Аналогичным образом, ферритин и DD значительно увеличиваются с тяжестью заболевания.
Таблица 4. Аналитические данные в различных клинических условиях
Переменная | ОИТ 27,6% | Общие палаты 61.4% | Наши пациенты 11,0% | п-валор |
Hb 1 г / дл | 11,1 (2,1) | 12,7 (1,9) | 13,6 (1,6) | <0.001 |
SO 2 2 % | 94,8 (32,7) | 72,3 (23,8) | – | <0,001 |
Ферритин 3 мкг / л | 2055 (1389) | 994 (978) | 591 (591) | <0.001 |
D Димер 3 (мг / л FEU) | 7269 (2658) | 2847 (994) 2847 | 669 (857) | <0,001 |
CRP 2 мг / л | 6.6 (1,89) | 10,2 (19) | – | <0,001 |
1 Среднее (стандартное отклонение) anova
2 Среднее (стандартное отклонение) t-тест
3 Медиана (intequartils) Тест Краскала-Уоллиса
ICU: Отделение интенсивной терапии; Hb: гемоглобин; SO 2 , Насыщение кислородом; CRP: C-реактивный белок.
Половина пациентов с COVID-19 страдала анемией, средний гемоглобин при поступлении находился в пределах нормы. Средний уровень гемоглобина в населенных пунктах, проанализированных в этом исследовании, недоступен, однако исследования в соседнем регионе показывают, что этот уровень аналогичен таковому у не-COVID-19 населения с аналогичным средним возрастом [13,14].
Учитывая средний возраст наших пациентов, 63 года, и тот факт, что Hb имеет тенденцию к снижению с возрастом [14–16], мы считаем, что низкий уровень Hb у пациентов, затронутых COVID-19, не является характеристикой заболевания.
Опубликованные исследования показывают снижение гемоглобина в 40-50% случаев [17]; однако в других исследованиях сообщается о нормальном уровне гемоглобина, за исключением подростков с пневмонией [18-19]. Мета-анализ показывает, что значения Hb существенно снижаются у пациентов с COVID-19 с тяжелым заболеванием по сравнению с легкой пневмонией [20], та же тенденция, которую мы обнаружили у наших пациентов, со значительно большим снижением Hb у наиболее тяжелых пациентов. требуется госпитализация в ОИТ по сравнению с другими (Таблица 4).
Это открытие может привести к двум типам соображений; во-первых, прогрессирующее снижение гемоглобина предполагает, что это маркер худшего клинического прогрессирования и необходимость поддержания уровня гемоглобина должна быть оценена, поддержка при переливании крови, гематиновые препараты и / или введение эритропоэтина для предотвращения развития тяжелого заболевания; или, во-вторых, анемия не предрасполагает к тяжести, а является следствием клинического течения заболевания, принимая во внимание также ятрогенный компонент из-за множественных анализов (вампиризм) [21] и увеличение риска кровотечения для антитромботических протоколов.
По нашим данным, среднее значение Hb постепенно снижается, упав до 10,0 г / дл у пациентов, которые остаются под наблюдением в течение двух недель (рис. 1), в то время как Vincent, et al. обнаружил аналогичные результаты через 4 недели [22]. Мы считаем, что это в первую очередь воспалительная анемия, связанная с воспалением, как было выявлено с помощью реагентов острой фазы, таких как ферритин, СРБ и ЛДГ [9],
Кроме того, низкий TSAT отражает лежащий в основе дефицит железа у многих пациентов, в то время как нормальный уровень гаптоглобина исключает подозрение на гемолиз в этих случаях.Это открытие противоречит исследованиям, предполагающим возможное прямое повреждение SARS-CoV-2 цепи глобулина, вызывающее повреждение порфиринов с гемолизом и гипоксией [11].
Еще одним важным фактом является повышение воспалительных показателей у этих пациентов. В различных публикациях освещаются последствия воспаления и анемии у пациентов с сепсисом в ОИТ, повышение воспалительных цитокинов связано с низким уровнем функционального железа [23]. Изменение параметров, связанных с воспалительной анемией (серитропоэтин, s-ферритин, IL-6 и особенно гепсидин) у этих критических пациентов, связано с повышенной смертностью [24].Результаты исследования показывают, что гемоглобин и ферритин могут быть биомаркерами для определения тяжести заболевания.
SARS-CoV-2 вызывает вызванное воспалением повышение концентрации гепсидина, которое блокирует правильное использование железа, увеличивая ферритин, вызывая дефицит железа в сыворотке и снижение гемоглобина [25]. По этой причине противовоспалительные препараты, такие как тоцилизумаб, скорее всего, подавят синтез гепсидина и тем самым увеличат содержание железа в сыворотке [26]. У этих пациентов с таким большим количеством воспалительных маркеров уровень Hb должен быть ниже, чем сообщалось, вероятно, из-за стимула гипоксии на эритропоэз [27], поскольку они являются пациентами с низкой сатурацией кислорода.В тяжелых случаях COVID-19 выявлено снижение отношения парциального давления кислорода в артериальной крови к фракционному вдыхаемому кислороду с гипоксией, тахипноэ и гипокапнией (низким уровнем углекислого газа) [28]. Эта гипоксия и гипокапния в тяжелых случаях могут стимулировать почечный и печеночный эритропоэтин и поглощение железа, улучшая эритропоэз, что компенсирует воспалительную анемию.
Одним из ограничений этого исследования является отсутствие данных по s-эритропоэтину, которые позволили бы нам проанализировать взаимосвязь с другими изученными параметрами.
Острый респираторный дистресс у пациентов с тяжелой формой COVID-19 приводит к низкому уровню оксигенации крови и может представлять прямую угрозу для жизни из-за зависимости органов организма от адекватно насыщенной кислородом крови. В случае почечной и / или печеночной недостаточности или тяжелой воспалительной анемии и образования клеток крови не может компенсировать стимул гипоксемии, может потребоваться аллогенное переливание крови для увеличения оксигенации тканей. Клинически важно избегать этой ситуации из-за его иммуномодулирующего эффекта у пациентов с измененной иммунной системой.Другие методы лечения, используемые в начале пандемии, такие как хлорохин и гидроксихлорохин, могут иметь вторичную пользу, увеличивая продукцию Hb, увеличивая доступность Hb для связывания кислорода и ацетазоламина, вызывая гипервентиляцию [29].
Лечение анемии требует оценки ее этиологии, чтобы выбрать подходящую терапию, которая принесет пользу пациенту, избегая потенциального вреда; Основываясь на опыте у защищенных пациентов с низким уровнем гемоглобина и TSAT и воспалительными состояниями, внутривенное введение железа и эритропоэтина в ограниченных дозах может быть терапией, которую следует применять, тщательно контролируемой из-за высокого связанного с этим высокого тромботического риска [28,30].
- Hb снижается у пациентов с большим количеством дней госпитализации, эта тенденция более выражена в тяжелых клинических условиях (ICU).
- Гемолиз не обнаружен, что подтверждается стабильным уровнем гаптоглобина.
- Увеличение воспалительных маркеров, включая ферритин, низкий Hb, низкий TSAT, совместимо с предполагаемым нарушением регуляции эритропоэза.
- Несмотря на значительный воспалительный профиль с особенно высоким содержанием ферритина, воспалительная анемия у большинства пациентов не является тяжелой; TSAT отражает дефицит железа, поэтому введение железа и эритропоэтина может быть лучшей терапией.
- Мы не должны забывать, что критические пациенты очень долго остаются с анализами крови для ежедневного анализа. Важно отбирать исключительно необходимые образцы, использование микропробов может помочь избежать ятрогенной анемии.
Авторы заявляют об отсутствии конфликта интересов
Финансирование этой работы получено не было.
- Гуань В.Дж., Ни З.Й., Ху Й, Лян У.Х., Оу CQ и др.(2020) Китайская группа экспертов по лечению COVID-19. Клиническая характеристика коронавирусной болезни 2019 в Китае. N Engl J Med 382: 1708-1720.
- Хуанг С., Ван И, Ли Х, Рен Л., Чжао Дж. И др. (2020) Особенности клиники пациентов, инфицированных новым коронавирусом 2019 г., в Ухане, Китай. Ланцет 395: 497-506.
- Tan L, Kang X, Ji X, Li G, Wang Q и др. (2020) Валидация предикторов тяжести заболевания и исходов у пациентов с COVID-19: описательное и ретроспективное исследование. Med 1: 128-138.e3 [Crossref]
- Ван Д., Ху Б., Ху Ц., Чжу Ф., Лю X и др. (2020) Клинические характеристики 138 госпитализированных пациентов с пневмонией, инфицированной новым коронавирусом 2019 г., в Ухане, Китай. JAMA 323: 1061–1069. [Crossref]
- Чен Н., Чжоу М., Дун Х, Цюй Дж., Гонг Ф. и др. (2020) Эпидемиологическая и клиническая характеристика 99 случаев новой коронавирусной пневмонии 2019 г. в Ухане, Китай: описательное исследование. Ланцет 395: 507-513. [Crossref]
- Чен Л., Лю Х. Г., Лю В., Лю Дж, Лю К. и др. (2020) Анализ клинических особенностей 29 пациентов с новой коронавирусной пневмонией 2019 г. Чжунхуа Цзе Хе Хе Ху Си За Чжи 43: E005. [Crossref]
- Brittenham GM, Weiss G, Brissot P, Lainé F, Guillygomarch A, et al. (2000) Клинические последствия новых открытий в патофизиологии нарушений метаболизма железа и гема. Hematology Am Soc Hematol Educ Program 2000: 39-50.[Crossref]
- Weiss G, Goodnough LT (2005) Анемия хронического заболевания. N Engl J Med 352: 1011-1023. [Crossref]
- Schroorl M, Snijders D, Schroorl M, Boersma WG, Bartels PCM (2012) Временное нарушение содержания гемоглобина в ретикулоцитах у субъектов с внебольничной пневмонией. Int Jnl Lab Hem 34: 390-395. [Crossref]
- Муньос М., Вильяр I, Гарсиа-Эрсе Дж. А. (2009) Обновленная информация о физиологии железа. World J Gastroenterol 15: 4617-4626. [Crossref]
- Лю В., Ли Х (2020) COVID-19: атакует 1-бета-цепь гемоглобина и захватывает порфирин, чтобы ингибировать метаболизм гема человека. ChemRxiv.
- Лю В., Чжан С., Нехай С., Лю С. (2020) Ограничение поступления железа к вирусу представляет собой многообещающий вспомогательный терапевтический препарат против выживания вирусов. Curr Clin Microbiol Rep 7: 13-19. [Crossref]
- Ривилья Маруган Л., Лоренте Аснар Т., Молинеро Родригес М., Гарсия-Эрсе Дж. А. (2019) Анемия и пожилые люди: критический обзор ее определения и распространенности. Ред. Esp. Geriatr Geronto 54: 189-194. [Crossref]
- García-Erce JA, Lorente-Aznar T, Rivilla-Marugán L (2019) Влияние пола, возраста и высоты проживания на уровень гемоглобина и распространенность анемии. Med Clin 153: 424-429. [Crossref]
- Фридман М.Л., Сутин Д.Г. (1998) Заболевания крови и их лечение в пожилом возрасте. Броклхерст Учебник гериатрической медицины и геронтологии. (5ª Эдн).
- Kulier A, Gombotz H (2001) Периоперационная Anämie. Анестезиолог 50: 73-86. [Crossref]
- Lippi G, Plebani M (2020) Лабораторные отклонения у пациентов с инфекцией COVID-2019. Clin Chem Lab Med 58: 1131-1134. [Crossref]
- Генри Б.М., Липпи Г., Плебани М. (2020) Лабораторные отклонения у детей с новым коронавирусным заболеванием, 2019 г. Clin Chem Lab Med 58: 1135-1138. [Crossref]
- Chen F, Liu Z, Zhang F, Xiong RH, Chen Y и др.(2020) Первый случай тяжелой детской новой коронавирусной пневмонии в Китае. Chin J Pediatr 58: 179-182. [Crossref]
- Lippi G, Mattiuzzi C (2020) Значение гемоглобина может снижаться у пациентов с тяжелым заболеванием коронавирусом 2019. Hematol Transfus Cell Ther 42: 116–117. [Crossref]
- Ранасинге Т., Фриман В.Д. (2014) «Вампиризм в отделении интенсивной терапии» — время разумных заборов крови у тяжелобольных пациентов. Br J Haematol 164: 302-303.[Crossref]
- Винсент Дж. Л., Барон Дж. Ф., Рейнхарт К., Гаттинони Л., Тийс Л. и др. (2002) Исследователи ABC (Анемия и переливание крови в интенсивной терапии). Анемия и переливание крови у тяжелобольных. JAMA 288: 1499-1507. [Crossref]
- Loftus TJ, Mira JC, Stortz JA, Ozrazgat-Baslanti T, Ghita GL, et al. (2019) Стойкое воспаление и анемия у пациентов с сепсисом Критика III. J Trauma Acute Care Surg 86: 260-267.[Crossref]
- Jiang Y, Jiang FQ, Kong F, An MM, Jin BB, et al. (2019) Параметры, связанные с воспалительной анемией, связаны с 28-дневной смертностью у пациентов с сепсисом, поступивших в отделение интенсивной терапии: предварительное обсервационное исследование. Ann Intensive Care 9: 67. [Crossref]
- Cavezzi A, Troiani E, Corrao S (2020) COVID-19: гемоглобин, железо и гипоксия вне воспаления. Повествовательный обзор. Клиники и практика 10: 1271. [Crossref]
- Шах А., Фрост Дж. Н., Аарон Л., Донован К., Дрейксмит Н. и др.(2020) Системная гипоферемия и тяжесть гипоксической дыхательной недостаточности при COVID-19. Critical Care 24: 320. [Crossref]
- Haase VH (2013) Регулирование эритропоэза с помощью факторов, индуцируемых гипоксией. Кровь Rev 27: 41-53. [Crossref]
- Geier MR, Geier DA (2020) Респираторные заболевания при коронавирусной болезни 2019 (COVID-19): важные соображения относительно новых стратегий лечения для снижения смертности. Med Hypotheses 140: 109760.[Crossref]
- Borges do Nascimento IJ, Cacic N, Abdulazeem HM, von Groote TC, Jayarajah U, et al. (2020) Новая коронавирусная инфекция (COVID-19) у людей: обзорный обзор и метаанализ. J Clin Med 9: 941. [Crossref]
- DeAngelo AJ, Bell DG, Quinn MW, Long DE, Ouellette DR (2005) Ответ эритропоэтина у тяжелобольных пациентов с механической вентиляцией легких: проспективное обсервационное исследование. Critical Care 9: R172-R176.[Crossref]
Редакционная информация
Главный редактор
Чиро Ринальди
Университет Федерико II Неаполь
Тип товара
Исследовательская статья
История публикации
Дата получения: 16 декабря 2020 г.
Дата принятия: 23 декабря 2020 г.
Дата публикации: 28 декабря 2020 г.
Авторские права
© 2020 Урречага Э.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Цитата
Urrechaga E, Zalba S, Otamendi I, Zabalegui MA, Galbete A, et al. (2020) Гемоглобин и анемия у пациентов с COVID19. Hematol Med Oncol 5: DOI: 10.15761 / HMO.1000217
Рисунок 1. Развитие гемоглоблина во время пребывания в больнице
Таблица 1 . Базальные значения при поступлении
Переменная | Значение | |
Возраст (лет) | Среднее (стандартное отклонение) | 62.9 (18,9) |
Пол | Мужчины | 754 (56,4%) |
Женщины | 582 (43,6%) | |
Гемоглобин (г / дл) | среднее (стандартное отклонение) | 13.2 (1,9) |
CRP (мг / л) | медиана (IQR) | 46,3 (105,7) |
Скорость фильтрации клубочков | медиана (IQR) | 87,2 (24,2) |
LDH (Ед / л) | среднее (стандартное отклонение) | 338.1 (161,4) |
Ферритин (мкг / л) | медиана (IQR) | 508,8 (876) |
D Димер (мг / л FEU) | медиана (IQR) | 735,0 (1099,0) |
Железо (мкг / дл) | mediaa (IQR) | 32.5 (37,0) |
Трансферрин (мг / дл) | среднее (стандартное отклонение) | 184,8 (57,8) |
Насыщение трансферрионом (%) | среднее (стандартное отклонение) | 19,3 (21,8) |
Кобаламин (пг / дл) | медиана (IQR) | 443.0 (238,0) |
ИЛ-6 (пг / мл) | медиана (IQR) | 33,2 (33,4) |
Насыщенность кислородом | среднее (стандартное отклонение) | 92,3 (4,6) |
Sd: стандартное отклонение; IQR: межквартильный; CRP: C-реактивный белок; ЛДГ: лактатдегидрогеназа; Ил-6: интерлейкин 6
Таблица 2. Связь между переменными
р | p-значение | |
Hb-Ферритин | -0,071 | 0,804 |
Hb- SO2 | -0,008 | 0.571 |
Ферритин-CRP | 0,227 | <0,001 |
Ферртитин-ИЛ6 | 0,243 | 0,348 |
Ферртин-ЛДХ | 0,514 | <0.001 |
Ферртин-трансферрин Насыщение | 0,105 | 0,056 |
R: коэффициент корреляции; Hb: гемоглобин; SO 2 : насыщение кислородом; CRP: C-реактивный белок; ИЛ-6: интерлейкин 6; ЛДГ: лактатдегидрогеназа.
Таблица 3. Развитие аналитических данных через неделю после поступления
Переменная | Прием | 1 неделя | p-значение |
Hb (n = 485) 1 | 13.0 (2,0) | 12,6 (2,0) | <0,001 |
Ферритин (n = 277) 2 | 712,4 (1133,8) | 679,0 (853,3) | <0,001 |
CRP (n = 465) 2 | 104.6 (137,0) | 52,4 (65,0) | <0,001 |
D Димер (n = 338) 2 | 720,0 (800,0) | 1027,0 (1577,0) | <0,001 |
ЛДГ (n = 170) 1 | 321.8 (121,1) | 268,8 (104,9) | <0,001 |
1 Среднее (стандартное отклонение) t-тест t
2 Медиана (интерквартили) Тест Вилкоксона
Hb: гемоглобин; CRP: C реактивный белок; ЛДГ, лактатдегидрогеназа.
Таблица 4. Аналитические данные в различных клинических условиях
Переменная | ОИТ 27.6% | Общие палаты 61,4% | Наши пациенты 11,0% | п-валор |
Hb 1 г / дл | 11,1 (2,1) | 12.7 (1,9) | 13,6 (1,6) | <0,001 |
SO 2 2 % | 94,8 (32,7) | 72,3 (23,8) | – | <0,001 |
Ферритин 3 мкг / л | 2055 (1389) | 994 (978) | 591 (591) | <0.001 |
D Димер 3 (мг / л FEU) | 7269 (2658) | 2847 (994) 2847 | 669 (857) | <0,001 |
CRP 2 мг / л | 6.6 (1,89) | 10,2 (19) | – | <0,001 |
1 Среднее (стандартное отклонение) anova
2 Среднее (стандартное отклонение) t-тест
3 Медиана (intequartils) Тест Краскала-Уоллиса
ICU: Отделение интенсивной терапии; Hb: гемоглобин; SO 2 , Насыщение кислородом; CRP: C-реактивный белок.
Методы, используемые для скрининга уровня гемоглобина у доноров крови
1 Отделение медицины переливания крови, Институт последипломного образования медицинских наук им. Санджая Ганди, 2 Отделение медицины переливания крови, Т.С. Медицинский колледж и больница Мисра, 3 Отделение трансфузионной медицины, Институт медицинских наук им. Санджая Ганди, Лакхнау, Индия
Резюме: Оценка гемоглобина (Hb) донора крови — важный тест на сдачу крови, который проводится перед сдачей крови .Он служит двойной цели: защищать здоровье доноров от анемии и обеспечивать хорошее качество компонентов крови, что сказывается на здоровье реципиентов. Во всем мире определены разнообразные критерии отсечения в зависимости от характеристик населения; однако методология тестирования и требования к образцам для скрининга Hb не указаны. Помимо методики, существует несколько физиологических и методологических факторов, влияющих на точность и надежность оценки гемоглобина. К ним относятся анатомический источник пробы крови, поза донора, время взятия пробы и несколько других биологических факторов.Качественный гравиметрический метод сульфата меди — архаичный, проверенный временем метод, который до сих пор используется в условиях ограниченных ресурсов. Портативные гемоглобинометры — это современные устройства для количественного анализа, которые были дополнительно модифицированы в кюветы без реагентов. Кроме того, была внедрена неинвазивная спектрофотометрия, облегчающая боль донора крови и устраняющая риск заражения. Несмотря на огромную эволюцию с точки зрения простоты эксплуатации, точности, мобильности, скорости и стоимости, компонент присущей изменчивости сохраняется, что частично может быть отнесено к преаналитическим переменным.Следовательно, центры крови должны уделять должное внимание валидации методологии тестирования, компетентности обслуживающего персонала и регулярным проверкам квалификации результатов. В этой статье мы рассмотрели различные нормативные требования, описали переменные, влияющие на измерения, и сравнили проверенные технологии скрининга доноров крови на гемоглобин, а также перечислили их достоинства и ограничения.
Ключевые слова: доноров крови, оценка гемоглобина, критерии отсечения, преаналитические переменные, метод сульфата меди, портативные гемоглобинометры, неинвазивная спектрофотометрия
Введение
При скрининге доноров крови определение гемоглобина (Hb) является единственным лабораторным тестом, который необходимо выполнить перед процессом сдачи крови.Цель этого теста — служить важным дозорным устройством общественного здравоохранения. Поскольку гемоглобин у донора крови падает на 1–1,5 г / дл после сдачи одной единицы цельной крови, соответствующий тест перед сдачей крови может снизить вероятность развития анемии у донора крови. Хороший тест также является подтверждением хорошего качества компонентов крови, что напрямую влияет на здоровье реципиента.
Критерии отсечения гемоглобина были разработаны для различных групп населения во всем мире, чтобы обеспечить максимальную безопасность доноров и сбалансировать доступность (Таблица 1).Причиной различий в критериях является вариабельность уровня гемоглобина в зависимости от возраста, расы, пола, высоты 1 , курения сигарет и места взятия пробы. 2 Эти правила, однако, не определяют метод определения гемоглобина, сосудистый отсек (капиллярный или венозный), тип образца и положение донора (стоя или лежа), к которому они применяются. Эта статья направлена на обзор различных нормативных требований, переменных, которые влияют на измерения, и проверенных технологий для скрининга доноров крови на гемоглобин.Уместно понять характеристики эффективности различных методов для оценки их применимости и надежности в качестве тестов для скрининга доноров крови на гемоглобин (таблица 2).
Таблица 1 Критерии скрининга Hb в различных руководствах Сокращения: Hb, гемоглобин; FDA, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов; AABB, Американская ассоциация банков крови; hct, гематокрит; ЕС, Европейский Союз. |
Таблица 2 Показатели эффективности скрининговых тестов на гемоглобин Сокращения: Hb, гемоглобин; CV, коэффициент вариации; SD, стандартное отклонение. |
Факторы, влияющие на результат теста Hb
Источник образца
Источник образца крови является наиболее важной переменной для точности методики и критическим фактором, определяющим правомочность донора в пограничных случаях. Присущие вариации обусловлены анатомическими и техническими причинами. Основным источником крови из пальца являются петлевые капилляры, концентрация которых колеблется в зависимости от температуры кожи, глубины проникновения через кожу и разбавления внеклеточной тканевой жидкостью, выделяемой из-за давления кожи.Сообщалось о плохой воспроизводимости измерений даже на разных пальцах одного и того же объекта из-за несоответствий в процессе сбора образцов, таких как размер и стиль используемого ланцета, способ применения ланцета и врожденные различия в отдельных каплях крови. из капилляров. 10 Исследования, сравнивающие уровни Hb в крови, взятой из различных анатомических участков, перечислены в таблице 3.
Таблица 3 Исследования, сравнивающие уровни Hb и hct в крови, полученные из различных анатомических участков Сокращения: Hb — гемоглобин; hct, гематокрит; SD, стандартное отклонение; ELS, образец мочки уха; FS: образец из пальца; VS, венозный образец. |
Пункция мочки уха, которая в настоящее время устарела, ранее использовалась для получения крови для определения удельного веса методом сульфата меди. Причины, указанные в его пользу, заключались в удобстве донора и сниженной вероятности инфицирования, поскольку пальцы используются разными способами, а мочки ушей — нет. 11 Однако было обнаружено, что образцы крови имеют повышенный гематокрит (hct) и концентрацию гемоглобина, что объясняется изменением характеристик потока плазмы, что приводит к увеличению относительной концентрации эритроцитов в этой области. 12 Таким образом, было обнаружено, что образцы мочки уха завышают концентрацию гемоглобина на 2 г / дл и показывают более высокую дисперсию, чем кровь, полученная одновременно из кончика пальца. 13,14
Сравнение капилляров из пальца и венозного образца (VS)
Существуют огромные разногласия по поводу использования капиллярной крови для оценки гемоглобина у доноров крови, потому что это сильно зависит от оператора, а впоследствии и с низкой точностью, и имеет меньшее признание донорами из-за связанной с этим боли и дискомфорта.Сообщалось о противоречивых данных об одновременном определении Hb на капиллярах и VSs. В двух предыдущих исследованиях не сообщалось об отсутствии существенной разницы между образцом из пальца и VS. 15,22 Впоследствии в большом количестве исследований сообщалось о завышении уровня гемоглобина в капиллярной крови. 2,14,16 Mendrone et al. 23 и Bahadur et al. 24 сообщили о завышении значений венозного гемоглобина при капиллярном скрининге с использованием HemoCue на ~ 7-8 г / л. Для этого было предложено несколько правдоподобных причин.Во-первых, капиллярная кровь имеет артериальный источник, из-за чего уровень гемоглобина выше, чем в венозном. 25 Другие предполагают, что более высокие уровни гемоглобина в капиллярах связаны с гемоконцентрацией, вызванной влиянием позы. 18,26
Исследование Darragh et al. 17 показало противоположные результаты. Они обнаружили, что средние уровни гемоглобина в венах занижаются при капиллярном скрининге, на основании которого пороговые значения для сдачи цельной крови недавно были снижены до уровней гемоглобина в капиллярах не менее 120 и 130 г / л для женщин и мужчин, соответственно, в Ирландии. .Аналогичным образом, другое исследование, проведенное в Ирландии по определению гемоглобина у доноров, не отвечающих критериям донорства (≥12,5 г / дл у женщин; ≥13,5 г / дл у мужчин), также обнаружило, что уровни гемоглобина в венах были постоянно выше, чем уровни в капиллярах, когда Уровни гемоглобина были в нижней части нормального диапазона. Уровень гемоглобина в капиллярах 12,0 г / дл (для женщин) или 13,0 г / дл (для мужчин) по существу эквивалентен венозному уровню гемоглобина как минимум на 0,5 г / дл выше, что позволяет сдавать кровь. 27 Недавнее исследование Ардина и др. 28 также сообщило о ложно низком уровне гемоглобина по капиллярной крови, показав смещение, равное 0.53 ± 0,81 г / дл из венозной крови.
В большинстве исследований, сравнивающих капиллярную и венозную кровь, использовались разные методы определения гемоглобина (гемоглобинометр для капилляров и автоматический гематологический анализатор венозной крови). 2,16,17,19 Таким образом, это сравнение может быть неверным, поскольку существует неотъемлемая составляющая смещения из-за используемого метода. Более того, сделать четкий вывод о характере взаимосвязи для крови, полученной из разных источников, сложно, поскольку она также зависит от пола и основного уровня гемоглобина.Ziemann et al. 19 с использованием капиллярной крови выявили низкую чувствительность (41,3% и 18,6% для женщин и мужчин, соответственно) для выявления доноров со значениями венозного гемоглобина чуть ниже предельных значений, в отличие от высокой чувствительности (97,4%) для выявление доноров с уровнем гемоглобина в венах <110 г / л. Результаты многоцентрового исследования показали, что гемоглобин из пальца был выше, чем венозный гемоглобин в верхней части клинического диапазона, но ниже в нижней части диапазона, особенно у женщин-доноров с отсутствием запасов железа.Исследование показало, что даже несмотря на то, что гемоглобин из пальца является хорошим предиктором венозного гемоглобина, женщины с низким или нормальным уровнем гемоглобина и анемия, вероятно, будут неправильно приняты этим методом. 29 Аналогичным образом, в исследовании 36 258 парных образцов, Тонг и др. 27 продемонстрировали, что на нижнем конце нормального диапазона концентраций Hb уровни Hb в венах были выше, чем уровни в капиллярах (1,07 г / дл у мужчин и 0,67 г / дл у мужчин и 0,67 г / л). г / дл у женщин). По мере увеличения уровня гемоглобина разница между венозными и капиллярными измерениями менялась.
Считается, что капиллярная кровь является скорее оценкой, чем мерой истинного венозного гемоглобина, и пороговые значения в рекомендациях были установлены на основе уровней венозного гемоглобина. Получение VS является предварительным условием точности, но не прагматично, потому что оно подвергает донора еще одной венепункции, подвергая риску потенциальное место флеботомии и увеличивая объем забираемой крови. Таким образом, капиллярная кровь должна использоваться для операционных целей, но необходимо сделать акцент на усилиях по повышению точности измерений гемоглобина в капиллярах путем выявления переменных, которые влияют на результаты в конкретных условиях.
Эффект осанки
Стояние вызывает гемоконцентрацию, так как жидкости накапливаются в нижних конечностях и, как следствие, внутрисосудистые жидкости перемещаются в интерстициальные пространства. Наблюдается явная гемодилюция из-за поступления внесосудистой жидкости в кровоток, когда человек принимает лежачее положение после сидения или стоя. 30 Кроме того, существует некоторая гемодилюция, чтобы компенсировать истощение объема из-за кровопускания, что приводит к снижению среднего венозного гематокрита.Таким образом, VS после донорства имеют тенденцию показывать более низкие Hb и hct по сравнению с теми, которые были получены до кровопускания. Тем не менее, получение VS перед сдачей крови непрактично, поскольку дополнительная венепункция неприемлема для большинства доноров крови, а доступ к набору для забора крови может привести к бактериальному заражению единицы крови. Wood et al 14 обнаружили разницу в 1,2% в hct, а Boulton et al 31 обнаружили разницу в 0,35 г / дл в уровнях Hb в пробах до и после сдачи крови.
Биологическая изменчивость
Помимо возраста, пола и расы, уровень гемоглобина меняется в зависимости от курения и физической активности. У чернокожих людей уровень гемоглобина ниже примерно на 1 г / дл, тогда как у курильщиков и людей, живущих на большой высоте, уровень гемоглобина выше. Изменения внутрисосудистых жидкостей также приводят к суточным и сезонным колебаниям уровней Hb. Было обнаружено, что среднее значение hct летом на 3% ниже по сравнению с зимой из-за гемодилюции. 32
Методы определения гемоглобина у доноров крови
Уровень гемоглобина в венах у донора снижается на 1–1.5 г / дл после сдачи крови. Таким образом, скрининговый тест должен быть достаточно чувствительным, чтобы выявлять доноров с анемией ранее или у которых анемия может развиться после сдачи крови. Поскольку каждая отдельная единица крови имеет значение для банка крови, она также должна иметь возможность избежать ненужных отсрочек, должна быть легко включена в операционную практику и должна иметь разумную стоимость. Дискомфорт донора должен быть минимальным, обращение должно быть простым и портативным, чтобы его можно было использовать в мобильных условиях.За последние несколько десятилетий появилось несколько методов оценки гемоглобина у доноров крови, каждый из которых имеет свои преимущества и недостатки.
Гравиметрический метод сульфата меди
Этот метод основан на оценке удельного веса крови при условии, что у донора нормальный уровень белка. Удельный вес 1,053 соответствует уровню Hb 12,5 г / дл. Капля крови, которой позволили упасть в раствор сульфата меди с удельным весом 1,053, оказывается заключенной в мешочек с протеинатом меди, который предотвращает диспергирование жидкости в течение 15 секунд.Если удельный вес крови выше, чем у раствора, капля утонет, иначе она какое-то время останется в подвешенном состоянии. В большинстве случаев этот метод позволяет оценить Hb в пределах ~ 0,5 г / дл, что сопоставимо с коэффициентом вариации (CV), равным 2%. 33
Хотя метод выдержал испытание временем в отношении простоты производительности и стоимости, его критикуют за то, что он имеет субъективную конечную точку. Этот тест также дает ложноотрицательные результаты, что очень часто приводит к несоответствующей отсрочке донора (50–70%). 34,35 Распространенными источниками ошибок, приводящими к определению ложно низкого Hb, являются наличие пузырьков воздуха и использование недостаточной высоты для капли крови. В нескольких исследованиях предлагалось применить дополнительный метод, такой как микрогематокрит или портативный гемоглобинометр (PH), чтобы восстановить неуместные отсрочки. 22,34–36
Белки, отличные от Hb, также неспецифически осаждаются сульфатом меди. Это может привести к определению ложно высоких значений Hb, если у субъекта аномально повышенный уровень белка.Для каждого грамма белка, превышающего уровень 7,4 г / 100 мл, в расчетной концентрации Hb появится ошибка 0,7 г. Был случай, когда донор с гемоглобином <8 г / дл прошел скрининговый тест на сульфат меди из-за гиперпротеинемии, связанной с множественной миеломой. 37
Методология проверки квалификации по этому методу недостаточно отработана. Контроль качества этого метода может быть осуществлен либо путем тестирования нескольких образцов с антикоагулянтом, где гемоглобин определяется более точным методом, либо с помощью хорошо откалиброванного ареометра.Раствор реагента следует менять после каждых 25 тестов, поскольку каждая капля крови изменяет удельный вес из-за содержащегося в нем белка. 4 Утилизация биологически опасных отходов — еще одна проблема, которая должна осуществляться в соответствии с местным законодательством.
Спиновый микрогематокрит
Этот тест был предложен в качестве дополнительного теста для определения соответствия критериям отбора доноров крови, у которых был обнаружен низкий уровень гемоглобина при тестировании на сульфат меди. 38 Было обнаружено, что добавка этим методом для скрининга доноров вернула 46–58% отложенных доноров, 34,39 утилизировала большое количество единиц крови.Кровь берется из другого пальца после второго укола и собирается в капиллярную трубку с антикоагулянтом. Затем его центрифугируют в центрифуге для микрогематокрита и оценивают процент упакованных эритроцитов с помощью считывающего устройства hct. Результаты показывают вариации в зависимости от использования мобильного или стационарного оборудования для центрифугирования, раствора антикоагулянта 40 41 и диаметра использованной микрогематокритной пробирки. 42 Цитируемая CV для этого метода составляет 3,6%. 43 Несмотря на то, что он недорогой и простой в использовании, он требует времени не менее 5–7 минут, что является ограничением для скрининга доноров.Исследование по сравнению его эффективности с более известными методами показало, что результаты плохо коррелируют ни с методом цианметгемоглобина, ни с методом CuSO 4 . 44 Другое сравнительное исследование, проведенное в Бразилии, показало, что этот метод имел чувствительность 39,5% и специфичность 93,2%. В целом, она имела меньшую способность распознавать анемию у потенциальных доноров крови, чем система HemoCue 201 (HemoCue AB, Ангельхольм, Швеция). 23
Цветовая шкала гемоглобина (HCS)
Она была разработана в 1995 году как недорогая и простая альтернатива, предназначенная для первоначального скрининга анемии в полевых условиях, где не было сложного лабораторного оборудования.HCS использует полоску хроматографической бумаги и стандартную цветовую диаграмму. Этот метод сравнивает цвет капли крови, впитанной на хроматографическую бумагу, с цветами на стандартной диаграмме, варьирующимися от розового до темно-красного. Эти цвета соответствуют уровням гемоглобина 4, 6, 8, 10, 12 и 14 г / дл. Можно определить промежуточные оттенки, что позволяет оценить уровень гемоглобина до 1 г / дл. 45
Этот метод был признан полезным и удобным для скрининга анемии в полевых условиях, согласно результатам многих исследований в сообществе, 46,47 , но его точность остается под вопросом.Хотя стоимость, простота и портативность добавляют привлекательные предложения, было обнаружено, что этот метод имеет очень низкую чувствительность и специфичность для скрининга Hb перед сдачей крови. 48 Индийское исследование сообщило о 25,2% ложных результатов с помощью этого метода, 36 , тогда как другое исследование из Великобритании сообщает, что только 46,08% результатов, полученных этим методом, были точными. 49 Учитывая, что интерпретация результатов этим методом зависит от конкретного объекта, неточность может быть объяснена множеством факторов, таких как считывание результатов при тусклом свете и выцветании стандартных карт.Еще одним ограничением для использования в банках крови является невозможность считывания промежуточного значения, то есть значения Hb, равного 12,5 г / дл.
Метод цианметгемоглобина (HiCN)
Это эталонный метод для определения гемоглобина в лабораториях и для калибровки гемоглобинометров. Принцип заключается в преобразовании Hb в HiCN путем добавления цианида калия и феррицианида, оптическая плотность которых измеряется при 540 нм в фотоэлектрическом калориметре относительно стандартного раствора. 50 Основной причиной ошибки в этом методе является разбавление образца и наличие мутности при измерении на одной длине волны.Поскольку этот метод требует много времени, утомителен и зависит от токсичных цианидных реагентов, он больше не используется в банках крови для оценки гемоглобина.
Автоматические гематологические анализаторы
Автоматические гематологические анализаторы могут обеспечивать высокую точность и обеспечивать высокую пропускную способность, но для их работы требуется регулярное обслуживание, контроль калибровки, обученный персонал и стабильные климатические условия. Еще одним сдерживающим фактором для развивающихся стран является высокая стоимость оборудования и реагентов. Определение гемоглобина выполняется методом HiCN или оксигемоглобином.В первом случае образец крови разбавляется реагентом, содержащим феррицианид и цианид, который превращает Hb в HiCN. Затем для количественного анализа используется поглощение HiCN при длине волны 540 нм. В последнем случае образец крови разбавляют водным раствором тетранатриевой соли этилендиаминтетрауксусной кислоты (ЭДТА) и смешивают с воздухом для преобразования гемоглобина в оксигемоглобин. Затем измеряется поглощение оксигемоглобина при 540 нм. Типичный анализатор венозной крови имеет CV ≤1.2% для измерения Hb. 51
Эти анализаторы стали более сложными в последние несколько десятилетий с включением нецианидных методов. Определение гемоглобина выполняется с использованием лаурилсульфата натрия (SLS), поверхностно-активного вещества, которое растворяет липопротеины клеточной мембраны красных кровяных телец с высвобождением гемоглобина и превращает его в SLS-Hb. Концентрация SLS-Hb измеряется как поглощение света и рассчитывается путем сравнения с поглощением разбавителя, измеренным перед добавлением образца. 52 Однако этот метод не подходит для рутинного скрининга доноров из-за непереносимости, высокой стоимости и особенно необходимости выполнения дополнительной флеботомии для получения венозной крови.
PHs
Тестирование в местах оказания медицинской помощи подходящим образом заменило традиционную лабораторную установку на арене современного здравоохранения. PH обеспечивает простую и удобную оценку гемоглобина на основе спектрофотометрических данных. В устройствах более раннего поколения (HemoCue 201 и HemoControl [EKF Diagnostics, GmbH, Барлебен, Германия]) капля крови помещается в кювету, где дезоксихолат натрия гемолизирует эритроциты и выделяется гемоглобин.Нитрит натрия превращает Hb в met-Hb, который вместе с азидом натрия дает азид-met-Hb. Поглощение измеряют на двух длинах волн (565 и 880 нм), чтобы компенсировать мутность в образце. Они стандартизированы по методу HiCN Международного комитета по стандартизации в гематологии, а CV составляет 1,5%. 53 Исследования, проверяющие точность и прецизионность этих устройств, показали хорошее согласие HemoCue PH с гематологическими анализаторами с корреляцией до 99% в руках обученных операторов. 54–56
Источниками ошибок являются неполное заполнение, захват пузырьков воздуха и влаги. Если микрокювета содержит пузырьки воздуха в оптическом глазе (части, через которую проводятся спектрофотометрические измерения), могут быть получены ошибочно заниженные показания. Показания следует снимать в течение 10 минут после заполнения микрокюветы, в противном случае также могут быть получены ложные результаты. Никогда не следует использовать первую каплю крови из укола пальца, чтобы избежать гемолиза клеток крови, вступающих в контакт со спиртом на подготовленной поверхности кожи.Было показано, что высокая влажность искажает функцию и измерения Hb с помощью систем на основе азид-мет-гемоглобин. Кюветы следует хранить в тщательно закрытых контейнерах с осушителем и извлекать непосредственно перед использованием. Австралийское исследование показало, что кюветы, подвергшиеся воздействию высокой влажности в течение ≥4 дней, могут занижать Hb на целых 2 г / дл по HemoCue 201. 57
Эти ограничения были смягчены в более новых модифицированных устройствах (Hemocue 301 [HemoCue AB] и DiaSpect Hemoglobin T [DiaSpect Medical GmbH, Сайлауф, Германия]) с использованием кювет без реагентов, которые измеряют оптическую плотность цельной крови фотометрически в изобестической точке 506 нм — длине волны, на которой поглощение двух основных производных Hb, оксигемоглобин (HbO 2 ) и дезоксигемоглобин одинаковы и имеют длину 880 нм для компенсации мутности.Кюветы из полистирола без реагентов не подвержены воздействию широкого диапазона температур (10–40 ° C) и влажности и не требуют особых условий хранения. Исследование, проведенное в Индии для сравнения эффективности системы HemoCue 301 при различных температурах, показало, что устройство может оптимально работать даже при температурах> 35 ° C и, таким образом, подходит для использования в лагерях донорства крови на открытом воздухе в тропических странах. 58 Кроме того, эти кюветы дешевле и дают результаты быстрее (<10 секунд).
Было проведено множество исследований для сравнения эффективности ЛГ с различными другими методами оценки гемоглобина (Таблица 4). В большинстве исследований установлено, что значения Hb увеличиваются на PH, чем контрольные значения Hb. Пытаясь определить источник этого отклонения, Бахадур и др. 24 сравнили эффективность HemoCue (модель не указана) с использованием капиллярной и венозной крови. Значения HemoCue в капиллярной крови не коррелировали ни со значениями счетчика клеток, ни со значениями HemoCue для венозной крови.С другой стороны, наблюдалась хорошая корреляция между значениями венозного HemoCue и значениями счетчика клеток, что ставило под сомнение надежность капиллярной крови. Gómez-Simón et al. 59 оценили эффективность трех PH (HemoCue, STAT-Site MHgb и CompoLab HB system) и объяснили неточность их работы главным образом использованием капиллярной крови.
Таблица 4 Оценка эффективности PH для скрининга Hb доноров крови Примечание: * Статистически значимая разница между PH и эталонным значением Hb ( p <0.05). Данные представлены как среднее ± стандартное отклонение. Сокращения: PH, переносной гемоглобинометр; Hb, гемоглобин; hct, гематокрит; CV, коэффициент вариации; NIS — неинвазивная спектрофотометрия; PPV, положительная прогностическая ценность; NPV, отрицательная прогностическая ценность; ICC, коэффициент внутриклассовой корреляции. |
Иранское исследование 48 показало, что по мере увеличения Hb выше порогового уровня (12,5 г / дл) расхождение между уровнями Hb, измеренными с помощью HemoCue 201+ (HemoCue AB) и эталонного метода, также увеличивалось, и при уровнях> 18 г / дл между ними не было значительной корреляции.При уровнях Hb <12,5 г / дл наблюдалась сильная корреляция между измерениями HemoCue 201+ и эталонным методом. Различительная способность для выявления анемии была выше для капиллярных образцов (79,5%) по сравнению с VS (64%).
В исследовании Morris et al. 55 оценивалась эффективность, воспроизводимость и точность HemoCue 301+ (HemoCue AB, Ангелхольм, Швеция) для измерения донорского гемоглобина. Устройство представляет собой модифицированную версию с более дешевыми кюветами без реагентов, которые, как утверждается, не ухудшаются даже в неблагоприятных климатических условиях.Авторы сообщили об отличной линейности в широком диапазоне уровней Hb (40–180 г / л) и низком уровне неточности (CV 0,4–0,7%).
Канадское исследование 60 , проведенное для оценки точности и прецизионности анализатора гемоглобина DiaSpect (DiaSpect Medical GmbH) по сравнению с фотометром HemoCue 201, показало более высокую эффективность, улучшенную простоту использования и уменьшение задержек. С точки зрения точности, коэффициенты корреляции между DiaSpect и эталонными методами были схожими (0,736), а также между HemoCue и эталонными методами (0.856). Что касается точности, CV варьировала от 0,81% до 1,18% на образец для метода HemoCue и от 0,53% до 1,14% на образец для метода DiaSpect.
Мы провели исследование 21 в нашем центре, чтобы оценить эффективность DiaSpect Hemoglobin T и HemoControl PH. Ни одно из двух устройств не прошло проверку донора с уровнем гемоглобина <11 г / дл. Значения гемоглобина, измеренные в венозной крови с помощью HemoControl и DiaSpect, были значительно выше, чем соответствующие значения на стандартном устройстве, что может быть связано с разными принципами тестирования устройств и автоматического счетчика клеток.DiaSpect и HemoControl показали CV 2,2% и 2,5% соответственно.
Неинвазивная спектрофотометрия (NIS)
Она была введена с целью предотвращения боли у донора крови, что удерживает большинство доноров крови от сдачи крови. Помимо предотвращения венепункции, этот метод также сводит к минимуму риск заражения медицинских работников, снижает потребность в обученном персонале, исключает образование биологически опасных отходов, сокращает расход расходных материалов и обеспечивает защиту от ошибок при взятии проб.Устройство автоматически и непрерывно выполняет самотестирование и проверку калибровки во время сеансов измерений.
В настоящее время существуют три технологии, использующие спектрофотометрию для измерения Hb, различающиеся типом датчика. Одним из них является окклюзионная спектроскопия (NBM 200; OrSense Co., Петах-Тикья, Израиль), которая представляет собой портативное устройство, работающее через датчик в форме кольца, установленный на пальце донора. Пневматическая манжета оказывает давление и временно останавливает кровоток, создавая оптический сигнал и обеспечивая высокое отношение сигнал / шум.Оптические элементы многоволнового датчика выполняют чувствительное измерение света, проходящего через палец, на длинах волн от 600 до 1500 нм. Дифференциальное поглощение света до и после обструкции кровотока в пальце используется для определения уровня гемоглобина.
Другая технология, называемая пульсовой CO-оксиметрией (Pronto-7; Masimo Co, Ирвин, Калифорния, США), размещает многоволновой импульсный CO-оксиметрический датчик на кончике пальца человека, который собирает данные о составе крови на основе поглощения света через палец. зонд.На основе характеристик ослабления света прибор рассчитывает Hb. Для измерения уровня гемоглобина требуется адекватная скорость перфузии. Темный цвет кожи и металлический лак для ногтей могут помешать результату. Чтобы избежать этих предубеждений, рекомендуется оптимизировать программное обеспечение и реконструировать датчик.
Третья технология основана на чрескожной спектроскопии отражения (HemoSpect; MBR Optical Systems GmbH & Co. Wuppertal, Германия). Это портативное устройство, в котором используется кнопочный датчик, который прикрепляется к ладонной стороне пальца не доминирующей руки.Головка датчика, размещенная на коже, излучает белый свет в подлежащую ткань через волновод. Часть проецируемого света поглощается различными компонентами ткани, а часть отражается обратно в устройство. Спектрометр разбивает свет на отдельные длины волн, а электронный блок оценки, подключенный к системе, анализирует количественное значение Hb.
В одном исследовании сравнивались все три метода ННГ для оценки гемоглобина у доноров крови. 28 Неподходящие направления доноров 3.31% у HemoSpect, 5,83% у NBM 200 и 12,73% у Pronto-7. Исходя из более низкой предрасположенности к неудачам, HemoSpect был одобрен авторами для скрининга доноров в их центрах крови.
Было опубликовано несколько исследований, в которых методы оценки гемоглобина в пунктах оказания медицинской помощи в ННГ сравниваются со стандартными методами с целью установления их точности, систематической ошибки и прецизионности (таблица 5). В большинстве исследований сообщается о завышенной оценке измерений Hb и обнаружено меньшее соответствие значениям Hb эталонным методом по сравнению с PH. 21,62,63
Таблица 5 Оценка эффективности NIS для скрининга доноров крови Примечание: Данные представлены как среднее значение ± стандартное отклонение. Сокращения: ICC, коэффициент внутриклассовой корреляции; NIS — неинвазивная спектрофотометрия; SD, стандартное отклонение; Hb, гемоглобин; CV, коэффициент вариации; PPV, положительная прогностическая ценность; NPV, отрицательная прогностическая ценность. |
Баарт и др. 64 изучали влияние цвета кожи на различия между измерениями гемоглобина с помощью неинвазивных тестовых устройств и эталонным измерением.Они обнаружили, что более темный цвет кожи приводит к меньшему отличию от эталона для NBM 200 и HemoSpect. Точно так же курение приводило в среднем к меньшему отклонению от контрольных значений на 0,1 ммоль / л из-за образования карбоксигемоглобина у курильщиков, которое измеряется с более низкой чувствительностью неинвазивными устройствами, что приводит к более низким оценкам общего гемоглобина. Изменения сатурации кислорода у доноров крови не были задокументированы, поскольку различия слишком малы, чтобы их можно было различить у нормальных здоровых доноров.Точно так же частота аномалий кистей или пальцев у нормальных доноров слишком мала, чтобы выявить какой-либо потенциальный эффект.
Стратегии и комбинация методов
Были проведены различные исследования, чтобы установить альтернативы обычному скринингу на гемоглобин с целью уменьшить неудобства доноров и неуместные отсрочки. Сюда входит принятие комбинации установленных методов или различных алгоритмов.
Lotfi et al. 70 пытались оценить соответствие критериям отбора доноров крови, экономя время и избегая ненужного тестирования доноров с приемлемым уровнем гемоглобина путем укола пальцем.Образец венозной крови был взят у доноров в конце их сдачи, а определение гемоглобина после сдачи крови было выполнено с помощью автоматического гематологического анализатора. Донорам, отвечающим критериям критерия, разрешалось сдавать кровь через 6 недель без измерения гемоглобина перед сдачей крови. Донорам с низким уровнем гемоглобина после сдачи крови разрешалось сдавать кровь только после предварительного определения гемоглобина в венах. Чувствительность и специфичность этого подхода, оцененного для> 19 000 доноров, составили 92,6% и 37,9% соответственно.Это также спасло 97% доноров от ненужного тестирования капиллярным измерением гемоглобина. Однако это исследование подверглось критике за проведение флеботомии доноров с очень коротким интервалом. 71 Прогнозируемое значение предыдущего значения гемоглобина, очевидно, будет уменьшаться по мере увеличения интервала перед сдачей крови в стандартных настройках.
Ziemann et al. 72 также реализовали аналогичную неинвазивную стратегию с использованием исторических значений Hb, при этом предварительное тестирование венозной крови проводилось только для доноров с предыдущими значениями Hb <12.9 г / дл для женщин или 13,9 г / дл для мужчин. Всем остальным было разрешено сдавать кровь без прохождения текущего теста на гемоглобин. Последующее тестирование на гемоглобин для всех кандидатов в доноры проводилось с использованием крови из отводного мешка мешка с кровью. Они обнаружили, что этот подход имеет точность 95%, чувствительность 57% и специфичность 29%.
Pagliaro et al. 66 использовали NBM 200 для скрининга Hb у всех доноров крови, а тест гемоцитометрии был добавлен к VS перед сдачей крови, взятым от доноров, которые, хотя и годны для сдачи, имели критические значения Hb в их предыдущей записи .Авторы пришли к выводу, что такой подход позволяет повысить эффективность отбора доноров и уменьшить количество неуместных пожертвований, особенно от женщин-доноров.
Перспективы развития
Метод, который квалифицируется как наиболее важный для скрининга доноров крови, должен быть действенным, быстрым, простым в выполнении, удобным для доноров, экономически эффективным, портативным, не требующим реагентов, не требующим предварительной аналитической проверки на ошибки и пригодным для всех. Ни одно из доступных в настоящее время устройств для определения гемоглобина не предлагает такой чудесной упаковки. Краткое знакомство с новыми технологиями дает некоторую надежду на будущее.Был разработан ряд приложений для смартфонов, которые могут неинвазивно оценивать уровень гемоглобина с помощью камеры смартфона и источника света. Измерение гемоглобина выполняется путем хроматического анализа крови на кончике пальца путем измерения абсорбционных свойств крови при различных длинах волн света. Повсеместное распространение смартфонов делает эту технику легко применяемой. Кроме того, проводится значительный объем исследований по совершенствованию оптических методов и методов визуализации для оценки уровня гемоглобина, что открывает большие перспективы в будущем.
В заключение, в дополнение к числовым пороговым значениям, адекватное внимание должно быть сосредоточено на выборе методологии и должны быть установлены руководящие принципы, чтобы определить минимальные стандарты ее оптимального функционирования. Для каждого центра сбора крови должен существовать стандартный протокол для проверки качества полученных результатов в виде минимально приемлемых рабочих характеристик. Для получения оптимальных результатов с использованием любого проверенного метода чрезвычайно важно в первую очередь избегать преаналитических ошибок.Например, при использовании пробы крови из пальца следует избегать сдавливания; Во-первых, следует стереть каплю крови, а оператор должен хорошо обучиться использованию ланцета, чтобы он проникал на одинаковую глубину. Поскольку все преобладающие в последнее время методы достаточно удобны и точны, следует уделять больше внимания их надежности в повседневных операциях, компетентности персонала в получении надежных результатов, регулярной проверке квалификации результатов, тщательной документации и техническому обслуживанию. базы данных.Технический персонал, работающий с устройством, должен быть надлежащим образом обучен требованиям к испытаниям, рабочим характеристикам, ограничениям и потенциальным помехам. Должна быть установлена проверка квалификации для непрерывного мониторинга качества результатов с помощью внутреннего контроля качества и внешней оценки качества.
Каждый центр крови должен разработать собственный алгоритм скрининга доноров, основанный на характеристиках популяции доноров (этническая принадлежность, доля женщин-доноров, частота повторного донорства и т. Д.) И экономической целесообразности.С точки зрения эргономики неинвазивные устройства могут показаться прибыльным вариантом как для доноров, так и для поставщиков медицинских услуг. Однако их применение в качестве единственного метода скрининга доноров в настоящее время может оказаться несколько сомнительным. Их можно применять для первичного скрининга повторных доноров после проверки предыдущего уровня гемоглобина у доноров крови. Если предыдущий или проверенный в настоящее время уровень гемоглобина приближается к пограничному, его следует повторить на более чувствительном инвазивном устройстве. Для всех впервые доноров скрининг Hb должен проводиться с помощью проверенного инвазивного устройства в месте оказания медицинской помощи.
У этого обзора есть несколько ограничений. Во-первых, в некоторых из процитированных публикаций отсутствует подходящий статистический метод для сравнения этих методов. Во-вторых, в нескольких публикациях не указана модель оборудования (особенно HemoCue). Более того, рекомендации по ограничению гемоглобина и, следовательно, интерпретация результатов зависят от географического положения центра, в котором проводится исследование.
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
1. | Saxena S, Wong ET. Неоднородность общих гематологических параметров среди расовых, этнических и гендерных подгрупп. Arch Pathol Lab Med . 1990. 114 (4): 715–719. | |
2. | Radtke H, Polat G, Kalus U, Salama A, Kiesewetter H. Скрининг гемоглобина у потенциальных доноров крови: сравнение различных образцов крови и различных количественных методов. Transfus Apher Sci . 2005. 33 (1): 31–35. | |
3. | Свод федеральных правил США, раздел 21, 640.3 (b) (3). | |
4. | Fung KM, Grossman BJ, Hillyer CD, Westhofl CM. Сбор цельной крови и обработка компонентов. Техническое руководство Американской ассоциации банков крови (AABB) . 18 изд. Bethesda, MD: 2014. | |
5. | TSO. Руководство для служб переливания крови в Соединенном Королевстве . 7-е изд. Лондон: TSO; 2005. | |
6. | Совет Европы. Руководство по подготовке, использованию и обеспечению качества компонентов крови . 18 изд. Страсбург, Франция: Совет Европы; 2007. | |
7. | Японское общество Красного Креста. Службы крови 2016.Доступно по адресу: http://www.bpro.or.jp/english/pdf_annual/BPRO2001.pdf. По состоянию на 2 июня 2017 г. | |
8. | Ministerio da Saude. Gabinete do Ministro. Portaria нет. 1.353, de 13 de junho de 2011. Aprova o RegulamentoTecnico de ProceduresHemoterapicos . Бразилиа, ДФ: DiarioOficial da Uniao; 2011. | |
9. | Закон о лекарственных средствах и косметических средствах 1940 г. и Правила о лекарственных средствах и косметических средствах 1945 г. с поправками до 30 сентября 1999 г. | |
10. | Патель А.Дж., Уэсли Р., Лейтман С.Ф., Брайант Б.Дж. Определение капиллярного и венозного гемоглобина при оценке здоровых доноров крови. Vox Sang . 2013. 104 (4): 317–323. | |
11. | Bruckmann G. Кровь из мочки уха; предварительные отчеты. Дж. Лаборатория Клин Мед. . 1942; 27: 487. | |
12. | Люси ХК.Случайные факторы, влияющие на количество лейкоцитов в крови из уха. Дж. Клин Патол . 1950; 3: 146–151. | |
13. | Авой Д.Р., Кануэль М.Л., Оттон Б.М., Майески Е.Б. Скрининг гемоглобина у потенциальных доноров крови: сравнение методов. Переливание крови . 1977; 17 (3): 261–264. | |
14. | Wood EM, Kim DM, Miller JP. Точность выборки Hct перед беременностью влияет на безопасность донора, соответствие критериям отбора и частоту отсрочек. Переливание крови . 2001. 41 (3): 353–359. | |
15. | Коберн Т.Дж., Миллер В.В., Паррилл В.Д. Неприемлемая вариабельность оценки гемоглобина в образцах, полученных при проколах ушей. Переливание крови . 1977. 17 (3): 265–268. | |
16. | Pi DW, Krikler SH, Sparling TG, Carter CJ, Wadsworth LD. Переоценка оптимальных стандартов гемоглобина для женщин-доноров в Канаде. Переливание крови . 1994. 31 (1): 7–10. | |
17. | Дарра Э., МакСвини Э, Экин С., Кинселла А., Мерфи РГ. Уровень капиллярного гемоглобина является более физиологическим показателем, чем венозный уровень, и менее подвержен сезонным колебаниям, когда уровень донорского гемоглобина близок к нормативному пределу. Трансфус Мед . 2006; 16 (s1): 13–14. | |
18. | Schalk E, Heim MU, Koenigsmann M, Jentsch-Ullrich K.Использование показателей капиллярного анализа крови у взрослых. Vox Sang . 2007. 93 (4): 348–353. | |
19. | Ziemann M, Lizardo B, Geusendam G, Schlenke P. Надежность скрининга капиллярного гемоглобина в обычных условиях. Переливание крови . 2011. 51 (12): 2714–2719. | |
20. | Rudolf-Oliveira RC, Gonçalves KT, Martignago ML, et al. Сравнение двух портативных гемоглобинометров и эталонного метода для проверки надежности скрининга доноров крови. Transfus Apher Sci . 2013. 49 (3): 578–582. | |
21. | Сингх А., Дубей А., Сонкер А., Чаудхари Р. Оценка различных методов тестирования концентрации гемоглобина у доноров крови в местах оказания помощи. Переливание крови . 2015; 13 (2): 233–239. | |
22. | Ross DG, Gillfillan AC, Housten DE, Heaton WA. Оценка методов скрининга гемоглобина у потенциальных доноров крови. Vox Sang . 1986. 50 (2): 78–80. | |
23. | Mendrone A, Sabino EC, Sampaio L, et al. Скрининг анемии у потенциальных доноров крови женщин: сравнение двух различных количественных методов. Переливание крови . 2009. 49 (4): 662–668. | |
24. | Бахадур С., Джайн С., Джайн М. Оценка гемоглобина у доноров крови: сравнительное исследование с использованием гемоглобина и счетчика клеток. Transfus Apher Sci . 2010. 43 (2): 155–157. | |
25. | Daae LN, Halvorsen S, Mathisen PM, Mironska K. Сравнение гематологических параметров в «капиллярной» и венозной крови здоровых взрослых. Сканд Дж. Клин Лаб Инвест . 1988. 48: 723–726. | |
26. | Джейкоб Г., Радж С.Р., Кейтч Т. и др. Постуральная псевдоанемия: изменение гематокрита в зависимости от осанки. Mayo Clin Proc . 2005. 80 (5): 611–614. | |
27. | Тонг Э., Мерфи В.Г., Кинселла А. и др. Уровни капиллярного и венозного гемоглобина у доноров крови: 42-месячное исследование 36 258 парных образцов. Vox Sang . 2010. 98 (4): 547–553. | |
28. | Ardin S, Störmer M, Radojska S, Oustianskaia L, Hahn M, Gathof BS. Сравнение трех неинвазивных методов скрининга гемоглобина у доноров крови. Переливание крови . 2015; 55 (2): 379–387. | |
29. | Cable RG, Steele WR, Melmed RS и др .; Исследование доноров эпидемиологии ретровирусов NHLBI-II (REDS-II). Разница между гемоглобином из пальца и венозным гемоглобином и гематокритом зависит от пола и запасов железа. Переливание крови . 2012. 52 (5): 1031–1040. | |
30. | Eisenberg S. Влияние позы и положения места взятия венозной пробы на гематокрит и концентрацию сывороточного белка. Дж. Лаборатория Клин Мед. . 1963. 61: 755–760. | |
31. | Boulton FE, Nightingale MJ, Reynolds W. Улучшенная стратегия скрининга потенциальных доноров крови на анемию. Трансфус Мед . 1994. 4 (3): 221–225. | |
32. | Тируп П. Гематокрит: внутриобъектные и сезонные колебания. Sports Med . 2003. 33 (3): 231–243. | |
33. | Кабель RG. Скрининг доноров крови на гемоглобин: насколько близко? Переливание крови . 2003. 43 (3): 306–308. | |
34. | Китинг Л.Дж., Горман Р., Мур Р. Значения гемоглобина и гематокрита доноров крови. Переливание крови . 1967. 7 (6): 420–424. | |
35. | Пирофски Б., Нельсон Х.М. Определение гемоглобина в банках крови. Переливание крови . 1964; 4: 45–49. | |
36. | Tondon R, Verma A, Pandey P, Chaudhary R. Оценка качества четырех методов скрининга гемоглобина в условиях доноров крови, а также их сравнительный анализ затрат в индийском сценарии. Азиатский журнал J Transfus Sci . 2009. 3 (2): 66–69. | |
37. | Mannarino AD, MacPherson AR. Скрининг доноров крови на сульфат меди: отчет о сдаче донором теста с уровнем гемоглобина менее восьми граммов. Переливание крови . 1963; 3: 398–400. | |
38. | Климан А. Тест на микрогематокрит как метод оценки отсрочки с помощью сульфата меди. Переливание крови . 1967. 7 (6): 425–431. | |
39. | Bravo J, Hsueh Y, Gordeuk V, Querin J, Brittenham G, Keating L. Второй палец: простой метод увеличения кровоснабжения. Переливание крови . 1990. 30 (5): 474–476. | |
40. | Ross DG, Ross WB, Schreiner DE, Heaton WA. Отказ от потенциальных доноров крови из-за систематических ошибок измерения гематокрита. Переливание крови . 1983; 23 (1): 75–77. | |
41. | Готч Ф, Торрес Л., Эванс М. и др. Сравнение измеренного гематокрита с микрогематокритом. Am Soc Artif Intern Organs Trans . 1991. 37 (3): 138–139. | |
42. | Соломон Х.М., Гриндон А.Дж. Влияние диаметра капиллярной трубки на значение микрогематокрита. Переливание крови . 1986. 26 (2): 199–202. | |
43. | Технология разделения. Hematachek Micro-Hematocrit Reference Control Direction Insert . Альтамонте Спрингс, Флорида: Технология разделения; 2002. | |
44. | Perkins HA, Torg B.Стандарты отказа от доноров крови: сравнение значений CuSO, удельного веса, микрогематокрита и электронного гематокрита со значениями гемоглобина методом цианметгемоглобина. Переливание крови . 1962; 2: 392–397. | |
45. | Stott GJ, Lewis SM. Простой и надежный метод определения гемоглобина. Bull World Health Organ . 1995. 73 (3): 369–373. | |
46. | Lindblade KA, Mwololo K, van Eijk AM и др.Оценка цветовой шкалы гемоглобина ВОЗ для диагностики анемии у детей и беременных женщин, используемой медсестрами первичной медико-санитарной помощи и местными медработниками в западной Кении. Троп Мед Инт Здоровье . 2006. 11 (11): 1679–1687. | |
47. | Aldridge C, Foster HM, Albonico M, Ame SM, Montresor A. Оценка диагностической точности цветовой шкалы гемоглобина для выявления анемии у маленьких детей, посещающих клиники первичной медико-санитарной помощи на Занзибаре . Троп Мед Инт Здоровье . 2012. 17 (4): 423–429. | |
48. | Шахшахани Х.Дж., Амири Ф. Действительность шкалы цвета гемоглобина при скрининге доноров крови на основе стандартных операционных процедур Иранской организации переливания крови. Sci J Blood Transfus Organ . 2009. 5 (4): 281–286. | |
49. | Весло JJ. Оценка шкалы цвета гемоглобина и сравнение с анализом гемоглобина HemoCue. Bull World Health Organ . 2002. 80 (10): 813–816. | |
50. | Элвуд П.К., Джейкобс А. Оценка гемоглобина: сравнение различных методов. Br Med J . 1966; 1 (5478): 20–24. | |
51. | Abbott Diagnostics. Руководство по эксплуатации, система Cell-Dyn 1700 . Эбботт Парк, Иллинойс: Диагностика Эбботта; 1995. | |
52. | Оширо И., Такенака Т., Маеда Дж. Новый метод определения гемоглобина с использованием лаурилсульфата натрия (SLS). Clin Biochem . 1982. 15 (2): 83–88. | |
53. | HemoCue AB [домашняя страница в Интернете]. Доступно по адресу: www.hemocue.com. По состоянию на 19 ноября 2016 г. | |
54. | Neville RG. Оценка портативного гемоглобинометра в общей практике. BMJ (Clin Res Ed) . 1987. 294 (6582): 1263–1265. | |
55. | Morris LD, Osei-Bimpong A, McKeown D, Roper D, Lewis SM. Оценка полезности гемоглобинометра HemoCue 301 для скрининга доноров крови. Vox Sang . 2007. 93 (1): 64–69. | |
56. | Bäck SE, Magnusson CG, Norlund LK, von Schenck HH, Menschik ME, Lindberg PE. Аналитическая оценка нового портативного анализатора HemoCue Hb 201+ в нескольких местах для тестирования в местах оказания медицинской помощи. Точечный уход . 2004. 3 (2): 60–65. | |
57. | Nguyen HT. Высокая влажность влияет на работу кюветы HemoCue и оценку гемоглобина HemoCue в тропической Австралии. J Детский педиатр . 2002. 38 (4): 427–428. | |
58. | Дубей А., Мурти С. Валидация гемоглобинометра для использования в лагерях доноров крови на открытом воздухе. Азиатский журнал J Transfus Sci .2016; 10 (2): 164–165. | |
59. | Gómez-Simón A, Navarro-Núñez L, Pérez-Ceballos E, et al. Оценка четырех экспресс-методов скрининга доноров цельной крови на гемоглобин в мобильных пунктах сбора. Transfus Apher Sci . 2007. 36 (3): 235–242. | |
60. | Goldman M, Uzicanin S, Yi QL, Acker J, Ramirez-Arcos S. Валидация и внедрение нового гемоглобинометра для скрининга доноров в Службе крови Канады. Переливание крови . 2012. 52 (7): 1607–1613. | |
61. | Sawant RB, Bharucha ZS, Rajadhyaksha SB. Оценка гемоглобина доноров крови, отложенных методом сульфата меди для определения гемоглобина. Transfus Apher Sci . 2007. 36 (2): 143–148. | |
62. | Ким М.Дж., Пак Кью, Ким М.Х., Шин Дж.В., Ким Хо. Сравнение точности неинвазивного датчика гемоглобина (NBM-200) и портативного гемоглобинометра (HemoCue) с автоматическим гематологическим анализатором (LH500) при скрининге доноров крови. Энн Лаб Мед . 2013. 33 (4): 261–267. | |
63. | Belardinelli A, Benni M, Tazzari PL, Pagliaro P. Неинвазивные методы скрининга гемоглобина у потенциальных доноров крови. Vox Sang . 2013. 105 (2): 116–120. | |
64. | Baart AM, de Kort WL, van den Hurk K, Pasker-de Jong PC. Оценка гемоглобина: точность и осуществимость оцениваются в Нидерландах — исследование HAPPEN. Переливание крови . 2016; 56 (8): 1984–1993. | |
65. | Sümnig A, Hron G, Westphal A, et al. Влияние неинвазивного скрининга капиллярного и венозного гемоглобина на отсрочку донорства и содержание гемоглобина в концентратах эритроцитов: перспективное исследование. Переливание крови . 2015; 55 (12): 2847–2854. | |
66. | Pagliaro P, Belardinelli A, Boko V, Salamon P, Manfroi S, Tazzari PL.Неинвазивная стратегия скрининга доноров крови на гемоглобин. Переливание крови . 2014. 12 (4): 458–463. | |
67. | Pinto M, Barjas-Castro ML, Nascimento S, Falconi MA, Zulli R, Castro V. Новый метод измерения гемоглобина с помощью неинвазивной окклюзионной спектроскопии: надежный и простой скрининговый тест на анемию для доноры крови. Переливание крови . 2013. 53 (4): 766–769. | |
68. | Weinstein A, Herzenstein O, Gabis E, Korenberg A.Неинвазивный скрининг анемии с помощью окклюзионной спектроскопии. Vox Sang . 2010; 99: 164a. | |
69. | Аль-Хабори М., Аль-Риями АЗ, Аль-Фарси К. и др. Валидация оценки гемоглобина на основе неинвазивной пульсовой CO-оксиметрии у нормальных доноров крови. Transfus Apher Sci . 2014; 50 (1): 95–98. | |
70. | Lotfi R, Wernet D, Starke U, Northoff H, Cassens U.Неинвазивная стратегия скрининга потенциальных доноров крови на анемию. Переливание крови . 2005. 45 (10): 1585–1592. | |
71. | Goldman MR. Еще один удар при скрининге донорского гемоглобина. Переливание крови . 2005. 45 (10): 1552–1553. | |
72. | Ziemann M, Steppat D, Brockmann C, Washington G, Kirchner H, Schlenke P. Выбор доноров цельной крови для тестирования гемоглобина с использованием исторических значений гемоглобина. Переливание крови . 2006. 46 (12): 2176–2183. |
Симптомы и признаки рака крови
Симптомы рака крови различаются в зависимости от типа рака крови, будь то лейкемия, лимфома, миелома, MDS, MPN или любой другой рак крови.
Симптомы рака крови включают:
- Необъяснимая потеря веса
- Необъяснимые синяки или кровотечения
- Шишки или опухоли
- Одышка (одышка)
- Ночная потливость
- Постоянные, повторяющиеся или тяжелые инфекции
- Необъяснимая лихорадка (38 ° C или выше)
- Необъяснимая сыпь или кожный зуд
- Боль в костях, суставах или животе (область живота)
- Усталость, которая не проходит после отдыха или сна (утомляемость )
- Бледность (бледность)
У нас есть более конкретная информация о симптомах различных типов рака крови.Читайте ниже более подробную информацию о каждом симптоме.
Не у всех будут одинаковые симптомы, и у людей могут быть симптомы, не перечисленные здесь.
Коронавирус и симптомы рака крови
Может быть трудно отличить симптомы коронавируса от симптомов рака крови. Поэтому важно знать, что делать.
Если у вас есть какие-либо симптомы, которые могут быть коронавирусом, вы должны немедленно самоизолироваться и как можно скорее пройти тест на коронавирус.
Если ваш тест на коронавирус отрицательный, сообщите своему терапевту о своих симптомах, поскольку они могут быть вызваны чем-то другим.
Если ваш тест на коронавирус положительный, но симптомы не исчезают, обязательно сообщите об этом своему терапевту. Симптомы коронавируса могут маскировать что-то еще, в том числе рак крови.
Бесплатное руководство по симптомам рака крови
Наш бесплатный справочник по симптомам рака крови представляет собой карманное напоминание об этих симптомах и дает вам возможность записать все, что может у вас возникнуть.Если вам нужно пройти обследование, он также включает в себя то, о чем следует подумать перед приемом, и вопросы, которые следует задать врачу.
Обеспокоены раком крови?
Большинство людей с симптомами, описанными на этой странице, не болеют раком крови. Но беспокоит наличие симптомов, которые вы не можете объяснить, и важно выяснить, что их вызывает, хотя бы для того, чтобы успокоить свой разум.
Если у вас есть только один симптом, который вы не можете объяснить, который продолжается длительное время или является необычным для вас, запишитесь на прием к терапевту.Если вы внезапно почувствуете себя очень плохо в любое время, немедленно обратитесь за медицинской помощью, позвонив по номеру 999 или отправившись в отделение скорой помощи.
Если вы хотите поговорить с кем-нибудь, наша обученная группа поддержки по раку крови готова помочь всем, кто беспокоится о раке крови. Они выслушают ваши опасения, объяснят, чего ожидать от NHS, и расскажут, что делать дальше.
Вопросы, которые следует задать врачу
Если вы пойдете на обследование, вот несколько вопросов, которые вы, возможно, захотите задать своему врачу:
- Я беспокоюсь о раке крови — можно ли это исключить?
- Нужен ли мне анализ крови?
- Нужна ли биопсия лимфатического узла?
- Нужны ли мне отсканированные изображения?
- Вам нужно взять образец мочи?
- Так как у меня могут быть симптомы рака крови, могу ли я пройти тесты на двухнедельный путь подозрения на рак?
О подозрении на рак
В национальных правилахговорится, что любого человека с подозрением на рак следует направить к специалисту и осмотреть в течение двух недель.
Это может показаться тревожным, но имейте в виду, что у большинства людей, направленных с подозрением на рак, нет рака. Рекомендуется подождать максимум две недели, чтобы помочь людям быстро выписаться. Для тех немногих людей, у которых есть рак, более ранняя диагностика может означать, что лечение будет легче и успешнее.
Нужно поговорить?
Мы знаем, что наличие симптомов и беспокойство о том, что у вас может быть рак крови, могут быть пугающими.
Наша группа поддержки готова помочь всем, кто беспокоится о раке крови.
Свяжитесь с нашей группой поддержки по телефону 0808 2080 888 или напишите нам по электронной почте.
Наша команда имеет большой опыт поддержки людей в подобной ситуации.
У меня были прекрасные беседы с командой службы поддержки Великобритании по борьбе с раком крови. Они просто великолепны!
— Мария, диагноз: Т-клеточный крупнозернистый лимфоцитарный лейкоз (T-LGLL)
Объяснение общих симптомов рака крови
Рак крови часто означает, что в вашем теле нет правильного баланса клеток крови.У вас может быть слишком много клеток крови определенного типа, недостаточно клеток крови определенного типа или клетки крови, которые не работают должным образом. Этот список объясняет, что вызывает наиболее распространенные симптомы рака крови.
У нас есть дополнительная информация о том, как начинается рак крови.
Усталость, одышка, бледность лица
Вызвано анемией (низким уровнем эритроцитов)
Красные кровяные тельца переносят кислород по всему телу.Если у вас недостаточно эритроцитов, вы можете заболеть анемией. Анемия может вызвать усталость, которая не проходит во время отдыха или сна, одышку, даже когда вы отдыхаете, и необычно бледный цвет лица (бледность). Другие симптомы анемии включают слабость и головные боли.
Необъяснимая сыпь, синяк или кровотечение
Вызвано низким уровнем тромбоцитов, которые способствуют свертыванию крови.
Вы можете заметить синяки на коже, маленькие красные пятна на коже (петехии) или пурпурную сыпь (пурпура).У вас может быть кровотечение из носа или десен, продолжительное кровотечение из порезов, обильные месячные или кровь в моче или фекалиях. В очень редких случаях может произойти кровотечение в мозг, которое может вызвать неврологические симптомы.
Инфекции или необъяснимая лихорадка
Вызвано низким уровнем лейкоцитов, которые борются с инфекцией.
Вы можете заболеть стойкими, рецидивирующими или тяжелыми инфекциями или иметь высокую температуру (38 ° C или выше) даже при отсутствии других явных признаков инфекции.Инфекции могут вызывать симптомы гриппа, такие как озноб или дрожь, кашель или боль в горле.
Шишки и припухлости
Вызвано аномальными лейкоцитами, накапливающимися в ваших лимфатических узлах.
Вы, скорее всего, заметите их в шее, подмышках или паху. Обычно они безболезненны, хотя некоторые люди испытывают боль. Если внутри вашего тела есть уплотнения или опухоли, которые давят на такие органы, как легкие, это может вызвать боль, дискомфорт или одышку.
Боль в костях
Вызвано повреждением костей
Миелома может вызывать боль в любых крупных костях, таких как спина, ребра или бедра.
Обливание ночного пота
У некоторых людей с лимфомой наблюдается сильная ночная потливость, но мы пока не знаем, что вызывает это.
Зуд кожи
Некоторые люди с раком крови испытывают зуд, но мы пока не знаем, что его вызывает.
Необъяснимая потеря веса
Раковые клетки и реакция организма на них могут изменить метаболизм вашего тела и уменьшить мышечную массу и жир.
Проблемы с животом (область живота)
Вызвано аномальным скоплением клеток крови в селезенке.
Вы можете чувствовать сытость даже после небольшого количества еды, испытывать дискомфорт под ребрами слева, вздутие живота или отек, а иногда и боль.
Симптомы острого рака крови
Вызвано очень высоким уровнем лейкоцитов
Некоторые виды рака крови, такие как острый миелоидный лейкоз (ОМЛ), развиваются очень быстро и внезапно вызывают сильное недомогание. Это называется лейкостазом или бластным кризом. Симптомы могут включать проблемы с дыханием и неврологические симптомы, такие как визуальные изменения, спутанность сознания, рвота, потеря мышечного контроля или судороги. Любому, у кого есть эти симптомы, немедленно требуется медицинская помощь.
Мне только что сказали, что у меня рак крови
Для людей, у которых недавно был диагностирован рак крови, у нас есть информация, которая может оказаться полезной и полезной в трудное время.
Узнать больше% PDF-1.3 % 5 0 obj > эндобдж xref 5 74 0000000016 00000 н. 0000001824 00000 н. 0000002183 00000 п. 0000002680 00000 н. 0000002721 00000 н. 0000002862 00000 н. 0000003003 00000 п. 0000003143 00000 п. 0000003563 00000 н. 0000004226 00000 п. 0000004666 00000 н. 0000005222 00000 п. 0000006083 00000 н. 0000006734 00000 н. 0000015690 00000 н. 0000021523 00000 п. 0000021899 00000 п. 0000028660 00000 п. 0000028900 00000 п. 0000029530 00000 н. 0000029843 00000 п. 0000030634 00000 п. 0000031031 00000 п. 0000031246 00000 п. 0000031795 00000 п. 0000032118 00000 п. 0000032330 00000 п. 0000032588 00000 п. 0000032665 00000 п. 0000033643 00000 п. 0000033665 00000 п. 0000034945 00000 п. 0000034967 00000 п. 0000035271 00000 п. 0000035381 00000 п. 0000035467 00000 п. 0000036589 00000 п. 0000036611 00000 п. 0000037757 00000 п. 0000037778 00000 п. 0000038798 00000 п. 0000038819 00000 п. 0000039603 00000 п. 0000039808 00000 п. 0000040884 00000 п. 0000040906 00000 п. 0000042138 00000 п. 0000043370 00000 п. 0000043671 00000 п. 0000043744 00000 п. 0000044976 00000 п. 0000045760 00000 п. 0000045965 00000 п. 0000046168 00000 п. 0000047013 00000 п. 0000047211 00000 п. 0000047989 00000 п. 0000048184 00000 п. 0000049416 00000 п. 0000049501 00000 п. 0000050264 00000 п. 0000050380 00000 п. 0000051475 00000 п. 0000051497 00000 п. 0000052735 00000 п. 0000052757 00000 п. 0000054165 00000 п. 0000054228 00000 п. 0000054306 00000 п. 0000054369 00000 п. 0000054460 00000 п. 0000054565 00000 п. 0000001894 00000 н. 0000002162 00000 п. трейлер ] >> startxref 0 %% EOF 6 0 obj > эндобдж 77 0 объект > транслировать Hb««Oc
Связь исходных характеристик с чувствительностью к инсулину и функцией β-клеток в подходах к снижению гликемии при диабете: когорта исследования сравнительной эффективности (УРОВЕНЬ)
Резюме
ЦЕЛЬ Мы исследовали пол и расовую принадлежность различия в чувствительности к инсулину, функции β-клеток и гликированного гемоглобина (HbA 1c ) и ассоциации с выбранными фенотипическими характеристиками.
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЯ Это перекрестный анализ исходных данных от 3108 участников GRADE (подходы к снижению гликемии при диабете: исследование сравнительной эффективности). У всех был диабет 2 типа, диагностированный менее 10 лет назад, и все они получали монотерапию метформином. Чувствительность к инсулину и функцию β-клеток оценивали с использованием HOMA чувствительности к инсулину и оценок на основе пероральных тестов толерантности к глюкозе, включая индекс Мацуда, инсулиногенный индекс, индекс C-пептида и индекс перорального распределения (DI).
РЕЗУЛЬТАТЫ Когорта составляла 56,6 ± 10 лет (среднее ± стандартное отклонение), 63,8% мужчин, с ИМТ 34,2 ± 6,7 кг / м 2 , HbA 1c 7,5 ± 0,5% и длительность диабета 2 типа. 4,0 ± 2,8 года. У женщин DI был выше, чем у мужчин, но была аналогичная чувствительность к инсулину. DI был самым высоким среди чернокожих / афроамериканцев, за которыми следовали американские индейцы / коренные жители Аляски, азиаты и белые в порядке убывания. По сравнению с белыми у американских индейцев / коренных жителей Аляски HbA 1c был значительно выше, а у чернокожих / афроамериканцев и азиатов HbA был ниже 1c .Однако с поправкой на уровень глюкозы у чернокожих / афроамериканцев HbA 1c был выше, чем у белых. Чувствительность к инсулину обратно коррелировала с ИМТ, соотношением талии и бедер, соотношением триглицеридов к холестерину ЛПВП (ТГ / ХС-ЛПВП) и наличием метаболического синдрома, тогда как ДИ был напрямую связан с возрастом и обратно — с ИМТ, HbA. 1c и TG / HDL-C.
ВЫВОДЫ В когорте GRADE функция β-клеток различалась в зависимости от пола и расы и была связана с одновременным уровнем HbA 1c .HbA 1c также различается среди рас, но не по полу. Возраст, BMI и TG / HDL-C были связаны с множеством показателей функции β-клеток и чувствительности к инсулину.
Введение
Функция β-клеток прогрессивно снижается при переходе от нормальной толерантности к глюкозе к нарушенной толерантности к глюкозе и, в конечном итоге, к диабету 2 типа (1). Проспективное исследование диабета в Великобритании (UKPDS) показало, что функция β-клеток, оцениваемая по индексу HOMA2-B, уже была снижена на ≥50% на момент постановки диагноза диабета 2 типа и продолжала снижаться в течение 6-летнего испытания. несмотря на продолжающееся лечение сахароснижающими препаратами (2).Поскольку прогрессирующая потеря функции β-клеток представляет собой одну из наиболее важных проблем для поддержания гликемического контроля у людей с длительным диабетом 2 типа (1), выявление факторов, связанных с функцией β-клеток, и вмешательство, направленное на отсрочку или предотвращение его ухудшения, будет иметь большую ценность.
Предыдущие исследования сообщили о нескольких потенциальных механизмах, лежащих в основе прогрессирующей дисфункции β-клеток, включая метаболические нарушения, такие как глюкотоксичность и липотоксичность, местное или системное воспаление, стресс окислительного и эндоплазматического ретикулума и отложение амилоида (3).Фенотипические характеристики, связанные с дисфункцией β-клеток у пациентов с диабетом 2 типа, четко не определены. Результаты различаются в зависимости от метода измерения функции β-клеток и исследуемой когорты. Предыдущие поперечные исследования показали, что функция β-клеток различается в зависимости от пола и типа глюкозоснижающих препаратов (4). Начало лечения инсулином как косвенная мера более тяжелой дисфункции β-клеток было связано с длительностью диабета, уровнями гликированного гемоглобина (HbA 1c ), триглицеридов (TG) и холестерина ЛПВП (HDL-C) (5).
В других исследованиях сообщалось о расовых различиях во взаимосвязи между HbA 1c и концентрацией глюкозы в плазме, в частности, у чернокожих / афроамериканцев HbA 1c выше по сравнению с белыми при аналогичных уровнях глюкозы в крови (6–8). В исследованиях пациентов с диабетом эта разница сохранялась с поправкой на социально-демографические факторы и факторы образа жизни (9), а также приверженность к препаратам, снижающим гликемический индекс (10). В этом исследовании мы изучили расовые и этнические различия HbA 1c в большой и хорошо изученной когорте пациентов с диабетом 2 типа, а также оценили, были ли такие различия связаны с показателями функции β-клеток.
Наша цель состояла в том, чтобы описать половые и расовые различия в функции β-клеток, чувствительности к инсулину и гликемии. Кроме того, мы исследовали ассоциацию выбранных характеристик участников с функцией β-клеток, чувствительностью к инсулину и гликемией в когорте «Подходы к снижению гликемии при диабете: сравнительное исследование эффективности» (GRADE), состоящей из участников с относительно недавним диагнозом диабета 2 типа. (средняя продолжительность ~ 4 года) с использованием монотерапии метформином.
Дизайн и методы исследования
GRADE — это многоцентровое исследование, финансируемое Национальным институтом здравоохранения, предназначенное для сравнения эффективности четырех различных сахароснижающих препаратов, каждый из разных классов: глимепирид (сульфонилмочевина), ситаглиптин (ингибитор дипептидилпептидазы 4) , лираглутид (агонист рецептора глюкагоноподобного пептида 1) или инсулин гларгин на гликемический контроль при добавлении к метформину. В исследовании случайным образом было распределено 5047 взрослых с диабетом 2 типа в 36 клинических центрах и 9 дополнительных отделениях в США.S. Мы представляем в этом исследовании перекрестный анализ подгруппы этой когорты с полными исходными данными. Обоснование и полная информация о дизайне исследования можно найти в другом месте (11). Все участники предоставили письменное информированное согласие, и исследование было одобрено наблюдательным советом каждого центра.
Право на участие
Участники имели право на участие в исследовании GRADE, если у них был диагностирован диабет 2 типа в течение <10 лет на момент скрининга и они были ≥30 лет (≥20 лет для американских индейцев) в то время. диагностики, с HbA 1c 6.8–8,5% и прием не менее 1000 мг метформина в день в конце вводного периода. Критерии исключения включали: подозрение на диабет 1 типа, лечение сахароснижающими препаратами, отличными от метформина, в течение предыдущих 6 месяцев, использование лекарств, которые могут повлиять на метаболизм глюкозы, таких как системные кортикостероиды, а также серьезное заболевание или органная недостаточность (11).
Процедуры исследования
Соответствующие критериям участники завершили предварительную подготовку в течение 4–14 недель, во время которой им вводили метформин, а дозу увеличивали до 2000 мг / день или до максимальной переносимой дозы ≥1000 мг / день.В конце обкатки, после 8-часового ночного голодания, подходящие участники (HbA 1c от 6,8 до 8,5%) прошли пероральный тест на толерантность к глюкозе (OGTT) с метформином, проведенный утром в день теста. Участник выпил 75 г глюкозы в течение 5 минут, а образцы крови были взяты через 0, 15, 30, 60, 90 и 120 минут относительно начала приема глюкозы. Образцы были собраны на льду, быстро центрированы и разделены на аликвоты и заморожены при -80 ° C перед отправкой на сухом льду в центральную лабораторию (Лаборатория перспективных исследований и диагностики Университета Миннесоты, Миннеаполис, Миннесота), где они были проанализированы.
Анализы
HbA 1c измеряли в цельной крови с ЭДТА на автоматическом анализаторе гликогемоглобина HLC-723G8 (Tosoh Medics, Inc., Сан-Франциско, Калифорния) с использованием метода автоматической высокоэффективной жидкостной хроматографии. Калибровка этого метода была оценена с использованием стандартных значений, полученных NGSP. Глюкозу измеряли в плазме EDTA гексокиназным методом на химическом анализаторе Cobas c501 (Roche Diagnostics, Indianapolis, IN). Инсулин и С-пептид измеряли в плазме EDTA на иммуноанализаторе Cobas e601 с использованием сэндвич-иммуноанализа (Roche Diagnostics).Исходные образцы для тех, кто был рандомизирован в группу гларгина ( n = 1263), еще не были проанализированы на инсулин. Эти исходные образцы зарезервированы для потенциального измерения с помощью масс-спектрометрии из-за трудностей с измерением инсулина с помощью иммуноанализов у пациентов, получавших гларгин.
Измерения чувствительности к инсулину и функции β-клеток
HOMA чувствительности к инсулину (HOMA2-S) рассчитывали с помощью калькулятора HOMA2 версии 2.2.3 (Отдел испытаний диабета, Оксфордский университет, Оксфорд, США).К.) (12,13). Средняя глюкоза в плазме (G m ) в миллиграммах на децилитр и средний инсулин (I m ) в милли-международных единицах на литр были рассчитаны на основе значений через 0, 30, 60, 90 и 120 минут во время OGTT ( 14). Индекс чувствительности к инсулину Мацуда был рассчитан как 10 4 / ( I 0 × G 0 × I m × G m ) 1/2 , где G 0 и I 0 — это глюкоза и инсулин натощак.
Ранние ответы инсулина и C-пептида на глюкозу во время OGTT рассчитывали с использованием инсулиногенного индекса (IGI) и индекса C-пептида соответственно. Их рассчитывали как прирост значений инсулина или С-пептида за первые 30 мин соответственно, деленный на прирост глюкозы за 30 мин следующим образом (15): IGI = 100 ( I 30 — I 0 ) / ( G 30 — G 0 ) и индекс C-пептида = 100 ( C 30 — C 0 ) / ( G 30 — G 0 ).Поздний инсулиновый ответ на глюкозу рассчитывали как отношение площади под кривой (AUC) для инсулина к AUC значений глюкозы от 60 до 120 минут: 100 × ( InsulinAUC 60–120 /60 — I 0 ) / ( ГлюкозаAUC 60–120 /60 — G 0 ). Индекс орального расположения (DI), как показатель функции β-клеток, был рассчитан как отношение IGI к инсулину натощак (DI = IGI / I 0 ) (16).
Мы использовали соотношение С-пептида натощак к инсулину натощак (1000 * C 0 / I 0 ) в качестве меры базального клиренса инсулина, исходя из предположения, что инсулин и С-пептид секретируются. в воротную вену в молярном соотношении 1: 1, и C-пептид выводится в основном почками (17).
Определение метаболического синдрома Международной диабетической федерации было использовано для категоризации участников этой когорты (18).
Участники
Из 5047 участников GRADE в это исследование была включена подгруппа с полными данными о значениях глюкозы, инсулина и С-пептида во время исходного OGTT.Инсулин не измерялся у 1263 участников, рандомизированных в группу гларгина, и, таким образом, эта группа была исключена из анализа. Также были исключены 321 участник с неполными данными по глюкозе, 350 с неполными данными по инсулину и 5 с неполными данными по С-пептиду. Таким образом, для этого анализа были доступны данные из 3108 человек. Не было значительных различий в исходных характеристиках участников, включенных в это исследование, по сравнению с исключенными (данные не показаны).
Среди 3108 участников 2083 участника (67%) были белыми, в том числе 423 (14%) испаноязычные и 1651 (53%) неиспаноязычные, 553 (18%) чернокожие / афроамериканцы, 119 (4%) выходцы из Азии, 103 (3%) американских индейца / коренных жителей Аляски и 250 (8%) других.
Статистический анализ
Характеристики участников представлены с использованием средних значений и SD для количественных переменных и подсчетов и процентных значений столбцов для качественных переменных. Для сравнений между мужчинами и женщинами использовался критерий независимости χ 2 для качественных переменных и критерий Стьюдента t с неравными дисперсиями с использованием приближения Велча-Саттертуэйта к df для количественных переменных. Для сравнения категорий рас использовали критерий независимости χ 2 для качественных переменных и тест ANOVA F для количественных переменных.В таблице 1 для анализа рассматривались только расовые группы, насчитывающие не менее 100 членов.
Таблица 1Характеристики участников для всех, стратифицированные по полу и расе
Значения P для разницы по полу на рис. 1 A получены на основе регрессии наименьших квадратов рангов каждого из ответы по полу с поправкой на возраст, расу и продолжительность диабета в объединенной когорте. Ящичные диаграммы основаны на остатках от обычных регрессионных моделей для каждого ответа на возраст, расу и продолжительность диабета.Значения P на рис. 1 B получены методом наименьших квадратов рангов каждого из ответов по расовым категориям с поправкой на пол, возраст и продолжительность диабета. Ящичные диаграммы основаны на остатках от обычных регрессионных моделей для каждого ответа на возраст, пол и продолжительность диабета. На рис. 2 корреляция Спирмена между двумя ответами вычисляется как корреляция Пирсона остатков из отдельных моделей линейной регрессии рангов каждого ответа по возрасту, полу, расе и длительности диабета.Корреляции с IGI, C-пептидным индексом и поздним инсулиновым ответом корректируются с учетом чувствительности к инсулину (HOMA2-S). Чтобы исключить значимые корреляции, которые не имеют клинического значения, любые корреляции с r <0,1 по абсолютной величине считаются клинически незначимыми, даже если они были статистически значимыми на уровне 0,05.
Рисунок 1A : Распределение чувствительности к инсулину, ответов на инсулин и С-пептид, клиренса инсулина и HbA 1c для мужчин и женщин.Ящичные диаграммы скорректированы с учетом возраста, расы и продолжительности диабета. Значения P предназначены для сравнения между мужчинами и женщинами с поправкой на ковариаты, включая возраст, расу и продолжительность диабета. B : Распределение чувствительности к инсулину, ответов на инсулин и С-пептид, клиренса инсулина и HbA 1c по расе для американских индейцев (AI), азиатских (As), чернокожих / афроамериканцев (AA) и белых (W ). Ящичные диаграммы скорректированы с учетом возраста, пола и продолжительности диабета. Значения P предназначены для сравнения между разными расами с поправкой на коварианты, включая возраст, пол и продолжительность диабета.
Рисунок 2Частичные корреляции Спирмена (Corr) показателей чувствительности к инсулину и реакции инсулина / С-пептида с характеристиками участников. Корреляции корректируются для возраста, пола, расы и продолжительности диабета (за исключением переменной, коррелирующей с реакцией на инсулин или чувствительностью). Инсулиновые и С-пептидные ответы (IGI, C-пептидный индекс, поздний инсулиновый ответ и клиренс инсулина) также корректируются для HOMA2-S. Серая полоса отмечает корреляции, которые меньше ± 0,1, а пунктирная линия отмечает корреляцию, равную 0.Частичные корреляции показаны черной точкой, если они номинально значимы на уровне 0,05 и не менее 0,1 по абсолютной величине, и белой точкой в противном случае. Не было значимой корреляции с диуретиками, β-адреноблокаторами, блокаторами кальциевых каналов, статинами или фибратами.
Измерения инсулина, HOMA2-S, HOMA2-B, индекса Мацуда, инсулиногенного и C-пептидного индексов, позднего инсулинового ответа и DI включали несколько резко отклоняющихся значений. Чтобы уменьшить влияние выбросов на анализ, эти переменные были подвергнуты выигрышу (т.е., значения выше или ниже указанных пороговых значений были заменены порогами) (19). Для каждой переменной верхнее (нижнее) пороговое значение выигрыша было установлено равным медиане плюс (минус) в 8,9 раз больше расстояния от медианы до верхних (нижних) квартилей. Для нормально распределенной переменной это приведет к отсечке на 6 SD выше и ниже среднего. Количество выигравших значений варьировалось от 5 (0,2%) до 26 (0,8%). Анализы проводились с использованием R версии 3.6.0.
Результаты
Различия в фенотипических и метаболических характеристиках по полу и расе
В таблице 1 показаны характеристики когорты, стратифицированной по полу и расе.В целом, большинство из них были мужчины среднего возраста, страдали ожирением и диабетом 4,0 ± 2,8 года. Не было различий между мужчинами и женщинами по HbA 1c или инсулину натощак, но мужчины имели значительно более высокий пост, но более низкие 2-часовые глюкозы и более высокий HOMA2-S, но более низкий IGI (Таблица 1). Поправка на все эти факторы дает средние значения HbA 1c 7,55 ± 0,02 (среднее ± стандартная ошибка) среди мужчин по сравнению с 7,54 ± 0,02 среди женщин ( P ≤ 0,83). У мужчин был более низкий ИМТ, но более высокое соотношение талии и бедер (WHR) по сравнению с женщинами.Кроме того, у мужчин было более высокое систолическое и диастолическое артериальное давление, несмотря на сообщения о более частом использовании препаратов, снижающих артериальное давление. У них также был более высокий уровень ТГ, но более низкий уровень холестерина (общий, ЛПНП и ЛПВП), и они сообщили о более частом использовании гиполипидемических препаратов (Таблица 1).
Были также расовые различия в характеристиках (таблица 1). Американские индейцы / коренные жители Аляски были самыми молодыми, что отражает критерий их более низкого возраста, и у них была самая короткая продолжительность диабета.У азиатов был самый низкий ИМТ, а у американских индейцев / коренных жителей Аляски был самый высокий ИМТ. Также наблюдались значительные различия в использовании препаратов для измерения артериального давления и липидов среди разных рас (таблица 1).
Наблюдались небольшие, но значимые расовые различия в HbA 1c (≤0,2%; P = 0,004) (Таблица 1) и различиях в уровнях глюкозы натощак и 2-часовом глюкозе, инсулине натощак, HOMA2-S и IGI (Рис. . 1 В ). Без корректировок у американских индейцев / коренных жителей Аляски было самое высокое значение HbA 1c (7.59%). Далее следуют белые (7,51%) и чернокожие / афроамериканцы (7,44%). Попарные сравнения чернокожих / афроамериканцев с американскими индейцами / коренными жителями Аляски ( P = 0,006) и с белыми ( P = 0,004) были значительными. Однако с поправкой на уровень глюкозы натощак и 2-часовой прием глюкозы у чернокожих / афроамериканцев был выше HbA 1c , чем у белых (7,53% против 7,48%; P = 0,009). Эти результаты практически не изменились при дальнейшей корректировке на пол, инсулин натощак, HOMA2-S и IGI.
В дополнительных анализах у 423 белых испаноязычных и 1651 неиспаноязычных белых было среднее значение HbA 1c ~ 7,5%, но оценки значительно различались с поправкой на уровень глюкозы натощак и 2-часовой уровень глюкозы (7,46% против 7,56%). ; P <0,001). С поправкой на глюкозы, средний HbA 1c среди чернокожих / афроамериканцев (7,54%) не отличался от такового у белых латиноамериканцев (7,56%), но был значительно выше, чем у белых неиспаноязычных (7,46%; ). Р <0.001).
Различия в чувствительности к инсулину и функции β-клеток в зависимости от пола и расы
После поправки на возраст, расу и продолжительность диабета DI был выше у женщин, чем у мужчин ( P = 0,022) (рис. 1 A ) . IGI ( P = 0,004), C-пептидный индекс ( P = 0,014) и поздний инсулиновый ответ ( P = 0,021) также были выше у женщин ( P = 0,045) (рис.1 ). А ). Не было различий между мужчинами и женщинами в чувствительности к инсулину, количественно определяемой как HOMA2-S ( P = 0.527) и индекс Мацуда ( P = 0,091), базальный клиренс инсулина ( P = 0,138) или HbA 1c ( P = 0,460) (рис.1 A ).
После поправки на возраст, пол и продолжительность диабета, DI был самым высоким у чернокожих / афроамериканцев, за которыми следовали американские индейцы / коренные жители Аляски, азиаты и белые в порядке убывания (рис. 1 B ). У азиатов была самая высокая чувствительность к инсулину (по HOMA2-S). У чернокожих / афроамериканцев и американских индейцев / коренных жителей Аляски был более высокий ответ на инсулин и С-пептид, чем у других (рис.1 В ). У белых был самый низкий поздний ответ на инсулин, в то время как у чернокожих / афроамериканцев был самый низкий клиренс инсулина (рис. 1 B ).
Связь чувствительности к инсулину и функции β-клеток с отдельными фенотипическими характеристиками
На рисунке 2 представлены корреляции характеристик участников с показателями чувствительности к инсулину и функции β-клеток. BMI и WHR обратно коррелировали с чувствительностью к инсулину ( r = -0,51 и r = -0.47 для HOMA2-S и Matsuda с ИМТ соответственно; r = −0,28 и r = 0,27 для WHR, P <0,001 для обоих). Корреляция ИМТ и WHR с чувствительностью к инсулину была выше у мужчин, чем у женщин ( r = -0,55 против r = -0,44 и r = -0,53 против r = -0,36 для HOMA2-S и индекс Мацуда, соответственно, P <0,001 для обоих) (дополнительные таблицы 1 и 2). Чувствительность к инсулину также обратно коррелировала с соотношением триглицеридов к холестерину ЛПВП (ТГ / ХС ЛПВП) ( r = -0.32 с HOMA2-S и r = -0,31 с Matsuda, P <0,001 для обоих) и наличие метаболического синдрома ( r = -0,30 для HOMA2-S и Matsuda, P <0,001) ( Рис. 2 и дополнительные таблицы 1 и 2). Опять же, связь чувствительности к инсулину либо с более низким соотношением ТГ / ЛПВП, либо с отсутствием метаболического синдрома была выше у мужчин (дополнительные таблицы 1 и 2). Корреляция метаболического синдрома и соотношения ТГ / ХС-ЛПВП с чувствительностью к инсулину была выше у чернокожих / афроамериканцев, чем у белых (дополнительные таблицы 1 и 2).Возраст, продолжительность диабета и HbA 1c не были связаны с чувствительностью к инсулину (рис. 2).
DI был положительно связан с возрастом ( r = 0,18; P <0,001), тогда как отрицательно коррелировал с ИМТ, HbA 1c и соотношением TG / HDL-C ( r = -0,10, r = -0,26 и r = -0,15 соответственно, P <0,001 для всех) (рис.2 и дополнительная таблица 5). Связь DI с возрастом, BMI, HbA 1c или соотношением TG / HDL-C была сильнее у белых, чем у чернокожих / афроамериканцев (дополнительная таблица 5).
Возраст также имел положительную связь с маркерами ответов β-клеток, включая IGI ( r = 0,13), C-пептидный индекс ( r = 0,12), поздний инсулиновый ответ ( r = 0,13) и клиренс инсулина ( r = 0,25, P <0,001 для всех) (рис. 2 и дополнительные таблицы 3–8). Связь возраста с показателями ответа β-клеток (IGI, C-пептидный индекс и поздний инсулиновый ответ) была сильнее у белых, чем у чернокожих / афроамериканцев (дополнительные таблицы 3, 4 и 6).ИМТ был напрямую связан с IGI ( r = 0,19), C-пептидным индексом ( r = 0,13) и поздним инсулиновым ответом ( r = 0,15), но обратно пропорционально клиренсу инсулина ( r = -0,13). , P <0,001 для всех) (рис. 2 и дополнительная таблица 3). Связь ИМТ с показателями ответа β-клеток (IGI, C-пептидный индекс и поздний инсулиновый ответ) была сильнее у мужчин, чем у женщин, и не различалась между белыми и черными / афроамериканцами (дополнительные таблицы 3, 4 и 6). .
Продолжительность диабета обратно коррелировала с маркерами ответов β-клеток, включая IGI ( r = -0,13), C-пептидный индекс ( r = -0,12) и поздний инсулиновый ответ ( r = -0,12. , P <0,001 для всех) (рис. 2 и дополнительные таблицы 2–6).
HbA 1c не коррелировал с чувствительностью к инсулину, но был обратно коррелирован с другими показателями функции β-клеток ( r = -0,26 для DI, r = -0.24 для IGI, r = -0,25 для C-пептидного индекса и r = -0,34 для позднего инсулинового ответа, P <0,001) (дополнительные таблицы 1–7). HbA 1c также отрицательно коррелировал с увеличением возраста ( r = -0,11) и увеличением продолжительности диабета ( r = -0,14, P <0,001 для обоих).
Ни лечение гипертонии (блокаторы АПФ / рецепторов ангиотензина, диуретики, β-блокаторы или блокаторы кальциевых каналов), ни дислипидемия (статины или фибраты) не были связаны с инсулиновым ответом или чувствительностью (дополнительные таблицы 1–7).
Выводы
В когорте GRADE наблюдались умеренные различия между мужчинами и женщинами в чувствительности к инсулину, клиренсе инсулина и функции β-клеток в нескорректированных моделях (Таблица 1). Однако, за исключением функции β-клеток, половые различия в чувствительности к инсулину и клиренсе уменьшаются с поправкой на возраст, расу и продолжительность диабета (рис. 1 A ). Также не было различий по полу по HbA 1c , хотя у мужчин был более высокий уровень глюкозы натощак и более низкий уровень глюкозы через 2 часа.
В нескорректированном анализе мы наблюдали небольшие расовые различия в HbA 1c , с более высокими уровнями среди белых. Однако после поправки на уровень глюкозы натощак и 2-часовой уровень глюкозы у чернокожих / афроамериканцев был немного выше средний HbA 1c , чем у белых (7,53% против 7,48%). При раздельном анализе испаноязычных и неиспаноязычных белых с поправкой на глюкозу разница между чернокожими / афроамериканцами и неиспаноязычными белыми была эквивалентна таковой в полной когорте (7,54% vs.7,46%). Другие также сообщили о межрасовых и межэтнических различиях во взаимосвязи средней гликемии и HbA 1c (7,9,10,20,21). Большинство исследований, за редкими исключениями (22,23), не собирали надежных показателей средней гликемии и не оценивали различия в обмене эритроцитов или генетические вариации гликирования гемоглобина как вероятные механизмы (24,25). Для дальнейшего изучения взаимосвязи среднего уровня глюкозы и HbA 1c среди различных расовых / этнических групп, непрерывный мониторинг глюкозы и оценка возраста эритроцитов и исследования оборота будут завершены в подгруппе когорты GRADE, что должно помочь различить вклад нарушений в обмен эритроцитов из-за различий в гликировании (26).
Были также значительные расовые различия в чувствительности к инсулину и функции β-клеток, а также в раннем ответе на инсулин и С-пептид, позднем ответе на инсулин и клиренсе инсулина при голодании. Чернокожие / афроамериканцы были более чувствительны к инсулину, чем белые, но у чернокожих / афроамериканцев были более высокие ответы на инсулин и С-пептид по сравнению с другими, что привело к самому высокому DI среди разных рас. Эти расовые различия в функции β-клеток, а также HbA 1c сохранялись с поправкой на основные факторы.
Ранее сообщалось о расовых различиях в функции β-клеток (20,27–30). В исследование ADOPT (20) было включено 4360 участников с диабетом 2 типа в возрасте 30–75 лет (в среднем 57 лет) продолжительностью менее 3 лет, получавших только диетическую терапию с содержанием глюкозы в плазме 7–10 ммоль / л. В подгруппе пациентов из Северной Америки, по сравнению с 1815 европейцами, у чернокожих был более высокий HbA 1c (8,0% против 7,3%) и более низкий инсулин натощак и более высокий секреторный индекс инсулина, несмотря на отсутствие разницы в уровне глюкозы натощак.
В систематическом обзоре Kodama et al. (27) проанализировали данные 74 когорт исследования, включающих 3800 человек, большинство из которых не имели диабета, и сообщили, что у чернокожих / афроамериканцев без диабета были устойчивые реакции на инсулин на снижение чувствительности к инсулину, в то время как жители Восточной Азии были чувствительны к инсулину и, следовательно, требовали менее устойчивых ответов на инсулин. . Однако расовые различия в чувствительности к инсулину и реакции β-клеток были менее заметны у людей с диабетом 2 типа, но исследование было ограничено относительно небольшим числом людей с диабетом 2 типа (11 когорт, n = 255).
Этиология этих расовых различий остается неизвестной. Снижение клиренса инсулина у чернокожих / афроамериканцев, наблюдаемое в нашей когорте, было предложено как один из механизмов более высокого инсулинового ответа (31). Это исследование показало, что расовые различия в клиренсе инсулина были вызваны снижением экстракции инсулина печенью во время первого прохождения, а не внепеченочным компонентом клиренса инсулина (31). Предлагаемые механизмы для этого расового различия включают снижение экспрессии / активности инсулино-разлагающего фермента и / или молекулы-1 адгезии клеток, связанной с карциноэмбриональным антигеном, что увеличивает скорость захвата рецепторного комплекса инсулина и снижение количества или активности печеночных рецепторов инсулина ( 31,32).Более высокие ответы С-пептида у чернокожих / афроамериканцев предполагают, что, вероятно, задействованы и другие механизмы, поскольку С-пептид не разлагается печенью (33,34). Расовые различия в размере тела (рост, вес и ИМТ), составе тела и распределении жира были предложены как потенциальные факторы, способствующие расовым различиям в чувствительности к инсулину или реакции на инсулин (35). Из этих данных невозможно определить, является ли разница в DI у чернокожих / афроамериканцев адаптацией к снижению потребления глюкозы или другими механизмами, независимыми от инсулина, такими как генетическая изменчивость.Однако полногеномные исследования ассоциации показали, что существуют расовые различия в связи между генетической изменчивостью и риском СД2 (36,37).
В когорте GRADE возраст (положительно) и ИМТ, соотношение TG / HDL-C и HbA 1c (обратно) коррелировали с функцией β-клеток. Среди исходных характеристик HbA 1c имел самую сильную корреляцию с DI, что согласуется с давним убеждением, что функция β-клеток играет важную роль в определении гликемического контроля.Это наблюдение согласуется с другими исследованиями, включая перекрестный анализ с участием четырех этнических групп в США с различной толерантностью к глюкозе, у которых DI был наиболее сильно связан с 2-часовой глюкозой (28). Это также согласуется с исследованием с участием большой группы людей с впервые диагностированным диабетом 2 типа, не получавшим лекарств, у которых более тяжелая дисфункция β-клеток была связана с более высоким исходным уровнем HbA 1c и большим риском прогрессирования гликемии (38). ). Пожилые люди с диабетом 2 типа в когорте GRADE имели более высокий инсулиновый ответ и DI.Наш вывод о прямой связи возраста с функцией β-клеток не подтверждается эпидемиологическими исследованиями, которые показали более высокую распространенность диабета с возрастом (39). Вероятно, это результат снижения способности β-клеток поддерживать адекватные ответы инсулина на метаболические потребности с течением времени (40). Наиболее вероятное объяснение заключается в том, что у пожилых людей в исследовании GRADE было менее тяжелое заболевание, что подтверждается отрицательной корреляцией между возрастом и HbA 1c , и, следовательно, у них могла быть лучшая функция β-клеток на момент исследования.Также существует вероятность того, что критерии включения, налагаемые дизайном исследования, исключали пожилых людей, у которых была худшая функция β-клеток и которые ранее не принимали метформин (39).
Хотя BMI обратно коррелировал с DI, имелась прямая связь BMI с IGI и ответом на С-пептид. Связь оставалась значительной после поправки на возраст, пол, расу, продолжительность диабета и HOMA2-S, предполагая, что ожирение может быть связано с более высоким ответом β-клеток, чем ожидалось для снижения чувствительности к инсулину.Обратная связь ИМТ с ДИ, вероятно, была вызвана более сильной обратной связью чувствительности к инсулину с ИМТ, доминирующей над прямой связью ИМТ с ответом β-клеток.
Аналогично нашим результатам, Ferrannini et al. (41) сообщили о более высоком уровне инсулина натощак у людей с ожирением по сравнению с худыми людьми без диабета, и разница оставалась значительной после поправки на чувствительность к инсулину. Они также сообщили о значительно более низком клиренсе инсулина при ожирении независимо от чувствительности к инсулину (41), предполагая, что периферическая гиперинсулинемия у субъектов с ожирением может отражать как гиперсекрецию инсулина, так и снижение клиренса инсулина.
Хотя продолжительность диабета обратно коррелировала с ответами на инсулин и С-пептид в этой когорте, она не коррелировала достоверно с DI. Это может быть связано с относительно короткой продолжительностью диабета и узким диапазоном продолжительности диабета, продиктованным критериями включения в исследование GRADE.
Подобно предыдущим исследованиям (42,43), мы подтверждаем обратную связь между соотношением ТГ / ЛПВП и чувствительностью к инсулину. Кроме того, мы сообщаем об обратной связи соотношения TG / HDL-C с функцией β-клеток.Об этой связи ранее сообщалось только в небольшом исследовании, ограниченном чернокожими / афроамериканками (44). Однако эту информацию следует рассматривать с некоторой осторожностью, поскольку большинство участников лечились статинами (63%) или другими гиполипидемическими препаратами, такими как фибраты (3%). В нашем исследовании также изучались половые и расовые различия в корреляции между исходными характеристиками с чувствительностью к инсулину и функцией β-клеток. Мы сообщили, что связь между чувствительностью к инсулину и традиционными клиническими маркерами, включая ИМТ, наличие метаболического синдрома и соотношение ТГ / ХС-ЛПВП, сильнее у мужчин, чем у женщин.
Кроме того, корреляция ИМТ с функцией β-клеток и реакциями на инсулин и С-пептид была сильнее у мужчин, что позволяет предположить, что может быть необходимость в различных пороговых значениях ИМТ для оценки риска в зависимости от пола. Эпидемиологические исследования также сообщили о гендерном различии в распространенности метаболического синдрома и диабета 2 типа (45). У женщин диагностирован диабет 2 типа при более высоком ИМТ, чем у мужчин (46), что позволяет предположить, что ожирение может определяться по-разному в зависимости от пола, как и разные пороговые значения окружности талии для мужчин и женщин.Мы также сообщили о расовых различиях в корреляции функции β-клеток с исходными характеристиками. Связь DI с HbA 1c и соотношением TG / HDL-C была сильнее у белых по сравнению с чернокожими / афроамериканцами, что могло быть результатом расовых различий в гликировании (6) и расовых различий в метаболизме липидов (47). Кроме того, ИМТ и возраст коррелировали с DI во всей когорте и у белых, но не были связаны с DI у чернокожих / афроамериканцев, что свидетельствует о расовых различиях в регуляции функции β-клеток.
Наше исследование имеет несколько сильных сторон, в том числе большую и разнородную по расовому признаку группу взрослых на ранних стадиях диабета с относительно короткой продолжительностью диабета 2 типа <10 лет и HbA 1c 6,8–8,5% при использовании монотерапии метформином. . Эта когорта предоставила возможность исследовать связь нескольких характеристик с функцией β-клеток, которую оценивали с использованием ответов β-клеток как натощак, так и после нагрузки глюкозы в нескольких временных точках во время OGTT.Анализы инсулина и С-пептида проводились в центральной лаборатории, что минимизировало межисследовательскую вариабельность. В когорту исследования также входят как мужчины, так и женщины, а также адекватное представительство различных этнических и расовых групп. Кроме того, когорта представляет собой выборку субъектов с ранним диабетом типа 2, получавших только метформин, которая сопоставима с общей популяцией США, отобранной для включения лиц, соответствующих основным критериям отбора в GRADE (48).
Однако ограничение состоит в том, что селективный характер когорты может ограничить возможность обобщения для общей популяции тех, у кого более длительный период диабета, кто уже лечился несколькими препаратами, снижающими гликемический индекс.Другое ограничение заключается в том, что функция β-клеток и чувствительность к инсулину не оценивались с использованием более точных методов, таких как эугликемический / гипергликемический зажим или часто отбираемый внутривенный тест на толерантность к глюкозе. Однако, как сообщается, измерения чувствительности к инсулину и функции β-клеток, полученные с помощью OGTT, хорошо согласуются с показателями эугликемического инсулинового зажима (14,49). Более высокая вариабельность показателей функции β-клеток с использованием OGTT, вероятно, была смягчена большим размером выборки в этом исследовании.Мы не смогли рассчитать экстракцию инсулина из печени с помощью более сложных методов и оценили только печеночный клиренс натощак. Кроме того, информация о менопаузальном статусе была недоступна, но анализ был скорректирован с учетом возраста.
В заключение, в большой когорте участников с диабетом 2 типа показатели инсулинового ответа дифференциально коррелировали с возрастом, ИМТ и HbA 1c . В этих ответах были расовые различия, а также чувствительность к инсулину и клиренс инсулина, которые вместе могут объяснить ранее наблюдаемые расовые различия в уровне HbA 1c .Основные механизмы, регулирующие расовые различия в чувствительности к инсулину, функции β-клеток и клиренсе инсулина, не совсем ясны. Таким образом, необходимы дополнительные исследования механизмов, ответственных за эти различия. Понимание потенциальных различий в этих механизмах может со временем привести к более персонализированным подходам к лечению диабета.
Информация о статье
Финансирование. Исследование GRADE поддержано грантом Национального института диабета, болезней органов пищеварения и почек Национального института здоровья под номером U01-DK-098246.Планирование GRADE было поддержано грантом на планирование U34 от Национального института диабета, болезней органов пищеварения и почек (U34-DK-088043). Американская диабетическая ассоциация поддержала первоначальную встречу по планированию предложения U34. Финансовую поддержку также оказали Национальный институт сердца, легких и крови и Центры по контролю и профилактике заболеваний. Управление по делам ветеранов предоставило ресурсы и оборудование. Дополнительную поддержку оказали гранты P30 DK017047, P30 DK020541-44, P30 DK020572, P30 DK072476, P30 DK079626, P30 DK0
, U54 GM104940, UL1 TR000439, UL1 TR000445, UL1 TR001108, UL49, UL1 TR00 TR001 UL1 TR002378, UL1 TR002489, UL1 TR002489, UL1 TR002529, UL1 TR002535, UL1 TR002537 и UL1 TR002548.Учебные материалы предоставлены Национальной программой по диабету. Материальную поддержку в виде пожертвованных лекарств и расходных материалов оказали компании Becton, Dickinson and Company, Bristol-Myers Squibb, Merck, Novo Nordisk, Roche Diagnostics и Sanofi.Ответственность за содержание этой рукописи несут исключительно авторы, и она не обязательно отражает официальную точку зрения Национальных институтов здравоохранения.
Двойственность интересов. Н.Р. сообщает о грантах и другой поддержке Ново Нордиск, помимо представленных работ. K.M.U. сообщает о другой поддержке со стороны Medtronic и личных гонорарах от Novo Nordisk, помимо представленных работ. S.E.I. сообщает о личных гонорарах от Merck; личные сборы и нефинансовая поддержка со стороны Boehringer Ingelheim, AstraZeneca и Novo Nordisk; а также личные гонорары от Sanofi / Lexicon Pharmaceuticals, Abbott / Alere и vTv Therapeutics, помимо представленных работ. R.M.C. сообщает о грантах от Национальных институтов здравоохранения во время проведения исследования, другой поддержке со стороны Bristol-Myers Squibb и другой поддержке со стороны Pfizer, помимо представленных работ.S.E.K. сообщает о грантах от Национальных институтов здравоохранения во время проведения исследования и личных гонорарах от Boehringer Ingelheim, Eli Lilly and Company, Intarcia Therapeutics, Janssen, Merck, Novo Nordisk и Pfizer, помимо представленных работ. О других потенциальных конфликтах интересов не сообщалось.
Авторские взносы. Н.Р. способствовал разработке концепции и дизайну исследования, сбору данных, интерпретации данных и результатов, наблюдению и управлению исследованиями, а также составлению рукописи.N.Y. внесла свой вклад в концепцию и дизайн исследования, статистический анализ данных, интерпретацию данных и результатов, а также в составление статистических разделов рукописи. K.M.U. способствовал сбору данных, интерпретации данных и результатов, наблюдению и управлению исследованиями, а также критическому пересмотру рукописи. S.E.I., A.L.C., F.I.-B. и D.E.O. способствовал интерпретации данных и результатов и критическому пересмотру рукописи. А.Б. способствовал разработке концепции и дизайна исследования, интерпретации данных и результатов, а также критическому пересмотру рукописи.R.M.C. и R.A.D. способствовал интерпретации данных и результатов, составлению рукописи и критическому редактированию рукописи. W.H.H. способствовал сбору данных, интерпретации данных и результатов, получению финансирования, надзору и управлению исследованиями, а также критическому пересмотру рукописи. J.M.L. способствовал разработке концепции и дизайну исследования, статистическому анализу данных, интерпретации данных и результатов, получению финансирования, наблюдению и управлению исследованиями, а также критическому пересмотру рукописи.S.E.K. способствовал разработке концепции и дизайну исследования, статистическому анализу данных и результатов, интерпретации данных и результатов и составлению отдельных частей рукописи. Все авторы подтверждают, что авторство заслуживает на основании критериев авторства Международного комитета редакторов медицинских журналов. N.R. и N.Y. являются гарантами этой работы и, как таковые, имеют полный доступ ко всем данным в исследовании и несут ответственность за целостность данных и точность анализа данных.
Предварительное представление. Это исследование было представлено в виде тезисов на 78-й научной сессии Американской диабетической ассоциации, Орландо, Флорида, 22–26 июня 2018 г.



 Повышение этого показателя также подтверждает недостаток железа в продуктах или плохую работу пищеварительной системы.
Повышение этого показателя также подтверждает недостаток железа в продуктах или плохую работу пищеварительной системы. При этих обследованиях, прежде всего, исключаются колиты и онкологические заболевания.
При этих обследованиях, прежде всего, исключаются колиты и онкологические заболевания. д.).
д.).