Вальгус стоп у детей | Физиотерапия
Вальгус стоп у детей – распространенная деформация, при которой стопы приобретают Х-образную форму. Диагноз определяется, если расстояние между внутренними сторонами стоп составляет не менее 4-5 см при сомкнутых вместе коленях. Другая особенность вальгусной деформации – низкая высота свода и плоская постановка стопы при ходьбе.Фактически «плоско-вальгусная постановка стоп» диагностируется у каждого второго ребенка в возрасте до 4 лет, что объясняется слабостью мышц и связок ног ребенка. В результате при ходьбе пятки отклоняются в сторону.
Однако это вовсе не значит, что со временем стопа придет в правильное положение и вальгусная деформация исчезнет сама собой. Напротив, если не провести лечение, вальгус стоп у детей может привести к развитию плоскостопия и другим нарушениям со стороны опорно-двигательного аппарата (артроз, сколиоз, остеохондроз).
Диагноз плоскостопие определяется не ранее 6-летнего возраста. Как правило, вальгус стоп у детей проявляется в 10-12 месяцев, когда ребенок начинает ходить.
Вальгус стоп у детей может иметь не только приобретенный, но и врожденный характер. В этом случае он проявляется уже в первые месяцы после рождения ребенка.
Главным фактором, провоцирующим развитие вальгуса стоп у детей, является слабость мышечно-связочного аппарата, обычно на фоне частых респираторных заболеваний (ОРВИ, ОРЗ, бронхиты), а также рахита. Другой причиной вальгуса стоп может оказаться травма (растяжение, разрыв) связок и мышц.
Немаловажное значение имеет возраст, при котором ребенок учится ходить. Если начать ставить его на ноги слишком рано, то это может спровоцировать вальгусную деформацию, особенно в сочетании с неправильной обувью, слишком мягкой, не фиксирующей стопу.
Одним из ранних симптомов вальгусной деформации является неправильная постановка стопы, когда ребенок опирается не на всю ступню, а только на внутренний край. С развитием вальгуса походка ребенка становится шаркающей, неуклюжей, он быстро устает при ходьбе, к вечеру возможно опухание стоп и судороги икроножных мышц.
С развитием вальгуса походка ребенка становится шаркающей, неуклюжей, он быстро устает при ходьбе, к вечеру возможно опухание стоп и судороги икроножных мышц.
Для лечения вальгуса стоп у детей используется специальная ортопедическая обувь в сочетании с лечебной физкультурой (ЛФК), массажем и физиотерапией – магнитотерапией, иглорефлексотерапией, грязевыми аппликациями.
Плоско-вальгусная деформация стопы у детей лечение в Краснодаре
Самым распространенным видом деформации стоп у детей является так называемая «вальгусная стопа», отличающаяся от нормальной очень низким сводом и искривлением оси ступни. При этом нарушении происходит уплощение продольных сводов стоп и отвисание их внутреннего края.
Если ваш ребенок страдает данным заболеванием, обращайтесь в ортопедическое отделение клиники «В надежных руках». У нас работают только высококвалифицированные опытные врачи-ортопеды, среди которых:
Причины плоско-вальгусной деформации стопы у детей
Риск деформации стопы связан с формированием стопы в раннем возрасте. Причина заключается в следующем: стопа не всегда может выдерживать и правильно распределять нагрузку тела. Первые признаки деформации стопы у детей могут появиться в самом раннем возрасте, когда ребенок еще только совершает свои первые шаги. Подобная патология может быть как приобретенной, так и врожденной: иногда вальгусные стопы у ребенка диагностируют еще в роддоме.
Причина заключается в следующем: стопа не всегда может выдерживать и правильно распределять нагрузку тела. Первые признаки деформации стопы у детей могут появиться в самом раннем возрасте, когда ребенок еще только совершает свои первые шаги. Подобная патология может быть как приобретенной, так и врожденной: иногда вальгусные стопы у ребенка диагностируют еще в роддоме.
Причины вальгусных стоп у ребенка:
-
нарушение формы стопы на фоне других заболеваний: рахита, сахарного диабета, болезней щитовидки и некоторых других;
-
наследственная предрасположенность;
-
лишний вес или ожирение;
-
серьезная травма ступни;
-
неправильно подобранная обувь.
Лечение плоско-вальгусной деформации стопы у детей
Плоско-вальгусная деформация стоп у детей – это не просто внешний дефект, но и неблагоприятный фактор, влияющий на дальнейшее развитие опорно-двигательного аппарата. На начальной стадии болезни ребенок может не испытывать никакого дискомфорта, а ступни, немного отличающиеся по форме от обычных, родители могут принять за особенность ребенка. Но в прогрессирующей стадии заболевания малышу просто становится неудобно ходить, и он рассказывает о болях в ножках. Деформация стопы легко угадывается по изменению формы обуви, которую носит ребенок, а далее – просто визуально. При выраженной вальгусной установке стопы оперативное лечение показано даже при отсутствии жалоб со стороны ребенка.
На начальной стадии болезни ребенок может не испытывать никакого дискомфорта, а ступни, немного отличающиеся по форме от обычных, родители могут принять за особенность ребенка. Но в прогрессирующей стадии заболевания малышу просто становится неудобно ходить, и он рассказывает о болях в ножках. Деформация стопы легко угадывается по изменению формы обуви, которую носит ребенок, а далее – просто визуально. При выраженной вальгусной установке стопы оперативное лечение показано даже при отсутствии жалоб со стороны ребенка.
Наиболее подходящий возраст для оперативного вмешательства – 8-12 лет. Как правило, при лечении плоско-вальгусной деформации у детей применяются такие операции, как подтаранный артроэрез и операция по укреплению сухожилия задней большеберцовой мышцы и удлинению ахиллова сухожилия. Оперативное лечение плоскостопия, в большинстве случаев позволяющее полностью исправить его у детей, является менее травматичным, чем у взрослых, и чаще всего позволяет полностью исправить деформацию стопы ребенка.
К профилактическим формам, а также к мероприятиям при легких деформациях стоп относятся:
-
ношение ортопедических стелек и твердой обуви с фиксированным задником;
-
лечебная гимнастика, направленная на укрепление связок стопы;
-
физиотерапевтические процедуры, позволяющие уменьшить общее напряжение;
-
массаж, направленный на укрепление мышц ног и ступней, улучшение проводимости нервов и поднятие общего тонуса детского организма.
Чтобы получить более подробную информацию и узнать стоимость услуг, свяжитесь с нами по телефону +7 (861) 221-03-33.
Исправление вальгуса стоп у ребенка — записаться к остеопату
Вальгусная деформация стоп у детей – это заболевание, при котором наблюдается уплощение стоп и их «заваливание» внутрь. В области стоп и голеностопных суставов образуется Х-образное искривление, пятка опирается на пол внутренним краем. При сведенных вместе, выпрямленных ногах в положении стоя пятки располагаются на расстоянии четыре и более сантиметра друг от друга. В терапии данной патологии может помочь хороший врач-остеопат.
В области стоп и голеностопных суставов образуется Х-образное искривление, пятка опирается на пол внутренним краем. При сведенных вместе, выпрямленных ногах в положении стоя пятки располагаются на расстоянии четыре и более сантиметра друг от друга. В терапии данной патологии может помочь хороший врач-остеопат.
Записаться на прием онлайн или по телефонам: 8(917)740-77-88, 8(987)096-88-67
ПРИЧИНЫ ВАЛЬГУСА У ДЕТЕЙ
Вальгус может быть у детей с самого рождения или появиться позже, другими словами, различают врожденную и приобретенную форму заболевания. Врожденный вальгус — это следствие нарушения внутриутробного развития. Приобретенная форма может развиться при отклонениях в развитии опорно-двигательного аппарата.
Факторы, провоцирующие заболевание:
- Генетическая предрасположенность;
- Нарушение минерального обмена;
- Гиподинамия;
- Погрешности в питании;
- Неправильно подобранная обувь;
- Рахит;
- Пониженный тонус мышц голени;
- Механические повреждения стоп;
- Патологии щитовидной железы;
- Частые простуды;
- Дистрофия или ожирение у ребенка.

ВАЛЬГУС У ДЕТЕЙ: СИМПТОМЫ
Главным видимым признаком заболевания является неравномерное стирание подошвы у обуви, которую носит ребенок. Кроме этого, походка малыша становится шаркающей, неуклюжей, с опорой на внутреннюю часть стопы. Ребенок быстро устает от ходьбы.
Современные дети двигаются очень мало по сравнению с прежними временами, поэтому родителям сейчас сложнее заметить те или иные изменения в походке. В результате заболевание все чаще диагностируется, когда патологические изменения становятся выраженными, что существенно усложняет последующую терапию и ухудшает прогноз.
Современные дети двигаются очень мало по сравнению с прежними временами, поэтому родителям сейчас сложнее заметить те или иные изменения в походке. В результате заболевание все чаще диагностируется, когда патологические изменения становятся выраженными, что существенно усложняет последующую терапию и ухудшает прогноз.
ПОСЛЕДСТВИЯ ЗАБОЛЕВАНИЯ
К сожалению, многие родители несерьезно относятся к проблеме вальгуса у детей, считая, что когда ребенок вырастет, болезнь пройдет сама по себе.
Затем патологические изменения происходят с тазом, из-за неправильного распределения нагрузки он также меняет свое положение. Повышается давление на позвоночник, возникает сколиоз и другие изменения осанки, что способствует раннему появлению артроза и остеохондроза. Ребенок не может правильно ходить, прыгать и бегать. Неправильное распределение нагрузки постоянно приводит к микротравмам позвоночника и суставов, головным болям, повышенной утомляемости.
Поэтому при появлении первых признаков вальгуса нужно немедленно обратиться к врачу и начать лечение. Это поможет избежать осложнений и хирургического вмешательства в будущем.
ЛЕЧЕНИЕ
Лечение заболевания комплексное и включает в себя следующие этапы:
- Ношение специальных ортопедических стелек;
- Лечебная физкультура;
- Физиотерапия;
- Остеопатия.

ОСТЕОПАТ ПРИ ВАЛЬГУСЕ У ДЕТЕЙ
Одним из наиболее эффективных методов лечения вальгуса у детей любого возраста является остеопатия. Поставив диагноз вальгус, остеопат разрабатывает для ребенка индивидуальный план лечения, целью которого является восстановление правильного положения стоп. Добиться нужного эффекта можно при помощи специальных техник. Они направлены на снятие мышечного напряжения, нормализацию кровотока и лимфотока в области малого таза, восстановление иннервации, коррекцию патологических изменений в позвоночнике. При помощи остеопатии можно вылечить даже запущенные виды заболевания. Остеопат при вальгусе у детей исправляет не только искривление, но и походку, осанку. Кроме этого, специальные методы лечения усиливают иммунную защиту организма, в результате чего ребенок меньше болеет. Существует ряд техник, используя которые остеопат при вальгусной деформации добивается восстановления гормонального баланса, нормализации обменных процессов в организме. Именно такой комплексный подход способствует решению проблемы и возвращает здоровье ребенку.
Прием осуществляют ведущие специалисты:
Плосковальгусная детская стопа
Плосковальгусная детская стопа.
Плосковальгусная стопа (ПВС) – это состояние стопы при котором наблюдается вальгус пятки и среднего отдела стопы, опущение продольного свода стопы, избыточная пронация стопы, т.е. когда наружный край стопы приподнят. Кроме этого не редко может наблюдаться эквинус стопы разной степени выраженности. И все это сочетается с повышенной эластичностью суставов стопы.
В русскоязычной литературе можно встретить еще такие понятия как вальгусная стопа, вялая стопа, слабая стопа, коллабирующая стопа, гипермобильная стопа, расслабленная стопа, пронированная стопа. В заграничной литературе данное состояние чаще всего трактуется как «Flexible flatfoot», что дословно означает гипермобильная или расслабленная стопа.
Сразу надо сказать, что для маленького ребенка данное состояние стопы не считается патологией.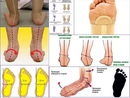 Плосковальгусная стопа это вариант нормальной стопы, так как мышцы и суставы развиты правильно.
Плосковальгусная стопа это вариант нормальной стопы, так как мышцы и суставы развиты правильно.
Практически все дети рождаются со сниженным сводом стопы. С ростом ребенка происходит развитие структур стопы. У некоторых детей свод стопы может начинать формироваться после 5-ти летнего возраста.
Причины формирования ПВС стопы разнообразны. Можно выделить общие и локальные факторы. Общий фактор это наследственность, а именно врожденная особенность строения соединительной ткани или по другому дисплазия. При дисплазии соединительной ткани связочный аппарат более эластичен и хуже противостоит постоянно повышающимся нагрузкам.
К локальным факторам относят:
- Избыточную массу тела
- Раннее начало ходьбы
- Мышечный дисбаланс, превалирование наружной группы мышц над внутренней
- Укорочение ахиллова сухожилия и эквинус стопы
- Антеторсия проксимального отдела бедренной кости
- Избыточный вальгус в коленных суставах
- Растяжение и ослабление подошвенного апоневроза
Степень выраженности ПВС зависит от сочетания общего и количества локальных факторов.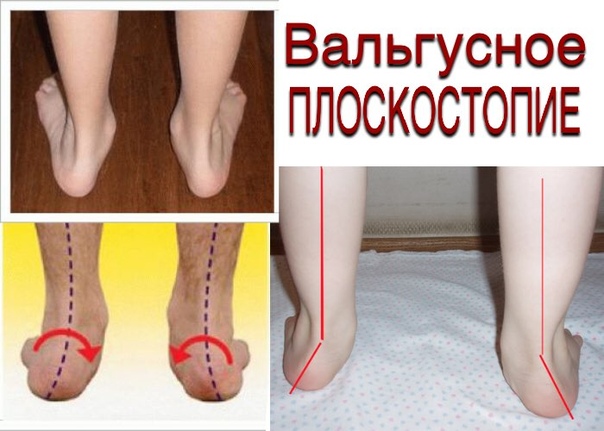 Чем их больше, тем выраженнее изменения и тем труднее получать положительный эффект от лечения.
Чем их больше, тем выраженнее изменения и тем труднее получать положительный эффект от лечения.
Почему начинает формироваться ПВС? фоном для развития плосковальгусной стопы у ребенка является увеличение нагрузки на конечности связанное с освоением ходьбы. Выраженность функциональных нарушений зависит от наличия, количества и локализации слабых связок на стопе. Слабые связки препятствуют самостоятельному разрешению физиологического плоскостопия и правильному формированию продольного свода стопы с ее ростом. Слабые связки не способны удержать кости стопы в виде единой арочной структуры, которая в состоянии противостоять действию веса тела. Так же слабые связки и растянутый подошвенный апоневроз не могут оказать сопротивление действию реакции опоры и стабилизировать таранно-ладьевидный и ладьевидно-клиновидный суставы. Таранная ладьевидная и медиальная клиновидная кости опускаются в подошвенном направлении. Низкое положение костей с внутренней поверхности стопы способствует поднятию (эверсии) наружного края стопы а так же к эверсии заднего отдела стопы. Возникает растяжение мышц по внутренней поверхности голени и сокращение мышц наружной поверхности – мышечный дисбаланс. Усиление тонуса наружной группы мышц увеличивает вальгус пятки, тем самым способствуя латеральному смещению ахиллова сухожилия и изменению вектора тяги трехглавой мышцы. Трехглавая мышца начинает работать совместно с наружными (малоберцовыми) мышцами усугубляя пронацию стопы.
Возникает растяжение мышц по внутренней поверхности голени и сокращение мышц наружной поверхности – мышечный дисбаланс. Усиление тонуса наружной группы мышц увеличивает вальгус пятки, тем самым способствуя латеральному смещению ахиллова сухожилия и изменению вектора тяги трехглавой мышцы. Трехглавая мышца начинает работать совместно с наружными (малоберцовыми) мышцами усугубляя пронацию стопы.
Симптомы:
- Вальгус пятки более 5°
- Отсутствие признаков продольного свода стопы, внутренний край стопы касается поверхности
- Контурирование ладьевидной кости по внутренней поверхности стопы
- Наружный край стопы приподнят
- Снижение физической активности ребенка, жалобы на усталость
Болевые ощущения в стопах у детей 2-3 лет как правило отсутствуют. Могут начать появляться в более старшем возрасте или при выраженной степени деформации.
Диагностика.
Самый главный диагностический критерий «расслабленной» стопы, это когда при двустопной опоре отсутствует продольный свод. Если ребенка попросить встать на носочки, появляется хороший внутренний свод стопы, а пяточная кость становиться в среднее положение. Это происходит из-за напряжения внутренней группы мышц, которые участвуют в формировании свода и правильного положения стопы
Лечение.
Зачастую дети вообще не требуют, какого либо вмешательства в свое развитие. Особенно если есть незначительные признаки ПВС и полностью отсутствуют жалобы.
Как и везде, выделяют консервативные методы и оперативные.
К консервативным методам относятся:
- Коррекция двигательного режима ребенка
- Контроль веса
- Массаж мышц нижних конечностей. Массаж должен повышать тонус мышц. Так же он влияет на улучшение кровообращения в мышцах, способствуя их развитию.
 При массаже необходимо воздействовать расслабляющее на наружную группу мышц и усиливать внутреннюю группу мышц голени.
При массаже необходимо воздействовать расслабляющее на наружную группу мышц и усиливать внутреннюю группу мышц голени. - ЛФК. Упражнения необходимо выполнять на рельефной поверхности массажного ролика, мяча или коврика. Во время такого воздействия происходит механический массаж подошвенной поверхности стопы и рефлекторное стимулирование мелких мышц стопы, которые постепенно тренируются. Они так же участвуют в правильном положении стопы под нагрузкой.
- Ортопедическая обувь
- Стельки ортопедические (стельки-супинаторы)
Оперативное лечение лучше отложить как можно на более длительный срок. Рекомендуем, вообще до 8 лет даже не задумываться об оперативном лечении детской плосковальгусной стопы.
Однако окончательный вердикт должен вынести детский ортопед, после полного клинического осмотра и диагностических процедур.
Лечение вальгуса у детей в Красноярске
Лечение вальгуса у детей в Красноярске
- Первичный осмотр и точная диагностика;
- Индивидуальная программа лечения;
- Прием ведет опытный врач-ортопед со стажем работы более 15 лет.

Вальгусное изменение стопы является наиболее частой патологией в области ортопедии. Изменение формы стопы может со временем привести к проблемам с позвоночником, но своевременное лечение вальгуса практически в 100% может дать положительный результат.
Приём ведет детский врач-ортопед
Шалаев Сергей Алексеевич — врач медицинской и физической реабилитации, травматолог-ортопед, мануальный терапевт. Имеет большой опыт работы с детьми. Стаж работы 15 лет.
Виды и признаки вальгуса
Причин появления вальгусной деформации стоп может быть много, но по общим признакам родители легко могут определить наличие у малыша данной проблемы. Это:
- тянущая боль в ногах, особенно к вечеру,
- неустойчивая походка, шарканье, переваливание с ноги на ногу,
- мозоли, натоптыши на подошвах,
- постоянно разведенные в стороны пальцы,
- трудности при попытке свести пятки вместе.
Деформация может быть О- или Х-образной формы, и в зависимости от угла искривления различают несколько степеней вальгуса:
- Легкая — до 15 градусов,
- Средняя — до 20-30 градусов,
- Тяжелая — более 30 градусов.

Лечение вальгуса у детей
Основной целью терапии является избавление ребенка от дискомфорта и боли в ногах. Для этого требуется полное восстановление нормального положения сухожилий, суставов, мышц. Мы приглашаем вас в многопрофильный медицинский центр КИТ для консультации у лучших специалистов-ортопедов.
Вальгус у детей лечится современными и уже доказавшими свою эффективность методами. Мы предлагаем вам задуматься о своевременной медицинской помощи, это даст вашему ребенку возможность справиться с патологией и полностью избавиться от нее.
Вальгусная деформация стоп лечится следующими методами:
- Консервативный: с применением лекарственных препаратов, физиотерапии, ортезирования, кинезиотейпирования.
- Альтернативный: врач-остеопат может справиться с практически любой патологией, кроме врожденной.
Специалисты нашей клиники готовы принять вас и вашего ребенка для первичного осмотра и постановки диагноза. По результатам обследования вам будет предложен индивидуальный план лечения. Практически в 100% случаях дети возрастом от 1 до 2 лет смогли полностью вылечиться, благодаря правильно подобранной комплексной терапии.
Практически в 100% случаях дети возрастом от 1 до 2 лет смогли полностью вылечиться, благодаря правильно подобранной комплексной терапии.
Многие процедуры вы сможете выполнять дома сами. Мы научим вас, как правильно делать лечебную гимнастику и массаж, выбирать ортопедические стельки и обувь.
Запишитесь на приём
Ответы на популярные вопросы
Вальгус у детей и взрослых – Лечение вальгуса стоп ног в «ОН КЛИНИК Рязань»
Вальгусная деформация переднего отдела стопы (hallus valgus или «халюс вальгус» в русской транскрипции) – их также называют «косточками» или «шишками» — это весьма распространенное заболевание, которое в подавляющем большинстве случаев поражает представительниц прекрасного пола. Оно может впервые заявить о себе в преддверии 30 лет, но основная масса обращений пациенток к врачу-ортопеду с данной проблемой – это женщины в возрасте от 45 до 55 лет.
Выделяют следующие распространенные причины вальгуса стоп:
- чрезмерная эластичность суставов – в том числе и тех из них, что находятся на стопах;
- наследственная предрасположенность;
- изменения гормонального фона – например, те из них, которые связаны с периодом вынашивания плода, а также появлением младенца на свет и наступлением климакса.
 Для предотвращения развития патологий стоп во время беременности следует прислушаться к советам ортопедов для будущих мам;
Для предотвращения развития патологий стоп во время беременности следует прислушаться к советам ортопедов для будущих мам; - пренебрежение удобством и безопасностью ради красоты, то есть частое ношение неудобной обуви – слишком узких туфель или сапог, на высокой шпильке, с заостренным носком и т.д.
Симптомы вальгуса у детей и взрослых
Классическая клиническая картина данного заболевания включает в себя следующие признаки:
- появление с внутренней стороны стопы под кожей выпуклых косточек – у основания больших пальцев. Они могут отклоняться, на кожных покровах вблизи косточек могут появляться покраснения, новообразования могут причинять боль – особенно при надавливании на них;
- жалобы на невозможность носить привычную обувь и болезненность при ходьбе;
- характерный признак вальгуса ног – это неэстетичность внешнего вида стоп, иногда – комплексы по поводу их внешней непривлекательности.
Диагностика вальгуса стоп у детей и взрослых в «ОН КЛИНИК в Рязани»
Для выявления данного заболевания и определения степени патологических изменений в нашей клинике вместе с пристальным осмотром пораженных конечностей в ходе очной консультации с квалифицированным ортопедом-травматологом используется рентгеновское исследование стоп. Данная неинвазивная инструментальная процедура позволяет изучить ступни в различных проекциях, объективно оценить масштабы проблемы и разработать эффективную тактику дальнейшего лечения.
Данная неинвазивная инструментальная процедура позволяет изучить ступни в различных проекциях, объективно оценить масштабы проблемы и разработать эффективную тактику дальнейшего лечения.
Профилактика вальгуса ног и классическая схема его лечения
Для предотвращения вальгусной деформации врачи-ортопеды выносят своим потенциальным пациентам следующие рекомендации:
- ношение удобной обуви — на каблуке, высота которого не превышает 3-5 см, с достаточно широким носком и т.д.;
- использование специальных ортопедических приспособлений – межпальцевых вкладышей из силикона, отводящих бандажей для дневного и ночного ношения, бурсопротекторов и т.д.;
- ношение индивидуально подобранных ортопедических стелек и т.д.
Эти меры профилактики могут стать и частью консервативного лечения уже существующего вальгуса. Они позволят разгрузить передние отделы стоп, свести к минимуму или полностью устранить боли в ногах, предотвратить прогрессирование роста «косточек».К сожалению, эти меры не способны обратить вспять патологический процесс: устранить патологические деформации первых пальцев ног на сегодняшний день можно исключительно оперативным путем.
Операция при халюс вальгус в «ОН КЛИНИК Рязань»
В истории такого направления медицины, как ортопедия, насчитывается более трех сотен разновидностей хирургических вмешательств, направленных на избавление пациента от данной проблемы. Большая часть из них на сегодня уже неактуальна ввиду малой эффективности и высокого риска развития осложнений. В наши дни появляются все более технологичные вариации на тему успешных классических операций по лечению этой патологии. Оптимально подходящая разновидность хирургического лечения подбирается индивидуально для каждого пациента.
Кроме проведения рентгенографии, в процессе подготовки к операции для лечения вальгус необходимо посетить врача-терапевта, сдать ряд анализов и провести некоторые исследования: флюорография с расшифровкой, УЗИ кровеносных сосудов нижних конечностей и т. д. Все это можно сделать в «ОН КЛИНИК Рязань» за один-два дня.
д. Все это можно сделать в «ОН КЛИНИК Рязань» за один-два дня.
Непосредственно перед началом хирургического вмешательства используется эпидуральная анестезия. Время ее продолжительности зависит от того, насколько сложная операция предстоит пациенту и колеблется от получаса до двух и более часов. Если патологические новообразования есть на обоих стопах, то чаще всего во время операции удаляются «косточки» и на правой, и на левой ступнях.
В нашем медицинском центре для хирургического лечения «косточек», расположенных у основания первых пальцев стоп применяется превосходно зарекомендовавший себя в различных странах способ, обеспечивающий почти стопроцентную гарантию того, что после операции не случится рецидива заболевания.
Послеоперационная реабилитация в «ОН КЛИНИК Рязань»
На протяжении первых суток после проведенной операции по лечению халюс вальгус пациент в обязательном порядке остается под наблюдением в нашем стационаре. Некоторые из прооперированных отмечают наличие в стопах незначительных болевых ощущений, но в целом период реабилитации проходит легко – использования костылей и обездвиживания стоп при помощи наложенного гипса не требуется. После того, как с момента окончания хирургического вмешательства прошло 24 часа, пациенту разрешается передвигаться самостоятельно – правда, для этого придется надеть особую ортопедическую обувь – так называемые туфли Барука; носить их придется на протяжении хотя бы одного месяца Их конструкция позволяет разгрузить передние отделы ступней. Кроме того, в период восстановления проводится предписанные лечащим врачом антибактериальное, противовоспалительное и другие разновидности лечения.
Некоторые из прооперированных отмечают наличие в стопах незначительных болевых ощущений, но в целом период реабилитации проходит легко – использования костылей и обездвиживания стоп при помощи наложенного гипса не требуется. После того, как с момента окончания хирургического вмешательства прошло 24 часа, пациенту разрешается передвигаться самостоятельно – правда, для этого придется надеть особую ортопедическую обувь – так называемые туфли Барука; носить их придется на протяжении хотя бы одного месяца Их конструкция позволяет разгрузить передние отделы ступней. Кроме того, в период восстановления проводится предписанные лечащим врачом антибактериальное, противовоспалительное и другие разновидности лечения.
Наложенные во время хирургического вмешательства швы снимают в среднем по прошествии двух недель после операции. На протяжении всего времени, которое потребуется для полного восстановления пациента, он наблюдается у своего лечащего врача.
По истечении 20 дней после операции пациенту следует начинать разрабатывать пальцы. Сменить ортопедическую обувь на туфли или ботинки без каблука разрешается через месяц, а на каблуке высотой не более 5 см – через 3-4 месяца с момента удачно проведенной операции. По истечении 60 дней с дня хирургического вмешательства пациенту следует начать постоянно пользоваться ортопедическими стельками-супинаторами – в идеале, они должны быть изготовлены индивидуально с учетом всех особенностей стопы конкретного человека. Если пациент занимается спортом – неважно, на профессиональном или любительском уровне – то возобновлять занятия ему можно будет только по истечении полугода после операции.
Сменить ортопедическую обувь на туфли или ботинки без каблука разрешается через месяц, а на каблуке высотой не более 5 см – через 3-4 месяца с момента удачно проведенной операции. По истечении 60 дней с дня хирургического вмешательства пациенту следует начать постоянно пользоваться ортопедическими стельками-супинаторами – в идеале, они должны быть изготовлены индивидуально с учетом всех особенностей стопы конкретного человека. Если пациент занимается спортом – неважно, на профессиональном или любительском уровне – то возобновлять занятия ему можно будет только по истечении полугода после операции.
Детский вальгус: что мы о нем знаем и как с ним справиться?
Вальгус у ребенка на сегодняшний день – одно из самых распространенных заболеваний опорно-двигательного аппарата. Как обычно пишут в статьях по ортопедии, данный вид деформаций стоп у детей встречается в порядка 73% случаев. Иными словами, сегодня детей, страдающих от плоско-вальгусной деформации в разы больше чем здоровых (и это еще без учета того, что определенный процент уйдет на варусную деформацию).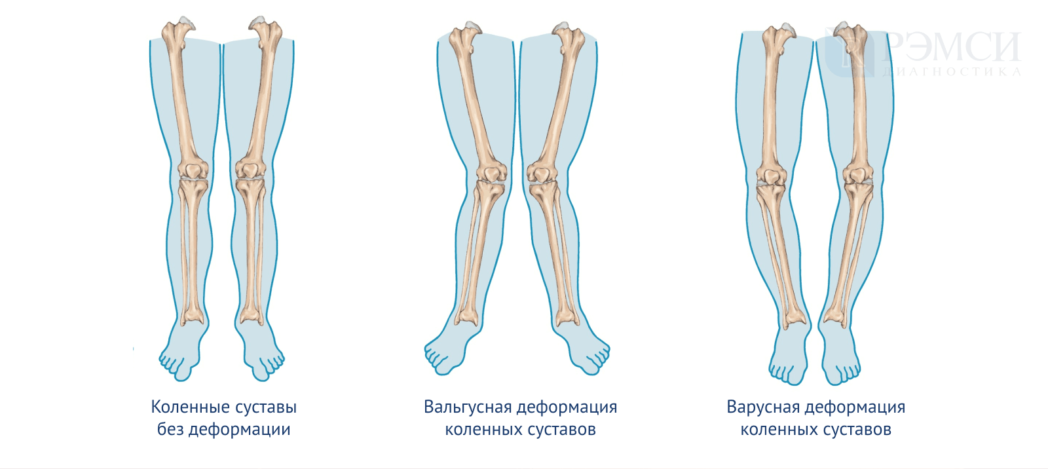 Очень часто в статьях медицинского характера указывается что причин данного явления весьма много, и можно без конца обвинять экологию, окружающую среду и прочие-прочие напасти, воспитателей детсадов и т.п…. но реальная причина конечно же одна – недостаточное внимание родителей к здоровью ребенка!
Очень часто в статьях медицинского характера указывается что причин данного явления весьма много, и можно без конца обвинять экологию, окружающую среду и прочие-прочие напасти, воспитателей детсадов и т.п…. но реальная причина конечно же одна – недостаточное внимание родителей к здоровью ребенка!
Не стоит обижаться или гневно писать комментарии по этому поводу, нужно просто на просто взглянуть правде в глаза: сколько часов в неделю ваш ребенок посещает бассейн, сколько часов вы гуляете на улице, занимается ли ребенок зарядкой дома по утрам, покупаете ли вы ребенку обувь типа шлепанцев, слипонов и т.п., бегает ли ваш ребенок в летнее время босиком по песку, траве, достаточно ли сбалансировано питается ваш ребенок, получает ли все необходимые витамины (или ест шоколадки и конфеты)?
Список вопросов можно долго продолжать, однако смысл многие уже уловили. В абсолютном большинстве случаев, мы сами виноваты в том, что у большинства наших детей есть проблемы с вальгусом стоп, которые во взрослом возрасте перекочевывают в устоявшийся плоско-вальгус и изрядно портят жизнь парням и девушкам.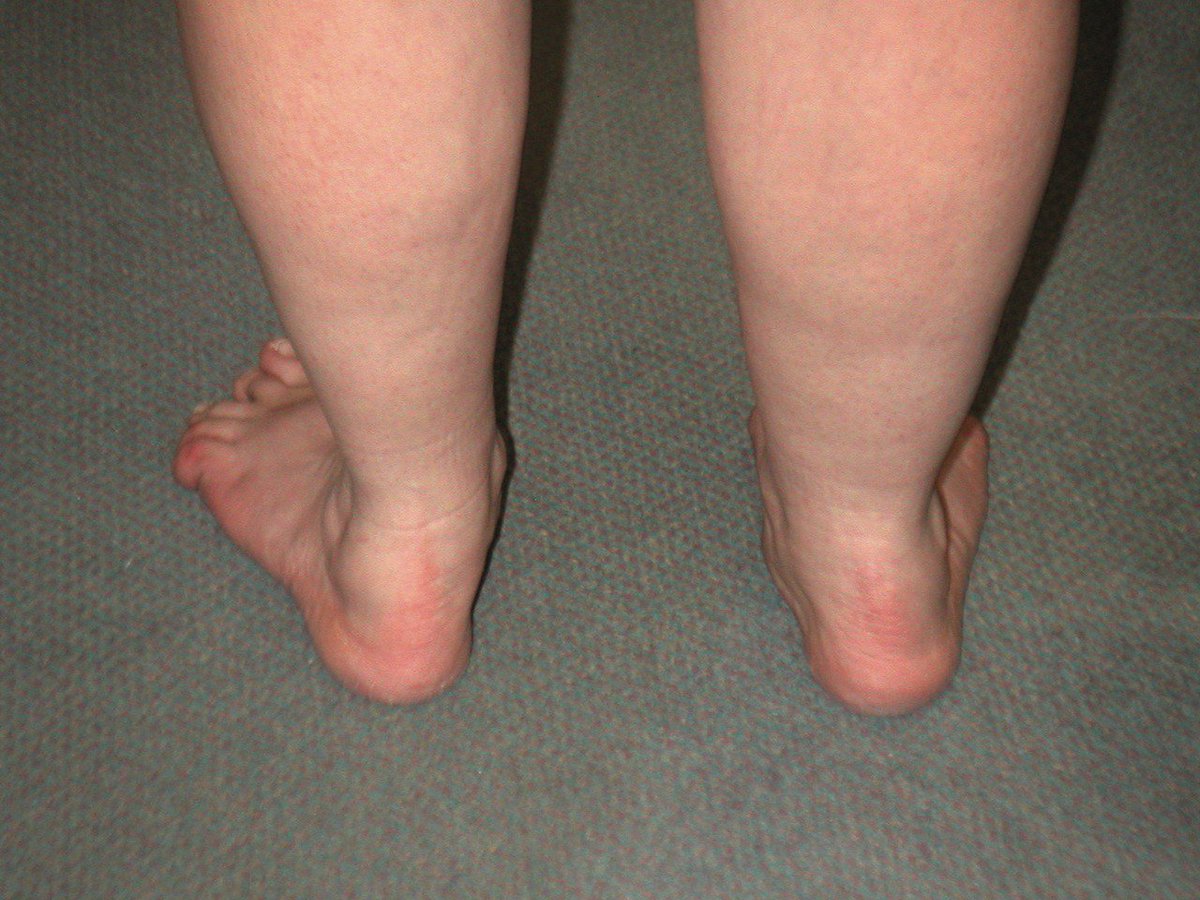
Фото. Вальгус у детей: типичный вид
Немного отойдя от нашей темы выше, отметим что в медицинской, профессиональной среде имеется четкое определение данного понятия. Вальгус у детей – это любая деформация, в результате которой происходит искривление конечностей вовнутрь. Именно в таком ключе о вальгусе говорят хирурги и врачи-ортопеды.
Откуда берется вальгус у детей?
Как уже указывалось выше, причин вальгуса великое множество, и можно услышать, как разумные, так и абсолютно фантастические версии. Тем не менее, в профессиональной среде считается, что у детей проблемы с искривлением конечностей возникают в детском возрасте из-за несоответствия развития мышц к той нагрузке, которая возникает в процессе начала ходьбы ребенком.
Оспаривать данное утверждение мы не будем, так как оно абсолютно справедливо. В тоже время отметим, что по практике продаж антивальгусной детской обуви в нашем магазине, многие родители с удивлением в возрасте 3-7 лет обнаруживают на приеме у ортопеда наличие данного недуга у ребенка. Причины две: пропустили вальгус в детстве, не ходили к врачу ортопеду и попросту не знали о нем; приобрели из-за неправильного поведения вальгус в более позднем возрасте.
Причины две: пропустили вальгус в детстве, не ходили к врачу ортопеду и попросту не знали о нем; приобрели из-за неправильного поведения вальгус в более позднем возрасте.
Последняя точка зрения не очень поддерживается врачами, однако, по нашему убеждению, абсолютно справедлива. Конкретных причин возникновения вальгуса в более позднем возрасте также очень много, это как раз-таки – некачественная обувь (тряпичная, либо с не укрепленным задником, либо без такового вообще), неправильное питание и неправильный образ жизни.
Вальгус стопы у детей: последствия и осложнения
В результате прогрессирующего заболевания, то есть в тех случаях, когда родители легкомысленно относятся к проблеме у ребенка, могут быть довольно таки неприятные последствия. Прежде всего такие последствия бросаются в глаза – наверняка все видели деток с кривыми ножками. Да, сильно кривыми. И если они искривлены вовнутрь – это верный признак вальгуса у детей.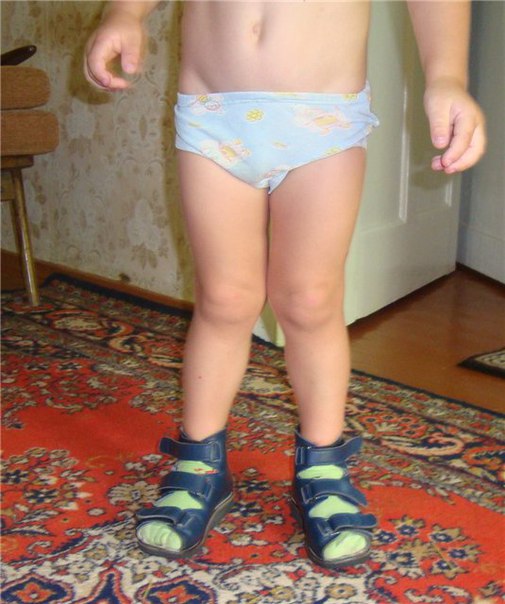
В тоже время, одним внешним видом проблемы не заканчиваются. Кроме того, что девочки с кривыми ногами по мнению телевидения и СМИ не пользуются популярностью у мужчин, возникает вполне реальный вопрос: как влияет неестественная постановка ног при вальгусе на качество жизни и здоровье человека? Ребенка, в частности.
Фото. Девушка, которой родители, очевидно, не пролечили вальгус в детстве 🙂
Оказывается, влияет и еще как… Можете быть уверены, что, если вы не примете меры к устранению вальгуса у вашего ребенка, у него со 100% вероятностью возникнут проблемы с осанкой, и, соответственно, с комфортностью при ходьбе и общим самочувствием в самых неожиданных сферах жизнедеятельности. При плоско-вальгусной установке стоп, ребенок гораздо быстрее устает, пребывает в более вялом настроении, может больше капризничать. Но самое плохое – нарушение осанки сказывается на множестве функций организма ребенка.
Фото. Ребенок страдающий от вальгусной деформации
Никогда не замечали, что детки с плоскостопием или плоско-вальгусом имеют «лишний» животик? Это последствие неправильно распределенной на спину нагрузки, которая возникает при отсутствии правильного контакта стоп с поверхностью (нивелируется амортизирующий эффект, увеличивается площадь соприкосновения, меняется угол и т.п.). Так же могут возникать и проблемы с другими функциями и органами у ребенка, причем иногда связь носит не прямой, а корреляционный характер и отследить ее проблематично.
Как лечить вальгус стоп у ребенка
В заключение нашей статьи о вальгусе у детей, поговорим о том, что все-таки нужно делать для того, чтобы от него избавится. А если использовать всю смекалку и желание родителей и не допустить этого, что делать для его профилактики. Лечить вальгус конечно же нужно под руководством врача-ортопеда.
Поверьте, как бы вы небыли разуверены в медицине и врачах в частности, не стоит корректировать деформации стоп, тем более у ребенка, самому. Если вы не доверяете ортопеду, сходите к другому, посетите частную клинику. Посетите в разумных пределах как можно больше врачей связанных с ортопедией для детей (детские ортопеды, хирурги). Проанализируйте их мнения и выведете общее, от него и отталкивайтесь!
После того как вы посетите врача, его рекомендации в большинстве случаев будут сведены к таким ключевым моментам:
- ношение специальной детской обуви (антивальгусной). Это обувь обязательно имеет завышенный задник, который на ощупь кажется очень жестким. Такая обувь также имеет как минимум два, а чаще и три фиксатора стопы, чаще – на липучках или застежках. В антивальгусной обуви для лечения детей так же используются стельки/супинаторы, но по ситуации. Иными словами вас могут попросить сделать индивидуальную стельку под конкретное положение стоп ребенка.
- прохождение определенных процедур. В данном случае речь идет конечно же про массаж при вальгусе. Нужно понимать, что ношение одной обуви не поможет решить проблему, по крайней мере быстро, а иногда – вообще. Также, врач может порекомендовать детскую ЛФК, что тоже очень благоприятно.
- соблюдать определенный режим, изменить образ «жизни» ребенка. Здесь все достаточно «широко», но в общем это правильное питание, активный образ жизни (желателен, очень желателен детский бассейн – плавание) и воздержание от факторов которые усугубляют проблемы – от некачественной обуви, от неправильного ношения правильно обуви, от запрещенных видов деятельности и т.п.
Вальгус у детей, таким образом, является достаточно распространенной проблемой, которая даже при достаточно «посредственном» уровне внимания может быть решена весьма просто. Лечение вальгуса у детей – задача не сложная, однако требующая времени и терпения, желания родителей блага ребенку и любви к нему.
О том какие можно делать упражнения при вальгусе у детей, и как заниматься с ними дома, мы расскажем в наших следующих публикациях! Подписывайтесь на нашу страничку в Facebook и следите за новыми записями прямо на сайте! Ждем ваших комментариев и советов как сделать наш ресурс еще лучше и понятнее для родителей и полезнее для детей.
Ну и конечно же, в завершение, просмотрите актуальные модели антивальгусной обуви для детей (их, кстати, можно даже купить в нашем магазине).
- Вы только что добавили этот товар в корзину:
Туфли ортопедические Orthobe 011222
Перейти на страницу корзины ПродолжатьТуфли ортопедические Orthobe 011222
1,175 грн. - Вы только что добавили этот товар в корзину:
Туфли ортопедические Orthobe 010110
Перейти на страницу корзины ПродолжатьТуфли ортопедические Orthobe 010110
1,175 грн. - Вы только что добавили этот товар в корзину:
Туфли профилактика Orthobe 015103
Перейти на страницу корзины ПродолжатьТуфли профилактика Orthobe 015103
1,160 грн. - Вы только что добавили этот товар в корзину:
Туфли ортопедические Ecoby 108100
Перейти на страницу корзины ПродолжатьSALE
Туфли ортопедические Ecoby 108100
1,050 грн.780 грн. - Вы только что добавили этот товар в корзину:
Босоножки антиварусные Sursil orto AV10011
Перейти на страницу корзины ПродолжатьБосоножки антиварусные Sursil orto AV10011
Имеются противопоказания!
1,175 грн.
Лечение вальгусной деформации большого пальца стопы у детей и подростков методом шеврона
Аннотация
Введение: вальгусная деформация большого пальца стопы — это сложная деформация, охватывающая весь первый радиус стопы, часто сопровождающаяся изменениями в другом пододактиле. У детей и подростков это состояние встречается редко и недооценивается, поскольку эти пациенты часто не обращаются за лечением до тех пор, пока боль не ограничивает их повседневную активность и выбор обуви.Существует большое количество исследований, в которых рассматриваются и пропагандируются некоторые хирургические методы, такие как процедуры мягких тканей и остеотомии, в частности остеотомия Шеврон, которая является методом, изучаемым в этой статье.
Цель : оценить эффективность техники Chevron, связанной с освобождением плюсневых сухожилий у пациентов в возрасте от 1 до 20 лет с болезнью большого пальца стопы, находящихся в детской больнице Martagão Gesteira с января 2010 года по декабрь 2013 года.
Методы : исследование серии случаев с участием 11 детей с вальгусной деформацией большого пальца стопы, перенесших остеотомию Шеврон в период с января 2010 г. по декабрь 2013 г.
Результаты : из 11 детей 03 мальчиков (27,3%) и 08 девочек (72,7%). Средний возраст составлял 11,63 года (SD = 1689), от 10 до 15 лет. У трех пациентов (27,3%) была поражена только правая стопа, у 03 пациентов (27,3%) была поражена только левая стопа и у 05 пациентов (45.5%) имели деформацию обеих стоп (двустороннюю). В послеоперационном периоде у 08 детей (72,7%) углы первого луча были в пределах допустимых значений. У всех детей была проведена косметическая коррекция, а у 10 детей (90,9%) обезболивание и приспособление к обуви уменьшилось.
Заключение : это исследование показало, что немногие дети нуждаются в хирургическом лечении по поводу вальгусной деформации большого пальца стопы, но когда это случается, оно чаще встречается у детей женского пола и, если присутствует, в большинстве случаев поражает обе стопы. Исследование также показало, что остеотомия шеврон полностью применима при вальгусной деформации большого пальца стопы у детей с легкой и средней степенью тяжести.
Ключевые слова
Hallux, Hallux Valgus, остеотомия Chevron
Введение
Вальгусная деформация большого пальца стопы — сложная деформация первой лучевой кости, которая может характеризоваться латеральным или вальгусным отклонением большого пальца стопы, медиальным отклонением первой плюсневой кости и экзостозом сустава между первой плюсневой костью и большим пальцем, часто сопровождающимся другими адаптивными изменениями других пододактили.Нормальные углы между первой и второй плюсневыми ногами (IMA) колеблются от 8º до 9º, а угол, образованный между первой плюсневой костью и большим пальцем стопы (HVA), составляет от 15º до 20º [1]. Когда эти значения превышаются, мы часто обнаруживаем, что первая плюсневая кость укорачивается и отклоняется в варусном направлении (медиально), в то время как первый пододактиль отклоняется вальгусно (латерально) и в компенсаторной пронации. Такие факторы, как укорочение первой плюсневой кости, уменьшенный или аннулированный гребень между сесамоидами, способствует его боковому отклонению к первому межплюсневому пространству, что приводит к уменьшению поддержки первой лучевой кости в передней части стопы и, как следствие, к мышечному дисбалансу и подошвенному периоду. изменение, подтверждающееся обострением деформации [2,3].
Некоторые авторы считают эту деформацию врожденной [4]. В этой возрастной группе эта патология встречается не очень часто, в основном из-за того, что она плохо диагностируется, поскольку эти пациенты часто не обращаются за лечением до тех пор, пока боль не ограничивает их деятельность и выбор обуви. Таким образом, боль и несоответствие обуви основным показаниям для хирургической коррекции Hallux Valgus.
Существует большое количество исследований, посвященных и поддерживающих несколько хирургических методов, таких как процедуры мягких тканей (метод Макбрайда в модификации Дюври), артродезы (метод Лапидуса и МакКивера) и остеотомии (Келлер, Уилсон, Акин, Мичелл), в частности остеотомия Chevron, методика, изучаемая в этой статье.
Материалы и методы
Это исследование серии случаев, проведенное с участием детей и подростков в возрасте от 1 до 20 лет в ортопедической клинике Детской больницы Мартагао Гестейра (HMG). Эта больница является единственной исключительно детской больницей в городе Сальвадор, Бразилия.
Обследованы все дети и подростки, перенесшие хирургическое лечение методом остеотомии Chevron для фиксации вальгусной деформации большого пальца стопы в период с января 2010 года по декабрь 2013 года в HMG.
После ознакомления с журналом операций по ортопедической хирургии в больнице за период с января 2010 года по декабрь 2013 года мы проверили количество медицинских карт всех пациентов, подвергшихся остеотомии Chevron. После этой процедуры мы запросили медицинские записи этих пациентов у координатора HMG для анализа их данных. Все интересующие переменные, содержащиеся в медицинских записях, были проверены. Затем данные были изучены, проанализированы и результаты были рассчитаны в SPSS 20.
Изучаемые переменные: пол, возраст, латеральность, классификация деформации и эффективность (коррекция деформации) лечения.
Абсолютные и относительные расчеты частот были выполнены для всех переменных. Непараметрический анализ (хи-квадрат образца) использовался для проверки связи между вальгусной деформацией большого пальца стопы и полом. Анализ проводился программой SPSS 20.
Результаты
Мы обследовали 11 детей, обследованных в предоперационном периоде по клинико-рентгенологическим критериям.У всех были показания к хирургической коррекции вальгусной деформации большого пальца стопы, поскольку они проявлялись болью в плюснефаланговом суставе и непригодностью для ношения обуви. В выборку вошли 03 мальчика (27,3%) и 08 девочек (72,7%) с p равным 0,132. Средний возраст составлял 11,63 года (SD = 1,689), медиана 11,00 лет, максимум 15 лет и минимум 10 лет (таблица 1).
Таблица 1. Демографические данные детей, представленных методом Chevron в детской больнице Martagão Gesteira, с 2010 по 2013 год. | |||||
Переменная | n | % | п | ||
Пол | |||||
Мужской | 3 | 27,3 | |||
Внутренняя | 8 | 72,7 | 0,132 | ||
Итого | 11 | 100,0 | |||
Возраст | |||||
10 лет | 3 | 27,3 | |||
11 лет | 4 | 36,4 | |||
12 лет | 1 | 9,1 | |||
13 лет | 1 | 9,1 | |||
14 лет | 1 | 9,1 | |||
15 лет | 1 | 9,1 | |||
Всего | 11 | 100,0 | |||
Среднее + SD 11,63 + 1,689 | |||||
Таблица 2. Латеральность стопы, пораженная вальгусной деформацией большого пальца стопы в HMG в период с 2010 по 2013 год. | |||||
Латеральность | N | % | |||
Правый | 3 | 27,3 | |||
Левый | 3 | 27,3 | |||
Двусторонний | 5 | 45,5 | |||
Всего | 11 | 100,0 | |||
Хотя было 11 пациентов, всего им было проведено 16 операций с использованием техники Chevron, поскольку у 05 пациентов была двусторонняя деформация (45.5%), у 03 пациентов (27,3%) была деформация только правой стопы и у 03 пациентов (27,3%) только левой стопы (таблица 2).
Таблица 3. Классификация вальгусной деформации большого пальца стопы в до и послеоперационном периоде. | ||
% | ||
До операции | ||
Легкая деформация | 2 | 18,2 |
Умеренная деформация | 8 | 72,7 |
Сильная деформация | 1 | 9,1 |
Итого | 11 | 100,0 |
Послеоперационный | ||
Нет деформации | 8 | 72,7 |
Легкая деформация | 2 | 18,2 |
Умеренная деформация | 1 | 9,1 |
Сильная деформация | 0 | 0,0 |
Всего | 11 | 100,0 |
Что касается тяжести вальгусной деформации большого пальца стопы в дооперационном и послеоперационном периоде, классификация Кафлина использовалась для различения посредством рентгенографических измерений углов HVA и IMA степени деформации, представленной пациентом до и после операции Шеврона. .В предоперационном периоде у 02 детей (18,2%) была деформация легкой степени, у 08 детей (72,7%) — умеренная деформация и у одного ребенка (9,1%) — тяжелая деформация. В послеоперационном периоде 08 детей (72,7%) имели нормальные углы наклона (без деформации), 02 ребенка (18,2%) имели легкую деформацию и один ребенок (9,1%) имел умеренную деформацию (таблица 3).
Всем пациентам была проведена косметическая коррекция, 10 пациентов (90,9%) получили обезболивание и подошли к обуви, а один ребенок (9.1%) сохраняются боли при длительном стоянии и непригодность для обуви.
Обсуждение
Вальгусная деформация большого пальца стопы остается очень спорной патологией, этиологические основы которой малоизвестны. Менс и Лорд [5], в 2005 г., и Кастро и др. [6] в 2009 году сообщили, что вальгусная деформация большого пальца стопы — это состояние, которое увеличивается с возрастом [7], и, как показано в этом исследовании, дети младше 10 лет с вальгусной деформацией большого пальца стопы не были обнаружены в основной больнице для ухода за детьми штат Баия, Бразилия (HMG).Вероятно, это связано с отсутствием диагностики деформации и с тем фактом, что эта патология, хотя и присутствует, приводит пациента на консультацию только при наличии боли или несоответствия использованию обуви.
В большинстве случаев вальгусной деформации большого пальца стопы у подростков, нуждающихся в хирургическом вмешательстве, наблюдается увеличенный угол между первым и вторым плюсневыми суставами [1]. Это означает, что одна только операция на мягких тканях имеет высокую частоту рецидивов из-за медиального отклонения первой плюсневой кости. Коррекция вальгусной деформации большого пальца стопы у подростков требует не только коррекции плюснефалангового сустава, но и коррекции варусной деформации первой плюсневой кости.
Остеотомия по методу Вильсона способствует хорошей коррекции этой деформации, оставляя широкую контактную поверхность между отломками; Однако недостатком является то, что оно способствует значительному укорочению первой плюсневой кости [8]. Таким образом, он противопоказан пациентам, у которых уже наблюдается укорочение первой плюсневой кости из-за передачи нагрузки на латеральные головки плюсневой кости из-за повышенного укорочения. Кроме того, эта остеотомия довольно нестабильна и позволяет отломкам отклоняться.
Остеотомия Митчелла также обеспечивает хорошую коррекцию варизма первой плюсневой кости; Однако он способствует небольшому укорочению той же плюсневой кости в дополнение к тому, что она находится в кортикальном слое кости (диафизе), что продлевает время консолидации. Также может произойти дорсальное отклонение дистального фрагмента, что ставит под угрозу результат этой операции [9-12].
Основные преимущества остеотомии шевроном по сравнению с другими методами в основном связаны с частотой осложнений.Поскольку он выполняется на губчатой кости, требуется меньше времени для консолидации. Он не вызывает укорочения первой плюсневой кости, не допускает дорсального отклонения головки плюсневой кости и его техническое выполнение проще, чем остеотомия Митчелла. Основным ограничением техники шеврона является то, что она показана только при легких деформациях (около 15 °), поскольку дистальный фрагмент может перемещаться латерально только на одну треть ширины проксимального фрагмента. Другая проблема заключается в том, что может быть небольшое увеличение скорости аваскулярного некроза головки плюсневой кости; Однако Corlles [1,13] в серии из 148 случаев, подвергнутых таким процедурам, зарегистрировал только один случай некроза.
Из-за небольшого количества случаев в этой серии, факт, оправданный низкой частотой этой патологии и немногочисленными случаями, требующими хирургического лечения, это исследование никогда не могло попытаться установить методы лечения вальгусной деформации большого пальца стопы у детей и подростков. Однако автор статьи присоединяется к тем, кто утверждает, что остеотомия шеврон является простой в выполнении хирургической процедурой, послеоперационный период которой облегчается стабильностью отломков.
Заключение
Настоящее исследование показало, что немногие дети нуждаются в хирургическом лечении по поводу вальгусной деформации большого пальца стопы, но когда это случается, это чаще встречается у детей женского пола и чаще всего поражает обе стопы.
Исследование также показало, что остеотомия шеврон полностью применима при вальгусной деформации большого пальца стопы у ребенка в случаях деформации легкой и средней степени (межплюсневой угол около 15 °), оставаясь отличным вариантом лечения.
Авторство и вклад
Фернандо Кал Гарсия Филью: существенных вкладов в концепцию и дизайн настоящего исследования. Критически пересмотрел исследование на предмет важного интеллектуального содержания.Окончательно утвердили версию, которая будет опубликована, и согласились выступить в качестве гаранта работы.
Лукас Кортизо Гарсиа: существенный вклад в сбор данных и подготовку статьи. Окончательно утвердили версию, которая будет опубликована, и согласились выступить в качестве гаранта работы.
Фабио Сильвейра Матос: существенных вкладов в концепцию и дизайн настоящего исследования. Критически пересмотрел исследование на предмет важного интеллектуального содержания.Окончательно утвердили версию, которая будет опубликована, и согласились выступить в качестве гаранта работы.
Лукас Роша де Хесус: существенных вкладов в анализ и интерпретацию данных. Участвовал в написании статьи. Окончательно утвердили версию, которая будет опубликована, и согласились выступить в качестве гаранта работы.
Magda Leão Pinheiro: существенный вклад в анализ и интерпретацию данных.Участвовал в написании статьи. Окончательно утвердили версию, которая будет опубликована, и согласились выступить в качестве гаранта работы.
Фернанда Кортисо Гарсиа: существенных вкладов в анализ и интерпретацию данных. Участвовал в написании статьи. Окончательно утвердили версию, которая будет опубликована, и согласились выступить в качестве гаранта работы.
Matheus Vasconcelos Goes Mendes: существенных вкладов в анализ и интерпретацию данных.Участвовал в написании статьи. Окончательно утвердили версию, которая будет опубликована, и согласились выступить в качестве гаранта работы.
Информация о финансировании и конкурирующие интересы
Настоящее исследование не финансировалось каким-либо учреждением, и все его затраты были оплачены авторами.
Авторы сообщают, что настоящее исследование не имеет финансовых или нефинансовых конфликтов интересов.
Список литературы
- Corless JR (1976) Модификация процедуры Митчелла. J Bone Joint Surg [Br] 58: 138.
- Ричардсон EG, Crenshaw AH (1989) Cirurgia ortopédica de Campbell. Рио-де-Жанейро 35: 865-867.
- Viladot A (1986) Dez lições de patologias do pé. Сан-Паулу 8: 153-160.
- Zimmer TJ, Johnson KA, Klassen RA (1989) Лечение вальгусной деформации большого пальца стопы у подростков с помощью шевронной остеотомии. Голеностопный сустав 9: 190-193. [Crossref]
- Mann R, Coughlin M (1999) Вальгусная деформация большого пальца стопы взрослого. Хирургия стопы и голеностопного сустава 7 [edn] 151-267.
- Нери C (2001) Hálux valgo. Rev Bras Ortop 36: 183-99.
- Campanacho V (2012) Hallux valgus: uma condição patológica esquecida na Antropologia. Cadernos do GEEvH 1: 21-31.
- Wilson JN (1963) Остеотомия с косым смещением по поводу вальгусной деформации большого пальца стопы. J Bone Joint Surg Br 45: 552-556. [Crossref]
- Dias, De S (1984) Дистальная плюсневая остеотомия при вальгусной деформации большого пальца стопы. J Pediatr Orthop 4: 32-38.
- Hawkins FB, Mitchell CL, Hendrick DW (1945) Коррекция вальгусной деформации большого пальца стопы с помощью остеотомии плюсневой кости. J Bone Joint Surg 27: 387.
- Куп, Стивен Э. (1992) Детская стопа и лодыжка, Нью-Йорк, J.C. Drennann 21: 417-423.
- Люба Р., Росман М. (1984) Бурситы у детей — лечение модифицированной остеотомией Митчелла. J Pediatr Orthop 4: 44-47.[Crossref]
- Johnson KA, Cofield RH, Morrey BF (1979) Шевронная остеотомия при вальгусной деформации большого пальца. Clin Orthop Relat Res: 44-47. [Crossref]
Стук в коленях | Диагностика и лечение
Как диагностируют стук в коленях?
Врач вашего ребенка посмотрит на положение ног, колен и лодыжек вашего ребенка, чтобы определить степень тяжести удара коленями. Они также могут измерить расстояние между лодыжками вашего ребенка.Состояние считается более тяжелым у детей с большим расстоянием между лодыжками.
Доктора обычно рассматривают следующие факторы, чтобы определить, есть ли у ребенка младше 7 лет стук колен:
- вес и индекс массы тела (ИМТ)
- высота и длина
- Положение коленей, когда ребенок разгибает и вращает ноги
- длины ног и симметрия
- выкройка
Если вашему ребенку исполнилось 7 лет, или если его ноги не одинакового размера и формы с обеих сторон, рентгеновский снимок его ног может помочь определить, является ли причиной его стука в коленях какое-либо заболевание.
Врачи обычно не назначают рентгеновское обследование детям в пределах нормального возраста для лечения коленных суставов, если у них нет проблем с ходьбой, бегом или игрой и у них типично выглядящие ноги. Это позволяет избежать ненужного облучения ребенка.
Какие есть варианты лечения коленного сустава?
В большинстве случаев дети с коленными суставами не нуждаются в лечении. Наиболее распространенное лечение детей от 2 до 5 лет — тщательное наблюдение. До 99 процентов детей с коленными суставами вырастают из этого состояния к 7 годам.Детям не нужно избегать физических нагрузок, носить подтяжки или специальную обувь, а также выполнять какие-либо специальные упражнения.
Безоперационные методы лечения коленного сустава
Если у вашего ребенка серьезный нерешенный стук колен, его врач сначала определит, является ли это частью другого основного заболевания. В таком случае лечение будет сосредоточено на лечении основного заболевания. Например, многие случаи рахита можно лечить с помощью добавок витамина D и кальция.
Варианты хирургического лечения коленного сустава
В том редком случае, когда естественный рост не исправляет коленные суставы вашего ребенка, его врач может порекомендовать операцию.
Хирургия управляемого роста
Операция по управляемому росту исправляет стук в коленях, замедляя рост согнутой стороны кости, чтобы другая сторона могла наверстать упущенное. Хирург имплантирует небольшие металлические приспособления на внутренней стороне пластинок роста вокруг колен. Внешняя сторона колен будет продолжать расти, в результате чего ноги станут более прямыми.
Детям обычно проводят операцию по управляемому росту, когда они приближаются к половой зрелости, до подросткового скачка роста.Обычно это около 11 лет для девочек и 13 лет для мальчиков.
Хирургия управляемого роста — это амбулаторная процедура. Дети могут сразу же перенести вес на ноги и вернуться к физической активности в течение нескольких недель после процедуры.
Операция по остеотомии
Операция по остеотомии может исправить более серьезные деформации или коленные суставы, которые не выздоравливают сами по себе к тому времени, когда ребенок перестанет расти. Цель этой процедуры — выпрямить ноги за счет изменения угла наклона костей.Хирург делает это, разрезая и выравнивая кость выше или ниже колена.
Дети обычно остаются в больнице в течение нескольких дней после операции остеотомии. Когда они вернутся домой, им нужно будет ограничить нагрузку на себя и, возможно, потребуется использовать костыли или ходунки в течение шести-восьми недель. Восстановить мышечную силу поможет физиотерапия. Обычно дети могут вернуться к полной активности, включая занятия спортом, через шесть месяцев после процедуры.
Каковы долгосрочные перспективы у детей с коленными суставами?
Подавляющее большинство детей с коленными суставами поправляются без лечения и имеют очень позитивный долгосрочный прогноз.Для детей, перенесших операцию по поводу тяжелых форм заболевания, прогноз также отличный. Хирургические и безоперационные процедуры достаточно безопасны, а кости у детей обычно заживают быстрее и надежнее, чем у взрослых.
У некоторых детей с тяжелым поражением колен, которое не улучшается или вызвано основным заболеванием (патологический вальгус), и которые не получают лечения, со временем могут развиться боль в коленях, разрывы мениска, вывих надколенника (коленной чашечки) или повреждение хряща. (артрит).
Лечение вальгусной деформации голеностопного сустава у детей трансфизным медиальным лодыжным винтом
Вступление: Вальгусная деформация голеностопного сустава у детей встречается редко. Обычно это приводит к затруднениям в ношении обуви, нестабильности при ходьбе и механической боли. Никакое медицинское лечение не является эффективным, и единственный вариант — хирургическое исправление деформации. Доступны два основных варианта: супрамаллеолярная остеотомия и медиальный эпифизиодез лодыжек.Мы сообщаем о нашем опыте эпифизиодеза с использованием трансфизарного медиального лодыжечного винта.
Пациенты и методы: Это ретроспективное исследование всех детей, которые наблюдались по поводу вальгуса голеностопного сустава и лечились трансфизарным медиальным эпифизиодезом лодыжек с винтом в нашем отделении. В исследование были включены 10 случаев вальгусной деформации голеностопного сустава у семи детей (четыре с множественными экстостозами, два нейрофиброматоза 1 типа, один синдром Ларсена), завершивших формирование скелета.На момент операции средний костный возраст составлял 12 лет (от 10 до 13 лет и 6 месяцев), а средний тибиотальный угол составлял 17,5 ° (от 10 до 30 °).
Полученные результаты: По достижении зрелости скелета предоперационная вальгусная болезнь была исправлена у шести пациентов (9/10 голеностопных суставов). Средний большеберцовый угол составлял 5 ° (от 0 ° до 25 °). Вальгусная болезнь не была исправлена у одного пациента (от 30 ° до 25 °). Послеоперационных осложнений не было.
Обсуждение: Эпифизиодез с помощью трансфизарного медиального лодыжечного винта — это простая, эффективная и безопасная процедура для исправления значительной или симптоматической вальгусной деформации голеностопного сустава у детей до зрелости скелета.
Уровень доказательности: IV уровень, ретроспективное исследование.
Кривые ноги и колени — Ассоциация детской ортопедии и хирургии сколиоза, ТОО
Кривые ноги и колени — распространенные заболевания, которые развиваются во время нормального роста и развития ребенка. В большинстве случаев дети перерастут любое из этих состояний.Однако пациентам, страдающим рахитом или болезнью Блаунта, может потребоваться фиксация или хирургическое вмешательство.
За дополнительной информацией о кривых ногах и коленях обращайтесь в Ассоциацию детской ортопедии и хирургии сколиоза »
Что такое кривоногие и согнутые колени
Когда ребенок с кривыми ногами стоит, ноги вместе, если пальцы ног направлены вперед, но колени не соприкасаются, это означает, что у него или нее кривые ноги. Медицинский термин для изогнутых ног — «колено варум», скорее всего, происходит от слов бедренная кость (бедренная кость), большеберцовая кость (большеберцовая кость) или и то, и другое.
Когда ребенок с опрокидывающимися коленями стоит, ноги вместе, ступни направлены прямо вперед, и колени соприкасаются, а лодыжки — нет, это означает, что колени опускаются. Медицинский термин — «genu valgum», который также может происходить от слов «бедренная кость», «большеберцовая кость» или и то, и другое.
Рост и развитие детей
Изогнутые ноги и колени, часто вызывающие у родителей беспокойство, в первую очередь связаны с нормальным ростом и развитием ребенка. Однако в лечении нуждается лишь очень небольшое количество детей.Понимание того, как меняются ноги ребенка по мере роста, важно для понимания этих условий.
Во время роста большинство детей обычно испытывают относительную кривоногость или колени. Физиологические кривые ноги и колени не влияют на способность ребенка ползать, ходить, бегать или играть. Некоторые дети могут ходить с вывернутыми пальцами ног, спотыкаться или казаться более неуклюжими, чем другие дети их возраста, а у детей, находящихся на крайних точках нормальной кривой роста, могут быть кривые ноги или колени, которые часто выглядят серьезными.Однако это симптомы искривления ног и колен, наблюдаемые у большинства детей, которые ребенок обычно перерастает.
Ниже приводится нормальный рост и развитие детей от младенчества до 10 лет:
- С младенчества до 18 месяцев ноги ребенка изначально искривлены (варус), из-за чего малыши часто ходят, широко расставив ступни.
- Когда ребенку от 1 1/2 до 2 1/2 лет, ноги обычно выпрямлены.
- К 3–4 годам ноги ребенка обычно вырастают в колено-коленное (вальгусное) положение.
- Наконец, к возрасту от 8 до 10 лет ноги ребенка принимают то положение, которое, вероятно, будет соответствовать их взрослому положению.
Варианты лечения кривых ног и коленного сустава
Для подавляющего большинства детей лечение включает только наблюдение (предоставление времени для роста и корректировки ног) и заверение родителей. Лечебная физкультура, мануальная терапия, специальная обувь, витамины и корсет не влияют на нормальное развитие нормальных ног.
Если педиатр действительно обеспокоен серьезностью любого из состояний, часто рекомендуется направление к детскому хирургу-ортопеду для оценки.Направление обычно дается, если одна сторона поражена больше, чем другая, деформация серьезна или если имеется значительный семейный анамнез. Рентген может быть назначен для подтверждения диагноза или исключения других проблем. Два состояния, которые могут потребовать лечения, включают рахит и болезнь Блаунта.
Болезнь рахита
Рахит — это заболевание, вызванное недостатком витамина D, кальция или фосфата. Это приводит к размягчению и ослаблению костей и может вызвать искривление ног или колени.Заболевание рахитом обычно диагностируется педиатром пациента с помощью лабораторных анализов или рентгена. Хотя чаще всего рекомендуется консервативное лечение, в зависимости от тяжести заболевания может потребоваться фиксация или хирургическое вмешательство.
Болезнь Блаунта
Болезнь Блаунта — заболевание, вызванное аномальной пластиной роста в верхней большеберцовой кости. Хотя причина болезни Блаунта неизвестна, она может поражать как малышей, так и подростков. Лечение болезни Блаунта зависит от тяжести деформации и возраста ребенка и может включать наблюдение, фиксацию или хирургическое вмешательство.
Кривые ноги и колени в Тампа-Стрит. Санкт-Петербург, Флорида
Команда Детской ортопедии и хирургии сколиоза, состоящая из 7 детских хирургов, прошедших стажировку, обеспечивает высочайший уровень комплексной помощи пациентам в районе Тампа, включая Санкт-Петербург, Сарасоту и Брэндон, Флорида. Ассоциация детской ортопедии и хирургии сколиоза специализируется на предоставлении ультрасовременной комплексной помощи, как хирургической, так и нехирургической, пациентам, страдающим врожденными ортопедическими аномалиями, такими как искривление и повреждение колен.
Чтобы узнать больше о кривых ногах и коленях, запишитесь на прием в одном из наших офисов Тампа-Санкт-Петербург.
Стук коленями — NHS
У человека со стуком в коленях (genu valgum) большая щель между ступнями, когда он стоит, соединив колени.
У многих маленьких детей есть стук в коленях, что становится наиболее очевидным в возрасте 4 лет.
Это почти всегда нормальная часть их развития, и их ноги обычно выпрямляются к 6 или 7 годам.
Легкий удар коленями может продолжаться и во взрослой жизни, но обычно об этом не стоит беспокоиться, если только это не вызовет других проблем.
Тем не менее, стук в коленях очень иногда может быть признаком основного заболевания, которое требует лечения, особенно если состояние развивается у детей старшего возраста или взрослых или не улучшается с возрастом.
Симптомы детонации в коленях
Если кто-то со стуком в коленях встает, колени вместе, его голени будут раздвинуты так, чтобы их ступни и лодыжки находились дальше, чем обычно.
Кредит:
Небольшое расстояние между лодыжками — это нормально, но у людей с поврежденными коленями этот зазор может составлять до 8 см (чуть более 3 дюймов) или больше.
Стук в коленях обычно не вызывает никаких других проблем, хотя в некоторых тяжелых случаях может возникнуть боль в коленях, хромота или затруднения при ходьбе.
Удар по коленям, которые не улучшаются сами по себе, также может вызвать дополнительное давление на колени, что может увеличить риск развития артрита.
Когда обращаться за медицинской помощью
Стук колен у детей обычно не является поводом для беспокойства и должен улучшиться по мере взросления.
Тем не менее, посетите вашего терапевта, если:
- зазор между лодыжками больше 8 см при стоянии со сведенными коленями
- Угол наклона голени при стоянии сильно отличается от угла наклона верхней части ноги
- проблема ухудшается
- ребенок в возрасте до 2 лет и старше 7 лет ударил колени
- поражена только одна нога
- есть другие симптомы, такие как боль в коленях или затруднения при ходьбе
- у вас есть другие опасения по поводу того, как ваш ребенок стоит или ходит
- у вас в зрелом возрасте разовьются стук в коленях
Ваш терапевт осмотрит ваши ноги или ноги вашего ребенка, спросит о боли или затруднениях при ходьбе и может провести некоторые измерения.
Они могут направить вас к хирургу-ортопеду (специалисту по проблемам с костями и суставами) и назначить рентген ваших ног и анализы крови для выявления основных проблем.
Что вызывает стук в коленях?
Постукивающие колени довольно часто встречаются у здоровых детей в возрасте до 6 или 7 лет и являются нормальной частью роста и развития.
Ноги обычно постепенно выпрямляются по мере роста ребенка, хотя легкие удары коленями могут сохраняться и во взрослой жизни.
Стук в коленях, которые развиваются позже в детстве или не улучшаются с возрастом, иногда могут быть связаны с основной проблемой, например:
- рахит — проблемы с развитием костей из-за недостатка витамина D и кальция
- чрезмерное давление на колени — например, в результате ожирения или ослабления связок коленных суставов (полоски ткани вокруг суставов, соединяющие кости друг с другом)
- травма или инфекция , поражающая колени или кости ног
- генетические состояния , влияющие на развитие костей или суставов
У взрослых иногда может развиться стук в коленях.Эти случаи часто связаны с проблемами суставов, такими как остеоартрит или ревматоидный артрит.
Средства для лечения коленного сустава
В большинстве случаев коленные суставы не нуждаются в лечении, потому что проблема имеет тенденцию исправляться сама собой по мере роста ребенка.
Вашему ребенку не нужно избегать физической активности, носить поддерживающие ножные скобы или обувь или выполнять какие-либо специальные упражнения.
Легкие удары по коленям, сохраняющиеся в зрелом возрасте, не нуждаются в лечении, если только они не вызывают проблем, таких как боль в коленях.
Лечение основной причины
Если стук в коленях вызван основным заболеванием, может потребоваться лечение. Например, рахит можно лечить добавками витамина D и кальция.
Подробнее о лечении рахита.
Взрослым с артритом может быть полезно носить скобы для ног или специальные стельки, чтобы уменьшить нагрузку на колени.
Подробнее о лечении остеоартрита и ревматоидного артрита.
Хирургия
Хирургия коленного сустава требуется редко, хотя ее можно рекомендовать, если состояние тяжелое или стойкое.
Есть 2 основных типа операций, которые могут выполняться:
- управляемый рост — небольшие металлические пластины размещаются на внутренней стороне колен, что помогает исправить их рост в течение примерно 12 месяцев; пластины будут удалены после завершения лечения
- остеотомия — при удалении тонкого костного клина из костей ног, они выравниваются в правильном положении; пластины и винты используются для фиксации костей в новом положении
Детям с постоянным дефектом колена, которые все еще быстро растут, с большей вероятностью предложат операцию управляемого роста.Остеотомии в основном используются для взрослых с тяжелыми повреждениями колен.
Обе процедуры проводятся под общим наркозом, что означает, что вы или ваш ребенок будете без сознания во время операции.
Обычно ребенок может снова начать ходить в течение нескольких дней после процедуры управляемого роста и вернуться к спорту в течение нескольких недель. После остеотомии на то, чтобы вернуться к своей обычной деятельности, может потребоваться несколько месяцев.
Последняя проверка страницы: 19 ноября 2018 г.
Срок следующей проверки: 19 ноября 2021 г.
Когда волноваться? Стук коленями у детей раннего возраста
Беспокойство по поводу походки и выравнивания ног у детей является обычным явлением.Трудно сказать, когда волноваться, а когда просто успокоиться. Мы попросили детского хирурга-ортопеда Дэвида Робертса, доктора медицины из NorthShore Orthopaedic & Spine Institute, рассказать о четырех наиболее распространенных проблемах походки и выравнивания ног у детей и о том, когда вам нужно что-то делать.
В этой последней из четырех частей мы рассмотрим удар коленями.
Стук в коленях часто встречается у детей. Когда ребенок встает, колени соприкасаются, а лодыжки широко расставлены. Из-за этого походка ребенка может выглядеть неуклюже, когда ребенок ходит и бегает, колени будут задевать.В большинстве легких случаев симптомы отсутствуют. Однако стойкие или сильные удары по коленям могут вызвать боль в коленях или проблемы с коленной чашечкой и могут увеличить риск артрита в пожилом возрасте.
Physiologic genu valgum относится к нормальному типу стуков в коленях, которые появляются после 2 лет у большинства детей. Сначала это ухудшается и становится наиболее заметным примерно в возрасте 3-4 лет, а затем начинает улучшаться со временем, при этом большинство детей достигают нормального выравнивания к 8-10 годам. Стельки для обуви, скобы для ног и физиотерапия не влияют на этот естественный процесс роста колен.Детям, которые следуют этой нормальной схеме, не требуется никакого лечения, кроме наблюдения в течение длительного времени.
Детей с дефектами коленей за пределами этого паттерна следует направить на обследование к детскому хирургу-ортопеду. Для исправления коленного сустава может быть рассмотрено хирургическое вмешательство, особенно если оно вызывает боль, симптомы походки или связано с семейным анамнезом заболеваний костей или артритом коленного сустава.
Важно своевременное направление. Управляемый рост, аналогичный тому, который используется при искривленных ногах, является предпочтительным лечением, но лучше всего его проводить, пока еще достаточно роста, чтобы произошла коррекция (до 12 лет у женщин и 14 лет у мужчин).Остеотомия, при которой кость разделяется и корректируется с помощью пластины и винтов, предназначена для тяжелых случаев, которые назначаются слишком поздно после естественного прекращения роста колена (женщины старше 14 лет и мужчины старше 16 лет).
Мы рекомендуем обратиться к врачу по поводу колен вашего ребенка, если они:
- Серьезное или со временем ухудшение
- Настоящее время старше 8-10 лет
- Болезненные ощущения или вызывающие значительные проблемы с походкой
- Связано с низким ростом, метаболическим заболеванием костей или семейным анамнезом артрита
Стук колена: причины, симптомы, диагностика и лечение
Ударное колено (также называемое «детонационной деформацией», «синдромом детонационно-коленного сустава», «поврежденным коленом» или «genu valgum») — неправильное положение вокруг колена, которое может возникать у людей любого возраста.Если не лечить, это может привести к боли в коленях и дегенерации суставов. Исправление деформации улучшит механику колена и способность ходить, уменьшит боль и предотвратит быстрое прогрессирование повреждения колена.
Что такое стук колена?
Удар по коленям — это состояние, при котором колени сгибаются внутрь и соприкасаются или «ударяются» друг о друга, даже когда человек стоит, расставив лодыжки. Это приводит к чрезмерной нагрузке на внешнюю сторону колена, что со временем может вызвать боль и повреждение.
Удар по колену обычно двусторонний — поражает обе ноги, но в некоторых случаях он может поражать только одно колено.
Стук коленями нормальный?
Временно сбитые колени являются частью стандартной стадии развития для большинства детей. Обычно это исправляется по мере роста ребенка. Удар колена, который сохраняется после шести лет, является тяжелым или поражает одну ногу значительно больше, чем другую, может быть признаком синдрома коленного сустава.
У большинства детей по мере роста наблюдаются нормальные угловые изменения ног.Дети обычно кривоногие, пока не начнут ходить в возрасте от 12 до 18 месяцев. Примерно к 2–3 годам их ноги обычно начинают наклоняться внутрь, из-за чего они сгибаются. Во время нормальной фазы роста ноги ребенка выпрямляются в возрасте от 7 до 8 лет.
Стук в коленях, который не соответствует этим нормальным моделям роста, может быть вызван болезнью, инфекцией или другими условиями. Если угол между ногами от бедра к стопе выходит за рамки нормального, со временем ухудшается или присутствует только на одной стороне тела, это свидетельствует о более серьезной форме коленного сустава и о дальнейшей оценке у специалиста-ортопеда. может быть необходимо.Для лечения этого состояния может потребоваться операция.
Рентгеновские снимки: (слева) предоперационное изображение, показывающее повреждение колена. (Справа) послеоперационное изображение, показывающее выравнивание ног после хирургической коррекции и удаления металлических пластин.
Что вызывает стук в колене?
Детонация колена может быть вызвана основным врожденным заболеванием или болезнью развития, а также возникать после инфекции или травмы колена. К распространенным причинам стука в коленях относятся:
- нарушение обмена веществ
- почечная (почечная) недостаточность
- физическая травма (травма)
- Артрит, особенно коленного сустава
- Костная инфекция (остеомиелит)
- рахит (заболевание костей, вызванное недостатком витамина D)
- врожденные патологии
- Повреждение пластинки роста
- доброкачественные опухоли костей
- Переломы, заживающие при деформации (неправильном сращении)
Избыточный вес или ожирение также могут оказывать дополнительное давление на колени и способствовать повреждению колена.
Каковы симптомы коленного удара?
Наиболее заметным симптомом коленного сустава является отделение лодыжек человека, когда их колени расположены вместе. Другие симптомы, включая боль, часто являются результатом походки (стиля ходьбы), принятого людьми с коленными суставами.
Эти симптомы могут включать:
- боль в колене или бедре
- Боль в стопе или лодыжке
- стопы не касаются друг друга стоя, колени вместе
- жесткие или болезненные суставы
- хромота при ходьбе
- уменьшенная амплитуда движений бедер
- трудности при ходьбе или беге
- нестабильность колена
- Прогрессирующий артрит коленного сустава у взрослых
- Пациенты или родители могут быть недовольны эстетикой
У человека также могут быть другие симптомы основного заболевания, вызывающего синдром коленного сустава.У людей всех возрастных групп, у которых есть стук в коленях, одно или оба колена чрезмерно перегружены. Эта чрезмерная сила может привести к боли, дальнейшей деформации костей, нестабильности колена и прогрессирующей дегенерации коленного сустава. В частности, взрослые пациенты, которые в течение многих лет терпят поражение, часто перегружают внешнюю часть (латеральный отсек) колена и растягивают внутреннюю часть (медиальная коллатеральная связка — MCL). Эти силы могут вызвать боль, нестабильность колена и артрит.
Анимация хирургии коленного сустава
Это видео показывает анимацию дистальной остетомии бедренной кости (DFO) для коррекции коленного сустава.
Видео: Операция по коррекции коленного сустава
Просмотрите мультимедийную презентацию о коленном суставе и хирургических методах его исправления.
Как диагностируется детонация коленного сустава?
Специалист-ортопед изучит медицинский и семейный анамнез пациента, любые ранее существовавшие заболевания и текущее состояние здоровья. Они также проведут физический осмотр ног и походки. Рентгеновский снимок в положении стоя или изображения EOS помогут подтвердить диагноз.Это рентгенологические изображения ноги от бедра до щиколотки, которые помогают врачу определить точное местоположение и механическую ось деформации.
Как лечится стук коленного сустава?
В легких случаях коленного сустава у детей или подростков фиксация может изменить положение колен. Если это не работает или если на момент постановки диагноза пациент является взрослым, выполняется остеотомия с изменением положения колена, чтобы предотвратить или отсрочить необходимость замены коленного сустава.
Если повреждение колена вызвано основным заболеванием или инфекцией, это состояние будет устранено до начала любой ортопедической коррекции.Лечение легких случаев коленного сустава у детей или подростков может включать в себя скобки, которые помогают костям расти в правильном положении.
Если постепенной коррекции не происходит, может быть рекомендовано хирургическое вмешательство. У растущего ребенка может использоваться операция с управляемым ростом с минимальным разрезом, чтобы стимулировать постепенное выпрямление ноги.
Видео пациента HSS: Операция по коррекции коленного сустава помогает старшекласснику вернуться в игру
Посмотрите эту историю Мэгги, подростка, у которой периодически возникали растяжения связок колена и другие травмы, прежде чем она узнала, что у нее было колено, из-за которого возникли проблемы.
В тяжелых случаях у подростков со зрелым скелетом и взрослых может потребоваться остеотомия, при которой кость разрезается, а затем выравнивается, чтобы выпрямить ногу. Рентгеновские снимки или изображения EOS используются для определения местоположения и величины деформации. В большинстве случаев лечится бедро (бедренная кость). В некоторых случаях лечится большеберцовая кость (большеберцовая кость) или бедро и большеберцовая кость. При средней степени деформации остеотомия обычно стабилизируется внутренней фиксацией (пластинами или стержнями).Если смещение более серьезное, хирург может также установить внешний фиксатор, чтобы постепенно выровнять ногу. При использовании внешних фиксаторов штифты вставляются в кость и выступают из тела, чтобы прикрепиться к внешней стабилизирующей конструкции. Затем штифты удаляются по окончании периода правки.
Физиотерапия — важная часть лечения коленного сустава, особенно в тех случаях, когда произошла операция.
Видео пациента HSS: операция по коррекции коленного сустава
Посмотрите рассказ пациентки из HSS Бонни о хирургической коррекции ее коленного сустава.




 При массаже необходимо воздействовать расслабляющее на наружную группу мышц и усиливать внутреннюю группу мышц голени.
При массаже необходимо воздействовать расслабляющее на наружную группу мышц и усиливать внутреннюю группу мышц голени.

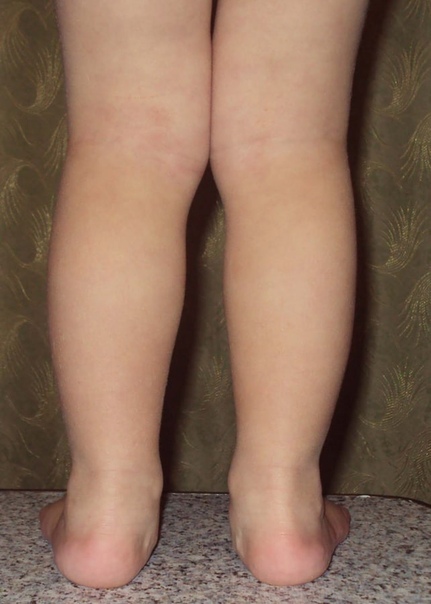 Для предотвращения развития патологий стоп во время беременности следует прислушаться к советам ортопедов для будущих мам;
Для предотвращения развития патологий стоп во время беременности следует прислушаться к советам ортопедов для будущих мам; К сожалению, эти меры не способны обратить вспять патологический процесс: устранить патологические деформации первых пальцев ног на сегодняшний день можно исключительно оперативным путем.
К сожалению, эти меры не способны обратить вспять патологический процесс: устранить патологические деформации первых пальцев ног на сегодняшний день можно исключительно оперативным путем.