Свинка симптомы у взрослых и лечение
Свинка – острое вирусное заболевание, которое в официальной медицине именуется как эпидемический паротит. Источником инфекции в данном случае выступает только больной человек, причем, заразным он становится еще за пару дней до появления первых симптомов заболевания и в первые 5 дней болезни. Вирус свинки передается воздушно-капельным путем, но врачи не исключают и бытовой путь заражения – например, через загрязненные предметы.
Люди обладают высокой восприимчивостью к данному заболеванию, чаще вирусом поражаются дети, но и случаи инфицирования взрослых нередки. По поводу развития и течения свинки в детском возрасте на нашем сайте есть достаточно информативная статья, в этом же материале будет рассматриваться течение эпидемического паротита у взрослых.
Оглавление: Симптомы свинки у взрослых Лечение свинки у взрослых Возможные осложнения Прививка от эпидемического паротита
Симптомы свинки у взрослых
В принципе, признаки рассматриваемого заболевания у взрослых и детей идентичны.
По истечению скрытого периода свинка переходит в острую фазу течения и как раз в этот момент появляются ее симптомы:
- повышение температуры тела до 40 градусов – это происходит в течение дня и температура не снижается на протяжении недели;
- сильная интоксикация, которая сопровождается общим недомоганием, головной болью, снижением аппетита;
- постоянное присутствие ощущения сухости во рту;
- повышенное слюноотделение;
- сильная боль при открывании рта, жевании и глотании пищи;
- боль в области ушей, которая становится интенсивней во время разговора.
Самым ярким признаком развития рассматриваемого заболевания является формирование специфических припухлостей возле ушных раковин.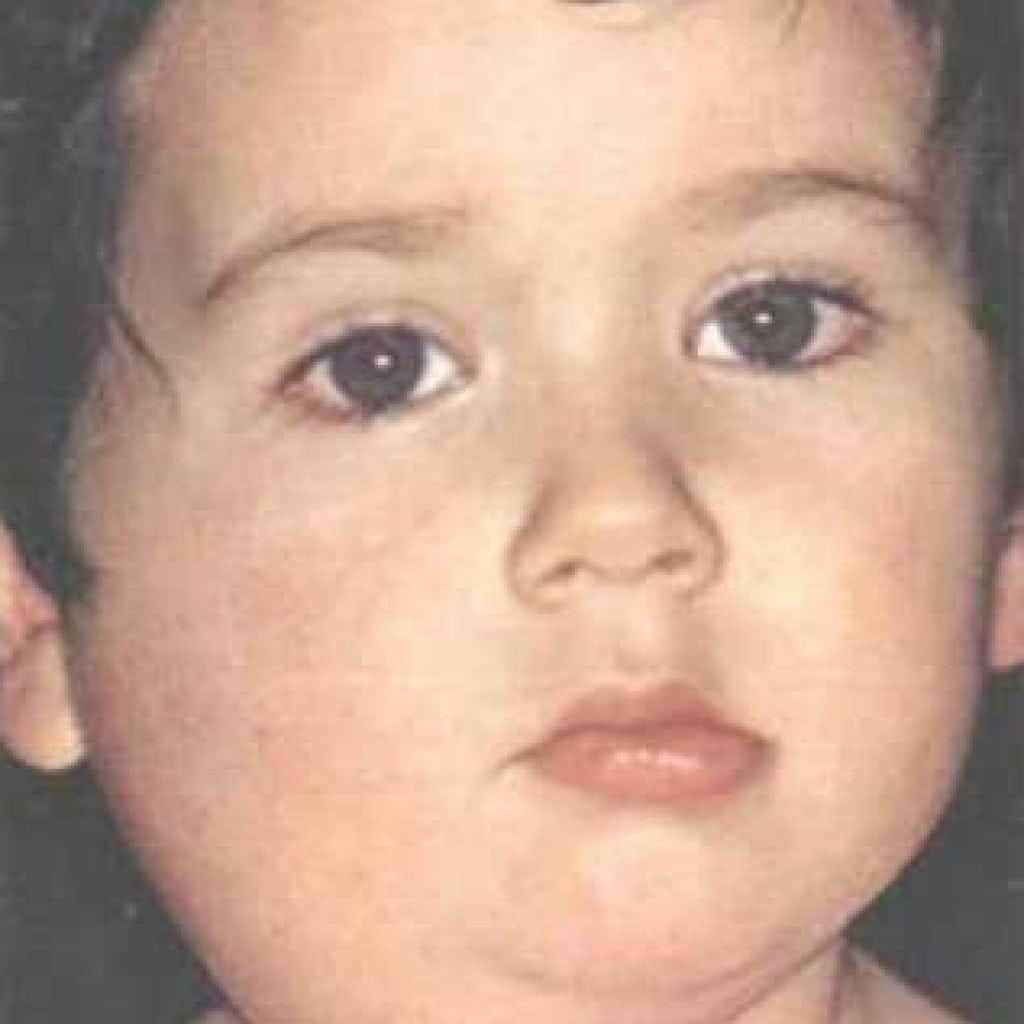 Причиной этих припухлостей является воспаление околоушной слюнной железы – вирус эпидемического паротита чаще всего локализуется именно в них. Припухлость возле ушных раковин достигает своего максимума к 7 дню течения болезни, а после начинает постепенно уменьшаться. При прикосновении к припухлости больной часто ощущает боль, а для взрослых будет характерным и появление интенсивной, ноющей боли в мышцах и суставах.
Причиной этих припухлостей является воспаление околоушной слюнной железы – вирус эпидемического паротита чаще всего локализуется именно в них. Припухлость возле ушных раковин достигает своего максимума к 7 дню течения болезни, а после начинает постепенно уменьшаться. При прикосновении к припухлости больной часто ощущает боль, а для взрослых будет характерным и появление интенсивной, ноющей боли в мышцах и суставах.
Свинка у взрослых протекает очень тяжело, даже признаки интоксикации организма будут проявляться интенсивней. Кроме этого, нередко рассматриваемое заболевание приводит к патологическим поражениям поджелудочной железы и центральной нервной системы. Речь идет об осложнениях и в первом случае у больного будет диагностирован панкреатит (воспалительный процесс в поджелудочной железе), а вот поражение центральной нервной системы может проявиться менингитом.
Лечение свинки у взрослых
Какого-то специального лекарственного препарата для лечения рассматриваемого заболевания не существует, врачи на практике применяют комплексные лечебные мероприятия для устранения конкретных симптомов.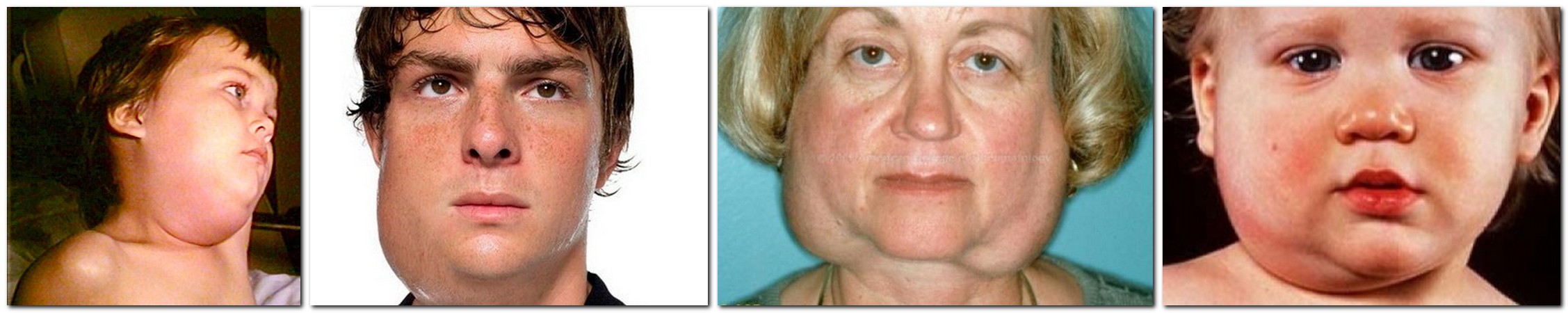
Общие принципы терапии при свинке у взрослых:
- Для снижения температуры тела назначаются классические жаропонижающие средства и нестероидные противовоспалительные. Чаще всего для этих целей применяют Ибупрофен и Парацетамол. Крайне нежелательно в качестве жаропонижающего средства использовать Аспирин – этот препарат может вызвать сильнейшее раздражение слизистой желудка и кишечника, что спровоцирует появление болей и ухудшение общего состояния пациента.
- Необходимо скорректировать питьевой режим – снизить интенсивность признаков интоксикации удастся при употреблении не менее 2 литров жидкости в день. Причем, это может быть не только чистая вода, но и морсы, компоты из фруктов и ягод, чай с малиной, настой из калины с медом – такие напитки не только способствуют быстрому выведению токсинов из организма, но и способствуют снижению температуры тела.
- Больной должен принимать поливитаминные комплексы и антигистаминные препараты, которые не только снизят интенсивность симптомов свинки, но и укрепят/поддержат иммунную систему организма.
 Как правило, врачи назначают Компливит и Биомакс (поливитамины), Кларитин и Супрастин (противоаллергические).
Как правило, врачи назначают Компливит и Биомакс (поливитамины), Кларитин и Супрастин (противоаллергические). - Если отмечается тяжелая интоксикация организма (а чаще всего у взрослых так и бывает), то проводится внутривенная дезинтоксикационная терапия – вводят физиологический раствор и 5%-ый раствор глюкозы. Как правило, подобное лечение проводится в условиях лечебного учреждения (стационара).
Очень важно взрослым соблюдать постельный режим – со свинкой придется пролежать в постели не менее 10 дней. Еще один момент, который поможет избежать развития осложнений со стороны поджелудочной железы – коррекция рациона питания. Больные свинкой должны соблюдать следующие правила:
- в меню должны преобладать молочные и растительные продукты;
- нельзя допускать переедания;
- на время болезни нужно ограничить употребление макаронных изделий, жиров и белого хлеба;
- следует отказаться от острой, жареной пищи, маринадов и солений;
- лучше измельчать пищу в пюре – так больному будет легче глотать ее.

Возможные осложнения
Если вирус свинки попадает в организм взрослого человека, то им могут поражаться все железистые органы. О поджелудочной железе уже было сказано, но осложнениями рассматриваемого заболевания могут стать еще и орхит (воспаление яичек у мужчин), и оофорит (воспаление яичников у женщин).
В редких случаях взрослые люди, перенесшие свинку, в дальнейшем страдают от тугоухости. Еще реже осложнением свинки становится полная потеря слуха.
Прививка от эпидемического паротита
Совсем недавно считалось, что от свинки спасет вакцинация, которая проводится в детском возрасте. Но современная медицина утверждает, что со временем действие вакцины ослабевает, и взрослый человек вполне может инфицироваться вирусом эпидемического паротита.
Врачи рекомендуют проводить вакцинацию от свинки каждые 10 лет, начиная с возраста 25-29 лет, а до этого организм от рассматриваемого заболевания защищает вакцинация, проведенная еще в детстве (срок ее действия составляет 20 лет).
Свинка у взрослых – это опасное заболевание, которое протекает крайне тяжело и имеет всевозможные последствия. Крайне желательно проходить лечение в условиях стационара – врач сможет вести динамическое наблюдение за состоянием здоровья и своевременно пресечь развитие осложнений.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
22,653 просмотров всего, 9 просмотров сегодня
(
голос., средний:
из 5)
Парамиксовирус поражает железистые клетки некоторых паренхиматозных органов (печень, селезенка, эндокринные и экзокринные железы, головной мозг). При болезни свинка симптомы у взрослых приобретают более интенсивный характер, чем в детском возрасте. Данное вирусное заболевание характеризуется воспалением и отеком в области уха и сопровождается увеличением слюнных желез (одной или нескольких).
Симптомы заболевания
Свинка имеет длительный инкубационный период – около 2 недель. До возникновения первых признаков болезни человек хорошо себя чувствует, но при этом является источником заражения для окружающих.
До возникновения первых признаков болезни человек хорошо себя чувствует, но при этом является источником заражения для окружающих.
Симптомы свинки у взрослых следующие:
- Высокая температура тела (до 40˚С). Держится в течение недели.
- Интоксикация организма больного: общее недомогание, слабость в мышцах, головная боль, рвотные позывы.
- Сухость в ротовой полости.
- Сильная боль при открывании рта, которая усиливается, когда пациент жует и глотает пищу.
- Выраженные болезненные ощущения в околоушной области, усиливающиеся при разговоре.
- Припухлость в зоне ушной раковины, что сопровождается болью при прикосновении к пораженному участку.
- Во время болезни лицо больного отекает, а кожа приобретает синий оттенок.
Другое название свинки – паротит. Симптомы паротита у взрослых определяет врач, поэтому не пренебрегайте диагностическим обследованием. Проявления заболевания могут быть похожи на клиническую картину других болезней.
Диагностика паротита
Лабораторное обследование включает в себя ряд таких процедур:
- Иммуноферментный анализ крови с целью выявления антител к возбудителю заболевания в инкубационный период. Повторно диагностика проводится через 21 день после появления первых признаков свинки.
- Анализ мочи. Содержание амилазы в биоматериале указывает на наличие воспалительного процесса.
- Мазок из зева.
Все анализы необходимо сдавать натощак. Диагноз свинка у взрослых требует клинического подтверждения, но в большинстве случаев достаточно медицинского осмотра.
Свинка имеет сходство с отеком шейной клетчатки, который развивается при токсической форме дифтерии зева.
Серозный паротитный менингит следует отличить в первую очередь от энтеровирусного и туберкулезного менингита. Подробнее смотрите в видео:
Причины возникновения
Возбудитель болезни свинка обладает слабой устойчивостью во внешней среде. Существует ряд провоцирующих факторов:
Существует ряд провоцирующих факторов:
- Хроническая форма болезни развивается на фоне нарушения метаболизма. Наблюдается атрофия паренхимы.
- Обострение хронического паротита вызвано ослаблением иммунных сил организма.
- Врожденная патология протоков слюнной железы.
- Простудные заболевания, лечение которых не проводилось своевременно.
- Группа вирусов, вызывающих грипп.
Эпидемический паротит у взрослых передается воздушно-капельным и контактно-бытовым путем.
Виды заболевания
Существует 2 вида болезни свинка:
- Эпидемический паротит. Наблюдается воспаление одной околоушной слюнной железы, которое приобретает гнойный характер протекания при тяжелой форме болезни. Эпидемиологический процесс характерен как для детей, так и для взрослых.
- Неэпидемический паротит (неспецифический) бывает как неинфекционным, так и бактериальным.
 Болезнь в большинстве случаев возникает на фоне перенесенных респираторных заболеваний. Гангренозная форма характеризуется отмиранием участков железы. При катаральном паротите наблюдается скопление слизи (лейкоцитарная инфильтрация) в протоках железы.
Болезнь в большинстве случаев возникает на фоне перенесенных респираторных заболеваний. Гангренозная форма характеризуется отмиранием участков железы. При катаральном паротите наблюдается скопление слизи (лейкоцитарная инфильтрация) в протоках железы.
По тяжести симптоматических проявлений у взрослых мужчин и женщин:
- Свинка протекает крайне тяжело. При одновременном воспалении паренхимы (паренхиматозный паротит) наблюдается поражение поджелудочной железы, яичников у женщин и яичек у мужчин, что сопровождается сильной болью в области паха.
- Наблюдается слабовыраженная симптоматика.
По длительности течения воспалительного процесса:
- Острая форма. При попадании инфекции в протоки слюнной железы инфекционный процесс развивается интенсивно.
- Хронический паротит (повторные обострения на фоне ремиссии различной продолжительности).
Лечение заболевания
Лечение свинки у взрослых не предполагает применение специфических медикаментов, включая антибиотики.
Принципы терапевтического воздействия следующие:
- Для снижения температуры используются нестероидные противовоспалительные препараты: Ибупрофен или Парацетамол. Не рекомендуется использовать Аспирин в качестве жаропонижающего средства, т. к. этот препарат действует раздражающе на слизистую желудка, что лишь усугубляет воспалительный процесс при болезни свинка.
- Для укрепления иммунитета врачи назначают поливитаминные комплексы. Витамины для беременных являются легкоусвояемыми, поэтому рекомендуются как женщинам, так и мужчинам.
- Иногда показаны противовирусные средства. Например, назначают препараты от гриппа, особенно если свинка является осложнением ОРВИ.
- При интоксикации внутривенно вводят физраствор в условиях стационара.
- При болезни свинка важно обильное питье (не менее 2 л воды в день).
- Следует соблюдать постельный режим.
Необходимо диетическое питание:
- Разнообразить рацион пищей растительного происхождения.
- Отказаться от жирных и острых блюд.
- Есть измельченную пищу (пюре).
Лечение паротита производится и в домашних условиях:
- Спринцевание отваром ромашки. Необходимо 1 ст. л. сухих цветков лекарственного растения залить стаканом кипятка. Настоять, процедить. С помощью шприца (без иглы) промывать воспаленное ухо.
- Полоскание ротовой полости антисептическими растворами. Для этой цели можно использовать марганцовку и борный спирт.
- Компрессы на основе семян льна. Необходимо 5 ст. л. растительного сырья залить кипятком в объеме 100 мл. На медленном огне томить отвар до получения кашицеобразной консистенции. Важно постоянно помешивать отвар во избежание пригорания. В приготовленное средство добавьте 1 ст. л. меда. Сформируйте лепешки из лекарственной смеси, а затем приложите их к воспаленному участку.
- При остром паротите приготовьте витаминный настой. В равных пропорциях (по 1 ч. л.) смешайте следующие ингредиенты: листья яблони, малины, смородины, вишни, лесной земляники, черники, цветков одуванчика, мать-и-мачехи, ежевики, плодов боярышника. Залейте 4 ст. л. смеси 1 л кипятка. Этот отвар способствует укреплению иммунитета.
- Для полоскания ротовой полости используется отвар на основе шалфея. Залейте кипятком (150 мл) 1 ч. л. лекарственного растения. Рекомендуется принимать по 4 ст. л. средства трижды в день.
- Отвар плодов шиповника. 100 г природного сырья залить 1 л воды. Довести до кипения. Настоять. Перед употреблением можно добавить мед или сахар по вкусу.
Последствия эпидемического паротита у взрослых
Свинка характеризуется рядом осложнений, при которых наблюдается поражение железистых органов. Орхит (воспаление яичек) является опасным последствием для мужчин. В редких случаях у людей, перенесших свинку, развивается тугоухость или полная глухота.
Последствия для женщин
Опасно влияние свинки: болезнь может привести к воспалению молочных желез и бесплодию (редко).
Могут возникнуть такие осложнения:
- Глухота на фоне поражения внутреннего уха. При своевременном лечении встречается редко.
- Острый панкреатит с последующим развитием сахарного диабета.
- Оофорит (воспаление яичников) сопровождается болью во время полового акта и кровянистыми выделениями из влагалища.
- Нарушения чувствительности: поражаются оболочки головного мозга, что сопровождается вялотекущим параличом конечностей.
Последствия для мужчин
У мужчин после свинки могут возникнуть такие осложнения:
- Высокий процент вероятности атрофии яичка. Недостаточная эластичность белочной оболочки не позволяет яичку набухать. Данная патология проявляется через 2 месяца после перенесенного заболевания.
- Свинка может стать причиной нарушения сперматогенеза, что обусловлено уменьшением выработки половых гормонов.
- Тромбоз вен простаты и органов малого таза провоцирует инфаркт легкого.
- Приапизм характеризуется болезненной эрекцией, не связанной с половым возбуждением.
После этой болезни, перенесенной в детстве, у мужчин наблюдается бесплодие.
Лечение бесплодия после свинки у мужчин включает в себя хирургическое удаление пораженных участков яичка и восстановительную терапию с использованием гормональных препаратов.
Профилактика паротита
Если возникает свинка, симптомы у взрослых требуют соответствующего лечения.
Специфическая профилактика заболевания подразумевает вакцинацию детей в возрасте 12-15 месяцев и ревакцинацию в 6 лет. Но рекомендуется повторно сделать прививку в 25 лет с последующей ревакцинацией каждые 10 лет.
Для предотвращения (профилактики) заболевания необходимо:
- Изоляция больного сроком на 10 суток с начала появления внешних признаков инфекции.
- Проветривание помещения.
- Дезинфекция столовых приборов.
- Ношение марлевой повязки.
- Укрепление иммунитета: отказ от вредных привычек, прогулки на свежем воздухе, сбалансированное питание, соблюдение режима сна и отдыха.
Свинка может привести к необратимым последствиям, поэтому важно соблюдение мер профилактики.
Оценка статьи:
(
оценок, среднее:
из 5)
Симптомы и лечение свинки у взрослых Ссылка на основную публикацию
Содержание статьи
- Определение недуга
- Особенности развития вируса в организме
- Классификация
- Как проявляется заболевание свинка: первые симптомы паротита у взрослых
- Возможные осложнения
- Диагностика заболевания
- Особенности лечения свинки у взрослых
- Профилактика болезни
Эпидемический паротит (свинка) – это острое вирусное заболевание, широко распространенное в мире и поражающее преимущественно детей от 5 до 15 лет. В последние десятилетия из-за ухудшения экологии, неправильного питания, частых стрессов наблюдается снижение резистентности к этой инфекции и у старшего населения. При этом характерно более тяжелое течение с высокой вероятностью госпитализации больного. О том, что такое болезнь свинка, какие ее симптомы проявляются у взрослых мужчин и женщин, и как правильно проводить лечение данной патологии, читайте в нашей статье.
Определение недуга
Заболевание вызывает возбудитель из семейства парамиксовирусов. Это РНК-содержащий вирус, паразитирующий в нервных волокнах и железистых тканях. Инфекционный агент устойчив к воздействию окружающей среды и может несколько дней сохранять свою активность при комнатной температуре.
В большинстве случаев поражаются околоушные и подчелюстные слюнные железы, из-за чего изменяется контур лица. Именно этот факт дал болезни народное название «свинка» или «заушница».
Также наблюдаются признаки общей интоксикации и подъем температуры до 40оС.
Передается паротит воздушно-капельным путем от зараженного человека, который выделяет возбудителя за несколько суток до появления ярко выраженных симптомов, и в течение недели после начала проявления клинической картины. Возможно также инфицирование через предметы обихода, на которых находится вирус.
Для недуга характерна сезонность. Основные вспышки заболевания приходятся на весенний период, а именно на март и апрель.
Впоследствии формируется стойкий иммунитет к данному патологическому агенту, однако иногда бывают случаи вторичного заражения.
Особенности развития вируса в организме
Воротами инфекции является слизистая оболочка ротовой полости и верхних дыхательных путей. Попадая в эпителий, микроорганизмы накапливаются в них. Позже они с током крови попадают в околоушную слюнную железу, где происходит его активный рост и размножение.
Гематогенным путем возбудитель проникает и в другие ткани – поджелудочную железу, яички у мужчин и яичники у женщин, мозговые оболочки и прочие. Однако воспаление обычно происходит поэтапно.
Степень поражения органов находится в прямой зависимости от стойкости иммунитета заразившегося, а также наличия других заболеваний.
Классификация
По МКБ-10 свинке присвоен код В–26. В данной категории находится эпидемический и инфекционный паротит.
По течению медики выделяют три стадии патологии:
- легкую;
- среднюю;
- тяжелую.
Процесс может привести к развитию осложнений, но бывает и без последних.
Бывает бессимптомное течение, при котором отсутствуют любые признаки, характерные для данного недуга. Такая форма называется инаппарантной.
У взрослых встречается неифекционный паротит – воспаление слюнных желез по причине травмы или другой патологии ротовой полости. К болезни, вызванной парамиксовирусом, эти процессы не имеют никакого отношения.
Как проявляется заболевание свинка: первые симптомы паротита у взрослых
Инкубационный период длится от 10 до 25 дней, чаще всего около 2 недель. В это время отсутствуют какие-либо признаки недуга. При этом вирус закрепляется в слизистых покровах, накапливается там и к концу данного срока попадает в кровь. Иногда за 1-2 дня до появления клинической картины у взрослых заразившихся может наблюдаться головная и мышечная боль, слабость, озноб, сухость во рту.
После попадания возбудителя в слюнные железы повышается температура до 39-40оС. Пик лихорадки приходится на второй день, а ее длительность редко превышает неделю. При этом температура тела плавно снижается, но вовлечение в патологический процесс новых органов опять вызывает ее подъем.
В первые сутки поражается одна околоушная железа, на следующий день болезнь переходит на вторую сторону. Иногда воспаление бывает только односторонним.
Патологический процесс захватывает ткани около выводных протоков, что вызывает их закупорку. В результате отмечаются такие симптомы, как:
- Сухость во рту.
- Увеличение в размере в проекции поврежденной ткани без четкого контура.
- Болезненность данной области при пальпации.
- Симптом Филатова – дискомфорт при дотрагивании до области впереди и сзади мочки уха.
- Иногда затруднения с пережевыванием пищи.
Такие проявления свойственны процессу средней тяжести.
При легком течении свинка может напоминать обычную ОРВИ.
Если иммунная система больного ослаблена или инфекция развилась после недавно перенесенного заболевания, то возможна тяжелая форма паротита с появлением:
- учащенного сердцебиения;
- сильной слабости;
- гипотонии;
- понижения аппетита и истощения организма.
Проявления болезни и основной симптом свинки у детей и взрослых можно посмотреть на фото ниже:
Возможные осложнения
Если вирус продолжает накапливаться в организме, возможно очередное попадание возбудителя в кровь и поражение многих органов. Самыми опасными и распространенными являются ниже перечисленные патологии.
Мененгит
Воспаление оболочек головного мозга. Начинается на 3–5 день после первых признаков свинки и сопровождается:
- Резкой общей гипертермией до 39оС.
- Головными болями, провоцирующими рвотные позывы.
- Напряжением затылочных мышц, из-за чего больной не может дотянуться подбородком до груди.
При появлении таких симптомов надо незамедлительно обратиться к врачу.
Менинго-энцефалит
При этом патологический процесс затрагивает все слои мозга. При эпидемическом паротите этот недуг протекает очень тяжело. Для него характерно:
- угнетенное состояние;
- вялость рефлексов;
- апатия;
- нарушение сознания;
- паралич.
Полиневропатии
Множественное повреждение периферических нервов. Симптомы при этом различны, и зависят от локализации вируса:
- Поражение околоушной слюнной железы нарушает работу лицевого нерва, мимической мускулатуры и сопровождается стреляющими болями.
- При полирадикулоневропатии возможен паралич ног.
- Вовлечение в процесс улиткового нерва приводит к потере слуха.
Панкреатит
Частое осложнение свинки у взрослых, которое начинается через 4–9 дней после того, как появились первые признаки болезни. Предрасполагающим фактором в развитии патологии является неправильное питание и несоблюдение диеты во время болезни. Симптомами воспаления поджелудочной железы являются:
- Очередной подъем температуры и общее плохое самочувствие.
- Боли в животе, передающиеся в спину или имеющие опоясывающий характер.
- Частая тошнота и рвота.
- Запор, чередующиеся с поносом.
Орхит
Может возникнуть на 5–8 сутки, и иногда является единственным признаком заболевания. При этом мужчина испытывает сильные боли в паховой области, отдающие в низ живота. Мошонка увеличена в размерах и гиперемирована.
При двустороннем воспалении семенников, в 50% случаев представитель сильного пола становится стерильным в будущем. Это вызвано негативным воздействием инфекционного агента на процесс сперматогенеза, а также повреждением семявыводящих путей.
Для уменьшения риска возникновения бесплодия, специалисты рекомендуют применять препарат «Простатилен АЦ». Он повышает количество прогрессивно-подвижных и морфологически правильных форм сперматозоидов, и увеличивает уровень свободного тестостерона в крови. Это оказывает благоприятное воздействие на репродуктивную функцию организма. Также лекарственное средство борется с хроническими формами простатита.
Диагностика заболевания
Сделать заключение о наличии недуга может врач-инфекционист. Часто пациенты обращаются с первыми жалобами к ЛОРу или стоматологу, а при отсутствии характерных симптомов – к терапевту.
Доктор проведет осмотр и соберет сведения о больном. Самой значимой информацией является контакт с зараженным свинкой человеком, наличие вакцинации и перенесенных детских инфекциях.
Для проверки состояния внутренних органов врач может назначить инструментальные методы.
В лаборатории для обнаружения возбудителя или наличия в сыворотке крови соответствующих антител, проводятся специальные исследования:
- Вирусологические анализы – позволяют выявить парамиксовирус в биологических пробах (слюне, моче, спинномозговой жидкости и других).
- Реакция прямой иммунофлюоресценции – является экспресс-способом обнаружения патологического агента в средах.
- РСК, РТГА, ИФА – серологические методы, которые указывают на наличие или отсутствие антител к возбудителю в сыворотке крови больного.
Особенности лечения свинки у взрослых
Специфического средства, которое может избавить организм от вируса эпидемиологического паротита, не существует. Поэтому все терапия сводится к устранению симптомов и соблюдению некоторых правил:
- Больному показан строгий постельный режим и изоляция от людей, не имеющих к инфекции иммунитета.
- Необходимо соблюдение молочно-растительной диеты для профилактики панкреатита. На период лечения надо отказаться от жареной, жирной, копченой пищи, а также продуктов, повышающих аппетит или содержащих большое количество аллергенов.
- Назначаются нестероидные или гормональные противовоспалительные препараты в зависимости от тяжести течения. Среди них ибупрофен, парацетамол, кортикостероиды.
- Для снятия болей показаны не наркотические анальгетические средства – кеторол, спазмалгон и другие.
- Врач может посоветовать неспецифические противовирусные лекарства, например, изопринозин или интерферон, а также иммуномодуляторы.
При легкой и средней степени тяжести заболевания лечение проводится в домашних условиях. При тяжелой форме патологии или развитии таких осложнений, как менингит или орхит, необходима госпитализация больного и строгий контроль за ходом выздоровления со стороны специалиста.
Профилактика болезни
Наиболее эффективным способом профилактики болезни на сегодняшний день является проведение вакцинации. Она обеспечивает стойкий иммунитет к вирусу, и в случае заражения облегчает течение недуга.
Применяются препараты, содержащие живые ослабленные штаммы возбудителя. Они провоцируют иммунный ответ со стороны организма, создавая, таким образом, антитела к парамиксовирусу.
Проводят активную иммунизацию в соответствии с календарем прививок ребенка, начиная с 1 года с последующей ревакцинацией в 6 лет. При нарушении данной схемы, врач проведет процедуру в любом возрасте после обращения пациента.
В статье мы подробно рассмотрели что такое эпидемический паротит, болеют ли свинкой взрослые люди и особенности течения заболевания у таких пациентов. Для лучшего понимания темы предлагаем вам ознакомиться с информацией на видео ниже.
Свинка болезнь — симптомы, лечение, признаки
Болезнь свинка (эпидемический паротит) – заболевание инфекционной вирусной природы, входящее в группу детских болезней вместе с краснухой, ветрянкой, корью и характеризующееся поражением слюнных околоушных желез. Данное поражение приводит к тому, что лицо больного значительно отекает и начинает напоминать рыло известного всем животного, в честь которого и было в простонародье названо заболевание – «свинка». Наиболее часто свинкой болеют дети от третьего до седьмого года жизни, причем эпидемический паротит у мальчиков наблюдается в два раза чаще. В более раннем возрасте свинка болезнь протекает гораздо легче, чем в случае ее развития в подростковом или же взрослом возрасте. На сегодняшний день благодаря прививкам против эпидемического паротита привито подавляющее большинство детей, вследствие чего заболевание встречается гораздо реже. Для непривитых детей риск заразиться свинкой достаточно высок.
Возбудитель свинки это – вирус эпидемического паротита, который вместе с вирусом кори входит в одну группу вирусов. Данный вирус мутациям не подвержен, наблюдается его нестойкость во внешней среде: он быстро погибает в случае воздействия дезинфицирующих средств и ультрафиолетового облучения, а также инактивируется за десять минут при температуре в семьдесят градусов. И напротив, при более низких температурах (но не более -10℃) вирус сохраняет свои свойства достаточно длительное время
Свинка болезнь – причины
Единственный источник развития свинки – человек, причем больной свинкой может быть как с достаточно яркими признаками болезни, так и вообще без них. Больной свинкой ребенок заразным становится уже за один-два дня до появления первой симптоматики болезни и на протяжении первых пяти дней протекания заболевания. Путь передачи вируса свинки всегда воздушно-капельный, восприимчивость к болезни очень высокая.
Также существуют следующие возможные причины увеличения околоушных (и прочих) слюнных желез:
• Нарушения обмена веществ (сахарный диабет, уремия)
• Гнойный бактериальный паротит
• Вирусный паротит, ВИЧ паротит
• Синдром Микулича (безболезненный хронический паротит + воспаление слюнных желез)
• Доброкачественные и злокачественные опухоли (новообразования) слюнных желез
• Увеличение околоушных желез в связи с приемом некоторых лекарственных препаратов (пропилтиоурацил, фенилбутазон, йодиды и пр.)
Входными воротами для свинки являются слизистые оболочки носоглотки. Проникая в кровь, вирус свинки поражает железистую ткань (подчелюстные, околоушные и прочие железы). Инкубационный период данного вируса колеблется от одиннадцати до двадцати одного дня
Свинка болезнь – симптомы и течение
Как и у других инфекционных заболеваний, у свинки имеется инкубационный период, обычно составляющий порядка трех недель, однако иногда встречаются нетипичные случаи болезни, когда длительность инкубационного периода сокращается до одних-двух суток. Необходимо помнить, что все время протекания инкубационного периода больной крайне опасен для окружающих.
При типичной форме заболевания свинка имеет легко узнаваемые и ярко выраженные следующие симптомы:
• Повышение температуры тела. Обычно сразу после окончания инкубационного периода у больного ребенка наблюдается значительное повышение температуры до 39℃, и до 40℃ в особо тяжелых случаях
• Ухудшение общего самочувствия. При свинке, как и при любой другой болезни, состояние больного ребенка значительно ухудшается, он начинает постоянно капризничать, все время возбужден, или напротив – постоянно спит. Подобное состояние ребенка родители без должного внимания не должны оставлять ни в коем случае
• Припухлость желез. После повышения температуры, где-то на вторые сутки, малыш начинает жаловаться на появление болевых ощущений в области шеи и в ямочках за ушами. Чаще всего боли сначала появляются с одной стороны, а уже затем переходят и на другую. По прошествии обычно одних суток именно в такой же последовательности появляются припухлости желез, которые при пальпации весьма болезненны и имеют тестообразную консистенцию
При жевании, глотании и иногда при простом открытии рта отмечаются достаточно болезненные ощущения. Отличительный признак свинки – в области припухлости кожа очень блестящая, гладкая и покрасневшая.
Примерно на протяжении пяти дней опухоль склонна к увеличению в размерах и как итог – опухает одна или даже обе щеки. Только после этого припухлость начинает постепенно спадать и полностью исчезает не ранее десятого дня заболевания. Приблизительно в это же время общее состояние нормализуется, а температура тела приходит в норму.
Как уже было выше сказано, свинка болезнь достаточно опасная, способная повлечь за собой различные последствия: затрагивающие серое вещество головного мозга и мозговые оболочки воспалительные процессы, патологические поражения среднего уха и половой системы (у мальчиков).
У пациентов, которые уже достигли половой зрелости, свинка зачастую поражает и другие железы. У каждого пятого мальчика наблюдается орхит (воспалительное поражение яичек), для которого характерно обычно одностороннее поражение с болью, отеком, повышенной чувствительностью, повышением температуры мошонки и покраснением. Иногда это может привести к атрофии яичек, однако обычно репродуктивная способность и выработка тестостерона сохраняются. Оофорит (воспаление яичников) у девочек проявляется менее болезненно, встречается гораздо реже и не приводит к такому страшному диагнозу как бесплодие. Воспаление головного мозга (энцефалит) является очень грозным осложнением свинки, однако к счастью развивается крайне редко. В некоторых случаях возможно развитие воспаления внутреннего уха (отит), которое может оставить после себя стойкую глухоту. Часто встречаемое осложнение после свинки это менингит, который обычно протекает достаточно легко. Прежде всего, паротитный менингит может развиться после увеличения околоушных желез.
Симптомы свинки, предполагающие развитие возможных осложнений: рвота и болевые ощущения в области желудка, достаточно сильная головная боль, одеревеневшая (напряженная) шея, затрудненное дыхание, головокружение, судороги, повышенная сонливость, увеличенные болезненные яички, протекающая более четырех дней лихорадка
Свинка – вакцинация
Всем малышам в возрасте двенадцати месяцев показана прививка против краснухи, кори и свинки. Против самой свинки отдельной вакцины нет. В некоторых случаях примерно через семь дней после прививки у детей возможно появление слабой сыпи, которая напоминает симптом кори. Это является нормальной реакцией на сделанную прививку, и сыпь вскоре всегда проходит самостоятельно.
Однако к вакцинации существуют определенные противопоказания. Привитие ребенка противопоказано в случае сниженного иммунитета, к примеру, при таких тяжелых заболеваниях как СПИД и лейкоз, или на фоне приема угнетающих иммунный ответ лекарственных препаратов (иммунодепрессанты, стероиды). В случае наличия у ребенка тяжелых аллергических реакций, вакцинация должна проводиться под обязательным контролем врача-аллерголога
Свинка болезнь – диагностика
Диагноз свинка устанавливается прежде всего на основании специфической симптоматики. Больной жалуется на усиливающиеся при разговоре и жевании боли в области уха и на сухость во рту. Повышается до 39℃ температура тела, наблюдаются характерные симптомы интоксикации (нарушение аппетита и сна, головная боль, озноб, общая слабость).
В области слюнных желез на лице появляются характерные припухлости, которые и послужили народному названию – свинка. Обычно околоушные слюнные железы отекают с обоих сторон, очень редко с какой-либо одной, причем могут поражаться не только околоушные, но и подъязычные и/или подчелюстные железы. Длится болезнь свинка порядка семи — десяти дней и иногда протекает в так называемой «стертой» форме, когда симптоматика свинки сводится к незначительному припуханию околоушной слюнной железы, в то время как общее самочувствие больного не изменяется.
Распознавание свинки в типичных случаях никаких особых трудностей не представляет. При других инфекционных заболеваниях поражение околоушных слюнных желез имеет характер гнойного поражения и является вторичным. В случае других заболеваний слюнных желез (злокачественные опухоли, камни протоков слюнных желез, болезнь Микулича, рецидивирующий аллергический паротит) отсутствует длительное течение и лихорадка.
Специальные лабораторные исследования для диагностики свинки обычно не применяются. Только в спорных особо сложных случаях используются методы, которые основаны на выделении из крови вируса паротита, смывов из глотки, спинномозговой жидкости, секрета околоушной слюнной железы и мочи
Свинка болезнь – лечение
Чаще всего лечение свинки проходит в домашних условиях. В инфекционное отделение ребенок госпитализируется только в крайне тяжелых случаях. Никакого специфического лечения свинка болезнь не требует. Показано принятие лишь тех мер, которые направлены на то, чтобы облегчить общее состояние больного. К таким мерам относится полоскание горла и компрессы и/или повязки на горло.
Для полоскания горла следует приготовить теплый содовый раствор (1 ч. лож. соды на 200мл воды), которым и следует полоскать горло как можно чаще. В случае если ребенок еще слишком мал и самостоятельно полоскать горло просто не сможет, ему следует давать много теплого питья.
Для снятия болевого синдрома на горло ребенка следует наложить повязку из бинтов и марли, или же повязать его теплым шарфом. В качестве альтернативы можно сделать масляный теплый компресс, для чего следует нагреть несколько ложек растительного (любого) масла, смочив затем в нем марлевую салфетку (салфетка во избежание ожога кожи малыша сильно горячей быть не должна).
Для облегчения состояния больного в некоторых случаях используют обезболивающие и жаропонижающие средства. Возможно использование таких физиотерапевтических процедур как диатермия, УВЧ-терапия и ультрафиолетовое облучение. Показано прикладывание сухого тепла на область слюнных желез.
Вне зависимости от тяжести заболевания, на протяжении десяти дней следует соблюдать постельный режим. Грозящие бесплодием осложнения (обычно у мужчин) обычно возникают у пациентов, которые данному требованию не придерживались. Так как при свинке жевание обычно причиняет боль, пациента следует кормить протертой или полужидкой молочно — растительной пищей, которая служит профилактикой развития панкреатита. Больному не следует давать раздражающие слюнные железы цитрусовые и кислые соки.
Беременным женщинам, которые не прошли должной иммунизации, или не переболели свинкой, следует обязательно избегать контакта с больным ребенком, так как это зачастую становится причиной выкидыша. От других членов семьи больного ребенка следует обязательно изолировать.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
симптомы у взрослых, лечение в домашних условиях, антибиотики при свинке
Главная
Статьи
Симптомы, признаки и лечение свинки (паротита) у взрослого мужчины
Содержание статьи
- Определение недуга
- Особенности развития вируса в организме
- Классификация
- Как проявляется заболевание свинка: первые симптомы паротита у взрослых
- Возможные осложнения
- Диагностика заболевания
- Особенности лечения свинки у взрослых
- Профилактика болезни
Эпидемический паротит (свинка) – это острое вирусное заболевание, широко распространенное в мире и поражающее преимущественно детей от 5 до 15 лет. В последние десятилетия из-за ухудшения экологии, неправильного питания, частых стрессов наблюдается снижение резистентности к этой инфекции и у старшего населения. При этом характерно более тяжелое течение с высокой вероятностью госпитализации больного. О том, что такое болезнь свинка, какие ее симптомы проявляются у взрослых мужчин и женщин, и как правильно проводить лечение данной патологии, читайте в нашей статье.
Определение недуга
Заболевание вызывает возбудитель из семейства парамиксовирусов. Это РНК-содержащий вирус, паразитирующий в нервных волокнах и железистых тканях. Инфекционный агент устойчив к воздействию окружающей среды и может несколько дней сохранять свою активность при комнатной температуре.
В большинстве случаев поражаются околоушные и подчелюстные слюнные железы, из-за чего изменяется контур лица. Именно этот факт дал болезни народное название «свинка» или «заушница».
Также наблюдаются признаки общей интоксикации и подъем температуры до 40оС.
Передается паротит воздушно-капельным путем от зараженного человека, который выделяет возбудителя за несколько суток до появления ярко выраженных симптомов, и в течение недели после начала проявления клинической картины. Возможно также инфицирование через предметы обихода, на которых находится вирус.
Для недуга характерна сезонность. Основные вспышки заболевания приходятся на весенний период, а именно на март и апрель.
Впоследствии формируется стойкий иммунитет к данному патологическому агенту, однако иногда бывают случаи вторичного заражения.
Особенности развития вируса в организме
Воротами инфекции является слизистая оболочка ротовой полости и верхних дыхательных путей. Попадая в эпителий, микроорганизмы накапливаются в них. Позже они с током крови попадают в околоушную слюнную железу, где происходит его активный рост и размножение.
Гематогенным путем возбудитель проникает и в другие ткани – поджелудочную железу, яички у мужчин и яичники у женщин, мозговые оболочки и прочие. Однако воспаление обычно происходит поэтапно.
Степень поражения органов находится в прямой зависимости от стойкости иммунитета заразившегося, а также наличия других заболеваний.
Классификация
По МКБ-10 свинке присвоен код В–26. В данной категории находится эпидемический и инфекционный паротит.
По течению медики выделяют три стадии патологии:
- легкую;
- среднюю;
- тяжелую.
Процесс может привести к развитию осложнений, но бывает и без последних.
Бывает бессимптомное течение, при котором отсутствуют любые признаки, характерные для данного недуга. Такая форма называется инаппарантной.
У взрослых встречается неифекционный паротит – воспаление слюнных желез по причине травмы или другой патологии ротовой полости. К болезни, вызванной парамиксовирусом, эти процессы не имеют никакого отношения.
Как проявляется заболевание свинка: первые симптомы паротита у взрослых
Инкубационный период длится от 10 до 25 дней, чаще всего около 2 недель. В это время отсутствуют какие-либо признаки недуга. При этом вирус закрепляется в слизистых покровах, накапливается там и к концу данного срока попадает в кровь. Иногда за 1-2 дня до появления клинической картины у взрослых заразившихся может наблюдаться головная и мышечная боль, слабость, озноб, сухость во рту.
После попадания возбудителя в слюнные железы повышается температура до 39-40оС. Пик лихорадки приходится на второй день, а ее длительность редко превышает неделю. При этом температура тела плавно снижается, но вовлечение в патологический процесс новых органов опять вызывает ее подъем.
В первые сутки поражается одна околоушная железа, на следующий день болезнь переходит на вторую сторону. Иногда воспаление бывает только односторонним.
Патологический процесс захватывает ткани около выводных протоков, что вызывает их закупорку. В результате отмечаются такие симптомы, как:
- Сухость во рту.
- Увеличение в размере в проекции поврежденной ткани без четкого контура.
- Болезненность данной области при пальпации.
- Симптом Филатова – дискомфорт при дотрагивании до области впереди и сзади мочки уха.
- Иногда затруднения с пережевыванием пищи.
Такие проявления свойственны процессу средней тяжести.
При легком течении свинка может напоминать обычную ОРВИ.
Если иммунная система больного ослаблена или инфекция развилась после недавно перенесенного заболевания, то возможна тяжелая форма паротита с появлением:
- учащенного сердцебиения;
- сильной слабости;
- гипотонии;
- понижения аппетита и истощения организма.
Проявления болезни и основной симптом свинки у детей и взрослых можно посмотреть на фото ниже:
Возможные осложнения
Если вирус продолжает накапливаться в организме, возможно очередное попадание возбудителя в кровь и поражение многих органов. Самыми опасными и распространенными являются ниже перечисленные п
почему так опасна свинка? Симптомы и тактика лечения маленького пациента
Паротит — одно из самых угрожающих вирусных заболеваний, жертвами которого становятся преимущественно дети. В период взросления организм особенно уязвим к действию его возбудителя, поэтому отказываться от вакцинации, которая сейчас является обязательной, очень опасно.
Паротит нередко вызывает серьезные осложнения, требующие длительной и дорогостоящей терапии, так что очень важно выявить его еще на ранней стадии и начать лечение как можно раньше. Для этого стоит познакомиться с заболеванием подробнее.
Что скрывается под медицинским термином «паротит»?
Паротит — это заболевание вирусного происхождения, в большинстве случаев протекающее достаточно остро и сопровождающееся воспалительным процессом в слюнных железах. Чаще всего им болеют дети в возрасте от 5 до 15 лет, хотя случаи заражения зарегистрированы и у взрослых. Другие названия заболевания — заушница или свинка.
Что представляет собой вирус эпидемического паротита?
Вирус свинки содержит элементы РНК и относится к роду микроорганизмов Rubulavirus и семейству парамиксовирусов. Вирионы (полноценные элементы вируса, включающие нуклеиновую кислоту и белково-липидную оболочку) отличаются полиморфизмом, а округлые частицы имеют диаметр 120-300 нм.
Для вируса характерна гемолитическая, нейраминидазная и гемагглютинирующая активность. Он способен агглютинировать эритроциты крови, принадлежащей собакам, морским свинкам, некоторым видам домашней птицы. В лаборатории возбудителя эпидемического паротита культивируют на клеточных культурах и куриных эмбрионах возрастом 7-8 суток.
Вирус не отличается большой устойчивостью и разрушается в следующих случаях:
- при сильном нагреве;
- при воздействии УФ-лучей;
- при обработке 1%-ным раствором лизола, 2%-ным раствором формалина, растворителями жиров.
Определенный штамм вируса аттенуированного типа применяют в виде живой вакцины.
Как ведет себя вирус в организме ребенка?
Начальный очаг инфекции при попадании вируса свинки в организм возникает на слизистой оболочке верхних дыхательных путей (вероятнее всего, «воротами» для него служат миндалины). Возбудитель попадает в слюнные железы исключительно через систему кроветворения, минуя околоушный проток.
Вирус разносится по всем системам органов с кровью и способен к размножению практически во всех железах — слюнных, половых, а также поджелудочной железе и щитовидке.
Во многих из них воспалительный процесс не сопровождается ярко выраженными симптомами, однако слюнные железы поражаются в первую очередь и, как правило, сильнее всего.
Также возбудитель свинки способен приводить к расстройствам в работе ЦНС. Последствием заболевания является выработка специфических антител и аллергическая сенсибилизация организма, сохраняющаяся на протяжении длительного времени: до нескольких лет.
Особенности классификации заболевания
В медицине паротит классифицируют не только по тяжести течения заболевания, но и по степени выраженности симптомов. Выделяют инаппарантную (бессимптомную) и манифестантные формы свинки.
Манифестантная форма заболевания, в свою очередь, бывает:
- неосложненной, когда поражается только одна или несколько слюнных желез;
- осложненной, для которой характерно не только воспалительный процесс в слюнных железах, но и серьезные сопутствующие заболевания других органов: нефрит, менингит, менингоэнцефалит, артрит, миокардит, орхит, мастит, панкреатит. Такая форма может быть неинфекционной, когда свинка возникает на фоне других заболеваний.
Также в классификацию включают резидуальные (долгосрочные) явления заболевания, признаки которых сохраняются у переболевших детей очень долго, а иногда и на всю жизнь. К ним относятся:
- глухота;
- атрофия яичек;
- диабет;
- бесплодие;
- нарушение функций ЦНС.
Виды патологии при паротите
Заболевание может протекать по-разному в зависимости от того, как вирус свинки поведет себя в организме. По данному критерию различают следующие типы паротита:
Для него характерны все стандартные симптомы заболевания. В данном случае свинка может классифицироваться как изолированная (отмечаются только классические признаки паротита, описанные в медицинской литературе) или комбинированная (возбудитель также поражает половые железы или головной мозг, приводя к развитию сопутствующего орхита или менингита).
Паротит протекает бессимптомно или со стертыми симптомами, что затрудняет его диагностику.
Разнообразие форм
Каждый организм реагирует на вирус свинки индивидуально, поэтому ребенок может перенести заболевание практически на ногах или оказаться в больнице в тяжелом состоянии.
По степени тяжести паротита различают следующие его формы:
При ней осложнения практически отсутствуют, температура не поднимается выше субфебрильных цифр, а симптомы интоксикации несущественны или вообще не наблюдаются.
- Среднетяжелая.
В этом случае регистрируется повышенная температура 38-40 градусов, длительные лихорадочные состояния, значительное увеличение и воспаление слюнных желез (чаще с обеих сторон), головная боль, озноб, миалгия и артралгия, а также развитие осложнений.
Ее легко отличить по отчетливо проявляющимся симптомам интоксикации всего организма. Они выражаются в подъеме столбика термометра до 40 градусов и продолжительных лихорадочных состояниях, тотальной слабости, анорексии, проблемах со сном, артериальной гипотензии, тахикардии.
Как можно заразиться свинкой?
Это инфекционное заболевание передается только от человека к человеку, в большинстве случаев — воздушно-капельным путем (при общении, кашле, чихании), хотя некоторые исследователи упоминают о возможности заражения через бытовые предметы, например, игрушки.
Заболевший ребенок опасен для окружающих за 1-2 суток до появления первых признаков свинки и на протяжении 9 суток после постановки диагноза. Возбудитель выделяется в окружающую среду в максимальном количестве с 3-х по 5-е сутки заболевания.
Кто подвержен риску заболеть паротитом?
Хотя свинкой может заразиться абсолютно каждый ребенок, независимо от пола, возраста и состояния здоровья, все же специалисты выделяют отдельную категорию детей, для которых риск заболеть существенно выше. К ним относятся мальчики и девочки, которые:
- недавно общались с заболевшими свинкой детьми в детском саду, школе или на улице, не соблюдая карантинный режим;
- имеют ослабленный иммунитет вследствие частых ОРВИ, длительной антибиотикотерапии, лечения глюкокортикостероидами, неполноценного нерегулярного питания или наличия хронических болезней;
- не были вакцинированы от паротита в оговоренные в схеме вакцинации сроки.
Возможные опасности свинки
Это достаточно серьезное инфекционное заболевание, поэтому отказываться от его лечения и врачебного контроля состояния маленького пациента не стоит. Даже при самом благоприятном развитии событий дети, болеющие паротитом, рискуют заработать такие опасные осложнения, как:
- менингит;
- панкреатит;
- орхит;
- оофорит.
Общие сведения о паротите, об осложнениях, которые могут возникнуть, о том, как можно уберечься от заболевания, рассказывает врач.
Почему возникает паротит?
Единственной причиной заболевания свинкой является проникновение в организм соответствующего возбудителя. Заражение происходит:
- при тесном контакте с больным ребенком;
- при частом пребывании в местах большой скученности населения;
- при регулярных заболеваниях ОРЗ и гриппом, которые сильно подрывают иммунную систему ребенка.
Основные симптомы заболевания
Инкубационный период в случае паротита составляет 11-23 дня. Наиболее часто первые признаки заболевания появляются через 15-19 дней после внедрения вируса в организм ребенка.
Начальная стадия
Симптомы, по которым можно заподозрить, что у вашего ребенка свинка, часто проявляются за пару дней до вступления в острую фазу заболевания. Родителям стоит заподозрить неладное, если малыш жалуется на:
- дискомфорт в области слюнных желез, расположенных за ушами;
- сухость слизистых оболочек ротовой полости;
- головная боль;
- озноб;
- плохой сон;
- потеря аппетита;
- боли в мышечной ткани и суставах.
Для острой стадии свинки характерны повышение температуры до 39-40 градусов, сильная слабость, чрезмерное слюноотделение, болевые ощущения в области одного или обеих ушей, а также перед ними (особенно при пережевывании и дальнейшем заглатывании пищи).
Наиболее резкие «прострелы» возникают, если маленький пациент ест блюда, вызывающие повышенную выработку слюны (например, что-то кислое).
Как выглядят поздние признаки паротита?
К наиболее типичной симптоматике заболевания причисляют воспалительный процесс в околоушных, а также иногда подъязычных и подчелюстных слюнных железах. На начальной стадии свинки эти места слегка опухают и являются болезненными при пальпации (особенно в центральной части), а сама железа при ощупывании имеет тестообразную структуру.
На 5-6-й день увеличение околоушной слюнной железы становится настолько заметным, что лицо приобретает форму груши, а ушная раковина с пораженной стороны поднимается вверх. Кожные покровы в месте припухлости сильно натянуты, блестят, как от жира, однако гиперемия отсутствует.
Поражение может быть односторонним, но чаще через 1-2 дня охватывает и вторую околоушную слюнную железу. В ее области часто ощущаются боли и чувство напряжения. Нередко свинка также сопровождается болью и шумом в ушах, а при надавливании позади мочки уха больной испытывает сильный дискомфорт.
Нюансы протекания свинки у младенцев
У грудничков симптоматика паротита несколько отличается от таковой у детей старшего возраста. Ее особенности — это:
- повышенная плотность слюнных желез;
- резкий плач малыша при нажатии или прощупывании этой железы, связанный с болевыми ощущениями;
- процесс так называемого «плавления» слюнных желез, который может относиться к гнойно-некротическому или гнойному типу. При ощупывании железы определяются участки, заполненные гноем, отходящим через слюнные протоки.
Отличия в симптомах свинки у девочек и мальчиков
Вирус паротита способен поразить половые железы у детей обоих полов. У мальчиков свинка иногда приводит к воспалению яичек, определить которое можно очень легко по таким явным признакам, как новое повышение температуры, покраснение и болезненность этого органа.
У девочек воспалительный процесс нередко распространяется на яичники, однако заметить это сложно из-за почти полного отсутствия симптомов. Кроме того, они заболевают в 1,5 раза реже, чем представители противоположного пола.
Методы диагностики свинки
Для назначения адекватного лечения очень важно вовремя определить присутствие возбудителя паротита в организме. В этом помогут анализы крови и мочи. Также дифференцировать вирус можно путем исследования спинномозговой жидкости, а также секрета слюнных желез и мазков из глотки.
С помощью иммунофлюоресцентного анализа возбудитель, который выращивают на клеточных культурах, выявляется уже через 2-3 суток после сдачи анализа. При твердофазном иммуноферментном анализе делают два исследования сыворотки: одно в начале болезни, а другое — спустя 2-4 недели. Увеличение титра в 4 раза и более считается доказательством диагноза «паротит».
Все о лечении свинки у детей
Хотя паротит считается довольно опасным инфекционным заболеванием, современная медицина научилась неплохо справляться с вирусом и сводить риск последствий к минимуму.
К кому обращаться при лечении?
Если у вашего ребенка выявили свинку, наблюдаться придется у инфекциониста. При возникновении серьезных осложнений рекомендуются консультации:
- ревматолога;
- эндокринолога;
- отоларинголога;
- невропатолога.
В случае необходимости специалисты могут отправить маленького пациента на МРТ головного мозга, УЗИ сердца и т. д.
Можно ли обойтись без госпитализации?
Лечение больных свинкой нередко проводится на дому, однако в некоторых случаях врачи настоятельно рекомендуют родителям отправить ребенка в стационар. Показаниями к этому являются:
- тяжелые формы заболевания, сопровождающиеся ярко выраженной интоксикацией, сильной отечностью тканей, аномально большим увеличением слюнных желез в размерах;
- осложнения паротита, заключающиеся в нарушении работы мочеполовой (цистит), сердечно-сосудистой (миокардит), нервной системы, тестикул, поджелудочной железы;
- социальные условия: проживание ребенка в интернате или семейном общежитии;
- среднетяжелая и тяжелая формы паротита у детей до 2 лет и мальчиков до 12 лет.
Эффективные медикаменты при паротите
Специфической терапии, которая бы губительно действовала на вирус свинки, не существует, поэтому специалисты отдают предпочтение симптоматическому лечению. В него входят:
- Жаропонижающие средства.
Их дают, если температура не спадает на протяжении нескольких часов и малыш страдает от подташнивания, рвоты, диареи, головокружения.
Наиболее действенные — это Ибупрофен, Парацетамол, Панадол и др.
- Антигистаминные препараты.
Назначают детям с гиперчувствительностью и повышенной склонностью к аллергическим реакциям: Супрастин, Кларитин, Диазолин.
- Поливитаминные комплексы для укрепления иммунитета: Биомакс, Компливит и др.
- Преднизолон.
Его выписывают при орхите и менингите, которыми может сопровождаться свинка, в дозах 40-60 мг 1 раз в сутки на протяжении 5-7 суток, постепенно уменьшая дозу на 5 мг в день.
- Папаверин, атропин, при рвоте — аминазин, если в качестве осложнения паротита у ребенка развился панкреатит.
- Противовирусные препараты (изопринозин), иммуностимуляторы и иммуномодуляторы (интерферон, циклоферон (только с 4 лет), виферон в виде свечей) для улучшения работы иммунной системы.
Народные способы лечения
В народной медицине известно немало безопасных и эффективных средств, позволяющих достаточно быстро справиться с болезнью и избежать неприятных последствий. Среди них:
- Липовый настой.
Заварите 1 ст. л. цветов липы стаканом только что закипевшей воды и оставьте настояться на четверть часа, после чего процедите и давайте ребенку пить на протяжении 1 дня. Желательно давать малышу настой липовых цветков не менее трех раз в день.
- Настой шиповника.
1 ст. л. высушенных плодов шиповника залейте стаканом кипящей воды и оставьте настаиваться до приобретения настоем насыщенного темно-красного цвета. Пить его следует по необходимости.
- Отвар шалфея и ромашки.
0,5 л. воды необходимо залить по 1 ст. л. каждого из видов травы, довести до закипания, проварить 10 минут, настоять до полного охлаждения и полоскать отваром ротовую полость как можно чаще на протяжении дня. Также можно заварить 1 ч. л. шалфея в стакане кипящей воды по типу чая и пить по 50 мл три раза в сутки в подогретом виде.
Когда температура спадет, на область теплых желез можно прикладывать теплые компрессы: с растительным маслом, ихтиоловой мазью, водкой, кашицей из льняного семени (50 г последнего отваривают в 200 мл воды).
Домашний уход за больным
Даже в домашних условиях родители могут существенно облегчить состояние больного ребенка. Для этого необходимо:
- обеспечить постельный режим на протяжении не менее чем 10 дней;
- давать как можно больше теплого питья: соков, морсов из клюквы и брусники, отвара шиповника;
- после купирования острого воспаления и нормализации температуры тела накладывать сухие теплые компрессы на область слюнных желез и периодически массировать их;
- проветривать комнату как можно чаще, не допуская при этом переохлаждения ребенка;
- выдать ему отдельную посуду и другие предметы личной гигиены;
- не допускать физического и морального переутомления ребенка;
- после каждой чистки зубов утром и вечером полоскать ротовую полость антисептическими растворами.
Диета при лечении
Давайте заболевшему малышу есть часто, но небольшими порциями. Из меню необходимо исключить все хлебобулочные и кондитерские изделия, жирную и острую еду.
Выздороветь быстрее поможет введение в рацион продуктов, усиливающих слюноотделение, таких, как:
- фрукты;
- сухарики;
- напитки с кислым вкусом.
Также рекомендуется кормить маленького больного отварными овощами и молочными продуктами.
Что нельзя делать до полного выздоровления?
Есть ряд рекомендаций, которые следует неукоснительно соблюдать до полного улучшения состояния больного паротитом:
- Не гуляйте с ребенком в местах большого скопления народа в тот период, когда он еще может быть заразен.
- Не отказывайтесь от масочного режима даже дома: если кто-то из членов семьи не болел свинкой и не имеет иммунитета, риск стать очередной жертвой вируса очень велик.
- Не давайте ребенку бобовые, острые приправы, консервы, шоколад, чеснок, лук, редис.
- Не ставьте компрессы на область слюнных желез до устойчивого снижения температуры;
- Не оставляйте малыша дома, если к инфекции присоединились сопутствующие заболевания.
Реабилитация после болезни
Восстановление после свинки — длительный процесс, но ребенок вновь станет бодрым, веселым и энергичным быстрее, если предпринять следующее:
- Давайте малышу поливитаминные комплексы, помогающие восстановить иммунитет.
Можно приготовить общеукрепляющее средство из изюма, кураги и инжира, смешав их в равных пропорциях, предварительно измельчив. Принимать смесь необходимо по 1 ч. л. в день.
- Займитесь закаливанием.
Проводите воздушные ванны, устраивайте контрастные ножные ванны и контрастные обливания из душа. Неплохо, если ребенок будет регулярно выполнять посильные гимнастические упражнения.
- Почаще гуляйте и принимайте вместе с ребенком солнечные ванны.
- При отсутствии противопоказаний отведите ребенка на массаж или физиотерапевтические процедуры типа диатермии, УВЧ, токов Дарсонваля, вдыхания воздуха с отрицательно заряженными ионами, соллюкс и др.
Возможные риски
Запускать паротит или отказываться от его лечения чревато очень неприятными последствиями для ребенка в будущем. Среди них выделяют:
- мужское и женское бесплодие вследствие перенесенного воспаления яичек или яичников;
- развитие сахарного диабета;
- энцефалит;
- потеря слуха без возможности его регенерации;
- отек головного мозга с вероятным смертельным исходом;
- панкреатит;
- острый менингит.
Профилактические меры
Единственным надежным средством профилактики, позволяющим предотвратить заболевание свинкой, является вакцинация. Прививка от паротита вводится одновременно с вакцинами от кори и краснухи дважды: в 1 год и в 6 лет.
Паротит — очень распространенное вирусное заболевание, которое поражает преимущественно детей. Поэтому родителям следует очень внимательно следить за состоянием здоровья детей и ни в коем случае не пропускать плановые прививки.
симптомы, причины, диагностика, лечение, прогноз и профилактика болезни
Свинка — это вирусное заболевание. Медицинское название болезни — эпидемический паротит. Он имеет вирусную этиологию наряду с корью и ветрянкой, поэтому чаще всего им болеют дети. Девочки болеют реже мальчиков в 1,5 раза. После перенесенного заболевания человек получает иммунитет на всю жизнь.
Что такое паротит и как он передается
Болезнь свинка (паротит) — инфекционное заболевание, передается воздушно-капельным путем. При чихании, кашле, разговоре от больного человека вирусы попадают к здоровому. Попадая в организм, вирус начинает размножаться во всех железистых тканях организма — в половых, слюнных, поджелудочной и щитовидной железах.
Чаще всего паротитом болеют дети от 3 до 15 лет. Взрослые заболевают редко. У переболевших паротитом вырабатываются антитела к вирусу, хотя иногда встречаются и повторные заболевания.
Так как передается свинка воздушно-капельным путем, она заразна. Больной человек заразен от конца инкубационного периода и до 9 дня заболевания. Инкубационный период длится от 11 до 23 дней.
Симптоматика
Проникая в организм, вирус начинает свое движение с миндалин, верхних дыхательных путей и затем переходит на слюнные железы. В это время у больного повышается температура, появляется боль в области уха, которая усиливается при глотании, жевании. Возникает сильное слюноотделение и возле уха появляется припухлость, которая становится болезненной к 6 дню.
Если симптомы свинки у детей уже явно присутствуют и лечение не начато, то вирус может проникнуть в центральную нервную систему и другие органы.
Чаще всего свинкой заболевают мальчики, и она для них более опасна, чем для девочек. Вирус может стать причиной воспаления яичек у мужчин, что чревато бесплодием. Также у детей может возникнуть осложнение в виде серозного менингита.
Несмотря на то что паротит — детская болезнь, нередко им болеют и взрослые. Симптомы свинки у взрослых такие же, как и у детей: припухлость в области уха, боль при глотании, высокая температура. За несколько дней до появления первых признаков может возникнуть сильная головная боль. Появляются боли в мышцах и суставах, слабость, озноб, сухость во рту. Пропадает аппетит.
На начальной стадии заболевания симптомы паротита могут напоминать симптомы начинающейся простуды или ангины, поэтому самолечение противопоказано, при любых подозрениях на паротит обязателен вызов врача на дом.
Методы лечения
Специального лечения свинки не существует, лечение симптоматическое, т.е. направленное на облегчение симптомов болезни. Лечение проводится в домашних условиях, госпитализация требуется, когда болезнь протекает в тяжелой форме. Лечение назначает специалист, самолечение недопустимо, т.к. свинка — болезнь, последствия которой чреваты бесплодием, особенно для мальчиков.
Обязателен постельный режим в течение не менее 10 дней. Питание дробное, частое. Обязательно присутствие кисломолочной и молочной продукции (молоко, кефир, творог). В рацион необходимо ввести овощи и фрукты, исключить мясо в любом виде (и жареное, и вареное), субпродукты, рыбу, сдобную выпечку, кофе, черный чай, сладости, копченое и соленое.
Такая диета необходима потому, что вирус может попасть и в поджелудочную железу, которая тоже является железистым органом. Поэтому часто на фоне паротита развивается панкреатит. Растительно-молочная диета поможет обеспечить покой поджелудочной железе и избежать осложнений на этот орган.
Свинка у взрослых протекает более тяжело, чем в детском возрасте, часто возможна госпитализация, чтобы избежать осложнений.
Часто во время болезни у больного пропадает аппетит, поэтому рекомендуется частое питание, чтобы не переутомлять его. Пищу желательно давать протертой, т.к. заболевшему трудно глотать. Обязательно должно присутствовать теплое питье. Для этого подойдут морсы, компоты, отвар шиповника, чаи из малины и липы, которые обладают жаропонижающим свойством.
Как лечить свинку у детей
Лечение свинки у детей чаще всего проводится дома под наблюдением врача-инфекциониста.
При высокой температуре дают жаропонижающие средства. Если заболевшему свойственны аллергические реакции, то врач назначает противогистаминные средства.
Прием противовирусных препаратов необязателен, особенно при легкой форме заболевания. Но при ослабленном иммунитете врач назначает их, чтобы помочь организму справиться с вирусом. Также для поддержания организма и поднятия иммунитета принимают витаминные комплексы.
Из народных методов признаны врачами компрессы, полоскание и чаи с травами.
Компрессы делают при отсутствии температуры, при малейшем повышении температуры компрессы противопоказаны. Компрессы призваны помочь снять боль в припухлостях. Делают их с водкой или подсолнечным маслом. Теплый компресс прикладывают на больное место.
В виде чая и полоскания применяют отвары и настои лекарственных трав, например шиповника, шалфея, ромашки, липы. Полоскать горло надо как можно чаще, т.к. это поможет уменьшить боль. Чаи применять в теплом виде в течение дня по 50 мл 3 раза в день.
Свинка у детей (на фото представлены воспаленные слюнные железы) при правильно подобранном лечении проходит достаточно быстро и без последствий.
Прогноз и профилактика
Прогноз у паротита благоприятный. Летальные исходы бывают редко (1 на 100 000), но возможны последствия в виде глухоты и атрофии яичек и бесплодия у мальчиков. Поэтому свинка у мальчиков наиболее опасна.
Основной массовой профилактикой паротита является вакцинация. Вакцинацию проводят планово в 12 месяцев и в 6 лет. Считается, что двух прививок достаточно для выработки специфических антител. При контакте с заболевшим делают экстренную вакцинацию в течение 72 часов.
Профилактика распространения паротита в отдельном учреждении включает изоляцию больных из закрытых коллективов (детские дома, воинские части, интернаты). Их госпитализируют.
Детские учреждения закрывают на карантин на 21 день. Проводят влажную уборку помещения с использованием дезинфицирующих средств, т.к. вирус чувствителен к хлору. Также обрабатывают все игрушки, находящиеся в помещении. В домашних условиях обработке подлежит еще и посуда, из которой ест больной.
Если больной находится дома, чтобы избежать заражения членов семьи, обязательно ношение маски, т.к. капли слюны могут попасть на другого человека при разговоре. Это важно для не болевших свинкой и непривитых детей.
У такой болезни, как свинка, последствия могут быть тяжелыми и включать серозный менингит, панкреатит, глухоту, воспаления яичников, поэтому самолечение недопустимо.
После перенесенного заболевания желательно сдать анализы на специфические антитела. Хотя выработанный после перенесенного заболевания иммунитет считается пожизненным, встречаются и повторные заражения.
Мальчикам желательно провести обследование на предмет воспаления яичек, чтобы вовремя начать необходимое лечение.
Профилактика паротита в виде вакцинации позволила избежать массовых эпидемий, но т.к. сегодня многие родители отказываются от прививок детям, то заболевание распространено.
Похожие статьи
признаки и лечение, как проявляется болезнь свинка у мужчин и мальчиков
Болезнь свинка — это народное название эпидемического паротита, инфекционной болезни вирусной этиологии. Вирус передается, как правило, воздушно-капельным путем и поражает железистую ткань, преимущественно слюнные железы, а именно околоушные.
Эпидемический паротит известен давно и описан еще Гиппократом. Еще одно народное наименование — заушница.
Появление названия «болезнь свинка» связано с тем, что больной человек за счет увеличения слюнных желез выглядит похожим на поросенка. В 17-19 веках болезнь свинка была широко распространена среди солдат и ее называли «окопная болезнь».
Эпидемический паротит — это высоко заразная антропонозная инфекция. Возбудитель свинки — вирус паротита, весьма распространенный среди человеческой популяции, относится к семейству парамиксовирусов, paramyxovirus parotidis, ему присуще родство с вирусом гриппа.
Как уже было отмечено выше, инфекция, вызывающая подобный недуг, передается воздушно-капельным путем, при разговоре, при кашле, чихании, при близком дыхании. Вирус неплохо сохраняется в холодный и сырой сезон года, поэтому заболеваемость высока весной и осенью. Вместе с тем, этот вид вируса хорошо элиминируется путем проветривания, высушивания, обработки ультрафиолетом, дезрастворами.
Стоит отметить
Болезнь свинка встречается часто у детей дошкольного возраста, но может быть и позже. Дети грудного возраста получают иммунитет от матери при грудном вскармливании, который действует до пятилетнего возраста.
Случаи заболевания эпидемическим паротитом достаточно частые в детском возрасте, и, как правило, в полтора раза чаще заболевают мальчики, чем девочки. Во взрослом возрасте заболевание проявляется тяжелее и переносится значительно сложнее, есть большой риск развития осложнений и последствий.
Источником заболевания может быть только инфицированный человек, ребенок, выделяющий вирус в окружающую среду. Заражение обычно происходит при общении, прогулках, совместных играх с заболевшими детьми. Входные ворота — слизистые оболочки носоглотки.
Инкубационный период длится от полутора до трех недель. Вирус проходит путь из внешней среды через контакт со слизистой носоглотки, где в железистых клетках реплицируется, попадает в кровь (стадия вирусемии), до проникновения в железистые клетки, преимущественно околоушных желез, с развитием воспаления. Ребенок считается заразным за 2-3 дня до начала клинической картины, риск заражения остается до 10-го дня заболевания.
Стоит отметить
Очень часто паротит протекает в стертой субклинической форме, характер проявлений которой напоминает ОРВИ, при этом не распознается для своевременного карантина. После заболевания организм сохраняет стойкий иммунитет, то есть переболевший свинкой второй раз заболеть уже не сможет.
Заболевание начинается с повышения температуры до субфебрильных и фебрильных значений (37,5 — 38,5 градусов Цельсия). Клинически появляется интоксикация — слабость, вялость, боль в голове, ломота в мышцах, в ногах, руках, спине, отсутствие аппетита, нарушение сна, повышенная потребность в питье.
Через 12-36 часов присоединяются симптомы, связанные с поражением железистых органов. Вирус эпидемического паротита имеет тропность к железистой ткани, его главная мишень — это околоушные и поднижнечелюстные слюнные железы. Также вирус может поражать поджелудочную, щитовидную, слезные, половые железы, в единичных случаях — оболочки мозга.
Характерные признаки болезни свинка
Течение заболевания имеет характерные признаки. Особенным признаком является увеличение в размерах околоушной слюнной железы, сначала одной, а через 1-2 дня симметричной. Отмечаются припухлость этой области, отечность, больная железа при пальпации безболезненна, боль в области ушей может возникать из-за натяжения мягких тканей, и может усиливаться при жевании и разговоре.
Если поражаются поднижнечелюстные и подъязычные слюнные железы, то появляется припухлость, отечность под нижней челюстью, железы увеличиваются в размерах, могут становиться твердыми при ощупывании.
У мальчиков может развиваться орхит — увеличение и отек яичек, иногда в 2-3 раза, с их уплотнением, появлением болевых ощущений в области паха. Воспаление яичек, в зависимости от возраста, может привести к опасным осложнениям.
При вовлечении поджелудочной железы могут появиться признаки острого панкреатита — опоясывающие боли в верхней области живота, диспепсические явления в виде рвоты и тошноты.
В тяжелых случаях может поражаться центральная нервная система, могут затрагиваться оболочки головного мозга, с их отеком и проявлением менингеальных симптомов: пациенты жалуются на сильную головную боль, рвоту, может наблюдаться спутанное сознание, возбуждение, судороги, признаки разлитого полиневрита с участием крупных нервных стволов.
Важно
Нарастание тяжести состояния при типичном течении эпидемического паротита происходит в течение 3-5 дней, затем температура приходит в норму и начинается процесс восстановления, занимающий до 10 дней. После этого можно считать пациента полностью выздоровевшим.
У младенцев заболевание встречается крайне редко, поскольку с молоком матери ребенок получает необходимый иммунитет, который сохраняется на срок от 3 до 5 лет. В любом случае болезнь начинается с недомогания, наблюдаются симптомы интоксикации, слабость, разбитость, боли в мышцах, подъем температуры. Лихорадка максимально выражена на 1-2 день болезни и может держаться 4- 7 дней.
У детей дошкольного и младшего школьного возраста заболевание часто протекает в легкой форме. В старшем и особенно взрослом возрасте болезнь переносится хуже. В первую очередь, когда ребенок начинает заболевать, наблюдается увеличение околоушной слюнной железы. Она припухает, появляется сухость во рту и боли в области уха. Припухлость нарастает, больше к третьему дню, сначала с одной, потом с другой стороны, делая лицо более округлым, после чего начинает спадать, и проходит к 7 — 10 дню.
Осложнения при болезни свинка
В 10% случаев, на 5-7 день болезни, независимо от пола, и у мальчиков, и у девочек может присоединиться поражение центральной нервной системы, возможно развитие менингита.
Стоит отметить
Менингит протекает с подъемом температуры до 39 градусов, менингеальными признаками (синдромы Кернига, Брудзинского), светобоязнью, головными болями, повышением температуры, рвотой, признаки менингита проходят в течение 10-12 дней.
У взрослых мужчин и подростков могут возникать орхиты — поражение яичка, которое манифестирует на 5-7 день болезни, нарастает лихорадка, может болеть внизу живота, в паховой области. Яички могут увеличиваться до размера гусиного яйца, мошонка отекает. Лихорадка держится еще 3-5 дней, а отек яичка еще 5-7 дней.
При недостаточном и неадекватном лечении через срок от одного до двух месяцев появляются признаки атрофии яичка, нарушения сперматогенеза с формированием серьезного осложнения — вторичного бесплодия.
Особенно опасен орхит у мальчиков-подростков в возрасте 12 лет, у них он приводит к необратимому бесплодию из-за поражения половых клеток.
Важно
У каждой двадцатой женщины при эпидемическом паротите возможно воспаление яичников, оофорит, может протекать практически бессимптомно, с болями внизу живота тянущего характера, есть опасность развития женского бесплодия.
Если вирус затрагивает поджелудочную железу, то появляются признаки острого панкреатита на фоне лихорадки, часто это опоясывающие боли в животе, тошнота, рвота. Это осложнение характерно для взрослых и возникает примерно 1 раз на 14 случаев заболевания.
Вирус паротита может поражать внутреннее ухо, что может приводить к снижению слуха, в первую очередь появляется звон, шум в ушах, затем головокружение, затем признаки нарушения координации и рвота. Чаще это односторонний процесс, и после прохождения заболевания слух не восстанавливается.
У мужчин редким осложнением может быть воспаление крупных суставов, которое протекает в виде отека и болезненности и появляется либо до начала воспаления околоушных желез, либо через одну — две недели, и сохраняется на протяжении до трех месяцев. Развитие свинки у беременной женщины в первом триместре является показанием для прерывания беременности. У женщин старше 40 лет вовлечение щитовидной железы может вызывать перерождение тканей и привести к атрофии и развитию опухоли.
Важно
Самым надежным способом профилактики эпидемического паротита является вакцинация. Вакцина представляет собой ослабленный штамм вируса эпидемического паротита, не способный вызвать заболевание, но содержащий все необходимые антигены.
Иммунизация проводится первый раз — в 1 год, совместно с вакциной от кори и краснухи, наиболее агрессивный компонент этой прививки коревой, который может вызвать сыпь на 7 день. Эта прививка переносится легко и не приводит к заболеванию. Вторая иммунизация вакциной паротита проводится в 6-7 лет не переболевшим детям.
Противопоказания к прививке:
- снижение иммунитета;
- СПИД;
- лейкоз;
- прием лекарственных препаратов угнетающих иммунитет, к примеру, стероидов или иммуносупрессоров;
- выраженные аллергические реакции.
В дошкольных учреждениях при выявлении заболевания эпидемическим паротитом необходимо проведение карантина, группа детского сада закрывается, больной ребенок должен быть изолирован на срок не менее 26 дней, чтобы не распространять инфекцию.
При подозрении на свинку нельзя обращаться в детскую поликлинику, в этот период необходимо вызвать врача на дом.
Как проводится диагностика данного заболевания
Диагностика эпидемического паротита проводится по лабораторным данным и клинической картине.
Дифференциальную диагностику необходимо проводить с аутоиммунными патологиями, лейкозом, лимфаденитом, воспалительными заболеваниями невирусной этиологии, слюннокаменной болезнью, саркоидозом. Паротидный менингит необходимо дифференцировать с энтеровирусными серозными менингитами, лимфоцитарным хориоменингитом, туберкулезным менингитом.
Иногда под паротит маскируется отек подкожной клетчатки и лимфаденит при токсических формах дифтерии, инфекционном мононуклеозе и герпесвирусных инфекциях.
Паротидный панкреатит необходимо дифференцировать с острым панкреатитом, холециститом, аппендицитом, требующими оперативного вмешательства. При паротидном орхите дифференциальная диагностика проводится с орхитом при туберкулезе, гонорее, травме, бруцеллезе.
Серологическая диагностика
Для диагностики паротита самый надежный и достоверный метод — это выделение вируса из секрета слюнной железы, мочи, глоточных смывов, но на практике использование этого метода затруднительно, долго и недешево.
Возможности серологической диагностики представлены иммуноферментным анализом, РСК и РТГА. Для острого периода эпидемического паротита характерен низкий титр IgG на фоне высокого титра IgM. Увеличение IgG в 4 раза и более при исследовании антител через 3-4 недели от начала заболевания имеет диагностическое значение.
РСК и РТГА не совсем достоверны, потому что могут давать перекрестные реакции с вирусом парагриппа.
ПЦР диагностика
С недавнего времени широко используется ПЦР диагностика свинки. Также для диагностики панкреатита и дифференцировки менингита используют определение активности диастазы и амилазы в крови и моче.
Стоит отметить
Как и у большинства вирусных заболевании, специфического лечения данного недуга нет. Легкое течение не требует специальных мероприятий, рекомендуется пить много жидкости, принимать витамины, чтобы повышать сопротивляемость организма, в основном витамин С.
Основное — это поведение пациента, рекомендован постельный режим в течение 10 дней. Рекомендуется растительно-молочная диета, ограничение жиров, мучной пищи, отдавать предпочтение молочной и растительной еде, черному хлебу, не переедать.
При средней и тяжелой степени рекомендованы противовирусные, нестероидные противовоспалительные, жаропонижающие препараты. В случаях орхита и менингита — своевременное лечение кортикостероидами может предотвратить развитие бесплодия. При вовлечении поджелудочной железы рекомендован прием ферментов.
Внимание
При орхите строго запрещены компрессы, мази, кремы, согревание. При катаральных явлениях можно полоскать горло ромашкой, морской водой, можно проводить лечение настойкой прополиса.
Зачастую свинка проходит без осложнений, с оставлением пожизненного иммунитета. Осложнения зависят от вовлеченного в процесс органа. Орхит и оофорит могут привести к бесплодию, поражение внутреннего уха к глухоте, поражение слезных желез, к их атрофии и сухости глаз. Если мальчик переболел свинкой без орхита, то бесплодие ему не грозит. В случае поражения поджелудочной железы такое осложнение как сахарный диабет по разным источникам сомнительно.
Как проявляется болезнь свинка у мужчин
Болезнь свинка может возникнуть у мужчин, которые не переболели ею в детстве. Для такого мужчины опасен заразный человек, и воздушно-капельный путь передачи в скученных коллективах способствует заболеваемости.
У мужчин очень часто эпидемический паротит сопровождается воспалением яичка — орхитом, несвоевременное и недостаточное лечение которого может приводить к бесплодию, но не к заболеваниям пениса, как полагают многие.
В некотором случае мужское бесплодие после перенесенной свинки можно вылечить, с применением усилий и материальных затрат. Надо помнить, что гораздо проще переболеть свинкой в детстве или сделать прививку, чем потом страдать от последствий.
Как проявляется болезнь свинка у мальчиков
Болезнь свинка у мальчиков в дошкольном возрасте может протекать легко и практически без последствий. Свинкой в жизни можно переболеть только один раз. В случае легкого течения и соблюдения всех правил режима и лечения можно предотвратить возникновение орхита и развития бесплодия.
При средней и тяжелой форме может развиваться отек и воспаление яичка. Это происходит обычно на 3-5 день от начала заболевания, яички увеличиваются в размере, становятся отечными, появляется болезненность внизу живота и в паховой области. Причем, если задето одно яичко, то проблемы с зачатием могут встречаться в 20% случаев, если два, то в 70% случаев. Чаще это наблюдается в условиях несвоевременного и недостаточного лечения.
Это коварное осложнение проявляется спустя время, и может обнаружиться уже после полового созревания. Если орхита не было, то можно сказать, что бесплодие будущему мужчине по причине перенесенного заболевания точно не грозит.
Симптомы, причины, типы, лечение, риски и многое другое
Что такое менингит?
Менингит — это воспаление мозговых оболочек. Менинги — это три оболочки, покрывающие головной и спинной мозг. Менингит может возникнуть при инфицировании жидкости, окружающей мозговые оболочки.
Наиболее частыми причинами менингита являются вирусные и бактериальные инфекции. Другие причины могут включать:
Некоторые вирусные и бактериальные менингиты заразны. Они могут передаваться при кашле, чихании или тесном контакте.
Поначалу симптомы вирусного и бактериального менингита могут быть похожими. Однако симптомы бактериального менингита обычно более тяжелые. Симптомы также различаются в зависимости от вашего возраста.
Симптомы вирусного менингита
Вирусный менингит у младенцев может вызывать:
У взрослых вирусный менингит может вызывать:
Симптомы бактериального менингита
Симптомы бактериального менингита развиваются внезапно. К ним могут относиться:
- измененное психическое состояние
- тошнота
- рвота
- светочувствительность
- раздражительность
- головная боль
- лихорадка
- озноб
- ригидность шеи
- фиолетовые участки кожи, напоминающие синяки
- сонливость
- летаргия
При появлении этих симптомов немедленно обратитесь за медицинской помощью.Бактериальный и вирусный менингит могут быть смертельными. Невозможно узнать, есть ли у вас бактериальный или вирусный менингит, просто судя по тому, как вы себя чувствуете. Вашему врачу нужно будет провести тесты, чтобы определить, какой у вас тип.
Симптомы грибкового менингита
Симптомы грибкового менингита напоминают другие типы этой инфекции. К ним могут относиться:
- тошнота
- рвота
- чувствительность к свету
- лихорадка
- головная боль
- спутанность сознания или дезориентация
Каждый тип менингита имеет некоторые отличительные симптомы.Узнайте больше об этом, чтобы понять различия между каждым типом менингита.
Одним из последних признаков того, что одна из бактериальных причин менингита, Neisseria meningitidis , находится в вашем кровотоке, является слабая сыпь на коже. Бактерии менингококкового менингита размножаются в вашей крови и клетки-мишени вокруг капилляров. Повреждение этих клеток приводит к повреждению капилляров и незначительным утечкам крови. Это проявляется в виде розовой, красной или фиолетовой сыпи.Пятна могут напоминать крошечные уколы, и их легко принять за синяк.
По мере того, как инфекция ухудшается и распространяется, сыпь станет более заметной. Пятна станут темнее и больше.
Людям с темной кожей может быть трудно увидеть сыпь от менингита. На более светлых участках кожи, таких как ладони и внутренняя часть рта, признаки сыпи могут проявляться быстрее.
Не все высыпания выглядят одинаково. Посмотрите фотографии высыпаний при менингите, чтобы понять, как может возникнуть этот симптом.
Вирусные и бактериальные инфекции — наиболее частые причины менингита. Есть несколько других форм менингита. Примеры включают криптококк, который вызывается грибковой инфекцией, и канцероген, связанный с раком. Эти типы встречаются реже.
Вирусный менингит
Вирусный менингит является наиболее распространенным типом менингита. Вирусы из категории Enterovirus вызывают 85 процентов случаев. Они чаще встречаются летом и осенью и включают:
Вирусы из категории Enterovirus вызывают около 10–15 миллионов инфекций в год, но только у небольшого процента людей, которые заразятся, разовьется менингит.
Другие вирусы могут вызывать менингит. К ним относятся:
Вирусный менингит обычно проходит без лечения. Однако некоторые причины необходимо лечить.
Бактериальный менингит
Бактериальный менингит заразен и вызывается определенными бактериями. Если его не лечить, это смертельно. От 5 до 40 процентов детей и от 20 до 50 процентов взрослых с этим заболеванием умирают. Это верно даже при правильном лечении.
Наиболее распространенными типами бактерий, вызывающих бактериальный менингит, являются:
- Streptococcus pneumoniae , которые обычно обнаруживаются в дыхательных путях, носовых пазухах и носовой полости и могут вызывать так называемый «пневмококковый менингит».
- Neisseria meningitidis , который распространяется через слюну и другие респираторные жидкости и вызывает так называемый «менингококковый менингит».
- Haemophilus influenza , который может вызывать не только менингит, но и инфицирование крови, воспаление дыхательного горла, целлюлит и инфекционный артрит.
- Listeria monocytogenes , бактерии пищевого происхождения
- Staphylococcus aureus, который обычно обнаруживается на коже и в дыхательных путях и вызывает «стафилококковый менингит».
Грибковый менингит
Грибковый менингит — редкий тип менингита. .Это вызвано грибком, который поражает ваше тело, а затем распространяется из кровотока в головной или спинной мозг.
У людей с ослабленной иммунной системой больше шансов заболеть грибковым менингитом. Сюда входят люди, больные раком или ВИЧ.
К наиболее распространенным грибам, связанным с грибковым менингитом, относятся:
- Cryptococcus , который вдыхается из грязи или почвы, загрязненной птичьим пометом
- Blastomyces , еще один тип грибка, встречающийся в почве, особенно на Среднем Западе США
- Histoplasma , которая встречается в средах, сильно загрязненных пометом летучих мышей и птиц, особенно в штатах Среднего Запада около рек Огайо и Миссисипи
- Coccidioides , которая встречается в почве в определенных областях U.Юго-Западная, Южная и Центральная Америка
Паразитарный менингит
Этот тип менингита встречается реже, чем вирусный или бактериальный менингит, и его вызывают паразиты, которые обнаруживаются в грязи, кале, а также на некоторых животных и продуктах питания, например, у улиток. , сырая рыба, птица или продукты.
Один тип паразитарного менингита встречается реже других. Это называется эозинофильный менингит (ЭМ). За ЭМ ответственны три основных паразита. К ним относятся:
- Angiostrongylus cantonensis
- Baylisascaris procyonis
- Gnathostoma spinigerum
Паразитарный менингит не передается от человека к человеку.Вместо этого эти паразиты заражают животное или прячутся на пище, которую затем ест человек. Если яйца паразита или паразита заразны при попадании в организм, может возникнуть инфекция.
Один очень редкий тип паразитарного менингита, амебный менингит, представляет собой инфекцию, угрожающую жизни. Этот тип возникает, когда один из нескольких типов амебы попадает в организм через нос, когда вы плаваете в загрязненных озерах, реках или прудах. Паразит может разрушать ткань мозга и в конечном итоге вызывать галлюцинации, судороги и другие серьезные симптомы.Наиболее известный вид — Naegleria fowleri .
Неинфекционный менингит
Неинфекционный менингит не является инфекцией. Напротив, это тип менингита, вызванный другими заболеваниями или лечением. К ним относятся:
- волчанка
- травма головы
- операция на головном мозге
- рак
- определенные лекарства
Каждый тип менингита имеет несколько разную причину, но в конечном итоге действует одинаково: бактерия, грибок, вирус или паразит распространяется через кровоток, пока не достигнет головного или спинного мозга.Там он образует слизистую оболочку или жидкости вокруг этих жизненно важных частей тела и начинает развиваться в более позднюю инфекцию.
Неинфекционный менингит является результатом физической травмы или другого состояния; это не связано с инфекцией.
Да, вакцина от нескольких видов бактериального менингита существует. Менингококковый менингит, вызываемый Neisseria meningitidis , является одной из разновидностей вакцины. Хотя вирусный менингит встречается чаще, бактериальный менингит может быть более опасным, если его не диагностировать и не лечить быстро.
По этой причине две первичные вакцины против менингита предназначены для лечения бактериальных заболеваний. Первая вакцина, конъюгированная менингококковая вакцина, представляет собой вакцину, которая нацелена на четыре наиболее распространенных типа бактериальных серотипов. Он длится дольше и обеспечивает большую защиту, особенно если вы продолжаете делать бустерные выстрелы.
Вторая вакцина MenB нацелена на один конкретный штамм, и ее защитное окно намного короче. Только определенным группам населения рекомендуется получить эту вакцину.
Побочные эффекты вакцины против менингита включают болезненность, покраснение и жжение в месте инъекции.Некоторые люди могут испытывать субфебрильную температуру в течение дня или двух после инъекции. Также возможны озноб, головная боль, боль в суставах и утомляемость.
Кому следует сделать прививку от менингококкового менингита?
Эти пять групп считаются подверженными риску и должны получить вакцину от менингита:
- первокурсника колледжа, живущих в общежитиях и не вакцинированных
- подростков в возрасте от 11 до 12 лет
- человека, путешествующего в страны, где наблюдается менингококковая инфекция часто встречается
- детей в возрасте от 2 лет и старше, у которых нет селезенки или у которых ослаблена иммунная система
Подростки должны защитить себя, сделав вакцину от менингита.Узнайте, когда делать прививки вашему ребенку.
Лечение зависит от причины менингита.
Бактериальный менингит требует немедленной госпитализации. Ранняя диагностика и лечение предотвратят повреждение мозга и смерть. Бактериальный менингит лечится внутривенными антибиотиками. Специфического антибиотика от бактериального менингита не существует. Это зависит от вовлеченных бактерий.
Грибковый менингит лечат противогрибковыми препаратами.
Паразитарный менингит может включать лечение только симптомов или попытки лечить инфекцию напрямую.В зависимости от причины, этот тип может вылечиться без лечения антибиотиками. Однако в случае ухудшения состояния врач может попытаться вылечить саму инфекцию.
Вирусный менингит может исчезнуть сам по себе, но некоторые причины вирусного менингита можно лечить с помощью внутривенных противовирусных препаратов.
Некоторые виды менингита не заразны. Грибковые, паразитарные и неинфекционные менингиты не заразны.
Вирусный менингит заразен. Он распространяется при прямом контакте с жидкостями организма, включая слизь, фекалии и слюну.Капли инфицированной жидкости могут распространяться и распространяться при чихании и кашле. Вам не обязательно вступать в прямой контакт с инфицированным человеком, чтобы заразиться этой инфекцией.
Бактериальный менингит, наиболее серьезная форма менингита, также может быть заразным, особенно если это менингококковый менингит. Он передается при длительном контакте с инфицированным человеком. Школы, детские сады, военные казармы, больницы и общежития колледжей — лучшие места для распространения этой инфекции.Некоторые типы менингита передаются от человека к человеку, но не все. Узнайте больше о типах, которые заразны, и о том, как их избежать.
У младенцев, у которых развивается менингит, могут проявляться признаки и симптомы инфекции, отличные от взрослых. Эти симптомы могут включать:
- лихорадка
- желтуха
- скованность тела или шеи
- высокий плач
- безутешное поведение
- сонливость и трудности с пробуждением
- раздражительность и сварливость
- нехорошее самочувствие и слабость сосать во время кормления грудью
У младенцев часто встречается вирусный менингит.Развивается в результате простуды, герпеса, гриппа и диареи. Вирусы, вызывающие эти общие состояния, также вызывают вирусный менингит.
Бактериальный менингит, распространенный, но опасный для жизни, скорее всего, распространяется от серьезной инфекции в близлежащей области тела. Например, бактерии от тяжелой ушной инфекции или инфекции носовых пазух могут попасть в кровоток, попасть в головной или спинной мозг и вызвать более серьезную инфекцию.
Менингит чаще встречается у детей, когда они становятся старше и достигают старшего школьного и студенческого возраста.Симптомы вирусного и бактериального менингита у детей очень похожи на симптомы у взрослых. К ним относятся:
- внезапная лихорадка
- боли в теле и шее
- спутанность сознания или дезориентация
- тошнота
- рвота
- усталость или усталость
Вам может быть любопытно, подвержен ли ваш ребенок риску развития этого состояния. Узнайте больше о факторах риска менингита.
Риск развития нескольких форм менингита снижается в молодом возрасте.Во многом это связано с изменением обстоятельств. Школы и общежития колледжей — это обычные места, где легко передаются некоторые формы менингита. Когда молодой человек выходит из этих условий, вероятность заражения начинает снижаться.
Однако после 60 лет риск снова начинает расти. Это из-за основных заболеваний или состояний здоровья, которые ослабляют иммунную систему у пожилых людей.
Взрослые с ослабленной иммунной системой подвергаются большему риску развития менингита.Точно так же взрослые в среде, где люди находятся в тесном контакте друг с другом, могут подвергаться большему риску заражения. Сюда входят учителя, медицинские работники, работники детских садов.
Диагностика менингита начинается с истории болезни и физического осмотра. Возраст, место проживания в общежитии и посещение детского сада могут быть важными подсказками. Во время медицинского осмотра ваш врач будет искать:
Ваш врач также назначит люмбальную пункцию. Этот тест еще называют спинномозговой пункцией.Это позволяет вашему врачу искать повышенное давление в центральной нервной системе. Он также может обнаружить воспаление или бактерии в спинномозговой жидкости. Этот тест также может определить лучший антибиотик для лечения.
Также могут быть назначены другие тесты для диагностики менингита. Общие тесты включают в себя следующее:
- Посев крови выявляет бактерии в крови. Бактерии могут перемещаться из крови в мозг. N. meningitidis и S. pneumonia, среди прочего, может вызывать как сепсис, так и менингит.
- Общий анализ крови с дифференциалом — это общий показатель здоровья. Он проверяет количество красных и белых кровяных телец в крови. Лейкоциты борются с инфекцией. При менингите этот показатель обычно повышен.
- Рентген грудной клетки может выявить пневмонию, туберкулез или грибковые инфекции. Менингит может возникнуть после пневмонии.
- Компьютерная томография головы может выявить такие проблемы, как абсцесс мозга или синусит. Бактерии могут распространяться из носовых пазух в мозговые оболочки.
Ваш врач может также провести стеклянный тест. Для этого теста ваш врач намотает стакан на сыпь при менингите. Если сыпь не исчезает под давлением, скорее всего, это сыпь при менингите. Если он исчезнет, необычные пятна на коже могут быть результатом другого заболевания.
Важно вести здоровый образ жизни, особенно если вы относитесь к группе повышенного риска. Это включает:
- получение достаточного количества отдыха
- отказ от курения
- избегание контактов с больными людьми
Если вы были в тесном контакте с одним или несколькими людьми, у которых есть бактериальная менингококковая инфекция, ваш врач может вам назначить профилактические антибиотики.Это снизит ваши шансы на развитие болезни.
Прививки также могут защитить от некоторых видов менингита. Вакцины, которые могут предотвратить менингит, включают следующие:
Соблюдение правил личной гигиены также может помочь вам предотвратить менингит. Некоторые типы менингита передаются при тесном контакте с жидкостями организма инфицированного человека, такими как слюна и выделения из носа. Избегайте совместного использования напитков, посуды и личных вещей, которые могут содержать слюну или другие жидкости.Примите эти меры, чтобы предотвратить менингит.
Эти осложнения обычно связаны с менингитом:
- судороги
- потеря слуха
- потеря зрения
- проблемы с памятью
- артрит
- мигренозные головные боли
- повреждение головного мозга
- гидроцефалия
- субдуральная эмпиема или накопление жидкость между мозгом и черепом
Инфекция менингита может вызывать образование бактерий в кровотоке.Эти бактерии размножаются, а некоторые выделяют токсины. Это может вызвать повреждение кровеносных сосудов и попадание крови на кожу и органы.
Тяжелая форма этой инфекции крови может быть опасной для жизни. Гангрена может повредить кожу и ткани. В редких случаях может потребоваться ампутация. У людей с менингитом может возникнуть ряд других серьезных осложнений. Узнайте больше о них и о долгосрочных последствиях инфекции.
Пневмококковый менингит — редкая, но серьезная и опасная для жизни форма бактериального менингита.Даже после лечения 20 процентов людей с этим типом инфекции умирают.
Около 40 процентов людей являются носителями бактерий Streptococcus pneumoniae в горле и задней части носа. Эти бактерии вызывают такие распространенные заболевания, как пневмония, инфекции носовых пазух и ушные инфекции.
Однако время от времени этим бактериям удается пересечь гематоэнцефалический барьер и вызывать воспаление и инфекцию в головном, спинном мозге или жидкостях, непосредственно окружающих их.
Симптомы этой серьезной формы менингита включают:
- озноб
- высокая температура
- рвота
- боль в груди
- головная боль
- кашель
- спутанность сознания
- слабость
- дезориентация
К счастью, доступны две вакцины для профилактики пневмококкового менингита. Узнайте больше о них и других способах предотвращения этой смертельной формы инфекции.
Ниже приведены некоторые факторы риска развития менингита:
Нарушение иммунитета
Люди с иммунодефицитом более уязвимы к инфекциям.Сюда входят инфекции, вызывающие менингит. Определенные заболевания и методы лечения могут ослабить вашу иммунную систему. К ним относятся:
Криптококковый менингит, вызываемый грибком, является наиболее распространенной формой менингита у людей с ВИЧ.
Общественная жизнь
Менингит легко распространяется, когда люди живут в тесноте. Находясь в ограниченном пространстве, вы увеличиваете вероятность заражения. Примеры таких мест:
- общежития колледжа
- казармы
- школы-интернаты
- детские сады
Беременность
Беременные женщины имеют повышенный риск листериоза, который является инфекцией, вызываемой бактериями Listeria .Инфекция может распространиться на будущего ребенка.
Возраст
Риску менингита подвержены люди любого возраста. Однако некоторые возрастные группы имеют более высокий риск. Дети в возрасте до 5 лет подвержены повышенному риску вирусного менингита. Младенцы подвержены более высокому риску бактериального менингита.
Работа с животными
Сельскохозяйственные рабочие и другие лица, работающие с животными, имеют повышенный риск заражения Listeria .
Свинка: симптомы, причины и лечение
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Свинка — чрезвычайно заразная вирусная инфекция слюнных желез, которая чаще всего поражает детей. Самый очевидный симптом — опухание слюнных желез, придающее пациенту лицо, похожее на хомячка.
Пораженные слюнные железы называются околоушными железами; иногда вирус эпидемического паротита также может вызывать воспаление яичек, яичников, поджелудочной железы или мозговых оболочек (оболочек, окружающих головной и спинной мозг).
После того, как кто-то переболел паротитом, он обычно приобретает иммунитет к будущим инфекциям.
Чтобы уменьшить распространение эпидемического паротита, вакцину MMR (кори, эпидемического паротита и краснухи) часто вводят в раннем возрасте, чтобы укрепить иммунитет к вирусу. С тех пор, как была введена вакцинация MMR, количество случаев паротита в Соединенных Штатах снизилось на 99 процентов.
Краткая информация о паротите
- Свинка чрезвычайно заразна.
- Около 20 процентов людей с вирусом паротита не проявляют никаких симптомов.
- Вакцина MMR невероятно безопасна.
- Противовирусного лечения паротита не существует; лечить можно только симптомы.
Симптомы паротита обычно появляются через 2-3 недели после заражения пациента. Однако почти 20 процентов людей с вирусом вообще не страдают никакими симптомами.
Сначала появятся симптомы гриппа, например:
В течение следующих нескольких дней разовьются классические симптомы паротита. Основной симптом — болезненность и увеличение околоушных желез, одного из трех наборов слюнных желез; от этого у человека надуваются щеки.Обычно опухание происходит не за один раз, а волнообразно.
Другие сопутствующие симптомы могут включать:
- Боль по бокам лица, где оно опухло.
- Боль при глотании.
- Проблемы с глотанием.
- Лихорадка (до 103 градусов по Фаренгейту).
- Сухость во рту.
- Боль в суставах.
Взрослые люди редко могут заразиться паротитом. В этих случаях симптомы в основном такие же, но иногда немного хуже и осложнения несколько более вероятны.
Поскольку эпидемический паротит является вирусным, антибиотики не могут использоваться для его лечения, и в настоящее время не существует противовирусных препаратов, которые могут лечить эпидемический паротит.
Текущее лечение может помочь облегчить симптомы только до тех пор, пока инфекция не пройдет, и организм не выработает иммунитет, как при простуде. В большинстве случаев люди выздоравливают от паротита в течение 2 недель.
Можно предпринять некоторые шаги, чтобы облегчить симптомы паротита:
- Пейте много жидкости, в идеале воды — избегайте фруктовых соков, поскольку они стимулируют выработку слюны, что может быть болезненным.
- Приложите что-нибудь холодное к опухшему месту, чтобы облегчить боль.
- Ешьте мягкую или жидкую пищу, так как жевание может быть болезненным.
- Достаточно отдыхать и спать.
- Полощите горло теплой соленой водой.
- Примите обезболивающие. Многие обезболивающие, например ацетаминофен или ибупрофен, можно купить без рецепта или в Интернете.
Свинка возникает из-за заражения вирусом паротита. Он может передаваться через респираторные выделения (например, слюна) от человека, уже страдающего этим заболеванием.При заражении паротитом вирус перемещается из дыхательных путей в слюнные железы и размножается, вызывая их набухание.
Примеры того, как может передаваться свинка:
- Чихание или кашель.
- Использование тех же столовых приборов и тарелок, что и инфицированный человек.
- Делиться едой и питьем с инфицированным.
- Поцелуи.
- Инфицированный человек прикасается к носу или рту, а затем переносит его на поверхность, к которой может прикоснуться кто-то другой.
Лица, инфицированные вирусом паротита, заразны в течение примерно 15 дней (за 6 дней до появления симптомов и до 9 дней после их появления). Вирус паротита — это часть семейства парамиксовирусов, частая причина инфекции, особенно у детей.
Осложнения чаще встречаются у взрослых, чем у детей, наиболее распространенными являются:
- Орхит — яички набухают и становятся болезненными, это случается у 1 из 5 взрослых мужчин с эпидемическим паротитом.Отек обычно проходит в течение 1 недели; нежность может длиться дольше. Это редко приводит к бесплодию.
- Оофорит — яичники опухают, болезненны; он встречается у 1 из 20 взрослых женщин. Отек утихнет, когда иммунная система будет бороться с вирусом. Это редко приводит к бесплодию.
- Вирусный менингит — это одно из самых редких распространенных осложнений. Это происходит, когда вирус распространяется через кровоток и поражает центральную нервную систему организма (головной и спинной мозг).
- Воспаление поджелудочной железы (панкреатит) — боль будет ощущаться в верхней части живота; это происходит в 1 из 20 случаев и обычно протекает в легкой форме.
Если беременная женщина заразится паротитом в первые 12–16 недель беременности, у нее будет несколько повышенный риск выкидыша.
К более редким осложнениям паротита относятся:
- Энцефалит — опухоль мозга, вызывающая неврологические проблемы. В некоторых случаях это может быть фатальным. Это очень редкий фактор риска и встречается только в 1 случае из 6000.
- Потеря слуха — это редчайшее из всех осложнений, встречающееся только у 1 из 15 000.
Какими бы редкими ни были некоторые из этих осложнений, важно обратиться к врачу или за помощью, если человек подозревает, что они или их ребенок могут развиваться.
Как правило, свинка может быть диагностирована только по ее симптомам, особенно при исследовании отека лица. Врач также может:
- Проверить внутреннюю часть рта, чтобы увидеть положение миндалин — при заражении эпидемическим паротитом миндалины человека могут отодвинуться в сторону.
- Измерьте температуру пациента.
- Возьмите образец крови, мочи или слюны для подтверждения диагноза.
- Возьмите образец спинномозговой жидкости позвоночника для исследования — обычно это только в тяжелых случаях.
Вакцина против эпидемического паротита — лучший метод профилактики паротита; он может поступать отдельно или как часть вакцины MMR. Вакцина MMR также защищает организм от краснухи и кори.
Вакцина MMR вводится младенцам, когда им чуть больше 1 года, и снова в качестве ревакцинации непосредственно перед тем, как они пойдут в школу.
Любой, кто родился после 1990-х годов, скорее всего, получил бы вакцину MMR, но, если вы не уверены, всегда полезно проконсультироваться с врачом.
Вакцина против эпидемического паротита обычно вводится детям в 82 странах. Во многих из этих стран энцефалит и глухота, связанные с эпидемическим паротитом, практически исчезли.
Взрослый может получить MMR в любом возрасте; врач может посоветовать кому-то сделать вакцину перед поездкой за границу в определенные регионы, в том числе:
- Индия
- Некоторые части Африки
- Юго-Восточная Азия
- Япония
- Пакистан
Другие причины, по которым кому-то может быть рекомендовано сделать Вакцина MMR в зрелом возрасте — это если они:
- Работают в сфере здравоохранения e.грамм. больница или медицинское учреждение.
- Работа или учеба в местах с большим количеством молодых людей, например, в колледже.
- Работаю в школе или с большим количеством детей.
Если вы страдаете раком или заболеванием, снижающим иммунную систему, перед рассмотрением вопроса о вакцине MMR необходимо проконсультироваться с врачом.
Однако людям не рекомендуется делать вакцину MMR, если:
- Иммунная система пациента серьезно ослаблена.
- У пациента аллергическая реакция на неомицин (разновидность антибиотика) или желатин.
- Пациентка беременна или скоро забеременеет (в ближайшие 4 недели).
Побочные эффекты вакцины MMR
Большинство людей, которым вводится вакцина MMR, не испытывают побочных эффектов, и сама болезнь не может быть передана от вакцины. У небольшого процента людей может появиться сыпь или жар и, возможно, боли в суставах.
Менее одного из миллиона страдает тяжелой аллергической реакцией на вакцину MMR.
Предотвращение распространения эпидемического паротита
Существует ряд мер предосторожности, которые помогают предотвратить распространение инфекции; это:
- Часто мыть руки водой с мылом.
- Не ходить на работу / учебу в течение 5 дней после появления симптомов.
- Прикрывать нос и рот салфеткой при чихании или кашле.
Корь: причины, симптомы и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Если вы купите что-то по ссылке на этой странице, мы можем получить небольшую комиссию. Как это работает.
Корь — это инфекционное заболевание, вызываемое вирусом rubeola.Он распространяется либо при прямом контакте с человеком, у которого есть вирус, либо воздушно-капельным путем.
Корь — очень заразное заболевание, которое может привести к опасным для жизни осложнениям. По данным Центров по контролю и профилактике заболеваний (CDC), около 20% людей в США, заболевших корью, должны проводить время в больнице, и это приводит к летальному исходу в 1–3 из 1000 случаев.
Вакцинация обеспечивает эффективную защиту от кори. Некоторые люди не могут пройти вакцинацию из-за других заболеваний, например из-за ослабленной иммунной системы.Однако, согласно статье, опубликованной Всемирной организацией здравоохранения (ВОЗ), если 93–95% населения получит вакцину, те, кто находится в группе риска, вряд ли заразятся корью.
По оценкам ВОЗ, в 2018 году от кори умерло более 140 000 человек, большинство из которых были в возрасте до 5 лет. Однако благодаря эффективным программам вакцинации этот показатель на 73% ниже, чем в 2000 году.
Корь — вирусное заболевание, которое вызывает неприятные симптомы и может привести к опасным для жизни или меняющим ее последствиям осложнениям.
По данным CDC, симптомы обычно появляются через 7–14 дней после заражения. Однако, по данным ВОЗ, они могут занять до 23 дней.
Симптомы включают:
- лихорадку, возможно до 104 ° F (40 ° C)
- кашель
- насморк
- чихание
- слезотечение
- боли в теле
- маленькие белые пятна во рту , появляющаяся через 2–3 дня после появления первых симптомов
- красная сыпь, появляющаяся примерно через 3–5 дней после появления симптомов
Сыпь обычно начинается на линии роста волос и распространяется по всему телу.Это может начаться с плоских красных пятен, но сверху могут появиться небольшие неровности. Пятна могут соединяться по мере распространения.
Осложнения
Могут возникнуть осложнения, некоторые из которых могут быть серьезными.
К ним относятся:
Во время беременности корь может привести к:
- потере беременности
- преждевременным родам
- малому весу при рождении
К числу наиболее подверженных риску осложнений относятся:
Инфекция вирусом рубеола вызывает корь .
Как развиваются симптомы
Вирус попадает в организм через рот, нос или глаза. Попав туда, он, скорее всего, попадает в легкие, где заражает иммунные клетки.
Эти клетки перемещаются в лимфатические узлы, где вирус передается другим клеткам. Эти клетки путешествуют по телу, выбрасывая вирусные частицы в кровь.
По мере того, как кровь перемещается по телу, она переносит вирус к различным органам тела, включая печень, кожу, центральную нервную систему и селезенку.
В коже вирус кори вызывает воспаление капилляров. Это вызывает характерную сыпь при кори.
Вирус проникает через гематоэнцефалический барьер и проникает в мозг примерно у 1 из 1000 человек. Это может вызвать отек мозга, который может быть опасным для жизни.
Инфекция в легких вызывает у человека кашель, который передает вирус другим людям.
Любой, кто никогда не болел корью или не проходил вакцинацию, может заболеть, если он вдыхает инфицированные капли или находится в тесном физическом контакте с больным корью.
Болезнь заразна. CDC указывают, что человек может передавать вирус от 4 дней до и примерно через 4 дня после появления сыпи.
Инфекция распространяется через:
- физический контакт с человеком, больным корью
- нахождение рядом с больным корью во время кашля или чихания
- прикосновение к поверхности с вирусом, а затем засовывание пальцев в рот или растирание нос или глаза
После того, как человек кашляет или чихает, вирус остается активным в воздухе в течение примерно 2 часов.
Если один человек заболел корью, он может передать ее до 90% окружающих, если у него нет иммунитета или нет вакцинации.
Корь поражает только людей. Ни один вид животных не может передать его.
Человек должен обратиться к врачу, если:
- у него есть симптомы, которые могут указывать на корь
- температура поднимается выше 100,4º F (38º C)
- есть боль в груди или затрудненное дыхание
- он кашляет кровью
- есть признаки спутанности сознания или сонливости
- они испытывают судороги
Врач обычно диагностирует корь по признакам и симптомам, но может назначить анализ крови для подтверждения диагноза.
Это ветряная оспа или корь? Узнайте, как отличить разницу здесь.
Специального лечения кори не существует, и симптомы обычно проходят в течение 7–10 дней.
Если нет никаких осложнений, врач порекомендует покой и большое количество жидкости, чтобы предотвратить обезвоживание. Если есть риск осложнений, врач может порекомендовать провести время в больнице.
Если ребенку необходимо лечение в больнице, врач пропишет витамин А.
Следующие советы могут помочь справиться с симптомами:
- Боль и жар : Тайленол или ибупрофен могут помочь справиться с лихорадкой, болями и болями .Врач может посоветовать варианты для маленьких детей. Детям до 16 лет нельзя принимать аспирин.
- Кашель : Используйте увлажнитель воздуха или положите влажное полотенце на теплый радиатор, чтобы увлажнить воздух. Может помочь теплый напиток с лимоном и медом, но не давайте мед детям до 1 года.
- Обезвоживание : Поощряйте человека пить много жидкости.
- Глаза : Удалите корочки смоченной водой ватой. Приглушите свет, если глаза сверхчувствительны.
Корь — вирусная инфекция, и антибиотики здесь не помогут. Однако врач может назначить их, если у человека развивается дополнительная бактериальная инфекция.
Тайленол или ибупрофен можно приобрести в Интернете.
После того, как человек однажды заболел корью, у него обычно появляется иммунитет, и он вряд ли заболеет снова.
Врач обычно рекомендует вакцинацию тем, кто не болел корью и не имеет иммунитета.
Противокоревая вакцина
В Соединенных Штатах CDC рекомендует вакцинировать людей против кори, эпидемического паротита и краснухи (MMR) следующим образом:
- одна прививка в возрасте 12–15 месяцев
- ревакцинация в 4 года –6 лет, до поступления в школу
Новорожденные имеют иммунитет от матери в течение нескольких месяцев после рождения, если у матери есть иммунитет.
Однако в некоторых случаях врач может порекомендовать вакцинацию в возрасте до 12 месяцев. Это может произойти, если есть риск вспышки в районе их проживания.
Взрослым не нужна вакцина в США, если:
- Они родились или жили в США до 1957 года, если они не работают в медицинских учреждениях и не имеют доказательств иммунитета.
- Они получили по крайней мере одну прививку MMR в возрасте 12 месяцев или две дозы для лиц из группы высокого риска, например, медицинских работников.
- Анализ крови показывает, что у них есть иммунитет.
Некоторым людям не следует делать прививку. К ним относятся те, кто:
- беременны или могут быть беременны
- имеют определенные аллергии
- имеют личный или семейный анамнез проблем с иммунной системой
- болеют туберкулезом
- в настоящее время чувствуют себя плохо или плохо
- сделали еще одну вакцинацию в течение последние 4 недели
Любой, кто не уверен, следует ли делать прививку, должен спросить совета у своего врача.
Высказывались опасения по поводу предполагаемой связи между вакциной MMR и риском аутизма. Однако CDC заявляют, что эксперты не нашли доказательств наличия связи.
При рассмотрении вопроса о том, делать ли вакцинацию или нет, важно поговорить с врачом о том, насколько риски кори соотносятся с рисками вакцины.
Узнайте больше о мифах и фактах о вакцинации.
Лечение, симптомы, стадии и диета
Болезнь Меньера — это заболевание, вызывающее головокружение, шум в ушах и прогрессирующую глухоту.Лекарства нет, но некоторые методы лечения могут облегчить симптомы.
По данным Национального института глухоты и других коммуникативных расстройств (NIDCD), примерно 615 000 человек в США страдают болезнью Меньера. Он может развиться в любом возрасте, но чаще всего появляется в возрасте от 40 до 60 лет. В большинстве случаев поражается только одно ухо.
В этой статье мы объясняем симптомы, причины и триггеры болезни Меньера, а также естественные и традиционные методы лечения.Мы также рекомендуем изменения в питании, которые могут помочь человеку уменьшить симптомы.
Поделиться на PinterestСуществует множество вариантов лечения, которые могут облегчить симптомы болезни Меньера.Хотя лекарства неизлечимо, лечение может помочь справиться с некоторыми симптомами.
Изменение образа жизни
Болезнь Меньера связана со стрессом и тревогой. Однако неясно, вызывают ли стресс и тревога симптомы болезни Меньера или болезнь приводит к стрессу и тревоге.
В любом случае, управление стрессом и тревогой может помочь уменьшить интенсивность симптомов. Люди могут обнаружить, что йога, медитация, тай-чи или внимательность помогают им расслабиться.
Исследования показывают, что существует связь между курением и тиннитусом, поэтому отказ от курения может помочь уменьшить этот симптом.
Лекарства от головокружения
Врачи могут порекомендовать различные виды лекарств от головокружения. Возможные варианты:
- Лекарства от укачивания: Эти лекарства включают меклизин (Antivert) и диазепам (Valium).Они могут помочь с ощущением вращения, которое вызывает головокружение, а также с тошнотой и рвотой.
- Лекарства от тошноты: Прохлорперазин (Компазин) — эффективное лекарство для лечения тошноты во время приступа головокружения.
- Диуретики: Эти препараты уменьшают задержку жидкости в организме. При болезни Меньера врачи могут назначить комбинацию триамтерена и гидрохлоротиазида (диазид или максзид).
Уменьшение количества жидкости, удерживаемой организмом, может улучшить объем жидкости и давление во внутреннем ухе.В результате может уменьшиться тяжесть и частота симптомов.
Инъекции в среднее ухо
Врачи могут вводить в среднее ухо некоторые лекарства для облегчения симптомов головокружения.
Эти препараты включают антибиотик гентамицин (гарамицин) и стероиды, такие как дексаметазон (декадрон).
Хирургия
Хирургия может быть вариантом для людей с болезнью Меньера, если другие методы лечения не были эффективными или если симптомы серьезны. Хирургические варианты включают:
- Декомпрессия эндолимфатического мешка: Хирург удаляет небольшую часть кости вокруг эндолимфатического мешка.Эта мембрана во внутреннем ухе помогает контролировать давление воды в ухе. Если он не работает должным образом, это может способствовать головокружению.
- Лабиринтэктомия: Хирург удаляет часть внутреннего уха.
- Отделение вестибулярного нерва: Хирург перерезает вестибулярный нерв.
- Вестибулярная реабилитационная терапия: Люди могут испытывать нарушения равновесия между приступами головокружения. Медицинский работник может проинструктировать их об упражнениях и действиях, которые могут помочь их телу и мозгу восстановить способность поддерживать равновесие.
Слуховой аппарат может пригодиться людям с потерей слуха.
Альтернативное лечение
Помимо внесения изменений в диету и образ жизни, существует несколько естественных способов лечения болезни Меньера.
Некоторые травы, такие как корень имбиря и гинкго билоба, могут облегчить симптомы головокружения у некоторых людей.
Однако, согласно NIDCD, нет доказательств, подтверждающих использование травяных добавок, акупунктуры или акупрессуры для лечения болезни Меньера.
Травяные добавки могут также взаимодействовать с существующими лекарствами. Людям, желающим попробовать эти средства, следует проконсультироваться с врачом перед их приемом.
Лечение положительным давлением
Несколько лет назад Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило устройство, которое может помочь людям с болезнью Меньера.
Это устройство выпускает небольшие импульсы давления воздуха в среднее ухо. Эти импульсы, кажется, взаимодействуют с жидкостью внутри уха, чтобы уменьшить головокружение.
Симптомы болезни Меньера варьируются от человека к человеку. Они могут возникать внезапно, их частота и продолжительность различаются.
Врачи часто называют приступом внезапные симптомы. Приступы Меньера различаются по продолжительности, но обычно длятся от 20 минут до 24 часов.
Общие симптомы, возникающие во время приступа, включают:
Головокружение
Обычно наиболее очевидный симптом болезни Меньера, головокружение может включать:
- ощущение вращения, даже когда человек неподвижен
- головокружение
- рвота
- тошнота
- нерегулярное сердцебиение
- потливость
Трудно предсказать, когда произойдет приступ головокружения.По этой причине важно всегда иметь под рукой лекарства от головокружения.
Симптомы головокружения могут мешать осуществлению нескольких видов деятельности, включая:
- вождение
- управление тяжелой техникой
- подъем по лестницам или строительным лесам
- плавание
шум в ушах
Этот постоянный деструктивный шум в ухе может напоминать следующие звуки:
- звон
- гудение
- рев
- свист
- шипение
Люди обычно более осведомлены об этом в спокойное время или когда они устали.
Потеря слуха
Уровень потери слуха у человека с болезнью Меньера может колебаться, особенно на ранних стадиях прогрессирования заболевания.
Человек также может быть более чувствительным к громким звукам. В конце концов, у большинства людей с синдромом Меньера наблюдается длительная потеря слуха в той или иной степени.
Беспокойство, стресс и депрессия
Эти психологические симптомы могут также развиться из-за болезни Меньера. Состояние непредсказуемо и может отрицательно повлиять на работоспособность человека, особенно если ему приходится подниматься по лестнице или работать с механизмами.
По мере того, как слух становится все хуже, люди могут усложнять социальное взаимодействие.
Некоторые люди с синдромом Меньера теряют способность управлять автомобилем, что еще больше ограничивает их независимость, перспективы трудоустройства, свободу и доступ к друзьям и семье. Людям, которые испытывают стресс, тревогу или депрессию, важно сообщить об этом своему врачу.
Ménière’s может оказывать и другое воздействие на весь организм. Мы исследуем их более подробно в разделе ниже.
Болезнь Меньера развивается в две стадии.Между этими стадиями человек может не испытывать симптомов в течение длительного времени.
Ранняя
На ранних стадиях болезнь Меньера вызывает внезапные и непредсказуемые приступы головокружения.
Во время этих эпизодов наблюдается некоторая потеря слуха, который обычно возвращается к норме после исчезновения головокружения. Ухо может быть неудобным и заблокированным, а также ощущаться полнота или давление. Тиннитус также часто встречается на ранней стадии болезни Меньера.
После приступа головокружения, вызванного болезнью Меньера, человек часто испытывает сильное истощение и чувствует необходимость спать в течение нескольких часов.
Люди могут также испытывать следующие симптомы на ранних стадиях заболевания:
- диарея
- нечеткое зрение
- подергивания глаз
- тошнота
- рвота
- холодный пот
- сердцебиение или учащенный пульс
- дрожь
Поздно
Эпизоды головокружения становятся реже на поздних стадиях заболевания и в некоторых случаях никогда не возвращаются.
Однако проблемы с равновесием, слухом и зрением могут продолжаться.Люди будут чувствовать себя особенно неустойчиво в темноте. Слух и тиннитус обычно неуклонно ухудшаются.
Человек также может испытывать дроп-атаки. К ним относятся спонтанная потеря позы или внезапное падение, оставаясь в сознании.
Самым разрушительным признаком болезни Меньера является внезапное начало приступов головокружения.
Человеку, возможно, придется лечь и пропустить социальную жизнь, досуг, работу или семейные мероприятия.
Органы лицензирования транспортных средств во многих странах заявляют, что люди с диагнозом болезни Меньера не должны водить машину.
Эти органы не разрешают человеку водить машину до тех пор, пока он не получит подтверждение от врача о том, что его симптомы находятся под контролем.
Определенные диетические изменения могут помочь уменьшить задержку жидкости. Как правило, минимизация задержки жидкости снижает частоту и тяжесть симптомов.
Эти меры могут помочь:
- Более частое, но меньшее количество приемов пищи : Равномерное распределение приемов пищи в течение дня помогает регулировать жидкости в организме.Вместо того, чтобы есть три больших приема пищи в день, попробуйте шесть небольших.
- Есть меньше соли: Чем меньше соли потребляет человек, тем меньше жидкости будет удерживать его тело. Людям следует избегать добавления соли в еду и исключить большинство нездоровой пищи, поскольку они часто содержат большое количество добавленной соли.
- Уменьшите потребление алкоголя: Алкоголь может отрицательно повлиять на объем и состав жидкости внутреннего уха.
- Пейте воду регулярно: Людям с болезнью Меньера следует уделять особое внимание регулярному увлажнению в жаркую погоду и при интенсивных физических нагрузках.
- Избегайте тирамина: Эта аминокислота содержится в ряде продуктов, включая куриную печень, копчености, красное вино, спелые сыры, орехи и йогурты. Он может вызвать мигрень, и людям с болезнью Меньера следует избегать продуктов, содержащих его.
Болезнь Меньера может возникать из-за нарушения структуры внутреннего уха или уровня жидкости в нем.
Однако точная причина появления этих изменений неясна.
Внутреннее ухо содержит группу связанных проходов и полостей, называемых лабиринтом.
Наружная часть внутреннего уха является домом для костного лабиринта. Внутри находится мягкая мембранная структура, которая представляет собой уменьшенную версию лабиринта аналогичной формы.
Перепончатый лабиринт содержит жидкость, называемую эндолимфой. В нем также есть датчики, похожие на волосы, которые реагируют на движение жидкости и посылают сообщения в мозг посредством нервных импульсов.
Различные части внутреннего уха играют роль в различных типах сенсорного восприятия, например:
- обнаружение ускорения в любом направлении
- вращательное движение
- звук
Для полноценного функционирования всех датчиков внутреннего уха давление, объем и химический состав жидкости должны быть правильными.
Определенные признаки болезни Меньера изменяют свойства жидкости внутреннего уха, вызывая дезориентирующие эффекты болезни.
Триггеры
Определенные стрессы и эмоциональные расстройства могут вызывать приступы симптомов Меньера, в том числе слишком долгая работа, сопутствующие заболевания и усталость.
Еще одним триггером является соль в рационе.
Ни один тест или сканирование не могут позволить врачу диагностировать болезнь Меньера. Врач проведет собеседование и медицинский осмотр, спросит о медицинском и семейном анамнезе человека и рассмотрит признаки и симптомы.
Врач спросит о следующем:
- тяжесть симптомов
- как часто возникают симптомы
- какие лекарства принимал человек
- любые предыдущие проблемы с ушами
- общее состояние здоровья
- любая история болезни инфекционные заболевания или аллергии
- проблемы внутреннего уха в любом семейном анамнезе
Некоторые другие заболевания и состояния имеют схожие симптомы, что может затруднить диагностику болезни Меньера.
Потеря слуха
Чтобы установить степень потери слуха, врач проведет аудиограмму.
Аудиометр воспроизводит тоны различной громкости и высоты. Человек слушает в наушниках и указывает, когда он слышит звук или когда звука больше нет.
Оценка равновесия
Многие люди с болезнью Меньера испытывают определенные трудности с равновесием. Может показаться, что чувство равновесия у человека исчезает между эпизодами головокружения.
Электронистагмография
Врач вводит в слуховой проход теплую и прохладную воду или воздух. Затем они измеряют непроизвольные движения глаз в ответ на эту симуляцию. Необычные реакции могут указывать на проблему внутреннего уха.
Испытание вращающегося кресла
Человек сидит на стуле в маленькой темной будке. Врач помещает электроды рядом с глазами человека, а кресло с компьютерным управлением мягко вращается вперед и назад с разной скоростью.
Движение стимулирует систему внутреннего равновесия и вызывает нистагм или движение глаз.Компьютер и монитор записывают их с помощью инфракрасной камеры.
Тестирование вестибулярных вызванных миогенных потенциалов (VEMP)
Этот тест измеряет функцию определенных датчиков во внутреннем ухе, которые определяют ускорение.
Постурография
Человек в ремнях безопасности стоит босиком на специальной платформе и пытается сохранить равновесие в различных условиях.
Другие тесты
Врач может исключить другие возможные заболевания и состояния, такие как опухоль головного мозга или рассеянный склероз (РС).Они могут запросить следующие снимки, чтобы помочь им в этом:
- МРТ
- КТ
- Аудиометрия слухового ствола мозга — которая измеряет функции уха и мозга в ответ на звуки — для исключения опухолей
Болезнь Меньера имеет сложный спектр симптомов, трудно диагностировать и лечить.
Приступы могут быть частыми или нечастыми и вызывать стресс, беспокойство и потерю слуха. Между эпизодами наступают периоды ремиссии.
Человеку с болезнью Меньера следует обратиться за медицинской помощью, так как существует несколько методов лечения симптомов.
Лечение паротита у взрослых
Как лечить паротит у взрослых?
Свинка — инфекционное заболевание, которое в просторечии называется «свиной». Эта патология очень часто встречается у детей как вирус паротита, особенно поражает детей от 5 до 15 лет. Но сегодня это заболевание часто отмечается в зрелом возрасте, потому что у многих взрослых просто значительно снизились защитные функции организма.
Для врачей лечение паротита у взрослых — вопрос намного сложнее, так как течение болезни очень тяжелое и велика вероятность осложнений. Обсудите, что представляет собой эта патология, как ее лечить и как ее можно спасти.
Что такое свинка
Свинка — острая инфекция, вызываемая парамиксовирусом, неустойчивым к высоким температурам, УФ-излучению и другим воздействиям окружающей среды. Заболевание характеризуется поражением особых желез организма человека (слюнных, поджелудочных и семенных), в том числе нервной системы.
Также болезнь называется, как уже упоминалось ранее, «свиньей» и «свинкой». Свое название такая патология получила из-за того, что опухшие слюнные железы располагаются перед раковинами уха, образуя характерную припухлость.
Свинка распространяется воздушно-капельным путем. Источником инфекции может быть исключительно больной мужчина, который становится заразным до появления первых симптомов и остается таковым еще в течение 9 дней.
Справка. За 12-24 часа до появления первичных симптомов человек, сам того не подозревая, становится распространителем этого заболевания.
Вирус паротита сначала проникает в слизистые полости рта и глотки, затем распространяется по кровотоку, проникая во внутренние органы. Инфекция поражает преимущественно мягкую оболочку головного мозга, слюнные железы, поджелудочную железу и семенные железы.
Инкубационный период болезни может длиться от нескольких недель до месяца. Главный симптом паротита у взрослых, лечение очень важная задача для врачей — это припухлость и болезненность в слюнных железах, ушах, при этом мочка уха немного приподнята, а ухо — выпукло.
Температура тела может повышаться даже до 40 ° C и удерживаться на этом уровне несколько дней. Спустя 7 дней после появления заболевания температура снижается, отек спадает. Примерно через 10 дней все признаки паротита навсегда исчезают.
Свинка: болезнь
Свинка может возникать по-разному, поэтому для диагностики патологии важно определить ее форму и ее клинические формы.
Это необходимо сделать, чтобы определить подходящую стратегию терапии и предотвратить вероятность некоторых осложнений.
Во избежание негативных последствий необходимо определить тип этого заболевания и начать лечение на ранней стадии.
Заболевание делится на такие виды с их характерными признаками:
- Эпидемия — болезнь, которая до сих пор часто встречается у детей, но и взрослые тоже не чураются. Воспаление возникает в одной из околоушных желез (редко в обеих). Отек в области уха и подбородка. Если она приобрела сложную форму, то возникнет воспаление, но свинка — явление редкое;
- неэпидемическая — более опасная форма патологии.Может развиться при камнях слюнных желез, травмах слюнных желез или из-за попадания болезнетворных микроорганизмов со слизистой оболочки рта. Этот тип обычно проявляется у взрослых как осложнение инфекционных заболеваний.
В свою очередь неэпидемический паротит в зависимости от наличия у больного других заболеваний делится на следующие формы:
- Катаральный — наблюдается отслаивание тканей протоков железы и скопление густой жидкости.
- Гнойное происходит гнойное расплавление некоторых отделов слюнной железы.
- Гангренозная форма, для которой характерно частичное или полное отмирание железы.
Симптомы паротита
Для такого заболевания, как паротит, характерны такие симптомы, как частые головные боли, значительное повышение температуры тела, боль на языке, отек и воспаление слюнных желез.
Симптомы гнойной формы возникают только во второй половине болезни.
В том случае, если эпидемический паротит развился у взрослого в результате последствий послеоперационного периода, симптомы проявляются уже на 5-й день после операции.
Заболевание может протекать без явных проявлений симптомов. Другие частые симптомы на ранних стадиях заболевания у взрослого следующие:
- слабость, утомляемость;
- тошнота, рвота;
- отказ от еды, сонливость;
- мышечная боль;
- потеря слуха;
- опухоль слюнных желез;
- боль при прикосновении к ушам и подбородку;
- снижение слюноотделения.
Если заболевание встречается у взрослого классически, то требуется специальное обследование.В необычных случаях диагноз может быть поставлен на основании исследования крови, мочи, выделений из глотки, слюны и спинномозговой жидкости. На основании этих исследований специалист устанавливает диагноз.
Осложнения
Ранее было отмечено, что свинка в более старшем возрасте может вызвать тяжелые осложнения.
К ним относятся следующие болезни:
- Менингит.
- Энцефаломиелит.
- Менингоэнцефалит.
- Панкреатит.
- Диабет.
- Глухота.
Свинка особенно опасна для мужчин, у которых в качестве осложнения может развиться такая патология, как орхит. Это может привести к бесплодию на всю жизнь.
В случае орхита и менингита больным назначается лечение кортикостероидами, например «Преднизон». Курс лечения — 1 неделя.
Внимание! Проводить самолечение паротита у взрослых ни в коем случае нельзя, так как заболеванию грозят различные серьезные осложнения.
Только специалист сможет контролировать течение этого заболевания и предотвратить побочные эффекты.
Лечение паротита
Прежде всего, здесь я должен обратить внимание на то, что лечение эпидемического паротита у взрослых антибиотиками невозможно, так как антибиотики не могут повлиять на вирусы.
Специальных лекарств, способных справиться с парамиксовирусом, просто нет.
И вообще существует какое-то специфическое лечение паротита.Если патологическое состояние протекает без осложнений, вылечите его дома. При тяжелом течении болезни больной лечится в стационаре.
Если подробно остановиться на особенностях лечения заболевания, следует отметить, что основная цель — не допустить осложнений. В первую очередь пациентам предписано строгое соблюдение постельного режима не менее 10 дней.
При лечении паротита используется такая схема:
- диета. Следует избегать жареной, жирной, острой пищи, солений, маринадов и ограничить потребление белого хлеба и макаронных изделий.Вся еда должна быть измельчена;
- соблюдение питьевого режима. Пациенту необходимо пить много жидкости. Для этой цели подойдут некрепкий чай, ягодные и морсы и чаи из плодов шиповника;
- После каждого приема пищи пациенту следует полоскать рот теплой смесью пищевой соды и воды (1 чайная ложка на стакан воды), отваром шалфея или ромашки.
Что касается фармакологического лечения, в основном симптоматического, и оно выглядит следующим образом:
- Антигистаминные средства — кларитин, «Супрастин».
- Противовоспалительные жаропонижающие средства «Ацетаминофен», «Панадол».
- Витаминный комплекс «Компливит».
- Спиртовые и масляные компрессы на область воспаленных желез.
- Физиотерапия в виде УВЧ и УФ облучения.
Справка. Согреть опухшее место грелками при свинке категорически запрещено.
Строгое соблюдение всех назначенных врачом назначений поможет облегчить течение болезни и избежать осложнений.
Профилактика паротита
Мы познакомили читателя с таким заболеванием, как свинка у взрослых, фото симптомов и лечения которых представлены в этой статье. Но есть еще один важный вопрос, как уберечься от этого заболевания.
К сожалению, на сегодняшний день единственным способом предотвратить эту болезнь является вакцинация, начатая в середине 60-х годов.
Вакцинация взрослых против эпидемического паротита не проводится, поскольку считается неэффективной.Обычно вакцинируют детей в возрасте от 1 года до 2 лет.
К неспецифическим профилактическим мерам профилактики паротита относятся:
- Изоляция больного до 9 дней болезни;
- вентиляция жилища, желательно несколько раз в день. Это снижает угрозу заражения дома отдыха;
- режим маски;
- дезинфекция предметов домашнего обихода;
- укрепление иммунной системы.
После перенесенной болезни у человека вырабатывается пожизненный иммунитет к этому вирусу.
Свинка — очень серьезное заболевание, которое отличается серьезным течением и большим списком всевозможных серьезных осложнений. Всего этого можно избежать, если вовремя распознать болезнь и ответственно подойти к его лечению. Самое главное в этом случае — обратиться к врачу, который поможет справиться с этим заболеванием.
Также вы можете прочитать подробную информацию о таких заболеваниях, как аллергический отит и сальпингит.
Причины, симптомы и варианты лечения
Медицинское заключение компании Drugs.com. Последнее обновление: 4 марта 2020 г.
Что такое свинка?
Эпидемический паротит — это вирусная инфекция, вызывающая опухание околоушных желез перед каждым ухом. Околоушные железы производят слюну. Свинка вызывается вирусом эпидемического паротита, типом парамиксовируса, который передается от человека к человеку через кашель, чихание и слюну, а также через контакт с загрязненными предметами и поверхностями (использованные салфетки, общие стаканы для питья, грязные руки, соприкасавшиеся с насморком. ).
Как только вирус паротита попадает в организм, он попадает в кровоток и может распространяться на множество различных желез и в мозг:
- Слюнные железы — Свинка вызывает боль и отек околоушной железы и других слюнных желез, расположенных под языком и челюстью.
- Яички — В яичках инфекция паротита может вызвать отек, боль, болезненность и, иногда, необратимое сокращение (атрофию), хотя редко вызывает бесплодие.
- Яичники — У женщин свинка яичников может вызывать боль в нижней части живота, но не приводит к бесплодию.
- Поджелудочная железа — Вирус паротита может вызывать воспаление и инфекцию поджелудочной железы, а также боль в животе.
- Мозг — Попав в кровоток, вирус эпидемического паротита также может попасть в мозг, где он может вызвать менингит (воспаление и инфицирование мембран, покрывающих мозг) и энцефалит (инфекция мозга).Такое поражение мозга (что бывает очень редко) иногда приводит к долгосрочным осложнениям, таким как глухота, паралич (слабость, особенно лицевых мышц), гидроцефалия и судороги.
В редких случаях вирус паротита может поражать другие части тела, например суставы, щитовидную железу или легкие.
Когда у беременной женщины развивается эпидемический паротит, может возникнуть некоторый повышенный риск гибели плода и выкидыша, если мать находится в первом триместре. Однако инфекция, вероятно, не увеличивает риск врожденных дефектов.
Люди с эпидемическим паротитом заразны в течение периода, который начинается за 48 часов до и заканчивается через 6–9 дней после появления симптомов паротита. До того, как в конце 1960-х годов стала доступна эффективная вакцина, ежегодно в Соединенных Штатах регистрировалось почти 190 000 случаев паротита. Теперь, благодаря вакцине против эпидемического паротита, количество ежегодных случаев снизилось более чем на 99%.
Симптомы
Примерно у 15–20% пациентов свинка не вызывает никаких симптомов.Когда возникают симптомы, они обычно начинаются через 14–18 дней после контакта с больным паротитом.
Примерно у половины пациентов симптомы паротита могут включать жар, головную боль, боль в горле, мышечные боли, плохой аппетит и недомогание (общее недомогание). Вирус паротита вызывает боль и припухлость перед мочкой уха, что называется паротитом. Из-за боли при паротите жевание и глотание могут быть очень неудобными, и пациент может не чувствовать желания есть.
Нечасто у мальчиков-подростков и взрослых, больных эпидемическим паротитом, может развиться отек и боль в одном или обоих яичках (орхит). У женщин могут быть вовлечены яичники, что может вызвать боль внизу живота.
У пациентов любого пола, но чаще у взрослых, чем у детей, также могут возникать более серьезные осложнения, в том числе:
- Свинка панкреатит, вызывающая боли в верхней части живота
- Асептический (небактериальный) менингит, вызывающий головную боль, ригидность шеи и сонливость
- Эпидемический паротитный энцефалит, вызывающий высокую температуру и потерю сознания, хотя он встречается менее чем у одного из 1000 больных паротитом.
Диагностика
Ваш врач спросит о вашем контакте с любым человеком, у которого известен паротит или отек лица.Даже если у вас не было личного контакта с этим человеком, ваш врач захочет узнать, посещали ли вы ту же школу, жили ли в том же доме или общежитии или работали в том же здании.
Ваш врач также захочет узнать, были ли вы иммунизированы против эпидемического паротита, когда вы были вакцинированы, и сколько доз вакцины против паротита вы получили. Вакцина против эпидемического паротита часто вводится как часть вакцины против кори / эпидемического паротита / краснухи или прививки MMR.
Ваш врач заподозрит, что у вас свинка, если у вас наблюдается болезненная опухоль околоушных желез с обеих сторон в течение как минимум двух дней, и если вы в анамнезе контактировали с больным паротитом.У пациентов без отека околоушной железы диагноз можно подтвердить с помощью анализов крови, в которых измеряются специфические антитела (защитные белки, вырабатываемые иммунной системой) против вируса паротита. Кроме того, сам вирус паротита может быть обнаружен в образцах мочи, слюны или спинномозговой жидкости (жидкости, окружающей головной и спинной мозг), которые получают при люмбальной пункции или спинномозговой пункции.
Ожидаемая продолжительность
Симптомы паротита обычно длятся около 10 дней.После выздоровления вы обычно не застрахованы от вируса паротита на всю оставшуюся жизнь.
Профилактика
Вы почти всегда можете предотвратить эпидемический паротит с помощью вакцины против паротита, которая обычно вводится как часть комбинации MMR. Эта вакцина против живого вируса обычно не рекомендуется беременным женщинам или пациентам, которые принимают определенные лекарства или имеют проблемы со здоровьем, подавляющие иммунную систему.
Поскольку пациенты с эпидемическим паротитом заразны в течение примерно 48 часов, прежде чем у них появятся симптомы, обычно нет необходимости изолировать их от других членов семьи после появления симптомов.Это связано с тем, что члены семьи, вероятно, подверглись воздействию вируса в течение 48 часов до появления симптомов.
Детей с эпидемическим паротитом обычно исключают из школы или детских садов на пять дней после того, как начинается набухание околоушной железы. Для борьбы со вспышками обычно привлекаются представители местного общественного здравоохранения.
Лечение
У здоровых пациентов симптомы паротита лечат с помощью:
- Ацетаминофен (тайленол) для снижения температуры и общего дискомфорта в теле
- Теплые или холодные компрессы для снятия боли и отека околоушных желез
- Мягкая диета для уменьшения потребности в жевании — избегайте фруктовых соков и терпких напитков, которые стимулируют слюнные железы и усугубляют боль в железах
- Холодные компрессы и поддержка мошонки для уменьшения боли и отека яичек
Аспирин не следует применять детям, больным эпидемическим паротитом, из-за риска развития синдрома Рейе, серьезной проблемы с мозгом, которая развивается у детей, страдающих определенными вирусными заболеваниями и получавших аспирин.
Когда звонить специалисту
Позвоните своему врачу, если у вас или у кого-то из членов вашей семьи появятся симптомы эпидемического паротита, даже если они были вакцинированы против эпидемического паротита. Кроме того, если в вашей школе или на рабочем месте произошла вспышка паротита, позвоните своему врачу, чтобы определить, есть ли у вас иммунитет к паротиту. Если вы женщина, которая собирается забеременеть, убедитесь, что вам сделана свежая вакцинация.
Прогноз
Люди полностью выздоравливают от паротита.У мужчин существует небольшой риск бесплодия, если инфекция поражает оба яичка (двусторонний орхит), но это необычно.
Внешние ресурсы
Центры по контролю и профилактике заболеваний (CDC)
http://www.cdc.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
.

 Как правило, врачи назначают Компливит и Биомакс (поливитамины), Кларитин и Супрастин (противоаллергические).
Как правило, врачи назначают Компливит и Биомакс (поливитамины), Кларитин и Супрастин (противоаллергические).
 Болезнь в большинстве случаев возникает на фоне перенесенных респираторных заболеваний. Гангренозная форма характеризуется отмиранием участков железы. При катаральном паротите наблюдается скопление слизи (лейкоцитарная инфильтрация) в протоках железы.
Болезнь в большинстве случаев возникает на фоне перенесенных респираторных заболеваний. Гангренозная форма характеризуется отмиранием участков железы. При катаральном паротите наблюдается скопление слизи (лейкоцитарная инфильтрация) в протоках железы.