Стенозирующий лигаментит — причины, симптомы, диагностика и лечение
Стенозирующий лигаментит – это заболевание сухожильно-связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении. Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний выполняют рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
Общие сведения
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ и т. д. Лечение стенозирующего лигаментита осуществляют ортопеды-травматологи.
Стенозирующий лигаментит
Причины
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики и т. д. Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение I пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Патогенез
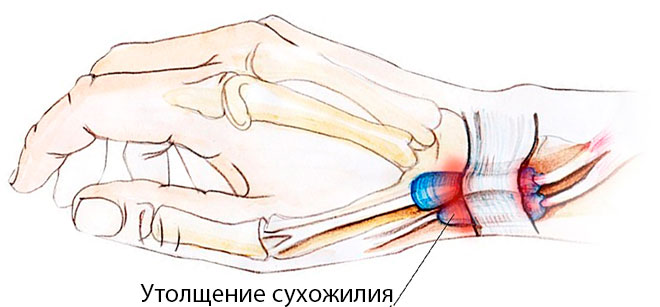
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Симптомы стенозирующего лигаментита
Симптомы острой патологии очень специфичны – пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Диагностика
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента. Дифференциальную диагностику проводят с контрактурой Дюпюитрена – в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение стенозирующего лигаментита
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Прогноз и профилактика
Прогноз благоприятный. Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
что это, лечение народными средствами, отзывы, кто вылечился методом Шастина
Стенозирующий лигаментит большого пальца – это заболевание связочного аппарата, имеющее воспалительный характер. Часто болезнь развивается из-за микроскопических травм или воспаления сустава. Основная опасность данного заболевания состоит в том, что связка в процессе дегенерации постепенно трансформируется в хрящ. При отсутствии лечения болезнь может не только перейти в хроническую форму, но и привести к самым серьезным осложнениям. Из статьи вы узнаете, какие терапевтические методы применяют для лечения стенозирующего лигаментита пальца руки.
Описание болезни
Слово стенозирующий обозначает сужающий просвет, а термин лигаментит подразумевает воспаление связок. При сгибательных и разгибательных движениях кисти и пальцев, человек задействует длинные сухожилия рук. Сухожилия мышц сгибателей удерживаются связками, которые образуют тоннель. Воспаляясь, связки затрудняют движение сухожилия в тоннеле. Таким образом, стенозирующий лигаментит — это воспаление связок, удерживающих сухожилия мышц сгибателей. Распространёнными причинами заболевания являются:
- диабет;
- подагра;
- высокая нагрузка на кисти и пальцы;
- аномальное строение кольцевидной связки сухожилий;
- инфекционные заболевания,
- травма;
- атеросклероз;
- ревматоидный артрит.
Наиболее часто заболевание диагностируется у людей, чья деятельность связана с регулярными и продолжительными нагрузками на кистевые суставы. Именно поэтому, некоторые исследователи относят эту патологию к профессиональным болезням.


При хроническом стенозирующем лигаментите, который развился у профессиональных музыкантов или киберспортсменов, может стать причиной полного прекращения трудовой деятельности.
Симптомы стенозирующего лигаментита
Стенозирующий лигаментит имеет несколько стадий: острая, подострая, хроническая. Заболевание развивается постепенно. Для каждой из стадий характерна определенная симптоматика. Основным симптомом на всех этапах заболевания является локальная боль в области кисти и специфическое пощелкивание при сгибании пальца.
Она может локализоваться только в области одного пальца, ладони или распространяться на предплечье. Также может возникнуть ощущение онемения.Симптоматика при различных стадиях заболевания:
- Начальный этап. Ярко выраженные болевые ощущения. При пальпации и движении дискомфорт усиливается. Возникает покраснение и небольшая отечность. Длительность этапа до 2 месяцев.
- Второй этап. Симптом «щелкающего пальца». Симптоматика имеет волнообразный характер с периодическим нарастанием клинических симптомов. Трудоспособность затруднена. Продолжительность: от 2 до 6 месяцев.
Если не обратиться к специалисту на втором этапе или ранее, то высока вероятность, что патологический процесс перерастет в хроническую форму.
Диагностика заболевания
Перед тем как перейти к лечению, нужно верно определить диагноз. Для этого необходимо пройти обследование, включающее в себя сбор анамнеза, визуальный осмотр, лабораторное исследование крови, рентгенографическое исследование и УЗИ.
Пальпация и осмотр
 Для постановки диагноза стенозирующий лигаментит бывает достаточно ознакомиться с клинической картиной и провести осмотр пораженного участка. При пальпации можно выявить утолщение в области воспаленного сухожилия, которое перемещается при сгибании и разгибании. При осмотре можно выявить блокирование одного из пальцев.
Для постановки диагноза стенозирующий лигаментит бывает достаточно ознакомиться с клинической картиной и провести осмотр пораженного участка. При пальпации можно выявить утолщение в области воспаленного сухожилия, которое перемещается при сгибании и разгибании. При осмотре можно выявить блокирование одного из пальцев.При сгибании или разгибании раздается щелчок — этот симптом всегда учитывается при проведении диагностики.
Аппаратные методы
Дополнительными методами диагностики являются УЗИ, рентгенография, МРТ. Они назначаются для уточнения диагноза, чтобы исключить другие заболевания опорно-двигательного аппарата. Данные методики позволяют исключить другие поражения суставов и связок, дифференцировать болезнь от тендинита, фасциита или артрита.
Лабораторные
Анализ крови является только дополнительным методом исследования. При высоком содержании лейкоцитов в крови можно подтвердить воспалительный процесс. Если причиной возникновения стенозирующего лигаментита стала инфекция, то с помощью лабораторных исследований можно определить возбудителя заболевания. Помимо этого, анализ крови и мочи позволяют выявить общее состояние организма, что важно для назначения комплексного лечения. Перед операцией сдача подобных анализов является обязательным требованием.
Особенности лечения
Лечение острой формы заболевания проводится с помощью препаратов, призванных уничтожить инфекцию. К их числу относятся антибиотики и медикаменты, повышающие иммунитет. Лечение проводится с учетом индивидуальной специфики заболевания.
Консервативное
Как правило, консервативное лечение стенозирующего лигаментита включает в себя физиопроцедуры и местную гормональную терапию. Данные способы позволяют устранить синдром щелкающего пальца и болевые ощущения. Для лечения стенозирующего легаментита прописывают нестероидные противовоспалительные препараты и гормональные средства.


Лекарственные средства способны снизить боль, уменьшить воспаление, но во время всего курса лечения крайне важно соблюдать схему и дозировку.
Физиотерапия
Физиотерапевтическое лечение является дополнением к основному. Как правило, физиотерапия назначается после прохождения острой фазы. Наиболее эффективными процедурами являются:
- УВЧ;
- микроволновая терапия;
- электрофорез;
- лечебная гимнастика;
- аппликации озокерита.
Эти методики так же часто назначают на этапе реабилитации, для профилактики осложнений и предотвращения перехода болезни в хроническую форму. Вылечить лигаментит только с помощью физиопроцедур невозможно.
Массаж
Массаж проводится обычно расслабляющей ванны из отваров. Во время массажа используют масло, что позволяет усилить терапевтическое действие. Примерный алгоритм процедуры:

- Массаж начинается с поглаживающих круговых движений тыльной стороны кисти.
- С осторожность растягивается ладонь.
- Проводят круговые движения в области запястья.
- Массируют надавливающими движениями тыльную сторону кисти
- Фиксируют кисть и совершают вытягивающие движения от основания пальца к кончику. Начинать рекомендуется с боков, позже с верхней и нижней стороны.
- Можно массировать, чередуя круговые и надавливающие движения, межкостные мышцы.
- Заключительным этапом массажа являются круговые поглаживания от кончиков пальцев к ладони.
Интенсивность массирующих движений подбирается индивидуально. Курс массажа может составлять от 7 до 14 процедур.
Вспомогательные процедуры
К вспомогательным методам лечения относятся процедуры:
- ультразвуковая терапия;
- ударно-волновая-терапия;
- фонофорез;
- парафинотерапия;
- озокерит;
- электрофорез;
- грязи.
Методы не являются самостоятельным лечением, а применяются как дополнение к основному или проводятся в период реабилитации.
Иммобилизация конечности

 Иммобилизация — это обездвижение конечности или иной части тела при воспалениях или повреждениях, а также иных болезненных процессах, в случаях, когда больному органу или части тела необходим покой. Иммобилизация проводится в обязательном порядке на срок не 14 дней. Также в этот период проводится физиотерапия. После длительного периода иммобилизации руки для восстановления подвижности пальцев используется ортопедическая перчатка.
Иммобилизация — это обездвижение конечности или иной части тела при воспалениях или повреждениях, а также иных болезненных процессах, в случаях, когда больному органу или части тела необходим покой. Иммобилизация проводится в обязательном порядке на срок не 14 дней. Также в этот период проводится физиотерапия. После длительного периода иммобилизации руки для восстановления подвижности пальцев используется ортопедическая перчатка.Оперативное
При отсутствии эффекта от консервативного лечения и продолжительном не снижающемся болевом синдроме проводится хирургическое вмешательство независимо от возраста пациента. Оперативное вмешательство, как и консервативное лечение не всегда бывает эффективным. И в том, и в другом случае возможны рецидивы.
Закрытая операция
Закрытая операция осуществляется путем рассечения связки через небольшой разрез. Операция проходит в плановом порядке, под местным обезболиванием. После вмешательства накладывается только асептическая повязка, так как область прокола совсем маленькая. По статистике, после закрытой процедуры рецидивы случаются чаще, чем после открытой.
Открытая операция
При открытой операции разрез не превышает 3 сантиметров. Обнажение кольцевидной связки производится послойно, после чего идет рассечение связки по боковой поверхности. По окончании операции проводится проверка, определяющая на сколько свободно работают сухожилия, если все в порядке, то накладываются швы с последующей фиксацией кисти в гипсовую повязку. Швы, как правило, снимают на 10-14 день.


После операции нужно уточнить у врача, какие швы были наложены. Существует большое количество видов шовного материла, часть из них являются сильными аллергенами.
Народные методы
Средства народной медицины могут стать дополнением к консервативному лечению. Как самостоятельное средство они не так эффективны и, скорее всего, не принесут ожидаемого эффекта. Способы лечения народными методами:
- Сухое прогревание. Нагреть соль в духовке, засыпать ее в тканевый мешочек и приложить к поврежденному участку;
- Развести леченую глину до густоты сметаны, добавить 5 чайных ложек яблочного уксуса. Смесь нанести на повреждённый палец, замотать и держать около двух часов, после чего смыть теплой водой. Рука не должна быть напряжена во время обертывания;
- Хвою заварить в теплой воде в соотношении 1:3, после чего варить на медленном огне 20 минут. Смочить марлю в процеженном отваре и приложить к поврежденной области.
Несмотря на условную безопасность народных методов, некоторые ингредиенты могут вызывать сильную аллергию. Именно поэтому желательно подбирать только мягкие и гипоаллергенные продукты, а перед нанесением желательно проконсультироваться с врачом.
Про препателлярный бурсит можно узнать в данной статье.
Способы восстановления
В период реабилитации основным способом восстановления является гимнастика. Перед тем как приступить к активным упражнениям, необходимо пройти пассивную ЛФК. Разрабатывать кисть нужно, выполняя плавные сгибательные и разгибательные движения пальцев рук. Если упражнения выполняются верно, то дискомфортные ощущения вскоре исчезнут. Помимо этого, физиопроцедуры так же довольно действенны в период реабилитации. К основным физиотерапевтическим процедурам относятся: грязевые обертывания, электрофорез. Нагружать руку после лечения можно не ранее 2-3 месяцев после нормализации состояния.


Базовые упражнения гимнастики кистей рук.
Грязевые обертывания можно применять только после снятия швов, поскольку воздействие влажной среды может привести к открытию операционного иссечения.
Возможные последствия
Осложнения возникают крайне редко как после оперативного вмешательства, так и после консервативного лечения. Наиболее распространёнными последствиями являются:
- инфекции при несоблюдении предписаний врача;
- кровотечения у пациентов с нарушением свертываемости крови;
- синдром Зудека. Последствие, характеризующееся болью и отеком всей кисти;
- коллоидные рубцы;
- аллергические реакции на медикаменты и шовный материал;
При неверно проведенной операции возможно повреждение оболочки сустава, поэтому крайне важно ответственно подойти к выбору лечащего врача, а закрытое хирургическое вмешательство должен проводить только специалист с большим опытом работы.
Видео
В данном видео рассказывают про способы лечения стенозирующего лигаментита.
Выводы
- Стенозирующий лигаментит – острое или хроническое воспаление связок в области кисти руки.
- Болезнь может протекать в несколько стадий, при отсутствии грамотного лечения переходит в хроническую форму, вызывает осложнения.
- Среди наиболее простых, но эффективных способов лечения выделяют медикаментозную терапию и физиопроцедуры.
- Операция на кисти назначается только в крайних случаях. Может проходить по открытому и закрытому типу.
- После лечения крайне важно грамотно пройти реабилитационный период, чтобы полностью избавиться от недуга.
Про иссечение бурсы локтевого сустава можно прочитать в данном материале.
Стенозирующий лигаментит пальца: лучшее лечение без операции!
Стенозирующий лигаментит или синдром щелкающего пальца – это патология, которая поражает сухожилия и связки пальцев на руках. Болезнь приводит к тому, что палец находится в фиксированном согнутом состоянии. В начале заболевания больной еще способен разогнуть палец, но это сопровождается щелчком. Поэтому это состояние и получило название «щелкающий палец». С развитием болезни полное разгибание пальца становится невозможным.
Щелкающий палец лечат компрессами, ванночками и растираниями. Необходимы для терапии заболевания регулярные массажи и ежедневная физкультура. В большинстве случаев лигаментит проходит, и пальцу удается вернуть подвижность.
Почему возникает стенозирующий лигаментит?
Иногда лигаментит проявляет себя в детском возрасте. Стенозирующий лигаментит развивается у малышей в возрасте 1–3 года. В абсолютном большинстве случаев страдает первый (большой) палец рук. Почему у детей возникает лигаментит? Причиной развития патологии называют несинхронную скорость роста и развития связочно-сухожильного аппарата рук.
Часто щелкающий палец развивается у взрослых людей , преимущественно женщин, в возрасте 40–50 лет. Современная медицина не может дать окончательный ответ на вопрос о том, почему развивается это заболевание. Выделяют несколько главных причин:
- Травмы. У взрослых людей стенозирующий лигаментит часто развивается на фоне микротравм мышечного аппарата кисти.
- Перенапряжение мышц, которое часто возникает на производстве, также приводят к тому, что возникает стенозирующий лигаментит.
- Часто щелкающий палец возникает в результате воспалительного процесса или ревматизма.
- В некоторых случаях причиной болезни является наследственная предрасположенность, которая обуславливает особенности строения связок и сухожилий кисти.
Симптомы патологического состояния
- На начальных этапах развития болезни у больного возникает ограничение в процессе сгибания-разгибания пальца.
- В процессе движения пальца слышен щелчок.
- В основании пальца появляется небольшое выпуклое округлое образование.
- При надавливании на основание щелкающего пальца возникает боль.
- Щелкающий палец часто отекает.
- В некоторых случаях уменьшается чувствительность поврежденного пальца.
[v]EIOIlJS6vYo[/v]
Стадии заболевания
Всего выделяют 4 стадии болезни. При этом первые три стадии являются обратимыми. Если лигаментит достигнет четвертой стадии, изменение подвижности станет необратимым.
Стадия I. Во время разгибания пальца слышен щелчок.
Стадия II. Утрачивается подвижность пальца. Чтобы его разогнуть, необходимо приложить определенные усилия.
Стадия III. Разогнуть палец невозможно.
Стадия IV. Возникает деформация сустава вследствие постоянно согнутого положения пальца.
Как лечить стенозирующий лигаментит?
Лечение болезни проводят народными средствами при помощи целебных компрессов, специальных упражнений на кисти. Полезен в этом случае регулярный массаж рук, который улучшает кровоснабжение кистей. Лечение народными средствами является длительным и занимает несколько месяцев.
Как вылечить стенозирующий лигаментит массажем?
Массаж является эффективным вспомогательным средством в лечении лигаментита. Перед массажем рекомендуется сделать расслабляющую ванночку для рук. Для ванночки следует использовать травяные отвары или морскую соль (2 ч. л. соли на 1 л воды). Для самой процедуры хорошо подойдет масло на основе трав.
Массаж должен делать другой человек, не сам больной. Существует определенная последовательность действий, которую необходимо соблюдать.
- Больной и массажист садятся друг напротив друга.
- Массажист берет кисть больного и совершает большими пальцами круговые движения на тыльной стороне кисти. Затем, разводя большие пальцы в противоположные стороны, растягивает ладонь.
- Массажист отводит пальцы к запястью, придерживая с нижней стороны кисть
- Массажист поглаживает запястье больного круговыми движениями.
- Массажист обхватывает запястье одной рукой. Большой палец должен находиться под кистью с внешней стороны. Руку больного необходимо упереть на локоть, после чего массажист должен несильно надавить на свой большой палец.
- Массажист должен как можно дальше отклонить кисть назад, но при этом у больного не должно возникать неприятных ощущений, боли.
- Больной кладет руку ладонью вверх. Массажист массирует круговыми движениями внутреннюю сторону запястья и ладонь.
- Массажист медленно массирует пястные кости, надавливая на кисть сверху. Кисть при этом должна быть зафиксирована в другой ладони массажиста.
- Таким же образом необходимо помассировать пальцы руки. Затем необходимо обхватить каждый палец с боков и медленно провести снизу вверх.
- Больной должен развести пальцы в стороны. Массажист массирует пространство между пальцами.
- Массажист заканчивает процедуру, еще раз массирую круговыми движениями сначала пальцы, а затем всю кисть.
Следует помнить, что во время массажа необходимо чередовать разные типы движения: надавливание, поглаживанием, растирание и разминание.
Чтобы вылечить стенозирующий лигаментит поможет гимнастика рук!
Каждый элемент гимнастики для кистей нужно выполнять в течение 20–30 секунд.
- Локти упирают в стол, поднимают ладони и трясут кистями.
- Прижимают ладони друг к другу на уровне груди, усердием сжимают. Предплечья должны быть на одном уровне и образовывать ровную линию. Поочередно надавливают на каждую кисть пальцами другой руки и отклоняют кисть назад.
- Пальцы продолжают соприкасаться, а запястья медленно разводят и сводят обратно.
- Руки опускают и расслабляют. Трясут кистями, одновременно поднимая руки. Локти при этом должны быть расслаблены.
- Снова повторяют пункт 2, увеличивая амплитуду движения кистей.
- Руки продолжают прижимать друг к другу на уровне груди, при этом медленно разводят и сводят пальцы.
- Локти упирают в стол и вращают кисти по и против часовой стрелке.
- Поочередно сгибают и разгибают пальцы рук.
- Чтобы массаж и гимнастика были эффективны, их нужно проводить регулярно. Гимнастические упражнения нужно выполнять дважды в день, массаж можно делать ежедневно, можно несколько раз в неделю. Для этой
Стенозирующий лигаментит: описание болезни, причины, симптомы, лечение
Стенозирующий лигаментит — это серьезная дисфункция кисти, при которой сбой происходит в ее сухожильно-связочном аппарате. Самостоятельная постановка диагноза недопустима, потому что озвученное заболевание часто путают с острым артритом, остеомиелитом, патологическим вывихом и даже сепсисом. Диагноз стенозирующий лигаментит ставится на основе рентгена кисти (при необходимости) и после анализа сложившейся клинической картины.
Патогенез дисфункции сухожильно-связочного аппарата кисти вызывает споры между специалистами, потому что точные детали образования патологии озвучить пока не может никто.
Наиболее обоснованная его трактовка основана на анализе энергичной работы пальцев рук в течение дня. Осуществляют свою деятельность они за счет бесперебойного функционирования сухожилий. В канале, состоящего из соединительной ткани, совершается их скольжение для того, чтобы палец двигался в разные стороны.
При провоцирующем факторе в виде воспаления сухожилие становится объемнее. Его новые габариты не рассчитаны на размеры канала, поэтому привычный путь концевой структуры поперечно — полосатых мышц может отклоняться. При образовании значительного отека даже такой видоизмененный маршрут совершаться не может. Следует помнить, что формирование воспаления начинается изначально в связочной зоне, а затем распространяется на сухожильную территорию.
Дисфункция пальцев при стенозирующем лигаментите имеет следующие цифровые показатели количества больных на каждый из них:
большой — 25 %;
указательный — 3 %;
средний — 20 %;
безымянный — 44 %;
мизинец — 8 %.
Возрастных ограничений у этой болезни не существует. В период становления организма обычно проблемы возникают с большим пальцем. Однако диагноз малышу до 2-х лет специалисты не ставят. Недуг по мере взросления может исчезнуть сам по себе, но в некоторых случаях он перерастает в более серьезную форму лигаментита. Родителям лучше изначально подстраховаться и при первых тревожных симптомах посетить с ребенком ортопеда.
Заболевание может сочетаться с некоторыми патологиями, существенно ухудшая общее состояние больного:
1. Эпикондилит. Речь идет о воспалительно — дегенеративных преобразованиях локтевого сустава.
2. Артроз. Если он вызывает поражение мелких суставов кисти, то его тандем со стенозирующим лигаментитом опасен.
3. Плечелопаточный периартрит. Очаг поражения фиксируется в той же области, что и при эпикондилите, но охватывает околосуставные мягкие ткани.
Почему формируется стенозирующий лигаментит
Причины того, что палец начинает щелкать, могут быть различными по своему патогенезу:
1. Выбранная сфера профессиональной деятельности. Подобная болезнь часто является следствием часто повторяющихся движений пальцев в одном направлении. В итоге происходит своеобразный эффект блокировки сухожилия. Люди, попадающие в «группу риска» возникновения этого недуга, — доярки (исключение — операторы машинного доения), парикмахеры, мастера по маникюру и педикюру, каменщики, музыканты, швеи и т.д.).
2. Наследственный фактор. Назвать его основной причиной развития стенозирующего лигаментита нельзя. Однако отдельные случаи получения по наследству предрасположенности к заболеванию зафиксированы.
3. Врожденный дефект. Речь идет об аномальном строении сухожильно-связочного аппарата кисти, исправить которое может только хирургическое вмешательство.
4. Травмирование. После ушиба или растяжения связок на руке без дальнейшего осмотра у врача может развиться стенозирующий лигаментит.
5. Хронические заболевания. Симптомы заболевания иногда сложно вовремя распознать на фоне имеющихся патологий в виде артрита или ревматизма. Недуг также может развиться из-за сахарного диабета, атеросклероза и дисфункции щитовидной железы.
6. Физиологические и возрастные изменения. Особенно этот фактор касается беременных и женщин при наступлении климакса, у которых вследствие гормональных изменений вода задерживается в синовиальной мембране.
7. Системные аутоиммунные изменения. Стенозирующий лигаментит могут спровоцировать склеродермия, красная волчанка, полимиозит, синдромы Шарпа, Вебера-Крисчена и Шегрена.
Разновидности патологии
Основывается классификация заболевания на том факте, какие именно связки были поражены:
1. Болезнь Нотта. Первичные признаки возникновения патологии — болезненное щелканье пальца при его движении взад-вперед. Вторичные симптомы недуга уже становятся серьезной проблемой, при которой кисть при имеющемся деформированном суставе начинает функционировать с затруднением.
2. Болезнь де Кервена. Стенозирующий вангинит — это проблема с отводящей мыщцей, которая отекает. Приводит она в итоге к эффекту трения воспаленных сухожилий о костно-фиброзные каналы. Патологический процесс провоцирует значительную боль у основания подвижной конечности кисти.
3. Синдром карпального (запястного) канала (туннельный синдром). В этой зоне иногда сдавливается срединный нерв, который отвечает за сенсорику и моторику кисти.
Стадии развития заболевания
В зависимости от множества факторов выделяют три степени прогрессирования патологии:
1. Начальная стадия. Болезнь на старте ее развития не приносит существенного дискомфорта. Максимум пострадавший ощущает незначительные болевые ощущения в области пальца, которые быстро затихают. При этом его начинает настораживать характерный слабый щелчок, слышимый после движения пальцем.
2. Средняя стадия. При дальнейшем уплотнении сухожилий уже неприятными симптомами не обойтись. Наступила фаза, когда пораженный палец с трудом меняет свое положение, а появившийся бугорок в проблемной области при надавливании болит.
3. Поздняя стадия. При игнорировании тревожных симптомов первых двух стадий развития стенозирующего лигаментита палец уже без дополнительной помощи не может принять исходное положение. Единственный выход из ситуации — оперативное вмешательство.
Диагностика заболевания
Специалисты, которые занимаются лечением кисти при дисфункции такого рода, — ортопед и травматолог. Чтобы поставить диагноз, многоплановая диагностика не понадобится. Врачу достаточно осмотреть руку больного и аккуратно пропальпировать ее.
Подобные манипуляции необходимы для обнаружения зоны воспаления, которая на ощупь чувствуется как уплотнение. Если нет предположений о наличии дегенеративно-дистрофических изменений суставов, то специалист направляет пациента на рентген.
Для подтверждения развития в организме патологического процесса не исключается необходимость сдачи некоторых лабораторных анализов. Обычно врачу необходимо проанализировать общий анализ крови, который при повышенных лейкоцитах и РОЭ подтвердит наличие у человека воспаления.
Гимнастика для пальцев и кистей
Выполняют ее в профилактических целях и на первой стадии развития заболевания. Комплекс упражнений, каждое из которых нужно выполнять по 45 секунд, выглядит следующим образом:
1. Локти поставить на ровную поверхность и начать слегка потряхивать кистями рук.
2. Ладони сложить в молебном воззвании и (при не разведении рук) по очереди давить ими друг на друга.
3. Оставаясь в исходной позиции, начать разводить запястья назад-вперед.
4. Повторить упражнение № 1, убрав локти со стола.
5. Повторить упражнение № 2 при большем силовом воздействии здоровой ладони на больную. При сильном спазме движения немедленно прекратить.
6. Оставаясь в исходной позиции, при неподвижных запястьях начать разводить в стороны пальцы.
7. Поиграть в воображаемые инструменты (дудочка, пианино, гитара).
Проблемную кисть нужно продолжать для безопасности фиксировать и выполнять при этом следующие рекомендации специалиста:
1. Смена рода деятельности. На второй стадии стенозирующий лигаментит лечение подразумевает длительное (до 2 месяцев). По этой причине при имеющейся возможности лучше на время или навсегда распрощаться с однообразной ручной работой. Людям, зарабатывающим себе на жизнь тяжелым физическим трудом, также стоит задуматься о смене профессии.
2. Снятие опухоли. На этой стадии запястье уже может сильно отечь при серьезном воспалительном процессе. Для его устранения используют средства на гормональной основе, лидером которых считается Гидрокортизон. Лекарство вводят непосредственно в очаг поражения: при болезни де Кервена — под тыльную связку, туннельном синдроме — в карпальный канал, болезни Нотта — под кольцевую связку.
3. Обезболивание. Производят его при помощи новокаиновой блокады, когда укол делает непосредственно в проблемную зону.
Электрофорез. При стенозирующем лигаментите придется пройти 10 сеансов воздействия на проблемную зону электроимпульсами. Проводят электрофорез с применением лидазы, растворенной в новокаине. После такой процедуры пациент ощущает значительное облегчение, если до этого его беспокоили боли.
Фонофорез. На кожу в пораженном участке наносят гель на основе алоэ (для снятия воспаления) или гидрокортизона (для устранения боли, отечности). Далее в ход пускается УЗ-датчик, который поможет активному веществу проникнуть в пораженный участок руки как можно глубже. Длительность сеанса — 23 — 30 минут. Преимущества процедуры — возможность произведения безопасного микромассажа с заметным результатом через два-три посещения специалиста.
Парафинотерапия. Обычно этот метод используют в косметологии, но в случае опухоли при стенозирующем лигаментите он также пригодится. Можно его применять и в домашних условиях. На водяной бане следует растопить измельченный в крошку парафин высокого качества. На дно широкой тарелки нужно расстелить кальку, на которую затем необходимо вылить жидкую парафиновую массу. В скором времени она покроется корочкой, что означает готовность компресса. После обматывания его теплой тканью следует прилечь и подождать, пока парафин остынет.
Грязелечение. Наиболее эффективен в плане лечения стенозирующего лигаментита пелоидофонофорез. Этот метод сочетает в себе применение целебной грязи под воздействием ультразвука. Время проведения процедуры — 5 минут при необходимости пройти 10 сеансов.
С чего начать лечить стенозированный лигаментит
Моторика рук — процесс, который получается за счет действия сухожилий и мышц, расположенных в кисти. Иногда случается, что по определенным причинам сухожилия начинают воспаляться. Это приводит к нарушению подвижности пальца, данное заболевание называется стенозирующий лигаментит.
Что это
На самом деле, стенозирующий лигаментит — особое заболевание. Оно не начинается из-за попавшей в организм инфекции, гормональных изменений или различных травм. Но даже несмотря на причину возникновения недуга, болезнь сопровождается неприятными ощущениями, болями, из-за которых страдает человек. Пальцы трудно сгибаются, разгибаются.
Анатомия кисти
Кисть руки содержит несколько главных структур:
- кости;
- связки;
- мышцы.
Каждая из перечисленных структур отвечает за выполнение определенной функции. Так, например, кости служат основой для крепления связок, мышц. Связки, в свою очередь, удерживают кости, образуя таким способом суставы.
За сгибание и разгибание кисти отвечают сухожилия. Они скользят по каналам. Каждое сухожилие покрыто специальной оболочкой, внутри которой вырабатывается жидкость, обеспечивающая скользящее передвижение.
Интересно! Каждый человек имеет предрасположенность к заболеванию. Все из-за наличия анатомического стеноза, который находится в области кольцевидной связки. Связка расположена на стыке ладони и пальцев.
Почему развивается стенозированный лигаментит
Причин развития недуга несколько. Часто заболевание на ранних стадиях проявляется еще у детей, у взрослых — реже. Встретить патологию можно у людей профессии каменщика, ювелира или музыканта. Также довольно часто страдают от заболевания женщины средних лет.
Основными причинами недуга являются:
- наследственность;
- аномалии строения кисти;
- последствия подагры или артрита;
- чрезмерные нагрузки на руки, продолжающиеся длительное время;
- проблемы эндокринной системы;
- недоразвитость костно-мышечного аппарата кисти;
- травмы.
Обнаружение патологии требует незамедлительного лечения, так как любая задержка может привести к печальным последствиям.
Стенозирующий лигаментит у детей
Если говорить о развитии болезни среди детей, то она имеет несколько отличительных особенностей. Например, возникновение недуга в этом случае может быть обусловлено процессами роста всех частей кисти. Другими словами, быстрое увеличение сухожилий приводит к неравномерному росту пальцев.
Симптомы стенозирующего лигаментита
Стенозирующих лигаментит имеет две разновидности:
- болезнь Нотта;
- болезнь-Де Кервина.
Симптомы у каждого из видов немного различаются. В первом случае ярко выраженными симптомами являются:
- онемение и отекание пальца;
- характерный щелчок при попытке согнуть, разогнуть палец;
- ноющие боли;
- трудности перемещения пальца;
- боль в запястье, кисти, плече;
- изменения цвета кожи пальца, возникновение уплотнений.
Как итог, палец опухнет, станет толще, кисть потеряет подвижность. Что касается болезни-Де Кервина, то симптомы следующие:
- возникновение болей и отека в пальце;
- распространение боли.

Стоит отметить, что второй случай исключает онемение конечности.
Диагностика
Диагностикой занимается врач-ортопед или врач-травматолог. Он назначает обследования, позволяющие выявить какие-либо признаки данного недуга. Только после этого пациенту прописывается лечение.
Внимание! Диагностика включает прохождение рентгена, УЗИ, других возможных исследований.
Стенозирующий лигаментит пальца — лечение
Методика лечения подбирается, исходя из того, какая стадия заболевания была диагностирована врачом. Существует две основных методики:
- безоперационная;
- хирургическая.
Что касается второго варианта, то хирургическое вмешательство необходимо только при последней стадии патологии, когда была зафиксирована неподвижность конечности у пациента. Операцию можно проводить как взрослым пациентам, так и детям. Разрешается применение анестезии.
Первый вариант подразумевает использование медикаментов. Врач прописывает рецепт, где указывает, какие именно препараты необходимо приобрести. Чаще всего это гормональные и противовоспалительные лекарства. Дополнительно назначается физиотерапия, в которую входят процедуры:
- магнитотерапия;
- электрофорез;
- компрессы;
- инъекции;
- фонофорез.
Можно включить массаж, нанесение мазей.
Интересно! Поврежденная кисть иногда требует фиксации, поэтому пациенту накладывается шина или гипс. Рекомендуется обеспечить на время лечения покой пальца, лишний раз не нагружать пораженный участок.
Если действовать по рекомендации врача, можно избавиться от недуга за короткое время.
Народные средства
Стенозирующий легаментит лечится народными средствами. К тому же, некоторые предпочитают лечение в домашних условиях посещению врачей. Сюда входит:
- Прогревание. Осуществляется при помощи нагретой на сковородке соли. Она выкладывается на холщовую ткань и прикладывается к пораженному месту. Держать компресс требуется до полного его остывания. Рекомендуется делать 2 раза в день.
- Лечение грязью. Используется целебная глина. Ее разводят с водой до образования густой смеси, полученное средство наносят на пораженную часть. Пару часов выдерживают, накрыв целлофаном, после чего смывают водой.
- Нанесение мазей. Отличное средство — мазь на основе календулы. Она окажет противовоспалительный и обезболивающий эффект.
- Употребление настоек. Для этого берется трава пастушьей сумки и заливается примерно 350 мл спирта. Настаивается раствор в течение недели. Используют настойку не внутрь — смачивают в ней марлю, прикладывают к больному месту.
Интересно! Иногда народные средства действительно оказываются эффективными. Поэтому подобную методику исключать из внимания не стоит.
Массаж
Эффективное средство во время лечения патологии — массаж. Прежде, чем начинать массировать пораженный участок, необходимо сделать расслабляющую ванну для рук. Также стоит учесть, что массаж должен выполнять другой человек. Желательно, чтобы это был профессионал.
Дополнительно стоит отметить чередование типов движения во время массирования проблемного места. Например, можно использовать надавливание, поглаживание, чередуя это с растиранием, разминанием.
Профилактика
Чтобы избежать возникновения недуга, необходимо позаботиться о собственном здоровье. Для начала рекомендуется отказаться от чрезмерных нагрузок суставов — их нужно беречь. Также во время выполнения однотипной работы врачи советуют иногда делать перерыв, выполнять расслабляющие упражнения.
Травм тоже лучше избегать. Здоровый образ жизни позволит избежать риска возникновения стенозирующего лигаментита. Если же симптомы были замечены, необходимо сразу обратиться за помощью лечащего врача. Таким образом, можно излечиться еще на ранней стадии болезни.
Отзывы людей о проблеме
Ольга. «Как-то ночью заметила, что у дочки не разгибается большой палец на левой руке. Судя по ее состоянию, больно ей не было, но на всякий случай мы обратились к врачу. Оказалось, вовремя. Врач диагностировал раннюю степень заболевания, посоветовал пройти несколько сеансов массажа и выписал необходимые препараты. К счастью, недуг удалось устранить.»
Валерий. «Работаю музыкантом, заметил недавно уплотнение на большом пальце. Спустя несколько дней он опух, потом стало тяжело им шевелить. Работу терять не хотелось (стало трудно играть), поэтому пошел в больницу. Мне поставили диагноз: стенозирующий лигаментит. Врач сказал, что еще немного, пришлось бы ложиться под хирургический нож. Вылечили болезнь при помощи медикаментов и физиотерапии.»
Щелкающий палец или стенозирующий лигаментит:
Новости партнёров:
Лечение стенозирующего лигаментита — Медицинский портал EUROLAB
Причины возникновения стенозирующего лигаментита
Стенозирующий лигаментит — хроническое прогрессивное асептическое воспаление связок вследствие микротравм, постоянных перенапряжений связочного аппарата, что приводит к его рубцово-дистрофическому перерождению.
Тыльная поперечная связка с фасциальными перегородками отходит вглубь до костей, образует шесть изолированных каналов, через которые проходят и свободно скользят сухожилия мышц-разгибателей пальцев. Во время этих движений сухожилий (сгибание и особенно разгибание кисти и пальцев) сама связка и эндотелиальный слой, выстилающий ее внутреннюю поверхность, испытывают постоянное трение и давления, сила которого зависит от степени напряжения мышц.
Следствием таких постоянных перенапряжений или микротравм является реактивное воспаление с постепенным развитием рубцовых дегенеративно-дистрофических процессов в тканях тыльной поперечной связки особенно соединенного с ней скользящего слоя Бизальского, что становится причиной стеноза и развития клинических симптомов заболевания. Чаще стенозирующим лигаментитом болеют женщины трудоспособного возраста 35-55 лет. Левая рука поражается чаще, иногда наблюдаются поражения обеих рук.
Заболевание возникает постепенно. Больные начинают испытывать боль, особенно во время физической работы, при разгибании пальцев и ульнарном отклонении кисти. Боль нарастает и со временем сопутствует даже активным движениям без напряжения первого пальца кисти. При легкой форме течения работоспособность сохранена, а при тяжелой — нарушена. Появляется припухлость в области шиловидного отростка лучевой кости и сглаживается контур табакерки. Контуры лучезапястного сустава при стенозирующем лигаментите никогда не дефигурируют.
Стенозирующий лигаментит кольцевой связки кисти (щелкающий или пружинящий палец) — достаточно распространенное заболевание. Оценивается чаще как симптомом заболевания, начало которого в кольцеобразных связках. В них возникает реактивное воспаление с развитием фиброзно-дистрофических процессов, аналогично стенозирующему лигаментиту тыльной поперечной связки лучезапястного запястного сустава.
Заболевание обнаруживают даже у детей, но в основном болеют взрослые трудоспособного возраста, чаще женщины. Преимущественно поражается правая рука, особенно пальцы: на первом месте — третий, на втором — первый, дальше четвертый и пятый. При двустороннем заболевании поражаются соответствующие пальцы. Течение характеризуется разной интенсивностью и продолжительностью проявлений болезни.
Заболевание может возникать внезапно, но преобладает постепенное начало. Больные обращаются с жалобами на какое-то препятствие при сгибании и разгибании пальца, а во время преодоления препятствия возникает щелчок и боль. В других случаях заболевание начинается с боли и тугоподвижности. Локализацию боли пациенты определяют точно: на ладонной поверхности над запястно-фаланговым суставом. Значительно реже боль охватывает весь палец. Особенно она обостряется при попытке схватить предмет или удержать его в руках (удержание столовых приборов в руке, ношение сумок и портфелей).
Стенозирующий лигаментит кольцевой связки кисти имеет две формы течения:
- первая характеризуется появлением симптома складного ножа с щелчком во время сгибания и разгибания пальца,
- второй свойственно наличие боли и ограничение амплитуды движений пальца без симптома щелчка.
Боль то усиливается, то затухает, хотя иногда бывает постоянной. Больные с первой формой отмечают, что во время сгибания и особенно при разгибании палец фиксируется под углом и, чтобы выпрямить или согнуть его, необходимо противоположной рукой преодолеть сопротивление. При второй форме разгибание или сгибание пальца под определенным углом характеризуется пружинистостью. Изредка, когда защемление пальца не удается устранить, возникает длительный изъян положения, он становится причиной развития изгибной или разгибательной контрактуры. Боль у таких больных иррадирует в кисть, предплечье и становится причиной обострения плексита.
Когда стенозирующий лигаментит кольцевой связки поражает несколько пальцев и еще на обеих кистях, больные длительное время теряют работоспособность.
Как лечить стенозирующий лигаментит?
Лечение стенозирующих лигаментитов тыльной поперечной связки лучезапястного сустава начинают с консервативных методов.
Проводят иммобилизацию кисти гипсовыми, эмалитиновимы шинами и рекомендуют физиотерапевтические методы лечения:
- электрофорез кальция с новокаином,
- фонофорез гидрокортизона,
- магнитотерапия,
- озокерит,
- аппликации грязевые и парафиновые,
- компрессы с 30% раствором димексида с предварительным нанесением гепариновой, гидрокортизоновой мазей, фуразолидона.
При отсутствии длительного эффекта от консервативного лечения или при частых рецидивах заболевания показано оперативное вмешательство, которое выполняют под местной инфильтрационной анестезией:
- выполняется дугообразный разрез кожи и подкожной жировой клетчатки,
- в центре оказывается верхушка шиловидного отростка лучевой кости, края раны расширяют крючками,
- открывается утолщенная часть тыльной связки, которая по цвету и консистенции напоминает хрящевую ткань,
- сухожилия с обеих сторон связки обычного вида, цвета, консистенции, при длительном течении заболевания связки могут быть несколько утолщенными,
- в связку вводят раствор новокаина и подводят желобоватый зонд, по которому ее пересекают и края канала сразу же расходятся,
- пациента просят пошевелить первым пальцем кисти — удостоверяются в отсутствии спаек и в полном выделении сухожилия,
- проводится тщательный гемостаз,
- фасцию над пересеченной связкой сшивают и рану послойно зашивают,
- зашивать нужно осторожно, чтобы в шов не попала поверхностная веточка лучевого нерва,
- затем шов обрабатывается раствором йода, накладывается асептическая повязка и ладонная шина (гипсовая, эмалитиновая).
Лечение стенозирующего лигаментита кольцевой связки кисти обычно консервативное, обычно аналогичное тому, что выполняется при лигаментите тыльной поперечной связки лучезапястного сустава. В случае неэффективности консервативного лечения или при частых рецидивах показано оперативное лечение. Последнее обеспечивает надежное и быстрое выздоровление. Операцию выполняют под местной инфильтрационной анестезией 0,5% раствором новокаина или 1% раствором лидокаина:
- вскрытие длиной 2 см делают над пястно-фаланговым суставом по ладонной поверхности,
- крючками расширяют рану,
- выделяют кольцевую связку и осторожно ее пересекают, не травмируя сухожилий,
- пациента просят пошевелить пальцем — так удостоверяются в отсутствии спаек сухожилия, его свободных движениях, исчезновении щелчка или пружинистости,
- выполняют тщательный гемостаз, рану послойно зашивают.
На вторые сутки после операции назначают комплекс лечебной физкультуры.
Снятие швов выполняется на 12-й день после операции.
С какими заболеваниями может быть связано
Стенозирующий лигаментит может развиться у лиц с определенной предрасположенностью к тому. Среди заболеваний, которые могут лечь в основу лигаментита полиартрит и ревматизм, прочие патологии связок и суставов воспалительного характера. Также к болезни могут располагать врожденные особенности строения мышц связок и сухожилий кисти.
Существует категория людей с повышенным риском развития стенозирующего лигаментита. Это лица с такими диагнозами как подагра и сахарный диабет. Им рекомендуется с особым вниманием относиться к первым признакам недуга и в короткие сроки обращаться за специализированной помощью.
Лечение стенозирующего лигаментита в домашних условиях
Заболевания сказываются на качестве жизни больного, иногда нарушают его работоспособность. В то же время они не представляют прямой угрозы для здоровья или жизни. Обратиться к профильному специалисту необходимо для устранения дефекта, для чего применяются физиотерапевтические или хирургические методы.
Госпитализация обычно не проводится, даже операция может быть выполнена в условиях дневного стационара.
В домашних условиях пациенту необходимо следовать всем предписаниям лечащего врача и минимизировать нагрузку на ослабленные связки. На протяжении назначенного периода лечения важно полностью избавить кисть от нагрузок. Никакие работы, которые связываются с длительным напряжением кистевой части руки, не должны выполняться. Это относится и к выполнению бытовых хлопот, и к занятиям, требующим нагрузки на мелкую моторику пальцев (вышивание, перебирание мелких деталей, вязание). От соблюдения принципа полного покоя зависит скорость лечения.
Какими препаратами лечить стенозирующий лигаментит?
Среди используемых медикаментов:
Лечение стенозирующего лигаментита народными методами
Применение народных средств в лечении стенозирующего лигаментита не отличается выраженным действием, поскольку спектр действий лекарственных растений попросту недостаточен.
Лечение стенозирующего лигаментита во время беременности
Лечение стенозирующего лигаментита в период беременности не отличается от общепринятых методик.
К каким докторам обращаться, если у Вас стенозирующий лигаментит
Пальпаторно припухлость над шиловидным отростком лучевой кости болезненная, плотная и неподвижная. Температура кожи не повышена. При поражении нескольких каналов припухлость расширяется в поперечном направлении по тыльной поверхности лучезапястного сустава. Иногда при активных разгибаниях первого пальца удается почувствовать щелчок над шиловидным отростком. При стенозирующем лигаментите рентгенологических изменений не обнаруживают, в то время как ультразвуковое обследование визуализирует в связке зоны утолщения и уплотнения.
Дифференцировать стенозирующий лигаментит в первую очередь необходимо с теносиновитом и ганглиями. Для теносиновита типична:
- продольная припухлость, соответствующая топографии сухожилия, с характерной седловидной перепонкой в области тыльной поперечной связки,
- наличие симптома флюктуации при отсутствии уплотнения и утолщения самой тыльной связки,
- при нажатии на дистальную или проксимальную часть припухлости отмечается перемещение жидкости, что приводит к утолщению ее ниже или выше зоны сжатия, в отличие от стенозирующего лигаментита.
Ганглии начинаются со связочного аппарата соединительных костей запястья или сухожильного влагалища и характеризуются медленным ходом с постепенным прогрессированием. Клинически проявляются:
- шаровидной или эллипсоидной плотной, но эластичной и неподвижной опухолью,
- при ладонном сгибании кисти она рельефно выступает на тыльной поверхности лучезапястного сустава,
- при тыльном разгибаним она исчезает или значительно уменьшается,
- пальпаторно ганглии не болезненные, кожа над ним подвижна, плотность сочетается с тестообразной упругостью.
Большие ганглии в дифференциальной диагностике не нуждаются.
Крепитирующие тендовагиниты отличаются от стенозирующих лигаментитов непродолжительностью течения. Боль локализуется выше тыльной поперечной связки на месте пересечения сухожилий короткой мышцы-разгибателя и длинной отводящей мышцы или короткой и длинной лучевых мышц-разгибателей. Кроме того, при сгибании пальцев в кулак и разгибании ощущается характерный, различной силы хруст. Крепитирующие тендовагиниты развиваются после тяжелых физических перегрузок кисти, длятся не более одной-двух недель. Консервативное лечение на фоне иммобилизации кисти дает положительные результаты.
При стенозирующем лигаментите кольцевой связки кисти пальпаторно всегда болезненны, особенно в зоне кольцевой связки над пястно-фаланговым суставом — типичный симптом стенозирующего лигаментита данной разновидности.
Стенозирующий лигаментит кольцевой связки необходимо дифференцировать с утолщениями сухожилий после закрытых и открытых травм. Надорванные волокна поврежденного сухожилия мышцы-сгибателя в момент прохождения его под кольцевой связкой сворачиваются в клубочек, образуя соединительнотканный рубцовый узелок, который становится причиной ограничения сгибания пальца.
Лечение других заболеваний на букву — с
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Лигаментит пальца Лечение Болезнь Нотта Метод Шастина отзывы

Добрый день, друзья. Тема разговора: Как лечить болезнь Нотта или стенозирующий лигаментит дома, личный опыт. Думаю быть полезной тем, кто столкнулся с проблемой.
Болезнь Нотта, стенозирующий лигаментит или синдром «щелкающего, пружинящего» пальца — заболевание сухожильно — связочного аппарата кисти, сопровождающееся болью при сгибании и разгибании пальцев или одного из них, порой полным отсутствием возможности их разогнуть. Палец руки при разгибании издаёт щелчок, отсюда и название болезни. В дальнейшем возможна полная блокировка движения пальца. Заболевание у взрослых, как правило, возникает при имеющемся артрозно-артритном воспалении суставов или сухожилий.
Причины болезни «Синдром щёлкающего пальца»
- Многим знакомы последствия длительной работы за компьютером: снижение остроты зрения, шейный остеохондроз, невралгия грудной мышцы, покалывания в пальцах, онемение, тянущая боль в суставах пальцев рук и локтей, вызванная постоянной статической нагрузкой при работе с мышкой. Давно не секрет, что подобные симптомы знакомы не только взрослым людям и совсем молодым. К этому списку можно прибавить болезнь Нотта.
- Занятие рукоделием: вязание, вышивание, бисероплетение, которое порой превращается в нишу дохода и заработка и может привести к возникновению заболевания.
- Травмы пальцев, вполне безобидные, на основе которых развиваются дегенеративные изменения в суставах и связках вполне могут служить причиной болезни.
Кто подвержен заболеванию большого пальца руки — болезни Нотта
- Чаще всего подобный диагноз ставят детям в возрасте от 1 года до 3 лет. Причиной заболевания является неравномерность роста сухожилия и кольцевидной связки детского пальчика. Всего лишь рост одних органов опережает рост других и это приводит к невозможности сгибания пальца. Терапевтическое лечение у деток часто неэффективно. Как правило, детям назначается операция на пальце.
Скажу сразу, что во всех случаях операции имеют положительны результаты без последствий, без рецидивов и вполне хорошо переносятся малышами. Каких-то неудачных случаев, о которых бы писали в сети молодые мамаши, я тщательно просматривая контент по этой теме, не встречала. Так что мамочкам нет повода волноваться — решайтесь на операцию смело, чтобы вернуть подвижность пальчику вашего малыша.
- У взрослых болезнь встречается не столь часто, чаще у женщин в возрасте от 45 до 55 лет в период гормонального изменения в организме, на фоне артроидных заболеваний суставов.
- Возможно возникновение заболевания у людей, подверженных постоянной статической нагрузкой на мышцы и связки кисти, при постоянном напряжении запястья, при неудобном положении рук во время работы за клавиатурой и мышью. Подобная работа приводит к онемению пальцев и самой кисти, застою кровотока и развитию воспаления в суставно–связочном аппарате.
Моя история болезни большого пальца руки
У меня болезнь Нотта случилась на большом пальце правой руки. Всё началось почти два года назад, в конце августа 2015 года, неудачно ныряя в море (сильно сказано, потому скажу мягче: прыгнув с мостика в воду, я зацепилась большим пальцем руки за его край и почувствовала резкую боль. Скорее всего, произошло небольшое растяжение связок.
Дней 7-10 тупая боль напоминала о себе, от которой помогали противовоспалительные мази, и домашние растирки, а спустя время боль потихоньку стала сходить на нет.
Каково же было моё удивление, когда через месяц боль в пальце начала вновь нарастать, становясь, день изо дня всё сильнее. Уже не помогали те самые мази, растирки, массаж и даже «Алмаг» — прибор терапевтического лечения в быту на основе импульсного магнитного поля не дал облегчения.
Не скажу, что испытывала страдания, но при выполнении домашней работы, отжать бельё, тряпку, где нужно сгибать пальцы и особенно при работе, печатании на компьютере, боль всякий раз напоминала о себе.
В одно утро я с удивлением обнаружила, что не уже могу согнуть большой палец, он не поддавался изгибу и при усилии разгибался со щелчком. Вот такой неслыханный эффект). Дорога к врачу-хирургу была неизбежно- вынужденной. Хотя не люблю медицинские учреждения.
Медикаментозное лечение болезни
Опытный специалист сходу поставил диагноз, и прописал лечение:


- Любая противоспалительная и обезболивающая мазь, врач не назвал что-то конкретное, я использовала мазь Хондроксит.
- Противовоспалительный и обезболивающий препарат Ибупрофен.
- Препарат «Кондронова» в таблетках, сочетающий в себе хондропротекторы и противовоспалительные элементы.
- Ещё возможны физиопроцедуры — электрофорез, но мне почему-то не было назначен этот вид. Тот же «Алмаг» вполне может помочь, у каждого своя восприимчивость.
- Покой пальца и его жесткая фиксация в кисти специально разработанным приспособлением-фиксатором, продающимся в отделах-магазинах здоровья. Купить фиксаторы большого пальца и запястья можно в интернет-магазине спортивной медицины Athleticmed.ru
Повторный приём врача был назначен через 2 недели.
Природу лигаментита пальца можно кратко изложить следующий образом: на фоне растяжения, возник воспалительный процесс связок-сухожилий-суставов, что привело к утолщению связки разгибателя и затруднению её движения по направляющему каналу.
Усугубила ситуацию чрезмерная нагрузка на палец во время работы за компьютером, именно тогда у меня было много работы. Я использовала вот такую маленькую розовую мышку, которая не способствовала правильному положению кисти, ещё больше усиливало нагрузку на неё и вызвало воспалительный процесс в суставах. Конечно же, я сменила розовую «малютку» на ортопедическую.
 Таким образом, летняя травма, возрастные изменения в организме плюс однообразная, без перерывов напряжённая работа за компьютером с неправильной мышью, — всё это вместе взятое и спровоцировало развитие болезни щелкающего пальца — Нотта.
Таким образом, летняя травма, возрастные изменения в организме плюс однообразная, без перерывов напряжённая работа за компьютером с неправильной мышью, — всё это вместе взятое и спровоцировало развитие болезни щелкающего пальца — Нотта.
По истечении двух недель, к моменту следующего визита практически мало что поменялось в моём состоянии, палец по-прежнему не сгибался, может лишь чуть уменьшилась боль.
Врач вынес вердикт, ничуть не сомневаясь в своей правоте: «Операция!» На моё удивление в глазах, смягчился и добавил, спешить не будем…, но если станет хуже — приходите, будем делать надрез на связках.
Да, спешить мне было некуда…
Интернет к этому времени я «прошерстила» весь, к сожалению, особого разнообразия советов как справиться с недугом я не нашла, народных рецептов крайне мало, всё-таки болезнь не столь часто встречающаяся. Но кое-что нашлось. Вот почему я тогда подумала, что если я вылечу палец, то обязательно напишу в блоге о своём случае.
Как лечить болезнь Нотта в домашних условиях
Я почти месяц продолжала приём хондропротекторов. Потом случайно увидела передачу Малышевой «Жить здорово», в которой категорично заявлялось о бесполезности этих препаратов. В тот же день я бросила приём. И думаю, это хорошо. Я могла бы потерять время, хотя есть люди, кто заметил улучшение работы своих суставов, потому отвергать хондропротекторы я не буду. У меня свой случай чуть иного плана.
Народные средства при болезни
Я же пошла по народным, скорее домашним советам лечения. Здесь приведу основные способы, которые помогли мне вылечить стенозирующий лигаментит большого пальца руки.
- Хорошо помогла спиртовая настойка маклюры (Адамово яблоко) приготовленная в домашних условиях. На ночь я смешивала её с топлёным сливочным маслом в равных пропорциях и втирала в область суставов большого пальца. Ничем не бинтовала. Количество сеансов –много, делала каждый вечер, больше месяца.
- Утром втирала в сустав неразведённую спиртовую настойку маклюры.
- Каждый вечер в течение 10 дней горячие парафиновые аппликации. Парафин свободно продаётся в любой аптеке. Нагревала его на водяной бане до тёплого состояния +40-50 градусов, опускала руку в тёплую массу, вынимала и оборачивала полиэтиленом. В течение 20 минут прогревала кисть. Улучшение состояния было сразу после процедуры, палец тут же сгибался почти без боли. Спустя время после процедуры, охлаждаясь, ощущения улучшения проходили. И всё таки эффект от парафиновых аппликаций был заметен сразу.
- Хорошо помогали массажные движения в районе суставов пальца по нескольку раз в день, особенно утренние. При этом сразу возвращалась подвижность пальца не некоторое время. Эластичность начинала возвращаться где-то после месяца занятий.
Комплекс упражнений для устранения болезни Нотта
Комплекс упражнений предельно простой:
- Вращательные движения большого пальца;
- Отклонения в стороны: в право- лево, внутрь-наружу;
- Выстраиваем пальцы вот такой лесенкой:

- Сгибаем все пальца в кулак и разгибаем.
- Щелчки пальцами дают хороший эффект.
Вот и всё. В течение 5 -7 минут два-три раза в день. И будет вам здоровье!
И всё-таки, болезнь упорно не хотела уходить даже после двух месяцев лечения. Я почувствовала небольшое улучшение, которое вновь сменилось ухудшением. Скорее всего, так уходили из кисти дегенеративные изменения в суставах.
Наступал Новый год, одним из моих желаний, загаданных Деду Морозу, было вернуть здоровье пальцу.:) Мне так хотелось избежать оперативного вмешательства!
Всё чаще меня стала посещать мысль, что операции не избежать. Я решила после новогодних каникул опять посетить хирурга. Но как раз в первые дни январских каникул и произошло первое заметное улучшение состояния. Вот оно ЧУДО! Я поняла, что к пальцу вернулась эластичность связок. Болезнь Нотта сдалась! Я победила!
Ещё примерно пару недель я продолжала выполнять комплекс вращательных движений пальца. В общей сложности весь процесс от начала болезни до её излечения занял почти полгода.
Порой, чуть перетруживая кисть, я сразу вспоминаю о бывшей недуге большого пальца кисти.
Профилактика болезни Нотта
Во избежание такого заболевания как стенозирующий лигаментит пальцев кисти, важно помнить ряд положений и соблюдать следующие требования:
- Соблюдать правильный здоровый образ жизни, сочетание труда, отдыха и движения.
- Не допускать отложения солей в суставах, соблюдая режим питания и пить в меру воду.
- Работая за компьютером важно правильно организовать своё рабочее место, обеспечить хорошее положение спины, руки, менять работу на клавиатуре с помощью мышки на тачпад, не вызывая затекания пальцев. Важно правильно выбрать мышь к клавиатуре.
- Чаще делать перерывы в работе. В перерывах комплекс упражнений не возбраняется.
Будьте здоровы! А если вас случится подобная проблема — не переживайте, важно верить в лучший исход и терпеливо лечиться.
Ниже в видео приведена новая безоперационная методика лечения стенозирующего лигаментита по методу Н.П. Шастина:
Не знаю, везде ли освоен этот способ лечения, простой, надёжный и практически безболезненный.
Будьте здоровы вы и ваши близкие!
Поделиться с друзьями:
Стенозирующий лигаментит — причины, симптомы, диагностика и лечение
Стенозирующий лигаментит — это заболевание сухожильно-связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении.Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
Общие сведения
Стенозирующий лигаментит — заболевание, которое нарушает свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале затруднения при движениих, а палец блокируется в положении сгибания или разгибания.Болезнь провоцируется едиными однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II — в 3,3%, III — в 19,7%, IV — в 43,8%, V — в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом.Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ и т. д. Лечение стенозирующего лигаментита осуществляют ортопеды-травматологи.
Стенозирующий лигаментит
Причины
Причина развития стенозирующего лигаментита являются постоянными перегрузками или чрезмерным давлением на область связок. Выявляется связь с профессией, преобладание больных, чья профессия занимается с совершением частых хватательных движений: камики, сварщики, закройщики и т.д. Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Патогенез
Сухожилия сгибателей расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и первом небольшом количестве жидкости. «Смазка» и гладкие стенки обеспечивает беспрепятственное скольжение сухожилий во время движений.В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первичный патологический процесс возникает в связке, а уже распространяется на сухожильное влагалище и сухожилие.Однако ряд авторов утверждают, что первичные изменения возникают не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологического развития все анатомические структуры это в области развития. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Симптомы стенозирующего лигаментита
Симптомы острой патологии очень специфичны — пациенты описывают и показывают врачу проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании.При затяжном протяжном распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, палец переходит в сгибательную или разгибательную контрактуру. И при острому времени, и при затяжном времени отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупании области основания пораженного пальца отмечена болезненность и уплотнение.
В протозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам.Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничения движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Диагностика
На первой и второй стадии постановка постановки диагноза обычно не вызывает проблем. При обращении на третьей стадии учитывают анамнез заболевания, наличие профессиональных или бытовых нагрузок, а также возраст и пол пациента. Дифференциальную диагностику проводят с контрактурой Дюпюитрена — в отличие от нее при стенозирующем лигаментите отсутствуют и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки.Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение стенозирующего лигаментита
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществлять иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
На второй стадии назначают интенсивную противовоспалительную терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для увеличения болей использовать местное орошение хлорэтилом, специальный массаж и другие средства. При выраженном проявении блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы.При неэффективности терапии больным трудоспособного возраста с второй стадией показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в нескольких случаях проводят консервативную терапию. При неэффективности лечения, упорная болевой синдром и контрактура, затрудняющая самообслуживание, оперативное вмешательство осуществляет независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие — вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним методом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования стандартной методики.
Прогноз и профилактика
Прогноз благоприятный.Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от развития рецидивов лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе.Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
.Врожденные аномалии и деформации верхних и нижних конечностей — Ladisten
Аномалии развития — отклонения, не укладывающиеся в понятие «нормальное» строение тела. Врожденные аномалии закладываются в утробе матери на сроке от 3 до 10 недель беременности. Некоторые отклонения развиваются после рождения по мере роста органов.
В центре современной косметической ортопедии и травматологии «Ладистен» проводится коррекция пороков развития конечностей разной природы у пациентов разного возраста.
Основные пороки развития конечностей
Пороки развития конечностей имеют сложную и обширную классификацию. Их можно разделить на две большие группы:
- Порок конечностей. Это включает в себя врожденное отсутствие (ампутацию) рук, ног или пальцев. Конечность может отсутствовать полностью или может отсутствовать какая-то ее часть (например, предплечья, ступни и т. Д.).
- Пороки развития конечностей, вызванные удвоением, сращиванием, наличием дополнительных элементов (например, наличие шестого пальца или сращивания пальцев на руке).
Пороки развития верхних конечностей
К аномалиям этой группы относятся любые аномалии скелета плечевого пояса и рук.
Если говорить об аномалиях развития верхних конечностей, то классификация, разработанная Американским обществом хирургии кисти (ASSH) и Международной федерацией обществ хирургии кисти (IFSSH), показывает следующие направления:
- Боковые и поперечные дефекты конструкции.
- Нарушение дифференциации кости и мягких тканей.
- Полидактилия или удвоение.
- Чрезмерное развитие сегментов.
- Неадекватное развитие.
- Недоразвитие рук или пальцев.
- Врожденные перетяжки.
- Общая патология скелета.
Основные болезни включают:
- порок развития кисти — ее полное отсутствие, невозможность пошевелить запястьем или выпрямить его;
- отсутствие других частей, например предплечий или пальцев;
- фокомелия — конечности тюленеподобные;
- синдактилия — сращенные пальцы;
- стенозирующий лигаментит — невозможность разогнуть палец;
- камптодактилия — отсутствует часть конечности из-за внутриматочных перетяжек.
- гигантских или очень длинных пальцев.
Пороки развития нижних конечностей
Аномалии развития нижних конечностей аналогичны таковым верхних. Врожденные пороки развития нижних конечностей идентифицируются кодами Q74.1-Q74.9 по МКБ-10.
К основным болезням относятся:
- порок развития стопы — ее частичное или полное отсутствие;
- недоразвитие бедра;
- Дисплазия тазобедренного сустава;
- вальгусные и варусные деформации;
- отсутствие надколенника;
- вывихов;
- несращение (также называемое «ложным суставом»).
Причины
Отклонения в развитии конечностей у детей закладываются еще в утробе матери. Основные причины:
- генетический фактор;
- мутаций;
- инфекций на 3-7 неделе беременности;
- прием некоторых лекарственных препаратов;
- возникновение перетяжек;
- злоупотребление алкоголем, наркотиками и табаком.
Не всегда удается выяснить точную причину, но эффективное лечение все же существует.
Профилактика
Пороки развития конечностей чаще всего являются врожденными пороками. В профилактических целях необходимо вести здоровый образ жизни и регулярно проходить ультразвуковое обследование для своевременного выявления патологии. Некоторые ситуации можно исправить, пока плод еще находится в утробе матери. Питание во время беременности должно быть сбалансированным, чтобы плод получал достаточно витаминов и минералов для развития. Также важны экология и гигиена. Инфекции могут вызвать дефекты.
Пороки развития нижних конечностей можно исправить с помощью современной хирургии. То же самое и с руками: Ladisten предлагает разноплановые реконструктивные хирургические манипуляции при различных патологиях. В каждом случае лечение индивидуальное. В клинике используются все современные методики и возможности реконструкции. В частности, выполняются операции с использованием микроскопа. Во время реконструкции конечности восстанавливают наиболее естественный анатомический вид. Восстанавливается кровоток, сухожилия и нервные пучки.
При пороках развития частей тела операция направлена на их восстановление, выравнивание длины, исправление дефектов. Если аномалия врожденная, лучше исправить ее в детстве. Ребенок легче адаптируется к «новому» органу, учится им пользоваться и привыкает к нормальной жизни при здоровом строении тела.
Источники
- Ортопедия, травматология и протезирование. 2013. № 2: 102–108 .
- Симеон А. Бояджиев Бойд, доктор медицины, Калифорнийский университет, Дэвис.
- Врожденные патологии конечностей Попков Д.А. «О классификации врожденных пороков развития нижних конечностей, сопровождающихся укорочением» Гений ортопедии, №1. 1, 2004, стр. 9-16.