Лечение пролежней в домашних условиях
К категории риска образования пролежней относятся люди, которые прикованы к кровати или инвалидной коляске. Происходит это из-за постоянного давления на отдельные участки тела, в них перестает поступать кровь, что и является главной причиной начала разрушения мягких тканей.
Места образования пролежней
|
В положении лежа на спине: |
|
|
|
|
В положении лежа на боку |
|
|
|
|
В положении сидя |
|
|
Появились пролежни: что делать?
Проведите оценку рисков и стадию образования пролежней, а также общее состояние больного. Для этого скачайте шкалу Ватерлоу.
Если участок тела, на который оказывается постоянное давление, красного цвета, он зудит и болит, появился неприятный запах – обратитесь к врачу. Это могут быть признаки инфекции. Также врача следует вызвать, если пролежень кровоточит или из нее просачивается жидкость. Только квалифицированный специалист, при личном осмотре, сможет сказать, как и чем лечить пролежни.
Нет возможности вызвать доктора, тогда следуйте следующим правилам ухода:
- Переложите лежачего больного на противопролежневый матрас; Инвалидам-колясочникам следует пользоваться противопролежневыми подушками;
- Меняйте положение тела каждые 2 часа лежачим больным и 1 час, если пациент передвигается в коляске. Так вы сократите время постоянного давления на уязвимые участки тела;
- Делайте с больным ежедневную зарядку.
 Это улучшит кровоток в организме;
Это улучшит кровоток в организме; - Раз в 2-3 дня меняйте постельное белье;
- Если пациент пользуется подгузниками – меняйте их, как только они загрязняться. Не экономьте на одноразовом белье!
- Следите за питанием. Оно должно быть сбалансированное и обогащено витаминами. Если в организме больного не хватает железа, цинка, витамина А и С, тогда риск образования пролежней резко возрастает. Для сбалансированного питания добавьте в рацион больного жидкие смеси Нутрикомп
- Соблюдайте водный баланс организма. Женщинам необходимо выпивать в течение дня около 9 чашек жидкости по 250 мл, а мужчинам около 13 чашек того же объема.
- Чтобы помыть пациента, используйте очищающие средства ухода, которые сохраняют нормальный pH-кожи. После моющих процедур, аккуратно просушите тело полотенцем. Не трите кожу!
- Потеющие или подверженные загрязнению участки тела обрабатывайте увлажняющим лосьоном для предотвращения сухости кожи.

Пролежни на ягодицах и около паха закрывайте защитными и водонепроницаемыми повязками, чтобы избежать попадания на них кала или мочи.
- Для ускорения заживления раны, во время перевязки, делайте 10-15 минутные примочки стерильным раствором для ран Пронтосан.
Не используйте йод или зеленку, т.к. их применение только усугубит состояние раны.
- Лечение следует проводить стерильными атравматическими повязками, которые создают оптимальную влажную среду в ране. Что способствует скорейшему заживлению пролежня.
Средства лечения пролежней разделяются на 2 категории:
- Лекарства – антибиотики, нестероидные противовоспалительные средства, анаболики, жаропонижающие, иммуностимулирующие препараты, комплексы витаминов, а также метаболические и укоряющие заживление лекарства. Они необходимы для борьбы с инфекцией и бактериями, болью, для улучшения иммунитета, а на финальной стадии лечения – для ускорения грануляции и эпителизации раны;
- Повязки – защищают рану от внешних микроорганизмов, очищают ее от омертвевших тканей и фибрина, поглощают экссудат, создают оптимальную среду для скорейшего заживления.

В зависимости от стадии и степени экссудации повязки для лечения пролежней делятся на:
- Мазевые повязки – применяются на пролежнях 1 стадии или на завершающем этапе лечения, когда рана уже не выделяет экссудат или его количество незначительно. Такой тип повязок имеет сетчатую структуру, которая пропитана активным лекарственным препаратом. Они не прилипают к ране и способствуют грануляции и эпителизации тканей. Например, Бранолинд Н, Гразолинд нейтраль или Гидротюль.
- Специальные повязки – создают и поддерживают оптимальную среду в ране. Очищают ее от некроза. Ускоряют регенерацию клеток. Защищают от инфицирования. Используются такие повязки на всех стадиях образования пролежней. Их выбор зависит от степени раневого экссудата и места локализации раны. Например, Гидроклин плюс подойдут на стадии воспаления и грануляции, а Гидротак на завершающей стадии грануляции и эпителизации.
- Если рана активно экссудирует, тогда следует пользоваться губчатыми повязками, например, Биатен, Аскина Трансорбент, Аскина Фоам, ПемаФом.

- Для глубоких пролежней подойдут гели Пурилон, Гидросорб или альгинатные повязки, которые при взаимодействии с раневой жидкостью образуют гель, равномерно заполняющий всю полость раны, например, Сорбалгон, Биатен Альгинат или Аскина сорб.
- Если есть риск инфицирования или пролежень уже заражена, используйте серебросодержащие повязки, например Аскина Калгитроль АГ, Биатен АГ, Атрауман АГ или Физиотюль АГ.
Также все повязки делятся на самоклеящиеся и те, которые необходимо дополнительно фиксировать бинтом или медицинским пластырем.
Для пациентов с сахарным диабетом можно использовать только неадгезивные повязки!
Статьи по теме:
Чем обрабатывать пролежни | Обработка пролежней в домашних условиях
Обработка пролежней – очень кропотливый процесс, к которому необходимо подготовиться. Во-первых, ухаживать за пролежнями на ягодицах или крестце часто бывает неудобно из-за лежачего положения пациента на спине.
Но начать нужно с выбора антисептических средств, которыми промывают пролежни перед наложением повязки. Настоятельно не рекомендуется использовать перекись водорода, марганцовку, зеленку или йод. Все эти средства пересушивают поверхность раны и повреждают грануляционную ткань. Самый простой и правильный выбор – раствор хлоргексидина. Обрабатывать пролежни можно прямо из флакона, не трогая поверхность пролежня руками или тампоном.
Следующий этап – подбор правильного средства для заживления пролежней. Необходимо оценить состояние раны на предмет наличия в ней некроза (отмершие кусочки кожи, мышечной ткани) и гноя. Если в ране содержатся некротические ткани (серые, белые на вид ткани, особенно по краям раны) обязательно применять средства для биологического очищения пролежней Протеокс-ТМ. Если пролежень чистый, но воспален – начните с ранозаживляющих покрытий ВитаВаллис.
В целом, основные советы по обработке пролежней можно сформулировать так:
- Исключить марганцовку, перекись водорода, йод и зеленку для обработки пролежней
- Применять только щадящие антисептики, такие как хлоргексидин, для туалета раны. Не трогать раны руками, обработать раневую поверхность прямо из флакона.
- Выбирать средства для лечения и заживления пролежней в зависимости от состояния раны и наличия в ней некроза, гноя, воспаления
- Не забывайте о том, что пролежни не будут заживать, если пациент продолжает лежать на ране. Поэтому обязательно позаботьтесь о приобретении противопролежневого матраса.
 Если такой возможности нет, подкладной круг обязателен. По возможности, поворачивайте пациента каждые полтора часа на другой бок. И помните, что для формирования новых пролежней достаточно от 2 до 6 часов, если человек лежит неподвижно в течение этого времени без смены положения тела.
Если такой возможности нет, подкладной круг обязателен. По возможности, поворачивайте пациента каждые полтора часа на другой бок. И помните, что для формирования новых пролежней достаточно от 2 до 6 часов, если человек лежит неподвижно в течение этого времени без смены положения тела.
Лечение пролежней и пролежневых ран
Какие методы лечения используются при возникновении пролежней?
Пролежневые раны – их лечение
Лечение пролежней – длительный и сложный процесс, который включает в себя использование правильного противопролежневого матраса с воздухообдувом, регулярное изменение позы больного и медикаментозное лечение.
Как и почему возникают пролежни?
Локальное повреждение кожных покровов и подкожных тканей у лежачих больных в местах, которые наиболее подвержены давлению и трению, в медицине называют пролежнем . Некроз кожи в области костных выступов тела часто наблюдается при длительном пребывании пациента, не способного самостоятельно изменить позу, в неподвижном или практически неподвижном положении в постели. Главной причиной возникновения пролежней является нарушение нормального кровообращения на участках кожного покрова, находящихся в тесном соприкосновении с жесткой поверхностью. Образованию пролежневых ран способствуют:
Некроз кожи в области костных выступов тела часто наблюдается при длительном пребывании пациента, не способного самостоятельно изменить позу, в неподвижном или практически неподвижном положении в постели. Главной причиной возникновения пролежней является нарушение нормального кровообращения на участках кожного покрова, находящихся в тесном соприкосновении с жесткой поверхностью. Образованию пролежневых ран способствуют:
- слишком большая или малая масса тела;
- самопроизвольное мочеиспускание и калоотделение;
- ненадлежащий уход за малоподвижным больным;
- опрелости;
- некачественное и загрязненное постельное белье;
- несбалансированное питание с недостаточным количеством белков;
- сахарный диабет и сердечно-сосудистые заболевания;
- анемия.
Небрежное отношение к появлению пролежней приводит к тяжелым последствиям. При отсутствии должной профилактики некротические изменения могут затронуть мышечные и даже костные ткани. Глубокие осложненные пролежневые раны вызывают мучительные боли у пациентов и требуют хирургического вмешательства.
При отсутствии должной профилактики некротические изменения могут затронуть мышечные и даже костные ткани. Глубокие осложненные пролежневые раны вызывают мучительные боли у пациентов и требуют хирургического вмешательства.
Как предупредить возникновение пролежней?
Чтобы снизить риск возникновения пролежней, необходим целый комплекс ежедневных действий. Специалисты рекомендуют:
- менять положение тела больного не менее 4 раз в сутки;
- проветривать кожу, освобождая ее от одежды на 15-20 минут;
- ежедневно делать легкий массаж для улучшения кровоснабжения
- тканей;
- своевременно проводить гигиенические процедуры и менять
- постельное белье;
- обеспечить пациенту полноценное питание.
Для предупреждения омертвения тканей, страдающих от сдавливания, можно воспользоваться специальными противопролежневыми матрасами и подушками, подкладками и наматрасниками. Медицинский персонал или близкие, ухаживающие за лежачим больным, должны тщательно следить за состоянием кожи на участках, наиболее предрасположенных к поражениям. Появление бледного пятна или покраснения, характерное для ранних стадий пролежневых ран, является сигналом тревоги. Чем раньше начнется лечение затронутого некрозом кожного покрова, тем больше шансов избежать дальнейшего развития и распространения раны.
Медицинский персонал или близкие, ухаживающие за лежачим больным, должны тщательно следить за состоянием кожи на участках, наиболее предрасположенных к поражениям. Появление бледного пятна или покраснения, характерное для ранних стадий пролежневых ран, является сигналом тревоги. Чем раньше начнется лечение затронутого некрозом кожного покрова, тем больше шансов избежать дальнейшего развития и распространения раны.
Как быстро вылечить пролежни , если избежать их образования не удалось несмотря на все профилактические меры?
К сожалению, в короткие сроки справиться с этой проблемой не удастся. Лучшая мазь от пролежней должна обладать комплексным действием на пораженные участки кожи:
- предупреждать инфицирование и разрастание раны;
- подсушивать ее поверхность;
- способствовать скорейшей регенерации кожного покрова.
Цинковая мазь от пролежней оказывает противовоспалительное и заживляющее действие и является одним из наиболее эффективных и доступных средств. Этот препарат хорошо переносится больными и не имеет медицинских противопоказаний, кроме непереносимости компонентов.
Этот препарат хорошо переносится больными и не имеет медицинских противопоказаний, кроме непереносимости компонентов.
Важные рекомендации
Для начала следует понять и осознать:
1. Купить фармакологические препараты – мази, порошки и др., слишком мало для достижения эффективного результата. Пролежневая рана должна лечиться только после того, как найдена причина ее возникновения: освобождение пораженных мест от возникающего сдавления для того, чтобы обеспечить свободный доступ крови к месту, где начал формироваться или уже образовался пролежень.
2. Противопролежневые матрасы не являются окончательной панацеей от пролежней. Чтобы не сталкиваться с вопросом «как лечить пролежни» необходимо полноценно питаться, соблюдать принципы общего гигиенического ухода, контролировать регулярную деятельность толстого кишечника.
Сказать, что существует какое-то самое эффективное средство от пролежней нельзя, так как в каждом отдельном случае должен быть индивидуальный комплексный подход и подбор терапевтических средств.
Следовательно, только комплексный подход:
— устранит причину появления пролежневых ран;
— полноценный уход;
— грамотная терапия.
Противопролежневый матрас и все эти составляющие в комплексе будут гарантировать результат в процессе лечения пролежней.
Невзирая на успешность лечения пролежневых ран, хочется выделить тот факт, что затраты материального и психологического характера будут намного меньше, чем непосредственное лечение.
Как лечить пролежни – основные принципы:
1. Устраняем причину, которая привела к появлению пролежневой раны. Максимальное восстановление кровообращения в поврежденном месте при помощи профилактических и лечебных изделий.
2. Способствование отторжению большинства некротических масс (самих пролежней)
3. Способствование скорейшему заживлению уже очистившихся ран. Процесс лечения пролежней должен соответствовать стадии их развития. Чем лечить пролежни подскажет доктор, который обязательно учтет степень процесса, индивидуальные особенности пациента (аллергические реакции, сопутствующие заболевания).
Процесс лечения пролежней должен соответствовать стадии их развития. Чем лечить пролежни подскажет доктор, который обязательно учтет степень процесса, индивидуальные особенности пациента (аллергические реакции, сопутствующие заболевания).
Какие рекомендации можно использовать в процессе лечения пролежней в соответствие с Agency for Health Care Policy and Research (1992).
На первых стадиях, первая степень эритемы, следует использовать комплексные профилактические принципы. Как лечить пролежни – процесс, который опирается на активные усилия в процессе массажирования наиболее критических областей с их последующей обработкой. Обработка проводится раздражающими препаратами для стимулирования активного кровообращения. Например, можно использовать камфорный спирт.
Вторая стадия подразумевает нанесение антисептика, например, бриллиантовой зелени, а по краю рану проводить обработку цинковой мазью для того, чтобы содержимое не оказывало раздражающего влияния на край и для последующего замедления разрастания раны.
Как только участок некроза будет сформирован, можно начинать использование медикаментозных препаратов, которые будут ускорять процесс самостоятельного отторжения. Средства для лечения пролежней должны обладать ранозаживляющими, подсушивающими свойствами, поэтому в их составе часто содержится ксероформ, пантенол и другие компоненты для быстрого рубцевания ран.
Цена подобных средств доступна, а купить, например, мазь «Ируксол», можно в любой аптеке. После очищения раны от некроза, рекомендовано применение разнообразных заживляющих средств (мази Левомеколь, Левосин, Актовегин, облепиховое масло и т.п.). Хорошее средство от пролежней — аморфный порошок Ксероформ или мазь, содержащая ксероформ, которые обладают вяжущим, антисептическим и подсушивающим свойствами. Довольно часто встречаются осложнения в виде присоединений вторичных инфекций и здесь уже необходимо использовать антибактериальные и антисептические средства (белый стрептоцид, борная кислота, перекись водорода, фурациллин и др.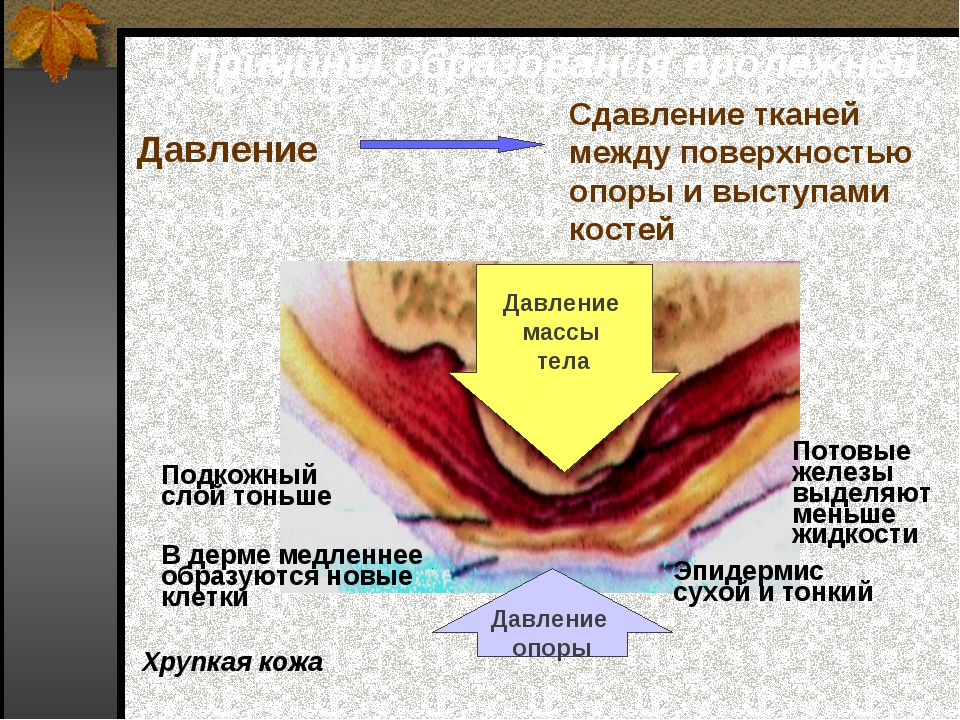 ).
).
Если ситуация особенно тяжелая, ослабленным и пожилым пациентам может быть назначен прием препаратов внутрь.
Третий и четвертый период пролежневых ран будут требовать механического вмешательства в виде удаления пораженных масс хирургическим методом, при невозможности достижения консервативными путями.
Гнойные пролежни должны накрываться влажными компрессами с антисептическими препаратами. Для снятия отечности используется гипертонический раствор NaCl 10%. Если присутствует вторичная инфекция, то рекомендовано применение медикаментозных препаратов, которые были указаны выше.
Среди нетрадиционных методов лечения хотелось бы выделить компрессы с болтушкой: 3% раствор мумие на 25% спирте (3г мумие растворить в 100г 25% спирта (водку развести)) +25 капель йода. Компрессы прикладываются на пролежневые раны при любых стадиях ее развития. Чтобы лечение было эффективным, следует обратиться к врачу, который подскажет чем можно лечить пролежни, а также расскажет, какие еще необходимы мероприятия для уменьшения степени поражения и защиты от формирования пролежней.
применение антисептических и ранозаживляющих препаратов при уходе за лежачим больным » Медвестник
Пролежни являются глобальной и серьезной проблемой для систем здравоохранения. Кроме того, пролежни часто становятся хроническими ранами, которые трудно поддаются лечению и имеют тенденцию рецидивировать после заживления. Пролежни определяются как локализованное повреждение кожи и/или подлежащей ткани, которое происходит чаще всего на выступе кости и вызвано давлением, сдвигом или трением, по отдельности или в комбинации.
Основной причиной появления пролежней является механическое сдавливание кожи между поверхностью постели и костными выступами: крестцовой кости, затылочной кости, пяточной кости, локтей, большого вертела бедренной кости. При отсутствии мер профилактики высока вероятность возникновения осложнений пролежней. Открытая мокнущая рана становится местом размножения болезнетворных микробов, которые провоцируют развитие инфекционных и воспалительных процессов в организме, что может привести к осложнениям, вплоть до ампутации конечности.
К числу тех, кто подвержен риску развития пролежней, относятся пожилые и тяжелобольные, а также лица с неврологическими нарушениями и те, кто страдает от состояний, связанных с неподвижностью. Пролежни классифицируются с помощью 4-балльной системы, обозначающей степень тяжести. Стадия I представляет начало пролежня, а стадия IV, самая тяжелая степень, означает полную потерю ткани с обнажением кости, сухожилия или мышцы. Мышечные волокна более чувствительны к ишемическому фактору, чем кожа, из-за чего изменения в ответ на давление развиваются прежде всего в мышечном слое над костным выступом. Впоследствии они распространяются по направлению к коже. Решающую роль в образовании язв играют силы смещения давления.
Ранним признаком пролежней является блестящая, покрасневшая кожа на участках тела, испытывающих давление. Позднее на покрасневших участках появляются маленькие волдыри или эрозии, в итоге развивается некроз (гибель клеток и тканей) и образуются язвы.
Общая стратегия работы с пролежнями предполагает два компонента патогенетической терапии – устранение инфекционных агентов и усиление регенерации тканей. Образовавшиеся пролежни и даже компрометированные участки кожи необходимо обрабатывать антисептиками и дезинфектантами. Традиционное использование йода при обработке пролежней большого размера, как оказалось по результатам клинических исследований, может приводить к тромботическим осложнениям. Поэтому использование старых форм йода не рекомендовано.
Одним из вариантов решения является универсальный антисептик Бетадин, содержащий комплекс повидон-йод. Высвобождаясь из комплекса с поливинилпирролидоном при контакте с кожей и слизистыми, йод образует с белками клетки бактерий йодамины, коагулирует их и вызывает гибель микроорганизмов, оказывает быстрое бактерицидное действие на грамположительные и грамотрицательные бактерии, а также грибы. Высокая активность даже при разведении и изменении физико-химических условий в ране позволяют использовать препарат для лечения пролежневых ран. Удобные формы Бeтaдин раствор и Бeтaдин мазь позволяют широко применять его в клинической практике.
С целью регенерации участка пролежня уместно применение ранозаживляющего препарата Д-Пантенол Новатенол из группы декспантенола. При местном применении препарат абсорбируется и превращается в пантотеновую кислоту, локально связывается с белками плазмы (главным образом с бета-глобулином и альбумином), стимулируя регенерацию кожи и восполняя дефицит пантотеновой кислоты.
Д-Пантенол Новатенол образует в организме активный метаболит — пантотеновую кислоту, являющуюся единственным незаменимым компонентом и стимулятором синтеза кофермента A. Кофермент катализирует в организме ацилирование, участвует в трофических процессах, обеспечивает образование кортикостероидов.
Основы профилактики пролежней сводятся к правильному уходу соответственно перечисленным пунктам:
- У всех больных групп повышенного риска необходимо, по крайней мере раз в день, проверять состояние кожных покровов; результаты обследования должны документироваться.
- Проводить гигиенические протирания кожи каждый раз после ее загрязнения, а также через определенные интервалы времени. Частота гигиенических протираний зависит от состояния больного и/или проводится по его требованию. При этом необходимо избегать горячей воды, использовать мягкие очищающие агенты, которые не вызывают раздражения или сухости кожи, избегать давления на кожу.
- Избегать неблагоприятных внешних факторов, таких как низкая влажность воздуха (менее 40%) или низкая температура.
- При сухости кожи использовать мази и кремы, улучшающие трофику тканей.
- Во избежание контакта между теми участками тела, где костные выступы расположены близко к коже (например, колени или голеностопные области), необходимо помещать между ними подушечки или подкладки.
- Воздерживаться от массажа тех участков тела, где костные выступы расположены близко к коже.
- Избегать воздействия влаги на кожу в результате недержания мочи, потливости или попадания раневого отделяемого или использовать подкладки из материала, хорошо впитывающего воду, и специальные агенты, играющие роль барьера на пути влаги.
- Один из главных этапов в профилактике — это отслеживание правильного положения тела пациента и его периодическое изменение, правильная транспортировка больного при необходимости. Для прикованных к постели больных целесообразно изменение положения тела, по крайней мере, каждые 2 часа, если это не противоречит основным целям лечения.
- Если при видимой адекватности питания у больного появляются признаки белковой и энергетической недостаточности, нужно выявить факторы или привычки больного, приведшие к такой ситуации, и скорректировать его рацион. Если после изменения диеты признаки белковой и энергетической недостаточности не исчезают, необходимо применение более интенсивных мер, таких как зондовое или парентеральное питание (если такие меры не противоречат основным целям лечения). Для больных с нарушением приема пищи можно разработать индивидуальную диету, которая соответствовала бы как потребностям больного, так и общим целям лечения.
- Необходимо поддерживать физическую активность и адекватную подвижность больного. Если у него есть потенциал для повышения физической активности и подвижности, его нужно использовать и начать программу реабилитации.
Кроме того, в целях профилактики пролежней применяются специальные противопролежневые системы с функцией чередования давления (с электрокомпрессором). Противопролежневый матрац применяется сразу, как только появился риск развития пролежней, а не когда они появились.
Выбор противопролежневого матраца зависит от степени риска развития пролежней и массы тела больного. При низкой степени риска и массы тела больного может быть достаточно поролонового матраца толщиной 10 см. Важно, чтобы масса тела больного равномерно распределялась на поверхности. При более высокой степени риска, а также при имеющихся пролежнях разных стадий нужны другие матрацы. При размещении больного в кресле (кресле-каталке) под ягодицы и за спину помещаются противопролежневые подушки толщиной 10 см. Под стопы помещаются противопролежневые прокладки. При размещении больного лежа на боку между коленками располагают противопролежневые прокладки (подушки) для снижения давления.
Таким образом, для профилактики возникновения и развития пролежней прежде всего требуется адекватная организация сестринской и санитарской работы, а также своевременное применение средств для обработки поврежденных участков кожи с помощью антисептических и ранозаживляющих средств. Следует заблаговременно оценить риск формирования пролежней и сразу же начинать профилактические мероприятия – до формирования пролежней и дополнительных осложнений.
Литература
1. Климиашвили А.Д. Профилактика и лечение пролежней // РМЖ, 2004, 12.
2. Воробьев П.А., Краснова Л.С. Пролежни. Экономика и профилактика. М.: Ньюдиамед, 2012. 100 с.
3. Chamorro AM, Vidal Thomas MC, Mieras AS, Leiva A, Martínez MP, Hernández Yeste MMS; Grupo UPP. Multicenter Randomized Controlled Trial Comparing the Effectiveness and Safety of Hydrocellular and Hydrocolloid Dressings for Treatment of Category II Pressure Ulcers in Patients at Primary and Long-Term Care Institutions. Int J Nurs Stud. 2019 Jun;94:179–185.
4. Joshua S Mervis Tania J Phillips Pressure Ulcers: Pathophysiology, Epidemiology, Risk Factors, and Presentation J Am Acad Dermatol.2019 Oct;81(4):881-890.
5. Joshua S Mervis, Tania J Phillips Pressure Ulcers: Prevention and Management J Am Acad Dermatol. 2019 Oct;81(4):893-902.
6. Tatiana V Boyko, Michael T Longaker, George P Yang. Review of the Current Management of Pressure Ulcers Adv Wound Care (New Rochelle) 2018 Feb 1;7(2):57–67.
7. Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов // РМЖ. 2015. № С. 1–1.
BTDN-24072020
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА
Пролежни на пятках: как лечить? Образования на пятках черного цвета у лежачих больных (фото)
Пролежни на пятках черного цвета возникают у лежачих больных не только дома, но и в стационаре и представляют собой омертвевшие участки пяточной кожи. Развитие пролежней происходит при продолжительном сдавливании мягких тканей и кожных покровов между пяточной костью и поверхностью постели. Чаще всего черные пролежни на пятках возникают у пациентов с длительной неподвижностью, особенно на фоне нарушения кровообращения. Трофические язвы на пятках поддаются лечению, но некоторые из них никогда полностью не заживают. Пролежень легче предотвратить, чем вылечить. Степень повреждения кожи и тканей колеблется от покраснения кожи до глубокой некротической раны, затрагивающей кость. Многие пациенты и их родственники пытаются проводить лечение пролежней на пятках в домашних условиях. Такой подход может принести успех при ранней стадии развития заболевания, однако при развитии процесса вглубь до пяточной кости вылечить такой пролежень без сложной реконструктивной пластической операции становится невозможно.
Стадии и симптомы
Пролежни могут быстро развиваться, но образование пролежней и язв проходит через четыре стадии (каждая из которых имеет свою симптоматику):
Покраснение неповрежденной кожи. Она слегка воспалена и может быть болезненной, зудящей и теплой на ощупь. Вы также можете заметить, что текстура кожи немного изменилась. На этой стадии пролежни на пятках напоминают солнечный ожог. Эту начальную стадию трудно обнаружить у людей с темной кожей.
На второй стадии появляются первые признаки повреждения кожи. Они выглядят как ссадины, пузырьки или небольшие ямки. Наружный слой кожи нарушен, красный и болезненный. Окружающая ткань может быть бледной, красной и опухшей. Верхние слои тканей, как наиболее поврежденные, начинают отмирать и шелушиться. Синяки на этой стадии указывают на подозрение на возможное более глубокое повреждение тканей, вовлечение жировой прослойки или мышечной ткани.
Полная потеря ткани. Повреждение простирается до более глубоких слоев тканей на пятке. Присутствуют кратерные язвы, которые подвержены инфекции. Подкожный жир может быть виден, но кости, сухожилия или мышцы не подвергаются воздействию. Глубина язвы 3-ей стадии зависит от её анатомического положения. Чаще всего пролежни на пятках проходят до 3 стадии, пока их не заметят окружающие и не начнут лечить.
Потеря ткани, открытие кости и сухожилий. Язвы с краями черного цвета распространяются на пяточную кость и могут привести к развитию остеомиелита (гнойно-некротического процесса в кости). Открытая пяточная кость видна или непосредственно ощутима на дне трофической язвы. Такие язвы чрезвычайно трудно лечатся и может потребоваться много месяцев и действий для заживления. Поэтому более серьёзно следует относится к предотвращению развития язвы.
Осложнения
Осложнения пролежней (особенно пролежневых язв) могут быть опасны для жизни и включают:
Острое гнойное воспаление кожи и мягких тканей. Люди с повреждением нерва (нейропатией) или после травмы позвоночника часто не чувствуют боли в области, затронутой воспалением и пролежнем. Флегмона может вызвать тяжелую интоксикацию и даже общее заражение крови (сепсис).
Длительно не заживающая хроническая рана пятки, значительно ухудшает качество жизни пациента, так как ведёт к нарушению функции опоры и ходьбы. Трофическая язва пятки может возникать вследствие пролежня причём не только у спинальных больных, но и у послеоперационных и послереанимационных пациентов вследствие их длительного обездвиживания.
- Поражение костей и суставов
Инфекция от язвы может затронуть суставы и кости. Попадание инфекции в полость суставов может вызвать общее заражение крови. Костные инфекции (остеомиелит) могут уменьшить привести к разрушению пяточной кости.
Длительно незаживающие раны могут со временем превратиться в плоскоклеточный рак кожи.
Общее заражение крови развивается при ослаблении иммунитета, сахарном диабете и прочих тяжелых сопутствующих заболеваниях и часто являются причиной летального исхода.
Профилактика и прогноз
Движение постоянно перераспределяет давление на наше тело. Если болезнь или травма ограничивают нашу подвижность, давление нарастает на определенных участках тела, а кровообращение уменьшается. Это может привести к гибели кожи и тканей, создавая пролежни и язвы. Для уменьшения риска необходимо использовать противопролежневые системы и устройства, снимающие давление на костные выступы.
Заживление раны на пятке затягивается из за неподвижного положения пациента, плохой трофики из-за сосудистых поражений и общего состояния организма. Неправильный уход за раной, разнообразные народные рецепты отрицательно влияют на состояние больного. Пролежень осложняется поражением окружающий мягких тканей, инфицированием и гнойными выделениями. Длительный гнойно-деструктивный процесс приводит ухудшению общего состояния, нарушению усвоения питательных веществ. У пациента без надлежащего ухода образуются новые пролежни в других частях тела, которые усугубляют патологический процесс.
Однако простые лечебные мероприятия могут помочь предотвратить эти болезненные и опасные проблемы.
- Позаботьтесь о коже:
Осматривайте кожу больного несколько раз в день. Уделяйте особое внимание пяточным областям и другим точкам тела испытывающих давление. Минимизируйте контакт влаги с телом. Держите кожные покровы чистыми и сухими. Промывайте её мягким очищающим средством, маслом для ухода и насухо вытирайте. Как можно быстрее осуществляйте гигиенические процедуры, мытье с мылом, чтобы ограничить воздействие на кожу влаги, мочи и кала. Вовремя меняйте постельные принадлежности и одежду. Следите за тем, чтобы на постельном белье и одежде под больным не было складок.
- Защитите кожу от травмы:
Избегайте массирования в местах пораженных участков мягких тканей над костными выступами. Меняйте положение тела, по крайней мере, каждые 2 часа. Уменьшите трение. Если пациент прикован к постели, изголовье кровати должно быть поднято как можно меньше. Когда оно поднимается выше 30 градусов, человек может скользить по поверхности кровати, повреждая ткани и небольшие кровеносные сосуды.
Должны использоваться подушки и специальные подкладки, чтобы избегать соприкосновения коленей и лодыжек при повороте больного на бок. Если пациент полностью неподвижен, подушки должны находиться под ногами от середины голени до лодыжки, чтобы снять давление с пяток. Никогда не кладите подушки под колени. Это ухудшает кровообращение.
Сбалансированная диета очень важна для здоровья кожи на всех этапах лечения. Здоровая ткань менее подвержена повреждениям. В случаях появления потертостей и ссадин проводите обработку дефектов антисептическими препаратами.
- Улучшите способность пациентов двигаться:
Программа реабилитации может помочь некоторым людям быстро восстановить форму.
- Часто переносите вес и меняйте положение:
Если вы используете инвалидное кресло, попробуйте переносить свой вес примерно каждые 15 минут. Поднимитесь, если это возможно. Если у вас есть достаточная сила в руках, сделайте отжимание — подняв свое тело с сиденья, опираясь на подлокотники кресла. Лежачие пациенты могут испытывать дискомфорт, боль, социальную изоляцию или депрессию. Постарайтесь найти себе занятие по физическим возможностям.
Попытки лечения пролежней дома народными средствами часто приводят к обратному эффекту. Не пытайтесь справиться с проблемой без специалистов — вы можете завести ситуацию в безвыходный тупик.
Лечение в Инновационном сосудистом центре
Врачи Инновационного сосудистого центра, занимаясь лечением тяжелых сосудистых пациентов с множеством сопутствующих заболеваний знают о проблеме пролежней на пятках не понаслышке. Часто пациенты уже поступают к нам с такими пролежнями, иногда они развиваются во время продолжительных сосудистых заболеваний. Сложность и опасность этой проблемы побудила наших хирургов разработать методы профилактики и эффективного лечения пролежней, очищения пораженных тканей у больного человека, ведь появление пролежней приводит к изменению течения основного заболевания в худшую сторону. Мы умеем закрывать любые пролежни, используя методы реконструктивной пластической хирургии.
Открытые пролежни (рана) – причины, особенности, лечение
Пролежни, как процесс распада тканей – всегда негативно сказывается на общем состоянии больного. Обширная раневая поверхность открытого пролежня образуется тогда, когда профилактика выполнялась в недостаточном объеме. Чаще всего это происходит, если лежачий больной находится в домашних условиях, где нет возможности для медицинского персонала ежедневно проверять состояние кожных покровов. При этом образуются пролежни, открытые раны которых становятся источником инфекции и ухудшением состояния для больного.
Что такое открытые пролежни
В народе принято считать, что такие повреждения бывают только на 3 и 4 стадии. Это неверное утверждение. На любой стадии образования пролежней существует вероятность наличия открытого повреждения, которое может возникнуть за счёт некротического процесса или при грубом обращении с кожными покровами человека (чрезмерное надавливание при мытье или обтирании ветошью, подтягивание человека в кровати, когда кожа сильно скользит по простыне). В любом случае – рана всегда является открытыми воротами для проникновения патогенных микроорганизмов.
1 стадия | Открытые пролежни образуются в случае попадания на повреждённую кожу бактериальной инфекции. Тогда могут сформироваться различные язвочки и даже гнойники, которые со временем прорываются, оставляя раневую поверхность; |
2 стадия | Причиной может быть как инфекция, так и самопроизвольное вскрытие пузырьков, которые образуются преимущественно на этой стадии образования пролежней; |
3 стадия | Процесс образования ран только усиливается, если имеет место некротический процесс. Повреждения, как и всегда на этой стадии – довольно глубокие, затрагивающие мышцы; |
4 стадия | Часто на этой стадии открытые пролежни имеют большие размеры, особенно в глубину, затрагивая костную ткань. Некроз при этом может распространяться под кожей вдоль повреждённой области, образуя карманы с распавшейся тканью, которые незаметны со стороны. |
В любом случае – пролежни, это процесс распада тканей и порой он протекает настолько быстро, что возникает ощущение, что сразу после первой стадии возникает третья – настолько некротический процесс может быть агрессивным. Но это не так. Тем не менее, если у лежачего больного уже имеются открытые пролежни – следует быть очень осторожным при уходе и профилактических мероприятиях, чтобы не усугубить процесс.
Особенности течения некротического процесса у лежачих больных
Любой процесс распада тканей сопровождается выделением этих самых продуктов распада – гноем, слизью и жидкостью. Это в свою очередь инфицирует прилегающие ткани и способствует их раздражению. При неадекватном лечении или его недостатке – открытая рана начинает быстро увеличиваться в размерах.
Процесс некроза действует на общее состояние организма лежачего больного – продукты распада провоцируют местное воспаление, которое сопровождается сильной гипертермией, чувством разбитости, сонливостью, а также – сильной болью в месте воспаления. Причём особенность болевого синдрома в том, что у человека не болит сама рана. Во время некроза распаду подлежит всё – даже нервные окончания. Поэтому болят только края, где пока ещё сохранена чувствительность.
Основы лечения глубоких повреждений кожи
В зависимости от стадии и характера воспалительного процесса врач рассчитывает и назначает лечение. Оно может проводиться как в домашних условиях, так и в стационаре. Для того, чтобы человек находился дома, важно, чтобы у него была спокойная клиническая картина:
- Отсутствие местного воспаления;
- Нет сильного болевого синдрома;
- Отсутствие инфицирования повреждённой области – она должна быть «чистая», без гноя и других продуктов распада тканей;
- Удовлетворительное общее самочувствие.
Важно понимать, что только при наличии 1 или 2 стадии пролежней, лечение в домашних условиях открытой раны может быть приемлемо. При более тяжелых некротических процессах лечение может осуществляться только в условиях стационара. В том случае, если у человека тяжёлое состояние, даже при том, что у него имеются неглубокие пролежни, лечение открытых ран у врача не будет приоритетом – главное стабилизировать общее состояние организма, особенно, если оно угрожает жизни больного.
Важно! Лечение в домашних условиях открытых пролежней в 3 и 4 стадии недопустимы! Распространение распада тканей может привести к гибели человека, если вовремя не госпитализировать его.
При тяжелых поражениях тканей, когда имеются глубокие пролежни, открытые раны которых чистые и не имеют некроза – врачи назначают оперативное вмешательство. Часто это используется для ушивания краев раны для её уменьшения. Если сама по себе открытая рана не глубокая и имеет признаки грануляции тканей (образования новых эпителиальных клеток), применяют метод пересадки кожи от самого больного, чтобы ускорить процесс заживления
Лечение лекарственными средствами
В дополнение к оперативному вмешательству и общей лекарственной терапии используют препараты, которые применяются местно, то есть в самой ране. Часто это противомикробные средства, позволяющие очистить рану от инфекции и уменьшить воспалительный процесс. Скорость распространения некроза при этом снижается. Таких препаратов немного, но все они благоприятно действуют на открытые раны:
- Хлоргексидин;
- Стрептомицин;
- Борная кислота;
- Химотрипсин;
- Браунодин;
- Пронтосан.
При неглубоких открытых пролежнях используются лекарственные препараты на основе цинка. Они имеют довольно вязкую текстуру, напоминающую пасту. При нанесении ее на рану, образуется защитная пленка, которая служит не только препятствием для бактерий, но и подсушивает поврежденные ткани, ускоряя процесс заживления.
Лечение народными средствами
Важно понимать, что никакие травы и настои не способны остановить процесс некроза. Народные средства используются только в том случае, когда пролежень находится в начальной стадии и только после одобрения такой терапии лечащим врачом, иначе можно нанести вред лежачему больному.
Важно! Во время лечебного процесса любой врач отреагирует положительно, если родственники больного будут принимать активное участие в лечении, а также предлагать способы народной терапии.
Чаще всего, применение народных средств направлено на повышение устойчивости организма. Сочетание народных средств и лекарственной терапии, когда действие компонентов дополняет и усиливает работу друг друга благоприятно сказывается на лечении. Главное понимать, что использование народных средств не может заменить лечение.
Профилактика
При наличии глубоких пролежней, лечения открытых ран недостаточно. Профилактические мероприятия необходимы, без них ни одна лекарственная терапия не сможет помочь. Применение массажа краев раны и своевременное изменение положения тела обеспечивают адекватное кровообращение в тканях, насыщение клеток кислородом и другими жизненно необходимыми веществами. Использование местнораздражающих средств, таких как камфорный спирт (только для кожных покровов без повреждений!) усиливают приток крови непосредственно к области применения.
Адекватный уход, с использованием всех необходимых средств обеспечивает чистоту кожи и уменьшение вероятности инфицирования, а также формирования новых осложнений. Полноценное питание способствует ускорению заживления открытых ран, за счёт поступления в организм должного количества строительного материала для поврежденных и новых клеток.
Видео
413
Читайте еще
Пролежни: диагностика, лечение, профилактика | Санкт-Петербургский центр последипломного образования работников со средним медицинским и фармацевтическим образованием ФМБА России
Версия для печатиОпределение
Пролежни — это повреждения кожи и подлежащих тканей, которые возникают вследствие длительного сдавливания тканей. Чаще всего пролежни возникают на тех участках кожи, которые располагаются над костными выступами: колени, локти, бедра, ягодицы, крестец.
Симптомы
Развитие пролежней всегда проходит в четыре стадии.
Стадия I
Это начальная стадия развития пролежней, которая имеет следующие признаки:
- Кожа не повреждена;
- На коже имеется покраснение (у пациентов со светлой кожей), она не меняет цвет при надавливании;
- При более темной коже ее цвет зачастую не меняется, и кожа не белеет при надавливании. Иногда она выглядит раздраженной, багровой или цианотичной;
- Этот участок кожи может быть болезненным, чувствительным, быть мягче, теплее или прохладнее по сравнению с другими участками кожи.
Стадия II
В стадии II пролежень представляет собой открытую рану:
- Внешний слой кожи (эпидермис) и часть дермы либо повреждаются, либо отсутствуют;
- Пролежень выглядит, как отечная, красно-розовая, похожая на язву рана;
- Также пролежень может выглядеть, как неповрежденный или лопнувший пузырь с жидкостью.
Стадия III
На этой стадии пролежень представляет собой глубокую рану:
- Обычно некроз достигает жировой ткани, а не только кожи;
- Язва начинает выглядеть, как кратер;
- Дно язвы может быть представлено омертвевшей желтоватой тканью;
- Повреждение может распространяться и далее, между слоями здоровой кожи.
Стадия IV
Стадия IV характеризуется обширным некрозом тканей:
- В рану могут выстоять мышцы, кости и сухожилия;
- Дно раны обычно представлено темной, твердой омертвевшей тканью;
- Обычно поражение распространяется далеко за пределы первичного очага между слоями здоровых тканей.
Наиболее типичные места развития пролежней
Для тех, кто пользуется инвалидным креслом, пролежни часто имеют следующую локализацию:
- Крестец и ягодицы;
- Лопатки и позвоночник;
- Задняя часть рук и ног — там, где они опираются на кресло.
У лежачих больных, пролежни чаще всего расположены:
- Затылок и виски;
- Ушные раковины;
- Плечи и лопатки;
- Бедра, поясница, крестец;
- Пятки, колени и подколенная область.
Когда нужно приглашать врача
Проверка состояния кожи должна стать рутинной частью процесса сестринского ухода, как на дому, так и в стационаре. Всегда приглашайте врача для осмотра больного, если вы подозреваете пролежень. Срочно за медицинской помощью следует обращаться, если имеются признаки инфекции, например, лихорадка, появление отделяемого или дурного запаха от пролежня, или гипертермия или покраснение окружающих кожных покровов.
Причины
Причиной пролежней является сдавление кожи между костью и какой-либо твердой поверхностью. Другие факторы, которые связаны с неподвижностью, могут повышать уязвимость кожи к пролежням. Вот основные факторы риска развития пролежней:
- Постоянное давление. Когда кожа и подкожные ткани зажаты между костью и твердой поверхностью, например, инвалидным креслом или кроватью, то давление может превышать давление кровотока в мелких сосудах (капиллярах), которые доставляют кислород и питательные вещества к тканям. Клетки испытывают энергетическое голодание и повреждаются, иногда необратимо. Такие изменения обычно происходят там, где нет достаточно выраженного мышечного массива, и кожа с клетчаткой лежат непосредственно на костях, например, в области позвоночника, крестца, лопаток, бедер, коленей и локтей.
- Трение. Трение — это сопротивление движению. Когда человек меняет позу, или его перемещают те, кто за ним ухаживает, то может произойти трение кожи о поверхность, например, простыни. Это трение будет сильнее, если кожа влажная. Это делает кожу более чувствительной к повреждению.
- Скольжение. Это движение двух плоскостей в разном направлении по отношении друг к другу. Такое бывает при подъеме головной части кровати — в этом случае больной соскальзывает вниз. Такое движение может повреждать кровеносные сосуды и ткани, и повышать предрасположенность к развитию пролежней.
Факторы риска
Любой человек с ограниченной подвижностью относится к группе риска возникновения пролежней. Неподвижность может возникать вследствие:
- Общего плохого самочувствия и слабости;
- Параличей;
- Травм или заболеваний которые требуют постельного режима или применения инвалидного кресла;
- Оперативных вмешательств;
- Седации;
- Комы.
Другие факторы, которые повышают риск развития пролежней:
- Возраст. Кожа у пожилых людей обычно более чувствительная, тонкая, менее эластичная и намного суше, чем у молодых. Также она хуже восстанавливается. Все это делает кожу пожилых более уязвимой для пролежней.
- Ухудшение чувствительности. Повреждения спинного мозга, неврологические заболевания, и другие заболевания могут привести к расстройствам чувствительности. Невозможность ощущать боль и дискомфорт могут привести к длительному пребыванию в одном положении и значительному повышению риска развития пролежней.
- Потеря веса Потеря веса часто наблюдается при тяжелых болезнях, а у пациентов с параличом к этому добавляется и мышечная атрофия. Потеря жира и мышц приводит к исчезновению естественных амортизаторов между кожей и костными выступами.
- Плохое питание, и недостаточный прием жидкости. Адекватное количество жидкости, калорий, белков, витаминов и минералов в рационе очень важны для поддержания нормального состояния кожи и профилактики повреждения тканей.
- Недержание мочи или кала. Проблемы контроля функции мочевого пузыря могут значительно повысить риск развития пролежней, так как кожа часто будет влажной и более предрасположенной к травмам. Бактерии из каловых масс могут вызывать тяжелые местные инфекционные процессы, вплоть до жизнеугрожающих септических состояний.
- Слишком влажная или сухая кожа Кожа становится влажной от пота, или чрезмерно сухой при высокой температуре, что в целом повышает чувствительность к повреждающим факторам.
- Заболевания, влияющие на кровообращение. При некоторых болезнях, например, диабете и сосудистой патологии, ухудшается кровообращение, коже не получает адекватного кровоснабжения, что увеличивает риск ее повреждения.
- Курение. Курение ухудшает кровообращение, и снижает содержание кислорода в крови, в результате чего у курильщиков хуже и медленнее заживают любые раны.
- Нарушения сознания. Люди с нарушениями сознания вследствие какого-либо заболевания, травмы или применения лекарственных средств, не могут адекватно оценить свое состояние и часто у них быстро развиваются тяжелые пролежни.
- Спазмы мышц. Люди, у которых имеются мышечные спазмы, или другие непроизвольные движения, находятся в группе риска по пролежням вследствие выраженного трения кожи о простыни и другие поверхности.
Осложнения
Осложнения пролежней включают:
- Sepsis. Сепсис возникает, когда бактерии оказываются в кровотоке, проникая через поврежденную кожу, и распространяются по всему организму, это быстропрогрессирующее и жизнеугрожающее состояние, которое может привести к полиорганной недостаточности.
- Целлюлит. Это острая инфекция подкожной жировой клетчатки, которая вызывает боль, покраснение, и отеки, все эти симптомы могут быть сильно выраженными. Целлюлит также имеет опасные для жизни осложнения — например, сепсис и менингит.
- Инфекции костей и суставов Они развиваются, когда инфекция с пролежня проникает в сустав или в кость.
- Рак кожи. Он развивается в стенке хронических, длительно незаживающих ран, этот тип рака агрессивен и часто требует хирургического лечения.
Обследования и диагностика
Оценка тяжести пролежня
Для этого необходимо:
- Определить размер и глубину повреждения;
- Определить симптомы кровотечения, наличие отделяемого или гноя из раны, что может указывать на тяжелую инфекцию;
- Определить, есть ли какой-то запах от раны, если есть неприятный запах — это указывает на наличие инфекции и некроза тканей;
- Оценить область вокруг раны, на предмет распространения поражения тканей или инфекции;
- Осмотреть пациента на предмет наличия других пролежней.
Какие вопросы надо задать пациенту или тому, кто за ним ухаживает?
- Когда впервые появился пролежень?
- Насколько сильно болит?
- Были ли у пациента пролежни в анамнезе?
- Как их лечили и какой был результат лечения?
- Может ли пациент сам переворачиваться, и если нет, как часто это делают те, кто ухаживает?
- Какие болезни есть у пациента, и какое лечение он сейчас получает?
- Что пациент обычно ест в течение дня?
- Сколько воды и других жидкостей он выпивает в течение дня?
Лабораторные исследования
- Клинический и биохимический анализ крови;
- Посевы отделяемого из раны на бактерии и грибки;
- Цитологические исследования при длительно незаживающих язвах и подозрении на рак.
Лечение и лекарственные препараты
Пролежни на стадиях I и II обычно заживают в течение нескольких недель или месяцев, лечение при этом консервативное, обработка ран, общий уход за больным и устранение факторов, предрасполагающих развитие пролежней. На III и IV стадиях язвы лечить гораздо сложнее. При терминальном заболевании или при нескольких тяжелых хронических болезнях лечение может быть направлено на обезболивание, а не на полное излечение раны.
Уменьшение давления
Первый этап в лечении пролежней — это уменьшение давления, которое его и взывало. Для этого могут быть использованы следующие приемы:
- Изменение положения. Пациента с пролежнями надо регулярно переворачивать и правильно укладывать. Если пациент пользуется инвалидной коляской, то ему надо менять позу как можно чаще, каждые 15 минут, если он может сам, и каждый час, если ему кто-то помогает. При постельном режиме переворачивать пациента надо каждые 2 часа.
- Поддерживающие устройства. Специальные прокладки, подкладки, матрацы и кровати широко используются для профилактики и лечения пролежней. Они могут быть их пористого материала, наполненные воздухом или жидкостями, такие же приспособления существуют и для тех, кто пользуется инвалидным креслом.
Удаление поврежденных тканей
Для облегчения заживления с раны должны быть удалены все поврежденные, инфицированные и омертвевшие ткани. Для этого разработано множество методик, которые применяются в зависимости от тяжести поражения, общего состояния пациента и целей лечения.
- Хирургическая некрэктомия заключается в хирургическом удалении поврежденных тканей;
- Механическая некрэктомия — это промывание раны, использование специальных повязок и ванночек;
- Аутолитическая некрэктомия — это естественный процесс, когда тканевые ферменты разрушают омертвевшие ткани, что усиливается использованием специальных повязок, которые содержат рану влажной и чистой;
- Энзимная некрэктомия — это метод, при котором используются химические ферменты для разрушения погибших тканей.
Очистка ран и перевязки
Очистка ран. Очень важно содержать рану в чистоте, чтобы избежать инфицирования. На первой стадии пролежней рану можно аккуратно промывать водой и мягким моющим средством, открытые раны промывают физиологическим раствором каждый раз во время смены повязок.
Перевязки. Повязка обеспечивает излечение, так как она поддерживает рану влажной, создает барьер от инфекции и сохраняет окружающую кожу сухой. В качестве повязок используются пленки, губки, гелевые подушечки и различные готовые наклейки. Повязку обычно подбирает врач, на основании размера и тяжести раны, количества отделяемого и легкости наложения и снятия повязки.
Другие вмешательства
Обезболивание. Для начала назначают нестероидные противовоспалительные препараты, например, ибупрофен и напроксен, особенно до и после перемены положения пациента, некрэктомии и перевязок. Местные средства, например гели лидокаина и прилокаина, также могут использоваться при процедурах.
Антибиотики. Инфицированные пролежни при неэффективности местного лечения требуют назначения антибиотиков местно, перорально или парэнтерально.
Нормальное питание. Очень часто больные в тяжелом состоянии плохо едят, иногда приходится назначать зондовое питание, дополнительные витамины и увеличивать количество белка в пище.
Устранение мышечных спазмов. Мышечные релаксанты (например, Валиум — диазепам), занафлекс, дантролен и баклофен — могут уменьшать спазм мышцы и так самым снизить риск развития пролежней, так как это снижает трение кожи.
Хирургическое лечение
Если консервативное лечение неэффективно, приходится применять хирургическое. Целью является профилактика и лечение инфекции, улучшение гигиенических условий, уменьшение потерь жидкости из раны, и снижение риска рака.
Вид реконструктивных операций зависит от расположения пролежня и наличия рубцовых тканей от предыдущих операций. Как правило, для закрытия дефектов применяются собственные ткани пациента.
Помощь и поддержка для больных
Лечение и профилактика пролежней — это довольно сложная задача, как для самого больного, так и для членов его семьи и медицинского персонала. Нередко приходится привлекать и социального работника.
Помощь хроническим больным. Социальный работник поможет наладить контакты с группами, которые помогают таким пациентам, обеспечивают обучение, и поддержку для тех, кто работает с тяжелыми или умирающими больными.
Уход за умирающими. Врачи и медицинские сестры, которые занимаются паллиативной медициной, обеспечивают пациенту обезболивание и комфорт, и помогают семье определиться с целями лечения пролежней у терминального больного.
Стационарная помощь (дома престарелых, дома сестринского ухода). Люди с ограниченными возможностями, которые живут в домах сестринского ухода или в домах престарелых, имеют повышенный риск развития пролежней. Поэтому персонал таких учреждений должен быть обучен профилактике и лечению пролежней.
Профилактика
Пролежни легче предупредить, чем лечить, но не всегда это легко осуществить. Они могут развиваться даже при идеальном уходе.
Основным способом профилактики пролежней является частое изменение положения тела больного, так, чтобы не повреждать кожу и минимизировать давление на кожу в уязвимых областях. Другие способы — это уход за кожей, регулярные осмотры и хорошее питание.
Изменение положения тела в инвалидном кресле
Частота. Люди, которые пользуются инвалидным креслом, должны самостоятельно менять положение тела, если они могут, каждые 15 минут, если не могут — помощники должны делать это каждый час.
Самопомощь. Если у пациента достаточно силы в руках, чтобы двигаться, можно делать аналог «отжиманий» — подниматься на руках.
Специализированные инвалидные кресла. Инвалидные кресла с различными устройствами переменного давления позволяют добиться перемены положения тела и уменьшения давления на уязвимые участки кожи.
Прокладки. Различные прокладки — пенные, гелевые, наполненные водой или воздухом позволяют правильно расположить пациента в инвалидном кресле.
Изменение положения тела в кровати
Частота. Менять положение тела пациента в кровати нужно не реже, чем раз в два часа.
Устройства для перемены положения тела. Если у человека достаточно сил в верхней половине тела, то можно повесить над койкой перекладину и предложить ему подтягиваться. Для перемещения лучше не пользоваться простынями — они натирают кожу.
Специальные матрацы и поддерживающие устройства. Специальные подушки, матрацы из пенного материала, матрацы, наполненные водой или воздухом могут помочь придать телу пациента нужное положение, уменьшить давление на уязвимые участки и защитить кожу от повреждения.
Подъем головного конца кровати. Подъем головного конца кровати позволяет облегчить давление на кожу, но он должен быть не больше, чем до 30 градусов.
Защита уязвимых участков. Костные выступы защищают путем правильного расположения пациента, и используя подкладки. Их подкладывают под крестец, бедра и колени. Под пятки можно положить подкладки в форме «бублика».
Уход за кожей
Защита кожи и отслеживание ее состояния позволяют эффективно предупреждать пролежни и выявлять их на ранней стадии до появления осложнений.
Мытье. Кожу следует очищать мягким мыльным раствором и теплой водой, потом осторожно высушивать. Также можно использовать несмываемые очистители.
Защита кожи. Кожу, уязвимую к избыточной влаге, можно обрабатывать тальком. На сухую кожу наносят увлажняющий лосьон.
Проверка состояния кожи. Необходимы ежедневные проверки состояния кожи, чтобы своевременно выявить ранние признаки пролежней. Те, кто может немного двигаться, могут осмотреть свою кожу самостоятельно — в зеркало.
Лечение недержания. Недержание мочи или кала должны устраняться сразу же, так как в этом случае кожа подвергаются воздействию влаги и бактерий. Иногда требуется часто менять подгузники и подкладные пеленки, наносить на неповрежденную кожу защитные лосьоны и использовать моче- или калоприемники.
Советы по профилактике и лечению пролежней
Пролежни, также известные как пролежни или пролежни, представляют собой болезненное кожное заболевание, с которым часто сталкиваются пожилые люди с ограниченными физическими возможностями. Те, кто проводит долгое время в одной позе, подвергаются риску из-за непрекращающегося давления на одну часть тела. Язвы могут образовываться на любой части тела и развиваться довольно быстро. Пролежни образуют конусообразную область повреждения, поэтому то, что появляется на поверхности кожи, не раскрывает всей протяженности язвы.К тому времени, когда на внешних слоях кожи появляются следы, обычно повреждение уже зашло гораздо глубже.
Пролежни — это болезненное и потенциально очень серьезное заболевание. Они поддаются лечению, но при неправильном обращении могут привести к медицинским осложнениям. Ранние признаки раздражения кожи можно лечить дома, но более серьезные пролежни требуют профессиональной медицинской помощи. Обратитесь к специалисту, чтобы оценить стадию пролежня и определить наличие признаков инфекции.Перед лечением дома убедитесь, что вам поставили правильный диагноз.
Советы опекуна по уходу за пролежнями
- Прежде всего, снимите давление на пораженный участок. Меняйте позу, в котором находится ваш любимый, как минимум каждые два часа.
- Используйте поролоновые прокладки, овечью шерсть, подушки или пончики для сидений, чтобы подпирать части тела таким образом, чтобы давление распределялось по-разному.
- Используйте специальный матрас, который смягчает и защищает уязвимую кожу. Пенные, воздушные и гелевые матрасы были разработаны специально для лечения пролежней у пожилых людей.
- Тщательно промойте и перевязите раны. Используйте мягкое мыло и теплую воду, чтобы очистить поврежденную кожу, чтобы предотвратить инфекцию. Обработайте раны средствами для ухода за ранами, специально разработанными для создания барьера для влаги, необходимого для защиты ран от мокнущей жидкости. Чрезмерный дренаж может потребовать частой смены повязки.
- Сохраняйте кожу смазанной. Сломанная кожа особенно подвержена изъязвлению. Особенно склонны к сухости ступни и ноги. Мягко и равномерно увлажняйте кожу, чтобы уменьшить трение и стресс.Дополнительным преимуществом регулярной помощи пожилым людям в увлажнении является возможность часто проверять кожу на предмет горячих точек, где могут развиться пролежни.
- Добавьте защитный крем к рутине ухода за любимым человеком при недержании. Влажная кожа увеличивает риск образования пролежней, потому что она быстрее разрушается. Если нет признаков сломанной кожи, нанесите защитную мазь для защиты от влаги и раздражения.
- Полноценное питание повышает иммунитет и способствует заживлению ран. Многие люди, ухаживающие за больными, отмечают способность белка восстанавливать ткани.Достаточное потребление белка способствует успешному заживлению ран.
- Тщательно подумайте об альтернативных методах лечения. Многие лица, ухаживающие за больными, рекомендуют коллоидное серебро, сырой мед, бальзам из мешочков, чистый гель алоэ вера и другие домашние средства, однако, как и при любом немедицинском лечении, действуйте с осторожностью. Не полагайтесь только на эти средства.
- Если боль не проходит, обратитесь за медицинской помощью. Пролежни имеют высокий риск развития серьезной инфекции, которая может необратимо повредить мышцы и нервы и в конечном итоге может стать опасной для жизни.
Просмотрите наши бесплатные
Руководства по уходу за пожилыми людьми
Источники: Mayo Clinic, https://www.mayoclinic.org/diseases-conditions/bed-sores/symptoms-causes/syc-20355893
Пролежни (пролежни) — Лечение
Лечение пролежней (язв) включает регулярное изменение положения тела, использование специальных матрасов для уменьшения или снятия давления и повязок, которые помогают залечить язву. Иногда может потребоваться операция.
Изменение положения
Перемещение и регулярное изменение положения тела помогает уменьшить давление на уже образовавшиеся язвы.Это также помогает предотвратить образование пролежней.
После того, как ваша медицинская бригада оценит ваш риск развития пролежней, они составят график изменения положения. В нем указано, как часто вам нужно переезжать или переезжать, если вы не можете сделать это самостоятельно.
Для некоторых это может происходить каждые 15 минут. Других может потребоваться перемещать только раз в 2–4 часа.
Вас также могут обучить и проконсультировать по следующим вопросам:
- Правильное положение сидя и лежа
- Как отрегулировать положение сидя и лежа
- Как лучше всего поддерживать ноги, чтобы уменьшить давление на пятки
- Любое специальное оборудование что вам нужно и как пользоваться
Матрасы и подушки
Если вы рискуете получить пролежни или небольшую язву, ваша медицинская бригада порекомендует специально разработанный статический поролоновый или динамический матрас.
Если у вас более серьезная язва, вам понадобится более сложная система матраса или кровати, например матрас, подключенный к насосу, который подает постоянный поток воздуха в матрас.
Доступен также ряд подушек из пеноматериала или подушек для перераспределения давления. Спросите своего опекуна о наиболее подходящих для вас типах.
Однако Национальный институт здравоохранения и передового опыта (NICE) утверждает, что существует ограниченное количество данных о том, какие типы устройств для перераспределения давления лучше всего подходят для облегчения и предотвращения пролежней в разных местах, например, на пятках или бедрах.
Повязки
Специально разработанные повязки могут использоваться для защиты пролежней и ускорения процесса заживления.
К ним относятся:
- альгинатные повязки — они сделаны из морских водорослей и содержат натрий и кальций, которые, как известно, ускоряют процесс заживления
- гидроколлоидные повязки — содержат гель, который способствует росту новой кожи клетки в язве, сохраняя при этом окружающую здоровую кожу сухой
- другие типы повязок — такие как пена, пленки, гидроволокна / гелеобразующие волокна, гели и антимикробные (антибиотические) повязки также могут использоваться
Спросите своего опекуна о том, какие тип повязки, которую они используют для лечения пролежней.
Марлевые повязки не рекомендуются ни для профилактики, ни для лечения пролежней.
Кремы и мази
Местные антисептические или противомикробные (антибиотические) кремы и мази обычно не рекомендуются для лечения пролежней.
Но могут потребоваться защитные кремы для защиты кожи, поврежденной или раздраженной недержанием.
Антибиотики
Антибиотики могут быть назначены для лечения инфицированной язвы или при серьезной инфекции, например:
Диета и питание
Соблюдение здоровой, сбалансированной диеты, содержащей достаточно белка и большое количество витаминов и минералов, может ускорить процесс заживления.
Если вы плохо питаетесь, возможно, вам потребуется обратиться к диетологу. Они могут составить для вас подходящий план питания.
Также важно пить много жидкости, чтобы избежать обезвоживания, потому что обезвоживание может замедлить процесс заживления.
Удаление поврежденной ткани (санация раны)
Иногда может потребоваться удалить мертвую ткань из пролежня, чтобы помочь ей зажить. Это называется санацией раны.
Если есть небольшое количество мертвых тканей, их можно удалить с помощью специально разработанных повязок.
Большое количество омертвевших тканей можно удалить с помощью:
- водяных струй под высоким давлением
- ультразвука
- хирургических инструментов, таких как скальпели и щипцы
Для обезболивания области вокруг язвы следует использовать местный анестетик. хирургическая обработка раны (если ее не лечить повязкой) не причиняет вам боли.
Хирургия
Тяжелые пролежни могут не зажить сами по себе. В этом случае может потребоваться операция, чтобы закрыть рану, ускорить заживление и свести к минимуму риск заражения.
Хирургическое лечение включает в себя:
- очистку раны и ее закрытие путем сведения краев язвы вместе
- очистку раны и использование ткани из здоровой кожи поблизости для закрытия язвы
Операция по лечению пролежней может быть сложной, особенно потому что большинство людей, прошедших процедуру, уже находятся в плохом состоянии здоровья.
Риски после операции включают:
Спросите своего хирурга о преимуществах и рисках операции, если она рекомендована для вас.
Последняя проверка страницы: 15 апреля 2020 г.
Срок следующей проверки: 15 апреля 2023 г.
5 Домашние средства от пролежней · Artsy Fartsy Life
Для тех, кто ухаживает за деменцией, заботиться о коже мамы становится непросто. Она сидит и лежит почти весь день, поэтому нам нужно было найти хорошие домашние средства от пролежней. Вот советы и идеи по уходу за кожей в домашних условиях.
обратите внимание: как партнер Amazon я зарабатываю на соответствующих покупках, читайте мою политику раскрытия полной информации здесь
Пролежни (или пролежни) — болезненное заболевание, которое возникает, когда люди прикованы к кровати или инвалидной коляске в течение длительные периоды времени, как это часто бывает у наших родителей, страдающих деменцией.
Как предотвратить пролежни
Прежде чем мы перейдем к лечению пролежней или пролежней, давайте поговорим немного о том, как мы можем предотвратить их в первую очередь!
Вот несколько рекомендаций NCBI…
- Избегайте использования горячей воды
- Используйте только мягкие очищающие средства, которые минимизируют раздражение и сухость кожи
- Избегайте низкой влажности, потому что это способствует шелушению и сухости
- Во время ухода за кожей избегайте энергичный массаж покрасневших костных выступов, поскольку данные свидетельствуют о том, что это приводит к глубокой травме тканей
Источник: Пролежни: проблема безопасности пациента
Что такое пролежни?
Чаще всего пролежни поражаются бедрами, поясницей, ягодицами, лопатками и локтями, любыми острыми частями или местами, которые постоянно лежат на кровати.
Они вызываются давлением и трением о кожу, но они также могут быть вызваны или усугублены диабетом, возрастом, потерей чувствительности в определенных частях тела, потерей веса после длительной болезни, недостатком питания, очень сухой кожей с обезвоживанием. и чрезмерное курение.
Наша мама сильно похудела, потому что у нее пропал аппетит. Она также сидит весь день, из-за чего у нее болит кожа на ягодицах и спине.
Убедитесь, что вы внимательно слушаете своих родителей, страдающих слабоумием, так как они часто просто говорят, что что-то болит, а не о боли.Пролежни ужасно лечить после того, как они стали плохими, поэтому вам нужно заранее за ними следить.
Симптомы пролежней
Болезни пролежней можно обнаружить еще до того, как они испортятся! Следите за такими вещами, как…
- Отек
- Гной
- Кожа, которая на ощупь теплее или холоднее, чем кожа вокруг нее
- Нежная кожа
- Изменения цвета или текстуры кожи
Source Mayo Clinic
В основном кажется, что давление на пораженную часть, которая сидит на кровати, является проблемой.Это давление на кожу может вызвать пролежни … может быть, вы можете использовать подушки, чтобы уменьшить давление на эту чувствительную область!
Как лечить пролежни естественным путем
Вот несколько домашних средств от пролежней и пролежней. Обратите внимание, что если у вашего любимого человека сильная пролежня, рекомендуется обратиться к врачу, если в течение 48 часов не станет лучше.
Мед
Мед был известным способом лечения или профилактики инфекций в течение очень долгого времени.Это натуральный антисептик, который помогает смягчить кожу, уменьшить боль и ускорить процесс заживления.
Добавьте сахар и мед в равных частях, чтобы получилась густая смесь, затем нанесите смесь прямо на пролежни и накройте чистой повязкой. Менять один раз в день до заживления.
Роль меда в лечении пролежней у онкологических больных (источник www.ncbi.nlm.nih.gov)
Алоэ вера
Если вы когда-либо использовали алоэ вера при солнечных ожогах, вы знаете, насколько хорошо он успокаивает и лечит! Он также влияет на инфекцию, отек и боль.
Нанесите гель из листьев алоэ прямо на чистую пролежневую рану, аккуратно вотрите его в течение 5 минут и дайте высохнуть. Повторяйте трижды в день.
Влияние геля алоэ вера на профилактику пролежней у пациентов, госпитализированных в ортопедические отделения: рандомизированное тройное слепое клиническое исследование (источник https://www.ncbi.nlm.nih.gov/)
Куркума
Куркума обладает противовоспалительными, антисептическими и антиоксидантными свойствами, которые могут ускорить процесс заживления и снизить риск заражения.
Нанесите порошок куркумы на пораженный участок кожи и наложите чистую повязку. Повторяйте трижды в день.
Кокосовое масло
Кокосовое масло является эффективным способом лечения пролежней по ряду причин. Один из них заключается в поддержании увлажнения кожи (для предотвращения распространения и появления новых пролежней), а также в процессе передачи сообщений, способствующих циркуляции, что способствует заживлению.
Просто массируйте пораженные участки и участки, которые могут быть поражены, 3 или 4 раза в день.
Соленая вода
Подобно соленой воде от язв во рту, это эффективное средство от пролежней.Он предотвращает заражение и способствует заживлению.
Просто добавьте 2 чайные ложки соли в стакан кипящей воды. Дайте остыть и используйте для очистки ран. Делайте это дважды в день. Кроме того, используйте его для очистки язв перед другими методами лечения.
Натуральные средства от пролежней и пролежней Обертывание
Прочитав кучу этого поста, лучше всего не допустить, чтобы у вашего любимого человека пролежала пролежня. пролежни … не из-за язв, а из-за других условий, которые сделали их неподвижными.)
Я ЗНАЮ, иногда их кожу трудно увидеть, если они не принимают душ, но обязательно послушайте их ворчание и обратите внимание, если они говорят, что что-то болит, это может быть пролежни.
Попробуйте переместить их, даже с кровати на стул или время от времени перемещая их по кровати.
Стадии пролежней и их профилактика
Пролежни — иногда называемые пролежнями или пролежнями — являются результатом длительного давления на один участок кожи.Пролежни болезненны, трудно заживают и могут привести к серьезным кожным или костным инфекциям. По данным Центров по контролю и профилактике заболеваний (CDC), примерно у каждого десятого пожилого человека с ограниченной подвижностью развиваются пролежни.
Узнайте, почему пролежни встречаются у пожилых людей, как распознать симптомы и как предотвратить пролежни в домашних условиях.
Как образуются пролежни у пожилых людей
Человеческое тело обычно находится в постоянном движении, даже когда мы спим. Мы постоянно меняем позу, неосознанно корректируя себя, смотря телевизор, работая за столом и даже лежа в постели.
Когда операция, травма спинного мозга, артрит или болезнь уменьшают подвижность пожилых людей, эти движения могут прекратиться. Без регулярной регулировки давление неподвижного тела может снизить кровоток и повредить кожу.
Пролежни часто образуются в местах с небольшой подкладкой из мышц и жира, возле суставов или выступающих костей. Копчик (копчик), лопатки, бедра, пятки и локти являются частыми участками пролежней.
Общие причины пролежней
Пролежни обычно образуются у пожилых людей, которым нужна помощь в движении или которые проводят большую часть дня сидя или лежа.Три основных фактора способствуют возникновению пролежней у пожилых людей:
- Давление из-за ограниченной подвижности. Продолжительное давление на ту или иную часть тела может уменьшить приток крови к этим тканям. Ткани и кожа нуждаются в кровотоке для доставки кислорода и других питательных веществ — без них они повреждаются и могут ухудшиться. У пожилых людей с ограниченной подвижностью это давление часто возникает в областях без большого количества мышц или жира, что приводит к пролежням.
- Трение. Когда пожилые люди меняют положение, эти движения и трение могут повредить кожу.Даже легкая помощь может вызвать трение, особенно потому, что с возрастом кожа становится тоньше и более хрупкой. Избегайте грубой одежды и простыней, так как они могут быть причиной пролежней, и старайтесь не использовать потирающие движения при перемещении близких.
- Сдвиг. Сдвиг возникает, когда кожа движется в одном направлении, а кость движется в другом или остается неподвижной. Например, медленное скольжение по кровати может привести к смещению копчиков или лопаток, в то время как кожа остается на месте.Это может вызвать растяжение и разрыв кожи.
Стадии пролежня и симптомы
Пролежни варьируются от раздражения кожи до открытых ран, склонных к инфекции. Пролежни на ранней стадии лучше поддаются лечению; Лица, осуществляющие уход, должны часто проверять наличие симптомов пролежня. Четыре стадии пролежней:
- Стадия 1: Участок кожи обесцвечивается и становится теплым на ощупь. Он может быть красным у пожилых людей с более светлой кожей или пурпурно-синим у пожилых людей с более темной кожей. Пожилые люди также могут жаловаться на зуд или жжение.Пролежни 1-й стадии часто исчезают при регулярном перемещении и снятии давления.
- Стадия 2: Повреждения кожи более заметны и могут включать открытый волдырь, язвы или царапины в дополнение к обесцвечиванию. Человек с пролежнем 2 стадии может чувствовать сильную боль или дискомфорт.
- Стадия 3: В дополнение к распространению обесцвечивания и ссадин эта область приобретает кратерный вид из-за повреждений под поверхностью кожи.
- Стадия 4: Присутствует большая рана, и кожа значительно, заметно повреждена.Мышцы, кости и сухожилия могут быть повреждены или даже видны через отверстие в коже. Пролежни 4 стадии часто приводят к серьезным инфекциям, и с ними трудно справиться даже профессиональным специалистам.
Профилактика пролежней
Если лица, ухаживающие за больным, не меняют положение неподвижного или прикованного к постели человека правильно и часто, вероятность пролежней увеличивается. Точно так же плохая гигиена, плохое питание и уход за кожей могут привести к пролежням.
Эти пять шагов могут помочь предотвратить пролежни у пожилых родственников дома:
- Регулярное передвижение. Перемещайте любимого человека каждые 1-2 часа в постели и каждые 30 минут в инвалидной коляске. Это постоянное изменение положения может вызвать новые проблемы:
- Пролежни у пожилых людей с ограниченной подвижностью могут появиться в течение ночи, поэтому изменение положения должно происходить круглосуточно. Чтобы защитить свое благополучие, по возможности обменивайтесь сменами с другим членом семьи или нанимайте ночной уход на дому.
- Дергание за пожилую кожу может вызвать трение, которое может усугубить пролежни. Грубые движения также могут привести к появлению болезненных синяков.Аккуратно поднимайте и перемещайте близких, касаясь более мускулистых или мягких участков тела.
- Тщательный осмотр. Пролежни гораздо легче вылечить, если они обнаружены на ранней стадии. Пролежень 1 стадии можно вылечить в домашних условиях, но на более поздних стадиях требуется врач или медицинская бригада. Так пристально осматривать тело любимого человека может показаться неудобным или агрессивным, но это необходимо для предотвращения пролежней.
- Матрасы и подставки специальные. Подушки, матрасы и опоры могут снизить вероятность пролежней у пожилых людей.Перед покупкой спросите у врача любимого человека о возможностях.
- Матрасы из пены, воздуха, геля или воды можно регулировать по регулярному графику и изменять давление на тело.
- Прокладки из пеноматериала или подушки поддерживают ноги и предотвращают соприкосновение коленями и лодыжками. Никогда не используйте резиновые подушки или подушки от геморроя в форме пончика для лечения пролежней на ягодицах.
- Специальные накладки на пятку и лопатки могут снизить давление на костлявые стопы и спину.
- Уход за недержанием. Кожа становится более уязвимой при контакте с мочой или калом даже в течение коротких периодов времени. Если пожилой человек страдает недержанием мочи или кала и склонен к пролежням, спросите врача о специальных впитывающих прокладках или нижнем белье.
- Питание и физическая активность. Без соответствующей жидкости, витаминов, минералов и белка пролежни не заживают должным образом.
- Хорошо сбалансированная диета, которая способствует здоровью кожи и костей, может помочь предотвратить пролежни.
- Если ваш близкий человек сильно страдает избыточным весом, похудание может снизить нагрузку на кости и суставы. И наоборот, если у них недостаточный вес, отсутствие подкладки может привести к пролежням вокруг острых суставов.
- Даже легкое движение и растяжка могут увеличить кровоток. Спросите врача своего любимого о растяжках с малой нагрузкой, которые можно безопасно выполнять в постели или инвалидном кресле.
Как лечить пролежни
Лечение пролежней зависит от стадии и степени тяжести.Пролежни 1 стадии часто можно устранить в домашних условиях, а пролежни на более поздних стадиях могут потребовать медицинского вмешательства. Для тщательного наблюдения за пролежнем необходимо будет регулярно посещать кабинет врача или посещать домашний уход. Тяжелые пролежни могут привести к хирургическому вмешательству или госпитализации.
Стадия 1: Лечение пролежней в домашних условиях может помочь при симптомах пролежней 1 стадии. Если вы заметили умеренный жар и обесцвечивание, отрегулируйте положение, очистите кожу мягким мылом и водой, тщательно вытрите насухо и нанесите увлажняющий лосьон.Если симптомы пролежня 1-й стадии не улучшаются в течение 48 часов, обратитесь к врачу вашего близкого.
Стадия 2: Пролежни 2 стадии могут лечить врач или прописать в домашних условиях режим тщательной очистки, лечебной марли или бинтов и антибиотиков.
Стадия 3+: Симптомы пролежня 3 или 4 стадии могут потребовать специализированного лечения или хирургического вмешательства со стороны бригады по уходу за ранами. Как только повреждение происходит под поверхностью кожи, лечение пролежней может включать:
- Лечение ран отрицательным давлением в кабинете врача или на дому
- Удаление поврежденной кожи и тканей (санация раны)
- Трансплантация здоровой кожи в область раны (пересадка кожи) )
Пролежни в домах престарелых
По данным CDC, до 28% госпитализированных пожилых людей или жителей домов престарелых, находящихся на длительном лечении, страдают пролежнями.Хрупкие люди могут жить в доме престарелых, потому что пролежни и другие травмы очень сложно предотвратить дома. Или они могут быть переведены из больницы в учреждение длительного ухода или в дом престарелых после несчастного случая. Пролежни в домах престарелых более вероятны при таких состояниях, как запущенная деменция, тяжелый диабет и паралич.
Этот инструмент Medicare отслеживает процент пациентов с пролежнями в домах престарелых по всей стране, а также сравнение каждого местоположения со средним показателем по стране.
Источники:
Johns Hopkins Medicine. «Пролежни.»
https://www.hopkinsmedicine.org/health/conditions-and-diseases/bedsores
Медицинский центр Университета Питтсбурга. «Как лечить пролежни в домашних условиях».
https://share.upmc.com/2017/08/treat-bedsores-at-home/
Центры по контролю и профилактике заболеваний. «Пролежни у жителей домов престарелых».
https://www.cdc.gov/nchs/products/databriefs/db14.htm
Harvard Health Publishing.»Пролежни.»
https://www.health.harvard.edu/pain/bedsores-decubitus-ulcers-a-to-z
Травмы, вызванные давлением: профилактика и лечение
Обзор темы
Как можно предотвратить травмы, вызванные давлением?
Снизить давление на кожу
Снятие и распространение давления является наиболее важной частью как профилактики, так и лечения пролежней. Оказание давления на одно место в течение длительного периода времени уменьшает приток крови к этому участку. Это повреждает или убивает клетки и вызывает воспаление.Давление можно снять и распространить несколькими способами. Часто лучше всего их сочетание.
Для снятия и распределения давления:
- Меняйте положение по крайней мере каждые 2 часа, если вы прикованы к кровати. Если вы в инвалидном кресле, меняйте его каждые 15 минут.
- Избегайте скольжения, скольжения или опрокидывания, а также положений, которые оказывают давление непосредственно на имеющуюся травму, вызванную сдавливанием. Старайтесь держать изголовье кровати, кресло с откидной спинкой или кресло-каталку поднятым не более чем на 30 градусов.Кресла с реклайнером могут поскользнуться. Их нельзя использовать вместо кровати.
- Используйте специальные опорные поверхности. Есть матрасы, покрывала и подушки для стульев, которые помогают уменьшить и распределить давление. Другие продукты, такие как устройства типа пончиков, могут на самом деле вызвать травмы от давления. Поговорите со своим врачом о том, какие продукты вам подойдут лучше всего и где их купить.
- Проконсультируйтесь со своим врачом, чтобы убедиться, что на вашу кожу нет давления или что между вашей кожей и другими поверхностями есть хорошая прокладка.
Защитите свою кожу
Позаботьтесь о своей коже.
- Принимайте ванну столько раз, сколько необходимо, чтобы быть чистым и комфортным. Используйте мягкое мыло и теплую (не горячую) воду. Будьте осторожны, чтобы не тереть кожу слишком сильно.
- Используйте увлажняющие кремы или лосьоны, чтобы кожа оставалась мягкой и не пересыхала. Сухая кожа более легко повреждается.
- Если у вас проблемы с опорожнением кишечника или мочевого пузыря, немедленно очистите кожу, если она станет грязной или влажной.Используйте защитный крем, лосьон или мазь, чтобы защитить кожу от влаги. Используйте прокладки или трусы, которые впитывают влагу и отводят ее от кожи.
- Ежедневно проверяйте кожу на наличие признаков пролежней. Обратите особое внимание на костные области, такие как бедра, локти, колени и пятки. Также следите за давлением из таких источников, как:
- Части тела или кожные складки, особенно если у вас избыточный вес. Например, колени или лодыжки могут натирать друг друга и вызывать язвы.
- Подлокотники кресла, части инвалидных колясок, скобы или другие места, где вы опираетесь локтями или другими частями тела.
- Медицинское оборудование, например кислородные маски или кислородные трубки.
Здоровые привычки также могут помочь защитить вашу кожу.
- Соблюдайте здоровую диету с достаточным количеством белка и жидкости. Это поможет сохранить вашу кожу здоровой и быстро зажить.
- Сохраняйте здоровый вес без резких скачков набора или потери. Изменение веса может привести к увеличению давления на определенные участки тела. Они также могут вызвать проблемы с вспомогательным оборудованием, которое больше не подходит.
- Не курите и избегайте табачного дыма. Курение сушит кожу и снижает кровоснабжение кожи.
Что можно сделать для лечения травмы, вызванной давлением?
При образовании травмы, вызванной давлением, продолжайте принимать меры, перечисленные выше, чтобы снять давление и защитить кожу. Также важно, чтобы рана была чистой, прикрытой и слегка влажной. При совместном использовании эти действия помогут предотвратить обострение язвы и заживить кожу.
Следите за чистотой раны
Повязку, нанесенную давлением, необходимо очищать каждый раз при смене повязки (повязки).Для очистки часто используют физиологический раствор. Это раствор соленой воды, который можно купить в аптеке. Но существует множество средств для очищения ран. Ваш врач порекомендует вам очищающий раствор. В некоторых случаях для очистки раны можно использовать водопроводную воду.
- Не используйте очищающие средства, предназначенные для здоровой кожи, на открытой ране.
- Избегайте антисептических растворов, таких как Betadine, Hibiclens или перекись водорода. Это может повредить новые и нормальные ткани.
- Не промывать открытую рану водой из колодца.Большая часть водопроводной воды безопасна, но следуйте советам врача или медсестры.
Держите рану прикрытой и слегка влажной.
Ваш врач порекомендует наложить повязку на травму, вызванную сдавливанием. Есть много видов повязок. Со временем ваш врач может использовать несколько разных видов повязок, пока заживает травма, вызванная сдавливанием.
Общая идея состоит в том, чтобы рана оставалась немного влажной и не позволяла ей высыхать между сменами повязки.
- Держите влажную часть повязки прямо в язве, свободно прилегая к заживающей ткани.
- Накройте влажную повязку сухой, чтобы рана оставалась чистой, а здоровая кожа вокруг пролежня оставалась сухой.
При необходимости лечите боль
Боль может быть или не быть проблемой при пролежнях. Некоторым людям с пролежнями не нужны обезболивающие. Некоторым он нужен только тогда, когда лечится рана, а некоторым это нужно регулярно. Если вы испытываете боль, обратитесь к врачу.
Какие еще методы лечения можно использовать для лечения пролежней?
Часто врач удаляет (обрабатывает) мертвую ткань при травме, связанной с давлением.Мертвая ткань дает бактериям хорошее место для роста и может вызвать инфекцию. Это также может замедлить рост здоровых тканей. Но иногда лучше оставить мертвую ткань или струп на месте и позволить им действовать как своего рода повязка. Ваш врач может сделать это, если ткань очень стабильна или если рана вряд ли заживет.
Иногда необходимы кожные трансплантаты или хирургические лоскуты. Кожные трансплантаты способствуют росту новой кожи на месте язвы, если рана распространяется на мышцы и более глубокие ткани. Рана может быть закрыта хирургическим путем, чтобы ускорить заживление после пересадки кожи.
Для лечения пролежней иногда используются несколько других методов лечения. Чаще всего это делается в клиниках, специализирующихся на лечении серьезных ран. К ним относятся:
- Электростимуляция. Слабый электрический ток используется в ране и рядом с ней, чтобы помочь крошечным кровеносным сосудам и новой ткани расти.
- Терапия ран отрицательным давлением (иногда называемая «ушивание с помощью вакуума»). В язвочку кладут стерильную губку или специальную марлю, которая борется с микробами.Он покрыт липкой повязкой, которая не пропускает воздух. Затем включается небольшой вакуум, который поддерживается все время до следующей процедуры. Вакуум вытягивает дренаж из раны и осторожно притягивает кровоток к поверхности язвы. Это приносит в рану питательные вещества и способствует росту новых тканей.
- Гипербарическая оксигенотерапия. Человека помещают в камеру, где он дышит кислородом под высоким давлением. Это лечение может использоваться для повышения уровня кислорода в крови, чтобы больше кислорода достигло кожи и тканей.Это может предотвратить гибель тканей, ускорить заживление и помочь бороться с инфекцией. Это лечение не одобрено для лечения самих пролежней. Но он одобрен для состояний, которые могут возникнуть при травмах от давления, таких как инфекция костей (остеомиелит) или хирургическое закрытие незаживающей язвы.
- Фактор роста. Белки, которые помогают новым клеткам расти, применяются при травмах от давления.
- Ультразвук. Звуковые волны, которые люди не могут слышать, используются для создания вибрации и тепла в тканях.Ультразвук изучается как способ очистить раны и помочь в заживлении.
Исследователи продолжают изучать эти и другие методы лечения пролежней и других ран.
Как узнать, заживает ли травма, вызванная давлением, должным образом?
Когда вы лечите травму, вызванную сдавливанием, вы будете знать, что она заживает правильно, если:
- Язвочка уменьшается.
- Розоватая ткань формируется по краям язвы, постепенно приближаясь к центру.
- Язвочка немного кровоточит. Это означает, что в этой области есть кровообращение, что способствует заживлению.
После заживления перелома кожа остается очень хрупкой. Кожа легко снова разрушается, особенно в первый месяц после заживления язвы. Чтобы снизить риск рецидива травмы, вызванной сдавливанием, медленно вернитесь в положение, оказывающее давление на область, где была боль. Например, сначала давите не более 15–30 минут.Затем проверьте, исчезнет ли покраснение в течение 15 минут после снятия давления. Поговорите со своим врачом или медсестрой о плане возвращения к своим нормальным положениям и занятиям после заживления травмы, вызванной переломом.
Как узнать, инфицирована ли травма, вызванная давлением?
Открытые раны, такие как пролежни, — легкие места для возникновения инфекций. Ваш врач будет следить за признаками инфекции, и вы можете следить за этими признаками. Сообщите своему врачу, если вы заметили:
- Покраснение или тепло на коже вокруг язвы или красные полосы, идущие от больного места.
- Болезненность вокруг язвы.
- Гной в дренаже из язвы.
- Неприятный запах от ранки или повязки.
- Лихорадка.
Чтобы вылечить инфекцию, вы можете использовать лекарства, например, антибиотики, наряду с особым уходом за раной. Вас и окружающих также научат принимать меры по предотвращению распространения микробов на другие части вашего тела или на других людей. Эти шаги включают в себя постоянное закрытие раны, за исключением лечения, хорошее мытье рук до и после ухода за травмой, вызванной сдавливанием, а также правильное заворачивание и выбрасывание использованных повязок.
Насколько хорошо заживают пролежни?
Насколько хорошо заживает травма от давления, частично зависит от ее стадии.
- Большинство травм от пролежней 1 и 2 стадии заживают в течение нескольких недель при правильном лечении. Раннее лечение может помочь предотвратить повреждение и не дать ране перейти в более серьезную стадию.
- Пролежни 3 и 4 стадии тяжелее поддаются лечению, и на их заживление могут уйти месяцы или даже годы. Постоянный уход и лечение могут предотвратить такие осложнения, как дальнейшее повреждение тканей, инфекция и боль.
Что такое лечение пролежней? | Жестокое обращение в доме престарелых
Согласно данным Medical News Today, менее серьезные раны могут зажить в течение нескольких недель, если вы будете придерживаться следующих шагов по лечению пролежней.
- Устранить давление из язвы . Первый шаг к лечению пролежней — это снятие давления с раны. Вы можете сделать это, переместив пациента и помогая ему лечь в новое положение, или используя подушки или подушки для поддержки частей тела таким образом, чтобы облегчить их боль.
- Очистить рану . Незначительные пролежневые раны можно промыть водой с антибактериальным мылом. С другой стороны, открытые раны необходимо промывать физиологическим раствором каждый раз, когда вы меняете повязку. Чтобы ускорить заживление, держите место в чистом, сухом и свободном от раздражителей, которые могут замедлить процесс заживления.
- Контрольное недержание мочи . Насколько это возможно, контролируйте потерю контроля над мочевым пузырем и кишечником. Несоблюдение этого правила может привести к медленному заживлению пролежней или дальнейшему инфицированию.Если пожилой человек не может пользоваться туалетом, подумайте о том, чтобы использовать подгузники и менять их как можно чаще, а также следить за тем, чтобы пациент всегда был чистым и сухим.
- Удалить мертвые ткани . Чтобы рана хорошо зажила, необходима хирургическая обработка раны. Мертвые и инфицированные ткани затрудняют заживление. Лечение пролежней зависит от стадии и состояния язвы. Открытая рана может быстро зажить из-за повреждения кожи и других тканей.Согласно Drugs.com, распространенные неселективные методы обработки раны включают метод влажной и сухой повязки и использование раствора гипохлорита. В первом случае на рану накладывают влажную марлю и оставляют сушиться. Когда марля удаляется, она приносит мертвые ткани. Раствор гипохлорита убивает все микробы на ране и медленно удаляет мертвые ткани.
- Наложите повязки и используйте антибиотики . Повязки защищают рану от раздражителей и инфекций. Это также создает хорошие условия для исцеления.Вы можете использовать безрецептурный антибактериальный крем или пероральные антибиотики.
Что вызывает пролежни?
Согласно Johns Hopkins Medicine, пролежни могут образоваться, если кровоснабжение кожи прекращается более чем на два-три часа. Как правило, они вызваны:
- Постоянное давление . Если есть давление на кожу с одной стороны и кость с другой, кровь не может течь должным образом, лишая кожные ткани кислорода и других необходимых питательных веществ.Это часто наблюдается, когда пожилой человек лежит или слишком долго сидит в одном положении.
- Трение . У пожилых пациентов с тонкой, хрупкой кожей и плохим кровообращением могут развиваться пролежни от трения, поскольку их кожа более хрупкая и подвержена травмам. Вот почему лицам, осуществляющим уход, рекомендуется правильно ухаживать за простынями, поскольку частицы и другие раздражители могут вызвать раздражение кожи.
- Ножницы . Кожа, двигающаяся в одном направлении, а кости — в другом, может привести к пролежням.Чтобы предотвратить пролежни путем стрижки, работники домов престарелых должны проявлять большую осторожность при перемещении пациентов с ограниченными возможностями передвижения. Сдвиг может также произойти, если верхняя половина кровати поднята слишком высоко.
Зоны, пораженные пролежнями
Нередко пролежни на следующих участках тела:
- Область ягодиц
- Копчик
- Каблуки
- Пальцы
- Лопатки
- Затылок
- Колени сзади и по бокам
- Лодыжки
- Колено
- Бедра
- Позвоночник
Чтобы получить бесплатную юридическую консультацию, позвоните по телефону 800-712-9119
Профилактика пролежней у пожилых людей
Помимо лечения пролежней, вы также можете предпринять эффективные действия, которые в первую очередь предотвращают их образование.К ним относятся:
- Размещение мягких прокладок в кроватях и инвалидных колясках для устранения давления
- Переворачивание и изменение положения неподвижных пациентов каждые два часа
- Сохранение кожи чистой, сухой и увлажненной
- Изменение положения сидя для лиц, прикованных к инвалидным коляскам, каждые 15 минут
- Улучшение кровообращения путем проведения мероприятий, которые будут направлять жителей передвигаться или массировать определенные участки тела, чтобы стимулировать адекватный кровоток в неподвижных
- Обеспечение жителей здоровым питанием, содержащим все питательные вещества, необходимые для поддержания их здоровья и ускорения заживления организма.
Обращение в суд
Если в доме престарелых не реализованы эффективные способы предотвращения пролежней у пожилых людей и они подвергаются боли и страданиям, они могут быть привлечены к ответственности. Если вы хотите подать в суд на дом престарелых, Закон Бена Крампа, PLLC может помочь вам бороться за компенсацию. Чтобы узнать, чем мы можем быть полезны, свяжитесь с нами сегодня по телефону 800-959-1444, чтобы обсудить ваш случай бесплатно.
Позвоните или отправьте текстовое сообщение 800-712-9119 или заполните форму бесплатной оценки случая
Пролежни 4 стадии — пренебрежение в доме престарелых и тяжелые пролежни
Быстрый ответСтадия 4 — самая распространенная стадия пролежня, развивающаяся, когда пролежни 3 стадии не лечить должным образом.Пролежни 4 стадии могут привести к опасным для жизни инфекциям. По данным Агентства по исследованиям и качеству здравоохранения (AHRQ), пролежни являются причиной более 60 000 смертей ежегодно и часто являются трагическим результатом пренебрежения в домах престарелых.
Что такое пролежни 4 стадии?
Пролежни 4 стадии — это наиболее тяжелая форма пролежней, также называемая пролежнями, пролежнями или пролежнями. Пролежень 4 стадии характеризуется глубокой раной, которая достигает мышц, связок или даже костей.Они часто вызывают у жителей сильную боль, инфекцию, инвазивные операции или даже смерть.Пролежни 4 стадии могут быть печальным признаком пренебрежения домом престарелых. У жителей домов престарелых могут появиться эти язвы, если персонал не сможет лечить язвы на более ранней стадии.
К счастью, финансовая компенсация может быть доступна, если у вашего любимого человека, живущего в доме престарелых, развивается пролежня 4 стадии. Получите бесплатный обзор случая, чтобы узнать, можете ли вы получить компенсацию для оплаты лечения.
Жертвы пролежней 4 стадии могут обратиться в суд.Получите бесплатный обзор случая, чтобы узнать, можете ли вы получить финансовую помощь и привлечь к ответственности дома престарелых, применяющие жестокое обращение.
Как выглядят пролежни 4 стадии?
Пролежни 4 стадии, характеризующиеся серьезным повреждением тканей, являются самой большой и глубокой из всех стадий пролежней. Они выглядят как красноватые кратеры на коже, а на дне язвы могут быть видны мышцы, кости и / или сухожилия.
Инфицированный пролежень 4 стадии может иметь неприятный запах и выделять гной.Кроме того, язва может быть окружена мертвой тканью темного или желтоватого цвета.
Причины пролежня 4 стадии
Пролежни 4 стадии обычно образуются при неправильном лечении пролежней на ранних стадиях.
Все пролежни возникают, когда такие факторы, как давление, сдвиг и трение, прекращают кровоснабжение кожи. Без надлежащего лечения потеря крови может привести к отмиранию кожи и образованию раны.
Знаете ли выПролежень 4 стадии — это наихудший сценарий: кровопотеря настолько серьезна, что рана проходит через все слои кожи и обнажает кость.
Пролежни в домах престарелых часто возникают в результате неправильного ухода со стороны персонала.
У резидентов могут развиться пролежни, если сотрудники:
- Не может должным образом заботиться о каждом жильце из-за нехватки персонала
- Не лечить обезвоживание или недоедание, которые могут предотвратить заживление или усугубить раны
- Неспособность заметить или вылечить ранние язвы из-за пропущенного или поспешного ухода
- Оставлять жителей с ограниченными физическими возможностями лежать в кроватях или инвалидных колясках в течение нескольких часов подряд
Кто подвержен риску пролежней 4 стадии?
Любой человек с пролежнем на нижней стадии подвержен риску ранения на 4 стадии.Однако некоторые пациенты могут быть более подвержены этому типу травм.
Особо высокому риску подвержены:
- С ограниченной подвижностью Движение — ключ к предотвращению пролежней на любой стадии. Если пожилой человек не может двигаться самостоятельно, он может часами сидеть или лежать в одном и том же положении. Это может перекрыть приток крови к коже и вызвать пролежни.
- Кто находится в домах престарелых с недостаточным персоналом Жильцы домов престарелых с ограниченными физическими возможностями должны полагаться на сотрудников, чтобы предотвратить пролежни.К сожалению, некоторые медицинские учреждения могут не предотвратить пролежни из-за нехватки персонала и плохой подготовки.
- Страдающие болезнью Альцгеймера или слабоумием Если у пациентов с психическими нарушениями развивается пролежень, они могут быть не в состоянии рассказать об этом кому-либо из-за своего состояния. Им нужно, чтобы кто-то другой нашел это и помог им получить надлежащий уход. Жители с такими состояниями также могут испытывать проблемы с ощущением боли.
- Другие факторы Резиденты подвергаются более высокому риску образования пролежней, если у них есть проблемы с кровотоком или кровообращением, диабет, плохое питание или если они носят гипсовую повязку.
Наши надежные адвокаты могут помочь вам и вашему близкому подать в суд. Позвоните нам сегодня по телефону (855) 264-6310.
Симптомы пролежней 4 стадии
Большинство симптомов пролежня 4 стадии связаны с бактериальными инфекциями, частым осложнением.
Симптомы пролежня 4 стадии включают:
- Почерневшая кожа
- Дренаж и гной
- Лихорадка
- Горячая кожа
- Запах
- Открытые раны, обнажающие ткань или кость
- Красные края
- Припухлость вокруг язвы
Если вы заметили какой-либо из этих симптомов пролежня 4 стадии у своего пожилого близкого человека, немедленно обратитесь за медицинской помощью.Вы также можете связаться с адвокатом по вопросам жестокого обращения в доме престарелых, чтобы узнать, можете ли вы подать в суд и получить финансовую компенсацию.
Диагностика пролежня стадии 4
Врач определяет стадию пролежня по его внешнему виду. В случае пролежня 4 стадии большая рана прошла слой жировой ткани тела, обнажив мышцы, связки или даже кости.
Однако в некоторых случаях медицинские работники не могут сразу диагностировать пролежни на поздней стадии, осмотрев их.
Пролежень 4 стадии может быть первоначально диагностирован как:
- Unstageable Когда врач не видит дно открытой язвы, он должен очистить ее, чтобы правильно определить стадию.
- Подозрение на повреждение глубоких тканей (SDTI) Этот диагноз ставится, когда поверхность кожи пациента выглядит как язва 1 или 2 стадии, но на самом деле она затрагивает более глубокие ткани под ней.
Лечение пролежней 4 стадии
Пролежни 4 стадии следует лечить как можно скорее, так как они подвергают пациента в доме престарелых высокому риску смертельных проблем со здоровьем.
Лечение пролежней 4 стадии может включать:
-
Антибиотики
Выдача пациентам бактерицидных лекарств для лечения инфекций
-
Удаление раны
Удаление любых поврежденных, инфицированных или мертвых тканей пролежня
-
Кожные трансплантаты
Покрытие пораженного участка здоровой кожей
Можно ли предотвратить пролежни 4 стадии?
Да. Как и многие другие травмы в доме престарелых, пролежни на поздних стадиях в значительной степени можно предотвратить с помощью надлежащего ухода. Их можно предотвратить, лечив в первую очередь пролежни 3 стадии или пролежни более низкой стадии.
Персонал дома престарелых может помочь предотвратить пролежней 4 стадии по:
- Тщательный мониторинг пролежней на ранних стадиях, чтобы убедиться, что они заживают
- Обращение к врачу, если состояние раны пациента не улучшается
- Обеспечение мобильности жителей за счет ходьбы и перемещения
- Обеспечение доступа жителей к регулярному питанию, воде и уходу за кожей
- Как можно скорее лечить пролежни на ранних стадиях с помощью надлежащих методов ухода за ранами
Осложнения пролежней 4 стадии
Те, у кого пролежни 4 стадии, подвержены высокому риску опасных для жизни осложнений.
Если пролежень 4 стадии не лечить, это может привести к:
- Амилоидоз Это неизлечимое заболевание, при котором белок накапливается в организме и препятствует нормальному функционированию органов.
- Инфекция По данным Johns Hopkins Medicine, люди с пролежнем 4 стадии подвергаются очень высокому риску инфекций. Эти инфекции могут поражать кожу, кости, кровь и другие органы.
- Почечная недостаточность Это происходит, когда почки больше не могут выводить отходы из организма, вызывая повреждение.Если его не лечить, это может привести к летальному исходу, но возможно выздоровление.
- Сепсис и септический шок Сепсис может возникнуть, когда организм чрезмерно реагирует на серьезную инфекцию, например инфекцию, вызванную пролежнем 4 стадии. Иммунная система чрезмерно стимулируется и атакует здоровые части тела. Тяжелые случаи сепсиса могут привести к септическому шоку, который возникает, когда артериальное давление падает из-за инфекции. Септический шок может быть смертельным, так как могут отключиться основные органы.
- Смерть Многие из перечисленных выше состояний могут быть смертельными, если их не лечить.Согласно статье в Western Journal of Medicine, почечная недостаточность и амилоидоз являются наиболее частыми причинами смерти пациентов, страдающих хроническими пролежнями.
Это может считаться противоправной смертью, если пациент дома престарелых умирает от невылеченного пролежня.
Пролежни 4 стадии: в деталях
К счастью, если пренебрежение или жестокое обращение стали причиной пролежня 4 стадии, у семей есть выбор.
Они могут:
- Обратитесь к омбудсмену или в Службу защиты взрослых (APS)
- Переместите любимого человека в больницу или другой дом престарелых, чтобы выздороветь
- Обратиться к юристу, чтобы подать иск и потребовать компенсацию
Получите бесплатный обзор случая сегодня, чтобы узнать, какие действия лучше всего подходят для вашего случая.
Общие вопросы о пролежнях 4 стадии
Могут ли пролежни вызывать сепсис?
Да. Сепсис развивается, когда организм слишком сильно пытается бороться с инфекцией. Пролежни 4 стадии могут спровоцировать инфекции, которые приводят к сепсису.
В 2014 году пожилой житель дома престарелых из Чикаго умер от серьезного пролежня, который привел к сепсису. Позже его дочь подала иск в дом престарелых, утверждая, что его смерть можно было предотвратить.
Совместное исследование, проведенное Chicago Tribune и Kaiser Health News, показало, что дома престарелых постоянно не справляются с лечением пролежней и других состояний, которые приводят к сепсису.
Как долго вы можете прожить с пролежнем 4 стадии?
Пациенты могут жить месяцами или даже годами после развития пролежня 4 стадии. Такие факторы, как надлежащая медицинская помощь и предотвращение осложнений, могут помочь пациентам прожить дольше.
При этом около 60 000 человек умирают каждый год из-за осложнений, связанных с пролежнями. Согласно исследованию 2020 года, более 50% тех, у кого пролежни появляются в больницах, умирают через год или меньше.
Могут ли зажить пролежни 4 стадии?
Это зависит от времени обращения за лечением и других переменных пациента.Согласно медицинскому учебнику Merck Manual, 30% пролежней 4 стадии заживают за шесть месяцев.
Некоторые пролежни могут не зажить должным образом из-за таких осложнений, как бактериальные инфекции, несмотря на надлежащий уход. В этих случаях врачи могут проверить наличие вторичных осложнений и вылечить те, которые появляются вместе с пролежнем.
.


 Это улучшит кровоток в организме;
Это улучшит кровоток в организме;

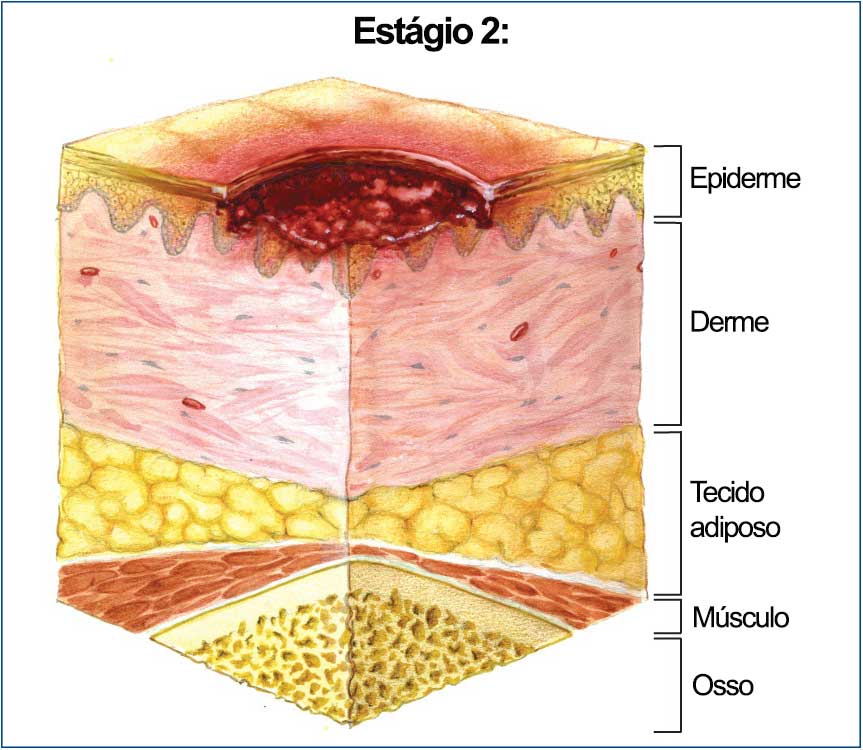 Если такой возможности нет, подкладной круг обязателен. По возможности, поворачивайте пациента каждые полтора часа на другой бок. И помните, что для формирования новых пролежней достаточно от 2 до 6 часов, если человек лежит неподвижно в течение этого времени без смены положения тела.
Если такой возможности нет, подкладной круг обязателен. По возможности, поворачивайте пациента каждые полтора часа на другой бок. И помните, что для формирования новых пролежней достаточно от 2 до 6 часов, если человек лежит неподвижно в течение этого времени без смены положения тела.