| Описание | Уровень СКФ (мл/мин/1,73м2) | Показатель креатинина (мкмоль/л) | Поражение органа с нормальной, либо повышенной СКФ, присутствуют признаки нефропатии | Выше 90 | Меньше 0,123 |
| 2 | Поражение почек с легким понижением СКФ | 60—89 | 0,123—0,176 |
3 | Консервативная стадия со средней степенью СКФ | 30—59 | 0,177—0,352 |
4 | Преддиализная стадия с явной степенью СКФ | 15—29 | 0,353—0,528 |
5 | Почечная недостаточность или диализная стадия | Менее 15 | Меньше 0,528 |
симптомы болезни и лечение в домашних условиях
Проблемы в работе мочевыделительной системы носят хронический характер. Поскольку они сопровождаются острым болевым синдромом, пациенту требуется вовремя начать консервативное лечение, устранить неприятные ощущения. Не стоит самостоятельно решать, как подлечить почки, лучше действовать согласованно с лечащим врачом.
Болезни почек
Если проблема в почках, это опасное состояние для организма, при котором нарушается водный баланс. Пациент сталкивается с проблемой повышенной отечности и острого болевого синдрома, не исключена срочная госпитализация. Острые заболевания почек еще можно окончательно вылечить, хронические остается только поддерживать путем приема медикаментов. Чаще в организме развиваются симптомы диагнозов из следующего списка:
- мочекаменная болезнь;
- пиелонефрит;
- гломерулонефрит;
- нефролитиаз;
- нефроптоз;
- поликистоз почек;
- гидронефроз;
- рак почки;
- обменные болезни почек;
- почечная недостаточность.
Симптомы заболевания почек
Болезнь начинается с утренних отеков, которые дополняются периодическими скачками артериального давления. Пациент жалуется на недомогание, но потом понимает, что не способен самостоятельно справиться с болевым синдромом. На начальном этапе приступ имеет нечеткий, невыраженный характер, появляется спонтанно, успешно устраняется медикаментами. При отсутствии своевременной терапии симптомы при болезни почек только нарастают, лишают сна, становятся причиной срочной госпитализации. Общие признаки характерного недуга таковы:
Пациент жалуется на недомогание, но потом понимает, что не способен самостоятельно справиться с болевым синдромом. На начальном этапе приступ имеет нечеткий, невыраженный характер, появляется спонтанно, успешно устраняется медикаментами. При отсутствии своевременной терапии симптомы при болезни почек только нарастают, лишают сна, становятся причиной срочной госпитализации. Общие признаки характерного недуга таковы:
- учащенное мочеиспускание;
- боль в пояснице;
- нарушение обмена веществ;
- повышение артериального давления;
- мутность мочи;
- повышение температуры тела;
- утренняя тошнота, рвота;
- утомляемость;
- иррадиация боли от спины вниз.
Признаки заболевания почек у женщин
Такого рода заболевания мочевыделительной системы чаще прогрессируют у представительниц слабого пола – преимущественно старшего поколения. Прежде чем принимать антибактериальные средства необходима диагностика. Врач изучает жалобы пациентки, ставит предварительный диагноз, направляет на обследование. Чтобы не затягивать с началом интенсивной терапии, важно знать симптомы болезни почек и их симптомы у женщин:
Прежде чем принимать антибактериальные средства необходима диагностика. Врач изучает жалобы пациентки, ставит предварительный диагноз, направляет на обследование. Чтобы не затягивать с началом интенсивной терапии, важно знать симптомы болезни почек и их симптомы у женщин:
- головная боль;
- тянущее чувство в животе;
- озноб;
- лихорадка;
- потеря аппетита;
- сухость во рту и жажда;
- почечная колика;
- подагра;
- изменение цвета мочи.
Симптомы болезни почек у мужчин
Для представителей сильного пола больше свойственна мочекаменная болезнь, которая становится основной причиной невыносимой боли. Проявляется недуг острыми приступами, которые характеризуются резью в половых органах при частом мочеиспускании. Для мужчин это серьезное испытание, а лечение в домашних условиях не всегда комфортное. Врачи не исключают госпитализацию для дальнейшего снижения консервативными методами концентрации мочевой кислоты, продуктивного выведения мочевых камней.
Врачи не исключают госпитализацию для дальнейшего снижения консервативными методами концентрации мочевой кислоты, продуктивного выведения мочевых камней.
Основные признаки болезни почек у мужчин, которые наталкивают на тревожные мысли, следующие:
- острый болевой синдром;
- болезненное мочеиспускание;
- поражением функциональной ткани;
- повышение уровня АД;
- тошнота, рвота;
- вздутие живота у мужчин;
- боли в области сосредоточения конкрементов;
- сильный дискомфорт при отеках;
- схваткообразные приступы.
Как определить болезнь почек
Поскольку болезнь сопровождается острым приступом боли невыясненной локализации, при постановке окончательного диагноза часто возникают определенные сложности, затруднения. Если очагом патологии являются почки — симптомы болезни и лечение тесно связаны. Вот что предлагают представители современной медицины, чтобы правильно дифференцировать почечные заболевания:
Вот что предлагают представители современной медицины, чтобы правильно дифференцировать почечные заболевания:
- Обратиться за консультацией к нефрологу, который после выполнения комплекса лабораторных и клинических исследований сможет определиться с характером болезни почек, эффективным лечением.
- Определяющими составляющими диагностики являются УЗИ предположительно пораженной системы организма, анализы крови и мочи, рентгенография дополнительно по рекомендации лечащего врача.
- Сбор данных анамнеза. Если приступу боли предшествовали усиленные физические нагрузки, не исключены дегенеративные заболевания позвоночника. А вот при повышенной потливости, ознобе и лихорадке возникают подозрения на болезни почек.
Как вылечить почки
В стадии рецидива лечение пациента начинается с обновленного режима питания, обязательного приема медикаментов разных фармакологических групп. Больному необходимо снизить нагрузку на пораженный орган, при этом важно обязательно выяснить, что вызывает характерные боли, как называется диагноз. После диагностики почечных болезней начинается консервативное лечение, которое предусматривает комплексный подход к проблеме со здоровьем:
После диагностики почечных болезней начинается консервативное лечение, которое предусматривает комплексный подход к проблеме со здоровьем:
- диетическое питание;
- медикаментозные средства;
- щадящий режим;
- фитотерапия.
Если выяснить конкретное название болезни почек, это уже весомый шаг на пути к скорейшему выздоровлению. Когда основным патогенным фактором становится болезнетворная инфекция, без приема антибиотиков для истребления патогенной флоры явно не обойтись. Это могут быть внутривенные инъекции или пероральный прием антибиотических средств. Так врачи действуют при пиелонефрите, в остальных клинических картинах рекомендации следующие:
- мочегонные средства: Канефрон, Нефростен, Верошпирон, Фуросемид, Альдактон;
- спазмолитические препараты: Но-шпа, Дротаверин, Скополамин, Мебеверин, Атропина сульфат, Метацин хлорозил, Папаверин, Галидор;
- фитопрепараты: Цистон, Фитолизин, Цистенал, Роватинекс, Канефрон;
- гипотензивные препараты: Клонидин, Пентамин, Клофелин, Резерпин, Гемитон;
- уросептики: Фурадонин, Нолицин, Нитроксолин и Фурагин.

Как полечить почки в домашних условиях
Если пациент знает название болезни почек, обязательно должен выяснить у нефролога, какое консервативное лечение будет самым эффективным. В домашних условиях предстоит не только принимать медикаменты разных фармакологических групп, но и придерживаться определенных правил питания, исключить чрезмерные физические нагрузки на пораженный орган и весь организм. Успешное лечение заболеваний почек включает следующие рекомендации:
- Употреблять такие продукты с мочегонным эффектом: арбуз, брусника, травяные сборы, тыква, дыня.
- Полезными свойствами обладают кисломолочные продукты, поскольку улучшают пищеварение, дополнительно проводят очистку от токсинов органов ЖКТ.
- От мучных изделий и жирных блюд с большим содержанием соли придется надолго отказаться, иначе название болезни приобретет новый статус — «хронический».
- Пища должна быть постной и пресной, например, разрешается кушать отварное или тушеное мясо, рыбу.

- Проведение гемосорбции в домашних условиях при помощи мочегонных продуктов, трав и медикаментов.
Видео: симптомы при болезни почек
Симптомы болезни почек Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Лечим почки: симптомы, заболевания, народное лечение
Как мы с Вами лечим почки — первостепенным условием успешного лечения является незамедлительное посещение кабинетов нефролога, уролога. Лечебный процесс, в обязательном порядке должен осуществляться под контролем и при содействии грамотного специалиста, при неукоснительном соблюдение всех его предписаний.
Лечебный процесс, в обязательном порядке должен осуществляться под контролем и при содействии грамотного специалиста, при неукоснительном соблюдение всех его предписаний.
Итак, давайте постараемся выяснить, есть ли возможность осуществлять лечение почек без использования лекарственных препаратов, принимая лишь травы и настои.
Ответ на этот вопрос утвердительный, при условии, что домашняя терапия почек не будет восприниматься Вами как самолечение.
Народные методы способны продемонстрировать чрезвычайно высокую степень эффективности, но только если их применение, рассматривается как дополнительная мера, к основным назначениям врача.
Обязательным условием является непременное согласование с врачом принимаемых видов и дозировок фитопрепаратов, трав, значительно облегчающих работоспособность почек.
Кроме того, врач может порекомендовать необходимые мочегонные средства.
Симптомы болезней почек
Ну, а теперь, давайте подробней остановимся на ключевом вопросе данного материала. Здоровье почек чрезвычайно важный показатель для поддержания основ здоровья всего организма человека.
Здоровье почек чрезвычайно важный показатель для поддержания основ здоровья всего организма человека.
Ведь именно на них ложится персональная ответственность по выводу токсинов, опасных продуктов жизнедеятельности, патогенных микроорганизмов.
Перечень ключевых признаков, наличие которых, указывают на явное присутствие какой-либо почечной патологии, включает:
- систематически возникающее ощущение тянущей боли в области поясницы
- длительно не спадающая высокая температура тела
- мочеиспускание с кровью
- возникновение ощутимой боли даже при лёгкой пальпации в районе почек
Только врач, сможет окончательно констатировать наличие заболевания, и в зависимости от причин его вызвавших, назначить необходимый курс лечения.
Заболевания почек
Список наиболее распространённых почечных недугов включает:
- Пиелонефрит — воспалительные явления возникают по причине инфекции, диабета, мочекаменной болезни
- Гломерулонефрит — очень часто, является осложнением ранее перенесённых инфекционных заболеваний, например, ОРВИ, ангина, ОРЗ
- Нефроз — способен стать постоянным, если своевременно не диагностировать причину его появления
- Кистоз — образование кист в почках
- Почечная недостаточность — проблемы с работоспособностью выделительного функционала почек
- Мочекаменное заболевание — основанием для возникновения являются кардинальные нарушения обменных процессов
Стандартные врачебные предписания, практически для всех вышеперечисленных заболеваний, сводятся к назначению антибиотиков, противовоспалительных средств.
Разумеется, медикаментозную терапию следует взять за основу, а лечение травами и настоями рассматривать как высокоэффективную, дополнительную меру.
Что касается профилактических мероприятий по предотвращению заболеваний почек, то они достаточно просты:
- постарайтесь исключить возможные переохлаждения организма
- своевременно осуществляйте лечение инфекционных недугов
- большие веса не поднимайте
- придерживайтесь здорового образа жизни
Лечение почек народными средствами
- Начать список предлагаю с рецепта отвара, который рекомендован к употреблению практически при любой почечной патологии. Необходимо взять равными долями следующие растительные компоненты: лист толокнянки, кукурузные рыльца, стручковую фасоль. Далее, на протяжении четверти часа, кипятить в литре воды данный сбор (ст. л). Получившейся объём жидкости следует поделить на шесть частей и употребить на протяжении дня.
- Возникающие болевые ощущения при мочеиспускании, частично можно «успокоить» отваром, основу которого составляют лекарственная ромашка и полевой хвощ, взятые равными частями.

- Чай на основе толокнянки, тысячелистника, корня аира (все компоненты взяты равными пропорциями) окажет посильную помощь при воспаление мочевого пузыря.
При воспалениях, сопровождающихся задержкой мочи, рекомендовано на протяжении недели, до пяти раз за день, употреблять целебный настой, компонентами которого являются:
- корень бузины (3. ч. л)
- лепестки василька (2 ч. л)
- грыжник (2 ч. л)
- берёзовые почки (3 ч. л)
Следующие «народные лекарства» весьма действенны при наличии камней в почках.
Перед тем как Вы начнёте лечение травами мочекаменного заболевания, в обязательном порядке посетите кабинет уролога и проконсультируйтесь.
Сделав УЗИ почек, Вы будете знать размер камней. Камни большого размера, при выводе могут застрять в мочеточнике, спровоцировав почечную колику.
Обратите, на сей факт самое пристальное внимание.
- Ингредиентами для следующего рецепта нам послужат: трава именуемая спорыш, а также предварительно высушенные, внутренние оболочки от куриных желудков.
 Оба компонента необходимо взять равными частями. Стаканом сильно горячей воды (200 мл), следует залить получившуюся смесь (ст. л), выдержать на протяжении получаса. Употреблять показано на голодный желудок, утром по 1 ч. л.
Оба компонента необходимо взять равными частями. Стаканом сильно горячей воды (200 мл), следует залить получившуюся смесь (ст. л), выдержать на протяжении получаса. Употреблять показано на голодный желудок, утром по 1 ч. л. - Берём репчатый лук (количеством 2 кг), нарезаем, как можно мельче и перемешиваем получившуюся массу с аналогичным количеством сахарного песка. В течение двух часов, томим на слабом огне, не забывая периодически помешивать, во избежание пригорания. В итоге получаем приблизительно два литра лукового варенья. Продолжительность употребления составляет не менее трёх недель. Принимать перед едой, по ст. л, несколько раз за день, запивая водой. Местом хранения данной «янтарной массы» избрать холодильник.
- Систематическое употребление в горячем виде нескольких стаканов горохового отвара, или бульона, на молодых гороховых стручках, будет в значительной степени способствовать процессу выведения камушков из почек, мочевого пузыря. Есть противопоказания — при остром нефрите горох неприемлем.

- Чрезвычайно полезны для очищения почек мочёные ягоды брусники, которые желательно кушать регулярно, по ст. л три раза в течение дня. Употребив ягоды, желательно ничего не есть два часа.
- Хорошим помощником при очищении почек может стать чай, заваренный из лепестков подсолнуха.
Далее несколько народных рецептов для противодействия пиелонефриту и воспалению мочевыводящих путей.
Важно!
Стоит обязательно учитывать, что самостоятельное, бесконтрольное лечение при воспалении почек способно доставить организму массу чрезвычайно опасных последствий.
Консультация нефролога обязательна.
Врач может посоветовать Вам необходимые травы и скорректировать дозировку целебных отваров.
- Тщательным образом измельчаем молодой лист берёзы (100 гр), хорошенько промыв, заливаем тёплой кипячёной водой (400 мл). Настаиваем приблизительно шесть часов, а затем, процедив, отжать лист в настой. После отстаивания, переливаем в другую ёмкость, оставив осадок.
 Предназначенная к потреблению порция равняется (100 мл), перед едой, за день два раза.
Предназначенная к потреблению порция равняется (100 мл), перед едой, за день два раза. - Перемешать хвощ с берёзовым листом, в равных пропорциях. Получившуюся смесь (ст. л), заливаем кипятком (200 мл), даём возможность остыть. Приём вести по 100 мл, в качестве мочегонного средства, 3-4 раза за день.
- Равными долями взять: лист вахты, берёзы, крапиву и побеги почечного чая. Тщательно измельчить все ингредиенты до порошкообразного состояния. Полученный сбор (15 гр), заливаем сильно горячей водой, пять минут кипятим, а затем выдерживаем в тепле час. За четверть часа перед приёмом пищи употреблять в тёплом виде.
- Перемешать по 100 гр семян укропа и липкие берёзовые почки. Залив смесь (ч. л) кипятком, парить на протяжении полутора часов, после чего охладить и тщательным образом процедить. Приём осуществлять маленькими глотками по 50 мл.
Как Вы видите, копилка народных рецептов весьма обширна, и в качестве вспомогательной терапии, лечение почек в домашних условиях — вполне доступная и несложная процедура.
Вовремя интересуйтесь своим здоровьем, до свидания.
Что делать, если болят почки: лечение в домашних условиях
Автор На чтение 31 мин. Опубликовано
3. Мутная моча
Иногда пена появляется из-за сильного напора мочи. И это нормально. А вот если добавляются другие перечисленные в статье симптомы, пора беспокоиться.
Обычно пена говорит о присутствии в моче белка или токсичных веществ. Это вызвано неправильной работой почек, нарушением выведения и фильтрации различных соединений и компонентов крови.
Денис Володин, эксперт лаборатории «Гемотест», онкоуролог ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России, участник группы междисциплинарных хирургов Sun{amp}amp;Fun
Нормальный цвет мочи колеблется от бледно-жёлтого до тёмно-янтарного. Изменить его могут продукты, например свёкла, ягоды и фасоль, и лекарства. Они окрашивают мочу в оранжевый, розовый, коричневый, красный и даже зеленовато-синий.
Проблема в том, что красноватой мочу может сделать и кровь, а это уже очень плохо. Так что, если заметите этот классический симптом болезней почек, бегите к врачу.
Она может быть симптомом камней в почках или инфекции мочевыделительной системы.
Ещё одна причина потери прозрачности — обезвоживание: моча просто становится более концентрированной. Как только заметите такое, постарайтесь пить больше воды. Если моча опять станет прозрачной и никакие другие симптомы не проявятся, всё нормально. Если нет, отправляйтесь к нефрологу.
Симптомы заболеваний почек
Частой является картина, когда на приеме у врача выясняется, что у пациента почки болят, симптомы и чем лечить из народных средств при этом он не знает. Хуже того, некоторые пытаются делать массаж спины, который усугубляет состояние с почечными коликами.
Хуже того, некоторые пытаются делать массаж спины, который усугубляет состояние с почечными коликами.
О чем говорит боль
Если болят почки, то нельзя откладывать визит к врачу, потому что опасны осложненные состояния. Не всякая болезненность в околопочечной области говорит о заболевании именно почек.
Тянущие боли и неприятные ощущения в почках могут явиться признаком нарушения функциональности отдельных органов и систем, когда плохо работают:
- Опорно-двигательный аппарат;
- Нервная система;
- Половая система;
- Органы брюшной полости.
Как же определить, что болят почки, а не другой какой-нибудь орган. Следует обратить внимание на такие признаки:
- Боль разливается по спине, в пояснице тянет;
- При мочеиспускании жжет на выходе из мочеиспускательного канала, слишком редко или слишком часто приходится мочиться, слишком большой объем разового мочеиспускания, в моче появляются сгустки крови, она приобретает ярко-желтый или красноватый цвет;
- По утрам отекают глаза и все лицо, а к вечеру отекают ноги и руки, потому что почки плохо выводят жидкость из организма;
- Кожа покрывается аллергической сыпью, из-за того что в крови скапливаются токсичные вещества;
- Теряется ощущение вкуса, во рту пахнет аммиаком;
- Часто лихорадит, тошнит, открывается рвота, наваливается усталость;
- Снижается аппетит, происходит потеря веса;
- Ухудшается зрение.

Если человек испытывает боль в почках, нужно сначала сходить к терапевту, потом посетить нефролога или уролога, которые обязательно для постановки точного диагноза назначат проведение анализа мочи, крови, рентген-исследование или УЗИ почек.
Если понадобится, уролог назначит томографию обеих почек или только одной.
Хотя давно доказано, что даже если болит только одна, то, значит, изменения происходят в обеих. Если камень только в левой почке, правая почка уже начала страдать, хотя камня в ней сейчас и нет вовсе.
Если возникает подозрение на наличие камней в почках, нужно начать процесс отслеживания состояния мочи. Для этого каждое мочеиспускание следует проводить не в унитаз, а в подготовленную чистую банку.
Это нужно делать для того, чтобы можно было наблюдать изменение цвета мочи, ее прозрачности, наличие чужеродных элементов в виде песка.
После недельного наблюдения можно будет сообщить врачу, в сравнении, ежедневную норму мочи в 1 акт, есть ли изменения цвета, остается ли осадок на дне банки.
С этими данными можно смело идти к врачу, предварительный диагноз будет поставлен. Прежде чем посетить уролога, женщины должны попасть на прием врача-гинеколога, чтобы исключить проблемы в половой системе.
Если боли терпимые, без лихорадочного состояния, нужно записаться к врачу, чтобы, описав ему свое состояние, получить совет по лечению заболевания и дальнейшему поведению.
Есть заболевания почек, при которых ни в коем случае нельзя медлить, иначе можно лишиться почки.
Почему болят почки
На этот вопрос может ответить только врач в каждом конкретном случае, по результатам различных анализов. Боль в спине и пояснице может говорить просто о спазмах в мышце.
Болит область почки в случае ушиба, наличия в ней песка или камней, может в почках быть инфекция, которая провоцирует сильные боли.
Иногда различить боль в спине и почечную боль можно тем, что если сдавить область почек и боль при этом утихает, то это похоже на пиелонефрит, если же боль остается прежней или даже усиливается при давлении, то это связано со спазмами мышц спины.
Довольно часто боль в области почек возникает по ночам, когда даже повернуться на бок невозможно и трудно приподнять ногу, это говорит о том, что на самом деле болит позвоночник при остеохондрозе.
Если больной замечает, что он просыпается ночью от боли в почках, и днем она не отпускает, к тому же ее можно охарактеризовать как тупую, то это похоже на уролитиаз, мочекаменную болезнь, пиелонефрит и на диабет.
Если у человека почечнокаменная болезнь, то симптомы ее об этом скажут сразу:
- Тупая боль либо только с одной стороны, либо с обеих сразу изматывает больного, усиливается, если человек пытается встать или сесть, физически напрягается.

- Приступы острой боли в пояснице называются почечной коликой. Перестает болеть, если камень опускается в мочевой пузырь.
- Мочеиспускание может быть болезненным и дискретным, это бывает, когда камни начинают отходить. Закончить этот процесс позволяет только смена положения тела.
- Повышается артериальное давление регулярно.
- Моча все время мутная, и иногда кусочки крови окрашивают ее в заметно красноватый цвет, если больной физически перенапрягся или пережил приступ боли.
Что делать при боли
Если болят почки, симптомы и лечение в домашних условиях определяет только доктор.
Первыми признаками заболевания считают помутнение мочи, возникновение болевых ощущений при мочеиспускании, болезненные ощущения в области поясницы.
У больного могут появиться отеки, ощущение тошноты и слабости, ухудшается общее состояние организма. Симптомы могут быть вызваны разными патологиями, поэтому при их появлении необходимо срочно обратиться к врачу-нефрологу.
Если болят почки, что делать в домашних условиях, нельзя решать самостоятельно. Прежде чем предпринимать какие-либо действия, необходимо выяснить причину и тип заболевания, в зависимости от которых может быть оказана эффективная первая помощь при болях в почках. Причиной неприятных ощущений становятся разные проблемы:
- Мочекаменная болезнь, или нефролитиаз, представляет собой заболевание, при котором в органах возникает песок и конкременты. Причиной становится неправильное питание, приводящее к нарушению обмена веществ, малоподвижный образ жизни. Болезнь связана с сильными болевыми ощущениями при выводе конкрементов. В запущенном состоянии приводит к нарушениям оттока мочи и может стать причиной развития почечной недостаточности. Для лечения часто требуется оперативное вмешательство.
- Одним из самых распространенных воспалительных заболеваний считают пиелонефрит. В силу анатомических особенностей он чаще возникает у женщин, чем у мужчин. Воспалительные заболевания могут беспокоить человека годами, вызывая скачки артериального давления, потливость, боли в пояснице.
 Для результативного лечения требуется обязательное соблюдение питьевого режима и строгой диеты.
Для результативного лечения требуется обязательное соблюдение питьевого режима и строгой диеты. - Нефроптоз — заболевание, которое называют синдромом подвижной или опущенной почки. Болезнь связана с аномальной подвижностью органа, в результате которой почка может перекрутиться вокруг своей оси, что приводит к нарушению кровообращения в органе. Болезнью чаще страдают женщины из-за диет и физического труда, приводящих к истощению организма. Также в результате нарушения кровообращения возникают патологии под названием нефросклероз, тромбоз почечной артерии.
- Почечная недостаточность — опасное заболевание, при котором почки частично или полностью утрачивают способность выполнять свои функции. В организме скапливаются токсины, что приводит к нарушению обмена веществ и развитию патологий. Заболевание может быть врожденным, возникая вследствие генетических нарушений. Часто развивается на фоне запущенного пиелонефрита, полученных травм, избыточного приема лекарственных средств.
Лечение почечных патологий
Лечение почек в домашних условиях позволит ускорить выздоровление пациента, но ни в коем случае не должно быть альтернативой обращения к доктору.
Чтобы вылечить почки, необходимо применять комплексный подход, включающий как медикаментозную терапию, так и народные методы лечения.
https://www.youtube.com/watch?v=Wv0iJdffSvI
Целью является снятие симптомов заболевания, устранение первопричин для предотвращения повторного возникновения болезни.
Думая, как снять боль в почках, стоит обратить внимание и на народные методы, которые считаются достаточно эффективными. При воспалении применяются различные отвары, позволяющие вывести из организма токсины, а также обеспечить постепенное растворение камней и конкрементов. Следует залить 1 л кипятка 2 ст.л. корней шиповника, прокипятить 15 минут и ежедневно выпивать полстакана.
Сильный мочегонный эффект при лечении почек в домашних условиях как у мужчин, так и у женщин оказывают семена петрушки, которые настаивают в термосе из расчета 0,5 л кипяченой воды на 1 ст.л. петрушки. Для приготовления отвара можно применять как семена, так и корни. Употребляют настойку 2 раза в день по 0,5 стакана.
Употребляют настойку 2 раза в день по 0,5 стакана.
Снять боль в почках при мочекаменной болезни можно народными средствами. Самостоятельно выводить камни травяными сборами стоит только при размере камней до 5 мм. Лечение травами эффективно и результативно. Под воздействием лекарственных трав камни растворяются и вместе с песком выводятся из мочевыводящих путей.
При мочекаменной болезни применяются такие травы, как спорыш, ромашка, тысячелистник, березовые почки, полевой хвощ. Для изготовления травяных настоев подходят соцветия, корешки и стебли растений.
Лечение травами должно проводиться систематически, а стойкого эффекта удается достичь за период от 2 недель до 2 месяцев.
При мочекаменной болезни допускается тепловое воздействие в виде использования грелок или прогревания в бане, но только при хроническом заболевании на этапе ремиссии.
Народные рецепты против мочекаменной болезни
Вылечить почки в домашних условиях при нарушениях кровообращения достаточно сложно. В первую очередь требуется медикаментозное воздействие, а травы и прочие народные средства могут оказывать лишь небольшой поддерживающий эффект.
В первую очередь требуется медикаментозное воздействие, а травы и прочие народные средства могут оказывать лишь небольшой поддерживающий эффект.
Для понижения свертываемости крови при тромбозе можно использовать настои полыни, крапивы, липы, алоэ, донника лекарственного. Для расслабления гладкой мускулатуры сосудов применяют пустырник, корень валерианы, мелиссу, мяту, ромашку, плоды боярышника. Для достижения эффекта необходимо принимать отвары за 30 минут до еды 3 раза в день на протяжении 6 месяцев.
Лечение почек народными средствами в домашних условиях осуществляется совместно с медикаментозной терапией. Чтобы определить, как лечить почки, необходимо проконсультироваться с доктором.
Особенности симптомов почечных болей, отличия от других
Опасность поражения органа и связь с болевым синдромом
О чем говорит боль
Что принимать и чем лечить боли в почках?
Кроме «размытой» локализации, боли в области почек чаще всего носят постоянный ноющий характер.
Для неё не характерна яркая и пульсирующая окраска. Иногда бывает почечная колика, когда «виноват» застрявший в лоханке или мочеточнике камень, но это совсем особая ситуация, о которой мы писали в разделе о мочекаменной болезни.
Характерный симптом, свидетельствующий о болях именно в почке, является отсутствие связи болей с движением и наклонами.
Обычно при боли в пояснице, которая вызвана «прострелом», радикулитом, неловким движением, межпозвонковой протрузией и грыжей, человек не может разогнуться, а разогнувшись, «ковыляет» до кровати и ищет удобное положение, в котором боль утихает. Механизм понятен: нужно найти такую позу, чтобы расслабилась спазмированная мышца, или сдвинулся межпозвонковый диск, который прижимает воспаленный нервный корешок.
В случае с почечной болью перемена позы не имеет никакой роли, кроме одного случая – при нефроптозе, или опущении органа. При этом если «задрать ноги» и опустить голову, то орган вернется на свое анатомическое место, натяжение сосудов почечной ножки уменьшится, и болевой синдром также уменьшится.
Чаще всего возникает боль с одной стороны. Чаще болит именно левая почка, поскольку она крупнее, и нагрузка на нее, соответственно, больше. Вообще, двусторонняя локализация болевого синдрома бывает редко – например, при двустороннем пиелонефрите, мочекаменной болезни. Но в этом случае пациентки информированы о своем диагнозе, и предпочитают не провоцировать возникновение болевого синдрома, соблюдая определенный режим.
Но бывают случаи, что и при поражении одной почки боль появляется симметричная. Это связано с тем, что эти органы имеют общую иннервацию, и связаны сетью условных рефлексов, поэтому появляется «зона отраженной боли».
Кроме почек, могут быть боли и в мочеточниках. Их задача – проводить мочу в мочевой пузырь. Для этого мочеточники периодически сокращаются — такие движения называют цестоидами. В том случае, если мочеточник воспален, или есть препятствие току мочи, то боль ощущается как тянущая, расположенная между поясницей и животом, направленная сверху вниз.
Почечная боль обычно ощущается в спине — под рёбрами, справа или слева от позвоночника. Она может распространяться и на другие области — живот или пах.
Токсины, накопившиеся в организме из-за нарушений функций почек, мешают нормальной работе мозга. Это приводит к проблемам с памятью и концентрацией внимания, головокружениям, головной боли. Задачи, которые раньше вы выполняли с лёгкостью, становятся трудными и требуют много сил.
Боли в почках могут быть вызваны различными заболеваниями органов мочевыделительной системы.
Причинами симптома могут стать мочекаменная патология, пиелонефрит, гломерулонефрит, нефроптоз, почечная недостаточность, гидронефроз, доброкачественные и злокачественные опухолевые или кистозные новообразования.
У мужчин болезни органов мочевыделительной системы встречаются реже, чем у женщин в связи с физиологическими особенностями строения внутренних органов.
При возникновении дискомфорта и чувства боли в поясничном отделе необходимо обратиться за консультацией к урологу-нефрологу, который назначит необходимую диагностику и на основе полученных результатов лечение.
Терапия большинства почечных заболеваний проводится амбулаторно. Итак, что делать в домашних условиях при болях почки.
Первая помощь
При возникновении болевого синдрома в почке необходимо придерживаться следующих рекомендаций, которые помогут облегчить состояние:
- Пить много жидкости. Вода – природный очиститель. Достаточное потребление жидкости поможет быстрее вывести патогенную флору, конкременты с парных органов и предотвращает застойные явления. Важно во время лечения ограничить потребление кофе, крепкого чая, какао, отказаться от сладких газированных, алкогольных напитков. Предпочтение следует отдавать чистой воде, травяным отварам, чаям. В течение дня необходимо выпивать более 2 литров жидкости. Некоторые специалисты рекомендуют попить во время лечения клюквенный морс. Однако, такой напиток не рекомендуется принимать при уролитиазе.
- Отдых. Облегчить боль поможет полноценный отдых. Активные движения, занятия спортом могут привести к ухудшению состояния и открытию почечных кровотечений.
 Важно, не лежать на боку локализации болевого синдрома.
Важно, не лежать на боку локализации болевого синдрома. - Теплая аппликация на место боли в почках помогает временно снять чувство дискомфорта благодаря усилению кровообращения и снятию нервного напряжения. Что можно использовать в качестве компресса? При воспалительных болезнях следует использовать местное тепло: грелка, бутылка с теплой водой, картофельное пюре. Заменить местные аппликации при почечнокаменной болезни можно теплой ванной или душем.
- Консультация врача, который назначит, что принимать при патологиях почек от боли и воспаления.
После облегчения самочувствия необходимо самостоятельно обратиться за помощью к специалисту – урологу или нефрологу или вызвать скорую медицинскую службу. Доктор проведет необходимую диагностику и назначит, чем снять болевой синдром и устранить причину дискомфорта. Проводиться лечение может в домашних условиях или в стационаре.
Незамедлительно необходимо обратиться к специалисту, если болят почки и развиваются другие симптомы:
- рост температуры тела до отметки 38-390С;
- лихорадка;
- учащение позывов к мочеиспусканию;
- возникновение боли, жжения, дискомфорта в промежности, паху, нижней части живота во время опорожнения;
- отделение урины незначительными порциями;
- изменение запаха и цвета мочи, выпадение осадка, появление гноя, кровяных сгустков;
- тошнота;
- рвота;
- метеоризм;
- отечность конечностей;
- снижение работоспособности;
- усталость;
- повышенная потливость.

При боли в почках используются симптоматическая терапия и лечение, направленное на устранение первопричины развития патологического процесса. В первом случае назначаются следующие группы медикаментозных препаратов:
- для снижения жара – жаропонижающие;
- для восстановления нормального диуреза и снятия отечности – мочегонные средства и уросептики;
- для купирования болевого синдрома спазмолитические, обезболивающие и противовоспалительные нестероидные средства;
- для подавления патогенной флоры вирусной этиологии назначаются противовирусные, при бактериальном происхождении патологии – антибактериальные препараты;
- при расстройствах органов пищеварительного тракта – сорбенты, противодиарейные, противорвотные медикаменты.
Кроме этого, когда болят почки, врач назначает специальную диету, действие которой направлено на разгрузку почек. Рекомендации относительно питания базируются на рекомендациях лечебного стола №7 и его модификациях а и б. Каждый вид питания, назначается исходя из причины патологического процесса в почках, так как симптомы и лечение находятся в тесной взаимосвязи.
Каждый вид питания, назначается исходя из причины патологического процесса в почках, так как симптомы и лечение находятся в тесной взаимосвязи.
Лечебный стол №7 рекомендован при воспалительных почечных патологиях острой и хронической формы (пиелонефрит, гломерулонефрит), а также для снижения выраженности нефротического синдрома. Диета предполагает ограничение употребление белков, жиров и углеводов, а также отказ от соли, не более 3 г в сутки.
При мочекаменной патологии диета назначается исходя из органической и химической природы конкрементов. Может использоваться лечебный стол №7 и его модификации, №6 и №14.
Если болит почка, врач назначает спазмолитические препараты, действие которых направлено на снятие спазма гладкой мускулатуры, что влечет за собой устранение неприятных ощущений.
Миотропные спазмолитики – таблетки от боли в почках, которые оказывают воздействие на ионный баланс в тканях органа, что позволяет в короткие сроки справиться с неприятным симптомом.
Обезболивающие средства этой группы обладают сосудорасширяющим действием, что позволяет их принимать при заболеваниях различной этиологии.
- Но-шпа – первая помощь при болях в почках. Назначается при патологиях различной этиологии обособленно или в составе комплексной терапии. Выпускается в форме пилюль для перорального приема. Суточная дозировка у взрослых не должна превышать 6 лекарственных единиц. В детском возрасте допускается применение Но-шпы только после консультации лечащего специалиста. В этом случае дозировка рассчитывается исходя из веса маленького пациента.
- Дротаверин – обезболивающее при болях в почках, которое стимулирует приток крови с кислородом, питательными веществами к клеткам органа, благодаря чему происходит снижение чувства дискомфорта. Суточная дозировка лекарственного препарата не должна превышать 6 таблеток. Допускается применение медикамента у детей старше 2 лет с дневной нормой не более 1 единицы лекарственной формы.
- Папаверин – лекарство от боли в парных органах мочевыделительной системы, с одноименным активным компонентом.
 Назначается взрослым и детям с 1 месяца благодаря высокой эффективности, наличию незначительного количества противопоказаний, а также широким выбором лекарственных форм – выпускается в виде инъекций для внутривенного и внутримышечного введения, таблеток, суппозиторий.
Назначается взрослым и детям с 1 месяца благодаря высокой эффективности, наличию незначительного количества противопоказаний, а также широким выбором лекарственных форм – выпускается в виде инъекций для внутривенного и внутримышечного введения, таблеток, суппозиторий.
При отсутствии эффективности от миотропных спазмолитических средств у пациентов возникает вопрос, как снять боль в почках? В этом случае на помощь приходят комбинированные спазмолитические препараты, действие которых направлено на снятие спазма гладкой мускулатуры, подавления воспалительных процессов в тканях органа, нормализации температуры тела. Благодаря разнонаправленному действию комбинированные лекарства против болезненности в почках.
- Спазмалгон – препарат комбинированного действия с антисептическим эффектом. Назначается для обезболивания при патологиях различной локализации и этиологии. В день нужно пить от 2 до 6 таблеток, в зависимости от выраженности болевого синдрома.
- Спазган – обезболивающее, антифлогистическое, дезинфицирующее, спазмолитическое средство.
 Принимать следует по рекомендации врача, который рассчитывает количество активного вещества исходя из массы тела пациента. Максимально допустимая суточная дозировка составляет 6 таблеток. Допускается прием Спазгана у пациентов младшего возраста.
Принимать следует по рекомендации врача, который рассчитывает количество активного вещества исходя из массы тела пациента. Максимально допустимая суточная дозировка составляет 6 таблеток. Допускается прием Спазгана у пациентов младшего возраста. - Баралгин – помогает справиться с болью быстро, так как обладает спазмолитическим, обезболивающим, антифлогистическим, жаропонижающим действием. Выпускается в виде таблеток для перорального приема, инъекционных растворов для внутримышечного введения. Пить следует дважды в сутки по 2 таблетки. При необходимости дозировка препарата увеличивается до 6 единиц лекарственной формы для перорального применения. В виде уколов дозировка рассчитывается специалистом исходя из массы тела пациента.
- Ревалгин – сильное спазмолитическое средство, назначается при ноющей боли в поясничной области. Курс лечения не более 3 дней. В течение суток следует выпивать не более 2 таблеток. Назначается крайне редко, когда купировать болевой синдром невозможно при помощи других препаратов.
 Имеет множество противопоказаний и побочных эффектов, в связи, с чем не рекомендован детям и беременным.
Имеет множество противопоказаний и побочных эффектов, в связи, с чем не рекомендован детям и беременным.
Анальгетики
Признаки и лечение народными способами гломерулонефрита
Это болезнь, имеющая воспалительный характер и аутоиммунную природу. При гломерулонефрите происходит поражение почечных клубочков, канальцев. Болезнь может развиваться самостоятельно, а также сопутствовать другим недугам. Чаще всего причиной этой болезни почек является стрептококковая инфекция, в более редких случаях она развивается на фоне туберкулеза, малярии. Также причиной болезни иногда становится переохлаждение, влияние токсических веществ.
Выделяют острый, подострый и хронический гломерулонефрит. При острой форме больного беспокоит боль в почках, отеки в области глаз на лице, а также отеки конечностей, приступы артериальной гипертензии, наблюдаются изменения в состоянии мочи, повышается температура, нарастает боль в пояснице, в правой или левой ее части. Как правило, этот недуг проявляется у человека через несколько недель после перенесенной инфекционной болезни.
Как правило, этот недуг проявляется у человека через несколько недель после перенесенной инфекционной болезни.
При хронической форме, которая развивается в большинстве случаев как следствие острого гломерулонефрита, симптомы похожи на признаки острой формы недуга. Врачи выделяют гипертоническую, нефротическую, смешанную и латентную формы болезни.
В процессе диагностики гломерулонефрита учитываются не только результаты инструментальных и лабораторных исследований. При необходимости также проводится биопсия почек.
Лечить это заболевание приходится долго, иногда терапия продолжается несколько лет. Больному назначается диета, прием гипотензивных и мочегонных средств, а также длительное лечение кортикостероидами. При необходимости практикуются и другие методы лечения.
Гломерулонефрит
– заболевание инфекционно-аллергического характера. Оно сопровождается аутоиммунными отклонениями. Врачи выделяют несколько видов такого поражения, однако его симптомы всегда сходы: у человека появляется боль в пояснице, выделяется кровь с примесями крови, кожный покров становится бледным и сухим. Такое состояние требует незамедлительного и комплексного лечения. Если вы не знаете, чем лечить симптомы почек, если они болят, народными способами, лучше всего посетить врача.
Такое состояние требует незамедлительного и комплексного лечения. Если вы не знаете, чем лечить симптомы почек, если они болят, народными способами, лучше всего посетить врача.
Основная задача лечения гломерулонефрита– восстановить работу почек. Благодаря этому удается снизить дискомфорт и наладить работу всех систем в организме. Нужно отметить, что вылечить этот недуг народной медициной не удастся – она лишь помогает ослабить дискомфорт. Для этого применяется боярышник – 1 ст.л. ягод заливается кипятком и настаивается в домашних условиях около 2 часов. После этого принимайте отвар трижды в сутки 1-2 месяцев.
Симптомы и лечения пиелонефрита
Это воспалительная болезнь почек, при которой патологический процесс также вовлекается чашечка, почечная лоханка, паренхима почки. Ввиду анатомического строения пиелонефрит чаще поражает женщин. Воспалительный процесс могут вызвать либо микроорганизмы, которые постоянно присутствуют в организме человека, либо микрофлора, которая попадает извне.
Возбудителями болезни часто становится протей, стафилококк, стрептококк, кишечная палочка. Иногда болезнь проявляется как результат действия сразу нескольких разных возбудителей. Но пиелонефрит возникает в том случае, если у человека нарушается отток мочи из почки, а также имеют место нарушения в кровотоке и лимфообращении, и на этом фоне в организм попадает возбудитель.
Врачи определяют три формы пиелонефрита – острый, хронический, рецидивирующий. Острая форма болезни развивается как следствие снижения иммунитета, переохлаждения, а также после применения некоторых инструментальных методов исследования. Хроническая форма часто становится результатом острого воспаления почки и отсутствия должного лечения.
Диагноз устанавливается на основе ультразвукового исследования почек, рентгена и других методов диагностики. В процессе терапии применяются изначально антибиотики широкого спектра действия, а позже, после изучения результатов исследования на чувствительность к антибактериальным препаратам лечение проводится антибиотиками направленного действия.
Также практикуются общеукрепляющие методы лечения.
, вызванное инфицированием внутренней ткани. Возбудитель такого процесса может попасть в полость почек из других органов, нередко длительное время присутствует там, не сообщая о себе никакими специфическими симптомами. Спровоцировать их ускоренное деление может ослабленный иммунитет.
Распознать пиелонефрит можно по болям в пояснице, которые с каждым днем становятся сильнее. У больного появляется озноб, тошнота, общее ухудшение состояния здоровья, повышается температура тела. Справиться с пиелонефритом поможет народная медицина. Обычно для терапии такого заболевания применяются следующие соки:
- Черничный
– обладает мощным противобактериальным действием. Его пьют около 2-3 месяцев трижды в день по трети стакана. - Земляничный
– его употребляют по 50 миллилитров перед едой. Лучше всего готовить такое лекарство сразу перед употреблением. - Капустный
– выпивать его нужно по половине стакана после пробуждения и перед сном. В сок можете добавлять мед или варенье.
В сок можете добавлять мед или варенье. - Морковный
– помогает быстро избавиться от воспаления, выпивать его нужно по 200 мл. 3 раза в день.
Нефроптоз
Нефроптоз – патологическое явление, связанное со слишком большой подвижностью почки, так называемая блуждающая почка. Ввиду анатомических особенностей от этого заболевания чаще страдают женщины. Ввиду того, что жировое вместилище в почках у них более короткое и широкое, и при этом также имеет место ослабление брюшного пресса ввиду вынашивания ребенка и родов, заболевание развивается достаточно часто.
7. Тошнота и рвота
Если вас тошнит во время или после еды, но дело не в отравлении или расстройстве пищеварения, проверьте почки. Возможно, они не справляются с выведением вредных веществ.
На всякий случай запишитесь к терапевту, чтобы исключить другие причины тошноты. А потом идите к нефрологу.
Почечная недостаточность
Почечная недостаточность – это патология, в процессе развития которой почки утрачивают частично или полностью способность выполнять свои функции, то есть поддерживать постоянный химический состав в организме.
Как следствие, в организме нарушается водно-электролитный баланс, происходит задержка тех веществ, которые у здорового человека регулярно выводятся из организма.
При острой почечной недостаточности приходит острое нарушение функционирования одной или обеих почек. Острая почечная недостаточность проявляется как следствие воздействия разных патологических факторов на почечную паренхиму. Болезнь может развиваться вследствие воздействия на организм медикаментов, ядовитых веществ и др.
При хронической почечной недостаточности также развивается нарушение функций почек. Это состояние является последствием пиелонефрита, хронического гломерулонефрита, сахарного диабета, отравления некоторыми химическими элементами и др.
Гидронефроз
При гидронефрозе у больного наблюдается стойкое расширение полостей почки, которое происходит как следствие нарушения оттока мочи. Болезнь может быть как врожденной, так и приобретенной. Врожденный гидронефроз проявляется ввиду некоторых анатомических аномалий.
Приобретенная форма болезни возникает на фоне мочекаменной болезни, опухолей, нарушающих отток мочи.
Сравнительно длительный период гидронефроз развивается без проявления видимых симптомов. Признаки болезни становятся выраженными в том случае, если появляются камни в почках, или развивается инфекционное поражение. Пациента может беспокоить боль в пояснице, которая может быть очень интенсивной. Часто единственным симптомом болезни является присутствие крови в моче.
9. Отёки
Они появляются, когда в организме задерживается жидкость. Заметнее всего при этом отекают ноги и области вокруг глаз.
Сам по себе отёк ещё не означает, что вы больны. Возможно, вы просто съели много солёной пищи, долго сидели в одном положении или пили какие-то лекарства. У женщин вода может задерживаться перед месячными и во время беременности.
Если же отёчность — ваша постоянная проблема, тогда, возможно, она связана с болезнью почек.
Какими народными средствами проводят лечение почек в домашних условиях?
Нижеописанные критерии помогают определить заболевание:
- Двусторонняя или односторонняя тупая боль в спине или пояснице;
- Сильные приступы внизу живота и паху;
- После отхождения камней в мочевом пузыре – зуд и жжение при мочеиспускании;
- Синдром «закладывания» – усиление болевых ощущения в спине при смене положения тела;
- Повышение артериального давления;
- Мутность мочи и появление примесей крови после физической нагрузки.

Повышение температуры до 40 градусов не является специфическим симптомом заболеваний почек, но свидетельствует об инфекционном поражении (пиелонефрит, гломерулонефрит). Важно определить болезнь на начальных стадиях, чтобы своевременно лечить заболевание.
Для определения, как болят почки, предлагаем рассмотреть симптом Пастернацкого. Он положительный при мочекаменной болезни. Суть синдрома заключается в том, что при ударах ребром ладони по области почек камни становятся подвижными, поэтому наблюдается усиление болевого синдрома в пояснице.
Однако существуют почечные заболевания, при которых симптом Пастернацкого отрицательный. Например, гломерулонефрит, пиелонефрит не проявляются болями в области поясницы.
В стандартной ситуации узнать болезнь можно по наличию симптомов:
- Боль в области почек;
- Зуд при мочеиспускании;
- Потемнение мочи и появление примесей крови в ней.
Только при комбинации этих признаков можно предположить, что патологические симптомы обусловлены почечной патологией.
При каких заболеваниях наблюдается боль в области почек:
- Остеохондроз позвоночника;
- Невралгия;
- Предменструальный синдром у женщин;
- Начало родовых схваток;
- Воспаление придатков;
- Ревматизм;
- Панкреатит.
Как вылечить эпилепсию и можно ли это сделать
В заключение вспомним анатомию. Знание основ расположения органов помогает установить, где болят почки. Они являются парными структурами мочевыделительной системы, расположенными по обе стороны от позвоночного столба в области поясницы.
Болевые симптомы и признаки разнообразны и могут возникать по утрам, вечерам или на протяжении всего рабочего дня. Неприятные ощущения появляются даже тогда, когда человек меняет положение (из горизонтального в вертикальное).
Почему возникает боль в области почек по утрам:
- Пиелонефрит – воспаление почечной ткани;
- Гломерулонефрит – воспалительные изменения канальцев и клубочков;
- Поликистоз – образование кисты в почечной ткани;
- Опухоли;
- Нефроптоз – опущение почки;
- Аппендицит – воспалительные изменения червеобразного отростка.

Болевой симптом по утрам при мочекаменной болезни возникает вследствие того, что камень приходит в движение при смене положения тела. Степень выраженности болевых ощущений значительно зависит от размера конкремента: чем он больше, тем сильнее боль в пояснице.
На фоне почечной колике болевой синдром возникает не только по утрам, но и может определяться на протяжении всего дня. Болевой приступ возникает при закупорке конкрементом мочевыводящих путей.
Чтобы ослабить болевой синдром, нужно пить клюквенный чай, кушать бруснику, арбузы. Провоцируют обострение заболеваний почек копчености, молочные напитки, соль и острые продукты.
Если их устранить, можно избавиться от утренних болевых ощущений.
Беременность
При беременности нужно учесть повышенное давление плода на мочевой пузырь и мочевыделительную систему. Вследствие сдавления увеличенной маткой области почек, возникают застойные изменения. На фоне нарушение кровоснабжения увеличивается риск бактериальных инфекций – гломерулонефрита и пиелонефрита.
Решая, что делать при беременности, гинеколог должен выяснить причины возникновения заболевания. Нужно понимать, что отеки под глазами, варикозное расширение вен нижних конечностей при вынашивании ребенка способны привести к токсикозу и угрозе прерывания беременности.
В любом случае боль в области почек при беременности нужно лечить на начальных стадиях, так как при запущенной патологии нередко сложно спасти жизнь не только плоду, но и женщине. В общем, внимательно относитесь к вышеописанным симптомам почечных заболеваний. При наличии хотя бы одного из признаков – срочно к врачу.
Что делать
Что делать при болях в почках, можно решить лишь после получения результатов лабораторных анализов. Рассмотрим основные принципы того, как врачи определяют способы лечения почечных заболеваний.
Какие методы диагностики болей в области почек (справа или слева в пояснице):
- Ультразвуковое обследование – изучение анатомической структуры и определение патологических изменений;
- Компьютерная томография – послойное изображение состояния органов;
- МРТ (магнитно-резонансная томография) – метод исследования жидких тканей;
- Лабораторный анализ мочи на выявление белка, эритроцитов и лейкоцитов;
- Биохимическое исследование крови на креатинин и мочевину.

Только после получения результатов данных клинико-лабораторных методов, врач может с большой степенью достоверности установить, почему болят почки.
Не следует заниматься самолечением, использовать народные способы, чтобы лечить боль в области поясницы до выяснения причины болезни.
Рассказывая о том, что делать, когда болят почки, нельзя исключать общие принципы избавления от почечной патологии:
- Ограничить употребление кофе и крепкого чая;
- При оксалатах в моче нужно исключить салаты, ревень, щавель и томаты;
- Исключите поваренную соль из пищи;
- Противопоказана физическая активность и резкие движения;
- Нельзя затягивать с клинико-лабораторными анализами, так как они позволяют установить, чем лечить боль в области почек.
Камни в почках можно лечить в домашних условиях травяными сборами: почечный чай, пол-пала, хвощ полевой, можжевельник. Эти настои обладают спазмолитическим и мочегонным эффектом.
Чем лечить из лекарственных препаратов:
- Канефрон;
- Фитолизин;
- Цистон;
- Блемарен.
О том, что делать при почечных заболеваниях народными средствами и таблетками читайте ниже.
Все признаки боли в почках нужно разделить на 4 группы:
- Функциональные – при нарушении экскреторной функции;
- Воспалительные – провоцируются бактериальной инфекцией;
- Врожденные – обусловлены изменениями генетического аппарата;
- Деструктивные – мочекаменная болезнь.
Чтобы определить симптомы почечной патологии, следует выделить основные заболевания, приводящие к болям в области почек:
- Нефроптоз – опущение почек, которое на начальных стадиях не проявляет себя клиническими признаками, но при низком расположении органа формируется почечная недостаточность и инвалидность;
- Нефрит – инфекционная болезнь, провоцируемая стрептококками. Возникает после ангины.
 На фоне заболевания у человека наблюдаются признаки бактериальной инфекции: повышение температуры, отеки, изменение артериального давления, специфические изменения анализов мочи и крови;
На фоне заболевания у человека наблюдаются признаки бактериальной инфекции: повышение температуры, отеки, изменение артериального давления, специфические изменения анализов мочи и крови; - Мочекаменная болезнь – сопровождается образованием камней мочевыделительной системы. При заболевании формируется почечная колика, которая проявляется сильным болевым синдромом в области локализации почек. Длительность патологии – от нескольких часов до пары суток;
- Опухоль – не прослеживается на ранней стадии. Признаки патологии: слабость, анемия, вялость, повышение температуры, снижение веса, падение артериального давления.
Когда болят почки, нужно быстро и правильно определить, чем лечить, чтобы не допустить инвалидности.
Содержание
- Лечение воспаления почек народными средствами в настоящий момент представляет собой один из наиболее популярных методов устранения проявлений недуга.
- Этот способ коррекции заболевания может использоваться в качестве вспомогательной методики к основной терапии традиционными аптечными средствами, а также быть самостоятельным способом борьбы с патологическим процессом.

- Кроме этого, народные рецепты в большинстве случаев помогают предупредить развитие болезни и в несколько раз снизить риск обострения хронического воспаления.
Согласно статистическим исследованиям, воспалительные болезни почек (нефриты) диагностируются практически у каждого 30 жителя нашего государства, независимо от его возрастных особенностей, половой принадлежности и социального статуса.
Своевременно определенные недуги ренальной сферы великолепно поддаются коррекции, что позволяет пациентам избавиться от патологического процесса и предупредить его возможные осложнения, которые в большинстве случаев сопровождаются грубыми нарушениями со стороны функционирования главных органов мочевыделения.
Воспалительные процессы в ночках представляют собой группу заболеваний, при которых поражаются ткани органов и нарушается их функция.
В медицине различают несколько видов ренального воспаления, а именно пиелонефрит или инфицирование почечных лоханок, гломерулонефрит, когда в структуру патологии вовлекаются клубочки и интерстициальный нефрит с болезненными изменениями межуточных структур.
К числу факторов, которые провоцируют появление симптомов недуга, относятся:
- общее переохлаждение организма;
- малоподвижный образ жизни;
- низкий уровень иммунной реактивности;
- злоупотребление спиртным;
- низкое качество питания и неадекватный питьевой режим;
- наличие в организме хронических очагов инфекции;
- трудовая деятельность и проживание в условиях повышенной влажности;
- частые стрессы.
Нередко почки воспаляются на фоне других патологий, среди которых:
- аллергические реакции;
- диабетическая нефропатия;
- инфекционные болезни сосудов и атеросклеротическое поражение их стенки;
- интоксикации различного генеза (соли тяжелых металлов, вирусы, бактериальная инфекция, токсические вещества и тому подобное).
Вовремя диагностированные симптомы воспаления почек у взрослых и детей – важный этап на пути к выздоровлению, который позволяет больному человеку быстро среагировать на развитие патологического процесса и предпринять необходимые меры по его ликвидации.
Главный признак нефрита – ноющая (порой резкая) боль в области поясницы, которая не зависит от поворотов или наклонов туловища, носит преимущественно стабильный характер и склонна усиливаться после физических нагрузок.
- Кроме этого, пациенты жалуются на подъем общей температуры тела, изменение качества мочи и увеличение частоты мочеиспускания, рези во время походов в туалет, недомогание, потерю аппетита и работоспособности.
- Лечение воспаления почек направлено на устранение болевого синдрома, ликвидацию источника инфекции, активизацию процессов регенерации пораженных тканей, стимуляцию защитных сил, а также выведение песка и стабилизацию общего состояния здоровья человека.
- В классической медицине подобная терапия реализуется с помощью назначения пациентам мочегонных, антибактериальных, антигистаминных препаратов, витаминов, глюкокортикостероидов и кальция.
- Дополнительно больные принимают жаропонижающие средства, медикаменты с иммуностимулирующим, противовоспалительным, нормализующим адекватный кровоток действием.

10. Сухая зудящая кожа
Когда почки не в состоянии поддерживать баланс минералов и питательных веществ в крови, а также избавляться от токсинов и лишней жидкости, могут появиться проблемы с кожей.
Конечно, у зуда и сухости много безобидных причин. Например, купание в горячей воде, жёсткое мыло, воздействие солнца. Паниковать и сваливать всё на почки точно не стоит, но провериться на всякий случай нужно.
Инфекция мочевыводящих путей
Инфекция мочевыводящих путей имеет бактериальную природу. В процессе ее развития происходит поражение инфекцией мочевой системы. В большинстве случаев заболевание возникает вследствие попадания в организм кишечной палочки. Попадая в мочу, бактерии размножаются и вызывают инфекцию мочевыводящих путей.
Инфекция мочевыводящих путей у детей и взрослых проявляется рядом характерных симптомов. Прежде всего, это помутнение мочи и появление неприятного запаха. В моче может обнаруживаться примесь крови. Человек ощущает очень частую потребность в мочеиспускании, а в процессе ощущает боль и сильный дискомфорт.
Человек ощущает очень частую потребность в мочеиспускании, а в процессе ощущает боль и сильный дискомфорт.
Чаще от инфекции мочевыводящих путей страдают женщины, так как у них уретра короче, чем у представителей сильного пола. К тому же она ближе к заднему проходу, поэтому увеличивается риск инфицирования.
Инфекция более часто поражает женщин, активно живущих сексуальной жизнью, а также женщин в период менопаузы. Кроме того, инфекция поражает людей с заболеваниями почек и некоторыми хроническими недугами, ослабляющие защитные силы организма.
Разновидностями инфекций мочевыводящих путей является цистит (инфекция мочевого пузыря), уретрит (инфекция уретры).
Чтобы диагностировать инфекции мочевыводящих путей, необходимо провести анализ мочи, цитоскопию, а также некоторые другие методы исследования.
Выбор метода лечения напрямую зависит от того, какая именно инфекция – верхних или нижних мочевых путей – была диагностирована у больного.
Если у больного проявилась инфекция нижних мочевых путей то лечение может проводиться в домашних условиях. При тяжелой форме инфекции верхних путей больного госпитализируют. В процессе лечения используются антибиотики, анальгетики, другие средства и методы по рекомендации врача. В качестве осложнений заболевания часто отмечаются рецидивы болезни.
Выбор лечения почечной недостаточности
В разделе:
По мере обострения заболевания почек ваш лечащий врач может поговорить с вами о подготовке к почечной недостаточности. Заблаговременно поговорив со своим врачом о вариантах лечения и сделав выбор до того, как вам понадобится какое-либо из этих видов лечения, вы сможете взять на себя заботу о своем уходе. Лечение поможет вам почувствовать себя лучше и жить дольше.
Чтобы понять, какое лечение вы выберете, и привыкнуть к мысли, что оно вам необходимо, нужно время.У каждого вида лечения есть свои плюсы и минусы. Ваш выбор лечения окажет большое влияние на вашу повседневную жизнь. Узнав о различиях между вариантами лечения, вы сможете выбрать наиболее подходящий для вас. Чем больше вы знаете о видах лечения, тем лучше вы будете готовы сделать выбор.
Ваш выбор лечения окажет большое влияние на вашу повседневную жизнь. Узнав о различиях между вариантами лечения, вы сможете выбрать наиболее подходящий для вас. Чем больше вы знаете о видах лечения, тем лучше вы будете готовы сделать выбор.
Как скоро я должен начать узнавать, какой тип лечения мне выбрать?
Начните узнавать о вариантах лечения как можно раньше — еще до того, как оно вам понадобится.У тебя будет время на
- узнать о различных вариантах лечения
- поговорить с другими людьми, живущими с диализом, трансплантатом или консервативным лечением
- поделитесь своими мыслями с семьей и близкими, чтобы они тоже узнали о вашем выборе лечения
- совместно с вашей медицинской бригадой составьте план лечения почечной недостаточности
- подготовьте себя морально и физически к предстоящим изменениям
Создание плана лечения и предоставление его членам семьи дает вам больше контроля.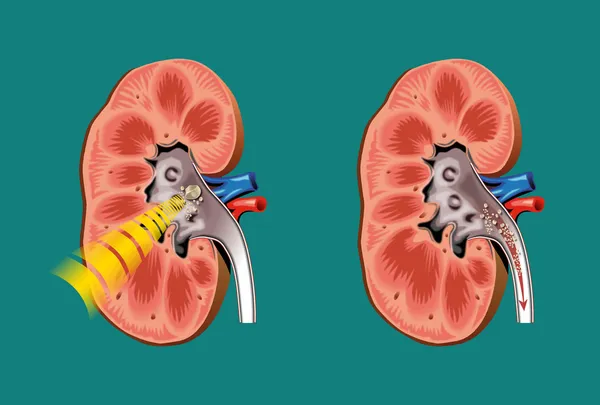
Какие у меня варианты лечения почечной недостаточности?
Вы можете выбрать один из трех вариантов лечения, чтобы отфильтровать кровь и взять на себя небольшую часть работы, которую ваши поврежденные почки больше не могут выполнять. Четвертый вариант предлагает уход без нарушения работы почек. Ни один из этих методов лечения не поможет вашим почкам поправиться. Однако все они могут помочь вам почувствовать себя лучше.
- При гемодиализе кровь проходит через фильтр за пределами тела, удаляя отходы.
- Перитонеальный диализ использует подкладку живота для фильтрации крови внутри тела и удаления шлаков.
- Трансплантация почки — это операция по помещению здоровой почки только что умершего человека или живого человека в ваше тело для фильтрации крови.
- Консервативное лечение позволяет лечить почечную недостаточность без диализа или трансплантации.
 Вы будете работать со своим лечащим врачом, чтобы управлять симптомами и как можно дольше сохранить функцию почек и качество жизни.
Вы будете работать со своим лечащим врачом, чтобы управлять симптомами и как можно дольше сохранить функцию почек и качество жизни.
Справиться с почечной недостаточностью — непростая задача, и лучше всего будет, если вы
- придерживайтесь своего графика лечения.
- проверяйте ваши лекарства вместе с вашим лечащим врачом при каждом посещении. Вы единственный, кто знает, как ваше тело реагирует на каждое из ваших лекарств. Очень важно, чтобы ваш поставщик знал, какие лекарства вы принимаете.
- следует особому плану питания.
- активны большую часть дней недели.
Каковы основы гемодиализа?
Гемодиализ может частично восстановить функцию почек.При гемодиализе ваша кровь проходит через фильтр за пределами вашего тела, а отфильтрованная кровь возвращается в ваше тело. Гемодиализ
- фильтрует вашу кровь для удаления вредных отходов и лишней жидкости
- помогает контролировать артериальное давление
- помогает сбалансировать в крови важные минералы, такие как калий, натрий и кальций
Гемодиализ не является лекарством от почечной недостаточности, но он может помочь вам почувствовать себя лучше и жить дольше. Вам также нужно будет изменить то, что вы едите, принимать лекарства и ограничить количество воды и других жидкостей, которые вы пьете и получаете с пищей.
Вам также нужно будет изменить то, что вы едите, принимать лекарства и ограничить количество воды и других жидкостей, которые вы пьете и получаете с пищей.
Перед тем, как начать гемодиализ, вам потребуется небольшая операция по созданию сосудистого доступа — места на вашем теле, куда вы вставляете иглы, чтобы кровь могла вытекать из тела и возвращаться в тело во время диализа.
Вы можете пройти гемодиализ в диализном центре или дома. Гемодиализ обычно проводится в центре диализа три раза в неделю, каждый сеанс длится около 4 часов.
Каковы преимущества и недостатки диализа в центре и домашнего гемодиализа?
Плюсы: Центр диализа
- Центры диализа широко доступны во многих частях страны.
- Обученные поставщики медицинских услуг всегда рядом с вами и помогают обеспечить лечение.
- Вы можете познакомиться с другими людьми с почечной недостаточностью, которым также необходим гемодиализ.

- Вам не обязательно иметь обученного партнера или держать дома оборудование.
Минусы: Центр диализа
- В центре проводятся процедуры, поэтому ваш график менее гибкий.
- Вы должны поехать в центр для лечения.
- Более длительное время между процедурами означает, что у вас будут строжайшие ограничения на диету и жидкости, потому что в вашем теле могут накапливаться отходы и лишняя жидкость. Избыток жидкости в крови может повысить кровяное давление и перегрузить сердце. Слишком быстрое удаление слишком большого количества жидкости во время стандартного гемодиализа также может вызвать нагрузку на сердце.
- У вас может быть больше «взлетов и падений» в том, как вы себя чувствуете изо дня в день, из-за более длительного промежутка времени между процедурами.
- Чувство улучшения после лечения может занять несколько часов.
Плюсы: Домашний гемодиализ
- Вы получаете ощущение контроля над своим лечением.

- Вы можете выбрать, в какое время лечиться; однако вы должны следовать указаниям врача о том, сколько раз в неделю вам необходимо лечение.
- Вам не нужно ехать в диализный центр.
- Гибкий график облегчает работу вне дома.
- Вы можете путешествовать с аппаратом для гемодиализа или организовать лечение в центре по месту назначения.
- У вас будет меньше «взлетов и падений» в повседневном самочувствии благодаря более частому лечению.
- У вас будет меньше ограничений на диету и жидкости, потому что более короткое время между сессиями предотвращает расточительство и накопление лишней жидкости.
- Вы можете проводить больше времени с близкими и заниматься другими делами, потому что вам не нужно ходить в диализный центр три раза в неделю.
Минусы: Домашний гемодиализ
- Не все диализные центры предлагают обучение и поддержку по домашнему гемодиализу.

- Вам и члену семьи или другу придется выделить несколько недель на обучение.
- Помощь в лечении может вызвать стресс у вашего партнера.
- Вам нужно место дома для хранения гемодиализного аппарата и принадлежностей.
- Вам нужно научиться вставлять диализные иглы в сосудистый доступ.
- Medicare и частные страховые компании могут ограничить количество процедур домашнего гемодиализа, за которые они будут платить. Мало кто может позволить себе расходы на дополнительное лечение.
Какие вопросы мне следует задать о гемодиализе?
Вы можете задать своему врачу следующие вопросы:
- Гемодиализ — лучший выбор для меня? Зачем?
- Если я лечусь в диализном центре, могу ли я пойти в центр по моему выбору?
- Что мне следует искать в диализном центре?
- Примет ли меня мой почечный врач в диализном центре?
- На что похож гемодиализ?
- Как гемодиализ повлияет на мои ____ [кровяное давление, диабет, другие состояния]?
- Доступен ли домашний гемодиализ в моем районе? Какое обучение мне понадобится? Кто будет тренировать меня и моего партнера?
- Смогу ли я продолжить работу? Могу ли я лечиться ночью? Смогу ли я заботиться о своих детях?
- Сколько мне нужно тренироваться?
- С кем мне связаться, если у меня возникнут проблемы?
- Кто будет входить в мою медицинскую бригаду? Как мне могут помочь члены моей медицинской бригады?
- Если я буду делать домашний гемодиализ, будет ли моя страховка оплачивать более трех сеансов в неделю?
- С кем я могу поговорить о финансах, сексе или семье?
- Могу я поговорить с кем-нибудь, кто находится на диализе?
Узнайте о гемодиализе.
Каковы основы перитонеального диализа?
Вы делаете перитонеальный диализ дома. Перитонеальный диализ использует подкладку живота для фильтрации шлаков и лишней жидкости из вашего тела. Эта подкладка, называемая брюшиной, окружает брюшную полость и частично заменяет функцию почек.
Вы можете сделать перитонеальный диализ дома.Вам потребуется небольшая операция за несколько недель до начала перитонеального диализа. Врач вставит вам в живот мягкую трубку, называемую катетером.Катетер постоянно остается в животе. Когда вы начинаете перитонеальный диализ, вы сливаете соленую воду, называемую диализным раствором, из полиэтиленового пакета через катетер в живот. Когда мешок пуст, вы можете отсоединить катетер от мешка, чтобы вы могли двигаться и заниматься своими обычными делами. Пока диализный раствор находится внутри вашего живота, он впитывает отходы и лишнюю жидкость из вашего тела. Через несколько часов вы сливаете использованный диализный раствор через другую трубку в дренажный мешок.Вы можете выбросить использованный диализный раствор, который теперь заполнен отходами и лишней жидкостью, в туалете или ванне. Затем вы начинаете со свежего пакета диализного раствора. Процесс опорожнения использованного диализного раствора и наполнения живота свежим раствором называется обменом.
Вы можете выбрать, какой тип перитонеального диализа лучше всего подходит для вашей жизни.
- Непрерывный амбулаторный перитонеальный диализ (CAPD). Обмен занимает от 30 до 40 минут, и большинству людей необходимо проводить четыре обмена в день.Ночью вы спите с раствором в животе.
- Автоматический перитонеальный диализ, при котором используется устройство, называемое циклером, для выполнения трех-пяти обменов за ночь, пока вы спите. Возможно, вам придется произвести один обмен в течение дня без устройства.
Вам может понадобиться комбинация CAPD и автоматического перитонеального диализа, если вы весите более 175 фунтов или если ваши фильтры брюшины истощаются медленно. Например, некоторые люди используют циклер ночью и выполняют одну замену в течение дня.Другие делают четыре обмена в течение дня и используют минициклер для выполнения одного или нескольких обменов в течение ночи. Вы будете работать со своим врачом, чтобы найти лучший график для вас.
Каковы преимущества и недостатки CAPD и автоматического перитонеального диализа?
С помощью CAPD или автоматического перитонеального диализа вы получаете ощущение контроля над своим лечением и не нуждаетесь в помощи партнера. Пройдя обучение, вы сможете самостоятельно выполнять CAPD и автоматический перитонеальный диализ.При перитонеальном диализе у вас дома будут коробки с диализным раствором.
CAPD Pro
- Для проведения КАПД машина не нужна.
- Вы можете совершать CAPD в любое время, если вы выполняете необходимое количество обменов каждый день.
- Вы можете делать CAPD во многих местах.
- Вы можете путешествовать, если привезете с собой диализные принадлежности или доставите их туда, куда вы собираетесь.
CAPD cons
- CAPD может нарушить ваш распорядок дня.
- CAPD — это непрерывное лечение, и вам необходимо выполнять все обмены 7 дней в неделю.
Профи для автоматического перитонеального диализа
- Обмен можно делать ночью, пока спишь.
- Возможно, вам не придется производить обмен в течение дня.
- Вы можете путешествовать, если привезете с собой диализные принадлежности или доставите их туда, куда вы собираетесь.
Расходы на автоматический перитонеальный диализ
- Вам нужна машина.Если вы путешествуете, вам, возможно, придется брать с собой велосипед.
- Ваше соединение с велосипедом ограничивает ваше движение ночью.
Какие вопросы мне следует задать о перитонеальном диализе?
Вы можете задать своему врачу следующие вопросы:
- Перитонеальный диализ — лучший выбор для меня? Зачем? Если да, то какой тип лучше?
- Какое обучение мне нужно и сколько времени оно займет?
- На что похож перитонеальный диализ?
- Как перитонеальный диализ повлияет на мои ____ [кровяное давление, диабет, другие состояния]?
- Смогу ли я продолжить работу?
- Смогу ли я позаботиться о своих детях?
- Сколько мне нужно тренироваться?
- Где хранить расходные материалы?
- Как часто я обращаюсь к врачу?
- Кто будет входить в мою медицинскую бригаду? Как мне могут помочь члены моей медицинской бригады?
- С кем мне связаться, если у меня возникнут проблемы?
- С кем я могу поговорить о финансах, сексе или семье?
- Могу я поговорить с кем-нибудь, кто находится на перитонеальном диализе?
Узнайте о перитонеальном диализе.
Лечит ли диализ почечная недостаточность?
Нет. Даже если он очень хорошо проведен, диализ лишь частично заменяет функцию почек. Гемодиализ и перитонеальный диализ позволяют людям с почечной недостаточностью чувствовать себя лучше и продолжать заниматься любимыми делами, но ни один из них не заменяет всю работу, которую выполняют здоровые почки. С годами заболевание почек может вызывать другие проблемы, такие как болезни сердца, болезни костей, артрит, повреждение нервов, бесплодие и недоедание. Эти проблемы не исчезнут с диализом; однако теперь у врачей есть новые и более эффективные способы их предотвращения или лечения.Вам следует обсудить эти проблемы и способы их лечения со своим врачом.
Посмотрите видео, где врач описывает гемодиализ и перитонеальный диализ.
Когда мне нужно начинать диализ?
У большинства людей потребность в диализе возникает медленно. Симптомы, такие как потеря желания есть и потеря мышц, могут начаться так медленно, что вы их не заметите. Многие люди начинают диализ, когда их функция почек (скорость клубочковой фильтрации) составляет от 5 до 10. Когда функция почек настолько низкая, у вас могут быть симптомы почечной недостаточности, и начало диализа может помочь их облегчить.Начало диализа может помочь вам восстановить аппетит и сохранить силы, которые сложнее восстановить, чем сохранить. Ваш лечащий врач может помочь вам выбрать лучшее время для начала лечения.
Каковы основы трансплантации почки?
Пересадка почки — это операция по помещению здоровой донорской почки в ваше тело. Работающая пересаженная почка лучше фильтрует отходы и сохраняет ваше здоровье, чем диализ, но это все равно не лекарство.
Когда вам делают трансплантацию, хирурги обычно оставляют ваши старые почки на месте и соединяют пожертвованную почку с артерией и веной в паху.Хирург также пересаживает мочеточник от донора, чтобы моча текла из новой почки в мочевой пузырь. Пересаженная почка берет на себя работу по фильтрации крови.
Ваш хирург соединяет пересаженную почку с кровеносными сосудами и мочевым пузырем. Ваша кровь течет через артерию в пересаженную почку, а отфильтрованная кровь выводится из вены. Ваша моча течет через пересаженный мочеточник в мочевой пузырь.Ваше тело обычно атакует все, что считает чужеродным, поэтому, чтобы ваше тело не атаковало донорскую почку, вам нужно будет принимать иммунодепрессанты — также называемые лекарствами против отторжения.Как и все сильнодействующие лекарства, лекарства против отторжения имеют побочные эффекты.
Центр трансплантации может поместить вас в лист ожидания на донорскую почку, если у вас необратимое повреждение почек и ваша функция почек составляет 20 или меньше. Пока вы ждете пересадки почки, вам может потребоваться диализ.
Каковы плюсы и минусы пересадки почки?
Вместе вы и ваша бригада по трансплантологии должны взвесить все за и против пересадки почки.
Плюсы
- Пересаженная почка работает как здоровая почка.
- Если у вас живой донор, вы можете выбрать время операции.
- Вы можете чувствовать себя здоровее и иметь лучшее качество жизни.
- У вас будет меньше ограничений в диете.
- Вам не понадобится диализ.
- У людей, получивших донорскую почку, больше шансов прожить более долгую жизнь, чем у тех, кто остается на диализе.
Минусы
- Пересадка почки требует хирургического вмешательства, которое сопряжено с определенными рисками, например с инфекцией.
- Вы пройдете комплексное медицинское обследование в клинике трансплантологии.
- Возможно, вам придется годами ждать донорскую почку.
- Ваше тело может отторгнуть донорскую почку, поэтому одна трансплантация может длиться недолго.
- Вам нужно будет принимать лекарства против отторжения, которые могут вызвать другие проблемы со здоровьем, пока работает трансплантированная почка.
Посмотрите видео о пересадке почки.
Какие вопросы мне следует задать о пересадке почки?
Вы можете задать своему врачу следующие вопросы:
- Трансплантация — лучший выбор для меня? Зачем?
- Каковы мои шансы на успешную трансплантацию?
- Как мне узнать, может ли член семьи или друг сделать пожертвование?
- Каковы риски для члена семьи или друга, который делает пожертвование?
- Если член семьи или друг не сдаст кровь, кто внесет меня в список ожидания на почку?
- Как долго мне придется ждать?
- Как я узнаю, работает ли моя донорская почка?
- Как долго сохраняется трансплантированная почка?
- Каковы побочные эффекты лекарств против отторжения?
- Кто будет в моей бригаде по трансплантации? Как члены моей бригады по трансплантации могут мне помочь?
- С кем я могу поговорить о финансах, сексе или семье?
- Могу я поговорить с кем-нибудь, кому пересадили почку?
Узнайте о трансплантации почки.
Каковы основы консервативного управления?
Консервативное лечение почечной недостаточности означает, что ваша медицинская бригада будет продолжать лечение без диализа или трансплантации почки. Основное внимание уделяется качеству вашей жизни и контролю симптомов. Решение о начале диализа остается за вами. Для большинства людей диализ может продлить и улучшить качество жизни. Для других, у которых помимо почечной недостаточности есть серьезные заболевания, диализ может показаться бременем, которое только продлевает страдания.
Вы имеете право решать, как лечить вашу почечную недостаточность. Возможно, вы захотите поговорить со своей семьей, врачом, консультантом или социальным работником почек, который помогает людям с заболеванием почек, чтобы помочь вам принять это решение.
Если вы решите не начинать лечение диализом, вы можете прожить несколько недель или несколько месяцев, в зависимости от вашего здоровья и оставшейся функции почек. Многие осложнения почечной недостаточности можно лечить с помощью лекарств, но только диализ или трансплантация могут отфильтровать отходы из вашей крови.Поскольку ваша функция почек ухудшается, вы можете подумать о добавлении хосписа или помощи в конце жизни. Вы можете получить помощь в хосписе в учреждении или дома. Программа хосписа предназначена для удовлетворения физических и эмоциональных потребностей в конце жизни. Уход в хосписе направлен на облегчение боли и других симптомов.
Независимо от того, решите ли вы воспользоваться услугами хосписа, ваш врач может прописать вам лекарства, чтобы вам было удобнее. Ваш врач также может прописать вам лекарства для лечения проблем почечной недостаточности, таких как анемия или слабость костей.Вы можете возобновить диализ, если передумаете.
Каковы плюсы и минусы консервативного управления?
Плюсы и минусы консервативного лечения зависят от вашего текущего состояния здоровья. Взвесьте все «за» и «против» с помощью врача.
Какие вопросы я должен задать о консервативном менеджменте?
Если вы думаете о консервативном лечении, вы можете задать своему врачу следующие вопросы:
- Могу ли я рассмотреть возможность консервативного лечения?
- Улучшит ли диализ качество моей жизни?
- Продлит ли диализ мою жизнь?
- Есть ли обратная сторона в том, чтобы сначала попробовать диализ?
- Что мне делать, чтобы подготовиться к консервативному менеджменту?
- Кто будет продолжать оказывать мне помощь?
- Кто поможет моей семье?
- Как долго я проживу?
- Будет ли мне больно?
- Могу ли я остаться дома?
- Где я могу узнать больше о хосписе?
- С кем я могу поговорить о финансах, директивах, сексе или семье?
Узнайте о консервативном менеджменте.
Могу ли я есть те же продукты при любом лечении почечной недостаточности?
Все варианты лечения почечной недостаточности требуют изменений и ограничения того, что вы можете есть и пить.
Гемодиализ
Гемодиализ имеет наибольшее количество ограничений. Вам нужно будет следить за тем, сколько воды и других жидкостей вы получаете с едой и напитками. Вам также следует избегать получения слишком большого количества натрия (часть соли), калия и фосфора. Вам может быть трудно ограничить фосфор, потому что многие продукты с высоким содержанием фосфора также содержат необходимый вам белок.Гемодиализ может удалить белок из вашего тела, поэтому вам нужно будет есть продукты с высококачественным белком, такие как мясо, рыба и яйца. Избегание таких продуктов, как бобы, горох, орехи, чай и кола, поможет вам ограничить уровень фосфора. Возможно, вам также понадобится принимать во время еды таблетки, называемые связывающими фосфатами. Фосфатсвязывающие вещества предотвращают попадание фосфора из пищи в кровоток. Поговорите с диетологом вашего диализного центра, чтобы найти план питания для гемодиализа, который вам подходит.
Читайте о питании и питании прямо на гемодиализе.
Перитонеальный диализ
Как и гемодиализ, перитонеальный диализ требует ограничений по натрию и фосфору. Возможно, вам понадобится фосфатное связующее. Ограничения по жидкости при перитонеальном диализе могут быть не такими строгими, как при гемодиализе. На самом деле, вам может потребоваться пить больше воды и других жидкостей, если процедуры перитонеального диализа удаляют слишком много жидкости из вашего тела. Перитонеальный диализ удаляет калий из организма, поэтому вам, возможно, придется есть продукты, богатые калием, такие как картофель, помидоры, апельсины и бананы.Однако вам следует быть осторожными, чтобы не есть слишком много калия, потому что он может вызвать неустойчивое сердцебиение. Перитонеальный диализ удаляет даже больше белка, чем гемодиализ, поэтому важно есть продукты с высоким содержанием белка. Возможно, вам придется ограничить количество калорий, потому что ваше тело будет поглощать сахар из диализного раствора.
Трансплантация почки
При трансплантации почки меньше всего ограничений в диете. Вам нужно будет ограничить потребление натрия, потому что это может повысить кровяное давление.Лекарства, которые вы принимаете после трансплантации, могут привести к увеличению веса, поэтому вам может потребоваться ограничить количество калорий.
Консервативный менеджмент
Диета для консервативного управления ограничивает потребление белка. Белок распадается на продукты жизнедеятельности, которые должны удалить почки. Ограничение белка может уменьшить объем работы, которую должны выполнять почки, чтобы они продержались дольше.
Как я могу решить, какое лечение мне подходит?
Может быть сложно выбрать наиболее подходящий для вас метод лечения почечной недостаточности.Чтобы было проще
- Как можно раньше начать узнавать о вариантах лечения
- подумайте, как каждое лечение повлияет на ваш распорядок дня и как вы себя чувствуете
Поговорите со своим врачом и с людьми, которые находятся на гемодиализе или перитонеальном диализе, или которым была сделана трансплантация, чтобы узнать плюсы и минусы каждого лечения. Узнайте, как лечение изменило их жизнь и жизнь их самых близких. Спросите своего врача о листе ожидания на трансплантацию, а также об изменениях диеты и лекарствах, которые вам понадобятся при каждом лечении.
Если вы думаете о консервативном лечении, спросите своего врача, как вы будете себя чувствовать и как лечение поможет вам чувствовать себя комфортно.
Подумайте о том, что для вас наиболее важно. Если вы планируете продолжать работать, подумайте, какое лечение поможет вам в этом. Если времяпрепровождение с семьей и друзьями много для вас значит, спросите, какое лечение даст вам больше всего свободного времени. Узнайте, какое лечение даст вам больше шансов почувствовать себя хорошо и прожить дольше.
Поговорите с друзьями и близкими о вариантах лечения.Возможно, вы захотите поговорить со своей семьей, друзьями, медицинским персоналом, духовным наставником или консультантом по психическому здоровью, как вы решите.
Просмотр диаграммы, в которой сравниваются результаты гемодиализа, перитонеального диализа и трансплантации почки.
Могу ли я прекратить или изменить лечение после того, как начну?
Да. Вы можете изменить свое мнение. Если вам не нравится ваш выбор лечения, поговорите со своим врачом о том, чтобы попробовать что-нибудь еще.
Поговорите со своей медицинской бригадой. Вы можете изменить свое лечение.Какими способами можно оплатить лечение почечной недостаточности?
Medicare, федеральная программа медицинского страхования и частное медицинское страхование покрывают большую часть расходов. Medicare покрывает почечную недостаточность независимо от вашего возраста. Если вам нужна дополнительная помощь в оплате лечения, программы Medicaid штата предоставляют средства на медицинское обслуживание в зависимости от финансовых потребностей. Ваш социальный работник может помочь вам найти дополнительные способы оплаты лечения.
Что такое предварительное распоряжение и зачем его готовить?
Вы можете разъяснить свои планы лечения и пожелания поставщикам медицинских услуг и членам семьи с предварительным указанием.Во время медицинского кризиса вы, возможно, не сможете сообщить своему медицинскому персоналу и близким, как вы хотите, чтобы вас лечили или заботились. Предварительное распоряжение — это письменное юридическое заявление или документ с вашими инструкциями о предоставлении или отказе от предоставления определенных видов лечения, таких как диализ, в зависимости от того, что еще происходит с вашим здоровьем. Предварительные директивы могут включать
- жилая будет
- Доверенность длительного действия на принятие решений в области здравоохранения
- Порядок не реанимировать (DNR)
Жилая воля
Завещание о проживании — это документ, в котором описываются условия, при которых вы хотели бы отказаться от лечения.Вы можете заявить, что хотите, чтобы ваша медицинская бригада сделала все возможное, чтобы сохранить вам жизнь, или вы можете попросить их прекратить лечение, например диализ, если вы впадете в кому, из которой вы, скорее всего, не проснетесь.
В дополнение к диализу вы можете выбрать или отказаться от следующих процедур, чтобы сохранить жизнь:
Отказ от СЛР — это то же самое, что приказ DNR. Если вы выберете заказ DNR, ваш врач поместит его в вашу медицинскую карту.
Выберите друга или члена семьи, которому вы доверяете, который будет вашим доверенным лицом в сфере здравоохранения, чтобы принимать решения о медицинском обслуживании за вас, если вы не можете принимать их самостоятельно.Долгосрочная доверенность на принятие решений о медицинском обслуживании
Долговременная доверенность на принятие решений о медицинском обслуживании или доверенность на медицинское обслуживание — это документ, в котором указывается лицо, которое будет принимать решения о медицинском обслуживании за вас, если вы не можете принимать их самостоятельно. Убедитесь, что человек, которого вы называете, понимает ваши ценности и будет следовать вашим инструкциям.
DNR заказать
Приказ DNR — это юридическая форма, которая сообщает вашей медицинской бригаде, что вы не хотите проводить СЛР или другое жизнеобеспечивающее лечение, если у вас остановится сердце или вы перестанете дышать.
В каждом штате есть свои законы о предварительных директивах. Вы можете получить форму предварительного медицинского распоряжения, действующего в вашем штате, в Национальной организации хосписов и паллиативной помощи.
Справочное руководство по хронической болезни почек
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 15 августа 2019 г.
На этой странице
Обзор
Хроническая болезнь почек, также называемая хронической почечной недостаточностью, описывает постепенную потерю функции почек.Почки фильтруют отходы и лишнюю жидкость из крови, которые затем выводятся с мочой. Когда хроническое заболевание почек достигает запущенной стадии, в вашем организме может накапливаться опасный уровень жидкости, электролитов и шлаков.
На ранних стадиях хронической болезни почек у вас может быть немного признаков или симптомов. Хроническое заболевание почек может не проявиться до тех пор, пока функция почек не будет значительно нарушена.
Лечение хронического заболевания почек направлено на замедление прогрессирования поражения почек, обычно путем устранения основной причины.Хроническое заболевание почек может прогрессировать до терминальной стадии почечной недостаточности, которая приводит к летальному исходу без искусственной фильтрации (диализа) или трансплантации почки.
Симптомы
Признаки и симптомы хронической болезни почек развиваются со временем, если повреждение почек прогрессирует медленно. Признаки и симптомы заболевания почек могут включать:
- Тошнота
- Рвота
- Потеря аппетита
- Усталость и слабость
- Проблемы со сном
- Изменения частоты мочеиспускания
- Снижение остроты зрения
- Подергивания и судороги в мышцах
- Отек стоп и лодыжек
- Постоянный зуд
- Боль в груди, если жидкость скапливается вокруг внутренней оболочки сердца
- Одышка при скоплении жидкости в легких
- Высокое кровяное давление (гипертония), которое трудно контролировать
Признаки и симптомы заболевания почек часто неспецифичны, то есть они также могут быть вызваны другими заболеваниями.Поскольку ваши почки легко адаптируются и способны компенсировать утраченную функцию, признаки и симптомы могут не появиться, пока не произойдет необратимое повреждение.
Когда обращаться к врачу
Обратитесь к врачу, если у вас есть какие-либо признаки или симптомы заболевания почек.
Если у вас есть заболевание, повышающее риск заболевания почек, ваш врач, вероятно, будет контролировать ваше артериальное давление и функцию почек с помощью анализов мочи и крови во время регулярных посещений врача.Спросите своего врача, нужны ли вам эти тесты.
Причины
Хроническая болезнь почек возникает, когда заболевание или состояние нарушает функцию почек, в результате чего повреждение почек ухудшается в течение нескольких месяцев или лет.
Болезни и состояния, вызывающие хроническое заболевание почек, включают:
- Сахарный диабет 1 или 2 типа
- Высокое кровяное давление
- Гломерулонефрит (gloe-mer-u-low-nuh-FRY-tis), воспаление фильтрующих единиц почек (клубочков)
- Интерстициальный нефрит (in-tur-STISH-ul nuh-FRY-tis), воспаление канальцев почек и окружающих структур
- Поликистоз почек
- Длительная непроходимость мочевыводящих путей из-за таких состояний, как увеличенная простата, камни в почках и некоторые виды рака
- Пузырно-мочеточниковый (ves-ih-koe-yoo-REE-tur-ul) рефлюкс, состояние, при котором моча возвращается в почки
- Рецидивирующая инфекция почек, также называемая пиелонефритом (pie-uh-low-nuh-FRY-tis)
Нормальная почка имеет около 1 миллиона фильтрующих единиц. Каждая единица, называемая клубочком, соединяется с канальцем, по которому собирается моча. Такие состояния, как высокое кровяное давление и диабет, негативно сказываются на функции почек, повреждая эти фильтрующие элементы и собирая канальцы, вызывая рубцевание.
Поликистоз почекЗдоровая почка (слева) удаляет отходы из крови и поддерживает нормальный химический баланс организма. При поликистозе почек (справа) в почках образуются мешочки, заполненные жидкостью, называемые кистами, из-за чего они становятся больше и постепенно теряют способность нормально функционировать.
Факторы риска
Факторы, которые могут увеличить риск хронической болезни почек, включают:
- Диабет
- Высокое кровяное давление
- Болезни сердца и сосудов (сердечно-сосудистые)
- Курение
- Ожирение
- Быть афроамериканцем, коренным американцем или американцем азиатского происхождения
- Семейная история болезни почек
- Аномальное строение почек
- Пожилой возраст
Осложнения
Хроническая болезнь почек может поражать практически все части вашего тела.Возможные осложнения могут включать:
- Задержка жидкости, которая может привести к отеку рук и ног, высокому кровяному давлению или жидкости в легких (отек легких)
- Внезапное повышение уровня калия в крови (гиперкалиемия), которое может нарушить работоспособность вашего сердца и может быть опасным для жизни
- Болезни сердца и сосудов (сердечно-сосудистые)
- Слабые кости и повышенный риск переломов костей
- Анемия
- Снижение полового влечения, эректильная дисфункция или снижение фертильности
- Повреждение центральной нервной системы, которое может вызвать трудности с концентрацией внимания, изменения личности или судороги
- Снижение иммунного ответа, что делает вас более уязвимыми для инфекции
- Перикардит, воспаление мешковидной оболочки, окружающей сердце (перикард)
- Осложнения беременности, несущие риск для матери и развивающегося плода
- Необратимое повреждение почек (терминальная стадия болезни почек), в конечном итоге требующее диализа или трансплантации почки для выживания
Профилактика
Чтобы снизить риск развития болезни почек:
- Следуйте инструкциям по применению лекарств, отпускаемых без рецепта. При использовании обезболивающих, отпускаемых без рецепта, таких как аспирин, ибупрофен (Адвил, Мотрин IB и др.) И ацетаминофен (Тайленол и др.), Следуйте инструкциям на упаковке. Прием слишком большого количества обезболивающих может привести к повреждению почек, и, как правило, этого следует избегать, если у вас заболевание почек. Спросите своего врача, безопасны ли эти препараты для вас.
- Поддерживайте здоровый вес. Если у вас здоровый вес, старайтесь поддерживать его, оставаясь физически активным большую часть дней недели.Если вам нужно похудеть, поговорите со своим врачом о стратегиях здорового похудения. Часто это связано с увеличением ежедневной физической активности и снижением калорийности.
- Не курите. Курение сигарет может повредить почки и усугубить существующее повреждение почек. Если вы курите, поговорите со своим врачом о стратегиях отказа от курения. Группы поддержки, консультации и лекарства могут помочь вам остановиться.
- Управляйте своим заболеванием с помощью врача. Если у вас есть заболевания или состояния, повышающие риск заболевания почек, проконсультируйтесь с врачом, чтобы контролировать их. Спросите своего врача о тестах на выявление признаков повреждения почек.
Диагностика
В качестве первого шага к диагностике заболевания почек врач обсудит с вами ваш личный и семейный анамнез. Среди прочего, ваш врач может задать вопросы о том, было ли у вас диагностировано высокое кровяное давление, принимали ли вы лекарства, которые могут повлиять на функцию почек, заметили ли вы изменения в своих привычках к мочеиспусканию и есть ли у вас какие-либо члены семьи, страдающие заболеванием почек.
Затем ваш врач проводит медицинский осмотр, также проверяя наличие признаков проблем с вашим сердцем или кровеносными сосудами, и проводит неврологический осмотр.
Для диагностики заболеваний почек вам также могут потребоваться определенные тесты и процедуры, например:
- Анализы крови. Функциональные тесты почек позволяют определить уровень продуктов жизнедеятельности, таких как креатинин и мочевина, в крови.
- Анализы мочи. Анализ образца мочи может выявить отклонения, указывающие на хроническую почечную недостаточность, и помочь определить причину хронического заболевания почек.
- Визуальные тесты. Ваш врач может использовать ультразвук для оценки структуры и размера ваших почек. В некоторых случаях могут использоваться другие визуализационные тесты.
- Удаление образца ткани почек для исследования. Ваш врач может порекомендовать биопсию почки для взятия образца почечной ткани. Биопсия почки часто проводится под местной анестезией с использованием длинной тонкой иглы, которая вводится через кожу в почку. Образец биопсии отправляется в лабораторию для тестирования, чтобы определить причину проблемы с почками.
Во время биопсии почки ваш врач с помощью иглы извлекает небольшой образец ткани почек для лабораторного исследования. Игла для биопсии вводится через кожу и часто направляется под управлением устройства визуализации, такого как ультразвук.
Лечение
В зависимости от основной причины можно лечить некоторые типы заболеваний почек. Однако зачастую хроническая болезнь почек неизлечима.
Лечение обычно состоит из мер, помогающих контролировать признаки и симптомы, уменьшать осложнения и замедлять прогрессирование заболевания.Если ваши почки серьезно повреждены, вам может потребоваться лечение терминальной стадии заболевания почек.
Устранение причины
Ваш врач будет работать, чтобы замедлить или устранить причину вашего заболевания почек. Варианты лечения различаются в зависимости от причины. Но повреждение почек может продолжать ухудшаться, даже если основное заболевание, такое как высокое кровяное давление, находится под контролем.
Лечение осложнений
Осложнения болезни почек можно контролировать, чтобы вам было комфортнее.Процедуры могут включать:
- Лекарства от высокого кровяного давления. У людей с заболеванием почек может наблюдаться ухудшение высокого кровяного давления. Ваш врач может порекомендовать лекарства для снижения артериального давления — обычно ингибиторы ангиотензинпревращающего фермента (АПФ) или блокаторы рецепторов ангиотензина II — и для сохранения функции почек. Лекарства от высокого кровяного давления могут первоначально снизить функцию почек и изменить уровень электролитов, поэтому вам могут потребоваться частые анализы крови для контроля вашего состояния.Ваш врач, вероятно, также порекомендует водные таблетки (мочегонное средство) и диету с низким содержанием соли.
- Лекарства для снижения уровня холестерина. Ваш врач может порекомендовать лекарства, называемые статинами, для снижения уровня холестерина. У людей с хроническим заболеванием почек часто наблюдается высокий уровень плохого холестерина, что может увеличить риск сердечных заболеваний.
- Лекарства для лечения анемии. В определенных ситуациях ваш врач может порекомендовать добавки гормона эритропоэтина (uh-rith-roe-POI-uh-tin), иногда с добавлением железа.Добавки эритропоэтина способствуют выработке большего количества эритроцитов, что может уменьшить усталость и слабость, связанные с анемией.
- Лекарства для снятия отеков. Люди с хроническим заболеванием почек могут задерживать жидкость. Это может привести к отекам ног, а также к повышению артериального давления. Лекарства, называемые диуретиками, могут помочь поддерживать баланс жидкости в организме.
- Лекарства для защиты костей. Ваш врач может назначить добавки с кальцием и витамином D, чтобы предотвратить ослабление костей и снизить риск переломов.Вы также можете принимать лекарства, известные как связывающие фосфаты, чтобы снизить количество фосфатов в крови и защитить кровеносные сосуды от повреждения отложениями кальция (кальцификации).
- Диета с низким содержанием белка, чтобы свести к минимуму образование отходов в крови. По мере того, как ваш организм перерабатывает белок из пищи, он создает продукты жизнедеятельности, которые почки должны фильтровать из крови. Чтобы уменьшить объем работы, которую должны выполнять ваши почки, врач может порекомендовать есть меньше белка. Ваш врач также может попросить вас встретиться с диетологом, который может посоветовать способы снизить потребление белка, сохраняя при этом здоровую диету.
Ваш врач может порекомендовать повторное обследование через регулярные промежутки времени, чтобы узнать, остается ли ваше заболевание почек стабильным или прогрессирует.
Лечение терминальной стадии болезни почек
Если ваши почки не справляются с выведением шлаков и жидкости самостоятельно и у вас развивается полная или почти полная почечная недостаточность, у вас терминальная стадия болезни почек. В этот момент вам понадобится диализ или пересадка почки.
- Диализ. Диализ искусственно удаляет продукты жизнедеятельности и лишнюю жидкость из крови, когда ваши почки больше не могут этого делать.При гемодиализе аппарат фильтрует отходы и лишнюю жидкость из крови. При перитонеальном диализе тонкая трубка (катетер), вставленная в брюшную полость, заполняет брюшную полость диализным раствором, который поглощает отходы и лишнюю жидкость. Через некоторое время диализный раствор вытечет из вашего тела, унося с собой отходы.
- Пересадка почки. Пересадка почки — это хирургическое вмешательство в организм здоровой донорской почки. Пересаженные почки могут быть получены от умерших или живых доноров.Вам нужно будет принимать лекарства всю оставшуюся жизнь, чтобы ваше тело не отвергало новый орган. Для пересадки почки необязательно находиться на диализе.
Для тех, кто предпочитает не проходить диализ или пересадку почки, третий вариант — лечить почечную недостаточность консервативными методами. Однако после полной почечной недостаточности продолжительность жизни обычно составляет всего несколько месяцев.
Возможные методы лечения в будущем
Регенеративная медицина обладает потенциалом для полного исцеления поврежденных тканей и органов, предлагая решения и надежду для людей, чьи состояния сегодня не подлежат восстановлению.
Подходы к регенеративной медицине включают:
- Повышение естественной способности организма к самовосстановлению
- Использование здоровых клеток, тканей или органов от живого или умершего донора для замены поврежденных
- Доставка определенных типов клеток или клеточных продуктов в пораженные ткани или органы для восстановления функций тканей и органов
Для людей с хроническим заболеванием почек в будущем могут быть разработаны подходы регенеративной медицины, которые помогут замедлить прогрессирование заболевания.
Пересадка почкиВо время операции по пересадке почки донорская почка помещается в нижнюю часть живота. Кровеносные сосуды новой почки прикреплены к кровеносным сосудам в нижней части живота, чуть выше одной из ног. Новая почечная трубка для мочи (мочеточник) соединяется с мочевым пузырем. Если они не вызывают осложнений, ваши собственные почки остаются на месте.
Образ жизни и домашние средства
В рамках лечения хронического заболевания почек врач может порекомендовать специальную диету, чтобы поддержать почки и ограничить объем работы, которую они должны выполнять.Попросите своего врача направить вас к диетологу, который проанализирует вашу текущую диету и подскажет, как облегчить вашу диету для почек.
В зависимости от вашей ситуации, функции почек и общего состояния здоровья диетолог может порекомендовать вам:
- Избегайте продуктов с добавлением соли. Уменьшите количество потребляемого ежедневно натрия, избегая продуктов с добавлением соли, включая многие полуфабрикаты, такие как замороженные обеды, консервированные супы и фаст-фуды. К другим продуктам с добавлением соли относятся соленые закуски, овощные консервы, а также обработанное мясо и сыры.
- Выбирайте продукты с низким содержанием калия. Ваш диетолог может порекомендовать вам выбирать продукты с низким содержанием калия при каждом приеме пищи. Продукты с высоким содержанием калия включают бананы, апельсины, картофель, шпинат и помидоры. Примеры продуктов с низким содержанием калия: яблоки, капуста, морковь, стручковая фасоль, виноград и клубника. Имейте в виду, что многие заменители соли содержат калий, поэтому вам следует избегать их употребления при почечной недостаточности.
- Ограничьте количество потребляемого белка. Ваш диетолог подсчитает необходимое количество граммов белка, которое вам нужно каждый день, и даст рекомендации на основе этого количества. Продукты с высоким содержанием белка включают нежирное мясо, яйца, молоко, сыр и бобы. К продуктам с низким содержанием белка относятся овощи, фрукты, хлеб и крупы.
Копирование и опора
Диагноз хронической болезни почек может вызывать беспокойство. Вы можете быть обеспокоены тем, что ваш диагноз означает для вашего будущего здоровья. Чтобы помочь вам справиться со своими чувствами, попробуйте:
- Общайтесь с другими людьми с заболеваниями почек. Другие люди с хроническим заболеванием почек понимают, что вы чувствуете, и могут предложить уникальную поддержку. Спросите своего врача о группах поддержки в вашем районе. Или свяжитесь с такими организациями, как Американская ассоциация пациентов с заболеваниями почек, Национальный фонд почек или Американский фонд почек, чтобы узнать о группах в вашем районе.
- По возможности сохраняйте обычный распорядок дня. Старайтесь поддерживать обычный распорядок дня, занимаясь любимыми делами и продолжая работать, если позволяет состояние.Это может помочь вам справиться с чувством печали или потери, которое может возникнуть у вас после постановки диагноза.
- Будьте активны большую часть дней недели. По совету врача постарайтесь заниматься физическими упражнениями не менее 30 минут большую часть дней в неделю. Это поможет вам справиться с усталостью и стрессом.
- Поговорите с человеком, которому доверяете. Жизнь с хроническим заболеванием почек может вызывать стресс, и может быть полезно поговорить о своих чувствах. У вас может быть друг или член семьи, который хорошо слушает.Или вам может быть полезно поговорить с лидером веры или кем-то еще, кому вы доверяете. Попросите вашего врача направить вас к социальному работнику или консультанту.
Запись на прием
Скорее всего, вы начнете с посещения лечащего врача, если у вас есть признаки или симптомы заболевания почек. Если лабораторные анализы выявят повреждение почек, вас могут направить к врачу, специализирующемуся на заболеваниях почек (нефрологу).
Что вы можете сделать
Чтобы подготовиться к встрече, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свою диету.Затем составьте список:
- Ваши симптомы, включая те, которые кажутся не связанными с вашими почками или функцией мочеиспускания
- Все ваши лекарства и дозы, витаминов или другие добавки, которые вы принимаете
- Ваша основная история болезни, включая любые другие медицинские состояния
- Вопросы, которые следует задать врачу, перечисление наиболее важных в первую очередь на случай, если время истечет
Если возможно, возьмите с собой члена семьи или друга.Иногда бывает трудно вспомнить все, о чем вы говорили со своим врачом, и родственник или друг могут услышать что-то, что вы пропустили или забыли.
При хроническом заболевании почек врачу следует задать следующие основные вопросы:
- Каков уровень повреждения почек?
- Ухудшается ли моя функция почек?
- Мне нужно больше тестов?
- Что вызывает мое состояние?
- Можно ли обратить вспять повреждение почек?
- Какие у меня варианты лечения?
- Каковы возможные побочные эффекты каждого лечения?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Нужно ли мне придерживаться специальной диеты?
- Можете ли вы направить меня к диетологу, который поможет мне спланировать питание?
- Стоит ли обратиться к специалисту?
- Есть ли общая альтернатива прописываемому вами лекарству?
- Могу ли я иметь какие-нибудь брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
- Как часто мне нужно проверять функцию почек?
Не стесняйтесь задавать любые другие вопросы во время приема, когда они возникают у вас.
Чего ожидать от врача
Ваш врач может задать вам такие вопросы, как:
- Испытываете ли вы какие-либо симптомы, например изменения в мочеиспускании или необычную усталость?
- Как долго у вас были симптомы?
- Вам поставили диагноз или лечили от высокого кровяного давления?
- Заметили ли вы какие-либо изменения в мочеиспускании?
- Есть ли у кого-нибудь в вашей семье заболевание почек?
- Какие лекарства вы принимаете в настоящее время? Какие дозы?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации.
Узнать больше о Хронической болезни почек
Сопутствующие препараты
IBM Watson Micromedex
Клинические коды МКБ-10 CM (внешние)
Заболевание почек — причины, симптомы, лечение, диагностика
Факты
Почки, каждая размером с кулак, играют три основные роли:
- Удаление продуктов жизнедеятельности из организма, предотвращение накопления токсинов в кровотоке
- производит гормоны, которые контролируют другие функции организма, такие как регулирование артериального давления и производство красных кровяных телец
- , регулирующий уровни минералов или электролитов (т.е.г, натрий, кальций и калий) и жидкость в организме
После того, как кровь циркулирует по телу, она переходит в почки. Почки фильтруют продукты жизнедеятельности, избыток соли и воды из крови и выводят их из организма в виде мочи. Почки также вырабатывают гормоны, контролирующие кровяное давление, а также поддерживающие метаболизм костей и производство красных кровяных телец. Когда почки перестают работать, это серьезная проблема. Ненужные продукты, которые накапливаются в организме, вызывают дисбаланс химических веществ, необходимых для нормального функционирования организма.
Есть много разных типов заболеваний почек. Заболевания почек могут привести к терминальной стадии почечной недостаточности (ТПН), состоянию, при котором почки не работают нормально. Людям с почечной недостаточностью необходимо пройти диализ или пересадку почки.
Причины
Наиболее частые причины заболеваний почек включают диабет, высокое кровяное давление и затвердение артерий (которое повреждает кровеносные сосуды в почках). Некоторые заболевания почек вызваны воспалением почек, которое называется нефритом . Это может быть связано с инфекцией или аутоиммунной реакцией , когда иммунная или защитная система организма атакует и повреждает почки. Некоторые заболевания почек, такие как поликистоз почек, вызваны проблемами с формой или размером почек (анатомические нарушения), в то время как другие заболевания почек влияют на внутреннюю работу почек (нарушения обмена веществ). Большинство метаболических нарушений почек встречаются редко, поскольку они должны передаваться по наследству от обоих родителей.
Другие частые причины почечной недостаточности включают определенные лекарства, которые могут быть токсичными для ткани почек, а также блокировку системы дренирования почек (что может происходить при проблемах с простатой).
Симптомы и осложнения
Симптомы заболевания почек зависят от типа заболевания. Если болезнь вызвана бактериальной инфекцией, у человека поднимется высокая температура. Другие признаки заболевания почек включают слишком много или слишком мало мочи, кровь или аномальные уровни химических веществ в моче. Несахарный почечный диабет — это заболевание почек, при котором почки не могут удалить из мочи достаточно воды для ее концентрирования.
Легкая или умеренная болезнь почек часто протекает бессимптомно. Однако при ERSD или уремии , когда токсины накапливаются в крови человека, симптомы могут включать:
- опухшие глаза, руки и ноги (отек , )
- высокое кровяное давление
- усталость
- одышка
- потеря аппетита
- тошнота и рвота
- жажда
- неприятный привкус во рту или неприятный запах изо рта
- потеря веса
- Генерализованный стойкий зуд на коже
- подергивание или спазмы мышц
- желтовато-коричневый оттенок кожи
- Мутная моча или моча чайного цвета
Заболевание почек обычно не вызывает боли, но в некоторых случаях боль может возникать.Камень в почке мочеточника (трубка, ведущая от почки к мочевому пузырю) может вызвать сильную схваткообразную боль, которая распространяется из нижней части спины в пах. Боль исчезает после того, как камень прошел по мочеточнику.
Заболевание почек может приводить как к острой, так и к хронической почечной недостаточности, причем оба этих заболевания могут быть опасными для жизни. Острая почечная недостаточность возникает внезапно в течение нескольких часов или дней, тогда как хроническая почечная недостаточность развивается постепенно в течение периода от месяцев до лет.Острую почечную недостаточность часто можно обратить вспять, если лечить основное заболевание. В обоих случаях почки отключены и больше не могут отфильтровывать отходы или лишнюю воду из крови. В результате яды начинают накапливаться в крови и вызывать различные осложнения, которые могут влиять на различные системы организма. Хроническая почечная недостаточность со временем достигает конечной стадии. Это состояние возникает, когда почка работает менее чем на 10% от полной мощности. На этом этапе человеку потребуется диализ или пересадка почки, чтобы он мог продолжать жить.
Как сделать диагностику
Если почки опухли или нет опухоли, ваш врач обычно не может проверить наличие болезни, прощупывая почки. Вместо этого ваш врач может проверить мочу и кровь, сделать сканирование почек и проанализировать образцы ткани почек. Обычный анализ мочи, называемый анализом мочи , проверяет содержание белка, сахара, крови и кетонов (образующихся при расщеплении жира в организме). Мочу проверяют с помощью щупа , который представляет собой тонкий кусок пластика, покрытый химическими веществами, которые вступают в реакцию при контакте с веществами в моче.Ваш врач также проверит наличие красных и белых кровяных телец в моче во время анализа мочи (моча исследуется под микроскопом). В зависимости от предполагаемой причины проблемы с почками могут быть выполнены и другие анализы.
Лечение и профилактика
Лечение болезни почек зависит от типа заболевания, основной причины и продолжительности заболевания.
При лечении заболевания почек ваш врач попытается устранить первопричину. Инфекции почек можно лечить антибиотиками, если инфекция вызвана бактериями. Воспаление, вызванное иммунной реакцией, лечить труднее. Тем не менее, ваш врач попытается контролировать иммунную реакцию с помощью иммунодепрессантов, таких как кортикостероидов . Они работают только при некоторых типах нефрита (воспаление почек). Некоторым людям нужно есть меньше соли и белка, пока почки не смогут должным образом удалить эти вещества из крови.Прием мочегонных препаратов (или «водных таблеток»), которые заставляют организм выводить больше воды и соли, также может помочь контролировать отек, связанный с заболеванием почек.
Если у кого-то есть острая почечная недостаточность, лечение основной причины часто вернет функцию почек в норму. Почти во всех случаях почечной недостаточности очень важно активно лечить высокое кровяное давление, чтобы предотвратить дальнейшее повреждение и замедлить прогрессирование заболевания.
Диализ или трансплантация лечат терминальную почечную недостаточность. В гемодиализе кровь фильтруется через трубку, вставленную в вену. Трубка подключена к аппарату, который очищает кровь от отходов, и «чистая кровь» возвращается в организм через другую трубку. Гемодиализ обычно проводится в больнице тремя сеансами по 4 часа в неделю. При перитонеальном диализе пространство между брюшной стенкой и органами заполняется очищающим раствором, который поглощает токсины из слизистой оболочки брюшной полости. Затем раствор сливают в мешок.Эта процедура выполняется дома от одного до четырех раз в день, семь дней в неделю или в ночное время с использованием велотренажера.
При трансплантации почки больные почки заменяются здоровыми. Трансплантация почек обычно эффективна как минимум в 80% случаев. Наибольшая опасность состоит в том, что организм может отторгнуть трансплантат. Чтобы предотвратить это, реципиентам трансплантата вводят сильнодействующие лекарства, подавляющие иммунную систему; у них есть потенциальный недостаток, заключающийся в том, что человек становится более восприимчивым к инфекциям и некоторым типам рака.Риски обычно окупаются, поскольку новая почка увеличивает шансы человека на нормальную и здоровую жизнь.
Авторские права на все материалы принадлежат MediResource Inc. 1996–2020 гг. Условия использования. Содержимое этого документа предназначено только для информационных целей. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Kidney-Disease
Заболевание почек | определение заболевания почек в Медицинском словаре
Заболевание почек
Определение
Заболевание почек — это общий термин для обозначения любого повреждения, которое снижает функционирование почек.Заболевание почек также называют заболеванием почек.
Описание
Почки представляют собой парные бобовидные органы размером с кулак, которые расположены под грудной клеткой ближе к середине спины. У взрослых они фильтруют около 200 литров (190 л) крови каждый день, чтобы удалить продукты жизнедеятельности, возникающие в результате нормальной деятельности тканей в организме. Эти отходы циркулируют в крови. и если их не удалить, они повредят тело. Почки также играют решающую роль в регулировании количества воды и химических веществ (электролитов) в организме, таких как натрий, калий и фосфор.
Внутри почек находится около миллиона крошечных единиц, называемых нефронами. Внутри каждого нефрона находится очень тонкий кровеносный сосуд, называемый капилляром, который обвивается вокруг очень тонкой трубки, называемой канальцем. Эта комбинация капилляров и канальцев внутри нефрона называется клубочковой, и именно здесь фильтруется кровь. Вода, электролиты и продукты жизнедеятельности (но не эритроциты) могут проходить через стенку капилляров в канальцы. Затем почки регулируют, сколько воды и какие другие вещества могут возвращаться в кровь по капиллярам, чтобы поддерживать баланс тела.Отходы, избыток воды и избыток электролитов остаются в канальцах и в конечном итоге покидают организм в виде мочи.
Почки также выделяют три регулирующих химиката — эритропоэтин, ренин и кальцитриол, которые влияют на другие функции организма. Эритропоэтин стимулирует костный мозг производить новые эритроциты. Ренин помогает регулировать кровяное давление, а кальцитриол является формой витамина D и важен для поддержания костей и уровня кальция в организме.
Поскольку почка выполняет множество функций, существует много типов заболеваний почек.Врожденные заболевания почек — это нарушения, которые присутствуют при рождении. Поликистоз почек (PKD) — редкое заболевание, при котором дети наследуют дефектные гены от обоих родителей, которые вызывают образование кист, полных жидкости, в почках и замену фильтрующих элементов крови. В результате почки не могут адекватно выводить шлаки из организма. Есть два других типа PDK. Один передается по наследству, но не появляется до зрелого возраста, а другой развивается в результате длительного поражения почек. В общей сложности около полумиллиона человек в США страдают той или иной формой ДОК.Наследственные заболевания и врожденные дефекты являются наиболее частыми причинами заболеваний почек у детей до 14 лет. Острые заболевания почек — это проблемы, которые развиваются внезапно. Многие острые заболевания почек можно вылечить, но некоторые могут привести к необратимым повреждениям. Общие острые заболевания почек включают инфекцию почек, гемолитико-уремический синдром, нефротический синдром у детей и повреждения, вызванные повреждением почек или отравлением. Гемолитико-уремический синдром — редкое заболевание, которое обычно поражает детей в возрасте до десяти лет и вызывается употреблением в пищу продуктов, зараженных бактериями.Бактерии выделяют яд, который повреждает почки и вызывает острую почечную недостаточность. Большинство детей, у которых развивается это заболевание, выздоравливают, и их функция почек возвращается в норму.Хроническая болезнь почек — это заболевание, которое развивается медленно и обычно не проявляет никаких симптомов до тех пор, пока почечное повреждение не станет постоянным. По оценкам федерального агентства National Kidney and Urologic Disease Information Clearinghouse, около 4,5% людей старше 20 лет страдают хроническим заболеванием почек, на что указывают тесты, измеряющие функцию почек.Наиболее частой причиной хронической болезни почек в США является диабет. На его долю приходится от 33% до 40% всех новых случаев хронической болезни почек в Соединенных Штатах. При диабете организм не может расщеплять глюкозу (сахар). Эта дополнительная глюкоза в крови повреждает нефроны, так что они больше не фильтруют кровь эффективно.
Высокое или неконтролируемое артериальное давление (гипертония) — вторая ведущая причина хронической болезни почек. На его долю приходится от 27% до 30% всех новых случаев хронической болезни почек.Высокое кровяное давление повреждает капилляры в нефроне, поэтому они больше не могут работать с канальцами для фильтрации крови. Гломерулонефтит — это термин, обозначающий несколько различных хронических заболеваний почек, при которых повреждение нефронов приводит к тому, что белок или эритроциты попадают в мочу. Рак почки встречается редко и составляет всего 2% случаев рака. Безрецептурные анальгетики (обезболивающие), такие как аспирин, ацетаминофен (тайленол), ибупрофен (Адвил), наксопрен натрия (Алив) и аналогичные лекарства, которые могут быть Купленные без рецепта, могут усугубить заболевание почек у людей, у которых уже есть повреждение почек, или вызвать повреждение почек у здоровых людей, которые принимают эти лекарства ежедневно в течение нескольких лет.Вероятность повреждения увеличивается, если эти обезболивающие принимаются в сочетании друг с другом или с кофеином или кодеином (некоторые обезболивающие представляют собой комбинацию обезболивающих и кофеина или кодеина). Лица, которые регулярно принимают эти обезболивающие или которым сказали, что у них есть повреждение почек, должны обсудить риск, связанный с этими лекарствами, со своим врачом. Хроническое заболевание почек может привести к терминальной стадии почечной недостаточности (ТПН), при которой наблюдается почти полное нарушение функции почек. почки.Если функция почек снижается до 25% от нормы, это приводит к серьезному заболеванию. Когда этот показатель падает до 10-15% от нормы, наступает смерть, если человек не получает диализ или пересадку почки. В 2002 г. было зарегистрировано более 100 300 новых случаев ТПН, 44% из которых были вызваны диабетом. В 2002 г. стоимость лечения ТПН в США составила около 25,2 миллиарда долларов.Причины и симптомы
Причины заболеваний почек многочисленны и разнообразны. Ведущими причинами являются диабет, высокое кровяное давление, наследственные заболевания и инфекции.Острое заболевание почек часто характеризуется отсутствием мочеиспускания и повышенным накоплением жидкости в организме. Хроническое заболевание почек часто называют «тихим» убийцей, потому что никаких явных симптомов не возникает до тех пор, пока почки не будут повреждены навсегда. По оценкам Национального фонда почек в 2005 году, у 20 миллионов американцев не выявлено хроническое заболевание почек средней степени тяжести. Хроническая болезнь почек чаще всего возникает в результате других заболеваний, таких как диабет или гипертония.
Диагноз
Простые анализы крови и мочи могут указывать на заболевание почек, но могут потребоваться более обширные исследования, чтобы определить точную природу заболевания.Анализ крови, измеряющий креатинин сыворотки, продукт жизнедеятельности, может показать, насколько хорошо работают почки. Хотя нормальные уровни креатинина различаются (средний диапазон составляет 0,6–1,2 мг / дл), более высокий, чем ожидалось, уровень в крови может указывать на повреждение почек. Анализ крови на азот мочевины (АМК) измеряет отходы, циркулирующие в крови. Нормальные уровни колеблются от 7% до 20 мг / дл. Чем хуже работает почка, тем выше АМК.
24-часовой анализ мочи позволяет точно измерить количество мочи, вырабатываемой почками за день.Анализ мочи может определить, просачиваются ли в мочу белок или эритроциты, что указывает на нарушение функции почек. Тест на клиренс креатинина сравнивает количество креатинина в 24-часовой пробе мочи с количеством креатинина в крови, чтобы определить, сколько крови фильтруют почки каждую минуту. На основе результатов анализов крови и мочи, других тестов, таких как Могут быть заказаны компьютерная томография, МРТ или биопсия почки.Лечение
В большинстве случаев лечение заболеваний почек включает лечение основной причины заболевания, например, контроль высокого кровяного давления или диабета.Могут быть назначены мочегонные препараты («водные таблетки»), чтобы помочь уменьшить скопление жидкости. Антибиотики используются для лечения инфекций почек. Для лечения определенных заболеваний почек можно назначать другие препараты. Изменение диеты и образа жизни — важная часть борьбы с заболеванием почек. Ожирение повышает кровяное давление, поэтому потеря веса может помочь ограничить повреждение почек, равно как и отказ от курения. Уменьшение содержания натрия (соли) в рационе также помогает контролировать артериальное давление. При некоторых заболеваниях почек калий выводится почками в аномально больших количествах и выводится с мочой.Употребление большего количества продуктов, таких как бананы, сушеные бобы и горох, орехи и картофель с высоким содержанием калия, или прием таблеток с добавками калия помогают обратить этот эффект. Когда белок обнаруживается в моче, некоторые врачи рекомендуют уменьшить количество белка (в основном, содержащегося в мясе) в рационе.Когда почки полностью не работают при ХПН, есть только две альтернативы: диализ или трансплантация почки. Есть два типа диализа. Перитонеальный диализ использует мембрану в брюшной полости человека для фильтрации отходов.Самым распространенным видом перитонеального диализа является непрерывный амбулаторный перитонеальный диализ (CAPD), при котором человека подключают к мешку с диализирующим раствором, который он носит с собой, что позволяет осуществлять непрерывный диализ. Жидкость меняют четыре раза в день. При другой форме перитонеального диализа брюшная полость заполняется диализирующим раствором. Отходы фильтруются в жидкость в течение нескольких часов часто, пока человек спит, затем жидкость выводится из организма. Перитонеальный диализ можно проводить дома без помощи специалиста в области здравоохранения.
При гемодиализе человек должен посещать диализный центр примерно три раза в неделю. Его кровь проходит через машину, которая фильтрует отходы, а затем возвращает очищенную кровь в его тело. Процесс занимает от трех до четырех часов и выполняется профессионалом в области здравоохранения.
Трансплантация почки может быть сделана как от живого донора, так и от умершего донора. Доноры подбираются с реципиентами на основе группы крови и должны принимать лекарства, чтобы их иммунная система не отторгала почку после трансплантации.Объединенная сеть обмена органами (UNOS) координирует сопоставление донорских почек с соответствующими реципиентами. По состоянию на 2005 год более 100 клинических испытаний включали пациентов с различными типами заболеваний почек. Информацию о текущих клинических испытаниях можно найти на сайте 〈http://www.clinicaltrials.gov〉.
Альтернативное лечение
Альтернативные методы лечения, как правило, направлены на удаление излишков воды из организма, но имеют ограниченный эффект при серьезных заболеваниях. Спаржа ( Asparagus officinalis ), березовый чай ( видов Betula ), настой золотарника ( Solidago видов), хвощ Equisetum arvense ) и крапива двудомная ( Urtica dioica ) используются для стимуляции выработки мочи.
Прогноз
У многих людей восстанавливается нормальная функция почек после развития острого заболевания почек, хотя в некоторых случаях, таких как отравление или травма, повреждение почек может быть необратимым. Хроническая болезнь почек имеет тенденцию прогрессировать с возрастом. Ежегодно проводится более 15000 операций по пересадке почек, и часто существует длинный список ожидания донорской почки. По состоянию на 2001 год (последний год, по которому были доступны статистические данные) 80,6% людей, получивших трансплантат от умершего донора, выжили не менее 5 лет, а 90.4% людей, получивших почку от живого донора, выживали не менее 5 лет.
Профилактика
Поддержание здорового веса тела, регулярные физические упражнения и отказ от курения способствуют здоровью почек. Контроль основных заболеваний, таких как диабет и высокое кровяное давление, важен для предотвращения хронических заболеваний почек.Ресурсы
Организации
Американская ассоциация пациентов с почками. 3505 East Frontage Road, Suite 315, Tampa, FL 33607.Телефон: 800-749-2257. http://www.aakp.org .
Американский фонд урологических заболеваний. 1128 North Charles Street, Baltimore, MD 21201 Телефон: 800-242-2383. http://www.afud.org .
Национальный фонд почек. 30 East 33rd Street, New York, NY 10016 Телефон: 800-622-9010. http://www.kidney.org .
Национальный информационный центр по заболеваниям почек и урологии. 3 Information Way, Bethesda, MD 20892-3580. Телефон: 800-891-5390. http: // www.niddk.nih.gov .
Объединенная сеть обмена органами (UNOS). P.O. Box 13770, Richmond, VA 23225. Телефон: 804-330-8500. http://www.unos.org .
Другое
«Ваши почки и как они работают». Национальный информационный центр по почкам и урологическим заболеваниям. Июль 2003 г. [цитировано 23 марта 2005 г.]. 〈Http://www.kidney.niddke.nih.gov/kudiseases/pubs/yourkidneys/index.htm#rate〉.
«Обзор болезней почек». Национальная образовательная программа по заболеваниям почек. 9 марта 2005 г. [цитировано 23 марта 2005 г.]. http://www.nkdep.nih.gov/patientspublic/kindeydiseaseoverview.htm#4 .
Ключевые термины
Мочегонное средство — Вещество, стимулирующее почки к выведению воды. Glomerulous — Скрученная масса кровеносных капилляров и канальцев мочи в почках, где происходит фильтрация продуктов жизнедеятельности. Гормон — химическое вещество, вырабатываемое живыми клетками, которое проходит через систему кровообращения и поражает ткани на некотором расстоянии от того места, где оно было выпущено. Нефрон — Наименьшая функциональная единица почек, участвующая в удалении продуктов жизнедеятельности и избытка воды из крови.Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
Хроническая болезнь почек Обзор NCLEX
В этом обзоре NCLEX будет обсуждаться хроническая болезнь почек (также называемая хронической почечной недостаточностью) .
Как студент-медсестра, вы должны быть знакомы с хроническим заболеванием почек, а также с тем, как ухаживать за пациентами, которые страдают этим заболеванием.
Вопросы такого типа можно найти на NCLEX и определенно на экзаменах по медсестринскому делу.
Не забудьте пройти тест на хронические заболевания почек.
Из этого обзора NCLEX вы узнаете следующее:
- Определение хронической болезни почек
- Причины
- Патофизиология
- Ступени CKD
- Признаки и симптомы
- Сестринское вмешательство
- Лечение
NCLEX Лекция по хронической болезни почек
Хроническая болезнь почек
Что такое ХБП? — значительное снижение функции почек , которое происходит в течение длительного периода времени, что приводит к накоплению отходов, воды и дисбаланса электролитов в организме .CKD необратимая .
Роль почек:
Почки получают свежую кровь от сердца и фильтруют кровь через нефроны (клубочки), в результате чего образуется фильтрат / моча, которые проходят через остальную часть нефрона (почечные канальцы). Почечные канальцы будут точно настраивать фильтрат, вытягивая воду и ионы. Тогда оставшиеся вещества будут выводиться с мочой.
Помните, что клубочки обычно НЕ фильтруют клетки крови или белки (только воду, мочевину, креатинин, ионы).Кроме того, креатинин — единственное вещество, фильтруемое клубочками, которое фильтруется исключительно из кровотока и НЕ реабсорбируется в почечных канальцах. Таким образом, измерение уровня креатинина в моче / крови помогает нам определить функциональность почек, в частности нефрона.
Уровень креатинина, а также пол, раса, вес и возраст пациента могут помочь врачу определить скорость клубочковой фильтрации (СКФ) пациента.
При ХЗП фильтрующая структура нефрона (GLOMERULUS) не может правильно фильтровать.Следовательно, скорость клубочковой фильтрации (СКФ) пациента снижается.
Существуют различные стадии ХБП. Нормальная СКФ составляет 90 мл / мин или выше . Это скорость, с которой клубочки фильтруют отходы, ионы и воду.
Стадии хронической болезни почек
Ознакомьтесь с СКФ для каждой стадии, особенно стадии 5, которая представляет собой терминальную стадию почечной недостаточности.
Стадия 1 : Поражение почек с нормальной функцией почек СКФ> 90 мл / мин , но с протеинурией (3 месяца и более)
Стадия 2 : Поражение почек с легкой потерей функции почек СКФ 60-89 мл / мин с протеинурией (3 месяца и более)
Стадия 3 : потеря функции почек от легкой до тяжелой СКФ 30-59 мл / мин
Стадия 4: Тяжелая потеря функции почек СКФ 15-29 мл / мин
Стадия 5: терминальная стадия почечной недостаточности СКФ менее 15 мл / мин
* Источник: «Статистика заболеваний почек в США | НИДДК »
Когда СКФ резко снижается, это приводит к множеству проблем (на ранних стадиях у пациента могут быть бессимптомные симптомы):
- Повышенное количество отходов в организме: уремия (повышенный уровень азота мочевины и креатинина, нейронные изменения, зуд, метаболический ацидоз)
- Гиперволемия (отек, гипертония, легочные и сердечные проблемы)
- Электролитный дисбаланс: гиперкалиемия, гипокальциемия, гиперфосфатемия (высокий уровень фосфата вызывает низкий уровень кальция, который стимулирует паращитовидную железу вырабатывать ПТГ.Это вызывает утечку кальция из костей … отсюда проблемы с костями), гипермагниемия
- Олигурия ( менее 400 мл / день ) или анурия ( менее 100 мл / день )
- Протеинурия и гематурия: клубочки повреждены, поэтому через них проходят клетки крови и протеины. У пациента может быть более низкий уровень альбумина (усиление отека) и дальнейшая анемия.
Почки также вырабатывают гормоны:
EPO (эритропоэтин): помогает создавать эритроциты в костном мозге.При ХБП снижается уровень ЭПО, что приводит к анемии .
Ренин: играет роль в повышении артериального давления. При ХБП клубочки фильтруют меньше воды, и почки думают, что артериальное давление низкое, поэтому они выделяют ренин, который, в свою очередь, повышает артериальное давление еще больше.
Почки активируют витамин D
Витамин D: помогает организму реабсорбировать кальций из пищи, которую мы едим. При ХБП снижается активация витамина D, что приводит к снижению уровня кальция ( гипокальциемия, ).
Причины ХБП
- * Высокое кровяное давление (гипертония): постоянное высокое давление на стенку артерии, кровоснабжающей почки, вызывает повреждение. Следовательно, меньше крови достигает почек, и нефроны не могут нормально функционировать.
- * Сахарный диабет: неконтролируемая гипергликемия вызывает прилипание глюкозы к стенкам артерий, что нарушает кровоснабжение почек.
- Острая травма почек
- Поликистоз почек: генетическое заболевание, при котором в почках разрастаются кисты
- Инфекция
- Нефротоксические препараты: НПВП, аминогликозиды, химиотерапевтические препараты, контрастные красители для процедур тестирования
* наиболее частые причины хронической почечной недостаточности
Лечение хронической болезни почек:
Ранние стадии с нормальной СКФ:
- Контроль артериального давления и уровня глюкозы
- Лекарства от гипертонии, которые помогают защитить почки, такие как ингибиторы АПФ «прил» или БРА «сартан».
- Регулярный мониторинг СКФ и артериального давления
Продвинутые стадии с аномальной СКФ:
- Диализ
- Пересадка почки
- Изменения диеты
Сестринские вмешательства при хроническом заболевании почек
Что происходит с этим пациентом? Помните о накоплении шлаков (уремия и метаболический ацидоз), анемии, электролитном дисбалансе, низком диурезе и перегрузке жидкостью.
Уремия (скопление шлаков в крови)
- Безопасность : пациент может запутаться, оценить нейростатус
- Зуд: из-за отложений кристаллов мочевины на коже через потовые железы. Это похоже на иней на коже и называется «уремический иней»
- Низкобелковая диета : мочевина является побочным продуктом распада белка (пациенту больше не нужна мочевина). Однако пациенту необходим белок, чтобы предотвратить истощение мышц.
- Оценка дыхания Куссмауля заключалась в глубоком / быстром вдохе из-за накопления кислоты в крови (метаболический ацидоз). Этот тип дыхания является компенсирующим механизмом дыхательной системы для повышения pH крови.
Анемия: низких эритроцитов в крови. Эритроциты помогают транспортировать кислород по всему телу, чтобы оно могло функционировать.
- Почему появляется анемия? Из-за низкого количества ЭПО, вырабатываемого почками, и возможного дефицита других минералов, которые помогают в производстве гемоглобина (который действует как переносчик эритроцитов).Эти минералы включают: железо, фолиевую кислоту и витамин B12
- Признаки и симптомы пациента: бледность, сильная усталость, одышка, спутанность сознания
- Лечение: добавки железа (внутривенная форма, если пациент находится на диализе, а не перорально), эритропоэтин (инъекции subq) или переливание крови в соответствии с приказом врача
Дисбаланс электролитов:
Гиперкалиемия (> 5,1 мэкв / л) : (нормальный уровень 3,5 — 5,1 мэкв / л) с риском значительного сердечного приступа из-за снижения способности нефронов выводить калий.
- Роль медсестры:
- ограничить потребление продуктов, богатых калием (картофель, авокадо, клубника, помидоры, шпинат, апельсины, бананы), следить за изменениями на ЭКГ (высокие зубцы T, широкий QRS и удлиненный интервал PR)
- контролировать лабораторные значения
- может быть приказано дать Кайексалат перорально или ректально для удаления лишнего калия из крови
- Место на кардиомониторе для отслеживания ритма
Гиперфосфатемия (> 4.5 мг / дл): нормальный уровень 2,7-4,5 мг / дл
Гипокальциемия (<8,6 мг / дл) : нормальный уровень 8,6-10 мг / дл
- Фосфат накапливается в крови, потому что он не может быть выведен из почек из-за поврежденного нефрона, что приводит к снижению «гипокальциемии» кальция. ЗАЧЕМ? Поскольку фосфат связывается с кальцием, и когда в крови высокое количество фосфата, он истощает кальций из крови из-за этого связывания. Кроме того, уровень кальция снижается из-за инактивации витамина d почками.
- Кроме того, высокий уровень фосфата стимулирует паращитовидную железу высвобождать ПТГ (паратироидный гормон), который заставляет кости пропускать кальций в кровоток, повышая уровень. Это может вызвать проблемы с костями.
- Роль медсестры:
- Введите фосфат-связывающие вещества, такие как карбонат кальция или «PhosLo (ацетат кальция)», чтобы снизить уровень фосфата. Эти лекарства работают за счет выделения фосфатов со стулом, содержащихся в пище. Давайте во время еды или сразу после еды.
- Диета с низким содержанием фосфатов: Ограничьте продукты с высоким содержанием фосфатов: птица, рыба, молочные продукты, орехи, газированные напитки, овсянка.
- Безопасность из-за слабости костей.
Гипермагниемия (> 2,6 мг / дл): в норме 1,6-2,6 мг / дл
- Пациент подвержен риску изменения ЭКГ, снижения или отсутствия сухожильных рефлексов, вялости.
- Медсестра:
- Избегайте применения антацидов или слабительных средств на основе магния
- Продукты с низким содержанием магния
- MD может назначить внутривенное введение кальция для снижения уровня.
НИЗКИЙ UOP и перегрузка жидкости:
- Монитор впуска и выпуска (строгий)
- Суточный вес
- Оценить отек и «потрескивание» легких звуков
- Монитор артериального давления
- Диета с низким содержанием натрия
Другие обзоры NCLEX
Артикул:
- «Статистика заболеваний почек в США | НИДДК.» Национальный институт диабета, болезней органов пищеварения и почек . N.p., 2017. Web. 17 июля 2017.
- «Что такое хроническая болезнь почек? | NIDDK ». Национальный институт диабета, болезней органов пищеварения и почек . N.p., 2017. Web. 17 июля 2017.




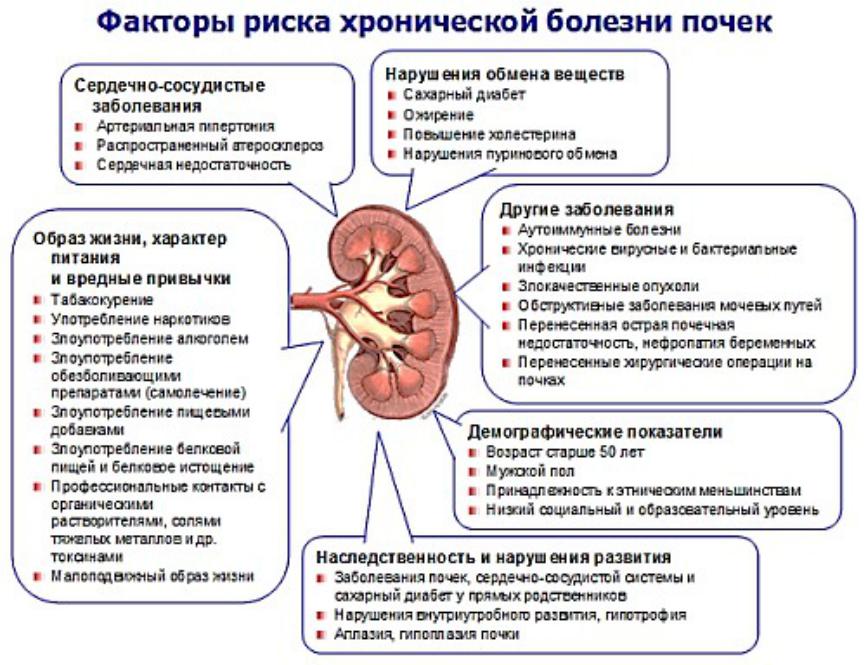


 Заболевание протекает тяжело, и при не оказанной своевременно помощи может закончиться летальным исходом.
Заболевание протекает тяжело, и при не оказанной своевременно помощи может закончиться летальным исходом. Позволяют выявить анемию, метаболический ацидоз, гипокальциемию. Кроме того, данное обследование покажет повышение уровня мочевины, калия, мочевой кислоты и фосфатов.
Позволяют выявить анемию, метаболический ацидоз, гипокальциемию. Кроме того, данное обследование покажет повышение уровня мочевины, калия, мочевой кислоты и фосфатов.
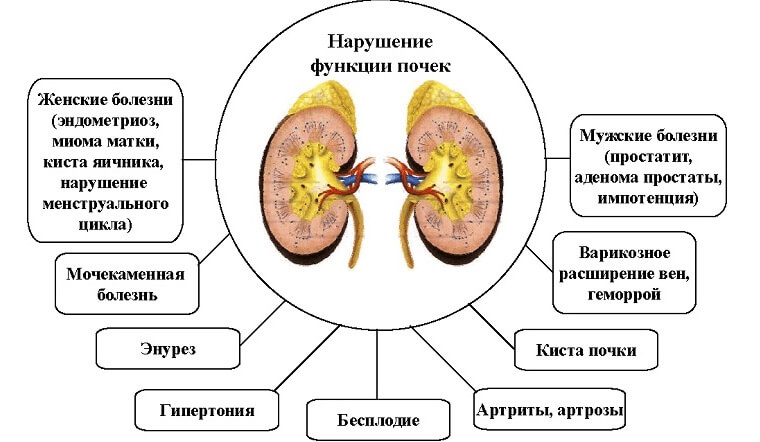

 Эти средства назначают и на поздних этапах болезни.
Эти средства назначают и на поздних этапах болезни. Считается самым распространенным методом. Применяется для лечения артериальной гипотензии у взрослых и детей. Человек самостоятельно, либо при помощи близких, заменяет диализную жидкость в брюшине несколько раз в день в домашних условиях. Одним из осложнений считается перитонит. В данной ситуации из брюшины вытекает мутная диализная жидкость, пациента мучают боли в животе, возникает тошнота со рвотой.
Считается самым распространенным методом. Применяется для лечения артериальной гипотензии у взрослых и детей. Человек самостоятельно, либо при помощи близких, заменяет диализную жидкость в брюшине несколько раз в день в домашних условиях. Одним из осложнений считается перитонит. В данной ситуации из брюшины вытекает мутная диализная жидкость, пациента мучают боли в животе, возникает тошнота со рвотой.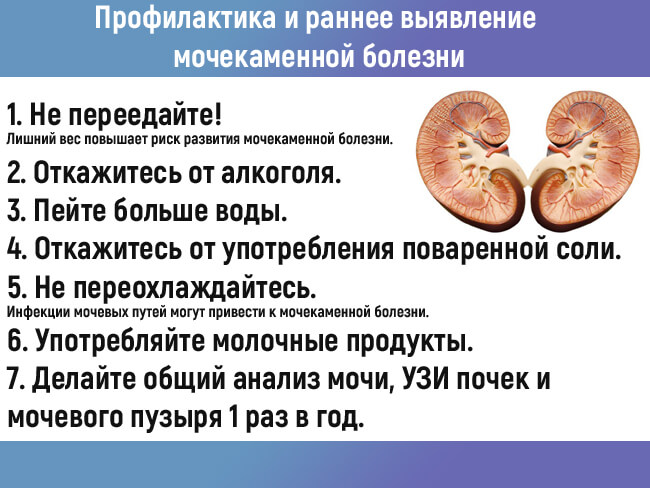

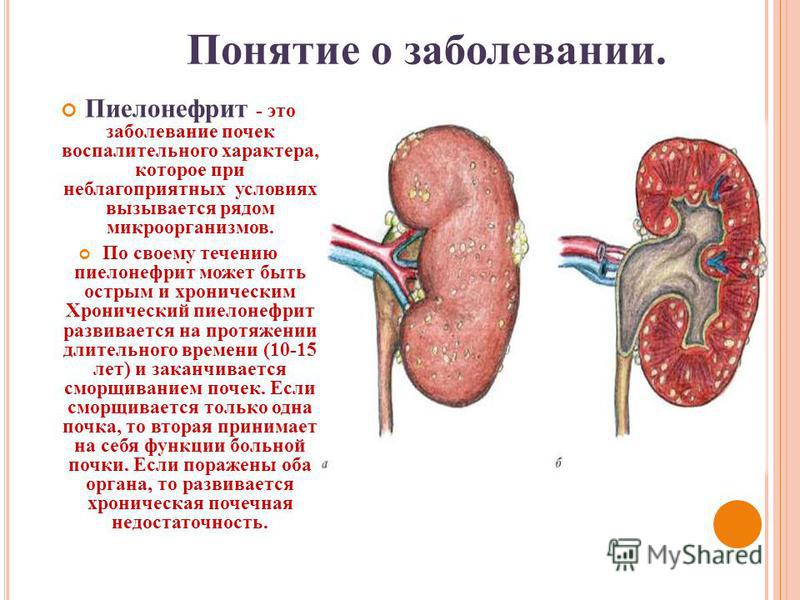
 Оба компонента необходимо взять равными частями. Стаканом сильно горячей воды (200 мл), следует залить получившуюся смесь (ст. л), выдержать на протяжении получаса. Употреблять показано на голодный желудок, утром по 1 ч. л.
Оба компонента необходимо взять равными частями. Стаканом сильно горячей воды (200 мл), следует залить получившуюся смесь (ст. л), выдержать на протяжении получаса. Употреблять показано на голодный желудок, утром по 1 ч. л.
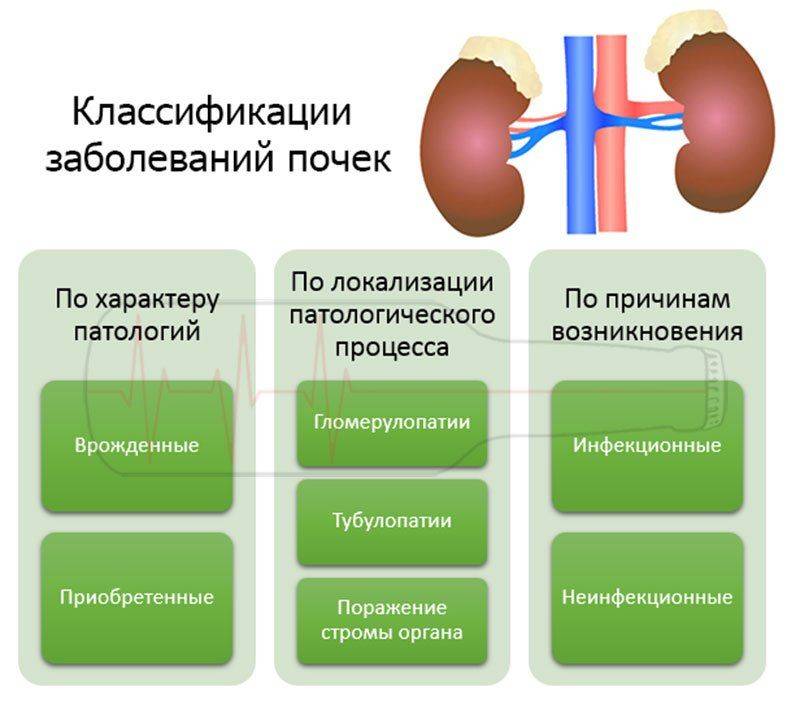

 Для результативного лечения требуется обязательное соблюдение питьевого режима и строгой диеты.
Для результативного лечения требуется обязательное соблюдение питьевого режима и строгой диеты. Для неё не характерна яркая и пульсирующая окраска. Иногда бывает почечная колика, когда «виноват» застрявший в лоханке или мочеточнике камень, но это совсем особая ситуация, о которой мы писали в разделе о мочекаменной болезни.
Для неё не характерна яркая и пульсирующая окраска. Иногда бывает почечная колика, когда «виноват» застрявший в лоханке или мочеточнике камень, но это совсем особая ситуация, о которой мы писали в разделе о мочекаменной болезни. Терапия большинства почечных заболеваний проводится амбулаторно. Итак, что делать в домашних условиях при болях почки.
Терапия большинства почечных заболеваний проводится амбулаторно. Итак, что делать в домашних условиях при болях почки. Важно, не лежать на боку локализации болевого синдрома.
Важно, не лежать на боку локализации болевого синдрома.
 Обезболивающие средства этой группы обладают сосудорасширяющим действием, что позволяет их принимать при заболеваниях различной этиологии.
Обезболивающие средства этой группы обладают сосудорасширяющим действием, что позволяет их принимать при заболеваниях различной этиологии. Назначается взрослым и детям с 1 месяца благодаря высокой эффективности, наличию незначительного количества противопоказаний, а также широким выбором лекарственных форм – выпускается в виде инъекций для внутривенного и внутримышечного введения, таблеток, суппозиторий.
Назначается взрослым и детям с 1 месяца благодаря высокой эффективности, наличию незначительного количества противопоказаний, а также широким выбором лекарственных форм – выпускается в виде инъекций для внутривенного и внутримышечного введения, таблеток, суппозиторий.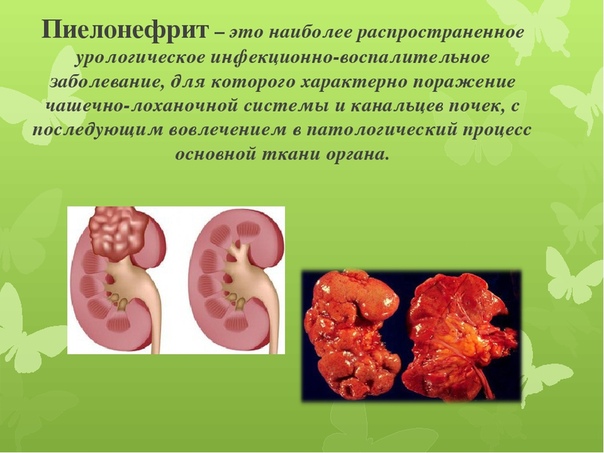 Принимать следует по рекомендации врача, который рассчитывает количество активного вещества исходя из массы тела пациента. Максимально допустимая суточная дозировка составляет 6 таблеток. Допускается прием Спазгана у пациентов младшего возраста.
Принимать следует по рекомендации врача, который рассчитывает количество активного вещества исходя из массы тела пациента. Максимально допустимая суточная дозировка составляет 6 таблеток. Допускается прием Спазгана у пациентов младшего возраста. Имеет множество противопоказаний и побочных эффектов, в связи, с чем не рекомендован детям и беременным.
Имеет множество противопоказаний и побочных эффектов, в связи, с чем не рекомендован детям и беременным.
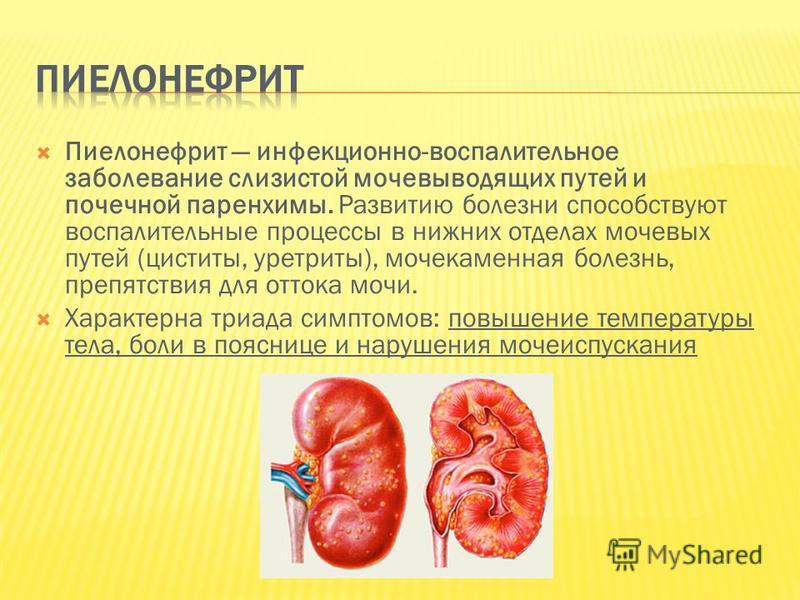 Также практикуются общеукрепляющие методы лечения.
Также практикуются общеукрепляющие методы лечения. В сок можете добавлять мед или варенье.
В сок можете добавлять мед или варенье. Как следствие, в организме нарушается водно-электролитный баланс, происходит задержка тех веществ, которые у здорового человека регулярно выводятся из организма.
Как следствие, в организме нарушается водно-электролитный баланс, происходит задержка тех веществ, которые у здорового человека регулярно выводятся из организма. Приобретенная форма болезни возникает на фоне мочекаменной болезни, опухолей, нарушающих отток мочи.
Приобретенная форма болезни возникает на фоне мочекаменной болезни, опухолей, нарушающих отток мочи.
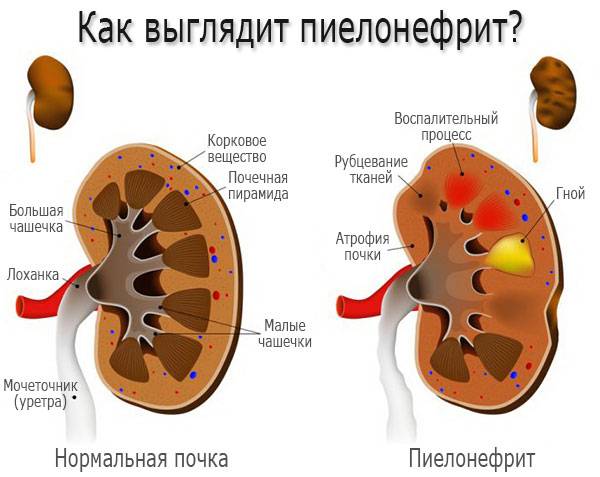
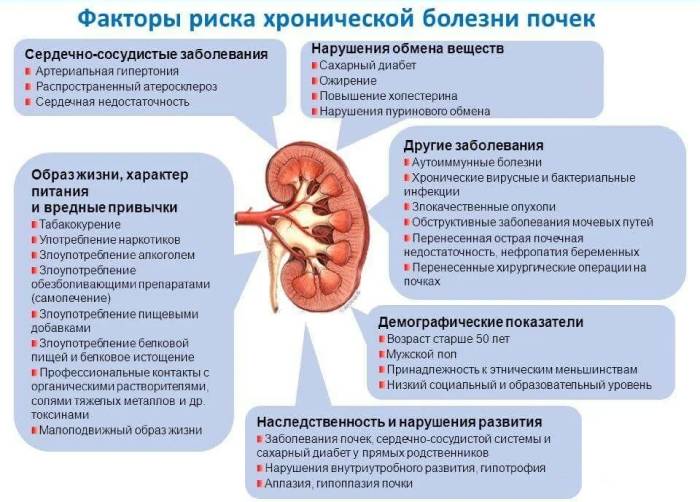

 На фоне заболевания у человека наблюдаются признаки бактериальной инфекции: повышение температуры, отеки, изменение артериального давления, специфические изменения анализов мочи и крови;
На фоне заболевания у человека наблюдаются признаки бактериальной инфекции: повышение температуры, отеки, изменение артериального давления, специфические изменения анализов мочи и крови;


 Вы будете работать со своим лечащим врачом, чтобы управлять симптомами и как можно дольше сохранить функцию почек и качество жизни.
Вы будете работать со своим лечащим врачом, чтобы управлять симптомами и как можно дольше сохранить функцию почек и качество жизни.