Боль при мочеиспускании у женщин в конце мочеиспускания
Мочеиспускание – это безболезненный в норме процесс выделения мочи через уретру из мочевого пузыря. Регулируется слаженной работой мышечных волокон мочевого пузыря и мочеиспускательного канала под влиянием импульсов головного и спинного мозга.
Из-за чего могут быть проблемы с мочеиспусканием?
Проблемы с мочеиспусканием чаще возникают при патологических процессах в мочевом пузыре и уретре. У женщин ввиду анатомических особенностей мочеполовой системы болезненное мочевыделение может быть следствием заболеваний наружных половых органов – вульвита, вагинита. При мочекаменной болезни и отхождении частичек камней в виде «песка» сама моча вызывает воспаление мочевыводящих путей за счет раздражения их слизистой оболочки.
Рассмотрим подробнее факторы, которые вызывают болезненное мочеиспускание у женщин.
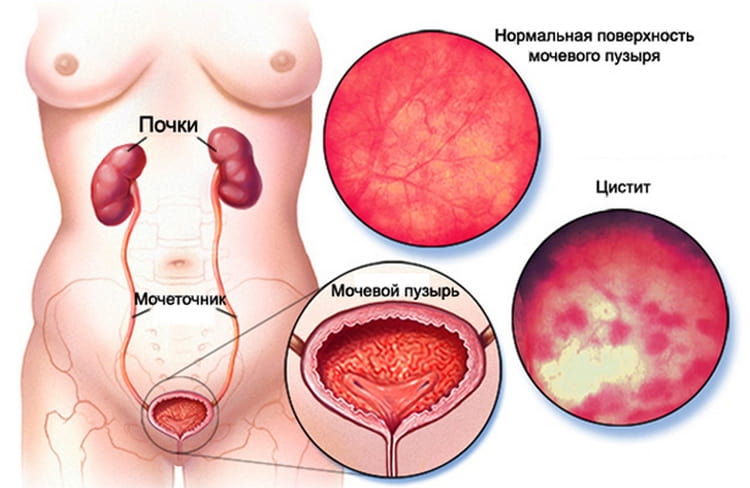
Цистит
Воспаление мочевого пузыря – одна из самых частых причин болезненного мочеиспускания у женщин.
Основная причина заболевания – это бактерии, вирусы и грибки, которые провоцируют воспаление слизистой оболочки. 75–90 % циститов обусловлены кишечной палочкой. Попадают микроорганизмы в мочевой пузырь женщины чаще всего восходящим путем – с наружных половых органов и уретры. Широкая и короткая женская уретра, анатомическая близость с влагалищем и прямой кишкой способствуют легкому распространению патогенных микроорганизмов. Возможны переход воспаления в мочевой пузырь через кровь или лимфу (гематогенным и лимфогенным путями) из расположенных рядом органов, а также нисходящим путем из почек.
Обнаружение цистита часто возникает либо в детском возрасте, либо в начале интимной жизни. В некоторых случаях болезнь появляется во время беременности или менопаузы.
В некоторых случаях болезнь появляется во время беременности или менопаузы.
Факторы, которые могут спровоцировать развитие или обострение цистита у женщины, многообразны:
- нарушение гигиены наружных половых органов, неправильное подмывание;
- застойные явления в органах малого таза, частые и длительные запоры;
- нарушение режима опорожнения мочевого пузыря и пренебрежение питьевым режимом;
- половые инфекции;
- значительное переохлаждение;
- аллергические реакции на некоторые лекарства, средства личной гигиены или химической контрацепции;
- постоянное ношение тесного синтетического белья;
- состояния, приводящие к иммунодефициту: длительные стрессы, переутомления, постоянные недосыпания, авитаминозы, нерациональное питание.
Пиелонефрит
Пиелонефрит – воспаление почки и лоханки (верхней части мочеточника). Может быть односторонним и двусторонним.
Характерные признаки пиелонефрита – тупая, ноющая или приступообразная боль в пояснице и общие интоксикационные явления: повышение температуры до 38–40 °С с ознобами, слабость, снижение аппетита, тошнота, иногда рвота.
Боль при мочеиспускании (дизурия) – непостоянный симптом при пиелонефрите. Связано это с тем, что пиелонефрит может развиваться в результате заноса инфекции из любого очага в организме (например, при воспалении миндалин, придаточных пазух носа, придатков), а также распространяться из уретры и мочевого пузыря.
Определенную роль в возникновении восходящего пиелонефрита играет пузырно-мочеточниковый рефлюкс, когда идет обратный занос урины из мочевого пузыря в мочеточник. При уриногенных пиелонефритах дизурия – проявление уретрита или цистита.
Пиелонефрит опасен своими осложнениями: развитием гнойного воспаления в почке (вплоть до угрожающего жизни сепсиса) и формированием хронического пиелонефрита с возможным исходом в хроническую почечную недостаточность. Поэтому нельзя не обращать внимание на такой симптом, как болезненное мочеиспускание.
Мочекаменная болезнь
Мочекаменная болезнь (МКБ) – результат обменных нарушений в организме, когда в почках, мочеточниках, мочевом пузыре формируются камни (конкременты). Камни отличаются своим составом, представлены скоплениями кристаллов солей: оксалатов, уратов, фосфатов и других в комбинации с кальцием.
Камни отличаются своим составом, представлены скоплениями кристаллов солей: оксалатов, уратов, фосфатов и других в комбинации с кальцием.
Основные причины образования камней:
- генетическая предрасположенность;
- врожденные аномалии почек (подковообразная почка, удвоение мочеточников и почек, поликистоз), при которых моча склонна к застою;
- пузырно-мочеточниковый рефлюкс;
- заболевания кишечника;
- повышение функции паращитовидных желез.
Проявления мочекаменной болезни зависят от размера и формы конкрементов, их локализации. Если камень находится в почке или лоханке, симптомов заболевания может и не быть. При движении конкремента по мочевыводящим путям возникает почечная колика – выраженная боль в области поясницы с иррадиацией в наружные половые органы, болезненность при поколачивании места проекции почки, частые позывы к мочеиспусканию, выделение мочи малыми порциями.
После приступа колики часто появляется кровь в моче, возможно нарушение общего состояния в виде повышения температуры, тошноты, рвоты, слабости. Это обусловлено присоединением пиелонефрита на фоне мочекаменной болезни. Боль и жжение при мочеиспускании – характерный симптом мочекаменной болезни в стадии обострения.
Уретрит
Часто воспаление мочевого пузыря и почек у женщин начинается с мочеиспускательного канала. Этому способствует близость уретры к влагалищу и анусу. Патогенные микроорганизмы легко попадают в мочеиспускательный канал и провоцируют воспаление его слизистой оболочки.
Уретриты могут быть специфические – вызванные возбудителями заболеваний, передающихся половым путем, и неспецифические, которые провоцируются такими бактериями, как кишечная палочка, энтерококк, стрептококк, протей, стафилококк и т. д.
Основной признак уретрита у женщин – боль в начале мочеиспускания, иногда с чувством жжения и зуда. Если в процесс вовлекается мочевой пузырь, то мочевыделение в целом становится дискомфортным.
Моча при уретрите обычно мутная, возможно присутствие мелких хлопьев и нитей. Если провести двухстаканную пробу (собрать мочу последовательно в две емкости), то максимальные изменения при уретрите будут в первой порции.
Вагинит и вульвит
Воспаление уретры у женщин крайне редко протекает без патологии во влагалище и в области наружных половых органов.
Вагинит (кольпит) – воспаление влагалища, которое может провоцироваться инфекциями, передающимися половым путем, а также неспецифическими возбудителями, очень часто – грибковой флорой.
Наиболее распространенная причина воспаления влагалища у женщины – это дрожжевой грибок, который размножается в избыточных количествах. Дрожжи или возбудитель кандидоза часто присутствует во влагалище в малых количествах, не вызывая патологии. Но при определенных состояниях количество грибка рода Candida резко возрастает. Этому способствуют такие факторы, как:
- лечение антибиотиками;
- нарушение обмена веществ – сахарный диабет, ожирение, патология щитовидной железы;
- ослабление иммунитета в результате переохлаждений, стрессов, переутомления и недосыпания, неправильного питания, злоупотребления сладостями и мучными продуктами;
- заболевания кишечника;
- гормональный дисбаланс в женском организме.

Основные проявления кандидозного кольпита – наличие белых творожистых выделений с кислым запахом, зуд и жжение во влагалище.
Диагностика кольпита и уретрита кандидозной этиологии проста – достаточно осмотра гинеколога с забором мазков для микроскопического исследования.
В отдельных случаях дрожжевой грибок может вызывать воспаление наружных половых органов женщины – вульвит. При этом возникает покраснение и отечность кожи и слизистой вульвы с наличием творожистого налета, зуда и жжения. Герпетические поражения кожи и слизистых способствуют присоединению вторичной бактериальной флоры и вовлечению в воспалительный процесс мочеиспускательного канала.
В последнее время у женщин чаще стали диагностироваться состояния дисбиоза влагалища, которые подтверждают нарушение состава влагалищной флоры. Уменьшение количества нормальной флоры влагалища – лактобацилл, рост анаэробной флоры (гарднерелл, лептотрикса, бактероидов, фузобактерий и др.) способствуют возникновению воспаления влагалища и переходу его на мочеиспускательный канал.
Аллергические реакции
Существует две среды проявлений аллергии – кожа и слизистые. Исключением не будет кожа и слизистая наружных половых органов, когда появляется аллергический вульвит. Это воспаление неинфекционного происхождения. Аллергический вульвит сам по себе может вызывать дизурию, возможен также аллергический цистит, который тоже будет сопровождаться болезненным мочеиспусканием.
Провоцировать аллергическое воспаление способны:
- любые моющие средства и частое их применение;
- средства интимной гигиены – прокладки, тампоны;
- барьерные и химические средства контрацепции – презервативы, спермицидные свечи и смазки;
- синтетическое облегающее белье;
- пищевые аллергены – цитрусовые, орехи, морепродукты, консерванты, специи и другие;
- лекарственные препараты.
Половые инфекции
Половые инфекции – нередкая причина сочетанного воспаления влагалища, шейки матки и уретры у женщин. В таком случае боль при мочеиспускании – один из симптомов.
В таком случае боль при мочеиспускании – один из симптомов.
Наиболее частые инфекции, передающиеся половым путем у женщин, – трихомониаз и мочеполовой микоплазмоз (в том числе уреаплазмоз), реже встречаются хламидиоз и гонорея. Проявления этих инфекций похожи.
Только лабораторная диагностика разными методами исследования способна идентифицировать возбудителя. Это необходимо для проведения женщине и партнеру специфического лечения. В ином случае симптом боли и жжения при мочеиспускании будет повторяться, а воспаление органов мочеполовой системы рецидивировать с риском развития осложнений.
Трихомониаз и уреаплазмоз «любят» поражать влагалище с развитием признаков кольпита: наличием выделений с неприятным запахом, зудом и жжением. Возбудители хламидиоза и гонореи чаще поражают мочеиспускательный канал, шейку матки, приводят к воспалению матки и придатков, нарушению менструального цикла и бесплодию.
Выделения при гонорее и хламидиозе чаще слизистые. Любая ИППП при возникновении уретрита способна спровоцировать боль при мочеиспускании.
Несоблюдение личной гигиены
Остатки урины и испражнений в области наружных половых органов и промежности – среда для размножения микроорганизмов. Поэтому важно соблюдать гигиену интимной зоны с мытьем 2 раза в день. При этом рекомендуется применение деликатных моющих средств нейтрального кислотно-щелочного состава.
При нерегулярной гигиене, неправильном подмывании (сзади наперед) риск возникновения вульвита, уретрита и восходящей инфекции возрастает.
Предпочтительно носить нижнее белье из натуральных тканей, регулярно менять его, стирать и утюжить. Постоянное ношение стрингов провоцирует трение ягодичной складки и промежности с возможностью «заноса» инфекции во влагалище и мочеиспускательный канал.
Особенности болевого синдрома у женщин при мочеиспускании
Боль при мочеиспускании бывает разная. Если она возникает в начале мочевыделения, сочетается с чувством жжения, наиболее вероятно наличие уретрита, в конце – цистита. Если весь процесс выделения мочи болезненный, то, скорее всего, имеет место сочетание воспаления уретры, мочевого пузыря и почек.
Гематурия (кровь в моче) после приступа болей в пояснице – признак мочекаменной болезни. Гематурия в сочетании с болезненным мочеиспусканием может свидетельствовать и о наличии опухоли в мочевыводящих путях.
Если боль сочетается со жжением во влагалище, наиболее вероятны вульвит и вагинит.
Иногда боль при мочеиспускании сочетается с болезненными ощущениями при интимной близости (диспареунией). Это признак атрофических изменений слизистых оболочек, вызванных гормональным дисбалансом в женском организме.
К каким врачам обращаться?
При появлении боли при мочеиспускании и любых других неприятных симптомах следует обратиться к терапевту. При всех неясных причинах болезненного мочеиспускания терапевт проведет диагностику возможных причин дизурии, назначит лечение, а при необходимости направит к профильным специалистам, например:
- К гинекологу. Даже если причина болезненного мочеиспускания у женщины известна, осмотр гинеколога нужен, так как важно уточнить состояние женских половых органов как причинных и сопутствующих факторов синдрома дизурии.

- К урологу – при подозрении на мочекаменную болезнь.
- К венерологу. Если существует связь появления болезненных ощущений при мочеиспускании с интимной близостью, или возникают рецидивы после устранения неприятного симптома, дифференцированную диагностику и лечение проведет венеролог.
Диагностические мероприятия
Объем диагностических мероприятий назначает врач после клинического осмотра женщины, детализации жалоб и стандартных методов аускультации, перкуссии, пальпации.
Симптом Пастернацкого (боль при поколачивании проекции почки) – характерный признак пиелонефрита или мочекаменной болезни.
Лабораторные методы диагностики включают:
- Общий анализ мочи. Подтверждает или исключает воспаление в мочевыводящих путях и наличие крови.
- Проведение двухстаканной пробы для определения патологии в мочеиспускательном канале или верхних отделах мочевыводящей системы.
- Анализ мочи по Нечипоренко – определяет клеточный состав в 1 мл урины.
- Бакпосев мочи для определения неспецифических возбудителей воспалительного процесса и чувствительности к антибиотикам.
- Микроскопическое исследование мазков из мочеиспускательного канала, влагалища и шейки матки.
- ПЦР-исследование для идентификации ДНК некоторых возбудителей (хламидий, микоплазм, гонореи, трихомониаза). При этом средой для исследования может быть моча, соскобы из уретры, влагалища и шейки матки.
- УЗИ органов малого таза. Поможет подтвердить аномалии почек, наличие камней, признаков цистита, патологии женских половых органов.
- Рентгенологические методы диагностики. Чаще всего применяются обзорная рентгенография и экскреторная урография с введением рентгеноконтрастного вещества в вену. Компьютерная томография применяется в сложных диагностических случаях.
Лечение
Объем терапии будет зависеть от причинных факторов болезненного мочеиспускания у женщин. Оперативные методы лечения используются преимущественно при лечении мочекаменной болезни. При этом применяются щадящие методики дистанционной ударно-волновой литотрипсии (дробление камней ультразвуком через кожу под контролем УЗИ), эндоскопические операции через аппарат, введенный в мочевой пузырь через уретру. В некоторых случаях нужна операция через «разрез на коже».
Консервативные методы терапии включают:
- Медикаментозное лечение – применение антибиотиков, уросептиков, противогрибковых, противовоспалительных средств, обезболивающих и спазмолитиков. При этом антибактериальная терапия должна быть адекватна по чувствительности возбудителя, применяемым дозам и длительности лечения. Если причина воспаления – специфические возбудители половых инфекций, лечиться должны все партнеры.
- Фитосборы с мочегонным и уросептическим действием. В их состав входят лист брусники, спорыш, хвощ полевой, бузина, можжевельник, кукурузные рыльца и другие. Хорошим дополнительным средством в лечении воспалительных заболеваний мочевых путей станет клюквенный морс.
- Препараты для растворения камней в мочевыводящих путях и профилактики образования конкрементов.
- Индивидуальная диета и употребление минеральных вод при мочекаменной болезни в зависимости от состава камней.
Таким образом, боль при мочеиспускании у женщин – признак множества заболеваний. Эффект лечения будет зависеть от определения причинного фактора.
Для полноценной диагностики и лечения можете обратиться к специалистам клиник «МедЦентрСервис». Врачи принимают пациенток в 18 медицинских центрах, которые расположены в разных частях Москвы рядом с метро. Выбирайте любую клинику, записывайтесь на прием в удобное время.
Позаботьтесь о своем здоровье: при появлении боли в процессе мочеиспускания не затягивайте с визитом к врачу.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Кровь при мочеиспускании у женщин с болью в конце мочеиспускания — причины и лечение
Основной орган, который обеспечивает фильтрацию крови и освобождает организм от вредных продуктов обмена веществ – почки. Через два мочеточника урина из них попадает в мочевой пузырь, а при мочеиспускании через мочеиспускательный канал (уретру) выводится из организма.
Здоровые почки при нормальном артериальном давлении не пропускают эритроциты. При некоторых почечных заболеваниях и болезнях мочевыводящих путей в урину попадает кровь – возникает гематурия. При гинекологических проблемах она попадает из половых путей женщины. Гематурия может определяться визуально, сопровождается изменением цвета мочи на розовый или красный. Это состояние называется «макрогематурией». Если примесь минимальная, цвет урины обычно не изменен и кровь определяется по наличию эритроцитов в общем анализе мочи (ОАМ).
Гематурия должна насторожить женщину и заставить обратиться к врачу, если это не касается попадания в мочу менструальной крови.
Какие болезни почек и мочевыводящих путей могут привести к появлению крови при мочеиспускании?
Существует несколько причин, из-за которых в моче может появиться кровь. Расскажем о них подробнее.
Цистит
Цистит (воспаление мочевого пузыря) – наиболее частая причина гематурии у женщин. При этом появление крови возникает чаще в конце мочеиспускания, сопровождается болью в нижней части живота. При цистите позывы к мочеиспусканию учащаются, моча выделяется малыми порциями.
Цистит может вызывать неспецифическая флора (кишечные палочки, стафилококки, стрептококки, энтерококки и другие) и возбудители половых инфекций. Чаще микроорганизмы попадают в орган «снизу вверх» (через мочеиспускательный канал): это связано с анатомическими особенностями женской уретры (короткая и относительно широкая). Возможно попадание инфекции в мочевой пузырь с током крови и лимфы при воспалительных процессах в других органах, а также с мочой из почек или мочеточников.
Уретрит
Уретрит – воспаление мочеиспускательного канала. У женщин редко приводит к появлению крови в урине. Сопровождается жжением, дискомфортом при мочеиспускании. Может быть проявлением половых инфекций – гонореи, хламидиоза, генитального герпеса. Уретрит также может возникнуть при высокой концентрации различных солей и кислот в моче, их кристаллизации и формировании «песка». В этом случае слизистая уретры раздражается и возможно появление в моче примесей крови в малых количествах.
Заболевания наружных половых органов
Различные заболевания наружных половых органов женщины – воспалительные, онкологические, особенно с формированием дефектов кожи наружных половых губ и слизистой входа во влагалище в виде язвочек и эрозий, трещин – еще одна причина. При этом в моче может появляться примесь крови в небольших количествах или регистрироваться микрогематурия – наличие эритроцитов в ОАМ.
Попадание урины на область вульвы или промежности в этих случаях сопровождается временным жжением и дискомфортом.
Мочекаменная болезнь
Мочекаменная болезнь – нарушение обмена веществ, которое сопровождается образованием в почках или мочевыводящих путях камней. Предрасполагающие факторы к формированию МКБ – наследственные нарушения обмена веществ, состав воды в регионе, нарушение питьевого режима и питания.
Кровь в урине в этих случаях появляется после приступа почечной колики, когда камень «движется» по мочеточникам или уретре, вызывая травматизацию слизистых. Это состояние сопровождается выраженной болью в пояснице или внизу живота, частыми позывами к мочеиспусканию, нарушением общего состояния в виде тошноты, возможна рвота.
Поведение женщины с приступом почечной колики обычно беспокойное, требует обезболивания. Часто на фоне мочекаменной болезни развивается пиелонефрит – воспаление почек и лоханок, которые переходят в мочеточники. Для пиелонефрита характерно повышение температуры, боль в области поясницы со стороны поражения.
Важно! До определенного времени камни никак себя не проявляют. В этих случаях нет болевого синдрома, кровь при мочеиспускании отсутствует, патология в анализе мочи не определяется.
Гломерулонефрит
Гломерулонефрит – тяжелое заболевание, которое вызвано поражением структур почек, обеспечивающих фильтрацию крови. Цвет мочи обычно при этой патологии розово-красный, болезненности при мочеиспускании нет. Сопровождается выраженным повышением артериального давления, формированием отеков лица и конечностей.
Причинами гломерулонефрита могут быть переохлаждения, инфекции горла, скарлатина, аутоиммунные заболевания.
Злокачественные опухоли
Злокачественные опухоли почек, мочеточников, мочевого пузыря – причины появления гематурии. Редко сопровождаются болезненным и дискомфортным мочеиспусканием. В таких случаях возникает снижение уровня гемоглобина, из-за чего появляется общая слабость, сонливость, бледность кожных покровов и слизистых.
Доброкачественные опухоли
Доброкачественные опухоли в виде «полипов» мочеиспускательного канала или мочевого пузыря – еще одна причина. При нарушении кровообращения в области полипов, их травматизации тоже возможна примесь крови в урине.
Травмы
Удары, падения, ушибы в зону брюшной полости и поясницы могут привести к внутреннему кровотечению.
После цистоскопии
После диагностической манипуляции по визуализации слизистых уретры и мочевого пузыря с помощью специального аппарата может появляться кровь в моче. Это связано с тем, что цистоскопия предрасполагает к травматизации слизистых.
Эта процедура назначается только при необходимости: когда с помощью других методов точный диагноз поставить невозможно.
Какая роль инфекций мочеполовой системы в появлении крови при мочеиспускании у женщин?
Инфекции мочеполовой системы могут быть вызваны неспецифической флорой и специфическими возбудителями, которые передаются половым путем. Возбудители гонореи, трихомониаза, хламидиоза, урогенитальных микоплазмозов, вирусов герпеса и папилломы человека (ВПЧ) передаются при интимных контактах и могут вызывать воспаление и половых органов женщины, и мочевыводящих путей.
Уретрит и цистит, воспаление влагалища (кольпит) и шейки матки (цервицит) – наиболее частые очаги специфического воспаления.
ИППП у женщин не так часто вызывают появление кровяных примесей при мочеиспускании, как у мужчин. Если инфекция протекает настолько активно, что при воспалении влагалища или шейки матки формируется нарушение целостности слизистых, то появление малых примесей крови в моче возможно.Остроконечные кондиломы – проявление папилломавирусной инфекции, передающейся половым путем, с «излюбленной» локализацией в области наружных половых органов. В некоторых случаях кондиломы бывают множественными, часто подвергаются травматизации, сдавлению, отторжению при трении. В этих случаях возникает слабое контактное кровотечение, которое может вызвать появление крови при мочеиспускании.
При каких гинекологических болезнях возможно появление крови при мочеиспускании?
Любая патология, которая сопровождается кровотечением из женских половых органов, может дать кровяные примеси в моче. Она появляется при таких состояниях:
- Межменструальные кровянистые выделения как признак нарушения цикла.
- Угроза прерывания беременности.
- Эрозия шейки матки. Может быть воспалительного и гормонального характера. Наиболее частый признак эрозии шейки матки – появление примеси крови после полового контакта, но возможно и наличие минимальной гематурии.
- Вагинит и вульвит – воспаление влагалища и наружных половых органов. Могут сочетаться с уретритом и протекать изолированно. Редко выступают причинными факторами появления кровяных примесей в моче.
- Эндометриоз – гормональное заболевание женщин, которое сопровождается образованием и разрастанием особой ткани слизистой матки не только в области внутренних половых органов женщины, но и в области уретры, мочевого пузыря, влагалища, шейки матки. Основной признак очагов эндометриоза – циклические кровотечения, которые возникают в определенную фазу менструального цикла. Если очаг эндометриоза расположен на пути выделения мочи, то возможно появление гематурии.
Для гематурии при гинекологических болезнях не характерно болезненное мочеиспускание. Кровь присутствует не только в моче, но и на нижнем белье.
Таким образом, симптом появления крови при мочеиспускании может быть признаком различных заболеваний мочеполовой системы и протекать по-разному:
- в виде макро- и микрогематурии;
- сопровождаться дизурией (дискомфортом при мочеиспускании), болью и протекать без субъективных ощущений;
- вызывать нарушение общего состояния пациентки, повышение температуры и не приводить к общим симптомам.
Что такое «функциональная гематурия»?
В некоторых случаях после значительных физических нагрузок кровяные примеси могут появляться в моче в норме. Кроме эритроцитов, в ОАМ обнаруживают белок. Это состояние не сопровождается дискомфортом при мочеиспускании, изменением общего состояния и носит кратковременный характер. В повторном анализе, проведенном вне нагрузки, все показатели приходят в норму.
Цвет мочи иногда может имитировать присутствие в ней кровяных примесей. Например, при употреблении в пищу свеклы, ежевики, чернослива, некоторых препаратов (метронидазола, рифампицина).
Возможные осложнения
Осложнения гематурии связаны как с присутствием самой крови, так и с теми заболеваниями, которые привели к такому симптому.
Кровь – хорошая питательная среда для размножения микроорганизмов, поэтому воспалительный процесс в мочевых путях при гематурии присутствует очень часто.
Крайняя степень воспаления почек и исхода пиелонефрита – это гнойно-некротическое воспаление, называемое «карбункулом почки». Оно сопровождается тяжелым общим состоянием, высокой температурой и интоксикацией, возникновением уросепсиса (бактериального заражения крови с первичным очагом в почке). При этом вторичные гнойные очаги могут возникнуть в любых органах: сердце, легких, головном мозге. Это состояние угрожает жизни, требует неотложного лечения. Иногда для спасения человека приходится принять сложное решение по удалению органа.
Почечная недостаточность – состояние, когда нарушаются или прекращаются функции почек по обмену воды, электролитов и азотистых веществ. При острой почечной недостаточности прекращается выделение мочи. Это может быть связано со множеством причин, в том числе с закупоркой мочеточников камнями, кровяными сгустками, опухолью.
Хроническая почечная недостаточность формируется при различных формах гломерулонефрита, пиелонефрита, опухолях почек и мочевыводящих путей, осложненной мочекаменной болезни, сосудистых заболеваниях (системном воспалении сосудов, сахарном диабете). Все эти состояния на начальном этапе могут проявиться наличием кровяных примесей в моче.
Когда органы не обеспечивают полноценный обмен и выведение шлаков, возникает интоксикация организма продуктами азотистого обмена, показатель которой – уровень креатинина и мочевины крови. Сопровождается это состояние слабостью, кожным зудом, токсическим поражением нервной системы, органов желудочно-кишечного тракта, возникновением плеврита и поражением сердца, костей. Для снятия симптомов самоотравления организма продуктами азотистого обмена пациентка проходит процедуры гемодиализа – очищения крови с помощью аппарата «искусственной почки» и ждет трансплантации донорского органа.
Таким образом, кровяные примеси в моче могут быть первым признаком угрозы жизни и здоровью. В таких случаях важно своевременное обращение к специалистам, постановка точного диагноза и полноценное лечение. Врачи «МедЦентрСервис» принимают пациентов в 18 клиниках в Москве. Каждая из них расположена недалеко от метро, а записаться на прием к специалисту можно в любое удобное время.
К каким врачам нужно обращаться при появлении гематурии?
При впервые возникшем симптоме гематурии обратиться можно к терапевту. Если есть подозрения на МКБ, наличие опухоли, кровотечение в результате травмы, специализированную помощь окажет уролог или хирург.
Осмотр гинеколога необходим всем женщинам, у которых появились кровяные примеси в моче, для исключения женских заболеваний как причинных или фоновых факторов симптома.
Нефролог – специалист, который проводит лечение и наблюдение пациентов с заболеваниями почек, не требующих оперативного вмешательства.
Венеролог окажет помощь при инфекциях, которые передаются половым путем.
В любом случае необходимо выявление причинного заболевания, которое привело к появлению крови в моче.
Диагностика
Для диагностики гематурии необходимы:
- Первичная консультация специалиста с детализацией жалоб, анамнеза заболевания, клинического осмотра с проведением пальпации, перкуссии (постукивания), измерения АД, осмотра на гинекологическом кресле.
- Лабораторные анализы. Они могут включать общий и специальные анализы мочи (по Нечипоренко, Зимницкому, бакпосевы), анализ крови для оценки объема кровотечения и степени анемии, биохимический анализ крови на креатинин и мочевину (это показатели функционирования почек), исследования на неспецифические и половые инфекции различными методами (бакпосевы, микроскопия, ПЦР).
- Инструментальные методы диагностики. В них входит: УЗИ почек, мочевого пузыря, органов малого таза; рентген-исследования почек и мочевыводящих путей, включая КТ; МРТ органов малого таза и забрюшинного пространства; цистоскопия (исследование состояния мочевого пузыря с помощью аппарата, который вводится через уретру).
Лечение
В зависимости от причины гематурии лечение может быть консервативным и хирургическим.
Консервативное лечение назначается при воспалительных заболеваниях органов мочеполовой системы и выявлении инфекций, почечной колике. Оно включает антибактериальную терапию с учетом выявленных возбудителей и результатов анализов, назначение противовоспалительных средств, обезболивающих и спазмолитиков, в некоторых случаях – гормонов и цитостатиков (при гломерулонефритах).
При наличии камней, которые не способны выйти самостоятельно, доброкачественных и злокачественных опухолях, эндометриозе органов мочеполовой системы проводятся оперативные вмешательства с различными доступами – через открытые разрезы на коже и эндоскопическими методами через уретру. При МКБ применяется литотрипсия – дробление камней с помощью ультразвука через брюшную стенку или трансуретрально. На фоне проведенного хирургического лечения женщина получает противовоспалительную и антибактериальную терапию, кровоостанавливающие средства и восполняющие объем потерянной крови.
Состояния, которые приводят к появлению крови в моче у женщины, очень многогранны. Профессиональные подходы к диагностике, лечению специалистов «МедЦентрСервис» и своевременное обращение к врачам сохранят здоровье и полноценную жизнь пациенткам.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Боль при мочеиспускании у женщин. Рекомендации врача-гинеколога.
Последнее обновление: 10.06.2020
Врач акушер-гинеколог высшей категории
Заведующая гинекологическим отделением сети многопрофильных клиник «Медгард-Саратов»
Содержание статьи
Если женщина здорова, процесс мочеиспускания (деуринации) не причиняет ей дискомфорта и не вызывает болезненных ощущений. Однако в случае инфицирования уретры, мочевого пузыря, половых органов, почек или мочеточников может возникать боль при мочеиспускании. У женщин такая проблема встречается чаще, чем у мужчин, что обусловлено анатомическими особенностями строения женского мочевыводящего канала.
Если вы заметили появление неприятных ощущений, сопровождающих процесс мочеиспускания, не переживайте: это состояние достаточно легко лечится, если вовремя обнаружить его и обратиться к врачу. Чтобы ориентироваться в причинах, симптомах и лечении боли при мочеиспускании у женщин, рекомендуем вам ознакомиться с нашей статьей. Приведенные в ней сведения помогут вам своевременно среагировать и обратиться к специалисту в случае появления дизурических явлений.
Боль при мочеиспускании у женщин, лечениеПричины боли при мочеиспускании у женщин
Существует несколько причин, влияющих на появление болезненных ощущений и дискомфорта при мочеиспускании. Самые распространенные среди них следующие:
Цистит
Цистит (Cyctitis) представляет собой воспалительный процесс, затрагивающий стенки мочевого пузыря. В обычных условиях моча стерильна. Если организм женщины нормально функционирует, иммунная система подавляет рост и развитие опасной флоры. Однако при нарушении иммунитета, редком опорожнении мочевого пузыря, переохлаждении, застое крови в органах малого таза могут создаваться благоприятные условия для инфицирования и начала воспалительного процесса. Инфекция может проникать в мочевой пузырь несколькими путями: через почки (нисходящая инфекция), из половых путей и кишечника через уретру (восходящая инфекция), с током лимфы (лимфогенный путь) и крови (гематогенное заражение). Один из главных признаков цистита – часто возникающие позывы к мочеиспусканию, малые порции мочи, чувство переполненности даже после опорожнения мочевого пузыря. Во время и после мочеиспускания у женщин наблюдается боль внизу живота – сильная, резкая, режущая, ноющая или острая. Кроме дизурии отмечаются другие симптомы цистита: общая слабость, повышение температуры тела, озноб, вялость, недомогание.Мнение эксперта
Выделяют такое явление, как посткоитальный цистит: после окончания полового акта женщина ощущает потребность в опорожнении мочевого пузыря, во время которого появляется резь и дискомфорт. Если вы столкнулись с подобной проблемой, обратитесь к гинекологу или урологу.
Врач акушер-гинеколог высшей категории Оксана Анатольевна Гартлеб
Половые инфекции (хламидиоз, трихомониаз, гонорея, кандидоз и пр.).
Это могут быть не только болезни, передающиеся половым путем, но и инфекционные процессы, вызванные патологическим ростом условно-патогенной и патогенной микрофлоры влагалища. В таких случаях к жалобам присоединяются дополнительные симптомы – жжение, отечность, сухость, болезненность и зуд половых органов, а также вагинальные выделения, имеющие неприятный запах, цвет или консистенцию.Гормональные изменения
Боль во влагалище при мочеиспускании – частый спутник климакса. Из-за снижения количества эстрогена слизистая оболочка влагалища становится более сухой, склонной к образованию микротрещин и расчесов. Из-за этого выделение урины приводит к раздражению слизистой, зуду, жжению и боли при мочеиспускании. Справиться с ними помогает интимный увлажняющий гель «Гинокомфорт». Его использование способствует регенерации мелких повреждений и расчесов слизистой. При отсутствии противопоказаний проводится длительная коррекция состояния слизистых мочеполовой системы с использованием кремов , содержащих эстриол, например,«Орниона», что будет являться терапией, устраняющей причину атрофии.Камни
В почках, мочеточниках и мочевом пузыре могут образовываться песок, мелкие и крупные камни. Это происходит из-за нарушения обменных процессов, гиповитаминоза, хронических и острых заболеваний мочеполовой системы, неправильного питания. Один из признаков, помогающих выявить мочекаменную болезнь, – это моча с кровью и сильная боль при мочеиспускании. Также могут отмечаться приступообразные боли в области поясницы и внизу живота, частые позывы к деуринации, не приносящие удовлетворения.
Болезненные ощущения усиливаются во время физической активности, при ходьбе, при перемене положения тела. В особо тяжелых случаях имеет место сильная слабость, повышение температуры, головокружение, озноб, рвота, тошнота.
Уретрит
Уретритом (Urethritis) является заболевание, вызванное воспалительным процессом, который локализуется в уретре. Опасность данной болезни заключается в том, что инфекция может распространяться по направлению к почкам, вызывая в дальнейшем их поражение. Кроме возможной восходящей инфекции при уретрите есть вероятность нарушения влагалищной микрофлоры и начала воспалительных процессов в области органов малого таза. Что касается проявлений заболевания, то женский уретрит редко обладает ярко выраженной симптоматикой (в отличие от мужского). Однако если вы заметили, что при мочеиспускании возникают боли, имеются нехарактерные выделения из уретры (вплоть до гнойных), появляется тянущее ощущение, обязательно обратитесь к врачу: данные признаки могут оказаться проявлениями уретрита.Воспалительные процессы в почках
Это может быть пиелонефрит (Pyelonephritis). Среди признаков почечных воспалений называют ноющую боль в области поясницы, повышение температуры тела, сокращение объема выделяемой мочи, общую интоксикацию организма, снижение аппетита, головные боли, диарею, рвоту, потливость, боль при мочеиспускании. У женщин в конце (а в некоторых случаях – и в начале) процесса мочеиспускания наблюдается гематурия (Haematuria) – появление крови в моче, изменение цвета мочи с желтого на бурый, коричневый или красный.Нарушение влагалищной микрофлоры
В норме во влагалище должна поддерживаться кислая среда (от 3,8 до 4,4 pH). Однако в случае неправильной интимной гигиены, подмывания с использованием неподходящих гелей и нарушения гормонального фона вагинальная микрофлора становится более щелочной. Это приводит к образованию микротрещин и расчесов, вызванных зудом и жжением в области половых губ и влагалища. Попадая на поврежденные участки, моча вызывает их раздражение и боль при мочеиспускании.Роды
Во время родов образуются многочисленные разрывы, ссадины и трещины половых органов, в том числе страдает и мочевыводящий канал. В следствие чего после родов женщина может испытывать резь и боль при мочеиспускании до того момента, пока организм не восстановится.Боли при мочеиспускании у женщин: лечение
Боль при мочеиспускании у женщин, причиныЧто делать, если при мочеиспускании у женщины появляются боли внизу живота или во влагалище, имеется недержание и неприятный запах мочи, должен решать специалист. К какому врачу обратиться в таких случаях? Это должен быть уролог. Для постановки точного диагноза доктору потребуется собрать анамнез, провести визуальный осмотр, проанализировать данные, полученные в результате лабораторных исследований (обычно это общий и биохимический анализ мочи, бакпосев мочи, общий анализ крови). Также могут потребоваться дополнительные обследования – УЗИ почек и мочевого пузыря, цистоскопия.
Лечение зависит от поставленного диагноза. Если болезнь была вызвана ростом патогенной и условно-патогенной микрофлоры, в качестве действенного средства выступают антибиотики.
Для купирования приступов боли используются анальгетики и спазмолитические препараты.Во время лечения болей при частых позывах к мочеиспусканию важно соблюдать диету и придерживаться правильного питьевого режима. Считается, что достаточное количество выпиваемой жидкости способствует вымыванию болезнетворной микрофлоры из мочевого пузыря и уменьшению воспаления.
Для устранения дискомфорта, возникающего при болезненном мочеиспускании, можно использовать интимный восстанавливающий гель «Гинокомфорт». В состав средства входят масло чайного дерева, экстракт ромашки, бисаболол, молочная кислота и пантенол. Эти ингредиенты оказывают регенерирующее, антисептическое, противовоспалительное действие, за счет чего жжение и зуд проходят гораздо быстрее. Положительный эффект от использования данного средства был доказан в ходе клинических исследований, проведенных на кафедре дерматовенерологии с клиникой СПбГМУ им. акад. И.П. Павлова под руководством Игнатовского А.В и Соколовского Е.В.
Восстанавливающий гель «Гинокомфорт» имеет всю необходимую документацию и сертификаты соответствия.Боль при мочеиспускании у женщин, видео
Источники:
-
ДИАГНОСТИЧЕСКИЕ И ЛЕЧЕБНЫЕ АСПЕКТЫ РАССТРОЙСТВ МОЧЕИСПУСКАНИЯ У ЖЕНЩИН. Данилов B.B., Вольных И.Ю., Бахарева О.М. // Тихоокеанский медицинский журнал. – 2003. –№2. – С.20-25.
- РАССТРОЙСТВА МОЧЕИСПУСКАНИЯ У ЖЕНЩИН РАЗЛИЧНЫХ ВОЗРАСТНЫХ ГРУПП. Данилов В.В., Вольных И.Ю., Бахарева О.М., Мухотина А.Г. // Тихоокеанский медицинский журнал. – 2003. – №1. – С.76-77.
-
Гиперактивность детрузора и ургентное недержание мочи. Аль Шукри С. Х., Кузьмин И. В. // СПб. — 2001.
-
Урология и нефрология. Трапезникова М.Ф., Базаев В.В., Голубев Г.В. и др.// 1996. – № 2. – С. 2-4.
-
Нейрогенные дисфункции мочевого пузыря. Под ред. М.Д. Джавад-Заде и В.М. Державина. // М.: Медицина. — 1989.
- https://www.dissercat.com/content/imperativnye-narusheniya-mocheispuskaniya-u-zhenshchin-diagnostika-medikamentoznoe-lechenie
- https://www.webmd.com/women/dysuria-causes-symptoms#1
- https://www.medicalnewstoday.com/articles/323105.php
- https://www.healthline.com/health/urination-painful
- https://www.globalhealingcenter.com/natural-health/frequent-urination-in-women/
Популярные вопросы
Неделю назад начались боли при мочеиспускании, после так же боли, только плюс к этому жжение во влагалище. Причина, и лечение. Для выяснения причины проводится обследование — общий анализ мочи, проба Нечипоренко, бактериурия, так же узи мочевого пузыря и почек. Далее по итогам уролог точно может сформулировать диагноз и рекомендовать лечение. Жжение в половых путях — это может быть как нисходящий путь распространения воспаления, так и изолированное заболевание. Это так же требует уточнения.
Здравствуйте, пару дней назад при мочеиспускании заметила в конце пару капель крови, такое явление длилось два дня, при этом количества походов в туалет увеличилось. В последующие дни кровь в конце мочеиспускания прекратилась, но стала чувствовать жжение в конце мочеиспускания. пошла к гинекологу, по узи все хорошо, во влагалище обильные белые выделения с капельками крови на слизистой стенке влагалища. предполагаю что это возникло из за нового геля для душа и масла для тела, которое могло попасть внутрь при использовании. может ли это быть так? Порекомендую обратиться на прием к урологу и провести обследование:общий анализ мочи, проба по Нечипоренко и выполнить УЗИ почек и мочевого пузыря. Результаты позволят исключить воспаление и мочекаменную болезнь, что может являться причиной появления крови в моче и жжения.
Доктор, здравствуйте! На протяжении полугода какое-то жжение идет и без конца бегаю в туалет по маленькому, выделений нет никаких, мне 46, месячных нет, помогите! Как избавиться от этого?! Здравствуйте! Причиной учащенного мочеиспускания и жжения при этом могут быть инфекции мочевыделительной системы( уретрит , цистит) или различные формы недержания мочи. для исключения урологической патологии Вам надо обратиться к урологу. Если урологическая патология будет полностью исключена , то такое состояние может быть связано с начальными атрофическими явлениями на слизистых мочеполовой сферы в результате начинающихся менопаузальных изменений. В таком случае на начальном этапе для облегчения состояния можно воспользоваться гелем Гинокомфорт с экстрактом мальвы и обратиться на прием к акушеру- гинекологу для решения вопроса о возможности назначения заместительной (менопаузальной) гормонотерапии с учетом раннего отсутствия менструаций.
У моей мамы, ей 71, год сильные боли при мочеиспускании и сильное жжение во влагалище. Как будто-то кислотой намазали и частое и болезненное мочеиспускание. Она больна диабетом 2 типа. Врачи толком ничего не говорят. Ни терапевт, ни уролог, ни эндокринолог. Может нужно дополнительно сдать какой-то анализ. Спасибо. Здравствуйте! Обратитесь на прием к акушеру- гинекологу и проведите обследование: мазок на онкоцитологию (что позволит не только исключить онкологическое заболевание, но и посмотреть по клеточному составу насколько выражены атрофические возрастные изменения слизистых половых путей) и мазок на флору (укажет активность воспалительного процесса). Далее по итогам проводится 1 этапом противовоспалительная терапия, далее восстановление структуры слизистых с использованием увлажняющих средств , а при отсутствии противопоказаний не смотря на возраст местная гормонотерапия. На данном этапе можно начать использовать гель Гинокомфорт с экстрактом мальвы, что облегчит состояние и ускорит эффективность противовоспалительной терапии.
Для точной диагностики обращайтесь к специалистуОнлайн-консультация специалиста на сайте
Все поля обязательны для заполнения
Почему больно писать в конце мочеиспускания женщинам и как это лечить
При определенных заболеваниях женщине может быть больно писать. Подобные ощущения указывают на воспалительные процессы, затрагивающие пузырь и уретру.
Причины возникновения боли
Дискомфорт в туалете – неприятный симптом, причиняющий женщине много неудобств. Среди основных факторов, провоцирующих появление болевого синдрома, можно выделить:
- Воспаление слизистой мочевыводящих органов – когда моча выходит из организма, в конце этого процесса мышцы сокращаются, и появляется боль.
- Мочекаменная болезнь, при которой в моче скапливаются песок или камни. при опорожнении они повреждают органы – это еще одна причина, почему в конце мочеиспускания женщинам больно писать.
- Наличие каких-либо препятствий, мешающих нормальному оттоку урины, например, сужение уретры при развивающейся опухоли. Из-за этого мышцы сокращаются с большей силой, и дискомфорт неизбежен.
Любое из этих состояний требует медицинского вмешательства. Если проблему игнорировать, можно заработать хроническое заболевание и всю жизнь страдать от обострений.
Воспаление мочевыводящих путей
Чаще всего речь идет об инфекционных заболеваниях, при развитии которых слизистая пузыря или уретры отекает, становится покрасневшей и очень чувствительной. Если женщине больно писать в конце мочеиспускания, обычно у нее диагностируется одна из следующих патологий:
- Цистит – болезнь, поражающая мочевой пузырь. Ее основным возбудителем являются хламидии, стафилококк, кишечная палочка, трихомонад. Именно они приводят к воспалению органа.
- Уретрит – возникает по тем же причинам и затрагивает слизистую мочеиспускательного канала. В результате начинается воспалительный процесс, и как следствие болевой синдром.
- Сочетанный уретрит и цистит – если инфекция оказывается в уретре, оттуда она переходит на мочевой пузырь или наоборот. Если у женщины есть эта патология, каждый поход в туалет заканчивается болью.
Мочекаменная болезнь
При этом заболевании в моче есть песок или камни, но воспаление отсутствует. Инородные предметы могут иметь разные размеры, что влияет на интенсивность боли. До ее появления пациентка страдает от почечной колики – сильный, приступообразный болевой синдром, локализующийся в области поясницы.
Его основная причина – движение камня по мочеточникам. Если он наносит вред органам, в урине появляется кровь. Самочувствие можно облегчить с помощью спазмолитиков – они расширяют мочеточники и облегчают прохождение камней.
Возможные заболевания
Если проанализировать вид и интенсивность боли, можно понять причину ее возникновения:
- Острая и резкая боль, которая дополняется ощущением неполного опорожнения и в конце мочеиспускания становится более выраженной – этот симптом характерен для инфекционных процессов и мочекаменной болезни, когда конкременты раздражают мочевые пути и повреждают их.
- Тянущая боль средней интенсивности, присутствующая в течение всего процесса мочеиспускания – подобные ощущения сопровождают хронический уретрит и цистит.
Причины, по которым женщине больно писать, разнообразны. Поэтому при возникновении тревожных симптомов следует идти к доктору. Он определит суть проблемы и пропишет соответствующее лечение.
Менструации
При месячных из организма женщины с кровью выходят все токсичные вещества. Матка отторгает их вместе с частью слизистой оболочки. Такое очищение органа – естественный физиологический процесс, предусмотренный самой природой.
При плохой гигиене, пренебрежении водными процедурами отделяемое может попадать в полость пузыря, вследствие чего развивается воспаление. Это еще одна причина, по которой в конце мочеиспускания может ощущаться боль.
Беременность
Довольно часто с дискомфортом сталкиваются беременные женщины. Одна из возможных причин явления – увеличение матки в размерах, что приводит к сдавливанию мочевого пузыря. В результате он не может полноценно растягиваться, и при мочевыделении возникает боль.
Еще один провоцирующий фактор – гормональные изменения. При вынашивании ребенка иммунитет падает, что необходимо для минимизации риска отторжения плода. Побочный эффект такой защиты – возможность развития инфекционных процессов. Для них характерны рези и жжение внутри мочевого пузыря и уретры. Возникновению патологии способствует и большое количество вагинальных выделений. При плохой гигиене половых органов они становятся благоприятной средой для распространения микробов. Иногда боль при мочеиспускании появляется после родов. Это серьезный симптом, который может указывать на разрыв уретры.
Диагностика
При появлении любого дискомфорта в туалете нужно нанести визит к терапевту. Выслушав жалобы, он направит вас к урологу, гинекологу или венерологу. Для постановки точного диагноза проводятся следующие мероприятия:
| Анализ мочи | Это первый этап обследования. Полученные данные помогают исключить патологию и скорректировать дальнейшие действия. Если в моче обнаружен белок и лейкоциты, можно с уверенностью говорить о воспалении. Наличие микрокристаллов – симптом мочекаменной болезни |
| УЗИ почек и мочевого пузыря | Информативный метод диагностики, позволяющие увидеть инородные тела в мочевыделительной системе |
| Анализ крови | Это исследование подтверждает или опровергает воспалительный процесс. Приоритетное значение имеют показатели лейкоцитов и СОЭ |
Лечение
Если женщине больно писать в конце мочеиспускания, специалист подскажет, как лечить заболевание. По результатам диагностики подбирается оптимальная схема лечения:
- Цистит и уретрит – пациентке показаны антибиотики, действие которых направлено на устранение инфекции. Это может быть Фурадонин, Монурал, Норфлоксацин, Цефалосорины. Боль поможет снять Но-шпа или Анальгин.
- Воспаление мочевыводящих путей – врач может прописать препараты растительного происхождения – Уролесан, Канефрон, Урохолум.
- Мочекаменная болезнь – проводится ультразвуковое дробление камней либо их удаляют в ходе операции.
- Половые инфекции – лечение должны пройти оба партнера, иначе возможно повторное заражение. Терапия предполагает прием антибиотиков, дозировку которых определяет врач.
- Новообразования – назначается операция, а затем химиотерапия.
Для улучшения общего самочувствия пациентки доктор может прописать спазмолитик или противовоспалительный нестероидный препарат. Они не лечат заболевание, а только снимают неприятные симптомы. Категорически запрещено принимать горячую ванну – так можно усугубить проблему. Желательно пить больше воды, исключить алкоголь, кофе, острые и копченые блюда.
Народные средства
Если в конце мочеиспускания чувствуется боль, избавиться от нее можно с помощью рецептов нетрадиционной медицины. При этом важно понимать, что они лишь облегчают состояние, но не убивают инфекцию. В любом случае нужно сходить к специалисту, иначе заболевание перейдет в хроническую форму.
Одно из популярных средств при цистите – толокнянка. Она оказывает мочегонное действие и успешно борется с возбудителем болезни. Еще один вариант – клюквенный морс. Чтобы убрать из мочевого пузыря вредные вещества, следует каждые шесть часов выпивать стакан воды, а предварительно растворить в нем соду. Известные целебные травы – шалфей, ромашка, кора дуба – применяются для спринцевания. Они быстро снимают зуд и раздражение. Среди других рецептов можно выделить:
- Листья брусники – залить водой и наставить полчаса. Затем довести до кипения и варить пятнадцать минут. Готовое средство процедить, остудить и употреблять внутрь.
- Медвежьи ушки – траву залить кипятком и выдержать на паровой бане тридцать минут, процедить, остудить и разбавить водой. Отвар пить три раза в сутки.
- Семена укропа – заварить в термосе. Через пятнадцать минут лекарство готово.
- Латук – добавить в воду и настаивать пару часов. Готовое средство пить по одной большой ложке трижды в сутки.
- Семена огурца – измельчить до порошкообразного состояния, залить водой и подержать на слабом огне четверть часа, затем процедить и употреблять внутрь.
Категорически запрещено прикладывать к животу грелку. Тепло приводит к активизации и распространению патогенных микроорганизмов. В результате боль усилится. Точную причину патологии выявить непросто. Для этого нужно провести комплексное обследование, а для этого следует посетить доктора.
Профилактика
Чтобы предупредить воспаление мочеполовой системы, нужно всегда держать организм в тепле. Даже небольшое переохлаждение может стать причиной возникновения боли в конце мочеиспускания. Если у женщины были заболевания почек, уретры, влагалища, важно соблюдать все рекомендации врача, чтобы не допустить их рецидива.
Кроме того, необходимо соблюдать простые правила:
- поддерживать личную гигиену;
- носить натуральное белье, лучше всего хлопковое;
- применять только те гигиенические средства, которые не вызывают аллергию;
- избегать случайных половых связей;
- правильно питаться;
- своевременно лечить любые заболевания.
Если регулярно проходить профилактические осмотры, вести активный образ жизни и не допускать стрессов, можно сохранить здоровье мочеполовой системы и других важных органов.
Боль при мочеиспускании у женщин
Болезненное мочеиспускание у женщин может формироваться под действием физиологических причин или быть первичным проявлением развития широкого спектра патологий. Важно исключить самолечение и вовремя обратиться к специалисту для последующего прохождения диагностических процедур и подбора подходящей терапии.
Физиологические причины
Боль в конце мочеиспускания у женщин, а также в начале данного акта практически всегда является результатом имеющихся заболеваний и патологий. Особенно высока данная вероятность в том случае, если дискомфорт является постоянным, а также имеются дополнительные симптоматические проявления, такие как: обильные выделения, чувство зуда и жжения, дискомфорт в нижней зоне живота.
Однако, если боль внизу живота во время мочеиспускания носит разовый характер и не имеет большой интенсивности, высока вероятность влияния физиологических причин, не отнесенных к разряду патологических:
- Непродолжительная тянущая боль внизу живота при мочеиспускании у многих женщин является своеобразным предвестником наступления менструации. Как правило, признак такого рода появляется на регулярной основе.
- Боль во влагалище после мочеиспускания может развиваться после использования некачественных средств личной гигиены.
- Незначительный дискомфорт может также возникать на фоне физического переутомления или после занятий спортом.
Если боль во время похода в туалет, после или перед мочеиспусканием была отмечена однократно, при этом отсутствуют какие-либо проявления общего недомогания, поводов для беспокойства, как правило, нет. Однако понаблюдать некоторое время за собственным самочувствием все же следует.
Патологические причины
Развитие различных болезней можно заподозрить уже в том случае, если процесс мочевыделения сопровождается незначительным дискомфортом и неприятными ощущениями. Если недомогание продолжается на протяжении нескольких дней и наблюдается тенденция к возникновению все более выраженных клинических проявлений, следует серьезно задуматься о состоянии собственного здоровья.
Боль при мочеиспускании у женщин можно охарактеризовать как серьезный признак, который говорит о вероятном наличии негативных процессов, локализующихся в области выделительной и половой систем. Указанный признак вполне может быть результатом обострения уже имеющихся хронических патологий или болезней, возникших первично. Рассмотрим более подробно перечень причин боли при мочеиспускании у женщин.
Цистит
Один из самых частых факторов возникновения болезненных ощущений при мочеиспускании – известный всем цистит, представляющий собой острое или протекающее в хронической форме воспаление, поражающее слизистые ткани мочевого пузыря.
Патология, как правило, сопровождается дополнительными признаками, к числу которых относят нестерпимый зуд, жжение, сильные рези, возможным является и повышение температуры. Обычно негативные ощущения сосредоточены в зоне мочеиспускательного канала, а также нижней части живота.
Развитие цистита может быть обусловлено общим переохлаждением, длительным приемом медикаментозных препаратов, наличием инфекционных болезней. Преимущественно недуг развивается в острой форме и вызывает появление таких симптомов, как чрезмерно частые позывы к посещению туалета, выраженные боли, а также рези при мочеиспускании у женщин.
Важно помнить, что отсутствие лечения может привести к хронизации патогенных процессов. В этом случае болезненность при мочеиспускании приобретет менее выраженный характер, то есть, недуг приобретет вялотекущую форму, сопряженную с периодическими обострениями. Лечить хронический цистит у женщины гораздо сложнее, нежели острую разновидность недуга.
Уретрит
Спровоцировать дискомфорт при мочеиспускании у женщин может также заболевание, известное под наименованием уретрит. Эта патология сопровождается развитием процессов воспаления, затрагивающих слизистые ткани уретры. Болезнь может быть результатом проникновения в организм патогенной микрофлоры. Преимущественно к его появлению приводят такие недуги, как хламидиоз, микоплазма.
Уретрит сопровождают симптомы такого рода:
- Неприятные ощущения при мочеиспускании.
- Чувство жжения в интимной зоне.
- Незначительный зуд.
- Появление обильных выделений, обладающих резким запахом. Незначительная тянущая боль внизу живота.
Отличительной особенностью заболевания является следующее: как правило, боли в уретре при мочеиспускании возникают сразу после начала акта выделения мочи, а также могут беспокоить женщину на протяжении дня, независимо от походов в туалет.
Пиелонефрит
В качестве причины боли при мочеиспускании также можно назвать пиелонефрит или воспалительный процесс, поражающий ткани почек. Недуг может протекать на фоне выраженной симптоматики или незначительных клинических проявлений. Приведенные аспекты зависят от этапа развития пиелонефрита и области локализации очагов воспаления. Если сильные боли возникают в начале мочеиспускания, сопровождаются дискомфортом в поясничной зоне, также нижней части живота, следует пройти комплексное обследование на выявление именно указанной патологии.
Спровоцировать приступ внезапной режущей боли при мочеиспускании может мочекаменная болезнь, сопряженная с выходом из почек камней или песка. Также к числу симптомов данного заболевания относят почечные колики, дискомфорт в области поясницы, выделение урины с примесью незначительного количества крови. Чаще всего приступы мочекаменной болезни возникают на фоне общего переохлаждения, при приеме лекарственных препаратов, обладающих мочегонным действием, при употреблении большого количества жидкости.
Кандидоз
К числу особенно распространенных заболеваний, которое вызывает боли и рези при мочеиспускании у женщин, относится кандидоз, именуемый в быту молочницей. Эта неприятная болезнь представляет собой поражение слизистых тканей влагалища грибками рода кандида и сопровождается появлением широкого спектра характерных клинических проявлений. К их числу относят:
- При длительном течении недуга может появляться боль в животе, а именно – в нижней его части.
- Также кандидоз характеризуется жгучими резями, нестерпимым зудом, жжением, раздражениями кожных покровов, которые чаще возникают именно при совершении акта мочеотделения.
- Возможным является покраснение кожных покровов и слизистых тканей.
- Появление обильных нехарактерных выделений, которые приобретают творожистую консистенцию, белый цвет и неприятный резкий запах.
Лечение молочницы следует проводить сразу после выявления заболевания, в противном случае оно перейдет в хроническую стадию и полностью устранить его будет крайне сложно даже при условии задействования комплексных вариантов терапии.
Венерические заболевания
Спровоцировать появление резкой боли в животе при мочеиспускании могут также венерические заболевания или инфекции, передающиеся половым путем. Спектр заболеваний такого рода необычайно широк. Однако практически все они объединены некоторой схожестью симптоматики: как правило, на ранних этапах развития инфекционные болезни протекают на фоне отсутствия симптоматики, первые тревожные признаки появляются на седьмой – десятый день после заражения.
Кроме того, практически все недуги, передаваемые половым путем, сопряжены с развитием болевых ощущений при мочеиспускании у мужчин и женщин, нехарактерными выделениями, белесого или любого другого цвета, сильного зуда, жжения в зоне половых органов, ухудшения общего самочувствия. При наличии подозрений на инфицирование рекомендуется как можно скорее обратиться к лечащему врачу для сдачи анализов.
Важно! Вполне могут быть обусловлены боли при мочеиспускании у женщин причинами такого рода, как злокачественные или доброкачественные новообразования. Соответственно, игнорировать такой симптом или заниматься самолечением не следует категорически.
Диагностические мероприятия
Итак, мочеиспускание с болью у женщин практически всегда является неблагоприятным признаком за исключением ряда физиологических факторов, приведенных выше.
Для постановки диагноза и назначения лечения требуется комплексное обследование пациентки, которое может включать ряд следующих процедур:
- Физикальный осмотр, а также тщательное изучение анамнеза. Больной необходимо точно описать характер неприятных ощущений в конце мочеиспускания или в начале данного акта, локализацию болей, а также их продолжительность.
- Различные варианты анализов мочи и крови.
- Ультразвуковое исследование органов малого таза.
- Мазок из цервикального канала.
- Цистоскопия.
Для получения объективных результатов анализов женщине необходимо соблюдать правила относительно их проведения.
Методы лечения
Боли при мочеиспускании требуют обязательного проведения лечения. При этом варианты терапии могут варьироваться в зависимости от природы факторов, которые послужили причиной возникновения неприятных ощущений. То есть, прежде чем начинать при болях при мочеиспускании у женщин лечение, требуется выяснить, почему они появились. Что касается вариантов терапевтических тактик, то они могут быть следующими:
- Если сильная боль при мочеиспускании, что уже ненормально, является одним из проявлений мочекаменной болезни, требуется применение препаратов и методов, которые помогут уменьшить, раздробить конкременты и вывести их из организма. Чаще назначаются различные мочегонные препараты на основе растительного сырья, например, корневищ солодки. В наиболее тяжелых случаях возможно проведение оперативного вмешательства.
- В том случае, если боли при мочеиспускании у девушек носят неврологическую природу и являются, к примеру, последствием сильного стресса, сопровождаются недержанием, то рекомендован прием препаратов, обладающих седативными свойствами, к числу которых относится, например, седавит.
- На фоне заболеваний инфекционной природы, сопряженных с развитием воспалительных процессов, которые являются одной из самых распространенных причин появления у женщин болей при мочеиспускании, требуется прием антибиотических препаратов. Подбор подходящих лекарственных средств производится в индивидуальном порядке после определения штамма бактерий.
- Независимо от того, какое именно заболевание спровоцировало болезненные ощущения во влагалище при мочеиспускании, требуется прием препаратов, обладающих мочегонными свойствами. Их применение поможет очистить организм, нормализовать процессы выделения урины и уменьшить дискомфорт.
Следует отметить, что справиться с дискомфортом могут помочь и народные методы лечения, прибегать к применению которых, разумеется, следует только после согласования с врачом. Итак, если женщине больно писать, рекомендуется обратить внимание на следующие рецепты, уменьшающие неприятные ощущения:
- Если женщина чувствует жжение и болезненность только, когда мочится или по завершению акта мочеиспускания, но при этом какие-либо заболевания отсутствуют, следует пересмотреть рацион питания. Привести к подобной проблеме может большое количество острой пищи в рационе. Важно исключить из меню пряности, специи, приправы, а также обычную соль – эта мера поможет очистить организм и улучшить самочувствие.
- Если отсутствуют противопоказания, допустимо принять одну таблетку Но-Шпы. Этот препарат поможет существенно облегчить состояние и устранить даже такого рода симптом, как острая боль.
- Справиться с болями у женщин в конце акта мочеиспускания помогут различные напитки, обладающие мочегонными свойствами. К их числу можно отнести компоты из свежих и сушенных фруктов, слабо заваренный чай, свежевыжатые и разбавленные соки, а также простая чистая вода.
- Для того чтобы чувствовать себя лучше, следует регулярно совершать гигиенические процедуры. Проводить подмывания, необходимо после каждого посещения туалета.
Важно помнить, что отложить поход к врачу допускается только в том случае, если болезненные ощущения проявлялись однократно. Если же симптом возникает периодически, его вполне можно охарактеризовать, как признак имеющегося заболевания.
Не следует забывать и о мерах профилактики. Для очищения организма рекомендуется пить больше простой воды, есть только натуральную и качественную пищу. Важно отказаться от ношения белья из синтетических волокон, а также использования средств гигиены, состав которых обогащен большим количеством ароматизаторов и отдушек. Эти нехитрые правила помогут существенно снизить вероятность появления неприятных ощущений.
причины дискомфорта при мочеиспускании, лечение
Проблемы с мочеиспусканием
Боли, зуд, жжение при мочеиспускании женщина может испытывать по ряду причин. Это связано с физиологическими особенностями строения мочеполовой системы. Основная причина резей — воспаление мочевого пузыря. В норме не должно быть таких состояний, когда процесс мочеиспускания является дискомфортным и учащенным. Обычно причиной становится воспаление, возникшее в ответ на какое-либо повреждение или раздражение, но существуют и более серьезные обстоятельства. Вызвать боли при мочеиспускании могут онкологические заболевания или их метастазы. Женщине важно установить истинную причину поражения и провести комплексное и полноценное лечение. Даже в случае обычного острого цистита оно крайне необходимо, так как патологический процесс способен приобрести хроническую форму.
1
Причины
Любой дискомфорт при мочеиспускании, боль, жжение, зуд, ложные позывы, ощущение неопорожненного мочевого пузыря являются признаком заболевания и поводом обратиться к врачу. Патологические состояния можно разделить по локализации следующим образом:
- вульва — наружные половые органы;
- уретра — мочеиспускательный канал;
- мочевой пузырь.
По характеру воспалительного процесса выделяют:
- инфекционный — по виду возбудителя: бактериальный, грибковый, протозойный;
- аллергический — аутоиммунные нарушения, ассоциированные с изменениями клеточного иммунитета;
- травматический — механическое раздражение вследствие мочекаменной болезни.
Частыми возбудителями инфекционного заболевания являются гонококки, хламидии, трихомонады и грибы рода кандида. Среди неспецифических патогенных изменений причиной воспаления может быть в усугублении и размножении условно-патогенных микроорганизмов.
Аллергические формы возникают при контактном дерматите из-за использования неподходящих прокладок, тампонов, средств контрацепции, низкокачественного белья.
Механическое раздражение происходит, когда при наличии мочекаменной болезни частицы камня в почках отделяются и царапают стенки мочевого пузыря и уретры, вызывая кровотечение, воспаление и сильную боль.
Причины, симптомы и лечение боли при мочеиспускании у женщин
1.1
Цистит
Наиболее частой причиной боли при мочеиспускании является цистит. Он представляет собой воспаление мочевого пузыря. Женщины по сравнению с мужчинами имеют более короткий и широкий мочеиспускательный канал, легко пропускающий инфекцию, поэтому они болеют циститом гораздо чаще. Также у пациенток не выделяют воспаление мочеиспускательного канала, поскольку при поражении уретры возбудитель моментально распространится выше.
Схема развития цистита
Самая частая причина цистита — кишечная палочка (e.coli), которая в норме живет в кишечнике. Если нарушаются правила интимной гигиены или снижается иммунная защита, эта бактерия проникает через уретру в мочевой пузырь. Благодаря своей способности прикрепляться к стенке органа, она продвигается против тока мочи по мочеточникам в почки, где способна вызвать пиелонефрит и другие осложнения. Поэтому такие заболевания важно своевременно и эффективно лечить.
Другими возбудителями цистита являются бактерии и простейшие, передающиеся половым путем (гонорея, трихомонада, хламидия). При этой патологии воспаление мочевого пузыря будет не единственным признаком болезни, прежде всего будут поражены половые органы. Помимо заболеваний, передающихся половым путем, инфицирование наружных половых органов вызывает кандидоз. Отличительными его особенностями являются преобладание зуда над болью, белые творожистые выделения из влагалища и на половых губах.
Почему болит левый яичник у женщин: причины, симптомы и лечение в домашних условиях
1.2
Временные особенности
Боль при мочеиспускании во время месячных спровоцирована временным асептическим воспалением, вызванным менструацией, но обычно является признаком инфекционного заболевания. Если симптом возникает только в этот период, он связан с использованием прокладок, тампонов, раздражающих кожу, слизистые, вызывающих дерматит. Для исключения наличия инфекции необходимо обратиться к врачу.
Часто больно писать женщине в начале месячных, что связано с изменением гормонального фона и общим воспалением мочеполовой системы. В этот момент происходит ряд физиологических явлений, которые могут спровоцировать симптом. В норме он непродолжительный, невыраженный, не доставляет существенного дискомфорта и не влияет на качество жизни.
Нередко возникает боль при мочеиспускании у девушек во время беременности. Иногда это связано с давлением растущей матки на мочевой пузырь, но в некоторых случаях это следствие заболевания. Во время беременности особенно велик риск распространения инфекции из мочевого пузыря в почки, поэтому важно внимательно следить за состоянием урогенитального тракта. В первом триместре, после прикрепления плодного яйца к полости матки, снижается иммунитет.
При беременности обостряются все хронические заболевания, поэтому имеющиеся патогенные микроорганизмы начинают активно размножаться и распространяться.
Почему тянет низ живота, а месячных нет: причины и лечение
2
Симптомы
Боли при мочеиспускании редко представляют собой изолированный симптом. Чаще они сопровождаются рядом других клинических признаков. Каждый отдельный вид патологического процесса характеризуется специфическим симптомокомплексом:
| Заболевание | Особенности развития | Симптомы |
| Цистит | Воспаление в мочевом пузыре развивается ввиду поражения инфекционными микроорганизмами | Постоянные тянущие, режущие боли внизу живота, усиливающиеся в конце мочеиспускания. Жжение в уретре и внизу живота сохраняется некоторое время после похода в туалет. Увеличивается количество суточных позывов, преобладают ночные. При остром воспалении у женщин появляется потребность мочиться более 30 раз в сутки. Возникает ощущение неопорожненного мочевого пузыря. Моча мутная (за счет бактерий, гноя), может изменять цвет, иметь неприятный запах. Постепенно нарастает ухудшение общего состояния, возникает слабость, утомляемость, поднимается температура |
| Вульвит | Отек и локализация воспаления преимущественно на наружных половых органах | Характерна боль в начале мочеиспускания. Зуд, жжение, боль на коже и слизистой наружных половых органов постоянны. Дискомфорт усиливается при движении, трении, в процессе полового акта. Мытье с мылом вызывает ощущение пощипывания и сухость. Половые губы красные, отечные, нередко возникают неприятный запах и патологические выделения из влагалища |
| Мочекаменная болезнь | В почках и мочевом пузыре формируются камни разного диаметра. При прохождении через мочеточники и уретру они повреждают слизистую, на этом месте формируется асептическое воспаление, при наличии патогенной микрофлоры состояние усугубляется, появляются признаки инфекционного поражения | Боль и жжение при мочеиспускании. Постоянные ноющие боли в пояснице и полости малого таза. Периодические приступообразные боли. Моча способна стать густой, насыщенно желтой. При глубоком повреждении стенок появляется кровь, урина окрашивается в красноватый цвет |
Достоверно определить заболевание и причину болей при мочеиспускании можно после проведения клинического обследования.
Женщине назначается профилактический осмотр гинеколога и минимум лабораторных исследований. Среди них общий анализ мочи, анализ по Зимницкому, анализ по Нечипоренко. Обязательно исследуют венозную кровь на концентрацию белковых фракций и общий анализ крови для выявления неспецифических признаков воспаления. При положительном результате СОЭ и лейкоциты значительно повышены.
Для исключения мочекаменной болезни, онкологических опухолей, кист и с целью определения объема воспалительного поражения проводят ультразвуковое исследование органов малого таза. Дальнейшее обследование назначается специалистом.
3
Лечение
При появлении любого из описанных симптомов необходимо обратиться к врачу для уточнения диагноза и назначения корректного лечения. Иногда пациенткам требуется госпитализация в стационар. Обычно это происходит при острых заболеваниях, требующих комплексного подхода к лечению и дальнейшей диагностики. Проводить терапию цистита, особенно при хронической форме, можно и в домашних условиях, но для контроля ее эффективности желательно обратиться к специалисту.
Комплексный подход в лечении подразумевает изменение образа жизни, рациональное и сбалансированное питание, использование средств народной медицины и медикаментозное воздействие.
В зависимости от характера возбудителя врачом назначается антибактериальная терапия. При цистите, вызванном кишечной палочкой, назначают Монурал однократно или Фурамаг 3 раза в день в течение 5 суток. Чаще используют антибиотики широкого спектра действия. Если имеет место инфекция, передающаяся половым путем, применяют фторхинолоны, макролиды, тетрациклины. Курс лечения, дозировки и кратность приема регламентирует исключительно врач, что связано с наличием побочных явлений.
При вульвите назначается антибактериальная терапия в зависимости от возбудителя, чаще — в виде местнодействующих средств — кремов, мазей, свечей.
3.1
Диета
Необходимо исключить раздражающие продукты — острое, соленое, копченое, кислое. Питательные вещества и микроэлементы выводятся из организма не только при дефекации, но и с мочой, поэтому их воздействие при прохождении через пораженную слизистую оказывает негативное воздействие. Необходимо исключить чрезмерное употребление сладкого, так как углеводы способствуют гниению и беспрепятственному распространению бактерий.
Требуется обильное питье для снятия интоксикации и механического вымывания микроорганизмов и токсинов из мочевыводящих путей. Показаны теплые жидкости объемом не менее 1,5-2 л в сутки. Рекомендуется постельный режим или ограничение физической нагрузки. Ежедневно нужно съедать свежие овощи и фрукты.
3.2
Фитотерапия
Фитолизин — паста для приема внутрь, содержащая экстракты нескольких растений (петрушки, пырея, травы полевого хвоща, листьев березы, травы птичьего горца, мяты, шалфея, сосны, апельсина). 1 ч. л. растворяют в половине стакана воды, принимают 3-4 раза в день.
Канефрон — препарат в виде таблеток и капель, содержащий золототысячник, кожуру шиповника, любисток, розмарин. Он усиливает эффект антибиотиков и профилактирует почечную инфекцию.
Комбинированные чаи (почечный, урологический сборы) содержат травы, оказывающие благоприятное действие и улучшающие диурез. Антисептическим эффектом обладают толокнянка, ромашка, которые можно заваривать и пить отдельно или в составе готовых сборов.
В качестве дополнения к лечению и профилактике разрешается употреблять клюквенные морсы, добавлять клюкву в чай, что особенно актуально для беременных, которым нельзя использовать сильнодействующие лекарства и растения. Средство важно правильно приготовить. На 1 л воды потребуется 200 г ягод клюквы. Их нужно хорошо промыть и отжать из них сок. Оставшийся жмых доводят до кипения и дают ему остыть. После этого вливают сок и принимают равными порциями в течение дня.
При вульвите рекомендуются сидячие ванночки с отварами ромашки, календулы. Этими же настоями можно орошать половые губы после подмывания.
Вагинальные судороги: причины и лечение
Возможные причины вагинальных судорог включают следующее:
Инфекции
Вагинальные инфекции могут вызывать вагинальные судороги, острую боль, воспаление и дискомфорт. К распространенным типам вагинальных инфекций относятся:
Инфекции также могут вызывать жар и необычные выделения, которые могут иметь неприятный запах.
Менструация
Спазмы влагалища — частый симптом менструации. Они возникают, когда матка сокращается, чтобы избавиться от слизистой оболочки матки.
Хотя спазмы выше в тазу более распространены, также нередко ощущаются спазмы во влагалище.
В то время как врачи ожидают умеренных спазмов во время менструации, сильная тазовая боль и кровотечение не являются типичными симптомами менструации.
Врач может прописать лекарства, такие как противозачаточные таблетки, чтобы уменьшить частоту боли в области таза и дискомфорта, возникающего при менструации.
Диспареуния
Диспареуния — это медицинский термин, обозначающий болезненный секс.Эта боль может возникать во время или сразу после секса.
Некоторые люди также испытывают диспареунию при использовании тампонов.
Диспареуния обычно ощущается как менструальные спазмы с сильной жгучей болью внутри таза.
Существует множество причин диспареунии, включая инфекции, воспаление и хирургические операции на влагалище или матке в анамнезе.
Эндометриоз
Эндометриоз — это заболевание, которое возникает, когда клетки, напоминающие ткань матки, разрастаются за пределами матки.
Эта ткань сокращается и кровоточит во время менструации, но не может выйти из организма. Это может вызвать сильную боль и спазмы.
Если эндометриоз развивается во влагалище, это может вызвать спазмы в этой области. Однако некоторые люди с вагинальными спазмами могут испытывать отраженную боль. Отмеченная боль означает, что ткань сокращается в других частях тела, но вместо этого человек чувствует боль во влагалище.
Заболевания тазового дна
Заболевания тазового дна — это состояния, которые вызывают боль, судороги и другие симптомы в мышцах тазового дна, которые поддерживают мочевой пузырь, прямую кишку и матку.
Эти нарушения могут возникать после родов, поскольку роды могут ослабить тазовое дно.
Помимо вагинальных судорог, заболевания тазового дна могут приводить к запорам, боли во время секса и затруднениям с контролем потока мочи.
Воспалительные заболевания органов малого таза (PID)
PID — это состояние, которое возникает, когда инфекция в органах малого таза вызывает воспаление в ткани влагалища.
Симптомы могут варьироваться от легких до тяжелых и могут включать:
- кровотечение между периодами
- боль внизу живота
- боль во время секса
- необычные выделения из влагалища или запах
- вагинальные судороги
человек у кого есть ИППП, такие как гонорея или хламидиоз, с большей вероятностью будут развиваться ВЗОМТ.
Миома матки
Миома матки — это незлокачественные новообразования, которые развиваются в стенке матки. Они чаще всего встречаются у людей в возрасте от 30 до 40 лет, но, как правило, проходят после менопаузы.
Миома матки может вызывать обильное кровотечение, вагинальные судороги, боль во время секса и чувство наполнения или давления в нижней части живота.
Вульводиния
Вульводиния — это заболевание, при котором человек испытывает боль в вульве, наружных женских гениталиях в течение 3 месяцев или дольше без какой-либо известной причины.
Выкидыш
Выкидыш или прерывание беременности происходит, когда беременность заканчивается на 20 неделе беременности или раньше.
Помимо вагинальных спазмов, выкидыш может вызвать кровянистые выделения или кровотечение и боль в животе.
Спазмы влагалища могут возникать во время беременности по разным причинам. Легкие судороги могут быть связаны с имплантацией плаценты или изменениями клеток шейки матки.
Растущая матка также может оказывать давление на окружающие органы малого таза, вызывая некоторый дискомфорт.
Спазмы влагалища в первые 20 недель беременности также могут указывать на выкидыш, если их сопровождает кровотечение.
Иногда вагинальные спазмы во время беременности могут указывать на скорые роды. Если это происходит менее чем на 37 неделе беременности, рекомендуется вызвать врача, чтобы убедиться, что симптомы не указывают на преждевременные роды.
Вместе со схватками вагинальные спазмы помогают внести изменения в шейку матки, чтобы подготовить тело к родам раньше положенного срока.
Спазмы влагалища незадолго до родов могут вызвать резкие или колющие боли, которые могут указывать на то, что шейка матки расширяется для подготовки к родам.
Покалывание при мочеиспускании у женщин: причины и лечение
Покалывание при мочеиспускании — это широкий термин, обозначающий дискомфорт во время мочеиспускания. Эти укусы могут исходить от мочевого пузыря, уретры или промежности. Уретра — это трубка, по которой моча выводится за пределы вашего тела. У мужчин область между мошонкой и анусом называется промежностью.У женщин промежность — это область между анальным отверстием и входом во влагалище.
Покалывание при мочеиспускании — очень распространенное явление. Боль, жжение или покалывание могут указывать на ряд заболеваний.
Покалывание при мочеиспускании у женщины?
Покалывание при мочеиспускании — типичный признак инфекции мочевыводящих путей (ИМП). ИМП может быть результатом бактериальной инфекции. Также это может быть связано с воспалением мочевыводящих путей.
Уретра, мочевой пузырь, мочеточники и почки составляют мочевыводящие пути.Мочеточники — это трубки, по которым моча из почек попадает в мочевой пузырь. Воспаление любого из этих органов может вызвать чувство жжения при мочеиспускании.
У женщин чаще возникают инфекции мочевыводящих путей, чем у мужчин. Это связано с тем, что уретра у женщин короче, чем у мужчин. Более короткая уретра предполагает, что у бактерий гораздо меньший радиус действия, чтобы добраться до мочевого пузыря. Беременные женщины или женщины в период менопаузы также имеют повышенный риск развития инфекций мочевыводящих путей.
Другие медицинские условия могут вызывать жжение при мочеиспускании у мужчин и женщин.
Вы также можете испытывать боль при мочеиспускании, если у вас инфекция, передающаяся половым путем (ИППП). Некоторые ИППП, которые могут вызывать болезненное мочеиспускание, включают генитальный герпес, гонорею и хламидиоз. Очень важно пройти обследование на наличие этих инфекций, особенно из-за того, что они не проявляются постоянно. Особые сексуальные практики повышают риск заражения ИППП.
Другой причиной жжения при мочеиспускании является цистит или воспаление слизистой оболочки мочевого пузыря.Интерстициальный цистит (ИК) также называют синдромом болезненного мочевого пузыря. Это самый распространенный вид цистита.
Симптомы ИЦ включают боль и болезненность в мочевом пузыре и тазовой области. По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), врачи не знают, что вызывает IC.
Во многих случаях лучевая терапия может вызвать боль в мочевом пузыре и мочеиспускании. Это состояние называется лучевым циститом.
У вас могут возникнуть проблемы с мочеиспусканием, если у вас камни в почках.Камни в почках — это массы затвердевшего материала, расположенные в почках.
В некоторых случаях болезненное мочеиспускание вызвано не инфекцией. Это также может быть связано с предметами, которые вы используете в области гениталий. Мыло, лосьоны и пенные ванны могут раздражать ткани влагалища. Красители в средствах для стирки и других туалетных принадлежностях также могут вызывать раздражение и болезненное мочеиспускание.
Как лечится жжение во время мочеиспускания?
Ваш врач может порекомендовать лекарства для лечения жжения и боли при мочеиспускании.
Антибиотиками можно лечить ИМП и некоторые инфекции, передаваемые половым путем. Ваш врач также может дать вам лекарство, чтобы успокоить раздраженный мочевой пузырь. Злоупотребление психоактивными веществами для лечения ИЦ включает трициклические антидепрессанты, пентозан полисульфат натрия (эльмирон) и ацетаминофен (тайленол) с кодеином.
Интересная информация: Ацетаминофен при беременности.
Жжение при мочеиспускании из-за бактериальной инфекции обычно усиливается относительно быстро после начала приема лекарств.Для достижения наилучших результатов всегда принимайте лекарство точно так, как рекомендует врач.
Боль, связанная с интерстициальным циститом, может быть более сложной задачей для лечения. Результаты лекарственной терапии могут быть медленнее. Возможно, вам придется принимать лекарства в течение четырех месяцев, прежде чем вы почувствуете себя лучше.
Как женщина может избежать ощущения жжения во время мочеиспускания?
Вы можете изменить свой образ жизни, чтобы облегчить симптомы. Держитесь подальше от ароматических чистящих средств и туалетных принадлежностей, чтобы снизить риск воспаления.Измените свой рацион, исключив из него продукты и напитки, раздражающие мочевой пузырь.
NIDDK учитывает, что есть некоторые свидетельства того, что определенные продукты могут вызывать раздражение мочевого пузыря. Некоторые раздражители, которых следует избегать, включают алкоголь (IYTmed.com настоятельно рекомендует отказаться от него), кофеин, острая пища, цитрусовые фрукты и соки, томатные продукты и подсластители.
Для заживления мочевого пузыря также необходимо избегать употребления высококислотной пищи. Старайтесь придерживаться скучной диеты в течение нескольких недель, пока вы лечитесь.
Спазмы при овуляции — признаки, лечение
Хотя точно неизвестно, почему женщины испытывают спазмы или боль при овуляции, существует несколько теорий. Прежде чем яйцеклетка будет выпущена, фолликул растет. Это может растянуть поверхность яичника и вызвать боль. Также считается, что при разрыве фолликула выделяется кровь и другая жидкость, вызывая раздражение, которое исчезает по мере реабсорбции жидкости. Поскольку в яичниках нет отверстий, может возникнуть некоторая боль, когда яйцеклетка пробивает стенку яичника.
Шесть признаков боли при овуляции
Боль при овуляции отличается от менструальных спазмов, возникающих непосредственно перед или во время менструального цикла женщины. «Боль при овуляции легко распознать, потому что она имеет ряд симптомов, отличных от менструальных спазмов», — говорит Отри.
Шесть признаков боли при овуляции:
- Это односторонний.
- Загорается внезапно и без предупреждения.
- Это острая боль, спазмы или спазмы, а не тупая боль.
- Это часто длится всего несколько минут, но может длиться несколько часов или даже 24 часа.
- Он может переключаться из месяца в месяц.
- Это происходит примерно за две недели до начала менструального цикла.
В это время может возникнуть легкое кровотечение (кровянистые выделения) или выделения из влагалища. Некоторые женщины также могут испытывать тошноту, особенно если спазмы сильные. Боль в середине цикла чаще всего встречается у подростков и женщин в возрасте от двадцати лет, но может возникать и до 45 лет.
Понимание сигналов вашего тела
Женщины, которые испытывают боль при овуляции, могут иметь преимущество, если они пытаются забеременеть. Спазмы за несколько недель до менструации — признак овуляции и, вероятно, фертильности. «Скорее всего, вы забеременеете, если у вас будет половой акт прямо перед овуляцией, в день овуляции или сразу после овуляции», — говорит Отри.
С другой стороны, боль в середине цикла также может помочь женщинам, которые не хотят забеременеть.Но хотя отказ от полового акта в периоды, когда вы чувствуете боль при овуляции, может быть эффективной поддержкой вашего обычного метода контроля над рождаемостью, не полагайтесь на него как на единственный метод предотвращения беременности. «Сперма может жить в организме женщины до пяти дней», — предупреждает Отри. Таким образом, вы можете забеременеть от незащищенного секса за несколько дней до того, как почувствуете сильную боль.
Профилактика и лечение боли в середине цикла
При незначительной или кратковременной боли при овуляции лечение обычно не требуется.При спазмах, которые продолжаются более нескольких минут, обычно снимают дискомфорт безрецептурные болеутоляющие, такие как ибупрофен (Мотрин, Адвил и другие) или напроксен (Алив и другие). Также может помочь прикладывание грелки к месту боли в животе или теплая ванна. Тепло увеличивает кровоток, расслабляя напряженные мышцы и снимая спазмы.
Если в середине цикла боли в животе случаются каждый месяц и особенно беспокоят, можно использовать гормональные противозачаточные средства (противозачаточные таблетки, пластыри или вагинальное кольцо), поскольку они предотвращают овуляцию.А без овуляции у вас не может быть боли при овуляции.
Боль в животе в середине цикла, которая является сильной или длится дольше одного дня, должна быть оценена врачом. Аппендицит, кисты яичников и внематочная (трубная) беременность иногда могут имитировать боль при овуляции, хотя боль при этих состояниях обычно гораздо более сильная.
Медицинский осмотр и диагностические тесты могут исключить другие причины боли в животе. «Но в подавляющем большинстве случаев боль в животе или спазмы в середине менструального цикла просто означают, что у вас овуляция, и боль скоро исчезнет», — говорит Отри.
Дополнительную информацию можно найти в центре PMS Everyday Health.
Эмоции ПМС: перепады настроения у женщин во время менструации
Наиболее частыми эмоциональными симптомами ПМС являются:
- Раздражительность
- Гнев
- Депрессия
- Плач
- Сверхчувствительность
- Чувство нервозности и тревоги
- Чередование печали и ярости
К истокам перепадов настроения при ПМС
Хотя исследователи не знают точно, почему возникает ПМС, считается, что эти эмоциональные расстройства связаны с повышением и понижением уровня гормонов, в частности эстрогена, в течение менструального цикла.Уровень эстрогена начинает медленно расти сразу после окончания менструации и достигает пика через две недели. «Затем уровень эстрогена падает, как камень, и начинает медленно расти, а затем снова падает перед началом менструации», — объясняет Ливоти. Считается, что эти гормональные пики и спады вызывают перепады настроения и другие менструальные симптомы.
«Стрессовые ситуации, такие как развод или потеря работы, не вызывают ПМС, но могут усугубить его», — добавляет Ливоти. Некоторые исследования показывают, что женские гормоны взаимодействуют с химическими веществами мозга таким образом, что могут влиять на настроение у людей с ПМС.«Снижение уровня эстрогена во время лютеиновой фазы цикла может вызвать снижение уровня серотонина, хотя необходимо провести дополнительные исследования, чтобы подтвердить эту связь», — говорит Ливоти. Более низкий уровень серотонина связан с депрессией, раздражительностью и тягой к углеводам, которые могут быть симптомами ПМС.
Тяжелый предменструальный синдром: выходящие за рамки обычных колебаний настроения
От 3 до 8 процентов менструирующих женщин имеют еще более тяжелое состояние, называемое предменструальным дисфорическим расстройством (ПМДР).Эти женщины впадают в серьезную депрессию за неделю или две до менструации. «Главными симптомами ПМДР являются большая депрессия и сильное раздражение, — говорит Ливоти. «ПМС протекает легче и обычно сопровождается физическими менструальными симптомами, а также эмоциональными».
Женщины с семейной историей депрессии или ранее пережившие послеродовую депрессию имеют повышенный риск ПМДР, который включен в список психических заболеваний Американской психиатрической ассоциации (Диагностическое и статистическое руководство по психическим расстройствам).Чтобы диагностировать ПМДР, женщина должна иметь по крайней мере пять из следующих симптомов во время менструации:
- Глубокая грусть или отчаяние с возможными суицидальными мыслями
- Продолжительная раздражительность и гнев, которые могут включать частые вспышки у любимого человека. один
- Чувство напряжения или тревоги
- Панические атаки
- Перепады настроения
- Плач
- Отсутствие интереса к повседневной деятельности и отношениям
- Проблемы с мышлением или сосредоточением
- Чувство неконтролируемости или подавленности
- Усталость
- Низкая энергия
- Тяга к еде или переедание
Эти симптомы исчезнут вскоре после начала менструации.«Если они длятся весь месяц, это не PMDD», — говорит Ливоти. Вместо этого причиной может быть другое психическое или физическое заболевание.
Лечение симптомов ПМС, от легких до тяжелых
Для многих женщин изменение образа жизни может быть успешной частью лечения ПМС. Женщинам с тяжелым ПМС могут потребоваться лекарства. Следующие варианты лечения ПМС могут помочь стабилизировать перепады настроения и улучшить эмоциональное здоровье женщины за несколько недель до менструации:
- Физические упражнения. Физическая активность может поднять настроение и уменьшить депрессию. Считается, что эндорфины — химические вещества, обеспечивающие хорошее самочувствие мозга, которые выделяются во время упражнений, — могут помочь противодействовать некоторым гормональным изменениям, которые могут вызвать тяжелый ПМС. «Упражнения также могут повысить энергию и помочь при спазмах и вздутии живота, что может помочь вам почувствовать себя лучше», — говорит Ливоти. Рекомендуются аэробные упражнения, такие как ходьба, бег, езда на велосипеде или плавание.
- Небольшое, частое питание. Небольшое питание в течение дня, а не два или три больших приема пищи также может помочь облегчить симптомы ПМС.Обильный прием пищи, особенно с высоким содержанием углеводов, может вызвать колебания сахара в крови, что может усугубить предменструальный синдром. «Низкий уровень сахара в крови может способствовать приступам плача и раздражительности, которые часто наблюдаются у женщин с тяжелым ПМС», — говорит Ливоти. Старайтесь есть шесть раз в день небольшими порциями, чтобы поддерживать стабильный уровень сахара в крови.
- Кальциевые добавки. В ходе двойного слепого клинического исследования студентов колледжа с предменструальным синдромом в 2009 году у тех, кто дополнял свой рацион 500 миллиграммами кальция дважды в день, было значительно меньше депрессии и усталости, чем у тех, кто этого не делал.Фактически, «ряд исследований показал, что потребление большого количества кальция может помочь облегчить изменения настроения, связанные с тяжелым ПМС, хотя мы не знаем точно почему», — говорит Ливоти.
- Избегайте кофеина, алкоголя и сладостей. Воздержание от кофе и других напитков с кофеином за две недели до менструации может повлиять на ваше настроение, потому что кофеин может усилить беспокойство, нервозность и бессонницу. Сокращение употребления алкоголя также может быть полезным, поскольку алкоголь действует как депрессант.А воздержание от конфет, газировки и других сладких продуктов, особенно за неделю до менструации, может помочь облегчить тяжелые симптомы ПМС, предотвращая перепады настроения, связанные с колебаниями уровня сахара в крови.
- Управление стрессом. Стресс может усугубить тяжелые симптомы ПМС, поэтому поиск способов ослабить стресс может помочь в лечении ПМС. Попробуйте методы расслабления, такие как медитация, глубокое дыхание и йога. Индивидуальная или групповая терапия также оказалась эффективным методом лечения ПМС для женщин с резкими перепадами настроения и изнурительными эмоциональными изменениями.
Антидепрессанты, называемые селективными ингибиторами обратного захвата серотонина (СИОЗС), которые изменяют уровень серотонина в головном мозге, оказались полезными для женщин с тяжелым ПМС и ПМДР. Фактически, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило три из этих лекарств — Золофт (сертралин), Прозак или Сарафем (флуоксетин) и Паксил CR (пароксетин) — для лечения ПМДР.
Поговорите со своим врачом о том, какой из этих подходов может лучше всего работать при любых умеренных или тяжелых эмоциональных симптомах ПМС, которые вы испытываете.
Домашние средства, причины, симптомы, диета и натуральное лечение
Содержание темы:
Реклама
Взаимодействие с другими людьмиМенструальные спазмы, также известные как дисменорея, могут быть описаны как тупая и пульсирующая боль, испытываемая женщинами в нижней части живота. У женщины могут быть менструальные спазмы во время менструации или даже непосредственно перед ее началом. Большинство девочек и женщин, достигших половой зрелости, в то или иное время испытывали менструальные спазмы, но их интенсивность может варьироваться.Для некоторых эти судороги могут быть не более чем незначительным неудобством или источником дискомфорта. Однако у других эти менструальные спазмы могут быть достаточно серьезными, чтобы нарушить регулярную деятельность, например, посещение школы или работу, занятия спортом, физические упражнения и т. Д. Также есть много женщин, у которых вообще нет этих судорог. Хотя любой может испытывать менструальные спазмы либо разовые, либо ежемесячно, было замечено, что некоторые женщины более склонны к спазмам, чем другие.Некоторые из факторов, повышающих вероятность возникновения менструальных спазмов, включают:
- Достижение половой зрелости в раннем возрасте — 11 лет и младше
- Метроррагия, более известная как нерегулярное менструальное кровотечение
- Генетические факторы, такие как семейная история дисменореи
- Быть моложе 20 лет или никогда не рожать
- Меноррагия или сильное кровотечение во время менструации
- Нездоровые привычки, такие как курение, малоподвижный образ жизни, чрезмерное употребление алкоголя и запрещенных наркотиков
Несмотря на то, что менструальные спазмы очень распространены, их следует проверить у врача, особенно если они являются причиной сильной боли и дискомфорта.Это потому, что иногда эти спазмы могут быть вызваны гормональным дисбалансом или серьезными заболеваниями. В таких случаях интенсивность судорог можно значительно уменьшить, если устранить первопричину. Если судороги не вызваны серьезной проблемой со здоровьем, простые домашние средства также могут быть весьма эффективными при их лечении. У некоторых женщин эти менструальные спазмы могут уменьшиться или полностью исчезнуть после родов.
Симптомы менструальных спазмов
Многие утверждают, что менструальные спазмы — признак того, что менструальный цикл вот-вот начнется.Однако есть несколько симптомов менструальных спазмов, которые могут помочь вам распознать проблему и при необходимости обратиться за помощью. Некоторые из наиболее очевидных признаков менструальных спазмов включают:
- Тупая пульсирующая боль в области живота
- Боли или спазмы в нижней части живота
- Ощущение тяжести или вздутия живота
- Боль, которая начинается в животе и распространяется в поясницу и бедра
В некоторых случаях, помимо менструальных спазмов, могут также наблюдаться эти симптомы:
- Тошнота или рвота
- Избыточное потоотделение
- Табуреты свободные
- Повышение частоты мочеиспускания
- Головокружение
- Потеря аппетита
- Перепады настроения
- Беспокойство
- Боль в спине
Менструальные спазмы и их симптомы более очевидны у тех девушек и женщин, у которых менструация началась в последние несколько лет.Когда это происходит, это редко вызывает беспокойство. Однако, если судороги настолько сильны, что не дают вам встать с постели, то, по всей вероятности, они могут указывать на более глубокое заболевание. Более того, сильные менструальные спазмы на разовой основе не являются чем-то необычным, но если они становятся регулярным явлением, которое вы испытываете каждый месяц, лучше всего проконсультироваться с врачом, чтобы определить их причину.
Ваш лечащий врач может спросить вас обо всех ваших симптомах и, вероятно, также изучит вашу семейную историю.Поэтому, прежде чем идти на прием, сделайте подробные записи с описанием ваших симптомов, а также с факторами, которые, по вашему мнению, вызывают их.
Причины менструальных спазмов
Когда женщина переживает менструальный цикл, матка сокращается, так что внутренняя оболочка может быть удалена. Простагландины, являющиеся гормоноподобными веществами, вызывают сокращение мышц матки, что также приводит к боли. Чем выше уровень простагландина, тем вероятнее будут менструальные спазмы.Гормональный дисбаланс — одна из самых частых причин менструальных спазмов.
Однако могут быть и другие факторы, приводящие к менструальным спазмам. Ниже приведены несколько состояний здоровья, которые, как известно, вызывают сильную менструальную боль и судороги:
- Воспалительное заболевание органов малого таза (ВЗОМТ), которое представляет собой заболевание или, скорее, инфекцию, поражающую женские репродуктивные органы.
- Доброкачественные новообразования на стенках матки, обычно известные как миома матки.
- Стеноз шейки матки, при котором отверстие шейки матки достаточно маленькое, из-за чего затрудняется кровоток. Это приводит к увеличению давления в матке и боли.
- Состояние, известное как аденомиоз, при котором ткани, выстилающие матку, начинают врастать в мышечные стенки матки.
- Очень болезненное состояние, называемое эндометриозом, при котором ткани, которые должны выстилать стенки матки, имплантируются в другие части тела, главным образом в маточные трубы, ткани таза и яичники.
Постарайтесь не паниковать каждый раз, когда вы испытываете эти менструальные спазмы, потому что они не всегда указывают на серьезную проблему со здоровьем. Однако лучше всего проверить проблему, чтобы можно было точно определить причину и устранить ее при необходимости.
Средства от менструальных спазмов
Большинство женщин, ведущих активный образ жизни, не могут позволить себе, чтобы менструальные спазмы сильно влияли на их распорядок дня и работоспособность. Поэтому они довольно часто снимают эти спазмы с помощью лекарств или домашних средств.Существует несколько безрецептурных нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен или напроксен, которые облегчают менструальные спазмы, боль и дискомфорт. Однако, чтобы избежать побочных эффектов, которые обычно связаны с приемом лекарств, многие женщины предпочитают использовать простые и натуральные домашние средства от менструальных спазмов.
Тепловая терапия очень эффективна для снятия спазмов, вызванных менструальным циклом. Вы можете приложить грелку или пакет с горячей водой прямо к нижней части живота.Это не только помогает избавиться от судорог, но и снимает другие неприятные симптомы. Многие женщины предпочитают принимать горячую ванну, поскольку это уменьшает дискомфорт и позволяет им чувствовать себя более расслабленными. Это средство довольно безопасно при правильном использовании и может быть довольно эффективным. Это лечение не представляет риска, поэтому его можно применять так часто, как необходимо, не беспокоясь о последствиях.
Было замечено, что многие женщины склонны сокращать физическую активность в течение менструального цикла.Однако исследования показывают, что физическая активность может уменьшить боль, вызванную менструальными спазмами.
Иглоукалывание, являющееся частью традиционной китайской медицины, используется для облегчения многих проблем со здоровьем. Менструальные проблемы, такие как спазмы, также можно облегчить с помощью этой практики. Однако для этой цели необходимо посетить квалифицированного и опытного акупунктуриста.
Хотя вышеупомянутые средства от менструальных спазмов вполне безопасны, их лучше всего использовать после консультации с врачом.Если они не принесут желаемых результатов, вам может потребоваться проконсультироваться с вашим лечащим врачом. Если судороги являются результатом основного заболевания, вам может даже потребоваться пройти курс лечения, программу терапии или, в некоторых случаях, операцию.
Диета при менструальных спазмах
Несколько исследований показали, что некоторые витамины очень эффективны в уменьшении тяжести менструальных спазмов. Очень важно соблюдать здоровую диету всегда, а не только во время менструального цикла.Однако здоровая пища может помочь восстановить ваш уровень энергии и уменьшить вялость, усталость, слабость и утомляемость. Ниже приведены некоторые из продуктов, которые следует включать в диету при менструальных спазмах:
- Рыба: Многие разновидности рыбы богаты жирными кислотами Омега-3 и, следовательно, обладают противовоспалительными свойствами, которые отлично подходят для уменьшения боли во всем теле. Следовательно, ешьте больше свежей рыбы перед менструальным циклом и во время него. Это уменьшит спазмы и позволит вам оставаться активным даже во время менструации.
- Фрукты и овощи. Дефицит определенного витамина или минерала иногда может привести к сильным спазмам во время менструального цикла. Чтобы избежать этого, вы можете потреблять больше свежих фруктов и овощей, поскольку они богаты витаминами, минералами и другими важными питательными веществами. Вы можете есть множество свежих овощей, но зеленые листовые овощи, такие как капуста, капуста и шпинат, более важны, чем другие. Употребление кожуры фруктов — также отличный способ избежать проблем с менструальным циклом.
- Цельнозерновые: во время менструального цикла важно есть много продуктов, приготовленных из цельного зерна. Однако избегайте продуктов, в которых есть слово «обогащенный», так как они не очень полезны. Это слово указывает на то, что продукты сделаны не из цельного зерна. Вместо этого выбирайте продукты, сделанные из 100% цельного зерна или цельной пшеницы.
- Семя льна: Производство простагландина в организме является одним из основных факторов, вызывающих менструальные спазмы у женщин.Семена льна отлично подходят для снижения простагландина, что сводит к минимуму интенсивность менструальных спазмов. Женщинам обычно советуют употреблять от одной до двух столовых ложек семян льна во время менструального цикла. Вы можете посыпать салатом, утренними хлопьями, чашкой йогурта или смузи молотым семенем льна.
- Базилик: чай с базиликом во время менструального цикла оказался очень эффективным для уменьшения менструальной боли и спазмов. Для достижения наилучших результатов вам нужно выпивать одну чашку чая с базиликом каждый час.Вы также можете посыпать чай небольшим количеством порошка корицы, чтобы его вкус улучшился и оказал более положительное воздействие на ваш организм. Многим женщинам трудно употреблять чай с базиликом из-за его вкуса. В этом случае вы можете добавить в еду свежие листья базилика.
- Имбирь: это одно из наиболее часто используемых домашних средств для уменьшения менструальных спазмов и боли. Лучшее в имбире то, что его можно использовать по-разному, чтобы справиться с мучительной болью.Большинство женщин предпочитают пить имбирный чай с добавлением меда или лимонного сока. Регулярное употребление этого чая в течение дня не только уменьшает боль, но и помогает избавиться от других неприятных менструальных симптомов. Вы можете увеличить количество имбиря, которое используете в еде во время приготовления. Еще один способ получить это средство — сосать засахаренный имбирь.
- Орехи: некоторые виды орехов богаты магнием, витамином Е, кальцием и другими питательными веществами, что помогает значительно уменьшить менструальные спазмы.
- Витаминные добавки: добавьте в свой рацион добавки, содержащие витамин Е, кальций, цинк, магний или тиамин, чтобы уменьшить менструальные спазмы и вздутие живота.
Рекомендации при менструальных спазмах
Несмотря на то, что менструальные спазмы сами по себе не вызывают серьезных осложнений, они могут помешать вашей повседневной деятельности. Просто помните, что вам не нужно страдать в тишине. Миллионы женщин во всем мире разделяют ваше положение, и вам следует расслабиться.Сообщите окружающим, что вы могли бы получить некоторую поддержку как на работе, так и дома. Стресс может серьезно усугубить симптомы, поэтому постарайтесь разделить часть своих обязанностей и позвольте себе немного расслабиться. Взаимодействие с другими людьмиЛечение менструальных спазмов — дополнительная информация
Менструальные спазмы — часто задаваемые вопросы
Менструальные спазмы — Диагностика и лечение
Диагноз
Ваш врач изучит вашу историю болезни и проведет медицинский осмотр, включая тазовый осмотр.Во время гинекологического осмотра ваш врач проверит наличие аномалий в ваших репродуктивных органах и будет искать признаки инфекции.
Если ваш врач подозревает, что менструальные спазмы вызваны заболеванием, он может порекомендовать другие тесты, например:
- Ультразвук. В этом тесте используются звуковые волны для создания изображения вашей матки, шейки матки, маточных труб и яичников.
Другие методы визуализации. КТ или МРТ предоставляют более подробную информацию, чем УЗИ, и могут помочь вашему врачу диагностировать основные заболевания.КТ объединяет рентгеновские снимки, полученные под разными углами, для получения изображений поперечного сечения костей, органов и других мягких тканей внутри вашего тела.
MRI использует радиоволны и мощное магнитное поле для получения детальных изображений внутренних структур. Оба теста неинвазивны и безболезненны.
- Лапароскопия. Хотя обычно не требуется для диагностики менструальных спазмов, лапароскопия может помочь обнаружить основное заболевание, такое как эндометриоз, спайки, миомы, кисты яичников и внематочная беременность.Во время этой амбулаторной операции ваш врач осматривает вашу брюшную полость и репродуктивные органы, делая крошечные разрезы в брюшной полости и вставляя оптоволоконную трубку с небольшим объективом камеры.
Лечение
Чтобы облегчить менструальные спазмы, врач может порекомендовать:
Обезболивающие. Безрецептурные обезболивающие, такие как ибупрофен (Advil, Motrin IB, другие) или напроксен натрия (Aleve), в обычных дозах, начинающихся за день до предполагаемого начала менструации, могут помочь контролировать спазмы.Также доступны рецептурные нестероидные противовоспалительные препараты.
Начните принимать обезболивающее в начале менструации или как только вы почувствуете симптомы, и продолжайте принимать лекарство в соответствии с указаниями в течение двух-трех дней или до тех пор, пока симптомы не исчезнут.
- Гормональные противозачаточные. Противозачаточные таблетки для приема внутрь содержат гормоны, предотвращающие овуляцию и уменьшающие тяжесть менструальных спазмов. Эти гормоны также могут быть доставлены в нескольких других формах: инъекция, кожный пластырь, имплант, помещаемый под кожу руки, гибкое кольцо, которое вы вставляете во влагалище, или внутриматочную спираль (ВМС).
- Хирургия. Если менструальные спазмы вызваны таким заболеванием, как эндометриоз или миома, операция по устранению проблемы может облегчить симптомы. Хирургическое удаление матки также может быть вариантом, если другие подходы не помогут облегчить ваши симптомы, и если вы не планируете иметь детей.
Образ жизни и домашние средства
Помимо достаточного сна и отдыха, вы, возможно, захотите попробовать:
- Регулярно занимайтесь спортом. Физическая активность, включая секс, помогает некоторым женщинам облегчить менструальные спазмы.
- Используйте тепло. Принятие горячей ванны, использование грелки, бутылки с горячей водой или тепловой пластыря в нижней части живота может облегчить менструальные спазмы.
- Попробуйте пищевые добавки. Ряд исследований показал, что витамин E, омега-3 жирные кислоты, витамин B-1 (тиамин), витамин B-6 и добавки магния могут уменьшить менструальные спазмы.
- Снижение стресса. Психологический стресс может увеличить риск менструальных спазмов и их тяжесть.
Альтернативная медицина
Большинство альтернативных методов лечения менструальных спазмов изучены недостаточно, чтобы специалисты могли их рекомендовать. Однако некоторые альтернативные методы лечения могут помочь, в том числе:
- Иглоукалывание. Иглоукалывание — это введение очень тонких игл в кожу в стратегических точках тела. Некоторые исследования показали, что иглоукалывание помогает облегчить менструальные спазмы.
Чрескожная электрическая стимуляция нервов (ЧЭНС). Устройство TENS прикрепляется к коже с помощью пластырей с электродами в них. Электроды подают электрический ток разного уровня для стимуляции нервов.
TENS может работать, повышая порог болевых сигналов и стимулируя высвобождение естественных болеутоляющих средств вашего тела (эндорфинов). В исследованиях TENS был более эффективным, чем плацебо, в облегчении боли при менструальных спазмах.
- Фитотерапия. Некоторые растительные продукты, такие как пикногенол, фенхель или комбинированные продукты, могут облегчить менструальные спазмы.
- Акупрессура. Как и акупунктура, точечный массаж также включает стимуляцию определенных точек тела, но с легким давлением на кожу вместо игл. Хотя исследования акупрессуры и менструальных спазмов ограничены, похоже, что точечный массаж может быть более эффективным, чем плацебо, в облегчении менструальных спазмов.
Подготовка к приему
Если у вас неприятные менструальные спазмы, запишитесь на прием к своему лечащему врачу или к врачу, специализирующемуся на женской репродуктивной системе (гинекологу).Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Отслеживайте свои менструальные периоды, когда они начинаются и насколько сильны ваши судороги. Также составьте список:
- Медицинские проблемы, которые у вас были , и недавние серьезные стрессы в вашей жизни
- Все лекарства, витамины и другие добавки , которые вы принимаете
- Вопросы, которые следует задать своему врачу
При менструальных спазмах основные вопросы включают:
- Какая наиболее вероятная причина моих симптомов?
- Могут ли мои симптомы измениться со временем?
- Нужно ли мне делать какие-либо тесты?
- Какие методы лечения или домашние средства могут помочь?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы, когда они возникают у вас.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам вопросы, например:
- Сколько вам было лет, когда у вас началась менструация?
- Как далеко между вашими менструальными периодами и как долго они обычно длятся?
- Насколько сильное у вас менструальное кровотечение? У вас когда-нибудь текла кровь между менструациями?
- Где болят судороги?
- Есть ли у вас другие симптомы судорог, такие как тошнота, рвота, диарея, боль в спине, головокружение или головные боли?
- Ваши симптомы заставляют вас ограничивать свою деятельность, оставаться дома, не ходить на работу или в школу или избегать упражнений?
- Если вы ведете активную половую жизнь, является ли половой акт болезненным?
- Какие методы лечения вы пробовали до сих пор? Что-нибудь помогло?
- Были ли у женщин в вашей семье подобные симптомы?
Что вы можете сделать тем временем
Если у вас спазмы, попробуйте принять теплую ванну или приложить грелку, бутылку с горячей водой или тепловой пластырь к животу.