Опущение почки: причины, симптомы, лечение
Почки здорового человека находятся на задней стенке брюшины на уровне нижнего грудного позвонка, причем правая где-то на 1,5 см ниже левой. Это показатель нормы. При опущении почки более чем на 5 см начинаются боли и другие симптомы, которые нередко принимают за проявление иных болезней.
Чем опасно опущение почки? Возможно ли лечение народными средствами?
Причины развития
Опущение почки или нефроптоз, провоцируют различные причины. В состоянии покоя фильтрующий орган неподвижен, но если правая или левая почка смещается на 1–1,5 см во время дыхания или движения, это нормально. Аномалией признается снижение органа более чем на 5 см — это повод начинать серьезное лечение.
Фиксацию парного органа осуществляют связки, фасции и подкожно-жировая клетчатка. Если одна почка находится ниже другой на 5 см и более, причины нужно искать в следующем:
- стремительное похудение;
- травма спины;
- систематический подъем тяжестей;
- сложная беременность;
- падение тонуса брюшных мышц;
- врожденная аномалия в строении почки;
- почечное ложе.

Это основные причины, по которым происходит опущение почки ниже уровня другой. Нефроптоз чаще поражает молодых женщин астенического телосложения. Причины могут быть следующими: затяжные роды, неоднократные беременности, экспресс-диеты. Все это снижает внутрибрюшное давление, провоцирует падение тонуса и дряблость брюшных мышц.
Частыми причинами патологии становятся травмы и инфекции. Связки почечного аппарата разрываются из-за удара, падения с высоты, сильных вибраций. Инфекция при сниженном иммунитете вызывает тяжелые последствия, провоцируя изменения в соединительной ткани.
Симптомы болезни
Определить опущение почки можно при ее смещении на 5 см. Однако характерные симптомы начинают возникать позже. Так как болезнь протекает в 3 стадии, причем каждая имеет специфические проявления.
Так как болезнь протекает в 3 стадии, причем каждая имеет специфические проявления.
На раннем этапе почка смещается вниз на 5 см. Орган на одну треть начинает прощупываться под ребрами, но в момент выдоха он возвращается на место. Симптомы еще не проявляются, но когда почка смещается на 7 см и более, растяжение фасциальной капсулы становится сильным, и появляются тупые боли с отдачей в спину. Они усиливаются при смене положения тела, при физической нагрузке, а затихают, когда человек ложится и расслабляется. Если опущена правая почка, значит, характерными проявлениями станут боль и ощущение тяжести под ребрами с правой стороны.
Опущение почки на 5 см и более сопровождают множественные патологии:
- разворот почки;
- натяжение сосудов;
- затруднение кровообращения;
- перегиб мочеточника.
Все это провоцирует почечные камни и воспалительные процессы в лоханке. Однако данные явления поначалу тоже никак себя не проявляют.
С наступлением II стади
Опущение почек: что делать, как лечить?
Опущенная почка или нефроптоз – это приобретенное под воздействием ряда причин заболевание, при котором один, а иногда и оба органа смещаются относительно своего нормального положения более чем на 2см.
Опущение почки
Физиологически почка может двигаться в границах одного позвонка при физической нагрузке, дыхании или перемене положения тела.
Ее опущение чаще встречается у женщин в возрасте от 25 до 45 лет. Мужчины страдают этим заболеванием приблизительно в 10 раз реже.
Физиологическое положение
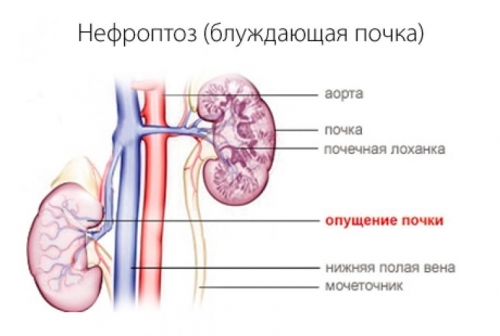
В норме почка достаточно плотно фиксируется с помощью удерживающей системы, которая образована:
- почечным ложем, которое сформировано из мышечных волокон брюшной стенки и поясницы, диафрагмы;
- собственными жировой и фиброзной капсулами. Причем последняя соединена с почечной ножкой, которая постепенно переходит в мочеточник и окружена кровеносными сосудами;
- связками в складках брюшины.
Физиологически правая почка находится приблизительно на 1 – 1,5 см ниже левой. Поэтому она в большей степени подвержена опущению. Крайне редко встречается двусторонний нефроптоз.
Стоит отметить и различную структуру почечного ложа у представителей разного пола.
А у женщин почечное ложе цилиндрическое и более широкое. Именно поэтому нефроптоз у женской половины населения встречается гораздо чаще.
Причины
Тяжелая физическая нагрузка
Основной причиной опущенной почки является ослабление удерживающего ее аппарата. Этот процесс происходит под влиянием таких факторов:
- истощение жировой капсулы при резком похудении вследствие нарушения режима питания или прогрессирующего системного заболевания;
- ослабление мускулатуры брюшной полости из-за сложно протекающей беременности, особенно повторной или многоплодной;
- тяжелая физическая нагрузка, поднятие тяжестей;
- однократная сильная травма в области поясницы или постоянно повторяющиеся травмирующие воздействия, например, при сильном кашле;
- слабость окружающей почку мускулатуры в преклонном возрасте;
- генетически обусловленные особенности структуры соединительной ткани.

Стадии нефроптоза
В процессе опущения почки различают несколько стадий, причем с каждой последующей состояние больного ухудшается.
В самом начале заболевания смещение почки в область подреберья происходит только при дыхании, на выдохе она возвращается на место.
Признаки патологии
На второй стадии опущение почки происходит уже и в том случае, если человек принял вертикальное положение. Однако, когда он ложится, орган занимает свое нормальное место.
Начиная с этого этапа, почка уже может начать движение не только по вертикальной оси, но и закручиваться вокруг ножки.
Третья стадия характеризуется серьезными сбоями в функционировании органа. Почка теперь уже опущена достаточно сильно. И при изменении положения тела она уже не возвращается на место.
Уже возможна свободная ротация органа вокруг своей оси, что чаще всего приводит к сужению сосудов и недостаточному кровообращению в почке. Это, в свою очередь вызывает целый каскад процессов, которые могут закончиться необратимой гибелью почечных клеток.
Симптомы
Клинические проявления опущенной почки напрямую зависят от стадии болезни и ее осложнений. На первом этапе наблюдается лишь тупая боль в пояснице, которая усиливается при длительном нахождении в вертикальном положении или при физической нагрузке.
Отличительной чертой нефроптоза является то, что болевой синдром прекращается, как только человек ложится. Полагают, что боль связана с натяжением нервных волокон вокруг почки в связи с ее опущением.
Отличительная черта нефроптоза
На второй стадии боли становятся более выраженными и интенсивными, тем более, если начинается вращение почки вокруг своей оси. Болевой синдром обусловлен нарушением кровообращения и начинающейся атрофией почечной ткани.
В тяжелых случаях его характер может напоминать почечную колику. Но если начать лечение на данном этапе, возможно полное восстановление функций органа.
Кроме того, появляются и отклонения в показателях лабораторного исследования мочи: повышается уровень белка и эритроцитов.
Исследования мочи
На третьем этапе боли носят постоянный характер. Они очень сильные и не исчезают при принятии больным горизонтального положения.
Из-за нарушения кровотока в опущенной почке начинается постепенная атрофия ее тканей, что выражается в повышении артериального давления.
Очень часто наблюдается так называемая статическая гипертензия, то есть кровяное давление возрастает, когда человек стоит, и нормализуется, когда он ложится. Однако с течением времени гипертензия приобретает постоянный характер.
На этой стадии при опущенной почке стремительно развиваются сопутствующие осложнения, такие как пиелонефрит, который из-за застойных явлений в области почки очень быстро перерастает в хроническую форму.
Перекручивание мочеточника создает благоприятные условия для развития очень опасного синдрома гидронефроза, который при отсутствии лечения может стать причиной хронической почечной недостаточности или даже полной атрофии органа.
Застой мочи в чашечно-лоханочной системе опущенной почки может стать причиной начала формирования камней.
В связи с недостаточным функционированием почки может ухудшиться и общее состояние больного. Появляется тошнота, доходящая до рвоты, раздражительность, бессонница, быстрая утомляемость, практически отсутствует аппетит.
Диагностика
Чаще всего заболевание выявляется на второй или даже третьей стадии. Но иногда можно заподозрить опущение почки на начальном этапе нефроптоза на основании данных анамнеза и жалоб пациента.
Экскреторная урография
Для подтверждения диагноза чаще всего проводят экскреторную урографию. Это один из видов рентгенологического обследования человека, при котором в организм вводятся определенные контрастные препараты.
Только при опущенной почке делать это исследование нужно в вертикальном положении. Радиоизотопные обследования показывают степень нарушения функций органа.
Очень информативна мультиспиральная КТ, которые позволяют определить и уровень кровоснабжения почки.
Лечение
Терапия опущения почки также зависит от стадии нефроптоза. На начальном этапе вернуть на место опущенную почку возможно с помощью специального фиксирующего бандажа.
На начальном этапе вернуть на место опущенную почку возможно с помощью специального фиксирующего бандажа.
Ношение бандажа
Одевать его нужно утром, в положении лежа на глубоком выдохе и носить в течение всего дня.
Однако ношение бандажа имеет существенный минус. При его использовании сильно ослабляется мускулатура спины и брюшного пресса. Поэтому необходимо регулярно выполнять определенные упражнения.
Они не только способствуют укреплению мышц, но и помогаю вернуть на место опущенную почку. Обычно весь комплекс занимает не более получаса.
Первое время упражнения рекомендуется выполнять в кабинете ЛФК под контролем врача, а затем и самостоятельно дома.
Лечебная гимнастика
Такая «зарядка» включает знакомые всем «велосипед», поднятие и опускание прямых ног, «ножницы». Кроме того, полезным будет такое упражнение на укрепление спины.
Необходимо лечь на живот на твердую поверхность и поднять одновременно руки и ноги и удерживать такую позу максимально долго. Нужно сделать как минимум 10 – 15 повторов.
Нужно сделать как минимум 10 – 15 повторов.
На более поздних стадиях ход лечения зависит от функционального состояния опущенной почки. Возможно, потребуется хирургическая операция, в ходе которой орган «поставят» на место и зафиксируют.
При необратимом некрозе почечных клеток возможна трансплантация почки.
Кроме того, в обязательном порядке проводят профилактическую антибактериальную терапию.
Общие рекомендации
В процессе лечения опущенной почки обязательно соблюдение щадящей диеты, чтобы уменьшить функциональную нагрузку на мочевыделительную систему.
Необходимо ограничить потребление соли, жирных, острых, копченых и маринованных блюд, алкоголя, кофе, мяса и рыбы. Режим питья определяется врачом на основании результатов исследования.
Также нужно ограничить физические нагрузки, свести к минимуму риск ослабления иммунной системы, переохлаждения.
Лечение опущения почек народными средствами – возможно ли
Почка – это тот орган, который обладает подвижностью. Именно она может смещаться. При нормальной работе смещение составляет всего лишь пару сантиметров, но не больше. Нефроптозом, или опущением почки, обычно называют аномальное смещение органа на несколько позвонков при любом движении. Но может опуститься еще и ниже. Реже встречается одновременное опущение сразу обоих органов. Обычно это происходит с правой.
В организме человека почка поддерживается связочным аппаратом, который состоит из оболочки, почечной ножки и ложа. Все это крепится к боковым отделам позвоночника. У людей, которые имеют некоторые проблемы, например, дряблые и слабые мышцы живота либо чрезмерную худобу, естественна поддержка органов сильно нарушается, что приводит к их опущению.
Содержание статьи:
Причины нефроптоза и рецепты народных целителей
- Образование в околопочечной клетчатке гематомы.
- Повреждения связочного аппарата, возникшие в результате травмы, нанесенной в области поясницы либо живота, прыжков или поднятия тяжестей.
- Наследственная предрасположенность.
- Резкое похудение и прочее.
На сегодняшний день собрано огромное количество рецептов и методов природной медицины, которые позволяют снизить болевые ощущения, устранить осложнения и частично вылечить опущение почки. Однако ни одно из народных средств не сможет полностью избавить вас от недуга и вернуть орган на прежнее место.
Семечки подсолнуха, тыквы и семена льна
Возьмите семя льна с шелухой и сбрызните его чистой питьевой водой. После этого посыпьте сахарной пудрой и обжарьте на сухой сковороде. Употребляйте такие семена льна трижды в сутки, тщательно их пережевывая. Если нет семян льна, то их можно заменить семечками подсолнуха или тыквы. Однако перед их приготовлением стоит все семечки очистить.
Однако перед их приготовлением стоит все семечки очистить.
Кохия веничная и овсяная солома
Можете приготовить настой из кохии веничной. Для этого возьмите ее стеблевую часть и залейте кипятком в пропорции 1 к 3. Укутайте емкость с настоем и поставьте на 12 часов. По истечении этого времени настой процедите и принимайте по столовой ложке между приемами пищи.
Также неплохой вариант для лечения опущенной почки – ванна из отвара овсяной соломы. Возьмите килограмм мелко порезанного либо перемолотого сырья. Поместите в достаточно объемную емкость и залейте 20 литрами чистой воды. Поставьте емкость на слабый огонь и кипятите в течение часа.
Остудите отвар до температуры в 38° и можете принимать сидящую ванну. Проводить процедуру лучше несколько раз в день, затрачивая на нее, как минимум минут 30. Интервал между целебными ваннами должен быть не менее 10 часов. Проводить процедуру следует не ежедневно, а через день. Приготовленный отвар можно использовать несколько раз, подогревая его до нужной вам температуры.
Много полезных рецептов для очищения почек и профилактики почечных заболеваний вы найдете в статье «Профилактика болезней почек лучше, чем их лечение.»
Луковая шелуха, мед, сливочное масло, яйца и кофе
Из луковой шелухи можно приготовить целебный настой. Для этого возьмите шелуху лука и тщательно перетрите ее ладонями. Залейте стаканом кипятка три чайные ложки сырья. Дайте постоять минут 30 и процедите. Принимайте по чайной ложке настоя 4 раза в сутки.
Это достаточно полезное и вкусное народное средство от опущенной почки. Для его приготовления возьмите 100 грамм меда, добавьте в него столовую ложку сливочного масла и столовую ложку миндального либо желудевого кофе. Все тщательно перемешайте, а затем добавьте 4 желтка. Лучше использовать яйца от домашних кур. Еще раз перемешайте и употребляйте по несколько чайных ложек перед приемом пищи.
Топинамбур
Если вы страдаете нефроптозом, то летом запаситесь листьями и цветами топинамбура. Возьмите три столовых ложек сырья и залейте их литром кипятка.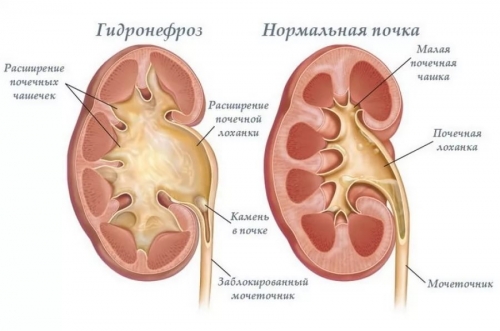 Дайте средству постоять минут 30.
Дайте средству постоять минут 30.
Наберите теплой воды в широкий таз. Добавьте туда отвар из топинамбура и принимайте в течение 15 минут сидящую ванну. При этом температура раствора не должна превышать 38°. Если у вас нет топинамбура, то вы можете заменить его полевым хвощом.
Упражнения при опущении почки
При опущении почки весьма эффективны не только отвары и ванны, но и гимнастические упражнения. Выполнять их нужно ежедневно. Упражнения позволяют укрепить мышцы спины и живота.
- Лягте на живот и вытяните руки ладонями вниз, а затем отведите их в разные стороны. Ноги держите прямыми и вместе. Одновременно оторвите от плоскости пола ноги, руки, голову и плечи так высоко, как только сможете. Постарайтесь продержаться несколько секунд в таком положении. После этого плавно возвратитесь в исходное положение. За одно упражнение следует выполнить от 10 до 15 подходов.

- Лягте на твердую поверхность на спину. Руки положите ладонями вниз вдоль тела. Не сгибая, поочередно подымите ноги. Выполните по 10 подходов для каждой ноги.
- Не меняя исходного положения, подогните ноги в коленях обе одновременно и постарайтесь притянуть их к животу. Выполните 10 подходов.
Для того чтобы полностью избавиться от нефроптоза, лучше начать не народных средств, а с обращения к врачу за консультацией. Он сможет выстроить эффективную систему терапии. Не занимайтесь самолечением, так как это может привести к непоправимым последствиям.
data-ad-format=»auto»>
Нефроптоз (опущение почки): причины, симптомы и лечение
Нефроптоз — смещение одной или двух почек. В нормальном состоянии почки немного подвижны, в зависимости от положения тела, но их шевеления незначительны.
Согласно международной классификации болезней, утвержденной Всемирной организацией здравоохранения, нефроптоз обозначен под № 28. 8 и описывается как почечная патология, характеризующая ее подвижностью по вертикали, орган не имеет постоянного места расположения. Данное заболевание отнесено к нефротическому типу.
8 и описывается как почечная патология, характеризующая ее подвижностью по вертикали, орган не имеет постоянного места расположения. Данное заболевание отнесено к нефротическому типу.
Содержание:
Виды нефроптоза
- Правосторонний, когда опускается лишь правая почка.
- Левосторонний, происходит опущение левой почки.
- Двусторонний, встречается реже остальных и связано с опущением сразу двух почек;
Степени болезни
- Опущение почки происходит на один позвонок только, когда человек находится в вертикальном положении. При горизонтальном блуждающая почка встает на свое место. На этой стадии пациент испытывает небольшие боли в пояснице, связанные с напряжением.
- Почка отпускается на два позвонка вниз, уже возникает осложнения с кровообращением. Больной испытывает постоянные боли и дискомфорт, даже во время небольшой физической нагрузке.
- Опущение на 3 позвонка, и почка частично уходит в таз. Человек испытывает сильные и острые боли, общее недомогание.
 Считается самой тяжелой степенью болезни.
Считается самой тяжелой степенью болезни.
В соответствии с медицинской статистикой, нефроптозом чаще болеют женщины, чем мужчины, потому что:
- У женского организма соединительные ткани между органами более растяжимы.
- У женщины слабые мышцы брюшной полости.
- Послеродовые осложнения.
- Жировая прослойка почки более тонкая, чем у мужчины.
- По строению организма женщина имеет более низкий и широкий таз.
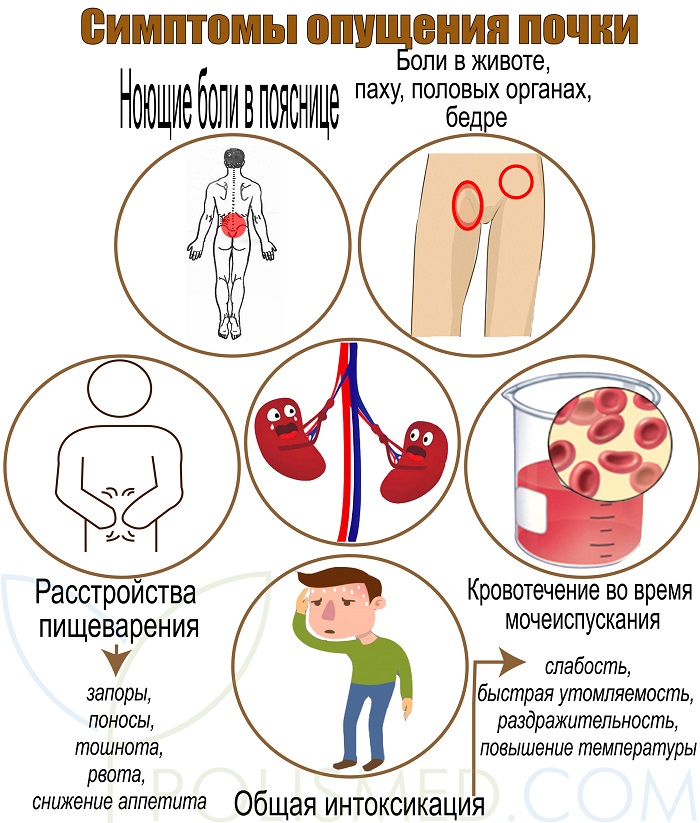
Симптомы заболевания
Признаки усиливаются в зависимости от вида и степени нефроптоза. На первой стадии симптоматика практически не выражена, а если и имеется небольшая тянущая боль в пояснице, то она исчезает при горизонтальном положении тела. На последней стадии у больного выявляются следующие симптомы:
- Затяжная боль в поясничном отделе на стороне опущенной почки.
- Неврологические расстройства (головные боли)
- Нарушение работы желудочно — кишечного тракта (потеря аппетита, тошнота, диарея, рвота)
- Снижение иммунитета.

- Инфекционные и воспалительные заболевания.
- Отечность.
Причины нефроптоза
Опущение почки считается приобретенным заболеванием. В течение жизни по ряду причин может быть нарушение фиксирующего аппарата, который удерживает почку в нужном положении. К причинам относятся:
- Резкое похудение или набор веса. В связи с этим мышцы, жировые ткани испытывают стресс и почки смещаются.
- Ушибы, ранения, травмы спины.
- Осложнения во время беременности и родах.
- Врожденная патология почек.
- Неправильное поднятие тяжести.
- Тяжелые физические нагрузки.
Как отмечают врачи, в основном такой диагноз ставится людям определенной профессией, например парикмахерам, им приходится подолгу стоять напрягая спину и ноги. Водители тоже подвержены этому заболеванию, так как в процессе движения автомобиля у них трясутся внутренние органы. И грузчики находятся в зоне риска, из — за регулярного поднятия тяжестей.
Последствия болезни
При несвоевременном обнаружении и лечении болезни, она имеет свойства оставлять осложнения, такие как:
- Проблемы с сосудами, которая вызывается растяжением кровеносной артерии, тем самым происходит ухудшение кровообращения.
- Застой мочи провоцируется рост бактерий и развитие инфекционных заболеваний.
- Образование камней в почках из — за плохого оттока мочи в почках оседает соли, которые в дальнейшем образуются в камни.
- Острые боли в поясничном отделе, связанные с их не физиологическим расположением;
- Гидронефроз, при котором мочеточники перекручиваются и нарушается выход мочи из почек, она оставаясь в органе растягивает лоханку, что способствует атрофии ткани;
- Почечные колики.
- Венозная гипертензия характеризуется нарушением оттока крови в венах, тем самым стенки сосудов истончаются и лопаются.
Нефроптоз при беременности
Часто женщины встречаются с этим недугом во время или после беременности, особенно если беременность многоплодная или плод крупный. Тем самым оказывается сильная нагрузка на почки и они смещаются со своего места. При первых признаках нефроптоза появляется ноющая боль в поясничном отделе, слабость во всем теле, потеря аппетита, веса. В моче может выделиться прожилка крови, нарушается работа ЖКТ, повышается температура тела. Обнаружив симптомы заболевания беременная обязательно должна пройти лечение, и соблюдать рекомендации врачей.
Тем самым оказывается сильная нагрузка на почки и они смещаются со своего места. При первых признаках нефроптоза появляется ноющая боль в поясничном отделе, слабость во всем теле, потеря аппетита, веса. В моче может выделиться прожилка крови, нарушается работа ЖКТ, повышается температура тела. Обнаружив симптомы заболевания беременная обязательно должна пройти лечение, и соблюдать рекомендации врачей.
В качестве профилактики во время вынашивания ребенка женщина должна есть небольшими порциями, не переедать и не испытывать чувства голода, соблюдать умеренную физическую нагрузку.
Нефроптоз и армия
Во время призыва на службу в армию России все юноши проходят медицинский осмотр военной врачебной комиссией, и при обнаружении нефроптоза 1 степени призывник считается годным к службе. Но при выявлении болезни 2 степени однозначный ответ нельзя дать, ведь учитываются вид нефроптоза и функционирование органа. Если парня берут в армию с диагнозом опущение почки, то его распределяют во внутренние части войск МВД и в караульные части.
Диагностика
Врач может путем прощупывания заподозрить смещение почки, и в дальнейшем направить на обследование, поэтому диагностика включает в себя:
- Осмотр и консультация уролога.
- Сдача общего анализа крови и мочи.
- Ультра звуковое исследование почек в вертикальном и горизонтальном положении.
- Биохимический анализ крови.
- Урография.
- Рентген.
Только при наличии полного обследования можно точно установить диагноз, и грамотно назначить лечение.
Лечение
В зависимости от степени заболевания, его формы и наступивших осложнений назначается соответствующее лечение. В первых двух стадиях болезни применяют ношение специального удерживающего бандажа.
Эффективна и лечебная гимнастика, которая способствует укреплению мышц спины, живота и поясничного отдела. За счет крепкого каркаса почки будут оставаться в нормальном положении. Дополнительно к основному лечению прописывается и диета. Так же недопустимо нагружать почки, поэтому рекомендуется не находится долго в вертикальном положении и не выполнять интенсивную физическую нагрузку.
Третья степень нефроптоза предусматривает хирургическое вмешательство. Почку ставят на место и не допускают ее блуждание в будущем. Современная хирургия проводит операцию лапароскопическим путем, делают не общий надрез, а только небольшие проколы. А укрепление органа осуществляется при помощи сетки. После лапароскопии восстановление организма и заживление ран происходит быстрее.
Профилактика
Для того чтобы нефроптоз не развивался и не беспокоил необходимо соблюдать следующие рекомендации:
- Избегать травм и падений.
- Поддерживать нормальный вес, не допускать резкой прибавки и потери веса.
- Заниматься спортом и вести здоровый образ жизни.
- Формировать правильную осанку.
- Ежегодно консультироваться у уролога.
- Ежегодно сдавать анализы.
При профилактике рецидива заболевания в добавок к перечисленным рекомендациям необходимо ежегодно проходить урографию, это исследование мочевыводящих путей и почек, которое осуществляется путем введения в организм рентгеноконтрастных веществ.
Похожие статьи:
Опущение почки: симптомы, последствия и лечение
Почка – это орган, который обладает подвижностью. В норме она может смещаться, но не больше, чем на несколько сантиметров. Опущение почки по-научному называется нефроптозом. Патология характеризуется аномальным смещением органа при любом движении человека на два и более позвонка вниз. Опущение правой почки встречается чаще, чем левой. Бывает и нефроптоз одновременно всего парного органа, но такое явление наблюдается крайне редко. В статье поговорим про опущение почек, симптомы и последствия, причины и методы лечения патологии.
Немного анатомии
Удерживать почку в нормальном положении призван фиксирующий аппарат. Он включает следующие структуры:
- Сосуды.
 Играют в фиксации органа незначительную роль, потому что при нефроптозе способны удлиняться.
Играют в фиксации органа незначительную роль, потому что при нефроптозе способны удлиняться. - Жировая капсула. Представляет собой паранефральную жировую клетчатку, выполняющую фиксирующую, защитную функции.
- Фасциальный аппарат. Фасция расположена кнаружи от жировой капсулы, состоит из заднего и переднего листков. Они на верхнем полюсе срастаются и образуют подвешивающую связку, которая переходит в покрывающую диафрагму соединительную оболочку. В фиксации почки фасциальный аппарат играет незначительную роль.
- Брюшные связки. Это складки брюшины, прикрывающие орган спереди. Селезеночно-почечная и поджелудочно-почечная связки фиксируют левую почку, двенадцатиперстно-почечная и печеночно-почечная призваны предотвратить опущение правой почки. Симптомы нефроптоза вы почувствуете, если брюшные связки начнут растягиваться.
- Почечное ложе. Образуется диафрагмой, фасциями, мышцами брюшной стенки.
Причины нефроптоза
Амплитуда движения почки в норме составляет два-пять сантиметров (зачастую 3,5 сантиметра). Но существуют определенные патологические факторы, ослабляющие фиксирующий аппарат, вследствие чего подвижность органа увеличивается, и происходит опущение почки.
Но существуют определенные патологические факторы, ослабляющие фиксирующий аппарат, вследствие чего подвижность органа увеличивается, и происходит опущение почки.
В юношестве к нефроптозу может привести резкое похудение, вызванное неправильным питанием. Также провоцирующими факторами могут стать некорректно подобранные физические нагрузки и чрезмерные занятия спортом, приводящие к резким перепадам внутрибрюшного давления. Инфекционные болезни, протекающие хронически и сопровождающиеся снижением веса, способны приводить к истощению жировой капсулы, защищающей орган от движения.
Опущение почки также может быть связано с неправильной организацией труда, характеризующегося долгосрочным нахождением человека в условиях вибрации. Помимо этого, нефроптоз нередко развивается вследствие травм, особенно после падений с высоты, при которых целостность связок и фасций нарушается. В таком случае фиксация почки становится несостоятельной. Смещать орган могут также околопочечные гематомы, возникающие в результате травмирования поясничной области или живота.
Нефроптоз и беременность
У женщин, уже рожавших, опущение почки может развиться с большей вероятностью, нежели у нерожавших. Это обусловлено резким снижением после беременности внутрибрюшного давления из-за ослабления мышц брюшного пресса. В результате ослабляется и фиксирующий аппарат, а это уже предрасполагающий к нефроптозу фактор. Риск возникновения патологии непосредственно зависит от размеров живота во время беременности, степени растяжения передней стенки брюшины, количества перенесенных родов.
Опущение почки: симптомы
Пациенты зачастую не замечают никаких признаков патологии, а выявляется она, как правило, случайно, при обследовании. И действительно, клинические проявления нефроптоза в случае его протекания без нарушения гемо- и уродинамики крайне скудны. Выраженность симптомов в основном зависит от степени опущения. Исходя из клинических проявлений и особенностей течения патологии, выделяют три стадии нефроптоза.
Первая стадия
Почка на одну треть становится доступной для пальпации. Ее нижний край на высоте вдоха прощупывается, а на выдохе уходит в подреберье. Эта стадия протекает без ярко выраженной клинической картины. Если орган опускается на семь сантиметров и более, могут иметь место тупые боли, иррадиирущие в область поясницы. Их возникновение связано с растяжением фасциальной капсулы.
Ее нижний край на высоте вдоха прощупывается, а на выдохе уходит в подреберье. Эта стадия протекает без ярко выраженной клинической картины. Если орган опускается на семь сантиметров и более, могут иметь место тупые боли, иррадиирущие в область поясницы. Их возникновение связано с растяжением фасциальной капсулы.
Также человек может испытывать болезненность во время физических нагрузок, но в состоянии покоя или при принятии горизонтального положения, когда орган занимает в почечном ложе свое место, она, как правило, проходит. Когда развивается опущение левой почки, симптомы также могут включать тяжесть в левом подреберье.
Вторая стадия
Почти весь орган выходит из-под реберной дуги. Почка в вертикальном положении тела на две трети становится доступной для пальпации, но по-прежнему при принятии горизонтального положения она возвращается в почечное ложе. Когда степень смещения возрастает, усиливается и симптоматика. Боли приобретают более интенсивный характер, напоминают почечную колику. Неприятные ощущения возникают и при резкой смене положения тела, и при физических нагрузках. Кроме этого, наблюдаются изменения в моче: уровень эритроцитов и белка повышается, что свидетельствует о застое в почке крови вследствие нарушения венозного оттока.
Неприятные ощущения возникают и при резкой смене положения тела, и при физических нагрузках. Кроме этого, наблюдаются изменения в моче: уровень эритроцитов и белка повышается, что свидетельствует о застое в почке крови вследствие нарушения венозного оттока.
Третья стадия
Из-под реберной дуги выходит весь орган, опускание происходит вплоть до малого таза. Боли становятся постоянными и зачастую распространяются также на паховую область. Могут иметь место тошнота, рвота. В это время уже развиваются осложнения, в числе которых гидронефроз почки, пиелонефрит, артериальная гипертензия. Вследствие таких осложнений, а также из-за долгого нарушения кровоснабжения во время мочеиспускания может происходить форникальное кровотечение. Есть риск развития у больного психоэмоциональных расстройств: неврастении, бессонницы, депрессии, приступов головокружения, перевозбудимости, повышенной утомляемости, снижения аппетита.
Диагностика нефроптоза
На ранних стадиях, как уже говорилось, опущение почки выявляется зачастую случайно, хотя пациент может обратиться к доктору с жалобами на периодические боли в пояснице. Основной метод диагностики – урография (рентгенологическое исследование с контрастированием). Ее проводят в горизонтальном и вертикальном положениях. Таким способом можно достоверно определить степень нефроптоза. На более поздней стадии патологии, когда уже в моче присутствуют эритроциты крови, самым информативным методом диагностики выступают вено- и артериография (исследования почечных сосудов). Их проводят в вертикальном положении. Такой способ дает возможность с точностью определить, насколько в сосудах органа нарушена циркуляция крови.
Основной метод диагностики – урография (рентгенологическое исследование с контрастированием). Ее проводят в горизонтальном и вертикальном положениях. Таким способом можно достоверно определить степень нефроптоза. На более поздней стадии патологии, когда уже в моче присутствуют эритроциты крови, самым информативным методом диагностики выступают вено- и артериография (исследования почечных сосудов). Их проводят в вертикальном положении. Такой способ дает возможность с точностью определить, насколько в сосудах органа нарушена циркуляция крови.
Опущение почки: лечение
Нефроптоз можно лечить консервативно и оперативно. При выборе первого варианта устранить патологию не получится, зато можно предотвратить неприятные последствия. Пациенту следует использовать бандаж при опущении почек, выполнять специальные упражнения, усиленно (но при этом правильно) питаться.
Операция назначается только в случае, когда имеются резкие боли и осложнения, которые мешают человеку двигаться и лишают его трудоспособности, такие как вазоренальная гипертония, гидронефротическая трансформация, пиелонефрит, форникальное кровотечение, прогрессирующая пиелоэктазия.
Консервативная терапия
Первое, что назначает врач, — носить бандаж при опущении почек. Если начать его применять на ранней стадии нефроптоза, можно обезопасить себя от прогрессирования патологии и развития осложнений. Только в горизонтальном положении на выдохе следует надевать бандаж, делать это после пробуждения, еще до того как встать с кровати.
Также необходимо выполнять специальные упражнения при опущении почки с целью укрепления мышц передней стенки брюшины. Наиболее эффективным является упражнение «ласточка». Лягте на живот на твердую поверхность и очень медленно приподнимите сведенные вместе ноги, раскинутые в стороны руки и голову. Зафиксируйте такое положение и удерживайте его некоторое время, а потом вернитесь медленно в исходную позицию. Немного отдохните и повторите упражнение. Нужно сделать не менее пятнадцати-двадцати повторов, затем пару минут полежать на животе без движения, после чего повернуться на спину и отдыхать не менее получаса. Сначала вы будете ощущать боль в зоне почек, но она будет уменьшаться с каждым разом. Но помните: упражнения при опущении почки, которые вы собираетесь выполнять, необходимо согласовывать с доктором.
Но помните: упражнения при опущении почки, которые вы собираетесь выполнять, необходимо согласовывать с доктором.
Народная медицина
Как вы уже поняли, ни при помощи лекарств, ни при помощи упражнений не получится устранить опущение почки. Лечение народными средствами тоже не вернет орган на свое место, зато может предупредить и ликвидировать многочисленные осложнения.
- При нефроптозе следует использовать настой спорыша. Принимайте его трижды в день по сто граммов за полчаса до еды.
- Стоит попробовать и такой способ: сбрызните горсть льняного семени водой и посыпьте половиной чайной ложки сахарной пудры, затем немного обжарьте все это на ничем не смазанной сковороде. Жуйте семена, как обычные семечки, когда захочется. Также очень полезно принимать семена подсолнечника и тыквы, любые орехи.
- Засыпьте в термос две столовые ложки кохии веничной (травы), залейте полутора стаканами кипятка и оставьте на ночь. На следующее утро процедите полученный настой и пейте его по пятьдесят миллиграммов между приемами пищи.

- Ножницами мелко нарежьте один килограмм соломы овса и залейте двадцатью литрами воды. Прокипятите в течение часа на медленном огне, затем накройте крышкой и оставьте еще на два часа. Полученный отвар в теплом виде используйте по утрам и вечерам для принятия сидячих ванн (через день). Ванны следует принимать после того, как будут проведены основные водные процедуры. Настой разрешается применять несколько раз.
- Для повышения иммунитета принимайте настойку эхинацеи, экстракт элеутерококка, поливитамины.
Хирургическое лечение
В результате операции происходит фиксация почки, то есть ликвидируется ее патологическая подвижность. Как уже было сказано, не всегда нефроптоз служит показанием для хирургического вмешательства, а только при наличии серьезных осложнений. Перед операцией, как правило, за три дня больному рекомендуют спать на кровати, у которой немного поднят ножной конец. Это помогает вернуть орган в нормальное положение и облегчает процесс.
В ходе хирургического вмешательства почку фиксируют у мышц брюшной стенки. Методик существует несколько, выбор конкретного способа осуществляется на основании клинической картины. После операции больной тоже должен лежать на кровати, у которой приподнят ножной конец. Это необходимо для более быстрого и успешного восстановления. Придерживаться такого режима следует несколько дней, после чего кровати придают обычное положение, а пациенту разрешают вставать и ходить.
Методик существует несколько, выбор конкретного способа осуществляется на основании клинической картины. После операции больной тоже должен лежать на кровати, у которой приподнят ножной конец. Это необходимо для более быстрого и успешного восстановления. Придерживаться такого режима следует несколько дней, после чего кровати придают обычное положение, а пациенту разрешают вставать и ходить.
Еще на протяжении двух недель после хирургического вмешательства проводят противовоспалительную терапию. В это время больной должен избегать резкого или длительного натуживания при дефекации. Если есть необходимость, можно применять микроклизмы или легкие слабительные препараты. Следует отметить, что почти у всех пациентов операция проходит успешно.
Последствия нефроптоза
Опущение почки – патология, нуждающаяся в обязательном лечении. В противном случае чрезвычайно велика вероятность развития нежелательных осложнений. Нефроптоз провоцирует нарушение мочевого оттока, что, в свою очередь, приводит к повышению внутри почки давления. Даже в тот период, когда патология себя еще никак не проявляет, уже могут возникать осложнения в почечной паренхиме.
Даже в тот период, когда патология себя еще никак не проявляет, уже могут возникать осложнения в почечной паренхиме.
Когда нормальный отток мочи от почки нарушен, развивается опасное заболевание – пиелонефрит. Оно способно нарушить привычную жизнь человека, а иногда симптомы бывают настолько болезненными, что требуется экстренная врачебная помощь.
Опущение почки может стать причиной артериальной гипертензии, а это повышает риск развития инсульта. Помимо прочего, нефроптоз нередко влечет образование в почках камней. Опасна патология для женщин в случае беременности: из-за опущения органа может случиться самопроизвольный выкидыш.
как определить, что у вас опущение почек?
С опущение почек можно прожить долгие годы, даже не подозревая о существовании такого заболевания как нефроптоз. Однако запустив эту болезнь можно столкнуться с ее осложнениями в виде инфекционных заболеваний почек и мочевого пузыря. Сегодня поговорим о почках.
В этой статье мы поговорим о том:
- Что такое нефроптоз?
- Узнаем причины возникновения заболевания.

- Какие симптомы являются предпосылками развития болезни?
- Чем тибетский подход отличается от современной медицины?
- Как избавиться от опущения почек с помощью тибетской медицины?
- Какие результаты вы можете получить после такого лечения?
Что такое нефроптоз?
Нефроптоз – это состояние, при котором происходит смещение почки из поясничной области книзу, иногда почка может опуститься даже в малый таз. Это состояние часто называют «опущение почки».
Нефроптоз встречается у женщин в 15 раз чаще, чем у мужчин. Это связано с тем, что женщины имеют более широкий таз, связки, поддерживающие почку, у них эластичнее, а тонус мускулатуры брюшной стенки может быть снижен, особенно после родов. Опущение правой почки встречается в несколько раз чаще, чем левой.
По каким симптомам можно распознать опущение почки
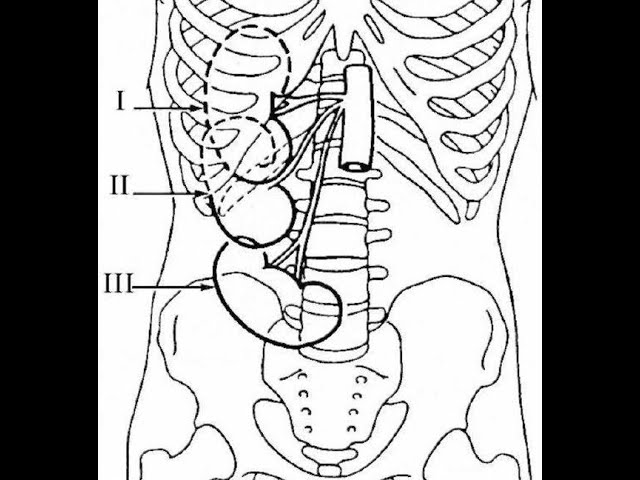
Насколько будут выражены симптомы опущения почки, зависит от степени нефроптоза.
I степень – врач может пропальпировать (прощупать) нижний полюс почки, и то только на вдохе;
II степень – в вертикальном положении пациента прощупывается практически вся почка;
III степень – почка полностью прощупывается в любом положении тела, возможно даже опущение ее в малый таз.
В норме почки не пальпируются.
Подвижная почка может долгие годы не вызывать никаких симптомов у пациента, нормально функционировать и стать случайной находкой при обследовании по поводу другого заболевания.
Первыми признаками заболевания могут стать тянущие или ноющие боли в поясничной области, возникающие после физической нагрузки или подъема тяжестей, уменьшающиеся в положении лежа. Болевой синдром чаще возникает с той стороны, где опущена почка, но иногда может быть и двусторонним. С течением времени боли усиливаются, могут становиться постоянными и иррадиировать в паховую область.
При нефроптозе III степени может сформироваться перегиб мочеточника, и тогда болевой синдром может усиливаться настолько, что напоминает почечную колику, особенно если болевой приступ сопровождается тошнотой, рвотой и повышением температуры тела.
Помимо болевого синдрома больных могут беспокоить расстройства стула в виде диареи или запоров, тошнота, потеря аппетита. При прогрессировании процесса у больных могут выявляться нарушения в работе сердечно-сосудистой системы, головокружения, бессонница, повышенная нервная возбудимость, ортостатическая артериальная гипотензия.
Откуда корни всех болезней
Наш мир многообразен и сложен для одних, но прост и велик для других. Умение вести себя, подчинять мысли своей воле, управлять своим состоянием в разных ситуациях, запускать правильные биохимические процессы, позволяют человеку иметь сильную энергетику и крепкий иммунитет, а значит и устойчивость к любым заболеваниям.
Целостность организма начинает разрушаться с психоэмоциональных факторов, ежедневно воздействующих на нас. Если человек умеет справляться с ними, перерабатывая любые эмоциональные скачки в сторону положительного для себя сдвига вперед, он сможет на любую дискомфортную ситуацию реагировать легко, оставаться в добром здравии и, более того, развивать свой энергетический потенциал.
В противном же случае, под воздействием сумасшедших темпов жизни, стрессовых ситуаций на работе, дома или в дороге негативный энергетический заряд начинает накапливаться, постепенно разрушая энергетическую оболочку человека.
Сначала это сказывается на психологическом здоровье человека, в дальнейшем, разрушение переходит на физический уровень, где начинают страдать внутренние органы и вылазить разные болячки.
В чем причина нефроптоза и какие факторы способствуют его развитию?
Выделяют несколько факторов, способствующих опущению почки.
- Резкое похудение или набор веса. Оказывает негативное влияние как на мышечный каркас, так и на жировые ткани организма, в результате чего почка смещается со своего места
- Физические травмы поясничной области: ранения, ушибы, растяжения мышц и т.д
- Беременность и роды. Одна из наиболее частых причин опущения почки у женщин. В процессе развития плода с последующим родоразрешением смещаются все внутренние органы, однако именно почки страдают больше всего. Именно по этой причине нефроптоз встречается у женщин в несколько раз чаще, чем у представителей сильного пола
- Врожденные патологии расположения почек встречаются реже всего, однако и они могут стать причиной нефроптоза
Инфекционные заболевания и патологии сосудов не являются причинами опущения почки. Напротив, они являются прямым следствием – осложнениями – нефроптоза.
Как лечить опущение почки с помощью тибетской медицины?
Восстановление организма тибетскими способами происходит благодаря методам внешнего и внутреннего воздействия. Во внимание принимаются все, что может содействовать быстрому оздоровлению. Образ жизни и питание здесь также играют важную роль.
На бесплатной пульсовой диагностики, вам ставят точный диагноз, определяют вашу преобладающую конституцию, что является одним из важнейших моментов, для постановки правильного лечения, определяю причины заболевания, сопутствующие болезни, и уже, исходя из этих данных, назначают лечение.
По мимо диагностики обязательно присутствует предварительный опрос: доктор расспрашивает о течении болезни, сопутствующей жизненной ситуации, повседневных привычках. А также внимательный осмотр, включающий в себя пальпацию, исследование состояния кожных покровов и прочих внешних признаков.
На основе полученных данных доктор назначает комплексное лечение согласно вашей конституции и индивидуальному течению заболевания.
К основным внешним воздействиям относятся следующие процедуры:
- Иглотерапия
- Моксотерапия
- Стоун-терапия
- Тибетский массаж
- Вакуум-терапия
- Гирудотерапия
- И другие.
В комплексе с фитотерапией эти процедуры дают колоссальный целебный эффект и позволяют быстро снять боль и облегчить состояние.
Правильно подобранные фитопрепараты оказывают иммуномодулирующее, антибактериальное и противовоспалительное действие, гармонизируя состояние внутренних системы организма.
Комплексный подход – основа тибетской медицины. Внешнее воздействие, указанными выше процедурами, приводит к тому, что:
- Восстанавливается положение почки
- Улучшается ее функциональность
- Устраняются застойные явления
- Повышается иммунитет
- Снимаются болевые и дискомфортные ощущения
- Уходят сопутствующие заболевания
- Улучшается общее состояние организма
Тибетская медицина помогла многим пациентам восстановить утраченное здоровье. Даже в тех случаях, когда обычные врачи отказывались от пациента, говоря, что ему уже нельзя помочь, тибетская медицина помогала.
Даже в тех случаях, когда обычные врачи отказывались от пациента, говоря, что ему уже нельзя помочь, тибетская медицина помогала.
Не потому, что у нее есть какая-то волшебная таблетка, а потому что у нее есть колоссальные знания о природе человека и его взаимодействии с этим миром. Этот опыт копился тысячелетиями и сейчас очень быстро получает популярность благодаря своим потрясающим результатам.
Без химии, антибиотиков, болезненных процедур и операций, нам удается поднять и поставить людей на ноги, значительно улучшив их состояние.
К нам приходят и для профилактики заболеваний. Отдохнуть, разгрузить свое эмоциональное состояние, поднять свой жизненный тонус и восстановить энергетику.
После комплексных процедур человек надолго приобретает гармонию с собой и внешним миром. Он просто светится любовью, энергией и жизнью.
Поэтому, если у вас возникли проблемы со здоровьем, приходите, мы вам поможем.
Здоровья Вам и Вашим Близким!
Выявлены причины задержки лечения пролапса тазовых органов
Д-р Пурва Абхьянкар. Предоставлено: Университет Стерлинга.
Предоставлено: Университет Стерлинга.Согласно новому исследованию, многие женщины не обращаются за ранним лечением пролапса тазовых органов из-за замешательства и недостаточной осведомленности о симптомах заболевания, а также чувства стыда и смущения.
Исследование, проведенное Отделом исследований в области сестринского дела, акушерства и смежных медицинских профессий (NMAHP-RU) Университета Стерлинга, также показало, что недостаточная осведомленность врачей общей практики, их пренебрежительная реакция на женские симптомы и отсутствие проактивной помощи в дальнейшем способствовали задержкам в диагностике и лечении пролапса.
Выпадение тазовых органов очень распространено — им страдают около 40 процентов женщин старше 40 лет. Это происходит, когда органы малого таза — мочевой пузырь, кишечник или матка — опускаются во влагалище, вызывая неприятные симптомы, которые отрицательно сказываются на качестве жизни.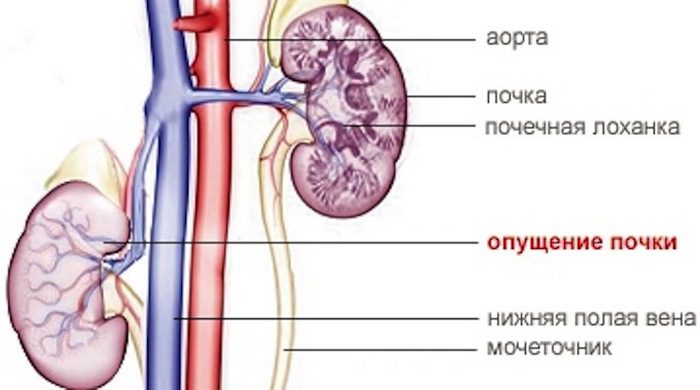
Заболевание часто вызывает боль и дискомфорт, недержание мочи, сексуальные трудности и психологический стресс. Консервативные методы лечения, такие как физиотерапия, пессарии и изменение образа жизни, могут быть эффективными, если пролапс обнаружен на ранней стадии, до того, как потребуется хирургическое вмешательство.
Доктор Пурва Абхьянкар, преподаватель Университета Стерлинга, который руководил новым исследованием, сказал: «В рамках нашего исследования мы провели фокус-группы с женщинами, получающими лечение пролапса, в трех регионах Великобритании. Это дало ценную информацию об опыте женщин. помощи и выявил важные пробелы в уходе и услугах, предлагаемых пациентам с пролапсом.
«Мы обнаружили, что собственное замешательство женщин и недостаточная осведомленность о симптомах пролапса в сочетании с чувством стыда и смущения не позволяют им обратиться за ранней помощью по поводу симптомов.
«Даже когда они обращались за помощью к своему местному врачу, симптомы часто отклонялись как« не слишком плохие »или« немного слабые ». Женщины сообщали, что их« не воспринимали всерьез », пока их симптомы не стали более серьезными.
Женщины сообщали, что их« не воспринимали всерьез », пока их симптомы не стали более серьезными.
«К тому времени, когда заподозрили пролапс и направили к специалисту, состояние прогрессировало до такой степени, что операция была единственным жизнеспособным вариантом».
В исследовании, в котором участвовало подразделение NMAHP-RU Каледонского университета Глазго, Университета Лестера и NHS Greater Glasgow and Clyde, участвовали четыре фокус-группы, в общей сложности 22 женщины, получившие лечение пролапса через урогинекологические службы в трех регионах NHS Великобритании.
Женщин спросили об их опыте жизни с пролапсом и о взаимодействии со специалистами здравоохранения при обращении за помощью при симптомах, получении диагноза, принятии решений о лечении, прохождении лечения и последующем наблюдении. Их также спросили, что они думают об улучшении услуг и ухода в будущем для удовлетворения потребностей женщин.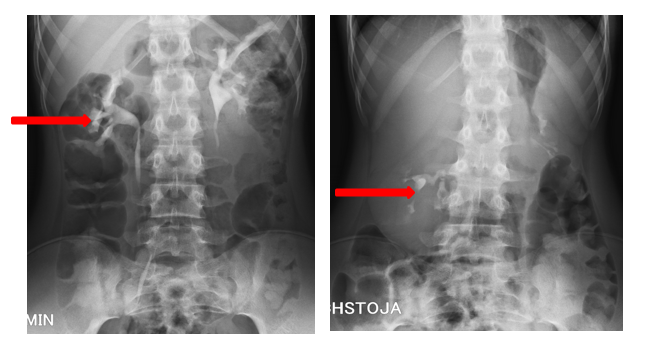
Команда обнаружила, что женщины практически не имели выбора в отношении лечения пролапса и мало участвовали в принятии решений.Медицинские работники часто влияли на решения о лечении тем, как они описывали доступные варианты, и практически не было обсуждений плюсов и минусов определенных методов лечения, пережитого женщинами опыта пролапса и опыта любого предыдущего лечения.
Кроме того, исследование показало, что женщины рассматривали процесс прохождения различных процедур лечения пролапса, таких как тренировка мышц тазового дна (PFMT), вагинальные пессарии или хирургическое вмешательство, как метод проб и ошибок. Лечение на основе физиотерапии, в том числе PFMT, ценилось женщинами, поскольку помогло им восстановить контроль над своими симптомами, улучшив качество их жизни.
Д-р Абхьянкар сказал: «Наши результаты отражают опыт женщин со всего мира, включая Европу, Америку и Азию, но также предоставляют новые доказательства и уникальное понимание их опыта участия в принятии решений, касающихся диагностики и лечения.
«Исследование подчеркивает необходимость повышения осведомленности и просвещения женщин, а также медицинских работников о пролапсе и его лечении. Женщины с симптомами пролапса должны выслушиваться медицинскими работниками, предлагать более подробную информацию о вариантах лечения и поддерживать принять правильное решение.
«Мы надеемся, что наше исследование послужит основой для разработки и улучшения медицинских услуг в Великобритании и за рубежом».
Исследование «Опыт женщин при лечении пролапса тазовых органов: качественное исследование» опубликовано в BMC Women’s Health .
Вагинальный пессарий полезен при пролапсе тазовых органов
Дополнительная информация: Purva Abhyankar et al.Опыт женщин в лечении пролапса тазовых органов: качественное исследование, BMC Women’s Health (2019).
 DOI: 10.1186 / s12905-019-0741-2 Предоставлено
Стерлингский университет
DOI: 10.1186 / s12905-019-0741-2 Предоставлено
Стерлингский университетЦитата : Выявлены причины задержки лечения пролапса тазовых органов (2 мая 2019 г.) получено 2 декабря 2020 из https: // medicalxpress.ru / news / 2019-05-pelvic-prolapse-treatment -hibited.html
Этот документ защищен авторским правом. За исключением честных сделок с целью частного изучения или исследования, никакие
часть может быть воспроизведена без письменного разрешения. Контент предоставляется только в информационных целях.
Контент предоставляется только в информационных целях.
Лечение и профилактика пролапса митрального клапана
Митральный клапан отделяет левое предсердие от левого желудочка.Во время диастолы желудочков он открывается, позволяя току крови из левого предсердия в левый желудочек. Во время систолы желудочков он закрывается, чтобы предотвратить обратный ток крови из желудочка в предсердие.
Пролапс митрального клапана, также известный как гибкий митральный клапан, синдром Барлоу или синдром шума, представляет собой нарушение функционирования митрального клапана, характеризующееся неполным закрытием отверстия митрального клапана. Состояние заставляет кровь течь обратно из желудочка в предсердие во время сокращения желудочков (систола желудочков).
В отличие от многих других болезней сердца, пролапс митрального клапана часто протекает бессимптомно. Некоторые пациенты могут прожить годы с этим заболеванием, не испытывая никаких тревожных симптомов. В большинстве случаев пролапс митрального клапана не опасен для жизни. Однако, если его не лечить, пролапс митрального клапана может привести к аритмическим осложнениям, которые требуют немедленной медицинской помощи.
Заболеваемость
Пролапс митрального клапана — очень частое сердечное заболевание. По оценкам исследования сердечно-сосудистой системы под руководством доктора Фрамингема, 2-3% населения мира страдают этим заболеванием.Лиза А. Фрид из Фрамингема, Массачусетс. Вопреки мнению большинства ученых, новое исследование показало, что пролапс митрального клапана не имеет преобладания среди женщин; как мужчины, так и женщины страдают от болезни в равной степени.
Причины и факторы риска
Роль митрального клапана — контролировать кровоток из предсердия (одной из двух верхних камер сердца) к левому желудочку сердца. Когда митральный клапан здоров, кровь течет в одном направлении, от верхних (предсердий) к нижним камерам сердца (желудочкам).Когда митральный клапан выпадает, вместо одностороннего движения кровь возвращается в предсердие.
В большинстве случаев причина пролапса митрального клапана малоизвестна. Однако предполагается, что генетические нарушения связаны с развитием болезни:
- Аномалия Эбштейна ( также известна как аномалия Эбштейна — врожденный порок сердца)
- Синдром Марфана — заболевание, характеризующееся функционированием соединительной ткани
- Поликистоз почек у взрослых — наличие одной или нескольких кист в одной или обеих почках
- Сколиоз — аномальное искривление позвоночника
- Синдром Элерса-Данлоса — группа заболеваний соединительной ткани, характеризующихся чрезвычайно рыхлыми суставами, гиперэластичной кожей, которая легко ушибается, и легко повреждаемыми кровеносными сосудами.
Кроме того, следующие медицинские состояния могут способствовать развитию пролапса митрального клапана:
- перенесенный инфаркт
- ревматическая лихорадка
- Болезнь Грейвса (Базедова болезнь)
- ишемическая болезнь сердца — снижение кровоснабжения сердца мышцы
- эндокардит Ослера — появление болезненных и красных высыпаний на ладонях и подошвах
- Дефект межпредсердной перегородки — форма врожденного порока сердца , характеризующаяся отверстием в сердце, а именно между двумя предсердиями.
Предупреждающие знаки и симптомы
Вы можете годами жить с пролапсом митрального клапана, не испытывая никаких симптомов. Фактически, большинство пациентов узнают, что у них это заболевание, во время постановки диагноза другого заболевания. Когда симптомы, наконец, появляются, они развиваются постепенно и, как правило, варьируются от человека к человеку. Обычно, если у вас симптоматический пролапс митрального клапана, вы будете испытывать хотя бы один из следующих симптомов:
- тревога
- головокружение
- сердцебиение
- одышка
- легкомысленность
- Беспричинная усталость
- Нерегулярное сердцебиение (аритмия)
- Одышка, преимущественно при физической нагрузке
- Боль в груди, не связанная с ишемической болезнью сердца или сердечным приступом.
Осложнения
В редких случаях пролапс митрального клапана может сопровождаться следующими осложнениями:
- закупорка (окклюзия) кровеносного сосуда
- Регургитация митрального клапана
- Инфекция сердечного клапана (эндокардит)
- Нарушения ритма (аритмии) .
Диагностика
Первое, что сделает ваш кардиолог, — это медицинский осмотр. Во время медицинского осмотра ваш врач проверит работу вашего сердца с помощью стетоскопа.Как правило, пролапс митрального клапана вызывает определенный шум в сердце, который позволяет кардиологу определить заболевание. Однако для подтверждения диагноза будут проведены другие медицинские обследования. Эти тесты позволяют вашему врачу визуализировать кровоток и точно подтвердить диагноз.
Эхокардиограмма — это безболезненное обследование, состоящее из использования звуковых волн для создания изображения сердечной мышцы. Это позволяет вашему кардиологу видеть ваше сердце в движении на экране. Изображения показывают, хорошо ли работает ваша сердечная мышца.Эхокардиограмма также предоставляет анатомическую информацию о вашем сердце, такую как размер и форма.
Коронарная катетеризация (ангиограмма) — t Его диагностическая и терапевтическая методика состоит из использования катетера и компьютерной томографии для исследования циркуляции крови в сосудах сердечной мышцы. С помощью этой процедуры ваш кардиолог может не только определить, как кровь циркулирует в вашем сердце, но также измерить кровяное давление и уровень кислорода.На ангиограмме также можно обнаружить сужение или закупорку коронарных артерий. Кроме того, можно использовать для обнаружения сужения или закупорки сонных артерий, сосудов, по которым кровь от сердца к мозгу, может быть использована c катетеризация орона.
Рентген грудной клетки — этот осмотр позволяет вашему врачу оценить органы в грудной клетке, такие как легкие, сердце и грудную стенку. Рентген грудной клетки не только помогает визуализировать размер и форму вашего сердца, но также помогает обнаружить основные сердечные патологии, такие как сердечная недостаточность и другие заболевания сердечной мышцы.
Ядерное сканирование сердца — это обследование сердца позволяет вашему кардиологу оценить состояние вашего сердца. Во время процедуры радиоактивный материал, называемый индикатором, используется для исследования функций вашего левого и правого желудочков. Обычно у людей с пролапсом митрального клапана нарушена функция левого желудочка; Ваш врач порекомендует этот тест, чтобы проверить, нормально ли ваше сердце перекачивает кровь через различные части сердечных мышц.
Сердечный стресс-тест — также называемый стресс-тестом с физической нагрузкой, кардиологический стресс-тест — это обследование, проводимое кардиологом в рамках диагностики сердечных заболеваний.Во время теста ваша сердечно-сосудистая система подверглась кратковременному и интенсивному усилию, что позволяет вашему врачу измерить частоту сердечных сокращений и обнаружить сердечно-сосудистые проблемы: аномальный кровоток к вашему сердцу, высокое кровяное давление, одышку и т. Д., Имея эти данные, Ваш врач может порекомендовать вам соответствующее лечение или другие более специализированные обследования: коронарную ангиографию, сцинтиграфию миокарда и т. д.
Электрокардиограмма (ЭКГ) — ЭКГ — это графическое представление электрического потенциала, который контролирует активность сердечной мышцы.Этот безболезненный тест можно сделать в кабинете врача, в больнице или дома. Однако его интерпретация остается сложной; это требует помощи профессионала здравоохранения.
В большинстве случаев лечение не требуется. Ваш врач порекомендует вам применить некоторые профилактические меры, чтобы остановить прогрессирование или развитие заболевания, которые могут включать, но не ограничиваясь:
- принятие диеты, полезной для сердца
- отказ от стимуляторов сердечной деятельности: кофеина, алкоголя и др..,
- отказ от всех лекарств, повышающих концентрацию сердца,
- регулярно выполняет умеренные физические упражнения.
Хотя это не рекомендуется Американской кардиологической ассоциацией, некоторые кардиологи, тем не менее, рекомендуют своим пациентам с пролапсом митрального клапана принимать антибиотики перед стоматологическими или хирургическими операциями, чтобы предотвратить эндокардит — воспаление мембраны, выстилающей внутреннюю часть сердца.
Если болезнь вызывает серьезные симптомы, такие как боль в груди, беспокойство, панические атаки, необходимо лечение.Лечение пролапса митрального клапана может включать медикаментозную терапию, хирургическое лечение или и то, и другое.
Лекарства
Аспирин — Аспирин действует на тромбоциты, ингибируя с -циклооксигеназу (ЦОГ), фермент, который играет важную роль в слипании тромбоцитов и вызывает свертывание крови (агрегацию тромбоцитов). Суточная доза аспирина может улучшить кровообращение и предотвратить образование тромбов.
Бета-блокаторы — Бета-блокаторы — это препараты, используемые для лечения некоторых сердечных заболеваний, таких как приступы стенокардии.Кроме того, их можно использовать для предотвращения чрезмерного сердечного стресса и стабилизации артериального давления. Помимо пролапса митрального клапана и стенокардии, бета-блокаторы используются для лечения следующих сердечных заболеваний:
- инфаркт
- гипертоническая болезнь
- Сердечная недостаточность
- Сердечные аритмии (нарушение частоты / ритма сердцебиения)
- гипертиреоз (гиперпродукция тироидных гормонов щитовидной железой)
- паническое расстройство (ранее называлось сердечный невроз )
- Гипертрофическая кардиомиопатия (толщина сердечной мышцы).
Антикоагулянты — этот класс препаратов помогает предотвратить образование и рост тромбов, снизить риск сердечного приступа, инсульта (инсульта) и закупорки артерий и вен. Антикоагулянты часто используются для лечения пациентов с искусственным сердечным клапаном или тех, кто страдает одним из следующих состояний:
- инфаркт
- ход
- кардиомиопатия
- Любое заболевание, повышающее риск образования тромбов.
Хирургическая терапия
При лечении пролапса митрального клапана не всегда требуется хирургическое вмешательство. Однако в некоторых случаях утечка крови может стать серьезной и требует операции митрального клапана. В этом случае ваш кардиохирург проведет операцию по восстановлению или замене пораженного митрального клапана на искусственный или здоровый биологический.
Ремонт митрального клапана — Если пораженный клапан не слишком поврежден для ремонта, ваш кардиохирург может выполнить восстановление митрального клапана.Эта хирургическая процедура состоит из удаления избыточной ткани клапана, затягивания или замены кольца клапана — кольца ткани , поддерживающего клапан .
В отличие от замены клапана, этот метод позволяет лечащему врачу сохранить собственный клапан, что предотвратит имплантацию протеза и прием антикоагулянтов. Фактически, этот метод — лучший вариант для большинства пациентов с нераспространенным пролапсом митрального клапана. Ремонт митрального клапана обеспечивает лучшую долгосрочную выживаемость и более быстрое восстановление, чем замена клапана.Кроме того, такое восстановление снижает риск инсульта и эндокардита.
Замена сердечного клапана — замена пораженного клапана выполняется, когда все другие альтернативы не дают удовлетворительных результатов. Цель замены — улучшить или устранить симптомы и снизить риск влияния на функцию сердца. Операция должна быть проведена в кардиохирургическом центре после завершения предоперационной оценки, показывающей, что противопоказания для вмешательства отсутствуют.
Пролапс митрального клапана Профилактика
Не существует известного метода предотвращения пролапса митрального клапана. Если у вас есть заболевание, единственный выход — предпринять профилактические меры, указанные вашим врачом, чтобы предотвратить развитие связанных с ним осложнений. Однако, чтобы снизить риск возникновения всех сердечно-сосудистых заболеваний, вам необходимо:
- акциз регулярно
- похудеть (если у вас ожирение или лишний вес)
- Бросьте курить (включая пассивное курение).
Кроме того, нужно избегать фастфуда и придерживаться здорового питания.
- Увеличьте потребление антиоксидантов
- Избегайте насыщенных кислот, в основном из животных жиров, выпечки, маргарина и т. Д.
- Увеличьте потребление углеводов и клетчатки; они играют важную роль в повышении уровня хорошего холестерина
- Уменьшите количество плохого холестерина в своем рационе: яичный желток, мясные субпродукты (мозг, почки, печень), орехи, миндаль, омары, моллюски, рыбные яйца и т. Д.
- Регулярно ешьте ненасыщенные жирные кислоты, такие как омега-6 (подсолнечное масло) и омега-3 (льняное масло, рыбий жир), они снижают уровень плохого холестерина ЛПНП и предотвращают образование тромбов.
- Ешьте много фруктов (2-3 в день), овощей (3-4 порции в день), полифенолов (умеренное потребление вина и зеленого чая) и фитоэстрогенов: соя, зеленый чай, нут, чечевица, фасоль, зерна, морковь, фенхель, лук, чеснок и др.
Артикул:
1- J.Quevauvilliers, L. Perlemuter, Le dictionnaire médical de l’infirmière , Editions Masson, Париж.
2 — Univ. Медицинского центра Питтсбурга (UMPC), Пролапс митрального клапана, ноябрь 2006 г. (страница консультации с 17 декабря 2007 г.
)3 — Doctissimo.com, Encyclopedia medicale, L’insuffisance mitrale
4 — http://www.framinghamheartstudy.org/biblio/2002.html
5 — http://www.nlm.nih.gov/medlineplus/ency/article/001468.htm
6 — «Связанные заболевания: пролапс митрального клапана».Архивировано 25 февраля 2007 года. Проверено 11 июля 2007.
7- Люмиахо, А; Ikäheimo, R; Miettinen, R; Niemitukia, L; Лайтинен, Т; Рантала, А; Lampainen, E; Лааксо, М; Хартикайнен, Дж. (2001). «Пролапс митрального клапана и митральная регургитация часто встречаются у пациентов с поликистозом почек 1 типа». Американский журнал болезней почек 38 (6): 1208–16. DOI: 10.1053 / ajkd.2001.29216. PMID 11728952.
8 — «Обзор пролапса митрального клапана».
9 — «Pectus Excavatum: Эпидемиология». Medscape. Проверено 14 апреля 2016 г.
10 — Плейфорд, Дэвид; Вейман, Артур (2001). «Пролапс митрального клапана: время по-новому». Обзоры в области сердечно-сосудистой медицины 2 (2): 73–81. PMID 12439384.
11 — Фрид Л.А., Леви Д., Левин Р.А., Ларсон М.Г., Эванс Дж.С., Фуллер Д.Л., Леман Б., Бенджамин Э.Дж. (1999). «Распространенность и клинические исходы пролапса митрального клапана». N Engl J Med 341 (1): 1–7.DOI: 10.1056 / NEJM199907013410101. PMID 10387935.
12 — Cotran, Ramzi S .; Кумар, Винай; Фаусто, Нельсон; Нелсо Фаусто; Роббинс, Стэнли Л .; Аббас, Абул К. (2005). Патологические основы болезни Роббинса и Котрана. Сент-Луис, Миссури: Elsevier Saunders. ISBN 0-7216-0187-1.
13 — NLM / NIH: Medline Plus Medical Encyclopedia: Ревматическая лихорадка
14 — S Venkatesan; и другие. (Сентябрь – октябрь 2007 г.). «Можно ли диагностировать инфекционный эндокардит без вегетации?». Индийский журнал сердца 59 (5).
15 — Пролапс митрального клапана в eMedicine
16 — Роджерс, Элли (11 мая 2004 г.). “Митральный клапан Reg
Ректальный пролапс — причины, симптомы, лечение и хирургия
Что такое ректальный пролапс?
Ректальный пролапс — это состояние, возникающее, когда прямая кишка, которая является самым нижним отделом кишечника, теряет внутреннюю опору и выскальзывает наружу. Симптомов много, и это состояние возникает у пожилых людей — обычно у женщин и в некоторых случаях у маленьких детей.Выпадение прямой кишки у младенцев может быть признаком муковисцидоза.
Симптомы ректального пролапса
Симптомы ректального пролапса включают некоторые из следующих:
Основным симптомом является образование красноватого цвета, которое может выступать из анального отверстия, особенно после дефекации. Выстилка ректальной ткани может быть видна, а также может немного кровоточить.
Изображения ректального пролапса
Изображение 1: Нормальная прямая кишка
Изображение 2: Выпадение прямой кишки
Изображение 3: Частичное выпадение прямой кишки и внутреннее выпадение прямой кишки
Изображение 4: Полное ректальное пролапс Причины пролапса
Выпадение прямой кишки чаще всего развивается у детей в возрасте до 6 лет и у пожилых людей.Это часто связано со следующими состояниями:
- Запор
- Острицы, также известные как энтеробиоз
- Муковисцидоз
- Нарушение всасывания и недостаточность питания, например, целиакия
- Предыдущая травма ануса или области таза
- Пожилой возраст
- Хронический запор
- Хроническое напряжение во время дефекации
- Хроническая диарея
- Беременность
- Стресс во время родов
- Предыдущая операция
- ХОБЛ
- Паралич сфинктера
Лечение пролапса прямой кишки
Обратитесь к лечащему врачу, если произойдет выпадение прямой кишки.Во многих случаях проблему можно лечить дома.
Слизистую оболочку прямой кишки необходимо вручную вернуть в прямую кишку. Используйте теплую, мягкую влажную ткань, чтобы слегка надавить на массу, чтобы протолкнуть ее через анальное отверстие. Пострадавший должен находиться в положении колено-грудь, прежде чем оказывать какое-либо давление, чтобы гравитация способствовала возвращению пролапса.
На ранних стадиях этого состояния выпадение прямой кишки можно лечить суппозиториями, размягчителями стула, а также другими лекарствами.Немедленное хирургическое вмешательство для восстановления требуется редко, так как в первую очередь необходимо вылечить основное заболевание.
У большинства людей лечение основного заболевания обычно решает эту проблему. Но у пожилых пациентов, у которых был повторный пролапс, может потребоваться операция для устранения любых физических проблем, которые могут возникнуть.
Хирургия и восстановление ректального пролапса
Хирургия ректального пролапса — это процесс, используемый для восстановления этого состояния. Эта операция обычно снимает дистресс, а также уменьшает недержание кала у большинства людей с этой проблемой.
Есть несколько методов выполнения этой операции. Хирург порекомендует подходящий хирургический подход, основанный на состоянии здоровья, а также на типе состояния. Операция обычно проводится под общим наркозом и требует пребывания в больнице в течение небольшого количества дней.
Хирургия пролапса, как и все операции, сопряжена с определенным риском. Но в этом случае есть риск серьезных проблем. Каждый метод лечения пролапса сопряжен с риском.Но в целом риски хирургического лечения пролапса могут включать:
- Непроходимость кишечника
- Кровотечение
- Инфекция
- Повреждение соседних структур, таких как органы, а также нервы
- Сужение прямой кишки
- Запор, ухудшающий состояние
- Выпадение прямой кишки, которое повторяется
При подготовке к операции ваш врач может попросить вас:
Примите душ со специальным мылом. Этот душ с использованием антибактериального мыла необходим перед операцией, чтобы предотвратить возникновение инфекции от микробов на коже.
Выпейте жидкий напиток, чтобы очистить кишечник. Это напиток, который вымывает пищу и стул из прямой и толстой кишки за несколько дней до операции.
Прекратите принимать наркотики. В зависимости от процедуры врач может попросить вас прекратить прием некоторых обычных лекарств.
Пациенту необходимо будет заранее спланировать дни, проведенные в больнице, чтобы чувствовать себя комфортно во время пребывания. Вещи, которые пациент должен взять с собой:
- Личные вещи, такие как зубная щетка или предметы для бритья
- Удобная одежда, например, тапочки и халат
- Некоторые развлечения, например игры или книги
Есть несколько типов хирургии пролапса, в том числе:
Ремонт через задний проход.Этот метод часто называют «перинеальной ректосигмоидэктомией». В ходе этого метода хирург удаляет часть прямой кишки, а затем пришивает оставшуюся прямую кишку к толстой кишке.
Операционный метод может быть выполнен под регионарной анестезией, чтобы пациент не спал. Эта тактика обычно имеет гораздо меньший риск каких-либо осложнений, а также означает меньшее количество дней в больнице. Но есть некоторые опасения, что этот метод сопряжен с высоким риском рецидива пролапса.
Ремонт через брюшную полость. Этот метод хирургии также может быть выполнен с помощью разреза брюшной полости. С помощью этой процедуры, часто называемой ректопексией, врач втягивает прямую кишку обратно в тело, а затем прикрепляет прямую кишку к ткани, окружающей крестец, которая является костной структурой, расположенной выше копчика и ниже позвоночника. Хирург укрепляет прямую кишку либо сетчатой перевязкой, которая поддерживает прямую кишку, либо наложением швов. В некоторых случаях хирург может удалить часть толстой кишки в процессе, который называется ректопексией резекции.
Этот подход к хирургии пролапса требует общей анестезии, чтобы усыпить человека и не осознавать во время операции. Этот абдоминальный метод имеет более высокий риск возникновения проблем, но данные свидетельствуют о том, что вероятность повторного выпадения при использовании этого метода гораздо ниже.
Ремонт с помощью малоинвазивной хирургии. Этот метод операции выполняется с использованием нескольких разрезов очень маленького размера в брюшной полости. Процедуру часто называют лапароскопической операцией по выпадению прямой кишки. Хирург вставит специальные хирургические инструменты, а также крошечную камеру через разрезы, чтобы исправить пролапс.
Этот метод требует общей анестезии. Но минимальное вмешательство может снизить риск осложнений и ускорить выздоровление, хотя оно подходит не всем.
Что такое операция при пролапсе мочевого пузыря? (с фотографиями)
Операция по выпадению мочевого пузыря — это процедура, выполняемая для восстановления мышц тела, поддерживающих мочевой пузырь. Выпадение мочевого пузыря — это состояние, от которого страдают многие пожилые женщины, поскольку мышцы передней стенки влагалища — поддерживающие мочевой пузырь — ослабевают и расслабляются.Это ухудшение обычно объясняется возрастом и нагрузкой на эту область во время родов. Выпадение мочевого пузыря также связано с менопаузой, когда организм обычно перестает вырабатывать эстроген, гормон, который помогает поддерживать силу мышц вокруг влагалища. Если эти мышцы ослабевают и больше не могут поддерживать мочевой пузырь, он выпадает или опускается во влагалище.
Вырез женского тела с темно-розовым мочевым пузырем.Симптомы выпадения мочевого пузыря могут включать более частые инфекции мочевого пузыря, затрудненное мочеиспускание, подтекание мочевого пузыря в результате кашля или чихания и болезненный половой акт. Выпадение мочевого пузыря также часто связано с выпадением других органов таза, включая матку. Большинство случаев выпадения со временем ухудшаются, поэтому важно сразу же обратиться за медицинской помощью при появлении симптомов.
Мочевыводящие пути человека, включая мочевой пузырь розового цвета внизу.Выпавшие мочевые пузыри делятся на четыре степени, в зависимости от того, насколько далеко мочевой пузырь опускается во влагалище. Незначительный пролапс можно лечить без хирургического вмешательства с помощью вагинального пессария. Это устройство, предназначенное для поддержки мышц влагалища; его необходимо заменять каждые три-шесть месяцев. При сильном выпадении мочевого пузыря может потребоваться операция.Операция по выпадению мочевого пузыря обычно проводится через влагалище, и цель процедуры — обеспечить поддержку влагалища и матке, вернув мочевой пузырь в его правильное положение и укрепив мышцы в окружающей области.
Скальпель — это небольшой острый нож, который используется в хирургических операциях для надрезов.Операция по выпадению мочевого пузыря включает в себя разрез внутри стенки влагалища и наложение швов для укрепления тканей, поддерживающих влагалище. Эти швы могут накладываться на переднюю или заднюю стенку, в зависимости от типа выпадения мочевого пузыря. Затем разрез во влагалище закрывают швами, которые обычно рассасываются в течение одной-двух недель. Некоторым пациентам может потребоваться дополнительный шов в верхней части влагалища или шейке матки для поддержки влагалища.Специальная сетка также может использоваться для усиления исправления пролапса.
Время восстановления после операции на мочевом пузыре может зависеть от типа проведенной операции на мочевом пузыре.Операция по выпадению мочевого пузыря может проводиться пациенту под общей, регионарной или местной анестезией.



 Считается самой тяжелой степенью болезни.
Считается самой тяжелой степенью болезни.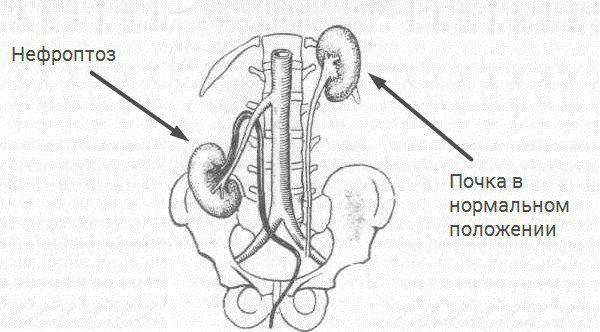
 Играют в фиксации органа незначительную роль, потому что при нефроптозе способны удлиняться.
Играют в фиксации органа незначительную роль, потому что при нефроптозе способны удлиняться.