как лечить сопли до 1 года, что делать?
Насморк у грудничка является показателем того, что у детского организма заработали защитные функции иммунной системы. В такой ситуации важно постараться помочь иммунитету самостоятельно побороть инфекцию, а не наоборот мешать этому. В целях обеспечения правильного функционирования слизистых носа ребенка, необходимо проводить регулярное очищение и увлажнение носовых ходов. Только после подобных процедур, в случаи надобности, прибегать к терапии медикаментозными препаратами.
Основная симптоматика насморка у младенцев
В младенческом возрасте ребенок еще не способен дышать через рот, а так как его носовые ходы достаточно узкие, слизистая оболочка, набухая, делает дыхание очень затруднительным. В результате простой насморк у грудного ребенка – это очень утомительный симптом, который крохе доставляет сильный дискомфорт. С забитым носом малыш становиться капризным, отказывается кушать, плохо спит.
Обычно насморк у новорожденного длится около двух недель. В первое время у крохи наблюдается обильное выделение слизи, а во время простуды или вследствие переохлаждения ему также может сопутствовать поднятие температуры тела.


Плюс ко всему, если насморк очень сильный, то в районе носа и над верхней губой он способен вызвать раздражение и привести к появлению припухлости.
Насморк чаще всего сопровождается:
- обильными водянистыми выделениями из носа;
- ухудшением общего состояние на фоне повышенной температуры, начиная с 37 °С;
- появлением отдышки и нарушением нормального дыхания;
- отклонениями от привычного ритма жизни, включая нарушения сна, периода бодрствования и режима питания;
- отказом от груди или бутылочки и частыми перерывами в процессе сосания.
В случаях, когда причиной насморка является аллергия, для него характерны не только водянистые выделения, но также приступы чихания, покраснение глаз и зуд возле носа. Также при насморке или заложенности дыхательных путей ребенок грудного возраста неосознанно тянется ручками к носу и растирает его.
В некоторых случаях к насморку присоединяется общее ухудшение состояния организма, повышается температураРазновидности насморка и их причины
Всего выделяется 4 основных вида насморка. Он может быть:
- Физиологическим насморком. Такой насморк у грудничка часто встречается в 1-3 месяца и не нуждается в терапии. Объясняется его появление достаточно просто. В период беременности, пока ребенок жил внутри у мамы, он постоянно находился в жидкости. Как следствие, формирование слизистых оболочек у него начинается только появления на свет. На начальном этапе у носовых проходов отмечается абсолютная сухость, только спустя несколько недель после рождения стартует выработка слизи. Так как этот механизм еще не налажен и проходы довольно узкие, у ребенка могут появиться прозрачные жидкие выделения в малом количестве. Сопли у месячного ребенка – это естественное явление, которое неопасно для крохи и не причиняет ему особых неудобств. Через некоторое время такой насморк у грудного ребенка проходит самостоятельно без лечения, которое в такой ситуации может только нанести вред.
- Инфекционным или вирусным. Причиной заболевания является инфекция, спровоцированная или бактерией или вирусом, а сопли выступают в качестве защитной реакции организма.
- Аллергическим. Спровоцировать его могут всевозможные аллергены – например, пыль, цветы, бытовая химия, животные или продукты из маминого рациона, которые ему достаются через ее молоко при грудном вскармливании. К насморку в этом случае добавляется слезоточивость глаз.
- Вазомоторным. Встречается у грудных деток нечасто. Появляется при проблемах с сосудами слизистых покровов носа.
Не стоит также исключать вероятность врожденных патологий носовых ходов и носоглотки – к примеру, искривление носовой перегородки, полное или частичное сращение хоан, гемангиомы, полипы и опухоли. Подобные отклонения от нормы могут оказаться причиной выделений слизи и у 3-4 месячного крохи.
У грудных детей наиболее распространена патология сращивания хоан. При этом перекрывается выход в носоглотку из носовых ходов, вследствие чего происходит полное или частичное прекращение дыхания через нос. Желательно не пропускать и не откладывать профилактический осмотр у ЛОРа – обычно проводятся в 3 и в 12 месяцев.
Вероятные осложнения после насморка
Насморк у грудничка может впоследствии стать причиной разных осложнений.
Хронический насморк
Хронический насморк имеет весьма широкое распространение. Периодически у крохи по очереди закладывает носовые проходы, в результате дыхание через нос становится затруднительным, а иногда даже невозможным. Лечение данного состояния в значительной степени усложняется по сравнению с обыкновенным ринитом. Однако проводить лечение в домашних условиях вполне реально.
Синусит
Синусит – это воспалительный процесс в придаточных пазухах. Спровоцировать его, как и другие заболевания, может зараженная физиологическая жидкость, которая, за счет отсутствия герметичности в носоглотке, имеет возможность распространяться по всей дыхательной системе. Основная проблема связана с тем, что из-за слабого развития пазух в раннем возрасте синусит может протекать без видимых симптомов. Заниматься терапией синусита, как и аналогичных воспалений, например, тонзиллита или фарингита, можно дома.


Отит среднего уха
Опасность насморка у ребенка до полугодовалого возраста связана именно с высоким риском развития этого заболевания. Существует 2 объяснения тому, что дети в этом возрасте подвержены данному осложнению:
- Во-первых, до 5-6 месяцев кроха очень много лежит, а в таком положении секрету слизистой не составляет особого труда затекать в среднее ухо через слуховую трубку.
- Во-вторых, в этом возрасте сама слуховая трубка короткая и широкая. Такое строение и способствует развитию отита.
Главным признаком отита среднего уха является боль в области уха. Грудничок при этом начинает беспокойно вести себя, постоянно вертя головой в разные стороны. В этой ситуации требуется обязательный осмотр ЛОРа. В дальнейшем у крохи без должного внимания могут появиться ушные гнойные выделения. Это сигнализирует о том, что воспалительный процесс дошел до критической точки. Плюс ко всему гной, вытекающий из уха, означает, что барабанная перепонка разорвалась.
При своевременной реакции на симптомы и принятии необходимых мер, проводить лечение отита можно и в домашних условиях. Кроме того, когда кроха уже сидит, ползает или учится ходить, ближе к 8-9 месяцам, вероятность отита резко падает. Плюс к этому постепенно идет развитие слуховой трубки, к 7-11 месяцам она удлиняется и становится шире. В результате насморк у ребенка 9 месяцев опасен не отитом, а другими респираторными заболеваниями.
Основные подходы в лечении
Естественное желание любой мамочки, как только у крохи начинают течь сопли – помочь ему от них избавиться. Однако лечение насморка напрямую зависит от того, какие именно причины привели к его появлению. Прежде чем пробовать вылечить ребенка разнообразными методами, необходимо понять, почему у крохи текут сопли, а для этого нужно, чтобы его осмотрел педиатр. Врач, увидев выделения из носа и сделав оценку состояния пациента, сможет установить диагноз и назначить соответствующее лечение.
В случае ОРВИ
В первые полгода дети, находящиеся на грудном вскармливании, достаточно редко сталкиваются с ОРВИ. Это связано с тем, что материнское молоко содержит в себе большое количество иммуноглобулинов, защищающих детский организм от инфекций вирусной и бактериальной природы. В младенческом возрасте специалисты рекомендуют использовать минимальное число медикаментозных препаратов, чтобы не спровоцировать возможную аллергическую реакцию.
При ОРВИ родителям следует прибегать к следующим мерам:
- Отчищать нос с помощью солевых растворов. Для этого можно купить обычный физраствор в аптеке или самостоятельно дома сделать специальный раствор для закапывания в нос. Кипяченая вода в чистом виде не годится для этих целей, так как она будет вызывать раздражение слизистой носа. Примерами аптечных антисептиков являются «Фурацилин» и «Мирамистин».
- Использовать назальные капли противовирусного действия. В их основе лежит интерферон. Они способствуют укреплению местного иммунитета и не дают вирусу распространяться.
- Прибегнуть к помощи иммуномодуляторов местного назначения. Чаще всего назначаются капли в нос «Деринат». Однако многие педиатры придерживаются мнения, что лечить ОРВИ у грудных детей иммуномодуляторами не стоит, так как их иммунитет находится в процессе формирования и их внедрение может негативно сказаться на здоровье.
- Лечить гомеопатическими каплями. Их использование достаточно распространено при терапии соплей у грудничков. За редким исключением они не вызывают аллергической реакции. На первом году жизни обычно прописывают гомеопатические капли «Эуфорбиум Композитум».
При осложнениях, имеющих бактериальную природу
К осложнениям бактериального характера относятся такие заболевания, как отит, синусит, аденоидит, конъюнктивит. Обычно в таких ситуациях требуется антибактериальная терапия, которая заключается в применении:
- Местных антибиотиков. Они обычно входят в состав назальных капель. Детям до 2-3 лет противопоказано использование местных антибиотиков. Однако при тяжелой форме отита или синусита педиатр может их назначить с меньшей дозировкой.
- Системных антибиотиков. Их применение оправдано в случае длительного гнойного насморка, который сигнализирует о наличии синусита у малыша. Также антибиотики из пенициллинового ряда обладают высокой эффективностью при стрептококковых и стафилококковых инфекциях. Увы, нередко у грудничков пенициллин может стать причиной аллергии, тогда доктор прописывает антибиотик другой группы.
- Сосудосуживающих капель. Их используют как обезболивающее средство при отитах, так как такие капли быстро снимают отечность и уменьшают боль в ухе. Кроме отита их могут назначить в случае затяжного затрудненного дыхания через нос. Нехватка кислорода при нарушенном дыхании может негативно отразиться на общем развитии нервной системы организма. Новорожденным больше подходят капли с мягким действием, например, «Отривин». «Виброцил» или “Називин” использует после 1 года (рекомендуем прочитать: можно ли капать «Виброцил» грудничку?).
- Антисептических капель. Наибольшей популярностью у мам грудничков пользуется «Протаргол». Этот раствор серебра имеет широкое применение среди ЛОР-специалистов. Важно при использовании соблюдать дозировку, так как при передозировке наблюдается сильное пересушивание, стягивание слизистой и накопление серебра в организме.
Во время аллергии
Для терапии аллергического насморка могут быть назначены препараты антигистаминного характера, сосудосуживающие капли или гормональные, если у крохи заложенность носа носит длительный характер. Однако обычно он проходит, если устранить все возможные аллергены. Для этого необходимо:
- Сделать в помещении, где проводит свою большую часть времени ребенок, качественную влажную уборку. Унести из него все, что собирает на себе много пыли, это касается и мягких игрушек.
- Если есть возможность, стоит купить увлажнитель и очиститель воздуха, фильтр для воды (подробнее в статье: нужен ли увлажнитель воздуха для новорожденного?).
- Провести проверку на сертификацию и качество детской продукции. Это относится к игрушкам, одежде, стиральному порошку, средствам по уходу и смесям.
- Пересмотреть рацион кормящей женщины.
- Если насморк появился на начальной стадии введения прикорма, пересмотреть составляющие меню грудничка.
Немаловажную роль в терапии играет правильный уход. В первую очередь необходимо, чтобы воздух в комнате карапуза всегда был чистым, прохладным и влажным. Кроме этого, нужно избегать перегрева, так как при нем у новорожденного в результате пересыхания слизистых будут образовываться в носу сухие корочки, затрудняющие дыхание носом.


При ОРВИ рекомендовано также частое прикладывание к груди и теплое питье в соответствии с возрастом.
6 запрещенных приемов при лечении младенческого насморка
Существует ряд действий, которые не следует делать в процессе лечения соплей у ребенка. К ним относятся:
- Промывание носа. Последствиями подобной процедуры может стать воспаление среднего уха из-за попадания жидкости в ходе промывания в евстахиеву трубу, или кашель, а в некоторых случаях ларингоспазм, по причине попадания жидкости в носоглотку и глотку.
- Использование спреев. В возрасте до года малыш еще не умеет задерживать свое дыхание при впрыскивании жидкости, которая в результате может попасть в легкие и грудничок способен захлебнуться. Так что использовать спреи разрешается только по достижению 3 лет.
- Применение концентрированных растворов. Ребенок может получить ожог слизистых, что вызывает сильную аллергическую реакцию.
- Закапывание носа масляными растворами. Бытует мнение, что за счет масла склеиваются реснички эпителия, из-за чего снижаются защитные функции слизистой носа. Частое использование подобных растворов нежелательно.
- Паровые ингаляции. Такие процедуры опасны ожогами тела и дыхательных путей, ларингоспазмами.
- Лечение народными средствами, например, закапывание маминого молока. Такой подход может привести кроху в реанимацию.
Самые распространенные вопросы при насморке у грудного ребенка
Младенческий возраст – важный период в развитии и формировании здорового организма. Во избежание лишних тревог и волнений, связанных с соплями и их терапией, лучше поинтересоваться вопросом у лечащего врача и задать ему волнующие вопросы. Среди их множества наиболее часто задаваемыми являются:
Сколько по времени обычно длится насморк?
Все зависит от причины, которая его вызвала. В случае, когда он относится к респираторной симптоматике ОРВИ, продолжительность колеблется в пределах 1 недели. Для инфекции бактериальной природы характерны зеленые или желтые выделения, которые длятся до 2 недель. Если сопли не прекращаются после двухнедельного периода – это говорит о возможной аллергической реакции.
В чем заключается терапия насморка у новорожденного?
Основные принципы терапии сводятся к таким же, как и у грудных малышей постарше. Однако стоит учитывать анатомические особенности крохи, такие как чувствительность слизистой оболочки и узость носовых проходов. Прочистка носа должна проводиться очень аккуратно. Важно следить за дозировкой лекарственных препаратов и не злоупотреблять назальными сосудосуживающими каплями и гормональными средствами.


В дальнейшем применение большого количества лекарств местного назначения в период новорожденности может привести к аллергическим ринитам и дисбактериозу микрофлоры кишечника. В тех случаях, когда насморк имеет физиологическую природу, лечение не требуется. Длиться период формирования слизистой может до 10 недель, он сопровождается обильными выделениями слизи.
Какие принять меры, чтобы помочь крохе при сильном насморке?
Когда у младенца выделяется слишком много слизи и она скапливается в носоглотке – это прямой путь к отиту. Следует высосать сопли с помощью специальных детских аспираторов и продолжать делать это по мере накопления слизи.
Часто мам волнует то, каким образом можно удалить зеленые слизистые выделения из носа, ведь дети еще не умеют высмаркиваться как взрослые. Маленькие дети нуждаются в механической помощи очистки носовых проходов. В качестве вспомогательного средства могут выступать ватные турундочки, предварительно опущенные в солевой раствор, или устройства, предназначенные именно для отсасывания соплей.
Назальные аспираторы считаются безопасными с первых дней жизни. Однако применять их стоит только в случае острого ринита, при повседневном уходе лучше пользоваться турундочками из ваты. Шприцы и маленькие спринцовки для таких целей не подходят, так как велик риск нанесения ими травмы слизистой оболочке.
Еще одна проблема, с которой сталкиваются родители грудных деток – длительные сопли. Насморк у ребенка 6 месяцев и в год может быть признаком прорезывания зубов и длиться симптом, пока они не прорежутся. Обычно это прозрачные жидкие выделения без температуры или других симптомов ОРВИ. Также если ребенок продолжает чихать зелеными или желтыми выделениями после перенесенной болезни или простуды, это говорит об осложнении или инфекции. Необходимо прибегнуть к медикаментозному лечению, а порой и антибактериальному.


Плюс ко всему причиной, по которой кроха постоянно чихает, может оказаться пищевая или бытовая аллергия. В этом случае необходимо исключить из окружения младенца все потенциальные аллергены.
К кому обратиться за советом?
Вызов участкового врача – одна из самых разумных и правильных мер, которую следует предпринять родителям при заложенном носе. Однако далеко не каждую мамочку удовлетворят рекомендации педиатра, и маловероятно, что она захочет капать младенцу капли, которые будут прописаны, особенно прочитав составляющие компоненты и побочные эффекты.
Многие начинают искать ответы в интернете, смотреть видео-уроки доктора Комаровского и читать форумы. К сожалению, даже советы известного педиатра Комаровского, который знает, как лечить сопли у детей, не всегда помогают на сто процентов. Без личного осмотра доктор не имеет представления, что случилось с ребенком.
В заключение стоит отметить, что лечить насморк у новорожденных и деток до года нужно только под наблюдением педиатра. Без его назначения нельзя применять гормональные, антибактериальные и сосудосуживающие препараты. При отите, синусите или аденоидите лечить сопли у крохи должен отоларинголог, а при аллергии – аллерголог.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Лечение насморка у грудничков и новорожденных: чем лечить, средства
Любые недомогания у грудных малышей настораживают родителей и вызывают тревогу, даже если это насморк. Но, прежде чем паниковать, следует разобраться, почему у новорожденного и грудничка может появляться такой симптом, опасен ли он в раннем возрасте и как правильно его лечат.
Что такое насморк?
Насморком или, согласно медицинской терминологии, ринитом называется симптом разных заболеваний, который проявляется затрудненным дыханием через нос и появлением слизистых выделений. Малыш с насморком сопит, чихает и «хлюпает» носиком. Частое появление насморка у грудных деток обусловлено узкими носовыми ходами в раннем возрасте, вследствие чего нос достаточно быстро закупоривается слизью, даже если ее немного.
Каким он бывает?
В грудном возрасте насморк может быть:
- Физиологическим. Причиной такого насморка является недостаточно отлаженная работа слизистой оболочки, которая после рождения в течение 8-10 недель лишь привыкает к условиям дыхания через нос.
- Вирусным. Малыш может заразиться от болеющего ребенка или носителя вируса на прогулке, в поликлинике или в другом общественном месте.
- Бактериальным. Чаще всего такой насморк появляется, как осложнение вирусного заболевания, когда в ослабленном детском организме начинают активно размножаться патогенные бактерии.
Как понять, насморк опасен или нет?
Опасность насморка для малышей первого года жизни обусловлена неумением деток такого возраста дышать ртом и высмаркиваться, а также быстротой появления отека слизистой носоглотки, что способно вызвать проблемы с дыханием, употреблением пищи и сном. Кроме того, легкий насморк у младенца до года достаточно быстро может распространиться по детскому организму, спровоцировав отит, этмоидит, конъюнктивит или бронхит.Чтобы не допустить серьезных осложнений и длительного течения насморка у грудничка, обратитесь к врачу в таких случаях:
- Температура тела малыша выше +37,5°С.
- У крохи появилась одышка.
- У малыша плохой аппетит вплоть до отказа от еды.
- Насморк мешает крохе спать.
- Симптомы не проходят дольше 7 дней.
- Появление насморка вызвано контактом с потенциальным аллергеном.
Эффективные средства для лечения
Очистка носика
Доктор Комаровский подробно расскажет последовательность действий при очищении носа малыша в видео:
Микроклимат в комнате
Если насморк мучает грудного малыша, родители в обязательном порядке должны обеспечить оптимальный микроклимат в детской комнате. Младенец должен дышать чистым и увлажненным воздухом, а пересушенный воздух в слишком теплом помещении лишь ухудшит течение насморка.
Нормой влажности для детской комнаты считают 65-75%, а оптимальной температурой называют +28°С для новорожденного, +24°С для ребенка в возрасте 1-9 месяцев и около +22°С для малыша старше 9 месяцев.
Следует убрать из помещения любые предметы, накапливающие пыль, и регулярно проводить влажную уборку. Также следует давать малышу больше пить, так как выделения из носа выводят жидкость из организма крохи.
Лекарственные препараты
Для предотвращения пересыхания слизистой оболочки в нос малютки советуют закапывать
Также младенцам первого года жизни можно закапывать масляные капли, поскольку такие средства тоже помогут сохранять слизистую увлажненной. Разрешенными для грудничка препаратами являются вазелиновое, эквалиптовое и мятное масло.
Чтобы исключить риск аллергической реакции первое применение таких лекарств должно быть представлено 1 каплей средства, нанесенной на кожу под носиком крохи. Если через 3-4 часа кожа не покраснеет, а насморк не усилится, далее можно закапать масляное средство по 1 капле в каждую ноздрю. При отсутствии отрицательных реакций далее разовую дозу можно увеличить до 2-3 капель.
При значительном отеке слизистой педиатр может порекомендовать закапывание сосудосуживающих препаратов. Из средств этой группы в грудном возрасте можно применять Назол Бэби, Отривин 0,05% и Називин 0,01%. Такие лекарства зачастую закапывают перед сном не чаще, чем раз в 6 часов и не дольше трех дней подряд.
Младенцам до года также можно закапывать Протаргол (антисептический препарат, содержащий серебро) и Виброцил (лекарство, у которого есть и сосудосуживающий, и антигистаминный эффект).
О том, как лечить насморк у детей грудного возраста — в видео.
Советы
- Если насморк появился у грудного малыша, лучшей тактикой родителей должно быть обращение к педиатру. Врач осмотрит кроху, определит причину такого симптома и порекомендует правильное лечение.
- Не стоит использовать в лечении насморка у грудного малыша какие-либо народные средства, так как предугадать реакцию организма такого маленького ребенка на народные рецепты очень сложно. В раннем возрасте противопоказано закапывание соков, отваров и настоев трав.
- Помните, что в грудном возрасте нельзя промывать нос. Процедура небезопасна для маленького ребенка, поскольку раствор может попасть и в легкие, и в слуховую трубу. Также не рекомендуют делать крохе паровые ингаляции. Единственно допустимой манипуляцией в возрасте до года является закапывание носа.
- Не закапывайте в нос грудничка женское молоко, ведь оно будет отличной питательной средой для микроорганизмов. И потому подобное лечение способно спровоцировать присоединение бактериальной инфекции.
лечение, разновидности, симптомы, длительность и осложнения
Насморк у грудничка – очень частое явление, которое развивается по разным причинам и мешает ребенку нормально дышать. Это сказывается на его поведении, возникают проблемы со сном. Процесс может вызывать осложнения, поэтому при первых признаках необходимо обратиться за медицинской помощью, чтобы установить причины развития патологии.
Разновидности и особенности процесса
Можно выделить несколько видов насморка в зависимости от причины возникновения и характера протекания. После рождения у ребенка в течение 1-1,5 недель может быть физиологический насморк —
Лечение насморка у грудничка зависит от возраста ребенка
Симптомы заболевания у детей
Симптомы зависят от формы и вида насморка, а также от того, что спровоцировало ринит.
При аллергическом насморке отделяемое из носа прозрачное и жидкое. Может сопровождаться чиханием, покраснением в области глаз, возможно признаками зуда и раздражения на коже.
При респираторных заболеваниях насморк у младенца сопровождается следующими симптомами:
- повышенная температура;
- кашель;
- заложенность носа;
- боли в горле и мышцах;
- проблемы с кормлением.
Ребенку становится трудно глотать, поэтому он отказывается от еды.
Если у младенца насморк образовался из-за развития аденоидов, симптоматик в большинстве проявляется в нарушенном дыхании. Возникают трудности при дыхании ртом, выдохи и вдохи становятся шумными, по ночам у ребенка образуется храп, изредка у грудничка происходит апноэ – кратковременная остановка дыхания во сне.
При инородном теле в носовой полости у ребенка затрудняется дыхание. При этом поражается только одна ноздря. Выделения из носа имеют зеленоватый или желтоватый оттенок. Иногда в выделениях присутствуют кровавые примеси. Нос малыша опухает и вызывает болезненные ощущения при прикосновении.
Способы лечения
Методы терапии зависят от того, чем был спровоцирован ринит у ребенка. Поэтому прежде чем назначать лечение, необходимо пройти диагностику и определить причину возникновения патологии.
Для лечения насморка у грудничка используют назальные капли
Ринит встречается крайне редко у детей грудного возраста, так как материнское молоко содержит в себе иммуноглобулин, который защищает ребенка от различных инфекций и бактерий.
При лечении используют минимальное количество медикаментов, так как они могут вызвать у малыша аллергическую реакцию.
Примерная схема:
- Промывание носа.
- Капли назальные с противовирусным действием. В большинстве используют капли на основе интерферона, который помимо лечебного эффекта помогает укрепить местный иммунитет.
Бактериальная форма насморка
Такая форма болезни в виде симптома инфекционных заболеваний. Это может быть отит, гайморит, синусит, аденоидит.
Чтобы устранить заболевание, применяются антибактериальные препараты:
- Антибиотики местного назначения. Разрешается использовать только после консультации с врачом.
- Назальные капли. Используются с 1 года. Помогают устранить отечность и восстановить затрудненное носовое дыхание.
- Назальные капли с антисептическим действием.
Все препараты используются строго по рекомендациям врача. Запрещается самостоятельно назначать и применять средства ребенку.
Лечение заложенности носа при аллергии
При такой форме ринита врач разрабатывает комплексный подход, который включает в себя применение лекарственных средств и выполнение определенных рекомендаций.
Чтобы уменьшить симптомы насморка, воздух в детской нужно увлажнять
Среди препаратов используются антигистаминные средства и сосудосуживающие назальные капли. Если у ребенка постоянно заложен нос, а сопли не проходят продолжительное время, врач может назначить гормональные капли. Если развивается аллергический насморк у грудничка, лечение сводится к соблюдению некоторых правил.
Рекомендации:
- В комнате, где ребенок спит или находится основную часть времени, необходимо проводить регулярную влажную уборку.
- Удалить из комнаты младенца все вещи, которые накапливают в себе пыль, в том числе и мягкие игрушки.
- По возможности необходимо обзавестись увлажнителем для воздуха. Если нет такой возможности, можно ежедневно орошать помещение из пульверизатора.
- Использовать только детские продукты питания, натуральную одежду и средства личной гигиены без содержания вредных веществ.
- Следует проанализировать рацион кормящей мамы.
- Проанализировать меню ребенка. Возможно, причина аллергии кроется в продуктах питания.
Также следует регулярно проводить ребенку промывание носовых пазух, чтобы в них не скапливалась слизь и не образовывались корочки, которые мешают правильно и хорошо дышать малышу.
Длительность терапии зависит от последствий и формы заболевания.
Какие могут быть последствия и осложнения
Если затянуть с походом к детскому врачу и вовремя не устранить насморк, состояние может приводить к серьезным нарушениям.
Возможные осложнения и последствия:
- Хроническая форма. Постоянная заложенность носа приводит к тому, что у младенца поочередно закладывает носовые пазухи. Патология поддается лечению даже в домашних условиях.
- Синусит. Опасность такого заболевания заключается в том, что у грудничка процесс может протекать без каких-либо симптомов.
- Отит среднего уха. Болезнь развивается по нескольким причинам. Младенец много времени проводит лежа, поэтому слизь из носа может затекать в область среднего уха и вызвать воспаления. Жидкость беспрепятственно перетекает в среднее ухо из-за особенностей строения.
При отите требуется срочная помощь врача, так как заболевание сопровождается гнойными выделениями из уха, а это может свидетельствовать о том, что произошел разрыв барабанной перепонки.
Профилактика детского ринита
Чтобы предотвратить образование насморка у грудничка, необходимо соблюдать ряд рекомендаций, связанных с повышением иммунитета.
Профилактика:
- Простудные или инфекционные заболевания необходимо вовремя лечить, так как риск развития насморка значительно повышается. При этом необходимо уделять большое внимание лечению заложенности носа.
- Схемы терапии должен разрабатывать только врач. Самостоятельное решение проблемы может привести к тяжелым последствиям.
- Грядное кормление считается лучшим способом укрепить и усилить иммунитет. Детские смеси часто вызывают у младенца аллергию.
- Комнату ребенка необходимо ежедневно проветривать и проводить влажную уборку.
- Почаще гулять на свежем воздухе.
- Следует избегать переохлаждения или перегревание ребенка.
- Кормящей маме необходимо следить за своим рационом и не употреблять аллергенные продукты.
- Ежедневно проводить гигиенические процедуры полости носа малыша, заниматься промыванием носа.
В старшем возрасте с ребенком можно проводить различные закаливающие процедуры и больше проводить времени на свежем воздухе.
Насморк у грудничка могут провоцировать различные факторы, поэтому, чтобы точно определить причину, необходимо обратиться к детскому врачу. Правильно установленная форма ринита поможет полностью избавиться от болезни и избежать опасных последствий и осложнений.
Читайте далее: как лечить кашель у грудничка
Что делать, если у грудничка сопли в носоглотке и он чихает? Комаровский
Насморк у грудного младенца может быть вызван рядом причин. Как родители могут понять, почему у крохи появились сопли, и помочь ему снова начать дышать полной грудью? В этом вам поможет эта статья!

Насморк у младенцев – характеристика
Новорожденный ребенок еще не научился осуществлять дыхание через рот и самостоятельно сморкаться, а его носовые ходы очень узкие.
Поэтому при насморке при отеке слизистой оболочки дыхание становится крайне затруднительным. По этой причине насморк груднички переносят тяжело – он доставляет им огромный дискомфорт.
Насморк, протекающий без осложнений, у грудных детей длится от 10 до 14 дней. В первую неделю выделения из носа достаточно обильные, позже они постепенно сходят на нет.
Симптомы ринита у детей до года
Ринит у грудных детей сопровождается следующими проявлениями:
 выделения из носовых ходов, которые могут быть прозрачными, желтоватыми или зелеными;
выделения из носовых ходов, которые могут быть прозрачными, желтоватыми или зелеными;- ухудшение состояния: малыш делается капризным, плохо спит и теряет аппетит;
- дыхание может становиться шумным;
- ребенок трогает нос руками, пытается его растирать;
- в процессе сосания ребенок вынужден делать перерывы, чтобы отдышаться.
Если насморк вызван аллергической реакцией, к перечисленным выше симптомам добавляются чиханье, краснота глаз, появление сыпи вокруг носа.
Виды выделений из носа у грудничков
Выделения из носовых ходов могут отличаться в зависимости от того, какие факторы стали причиной насморка:
- Прозрачные сопли, напоминающие белую слизь. Такие выделения отмечаются при инфекциях, вызванных вирусами. Также они характерны для аллергического ринита. Иногда прозрачные выделения из носа у детей появляются при прорезывании зубов;
- Зеленые или желтоватые выделения говорят о том, что болезнь вызвана болезнетворными бактериями. Иногда зеленые сопли сменяют собой прозрачные выделения. Это свидетельствует о том, что на фоне вирусной инфекции развилась бактериальная;
- Красные выделения. Сопли с примесью крови свидетельствуют о повреждении хрупких капилляров носовых ходов. Обычно это происходит при вирусных инфекциях. Нередко к повышенной ломкости капилляров приводит пониженная влажность воздуха. В этом случае необходимо приобрести специальный увлажнитель.
Причины насморка у грудничков
Физиологические
 Так называемый физиологический насморк развивается у малышей в возрасте от 1 до 3 месяцев. Такой насморк считается нормой и в специальной терапии не нуждается.
Так называемый физиологический насморк развивается у малышей в возрасте от 1 до 3 месяцев. Такой насморк считается нормой и в специальной терапии не нуждается.
Объяснить появление соплей у грудничка очень просто.
В течение 9 месяцев малыш проживал в водной среде, то есть в материнской утробе. Слизистые оболочки в этот период не функционируют, в этом просто нет необходимости.
После того, как ребенок рождается, слизистые оболочки начинают приспосабливаться к дыханию в новой среде.
Начинается выработка секрета, который может появляться в избыточном количестве. Обычно к трехмесячному возрасту адаптация слизистых оболочек заканчивается и выработка секрета приходит к норму.
Физиологический насморк обычно не доставляет ребенку существенного беспокойства и не сопровождается лихорадкой, нарушениями сна и другими признаками инфекционного ринита.
Инфекционные или вирусные
Инфекционный ринит возникает вследствие попадания на слизистую оболочку патогенных микроорганизмов: бактерий, вирусов и в редких случаях — грибков. У новорожденных детей подобный вид ринита возникает достаточно часто из-за того, что иммунная система еще не сформирована до конца.
Наиболее часто ринит вызывают вирусы, которые с воздухом попадают на слизистую оболочку и начинают размножаться в ее клетках. Нередко к вирусному риниту присоединяется бактериальная инфекция, которая утяжеляет течение заболевания.
Существуют факторы, которые могут спровоцировать инфекционный ринит.
К ним относятся:
- травмы слизистой оболочки, полученные, например, во время чистки носовых ходов ватными палочками;
- проживание в неблагоприятной экологической обстановке;
- частый контакт с аллергенами: всевозможными средствами бытовой химии, пыльцой растений, спорами грибков.
Главной опасностью данной разновидности ринита является распространение инфекционного агента по дыхательным путям, что особо опасно для детей с врожденным или приобретенным иммунодефицитом. В результате могут развиваться такие осложнения, как бронхит, трахеит или пневмония.
Аллергия
Аллергический ринит представляет собой воспаление слизистой оболочки, возникающая вследствие взаимодействия с аллергеном.
 Спровоцировать аллергический ринит у грудного ребенка может множество аллергенов:
Спровоцировать аллергический ринит у грудного ребенка может множество аллергенов:
- всевозможные средства бытовой химии,
- пылевые клещи,
- шерсть и частицы кожи домашних животных,
- пыльца,
- споры грибков и т. д.
К аллергическому риниту склонны дети, родственники которых подвержены аллергическим реакциям. Поэтому если мама и папа малыша страдают от аллергии, им необходимо тщательно оберегать ребенка от взаимодействия со всеми видами аллергенов.
Выделяют три вида аллергического ринита:
- Эпизодический, возникающий после непосредственного контакта с аллергеном;
- Сезонный. Этот вид ринита обычно обостряется весной и летом, в период цветения растений, на пыльцу которых у грудничка есть аллергия. Зимой и осенью симптомы постепенно сходят на нет;
- Постоянный. В этом случае симптомы ринита мучают ребенка круглогодично, то обостряясь, то практически пропадая.
Вазомоторный ринит
Вазомоторный ринит у грудных детей развивается достаточно редко. Связано это с тем, что данная разновидность насморка обусловлена повышенной реакцией сосудов слизистой на физические раздражения.
Так как сосудистая сеть в носовых ходах новорожденных развита сравнительно слабо, вазомоторный ринит у них диагностируют в эпизодических случаях.
Насморк, связанный с вазомоторным ринитом, у грудничков развивается в следующих случаях:
- наследственная предрасположенность;
- наличие патологий носовых ходов и слизистой оболочки;
- неправильное лечение других видов ринита.
Обострение заболевания могут вызывать резкие температурные перепады, сильные запахи (дым, благовония).
Патологии строения носовой полости
Склонность к частым простудным заболеваниям может быть вызвана патологиями строения носовой полости новорожденного, например, узкими носовыми ходами. Суженные носовые ходы считаются нормой до трехмесячного возраста.
Когда ребенок начинает расти, пространство между костными структурами должно увеличиваться. Если этого не происходит, может нарушаться функционирование слизистой оболочки, что приводит к насморку. Кроме того, из-за недостатка кислорода страдает иммунитет, замедляется развитие, малыш становится раздражительным и беспокойным.
 О сужении носовых ходов говорят следующие симптомы:
О сужении носовых ходов говорят следующие симптомы:
- заложенность носа, ребенок дышит неравномерно, хрипит во сне;
- раздражительность, постоянное беспокойство;
- апатия;
- выраженное покраснение кожных покровов или, напротив, бледность, обусловленная недостатком кислорода и гипоксией тканей.
Патология сращивания хоан
Хоаны – отверстия, которые соединяют носовую полость в области глотки. Атрезия, или сращивание хоан могут проявляться в обильных слизистых выделениях из носа грудных детей.
 К атрезии хоан могут приводить следующие факторы:
К атрезии хоан могут приводить следующие факторы:
- наследственная предрасположенность;
- употребление матерью во время беременности алкоголя и наркотиков;
- перенесенные матерью во время беременности инфекционные заболевания;
- возраст матери старше 35 лет;
- употребление во время беременности лекарственных средств, оказывающих воздействие на формирование плода.
Сращивание хоан проявляется следующими симптомами:
- выделения из носа;
- осиплость голоса;
- громкое дыхание с характерным свистом;
- утрата обоняния и вкусовой чувствительности;
- частые головные боли.
При полной врожденной атрезии хоан ребенок может отказаться от груди. Кроме того, из-за гипоксии нарушается процесс нормального развития – у малыша могут наблюдаться патологии костей лицевого скелета, а также нарушается интеллектуальное развитие.
Прорезывание зубов
 При прорезывании зубов у малыша наблюдается раздражение слизистых оболочек рта, которые, в свою очередь, тесно связаны со слизистыми носовых ходов.
При прорезывании зубов у малыша наблюдается раздражение слизистых оболочек рта, которые, в свою очередь, тесно связаны со слизистыми носовых ходов.
В результате развивается насморк, который не нуждается в лечении и со временем сходит на нет самостоятельно.
В это время важно поддерживать в помещении, где находится ребенок, оптимальную температуру (около 20 градусов) и влажность (75-80%).
Можно постараться улучшить состояние реберка, обильно увлажняя полость его носа солевыми растворами и используя специальные средства для удаления скопившейся в носовых ходах слизи.
Однако в период прорезывания зубов родителям стоит быть особенно внимательными. Ведь в это время иммунная система малыша работает хуже, а значит, возрастает риск инфекционных заболеваний.
В норме при прорезывании зубов ринит продолжается от 3 до 5 дней. При этом выделения из носа должны быть прозрачными и достаточно жидкими. Если выделения имеют желтый или зеленый оттенок, ребенка следует срочно показать врачу.
Диагностика
Перед тем как приступать к лечению насморка у грудного ребенка необходимо в обязательном порядке обратиться к специалисту. Только врач может оценить, по каким причинам у малыша возникли симптомы ринита, и дать верные рекомендации.
Показать малыша педиатру следует при наличии следующих симптомов:
- лихорадочное состояние;
- отказ от пищи в связи с затрудненным сосанием;
- выделения из носа имеют желтый или зеленый цвет.
Для того чтобы поставить диагноз врач собирает анамнез, опрашивает родителей, которым необходимо ответить на вопросы о том, когда появились выделения и как чувствует себя ребенок.
Также проводится осмотр ЛОР-органов. Кроме того, могут потребоваться общий анализ крови, иммунологическое тестирование, рентгеновский снимок полостей носа и другие исследования.
Лечение
Естественно, лечение ринита зависит от причин, его вызвавших. Однако родителям важно знать основные подходы к терапии насморка у новорожденных.
Промывание носа
Промывание носа в отношении грудных малышей — термин условный. Обычно ребенку достаточно бывает закапывания в носовые ходы изотонического солевого раствора, который смягчит засохшие корочки и увлажнит слизистую носа.
Проводить процедуру следует так часто, как это требуется. Если выделений много и ребенок испытывает трудности с дыханием, необходимо проводить промывание 3-4 раза в день, вводя в каждый носовой ход по две капли средства.
Правильно проводить промывание носа следует, руководствуясь следующим алгоритмом:
- малыша надо уложить на спинку;
- в каждую ноздрю осторожно вводится по 1-2 капле раствора;
- при помощи ватной палочки из носа удаляются имеющиеся там корочки;
- остатки раствора осторожно удаляются с лица ребенка при помощи мягкой салфетки.
Готовый раствор следует купить в аптеке – это дает гарантию, что средство является стерильным. В продаже имеются специальные средства для промывания носа, однако можно купить обычный физиологический раствор для инъекций.
В случае, если купить готовое средство невозможно, солевой раствор готовится родителями. Делать это очень просто. В литре кипяченой воды растворяется чайная ложка обычной соли.
Готовое средство переливается в емкость из-под капель для заложенности носа. Вводить ребенку приготовленный самостоятельно раствор можно в течение 7 дней. После этого надо приготовить новый.
Применять представленные в аптеках спреи для промывания носа новорожденных детей не рекомендуется. Связано это с тем, что струя под напором может нарушить целостность слизистой и оказаться в слуховой трубе, что может спровоцировать воспаление среднего уха или синусит.
Отсасывание соплей – как его проводить?
Облегчить состояние малыша при насморке можно, удалив выделения из носовых ходов. Делать это очень важно, ведь ребенок еще не умеет самостоятельно сморкаться, а значит, ринит доставляет ему куда больше дискомфорта, чем взрослому.
Существует несколько типов аспираторов для грудных детей:
 Спринцовка (груша). Внешне спринцовка напоминает небольшую клизму, оснащенную силиконовым наконечником для плотного прилегания к ноздре. Груша сперва выжимается, потом ее наконечник помещается в носовой ход. После этого грушу следует отпустить. В результате создается вакуум, а содержимое носа попадает в спринцовку;
Спринцовка (груша). Внешне спринцовка напоминает небольшую клизму, оснащенную силиконовым наконечником для плотного прилегания к ноздре. Груша сперва выжимается, потом ее наконечник помещается в носовой ход. После этого грушу следует отпустить. В результате создается вакуум, а содержимое носа попадает в спринцовку;- Трубка с резервуаром (механический назальный аспиратор). Такой соплеотсос представляет собой трубку, оснащенную емкостью, в которую собираются выделения. На конце трубки имеется съемный фильтр. Высасывание слизи мама осуществляет ртом, однако выделения оседают в резервуаре;
- Электронный аспиратор. Этот компактный прибор отсасывает выделения самостоятельно – достаточно вставить трубку в нос младенцу и нажать на кнопку. В случае необходимости силу тяги можно отрегулировать в зависимости от количества выделений. Современные модели могут проигрывать мелодии, которые отвлекают малыша во время процедуры. Единственным недостатком этого прибора является его стоимость.
Капли в нос для младенцев
 При вирусном рините можно пользоваться каплями, в состав которых входит интерферон.
При вирусном рините можно пользоваться каплями, в состав которых входит интерферон.
Интерферон усиливает местный иммунитет и не дает вирусам распространяться по слизистой оболочке. Использование капель с интерфероном особенно эффективно на начальных этапах заболевания.
Перед применением капель с интерфероном стоит посоветоваться с педиатром.
Некоторые врачи считают, что использование средств, стимулирующих местный иммунитет, в ряде случаев неоправданно.
Иммунная система ребенка находится в стадии формирования, и чрезмерное использование иммуномодуляторов может привести к негативным результатам.
Нередко можно встретить рекомендации пользоваться гомеопатическими каплями, которые не имеют побочных эффектов и не вызывают привыкания.
Однако официальная медицина относится к гомеопатии негативно. Концентрация активных компонентов в гомеопатических каплях столь мала, что ею можно пренебречь, поэтому такие средства, как правило, не оказывают никакого эффекта.
Важно помнить, что использовать сосудосуживающие капли при насморке у грудного младенца нельзя – это может привести к атрофии слизистой оболочки носовых ходов и развитию хронического лекарственного ринита.
Можно ли капать антибиотики?
При бактериальном рините могут быть показаны капли, в состав которых входят антибиотики.
Антибиотики показаны в следующих случаях:
- обильные выделения продолжаются в течение одного месяца и более;
- выделения идут с гнойными примесями, о чем говорят характерные запах и цвет;
- имеется высокий риск развития осложнений, например, при слабом иммунитете у ребенка или наличии хронических заболеваний.
Бояться использовать назначенные врачом антибиотики в виде капель не стоит – такие препараты разработаны специально для детей, к тому же, они не попадают в кровоток и не оказывают системного воздействия на организм.
Назначать антибиотики может только врач. При аллергическом и вирусном рините они неэффективны.
Чтобы препарат быстро подействовал и не вызывал побочных эффектов, при его применении необходимо придерживаться следующих рекомендаций:
- перед тем, как закапать капли с антибиотиком, нос малыша надо промыть физиологическим или солевым раствором и очистить от слизи и корочек;
- дозировку препарата превышать нельзя: это может привести к аллергической реакции;
- если самочувствие ребенка на фоне антибактериальной терапии ухудшилось, следует немедленно прекратить лечение и обратиться к врачу;
- важно довести курс лечения до конца даже в том случае, если симптомы насморка отступили. В противном случае инфекция может сохраниться в носовых ходах и при падении иммунитета ребенка она снова даст о себе знать.
Препараты при насморке детям до года
Препаратов от насморка, предназначенных для детей до года, выпускается достаточно много. Подобрать наиболее подходящий может только специалист, поэтому приведенная ниже информация носит ознакомительный характер.
Самыми востребованными средствами от ринита являются:
- Аква Марис. Это средство представляет собой очищенную морскую воду, в состав которой входят натрий, кальций и магний. Аква Марис предназначен для промывания носовых ходов, размягчения корочек и увлажнения слизистой оболочки. Важно помнить, что грудничкам подойдут только капли: спрей может повредить их нежную слизистую оболочку;
- Аквалор Беби. Препарат создан на основе морской воды и не содержит консервантов и потенциальных аллергенов. Он не только позволяет удалить корочки и прочистить носовые ходы, но и благотворно влияет на местный иммунитет, значительно ускоряя выздоровление;
- Назол Беби. В состав средства входит сосудосуживающий компонент — фенилэфрин. Благодаря этому Назол Беби быстро облегчает дыхание и снимает отек слизистых оболочек. При применении средства важно точно соблюдать дозировку, в противном случае могут возникнуть такие побочные эффекты, как повышенная раздражительность, головная боль, головокружение и т. д.;
- Отривин Беби представляет собой физиологический изотонический раствор, который увлажняет слизистую и улучшает местный иммунитет. Отривин Беби может применяться не только при простуде и насморке, но и в качестве профилактического средства для ежедневного промывания носа у грудничка.
 Назол
Назол  Отривин
Отривин  Аквалор
Аквалор  Аквамарис
АквамарисНародные средства
К народным методам лечения насморка следует относиться с осторожностью.
У детей еще не до конца сформирована иммунная система, а народные средства могут содержать сильные аллергены. Поэтому прежде, чем использовать подобные методы терапии, следует посоветоваться с лечащим врачом.
К самым популярным народным методам относятся:
 Капли на основе лука и свеклы. Необходимо добавить в физраствор луковый или свекольный сок. Луковый сок добавляется в пропорции 1 капля сока на 20 капель раствора, свекольный – по 1 капле на 5 капель;
Капли на основе лука и свеклы. Необходимо добавить в физраствор луковый или свекольный сок. Луковый сок добавляется в пропорции 1 капля сока на 20 капель раствора, свекольный – по 1 капле на 5 капель;- Масло с витамином А. Рекомендуется закапывать в носовые ходы по 1 капле масляного раствора витамина А, который можно приобрести в аптеке. Масло увлажнит и смягчит слизистую оболочку, а витамин А будет способствовать ее быстрой регенерации;
- Облепиховое масло. Масло смешивается с соком календулы в равных пропорциях. Полученная смесь наносится на ватную палочку, которой необходимо обработать носовые ходы ребенка.
Советы доктора Комаровского для лечения насморка новорожденных
Доктор Комаровский советует использовать при насморке у грудных детей следующие средства:
 Солевой раствор. Как приготовить это средство, было описано выше. Доктор Комаровский советует закапывать по 4 капли в каждую ноздрю через каждые три часа для облегчения носового дыхания. Перед каждым закапыванием раствор следует готовить заново;
Солевой раствор. Как приготовить это средство, было описано выше. Доктор Комаровский советует закапывать по 4 капли в каждую ноздрю через каждые три часа для облегчения носового дыхания. Перед каждым закапыванием раствор следует готовить заново;- Сок алоэ. Необходимо срезать несколько листьев этого комнатного растения и на несколько дней положить в темное прохладное место. После этого из листьев выжимается сок, смешивается с кипяченой водой в равных пропорциях и закапывается в носовые ходы ребенка по одной капле три раза в день.
Что нельзя делать при насморке детям до года?
Детям, не достигшим годовалого возраста, при насморке не рекомендуется:
- Использовать сосудосуживающие капли. Такие средства показаны только в редких случаях и применять их у грудных детей можно только с условием соблюдения рекомендованной врачом дозировки. В противном случае могут возникнуть побочные эффекты, которые будут представлять куда более серьезную опасность, чем насморк, например, нарушение сердечного ритма;
- Отсасывать мокроты из глубоких отделов носовых ходов. Это может стать причиной серьезной травмы слизистой оболочки;
- Пользоваться исключительно народными методами лечения. Народные средства могут быть достаточно эффективными, однако они не могут являться единственным методом терапии;
- Заниматься самолечением. Насморк у ребенка может быть вызван рядом причин, то есть иметь различную этиологию. И в каждом отдельном случае требуется собственная схема лечения. Если пытаться избавиться от затяжного насморка самостоятельно, можно упустить время, а это, в свою очередь, становится причиной развития тяжелых осложнений;
- Слишком часто промывать носик. Родителям часто хочется облегчить симптомы заболевания, и они промывают носовые полости слишком часто. Это может стать причиной травмирования слизистых оболочек носоглотки;
- Использовать для лечения средства с местно-раздражающим эффектом. Такие средства, например, бальзам «Звездочка», нередко рекомендуют наносить на ноги или грудь ребенка. Однако препараты, в состав которых входят раздражающие средства, например, камфора или ментол, могут оставить на нежной детской коже серьезное раздражение или даже ожог;
- Делать прививки, когда насморк еще не прошел. Прививку лучше перенести на более поздний срок. Обычно прививки вызывают серьезные и даже опасные для жизни побочные эффекты только в том случае, если они делались больному ребенку.
Самое главное при появлении у малыша симптомов насморка – не паниковать и тщательно выполнять все рекомендации врача. И тогда болезнь быстро пройдет, а малыш снова будет весел и здоров!
Профилактика
Для профилактики ринита у грудничка рекомендуется предпринимать следующие действия:
 Вовремя делать прививки, благодаря этому сформируется иммунная защита от ряда инфекций, которые сопровождаются насморком;
Вовремя делать прививки, благодаря этому сформируется иммунная защита от ряда инфекций, которые сопровождаются насморком;- Увлажнять воздух в помещении, где находится ребенок, и поддерживать температуру на уровне 20-22 градусов;
- Кормить ребенка грудным молоком минимум до шестимесячного возраста. Грудное молоко способствует формированию крепкого иммунитета. Если малыш по каким-то причинам находится на искусственном вскармливании, следует выбирать смеси, которые укрепляют иммунную систему;
- Не следует ходить с ребенком в многолюдные места в период сезонных эпидемий;
- Комнату малыша следует регулярно проветривать, однако ни в коем случае нельзя допускать сквозняков;
- Важно одевать ребенка по погоде – не кутать его летом и не допускать переохлаждения в холодное время года. Это позволит нормализовать терморегуляцию организма и укрепить иммунитет;
- Малыша следует закалять – регулярно выкладывать голышом, купать в прохладной воде, совершать длительные прогулки на воздухе.
Насморк у грудных детей развивается довольно часто. Не следует паниковать – обычно иммунитет малыша быстро справляется с инфекцией.
Чтобы не допустить осложнений, важно выяснить, по каким причинам возник насморк, и тщательно выполнять все назначения лечащего врача!
Отзывы
Отзывы о лечении насморка у грудничков:
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
Насморк у грудничка: причины, лечение, профилактика, советы.
Малыши более подвержены атакам вирусов и бактерий в силу несовершенной иммунной системы. Слизистая оболочка носа обладает повышенной чувствительностью, поэтому уберечь карапуза от простудных заболеваний не получится. Для родителей появление соплей у ребенка становится большой проблемой по многим причинам, но важно распознать вовремя провоцирующий фактор развития патологии.
Причины развития ринита у грудничка
Возбудителей, которые могут спровоцировать насморк у малыша, вокруг много. Детский организм еще неспособен полностью им противостоять, поэтому невозможно предупредить появление патологии. Насморк у грудничка могут вызвать следующие причины:
- Вирусный ринит. Виновником появления насморка у грудничка чаще всего выступает риновирус.
- Бактериальный ринит. Бактерия часто поселяется на слизистой носовой полости и при первой возможности начинает усиленно размножаться, вызывая насморк у младенца.
- Аллергический ринит. В некоторых случаях бывает, что организм ребенка выдает аллергическую реакцию на различные химические раздражители, в ходе чего начинает развиваться аллергический ринит, который длится ровно столько времени, сколько продолжается контакт малыша с вызвавшим патологию раздражителем. При устранении провоцирующего фактора носовое дыхание восстанавливается в течение двух суток.

- Физиологический насморк — нарушение функционирования желез слизистой оболочки носа.
- Медикаментозный ринит. При долгом использовании сосудосуживающих капель у малыша может развиться медикаментозный ринит, продолжительность которого после отмены приема лекарств продлится еще в течение 12–17 дней, при этом с выздоровлением малыша, на протяжении небольшого промежутка времени могут наблюдаться остаточные явления.
- Прорезывание зубов также может вызвать обильное выделение слизи из носа, которое будет продолжаться у ребенка от 1 до 3 дней, пока не утихнут приступы боли в области десен.
- Также причинами обильного выделения соплей у грудничков могут стать инородные тела внутри носовой полости, искривление перегородки, патологические изменения эндокринной регулировки в организме и развитие аденоидита, которые способствуют появлению хронического ринита, требующего проведения грамотной терапии. Продолжительность насморка у грудничков зависит от его уровня тяжести и степени запущенности.
- Обычное переохлаждение, перегревание или резкое колебание температур тоже может вызвать насморк.
- Сухой воздух в комнате.
Насморк у грудничка в 1 месяц часто вызван возрастными особенностями, слизистая оболочка адаптируется к внешним факторам и еще не понимает, когда и сколько слизи надо выделять. В результате появляется физиологический ринит, не требующий специальной терапии. Но родителям важно уметь распознать начало патологического процесса, тогда лечение насморка у грудничка требуется обязательно с учетом особенностей детского организма.
 Когда появляется насморк у двухмесячного ребенка, надо выяснить из-за чего, чтобы определить необходимость терапии. Неопытным родителям нужна помощь педиатра, чтобы отличить физиологический ринит от вирусной или бактериальной инфекции.
Когда появляется насморк у двухмесячного ребенка, надо выяснить из-за чего, чтобы определить необходимость терапии. Неопытным родителям нужна помощь педиатра, чтобы отличить физиологический ринит от вирусной или бактериальной инфекции.Через сколько проходит насморк у грудничка
Лечение ринита у новорожденных должно осуществляться только под контролем врача, чтобы избежать осложнений и негативных последствий.
Важно знать! Что насморк при ОРВИ и без присоединения осложнений в норме должен длится не более 7 дней.
Если у новорожденного сопли вызваны одновременно несколькими провоцирующими факторами, то длиться такое явление у грудничка может до того момента, пока не будут устранены все провоцирующие причины.
Лечение насморка у маленьких детей
Симптоматика ринита у грудного ребенка практически не отличается от взрослых. Из носа начинаются слизистые выделения, нарушается дыхание, грудничок часто чихает. Опасность патологии заключается в том, что маленькие дети не умеют высмаркиваться и не всегда у них получается в случае заложенности переходить на дыхание ртом.
На мамины плечи ложится ответственность по очищению носовых ходов от скопившейся слизи, чтобы хоть как-то облегчить состояние карапуза. Лечение насморка у новорожденных будет зависеть от сопутствующих симптомов и тяжести заболевания, но можно дать общие рекомендации:
- При наличии температуры во время ринита на прогулку ходить не стоит.
- Купание откладывают до улучшения состояния ребенка.
- Аппетит, как правило, при болезни снижен, но еще и по причине заложенности носа, а во время сосания материнской груди ртом дышать невозможно. Но важно обеспечить получение малышом хотя бы трети нормы, если требуется сократить время между кормлениями.
При отказе младенца от груди появляется вероятность развития обезвоживания, а для маленьких деток такое состояние опасно для жизни.

Если наблюдается насморк у грудничка, то проблему с обезвоживанием решают путем употребления соков, компотов.
Лечить насморк у грудничка допустимо различными способами, среди которых: медикаментозная терапия, промывание носика, использование народных средств. Но при этом надо учитывать, что при аллергическом рините выбранные методы могут оказаться безуспешными.
Капли на основе морской воды
Для лечения и профилактики насморка у новорожденных врачи часто назначают капли на основе морской воды. Такие капли применяют для снятия отеков и очищения носовых проходов. Они смягчают корочки и ускоряют процесс отделения слизи. У них нет побочных действий и не вызываю привыкания. Поэтому их можно использовать почти с первых дней.
Препараты от насморка на основе морской воды: Маример, Назомарин, Аквалор, Аква Марис.
Однако применение не должно быть бесконтрольным, необходимо соблюдать дозировки и интервалы применения. Большое количество жидкости увеличивает вероятность отита.
Сосудосуживающие капли
Если насморк долго не проходит, и ребенку тяжело дышать, кушать, врач назначит сосудосуживающие капели. Эти препараты за пару минут сужают сосуды в носовой полости и облегчают дыхание малышу. Но эти препараты быстро вызывают привыкание.
Для грудных детей нельзя использовать спреи.
Для лечения грудных детей такие препараты обычно не назначают. Только врач может принять решение назначить малышу препарат с 2-3 месяцев.
Применять их следует не больше 3-4 дней. Длительное использование препарата такого типа приводит к снижению эффективности, а привыкание может привести медикаментозному риниту.
Закапывать в каждую ноздрю нужно количество препарата, которое прописал врач.
При несоблюдении дозировки и схемы лечения у малыша могут появиться побочные проявления в виде рвоты, сердцебиения и судорожного синдрома.
Для младенцев обязательно использовать специальные детские капли с уменьшенной дозировкой активного вещества: Назол Беби, Отривин Беби, Називин, Деринат, Гриппферон и др.
Насморк, температура и кашель у грудничка
Если насморк сопровождается температурой и кашлем, то необходимо обратиться за помощью к врачу. Длительный насморк и температура может свидетельствовать о серьезных заболеваниях. В таких случаях врач назначает жаропонижающие препараты на основе ибупрофена и парацетамола.
Малышам до 2-х месяцев назначают жаропонижающие в виде суппозиториев (свечей). После 6 месяцев можно давать жаропонижающие сиропы.
До двух месяцев нельзя давать ребенку лекарства без назначения врача!
Если насморк имеет аллергический характер, то врачи назначают антигистаминные препараты в виде капель. Какой препарат назначить решает только врач, после установления диагноза.
Процедуры
Промывание носа у малышей
При длительном насморке и для облегчения состояния ребенка рекомендуются промывания. Использование для этих целей физрастора помогает быстрее избавиться от патогенной микрофлоры в носовых ходах малыша. Можно самостоятельно приготовить состав, если растворить в литре воды 9 грамм поваренной соли. Нужно быть очень аккуратным, если добавить немного больше, то можно обжечь слизистую носа.
Промыванием лечить насморк в 3 месяца надо в положении лежа. Малыша уложить набок, но головку запрокидывать нельзя. Набрать в пипетку соляной раствор и ввести в носовой ход. После нескольких таких манипуляций необходимо отсосать слизь при помощи аспиратора или груши, так как дети в этом возрасте сморкаться еще не умеют. Заливать грудничку в нос струей физраствор нельзя, есть опасность попадания жидкости в полость среднего уха.
Более подробно о том, как и чем промыть носик грудничку можно в статье: как промыть нос грудному ребенку.
Народные средства в терапии насморка
Среди народных рецептов многие мамы используют закапывание грудного молока в носик малыша. Бесспорно, в нем содержатся уже готовые антитела, но продукт не относится к антибактериальным и противовирусным. А патогенные микроорганизмы только еще активнее начнут размножаться в питательной среде. Новорожденному такая терапия может больше навредить.
Стоит ли капать в нос грудное молоко при насморке?
Лечение народными средствами надо проводить осторожно, несмотря на их относительную безопасность. Есть вероятность развития аллергической реакции или сильное раздражение слизистой маленького носика.

Среди эффективных средств, способных облегчить состояние младенца, можно назвать следующие:
- Отжать сок из свеклы и моркови, соединить в равных пропорциях и разбавить 1:1 водой. Использовать состав для закапывания в каждый носовой ход 3–4 раза в сутки.
- В домашних условиях используют сок алоэ или каланхоэ, но для маленьких деток его обязательно надо разбавлять кипяченой водой, чтобы исключить сильное раздражение слизистой.
- Лечебными свойствами обладает масло эвкалипта. Но применять в терапии новорожденных его разрешено только методом ароматерапии. Несколько капель масла растворить в воде и поставить в комнате малыша. При долгом и сильном насморке пропитать маслом салфетки и разложить по помещению.
Использовать эвкалиптовый эфир для закапывания в нос младенца категорически запрещается.
Подходит для терапии ринита у малышей масло облепихи, его антисептические свойства ускорят выздоровление и благоприятно скажутся на состоянии слизистой. Средство в равных пропорциях соединить с настойкой календулы, в составе смачивать тампоны и вводить в каждый носовой ход поочередно на 15–20 минут.
Табу при насморке у малыша
Лечение соплей у грудничка требует соблюдения некоторых запретов, что поможет избежать осложнений. Любой специалист предупреждает, что использовать для закапывания в нос антибиотики ни в коем случае нельзя.
Малыш не умеет сморкаться, поэтому надо помочь ему избавиться от скопившейся слизи при помощи аспиратора или маленькой спринцовки, но нельзя во время такой процедуры отсасывать слизь из глубоких отделов носа.
Не рекомендуется промывать носовые ходы, используя грушу и другие нагнетающие устройства, велика опасность проникновения инфекции в среднее ухо.
Применять сосудосуживающие препараты стоит только по рекомендации доктора и не дольше трех дней. Спрей для детей грудного возраста для такой терапии не подходит.
Профилактика насморка у грудничка
При соблюдении простых правил можно не допустить развитие насморка:
- Воздух в комнате, где находиться ребенок всегда должен быть увлажнен, особенно это важно в отопительный сезон. Используют увлажнители или мокрые полотенца, которые ставят на радиатор.
- Проветривать помещение не меньше двух раз в день по 10-15 минут.
- Оптимальный температурный режим: 18-20 С. В комнате не должно быть жарко.
- Ежедневная влажная уборка.
- Для профилактики закапывать нос малыша морской водой.
- Ежедневная прогулка с малышом на свежем воздухе.
- Грудное кормление.
- Не прививать ребенка, когда у него насморк или другие заболевания.
- Если кто-то из взрослых болеет, то ему обязательно нужно носить маску и менять ее каждые 2 часа. Стараться не контактировать с ребенком.
Советует доктор Комаровский
Насморк у грудничка Комаровский советует лечить с учетом характера выделений из носа и их консистенции. Рекомендуется при любом рините поддерживать уровень влажности в комнате и периодически увлажнять слизистую. Если в носу очень сухо, то патологические микроорганизмы размножаются еще быстрее, что усугубляет ситуацию.
Комаровский про насморк у грудничков говорит довольно серьезно, учитывая, что малыш не может помочь себе сам, а патология чревата неприятными осложнениями. Важно выполнять следующие правила:
- Следить за состоянием слизистой маленького носика.
- Регулярно проветривать детскую комнату.
- Для лечения даже затяжного насморка у ребенка не рекомендуется использовать Нафтизин, Галазолин. Данные лекарственные средства приносят временное облегчение, а затем провоцируют серьезные побочные эффекты.
- Детский доктор рекомендует пользоваться масляными каплями Эктерицид, они не вызывают негативных симптомов, хорошо увлажняют слизистую.
- Маленьким детям полезно применять масла с витаминами А и Е для смазывания носика.
Если следовать простым рекомендациям, то избавить малыша от неприятной патологии получиться гораздо быстрее.
Осложнения насморка у малышей
При несвоевременном обращении к педиатру или несоблюдении схемы терапии лечение насморка может затянуться. Ринит у грудничка чреват серьезными осложнениями, если вовремя не избавиться от возбудителей патологии.
Учитывая короткую слуховую трубу у малышей, инфекция из полости носа может за небольшое время перебраться в среднее ухо и вызвать отит. Трахеит и бронхит также бывают частыми осложнениями насморка у грудных детей.
При развитии сопутствующих серьезных заболеваний появляется опасность кислородного голодания организма на фоне нарушенного носового дыхания. При сохранении такого состояния длительное время страдает умственное и эмоциональное развитие ребенка.
Если не лечить насморк у маленьких детей, то он все равно пройдет через неделю. Такие рассуждения некоторых родителей могут дорого обойтись маленькому карапузу. При появлении заложенности носа обязательно надо проконсультироваться с детским врачом, который подберет правильное лечение.
Насморк у грудничка (Как лечить насморк у новорожденного младенца)
Содержание статьи
Насморк у грудничка
Детей на первом году жизни называют грудничками. У новорожденных носоглотка сформирована не до конца, носовые ходы узкие и короткие, нос уплощенный, слизистая рыхлая. Окончательное формирование верхнего отдела дыхательной системы заканчивается к 4-5 годам жизни. К этому же возрасту слизистая адаптируется к окружающей среде и микрофлоре.
Из-за особого строения носоглотки любой воспалительный процесс приводит к сильному отеку, нарушению дыхательной функции, невозможности дыхания. Нередко у младенцев возникает физиологический насморк. Лечение детей раннего возраста должно проходить в сопровождении квалифицированного педиатра. Для облегчения состояния необходимо следить за чистотой и увлажненностью слизистой носа, соблюдать правила ухода за больным ребенком.
Причины насморка у грудничков
Основной причиной заложенности носа у маленьких детей является инфекция. Каждая мама сразу замечает, когда дыхание у малыша становится шумным, он начинает чихать, идут сопли. Одновременно с этими симптомами изменяется поведение грудничка, он становится беспокойным, плохо кушает, температура тела может повыситься. Насморк у новорожденного мешает полноценному дыханию, поэтому ребенок часто плачет, отказывается от груди или бутылочки, плохо спит. Понять, из-за чего произошел отек слизистой и назначить лечение, должен врач. При насморке на фоне высокой температуры на дом вызывают участкового педиатра.
Важно! Дети до года переносят насморк тяжелее, чем в более старшем возрасте. Распространение и развитие инфекции происходит быстрыми темпами.
Сопли у грудничка не всегда означают начало острой респираторной или вирусной инфекции. Сопли у грудничка без температуры возникают из-за несовершенства в строении и функционировании дыхательной системы. Избыток слизи, выделяемой из носа, связан с возрастными особенностями ребенка. Затяжной насморк без температуры и других симптомов в возрасте до 3-х месяцев называют физиологическим.
Внимание! Родители должны знать, что ринит является одним из признаков коклюша, кори, скарлатины, дифтерии.
Другие причины, не связанные с инфекцией:
- Чихание, кашель, выделения из носа, слезоточивость являются проявлением аллергической реакции.
- Провести тесты и сдать анализы на аллергию следует, если на коже появились высыпания.
- Анатомические нарушения в строении носоглотки также приводят к увеличению выработки слизи, как следствие ‒ к ухудшению дыхания.
- Вазомоторный ринит у детей диагностируют при нарушении тонуса кровеносных сосудов в пазухах носа.
- При нарушении процесса естественного отхождения слизи она застаивается, образуя корочки.
- Механическое раздражение слизистой у младенцев обычно приводит к сильному отеку, нарушению дыхания.
Особенности насморка у детей первого года
Сопли у новорожденного приводят к затруднению носового дыхания. Выделения скапливаются в пазухах носа, могут течь. Высморкаться самостоятельно маленький ребенок не может, поэтому родители используют для очищения носовых ходов специальное устройство – аспиратор. Он может быть механического или автоматического типа.
Совет! Если у мамы под рукой не нашлось аспиратора, а младенцу необходимо срочно очистить полость носа, его может заменить обычная спринцовка с мягким наконечником.
При малых размерах органов у новорожденных подавать лекарственные жидкости под давлением в нос нельзя. При сильном напоре может произойти заброс слизи в слуховую трубу, вызвать отит, спровоцировать стеноз гортани. Если выделений много, то они стекают по задней стенке глотки в рот, могут попасть в бронхи с воздухом. Прежде чем начинать лечение, нужно выяснить, по какой причине возник ринит.
Инфекционный
Насморк может возникать вследствие развития инфекции на слизистой, выстилающей пазухи носа. Заложенный нос в этом случае считается одним из симптомов ОРЗ, ОРВИ, гриппа. Инфекционный насморк сопровождается повышением температуры, горло становится красным, может присоединиться кашель. Инфекционным заболеваниям особенно подвержены недоношенные и дети, находящиеся на искусственном вскармливании, ослабленные вследствие осложненной беременности, родов. Лечение определяется врачом, проводится в зависимости от типа возбудителя инфекции.
Вирусный насморк у грудничка
Насморк могут вызвать вирусы – риновирусы, коронавирусы, аденовирусы. Заболевание проходит в несколько этапов. Сначала выделения из носа наблюдаются в незначительном объеме. Потом появляется много прозрачной и жидкой слизи, остановить течение из носа становится практически невозможным. Воспаление носоглотки сопровождается болезненным глотанием, зудом и першением, повышается температура. Ребенок отказывается от еды, капризничает, плачет, не спит. Со временем сопли приобретают густую консистенцию, цвет может быть желтым, зеленым, коричневым. Без необходимого лечения могут возникать осложнения – хронический синусит, гнойный ринит, отит или бронхит.
Бактериальный
Причиной бактериального насморка становятся вредоносные бактерии – стрептококки, стафилококки, синегнойная палочка, золотистый стафилококк и другие. Заражение может произойти внезапно контактным, бытовым или воздушно-капельным путем. Младенцы часто получают бактериальную инфекцию от матери при кормлении, если она является хронической. Поражение бактериями может затронуть конъюнктиву глаз, вызвать у малыша конъюнктивит.
Как помочь малышу
Забитые носовые ходы являются помехой нормальному дыханию ребенка через нос. Маленькие дети не всегда спокойно и быстро переходят на дыхание через рот, поэтому нос необходимо очищать от скопления слизи. Если носовые ходы забиты, то следует воспользоваться аспиратором. Когда в носу ребенка образовались корочки, то необходимо их сначала размочить, а потом удалить аспиратором или спринцовкой. Для разжижения скопившихся выделений можно использовать капли на основе природной морской воды, сделать слабый соленый раствор в домашних условиях.
Важно! Вспомогательные и предметы гигиены необходимо содержать в чистоте, иначе они могут стать причиной повторного заражения.
Сосудосуживающие капли используются только по назначению врача и в соответствии со строгой дозировкой, так как могут вызвать привыкание, привести к сухости слизистой ткани носа ребенка. Острый насморк обязательно нужно вылечивать до конца. Недолеченный ринит может стать причиной хронического воспаления слизистой оболочки носоглотки.
Что нельзя делать
В стремлении избавить маленького ребенка от дискомфорта многие родители совершают ошибки, которые в результате оборачиваются еще большими проблемами со здоровьем.
Что нельзя делать при насморке у грудничка:
- гулять и купать ребенка, если у него повышенная температура;
- настаивать на кормлении, когда нос заложен, ребенку трудно сосать;
- пытаться прочистить носовые ходы с помощью подручных средств, при малейшей неосторожности можно причинить боль, травмировать нежные ткани;
- промывать или орошать нос, подавая струю под давлением, результатом подобных манипуляций может стать ларингоспазм, отит;
- заставлять маленького ребенка высморкаться, до года это вряд ли получится, при чрезмерном усердии можно натереть или повредить кожу, спровоцировать раздражение;
- закапывать в нос и глаза грудное молоко, так как оно является благоприятной средой для развития патогенной микрофлоры.
Рекомендация! В период болезни рекомендуется давать ребенку воду. Это поможет облегчить состояние, снизить температуру тела, избежать обезвоживания.
Окружающий микроклимат в помещении должен быть здоровым. Для этого необходимо дважды в день проветривать комнату, временно забрав из нее ребенка, проводить влажную уборку. Для повышения влажности можно воспользоваться бытовым увлажнителем, если его нет, поставить на подоконник емкости с водой, разложить влажные полотенца или пеленки.
Лечение насморка у грудничка в 1 месяц
Для детей до года предусмотрено совсем немного средств, удовлетворяющих условиям безопасности для детского здоровья. Положение лежа, в котором чаще всего находится ребенок в этом возрасте, приводит к застою жидкости в носу, затруднению дыхания, быстрому развитию осложнений.
Медикаментозное лечение насморка
Если у ребенка жар, то есть температура тела выше 38°C, тогда педиатры советуют использовать специальные средства – сиропы или свечи. Для быстрого и эффективного снижения температуры у новорожденных и детей постарше часто используется Нурофен. Его производят на основе ибупрофена, средство имеет несколько вкусов, разные формы выпуска, удобные для маленьких детей. Любые антибиотические препараты должны использоваться по рекомендации врача, в комплексе со средствами для улучшения микрофлоры кишечника.
Внимание! При стабильно высокой температуре у ребенка в течение нескольких часов требуется срочная помощь врача!
Сосудосуживающие препараты для грудных детей используются только по назначению врача в качестве экстренной помощи. Для детей на первом году жизни их перечень ограничен. Наиболее известными считаются Називин или Назол с пометкой Беби, Виброцил. Их капают через 6 часов, лучше перед дневным или ночным сном, чтобы облегчить дыхание на период отдыха ребенка. Капли для младенцев разрешено использовать не дольше 3-5 дней. Длительное применение приводит к развитию синдрома рикошета, когда рецепторы становятся инертными к лекарству, насморк усиливается.
Какие медикаменты могут использоваться для лечения насморка у маленьких детей:
- Капли с антисептическим и антигистаминным действием назначаются педиатром, аллергологом, который вел наблюдение за ребенком. Их дозировка рассчитывается в соответствии с возрастом и весом малыша. Длительный прием запрещен.
- Препараты для активизации иммунитета, и чтобы избавляться от вирусов, также прописываются врачом, исходя из поставленного диагноза, общего состояния ребенка.
- По совету врача можно воспользоваться свечами Виферон. Этот комплексный препарат содержит малые дозы интерферона, блокирует распространение вирусов в организме, поддерживает иммунитет. Лекарство разрешено младенцам с первых дней жизни для профилактики и лечения. Средства-аналоги, подходящие для детей раннего возраста, – Деринат, Гриппферон, Генферон.
- Еще одно широко известное средство, которое можно использовать, чтобы лечить малышей до года, ‒ это Протаргол. Препарат произведен на основе протеината серебра, обладает антисептическим, вяжущим, сосудосуживающим действием. При регулярном применении образует на поверхности слизистой защитную белковую пленку, предотвращающую проникновение вредоносных микроорганизмов и грибков. При отсутствии аллергической реакции средство можно использовать с профилактической целью в осенне-зимний период для гигиены носоглотки у детей.
Народные средства от насморка у грудничка
Перечень народных рецептов, допустимых к использованию в отношении грудных детей, также небольшой. Не следует применять лекарственные травы, так как у ребенка может развиться аллергия. Совместно с насморком это может привести к крайне нежелательным последствиям. Превышение дозы многих природных компонентов чревато ожогом слизистой ткани, длительным периодом ее заживления и восстановления. Самым безопасным может быть слабый раствор морской соли (1 чайная ложка соли на 1 литр теплой воды) для увлажнения и снятия отека с носоглотки.
Важно! Если насморк у грудничка длится больше 10 дней, это значит, что нужно поменять схему лечения, пройти дополнительные обследования.
Бороться с насморком помогут ингаляции. Они станут эффективной мерой для скорейшего облегчения дыхания, увлажнения слизистой оболочки носоглотки. Самый безопасный способ – ингаляции через небулайзер. Дыхание над паром в грудном возрасте может быть опасным. Основой для дыхательных процедур, подходящих для детей до года, может стать минеральная вода, физраствор, отвар лекарственных трав ромашки или календулы. Ингаляции проводят, если нет температуры, по 3-5 минут дважды в день.
Чтобы вылечить грудного ребенка, нужно определить истинную причину насморка, что делается только под руководством педиатра. Иногда жидкие и прозрачные выделения являются предвестниками зубов. Помогать малышу следует, используя допустимые и безопасные средства, – медикаменты, народные рецепты. По мнению специалистов, лучшим способом естественного укрепления иммунитета является грудное вскармливание до года и больше.
//www.youtube.com/watch?v=PRRW1mQFvaM
Насморк у новорожденного: чем лечить
23 февраля 2017
Аверьянова Света
Когда болеет ребенок – это неприятно и тревожно для родителей, особенное, если появляется насморк у новорожденного. И к этой ситуации родители должны быть готовы, и знать, что не всегда слизь, скапливающаяся в носике детей 1 года жизни, требует лечения. Но и начавшийся ринит следует выявить вовремя, чтобы начать своевременное лечение, при необходимости дать нужные лекарства, облегчить состояние малыша.
Из этой статьи вы узнаете
Что делать если у малыша сопли
Сопли у грудничка должны послужить причиной обращения к доктору, который сможет распознать заболевание на ранней стадии, и объяснить родителям, как вылечить его. Многих из них интересует вопрос относительно того, за сколько проходит насморк. Если начать своевременно лечить начинающийся насморк у ребенка, то избавиться от него можно уже спустя 8 дней. За это время слизистая носа восстановится, уйдет отечность, дыхание облегчится.
Зная, сколько могут продлиться сопли у крохи, родители должны понимать, что кроме лечения насморка у ребенка 1 года жизни, очень важно соблюдать некоторые рекомендации по уходу за ним на период лечения:

В каком случае не требуется лечение
Если младенцу исполнился 1 месяц и у него появились признаки насморка такие, как необильная прозрачная слизь, не слишком густой консистенции, без каких-либо других симптомов, можно говорить о физиологическом насморке. Что делать в этом случае? Достаточно знать, как облегчить дыхание крохи. Для этого достаточно регулярно очищать носик от слизи ватными жгутиками, промывать солевым раствором, если это одобрит лечащий врач, который осмотрит младенца.
Как правило, когда исполняется ребенку 2 месяца, насморк исчезает сам по себе. Ведь по мере взросления малыша слизистые носа уже полностью сформировались и могут функционировать полноценно. Поэтому физиологический насморк у новорожденного ребенка и не лечится.
Важно! При физиологических соплях в поведении детей нет таких изменений, как нарушение сна, капризность, повышение температуры.
Появление этих симптомов свидетельствует о том, что причиной соплей стала инфекция, которая проникла в детский организм.

Сопли у малыша от рождения до 6 месяцев
Насморк у 3 месячного ребенка требует правильного лечения. Ведь в отличие от физиологического он может быть вирусным или бактериальным. И осмотр доктора должен стать обязательным. Учтя возраст малыша, он подберет препараты, которыми можно вылечить вирусный насморк у ребенка – противовирусное, или бактериальный – антибиотик. При насморке малышам могут назначаться капли сосудосуживающие и физиологические растворы (на основе соли), которыми следует промывать и закапывать носик.
Появление соплей у детей 3 месяцев кроме капель и растворов предусматривает и использование вспомогательных средств. В этом возрасте облегчит процесс очистки носа от слизи груша или аспиратор (может быть механическим, вакуумным или электрическим).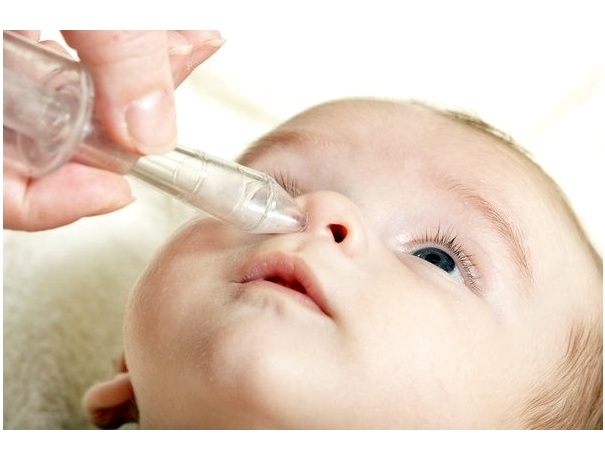
Лечить насморк у 3–4 месячного младенца следует начинать с промывания носа. Для этого подойдет физиологический раствор, который можно приобрести в аптеке или приготовить самостоятельно, зная правильный рецепт. Рецепт солевого раствора – 1 литр кипяченой воды и 1 чайная ложка морской соли (без горки). Закапывается раствор перед каждой чисткой носа по 2 капли в каждую ноздрю.
После закапывания в нос детям солевого раствора, его нужно очистить от слизи, корочек (спринцовка, аспиратор, жгутики) и закапать каплями. Лечить насморк у 4 месячного младенца можно детским Називином или другими препаратами на основе оксиметазолина.
С помощью таких препаратов от насморка для детей до года, удастся снять отечность носа, уменьшить появление слизи, которая доставляет дискомфорт, мешает крохе дышать, особенно ночью. Насморк в 4 месяца лечится 0,01% Називином.
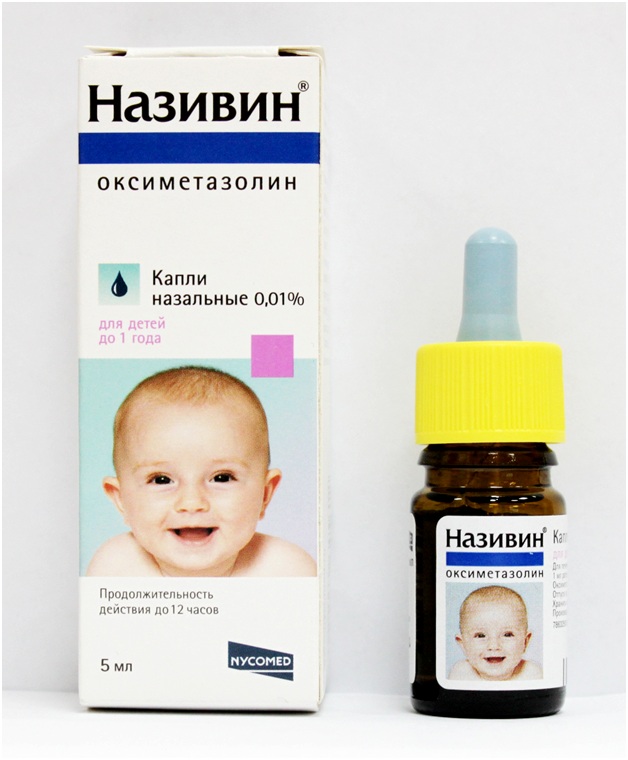
Зная как лечить насморк у ребенка 3 месяца, следует понимать, какова схема лечения этого же недуга у 5 месячного ребенка. В качестве примера можно рассмотреть Отривин Бэби. Это специальная система, предусматривающая использование аспиратора со специальными насадками и раствора. Что касается медикаментозного лечения, то у ребенка 5 месяцев оно может быть представлено сосудосуживающими каплями – Виброцил, Отривин.
Если у ребенка 4–5 месяцев простуда, заложенность носа, то его должен осмотреть доктор, который и назначит те или иные капли. При необходимости нужно будет пройти некоторые анализы.
Важно! Нельзя использовать для закапывания носа крохи грудное молоко. Миф о том, что оно обладает антибактериальным свойством, давно развеян. Его проникновение в нос малыша, в котором скапливается слизь, может привести к размножению новых бактерий. Они способны усугубить состояние малыша, и вместо ожидаемого выздоровления привести к осложнениям.
Болеет малыш от 6 месяцев до года
Насморк у ребенка 6 месяцев, как показывает практика, появляется чаще, чем в первый, второй или третий месяц его жизни. Связано это с тем, что грудничок лишается необходимых его организму антител, который в свою очередь ослабевает. Лечение насморка у ребенка 6 месяцев (вирусного) проводится Интерфероном.
В этом возрасте можно дать ребенку не более 3 капель Гриппферона или разведенного сухого лейкоцитарного Интерферона. Зная, чем лечить насморк ребенку 6 месяцев, использовать эти препараты можно и для 7 месячных малышей.
Если насморк у ребенка в 6 месяцев предусматривает использование физиологических растворов и сосудосуживающих капель, то начиная с 8–9 месяцев это можно сделать и с помощью народной медицины. Насморк у ребенка 8 месяцев можно вылечить с помощью свекольного сока, разведенного в соотношении 1:1 с водой, сока алоэ или каланхоэ.

Для малыша в 9–10 месяце терапия может немного отличаться от того, чем лечиться насморк новорожденному. Начиная с 9–10 месяцев проявление соплей можно устранить с помощью точечного массажа. Если насморк мешает свободно дышать, то такая методика может поспособствовать отхождению слизи. Для того чтобы избавиться от насморка у ребенка до года, массируются определенные точки возле глаз и на крыльях носа.
Для того чтобы детский насморк был вылечен как можно быстрее, не перешел в длительный, первый точечный массаж для ребенка 9–10 месяцев должен провести специалист, и рассказать родителям его основные приемы. Лечение насморка у новорожденных с помощью точечного массажа может быть подкреплено каплями, которые используются для детей с 6 до 9–10 месяцев.
10 месяцев – это прекрасный период для того, чтобы ребенок научился самостоятельно сморкаться. Получится это не за один раз, и поначалу ребенок может не мочь сделать того, что для взрослых является элементарным.
Но переведя такую серьезную процедуру в игру – малыш уже совсем скоро научится этому. В качестве примера: малыша можно попросить показать, как делает ежик.
Насморк у детей до года можно лечить с помощью ингаляций. Эта несложная процедура, которая довольно часто назначается докторами, отлично подходит от насморка для детей от 1 года. Поэтому, начиная с 10–11 месяцев, ребенок может дышать парами эвкалипта, шалфея, ромашки или над раствором хлорида натрия. Для лечения соплей у новорожденного ингаляция не назначается, ведь малыш еще многого не умеет, да и того чем лечить насморк у новорожденных, хватает. После ингаляции ребенок почувствует облегчение – долгий насморк пройдет, слизистые увлажнятся, и дышать будет намного проще.
Как лечить сопли, которые были вызваны вирусом, понятно. А чем лечить насморк годовалому ребенку, а также возрастом немного младше, если его появление было спровоцировано бактериями? В этом случае вылечить насморк ребенку помогут препараты на антибактериальной основе – Изофра, Биопарокс, мазь Бактробан. Поэтому если у новорожденного появились сопли, спровоцированные бактериальной инфекцией, в год или 9–11 месяцев, чем лечить недуг определяет доктор и, как правило, это перечисленные антибактериальные средства.

Многие педиатры рекомендуют давать для лечения и профилактики насморка у новорожденных Деринад. Когда нужно облегчить насморк, предотвратить размножение инфекции его дают детям до 8 раз в день.
В качестве профилактики, или когда сопли могут только начинаться – до 4 раз в день.
Важно! Лечить малыша от соплей народными методами до исполнения 8 месяцев нежелательно. То же самое касается и ингаляций – для их проведения малышу должно быть как минимум 10 месяцев.
Если заложен нос у детей старшего возраста
Сколько длится насморк у ребенка и через сколько времени он полностью исчезнет, зависит от особенностей его организма и правильности лечения, именное его отсутствием может быть вызван долгий насморк, который может длиться вместо положенных 8 дней более 2–3 недель.
Ни для кого не секрет, что сопли у детей 3 лет вылечить проще, чем у новорожденных. Это объясняется не только тем, что начиная с 2 лет можно применять в качестве лечения не только капли для носа, но и спреи, мази, лечебные пластыри, но и возможностью малыша самостоятельно высморкаться, и сделать этого тогда, когда возникает необходимость. Для детей 3 лет и до 8 лет проще объяснить для чего все это делается, да и ребенок может пожаловаться родителям на то, что его беспокоит.
Если у малыша появились сопли, следует показать его доктору, который установит причину недуга и расскажет, как лечить насморк у новорожденного. Назначенное лечение, должно соответствовать возрасту маленького пациента и его состоянию. Очень важно прислушаться к рекомендациям, которые последуют от специалиста. Ведь если не знать, как лечить насморк новорожденным, можно запустить его, что в дальнейшем обернется серьезными осложнениями. Да методы, которыми проводится лечение насморка у новорожденного и насморка у детей 3 лет отличаются.
Поделиться с друзьями:
Простуда у младенцев — Диагностика и лечение
Лечение
От простуды нет лекарства. Антибиотики не действуют против вирусов простуды. Постарайтесь, чтобы вашему ребенку было комфортнее, используя такие меры, как отсасывание слизи из носа и поддержание влажности воздуха.
Как правило, младенцам следует избегать приема лекарств, отпускаемых без рецепта (OTC). Вы можете использовать жаропонижающие лекарства, тщательно следуя инструкциям по дозировке, если лихорадка доставляет вашему ребенку дискомфорт.Лекарства от кашля и простуды небезопасны для младенцев и маленьких детей.
жаропонижающие препараты
OTC болеутоляющие, такие как ацетаминофен (тайленол и др.), Могут облегчить дискомфорт, связанный с лихорадкой. Однако эти лекарства не убивают вирус простуды. Лихорадка является частью естественной реакции вашего ребенка на вирус, поэтому она может помочь снизить температуру у вашего ребенка.
Не давайте ацетаминофен детям младше 3 месяцев и будьте особенно осторожны, давая ацетаминофен младенцам старшего возраста и детям, потому что рекомендации по дозировке могут сбивать с толку.Если у вас есть вопросы о дозировке для вашего ребенка, позвоните своему врачу.
Для лечения лихорадки или боли рассмотрите возможность назначения ребенку младенцев или детей безрецептурных жаропонижающих и обезболивающих, таких как ацетаминофен (тайленол и другие) или ибупрофен (адвил, мотрин и другие).
Не давайте эти лекарства ребенку, если он или она постоянно страдает обезвоживанием или рвотой.
Детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин.Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни состоянием у таких детей.
Лекарства от кашля и простуды
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) настоятельно рекомендует не давать отпускаемые без рецепта лекарства от кашля и простуды детям младше 2 лет. Безрецептурные препараты Лекарства от кашля и простуды не лечат основная причина детской простуды и не заставит ее пройти раньше, и может быть опасно для вашего ребенка.
В июне 2008 года производители убрали с рынка детские лекарства от кашля и простуды. Они также изменили этикетки продуктов на оставшихся OTC лекарствах от кашля и простуды, чтобы предупредить людей не использовать их у детей в возрасте до 4 лет из соображений безопасности.
Образ жизни и домашние средства
Чаще всего простуду старшего ребенка можно лечить дома.
- Предложите много жидкости. Жидкости важны для предотвращения обезвоживания. Поощряйте ребенка пить обычное количество жидкости. Дополнительные жидкости не нужны. Если вы кормите ребенка грудью, продолжайте в том же духе. Грудное молоко обеспечивает дополнительную защиту от микробов, вызывающих простуду.
- Разжижают слизь. Врач вашего ребенка может порекомендовать солевые капли для носа, чтобы разжижить густую носовую слизь. Поищите эти безрецептурных капель в местной аптеке.
Отсосите ребенку нос. Держите носовые ходы ребенка чистыми с помощью шприца с резиновой грушей. Сожмите шприц с грушей, чтобы выпустить воздух. Затем вставьте кончик луковицы примерно на 1/4 — 1/2 дюйма (от 0,64 до 1,27 см) в ноздрю вашего ребенка, направляя его в сторону задней и боковой части носа.
Отпустите лампочку, удерживая ее на месте, пока она всасывает слизь из носа вашего ребенка. Выньте шприц из ноздри ребенка и вылейте его содержимое на салфетку, быстро сжимая грушу, удерживая кончик вниз.Повторяйте столько раз, сколько необходимо для каждой ноздри. Очистите шприц с грушей водой с мылом.
- Смочите воздух. Использование увлажнителя с прохладной водой в детской комнате может облегчить заложенность носа. Ежедневно меняйте воду и следуйте инструкциям производителя по очистке устройства.
Подготовка к приему
Если вам нужно посетить педиатра или семейного врача вашего ребенка, вот некоторая информация, которая поможет вам подготовиться к приему вашего ребенка.
Что вы можете сделать
Составьте список:
- Симптомы, которые вы заметили у своего ребенка, включая любые, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Ключевая личная информация, , например, ходит ли ваш ребенок в детский сад или иным образом подвергся воздействию простуды. Укажите, сколько простудных заболеваний у вашего ребенка, как долго они длились и подвергается ли ваш ребенок воздействию пассивного курения.Возможно, стоит отметить в своем календаре день, когда вы заметили, что ваш ребенок простудился.
- Все лекарства , которые принимает ваш ребенок, включая дозы.
- Вопросы, которые следует задать своему врачу.
При простуде врачу следует задать следующие основные вопросы:
- Что, вероятно, вызывает симптомы у моего ребенка?
- Есть другие возможные причины?
- Какие тесты нужны?
- Как лучше всего действовать?
- У моего ребенка другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли ограничения, которые нам нужно соблюдать?
- Существуют ли лекарства, отпускаемые без рецепта, которые небезопасны для моего ребенка в этом возрасте?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Врач вашего ребенка может задать вам ряд вопросов, в том числе:
- Когда у вашего ребенка появились симптомы?
- Они были непрерывными или случайными?
- Насколько они серьезны?
- Что может их улучшить?
- Что может их усугубить?
- Из-за заложенности носа ваш ребенок стал меньше есть или пить?
- У вашего ребенка столько же мокрых подгузников, как обычно?
- Была ли температура? Если да, то на какой высоте?
- Сделаны ли прививки вашему ребенку?
- Ваш ребенок недавно принимал антибиотики?
Что вы можете сделать за это время
Примите меры, чтобы вашему ребенку было удобнее.К ним относятся увлажнение воздуха в доме и использование капель физиологического раствора и присоски для удаления слизи из носа вашего ребенка.
.Лечение простуды
МЭДЛИН СИМАСЕК, доктор медицины, и ДЭВИД А. БЛАНДИНО, доктор медицины
Медицинский центр Университета Питтсбурга, Питтсбург, Пенсильвания
Am Fam Physician. 2007 15 февраля; 75 (4): 515-520.
 Информация для пациентов: см. Соответствующие раздаточные материалы по простуде, написанные авторами этой статьи.
Информация для пациентов: см. Соответствующие раздаточные материалы по простуде, написанные авторами этой статьи.
 Связанные редакционные
Связанные редакционные
Простуда — это вирусное заболевание, поражающее людей всех возрастов, что требует частого использования безрецептурных и рецептурных лекарств и альтернативных средств.Лечение направлено на облегчение симптомов (например, кашля, заложенности носа, ринореи). Декстрометорфан может быть полезен при кашле у взрослых, но его эффективность не была продемонстрирована у детей и подростков. Не было доказано, что кодеин эффективно лечит кашель, вызванный простудой. Хотя гидрокодон широко используется и, как было показано, эффективно лечит кашель, вызванный другими состояниями, препарат не изучался у пациентов с простудой. Было показано, что местные (интраназальные) и пероральные деконгестанты облегчают назальные симптомы и могут применяться у подростков и взрослых на срок до трех дней.Антигистаминные препараты и комбинированная терапия антигистаминными и противоотечными средствами могут незначительно улучшить симптомы у взрослых; однако преимущества необходимо сопоставить с потенциальными побочными эффектами. Новые антигистаминные препараты, не вызывающие седативного эффекта, неэффективны против кашля. Ипратропий для местного применения, антихолинергическое средство, отпускаемое по рецепту, облегчает назальные симптомы у детей старшего возраста и взрослых. Доказано, что антибиотики не улучшают симптомы или сокращают продолжительность болезни. Дополнительные и альтернативные методы лечения (например, эхинацея, витамин С и цинк) не рекомендуются для лечения симптомов простуды; однако прием увлажненного воздуха и жидкости может быть полезным без побочных эффектов.Профилактика витамином С может незначительно сократить продолжительность и тяжесть простуды среди населения в целом и может снизить частоту заболевания у лиц, подвергающихся физическому стрессу и стрессу окружающей среды.
Острая инфекция верхних дыхательных путей является вторым по частоте диагнозом в кабинетах врача1 и наиболее частым диагнозом при выписке в отделениях неотложной помощи2. Обследование показало, что почти четверть взрослого населения США принимала лекарства от кашля или простуды с седативными антигистаминными препаратами или без них. предыдущая неделя.3 Профилактика простуды и гриппа и «иммуностимуляция» были среди 10 основных причин, по которым участники принимали витамины и травяные добавки. 3 Обследование, проведенное Центрами по контролю и профилактике заболеваний, показало, что в 1991 году две трети трехлетних детей принимали лекарства от кашля или простуды в течение предшествующих 30 дней.4 Поскольку простуда — обычное явление в кабинетах врача, а средства от кашля и простуды используются почти повсеместно, важно, чтобы врачи знали доказательства (Таблица 15-9 и Таблица 25,6 , 10), который поддерживает или опровергает использование этих лекарств.11
Просмотр / печать таблицы
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Рейтинг доказательности | Список литературы |
|---|---|---|
Антибиотики не рекомендуются для лечения простуды у детей или детей. Взрослые. | A | 14, 15 |
Декстрометорфан (Дельсим) — это вариант лечения взрослых с кашлем, вызванным простудой. | B | 5, 19 |
Местные (интраназальные) или пероральные назальные деконгестанты, применяемые на срок до трех дней, являются вариантом лечения для подростков и взрослых. | B | 7, 8, 30 |
Ипратропиум местного применения (Атровент) — это вариант лечения заложенности носа у детей старше шести лет и у взрослых, хотя и дорогой. | B | 9 |
Кодеин (Робитуссин АС) и другие наркотики, декстрометорфан (Дельсим), антигистаминные препараты и комбинированные антигистаминные / противоотечные средства не рекомендуются для лечения кашля или других симптомов простуды у детей. | B | 5–7, 10, 17 |
Старые антигистаминные препараты первого поколения и комбинированные антигистаминные / противоотечные средства являются вариантами лечения симптомов кашля и простуды у взрослых, если польза от них перевешивает побочные эффекты. | B | 6 |
Среди доступных дополнительных методов лечения профилактика витамином С может уменьшить тяжесть и продолжительность симптомов простуды; однако витамин С, цинк и эхинацея не рекомендуются для активного лечения. | B | 31–34, 36 |
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Уровень доказательности | Справочные материалы |
|---|---|---|
Антибиотики не рекомендуются лечение насморка у детей или взрослых. | A | 14, 15 |
Декстрометорфан (Дельсим) — это вариант лечения взрослых с кашлем, вызванным простудой. | B | 5, 19 |
Местные (интраназальные) или пероральные назальные деконгестанты, применяемые на срок до трех дней, являются вариантом лечения для подростков и взрослых. | B | 7, 8, 30 |
Ипратропиум местного применения (Атровент) — это вариант лечения заложенности носа у детей старше шести лет и у взрослых, хотя и дорогой. | B | 9 |
Кодеин (Робитуссин АС) и другие наркотики, декстрометорфан (Дельсим), антигистаминные препараты и комбинированные антигистаминные / противоотечные средства не рекомендуются для лечения кашля или других симптомов простуды у детей. | B | 5–7, 10, 17 |
Старые антигистаминные препараты первого поколения и комбинированные антигистаминные / противоотечные средства являются вариантами лечения симптомов кашля и простуды у взрослых, если польза от них перевешивает побочные эффекты. | B | 6 |
Среди доступных дополнительных методов лечения профилактика витамином С может уменьшить тяжесть и продолжительность симптомов простуды; однако витамин С, цинк и эхинацея не рекомендуются для активного лечения. | B | 31–34, 36 |
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Обзор доказательств холодовой терапии у взрослых
| Терапия | Результаты исследования |
|---|---|
Кашель (один Кокрановский обзор [17 исследований]) 5 | |
Комбинация антигистаминных и противоотечных средств | Два исследования: одно показало пользу при неблагоприятных побочных эффектах; одно не показало пользы |
Антигистаминные препараты | Три исследования: без пользы |
Кодеин (Робитуссин АС) | Два исследования: без пользы |
(Декстрометорфан) | Три исследования: два показали пользу; одно не показало пользы |
Декстрометорфан плюс сальбутамол * | Одно исследование: ограниченная польза с неблагоприятными побочными эффектами |
Гуайфенезин (Муцинекс) | Два исследования: одно показало пользу; одно исследование не показало пользы |
Могуистеин * | Одно исследование: очень ограниченное преимущество |
Муколитик (например,g., Bisolvon linctus *) | Одно исследование: польза |
Застой и ринорея (два Кокрановских обзора [30 исследований]) 6,7; два РКИ8,9) | |
Комбинация антигистаминных и противоотечных средств | Семь исследований: пять продемонстрировали некоторую пользу при обструкции носа; два не показали положительного эффекта |
Шесть исследований: пять показали некоторую пользу от ринореи; одно не показало пользы | |
Антигистаминные препараты | Пять исследований: отсутствие пользы при обструкции носа |
Семь исследований: польза от ринореи (только антигистаминные препараты первого поколения) 02 | Интраназальный ипратропий (Атровент) | Одно исследование: польза |
Пероральные или местные деконгестанты (однократная доза) | Четыре исследования: польза при обструкции носа |
Устные деконгестанты (многократные дозы) | Два исследования: одно показало пользу при обструкции носа; одно не показало положительного эффекта |
Обзор доказательств эффективности холодовой терапии у взрослых
| Терапия | Результаты исследования |
|---|---|
Кашель (один Кокрановский обзор [17 исследований]) 5 | |
Комбинация антигистаминных / противоотечных средств | Два исследования: одно показало пользу при неблагоприятных побочных эффектах; одно не показало пользы |
Антигистаминные препараты | Три исследования: без пользы |
Кодеин (Робитуссин АС) | Два исследования: без пользы |
(Декстрометорфан) | Три исследования: два показали пользу; одно не показало пользы |
Декстрометорфан плюс сальбутамол * | Одно исследование: ограниченная польза с неблагоприятными побочными эффектами |
Гуайфенезин (Муцинекс) | Два исследования: одно показало пользу; одно исследование не показало пользы |
Могуистеин * | Одно исследование: очень ограниченное преимущество |
Муколитик (например,g., Bisolvon linctus *) | Одно исследование: польза |
Застой и ринорея (два Кокрановских обзора [30 исследований]) 6,7; два РКИ8,9) | |
Комбинация антигистаминных и противоотечных средств | Семь исследований: пять продемонстрировали некоторую пользу при обструкции носа; два не показали положительного эффекта |
Шесть исследований: пять показали некоторую пользу от ринореи; одно не показало пользы | |
Антигистаминные препараты | Пять исследований: отсутствие пользы при обструкции носа |
Семь исследований: польза от ринореи (только антигистаминные препараты первого поколения) 02 | Интраназальный ипратропий (Атровент) | Одно исследование: польза |
Пероральные или местные деконгестанты (однократная доза) | Четыре исследования: польза при обструкции носа |
Устные деконгестанты (многократные дозы) | Два исследования: одно показало пользу при обструкции носа; один не показал положительных результатов |
Посмотреть / распечатать таблицу
ТАБЛИЦА 2Обзор доказательств применения холодовой терапии у детей
| Терапия | Результаты исследования |
|---|---|
Кашель (Кокрановский обзор [семь учеба]) 5; одно РКИ 10 | |
Антигистаминные препараты | Два исследования: без пользы |
Комбинация антигистаминных и противоотечных препаратов | Два исследования: без пользы |
Кодезин плюс гуа | Одно исследование: нет пользы |
Декстрометорфан (Дельсим) | Два исследования: нет пользы |
Декстрометорфан плюс гвайфенезин (исследование Робитуссина | ) 900 |
Декстрометорфан плюс сальбутамол * | Одно исследование: нет пользы |
Муколитик (например.g., Letosteine *) | Одно исследование: польза |
Другие комбинации | Одно исследование: нет пользы |
Застой и ринорея (Кокрановские обзоры [четыре исследования] 6) | |
Антигистаминные препараты | Два исследования (одно с использованием астемизола †): польза |
Комбинация антигистаминных и противоотечных препаратов | Два исследования: без пользы |
| Противоотечные средства Нет исследований | |
Обзор доказательств применения холодовой терапии у детей
| Терапия | Результаты исследования |
|---|---|
Кашель (Кокрановский обзор [семь исследований]) 5; одно РКИ 10 | |
Антигистаминные препараты | Два исследования: без пользы |
Комбинация антигистаминных и противоотечных препаратов | Два исследования: без пользы |
Кодезин плюс гуа | Одно исследование: нет пользы |
Декстрометорфан (Дельсим) | Два исследования: нет пользы |
Декстрометорфан плюс гвайфенезин (исследование Робитуссина | ) 900 |
Декстрометорфан плюс сальбутамол * | Одно исследование: нет пользы |
Муколитик (например.g., Letosteine *) | Одно исследование: польза |
Другие комбинации | Одно исследование: нет пользы |
Застой и ринорея (Кокрановские обзоры [четыре исследования] 6) | |
Антигистаминные препараты | Два исследования (одно с использованием астемизола †): польза |
Комбинация антигистаминных и противоотечных препаратов | Два исследования: без пользы |
| Противоотечные средства Нет исследований | |
Литература по простуде обширна, но непоследовательна по своей строгости.Среди многочисленных исследований клиническое определение часто бывает нечетким или вариативным, оцениваются естественные и экспериментальные простуды, а возрастные диапазоны иногда бывают широкими и вариативными. Кроме того, количество участников часто невелико, вмешательства различаются от индивидуума к комбинированному препарату, соблюдение режима лечения часто не рассматривается, используются результаты с одним или несколькими симптомами, а результаты субъективно сообщаются в одних исследованиях и объективно — в других. Неудивительно, что результаты сильно разнятся.Эти ограничения в литературе ограничивают возможность давать уверенные и конкретные рекомендации по лечению. Для клинических целей литературу по традиционному фармакологическому лечению лучше всего обобщить, сделав отдельные рекомендации только для кашля, а также для застойных явлений и ринореи. В отношении дополнительных и нефармакологических методов лечения в литературе рассматриваются более глобальные результаты.
Эпидемиология и клиническая картина
Простуда вызывается различными респираторными вирусами, чаще всего риновирусом.Взрослые имеют в среднем от двух до четырех эпизодов ежегодно, а у маленьких детей может быть от шести до восьми эпизодов. Простуда характеризуется болью в горле, недомоганием и субфебрильной температурой в начале. Эти симптомы проходят в течение нескольких дней, за ними следуют заложенность носа, ринорея и кашель в течение 24-48 часов после появления первых симптомов. Второй набор симптомов — это то, что побуждает большинство пациентов обращаться к врачу за облегчением.1 Симптомы обычно достигают пика примерно на 3 или 4 день и начинают исчезать к 7-му дню.12 Выделения из носа, появляющиеся на пике болезни, могут стать густыми и гнойными, и их можно ошибочно принять за бактериальную инфекцию носовых пазух. 13
Традиционная фармакологическая терапия
Потому что нет эффективных противовирусных препаратов для лечения простуды и мало эффективных мер Чтобы предотвратить это, лечение должно быть направлено на облегчение симптомов. Чаще всего используются антигистаминные, противоотечные, кашлевые и отхаркивающие средства, отпускаемые без рецепта. Эти методы лечения можно использовать отдельно или в комбинации.
Хотя простуда является вирусным заболеванием, антибиотики часто назначаются пациентам ненадлежащим образом, даже если бактериальные осложнения (например, пневмония, бактериальный синусит) отсутствуют. Исследования антибиотиков для лечения простуды нацелены на частоту излечения, постоянство симптомов, профилактику вторичных бактериальных осложнений и побочных эффектов. Систематические обзоры показали, что антибиотики не играют никакой роли в лечении простуды.14,15 Это связано с тем, что антибиотики неэффективны для уменьшения продолжительности или тяжести симптомов, а также из-за риска неблагоприятных желудочно-кишечных эффектов, стоимости лечения и повышенной резистентности бактерии к антибиотикам.14,15
КАШЕЛЬ
Кокрановский обзор показал, что отсутствуют убедительные доказательства для определения эффективности любого безрецептурного продукта в отношении снижения частоты или тяжести кашля у детей или взрослых.5 Некоторые авторы прямо рекомендуют против использования этих препаратов.16,17 Руководство Американского колледжа грудных врачей не рекомендует средства для подавления кашля центрального действия (например, кодеин [Робитуссин АС], декстрометорфан [Делсим]) при кашле, вторичном по отношению к инфекции верхних дыхательных путей.18
Несмотря на эти выводы, два из трех исследований, включенных в Кокрановский обзор, предполагают, что декстрометорфан обеспечивает умеренную клиническую пользу.5,19 Одно из этих исследований (метаанализ) показало снижение частоты и тяжести кашля при люди 18 лет и старше без значительных побочных эффектов.19 Средняя разница в лечении составляла от 12 до 17 процентов в пользу декстрометорфана для приступов кашля, компонентов кашля и усилия от кашля.19
Одно исследование, включенное в Кокрановский обзор, показало, что комбинация антигистаминных препаратов / Противоотечные препараты имеют умеренную пользу, но значительно усиливают побочные эффекты.В отличие от этого, антигистаминные препараты нового поколения, не вызывающие седативного эффекта, не могут эффективно уменьшить кашель.18 Из-за противоречивых данных врачи должны взвесить риски и преимущества декстрометорфана или комбинированных антигистаминных / противоотечных препаратов (таблица 311,20).
Просмотреть / распечатать таблицу
ТАБЛИЦА 3Побочные эффекты, связанные с холодовой терапией
| Терапия | Побочные эффекты | |
|---|---|---|
Антигистаминные препараты | Аритмия, помутнение зрения, головокружение, сухость во рту , блокада сердца, парадоксическая возбудимость, угнетение дыхания, седативный эффект, тахикардия, задержка мочи | |
Противоотечные средства | Пероральные: возбуждение, анорексия, дисритмия, дистонические реакции, головная боль, гипертензия, раздражительность, тошнота, судороги, сердцебиение, бессонница, тахикардия, рвота | |
Для местного применения: высыхание носовых оболочек, носовые кровотечения, отскок носа | ||
Декстрометорфан (Дельсим) | Декстрометорфан (Дельсим) | Расстройство желудочно-кишечного тракта, расстройство желудка, спутанность сознания, расстройство желудка, раздражительность седативный эффект |
Побочные эффекты, связанные с холодовой терапией
| Терапия | Неблагоприятные эффекты |
|---|---|
Антигистаминные препараты | Аритмия, помутнение зрения, головокружение, сухость во рту, галлюцинации, блокада сердца, парадоксы , угнетение дыхания, седативный эффект, тахикардия, задержка мочи |
Противоотечные средства | Устно: возбуждение, анорексия, аритмия, дистонические реакции, головная боль, гипертония, раздражительность, тошнота, учащенное сердцебиение, судороги, бессонница, тахикардия |
Местно: высыхание носовых оболочек, носовые кровотечения, отскок носа | |
Декстрометорфан (Дельсим) | Спутанность сознания, возбудимость, желудочно-кишечные расстройства, раздражительность 91350003, 91350003 Никакие лекарства, доступные в Соединенных Штатах, не показали эффективного лечения кашля у детей.5,10 Хотя клинические испытания показали низкую частоту незначительных побочных эффектов, отдельные сообщения о серьезных побочных эффектах и ошибках дозирования побудили Американскую академию педиатрии и других экспертов предостеречь от использования этих препаратов у детей.21–24 Также мало доказательств в поддержку использования кодеина и его производного гидрокодона (Гикодана) для облегчения кашля, вызванного простудой, у взрослых и детей.5 Одно небольшое исследование использования кодеина у детей25 и два небольших исследования у взрослых26,27 оказались неудачными. чтобы показать пользу.Гидрокодон обычно назначают для подавления острого кашля, связанного с простудой. Нет исследований использования гидрокодона у пациентов с простудой, хотя эффективность препарата была продемонстрирована у пациентов с другими заболеваниями. 28,29 НАЗАЛЬНАЯ ЗАЛОЖНОСТЬ И РИНОРЕЯНесколько механизмов могут вызывать заложенность носа и ринорею, связанные с простудой. 12 Хотя эти механизмы отличаются от механизмов, вызывающих симптомы аллергии, антигистаминные препараты остаются популярным средством лечения простуды. Хотя некоторые рандомизированные контролируемые испытания (РКИ) более старых антигистаминных препаратов первого поколения показали положительные результаты для определенных конечных точек, в Кокрановском обзоре сделан вывод о том, что антигистаминные препараты не облегчают в клинически значимой степени чихание или назальные симптомы при простуде и не влияют на них. субъективное улучшение у детей или взрослых.6 Даже при наличии небольшого клинического эффекта существуют риски и побочные эффекты, особенно при применении антигистаминных препаратов первого поколения.11 Таким образом, монотерапия антигистаминными препаратами не рекомендуется для детей и должна применяться с осторожностью у взрослых. Хотя комбинация пероральных антигистаминных и противоотечных препаратов первого поколения может оказывать некоторое влияние на заложенность носа, ринорею и чихание у подростков и взрослых, исследования в целом имеют низкое качество, а эффекты незначительны и не могут быть клинически значимыми. Эффективность лечения антигистаминными / противоотечными средствами у детей раннего возраста не доказана.6 В двух систематических обзорах изучалось использование назальных деконгестантов.7,30 В обзоры включены четыре испытания, в которых изучалась краткосрочная польза однократного местного (интраназального введения ) или перорального деконгестанта и одно испытание, в котором изучались эффекты повторного приема.Однодозный противозастойный препарат имел умеренную краткосрочную пользу у подростков и взрослых с заложенностью носа. Хотя повторная доза перорального псевдоэфедрина (Судафеда) в течение пяти дней не принесла пользы, 7,30 другое клиническое исследование показало, что повторение дозы 60 мг четыре раза в день в течение трех дней улучшало сопротивление носовых дыхательных путей и улучшало субъективные оценки у взрослых. Эти данные свидетельствуют о том, что использование местных или пероральных деконгестантов в течение нескольких дней является разумным и соответствует стандартной практике. Исследования однокомпонентных деконгестантов не включали детей младше 12 лет, и были отдельные сообщения о серьезной токсичности у маленьких детей, принимающих пероральные деконгестанты.23 Наконец, недавнее исследование поддерживает применение местного ипратропия (Атровент) при ринорее, вызванной круглогодичным ринитом и простудой.9 Однако это дорого, требует рецепта и разрешено только для детей старше шести лет. Дополнительные и альтернативные методы леченияНетрадиционные дополнительные и альтернативные методы лечения простуды включают эхинацею, витамин С, цинк и прием увлажненного воздуха и жидкости. ЭХИНАЦЕЯВ Кокрановском обзоре сделан вывод о том, что, несмотря на некоторые исследования, которые показали пользу, нет убедительных доказательств того, что продукты из эхинацеи эффективно лечат или предотвращают простуду.31 В обзоре высказывались опасения по поводу предвзятости публикации (т.е. вероятность публикации положительных исследований выше), низкого качества исследований и вариабельности результатов 31 Два хорошо проведенных исследования не показали никакой пользы от корня эхинацеи узколистной32 или надземной части эхинацеи пурпурной.33 Поскольку для медицинского использования доступны три вида, используемые части растений и методы экстракции различаются, а некоторые препараты содержат дополнительные ингредиенты, трудно дать рекомендации по конкретному продукту или дозировке. ВИТАМИН СКокрановский обзор показал, что ежедневный прием 200 мг или более витамина С не приводит к значительному уменьшению тяжести или продолжительности симптомов, когда они начинаются после появления симптомов простуды.34 Данные относительно профилактического использования витамина С более разнообразны. . Тридцать испытаний с участием 9 676 эпизодов простуды показали статистически значимое уменьшение продолжительности заболевания при приеме витамина С до появления симптомов: уменьшение на 8 процентов (95% доверительный интервал [ДИ], от 3 до 13 процентов) у взрослых и 13 процентов.Снижение на 5% (95% ДИ, от 5 до 21%) у детей34. Аналогичным образом, 15 испытаний, включающих 7045 эпизодов простуды, продемонстрировали снижение показателей тяжести и количества дней, проведенных в домашних условиях34. Витамин С не уменьшал частоту простуды у детей. население в целом. Однако подгруппа из шести испытаний с участием бегунов, лыжников и солдат, участвующих в субарктических упражнениях, продемонстрировала относительное снижение риска развития простуды на 50 процентов (95% ДИ, от 32 до 62 процентов) .34 ZINCИспользование цинка подавляет рост вирусов, а рандомизированное контролируемое исследование показало, что цинк может уменьшить продолжительность симптомов простуды.35 Однако это не было подтверждено в последующих РКИ.36 В частности, четыре из восьми последующих исследований не показали положительного эффекта, а остальные четыре, возможно, были смещены из-за способности пациентов распознавать побочные эффекты цинка36. По результатам исследования, цинк нельзя рекомендовать. УВЛАЖЕННЫЙ ВОЗДУХ И ЗАБОР ЖИДКОСТИИсследования Rhinotherm (устройства, подающего увлажненный воздух с контролируемой температурой от 104 до 116,6 ° F [от 40 до 47 ° C]) дали противоречивые результаты, несмотря на использование аналогичного оборудования и методологии.37 Из-за противоречивых результатов и отсутствия всеобщего доступа к этому оборудованию Rhinotherm не может быть рекомендован. Однако, за исключением теоретических рисков, связанных с приемом жидкости38, прием увлажненного воздуха и жидкости считается доброкачественным и, возможно, полезным для облегчения симптомов простуды.11 Источники данных: для этой статьи авторы провели поиск в Кокрановской базе систематических данных. Обзоры, Medline (с 1996 по 2005 гг.), Кокрановский реестр клинических испытаний (с 2003 по 2005 гг.), BMJ’s Clinical Evidence Concise, National Guidelines Clearinghouse, Institute for Clinical Systems Improvement, Database of Abstracts of Reviews of Effectiveness, and EMBASE ( С 2001 по 2005 год).Поиск был ограничен систематическими обзорами на английском языке и рандомизированными контролируемыми испытаниями, а рекомендации были ограничены продуктами, доступными в Соединенных Штатах. .Простуда — Диагностика и лечениеДиагнозУ большинства людей простуда может быть диагностирована по ее признакам и симптомам. Если ваш врач подозревает, что у вас бактериальная инфекция или другое заболевание, он может назначить рентген грудной клетки или другие тесты, чтобы исключить другие причины ваших симптомов. ЛечениеОт простуды нет лекарства. Антибиотики бесполезны против вирусов простуды и не должны использоваться, если нет бактериальной инфекции.Лечение направлено на облегчение признаков и симптомов. Плюсы и минусы широко используемых средств от простуды:
Образ жизни и домашние средстваЧтобы чувствовать себя максимально комфортно во время простуды, попробуйте:
Дополнительная информацияПоказать дополнительную информациюАльтернативная медицинаНесмотря на продолжающиеся исследования, научное жюри все еще не придерживается распространенных альтернативных средств от простуды, таких как витамин С и эхинацея.Вот обновленная информация о некоторых популярных вариантах:
Подготовка к приемуЕсли вы или ваш ребенок простудились, а симптомы не исчезли, ухудшились или стали серьезными, запишитесь на прием к вашему лечащему врачу или педиатру вашего ребенка. Вот некоторая информация, которая поможет вам подготовиться к встрече. Что вы можете сделатьСоставьте список:
В случае простуды вам следует задать врачу следующие вопросы:
Не стесняйтесь задавать другие вопросы. Чего ожидать от врачаВаш врач, скорее всего, задаст вам вопросы, например:
Что вы можете сделать за это времяПока вы ждете приема, много отдыхайте и пейте много жидкости. 20 апреля 2019 г., Показать ссылки
СвязанныеПоказать больше похожего контента .Простуда у младенцев Справочное руководство по заболеваниямПроверено с медицинской точки зрения Drugs.com. Последнее обновление: 21 мая 2019 г. На этой страницеОбзорПростуда — это вирусная инфекция носа и горла вашего ребенка. Заложенность носа и насморк — главные признаки простуды. Младенцы особенно восприимчивы к простуде, отчасти потому, что они часто находятся рядом с другими детьми старшего возраста. Кроме того, им еще предстоит выработать иммунитет ко многим распространенным инфекциям.В течение первого года жизни у большинства детей бывает до семи простуд; у них может быть больше, если они находятся в детских учреждениях. Лечение простуды у младенцев включает ослабление симптомов, например, введение жидкости, поддержание влажности воздуха и помощь им в сохранении носовых ходов открытыми. Младенцы очень раннего возраста должны обращаться к врачу при первых признаках простуды, чтобы убедиться, что круп, пневмония или другие более серьезные заболевания отсутствуют. СимптомыПервым признаком простуды у ребенка часто бывает:
Другие признаки и симптомы простуды у ребенка могут включать:
Когда обращаться к врачуИммунной системе вашего ребенка нужно время, чтобы созреть.Если у вашего ребенка простуда без каких-либо осложнений, она пройдет в течение 10–14 дней. Если вашему ребенку меньше 3 месяцев, позвоните врачу на ранней стадии болезни. У новорожденных особенно важно убедиться, что нет более серьезного заболевания, особенно если у ребенка высокая температура. Большинство простуд — это просто неприятность. Но важно серьезно относиться к признакам и симптомам вашего ребенка. Если вашему ребенку 3 месяца и старше, позвоните врачу, если ваш ребенок:
Немедленно обратитесь за медицинской помощью, если ваш ребенок:
ПричиныПростуда — это инфекция носа и горла (инфекция верхних дыхательных путей), которая может быть вызвана одним из более чем 100 вирусов.Риновирусы наиболее распространены. После заражения вирусом ваш ребенок обычно становится невосприимчивым к этому вирусу. Но поскольку очень много вирусов вызывают простуду, ваш ребенок может простудиться несколько раз в год, а многие — в течение всей жизни. Кроме того, некоторые вирусы не вызывают стойкого иммунитета. Вирус простуды попадает в рот, нос или глаза вашего ребенка. Ваш ребенок может заразиться вирусом по:
Факторы рискаНесколько факторов подвергают младенцев более высокому риску простуды.
Осложнения
ПрофилактикаЛучшая защита от простуды — это здравый смысл и частое мытье рук.
Простые профилактические меры помогут избежать простуды. ЛечениеНет лекарства от простуды. Антибиотики не действуют против вирусов простуды. Постарайтесь, чтобы вашему ребенку было комфортнее, используя такие меры, как отсасывание слизи из носа и поддержание влажности воздуха. Младенцам следует избегать приема лекарств, отпускаемых без рецепта (OTC). Вы можете использовать жаропонижающие лекарства, тщательно следуя инструкциям по дозировке, если лихорадка доставляет вашему ребенку дискомфорт. Лекарства от кашля и простуды небезопасны для младенцев и маленьких детей. жаропонижающие препаратыOTC болеутоляющие, такие как ацетаминофен (тайленол и др.), Могут облегчить дискомфорт, связанный с лихорадкой. Однако эти лекарства не убивают вирус простуды. Лихорадка является частью естественной реакции вашего ребенка на вирус, поэтому она может помочь снизить температуру у вашего ребенка. Не давайте ацетаминофен детям младше 3 месяцев и будьте особенно осторожны, давая ацетаминофен младенцам старшего возраста и детям, потому что рекомендации по дозировке могут сбивать с толку.Если у вас есть вопросы о дозировке для вашего ребенка, позвоните своему врачу. Для лечения лихорадки или боли рассмотрите возможность назначения ребенку младенцев или детей безрецептурных жаропонижающих и обезболивающих, таких как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Мотрин и другие). Не давайте эти лекарства ребенку, если он или она постоянно страдает обезвоживанием или рвотой. Детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин.Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни состоянием у таких детей. Лекарства от кашля и простудыУправление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) настоятельно рекомендует не давать отпускаемые без рецепта лекарства от кашля и простуды детям младше 2 лет. Безрецептурные препараты Лекарства от кашля и простуды не лечат основная причина детской простуды и не заставит ее пройти раньше, и может быть опасна для вашего ребенка. В июне 2008 года производители убрали с рынка детские лекарства от кашля и простуды.Они также изменили этикетки продуктов на оставшихся OTC лекарств от кашля и простуды, чтобы предупредить людей не использовать их у детей в возрасте до 4 лет из соображений безопасности. Образ жизни и домашние средстваЧаще всего простуду старшего ребенка можно лечить в домашних условиях.
Запись на приемЕсли вам нужно обратиться к педиатру или семейному врачу вашего ребенка, вот некоторая информация, которая поможет вам подготовиться к приему ребенка. Что вы можете сделатьСоставьте список:
При простуде можно задать врачу несколько основных вопросов:
Не стесняйтесь задавать другие вопросы. Чего ожидать от врачаВрач вашего ребенка может задать вам ряд вопросов, в том числе:
Что вы можете сделать за это времяПримите меры, чтобы вашему ребенку было удобнее.К ним относятся увлажнение воздуха в доме и использование капель физиологического раствора и присоски для удаления слизи из носа вашего ребенка. © 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены. Условия эксплуатации. . |


 выделения из носовых ходов, которые могут быть прозрачными, желтоватыми или зелеными;
выделения из носовых ходов, которые могут быть прозрачными, желтоватыми или зелеными; Спринцовка (груша). Внешне спринцовка напоминает небольшую клизму, оснащенную силиконовым наконечником для плотного прилегания к ноздре. Груша сперва выжимается, потом ее наконечник помещается в носовой ход. После этого грушу следует отпустить. В результате создается вакуум, а содержимое носа попадает в спринцовку;
Спринцовка (груша). Внешне спринцовка напоминает небольшую клизму, оснащенную силиконовым наконечником для плотного прилегания к ноздре. Груша сперва выжимается, потом ее наконечник помещается в носовой ход. После этого грушу следует отпустить. В результате создается вакуум, а содержимое носа попадает в спринцовку; Капли на основе лука и свеклы. Необходимо добавить в физраствор луковый или свекольный сок. Луковый сок добавляется в пропорции 1 капля сока на 20 капель раствора, свекольный – по 1 капле на 5 капель;
Капли на основе лука и свеклы. Необходимо добавить в физраствор луковый или свекольный сок. Луковый сок добавляется в пропорции 1 капля сока на 20 капель раствора, свекольный – по 1 капле на 5 капель; Солевой раствор. Как приготовить это средство, было описано выше. Доктор Комаровский советует закапывать по 4 капли в каждую ноздрю через каждые три часа для облегчения носового дыхания. Перед каждым закапыванием раствор следует готовить заново;
Солевой раствор. Как приготовить это средство, было описано выше. Доктор Комаровский советует закапывать по 4 капли в каждую ноздрю через каждые три часа для облегчения носового дыхания. Перед каждым закапыванием раствор следует готовить заново; Вовремя делать прививки, благодаря этому сформируется иммунная защита от ряда инфекций, которые сопровождаются насморком;
Вовремя делать прививки, благодаря этому сформируется иммунная защита от ряда инфекций, которые сопровождаются насморком;
