Энцефалопатия головного мозга: симптомы, лечение, диагностика, причины
Увидев в заключении врача слово «энцефалопатия», пациенты начинают искать ответы на вопросы, что это такое, нужно ли ее лечить и какие последствия могут быть. Особенно обеспокоены родители новорожденных малышей, так как большинство из них знают, что это заболевание как – то связано с головным мозгом, а вот как именно, не многие имеют представление.
Что такое энцефалопатия и какая она бывает?
Энцефалопатия – это поражение клеток головного мозга, обусловленное действием повреждающих факторов, и приводящее к нарушению функции мозговых структур. Является не самостоятельным заболеванием, а синдромом, который может быть вызван множеством причин. Большинство форм энцефалопатии прогрессирует довольно медленно и легко поддается лечению при устранении провоцирующего фактора. Некоторые формы, например, токсическая, печеночная, диабетическая энцефалопатия без лечения могут привести к развитию комы и летальному исходу.
В основе развития поражения мозга лежит его низкая устойчивость к длительному отсутствию кислорода (смерть мозга наступает уже через 6 минут после прекращения кровотока) и высокая чувствительность к токсическим агентам. В результате острой или хронической гипоксии (недостатка кислорода) клетки погибают, что ведет к нарушению функций мозга.
Гипоксия может развиться в результате:
- остановки сердечной деятельности
- нарушения вентиляции легких
- длительного нарушения мозгового кровообращения.
Токсическое действие на мозг может быть обусловлено:
- влиянием отравляющих веществ, поступивших извне (алкоголь, наркотики)
- токсинов, образовавшихся внутри организма при разных заболеваниях (болезни печени и почек, диабетический кетоацидоз, тяжелые инфекционные заболевания).
Практически любое нарушение внутреннего постоянства организма может оказать повреждающее действие на клетки мозга. В связи с характером причинного механизма выделяют следующие формы энцефалопатии.
- Гипоксическая энцефалопатия развивается в результате прекращения доставки кислорода в головной мозг. В эту группу входят перинатальная, постреанимационная, асфиксическая энцефалопатия.
- Сосудистая (дисциркуляторная) энцефалопатия возникает при нарушении кровотока по сосудам головного мозга. К ней относятся венозная, атеросклеротическая, гипертоническая формы.
- Токсическая — вследствие отравления различными ядами и химикатами (свинец, окись углерода – угарный газ, хлороформ и др), алкоголем, наркотическими веществами.
- Токсико — метаболическая – вследствие отравления мозга продуктами обмена веществ, не выводящимися из организма. Выделяют билирубиновую энцефалопатию при гемолитической болезни новорожденных, печеночную при гепатитах, циррозах печени, уремическую при острой или тяжелой хронической почечной недостаточности, гипер – и гипогликемическую у больных сахарным диабетом.
- Посттравматическая развивается сразу или спустя некоторое время после травм черепа.
- Лучевая – вследствие воздействия ионизирующего излучения.
Энцефалопатия у детей – перинатальная энцефалопатия (ПЭП)
Данная форма называется также гипоксически – ишемической энцефалопатией. Это нарушение функции мозга, развившееся под влиянием неблагоприятных факторов, действующих на плод с 28 недели беременности, в родах и до 8 – 10 дней жизни новорожденного.
По степени тяжести может быть легкой, средней и тяжелой степени. По течению процесса выделяют острый (до 1 месяца), ранний восстановительный (3 – 4 месяца) и поздний восстановительный периоды (12 – 24 месяца).
По данным некоторых авторов, диагноз перинатальной энцефалопатии выставляется 30 — 70% новорожденных детей.
Причины энцефалопатии у детей:
- факторы, приводящие к гипоксии мозга во время беременности – хронические заболевания матери (диабет, пороки сердца, пиелонефрит и др), инфекционные заболевания (грипп, краснуха, туберкулез), вредные привычки, стрессы, токсикоз, гестоз, хроническая плацентарная недостаточность, угроза прерывания беременности, внутриутробные инфекции.
- факторы риска в родах – асфиксия новорожденного, длительный безводный промежуток с риском инфицирования околоплодных вод, заглатывание и вдыхание вод ребенком, стремительные или затяжные роды, преждевременная отслойка плаценты.
- факторы риска в первые дни после родов – инфекционные заболевания новорожденного, оперативные вмешательства, гемолитическая болезнь.
Признаки перинатальной энцефалопатии
- Энцефалопатия у детей легкой степени. Проявляется синдромом общей возбудимости – малыш беспокоен, часто и подолгу плачет, плохо сосет грудь, мало спит, часто просыпается, часто срыгивает (нормальными считаются срыгивания в количестве не более, чем 2 ст. ложки, после каждого кормления, допускается срыгивание фонтаном не чаще одного раза в день). Тонус мышц может быть как повышенным, так и пониженным. Может наблюдаться сходящееся косоглазие.
- Энцефалопатия средней степени тяжести. Проявляется одним или несколькими неврологическими синдромами – синдромы угнетения нервной системы, двигательных расстройств, гипертензионный, судорожный, гидроцефальный. Наблюдаются угнетение мозговой деятельности, общее снижение мышечного тонуса. В дальнейшем — повышение тонуса сгибателей (ручки и ножки младенца постоянно согнуты и прижаты к телу), косоглазие, выбухающий большой родничок, мраморность кожи, симптом «заходящего солнца» — видимая полоска белка между радужной оболочкой и верхним веком (может встречаться и у здоровых детей). Сосание и глотание у ребенка нарушаются, он плохо спит, вскрикивает во сне, часто монотонно и пронзительно кричит.
- Тяжелая степень энцефалопатии проявляется полным угнетением мозговых функций и сознания, ребенок находится в прекоматозном состоянии или коме.
Диагностика
В роддоме ребенок осматривается неврологом, окулистом, при необходимости – нейрохирургом. Назначаются исследование газового состава крови, кислотно – щелочного состояния (КОС), анализ спинномозговой жидкости (люмбальная пункция), нейросонография, дуплексное сканирование сосудов головы, рентгенография черепа, электроэнцефалография, КТ или МРТ головного мозга.
После выписки из роддома ребенок наблюдается неврологом раз в два — три месяца. По мере развития речи, проявления личностных особенностей малыша, может понадобиться наблюдение логопеда, детского психолога и психиатра.
Лечение
Терапия гипоксического поражения мозга начинается в роддоме в острый период, затем в восстановительном периоде проводится в поликлинике или в стационаре детскими неврологами.
- Назначается дезинтоксикационная, противосудорожная терапия, препараты, улучшающие обменные процессы в головном мозге (циннаризин, кортексин, актовегин, солкосерил, пантогам, фенибут, пирацетам и др).
- Препараты, снижающие внутричерепную гипертензию (маннитол, диакарб).
- В восстановительный период проводятся курсы массажа, физиотерапии (электрофорез на воротниковую зону), лечебная физкультура, плавание, иглоукалывание, мануальная терапия.
Последствия перинатальной энцефалопатии у детей
Легкая степень энцефалопатии может пройти бесследно или привести к развитию минимальной мозговой дисфункции, которая проявляется гипреактивностью, рассеянностью, неусидчивостью, нарушением внимания ребенка. Иногда это называют синдромом гиперактивности и дефицита снимания (СГДВ).
Средняя и тяжелая формы могут привести к задержке двигательного, речевого и психомоторного развития, невротическим реакциям, астено – вегетативным нарушениям (сбоям в работе внутренних органов и ослабленности организма). Более опасные и тяжелые осложнения – гидроцефалия (водянка мозга), эпилепсия и детский церебральный паралич.
Могут ли быть последствия перинатальной энцефалопатии во взрослом возрасте?
Неврологи считают, что не вылеченная в младенчестве энцефалопатия может привести к развитию в подростковом возрасте вегето – сосудистой дистонии, мигрени, эпилепсии, а у взрослых – к повышенному риску инсульта.
Профилактика перинатальной энцефалопатии
Профилактика заболевания начинается на этапе планирования и ведения беременности. Это отказ от вредных привычек, хорошее питание, прогулки на свежем воздухе, лечение хронических и инфекционных заболеваний, коррекция недостаточности плацентарного кровотока, правильный настрой и готовность к родам, грамотное ведение родов акушером.
Сосудистая (дисциркуляторная) энцефалопатия
Дисциркуляторная энцефалопатия (ДЭП) – это хроническое нарушение кровоснабжения головного мозга, вызванное поражением сосудов шеи и головы. Развивается в основном у взрослых и пожилых людей, после 70 лет риск недостаточности мозгового кровообращения возрастает в три раза. Каждый пятый пациент на приеме у терапевта по поводу заболеваний сердца и сосудов предъявляет характерные жалобы.
Причины
- Причина атеросклеротической формы энцефалопатии — атеросклероз аорты и сонных артерий (в 60% случаев)
- Причина гипертонической формы — артериальная гипертония
- Причина венозной формы – нарушение венозного оттока из полости черепа при венозном тромбозе, застое крови в яремных венах из-за заболеваний легких и сердечно – легочной недостаточности (бронхиальная астма, тяжелый обструктивный бронхит)
- К энцефалопатии смешанного генеза, кроме вышеперечисленных, могут привести:
- инсульт
- хроническая сердечная недостаточность
- нарушения ритма сердца
- остеохондроз шейного отдела позвоночника
- изменения в стенке сосудов при сахарном диабете
Симптомы сосудистой энцефалопатии
- В начальной стадии
энцефалопатия проявляется общими признаками, которые пациент принимает за переутомление. Его беспокоит общая слабость, утомляемость, раздражительность, резкая смена настроения, нарушения сна, сонливость в дневное время и бессонница в ночное, мелькание мушек перед глазами, нарушения слуха. Возможны нарушения памяти, особенно бытовой, пациент не помнит, зачем зашел в комнату, что хотел взять и т.д. Он становится рассеянным, не может сосредоточить внимание на выполняемой работе. Могут отмечаться головокружения и нарушения походки.
- На второй стадии
- Третья стадия
характеризуется неспособностью ориентироваться в месте и времени, грубыми психическими нарушениями, расстройствами мыслительных функций. Человек не способен вести трудовую деятельность и теряет навыки самообслуживания.
Диагностика
Врачом назначаются лабораторные (общий анализ крови и мочи, исследование крови на глюкозу, уровень холестерина) и инструментальные методы диагностики. Из последних показаны:
- ЭКГ, суточное мониторирование артериального давления и ЭКГ
- электроэнцефалография – запись электрической активности головного мозга
- реоэнцефалография – запись движения крови по сосудам мозга
- эхокардиография – УЗИ сердца
- УЗИ с дуплексным сканированием сонных артерий, внутричерепных артерий и вен
- рентгенография и МРТ шейного отдела позвоночника
- МРТ головного мозга
Лечение дисциркуляторной энцефалопатии
Для того, чтобы приостановить прогрессирование нарушений функций головного мозга, важно выявить и лечить причину. Для этого назначаются антигипертензивные препараты (хартил, престариум, конкор и др), препараты, снижающие уровень холестерина (розувастаин, аторвастатин и др), мочегонные (индапамид, лазикс, диакарб), лекарства для лечения сахарного диабета.
Для улучшения мозгового кровотока применяются сосудистые препараты – циннаризин, кавинтон, антиоксиданты – актовегин, солкосерил, мексидол, витамин Е и аскорбиновая кислота, ноотропные средства, улучшающие обмен веществ в клетках мозга – пирацетам, ноотропил, винпотропил, пантогам, нейрокс, церепро и др. Эти препараты могут применяться в таблетированном виде длительно (несколько месяцев) и курсами в виде инъекций.
Посттравматическая энцефалопатия
Представляет собой последствия черепно – мозговой травмы, которые могут развиться у детей и взрослых через несколько недель, месяцев и лет после травм. Развивается в 70 – 80% полученных повреждений черепа.
Причины
Легкое сотрясение головного мозга к энцефалопатии, как правило, не приводит. Причинами могут служить сотрясение 2 и более степени, контузия, ушиб головного мозга, переломы костей черепа с размозжением вещества мозга. Такие травмы происходят при автомобильных авариях, падении с высоты, нанесении побоев, при бытовом травматизме.
Признаки посттравматической энцефалопатии
Симптомы могут проявиться уже через несколько дней после травмы. К ним относятся:
- сильные головные боли, сопровождающиеся тошнотой, сонливостью, чувством разбитости. Обезболивающие препараты неэффективны или с кратковременным эффектом. Боли могут исчезать при перемене положения тела
- кратковременные потери сознания
- головокружения, нарушения равновесия, шаткость походки, падения, «шатание» из стороны в сторону
- нарушения памяти, снижение скорости реакции и концентрации внимания, нарушение мыслительных функций, неспособность анализировать и делать выводы
- психомоторная заторможенность, депрессия, астения (истощение психических функций)
- приступы судорог
Диагностика
Для оценки степени органического повреждения головного мозга обязательно проведение МРТ. Остальные исследования назначаются согласно плану наблюдения, составленному врачом (анализы крови, ЭКГ, рентген).
Лечение посттравматической энцефалопатии
Лечение в остром периоде травмы проводится в отделении нейрохирургии, неврологии или травматологии, в зависимости от характера травмы. После выписки пациент должен наблюдаться у невролога в поликлинике, а при резко выраженных симптомах ежегодно госпитализироваться в стационар.
Терапия осуществляется теми же группами лекарств – сосудистые, антиоксиданты и ноотропные препараты.
Токсическая энцефалопатия
Данная форма возникает в результате действия на клетки мозга отравляющих веществ, поступивших извне, и токсинов, образующихся в организме при некоторых заболеваниях (токсико – метаболическая форма).
Причины
- У новорожденных детей – билирубиновая ЭП при гемолитической болезни новорожденных, фетальный алкогольный синдром с поражением головного мозга, ЭП при приеме беременной наркотиков, противосудорожных препаратов, антидепрессантов, нейролептиков.
- У детей раннего возраста и подростков – бытовые отравления лекарствами, алкоголем, парами бензина и ртути. У детей до трех лет часто развивается токсическая энцефалопатия на фоне ОРВИ, гриппа, кишечной инфекции и носит название нейротоксикоз.
- У взрослых могут встречаться острые или хронические, профессиональные или бытовые отравления угарным газом, ртутью, свинцом, марганцем, сероуглеродом, бензином, пестицидами, лекарственными препаратами. Наиболее часто у взрослых токсическая энцефалопатия развивается при систематическом употреблении алкоголя и его суррогатов и при отравлении метиловым спиртом.
Симптомы токсической энцефалопатии
У 65% новорожденных детей развивается желтуха, но только в 1 – 5% уровень билирубина повышается столь значительно, что может вызвать органическое поражение головного мозга. Признаками его являются сонливость или летаргия новорожденного, угнетение рефлексов, в том числе сосательного и глотательного, нарушения ритма дыхания и сердцебиения, спазм задних затылочных мышц, пронзительный крик. Симптомы тяжелой степени энцефалопатии – ступор или кома. Аналогичными симптомами у новорожденных проявляется опиоидная (наркотическая) и лекарственная энцефалопатия.
Острая токсическая энцефалопатия у детей и взрослых возникает при однократном воздействии ядовитого вещества в большой дозе. Проявляется состояниями от легкой оглушенности, заторможенности или возбуждения до судорог, тяжелых нарушений дыхания и кровообращения с летальным исходом.
Для хронической интоксикации характерны упорные головные боли, тошнота, перепады артериального давления, общая слабость, раздражительность, нарушение чувствительности в конечностях, нарушения функции тазовых органов (непроизвольные мочеиспускание и дефекация). Тяжелая степень энцефалопатии отличается выраженными нарушениями психики, такими как бред, галлюцинации, агрессия, а также судорожными припадками и потерей сознания.
Острая алкогольная энцефалопатия, или энцефалопатия Гайя – Вернике, развивается практически сразу после делирия на фоне ежедневного употребления больших доз алкоголя. Пациент видит галлюцинации, слышит голоса, отказывается от еды, разговаривает сам с собой, не отвечает на вопросы, резко что – то выкрикивает. Характерны дрожание конечностей, падения при попытке ходьбы, резкая мышечная слабость. Заболевание обычно длится от 3 до 6 недель, но при молниеносном течении после 3 – 5 дней симптомов наступает кома и смерть.
При хронической алкогольной энцефалопатии, начальные признаки которой развиваются уже через несколько месяцев постоянного употребления алкоголя, пациент отмечает выраженное чувство тревоги, угнетение настроения, слабость, ухудшение сна, дрожание век, языка, конечностей. По мере прогрессирования алкоголизма и поражения мозга начинают сниться кошмары, снижаются волевые и интеллектуальные характеристики, появляется депрессия, отсутствие вкуса к жизни и чувство полной разбитости. Развивается депрессия, часто возникают галлюцинации, потеря сознания, судороги. На последней стадии алкоголизма, когда резервы организма истощены, возникает полная деградация личности и алкогольное слабоумие.
Диагностика
В стационаре проводится исследование крови и мочи на наличие предполагаемого отравляющего вещества. Показано МРТ головного мозга для оценки степени его органического поражения.
Лечение
При билирубиновой энцефалопатии назначается фототерапия, внутривенное введение плазмы крови, антиоксидантов и ноотропов, растворов глюкозы, Рингера и витаминов, заменное переливание крови (обычная желтуха новорожденных, без гемолитической болезни и без энцефалопатии переливания не требует).
При острых и хронических отравлениях проводится дезинтоксикация организма, назначаются сосудистые и нооторопные препараты. Лечение должно проводиться только в стационаре, особенно у детей и подростков. Алкогольное поражение мозга лечится совместно наркологами и токсикологами.
Чем опасна энцефалопатия?
Предсказать заранее, как поведет себя энцефалопатия, вызванная тем или иным причинным фактором, довольно сложно, так как головной мозг в силу своей пластичности обладает мощными механизмами компенсации. Но все же доказано, что тяжелые формы этого синдромокомплекса вызывают стойкие неврологические и психические нарушения, например:
- сосудистая энцефалопатия является причиной деменции у пожилых, или старческого слабоумия, в 10 – 15% случаев
- посттравматическая эпилепсия развивается у 11 – 20% больных, перенесших ЧМТ
- билирубиновая энцефалопатия может привести к детскому параличу, потере зрения и слуха, умственной и психической задержке развития. Симптомы таких последствий невролог сможет диагностировать уже на втором месяце жизни ребенка.
Острые формы тяжелого поражения головного мозга опасны тем, что приводят к отеку мозга, развитию комы и летальному исходу.
что это такое, симптомы, лечение и прогноз жизни
Энцефалопатия головного мозга — это хроническое или острое отклонение работы церебральных структур, как правило, метаболического характера, при котором наблюдается нарушение обмена веществ, падение активности нервных тканей, распад и гибель нейронов. В конечном итоге человек сталкивается со снижением когнитивных функций, утратой части способностей со стороны церебральных структур.
Восстановление представляет определенные сложности, поскольку эффективная коррекция возможна только на первой стадии патологического процесса.
Нарушение имеет собственный код по МКБ-10. G93, с различными постфиксами, указывающими на происхождение изменения.
Прогнозы зависят от множества факторов. Возраста больного, давности расстройства, длительности его течения, общего состояния здоровья страдающего, качества и момента начала помощи. Вопрос сложный и требует тщательной квалифицированной оценки.
Механизм развития
Основу становления патологического процесса определяет несколько основных путей развития. Они могут встречаться как вместе, так и по отдельности.
Если говорить подробнее:
Токсическое поражение головного мозга
Часто причиной энцефалопатии становится злоупотребление спиртными напитками. Продукты распада алкоголя деструктурируют нейроны, а при длительном потреблении этанола они разрушаются в больших количествах.
Восстановление при продолжительном использовании напитков практически невозможно. Есть прямая связь между длительностью применения спиртного и тяжестью патологического процесса. Имеет смысл как можно быстрее отказаться от пагубной привычки.
С другой же стороны, не всегда алкоголь выступает причиной расстройства. Тем же негативным образом сказывается влияние паров, солей различных химических элементов и их соединений. В группе риска — служащие вредных предприятий.
Травматическое расстройство работы церебральных структур
Не всегда повреждения головного мозга сказываются на состоянии нервных волокон сразу. Порой изменения начинаются спустя несколько месяцев или лет.
Происхождение обнаружить крайне непросто, даже при качественной всесторонней диагностике заболевания.
Внимание:Практически любое повреждение может сказаться на состоянии мозга негативно. Даже простое сотрясение, без осложнений.
Инфекционное поражение
Вовлечение нервных тканей при вирусном или бактериальном процессе сопровождается тяжелыми неврологическими явлениями. Дефицит характеризуется сложными диффузными (разлитыми по всему мозгу) расстройствами.
Возникает целая группа опасных симптомов, нередко пациент становится инвалидом. Если говорить о конкретных диагнозах, особенно часто речь идет о менингите и энцефалите.
Есть и другие варианты. От опухолевого процесса и до системных аутоиммунных нарушений, имеющих воспалительный характер.
Механизмы развития определяют дальнейшее течение, в обязательном порядке выявляются в ходе диагностики. Поскольку от этого зависит качество терапии, самой возможности полного восстановления и избавления от расстройства.
Виды энцефалопатии
Классификация в основном проводится по характеру и происхождению.
Соответственно называют такие формы изменения:
- Дисциркуляторная (синоним ангиоэнцефалопатия). Это хроническое нарушение работы головного мозга, на фоне тяжелого отклонения в местной гемодинамике. Кровоток падает, церебральные ткани недополучают питательных веществ и кислорода, что становится причиной деструкции клеток.
Тяжесть патологии напрямую зависит от того, насколько сильная ишемия присутствует. После инсульта расстройство имеет самый выраженный характер.
Другое название нарушения — сосудистая энцефалопатия мозга и подразделяется на атеросклеротическую, гипертоническую и венозную.
- Травматическая форма. Развивается после перенесенного повреждения тканей церебральных структур. Порой несколько лет спустя, что осложняет диагностику и делает происхождение неочевидным.
Симптоматика обычно стойкая, не сходит к нулю самостоятельно. Прогрессирование медленное, но не всегда. Посттравматический энцефалопатический синдром характеризуется неуклонным развитием, без терапии вероятны необратимые изменения.
- Инфекционная разновидность. Встречается как итог менингита или прочих изменений в организме. Воспалительный процесс приводит к стремительному разрушению тканей, неврологическому дефициту.
Без своевременного лечения шансы на восстановление без последствий ничтожно малы или их нет вообще.
- Токсическая энцефалопатия. Встречается у алкоголиков, лиц, потребляющих наркотики в разных формах, также у работников опасных предприятий. Например, текстильных или химических. Лечение требует устранения факторов-провокаторов, коррекции последствий.
- Метаболическая энцефалопатия. Развивается как итог поражений печени, почек и других органов. Также в ходе длительного течения сахарного диабета.
Сюда входят: печеночная (портосистемная, билирубиновая), уремическая (азотемическая), диабетическая, панкреатическая, гипогликемическая, гипоксическая, аноксическая и синдром Гайе-Вернике. Восстановительные мероприятия сложны, не всегда дают нужный эффект. Подробнее о печеночной форме читайте в этой статье.
- Энцефалопатия смешанного генеза. Сопровождается расстройствами по множеству причин одновременно. Такая полифакторность создает большие проблемы для диагностики и дальнейшего лечения заболевания. Поскольку нужно сразу влиять на группу виновников начала изменений.
Энцефалопатия сложного генеза у взрослых развивается наиболее часто. Сочетания могут быть разными, зависит от конкретной ситуации. Например, в результате перенесенной травмы возникают аномалии в обмене веществ головного мозга, а также отклонения со стороны кровотока. Имеет место сочетанный процесс.
В некоторых случаях определить этиологию расстройство невозможно. По крайней мере, на момент проведения диагностики. Тогда говорят об энцефалопатии неуточненной.
Такие идиопатические формы предполагают только устранение проявлений болезни без влияния на фактор-провокатор.
Стадирование
Другой способ классификации основан на оценке тяжести нарушения. В таком случае выделяют три стадии.
- Первая. Характеризуется практически бессимптомным течением. Обнаруживаются незначительные отклонения со стороны работы головного мозга. Небольшая усталость, болевые ощущения в черепной области, прочие варианты отклонения. Устранение возможно в короткие сроки.
- Вторая. Субкомпенсированная. Организм пока еще справляется с перераспределением функций между здоровыми клетками и тканями нервной системы. Однако уже не полностью, начинаются опасные проявления расстройства.
Например, выраженные головные боли, снижение памяти, интеллекта, проблемы со зрением, слухом, поведенческие изменения. Качественная терапия все еще возможна, но уже потребуется куда более длительный курс с постоянным наблюдением и пересмотром по необходимости.
- Третья. Критическая, декомпенсированная фаза. Пациент утрачивает часть способностей, становится инвалидом. Восстановительные мероприятия не дают стопроцентного результата. А при глубоком укоренении органических изменений эффекта нет вообще.
Классификация по стадиям не считается общепризнанной и имеет массу вариаций. Однако все они примерно сводятся к такому виду.
Симптомы
Клиническая картина определяется точной тяжестью нарушения и его локализацией. Как правило, на первой стадии хронического процесса признаки отсутствуют. Они нарастают постепенно, пока не сложатся в полноценную систему ко второму этапу.
Очаги обычно имеют диффузный (распространенный по всему мозгу)характер, потому и сами проявления определяются многообразием у одного и того же пациента.
Среди симптомов:
- Головная боль. Локализуется везде сразу или отдельных частях: затылке, темени. Интенсивность незначительная, по мере прогрессирования нарушения становится сильнее или чаще возникает (а возможно и то, и другое разом). Применение анальгетиков не дает выраженного результата. Хотя сила дискомфорта и становится меньше.
- Головокружение. Невозможность адекватно ориентироваться, управлять своими телом. Координация движений также нарушена. В наиболее сложных случаях пациент в момент эпизода вертиго вынужден принимать горизонтальное положение и не двигаться, чтобы не усиливать и без того интенсивные ощущения. Продолжительность эпизода — от пары минут до нескольких часов.
- Нарушения мыслительных когнитивных функций — характерный признак энцефалопатии. Сначала проявляется в виде небольшой забывчивости и рассеянности. Затем добавляется тугость мышления. Человеку становится трудно выполнять задачи, которые ранее не вызывали проблем. В то же время, сложно переключаться между разными видами деятельности.
- Поведенческие расстройства. Эмоциональные нарушения. Сюда входят такие признаки, как раздражительность, повышенную агрессивность, плаксивость, депрессивность, проявления апатичности и безволия, нежелания что-либо делать.
Постепенно человек слабее начинает реагировать на внешние раздражители, а затем возможно полное угасание интереса к окружающей реальности.
- Шаткость походки. Мышечная слабость или, напротив, развитие гиперкинезов, судорожных синдромов.
- Рост или падение тонуса мускулатуры.
- Тошнота.
- Рвота.
- Метеочувствительность. Склонность к вегетативным кризам при резких переменах погодных условий, температуры, атмосферного давления.
- Снижение адаптивности организма к окружающей среде. Проявляется при переходе из одного в другие часовые пояса, в иные климатические регионы.
- Проблемы со стороны зрения. Ослабление видения, появление тумана, скотом (слепых участков).
- Снижение слуха.
- Шум в ушах и голове без видимого источника. Ощущается субъективно.
- Невозможность концентрации на определенном предмете.
На финальных стадиях болезни наблюдается критическое изменение работы центральной нервной системы.
Уже на второй степени энцефалопатии превалирует определенный синдром. Например, сопровождающийся интеллектуальным дефицитом или нарушениями работы органов чувств и т.д.
На конечной стадии интенсивность симптомов пиковая, приводит к инвалидности, а то и беспомощности пациента. Типично стремительное развитие энцефалопатии у пожилых с преобладанием когнитивных и мнестических нарушений.
Острая форма встречается реже. Как правило, она становится результатом интоксикации, гепатонекроза (отмирания клеток печени), прочих опасных состояний.
Сопровождается теми же симптомами, но в куда более выраженной форме. Как будто расстройство начинается с третьей стадии.
Лечение необходимо проводить быстро, поскольку в противном случае шансов на выживание практически нет или же пациент останется инвалидом на оставшиеся годы.
Причины
Конкретных виновников достаточно. Если говорить о распространенных провокаторах расстройства:
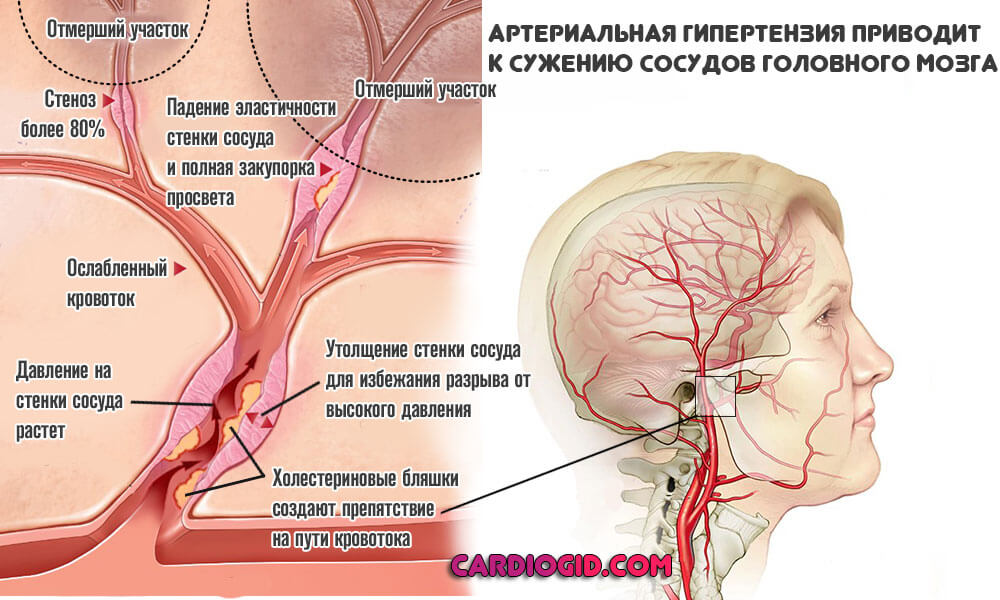
- Гипертоническая болезнь. Стойкое систематическое повышение уровня артериального давления.
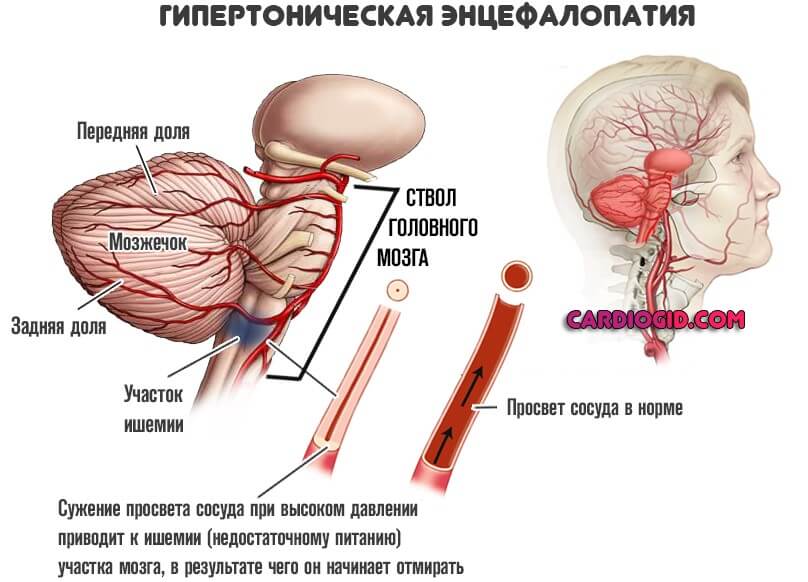
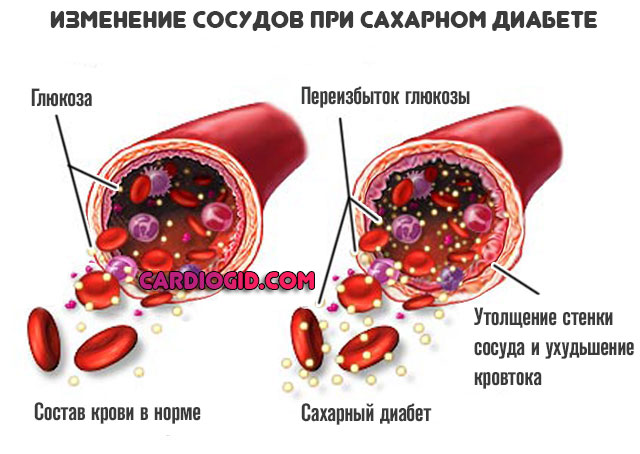
- Сахарный диабет. Нарушение синтеза инсулина или снижение чувствительности тканей организма к нему. Характеризуется сосудистыми проблемами всегда, во всех случаях и независимо от формы процесса.
- Панкреатит. Острое или хроническое воспаление поджелудочной железы, с соответствующим снижением ее функций.
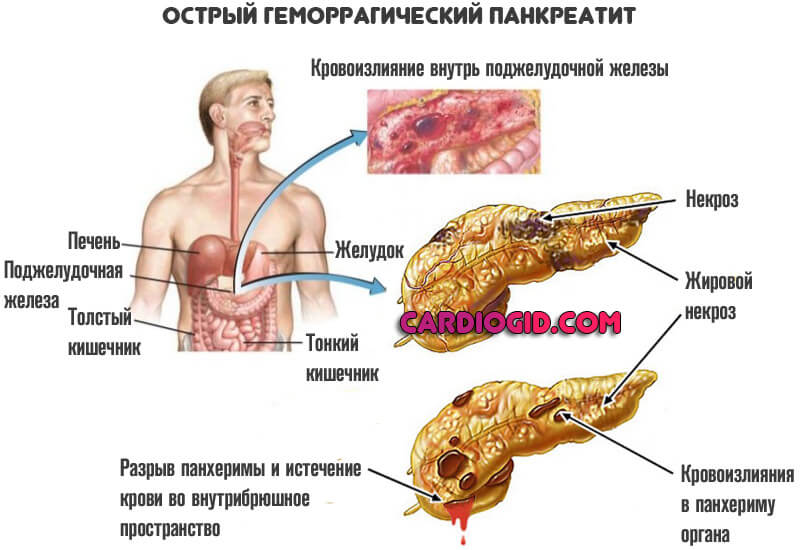
- Патологии печени. В первую очередь, выраженный гепатит или цирроз, некроз тканей органа.
- Расстройства работы эндокринной системы. По типу снижения функциональной активности щитовидной железы, надпочечников и т.д.
- Алкогольная интоксикация. В том числе хроническая, при длительной зависимости от спиртного.
- Прием наркотиков. Некоторые виды стремительно разрушают нервную систему. Как, например, героин или прочие опиоиды. Другие имеют тот же эффект, но нарушают работу ЦНС чуть медленнее (каннабиоиды).
- Травмы головного мозга.
Перечень далеко не полный. Нередко структуры могут повреждаться даже после реанимационных мероприятий, неудачного наркоза, при прочих расстройствах. Вариантов множество.
Диагностика
Обследование проводится под тщательным контролем невролога. По потребности привлекаются прочие специалисты вплоть до профильного хирурга.
Мероприятия стандартные, список расширяется в зависимости от результатов диагностики:
- Опрос больного. Нужно выявить все жалобы. Задача пациента — полностью рассказать о собственном состоянии. Чтобы врач имел возможность составить цельную картину и выдвинуть базовые гипотезы, которые далее будет проверять.
- Сбор анамнеза. Особое значение имеет прием наркотиков, спиртного, перенесенные травмы и заболевания, текущие расстройства и изменения, вредные привычки, образ жизни, повседневная и профессиональная активность, семейная история. Все это учитывается при выявлении вероятного происхождения проблемы.
- Электроэнцефалография. Направлена на оценку характера активности ЦНС.
- Допплерография сосудов шеи и головного мозга. Применяется в рамках комплексной диагностики патологии. Позволяет выявить нарушения церебрального кровотока. Зачастую еще и источник такового.
- По потребности назначаются МРТ. Необходимость возникает не всегда.
- Лабораторные анализы.
Перечень суженный, примерный. Исследований много больше, эти позволяют определить вектор дальнейшей деятельности.
Вопрос выбора методик ложится на плечи врача, он же занимается интерпретацией. Один или в тандеме с другими специалистами.
Лечение
Терапия смешанная, поскольку вариантов происхождения заболевания множество. Все зависит от первичного фактора, именно его и нужно устранять.
- Сахарный диабет требует терапии инсулином и диеты. Важно держать уровень глюкозы на стабильных цифрах.
- Гипертензия предполагает назначение специализированных средств. Ингибиторов АПФ, блокаторов кальциевых каналов и прочих медикаментов.
- Эндокринные нарушения корректируются заместительным путем.
- Травмы и сосудистые дисфункции лечатся с помощью препаратов цереброваскулярного ряда.
Если говорить о лечении самой энцефалопатии, назначаются другие группы препаратов:
- Ноотропы. Ускоряют обменные процессы, убирают нарушения метаболизма. Сюда входят такие медикаменты, как Фенибут и Глицин. Также другие.
- Витаминно-минеральные комплексы. В том числе Аевит, Аскорутин. В их задачи входит питание центральной нервной системы.
- Цереброваскулярные для улучшения трофики тканей. Пирацетам, Актовегин.
- По потребности — сосудистые протекторы. Анавенол и прочие. Чтобы защитить артерии, вены и местные капилляры от деструкции.
Препараты для лечения энцефалопатии разнятся (список выше примерный), в основном терапия консервативная. Без радикальных мер.
Но в некоторых случаях не обойтись без хирургического вмешательства. Механического устранения бляшек при их кальцификации или больших размерах, также прочих состояниях.
Прогноз
Благоприятный только на начальной стадии. Возможно полное выздоровление без каких либо последствий. Чем дольше продолжается процесс, тем хуже перспективы.
На второй стадии прогнозы туманные. Излечение уже невозможно.
Все это не приговор. При грамотной комплексной терапии есть шансы перевести заболевание в вялотекущую стадию и компенсировать основные неврологические функции.
Обычно удается отсрочить наступление критической фазы на 5-10 лет. Возможно и неопределенно долгое сохранение нормального положения вещей, в том числе и до конца жизни. Такой прогноз называют условно-благоприятным.
А вот 3-й этап сопряжен с негативным сценарием. Данные приблизительные, слишком много факторов влияет на исход. Подробную информацию лучше получить у своего лечащего врача.
Возможные осложнения
Ключевые последствия энцефалопатии — инсульт, деменция, тотальная инвалидизация пациента с развитием беспомощности. Как итог — смерть от осложнений.
Профилактика
Эффективных мер не существует. Однако можно снизить риски простыми методами, которые применимы ко всем случаям превенции заболеваний церебральных структур:
- Отказ от курения, спиртного, наркотиков.
- Достаточная физическая активность.
- Своевременная борьба со всеми расстройствами.
- Качественный сон.
- Избегание стрессов.
- Правильный витаминизированный рацион.
Энцефалопатия — это сложное заболевание головного мозга, при котором начинается распад и гибель нейронов.
Без следа это не проходит. Чем дольше существует проблема, тем хуже состояние пациента и ниже шансы на восстановление. Коррекция без промедлений — необходимое условие излечения и возвращения к нормальной жизни.
что это такое, симптомы и лечение у взрослого
Головной мозг — уникальный орган, в котором ежесекундно идут миллионы важнейших процессов. Если его клетки по каким-то причинам не получают достаточного количества питательных веществ и кислорода, они выходят из строя. В результате гибели нейронов сложнейший механизм утрачивает свои функции, развивается энцефалопатия головного мозга, человек утомляется быстрее обычного, появляются проблемы с памятью и работоспособностью. Процесс может принять необратимый характер, привести к слабоумию, эпилепсии, коматозному состоянию и летальному исходу. Своевременная терапия помогает избежать тяжёлых последствий и осложнений.

Что такое энцефалопатия головного мозга
Это сборное название многочисленных церебральных заболеваний разной этиологии, спровоцированных дисметаболизмом в нейронах головного мозга, но сходных по структурным изменениям. Поэтому к основному термину добавляют поясняющие слова: «ишемическая», «травматическая», чтобы указать на причину, вызвавшую болезнь.
В лечении энцефалопатий как междисциплинарного состояния участвует не один, а группа узкопрофильных специалистов. Код МКБ 10 для алкогольной формы G31.2, для токсической — G92, неуточнённой — G93.4.
Симптомы и разновидности заболевания
Перинатальная энцефалопатия (ПЭП) возникает во II и III триместре беременности. Манифестация наступает в первые месяцы. Среди симптомов: гиперактивность новорождённого, сопровождаемая пронзительным криком, судорогами, нарушением актов сосания и глотания, выбуханием родничков, особенно большого. Доктор Комаровский считает, что ПЭП — не повод спасать ребёнка. С возрастом такие состояния проходят.
Приобретённая энцефалопатия возникает в постнатальном периоде. Дистрофические изменения в нейронах головного мозга не могут не отразиться на его состоянии. Клиническая картина различается степенью выраженности. Основные её признаки:
- Проблемы с запоминанием, концентрацией внимания.
- Депрессии, нестабильность эмоций, плаксивость.
- Узкий круг интересов.
- Бессонница по ночам.
- Быстрая утомляемость.
Виды приобретённых поражений головного мозга:
- Посттравматическая как следствие перенесённых черепно-мозговых травм. Больной часто теряет контроль над своим поведением и опасен для окружающих.
- Токсическая возникает из-за отравления барбитуратами, наркотическими веществами, солями тяжёлых металлов, хлороформом. Причина связана и с ядами, выделяемыми возбудителями ботулизма, столбняка или дифтерии.
- Алкогольная, спровоцированная этиловым спиртом, сопровождается деградацией личности, колебаниями настроения, частой раздражительностью, тремором конечностей, иногда амнезией, при острой форме галлюцинациями и бредом.
- Дисциркуляторная энцефалопатия как следствие сосудистых нарушений, таких как артериальная гипертензия, атеросклероз. Для 3 стадии свойственны судороги, обмороки, слабоумие.
- Дисметаболическая – состояния мозга, провокаторами которых стали вредные продукты обмена, образующиеся при разных видах недостаточности, острой форме панкреатите. Признаки зависят от локализации патогенеза: если проблема в печени, болезнь заканчивается комой, в почках — нарушениями психики, в случае диабетической разновидности — апатией, спутанностью сознания, предобморочными состояниями.
У хронической формы малосимптомное начало и постепенное развитие. Сопровождается бессонницей, лабильностью настроения, снижением работоспособности. Клиническая картина у больных разная. В большинстве своём они раздражительны, жалуются на шумы в голове, сильный дискомфорт без определённой локализации. У острой формы внезапный дебют и быстрое ухудшение состояния с нарушениями сознания.
Сколько живут
На этот вопрос нет однозначного ответа. Всё зависит от вида энцефалопатии, общего состояния больного, применяемого лечения. Путь к долголетию — своевременная диагностика и эффективная терапия.
Причины энцефалопатии
Триггеры врождённой формы следующие:
- Кислородное голодание плода.
- Интоксикации и инфицирование во время внутриутробного развития.
- Родовая травма.
- Врождённые нарушения метаболизма.
- Резус-конфликт.
- Обвитие пуповины.
- Недоношенность.
- Крупный плод.
Гипоксический генез характерен для сбоев в работе дыхательной системы, вызванных туберкулёзом, воспалением лёгких, бронхоэктатической болезнью. Такие же последствия наблюдаются у пациентов после реанимационных мероприятий. В обмене веществ важная роль отведена глюкозе. Энцефалопатия может стать следствием как её повышенного, так и пониженного уровня.
К расстройствам в работе центральной нервной системы приводит недостаток витаминов группы B. Иногда гибель нейронов связана с понижением осмотического давления, развивающегося при злокачественных новообразованиях, гипотиреозе, дисфункции надпочечников. Редко встречается энцефалопатия вирусной этиологии.
Точная диагностика
Выяснение состояния начинается с изучения жалоб больного и общего осмотра. Из лабораторных анализов: исследуется кровь на наличие алкоголя и солей тяжёлых металлов, в биологических жидкостях определяется уровень белка, мочевины, креатинина для выяснения функциональности печени.
Для получения достоверной информации о состоянии мозга применяют методы инструментальной диагностики:
- Конусно-лучевая КТ и МРТ. Позволяют получить объёмные послойные изображения мозговых структур и выявить патологию на её начальном этапе.
- Метод ультразвуковой доплерографии для определения холестериновых бляшек на церебральных сосудах, областей их сужения, аневризмов.
- Реоэнцефалография, позволяющая выяснить состояние мозгового кровообращения.
- Тестирование жидкостей из внутренней среды организма для выявления аутоантител и наркотиков при интоксикации.
Для оценки интеллекта, состояния эмоциональной сферы проводится беседа с психиатром.
Лечение энцефалопатии
Устранение основного заболевания тормозит неблагоприятные процессы в тканях головного мозга. Выполняется врачом-неврологом при участии врачей из других отраслей медицины. Лечение проводится курсами. Их обычно 2—3 в год.
Выбор препаратов зависит от причины состояния, его тяжести, клинической картины, психологического статуса пациента. Комплексная терапия подразумевает приём лекарственных препаратов и методов немедикаментозного воздействия.
Врач назначает составы, улучшающие кровоток в тканях мозга, останавливающие разрушение нейронов, повышающие стрессоустойчивость организма, восстанавливающие обменные процессы и нейтрализующие яды. С этими задачами справляются:
- Ноотропы (Церебролизин), регулирующие метаболизм в тканях мозга.
- Антиагреганты (Пентоксифиллин, Аспирин), разжижающие кровь и препятствующие тромбообразованию.
- Гиполипидемические составы (Фенофибрат) помогают при атеросклерозе.
- Адаптогены, особенно имеющие натуральное растительное происхождение, улучшают состояние и функциональность плазматических мембран. Например, Элеутерококк, обладающий тонизирующим действием, помогает при диагнозах «метаболическая, токсическая, лучевая энцефалопатия».
- Незаменимые аминокислоты (метионин) для нормальной работы гепатоцитов.
- Растения с биостимулирующими свойствами: заманиха, лимонник, женьшень, алоэ. Помогают справляться с хроническими заболеваниями, поражающими ткани головного мозга.
- Антиоксиданты (Тиотриазолин), нейтрализующие вредное воздействие токсинов вне зависимости от их происхождения.
- Ангиопротекторы (Кавинтон, Циннаризин, Никотиновая кислота), улучшающие мозговой метаболизм и кровообращение, расширяющие сосуды, снижающие уровень холестерина.
- Витаминотерапия для улучшения состояния зрительного анализатора (Ретинол), снижения вероятности инсультов и инфарктов (Токоферол). Дополнительным их источником могут стать продукты питания: молоко, яйца, говяжья печень, морковь, картофель.
Методы немедикаментозного лечения:
- Лечебная физкультура. Во избежание инвалидизации комплекс подбирается врачом индивидуально.
- Ультрафиолетовое облучение крови (УФО), улучшающий самочувствие на клеточном уровне.
- Магнитотерапия для коррекции психического и физического состояния пациента.
- Электрофорез для усиления иммунитета и способности организма самостоятельно справляться с болезнью.
- Иглорефлексотерапия смягчает признаки энцефалопатии. Противопоказана при расстройствах психики, опухолевых процессах, инфицировании организма, патологиях беременности.
- Мануальное лечение в виде рефлекторного воздействия на мышцы шейно–воротничковой зоны улучшает самочувствие в случае развития тремора, а также прогрессирующих форм мигрени.
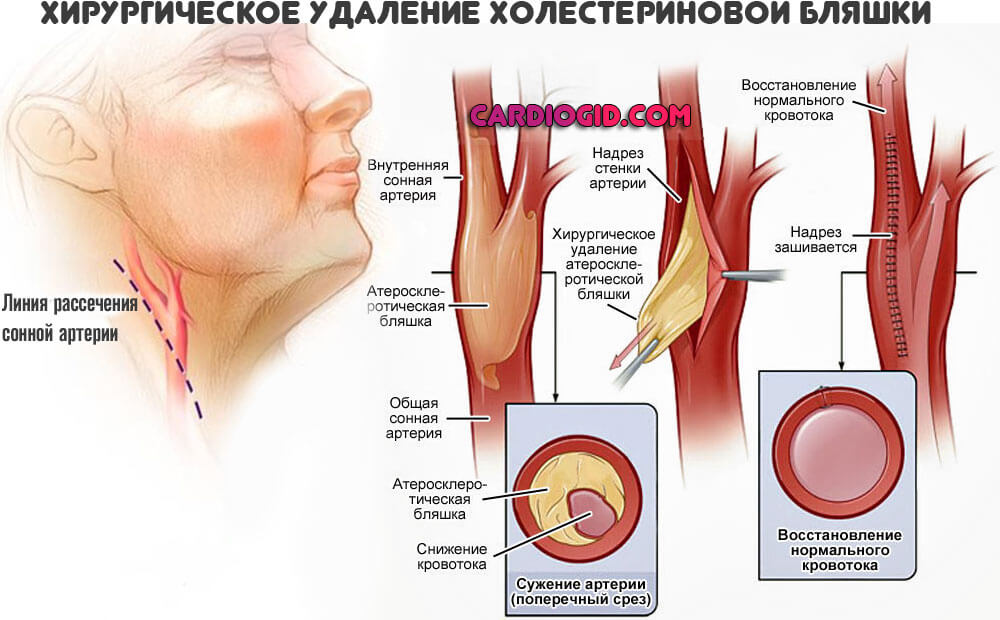
Для восстановления проходимости сонных артерий проводится операция под названием «каротидная эндартерэктомия». Гарантией эффективного лечения является соблюдение схемы, разработанной для каждого пациента персонально.
Последствия и прогноз
К приобретённой энцефалопатии нельзя относиться как к временной проблеме. На начальной стадии у болезни благоприятный прогноз, а у пациента высокие шансы вернуться к нормальному здоровому состоянию. При прогрессировании интеллектуальных и неврологических дефектов формируется трудовая и социальная дезадаптация.
Лечение энцефалопатии головного мозга у пожилых — процесс, отнимающий много усилий. Это расплата за грехи беспечной молодости с неправильным питанием, бесконечной работой, невниманием к своему здоровью. Сберечь сосуды можно, если соблюдать ряд правил:
- Держать под контролем артериальное давление, принимать лекарства для его снижения.
- Не злоупотреблять алкоголем, отказаться от наркотиков.
- После травм черепа соблюдать охранительный режим, проходить курс полноценной реабилитации.
- На рабочем месте обезопасить себя от влияния химикатов.
- По утрам делать зарядку, плавать, гулять, бегать.
- Пересмотреть пищевые привычки, чтобы снизить уровень холестерина в крови. В рацион включать зелень, овощи, фрукты, в которых много клетчатки. Отказаться от горячих, острых, жареных блюд, копчёностей, консервов.
- Делать массаж для улучшения мозгового кровообращения.
Заключение врача
С энцефалопатией можно жить, не испытывая никаких проблем со здоровьем. Главное, быть под наблюдением врача, готового в нужный момент прийти на помощь.
Энцефалопатия — симптомы, лечение, профилактика, причины, первые признаки
Причины энцефалопатии
Существует большое количество заболеваний, которые могут приводить к развитию энцефалопатии. Вот некоторые из них:
- К развитию врожденной энцефалопатии у ребенка могут привести заболевания женщины во время беременности, гестозы, гипоксия плода, тяжелые затяжные роды, родовые травмы.
- Травмы головного мозга. После тяжелой черепно‐мозговой травмы развивается посттравматическая энцефалопатия.
- Нарушение кровообращения головного мозга. Главные причины: гипертоническая болезнь, атеросклероз, перенесенные инсульты, остеохондроз шейного отдела позвоночника.
- Отравления: злоупотребление алкоголем, действие токсичных веществ на производстве, передозировка лекарств, различные яды (алкогольная энцефалопатия, токсическая энцефалопатия).
- Наркомания.
- Заболевания печени, например, цирроз. Печень не может обезвреживать токсины и вредные продукты обмена веществ, которые остаются в кровотоке и поражают головной мозг. Развивается печеночная энцефалопатия.
- Почечная недостаточность. Почки выводят из организма мочевую кислоту – продукт обмена нуклеиновых кислот. Если они перестают справляться со своей функцией, то мочевая кислота остается в крови и поражает головной мозг.
- Сахарный диабет. При этом заболевании нарушается кровоток в мелких сосудах, в том числе и головного мозга.
- Облучение. Человек может получать большие дозы, находясь в местах радиоактивного загрязнения, во время лучевой терапии при злокачественных опухолях.
Проявления энцефалопатии
Разные виды энцефалопатии, развившейся в результате тех или иных причин, проявляются по‐разному и имеют отличающееся течение. Но есть некоторые общие проявления. У всех больных нарушается память и внимание. Они не могут сосредоточиться, не помнят недавние события, но обычно хорошо вспоминают то, что произошло давно. Они становятся безынициативными, намного лучше справляются с рутинными хорошо знакомыми делами, чем с такой работой, где нужно придумать что‐то новое и внести собственные предложения.
Почти все больные с энцефалопатией предъявляют жалобы на головные боли, головокружения. Большую часть времени они находятся в подавленном настроении, отличаются депрессивностью. У них на глазах часто появляются слезы, причем, обычно по пустякам.
Отмечается ухудшение общего самочувствия, повышенная утомляемость, сонливость днем и плохой сон по ночам.
В общении больные с энцефалопатией вязкие, многословные. Они не могут произнести некоторые слова.
Что можете сделать вы?
Больной, страдающий энцефалопатией, не осознает болезненности своего состояния. Поэтому большая роль принадлежит родственникам: заметив симптомы заболевания, необходимо сразу показать больного врачу.
Что может сделать врач?
Лечением энцефалопатии занимаются неврологи, психиатры. В первую очередь необходимо выяснить причину поражения головного мозга. Для этого врач назначит обследование, которое может включать общие анализы крови и мочи, биохимический анализ крови, рентген, компьютерную томографию, магнитно‐резонансную томографию черепа, реоэнцефалографию (исследование сосудов головного мозга), спинномозновую пункцию и исследование спинномозговой жидкости.
Для нормализации процессов в головном мозге назначают препараты, улучшающие кровоток, восстанавливающие обмен веществ и функции нервной ткани, витамины. Необходимо лечение, направленное на борьбу с основным заболеванием. Назначают физиотерапевтическое лечение: УВЧ, магнитотерапию. Больной должен заниматься лечебной физкультурой. При назначении лечения врач всегда учитывает три фактора: причину, тяжесть и основные проявления заболевания.
Прогноз
Прогноз при энцефалопатии в большей степени определяется ее причиной. В некоторых случаях при своевременном лечении возможно полное выздоровление. Чаще процесс является хроническим и не может быть полностью вылечен – можно лишь затормозить его. Иногда, при тяжелых заболеваниях, несмотря на лечение, симптомы нарастают, и происходит гибель больного. Сроки лечения тоже сильно различаются.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Дисциркуляторная энцефалопатия — причины, симптомы, диагностика и лечение
Дисциркуляторная энцефалопатия — поражение головного мозга, возникающее в результате хронического медленно прогрессирующего нарушения мозгового кровообращения различной этиологии. Дисциркуляторная энцефалопатия проявляется сочетанием нарушений когнитивных функций с расстройствами двигательной и эмоциональной сфер. В зависимости от выраженности этих проявлений дисциркуляторная энцефалопатия делится на 3 стадии. В перечень обследований, проводимых при дисциркуляторной энцефалопатии, входят офтальмоскопия, ЭЭГ, РЭГ, Эхо-ЭГ, УЗГД и дуплексное сканирование церебральных сосудов, МРТ головного мозга. Лечится дисциркуляторная энцефалопатия индивидуально подобранной комбинацией гипотензивных, сосудистых, антиагрегантных, нейропротекторных и других препаратов.
Общие сведения
Дисциркуляторная энцефалопатия (ДЭП) является широко распространенным в неврологии заболеванием. Согласно статистическим данным дисциркуляторной энцефалопатией страдают примерно 5-6% населения России. Вместе с острыми инсультами, мальформациями и аневризмами сосудов головного мозга ДЭП относится к сосудистой неврологической патологии, в структуре которой занимает первое место по частоте встречаемости.
Традиционно дисциркуляторная энцефалопатия считается заболеванием преимущественно пожилого возраста. Однако общая тенденция к «омолаживанию» сердечно-сосудистых заболеваний отмечается и в отношении ДЭП. Наряду со стенокардией, инфарктом миокарда, мозговым инсультом, дисциркуляторная энцефалопатия все чаще наблюдается у лиц в возрасте до 40 лет.
Дисциркуляторная энцефалопатия
Причины ДЭП
В основе развития ДЭП лежит хроническая ишемия головного мозга, возникающая в результате различной сосудистой патологии. Примерно в 60% случаев дисциркуляторная энцефалопатия обусловлена атеросклерозом, а именно атеросклеротическими изменениями в стенках мозговых сосудов. Второе место среди причин ДЭП занимает хроническая артериальная гипертензия, которая наблюдается при гипертонической болезни, хроническом гломерулонефрите, поликистозе почек, феохромоцитоме, болезни Иценко-Кушинга и др. При гипертонии дисциркуляторная энцефалопатия развивается в результате спастического состояния сосудов головного мозга, приводящего в обеднению мозгового кровотока.
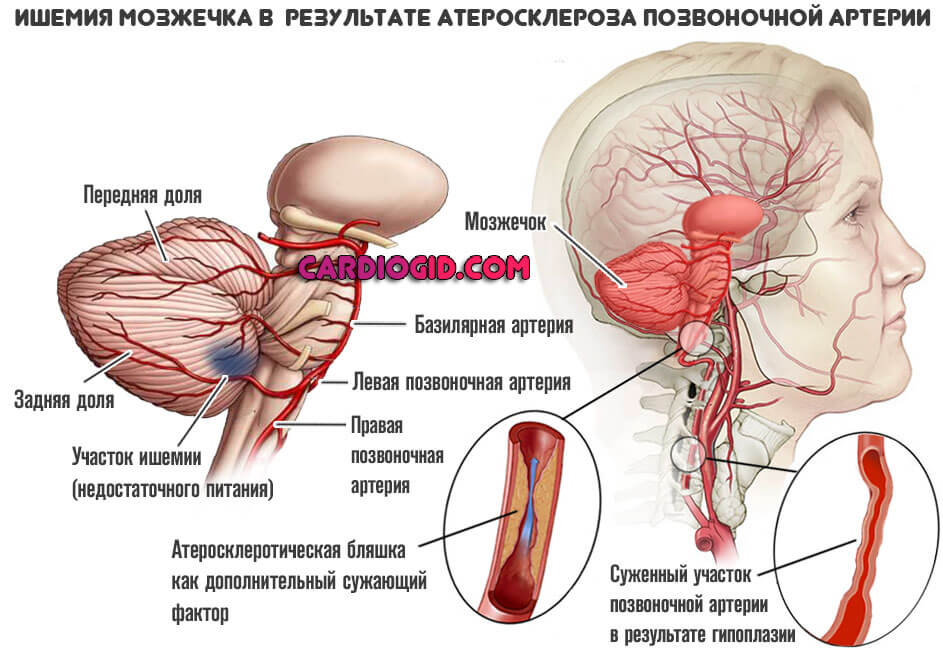
Среди причин, по которым появляется дисциркуляторная энцефалопатия, выделяют патологию позвоночных артерий, обеспечивающих до 30% мозгового кровообращения. Клиника синдрома позвоночной артерии включает и проявления дисциркуляторной энцефалопатии в вертебро-базилярном бассейне головного мозга. Причинами недостаточного кровотока по позвоночным артериям, ведущего к ДЭП, могут быть: остеохондроз позвоночника, нестабильность шейного отдела диспластического характера или после перенесенной позвоночной травмы, аномалия Кимерли, пороки развития позвоночной артерии.
Зачастую дисциркуляторная энцефалопатия возникает на фоне сахарного диабета, особенно в тех случаях, когда не удается удерживать показатели сахара крови на уровне верхней границы нормы. К появлению симптомов ДЭП в таких случаях приводит диабетическая макроангиопатия. Среди других причинных факторов дисциркуляторной энцефалопатии можно назвать черепно-мозговые травмы, системные васкулиты, наследственные ангиопатии, аритмии, стойкую или частую артериальную гипотонию.
Патогенез
Этиологические факторы ДЭП тем или иным способом приводят к ухудшению мозгового кровообращения, а значит к гипоксии и нарушению трофики клеток головного мозга. В результате происходит гибель мозговых клеток с образованием участков разрежения мозговой ткани (лейкоареоза) или множественных мелких очагов так называемых «немых инфарктов».
Наиболее уязвимыми при хроническом нарушении мозгового кровообращения оказываются белое вещество глубинных отделов головного мозга и подкорковые структуры. Это связано с их расположением на границе вертебро-базилярного и каротидного бассейнов. Хроническая ишемия глубинных отделов мозга приводит к нарушению связей между подкорковыми ганглиями и корой головного мозга, получившему название «феномен разобщения». По современным представлениям именно «феномен разобщения» является главным патогенетическим механизмом развития дисциркуляторной энцефалопатии и обуславливает ее основные клинические симптомы: когнитивные расстройства, нарушения эмоциональной сферы и двигательной функции. Характерно, что дисциркуляторная энцефалопатия в начале своего течения проявляется функциональными нарушениями, которые при корректном лечении могут носить обратимый характер, а затем постепенно формируется стойкий неврологический дефект, зачастую приводящий к инвалидизации больного.
Отмечено, что примерно в половине случаев дисциркуляторная энцефалопатия протекает в сочетании с нейродегенеративными процессами в головном мозге. Это объясняется общностью факторов, приводящих к развитию как сосудистых заболеваний головного мозга, так и дегенеративных изменений мозговой ткани.
Классификация
По этиологии дисциркуляторная энцефалопатия подразделяется на гипертоническую, атеросклеротическую, венозную и смешанную. По характеру течения выделяется медленно прогрессирующая (классическая), ремиттирующая и быстро прогрессирующая (галопирующая) дисциркуляторная энцефалопатия.
В зависимости от тяжести клинических проявлений дисциркуляторная энцефалопатия классифицируется на стадии. Дисциркуляторная энцефалопатия I стадии отличается субъективностью большинства проявлений, легкими когнитивными нарушениями и отсутствием изменений в неврологическом статусе. Дисциркуляторная энцефалопатия II стадии характеризуется явными когнитивными и двигательными расстройствами, усугублением нарушений эмоциональной сферы. Дисциркуляторная энцефалопатия III стадии — это по сути сосудистая деменция различной степени выраженности, сопровождающаяся разными двигательными и психическими нарушениями.
Начальные проявления
Характерным является малозаметное и постепенное начало дисциркуляторной энцефалопатии. В начальной стадии ДЭП на первый план могут выходить расстройства эмоциональной сферы. Примерно у 65% больных дисциркуляторной энцефалопатией это депрессия. Отличительной особенностью сосудистой депрессии является то, что пациенты не склонны жаловаться на пониженное настроение и подавленность. Чаще, подобно больным ипохондрическим неврозом, пациенты с ДЭП фиксированы на различных дискомфортных ощущениях соматического характера. Дисциркуляторная энцефалопатия в таких случаях протекает с жалобами на боли в спине, артралгии, головные боли, звон или шум в голове, болевые ощущения в различных органах и другие проявления, которые не совсем укладываются в клинику имеющейся у пациента соматической патологии. В отличие от депрессивного невроза, депрессия при дисциркуляторной энцефалопатии возникает на фоне незначительной психотравмирующей ситуации или вовсе без причины, плохо поддается медикаментозному лечению антидепрессантами и психотерапии.
Дисциркуляторная энцефалопатия начальной стадии может выражаться в повышенной эмоциональной лабильности: раздражительности, резких перепадах настроения, случаях неудержимого плача по несущественному поводу, приступах агрессивного отношения к окружающим. Подобными проявлениями, наряду с жалобами пациента на утомляемость, нарушения сна, головные боли, рассеянность, начальная дисциркуляторная энцефалопатия схожа с неврастенией. Однако для дисциркуляторной энцефалопатии типично сочетание этих симптомов с признаками нарушения конгнитивных функций.
В 90% случаев когнитивные нарушения проявляются на самых начальных этапах развития дисциркуляторной энцефалопатии. К ним относятся: нарушение способности концентрировать внимание, ухудшение памяти, затруднения при организации или планировании какой-либо деятельности, снижение темпа мышления, утомляемость после умственной нагрузки. Типичным для ДЭП является нарушение воспроизведения полученной информации при сохранности памяти о событиях жизни.
Двигательные нарушения, сопровождающие начальную стадию дисциркуляторной энцефалопатии, включают преимущественно жалобы на головокружение и некоторую неустойчивость при ходьбе. Могут отмечаться тошнота и рвота, но в отличие от истинной вестибулярной атаксии, они, как и головокружение, появляются только при ходьбе.
Симптомы ДЭП II-III стадии
Дисциркуляторная энцефалопатия II-III стадии характеризуется нарастанием когнитивных и двигательных нарушений. Отмечается значительное ухудшение памяти, недостаток внимательности, интеллектуальное снижение, выраженные затруднения при необходимости выполнять посильную ранее умственную работу. При этом сами пациенты с ДЭП не способны адекватно оценивать свое состояние, переоценивают свою работоспособность и интеллектуальные возможности. Со временем больные дисциркуляторной энцефалопатией теряют способность к обобщению и выработке программы действий, начинают плохо ориентироваться во времени и месте. В третьей стадии дисциркуляторной энцефалопатии отмечаются выраженные нарушения мышления и праксиса, расстройства личности и поведения. Развивается деменция. Пациенты теряют способность вести трудовую деятельность, а при более глубоких нарушениях утрачивают и навыки самообслуживания.
Из нарушений эмоциональной сферы дисциркуляторная энцефалопатия более поздних стадий чаще всего сопровождается апатией. Наблюдается потеря интереса к прежним увлечениям, отсутствие мотивации к какому-либо занятию. При дисциркуляторной энцефалопатии III стадии пациенты могут быть заняты какой-либо малопродуктивной деятельностью, а чаще вообще ничего не делают. Они безразличны к себе и происходящим вокруг них событиям.
Малозаметные в I стадии дисциркуляторной энцефалопатии двигательные нарушения, в последующем становятся очевидными для окружающих. Типичными для ДЭП являются замедленная ходьба мелкими шажками, сопровождающаяся шарканьем из-за того, что пациенту не удается оторвать стопу от пола. Такая шаркающая походка при дисциркуляторной энцефалопатии получила название «походка лыжника». Характерно, что при ходьбе пациенту с ДЭП трудно начать движение вперед и также трудно остановиться. Эти проявления, как и сама походка больного ДЭП, имеют значительное сходство с клиникой болезни Паркинсона, однако в отличие от нее не сопровождаются двигательными нарушениями в руках. В связи с этим подобные паркинсонизму клинические проявления дисциркуляторной энцефалопатии клиницисты называют «паркинсонизмом нижней части тела» или «сосудистым паркинсонизмом».
В III стадии ДЭП наблюдаются симптомы орального автоматизма, тяжелые нарушения речи, тремор, парезы, псевдобульбарный синдром, недержание мочи. Возможно появление эпилептических приступов. Часто дисциркуляторная энцефалопатия II-III стадии сопровождается падениями при ходьбе, особенно при остановке или повороте. Такие падения могут заканчиваться переломами конечностей, особенно при сочетании ДЭП с остеопорозом.
Диагностика
Неоспоримое значение имеет ранее выявление симптомов дисциркуляторной энцефалопатии, позволяющее своевременно начать сосудистую терапию имеющихся нарушений мозгового кровообращения. С этой целью периодический осмотр невролога рекомендован всем пациентам, находящимся в группе риска развития ДЭП: гипертоникам, диабетикам и лицам с атеросклеротическими изменениями. Причем к последней группе можно отнести всех пациентов пожилого возраста. Поскольку конгнитивные нарушения, которыми сопровождается дисциркуляторная энцефалопатия начальных стадий, могут оставаться незамеченными пациентом и его родными, для их выявления необходимо проведение специальных диагностических тестов. Например, пациенту предлагают повторить произнесенные врачом слова, нарисовать циферблат со стрелками, указывающими заданное время, а затем вспомнить слова, которые он повторял за врачом.
В рамках диагностики дисциркуляторной энцефалопатии проводится консультация офтальмолога с офтальмоскопией и определением полей зрения, ЭЭГ, Эхо-ЭГ и РЭГ. Важное значение в выявлении сосудистых нарушений при ДЭП имеет УЗДГ сосудов головы и шеи, дуплексное сканирование и МРА мозговых сосудов. Проведение МРТ головного мозга помогает дифференцировать дисциркуляторную энцефалопатию с церебральной патологией другого генеза: болезнью Альцгеймера, рассеянным энцефаломиелитом, болезнью Крейтцфельдта-Якоба. Наиболее достоверным признаком дисциркуляторной энцефалопатии является обнаружение очагов «немых» инфарктов, в то время как признаки мозговой атрофии и участки лейкоареоза могут наблюдаться и при нейродегенеративных заболеваниях.
Диагностический поиск этиологических факторов, обусловивших развитие дисциркуляторной энцефалопатии, включает консультацию кардиолога, измерение АД, коагулограмму, определение холестерина и липопротеидов крови, анализ на сахар крови. При необходимости пациентам с ДЭП назначается консультация эндокринолога, суточный мониторинг АД, консультация нефролога, для диагностики аритмии — ЭКГ и суточный мониторинг ЭКГ.
Лечение ДЭП
Наиболее эффективным в отношении дисциркуляторной энцефалопатии является комплексное этиопатогенетическое лечение. Оно должно быть направлено на компенсацию имеющегося причинного заболевания, улучшение микроциркуляции и церебрального кровообращения, а также на защиту нервных клеток от гипоксии и ишемии.
Этиотропная терапия дисциркуляторной энцефалопатии может включать индивидуальный подбор гипотензивных и сахароснижающих средств, антисклеротическую диету и пр. Если дисциркуляторная энцефалопатия протекает на фоне высоких показателей холестерина крови, не снижающихся при соблюдении диеты, то в лечение ДЭП включают снижающие холестерин препараты (ловастатин, гемфиброзил, пробукол).
Основу патогенетического лечения дисциркуляторной энцефалопатии составляют медикаменты, улучшающие церебральную гемодинамику и не приводящие к эффекту «обкрадывания». К ним относятся блокаторы кальциевых каналов (нифедипин, флунаризин, нимодипин), ингибиторы фосфодиэстеразы (пентоксифиллин, гинкго билоба), антагонисты a2–адренорецепторов (пирибедил, ницерголин). Поскольку дисциркуляторная энцефалопатия зачастую сопровождается повышенной агрегацией тромбоцитов, пациентам с ДЭП рекомендован практически пожизненный прием антиагрегантов: ацетилсалициловой кислоты или тиклопидина, а при наличии противопоказаний к ним (язва желудка, ЖК кровотечение и пр.) — дипиридамола.
Важную часть терапии дисциркуляторной энцефалопатии составляют препараты с нейропротекторным эффектом, повышающие способность нейронов функционировать в условиях хронической гипоксии. Из таких препаратов пациентам с дисциркуляторной энцефалопатией назначают производные пирролидона (пирацетам и др), производные ГАМК (N-никотиноил-гамма-аминобутировая кислота, гамма-аминомасляная кислота, аминофенилмасляная кислота), медикаменты животного происхождения (гемодиализат из крови молочных телят, церебральный гидролизат свиньи, кортексин), мембраностабилизирующие препараты (холина альфосцерат), кофакторы и витамины.
В случаях, когда дисциркуляторная энцефалопатия вызвана сужением просвета внутренней сонной артерии, достигающим 70%, и характеризуется быстрым прогрессированием, эпизодами ПНМК или малого инсульта, показано оперативное лечение ДЭП. При стенозе операция заключается в каротидной эндартерэктомии, при полной окклюзии — в формировании экстра-интракраниального анастомоза. Если дисциркуляторная энцефалопатия обусловлена аномалией позвоночной артерии, то проводится ее реконструкция.
Прогноз и профилактика
В большинстве случаев своевременное адекватное и регулярное лечение способно замедлить прогрессирование энцефалопатии I и даже II стадии. В отдельных случаях наблюдается быстрое прогрессирование, при котором каждая последующая стадия развивается через 2 года от предыдущей. Неблагоприятным прогностическим признаком является сочетание дисциркуляторной энцефалопатии с дегенеративными изменениями головного мозга, а также происходящие на фоне ДЭП гипертонические кризы, острые нарушения мозгового кровообращения (ТИА, ишемические или геморрагические инсульты), плохо контролируемая гипергликемия.
Лучшей профилактикой развития дисциркуляторной энцефалопатии является коррекция имеющихся нарушений липидного обмена, борьба с атеросклерозом, эффективная гипотензивная терапия, адекватный подбор сахароснижающего лечения для диабетиков.
Энцефалопатия головного мозга, ее причины и тактика лечения
Для лучшего понимания того, энцефалопатия головного мозга, что это такое, требуется знать анатомические особенности органа и механизм его функционирования. В целом, специалисты понимают под этим термином недостаточное поступление молекул кислорода и питательных веществ к клеткам. При прогрессировании заболевания будет страдать интеллектуальная деятельность человека. Поэтому лечение должно быть начато на ранних сроках энцефалопатии.
Классификация
Большинство специалистов придерживается мнения, что энцефалопатия головного мозга бывает не только врожденной – сформировавшейся на неонатальном этапе жизни человека, но и приобретенной – развившейся на протяжении ряда лет.

В зависимости от площади поражения органа и провоцирующего фактора, можно выделить следующие формы и виды энцефалопатии:
По площади пораженной зоны:
- очаговая энцефалопатия;
- распространенный процесс.
По этиологическому критерию:
- метаболическая энцефалопатия – к примеру, при плохо поддающемся лечению диабете;
- посттравматическая – после перенесенной травмы;
- сосудистая энцефалопатия – состояние сформировалось из-за снижения тонуса и эластичности сосудистых структур;
- лучевая – под влиянием ионизирующего излучения;
- гипертензивный вариант – поражение мозговых клеток происходит из-за частого сильного повышения артериального давления;
- токсическая энцефалопатия – из-за отравления мозга нейротоксинами.
Редкие формы болезни:
- энцефалопатия Вернике – на фоне дефицита тиамина, как следствие сбоя в функционировании таламуса;
- болезнь Хашимото – редчайший нейроэндокриный синдром;
- атеросклеротическая подкорковая энцефалопатия – с атрофией белого нервного вещества;
- синдром Рея – печеночная энцефалопатия;
- трансмиссивная спонгиоформная патология – дистрофические процессы в органе.
Для каждого варианта течения расстройства – будь то микроангиоэнцефалопатия, или же перинатальная энцефалопатия, специалисты будут подбирать оптимальную схему терапии в индивидуальном порядке.
Причины
Распознать ранние признаки энцефалопатии, к примеру, при сосудистой либо атеросклеротической природе ее появления, бывает затруднительно. Настолько медленно они прогрессируют – в привычной для него обстановке человек может долгие годы вести себя, как обычно. Причинами ее появления выступают невоспалительные изменения в системе головного кровообращения – атеросклеротические процессы, венозная недостаточность, тяжелая форма артериальной гипертензии.

Между тем, под воздействием токсических веществ – медикаментов, солей тяжелых металлов, продуктов распада алкоголя, симптоматика проявляется незамедлительно и ярко. Равно как и при непосредственном ударе по костям черепа – травмы головы. К подобному предрасположены люди, занимающиеся тяжелыми видами спорта, автогонщики.
Не менее опасным для здоровья людей является ионизирующее излучение. Под его влиянием формируется прогрессирующая многоочаговая лейкоэнцефалопатия. В ряде случаев удается установить взаимосвязь энцефалопатии с JC-вирусами – лимфомами, СПИД, лейкозом. Нарушения обменных процессов не менее опасны для головного мозга – сбои в функционировании эндокринных, выделительных органов, как основа хронической ишемии клеток.
Симптоматика
При энцефалопатии головного мозга в симптомах будут преобладать признаки поражения того участка мозга, который больше всего пострадал от кислородно-питательного голодания. Если на начальном этапе формирования расстройства это преимущественно нарушения сна и вялость с повышенной утомляемостью, то по мере прогрессирования, симптоматика нарастает.
Людей начинают беспокоить:
- шум внутри черепа;
- упорные головокружения;
- учащение болей в голове;
- подавленность;
- расстройство зрения;
- сбои мышления;
- ухудшение речевой деятельности;
- сужение интересов;
- выраженная эмоциональная лабильность.
Реже симптомы энцефалопатии проявляются в судорожной повышенной активности, потери сознания, галлюцинациях или гипертермии.
Проявления болезни во многом обусловлены ее этиологией. Так, для атеросклеротической подкорковой формы характерно прогрессирующее слабоумие и затруднения с памятью. Тогда как для токсического варианта поражения головных структур присущи рвота и тошнота, головокружение и изменение психического статуса больного – в виде делирия или вялости и максимальной апатии. Только опытному специалисту удается поставить правильный диагноз в сжатые сроки. В дальнейшем его подтверждают результаты обследования.
Диагностика
Успешному раннему выявлению энцефалопатии у взрослых, а также у детей способствует проведение комплекса диагностических процедур. В первую очередь специалист, безусловно, подробно расспрашивает человека о его жалобах, когда были отмечены признаки ухудшившегося самочувствия, какие события этому предшествовали, условия труда.

После этого проводится физикальное обследование – рефлексы, координация движения, аускультация и перкуссия внутренних органов. Обязательно тестируется психологическое и интеллектуальное состояние. Одновременно рекомендуется комплекс лабораторно-инструментальных исследований:
- различные анализы крови;
- люмбальная пункция;
- рентгенография структур черепа;
- электроэнцефалография;
- компьютерная/магнитно-резонансная томография;
- ультразвуковая доплерография сосудов головного мозга и шеи;
- реоэнцефалография.
После сопоставления информации от сбора анамнеза, осмотра больного и результатов обследования, специалист дает свое экспертное заключение. На его основании и подбирается оптимальная схема терапии.
Тактика лечения
Выбор схемы мероприятий, как лечить энцефалопатию также напрямую зависит от провоцирующего фактора. В большинстве случаев достаточно консервативной терапии – приема таблеток, инфузионных процедур. Немаловажна коррекция образа жизни – отказ от вредных привычек, нормализация режима труда и отдыха.
Препараты для устранения негативной симптоматики:
- гипотензивные средства;
- дезагреганты;
- статитны;
- сосудорасширяющие медикаменты;
- диуретики;
- нейропротекторы;
- витамины – особенно подгруппы В, С, Е.
Если в основе энцефалопатии находится опухолевое образование, или последствия травмы головного мозга, то прибегают к хирургическому варианту лечения – коррекция кровотока по сосудам, иссечение новообразования, восстановление целостности костных структур.

Дополняют комплексные мероприятия физиотерапевтические процедуры. Отлично зарекомендовали себя:
- магнитотерапия;
- электросон;
- электрофорез с лекарственными растворами;
- озонотерапия;
- иглорефлексотерапия.
Рецепты народной медицины успешны при начальных стадиях энцефалопатии – отвары целебных растений, примочки, компрессы, настои помогают восстановить и улучшить тонус организма, скорректировать кровоток по сосудам, нормализовать сон.
Последствия
При несвоевременном выявлении и лечении энцефалопатии головного мозга у взрослых, прогрессирование течения болезни будет способствовать формированию осложнений. К ним специалисты относят угнетение мозговых функций, а также инвалидизацию больного – его постоянную потребность в самообслуживании, передвижении, выполнении работы по дому.
Тогда как при ранней комплексной терапии удается смягчить клинические проявления болезни и восстановить полноценную мозговую деятельность – человек возвращается к повседневным обязанностям, у него улучшается интеллектуальная функция.
Прогноз будет зависеть и от первопричины патологического состояния – при тяжелой черепно-мозговой травме специалисты борются за улучшение качества жизни пациента. Равно как и при нейроинфекции, к примеру, менингите. Тогда как при атеросклеротическом процессе в результате оперативного вмешательства удается устранить бляшку и кровоток вновь приходит в возрастную норму. В дальнейшем необходимы курсы статинов, контроль ультразвуковой диагностики. Устранение истинного провоцирующего фактора всегда улучшает прогноз.
Профилактика
Широко известная истина – любую болезнь намного проще предупредить, чем потом лечить. Оно актуально и для энцефалопатии. Специфические профилактические мероприятия – своевременная иммунизация от основных нейрофинекций.
К неспецифическим предупредительным мероприятиям следует отнести:
- избегать черепно-мозговых травм;
- незамедлительно устранять воспалительные очаги в области головы, шеи – ЛОР заболевания;
- отказаться от вредных негативных привычек – злоупотреблений алкогольной, табачной продукцией;
- скорректировать рацион – преобладание блюд с витаминами, микроэлементами для головного мозга, салатов, фруктов, молочной продукции;
- проводить санаторно-курортное оздоровление.
Ранней диагностики энцефалопатий будет способствовать комплексное ежегодное медицинское обследование с процедурами изучения состояния мозговых структур. Если итогом становится выявление предрасполагающих факторов – формирование бляшек на сосудах, тонкости сосудистой стенки, то их устраняют с помощью консервативной терапии.
Дополнительными профилактическими мерами можно назвать – отсутствие стрессовых расстройств, коррекция ночного отдыха, занятие активными видами спорта – посещение бассейна, скандинавской ходьбой. Лучше освоить йогу, пилатес, записаться в танцевальную группу. Кому-то окажет помощь прослушивание любимой музыки, чтение понравившихся книг. Каждый человек в состоянии подобрать индивидуальные профилактические меры – совместно с лечащим врачом.
Энцефалопатия головного мозга: причины, симптомы, лечение, последствия
Энцефалопатия головного мозга — это совокупность различных патологий церебральных тканей, для которых характерно их дистрофическое поражение. Они бывают врожденными или приобретенными. Представленный недуг является органическим и постепенно прогрессирует. Если лечение не будет начато своевременно, то пациент станет инвалидом.
Причины развития
Энцефалопатия головного мозга считается серьезным системным нарушением функциональности тканей, связанным с их органическим поражением. Спровоцировать ее могут такие причины:
- Регулярная интоксикация организма химическими веществами, лекарственными препаратами, алкоголем.
- Атеросклероз церебральных кровеносных сосудов, травмы черепа с проникновением в мозг.
- Внутриутробная инфекция.
- Недостаточность функционирования печени или почек.
- Проблемы с кровеносными сосудами, возникающие на фоне сахарного диабета.
- Острый недостаток полезных веществ и витаминов в организме.
- Проблемы с кровообращением.
- Нарушение функциональности эндокринной системы.
- Гипоксия тканей головного мозга.
- Радиационное облучение.
Чаще всего патология развивается у людей преклонного возраста. Если энцефалопатия головного мозга диагностируется у маленьких детей, то это происходит вследствие тяжелого течения беременности или сложных родов у матери. Своевременное выявление заболевания, а также его правильное лечение позволят избежать негативных последствий.
Классификация заболевания
Энцефалопатия головного мозга бывает разной. В зависимости от причины, которая вызвала поражение, выделяются такие типы изменений в тканях:
- Дисциркуляторная энцефалопатия. Она развивается вследствие нарушения микроциркуляции крови. Представленная патология бывает атеросклеротической, венозной и гипертонической. Органическое изменение коры головного мозга происходит медленно. У пациента симптомы в таком случае не проявляются годами.
- Токсическая. Толчок такой патологией дает сильная интоксикация организма лекарственными средствами, обучение, постоянная работа с химическими реагентами. В эту категорию можно отнести и алкогольную энцефалопатию.
- Метаболическая. Поражение тканей головного мозга происходит в результате нарушения обменных процессов. При таком заболевании атрофические изменения развиваются быстро. Этот тип органического поражения головного мозга диагностируется у людей с чрезмерной массой тела, диабетиков, пациентов с атеросклерозом сосудов.
- Травматическая. Ее причиной является сотрясение головного мозга или черепно-мозговая травма. Дополнительно ускорить развитие патологии может шейный остеохондроз. У детей посттравматическая энцефалопатия является результатом осложненных родов.
- Инфекционная. Патологическое поражение мягких тканей органа возникает под воздействием различных возбудителей. Если такую форму заболевания вовремя не лечить, то она имеет крайне негативный прогноз.
- Старческая. Такая энцефалопатия развивается вследствие возрастных дистрофических их дегенеративных изменений в тканях головного мозга.
Кроме того, энцефалопатия головного мозга (что это у взрослого — уже понятно) бывает приобретенной и врожденной.
Симптомы заболевания
Симптомы энцефалопатии головного мозга зависят от ее формы. Приобретенная болезнь характеризуется такими проявлениями:
- Нарушением функции памяти.
- Проблемами с концентрацией внимания (человек не способен ориентироваться в событиях, становится рассеянным).
- Нарушением эмоциональной сферы: у пациента быстро меняется настроение, он становится более раздражительным, плаксивым.
- Головокружением.
- Головной болью, которая может локализоваться в любой части головы.
- Нарушениями мелкой моторики, а также иннервации конечностей.
- Тремором рук.
- Быстрой утомляемостью.
- Шумом в голове.
- Потерей сознания.
Симптомы энцефалопатии головного мозга врожденного типа достаточно яркие, но для того чтобы поставить такой диагноз, ребенку необходимо провести дифференциальное обследование.
У детей могут возникать судороги при повышении температуры тела. Малыши, получившие органическое поражение мозга, нормально не спят, часто срыгивают, постоянно плачут. Работа внутренних органов замедляется, появляются проблемы с работой пищеварительного тракта, страдает терморегуляция.
Степени развития патологии
Представленное заболевание развивается постепенно, годами. Можно выделить такие степени энцефалопатии головного мозга:
- Первая. На этом этапе органическое поражение головного мозга еще не настолько сильно, поэтому клинических проявлений нет. Диагностировать патологию очень трудно и получается совершенно случайно при инструментальном исследовании.
- Энцефалопатия головного мозга 2 степени. Тут наблюдается умеренное развитие патологии. Симптоматика непостоянна, она появляется и исчезает в зависимости от ситуации. На этой стадии заболевание тяжело определить у пожилых людей. Дело в том, что симптоматика: усталость, нарушение памяти, головокружение, а также другие признаки могут говорить о возрастных дегенеративных процессах. На данном этапе важна дифференциальная диагностика.
- Третья. Для нее характерна прогрессирующая энцефалопатия. При отсутствии эффективного лечения она приводит к инвалидности. Среди симптомов можно выделить судороги, парезы или параличи конечностей, неврологические расстройства. У пациента наблюдаются эмоциональные проблемы. С течением времени заболевание переходит в тяжелую форму, характеризующуюся депрессией и старческим слабоумием.
На любом этапе развития заболевания важна инструментальная диагностика. Лабораторные анализы для определения патологии будут неинформативными.
Особенности диагностики
Прежде чем назначать лечение энцефалопатии головного мозга, пациенту проводят комплекс диагностических мероприятий. Он включает:
- Клинические общий и биохимический анализы крови и мочи. Дополнительно определяется уровень глюкозы в организме. Результаты такого исследования позволят увидеть метаболические нарушения.
- УЗИ артерий, расположенных на шее. Благодаря процедуре оценивается их проходимость.
- Транскраниальная допплерография. Она показывает кровообращение внутри черепной коробки. Этот метод является безопасным и очень информативным. При помощи такой методики изучаются сонные, позвоночные артерии.
- Магнитно-резонансная урография (МРТ). Благодаря такому исследованию специалист имеет возможность послойно изучить структуру тканей мозга, определить негативные изменения в них, наличие сгустков крови. Такая методика позволяет установить возможные причины развития энцефалопатии: опухолевые процессы, кисты.
- Реоэнцефалография. Исследование проводится для определения состояния сосудистых стенок.
- Электроэнцефалография. Благодаря методике врач получает данные о функциональности головного мозга.
- Компьютерная томография. Такой способ диагностики энцефалопатии головного мозга у пожилых применяется, если у пациента имеется подозрение на наружную ее форму. Для исследования может понадобиться введение специального маркера.
- Ангиография сосудов с применением контрастного вещества.
Для того чтобы сохранить качество здоровье на высоком уровне, нужно бороться не только с симптоматикой и последствиями патологии, но и постараться устранить саму причину и ее развития. Дополнительно специалист может назначить человеку неврологические тесты, проверку рефлексов, координации движений. Также производится оценка психического состояния больного.
Медикаментозное лечение
Лечение энцефалопатии головного мозга у пожилых пациентов в большинстве случаев не требует госпитализации. Но запущенные стадии патологии устранить в домашних условиях получается не всегда. Если у человека наблюдается острая форма заболевания, при которой есть риск появления инсульта, инфаркта или тяжелых соматических нарушений, его необходимо госпитализировать в стационар.
Однако, для пациента это может стать дополнительным негативным фактором, нарушающими эмоциональное и физическое состояние, поэтому действовать в этом случае нужно крайне осторожно.
Лечение энцефалопатии головного мозга должно быть комплексным. Оно включает не только употребление медикаментозных препаратов, но и изменение образа жизни. Пациенту могут быть назначены такие группы лекарств:
- Ноотропы: «Церебролизин», «Ноотропил».
- Препараты, улучшающие кровообращение в головном мозге: «Циннаризин», «Кавитон».
- Антигипертензивные (если у пациента наблюдаются скачки артериального давления).
- Гиполипидемические средства: «Клофибрат». Они назначаются есть ли у человека диагностирован атеросклероз.
- Антиоксиданты: «Тиотриазолин».
- Успокаивающие лекарства: «Глицисед», «Новопассит».
- Диуретики. Такие препараты способствуют снижению отечности при острой форме патологии.
- Витаминные препараты и биостимуляторы. Они дают возможность ускорить процесс восстановления тканей.
- В некоторых случаях проценту необходимы препараты, снимающие судороги: «Диазепам».
Дополнительно человеку назначаются физиотерапевтические процедуры: магнитная терапия, электрофорез, ультразвуковая терапия, озонотерапия, иглоукалывание. Такие процедуры позволяют не только избавиться от симптоматики, но ускорить регенерацию поврежденных тканей. Для того чтобы процесс лечения был эффективным, необходимо устранить все негативные факторы, способствующие развитию органического поражения головного мозга.
Народное лечение
Устранить признаки энцефалопатии головного мозга помогут и народные рецепты. Однако их применение необходимо согласовывать с врачом. Нельзя считать народное лечение единственно возможным избавлением от патологии. Оно только подкрепляет консервативную терапию. Самостоятельное лечение чревато тяжелыми последствиями: от инвалидизации до летального исхода. Полезными будут такие рецепты:
- Отвар шиповника. Ягоды в свежем или сухом виде засыпаются в термос и заливаются крутым кипятком. Потребуется 2 ст. л. плодов и пол-литра воды. Напиток нужно употреблять ежедневно. Для улучшения вкуса жидкости в нее можно добавить немного меда.
- Настой боярышника. Сухое сырье насыпают в эмалированную кастрюлю и заливают горячей водой на 12 часов. Хорошим эффектом обладают и свежие ягоды, которые можно просто употреблять в пищу.
- Прополис. Необходимо залить 100 г сырья одним литром водки и настоять на протяжении 10 дней. Жидкость надо употреблять по 1 ч. л. перед едой. Предварительно средство разрешается разбавить аналогичным количеством воды.
- Смесь пустырника, брусничных листьев, валерианы. Каждый компонент берется в равном количестве. Потребуется 1 ст. л. смеси и 200 мл кипятка. Такое лекарство подойдет для терапии энцефалопатии у маленьких детей. Давать им необходимо по одной десертной ложке 3 раза в сутки.
- Настой цветов клевера. Он эффективен для лечения энцефалопатии головного мозга у взрослых пожилых пациентов, так как позволяет избавиться от шума в ушах. Для приготовления берется 2 ст. л. сырья и заливается 300 мл кипяченой воды. Для настаивания понравится 2 часа. Пить лекарство нужно по половине стакана перед каждым приемом пищи.
Народная терапия позволяет усилить результаты лекарственных средств. Однако, перед ее использованием надо учесть возможные противопоказания, действие трав, а также побочные эффекты, которые могут усугубить состояние пациента.
Питание при энцефалопатии
При энцефалопатии головного мозга лечение препаратами — не единственный способ борьбы с заболеванием. Комбинированная схема терапии предусматривает изменение образа жизни и питания. Без этого добиться улучшения функциональности органа не получится. Для того чтобы получить положительный результат, из рациона пациента необходимо исключить:
- Продукты, содержащие насыщенные жиры и большое количество холестерина.
- Соль.
- Мучные изделия.
- Жареные, копченые блюда и консервы.
В обязательном порядке человеку необходимо отказаться от алкоголя, который губительно влияет на кровеносные сосуды. Желательно также распрощаться с сигаретами. Эти вредные привычки приводят к кислородному голоданию тканей органа, поэтому в них и появляются некротические очаги.
Для улучшения мозговой деятельности необходимо как можно больше употреблять овощей и фруктов, грецких орехов. Также полезной является нежирная рыба, креветки, кукуруза, рис и горох, морковь, лук, томаты, цитрусовые, кисломолочные продукты. Все они способствуют очищению артерий, поэтому кровообращение улучшается.
Осложнения
Чтобы понимать важность правильной терапии, необходимо выяснить, чем опасна энцефалопатия головного мозга. При длительном прогрессировании заболевания внутри органов появляются разрушенные участки тканей, причем они постоянно расширяются. Такая ситуация негативно отражается не только на самочувствии пациента, но и на его способностях. Можно выделить такие последствия энцефалопатии головного мозга:
- Нарушение двигательной функции. Если сначала у больного появляется тремор конечностей, то со временем он перерастает в судороги. Пациент просто не может самостоятельно передвигаться по улице и даже дома. Последние стадии патологии предусматривают постороннюю помощь пострадавшему.
- Проблемы с речью. Впоследствии нарушения психических функций у человека существенно снижается словарный запас. У него меняется мыслительная деятельность. Больному становится трудно делать самые элементарные математические вычисления, он не в состоянии строить причинно-следственные связи.
- Нарушение памяти. Человек не может ориентироваться во времени и пространстве, часто забывает, что с ним происходит, где он находится.
Большинство из таких последствий устранить невозможно, пациент становится инвалидом, поэтому лучше вообще не допускать их появления.
Прогноз и профилактика
Прогноз будет положительным, если пациент своевременно обратиться к врачу и не будет пренебрегать его рекомендациями. Какой-либо специфической профилактики энцефалопатии головного мозга не существует. Для того чтобы снизить вероятность развития врожденного типа заболевания, нужно предупреждать любые осложнения беременности: кислородное голодание, гестоз, резус-конфликт. Врачи обязаны не допустить родовые травмы у малыша.
Чтобы избежать приобретенной формы, нужно исключить влияние любых негативных факторов, способствующих поражению тканей мозга. Следует вовремя лечить любые воспалительные, инфекционные и вирусные процессы в организме. Не стоит самостоятельно употреблять чрезмерное количество лекарственных препаратов, не соблюдая инструкции, а также без ведома врача.
Требуется отказаться от вредных привычек, в частности употребления алкоголя и курения. В профилактике энцефалопатии важную роль играет правильное питание. В рацион должны входить продукты, которые легко усваиваются, содержат большое количество полезных веществ. Не стоит злоупотреблять холестеринсодержащей едой.
Чтобы предотвратить заболевания, связанные с нарушением кровообращения, нужно не допустить развития остеохондроза шейного отдела позвоночника. Для этого следует ежедневно делать гимнастику, а также массаж указанной зоны.
Энцефалопатия — это тяжелое заболевание, требующее продолжительного лечения. Полностью от него избавиться не получится, если в головном мозге уже присутствуют очаги отмерших клеток. Только правильная терапия, своевременное обнаружение заболеваний, соблюдение рекомендаций грамотных специалистов поможет замедлить прогрессирование патологии.
Хроническая травматическая энцефалопатия: причины, симптомы и лечение
Хроническая травматическая энцефалопатия (ХТЭ) — дегенеративное заболевание головного мозга, которое приводит к гибели клеток мозга. Хотя это было связано с травмой мозга и определенными белками в головном мозге, об этом заболевании мало что известно.
Причины
Считается, что ХТР вызван повторяющейся травмой головного мозга. Часто встречается у тех, кто с большей вероятностью получит травмы головы. На самом деле, когда-то это называлось синдромом пьянства или кулачным слабоумием.По данным Исследовательского института травм мозга, исследование 1928 года, опубликованное в Журнале Американской медицинской ассоциации (JAMA), было первым, в котором описывалось состояние, которое наблюдалось среди боксеров.
Действительно, бокс и другие виды спорта, в которых часто встречаются травмы головы — борьба, черлидинг, баскетбол, футбол, хоккей, регби, хоккей на траве, волейбол, лакросс и футбол — часто являются виновниками. Исследование, опубликованное в 2017 году в JAMA на 200 умерших футболистах, показало, что 90 процентов игроков имели CTE.Из этих игроков у 71 процента игроков был тяжелый КТР.
Другие люди, которые могут приобрести CTE, включают тех, кто подвергся физическому насилию, страдает эпилепсией или имеет травматические травмы в армии. В исследовании 2012 года, опубликованном в журнале Science Translational Medicine, была обнаружена болезнь в головном мозге четырех умерших ветеранов вооруженных сил США.
«Наше исследование впервые показывает, что у военнослужащих, которые испытали воздействие взрывной волны, наблюдается CTE, который практически неотличим от CTE у спортсменов, на которых мы смотрели», — сказал исследователь Патрик Стэнтон, профессор клеточной биологии. Нью-Йоркский медицинский колледж в Валгалле, штат Нью-Йорк.
Как работает хроническая травматическая энцефалопатия, до конца не изучено. По данным клиники Майо, эксперты считают, что, когда мозг травмируется повторно, он разлагается. Исследователи также считают, что после травмы головного мозга белок, называемый тау, образует сгустки в мозгу, тем самым убивая клетки мозга, согласно фонду Concussion Legacy Foundation. Бета-амилоид, хотя и редко, был обнаружен у людей с ХТР.
Повреждение CTE часто имитирует повреждение болезни Альцгеймера.Разница в том, что тау-белок накапливается в морщинах мозга у людей, страдающих CTE, тогда как у тех, кто страдает болезнью Альцгеймера, белок более распространен в мозгу.
Симптомы
В настоящее время CTE можно диагностировать только после смерти человека, поскольку для постановки диагноза требуется исследование мозга человека. Поскольку такое обследование нельзя проводить до тех пор, пока пациент не умрет, трудно определить точные симптомы заболевания.Однако недавно ученые обнаружили новый маркер CTE, который может помочь врачам диагностировать заболевание, пока человек еще жив.
По данным Исследовательского центра CTE Бостонского университета, симптомы CTE обычно не проявляются в течение нескольких лет или десятилетий после травмы мозга. Это также может затруднить привязку симптомов к CTE.
По данным Mayo Clinic, симптомы CTE могут включать следующее:
- Затруднения в планировании и выполнении задач
- Затруднения в мышлении
- Злоупотребление психоактивными веществами
- Депрессия или апатия
- Кратковременная потеря памяти
- Импульсивное поведение
- Эмоциональная нестабильность
- Суицидальные мысли или поведение
- Агрессия
- Раздражительность
- Проблемы с глотанием (дисфагия)
- Двигательные нарушения, такие как затруднения при ходьбе, тремор, потеря мышечной активности, слабость или ригидность
- Речевые и языковые трудности
- Проблемы со зрением и фокусировкой
- Деменция
- Проблемы с обонянием
На изображениях мозга людей с КТР отчетливо видны дыры в мозге.
Лечение и профилактика
Поскольку CTE диагностируется после смерти, на самом деле пока нет возможности диагностировать и лечить человека, страдающего этим заболеванием. Медицинские работники могут попробовать неврологические тесты или тесты с визуализацией головного мозга, чтобы определить, было ли повреждение мозга, но стандартного способа диагностики CTE у живых не существует.
Профилактика кажется лучшим курсом действий. По данным Центров по контролю и профилактике заболеваний (CDC), черепно-мозговая травма (ЧМТ) или сотрясение мозга является причиной 1,4 миллиона смертей, госпитализаций и посещений отделений неотложной помощи каждый год.Кроме того, ежегодно происходит от 1,6 до 3,8 миллиона случаев ЧМТ, связанных со спортом и отдыхом.
Доктор Кори Гилл, доцент Медицинского колледжа Техасского центра медицинских наук A&M и терапевт команды Texas A&M University Athletics, сказал Live Science: «Ознакомьтесь с признаками / симптомами сотрясения мозга, и если вы думаете, что вы или у товарища по команде сотрясение мозга, говорите «.
Гилл также отметил, что принятый в 2009 году закон — Закон Заккери Листедта — требует от школьных округов и некоммерческих организаций, использующих школьные помещения, принять политику управления сотрясением мозга и травмами головы в молодежных видах спорта.
Дополнительные ресурсы
.Хроническая травматическая энцефалопатия — Диагностика и лечение
Диагностика
В настоящее время нет возможности диагностировать CTE . Его можно заподозрить только у людей, которые подвергаются высокому риску из-за повторяющихся травм головы в течение многих лет во время их спортивного или военного опыта. Для постановки диагноза необходимы доказательства дегенерации мозговой ткани и отложения тау и других белков в головном мозге, которые можно увидеть только при осмотре после смерти (вскрытие).
Некоторые исследователи активно пытаются найти тест для CTE , который можно было бы использовать, пока люди живы. Другие продолжают изучать мозг умерших людей, у которых могло быть CTE , например футболистов.
В конце концов, есть надежда на использование ряда нейропсихологических тестов, изображений мозга, таких как специализированные тесты MRI , и биомаркеров для диагностики CTE . В частности, визуализация амилоидных и тау-белков поможет в диагностике.
Сканы ПЭТ
В позитронно-эмиссионной томографии (ПЭТ) используется низкоуровневый радиоактивный индикатор, который вводится в вену. Затем сканер отслеживает поток трассера через мозг. Исследователи активно работают над разработкой маркеров PET для обнаружения аномалий тау-белка, связанных с нейродегенеративными заболеваниями, у живых людей.
Исследователи работают над разработкой индикаторов, которые нацелены и связываются с накоплением тау-белка и другими белками при сканировании PET .В настоящее время проводятся исследования с использованием этих типов сканирования и индикаторов для выявления накопления тау-белка в мозгу спортсменов-пенсионеров, перенесших травмы головы. Сканы PET находятся на стадии исследования и не доступны для клинических испытаний.
Другие тесты
Плазма или спинномозговая жидкость проводились мало исследований для диагностики долгосрочных процессов болезни CTE . Некоторые биомаркеры, которые используются в исследованиях болезни Альцгеймера, могут быть полезны для CTE , потому что условия аналогичны.Эти биомаркеры должны были бы идентифицировать дегенерацию мозга из CTE отдельно от исходной травмы мозга.
Дополнительная информация
Показать дополнительную информациюЛечение
CTE — прогрессирующее дегенеративное заболевание головного мозга, для которого нет лечения. Необходимы дополнительные исследования методов лечения, но текущий подход заключается в предотвращении травм головы. Также важно быть в курсе последних рекомендаций по выявлению и лечению черепно-мозговой травмы.
Подготовка к приему
Вы, вероятно, начнете с посещения семейного врача или терапевта, который может направить вас к неврологу, психиатру, нейропсихологу или другому специалисту для дальнейшего обследования. Поскольку встречи могут быть короткими и часто есть что обсудить, подготовьтесь к встрече.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием обязательно спросите, есть ли что-нибудь, что вам нужно сделать заранее. Спросите, нужно ли вам голодать для анализа крови.
- Запишите все симптомы, включая те, которые могут показаться не связанными с причиной записи на прием. Ваш врач захочет узнать подробности о вашей заботе о своей психической функции. Постарайтесь вспомнить, когда вы впервые начали подозревать, что что-то не так. Если вы считаете, что ваши трудности усугубляются, будьте готовы объяснить, почему, и будьте готовы обсудить конкретные примеры.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Составьте список других ваших заболеваний, включая те, от которых вы в настоящее время лечитесь, например диабет или сердечные заболевания, и те, которые у вас были в прошлом, например инсульты.
- Возьмите с собой члена семьи, друга или опекуна, , если возможно.Иногда бывает сложно усвоить всю информацию, предоставленную во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
Подготовка списка вопросов поможет максимально эффективно проводить время с врачом. Расставьте вопросы по приоритетам от наиболее важных к наименее важным. Некоторые основные вопросы, которые следует задать врачу, включают:
- Что, вероятно, вызывает симптомы?
- Есть ли другие возможные причины симптомов?
- Какие тесты необходимы?
- Является ли мое состояние временным или хроническим? Как это будет прогрессировать со временем?
- Как лучше всего действовать?
- Какие предлагаются альтернативы основному подходу?
- У меня другие проблемы со здоровьем.Как ими можно управлять вместе?
- Есть ли какие-либо клинические испытания экспериментальных методов лечения, которые мне следует рассмотреть?
- Есть ли ограничения?
- Если прописываются лекарства, возможно ли взаимодействие с другими лекарствами, которые я принимаю?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете?
- Мне нужно обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка? Возможно, вам придется позвонить в свою страховую компанию, чтобы получить ответы на некоторые из этих вопросов.
Если у вас было сотрясение мозга, вы можете задать своему врачу следующие основные вопросы:
- Каков риск сотрясения мозга в будущем?
- Когда можно будет безопасно вернуться в соревновательный спорт?
- Когда можно будет возобновить энергичные упражнения?
- Безопасно ли возвращаться в школу или на работу?
- Безопасно ли управлять автомобилем или работать с силовым оборудованием?
Не стесняйтесь задавать вопросы во время приема в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача
Врач может задать вам множество вопросов.
Вопросы, связанные с симптомами:
- Какие симптомы вы испытываете? Есть ли проблемы с употреблением слов, памятью, вниманием, личностью или указаниями?
- Когда появились симптомы?
- Симптомы постоянно ухудшаются или они иногда лучше, а иногда хуже?
- Насколько серьезны симптомы?
- Вы перестали заниматься определенными видами деятельности, такими как управление финансами или покупки, из-за трудностей с их осмыслением?
- Что может улучшить или ухудшить симптомы?
- Заметили ли вы какие-либо изменения в вашей реакции на людей или события?
- У вас больше энергии, чем обычно, меньше или примерно столько же?
- Вы заметили дрожь или затруднения при ходьбе?
Вопросы по истории болезни:
- Проверяли ли вы в последнее время свой слух и зрение?
- Есть ли в семейном анамнезе деменция или другое неврологическое заболевание, такое как болезнь Альцгеймера, ALS или болезнь Паркинсона?
- Какие лекарства вы принимаете? Вы принимаете какие-либо витамины или добавки?
- Вы употребляете алкоголь? Сколько?
- От каких еще заболеваний вы лечитесь?
Если у вас было сотрясение мозга, ваш врач может задать вопросы, связанные с событиями, связанными с травмой:
- Были ли у Вас ранее травмы головы?
- Вы занимаетесь контактными видами спорта?
- Как вы получили эту травму?
- Какие симптомы вы испытали сразу после травмы?
- Вы помните, что случилось до и после травмы?
- Вы потеряли сознание после травмы?
- Были ли у вас судороги?
Вопросы, касающиеся физических признаков и симптомов:
- Испытывали ли вы тошноту или рвоту после травмы?
- Были ли у вас головные боли? Как скоро после травмы начались головные боли?
- Замечали ли вы какие-либо трудности с физической координацией после травмы?
- Заметили ли вы повышенную чувствительность или проблемы со зрением и слухом?
- Заметили ли вы изменения в своем обонянии или вкусе?
- Как твой аппетит?
- Чувствовали ли вы вялость или легкую утомляемость после травмы?
- У вас проблемы со сном или вы просыпаетесь?
- Есть ли у вас головокружение или головокружение?
Вопросы, связанные с когнитивными или эмоциональными признаками и симптомами:
- Были ли у вас проблемы с памятью или концентрацией после травмы?
- Были ли у вас изменения настроения, включая раздражительность, беспокойство или депрессию?
- Были ли у вас мысли о том, чтобы навредить себе или другим?
- Вы замечали или отмечали ли другие изменения, что ваша личность изменилась?
- Какие еще признаки или симптомы вас беспокоят?
Хроническая травматическая энцефалопатия — NHS
Хроническая травматическая энцефалопатия (ХТЭ) — это прогрессирующее заболевание головного мозга, которое, как считается, вызывается многократными ударами по голове и повторными сотрясениями мозга.
Это особенно связано с контактными видами спорта, такими как бокс или американский футбол. Большинство доступных исследований основано на бывших спортсменах.
CTE ранее был известен как синдром «пьяного пьянства» и пугилистическая деменция.Но эти термины больше не используются, потому что теперь известно, что это состояние не ограничивается бывшими боксерами.
До сих пор ведутся споры о том, насколько распространен CTE и как его следует диагностировать.
В настоящее время доступны только поддерживающие методы лечения, и исследования сосредоточены на поиске надежных методов диагностики этого состояния.
Симптомы CTE
Симптомы CTE различаются у разных людей, но, как правило, сходны с симптомами других типов дегенеративных состояний мозга, особенно болезни Альцгеймера.
CTE обычно начинается постепенно через несколько лет после получения повторяющихся ударов по голове или повторных сотрясений мозга.
Симптомы влияют на работу мозга и в конечном итоге приводят к слабоумию.
Типичные симптомы CTE включают:
- Кратковременная потеря памяти — например, когда вы задаете один и тот же вопрос несколько раз или испытываете трудности с запоминанием имен или номеров телефонов
- изменения настроения, такие как частые перепады настроения, депрессия и чувство растущей тревоги, разочарования или возбуждения
- растущее замешательство и дезориентация — например, потеря, блуждание или незнание, какое сейчас время суток
- трудность мышления — например, затруднение принятия решений
По мере прогрессирования состояния могут появиться следующие симптомы:
- невнятная речь (дизартрия)
- значительные проблемы с памятью
- Паркинсонизм — типичные симптомы болезни Паркинсона, включая тремор, замедленность движений и жесткость мышц
- Проблемы с едой или глотанием (дисфагия) — хотя это редко
Узнайте больше о симптомах деменции
Причины CTE
Считается, что любая продолжительная деятельность, которая включает повторяющиеся удары по голове или повторяющиеся эпизоды сотрясения мозга, увеличивает риск получения CTE.Но CTE и сотрясение мозга — это разные состояния.
У многих людей с сотрясением мозга не развивается CTE, но данные свидетельствуют о том, что повторяющиеся легкие травмы головы повышают риск.
Хотя точные причины до конца не изучены, считается, что определенные группы людей подвергаются наибольшему риску.
Сюда входят:
- спортсменов с повторяющимися легкими черепно-мозговыми травмами в анамнезе, особенно в контактных видах спорта, таких как бокс или боевые искусства, американский футбол, футбол (возможно, связанный с неоднократным подачей мяча головой) и регби
- ветеранов вооруженных сил с повторными травмами головы, в том числе взрывными
- человек с историей повторных травм головы, в том числе членовредительства, жертв повторного нападения или плохо контролируемой эпилепсии, которая приводит к повторной травме головы
Когда обращаться за медицинской помощью
Если вы беспокоитесь о своей памяти, рекомендуется посетить терапевта.
Если вы беспокоитесь о ком-то другом, вам следует побудить его записаться на прием и, возможно, предложить вам пойти вместе с ним.
Проблемы с памятью вызваны не только слабоумием. Они также могут быть вызваны:
Ваш терапевт может провести несколько простых проверок, чтобы попытаться выяснить, в чем может быть причина, и при необходимости он может направить вас в специализированную клинику памяти для проведения дополнительных анализов.
Прочтите, когда обращаться за медицинской помощью при симптомах сотрясения мозга и симптомах легкой травмы головы.
Диагностика CTE
В настоящее время нет тестов для диагностики CTE. Диагноз ставится на основании истории участия в контактных видах спорта, а также симптомов и клинических особенностей.
Ваш терапевт расскажет вам о проблемах, с которыми вы столкнулись, и может попросить вас выполнить некоторые простые умственные или физические задачи, например, передвигаться или ходить.
Они могут направить вас в специализированную службу оценки памяти, в которой работают эксперты по диагностике, уходу и консультированию людей с деменцией и их семей.
ПерсоналMemory Clinic может выслушать ваши опасения, оценить ваши навыки и, при необходимости, назначить дополнительные тесты, чтобы исключить другие заболевания.
Сканирование мозга
При CTE изменения в головном мозге не всегда выявляются при обычном сканировании мозга или могут быть похожи на другие состояния.
Это означает, что единственный способ подтвердить CTE — провести вскрытие после смерти человека с этим заболеванием.
Исследования показали, что изменения в мозге, связанные с CTE, отличаются от изменений, наблюдаемых при болезни Альцгеймера.
Но оба состояния связаны с сокращением мозга (атрофией) и наличием нейрофибриллярных клубков, содержащих белок, называемый тау.
Наиболее широко используемыми тестами для исследования нейродегенеративных расстройств являются МРТ и КТ.
Исследования продолжаются, чтобы определить, смогут ли другие методы визуализации мозга помочь в диагностике CTE в будущем.
Подробнее о:
Обработка CTE
Как и многие другие типы деменции, лечение CTE основано на поддерживающей терапии.
Если у вас было диагностировано это заболевание, медицинские работники, такие как ваш терапевт или специалист, и службы социального обеспечения (обычно ваш местный совет, работающий с NHS) обычно будут участвовать в составлении и проведении долгосрочного ухода. строить планы.
Вы также можете обратиться к логопеду или лингвисту или эрготерапевту.
Узнайте больше о планах по уходу за долгосрочными заболеваниями
Руководство NHS по деменции предоставляет подробную информацию для людей с деменцией и их семей, в том числе:
Вам также может быть полезно связаться с местной или национальной группой поддержки больных болезнью Альцгеймера или деменции, такой как Общество Альцгеймера или Dementia UK, для получения дополнительной информации и рекомендаций.
Предотвращение CTE
Единственный способ предотвратить CTE — избегать повторяющихся травм головы. Хотя многие травмы головы трудно предсказать или избежать, есть вещи, которые можно сделать, чтобы снизить риск.
Например:
- Используйте рекомендованное защитное снаряжение во время контактных видов спорта
- следуйте рекомендациям врача по возвращению в игру после сотрясения мозга
- убедитесь, что любой контактный вид спорта, в котором вы или ваш ребенок принимаете участие, находится под наблюдением квалифицированного и обученного человека.
- получить медицинскую консультацию, если какие-либо симптомы предыдущей травмы головы вернутся
Узнайте больше о предотвращении сотрясения мозга
Последняя проверка страницы: 17 апреля 2019 г.
Срок следующей проверки: 17 апреля 2022 г.
Эпилептическая энцефалопатия с непрерывными спайками и волнами во время сна (CSWS)
Что такое эпилептическая энцефалопатия с непрерывными спайками и волнами во время сна?
Эта эпилепсия также известна как CSWS или эпилепсия с непрерывной всплесковой волной во время медленного сна.
- Этот синдром — очень редкая форма эпилепсии, поражающая 1 из 200 (0,5%) детей, страдающих эпилепсией.
- CSWS может начаться у детей от 2 до 12 лет, чаще всего от 4 до 5 лет.
- Дети могут нормально развиваться до начала CSWS.
- Мальчики страдают чаще, чем девочки.
- Причиной CSWS часто являются пороки развития головного мозга (когда область мозга формируется по-разному при рождении), генетический вариант или метаболические состояния.
Первыми начинаются судороги, за которыми следует медленное снижение когнитивных функций, которое часто сначала не замечается лицами, осуществляющими уход. Типы когнитивных проблем зависят от того, где обнаружены аномалии в мозге.
- Если электроэнцефалограмма (ЭЭГ) показывает аномалии в лобных долях, поведенческие проблемы, такие как синдром дефицита внимания и гиперактивности (СДВГ), агрессия или импульсивность, более распространены.
- Если аномалии чаще наблюдаются на ЭЭГ в задней части мозга (затылок), речь или другие когнитивные способности могут быть нарушены.
Как выглядят припадки при этом синдроме?
- Наиболее частый тип приступа, наблюдаемый при CSWS, — это фокальный моторный приступ (поражается только одна часть тела).
- Фокальные припадки могут прогрессировать и поражать оба полушария головного мозга. Когда это происходит, припадок называется двусторонним и выглядит как тонико-клонический припадок или судороги.
- Другие типы приступов включают приступы отсутствия (пристальный взгляд), атипичные приступы и атонические приступы (дроп-атака).
- Припадки обычно случаются во сне.
Наследуется ли эпилептическая энцефалопатия с непрерывными спайками и волнами во время сна?
- Причина CSWS неизвестна.Новые ( de novo ) генетические мутации (изменения в работе генов) были обнаружены у некоторых детей. Ген под названием GRIN2A был связан с этой эпилепсией.
- В семейном анамнезе судороги или эпилепсия обычно не просматриваются.
Как диагностируется этот синдром?
- Врачи ставят диагноз CSWS после тщательного сбора анамнеза с описанием всех типов припадков, а также развития и поведения ребенка.
- Найдите формы, которые помогут вам описать изъятия в нашем Инструментарии.
- Для диагностики CSWS необходима ЭЭГ (электроэнцефалограмма).
- Во многих случаях также необходима длительная ЭЭГ, включающая сон или видео ЭЭГ (госпитализация на ночь).
- ЭЭГ у детей с этим синдромом эпилепсии отклоняется от нормы, особенно когда они засыпают.
- Пиковые выделения, наблюдаемые при CSWS, имеют тенденцию становиться намного более частыми во время сна по сравнению с бодрствованием.
- Почти непрерывная медленная волна наблюдается во время цикла медленного сна.Ваш врач может использовать термин ESES, который означает электрический эпилептический статус во время медленного сна.
- Эти изменения ЭЭГ могут происходить более чем в 85% времени сна ребенка. Изменения ЭЭГ улучшаются во время цикла быстрого сна.
- Можно заказать генетические и метаболические тесты.
- МРТ (магнитно-резонансная томография) может быть нормальным явлением, но оно необходимо, чтобы увидеть, присутствует ли структурная проблема в головном мозге.
Как лечится эпилептическая энцефалопатия с непрерывными спайками и волнами во время сна?
Приступы у детей с CSWS лечат противосудорожными препаратами.В редких случаях может быть рекомендовано хирургическое вмешательство.
- Ночью часто используются стероиды или высокие дозы диазепама. Другие лекарства, которые использовались для лечения этого синдрома эпилепсии, включают клобазам (Онфи), этосуксимид (Заронтин), вальпоровую кислоту (Депакот / Депакен), ацетазоламид (Диамокс) и леветирацетам (Кеппра). Часто одновременно используется более одного лекарства.
- Лекарства можно использовать вместе или по отдельности, в зависимости от того, что подходит каждому ребенку.
- Если судороги продолжаются, несмотря на прием лекарств, может быть сделана операция, называемая множественными субпиальными разрезами.Этот тип хирургии делает несколько небольших разрезов в коре головного мозга, где начинаются припадки.
- Если у ребенка с CSWS имеется аномалия головного мозга, можно рассмотреть возможность резекционной операции на головном мозге.
Каковы перспективы людей с этим синдромом?
- Дети могут нормально развиваться, когда только начинаются припадки. Прогрессивное снижение когнитивных и поведенческих функций начинается спустя 1-2 года.
- Дети с CSWS могут поправиться в подростковом возрасте.Приступы часто улучшаются или прекращаются, а когнитивные и поведенческие функции могут улучшиться.
- Хотя когнитивные и поведенческие функции могут улучшиться, дети редко возвращаются к нормальному функционированию и могут остаться с серьезными нарушениями.
- У некоторых детей отклонения на ЭЭГ могут сохраняться и во взрослом возрасте.

