Функциональная неязвенная диспепсия
Функциональная диспепсия – заболевание, при котором возникают такие симптомы, как тяжесть, вздутие, дискомфорт в верхней части живота при отсутствии для этого очевидных причин.
Проявления функциональной диспепсии схожи с признаками других заболеваний желудочно-кишечного тракта (например, язвенной болезнью желудка). При функциональной диспепсии не наблюдается поражения органов пищеварительной системы.
Точные причины заболевания неизвестны. Специалисты считают, что в развитии неорганической диспепсии определенное значение имеют психосоциальные факторы. Для пациентов характерно чувство тревоги, беспокойство, депрессия.
Диагностика неязвенной диспепсии состоит в исключении нарушений работы органов пищеварения (например, язвенной болезни желудка, 12-перстной кишки).
Лечение консервативное. Применяются препараты для устранения симптомов функциональной диспепсии. Важную роль играет коррекция режима питания.
Синонимы русские
Функциональная диспепсия, неорганическая диспепсия, раздраженный желудок.
Синонимы английские
Functional dyspepsia, nonulcer dyspepsia, nonulcer stomach pain.
Симптомы
К основным проявлениям функциональной диспепсии относят:
- жжение и дискомфорт в верхней части живота;
- вздутие живота;
- раннее чувство наполнения желудка;
- тошнота;
- отрыжка.
Для установления диагноза «функциональная диспепсия» данные симптомы должны присутствовать по крайней мере 12 недель (не обязательно последовательно) за последние 12 месяцев.
Общая информация о заболевании
Функциональная диспепсия – заболевание, при котором возникают функциональные расстройства пищеварения. При этом различные органические патологии отсутствуют. Точные причины данного расстройства не установлены. Заболевание встречается достаточно часто. По данным различных авторов, распространенность функциональной диспепсии достигает 20 %.
Исследователи выделяют несколько основных факторов, способствующих функциональной диспепсии.
- Нарушение моторики желудка и двенадцатиперстной кишки. Моторика – волнообразное сокращение мышц органов пищеварения, которое необходимо для продвижения пищи. Для улучшения моторики желудочно-кишечного тракта назначаются специальные препараты (прокинетики). Исследования показали, что не всегда симптомы функциональной диспепсии исчезают, даже при подтвержденном улучшении моторики желудка и двенадцатиперстной кишки.
- Наличие бактерии хеликобактер пилори (Heliсobacter pylori). Она выживает в кислой среде желудка и постепенно вызывает разрушение слизистой его оболочки. Это может приводить к развитию гастрита, язвы желудка, двенадцатиперстной кишки. Может передаваться через общую посуду, поцелуи. Лечение – прием антибактериальных препаратов. Несмотря на это роль данной бактерии в возникновении функциональной диспепсии достаточно спорная. Решение о необходимости эрадикационной терапии (лечение, направленное на уничтожение H. pylori) при неязвенной диспепсии принимается лечащим врачом.

- Психосоциальные факторы. Функциональная диспепсия чаще возникает у людей, которые подвержены частым психоэмоциональным перенапряжениям. Нервная система контролирует деятельность всего организма, поэтому нарушения в ее работе могут способствовать расстройствам пищеварения (функциональной диспепсии, синдрому раздраженного кишечника).
- Нарушения питания. Переедание, слишком быстрый прием пищи также может провоцировать диспепсию. Для постановки диагноза «функциональная диспепсия» исключают органические заболевания желудка, которые могут приводить к появлению похожих симптомов. К ним относятся эти и другие заболевания:
- язвенная болезнь желудка и двенадцатиперстной кишки;
- гастроэзофагеальный рефлюкс – заброс содержимого желудка в пищевод; в желудке реакция среды кислая, а в пищеводе щелочная, в результате возникают изжога и другие проявления заболевания;
- опухоли пищевода, желудка;
- заболевания других органов – пациенты с ишемической болезнью сердца в некоторых случаях жалуются на боли в сердце, что требует дополнительного обследования.

У большинства пациентов заболевание протекает длительно. Периоды обострения могут чередоваться с улучшением состояния. У некоторых людей симптомы функциональной диспепсии со временем могут проходить сами по себе.
Кто в группе риска?
- Лица, злоупотребляющие алкоголем
- Курильщики
- Лица, употребляющие некоторые виды обезболивающих препаратов (например, нестероидные противовоспалительные)
- Лица, подверженные частым стрессовым ситуациям
Диагностика
Диагностика направлена на исключение различных заболеваний органов пищеварительной системы, которые могут вызывать аналогичные симптомы. При отсутствии органических причин (поражения каких-либо органов) ставится диагноз «функциональная диспепсия».
Пациентам, у которых присутствуют такие симптомы, как трудности при глотании, длительная рвота, отсутствие аппетита, снижение веса, стул темного цвета, снижение уровня эритроцитов и гемоглобина в крови, а также в возрасте старше 45 лет, необходимо проведение эзофагогастродуоденоскопии (исследование с помощью гибкой трубки, снабженной камерой и специальными инструментами).
Большое значение имеет лабораторная диагностика.
Исследование функции поджелудочной железы, печени:
· Амилаза общая в сыворотке крови. Амилаза – фермент поджелудочной железы. Участвует в расщеплении углеводов из пищи. Уровень амилазы в крови повышается при заболеваниях поджелудочной железы (например, панкреатите).
· Липаза. Вырабатывается в поджелудочной железе и участвует в расщеплении жиров. При повреждении поджелудочной железы уровень липазы в крови повышается.
· Аланинаминотрансфераза (АЛТ). Фермент, который находится преимущественно в клетках печени. Поражение клеток печени при различных заболеваниях вызывает повышение концентрации данного фермента.
Другие исследования:
· Эзофагогастродуоденоскопия. С помощью гибкой трубки, оснащенной видеокамерой (эндоскопа), осматривается пищевод, желудок и двенадцатиперстная кишка. Позволяет изучить слизистые оболочки данных органов, выявить гастрит (воспаление слизистой оболочки желудка), язву, опухоли и других заболевания пищевода, желудка, двенадцатиперстной кишки.
· Уреазный тест на Helicobacterpylori. Для проведения анализа небольшой участок слизистой оболочки желудка помещается в мочевину. Бактерии начинают разлагать мочевину, образуя аммиак. Протекание данной реакции сопровождается изменением кислотности среды, что отображается изменением цвета индикатора от желтого к малиновому.
· Внутрижелудочная Ph-метрия. Проводится с помощью специальных зондов (гибких трубок), оснащенных приборами для измерения кислотности желудочного сока.
· Биопсия слизистой оболочки. При обнаружении изменений слизистой оболочки берется маленький кусочек измененного участка. Затем производится гистологическое (изучение тканей), цитологическое (изучение клеточного состава) исследование. Это позволяет определить воспаление, перерождение клеток эпителия, опухолевые процессы, наличие Helicobacterpylori и другие изменения.
· Ультразвуковое исследование органов брюшной полости (УЗИ). Позволяет получить изображения внутренних органов человека. При этом можно выявить нарушения в строении, опухоли, кисты (полости, заполненные жидкостью).
При этом можно выявить нарушения в строении, опухоли, кисты (полости, заполненные жидкостью).
Объем необходимого обследования определяется лечащим врачом.
Лечение
Лечение функциональной диспепсии консервативное. Применяются препараты, снижающие кислотность в желудке, препараты для улучшения моторики желудка (прокинетики), антидепрессанты. В некоторых случаях назначаются антибактериальные препараты для уничтожения Helicobacterpylori. Большое значение имеет регулярное и полноценное питание.
Профилактика
· Регулярное питание (несколько раз в день малыми порциями)
· Тщательное пережевывание пищи
· Снижение употребления пищи, которая провоцирует появление симптомов заболевания (острая, соленая, жирная пища, алкоголь, кофе, газированные напитки)
Рекомендуемые анализы
· Общий анализ крови
· Скорость оседания эритроцитов (СОЭ)
· Амилаза общая в сыворотке
· Липаза
· Аланинаминотрансфераза (АЛТ)
Литература
Mark H. Birs, The Merk Manual, Litterra. 2011. Dyspepsia, p. 85.
Birs, The Merk Manual, Litterra. 2011. Dyspepsia, p. 85.
Функциональная диспепсия / Заболевания / Клиника ЭКСПЕРТ
Функциональная диспепсия (ФД) – это заболевание, с которым многие сталкивались и знакомы не понаслышке. Несмотря на то, что этот диагноз может показаться новым, неизвестным, очень большое количество людей в мире страдает от ФД.
Согласно современному определению, ФД – это комплекс жалоб, включающий в себя боли и чувство жжения в подложечной области (эпигастрии), ощущение переполнения в эпигастрии после еды и раннее насыщение, которые отмечаются у больного в течение 3 последних месяцев и который не может быть объяснен органическими заболеваниями.
«Да это же симптомы хронического гастрита !» – воскликнет опытный гастроэнтерологический пациент, и будет неправ.
Современная гастроэнтерология уже давно разделяет ФД и хронический гастрит. Это два разных заболевания желудка, которые, однако, могут сочетаться у одного пациента. Диагноз «функциональная диспепсия» основан на симптомах (типичные жалобы, описанные выше) при исключении органических заболеваний: язвенная болезнь желудка, опухоли желудка и т.д. Хронический гастрит – диагноз исключительно морфологический, т.е. для того, чтобы его поставить, необходимо не просто выполнить гастроскопию (ЭГДС), но также взять образец слизистой оболочки желудка. Этот образец затем исследуется под микроскопом, после чего врач-патоморфолог делает заключение о наличии гастрита, его степени выраженности и вида (атрофический, аутоиммунный, гиперпластический и т.д.).
Диагноз «функциональная диспепсия» основан на симптомах (типичные жалобы, описанные выше) при исключении органических заболеваний: язвенная болезнь желудка, опухоли желудка и т.д. Хронический гастрит – диагноз исключительно морфологический, т.е. для того, чтобы его поставить, необходимо не просто выполнить гастроскопию (ЭГДС), но также взять образец слизистой оболочки желудка. Этот образец затем исследуется под микроскопом, после чего врач-патоморфолог делает заключение о наличии гастрита, его степени выраженности и вида (атрофический, аутоиммунный, гиперпластический и т.д.).
Итак, типичные симптомы «гастрита», который некоторых беспокоит с детства, это на самом деле проявление ФД. Что же известно об этом заболевании?
Распространенность ФД. Диспептические симптомы (тошнота, тяжесть и переполнение в верхних отделах живота, жжение, раннее насыщение после еды и т.д.) являются частой причиной обращения пациента к врачу. Среди всех гастроэнтерологических жалоб, с которыми больные обращаются к этим специалистам, на долю симптомов диспепсии приходится 20-40%. ФД отмечается у 7-20% населения, одинаково часто встречаясь у мужчин и женщин. Высокая распространенность синдрома диспепсии среди населения определяет и большие расходы, которые несет здравоохранение на обследование и лечение таких пациентов. Почти 25% больных ФД обращаются к врачу более 4 раз в год. Пациенты с ФД в 2,6 раз чаще берут больничный лист по сравнению с другими работниками и пребывают в течение года на больничном листе на 3-4 недели больше по сравнению со средними показателями, рассчитанными для всего населения.
ФД отмечается у 7-20% населения, одинаково часто встречаясь у мужчин и женщин. Высокая распространенность синдрома диспепсии среди населения определяет и большие расходы, которые несет здравоохранение на обследование и лечение таких пациентов. Почти 25% больных ФД обращаются к врачу более 4 раз в год. Пациенты с ФД в 2,6 раз чаще берут больничный лист по сравнению с другими работниками и пребывают в течение года на больничном листе на 3-4 недели больше по сравнению со средними показателями, рассчитанными для всего населения.
Причины возникновения ФД. Как и для большинства функциональных заболеваний точная причина возникновения этого заболевания неизвестна. Обсуждается роль следующих факторов и механизмов развития ФД:
А. Возможные факторы, предрасполагающие к развитию ФД.
1) Наследственная предрасположенность. Отмечена большая частота развития ФД у детей, чьи родители страдают этим заболеванием. Кроме того, установлен ряд генов, мутации в которых могут быть ассоциированы с развитием ФД. Мутация в гене GNβ3, например, могут нарушить чувствительность нервных окончаний (рецепторов) желудка к серотонину и другим молекулам, что приводит к расстройствам опорожнения (эвакуации) желудка.
Мутация в гене GNβ3, например, могут нарушить чувствительность нервных окончаний (рецепторов) желудка к серотонину и другим молекулам, что приводит к расстройствам опорожнения (эвакуации) желудка.
2) Курение. Табакокурение, по некоторым данным, увеличивает риск развития ФД в 2 раза. Это может быть связано с влиянием табака на секрецию соляной кислоты и пепсина клетками желудка. Кроме того, известен эффект табака в отношении замедления опорожнения желудка. Отказ от курения может уменьшить симптомы ФД.
3) Перенесенная острая желудочно-кишечная инфекция. Перенесенная острая желудочно-кишечная инфекция (вирусная, бактериальная) может быть ассоциирована с развитием ФД. При этом некоторыми исследователями выделяется так называемая «постинфекционная ФД», развивающаяся примерно у 5-10% пациентов после острого гастроэнтерита. Для нее нередко характерно непродолжительное течение, однако у части пациентов заболевание в дальнейшем сохраняется. Похожая ассоциация острой инфекции с развитием функционального заболевания описана, например, для синдрома раздраженного кишечника (СРК).
4) Психосоциальные факторы. В настоящее время установлено, что у значительного числа пациентов с ФД развитию заболевания или ухудшению его течения предшествует хотя бы один из жизненно значимых хронических стрессовых факторов (семейных, производственных, финансовых, жилищных и др.). Лица с ФД чаще имеют тревожные расстройства, депрессию, и психиатрические диагнозы. В настоящее время ФД рассматривается как одно из заболеваний, в основе которых лежат нарушения в оси «головной мозг – желудочно-кишечный тракт».
5) Инфекция Helicobacter pylori. В течение длительного времени велась дискуссия о возможной роли инфекции Helicobacter pylori (HP) в развитии ФД. При этом было установлено, что инфекция НР у больных ФД выявляется достоверно чаще (в 60-65% случаев), чем в контрольной группе (35-40% случаев). Однако дальнейшие исследования продемонстрировали небольшую эффективность лечения инфекции в отношении симптомов ФД.
6) Факторы питания. Если раньше врачи-гастроэнтерологи отводили важную, порой ведущую роль фактору питания в развитии ФД, то в настоящее время подходы к диетотерапии поменялись. Считается, что алиментарные факторы (то есть связанные с приемом пищи) не связаны с возникновением болезни, однако они могут влиять на усиление симптомов ФД. Подробнее о питании при ФД можно прочитать здесь.
Считается, что алиментарные факторы (то есть связанные с приемом пищи) не связаны с возникновением болезни, однако они могут влиять на усиление симптомов ФД. Подробнее о питании при ФД можно прочитать здесь.
Б. Возможные механизмы развития ФД.
1) Повышенная секреция соляной кислоты. У части пациентов имеется повышение секреции соляной кислоты, приводящие к снижение уровня pH в желудке и 12-перстной кишки. Также может отмечаться увеличение времени, в течение которого сохраняются низкие значения pH.
2) Расстройства двигательной функции желудка (и двенадцатиперстной кишки). У 40-60% больных ФД отмечаются нарушения аккомодации (способности тела желудка расслабляться после приема пищи). Это приводит к быстрому попаданию пищи в выходной (антральный) отдел желудка, его растяжению и появлению чувства раннего насыщения. Замедление опорожнения желудка также приводит к появление диспепсических симптомов.
3) Повышенная чувствительность нервных окончаний желудка (и двенадцатиперстной кишки) к растяжению. Этот феномен называется «висцеральная гиперчувствительность» и встречается при других функциональных заболеваниях, например, при СРК. Суть его проста – обычное растяжение желудка пищей у здорового человека не вызывает симптомов, у лиц с ФД могут ощущаться как неприятные и вызывающие дискомфорт.
Этот феномен называется «висцеральная гиперчувствительность» и встречается при других функциональных заболеваниях, например, при СРК. Суть его проста – обычное растяжение желудка пищей у здорового человека не вызывает симптомов, у лиц с ФД могут ощущаться как неприятные и вызывающие дискомфорт.
Симптомы ФД.
К наиболее частым симптомам ФД относятся:
- Боли в эпигастрии (зона между пупком и нижним краем грудины). Некоторые пациенты могут интерпретировать свои жалобы не как боли, а как неприятные ощущения;
- Чувство жжения в эпигастрии;
- Чувство переполнения в эпигастрии после еды;
- Раннее насыщение, т.е. чувство переполнения желудка вскоре после начала приема пищи независимо от объема съеденного ее количества.
Другими жалобами могут быть тошнота, повышенное газообразование. Изжога и регургитация (обратный заброс пищи из желудка в пищевод и полость рта) не являются симптомами ФД.
В зависимости от преобладания жалоб выделяют два основных варианта ФД: синдром боли в эпигастрии и постпрандиальный дистресс-синдром.
О синдроме боли в эпигастрии принято говорить в тех случаях, когда у больного по меньшей мере 1 раз в неделю отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области. При этом боли не носят постоянный характер, связаны с приемом пищи или возникают натощак, не локализуются в других отделах живота, не уменьшаются после дефекации.
О постпрандиальном дистресс-синдроме можно вести речь в тех ситуациях, когда у больного по меньшей мере несколько раз в неделю после еды при приеме обычного объема пищи возникают чувство переполнения в эпигастральной области или раннее насыщение. При этом постпрандиальный дистресс-синдром может сочетаться с тошнотой.
Иногда оба варианта могут наблюдаться одновременно у одного пациента.
Диагностика ФД.
Диагноз ФД основывается на типичных симптомах, описанных выше. Поскольку схожие симптомы могут быть вызваны некоторыми заболеваниями (язвенная болезнь желудка и 12-перстной кишки, рак желудка, поджелудочной железы, хронический панкреатит и т. д.) нередко требуется проведение дополнительных обследований.
д.) нередко требуется проведение дополнительных обследований.
В большинстве случаев достаточно выполнения гастроскопии (ЭГДС), ультразвукового исследования органов брюшной полости, значительно реже проводится компьютерная томография или магнитно-резонансная томография органов брюшной полости. Возможно, потребуются дополнительные анализы крови (например, для определения антител, характерных для целиакии). Также целесообразной является диагностика инфекции Helicobacter pylori современными методами – дыхательным тестом с С13-меченой мочевиной.
Лечение ФД.
1. Диетотерапия ФД. Диетотерапия – метод лечения ФД, который широко использовался ранее. Многие пациенты помнят «лечебный стол» при «хроническом гастрите». Современные представления о роли питания при ФД несколько изменились: уже не требуется жесткое ограничение многих продуктов и блюд.
Основные рекомендации для пациентов с ФД следующие:
- принимайте пищу регулярно, не допуская длительных (более 4-5 часов) пауз между едой;
- напитки и блюда следует употреблять в прохладном, теплом или умеренно горячем виде, холодные напитки и еда могут усилить симптомы ФД;
- избегайте быстрой, торопливой еды;
- ограничьте употребление в пищу продуктов с высоким содержанием жира;
- ограничьте употребление алкоголя
- ограничьте употребление острых специй и кофе, особенно если они усиливают или вызывают симптомы ФД;
- при подозрении на непереносимость глютена как причины диспепсических симптомов возможно назначение аглютеновой диеты на 3-4 недели
- при наличии повышенного газообразования в сочетании с симптомами ФД возможно назначение диеты lowFODMAP на 3-4 недели
Более подробно о диете при ФД можно прочитать в нашей статье.
2. Медикаментозное лечение ФД.
Препараты для лечения ФД включают в себя средства, подавляющие кислотопродукцию, регуляторы моторики (прокинетики), антидепрессанты, вспомогательные средства. Активно изучаются новые препараты.
У некоторых пациентов, имеющих инфекцию Helicobacter pylori, успешное удаление этой бактерии может уменьшить симптомы ФД, при этом наибольший эффект отмечается в отдаленные (более 6 месяцев от лечения) сроки.
3. Немедикаментозное лечение ФД.
Немедикаментозное лечение с доказанной эффективностью – это психотерапия с применением различных методик (когнитивно-поведенческая психотерапия и т.д.).
Прогноз ФД.
Прогноз ФД благоприятный. Несмотря на обилие симптомов, порой, достаточно выраженных, заболевание не ведет к развитию осложнений, не повышает риск онкологических заболеваний и не влияет на продолжительность жизни.
Лечение ЖКТ | Клиника «Медлайн» в Кемерово
Заболевания органов пищеварения на сегодняшний день являются наиболее распространенными из всех заболеваний внутренних органов. «Область ответственности» гастроэнтерологии –лечение заболеваний пищевода, желудка, поджелудочной железы, кишечника, желчного пузыря и печени.
«Область ответственности» гастроэнтерологии –лечение заболеваний пищевода, желудка, поджелудочной железы, кишечника, желчного пузыря и печени.
Пищеварение — процесс механической и химической обработки пищи, в результате которого питательные вещества всасываются и усваиваются организмом, а продукты распада и непереваренные продукты выводятся из него.
Пищеварение — это начальный этап обмена веществ. С пищей человек получает энергию и все необходимые вещества для обновления и роста тканей. Однако содержащиеся в пище белки, жиры и углеводы, а также витамины и минеральные соли являются для организма чужеродными веществами и не могут быть усвоены его клетками. Сначала эти вещества должны превратиться в более мелкие молекулы, растворимые в воде и лишенные специфичности. Этот процесс происходит в пищеварительном тракте и называется пищеварением. Причины нарушения пищеварения — недостаточная секреция желудочного сока или нарушение эвакуации содержимого вследствие патологического процесса в любом органе пищеварительной системы.
Проявления нарушения пищеварения: расстройство аппетита, ощущение тяжести, распирания в подложечной области, тошнота, иногда рвота, поносы или запоры, вздутие живота.
Симптомы заболеваний ЖКТ:
- коликообразные или ноющие опоясывающие боли, головные боли, раздражительность;
- диспепсические расстройства:
- тошнота
- рвота
- отрыжка
- изжога
- нарушение аппетита
- ощущение неприятного вкуса во рту
- задержка стула
- частый жидкий стул
- метеоризм
- желтуха.
Причины заболеваний ЖКТ
Современный ритм жизни, постоянные стрессы, неправильное питание, неблагоприятная экологическая обстановка — все это крайне негативно отражается на состоянии организма человека, в том числе и на функционирование желудочно-кишечного тракта.
С каждым годом растет число пациентов с хроническими гастроэнтерологическими заболеваниями. И зачастую причиной перетекания болезни в хроническую форму становится самолечение.
И зачастую причиной перетекания болезни в хроническую форму становится самолечение.
Обратите внимание
Заниматься самолечением нельзя! Это только усугубит течение заболевания, принося лишь временное улучшение состояния.
Диспепсия
Диспепсия — собирательный термин для обозначения расстройств пищеварения функционального характера, возникающих вследствие недостаточного выделения пищеварительных ферментов или нерационального питания.
Различают диспепсию:
- бродильную
- гнилостную
- жировую.
Бродильная диспепсия связана с чрезмерным употреблением в пищу углеводов (сахара, меда, мучных продуктов, фруктов, винограда, гороха, бобов, капусты и т. д.), а также бродильных напитков (кваса). В итоге в кишечнике создаются условия для развития бродильной флоры.
Причина гнилостной диспепсии — употребление в пищу преимущественно белковых продуктов, особенно бараньего, свиного мяса, которое медленнее переваривается в кишечнике. Иногда гнилостная диспепсия возникает вследствие использования в пищу несвежих мясных продуктов.
Иногда гнилостная диспепсия возникает вследствие использования в пищу несвежих мясных продуктов.
Жировая диспепсия возникает как следствие чрезмерного употребления медленно перевариваемых, особенно тугоплавких, жиров (свиной, бараний). Диспепсия может сопутствовать гастриту, панкреатиту.
Симптомы диспепсии
- Бродильная диспепсия — вздутие живота, урчание в кишечнике, выделение большого количества газов; частый, слабо окрашенный жидкий пенистый стул с кислым запахом.
- Гнилостная диспепсия — понос с насыщенно темным цветом кала и гнилостным запахом. На фоне общей интоксикации продуктами гниения пациенты зачастую жалуются на ухудшение аппетита, слабость, снижение работоспособности.
- При жировой диспепсии испражнения светлые, обильные, с жирным блеском.
Лечение диспепсии
Лекарственная терапия включает в себя ферментные препараты.
В качестве симптоматического лечения диспепсии можно применять следующие препараты: альмагель, маалокс и другие средства, снижающие кислотность; препараты, которые снижают желудочную секрецию — омепразол, ранитидин, фамотидин и др. ; ферментные препараты — ацидинпепсин, абомин, панкреатин и др.; прокинетики — мотилиум и др.; препараты для восстановления микрофлоры — бификол, колибактерин и ряд других групп.
; ферментные препараты — ацидинпепсин, абомин, панкреатин и др.; прокинетики — мотилиум и др.; препараты для восстановления микрофлоры — бификол, колибактерин и ряд других групп.
Очень большую роль в лечении диспепсии играет нормализация питания.
Обычно назначается голодание в течение 1–1,5 суток, затем:
- при гнилостной диспепсии в суточном рационе необходимо увеличение количество углеводов
- при бродильной диспепсии — белков (одновременно уменьшают количество низкомолекулярных углеводов)
- при жировой диспепсии ограничивают поступление в организм жиров, особенно тугоплавких, животного происхождения
Обратите внимание
Необходимо выявить и лечить основное заболевание, которое стало причиной диспепсии! Всевозможные народные средства могут снять симптомы, но причину, по которой они возникли, не уберут! Болезнь проявит себя вновь и вновь, а заболевание, которое её вызвало, перейдет в хроническую стадию, при которой лечение будет намного сложнее или вообще не принесет пользы.
При появлении каких-либо диспепсических симптомов и при их длительном течении для диагностики, постановки правильного диагноза и дальнейшего лечения необходимо обратиться к врачу-гастроэнтерологу медицинского центра «Медлайн» в Кемерове.
Лечение больных с синдромом диспепсии | Теплова Н.В., Теплова Н.Н.
Многочисленные исследования, проведенные в странах Западной Европы и Северной Америки, показали, что не менее 5% всех первичных обращений за медицинской помощью обусловлены диспепсическими жалобами. Диспепсия является самым частым проявлением гастроэнтерологической патологии. Она встречается у 15–40% взрослого населения развитых стран, причем половина всех случаев приходится на функциональную диспепсию.
Термином «диспепсия», происходящим от греческих слов dys (плохой) и pepsis (пищеварение), обозначают симптомы, связанные с заболеваниями верхнего отдела желудочно–кишечного тракта: боли и дискомфорт в верхних отделах живота, тяжесть и вздутие живота после еды, тошнота, рвота. Диспепсия может быть эпизодической или постоянной и, как правило, усиливается после еды.
Диспепсия может быть эпизодической или постоянной и, как правило, усиливается после еды. Среди органических причин диспепсических симптомов (40% случаев) чаще всего встречаются язвы желудка и 12–перстной кишки, желудочно–пищеводный рефлюкс и рак желудка. У 50% пациентов причина диспепсии остается невыясненной – это и есть неязвенная (она же – функциональная, эссенциальная) диспепсия. На сегодняшний день не существует критериев, позволяющих отличить органическую диспепсию от неязвенной.
Предложены следующие критерии диагностики неязвенной диспепсии (Рим, 1991): 1) хронические или рецидивирующие боли (или дискомфорт) в верхних отделах живота на протяжении не менее одного месяца, при условии, что данные симптомы проявляют себя более 25% времени; и 2) отсутствие клинических, биохимических, эндоскопических и ультразвуковых признаков органических заболеваний, которыми можно было бы объяснить возникновение подобных симптомов. Предложено было также деление неязвенной диспепсии на подтипы: язвенноподобную, рефлюксоподобную, дисмоторную и неспецифическую диспепсию.
 Рефлюксоподобная диспепсия характеризуется наряду с диспепсическими симптомами изжогой, отрыжкой и срыгиванием при отсутствии эндоскопических признаков эзофагита. Для язвенноподобной диспепсии ведущим симптомом являются боли в эпигастрии.
Рефлюксоподобная диспепсия характеризуется наряду с диспепсическими симптомами изжогой, отрыжкой и срыгиванием при отсутствии эндоскопических признаков эзофагита. Для язвенноподобной диспепсии ведущим симптомом являются боли в эпигастрии.Для объяснения патогенеза неязвенной диспепсии был предложен целый ряд гипотез. Согласно «кислотной» гипотезе симптомы диспепсии обусловлены гиперсекрецией желудочной соляной кислоты или повышенной к ней чувствительностью. «Дискинетическая» гипотеза предполагает, что причиной симптомов являются нарушения перистальтики верхнего отдела ЖКТ. По психиатрической гипотезе симптомы диспепсии являются следствием соматизации тревожно–депрессивных расстройств. Гипотеза «усиленной висцеральной перцепции» указывает, что диспепсические жалобы являются следствием чрезмерной реакции ЖКТ на физические стимулы, такие как давление, растяжение и температура. Наконец, гипотеза «непереносимости пищи» предполагает, что некоторые виды продуктов приводят к диспепсии, вызывая секреторную, моторную или аллергическую реакции.

Хотя термин «неязвенная диспепсия» предполагает идиопатический функциональный характер расстройств, идентифицирован ряд заболеваний ЖКТ, являющихся ее возможными причинами.
Возможные причины
неязвенной диспепсии
Расстройства, не связанные с перистальтикой
Гастрит
Гиперсекреция соляной кислоты
Инфекция Helicobacter pylori
Желчный (кишечно–желудочный) рефлюкс
Вирусная инфекция
Дуоденит
Нарушения переваривания и абсорбции углеводов, лактозы, сорбитола, фруктозы, маннитола
Парарезистентные заболевания тонкого кишечника
Хронический панкреатит
Психические заболевания
Повышенная чувствительность висцеральной боли
Расстройства перистальтики
Неэрозивный эзофагеальный рефлюкс
Идиопатический гастропарез
Дискинезия тонкой кишки
Дискинезия желчного пузыря и желчевыводящих путей.
В последние годы широко обсуждается возможная связь развития симптомов функциональной диспепсии с инфицированностью слизистой оболочки желудка пилорическим геликобактером (Н.
 руlori), а, соответственно, и целесообразность проведения у таких пациентов эрадикационной антихеликобактерной терапии. Оценка результатов и выводов проведенных исследований позволяет прийти к заключению, что они не отличаются однозначностью и, более того, часто противоречат друг другу. Мета–анализ результатов работ о частоте выявления Н. руlori у больных с функциональной диспепсией свидетельствует о том, что, по данным большинства авторов (за редким исключением), пилорический геликобактер чаще обнаруживается у больных с функциональной диспепсией (в 60–70% случаев), чем у лиц контрольной группы соответствующего пола и возраста (35–40% случаев), хотя и не столь часто, как, например, у больных с дуоденальными язвами (95%). Кроме того, статистическая достоверность различий была подтверждена далеко не во всех исследованиях. Представляют интерес и практическую значимость данные о том, что Н. руlori чаще обнаруживаются при язвенноподобном варианте функциональной диспепсии и, наоборот, реже – при дискинетическом.
руlori), а, соответственно, и целесообразность проведения у таких пациентов эрадикационной антихеликобактерной терапии. Оценка результатов и выводов проведенных исследований позволяет прийти к заключению, что они не отличаются однозначностью и, более того, часто противоречат друг другу. Мета–анализ результатов работ о частоте выявления Н. руlori у больных с функциональной диспепсией свидетельствует о том, что, по данным большинства авторов (за редким исключением), пилорический геликобактер чаще обнаруживается у больных с функциональной диспепсией (в 60–70% случаев), чем у лиц контрольной группы соответствующего пола и возраста (35–40% случаев), хотя и не столь часто, как, например, у больных с дуоденальными язвами (95%). Кроме того, статистическая достоверность различий была подтверждена далеко не во всех исследованиях. Представляют интерес и практическую значимость данные о том, что Н. руlori чаще обнаруживаются при язвенноподобном варианте функциональной диспепсии и, наоборот, реже – при дискинетическом.
В ряде работ была предпринята попытка определить место Н. руlori в патогенезе функциональной диспепсии. В частности, было показано, что у Н. руlori–положительных больных с функциональной диспепсией нарушения двигательной функции желудка и двенадцатиперстной кишки (в частности, ослабление моторики антрального отдела, замедление эвакуации из желудка) выражены в большей степени, чем у Н. руlori–отрицательных пациентов. В то же время большая группа авторов не смогла подтвердить существования каких–либо различий в характере и выраженности нарушений моторики верхних отделов желудочно–кишечного тракта, а также уровне висцеральной чувствительности у больных с функциональной диспепсией в зависимости от наличия или отсутствия у них Н. руlori.
В ряде работ изучалась связь между клиническими проявлениями функциональной диспепсии и наличием у больных в слизистой оболочке желудка Н. руlori. Было отмечено, что у Н. руlori–положительных больных клинические симптомы функциональной диспепсии являются более многообразными, чем у Н.
 руlori–отрицательных пациентов. Кроме того, у больных с функциональной диспепсией была выявлена корреляция между выраженностью болей в подложечной области и изжоги и наличием у них в слизистой оболочке желудка Н. руlori. Однако другие авторы не нашли у пациентов с функциональной диспепсией какой–либо положительной корреляции между выраженностью диспепсических жалоб и обнаружением у них Н. руlori или его определенного штамма.
руlori–отрицательных пациентов. Кроме того, у больных с функциональной диспепсией была выявлена корреляция между выраженностью болей в подложечной области и изжоги и наличием у них в слизистой оболочке желудка Н. руlori. Однако другие авторы не нашли у пациентов с функциональной диспепсией какой–либо положительной корреляции между выраженностью диспепсических жалоб и обнаружением у них Н. руlori или его определенного штамма.Большое внимание уделялось влиянию эрадикационной терапии на выраженность диспепсических расстройств у больных с функциональной диспепсией, ассоциированной с Н. руlori. Было показано, что успешная эрадикация Н. руlori приводит у 80–85% больных с функциональной диспепсией к существенному улучшению и даже полному исчезновению диспепсических жалоб, нормализации секреторной и моторной функции желудка. При этом хорошее самочувствие пациентов, у которых эрадикация была успешной, сохранялось в течение длительного времени (на протяжении года).
В то же время другими авторами подчеркивалось, что положительный эффект эрадикационной терапии прослеживается лишь у 20–25% пациентов с функциональной диспепсией и к тому же оказывается нестойким.
 Отмечалось также, что эта терапия не приводит к нормализации двигательной функции желудка. Что же касается диспепсических расстройств, исчезающих на фоне лечения, то они быстро рецидивируют и в отсутствии пилорического хеликобактера. Таким образом, накопленные в настоящее время данные не дают основания считать пилорический хеликобактер существенным этиологическим фактором возникновения диспепсических расстройств у большинства больных с функциональной диспепсией. Проведение эрадикации может оказаться полезным лишь у части таких пациентов (преимущественно с язвенноподобным вариантом) и обычно бывает малоэффективным у больных с дискинетическим вариантом функциональной диспепсии.
Отмечалось также, что эта терапия не приводит к нормализации двигательной функции желудка. Что же касается диспепсических расстройств, исчезающих на фоне лечения, то они быстро рецидивируют и в отсутствии пилорического хеликобактера. Таким образом, накопленные в настоящее время данные не дают основания считать пилорический хеликобактер существенным этиологическим фактором возникновения диспепсических расстройств у большинства больных с функциональной диспепсией. Проведение эрадикации может оказаться полезным лишь у части таких пациентов (преимущественно с язвенноподобным вариантом) и обычно бывает малоэффективным у больных с дискинетическим вариантом функциональной диспепсии.Единственным патогенетическим фактором, значение которого в развитии функциональной диспепсии может считаться в настоящее время твердо доказанным, являются нарушения моторики желудка и двенадцатиперстной кишки. Большое внимание уделяется, в частности, расстройствам аккомодации желудка в ответ на прием пищи (в данном случае под аккомодацией понимают способность проксимального отдела желудка расслабляться после приема пищи под действием постоянно нарастающего давления содержимого на его стенки).
 Нормальная аккомодация желудка ведет к увеличению его объема после приема пищи без повышения внутрижелудочного давления. Расстройства аккомодации желудка, выявляемые у 40% больных с функциональной диспепсией, приводят к нарушению распределения пищи в желудке. Таким образом, выявленные у больных функциональной диспепсией нарушения моторики верхних отделов желудочно–кишечного тракта создают хорошую основу для последующего проведения патогенетической терапии – применения препаратов, нормализующих двигательную функцию желудка и кишечника.
Нормальная аккомодация желудка ведет к увеличению его объема после приема пищи без повышения внутрижелудочного давления. Расстройства аккомодации желудка, выявляемые у 40% больных с функциональной диспепсией, приводят к нарушению распределения пищи в желудке. Таким образом, выявленные у больных функциональной диспепсией нарушения моторики верхних отделов желудочно–кишечного тракта создают хорошую основу для последующего проведения патогенетической терапии – применения препаратов, нормализующих двигательную функцию желудка и кишечника.В соответствии с решениями согласительного совещания Международной рабочей группы по совершенствованию диагностических критериев функциональных заболеваний желудочно–кишечного тракта (Рим, 1999), диагноз функциональной диспепсии может быть поставлен при наличии трех обязательных условий:
1. У больного отмечаются постоянные или рецидивирующие симптомы диспепсии (боли или ощущение дискомфорта, локализованные в эпигастрии по срединной линии), превышающие по своей продолжительности 12 недель в течение года.

2. При обследовании больного, включающем эндоскопическое исследование верхних отделов желудочно–кишечного тракта, не выявляется органических заболеваний, способных объяснить имеющиеся у него симптомы.
3. Нет указаний на то, что симптомы диспепсии исчезают после дефекации или же связаны с изменениями частоты и характера стула (т.е. нет признаков синдрома раздраженного кишечника).
Таким образом, диагностика функциональной диспепсии предусматривает прежде всего исключение органических заболеваний, протекающих с аналогичными симптомами.
Такими заболеваниями чаще всего оказываются гастроэзофагеальная рефлюксная болезнь, язвенная болезнь, рак желудка, желчнокаменная болезнь, хронический панкреатит. Кроме того, симптомокомплекс, свойственный диспепсии, может встречаться при эндокринных заболеваниях (например, диабетическом гастропарезе), системной склеродермии, беременности. При проведении дифференциальной диагностики обязательно учитываются клинико–анамнестические данные.
С учетом большого числа заболеваний, способных протекать с синдромом диспепсии, в диагностике функциональной диспепсии и ее дифференциальной диагностике в обязательном порядке применяются эзофагогастродуоденоскопия (позволяющая обнаружить, в частности, рефлюкс–эзофагит, язвенную болезнь и опухоли желудка), ультразвуковое исследование, дающее возможность выявить хронический панкреатит и желчнокаменную болезнь, клинические и биохимические анализы крови (в частности, содержание эритроцитов и лейкоцитов, показатели СОЭ, уровень АСТ, АЛТ, ЩФ, g–ГТ, мочевины, креатинина), общий анализ кала и анализ кала на скрытую кровь. По показаниям проводятся рентгенологическое исследование желудка, электрогастрография и сцинтиграфия желудка (помогающие установить наличие гастропареза), суточное мониторирование внутрипищеводного рН, позволяющее исключить гастроэзофагеальную рефлюксную болезнь. У больных с язвенноподобным вариантом функциональной диспепсии целесообразно определение инфицированности слизистой оболочки желудка пилорическим хеликобактером одним или (лучше) двумя методами (например, с помощью эндоскопического уреазного теста и морфологического метода).

Важную роль при проведении дифференциальной диагностики в случаях синдрома диспепсии играет своевременное выявление т.н. «симптомов тревоги». К ним относятся дисфагия, рвота с кровью, мелена, гематохезия (алая кровь в кале), лихорадка, немотивированное похудание, лейкоцитоз, анемия, повышение СОЭ, возникновение первых диспепсических жалоб в возрасте старше 45 лет. Обнаружение у больного хотя бы одного указанных «симптомов тревоги» ставит под сомнение наличие у него функциональной диспепсии и требует проведения тщательного обследования с целью поиска серьезного органического заболевания.
Функциональную диспепсию часто приходится дифференцировать с синдромом раздраженного кишечника – заболеванием также функциональной природы, проявляющимся болями в животе, проходящими после акта дефекации, метеоризмом, поносами, запорами или их чередованием, ощущением неполного опорожнения кишечника, императивными позывами на дефекацию и т.д. При этом, однако, часто приходится иметь в виду, что функциональная диспепсия часто может сочетаться с синдромом раздраженного кишечника, поскольку в патогенезе обоих синдромов важное место принадлежит сходным нарушениям двигательной функции пищеварительного тракта.
 При упорном характере диспепсических симптомов полезной может оказаться консультация психиатра для исключения депрессии и соматоформных расстройств.
При упорном характере диспепсических симптомов полезной может оказаться консультация психиатра для исключения депрессии и соматоформных расстройств.Спорной представляется рекомендация проводить с диагностической целью (т.е. ех juvantibus) пробный курс медикаментозной терапии в течение 4–8 нед. По мнению ряда авторов, эффективность такого курса подтверждает диагноз функциональной диспепсии, а его неэффективность служит основанием для проведения эндоскопии.
Лечение
Лечение больных с синдромом неязвенной диспепсии представляет собой сложную задачу. Оно должно быть комплексным и включать в себя не только назначение тех или иных лекарственных препаратов, но и мероприятия по нормализации образа жизни, режима и характера питания, при необходимости – психотерапевтические методы. Медикаментозная терапия строится с учетом имеющегося у больного клинического варианта функциональной диспепсии. При язвенноподобном варианте функциональной диспепсии используются антацидные и антисекреторные препараты (Н2–блокаторы и блокаторы протонного насоса), назначаемые в стандартных дозах.
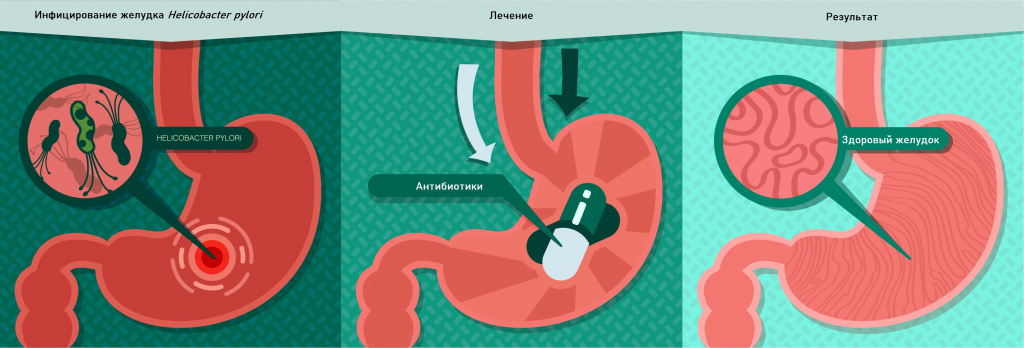
У части пациентов (примерно у 20–25%) с язвенноподобным вариантом функциональной диспепсии может оказаться эффективной эрадикационная антихеликобактерная терапия. В качестве аргумента в пользу ее проведения выдвигается то обстоятельство, что даже если эрадикационная терапия и не приведет к исчезновению диспепсических расстройств, она все равно снизит риск возможного возникновения язвенной болезни [10].
В лечении больных с дискинетическим вариантом основное место отводится назначению прокинетиков – препаратов, нормализующих двигательную функцию желудочно–кишечного тракта. В качестве дополнительной терапии используются ферментные препараты. Применение ферментных препаратов практикуется также при синдроме нарушенного всасывания, особенно при расстройстве пищеварения, когда нарушается выработка желудочного, панкреатического и кишечного сока.
В настоящее время в распоряжении врача имеется большое количество ферментных препаратов, которые отличаются по составу и количеству входящих в них компонентов, ферментативной активности.
 Традиционно используются препараты панкреатина, часто в сочетании с дополнительными компонентами (желчью, гемицеллюлазой, пепсином и другими). Однако ферменты животного происхождения инактивируются в кислой среде желудка. Инактивация этих ферментов может происходить также в начальном отделе тонкого кишечника. Последнее наблюдается при снижении pH вследствие микробной контаминации тонкой кишки, при выраженном снижении продукции бикарбонатов поджелудочной железой и закислении содержимого двенадцатиперстной кишки. Наличие кислотоустойчивой оболочки защищает панкреатинсодержащие ферменты от разрушения, но может препятствовать их равномерному смешиванию с химусом. Учитывая это, перспективным является включение в препараты ферментов не животного, а растительного и фунгального (грибкового) происхождения. Такие ферменты имеют более широкую субстратную специфичность, устойчивость к ингибиторам ферментов поджелудочной железы и стабильность в кислой и щелочной средах, притом что протео–, амило– и липолитическая активность их сравнима с препаратами панкреатина.
Традиционно используются препараты панкреатина, часто в сочетании с дополнительными компонентами (желчью, гемицеллюлазой, пепсином и другими). Однако ферменты животного происхождения инактивируются в кислой среде желудка. Инактивация этих ферментов может происходить также в начальном отделе тонкого кишечника. Последнее наблюдается при снижении pH вследствие микробной контаминации тонкой кишки, при выраженном снижении продукции бикарбонатов поджелудочной железой и закислении содержимого двенадцатиперстной кишки. Наличие кислотоустойчивой оболочки защищает панкреатинсодержащие ферменты от разрушения, но может препятствовать их равномерному смешиванию с химусом. Учитывая это, перспективным является включение в препараты ферментов не животного, а растительного и фунгального (грибкового) происхождения. Такие ферменты имеют более широкую субстратную специфичность, устойчивость к ингибиторам ферментов поджелудочной железы и стабильность в кислой и щелочной средах, притом что протео–, амило– и липолитическая активность их сравнима с препаратами панкреатина. Включение в состав препаратов дополнительных ингредиентов, уменьшающих явления метеоризма и улучшающих работу органов пищеварения, повышает их эффективность при диспепсии. Так, например, комбинированный ферментный препарат Юниэнзим с метилполисилоксаном (МПС) включает два фермента неживотного происхождения (фунгальную диастазу и папаин), симетикон (метилполисилоксан), активированный уголь и никотинамид. Фунгальная диастаза и папаин (фермент, выделяемый из плодов дынного дерева) способствуют эффективному перевариванию белков, углеводов и жиров; активированный уголь и особенно пеногаситель симетикон косвенно улучшают пищеварение, так как облегчают доступ ферментов к пищевым субстратам и стенке кишечника за счет уменьшения окружающей их пены; никотинамид участвует в метаболизме углеводов, способствует улучшению перистальтики кишечника, необходим для жизнедеятельности нормальной кишечной микрофлоры. Отсутствие кислотоустойчивой оболочки приводит к тому, что ферменты смешиваются с химусом и начинают активно работать уже в желудке, что способствует более полному перевариванию пищи.
Включение в состав препаратов дополнительных ингредиентов, уменьшающих явления метеоризма и улучшающих работу органов пищеварения, повышает их эффективность при диспепсии. Так, например, комбинированный ферментный препарат Юниэнзим с метилполисилоксаном (МПС) включает два фермента неживотного происхождения (фунгальную диастазу и папаин), симетикон (метилполисилоксан), активированный уголь и никотинамид. Фунгальная диастаза и папаин (фермент, выделяемый из плодов дынного дерева) способствуют эффективному перевариванию белков, углеводов и жиров; активированный уголь и особенно пеногаситель симетикон косвенно улучшают пищеварение, так как облегчают доступ ферментов к пищевым субстратам и стенке кишечника за счет уменьшения окружающей их пены; никотинамид участвует в метаболизме углеводов, способствует улучшению перистальтики кишечника, необходим для жизнедеятельности нормальной кишечной микрофлоры. Отсутствие кислотоустойчивой оболочки приводит к тому, что ферменты смешиваются с химусом и начинают активно работать уже в желудке, что способствует более полному перевариванию пищи.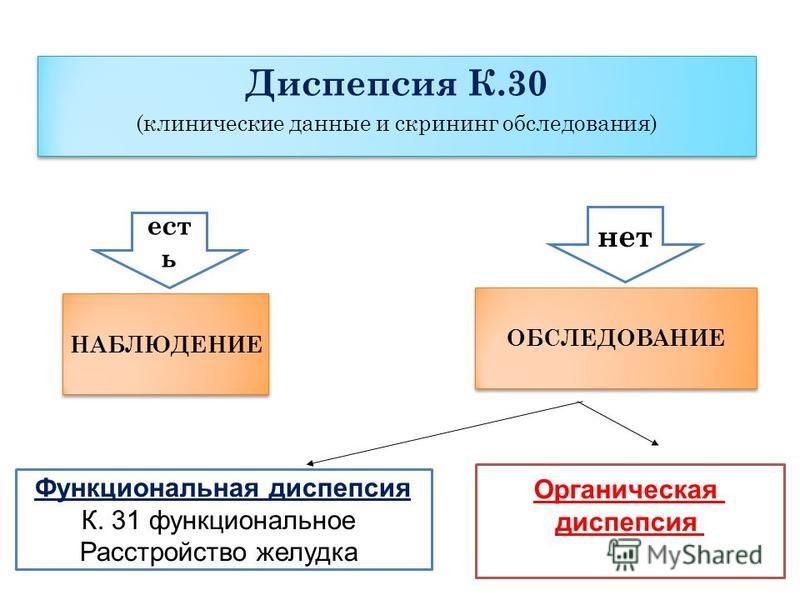 Многочисленные клинические исследования подтвердили высокую эффективность и хорошую переносимость полиферментных препаратов у пациентов с функциональной диспепсией.
Многочисленные клинические исследования подтвердили высокую эффективность и хорошую переносимость полиферментных препаратов у пациентов с функциональной диспепсией. Таким образом, успешное лечение больных с синдромом диспепсии требует индивидуального подбора диеты, режима питания и медикаментозной терапии.
Литература
1. Пиманов И.С. Эзофагит, гастрит и язвенная болезнь. Н. Новгород 2000.
2. Фролькис А.В. Функциональные заболевания желудочно–кишечного тракта. – Л. Медицина. 1991.
3. Шептулин А.А. Диспепсические явления у больных хроническим гастритом: механизмы их возникновения и современные принципы лечения// Клин. Медицина. –1999. – №9. – С. 40–44.
4. Шептулин А.А. Синдром функциональной (неязвенной) диспепсии// Рос. журн. гастроэнтер., гепатолог., колопроктолог. – 2000. – № 1 – С. 8–13.
5. Arents N.L. A., Thijs J.C. and Kleibeuker J.H. A rational approach to uninvestigated dyspepsia in primary care: review of the literature Postgraduate Medical Journal 2002; 78:707–716
6. Губергриц Н.Б. Лечение панкреатитов. Фермаентные препараты в гастроэнтерологии// М.:Медпрактика–М. – 2003 – 100 с.
Губергриц Н.Б. Лечение панкреатитов. Фермаентные препараты в гастроэнтерологии// М.:Медпрактика–М. – 2003 – 100 с.
7. Breslin N.P. et al. Gastric cancer and other endoscopic diagnoses in patients with benign dyspepsia Gut 2000;46:93–97.
8. Blum A.L; Arnold R; Stolte M; Fischer M; Koelz HR Short course acid suppressive treatment for patients with functional dyspepsia: results depend on Helicobacter pylori status. The Prosch Study Group. Gut 2000 Oct;47(4):473–80.
9. Calabrese C et al. Correlation between endoscopic features of gastric antrum, histology and Helicobacter pylori infection in adults. Ital J Gastroenterol Hepatol 1999 Jun–Jul; 31(5): 359–65.
10. Catalano F; et al. Helicobacter pylori–positive functional dyspepsia in elderly patients: comparison of two treatments. Dig Dis Sci 1999 May; 44(5): 863–7.
11. Christie J, Shepherd N.A., Codling B.W., Valori R.M. Gastric cancer below the age of 55: implications for screening patients with uncomplicated dyspepsia Gut 1997: 41: 513–517.
12. Dyspepsia (ORCHID) Study Group. Eradication of Helicobacter pylori in functional dyspepsia: randomised double blind placebo controlled trial with 12 months’ follow up. The Optimal Regimen Cures Helicobacter Induced BMJ 1999 Mar 27;318(7187):833–7
13. Finney J.S; Kinnersley N; Hughes M; O’Bryan–Tear CG; Lothian J Meta–analysis of antisecretory and gastrokinetic compounds in functional dyspepsia. J Clin Gastroenterol 1998 Jun;26(4):312–20.
14. Fritz N; Birkner B; Heldwein W; Rosch T. Compliance with terminology standards in reflux, ulcers, and gastritis: A study of 881 consecutive upper gastrointestinal endoscopy reports. Gastroenterol 2001 Dec;39(12):1001–6.
15. George F.L. Functional dyspepsia, UpToDate.com 1999.
16. Gillen D, McColl KE. Uncomplicated dyspepsia is a very rare presentation of gastric cancer underage 55 [abstract]. Gastroenterology 1996;110:A519.
17. Gisbert J.P.; Calvet X; Gabriel R; Pajares JM Helicobacter pylori infection and functional dyspepsia. Meta–analysis of efficacy of eradication therapy Med Clin (Bare) 2002 Mar 30;118(11):405–9.
Meta–analysis of efficacy of eradication therapy Med Clin (Bare) 2002 Mar 30;118(11):405–9.
18. Holtmann G; Gschossmann J; Mayr P; Talley NJ A randomized placebo–controlled trial of simethicone and cisapride for the treatment of patients with functional dyspepsia. Aliment Pharmacol Ther 2002 Sep; 16(9): 1641–8.
19. Kaur G; Raj SM. A study of the concordance between endoscopic gastritis and histological gastritis in an area with a low background prevalence of Helicobacter pylori infection. Singapore Med J 2002 Feb;43(2):090–2.
20. Khakoo S.I., Lobo AJ, Shepherd NA and Wilkinson SP. Histological assessment of the Sydney classification of endoscopic gastritis Gut, Vol 35,1172–1175.
21. Koelz H.R., Arnold R, Stolte M, et al, FROSCH Study Group. Treatment of Helicobacter pylori (Hp) does not improve symptoms of functional dyspepsia (FD). Gastroenterology 1998;114:A182.
22. Koelz HR; Arnold R; Stolte M; Fischer M; Blum A L Treatment of Helicobacter pylori in functional dyspepsia resistant to conventional management: a double blind randomised trial with a six month follow up. Gut 2003 Jan;52(1):40–6.
Gut 2003 Jan;52(1):40–6.
23. Kyzekove J; Arit J; Aritova M. Is there any relationship between functional dyspepsia and chronic gastritis associated with Heticobacter pylori infection? Hepatogastroenterology 2001 Mar–Apr;48(38):594–602.
24. Mihara M et al. The role of endoscopic findings for the diagnosis of Helicobacter pylori infection: evaluation in a country with high prevalence of atrophic gastritis. Helicobacter 1999 Mar;4(1):40–8.
25. Malfertheiner P Helicobacter pylori eradication in functional dyspepsia: new evidence for symptomatic benefit. Eur J Gastroenterol Hepatol 2001 Aug;13 SuppI 2:S9–11.
26. Malfertheiner P, Megraud F, O’Morain C, et al. Current concepts in the management of Helicobacter Pylori infection–the Maastricht 2–200 Consensus Report. Aliment Pharmacol Ther 2002; 16:167–80.
27. Moayyedi P, Soo S, Deeks J, et al. Systematic review and economic evaluation of Helicobacter pylori eradication treatment for non–ulcer dyspepsia. BMJ 2000:321:659–64.
BMJ 2000:321:659–64.
28. Sykora J. et al. Symptomatology and specific characteristics of chronic gastritis caused by Helicobacter pylori infection in children in the Czech population–epidemiologic, clinical, endoscopic and histomorphologic study. Cas Lek Cesk 2002 Sep;141(19):615–21.
29. Talley N.J., Zinsmeister A.R., Schleck C.D., et al. Dyspepsia and dyspepsia subgroups: a population based study. Gastroenterology 1992:102:1259–68.
30. Talley N.J., Dyspepsia and heartburn: a clinical challenge. Aliment Pharmacol Ther 1997;11(Suppl2):1–8.
31. Talley N.J., Silverstein M, Agreus L, et al. AGA technical review–evaluation of dyspepsia. Gastroenterology 1998:114:582–95.
32. Talley N.J; Meineche–Schmidt V; Pare P; Duckworth M; Raisanen P; Pap A; Kordecki H; Schmid V. Efficacy of omeprazole in functional dyspepsia: double–blind, randomized, placebo–controlled trials (the Bond and Opera studies). Aliment Pharmacol Ther 1998 Nov; 12(11): 1055–65.
33. Talley N.J. Dyspepsia: management guidelines for the millennium Gut 2002:50.
.
диагностика и лечение в Санкт-Петербурге
Диспепсия является нарушением нормального функционирования желудочно-кишечного тракта. Данный синдром можно заподозрить, если болевые ощущения или дискомфорт локализуются в подложечной области. Нарушения в пищеварении возникают не только из-за желудочных заболеваний, диспепсия также может являться следствием расстройства функционирования в других органах и системах.
Диспепсия – это не смертельно опасное заболевание, однако оно провоцирует малоприятные симптомы, и если своевременно не начать лечение, то могут возникнуть серьезные осложнения. Поэтому наши врачи настаивают на том, что при малейших подозрениях на болезнь должна проводиться диагностика диспепсии.
Диспепсия – что это
Диспепсия является нарушением пищеварительного процесса, то есть при этом синдроме желудку очень трудно переваривать пищу. Именно поэтому часто после еды возникают болевые ощущения в верхних отделах живота. Чаще всего диспепсия возникает по причине малого количества пищеварительных ферментов, однако причиной синдрома также может послужить органическое поражение желудка.
Чаще всего при диагностике выявляется алиментарная или функциональная диспепсия, которая подразделяется на следующие виды:
-
Гнилостная диспепсия. Появляется, если человек злоупотребляет белковыми продуктами, в особенности которым нужно много времени для переваривания. При распаде белков образовываются токсические вещества, из-за чего происходит интоксикация организма.
-
Жировая. Возникает из-за большого потребления тугоплавких жиров, то есть бараньего, свиного сала и их производных.
-
Бродильная. Образовывается, если в рационе преобладают углеводные продукты, которые провоцируют брожение.
С этим синдромом может столкнутся как взрослый, так и ребенок, в независимости от пола и возрастной категории.
По каким причинам возникает и как проявляется
Диспепсия может образоваться у любого человека, однако существуют факторы, при которых повышается риск возникновения синдрома:
-
несбалансированное питание, в котором преобладают белки, жиры или углеводы;
-
если при гастрите в желудке вырабатывается желудочный сок в больших количествах;
-
спровоцировать несварение желудка может бесконтрольный длительный прием некоторых лекарственных препаратов;
-
когда человек подвергается постоянным стрессам, психоэмоциональным перегрузкам;
-
пищеварительный процесс может нарушиться из-за интоксикации организма вирусными инфекциями, гнойными заболеваниями, профессиональными, бытовыми отравлениями.
Синдром может проявляться разными симптомами, в зависимости от вида патологии. Однако существуют некоторые признаки, которые присущи разным видам болезни. Диагностика заболевания, и немедленное лечение диспепсии необходимо при:
-
неприятных или болевых ощущениях в верхней области живота;
-
систематически возникающей тошноте;
-
постоянных отрыжках с неприятным запахом;
-
изжоге;
-
усиленном газоотделении, повышенном газообразовании, ощущении распирания живота;
-
учащенном нерегулярном стуле.
Наши врачи настоятельно рекомендуют при возникновении подобной симптоматики, во избежание серьезных осложнений, не затягивать, и не заниматься самолечением, а пройти обследование для подтверждения или опровержения диагноза.
Как диагностируется заболевание
Чтобы определить заболевание, наши врачи применяют комплексные мероприятия. Проводятся консультации гастроэнтерологом, инфекционистом и терапевтом.
Диагностика диспепсии зависит от присутствующей симптоматики. Синдром определяется с помощью:
-
ультразвукового исследования, позволяющего диагностировать панкреатит, желчекаменную болезнь.
-
эзофагогастродуоденоскопии, с помощью которой определяется страдает ли человек рефлюкс-эзофагитом, язвенной болезнью, опухолями желудка, кишечными патологиями;
-
электрогастроэнтерографии, выявляющей нарушения желудочной моторики;
-
эзофагоманометрии с помощью которой специалист имеет возможность определить, как сокращается пищевод, скоординировать его перистальтику с функционированием нижнего и верхнего сфинктеров;
-
суточной рН-метрией исключается присутствие гастроэзофагеальной рефлюксной болезни.
После того как окончена диагностика диспепсии, и диагноз был подтвержден, врач назначает лечение.
Как лечится болезнь
Наши врачи утверждают, чтобы лечение диспепсии было максимально эффективным оно должно быть комплексным. Помимо приема лекарств необходимо нормализовать образ жизни, режим и характер питания.
Лечение заболевания желудка зависит от его вида:
-
Лечение функциональной диспепсии заключается в исключении из рациона соленых, пряных и жирных блюд. Также терапия проводится антацидами, ингибиторами, успокаивающими средствами.
-
Лечение диспепсии бродильного характера проводится с помощью исключения из рациона углеводных продуктов. Также терапия заключается в приеме адсорбирующих веществ и ферментных препаратов.
-
Лечение гнилостной диспепсии заключается в запрете употребления белковых продуктов. Назначаются сорбенты, пробиотики, в некоторых случаях антибиотики.
При данных видах заболевания не рекомендуется употреблять продукты, содержащие большое количество клетчатки. Иногда могут быть назначены сорбенты, имеющие эффективность в устранении синдрома. Если присутствуют сильные болевые ощущения, то возможен прием спазмолитиков.
Почему стоит обратиться в нашу клинику
Не стоит пытаться сэкономить на своем здоровье, и обращаться в сомнительные дешевые клиники со старым оборудованием и непрофессиональными врачами – это зачастую приводит к необратимым последствиям.
Если вы хотите пройти профилактическое обследование, или появилась подозрительная симптоматика, записывайтесь без лишних раздумий в нашу клинику. Благодаря работе высококвалифицированных специалистов, оснащению первоклассным оборудованием и современному подходу к способам лечения вы не пожалеете о своем выборе.
Мы рекомендуем:
Прием врача-гастроэнтеролога
УЗИ органов брюшной полости
УЗИ органов брюшной полости и почек
ФГДС
ФГДС с консультацией ведущего специалиста
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Да Нет
У Ваших родственников были онкологические заболевания?
Да Нет
У Вас есть хронические заболеваний желудочно-кишечного тракта:
— хронический гастрит,
— язвенная болезнь,
— хронический колит и другие воспалительные заболевания кишечника,
— болезнь Крона,
— неспецифический язвенный колит,
— выявленные ранее полипы желудка и кишечника,
— выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Да Нет
Вы переносили операции на желудке и кишечнике?
Да Нет
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Да Нет
Вы курите (более 1 сигареты в день)?
Да Нет
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Да Нет
У Вас есть хотя-бы один из перечисленных симптомов:
— лишний вес,
— затруднения при глотании,
— раздражительность,
— бледность кожи,
— боли за грудиной,
— немотивированная слабость,
— нарушение сна,
— снижение аппетита,
— неприятный запах изо рта,
— отрыжка,
— тошнота и/или рвота,
— чувство тяжести в животе,
— изменение стула (запоры и/или поносы),
— следы крови в стуле,
— боли в животе.
Да Нет
Запишитесь на прием
В чем преимущества ICLINIC?Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.пикселей.
Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.
Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра. Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Протоколы диагностики и лечения диспепсии в РБ
Диспепсия – боль или дискомфорт (чувство тяжести, переполнения, неопределенное неприятное ощущение) в верхней части живота, преимущественно по срединной линии. Иногда может присутствовать также чувство тошноты.
Органическая диспепсия – наличие проявлений диспепсии, обусловленных органическими заболеваниями (гастродуоденальная язва или эрозии, рак желудка, острый гастрит от воздействия инфекционного возбудителя или как следствие токсического поражения, панкреатит, гепатит, цирроз печени).
Функциональная диспепсия – наличие диспепсического синдрома в отсутствие органических заболеваний и метаболических или системных нарушений, которые могут объяснять имеющиеся симптомы. Функциональная диспепсия рассматривается как самостоятельная нозологическая единица, если проявления удовлетворяют критериям, приведенным ниже. Метаболические нарушения, приводящие к развитию диспепсии, – это, прежде всего, тяжелый сахарный диабет с диабетической полинейропатией и гастропарезом. Системные нарушения с проявлениями диспепсии возможны, например, при хронической почечной недостаточности, гипотиреозе или системном склерозе (системной склеродермии).
Нр-ассоциированная диспепсия – наличие проявлений диспепсии, которые ассоциированы с инфекцией Нр.
Необследованная диспепсия – наличие проявлений диспепсии у необследованного пациента, когда не представляется возможным определить, имеет ли она органический, метаболический или функциональный характер.
Согласно МКБ-10 функциональная диспепсия классифицируется как:
Клиническими критериями функциональной диспепсии являются:
- один или несколько симптомов: боль, жжение или неприятные ощущения в эпигастрии, быстрая насыщаемость, чувство полноты после еды, вздутие в верхней части живота, тошнота, отрыжка;
- объективно состояние удовлетворительное;
- имеется соответствие Римским-3 критериям вариантов функциональной диспепсии – постпрандиального дистресс-синдрома или эпигастрального болевого синдрома.
Диагноз функциональной диспепсии основывается на соответствии следующим критериям:
При постановке диагноза функциональной диспепсии используется следующая классификация:
Формулировка диагноза функциональной диспепсии включает:
Целью лечения функциональной диспепсии является: купирование (уменьшение) проявлений диспепсического синдрома.
Показания для госпитализации пациента с функциональной диспепсией отсутствуют. В отдельных случаях для проведения сложных диагностических исследований, решения экспертных вопросов допускается госпитализация пациента в гастроэнтерологическое отделение ГОЗ, ООЗ.
Контроль эффективности лечения осуществляется клинически по купированию жалоб. Если проводилась эрадикационная терапия, осуществляется ее контроль: через 4– 8 недель после окончания лечения – 13С-дыхательный тест на Нр или определение антигенов Нр в кале, или ЭГДС с биопсией из тела (2 биоптата) и антрального отдела (1– 2 биоптата) желудка и гистологией на Нр.
Пациенты с функциональной диспепсией относятся к группе диспансерного наблюдения Д(II).
Функциональная диспепсия – что это такое, как распознать и лечить
Функциональная диспепсия – особенности симптоматики, диагностика и лечение
Функциональная диспепсия – это патология, которая проявляется разнообразными симптомами нарушений со стороны пищеварительной системы, при этом реального поражения какого-либо из ее органов не имеется. В современной гастроэнтерологии принято мнение, что этот синдром связан с нарушением регуляторного взаимодействия между головным мозгом и желудочно-кишечным трактом.
Виды диспепсии
Согласно последним научным данным, функциональную диспепсию делят на два клинических синдрома: постпрандиальный дистресс-синдром (ПДС) и синдром эпигастральной боли (СЭБ), каждый из которых характеризуется своим комплексом симптомов. Для постановки диагноза считается актуальным наличие их в течение последних трех месяцев, не меньше.
При ПДС признаки неблагополучия проявляются как ощущение переполненного желудка при приеме обычной порции пищи. Этот симптом появляется раз в неделю или чаще. Второй признак – периодическая (несколько раз в неделю) неспособность доесть обычную порцию пищи, то есть раннее насыщение. Также возможно появление тошноты сразу после еды и эпизодической сильной отрыжки. Иногда могут возникать умеренные боли в области желудка.
При СЭБ боли в эпигастрии возникают раз в неделю или чаще, могут быть ноющими или жгучими. Боль четко локализована, никуда не отдает, не смещается. Зона болезненности при этом не расширяется. Боль не связана с прохождением пищи по пищеварительной системе и не похожа на ту, что возникает при нарушении функций желчевыводящих путей.
Причины синдрома диспепсии
Едва ли не первостепенное значение при функциональной диспепсии придается различным расстройствам психологического характера. Крайне высок риск ее у людей, склонных к тревожности, мнительности, с лабильной психикой, и у тех, кто легко теряет контроль над собой в стрессовых условиях. Также ФД часто сочетается с расстройствами сексуальной сферы, и это говорит о серьезном влиянии психики на болезнь.
Имеются и внешние факторы, способствующие развитию синдрома:
- курение, нарушающее нормальную моторику пищеварительной системы;
- употребление алкоголя, влияющее на нервную систему;
- острая пища, чрезмерно раздражающая рецепторы слизистой оболочки ЖКТ;
- регулярный прием нестероидных противовоспалительных средств (аспирин, ибупрофен, диклофенак и пр.).
Симптомы диспепсии и диагностические исследования
В первую очередь врач обращает внимание на длящиеся или систематически возникающие в течение трех месяцев и более чувство тяжести или переполнения желудка, возникающие после еды, тошноту, боли или дискомфорт в области эпигастрия, вздутие верхнего отдела живота. К сожалению, эти признаки характерны для множества иных заболеваний, и для их исключения назначаются дополнительные исследования:
- общий анализы мочи и крови, биохимия крови;
- копрограмма;
- эзофагогастродуоденоскопия, при необходимости сопровождающаяся взятием кусочка ткани на гистологическое исследование;
- тестирование на наличие хеликобактерной инфекции;
- УЗИ органов брюшной полости (печень, желчевыводящие пути/поджелудочная железа) и т. д.
Отсутствие отклонений от нормы по результатам всех проведенных исследований и осмотра больного заставляет задумываться именно об одном из вариантов функциональной диспепсии.
Существует, однако, ряд признаков, при наличии которых диагноз ФД исключен и следует искать другую болезнь:
- потеря массы тела без видимых причин;
- наличие симптомов преимущественно в ночное время;
- постоянные сильные боли в животе, становящиеся главным симптомом расстройства;
- повышение температуры тела;
- увеличение печени, селезенки;
- изменение в данных лейкоформулы, признаки анемии, изменения в биохимии крови.
Это – «симптомы тревоги», сигнализирующие о наличии не выявленной органической патологии.
Принципы лечения диспепсии
Плохая новость: одними лекарствами диспепсию не вылечить. Медики считают изменение образа жизни, режима и рациона питания и общее оздоровление организма едва ли не более важным, чем прием таблеток.
Исключение из рациона чересчур жирных продуктов, алкоголя, кофе, острых специй, а также отказ от курения ведут к значительному снижению выраженности симптомов. При раннем насыщении, вздутии и тошноте, как ведущем симптоме, следует перейти на 4-6-разовое маложирное питание.
Медикаментозное лечение назначается при отсутствии успеха от перехода к здоровому образу жизни, а также при сильной выраженности симптомов диспепсии:
- омепразол или рабепразол назначают для борьбы с синдромом эпигастральной боли – это препараты выбора;
- препараты домперидона (мотилиум) рекомендуют при постпрандиальном дистресс-синдроме;
- антидепрессанты и седативные средства позволяют нормализовать регуляторные механизмы работы ЖКТ.
Диспепсия у детей
Это понятие в педиатрии включает в себя целую группу нарушений, связанных сходной симптоматикой:
- гастрит;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- панкреатит;
- дискинезия желчевыводящих путей;
- гастроэзофагеальная рефлюксная болезнь;
- колит.
Кроме того, сюда можно включить и банальную непереносимость тех или иных продуктов, и просто реакцию организма на переедание. Инфекционные заболевания также включают в эту группу, называя это гнилостной или бродильной диспепсией.
К сожалению, этот диагноз – наследие прошлого, когда диагностических методов было недостаточно, а у врачей, кроме анализа крови и мочи, особых возможностей обследования не было. На самом деле диспепсия – это не болезнь, а комплекс симптомов и диагноз, например, «бродильной диспепсии» говорит лишь о том, что врач не может, не умеет или не хочет тщательно обследовать ребенка.
Функциональная диспепсия – реально существующий синдром, который приносит существенный дискомфорт в жизни. Однако иногда ее симптомы сопровождают вполне настоящее заболевание. Сайт Добробут.ком рекомендует тщательное обследование, прохождение всех необходимых анализов и исследований для того, чтобы не упустить что-то более тяжелое, чем просто нарушение регуляции пищеварения. Хотя последнее тоже нужно лечить.
Расстройство желудка (диспепсия): причины и лечение
Обзор
Что такое несварение желудка?
Расстройство желудка или диспепсия — это расстройство желудка. Это может вызвать чувство боли или жжения в животе. Несварение желудка, также называемое кислым желудком, может происходить время от времени или часто.
Несварение желудка иногда путают с изжогой. Изжога — это отдельное заболевание, которое поражает верхнюю часть груди.
Насколько распространено несварение желудка?
Несварение желудка — очень распространенное состояние.Около 25% людей в США ежегодно страдают несварением желудка.
Возможные причины
Как диагностируется несварение желудка?
Медицинский работник изучит вашу историю болезни, симптомы и образ жизни. Постарайтесь как можно подробнее объяснить свое несварение желудка. Отметьте тип дискомфорта и то, где вы его чувствуете. Также сообщите своему врачу, если вы испытываете расстройство желудка. Например, после еды или натощак? Хуже утром или ночью? Ухудшают ли определенные продукты?
Ваш лечащий врач проведет медицинский осмотр.Они будут проверять ваш живот на опухоль или нежность. Они могут использовать стетоскоп (медицинский инструмент для прослушивания звуков внутри тела), чтобы проверить ваш желудок на урчание или бульканье.
Другие диагностические тесты могут включать:
- Анализы крови , чтобы оценить функцию печени, почек и щитовидной железы.
- Дыхательный тест для проверки на H. pylori.
- Визуализатор , чтобы проверить наличие закупорки или других проблем в кишечнике. Визуализирующие обследования могут включать рентген, компьютерную томографию или эндоскопию верхних отделов.
- Анализ стула , чтобы проверить фекалии на H. pylori или другие бактериальные инфекции.
Что вызывает несварение желудка?
- Расстройство желудка обычно вызывается:
- Употребление слишком большого количества алкоголя или кофеина.
- Есть слишком много или слишком быстро.
- Употребление жирной, острой или кислой пищи.
- Испытывает стресс или тревогу.
- Прием некоторых лекарств, включая аспирин, особенно натощак.
Иногда расстройство желудка означает, что у вас проблемы с пищеварительным трактом.Ваша пищеварительная система содержит органы, которые помогают вашему телу расщеплять пищу и усваивать питательные вещества.
Несварение желудка может быть признаком:
Иногда хроническое (продолжающееся) несварение желудка не связано ни с одной из этих причин. В таком случае это называется функциональным несварением желудка.
Каковы симптомы несварения желудка?
Симптомы несварения желудка могут включать:
- Кислый привкус во рту.
- Вздутие живота (ощущение полноты).
- Жжение или боль в животе или верхней части живота.
- Отрыжка и газы.
- Бульканье в животе.
- Тошнота или рвота.
Уход и лечение
Как предотвратить расстройство желудка?
Вы можете снизить риск несварения желудка с помощью:
- Отказ от алкоголя.
- Соблюдение здоровой и сбалансированной диеты.
- Управление уровнем стресса.
- Не есть перед сном.
- Не курить.
- Замена аспирина ацетаминофеном.
Как лечить несварение желудка?
Большинство людей избавляются от несварения желудка, меняя диету или принимая лекарства. Ваш лечащий врач может порекомендовать сочетание того и другого.
Изменения диеты включают:
- Избегайте продуктов и напитков, вызывающих расстройство желудка.
- Сокращение употребления алкоголя, кофеина и газированных напитков.
- Удаление жирной, острой или кислой пищи из вашего рациона.
Какие лекарства помогают при расстройстве желудка?
Несварение желудка, вызванное другим заболеванием, можно улучшить с помощью лекарств.Общие лекарства для облегчения включают:
- Антациды: Эти отпускаемые без рецепта лекарства обеспечивают быстрое облегчение кислотного рефлюкса. Они нейтрализуют желудочную кислоту.
- Антибиотики: Антибиотики лечат бактериальные инфекции, такие как H. pylori.
- Блокаторы h3: Эти лекарства уменьшают количество кислоты, вырабатываемой вашим желудком. Блокаторы h3 могут помочь при язвенной болезни.
- Ингибиторы протонной помпы (ИПП): ИПП снижают кислотность в желудке, но обычно подходят только людям с изжогой.
Потребуется ли мне операция при несварении желудка?
Ваш лечащий врач может порекомендовать операцию, если продолжающийся кислотный рефлюкс вызывает расстройство желудка. Процедура, называемая лапароскопической антирефлюксной операцией, может помочь облегчить симптомы ГЭРБ. Это малоинвазивная процедура, то есть не требует большого разреза (разреза).
Как долго продлится несварение желудка?
Несварение желудка может исчезнуть, как только вы измените свой рацион и привычки. Если вы все же принимаете лекарства от расстройства желудка, делайте это только с разрешения врача.Некоторые лекарства, особенно кислотные редукторы, могут иметь долгосрочные побочные эффекты. Они могут включать повышенный риск инфекций или низкий уровень важных питательных веществ.
Когда звонить доктору
Когда мне следует обращаться к поставщику медицинских услуг по поводу несварения желудка?
Немедленно обратитесь к поставщику медицинских услуг, если у вас возникнут:
- Табуреты черные.
- Боль в груди.
- Затрудненное дыхание.
- Частая или кровавая рвота.
- Желтуха (пожелтение глаз или кожи).
- Сильная боль в животе.
- Необъяснимая потеря веса.
Случайные проблемы с желудком — это нормально. Но частые проблемы с желудком могут помешать вам есть, спать или работать. Если несварение желудка влияет на качество вашей жизни, пора обратиться к врачу. Есть множество профессионалов, которые могут помочь с проблемами желудка. В их число входят поставщики первичной медицинской помощи, диетологи, гастроэнтерологи и терапевты.
Симптомы, причины, средства правовой защиты и лечение
Вы узнаете это, когда почувствуете это: ощущение переполнения и дискомфорта в животе во время или после еды. У вас также может быть жжение или боль в верхней части живота. Это расстройство желудка, также называемое диспепсией.
Расстройство желудка часто является признаком основной проблемы, такой как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвы или заболевание желчного пузыря, а не отдельным состоянием. Любое лечение, которое вы получите, будет зависеть от причины.Но есть способы почувствовать себя лучше или избежать этого.
Симптомы
У вас могут быть:
Эти симптомы могут усиливаться, когда вы находитесь в состоянии стресса. Если вы глотаете слишком много воздуха во время еды, это может усилить отрыжку и вздутие живота.
Люди часто страдают несварением желудка и изжогой (чувство жжения глубоко в груди), которое возникает, когда желудочная кислота поднимается в пищевод.
Причины
Несварение желудка могут быть у мужчин и женщин любого возраста.Это обычное состояние. Но некоторые вещи делают некоторых людей более склонными к этому. Причины включают:
Заболевания:
Лекарства :
Образ жизни:
- Переедание, слишком быстрое питание или стресс. Пища с высоким содержанием жира также может усугубить проблему.
- Употребление слишком большого количества алкоголя
- Курение
- Стресс и усталость
Иногда у людей наблюдается длительное несварение желудка, не связанное ни с одним из этих факторов.Этот тип называется функциональной или неязвенной диспепсией.
Многие женщины страдают несварением желудка в середине и на поздних сроках беременности. Проблема может исходить из гормонов, которые расслабляют мышцы пищеварительного тракта, и из-за давления, которое растущий ребенок оказывает на живот.
Получение диагноза
Поскольку несварение желудка — это очень широкий термин, полезно дать врачу точное представление о том, как вы себя чувствуете. Определите, где именно в животе вы обычно чувствуете боль или вздутие живота.
Во-первых, ваш врач попытается исключить другие проблемы со здоровьем, которые могут вызывать ваши симптомы. Они могут сделать анализы крови и сделать рентген вашего желудка или тонкой кишки. Они также могут использовать тонкую гибкую трубку со светом и камеру, чтобы внимательно изучить внутреннюю часть вашего желудка. Эта процедура называется верхней эндоскопией.
Лечение
Возможно, вам вообще не понадобится лечение. Несварение часто проходит само по себе через несколько часов. Но сообщите своему врачу, если ваши симптомы ухудшатся.
Любое лечение, которое вы получите, будет зависеть от того, что вызывает у вас расстройство желудка. Вы также можете сделать некоторые вещи самостоятельно, чтобы облегчить симптомы:
- Старайтесь не жевать с открытым ртом, не разговаривайте во время жевания и не ешьте слишком быстро. Это заставляет вас глотать слишком много воздуха, что может усугубить расстройство желудка.
- Пейте напитки после еды, а не во время еды.
- Избегайте приема пищи поздно вечером.
- Постарайтесь расслабиться после еды.
- Избегайте острой пищи.
- Если вы курите, бросьте.
- Избегайте алкоголя.
Если после этих изменений вы не почувствуете себя лучше, врач может назначить вам лекарства.
Как предотвратить расстройство желудка?
Лучший способ избежать этого — держаться подальше от продуктов и ситуаций, которые, кажется, вызывают его. Вы можете вести дневник питания, чтобы выяснить, что вы едите, что вызывает у вас проблемы. Другие способы предотвратить проблему:
- Ешьте небольшими порциями, чтобы желудку не приходилось работать так много и долго.
- Ешьте медленно.
- Избегайте продуктов с высоким содержанием кислоты, например цитрусовых и помидоров.
- Ограничьте острую пищу
- Ограничьте жареную и жирную пищу
- Сократите или избегайте продуктов и напитков, содержащих кофеин.
- Если стресс является спусковым крючком, узнайте новые способы справиться с ним, такие как методы релаксации и биологической обратной связи.
- Если вы курите, бросьте. Или, по крайней мере, не загорайте непосредственно перед едой или после нее, так как курение может вызвать раздражение желудка.
- Сократите употребление алкоголя.
- Избегайте облегающей одежды. Они могут оказывать давление на желудок, из-за чего съеденная пища может подниматься в пищевод.
- Не тренируйтесь на полный желудок. Делайте это перед едой или как минимум через час после еды.
- Не ложитесь сразу после еды.
- Подождите не менее 3 часов после последнего приема пищи в день, прежде чем ложиться спать.
Поднимите верх кровати так, чтобы голова и грудь были выше ступней.Вы можете сделать это, поместив 6-дюймовые блоки под верхние стойки кровати. Не используйте груды подушек для достижения той же цели. Вы только наклоните голову под углом, который может увеличить давление на живот и усугубить изжогу.
Когда мне звонить врачу?
Поскольку несварение желудка может быть признаком более серьезной проблемы со здоровьем, сообщите своему врачу, если у вас есть какие-либо из следующих симптомов:
- Рвота или кровь в рвоте. Это может быть похоже на кофейную гущу.
- Потеря веса, которую невозможно объяснить
- Потеря аппетита
- Стул кровянистый, черный или дегтеобразный
- Сильная боль в правом верхнем углу живота
- Боль в правом верхнем или нижнем углу живота
- Чувство дискомфорта, даже если вы не ели
Сердечный приступ может вызвать симптомы, похожие на несварение желудка.Немедленно обратитесь за медицинской помощью, если у вас одышка, потливость или боль, которая распространяется по челюсти, шее или руке.
Функциональная диспепсия: причины, методы лечения и новые направления
Функциональная диспепсия (ФД) — распространенное заболевание, которое некоторые врачи вольно определяют как боль в животе без четкой причины. Более конкретно, он характеризуется чувством сытости во время или после еды или ощущением жжения в верхней части живота, чуть ниже грудной клетки (не обязательно связанное с приемом пищи).Симптомы могут быть достаточно серьезными, чтобы мешать доедать или заниматься повседневными делами.
Пациенты с ФД часто проходят несколько тестов, таких как верхняя эндоскопия, компьютерная томография и исследование опорожнения желудка. Но, несмотря на зачастую тяжелые симптомы, явной причины (например, рака, язвенной болезни или другого воспаления) не установлено.
Кислотный рефлюкс, желудок и тонкий кишечник
Поскольку нет четкой причины для симптомов, лечение FD также является сложной задачей.Первым шагом в лечении обычно является проверка на наличие бактерий под названием H. pylori , которые могут вызывать воспаление желудка и тонкой кишки. Если присутствует H. pylori , человеку назначают курс антибиотиков.
Для тех, у кого нет инфекции H. pylori или симптомы сохраняются, несмотря на уничтожение этой бактерии, следующим шагом обычно является испытание ингибитора протонной помпы (ИПП). ИПП, в состав которых входят омепразол (Прилосек), эзомепразол (Нексиум) и лансопразол (Превацид), подавляют выработку кислоты в желудке.ИПП могут помочь тем пациентам, у которых симптомы ФД частично вызваны кислотным рефлюксом. ИПП могут также снижать концентрацию некоторых воспалительных клеток в двенадцатиперстной кишке (первой части тонкой кишки), что также может играть значительную роль в функциональной диспепсии.
Связь между мозгом и кишечником
Трициклические антидепрессанты (ТЦА) — еще один класс лекарств, которые часто используются для лечения БФ. Считается, что у некоторых людей FD возникает из-за ненормального взаимодействия мозга и кишечника.В частности, у этих людей могут быть сверхактивные сенсорные нервы, снабжающие желудочно-кишечный тракт, или ненормальная обработка боли мозгом. Считается, что такие ТЦА, как амитриптилин (элавил), дезипрамин (норпрамин) и имипрамин (тофранил), модулируют эту аномальную связь между мозгом и кишечником. При использовании при ФД ТЦА обычно назначают в низких дозах, где они не оказывают значительного антидепрессивного действия.
Однако значительная часть людей с ФД также страдает постоянным беспокойством, депрессией или другими психическими расстройствами.Устранение этих состояний, часто с помощью квалифицированного психиатра или психолога, также может улучшить симптомы ФД. Психологическая терапия не так широко изучена, как лекарства от ФБ. Но небольшое количество исследований показало, что психологические вмешательства, такие как когнитивно-поведенческая терапия, могут быть даже более эффективными, чем лекарства; Было показано, что эти вмешательства устраняют симптомы ФД у одного из трех надлежащим образом отобранных пациентов. Для сравнения, даже самые эффективные медицинские методы лечения приводят к облегчению симптомов примерно у одного из шести получавших лечение людей.
Аккомодация желудка
Когда вы едите, верхняя часть желудка расслабляется, увеличивая объем желудка для приема пищи. Многие пациенты с ФД имеют нарушенный рефлекс аккомодации, и это может способствовать дискомфорту после еды, который испытывают многие люди с ФД.
К сожалению, лекарств, специально предназначенных для улучшения аккомодации желудка, не существует. Однако считается, что буспирон (Буспар), лекарство, обычно применяемое при тревоге, также улучшает аккомодацию желудка, и в небольшом количестве исследований было показано, что он эффективен при лечении БФ.Лекарства, которые ускоряют опорожнение желудка, также можно попробовать при ФД. Однако многие прокинетические препараты связаны со значительными побочными эффектами, и только один из них, который был изучен для лечения БФ, метоклопрамид (Реглан), доступен для клинического применения в Соединенных Штатах.
Недавнее исследование также показало, что изменение активности блуждающего нерва (самый большой нерв, передающий сигналы между мозгом и желудком) посредством электростимуляции кожи уха может улучшить аккомодацию желудка.Однако исследования этого метода лечения находятся на начальной стадии, и его эффективность в облегчении симптомов еще не изучена на больших группах пациентов.
Ограничения существующих методов лечения открывают двери для новых методов лечения
Хотя исследования показали, что вышеупомянутые методы лечения работают лучше, чем плацебо, многие пациенты не испытывают значительного улучшения симптомов с их помощью. Действительно, даже самые эффективные лекарства от ФД устраняют симптомы только у одного из шести пациентов.В результате такой ограниченной эффективности в недавних исследованиях рассматривались средства, традиционно не используемые в западной медицине.
Например, недавнее китайское исследование, опубликованное в Annals of Internal Medicine , показало, что четырехнедельный курс лечения иглоукалыванием устраняет симптомы у большего процента людей, страдающих дистрессом после еды, чем у аналогичной группы, получающей фиктивное лечение иглоукалыванием. Хотя для подтверждения этих результатов необходимы дополнительные исследования, это исследование предполагает, что иглоукалывание может быть вариантом для людей с трудноуправляемыми симптомами ФД.
Понятное разочарование, оправданная надежда
FD остается серьезной проблемой как для пациентов, так и для врачей. Некоторые могут утешиться тем, что ФД не является опасным состоянием с точки зрения повышенного риска смерти пациентов. (Одно исследование с участием более 8000 пациентов, наблюдаемых в течение 10 лет, не показало увеличения риска смертности у людей с ФД по сравнению с пациентами без ФЗ).
Тем не менее, надоедливые и частые симптомы остаются для многих источником разочарования.Тем не менее, у людей, страдающих этим заболеванием, есть надежда как на разумное использование существующих, основанных на фактических данных методах лечения, так и на потенциальное появление новых методов лечения в будущем.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. Никакого контента на этом сайте, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Лечение несварения желудка | NIDDK
Как врачи лечат расстройство желудка?
Лечение расстройства желудка зависит от причины и может включать
- Лекарства, отпускаемые без рецепта и по рецепту
- изменение того, что вы едите и пьете
- психотерапия
Лекарства, отпускаемые без рецепта и по рецепту
Вы можете купить многие лекарства для лечения расстройства желудка без рецепта, например, антациды, блокаторы h3 или ингибиторы протонной помпы.Однако, если ваше несварение длится более 2 недель, вам следует обратиться к врачу. Врач может прописать более сильные, чем те, которые вы можете купить, подавляющие кислоту лекарства, антибиотики, прокинетики или психологические препараты.
Антациды. Врачи часто сначала рекомендуют антациды — безрецептурные лекарства, которые нейтрализуют кислоты в желудке. Антациды включают
Врачи часто сначала рекомендуют антациды при расстройстве желудкаАнтибиотики. Для лечения Helicobacter pylori ( H.pylori ), врач пропишет вам антибиотики — лекарства, убивающие бактерии. Он или она пропишет как минимум два из следующего:
блокираторы х3. Блокаторы h3 — это лекарства, которые уменьшают выработку кислоты в желудке. Блокаторы h3 обеспечивают кратковременное облегчение или облегчение по требованию для многих людей с расстройством желудка. Вы можете купить блокатор h3 или назначить его врачом. блокаторы h3 включают
Ингибиторы протонной помпы (ИПП). ИПП наиболее эффективны при лечении расстройства желудка, если у вас также есть изжога.Вы можете купить ИПП или назначить его врачу. PPI включают
Прокинетика. Prokinetics помогает быстрее опорожнить желудок. Рецепт прокинетика включает
Изменения в том, что вы едите и пьете
Ваш врач может порекомендовать вам избегать определенных продуктов и напитков, которые могут вызвать расстройство желудка или усугубить ваши симптомы, например
- Напитки алкогольные
- газированные или шипучие напитки
- продуктов или напитков, содержащих кофеин
- продуктов, содержащих много кислоты, например помидоры, томатные продукты и апельсины
- острые, жирные или жирные продукты
Психологическая терапия
Ваш врач может порекомендовать тип психологической терапии, называемый «разговорной терапией», для лечения тревожности и депрессии, которые могут вызывать у вас несварение желудка.Если стресс вызывает расстройство желудка, врач может порекомендовать способы уменьшить стресс, например медитацию, упражнения на расслабление или консультации. Разговорная терапия также может помочь вам узнать, как снизить уровень стресса.
Что я могу сделать, чтобы предотвратить расстройство желудка?
В дополнение к изменению того, что вы едите и пьете, вы можете помочь предотвратить расстройство желудка, изменив образ жизни, например
- воздержание от упражнений сразу после еды
- тщательно и полностью пережевывая пищу
- худеющий
- не есть закуски поздно вечером
- отказ от приема нестероидных противовоспалительных средств
- бросить курить
- пытается уменьшить стресс в вашей жизни
- выждать 2-3 часа после еды, прежде чем лечь
Оценка и лечение диспепсии
Therap Adv Gastroenterol.2010 Март; 3 (2): 87–98.
Р. Кристофер ХармонЦентр передового опыта в области пищеварительного здоровья, Медицинский центр Университета Вирджинии, Box 800708, Шарлоттсвилль, Вирджиния 22908-0708
Дэвид А. ПураУниверситет Вирджинии, гастроэнтерология и гепатология, Шарлоттсвилль, штат Вирджиния, США
Copyright © Автор (ы), 2010. Перепечатки и разрешения: http://www.sagepub.co.uk/ journalsPermissions.navЭта статья цитируется другими статьями в PMC.Abstract
Диспепсия — распространенная клиническая проблема, с которой сталкиваются как врачи первичного звена, так и гастроэнтерологи.Первоначальная оценка должна быть сосредоточена на выявлении и лечении потенциальных причин симптомов, таких как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвенная болезнь и побочные эффекты лекарств, а также на выявлении лиц, подверженных риску более серьезных состояний, таких как рак желудка. В этой рукописи обсуждается оценка и лечение диспепсии, включая роль ингибиторов протонной помпы, лечение Helicobacter pylori и эндоскопию. Наконец, обращается внимание на лечение рефрактерной функциональной диспепсии.
Ключевые слова: диспепсия, ведение, функциональная диспепсия, оценка, ингибитор протонной помпы, Helicobacter pylori , эндоскопия
Введение
Из всех взрослых 30–40% испытывают симптомы боли или дискомфорта в верхней части живота, но по органической причине встречается только у меньшинства, обращающегося за медицинской помощью [El-Serag and Talley, 2004; Talley et al. 1998b]. Остальная группа помечена как страдающая функциональной диспепсией. Люди с функциональной диспепсией страдают от серьезных заболеваний и тратят значительные ресурсы как за счет прямых, так и косвенных затрат.Несмотря на периоды ремиссии, у пациентов обычно сохраняются перемежающиеся симптомы в течение длительного времени [Agreus et al. 1995; Talley et al. 1987]; примерно 50% из них обращаются к врачу по поводу своих симптомов в какой-то момент своей жизни [Koloski et al. 2001].
Диспепсия определяется как наличие одного или нескольких симптомов боли в эпигастрии, жжения, полноты после приема пищи или раннего насыщения [Tack et al. 2006]. Вздутие живота и тошнота часто сосуществуют с диспепсией, но являются неспецифическими и поэтому не входят в это определение.Изжога также исключается из критериев диагностических симптомов диспепсии, поскольку считается, что она в первую очередь возникает из пищевода и свидетельствует о гастроэзофагеальной рефлюксной болезни (ГЭРБ), хотя она также может возникать одновременно [Talley et al. 1993; Klauser et al. 1990]. Точно так же загрудинную боль, предполагающую пищеводное происхождение, такую как боль в груди, не относящаяся к сердцу, также отличается от диспепсии.
Дифференциальный диагноз
Пациенты с преобладающей болью или дискомфортом в эпигастрии, которые не проходили никаких обследований, определяются как пациенты с неисследованной диспепсией.У обследуемых пациентов с диспепсией существует 5 основных причин: гастроэзофагеальный рефлюкс (с эзофагитом или без него), лекарственные препараты, функциональная диспепсия, хроническая язвенная болезнь (ЯБ) и злокачественные новообразования [Talley et al. 2005b]. Менее вероятные причины включают заболевание поджелудочной железы или гепатобилиарного тракта, нарушения моторики, инфильтративные заболевания желудка (например, эозинофильный гастрит, болезнь Крона, саркоидоз), целиакию, кишечную стенокардию, избыточный бактериальный рост в тонком кишечнике (СИБР), синдром раздраженного кишечника (СРК) , метаболические нарушения (например,g., гиперкальциемия, тяжелые металлы), диабетическая радикулопатия, грыжа и боль в брюшной стенке [Talley et al. 2005b; Heikkinen et al. 1995].
Гастроэзофагеальная рефлюксная болезнь
ГЭРБ, определяемая как симптомы или повреждение тканей в результате рефлюкса желудочного содержимого в пищевод [DeVault et al. 2005], может проявляться болью / дискомфортом в эпигастрии, хотя обычно изжога и срыгивание являются более частыми симптомами. Хотя примерно у 40% населения США симптомы перемежающейся изжоги возникают не реже одного раза в месяц, распространенность ГЭРБ составляет 14% [Farup et al. 2001; Locke et al. 1997]. Распространенность ГЭРБ в Европе колеблется от 10 до 20%, тогда как в Азии распространенность гораздо ниже — 2–5% [Dent et al. 2005]. Существует два типа кислотного рефлюкса: вертикальный (дневной) и лежа на спине (ночной) [Demeester et al. 1976]. Дневной или прямой рефлюкс обычно проявляется постпрандиальной изжогой и может быть связан с постпрандиальной регургитацией. Эти симптомы обычно кратковременны из-за быстрого выведения желудочной кислоты из пищевода.Ночная ГЭРБ возникает, когда содержимое желудка забрасывается в пищевод, когда пациент находится в лежачем положении. Примерно у 80% пациентов с ГЭРБ наблюдаются ночные симптомы [Shaker et al. 2003; Farup et al. 2001]. Повышенное количество, продолжительность и недостаточный клиренс желудочного рефлюкса в ночное время несут повышенный риск осложнений. ГЭРБ обычно представляет собой клинический диагноз, устанавливаемый на основании анамнеза пациента и задаваемых целенаправленных вопросов.
Лекарства
Лекарства — еще одна частая и часто игнорируемая причина диспепсии.Аспирин и нестероидные противовоспалительные препараты (НПВП), включая НПВП, селективные по отношению к циклооксигеназе-2, могут вызывать язвы и диспепсию [Hawkey and Langman, 2003; Ofman et al. 2003; Bytzer, Hallas, 2000]. Многие другие лекарства () могут вызывать дискомфорт в верхней части живота. Даже травы, безрецептурные продукты и домашние средства могут вызывать симптомы [Holtmann et al. 2004].
Таблица 1.
Лекарства, вызывающие диспепсию.
| Некоторые препараты, которые обычно вызывают диспепсию |
|---|
| НПВП |
| Ингибиторы Цокс-2 |
| Бисфосфонаты |
| Бисфосфонаты |
| Акарбоза |
| Наперстянка |
| Теофиллин Орлистат |
Язвенная болезнь
Язвы обнаружены примерно у 10% пациентов, проходящих обследование Talley 903psia и др. 2005b; Шаиб и Эль-Сераг, 2004]. До недавнего времени хроническая PUD была почти исключительно вызвана инфекцией H. pylori , причем до 90% язв двенадцатиперстной кишки и 70% язв желудка приписывались этой бактерии [Talley et al. 1998b; Soll, 1996]. Однако в настоящее время НПВП и аспирин являются причиной большинства язвенных заболеваний в развитых странах [Liu et al. 2008; Ramsoekh et al. 2005]. Этот сдвиг парадигмы, по-видимому, связан с достижениями в области общественного здравоохранения и санитарии, а также с эффективными схемами лечения для H.pylori [Ramsoekh et al. 2005]. Тем не менее, комбинация инфекции H. pylori и использования НПВП является синергетической с риском неосложненной ЯБ, который, по оценкам, в 17,5 раз выше среди H. pylori -положительных пользователей НПВП по сравнению с H. pylori -отрицательно не употребляющими и трех-четырехкратное увеличение заболеваемости язвой при использовании одного из факторов риска [Papatheodoridis et al. 2006].
Функциональная диспепсия
Функциональная диспепсия, вероятно, является гетерогенным заболеванием, подгруппы которого определяются на основании различных демографических, клинических и патофизиологических особенностей [Sarnelli et al. 2003; Tack et al. 2002; Tack et al. 2001; Stanghellini et al. 1996]. Рабочая группа Rome III определила функциональную диспепсию как наличие симптомов, которые, как считается, возникают в гастродуоденальной области, при отсутствии какого-либо органического, системного или метаболического заболевания, которое могло бы их объяснить [Tack et al. 2006]. Симптомы должны присутствовать минимум 3 месяца; однако типичны симптомы, продолжающиеся более 6 месяцев. В Rome III диспепсия была разделена на две отдельные категории: (1) постпрандиальный дистресс-синдром (PDS) и (2) эпигастральный болевой синдром (EPS) [Tack et al. 2006] ().
Таблица 2.
Диагностические критерии постпрандиального дистресс-синдрома и эпигастрального болевого синдрома (перепечатано из Gastroenterology 130, Tack и др. , Функциональные гастродуоденальные расстройства, 1466–1479, Copyright (2006), с разрешения Elsevier) .
| Постпрандиальный дистресс-синдром | Эпигастральный болевой синдром |
|---|---|
| 1. Беспокоящее чувство полноты после еды, возникающее после обычных приемов пищи, по крайней мере, несколько раз в неделю И / ИЛИ | 1.Боль или жжение, локализованные в эпигастрии, по крайней мере, средней степени тяжести, по крайней мере, один раз в неделю AND |
| 2. Раннее насыщение, препятствующее завершению обычного приема пищи, по крайней мере, несколько раз в неделю | 2. Боль носит прерывистый характер И |
| 3. Не является генерализованным или локализованным в другие области живота или груди AND | |
| 4. Не облегчается при дефекации или отхождении газов AND | |
| 5.Несоответствие критериям желчного пузыря и сфинктера при расстройствах Одди | |
| Поддерживающие критерии | Поддерживающие критерии |
| 1. Вздутие живота в верхней части живота, тошнота после приема пищи или чрезмерная отрыжка 903 боль может быть жгучей, но без загрудинного компонента | |
| 2. Болевой синдром в эпигастрии может сосуществовать одновременно | 2.Боль обычно вызывается или уменьшается при приеме пищи, но может возникать во время голодания |
| 3. Постпрандиальный дистресс-синдром может сосуществовать |
Функциональные диспептические симптомы могут лежать в основе нескольких патофизиологических механизмов, включая: отсроченные желудочные симптомы. опорожнение желудка, нарушение аккомодации желудка к еде, гиперчувствительность к вздутию желудка, инфекция H. pylori , измененный ответ двенадцатиперстной кишки на липиды или кислоту, аномальная моторика двенадцатиперстной кишки или дисфункция центральной нервной системы [Tack et al. 2004]. Необходимы исследования, чтобы лучше охарактеризовать эти разнородные аномалии, что позволит провести диагностические исследования, специфичные для механизма, и направленное лечение.
Прочее
В то время как рак желудка или пищевода — необычная находка у пациентов с диспепсией, исключение злокачественных новообразований является частой причиной проведения эндоскопии [Lieberman et al. 2004]. Боль в желчевыводящих путях или поджелудочной железе обычно можно определить по анамнезу, поскольку она более сильная, непредсказуемая, часто локализуется в правом верхнем квадранте (RUQ) или распространяется на плечо или спину и может длиться от часов до дней [Ceyhan et al. 2008; Behar et al. 2006]. Избыточный бактериальный рост является недостаточно известной причиной боли в животе, но обычно связан с диареей, диффузной спазматической болью и вздутием живота в сочетании с некоторыми предрасполагающими факторами (предшествующие операции на брюшной полости, диабет и т. Д.). Целиакия и непереносимость лактозы являются другими менее вероятными причинами диспепсии, но их следует учитывать в соответствующих клинических условиях [Giangreco et al. 2008; Locke et al. 2004; Sahai et al. 2000].
Клиническая оценка и ведение
Как и в случае любого подострого или хронического заболевания, первоначальная оценка пациента с диспепсией начинается с тщательного сбора анамнеза и физического обследования. Направленный опрос на наличие тревожных симптомов (например, необъяснимая потеря веса, повторяющаяся рвота, прогрессирующая дисфагия, одинофагия, желудочно-кишечная кровопотеря и семейный анамнез рака верхних отделов желудочно-кишечного тракта) важны; однако наличие тревожных симптомов может указывать на запущенное заболевание и, следовательно, на ограниченные возможности лечения [Bowrey et al. 2006; Vakil et al. 2006; Hammer et al. 2004; Blackshaw et al. 2003]. В любом случае всем пациентам с тревожными симптомами рекомендуется верхняя эндоскопия [Tack et al. 2006; Talley et al. 2005a; Talley et al. 2005b; Veldhuyzen van Zanten et al. 2005; Национальный институт клинического совершенства, 2004 г .; Шотландская межвузовская сеть рекомендаций, 2003 г .; Talley et al. 1998a]. Эксперты также рекомендуют эндоскопическую оценку впервые возникшей диспепсии у людей старше 50 лет [Tack et al. 2006], хотя диагностическая ценность невысока [Lieberman et al. 2004]. Возрастные пороговые значения для запуска эндоскопической оценки могут различаться в зависимости от пола и местности, с учетом гендерных и региональных рисков заболевания [Marmo et al. 2005; Talley et al. 2005a; Talley et al. 2005b; Либерман и др. 2004; Национальный институт клинического совершенства, 2004 г .; Шотландская межвузовская сеть рекомендаций, 2003 г .; Talley et al. 1998a].
Особое внимание следует уделять тщательному обзору лекарств, поскольку пациенты часто не сообщают своим врачам о лекарствах, отпускаемых без рецепта, или о применении лекарственных трав. Непосредственный опрос пациентов об использовании НПВП может быть облегчен путем перечисления распространенных доступных лекарств или выяснения того, что они принимают от головных болей, болей в спине, артрита и т.д. заменены.Если прием НПВП нельзя отменить, добавление ингибитора протонной помпы (ИПП) или замена НПВП на селективный ингибитор ЦОГ-2 может минимизировать симптомы [Targownik et al. 2008].
Типичные симптомы рефлюкса указывают на диагноз ГЭРБ и требуют эмпирического лечения ИПП. Римские критерии диспепсии II специально исключали пациентов с симптомами ГЭРБ; однако в Римских рекомендациях III признается, что симптомы ГЭРБ и диспепсии часто перекрываются [Tack et al. 2006].Согласно пересмотренным критериям, наличие изжоги не исключает диагноза функциональной диспепсии, если симптомы сохраняются, несмотря на испытание адекватной кислотосупрессивной терапии. Фактически, ГЭРБ часто совпадает с функциональной диспепсией и требует тщательного рассмотрения в клинической практике.
Helicobacter pylori
После исключения признаков тревоги, типичных симптомов ГЭРБ и возможных нежелательных лекарств у более молодого пациента с диспепсией либо оценка для H.pylori или пробная эмпирическая антисекреторная терапия, как правило, является оправданным. Было показано, что неинвазивное тестирование на инфекцию H. pylori с последующей эрадикацией («тестируй и лечи») снижает количество эндоскопий [Arents et al. 2003; Manes et al. 2003; McColl et al. 2002; Лассен и др. 2000]. Американская гастроэнтерологическая ассоциация (AGA) и Шотландская межвузовская сеть рекомендаций (SIGN) рекомендуют «тестировать и лечить» пациентов в возрасте до 50 лет без функций тревоги [Talley et al. 2005b; Шотландская межвузовская сеть рекомендаций, 2003]. Стратегия тестирования и лечения может вылечить лежащую в основе ЯБД и предотвратить рецидив язвы в будущем. Однако ложноположительные серологические результаты являются обычным явлением в регионах, где распространенность инфекции низкая, и у многих пациентов сохраняются симптомы, несмотря на устранение инфекции [Moayyedi et al. 2006; Moayyedi et al. 2000]. Эффект эрадикации H. pylori на симптомы функциональной диспепсии также подвергался сомнению.Обновленный Кокрановский обзор 13 исследований, включающих 3180 пациентов с функциональной диспепсией, показал, что эрадикационная терапия превосходит плацебо, но необходимое количество лечения (NNT) составило 17 [Moayyedi et al. 2004]. Эта стратегия также приводит к увеличению использования антибиотиков и риску увеличения случаев устойчивости к антибиотикам как к H. pylori , так и к другим бактериям. Успех подхода «тестируй и лечь» наиболее высок в местах с высокой распространенностью H. pylori и родственных ЯБ [Moayyedi et al. 2005]. H. pylori также является важной причиной рака желудка, поэтому сторонники подхода «тест и лечение» при диспепсии утверждают, что он устраняет потенциальный канцероген, несмотря на то, что не устраняет симптомы у всех. Тем не менее, остается вопрос, снижает ли эрадикация H. pylori риск рака желудка, и если да, то на какой стадии инфекции она может это сделать.
Искать ли H. pylori в некоторой степени зависит от вероятности его обнаружения.Поэтому в регионах с высокой распространенностью инфекции (> 60%) тестирование уместно. Исследования экономической эффективности показывают, что выбор неинвазивного теста также должен основываться на распространенности инфекции в обществе. В ситуациях с низкой и средней распространенностью предпочтение отдается тесту на антиген в кале или дыхательному тесту с мочевиной [Vakil et al. 2000], но для обеспечения точности эти тесты следует проводить только в том случае, если пациент не принимал ИПП в течение как минимум 2 недель [Gatta et al. 2004; Malfertheiner et al. 2002]. Точность серологического исследования H. pylori ставится под сомнение, особенно в регионах с низкой распространенностью, таких как многие районы Северной Америки. Отрицательный результат серологического исследования, скорее всего, исключает инфекцию, но положительный результат часто бывает ошибочным, поэтому перед началом лечения необходимо подтверждение с помощью анализа дыхания или стула. перечислены общие схемы лечения H. pylori .
Таблица 3.
Общие схемы лечения Helicobacter pylori .
| Схема | Комментарий |
|---|---|
| Тройная терапия ИПП; амоксициллин 1 г 2 раза в день; кларитромицин 500 мг два раза в сутки в течение 10–14 дней | Лечение первой линии |
| Последовательная терапия ИПП и амоксициллин 1 г два раза в сутки в течение 5 дней, затем ИПП, кларитромицин 500 мг два раза в день, тинидазол 500 мг два раза в день в течение 5 дней | Может быть первым линия, в которой широко распространена устойчивость к макролидам |
| Четырехкратная терапия ИПП; висмут 525 мг 4 раза в сутки; метронидазол 500 мг 4 раза в сутки; и тетрациклин 500 мг 4 раза в день в течение 14 дней | Лечение неэффективности |
Эмпирические ингибиторы протонной помпы
В регионах с низкой (менее 20–30%) распространенностью H.pylori , пациенты в возрасте до 50 лет без тревожных симптомов должны пройти эмпирическое исследование ИПП [Chey et al. 2007; Peura et al. 2007; Ladabaum et al. 2002]. Фактически, Peura и соавторы обнаружили, что большинство пациентов в американской популяции с неисследованной диспепсией имели кислотно-опосредованное состояние, которое должно реагировать на подавление эмпирической кислоты [Peura et al. 2007].
При неисследованной диспепсии эмпирическое испытание ИПП будет лечить наиболее частые причины диспепсии, включая ГЭРБ, медикаментозный гастрит и пептические язвы, тем самым сводя к минимуму необходимость в дорогостоящих и инвазивных исследованиях с NNT 5 [Peura et al. 2007; Talley et al. 2005b]. Два независимых анализа экономической эффективности показали, что эмпирическое испытание ИПП превосходит «испытание и лечение» при лечении популяции с низкой распространенностью инфекции H. pylori [Ladabaum et al. 2002; Spiegel et al. 2002]. В популяциях с промежуточной распространенностью H. pylori (30–60%) анализы экономической эффективности эквивалентны для двух стратегий; однако эмпирическая стратегия ИПП позволяет избежать использования антибиотиков и связанного с этим риска устойчивости к антибиотикам [Ladabaum et al. 2002]. ИПП также эффективны при лечении пациентов с исследованной функциональной диспепсией с NNT 14,6 [Delaney et al . 2000; Ван и др. . 2007]. Точно так же метаанализ рандомизированных контролируемых исследований, сравнивающих стратегии «тест и лечение» и эмпирические ИПП, не выявил разницы в симптомах или стоимости лечения через 12 месяцев [Ford et al. 2008]. Это отличается от рекомендаций самых последних руководств AGA, в которых эмпирический ИЦП указан как альтернатива «тестировать и лечить»; однако эти рекомендации были опубликованы до рандомизированных контролируемых испытаний, в которых эмпирический ИПП сравнивался с «тестированием и лечением» [Tack et al. 2006]. Рекомендации Британского национального института клинического совершенства (NICE) рекомендуют начать 4-недельное испытание полной дозы ИПП у пациентов с неисследованной диспепсией [Национальный институт клинического мастерства, 2004]. Таким образом, распространенность H. pylori , а также предпочтения пациента и врача должны определять начальный подход к лечению неосложненной диспепсии.
Эндоскопия
Оперативная эндоскопия рекомендуется пациентам с тревожными симптомами или пациентам старше порогового возраста (35–55 лет, в зависимости от частоты злокачественных заболеваний среди населения и доступа к медицинской помощи) и при наличии тревожных симптомов [Tack et al. 2006; Delaney et al. 2005; Talley et al. 2005a; Talley et al. 2005b; Veldhuyzen van Zanten et al. 2005; Национальный институт клинического совершенства, 2004 г .; Шотландская межвузовская сеть рекомендаций, 2003 г .; Delaney et al. 2000; Talley et al. 1998a]. Мужчины имеют повышенную распространенность и более молодой возраст при диагностике злокачественных новообразований верхних отделов желудочно-кишечного тракта, поэтому для эндоскопической оценки может потребоваться более низкий порог [Marmo et al. 2005; Либерман и др. 2004]. Ценность тревожных симптомов подвергалась сомнению, поскольку их наличие часто указывает на запущенное заболевание [Blackshaw et al. 2003]. Недавние данные показали, что ранняя эндоскопическая оценка, выполненная в отделении эндоскопии открытого доступа, привела к диагностике рака на более ранней стадии и лучшей 5-летней выживаемости; однако диагностическая ценность невысока [Bowrey et al. 2006; Vakil et al. 2006; Либерман и др. 2004; Blackshaw et al. 2003].
Если пациент потерпел неудачу в 4–8-недельном испытании терапии ИПП (в области с низкой распространенностью H. pylori ) или не ответил на эрадикацию H. pylori (в H. pylori ). эндемический регион) показана верхняя эндоскопия. Диспепсия, с симптомами рефлюкса или без них, составляет 43% эндоскопий верхних отделов тканей, выполняемых в США. Среди эндоскопий, выполняемых для оценки пациентов с диспепсией, более 35% выполняются у пациентов моложе 50 лет без тревожных симптомов [Lieberman et al. 2004]. В исследовании, проведенном в США, количество эндоскопий, необходимых для диагностики одного рака у 50-летнего пациента без тревожных симптомов, составляет примерно 375 у мужчин и 750 у женщин; однако это зависит от расы и сопутствующих заболеваний [Lieberman et al. 2004]. Азиаты и коренные американцы могут подвергаться значительно повышенному риску, поэтому ранняя эндоскопия может облегчить диагностику рака [Lieberman et al. 2004].
Выполнение эндоскопии верхних отделов в симптоматическом периоде, особенно когда пациент не принимает препараты, подавляющие кислоту, важно для постановки диагноза функциональной диспепсии путем исключения других потенциальных причин симптомов.Биопсия желудка (и тонкой кишки при подозрении на глютеновую болезнь) может быть получена во время эндоскопии для выявления инфекции H. pylori и, учитывая связь H. pylori с ЯБД и диспепсией, эрадикация невозможна. рекомендуется во всех положительных случаях [Moayyedi et al. 2005; Malfertheiner et al. 2002; Moayyedi et al. 2000]. Культура и чувствительность H. pylori также могут быть полезны в случае неэффективности лечения H.pylori , но обычно используются при инфекциях, которые оказались невосприимчивыми к нескольким курсам лечения. схематическая диаграмма оценки и лечения диспепсии. Примечание: алгоритм диагностики может отличаться в зависимости от регионального риска рака, пола и возраста пациента на момент обращения.
Схема лечения диспепсии. ФГДС, эзофагогастродуоденоскопия; НПВП, нестероидные противовоспалительные препараты; ГЭРБ, гастроэзофогеальная рефлюксная болезнь; ИПП, ингибитор протонной помпы; СРК, синдром раздраженного кишечника.Примечание: алгоритм диагностики может отличаться в зависимости от регионального риска рака, пола и возраста пациента на момент обращения.
Исследования опорожнения желудка
Дисфункциональная перистальтика желудка традиционно считалась основным патофизиологическим механизмом, лежащим в основе симптомов функциональной диспепсии [Sarnelli et al. 2003; Talley et al. 2001; Stanghellini et al. 1996]. В метаанализе 17 исследований с участием 868 пациентов с диспепсией и 397 контрольных пациентов значительная задержка опорожнения твердого желудка наблюдалась у 30-40% пациентов с функциональной диспепсией [Quartero et al. 1998]; однако эти результаты не коррелировали с симптомами пациента [Jian et al. 1989; Talley et al. 1989; Wegener et al. 1989]. Результаты твердофазного опорожнения желудка неоднозначны; однако крупномасштабное исследование показало связь между задержкой опорожнения жидкости и симптомами полноты после еды [Sarnelli et al. 2003]. Напротив, Delgado-Aros и соавторы обнаружили, что низкие объемы желудка натощак и более быстрое опорожнение желудка были связаны с функциональной диспепсией [Delgado-Aros et al. 2004]. Таким образом, исследование опорожнения желудка с помощью жидкости может позволить идентифицировать подгруппы функциональной диспепсии, вызванной нарушением моторики; однако это не было подтверждено. Недавно были идентифицированы 2 подгруппы диспепсии, связанной с PDS, как имеющие либо ускоренное опорожнение желудка в раннем постпрандиальном периоде, либо нарушение ингибирующего опорожнения желудка в середине постпрандиального периода, что подтверждает наблюдение, что функциональная диспепсия является гетерогенным расстройством [Zai and Kusano, 2009].
Другие исследования
Другие исследования, которые могут быть рассмотрены при оценке пациента с диспепсией, могут включать ультразвуковое исследование печени и желчевыводящей системы; рентгенография тонкой кишки; изображение поперечного сечения брюшной полости, включая поджелудочную железу, с помощью КТ или МРТ; сосудистая энтерография; и водородное дыхательное тестирование.Эти исследования не следует проводить у всех пациентов, вместо этого специализированное тестирование должно основываться на клинических особенностях, тяжести и рефрактерности симптомов. Рентгенография верхних отделов желудочно-кишечного тракта с барием хуже, чем эндоскопия верхних отделов желудочно-кишечного тракта, и обычно не рекомендуется при диагностике диспепсии [Talley et al. 2005b; Дули и др. 1984]. Рентгеновское исследование тонкой кишки с барием полезно только при подозрении на механическую непроходимость или для поиска потенциальных причин застоя, которые могут способствовать чрезмерному росту бактерий тонкой кишки.Для обнаружения SIBO можно использовать водородный тест на глюкозу или лактулозу; однако тестовые характеристики не являются оптимальными. Дыхательный анализ на водород следует использовать только для пациентов со структурными аномалиями или другими предрасполагающими клиническими состояниями.
Лечение рефрактерной функциональной диспепсии
Пациенты, которые не реагируют на эмпирическую терапию ИПП, имеют нормальные результаты эндоскопии верхних отделов желудка и которые либо отрицательны на H. pylori , либо вылечили инфекцию после лечения, но продолжают страдать диспепсией, представляют собой сложную группу .Во-первых, следует пересмотреть диагноз, учитывая другие расстройства, которые могут быть ошибочно приняты за диспепсию. При отсутствии альтернативного заболевания важно успокаивать и просвещать пациента с функциональной диспепсией. Хотя это и не подтверждено в популяции с функциональной диспепсией, позитивное взаимодействие врача и пациента, включая заверение, может снизить количество обращений за медицинской помощью [Owens et al. 1995]. Пациентов также часто учат есть небольшими порциями и чаще, чтобы избежать вздутия желудка и избегать еды, которая усугубляет симптомы.
В качестве альтернативы для некоторых пациентов будет рассматриваться фармакотерапия; однако преимущества могут быть ограничены. Отсутствие эффективных терапевтических средств подчеркивает наше неполное понимание функциональной диспепсии и того, что на самом деле она может представлять собой очень разнородное расстройство висцеральной гиперчувствительности и измененной моторики. Недавно выявленные подгруппы в рамках функциональной диспепсии могут позволить проводить терапевтические вмешательства, специфичные для причин [Zai and Kusano, 2009]; однако необходимы дополнительные исследования, чтобы охарактеризовать эти различия.
Антидепрессанты
Антидепрессанты часто используются для лечения рефрактерной функциональной диспепсии, а трициклические антидепрессанты часто используются в качестве препаратов первой линии. Эта практика частично основана на исследованиях функциональной боли в животе, состоящей преимущественно из СРК [Jackson et al. 2000]. Совсем недавно метаанализ антидепрессантов (в основном трициклических антидепрессантов) при функциональной диспепсии подтвердил эффективность антидепрессантов с относительным снижением риска симптомов на 0.55 [Hojo et al. 2005]. Неясно, была ли польза связана с контролем лежащей в основе депрессии, поскольку многие исследования не исключали сопутствующую депрессию.
Другие антидепрессанты также изучались. Hashash и его коллеги в двойном слепом перекрестном исследовании с участием 25 пациентов обнаружили, что комбинация флупентиксола (нейролептика) и мелитрацена (трициклический антидепрессант) значительно улучшила симптомы функциональной диспепсии (облегчение симптомов в 71% экспериментальной группы по сравнению с 24% в контрольной группе). ) [Hashash et al. 2008]. В это исследование не включались пациенты, у которых в анамнезе была депрессия или использовались антидепрессанты, таким образом, преимущества были связаны с улучшением диспепсии. Более крупное испытание венлафаксина не показало улучшения симптомов; однако результаты были омрачены высоким процентом выбывших из группы венлафаксина из-за непереносимости лекарств [Van Oudenhove and Tack, 2009]. Теоретически селективные ингибиторы обратного захвата серотонина (СИОЗС) могут быть эффективным средством лечения функциональной диспепсии за счет расслабления глазного дна (увеличения серотонина в стенке желудка) и потенциально модулирования болевых путей.Однако адекватных рандомизированных контролируемых исследований с каким-либо из СИОЗС не проводилось. Таким образом, в настоящее время авторы практикуют начало исследования низких доз трициклических антидепрессантов для лечения рефрактерной функциональной диспепсии.
Prokinetics
Функциональная диспепсия часто лечится прокинетическими агентами; однако эффективность прокинетических агентов была поставлена под сомнение. Самый последний Кокрановский обзор 19 гетерогенных исследований показал преимущество прокинетиков с относительным уменьшением симптомов на 33% [Moayyedi et al. 2006]. Однако авторы отметили, что результаты трудно интерпретировать из-за степени неоднородности исследований и вероятной систематической ошибки публикации [Moayyedi et al. 2006]. Также исследования, указывающие на потенциальную пользу прокинетиков, были краткосрочными, а их долгосрочная эффективность не доказана. Изученные прокинетические агенты включают метоклопрамид, домперидон, цизаприд, эритромицин и тегасерод.
Метоклопрамид — антагонист дофаминовых рецепторов, который легко проникает через гематоэнцефалический барьер и поэтому имеет высокую частоту дозозависимых побочных эффектов, включая беспокойство, тремор, утомляемость, паркинсонизм, позднюю дискинезию и гиперпролактинемию, что ограничивает его полезность.Домперидон действует аналогично метоклопрамиду, но имеет более благоприятный профиль побочных эффектов, поскольку он не проникает через гематоэнцефалический барьер. Домперидон доступен по всей Европе и Канаде, но не одобрен в США, что делает его использование у населения США проблематичным. Цизаприд был снят с продажи на большинстве мировых рынков из-за редких случаев фатальной аритмии.
Макролидный антибиотик эритромицин действует на рецептор мотилина, увеличивая опорожнение желудка у пациентов с гастропарезом, но его побочные эффекты и тахифилаксия ограничивают его клиническое применение [Richards et al. 1993; Janssens et al. 1990]. Некоторые агонисты рецепторов мотилина, не обладающие антибиотическими свойствами, были оценены для лечения функциональной диспепсии, но ни один из них не показал преимущества перед плацебо [Karamanolis and Tack, 2006; Moayyedi et al. 2006].
Тегасерод — частичный агонист 5-HT4, который использовался для лечения СРК с преобладанием запоров и идиопатических запоров. Было показано, что тегасерод улучшает аккомодацию желудка и нормализует задержку опорожнения желудка [Thumshirn et al. 2007; Битти и др. 2004]. Результаты 2 крупных клинических испытаний дали неоднозначные результаты, но метаанализ продемонстрировал улучшение при применении тегасерода (NNT 16) [Vakil et al. 2008]. Таким образом, тегасерод не может быть подходящим лечением для всех пациентов, но может иметь благоприятный ответ у отдельных пациентов. Побочные эффекты могут ограничивать его использование, включая диарею и риск инфаркта миокарда и инсульта. Тегасерод был снят с рынков США и Канады из-за повышенного риска сердечного приступа и инсульта.Алостерон является антагонистом рецептора 5-HT3 со смешанными результатами в отношении функциональной диспепсии. Алостерон также имеет серьезные побочные эффекты, включая запор и ишемический колит, что ограничивает его полезность.
Нарушение перистальтики желудка считается основным патофизиологическим механизмом, лежащим в основе функциональной диспепсии [Sarnelli et al. 2003; Talley et al. 2001; Stanghellini et al. 1996]. Профиль симптомов и связь с вздутием желудка и двенадцатиперстной кишки подразумевают, что функциональная диспепсия является гетерогенным заболеванием.Недавние исследования подтверждают это, обнаружив наличие подгрупп диспепсии, связанной с PDS [Zai and Kusano, 2009]. Необходимы дальнейшие исследования, чтобы охарактеризовать влияние моторики и висцеральной чувствительности, которые могут привести к терапевтическим вмешательствам, связанным с конкретными причинами. С нашими текущими ограничениями клиницистам часто приходится прибегать к методам проб и ошибок при лечении своих пациентов. При отсутствии противопоказаний авторы предлагают использовать трициклический антидепрессант в качестве первой линии у большинства пациентов с функциональной диспепсией.Кроме того, пациенты с ПДС могут с большей вероятностью получить пользу от прокинетических агентов, чем пациенты с ЭПС.
Антибиотики
Избыточный бактериальный рост может вызвать боль в животе, но обычно связан с диареей и вздутием живота [Rana and Bhardwaj, 2008; Сингх и Тоскес, 2003]. Это часто связано с некоторыми предрасполагающими факторами, включая предшествующую абдоминальную операцию (особенно резекцию тонкой кишки), диабет или дивертикулез двенадцатиперстной кишки, который вызывает застой содержимого тонкой кишки [Rana and Bhardwaj, 2008; Сингх и Тоскес, 2003].Если диагноз SIBO подтверждается при проверке дыхания или аспирации тонкой кишки, можно использовать антибиотики для подавления роста бактерий. Хотя эмпирическое испытание антибиотика (например, рифаксимина, тетрациклина, ципрофлоксацина, амоксициллина / клавуланата и т. Д.) Может использоваться как для диагностики, так и для лечения SIBO, это обычно не рекомендуется, учитывая эпидемию роста устойчивости к антибиотикам во всем мире.
Психологическое лечение
Психотерапия и поведенческая терапия также могут принести пользу отдельным пациентам.Было показано, что гипнотерапия превосходит поддерживающую терапию или антагонист H 2 -рецепторов. Прикладная релаксационная терапия, психодинамическая психотерапия и когнитивная терапия также показали потенциальную пользу, но исследования ограничены и плохо спланированы [Soo et al. 2004].
Заключение
Диспепсия — распространенная клиническая проблема, с которой сталкиваются как врачи первичного звена, так и гастроэнтерологи. Первоначальная оценка должна быть сосредоточена на выявлении и лечении потенциальных причин симптомов, таких как ГЭРБ, ЯБ и побочные эффекты лекарств, а также на выявлении лиц, подверженных риску более серьезных состояний, таких как рак желудка.Эмпирическое испытание ИПП или стратегия «испытать и лечить» для H. pylori — это начальный подход к пациенту с диспепсией, за которым следует эндоскопия, если начальное лечение не помогает. После исключения органической причины симптомов ставится диагноз функциональной диспепсии. К сожалению, эффективные методы лечения функциональной диспепсии ограничены, хотя подавление кислотности, антидепрессанты, спазмолитики и прокинетики могут обеспечить некоторое облегчение симптомов у отдельных пациентов. Обеспечение уверенности в отсутствии значительной патологии важно для последующего лечения и часто исключает необходимость дальнейшего тестирования.Тяжелая или «рефрактерная» функциональная диспепсия должна предупреждать клиницистов о возможности ошибочного диагноза и может потребовать дальнейшего обследования. Необходимы дополнительные исследования, чтобы лучше понять патогенез функциональной диспепсии, что позволит разработать лучшее и более конкретное лечение.
Заявление о конфликте интересов
CS нечего декларировать. DP заявляет, что получила гонорары за докладчиков и консультантов от компании Takeda Pharmaceuticals North America.
Список литературы
- Agreus L., Свардсадд К., Найрен О., Тибблин Г. (1995) Синдром раздраженного кишечника и диспепсия в общей популяции: совпадение и отсутствие стабильности во времени. Гастроэнтерология 109: 671–680 [PubMed] [Google Scholar]
- Arents N.L., Thijs J.C., van Zwet A.A., Oudkerk Pool M., Gotz J.M., van de Werf G.T., et al. (2003) Подход к лечению диспепсии в первичной медико-санитарной помощи: рандомизированное исследование, сравнивающее «тестируй и лечи» с оперативной эндоскопией. Arch Intern Med 163: 1606–1612 [PubMed] [Google Scholar]
- Битти Д.Т., Смит Дж. А., Маркиз Д., Викери Р. Г., Армстронг С. Р., Пулидо-Риос Т. и др. (2004) Агонист рецептора 5-HT4, тегасерод, является сильным антагонистом рецептора 5-HT2B in vitro и in vivo. Br J Pharmacol 143: 549–560 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Behar J., Corazziari E., Guelrud M., Hogan W., Sherman S., Toouli J. (2006) Функциональный желчный пузырь и сфинктер странных расстройств. Гастроэнтерология 130: 1498–1509 [PubMed] [Google Scholar]
- Blackshaw G.R., Barry J.D., Edwards P., Allison M.C., Lewis W.G. (2003) Гастроскопия с открытым доступом связана с улучшенными исходами при раке желудка. Eur J Gastroenterol Hepatol 15: 1333–1337 [PubMed] [Google Scholar]
- Bowrey DJ, Griffin SM, Wayman J., Karat D., Hayes N., Raimes SA (2006) Использование тревожных симптомов для выбора диспептиков для эндоскопии заставляет упускать из виду пациентов с излечимым раком пищевода и желудка. Surg Endosc 20: 1725–1728 [PubMed] [Google Scholar]
- Bytzer P., Hallas J. (2000) Лекарственные симптомы функциональной диспепсии и тошноты.Симметричный анализ миллиона рецептов. Aliment Pharmacol Ther 14: 1479–1484 [PubMed] [Google Scholar]
- Джейхан Г.О., Михальски К.В., Демир И.Е., Мюллер М.В., Фрисс Х. (2008) Боль поджелудочной железы. Best Practices Clin Gastroenterol 22: 31–44 [PubMed] [Google Scholar]
- Chey W.D., Wong B.C. Комитет по параметрам практики Американского колледжа гастроэнтерологии (2007) Руководство Американского колледжа гастроэнтерологии по лечению инфекции Helicobacter pylori.Am J Gastroenterol 102: 1808–1825 [PubMed] [Google Scholar]
- Delaney B., Ford A.C., Forman D., Moayyedi P., Qume M. (2005) Первоначальные стратегии лечения диспепсии. Кокрановская база данных Syst Rev) (4): CD001961 – CD001961 [PubMed] [Google Scholar]
- Delaney B.C., Wilson S., Roalfe A., Roberts L., Redman V., Wearn A., et al. (2000) Экономическая эффективность начальной эндоскопии при диспепсии у пациентов старше 50 лет: рандомизированное контролируемое исследование в первичной медико-санитарной помощи. Lancet 356: 1965–1969 [PubMed] [Google Scholar]
- Дельгадо-Арос С., Камиллери М., Кремонини Ф., Фербер И., Стивенс Д., Бертон Д. (2004) Вклад объема желудка и опорожнения желудка в размер еды и послеродовые симптомы при функциональной диспепсии. Гастроэнтерология 127: 1685–1694 [PubMed] [Google Scholar]
- Демейстер Т. Р., Джонсон Л. Ф., Джозеф Дж. Дж., Тоскано М. С., Холл А. В., Скиннер Д. Б. (1976) Паттерны гастроэзофагеального рефлюкса при здоровье и болезни. Ann Surg 184: 459–470 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Dent J., El-Serag H.Б., Валландер М.А., Йоханссон С. (2005) Эпидемиология гастроэзофагеальной рефлюксной болезни: систематический обзор. Gut 54: 710–717 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- DeVault K.R., Castell D.O., Американский колледж гастроэнтерологии (2005) Обновленные рекомендации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Am J Gastroenterol 100: 190–200 [PubMed] [Google Scholar]
- Dooley C.P., Larson A.W., Stace N.H., Renner I.G., Valenzuela J.E., Eliasoph J., et al.(1984) Двойное контрастирование бариевой еды и эндоскопия верхних отделов желудочно-кишечного тракта. Сравнительное исследование. Ann Intern Med 101: 538–545 [PubMed] [Google Scholar]
- Эль-Сераг Х.Б., Талли Н.Дж. (2004) Системный обзор: распространенность и клиническое течение функциональной диспепсии. Aliment Pharmacol Ther 19: 643–654 [PubMed] [Google Scholar]
- Farup C., Kleinman L., Sloan S., Ganoczy D., Chee E., Lee C., et al. (2001) Влияние ночных симптомов, связанных с гастроэзофагеальной рефлюксной болезнью, на качество жизни, связанное со здоровьем.Arch Intern Med 161: 45–52 [PubMed] [Google Scholar]
- Ford A.C., Moayyedi P., Jarbol D.E., Logan R.F., Delaney B.C. (2008) Мета-анализ: Helicobacter pylori «тест и лечение» по сравнению с эмпирическим подавлением кислоты для лечения диспепсии. Aliment Pharmacol Ther 28: 534–544 [PubMed] [Google Scholar]
- Gatta L., Vakil N., Ricci C., Osborn J.F., Tampieri A., Perna F., et al. (2004) Влияние ингибиторов протонной помпы и антацидной терапии на дыхательные тесты с мочевиной 13C и тест стула на инфекцию Helicobacter pylori.Am J Gastroenterol 99: 823–829 [PubMed] [Google Scholar]
- Giangreco E., D’agate C., Barbera C., Puzzo L., Aprile G., Naso P., et al. (2008) Распространенность целиакии у взрослых пациентов с рефрактерной функциональной диспепсией: ценность рутинной биопсии двенадцатиперстной кишки. World J Gastroenterol 14: 6948–6953 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Hammer J., Eslick GD, Howell SC, Altiparmak E., Talley NJ (2004) Возможности диагностики тревожных функций при синдроме раздраженного кишечника и функциональная диспепсия.Gut 53: 666–672 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Hashash J.G., Abdul-Baki H., Azar C., Elhajj I.I., El Zahabi L., Chaar H.F., et al. (2008) Клиническое испытание: рандомизированное контролируемое перекрестное исследование флупентиксол + мелитрацен при функциональной диспепсии. Aliment Pharmacol Ther 27: 1148–1155 [PubMed] [Google Scholar]
- Hawkey C.J., Langman M.J. (2003) Нестероидные противовоспалительные препараты: общие риски и управление. Дополнительные роли ингибиторов ЦОГ-2 и ингибиторов протонной помпы.Gut 52: 600–608 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Хейккинен М., Пиккарайнен П., Такала Дж., Расанен Х., Юлкунен Р. (1995) Этиология диспепсии: четыреста невыбранных последовательных пациенты общей практики. Scand J Gastroenterol 30: 519–523 [PubMed] [Google Scholar]
- Ходжо М., Мива Х., Йокояма Т., Окуса Т., Нагахара А., Кавабе М. и др. (2005) Лечение функциональной диспепсии успокаивающими или антидепрессивными средствами: систематический обзор. J Gastroenterol 40: 1036–1042 [PubMed] [Google Scholar]
- Holtmann G., Зифферт В., Хааг С., Мюллер Н., Лангкафель М., Сенф В. и др. (2004) Генотип субъединицы 825 CC G-белка бета 3 связан с необъяснимой (функциональной) диспепсией. Gastroenterology 126: 971–979 [PubMed] [Google Scholar]
- Jackson JL, O’Malley PG, Tomkins G., Balden E., Santoro J., Kroenke K. (2000) Лечение функциональных желудочно-кишечных расстройств с помощью антидепрессантов: метаанализ. Am J Med 108: 65–72 [PubMed] [Google Scholar]
- Janssens J., Peeters T.L., Vantrappen G., Tack J., Urbain J.L., De Roo M. и др. (1990) Улучшение опорожнения желудка при диабетическом гастропарезе с помощью эритромицина. Предварительные исследования. N Engl J Med 322: 1028–1031 [PubMed] [Google Scholar]
- Цзян Р., Дюкро Ф., Русконе А., Чауссад С., Рамбо Дж. К., Модильяни Р. и др. (1989) Симптоматическая, радионуклидная и терапевтическая оценка хронической идиопатической диспепсии. Двойная слепая плацебо-контролируемая оценка цизаприда. Dig Dis Sci 34: 657–664 [PubMed] [Google Scholar]
- Karamanolis G., Tack J. (2006) Лекарства, способствующие развитию бесплодия — сейчас и в будущем. Dig Dis 24: 297–307 [PubMed] [Google Scholar]
- Клаузер А.Г., Шиндлбек Н.Э., Мюллер-Лисснер С.А. (1990) Симптомы гастроэзофагеальной рефлюксной болезни. Lancet 335: 205–208 [PubMed] [Google Scholar]
- Колоски Н.А., Тэлли Н.Дж., Бойс П.М. (2001) Предикторы обращения за медицинской помощью по поводу синдрома раздраженного кишечника и неязвенной диспепсии: критический обзор литературы о симптомах и психосоциальных факторах. Am J Gastroenterol 96: 1340–1349 [PubMed] [Google Scholar]
- Ladabaum U., Чей В.Д., Шейман Дж.М., Фендрик А.М. (2002) Переоценка неинвазивных стратегий лечения неисследованной диспепсии: анализ минимизации затрат. Aliment Pharmacol Ther 16: 1491–1501 [PubMed] [Google Scholar]
- Lassen A.T., Pedersen F.M., Bytzer P., Schaffalitzky de Muckadell O.B. (2000) Helicobacter pylori test-and-eradicate по сравнению с быстрой эндоскопией для лечения пациентов с диспепсией: рандомизированное исследование. Ланцет 356: 455–460 [PubMed] [Google Scholar]
- Либерман Д., Феннерти М.Б., Моррис К.Д., Голуб Дж., Эйзен Г., Зонненберг А. (2004) Эндоскопическая оценка пациентов с диспепсией: результаты из национального хранилища эндоскопических данных. Гастроэнтерология 127: 1067–1075 [PubMed] [Google Scholar]
- Лю Н.Дж., Ли К.С., Тан Дж. Х., Ченг Х. Т., Чу Ю. Ю., Сунг К. Ф. и др. (2008) Исходы кровоточащих пептических язв: проспективное исследование. J Gastroenterol Hepatol 23: e340–7 [PubMed] [Google Scholar]
- Locke G.R., 3rd, Murray J.A., Zinsmeister A.Р., Мелтон Л.Дж., 3-й, Талли Н.Дж. (2004) Серология целиакии при синдроме раздраженного кишечника и диспепсии: популяционное исследование случай-контроль. Mayo Clin Proc 79: 476–482 [PubMed] [Google Scholar]
- Locke GR, 3rd, Talley NJ, Fett SL, Zinsmeister AR, Melton LJ, 3rd (1997) Распространенность и клинический спектр гастроэзофагеального рефлюкса: популяция учиться в округе Олмстед, штат Миннесота. Гастроэнтерология 112: 1448–1456 [PubMed] [Google Scholar]
- McColl K.E., Murray L.С., Гиллен Д., Уокер А., Вирц А., Флетчер Дж. И др. (2002) Рандомизированное исследование эндоскопии с тестированием на Helicobacter pylori по сравнению с неинвазивным тестированием только на H. pylori при лечении диспепсии. BMJ 324: 999–1002 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Малфертхайнер П., Мегро Ф., О’Морайн К., Хунгин А.П., Джонс Р., Аксон А. и др. (2002) Современные концепции лечения инфекции Helicobacter pylori — Консенсусный отчет Маастрихта 2-2000. Aliment Pharmacol Ther 16: 167–180 [PubMed] [Google Scholar]
- Manes G., Menchise A., de Nucci C., Balzano A. (2003) Эмпирическое назначение при диспепсии: рандомизированное контролируемое испытание теста и лечения по сравнению с лечением омепразолом. BMJ 326: 1118–1118 [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Мармо Р., Ротондано Г., Пископо Р., Бьянко М.А., Руссо П., Капобианко П. и др. (2005) Сочетание возраста и пола улучшает возможность прогнозирования злокачественных новообразований верхних отделов желудочно-кишечного тракта у пациентов с неосложненной диспепсией: проспективное многоцентровое исследование базы данных. Am J Gastroenterol 100: 784–791 [PubMed] [Google Scholar]
- Моайеди П., Фелтбауэр Р., Браун Дж., Мейсон С., Мейсон Дж., Натан Дж. И др. (2000) Влияние скрининга населения и лечения Helicobacter pylori на диспепсию и качество жизни в обществе: рандомизированное контролируемое исследование. Leeds HELP Study Group. Lancet 355: 1665–1669 [PubMed] [Google Scholar]
- Моайеди П., Су С., Дикс Дж., Делани Б., Харрис А., Иннес М. и др. (2005) Искоренение Helicobacter pylori при неязвенной диспепсии. Кокрановская база данных Syst Rev (1): CD002096 – CD002096 [PubMed] [Google Scholar]
- Moayyedi P., Су С., Дикс Дж., Делани Б., Харрис А., Иннес М. и др. (2006) Искоренение Helicobacter pylori при неязвенной диспепсии. Кокрановская база данных Syst Rev (2): CD002096 – CD002096 [PubMed] [Google Scholar]
- Moayyedi P., Soo S., Deeks J., Delaney B., Innes M., Forman D. (2004) Фармакологические вмешательства для -язвенная диспепсия. Кокрановская база данных Syst Rev (4): CD001960 – CD001960 [PubMed] [Google Scholar]
- Национальный институт клинического совершенства (2004 г.) Диспепсия: лечение диспепсии у взрослых в системе первичной медико-санитарной помощи.[Google Scholar]
- Ofman J.J., Maclean C.H., Straus W.L., Morton S.C., Berger M.L., Roth E.A., et al. (2003) Мета-анализ диспепсии и нестероидных противовоспалительных препаратов. Arthritis Rheum 49: 508–518 [PubMed] [Google Scholar]
- Оуэнс Д.М., Нельсон Д.К., Талли Н.Дж. (1995) Синдром раздраженного кишечника: долгосрочный прогноз и взаимодействие врача и пациента. Ann Intern Med 122: 107–112 [PubMed] [Google Scholar]
- Papatheodoridis G.V., Sougioultzis S., Archimandritis A.J. (2006) Эффекты Helicobacter pylori и нестероидных противовоспалительных препаратов на язвенную болезнь: систематический обзор. Clin Gastroenterol Hepatol 4: 130–142 [PubMed] [Google Scholar]
- Peura DA, Gudmundson J., Siepman N., Pilmer BL, Freston J. (2007) Ингибиторы протонной помпы: эффективное лечение первой линии для лечения диспепсии . Dig Dis Sci 52: 983–987 [PubMed] [Google Scholar]
- Quartero A.O., de Wit N.J., Lodder A.C., Numans M.E., Smout A.J., Hoes A.W. (1998) Нарушение твердофазного опорожнения желудка при функциональной диспепсии: метаанализ.Dig Dis Sci 43: 2028–2033 [PubMed] [Google Scholar]
- Ramsoekh D., van Leerdam M.E., Rauws E.A., Tytgat G.N. (2005) Результат кровотечения из язвенной болезни, приема нестероидных противовоспалительных препаратов и инфекции Helicobacter pylori. Clin Gastroenterol Hepatol 3: 859–864 [PubMed] [Google Scholar]
- Рана С.В., Бхардвадж С.Б. (2008) Разрастание бактерий в тонком кишечнике. Scand J Gastroenterol 43: 1030–1037 [PubMed] [Google Scholar]
- Ричардс Р.Д., Давенпорт К., МакКаллум Р.W. (1993) Лечение идиопатического и диабетического гастропареза с помощью острого внутривенного и хронического перорального эритромицина. Am J Gastroenterol 88: 203–207 [PubMed] [Google Scholar]
- Sahai A.V., Mishra G., Penman I.D., Williams D., Wallace M.B., Hadzijahic N., et al. (2000) EUS для выявления признаков заболевания поджелудочной железы у пациентов с постоянной или неспецифической диспепсией. Gastrointest Endosc 52: 153–159 [PubMed] [Google Scholar]
- Sarnelli G., Caenepeel P., Geypens B., Janssens J., Tack J. (2003) Симптомы, связанные с нарушением опорожнения желудка от твердых веществ и жидкостей при функциональной диспепсии. Am J Gastroenterol 98: 783–788 [PubMed] [Google Scholar]
- Шотландская межвузовская сеть рекомендаций (2003) Диспепсия: национальное клиническое руководство. [Google Scholar]
- Shaib Y., El-Serag H.B. (2004) Распространенность и факторы риска функциональной диспепсии в многонациональной популяции в США. Am J Gastroenterol 99: 2210–2216 [PubMed] [Google Scholar]
- Шейкер Р., Castell D.O., Schoenfeld P.S., Spechler S.J. (2003) Ночная изжога — недооцененная клиническая проблема, которая влияет на сон и дневную функцию: результаты исследования Gallup, проведенного от имени Американской гастроэнтерологической ассоциации. Am J Gastroenterol 98: 1487–1493 [PubMed] [Google Scholar]
- Сингх В.В., Тоскес П.П. (2003) Избыточный бактериальный рост тонкой кишки: презентация, диагностика и лечение. Curr Gastroenterol Rep 5: 365–372 [PubMed] [Google Scholar]
- Soll A.Х. (1996) Консенсусная конференция. Медикаментозное лечение язвенной болезни. Практические рекомендации. Комитет по параметрам практики Американского колледжа гастроэнтерологии. JAMA 275: 622–629 [PubMed] [Google Scholar]
- Soo S., Forman D., Delaney B.C., Moayyedi P. (2004) Систематический обзор психологических методов лечения неязвенной диспепсии. Am J Gastroenterol 99: 1817–1822 [PubMed] [Google Scholar]
- Spiegel B.M., Vakil N.B., Ofman J.J. (2002) Управление диспепсией в первичной медико-санитарной помощи: анализ решения конкурирующих стратегий.Gastroenterology 122: 1270–1285 [PubMed] [Google Scholar]
- Stanghellini V., Tosetti C., Paternico A., Barbara G., Morselli-Labate A.M., Monetti N., et al. (1996) Показатели риска задержки опорожнения желудка от твердых веществ у пациентов с функциональной диспепсией. Гастроэнтерология 110: 1036–1042 [PubMed] [Google Scholar]
- Tack J., Bisschops R., Sarnelli G. (2004) Патофизиология и лечение функциональной диспепсии. Гастроэнтерология 127: 1239–1255 [PubMed] [Google Scholar]
- Tack J., Caenepeel P., Fischler B., Piessevaux H., Janssens J. (2001) Симптомы, связанные с гиперчувствительностью к вздутию желудка при функциональной диспепсии. Gastroenterology 121: 526–535 [PubMed] [Google Scholar]
- Tack J., Demedts I., Dehondt G., Caenepeel P., Fischler B., Zandecki M., et al. (2002) Клинико-патофизиологические характеристики острой функциональной диспепсии. Гастроэнтерология 122: 1738–1747 [PubMed] [Google Scholar]
- Tack J., Talley N.J., Camilleri M., Holtmann G., Ху П., Малагелада Дж. Р. и др. (2006) Функциональные гастродуоденальные расстройства. Гастроэнтерология 130: 1466–1479 [PubMed] [Google Scholar]
- Talley N.J., Lam S.K., Goh K.L., Fock K.M. (1998a) Руководство по лечению неисследованной и функциональной диспепсии в Азиатско-Тихоокеанском регионе: Первая Азиатско-Тихоокеанская рабочая группа по функциональной диспепсии. J Gastroenterol Hepatol 13: 335–353 [PubMed] [Google Scholar]
- Talley N.J., McNeil D., Hayden A., Colreavy C., Piper D.W. (1987) Прогноз хронической необъяснимой диспепсии.Проспективное исследование потенциальных переменных-предикторов у пациентов с эндоскопически диагностированной неязвенной диспепсией. Гастроэнтерология 92: 1060–1066 [PubMed] [Google Scholar]
- Talley N.J., Shuter B., McCrudden G., Jones M., Hoschl R., Piper D.W. (1989) Отсутствие связи между опорожнением желудка от твердых веществ и симптомами неязвенной диспепсии. J Clin Gastroenterol 11: 625–630 [PubMed] [Google Scholar]
- Talley N.J., Silverstein M.D., Agreus L., Nyren O., Sonnenberg A., Holtmann G.(1998b) Технический обзор AGA: оценка диспепсии. Американская гастроэнтерологическая ассоциация. Гастроэнтерология 114: 582–595 [PubMed] [Google Scholar]
- Талли Н.Дж., Вакил Н., Комитет по параметрам практики Американского колледжа гастроэнтерологии (2005a) Рекомендации по ведению диспепсии. Am J Gastroenterol 100: 2324–2337 [PubMed] [Google Scholar]
- Талли Н.Дж., Вакил Н.Б., Моайеди П. (2005b) Технический обзор Американской гастроэнтерологической ассоциации по оценке диспепсии.Gastroenterology 129: 1756–1780 [PubMed] [Google Scholar]
- Talley N.J., Verlinden M., Jones M. (2001) Могут ли симптомы отличаться от симптомов с замедленным или нормальным опорожнением желудка при диспепсии, подобной нарушению моторики? Am J Gastroenterol 96: 1422–1428 [PubMed] [Google Scholar]
- Talley N.J., Weaver A.L., Tesmer D.L., Zinsmeister A.R. (1993) Отсутствие дискриминантной ценности подгрупп диспепсии у пациентов, направленных на верхнюю эндоскопию. Гастроэнтерология 105: 1378–1386 [PubMed] [Google Scholar]
- Targownik L.Э., Метге С.Дж., Люнг С., Шато Д.Г. (2008) Относительная эффективность гастропротекторных стратегий у хронических потребителей нестероидных противовоспалительных препаратов. Gastroenterology 134: 937–944 [PubMed] [Google Scholar]
- Thumshirn M., Fruehauf H., Stutz B., Tougas G., Salter J., Fried M. (2007) Клинические испытания: эффекты тегасерода на моторику желудка и сенсорная функция у пациентов с функциональной диспепсией. Aliment Pharmacol Ther 26: 1399–1407 [PubMed] [Google Scholar]
- Вакил Н., Laine L., Talley N.J., Zakko S.F., Tack J., Chey W.D. и др. (2008) Лечение Тегасеродом функциональной диспепсии, подобной нарушению моторики: результаты двух рандомизированных контролируемых исследований. Am J Gastroenterol 103: 1906–1919 [PubMed] [Google Scholar]
- Vakil N., Moayyedi P., Fennerty MB, Talley NJ (2006) Ограниченная ценность сигналов тревоги в диагностике злокачественных новообразований верхних отделов желудочно-кишечного тракта: систематический обзор и мета -анализ. Гастроэнтерология 131: 390–401, тест 659–660 [PubMed] [Google Scholar]
- Вакил Н., Рью Д., Солл А., Офман Дж. Дж. (2000) Экономическая эффективность стратегий диагностического тестирования Helicobacter pylori. Am J Gastroenterol 95: 1691–1698 [PubMed] [Google Scholar]
- Van Oudenhove L., Tack J. (2009) Эффективен ли антидепрессант венлафаксин для лечения функциональной диспепсии? Nat Clin Pract Gastroenterol Hepatol 6: 74–75 [PubMed] [Google Scholar]
- Veldhuyzen van Zanten S.J., Bradette M., Chiba N., Armstrong D., Barkun A., Flook N., et al. (2005) Основанные на фактах рекомендации по краткосрочному и долгосрочному ведению неисследованной диспепсии в первичной медико-санитарной помощи: обновленный инструмент клинического управления Канадской рабочей группы по диспепсии (CanDys).Can J Gastroenterol 19: 285–303 [PubMed] [Google Scholar]
- Wang W.H., Huang J.Q., Zheng G.F., Xia H.H., Wong W.M., Liu X.G. и др. (2007) Эффекты ингибиторов протонной помпы на функциональную диспепсию: метаанализ рандомизированных плацебо-контролируемых исследований. Clin Gastroenterol Hepatol 5: 178–85 ;, викторина 140 [PubMed] [Google Scholar]
- Wegener M., Borsch G., Schaffstein J., Reuter C., Leverkus F. (1989) Частота идиопатического желудочного и кишечного стаза транзитные нарушения при эссенциальной диспепсии.J Clin Gastroenterol 11: 163–168 [PubMed] [Google Scholar]
- Zai H., Kusano M. (2009) Исследование нарушений опорожнения желудка у пациентов с функциональной диспепсией выявляет нарушение ингибиторной регуляции опорожнения желудка в раннем постцибальном периоде. Пищеварение 79 (Приложение 1): 13–18 [PubMed] [Google Scholar]
Расстройство желудка | Johns Hopkins Medicine
Что такое несварение желудка?
Несварение желудка (диспепсия) — это чувство боли или жжения в верхней части живота или живота.Часто встречается у взрослых. Несварение желудка — это не то же самое, что изжога. Это не связано с желудочной кислотой. Изжога — это когда желудочная кислота выходит из желудка и возвращается в пищевод (пищевод). У вас могут одновременно появиться симптомы расстройства желудка и изжоги.
Что вызывает расстройство желудка?
Несварение желудка может быть вызвано проблемами со здоровьем, образом жизни или лекарствами.
К проблемам или болезням здоровья относятся:
- Язвы в желудке или тонком кишечнике
- Покраснение, отек или воспаление желудка (гастрит)
- Кислота возвращается из желудка в пищевод (ГЭРБ или гастроэзофагеальная рефлюксная болезнь)
- Бактериальная инфекция в желудке (H.pylori или Helicobacter pylori)
- Воспаление желчного пузыря (холецистит)
- Комки твердого материала (желчные камни) в желчном пузыре
- Набухание поджелудочной железы (панкреатит)
- Пища выходит из желудка слишком медленно (гастропарез) (часто встречается у людей с диабетом)
Проблемы образа жизни включают:
- Курение
- Слишком много кофеина
- Слишком много алкоголя
- Есть слишком быстро
- Слишком много еды
- Употребление острой, жирной или жирной пищи
- Употребление продуктов с высоким содержанием клетчатки
- Чувство сильного стресса
Лекарства включают:
- Препараты для борьбы с бактериями (антибиотики)
- Аспирин и безрецептурные обезболивающие и жаропонижающие (НПВП или нестероидные противовоспалительные препараты)
Каковы симптомы несварения желудка?
Симптомы у каждого человека могут отличаться.Симптомы могут включать:
- Слишком быстрое чувство насыщения во время еды
- Ощущение боли, жжения и дискомфорта в верхней части живота или живота
- Чувство раздутия
- Отрыжка и громкое урчание в животе
- Расстройство желудка или рвота
- Диарея
- Имеющий газ
Симптомы несварения желудка могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется несварение желудка?
Ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр.
Чтобы убедиться, что другие проблемы со здоровьем не вызывают несварение желудка, вам могут быть предложены следующие тесты:
- Анализы крови
- Испытания стула или дыхания. Это делается для проверки на наличие желудочных бактерий (H. pylori)
- Рентгеновские снимки желудка и тонкой кишки
- Верхняя эндоскопия. В этом тесте используется длинная тонкая гибкая трубка, называемая эндоскопом. На конце у него есть свет и небольшая камера. Зонд вводится в рот, по пищеводу (пищеводу) и в желудок. Он проверяет наличие проблем в пищеводе или желудке.
- УЗИ желчного пузыря
- Сканирование опорожнения желудка
Как лечить несварение желудка?
У вас не должно быть продуктов или лекарств, вызывающих расстройство желудка.Также полезно избегать стрессовых ситуаций. Ваши симптомы могут улучшиться, если вы:
- Бросить курить
- Принимать лекарства, ослабляющие или нейтрализующие желудочную кислоту (антациды)
Ваш лечащий врач может посоветовать вам принимать лекарства, которые:
- Помогите желудку быстрее перемещать пищу в тонкий кишечник
- Уменьшить количество кислоты в желудке
- Убейте бактерии (антибиотики), если тесты показывают, что у вас есть H.pylori (Helicobacter pylori) в желудке
- Успокаивает нервную систему кишечника
Что я могу сделать, чтобы предотвратить расстройство желудка?
Есть много способов предотвратить расстройство желудка.
Внесение изменений в диету и пищевые привычки может помочь. К ним относятся:
- Есть несколько небольших, нежирных приемов пищи каждый день вместо трех больших приемов пищи
- Ешьте медленно и уделяйте себе достаточно времени для еды
- Ограничение острых, жирных, жирных продуктов или продуктов с высоким содержанием клетчатки
- Хорошо пережевывая пищу
- Ограничение или отказ от кофе, газированных напитков или алкоголя
Избегайте лекарств, которые повреждают желудок.К ним относятся аспирин и безрецептурные обезболивающие и жаропонижающие (НПВП или нестероидные противовоспалительные препараты). Если вы все же принимаете их, делайте это после еды.
Другие изменения в образе жизни, которые могут предотвратить несварение желудка, включают:
- Бросить курить
- Достаточно отдыхать
- Поиск способов снизить эмоциональное и физическое напряжение, например медитация или йога
- Выполнение упражнений перед едой или ожидание не менее 1 часа после еды
Когда мне следует позвонить своему врачу?
Несварение желудка может быть признаком серьезной проблемы со здоровьем.Немедленно позвоните своему врачу, если у вас расстройство желудка или любой из этих симптомов:
- Частая рвота
- Кровь в рвоте
- Похудание или отсутствие чувства голода
- Кровавый, черный или дегтеобразный стул (может означать, что у вас кровь в стуле)
- Внезапная острая боль в животе или животе
- Проблемы с дыханием
- Потливость
- Боль, которая распространяется на челюсть, шею или руку
- Затрудненное, болезненное глотание
- Желтое окрашивание глаз или кожи (желтуха)
Также позвоните своему врачу, если у вас несварение желудка, которое длится более 2 недель.
Ключевые моменты
- Расстройство желудка — это чувство боли или жжения в верхней части живота или живота.
- Это не то же самое, что изжога.
- Несварение желудка может быть вызвано проблемами со здоровьем, такими как язвы, образом жизни и привычками питания.
- У вас не должно быть продуктов или лекарств, вызывающих расстройство желудка. Также полезно избегать стрессовых ситуаций.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Функциональная диспепсия — Gastrointestinal Society
Щелкните здесь, чтобы загрузить эту информацию в формате PDF.
Функциональная диспепсия — хроническое нарушение чувствительности и движения (перистальтики) в верхних отделах пищеварительного тракта. Перистальтика — это нормальное движение вниз и сжатие пищевода, желудка и тонкой кишки, которое начинается после глотания. Мы называем это расстройство функциональным, потому что не обнаружено никаких наблюдаемых или измеримых структурных аномалий, объясняющих стойкие симптомы. Вы можете слышать другие термины, используемые для описания этого состояния, такие как неязвенная диспепсия, псевдо-язвенный синдром, пилородуоденальная раздражительность, нервная диспепсия или гастрит.По разным оценкам, 20-45% канадцев страдают этим заболеванием, но лишь небольшое количество проконсультируется с врачом.
Причина функциональной диспепсии неизвестна; тем не менее, это состояние можно объяснить несколькими гипотезами, хотя ни одна из них не может быть с ним связана. Чрезмерная секреция кислоты, воспаление желудка или двенадцатиперстной кишки, пищевая аллергия, влияние образа жизни и диеты, психологические факторы, побочные эффекты лекарств (например, от нестероидных противовоспалительных препаратов, таких как аспирин, ибупрофен и напроксен) и У всех инфекций Helicobacter pylori были свои сторонники.
Симптомы функциональной диспепсии
Нарушение моторики, присутствующее при функциональной диспепсии, приводит к усилению чувствительности в верхнем отделе кишечника (висцеральная гипералгезия). Это происходит из-за нескоординированного и даже неэффективного опорожнения верхних отделов пищеварительного тракта, что приводит к таким симптомам, как боль, чувство полноты и вздутие живота, а также невозможность доедать. Другие общие симптомы включают изжогу, кислый привкус во рту, чрезмерную отрыжку, тошноту и иногда рвоту. Обычно эти жалобы носят спорадический характер, плохо локализованы и не имеют постоянных отягчающих или облегчающих факторов.Подавляющее большинство людей с функциональной диспепсией испытывают более одного симптома, который может приходить и уходить. Иногда симптомы могут усиливаться в течение нескольких недель или месяцев, а затем уменьшаться или полностью исчезать на какое-то время.
Диагностика функциональной диспепсии
В прошлом некоторые врачи диагностировали язвенную болезнь у человека, жалующегося на боль в верхней средней части живота (в эпигастрии) и тошноту. Теперь, используя такие исследовательские инструменты, как детальный рентгеновский снимок с барием или гастроскопия, врачи могут быстро исключить диагноз язвы.После тестирования людей с этими симптомами, у вдвое больше людей не будет язвы, чем у них.
Врач приходит с диагнозом функциональной диспепсии при отсутствии признаков структурного заболевания и при наличии одного или нескольких из следующих состояний не менее трех месяцев (с началом не менее чем на шесть месяцев раньше):
- беспокоящее чувство сытости после еды (после приема пищи)
- раннее насыщение
- Боль в эпигастрии
- Жжение в эпигастрии
Часто неправильно понимают роль исследований и тестирования при функциональной диспепсии.Современные технологии не могут подтвердить нарушение моторики, и не существует окончательного диагностического теста для функциональной диспепсии. Все обычные тесты дают нормальные результаты; однако нормальный результат рентгена или гастроскопии не означает, что все в порядке. Этот недостаток тестирования может вызвать гнев или разочарование у людей, которые продолжают испытывать симптомы.
Ведение функциональной диспепсии
Модификации питания и образа жизни
Хотя нет доказательств, напрямую связывающих определенные продукты с функциональной диспепсией, имеет смысл ограничивать или избегать продуктов, симптомы которых очевидны на индивидуальной основе.Некоторые люди сообщают об усилении симптомов при употреблении чрезмерного количества молока, алкоголя, кофеина, жирной или жареной пищи, мяты, помидоров, цитрусовых и некоторых специй. Тем не менее, нет жесткого правила, так как раздражающие продукты различаются у разных людей. Для нормализации моторики верхних отделов кишечника важно избегать больших порций во время еды и есть меньше и чаще. После еды рекомендуется избегать лежания в течение как минимум двух часов.
Люди с избыточным весом могут почувствовать облегчение, когда они похудеют, поскольку избыток массы может оказывать давление на пищеварительный тракт, влияя на его функцию.Поднятие изголовья кровати примерно на шесть дюймов также может помочь, но обязательно подпирайте матрас или каркас кровати, а не используйте подушки. Использование подушек может вызвать боль в спине или шее, а повышенное изгибание может сдавить живот и фактически усугубить симптомы функциональной диспепсии.
Лекарства
Существует два основных подхода к лечению функциональной диспепсии с помощью лекарств: нейтрализация кислоты и блокирование ее выработки.
Для нейтрализации кислоты лекарства, отпускаемые без рецепта, такие как Maalox®, Tums® и Pepto-Bismol®, могут ослабить симптомы.Другой продукт, Гевискон®, нейтрализует желудочную кислоту и создает барьер, блокирующий проникновение кислоты в пищевод. Некоторые считают, что эти безрецептурные антациды обеспечивают быстрое, временное или частичное облегчение, но не предотвращают изжогу. Проконсультируйтесь с врачом, если вы принимаете антациды более трех недель.
Два класса лекарств, подавляющих секрецию кислоты, — это антагонисты рецепторов гистамина-2 (H 2 RA) и ингибиторы протонной помпы (ИПП).
- H 2 RAs работают, блокируя действие гистамина, который стимулирует определенные клетки желудка производить кислоту.К ним относятся циметидин (Tagamet®), ранитидин (Zantac®), фамотидин (Pepcid®) и низатидин (Axid®). Все РА H 2 доступны по рецепту, а некоторые доступны в более низких дозах без рецепта.
- PPIs работают, блокируя фермент, необходимый для секреции кислоты, и имеют лучший эффект при приеме натощак, за полчаса до одного часа до первого приема пищи в день. ИПП включают омепразол (Losec®), лансопразол (Prevacid®), пантопразол натрия (Pantoloc®), эзомепразол (Nexium®), рабепразол (Pariet®) и пантопразол магния (Tecta®).Капсулы ИПП с двойным отсроченным высвобождением в форме декслансопразола (Dexilant®) доставляют лекарство с двумя интервалами. ИПП стали наиболее эффективной терапией для облегчения симптомов и улучшения качества жизни, а также для лечения и предотвращения повреждений пищевода. В Канаде ИЦП отпускаются только по рецепту врача. Более длительная и многократная суточная терапия ИПП может быть связана с повышенным риском связанных с остеопорозом переломов бедра, запястья или позвоночника.
Метоклопрамид и малеат домперидона включают методы лечения, которые уменьшают рефлюкс за счет увеличения давления нижнего сфинктера пищевода (НПС) и сокращения пищевода вниз.Прокинетический агент растительного происхождения, Иберогаст®, помогает регулировать перистальтику пищеварительной системы и облегчает симптомы.
Все лекарства, описанные выше, имеют особые схемы лечения, которым вы должны строго следовать для достижения максимального эффекта. Обычно сочетание этих мер позволяет успешно контролировать симптомы кислотного рефлюкса.
Перспективы функциональной диспепсии
Функциональная диспепсия — распространенное, давно известное состояние с рядом симптомов со стороны верхних отделов брюшной полости. Хотя диагностика этого состояния иногда может быть сложной задачей из-за разнообразного характера симптомов, прогноз функциональной диспепсии хороший.Нет никаких доказательств того, что это приводит к раку или другому серьезному заболеванию. Существует множество теорий относительно его причины, но наиболее вероятно незначительное нарушение моторики мышц. Как правило, успешная терапия предполагает соблюдение диеты и короткие курсы лечения.
Хотите узнать больше о функциональной диспепсии?
У нас есть несколько статей по теме, которые могут быть полезны:

