Ахалазия кардии — причины, симптомы, диагностика и лечение
Ахалазия кардии – это отсутствие расслабления или недостаточное расслабление нижнего отдела пищевода нейрогенной этиологии. Сопровождается расстройством рефлекторного открытия кардиального отверстия во время акта глотания и нарушением попадания пищевых масс из пищевода в желудок. Ахалазия кардии проявляется дисфагией, регургитацией и болями в эпигастрии. Ведущими методами диагностики служат рентгеноскопия пищевода, эзофагоскопия, эзофагоманометрия. Консервативное лечение заключается в проведении пневмокардиодилатации; хирургическое – в выполнении кардиомиотомии.
Общие сведения
Ахалазия кардии в медицинской литературе иногда обозначается терминами мегаэзофагус, кардиоспазм, идиопатическое расширение пищевода. Ахалазия кардии, по разным данным, в практической гастроэнтерологии составляет от 3 до 20% всех заболеваний пищевода. Среди причин, вызывающих нарушение проходимости пищевода, кардиоспазм стоит на третьем месте после рака пищевода и послеожоговых рубцовых стриктур.
Патология с одинаковой частотой поражает женщин и мужчин, чаще развивается в возрасте 20-40 лет. При ахалазии кардии в результате нервно-мышечных нарушений снижается перистальтика и тонус пищевода, не происходит рефлекторного расслабления пищеводного сфинктера при глотании, что затрудняет эвакуацию пищи из пищевода в желудок.
Ахалазия кардии
Причины
Выдвинуто множество этиологических теорий происхождения ахалазии кардии, которые связывают развитие патологии с врожденным дефектом нервных сплетений пищевода, вторичным повреждением нервных волокон при туберкулезном бронхоадените, инфекционных или вирусных заболеваниях; дефицитом витамина В и т. д. Распространена концепция нарушений центральной регуляции функций пищевода, рассматривающая ахалазию кардии как следствие нервно-психических травм, ведущих к расстройству корковой нейродинамики, иннервации пищевода, дискоординации в работе кардиального сфинктера. Однако до конца факторы, способствующие развитию заболевания, остаются невыясненными.
Ведущая роль в патогенезе ахалазии кардии отводится поражению отделов парасимпатической нервной системы, регулирующей моторику пищевода и желудка (в частности ауэрбаховского сплетения). Вторичная (симптоматическая) ахалазия кардии может быть вызвана инфильтрацией сплетения злокачественной опухолью (аденокарциномой желудка, гепатоцеллюлярным раком, лимфогранулематозом, раком легкого и др.). В ряде случаев ауэрбаховское сплетение может поражаться при миастении, гипотиреозе, полиомиозите, системной красной волчанке.
Патогенез
Фактическая денервация верхних отделов ЖКТ вызывает снижение перистальтики и тонуса пищевода, невозможность физиологического расслабления кардиального отверстия во время акта глотания, мышечную атонию. При таких нарушениях пища поступает в желудок только благодаря механическому раскрытию кардиального отверстия, происходящего под гидростатическим давлением жидких пищевых масс, скопившихся в пищеводе. Длительный застой пищевого комка приводит к расширению пищевода – мегаэзофагусу.
Морфологические изменения в стенке пищевода зависят от длительности существования ахалазии кардии. В стадии клинических проявлений отмечается сужение кардии и расширение просвета пищевода, его удлинение и S-образная деформация, огрубление слизистой оболочки и сглаживание складчатости пищевода. Микроскопические изменения при ахалазии кардии представлены гипертрофией гладкомышечных волокон, разрастанием в пищеводной стенке соединительной ткани, выраженными изменениями в межмышечных нервных сплетениях.
Классификация
По выраженности нарушений функций пищевода выделяют стадии компенсации, декомпенсации и резкой декомпенсации ахалазии кардии. Среди множества предложенных вариантов классификации наибольший клинический интерес представляет следующий вариант стадирования:
- I стадия. Характеризуется интермиттирующим спазмом кардиального отдела. Макроскопических изменений (стеноза кардии и супрастенотического расширения просвета пищевода) не отмечается.
- II стадия. Спазм кардии носит стабильный характер, наблюдается незначительное расширение пищевода.
- III стадия. Выявляется рубцовая деформация мышечного слоя кардии и резкое супрастенотическое расширение пищевода.
- IV стадия. Протекает с резко выраженным стенозом кардиального отдела и значительной дилатацией пищевода. Характеризуется явлениями эзофагита с изъязвлением и некрозами слизистой, периэзофагитом, фиброзным медиастинитом.
В соответствии с рентгенологическими признаками различают два типа ахалазии кардии. Первый тип патологии характеризуется умеренным сужением дистального отрезка пищевода, одновременной гипертрофией и дистрофией его циркулярных мышц. Дилатация пищевода выражена умеренно, участок расширения имеет цилиндрическую или овальную формы. Ахалазия кардии первого типа встречается у 59,2% пациентов.
О втором типе ахалазии кардии говорят при значительном сужении дистального участка пищевода, атрофии его мышечной оболочки и частичном замещении мышечных волокон соединительной тканью. Отмечается выраженное (до 16-18 см) расширение супрастенотического отдела пищевода и его S-образная деформация. Ахалазия кардии первого типа со временем может прогрессировать во второй тип. Знание типа ахалазии кардии позволяет гастроэнтерологам предусмотреть возможные трудности при проведении пневмокардиодилатации.
Симптомы ахалазии кардии
Клиническими проявлениями патологии служат дисфагия, регургитация и загрудинные боли. Дисфагия характеризуется затруднением глотания пищи. В некоторых случаях нарушение акта глотания развивается одномоментно и протекает стабильно; обычно дисфагии предшествует грипп или другое вирусное заболевание, стресс. У части пациентов дисфагия вначале носит эпизодический характер (например, при торопливой еде), затем становится более регулярной, затрудняющей прохождение как плотной, так и жидкой пищи.
Дисфагия при ахалазии кардии может быть избирательной и возникать при употреблении только определенного вида пищи. Приспосабливаясь к нарушению глотания, пациенты могут самостоятельно находить способы регуляции прохождения пищевых масс – задерживать дыхание, заглатывать воздух, запивать пищу водой и т. д. Иногда при ахалазии кардии развивается парадоксальная дисфагия, при которой прохождение жидкой пищи затрудняется в большей степени, чем твердой.
Регургитация при ахалазии кардии развивается в результате обратного заброса пищевых масс в полость рта при сокращении мышц пищевода. Выраженность регургитации может носить характер небольшого срыгивания или пищеводной рвоты, когда развивается обильное срыгивание «полным ртом». Регургитация может быть периодической (например, в процессе еды, одновременно с дисфагией), возникать сразу после приема пищи или спустя 2-3 часа после еды. Реже при ахалазии кардии заброс пищи может случаться во сне (так называемая, ночная регургитация): при этом пища нередко попадает в дыхательные пути, что сопровождается «ночным кашлем». Небольшая регургитация характерна для I – II стадии ахалазии кардии, пищеводная рвота – для III – IV стадий, когда происходит переполнение и перерастяжение пищевода.
Боли при ахалазии кардии могут беспокоить натощак или в процессе приема пищи при глотании. Болевые ощущения локализуются за грудиной, часто иррадиируют в челюсть, шею, между лопатками. Если при I – II стадии ахалазии кардии боли обусловлены спазмом мускулатуры, то при III – IV стадии – развивающимся эзофагитом. Для ахалазии кардии типичны периодические приступообразные боли — эзофагодинические кризы, которые могут развиваться на фоне волнения, физической активности, в ночное время и длиться от нескольких минут до одного часа. Болевой приступ иногда проходит самостоятельно после рвоты или прохождения пищевых масс в желудок; в других случаях купируется с помощью спазмолитиков.
Осложнения
Нарушение прохождения пищи и постоянные срыгивания при ахалазии кардии приводят к похуданию, потере трудоспособности, снижению социальной активности. На фоне характерной симптоматики у пациентов развиваются неврозоподобные и аффективные состояния. Нередко больные длительно и безуспешно лечатся у невролога по поводу данных расстройств. Между тем, неврогенные нарушения практически всегда регрессируют после излечения ахалазии кардии.
Диагностика
Кроме типичных жалоб и данных физикального обследования в диагностике ахалазии кардии чрезвычайно важны результаты инструментальных исследований. Обследование пациента при подозрении на ахалазию кардии начинают с обзорной рентгенографии грудной клетки. При выявлении на рентгенограмме тени расширенного пищевода с уровнем жидкости показано проведение рентгенографии пищевода с предварительным приемом бариевой взвеси. Рентгенологическая картина при ахалазии кардии характеризуется сужением конечного отдела пищевода и расширением вышележащего участка, S-образной формой органа.
С помощью эзофагоскопии уточняется стадия и тип ахалазии кардии, наличие и выраженность эзофагита. Для исключения рака пищевода осуществляется эндоскопическая биопсия с последующим морфологическим исследованием биоптата. Для оценки сократительной функции пищевода и тонуса кардиального сфинктера выполняется эзофагеальная манометрия, регистрирующая внутрипищеводное давление и перистальтику. Типичный манометрический признак ахалазии — отсутствие рефлекса раскрытия кардии при глотании.
Ценным диагностическим критерием ахалазии кардии служат результаты фармакологических проб с карбахолином или ацетилхолином: при их введении возникают непропульсивные беспорядочные сокращения мускулатуры в грудном отделе пищевода и усиление тонуса нижнего пищеводного сфинктера, что указывает на денервационную гиперчувствительность органа. Дифференциальный диагноз при ахалазии кардии проводят с доброкачественными опухолями пищевода, эзофагеальными дивертикулами, кардиоэзофагеальным раком, стриктурами пищевода.
Лечение ахалазии кардии
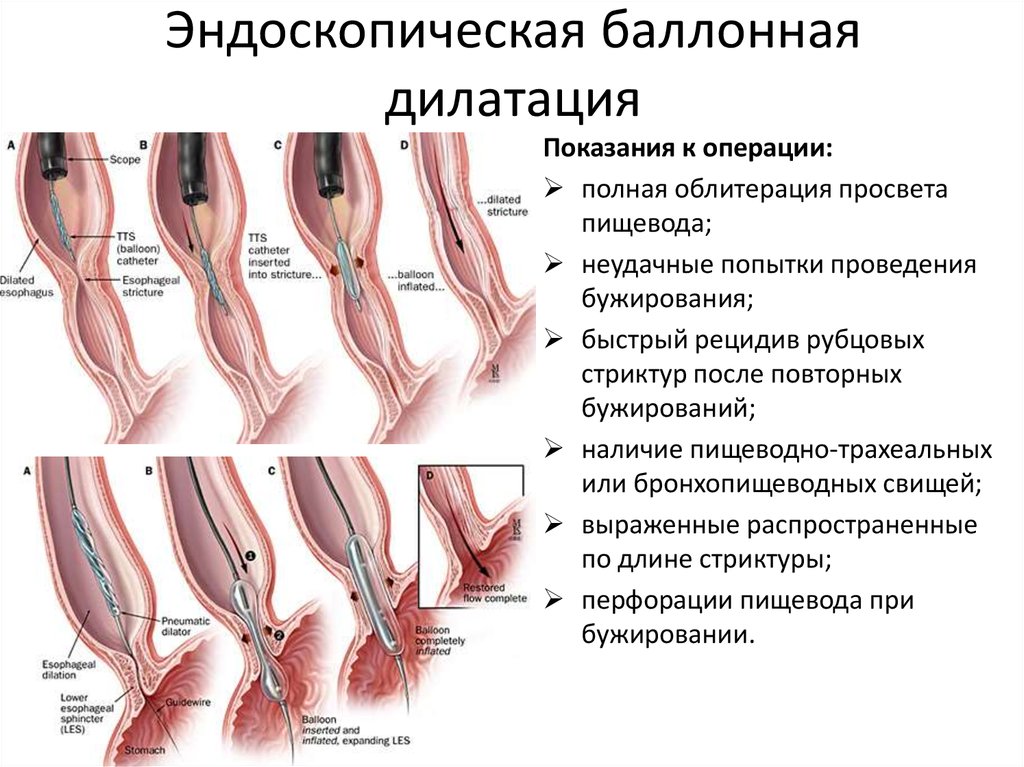
Лечение предусматривает устранение кардиоспазма и может проводиться с помощью консервативных или хирургических методов, иногда – лекарственной терапии. Консервативным методом устранения ахалазии кардии является пневмокардиодилатация – баллонное расширение кардиального сфинктера, которое проводится поэтапно, баллонами разного диаметра с последовательным увеличением давления. С помощью кардиодилатации достигается перерастяжение пищеводного сфинктера и снижение его тонуса. Осложнениями баллонной дилатации могут стать трещины и разрывы пищевода, развитие рефлюкс-эзофагита и рубцовых стриктур кардиального сфинктера.
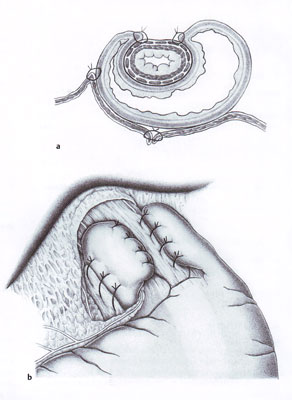
Стойкий результат лечения ахалазии кардии достигается после хирургического вмешательства — эзофагокардиомиотомии – рассечения кардии с последующей пластикой (фундопликацией). Операция показана при сочетании ахалазии кардии с грыжей пищеводного отверстия диафрагмы, дивертикулами пищевода, раком кардиальной части желудка, безуспешности инструментальной дилатации пищевода, его разрывах.
Если ахалазия кардии сочетается с язвенной болезнью двенадцатиперстной кишки, дополнительно показана селективная проксимальная ваготомия. При наличии тяжелого пептического эрозивно-язвенного рефлюкс-эзофагита и выраженной атонии пищевода производится проксимальная резекция желудка и абдоминальной части пищевода с наложением инвагинационного эзофагогастроанастомоза и пилоропластика.
Лекарственная терапия при ахалазии кардии играет вспомогательную роль и направлена на продление ремиссии. С этой целью целесообразно назначение антидофаминергических препаратов (метоклопрамида), спазмолитиков, малых транквилизаторов, антагонистов кальция, нитратов. В последние годы для лечения ахалазии кардии используется ведение ботулотоксина. Важными моментами при ахалазии кардии служит соблюдение щадящей диеты и режима питания, нормализация эмоционального фона, исключение перенапряжения.
Прогноз и профилактика
Течение ахалазии кардии медленно прогрессирующее. Несвоевременное лечение патологии чревато кровотечением, прободением стенки пищевода, развитием медиастинита, общим истощением. Ахалазия кардии повышает риск развития рака пищевода. После проведения пневмокардиодилатации не исключен рецидив через 6-12 месяцев. Наилучшие прогностические результаты связаны с отсутствием необратимых изменений моторики пищевода и ранним проведением оперативного лечения. Пациентам с ахалазией кардии показано диспансерное наблюдение врача-гастроэнтеролога с выполнением необходимых диагностических процедур.
Ахалазия кардии: причины, симптомы, методы лечения |
Ахалазия кардии – довольно распространенная в гастроэнтерологии хроническая болезнь пищевода, характеризующаяся недостаточностью рефлекторного расслабления нижнего пищеводного сфинктера, разделяющего нижний пищевод и желудок. Нарушение перистальтики кардиального отверстия пищеварительной системы проявляется при акте глотания, когда пищевой комок с трудом проникает вовнутрь желудка.
Также клиническая патология в медицинской терминологии может определяться как хиатоспазм, или кардиоспазм пищевода.
По международной классификации болезней 10-го пересмотра ахалазия кардии (МКБ10) имеет код К22.0, и относится к классу “Болезни пищевода, желудка и 12 перстной кишки”.

Ахалазия пищевода
Причины клинической патологии
На сегодняшний день медицинские эксперты не дают точного причинно-следственного определения нарушения непроходимости пищевода, так как сужение пищеводного канала перед входом в желудок осуществляется непостоянно. Хаотичное нервно-мышечное сокращение гладкой мускулатуры дистальных и средних отделов пищевода происходит по беспорядочной амплитуде, то резко снижается, то, наоборот, увеличивается.
Объяснить природу заболевания пытались в США, экспериментируя на морских свинках. Животные в течение некоторого времени недополучали в рацион тиамин, или витамин В, который стимулирует обменные метаболические процессы в организме млекопитающих.
Однако лабораторное исследование не нашло клинического подтверждения у хронически больных людей.
Следующей весьма распространенной версией причины ахалазии кардии, считается расстройства нервной системы и психики. Затяжная депрессия, психоэмоциональная неустойчивость и прочие состояния, могут нарушать пищеварительную деятельность в организме человека. Такое предположения причинного фактора дисфункции пищевода не лишено смысла.

Лабораторная диагностика пищевода
Однако клиницисты, в своём большинстве, склоняются к ещё одной теории возникновения хронической патологии. Инфекционное поражение лимфоузлов легочной системы приводит к невриту блуждающего нерва, из-за чего, возможно, и возникает ахалазия кардии пищевода.
Несмотря на отсутствие клинического подтверждения, гастроэнтерологи едины во мнении, что причиной развития болезни является гиперчувствительность клеток пищевода к выделяемым желудком пептидным гормонам.
Классификация болезни
При рентгенологическом сканировании можно наблюдать две степени ахалазии кардии, когда пищевод умеренно расширен, или его мышечные стенки полностью или частично атрофированы, а отрезок кардии значительно сужен.
| Первая стадия | При отсутствии патологического расширения пищевода, определяются кратковременные нарушения прохождения пищи. Мускулатура нижнего сфинктера пищевода незначительно расслаблена. |
| Вторая стадия | Определяется стабильное повышение мышечного тонуса сфинктера при глотании. |
| Третья стадия | Рентгенологически подтверждаются рубцовые образования дистальной части пищевода, сопровождаемые значительным его сужением. |
| Четвёртая стадия | Пищевод S-образно деформирован и имеет выраженные рубцовые сужения. Нередко определяются осложнения – параэзофагит и/или эзофагит. |
Клиническая симптоматика
Клиническое состояние ахалазии кардии характеризуется медленно прогрессирующим течением болезни, основные признаки и симптомы которой выражаются в дисфагии пищевода.
- ощущение задержки пищевого кома в грудной клетке;
- после глотания, спустя 3-5 секунд от начала акта, появляются затруднения в прохождении пищи;
- жалобы пациента на ощущения попадания пищи в носоглотку.
Как правило, такие симптомы дисфагии пищевода активируются при употреблении твердой пищи. Для усиления акта глотания человеку необходимо выпить некоторое количество тёплой воды.

Боль и чувство тяжести при ахалазии кардии
Следующий симптом – это регургитация, когда осуществляется пассивное возвращение содержимого желудка или пищевода обратно в ротовую полость. Процесс регургитации, или срыгивания, может возникнуть даже спустя несколько часов после употребления пищевых продуктов. Всё это время пищевая масса может находиться в нижнем отделе пищевода, не вызывая у человека тошноту и рвотный рефлекс. Усилить подобную симптоматику может неудобное положение тела, быстрая ходьба или бег, наклоны туловища и так далее.
Частые проявления болевых ощущений, обеспечивающих организму дискомфортное состояние, вызывают у человека сознательное чувство ограничения приёма пищи, что сказывается на его внешнем виде. Человек начинает худеть, и при этом испытывает постоянное чувство голода.
Алахазия кардии пищевода, сопровождается, и, прочими симптомами, характерными для многих заболеваний желудочно-кишечного тракта:
- неприятный запах изо рта;
- изжога и чувство тяжести;
- неудержимая тошнота и рвотный рефлекс;
- повышенное слюноотделение;
- нарушение общего состояния (слабость, головокружение, сердечная аритмия).
Сложность клинической патологии заключается в том, что симптомы ахалазии кардии не имеют постоянного течения, и могут возникать спонтанно с различной периодичностью и интенсивностью. Любой болевой дискомфорт в пищеводе следует тщательно изучать и предпринимать соответствующие меры лечебного воздействия.
Диагностическое обследование
В связи со схожестью симптоматических признаков с другими заболеваниями ЖКТ, необходима дифференцированная диагностика ахалазии кардии.

Ахалазия кардии на снимке УЗИ
Традиционно применяются следующие методы инструментального обследования болезни:
- Контрастная рентгенография пищевода с барием.
- Эзофагоманометрия – оценка сократительной активности пищевода, глотки, верхнего и нижнего сфинктера.
- Эндоскопия пищевода и желудка.
Последний метод диагностики позволяет оценить состояние стенок органов пищеварительной системы, выявить степень осложнения ахалазии кардии, а в случае обнаружения подозрительных новообразований и прочих поверхностных дефектов, провести биопсию слизистой оболочки пищевода и/или желудка.
Лечение болезни
Лечение при ахалазии кардии предусматривает устранение основных клинических проявлений при помощи медикаментозной терапии, диеты, лечения народными средствами или путем хирургического вмешательства. Выбор способа лечения ахалазии кардии пищевода зависит от степени тяжести болезни и индивидуальной физиологии пациента.
Безоперационное лечение ахалазии кардии
Начало терапевтических мероприятий – это устранение основных болевых признаков при помощи анестезирующих препаратов нитроглицериновой группы.

Решить проблемы пищевода и желудка поможет препарат Альманель®
Среди наиболее популярных и действенных средств фармакотерапии, оказывающих положительное действие на перистальтику пищевода и желудка – Маалокс®, Альмагель®.
Препараты обладают обволакивающим и адсорбирующим действием, благодаря чему значительно снижается внешняя агрессия на слизистые стенки желудка и пищевода.
Дозировка и курс лечения препаратами антацидной группы определяет лечащий врач, так как лекарственные средства имеют побочный эффект и противопоказания.
Фармакологические препараты не рекомендуются людям с почечной недостаточностью, пациентам с повышенной чувствительностью к действующим компонентам, молодым людям до 15 лет.
Оперативное вмешательство
Хирургические операции при ахалазии кардии – это наиболее действенный способ лечения. Наиболее усовершенствованный метод оперативного вмешательства – малоинвазивная процедура лапароскопией. Вход в полостную среду пищеварительного канала осуществляется в случае не возможности человеком принимать пищу. Если же и этот метод лечения не приносит желаемого результата, то более радикальный способ воздействия на клиническую патологию – удаление пищевода.
Лечение при помощи народных средств
Важно помнить, что народная медицина не исключает традиционных способов оперативного или медикаментозного лечения, а является лишь дополнением к официально признанной медицине. Лечение ахалазии кардии в домашних условиях не избавляет человека от основных клинических проблем, а является всего лишь ослабляющим фактором хронического течения болезни.

Отвар из плодов китайского лимонника уменьшит воспаление пищевода
Наиболее популярное лечение ахалазии кардии народными средствами:
- Возобновить рабочую функцию нижнего сфинктера пищевода поможет настойка из корня женьшеня.
- Облегчить страдания человека и снизить воспалительный процесс в полости пищевода поможет отвар из душицы, лимонника или семян льна.
Хроническая проблема ахалазии – это не только болевой приступ пищевода, но и психологическая травма для человека. Для снятия напряжения врачи рекомендуют принимать настойку пустырника или валерьяны.
Диетические рекомендации
Диета при ахалазии кардии – это наиважнейшее условие эффективного лечения хронической патологии. Рекомендуется дробное питание 5-6 раз в день, при потреблении пищи мелкими порциями. В рационе должны полностью отсутствовать тяжело усваиваемые продукты питания, способные наносить травму стенкам пищевода.

При болезни пищевода рекомендуется дробное питание
Пища должна иметь оптимальную температуру комфорта, то есть быть не слишком горячей и не слишком холодной.
После еды больным необходимо избегать наклонов туловища, горизонтального положения тела и слишком активных действий.
Возможные осложнения и профилактика ахалазии кардии
Течение болезни медленно прогрессирующее, поэтому несвоевременное лечение может привести к трагическим последствиям в виде различных осложнений:
- Перфорации пищевода, когда нарушается анатомическая целостность всех пищеводных слоёв.
- Развития медиастинита, проявляющегося болевой симптоматикой за грудиной, лихорадкой, нарушением сердечных ритмов, чувством постоянного озноба.
- Кровотечения пищевода.
- Общего истощения организма.
Прогноз на выздоровление благоприятный, когда вовремя проводится диагностическое обследование пищевода, больной выполняет все назначения и рекомендации лечащего врача, следит за диетой и общефизическим состоянием организма.
Лечебной профилактикой станет выполнение правил рационального питания, соблюдения санитарно-гигиенических норм общежития. Подобные мероприятия следует выполнять как взрослым, так и детям.
Берегите себя и будьте всегда здоровы!
Ахалазия кардии и кардиоспазм > Клинические рекомендации РФ (Россия) 2013-2017 > MedElement
Лабораторные исследования
Всем пациентам с ахалазией кардии необходимо выполнить общий анализ крови (определение уровня эритроцитов, гемоглобина, лейкоцитов, тромбоцитов), оценить коагулограмму (для определения риска развития кровотечения перед выполнением пневмокардиодилатации или оперативным вмешательством), установить уровень сывороточного креатинина и альбумина, провести общий анализ мочи (определение кетоновых тел, которые обнаруживают в моче при длительном голодании).
Инструментальные исследования
Для подтверждения диагноза идиопатической ахалазии необходимо использовать инструментальные методы обследования, такие как рентгенография пищевода с контрастированием, ЭГДС и манометрия, которая признана «золотым стандартом» диагностики. Некоторые авторы рекомендуют перед проведением рентгеноконтрастного исследования выполнить обзорную рентгенографию грудной клетки, по результатам которой можно определить наличие уровня жидкости в средостении, обусловленного застоем пищевых масс в пищеводе, а также выявить расширение средостения и отсутствие газового пузыря желудка. Рентгеноконтрастное исследование выполняют с бариевой взвесью, при этом оценивают степень расширения пищевода, его деформацию (S-образный пищевод), длительность задержки контрастной массы в пищеводе, рельеф абдоминального отдела пищевода и области пищеводно-желудочного перехода в момент открытия кардиоэзофагеального сфинктера, наличие или отсутствие газового пузыря желудка и некоторые другие параметры (рис. 1).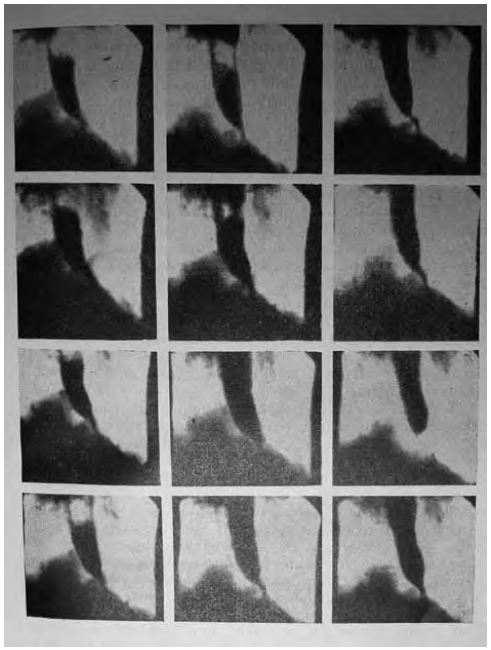
Рис. 1. Рентгенограммы пищевода.
Умеренное расширение пищевода, длительная задержка в нем бариевой взвеси. Раскрытия кардии при проглатывании контрастного вещества не происходит, оно начинает поступать в желудок тонкой струей лишь при значительном наполнении пищевода, заметны слабые неперистальтические сокращения, не смыкающие стенки пищевода (данные Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии УКБ № 2 ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова»)
У больных с кардиоспазмом при рентгенологическом исследовании выявляют усиление моторики пищевода с выраженными сегментарными сокращениями, при ахалазии кардии — снижение моторной активности пищевода (отсутствие первичной перистальтики в дистальных 2/3 пищевода). При обеих формах заболевания просвет пищевода расширен, иногда может иметь С- или S-образную форму, типичной находкой является конусовидное сужение в области НПС, похожее на мышиный хвостик или птичий клюв, отмечается замедление эвакуации контрастного вещества из пищевода в желудок.
Для определения стадии заболевания предложены многочисленные классификации, например четырехстадийная классификация кардиоспазма Б.В. Петровского (1962), классификация Т.А. Суворовой (1966), впоследствии дополненная А.Л. Гребеневым (1987), в которой выделены два типа ахалазии пищевода; трехстадийная классификация кардиоспазма, предложенная Г.Д. Вилявиным (1978). Однако наибольшее распространение получила классификация Б.В. Петровского:
I стадия — функциональный непостоянный спазм кардии без расширения пищевода;
II стадия — стабильный спазм кардии с нерезко выраженным расширением пищевода и усиленной моторикой стенок;
III стадия — рубцовые изменения (стеноз) мышечных слоев НПС с выраженным расширением пищевода и нарушениями тонуса и перистальтики;
IV стадия — резко выраженный стеноз кардии со значительной дилатацией, удлинением, S-образной деформацией пищевода, эзофагитом и периэзофагитом.
Для ахалазии кардии характерна положительная проба Хурста, когда начало опорожнения пищевода происходит вне акта глотания и зависит от высоты столба бариевой взвеси, при повышении гидростатического давления НПС раскрывается и контрастное вещество «проваливается» в желудок.
При проведении контрастного исследования важное значение имеют фармакологические пробы. Широкое распространение получила проба с нитроглицерином: через некоторое время после введения бариевой взвеси пациент помещает под язык 1–2 таблетки нитроглицерина, что при ахалазии приводит к снижению тонуса НПС и быстрому продвижению контрастного вещества из пищевода в желудок. Проводят также пробы с карбахолином и ацетилхолином, при введении которых возникают непропульсивные беспорядочные сокращения мускулатуры в грудном отделе пищевода и повышается тонус НПС, что приводит к длительной задержке бариевой взвеси в пищеводе. Похожий эффект дает введение синтетического аналога холецистокинина синкалида, который в норме расслабляет НПС, однако из-за утраты тормозящих нейронов развивается парадоксальный эффект в виде его стойкого сокращения, что вызывает задержку контрастного вещества в пищеводе.
При возникновении подозрения на наличие ахалазии кардии необходимо провести ЭГДС с целью исключения псевдоахалазии, которую выявляют у 2–4% пациентов с диагнозом ахалазии. При эндоскопическом исследовании в первую очередь обращают внимание на степень дилатации и девиации просвета пищевода, наличие в нем остатков пищи, принятой накануне, жидкости и слизи. Одновременно оценивают состояние слизистой оболочки пищевода, ее толщину, цвет, блеск, определяют наличие перистальтики.
После визуализации кардии, которую не всегда легко осуществить при значительно деформированном пищеводе, оценивают ее положение относительно оси пищевода, наличие воспалительных и рубцовых изменений слизистой оболочки в этой зоне, эластичность стенок, равномерность раскрытия кардии при инсуффляции воздуха и возможность проведения эндоскопа в желудок. Необходимым условием обеспечения безопасности исследования является выполнение его только под визуальным контролем, исключая проведение аппарата «вслепую» через остатки пищи и слизь, так как в этом случае высока опасность перфорации стенки пищевода, измененной в результате хронического воспалительного процесса.
Заключительный этап эндоскопического исследования включает тщательный осмотр желудка и двенадцатиперстной кишки и обязательный ретроградный осмотр кардии для исключения кардиоэзофагеального рака.
Стадию заболевания целесообразно определять, основываясь на следующих критериях [8].
При I стадии заболевания эндоскопических изменений просвета пищевода, перистальтики, состояния слизистой оболочки, положения кардии и ее открытия выявить не удается.
При II стадии определяется умеренное (до 3–4 см) расширение просвета пищевода; остатков пищи в пищеводе, как правило, нет, может быть небольшое количество прозрачной жидкости или слизи; слизистая оболочка гладкая, ровная, блестящая, ее складки расположены продольно; перистальтика усилена; кардия расположена по центру, обычно плотно сомкнута, но достаточно легко раскрывается при избыточной (по сравнению с обычным эндоскопическим исследованием) инсуффляции воздуха (рис. 2). При ретроградном осмотре складки в области пищеводно-желудочного перехода плотно обхватывают эндоскоп, слизистая оболочка мягкая, эластичная.
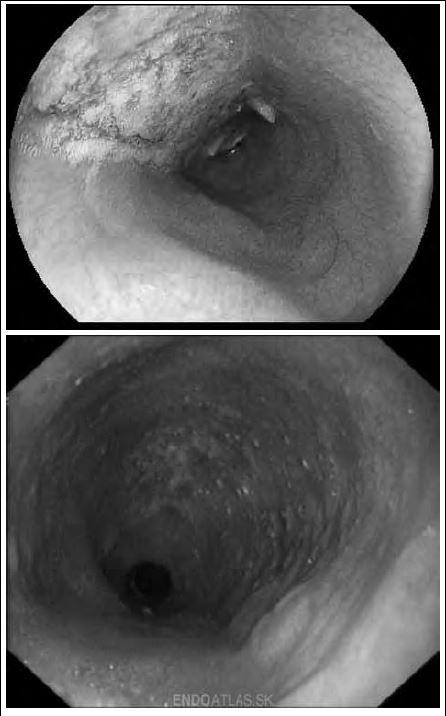
Рис. 2. Эндофото.
Наличие пенистой слизи и остатков пищи в расширенном пищеводе (данные Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии УКБ № 2 ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова»)
В III стадии кардиоспазма и ахалазии кардии пищевод расширен до 4–8 см, в его просвете остатки жидкой и твердой пищи, много слизи. Перистальтика очень вялая или «рваная» из-за снижения мышечного тонуса пищевода, вследствие чего формируются четкообразные участки — неравномерное расширение просвета на разных уровнях. В дистальном отделе пищевода отмечается начинающаяся S-образная деформация, из-за чего кардия расположена эксцентрично, отклоняясь вначале вправо от продольной оси пищевода, а затем немного влево. Вторая часть изгиба становится более выраженной при прогрессировании болезни. Выраженный изгиб свидетельствует о начинающемся удлинении пищевода, что проявляется в увеличении расстояния от резцов до кардии: вместо 38– 40 см в норме 41–45 см или более. Кардия, как правило, плотно сомкнута, раскрывается при избыточной инсуффляции воздуха. Слизистая оболочка пищевода несколько утолщена, может быть гиперемирована в дистальном отделе.
При IV стадии заболевания просвет пищевода значительно расширен (часто более 8–10 см), пищевод удлинен и извит, имеет вид неперистальтирующего мешка вследствие отсутствия мышечного тонуса. В просвете содержится большое количество жидкости и остатков пищи. Слизистая оболочка утолщена, рыхлая, местами имеет крупноячеистый вид, иногда с эрозиями, обусловленными длительным стазом пищи или развитием кандидозного эзофагита, отмечается поперечная складчатость слизистой оболочки из-за удлинения и растяжения пищевода. Очень часто пищевод заканчивается «слепым мешком», заполненным остатками пищи, а кардия резко смещена в сторону и, как правило, находится выше дна этого «мешка». Расстояние от резцов до кардии в ряде случаев значительно увеличено — от 45 до 70 см. Часто она сомкнута неплотно, возможны рубцовые изменения слизистой оболочки.
Визуализация кардии при III и особенно IV стадиях кардиоспазма может быть затруднена из-за большого количества содержимого в пищеводе и резкой деформации просвета, так как могут наблюдаться несколько изгибов пищевода. Однако необходимо отметить, что при любой стадии ахалазии кардии, в отличие от органического стеноза на уровне пищеводно-желудочного перехода (злокачественная опухоль или рубцовая стриктура), удается провести эндоскоп в желудок без сопротивления. Затруднения связаны не с преодолением спазма как такового, а с удлинением пищевода и формированием одного или нескольких «колен», в том числе в верхней трети, и эксцентричным положением кардии. Если же для проведения эндоскопа через кардию требуется заметное усилие или осуществить его не удается, отмечается выраженное «побеление» стенок пищевода и пищеводно-желудочного перехода из-за ригидности, необходимо заподозрить опухолевый характер стеноза.
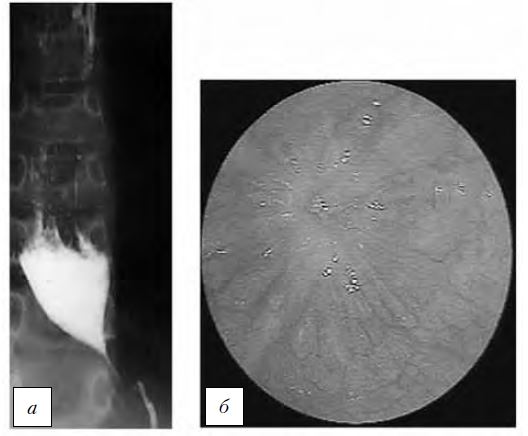
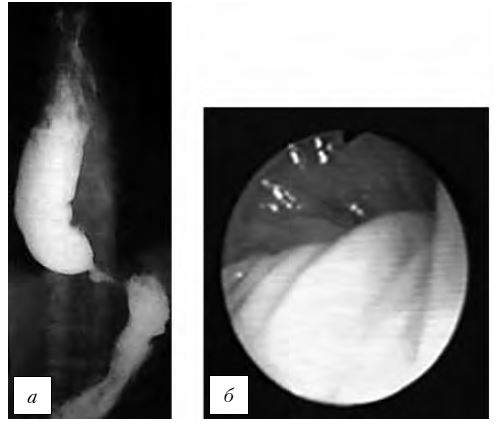
Рис. 3. Кардиоспазм II стадии.
а — рентгенограмма; б — эндофото (данные ФГБНУ «РНЦХ им. акад. Б.В. Петровского»).
а — рентгенограмма; б — эндофото (данные ФГБНУ «РНЦХ им. акад. Б.В. Петровского»)
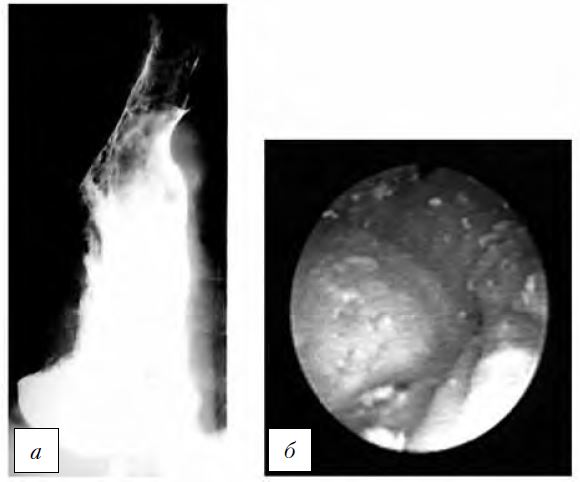
Рис. 5. Кардиоспазм IV стадии.
а — рентгенограмма; б — эндофото (данные ФГБНУ «РНЦХ им. акад. Б.В. Петровского»).
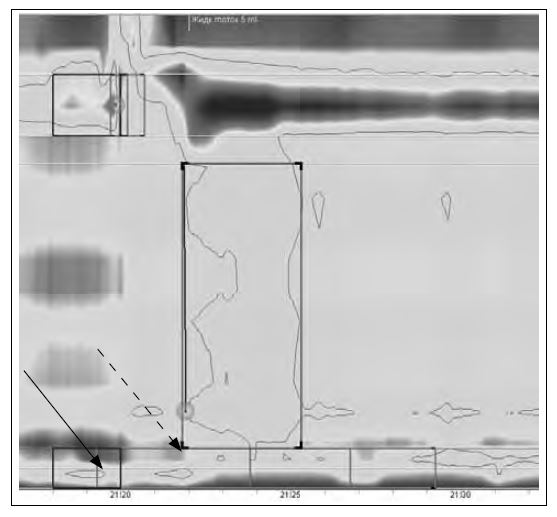
Рис. 6. Подтягивание НПС и укорочение грудного отдела пищевода у пациента с ахалазией кардии.
Сплошная стрелка — истинное расположение НПС, пунктирная — подтягивание НПС (данные Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии УКБ № 2 ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова»)
При анализе результатов обследования пациентов с ахалазией кардии, проведенного с использованием манометрии высокого разрешения, следует учитывать Чикагскую классификацию нарушений моторики пищевода, созд
Ахалазия кардии пищевода: симптомы кардиоспазма и лечение
Ахалазия кардии пищевода (кардиоспазм) — нервно-мышечная патология пищевода, которая приводит к тому, что пища скапливается в пищеводе и верхние отделы органа расширяются. Данный патологический процесс обусловлен тем, что нарушается рефлекторное расслабление нижнего сфинктера пищевода в момент глотания пищи. Ограничений касательно возраста и пола данное заболевание не имеет, однако чаще всего диагностируется в пожилом возрасте. Ахалазия пищевода у детей может быть врождённой патологией.
Согласно международной классификации болезней (МКБ 10) данное заболевание имеет кодовое значение – К 22.0.
На данный момент клиницисты не установили точные причины развития ахалазии кардии. Наиболее вероятны такие этиологические факторы:
- нарушение нервной регуляции работы желудка и пищевода;
- онкологические процессы в области ЖКТ, чаще всего это аденокарцинома желудка;
- частое нервное перенапряжение и сильные стрессы;
- сильная психологическая травма;
- неврологические патологии;
- системная красная волчанка;
- миастения;
- гипотиреоз;
- запущенные инфекционные заболевания;
- генетическая предрасположенность;
- аутоиммунные процессы.
Следует понимать, что ни один из вышеперечисленных факторов не является 100% предрасположенностью к развитию ахалазии кардии, так как точных этиологических факторов для этого патологического процесса нет.
Принимая во внимание морфологические признаки и клиническую картину, различают следующие стадии развития данного патологического процесса:
- первая стадия — пищевод не расширяется, нарушение в прохождении пищи носит периодический характер;
- вторая стадия — умеренное расширение пищевода, появляется дисфагия и стабильный тонус кардиального сфинктера;
- третья стадия — пищевод расширен минимум в два раза, что обусловлено рубцовыми изменениями и значительным сужением пищевода;
- четвёртая — воспаление близлежащих тканей и деформирование пищевода.
Стадии ахалазии кардии пищевода
Следует отметить, что данные стадии патологического процесса могут развиваться как в течение месяца, так и нескольких лет. Все зависит от анамнеза и общего состояния здоровья пациента.
Лечение консервативными методами возможно только до третьей стадии — пока не начались рубцовые изменения. Начиная с третьей стадии лечение только хирургическое с медикаментозной терапией и диетой.
На начальном этапе развития ахалазия кардии может протекать бессимптомно, больного могут изредка беспокоить боли в желудке непродолжительного характера. По мере усугубления патологического процесса, клиническая картина проявляется в виде следующих симптомов:
- заброс непереваренной пищи или слизи в ротовую полость;
- боль в загрудинной области;
- резкое похудение;
- прохождение пищи происходит не сразу, а спустя 3–4 секунды после глотания;
- прохождение пищи хорошо ощущается в области горла;
- тошнота;
- отрыжка с тухлым неприятным запахом;
- прохождение жидкой пищи осуществляется хуже, чем твёрдой.
Так как пища может попадать в трахею, носоглотку или бронхи, может наблюдаться осиплость голоса, хрипота и даже першение в горле.
Что касается боли в грудной клетке, то она может носить распирающий характер, что обусловлено растяжением стенок пищевода и сдавливанием близлежащих органов.
Наличие такой клинической картины требует немедленного обращения за медицинской помощью. Использовать средства народной медицины или медикаментозные препараты на своё усмотрение нельзя. Это не только может привести к осложнениям, но и к смазанной клинической картине, что усложняет диагностику.
Изначально проводится физикальный осмотр пациента с уточнением жалоб, анамнеза болезни и жизни пациента. Для окончательной постановки диагноза используют лабораторно-инструментальные методы обследования. В программу диагностики ахалазии кардии может входить следующее:
- общий анализ крови и мочи;
- рентгенография органов грудной клетки;
- рентгенография пищевода с предварительным приёмом бариевой взвеси;
- ФЭГДС;
- морфологический анализ биоптата;
- эзофагоскопия;
- фармакологические пробы;
- манометрия.
Так как клиническая картина данного заболевания несколько схожа с другими патологическими процессами, то может понадобиться проведение дифференциальной диагностики. В таком случае следует подтвердить или исключить наличие таких патологий:
Терапию ахалазии кардии назначает только лечащий врач в соответствии с поставленным диагнозом, принимая во внимание текущую клиническую картину, общий анамнез и возраст пациента.
На первых двух стадиях лечение ахалазии пищевода осуществляется консервативно. Медикаментозная терапия включает в себя следующие препараты:
- спазмолитики;
- малые транквилизаторы;
- нитраты;
- антагонисты кальция;
- антидофаминергические вещества.
Следует отметить, что при данном заболевании медикаментозная терапия носит только вспомогательный характер, вне зависимости от стадии развития патологического процесса. На первых двух стадиях расширение кардиального сфинктера осуществляется при помощи пневмокардиодилатации. Процедура представляет собой баллонное расширение кардиального сфинктера.
Радикальное лечение может осуществляться следующими методами:
- эзофагокардиомиотомия;
- проксимальная ваготомия, если кардиоспазм осложнён язвенным поражением желудка;
- проксимальная резекция желудка;
- пилоропластика.
Варианты пилоропластики
Программа лечения обязательно включает в себя диетическое питание и исключение физических, эмоциональных перегрузок. Диета подразумевает следующее:
- исключение жирных, острых, копчёных и маринованных продуктов;
- питание больного должно быть частым (4–5 раз в день), но с перерывом между приёмами не менее 3 часов;
- пища должна быть только тёплой;
- блюда должны запекаться в духовке, отвариваться или готовиться на пару.
Подробный диетический рацион расписывает врач, принимая во внимание индивидуальные особенности организма пациента и клиническую картину.
Если лечение ахалазии кардии будет начато своевременно, то осложнений можно избежать. В случае игнорирования симптоматики, возможно прободение стенки пищевода или кровотечение. Существенно повышается риск развития рака желудка.
Рецидив болезни может наступить через 6–12 месяцев, поэтому важно соблюдать все рекомендации врача и проходить профилактический осмотр у гастроэнтеролога.
Что касается профилактики, то в этом случае специфических методов нет. Обусловлено это тем, что точная этиология недуга не установлена. В целом следует придерживаться правил здорового образа жизни.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знаниясимптомы, лечение. Нужна ли операция?
Ахалазия кардии пищевода — признаки, диагностика и лечение
Ахалазия кардии — это заболевание пищевода, обусловленное отсутствием рефлекторного раскрытия кардии при глотании и сопровождающееся нарушением перистальтики и снижением тонуса грудного отдела пищевода.
Сведения о его распространенности весьма противоречивы, поскольку основаны на данных обращаемости. На долю ахалазии кардии приходится от 3,1 до 20 % всех поражений пищевода. 0,51 — 1 случай заболевания регистрируется примерно на 100 000 населения.
Наиболее часто ахалазия кардии встречается в возрасте 41 -50 лет (22,4 %). Наименьший процент заболеваемости (3,9) приходится на период между 14 и 20 годами жизни. Женщины страдают ахалазией кардии несколько чаще, чем мужчины (55,2 и 44,8 % соответственно).

Что это такое?
Ахалазия кардии (кардиоспазм) — это хроническое нервно-мышечное заболевание пищевода, обусловленное изменениями его тонуса и перистальтики, отсутствием необходимого расслабления нижнего пищеводного сфинктера в процессе акта глотания.
Причины возникновения
Существует огромное количество теорий, пытающихся установить предпосылки для развития болезни.
- Одни ученые связывают патологию с дефектом нервных сплетений пищевода, вторичными повреждениями нервных волокон, инфекционными болезнями, недостатком в организме витамина В.
- Есть и теория, по которой развитие недуга связано с нарушением центральной регуляции функций пищевода. В этом случае болезнь рассматривается в качестве нервно-психической травмы, которая привела к расстройству корковой нейродинамики и другим патологичным сдвигам.
- Считается, что в самом начале процесс имеет обратимый характер, но со временем перерастает в хроническую болезнь.
Существует еще одно мнение, по которому развитие болезни связано с хроническими воспалительными болезнями, которые затрагивают легкие, прикорневые лимфатические узлы, неврит блуждающего нерва.
Классификация
Принимая во внимание морфологические признаки и клиническую картину, различают следующие стадии развития данного патологического процесса:
| Первая стадия | пищевод не расширяется, нарушение в прохождении пищи носит периодический характер; |
| Вторая стадия | умеренное расширение пищевода, появляется дисфагия и стабильный тонус кардиального сфинктера; |
| Третья стадия | пищевод расширен минимум в два раза, что обусловлено рубцовыми изменениями и значительным сужением пищевода |
| Четвёртая стадия | воспаление близлежащих тканей и деформирование пищевода. |
Следует отметить, что данные стадии патологического процесса могут развиваться как в течение месяца, так и нескольких лет. Все зависит от анамнеза и общего состояния здоровья пациента.
Лечение консервативными методами возможно только до третьей стадии — пока не начались рубцовые изменения. Начиная с третьей стадии лечение только хирургическое с медикаментозной терапией и диетой.

Симптомы ахалазии пищевода
Для ахалазии кардии характерны следующие симптомы:
- дисфагия,
- регургитация,
- боль в грудной клетке,
- похудание.
Нарушение глотания пищи (дисфагия) возникает в результате замедления эвакуации пищи в желудок. При кардиоспазме этот симптом имеет характерные особенности:
- прохождение пищи нарушается не сразу, а спустя 3-4 сек после начала проглатывания;
- субъективно ощущение непроходимости возникает не в шее или горле, а в области груди;
- парадоксальность дисфагии – жидкая пища проходит в желудок хуже, нежели твердая и плотная.
В результате нарушения акта глотания пищевые массы могут попадать в трахею, бронхи или носоглотку. Это вызывает осиплость голоса, хрипоту и першение в горле.
Боли в грудной клетке носят распирающий или спастический характер. Они обусловлены растяжением стенок пищевода, давлением на окружающие органы и нерегулярными бурными сокращениями мышечного слоя. Из-за боли больные испытывают страх перед приемом пищи, поэтому постепенно теряют в весе. Похудание также связано с недостаточным поступлением питательных веществ через спазмированный пищеводный сфинктер.
Другой признак ахалазии кардии – регургитация – представляет собой пассивное (непроизвольное) вытекание слизи или непереваренной пищи через рот. Регургитация может происходить после употребления большого количества пищи, при наклоне туловища и в положении лежа, во сне.
Данный недуг протекает волнообразно: периоды обострения и сильных болей могут сменяться временем, когда самочувствие удовлетворительно.
Осложнения
К главным осложнениям относится появление сильного сужения рубцов отдела кардии. В редких случаях слизистая оболочка злокачественно перерождается. Происходит аспирация пневмонии. Это связано с попадания кусочков еды в дыхательные пути человека.
Дополняется все это воспалительными процессами и истощением организма. Последнее связано с минимальным поступлением питательных веществ в организм. Из-за нарушений в работе органов возможно появление спаек и язв.
Диагностика
Наиболее распространенными методами диагностирования заболевания считаются следующие:
- диагностика при помощи рентген аппарата грудного отдела;
- использование контрастной рентгенографии;
- осмотр пищевода с использованием эзофагоскопа;
- манометрия пищевода (данное исследование незаменимо в постановке точного диагноза). Помогает установить способность пищевода к сокращениям.
Однако данное заболевание значительно осложняет диагностику, так как такая симптоматика может быть характерна и для рака пищевода, и других образований в нем. Поэтому, при обнаружении каких-либо дефектов в ЖКТ, необходимо проводить биопсию.

Лечение ахалазии кардии
Терапия заболевания включает в себя медикаментозную терапию и хирургическое лечение.
На ранних стадиях болезни предпочтительно проведение малоинвазивных вмешательств в сочетании с консервативной терапией для предотвращения развития осложнений и рубцового перерождения нижнего пищеводного сфинктера. На поздних стадиях показано хирургическое лечение в сочетании с приемом лекарственных препаратов.
При медикаментозном лечении ахалазии кардии назначаются следующие группы препаратов:
- Нитраты – аналоги нитроглицерина. Оказывают выраженный расслабляющий эффект на мускулатуру нижнего пищеводного сфинктера, и кроме этого, способствуют нормализации моторики пищевода. Из данной группы чаще назначаются нитросорбид — пролонгированная форма нитроглицерина. Возможно появление побочных эффектов, таких, как сильная головная боль, головокружение и снижение уровня артериального давления.
- Антагонисты кальция – верапамил и нифедипин (коринфар). Обладают сходными эффектами с нитроглицерином.
- Прокинетики – мотилиум, ганатон и др. Способствуют нормальной моторике пищевода и других отделов желудочно-кишечного тракта, обеспечивая продвижение пищевого комка в желудок.
- Спазмолитики – дротаверин (но-шпа), папаверин, платифиллин и др. Эффективно воздействуют на гладкомышечные волокна кардии, устраняя спазм нижнего пищеводного сфинктера.
- Седативная терапия применяется для нормализации эмоционального фона пациентов. Применяются как травяные (зверобой, шалфей, пустырник, валериана), так и лекарственные препараты.
Пневмокардиодилатация относится к малоинвазивным методам лечения и состоит из курса процедур с интервалом раз в 4-5 дней. Дилатация проводится путем введения баллона определенного диаметра (30 мм и более) в просвет кардии под рентгеновским контролем или без него. Перед процедурой показано проведение премедикации – внутривенного введения растворов атропина и димедрола для уменьшения болевых ощущений и рвотных позывов. Суть метода состоит в получении расширения кардии посредством растяжения или надрыва мышечных волокон в зоне сужения. Уже после первой процедуры значительная часть пациентов отмечает устранение неприятных симптомов ахалазии кардии.
Хирургическое лечение проводится на поздних стадиях болезни, а также в случаях, когда применение кардиодилатации не увенчалось успехом. Суть операции заключается в рассечении мышечного слоя кардиального отдела с последующим ушиванием в другом направлении и прикрытием ушитой части стенкой желудка.
Операция
Стойкий результат лечения ахалазии кардии достигается после хирургического вмешательства — эзофагокардиомиотомии – рассечения кардии с последующей пластикой (фундопликацией).
Операция показана при сочетании ахалазии кардии с грыжей пищеводного отверстия диафрагмы, дивертикулами пищевода, раком кардиальной части желудка, безуспешности инструментальной дилатации пищевода, его разрывах.
Если ахалазия кардии сочетается с язвенной болезнью двенадцатиперстной кишки, дополнительно показана селективная проксимальная ваготомия. При наличии тяжелого пептического эрозивно-язвенного рефлюкс-эзофагита и выраженной атонии пищевода производится проксимальная резекция желудка и абдоминальной части пищевода с наложением инвагинационного эзофагогастроанастомоза и пилоропластика.

Прогноз
Течение ахалазии кардии медленно прогрессирующее. Несвоевременное лечение патологии чревато кровотечением, прободением стенки пищевода, развитием медиастинита, общим истощением. Ахалазия кардии повышает риск развития рака пищевода.
После проведения пневмокардиодилатации не исключен рецидив ахалазии кардии через 6-12 месяцев. Наилучшие прогностические результаты связаны с отсутствием необратимых изменений моторики пищевода и ранним проведением оперативного лечения. Пациентам с ахалазией кардии показано диспансерное наблюдение гастроэнтеролога с выполнением необходимых диагностических процедур.
Недостаточность кардии желудка, ахалазия кардии пищевода – как лечить
Благодаря выраженной симптоматической картине, данную патологию выявляют на ранних стадиях. Отсутствие лечения приводит к медленному прогрессированию болезни и развитию тяжелых осложнений, среди которых — рак пищевода.
Наиболее оптимистические прогнозы связаны с ранним хирургическим лечением. Медикаментозная и консервативная терапия лишь на время устраняют проявления ахалазии кардии пищевода – однако, в ряде случаев, рецидив дает о себе знать уже через полгода.
Люди с таким диагнозом должны регулярно посещать гастроэнтеролога и ежегодно проводить необходимые обследования.
Методы диагностики ахалазии кардии пищевода — дифференциальная диагностика
Диагностика рассматриваемой болезни начинается с беседы с пациентом и его осмотра. Однако подобных мероприятий недостаточно для постановки точного диагноза.
Недостаточность кардии желудка по своей клинической картине схожа с иными патологиями желудочно-кишечного тракта:
- Сужением пищевода.
- Дивертикулярной болезнью.
- Наличием злокачественных и доброкачественных новообразований.
В обязательном порядке пациенту назначают пройти лабораторное исследование крови и мочи на предмет наличия воспалительных процессов, а также с целью определения некоторых других показателей.
Однако, чтобы достоверно убедиться в наличии ахалазии кардии пищевода, необходимо проводить инструментальное обследование:
 Рентгенография грудной клетки. Если указанная процедура выявила наличие затемненного участка пищевода, что содержит жидкость, назначают рентгенографию пищевода с предварительным приемом бариевой взвеси. Зачастую данная манипуляция сразу подтверждает указанный диагноз. Распознать недуг можно по т.н. симптому «перевернутого пламени свечи»: в нижней секции пищевод сужается, а сверху он расширен.
Рентгенография грудной клетки. Если указанная процедура выявила наличие затемненного участка пищевода, что содержит жидкость, назначают рентгенографию пищевода с предварительным приемом бариевой взвеси. Зачастую данная манипуляция сразу подтверждает указанный диагноз. Распознать недуг можно по т.н. симптому «перевернутого пламени свечи»: в нижней секции пищевод сужается, а сверху он расширен.- Эзофагоскопия. Помогает определить стадию развития патологии. На начальных этапах ярких изменений нет. На запущенных стадиях визуализируют большой просвет пищевода, а в некоторых случаях также присутствует слизь, жидкость, остатки пищи. Стенки пищевода толще нормы, иногда на них видны язвенные изменения, эрозии. По показаниям, в ходе рассматриваемой процедуры может быть проведена биопсия. Взятый материал в дальнейшем направляют на гистологическое исследование для исключения рака пищевода.
 При ахалазии кардии эндоскоп всегда свободно проходит к желудку. Если этого не происходит, следует предположить у пациента иную патологию: онкозаболевание, сужение пищевода и пр.
При ахалазии кардии эндоскоп всегда свободно проходит к желудку. Если этого не происходит, следует предположить у пациента иную патологию: онкозаболевание, сужение пищевода и пр. - Эзофагоманометрия. Применяется для измерения перистальтики и внутрипищеводного давления. Манипуляции осуществляются в состоянии покоя и при глотании.
Лечение ахалазии кардии пищевода – терапия и народные средства
Лечебные мероприятия по устранению данной патологии носят комплексный характер. Хирургическое вмешательство сочетают с медикаментозной и консервативной терапией.
Кроме того, больным нужно пересмотреть свой образ жизни: питание должно быть дробным и щадящим, физические нагрузки — умеренными, а режим труда и отдыха — адекватным.Полезными будут ежедневные прогулки на свежем воздухе, плавание в бассейне, дыхательная гимнастика, а также лечебная физкультура.
Для каждого пациента соответствующий специалист подбирает собственную программу упражнений: нагрузки на пресс при этом исключают.
Одно только лечение посредством приема лекарственных препаратов практикуют на начальных стадиях заболевания, когда выраженных дегенеративных изменений еще нет.
Однако, согласно статистическим данным, подобная терапия имеет успех лишь в 10% случаев. Зачастую ее применяют в отношении пожилых людей, которым противопоказано хирургическое вмешательство.
Основная задача медикаментов — устранение симптомов ахалазии кардии пищевода.
С этой целью назначают:
- Нитраты: Изосорбид, Нитросорбид, Динитрат. Данная группа препаратов способствует расслаблению мускулатуры пищевода, нормализации перистальтики. Не исключено появление побочных эффектов: пациенты могут жаловаться на слабость, головокружение, головную боль. Аналогичными свойствами обладают антагонисты кальция.
- Миотропные спазмолитики: Папаверин, Дротаверин, Платифиллин, Галидор. Их цель — ликвидация спазма сфинктера, что в нижней секции пищевода.
- Обезболивающие средства при выраженном болевом синдроме. Зачастую для данных целей применяют Новокаин.
- Седативные препараты: валериана, пустырник и пр. С их помощью удается расслабить мускулатуру гортани, а также улучшить психоэмоциональное состояние больного.
- Общеукрепляющая терапия: витамины, стероиды, раствор глюкозы.
Таблетизированная форма препаратов вызывает определенные сложности, связанные со спецификой рассматриваемой болезни. Для лучшего проталкивания лекарственных средств в желудок врачи рекомендуют принимать их вместе с едой, либо класть под язык и рассасывать.
Если ни один из вариантов не пригоден в силу симптоматических проявлений, прибегают к внутримышечному введению медикаментов.
Средства народной медицины в лечении недостаточности кардии желудка могут использоваться исключительно, как вспомогательная методика. С их помощью можно купировать проявления некоторых симптомов, а также укрепить защитные реакции организма.
Наиболее популярными в этой сфере являются следующие рецепты:
- Отвар, содержащий шиповник, листья крапивы, плоды боярышника, корень заманихи, родиолу розовую. Всех ингредиентов необходимо взять поровну, чтобы в общем получилось 1,5 ст.л. В полученную смесь добавляют 1 ч.л. зверобоя. Все это заливают 2 ст. кипятка и настаивают на паровой бане 15-20 мин. Полученный травяной чай следует принимать за полчаса до еды по 70 гр.
- Отвар из ромашки. Благоприятствует устранению воспалительных явлений в пищеводе. Аналогичными свойствами обладает также календула. Для приготовления отвара необходимо залить 2 ст.л. любой из указанных трав стаканом горячей воды и выстоять на паровой бане четверть часа.
- Настойка из корня женьшеня. Повышает защитные реакции организма. Указанное средство принимают ежедневно перед едой по 20 капель.

На начальных этапах развития ахалазии кардии, в целях лечения применяют инъекции ботулотоксина. Указанное вещество вводят посредством эндоскопа. Слизистую обкалывают в 4 местах. Каждая инъекция содержит 60 ЕД действующего вещества.
Эффект от подобной методики длится, в среднем, полгода, после чего процедуру повторяют — и так до конца жизни. Подобное лечение невыгодно для пациентов — инъекции стоят немалых денег, а постоянные обострения негативно сказываются на качестве жизни.
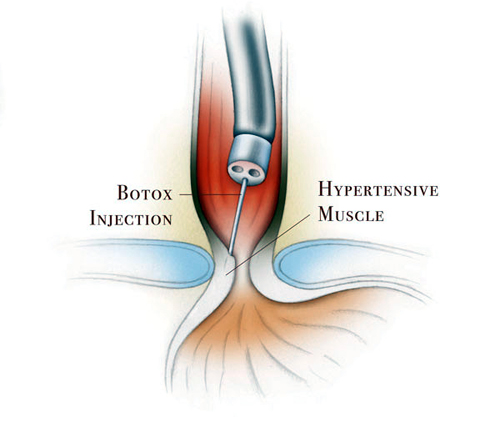
Инъекции ботулотоксина в лечении ахалазии кардии пищевода
Помимо всего прочего, на II и III стадии ахалазии кардии проводят малоинвазивную манипуляцию — пневмокардиодилатацию. Ее суть заключается в установке баллонного катетера либо бужа в просвет кардии.
Для достижения необходимого эффекта, требуется несколько сеансов с перерывами в 1-2 дня. С каждым последующим сеансом увеличивают диаметр баллона. Это способствует надрыву мышечной ткани, либо ее растяжению в суженном участке.
Перед указанной процедурой пациенту внутривенно вводят растворы димедрола и атропина, благодаря чему купируются рвотные позывы и минимизируются болевые ощущения.
У некоторых пациентов уже после первой процедуры отмечаются значительные улучшения.
Но пневмокардиодилатация может иметь негативные последствия, к которым относят:
- Трещины в районе пищевода либо его разрыв.
- Рубцовые изменения патологического сфинктера.
- Появление рефлюкс-эзофагита.
Нужна ли операция при недостаточности кардии желудка – показания к хирургическому вмешательству
Хирургическое лечение рассматриваемой патологии является наиболее эффективным: с его помощью можно избавиться от недуга на 8-10 лет.
Показанием для операции являются следующие состояния:
- Отсутствие эффекта от консервативной терапии и малоинвазивных вмешательств.
- Запущенные стадии болезни.
- Лечение детей.
Все виды операций по поводу недостаточности кардии пищевода можно разделить на 2 больших группы:
-

Фундопластика по Тупе
Миотомия по Геллеру через лапароскопический доступ. На передней стенке пищевода делают разрез продолжительность 8-10 см. Края оперируемого органа разводят в противоположные стороны, после чего хирург иссекает мышечный слой пищевода и желудка. Благодаря применению эндоскопа, доктор может визуализировать самые мелкие анатомические структуры в рабочем участке. Для минимизации риска развития послеоперационных обострений, доктор должен выполнить тщательную ревизию обнаженной слизистой оболочки. Если в этом есть необходимость, слизистую ушивают с обязательным ее прикрытием передней стенкой желудка. Подобную процедуру именуют фундопластикой, — она может осуществляться по нескольким методикам, и способствует предотвращению развития гастроэзофагеального рефлюкса.
- Операции по удалению нерабочих участков патологического сфинктера — резекционные методики. Подобные вмешательства зачастую проводят на запущенных стадиях недуга.
Возможные послеоперационные осложнения и их профилактика
После хирургического лечения рассматриваемой патологии, у пациента остаются небольшие разрезы на животе — следы лапороскопии.
В стационаре он остается 3-5 дней, а через 2-3 недели ему уже можно приступать к работе.
Первые пару месяцев следует придерживаться строгой диеты.
Операция по устранению ахалазии кардии чревата следующими осложнениями:
- Образование дивертикул и рубцов в области разреза мышечной оболочки патологического органа.
- Воспалительные явления в плевре, средостении и/или брюшине. Они могут быть вызваны травмированием слизистой оболочки во время операции, которое хирург упустил из виду. Чтобы избежать подобного обострения, следует тщательно осматривать слизистую и при выявлении поврежденных участков — производить их ушивание. Кроме того, с целью минимизации риска инфицирования оперируемого участка за 16 часов до операции пациенту начинают давать антибиотики.
- Развитие пептического рефлюкс-эзофагита. Избежать данного негативного последствия можно, максимально сохранив естественную анатомическую взаимосвязь между желудком, диафрагмой и пищеводом.
- Рецидив недостаточности кардии пищевода вследствие срастания его стенок. Избежать подобного явления можно посредством применения собственных тканей для укрытия хирургического дефекта стенки пищевода. Однако такая манипуляция является технически сложной, и не все доктора берутся за ее выполнение.
Ахалазия кардии пищевода — причины, симптомы, лечение. Кардиоспазм пищевода, баллонная дилатация
Полный текст статьи:
Баллонная дилатация
В основе положительного эффекта применения баллонной дилатации лежит механический разрыв волокон нижнего пищеводного сфинктера и как следствие снижение его тонуса. Несмотря на наличие большое числа производителей баллонов для лечения ахалазии в настоящее время их дизайн практически одинаков и представляет собой баллонный катетр (диаметр в раздутом состоянии 3,0-4,0 см) с каналом для проводника, по которому он и устанавливается в область нижнего пищеводного сфинктера под рентгенологическим контролем.
Перед процедурой пациент голодает не менее 12 часов (учитывая факт, что у ряда больных с ахалазией и натощак в пищеводе сохраняется большое количество застойного содержимого, иногда до манипуляции приходится промывать пищевод через толстый зонд). Вмешательство должно проводиться с применением глубокой седатации, обезболивание (как правило, наркотическими анальгетиками) необходимо в момент инсуффляции баллона. Для первой дилатации как правило используется баллон меньшего диаметра (т.е. 3,0 см). При сохранении или возобновлении клинических симптомов после применения баллона этого диаметра используются последовательно баллоны 3,5 и 4,0 см [6]. Если даже после дилатации баллоном 4,0 см симптомы сохраняются, то пациент подлежит оперативному лечению.
После эндоскопического осмотра основными моментами которого являются исключение злокачественного поражения области кардии (т.е. псевдоахалазии) и определения расстояния от кардии до резцов (для точной установки баллона) по каналу эндоскопа в желудок устанавливается проводник. По проводнику в область кардии проводится баллон (предварительным ориентиром может служит расстояние до резцов). Т.к. для успешного выполнения дилатации необходимо обеспечить положение баллона таким образом что бы область кардии приходилась на его середину то, как правило, перед инсуффляцией требуется корректировка положения баллона путем введения небольших порций разведенного водо-растворимого контраста или воздуха. После достижения необходимого положения баллона его раздувают до исчезновения талии и оставляют в раздутом состоянии на 60 секунд (требующееся для этого давление варьирует в пределах 7-15 psi). Затем баллон сдувают и повторно надувают на 60 секунд (как правило, давление необходимое для повторного растравления баллона уже гораздо ниже).
Осложнения. Основным и самым грозным осложнением процедуры является перфорация пищевода. Мы считает эзофагографию с водорастворимым контрастом после дилатации разумным подходом, позволяющим на ранних этапах диагностировать данное осложнение. Что касается частоты осложнений, то ретроспективный анализ 504 дилатаций выполненных по поводу ахалазии говорит об общей их частоте в 6 % (15 случаев) [7]. Перфорация наблюдалась у 7 пациентов, гематомы пищевода у 4, разрывы слизистой у 3 и лихорадка у 1-го больного. Риск перфорации выше при первичной дилатации, а так же у пациентов с незначительным похуданием и высокой амплитудой пищеводных сокращений [3]. Согласно этому же исследованию перфорация практически всегда происходит над кардией по левой стенке пищевода.
Эффективность. Что касается отдаленных результатов пневматической дилатации, то обратимся к работе опубликованной Eckardt E.F., et al., в журнале Gut за 2004 год [4]. Автор наблюдал 54 пациента с ахалазией в среднем в течение 13,8 лет. Однократная дилатация приводила к 5 летней ремиссии у 40 % больных и к 10 летней у 36 %. Наиболее важными положительными прогностическими факторами являлись возраст пациента старше 40 лет (только у 20 % пациентов младше этого возраста ремиссия длилась 5 лет по сравнению с 58 % у лиц старшей возрастной группы) и давление в нижнем пищеводном сфинктере (после процедуры) ниже 10 mm Hg. Интересно, что повторная дилатация улучшала прогноз весьма незначительно.
Введение ботулинового токсина
Действие ботулинового токсина при ахалазии основывается на ингибированиии холинэргического влияния (в результате блокады выделения ацетилхолина), что приводит к снижению тонуса нижнего пищеводного сфинктера [9]. Стандартная техника применения заключается во введении 1 мл (20-25 единиц) токсина в четыре квадрата на 1 см выше Z- линии. Для введения используется стандартная игла для склеротерапии. Эффект наступает через, в среднем, 24 часа после введения. Препаратами доступными в России являются Botox и Dysport (хотя их цена весьма высока). Основным недостатком терапии является ее достаточно кратковременный эффект. В попытке определить оптимальную дозу токсина было выполнено исследование в котором пациенты с ахалазией были рандомизированы на инъекцию 50, 100 и 200 единиц Botox (в одной инъекции), причем пациенты получавшие 100 единиц через месяц подвергались повторному введению 100 единиц токсина [2]. Через месяц после лечения у 82 % наблюдался положительный результат, причем статистически достоверной разницы между изучаемыми группами отмечено не было. При наблюдении в среднем в течение 12 месяцев уровень рецидива составил 47%, 19 % и 43 % соответственно. Т.е. доза препарата практически не меняла выраженность и длительность эффекта. Лучшие результаты во второй группе видимо обусловлены 2-х кратным (с интервалом в 30 дней) введением препарата. В одном из исследований включавшим 31 пациента первоначальный эффект был достигнут в 28 случаях, однако через 3 месяца он сохранялся только у 20 пациентов, причем положительными прогностическими признаками были возраст старше 50 лет и ахалазия тяжелой степени [9]. У 19 из этих 20 больных возник рецидив через, в среднем, 468 дней. Сходные данные опубликованы в журнале Эндоскопия за 2002 год [8]. На основании ретроспективного анализа результатов лечения 25 пациентов с ахалазией было отмечено, что непосредственный эффект наблюдался у 16 больных, а в средние сроки наблюдения в 2,5 года он сохранялся только у 9 больных. Причем у больных моложе 55 лет эффект лечения был гораздо хуже чем в более старшей возрастной группе. Осложнения при введения ботулинового токсина весьма редки и, как правило, купируюся самостоятельно.
Что касается сравнения эффективности применения ботулинового токсина и баллонной дилатации, то можно сослаться на работу выполненную Vaezi M.F., et al. [10]. Он рандомизировал пациентов с ахалазией на применение ботулинового токсина (22 человека) или пневматическую дилатацию (20 больных). Через год ремиссия наблюдалась у 32 % пациентов первой и у 70 % второй групп (хотя непосредственно после лечения результаты в обеих группах были сходны). Интересно, что баллонная дилатация приводила не только к субъективному улучшению симптоматики, но и к улучшению данных объективного исследования (давление нижнего пищеводного сфинктера, данные рентгенографии, диаметр пищевода), при применении ботулинового токсина, несмотря на купирование симптомов, объективные показатели не улучшались. Сходные данные приводит и Allescher H.D., et al. [1].
Ахалазия — Диагностика и лечение
Диагноз
Ахалазию можно не заметить или поставить неверный диагноз, потому что у нее есть симптомы, похожие на другие расстройства пищеварения. Для проверки на ахалазию ваш врач, вероятно, порекомендует:
- Манометрия пищевода. Этот тест измеряет ритмические сокращения мышц пищевода при глотании, координацию и силу мышц пищевода, а также степень расслабления или раскрытия нижнего сфинктера пищевода во время глотания.Этот тест является наиболее полезным при определении того, какой тип нарушения моторики у вас может быть.
- Рентген верхней части пищеварительной системы (эзофаграмма). Рентген делается после того, как вы выпьете меловую жидкость, которая покрывает и заполняет внутреннюю оболочку пищеварительного тракта. Покрытие позволяет врачу видеть силуэт пищевода, желудка и верхнего отдела кишечника. Вас также могут попросить проглотить таблетку бария, которая может помочь показать закупорку пищевода.
- Верхняя эндоскопия. Ваш врач вводит вам в горло тонкую гибкую трубку, оснащенную светом и камерой (эндоскопом), чтобы исследовать внутреннюю часть пищевода и желудка. Эндоскопию можно использовать для определения частичной закупорки пищевода, если ваши симптомы или результаты исследования бария указывают на такую возможность. Эндоскопию также можно использовать для взятия образца ткани (биопсия) для проверки на наличие осложнений рефлюкса, таких как пищевод Барретта.
Подробнее о манометрии пищевода и верхней эндоскопии.
Лечение
Лечение ахалазии направлено на расслабление или растяжение нижнего сфинктера пищевода, чтобы пища и жидкость могли легче перемещаться по пищеварительному тракту.
Конкретное лечение зависит от вашего возраста, состояния здоровья и степени тяжести ахалазии.
Нехирургическое лечение
Нехирургическое лечение включает:
- Пневматическое расширение. Баллон вводят с помощью эндоскопии в центр сфинктера пищевода и надувают, чтобы увеличить отверстие. Эту амбулаторную процедуру, возможно, придется повторить, если сфинктер пищевода не остается открытым. Почти треть людей, которым была проведена баллонная дилатация, нуждаются в повторном лечении в течение пяти лет. Эта процедура требует седации.
Ботокс (ботулотоксин типа А). Этот миорелаксант можно вводить непосредственно в сфинктер пищевода с помощью эндоскопической иглы.Может потребоваться повторение инъекций, а повторные инъекции могут затруднить выполнение операции, если это необходимо.
Ботокс обычно рекомендуется только людям, которые не подходят для пневматической дилатации или хирургического вмешательства из-за возраста или общего состояния здоровья. Инъекции ботокса обычно длятся не более шести месяцев. Сильное улучшение после инъекции ботокса может помочь подтвердить диагноз ахалазии.
- Лекарства. Ваш врач может порекомендовать миорелаксанты, такие как нитроглицерин (нитростат) или нифедипин (прокардия) перед едой.Эти лекарства имеют ограниченный лечебный эффект и серьезные побочные эффекты. Лекарства обычно рассматриваются только в том случае, если вы не являетесь кандидатом на пневматическое расширение или операцию, а ботокс не помог. Этот вид терапии показан редко.
Хирургия
Хирургические варианты лечения ахалазии включают:
Миотомия Хеллера. Хирург разрезает мышцу на нижнем конце сфинктера пищевода, чтобы пища легче проходила в желудок.Процедура может быть выполнена неинвазивно (лапароскопическая миотомия Хеллера). У некоторых людей, перенесших миотомию Геллера, позже может развиться гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Чтобы избежать проблем с GERD в будущем, процедура, известная как фундопликация, может выполняться одновременно с миотомией Хеллера. При фундопликации хирург оборачивает верхнюю часть желудка вокруг нижней части пищевода, чтобы создать антирефлюксный клапан, предотвращающий возврат кислоты (ГЭРБ) в пищевод.Фундопликация обычно выполняется с помощью малоинвазивной (лапароскопической) процедуры.
Пероральная эндоскопическая миотомия (ПОЭМ). В процедуре POEM хирург с помощью эндоскопа вводит вам через рот в горло, чтобы сделать разрез во внутренней выстилке пищевода. Затем, как при миотомии Геллера, хирург разрезает мышцу на нижнем конце сфинктера пищевода.
POEM может также сочетаться или сопровождаться последующей фундопликацией, чтобы помочь предотвратить GERD .Некоторым пациентам, имеющим значение POEM и развивающимся после процедуры GERD , вводят ежедневные пероральные препараты.
Клинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого заболевания.
Лечение ахалазии в клинике Мэйо
01 мая 2020
Показать ссылки- Zaninotto G, et al.Рекомендации ISDE по ахалазии 2018 года. Заболевания пищевода. 2018; DOI: 10,1093 / dote / doy071.
- Ахаласия. Национальная организация по редким заболеваниям. https://rarediseases.org/rare-diseases/achalasia/. По состоянию на 6 апреля 2020 г.
- Ахаласия. Канадское общество кишечных исследований. https://badgut.org/information-centre/a-z-digestive-topics/achalasia/. По состоянию на 6 апреля 2020 г.
- Swanstrom LL. Ахалазия: лечение, текущее состояние и будущие достижения. Корейский журнал внутренней медицины.2019; DOI: 10.3904 / kjim.2018.439.
- Jung HK, et al. Сеульский консенсус 2019 г. по рекомендациям по ахалазии пищевода. Нейрогастроэнтерология и моторика. 2020; DOI: 10,5056 / jnm20014.
- Ахаласия. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/gastrointestinal-disorders/esophageal-and-swallowing-disorders/achalasia. По состоянию на 6 апреля 2020 г.
- Ахмед Y, et al. Пероральная эндоскопическая миотомия (ПОЭМ) при ахалазии. Журнал торакальных болезней.2019; DOI: 10.21037 / jtd.2019.07.84.
- Коричневый AY. Allscripts EPSi. Клиника Майо. 12 марта 2020 г.
- Blackmon SH (экспертное заключение). Клиника Майо. 8 апреля, 2020
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo Clinic .Ахалазия пищевода — RightDiagnosis.com
Введение: Ахалазия пищевода
Описание ахалазии пищевода
Ахалазия пищевода (заболевание): Редкое моторное заболевание пищевода, характеризующееся неспособностью … подробнее »
См. Также:
Ахаласия:
»Введение: Ахаласия
»Симптомы Ахалазии
»Причины Ахалазии
»Испытания на Ахалазию
»Лечение ахалазии
Ахалазия пищевода: Расстройство моторики ПИЩЕВОДА, при котором НИЖНИЙ ПИЩЕВОДНЫЙ СФИНКТЕР (около САРДИИ) не может расслабиться, что приводит к повышенной подвижности, функциональной обструкции пищевода и ДИСФАГИИ.Ахалазия характеризуется сильно искаженным и расширенным пищеводом (мегаэзофагус).
Источник: База данных болезней
Ахалазия пищевода : Нарушение моторики пищевода, при котором НИЖНИЙ ПИЩЕВОДНЫЙ СФИНКТЕР (рядом с СЕРДЕЧНИКОМ) не может расслабиться, что приводит к функциональной обструкции пищевода и ДИФАГИИ. Ахалазия характеризуется сильно искаженным и расширенным пищеводом (мегаэзофагус).
Источник: MeSH 2007
Ахалазия пищевода: связанные темы
Эти темы о медицинских состояниях или симптомах могут иметь отношение к Медицинская информация при ахалазии пищевода:
Ахалазия пищевода: редкое заболевание
Управление редких заболеваний (ORD) Национального института здоровья (NIH)
Ахалазия пищевода внесена в список «редких заболеваний» Управлением
Редкие заболевания (ORD) Национального института здоровья
(НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США).Это означает, что ахалазия пищевода или подтип ахалазии пищевода,
затрагивает менее 200 000 человек среди населения США.
Источник — Национальные институты здравоохранения (NIH).
Ахалазия пищевода как заболевание
Ахалазия пищевода : Другое название ахалазии (или ассоциации близких заболеваний).
»Введение: Ахаласия
»Симптомы Ахалазии
»Причины Ахалазии
»Лечение ахалазии
Ахалазия пищевода: заболевания, связанные с ней
Ахалазия пищевода : Ахалазия пищевода указана в нашей базе данных как тип (или ассоциирована) со следующими заболеваниями:
Причины ахалазии пищевода
Некоторые из причин ахалазии пищевода включены в список ниже:
Подробнее о причинах ахалазии пищевода (Ахалазии)
Симптомы ахалазии пищевода (Ахалазии)
Некоторые из симптомов ахалазии пищевода проявляются:
См. Полный список из 11 симптомы ахалазии пищевода (ахалазия)
Лечение ахалазии пищевода (Ахалазия)
Лечение ахалазии пищевода (ахалазии) включает:
Подробнее о лечении ахалазии пищевода
Лечение ахалазии пищевода: Для получения дополнительной информации о лечении ахалазии пищевода см. Лечение ахалазии (ахалазии пищевода)
Ахалазия пищевода: темы, связанные с заболеваниями
Эти медицинские темы могут быть связаны с ахалазией пищевода:
Термины, связанные с ахалазией пищевода:
Термины, похожие на ахалазию пищевода:
.Лечение ахалазии сердца (сердечная часть, кардиоспазм) во Франтишковых Лазнях, Чехия
Ахалазия сердечной части (ахалазия сердца, кардиоспазм) — хроническая патология пищевода, проявляющаяся отсутствием или недостаточным рефлекторным расслаблением сердечного сфинктера, из-за чего пищевые массы не могут полностью попасть из пищевода в желудок. Нарушается перистальтика, появляются проблемы с глотанием (дисфагия), срыгивание и боли в эпигастральной или стернальной области.Основными симптомами ахалазии кардии являются именно затруднение глотания пищи, срыгивание пищи в полость рта из пищевода, боли за грудиной, распространяющиеся на челюсть, шею, спину. Без надлежащего лечения пациент худеет. Снижается работоспособность, социальная активность, отмечаются состояния, похожие на неврозы и аффекты. В лечении используется эндоскопическое расширение пищевода (безоперационная баллонная дилатация), оперативное рассечение кардии, ваготомия, в тяжелых случаях проводится проксимальная резекция желудка.Показана нормализация режима, дробное рациональное питание и медикаментозная терапия как дополнительный пункт для продления ремиссии.
Лучшие спа-отели во Франтишковых Лазнях по качеству лечения
Спа Отель Киев 3 *
От 58 € за 1 день полный пансион и лечение
9,0 /10Спа-отель Dr.Адлер 3 *
От 56 € за 1 день полный пансион и лечение
8,4 /10Спа Отель Харви 4 *
От 45 € за 1 день полный пансион и лечение
8,0 /10Спа-отель Бельведер 3 *
От 62 € за 1 день полный пансион и лечение
7,7 /10Спа Отель Павлик-Аквафорум 4 *
От 78 € за 1 день полный пансион и лечение
6,9 /10 Показать все спа-отели в городе Франтишковы ЛазнеСлужба поддержки клиентов
Не знаете, по каким критериям выбрать курорт или спа-отель?
Не умеете бронировать?
Позвоните нам, и наша служба поддержки поможет вам.
Вопросы-ОтветыПочинская Марина Руководитель службы поддержки
Консультация врача
Бесплатная помощь врача санатория
Если у вас возникли трудности с выбором санатория или спа-отеля, подходящего для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией санаторно-курортного врача Елены Хорошевой.
Отправьте свой вопрос здесьХорошева Елена Главный врач sanatoriums.com
.Лечение ахалазии сердца (сердечная часть, кардиоспазм) в Карловых Варах, Чехия
Ахалазия сердечной части (ахалазия сердца, кардиоспазм) — хроническая патология пищевода, проявляющаяся отсутствием или недостаточным рефлекторным расслаблением сердечного сфинктера, из-за чего пищевые массы не могут полностью попасть из пищевода в желудок. Нарушается перистальтика, появляются проблемы с глотанием (дисфагия), срыгивание и боли в эпигастральной или стернальной области.Основными симптомами ахалазии кардии являются именно затруднение глотания пищи, срыгивание пищи в полость рта из пищевода, боли за грудиной, распространяющиеся на челюсть, шею, спину. Без надлежащего лечения пациент худеет. Снижается работоспособность, социальная активность, отмечаются состояния, похожие на неврозы и аффекты. В лечении используется эндоскопическое расширение пищевода (безоперационная баллонная дилатация), оперативное рассечение кардии, ваготомия, в тяжелых случаях проводится проксимальная резекция желудка.Показана нормализация режима, дробное рациональное питание и медикаментозная терапия как дополнительный пункт для продления ремиссии.
Лучшие спа-отели в Карловых Варах по качеству лечения
Спа-отель Cajkovskij Palace 4 *
10,0 /10Спа Отель Волкер 3 *
От 48 € за 1 день полный пансион и лечение
10,0 /10Спа Отель Империал 5 *
От 91 € за 1 день полный пансион и лечение
9,7 /10Спа Отель Сальватор 4 *
От 40 € за 1 день полный пансион и лечение
10,0 /10Спа-Отель Прага 3 *
9,6 /10Роскошный Спа Отель Олимпик Палас 5 *
От 96 € за 1 день полный пансион и лечение
10,0 /10 Показать все спа-отели в городе Карловы Вары .

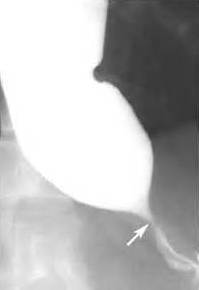 Рентгенография грудной клетки. Если указанная процедура выявила наличие затемненного участка пищевода, что содержит жидкость, назначают рентгенографию пищевода с предварительным приемом бариевой взвеси. Зачастую данная манипуляция сразу подтверждает указанный диагноз. Распознать недуг можно по т.н. симптому «перевернутого пламени свечи»: в нижней секции пищевод сужается, а сверху он расширен.
Рентгенография грудной клетки. Если указанная процедура выявила наличие затемненного участка пищевода, что содержит жидкость, назначают рентгенографию пищевода с предварительным приемом бариевой взвеси. Зачастую данная манипуляция сразу подтверждает указанный диагноз. Распознать недуг можно по т.н. симптому «перевернутого пламени свечи»: в нижней секции пищевод сужается, а сверху он расширен. При ахалазии кардии эндоскоп всегда свободно проходит к желудку. Если этого не происходит, следует предположить у пациента иную патологию: онкозаболевание, сужение пищевода и пр.
При ахалазии кардии эндоскоп всегда свободно проходит к желудку. Если этого не происходит, следует предположить у пациента иную патологию: онкозаболевание, сужение пищевода и пр.