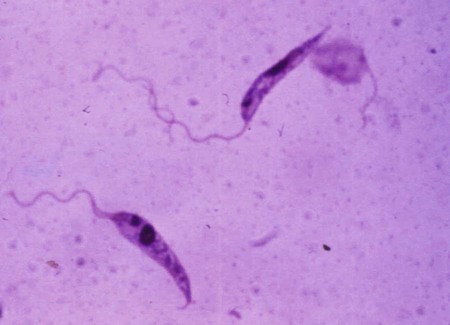
Лейшманиоз
Возбудителем лейшманиоза являются паразитирующие простейшие рода Leishmania, который насчитывает более 20 видов. Установлено, что переносчиками паразитов Leishmania могут быть более 90 видов москитов. Существует 3 основные формы заболевания:
- Висцеральный лейшманиоз (ВЛ), также известный как кала-азар, который при отсутствии лечения в 95% случаев приводит к летальному исходу. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени и анемия. Большинство случаев происходит в Бразилии, Восточной Африке и Индии. По оценкам, в мире ежегодно происходит от 50 000 до 90 000 новых случаев ВЛ, однако ВОЗ получает уведомления лишь о 25-45% из них. Эта форма лейшманиоза остается одной из паразитарных инфекций с наиболее высоким эпидемическим потенциалом и смертностью. В 2018 г. более 95% новых случаев болезни, о которых была извещена ВОЗ, были зарегистрированы в 10 странах: Бразилии, Китае, Эфиопии, Индии, Ираке, Кении, Непале, Сомали, Южном Судане и Судане.

- Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза и сопровождается поражениями кожного покрова, главным образом язвами, на открытых участках тела. Поражения кожи могут оставлять перманентные шрамы и приводить к инвалидности или стигматизации. Около 95% случаев КЛ отмечаются в странах Америки, Средиземноморского бассейна, Ближнего Востока и Центральной Азии. В 2018 г. более 85% новых случаев КЛ были зарегистрированы в 10 странах: Афганистане, Алжире, Боливии, Бразилии, Колумбии, Иране (Исламской Республике), Ираке, Пакистане, и Сирийской Арабской Республике и Тунисе. По оценкам, в мире ежегодно имеет место от 600 000 до 1 миллиона новых случаев заболевания.
- Слизисто-кожный лейшманиоз приводит к частичному или полному разрушению слизистых оболочек носа, рта и гортани. Более 90% случаев слизисто-кожного лейшманиоза отмечаются в Боливии (Многонациональное Государство), Бразилии, Эфиопии и Перу.
Механизм передачи
Паразиты Leishmania передаются при укусах инфицированных самок москитов, которые питаются кровью для откладывания яиц.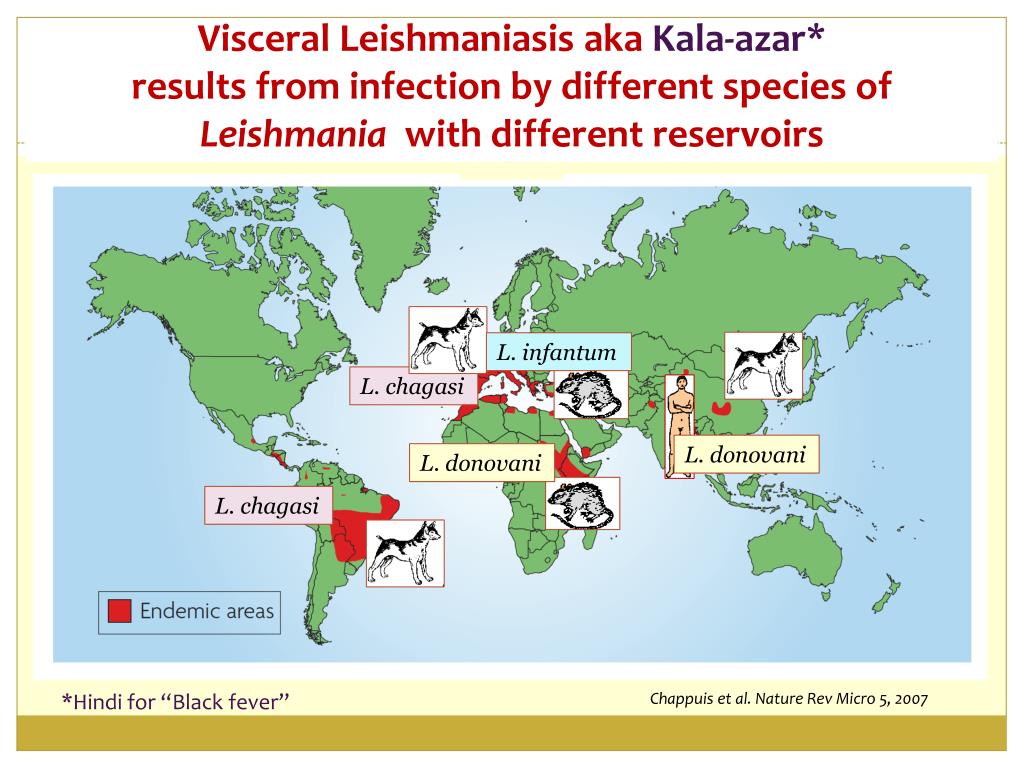 Эпидемиологические характеристики лейшманиоза могут быть разными в зависимости от вида паразитов и москитов, особенностей экологиии районов, где происходит передача инфекции, наличия у популяции контактов с возбудителем в данный момент или в прошлом, а также поведенческих факторов. Установлено, что естественными резервуарами паразитов Leishmania являются около 70 видов животных, в том числе человек.
Эпидемиологические характеристики лейшманиоза могут быть разными в зависимости от вида паразитов и москитов, особенностей экологиии районов, где происходит передача инфекции, наличия у популяции контактов с возбудителем в данный момент или в прошлом, а также поведенческих факторов. Установлено, что естественными резервуарами паразитов Leishmania являются около 70 видов животных, в том числе человек.
Особенности эпидемиологии заболевания в различных регионах ВОЗ
Африканский регион
Висцеральная, кожная и слизисто-кожная формы лейшманиоза являются высокоэндемическими в Алжире и странах Восточной Африки. В Восточной Африке вспышки висцерального лейшманиоза – частое явление.
Регион стран Америки
Эпидемиология кожного лейшманиоза в странах Америки отличается высокой сложностью и большой неоднородностью в том, что касается циклов передачи, резервуаров, видов москитов-переносчиков, клинических проявлений и ответной реакции на лечение; кроме того, в одном и том же географическом районе могут циркулировать разные виды Leishmania. В 2018 г. более 97% случаев ВЛ в этом регионе было зарегистрировано в Бразилии.
В 2018 г. более 97% случаев ВЛ в этом регионе было зарегистрировано в Бразилии.
Регион Восточного Средиземноморья
На этот регион приходится 70% всех случаев кожного лейшманиоза в мире. Висцеральный лейшманиоз является высокоэндемическим в Ираке, Сомали и Судане.
Европейский регион
Этот регион эндемичен по кожному и висцеральному лейшманиозу. В 2018 г. в регионе было зарегистрировано более 200 случаев, завезенных главным образом из Африки и региона стран Америки.
Регион Юго-Восточной Азии
Наиболее распространенной формой болезни в этом регионе является висцеральный лейшманиоз, но регион также эндемичен по кожному лейшманиозу. Это единственный регион, в котором реализуется региональная инициатива по ликвидации висцерального лейшманиоза как проблемы общественного здравоохранения к 2020 г. В 2018 г. в регионе было отмечено менее 5000 случаев заболевания, что стало беспрецедентно низким показателем. Регион уверено движется к достижению поставленной цели, и страны региона намерены получить от ВОЗ подтверждение элиминации заболевания к 2023 г.
Регион уверено движется к достижению поставленной цели, и страны региона намерены получить от ВОЗ подтверждение элиминации заболевания к 2023 г.
Пост-кала-азарный кожный лейшманиоз (ПККЛ)
Пост-кала-азарный кожный лейшманиоз (ПККЛ), как правило, является последствием висцерального лейшманиоза и проявляется в виде макулезной, папулезной или узелковой сыпи, чаще всего на лице, плечах, туловище и других частях тела. Эта клиническая форма заболевания характерна в основном для стран Восточной Африки и индийского субконтинента, где она регистрируется у 5‑10% пациентов с висцеральным (кала-азарным) лейшманиозом. Обычно кожные высыпания появляются в промежутке от 6 месяцев до одного или более лет после исчезновения признаков перенесенного висцерального лейшманиоза, однако это может произойти и раньше. Люди с ПККЛ считаются потенциальным источником инфекции.
Коинфекция лейшманиями и ВИЧ
Для людей с коинфекцией лейшманиями и ВИЧ характерен более высокий риск развития ярко выраженной клинической формы болезни, частые рецидивы и высокая смертность. Антиретровирусное лечение сдерживает развитие болезни, отдаляет наступление рецидивов и повышает выживаемость коинфицированных пациентов. Высокие показатели распространенности коинфекции Leishmania-ВИЧ отмечаются в Бразилии, Эфиопии и индийском штате Бихар.
Антиретровирусное лечение сдерживает развитие болезни, отдаляет наступление рецидивов и повышает выживаемость коинфицированных пациентов. Высокие показатели распространенности коинфекции Leishmania-ВИЧ отмечаются в Бразилии, Эфиопии и индийском штате Бихар.
Основные факторы риска
Социально-экономические условия
Нищета является фактором риска заболевания лейшманиозом. Плохие жилищные условия и антисанитарная обстановка (например, отсутствие системы утилизации отходов, открытая канализация) могут способствовать увеличению числа мест, благоприятных для размножения и жизни москитов, а также их близости к человеку. Москитов привлекают скученные жилищные условия, благоприятные для питания кровью людей. Поведенческие факторы, такие как сон на открытом воздухе или на земле, также могуть быть связаны с повышенным риском заражения.
Неполноценное питание
Белково-энергетическая недостаточность и дефицит железа, витамина А и цинка в рационе повышают риск развития клинической формы заболевания в случае инфекции.
Перемещение населения
Эпидемии двух наиболее распространенных форм лейшманиоза часто связаны с миграцией и перемещением не имеющих иммунитета людей на территорию районов, где циркулирует инфекция. Важными факторами заболеваемости остаются профессиональная деятельность и масштабное сведение лесов.
Экологические изменения
Факторами заболеваемости лейшманиозом могут быть урбанизация и повышение интенсивности хозяйственной деятельности в лесных районах.
Изменение климата
Эпидемиология лейшманиоза зависит от ряда климатических факторов:
- изменение температурного режима, режима осадков и влажности могут оказывать значительное влияние на ареал распространения, выживаемость и размеры популяций переносчиков и резервуаров инфекции;
- небольшие колебания температуры могут оказывать глубокое воздействие на цикл развития промастигот лейшманий в организме москитов, что может создавать условия для передачи простейших в районах, ранее не являвшихся эндемичными по этой болезни;
- засуха, голод и наводнения могут провоцировать массовое перемещение и миграцию населения в районы циркуляции лейшманиоза, а плохое питание может негативно сказываться на иммунитете.

Диагностика и лечение
Диагностика висцерального лейшманиоза выполняется на основе клинической картины в сочетании с паразитологическими или серологическимм исследованиями (например, экспресс-тестированием). Для диагностики кожного и слизисто-кожного лейшманиоза серологические исследования не представляют большого интереса; в этих случаях диагноз ставится на основе клинической картины и результатов паразитологического исследования.
Выбор лечения при лейшманиозе зависит от ряда факторов, таких как клиническая форма, наличие сопутствующих патологий, вид паразита и географический район. Лейшманиоз поддается лечению и может излечиваться полностью, однако эффективность лекарственных препаратов зависит от состояния иммунной системы пациента, и при ослабленном иммунитете не исключены рецидивы. Всем пациентам с висцеральным лейшманиозом показано безотлагательное назначение полного курса лечения. Детальная информация о лечении разных форм лейшманиоза в зависимости от географического района приведена в серии технических докладов ВОЗ №949, посвященной борьбе с лейшманиозом.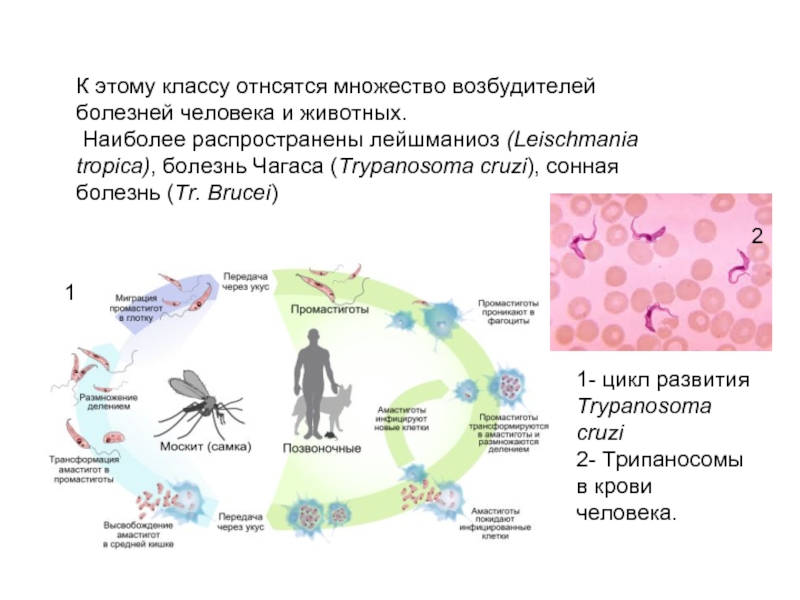
Профилактика и контроль
Профилактика и контроль лейшманиоза требуют комбинированного подхода, поскольку передача инфекции происходит в рамках сложной биологической системы, в которой участвуют человек или животное-резервуар (хозяева), паразит и его переносчик (москит). К основным мерам профилактики лейшманиоза относятся:
- Ранняя диагностика и быстрое начало эффективного лечения способствуют уменьшению распространенности болезни и предотвращают инвалидность и смерть пациентов. Это дает возможность снизить интенсивность передачи инфекции и вести мониторинг распространения и бремени болезни. В настоящее время существуют высокоэффективные и безопасные препараты для лечения лейшманиоза, особенно его висцеральной формы, хотя их применение может быть сопряжено с трудностями. Благодаря усилиям ВОЗ по согласованию цен и программе бесплатного обеспечения препаратами при посредничестве ВОЗ доступ к лекарственным средствам был значительным образом расширен.

- Борьба с переносчиками способствует снижению заболеваемости или прерыванию передачи инфекции путем сокращения численности популяций москитов. Для борьбы с переносчиками применяются распыление инсектицидов, обработанные инсектицидом сетки, меры инженерно-экологического обустройства и средства индивидуальной защиты.
- Эффективный эпиднадзор имеет большое значение, поскольку позволяет вести оперативный мониторинг обстановки и принимать меры во время эпидемий и в ситуациях, когда среди пациентов, находящихся на лечении, отмечаются высокие коэффициенты летальности.
- Контроль численности популяций животных-резервуаров инфекции требует сложного комплекса мероприятий и поэтому должен выполняться с учетом местных условий.
- Социальная мобилизация и укрепление партнерств: мобилизация и санитарное просвещение местного населения и проведение эффективных мероприятий, направленных на изменение поведения, всегда должны осуществляться с учетом местной специфики.
 Решающее значение имеют работа в партнерстве и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями.
Решающее значение имеют работа в партнерстве и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями.
Деятельность ВОЗ
Работа ВОЗ по вопросам борьбы с лейшманиозом ведется по следующим направлениям:
- техническое и финансовое содействие национальным программам по борьбе с лейшманиозом в интересах обновления методических документов и составления планов борьбы с заболеванием, охватывающих создание устойчивых и эффективных систем эпиднадзора и систем обеспечения готовности к эпидемиям и реагирования на них;
- мониторинг эпидемиологических показателей и оценка эффективности мероприятий по борьбе с заболеванием, что способствует повышению осведомленности и ведению информационно-разъяснительной работы по вопросу о глобальном бремени лейшманиоза, а также обеспечению равноправного доступа к медицинской помощи;
- разработка научно обоснованных стратегий и стандартов в области профилактики лейшманиоза и борьбы с ним, а также мониторинг их осуществления;
- укрепление сотрудничества и координации среди партнеров и заинтересованных сторон;
- содействие научным исследованиям и использованию эффективных средств борьбы с лейшманиозом, в том числе безопасных, эффективных и доступных по стоимости лекарств, диагностических средств и вакцин;
- оказание поддержки национальным программам по борьбе с заболеванием в интересах обеспечения доступа пациентов к лекарственным препаратам гарантированного качества.

Что такое Лейшманиоз? Симптомы, диагностика, лечение, профилактика
09.12.2020
Мы продолжаем рассказывать о простейших, которые могут вызывать у человека самые разнообразные заболевания. Казалось бы — одноклеточный организм! Но все не так просто, как нам хотелось бы.
Одним из таких заболеваний является лейшманиоз — звучит жутко, но из названия понятно, что вызывается он простейшими рода Leishmania.
Лейшманиозы распространены по всему миру — инфекция у человека вызывается 20 видами Leishmania!
В зависимости от географии, они делятся на лейшманиозы Нового и Старого Света. В зависимости же от клинических проявлений — при поражении только кожи, кожи и слизистых оболочек или внутренних органов — они подразделяются на кожную, кожно-слизистую и висцеральную форму болезни соответственно.
Возбудителями кожного лейшманиоза являются L.L. major, L.
Лейшманиозы — группа трансмиссивных заболеваний, это значит, что они передаются через укусы насекомых, в частности при укусах москитов видов Phlebotomus, Lutzomyia в зависимости опять же от географии. Источником инфекции и резервуаром являются человек и различные виды животных грызуны, собаки и другие — это также зависит от видов лейшманий и географического положения.
После укуса москита лейшмании могут либо оставаться в пределах кожи ограниченно или диффузно, либо распространяться на слизистые оболочки — в основном носа, ротоглотки, либо через лимфатическую систему разноситься к другим органам и тканям организма — проникать в селезенку, костный мозг, печень, кишечник и др. Висцеральный лейшманиоз является наиболее тяжелой формой заболевания. Форма и тяжесть заболевания зависят не только от вида лейшмании, но и от иммунной защиты организма, поэтому тяжелее болеют дети раннего возраста, а для пациентов с ВИЧ-инфекцией лейшманиоз рассматривается как оппортунистическое заболевание.
Кожный лейшманиоз.
Поражение кожи развивается на месте укуса москита через несколько недель или даже месяцев. Множественные поражения кожи могут быть результатом неоднократных укусов. Изначально это папула, которая медленно увеличивается, в центре образуется язвочка и развивается приподнятая эритематозная граница, где сконцентрированы внутриклеточные паразиты.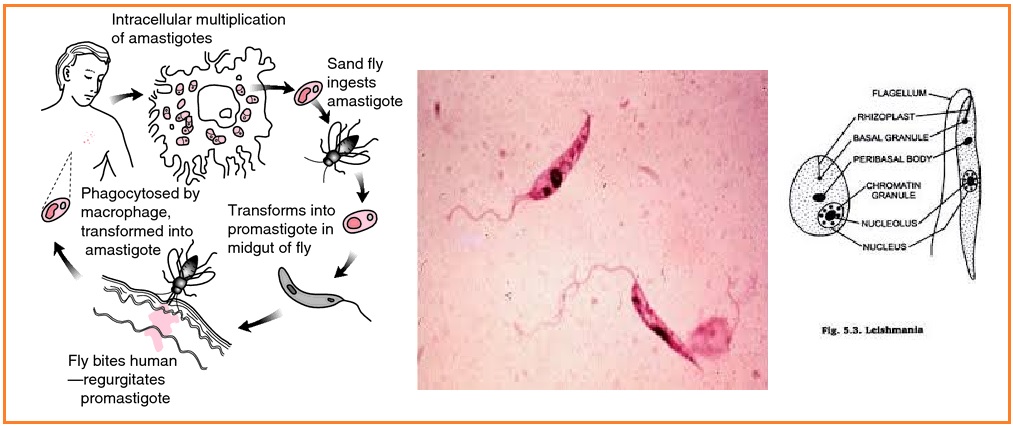
Диффузный кожный лейшманиоз.
Диффузная форма кожного лейшманиоза развивается редко, в основном лейшманиями Нового Света. Характеризуется распространенным утолщением кожи в форме бляшек, папул или множественных узелковых образований, особенно на лице и наружней повержности конечностей, напоминая поражения при лепре. Изъязвления и поражение слизистых оболочек чаще отсутствуют, но болезнь не проходит спонтанно и отличается склонностью к рецидивам после лечения.
Кожно-слизистый лейшманиоз.
Начинается с первичной кожной язвочки, как и другие формы кожного лейшманиоза. Это поражение кожи проходит спонтанно. Метастатическое распространение процесса на слизистые оболочки носа, ротоглотки могут произойти как на ранней стадии болезни, так и спустя многие годы.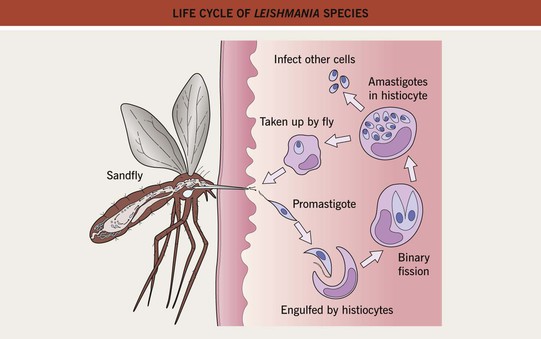 Патогенетически при данном процессе происходит разрушение мягких тканей и хрящей, отек носа и губ. Как правило, у пациентов появляются заложенность носа, выделения и боль. Но болевой синдром может отсутствовать. Со временем развиваются массивные поражения носа, неба или лица, обезображивающие больного. Опасно присоединение вторичной бактериальной инфекции. Летальные исходы у таких пациентов наступают из-за бактериальных осложнений и истощения.
Патогенетически при данном процессе происходит разрушение мягких тканей и хрящей, отек носа и губ. Как правило, у пациентов появляются заложенность носа, выделения и боль. Но болевой синдром может отсутствовать. Со временем развиваются массивные поражения носа, неба или лица, обезображивающие больного. Опасно присоединение вторичной бактериальной инфекции. Летальные исходы у таких пациентов наступают из-за бактериальных осложнений и истощения.
Висцеральный лейшманиоз.
Клинические проявления могут развиться остро (например при иммунодефицитных состояниях), но могут начать проявляться через многие месяцы. Некоренные жители могут заразиться при посещение эндемичных районов — в таком случае инкубационные=й период может длиться до 2 лет.
Характерны волнообразная лихорадка с ознобом, чаще всего два пика температуры в течение суток, гепатоспленомегалия, лимфаденопатия, истощение, отеки. Лабораторно выявляются панцитопения, гипоальбуминемия, гипергаммаглобулинемия, нарушение свертываемости крови.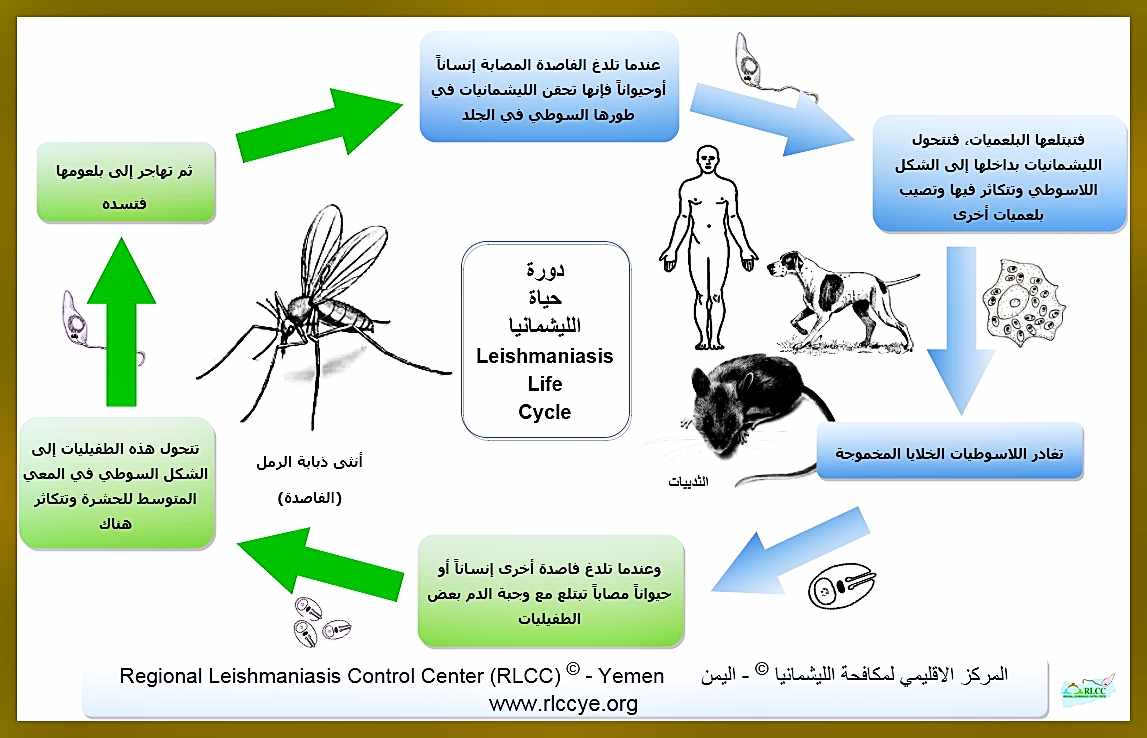 Поражения кожи встречаются редко. Нередко присоединяется вторичная бактериальная инфекция. При несвоевременном неадекватном лечении или его отсутствии в течение нескольких месяцев-лет наступает летальный исход.
Поражения кожи встречаются редко. Нередко присоединяется вторичная бактериальная инфекция. При несвоевременном неадекватном лечении или его отсутствии в течение нескольких месяцев-лет наступает летальный исход.
У пациентов, у которых нет клинических проявлений (например жители эндемичных районов), либо наступает самоизлечение, либо у оставшихся в живых после успешного лечения, наблюдается резистентность к дальнейшим заражениям — формируется стойкий иммунитет. Однако возможно возникновение рецидива болезни через многие годы.
В Индии висцеральный лейшманиоз называют “кала-азар” или “черная болезнь”, так как из-за поражения надпочечников часто отмечается потемнение кожи лица, рук, живота, стоп. Примерно у 10% таких больных через несколько месяцев и до двух лет возникает посткалаазарный кожный лейшманиоз — поражение характеризуется плоскими или узловыми повреждениями кожи, в которых содержится множество паразитов — эти поражения считаются резервуаром, они способствуют распространению инфекции в этих областях.
При подозрении на лейшманиоз любой формы для подтверждения диагноза могут быть использованы следующие методы диагностики:
-
Микроскопия и ПЦР-исследование пунктатов органов и тканей, соскоба с пораженной области кожи
-
ПЦР-исследование крови может быть информативным при лейшманиозе у пациентов с ВИЧ-инфекцией
-
Серологическое исследование (ИФА IgG) применяется при подозрении на висцеральный лейшманиоз, но стоит помнить, что возможно получение как ложноотрицательных результатов (например, при ВИЧ-инфекции, при раннем и пожилом возрастах), так и ложноположительных (СКФ, лейкоз, сифилис, и др.). При этом серологические исследования не проводятся для определения эффективности проводимого лечения — это связано с длительным обнаружением IgG в крови после излечения.
-
Также может быть информативным культуральное исследование пунктатов — посев на специальные среды.
Лечение лейшманиоза является сложным, что в некоторой степени обусловлено возрастающей резистентностью микроорганизмов к применяемым препаратам. Выбор препаратов зависит от следующих факторов:
-
Клинический синдром
-
Подтвержденный диагноз лейшманиоза
-
Географический регион (место заражения)
-
Вероятная восприимчивость микроорганизма к лечению
-
Иммунный статус хозяина (иммунодефицитные состояния)
Подходы к лечению кожного и висцерального лейшманиоза сильно отличаются. При кожном лейшманиозе имеет большое значение клиническая тяжесть инфекции, например при кожном ограниченном лейшманиозе без риска возникновения проявления со стороны слизистых оболочек может применяться только местная терапия, в то время как при кожно-слизистом или диффузном кожном лейшманиозах необходима системная терапия. В случае висцерального лейшманиоза кала-азар при отсутствии лечения летальность составляет до 90%, здесь не стоит вопрос о необходимости терапии, выбор препаратов основан на доступности и сведениях о резистентности. А при развитии лейшманиоза на фоне прогрессирующей ВИЧ-инфекции требуется не только системная терапия противопаразитарными препаратами, но и скорейшее начало антиретровирусной терапии, без которой клинический эффект от проводимой терапии будет недостаточен.
Почему важно знать о лейшманиозе?
География путешествий человека расширяется, но для того, чтобы увеличить риск заражения лейшманиозом, не обязательно лететь в южную Африку. Риск заражения лейшманиозом остается при посещении стран ближнего зарубежья: Азербайджана, Армении, Грузии, Кыргызстана, Таджикистана, Узбекистана в пик активности переносчиков возбудителя. В России регистрируются только завозные случаи лейшманиоза. Инкубационный период развития заболевания у туристов может достигать нескольких лет, поэтому очень важны сведения о посещении и длительности пребывания на тех или иных эндемичных территориях, а также указания на взаимодействия с москитами и другими вредными насекомыми :)
Специфической профилактики не разработано, поэтому путешественникам в эндемичных областях на открытые участки кожи следует использовать средства от насекомых, содержащие диэтилтолуамид, пропитывать одежду репеллентами. Также могут быть эффективны противомоскитные сетки, сетки на кроватях, особенно если пропитать их перметрином или пиретрумом.
Услуги, упомянутые в статье*:
-
Микроскопическое исследование соскобов с кожи, папул и краев язв на лейшмании (А26.01.01.s01)
-
Микроскопическое исследование пунктатов органов кроветворения на лейшмании (А26.05.014)
-
Определение антител класса G к возбудителю лейшманиоза в крофи методом ИФА
-
Определение ДНК лейшманий в крови методом ПЦР (А26.06.053.s01)
*Назначение и интерпретация результатов анализов должны проводиться только лечащим врачом
Автор: врач-инфекционист Университетской клиники H-Clinic Анастасия Александровна Коновалова.
Медицинский редактор: руководитель Университетской клиники, к.м.н., врач-инфекционист Коннов Данила Сергеевич.
Возврат к списку
ГБ №1 им. Н.А. Семашко г. Ростова-на-Дону
Лейшманиозы — заболевания, вызываемые паразитическими простейшими из рода Leischmania. Первые клинические описания болезни появились в европейской медицинской литературе в середине XVIII века. В 1898 г. русский военный врач П. Ф. Боровский открыл возбудителя кожного лейшманиоза (болезнь Боровского),
в 1900 г. Лейшман, а в 1903 г. Донован обнаружили возбудителя висцерального лейшманиоза(кала-азара).
Распространение лейшманиозов москитами установлено в 1921 г. Ежегодно в мире болеют лейшманиозами не менее 60 млн. человек.
Этиология лейшманиозов.
Возбудитель кожного лейшманиоза — Leishmania tropica. Есть две разновидности возбудителя кожного лейшманиоза: L. tropica minor, что вызывает кожный лейшманиоз антропонозного (городского) типа и L. tropica major, обуславливающий кожный лейшманиоз зоонозного (сельского) типа.
Возбудитель средиземноморского висцерального лейшманиоза — L. donovani infantum. Лейшмании относятся к типу простейших.
Цикл развития лейшманий связан со сменой хозяев — позвоночного животного (человека), в организме которого паразиты находятся в безжгутиковой форме, и кровососущего насекомого (москита), где лейшмании переходят в жгутиковую форму.
Москиты заражаются при сосании крови или межтканевой жидкости зараженных лейшманиозом животных (человека). В организме москита происходит размножение лейшманий, и спустя 6-8 дней паразиты скапливаются в глотке москита, откуда при укусе человека проникают в ранку, внедряются в клетки кожи или внутренних органов (в зависимости от вида лейшманий).
Эпидемиология. Средиземноморско-среднеазиатский лейшманиоз — зоонозное заболевание. Различают три типа очагов:
1. природные очаги, в которых возбудитель циркулирует среди диких животных (шакалы, лисицы, суслики и др. грызуны), являющихся источником инвазии;
2. сельские очаги, в которых возбудитель циркулирует у собак -главных источников инвазии, а также у диких животных;
3. городские (синантропные) очаги, в которых основным источником инвазии служат собаки и синантропные крысы.
Переносчики — различные виды москитов — флеботомусы.
Болеют в основном дети в возрасте от 1 года до 5 лет, а также взрослые — приезжие из неэндемичных районов.
Заболеваемость носит спорадический характер; в городах возможны вспышки. Сезон заражения — лето, а сезон заболеваемости — осень этого года или весна следующего.
Очаги регистрируются в странах Средиземноморья, Китая, Ближнего Востока, Латинской Америки.
Спорадические случаи регистрируются в Средней Азии и Закавказье: Туркменистан, юг Казахстана, Грузия, Армения, Азербайджан.
Зоонозный кожный лейшманиоз. Источниками инфекции являются животные: песчанки, тонкопалый суслик, домовые мыши, ежи. Заражение человека происходит в конце лета — начале осени — в период максимальной численности москитов.
Инкубационный период от 2 до 6 нед, затем на месте внедрения возбудителя образуется небольшой бугорок, в последующем изъязвляющийся, в дальнейшем язвы рубцуются. Таких образований может быть несколько. В неосложненных случаях заболевание продолжается 2-4 мес. После заболевания остается стойкий иммунитет.
Это природно-очаговая инфекция, очаги расположены в сельской местности. Из местного населения заболевают преимущественно дети, поскольку взрослые ранее перенесли эту болезнь. Среди приезжих и солдат могут быть массовые заболевания кожным лейшманиозом. Например, в 1885 г. в отряде русских войск, прибывших в Мервский оазис, заболело кожным лейшманиозом 85% личного состава.
Антропонозный (городской) кожный лейшманиоз. Инкубационный период от 2 мес до 2 лет. Стадия бугорка и инфильтрата продолжается 4-6 мес, стадия язвы — 6 мес, период рубцевания — 1-2 мес. Общая продолжительность болезни до 1 года. В месте поражения очень много лейшманий. Иммуногенез замедлен. Оба варианта кожного лейшманиоза дают перекрестный иммунитет. Источником инфекции является человек, однако не исключается роль собак и грызунов. Заболеваемость носит выраженный очаговый характер: поражаются жители определенных кварталов, домов. Сезонность не выражена.
В настоящее время эта болезнь у нас практически ликвидирована.
Средиземноморский висцеральный лейшманиоз
Длительность инкубационного периода колеблется от 10-20 дней до 1 года. Заболевание начинается с появлением папулы на месте укуса москита. Отсюда лейшмании гематогенно попадают в клетки ретикулоэндотелиальной системы. Развивающийся системный паразитарный ретикулоэндотелиоз приводит к увеличению печени, селезенки, лимфатических узлов и нарушению их функции. Отмечается общая интоксикация, нарушение кроветворения и аллергизация организма. Заболевание протекает на фоне лихорадки. Нелеченый висцеральный лейшманиоз часто имеет летальный исход.
В городах источниками инфекции являются собаки, а в сельской местности — шакалы, лисы, дикобразы. Заражения происходят летом, но ввиду длительности инкубационного периода заболевания чаще возникают в холодное время года. Среди заболевших 80-90% приходится на детей до 3 лет.
Осложнения кожного лейшманиоза
Возможно инфицирование язв вторичной бактериальной флорой, что затягивает выздоровление, может привести к развитию рожи, абсцесса. Прогноз благоприятный, возможны косметические дефекты.
Диагноз кожный лейшманиоз
Опорными симптомами клинической диагностики кожного лейшманиоза является образование на месте укуса москита папулы с последовательным превращением в лейшмании, язву с подрытыми краями и последующим рубцеванием. Большое значение имеют эпидемиологические данные — пребывание в эндемичных регионах в последние два месяца.
Специфическая диагностика кожного лейшманиоза
Проводится микроскопия содержимого язв и краевого инфильтрата. Поскольку лейшманий в материале немного, микроскопическое исследование проводят несколько раз. Применяют кожную аллергическую пробу Монтенегро с лейшманином (поверхностная жидкость убитых фенолом лейшманий). Используют также биологическую пробу на белых мышах и хомяках, которых заражают внутрикожно материалом из язв больного.
Дифференциальная диагностика кожного лейшманиоза
Дифференциальная диагностика проводится с фурункулезом, проказой, сифилисом, эпителиома, трофической язвой, сибирской язвой и т.п.
Лечение кожного лейшманиоза
Лечение преимущественно местное. Применяют примочки с фурацилином, грамицидина, мази: 0,5% акрихинову, мономицинову, Вишневского. В ранний период болезни лейшманиомы рекомендуется присыпать или внутрикожно обкалывать акрихином, мономицином, берберина сульфатом или гексаметилентетрамином. В последние годы применяют лазерную терапию, преимущество которой в заживлении язв без рубцевания. В случае множественных язв со значительными инфильтратами назначают парентерально мономицин по 0,25 г 3 раза в сутки в течение 10-14 дней, аминохииол по 0,2 г. З раза в день (на курс 10-12 г). Широко применяют стимулирующее и общеукрепляющее лечение, поливитаминные препараты и тому подобное
Профилактика лейшманиозов
При зоонозном кожном лейшманиозе необходимы дератизационные мероприятия, направленные против основного источника инфекции — больших песчанок. Мероприятия проводятся в радиусе 2,5-3км вокруг населенного пункта.
При антропонозной форме кожного лейшманиоза (источник инфекции — человек) больных госпитализируют в недоступные для москитов помещения; кожные поражения защищают повязкой от укусов москитов.
При висцеральном лейшманиозе проводят уничтожение больных собак (с кожными поражениями, истощенных, облысевших) и отлов бродячих собак.
Меры по предупреждению передачи болезни едины при всех формах лейшманиоза, поскольку во всех случаях переносчиками являются москиты. В населенных пунктах инсектицидами обрабатывают места выплода москитов, а также места их дневок.
Определенное значение имеют меры индивидуальной защиты от москитов — применение пологов, сеток,репеллентов.
В природных очагах лейшманиоза детям и прибывающим на работу и на постоянное жительство взрослым проводят искусственную иммунизацию путем внутрикожного введения живой культуры L. tropica major. Возникает доброкачественный местный процесс, заканчивающийся рубцеванием. Поскольку культуру вводят в участки тела, покрытые одеждой, косметический дефект незначителен. Иммунитет вырабатывается через 3 мес после прививки.
Лейшманиозы
Лейшманиозы — группа протозойных трансмиссивных болезней человека и животных, которые характеризуются поражением внутренних органов (висцеральный лейшманиоз) или кожи и слизистых оболочек (кожный лейшманиоз), переносчиками которых являются москиты.
Исторические сведения. История изучения лейшманиозов началась с 1898 г., когда ташкентский врач П. Ф. Боровский открыл и описал возбудителя, обнаружив лейшмании в мазках из грануляций пендинской язвы, получивших название L. tropica. Однако задолго до открытия возбудителя кожный лейшманиоз был известен и регистрировался под разными названиями: багдадская, ашхабадская язва, мургабская болезнь, кокандка и др.
В 1900 — 1904 гг. W. В. Leishman и С. Donovan в селезенке больных кала-азаром обнаружили возбудителя висцерального лейшманиоза — L. donovavi.
Изучению лейшманиозов были посвящены научные исследования отечественных ученых — Е. И. Марциновского, В. Л. Якимова, Н. И. Ходукина, П. А. Петрищевой, А. В. Долматова, Н. А. Демина, Ш. Д. Мошковского, В. П. Сергиева и А. Я. Лысенко и многих других.
Различные формы лейшманиоза регистрируются более чем в 80 странах мира, где насчитывается 40 — 60 млн больных.
Этиология. Возбудителями лейшманиозов являются простейшие, которые относятся к типу Sarcomastigophora, отряду Ki-netoplastida, семейству Trypanosomatidae, роду Leishmania. В настоящее время известно около 20 видов и подвидов лейшманий.
Для лейшманий характерен сложный жизненный цикл, проходящий при участии двух хозяев. Одним из них является позвоночное животное — собака, лисица, бурундук — и человек, вторым хозяином являются москиты — флеботомусы.
В организме человека и позвоночных животных лейшманий развиваются внутриклеточно в виде амастиготной (безжгутиковой), лейшманиальной или тканевой формы в свободных макрофагах или ретикулогистиоцитарных клетках. Амастиготы представляют собой мелкие округлой или овальной формы клетки размером 1-3×2-6 мкм с расположенным внутри овальным ядром и хорошо видимым палочковидной формы кинетопластом. По Романовскому — Гимзе цитоплазма окрашивается в голубой цвет, ядро (0,7 х 0,8 мкм) — в красно-фиолетовый, кинетопласт — в темно-красный, рубиновый. Лейшманиальная форма размножается путем простого деления.
В просвете кишечника заразившегося москита-переносчика эти безжгутиковые формы превращаются в подвижные жгутиковые — промастиготы, лептомонадные формы.
Аептомонадная подвижная стадия развития паразита имеет веретенообразную вытянутую форму размерами 4 — 6 × 10 — 12 мкм и жгут, отходящий от кинетопласта — орган движения паразита.
Лейшманий могут быть выращены на питательной среде NNN, содержащей дефибринированную кровь, на хорион-аллантоисной оболочке развивающегося куриного эмбриона, а также в культуре клеток в виде амастигот. На питательной среде через 3-4 дня при 23°С образуются мелкие прозрачные колонии, состоящие из промастигот.
Лейшманиозы — трансмиссивные паразитозы. Переносчиками возбудителей являются москиты — флеботомусы, обитающие в жарких и теплых поясах земли. В мире известно до 600 видов москитов, наиболее разнообразны они в Африке, но обитают также в Средней Азии, Казахстане, Закавказье, в Крыму, на юге Украины и в Молдавии.
Москиты — мелкие двукрылые насекомые, активные в сумерках, ночью.
Заражаются самки москитов при поглощении крови человека или животных, больных лейшманиозом. Амастиготы, попавшие в желудок переносчика, превращаются в жгутиковые формы, которые размножаются и скапливаются в его глотке. Москит становится заразным на 5 — 8 сутки.
В последние годы ситуация по лейшманиозам осложнилась в связи с распространением ВИЧ-инфекции. Известно, что возбудитель висцерального лейшманиоза способен персистировать в организме клинически здорового человека в течение нескольких лет. У инфицированого может возникнуть рецидив болезни при снижении иммунного статуса. Случаи висцерального лейшманиоза зарегистрированы у лиц, которые были в очагах лейшманиоза, после их заражения вирусом иммунодефицита.
Различают кожный и висцеральный лейшманиозы и несколько их разновидностей. Патогенез и клинические проявления инфекции имеют существенные отличия, но в морфологии возбудителей разница невелика. Однако существуют значительные штаммовые особенности, как-то: вирулентность возбудителя, тканевой тропизм, биология, чувствительность к химиопрепара-там и др.
Различают следующие наиболее частые клинико-эпидемиологические варианты лейшманиозов: висцеральные лейшманиозы — индийский, средиземноморско-среднеазиатский, восточно-африканский Старого Света и южноамериканский висцеральный лейшманиоз Нового Света; кожные лейшманиозы — суданский и эфиопский Старого Света, мексиканский, бразильский и др. Нового Света.
Висцеральные лейшманиозы характеризуются хроническим течением, волнообразной лихорадкой, спленомегалией, гепатомегалией, прогрессирующей анемией, лейкопенией, тромбоцитопенией, кахексией.
Индийский висцеральный лейшманиоз (Синонимы: кала-азар, черная болезнь, лихорадка дум-дум)
Этиология. Возбудитель Leishmania donovani.
Эпидемиология. Источник инфекции — больной человек, т.е. индийский висцеральный лейшманиоз — антропоноз. Переносчики — москиты вида Phlebotomus argentipes, самки которых питаются кровью человека, нападая на него в сумеречное и ночное время. Развитие лейшманий в моските заканчивается за 6 — 8 суток. Человек заражается при укусе переносчика. Описаны случаи заражения при гемотрансфузиях. Восприимчивы к заболеванию люди всех возрастов, но чаще болеют в возрасте 10 — 30 лет, проживающие в сельской местности, особенно в низменных районах с большим количеством осадков.
Регистрируется в Индии, Пакистане, Бангладеш, Непале.
Для этой формы лейшманиоза характерно периодическое возникновение эпидемических вспышек.
Патогенез обусловлен поражением клеток РЭС селезенки, печени, костного мозга, лимфатических узлов. Продукты метаболизма и гибели лейшманий являются причиной интоксикации. В пораженных органах развиваются воспалительные, дистрофические и некротические изменения. Получены доказательства, что в патогенезе висцерального лейшманиоза важное место занимают иммунопатологические процессы.
Клиника.
В течении висцерального лейшманиоза различают три периода: начальный, спленомегалический, кахектический.
Инкубационный период продолжается от 15 — 20 дней до 10 — 12 месяцев.
Начальный период проявляется первичным аффектом, когда через несколько дней или недель после заражения на коже образуется уплотненный бледно-розовый узелок, который в дальнейшем рассасывается.
После инкубационного периода развиваются общие явления в виде слабости, адинамии, бледности кожных покровов, увеличения селезенки, ухудшения аппетита. Период разгара болезни начинается с кардинального симптома болезни — лихорадки. Температурная кривая обычно носит волнообразный характер. Длительность лихорадочных волн и ремиссий колеблется от нескольких дней до нескольких месяцев. Постоянными признаками при этой форме висцерального лейшманиоза являются увеличение и уплотнение печени и селезенки, но лимфоузлы при этом не увеличены. Кожные покровы постепенно приобретают темный, почти черный цвет («черная болезнь»), что связано с поражением надпочечников. Волосы теряют блеск, становятся сухими и ломкими.
Поражается костный мозг, нарастает анемия. Может произойти некроз миндалин, слизистых оболочек рта, десен (нома). Нередко развивается геморрагический синдром с кровоизли яниями в кожу, слизистые оболочки, кровотечениями из носа, желудочно-кишечного тракта. Нарастают симптомы сердечной недостаточности.
Для заболевания характерны кожные лейшманоиды — узелковые или пятнистые высыпания, появляющиеся через 1-2 года после эффективной терапии, которые содержат годами сохраняющиеся лейшманий. Такие больные становятся источником инфекции для москитов.
В гемограмме определяется выраженная гипохромная анемия, лейкопения и гранулоцитопения, относительный лимфоцитоз, часто анэозинофилия, тромбоцитопения. СОЭ резко повышена.
В терминальном периоде нарастает кахексия. Часто присоединяются вторичные инфекции. Прогноз неблагоприятен, на фоне кахексии наступает смерть.
Диагностика. В зоне эндемичного распространения лейшманиоза клинический диагноз нетруден. Для его подтверждения исследуют мазок костного мозга, получаемый при пункции грудины, крыла тазовой или болыиеберцовой кости, окрашенный по Романовскому — Гимзе.
Достаточно информативно серологическое обследование с помощью НРИФ или РЭМА.
В неэндемичных зонах очень важен эпидемиологический анамнез (пребывание в очагах, нападение москитов). Дифференциальный диагноз проводят с малярией и системными заболеваниями, сопровождающимися спленомегалией.
Средиземноморско-среднеазиатский висцеральный лейшманиоз (Синонимы: детский лейшманиоз, детский кала-азар)
Этиология. Возбудитель L.donovani infantum.
Эпидемиология. Средиземноморско-среднеазиатский лейшманиоз — зоонозное заболевание.
Различают три типа очагов:
1. природные очаги, в которых возбудитель циркулирует среди диких животных (шакалы, лисицы, суслики и др. грызуны), являющихся источником инвазии;
2. сельские очаги, в которых возбудитель циркулирует у собак -главных источников инвазии, а также у диких животных;
3. городские (синантропные) очаги, в которых основным источником инвазии служат собаки и синантропные крысы.
Переносчики — различные виды москитов — флеботомусы.
Болеют в основном дети в возрасте от 1 года до 5 лет, а также взрослые — приезжие из неэндемичных районов.
Заболеваемость носит спорадический характер; в городах возможны вспышки. Сезон заражения — лето, а сезон заболеваемости — осень этого года или весна следующего.
Очаги регистрируются в странах Средиземноморья, Китая, Ближнего Востока, Латинской Америки.
Спорадические случаи регистрируются в Средней Азии и Закавказье: Туркменистан, юг Казахстана, Грузия, Армения, Азербайджан.
Патогенез. Существенно не отличается от патогенеза при индийском лейшманиозе.
Клиника. Инкубационный период — от 20 дней до 3 — 5 месяцев. В месте укуса детей 1-1,5 лет, реже у старших и взрослых, возникает первичный аффект в виде бледно-розовой папулы, иногда на ее поверхности видна небольшая чешуйка. Важно знать, что еще до появления выраженных признаков болезни в соскобе кожи папулы, как правило, обнаруживаются лейшмании. В дальнейшем развитии болезни лейшмании находят значительно реже.
Клиническая картина принципиально не отличается от клиники индийского лейшманиоза и характеризуется симптомами системного ретикулоэндотелиоза. Существенные особенности — отсутствие кожного лейшманоида и вовлечение в патологический процесс лимфатических узлов с развитием проявлений периферического лимфаденита, реже мезаденита. В отличие от индийского лейшманиоза при этой форме кожные покровы не темнеют, а, напротив, бледнеют, становятся «фарфоровыми», восковидного, землистого оттенка.
Заболевание может проявляться в острой, подострой и затяжной формах.
Острая форма, чаще у младших детей, характеризуется бурным течением и может закончиться смертью. Затяжная форма — самая частая и благоприятная, встречается у старших детей и взрослых.
Прогноз у детей младшего возраста и при развитии осложнений может быть неблагоприятным.
Диагноз. В периферической крови лейшмании обнаруживают крайне редко.
Восточно-африканский висцеральный лейшманиоз
Этиология. Возбудитель — L. archibaldi.
Эпидемиология. Источники инфекции — человек и дикие млекопитающие из отрядов грызунов и хищников. Переносчики — москиты из рода Phlebotomus: Ph. orientalis, Ph. martini.
Чаще болеют молодые люди из сельских местностей и кочевых племен.
Заболеваемость носит в основном спорадический характер, но бывают и крупные эпидемические вспышки. Регистрируется в Судане, Кении, Сомали, Эфиопии, Уганде, Чаде.
Патогенез. Сходен с другими формами висцерального лейшманиоза.
Клиническая картина. Особенности по сравнению с другими формами висцерального лейшманиоза:
1. более частое разви тие на месте укуса москита папулы (до 0,5 см в диаметре) и даже язвы;
2. нередкое развитие кожного лейшманоида после клинического выздоровления;
3. тенденция к рецидивам болезни.
Кожные лейшманиозы
Кожные лейшманиозы — трансмиссивные протозоозы тропического и субтропического климата, характеризующиеся ограниченными поражениями кожи с последующим изъязвлением и рубцеванием.
Различают кожные лейшманиозы Старого Света (антропонозный, зоонозный, суданский) и Нового Света (бразильский, мексиканский, гвианский, перуанский и др.).
Кожные лейшманиозы старого света
Антропонозный кожный лейшманиоз (Синонимы: поздно изъязвляющийся, городской тип, ашхабадка, годовик)
Этиология. Возбудитель Leishmania tropica.
Эпидемиология. Источником инфекции является больной человек и, возможно, собака. Переносчики — самки москитов Phlebotomus sergenti. Развитие возбудителя в моските продолжается 6-8 дней. Голодный москит может сосать кровь на нескольких людях и на разных местах кожи. Таким образом один инвазированный москит может заразить нескольких людей. Антропонозный кожный лейшманиоз встречается преимущественно в городах, поселках городского типа. Восприимчивость людей всеобщая. После перенесенного заболевания остается пожизненный иммунитет, реинфекции редки.
Регистрируется в странах Ближнего Востока, Западной и Северной Африки, широко — в Западной части Индии. Раньше встречался в городах и поселка республик Средней Азии и Закавказья под названием «ашхабадка», «годовик». В настоящее время практически ликвидирован и там.
Патогенез. В месте укуса москита лейшмании размножаются, вызывают продуктивное воспаление и формирование гранулемы — лейшманиомы.
Отсюда лейшмании могут рассеиваться лимфогенно, что приводит к образованию новых бугорков обсеменения, развитию лимфангитов, лимфаденитов. Общая реакция организма выражена слабо.
Клиника. Инкубационный период продолжается от 2 — 8 месяцев до 1,5 лет и более.
Клиническая классификация:
— первичная лейшманиома:
стадия бугорка;
стадия изъязвления;
стадия рубцевания;
— последовательная лейшманиома;
— диффузно-инфильтрирующая лейшманиома;
— туберкулоидный кожный лейшманиоз.
На месте внедрения лейшмании в кожу появляется первичная гладкая папула розового цвета диаметром 2-3 мм. Через 3-6 месяцев она достигает 1-2 см. В центре бугорка появляется чешуйка, затем корка, которая постепенно утолщается и через 6-10 месяцев отпадает. Остается неглубокая язва с гнойным налетом на дне. В подкожную жировую клетчатку язва не проникает. Увеличение размеров язвы происходит вследствие распада плотного краевого инфильтрата, и к 8 — 12 месяцу болезни она может достигнуть 4 — 6 см в диаметре. Скудное отделяемое язвы серозного или серозно-гнойного характера.
Спустя несколько месяцев происходит рубцевание. На месте язвы образуется вначале розовый, затем бледный, атрофичный «штампованный» рубец. От появления бугорка до формирования рубца проходит в среднем 1 год (отсюда название «годовик»), реже 2 года и более. В случае присоединения вторичной инфекции течение осложняется и удлиняется. Язвы чаще безболезнены, локализуются на лице и верхних конечностях, число 1 — 3, редко 8 — 10.
Вторая клиническая форма представлена развитием последовательных лейшманиом, ранних и поздних.
Ранние лейшманиомы развиваются параллельно первичным лейшманиомам, поздние протекают абортивно и не изъявляются на фоне формирующегося иммунитета.
У старых и ослабленных больных в результате лимфогенного распространения лейшмании развиваются диффузно-инфильтративные лейшманиомы без наклонности к изъязвлению. Через 5-7 месяцев инфильтрат начинает рассасываться и постепенно исчезает.
У некоторых больных (обычно у детей и юношей) развивается туберкулоидный кожный лейшманиоз. Вокруг рубцов появляются мелкие (1-3 мм в диаметре) множественные бугорки, не склонные к изъязвлению, но они могут увеличиваться и сливаться. Процесс длительный — до 5 — 20 лет и заканчивается он образованием рубца.
Прогноз. Для жизни благоприятный, но остаются косметические дефекты, обезображивающие рубцы.
Диагностика. В основе — клинико-эпидемиологические данные. Диагноз подтверждается обнаружением лейшманий в материале, полученном из бугорков со дна язв и краевого инфильтрата, избегая возможного кровотечения. Для этого инфильтрированные участки кожи после обработки спиртом сдавливают пальцами, делают надрез и берут соскоб. Возможно использование биопробы на белых мышах или хомяках, а также получение культуры лейшманий.
Зоонозный кожный лейшманиоз. (Синонимы: остро некротизирующийся, пустынно-сельский, влажный кожный лейшманиоз, пендинская язва)
Этиология. Возбудитель — L. major.
Эпидемиология. Основным резервуаром возбудителя является большая песчанка, краснохвостая и др. Переносчики — главным образом Ph. pappatasi, которые становятся заразными через 6-8 дней после кровососания на грызунах. Человек заражается через укус москита. Поэтому регистрируется летняя сезонность заболевания. Встречается в сельской местности. Восприимчивость всеобщая. Чаще болеют дети и приезжие, т. к. местное население после перенесенного заболевания приобретает стойкий иммунитет. Повторные заболевания крайне редки.
Зоонозный кожный лейшманиоз распространен в странах Северной и Западной Африки, Азии (Индия, Пакистан, Иран, Саудовская Аравия, Йемен и др.). Встречается в Туркменистане и Узбекистане.
Патогенез. Близок патогенезу антропонозного кожного лейшманиоза, но процесс изъязвления и рубцевания первичной лейшманиомы происходит ускоренными темпами.
Клиника. Инкубационный период короче, в среднем 10 — 20 дней. Различают те же клинические варианты, что и при антропонозном кожном лейшманиозе. Однако с самого начала образующаяся лейшманиома имеет большие размеры, иногда напоминает фурункул с воспалительной реакцией вокруг, но малоболезненный. Спустя 1-2 недели начинается центральный некроз лейшманиомы, образуются язвы размерами до 10 — 15 см и более с подрытыми краями, обильным серозно-гнойным, часто сукровичным экссудатом, болезненные при пальпации. Вокруг первичной лейшманиомы формируются множественные мелкие узелки — «бугорки обсеменения», которые превращаются в язвочки и сливаются, образуют язвенные поля. Число лейшманиом может быть различным (обычно 5 — 10), описаны случаи — более 100.
Лейшманиомы чаще локализуются на открытых частях тела — лице, руках, ногах. Рубцевание язвы начинается уже через 2-4, реже 5-6 месяцев, и завершается не позднее 6-7 месяцев.
Часто возникают узловатые безболезненные лимфангиты, лимфадениты, которые в свою очередь могут изъязвляться и рубцеваться.
Изредка возникает туберкулоидный лейшманиоз кожи, длящийся годами. Описана лепроматоидная форма.
Диагностика, прогноз и лечение аналогичны таковым при антропонозном кожном лейшманиозе.
Суданский кожный леишманиоз. (Синонимы: египетский кожный леишманиоз, нодулярный кожный леишманиоз).
Этиология: Возбудитель — L. nilotica.
Эпидемиология изучена недостаточно. Распространен в Египте, Судане, Кении, Сомали, Чаде, Ливии, Уганде.
Патогенез, клиника. Инкубационный период не установлен. Начальные стадии болезни сходны с зоонозым кожным лейшманиозом. Особенность — лейшманиомы превращаются в келоидоподобные узлы, которые могут существовать долгое время.
Диагностика, лечение аналогичны другими типам кожного лейшманиоза.
Кожные лейшманиозы нового света
Возбудителями кожного лейшманиоза Нового Света являются комплекс L. mexicana (5 подвидов), комплекс L. braziliensis (3 подвида), и L. peruviana.
Переносчики — москиты, многие виды которых нападают на людей в дневные часы, когда они занимаются сельскохозяйственным трудом. В городах болезнь встречается редко. Заражение происходит в большинстве случаев в сезон дождей. Восприимчивость всеобщая.
Патогенез при этих формах лейшманиоза сходен с таковым при кожном лейшманиозе Старого Света. Отличия — более глубокое поражение кожи (вплоть до гиподермы и подслизистого слоя), а также довольно частое поражение слизистых оболочек носа, рта, глотки, гортани, реже половых органов. Особенность — иммунитет нестойкий и ненапряженный.
Мексиканский кожный лейшманиоз
Возбудитель — L. mexicana mexicana.
Инкубационный период от 2 — 3 недель до 1 — 3 месяцев. Образующаяся язва (язва чиклеров) в большинстве случаев единична, безболезненна, часто локализуется на ушной раковине, вызывая ее деструкцию. Чаще язва заживает спонтанно в течение нескольких месяцев.
Резервуар и источник инфекции — различные виды диких крыс и мышей, обитающие в густых, влажных, низменных тропических лесах.
Заболевание встречается в Северной части Центральной Америки (Мексика, Гватемала. Гондурас).
Перуанский кожный лейшманиоз
Возбудитель — L. peruviana.
Отличается доброкачественным течением.
Язвы — одна, реже несколько — безболезненны, заживают даже без лечения через 4-12 месяцев. Слизистые оболочки поражаются редко. Болеют главным образом дети. Они являются главным резервуаром и источником инфекции. Другим резервуаром возбудителя являются собаки.
Встречается в сухих и горных районах, склонах Анд, в Перу и Аргентине, в Боливии.
Гвианский кожный лейшманиоз
Возбудитель — L. braziliensis gujanensis. Заболевание проходит под названием «лесной пион», «лесная фрамбезия». Иногда поражаются слизистые оболочки, но сравнительно доброкачественно, в виде «сухих» язв без осложнений. Спонтанное выздоровление наступает в течение 9 месяцев. Редко, в результате лимфогенного распространения образуются также доброкачественные новые язвы.
Резервуар инфекции — щетинистые крысы лесов северных районов Южной Америки (Гайана, Суринам, Панама).
Панамский кожный лейшманиоз
Возбудитель — L. braziliensis panamensis.
Это наиболее тяжелая и распространенная форма кожного лейшманиоза Нового Света.
Язвы с влажной, мокнущей поверхностью часто инфицируются, болезненны. Возможна лимфогенная диссеминация. Спонтанного заживления язв не бывает.
Распространен в большинстве стран Центральной Америки. Резервуар и источник инфекции — обезьяны, ленивцы, цепкохвостый медведь, коати, хлопковые крысы.
Кожно-слизистый лейшманиоз нового света
Возбудитель — L. braziliensis braziliensis.
Эта форма кожного лейшманиоза протекает наиболее тяжело. Язвы обычно бывают крупнее и болезненнее. Самозаживление наблюдается редко. Особенно тяжело заболевание протекает при поражении слизистых оболочек, что наблюдается в 90% случаев. Язвы могут возникать через несколько лет после заживления кожных язв (эспундия).
Язвенное разрушение слизистых оболочек мягкого неба, глотки, носа («нос тапира»), гортани, трахеи способствует вторичному инфицированию и усугублению процесса. Иногда остаются обезображивающие лицо рубцы, происходит разрушение носовой перегородки, голосовых связок.
Прогноз может быть неблагоприятным
Диагностика и лечение такие же, как при кожном лейшманиозе Старого Света.
Регистрируется в западных и северных районах Южной Америки, Бразилии, странах Центральной Америки.
Резервуар возбудителя — лесные крысы и мыши.
Профилактика лейшманиозов
Комплекс профилактических мероприятий включает меры, направленные на источник инфекции, на механизм передачи — переносчика и меры личной профилактики.
Меры по отношению к источнику инфекции: при антропонозном типе лейшманиозов необходимо раннее выявление больных и их лечение в условиях, предупреждающих нападения переносчика (засетчивание окон, использование репеллентов), при кожных поражениях — наложение повязок, наклеек.
Диагностика завозных тропических болезней, в том числе лейшманиозов, бывает нелегкой. Помогает знание эпиданамнеза, установление факта пребывания больного в жарких странах, времени, сроков и характера профессионального труда, условий нападения переносчиков и др. Эти сведения помогут выбрать дополнительные клинические и лабораторные методы обследования.
При зоонозном типе инфекции производится уничтожение грызунов (обработка нор ядовитыми газами, ловушки и др.). Необходимо также проводить уничтожение бродячих собак и ветеринарное наблюдение за служебными и домашними собаками.
Важная мера профилактики — уничтожение москитов и предохранение от их укусов.
Общесанитарные меры (уборка помещений, удаление мусора), уничтожение кустарников вокруг населенного пункта ликвидируют возможные места выплода москитов. После механической очистки все подозрительные места подлежат химической обработке инсектицидами.
Для индивидуальной и групповой защиты от москитов используют различные отпугивающие средства — репелленты. В тропиках необходимы засетчивание окон и дверей, пологи над постелью, пропитанные репеллентами, края которых должны быть заправлены под матрас. Кондиционеры, электрические фумигаторы с инсектицидной таблеткой обеспечивают защиту. Для защиты от укусов насекомых в вечернее время следует носить длинные брюки и носки, одежду с длинными рукавами.
Имеются рекомендации по использованию химиопрофилактики (хлоридином или тиндурином 1 раз в неделю по возрастным дозировкам при кратковременном пребывании в тропиках.
Лейшманиоз — причины, диагностика и лечение
- Врачи
- Диагностика
- Статья обновлена: 18 июня 2020
Лейшманиоз — это группа заболеваний, вызываемых различными видами простейших рода лейшманий (Leishmania donovani, Leishmania tropica).
Что это такое?
Заболевание переносится москитами родам Phlebotomus. В Южной Америке переносчиками возбудителей кожного лейшманиоза являются москиты из рода Lutzomyia. Причем в организме москитов паразит находится в жгутиковой форме, а в организме человека — в лейшманиальной (внутриклеточной).
Чем это проявляется?
В зависимости от возбудителя возникает:
- Висцеральный лейшманиоз (кала-азар).
- Кожный лейшманиоз (болезнь Боровского, пендинская язва).
- Кожно-слизистый американский лейшманиоз (эспундия).
При висцеральном лейшманиозе инкубационный период длится от 3 недель до 3 лет. С током крови возбудитель попадает в костный мозг, печень, селезенку и лимфатические узлы. Начало заболевания растянуто во времени — постепенно нарастает общая слабость организма, появляется волнообразная лихорадка, за счет развития анемии кожа бледнеет, однако может и темнеть из-за поражения надпочечников. Происходит увеличение печени и селезенки.
Выделяют две разновидности кожного лейшманиоза :
- антропонозного типа (лейшманиоз городского типа, ашхабадка). При этом варианте заболевания инкубационный период составляет от 3 до 8 месяцев. В месте укуса москита образуется небольшой бугорок, который через 3-6 месяцев превращается в язву с неровными краями. Рубцуется такая язва в течение 1-2 лет.
- зоонозного типа (лейшманиоз сельского типа, пендинская язва). Отличается коротким инкубационным периодом — до 3 недель. Через несколько дней диаметр бугорка на месте укуса достигает 10-15 мм и в центре его развивается некроз. Размер язвы на этом месте через 3 месяца может достигать 5 см. Язва рубцуется в течение 5 месяцев.
При кожно-слизистом лейшманиозе поражаются кожные покровы и слизистая оболочка носоглотки. Заболевание возникает через несколько лет после заживления первичной кожной язвы за счет особенностей распространения паразитов. Часто приводит к летальному исходу. Заражение происходит в результате укуса москитов. Заболевание, как правило, начинается с кожных поражений. Язвы долго не заживают, а если заживление наступает, то не ранее, чем через год. Слизистые поражения возникают при наличии открытых язв, но чаще поражение носоглотки возникают после рубцевания кожных язв. Сопровождается разрушением носовой перегородки, мягкого неба, хрящей глотки и гортани.
Диагностика и лечение
Для диагностики заболевания проводятся анализ материала из лимфатических узлов, язв, а также анализ крови. При висцеральном лейшманиозе результаты анализа крови показывают повышение СОЭ, уменьшение содержания альбуминов, повышение уровня глобулинов, анемию, тромбоцитопению. Дополнительным указанием на возможность заболевания является пребывание больного в эндемичных по лейшманиозу районах в последние год-два.
Лечение проводится специфическими препаратами только по назначению врача. Дополнительно к основному лечению для предотвращения развития побочных бактериальных инфекций назначают антибиотики. Также прописывают витамины, антианемические средства, проводят инфузии эритроцитарной массы и плазмы.
Источники
- Coffeng LE., Le Rutte EA., Munoz J., Adams E., de Vlas SJ. Antibody and antigen prevalence as indicators of ongoing transmission or elimination of visceral leishmaniasis: a modelling study. // Clin Infect Dis — 2021 — Vol — NNULL — p.; PMID:33906229
- Thomas M., Brand S., De Rycker M., Zuccotto F., Lukac I., Dodd PG., Ko EJ., Manthri S., McGonagle K., Osuna-Cabello M., Riley J., Pont C., Simeons F., Stojanovski L., Thomas J., Thompson S., Viayna E., Fiandor JM., Martin J., Wyatt PG., Miles TJ., Read KD., Marco M., Gilbert IH. Scaffold-Hopping Strategy on a Series of Proteasome Inhibitors Led to a Preclinical Candidate for the Treatment of Visceral Leishmaniasis. // J Med Chem — 2021 — Vol — NNULL — p.; PMID:33904304
- Gomes-Alves AG., Duarte M., Cruz T., Castro H., Lopes F., Moreira R., Ressurreição AS., Tomás AM. Quinolin-(1H)-imines as a new chemotype against leishmaniasis: biological evaluation and mechanistic studies. // Antimicrob Agents Chemother — 2021 — Vol — NNULL — p.; PMID:33903112
- Casamián-Sorrosal D., Barrera-Chacón R., Fonfara S., Belinchón-Lorenzo S., Gómez-Gordo L., Galapero-Arroyo J., Fernández-Cotrina J., Cristobal-Verdejo JI., Duque FJ. Association of myocardial parasitic load with cardiac biomarkers and other selected variables in 10 dogs with advanced Canine Leishmaniasis. // Vet Rec — 2021 — Vol — NNULL — p.e198; PMID:33899945
- Lodi G., Sannino M., Caterino P., Cannarozzo G., Bennardo L., Nisticò SP. Fractional CO2 laser-assisted topical rifamycin drug delivery in the treatment of pediatric cutaneous leishmaniasis. // Pediatr Dermatol — 2021 — Vol — NNULL — p.; PMID:33899264
- de Lima CMF., Magalhães AS., Costa R., Barreto CC., Machado PRL., Carvalho EM., Lessa MM., Carvalho LP. High Anti-Leishmania IgG Antibody Levels Are Associated With Severity of Mucosal Leishmaniasis. // Front Cell Infect Microbiol — 2021 — Vol11 — NNULL — p.652956; PMID:33898330
- Karunaweera ND., Senanayake S., Ginige S., Silva H., Manamperi N., Samaranayake N., Dewasurendra R., Karunanayake P., Gamage D., de Silva N., Senarath U., Zhou G. Spatiotemporal distribution of cutaneous leishmaniasis in Sri Lanka and future case burden estimates. // PLoS Negl Trop Dis — 2021 — Vol15 — N4 — p.e0009346; PMID:33891608
- Piccica M., Lagi F., Bartoloni A., Zammarchi L. Efficacy and safety of Pentamidine isethionate for tegumentary and visceral human leishmaniasis: a systematic review. // J Travel Med — 2021 — Vol — NNULL — p.; PMID:33890115
- Jalali H., Enayati AA., Fakhar M., Motevalli-Haghi F., Yazdani Charati J., Dehghan O., Hosseini-Vasoukolaei N. Reemergence of zoonotic cutaneous leishmaniasis in an endemic focus, northeastern Iran. // Parasite Epidemiol Control — 2021 — Vol13 — NNULL — p.e00206; PMID:33889761
- Fayaz S., Fard-Esfahani P., Bahrami F., Parvizi P., Ajdary S. High resolution melting assay in discrimination of the main etiologic agents of leishmaniasis in Iran. // Iran J Microbiol — 2021 — Vol13 — N1 — p.137-144; PMID:33889373
Лейшманиоз — это… Что такое Лейшманиоз?
Лейшманиозы (от имени У. Лейшмана, лат. Leishmaniasis) — группа паразитарных природно-очаговых, в основном зоонозных, трансмиссивных заболеваний, распространенных в тропических и субтропических странах; вызывается паразитирующими простейшими рода Leishmania, которые передаются человеку через укусы москитов. Существует две основные формы этого заболевания: висцеральный лейшманиоз, или кала-азар, при котором поражаются органы ретикуло-эндотелиальной системы, и кожный лейшманиоз, при котором поражаются кожа и подкожные ткани. Кожный лейшманиоз, в свою очередь, имеет несколько различных форм, в зависимости от места поражения, вида простейших, которые вызвали развитие болезни, и состояния хозяина. В Старом Свете он чаще всего проявляется в виде изъязвляющихся папул. В Америке существуют несколько разновидностей кожного лейшманиоза, известных под местными названиями (например, язва каучуковая, эспундия). Для лечения лейшманиозов применяются препараты пятивалентной сурьмы[1].
По данным Всемирной организации здравоохранения, лейшманиозы встречаются в 88 странах Старого и Нового Света. Из них 72 относятся к развивающимся странам, а среди этих тринадцать являются беднейшими странами мира. Висцеральный лейшманиоз встречается в 65 странах[2].
Лейшманиозы относятся к забытым болезням[3].
Этиология
Возбудителями лейшманиозов человека являются около двадцати видов лейшманий. Все лейшманиозы, за исключением кожного лейшманиоза, вызываемого Leishmania tropica и висцерального лейшманиоза, вызываемого L. donovani, являются зоонозами[4].
Патогенез
Промастиготы лейшманий размножаются в пищеварительном канале самок москитов. Приблизительно через неделю инфекция распространяется до верхних отделов пищеварительного канала москита, и паразиты блокируют просвет канала своими телами и секретируемым ими гелем. Когда самка кусает потенциального хозяина, она выделяет в кожу свою слюну. Самка с блокированным пищеварительным каналом не может глотать, и у неё возникают спастические движения, в результате которых она отрыгивает промастиготы в ранку на коже хозяина.[5]
В среднем во время укуса инфицированным москитом в кожу попадает 100 — 1000 промастигот. В лабораторном эксперименте было показано, что в большинстве случаев количество промастигот было меньше 600, но примерно в четверти случаев оно превышало тысячу, а иногда доходило и до ста тысяч.[6]
Первыми на место повреждения прибывают полиморфоядерные нейтрофилы, которые фагоцитируют паразитов. Внутри нейтрофилов лейшмании не размножаются и не превращаются в амастиготы. Затем, когда нейтрофилы переходят в фазу апоптоза, они уничтожаются макрофагами, и лейшмании проникают в макрофаги, не вызывая иммунного ответа.[7] Макрофаги являются основными клетками-хозяевами лейшманий в организме млекопитающих. Внутри макрофагов лейшмании трансформируются во внутриклеточную морфологическую форму — амастиготы.
Внутри макрофага лейшмании заключены в так называемые «паразитифорные вакуоли», которые образуются от слияния первичной фагосомы c лизосомами и эндосомами. В них промастиготы транформируются в амастиготы. При этом происходят изменения в морфологии — продолговатые промастиготы с длинным жгутиком превращаются в овальные амастиготы с коротким жгутиком, в метаболизме, чтобы приспособиться к кислой среде, и в биохимическом составе мембраны. Трансформация занимает от двух до пяти дней. Амастиготы способны выживать в кислой среде этих вакуолей и питаться их содержимым. Внутри вакуоли амастиготы медленно размножаются, и каждый цикл размножения занимает около 24 часов.
При кожном лейшманиозе инфильтрат образуется в коже и содержит преимущественно макрофаги, а также лимфоидные клетки и немного плазматических клеток.[8] При висцеральном лейшманиозе очаги инфекции образуются в органах ретикуло-эндотелиальной системы.
Эпидемиология
Обобщённая схема жизненного цикла лейшманий и эпидемиологических циклов лейшманиозов.Лейшманиозы относятся к природно-очаговым заболеваниям. Распространение лейшманиозов совпадает с ареалом переносчиков — москитов. Заболевание встречается в 88 странах, преимущественно тропическом и субтропическом климате (66 стран в Новом Свете и 22 в Старом Свете). Около 12 миллионов человек страдают от лейшманиозов. Каждый год заболевает около двух миллионов человек, а примерно 350 миллионов живут в зонах риска. Приведённые цифры, возможно, недооценивают размер проблемы, потому что лейшманиозы распространены в основном в наиболее отсталых районах, где нет возможности распознать болезнь, и далеко не все распознанные случаи болезни регистрируются, потому что лейшманиозы подлежат обязательной регистрации лишь в 33 странах из 88[9]. Во всех случаях, когда проводилось активное обследование групп населения в эндемических районах, заболеваемость оказывалась выше, чем считалось ранее[10].
В зависимости от источника инфекции, лейшманиозы делятся на[9]:
- Антропонозные, в которых источником заражения служит только человек, от которого могут заражаться москиты. От москитов болезнь может иногда передаваться и другим животным, но они не являются источниками инфекции для москитов. К таковым относятся L. tropica и L. donovani.
- Зоонозные, в которых источником инфекции являются животные — пустынные и полупустынные грызуны подсемейства песчанковых для L. major, ленивцы, дикобразы и некоторые другие млекопитающие для южноамериканских видов, псовые для L. infantum (chagasi).
Клинические формы
Различают кожную, слизисто-кожную и висцеральную формы инфекции.
- Слизисто-кожная инфекция начинается как реакция на укус, в осложнённых случаях может распространяться на слизистые оболочки, вызывая сильные деформации (особенно лица). В редких случаях, при вовлечении в процесс дыхательных путей, может приводить к смерти[14]. Виды, вызывающие её, распространены лишь в Новом Свете: L. amazonensis, L. (Viannia) braziliensis[1].
- Висцеральные инфекции известны под различными местными названиями, например кала-азар[15][16]. Признаками висцеральной инфекции являются лихорадка, увеличение печени и селезёнки, а также анемия. Вызывается в Старом Свете L. donovani и L. infantum, в Новом — L. chagasi (infantum). Около 90% случаев висцерального лейшманиоза регистрируется в Индии, Бангладеше, Непале, Судане, Эфиопии и Бразилии[14].
Литература
Ссылки
См. также
Вильям Буг Лейшман
Вскрытые язвы Почему в Казахстане проснулись забытые смертельные инфекции: Казахстан: Бывший СССР: Lenta.ru
В поселке Аккум Отырарского района Южно-Казахстанской области в середине декабря зафиксировали вспышку опасного заболевания — лейшманиоза. Местные жители называют болезнь язвой и утверждают, что инфицированные есть в каждой семье. В числе пораженных смертоносной инфекцией оказался даже аким (глава администрации) поселка. Он распорядился выяснить причину появления инфекции и составить карту ее распространения. По данным медиков, лейшманиоз выявлен уже в нескольких районах области. При этом лекарства от некогда побежденной и потому забытой болезни нет. Как казахстанские эскулапы будут бороться со страшным заболеванием и почему оно вновь напомнило о себе, выясняла «Лента.ру».
В Аккуме лейшманиоз подтвержден у пятерых сельчан. Трое заболевших — в семье Нургуль Оспановой. По ее словам, сначала незаживающие язвы появились на руках и на лице у нее, затем у мужа и сына. «Мазали мазью, вроде полегче стало», — говорит женщина. Аким поселка Космаханбет Толеп, также оказавшийся среди пораженных редкой болезнью, рассказал, что язвы не болят, но сопровождаются зудом: «Неприятно все это, конечно».
В последний раз с лейшманиозом на юге республики сталкивались в 2004 году. Тогда было семеро заболевших. По словам медиков, самое плохое, что для лечения этой инфекции нет специальных препаратов. «В советские времена использовали мономицин, но из-за побочных эффектов его запретили», — говорит главный врач районной больницы Болат Жолшиев. По его словам, в настоящее время болезнь охватила несколько районов Южного Казахстана. Все дело в обитающих в пойме Сырдарьи насекомых. Именно они становятся разносчиками опасного заболевания. Каждую весну на примыкающих к реке территориях проводят дезинсекционные работы. Но зимой случаев инфекционного поражения до сих пор зафиксировано не было — про такую опасность попросту не думали.
Теперь местные власти решили нанести на карту все очаги смертельной инфекции и выяснить, почему тропическая болезнь разыгралась посреди зимы. Вместе с тем казахстанские врачи и инфекционисты спешно ищут эффективные способы лечения забытого заболевания. Пока в их арсенале только специальная мазь. Однако курс лечения ею растягивается минимум на полгода.
Кожная форма сибирской язвы
Фото: Владимир Зинин / ТАСС
Принято считать, что лейшманиоз относится к группе забытых болезней. Однако каждый год в мире происходит 1,3 миллиона новых случаев инфицирования, до 30 тысяч из которых приводят к летальному исходу. В СССР эту инфекцию удалось победить в 60-е годы прошлого века, когда в стране развернули борьбу с малярией и ее разносчиками — комарами. Но в начале нового столетия в некоторые страны постсоветского пространства смертельное заболевание вернулось. Последняя вспышка инфекции была зафиксирована в Армении. В марте 2016 года в республике выявили семь случаев заражения, один из них оказался смертельным.
Материалы по теме
00:05 — 13 июля 2016
Залихорадило
Почему территорию Казахстана вновь пронизали споры сибирской язвы
У лейшманиоза две основные формы — кожная, проявляющаяся в виде язв, и висцеральная, когда болезнь поражает внутренние органы и кровеносную систему. Первые симптомы инфекции часто замаскированы под признаки другого заболевания. Так, у заразившегося может быть потеря аппетита, общая слабость, ухудшение настроения. Потом падают показатели гемоглобина и лейкоцитов в крови, повышается температура. Часто раздувается живот, поскольку увеличиваются в размерах печень и селезенка. Также резко снижается свертываемость крови, и тогда любое возникшее кровотечение может привести к смерти.
По словам специалистов, переносчиками лейшманиоза являются москиты, а носителями его возбудителя — простейшего паразита Leishmania — считаются животные, в частности собаки. Когда комар или мошка кусает зараженного зверя, паразит попадает в организм насекомого, где и развивается. Человек же заболевает при укусе инфицированным москитом. Заразиться от больного животного напрямую — невозможно.
Это не первый случай пробуждения опасных инфекций в Казахстане. По официальным данным Роспотребнадзора, в 2011 году в 11 природных очагах чумы на территории республики были отмечены случаи эпизоотии (эпидемий среди животных). Всего с 2001 по 2011 год сообщалось о трех случаях заболеваниях чумой с двумя летальными исходами.
Москиты и комары являются переносчиками лейшманий, вызывающих лейшманиоз
А в 2009-м в Казахстане было отмечено семь случаев сибирской язвы, в следующем году — уже 12, из них в двух случаях заболевания закончились смертью. Летом 2016-го сибирская язва была зафиксирована вначале в одном из сел Карагандинской области. Двое из девяти заболевших там скончались. Через считаные дни болезнь обнаружили также у нескольких жителей Восточно-Казахстанской и Павлодарской областей. Кровоточащие язвы, высокая температура и сильнейшая лихорадка — такими симптомами сопровождался недуг.
Материалы по теме
12:50 — 15 августа 2014
Разбирая Эбола
Ведущий российский специалист рассказывает о смертельном заболевании
В селе Еркиндык Шетского района Карагандинской области, где обнаружился первый очаг сибирской язвы, была объявлена чрезвычайная ситуация. По всему периметру населенного пункта вырыли защитный ров, а на въезде в зону возможного заражения выставили блокпосты. Благодаря слаженным действиям казахстанских медиков и властей эпидемию смертельного заболевания удалось остановить. Проведенные санитарными службами исследования показали, что во всех случаях заражение произошло от мяса больных коров. Местные врачи не устают повторять, что сибирскую язву легче предотвратить, чем лечить, — чтобы не заразиться, человеку достаточно не есть мясо внезапно павших животных, избегать мясных продуктов неизвестного происхождения и, самое главное, не употреблять в пищу сырое мясо.
В этом году в Алма-Ате должно было завершиться строительство биологической лаборатории Министерства обороны США. Примечательно, что она возводится на базе Казахского научного центра карантинных и зоонозных инфекций. В советское время он носил название Среднеазиатского противочумного института и был одним из основных учреждений противоэпидемической системы СССР и служил центром 18 противочумных станций во всем регионе.
Как пояснил директор центра карантинных и зоонозных инфекций Бакыт Атшабар, «так США легче предупредить распространение инфекций из Центральной Азии». Еще одной не столь открыто проговариваемой причиной было опасение, что кто-то может похитить опасные штаммы из бывшего советского противоэпидемического института. Открытием лаборатории Вашингтон дал понять, что считает эпидемиологическую обстановку в граничащем с Россией Казахстане как минимум требующей пристального внимания и контроля.
NORD (Национальная организация по редким заболеваниям)
Лейшманиоз может поражать людей по-разному. У некоторых действительно тихая инфекция, и у них не развиваются какие-либо признаки или симптомы. У других людей заболевание развивается от легкой до средней степени тяжести, но у некоторых развивается тяжелая инфекция, которая может привести к необратимым повреждениям и потенциально опасным для жизни осложнениям.
КОЖАННЫЙ ЛЕЙШМАНИАЗ
Это наиболее распространенная форма лейшманиоза. Симптомы могут проявиться в течение нескольких недель или месяцев после укуса инфицированной песчаной мухи.У пораженных людей может появиться одна или несколько язв (кожных поражений), особенно на открытых частях тела, таких как лицо, уши, руки и ноги. Поражения образуются на месте укуса. Поражения могут быть папулами (бугорками) или узелками (твердые, выступающие бугорки), бляшками (распространенными, выступающими высыпаниями) или язвами (открытыми, эродированными участками, такими как кратеры). Поражения кожи могут меняться в размерах, становиться меньше, но часто увеличиваются и не заживают. Язвы могут быть влажными и выделять жидкость (например, гной) или могут быть сухими и покрытыми коркой и обычно безболезненны.У людей могут развиваться поражения, ограниченные одной областью тела, которые могут медленно зажить самостоятельно в течение 6-18 месяцев. Однако поражения обычно оставляют заметные шрамы. Иногда у людей также наблюдаются опухшие прилегающие лимфатические узлы (лимфаденопатия).
Диффузный кожный лейшманиоз
Эта очень редкая форма характеризуется начальным поражением кожи, которое распространяется и поражает кожу нескольких различных участков тела. Люди часто имеют плохо функционирующую иммунную систему, что делает их уязвимыми к широко распространенному поражению кожи, предрасполагает к плохой реакции на лечение и позволяет инфекции длиться бесконечно долго.У пораженных людей может быть несколько бляшек, язв и узелков по всему телу. Диффузный кожный лейшманиоз прогрессирует медленно, но является хроническим заболеванием, которое обычно рецидивирует после лечения, даже если лечение изначально было эффективным.
Leishmaniasis Recidivans
Этот термин используется для определения рецидива поражения кожи через годы после заживления первоначального поражения. Рецидивирующий лейшманиоз часто развивается на лице, особенно на щеке, с образованием новой язвы или папулы над рубцом старого поражения или рядом с ним.Иногда это поражение может медленно увеличиваться.
МУКОЗНЫЙ ЛЕЙШМАНИЗ
Паразиты могут распространяться от начального поражения кожи через кровоток к другим удаленным участкам, таким как слизистые оболочки носа, рта и горла. У людей с лейшманиозом слизистой оболочки обычно наблюдается поражение кожи, которое заживает само по себе или после лечения, но часто спустя несколько лет, а иногда и десятилетий, развивается поражение слизистой оболочки. Стойкая заложенность носа или кровотечение из носа могут быть первыми признаками заболевания.Со временем может возникнуть воспаление и частичное или полное разрушение слизистых оболочек рта, носа и горла. При отсутствии лечения лейшманиоз слизистых оболочек может вызвать обезображивающие повреждения и рубцевание носа и рта. Это повреждение может привести к заложенности носа и кровотечению. Осложнения трудно поддаются лечению, и они постепенно усугубляются. Лейшманиоз слизистой оболочки может развиться у людей, которые не получали лечения или изначально не получали должного лечения от кожного лейшманиоза. К известным факторам риска развития заболеваний слизистых оболочек относятся: инфицирование определенными видами паразитов, которые часто встречаются в Южной Америке; множественные, большие, продолжительные поражения кожи на голове или шее; подавленная иммунная система; или инфекция, приобретенная в Боливии.
ВИСЦЕРАЛЬНЫЙ ЛЕЙШМАНИАЗ
Эта форма лейшманиоза, обычно наиболее тяжелая клинически, также развивается, если некоторые виды паразитов покидают кожу, попадают в кровоток и достигают внутренних органов, включая селезенку, печень и костный мозг. Клинические данные варьируются от бессимптомной инфекции до легкой болезни, которая проходит сама по себе, до тяжелой, опасной для жизни инфекции. Если симптомы развиваются, а полномасштабное заболевание остается без лечения, висцеральный лейшманиоз обычно заканчивается летальным исходом.
У больных могут развиваться повторяющиеся приступы продолжительной лихорадки, слабости, непреднамеренной потери веса или даже серьезного истощения организма (кахексия), значительного увеличения селезенки и печени и панцитопении (низкие уровни трех основных типов клеток крови (красный кровяные тельца, лейкоциты и тромбоциты)). Низкий уровень эритроцитов называется анемией и может вызывать усталость, бледность кожи (бледность), одышку, головокружение, головокружение и учащенное или нерегулярное сердцебиение.Пострадавшие люди часто становятся все хуже в течение недель или месяцев.
Висцеральный лейшманиоз в Индии еще называют кала-азар. Кала-азар на хинди означает «черная лихорадка» и обычно относится к тяжелым хроническим случаям заболевания. Для висцерального лейшманиоза можно использовать множество дополнительных названий, включая лихорадку Дум-дум, лихорадку Бурдвана, болезнь Сиркари и болезнь Сахиба.
Пост-кала-азарский кожный лейшманиоз
Эта форма инфекции встречается у людей, которые болеют или переболели висцеральным лейшманиозом.Наиболее распространен в Африке и Индии. В Африке (например, в Судане) болезнь присутствует или отмечается вскоре после постановки диагноза и лечения висцерального лейшманиоза. У людей может появиться сыпь на лице, ягодицах, руках и ногах. Эти поражения заживают сами по себе со временем или после лечения висцеральной инфекции.
В Индии дермальный лейшманиоз после кала-азара развивается через несколько лет после лечения висцерального лейшманиоза. У людей часто появляются множественные плоские обесцвеченные участки кожи (пятна).Со временем эти поражения превращаются в бляшки или узелки на лице и туловище. В Индии эта форма требует интенсивного лечения.
Коинфекция лейшманиоз-ВИЧ
Некоторые люди инфицированы как вирусом иммунодефицита человека (ВИЧ), так и лейшманиозом. У этих людей больше шансов на развитие тяжелых, опасных для жизни осложнений и смерти. У них могут развиться осложнения, которые обычно не наблюдаются у здоровых людей с лейшманиозом, включая поражение желудочно-кишечного тракта и других атипичных участков.Из-за иммунодефицита, связанного с ВИЧ, лечение может быть неэффективным, а частота рецидивов высока даже после явно эффективного лечения.
NIH: Национальный институт аллергии и инфекционных заболеваний
Песчаная муха Phlebotomus papatasi.
Кредит: CDC
Лейшманиоз — паразитарное заболевание, передающееся через укусы инфицированных москитов.Он встречается почти в 88 странах, от тропических лесов в Центральной и Южной Америке до пустынь на Ближнем Востоке и в Западной Азии. Некоторые случаи заболевания также зарегистрированы в Мексике и Техасе. Заболевание принимает несколько различных форм, включая наиболее распространенный кожный лейшманиоз, вызывающий кожные язвы, и более тяжелый висцеральный лейшманиоз (также известный как кала-азар), поражающий внутренние органы, такие как селезенка, печень и костный мозг.
Почему изучение лейшманиоза является приоритетом для NIAID?
По оценкам Всемирной организации здравоохранения, их 1.Ежегодно в мире 5 миллионов новых случаев кожного лейшманиоза и 500 000 новых случаев висцерального лейшманиоза. Лейшманиоз поражает не только людей, живущих в странах, где это заболевание носит эндемический характер, но также представляет опасность для людей, путешествующих в этих регионах. Например, кожная форма болезни представляет собой растущую проблему для здоровья солдат США в Афганистане и Ираке, богатых песчаными мухами, где болезнь получила прозвище «багдадский нарыв». По данным Всемирной организации здравоохранения (ВОЗ), 90 процентов всех случаев кожного лейшманиоза происходит в Афганистане, Бразилии, Иране, Перу, Саудовской Аравии и Сирии.
Как NIAID решает эту критическую тему?
NIAID проводит и поддерживает исследования лейшманиоза, чтобы лучше понять все аспекты болезни, включая различные виды вызывающих болезнь паразитов Leishmania , разновидности москитов, которые передают паразитов животным и людям, а также то, как иммунитет хозяина система реагирует на заражение.
Вакцины
NIAID имеет исследовательскую программу, направленную на разработку вакцин, обеспечивающих долгосрочную защиту от заболеваний, требующих клеточного иммунитета у людей, таких как туберкулез и лейшманиоз.
Узнать больше о вакцинах против лейшманиоза
Лейшманиоз: основы практики, история вопроса, патофизиология
Автор
Craig G Stark, MD, FACP, FFTM, RCPS (Glasg), FISTM Telemedicine and Digital Health, CedarBridge Capital Partners
Craig G Stark, MD, FACP, FFTM, RCPS (Glasg), FISTM является членом следующие медицинские общества: Американский колледж врачей — Американское общество внутренней медицины, Международное общество медицины путешествий, Phi Beta Kappa, Королевский колледж врачей и хирургов Глазго, Общество летных хирургов армии США
Раскрытие: нечего раскрывать.
Соавтор (ы)
Кондживарам Видьяшанкар, доктор медицины, MRCP Врач-специалист по педиатрии, Королевская детская больница Абердина, Шотландия
Кондживарам Видьяшанкар, доктор медицины, MRCP является членом следующих медицинских обществ: Европейское общество педиатрических инфекционных болезней, Индийская академия Международное общество по СПИДу, Королевский колледж педиатрии и детского здоровья
Раскрытие информации: нечего раскрывать.
Главный редактор
Пранатхарти Харан Чандрасекар, MBBS, доктор медицины Профессор, заведующий инфекционными заболеваниями, факультет внутренней медицины, Медицинский факультет Государственного университета Уэйна
Пранатхарти Харан Чандрасекар, магистр медицины и медицины, является членом следующих медицинских обществ: Американский колледж врачей , Американское общество микробиологии, Международное принимающее общество с ослабленным иммунитетом, Американское общество инфекционных заболеваний
Раскрытие: Ничего не раскрывать.
Благодарности
Ручир Агравал, доктор медицины Заведующий отделением аллергии и иммунологии, клиника Авроры Шебойган
Ручир Агравал, доктор медицины, является членом следующих медицинских обществ: Американской академии аллергии, астмы и иммунологии, Американской академии педиатрии, Американского колледжа аллергии, астмы и иммунологии и Американской медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Пранатхарти Харан Чандрасекар, MBBS, MD Профессор кафедры внутренней медицины, директор стипендии по инфекционным заболеваниям, больница Харпер, медицинский факультет Государственного университета Уэйна
Pranatharthi Haran Chandrasekar, MBBS, MD является членом следующих медицинских обществ: Американского колледжа врачей и Общества инфекционистов Америки
Раскрытие: Ничего не нужно раскрывать.
Дирк М. Элстон, доктор медицины Директор, Академия дерматопатологии Акермана, Нью-Йорк
Дирк М. Элстон, доктор медицины, является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие: Ничего не нужно раскрывать.
Джон Халперн, DO, FACEP Доцент кафедры семейной медицины, Колледж остеопатической медицины Юго-Восточного университета Нова; Медицинский директор, Институт карьеры здравоохранения; Медицинский директор отделения неотложной помощи, Больница Палмс Вест
Джон Халперн, DO, FACEP является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие: Ничего не нужно раскрывать.
Эдмонд А. Хукер II, доктор медицины, доктор медицинских наук, FAAEM Доцент, Департамент управления службами здравоохранения, Университет Ксавьера, Цинциннати, Огайо; Доцент кафедры неотложной медицины Медицинского колледжа Университета Цинциннати
Edmond A Hooker II, MD, DrPH, FAAEM является членом следующих медицинских обществ: Американской академии экстренной медицины, Американской ассоциации общественного здравоохранения, Общества академической неотложной медицины и Южной медицинской ассоциации
Раскрытие: Ничего не нужно раскрывать.
Renee Y Hsia, MD, MSc Клинический инструктор, Отделение неотложной медицины, Калифорнийский университет в Медицинской школе Сан-Франциско; Лечащий врач, отделение неотложной медицины, больница общего профиля Сан-Франциско
Раскрытие: Ничего не нужно раскрывать.
Джули Р. Кеннер, доктор медицины, доктор философии Частная практика, Центр дерматологии Кеннера
Джули Р. Кеннер, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии дерматологии и Американского общества дерматологической хирургии
Раскрытие: Ничего не нужно раскрывать.
Томас М. Керкеринг, доктор медицины Заведующий отделением инфекционных болезней Медицинской школы штата Вирджиния Tech Carilion
Томас М. Керкеринг, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская ассоциация общественного здравоохранения, Американское общество микробиологии, Американское общество тропической медицины и гигиены, Американское общество инфекционных болезней, Медицинское общество Вирджинии, и Медицинское общество дикой природы
Раскрытие: Ничего не нужно раскрывать.
Абдул-Гани Кибби, доктор медицины Профессор и заведующий кафедрой дерматологии Медицинского центра Американского университета в Бейруте, Ливан
Раскрытие: Ничего не нужно раскрывать.
Дженнифер Дж. Ли Доктор медицины, доцент, отделение дерматологии, медицинский факультет, Медицинский центр Университета Вандербильта
Дженнифер Джей Ли является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие: Ничего не нужно раскрывать.
Lester F Libow, MD Дерматопатолог, Южно-Техасская дерматопатологическая лаборатория
Лестер Ф. Либоу, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американского общества дерматопатологов и Техасской медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Гэри Дж. Ноэль, доктор медицины Профессор кафедры педиатрии медицинского колледжа Вейл Корнелл; Лечащий педиатр пресвитерианской больницы Нью-Йорка
Гэри Дж. Ноэль, доктор медицины, является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Уильям Г. Стеббинс, доктор медицины Доцент медицины, отделение дерматологии, Университет Вандербильта
Уильям Г. Стеббинс, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американского общества дерматологической хирургии и Фонда дерматологии
Раскрытие: Ничего не нужно раскрывать.
Russell W. Steele, MD Руководитель отделения детских инфекционных болезней Детского оздоровительного центра Ochsner; Клинический профессор кафедры педиатрии медицинского факультета Тулейнского университета
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологов, Американского общества инфекционных болезней, Медицинского общества штата Луизиана, Общества педиатрических инфекционных болезней, Общество педиатрических исследований и Южная медицинская ассоциация
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Джетер (Джей) Притчард Тейлор III, MD Специалист по соблюдению нормативных требований, лечащий врач, отделение неотложной медицины, отделение неотложной медицины, Palmetto Health Richland, Школа медицины Университета Южной Каролины; Медицинский директор, отделение неотложной медицины, Palmetto Health Baptist
Джетер (Джей) Притчард Тейлор III, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
N Ewen Wang, MD Консультант, Отделение хирургии, Отделение неотложной медицины, Госпиталь Стэнфордского университета
Раскрытие: Ничего не нужно раскрывать.
Питер Дж. Вейна, доктор медицины, доктор философии Полковник армии США; Заместитель командира / заместитель директора, медицинский директор лаборатории диагностики лейшмании, Армейский научно-исследовательский институт Уолтера Рида
Питер Дж. Вейна, доктор медицины, доктор философии является членом следующих медицинских обществ: Американского колледжа врачей, Американского общества тропической медицины и гигиены, Ассоциации военных хирургов США и Международного общества медицины путешествий
.Раскрытие: Ничего не нужно раскрывать.
Майкл Дж. Уэллс, доктор медицины Доцент, кафедра дерматологии, Центр медицинских наук Техасского технологического университета, Медицинская школа Пола Л. Фостера
Майкл Дж. Уэллс, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии дерматологии, Американской медицинской ассоциации и Техасской медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не нужно раскрывать.
Благодарности
Мнения или утверждения, содержащиеся в данном документе, являются частной точкой зрения авторов и не должны рассматриваться как официальные или отражающие точку зрения Министерства армии или Министерства обороны.
Факты о лейшманиозе
1. Название и характер возбудителяЛейшманиоз (или «лейшманиоз») — это группа тропических / субтропических инфекционных болезней млекопитающих, вызываемых простейшими Leishmania .По крайней мере 20 видов заражают людей: Leishmania donovani и L. infantum вызывают острые висцеральные заболевания во всем мире, за исключением Юго-Восточной Азии и Океании; L. major и L. tropica вызывают большинство хронических кожных лейшманиозов в Европе, Азии и Африке, а хронический кожный и кожно-слизистый лейшманиоз вызывается L. amazonensis , L. mexicana , L. braziliensis , L. guyanensis и L. peruviana в Северной и Южной Америке.
Большинство очагов фатального висцерального лейшманиоза встречается в Индии, соседних Бангладеш и Непале, Судане и соседних Эфиопии и Кении, где «кала-азар» вызывается L. donovani . На северо-востоке Бразилии и в некоторых частях Центральной Америки «детский висцеральный лейшманиоз» вызывается L. infantum. Средиземноморский бассейн и прилегающий к нему Ближний Восток все еще эндемичны по висцеральному лейшманиозу, вызываемому L. infantum , но «детский висцеральный лейшманиоз» представляет гораздо меньшую проблему для общественного здравоохранения, чем это было до 1950-х годов.Это можно объяснить рядом факторов, включая лучшее питание, случайную борьбу с москитами и улучшение условий содержания. Однако появление сопутствующих инфекций ВИЧ / Leishmania продемонстрировало постоянную угрозу, которую представляет наличие многих бессимптомных носителей в южной Европе.
В Европе существует только два эндемичных цикла передачи: висцеральный и кожный лейшманиоз человека, вызываемый Leishmania infantum во всем Средиземноморском регионе, и кожный лейшманиоз человека, вызываемый Leishmania tropica , который спорадически встречается в Греции и, вероятно, в соседних странах.Многие случаи лейшманиоза среди людей в ЕС завозятся после поездки в тропические страны.
2. Клинические особенностиИнкубационный период варьируется от 10 дней до нескольких месяцев. Лейшманиоз человека может проявляться единичными или множественными кожными поражениями, часто самоизлечивающимися в течение нескольких месяцев, но оставляющими неприглядные шрамы. У хозяев развивается приобретенный иммунитет через клеточные и гуморальные реакции, но инфекция может распространяться по лимфатической и сосудистой системе и вызывать новые поражения кожи (кожный, диффузный кожный лейшманиоз), слизистой оболочки (кожно-слизистый лейшманиоз) и поражать селезенку, печень и костный мозг. (висцеральный лейшманиоз).Общие симптомы — лихорадка, недомогание, потеря веса и анемия с отеком селезенки, печени и лимфатических узлов при висцеральном лейшманиозе человека.
Без лечения большинство пациентов с висцеральным заболеванием умрут, а пациенты с диффузными кожными и кожно-слизистыми заболеваниями могут долго страдать от инфекций, связанных со вторичными опасными для жизни инфекциями. Следует рассмотреть возможность лечения даже при самоизлечивающемся кожном лейшманиозе из-за обезображивающих рубцов.
3.Трансмиссия 3.1 Резервуар Лейшманиоз — болезнь млекопитающих. Хозяева зоонозных резервуаров включают грызунов ( L. major , L. amazonensis, L. mexicana , L. braziliensis ), сумчатых ( L. amazonensis, L. mexicana , L. braziliensis ), беззубых и обезьяны ( L. braziliensis ) и псовые ( L. infantum ).
Домашняя собака — единственный резервуар-хозяин, имеющий важное ветеринарное значение.
Передается обычно через укус самок кроветворных насекомых некоторых видов москитов из родов Phlebotomus (Европа, Азия и Африка) и Lutzomyia (Америка). Самка москитов заглатывает амастигот Leishmania , когда принимает пищу с кровью, и, если она относится к допустимым видам, передает инфекционные метациклические стадии при последующем приеме кровяной муки.
L. infantum может передаваться от матери к ребенку, от суки к щенку и через общие шприцы.
3.3 Группы рискаНет конкретных групп риска для инфекций лейшмании.
4. Профилактические мероприятия В то время как существует высокий риск кожного лейшманиоза, вызываемого L. tropica , появившимся в южной Европе в результате обилия переносчиков, риск висцерального лейшманиоза, вызываемого L. donovani , ниже, поскольку переносчиков нет. Предотвращение возникновения заболевания зависит от эффективного наблюдения и своевременного лечения всех инфекций лейшманиоза человека.
Для уменьшения укусов перидоместных переносчиков могут использоваться обработанные инсектицидами сетки и местные инсектициды. Ошейники, пропитанные дельтаметрином, используются для борьбы с инфекциями собак-резервуаров.
Диагноз лейшманиоза в основном основывается на симптомах, микроскопической идентификации паразитов в окрашенных по Гимзе мазках ткани или жидкости (из поражений, костного мозга, селезенки) и серологическом исследовании.
6. Ведение и лечение Пятивалентные сурьмы долгое время были препаратами первого выбора от лейшманиоза и остаются таковыми во многих эндемичных тропических странах, отчасти из-за производства непатентованных лекарств.В некоторых регионах, в основном там, где развилась резистентность, милтефозин, парамицин и липосомальный амфотерицин B постепенно заменяют сурьму.
Целью является разработка комбинированной терапии для предотвращения появления резистентности к новым лекарствам.
Значение альтернативных способов передачи, таких как совместное использование шприцев или передача от матери ребенку, требует дальнейшего изучения, особенно для оценки потенциального появления лейшманиоза в Северной Европе.Наличие эффективной вакцины против лейшманиоза человека позволит разработать стратегию иммунизации сельского населения Средиземноморья. Наконец, необходимо более совершенное прогнозирующее моделирование передачи болезней.
8. Список литературыАльвар Дж., Канавате С., Гутьеррес-Солар Б., Хименес Б., Лагуна Ф., Лопес Велес Р. и др. Совместная инфекция Leishmania и вируса иммунодефицита человека: первые 10 лет. Clin Microbiol Rev1997; 10: 298-319.
Амин М. Кожный лейшманиоз: терапевтические стратегии и направления на будущее.Экспертное мнение Pharmacother 2007; 8: 2689-2699.
Боэларт М., Эль-Сафи С., Хайлу А., Мухтар М., Риджал С., Сундар С. и др. Диагностические тесты на кала-азар: многоцентровое исследование лиофилизированного DAT, полоскового теста rK39 и KAtex в Восточной Африке и на Индийском субконтиненте. Trans R Soc Trop Med Hyg 2008; 102: 32-40.
Croft SL, Sundar S, Fairlamb AH. Лекарственная устойчивость при лейшманиозе. Clin Microbiol Rev 2006; 19: 111-126.
Cruz I, Morales MA, Noguer I., Rodriquez A, Alvar J. Leishmania в выброшенных шприцах от потребителей инъекционных наркотиков (IVDU).Ланцет 2002; 359: 1124-1125.
Desjeux P. Лейшманиоз: текущая ситуация и новые перспективы. Comp Immunol Microbiol Dis 2004; 27: 305-318.
Dujardin JC et al. Распространение трансмиссивных болезней и игнорирование лейшманиоза в Европе. Emerging Infect Dis 2008; 14: 1013-1018.
Киллик-Кендрик Р. Флеботомные переносчики лейшманиозов: обзор. Ветеринар Энтомол 1990; 4: 1-24.
Готовый ПД. Возникновение лейшманиоза и изменение климата. В: S de la Roque, редактор.Изменение климата: влияние на эпидемиологию и борьбу с болезнями животных. Rev Sci Tech Off Int Epiz 2008; 27 (2): в печати.
Райтингер Р., Теодоро Ю., Дэвис ЧР. Местные инсектицидные средства для защиты собак от песчаных мух — переносчиков лейшманиоза. Emerg Infect Dis 2001; 7: 872-876.
Всемирная организация здравоохранения / TDR. Лейшманиоз [онлайн] 2001 г. [цитировано 10 июня 2008 г.].
Лейшманиоз | Часто задаваемые вопросы
Дом Ресурсы
Лейшманиоз МКБ-9 085; МКБ-10 B55
( Leishmania , иерихонский нарыв, язва чиклеро, кала-азар, эспундия, лихорадка Дум-Дум)
Что вам нужно знать: лейшманиоз
(LEASH-ma-NIGH-a-sis) / Leishmania Infection
Что такое лейшманиоз? Что вызывает инфекция лейшмании?
Лейшманиоз — паразитарное заболевание, передающееся через укусы инфицированных москитов.Есть несколько различных «болезней», вызываемых Leishmania . При некоторых заболеваниях паразит не распространяется за пределы места укуса. Это приводит к «кожному лейшманиозу» (восточная язва, иерихонский нарыв), который часто заживает спонтанно. В других случаях паразиты могут распространяться на внутренние органы (печень, селезенку), вызывая «висцеральный лейшманиоз» (кала-азар или лихорадка Дум-Дум).
Каковы симптомы лейшманиоза?
Кожные формы болезни обычно вызывают кожные язвы (болезненные или безболезненные, с коркой или без нее) на открытых частях тела, таких как лицо, руки и ноги.Заболевание может вызвать большое количество поражений, вызывающих серьезную инвалидность и рубцевание. Обычно язвы на коже появляются в течение нескольких недель (а иногда и месяцев) после укуса.
Висцеральный лейшманиоз характеризуется нерегулярными приступами лихорадки, значительной потерей веса, отеком селезенки и печени и анемией. Если не лечить, летальность может достигать 100%. Люди с висцеральным лейшманиозом обычно заболевают в течение нескольких месяцев (иногда лет) после укуса.
Насколько распространен лейшманиоз?
По данным Всемирной организации здравоохранения, лейшманиоз в настоящее время угрожает 350 миллионам мужчин, женщин и детей в 88 странах мира. Более 90% случаев кожного лейшманиоза в мире происходит в Афганистане, Алжире, Бразилии, Иране, Ираке, Перу, Саудовской Аравии и Сирии. Однако большинство случаев, изученных в США, были зарегистрированы в Латинской Америке, где лейшманиоз встречается от северной Мексики до северной Аргентины.
Кому следует проявлять особую осторожность при лейшманиозе? Кто может заболеть лейшманиозом?
Путешественники любого возраста подвергаются риску заражения лейшманиозом, если они живут или путешествуют в районы, где лейшманиоз постоянно присутствует с низким уровнем инфицирования. Путешественники, волонтеры Корпуса мира, миссионеры, орнитологи, люди, проводящие исследования на открытом воздухе в ночное время, и солдаты — вот примеры тех, у кого может быть повышенный риск лейшманиоза, особенно кожной формы.
Как люди заражаются лейшманиозом?
Заболевание передается самками москитов, которые питаются кровью животного или человека-хозяина. Паразиты также могут передаваться напрямую от человека к человеку при совместном использовании инфицированных игл, что часто случается с коинфекцией Leishmania и ВИЧ (вирусом, вызывающим СПИД).
Как защитить себя от лейшманиоза?
См. Меры предосторожности при поездках.
Что мне делать, если я думаю, что у меня лейшманиоз?
Обязательно сообщите своему лечащему врачу, где вы путешествовали и что вы можете подвергаться риску заболевания лейшманиозом.Он или она может проконсультироваться со специалистом по инфекционным заболеваниям или тропической медициной для диагностики и лечения.
Как диагностируется инфекция Leishmania ?
Диагностика лейшманиоза может быть трудной. Иногда лабораторные тесты оказываются отрицательными, даже если человек болен лейшманиозом. Образцы, взятые из язвы, можно исследовать на паразита под микроскопом и в культурах. Может оказаться полезным анализ крови для выявления антител к паразиту, особенно при висцеральном лейшманиозе.
Как лечится инфекция Leishmania ?
В большинстве случаев кожная форма излечивается без лечения, оставляя человека невосприимчивым к дальнейшей инфекции. Другие формы лейшманиоза чрезвычайно трудно поддаются лечению, часто требуя длительного курса противопаразитарных препаратов. Эти методы лечения традиционно были неудовлетворительными из-за токсичности лекарств, плохого ответа, различных форм заболевания и появления штаммов, устойчивых к лекарствам.
Следует ли мне беспокоиться о лейшманиозе, когда я выезжаю из страны?
Если вы путешествуете по этим местам, вам следует принять профилактические меры, чтобы уменьшить контакт с москитами.Вам следует избегать активного отдыха на свежем воздухе, когда москиты наиболее активны (от заката до рассвета). Обрызгайте жилые и спальные зоны инсектицидом. Вы также должны использовать защитную одежду и средство от насекомых для дополнительной защиты. Одежда должна закрывать как можно большую часть тела, насколько это возможно в климатических условиях.
Молекулярное обнаружение и идентификация инфекции Leishmania у естественно инфицированных москитов в очаге кожного лейшманиоза в северном Марокко | Паразиты и переносчики
Министерство здравоохранения Марокко: Развитие программ борьбы с паразитирующими заболеваниями. Направление эпидемиологии и борьбы с болезнями: Rap ann. 2011
Google Scholar
Rioux JA, Rispail P, Lanotte G, Lepart J: Phlebotomus bioclimates взаимосвязи экология эпидемиологических следствий лейшманиоза: пример Марокко. Ботанические новости. 1984, 131: 549-557.
Google Scholar
Ажауд М., Эс-сетте Н., Хамди С., Эль-Идрисси А.Л., Рияд М., Лемрани М.: Обнаружение и молекулярное типирование Leishmania tropica из Phlebotomus sergenti и поражения кожным лейшманиозом в формирующемся очаге Марокко. Векторы паразитов. 2013, 6: 217.
PubMed Central CAS Статья PubMed Google Scholar
Rhajaoui M, Nasereddin A, Fellah H, Azmi K, Amarir F, Al-Jawabreh A, Ereqat S, Planer J, Abdeen Z: Новый клинико-эпидемиологический профиль кожного лейшманиоза, Марокко.Emerg Infect Dis. 2007, 13: 1358-1360.
PubMed Central CAS Статья PubMed Google Scholar
Лемрани М., Неджар Н., Бенслиман А: Новый очаг кожного лейшманиоза, вызванного Leishmania infantum в Северном Марокко. G Ital Med Trop. 1999, 4: 3-4.
Google Scholar
Rioux JA, Mahjour J, Gallego M, Dereure J, Perieres J, Laamrani A, Riera C, Saddikiand A, Mouki B: Leishmaniose cutanée humaine на Leishmania infantum MON-24 au Maroc.Bull Soc Fr Parasitol. 1996, 14: 179-183.
Google Scholar
Неджар Р., Лемрани М., Малки А., Ибрагими С., Амаруш Х, Бенслиман А. Лейшманиоз собак, вызванный Leishmania infantum MON-1 в северном Марокко. Паразит. 1998, 5: 325-330.
CAS Статья PubMed Google Scholar
Гиоргобиани Э., юрист П.Г., Бабуадзе Г., Долидзе Н., Джочим Р.С., Цхварадзе Л., Кикалеишвили К., Камхави С. Признание Phlebotomus kandelakii и Phlebotomus balcanicus переносчиками Leishmania infantum.PLoS Negl Trop Dis. 2012, 6: e1609.
PubMed Central Статья PubMed Google Scholar
Киллик-Кендрик Р: Флеботоминовые переносчики лейшманиозов: обзор. Med Vet Entomol. 1990, 4: 1-24.
CAS Статья PubMed Google Scholar
Ready PD: Появление лейшманиоза в Европе. Euro Surveill. 2010, 15: 19505.
CAS PubMed Google Scholar
Guessous-Idrissi N, Hamdani A, Rhalem A, Riyad M, Sahibi H, Dehbi F, Bichichi M, Essari A, Berrag B: Эпидемиология висцерального лейшманиоза человека в Таунате, северной провинции Марокко. Паразит. 1997, 4: 181-185.
CAS Статья PubMed Google Scholar
Хмамуш А., Фатима А., Хаджиба Ф, Мбарек К., Хадиджа Б., Мохамед Р., Файза С. Сосуществование Leishmania tropica и Leishmania infantum в провинции Сефру, Марокко.Acta Trop. 2014, 130C: 94-99.
Google Scholar
Министерство здравоохранения Марокко: Развитие программ борьбы с паразитирующими заболеваниями. Направление эпидемиологии и борьбы с болезнями: Rap ann. 2008
Google Scholar
Amro A, Hamdi S, Lemrani M, Mouna I, Mohammed H, Mostafa S, Rhajaoui M, Hamarsheh O, Schonian G: Moroccan Leishmania infantum: генетическое разнообразие и структура популяции, выявленные с помощью мультилокусного микросателлитного типирования .PLoS One. 2013, 8: e77778.
PubMed Central CAS Статья PubMed Google Scholar
Rioux JA, Lanotte G, Petter F, Dereure J, Akalay O, Pratlong F, Velez ID, Fikri NB, Maazoun R, Denial M: Les leishmanioses cutanées du bassin méditerranéen occidental: идентификация энзима l’analyse éco-épidémiologique. L’exemple de trois «фойе», тунисский, марокский и французский. Leishmania Taxonomie et phylogenèse Applications éco-épidémiologiques.(CollintCNRS / INSERM) IMEE, Монпелье. 1986, 1986: 365-395.
Google Scholar
Росси Э., Бонджорно Дж., Чиолли Э, Ди Муччио Т., Скалон А, Грамицича М., Градони Л., Мароли М.: Сезонная фенология, предпочтения кормления кровью хозяина и естественные Заражение Leishmania Phlebotomus perniciosus (Diptera, Psychodidae) в высокоэндемичном очаге лейшманиоза собак в провинции Рим, Италия. Acta Trop. 2008, 105: 158-165.
CAS Статья PubMed Google Scholar
Шарма У., Сингх С: Насекомые-переносчики Leishmania : распространение, физиология и борьба с ними. J Vector Borne Dis. 2008, 45: 255-272.
PubMed Google Scholar
Арансай AM, Скулика Э., Целентис Y: Обнаружение и идентификация Leishmania ДНК в естественно инфицированных песчаных мухах с помощью семенной ПЦР на миникольцевой кинетопластической ДНК.Appl Environ Microbiol. 2000, 66: 1933-1938.
PubMed Central CAS Статья PubMed Google Scholar
Perruolo G, Noris Rodriguez N, Feliciangeli MD: Выделение Leishmania (Viannia) braziliensis из Lutzomyia spinicrassa (видовая группа Verrucarum) Моралес Осорно Меса, Осорно и Ойос, 1969, в Андах Венесуэлы. Паразит. 2006, 13: 17-22.
CAS Статья PubMed Google Scholar
Министерство здравоохранения Марокко: Lutte Contre les Leishmanioses. Руководство Акт. 2010
Google Scholar
Хомчинский П., Сакки Н.: Одностадийный метод выделения РНК кислотной экстракцией тиоцианат-фенол-хлороформ гуанидиния. Анальная биохимия. 1987, 162: 156-159.
CAS Статья PubMed Google Scholar
Парвизи П., Маурисио И., Арансай А.М., Майлз М.А., Ready PD: Первое обнаружение Leishmania major у перидоместных Phlebotomus papatasi из провинции Исфахан, Иран: сравнение вложенной ПЦР ядерной ИТС рибосомальной ДНК и полувложенной ПЦР ДНК миникольца кинетопласта.Acta Trop. 2005, 93: 75-83.
CAS Статья PubMed Google Scholar
Parvizi P, Ready PD: Вложенные ПЦР и секвенирование ядерных фрагментов ITS-рДНК обнаруживают три вида песчанок Leishmania у москитов из иранских очагов зоонозного кожного лейшманиоза. Trop Med Int Health. 2008, 13: 1159-1171.
CAS Статья PubMed Google Scholar
Тамура К., Стечер Г., Петерсон Д., Филипски А., Кумар С.: MEGA6: молекулярно-эволюционный генетический анализ, версия 6.0. Mol Biol Evol. 2013, 30: 2725-2729.
PubMed Central CAS Статья PubMed Google Scholar
Saitou NaN M: Метод объединения соседей: новый метод реконструкции филогенетических деревьев. Mol Biol Evol. 1987, 4: 406-425.
Google Scholar
Felsenstein J: Пределы уверенности в филогении: подход, использующий бутстрап. Эволюция. 1985, 39: 783-791.
Артикул Google Scholar
Boakye DA, Tang J, Truc P, Merriweather A, Unnasch TR: Идентификация крови у гематофагов двукрылых с помощью гетеродуплексного анализа цитохрома B. Med Vet Entomol. 1999, 13: 282-287.
CAS Статья PubMed Google Scholar
Rioux JA, Lanotte G: Leishmania infantum как причина кожного лейшманиоза. Trans R Soc Trop Med Hyg. 1990, 84: 898.
CAS Статья PubMed Google Scholar
Аль-Захрани М.А., Питерс В., Эванс Д.А., Чин С., Смит В., Лейн РП: Phlebotomus sergenti , переносчик Leishmania tropica в Саудовской Аравии. Trans R Soc Trop Med Hyg. 1988, 82: 416.
CAS Статья PubMed Google Scholar
Guilvard E, Rioux JA, Gallego M, Pratlong F, Mahjour J, Martinez-Ortega E, Dereure J, Saddiki A, Martini A: Leishmania tropica au Maroc. III. Rôle de Phlebotomus sergenti. Информация о 89 изолятах. Ann Parasitol Hum Comp. 1991, 66: 96-99.
CAS PubMed Google Scholar
Boubidi SC1, Benallal K, Boudrissa A, Bouiba L, Bouchareb B, Garni R, Bouratbine A, Ravel C, Dvorak V, Votypka J, Volf P, Harrat Z: идентифицированы Phlebotomus sergenti (Parrot, 1917) как хозяин Leishmania killicki в Гардая на юге Алжира.Микробы заражают. 2011, 13: 691-696.
CAS Статья PubMed Google Scholar
Таббаби А., Бусслими Н., Рим А., Аун К., Буратбин А. Первый отчет о естественной инфекции Phlebotomus sergenti промастиготами Leishmania в очаге кожного лейшманиоза на юго-востоке Туниса. Am J Trop Med Hyg. 2011, 85: 646-647.
PubMed Central Статья PubMed Google Scholar
Parrot L, Donatien A: [Новые наблюдения естественного заражения Phlebotomus общим лейшманиозом человека и собаки в Алжире]. Arch Inst Pasteur Alger. 1952, 30: 146-152.
CAS PubMed Google Scholar
Harrat Z, Belkaid M: Лейшманиоз в Алжире: эпидемиологические данные. Bull Soc Pathol Exot. 2003, 96: 212-214.
CAS PubMed Google Scholar
Dereure J, Velez ID, Pratlong F, Denial M, Lardi M, Moreno G, Serres E, Lanotte G, Rioux JP: La leishmaniose viscerale autochtone au Maroc meeridional. Présence de Leishmania infantum MON-1 в пресахарийной зоне. Leishmania Taxonomie et Phylogenese Applications éco-épidémiologiques. (Coll Int CNRS / INSERM). 1984, 1986: 421-425.
Google Scholar
Като Х., Уэзато Х., Катакура К., Кальвопинья М., Марко Дж. Д., Баррозо П.А., Гомес Э.А., Мимори Т., Коренага М., Ивата Х., Нонака С., Хасигучи Я. Обнаружение и идентификация видов Leishmania у естественно инфицированных москитов в андских районах Эквадора с помощью полимеразной цепной реакции.Am J Trop Med Hyg. 2005, 72: 87-93.
CAS PubMed Google Scholar
Скарпаса В.М., Аленкар РБ: Молекулярная таксономия двух переносчиков Leishmania Lutzomyia umbratilis и Lutzomyia anduzei (Diptera: Psychodidae) из бразильской Амазонки. Векторы паразитов. 2013, 6: 258.
PubMed Central Статья PubMed Google Scholar
Сингх Н., Чикара С., Сундар С. Секвенирование с помощью SOLiD ™ геномов клинических изолятов Leishmania donovani из Индии подтверждает коинфекцию лептомонад и поднимает некоторые ключевые вопросы.PLoS One. 2013, 8: e55738.
PubMed Central CAS Статья PubMed Google Scholar
Toz SO, Culha G, Zeyrek FY, Ertabaklar H, Alkan MZ, Vardarli AT, Gunduz C, Ozbel Y: метод, основанный на ITS1-PCR в реальном времени для диагностики и идентификации видов паразитов Leishmania от человека. и клинические образцы собак в Турции. PLoS Negl Trop Dis. 2013, 7: e2205.
PubMed Central CAS Статья PubMed Google Scholar
Castresana J: Филогения цитохрома b и таксономия человекообразных обезьян и млекопитающих. Mol Biol Evol. 2001, 18: 465-471.
CAS Статья PubMed Google Scholar
Нго К.А., Крамер Л.Д.: Идентификация кровяной муки от комаров с использованием полимеразной цепной реакции (ПЦР) с праймерами, зависящими от порядка. J Med Entomol. 2003, 40: 215-222.
CAS Статья PubMed Google Scholar
Ян BB, Чен Д.Л., Чен Дж. П., Ляо Л., Ху XS, Сюй Дж. Н.: Анализ кинетопластного гена цитохрома b 16 изолятов Leishmania из разных очагов Китая: разные виды Leishmania в Китае и их филогенетический вывод. Векторы паразитов. 2013, 6: 32.
PubMed Central Статья PubMed Google Scholar
Nejjar R, Lemrani M, Amarouche A, Benslimane A: изменение титров антител против Leishmania infantum у естественно инфицированных собак в северном Марокко.Rev Med Vet. 2000, 151: 841-846.
Google Scholar
Лейшманиоз — обзор | Темы ScienceDirect
ПРОФИЛАКТИКА
Лейшманиоз можно предотвратить, прервав передачу песчаной мухи или удалив или обработав резервуары инфекции. Есть надежда, что в будущем это можно будет предотвратить с помощью иммунизации, но в настоящее время вакцины нет.
Кратковременный посетитель эндемичной зоны должен использовать средства индивидуальной защиты, чтобы избежать укусов песчаной мухи.Песчаные мухи кусаются от заката до рассвета. Нанесение репеллентов от насекомых, содержащих ДЭТА (диэтилтолуамид), на открытую кожу и под манжеты брюк и рубашек, использование сеток с мелкими ячейками или сеток от насекомых, а также нанесение инсектицидов (обычно перметрина или других пиретроидов) на одежду и надкроватные сетки 263 –265 снижает риск передачи лейшмании, а также малярии и других болезней, передаваемых москитами и москитами. 262 К сожалению, эти меры зачастую непрактичны или недоступны для местных жителей.
Распыление остаточных инсектицидов эффективно там, где передача происходит в домашних условиях или в перидоместных условиях, но использование остаточных инсектицидов ограничено заботой об окружающей среде, стоимостью и потенциальным развитием устойчивости среди москитов и других членистоногих-переносчиков. Исторически следует отметить, что использование остаточного ДДТ для борьбы с малярией после Второй мировой войны привело к резкому сокращению передачи лейшманиоза в Индии, Бангладеш и южном Иране. 265–267 Эпидемии висцерального лейшманиоза последовали впоследствии за прекращением распыления. Остаточные инсектициды также успешно использовались в других местах, где передача инфекции является перидоместной. Одной из новых адаптаций этого подхода было использование пропитанных дельтаметрином ошейников для домашних собак, которые служат резервуаром для L. chagasi / infantum . 268, 269 Остаточные инсектициды бесполезны в сельской местности, где дикие животные служат резервуарами, а древесные песчаные мухи несут ответственность за их передачу.
Были также предприняты попытки программ управления резервуаром. 270 На северо-востоке и юго-востоке Бразилии, где L. infantum / chagasi является эндемичным, а домашние собаки считаются основным резервуаром, было убито большое количество серопозитивных собак, но эффективность искоренения собак четко не продемонстрирована. . 74, 271 Отравление грызунов и глубокая вспашка использовались в Азии для снижения плотности резервуаров с неопределенными результатами.В Индии, где люди являются резервуаром L. donovani , раннее выявление и лечение инфицированных пациентов с висцеральным лейшманиозом или посткала-азарным кожным лейшманиозом являются потенциально важными элементами контроля.
Клинический опыт на людях и исследования на животных позволяют предположить, что в конечном итоге разработка эффективных лейшманиозных вакцин весьма вероятна. У людей, вылечившихся от лейшманиоза, вырабатывается высокий уровень иммунитета против повторного заражения теми же видами Leishmania .В эндемичных по L. tropica районах Ближнего Востока на протяжении нескольких поколений матери подвергали попу своих младенцев воздействию москитов, чтобы способствовать развитию поражения в приемлемом месте и выработке иммунитета для защиты от обезображивающих поражений лица. и конечности.
В России и Израиле военнослужащие были «иммунизированы» живыми промастиготами L. major , введенными в ягодицы. Эта практика была прекращена в Израиле, потому что некоторые из образовавшихся повреждений были большими, а другие заживали медленно.Также высказывались опасения, что паразиты могут сохраняться в коже даже после клинического лечения. Вакцина, сделанная из убитых промастигот из нескольких штаммов Leishmania , использовалась в Бразилии в вооруженных силах. Было показано, что он стимулирует клеточные иммунные ответы в подгруппе реципиентов, хотя его клиническая эффективность в предотвращении кожного лейшманиоза четко не задокументирована.



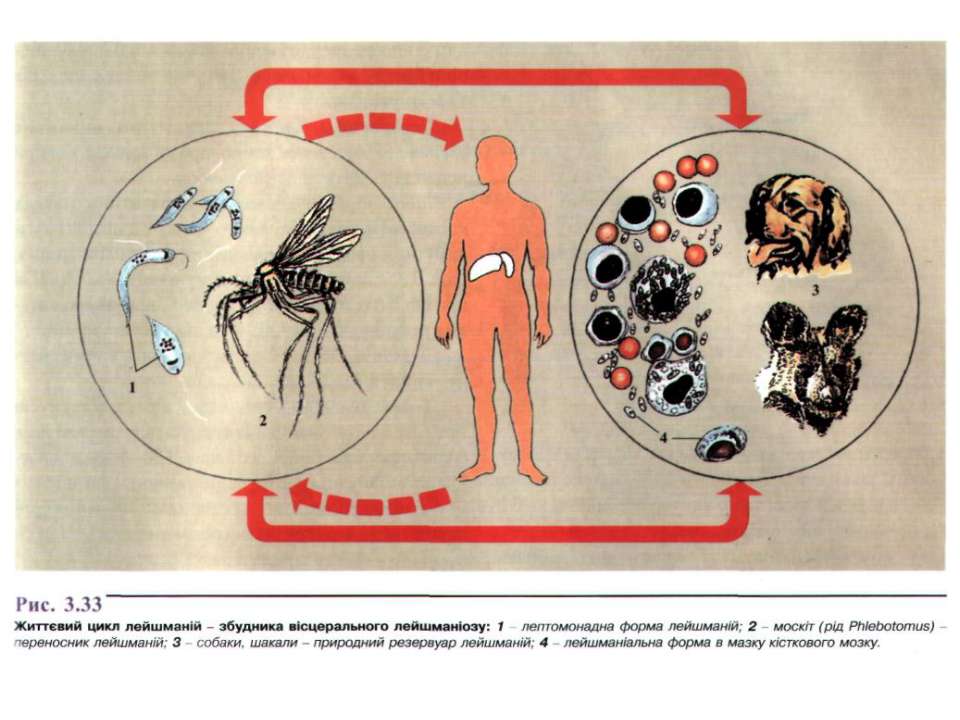
 Решающее значение имеют работа в партнерстве и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями.
Решающее значение имеют работа в партнерстве и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями.