Уретрит у женщин | Симптомы, лечение воспаления уретры у женщин в Ижевске
Содержание:Определение
Уретрит – воспалительное заболевание мочеиспускательного канала. Оно сопровождается выраженной болью, жжением в начале мочеотделения, патологическими выделениями. Уретрит у женщин диагностируется чаще, чем у мужчин из-за анатомических особенностей. Обусловлено это тем, что у представительниц слабого пола мочеиспускательный канал короткий (около 2 см) и широкий. Это повышает риск проникновения инфекции в несколько раз.
Если вы испытываете дискомфорт при мочеиспускании, не занимайтесь самолечением. Только квалифицированная медицинская помощь позволит быстро справиться с болезнью и предупредить ее переход в хроническую форму. В клинике Елены Малышевой вы можете пройти диагностику и полностью вылечить воспаление уретры, избежав осложнений.
Виды женского уретрита
В зависимости от причины уретрит может быть двух видов:
- инфекционный;
- неинфекционный.

Заболевание инфекционного характера может протекать в двух формах:
- специфическое воспаление – развивается на фоне патологий женских половых органов – гонореи, кандидоза, сифилиса, трихомониаза;
- неспецифическое – воспаление, вызванное стафилококком или стрептококком.
По типу течения выделяют два вида патологии:
- острый уретрит – у женщин симптомы имеют выраженный характер, заболевание начинается ярко выраженной симптоматикой, которая при отсутствии лечения усиливается;
- хронический – развивается при отсутствии лечения острого уретрита, сопровождается периодическими обострениями и ремиссиями.
Симптомы воспаления уретры у женщин
На развитие уретрита указывают такие признаки:
- слизистые, гнойные выделения из мочеиспускательного канала;
- дискомфорт, боль в нижней части живота;
- жжение, рези при мочеотделении;
- зуд, гиперемия наружных половых органов.

При хроническом течении патологии такие симптомы появляются только при обострении. В стадии ремиссии женщину могут беспокоить периодические тянущие боли внизу живота.
Если есть подозрение на воспаление уретры, лечение откладывать нельзя. Своевременное обследование и терапия помогут быстро избавиться от болезни и восстановить здоровье.
Диагностика
Для подтверждения диагноза специалист может назначить пациентке такие исследования:
- клинические анализы мочи, крови;
- мазки из уретры;
- бактериологическое исследование урины;
- ПЦР-диагностика;
- анализ мочи по Нечипоренко.
В некоторых случаях используют инструментальные методы диагностики – ультразвуковое исследование органов малого таза, уретроскопию. Полный перечень процедур определяется индивидуально для каждой больной.
Лечение уретрита у женщин
В случае появления любых симптомов болезни следует обратиться к урологу или венерологу.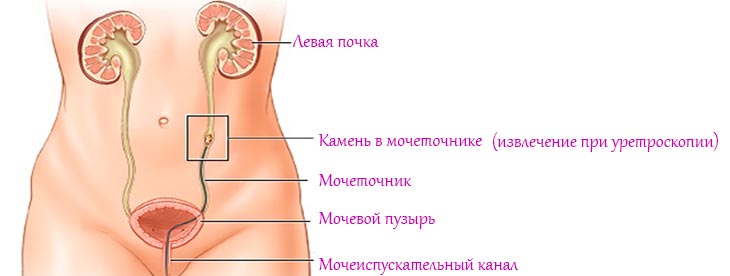 При таком заболевании пациентка может лечиться амбулаторно.
При таком заболевании пациентка может лечиться амбулаторно.
При воспалении уретры используется преимущественно медикаментозная терапия. Врач может назначить такие препараты, как: антибактериальные, сульфаниламидные, антигистаминные, противогрибковые. В каждом случае средства подбираются индивидуально с учетом чувствительности возбудителя.
ВАЖНО! Помните, что заниматься самолечением нельзя ни при каких условиях. Важно сразу же пройти обследование у специалиста, после чего он подберет необходимые препараты в индивидуальном порядке.
Преимущества лечения в клинике Малышевой
Если у вас появился дискомфорт при мочеиспускании или другие симптомы уретрита, не откладывайте обращение к врачу урологу. Записывайтесь на консультацию в медицинский центр Елены Малышевой. В клинике Вас ждут опытные специалисты, современное оборудование и современные методы диагностики, что в совокупности позволяет назначить правильное лечение.
Записаться на прием можно по телефону (3412) 52-50-50 или отправив заявку по форме обратной связи.
Диагностика и лечение заболеваний мочевыделительной системы у детей в Москве
03.11.2021Статья проверена врачом-педиатром Будариным М.А., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Заболевания почек у детей достаточно распространены: их частота составляет примерно 11% от общего числа детских заболеваний. Несмотря на то, что осмотр нефролога не входит в число обязательных во время диспансеризации детей, в Клиническом госпитале на Яузе можно получить консультацию специалиста по всем вопросам, связанным с заболеваниями почек и мочевыводящих путей.
Нефрологи часто направляют ребенка на дополнительное обследование у других специалистов (гинекологи, урологи, хирурги, кардиологи). Тесное взаимодействие врачей в рамках Клинического госпиталя на Яузе позволяет обеспечить маленьким пациентам полный спектр необходимых обследований и консультаций.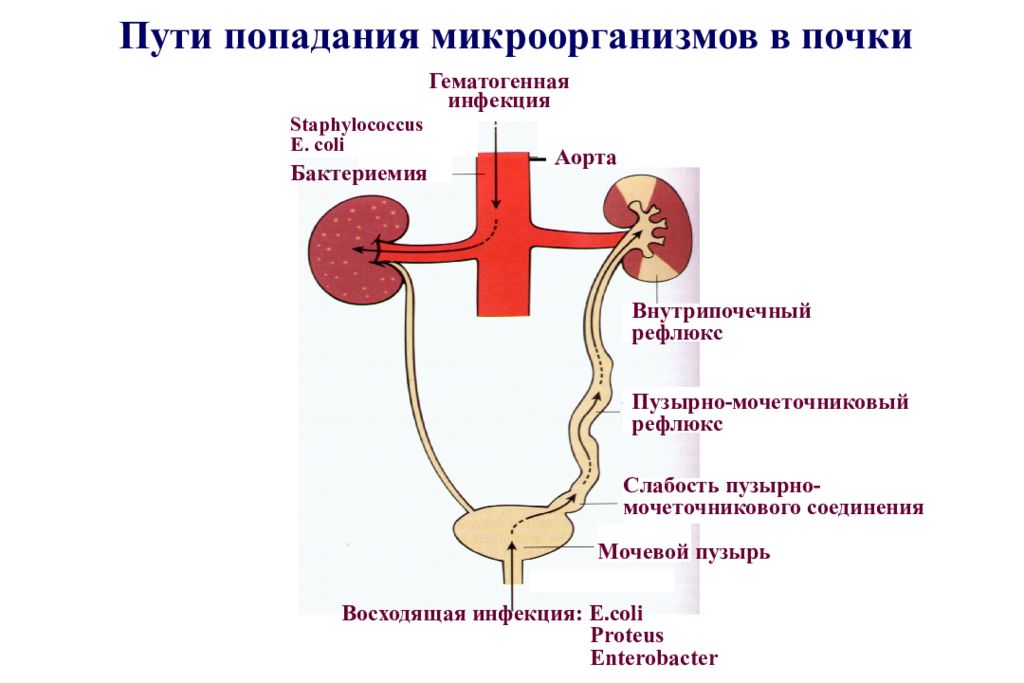
Особенности развития выделительной системы у детей
При рождении масса почек составляет всего около 12 грамм. Учитывая, что у взрослого человека масса этого органа достигает 150 грамм, почка увеличивается в размерах примерно в 10 раз, и рост органа продолжается примерно до 30-летнего возраста. В первый год жизни активно растут мочевыводящие пути, формируется жировая капсула почки, меняется толщина стенок сосудов почек.
У детей в сравнении со взрослыми (в пересчете на массу и объем тела) выделяется больше мочи, а мочеиспускание происходит чаще. Это связано с возрастными особенностями водного обмена, а также с большим содержанием углеводов в рационе детей. Реакция мочи (более кислая или более щелочная) также зависит от особенностей рациона — потребление большого количества белка делает реакцию мочи кислой, большого количества углеводов — более щелочной. Кроме того, у детей в норме в моче обнаруживается белок (у взрослых белка в моче быть не должно).
Наиболее часто встречающиеся патологии мочевыделительной системы у детей
Недержание мочи. Произвольное выделение мочи, которое ребенок не контролирует, характерно для младенцев и детей младшего возраста. Постепенно ребенок учится регулировать процесс мочеиспускания, однако в возрасте до 10 лет у детей случаются эпизоды ночного недержания мочи (энурез). Нередко он сочетается с другими патологиями — циститом, пиелонефритом. К сожалению, энурез сам по себе вызывает психологический дискомфорт у ребенка, который затрудняет выздоровление. Обычно ночной энурез связан с очень крепким сном, дневной и смешанный — с определенными неврологическими проблемами. В лечении энуреза принимают участие нефрологи, урологи, психологи, неврологи и другие специалисты. В рамках лечения в первую очередь налаживают питьевой режим, также пациентам с различными нарушениями показан прием препаратов.
Произвольное выделение мочи, которое ребенок не контролирует, характерно для младенцев и детей младшего возраста. Постепенно ребенок учится регулировать процесс мочеиспускания, однако в возрасте до 10 лет у детей случаются эпизоды ночного недержания мочи (энурез). Нередко он сочетается с другими патологиями — циститом, пиелонефритом. К сожалению, энурез сам по себе вызывает психологический дискомфорт у ребенка, который затрудняет выздоровление. Обычно ночной энурез связан с очень крепким сном, дневной и смешанный — с определенными неврологическими проблемами. В лечении энуреза принимают участие нефрологи, урологи, психологи, неврологи и другие специалисты. В рамках лечения в первую очередь налаживают питьевой режим, также пациентам с различными нарушениями показан прием препаратов.
Изменение количества мочи. Нередко родители обращают внимание на то, что ребенок стал мочиться мало (олигурия) или наоборот слишком много (полиурия). Олигурия может быть связана с различными патологиями почек, сосудистыми нарушениями. Полиурия характерна, в частности, для сахарного диабета, нарушений гормональной регуляции, ряда синдромов. Если вы обратили внимание на изменение количества мочи, сообщите об этом врачу.
Полиурия характерна, в частности, для сахарного диабета, нарушений гормональной регуляции, ряда синдромов. Если вы обратили внимание на изменение количества мочи, сообщите об этом врачу.
Изменение цвета мочи. В норме моча у ребенка светлая, прозрачная. Цвет мочи может меняться при приеме определенным продуктов (например, свекла окрашивает мочу в красноватый цвет, ревень и спаржа — в зеленоватый), а также препаратов. Однако родители могут обратить внимание на изменения, не связанные с рационом или приемом лекарств. Так, появление в моче осадка, гноя может говорить о перерождении ткани почки. Красный цвет мочи говорит о попадании в нее крови, бурый цвет свидетельствует о желтухе и т.д. Об этих изменениях обязательно надо сообщить врачу и обследовать ребенка.
Вульвит. Это заболевание характеризуется острым или рецидивирующим воспалением слизистых оболочек наружных половых органов у девочек. Воспаление может распространяться и на влагалище, тогда говорят о вульвовагините. У девочек в возрасте до 10 лет эти заболевания занимают первое место среди патологий мочеполовой системы. По природе вульвовагиниты могут быть инфекционными и неинфекционными, и от этого зависит их лечение, в рамках которого большое внимание уделяется гигиене половых органов.
У девочек в возрасте до 10 лет эти заболевания занимают первое место среди патологий мочеполовой системы. По природе вульвовагиниты могут быть инфекционными и неинфекционными, и от этого зависит их лечение, в рамках которого большое внимание уделяется гигиене половых органов.
Баланопостит. Заболевание, при котором начинается воспаление головки полового члена и крайней плоти. У детей это заболевание бывает чаще, чем у взрослых мужчин, что связано с физиологическим фимозом у мальчиков. Развитию баланопостита способствует ожирение, авитаминоз, травмирование тесным бельем, переохлаждение и другие факторы. В лечении большую роль играет тщательное соблюдение гигиены, также применяются специальные мази.
Инфекции мочевыводящих путей. Заболевание может касаться почек, мочеточников, мочевого пузыря, уретры. Таким образом, к инфекциям мочевыводящих путей относятся цистит, уретрит пиелонефрит и другие заболевания. Нередко ими страдают дети в возрасте до 3 лет. Вызывать воспаления могут бактерии, грибы, они могут быть следствиями инфекционных заболеваний. Чаще всего возбудителем инфекционного заболевания является кишечная палочка. В зависимости от локализации, патология может проявляться повышением температуры, дизурией и т.д. Для диагностики у ребенка берется бактериологический посев мочи, основное лечение состоит в приеме антибиотиков.
Вызывать воспаления могут бактерии, грибы, они могут быть следствиями инфекционных заболеваний. Чаще всего возбудителем инфекционного заболевания является кишечная палочка. В зависимости от локализации, патология может проявляться повышением температуры, дизурией и т.д. Для диагностики у ребенка берется бактериологический посев мочи, основное лечение состоит в приеме антибиотиков.
Дисметаболические нефропатии. Это патологии почек, которые связаны с нарушением обмена веществ, когда из организма усиленно выводятся определенные соли. Это имеет негативные последствия как для всего организма, так и конкретно для почек. Как отмечают педиатры, нарушения обмена веществ в целом встречаются примерно у 30% детей. Главная задача лечения — нормализовать диету и питьевой режим ребенка.
Диагностика и лечение патологий мочевыделительной системы у детей в Клиническом госпитале на Яузе
Диагностика нефрологических заболеваний у детей начинается с анализов мочи, которые выполняются собственной лабораторией Клинического госпиталя на Яузе.
- УЗИ почек
- УЗИ мочевого пузыря и мочевыводящих путей
- КТ и МРТ почек
- консультации у нефролога, уролога, гинеколога и других специалистов
Лечение заболеваний мочевыводящей системы у детей может осуществляться как амбулаторно, так и в условиях стационара. Это зависит от характера патологии и особенностей течения заболевания. Врачи педиатрического отделения Клинического госпиталя на Яузе разрабатывают индивидуальные программы лечения и используют наиболее щадящие методы, позволяющие добиться наилучшего результата в каждом конкретном случае.
Литература:
Геппе Н.А., Подчерняева Н.С. Пропедевтика детских болезней // ГЭОТАР-Медиа. 2008.
Ханды М.
 В. Поликлиническая педиатрия. Ч.1. Медицинское обслуживание здоровх детей и детей из группы риска: учебное пособие // Изд. ЯГУ. 2006.
В. Поликлиническая педиатрия. Ч.1. Медицинское обслуживание здоровх детей и детей из группы риска: учебное пособие // Изд. ЯГУ. 2006.
Воспаление мочевого пузыря у собак — симптомы, диагностика, лечение
Содержание- Виды воспаления
- Диагностика
Уроцистит (urocystitis) — воспаление мочевого пузыря, а именно слизистой оболочки мочевого пузыря, у собак встречается часто. В основном протекает совместно с воспалением уретры – уретритом. Страдают как молодые собаки, так и взрослые, независимо от пола. Но риск заболевания у пожилых собак выше. У кобелей же уроциститы часто протекают с осложнениями.
Виды воспаленияУроцистит может быть острым, хроническим, рецидивирующим, асептическим. Чаще всего воспаление вызывают бактерии, реже грибки, микоплазмы и паразиты. Возбудители заболевания могут попасть в мочевой пузырь с кожи, кишечника, простаты, влагалища, препуция и быстро распространяться вверх по мочевым путям вплоть до почек. Воспаление начинается при повреждении стенки мочевого пузыря и проявляется нарушением мочеиспускания: частые позывы к мочеиспусканию, затрудненное мочеиспускание, частое мочеиспускание, мочеиспускание в неположенных местах, мочеиспускание с неприятным запахом, мочеиспускание с кровью, подтекание мочи или же отсутствие мочеиспускания, нечистоплотность собаки. Хронический уроцистит может протекать без видимых симптомов.
Воспаление начинается при повреждении стенки мочевого пузыря и проявляется нарушением мочеиспускания: частые позывы к мочеиспусканию, затрудненное мочеиспускание, частое мочеиспускание, мочеиспускание в неположенных местах, мочеиспускание с неприятным запахом, мочеиспускание с кровью, подтекание мочи или же отсутствие мочеиспускания, нечистоплотность собаки. Хронический уроцистит может протекать без видимых симптомов.
Подтвердить наличие воспаления в мочевом пузыре можно по анализу мочи и УЗИ. У собак для этого требуется собрать утреннюю порцию мочи, так как в течение дня концентрация мочи у них различна. В некоторых случаях требуется провести посев мочи, тогда образец мочи берется под контролем УЗИ проколом из мочевого пузыря. УЗИ рекомендуется проводить на наполненный мочевой пузырь, чтобы хорошо визуализировать стенку мочевого пузыря. По анализам крови отклонений не выявляется, если только уроцистит не стал вторичным заболеванием на фоне системного, например сахарного диабета.
По результатам диагностики воспаления мочевого пузыря у собаки назначается лечение, в основном это антибиотикотерапия. У кобелей курс лечения может достигать 4 недель, если уроцистит осложненный, например, с простатитом. Дополнительно назначаются спазмолитики, уросептики, кровоостанавливающие средства и диета. Рекомендуется обильное питье для стимуляции мочеиспускания.
Прогноз при своевременном выявлении и лечении неосложненных уроциститов благоприятный. В осложненных, рецидивирующих случаях лечение будет длительным и сложным.
ветеринарным врачом-эндокринологом «МЕДВЕТ»
© 2017 СВЦ «МЕДВЕТ»
Тренировка мочевого пузыря для контроля работы мочевого пузыря
Упражнения для укрепления мышц тазового дна помогут укрепить мышцы, поддерживающие мочеиспускательный канал и мочевой пузырь, — постоянно сжимая их, вы повышаете тонус и укрепляете мышцы, предотвращая недержание.
Тренировка мочевого пузыря — составление и соблюдение графика походов в туалет для сохранения контроля над работой мочевого пузыря. Если вы выпиваете полтора литра жидкости в день, то должны ходить в туалет до 8 раз. Если вам приходится делать это чаще, возможно, вам поможет тренировка мочевого пузыря.
Если вы выпиваете полтора литра жидкости в день, то должны ходить в туалет до 8 раз. Если вам приходится делать это чаще, возможно, вам поможет тренировка мочевого пузыря.
Вы узнаете об основных типах недержания и измените привычную схему опорожнения мочевого пузыря: Это значит, вы больше не будете ходить в туалет «просто так, на всякий случай» и не побежите туда в последний момент. Вы будете тренировать мочевой пузырь удерживать большее количество мочи и научитесь продлевать периоды между походами в туалет. Старайтесь отвлекаться, сжимать мышцы тазового дна, а не сразу мчаться в туалет, едва ощутив позыв к мочеиспусканию. Полезно планировать походы в туалет и вести дневник мочеиспускания. Таким образом вы постепенно увеличите время между походами в туалет и научитесь контролировать работу мочевого пузыря.
Изменение поведения — адаптация стиля жизни для минимизации симптомов, предотвращения или лечения недержания. Старайтесь не пить слишком много или слишком мало жидкости в течение дня и избегайте напитков, которые оказывают раздражающее воздействие на мочевой пузырь.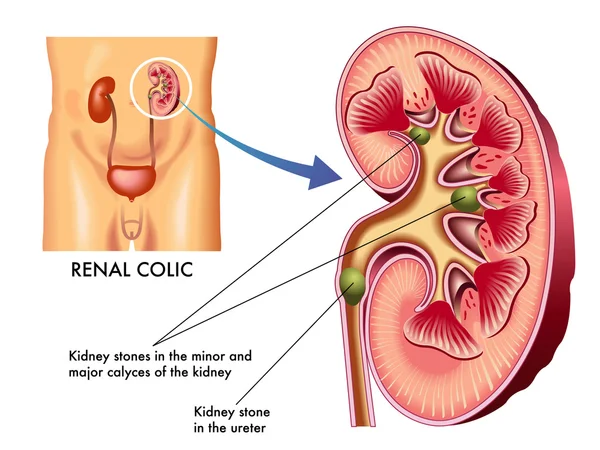 В их число входят кофеиносодержащие и энергетические напитки. Также можно установить режим тренировок и изменить привычный рацион, чтобы сбросить вес, который тоже может явиться причиной недержания. Еще одна полезная привычка — соблюдение гигиены после похода в туалет.
В их число входят кофеиносодержащие и энергетические напитки. Также можно установить режим тренировок и изменить привычный рацион, чтобы сбросить вес, который тоже может явиться причиной недержания. Еще одна полезная привычка — соблюдение гигиены после похода в туалет.
Помимо тренировки мочевого пузыря, есть и другие методы лечения. Клинический мониторинг (обратная биологическая связь) — метод сбора и оценки информации (с использованием компьютера или датчиков) в процессе выполнения упражнений для укрепления мышц тазового дна, который позволяет убедиться, что вы сжимаете нужные мышцы. Другой подход — применение специального устройства для влагалища, которое поддерживает мочеиспускательный канал, мочевой пузырь, влагалище, матку и прямую кишку. Среди других вариантов лечения можно упомянуть введение объемообразующих препаратов вокруг мочеиспускательного канала для создания дополнительного объема, а также хирургические операции.
И, наконец, для контроля состояния можно использовать наши продукты для ухода при недержании.
Узнайте больше на других сайтах TENA.
симптомы, причины, диагностика, лечение и профилактика
Гидронефроз – это заболевание, во время которого активно прогрессирует расширение чашечно-лоханочного комплекса. Из-за такого прогрессирования в дальнейшем может начаться атрофия почечной паренхимы. Такое последствие развивается из-за того, что нарушается стабильная работа оттока мочи из почки. Зачастую он дает о себе знать, вызывая сильные боли в области поясницы или болезненным мочеиспусканием. При гидронефрозе может начаться и такая патология, как артериальная гипертензия, что может привести к дальнейшим негативным последствиям.
При первых же болях во время мочеиспускания лучше всего обратиться в больницу к профессиональному врачу, чтобы болезнь не оказалась запущенной. Если в целом рассматривать диагностику гидронефроза, то зачастую это УЗИ, с помощью которого проверяется работа мочевого пузыря и функционирование почек человека. Вылечить гидронефроз реально, но и для этого есть свой специальный метод – нефростомия, о котором более подробно будет рассказано позже.
Вылечить гидронефроз реально, но и для этого есть свой специальный метод – нефростомия, о котором более подробно будет рассказано позже.
Вообще под гидронефрозом имеется ввиду изменение почки, которое возникает из-за того, что нарушается физиологический пассаж мочи. В итоге из-за таких серьезных нарушений возникает такая болезнь, как гидронефроз. Полости почек начинают быстро патологически расширяться, изменениям подлежит и почечная ткань.
Стоит отметить, что от возникновения такого заболевания зачастую по большей части страдают женщины. В основном заболевание возникает уже у взрослых людей в возрасте от двадцати до шестидесяти лет. Уже после шестидесяти болезнь может начать развиваться у взрослого мужчины из-за простаты или рака предстательной железы. Что касается женщин, то они страдают от гидронефроза в период беременности или из-за развития онкологического гинекологического заболевания.
В наши дни лечить гидронефроз почек более чем реально, особенно если использовать современные методы лечения, но для этого нужно обратиться в специализированную клинику. Пользуясь домашними способами лечения гидронефроза почек, можно только усугубить всю ситуацию. Дело в том, что гидронефроз имеет множество стадий и большое количество симптомов, выявить которые может только диагностика.
Пользуясь домашними способами лечения гидронефроза почек, можно только усугубить всю ситуацию. Дело в том, что гидронефроз имеет множество стадий и большое количество симптомов, выявить которые может только диагностика.
Современная классификация гидронефроза
В целом гидронефроз разделяется на:
В первом случае это врожденная болезнь, которая передается человеку генетическим путем, во втором – приобретенная – это уже динамический способ.
По тяжести течения заболевания существует такая классификация гидронефроза:
-
легкий;
-
умеренный;
-
тяжелый.
Если говорить о локализации болезни, то бывает:
Здесь важно отметить, что врачи, работающие в области урологии, довольно часто отмечают, что и у женщин, и у мужчин встречается гидронефроз как левой, так и правой почек, а в некоторых случаях встречается одновременно двухстороннее изменение почек человека.
Гидронефроз может протекать как в острой форме, так и в хронической. Острую форму довольно просто и быстро вылечить, используя современную методику. Если же форма болезни хроническая, то почки могут навсегда перестать функционировать даже при самом лучшем лечении. Развиваться заболевание может инфицировано или асептически.
Гидронефроз может вызывать некоторые осложнения, если закрывать глаза на то, что человек страдает от подобных болезней, связанных с мочевым пузырем. Из-за хронического гидронефроза во многих случаях первое, что может начать развиваться мочекаменная болезнь и пиелонефрит. Эти заболевания еще более неблагоприятно влияют на работу почки.
Из-за гидронефроза может начать проявляться почечная недостаточность, особенно, если страдают от болезни обе почки, то это может привести к смерти. В любой момент из-за нарушенного водного баланса или интоксикации продуктами больная почка или обе почки могут отказать. Жизни больного одним из таких заболеваний, связанных с проблемами мочевого пузыря человека, оборвать может и разрыв мешка внутри организма. Тогда моча может вылиться в забрюшинное пространство и нанести критический вред всему организму человека.
Тогда моча может вылиться в забрюшинное пространство и нанести критический вред всему организму человека.
Понять, что у человека развивается гидронефроз и предупредить патологию, может специальная наука урология и УЗИ. Профессиональный врач всегда сможет спрогнозировать, в полном ли порядке работа почек человека или что ему грозит, поэтому лучше всего периодически проверяться в медицинском центре. Эффективно лечить болезнь мочевого пузыря реально, если не браться за дело тогда, когда будет уже поздно и оказать первую помощь.
Симптомы, признаки гидронефроза
Как принято считать, проявляется гидронефроз у человека различными симптомами, поскольку это зависит от локализации гидронефроза и того, как быстро развивается болезнь, связанная с мочевым пузырем. Тяжесть протекания болезни и проявление симптомов связано с тем, как долго длится заболевание почки. Степень расширения почки активно влияет на проявление болезни. Важно отметить, что острая форма гидронефроза развивается довольно стремительно и предвещает негативный исход, если не начать лечение.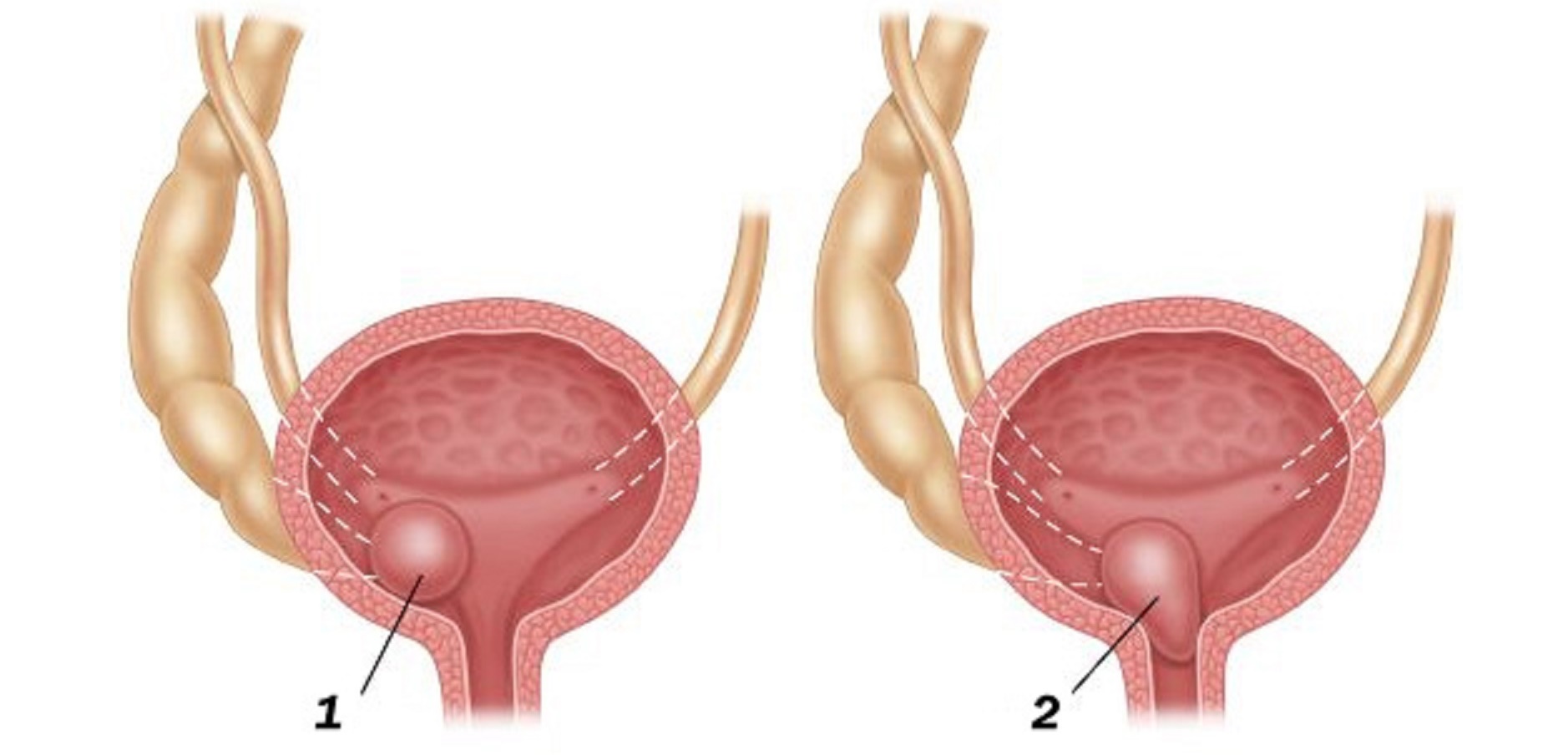
При остром обострении периодически начинает появляться боль в области поясницы в виде нарастающих ежедневных приступов. Такой симптом должен заставить задуматься о походе к врачу. Правдивыми симптомами болезни может быть также замечание почечной недостаточности, частые почечные колики, которые распространяются по мочеточнику. Так, быстро происходит забивание мочевых каналов, которые отмечает наука урология. Колики могут распространиться в бедра, область паха, промежность или гениталии, тогда, как женщина, так и мужчина, будут периодически ощущать боль в этих частях тела.
Список общих симптомов при гидронефрозе:
-
частые позывы организма отправиться в туалет и произвести мочеиспускание;
-
еще один признак – постоянная тошнота после каждого приема пищи;
-
головная боль;
-
усталость, раздражение;
-
рвотные позывы;
-
в моче могут появляться капли крови, которые можно заметить как невооруженным глазом, так и сдав анализ в лабораторию.
Люди, которые ежедневно ведут борьбу с гидронефрозом, часто также указывают на такие признаки заболевания, как высокое артериальное давление, вздутие живота. Кроме того, у больных очень часто поднимается температура. Если говорить об одностороннем асептическом хроническом гидронефрозе, то он большую часть своего времени развивается латентно. Он влияет на развитие почечной недостаточности, боли в мочевых каналах. В таком случае мочевой пузырь при мочеиспускании испытывает дискомфорт. Больной может испытывать постоянную боль не только в пояснице, но и в ребрах, а при физических нагрузках все болевые ощущения на обе почки еще больше усиливаются.
Если не остановить развитие гидронефроза, то может быть летальный исход заболевания, поэтому очень важно обращать внимание на все проявляющиеся симптомы. Людям, у которых диагностирован гидронефроз почек не рекомендуется пить очень много воды, поскольку из-за повышенного водного баланса они могут ощущать такие симптомы, как боль в почках.
В целом гидронефроз почки может проявляться еще и таким симптомом, как дискомфорт в почках, бессонница, покалыванием в пояснице, хронической усталостью, низким уровнем трудоспособности, гематурией. Если у больного гидронефрозом почек замечается частая высокая температура тела, то вероятнее всего он инфицирован. При таких симптомах необходимо незамедлительно обращаться за помощью к врачу. Если почка человека воспалена, то необходимо принимать антибиотики и другие медикаменты, но, чтобы потом не ощущалась боль в почках, нужно проконсультироваться с врачом.
Инфицированный мочевой пузырь тоже может проявлять свои симптомы при гидронефрозе почки, поскольку тогда больной ощущает сильнейшую боль при мочеиспускании или испытывать проблемы с хождением в туалет. Необходимо обращать внимание на все симптомы, которые подает организм, чтобы в дальнейшем не было проблем с почкой.
Врачи отмечают, что когда у пациента болит мочевой пузырь, а также обе почки, то больной предпочитает спать только на животе и не может менять позиции. Такие симптомы тоже заставляют задуматься о болезни. Так, чтобы защитить почку, человек пытается оказать давление и улучшить отток мочи. Практически у каждого может развиться гидронефроз в почке, поэтому уделять внимание стоит каждому признаку. Помешать гидронефрозу реально, если найти причину болезни и использовать современные методы лечения. Стоит следить за почками и делать необходимые анализы на проверку их состояния.
У вас появились симптомы гидронефроза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Диагностика гидронефроза
Чтобы выявить страдает ли человек от боли в почке, ему необходимо пройти специальную диагностику перед тем, как непосредственно приступить к лечению. Для начала врачу необходимо собрать все данные о пациенте и на основе уже известной информации провести физикальное обследование. Такой способ считается одним из наиболее проверенных в области диагностики, если отмечено, что почка находится в опасности и нужно лечение. После того как пациент успешно проходит физикальное обследование, ему предстоит ряд специальных лабораторных анализов, а также некоторые инструментальные исследования. Обычно все эти способы используются при современной диагностике. Для установления точного диагноза на лечение, если у больного повреждена почка, профессионалы в клинике могут провести глубокую пальпацию живота. Так определяется, насколько растянут мочевой пузырь у взрослого или ребенка и увеличена ли почка.
Если больной жалуется на то, что периодически он ощущает колики в области живота, то диагностика позволяет сделать катетеризацию мочевого пузыря. В большинстве случаев многие клиники прибегают к проверенному методу диагностики – УЗИ. Это комплексный подход врача к тому, чтобы понять, с чем он имеет дело, иногда используются и рентгеноконтрастные исследования. При помощи рентгена можно легко определить, как работает выделительная функция при активной почке.
Чтобы еще более эффективно и точно проверить почку, доктора прибегают к уретроскопии, нефроскопии перед тем, как назначить непосредственное лечение пациента. Кроме этого, на анализы постоянно сдается крови и моча, чтобы доктор смог отслеживать изменения биохимических показателей.
Причины гидронефроза
Все доктора называют различные причины гидронефроза, поскольку у каждого человека это заболевание может протекать по-разному. Одна из самых распространенных причин у гидронефроза – это отхождение мочеточника от почечной лоханки. Такое бывает еще в детском возрасте, когда нарушается все строение органов. Еще одной причиной болезни может быть опухоль, которая в таком случае должна располагаться на одном уровне с мочеточником и при этом постоянно надавливать на него. Также явная причина возникновения болезни – это грибок, который при несоблюдении норм гигиены может поразить канал мочеиспускания.
Доктора активно выделяют такую причину, как беременность у женщин. Практически каждая женщина планеты, находясь в положении, хотя бы раз страдала от этого заболевания. Явные причины болезни – это гинекологические заболевания, поскольку от одной проблемы сразу же возникает другая.
Заболевание предстательной железы у мужчин может стать причиной не только развития простатита, но и гидронефроза, что повлияет и подкосит здоровье одной или двух почек. Еще одна известная многим причина – это заболевание мочевого пузыря, причем вариаций его более чем достаточно: от опухоли до травмы.
Лечение гидронефроза
Вылечить гидронефроз можно различными методами. Важно лишь найти правильный индивидуальный подход к каждому пациенту и назначить подходящий курс лечения. Если определиться с комплексом препаратов, упражнений и методик, то можно не только вернуть почку к жизни, но и улучшить ее работу. У всего курса лечения есть несколько целей – устранить все причины развития гидронефроза, привести организм человека в порядок и оказать профессиональный должный курс лечения. В основном доктора пользуются консервативным или хирургическим способом лечения.
Что касается первого варианта, то это лечение применяют только на первых стадиях заболевания и оно скорее симптоматическое. В его ходе доктора используют различные препараты, устраняющие боль, воспаление, температуру. Если во время диагностического исследования была выявлена инфекция, то консервативное лечение допускает использование антибиотиков. Если же этот курс не помог, то затем следует операция, но принятие медикаментов – это обязательный этап при лечении гидронефроза.
Очень часто для полного выздоровления пациента необходима операция. Тогда происходит вторая часть лечащего курса – хирургическое вмешательство. Рекомендуется не затягивать и уже на ранних стадиях проявления болезни проводить операцию, особенно, если у пациента была выявлена врожденная аномалия.
Врачи, занимающиеся лечением этой болезни
Как объяснялось выше, лечением и изучением гидронефроза подробно и профессионально занимается такая сфера медицины, как урология. Но непосредственно лечением занимается не уролог, а нефролог. Дело в том, что по большей части пациенты имеют дело не с проблемой мочевого пузыря, а непосредственно с плохой функциональностью работы почек. Именно нефролог профессионально изучает такой орган человеческого тела, как почки. Нефролог диагностирует заболевание, дает свои рекомендации, назначает профилактику заболевания почек и собственно лично проводит лечение, если это касается его области.
Нельзя сказать, что только нефролог справляется с такой патологией, как гидронефроз, поскольку изначально больной посещает терапевта. В большинстве случаев после первичного приема терапевт направляет клиента к эндокринологу, чтобы тот сделал свои профессиональные выводы. Если подозрения на заболевание оправдаются, то человек идет на прием к урологу и уже после этого его болезнью начинает заниматься нефролог.
В АО «Медицина» (клиника академика Ройтберга) каждый пациент получает должное внимание и уход, и это касается не только медперсонала. У каждого больного будет свой лечащий врач, занимающийся его заболеванием, поэтому список врачей клиники очень большой. Всегда есть возможность выбрать того доктора, который больше располагает к себе или имеет профессиональные навыки именно, например, в случае гидронефроза.
Показания
Чтобы болезнь быстрее сошла на нет, многие врачи выделяют такие показания: ежегодно обязательно нужно посещать уролога для выявления возможных патологий на ранней стадии, УЗИ почек – это обязательное показание. Именно ультразвуковое исследование способно дать точные данные о том, что творится с почками в организме человека. Лучше всего периодически проводить и профилактику заболевания мочевого пузыря.
Кроме того, людям не стоит забывать о ведении здорового образа жизни, правильном питании. Все это взаимосвязано, поскольку из-за большого количества соленой, жирной еды и алкоголя страдает не только печень, но и почки. Если человек не будет следить за состоянием своего здоровья, то вполне возможно, что уже в молодости он начнет страдать от патологий.
Противопоказания
При гидронефрозе врачи выявляют и некоторые противопоказания, о которых не стоит забывать, поскольку от этого зависит эффективность лечения пациента.
Выделяют такие противопоказания при гидронефрозе:
-
больному нельзя заниматься тяжелыми видами спорта и вообще физически напрягаться;
-
лучше не заниматься верховой ездой, не ездить на велосипеде или мотоцикле;
-
ни в коем случае нельзя заниматься самолечением и народной медициной;
-
без предписания врача нельзя уменьшать или увеличивать дозу обезболивающих, жаропонижающих, противовоспалительных медикаментов;
-
стоит отказаться от вредной пищи и сесть на специальную диету, потому что все жирное, соленое, пряное противопоказано.
Стоимость первичного приема, исследований, лечения
Назвать точную стоимость всего курса лечения гидронефроза в клинике или же первоначальной диагностики невозможно. Все это зависит от того, какой специалист будет работать с больным, а также какие методики в ходе выздоровления будут использоваться. В медицинском центре преимущественно используется только современное инновационное оборудование. Это же касается и лекарств, которые ускоряют ход выздоровления. Следовательно, даже первичный прием у каждого клиента индивидуален, из-за чего и цена будет разной. Чтобы иметь хоть малейшее представление о том, во сколько обойдется лечение в клинике, можно ознакомиться с таблицей расценок.
Преимущества лечения в клинике АО «Медицина»
Клиника АО «Медицина» – это профессиональный медицинский центр, который оказывает услуги на высочайшем мировом уровне. Каждый пациент получит эффективное лечение, постоянный уход и внимание со стороны медперсонала. Кроме того, в клинике работают профессионалы с многолетним стажем, которые никогда не допустят даже малейшую ошибку. Нашей клинике можно доверить свое здоровье. Каждого нового пациента ожидают современные чистые палаты, хорошее правильное питание и лучшее инновационное оборудование, способное быстро поставить на ноги.
Основные симптомы, которые требуют визита к врачу и наиболее распространенные методы лечения урологических заболеваний
Урология — это сфера медицины, которая изучает патологии мочеполовой системы. Врач уролог специализируется на диагностике и лечении мочевыводящей системы мужчин и женщин (почек, мочеточников, мочевого пузыря и мочеиспускательного канала), мужских половых органов и мужского бесплодия. Также урология занимается лечением мочекаменной болезни.
Основными причинами болезни могут быть: переохлаждение, стрессы, неправильное питание, сидячий образ жизни и инфекции — все это наносит пагубной вреда мочеполовой системе человека.
Показания по визита к урологу:
С возрастом риск урологических заболеваний только растет, поэтому в профилактических целях надо проходить осмотр раз в год. Особенно это касается мужчин после 45 лет.
Обратиться к урологу также следует, если у вас появились такие симптомы:
— боль при мочеиспускании
— жидкое или слишком частое мочеиспускание
— изменение цвета или запаха мочи
— недержание мочи
— наличие крови или гноя в урине или эякуляте;
— покраснение, зуд, дискомфорт в области мужских половых органов;
— боль в паховой зоне и в пояснице;
— болевые ощущения во время или после полового акта.
Цистит, простатит, пиелонефрит, аденома предстательной железы, проблемы с мочеиспусканием, камни в почках, инфекции половых органов, опухоли мочевыводящих путей, врожденные патологии мочеполовой системы — все эти заболевания успешно лечит уролог. Также в компетенцию врачей-урологов (андрологов, сексопатологов) входят такие заболевания, как импотенция, перекрут яичка, варикоцеле, мужское бесплодие и другие проблемы сексуальной жизни мужчин.
Диагностика урологических заболеваний
Прежде чем назначить лечение, уролог проводит ряд диагностических обследований: опрос пациента, осмотр, лабораторные исследования крови и мочи, УЗИ, рентген, томографию, биопсию и другие инновационные способы обследования. Такие методы дают возможность точно установить диагноз и своевременно начать лечение.
Методы лечения
Урологические клиники предлагают современные методы лечения болезней мочеполовой системы. В зависимости от тяжести заболевания врач назначит индивидуальную схему консервативного или хирургического лечения.
В урологии для устранения мочеполовых болезней используются следующие методы:
— лапараскопию;
— трансуретральная резекция;
— лазерное дробление камней;
— катетеризация мочевого пузыря;
— перкутанные эндоскопические операции;
— урологические операции под контролем УЗИ или рентгена;
— симультанные операции;
— массаж простаты
— медикаментозное лечение;
— физиотерапия.
Все хирургические вмешательства в медицинском центре Medicover проходят с использованием современного оборудования. Операции под рентген или УЗИ-контролем повышают качество и точность проведенной процедуры.
Малоинвазивные методы лечения урологических заболеваний позволяют восстановиться после операций в короткий срок и проходят почти безболезненно.
Урологические заболевания встречаются у мужчин очень часто, но через психологические барьеры визит к врачу откладывается. Не стоит игнорировать осмотр уролога. Если заболевание выявить на начальных стадиях, то можно предотвратить многие серьезным патологиям мочеполовой системы. Профилактический визит к урологу в медцентре Medicover 1 — 2 раза в год станут залогом мужского здоровья на долгие годы.
Сексопатолог также изучает нарушения сексуальной функции: причины их возникновения, исследования расстройств и методы лечения.
Спектр заболеваний, лечит мужской врач, чрезвычайно широк:
— аденома предстательной железы;
— уретрит;
— простатит
— цистит
— орхит;
— варикоцеле;
— инфекции мочеполовой системы и те которые передаются половым путем;
— мочекаменная болезнь;
— нарушение потенции и эрекции у мужчин;
— мужское бесплодие.
Такие патологии, благодаря урологу и сексопатологов можно вылечить в максимально короткие сроки.
Часто мужчины не обращают внимания на симптомы и думают, что заболевание пройдет само по себе. Но, к сожалению, такого не происходит. Болезнь может только прогрессировать или перейти в хроническую форму и вызвать:
— дискомфорт в наружных половых органов
— кровь и гной в сперме;
— боль во время полового акта;
— обильные выделения из мочеиспускательного канала;
— боль при мочеиспускании
— проблемы с потенцией и эрекцией;
— новообразования на половых органах и прилегающих тканях.
Причин возникновения вышеупомянутых симптомов много: воспалительные заболевания мочеполовой системы, инфекции передающиеся половым путем, гормональные нарушения, наследственные заболевания, лишний вес, отсутствие физических нагрузок (спорта), наличие вредных привычек, стрессы, вредности в работе и прочее.
Эти симптомы будут сигналом, что надо обратиться к андрологу — это врач, который занимается изучением, диагностикой и лечением мужской репродуктивной сферы. В репродуктивной системе мужчин относятся органы: предстательная железа с семенных пузырьков, половой член и уретра, калитка, яички и их приложения, семенные протоки- все эти органы и лечит андрология у мужчин. В компетенцию врача андролога принадлежит улучшение показателей фертильности и борьба с мужским бесплодием. Также врач андоролог консультирует по поводу методов контрацепции.
Подготовка к консультации в андоролога
Особое подготовка к приему не нужна. На осмотр надо идти, выполнив обычные гигиенические процедуры половых органов. Если есть подозрения на воспаление предстательной железы, следует опорожнить прямую кишку и иметь наполненный мочевой пузырь, поскольку врач может проводить ректальный осмотр.
Как проходит консультация у врача андролога
На консультации врач проведет опрос, ознакомится с жалобами пациента и историей болезней. Чтобы диагноз был точным, специалист назначает дополнительные анализы, УЗИ половых органов с доплерографией, мазок из уретры, и тому подобное. Возможно, понадобится консультация других врачей: эндокринолога, невролога, психолога, репродуктолога, генетика, дерматовенеролога и других. В результате комплексного обследования и выявления причины болезни, андролог назначает схему лечения. То есть он лечит не симптомы, а первопричину развития патологии.
Медицинский центр Medicover предлагает большой выбор методов лечения заболеваний мочеполовой системы: медикаментозный, оперативный и комбинированный.
На консультации андролог рекомендует профилактику болезней мочеполовой системы. Это здоровый образ жизни, контроль лишнего веса, нормализация сна, правильное питание и индивидуальные физические нагрузки.
По статистике, различные андрологические заболевания встречаются у 63% представителей сильного пола. Поэтому мы рекомендуем семейным парам которые планируют беременность обращаться для прегравидарной подготовки к профильным специалистам (андрологов, гинекологов) нашего центра .Таким образом удастся избежать многих осложнений и предотвратить развитие болезней мочеполовой системы. Ведь чем раньше начинаешь лечение, тем эффективнее оно будет.
Обращайтесь в медицинский центр Medicover и будьте здоровы!
Обструкция мочеточника: симптомы, причины и лечение
Обзор
Что такое обструкция мочеточника?
Обструкция мочеточника — это закупорка одного или обоих мочеточников. Мочеточники — это трубки, по которым моча из почек попадает в мочевой пузырь. Мочеточники могут блокироваться по разным причинам.
Непроходимость мочеточника препятствует попаданию мочи в мочевой пузырь и из тела. Если эту закупорку не лечить, моча может скопиться и повредить почки.Это может вызвать боль и подвергнуть вас риску заражения. В тяжелых случаях обструкция мочеточника может привести к почечной недостаточности, сепсису (опасная для жизни инфекция) или смерти.
Насколько распространена обструкция мочеточника?
Обструкции мочеточника встречаются довольно часто. Они чаще встречаются у мужчин старше 60 лет, потому что простата (железа, которая есть только у мужчин, расположенная вокруг выхода мочевого пузыря) увеличивается с возрастом. Увеличенная простата может блокировать отток мочи и приводить к скоплению мочи в мочевом пузыре.Он также может давить на мочеточник и вызывать закупорку. Другой формой блокировки оттока мочевого пузыря является повышение давления в мочевом пузыре из-за повреждения нервов или слабых мышц, что затрудняет опорожнение мочеточников.
Другие причины засоров могут включать:
- Камни в почках: эта форма закупорки очень распространена и может случиться как у мужчин, так и у женщин. Камни в почках могут поражать молодых и пожилых пациентов.
- Рубцевание: когда трубка, по которой моча из почки в мочевой пузырь покрыта рубцами изнутри, может возникнуть закупорка.Это также может быть вызвано врожденным дефектом.
- Давление со стороны внешних структур: у вас также может быть закупорка, когда что-то за пределами мочеточника давит на него. Это могло быть вызвано опухолью или другим близлежащим органом.
У кого возникает обструкция мочеточника?
У людей любого возраста может быть закупорка мочеточника. Пациенты с камнями в почках могут иметь закупорку в любом возрасте. Эти блокировки могут возникать как у мужчин, так и у женщин. Также могут пострадать пожилые мужчины с увеличенной простатой.У младенцев и детей с обструкцией мочеточника причиной обычно является врожденный дефект, поражающий их мочевыводящие пути.
Симптомы и причины
Каковы симптомы обструкции мочеточника?
Признаки непроходимости мочеточника проявляются по-разному. Пациенты с камнями могут испытывать сильную боль. Когда закупорка происходит постепенно и медленно, обычно она возникает медленно и со временем нарастает. В некоторых случаях сначала симптомы могут быть легкими, но могут быстро ухудшиться.Симптомы закупорки мочеточника или мочевыводящих путей включают:
- Боль в животе, пояснице или по бокам ниже ребер (боль в боку).
- Лихорадка, тошнота или рвота.
- Затруднение при мочеиспускании или опорожнении мочевого пузыря.
- Частое мочеиспускание.
- Рецидивирующие инфекции мочевыводящих путей (ИМП).
- Моча с кровью или мутностью.
- Опухшая нога (и).
Как возникает обструкция мочеточника?
Может быть заблокирован мочеточник по разным причинам.Причины обструкции мочеточника включают:
Диагностика и тесты
Как диагностируется обструкция мочеточника?
Чтобы диагностировать обструкцию мочеточника, ваш врач может:
- Проверьте свою мочу и кровь на наличие признаков инфекции, которые могут указывать на плохую работу почек.
- Выполните МРТ, КТ или УЗИ, чтобы определить место и причину закупорки. По результатам могут потребоваться дополнительные тесты.
Ведение и лечение
Как узнать, есть ли у меня обструкция мочеточника?
Если вы подозреваете, что у вас непроходимость мочеточника, вам следует обратиться к врачу.Некоторые из признаков закупорки мочеточника похожи на симптомы других состояний, требующих лечения, таких как инфекции мочевыводящих путей (ИМП), боль или плохой диурез, даже если вы пьете много жидкости. Важно обратиться к врачу для диагностики и лечения.
Какие методы лечения обструкции мочеточника?
Лечение, которое вы получите, зависит от причины блокировки. Во-первых, ваш врач выполнит процедуру, позволяющую моче стекать из вашего тела.Эти процедуры включают:
- Установка мочеточникового стента: Врачи вставляют в мочеточник тонкую трубку, которая удерживает мочеточник в открытом состоянии, чтобы моча могла свободно стекать.
- Установка катетера в почку: В этой процедуре врачи создают отверстие, называемое нефростомией, в коже рядом с почкой. Они вставляют катетер в отверстие и сливают мочу прямо из почки.
- Установка катетера в мочевой пузырь: Эта процедура используется , если закупорка происходит при оттоке мочи из мочевого пузыря.
- После слива мочи ваш врач выяснит причину закупорки. Подход вашего врача будет зависеть от того, что вызвало непроходимость и серьезность закупорки.
Распространенные методы лечения обструкции мочеточника:
- Лекарство: Если увеличенная простата вызывает закупорку, врачи могут прописать:
- Альфа-блокатор для расслабления мышц простаты.
- Лекарство под названием финастерид (Проскар®), вызывающее сокращение предстательной железы.
- Хирургия: Если закупорка вызвана врожденным дефектом или опухолью, врачи часто могут выполнить операцию по удалению непроходимости.
- Стент: Врачи могут вставить стент (тонкую гибкую трубку) в мочеточник, чтобы он оставался открытым и позволял моче течь.
Каковы побочные эффекты лечения обструкции мочеточника?
Побочные эффекты альфа-адреноблокаторов включают головокружение, головные боли и обмороки. Побочные эффекты финастерида (Проскар®), лекарства, используемого для сжатия простаты, включают снижение полового влечения и усиление роста волос.
Операция по удалению препятствия или установке стента может иметь побочные эффекты, такие как дискомфорт и повышенный риск инфицирования.
Какие осложнения связаны с обструкцией мочеточника?
Когда моча не может покинуть организм и начинает накапливаться в почках, это называется обструктивной уропатией. Обструктивная уропатия может привести к гидронефрозу (отеку почек). Если не лечить, обструкция мочеточника может вызвать серьезные проблемы, такие как почечная недостаточность, сепсис и смерть.
Что я могу сделать, чтобы облегчить симптомы обструкции мочеточника?
Если у вас есть симптомы обструкции мочеточника, вам следует немедленно обратиться к врачу. Если не лечить, симптомы могут ухудшиться. Только врач может диагностировать и лечить обструкцию мочеточника.
Профилактика
Как предотвратить обструкцию мочеточника?
Невозможно предотвратить обструкцию мочеточника, вызванную:
- Генетическое заболевание.
- Опухоль.
- Заболевания сосудов.
- GI проблемы.
- Увеличенная простата.
Чтобы избежать образования камня в мочеточнике, одной из причин обструкции мочеточника, вы должны пить много воды и ограничивать потребление натрия (соли).
Перспективы / Прогноз
Каков прогноз (перспективы) для пациентов с обструкцией мочеточника?
Прогноз обструкции мочеточника зависит от того, были ли повреждены почки, когда моча не могла стекать. Если врачи устраняют закупорку до серьезного повреждения почек, обструкция мочеточника обычно не имеет серьезных долгосрочных последствий.В тяжелых случаях почечная недостаточность и смерть могут быть результатом непроходимости мочеточника, если ее не лечить.
Жить с
Когда мне следует позвонить своему врачу по поводу обструкции мочеточника?
Если у вас есть признаки обструкции мочеточника, вам следует немедленно позвонить своему врачу. Сначала симптомы могут быть легкими, но могут быстро ухудшиться и быть очень серьезными.
Обструкция мочеточника: симптомы, причины и лечение
Обзор
Что такое обструкция мочеточника?
Обструкция мочеточника — это закупорка одного или обоих мочеточников.Мочеточники — это трубки, по которым моча из почек попадает в мочевой пузырь. Мочеточники могут блокироваться по разным причинам.
Непроходимость мочеточника препятствует попаданию мочи в мочевой пузырь и из тела. Если эту закупорку не лечить, моча может скопиться и повредить почки. Это может вызвать боль и подвергнуть вас риску заражения. В тяжелых случаях обструкция мочеточника может привести к почечной недостаточности, сепсису (опасная для жизни инфекция) или смерти.
Насколько распространена обструкция мочеточника?
Обструкции мочеточника встречаются довольно часто.Они чаще встречаются у мужчин старше 60 лет, потому что простата (железа, которая есть только у мужчин, расположенная вокруг выхода мочевого пузыря) увеличивается с возрастом. Увеличенная простата может блокировать отток мочи и приводить к скоплению мочи в мочевом пузыре. Он также может давить на мочеточник и вызывать закупорку. Другой формой блокировки оттока мочевого пузыря является повышение давления в мочевом пузыре из-за повреждения нервов или слабых мышц, что затрудняет опорожнение мочеточников.
Другие причины засоров могут включать:
- Камни в почках: эта форма закупорки очень распространена и может случиться как у мужчин, так и у женщин. Камни в почках могут поражать молодых и пожилых пациентов.
- Рубцевание: когда трубка, по которой моча из почки в мочевой пузырь покрыта рубцами изнутри, может возникнуть закупорка. Это также может быть вызвано врожденным дефектом.
- Давление со стороны внешних структур: у вас также может быть закупорка, когда что-то за пределами мочеточника давит на него.Это могло быть вызвано опухолью или другим близлежащим органом.
У кого возникает обструкция мочеточника?
У людей любого возраста может быть закупорка мочеточника. Пациенты с камнями в почках могут иметь закупорку в любом возрасте. Эти блокировки могут возникать как у мужчин, так и у женщин. Также могут пострадать пожилые мужчины с увеличенной простатой. У младенцев и детей с обструкцией мочеточника причиной обычно является врожденный дефект, поражающий их мочевыводящие пути.
Симптомы и причины
Каковы симптомы обструкции мочеточника?
Признаки непроходимости мочеточника проявляются по-разному.Пациенты с камнями могут испытывать сильную боль. Когда закупорка происходит постепенно и медленно, обычно она возникает медленно и со временем нарастает. В некоторых случаях сначала симптомы могут быть легкими, но могут быстро ухудшиться. Симптомы закупорки мочеточника или мочевыводящих путей включают:
- Боль в животе, пояснице или по бокам ниже ребер (боль в боку).
- Лихорадка, тошнота или рвота.
- Затруднение при мочеиспускании или опорожнении мочевого пузыря.
- Частое мочеиспускание.
- Рецидивирующие инфекции мочевыводящих путей (ИМП).
- Моча с кровью или мутностью.
- Опухшая нога (и).
Как возникает обструкция мочеточника?
Может быть заблокирован мочеточник по разным причинам. Причины обструкции мочеточника включают:
Диагностика и тесты
Как диагностируется обструкция мочеточника?
Чтобы диагностировать обструкцию мочеточника, ваш врач может:
- Проверьте свою мочу и кровь на наличие признаков инфекции, которые могут указывать на плохую работу почек.
- Выполните МРТ, КТ или УЗИ, чтобы определить место и причину закупорки. По результатам могут потребоваться дополнительные тесты.
Ведение и лечение
Как узнать, есть ли у меня обструкция мочеточника?
Если вы подозреваете, что у вас непроходимость мочеточника, вам следует обратиться к врачу. Некоторые из признаков закупорки мочеточника похожи на симптомы других состояний, требующих лечения, таких как инфекции мочевыводящих путей (ИМП), боль или плохой диурез, даже если вы пьете много жидкости.Важно обратиться к врачу для диагностики и лечения.
Какие методы лечения обструкции мочеточника?
Лечение, которое вы получите, зависит от причины блокировки. Во-первых, ваш врач выполнит процедуру, позволяющую моче стекать из вашего тела. Эти процедуры включают:
- Установка мочеточникового стента: Врачи вставляют в мочеточник тонкую трубку, которая удерживает мочеточник в открытом состоянии, чтобы моча могла свободно стекать.
- Установка катетера в почку: В этой процедуре врачи создают отверстие, называемое нефростомией, в коже рядом с почкой.Они вставляют катетер в отверстие и сливают мочу прямо из почки.
- Установка катетера в мочевой пузырь: Эта процедура используется , если закупорка происходит при оттоке мочи из мочевого пузыря.
- После слива мочи ваш врач выяснит причину закупорки. Подход вашего врача будет зависеть от того, что вызвало непроходимость и серьезность закупорки.
Распространенные методы лечения обструкции мочеточника:
- Лекарство: Если увеличенная простата вызывает закупорку, врачи могут прописать:
- Альфа-блокатор для расслабления мышц простаты.
- Лекарство под названием финастерид (Проскар®), вызывающее сокращение предстательной железы.
- Хирургия: Если закупорка вызвана врожденным дефектом или опухолью, врачи часто могут выполнить операцию по удалению непроходимости.
- Стент: Врачи могут вставить стент (тонкую гибкую трубку) в мочеточник, чтобы он оставался открытым и позволял моче течь.
Каковы побочные эффекты лечения обструкции мочеточника?
Побочные эффекты альфа-адреноблокаторов включают головокружение, головные боли и обмороки.Побочные эффекты финастерида (Проскар®), лекарства, используемого для сжатия простаты, включают снижение полового влечения и усиление роста волос.
Операция по удалению препятствия или установке стента может иметь побочные эффекты, такие как дискомфорт и повышенный риск инфицирования.
Какие осложнения связаны с обструкцией мочеточника?
Когда моча не может покинуть организм и начинает накапливаться в почках, это называется обструктивной уропатией. Обструктивная уропатия может привести к гидронефрозу (отеку почек).Если не лечить, обструкция мочеточника может вызвать серьезные проблемы, такие как почечная недостаточность, сепсис и смерть.
Что я могу сделать, чтобы облегчить симптомы обструкции мочеточника?
Если у вас есть симптомы обструкции мочеточника, вам следует немедленно обратиться к врачу. Если не лечить, симптомы могут ухудшиться. Только врач может диагностировать и лечить обструкцию мочеточника.
Профилактика
Как предотвратить обструкцию мочеточника?
Невозможно предотвратить обструкцию мочеточника, вызванную:
- Генетическое заболевание.
- Опухоль.
- Заболевания сосудов.
- GI проблемы.
- Увеличенная простата.
Чтобы избежать образования камня в мочеточнике, одной из причин обструкции мочеточника, вы должны пить много воды и ограничивать потребление натрия (соли).
Перспективы / Прогноз
Каков прогноз (перспективы) для пациентов с обструкцией мочеточника?
Прогноз обструкции мочеточника зависит от того, были ли повреждены почки, когда моча не могла стекать.Если врачи устраняют закупорку до серьезного повреждения почек, обструкция мочеточника обычно не имеет серьезных долгосрочных последствий. В тяжелых случаях почечная недостаточность и смерть могут быть результатом непроходимости мочеточника, если ее не лечить.
Жить с
Когда мне следует позвонить своему врачу по поводу обструкции мочеточника?
Если у вас есть признаки обструкции мочеточника, вам следует немедленно позвонить своему врачу. Сначала симптомы могут быть легкими, но могут быстро ухудшиться и быть очень серьезными.
Простатит: воспаление простаты
Что такое простатит?
Простатит — часто болезненное состояние, которое включает воспаление простаты, а иногда и областей вокруг простаты.
Ученые выделили четыре типа простатита:
- хронический простатит или синдром хронической тазовой боли
- Бактериальный простатит острый
- Бактериальный простатит хронический
- Бессимптомный воспалительный простатит
Мужчины с бессимптомным воспалительным простатитом не имеют симптомов.Поставщик медицинских услуг может диагностировать бессимптомный воспалительный простатит при тестировании на другие расстройства мочевыводящих или репродуктивных путей. Этот вид простатита не вызывает осложнений и не требует лечения.
Что такое простата?
Простата — это железа в форме ореха, которая является частью мужской репродуктивной системы. Основная функция простаты — вырабатывать жидкость, которая переходит в сперму. Жидкость предстательной железы важна для фертильности мужчины. Железа окружает уретру в области шейки мочевого пузыря.Шейка мочевого пузыря — это область, где уретра соединяется с мочевым пузырем. Мочевой пузырь и уретра — это части нижних мочевыводящих путей. Простата состоит из двух или более долей или участков, окруженных внешним слоем ткани, и находится перед прямой кишкой, чуть ниже мочевого пузыря. Уретра — это трубка, по которой моча выводится из мочевого пузыря за пределы тела. У мужчин уретра также выводит сперму через половой член.
Простата — это железа в форме ореха, которая является частью мужской репродуктивной системы.Что вызывает простатит?
Причины простатита различаются в зависимости от типа.
Хронический простатит или синдром хронической тазовой боли. Точная причина хронического простатита / синдрома хронической тазовой боли неизвестна. Исследователи считают, что причиной этого состояния может быть микроорганизм, но не бактериальная инфекция. Этот тип простатита может быть связан с химическими веществами в моче, реакцией иммунной системы на перенесенную инфекцию мочевыводящих путей (ИМП) или повреждением нервов в области малого таза.
Острый и хронический бактериальный простатит. Бактериальная инфекция простаты вызывает бактериальный простатит. Острый тип возникает внезапно и длится недолго, тогда как хронический тип развивается медленно и длится долго, часто годами. Инфекция может возникнуть, когда бактерии попадают из уретры в простату.
Насколько распространен простатит?
Простатит — наиболее частая проблема мочевыводящих путей у мужчин моложе 50 лет и третья по частоте проблема мочевыводящих путей у мужчин старше 50 лет. 1 На простатит ежегодно приходится около двух миллионов обращений к поставщикам медицинских услуг в Соединенных Штатах. 2
Хронический простатит или синдром хронической тазовой боли —
- наиболее распространенная и наименее изученная форма простатита.
- может встречаться у мужчин любой возрастной группы.
- затрагивает от 10 до 15 процентов мужского населения США. 3
У кого больше шансов заболеть простатитом?
Факторы, влияющие на шансы мужчины на развитие простатита, различаются в зависимости от типа.
Хронический простатит / синдром хронической тазовой боли. Мужчины с повреждением нервов нижних мочевыводящих путей в результате хирургического вмешательства или травмы могут с большей вероятностью заболеть хроническим простатитом / синдромом хронической тазовой боли. Психологический стресс также может увеличить шансы мужчины на развитие этого заболевания.
Острый и хронический бактериальный простатит. У мужчин с более низкими ИМП вероятность развития бактериального простатита выше. ИМП, которые рецидивируют или трудно поддаются лечению, могут привести к хроническому бактериальному простатиту.
Каковы симптомы простатита?
Каждый тип простатита имеет ряд симптомов, которые различаются в зависимости от причины и могут быть разными для каждого мужчины. Многие симптомы похожи на симптомы других состояний.
Хронический простатит / синдром хронической тазовой боли. Основные симптомы хронического простатита / синдрома хронической тазовой боли могут включать боль или дискомфорт в течение 3 или более месяцев в одной или нескольких из следующих областей:
- между мошонкой и анусом
- центральная низ живота
- половой член
- мошонка
- поясница
Боль во время или после эякуляции — еще один частый симптом.Мужчина с хроническим простатитом / синдромом хронической тазовой боли может иметь боль, распространяющуюся по области таза, или может испытывать боль в одной или нескольких областях одновременно. Боль может приходить и уходить, внезапно или постепенно. Другие симптомы могут включать
- Боль в уретре во время или после мочеиспускания.
- Боль в половом члене во время или после мочеиспускания.
- Частое мочеиспускание — мочеиспускание восемь или более раз в день. Мочевой пузырь начинает сокращаться, даже когда он содержит небольшое количество мочи, что вызывает более частое мочеиспускание.
- позывы к мочеиспусканию — неспособность задержать мочеиспускание.
- Слабый или прерывистый поток мочи.
Острый бактериальный простатит. Симптомы острого бактериального простатита проявляются внезапно и носят тяжелый характер. Мужчинам следует немедленно обратиться за медицинской помощью. Симптомы острого бактериального простатита могут включать
- Частота мочеиспускания
- срочное мочеиспускание
- лихорадка
- озноб
- Чувство жжения или боли при мочеиспускании
- Боль в области гениталий, паха, нижней части живота или поясницы
- никтурия — частое мочеиспускание во время сна
- тошнота и рвота
- Боль в теле
- Задержка мочи — невозможность полностью опорожнить мочевой пузырь
- Проблемы с запуском струи мочи
- слабый или прерывистый поток мочи
- Закупорка мочеиспускания — полная невозможность мочеиспускания
- a UTI — как показывают бактерии и клетки, борющиеся с инфекциями в моче
Хронический бактериальный простатит. Симптомы хронического бактериального простатита аналогичны симптомам острого бактериального простатита, хотя и не столь тяжелы. Этот тип простатита часто развивается медленно и может длиться 3 месяца и более. Симптомы могут появляться и исчезать, или они могут быть легкими все время. Хронический бактериальный простатит может возникнуть после предыдущего лечения острого бактериального простатита или ИМП. Симптомы хронического бактериального простатита могут включать
- Частота мочеиспускания
- срочное мочеиспускание
- Чувство жжения или боли при мочеиспускании
- Боль в области гениталий, паха, нижней части живота или поясницы
- ноктурия
- болезненная эякуляция
- Задержка мочи
- Проблемы с запуском струи мочи
- слабый или прерывистый поток мочи
- Закупорка мочевыводящих путей
- а UTI
Какие осложнения простатита?
Осложнения простатита могут включать
- Бактериальная инфекция в кровотоке
- Абсцесс предстательной железы — полость предстательной железы, заполненная гноем
- Сексуальная дисфункция
- Воспаление репродуктивных органов около простаты
Когда обращаться за медицинской помощью
У человека могут быть симптомы мочеиспускания, не связанные с простатитом, которые вызваны проблемами с мочевым пузырем, ИМП или доброкачественной гиперплазией простаты.Симптомы простатита также могут сигнализировать о более серьезных заболеваниях, включая рак простаты.
Мужчинам с симптомами простатита следует обратиться к врачу.
Мужчинам со следующими симптомами следует немедленно обратиться за медицинской помощью:
- Полная невозможность мочеиспускания
- Болезненные, частые и неотложные позывы к мочеиспусканию с лихорадкой и ознобом
- кровь в моче
- Сильный дискомфорт или боль внизу живота и мочевыводящих путей
Как диагностируется простатит?
Медицинский работник диагностирует простатит на основании
.- Личный и семейный анамнез
- медицинский осмотр
- медицинские анализы
Медицинскому работнику, возможно, придется исключить другие состояния, которые вызывают аналогичные признаки и симптомы, прежде чем диагностировать простатит.
Личный и семейный медицинский анамнез
Сбор личного и семейного медицинского анамнеза — одно из первых действий, которые может предпринять врач при диагностике простатита.
Физический осмотр
Медицинский осмотр может помочь диагностировать простатит. Во время медицинского осмотра врач обычно
- исследует тело пациента, что может включать проверку на наличие
- Выделение из уретры
- увеличенные или болезненные лимфатические узлы в паху
- опухшая или болезненная мошонка
- выполняет пальцевое ректальное исследование
Цифровое ректальное исследование или ректальное исследование — это физический осмотр простаты.Для проведения обследования врач просит мужчину наклониться над столом или лечь на бок, прижимая колени к груди. Врач вводит смазанный в перчатку палец в прямую кишку и нащупывает часть простаты, которая находится рядом с прямой кишкой. Во время ректального исследования мужчина может почувствовать легкий кратковременный дискомфорт. Медицинский работник обычно проводит ректальное обследование во время визита в офис, и мужчине не требуется анестезия. Обследование помогает врачу определить, не увеличена ли простата, не чувствительна ли она или есть какие-либо отклонения, требующие дополнительных исследований.
Многие поставщики медицинских услуг проводят ректальное обследование в рамках обычного медицинского осмотра мужчин в возрасте 40 лет и старше, независимо от того, есть ли у них проблемы с мочеиспусканием.
Цифровой ректальный экзаменМедицинские тесты
Медицинский работник может направить мужчин к урологу — врачу, специализирующемуся на мочевыводящих путях и мужской репродуктивной системе. Уролог использует медицинские тесты, чтобы диагностировать проблемы нижних мочевыводящих путей, связанные с простатитом, и рекомендовать лечение. Медицинские тесты могут включать
- Общий анализ мочи
- Анализы крови
- Уродинамические тесты
- цистоскопия
- трансректальное УЗИ
- биопсия
- анализ спермы
Анализ мочи. Общий анализ мочи — это анализ мочи. Пациент собирает образец мочи в специальный контейнер в офисе поставщика медицинских услуг или в коммерческом учреждении. Поставщик медицинских услуг проверяет образец во время визита в офис или отправляет его в лабораторию для анализа. Для проведения теста медсестра или техник помещает в мочу полоску химически обработанной бумаги, называемую щупом. Пятна на щупе меняют цвет, указывая на признаки инфекции в моче.
Врач может диагностировать бактериальные формы простатита, исследуя образец мочи под микроскопом.Поставщик медицинских услуг может также отправить образец в лабораторию для проведения посева. При посеве мочи лаборант помещает часть пробы мочи в пробирку или чашку с веществом, которое стимулирует рост любых присутствующих бактерий; как только бактерии размножатся, технический специалист сможет их идентифицировать.
Анализы крови. Анализы крови включают в себя взятие крови поставщиком медицинских услуг во время визита в офис или в коммерческое учреждение и отправку образца в лабораторию для анализа. Анализы крови могут показать признаки инфекции и других проблем с простатой, например, рака простаты.
Уродинамические пробы. Уродинамические тесты включают в себя множество процедур, которые проверяют, насколько хорошо мочевой пузырь и уретра накапливают и выделяют мочу. Поставщик медицинских услуг выполняет уродинамические тесты во время визита в офис, в амбулаторном центре или в больнице. Некоторые уродинамические тесты не требуют анестезии; другим может потребоваться местная анестезия. Большинство уродинамических тестов сосредоточены на способности мочевого пузыря удерживать мочу и опорожняться постоянно и полностью и могут включать следующее:
- Урофлоуметрия, которая измеряет, насколько быстро мочевой пузырь выделяет мочу
- Измерение остаточного количества мочи после мочеиспускания, которое оценивает, сколько мочи остается в мочевом пузыре после мочеиспускания
Цистоскопия. Цистоскопия — это процедура, при которой используется трубчатый инструмент, называемый цистоскопом, для осмотра уретры и мочевого пузыря. Уролог вводит цистоскоп через отверстие на кончике полового члена в нижние мочевыводящие пути. Он или она выполняет цистоскопию во время визита в офис, в амбулаторном центре или в больнице. Он или она сделает пациенту местную анестезию. В некоторых случаях пациенту может потребоваться седация и региональная или общая анестезия. Уролог может использовать цистоскопию для поиска сужений, закупорки или камней в мочевыводящих путях.
Трансректальное УЗИ. Трансректальное ультразвуковое исследование использует устройство, называемое датчиком, которое безопасно и безболезненно отражает звуковые волны от органов, чтобы создать изображение их структуры. Медицинский работник может перемещать датчик под разными углами, чтобы можно было исследовать разные органы. Специально обученный техник выполняет процедуру в офисе поставщика медицинских услуг, амбулаторном центре или больнице, а рентгенолог — врач, специализирующийся на медицинской визуализации — интерпретирует изображения; пациенту не требуется анестезия.Урологи чаще всего используют трансректальное ультразвуковое исследование для исследования простаты. При трансректальном УЗИ техник вводит датчик размером чуть больше ручки в прямую кишку мужчины рядом с простатой. Ультразвуковое изображение показывает размер простаты и любые аномалии, например опухоли. Трансректальное ультразвуковое исследование не может надежно диагностировать рак простаты.
Биопсия. Биопсия — это процедура, при которой берется небольшой кусочек ткани простаты для исследования под микроскопом.Уролог выполняет биопсию в поликлинике или больнице. Он или она даст пациенту легкую седацию и местную анестезию; однако в некоторых случаях пациенту потребуется общая анестезия. Уролог использует методы визуализации, такие как ультразвук, компьютерная томография или магнитно-резонансная томография, чтобы ввести иглу биопсии в простату. Патолог — врач, специализирующийся на исследовании тканей для диагностики заболеваний — исследует ткань простаты в лаборатории. Тест может показать, присутствует ли рак простаты.
Анализ спермы. Анализ спермы — это тест для измерения количества и качества мужской спермы и спермы. Мужчина собирает образец спермы в специальный контейнер дома, в офисе врача или в коммерческом учреждении. Поставщик медицинских услуг анализирует образец во время посещения офиса или отправляет его в лабораторию для анализа. Образец спермы может показать кровь и признаки инфекции.
Как лечится простатит?
Лечение зависит от типа простатита.
Хронический простатит / синдром хронической тазовой боли. Лечение хронического простатита / синдрома хронической тазовой боли направлено на уменьшение боли, дискомфорта и воспаления. Существует широкий спектр симптомов, и ни одно лечение не работает для каждого мужчины. Хотя антибиотики не помогут в лечении небактериального простатита, уролог может назначить их, по крайней мере, на начальном этапе, пока уролог не исключит бактериальную инфекцию. Уролог может назначить и другие лекарства:
- силодозин (Rapaflo)
- Ингибиторы 5-альфа-редуктазы, такие как финастерид (Проскар) и дутастерид (Аводарт)
- нестероидные противовоспалительные препараты, также называемые НПВП, такие как аспирин, ибупрофен и напроксен натрия
- гликозаминоглы
- БАНКИ, такие как хондроитинсульфат
- миорелаксанты, такие как циклобензаприн (Амрикс, Флексерил) и клоназепам (Клонопин)
- нейромодуляторы, такие как амитриптилин, нортриптилин (Aventyl, Pamelor) и прегабалин (Lyrica)
Альтернативные методы лечения могут включать
- теплые ванны, называемые сидячими ваннами
- местная термотерапия с использованием бутылочек с горячей водой или грелок
- физиотерапия, например
- Упражнения Кегеля — напряжение и расслабление мышц, которые удерживают мочу в мочевом пузыре и удерживают мочевой пузырь в правильном положении.Также называется упражнениями для мышц таза.
- миофасциальное высвобождение — давление и растяжение, иногда с охлаждением и нагреванием, мышц и мягких тканей в нижней части спины, области таза и верхней части ног. Также известен как релиз миофасциальной триггерной точки.
- упражнения на расслабление
- биологическая обратная связь
- Фитотерапия с экстрактами растений, такими как кверцетин, пчелиная пыльца и пальметто
- иглоукалывание
Чтобы обеспечить скоординированный и безопасный уход, люди должны обсудить использование дополнительных и альтернативных медицинских методов, включая использование пищевых добавок, со своим лечащим врачом.Подробнее читайте на сайте www.nccih.nih.gov.
Для мужчин, у которых симптомы хронического простатита / синдрома хронической тазовой боли вызваны психологическим стрессом, соответствующее психиатрическое лечение и снижение стресса могут уменьшить повторение симптомов.
Чтобы измерить эффективность лечения, уролог может задать ряд вопросов из стандартной анкеты, которая называется Индекс симптомов хронического простатита Национального института здоровья (NIH). Анкета помогает урологу оценить тяжесть симптомов и их влияние на качество жизни мужчины.Уролог может задавать вопросы несколько раз, например, до, во время и после лечения.
Острый бактериальный простатит. Уролог лечит острый бактериальный простатит антибиотиками. Назначенный антибиотик может зависеть от типа бактерий, вызывающих инфекцию. Урологи обычно назначают пероральные антибиотики на срок не менее 2 недель. Инфекция может вернуться; поэтому некоторые урологи рекомендуют принимать пероральные антибиотики в течение 6-8 недель. В тяжелых случаях острого простатита может потребоваться непродолжительное пребывание в больнице, чтобы мужчины могли получать жидкости и антибиотики через внутривенный (IV) зонд.После внутривенного введения мужчине необходимо будет принимать пероральные антибиотики в течение 2–4 недель. Большинство случаев острого бактериального простатита полностью излечиваются с помощью лекарств и небольших изменений в диете. Уролог может порекомендовать
- Избегание или сокращение потребления веществ, раздражающих мочевой пузырь, таких как алкоголь, напитки с кофеином, а также кислые и острые продукты
- увеличение потребления жидкости — от 64 до 128 унций в день — для частого мочеиспускания и помощи в вымывании бактерий из мочевого пузыря
Хронический бактериальный простатит. Уролог лечит хронический бактериальный простатит антибиотиками; однако для лечения требуется более длительный курс терапии. Уролог может назначить низкие дозы антибиотиков на срок до 6 месяцев, чтобы предотвратить рецидив инфекции. Уролог также может назначить другой антибиотик или использовать комбинацию антибиотиков, если инфекция продолжает повторяться. Уролог может порекомендовать увеличить потребление жидкости и избегать или уменьшить потребление веществ, раздражающих мочевой пузырь.
Уролог может использовать альфа-адреноблокаторы для лечения хронического простатита / синдрома хронической тазовой боли для лечения задержки мочи, вызванной хроническим бактериальным простатитом.Эти лекарства помогают расслабить мышцы мочевого пузыря возле простаты и уменьшить такие симптомы, как болезненное мочеиспускание. Мужчинам может потребоваться операция для лечения задержки мочи, вызванной хроническим бактериальным простатитом. Хирургическое удаление рубцовой ткани в уретре часто улучшает отток мочи и снижает задержку мочи.
Как предотвратить простатит?
Мужчины не могут предотвратить простатит. В настоящее время исследователи стремятся лучше понять причины простатита и разработать стратегии профилактики.
Питание, диета и питание
Исследователи не обнаружили, что еда, диета и питание играют роль в возникновении или предотвращении простатита. Во время лечения бактериального простатита урологи могут порекомендовать увеличить потребление жидкости и избегать или уменьшить потребление веществ, раздражающих мочевой пузырь. Мужчинам следует обсудить с врачом или диетологом, какая диета им подходит.
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и подходят ли они вам?
Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов лечения, таких как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Список литературы
[1] Никель JC. Простатит и связанные с ним состояния, орхит и эпидидимит. В: Wein AJ, Kavoussi LR, Novick AC, Partin AW, Peters CA, ред. Campbell-Walsh Urology. 10-е изд. Филадельфия: Сондерс; 2012: 327–356.
[2] Барри М.Дж., Коллинз М.М. Доброкачественная гиперплазия простаты и простатит. В: Goldman L, Schafer AI, ред. Goldman’s Cecil Medicine. 24-е изд. Филадельфия: Сондерс; 2011: 805–810.
[3] Мерфи А.Б., Масейко А., Тейлор А., Надлер РБ.Хронический простатит: стратегии ведения. Наркотики. 2009; 69 (1): 71–84.
Обструкции и стриктуры мочеточника | Университет здравоохранения штата Юта
Одной из наиболее частых причин рубцевания или стриктуры мочеточников является хирургическое вмешательство, проведенное рядом с мочеточником. Некоторые операции, которые обычно могут привести к обструкции мочеточника из-за рубцевания:
- урологическая хирургия почечнокаменной болезни,
- Сосудистые операции на артериях брюшной полости,
- операция на толстой или прямой кишке и
- гинекологическая или акушерская хирургия.
Гинекологический кабинет
Гинекологические операции, такие как удаление матки или яичников, являются очень частой причиной обструкции мочеточников. Причина этого в том, что артерии, идущие к матке и яичникам, расположены очень близко к мочеточникам. Во время операции эти артерии перевязываются или пломбируются, и мочеточник может быть легко поврежден. Когда во время операции обнаруживается травма, часто можно вовремя восстановить мочеточник.
Однако в большинстве случаев повреждение мочеточника обнаруживается только после завершения операции.В зависимости от того, когда обнаружено повреждение мочеточника, восстановление мочеточника может оказаться невозможным. Причина, по которой мочеточник не может быть восстановлен немедленно, заключается в том, что количество рубцов и воспалений, возникающих после операции, может быть очень плотным.
В этом случае лучше подождать от шести до 12 недель, чтобы воспаление уменьшилось, прежде чем устранять проблему с помощью другой операции. В течение этого времени ожидания пациенту необходимо, чтобы из почки выходил дренаж для обхода области рубцевания (это называется нефростомической трубкой).
Хирургическое лечение
Тип операции, выполняемой при повреждении мочеточника, зависит от места и длины рубца. Когда стриктура или рубец в мочеточнике находится низко и рядом с мочевым пузырем, обычно мочеточник можно повторно соединить с мочевым пузырем, удалив область рубца (эта операция называется неоцистотомией). Если стриктура длиннее, но все еще расположена рядом с мочевым пузырем, лоскут мочевого пузыря можно превратить в трубку и заменить рубцованный мочеточник (это называется лоскутом Боари).Случайные стриктуры бывают настолько длинными, что необходимо заменить часть тонкой кишки, чтобы восстановить соединение почки с мочевым пузырем (это называется подвздошной кишкой).
Эти операции являются лишь некоторыми из типов реконструкции, которые могут быть выполнены при обструкции мочеточника, и тип необходимой операции во многом зависит от состояния пациента, причины рубцевания мочеточника, длины рубцевания мочеточника и расположение рубца.
Реактивный артрит | Johns Hopkins Medicine
Что такое реактивный артрит?
Реактивный артрит — это тип артрита, который возникает из-за инфекции.Артрит — это воспаление и болезненность суставов. Реактивный артрит не заразен. Ранее он был известен как синдром Рейтера. Мужчинам он подвержен чаще, чем женщинам. Чаще всего развивается в возрасте от 20 до 50 лет.
Что вызывает реактивный артрит?
Реактивный артрит не заразен, но его вызывают некоторые инфекционные заболевания. Инфекции, которые чаще всего вызывают заболевание, передаются половым путем — бактерии Chlamydia trachomatis. Это может вызвать инфекции мочевого пузыря, уретры, полового члена или влагалища.
Другие инфекции, которые могут вызвать реактивный артрит, поражают кишечник, например сальмонелла. Эта инфекция может возникнуть в результате употребления пищи или прикосновения к предметам, зараженным бактериями.
Реактивный артрит также может быть связан с генами. Люди с реактивным артритом часто имеют ген HLA-B27. Но многие люди имеют этот ген без реактивного артрита.
Кто подвержен риску реактивного артрита?
Факторы риска развития реактивного артрита включают:
- Заражение при половом контакте
- Заболевание от зараженной пищи
- Мужчина
Каковы симптомы реактивного артрита?
Реактивный артрит может вызывать симптомы артрита, такие как боль в суставах и воспаление.Он также может вызывать симптомы мочевыводящих путей и глазную инфекцию (конъюнктивит). Симптомы могут длиться от 3 до 12 месяцев. У небольшого числа людей симптомы могут перерасти в хроническое заболевание. Симптомы могут проявляться по-разному у каждого человека и могут включать:
Симптомы артрита
- Боль и воспаление в суставах, которые часто поражают колени, ступни и лодыжки
- Воспаление прикрепленного к кости сухожилия. Это может вызвать боль в пятке или привести к укорачиванию и утолщению пальцев.
- Костные образования на пятке (пяточные шпоры), которые могут вызывать хроническую боль
- Воспаление позвоночника (спондилит)
- Воспаление суставов поясницы (сакроилеит)
Симптомы мочевыводящих путей
Мужчины:
- Повышенная моча
- Жжение при мочеиспускании
- Выделение из полового члена
- Воспаление предстательной железы (простатит)
Женщины:
- Воспаление шейки матки
- Воспаление уретры.Это вызывает чувство жжения при мочеиспускании.
- Воспаление маточных труб (сальпингит)
- Воспаление вульвы и влагалища (вульвовагинит)
Глазные симптомы
- Красные глаза
- Болезненные и раздраженные глаза
- Расплывчатое зрение
- Воспаление слизистой оболочки глазного яблока и века (конъюнктивит)
- Воспаление внутренних органов глаза (увеит)
Симптомы реактивного артрита могут быть такими же, как и при других состояниях здоровья.Обязательно обратитесь к врачу для постановки диагноза.
Как диагностируется реактивный артрит?
Процесс начинается с истории болезни и медицинского осмотра. Диагностика бывает сложной. Это связано с тем, что не существует специальных тестов, которые могли бы подтвердить это состояние. Некоторые анализы крови могут быть выполнены, чтобы исключить другие заболевания, такие как ревматоидный артрит и волчанка. Другие тесты могут включать:
- Скорость оседания эритроцитов (СОЭ или скорость седиментации). Этот тест показывает, как быстро красные кровяные тельца опускаются на дно пробирки.При отеке и воспалении белки крови слипаются и становятся тяжелее, чем обычно. Они падают и быстрее оседают на дно пробирки. Чем быстрее опадают клетки крови, тем сильнее воспаление.
- Тесты на инфекции. Сюда входит тест на хламидиоз. Он также может включать тесты на другие инфекции, связанные с реактивным артритом.
- Аспирация сустава (артроцентез). Небольшой образец синовиальной жидкости взят из сустава.Он проверяется на наличие кристаллов, бактерий или вирусов.
- Образцы мочи и стула. Они используются для поиска бактерий или других признаков болезней.
- Рентген. В этом тесте используется небольшое количество излучения для создания изображений тканей, костей и органов. Рентген используется для поиска опухоли или повреждения сустава. Это может проверить наличие признаков спондилита или сакроилеита.
- Тестирование генов. Может быть проведен тест для проверки HLA-B27.
Вы также можете пройти тестирование, чтобы исключить другие формы артрита.
Как лечится реактивный артрит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния. Лечение также может включать:
- Антибиотики для лечения инфекции
- Нестероидные противовоспалительные препараты для уменьшения воспаления
- Кортикостероиды для уменьшения воспаления
- Иммунодепрессивные препараты, такие как метотрексат, для контроля воспаления
- Сильные биологические иммунодепрессанты в виде инъекции
- Отдых для облегчения боли и воспаления
- Упражнение для укрепления мышц и улучшения работы суставов
Каковы осложнения реактивного артрита?
Основные симптомы реактивного артрита часто проходят через несколько месяцев.У некоторых людей симптомы легкого артрита могут сохраняться до года. У других может развиться легкий длительный артрит. Примерно у половины людей в будущем произойдет обострение реактивного артрита. В редких случаях заболевание может привести к тяжелому хроническому артриту. Это может привести к повреждению суставов.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, сообщите об этом своему лечащему врачу.
Основные сведения о реактивном артрите
- Реактивный артрит — это тип артрита, вызванного инфекцией.Это может быть вызвано Chlamydia trachomatis, сальмонелла или другая инфекция.
- Состояние может вызывать симптомы артрита, такие как боль в суставах и воспаление. Это также может вызвать симптомы со стороны мочевыводящих путей и глаз.
- Лечение включает антибиотики от инфекции, а также лекарства для уменьшения боли в суставах и воспаления.
- Большинство людей полностью выздоравливают от реактивного артрита.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Какие результаты ожидать и что они означают
- Риски и преимущества теста или процедуры
- Какие возможные побочные эффекты или осложнения?
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых следует подумать
- Когда и как вы получите результаты
- Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Уретрит: основы практики, патофизиология, этиология
Автор
Дастин Л. Уитакер, доктор медицины Врач-резидент, отделение урологии, Высшая медицинская школа Университета Теннесси
Дастин Л. Уитакер, доктор медицины, является членом следующих медицинских обществ: Американская урологическая ассоциация
Раскрытие информации: не раскрывать.
Соавтор (ы)
Пол А. Хэтчер, доктор медицины, FACS Адъюнкт-профессор урологической хирургии, Медицинский центр Университета Теннесси
Пол А. Хэтчер, доктор медицины, FACS является членом следующих медицинских обществ: Американский колледж хирургов, Группа онкологии Американского колледжа хирургов , Американская урологическая ассоциация, Эндоурологическое общество, Общество урологической онкологии, Южная медицинская ассоциация, SWOG, Урологическая ассоциация Теннесси
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Эдвард Дэвид Ким, доктор медицины, FACS Профессор урологии, отделение урологии, Высшая школа медицины Университета Теннесси; Консультант, Медицинский центр Университета Теннесси
Эдвард Дэвид Ким, доктор медицины, FACS является членом следующих медицинских обществ: Американского общества репродуктивной медицины, Американской ассоциации урологов, Общества сексуальной медицины Северной Америки, Общества мужской репродукции и урологии, Общество изучения мужской репродукции, Медицинская ассоциация Теннесси
Раскрытие информации: выступать (d) в качестве докладчика или члена бюро докладчиков для: Endo, Antares.
Дополнительные участники
Марта К. Террис, доктор медицины, FACS Профессор и заведующий кафедрой урологии, заслуженный председатель отделения хирургии Уизерингтона, отделение урологии, директор учебной резидентуры по урологии, Медицинский колледж Джорджии при Университете Огаста; Профессор кафедры помощников врачей Школы смежного здравоохранения Медицинского колледжа Джорджии; Заведующий отделением урологии Медицинского центра по делам ветеранов Огасты
Марта К. Террис, доктор медицины, FACS является членом следующих медицинских обществ: Американского онкологического общества, Американского колледжа хирургов, Американского института ультразвука в медицине, Американского общества клинической онкологии. , Американская урологическая ассоциация, Ассоциация женщин-хирургов, Нью-Йоркская академия наук, Общество урологов государственной службы, Общество университетских урологов, Общество председателей урологов и директоров программ, Общество женщин-урологов
Раскрытие: Ничего не раскрывать.
Леонард Габриэль Гомелла, доктор медицины, FACS Бернард В. Годвин, профессор рака простаты, Председатель отделения урологии, заместитель директора по клиническим вопросам, Онкологический центр Киммела, Медицинский колледж Джефферсона Университета Томаса Джефферсона
Леонард Габриэль Гомелла, доктор медицины, FACS является членом следующих медицинских обществ: Американской ассоциации онкологических исследований, Американского колледжа хирургов, Американской медицинской ассоциации, Американского общества лазерной медицины и хирургии, Американской урологической ассоциации, Sigma Xi, Общества почетных научных исследований, Общества фундаментальных урологических исследований. , Общество университетских урологов, Общество урологической онкологии
Раскрытие информации: Получено вознаграждение от GSK за консультацию; Получал гонорары от Astra Zeneca за выступления и преподавание; Получил гонорар от Watson Pharmaceuticals за консультацию.
Камран П. Саджади, доктор медицины Доцент кафедры урологии, акушерства и гинекологии, Медицинский факультет Орегонского университета здоровья и науки
Камран П. Саджади, доктор медицины, является членом следующих медицинских обществ: Американского урогинекологического общества, Американской ассоциации урологов , Эндоурологическое общество, Медицинская ассоциация Орегона, Общество уродинамики, тазовой медицины и реконструкции мочеполовых органов, Западное отделение Американской урологической ассоциации
Раскрытие информации: раскрывать нечего.
Майкл Кемпер, доктор медицины Врач-резидент, отделение урологии, Медицинский колледж Джорджии в Университете Огаста
Раскрытие информации: раскрывать нечего.
Уретрит у мужчин — проблемы мочевыводящих путей
Уретрит возникает, когда уретра воспалена (красная и опухшая). Это трубка, которая проходит от мочевого пузыря через половой член. Уретра может опухнуть и вызвать жгучую боль при мочеиспускании. Вы также можете испытывать боль во время секса и мастурбации.Читайте дальше, чтобы узнать больше об уретрите и способах его лечения.
Что вызывает уретрит?
| Воспаление уретры может вызывать боль при мочеиспускании. |
Уретрит может быть вызван бактериальной или вирусной инфекцией. Такая инфекция может привести к таким состояниям, как инфекция мочевыводящих путей (ИМП) или заболевание, передающееся половым путем (ЗППП). Уретрит также может быть вызван травмой, повышенной чувствительностью или аллергией на химические вещества в лосьонах и других продуктах.
Как диагностируется уретрит?
Ваш лечащий врач осмотрит вас и спросит о ваших симптомах и истории болезни. Вы также можете пройти один или несколько из следующих тестов:
Анализ мочи , чтобы взять образцы мочи и проверить их на наличие проблем.
Анализ крови , чтобы взять образец крови и проверить его на наличие проблем.
Посев выделений из уретры для взятия пробы жидкости из уретры. Ватный тампон вводится в отверстие полового члена и в уретру.
Цистоскопия , позволяющая врачу искать проблемы в мочевыводящих путях. В тесте используется тонкий гибкий телескоп, называемый цистоскопом, с прикрепленной лампой и камерой.Зонд вводится в уретру.
Как лечить уретрит?
Лечение зависит от причины уретрита. Если это вызвано бактериальной инфекцией, будут назначены антибиотики (лекарства, которые борются с инфекцией). Ваш лечащий врач может рассказать вам больше о вариантах лечения. А пока ваши симптомы можно вылечить. Для облегчения боли и отека могут быть назначены противовоспалительные препараты, такие как ибупрофен. При отсутствии лечения симптомы могут ухудшиться.Кроме того, в уретре может образовываться рубцовая ткань, что приводит к его сужению.
Немедленно позвоните поставщику медицинских услуг, если у вас есть одно из следующего:
|
Профилактика ЗПППКогда дело доходит до секса, важно проявлять осторожность и быть в безопасности.Любой половой контакт с половым членом, влагалищем, анусом или ртом может распространить ЗППП. Единственный надежный способ предотвратить ЗППП — это воздержание (отказ от секса). Но есть способы сделать секс безопаснее. Используйте латексный презерватив каждый раз, когда занимаетесь сексом. И поговорите со своим партнером о ЗППП перед сексом. |
© 2000-2009 The StayWell Company, 780 Township Line Road, Yardley, PA 19067. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.Всегда следуйте инструкциям лечащего врача.
.

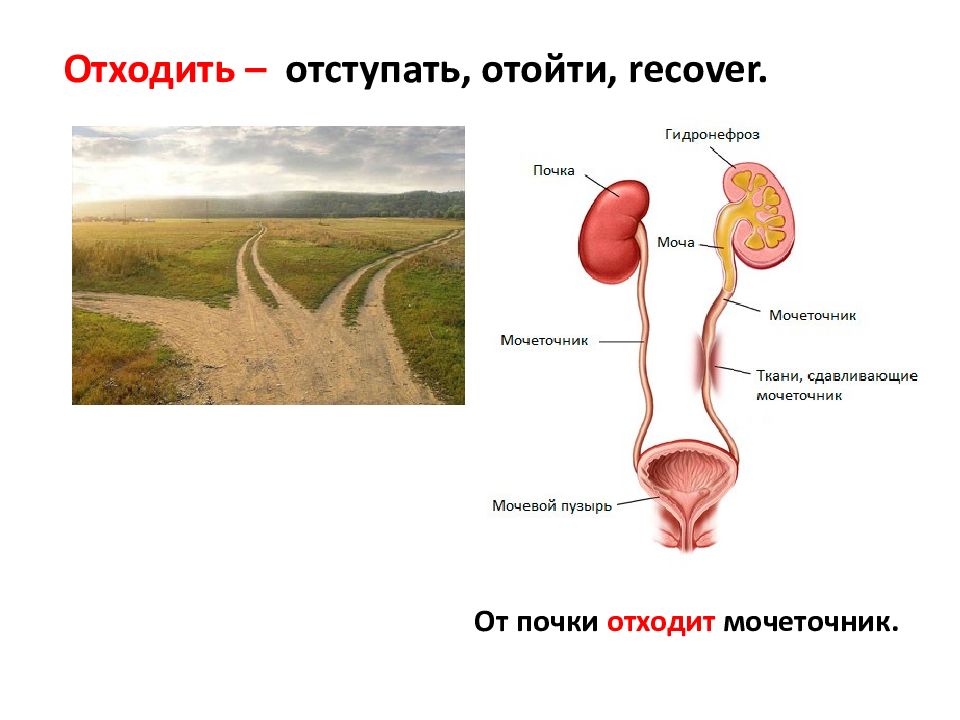
 В. Поликлиническая педиатрия. Ч.1. Медицинское обслуживание здоровх детей и детей из группы риска: учебное пособие // Изд. ЯГУ. 2006.
В. Поликлиническая педиатрия. Ч.1. Медицинское обслуживание здоровх детей и детей из группы риска: учебное пособие // Изд. ЯГУ. 2006.