Симптомы шума в ушах
Шум в ушах, или тиннитус, встречается очень часто.Это состояние, при котором Вы постоянно слышите в ушах звон, жужжание или свист. Но почему это происходит, и что Вы можете с этим сделать?
Кроме Вас, этих звуков никто не слышит, Вы же слышите их постоянно. Это звон в ушах или тиннитус.Откуда он берется?
Самая распространенная причина – это нарушение слуха, вызванное шумом.
Вы когда-нибудь замечали, что после концерта Вы слышите какое-то время звон в ушах? После громких мероприятий такое случается часто. В этом случае шум в ушах длится не долго, но даже в этом случае вызывает раздражение.
Но если Вы подвергаетесь воздействию громкого шума длительное время, Вы заметите, что Вы слышите звон в ушах постоянно. Это может быть звон, гул или жужжание. Хорошая новость в том, что существуют способы уменьшить шум в ушах.
Что вызывает тиннитус?
Точная причина тиннитуса неизвестна. Однако длительное воздействие громкого шума считается одной из главных причин.
Шум в ушах также может быть связан с инфекциями уха, скоплением серы, изменениями в слуховых косточках и повреждениями слухового нерва. Некоторые из этих проблем можно решить, но лечение может не устранить симптомы тиннитуса полностью.
Наконец, возрастная потеря слуха тоже может приводить к появлению тиннитуса. Как любой другой орган в Вашем теле, слух с возрастом постепенно ухудшается, и в некоторых случаях это ухудшение может приводить к шуму в ушах.
Пока не существует объяснений того, что же происходит внутри ушей и в мозге, когда появляется тиннитус. Согласно одной из теорий, если повреждаются волосковые клетки в ушах (часто в результате громкого шума), мозг перестает получать сигналы в прежнем количестве. Вместо этого мозг начинает сам создавать эти сигналы, и появляется иллюзия звука – то, что мы называем тиннитусом.
Что заставляет шум в ушах усиливаться?
Несколько факторов могут спровоцировать усиление шума в ушах. Шум в ушах становится заметнее, когда Вы устали или испытываете стресс, или когда Вы находитесь в очень тихой обстановке (потому что Вы начинаете обращать больше внимания на звон или жужжание).
Курение, чрезмерное потребление алкоголя и кофеина, прием некоторых лекарств, аспирина, антибиотиков также могут усиливать ощущение шума в ушах.
Как лечить шум в ушах?
Конечно, прежде всего, нужно избавиться от вредных привычек и вести здоровый образ жизни. Также существуют различные виды терапии. От последствий шума в ушах, таких как бессонница или напряжение, можно избавиться, если слушать различные типы звуков.Например, существуют приложения для телефонов, которые проигрывают успокаивающие звуки и уменьшают ощущение шума в ушах. Также есть портативные генераторы шума.
Некоторые специалисты считают, что такая терапия меняет чувствительность слуховых зон мозга, другие думают, что такие звуки просто помогают отвлечься.
Как связаны нарушение слуха и тиннитус?
Если у Вас нарушен слух, то шум в ушах будет казаться Вам громче. Очень часто тугоухость сопровождается шумом в ушах. На самом деле, многие люди с потерей слуха страдают и от шума в ушах, и наоборот.
 Но это не всегда так.
Но это не всегда так. Если Вас беспокоит шум ушах, обязательно обратитесь к лору или специалисту по слухопротезированию.
Источники:
https://www.mayoclinic.org/diseases-conditions/tinnitus/symptoms-causes/syc-20350156
https://www.amplifon.com/uk/ear-diseases-and-disorders/tinnitus/symptoms https://www.tinnitus.org.uk/sound-therapy
https://www.webmd.com/a-to-z-guides/understanding-tinnitus-basics
https://www.health.harvard.edu/diseases-and-conditions/tinnitus-ringing-in-the-ears-and-what-to-do-about-it
https://www.news-medical.net/news/2006/03/13/16544.aspx
Тиннитус. Современное состояние проблемы. — Signia
Зайцева Ольга Владимировна, кандидат медицинских наук, рассказывает о проблематике шума в ушах (тиннитусе).
Автор статьи:
Зайцева Ольга Владимировна, кандидат медицинских наук
ФГБУ НКЦ оториноларингологии ФМБА России, Москва
Ключевые слова: тиннитус, шум в ушах, ушной шум, лечение, реабилитация
Контактная информация об авторе для переписки: o. [email protected]
[email protected]
«Тиннитус – 1 симптом и 1000 причин».
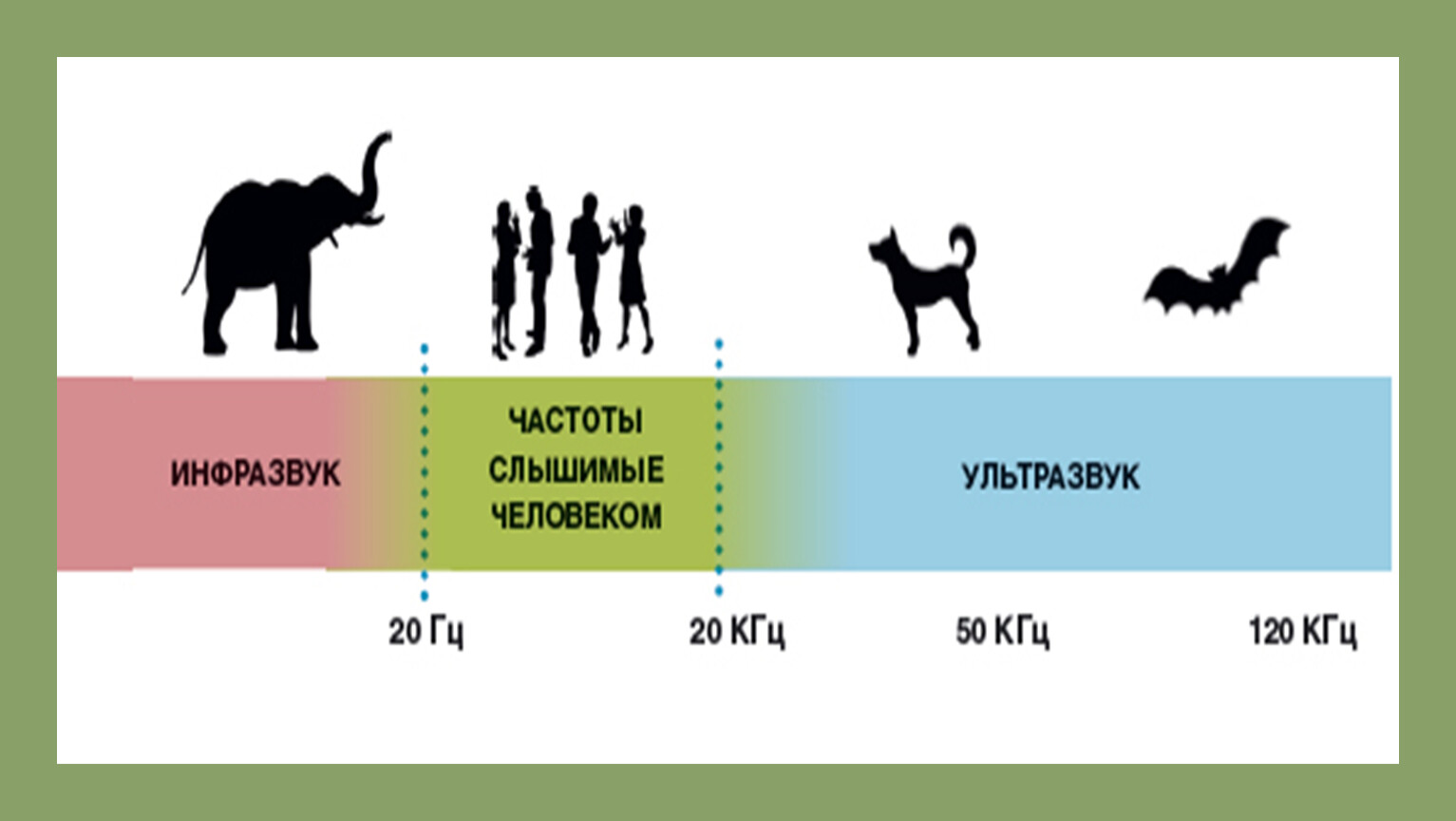
Такими словами web-сайт немецкой тиннитус-лиги встречает своих посетителей. Тиннитус (от лат. tinnitus «звон» — субъективный шум в ушах) может приходить и уходить или быть непрерывным. Может походить на рёв турбины (низкочастотный шум) или писк комара (звук высокой тональности). Звон в ушах может быть одно- и двусторонним. Может быть едва различим в тишине или навязчиво и ежесекундно вторгаться в жизнь. Несмотря на разнообразие характеристик, тиннитус — единая проблема миллионов пациентов, врачей, нейрофизиологов, иных специалистов. Ушной шум постоянно сопутствует около 8% взрослого населения Земли [1-5].
Согласно результатам эпидемиологических исследований, проведенных в 1999 г. по заказу Немецкой тиннитус-лиги [6], 22% опрошенных назвали в качестве причины тиннитуса шум на рабочем месте, 7,4% – шум при проведении свободного времени. При этом последние более чем в 55% всех случаев назвали музыку, концерты, дискотеки, шум в пивных и другие звуковые события. 15% считали, что причина их недуга кроется в уличном шуме, еще 8% жаловались на строительный, фабричный и машинный шум, а 7,1% – на шум, «производимый» детьми. Почти 25% опрошенных перенесли шумовую травму. В числе причин они назвали авиационный шум, шум выстрелов (например, на охоте) и другие акустические события. 65% из числа опрошенных смогли точно описать механизм возникновения своего тиннитуса, а 31% не смогли его объяснить. 26,4% назвали в качестве «пускового механизма» стресс, причем на первом месте стоял стресс, связанный с профессиональной нагрузкой (54,2%). К этому следует добавить стресс в домашних или семейных условиях и психическую нагрузку (в общей сложности 37%).
При опросе 2000 человек в возрасте от 50 лет 30,3% сообщили, что ощущают шум в ушах, из них 48% – в обоих ушах. У половины пациентов звон в ушах возник не менее чем за 6 лет до проведённого опроса, а большинство (55%) сообщили о постепенном начале страдания. 67% респондентов расценили интенсивность звона в ушах от средней до очень раздражающей [8]. Семь миллионов американцев считают имеющийся у них тиннитус настолько сильным, что они не могут вести нормальную жизнь [9].
Шум в ушах может сопутствовать болезням ряда органов и систем: гипертоническая болезнь, нейроциркуляторная дистония, заболевания крови и эндокринной системы, инфекции, интоксикации, церебральный атеросклероз, остеохондроз шейного отдела позвоночника, патология височно-нижнечелюстного сустава, опухоли головного мозга [11], что требует всестороннего и порой длительного обследования пациентов.
Reed G. [12] делит страдающих шумом в ушах на две категории в зависимости от формы изложения жалоб, поведения больных во время разговора с врачом и от собственной оценки патологических слуховых ощущений: 1 — нормальная, уравновешенная, хорошо приспосабливающаяся личность, 2 — напряженная, легко возбудимая, «взвинченная» личность.
И. Б. Солдатов [13] в зависимости от переносимости шума выделял следующие его степени:
I степень – переносится спокойно, не отражается на общем состоянии;
II степень – раздражает в тишине, ночью, нарушает сон;
III степень – беспокоит постоянно, нарушает сон и настроение;
IV степень – невыносимый шум, лишающий сна и снижающий трудоспособность.
Нервное перенапряжение, вызванное постоянным шумом и невозможностью наслаждаться тишиной, приводит к бессоннице, тревоге, депрессии, раздражительности и нарушению концентрации внимания [14]. Ряд исследований подтвердили связь между психологическими переживаниями, такими, как тревога, депрессия и звоном в ушах [15].

В связи с тем, что лекарства от тиннитуса до сих пор не существует, лечение пациентов с ушным шумом вызывает массу споров как у специалистов, так и у самих пациентов, страдающих тиннитусом. При выборе терапии необходимо учитывать: сроки начала заболевания; по возможности, причинный фактор; степень нарушения слуховой функции; отрицательный опыт ранее проводимого лечения; данные психологического тестирования [14].

К консервативным методам лечения ушного шума относятся: медикаментозная терапия, физические методы, рефлексотерапия, слухопротезирование, аудиомаскеры, психотерапевтические занятия. Исходя из сказанного ранее, рекомендации авторов включать в схему лечения пациентов с тиннитусом различные варианты психотерапии вполне объяснимы. Так, всё большее распространение приобретает так называемая терапия переучивания для тиннитуса, построенная в когнитивно-поведенческой традиции. Терапия включает как медикаментозную коррекцию так и информирование пациентов о феномене тиннитуса, настрой пациента на «привыкание к восприятию» шума, его адекватную оценку, поведенческий анализ и обучение релаксации в сочетании с различными познавательными стратегиями. Результатом терапии является значительное сокращение «дискомфорта от звона в ушах», улучшение «общего настроения». Достигнутые эффекты сохранялись на протяжении трех месяцев после окончания терапевтического курса [17].
 В своих самоотчетах больные отмечали общий положительный эффект от лечения, в виде повышения активности, снижения напряженности, уменьшения головной боли, головокружения, мышечной напряженности и нормализации сна. В другом исследовании при звоне в ушах прослеживалось улучшение самочувствия в течении 12 месяцев на фоне когнитивно-поведенческой терапии [19]. Больные отмечали улучшение настроения, снижение тревоги. Возраст и уровень психосоциального стресса негативно влияли на результаты терапии.
В своих самоотчетах больные отмечали общий положительный эффект от лечения, в виде повышения активности, снижения напряженности, уменьшения головной боли, головокружения, мышечной напряженности и нормализации сна. В другом исследовании при звоне в ушах прослеживалось улучшение самочувствия в течении 12 месяцев на фоне когнитивно-поведенческой терапии [19]. Больные отмечали улучшение настроения, снижение тревоги. Возраст и уровень психосоциального стресса негативно влияли на результаты терапии.В настоящее время в мире доминирует тенденция лечения больных с ушным шумом по модели, разработанной P. Jastreboff [20, 21]. Метод лечения на основе этой модели называется TRT (tinnitus retraining therapy). TRT – это методика лечения ушных шумов с помощью маскёров шума. Шум, генерируемый маскёром («белый шум»), оценивается в подкорковых слуховых путях как нейтральный звук, не имеющий никакого значения. Тотчас же его восприятие блокируется, и он не доходит до коркового уровня и не вызывает ощущение шума.
 При этом шум, беспокоящий пациента, также теряет свою значимость, и пациент перестает сознательно его воспринимать. «Белым шумом» физики называют звук, спектральные составляющие которого равномерно распределены по всему диапазону задействованных частот (самый типичный пример «белого шума» – звук падающей воды). «Белый шум» не универсален, а подбирается индивидуально для каждого пациента после шумометрии. Кроме того, в методику лечения шума включена психотерапия, позволяющая пациенту не заострять внимание на беспокоящем его шуме.
При этом шум, беспокоящий пациента, также теряет свою значимость, и пациент перестает сознательно его воспринимать. «Белым шумом» физики называют звук, спектральные составляющие которого равномерно распределены по всему диапазону задействованных частот (самый типичный пример «белого шума» – звук падающей воды). «Белый шум» не универсален, а подбирается индивидуально для каждого пациента после шумометрии. Кроме того, в методику лечения шума включена психотерапия, позволяющая пациенту не заострять внимание на беспокоящем его шуме.
С целью оценки эффективности лечения пациентов с ушным шумом проведено ретроспективное исследование 25 женщин и 31 мужчин в возрасте от 18 до 42 лет. У 19 (34%) из 56 человек шум в ушах носил двусторонний характер. Исследование слуха (аудиометрия в расширенном диапазоне частот, тимпанометрия (в т. ч. ETF-тест (Eustachian Tube Function) — тест оценки функции евстахиевой (слуховой) трубы) у всех пациентов соответствовали возрастной норме. Длительность заболевания варьирована от 10 лет до 2 нед. Подавляющее большинство (43 (76,8%) человека) считали причиной возникновения шума в ушах перенесенную психо-травмирующую ситуацию различной интенсивности и продолжительности. При проведении шумометрии было отмечено, что гораздо чаще (52 (69,3%) уха из 75 — количество «обследованных ушей» превышало общее число пациентов, т. к. в 19 (34%) случаях страдание носило двусторонний характер) фиксировался высокочастотный (2-6 кГц) ушной шум, громкость которого варьировала от 15 до 45 дБ. Всем пациентам проводились ультразвуковая допплерография (УЗДГ)/дуплексное сканирование сосудов вертебро-базилярного бассейна (выявившее у 10 пациентов незначительные нарушениявенозного оттока в системе вертебробазилярного сосудистого бассейна), магнитно-резонансная томография (МРТ) внутренних слуховых проходов и мосто-мозжечковых углов, общеклинические исследования, результаты которых находились в пределах референсных значений.

Все пациенты получали лечение: холина альфосцерат 1200 мг/сут. (внутрь по 1 капсуле (400 мг.) три раза в день), витамины В1 и В6 по 100 мг/сут. (в виде комбинированного препарата) — в течение 3-х месяцев. Всем пациентам были рекомендованы ежедневные аутогенные тренировки, при необходимости использование тиннитус-маскёра (в виде вкладыша в слуховой проход или компьютерной программы, устанавливаемой на любой компьютер).
Кроме того, 8 пациентов (14,3%) с тяжёлой степенью и 5 пациентов (9%) со средней степенью ушного шума и выраженной эмоциональной лабильностью и нарушениями сна проходили курс лечения у психотерапевта, включавшее в том числе и медикаментозную коррекцию психо-эмоциональной сферы (селективные ингибиторы обратного захвата серотонина (СИОЗС) и селективные ингибиторы обратного захвата серотонина и норадреналина (CИОЗСиН)) (1 группа).

7 пациентов (12,5%) с ушным шумом лёгкой степени (давность заболевания в пределах 1 месяца) (2 группа) и 26 (46,4%) — с хроническим тиннитусом средней степени (3 группа) получали дополнительно экстракт гинкго билоба (EGb 761) 120 мг/сут. в течение 3-х месяцев.
Ещё 10 пациентов (17,8%) с шумом в ушах средней степени и незначительными явлениями нарушения венозного оттока в системе вертебробазилярного сосудистого бассейна (4 группа) проходили курс гирудотерапии (1-2 раза в неделю, всего 7-10 сеансов).
Деление пациентов на группы объяснялось рядом факторов. Так, 13 пациентов (23,3%) 1-й группы требовали консультации психотерапевта в связи с нарушениями сна и выраженной эмоциональной лабильностью, проявлявшейся, в частности, плаксивостью.
7 пациентов (12,5%) с ушным шумом лёгкой степени и давностью заболевания в пределах 1 месяца (2 группа) и 26 пациентов (46,4%) с хроническим шумом в ушах средней степени (3 группа), получавшие сходное лечение, не могли быть объединены в одну группу из-за различной давности заболевания и интенсивности ушного шума.
10 пациентов (17,8%) 4 группы с шумом в ушах средней степени требовали коррекции лёгких нарушений венозного оттока в системе вертебробазилярного сосудистого бассейна. С этой целью пациентам была рекомендована гирудотерапия. Частота и количество сеансов определялись врачом-гирудотерапевтом индивидуально.
Результаты 3-х месячного курса лечения можно охарактеризовать следующим образом:
1. Наилучшие результаты по данным повторного тестирования с помощью тиннитус-опросника показали пациенты 1-й (самой тяжёлой при первичном осмотре) группы. Однако, при проведении контрольной шумометрии результаты оценивались как «самые скромные» – ослабление интенсивности ушного шума не превысило 25%, что можно объяснить наибольшей продолжительностью заболевания и значительной тяжестью исходного состояния.
2. Все пациенты 2-й группы (изначально лёгкая степень ушного шума) — по окончании курса лечения сочли себя полностью здоровыми.
3. Пациенты 3-й группы, получавшие экстракт гинкго билоба (EGb 761), отметили восстановление эмоционального фона.
 Интенсивность ушного шума у 19 (73%) из 26 пациентов сократилась более чем на 50% (по результатам повторного тиннитус-опроса состояние пациентов оценено как ушной шум лёгкой степени), у 7 (27%) пациентов ушной шум полностью нивелировался.
Интенсивность ушного шума у 19 (73%) из 26 пациентов сократилась более чем на 50% (по результатам повторного тиннитус-опроса состояние пациентов оценено как ушной шум лёгкой степени), у 7 (27%) пациентов ушной шум полностью нивелировался.4. Ушной шум у 9 из 10 пациентов 4-й группы снизил интенсивность в среднем на треть. По результатам повторного тиннитус-опроса состояние 9 пациентов оценено как ушной шум лёгкой степени. Один пациент прекратил лечение после 3-го сеанса гирудотерапии, объяснив это полным исчезновением ушного шума, однако спустя 17 дней отмечено кратковременное, преходящее возобновление тиннитуса в ответ на психоэмоциональное перенапряжение. Пациенту было рекомендовано обращение с психотерапевту.
Нежелательных явлений ни у одного из пациентов отмечено не было.
Полученные результаты свидетельствуют о том, что дифференцированный подход, в том числе к коррекции психического статуса пациентов даже в случаях хронического, годами существующего тиннитуса, способствует заметному улучшению качества жизни, даже при незначительной динамике физических характеристик ушного шума.
Таким образом, только тщательный, индивидуальный и комплексный подход как при диагностике, так и при определении лечебной тактики в сочетании с глубокими пониманием проблемы может являться залогом успеха при тиннитусе.
Литература:
1. Mullers B. Tinnitus. Ein Leben ohne Stille? // GERMA PRESS:Hamburg. – 2000. – 125 Р.
2. Ross U. H. Tinnitus. So finden Sie wieder Ruhe. // Gräfe & Unzer: München. – 2006. – 128 Р.
3. Schaaf H., Holtmann H. Psychotherapie bei Tinnitus. // Schattauer: Stuttgart. – 2002. – 123 Р.
4. Adjamian P., Sereda M., Hall D. The mechanisms of tinnitus: perspectives from human functional neuroimaging. // Hearing Res. – 2009. – № 253.- Р. 15-31.
5. Pilgramm M., Rychlik R., Lebisch H., Siedentop H., Goebel G., Kirschhoff D. Tinnitus in der Bundesrepublik Deutschland – eine repräsentative epidemiologische Studie. // HNO aktuell. – 1999. – № 7. – Р. 261-265.
6. Piccirillo J. F., Garcia K. S., Nicklaus J., Pierce K., Burton H., Vlassenko A. G., Mintun M., Duddy D., Kallogjeri D., Spitznagel E. L. Jr. Low-Frequency Repetitive Transcranial Magnetic Stimulation to the Temporoparietal Junction for Tinnitus. // Arch Otolaryngol Head Neck Surg. – 2011. – №137(3). – Р. 221-228.
G., Mintun M., Duddy D., Kallogjeri D., Spitznagel E. L. Jr. Low-Frequency Repetitive Transcranial Magnetic Stimulation to the Temporoparietal Junction for Tinnitus. // Arch Otolaryngol Head Neck Surg. – 2011. – №137(3). – Р. 221-228.
7. Schielke E., Reuter U., Hoffmann O., Weber J. R. Musical hallucinations with dorsal pontine lesions. // Neurology. — 2000. — № 55 — Р. 454-455.
8. Sindhusake D., Mitchell P., Newall P., Golding M., Rochtchina E., Rubin G. Prevalence and characteristics of tinnitus in older adults: the Blue Mountains Hearing Study. // Int J Audiol — 2003. – № 42(5). – Р. 289-94.
9. Henry, J. A., Dennis K. C., Schechter M. A. General review of tinnitus: prevalence, mechanisms, effects, and management. // J Speech Lang Hear Res — 2005. – № 48(5). – Р. 1204-1235.
10. Хамуда З. А., Петрова Л. Г. Этиология и диагностика ушного шума // Медицинская панорама. – 2004. – N 1. – С.7.
11. Бобошко М. Ю., Ефимова М. В., Савенко И. В. Современные аспекты диагностики ушного шума и его лечения у лиц пожилого возраста // Вестн. оторинолар. – 2011. – № 2. – С. 23-25.
оторинолар. – 2011. – № 2. – С. 23-25.
12. Snow J. B. Ed. Tinnitus: Theory and Management. BC Decker: Ontario, Canada. – 2004. – 368 Р.
13. Солдатов И. Б., Маркин А. Я., Храппо Н. С. Шум в ушах как симптом патологии слуха. // М.: Медицина. – 1984. – 231 с.
14. Веселаго О. В. Алгоритмы диагностики и лечения шума в ушах. // Атмосфера. Нервные болезни. Журнал для практикующих врачей. – 2006. – № 2. – с. 9-16.
15. Andersson G., Porsaeus D., Wiklund M., Kaldo V., Larsen H. C. Treatment of tinnitus in the elderly: a controlled trial of cognitive behavior therapy. Int J Audiol. – 2005. – № 44 (11). Р. 671–5.
16. Winfried R,. Weise N. D., Kley N. D., Martin A. Psychophysiologic Treatment of Chronic Tinnitus: A Randomized Clinical Trial. Psychosomatic Medicine. – 2005. – № 67(5). – Р. 833-8.
17. Lindberg P., Scott B., Melin L., Lyttkens L. Behavioural therapy in the clinical management of tinnitus. // Br J Audiol. – 1988. – № 22(4) Nov. – Р. 265-72.
18. Sadlier M., Stephens S. D., Kennedy V. Tinnitus rehabilitation: a mindfulness meditation cognitive behavioural therapy approach. // J Laryngol Otol. – 2008. – № 122(1) Jan. – Р. 31-7.
D., Kennedy V. Tinnitus rehabilitation: a mindfulness meditation cognitive behavioural therapy approach. // J Laryngol Otol. – 2008. – № 122(1) Jan. – Р. 31-7.
19. Graul J., Klinger R., Greimel K. V., Rustenbach S., Nutzinger D. O. Differential outcome of a multimodal cognitive-behavioral inpatient treatment for patients with chronic decompensated tinnitus. // Int Tinnitus J. – 2008. – № 14(1). – Р. 73-81.
20. Jastreboff, P.J. A neurophsychological approach to tinnitus: clinical implications. // Br. J. Audiol. – 1993. – Vol. 27. – P. 1-11.
21. Jastreboff, P.J. Fantom auditor perception (tinnitus), mechanisms of generation and perception. // Neurosci. Res. – 1990. – Vol. 8. – P. 221-254.
22. Ganança M. M., Caovilla H. H., Ganança F. F., Ganança C. F., Munhoz M. S. L., Silva M. L. G., et al. Clonazepam in the Pharmacological Treatment of Vertigo and Tinnitus. // Int Tinnitus J. – 2002. – № 8(1). – Р. 50-53.
23. Folmer RL, Shi YB. SSRI use by tinnitus patients: interactions between depression and tinnitus severity. // Ear, Nose, & Throat Journal. – 2004. – № 83(2). – 107-8, 110, 112 p.
// Ear, Nose, & Throat Journal. – 2004. – № 83(2). – 107-8, 110, 112 p.
24. Zaytseva O. Tinnitus and psychological distress: evaluating the effectiveness of treatment. // TRI 2013. Seventh International Conference on Tinnitus. Tinnitus: A Treatable Disease. Program and Abstracts. – Valencia, Spain. (May 15 – May 18, 2013) – Р. 36.
25. Busto U., Sellers E. M., Naranjo C. A. Cappell H, Sanchez-Craig M, Sykora K. Withdrawal reactions after long-term therapeutic use of benzodiazepines. // N Engl J Med – 1986. – № 315 (14). – Р. 854-9.
26. Petursson H, Lader M, eds. Dependence on tranquilizers. Oxford, UK: Oxford University Pressю – 1984. – Р. 37-62.
27. Owen R. T., Tyrer P. Benzodiazepine dependence: a review of the evidence. // Drugs. – 1983. – № 25. – Р. 385-98.
Материал статьи является собственностью автора и любое копирование материала возможно только с письменного согласия автора.
Слышу звон: 8 причин, почему у вас звенит в ушах
Если у вас звенит в ушах, то не стоит отмахиваться от этого как от чего-то досадного и надеяться, что пройдет само. Reader’s Digest Best Health рассказывает, на что может указывать звон в ушах.
Reader’s Digest Best Health рассказывает, на что может указывать звон в ушах.
Продолжение статьи находится под рекламой
Реклама
Если вы слышите звон, писк, гудение, пульсацию, шипение или шум, то ваш организм таким образом может пытаться вам сообщить, что в нем что-то не так, как должно быть.
Тиннитус — не совсем заболевание. Это состояние, которое возникает вследствие разных причин. Тиннитус бывает у людей самых разных возрастов, может носить крайне неприятный, беспокоящий характер, а может быть едва ощутимым. Однако если тиннитус затянулся больше, чем на две недели, вам обязательно стоит сходить к врачу.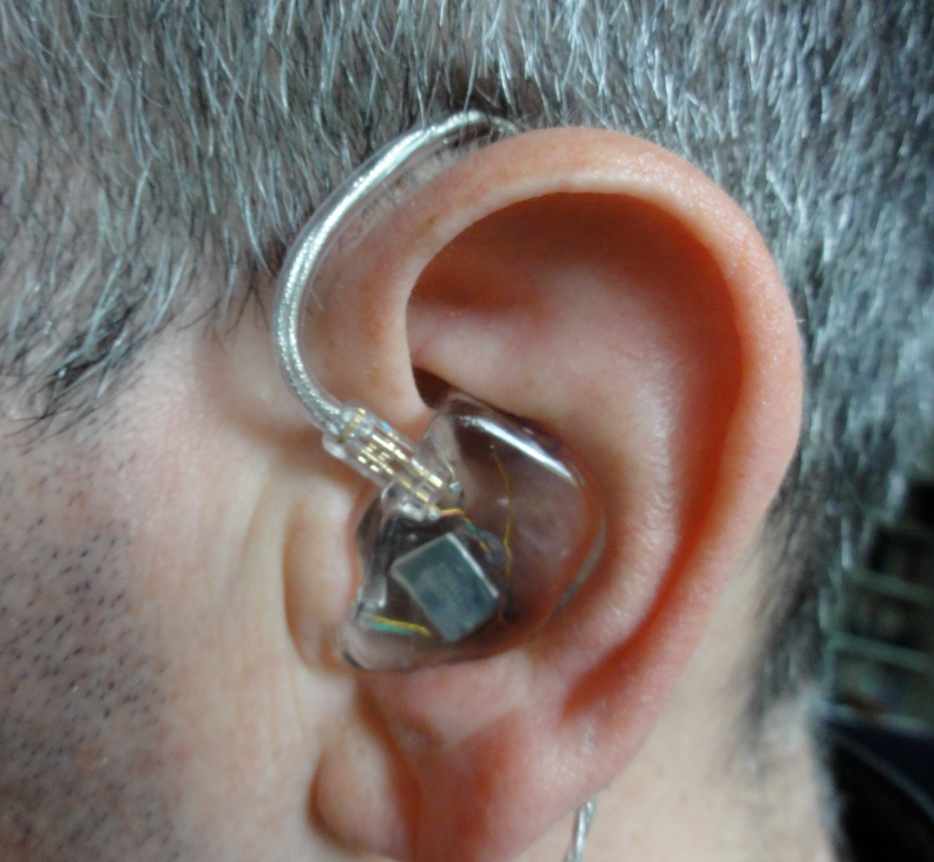
Потише!
Foto: PantherMedia/ScanpixТиннитус может быть реакцией на слишком громкие звуки. Люди, работающие в шумных условиях без надлежащей слуховой защиты или слушающие слишком громкую музыку, подвергают свой слух высокому риску. Попробуйте бережно относиться к своему слуху — отправляясь на пробежку, убавьте громкость музыки в наушниках наполовину, и надевайте звукоизолирующие наушники, даже если косите газон.
Пора чистить уши
Очень часто скопление ушной серы может заблокировать слуховой канал и стать причиной «фантомных» звуков. Посетите отоларинголога, который вынет из слуховых каналов все, что может вам мешать. Очень часто после такой чистки тиннитус проходит.
Травмы головы, сотрясение мозга
Foto: PantherMedia/ScanpixНе испытывали ли вы в последнее время ударов по голове или головой? Звон в ушах нередко бывает результатом травмы головы, сотрясения или ушиба (контузии) мозга, особенно при одностороннем ушибе. Если вы играете в травмоопасный спорт или занимаетесь опасной работой, то всегда надевайте защитный шлем или каску.
Пора к дантисту
Бывает и так, что люди уверены, что у них звенит в ушах, когда это на самом деле не так. При нарушении работы височно-нижнечелюстного сустава человек также может слышать странные звуки. В этом случае пациенту необходимо обратиться к стоматологу, который поможет разобраться в причине и назначит дальнейшие действия.
Медикаменты
Foto: ShutterstockМногие медицинские препараты обладают сильными побочными эффектами, в том числе и тиннитусом, особенно если препарат принимается в большой дозировке. Такими эффектами обладают многие антибиотики, антидепрессанты и даже большие дозы аспирина. Если причина в медикаментах, то тиннитус, как правило, проходит почти сразу после прекращения их приема.
Рост костей
Отосклероз — наследственное заболевание, которое вызывает быстрый рост костей среднего уха в возрасте от 30 лет. Он может привести к тиннитусу и даже потере слуха, однако это заболевание можно решить хирургическим путем. Если в вашей семье у кого-то был отосклероз, то вы можете быть подготовленными к этому.
Если в вашей семье у кого-то был отосклероз, то вы можете быть подготовленными к этому.
Время для обследования
Звон и шум в ушах могут быть симптомами разных заболеваний: от чрезмерного давления жидкости в среднем ухе (болезнь Меньера), неонкологической опухоли (невринома слухового нерва) до гипертензии, диабета и даже аллергии. Если вас больше двух недель беспокоит любой шум в ушах, обязательно проконсультируйтесь с врачом и пройдите обследование. Причиной тиннитуса может быть, как и безобидное, так и очень серьезное заболевание.
Стресс
Foto: PantherMedia/ScanpixТиннитус может возникнуть в качестве ответной реакции на стресс. Технически эмоциональный стресс не является причиной шума в ушах, однако он может выступить в роли усилителя. Если что-то не так, то под конец дня вы можете заметить, что тиннитус усилился. Кофеин также обладает схожим эффектом. В любом случае обратитесь к специалисту, который подберет стратегию уменьшения симптомов, подходящую именно вам.
А если мой тиннитус невозможно устранить?
Если ваш слух непоправимо поврежден, то тиннитус может никогда вас не покинуть, однако есть определенные приемы, которые помогают с этим справиться. Существуют крошечные слуховые аппараты, которые транслируют в ухо белый шум, чтобы скрыть тиннитус. Недостаток этого приема — недолгосрочность эффективности. Другой метод заключается в особой терапии, которая тренирует отстраняться от звона в ушах.
Есть устройства, которые проигрывают ваши любимые звуки — шум волн или инструментальную музыку — именно на той частоте, что и ваш тиннитус.
Foto: PantherMedia/ScanpixСо временем вы учитесь не замечать и не реагировать на звук в ушах. Это требует многих часов тренировки, но это того стоит.
Шум в ушах, что делать? О причинах и лечении звона в ушах
Жалобы на звон и гул в ушах — неоднозначная и сложная (по количеству возможных причин ее вызывающих) медицинская проблема. Но ее первым шагом ее решения может стать исключение ненужных и необоснованных методов лечения.
Звон, треск, стрекот кузнечиков, журчание воды, пульсация — этими и другими эпитетами награждают свои жалобы пациенты, которые столкнулись с явлением под названием ушной шум. Его хоть раз в жизни слышали все взрослые люди, а иногда на звон в ушах жалуются даже маленькие дети. Это неприятное явление имеет функциональный характер и сопровождает стрессовые ситуации — тяжелые физические нагрузки, водные процедуры, занятия летными и иными видами спорта и другое. К счастью, основная часть жалоб носит временный, краткосрочный характер. И проходит без последствий. Но для некоторых людей шум в ушах становится одной из самых больших проблем. Он сопровождает их, практически, круглые сутки . Усиливается в тишине, не позволять расслабиться и заснуть, вызывать длительное чувство тревоги. Может приводить к обострению неврологических и общих заболевания, в том числе — депрессий, гипертонической болезни, нарушений ритма сердца.
Длительный, непрекращающийся ушной шум может иметь объективную природу, т. е. связываться с заболеваниями головы, шеи, сосудов. Объективный характер этого явления можно выявить с помощью современных методов диагностики, таких как МРТ и КТ сосудов головного мозга, функциональной рентгенографии позвоночника и других. Такие виды шума носят, чаще всего, пульсирующий характер. И совпадают по ритму с частотой сердечных сокращений. Лечение основного заболевания у невролога, кардиолога, нейрохирурга, ортопеда, мануального терапевта и других специалистов, приводит, как правило, к положительному результату.
е. связываться с заболеваниями головы, шеи, сосудов. Объективный характер этого явления можно выявить с помощью современных методов диагностики, таких как МРТ и КТ сосудов головного мозга, функциональной рентгенографии позвоночника и других. Такие виды шума носят, чаще всего, пульсирующий характер. И совпадают по ритму с частотой сердечных сокращений. Лечение основного заболевания у невролога, кардиолога, нейрохирурга, ортопеда, мануального терапевта и других специалистов, приводит, как правило, к положительному результату.
У детей и взрослых, «помехи в ушах» в течение долго времени могут быть связаны с развитием воспалительных гнойных и негнойных заболеваний среднего уха. Ощущения «перемещающейся жидкости», фонового гула, напоминающего звук электрических проводов или трансформатора, проходит после лечения ЛОР-заболевания. И по мере восстановления воздушности барабанной полости. Неоценимую услугу может оказать диагностика методом тимпанометрии.
Нередко бывает, что шум в ушах вызван сложными механизмами нарушения процессов регуляции возбуждения и торможения в нервных клетках разных отделов слухового анализатора. Это могут быть как улитка внутреннего уха, так и слуховой нерв, стволовые и корковые отделы головного мозга.
Это могут быть как улитка внутреннего уха, так и слуховой нерв, стволовые и корковые отделы головного мозга.
Значительно реже наблюдаются иные причины. В частности, заболевания центральной нервной системы. При этом возникает самопроизвольное сокращение мышц среднего уха как результат раздражающего действия на лицевой нерв. Для выявления причин такого заболевания помогут специализированные методы КТ высокого разрешения, функциональные методы исследования головного мозга и черепных нервов и др. Соответственно, объем лечения определяется исходя из полученных результатов.
Самую неоднозначную и сложную по своему многообразию проблему представляют необъективные ушные шумы. До сих пор не до конца установлена причина большинства из них. Люди ходят годами от одного специалиста к другому, в надежде на помощь. Врачи перебирают все известные им методы консервативного и физиолечения. Назначения носят, в основном, эмпирический характер. Методом проб и ошибок неврологи, психоневрологи, терапевты ищут панацею от жалоб пациента. Ищут, но в массе своей, не находят!
Плохо то, что многие лекарства, назначаемые с благими намерениями, не просто бесполезны, но могут вызывать побочные эффекты. Или даже усиливать проявления звона в ушах.
Коварство состояния заключается в том, что у многих пациентов свист или пульсация в ушах являются предвестниками развития тугоухости. Без определения причин основного заболевания, без лечения, она будет неотступно следовать за жалобами на посторонние звуки. А со временем – прогрессировать.
Ищут, но в массе своей, не находят!
Плохо то, что многие лекарства, назначаемые с благими намерениями, не просто бесполезны, но могут вызывать побочные эффекты. Или даже усиливать проявления звона в ушах.
Коварство состояния заключается в том, что у многих пациентов свист или пульсация в ушах являются предвестниками развития тугоухости. Без определения причин основного заболевания, без лечения, она будет неотступно следовать за жалобами на посторонние звуки. А со временем – прогрессировать.
Что делать?
- при эпизодах длительного или повторяющегося ушного шума необходимо обратиться к врачу-отоларингологу. Осмотр выявит или исключит состояния, способствующие появлению средних отитов;
- проверить функциональное состояние среднего уха, включая определение параметров работы слуховой трубы. Эти результаты можно получить используя метод тимпанометрии. Обращайтесь в клиники, которые оснащены соответствующим оборудованием;
- необходимо проверить слух на оба уха.
 С этой целью у детей первых лет жизни применяют метод регистрации отоакустической эмиссии (ОАЭ). Детям старше двух лет и взрослым назначают тональную пороговую аудиометрию;
С этой целью у детей первых лет жизни применяют метод регистрации отоакустической эмиссии (ОАЭ). Детям старше двух лет и взрослым назначают тональную пороговую аудиометрию; - подозрения на заболевания слухового нерва и ЦНС потребует определить параметры акустических рефлексов в среднем ухе, слуховых вызванных потенциалов;
- заболевания внутреннего уха, в том числе сопровождающиеся приступами ушного шума и головокружения, требуют уточнения с использованием клинических методов регистрации отоакустической эмиссии (СОАЭ, ПИОАЭ, ЗВОАЭ) как у детей, так и взрослых, а также — привлечения врача-отоневролога для оценки статуса вестибулярного и слухового аппарата лабиринта внутреннего уха;
Современные технологии диагностики состояния всех отделов слухового анализатора дают возможность максимально точно изучить работу наружного, среднего, внутреннего уха и слухового нерва. Исследования подскажут путь решения проблемы. Исключение необоснованных, ненужных или имеющих побочные эффект методов лечения дает возможность повысить качество медицинской помощи. Поэтому главной рекомендацией для тех, кто страдает шумом в ушах, будет своевременное обращение на консультацию к врачу-сурдологу.
Поэтому главной рекомендацией для тех, кто страдает шумом в ушах, будет своевременное обращение на консультацию к врачу-сурдологу.
Что такое шум в ушах?
- Шум в ушах – это состояние, при котором слышны такие звуки, как звон, свист, жужжание, или позвякивание в ушах при отсутствии источника этого шума.
- Эти звуки, не имеющие внешнего источника, могут быть слышны в одном ухе или обоих, или даже в голове.
- Звон в ушах это не болезнь, а симптом, который может возникнуть в результате нескольких причин. Чаще всего это последствие воздействия громкого шума. Также причиной шума в ушах может быть инфекция, воспаление или посторонние предметы в ухе, нарушения кровообращения, расстройство пищеварения, сердечно-сосудистые заболевания, неврологические и психиатрические заболевания, возрастные изменения нервных окончаний в слуховом нерве внутреннего уха, применение некоторых лекарственных средств, и многие другие причины. Во многих случаях причину шума в ушах нельзя выявить.

- Шум в ушах встречается приблизительно у 10% людей.
- Шум в ушах может сопровождаться потерей слуха.
- Шум в ушах ведет к снижению качества жизни.
Как уменьшить шум в ушах?
В первую очередь необходимо пройти курс лечения основного заболевания. Кроме того, могут помочь такие советы:
- Избегайте воздействия громких звуков и шумов, используйте беруши или наушники, защищающие Вас от шума.
- Контролируйте свое артериальное давление.
- Уменьшите количество соли в своем рационе питания.
- Не употребляйте кофеин и табачные изделия.
- Постарайтесь уменьшить напряженность и тревогу.
- Постарайтесь сильно не беспокоиться о своем состоянии. Шум будет Вас беспокоить большое, если постоянно думать о нем.
- Вы должны много отдыхать.
- Быть физически активным.
- «Замаскируйте» звук.
 Звон в ушах, как правило, больше беспокоит в тишине. В этом случае может помочь радио.
Звон в ушах, как правило, больше беспокоит в тишине. В этом случае может помочь радио. - Не принимайте лекарственные препараты, которые могут ухудшить Ваше состояние.
- Регулярное применение Билобила уменьшает шум в ушах.
Ушной шум | Centrum Słuchu i Mowy MEDINCUS
Что такое шум в ушах и почему он возникает?Это звуки, которые мы слышим в одном ухе, обоих ушах или голове, а иногда в ушах и голове одновременно. Люди, страдающие шумом в ушах, описывают его по-разному: как писк, звон, стук, гул, шелест, свист, шипение. Независимо от характера и вида звука все они называются ушными шумами.
Почти каждый из нас испытывает периодически «звон» в ушах. Особенно часто это явление возникает в тишине. Существует такая поговорка «до того тихо, что даже в ушах звенит». Такие кратковременные, проходящие звуки не должны вызывать опасения и не требуют медицинской консультации.
Как возникает ушной шум?Ушной шум связан с нарушениями в слуховом анализаторе и является результатом изменения активности в волокнах слухового нерва, чаще всего в результате изменений во внутреннем ухе. Считается, что в большинстве случаев источником шума в ушах является необратимое повреждение наружных волосковых клеток улитки. Проще говоря, меняется активность в проводящем пути слухового анализатора.
Считается, что в большинстве случаев источником шума в ушах является необратимое повреждение наружных волосковых клеток улитки. Проще говоря, меняется активность в проводящем пути слухового анализатора.
Для одних людей появление постороннего звука в ушах, даже самого тихого, является серьезной проблемой, мешающей нормально жить, в то время, как для других людей ушной шум не мешает вовсе. Это свидетельствует о том, что степень раздражения определяется не местом возникновения и характеристиками шума, а последствиями, которые вызывает сигнал в нервной системе человека.
Чаще всего шум в ушах представляет собой субъективное ощущение пациента. Это означает, что никто из окружающих не может услышать этот звук. Отсюда следует непонимание проблемы пациента окружающими.
Является ли ушной шум болезнью, и представляет ли он угрозу?Ушной шум — это не заболевание, а лишь симптом различных изменений во внутреннем ухе. Чтобы выяснить причину возникновения шума в ушах, следует провести аудиологическую диагностику для того, чтобы исключить органические патологии, которые требуют оперативного вмешательства врача. Помимо того, что ушной шум не является болезнью, он часто приводит к нервному перенапряжению, беспокойству, необъяснимым страхам, дискомфорту, нередко становится причиной депрессии, поэтому шум в ушах необходимо лечить.
Чтобы выяснить причину возникновения шума в ушах, следует провести аудиологическую диагностику для того, чтобы исключить органические патологии, которые требуют оперативного вмешательства врача. Помимо того, что ушной шум не является болезнью, он часто приводит к нервному перенапряжению, беспокойству, необъяснимым страхам, дискомфорту, нередко становится причиной депрессии, поэтому шум в ушах необходимо лечить.
Существует много причин возникновения шума в ушах, поэтому чрезвычайно трудно поставить правильный диагноз. Чтобы выявить причину болезни, потребуется пройти основательную диагностику. Врач подробно опрашивает пациента и проводит оториноларингологическое обследование. Важной информацией является то, возникает ли шум постоянно или периодически, появился ли он внезапно, с одной или обеих сторон, какой имеет характер, частоту и громкость. Следующим этапом будет проведение аудиологических обследований. У некоторых пациентов с ушным шумом может быть выявлена тугоухость. В отдельных случаях будет необходимо провести дополнительные обследования для постановки правильного диагноза, например, ангиографию сосудов головного мозга, компьютерную томографию головного мозга, магнитно-резонансную томографию или ультразвуковое исследование сонных и позвоночных артерий для оценки наличия и направления потока внутри сосудов.
В отдельных случаях будет необходимо провести дополнительные обследования для постановки правильного диагноза, например, ангиографию сосудов головного мозга, компьютерную томографию головного мозга, магнитно-резонансную томографию или ультразвуковое исследование сонных и позвоночных артерий для оценки наличия и направления потока внутри сосудов.
На сегодняшний день не существует единственного метода лечения, который был бы подходящим и эффективным для всех типов ушных шумов. Метод лечения ушного шума зависит от причины и места появления шума. Ушной шум может возникнуть на любом уровне пути слухового анализатора, начиная от наружного слухового канала и заканчивая слуховой корой. Способы лечения шума в ушах зависят от того, что стало причиной возникновения ушного шума, например, шум в ушах, вызванный дисфункцией слуховой трубы или отосклерозом, лечится иначе, чем ушной шум, вызванный многолетней работой в шумной обстановке. Ушной шум не появляется без причины. Шум не является болезнью, но может быть симптомом различных патологических состояний. Ушной шум всегда является сигналом того, что в организме что-то функционирует неправильно.
Шум не является болезнью, но может быть симптомом различных патологических состояний. Ушной шум всегда является сигналом того, что в организме что-то функционирует неправильно.
В случае, когда шум в ушах становится невыносимым, приводит к депрессии и необъяснимому чувству страха, стоит обратиться за помощью к психиатру.
Шум, звон, свист в ухе лечение в Киеве
Общепринятое название шума в ушах в англоговорящих странах — tinnitus (тиннитус). Дословно «тиннитус» переводится, как «звон в ушах». Описывают тиннитус по-разному: как «гул», «шум моря», «шум в голове», «свист в ушах» и др.
Шум в ушах — ощущения, которые возникают без участия звуковых колебаний окружающей среды. Шум в ухе свидетельствует о патологии органа слуха.
Тиннитус — явление, относящееся к неврологической патологии. Потому, что процесс восприятия звука и передачи его в мозг (для анализа) происходят через слуховые нервам.
Слух – это сложный неврологический процесс. Он органически вписывается в сложные рефлекторные поведенческие акты. Например, в подсознании заложен поворот глаз и головы в сторону источника звука. Это защитная реакция. Повернуть голову в сторону опасности, приближающегося автомобиля, громкого звука …
Слуховой имеет прямое отношение к вестибулярному нерву. Их рассматривают, как один нерв – «вестибуло-кохлеарный» (вестибулярно-слуховой). Это объясняет тот факт, что нередко шум в ушах сопровождается головокружением, неустойчивостью, пошатыванием…
Шум в ушах может быть постоянным, а может появляться эпизодически. Например, при смене положения тела.
Орган слуха включает в себя звуковоспринимающую часть (ухо) и слуховой нерв. Плюс – центральный анализатор звуков – кора головного мозга.Что делать, если беспокоит шум в ушах?
- Установить причину шума в ушах (установить диагноз).
- Причину шума в ушах установит доктор-невролог при помощи клинического и аппаратного обследования.
 Он же проведет лечение. Тактика лечения каждого вида шума в ушах подбирается в зависимости от диагностированной причины.
Он же проведет лечение. Тактика лечения каждого вида шума в ушах подбирается в зависимости от диагностированной причины. - Научить пациента контролировать шум в ушах. Сделать так, чтобы шум в ушах не беспокоил впредь.
Кто в клинике «Меддиагностика» диагностирует и лечит шум в ушах:
Гонгальский Владимир ВладимировичДоктор медицинских наук, ортопед-травматолог, невролог, вертеброневролог
Костьев Игорь КимовичМедицинский директор, врач-невролог
Максимов Григорий АлександровичПомощник директора
Волков Михаил ВикторовичВрач-невролог
Мазур Олег ВасильевичВрач-невролог
Наше оборудование для диагностики
Диагностика и лечение в Центе «Меддиагностика» проводятся в одном здании.
Мы лечим неврологические заболевания и патологию опорно-двигательного аппарата (боли в суставах, позвоночнике и др.) с 1978 года — с момента создания нами на базе неврологического отделения Центральной городской клинической больницы г. Киева первой в СССР клиники вертеброневрологии (вертебрологии).
Киева первой в СССР клиники вертеброневрологии (вертебрологии).
Причины шума в ушах и голове
Механизм шума в ухе: нарушается проведение звука или раздражаются нервные клетки участков головного мозга, ответственных за слух. Такая спонтанная биоэлектрическая активность нервных проводников или рецепторов может возникать при ишемии (нарушении кровообращения – инсульте или при предвестниках инсульта), при опухоли мозга, при внутричерепной ликворной или венозной гипертензии. При этом человек «слышит» шум корой головного мозга при отсутствии реального источника шума. Шум может появляться при лечении некоторыми лекарственными препаратами, при работе в условиях вибрации и шума, при невриноме (опухоли) преддверно-улиткового нерва.
Шум в ушах как правило возникает при поражении проводящей звуковые импульсы системы — слухового нерва. Такое заболевание называют нейропатией слухового нерва. Поначалу шум в ушах может не сопровождаться снижением слуха. Но, если не лечить тиннитус, то слух неизбежно ухудшится. Может даже развиться частичная или полная глухота.
Но, если не лечить тиннитус, то слух неизбежно ухудшится. Может даже развиться частичная или полная глухота.
Шум в ухе наиболее часто возникает при патологии сосудов головного мозга. Например, при атеросклерозе. Если человек склонен к развитию атеросклероза, то существует немалая вероятность появления сосудистой патологии головного мозга. Одним из проявлений которого может быть ушах в ушах или шум в голове. Определить склонность человека к развитию атеросклероза просто. Достаточно провести ультразвуковой атеросклеротический тест.
Также шум в ушах может возникать при застойных явлениях в мозге, связанных с нарушением венозного оттока из полости черепа.
Возможен отек и сдавливание слухового нерва, который проходит в костном канале.
Поражение слухового нерва бывает, например, при инфекциях. Чаще вирусных.
После простуды.
Возможно появление тиннитуса при отравлении солями тяжелых металлов, ядами, нефтепродуктами, алкоголем и др.
Безусловно, с развитием патологии сосудов у немолодых людей риск возникновения шума в ушах возрастает.
Диагностика
Что нужно для уточнения диагноза?
Самое главное – обраться с первичной консультацией к неврологу и ЛОР-доктору. К неврологу для того, чтобы исключить сосудистую или опухолевую патологию головного мозга. Неврологу понадобится иметь результаты дуплексного сканирования сосудов головного мозга с функциональными пробами (УЗИ, которое позволит уточнить функциональные изменения в кровотоке мозга) и МРТ головного мозга с МРТ- реконструкцией сосудов головы (общая картина сосудов мозга). МРТ-реконструкция сосудов головы– крайне важное исследование для исключения аневризм и врожденных сосудистых изменений. МРТ реконструкция сосудов головы и УЗИ сосудов головы – два разных вида исследований, которые дополняют друг друга, а не дублируют. МРТ головного мозга — покажет, нет ли опухоли головного мозга, невриномы слухового нерва или участков ишемии (инсульт) которые затрагивают слуховой анализатор и могут привести к появлению шума в ухе или голове.
Как лечить
шум в ушах?При сосудистой патологии используют препараты, улучшающие кровоток в сосудах мозга и уха. Эффект можно быстро получить методом избирательного воздействия на спазмированные прекапиллярные артериолы (разработка центра «Меддиагностика»).
Эффект можно быстро получить методом избирательного воздействия на спазмированные прекапиллярные артериолы (разработка центра «Меддиагностика»).
Применение метода позволяет в кратчайший срок восстановить микроциркуляцию крови в сосудах внутреннего уха, в самом слуховом нерве и головном мозге. Полученный положительный эффект служит подтверждением сосудистой причины развития неврита слухового нерва. В случае, если после процедуры или серии процедур исчезает шум – это будет свидетельствовать о спазме мелких сосудов головного мозга.
При отсутствии эффекта необходимо провести ультразвуковой атеросклеротический тест (разработка центра «Меддиагностика») для выявления атеросклеротического поражения сосудов. Если тест положительный, это будет означать, что причиной может быть атеросклероз сосудов. В таком случае нужно уточнить причины атеросклероза, как минимум — остановить сужение сосудов или как максимум — их вылечить.
Безусловно, невролог должен лечить при наличии консультации ЛОР-доктора.
Следует особо отметить, что выявленный атеросклероз – это повод обратить особое внимание на сосуды: наиболее частыми осложнениями атеросклероза являются не только угроза глухоты (шум в ушах может быть первым звонком грядущей катастрофы), но и получить инфаркт или инсульт с очень высоким процентом смертности. Атеросклероз диагностируется и лечится.
Эффективным лечение может быть только при верном диагнозе. Диагностика и лечение шума в ушах проводится в Центре «Меддиагностика».
Записаться на приём Как проехатьУльтразвуковая характеристика выпота среднего уха
Am J Otolaryngol. Авторская рукопись; доступно в PMC 2014 1 января 2014 г.
Опубликован в окончательной редакции как:
PMCID: PMC3518560
NIHMSID: NIHMS403151
, MD, 1 , MD, 2 , MS, ME, 3 , PhD, 4 и, MD 1Рахул Сет
1 Институт головы и шеи, Клиника Кливленда, Кливленд, Огайо
Кристофер М.
 Дисколо
Дисколо2 Отделение детской отоларингологии — хирургия головы и шеи, Медицинский университет Южной Каролины, Чарльстон, Южная Каролина
Grazyna M Palczewska
3 Polgenix, Inc, Кливленд, Огайо
Ян Дж. Левандовски
4 QiG Group, Кливленд, Огайо
Paul R Krakovitz
1 Институт головы и шеи, Клиника Кливленда, Кливленд, Огайо1 Институт головы и шеи, Клиника Кливленда, Кливленд, Огайо
2 Отделение детской Ото ларингология — хирургия головы и шеи, Медицинский университет Южной Каролины, Чарльстон, Южная Каролина
3 Polgenix, Inc, Кливленд, Огайо
4 QiG Group, Кливленд, Огайо
Автор для переписки: Paul R Krakovitz, MD, 9500 Euclid Ave, Desk A71, Cleveland, OH 44195 USA, телефон: 216-444-3061, факс: 216-445-9409, gro.fcc @ pvokark Окончательная отредактированная версия этой статьи издателем доступна на сайте Am J Otolaryngol См. другие статьи в PMC, в которых цитируется опубликованная статья.
другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Назначение
Для дальнейшего улучшения и оценки способности характеризовать выпот в среднем ухе (MEE) с помощью неинвазивной ультразвуковой технологии.
Материалы и методы
Это проспективное открытое сравнительное исследование. В исследование были включены 56 детей в возрасте от 6 месяцев до 17 лет, которым была назначена двусторонняя миринготомия с установкой трубки для выравнивания давления.Когда ребенок находился под наркозом, зонд был помещен в наружный слуховой проход после того, как была введена стерильная вода. Ультразвуковые записи содержимого среднего уха анализировали с помощью компьютерного алгоритма. Жидкость среднего уха собирали во время миринготомии и анализировали на бактериальную культуру и вязкость.
Результаты
Ультразвуковые кривые дали компьютерный алгоритм интерпретации содержимого среднего уха в 66% протестированных ушей. Когда результат был получен, чувствительность и специфичность для успешной характеристики содержания жидкости в среднем ухе как без жидкости, густой жидкости (слизистой) или жидкой жидкости (серозной или гнойной) составляли не менее 94%. Выпоты слизи имели более высокие измеренные значения вязкости (P = 0,002). Измерения вязкости сравнивали с результатами культивирования, и результаты измерений с низкой вязкостью (тонкая консистенция) имели более высокую вероятность получения положительной культуры (P = 0,048).
Выпоты слизи имели более высокие измеренные значения вязкости (P = 0,002). Измерения вязкости сравнивали с результатами культивирования, и результаты измерений с низкой вязкостью (тонкая консистенция) имели более высокую вероятность получения положительной культуры (P = 0,048).
Заключение
Чувствительность и специфичность устройства для обнаружения жидкости составляла 94% или выше среди интерпретируемых сигналов (66% от протестированных). Хотя эта технология предоставляет важную информацию о наличии и характеристиках выпота в среднем ухе, необходимы дальнейшие технологические усовершенствования.
ВВЕДЕНИЕ
Средний отит — это воспалительный процесс, поражающий среднее ухо и сосцевидные промежутки, вызывающий развитие МЭЭ. Сохранение жидкости в среднем ухе может привести к потере слуха 1–2 и рецидивирующему среднему отиту с выпотом (OME). 3 С учетом этих важных клинических значений точная интерпретация содержимого среднего уха оказывается важным критерием. Присутствие жидкости в среднем ухе обычно оценивается с помощью пневмотоскопии и тимпанометрии.Однако было показано, что эти методы имеют ограниченную точность и зависят от опыта практикующего врача, с правильной интерпретацией в 76% и 83% или менее случаев с использованием пневмотоскопии и тимпанометрии, соответственно. 4–6 Следовательно, необходимы дополнительные технологии, которые могут помочь в определении наличия MEE.
Присутствие жидкости в среднем ухе обычно оценивается с помощью пневмотоскопии и тимпанометрии.Однако было показано, что эти методы имеют ограниченную точность и зависят от опыта практикующего врача, с правильной интерпретацией в 76% и 83% или менее случаев с использованием пневмотоскопии и тимпанометрии, соответственно. 4–6 Следовательно, необходимы дополнительные технологии, которые могут помочь в определении наличия MEE.
Ультразвуковые волны — это высокочастотные звуковые волны, которые обычно и безопасно используются для визуализации мягких тканей. Изображения создаются количеством энергии, которая отражается обратно к ультразвуковому преобразователю, и зависят от акустического импеданса тканей, через которые проходят волны.Акустический импеданс ткани, в свою очередь, зависит от величины звукового давления, которому она подвергается, и ее способности преодолевать эти колебания. Следовательно, ткани с разным импедансом будут давать разные характерные ультразвуковые изображения. Теоретически ультразвуковые свойства пространства среднего уха будут зависеть от наличия и консистенции жидкости. Таким образом, мы стремимся использовать ультразвук, чтобы охарактеризовать содержимое жидкости в среднем ухе как отсутствие выпота, слабый выпот или толстый выпот.
Теоретически ультразвуковые свойства пространства среднего уха будут зависеть от наличия и консистенции жидкости. Таким образом, мы стремимся использовать ультразвук, чтобы охарактеризовать содержимое жидкости в среднем ухе как отсутствие выпота, слабый выпот или толстый выпот.
Ультразвуковые данные могут отображаться в нескольких формах, где B-режим является наиболее часто используемым в клинической практике методом. А-режим (амплитудная модуляция) — это простой метод отображения количества отраженной энергии в виде вертикального всплеска амплитуды вольт вдоль горизонтальной оси времени. В этой технологии использовался ультразвук в А-режиме. Чтобы продемонстрировать, что в случае отсутствия выпота в среднем ухе, ультразвуковая энергия отражается обратно в зонд от барабанной перепонки (TM), создавая один зарегистрированный пик ().Волна не выходит за пределы TM, если нет жидкости в среднем ухе, которая могла бы ее распространить. С другой стороны, если присутствует излияние в среднем ухе, часть ультразвуковой энергии отражается TM, а оставшаяся энергия распространяется через жидкость среднего уха и отражается обратно к датчику от костных структур внутреннего уха, создавая второй зафиксированный пик. Конфигурация и амплитуда этих пиков зависят от акустического импеданса материала. Следовательно, форма волны может использоваться для интерпретации наличия и характера МЭЭ как толстого (слизистого) или тонкого (серозного или гнойного).
Конфигурация и амплитуда этих пиков зависят от акустического импеданса материала. Следовательно, форма волны может использоваться для интерпретации наличия и характера МЭЭ как толстого (слизистого) или тонкого (серозного или гнойного).
Наконечник датчика датчика находится в жидкой среде, состоящей из воды, чтобы обеспечить распространение ультразвуковой волны к TM и обратно к датчику, если содержимое среднего уха пусто (A). Если присутствует жидкость в среднем ухе (B), ультразвуковой сигнал будет частично отражаться TM, но продолжит движение к костному внутреннему уху, чтобы произвести второе отражение.
Предыдущие исследования продемонстрировали использование ультрасонографии для определения наличия ЭМЭ. 7–8 Совсем недавно Discolo et al. 9 из нашего учреждения использовали ультразвук в А-режиме с одной распространяющейся волной в предварительной группе пациентов. Полученные сигналы интерпретировались одним человеком-переводчиком. Этот метод был трудным, клинически неэффективным и мало пригодным для практического использования. Чтобы продвинуть эту технологию к клиническому использованию, были внесены три ключевых изменения в конструкцию. Чтобы автоматизировать интерпретацию формы сигнала, был создан компьютерный алгоритм, обеспечивающий эту оценку. Далее, для повышения точности, мощность ультразвукового датчика была увеличена до 20 МГц.В предыдущем исследовании датчик требовал регулировки и наведения ультразвуковой волны на разные области TM, чтобы получить адекватную форму волны. Чтобы уменьшить эту настройку, 9 отдельных элементов, излучающих ультразвук, были размещены в зонде, разработанном для текущего исследования, и расположены в виде матрицы 3×3 на выпуклой поверхности наконечника зонда. Эта уникальная конструкция максимизирует вероятность того, что 1 из 9 излучаемых ультразвуковых волн будет перпендикулярна отражающей поверхности TM и отразится обратно на зонд для адекватной интерпретации. 10 Правильно выровненная ультразвуковая волна создаст характерную форму волны, показывающую содержание жидкости в среднем ухе, как показано на.
Чтобы продвинуть эту технологию к клиническому использованию, были внесены три ключевых изменения в конструкцию. Чтобы автоматизировать интерпретацию формы сигнала, был создан компьютерный алгоритм, обеспечивающий эту оценку. Далее, для повышения точности, мощность ультразвукового датчика была увеличена до 20 МГц.В предыдущем исследовании датчик требовал регулировки и наведения ультразвуковой волны на разные области TM, чтобы получить адекватную форму волны. Чтобы уменьшить эту настройку, 9 отдельных элементов, излучающих ультразвук, были размещены в зонде, разработанном для текущего исследования, и расположены в виде матрицы 3×3 на выпуклой поверхности наконечника зонда. Эта уникальная конструкция максимизирует вероятность того, что 1 из 9 излучаемых ультразвуковых волн будет перпендикулярна отражающей поверхности TM и отразится обратно на зонд для адекватной интерпретации. 10 Правильно выровненная ультразвуковая волна создаст характерную форму волны, показывающую содержание жидкости в среднем ухе, как показано на.
Образец записей ультразвукового исследования для различной консистенции жидкости в среднем ухе. Пустое ухо имеет единственную вершину для TM. Если присутствует жидкость в среднем ухе, амплитуда второго пика зависит от вязкости этой жидкости. Высокая вязкость (густая или слизистая жидкость) имеет более высокое затухание ультразвука, давая меньший второй пик после большего пика TM.Низкая вязкость (жидкая или серозная / гнойная жидкость) ослабляет ультразвук в меньшей степени, создавая характерный сигнал с большей амплитудой после меньшего сигнала TM.
Благодаря улучшенной конструкции датчика, устраняющей необходимость в интерпретации формы волны человека, повышенной мощности ультразвука и повышенной точности за счет добавления уникального 9-элементного ультразвукового излучателя, мы стремились оценить клинические возможности этого нового устройства. В идеале, эти усовершенствования устройства позволяют использовать его в качестве клинически значимого инструмента для определения наличия и характеристик MEE.
МЕТОДЫ
Наблюдательный совет клиники Кливленда, Кливленд, Огайо, одобрил это исследование, которое проводилось с октября 2004 г. по июль 2006 г. В течение этого времени дети в возрасте от 6 месяцев до 17 лет с диагнозом ОМЕ, которые были запланированы были приглашены пройти двустороннюю миринготомию с установкой трубки для выравнивания давления. В набор включались дети, которым в тот же операционный день выполнялись дополнительные процедуры, такие как аденоидэктомия или тонзиллэктомия.Исключались уши с установленной ранее ушной трубкой. Детей последовательно приглашали для участия в исследовании, и их не исключали на основании синдрома или других сопутствующих заболеваний. Результаты ультразвукового зондового анализа не повлияли на запланированные хирургические процедуры. Для всех испытуемых было получено полное информированное согласие родителей и, при необходимости, несовершеннолетнее согласие.
Детей анестезировали либо маской, либо общей анестезией с помощью эндотрахеальной трубки. Затем все уши были исследованы под микроскопом, и мусор был соответствующим образом удален из наружного слухового прохода (EAC). Если нужно было провести тестирование, в EAC с помощью пипетки помещали от 0,5 до 1,0 мл стерильной воды комнатной температуры. Ультразвуковой зонд помещали в EAC на расстоянии примерно 0,5-1 см от TM. Были произведены незначительные корректировки положения датчика для обеспечения адекватного ультразвукового сигнала. Ультразвуковой сигнал отображался на экране монитора. После получения соответствующего сигнала вода была откачана из EAC.Планируемое размещение ушной трубки было выполнено с этой стороны. Если обнаружена жидкость в среднем ухе, попытка сбора была предпринята с помощью аспирационной ловушки. Если было собрано достаточное количество жидкости, ее отправляли на обычную культуру и анализировали для измерения вязкости. Измерения вязкости проводили с помощью конусно-пластинчатого вискозиметра (Brookfield Engineering, Middleboro, Massachusetts). Процедуру эксперимента повторили на контралатеральной стороне.
Затем все уши были исследованы под микроскопом, и мусор был соответствующим образом удален из наружного слухового прохода (EAC). Если нужно было провести тестирование, в EAC с помощью пипетки помещали от 0,5 до 1,0 мл стерильной воды комнатной температуры. Ультразвуковой зонд помещали в EAC на расстоянии примерно 0,5-1 см от TM. Были произведены незначительные корректировки положения датчика для обеспечения адекватного ультразвукового сигнала. Ультразвуковой сигнал отображался на экране монитора. После получения соответствующего сигнала вода была откачана из EAC.Планируемое размещение ушной трубки было выполнено с этой стороны. Если обнаружена жидкость в среднем ухе, попытка сбора была предпринята с помощью аспирационной ловушки. Если было собрано достаточное количество жидкости, ее отправляли на обычную культуру и анализировали для измерения вязкости. Измерения вязкости проводили с помощью конусно-пластинчатого вискозиметра (Brookfield Engineering, Middleboro, Massachusetts). Процедуру эксперимента повторили на контралатеральной стороне. Продолжительность оценки ультразвукового датчика была в среднем менее одной минуты на ухо, а общая задержка в работе была менее пяти минут для всех случаев.Послеоперационное обследование пациентов проводилось повторно в клинике или по телефону.
Продолжительность оценки ультразвукового датчика была в среднем менее одной минуты на ухо, а общая задержка в работе была менее пяти минут для всех случаев.Послеоперационное обследование пациентов проводилось повторно в клинике или по телефону.
Полученные отсканированные изображения были сохранены на защищенном жестком диске в цифровом формате, а затем проанализированы с помощью лабораторной компьютерной системы. Анализ Фурье и компьютерный алгоритм (разработанный Biomec, Inc., Кливленд, Огайо и теперь лицензированный для ElectroSonics Medical, Inc, Кливленд, Огайо) использовались для интерпретации созданной ультразвуковой волны. Экспериментальная установка также состояла из настраиваемого девятиканального генератора импульсов / приемника (Biomec, теперь лицензирована ElectroSonics Medical, Inc.) и цифровую систему сбора данных (Acquisition Logistic, Уортингтон, Огайо). Эти компоненты были собраны на платах персональных компьютеров. Ультразвуковой датчик был специально разработан (Biomec, в настоящее время лицензирован и разрабатывается ElectroSonics Medical, Inc. ) и показан на. Тестирование in vitro было проведено и описано ранее. 10
) и показан на. Тестирование in vitro было проведено и описано ранее. 10
Ультразвуковой датчик с изогнутой решеткой 3×3, использованный в данном исследовании. Размер зонда примерно такой же, как у всасывающего устройства Фрейзера № 5.
Распределения непрерывных мер описываются с использованием средних значений, стандартных отклонений и интересующих процентилей.Были рассчитаны показатели чувствительности и специфичности, а также 95% доверительный интервал для ультразвукового датчика. Сравнение вязкости с другими условиями исследования проводилось с использованием непараметрических критериев суммы рангов Вилкоксона из-за группового дисбаланса и потенциальной ненормальности распределения вязкости. Значения P менее 0,05 считались статистически значимыми.
РЕЗУЛЬТАТЫ
Характеристики содержимого среднего уха ультразвуковым датчиком
В исследование были включены 56 последовательных пациентов (112 ушей), которые прошли тестирование с помощью ультразвукового датчика 3×3. Средний возраст составил 3,4 года (стандартное отклонение [SD] 3,1 года), при этом было 36 мальчиков (64%) и 20 девочек (36%).
Средний возраст составил 3,4 года (стандартное отклонение [SD] 3,1 года), при этом было 36 мальчиков (64%) и 20 девочек (36%).
Из 112 ушей 21 ухо не было протестировано из-за наличия ранее установленной ушной трубки (10 ушей), значительной ретракции барабанной перепонки (5 ушей), прерванной процедуры миринготомии (4 уха) и неисправности компьютера (2 уха). уши). Из 91 оставшегося уха, который был протестирован, компьютерный алгоритм смог предоставить результаты, описывающие наличие и постоянство выпота в среднем ухе (толстого, тонкого или отсутствующего) для 60 ушей от 41 пациента.Таким образом, ультразвуковой зонд дал описательный результат содержимого среднего уха в 66% ушей, подвергнутых анализу. Оставшийся 31 ухо (34%) не удалось проанализировать с помощью ультразвукового датчика и компьютерного алгоритма.
Из 41 пациента с выпотом в среднем ухе, проанализированного системой (N = 60 ушей), было 26 мальчиков (63%) и 15 девочек (37%). Средний возраст составлял 3,7 года (стандартное отклонение 2,7 года) с диапазоном от 6 месяцев до 13 лет. У 40 из 60 ушей не было выпота в среднем ухе (67%).Из 20 ушей с выпотом у 16 (80%) был густой (слизистый) выпот и у 4 (20%) был тонкий (серозный или гнойный) выпот, согласно визуальному осмотру жидкости после миринготомии. показаны результаты после миринготомии и интерпретация ультразвуковым датчиком содержимого среднего уха перед каждой миринготомией. Устройство ошибочно классифицировало один толстый выпот как пустое среднее ухо. Остальные сканированные изображения перед миринготомией были правильными при диагностике среднего уха.
Таблица 1
Характеристики выпота в среднем ухе.
| Среднее ухо Содержание | Ультразвуковой анализ перед миринготомией Анализ зонда, N (%) | Post-Myringotomy Визуальный осмотр, N (%) | Процент Правильно, (%) |
|---|---|---|---|
| Пустой | 41 (68%) | 40 (67%) | 100% |
| Толстый | 15 (25%) | 16 (27%) | 94% |
| Тонкий | 4 (7%) | 4 (7%) | 100% |
Чувствительность и специфичность ультразвуковой идентификации содержимого среднего уха перед миринготомией на ухе показаны для ушей с интерпретируемыми результатами (N = 60).
Таблица 2
Чувствительность и специфичность ультразвукового датчика для определения характеристик среднего уха.
| Содержимое среднего уха | Чувствительность (95% ДИ) | Специфичность (95% ДИ) | |||
|---|---|---|---|---|---|
| Пустой | 1,0 (0,94, 0,99) | 0,95 | , 0,98Толстый | 0,94 (0,85, 0,98) | 1,0 (0,94, 1,0) |
| Тонкий | 1,0 (0,94, 1,0) | 1.0 (0,94, 1,0) |
Вязкость выпота среднего уха
Были предприняты попытки измерения вязкости жидкости среднего уха у пациентов, обследованных с помощью описанной выше ультразвуковой матрицы 3×3, и пациентов, которые проходили тестирование с помощью предыдущей версии ультразвуковой зонд (зонд, излучающий одиночную ультразвуковую волну). Всего было предпринято попытка измерения вязкости у 126 пациентов. Однако у большинства этих пациентов измерения не могли быть выполнены из-за отсутствия выпота или недостаточного количества собранной жидкости среднего уха.В общей сложности у 41 уха из 34 пациентов были успешные измерения вязкости. Средний возраст в этой популяции составлял 3,8 года (стандартное отклонение 3,3 года, диапазон 1–13 лет). Мальчиков было 18 (53%) и девочек 16 (47%). В 21 из 41 уха в дополнение к измерениям вязкости были получены результаты посева жидкости из среднего уха.
При визуальном осмотре у тридцати семи ушей (90%) был обнаружен толстый (слизистый) выпот в среднем ухе во время миринготомии, а в 4 ушах (10%) был тонкий (серозный или гнойный) выпот в среднем ухе. .Было обнаружено, что слизистые выделения имеют более высокие значения вязкости (p = 0,002,). График в виде прямоугольной диаграммы () представляет измерения вязкости для обоих типов выпота. Все показатели вязкости для среднего уха с густым выпотом были выше, чем для среднего уха с тонким выпотом. Густые излияния коррелировали со значениями вязкости более 400 сантипуаз (сП). Наблюдались четыре выброса значений для ушей с густым выпотом, как показано на рисунке.
При визуальном осмотре выпоты в среднем ухе были разделены на толстые (слизистые, N = 37) и тонкие (серозные / гнойные, N = 4).Были определены значения вязкости (сантипуаз, сП), которые представлены на этом графике. Обратите внимание, что две категории не перекрываются ни в одной точке данных. Было обнаружено, что выделения, которые визуально были классифицированы как густые (слизистые), имели значения вязкости более 400 сП.
Таблица 3
Вязкость по типу эффузии.
| Наблюдаемая консистенция эффузии | Вязкость эффузии, сП | ||
|---|---|---|---|
| Среднее значение (SD) | Среднее значение (IQR) | ||
| Тонкий (N = 4) | 183 (150) | 140 (69, 297) | |
| Толстый (N = 37) | 1214 (596) | 823, 1409) | |
| Данные по культуре и вязкости (N = 21), P = 0,038 | |||
| Тонкий (N = 2) | 230 (221) | 230 (73, 386 ) | |
| Толстый (N = 19) | 1349 (688) | 1155 (87, 1690) | |
Двадцать один початок с определением вязкости также прошли стандартную бактериальную культуру ().Из них два уха (9,5%) имели жидкий выпот. Культуры только из пяти выпотов (23,8%) показали рост бактерий. Конкретные результаты культивирования соответствовали ожидаемым патогенам сообщества. Средняя вязкость положительных и отрицательных культур составляет 666 и 1423 сП соответственно (). Выпоты в среднем ухе с положительными культурами имели значительно более низкие значения вязкости (p = 0,048), что означает более жидкую консистенцию выпотов с положительными результатами бактериального посева.
Таблица 4
Вязкость по результатам посева.
| Результат культивирования | ||||
|---|---|---|---|---|
| Положительный (N = 5) | Отрицательный (N = 16) | |||
| Среднее (СО) | Среднее (IQR) | |||
| Вязкость при эффузии, сП | 666 (614) | 495 (386, 686) | 1214 (921163) 11756 , 1754) | |
Последующее наблюдение
Послеоперационное наблюдение показало, что не было никаких повреждений канала от зонда или каких-либо других послеоперационных осложнений, вторичных по отношению к неинвазивной ультразвуковой оценке содержимого среднего уха.
ОБСУЖДЕНИЕ
Определение наличия МЭЭ является важным компонентом педиатрического отологического обследования, поскольку постоянный выпот предрасполагает к серьезным заболеваниям, связанным с рецидивирующим острым средним отитом (АОМ) и потерей слуха. В настоящее время АОМ является наиболее частым показанием для амбулаторного педиатрического применения антибиотиков, а МЭЭ — наиболее частой причиной потери слуха у детей. 11–12 Следовательно, точная неинвазивная оценка содержимого среднего уха имеет первостепенное значение.
Существующие технологии отоскопии и тимпанометрии широко используются для оценки содержимого среднего уха.Однако у обоих есть ограничения, требующие рассмотрения альтернативных технологий. Недавнее исследование показало, что 74% отоларингологов, 51% педиатров и 46% врачей общей практики смогли правильно распознать AOM или OME при наличии с помощью отоскопического обследования. 13 В отдельном исследовании Jones et al. Добавление пневмотоскопии повысило диагностические возможности педиатров с 61% до 76% (хотя и незначительно). 14 Метанализ методов диагностики выпота в среднем ухе показал чувствительность 94% и специфичность 80% для пневмотоскопии, но это может быть типичным для более опытных врачей. 15 Исследования тимпанометрии показали 83% корреляцию с наличием выпота в среднем ухе. 5 Palmu et al. провели тимпанометрические исследования у детей, когда они здоровы, а затем во время эпизода ОМЕ, и обнаружили значения чувствительности и специфичности 67 и 98 процентов, соответственно. 16 Хотя тимпанометрия может играть роль в определении жидкости в среднем ухе, она не может определить консистенцию выпота.
Учитывая потребность в дополнительных клинических технологиях для помощи в определении содержимого среднего уха, мы представляем эффективное и безопасное использование ультразвуковой технологии не только для прогнозирования наличия жидкости в среднем ухе, но и для определения ее как густой (слизистой) или тонкой ( гнойный или серозный).Однако, что важно, 34% наших попыток использовать ультразвуковой датчик были безуспешными для интерпретации собранной формы волны с помощью компьютерного алгоритма. В остальных 64% интерпретация могла быть сделана с помощью алгоритма, а чувствительность и специфичность были 94% или выше, чтобы классифицировать пространство среднего уха как отсутствие выпота, тонкий выпот или толстый выпот.
Мы объясняем недостижение более высокого процента результатов главным образом отсутствием прямой обратной связи результатов сканирования при выполнении теста в операционной, поскольку интерпретация сканирования производилась после операции в лаборатории с использованием автоматизированного компьютерного алгоритма.Другие возможности включают неправильное размещение датчика относительно TM, недостаточное количество жидкости в среднем ухе и анатомические аномалии слухового прохода, не позволяющие правильно разместить датчик.
Эти результаты контрастируют с нашим предыдущим исследованием, в котором Discolo et al. использовали технологию одноэлементного ультразвукового датчика и добились точной интерпретации среднего уха в 71 из 74 ушей (96%). 9 Это различие, вероятно, связано с послеоперационной интерпретацией формы волны, использованной в настоящем исследовании, в то время как в предыдущем исследовании использовалась интраоперационная интерпретация формы волны человеком опытным ультразвуковым инженером.Интраоперационная интерпретация позволила изменить положение датчика до получения адекватного результата. Следовательно, разработка механизма для мгновенного результата с большей точностью на основе компьютерного алгоритма может позволить более точную интерпретацию формы сигнала. Будущие разработки ультразвуковых датчиков действительно включают эту возможность.
Мы также показали, что восприятие хирургом консистенции выпота после миринготомии было точным и действительно коррелировало с измерениями вязкости (P = 0.002). Густыми (слизистыми) излияниями были выделения с вязкостью более 400 сП. Наша исследуемая популяция была несбалансированной с большим количеством ушей с густыми излияниями. Для поиска большего числа пациентов с тонкими выпотами потребуется более широкая популяция исследования.
Ранее было показано, что вязкость выпота в среднем ухе не коррелирует с прогнозом или потерей слуха при ОМЕ. 2,17 Однако в нашей популяции выпоты с положительным ростом культуры имели более низкое значение вязкости (P = 0.048), что означает более тонкую консистенцию между положительными излияниями на культуру и отрицательными излияниями. Следовательно, информация о консистенции выпота может помочь в определении наличия бактериальной колонизации в выпоте. Хотя ультразвуковое устройство способно точно определить консистенцию выпота как тонкую, было обнаружено, что как серозные, так и гнойные выпоты включают тонкие выпоты. Значения вязкости серозных и гнойных выпотов были аналогичны в нашем ограниченном количестве тонких выпотов (данные не представлены из-за малого количества).В сочетании с визуализацией ТМ врач, вероятно, сможет различить их.
Senturia et al. после исследования 102 выпота в среднем ухе было обнаружено, что 63% серозного выпота были положительными по культуре, в то время как примерно половина слизистых выпотов (36%) были положительными по культуре. 18 Подобные результаты были получены Liu et al. 19 В этом исследовании 59% серозных выделений были положительными по культуре по сравнению с 37% слизистых выделений. Точный диагноз среднего уха с помощью ультразвукового исследования предоставляет врачам дополнительную информацию о характеристиках выпота в среднем ухе, помимо обычного отоскопического обследования.Это может предоставить практикующему врачу дополнительные данные для принятия обоснованного решения относительно назначения антибиотика.
В продолжение нашего предыдущего исследования, 9 это исследование направлено на то, чтобы подчеркнуть использование компьютеризированной интерпретации производимой ультразвуковой волны среднего уха. Это способствует прогрессу в создании неинвазивного портативного ультразвукового устройства, которое может помочь врачу интерпретировать содержимое среднего уха с большей уверенностью и точностью, чем тимпанометрия и пневмотоскопия.Поскольку тимпанометрия является мерой податливости ТМ как функции давления воздуха в слуховом проходе, она не является истинной мерой пространства среднего уха. Это отражается в ограниченной точности тимпанограммы с корреляцией 83% с наличием MEE. Когда интерпретация производится ультразвуковым датчиком и компьютеризированным алгоритмом, оказывается, что у него более высокий уровень успешной интерпретации содержимого среднего уха. Кроме того, он предоставляет информацию о консистенции жидкости. Эти возможности создают потенциальную клиническую пользу этой технологии.Знание о постоянном наличии выпота поможет врачу внимательно следить за выпотом на предмет отсутствия разрешения, что потребует возможного размещения ушной трубки для предотвращения потери слуха, связанной с выпотом, и рецидива ОМЭ. 20
В этом прототипе ультразвукового устройства решено несколько проблем. Работа in vitro продемонстрировала, что оптимальное ультразвуковое эхо создается, когда датчик располагается перпендикулярно отражающей поверхности TM. Чтобы решить эту проблему, зонд был разработан с 9 небольшими ультразвуковыми преобразователями на выпуклой изогнутой поверхности.Это позволяет волнам распространяться под минимально разными углами, чтобы увеличить способность волн перпендикулярно отражаться от TM. Кроме того, компьютеризированная интерпретация формы волны позволяет использовать устройство без интерпретации человеком.
Несмотря на эти достижения, остается ряд проблем. У некоторых бодрствующих пациентов попадание воды в наружный слуховой проход может быть невыносимым. Следовательно, в этих сценариях клиническая применимость может оказаться невозможной. Кроме того, вода, помещенная в наружный слуховой проход, может действовать как передающая среда, искажая внешний вид ТМ и затрудняя точное размещение зонда.Из-за своего небольшого размера зонд внутри EAC чувствителен к легким движениям руки, что может затруднить сбор адекватного сигнала. Наконец, в текущем исследовании устройство использовалось при прямой микроскопической визуализации. Использование устройства у бодрствующих пациентов в клинике требует корректировки конструкции, так что прямая микроскопическая визуализация не требуется. Недавние изменения устройства после завершения этого исследования позволили решить некоторые из этих упомянутых проблем. Однако для устранения всех проблем необходимы дальнейшие изменения конструкции.
ЗАКЛЮЧЕНИЕ
Высокая распространенность заболеваний среднего уха в педиатрической популяции и отсутствие высокочувствительного и специфического неинвазивного инструмента для оценки содержимого среднего уха оправдывают потребность в такой технологии. Точная характеристика содержимого среднего уха поможет врачу выйти за рамки предыдущей клинической отоскопической оценки и тимпанометрии. Мы представляем многообещающую автоматизированную технологию, которая может предоставить практикующему более точные средства оценки пространства среднего уха.Чувствительность и специфичность ультразвукового обнаружения выпота в среднем ухе при получении результата составляет 94% или выше, что превышает точность тимпанометрии и пневмотоскопии. Однако интерпретация среднего уха была выполнена устройством в 66% попыток ушей. Будущие достижения в области компьютерных алгоритмов направлены на увеличение этой доходности. Кроме того, характеристика выпота как толстого или тонкого может дать дополнительную информацию о наличии бактериальной инфекции. Улучшения в конструкции устройства и анализе формы волны необходимы для повышения скорости интерпретации формы волны и клинической осуществимости.
БЛАГОДАРНОСТИ
Мы хотели бы выразить нашу благодарность Джеймсу Ф. Бену, MS, и Шеннон Макинтайр, MS, из Департамента качественных медицинских наук клиники Кливленда за их обширную статистическую работу. Финансирование этого проекта осуществлялось за счет гранта NIH (Фаза 2, Программа исследований инноваций малого бизнеса, 2003 г., грант 1R43 DC04741-01).
Сноски
Заявление издателя: Это PDF-файл неотредактированной рукописи, принятой к публикации.В качестве услуги для наших клиентов мы предоставляем эту раннюю версию рукописи. Рукопись будет подвергнута копированию, верстке и рассмотрению полученного доказательства, прежде чем она будет опубликована в окончательной форме для цитирования. Обратите внимание, что во время производственного процесса могут быть обнаружены ошибки, которые могут повлиять на содержание, и все юридические оговорки, относящиеся к журналу, имеют отношение.
Конфликты интересов / раскрытие финансовой информации:
RS: Нет
CD: Исследовательский грант от Electrosonics Medical, Inc.
GMP: Нет
JJL: Акционер Electrosonics Medical, Inc.
PRK: Консультант ElectroSonics Medical, Inc.
Предыдущая презентация:
Устная презентация на собрании Академии AAO-HNS, Чикаго, Иллинойс, США, сентябрь 23, 2008.
СПИСОК ЛИТЕРАТУРЫ
1. Мадзима Ю., Хамагучи Ю., Хирата К. и др. Нарушение слуха в связи с вязкоупругостью выпотов в среднем ухе у детей. Анн Отол Ринол Ларингол. 1988. 97: 272–274. [PubMed] [Google Scholar] 2.Равич М.Э., Росовски Дж. Дж., Торговец С. Н.. Механизмы потери слуха из-за жидкости в среднем ухе. Послушайте Res. 2004; 195: 103–130. [PubMed] [Google Scholar] 3. Bluestone CD, Klein JO. Средний отит, ателектаз и дисфункция евстахиевой трубы. В: Bluestone CD, Stool SE, Kenna ME, редакторы. Детская отоларингология. 3-е изд. Филадельфия: WB Saunders Co; 1996. С. 388–582. [Google Scholar] 4. Гайхеде М., Брамстофт М., Томсен Л.Т. и др. Точность определения тимпанометрического давления в среднем ухе при секреторном среднем отите: дозозависимое завышение вязкости и количества жидкости в среднем ухе.Отол Нейротол. 2005; 26: 5–11. [PubMed] [Google Scholar] 5. Гейтс Г.А., Эйвери С., Купер Дж. С. и др. Прогностическая ценность тимпанометрии при выпоте в среднем ухе. Анн Отол Ринол Ларингол. 1986; 95: 46–50. [PubMed] [Google Scholar] 6. Steinbach WJ, Sectish TC, Benjamin DK, Jr, et al. Клиническая диагностическая точность среднего отита у педиатров. Педиатрия. 2002; 109: 993–998. [PubMed] [Google Scholar] 7. Алворд LS, Fine PG. Ультразвук B-scan в реальном времени для оценки среднего уха. Предварительный отчет. J Ultrasound Med.1990; 9: 91–94. [PubMed] [Google Scholar] 8. Wu CH, Hsu CJ, Hsieh FJ. Предварительное использование эндолюминальной ультрасонографии при оценке среднего уха с выпотом. J Ultrasound Med. 1998. 17: 427–430. [PubMed] [Google Scholar] 9. Discolo CM, Byrd MC, Bates T и др. Ультразвуковое обнаружение выпота в среднем ухе: предварительное исследование. Arch Otolaryngol Head Neck Surg. 2004; 130: 1407–1410. [PubMed] [Google Scholar] 10. Clade O, Palczewska G, Lewandowski JJ, et al. Разработка и оценка диапазона 20 МГц для ультразвукового обнаружения выпота в среднем ухе; Симпозиум IEEE по ультразвуку; 2006 г.С. 2357–2360. [Google Scholar] 11. Диагностика и лечение острого среднего отита. Педиатрия. 2004. 113: 1451–1465. [PubMed] [Google Scholar] 12. Даган Р., Лейбовиц Э., Челец Г. и др. Лечение антибиотиками при остром среднем отите способствует суперинфекции устойчивым Streptococcus pneumoniae, переносимой до начала лечения. J Infect Dis. 2001; 183: 880–886. [PubMed] [Google Scholar] 13. Пичичеро МЭ, Пул Мэриленд. Сравнение результатов отоларингологов, педиатров и врачей общей практики при отоэндоскопическом диагностическом видеообследовании.Int J Pediatr Otorhinolaryngol. 2005; 69: 361–366. [PubMed] [Google Scholar] 14. Джонс WS, Калейда PH. Насколько полезна пневматическая отоскопия для повышения точности диагностики? Педиатрия. 2003; 112: 510–513. [PubMed] [Google Scholar] 15. Таката Г.С., Чан Л.С., Морфью Т. и др. Доказательная оценка точности методов диагностики выпота в среднем ухе у детей с выпотом среднего уха. Педиатрия. 2003; 112: 1379–1387. [PubMed] [Google Scholar] 16. Палму А.А., Сырьянен Р. Диагностическая ценность тимпанометрии с использованием нормативных значений для конкретных субъектов.Int J Pediatr Otorhinolaryngol. 2005; 69: 965–971. [PubMed] [Google Scholar] 17. Марш Р.Р., Баранак С.К., Поцич В.П. Потеря слуха и вязкоэластичность жидкости среднего уха. Int J Pediatr Otorhinolaryngol. 1985. 9: 115–120. [PubMed] [Google Scholar] 18. Senturia BH. Классификация излияний в среднем ухе. Анн Отол Ринол Ларингол. 1970; 79: 358–370. [PubMed] [Google Scholar] 19. Лю Ю.С., Ланг Р., Лим DJ и др. Микроорганизмы при хроническом среднем отите с выпотом. Анн Отол Ринол Ларингол. 1976; 85: 245–249. [PubMed] [Google Scholar] 20.Розенфельд Р.М., Калпеппер Л., Дойл К.Дж. и др. Руководство по клинической практике: средний отит с выпотом. Otolaryngol Head Neck Surg. 2004; 130: S95 – S118. [PubMed] [Google Scholar]Ультразвуковое обнаружение выпота среднего уха: предварительное исследование | Отоларингология | JAMA Отоларингология — хирургия головы и шеи
Объектив Оценить способность обнаруживать и охарактеризовать выпот в среднем ухе у детей с помощью ультразвукового исследования в А-режиме.
Конструкция Проспективное неслепое сравнительное исследование.
Настройка Третичная детская больница.
Пациенты Сорока детям (74 уха) запланирована двусторонняя миринготомия с установкой трубки для выравнивания давления.
Вмешательства Перед миринготомией было проведено ультразвуковое исследование барабанной перепонки и пространства среднего уха на каждом ухе. После этого была проведена миринготомия и зафиксирован тип выпота (серозный, слизистый или гнойный).Затем были помещены трубы для выравнивания давления.
Основной показатель результата Сравнение результатов ультразвукового исследования с визуальной оценкой наличия выпота в среднем ухе.
Результаты Из 74 протестированных ушей 45 (61%) имели выпот при непосредственном осмотре. Выпот был гнойным в 8 ушах (18%), серозным в 9 ушах (20%) и слизистым в 28 ушах (62%). Ультразвук выявил наличие или отсутствие выпота в 71 случае (96%) ( P =.04). Ультразвук различал серозный и слизистый выпот со 100% точностью ( P = 0,04). Зонд не различал слизистый и гнойный выпот.
Выводы Ультрасонография — это точный метод диагностики выпота в среднем ухе у детей. Более того, он может отличить жидкую жидкость от слизистой. Дальнейшие усовершенствования конструкции зонда могут еще больше повысить чувствительность обнаружения жидкости и позволить дифференцировать стерильный и инфекционный выпот.
Средний отит (ОМ), воспалительный процесс, затрагивающий среднее ухо и сосцевидные промежутки, представляет собой наиболее частое показание к амбулаторному применению антибиотиков у детей и уступает только инфекциям верхних дыхательных путей как наиболее частая причина, по которой ребенок обращается к врачу. педиатр. 1 , 2 В США стоимость медикаментозного и хирургического лечения ОМ оценивается в 5 миллиардов долларов в год. 3
Средний отит приводит к развитию излияния жидкости в среднем ухе, которое может сохраняться в течение различных периодов времени, что приводит к повышенной уязвимости к рецидивирующим инфекциям, а также к различной степени кондуктивной тугоухости.Варианты лечения выпота в среднем ухе (MEE) различаются в зависимости от частоты рецидивирующих инфекций и степени потери слуха. Наиболее точными методами диагностики ЭМЭ являются миринготомия с аспирацией жидкости и игольчатый тимпаноцентез — инвазивные процедуры, которые у маленьких детей часто выполняются пациенту под наркозом. Большинство детей с МЭЭ сначала обращаются к лечащим врачам, поэтому желательно иметь точный неинвазивный стационарный метод, дополняющий медицинский осмотр и помогающий в диагностике.Ни один из доступных в настоящее время вариантов не является таким чувствительным и специфическим, как миринготомия или тимпаноцентез. Более того, последовательную и точную информацию о природе ЭМЭ (гнойный, слизистый или серозный) можно получить только с помощью хирургического дренирования.
Ультразвук, который использует высокочастотные звуковые волны для изображения тканей, был полезен в различных медицинских дисциплинах в качестве безопасного и точного метода визуализации, который не приводит к воздействию ионизирующего излучения.Количество акустической энергии, отраженной обратно к датчику (эхо), определяется наличием границ раздела тканей с различным акустическим импедансом, а также углом падения, под которым луч падает на ткань. По мере того, как акустические свойства двух тканей на границе раздела становятся более разными, больше энергии будет отражаться обратно к зонду. Проще говоря, вязкость ткани является основным фактором, определяющим ее акустические свойства. Это свойство делает ультразвук потенциально ценным для визуализации среднего уха, где может существовать ряд возможных границ раздела тканей и жидкости.
Данные УЗИ могут отображаться в нескольких формах. А-режим (амплитудная модуляция) является самым простым из них и использовался в данном исследовании. В режиме A количество отраженной энергии отображается в виде вертикального всплеска вдоль горизонтальной оси времени. Поскольку скорость звука постоянна, расстояние между пиками между двумя эхо-сигналами позволяет рассчитать расстояние между двумя интерфейсами.
Ультразвук использовался в прошлом для обнаружения MEE. Хотя это считается многообещающим методом диагностики, необходимые улучшения в конструкции датчика были названы ограничениями для его использования. 4 , 5 Кроме того, не было предпринято никаких попыток охарактеризовать тип присутствующего MEE. В этом исследовании мы стремились определить возможность использования ультразвука в А-режиме для точного обнаружения и характеристики выпота МЭЭ у детей.
Наблюдательный совет при Cleveland Clinic Foundation, Кливленд, Огайо, одобрил это исследование. С февраля 2002 г. по июнь 2002 г. все дети в возрасте от 6 месяцев до 17 лет с диагнозом ОМ и МЭЭ, которым была назначена двусторонняя миринготомия с установкой трубки для выравнивания давления, были приглашены для участия в исследовании.В исследование были включены дети, которым выполнялись сопутствующие процедуры, такие как аденоидэктомия или тонзиллэктомия и аденоидэктомия. Полное письменное информированное согласие было получено для всех субъектов, и ни один из пациентов не был привлечен исключительно для целей данного исследования. Уши с перфорацией барабанной перепонки (TM) или постоянная трубка для выравнивания давления во время операции были исключены. После анестезии детей (с помощью маски или эндотрахеальной интубации) их уши исследовали с помощью операционного микроскопа.Любой мусор в наружном слуховом проходе (EAC) был удален, и TM была визуализирована. Для обеспечения трансдуцирующей среды для ультразвука в EAC с помощью пипетки помещали от 0,5 до 1,0 мл стерильной воды комнатной температуры. Широкополосный миниатюрный ультразвуковой датчик (специально разработанный в Университете Кейс Вестерн Резерв, Кливленд), напоминающий аспиратор Фрейзера № 5 (рис. 1), был вставлен в EAC под прямой визуализацией и размещен сбоку и перпендикулярно TM. Экспериментальная установка состояла из ультразвукового генератора / приемника (PCIPR 300; US Ultratek, Inc, Мартинез, Калифорния) и цифровой системы сбора данных (GageScope; Tektronix, Inc, Бивертон, штат Орегон).Оба инструмента собраны на платах персонального компьютера, которые были установлены внутри настольного персонального компьютера. Во время тестирования ультразвуковые снимки наблюдались в реальном времени на мониторе и сохранялись на жестком диске в цифровом формате. Затем вода была удалена из EAC, и миринготомия была проведена обычным образом. После миринготомии было отмечено наличие или отсутствие MEE, и тип выпота, если он присутствует, был классифицирован в соответствии с нашим экспериментальным протоколом как серозный, слизистый или гнойный оперирующим хирургом.После установки трубки процедуру повторили для контралатерального уха. Для завершения этого исследования было добавлено менее 5 минут общего времени анестезии.
Всего в исследовании приняли участие 40 детей (74 уха). Было 23 мальчика (57%) и 17 девочек (43%) в возрасте от 8 месяцев до 11,7 лет. Из 74 ушей в нашем исследовании у 29 (39%) не было выпота после миринготомии. Из 45 ушей (61%), в которых был обнаружен выпот, 8 (18%) были гнойными, 9 (20%) серозными и 28 (63%) слизистыми.Было отмечено, что два уха со слизистыми излияниями содержат лишь небольшое количество жидкости. В целом тип излияний в одном ухе был таким же, как и в другом ухе. Среди 34 пациентов, у которых были проверены оба уха, было 9 случаев, когда состояние среднего уха отличалось при миринготомии. Из 6 детей, у которых было проверено только 1 ухо, у 4 была постоянная трубка в контралатеральном ухе; в остальных 2 случаях возникли технические проблемы с программным обеспечением для сбора данных. Время анестезии не было увеличено для устранения проблемы с приобретением.
Предыдущие исследования in vitro с использованием модели фантома уха продемонстрировали ожидаемые ультразвуковые эхосигналы, основанные на наличии или отсутствии выпота (рис. 2). Уши без выпота не будут эффективно передавать ультразвуковую волну в среднее ухо и будут демонстрировать только 1 импульс, когда регистрируется эхо от TM. Уши с выпотом способны передавать ультразвуковую волну на мыс среднего уха и, следовательно, будут демонстрировать 2 импульса. Кроме того, амплитуда эхо-сигналов помогает различать разные вязкости жидкости (серозную, слизистую или гнойную).На рисунке 3 показано, как in vitro амплитуда эхо-сигнала уменьшается с увеличением вязкости среды.
Каждому обследованному пациенту было выполнено несколько сканирований каждого уха в попытке оптимально расположить зонд внутри EAC с использованием изображений в реальном времени. Сканы, используемые для статистической оценки, были выбраны из этой серии с использованием следующих критериев: (1) сканирование без эхо-сигналов было отклонено из-за смещения датчика, поскольку даже пустые уши будут отображать одиночный импульс от TM; и (2) для анализа были выбраны сканы с наивысшими амплитудами из оставшейся группы.Используя эти критерии, 5 ушей были исключены из статистического анализа из-за отсутствия импульсов, что указывает на плохое размещение зонда в EAC. Амплитуда первого импульса и количество импульсов использовались для прогнозирования наличия или отсутствия выпота, а также его характеристик.
Модель наличия жидкости в зависимости от амплитуды первого импульса и количества импульсов была создана с использованием бинарной логистической регрессии. Используя эту модель, зонд правильно предсказал жидкое состояние среднего уха в 71 случае (96%) ( P =.04). На рисунках 4 и 5 представлены типичные сканы, наблюдаемые в случаях слизистых и серозных ЭМЭ.
Вторая цель этого исследования состояла в том, чтобы определить, может ли УЗИ различать типы выпота. И снова была подобрана модель бинарной логистической регрессии с использованием амплитуд первого и второго импульсов для различения состояний жидкости. Зонд был способен различать слизистые и немукоидные (серозный и гнойный комбинированный) состояния со 100% точностью ( P = 0,04) (рис. 6).Используя аналогичные модели, зонд не различал серозное и гнойное состояния ( P = 0,97). Хотя точность ультразвукового устройства в различении слизистых от немукоидных состояний была статистически значимой ( P = 0,04), в этом наборе данных было относительно мало наблюдений. Потребуются дополнительные данные, чтобы адекватно охарактеризовать истинный потенциал этого устройства. Во время проведения этого исследования не сообщалось о побочных эффектах.
Средний отит — обычное клиническое заболевание у детей, но его диагностика и лечение могут быть сложными.После эпизода ОМ у детей можно ожидать стойкого ЭМЭ в течение примерно 40 дней, а детям младшего возраста может быть сложнее очистить выпот. 6 Выпот в среднем ухе представляет собой наиболее частую причину потери слуха у детей, что может привести к нежелательным последствиям, таким как задержка речи и языка. Детям со стойкой МЭЭ и кондуктивной тугоухостью, вероятно, будет полезно установить тимпаностомическую трубку. Точный диагноз MEE поможет выбрать тех пациентов, которым хирургическое вмешательство с наибольшей вероятностью принесет пользу.
Отоскопия широко практикуется как отоларингологами, так и педиатрами и остается основой диагностики. К сожалению, ложноположительные результаты не редкость, особенно у детей с лихорадкой или у детей, которые возбуждены и плачут во время обследования. 7 Хотя отоларингологам может быть комфортно выполнять как отоскопию, так и пневматическую отоскопию, 42% педиатров общего профиля обычно не выполняют последнюю. 8 Кроме того, недавнее исследование предполагает, что нынешние пациенты первичной медико-санитарной помощи, возможно, не овладевают этими важными навыками в отношении диагностики ОМ, поскольку существует только справедливая корреляция между оценками среднего уха, сделанными резидентами первичной медико-санитарной помощи, и оценками, сделанными детскими отоларингологами. 9 Другое исследование показало, что отоскопические навыки врачей первичного звена не превосходят таковых студентов-медиков. 10
Антибиотики были основой лечения ОМ. В настоящее время растет беспокойство по поводу развития устойчивости к антибиотикам среди распространенных патогенов среднего уха, таких как Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis . 11 Причины этой растущей устойчивости включают многократные и продолжительные (профилактические) курсы антибиотиков, преждевременное прекращение режима и неправильное назначение антибиотиков.Врачи, располагающие точной информацией о состоянии среднего уха, смогут принимать более обоснованные решения о лечении, особенно в отношении назначения антибиотиков.
Целью нашей работы является разработка портативного ультразвукового устройства, которое можно использовать в амбулаторных условиях для получения наиболее достоверной информации о наличии и характеристиках ЭМЭ у детей. В настоящее время тимпанометрия — это диагностический тест, который чаще всего используется для определения наличия ЭМЭ.Тимпанометрия — это графическое изображение податливости TM как функции давления воздуха в EAC. Это мера адмиттанса и, как таковая, не является прямым измерением системы среднего уха. Jerger 12 предложил наиболее известную систему классификации тимпанограмм, и его система была дополнительно модифицирована Paradise et al. 13 Когда тип тимпанограммы коррелировал с наличием ЭМЭ при миринготомии, была достигнута корреляция 83% с теми тимпанограммами, которые считались наиболее совместимыми с выпотом. 14 В настоящем исследовании ультразвук смог правильно определить наличие или отсутствие выпота в 96% случаев, и похоже, что эта технология может привести к более точному методу оценки пространства среднего уха. Кроме того, с помощью ультразвука в каждом случае можно было различать серозные и слизистые выделения, что невозможно предсказать с помощью тимпанометрии. В отличие от тимпанометрии, которая косвенно определяет наличие выпота, УЗИ дает прямое изображение пространства среднего уха.Кроме того, тимпанометрия имеет определенные ограничения. Например, у детей младше 7 месяцев присутствует более совместимый EAC и нормальная тимпанограмма возможна при наличии MEE («каналограмма»). 14
Ультразвуковой датчик, использованный в этом исследовании, представлял собой ручной датчик, помещенный на кончик подкожной трубки диаметром 1,8 мм, имеющей форму аспирационной трубки Фрейзера. Было несколько проблем, связанных с получением адекватных ультразвуковых эхосигналов при такой конструкции зонда.Работа in vitro продемонстрировала, что оптимальное ультразвуковое эхо создается, когда датчик располагается перпендикулярно отражающей поверхности (TM). Общий размер и геометрия слухового прохода пациента иногда затрудняют правильное размещение зонда. Кроме того, ручное введение зонда в EAC затрудняло поддержание стабильного и воспроизводимого расстояния от TM. Зонд также был очень чувствителен к легким движениям руки. Кроме того, вода, которая была помещена в EAC, чтобы действовать как передающая среда, немного искажала внешний вид TM и затрудняла точное размещение зонда.Дальнейшие усовершенствования конструкции зонда позволят устранить ограничения нашего прототипа.
Средний отит, распространенное воспалительное заболевание среднего уха, может быть связан с наличием выпота. Современные неинвазивные диагностические методы не так чувствительны и специфичны, как миринготомия или тимпаноцентез. Сложность диагностики ЭМЭ может привести к чрезмерному лечению одних детей, в то время как у других могут возникнуть неблагоприятные последствия, если ЭМЭ не выявлено на ранней стадии.Ультразвуковая визуализация пространства среднего уха может стать высокоточным методом определения наличия и характеристик МЭЭ у детей. Чтобы сделать эту технику клинически применимой, необходимо усовершенствовать конструкцию зонда, которая в настоящее время находится в стадии разработки.
Для корреспонденции: Питер Дж. Колтай, доктор медицины, отделение детской отоларингологии, Стэнфордский университет, 801 Welch Rd, Стэнфорд, Калифорния 94305 (koltai @ stanford.эду).
Представлено для публикации: 15 декабря 2003 г .; окончательная редакция получена 14 июля; принята к печати 12 августа 2004 г.
Финансирование / поддержка: Это исследование было частично поддержано грантом 1R43 DC04741-01 Программы исследований инноваций в малом бизнесе, Национальные институты здравоохранения, Бетесда, Мэриленд, и Biomec Inc, Кливленд, Огайо.
Предыдущая презентация: Это исследование было частично представлено на Ежегодном собрании Американского общества детской отоларингологии; 5 мая 2003 г .; Нэшвилл, штат Теннеси.
1. фрейд VMMakuc DMRooks Р.Н. Обращения детей в амбулаторное лечение: основной диагноз и место обращения. Vital Health Stat 13 1998; (137) 1-23 Google Scholar 2. Даган R Лечение острого среднего отита: вызов в эпоху устойчивости к антибиотикам. Vaccine 2001; 19 (Suppl 1) S9- S16Google ScholarCrossref 3.Gates GA Соображения экономической эффективности при лечении среднего отита. Otolaryngol Head Neck Surg 1996; 114525-530PubMedGoogle ScholarCrossref 4.Alvord LSFine PG Ультразвук B-scan в реальном времени при оценке среднего уха: предварительный отчет. J Ultrasound Med 1990; 991-94PubMedGoogle Scholar5.Wu C-HHsu C-JHsieh F-J Предварительное использование эндолюминальной ультрасонографии для оценки среднего уха с выпотом. J Ultrasound Med 1998; 17427-430PubMedGoogle Scholar6.Teele DWKlein JORosner BGreater Boston Media Study Group, Заболевания среднего уха в педиатрической практике: бремя в течение первых пяти лет жизни. JAMA 1983; 24-1033PubMedGoogle ScholarCrossref 7.McConaghy JR Оценка и лечение детей со средним отитом. J Fam Pract 2001; 50457-465PubMedGoogle Scholar8.Nelson J Ведение хронического гнойного среднего отита: опрос практикующих педиатров. Ann Otol Rhinol Laryngol 1988; 97 (доп. 131) 26-28 Google Scholar 9. Штайнбах WJСектизм TCBenjamin DKChang К.В.Месснер AH Клиническая диагностическая точность среднего отита у педиатров. Педиатрия 2002; 109993-998PubMedGoogle ScholarCrossref 10.Fisher EWPfleiderer А.Г. Оценка отоскопических навыков врачей общей практики и студентов-медиков: есть ли возможности для улучшения? Br J Gen Pract 1992; 4265-67PubMedGoogle Scholar11. CDKlein JO Средний отит, ателектаз и дисфункция евстахиевой трубы. В: Bluestone Компакт-диск, табурет SE, Kenna MA, ред. Детская отоларингология .3-е изд. Филадельфия, Пенсильвания: WB Saunders Co; 1996: 388-582 Google Scholar13.Paradise JLSmith GCBluestone CD Тимпанометрическое определение выпота в среднем ухе у младенцев и детей. Педиатрия 1976; 58198-204PubMedGoogle Scholar14.Gates GAAvery CCooper JCHearne EMHolt GR Прогностическое значение тимпанометрии при выпоте в среднем ухе. Ann Otol Rhinol Laryngol 1986; 9546-50PubMedGoogle ScholarПренатальный ультразвуковой скрининг аномалий наружного уха у плода
Объективы. Для определения наилучшего времени обследования и выбранного раздела рутинного пренатального ультразвукового обследования на аномалии внешнего уха, а также для оценки возможности исследования внешнего уха плода с помощью ультразвукового исследования. Методы . С июля 2010 г. по август 2011 г. в исследование были включены 42118 беременных с одним плодом на сроке 16–40 недель беременности. Предсердия плода и наружный слуховой проход во втором триместре беременности оценивали с помощью обычного цветного ультразвукового допплера и систематического обследования.Ультразвуковые изображения наружных ушей плода были получены на поперечно-наклонной проекции на уровне шейного позвонка и на уровне нижней челюсти, а также на парасагиттальной проекции и коронарной проекции на уровне наружного уха. Результатов . У пяти плодов были аномальные уши, включая двусторонние деформированные ушные раковины с деформированным наружным слуховым проходом, одностороннее деформированное наружное ухо и односторонняя микротия. Частота обнаружения обоих предсердий отрицательно коррелировала с гестационным возрастом. Из 5843 плодов, проходящих плановое ультразвуковое обследование, 5797 (99.21%) имели двусторонние ушные раковины. Из 4955 плодов, прошедших систематический скрининг, все плоды (100%) имели двусторонние ушные раковины. Лучшее время для наблюдения за ушными раковинами плода с помощью УЗИ — 20–24 неделя беременности. Выводы . Обнаружение аномалий внешнего уха может помочь в диагностике хромосомных аномалий.
1. Введение
Исследования показали, что частота пороков развития наружного уха составляет от 1: 6000 до 1: 6830 новорожденных [1–3].Аномалии ушей важны при диагностике различных врожденных пороков или синдромов у новорожденных [4–6]. Например, уменьшение длины уха является наиболее последовательной фенотипической характеристикой новорожденных для диагностики трисомии 21 [7]. Следовательно, необходимы специальные исследования наружного уха плода.
Ультразвук обычно считается надежным неинвазивным методом для мониторинга и оценки роста и благополучия плода, а также для ранней диагностики конкретных заболеваний, связанных с беременностью [8].Более того, УЗИ является методом выбора для диагностики врожденных аномалий плода [9]. Его диагностические возможности при рутинных ультразвуковых исследованиях, проведенных в 1980-х и 1990-х годах, описаны в нескольких публикациях. Благодаря усовершенствованной ультразвуковой технологии, обеспечивающей лучшее разрешение и улучшение знаний и опыта специалистов по ультразвуковому обследованию, частота выявления пороков развития плода, возможно, увеличилась с 1990-х годов [10].
Наружное ухо имеет относительно сложную структуру и форму, которая является видоспецифичной и удивительно постоянна в своей основной нормальной форме [11].Многочисленные исследования сообщили о полезности США для оценки анатомии и аномалий плода. В частности, этот метод был полезен при оценке аномалий лица, аномалий рук, косолапости, скелетной дисплазии и пороков развития позвоночника [12–15]. Насколько нам известно, имеется лишь несколько отчетов о диагностике аномалий наружного уха с помощью ультразвукового исследования, в которых основное внимание уделяется деформациям ушной раковины, указывающим на хромосомные аномалии [4, 16–18]. Целью нашего исследования было определить наиболее подходящее время для обследования и выбрать раздел рутинного пренатального ультразвукового обследования на аномалии ушной раковины плода, а также оценить возможность исследования ушей плода с помощью ультразвукового исследования.
2. Материалы и методы
Исследование было одобрено этическим комитетом больницы по охране здоровья матери и ребенка г. Чунцин, и у всех участников было получено письменное информированное согласие. Беременные женщины, направленные на плановое УЗИ плода и соответствующие критериям отбора, были приглашены для участия в исследовании. В период с июля 2010 г. по август 2011 г. 42118 плодов были просканированы и включены в исследование. Средний возраст матери составил 31,3 года (от 18 до 45 лет). Гестационный возраст, рассчитанный на основании последней менструации и подтвержденный измерением длины макушки и крестца плода, составлял 16-40 недель (в среднем).
Критерии включения были следующими: (1) женщины, которым было назначено плановое ультразвуковое исследование плода между 16 и 24 неделями беременности; (2) женщины, направленные для определения гестационного возраста или подтверждения несоответствия роста из-за предшествующего выкидыша, отсутствия движения плода, неспособности определить сердцебиение плода или других различных причин.
Трансабдоминальное сканирование выполнялось с использованием оборудования Phillips HD11XE (Phillips, США), GE Voluson 730 или GE Voluson 730 Expert (GE, Австрия) с использованием обоих 3.Преобразователь 5 и 5,0 МГц. Сканирование проводилось сонографами или врачами и интерпретировалось специалистами по визуализации плода с сопоставимым опытом. В рутинную цветную допплерографию входит, в основном, измерение биологических показателей плода во втором и третьем триместре и базовое морфологическое обследование с акцентом на морфоструктуру жизненно важных органов и скрининг на летальные или серьезные аномалии. Кроме того, регистрировались данные о любых очевидных аномалиях плода, демографические данные и результаты ультразвуковых исследований вводились в компьютерную базу данных во время сканирования.
Систематический скрининг проводился с целью выявления беременности высокого риска и сомнительных патологий плода во втором триместре, наблюдаемых при рутинном ультразвуковом обследовании, которое оценивалось Фондом медицины плода, Соединенное Королевство.
На основании результатов рутинного ультразвукового обследования и систематического обследования плода было проведено подробное исследование анатомии ушной раковины плода на сроке гестации 16–40 недель. Чтобы наблюдать за двусторонними ушными раковинами и наружным слуховым проходом плода, сканированные изображения внешнего уха плода в различных сечениях включали вид в поперечном наклоне на уровне шейного позвонка (разрез A) и на уровне нижней челюсти (разрез B) и парасагиттальный вид (разрез C). ) и коронарный вид (разрез D) на уровне внешнего уха [19].Во всех случаях было выполнено измерение длины уха и измерение длины уха между двумя точками, от апикальной части спирали до каудальной части мочки уха, с помощью методов, описанных в предыдущем исследовании Hatanaka et al. [4].
2.1. Статистический анализ
Числовые данные выражены в виде медианы и диапазона. Качественные данные выражены в процентах. Для изучения взаимосвязи между качественными переменными использовался корреляционный анализ. считалось значительным.Все анализы были выполнены с использованием программного обеспечения SPSS 13.0 (SPSS, Чикаго, Иллинойс, США). Сравнивая пренатальный диагноз (наличие или отсутствие аномалий) с послеродовым диагнозом, последний считается золотым стандартом, мы классифицировали все ультразвуковые исследования как истинно положительные в случаях, когда подозреваемая аномалия подтверждена, и как ложноположительные, когда подозреваемая аномалия может быть подтверждена. неподтвержденный, ложноотрицательный, если аномалия была пропущена при ультразвуковом исследовании, или истинно отрицательный, когда аномалий не было.Чувствительность, специфичность, положительная прогностическая ценность и отрицательная прогностическая ценность были рассчитаны с соответствующими точными 95% -ными биномиальными доверительными интервалами. Кроме того, была рассчитана распространенность врожденных пороков развития (доля пострадавших младенцев) [20].
3. Результаты
Ультразвуковое сканирование нормальных предсердий плода на сроке от 16 до 40 недель показало четкие и яркие изображения C- или S-формы с гиперэхо. Сканирование изображений парасагиттальной проекции и корональной проекции на уровне внешнего уха (секции C и D) имело более высокий уровень обнаружения, который можно использовать в качестве стандартных участков наблюдения для внешнего уха плода.Положение ушных раковин между двумя ушными раковинами можно определить по изображениям сканирования срезов A и B, но на результаты визуализации в большей степени повлияли изменения положения плода, плаценты и околоплодных вод. Таким образом, эти два раздела могут использоваться в качестве дополнительных к разделу C и разделу D.
Из 42118 плодов, прошедших скрининг, 5843 прошли плановое ультразвуковое исследование, а 4955 плодов — систематическое. Из 5843 плодов, прошедших плановое ультразвуковое обследование в период от 16 недель гестации до рождения, 5797 (99.21%) между 16 и 40 неделями гестации имели двусторонние ушные раковины. Из 4955 плодов, прошедших систематический скрининг во втором триместре беременности, все плоды (100%) имели двусторонние ушные раковины. Частота обнаружения двусторонних ушей отрицательно коррелировала с гестационным возрастом (,) и была максимальной в период от 20 до 24 недель гестационного возраста. В таблице 1 показано распределение продолжительности беременности, на которой проводились ультразвуковые исследования.
| |||||||||||||||||||||||||||||||||||||||
При обследовании было выявлено пять случаев аномальных ушей, ни один из них не был связан с деформациями других органов. Из них у одного была небольшая двусторонняя микротия с деформированным наружным слуховым проходом (рис. 1 и 2), а у одного — односторонняя ушная раковина с аномальной морфологией. В остальных трех случаях была односторонняя микротия (рисунки 3 и 4).
4.Обсуждение
Развитие уха плода затруднено; нарушения развития ушей не редкость [21]. В процессе развития уха плода изменение размера, формы и положения уха может привести к деформации [22, 23]. Результаты нашего исследования показывают, что размер и форма ушных раковин и наружного слухового прохода аберрантных плодов могут быть визуализированы на ультразвуковых изображениях, включая вид в поперечном направлении на уровне шейного позвонка и нижней челюсти, на парасагиттальном обзоре и коронковой проекции на уровне наружного уха. согласуется с выводами из литературных источников, приведенных выше.Однако мы не обнаружили разницы в положении ушей.
Хорошо известно, что второй триместр — лучший период пренатального ультразвукового скрининга на пороки развития плода [4, 23–25]. Корреляционный анализ частоты выявления ушных раковин и гестационной недели в нашем исследовании показывает, что частота выявления двух ушей отрицательно коррелировала с гестационным возрастом и была максимальной через 20–24 недели, что можно рассматривать как лучший период для выявления аномалий внешнего уха. Все отсеянные в нашем исследовании случаи аномалий наружного уха были достигнуты именно в этот период.В этом исследовании у пяти плодов были аномальные уши; из них у одного были двусторонние короткие предсердия с нечетким внешним слуховым проходом, а у одного — односторонние наружные с аномальной формой. В остальных трех случаях была односторонняя микротия. Два из 5 случаев аномалий уха были выявлены при сроке беременности 16–20 недель, а три других случая аномалий уха были выявлены при сроке беременности 20–24 недель.
При систематическом исследовании ушных раковин плода с помощью цветного допплеровского ультразвукового исследования, хотя на скорость обнаружения ушей влияет околоплодная жидкость плаценты, наиболее важным фактором, влияющим на скорость обнаружения, является положение плода.Во втором триместре изменения в движениях плода относительно большие, положение плода нефиксированное, поэтому двусторонние внешние уши не могут быть обнаружены одновременно. В этом случае аэробные упражнения во время беременности могут помочь движению плода, а несколько ультразвуковых исследований помогут найти и получить изображения двух наружных ушей.
Одна из целей настоящего исследования заключалась в оценке эффективности пренатального ультразвукового исследования аномалий уха плода. В этом отчете частота обнаружения двусторонних ушей во втором триместре самая высокая (99.21%) в обычном акушерском ультразвуковом исследовании, которое может использоваться в качестве одного из распространенных предметов обследования при пренатальном ультразвуковом исследовании. Кроме того, нет разницы в частоте выявления ушных раковин между старшими врачами и младшими врачами.
Хотя аномалии внешнего уха плода относятся к незначительным физическим аномалиям, аномалии развития внешнего уха все еще обнаруживаются при некоторых генетических заболеваниях, таких как трисомия 21 и трисомия 18 [26–29]. Предыдущие исследования подтвердили, что аномальные, низко посаженные и деформированные уши являются одним из распространенных симптомов хромосомных аномалий; например, аномалии уха часто связаны с трисомией 9 (аномалия хромосомы 9), синдромом Эдвардса / трисомией 18 (аномалия хромосомы 18), синдромом Патау (аномалия хромосомы 13), синдромом Дауна (аномалия хромосомы 21), кридоком / хромосомой 5q. синдром делеции, ЗАРЯД (аномалия хромосомы 8), трихоринофалангеальный синдром, тип 1 (аномалия хромосомы 8), синдром Беквита-Видемана (аномалия хромосомы 11), синдром Якобсена (аномалия хромосомы 11), синдром Смита-Магениса (аномалия хромосомы 17), синдром Эмануэля (аномалия хромосомы 11 и / или 22), синдром Тернера (хромосома XO или мозаичная аномалия XX / X0), синдром Triple X (аномалия хромосомы 49 и / или XXXXX) и так далее [30] (см. Таблицу 2).Эти выводы были дополнительно подтверждены в нашем исследовании. Из 5 случаев аномалий уха 3 случая были подтверждены как трисомия 21 (синдром Дауна) с помощью амниоцентеза. У другого пациента была аналогичная аномалия уха у его деда. Мы провели последующие послеродовые исследования с этими участниками. У тех плодов, у которых на пренатальном ультразвуковом обследовании были нормальные уши, действительно были нормальные уши после рождения, за одним исключением — отсутствием слухового прохода. У тех плодов, у которых ушная раковина не отображалась на пренатальном ультразвуковом исследовании, был один случай одностороннего отсутствия ушной раковины после рождения, гестационный возраст которого составлял w.
| |||||||||||||||||||||||||||||
Таким образом, ультразвуковой скрининг одного из индикаторов внешнего уха может использоваться пренатальной диагностики хромосомных аномалий плода, которые могут помочь в уменьшении врожденных дефектов, а ультразвуковое обследование наружного уха в идеале должно проводиться в период между 20 и 24 неделями беременности.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Вклад авторов
Джун Вэй и Сучжэнь Ран внесли равный вклад в эту работу и, таким образом, имеют первое авторство.
Благодарности
Исследование было поддержано Проектом Бюро здравоохранения Чунцина (Китай) в рамках награды No. 2010-2-327 и Программа инновационного командообразования в высших учебных заведениях Чунцина в рамках премии №KJTD201303.
УЗИ головы и шеи для ушей, носа и горла (ЛОР-ультразвуковая отоларингология)
Отоларингологи и использование ультразвукового оборудования
Ультразвук — это постоянно развивающаяся область, и все больше специалистов, таких как отоларингологи, используют ее во все большем количестве приложений. Небольшой размер ультразвуковых аппаратов для отоларингологии позволяет отоларингологам легко обследовать своих пациентов в своих кабинетах и перемещать ультразвуковой аппарат из смотровой комнаты в смотровую.
Цена на аппараты УЗИ для отоларингологии
По сравнению с другими медицинскими аппаратами визуализации, УЗИ отличается низкой стоимостью и низкими эксплуатационными расходами. Отоларингологи также получают от них подсказки для дифференциальной диагностики и могут использовать сонографию для локализации во время минимально инвазивных процедур и процедур, выполняемых в операционной.
УЗИ головы и шеи
Зачем инвестировать в УЗИ головы и шеи для вашей ЛОР-практики?
- Отоларингологи особенно хорошо подходят для проведения ультразвукового исследования в офисе, так как они имеют большой опыт в области анатомии и заболеваний головы и шеи.
- Ультразвук можно легко интегрировать в офисную обстановку, предоставляя хирургу визуализацию в реальном времени, более информативную, чем рентгеновские снимки.
- Ультразвуковые аппараты со спецификациями, необходимыми для сканирования головы и шеи, легко доступны в Smartsound Ultrasound по цене, которая может быть компенсирована в течение года за счет соответствующей практики выставления счетов.
ЛОР УЗИ
Отоларингологи — это врачи (специалисты), обученные проводить медикаментозное и хирургическое лечение пациентов с заболеваниями уха, носа, горла (ЛОР) и других областей в области головы и шеи.Лечится как первичная помощь, так и более сложные проблемы как у взрослых, так и у детей. Отоларингологи должны закончить медицинскую школу и пройти специальную подготовку не менее пяти лет, а также сдать экзамен Американской комиссии по отоларингологии . Возможна дальнейшая специализация в детской отоларингологии (дети), отологии / нейротологии (уши, равновесие и шум в ушах), аллергии, пластической и реконструктивной хирургии лица, голове и шее, ларингологии (горло), ринологии (нос) и / или нарушениях сна. .
Вот некоторые области, которыми отоларингологи диагностируют и управляют:
EAR
Отоларингологи обучены как медикаментозному, так и хирургическому лечению наружного и внутреннего уха. Потеря слуха, инфекции, врожденные нарушения, нарушения равновесия, звон в ушах (тиннитус) — вот области, которые интересуют ЛОР. Также к уху прилегают лицевой и черепной нервы. Заболевания нервов могут выражаться в боли или параличе. ЛОР УЗИ в области уха не часто используется из-за артефактов, вызванных костными структурами.Ультразвук ЛОР можно использовать на внешних участках мягких тканей возле уха или при заболеваниях поверхностного лицевого нерва. В некоторых случаях выпот (жидкость) в среднем ухе можно определить с помощью ультразвука.
НОС
Полость носа и пазухи также находятся под наблюдением отоларингологов. Распространенными заболеваниями, обнаруживаемыми в области носа, являются: аллергия, нарушения обоняния и вкуса (хемосенсорное восприятие), искривление перегородки (проблемы с дыханием), синусит и храп (см. Проблемы со ртом и горлом).Нос Ультразвук пазух или поверхностных костей лица обычно не исследуется, хотя в некоторых случаях это возможно. Если для исследования опухоли носа используется УЗИ, необходимо использовать «противостоящую подушечку». Подкладка-зазор — это ткань, имитирующая желатиноподобную плесень, которая улучшает качество изображения вблизи интересующей области.
РОТ и ГОРЛО
Верхняя часть глотки (рот и горло) и верхняя часть гортани (голосовой ящик) обычно используются при отоларингологическом лечении и уходе за пациентами.Заболевания верхних отделов желудочно-кишечного тракта включают тонзиллит, храп (обструкция и вибрация, вызванные мясистыми структурами в задней части глотки), нарушения глотания пищевода (свищи) и изменения голоса (паралич или патологическое движение голосовых связок). . Ультразвук также может облегчить лечение в этих областях. Особенно полезна функция ультразвукового исследования в реальном времени, которая может показать движение языка и голосовых связок.
ГОЛОВА И ШЕЯ
Щитовидная железа, паращитовидные железы и лимфатические узлы являются наиболее часто визуализируемыми областями области головы и шеи.Ультразвук головы и шеи — это выбор номер один для визуализации. Наряду с визуализацией выполняются минимально инвазивные процедуры (тонкоигольная аспирация) на узлах щитовидной железы, клинически значимых лимфатических узлах и паращитовидных железах. Помимо щитовидной железы, паращитовидных желез и лимфатических узлов можно визуализировать слюнные железы. Патология области головы и шеи может включать абсцессы, воспаления, опухоли (доброкачественные и злокачественные) и кисты.
ОФИСНЫЙ УЛЬТРАЗВУК
Благодаря наличию компактного ультразвукового оборудования стандартные кабинеты для осмотра могут легко разместить их.Поскольку эти машины очень мобильны, их можно быстро перемещать из комнаты в комнату, что делает их идеальными для совместного использования несколькими специалистами. Когда отоларингологи имеют в своем кабинете ультразвуковое оборудование, это очень важно для пациента. Например, когда у (нового) пациента наблюдается опухоль или другое заболевание мягких тканей, врач может использовать ультразвук, чтобы идентифицировать поражение и сразу же выполнить пункционную аспирацию. Пациенту не нужно возвращаться в другое время или к другому врачу, который не будет лечащим врачом.В результате пациенту ставят диагноз в кратчайшие сроки.
УЛЬТРАЗВУК ДЛЯ ПОМЕЩЕНИЙ СКОРОЙ ПОМОЩИ
Когда пациенту требуется быстрое клиническое обследование, как в случае неотложной помощи, ультразвук может быть очень полезным инструментом. Перенести оборудование в комнату для осмотра легко, изображения можно снимать и хранить у постели больного, без необходимости проявлять изображения или заставлять людей покидать комнату, как в случае рентгеновских исследований. Ультразвук в неотложной отоларингологии может быть полезен при переломах носа и травмах лица (переломы орбиты и средней части лица).
УЛЬТРАЗВУК В ОПЕРАЦИОННОЙ
Основная цель УЗИ в операционной — сопоставить изображения, сделанные ранее, с анатомией интересующей области, над которой работает хирург. Таким образом, ультразвук помогает в сложных хирургических вмешательствах.
ЗАКЛЮЧЕНИЕ
УЗИ можно использовать везде, где практикуют отоларингологи. Больному с отеком или другой патологией мягких тканей можно помочь без лишних временных задержек. Наше удобное и экономичное ультразвуковое оборудование для ЛОР-органов пригодится в руках отоларингологов; физический осмотр можно соотнести с ультразвуком.
Ларингология Ультразвук
Ультразвук можно использовать везде, где проводится ларингология. Больному с отеком или другой патологией мягких тканей можно помочь без лишних временных задержек. Удобное и экономичное ультразвуковое оборудование пригодится в руках отоларингологов; физический осмотр можно соотнести с ультразвуком.
Отология Ультразвук
Ультразвуковое оборудование помогает в изучении нормальной и патологической анатомии и физиологии уха.
Аудиология — это отрасль науки, которая занимается изучением нарушений слуха, равновесия и связанных с ними расстройств с помощью тестов и лечения с помощью слуховых аппаратов. Аудиологи также могут использовать сонографию.
Ультразвуковой отоскоп для диагностики инфекций среднего уха
В основе революционного отоскопа от американской компании OtoNexus Medical Technologies лежит уникальный чип CMUT от Fraunhofer IPMS, основанный на ультразвуковой технологии.Диагностика инфекций среднего уха требует большой субъективности.Антибиотики являются типичным вариантом лечения, поэтому лечат слишком много пациентов, которые на самом деле не инфицированы. Это может привести к развитию устойчивых к антибиотикам бактерий и множеству других проблем.
Исследователи из Института фотонных микросистем IPMS им. Фраунгофера в Германии разработали новый ультразвуковой преобразователь, который можно интегрировать в существующие отоскопы, чтобы обеспечить более четкое изображение среднего уха и позволить врачам лучше диагностировать внутренние инфекции. Команда Фраунгофера теперь сотрудничает с OtoNexus Medical Technologies, компанией из Сиэтла, штат Вашингтон, чтобы встроить их датчик в отоскоп и проверить, работает ли он в клинических испытаниях.
Обычные отоскопы обеспечивают визуальный обзор уха, но не за барабанной перепонкой. Вторичные признаки инфекции обычно используются для постановки диагноза, но это приводит к тому, что почти половина всех случаев диагностируется неправильно. «Классический отоскоп — это оптическая система, которая не менялась десятилетиями», — объясняет доктор Сандро Кох, физик из Fraunhofer IPMS, в пресс-релизе. «Но когда он оснащен нашим ультразвуковым преобразователем, который одновременно является передатчиком и приемником, он приобретает новые функции.”
В новом датчике используется ультразвуковой сигнал с воздушной связью, который проникает за барабанную перепонку, чтобы определить, нет ли там чрезмерного количества жидкости, и даже охарактеризовать ее консистенцию. Этот метод может помочь врачам не только обнаружить инфекцию, но и определить, насколько далеко она зашла.
Преобразователь, получивший название CMUT (емкостной микромашинный ультразвуковой преобразователь), дешев в производстве и может быть уменьшен в размерах, так что он намного меньше, чем существующие ультразвуковые технологии.Он работает благодаря конденсатору с двумя электродами, между которыми нет ничего, кроме воздуха. Один из электродов гибкий и используется для передачи ультразвуковых сигналов. Возвращающиеся ультразвуковые волны ударяются о крошечную мембрану, которая используется для генерации электрического тока, который содержит все данные, необходимые системе для создания изображения.
Технология уже проходит испытания в надежде, что вскоре врачи смогут лучше диагностировать распространенные, но плохо леченные инфекции среднего уха.
Через: Институт фотонных микросистем им. Фраунгофера IPMS
Акустика— Как ультразвук может повредить человеческий слух, если он находится выше слышимого диапазона?
Ультразвук используется для разрушения камней в почках и «ожога» опухолей головного мозга. Поэтому неудивительно, что он может повредить части тела, в том числе внутреннее ухо. Воздействие ультразвука на человеческое тело множественное. Один из них — нагревание за счет поглощения механической энергии тканями и преобразования в тепло. Это используется в физиотерапии как желательный эффект, но может нанести вред, если будет поглощено слишком много энергии.Также есть механическое воздействие. Детали, которые достигаются ультразвуком, вибрируют, поэтому, если амплитуда слишком высока, они могут сломаться. Эффект используется в ультразвуковых очистителях, а также в медицине для разрушения камней и тромбов. Опять же, слишком многое может навредить. По этой причине существуют строгие правила относительно максимальной мощности, разрешенной для любой системы ультразвуковой визуализации. Эти эффекты не имеют ничего общего с тем фактом, что наше ухо может или не может слышать звук. Точно так же микроволны могут обжечь глаза, даже если вы их не видите.2 $. И это одинаково независимо от того, слышен звук или нет. Ощущение, которое мы получаем, зависит от диапазона частот, но физическая интенсивность такая же.
Это показывает, что повреждение ушей имеет различную природу и обычно является долгосрочным эффектом. Одним из последствий является чрезмерная работа чувствительных волос во внутреннем ухе, что со временем может привести к гибели клеток в этих волосах. Волосы настроены на частоты слышимого диапазона. Это не означает, что они не вибрируют, когда частота нерезонансная, просто амплитуда вибрации ниже.Действительно, пределы воздействия ультразвука, установленные Международным комитетом по неионизирующим излучениям, составляют 110 дБ для частот от 20 до 100 кГц (ультразвук) и всего 75 дБ для слышимого звука. Это указывает на то, что действие ультразвука в воздухе менее выражено, чем действие звука. Разница между 110 дБ и 75 дБ значительна с точки зрения интенсивности. Эффект Ховуэра есть, что доказано многими исследованиями, использованными INRC для установления их пределов. Последствиями являются не только возможная потеря слуха, но и тошнота, головокружение, головная боль и другие вещи.Так что действительно 120 дБ могут быть опасными даже для ультразвука. Вам не нужно слышать это, чтобы причинить вам боль.
Ультразвуковой датчик для диагностики инфекции среднего уха
В случаях инфекции среднего уха, особенно среди младенцев и детей раннего возраста, часто выбирают антибиотики. Однако оборудование, используемое для диагностики этого состояния, простояло несколько десятилетий. В результате врачи могут поставить только субъективный и ненадежный диагноз. В среднем точность диагностики этого состояния составляет всего 50 процентов, не в последнюю очередь, когда речь идет о различении бактериальной и вирусной инфекции.Это означает, что многим детям без надобности назначают антибиотики. Это, в свою очередь, способствует росту устойчивости к антибиотикам во всем мире. Однако новый тип ультразвукового преобразователя, разработанный в Институте фотонных микросистем IPMS им. Фраунгофера, может решить эту дилемму. Для точной диагностики инфекции среднего уха, состояния, также известного как средний отит, используется ультразвуковой датчик. Американская компания OtoNexus Medical Technologies разработала отоскоп с этой технологией.Их устройство сейчас проходит клинические исследования. Педиатры и другие врачи смогут использовать его для исследования наружного слухового прохода и, в частности, области за барабанной перепонкой. В считанные секунды они смогут определить, есть ли в среднем ухе воздух или жидкость, и охарактеризовать эту жидкость. Это позволит им различать разные стадии болезни и тем самым определять подходящее лечение.
Эхо-сигнал показывает степень заражения
«Классический отоскоп — это оптическая система, которая не менялась десятилетиями», — поясняет д-р.Сандро Кох, физик из Fraunhofer IPMS в Дрездене. «Но когда он оснащен нашим ультразвуковым преобразователем, который одновременно является передатчиком и приемником, он приобретает новые функции». Преобразователь излучает ультразвуковые импульсы и улавливает эхо, отраженное от барабанной перепонки. На основе этих данных устройство выдает показания, которые говорят врачу о степени заражения.
Инновационный преобразователь предназначен для работы в среде воздуха. Он имеет конденсатор, образованный двумя электродами, разделенными небольшим зазором, заполненным воздухом.«Один из этих электродов гибкий, — поясняет Кох. «Мы используем колебания этого электрода для передачи ультразвуковых импульсов. Когда эхо от этого сигнала попадает на гибкую мембрану, возникающая вибрация преобразуется в обнаруживаемый электрический сигнал ». Фирменное программное обеспечение, разработанное отраслевым партнером OtoNexus, анализирует эхо-сигнал. Первоначальные клинические исследования подтвердили точность анализа. Другими словами, чтение дает врачам надежный признак инфекции среднего уха.
Миниатюрный, подходит для массового производства
Ультразвуковой преобразователь представляет собой так называемый CMUT (емкостной микромашинный ультразвуковой преобразователь). Он производится на кремниевой пластине с помощью специальной технологии микроэлектромеханических систем (MEMS), разработанной Fraunhofer IPMS. Преобразователь имеет низкое энергопотребление и дешевое серийное производство. «И, в отличие от традиционных керамических пьезоэлектрических ультразвуковых преобразователей, наш МЭМС-преобразователь можно уменьшить в размерах», — говорит Кох.


 С этой целью у детей первых лет жизни применяют метод регистрации отоакустической эмиссии (ОАЭ). Детям старше двух лет и взрослым назначают тональную пороговую аудиометрию;
С этой целью у детей первых лет жизни применяют метод регистрации отоакустической эмиссии (ОАЭ). Детям старше двух лет и взрослым назначают тональную пороговую аудиометрию;
 Звон в ушах, как правило, больше беспокоит в тишине. В этом случае может помочь радио.
Звон в ушах, как правило, больше беспокоит в тишине. В этом случае может помочь радио. Он же проведет лечение. Тактика лечения каждого вида шума в ушах подбирается в зависимости от диагностированной причины.
Он же проведет лечение. Тактика лечения каждого вида шума в ушах подбирается в зависимости от диагностированной причины.