Туберкулез в практике терапевта (введение в проблему) | Шмелев Е.И.
Для цитирования. Шмелев Е.И. Туберкулез в практике терапевта (введение в проблему) // РМЖ. 2015. № 18. С. 1121–1127.Туберкулез (ТБ) – широко распространенное инфекционное заболевание, представляющее угрозу для жизни и здоровья окружающих. ТБ может поражать практически любые органы человека, но наибольшую опасность не только для больного, но и для окружающих представляет ТБ органов дыхания. Несмотря на усилия противотуберкулезной службы РФ, заболеваемость ТБ остается высокой. Так, в официальных документах правительства приводятся средние цифры за 2013 г.: 63,1 на 100 тыс. населения, а распространенность – 147,5 на 100 тыс. населения. При этом показатели заболеваемости и распространенности этого заболевания в различных регионах РФ варьируют. Таким образом, вероятность «встречи» пациента, заболевшего ТБ, с терапевтом в поликлинике, да и в терапевтическом стационаре высока.
При этом ТБ органов дыхания многолик.
– первичный туберкулезный комплекс;
– ТБ внутригрудных лимфоузлов (ВГЛУ) первичный;
– ТБ ВГЛУ вторичный;
– диссеминированный ТБ легких;
– милиарный ТБ;
– очаговый ТБ;
– инфильтративный ТБ;
– казеозная пневмония;
– туберкулема легких;
– кавернозный ТБ легких;
– фиброзно-кавернозный ТБ (ФКТ) легких;
– цирротический ТБ легких;
– туберкулезные плевриты вторичные и первичные;
– ТБ бронхов, трахей, верхних дыхательных путей;
– кониотуберкулез.
Каждая из форм ТБ органов дыхания имеет свои клинические проявления, интенсивность которых даже в рамках одной формы может варьировать, что зависит от реактивности больного. Мало того, больной ТБ может иметь еще и сопутствующие болезни, которые существенно изменяют классические клинические проявления ТБ. В первую очередь это относится к СПИДу и сахарному диабету.
 Нередко ТБ возникает у пациентов с нетуберкулезными болезнями легких (хроническая обструктивная болезнь легких (ХОБЛ), хронический бронхит, пневмокониозы) и может расцениваться больным как очередное обострение ХОБЛ или бронхита.
Нередко ТБ возникает у пациентов с нетуберкулезными болезнями легких (хроническая обструктивная болезнь легких (ХОБЛ), хронический бронхит, пневмокониозы) и может расцениваться больным как очередное обострение ХОБЛ или бронхита. Хорошо известно, что любая болезнь органов дыхания проявляется стандартным набором респираторных симптомов и системными проявлениями независимо от природы заболевания. Основными респираторными симптомами являются кашель, кровохарканье, разные формы одышки, звуковые феномены, связанные с дыханием (хрипы, крепитация), боли в грудной клетке. Каждый из респираторных симптомов может наблюдаться при сотнях патологических состояний, не говоря об их сочетаниях и разной степени выраженности. Из множества системных проявлений наиболее важными являются признаки интоксикации и некоторые метаболические расстройства (потеря веса). Другими словами, перед терапевтом стоит проблема дифференциальной диагностики ТБ от других заболеваний со сходными симптомами.
Учитывая ограниченность времени на амбулаторном приеме, терапевт должен использовать как клинические, так и параклинические диагностические методы, объем которых регламентирован соответствующим приказом МЗ РФ (приказ МЗ № 932н). Жалобы, которые предъявляет больной, в большинстве случаев неспецифичны. Важным элементом диагностики является установление принадлежности пациента к группам риска по ТБ. В группы риска входят мигранты; лица, освобожденные из заключения; лица, имеющие (имевшие) контакт с больными ТБ; часто болеющие лица; больные СПИДом; больные сахарным диабетом; лица, получающие кортикостероиды и иммуносупрессивную терапию. При первичном приеме больного с респираторной симптоматикой терапевт должен, проанализировав клиническую картину, направить пациента на рентгенологическое исследование органов грудной клетки, общий анализ крови, исследование мокроты на кислотоустойчивые микобактерии (бактерия Коха – БК) методом микроскопии трехкратно (приказ МЗ № 932н).
Жалобы, которые предъявляет больной, в большинстве случаев неспецифичны. Важным элементом диагностики является установление принадлежности пациента к группам риска по ТБ. В группы риска входят мигранты; лица, освобожденные из заключения; лица, имеющие (имевшие) контакт с больными ТБ; часто болеющие лица; больные СПИДом; больные сахарным диабетом; лица, получающие кортикостероиды и иммуносупрессивную терапию. При первичном приеме больного с респираторной симптоматикой терапевт должен, проанализировав клиническую картину, направить пациента на рентгенологическое исследование органов грудной клетки, общий анализ крови, исследование мокроты на кислотоустойчивые микобактерии (бактерия Коха – БК) методом микроскопии трехкратно (приказ МЗ № 932н).
Особую настороженность вызывают пациенты с симптомами общей интоксикации (лихорадка, потливость, потеря массы тела, потеря аппетита, быстрая утомляемость), продолжающиеся 2 нед. и более; лица, у которых кашель длится более 3 нед., а также лица с кровохарканьем, болью в груди, одышкой; лица с хроническими воспалительными заболеваниями различных органов, у которых наблюдаются частые обострения (более 2 р.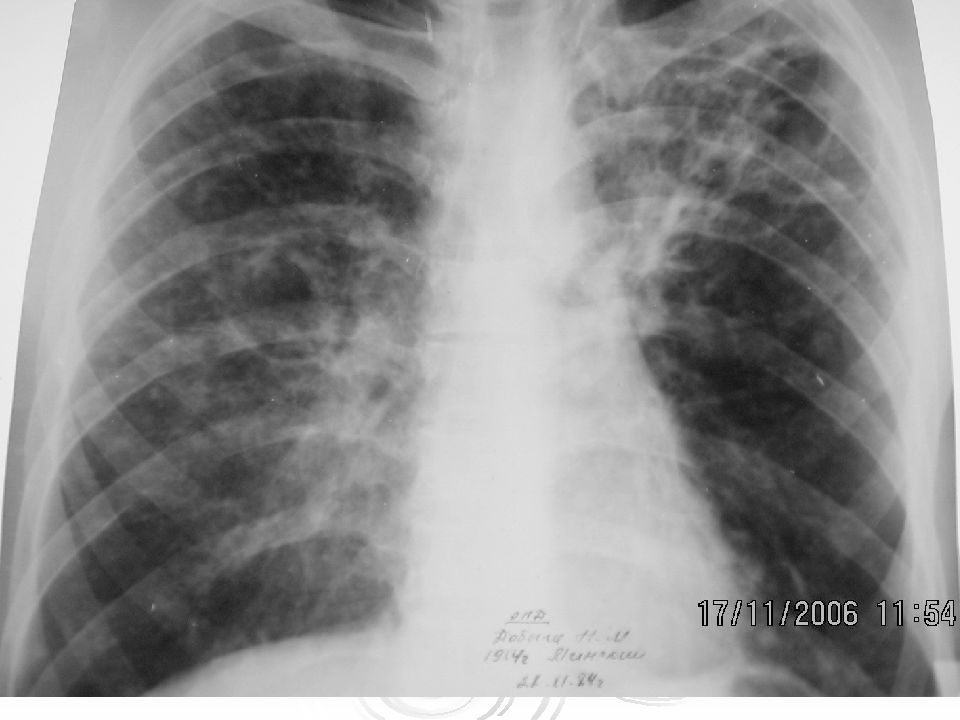 /год).
/год).
Для проведения дополнительных обследований с целью определения дальнейшей тактики лечения в 3–дневный срок направляются в противотуберкулезный диспансер больные, у которых при обследовании выявлены следующие симптомы: при проведении лучевой диагностики органов грудной клетки – очаговые тени, ограниченные затенения легочной ткани (участки инфильтрации), округлые и полостные образования, диссеминация, расширение тени средостения и корней легких, плевральный выпот, распространенный и ограниченный фиброз и другие изменения; при обследовании методом микроскопии – кислотоустойчивые БК.
 ).
).Существует ряд обстоятельств, затрудняющих терапевту быструю диагностику ТБ и передачу больного в противотуберкулезное учреждение: возникновение ТБ у больных хроническими нетуберкулезными болезнями органов дыхания, атипичное течение некоторых форм ТБ, сочетание ТБ с другими заболеваниями внутренних органов, реактивация ранее излеченного ТБ, сочетающегося с неспецифическими болезнями легких и, наконец, онкологические процессы. Все перечисленное ставит перед терапевтом сложнейшую задачу дифференциальной диагностики (табл. 1), успешно решать которую может только высокообразованный терапевт с привлечением специалистов смежных специальностей: пульмонологов, фтизиатров, онкологов и др.
При проведении дифференциальной диагностики ТБ необходимо знание клинико-рентгенологических признаков основных форм ТБ.
ТБ ВГЛУ (рис. 1) наиболее часто необходимо дифференцировать с лимфомами (лимфогранулематоз и др.) и саркоидозом ВГЛУ. В зависимости от величины пораженных ВГЛУ и характера воспаления условно выделяют инфильтративную и туморозную формы заболевания.
При выявлении на рентгенограммах внутригрудной лимфаденопатии нередко обнаруживается сочетание респираторных симтомов (непродуктивный кашель, выраженность которого зависит от размера увеличенных лимфоузлов и раздражения воздухоносных путей) и системных проявлений (интоксикация, астения, артралгии). Основные ориентиры для верификации диагноза представлены в таблице 2.
Туберкулема. Туберкулема легких (рис. 2) – понятие, объединяющее разнообразные по генезу инкапсулированные казеозные фокусы величиной более 1 см в диаметре. Различают туберкулемы инфильтративно-пневмонического типа, гомогенные, слоистые, конгломератные и так называемые «псевдотуберкулемы» – заполненные каверны.
 Необходимо исключить опухолевую природу образования и получить информацию о туберкулезном генезе. Основные ориентиры дифференциальной диагностики туберкулем и опухоли представлены в таблице 3.
Необходимо исключить опухолевую природу образования и получить информацию о туберкулезном генезе. Основные ориентиры дифференциальной диагностики туберкулем и опухоли представлены в таблице 3.При всем многообразии симптомов: от их выраженности (покашливание, астения, субфебрильная температура тела и др.) до их полного отсутствия (случайная находка при профобследовании) при рентгенологическом исследовании органов грудной клетки обнаруживается тень, требующая установления ее природы и определения морфологической верификации объемного образования, что выполняется в противотуберкулезных учреждениях. Наличие косвенных признаков того или иного процесса (положительная туберкулиновая проба, обнаружение онкомаркеров) не является аргументом для окончательной верификации диагноза, а промедление с установлением диагноза (особенно при опухолевом процессе) может иметь неблагоприятный прогноз для пациента.
 Несвоевременная диагностика и неадекватная терапия представляют серьезную угрозу не только для больного, но и для окружающих.
Несвоевременная диагностика и неадекватная терапия представляют серьезную угрозу не только для больного, но и для окружающих.Очаговый ТБ легких (рис. 3) характеризуется наличием немногочисленных очагов, преимущественно продуктивного характера, локализующихся в ограниченном участке одного или обоих легких и занимающих 1–2 сегмента размером не более 12 мм, т. е. не превышает поперечного размера легочной дольки и имеет малосимптомное клиническое течение. Отличительной чертой очагового ТБ легких является ограниченность поражения, которое локализуется в отдельных легочных дольках 1–2 сегментов.
Инфильтративный ТБ легких (рис. 4) характеризуется наличием в легких воспалительных изменений преимущественно экссудативного характера с казеозным некрозом и наличием или отсутствием деструкции легочной ткани. Развитие инфильтративного ТБ связано с прогрессированием очагового ТБ. Инфильтраты чаще локализуются в 1, 2 и 6 сегментах. Клиническая картина этой формы ТБ обычно проявляется выраженной интоксикацией, бактериовыделением и респираторной симптоматикой, характерной для пневмонии.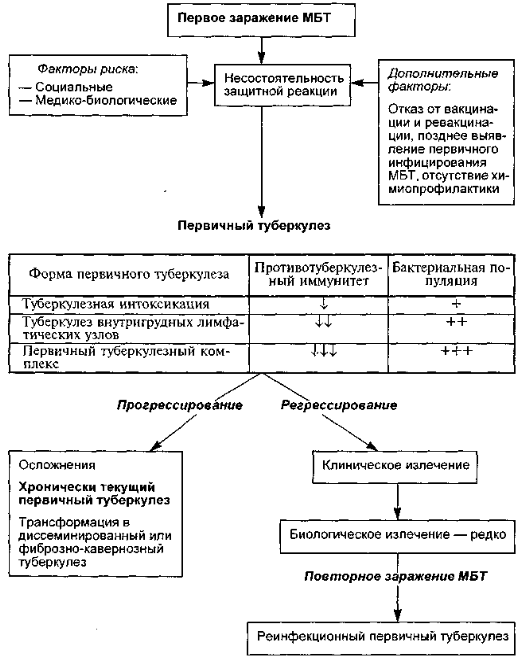 В общем анализе крови более выражены признаки интоксикации: нейтрофилез со значительным сдвигом влево (более 10% палочкоядерных нейтрофилов). Однако все это косвенные признаки туберкулезной природы воспаления, которые могут отсутствовать либо быть при тяжелой пневмонии.
В общем анализе крови более выражены признаки интоксикации: нейтрофилез со значительным сдвигом влево (более 10% палочкоядерных нейтрофилов). Однако все это косвенные признаки туберкулезной природы воспаления, которые могут отсутствовать либо быть при тяжелой пневмонии.
Казеозная пневмония характеризуется развитием в легочной ткани воспалительной реакции с преобладанием казеификации, причем казеозно-пневмонические инфильтраты по величине занимают до доли и более (рис. 5). Это одна из наиболее тяжелых форм ТБ легких. Для этих больных характерна выраженная интоксикация, определяемая как характером воспаления, так и размерами его очага. Почти всегда наблюдаются озноб, гектическая лихорадка с быстро нарастающими симптомами тяжелой интоксикации, что обусловлено инфекционно-септическим шоком.
Основные дифференциально-диагностические отличия туберкулезного, опухолевого и «неспецифического» воспаления – пневмонии представлены в таблице 4.
Выраженность интоксикации может варьировать от минимальной (очаговый ТБ) до ярко выраженной (казеозная пневмония) и зависит как от размера поражения легочной ткани, так и от реактивности пациента. Обычно при одностороннем процессе и отсутствии отягощенного анамнеза (туберкулезные контакты, группа риска по ТБ и др.) состояние расценивается как пневмония, и больному назначаются антибиотики. Вот тут обнаруживается и первое препятствие. С одной стороны, при обнаружении пневмонии нужно в максимально короткий срок (часы) назначать антибиотики, с другой стороны, внешние проявления пневмонии и ТБ (очаговый, инфильтративный, казеозная пневмония) могут быть идентичными, а результаты лабораторных анализов придут в лучшем случае на следующий день.
Обычно при одностороннем процессе и отсутствии отягощенного анамнеза (туберкулезные контакты, группа риска по ТБ и др.) состояние расценивается как пневмония, и больному назначаются антибиотики. Вот тут обнаруживается и первое препятствие. С одной стороны, при обнаружении пневмонии нужно в максимально короткий срок (часы) назначать антибиотики, с другой стороны, внешние проявления пневмонии и ТБ (очаговый, инфильтративный, казеозная пневмония) могут быть идентичными, а результаты лабораторных анализов придут в лучшем случае на следующий день.
Обычно стартовая терапия пневмонии проводится b–лактамными антибиотиками, если у больного нет указаний на их непереносимость; если есть – остается выбирать между макролидами и респираторными фторхинолонами или их комбинацией в тяжелых случаях. Обычно при адекватной антибиотикотерапии пневмонии в 2–3-дневный срок явления интоксикации уменьшаются, общее состояние улучшается. Исключение составляют больные пневмониями, вызванными резистентными к назначенным антибиотикам микроорганизмами. И несмотря на то, что фторхинолоны обладают способностью подавлять БК ТБ, при ТБ не может в 2–3-дневнй срок произойти улучшение состояния, как при пневмонии. У больных с опухолями нередко наблюдается паранеопластическая пневмония, и стартовая антибиотикотерапия пневмоний может привести к некоторому улучшению состояния. Но в любом случае у терапевта есть 2–3 дня для получения лабораторных данных (в первую очередь исследования мокроты), позволяющих сориентироваться в постановке диагноза и продолжении лечения (противотуберкулезное учреждение, онкодиспансер или терапевтический стационар).
И несмотря на то, что фторхинолоны обладают способностью подавлять БК ТБ, при ТБ не может в 2–3-дневнй срок произойти улучшение состояния, как при пневмонии. У больных с опухолями нередко наблюдается паранеопластическая пневмония, и стартовая антибиотикотерапия пневмоний может привести к некоторому улучшению состояния. Но в любом случае у терапевта есть 2–3 дня для получения лабораторных данных (в первую очередь исследования мокроты), позволяющих сориентироваться в постановке диагноза и продолжении лечения (противотуберкулезное учреждение, онкодиспансер или терапевтический стационар).
Кавернозный ТБ легких (рис. 6) развивается у больных инфильтративным, диссеминированным, очаговым ТБ, при распаде туберкулем; при позднем выявлении заболевания, когда фаза распада завершается формированием каверн, а признаки исходной формы исчезают.
В первую очередь кавернозный ТБ легких следует дифференцировать с абсцессом легких. Тщательное изучение анамнеза может приблизить к верификации диагноза. В мокроте больных абцессом легких обычно присутствует «неспецифическая» флора, при ТБ – БК и могут быть казеозные массы. При кавернозном ТБ туберкулиновая проба обычно положительная; необходимо искать очаги отсева в легких, проводить анализы крови на БК методом полимеразной цепной реакции (ПЦР), на антитела к БК; при бронхологическом исследовании в биоптатах обнаруживаются признаки ТБ.
В мокроте больных абцессом легких обычно присутствует «неспецифическая» флора, при ТБ – БК и могут быть казеозные массы. При кавернозном ТБ туберкулиновая проба обычно положительная; необходимо искать очаги отсева в легких, проводить анализы крови на БК методом полимеразной цепной реакции (ПЦР), на антитела к БК; при бронхологическом исследовании в биоптатах обнаруживаются признаки ТБ.
ФКТ легких (рис. 7) характеризуется наличием фиброзной каверны, развитием фиброзных изменений в окружающей каверну легочной ткани. Для него характерны очаги бронхогенного отсева различной давности. При обнаружении такой рентгенологической картины больной должен переводиться в противотуберкулезное учреждение для верификации диагноза и проведения адекватной терапии.
ФКТ следует отличать от хронического абсцесса легких и легочного микоза. Основные ориентиры дифференциальной диагностики этих состояний представлены в таблице 5.
Цирротический ТБ легких (рис. 8) характеризуется разрастанием грубой соединительной ткани в легких и плевре в результате инволюции фиброзно-кавернозного, хронического диссеминированного, инфильтративного ТБ легких, поражений плевры, ТБ ВГЛУ, осложненного бронхолегочными поражениями. К цирротическому ТБ должны быть отнесены процессы, при которых сохраняются туберкулезные изменения в легких с клиническими признаками активности процесса, склонностью к периодическим обострениям и спорадическому скудному бактериовыделению.
К цирротическому ТБ должны быть отнесены процессы, при которых сохраняются туберкулезные изменения в легких с клиническими признаками активности процесса, склонностью к периодическим обострениям и спорадическому скудному бактериовыделению.
Весьма актуальной в настоящее время является дифференциальная диагностика диссеминированного ТБ легких (рис. 9).
Ниже представлен дифференциально-диагностический ряд для диссеминированного ТБ легких:
• Идиопатический легочный фиброз (ИЛФ).
• Десквамативная интерстициальная пневмония.
• Острая интерстициальная пневмония (синдром Хаммена – Рича).
• Неспецифическая интерстициальная пневмония.
• Саркоидоз.
• Гистиоцитоз-Х (легочный лангергансоклеточный гистиоцитоз).
• Альвеолярный протеиноз.
• Идиопатический легочный гемосидероз.
• Некротизирующие васкулиты: гранулематоз Вегенера, синдром Churg – Strauss.
• Синдром Гудпасчера.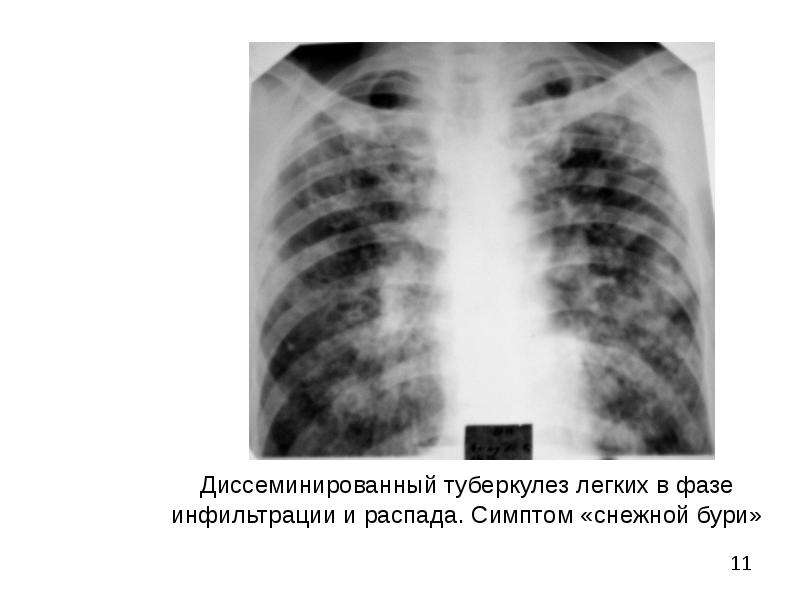
• Легочные микозы.
• Паразитарные диффузные заболевания легких (ДЗЛ).
• Респираторный дистресс-синдром.
• ДЗЛ при ВИЧ-инфицировании.
• Пневмокониозы.
• Экзогенные аллергические альвеолиты (ЭАА).
• Лекарственные фиброзирующие альвеолиты (ФА).
• Радиационные ФА.
• Посттрансплантационные ФА.
• Вторичные ФА при системных заболеваниях.
Для проведения дифференциальной диагностики легочных диссеминаций необходимо ориентироваться в основных клинических признаках каждого из них, тщательно анализировать анамнестические данные, привлекать к диагностическому процессу врачей смежных специальностей. Существуют прямые и косвенные признаки диссеминации туберкулезной природы.
Абсолютные признаки туберкулезной диссеминации:
1) БК в мокроте, материале, полученном при проведении БАЛ;
2) гранулемы, казеозный некроз.
Косвенные признаки:
1) положительная проба Манту;
2) наличие антител к БК;
3) рентгенологические признаки;
4) ответ на терапию антибиотиками, кортикостероидами и др.
Для установления природы диссеминации в подавляющем большинстве случаев требуется морфологическая верификация с исследованием препаратов квалифицированными морфологами. Довольно часто сам факт наличия легочной диссеминации является поводом для направления больного в противотуберкулезное учреждение.
Нами проведен анализ данных обследования 1411 больных с легочными диссеминациями, выявленных противотуберкулезными службами 10 регионов РФ, курируемых ЦНИИТ РАМН (республики Татарстан, Марий Эл, Мордовия, Калмыкия и Астраханская, Ивановская, Орловская, Пензенская, Саратовская, Ульяновская области), и результатов обследования в клинике 249 пациентов с диссеминированными процессами в легких (саркоидозом, фиброзирующими и ЭАА, лангергансоклеточным гистиоцитозом, лимфангиолейомиоматозом, синдромом Вегенера) за 2009–2010 гг.
Легочные диссеминации составили 10,9% среди всех случаев впервые выявленного ТБ органов дыхания. Мало- или бессимптомное течение заболевания обнаружено у 40% пациентов с легочными диссеминациями.
Отсутствие возможности проведения полноценного обследования пациентов с легочными диссеминациями в регионах создавало серьезные препятствия для полноценной дифференциальной диагностики туберкулезной и нетуберкулезной природы процессов.
При дообследовании в ЦНИИТ РАМН установлено, что ошибочная диагностика в поликлиниках значительно варьировала в зависимости от нозологии: от 9,1% у пациентов с саркоидозом органов дыхания до 100% при редких диссеминациях (лангергансоклеточном гистиоцитозе, лимфангиолейомиоматозе, гранулематозе Вегенера, альвеолярном протеинозе легких, MALT-лимфоме легких). Неправильный первоначальный диагноз ставился 50% больных с ЭАА.
Частота диагностических ошибок у больных ФА составила 77,1%, а средний срок от появления первых признаков болезни до установления правильного диагноза превышал 2 года. Частота ошибочной диагностики ТБ у пациентов с нетуберкулезными ДЗЛ оказалась невысокой – около 5%. Значительно чаще ошибочно диагностировались пневмонии, хронический бронхит и бронхиальная астма. Сводные данные результатов исследования представлены в таблице 6.
Сводные данные результатов исследования представлены в таблице 6.
Уместно привести клиническое наблюдение.
Больная Н. В 1995 г. ошибочно диагностирован очаговый ТБ легких. В течение 15 лет получала противотуберкулезную терапию без существенного эффекта. Рентгенологическое прогрессирование процесса расценивалось как проявление неэффективности терапии. В 2010 г. после биопсии легкого установлен диагноз: ЭАА в стадии сотового легкого, хроническое течение, хроническое легочное сердце, дыхательная недостаточность II степени (рис. 10).
Плевриты – частое проявление ТБ. Однако причиной скопления жидкости в плевральной полости может быть большое количество заболеваний, требующих установления диагноза и проведения адекватной терапии. Синдром плеврального выпота (ПВ) диагностируется примерно у 10% больных пульмонологического профиля. Природа заболеваний, проявляющихся ПВ, весьма разнообразна. Это большая гетерогенная группа воспалительных, застойных, опухолевых, диспротеинемических выпотов; ПВ вследствие нарушения целостности плевры; а также выпоты при длительном контакте с асбестом, при уремии и др.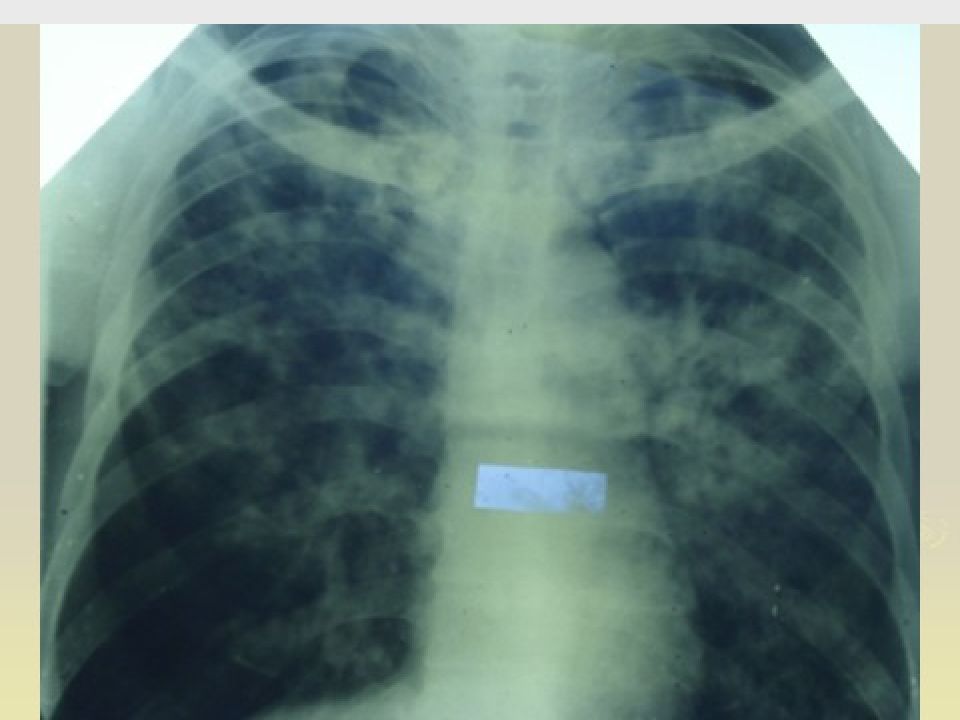 (табл. 7). Возникновение ПВ всегда является признаком неблагоприятного (осложненного) течения основного заболевания и предполагает интенсификацию, а в ряде случаев – и изменение стратегии лечения. Гетерогенность заболеваний, сопровождающихся (проявляющихся) ПВ, определяет важность дифференциальной диагностики ПВ.
(табл. 7). Возникновение ПВ всегда является признаком неблагоприятного (осложненного) течения основного заболевания и предполагает интенсификацию, а в ряде случаев – и изменение стратегии лечения. Гетерогенность заболеваний, сопровождающихся (проявляющихся) ПВ, определяет важность дифференциальной диагностики ПВ.
Установление природы плеврита, в т. ч. дифференциация с туберкулезным плевритом, требует тщательного изучения анамнеза, а также получения прямых и косвенных признаков ТБ. При этом практически всегда требуется наряду с исследованием плеврального содержимого и биопсия плевры.
ТБ бронхов – нередкое явление в амбулаторной терапевтической практике. Тщательное изучение анамнеза (группы риска и др.) и бронхологическое исследование позволят уточнить характер поражения и отдифференцировать его от ХОБЛ и хронического бронхита.
В настоящее время течение заболеваний легких предполагает наличие сочетанной патологии, особенно в старшей возрастной группе. Не является исключением и ТБ, который может возникать у больных ХОБЛ, постпневмоническим пневмосклерозом и другими хроническими заболеваниями легких. Обнаружение у больного хроническим неспецифическим заболеванием легких отклонений от классического течения заболевания, теней на рентгенограмме, плеврита является основанием для исключения наличия ТБ.
Обнаружение у больного хроническим неспецифическим заболеванием легких отклонений от классического течения заболевания, теней на рентгенограмме, плеврита является основанием для исключения наличия ТБ.
Завершая краткое введение в проблему, следует подчеркнуть, что фтизиатрическая настороженность является обязательным компонентом работы терапевта, это позволит ему избежать множества ошибок.
Литература
1. Фтизиатрия. Национальное руководство / под ред. М.И. Перельмана. М., 2007.
2. Ерохин В.В. с соавт. Казеозная пневмония. М., 2008.
3. Туберкулез органов дыхания / под ред. А.Г. Хоменко. М., 1988.
.
ПРОФИЛАКТИКА И ДИАГНОСТИКА ТУБЕРКУЛЕЗА — Мои статьи — — Каталог статей
Туберкулез остается одним из самых распространенных заразных инфекционных заболеваний во всем мире. Он представляет глобальную опасность для населения всех государств, наносит значительный ущерб экономике стран за счет высокого уровня заболеваемости, нетрудоспособности и смертности населения.
В настоящее время в Российской Федерации и Приморском крае заболеваемость туберкулезом находится на высоком уровне; продолжается рост и распространение тубинфекции с множественной лекарственной устойчивостью, сочетанного с ВИЧ- инфекцией. Распространению инфекции способствует миграция населения, рост социально дезадаптированных слоев, широкое распространение вредных привычек
( табакокурение, злоупотребление алкоголем). Определенный вклад в ситуацию вносит отказ родителей от вакцинации (прививки) детей и подростков, а также от постановки диагностической пробы Манту – единственного метода ранней диагностики инфицирования ребёнка микобактерией туберкулёза.
Вакцинопрофилактика туберкулеза
Туберкулез занимает 2-е место среди инфекционных заболеваний по частоте смертельных исходов, уступая только СПИДу. Заболевание может проявляться поражением любых органов и тканей. Последние годы проблема отягощена появлением форм туберкулезной инфекции с множественной лекарственной устойчивостью , что требует длительного комплексного лечения, поиска новых противотуберкулезных препаратов.
Вопросы профилактики туберкулеза приобретают очень важное значение.
Ведущим методом специфической профилактики туберкулеза , надежность которого доказана многолетним применением во всех странах мира, является вакцинация БЦЖ , которая входит в Национальный календарь прививок России.
Высокий риск развития туберкулеза отмечается у детей и подростков часто и длительно болеющих хроническими и рецидивирующими заболеваниями различных органов и систем. Большую опасность представляет проживание ребенка в семье , где имеется контакт с больным открытыми формами заболевания.
Первая прививка (вакцинация ) проводится в роддоме на 3-7 день после рождения ребенка. Пред прививкой проводится тщательное обследование ребенка , оценка уровня его здоровья и только здоровым детям разрешается введение вакцины БЦЖ.
Последующая прививка ( ревакцинация) проводится в 6-7-летнем возрасте после постановки пробы Манту, при отрицательном результате.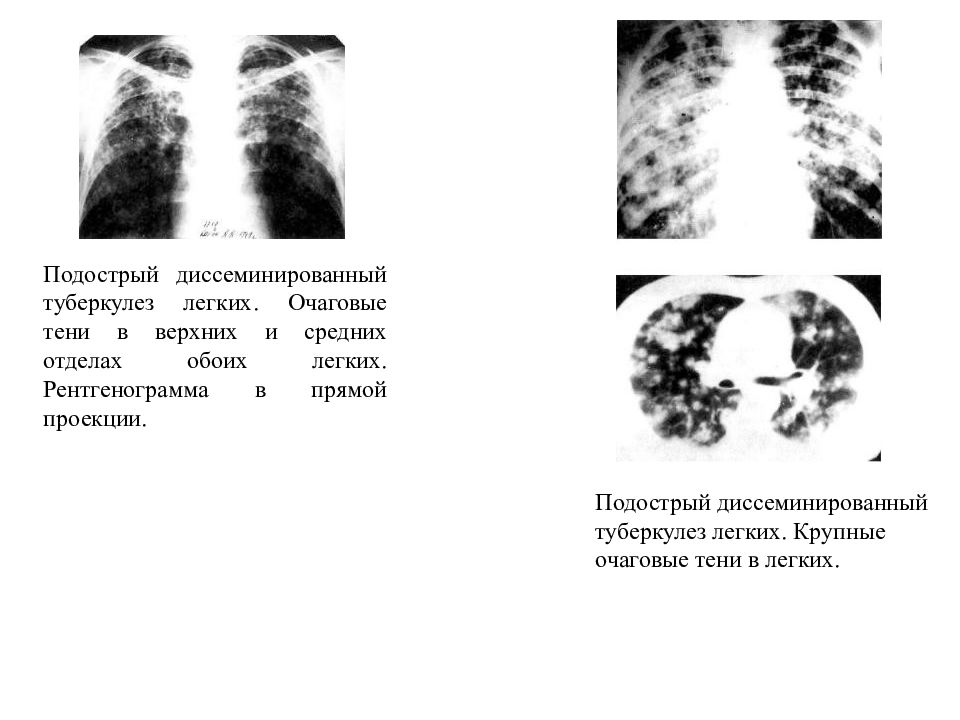 Перед ревакцинацией дети также тщательно осматриваются медработником; учитываются заболевания, которыми ребенок болел ранее. И только после обследования проводится ревакцинация БЦЖ.
Перед ревакцинацией дети также тщательно осматриваются медработником; учитываются заболевания, которыми ребенок болел ранее. И только после обследования проводится ревакцинация БЦЖ.
Вакцину БЦЖ вводят строго внутрикожно на границе верхней и средней трети наружной поверхности левого плеча после обработки кожи 70% спиртом. На месте введения вакцины появляется реакция виде ограниченного воспаления кожи.
Обратите внимание! Не допускайте обработки места введения вакцины лекарственными препаратами.
Вакцинация туберкулеза – надежная защита наших детей и подростков от тяжелого и опасного заболевания!
ПРОЙДИТЕ РЕНТГЕН !
Туберкулез – одно из тяжелых инфекционных заболеваний, которое в последние годы приняло характер эпидемии. Рост заболеваемости среди детей и подростков опережает темпы распространения инфекции среди взрослого населения. Увеличилось количество заболеваний такими формами туберкулеза , как скоротечная чахотка, туберкулезный менингит, поражение костей и суставов.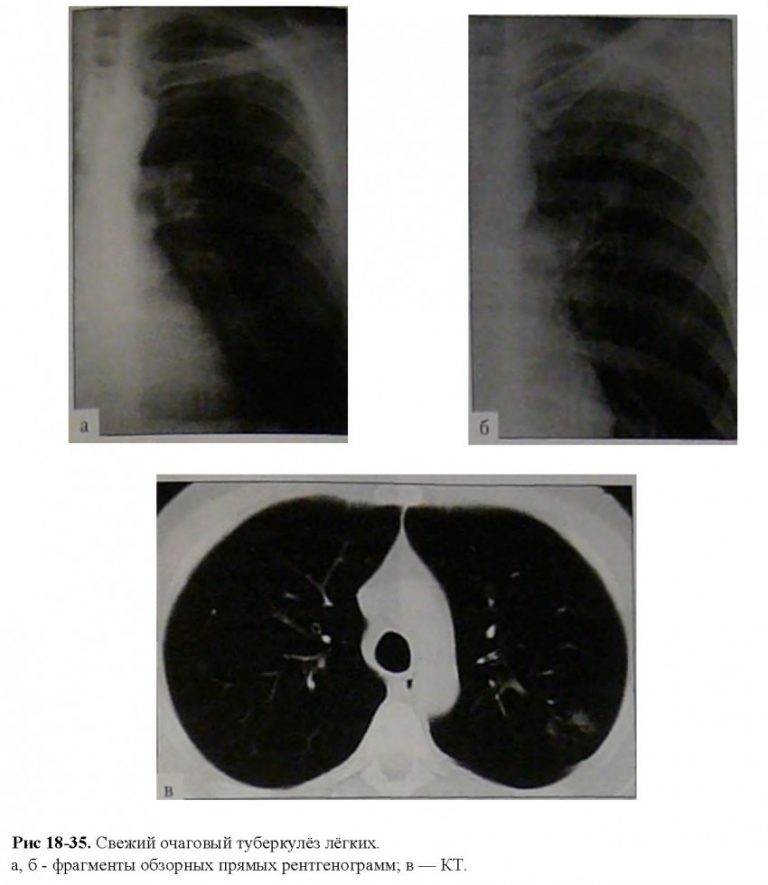 Почти каждый второй выявленный больной туберкулезом имеет открытую (заразную) форму заболевания, что чревато инфицированием окружающих. В своем начале туберкулез легких может протекать бессимптомно, но его можно выявить при проведении рентгеновского обследования грудной клетки. Одним из видов рентгеновского обследования является флюорография легких. Она позволяет в 50% случаев выявить туберкулез легких на самых ранних стадиях процесса.
Почти каждый второй выявленный больной туберкулезом имеет открытую (заразную) форму заболевания, что чревато инфицированием окружающих. В своем начале туберкулез легких может протекать бессимптомно, но его можно выявить при проведении рентгеновского обследования грудной клетки. Одним из видов рентгеновского обследования является флюорография легких. Она позволяет в 50% случаев выявить туберкулез легких на самых ранних стадиях процесса.
Часть населения боязливо относится к флюорографии и старается избегать этого обследования, не предполагая, что современная рентген аппаратура сводит к минимуму лучевое воздействие. Результаты исследования состояния здоровья людей, проходивших флюорографию более 40 раз, не обнаружили повышения заболеваемости онкологическими болезнями. Профилактические медицинские осмотры населения в Приморском крае в целях выявления туберкулеза легких с обязательным проведением флюорографии легких должна быть не реже 1 раза в 2 года, начиная с 15-летнего возраста.
Людям, страдающим хроническими заболеваниями органов дыхания, мочеполовой и пищеварительной систем, сахарным диабетом, получающим гормональную, лучевую и противораковую терапию, проводят флюорографию легких ежегодно. К ним относятся также группы «высокого риска» ( бомжи, мигранты, вынужденные переселенцы, беженцы) и работники детских и спортивных учреждений. По эпидпоказаниям профосмотр проводится 2 раза в год военнослужащим, ВИЧ-инфицированным, контактным из очагов туберкулезной инфекции, пациентам наркологических и психиатрических учреждений. Важно знать, что пожилого и старческого возраста, уже давно неработающие также должны проходить флюорографическое обследование 1 раз в 2 года. Нередко именно пожилой человек, ранее болевший туберкулезом, становится источником тубинфекции для своих родственников. Учитывая рост заболеваемости туберкулезом и то, что каждый больной открытой формой заболевания способен заразить за год до 30 человек, убедительно рекомендуем вам своевременно сделать флюорографию легких.
Флюорографическое обследование легких можно пройти в поликлинике по месту жительства при наличии паспорта и страхового полиса.
ПРИМИТЕ К СВЕДЕНИЮ: чем раньше выявлено заболевание, тем больше шансов на выздоровление! Пока не случилось беды – посетите рентген-кабинет!
КАК МОЖНО ЗАРАЗИТЬСЯ ТУБЕРКУЛЕЗОМ
Туберкулез – широко распространенное заразное инфекционное заболевание. Относится к группе социально значимых болезней, зависимых от экономических, социальных, медицинских причин. Многое определяется образом жизни самого человека, прежде всего наличием вредных привычек: табакокурением, злоупотреблением алкоголем, употреблением наркотиков.
Возбудители туберкулеза – микобактерии ( палочки Коха ) высоко устойчивы во внешней среде и к воздействию физических и химических факторов. Во влажной мокроте выдерживают нагревание до 75 о С в течении10 минут; при кипячении погибают через 5 минут; при комнатной температуре сохраняют жизнеспособность в течение 4 месяцев. Под воздействием прямых солнечных лучей микобактерии погибают через нескольких часов. В молоке, масле сохраняются до 10 месяцев, мягком сыре – до 1,5 лет, замороженном мясе – до года.
Естественная восприимчивость людей к туберкулезу высока. Наиболее подвержены заболеванию дети до 3 лет; лица, находящиеся в очагах тубинфекции, пожилые люди и страдающие хроническими заболеваниями.
Пути заражения туберкулезом:
- Воздушно-капельный. Основной источник возбудителей — больной заразной формой туберкулеза. При кашле, чихании, разговоре он выделяет в окружающую среду миллионы микобактерий, которые попадают в легкие здорового человека.
- Пищевой путь: при употреблении в пищу молока или мяса от больного туберкулезом животного( крупный рогатый скот, свиньи ), а также яиц и мяса больных птиц. Заражение связано с плохой термической обработкой пищевых продуктов.
- Контактный путь: инфекция попадает в организм через поврежденные кожные покровы и слизистые оболочки.
При туберкулезе могут поражаться практически все органы и ткани: легкие, кожа, лимфоузлы, кости и суставы. Мозговые оболочки, почки и мочевыделительная система, детородные органы и др.
Меры профилактики туберкулеза : выполнение принципов здорового образа жизни ( закаливание, полноценное питание, богатое витаминами и белками, отказ от вредных привычек ), соблюдение правил личной гигиены.
Специфические меры : обязательные прививки противотуберкулезной вакциной БЦЖ. Первая прививка делается в роддоме новорожденным, вторая прививка в 7-летнем возрасте.
Вакцинопрофилактика туберкулеза – надежная защита от тяжелого и опасного заболевания!
Bolnica
ЧТО НАДО ЗНАТЬ О ТУБЕРКУЛЕЗЕ
Туберкулез – тяжелое инфекционное заболевание, опасное как для взрослых, так и для детей и подростков. Возбудителем туберкулёза являются микобактерии туберкулёза или палочки Коха, названные по имени ученого Роберта Коха, который открыл их в 1982 году.
Микобактерии туберкулеза обладает высокой устойчивостью к факторам внешней среды, что позволяет им длительно сохранять жизнеспособность в мокроте, на оверхностях различных предметов, а также в продуктах.
Основным источником заражения туберкулёзом является человек, но также болеет туберкулёзом и крупный рогатый скот. Микобактерии туберкулёза могут попадать в организм различными путями: воздушным – при вдыхании зараженной пыли или капелек мокроты; через желудочно-кишечный тракт при употреблении в пищу заражённых продуктов, реже – через повреждённую кожу слизистых оболочек, при поцелуе с больным человеком. Заболеваемость туберкулёзом начинается с заражения или инфицирования. В этот период впервые микобактерии туберкулёза попадают в организм здорового, ранее неинфицированного человека. Чаще всего это происходит в детском или подростковом возрасте, особенно если они находятся в контакте с больным туберкулёзом или в грязном и запылённом помещении. В этих случаях у заразившегося человека впервые выпадает положительная реакция на введение туберкулина. Этот период может пройти незаметно, не сопровождаться какими-либо жалобами или проявиться незначительными признаками в виде ухудшения самочувствия и повышенной эмоциональной возбудимости, снижения успеваемости. В ряде случаев эти симптомы сопровождаются небольшим повышением температуры тела до 37,0 – 37,5оС. Редко первичные заражения туберкулёзом могут сопровождаться более острыми проявлениями, напоминающими простудные явления.
Первичное заражение сопровождается возникновением очага специфического воспаления, чаще всего во внутригрудных лимфатических узлах. Если заболевание своевременно выявлено и проведено необходимое лечение – наступает заживление очага в виде мелких или более крупных обызвествлений в корне лёгкого. Такое заживление возможно и самостоятельно, без применения лекарственных средств, если ребёнок или подросток ведёт здоровый образ жизни и живёт в хороших материальных и комфортных условиях. Однако положительная туберкулиновая проба у него сохраняется на долгие годы и будет свидетельствовать о заражении туберкулёзом. Для последующего наблюдения за таким ребёнком или подростком очень важна динамика туберкулиновых проб. При их усилении необходимо специальное обследование. Поэтому в детских и школьных коллективах туберкулиновые пробы ставятся ежегодно, а дети и подростки с нарастанием туберкулиновой чувствительности направляются для обследования в противотуберкулёзный диспансер.
У 7-10% заразившихся туберкулёзом детей и подростков, вслед за свежим заражением, развивается заболевание, которое получило название первичный туберкулёз. Чаще он проявляется развитием туберкулёзных изменений во внутригрудных лимфатических узлах или в лёгких. В таких случаях у больных с туберкулёзом преобладают жалобы общего характера в виде повышенной утомляемости, общей слабости, потливости, особенно в ночное время, снижения трудоспособности, повышения температуры тела. Кроме того, могут появиться кашель, болевые ощущения в грудной клетке, одышка. Эти симптомы непостоянны, на время уменьшаются или даже полностью исчезают и появляются вновь при увеличении физической или умственной нагрузки. Они чаще проявляются и носят характер более упорный, если подросток начинает курить, употреблять алкоголь или наркотики. В таких случаях туберкулёзный процесс развивается в два раза чаще и хуже поддаётся лечению. Часто туберкулёз может скрываться под маской гриппа, бронхита, острых респираторных заболеваний или пневмонии.
При своевременном выявлении туберкулёза он полностью излечим. В запущенных случаях развиваются поражения в лёгких с формированием полости распада и выявлением микобактерий туберкулёза. Такой больной становится опасным для окружающих. Возникает опасность заражения не только неинфицированных детей и подростков, но и ранее переболевших туберкулёзом. Повторный контакт с бактериовыделителем микобактерии туберкулёза может спровоцировать тяжёлое обострение заболевания.
ВСЕМИРНЫЙ ДЕНЬ БОРЬБЫ С ТУБЕРКУЛЕЗОМ
Всемирная организация здравоохранения и Международный союз борьбы с туберкулёзом и лёгочными заболеваниями в 1982г. учредили день борьбы с туберкулёзом, который проводится ежегодно 24 марта. Выбор даты был приурочен к 100-летию со дня открытия возбудителя туберкулеза Робертом Кохом. Целью проводимых в этот день мероприятий является повышение информированности общественности о глобальной эпидемии туберкулеза и его тяжёлых осложнениях, методах профилактики, ответственности каждого и общества в целом за образ жизни и сохранение здоровья, направленности действий всего общества на уменьшение числа случаев заболевания.
Во всем мире туберкулез остается одной из самых серьезных медико-социальных проблем. Эксперты ВОЗ признали, что это заболевание несет угрозу для всего человечества. По информации ВОЗ около 2 млрд. людей в мире инфицированы микобактериями туберкулеза. Несмотря на то, что туберкулез излечим, он ежегодно уносит жизни 2 миллионов человек во всем мире и продолжает оставаться «убийцей № 1» среди всех инфекционных заболеваний. Туберкулез является одной из основных причин смерти людей с ВИЧ. Практически во всех странах обнаружен туберкулёз, возбудитель которого обладает множественной лекарственной устойчивостью. 95% выявленных случаев и 98% смертей от туберкулёза приходится на развивающиеся страны (Кения, Зимбабве, Вьетнам).
Всемирная организация здравоохранения работает над сокращением в два раза к 2015 году показателей распространенности туберкулеза и смертности от него. По данным 18-го доклада ВОЗ «О глобальной борьбе против туберкулёза»-2013г. в 197 странах мира, предоставивших сведения, в 2012г. было зарегистрировано 8,6 млн. случаев заболевания туберкулёзом, 1,3 млн. случаев смерти от туберкулёза, 320000случаев смерти от ВИЧ — ассоциированного туберкулёза
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
У детей младше 14 лет для диагностики туберкулеза большую ценность представляют внутрикожные туберкулиновые пробы (реакция Манту, Диаскинтест), которые являются основным методом выявления туберкулеза у детей младше 14 лет. Данный метод считается наиболее безопасным.
Проба Манту заключается во введении внутрикожно туберкулина – туберкулезного аллергена.Пробу Манту производит по назначению врача специально обученная медицинская сестра.Результаты туберкулиновой пробы оценивает врач или специально обученная медсестра, проводившая эту пробу спустя 72 часа после проведения пробы путем измерения размера инфильтрата (папулы) в миллиметрах. Положительная реакция Манту возможна у тех людей, в чьем организме присутствуют микробактерии туберкулеза.
Кому необходимо проводить реакцию Манту:
- всем здоровым детям, привитым БЦЖ, реакцию Манту проводят 1 раз в год.
- детям из групп риска (не привитые БЦЖ, страдающие сахарным диабетом, язвенной болезнью, заболеваниями крови, системными заболеваниями, получающие гормональную терапию больше 1 месяца, ВИЧ-инфицированные, часто болеющие, страдающие хроническими заболеваниями почек и органов дыхания).
- при необходимости (обследование ребенка на туберкулез, подготовка к прививке БЦЖ).
Противопоказания к проведению пробы Манту, которые могут дать ложноположительный результат:
- кожные заболевания
- аллергические заболевания
- карантин в детском саду
- противопоказанием к проведению реакции Манту является эпилепсия.
Перед проведением пробы ребенку необходимо исключить из рациона высокоаллергенные продукты (шоколад, какао, сладости, цитрусовые, клубнику, персики, яйца, блюда из курицы), а также другие продукты, которые вызывали у ребенка аллергическую реакцию.
Оценку результатов проводит врач через 72 часа.
Почему пробу Манту необходимо проводить ежегодно?
Ответ прост: если проба Манту проводится ежегодно, врач, имея данные прошлогодней пробы, увидит разницу и своевременно заподозрит инфицирование, благодаря чему заболевание можно будет победить в кратчайшие сроки.
Проба Манту безвредна как для здоровых детей и подростков, так и для лиц с соматическими заболеваниями.
Помимо реакции Манту в диагностике туберкулеза используют диаскинтест – инновационный препарат, используемый для диагностики туберкулезной инфекции.
Диаскинтест рекомендован для использования в качестве скрининга с 8-летнего возраста, а также по показаниям у детей до 7 лет.
Диаскинтест предназначен для постановки внутрикожной пробы, которая проводится по тем же правилам что и проба Манту с туберкулином. Оценка результатов проводится также через 72 часа. В состав препарата входит аллерген – белок, состоящий из двух антигенов, являющихся специфическими для микобактерии туберкулеза.
Т-спот и квантифероновый тест – тесты, в основе которых лежит иммунологический способ диагностики туберкулеза по крови. Этот способ определения носительства туберкулеза очень информативен. Он позволяет исключить ложноположительные реакции. Для проведения исследований осуществляется забор крови из вены.
Существует ряд показаний к проведению данных исследований, среди которых ложноположительные или положительные результаты пробы Манту, контакты с людьми, болеющими активной формой туберкулеза, наличие ВИЧ-инфекции и другие.
Противопоказаний к применению не имеет, так как является абсолютно безопасным и не имеет побочных реакций. Ограничений по возрасту также не имеет.
У подростков старше 14 лет и взрослых основным методом определения ранних форм туберкулеза является флюорография. Массовая флюорография является основным методом выявления туберкулеза. Периодичность прохождения флюрографии — 1 раз в 2 года.
Если после флюорографии или других методов исследования возникло подозрение на туберкулез, – проводят рентгенографию органов грудной клетки. Для диагностики туберкулеза проводят бактериологическое исследование (микроскопия мазков мокроты от кашляющих больных). Диагноз туберкулезной интоксикации устанавливается только после обследования в условиях специального противотуберкулезного учреждения.
ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА
Всемирная Организация здравоохранения (ВОЗ) разработала стратегию ликвидации туберкулеза, цель которой – «Остановить глобальную эпидемию туберкулеза». «К 2035 году ни одна из семей, где есть больные туберкулезом, не должна нести катастрофических расходов» — ВОЗ. Основными компонентами стратегии являются комплексное лечение и профилактика ориентированные на пациента (ранняя диагностика, скрининг контактных лиц, лечение всех больных туберкулезом, включая больных туберкулезом с лекарственной устойчивостью). В рамках этой стратегии планируется к 2035 году снизить вероятность летального исхода от туберкулеза на 95%. Профилактика туберкулеза – это комплекс мероприятий, направленных на предупреждение возникновения, распространения туберкулеза, а также его выявление. Наиболее эффективным мероприятием является предупреждение контакта с больным активной формой туберкулеза.
Основным способом профилактики туберкулеза у детей является прививка БЦЖ (бацилла Кальметта-Герена) и БЦЖ-м (для щадящей первичной иммунизации). Вакцина БЦЖ была создана в 1919 году на основе ослабленного штамма микобактерии. Вакцинация БЦЖ высокоэффективна для профилактики тяжелых форм туберкулеза у детей. В соответствии с Национальным календарем профилактических прививок вакцинацию проводят в роддоме при отсутствии противопоказаний в первые 3-7 дней жизни ребенка. Если ребенок не был привит в роддоме при отсутствии противопоказаний, прививка проводится в поликлинике после снятия противопоказаний. После прививки иммунитет вырабатывается через 2 месяца. Если ребенок не привит до 6-месячного возраста, то в 6 месяцев необходимо ему провести туберкулиновую пробу Манту. Если она положительная – ребенка направляют к фтизиатру.
Вакцину БЦЖ вводят внутрикожно на границе средней и верхней трети наружной поверхности левого плеча. На месте внутрикожного введения вакцины БЦЖ развивается специфическая реакция в виде папулы размером 5-10 мм в диаметре. У новорожденных нормальная прививочная реакция развивается спустя 4-6 недель. Обратному развитию реакция подвергается в течение 2-3 месяцев. У 90-95% вакцинированных на месте образуется поверхностный рубчик. Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Для поддержания приобретенного иммунитета повторные прививки проводятся в 7 и 14 лет при отрицательной пробе Манту. Дети, привитые от туберкулеза, болеют в 15 раз реже и значительно легче, чем непривитые. В случае, если ребенок имеет медицинский отвод, и в роддоме ему не провели вакцинацию БЦЖ, перед тем, как он будет выписан, – вся семья должна быть обследована флюорографически. Существуют противопоказания к вакцинации БЦЖ, среди которых недоношенность (масса тела при рождении менее 2500 г.), первичное иммунодефицитное состояние, туберкулез в семье и др.). Дети, не вакцинированные в период новорожденности, получают вакцину БЦЖ-м. Детям в возрасте 2 месяцев и старше предварительно проводят пробу Манту.
Профилактикой туберкулеза у взрослых является ежегодное диспансерное наблюдение и выявление заболеваний на ранних стадиях (флюорография). В целях выявления туберкулеза периодически проводятся медицинские осмотры. Порядок и сроки проведения профилактических медицинских осмотров граждан установлены законодательно.В семье, где проживает беременная женщина , все лица должны быть обследованы флюорографически на туберкулез.
Очень важно в профилактике туберкулеза соблюдать правила ведения здорового образа жизни: отказ от вредных привычек, полноценное питание, физическая активность, пребывание на свежем воздухе, своевременное лечение любых заболеваний, борьба со стрессами и соблюдение правил личной гигиены.
СП 3.1.2.3114-13 «Профилактика туберкулеза» (ссылка)
Приказ Минздрава РФ от 21.03.2003 № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации (ред. от 29.10.2009)» (ссылка)
ПОСТАНОВЛЕНИЕ ОТ 22 ОКТЯБРЯ 2013 ГОДА № 80
ЭФФЕКТИВНОСТЬ ЛЕЧЕНИЯ БОЛЬНЫХ ДЕСТРУКТИВНЫМ ТУБЕРКУЛЕЗОМ ЛЕГКИХ ПРИ ПАРЕНТЕРАЛЬНОМ И ПЕРОРАЛЬНОМ ПРИМЕНЕНИИ ПРОТИВОТУБЕРКУЛЕЗНЫХ ПРЕПАРАТОВ | Мишин
1. Мишин В.Ю. Химиотерапия туберкулеза легких. Пульмонология 2008; 3: 5–14.
2. Рабухин А.Е. Химиотерапия больных туберкулезом легких. М.: Медицина; 1970.
3. Хоменко А.Г. Химиотерапия туберкулеза легких. М.: Медицина; 1980.
4. Отраслевые показатели противотуберкулезной работы в 2007–2008 гг.: Стат. материалы. / Алексеева Г.С., Михайлова Ю.В., Скачкова Е.И. и др. М.: ТРИАДА; 2009.
5. Шилова М.В. Туберкулез в России в 2008 году. М.: РПЦ-Прима; 2009.
6. Мишин В.Ю. Туберкулез легких с лекарственной устойчивостью возбудителя. М.: ГЭОТАР-Медиа; 2007.
7. Перельман М.А. (ред.) Фтизиатрия. Нац. руководство.М.: ГЭОТАР-Медиа; 2007.
8. Приказ МЗ РФ от 21.03.03 № 109. «О совершенствовании противотуберкулезных мероприятий в Российской федерации. М.; 2003.
9. Падейская Е.Н., Яковлев В.П. Антимикробные препараты группы фторхинолонов в клинической практике.М.: Атмосфера; 1998.
10. Решетняк В.И., Соколова Г.Б. Роль фторхинолонов в лечении туберкулеза. Антибиотики и химиотер. 2003;7: 5–11.
11. Berning S. The role of fluorquinolones in tuberculosis today.Drugs 2001; 61 (1): 9–18.
12. Brennan P., Young D. Handbook of anti-tuberculosis agents.Tuberculosis 2008; 88 (2): 85–170.
13. Yew W.W., Chan С.К., Chau С.Н. Outcomes of patients with multidrug-resistant pulmonary tuberculosis treated with ofloxacin / levofloxacin containing regimens. Chest 2000;117 (3): 744–751.
14. Ваниев Э. В. Эффективность химиотерапии впервые выявленных больных деструктивным туберкулезом легких с лекарственной устойчивостью МБТ: Автореф.дис. … канд. мед. наук. М.; 2008.
15. Келасова Н., Аксенова В. Эффективность лечения препаратом «Ломекомб» молодых больных туберкулезом легких. Врач 2007; 8: 32–33.
16. Кононец А.С. Эффективность лечения лекарственно-устойчивого туберкулеза легких в исправительных учреждениях ФСИН России: Автореф. дис. … д-ра мед.наук. М.; 2009.
17. Левашов Ю.Н., Мишин В.Ю., Краснов В.А. и др. Многоцентровые исследования эффективности IIб режима химиотерапии с использованием комбинированного препарата Ломекомб при лечении впервые выявленных больных туберкулезом легких с бактериовыделением. В кн.: XVI Российский нац. конгресс «Человек и лекарство»: Тезисы докладов. М.; 2009.
Диагностика и профилактика туберкулеза — ГБУЗ СО «Новокуйбышевская центральная городская больница»
Что такое туберкулез?
Туберкулез — одна из 10 основных причин смерти во всем мире.
Это самое древнее из известных человечеству инфекционных заболеваний. Раньше туберкулез называли чахоткой.
Победить эту болезнь до сих пор не удалось.
На сегодняшний день около трети населения планеты инфицировано микобактерией туберкулеза.
Ежегодно, 24 марта отмечается Всемирный день борьбы с туберкулезом!
Всемирный день борьбы с туберкулезом отмечается по решению Всемирной организации здравоохранения в день, когда в 1882 году немецкий микробиолог Роберт Кох открыл возбудителя туберкулеза.
В 1905 году Кох получил Нобелевскую премию за открытие и описание микобактерии туберкулеза.
Девиз Всемирного дня борьбы с туберкулезом в 2019 году — «Время пришло» — акцентирует внимание на необходимости выполнения обязательств, взятых мировыми лидерами, среди которых:
- расширить доступ к профилактике и лечению
- обеспечить достаточное и устойчивое финансирование, в том числе на научные исследования
- продвигать справедливое, основанное на правах человека и ориентированное на людей противодействие туберкулезу.
В 1993г. Всемирная организация здравоохранения ВОЗ объявила туберкулез проблемой «глобальной опасности».
В этот день проходят различные мероприятия, посвященные проблеме туберкулеза.
Основные целевые группы для проведения мероприятий – медицинские работники, учащиеся и их родители, преподаватели общеобразовательных учреждений, а также жители труднодоступных районов и уязвимые слои населения.
Во всем мире проходят семинары, акции, конференции, раздача листовок, информирующие население по вопросам профилактики туберкулеза.
Для медицинских работников организуются научно-практические конференции, заслушиваются результаты работы медицинских организаций по раннему выявлению туберкулеза.
В образовательных организациях проводится анкетирование для оценки уровня осведомленности учащихся и их родителей о туберкулезе, а также проводятся уроки здоровья, тематические диктанты, занятия.
Фтизиатры обследуют население с помощью передвижных флюорографов, оказывают консультативную помощь, выезжая в удаленные населенные пункты.
Для обеспечения масштабного охвата населения информационной кампанией осуществляется теле- и радиовещание, размещается тематическая информация на интернет-сайтах. Проводятся дни открытых дверей в медицинских организациях.
Для населения медицинскими работниками проводятся лекции и индивидуальные беседы.
Все эти мероприятия призывают население задуматься о серьезности проблемы туберкулеза, об опасности для жизни этого заболевания.
Символ дня борьбы с туберкулезом – белая ромашка, как символ здорового дыхания.
Впервые День белой ромашки был отмечен в Швеции – 1 мая 1908г. в знак солидарности с больными туберкулезом.
В России подъем заболеваемости туберкулезом начался в 1991 году и к 2000 году достиг своего максимума — 83 человека на 100000 населения и до сих пор не снижается. Сейчас в России от туберкулеза умирают более 20 тысяч людей в год.
Увеличение заболеваемости туберкулезом тесно связано с увеличением потока мигрантов из неблагополучных по туберкулезу стран, с игнорированием проблемы
туберкулеза, с отказом части больных от лечения в стационарах, со связью туберкулеза с ВИЧ-инфекцией, а также с социальными факторами – нищетой, наркоманией, бродяжничеством.
Характерно, что мужчины заболевают туберкулезом втрое чаще, чем женщины.
В настоящее время заболеваемость туберкулезом снизилась на 6,6% по сравнению с прошлым годом.
Несмотря на то, что в последние годы наметилась тенденция к снижению заболеваемости туберкулезом, на сегодняшний день туберкулез сохраняет за собой статус одной из социально значимых для Российской Федерации инфекций.
В 2017 году зарегистрировано около 70 тыс. впервые выявленных случаев активного туберкулеза, показатель заболеваемости составил 48,09 на 100 тыс. населения.
Во всем мире среди детей до 15 лет каждый год регистрируется 1 миллион новых случаев туберкулеза.
У детей чаще могут развиваться более серьезные формы туберкулеза, такие как милиарный туберкулез и менингит, в результате чего заболеваемость и смертность возрастают.
Что такое туберкулез и каковы пути его передачи?
Туберкулез – инфекционное заболевание, вызываемое различными видами микобактерий – Mycobacterium tuberculosis (палочка Коха). Туберкулез обычно поражает легкие, реже затрагивает другие органы и системы (кости, суставы, мочеполовые органы, кожу, глаза, лимфатическую систему, нервную систему). При отсутствии лечения заболевание прогрессирует и заканчивается летально. Наряду с человеком, туберкулезом могут быть инфицированы и животные (крупный рогатый скот, грызуны, куры и др.).
Основным путем передачи туберкулеза является воздушно-капельный. Возбудитель выделяется в воздух при кашле, чихании, разговоре в составе мельчайших капель. При высыхании капель образуются еще меньшие частицы, состоящие из одной-двух микробных клеток. Они не оседают под действием силы тяжести и подолгу остаются в воздухе, откуда попадают в легкие здорового человека находящегося вблизи источника инфекции.
Также проникновение возбудителя в организм человека может происходить контактно-бытовым (через вещи, которыми пользовался больной) и пищевым (молоко больной коровы, яйца и др.) путями. Туберкулез легко передается через поцелуи и даже через совместное курение одной сигареты.
Входные ворота:
- легкие
- кишечник
- кожа, слизистые оболочки.
Одной из основных причин эпидемического неблагополучия по туберкулезу является распространение штаммов Mycobacterium tuberculosis с лекарственной устойчивостью, которые вне зависимости от генотипа возбудителя отличает тяжелое течение с исходом в хроническую рецидивирующую форму, требующую применения хирургических методов лечения.
Туберкулез с широкой лекарственной устойчивостью – редкий тип туберкулеза, устойчивый практически ко всем лекарствам, используемым для лечения туберкулеза.
Туберкулез с множественной лекарственной устойчивостью – заболевание туберкулезом, вызванное бактериями, устойчивыми к двум наиболее важным препаратам первого ряда – изониазиду и рифампицину.
После проникновения в организм микобактерий туберкулеза возможны 2 варианта развития событий:
- Переход в латентную туберкулезную инфекцию – 90% случаев инфицирования
- Развитие специфического воспаления (заболевания) – активный туберкулез – у 10% инфицированных.
Естественная восприимчивость к микобактерии туберкулеза высокая. Наиболее подвержены заболеванию дети в возрасте до 3 лет.
Кто входит в группы риска?
Люди с туберкулезом чаще всего распространяют его среди людей, с которыми проводят время каждый день: среди членов семьи, друзей, коллег по работе или одноклассников.
Наиболее восприимчивы к туберкулезу люди с ослабленными защитными силами организма:
- дети раннего возраста
- пожилые люди
- больные СПИД и ВИЧ-инфицированные
- люди, недостаточно питающиеся, испытывающие частые переохлаждения
- люди, живущие в сырых, плохо отапливаемых и проветриваемых помещениях
- люди, ведущие асоциальный образ жизни: страдающие алкоголизмом, наркоманы, лица без определенного места жительства, находящиеся в местах лишения свободы, мигранты и беженцы
Риск заражения увеличивается при наличии у больного активного туберкулеза легких.
Факторы риска:
- частые простудные заболевания у детей (более 6 раз в год)
- плохие социально-бытовые условия
- угнетение иммунитета (в особенности, при СПИДе), в том числе, длительная терапия повышенными дозами глюкокортикоидов.
Больные ВИЧ-инфекцией имеют 50% вероятность заболеть туберкулезом в течение жизни, 5-15 % — в течение года.
тесный контакт с больными туберкулезом
- курение
- хронические заболевания легких и дыхательных путей
- лимфогранулематоз – онкологическое заболевание лимфатической системы
- злокачественные заболевания крови (лимфомы)
- сахарный диабет
- хроническая почечная недостаточность
- голодание
- скопление людей в плохо проветриваемых помещениях
Какую опасность представляет туберкулез для взрослых?
Туберкулез опасен для окружающих, так как распространяется очень быстро воздушно-капельным путем.
Каждую секунду в мире происходит заражение одного человека этой инфекцией. После того, как бактерия попадает другому человеку, она начинает размножаться. Если иммунная система ослаблена – инфекция начинает развиваться и появляются первые симптомы туберкулеза. Каждый больной активным бациллярным туберкулезом способен заразить 10-15 человек, но только 5-10% инфицированных заболевают, у остальных вырабатывается нестерильный иммунитет (гибели возбудителя не происходит, и он остается в организме. Пока микроорганизмы находятся в организме – до тех пор сохраняется иммунитет и повторного заражения не происходит).
Инкубационный период заболевания может продолжаться от трех месяцев до года, в некоторых случаях дольше.
Скрытая (латентная) туберкулезная инфекция
Не все инфицированные микобактерией туберкулеза заболевают.
Возбудитель инфекции может жить в организме, не вызывая заболевания. Это называется латентной или скрытой туберкулезной инфекцией. У большинства людей, которые вдыхают туберкулезные бактерии и заражаются, организм способен бороться с этими бактериями и подавлять их размножение самостоятельно.
Люди с латентной туберкулезной инфекцией:
- не имеют симптомов
- не чувствуют себя заболевшими
- не могут распространять туберкулез.
Заподозрить и подтвердить наличие инфицирования в данной ситуации возможно только в случае обнаружения положительной реакции на кожные тесты на туберкулез (р.Манту, Диаскинтест) или получив положительный анализ крови на туберкулез. При данном варианте инфекции при прохождении флюорографического исследования, а также при сдаче мокроты на анализ отклонений может быть не выявлено.
Возможен ли переход латентной формы туберкулеза в активную?
От 5 до 10% инфицированных людей, которые не получают лечения от скрытой туберкулезной инфекции, в какой-то момент своей жизни заболевают туберкулезом. Особенно это касается людей с ослабленной иммунной системой.
Для людей с ВИЧ-инфекцией, риск развития туберкулезного заболевания намного выше, чем для людей с нормальной иммунной системой
Также существует вероятность развития туберкулеза, спустя годы латентной инфекции, в случае ослабления иммунной системы.
Стоит отметить, что многие люди с латентной туберкулезной инфекцией никогда не заболевают туберкулезом. У этих людей туберкулезные бактерии остаются неактивными в течение всей жизни, не вызывая заболевания.
Признаки и симптомы туберкулеза
Симптомы заболевания туберкулезом зависят от локализации инфекционного процесса в организме.
Туберкулез легких
Симптомы:
- кашель: сначала сухой, затем присоединяется мокрота, которая становится гнойной, иногда с прожилками крови; кашель может продолжаться от 3 недель и дольше.
- кровохарканье (не всегда)
- при разрушении стенки сосуда может возникнуть легочное кровотечение
- боль в груди, усиливающаяся при дыхании
- одышка
- лихорадка
- озноб
- слабость
- ночная потливость
- значительное похудение
- потеря аппетита.
Существует две формы туберкулеза – открытая и закрытая.
При открытой форме туберкулеза в мокроте определяются микобактерии туберкулеза. Открытой формой считается форма туберкулеза, при которой имеется очаг поражения (распад в легком, язвенная форма туберкулеза в бронхах). При такой форме больной считается заразным для окружающих.
При закрытой форме туберкулеза микобактерии в мокроте не обнаруживаются. Больные не предоставляют опасность для окружающих.
Туберкулез, который возникает сразу после заражения, называется первичным. При первичном туберкулезе формируется первичный очаг — участок легкого, пораженный туберкулезом – туберкулезная гранулема. Первичный очаг может самостоятельно зажить и превратиться в небольшой участок рубцовой ткани, а может распасться. Из первичного легочного очага микобактерии могут попадать в кровоток и оседать на других органах, образуя на них туберкулезные гранулемы (бугорки).
Вторичный туберкулез возникает при повторном инфицировании или при повторной активации уже имеющийся в организме инфекции.
Без лечения около трети больных погибают в первые месяцы. У остальных болезнь приобретает затяжной характер.
Осложнения туберкулеза легких:
легочный плеврит – туберкулезное поражение плевры (оболочки, покрывающей легкие)
- туберкулез верхних дыхательных путей
- туберкулезный лимфаденит
- туберкулез мочеполовых органов.
Туберкулез костей и суставов
Встречается, в основном, среди ВИЧ-инфицированных. Поражаются межпозвоночные, тазобедренные и коленные суставы.
Туберкулез центральной нервной системы
Встречается, в основном у ВИЧ-инфицированных и у детей младшего возраста. Происходит поражение оболочки мозга — туберкулезный менингит или формирование туберкулёмы в веществе головного мозга.
Без лечения туберкулезный менингит всегда заканчивается летально.
Милиарный туберкулез
Милиарный туберкулез – генерализованная форма заболевания, которая возникает при распространении возбудителя через кровь по всему организму. При этой форме туберкулеза по всему организму образуются небольшие очаги поражения — гранулемы, которые представляют собой бугорки диаметром 1-2 мм.
Основные проявления соответствуют проявлениям туберкулеза легких, но помимо этого появляются признаки поражения других органов.
После излеченного туберкулезного процесса в большинстве случаев наблюдаются остаточные изменения. Со стороны легких – фиброзные, фиброзно-очаговые изменения, кальцинаты в легких, лимфатических узлах. Со стороны других органов отмечаются рубцовые изменения, обызвествление.
Туберкулез у детей
Туберкулез у детей является большой проблемой на сегодняшний день. Признаки и симптомы туберкулеза у детей не имеют специфичности.
У детей данное заболевание протекает тяжелее, чем у взрослых. Вероятность заражения туберкулезом у детей выше, так как меньше бактерий туберкулеза требуется для заражения. Интервал между заражением и болезнью у детей короче.
Чаще всего виновниками развития туберкулеза у детей являются взрослые. Наиболее частый путь заражения детей – воздушно-капельный. Для ребенка опасен даже кратковременный контакт с больным человеком.
Туберкулез у детей способен развиться в любом органе. И во всех органах происходит один и тот же процесс – воспаление и образование гранулем. При прогрессировании заболевания бугорки сливаются между собой, образуя творожистый некроз (мертвая ткань при туберкулезе похожа на мягкую творожистую массу).
Формы туберкулеза у детей:
- Туберкулезная интоксикация
- Первичный комплекс в легком (болезнь чаще развивается у не привитых детей и у детей из очагов туберкулезной инфекции)
- Туберкулез внутригрудных лимфоузлов.
- Туберкулез бронхов
- Туберкулез легких
- Туберкулезный плеврит
- Туберкулезный менингит
- Туберкулез костно — суставной системы
- Туберкулез почек
- Туберкулез периферических лимфоузлов.
При попадании микобактерии туберкулеза в дыхательные пути ребенка, она очень быстро попадает в кровеносное русло, проявляются первые симптомы заболевания, схожие с симптомами ОРЗ:
Отсутствие аппетита и потеря веса – первые признаки туберкулеза у детей.
По мере распространения микобактерии туберкулеза появляются изменения в других органах .
Осложнения и летальный исход туберкулеза чаще всего встречается у детей. Это связано с несовершенным строением анатомических структур (узкие бронхи, отсутствие хрящей), с несовершенными механизмами защиты, а также с несформировавшейся иммунной системой. Особенно тяжело болезнь протекает у детей до 2 лет. У более старших детей защитная система работает лучше.
Лечение туберкулеза
Лечение длительное, может занимать от полугода и больше.
Диагностика туберкулеза
У детей младше 14 лет для диагностики туберкулеза большую ценность представляют внутрикожные туберкулиновые пробы (реакция Манту, Диаскинтест), которые являются основным методом выявления туберкулеза у детей младше 14 лет. Данный метод считается наиболее безопасным.
Проба Манту заключается во введении внутрикожно туберкулина – туберкулезного аллергена.
Пробу Манту производит по назначению врача специально обученная медицинская сестра.
Результаты туберкулиновой пробы оценивает врач или специально обученная медсестра, проводившая эту пробу спустя 72 часа после проведения пробы путем измерения размера инфильтрата (папулы) в миллиметрах.
Положительная реакция Манту возможна у тех людей, в чьем организме присутствуют микробактерии туберкулеза.
Кому необходимо проводить реакцию Манту:
- всем здоровым детям, привитым БЦЖ, реакцию Манту проводят 1 раз в год.
- детям из групп риска (не привитые БЦЖ, страдающие сахарным диабетом, язвенной болезнью, заболеваниями крови, системными заболеваниями, получающие гормональную терапию больше 1 месяца, ВИЧ-инфицированные, часто болеющие, страдающие хроническими заболеваниями почек и органов дыхания).
- при необходимости (обследование ребенка на туберкулез, подготовка к прививке БЦЖ).
Существуют некоторые противопоказания к проведению пробы Манту, которые могут дать ложноположительный результат:
- кожные заболевания
- аллергические заболевания
- карантин в детском саду
- противопоказанием к проведению реакции Манту является эпилепсия.
Перед проведением пробы ребенку необходимо исключить из рациона высокоаллергенные продукты (шоколад, какао, сладости, цитрусовые, клубнику, персики, яйца, блюда из курицы), а также другие продукты, которые вызывали у ребенка аллергическую реакцию.
Оценку результатов проводит врач через 72 часа.
Почему пробу Манту необходимо проводить ежегодно?
Ответ прост: если проба Манту проводится ежегодно, врач, имея данные прошлогодней пробы, увидит разницу и своевременно заподозрит инфицирование, благодаря чему заболевание можно будет победить в кратчайшие сроки.
Проба Манту безвредна как для здоровых детей и подростков, так и для лиц с соматическими заболеваниями.
Помимо реакции Манту в диагностике туберкулеза используют диаскинтест – инновационный препарат, используемый для диагностики туберкулезной инфекции.
Диаскинтест рекомендован для использования в качестве скрининга с 8-летнего возраста, а также по показаниям у детей до 7 лет.
Диаскинтест предназначен для постановки внутрикожной пробы, которая проводится по тем же правилам что и проба Манту с туберкулином. Оценка результатов проводится также через 72 часа.
В состав препарата входит аллерген – белок, состоящий из двух антигенов, являющихся специфическими для микобактерии туберкулеза.
Т-спот и квантифероновый тест – два теста, в основе которых лежит иммунологический способ диагностики туберкулеза по крови. Этот способ определения носительства туберкулеза очень информативен. Он позволяет исключить ложноположительные реакции. Для проведения исследований осуществляется забор крови из вены.
Существует ряд показаний к проведению данных исследований, среди которых ложноположительные или положительные результаты пробы Манту, контакты с людьми, болеющими активной формой туберкулеза, наличие ВИЧ-инфекции и другие.
Противопоказаний к применению не имеет, так как является абсолютно безопасным и не имеет побочных реакций. Ограничений по возрасту также не имеет.
У подростков старше 14 лет и взрослых основным методом определения ранних форм туберкулеза является флюорография. Массовая флюорография является традиционным методом выявления туберкулеза. Ее проводят гражданам 1 раз в 2 года.
Если после флюорографии или других методов исследования возникло подозрение на туберкулез, – проводят рентгенографию органов грудной клетки.
Для диагностики туберкулеза проводят бактериологическое исследование (микроскопия мазков мокроты от кашляющих больных).
Диагноз туберкулезной интоксикации устанавливается только после обследования в условиях специального противотуберкулезного учреждения.
Профилактика туберкулеза.
Всемирная Организация здравоохранения (ВОЗ) разработала стратегию ликвидации туберкулеза, цель которой – «Остановить глобальную эпидемию туберкулеза».
«К 2035 году ни одна из семей, где есть больные туберкулезом, не должна нести катастрофических расходов» — ВОЗ.
Основными компонентами стратегии являются комплексное лечение и профилактика ориентированные на пациента (ранняя диагностика, скрининг контактных лиц, лечение всех больных туберкулезом, включая больных туберкулезом с лекарственной устойчивостью).
В рамках этой стратегии планируется к 2035 году снизить вероятность летального исхода от туберкулеза на 95%.
Профилактика туберкулеза у детей
Профилактика туберкулеза – это комплекс мероприятий, направленных на предупреждение возникновения, распространения туберкулеза, а также его выявление.
Наиболее эффективным мероприятием является предупреждение контакта с больным активной формой туберкулеза.
Во многих странах туберкулез встречается чаще, чем в нашей стране. Это говорит о том, что во время поездок за границу необходимо избегать опасных и продолжительных контактов с вероятно инфицированными людьми.
Основным способом профилактики туберкулеза у детей является прививка БЦЖ (бацилла Кальметта-Герена) и БЦЖ-м (для щадящей первичной иммунизации).
Вакцина БЦЖ была создана в 1919 году на основе ослабленного штамма микобактерии.
Вакцинация БЦЖ высокоэффективна для профилактики тяжелых форм туберкулеза у детей.
В соответствии с Национальным календарем профилактических прививок вакцинацию проводят в роддоме при отсутствии противопоказаний в первые 3-7 дней жизни ребенка.
Если ребенок не был привит в роддоме при отсутствии противопоказаний, прививка проводится в поликлинике после снятия противопоказаний. После прививки иммунитет вырабатывается через 2 месяца. Если ребенок не привит до 6-месячного возраста, то в 6 месяцев необходимо ему провести туберкулиновую пробу Манту. Если она положительная – ребенка направляют к фтизиатру.
Вакцину БЦЖ вводят внутрикожно на границе средней и верхней трети наружной поверхности левого плеча.
На месте внутрикожного введения вакцины БЦЖ развивается специфическая реакция в виде папулы размером 5-10 мм в диаметре. У новорожденных нормальная прививочная реакция развивается спустя 4-6 недель. Обратному развитию реакция подвергается в течение 2-3 месяцев.
У 90-95% вакцинированных на месте образуется поверхностный рубчик.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Для поддержания приобретенного иммунитета повторные прививки проводятся в 7 и 14 лет при отрицательной пробе Манту.
Дети, привитые от туберкулеза, болеют в 15 раз реже и значительно легче, чем непривитые.
В случае, если ребенок имеет медицинский отвод, и в роддоме ему не провели вакцинацию БЦЖ, перед тем, как он будет выписан, – вся семья должна быть обследована флюорографически.
Существуют противопоказания к вакцинации БЦЖ, среди которых недоношенность (масса тела при рождении менее 2500 г.), первичное иммунодефицитное состояние, туберкулез в семье и др.).
Дети, не вакцинированные в период новорожденности, получают вакцину БЦЖ-м. Детям в возрасте 2 месяцев и старше предварительно проводят пробу Манту.
Профилактика туберкулеза у взрослых
Профилактикой туберкулеза у взрослых является ежегодное диспансерное наблюдение и выявление заболеваний на ранних стадиях (флюорография).
В целях выявления туберкулеза периодически проводятся медицинские осмотры.
Порядок и сроки проведения профилактических медицинских осмотров граждан установлены законодательно.
В семье, где проживает беременная женщина , все лица должны быть обследованы флюорографически на туберкулез.
Очень важно в профилактике туберкулеза соблюдать правила ведения здорового образа жизни,
- отказ от вредных привычек,
- полноценное питание,
- физическая активность,
- пребывание на свежем воздухе
- своевременное лечение любых заболеваний
- борьба со стрессами
- соблюдение правил личной гигиены.
Мероприятия в очаге
Больной туберкулезом (бактериовыделитель) должен быть госпитализирован для проведения курса противотуберкулезной терапии до прекращения выделения им бактерий. После изоляции больного проводят заключительную дезинфекцию.
Лица, находящиеся или находившиеся в контакте с больным туберкулезом, в соответствии с законодательством Российской Федерации проходят обследование в целях выявления туберкулеза.
При кашле больной должен отворачиваться и соблюдать правила личной гигиены. Мокроту сплевывать в отдельную плевательницу.
Помещение, где находится больной, должно подвергаться ежедневной влажной уборке с дезинфицирующими средствами.
Благодаря вакцинопрофилактике и наличию эффективных противотуберкулезных препаратов, можно контролировать данное заболевание.
От туберкулеза не застрахован никто, особенно ребенок.
Берегите себя, своих детей и близких от туберкулеза!
Прививка от туберкулеза | Областное бюджетное учреждение здравоохранения «Курская городская клиническая больница № 4»
Прививка от туберкулеза
Туберкулез еще 100 лет назад косил без разбора как миллионеров, так и бедняков. Но если вы думаете, что эта напасть осталась в далеком прошлом, то глубоко ошибаетесь. Туберкулез не только медицинская, но и социальная проблема.
С 1989 года в России отмечается ежегодный подъем заболеваемости туберкулезом, причем в первую очередь болезнь поражает детей. Защититься от нее можно одним-единственным способом – с помощью прививки. Более того – Всемирная организация здравоохранения включила Россию в число стран, где рекомендована обязательная вакцинация против туберкулеза.
Туберкулез – хроническое инфекционное заболевание, возбудителем которого является микобактерия туберкулеза, или палочка Коха. Чаще всего инфекция поражает легкие, но не исключено и поражение глаз, костей, кожи, мочеполовой системы, кишечника и т.д. Передается инфекция воздушно-капельным путем, причем заразиться можно где угодно и для этого совсем не обязательно находиться в тесном контакте с заболевшим человеком.
Микобактерии очень устойчивы к влаге, теплу, свету, в уличной пыли они сохраняют жизнеспособность в течение 10 дней, на книжных страницах – целых 3 месяца, в воде – до 150 дней. При активной форме туберкулеза они быстро размножаются в легких больного и разрушают пораженный орган, отравляют организм человека продуктами своей жизнедеятельности – токсинами. Если болезнь не лечить, есть два варианта развития событий: летальный исход через 1-2 года или хронический туберкулез. Самые тяжелые формы туберкулеза возникают у новорожденных детей. Вместе с легкими поражается головной мозг, что приводит к развитию туберкулезного менингита – воспаления оболочек головного мозга.
Лечить туберкулез сложно, так как микобактерии мутируют и появляются формы, устойчивые даже к очень сильным антибиотикам.
Защита от туберкулеза
Надежным средством профилактики болезни является вакцинация. Вакцина против туберкулеза была создана в 1923 году французскими учеными – Кальметтом и Гереном. Отсюда и ее название — Bacillum CalmetteGuerin, BCG; в русской транскрипции — БЦЖ. Она способна предотвратить до 80% случаев тяжелой инфекции и надежно защищает от первичных форм туберкулеза, особенно от тяжелых – таких, как менингит, поражение костей, диагностировать которые и лечить труднее всего. Отказ от прививки чреват высоким риском заражения туберкулезом. Чтобы его избежать, придется раз и навсегда исключить любые контакты ребенка с больными туберкулезом, что практически невозможно сделать, живя в большом городе.
Первую прививку делают прямо в роддоме – она проходит на 3-7 сутки после рождения малыша. С 1 января 2008 года в соответствии с Приложением к приказу Минздравсоцразвития (так тогда называлось Министерство здравоохранения) от 30 октября 2007 года №673 новорожденным делают прививку от туберкулеза вакциной БЦЖ-М. Если в окружении малыша есть больные, вакцинация проводится вакциной БЦЖ.
Эти вакцины содержат живые ослабленные бычьи микобактерии. Вводятся они внутрикожно. В месте укола развивается местный туберкулезный процесс, совершенно неопасный для здоровья крохи.
Через 1,5-2 месяца после введения вакцины в месте прокола возникает небольшое уплотнение, напоминающее комариный укус. Оно может быть красноватым, синеватым, фиолетовым или даже почти черным. Это нормальная реакция организма на прививку БЦЖ, поэтому пугаться ее не нужно. Затем в центре уплотнения (внутри которого находится инфильтрат) формируется маленький прыщик с жидким содержимым. Главное – не трогать этот гнойник. Если из него течет сукровица или гной – следует промокать его ватным диском. Не давайте ребенку расчесывать это место и сдирать образовывающуюся там корочку. Старайтесь не мочить его и не трите мочалкой во время купания. Ранка должна зажить сама. Процесс заживления может длиться несколько месяцев, и в итоге на месте инъекции формируется небольшой, но заметный рубчик диаметром от 0,2 до 1 см. Появление рубца на плече – это следствие перенесенного туберкулезного процесса. Если рубец отсутствует, значит, основная цель вакцинации не достигнута – иммунитет к туберкулезу не сформировался.
В результате успешно прошедшей вакцинации организм вырабатывает защитные антитела против палочки Коха. Полноценный противотуберкулезный иммунитет формируется в течение года.
Другие прививки после введения вакцины БЦЖ можно делать только через месяц. Исключение – прививка против гепатита В, которую новорожденному делают за 3-4 дня до БЦЖ.
Противопоказания
Вакцинацию против туберкулеза не делают детям, в семьях которых есть случаи врожденного или приобретенного иммунодефицита, если у братьев или сестер отмечались осложнения после аналогичной прививки, и детям с тяжелыми наследственными заболеваниями или поражениями центральной нервной системы, например, при детском церебральном параличе или синдроме Дауна.
Прививка откладывается до выздоровления при любых ОРЗ и ОРВИ, инфекционных заболеваниях, при гемолитической болезни новорожденных (она развивается из-за несовместимости крови матери и малыша по резус-фактору или группе крови) и при глубокой степени недоношенности.
Осложнения после прививки БЦЖ
Вакцина БЦЖ – хоть и ослабленная, но все-таки живая. Потому возможные осложнения делятся на 2 большие группы: связанные с распространением инфекции и местные. Первые вызывают «неправильное» развитие туберкулезного процесса. Это обычно бывает в тех случаях, когда доктор не увидел существующих противопоказаний к прививке или его о них не проинформировали.
В одном случае из 200 тысяч привитых фиксируется такое осложнение как остеит, или туберкулез костей.
Вторые возникают, когда нарушается техника введения вакцины. В таких случаях месте инъекции может образоваться уплотнение более 1 мм в диаметре, инфильтрат образуется под кожей (должен на коже) и прощупывается под ней как «шарик». Это говорит о том, что вакцину ввели слишком глубоко. Нужно как можно быстрее обратиться к фтизиатру, чтобы содержимое «шарика» не прорвалось внутрь и не попало в кровь. После прививки могут увеличиться также подмышечные лимфоузлы, но при этом они остаются безболезненными. Мама чаще всего замечает это осложнение при купании малыша. В таком случае опять-таки нужна консультация фтизиатра.
Ревакцинация
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Чтобы поддержать его на должном уровне, рекомендуется пройти ревакцинацию в возрасте 7 и 14 лет. Но проводится она только туберкулиноотрицательным детям, организм которых даже несмотря на вакцинацию БЦЖ, не знаком с палочками Коха или успел уже о них забыть.
Выявить таких детей помогает проба Манту, которую проводят ежегодно. Ее принцип – введение в организм человека малых доз туберкулина – аллергена, полученного от палочки Коха, и наблюдении за реакцией. Если организм с инфекцией встречался, реакция будет бурной, проба – положительной. Через 72 часа после инъекции измеряют диаметр образовавшейся «пуговки» (папулы). В зависимости от его размера и делаются соответствующие выводы. Но надо учитывать, что возможны ложноположительные и ложноотрицательные результаты. Более совершенной пробой является диаскинтест.
Первая проба Манту предстоит ребенку в 1 год, далее – ежегодно. При отрицательной пробе вакцинацию проводят не позднее, чем через 2 недели после проведения пробы. С рождения до 2 месяцев прививку против туберкулеза делают без предварительной пробы Манту.
Важно помнить, что проба Манту не прививка. Если ребенок по каким-то показаниям освобожден от профилактических прививок, это не значит, что ему нельзя делать пробу Манту. Если же у вас есть опасения по этому поводу, доктор может рекомендовать диаскинтест.
Профилактика туберкулеза — ГБУЗ «Противотуберкулезный диспансер №4» МЗ КК
В нашей стране разработаны мероприятия по полной ликвидации туберкулеза. Значительную роль в профилактике туберкулеза играет флюорография — разновидность рентгенологического исследования. С помощью флюорографии можно выявить туберкулез в ранних стадиях. Ежегодное флюорографическое обследование должны проходить все школьники, начиная с 15 лет, и все подростки, работники лечебно-профилактических учреждений, детских садов, детских домов, работники и учащиеся производственно-технических училищ, студенты, призывники, работники пищевых предприятий и ряд других контингентов. Остальное население обследуют не реже 1 раза в 2 года.
Усовершенствование флюорографического метода позволяет обследовать все слои населения. Большую роль в раннем выявлении начальных форм туберкулеза легких играют диспансеры.
В противотуберкулезных диспансерах проводят наблюдение за лицами, находящимися в контакте с больными, выделяющими микобактерии туберкулеза, и осуществляют массовое обследование здорового населения. При каждом противотуберкулезном диспансере рекомендуется организовать флюорографическое отделение. На него возлагается массовое обследование всего населения данного района с целью диагностики ранних проявлений туберкулеза легких. Это позволяет своевременно диагностировать и лечить туберкулез легких.
Важное место в предупреждении туберкулеза занимает вакцинопрофилактикас помощью вакцины, созданной французским исследователем Кальметтом. При введении такой вакцины в живой организм заражения и заболевания не происходит, организм становится устойчивым к туберкулезной инфекции.
В нашей стране всем новорожденным вводят эту вак цину, называемую бациллой Кальметта — Герена (вакцина БЦЖ). Вводят вакцину на 5—7-й день жизни внутрикожно в наружную поверхность левого плеча. Ревакцинацию проводят детям в возрасте 7, 12 и 17 лет, а также взрослым до 30 лет, у которых проба Манту с 2 ТЕ дала отрицательный или сомнительный результат.
В борьбе с распространением туберкулеза важную роль играет уничтожение возбудителя, а также своевременное выявление и лечение больных. Больной должен строго соблюдать индивидуальные санитарно-гигиенические правила.
Мокроту больного следует собирать в специальные закрывающиеся плевательницы, которые заливают на 1/3 объема 5% раствором хлорамина. Перед опорожнением плевательниц их заливают на 6—8 ч хлорамином или засыпают хлорной известью (примерно 2 г хлорной извести на 10 мл мокроты). Обезвреженную мокроту выливают в канализационную сеть. Плевательницы дезинфицируют кипячением в 2% растворе гидрокарбоната натрия. В таком же растворе замачивают белье больного.
Ранние симптомы туберкулезной интоксикации. Хроническая туберкулезная интоксикация встречается главным образом у детей. Ранними симптомами туберкулезной интоксикации можно считать периодическое, непостоянное повышение температуры тела, раздражительность и утомляемость, слабость, понижение аппетита, потливость. Клинические методы диагностики в большинстве случаев не позволяют выявить конкретный патологический очаг (с помощью перкуссии и аускультации не удается определить существенных патологических изменений в легких). Диагноз ставят в первую очередь на основании положительных кожных проб, данных рентгенологического исследования и исследования крови. Разумеется, учитывают и анамнестические данные, жалобы и т. д.
Симптомы туберкулезной интоксикации зависят от возраста больного. Маленькие дети хуже переносят туберкулезную инфекцию, чем старшие. По клиническому течению выделяют гладко текущий и осложненный первичный комплекс. При гладком течении процесса через 3—4 нед после начала заболевания температура тела снижается, общее состояние улучшается. Однако первичная туберкулезная интоксикация может осложняться (изменение плевры, появление новых инфильтративных очагов), что сопровождается выраженными клиническими проявлениями (повышается температура тела, появляется кашель, определяются патологические изменения в крови и т. д.).
Активный туберкулез — StatPearls — Книжная полка NCBI
Непрерывное обучение
Активный туберкулез — это состояние, при котором Mycobacterium tuberculosis вызывает инфекцию; обычно в легких, хотя могут быть задействованы многие системы. По оценкам Всемирной организации здравоохранения, ежегодно около 8 миллионов человек во всем мире заболевают активным туберкулезом, и почти 2 миллиона человек умирают от этого заболевания. Из каждых 10 человек, инфицированных M. tuberculosis, в какой-то момент жизни у одного может развиться активная инфекция.После заражения риск развития активного туберкулеза наиболее высок в первый год, но у большинства пациентов активное заболевание обычно возникает через много лет. В этом упражнении описывается оценка и лечение активного туберкулеза, а также подчеркивается роль межпрофессиональной группы в оценке и лечении пациентов с этим заболеванием.
Цели:
Обобщить этиологию активного туберкулеза, вызываемого Mycobacterium tuberculosis.
Опишите доступные варианты лечения активного туберкулеза.
Опишите скрининговые тесты на туберкулез.
Оцените важность улучшения координации помощи между членами межпрофессиональной группы для улучшения результатов лечения пациентов.
Введение
Активный туберкулез — это полиорганная болезнь, вызванная первичной инфекцией или реактивацией латентного туберкулеза. Соответственно, активный туберкулез может быть первичным туберкулезом или реактивационным туберкулезом.Первичный туберкулез возникает, когда иммунная система неспособна защищаться от бактериальной инфекции (MTB) Mycobacterium tuberculosis . Реактивация туберкулеза, как следует из названия, представляет собой реактивацию содержащейся микобактериальной инфекции. Реактивация туберкулеза — наиболее частая форма активного туберкулеза, составляющая 90% случаев. Легкие — наиболее часто поражаемый орган, другие системы органов, обычно поражаемые, включают желудочно-кишечный тракт, опорно-двигательный аппарат, лимфоретикулярную систему, кожу, печень и репродуктивную систему.[1]
По оценкам Всемирной организации здравоохранения (ВОЗ), ежегодно около 8 миллионов человек во всем мире заболевают активной формой туберкулеза, и почти 2 миллиона человек умирают от этой болезни. Из каждых 10 человек, инфицированных M. tuberculosis , в какой-то момент жизни у одного может развиться активная инфекция. В 2017 году ВОЗ сообщила, что оценочный глобальный уровень заболеваемости туберкулезом снижается на 1,5% каждый год с 2000 года. Однако, несмотря на эти значительные достижения и решительные глобальные усилия по искоренению туберкулеза, болезнь по-прежнему является причиной значительной заболеваемости и смертности во всем мире.В развивающихся странах, таких как Индия, Пакистан, Филиппины, Китай, Южная Африка, Индонезия и Нигерия, наблюдаются самые высокие показатели заболеваемости и смертности. В совокупности на эти страны приходилось 64% всех смертей от туберкулеза в 2016 году, по данным ВОЗ. [2] [3] [4]
Этиология
Инфекция Mycobacterium tuberculosis (алкогольная и кислотоустойчивая палочка) вызывает активный туберкулез. Он классифицируется под комплексной группой M. tuberculosis , которая включает четыре других микобактерии, которые могут вызывать активный туберкулез: M. canettii, M. microti, M. b ovis и M. africanum . [5] [6] [7]
M. tuberculosis является облигатным -аэробные, неподвижные, неспорообразующие, каталазонегативные и факультативные внутриклеточные бактерии. Высокое содержание липидов в M. tuberculosis придает ему множество уникальных клинических характеристик. К ним относятся устойчивость к нескольким антибиотикам и способность выживать во многих экстремальных условиях.Кроме того, деление занимает много времени (от 16 до 20 часов), что значительно медленнее по сравнению с другими бактериями, которое обычно занимает менее часа.
Организм плохо реагирует на окрашивание по Граму и, таким образом, не классифицируется как грамположительный или грамотрицательный. Однако иногда при окрашивании по Граму наблюдаются слабоположительные клетки, называемые «клетками-призраками». Как и M. tuberculosis сохраняет некоторые пятна даже после обработки растворами, содержащими кислоты, поэтому он считается кислотоустойчивой палочкой.Для идентификации M. tuberculosis чаще всего используются красители Циля-Нильсена и красители Киньюна. Тест окрашивает кислотоустойчивые бациллы в ярко-красный цвет, что делает их отчетливыми на синем фоне.
Человек — единственный известный хозяин, в котором в естественных условиях обитает и размножается M. tuberculosis . Микроорганизм распространяется в основном в виде аэрозольного аэрозоля от человека, находящегося на инфекционной стадии заболевания, хотя также возможна трансдермальная передача и передача через желудочно-кишечный тракт (ЖКТ).
Эпидемиология
Туберкулез имеет глобальное распространение, и подозревается, что более двух миллиардов человек (около 30% населения мира) инфицированы M. tuberculosis . В 2003 году мировая заболеваемость туберкулезом достигла своего пика, но с тех пор медленно снижалась. Большинство новых случаев заболевания в 2016 году было зарегистрировано в Азии (около 45%), а затем в Африке (около 25%). В 2016 году ВОЗ сообщила, что туберкулезом заразились около 10,4 миллиона человек, из которых примерно 1.7 миллионов умерли. [8] [9] [10]
Эпидемиология туберкулеза, хотя и присутствует во всем мире, значительно различается в зависимости от региона.
Индия, страны Африки к югу от Сахары, Микронезия и острова Юго-Восточной Азии имели самые высокие показатели (100 на 100000 человек и выше)
Китай, Восточная Европа, Центральная и Южная Америка и Северная Африка имели средние показатели (от 26 до 100 случаев на 100 000 человек)
- США, Канада, Япония, Западная Европа и Австралия зарегистрировали самые низкие показатели (менее 25 случаев на 100 000 человек) [11]
Хотя около 90% до 95% людей, инфицированных M.tuberculosis не развиваются в активной форме и остаются бессимптомными, у 5-10% инфицированных развивается болезнь. В 2012 году во всем мире было зарегистрировано около 8,6 миллиона случаев активного туберкулеза. В Соединенных Штатах туберкулез часто встречается среди иммигрантов. В то время как инфекции нетуберкулезными микобактериями не редкость в США, особенно среди восприимчивых пациентов и пациентов с ослабленным иммунитетом, во многих случаях клиническая дифференциация между M. tuberculosis и нетуберкулезными микобактериями (NTM) становится сложной задачей, поскольку они обладают схожими клиническими и патофизиологическими механизмами.Тем не менее, важно проводить различие между туберкулезом и нетуберкулезными микобактериями, так как лечение для обоих радикально отличается [12].
Молодые люди имеют самый высокий уровень заболеваемости активным туберкулезом во всем мире, но в развитых странах пожилые люди страдают самыми высокими показателями заболеваемости. Взрослые всех возрастных групп подвержены риску прогрессирования заболевания в активной форме. Факторы риска заражения активным заболеванием включают [13]:
Коинфекция ВИЧ в 20–30 раз чаще приводит к развитию активного туберкулеза.
Наличие других состояний с ослабленным иммунитетом, включая иммунодепрессанты, такие как кортикостероиды длительного действия и препараты против TNF.
Хронические болезни легких.
Употребление табачных изделий.
Недоедание указывает на более высокий риск развития активного заболевания, что делает туберкулез одним из основных заболеваний бедности.
Диабет также имеет повышенный риск развития активного туберкулеза и худших результатов лечения.
Употребление алкоголя (более 40 г в день).
Внутривенное употребление наркотиков.
Загрязнение помещений.
Силикоз
Терминальная стадия почечной недостаточности.
Шунтирование кишечника или гастрэктомия.
- Синдромы хронической мальабсорбции. [11]
Патофизиология
Вдыхание аэрозольных капель от инфицированного человека является основным механизмом распространения туберкулеза.Хотя туберкулез чаще всего вызывает легочную инфекцию, это мультисистемное заболевание, которое может проявляться в виде различных патологических проявлений. Последующее отложение организма в легких может привести к нескольким возможным результатам, включая:
Немедленное выведение организма из организма
Первичное заболевание: немедленное начало активного заболевания у человека
Скрытая инфекция
Болезнь реактивации: начало активного заболевания через много лет после периода латентной инфекции
Способность организма эффективно ограничивать или устранять инфекционный инокулят зависит от иммунного статуса человека, генетики , и является ли воздействие на организм первичным или вторичным. M. tuberculosis также обладает несколькими факторами вирулентности, которые затрудняют его выведение альвеолярными макрофагами. Эти факторы включают высокое содержание миколиновой кислоты во внешней капсуле бактерии, что затрудняет фагоцитоз альвеолярных макрофагов. Другие составляющие клеточной стенки бактерии, такие как пуповинный фактор, могут напрямую повредить альвеолярные макрофаги. Несколько исследований показали, что M. tuberculosis также подавляет образование эффективных фаголизосом, что ограничивает, а иногда даже предотвращает выведение микроорганизмов.Другие факторы вирулентности включают каталазу-пероксидазу, которая помогает противостоять окислительной реакции клетки-хозяина, и липоарабиноманнан, который помогает индуцировать цитокины и противостоять окислительному стрессу хозяина. [14] [15]
Наиболее подверженные заражению люди избавляются от инфекции с помощью врожденного иммунитета. Около 30-40% зараженных заражаются. Адаптивный (Т-клеточный) иммунитет содержит инфекцию у 95% инфицированных людей как латентный туберкулез. Примерно у 5% пациентов развивается первичный активный туберкулез на фоне неадекватного Т-клеточного иммунитета.Около 5-10% пациентов с латентными инфекциями прогрессируют до активной формы болезни в течение жизни, чаще всего в первые два года. При отсутствии лечения половина больных активной болезнью умирает [16].
Туберкулезные палочки вызывают инфекцию легких после того, как они переносятся в виде капель, достаточно маленьких, чтобы достичь альвеолярного пространства (около 5-10 микрон). Если инфекция не устраняется врожденной защитной системой хозяина, бациллы могут размножаться внутри альвеолярных макрофагов, которые могут мигрировать из легких и проникать в другие ткани.[17]
Макрофаги в легких продуцируют хемокины и цитокины, которые привлекают другие фагоцитарные клетки, включая нейтрофилы, моноциты и другие альвеолярные макрофаги, которые образуют узловую гранулематозную структуру, известную как бугорок. Если непрерывная репликация бактерий не подавляется, увеличивающийся бугорок и бациллы могут попасть в местные дренирующие лимфатические узлы. Это вызывает лимфаденопатию, которая является характерным проявлением первичного туберкулеза. Комплекс Гон может развиться, если повреждение, вызванное расширением бугорка, распространяется на паренхиму легкого и лимфатический узел.Бактериемия также может наблюдаться при начальной инфекции. [15]
Бациллы туберкулеза будут размножаться до тех пор, пока не разовьется эффективный клеточно-опосредованный иммунный ответ. Обычно это занимает от 2 до 10 недель после первоначального заражения более чем у 90% инфицированных людей. В легких отсутствие эффективного клеточно-опосредованного иммунного ответа и восстановления тканей может привести к обширным повреждениям. Фактор некроза опухоли альфа, промежуточные соединения азота, реактивный кислород и компоненты цитотоксических клеток (перфорин, гранзимы), функция которых заключается в устранении M.tuberculosis также может способствовать побочным повреждениям хозяина и развитию казеозного некроза. Следовательно, большая часть патологии туберкулеза является результатом иммунного ответа инфицированного хозяина на туберкулезные палочки. [18]
Неконтролируемый рост бактерий может привести к гематогенному распространению бацилл и, в конечном итоге, к распространению туберкулеза. «Военный туберкулез» — это диссеминированное заболевание с поражениями, напоминающими семена проса. Бациллы также могут распространяться механически через эрозию казеозных поражений в дыхательные пути, когда хозяин становится заразным для других людей.При отсутствии лечения уровень смертности составляет около 80%. У остальных пациентов могло развиться хроническое заболевание или выздороветь. Хронический туберкулез характеризуется периодическими эпизодами заживления фиброзными изменениями, окружающими очаги поражения, и разрушением тканей. Полное спонтанное уничтожение туберкулезных микобактерий происходит редко [18].
Первичная инфекция туберкулеза обычно локализуется в средней части легких и называется очагом Гона. У большинства людей очаг Гона обычно переходит в латентное состояние как латентный туберкулез.В случае иммуносупрессии у хозяина латентный туберкулез реактивируется в активный туберкулез. [1]
Большинство людей, у которых развивается туберкулез, заболевают после длительного латентного периода, часто через много лет после первоначальной первичной инфекции. Это заболевание называется реактивацией или вторичным туберкулезом. Лица с латентной инфекцией, но без основных медицинских проблем, имеют риск развития вторичного туберкулеза в течение жизни от 5% до 10%. Поражения вторичного туберкулеза обычно локализуются на верхушках легких и, в отличие от первичного заболевания, имеют тенденцию быть локализованными.У небольшого числа людей может развиться вторичный туберкулез после повторного инфицирования M. tuberculosis . Вторичный туберкулез можно отличить от первично-прогрессирующего туберкулеза по наличию кавитации и расположению поражения. [18]
Гистопатология
Диагностическим гистопатологическим признаком туберкулеза является эпителиоидная гранулема с центральным казеозным некрозом. Бугорки представляют собой сферические узелки и имеют 3-4 клеточные зоны, показывающие следующие особенности от центра кнаружи:
Центральный казеальный некроз
Внутренняя клеточная зона, содержащая лимфоциты, макрофаги, эпителиоидные и гигантские клетки
An внешняя клеточная зона лимфоцитов, незрелых макрофагов и плазматических клеток
При заживлении очагов фиброза
При казеационном некрозе наблюдается низкий pH, низкое давление кислорода и высокий уровень жирных кислот, все из которых подавляют рост туберкулезной палочки и, следовательно, сдерживание инфекции.[19]
История и физика
Туберкулез легких — наиболее частое заболевание активного туберкулеза. Внелегочный туберкулез встречается у 10-42% пациентов, в зависимости от различных факторов организма и бактерий. [20]
При туберкулезе легких наиболее частым симптомом является хронический кашель. Кашель в большинстве случаев продуктивный, иногда с примесью крови. Часто отмечаются такие конституциональные симптомы, как лихорадка, потеря веса, лимфаденопатия и ночная потливость.Внелегочный туберкулез может поражать любой орган и может иметь различные проявления.
При высоком клиническом подозрении необходимо получить дополнительный анамнез для оценки факторов риска активного туберкулеза:
- Анамнез ВИЧ-инфекции — Степень иммуносупрессии влияет на клинические проявления. [21]
История предшествующего лечения туберкулеза
История положительного результата анализа на очищенное белковое производное туберкулиновой пробы
Эмиграция из или поездки в местность, где туберкулез является эндемическим
Контакт с человеком с активным туберкулезом
Вторичный туберкулез отличается от первично-прогрессирующего туберкулеза гиперчувствительностью, а реакция тканей более тяжелая при вторичном туберкулезе.Первичный туберкулез часто вызывает помутнение среднего и нижнего поля легких, связанное с аденопатией средостения. В то время как вторичный туберкулез обычно поражает верхние доли, вызывая помутнение, полости или фиброзную рубцовую ткань.
Активное заболевание также может приводить к системному распространению бугорков и проявляться в виде милиарного туберкулеза, который на рентгенографических изображениях грудной клетки напоминает просо-образные поражения. Туберкулез также может распространяться в кишечник, позвоночник (болезнь Потта) или центральную нервную систему (туберкулезный менингит).Туберкулез плевры считается внелегочным туберкулезом. Пациенты с коинфекцией ВИЧ с иммуносупрессией имеют повышенный риск внелегочного и диссеминированного туберкулеза. [22]
Физикальное обследование зависит от вовлеченных органов. В случае легочного туберкулеза у пациента могут быть крепитация и бронхиальное дыхание, особенно в верхних долях или пораженной области, что указывает на полость или уплотнение. Признаки внелегочного туберкулеза разнообразны и могут включать:
Лимфаденопатию
Кожные поражения
Плевральный выпот
Неврологический дефицит
Путаница, кома
Низкий риск: Эти пациенты имеют минимальную вероятность заражения туберкулезом. Проба Манту считается положительной только в том случае, если после внутрикожной инъекции очищенного производного белка наблюдается значительное уплотнение размером 15 мм или выше.К этой группе относятся те, кто не ездил в эндемичный по туберкулезу регион, не проходил военную службу, не контактировал с пациентом с хроническим кашлем, не принимал стероиды в анамнезе, не подвергался профессиональному воздействию, не инфицирован ВИЧ. и не проживают в стране, эндемичной по туберкулезу.
Средний риск: Эти пациенты имеют промежуточную вероятность заражения туберкулезом. Их результаты испытаний считаются положительными, если измеренное уплотнение превышает 10 мм.В эту группу входят жители эндемичных по туберкулезу стран, таких как Азия, Латинская Америка и Африка, жители или работники приютов, люди, проживающие в перенаселенных окрестностях, и медицинский персонал.
Высокий риск: Эти пациенты имеют значительную вероятность заражения туберкулезом. Их результаты испытаний считаются положительными, если измеренное уплотнение превышает 5 мм. В эту группу входят люди с ослабленным иммунитетом и неспособные вызвать достаточный иммунный ответ на тест на очищенное производное белка (ВИЧ-положительные пациенты, пациенты, принимающие хронические стероиды), пациенты с частым контактом с людьми с постоянным кашлем и пациенты с доказательствами перенесенная туберкулезная инфекция, например, заживший рубец, видимый на рентгеновском снимке.
Изониазид: используется в сочетании с витамином B6 для предотвращения невропатий.
Рифамицин: Пациентам необходимо пройти базовые и последующие функциональные пробы печени, поскольку рифамицин гепатотоксичен.
Этамбутол: нельзя применять у детей, у которых нельзя определить и контролировать остроту зрения, поскольку этамбутол может вызвать неврит зрительного нерва.
Пиразинамид: Пациенты должны проходить периодические функциональные пробы печени, рентген грудной клетки, мочевую кислоту сыворотки и посев мокроты через 2–3 месяца и по завершении лечения.
Инъекционные аминогликозиды: стрептомицин, амикацин и канамицин.
Инъецируемые полипептиды: виомицин и капреомицин
Фторхинолоны: левофлоксацин, гатифлоксацин, офлоксацин и моксифлоксацин,
Другие: параолидон-аминосалидэтионамид, териносалицитион, териносалицитид, цитиносалицитидная кислота и параолидон-териносалицитиловая кислота.
Монорезистентную — устойчивость к любому лечению ТБ
Полирезистентная — устойчивость к двум препаратам противотуберкулеза (но не одновременно к изониазиду и рифампицину). )
Множественная лекарственная устойчивость — Устойчивость к изониазиду и рифампицину
Обширная лекарственная устойчивость — Устойчивость к изониазиду и рифампицину, плюс устойчивость к любому фторхинолону и 1 из 3 инъекционных препаратов второго ряда
Актиномикоз
Гистоплазмоз
Бластомикоз
Болезнь кошачьих царапин
Рак легкого
Маленькие дети (особенно младенцы) и пожилые пациенты
Те, кто задерживается или не получает надлежащее лечение
Пациенты с обширным распространение болезни на радиологических изображениях
Пациенты с тяжелым респираторным заболеванием
Те, кто принимает наркотики или страдает заболеванием, вызывающим иммуносупрессию
Острый респираторный дистресс-синдром
Обширное разрушение легкого
Эмпиема
Пневмоторакс
Диссеминированный туберкулез
- инфекция туберкулеза 14
Бронхоэктаз
Фиброторакс
Аспергиллома
- 1.
- MacPherson P, Lebina L, Motsomi K, Bosch Z, Milovanovic M, Ratsela A, Lala S, Variava E, Golub JE , Уэбб Э.Л., Мартинсон Н.А. Распространенность и факторы риска латентной туберкулезной инфекции среди домашних контактов индексных случаев в двух провинциях Южной Африки: анализ исходных данных кластерного рандомизированного исследования.PLoS One. 2020; 15 (3): e0230376. [Бесплатная статья PMC: PMC7077873] [PubMed: 32182274]
- 2.
- Schaller MA, Wicke F, Foerch C, Weidauer S. Туберкулез центральной нервной системы: этиология, клинические проявления и нейрорадиологические особенности. Clin Neuroradiol. 2019 Март; 29 (1): 3-18. [PubMed: 30225516]
- 3.
- Мортон Б., Столбринк М., Кагима В., Райланс Дж., Мортимер К. Раннее распознавание и лечение сепсиса у взрослых африканцев к югу от Сахары: систематический обзор и метаанализ.Int J Environ Res Public Health. 15 сентября 2018 г .; 15 (9) [Бесплатная статья PMC: PMC6164025] [PubMed: 30223556]
- 4.
- Герц М.Э., Муйойета М., Топп С.М., Хеностроза Г., Рид С.Е. Координация непрерывности профилактики, лечения и ухода за ВИЧ-ассоциированным туберкулезом в тюрьмах: подход к укреплению систем здравоохранения. Curr Opin ВИЧ СПИД. 2018 ноя; 13 (6): 492-500. [Бесплатная статья PMC: PMC7705648] [PubMed: 30222608]
- 5.
- Romha G, Gebru G, Asefa A, Mamo G. Эпидемиология Mycobacterium bovis и Mycobacterium tuberculosis у животных: динамика передачи и проблемы борьбы с зоонозным туберкулезом в Эфиопии .Ранее Vet Med. 2018 01 октября; 158: 1-17. [PubMed: 30220382]
- 6.
- Hayward S, Harding RM, McShane H, Tanner R. Факторы, влияющие на более высокую заболеваемость туберкулезом среди мигрантов и этнических меньшинств в Великобритании. F1000Res. 2018; 7: 461. [Бесплатная статья PMC: PMC6107974] [PubMed: 30210785]
- 7.
- Ogbuoji, Qi J, Olson ZD, Yamey G, Nugent R, Norheim OF, Verguet S, Jamison DT. Годовые темпы снижения детской и материнской смертности, смертности от туберкулеза и неинфекционных заболеваний в 109 странах с низким и средним уровнем доходов с 1990 по 2015 год.В: Jamison DT, Gelband H, Horton S, Jha P, Laxminarayan R, Mock CN, Nugent R, редакторы. Приоритеты борьбы с болезнями: улучшение здоровья и сокращение бедности. 3-е изд. Международный банк реконструкции и развития / Всемирный банк; Вашингтон (округ Колумбия): 27 ноября 2017 г. [PubMed: 30212157]
- 8.
- Хаддад М.Б., Раз К.М., Лэш Т.Л., Хилл А.Н., Каммерер Дж.С., Уинстон, Калифорния, Кастро К.Г., Ганди Н.Р., Навин Т.Р. Простые оценки локальной распространенности латентной туберкулезной инфекции, США, 2011–2015 гг.Emerg Infect Dis. 2018 Октябрь; 24 (10): 1930-1933. [Бесплатная статья PMC: PMC6154166] [PubMed: 30226174]
- 9.
- Daftary A, Mitchell EMH, Reid MJA, Fekadu E, Goosby E. Первое в истории совещание высокого уровня по туберкулезу должно бороться со стигмой. Am J Trop Med Hyg. 2018 ноя; 99 (5): 1114-1116. [Бесплатная статья PMC: PMC6221214] [PubMed: 30226149]
- 10.
- Migliori GB, Sotgiu G, Rosales-Klintz S, van der Werf MJ. Стандарт Европейского Союза по лечению туберкулеза при туберкулезе с множественной лекарственной устойчивостью в соответствии с новыми рекомендациями Всемирной организации здравоохранения.Eur Respir J. 2018 ноябрь; 52 (5) [PubMed: 30209200]
- 11.
- Хабиб С., Радждев К., Первиз С., Хасан Сиддики А., Азам М., Чалхуб М. Болезнь легких, вторичная к Mycobacterium xenopi, осложненная Нарушение дыхания. Cureus. 2018 29 октября; 10 (10): e3512. [Бесплатная статья PMC: PMC6318116] [PubMed: 30648049]
- 12.
- Narasimhan P, Wood J, Macintyre CR, Mathai D. Факторы риска туберкулеза. Pulm Med. 2013; 2013: 828939. [Бесплатная статья PMC: PMC3583136] [PubMed: 23476764]
- 13.
- Рой Чоудхури Р., Валлания Ф., Ян К., Лопес Анхель С.Дж., Дарбо Ф., Пенн-Николсон А., Розот В., Немес Е., Малербе С.Т., Ронахер К., Уолзл Г., Ханеком В., Дэвис М.М., Винтер Дж., Чен Х , Scriba TJ, Khatri P, Chien YH. Многокогортное исследование иммунных факторов, связанных с исходами инфекции M. tuberculosis. Природа. 2018 август; 560 (7720): 644-648. [Бесплатная статья PMC: PMC6414221] [PubMed: 30135583]
- 14.
- Githinji LN, Gray DM, Zar HJ. Функция легких у ВИЧ-инфицированных детей и подростков.Пневмония (Натан). 2018; 10: 6. [Бесплатная статья PMC: PMC6016126] [PubMed: 29984134]
- 15.
- Young DB, Gideon HP, Wilkinson RJ. Устранение скрытого туберкулеза. Trends Microbiol. 2009 Май; 17 (5): 183-8. [PubMed: 19375916]
- 16.
- Santos NCS, Scodro RBL, Leal DC, do Prado SM, Micheletti DF, Sampiron EG, Costacurta GF, de Almeida AL, da Silva LA, Ieque AL, Ghiraldi Lopes LD, de Pádua RA, Siqueira VL, Caleffi-Ferracioli KR, Cardoso RF. Определение минимальной бактерицидной концентрации в отдельных или комбинированных препаратах против Mycobacterium tuberculosis .Future Microbiol. 2020 Янв; 15: 107-114. [PubMed: 32064924]
- 17.
- Нигш А., Главишниг В., Баго З., Гребер Н. Mycobacterium caprae Инфекция благородного оленя в Западной Австрии. Оптимизированное использование данных патологии для определения динамики инфекции. Front Vet Sci. 2018; 5: 350. [Бесплатная статья PMC: PMC6348259] [PubMed: 30719435]
- 18.
- Barr DA, Lewis JM, Feasey N, Schutz C, Kerkhoff AD, Jacob ST, Andrews B, Kelly P, Lakhi S, Muchemwa L, Bacha HA , Hadad DJ, Bedell R, van Lettow M, Zachariah R, Crump JA, Alland D, Corbett EL, Gopinath K, Singh S, Griesel R, Maartens G, Mendelson M, Ward AM, Parry CM, Talbot EA, Munseri P, Дорман С.Е., Мартинсон Н., Шах М., Каин К., Хейлиг С.М., Варма Дж. К., фон Готтберг А., Сакс Л., Уилсон Д., Сквайр С.Б., Лаллоо Д.Г., Дэвис Дж., Мейнтьес Г.Распространенность инфекции кровотока Mycobacterium tuberculosis, диагностика и риск смертности у тяжелобольных взрослых с ВИЧ: систематический обзор и метаанализ данных отдельных пациентов. Lancet Infect Dis. 2020 июн; 20 (6): 742-752. [Бесплатная статья PMC: PMC7254058] [PubMed: 32178764]
- 19.
- Caws M, Thwaites G, Dunstan S, Hawn TR, Lan NT, Thuong NT, Stepniewska K, Huyen MN, Bang ND, Loc TH, Gagneux S. , van Soolingen D, Kremer K, van der Sande M, Small P, Anh PT, Chinh NT, Quy HT, Duyen NT, Tho DQ, Hieu NT, Torok E, Hien TT, Dung NH, Nhu NT, Duy PM, van Винь Чау Н., Фаррар Дж.Влияние генотипа хозяина и бактерии на развитие диссеминированного заболевания Mycobacterium tuberculosis. PLoS Pathog. 28 марта 2008 г .; 4 (3): e1000034. [Бесплатная статья PMC: PMC2268004] [PubMed: 18369480]
- 20.
- Barnes PF, Bloch AB, Davidson PT, Snider DE. Туберкулез у больных с инфекцией вируса иммунодефицита человека. N Engl J Med. 6 июня 1991 г .; 324 (23): 1644-50. [PubMed: 2030721]
- 21.
- Джонс Б. Э., Янг С. М., Антонискис Д., Дэвидсон П. Т., Крамер Ф., Барнс П. Ф..Связь проявлений туберкулеза с количеством клеток CD4 у пациентов с инфекцией вируса иммунодефицита человека. Am Rev Respir Dis. 1993 ноябрь; 148 (5): 1292-7. [PubMed: 79]
- 22.
- Нельсон С.М., Дайке М.А., Картрайт С.П. Значение исследования множественных образцов мокроты в диагностике туберкулеза легких. J Clin Microbiol. 1998 Февраль; 36 (2): 467-9. [Бесплатная статья PMC: PMC104561] [PubMed: 9466760]
- 23.
- Mase SR, Ramsay A, Ng V, Henry M, Hopewell PC, Cunningham J, Urbanczik R, Perkins MD, Aziz MA, Pai M.Результаты серийных исследований мокроты в диагностике туберкулеза легких: систематический обзор. Int J Tuberc Lung Dis. 2007 Май; 11 (5): 485-95. [PubMed: 17439669]
- 24.
- Steingart KR, Ng V, Henry M, Hopewell PC, Ramsay A, Cunningham J, Urbanczik R, Perkins MD, Aziz MA, Pai M. Методы обработки мокроты для повышения чувствительности мазка микроскопия на туберкулез: систематический обзор. Lancet Infect Dis. 2006 Октябрь; 6 (10): 664-74. [PubMed: 17008175]
- 25.
- Lewinsohn DM, Леонард MK, LoBue PA, Cohn DL, Daley CL, Desmond E, Keane J, Lewinsohn DA, Loeffler AM, Mazurek GH, O’Brien RJ, Pai M, Richeldi L, Salfinger M, Shinnick TM, Sterling TR, Warshauer DM, Woods GL. Официальное американское торакальное общество / Американское общество инфекционных заболеваний / Центры по контролю и профилактике заболеваний Руководство по клинической практике: Диагностика туберкулеза у взрослых и детей. Clin Infect Dis. 2017 15 января; 64 (2): e1-e33. [PubMed: 27932390]
- 26.
- Чихота В.Н., Грант А.Д., Филдинг К., Ндибонго Б., ван Зил А., Мюрхед Д., Черчьярд Г.Дж.Жидкие и твердые культуры на туберкулез: производительность и стоимость в условиях ограниченных ресурсов. Int J Tuberc Lung Dis. 2010 августа; 14 (8): 1024-31. [PubMed: 20626948]
- 27.
- О’Грейди Дж., Маурер М., Мваба П., Капата Н., Бейтс М., Хельшер М., Зумла А. Новые и улучшенные средства диагностики для выявления лекарственно-устойчивого туберкулеза легких. Curr Opin Pulm Med. 2011 Май; 17 (3): 134-41. [PubMed: 21415753]
- 28.
- Bergot E, Abiteboul D, Andréjak C, Antoun F, Barras E, Blanc FX, Bourgarit A, Charlois-Ou C, Delacourt C, Dirou S, Gerin M, Guerin S, Haustraete Э, Генри Б., Люсет Дж. С., Мэтр Т., Морин Дж., Ле Палуд П., Поммелет В., Ривуази С., Роберт Дж., Везирис Н., Херрманн Дж. Л.[Практические рекомендации по использованию и интерпретации анализов высвобождения гамма-интерферона в диагностике латентного и активного туберкулеза]. Преподобный Мал Респир. Октябрь 2018; 35 (8): 852-858. [PubMed: 30224215]
- 29.
- Blanc FX, Dirou S, Morin J, Veziris N. [Тесты на высвобождение гамма-интерферона для диагностики активного туберкулеза]. Преподобный Мал Респир. Октябрь 2018; 35 (8): 894-899. [PubMed: 30220491]
- 30.
- Блум Б.Р., Атун Р., Коэн Т., Дай С., Фрейзер Х., Гомес Г.Б., Найт Г., Мюррей М., Нарделл Е., Рубин Е., Саломон Дж., Вассалл А., Волченков Г., Уайт Р., Уилсон Д., Ядав П.Туберкулез. В: Холмс К.К., Бертоцци С., Блум Б.Р., Джа П., редакторы. Основные инфекционные заболевания. 3-е изд. Международный банк реконструкции и развития / Всемирный банк; Вашингтон (округ Колумбия): 3 ноября 2017 г. [PubMed: 30212088]
- 31.
- Левинсон Д.М., Леонард М.К., Лобуэ, Пенсильвания, Кон Д.Л., Дейли К.Л., Десмонд Э., Кин Дж., Левинсон Д.А., Лёффлер А.М., Мазурек Г.Х. , O’Brien RJ, Pai M, Richeldi L, Salfinger M, Shinnick TM, Sterling TR, Warshauer DM, Woods GL. Официальное американское торакальное общество / Американское общество инфекционных заболеваний / Центры по контролю и профилактике заболеваний Руководство по клинической практике: Диагностика туберкулеза у взрослых и детей.Clin Infect Dis. 2017 15 января; 64 (2): 111-115. [Бесплатная статья PMC: PMC5504475] [PubMed: 28052967]
- 32.
- Джон М., Чикара А., Джон Д.М., Хавар Н., Браун Б., Нарула П. Диагностика туберкулеза у бессимптомного ребенка, брата, сестры и беременной матери с симптомами в Нью-Йорке по результатам туберкулиновых кожных тестов и важности скрининга городского населения высокого риска на туберкулез. Am J Case Rep. 24 августа 2018 г .; 19: 1004-1009. [Бесплатная статья PMC: PMC6118046] [PubMed: 30139931]
- 33.
- Cavany SM, Vynnycky E, Anderson CS, Maguire H, Sandmann F, Thomas HL, White RG, Sumner T. Следует ли NICE пересмотреть руководящие принципы Великобритании по отслеживанию контактов с ТБ от 2016 г.? Анализ экономической эффективности расследований контактов в Лондоне. Грудная клетка. 2019 Февраль; 74 (2): 185-193. [PubMed: 30121574]
- 34.
- TC, LN, Vo N, LN, Tg T, Fc O. ПРЕДЛАГАЕМЫЕ РУКОВОДСТВА ПО МИНИМИЗАЦИИ ЛЕЧЕНИЯ МНОГОЛАРКАРСТВЕННО-УСТОЙЧИВОГО ТУБЕРКУЛЕЗА ПО УМОЛЧАНИЮ В БЛОКАХ МУЛЬТИЛекарственных препаратов, устойчивых к конечностям .Afr J Infect Dis. 2018; 12 (2): 55-65. [Бесплатная статья PMC: PMC6085734] [PubMed: 30109287]
- 35.
- Гарфейн Р.С., Лю Л., Куэвас-Мота Дж., Коллинз К., Муньос Ф., Катандзаро Д.Г., Мозер К., Хигаши Дж., Аль-Самаррай Т., Кринер П., Вайшампаян Дж., Сепеда Дж., Бултерис М.А., Мартин Н.К., Риос П., Рааб Ф. Мониторинг лечения туберкулеза с помощью видео терапии под прямым наблюдением в 5 медицинских округах, Калифорния, США. Emerg Infect Dis. 2018 Октябрь; 24 (10): 1806-1815. [Бесплатная статья PMC: PMC6154139] [PubMed: 30226154]
- 36.
- Kibuule D, Verbeeck RK, Nunurai R, Mavhunga F, Ene E, Godman B, Rennie TW. Предикторы успеха лечения туберкулеза по программе DOTS в Намибии. Эксперт Rev Respir Med. 2018 ноя; 12 (11): 979-987. [PubMed: 30198358]
- 37.
- Муругананда В., Саткумара HD, Пай С., Раш С.М., Брош Р., Ваарденберг А.Дж., Купц А. Систематический подход к одновременной оценке безопасности, иммуногенности и эффективности новых стратегий вакцинации против туберкулеза. Sci Adv. 2020 Март; 6 (10): eaaz1767.[Бесплатная статья PMC: PMC7056300] [PubMed: 32181361]
- 38.
- Moule MG, Cirillo JD. Mycobacterium tuberculosis Распространение играет решающую роль в патогенезе. Front Cell Infect Microbiol. 2020; 10:65. [Бесплатная статья PMC: PMC7053427] [PubMed: 32161724]
- 39.
- Thakur AK, Chellappan DK, Dua K, Mehta M, Satija S, Singh I. Запатентованные терапевтические стратегии доставки лекарств для лечения легочных заболеваний. Мнение эксперта Ther Pat. 2020 Май; 30 (5): 375-387.[PubMed: 32178542]
- 40.
- Кокоцца А.М., Линь Н.Н., Натавитарана Р.Р., Ахмад У., Харамилло Э., Гарджони ГЕМ, Фокс Г.Дж. Оценка текущей политики ухода и поддержки больных туберкулезом в странах с высоким бременем туберкулеза. Int J Tuberc Lung Dis. 2020 01 января; 24 (1): 36-42. [Бесплатная статья PMC: PMC7864100] [PubMed: 32005305]
- 41.
- Conradie F, Diacon AH, Ngubane N, Howell P, Everitt D, Crook AM, Mendel CM, Egizi E, Moreira J, Timm J, McHugh TD , Уиллс Г.Х., Бейтсон А., Хант Р., Ван Никерк К., Ли М., Олугбоси М., Спигельман М., Исследовательская группа Nix-TB. Лечение туберкулеза легких с высокой лекарственной устойчивостью. N Engl J Med. 2020 5 марта; 382 (10): 893-902. [Бесплатная статья PMC: PMC6955640] [PubMed: 32130813]
- 42.
- Hirsch-Moverman Y, Howard AA, Frederix K, Lebelo L, Hesseling A, Nachman S, Mantell JE, Lekhela T., Maama LB, El-Sadr WM. Исследование PREVENT для оценки эффективности и приемлемости вмешательства на уровне общины по профилактике детского туберкулеза в Лесото: протокол исследования для кластерного рандомизированного контролируемого исследования.Испытания. 2017 21 ноября; 18 (1): 552. [Бесплатная статья PMC: PMC5697438] [PubMed: 275]
- 43.
- ван Ренсбург А.Дж., Энгельбрехт М., Кигози Г., ван Ренсбург Д. Знания, отношение и практика медсестер первичной медико-санитарной помощи по профилактике туберкулеза. Int J Nurs Pract. 2018 Декабрь; 24 (6): e12681. [PubMed: 30066350]
- 44.
- Тан З.К., Цзян Р.Х., Сюй HB. Эффективность фармацевтической помощи для результатов лечения пациентов с впервые возникшим туберкулезом легких в Китае. J Clin Pharm Ther.2018 декабрь; 43 (6): 888-894. [PubMed: 30003561]
- 45.
- Мутху В., Агарвал Р., Дурия С., Аггарвал А.Н., Бехера Д., Сегал И.С. Исход тяжелобольных субъектов с туберкулезом: систематический обзор и метаанализ. Respir Care. 2018 декабрь; 63 (12): 1541-1554. [PubMed: 30206126]
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
- Туберкулез — это инфекционное заболевание, которое можно предотвратить и лечить, и оно по-прежнему является одним из основных факторов заболеваемости и смертности в развивающихся странах, где мы все еще пытаемся обеспечить адекватный доступ к медицинской помощи.
- ТБ был одной из 10 основных причин смерти во всем мире в 2018 году (являясь главной причиной смерти людей с ВИЧ и основной причиной смерти, связанной с устойчивостью к противомикробным препаратам).
- По оценкам, в 2018 году во всем мире было зарегистрировано 10 миллионов новых случаев туберкулеза, из которых 5.7 миллионов мужчин, 3,2 миллиона женщин и 1,1 миллиона детей. Люди, живущие с ВИЧ, составили 9% от общего числа.
- На восемь стран пришлось 66% новых случаев: Индия, Китай, Индонезия, Филиппины, Пакистан, Нигерия, Бангладеш и Южная Африка.
- В 2018 году от туберкулеза умерло 1,5 миллиона человек, в том числе 251 тысяча человек с ВИЧ.
- С 2000 по 2018 год в мире уровень смертности от туберкулеза снизился на 42%. [2]
- До 1940-х годов туберкулез был основной причиной смерти в Соединенных Штатах. [3]
- Первичный туберкулез [3] (Спящий или латентный). Хотя организм человека может быть инфицирован микобактериями туберкулеза, он может не проявлять клинических признаков и симптомов.У большинства людей здоровая иммунная система, которая никогда не позволит туберкулезу овладеть их телом.
- Вторичный туберкулез [3] (Активный) — Развивается после снижения иммунной системы человека. Произойдет повторное заражение, и у человека начнут проявляться клинические признаки и симптомы.
- Туберкулез распространяется воздушно-капельными частицами (они распространяются, когда инфицированные люди чихают, смеются, говорят, поют или кашляют).
- Чтобы заразиться этой болезнью, человек должен иметь длительный контакт с инфицированным человеком в закрытом помещении.
- Предполагается, что в восприимчивости и резистентности может быть генетический компонент, но это еще предстоит доказать.
- В некоторых странах туберкулез крупного рогатого скота часто передается через непастеризованное молоко и другие молочные продукты из-за туберкулеза крупного рогатого скота.
- Устойчивость к нескольким антибиотикам
- Затруднения при окрашивании красителем по Граму и некоторыми другими красителями
- Способность выживать в экстремальных условиях, таких как экстремальная кислотность или щелочность, низкая кислородная ситуация и внутриклеточная выживаемость (внутри макрофага) [1]
- Причина, по которой бактерии могут бездействовать у кого-то в течение многих лет и могут месяцами выживать в мокроте, которая не подвергается воздействию солнечного света и остается в организме (первичный туберкулез).Как только сопротивляемость человека снижается, туберкулез может перейти в активную форму (вторичный туберкулез). Это может быть связано с преклонным возрастом, алкоголизмом, раком или иммуносупрессией. [3]
- Социально-экономические факторы : Бедность, недоедание, войны
- Иммуносупрессия : ВИЧ / СПИД, хроническая иммунодепрессивная терапия (стероиды, моноклональные антитела против фактора некроза опухоли), слаборазвитая иммунная система (дети, первичные иммунодефицитные расстройства)
- Профессиональные : Горнодобывающие, строительные рабочие, пневмокониоз (силикоз) [1]
- Сообщается, что уровень заболеваемости туберкулезом в тюрьмах до 100 раз выше, чем среди гражданского населения.
- Случаи туберкулеза в тюрьмах могут составлять до 25% бремени туберкулеза в стране.
- Поздняя диагностика, неадекватное лечение, перенаселенность, плохая вентиляция и частые переводы из тюрьмы способствуют передаче инфекции ТБ.
- ВИЧ-инфекция и другие патологии, более распространенные в тюрьмах (например, недоедание, злоупотребление психоактивными веществами), способствуют развитию активного заболевания и дальнейшей передаче инфекции.
- Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) в тюрьмах. В некоторых тюрьмах зарегистрированы высокие уровни МЛУ-ТБ, причем до 24% случаев ТБ страдают от МЛУ-форм болезни. [5]
- Продуктивный кашель, длящийся более 3 недель
- Похудание
- Лихорадка
- Ночная одежда
- Усталость
- Недомогание
- Анорексия
- Хрипы могут быть услышаны в пораженных долях легких
- Звуки бронхиального дыхания
- Тупая боль, стеснение или дискомфорт в груди [6]
- Одышка [6]
- Кровохарканье (симптом поздней стадии)
- Почки
- Пластины для роста костей
- Лимфатические узлы
- Менингес
- Тазобедренные суставы — может вызвать аваскулярный некроз тазобедренного сустава
- Колено
- Позвонки (болезнь Потта)
- Медицинские работники
- Пожилые люди
- Бездомные
- Перенаселенность
- Заключенные
- Иммигранты
- Дети до 5 лет
- Изониазид
- Рифампицин
- Пиразинамид
- Этамбутол
- Многие люди не соблюдают правила ежедневного приема лекарств в течение 9 месяцев. Многие люди почувствуют себя лучше, поэтому они решат прекратить прием лекарства.
- Соблюдение правил также является проблемой для бездомных, алкоголиков и наркоманов.
- Если лечение не будет завершено, может сформироваться туберкулез с множественной лекарственной устойчивостью, что означает, что человек теперь будет устойчив к лекарствам, которые принимались ранее. [3]
- ТБ с множественной лекарственной устойчивостью лечится еще сложнее, чем раньше.
- Некоторым людям требуется пневмонэктомия или химиотерапия вместе с двумя или более лекарствами, которые используются одновременно. [6]
- Терапия под непосредственным наблюдением (DOT) всегда должна использоваться при лечении туберкулеза с множественной лекарственной устойчивостью, чтобы гарантировать соблюдение пациентом режима лечения.
- Лечения легочного и внелегочного ТБ одинаковы.
- Наибольший риск прогрессирования возникает в течение первых двух лет инфекции.
- Целью тестирования на ЛТБИ является выявление лиц с высоким риском развития активной формы ТБ.
- Решение о тестировании должно предполагать решение о лечении, если результат положительный.
- Туберкулиновая кожная проба (TST) и анализ высвобождения гамма-интерферона (IGRA) являются современными методами скрининга и основаны на измерении адаптивного иммунного ответа хозяина. [10]
- Туберкулез легких Больные туберкулезом легких обычно не получают физиотерапевтического лечения, поскольку лекарства жизненно важны для лечения туберкулеза. Однако терапевты могут сделать перкуссию и постуральный дренаж, чтобы удалить выделения из легких. [12]
- Внелегочный туберкулез Пациенты с внелегочным туберкулезом обычно не проходят физиотерапевтические процедуры.Однако пациенты могут обращаться в клинику с проблемами опорно-двигательного аппарата с неизвестными причинами или артритическими болями. Медперсонал должен быть готов к тщательному изучению анамнеза и надлежащему обследованию, чтобы лучше выявить туберкулез. Пациент также может пройти курс физиотерапии, если он перенес операцию на спине, и в этом случае будут соблюдаться обычные протоколы реабилитации. [12]
- Крайний возраст, пожилые, младенцы и маленькие дети
- Задержка в обращении
- Широкое распространение радиологических свидетельств.
- Тяжелая респираторная недостаточность, требующая искусственной вентиляции легких
- Иммуносупрессия
- Туберкулез с множественной лекарственной устойчивостью (МЛУ) [1]
- ↑ 1.0 1,1 1,2 1,3 1,4 1,5 Адигун Р., Бхимджи С. Туберкулез. StatPearls 2017. Доступно по адресу: https: //www.ncbi.nlm.nih.gov/books/NBK441916/ (дата обращения: 8.3.2020)
- ↑ ДОКЛАД ВОЗ ПО ГЛОБАЛЬНОМУ ТУБЕРКУЛЕЗУ 2019 г.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3.6 Гудман К., Фуллер К. Патология: значение для физиотерапевта. 3-е издание. В: Икеда, Б., Гудман, С. Дыхательная система. Сент-Луис, Миссури: Сондерс; 2009: 752-758.
- ↑ Маттеелли А., Рендон А., Тибери С., Аль-Абри С., Вониатис С., Карвалью А.С., Сентис Р., Д’Амброзио Л., Виска Д., Спаневелло А., Мильори ГБ. Ликвидация туберкулеза: где мы сейчас ?. Европейский респираторный обзор. 2018 30 июня; 27 (148): 180035. Доступно по ссылке: https://err.ersjournals.com/content/27/148/180035
- ↑ ВОЗ ТБ в тюрьмах Доступно по адресу: https: // www.who.int/tb/areas-of-work/population-groups/prisons-facts/en/ (дата обращения: 8.3.2020)
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 6,7 6,8 Гудман К., Снайдер Т. Дифференциальная диагностика для физиотерапевтов: поиск направления. 4-е издание. В: Скрининг на легочные заболевания .. Сент-Луис, Миссури: Сондерс; 2007: 344-345.
- ↑ 7,0 7,1 Центры по контролю и профилактике заболеваний.Лечение латентной туберкулезной инфекции. Атланта, Джорджия. [Страница в Интернете]. 2010. http://www.cdc.gov/tb/publications/factsheets/treatment/treatmentLTBI.htm. Доступ 18 марта 2011 г.
- ↑ 8,0 8,1 Что такое туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) и как с ним бороться? [Интернет]. ВОЗ. Всемирная организация здоровья; 2018 [цитируется 20 марта 2020]. Доступно по адресу: https://www.who.int/features/qa/79/en/
- ↑ 9,0 9,1 Лекарственно-устойчивый ТБ: Вопросы и ответы по ШЛУ-ТБ [Интернет].ВОЗ. Всемирная организация здоровья; 2018 [цитируется 20 марта 2020]. Доступно по адресу: https://www.who.int/tb/areas-of-work/drug-resistant-tb/xdr-tb-faq/en/
- ↑ де Лима Корвино Д. Ф., Космин А. Р.. Скрининг на туберкулез. InStatPearls [Интернет], 2019 г. 4 февраля. StatPearls Publishing. Доступно по адресу: https: //www.statpearls.com/kb/viewarticle/30655 (последнее обращение: 8.3.2020)
- ↑ 11,0 11,1 Центры по контролю и профилактике заболеваний. Туберкулиновая кожная проба. Атланта, Джорджия. [Страница в Интернете].2010. http://www.cdc.gov/tb/publications/factsheets/testing/skintesting.htm. Доступ 18 марта 2011 г.
- ↑ 12,0 12,1 Гудман К., Фуллер К. Патология: значение для физиотерапевта. 3-е издание. В кн .: Инфекционные болезни опорно-двигательного аппарата. Сент-Луис, Миссури: Сондерс; 2009: 1198-1199.
- ↑ Фликр. Байберри. http://www.flickr.com/photos/zeping/150247200/
- Снижение дискомфорта
- Облегчение обмена кислорода и углекислого газа в легких
- Предотвращение атрофии от повышенного постельного режима
- Предотвращение социального отмена
04 Путаница, кома
0
Оценка
Активный туберкулез диагностируется путем выделения бацилл Mycobacterium tuberculosis complex из выделений организма.Любой пациент с подозрением на активный туберкулез представляет собой риск для общественного здравоохранения по передаче и должен быть изолирован с соблюдением мер предосторожности при переносе инфекции по воздуху. При туберкулезе легких первоначальное обследование включает рентген грудной клетки и анализ мокроты. Оценка мокроты включает мазок на кислотоустойчивые бациллы (мазок AFB), культивирование микобактерий и тестирование амплификации нуклеиновых кислот (NAAT). Невозможность получения мокроты иногда может быть проблемой; в этом случае для получения мокроты можно использовать распыляемый гипертонический раствор.
AFB Smear
CDC рекомендует историческую практику получения трех образцов мокроты, по крайней мере, из одного образца ранним утром.Каждый образец увеличивает чувствительность тестирования. [23] Образец первого утра увеличивает чувствительность на 12%. [24] Чувствительность мазка мокроты можно повысить центрифугированием или седиментацией. [25] Образцы следует собирать с интервалом не менее восьми часов. В рекомендациях ATS рекомендуется не менее 3 мл образца, но оптимальный объем мокроты составляет 5-10 мл. [26] Мазок на КУБ технически прост и может быть выполнен за несколько часов, но не позволяет отличить Mycobacterium tuberculosis от нетуберкулезных микобактерий.
Генетическое тестирование и NAAT
Ядерная амплификация и генные тесты представляют собой новое поколение инструментов, используемых для диагностики туберкулеза. Эти тесты позволяют идентифицировать бактерии или бактериальные частицы с использованием молекулярных методов на основе ДНК. Эти методы работают быстрее и позволяют ускорить диагностику с высокой точностью. Подтверждение туберкулезной инфекции может быть сделано за несколько часов по сравнению с днями или неделями, которые обычно требуются для ожидания стандартной культуры.Эти тесты особенно важны для пациентов с ослабленным иммунитетом, у которых высок процент ложноотрицательных результатов. Некоторые молекулярные тесты, такие как DR-MTB и GeneXpert, также позволяют идентифицировать туберкулезные инфекции с множественной лекарственной устойчивостью. Положительный результат анализа NAAT на одном образце мокроты считается достаточным для диагностики активного туберкулеза независимо от результатов мазка на КУБ. В случае отрицательного мазка AFB с подозрением на активный туберкулез от среднего до высокого, положительный результат NAAT можно использовать как предположительный туберкулез.При этом NAAT нельзя использовать для исключения туберкулеза легких.
Микобактериальная культура мокроты
Микобактериальная культура — золотой стандарт диагностики. Посев микобактерий следует проводить как на твердой, так и на жидкой среде. Культивирование в жидких средах позволяет обнаруживать очень низкую бактериальную нагрузку и считается золотым стандартом. Культура необходима для тестирования лекарственной чувствительности. [26] Твердые среды дешевле, но для роста организма требуется больше времени.Жидкие среды дороги, но более чувствительны и способствуют росту организмов уже через 10–14 дней [27]. Культура может отличить MTB от NTM.
Тестирование лекарственной чувствительности
Двумя методами определения лекарственной чувствительности являются фенотипическое и генотипическое тестирование. [28] Генотипическое тестирование выполняется быстрее, чем фенотипические методы. Микроскопическое наблюдение за лекарственной чувствительностью (MODS) — это метод культурной основы для дифференциации MTB от NTM и лекарственной чувствительности к рифампицину и изониазиду.Полимеразная цепная реакция (ПЦР) — еще один метод определения лекарственной чувствительности. Доступны многочисленные коммерческие тест-наборы для определения лекарственной чувствительности, которые имеют решающее значение при определении курса и продолжительности лечения.
Бронхоскопия
Если все меры не позволяют получить образец мокроты, можно выполнить фиброоптическую бронхоскопию с бронхоальвеолярным лаважем с трансбронхиальной биопсией или без нее. Бронхоскопия также может быть выполнена при высоком клиническом подозрении с отрицательными результатами исследования мокроты и для исключения альтернативного диагноза.
Биопсия ткани
При заболеваемости внелегочным туберкулезом диагностическая биопсия ткани пораженного органа.
Другое
Помимо этого, в зависимости от ситуации следует проводить туберкулиновую кожную пробу и / или анализ высвобождения гамма-интерферона. Не следует полностью полагаться на эти тесты при диагностике активного туберкулеза, но они помогают в диагностике.
Проба Манту / туберкулиновая кожная проба
Проба Манту состоит из двух частей, состоящих из внутрикожной инъекции.1 мл очищенного производного белка и наблюдение за уплотнением 48-72 часа. При интерпретации результата учитывается риск заражения пациента. Затем пациентов разделяют на три группы в зависимости от размера уплотнения и риска заражения. Эти три группы включают:
Положительный результат пробы Манту указывает на наличие туберкулеза или скрытого туберкулеза. Однако этому тесту недостает специфичности, и пациентам требуются последующие визиты для интерпретации результата и рентген грудной клетки для подтверждения заболевания. Хотя тест считается относительно чувствительным, при вакцинации БЦЖ наблюдаются ложноположительные результаты. Пробу Манту никогда не следует рассматривать как подтверждающую. [29] [30] [31]
Анализ высвобождения гамма-интерферона
Это гораздо более специфический скрининговый тест, который так же чувствителен, как и тест Манту.Качественно оценивает уровень воспалительных цитокинов, таких как гамма-интерферон. Преимущество этого теста, особенно у тех, кто был привит вакциной БЦЖ, заключается в том, что для теста требуется только один забор крови, что исключает необходимость повторных посещений пациента для интерпретации результатов. К недостаткам этого метода можно отнести его высокую стоимость, потребность в технических знаниях для выполнения теста, высокий уровень ложноположительных и ложноотрицательных результатов.
Внелегочный туберкулез
Диагностика активного внелегочного туберкулеза аналогична легочному туберкулезу.Окончательный диагноз ставится путем выделения микроорганизмов M.Tuberculosis из пораженных систем органов (например, плевральный выпот, перикард, перитонеальная жидкость, лимфатический узел, костный мозг, кровь и т. Д.). Кроме того, биопсия пораженной системы органов также может использоваться для изоляции организма. В случае поражения плевры золотым стандартом является биопсия плевры. Туберкулез Плевральный выпот экссудативный и редко бывает положительным на КУБ. Руководства ATS / IDSA рекомендуют проверять уровни аденозиндезаминазы и гамма-интерферона в любой жидкости, взятой у пациента с подозрением на внелегочный туберкулез.[32]
Лечение / менеджмент
Пациенты с подозрением на активный туберкулез должны быть изолированы с помощью мер предосторожности, связанных с переносимостью по воздуху, требуя помещения с отрицательным давлением либо через высокоэффективный воздушный фильтр для твердых частиц, либо путем выпуска воздуха наружу. Любой человек, входящий в комнату, должен носить высокоэффективные воздушно-капельные маски (например, N-95) для фильтрации туберкулезной палочки. Изоляцию следует продолжать до тех пор, пока собранные мазки мокроты не станут отрицательными после трех последовательных определений, обычно примерно через 2–4 недели лечения.К сожалению, эти меры непрактичны и невозможны в развивающихся странах, где туберкулез является проблемой общественного здравоохранения. [33] [34] [35]
Лечение активной туберкулезной инфекции требует комбинации лекарств и включает интенсивную фазу и фазу продолжения. Никогда не следует применять монотерапию при активной болезни, чтобы снизить риск развития устойчивости микобактерий к антибиотикам. Лекарства первой линии — это наиболее часто используемые схемы лечения активного туберкулеза, в том числе:
Интенсивная фаза включает комбинацию из четырех препаратов (изониазид, рифампин, этамбутол и пиразинамид) в течение двух месяцев, после чего следует фаза продолжения, состоящая из комбинации изониазида и рифампицина в течение четырех месяцев.
Пациентам, получающим лечение, рекомендуется терапия под непосредственным наблюдением. С помощью этого типа терапии пациенты, находящиеся на вышеуказанных схемах, могут быть переведены на дозирование 2–3 раза в неделю после завершения начальных двух недель ежедневного приема. Те, кто принимает лекарства два раза в неделю, не должны пропускать прием. Пациентам, принимающим лекарства самостоятельно, следует назначать ежедневную терапию. [36] [37]
Пациентам с диагнозом «активный туберкулез» необходимо сдать анализ мокроты на M.tuberculosis каждую неделю до тех пор, пока не будет задокументировано превращение мокроты.
Лекарства второго ряда включают:
Противотуберкулезные препараты третьей линии — это препараты с различной, но недоказанной эффективностью против этого заболевания. Они являются последним средством лечения туберкулеза с полной лекарственной устойчивостью и включают:
Лекарственную устойчивость
Любой пациент, который растет устойчивый MTB, следует направить к специалисту по инфекционным заболеваниям.Туберкулез с множественной лекарственной устойчивостью становится все более распространенным явлением. Для лечения этого состояния используется комбинация высоких доз препаратов первого и второго ряда.
Дифференциальный диагноз
Дифференциальный диагноз состоит из следующего:
Абсорбция кошачьих царапин
Нокардиоз
Управление токсичностью и побочными эффектами
Побочные эффекты противотуберкулезных препаратов включают:
Изониазид
Повреждение печени (тошнота, усталость, рвота, недомогание) тошнота, сыпь, онемение и покалывание в конечностях, головная боль
Рифамицин
Желтуха, красное / оранжевое изменение цвета мочи и других выделений тела, артралгии, лихорадка
Этамбутол
, размывание функции зрительного нерва или уменьшилось зрение слепота, повреждение печени, головная боль, тошнотаПиринзамид
тошнота, болезненные или опухшие суставы, повреждение печени
Важен регулярный мониторинг тестов функции печени, а в случае повышенного уровня печеночных ферментов, в зависимости от степени тяжести прием лекарств следует прекратить.Вместо этого можно использовать препараты второго или третьего ряда. [38]
Прогноз
Смертность среди больных активной формой туберкулеза, не получающих адекватного лечения, составляет около 50%. К числу лиц с повышенным риском худших исходов и возможной смерти относятся:
Осложнения
Осложнения активного туберкулеза часто наблюдаются в пациенты с указанными выше факторами риска.Пациенты, которые не получают надлежащего или полного лечения активного заболевания, также подвержены более высокому риску развития осложнений. Некоторые осложнения, вызванные активным заболеванием, включают:
Послеоперационный и реабилитационный уход
Все пациенты с туберкулезом нуждаются в длительном наблюдении.Это необходимо для того, чтобы убедиться, что болезнь излечивается и что пациент поддается лечению. Поскольку лечение является долгосрочным, соблюдение режима медикаментозной терапии может быть низким, и, следовательно, фармацевт может быть вовлечен в терапию под прямым наблюдением. [40]
Сдерживание и обучение пациентов
Пациента следует информировать о соблюдении режима лечения, поскольку туберкулез требует длительного лечения. Если несоблюдение режима лечения вызывает беспокойство, следует применять «терапию под непосредственным наблюдением», поскольку известно, что она дает лучшие результаты у пациентов, испытывающих трудности с соблюдением режима приема лекарств.[41]
Информирование пациента о потенциальных побочных эффектах лечения имеет первостепенное значение. Им следует посоветовать проводить мониторинг, который следует проводить не реже одного раза в месяц, чтобы убедиться в отсутствии признаков токсичности, таких как повреждение печени. Также необходимо обсудить признаки повреждения печени, в том числе потерю аппетита, рвоту, темную мочу, желтуху, боль в животе или утомляемость. Пациенту необходимо немедленно прекратить прием лекарства при появлении любого из этих признаков и сообщить об этом своему лечащему врачу.
Послеродовые женщины подвержены повышенному риску побочных эффектов. [42]
Улучшение результатов команды здравоохранения
Туберкулез — серьезная инфекция, которая может распространяться. При выявлении случая туберкулеза необходимо уведомить отдел общественного здравоохранения. Смертность от нелеченого туберкулеза превышает 50%. Что еще более важно, это может привести к серьезным осложнениям. Таким образом, лечение туберкулеза требует межпрофессионального командного подхода, в который входят пульмонолог, специалист по инфекционным заболеваниям, торакальный хирург и медсестра или клиницист.Помимо лечения жизненно важно просвещение пациентов. Медсестра и фармацевт должны обучать пациентов вакцине БЦЖ, особенно детям. Фармацевт имеет решающее значение для терапии под прямым наблюдением и обеспечения соблюдения режима лечения, а также для информирования врачей, практикующей медсестры или помощника врача, ведущего пациента, в случае нарушения режима лечения. Кроме того, поскольку пациенты лечатся амбулаторно, фармацевт может отметить наличие любых побочных эффектов лекарственной терапии, о чем также необходимо сообщить межпрофессиональной группе.Социальный работник должен быть вовлечен, чтобы гарантировать, что у пациента есть адекватные финансовые ресурсы для лечения. Пациенту необходимо тщательное наблюдение с последовательным наблюдением со стороны клиницистов, чтобы убедиться, что лечение работает. Пациенту следует настоятельно рекомендовать не беременеть во время терапии, но если беременность все же наступит, к оказанию помощи следует привлечь акушера и специалиста по инфекционным заболеваниям. Медсестра по инфекционному контролю должна помочь в обучении пациента и его семьи и убедиться, что лекарства принимаются в течение всего курса, обеспечивая последующее наблюдение и сообщая об этом команде.
Рентгенолог должен участвовать, поскольку для определения реакции на лечение требуются регулярные визуализирующие исследования. Только через открытое общение между членами команды можно снизить заболеваемость и смертность от туберкулеза. [43] [44] [45] (Уровень V)
Результаты
Лечение туберкулеза идет медленно, а полное излечение может занять месяцы. Несмотря на адекватную терапию, частота рецидивов колеблется от 2 до 12%. Рецидивы обычно возникают в течение первых 12 месяцев терапии и могут быть связаны с повторным инфицированием или недостаточным соблюдением режима медикаментозной терапии.Плохие прогностические маркеры инфекции включают иммунодефицитное состояние, внелегочное поражение, пожилой возраст и предшествующую инфекцию в анамнезе. Что еще более важно, осложнения туберкулеза также распространены и могут включать фиброторакс, коллапс легкого, эмпиему и массивное кровохарканье. [3] [46] (Уровень V)
Непрерывное обучение / Вопросы для повторения
Рисунок
Переднезадний рентгеновский снимок пациента с диагнозом продвинутый двусторонний туберкулез легких. Этот рентгеновский снимок грудной клетки выявляет двусторонний легочный инфильтрат (белые треугольники) и «образование провалов» (черные стрелки) (подробнее…)
Рисунок
Этот техник находится в процессе правильной установки туберкулиновой кожной пробы Манту на предплечье реципиента, которая вызовет образование волдырей от 6 до 10 мм, то есть приподнятую поверхность кожи в месте инъекции. . Туберкулин Манту (подробнее …)
Рисунок
Компьютерная томография, компьютерная томография, туберкулез полости рта, сканирование легких. Предоставлено Wikimedia Commons, Yale Rosen (CC by 2.0) https://creativecommons.org/licenses/by/2.0/
Рисунок
Сканирующая электронная микрофотография, SEM, палочковидные бактерии Mycobacterium tuberculosis, туберкулез, туберкулез, патология, Бактериальные инфекции.Предоставлено Национальным институтом аллергии и инфекционных заболеваний (NIAID)
Рисунок
Сканирующая электронная микрофотография, SEM, палочковидные Mycobacterium tuberculosis, бактерии, туберкулез, инфекции, патология, болезни. Предоставлено Национальным институтом аллергии и инфекционных заболеваний (NIAID)
Рисунок
Язык больного туберкулезом, поражение, вызванное Mycobacterium tuberculosis, эритематозная соединительная ткань, эрозия слизистой оболочки языка, туберкулез, желудочно-кишечный тракт, ротовая полость.Предоставлено R.E. Самптер, Центры по контролю за заболеваниями (подробнее …)
Рисунок
Гранулема туберкулеза. Стрелки указывали на многоядерные гигантские клетки. Предоставлено доктором Ротими Адигун (с разрешения Кингстонской больницы общего профиля)
Ссылки
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Клиническое проявление туберкулеза (ТБ): история болезни, физикальное обследование
Автор
Thomas E Herchline, MD Профессор медицины, Государственный университет Райта, Медицинская школа Буншофт; Медицинский консультант, Общественное здравоохранение, Туберкулезная клиника округа Дейтон и Монтгомери (Огайо)
Томас Э. Херклайн, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американского общества инфекционных болезней, Общества инфекционных болезней Огайо
Раскрытие информации: Выступать (г) в качестве докладчика или члена бюро докладчиков для: Med Learning Group
Получил исследовательский грант от: Regeneron.
Соавтор (ы)
Джудит К. Амороса, доктор медицины, FACR Клинический профессор радиологии и заместитель председателя по развитию профессорско-преподавательского состава и медицинского образования, Медицинская школа Рутгерса Роберта Вуда Джонсона
Джудит К. Амороса, доктор медицины, FACR является членом следующих медицинских обществ: Американский колледж радиологии, Американское общество рентгеновских лучей, Ассоциация университетских радиологов, Радиологическое общество Северной Америки, Общество торакальной радиологии
Раскрытие: Ничего не разглашать.
Главный редактор
Майкл Стюарт Бронз, доктор медицины Дэвид Росс Бойд Профессор и председатель медицинского факультета, кафедра внутренней медицины, кафедра медицины, Научный центр здравоохранения Университета Оклахомы; Магистр Американского колледжа врачей; Научный сотрудник Американского общества инфекционных болезней; Член Королевского колледжа врачей, Лондон
Майкл Стюарт Бронз, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Общество инфекционных болезней Америки, Государственная медицинская ассоциация штата Оклахома, Южное общество клинических исследований
Раскрытие информации: нечего раскрывать.
Благодарности
Эрика Бэнг Медицинский центр Медицинского центра Университета штата Нью-Йорк, Нижний штат Нью-Йорк,
Раскрытие: Ничего не нужно раскрывать.
Дайана Брейнард, MD Консультант, Отделение инфекционных заболеваний, Массачусетская больница общего профиля
Раскрытие: Ничего не нужно раскрывать.
Памела С. Чавис, доктор медицины Профессор кафедры офтальмологии и неврологии Медицинского университета Южной Каролины, Медицинский колледж
Памела С. Чавис, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американской академии офтальмологии и Североамериканского общества нейроофтальмологов
Раскрытие: Ничего не нужно раскрывать.
Дирк М. Элстон, доктор медицины Директор, Академия дерматопатологии Акермана, Нью-Йорк,
Дирк М. Элстон, доктор медицины, является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие: Ничего не нужно раскрывать.
Теодор Дж. Гаэта, DO, MPH, FACEP Доцент кафедры неотложной медицины, Медицинский колледж Вейл Корнелл; Заместитель председателя и директор программы резидентуры по неотложной медицине, Департамент неотложной медицины, Методистская больница Нью-Йорка; Научный руководитель, адъюнкт-профессор кафедры неотложной медицины, медицинский факультет Университета Святого Георгия
Теодор Дж. Гаэта, DO, MPH, FACEP является членом следующих медицинских обществ: Альянса клинического образования, Американского колледжа врачей неотложной помощи, руководителей отделов неотложной медицины, Совета директоров резиденций неотложной медицины, Нью-Йоркской медицинской академии и Общество академической неотложной медицинской помощи
Раскрытие: Ничего не нужно раскрывать.
Аарон Глатт, доктор медицины Профессор клинической медицины Нью-Йоркского медицинского колледжа; Президент и генеральный директор, бывший главный врач отделения медицины и инфекционных заболеваний больницы Святого Иосифа (ранее — больница Нью-Айленд)
Аарон Глатт, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей, Американского колледжа врачей, Американского колледжа врачей — Американского общества внутренней медицины, Американской медицинской ассоциации, Американского общества микробиологии. , Американское торакальное общество, Американская ассоциация венерических заболеваний, Американское общество инфекционных заболеваний, Международное общество по СПИДу и Общество здравоохранения и эпидемиологии Америки
Раскрытие: Ничего не нужно раскрывать.
Саймон К. Лоу, доктор медицинских наук, фармацевт является членом следующих медицинских обществ: Американской академии офтальмологии, Американского общества глаукомы и Ассоциации исследований в области зрения и офтальмологии
Раскрытие: Ничего не нужно раскрывать.
Джон М. Лидом, доктор медицины Заслуженный профессор медицины Медицинской школы им. Кека Университета Южной Калифорнии
Джон М. Лидом, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей — Американское общество внутренней медицины, Американское общество микробиологии, Американское общество инфекционных болезней, Международное общество по СПИДу и Phi Beta Kappa
.Раскрытие: Ничего не нужно раскрывать.
Джеймс Ли, доктор медицины Бывший доцент отделения неотложной медицины Гарвардской медицинской школы; Совет директоров Remote Medicine
Раскрытие: Ничего не нужно раскрывать.
Джеффри Мефферт, доктор медицины Ассистент клинического профессора дерматологии, Школа медицины Техасского университета в Сан-Антонио
Джеффри Мефферт, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американской медицинской ассоциации, Ассоциации военных дерматологов и Техасского дерматологического общества
.Раскрытие: Ничего не нужно раскрывать.
Монте С. Мельцер, доктор медицины Руководитель дерматологической службы, госпиталь Юнион Мемориал
Монте С. Мельцер, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha и Американской академии дерматологии
Раскрытие: Ничего не нужно раскрывать.
Susannah K Mistr, MD Врач-резидент, отделение офтальмологии, Медицинский центр Университета Мэриленда
Сюзанна К. Мистр, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Американского колледжа хирургов, Американской медицинской ассоциации, Американской ассоциации студентов-медиков / фонда, Американского общества катарактальной и рефракционной хирургии и Медицинской ассоциации Южной Каролины
.Раскрытие: Ничего не нужно раскрывать.
Кэрол Э. Нейси, доктор философии Адъюнкт-профессор, факультет биологии, Католический университет Америки; Адъюнкт-профессор кафедры тропической медицины и микробиологии, Университет Джорджа Вашингтона
Кэрол Нейси, доктор философии, является членом следующих медицинских обществ: Американской академии микробиологии и Американского общества микробиологии
Раскрытие информации: Sequella, Inc. Доля собственности Занятость; Sequella, Inc. Инвестор, дающий право собственности
J James Rowsey, MD Бывший директор службы роговицы, Институт катаракты и лазера Св. Луки
Джеймс Роуси, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Американской ассоциации развития науки, Американской медицинской ассоциации, Ассоциации исследований в области зрения и офтальмологии, Флоридской медицинской ассоциации, Панамериканской ассоциации офтальмологов. , Sigma Xi и Южная медицинская ассоциация
Раскрытие: Ничего не нужно раскрывать.
Хэмптон Рой старший, доктор медицины Доцент кафедры офтальмологии Медицинского университета Арканзаса
Хэмптон Рой-старший, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Американского колледжа хирургов и Панамериканской ассоциации офтальмологов
Раскрытие: Ничего не нужно раскрывать.
Джон Д. Шеппард-младший, доктор медицины, MMSc Профессор офтальмологии, микробиологии и молекулярной биологии, клинический директор, Центр глазной фармакологии Томаса Р. Ли, директор исследовательской программы ординатуры офтальмологии Медицинской школы Восточной Вирджинии; Президент, Virginia Eye Consultants
Джон Д. Шеппард-младший, доктор медицины, MMSc является членом следующих медицинских обществ: Американской академии офтальмологии, Американского общества микробиологов, Американского общества катарактальной и рефракционной хирургии, Американского общества увеитов и Ассоциации исследований в области зрения и офтальмологии
Раскрытие: Ничего не нужно раскрывать.
Ричард Х. Синерт, DO Профессор неотложной медицины, клинический доцент медицины, директор по исследованиям Медицинского колледжа Государственного университета Нью-Йорка; Консультанты, отделение неотложной медицины, госпиталь округа Кингс
Ричард Х. Синерт, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Кейт Цанг, MD Врач-резидент, клинический помощник инструктора, Отделение неотложной медицины, Государственный университет Нью-Йорка, Нижний штат Нью-Йорк, Госпиталь округа Кингс
Кейт Цанг, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Ассоциации резидентов скорой медицинской помощи и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Шьям Верма, MBBS, DVD, FAAD Доцент кафедры дерматологии Университета Вирджинии; Адъюнкт-профессор кафедры дерматологии Государственного университета Нью-Йорка в Стоунибруке, адъюнкт-профессор кафедры дерматологии Пенсильванского университета
Шьям Верма, MBBS, DVD, FAAD является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие: Ничего не нужно раскрывать.
Ричард П. Винсон, доктор медицины Ассистент клинического профессора, кафедра дерматологии, Центр медицинских наук Техасского технического университета, Медицинская школа Пола Л. Фостера; Консультант, Дерматология Маунтин-Вью, PA
Ричард П. Винсон, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Ассоциации военных дерматологов, Техасского дерматологического общества и Техасской медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Эрик Л. Вайс, доктор медицинских наук, DTM и H Медицинский директор, Управление непрерывности обслуживания и планирования действий в случае бедствий, директор по стипендии, Стипендия по медицине катастроф Медицинского центра Стэнфордского университета, председатель SUMC и LPCH Целевая группа по биотерроризму и готовности к чрезвычайным ситуациям, младший клинический исследователь, Департамент здравоохранения Хирургия (неотложная медицина), Медицинский центр Стэнфордского университета
Eric L Weiss, MD, DTM & H является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа медицины труда и окружающей среды, Американской медицинской ассоциации, Американского общества тропической медицины и гигиены, Врачи за социальную ответственность, Southeastern Surgical Конгресс, Южная ассоциация онкологии, Южное клиническое неврологическое общество и Общество дикой медицины
Раскрытие: Ничего не нужно раскрывать.
Этиология: Введение в TB
Знакомство с TB
Туберкулез вызывается инфекцией, вызываемой Mycobacterium tuberculosis , палочковидными бактериями, которые распространяются в основном воздушно-капельным путем или микрочастицами пыли высушенной мокроты. При вдыхании иммунная система организма обычно реагирует, поглощая бактерии, образуя бугорок, содержащий бактерии, которые помогают предотвратить их распространение. В большинстве случаев бактерии погибнут; в других же бактерии могут выжить, стать неактивными, и у инфицированного человека может развиться активное заболевание позднее, иногда вскоре после заражения, иногда спустя годы.
Те, у кого развивается активный туберкулез легких, испытывают ряд признаков и симптомов, включая боль в груди, кашель, потерю веса, бледность, лихорадку и ночную потливость. У людей с подавленной иммунной системой, таких как люди с ВИЧ и СПИДом, гораздо больше шансов заболеть активным туберкулезом.
Только больные активной формой туберкулеза могут распространять его при кашле или чихании. Эти действия выпускают бактерии из легких в воздух, где их могут вдохнуть другие.Бактерии способны выжить в воздухе в течение нескольких часов, но ослабляются прямым солнечным светом.
Животные и люди также поражены другими родственными бактериями в комплексе Mycobacterium tuberculosis , такими как Mycobacterium bovis . Бактерии заражают, в частности, коров, буйволов, оленей и лосей. Он может передаваться людям через непастеризованное молоко и сыры. Признание этого побудило многие правительства регулировать молочные стада и пастеризацию молока в начале двадцатого века.
Хотя микобактерии Mycobacterium tuberculosis или bovis обычно вдыхают или проглатывают, попав в организм, бактерии могут мигрировать в другие области, если их не лечить. Их расположение влияет на признаки и симптомы болезни.
Щелкните один из следующих типов туберкулеза, чтобы узнать, как он влияет на организм.
Надпочечники
Когда туберкулез поражает надпочечники, они перестают вырабатывать гормоны, такие как кортизол, вызывая надпочечниковую недостаточность.Симптомы включают слабость, мышечную усталость, потерю веса, тошноту и рвоту. Когда доктор Томас Аддисон впервые диагностировал надпочечниковую недостаточность в 1849 году, туберкулез был причиной 70-90% случаев. Сегодня на туберкулез приходится 20% случаев недостаточности надпочечников в развитых странах. например Болезнь Аддисона
Центральная нервная система
Когда мозговые оболочки, оболочки, которые окружают центральную нервную систему (то есть спинной мозг, головной мозг), инфицированы, они воспаляются, что может повлиять на мозг и двигательную функцию.Наиболее частыми признаками и симптомами являются лихорадка и головная боль. Эта туберкулезная инфекция обычно заканчивается летальным исходом и чаще поражает детей, чем взрослых. например Туберкулезный менингит
Сердечный
Если туберкулезные бактерии распространяются на сердце, они чаще всего поражают перикард, мешок, в котором находится сердце и часть крупных кровеносных сосудов. Наличие и рост бугорков может вызвать фиброз и затвердение перикарда, что может ограничить работу сердца. например Туберкулезный перикардит
Мочеполовая
Туберкулез мочеполовой системы может проявляться множеством симптомов в зависимости от локализации инфекции и ее степени тяжести. Инфекция может вызвать фиброз, который, в свою очередь, может вызвать стриктуру мочеточника и другие закупорки. Это также может вызвать бесплодие, генитальные язвы и нарушение функции почек.
Легочный
На долю легочного туберкулеза приходится примерно 75% всех случаев туберкулеза. Это наиболее распространенная форма заболевания.Хотя тело образует бугорок вокруг вторгающихся бактерий, они могут продолжать размножаться внутри, вызывая рост бугорка. По мере того, как он становится больше, он может проникать в различные части легкого, влияя на способность дышать или попадать в кровеносные сосуды. Со временем бугорок может вырасти настолько, что лопнет, распространяя находившиеся внутри бактерии.
Лимфатические узлы
Когда лимфатические узлы инфицированы на шее или в других частях тела, они увеличиваются.Другие симптомы могут включать жар и потливость. например Золотуха
Костно-суставной
Когда туберкулез поражает суставы или позвоночник, это вызывает размягчение костей. По мере того как кости размягчаются, они могут сжиматься. В позвоночнике это может вызвать горб, в то время как в суставах это может проявляться симптомами артрита. например Болезнь Потта
Кожный
Когда туберкулез поражает кожу, он проявляется в виде поражений и новообразований, которые могут сохраняться годами и часто оставляют рубцы. например Волчанка обыкновенная
Желудочно-кишечный тракт
Туберкулез в пищеварительном тракте вызывает язвенные поражения, вызванные проглатыванием испорченных пищевых продуктов или проглатыванием инфицированной мокроты из легких. Признаки и симптомы включают боль в животе, диарею и кровь в стуле.
Милиар
Милиарный туберкулез — это туберкулезная инфекция, которая распространилась на несколько участков тела через кровоток или лимфатическую систему.Он характеризуется наличием множества небольших скоплений бацилл, похожих на семена, а не более крупных гранулем.
1. Вдыхание
Бактерии вдыхаются. Большинство бактерий оседают в верхних дыхательных путях, а именно в носу и горле, где их выживание затруднено. Однако некоторые из более мелких частиц попадут в легкие и альвеолы, где возникнет инфекция. В качестве альтернативы, бактерии могут попасть в организм, например, через инфицированные молочные продукты.
2. Размножение бактерий
В альвеолах бактерии поглощаются неактивированными макрофагами — лейкоцитами, присутствующими в тканях, — где они размножаются до тех пор, пока макрофаги не лопнут. Микобактерии Mycobacterium tuberculosis размножаются очень медленно, только один раз в двадцать четыре часа, и на формирование колонии уходит до одного месяца; для сравнения, бактерии E. coli образуют колонию всего за восемь часов.
3. Активация Т-клеток
Дендритные клетки являются ключевой частью иммунной системы млекопитающих.Они присутствуют в нашем организме, где наши ткани контактируют с внешней средой, такой как кожа и альвеолы легких. Когда дендритные клетки обнаруживают чужеродные вещества, попадающие в организм, они поглощают их, перерабатывают в небольшие молекулярные фрагменты (потенциальные антигены) и доставляют их в лимфатические узлы, где они представляют антигены определенным лейкоцитам, называемым Т-клетками. Если Т-клетка имеет специфический рецептор для представленного антигена, она активируется для высвобождения мощных молекул, таких как гамма-интерферон и фактор некроза опухоли, которые, в свою очередь, стимулируют макрофаги и другие Т-клетки для выработки клеточно-опосредованного ответа против бактерий. несущие эти антигены.Поскольку для выработки клеточно-опосредованного ответа в коже уже сенсибилизированного человека требуется 48-72 часа, эта реакция называется «гиперчувствительностью замедленного типа».
4. Образование бугорков
Т-клетки возвращаются к месту инфекции через кровоток, где они способствуют образованию бугорка или гранулемы. Туберкулезный бугорок состоит из ядра инфицированных макрофагов, окружающего кольца пенистых макрофагов (названных так потому, что макрофаги поглотили холестерин ЛПНП, в результате чего они стали пенистыми) и внешнего кольца Т-клеток, которые все окружены волокнистая оболочка.
В некоторых случаях иммунная система человека неспособна защищаться от бактерий, создавая бугорок, чтобы изолировать их. В результате возникает первично-прогрессирующий туберкулез. В основном это наблюдается у маленьких детей или людей с очень подавленной иммунной системой.
Находясь внутри гранулемы, бактерии неактивны, и случай туберкулеза считается латентным. Бактерии содержатся в гранулеме до тех пор, пока иммунная система не ослабнет, разрушая внешнее кольцо бугорка, высвобождая бактерии внутри.В этой ситуации случай туберкулеза был возобновлен и известен как вторично-прогрессирующий туберкулез. Только приблизительно 3-5% иммунокомпетентных людей разовьются вторично прогрессирующим туберкулезом в течение двух лет после первичной инфекции, а еще у 3-5% разовьется он через два года.
5. Кавитация и разрушение бугорков
В некоторых случаях поврежденные клетки в центре гранулемы разжижаются. Бактерии хорошо растут в этой жидкости, размножаясь вне макрофагов, их типичных хозяев.По мере их размножения бугорок увеличивается. Это может привести к отмиранию и разрыву близлежащей ткани в легких, образуя полость, или к взрыву бугорка, распространяющему бактерии дальше по легким или телу. Это также будет считаться случаем вторично прогрессирующего туберкулеза. Иммунная система отреагирует в соответствии с шагами 3 и 4, когда бактерии будут обнаружены в новом месте.
Туберкулез — обзор | Темы ScienceDirect
Эпидемиология
Туберкулез — ведущее инфекционное заболевание в мире [24].По оценкам, 2 миллиарда человек инфицированы M. tuberculosis, 9 миллионов человек заболевают туберкулезом ежегодно и 2 миллиона умирают от туберкулеза ежегодно [24]. По оценкам Всемирной организации здравоохранения (ВОЗ) в развивающихся странах ежегодно регистрируется 1,3 миллиона случаев туберкулеза и 400 000 случаев смерти от туберкулеза среди детей младше 15 лет. В большинстве развивающихся стран самые высокие показатели заболеваемости туберкулезом встречаются среди молодых людей. Хотя в последнее время большое внимание уделяется растущему числу детей, осиротевших в развивающихся странах из-за смерти их родителей от болезней, связанных с ВИЧ, многие сироты также рождаются туберкулезом.
В США с 1953 по 1984 год заболеваемость туберкулезом снижалась в среднем на 5% в год. В период с 1985 по 1992 год общее число случаев туберкулеза в Соединенных Штатах увеличилось на 20%, а среди детей — на 40% [25]. Большинство экспертов называют четыре основных фактора, способствующих этому увеличению: (1) коэпидемия ВИЧ-инфекции [26], которая является самым сильным известным фактором риска развития туберкулеза у взрослого, инфицированного M.туберкулез [27]; (2) увеличение иммиграции людей в Соединенные Штаты из стран с высокой распространенностью туберкулеза, увеличение числа инфицированных людей [28,29]; (3) повышенная передача M. tuberculosis в местах скопления людей, таких как тюрьмы, больницы, дома престарелых и приюты для бездомных; и (4) общий упадок услуг общественного здравоохранения в связи с туберкулезом и доступа к медицинской помощи для неимущих во многих сообществах [30].В 2007 г. приблизительно 13 300 случаев туберкулеза в Соединенных Штатах Америки представляли собой снижение на 50% по сравнению с пиковым числом случаев в 1992 г. [31]. Однако среднегодовое снижение в процентах замедлилось с 7,3% в год в 1993–2000 годах до 3,8% в год в 2000–2007 годах [31].
В начале 20 века в Соединенных Штатах, когда туберкулез был более распространен, риск инфицирования M. tuberculosis был высоким для всего населения. В настоящее время туберкулез переместился в довольно хорошо определенные группы лиц с высоким риском, таких как лица, родившиеся за границей из стран с высокой распространенностью, лица, которые путешествуют в страны с высокой распространенностью, заключенные исправительных учреждений, потребители запрещенных наркотиков, незащищенная медицинская помощь. работники, которые заботятся о пациентах из группы высокого риска, семьях мигрантов, бездомных и всех, кто может столкнуться с людьми с заразным туберкулезом.Необходимо отличать факторы риска инфицирования M. tuberculosis от факторов, повышающих вероятность того, что у инфицированного человека разовьется болезнь. Возраст, иммунодефицитный статус и недавнее инфицирование M. tuberculosis являются основными факторами риска развития инфекции в болезнь.
Хотя туберкулез встречается на всей территории Соединенных Штатов, случаи заболевания непропорционально регистрируются в крупных городских районах. Города с населением более 250 000 человек составляют лишь 18% территории США.С. населения, но почти 50% случаев туберкулеза в США. Среди рожденных в США туберкулез непропорционально поражает афроамериканцев, у которых показатели заболеваемости туберкулезом в 8,5 раз выше, чем у белых, родившихся в Соединенных Штатах [31,32].
Число случаев туберкулеза в Соединенных Штатах растет среди лиц, родившихся за границей из стран с высокой распространенностью туберкулеза. Процент от общего числа случаев туберкулеза в Соединенных Штатах, который встречается у лиц, родившихся за границей, увеличился с 22% в 1986 году до 59% в 2007 году, а у лиц иностранного происхождения — 9.Заболеваемость туберкулезом в 7 раз выше, чем у людей, родившихся в США [31]. Кроме того, 85% случаев туберкулеза с множественной лекарственной устойчивостью (МЛУ) выявляется у лиц, родившихся за границей [31]. По предыдущим оценкам, две трети лиц, родившихся за границей с туберкулезом, были моложе 35 лет на момент въезда в Соединенные Штаты, и во многих случаях их болезнь можно было бы предотвратить, если бы они были идентифицированы как инфицированные после иммиграции и получили соответствующее лечение M. tuberculosis инфекция.
До недавнего времени новым иммигрантам в США старше 15 лет требовалось сделать рентгенограмму грудной клетки, но не проводить туберкулиновую кожную пробу для выявления бессимптомной инфекции; дети младше 15 лет не проходили тестирование на туберкулез в рамках иммиграции [33]. Эта политика игнорировала огромный резервуар будущих случаев туберкулеза. Исследования показали, что от 30% до 50% из почти 1 миллиона новых иммигрантов, ежегодно прибывающих в Соединенные Штаты, инфицированы M. tuberculosis [29].Рожденные за границей женщины и подростки детородного возраста должны составлять одну группу, на которую нацелены соответствующие скрининг и профилактика туберкулеза [34]. Есть данные, свидетельствующие о том, что нынешняя политика Центров США по контролю и профилактике заболеваний (CDC) и Американского торакального общества (ATS) по целевому скринингу иммигрантов [35] не может предотвратить большинство случаев [36]. Более эффективной стратегией снижения заболеваемости туберкулезом в Соединенных Штатах может быть расширение программ лечения в странах происхождения иммигрантов [37].
Еще одним фактором, оказавшим большое влияние на заболеваемость туберкулезом в Соединенных Штатах, стала эпидемия ВИЧ-инфекции [27]. Доля женщин с ВИЧ-инфекцией увеличивается; Демографическая группа населения, в которой ВИЧ распространяется наиболее быстро, — это лица репродуктивного возраста (от 13 до 44 лет), на долю которых в 2006 г. приходилось 73% впервые диагностированных случаев [38]. Поскольку факторы риска ВИЧ-инфекции пересекаются с факторами риска туберкулеза, ожидается, что число женщин с коинфекцией возрастет [39–41].Примерно 16% больных туберкулезом в возрасте от 25 до 44 лет в США также являются ВИЧ-серопозитивными [42]. В большинстве регионов, где наблюдается рост случаев заболевания туберкулезом, демографические группы с наибольшим уровнем заболеваемости туберкулезом такие же, как и группы с высоким уровнем заболеваемости от ВИЧ-инфекции. У ВИЧ-инфицированных с реактивной туберкулиновой кожной пробой туберкулез развивается со скоростью от 5% до 10% в год по сравнению со средним историческим показателем от 5% до 10% за всю жизнь иммунокомпетентного взрослого.Существуют разногласия относительно заразности взрослых ВИЧ-ассоциированным туберкулезом легких. Хотя некоторые исследования показали, что взрослые с двойной инфекцией имеют такую же вероятность заражения туберкулезом, как и взрослые, не инфицированные ВИЧ, некоторые исследования показали меньшую передачу от ВИЧ-инфицированных взрослых [43].
Современная эпидемиология туберкулеза у беременных неизвестна. С 1966 по 1972 год заболеваемость туберкулезом во время беременности в больнице Нью-Йорка лежала в диапазоне от 0 до 0.От 6% до 1% [44]. За это время 3,2% пациенток с подтвержденным посевом туберкулеза легких были впервые диагностированы во время беременности, что соответствует показателю небеременных женщин сопоставимого возраста. Только две серии беременных женщин с туберкулезом были зарегистрированы в Соединенных Штатах за последние два десятилетия [45,46], а две серии были зарегистрированы в Великобритании [47,48]. В последних двух сериях диагностика у многих женщин с внелегочными проявлениями туберкулеза была отложена.Повышенный риск туберкулеза наиболее заметен для женщин иностранного происхождения, у которых высок уровень заболеваемости туберкулезом, и женщин из бедных меньшинств.
В Соединенных Штатах почти 40% случаев туберкулеза у женщин из числа меньшинств возникает у женщин моложе 35 лет. Приблизительно 80% случаев инфицирования и заболеваемости туберкулезом среди детей в Соединенных Штатах происходит среди меньшинств [25,49]. Большинство этих случаев происходит после контакта с больным членом семьи. Во всех популяциях, независимо от того, является ли заболеваемость высокой или низкой, туберкулезная инфекция и заболевание, как правило, возникают в кластерах, часто сосредоточенных в близких или расширенных семьях, а это означает, что новорожденные из числа меньшинств подвергаются значительно повышенному риску врожденной и послеродовой инфекции и заболевания туберкулезом. .
Туберкулез — Физиопедия
Туберкулез (ТБ) — древнее заболевание человека, вызываемое Mycobacterium tuberculosis. Это воздушно-капельный патоген, чрезвычайно заразный. Туберкулез в основном поражает легкие, из-за чего заболевание легких является наиболее частым проявлением. Однако туберкулез — мультисистемное заболевание с различными проявлениями. Наиболее часто поражаемая система органов включает дыхательную систему, желудочно-кишечный тракт (ЖКТ), лимфоретикулярную систему, кожу, центральную нервную систему, опорно-двигательный аппарат, репродуктивную систему и печень. [1]
Определение / описание [править | править источник]
Туберкулез (ТБ) — это воспалительное инфекционное заболевание, которое распространяется бактериями mycobacterium tuberculosis . Туберкулез легких — системное заболевание, которое чаще всего поражает легкие. [3] В конечном итоге туберкулез может распространиться на другие системы органов, которые затем перерастут в внелегочный туберкулез. ТБ можно разделить на следующие две категории:
Организм обладает несколькими уникальными особенностями по сравнению с другими бактериями, такими как наличие нескольких липидов в клеточной стенке, включая миколиновую кислоту, пуповинный фактор и воск-D. Считается, что высокое содержание липидов в клеточной стенке способствует следующим свойствам M.tuberculosis инфекция:
Географическое распространение [править | править источник]
Туберкулез присутствует во всем мире. Однако; на развивающиеся страны приходится непропорционально большая доля бремени туберкулеза. Основная часть глобального бремени новых инфекций и смерти от туберкулеза ложится на развивающиеся страны с 6 странами: Индия, Индонезия, Китай, Нигерия, Пакистан и Южная Африка, на которые приходится 60% случаев смерти от туберкулеза в 2015 г., несколько стран Азии, Африка, Восточная Европа, Латинская и Центральная Америка по-прежнему несут неприемлемо высокое бремя туберкулеза.
В более развитых странах туберкулез с тяжелым бременем наблюдается среди недавно прибывших из эндемичных по туберкулезу зон, медицинских работников и ВИЧ-инфицированных. Использование иммунодепрессантов, таких как длительная терапия кортикостероидами, также связано с повышенным риском.
Другие основные факторы риска [править | править источник]
По оценкам ВОЗ, 10.4 миллиона человек заболели туберкулезом и 1,7 миллиона умерли в 2016 году. Несмотря на снижение уровня смертности на 3% в год, туберкулез остается девятой ведущей причиной смерти во всем мире, насчитывая 1,3 миллиона случаев смерти от туберкулеза среди ВИЧ-отрицательных людей и почти 400 000 смертей. среди ВИЧ-инфицированных. [4]
ТБ в тюрьмах [править | править источник]
Характеристики / Клиническая картина [редактировать | править источник]
Хронический кашель, кровохарканье, потеря веса, субфебрильная температура и ночная потливость — одни из наиболее частых физических проявлений туберкулеза легких.
Вторичный туберкулез отличается по клинической картине от первично прогрессирующего заболевания. При вторичном заболевании реакция тканей и гиперчувствительность более выражены, и у пациентов обычно образуются полости в верхней части легких.
Легочное или системное распространение бугорков может наблюдаться при активной болезни. Распространенный туберкулез также может поражать позвоночник, центральную нервную систему или кишечник. [1]
Обычно симптомы туберкулеза отсутствуют в течение первого года воздействия. Именно тогда болезнь будет наиболее излечимой. Симптомы, указывающие на туберкулез, включают [3] :
Системное поражение [править | править источник]
10-15% случаев туберкулеза — внелегочные.Он может передаваться по кровеносным сосудам от органа к органу и / или лимфатической системе. Внелегочный туберкулез может включать: [6]
Дополнительные факторы риска
[6] [редактировать | править источник]После постановки диагноза туберкулеза проводится лечение всех активных больных и лечение многих неактивных больных.Неясно, помогает ли профилактическое лечение людям с латентным туберкулезом. Однако есть надежда, что болезнь будет с меньшей вероятностью активизироваться в более позднем возрасте, когда иммунная система будет более подвержена риску. [3]
В настоящее время есть 10 препаратов, одобренных FDA для лечения туберкулеза. Следующие препараты являются противотуберкулезными препаратами первого ряда, которые составляют основные лекарственные средства, указанные в [7] :
Рекомендуемое время приема препарата — 6-9 месяцев.Анализ крови следует выполнять ежемесячно, чтобы проверить печень и убедиться, что она нормально обрабатывает лекарство. [7]
Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) [править | править источник]
Туберкулез (ТБ) может развить устойчивость к противомикробным препаратам, используемым для лечения болезни.ТБ с множественной лекарственной устойчивостью (МЛУ-ТБ) — это ТБ, который не поддается лечению, по крайней мере, изониазидом и рифампицином, двумя наиболее сильными противотуберкулезными препаратами. Неправильное или неправильное использование противомикробных препаратов или использование неэффективных лекарственных форм (например, использование отдельных препаратов, некачественные лекарства или плохие условия хранения) и преждевременное прерывание лечения могут вызвать лекарственную устойчивость, которая затем может передаваться, особенно в местах скопления людей. в тюрьмах и больницах. Варианты лечения ограничены и дороги, рекомендуемые лекарства не всегда доступны, и пациенты испытывают множество побочных эффектов от лекарств.В некоторых случаях может развиться даже более тяжелый лекарственно-устойчивый туберкулез. [8]
Туберкулез с широкой лекарственной устойчивостью (ШЛУ-ТБ) [править | править источник]
ШЛУ-ТБ, сокращение от туберкулеза с широкой лекарственной устойчивостью (ТБ), представляет собой форму ТБ, устойчивую как минимум к четырем основным противотуберкулезным препаратам. ШЛУ-ТБ включает устойчивость к двум наиболее мощным противотуберкулезным препаратам, изониазиду и рифампицину, также известную как множественная лекарственная устойчивость (МЛУ-ТБ), в дополнение к устойчивости к любому из фторхинолонов (например, левофлоксацину или моксифлоксацину) и к антибиотикам. по крайней мере, один из трех инъекционных препаратов второго ряда (амикацин, капреомицин или канамицин). [9]
И МЛУ-ТБ, и ШЛУ-ТБ требуют значительно больше времени для лечения, чем обычный (лекарственно-чувствительный) ТБ, и требуют использования противотуберкулезных препаратов второго ряда, которые более дороги и имеют побочные эффекты. -эффекты, чем у препаратов первого ряда, используемых для лечения лекарственно-чувствительного туберкулеза. [8] [9]
Примерно 33% населения мира имеет латентных туберкулезных инфекций (LTBI ). По этой причине скрининг на инфекцию Mycobacterium tuberculosis имеет важное значение для общественного здравоохранения.Люди с ЛТИ подвержены риску развития активного туберкулеза (ТБ) и заражения.
Вакцина с бациллой Кальметта-Герена (БЦЖ ) существует уже 80 лет и является одной из наиболее широко используемых из всех современных вакцин, охватывая> 80% новорожденных и младенцев в странах, где она является частью национальной программы детской иммунизации. .
Вакцина БЦЖ имеет подтвержденный защитный эффект против менингита и диссеминированного туберкулеза у детей.
Не предотвращает первичную инфекцию и не предотвращает реактивацию латентной легочной инфекции, основного источника бактериального распространения в обществе.Таким образом, влияние вакцинации БЦЖ на передачу Mtb ограничено.
CDC и Американская педиатрическая академия рекомендуют, чтобы все дети, усыновленные из стран с высоким уровнем риска и получившие вакцину БЦЖ, действовали так, как будто они никогда ее не получали. [6] Все дети должны пройти кожную пробу и пройти курс лечения, независимо от того, активна она или спящая.
Туберкулиновая кожная проба Манту выполняется путем инъекции 0,1 мл очищенного производного туберкулина (PPD) во внутренний слой предплечья. [11] Это позволит определить, был ли иммунный ответ организма активирован присутствием бациллы. После инъекции кожа поднимется примерно на 6-10 мм в диаметре. Через 48-72 часа человеку следует прочитать реакцию кожного пробы. Положительный тест может выявить пальпируемые, опухшие, затвердевшие или приподнятые участки, которые следует измерять в миллиметрах. Покраснение не измеряется. [11]
Управление физиотерапией [править | править источник]
Все физиотерапевты должны знать, какие средства индивидуальной защиты (СИЗ) следует использовать.Существует специальная маска, размер которой специально подобран для вашего лица. [6]
При подозрении на туберкулез очень важно тщательно собрать анамнез. Важно спросить, выезжал ли человек за границу в последнее время, его род занятий или есть ли какой-либо способ контакта с кем-то, кто мог болеть туберкулезом.Распознавайте признаки и симптомы своего пациента. Пальпация лимфатических узлов также может быть полезной во время обследования. [13]
Туберкулез — отличный имитатор, и его следует учитывать при дифференциальной диагностике нескольких системных заболеваний. Ниже приводится неисчерпывающий список условий, которые следует строго учитывать при оценке возможности туберкулеза легких.
Большинство пациентов с диагнозом ТБ имеют хорошие результаты. В основном это связано с эффективным лечением.Без лечения летальность от туберкулеза составляет более 50%.
Следующая группа пациентов более подвержена худшим исходам или смерти в результате заражения туберкулезом:
Введение в туберкулез: современность
Туберкулез, также известный как туберкулез, представляет собой заразную бактериальную инфекцию, которая встречается практически в любом месте тела, но чаще всего встречается в легких.Это связано с тем, что бактерии, вызывающие туберкулез, Mycobacterium Tuberculosis, передаются по воздуху, поскольку не размножаются на поверхностях [1]. Хотя туберкулез был обнаружен более 100 лет назад, он по-прежнему остается одной из болезней, от которых ежегодно умирает больше всего людей [2]. Чтобы лучше понять, почему туберкулез все еще существует в больших масштабах, мы должны посмотреть, как работает туберкулез, где он активен и как его можно лечить в настоящее время.
Первоначальные исследования, выбранные для этого обзора, были идентифицированы с помощью обширного ручного поиска данных.Для каждой указанной литературы было найдено несколько исследований с примерно одинаковыми результатами. Общая информация о ТБ была получена с помощью базового поиска данных в различных поисковых системах и биотехнологических библиотеках, таких как NCBI. Ответ на вопрос, почему туберкулез по-прежнему является одной из основных причин смертности от болезней во всем мире, можно найти в различных аспектах этого заболевания. Сначала мы сосредоточимся на общей информации о туберкулезе, бактериях Mycobacterium Tuberculosis и их функциях. Позже мы также рассмотрим области, в которых туберкулез наиболее активен, лечение, диагностика, симптомы и подобные темы.
Описание
Туберкулез распространяется воздушно-капельным путем, а это означает, что легкие обычно первыми заражаются бактериями. Mycobacterium Tuberculosis поглощается лейкоцитами, но не разрушается ими. На этой стадии (легочный туберкулез) бактерии остаются бездействующими, иногда в течение длительного времени [3]. В конце концов, бактерии вторгаются в лейкоцит и размножаются, пока лейкоцит не умрет и не разорвется. Оттуда будет распространяться больше бактерий туберкулеза и инвестировать в другие клетки, образуя гранулему [4].Поступая так, они часто перемещаются в другие части тела [5]. Эта техника сидения внутри белых кровяных телец затрудняет их контакт с лечением. Более того, поскольку известно, что Mycobacterium Tuberculosis медленно растет [6], она часто может оставаться незамеченной, прежде чем перейдет на следующую стадию, вторичный туберкулез (активный туберкулез).
Вторичный ТБ
Это происходит, когда бактерии ТБ вырываются из гранулемы лейкоцитов [4]. Причины этого могут быть разными. Такие факторы, как стресс, старение, диабет, ВИЧ или ослабленная иммунная система.Если эту стадию не вылечить достаточно быстро, существует риск распространения бактерий ТБ на другие части тела, что затрудняет ее эффективное лечение [5]. Это также увеличивает вероятность развития туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ) [7]. Показано, что этот вариант туберкулеза устойчив к применяемым в настоящее время методам лечения. У людей, инфицированных МЛУ-ТБ, меньше возможностей для лечения, они вынуждены прибегать к дорогостоящим методам лечения, которые могут длиться более 2 лет по сравнению с 6–12 месяцами для спящего или активного туберкулеза [7].Если вовремя не лечить туберкулез, возможные последствия могут включать органную недостаточность, паралич и, в конечном итоге, смерть [8].
Передача
Mycobacterium Tuberculosis — это бактерия, которая плохо размножается на поверхностях, поэтому передается через воздух. При кашле, чихании, разговоре, пении и т. Д. Инфицированные люди выделяют капли влаги, которые могут содержать бактерии. Когда другие люди вдыхают эту влагу, у них тоже есть шанс заразиться [1].Однако не все стадии туберкулеза передаются. Спящий туберкулез, при котором бактерии все еще находятся внутри лейкоцитов, не может передаваться другим людям [3]. Все последующие стадии заразны, и инфицированных людей часто изолируют, чтобы остановить распространение туберкулеза. Несмотря на это, Mycobacterium Tuberculosis — медленно растущая бактерия, которая нелегко передается от одного человека к другому. Фактически, люди, которые остаются рядом с инфицированным человеком в течение 6 месяцев, также имеют примерно 50% шанс заразиться этой болезнью [9].Причина, по которой люди все еще находятся в изоляции, заключается в том, что трудно отследить, кто инфицирован, а кто нет, из-за ранних стадий покоя туберкулеза. Дополнительные причины включают в себя то, что это смертельное заболевание, и на сегодняшний день нет быстрого способа вылечить туберкулез. Большинство людей, находящихся в изоляции, либо инфицированы МЛУ-ТБ, либо являются факторами риска. Факторами риска являются люди, более восприимчивые к туберкулезу, в том числе дети, ВИЧ-инфицированные, пациенты с диабетом, курильщики или другие состояния, которые снижают работу иммунной системы (особенно в легких [1]).
Симптомы
Спящий туберкулез не имеет симптомов и часто остается незамеченным, пока не переходит на следующую стадию, где становится активным. Однако при активном туберкулезе гранулема начинает разрушаться [4]. Симптомы этого могут включать непрерывный кашель, кровохарканье, стойкую (субфебрильную) лихорадку, ночную потливость, боли в груди, потерю аппетита и необъяснимую потерю веса [1]. Большинство этих симптомов связано с повреждением легких, и распространение туберкулеза на другие части тела также может иметь дополнительные симптомы, в том числе постоянное чувство усталости, ощущение скованности в суставах большую часть времени и возможную потерю функций инфицированного тела. части [8].Если туберкулез не вылечить, конечным результатом будет смерть.
Демография
Количество новых инфицированных и ежегодных потерь за последнее десятилетие медленно уменьшалось; однако туберкулез по-прежнему остается на свободе. Исследования показывают, что более 80% случаев заболевания туберкулезом приходится на страны с низким и средним уровнями доходов, тогда как уровень смертности в странах с высоким уровнем доходов всегда ниже 1 на 100 000 человек. Наиболее заметной является разница в странах со средним уровнем дохода, начиная с низкого уровня инцидентов, например 2.0 на 100000 человек до 40,0 на 100000 человек. Конкретные страны, где высокий уровень заболеваемости туберкулезом, — это Нигерия (99 на 100000 человек), Корея (61 на 100000 человек), Индонезия (40 на 100000 человек), Афганистан (37 на 100000 человек) и Индия (36 на 100000 человек). Во многих странах юга Африки также наблюдались аналогичные показатели [10]. За последние несколько лет произошло небольшое увеличение числа случаев туберкулеза в западных странах, наиболее заметно в Европе. Более 70% этих инцидентов связаны с иммигрантами [11].
Методы диагностики
Не все методы диагностики ТБ можно использовать на всех этапах. Для диагностики туберкулеза используются следующие методы.
| Метод диагностики | Описание | Используется для |
| Анализ крови | Образец крови, проверенный на бактерии ТБ, чтобы узнать, как реагирует иммунная система. | Спящий ТБ, Активный ТБ, МЛУ-ТБ |
| Кожный тест | В кожу вводится белок ТБ.Через 3 дня в результате появится красное пятно (отрицательный результат на ТБ) или опухшее пятно (возможно, на туберкулез) | Туберкулез в состоянии покоя, активный ТБ, МЛУ-ТБ |
| Визуализирующий тест | КТ для проверки легких на наличие признаков инфекций. | Активный ТБ, МЛУ-ТБ |
| Бронхоскопия | Прицел вставляется в ноздри или рот, чтобы увидеть легкие и дыхательные пути изнутри. | Активный ТБ, МЛУ-ТБ |
| Исследование мокроты | Лаборатория, исследующая образец слизи. | Активный ТБ, МЛУ-ТБ |
| Биопсия легкого | Для анализа берут небольшой образец легочной ткани. | Активный ТБ, МЛУ-ТБ |
Таблица 1: Методы диагностики, чтобы определить, болен ли человек туберкулезом или нет, с акцентом на его легкие [3].
Визуализирующие обследования и бронхоскопия не могут диагностировать туберкулез в спящем состоянии. Это связано с тем, что в состоянии покоя туберкулез не проявляет никаких видимых глазом симптомов [12]. Белые кровяные тельца будут инфицированы, но это не будет заметно.Чаще всего используются анализы крови, кожные пробы и визуализационные тесты, но компьютерная томография больного туберкулезом очень похожа на некоторые другие заболевания, часто ошибочно диагностируясь как рак легких или пневмонию. Индикаторами компьютерной томографии для этих заболеваний и туберкулеза являются узелки (скопления клеток) в легких. Симптомы этих заболеваний также схожи: лихорадка, постоянный кашель, кровохарканье, потеря веса, потеря аппетита и отхаркивание мокроты. Существуют различия между этими заболеваниями в том, как они действуют, например, средний возраст инфицированных людей для обоих заболеваний, бактериальная инфекция при туберкулезе и пневмония против мутаций при раке легких и тому подобное.Тем не менее, эти различия нелегко наблюдать на одном человеке, в то время как прогноз можно сделать на основе состояния человека, который показал, что это ненадежный метод определения правильного заболевания [13] [14].
Лечение
Из-за того, что туберкулез часто диагностируется как другое заболевание, лечение замедляется во многих случаях. Другой причиной этого является тот факт, что методы лечения туберкулеза, пневмонии и рака легких очень разные и не действуют друг на друга [13] [14].Лекарства для лечения туберкулеза включают
По крайней мере два из этих лекарств будут использоваться одновременно, чтобы гарантировать, что туберкулез не станет устойчивым к лекарству слишком быстро [15]. Со временем туберкулез станет устойчивым к этому лекарству, что обычно происходит в течение нескольких недель. В этом случае лечение переключится на два других препарата [15]. Примером лечения может быть короткий курс химиотерапии, который представляет собой использование комбинации изониазида (INH), рифампицина и пиразинамида в течение не менее шести месяцев [16].Лекарство необходимо использовать непрерывно от шести до двенадцати месяцев. Невыполнение этого требования может привести к рецидиву ТБ или МЛУ-ТБ, которые гораздо труднее вылечить. Врач может порекомендовать DOT (терапию под непосредственным наблюдением), когда медицинский работник встретится с инфицированным человеком, чтобы убедиться, что прописанное лекарство используется правильно [17]. Если лекарство используется недостаточно часто или неправильно, «Спящий» или активный ТБ может превратиться в МЛУ-ТБ [7]. Люди, которые не проходят DOT или изоляцию, могут принимать лекарства дома, и им не нужно каждый раз ходить в больницу или оставаться там.
Еще одним вариантом лечения ТБ является торакоцентез, процедура, при которой удаляется жидкость из скапуса между внешней стороной легких и стенкой грудной клетки [18]. Эта операция не излечит туберкулез полностью, но значительно снизит его влияние. Этот метод не сокращает время, необходимое для лечения лекарственными средствами, используемыми в сочетании с плевроцентезом, а скорее направлен на сокращение, чтобы сделать его более терпимым для инфицированного человека, и чаще всего используется для людей, которые были изолированы, чтобы остановить распространение туберкулеза.Другие общие цели для людей, страдающих пневмонией или туберкулезом, включают [13]:
Туберкулез оказался болезнью, которую довольно трудно заразить, но при этом трудно вылечить. Бактерия не размножается на поверхностях, и, соответственно, лекарства на них не очень хорошо действуют.Исследования показывают, что близость к больному активным туберкулезом в течение шести месяцев дает шанс примерно на 50% заразиться туберкулезом в спящем состоянии [9]. Тем не менее, время, необходимое для излечения от туберкулеза, составляет от шести до двенадцати месяцев соответственно. Дополнительным доказательством этого факта служат демографические данные. Почти все вспышки туберкулеза за последние пятнадцать лет произошли в странах с низким и средним уровнями доходов, что показывает, что факторы негативно влияют на туберкулез там по сравнению со странами со средним и высоким уровнем доходов [10].
В большинстве стран со средним и высоким уровнем доходов, где средний человек может позволить себе лекарство, он будет знать, что он инфицирован заразной болезнью, что снижает вероятность распространения туберкулеза.Кроме того, в большинстве стран с низким и средним уровнем доходов будет труднее приобрести лекарства, а более низкое качество медицинской помощи, диагностики и регулирования повысит вероятность распространения туберкулеза. Диагностика в этих странах может быть менее точной и часто ошибочно диагностировать туберкулез как рак легких или пневмонию, поэтому будет использоваться неправильное лечение. Тем временем кто-то мог заразить других туберкулезом, даже не подозревая об этом. Другим, возможно, способствующим фактором может быть количество или фактор риска на душу населения в странах, где ТБ активен.Наиболее заметны люди с ВИЧ, курильщики, наркоманы и другие заболевания, влияющие на иммунную систему. Дополнительными факторами влияния могут быть регулирование людей, когда большее количество людей находится рядом друг с другом, что может увеличить риск распространения туберкулеза.
Необходимо провести дальнейшее исследование, чтобы сделать вывод, является ли это корреляцией, причинно-следственной связью или совпадением. Многие исследования посвящены туберкулезу, пытаясь вылечить мир от этой болезни. Прогресс в настоящее время идет медленно, но неуклонно, и если этот темп сохранится, то туберкулез, возможно, исчезнет из списка болезней, ведущих к большинству смертей ежегодно в течение нескольких десятилетий.
[1]: Американская ассоциация легких (без даты). Туберкулез (ТБ) по легочным заболеваниям. Данные получены 21 августа 2017 г. по адресу http://www.lung.org/lung-health-and-diseases/lung-disease-lookup/tuberculosis/
[2]: Всемирная организация здравоохранения (январь 2017 г.). 10 основных причин смерти. Данные получены 19 августа 2017 г. по адресу http://www.who.int/mediacentre/factsheets/fs310/en/
[3]: Центры по контролю и профилактике заболеваний (21 ноября 2014 г.). Разница между латентной инфекцией туберкулеза и заболеванием туберкулезом.Получено 19 августа 2017 г. по адресу https://www.cdc.gov/tb/publications/factsheets/general/ltbiandactivetb.htm
[4] Гулд С.Э. (12 февраля 2012 г.) Как бактерии ТБ разрушают ваши клетки. Получено 8 августа 2017 г. по адресу https://blogs.scientificamerican.com/lab-rat/how-the-tb-bacteria-bursts-your-cells/
[5]: Encyclopedia.com: Гейл-энциклопедия медицины, 3-е изд. (nd) Туберкулез. По информации от 19 августа 2017 г. http://www.encyclopedia.com/medicine/encyclopedias-almanacs-transcripts-and-maps/tuberculosis
[6]: Lewin A.Шарбати-Техрати, С. (декабрь 2005 г.) Медленный рост микобактерий. Возможные причины и значение их патогенности. Консультация 21 августа 2017 г. по адресу https://www.ncbi.nlm.nih.gov/pubmed/16283122
[7]: Carey E., Higuera V. (n.d.) Туберкулез легких. Консультация 19 августа 2017 г. по адресу http://www.healthline.com/health/pulmonary-tuberculosis#diagnosis
[8]: Джейн А.К., Кумар Дж. (8 мая 2012 г.) Туберкулез позвоночника: неврологический дефицит. Получено 22 августа 2017 г. по адресу https: // www.ncbi.nlm.nih.gov/pmc/articles/PMC36/
[9]: Всемирная организация здравоохранения (без даты) Туберкулез. Данные получены 20 августа 2017 г. по адресу http://www.who.int/mediacentre/factsheets/fs104/en/
[10]: Всемирная организация здравоохранения (2016 г.). Глобальный отчет о туберкулезе 2106. По данным 19 августа 2017 г., http://www.who.int/entity/tb/publications/global_report/gtbr2016_main_text.pdf
[11]: van der Werf, MJ, Zellweger, JP (24 марта , 2016) Влияние миграции на эпидемиологию и борьбу с туберкулезом в ЕС / ЕЭЗ.Получена 19 августа 2017 г. по адресу http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=21421
[12]: Медицинский центр Университета Мэриленда (без даты) Туберкулез. Получено 20 августа 2017 г. по адресу http://www.umm.edu/health/medical/altmed/condition/tuberculosis
[13]: Essay UK (n.d.) Различия и сходство пневмонии и туберкулеза. Данные получены 21 августа 2017 г. по адресу http://www.essay.uk.com/coursework/the-differences-and-similarities-of-pneumonia-and-tuberculosi.php
[14]: Bhatt M.Л.Б., Бхаскар Р., Кант С. (2012) Туберкулез легких как дифференциальный диагноз рака легких. Получена 21 августа 2107 г. по адресу https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3876596/
[15]: WebMD (2017) What‘ the Treatment for Tuberculosis ?. Получено 21 августа 2017 г. по адресу http://www.webmd.com/lung/understanding-tuberculosis-treatment
[16]: Cook, Alan & Dresser, Peter (1996).

