Каковы причины повышенного креатинина?
Креатинин является ненужным продуктом, который организм производит при использовании мышц. Подобное вещество, креатин, используется мышцами для выработки энергии. Мышцы метаболизируют креатин в креатинин, а затем выделяют креатинин в кровоток. Почки человека отфильтровывают креатинин из крови и выводят его из организма во время мочеиспускания. У людей с плохо функционирующими почками обычно повышается уровень креатинина в крови.
У диабетиков часто развивается повреждение почек и может развиться повышенный уровень креатинина. Врачи могут периодически проверять уровень креатинина у диабетиков, чтобы контролировать функцию почек. Пациент, как правило, проходит анализ мочи на креатинин, чтобы измерить количество, которое выделяется из организма с мочой. Анализ крови на креатинин или креатинин в сыворотке крови измеряет уровень в крови.
Врач обычно следит за результатами анализа креатинина пациента и информирует пациента, если он или она имеет нездоровые уровни в организме.
У людей с высокой мышечной массой, таких как спортсмены, уровень креатинина в крови выше среднего. Часто диета с высоким содержанием красного мяса повышает уровень креатинина в крови, особенно после того, как человек съел большое количество мяса. Некоторые препараты могут вызывать побочный эффект повышения уровня в крови, включая нестероидные противовоспалительные препараты и некоторые препараты для лечения кровяного давления. Врачи обычно контролируют уровни у пациентов, которые используют лекарства, которые способны вызвать этот побочный эффект. У людей, которые страдают от обезвоживания, может также развиться временно высокий уровень крови.
Некоторые медицинские условия в дополнение к диабету способны вызывать повышение уровня креатинина в крови, включая мышечную дистрофию и гломерулонефрит. Беременные женщины с преэклампсией или эклампсией могут заметить более высокий уровень этого вещества в крови. У людей с обструкцией мочевыводящих путей может развиться повышенный уровень. Застойная сердечная недостаточность или шок могут уменьшить приток крови к почкам, тем самым повышая уровень.
Беременные женщины с преэклампсией или эклампсией могут заметить более высокий уровень этого вещества в крови. У людей с обструкцией мочевыводящих путей может развиться повышенный уровень. Застойная сердечная недостаточность или шок могут уменьшить приток крови к почкам, тем самым повышая уровень.
Высокое кровяное давление, или гипертония, может повредить почки человека и привести к росту вредных уровней креатинина в организме. Пациенты с гипертонией обычно должны принимать лекарства от артериального давления, предписанные врачом для поддержания нормального уровня артериального давления. Пациентам, как правило, не следует прекращать принимать лекарства от гипертонии, если только врач не посоветует им это сделать.
Часто пациенты с почечной недостаточностью не способны выводить токсины из своей крови. При почечной недостаточности обычно требуется диализное лечение почек, чтобы снизить уровень креатинина до нормального уровня. Люди с аномально высокими уровнями могут испытывать усталость, обезвоживание, спутанность сознания или одышку.
ДРУГИЕ ЯЗЫКИ
Анализ на креатинин в моче
Общая характеристика
Креатинин является конечным продуктом распада креатина, который играет важную роль в энергетическом обмене мышечной и других тканей. Его образование непосредственно зависит от состояния мышечной массы. Креатинин выводится почками (выделяется только клубочками, и в отличие от мочевины не реабсорбируется в почечных канальцах), поэтому снижение экскреции креатинина с мочой и повышение креатинина в крови наблюдается у больных с поражениями почек. Суточная экскреция креатинина с мочой зависит от пола, возраста, общей мышечной массы. В сочетании с креатинином сыворотки крови используется для расчета клиренса креатинина, оценки функции почек.
Показания для назначения
1. Острые и хронические нарушения функции почек. 2. Диабет. 3. Заболевания эндокринных желез (щитовидной железы, гипофиза, надпочечников). 4. Беременность. 5. Уменьшение массы мышц.
4. Беременность. 5. Уменьшение массы мышц.
Маркер
Маркер оценки функции почек (клубочковой фильтрации).
Клиническая значимость
Оценка функции почек (острые и хронические нарушения функции почек), диабет, заболевания щитовидной железы, гипофиза, надпочечников, беременность, уменьшение мышечной массы.
Состав показателей:
Креатинин в моче
Метод:
Колориметрический Диапазон измерений: 0-0
Единица измерения: Микромоль на литр
Референтные значения:
ВозрастКомментарии
Выполнение возможно на биоматериалах:
Условия доставки
Контейнер
Объем
моча
Условия доставки:
24 час. при температуре от 2 до 25 градусов Цельсия
при температуре от 2 до 25 градусов Цельсия
Контейнер:
Стерильный контейнер с крышкой
Объем:
50 Миллилитров
моча суточная
Условия доставки:
24 час.
Контейнер:
Стерильный контейнер с крышкой
Объем:
50 Миллилитров
моча утренняяУсловия доставки:
24 час. при температуре от 2 до 25 градусов Цельсия
при температуре от 2 до 25 градусов Цельсия
Контейнер:
Объем:
50 Миллилитров
Правила подготовки пациента
Примечания: Любая порция мочи, независимо от времени суток, собирается после туалета наружных половых органов.
Примечания: Первое утреннее мочеиспускание выполнить в унитаз. Всю дальнейшую суточную мочу, включая утреннюю порцию следующего дня, собрать в емкость (важно — объем емкости должен быть достаточным для ожидаемого количества мочи за сутки). В течение всего периода сбора биологический материал держать в прохладном, защищенном от света месте. После окончания сбора, определить суточный объем собранной мочи, перемешать, отлить 30-40 мл в стандартный контейнер для мочи и доставить в отделение МЛ ДІЛА течение 2 часов после сбора последней порции.
Всю дальнейшую суточную мочу, включая утреннюю порцию следующего дня, собрать в емкость (важно — объем емкости должен быть достаточным для ожидаемого количества мочи за сутки). В течение всего периода сбора биологический материал держать в прохладном, защищенном от света месте. После окончания сбора, определить суточный объем собранной мочи, перемешать, отлить 30-40 мл в стандартный контейнер для мочи и доставить в отделение МЛ ДІЛА течение 2 часов после сбора последней порции.
Примечания: Утренняя порция мочи собирается после туалета наружных половых органов.
Вы можете добавить данное исследование в корзину на этой странице
Интерференция:
- Прием нефротоксических препаратов, аскорбиновой кислоты, ацетона, лидокаина, глюкозы, фруктозы, ибупрофена
Интерпретация:
- Часто называется «гиперфильтрация», выявляется при следующих состояниях: физическая нагрузка, акромегалия, гигантизм, сахарный диабет (до клинических проявлений диабетической нефропатии), инфекции, гипотиреоз, мясная пища, увеличенный сердечный выброс, беременность, ожоги, отравление окисью углерода, повышенный метаболизм, анемии.

- Указывает на снижение скорости клубочковой фильтрации, выявляется при следующих состояниях: гипертиреоз, анемии, паралич, мышечная дистрофия, заболевания с уменьшением мышечной массы (например, нейрогенная атрофия, полимиозит и т.п.), воспалительные и метаболические заболевания.
Пониженный и повышенный уровень креатинина в крови у детей, норма в зависимости от возраста, причины нарушений и лечение
Часто родители сталкиваются с отклонениями в результатах анализов у своего чада, а значит, есть повод для дополнительной диагностики организма. Чем быстрее удастся выявить заболевание, тем быстрее от него можно избавиться. Один из важных показателей в расшифровке результата крови – креатинин. Давайте подробнее разберемся и узнаем о нем больше.
Что такое креатинин?
Это вещество, которое отвечает за белково-аминокислотный баланс организма. Процесс проходит в мышечной ткани, а значит, он играет важную роль в образовании мускулатуры скелета.
Переизбыток креатинина способен рассказать врачам о неправильной работе почек. Его низкий показатель сообщает о патологиях, которые связаны с потерей веса ребенка.
Нормы креатинина в крови у детей в зависимости от возраста
Норма для всех разная. Для точности результатов нужно учитывать пол и возраст. У детей нормальными считаются следующие параметры:
- до года – 18-37 ммоль/л.;
- до 15 лет — 26-63 ммоль/л.
Иногда допускается, чтобы показатели незначительно отклонялись от нормы. Это зависит от комплекции малыша. Чем больше у него мышечной массы, тем быстрее образуется креатинин в крови. Если есть колебания этого показателя в любую сторону, то ни в коем случае нельзя паниковать и расценивать ситуацию как патологию. Однако с большими отклонениями искать причину надо быстрее.
У детей недельного возраста показатель креатинина часто высокий. Это объясняется тем, что при рождении малыш проходит через длинные и сложные для него родовые пути, тратя много сил, а его мышцы тем временем активно работают. Анализ крови на биохимию проводят еще в роддоме вскоре после рождения. Если креатинин повышенный, то позже анализ делают повторно или назначают дополнительные обследования.
Анализ крови на биохимию проводят еще в роддоме вскоре после рождения. Если креатинин повышенный, то позже анализ делают повторно или назначают дополнительные обследования.
Причины повышения и понижения показателей
Рассмотрим сначала значения меньше нормы. Они встречаются у детей нечасто и почти всегда связаны с недостатком массы тела. Низкий креатинин встречается при таких патологиях:
- дистрофия;
- недостаток АДГ;
- заболевания печени;
- серьезные травмы мышц;
- нехватка белка;
- сердечная недостаточность.
Если у ребенка немного понижено значение креатинина, то это чаще связано с неправильным питанием или перенесенным недавно заболеванием. В этих случаях повысить уровень несложно. Просто внимательно и тщательно займитесь рационом вашего ребенка. Пониженный показатель не говорит о патологиях.
Повышенный уровень креатинина рассказывает о серьезных заболеваниях, которые необходимо быстрее лечить. Чаще идет речь о проблемах с почками. Они и есть причина плохого анализа. Патологии, связанные с увеличенным значением креатинина:
Они и есть причина плохого анализа. Патологии, связанные с увеличенным значением креатинина:
- нефропатия;
- почечная недостаточность;
- камни в почках;
- пиелонефрит;
- поликистоз.
Уровень показателя креатинина часто повышен из-за приема каких-либо лекарственных препаратов. При обнаружении высоких цифр ребенку придется назначить дополнительные обследования, чтобы установить причину.
Лечение и профилактика отклонений
Если высокий или низкий показатель креатинина был обнаружен врачом, то после дополнительных обследований педиатр назначит лечение. Здесь может быть банальное изменение в режиме питания (исключение жирного, соленого, жареного) или всего лишь в питьевом режиме (увеличение объема потребляемой жидкости). Если показатель высокий из-за болезней почек, то без лекарств не обойтись. В тяжелых случаях лечение придется проходить в стационаре. Если проблема в нехватке белка, то назначается дополнительный прием белка в таблетках, чтобы нормализовать белковый обмен.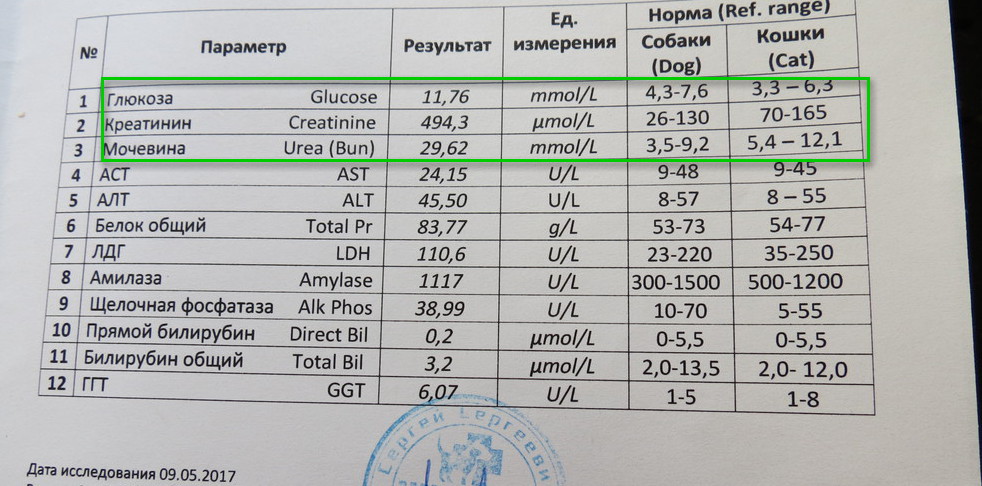
Для профилактики отклонений следует соблюдать сбалансированное питание, иметь нормальную физическую активность, вовремя лечить бактериальные и вирусные болезни, часто сдавая анализы. Тогда показатели крови будут держаться в пределах нормы. Никогда не занимайтесь самолечением и не запускайте болезнь. Например, недолеченная ангина часто вызывает дополнительные проблемы с незрелыми почками.
Правильная работа почек детей важна для организма. Если вы заметили малейшие изменения в цвете или запахе мочи малыша, немедленно обратитесь к семейному врачу! При начальной стадии заболевания показатель креатинина продолжительное время может оставаться нормальным.
youtube.com/embed/9ATjVnU8D9M?wmode=transparent&autohide=1&controls=1&disablekb=0&showinfo=1&fs=1&iv_load_policy=3&modestbranding=1&rel=0&autoplay=0″ sandbox=»allow-scripts allow-same-origin allow-presentation allow-popups»/>
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »Поделитесь с друьями!
Креатинин | ПолиКлиника Отрадное
Что такое креатинин
Креатинин это конечный продукт распада креатинфосфата, который задействован в энергетическом обмене мышечной и других тканей. Образуется в мышцах, затем выделяется в кровь, и выводится из организма почками с мочой. Креатинин это азотистый шлак, и при повышенном содержании в крови, оказывает токсическое воздействие на органы и системы.
У здорового человека его концентрация в крови постоянна, и практически не меняется на протяжении суток. Уровень креатинина зависит от скорости образования в мышцах и выведения почками. Когда фильтрующая функция почек нарушена, креатинин в моче снижается, а его уровень в крови растет.
Когда фильтрующая функция почек нарушена, креатинин в моче снижается, а его уровень в крови растет.
Что показывает креатинин, кому назначают анализ
Результаты определения уровня креатинина в крови используют для диагностики заболеваний сердечно-сосудистой, пищеварительной, эндокринной, нервной систем, степени тяжести патологии, результативности лечения.
Биохимический анализ крови на креатинин назначают, чтобы оценить выделительную функцию почек.
Признаки нарушения фильтрации и секреции почек:
-
отечность лица и ног;
-
увеличение объема живота;
-
уменьшение объема выделяемой мочи;
-
боль в пояснице, под ребрами вдоль позвоночника;
-
дискомфорт при мочеиспускании;
-
темный цвет мочи с кровяными сгустками;
-
повышенное артериальное давление.

О поражении тканей почек и интоксикации организма азотистыми шлаками свидетельствует мышечная слабость, быстрая утомляемость, головокружение, потеря аппетита, сонливость, рассеянность внимания.
Определение креатинина в крови — обязательное исследование перед плановым и экстренным хирургическим вмешательством, МРТ и КТ с контрастом, при обширных ожогах и травмах с большим процентом поражения мышц.
Анализ на креатинин проводят пациентам с заболеваниями, которые сопровождаются нарушением работы почек:
-
артериальной гипертензией,
-
почечной недостаточностью,
-
дерматомиозитом,
-
системной красной волчанкой,
-
сахарным диабетом,
-
нефритом,
-
сердечной недостаточностью,
-
гломерулонефритом.

Оценка уровня креатинина в крови включена в комплекс скрининговых обследований при ведении беременности.
Анализ не имеет противопоказаний и ограничений.
Подготовка к анализу
Биоматериал для исследования — сыворотка венозной крови. Процедуру предпочтительно выполнять утром натощак.
Для информативности анализа необходимо соблюдать правила подготовки к сдаче биоматериала:
-
Выдержать 8–12 часов голода. Ограничений в употреблении негазированной воды нет.
-
В течение суток контролировать количество белковой пищи.
-
За два дня до исследования не употреблять жирную пищу, кофе, алкоголь.
-
Накануне не перегружать организм физически, ограничить факторы стресса, посещение сауны, бани.

-
В течение 30–40 минут перед исследованием воздержаться от курения.
Некоторые лекарственные препараты влияют на уровень креатинина, поэтому важно за 7–10 дней сообщить врачу информацию о лекарствах, которые принимаете. При необходимости они будут временно отменены.
Важно! Если в один день с анализом запланированы другие терапевтические процедуры, то их выполняют после сдачи крови.
Результаты анализа готовы на следующий день, в экстренных случаях — через час. Исследование уровня креатинина входит в биохимический анализ крови, мочи, в пробу Реберга, что более информативно для оценки функций почек.
Интерпретация результатов
Референсные значения определяются возрастом, полом, мышечной массой и телосложением. У женщин и астеников концентрация креатинина в крови ниже, чем у мужчин и гиперстеников.
У здоровых женщин старше 20 лет в норме концентрация креатинина в крови составляет 50–98 микромоль/л, у мужчин — 64–111 мкмоль/л. С возрастом после 60 лет количество креатинина незначительно увеличивается, и на несколько микромоль превышает верхнюю границу нормы.
У детей концентрация креатинина более низкая:
-
от рождения до года — 15–37 мкмоль/л;
-
от года до 5 лет — 21–42 мкмоль/л;
-
от 5 до 10 лет — 28–65 мкмоль/л;
-
от 10 до 15 лет — 34–77 мкмоль/л;
-
от 15 до 20 лет — 51–92 мкмоль/л.
При физиологических причинах содержание креатинина в крови незначительно выше или ниже нормы. Чем сильнее величина отклонения, тем тяжелее патологический процесс.
Причины отклонения показателей от нормы
Физиологическое изменение показателей происходит при преобладании в рационе белковой пищи, в периоды стресса, после интенсивной физической нагрузки. Также на результат влияют некоторые лекарственные препараты, беременность, хорошо развитая мышечная масса.
Также на результат влияют некоторые лекарственные препараты, беременность, хорошо развитая мышечная масса.
Высокий креатинин
Ложное повышение уровня креатинина дает прием некоторых антибактериальных, противовоспалительных, диуретических препаратов, стероидных гормонов, аспирина, фруктозы, глюкозы.
Причины патологического роста уровня креатинина:
-
почечная недостаточность,
-
мочекаменная болезнь,
-
сахарный диабет,
-
гипертоническая болезнь,
-
гломерулонефрит,
-
аутоиммунные заболевания;
-
лейкемия,
-
простатит,
-
атеросклероз,
-
дерматомиозиты.

Увеличивают содержание креатинина обширные травмы, ожоги, воспаления мышечной ткани, обезвоживание, доброкачественные опухоли вилочковой железы, злокачественные новообразования.
Повышен креатинин в крови при желудочно-кишечных кровотечениях, кишечной непроходимости, сердечной недостаточности, инфаркте миокарда, миокардите.
В третьем триместре превышение верхней границы нормы происходит из-за сдавления плодом почек, недостаточного их кровоснабжения.
Низкий креатинин
Снижают уровень креатинина в крови заболевания, связанные с нарушением синтеза антидиуретического гормона — мышечная дистрофия, анорексия, кахексия, несахарный диабет. Причинами недостаточного содержания креатинина становится ампутация конечностей, гемодиализ (внепочечное очищение крови), дефицит белковых продуктов в рационе.
При беременности, особенно в первом и втором триместре, увеличивается объем крови и клубочковой фильтрации, соответственно, снижается количество креатинина в крови.
Где сдать анализ на креатинин
Поликлиника Отрадное предлагает безопасно и быстро сдать анализ на креатинин. Цена зависит от вида анализа и срочности выполнения. Наши цены доступные, и ориентированные на людей с любым уровнем дохода. Благодаря собственной лаборатории мы полностью контролируем качество исследования, и выдаем результаты максимально быстро, а большой опыт лаборантов гарантирует точность результатов.
креатинин — обзор | Темы ScienceDirect
Метаболизм креатинина
Cr образуется в результате неферментативной необратимой циклизации и дегидратации креатина. Три аминокислоты в почках, печени и поджелудочной железе косвенно ответственны за его производство; впоследствии Cr транспортируется в другие органы, такие как мышцы и мозг, где он фосфорилируется для сохранения энергии в форме фосфокреатина. 130,147 У людей от 1,5% до 2,0% пула креатина ежедневно превращается в Cr, что приводит к довольно постоянному выделению Cr в организме данного человека. 130 При нормальной функции почек существует прямая взаимосвязь между суточной выработкой Cr, концентрацией Cr в сыворотке и экскрецией Cr, причем все три показателя пропорциональны общей мышечной массе. Тот факт, что Cr у мужчин на 30% выше, чем у женщин, а экскреция Cr с мочой коррелирует с размером тела у широкого круга видов животных, что подтверждает эту взаимосвязь. 130,148 Cr выводится в основном с мочой, но пот и желудочно-кишечный тракт являются вторичными путями выведения. 130 В отличие от мочевины, энтерогепатическая рециркуляция Cr не происходит, и желудочно-кишечный тракт может представлять собой основной путь выведения при нарушении функции почек. Например, в группе пациентов с азотемией было обнаружено, что от 15% до 65% радиоактивно меченного Cr выводится через кишечник. 149 Cr, выделяемый этим путем, быстро разлагается бактериями, поэтому в фекалиях содержится мало.
130 При нормальной функции почек существует прямая взаимосвязь между суточной выработкой Cr, концентрацией Cr в сыворотке и экскрецией Cr, причем все три показателя пропорциональны общей мышечной массе. Тот факт, что Cr у мужчин на 30% выше, чем у женщин, а экскреция Cr с мочой коррелирует с размером тела у широкого круга видов животных, что подтверждает эту взаимосвязь. 130,148 Cr выводится в основном с мочой, но пот и желудочно-кишечный тракт являются вторичными путями выведения. 130 В отличие от мочевины, энтерогепатическая рециркуляция Cr не происходит, и желудочно-кишечный тракт может представлять собой основной путь выведения при нарушении функции почек. Например, в группе пациентов с азотемией было обнаружено, что от 15% до 65% радиоактивно меченного Cr выводится через кишечник. 149 Cr, выделяемый этим путем, быстро разлагается бактериями, поэтому в фекалиях содержится мало.
Как и BUN, Cr может варьироваться в зависимости от возраста, уровня активности и функции почек. Напротив, потребление белка с пищей мало влияет на Cr у лошадей. 138 Новорожденные жеребята обычно имеют значения Cr на 30-50% выше, чем у кобыл, а у некоторых недоношенных или задохнувшихся жеребят были измерены значения от 20 до 30 мг / дл. 135 Эти высокие значения могут быть результатом ограниченной диффузии Cr через плаценту. Например, концентрация Cr в околоплодных водах лошади во время родов пропорционально намного больше, чем концентрация азота мочевины (Cr, 10.1 мг / дл; азот мочевины, 38,8 мг / дл). 150 Если жеребенок выглядит здоровым и все другие лабораторные значения находятся в пределах нормы, значение Cr в диапазоне от 5 до 15 мг / дл не должно вызывать тревогу. У большинства здоровых жеребят с нормальной функцией почек Cr снижается до значений ниже 3,0 мг / дл в течение первых 3-5 дней жизни. 149 После первых нескольких дней жизни у жеребят Cr обычно ниже, чем у взрослых 139 из-за комбинированного эффекта быстрого роста и того факта, что скелетные мышцы составляют меньший процент массы тела у жеребят, чем у взрослых лошадей.
Напротив, потребление белка с пищей мало влияет на Cr у лошадей. 138 Новорожденные жеребята обычно имеют значения Cr на 30-50% выше, чем у кобыл, а у некоторых недоношенных или задохнувшихся жеребят были измерены значения от 20 до 30 мг / дл. 135 Эти высокие значения могут быть результатом ограниченной диффузии Cr через плаценту. Например, концентрация Cr в околоплодных водах лошади во время родов пропорционально намного больше, чем концентрация азота мочевины (Cr, 10.1 мг / дл; азот мочевины, 38,8 мг / дл). 150 Если жеребенок выглядит здоровым и все другие лабораторные значения находятся в пределах нормы, значение Cr в диапазоне от 5 до 15 мг / дл не должно вызывать тревогу. У большинства здоровых жеребят с нормальной функцией почек Cr снижается до значений ниже 3,0 мг / дл в течение первых 3-5 дней жизни. 149 После первых нескольких дней жизни у жеребят Cr обычно ниже, чем у взрослых 139 из-за комбинированного эффекта быстрого роста и того факта, что скелетные мышцы составляют меньший процент массы тела у жеребят, чем у взрослых лошадей. .Другие непочечные факторы, которые могут влиять на Cr, включают голодание, рабдомиолиз или мышечное истощение, вызванное болезнью, и упражнения. Хотя голодание может увеличить измеренное значение Cr, значительная часть этого увеличения на самом деле связана с другими соединениями (возможно, кетонами), которые увеличиваются во время голодания и измеряются как не-хромовые хромагены в обычно используемом колориметрическом анализе Яффе для определения Cr (см. Обследование мочевыводящей системы). 139,141,151 Напротив, увеличение Cr (до 80% в некоторых отчетах), связанное с различными типами упражнений, вероятно, является комбинированным результатом повышенного высвобождения креатина из мышц и снижения экскреции Cr с мочой во время упражнений. 139,141,144-146
.Другие непочечные факторы, которые могут влиять на Cr, включают голодание, рабдомиолиз или мышечное истощение, вызванное болезнью, и упражнения. Хотя голодание может увеличить измеренное значение Cr, значительная часть этого увеличения на самом деле связана с другими соединениями (возможно, кетонами), которые увеличиваются во время голодания и измеряются как не-хромовые хромагены в обычно используемом колориметрическом анализе Яффе для определения Cr (см. Обследование мочевыводящей системы). 139,141,151 Напротив, увеличение Cr (до 80% в некоторых отчетах), связанное с различными типами упражнений, вероятно, является комбинированным результатом повышенного высвобождения креатина из мышц и снижения экскреции Cr с мочой во время упражнений. 139,141,144-146
Cr свободно фильтруется в клубочках и концентрируется до значений от 100 до 300 мг / дл в моче лошади, что приводит к общей суточной экскреции с мочой от 15 до 25 г Cr. 152,153 По сравнению с мочевиной, экскреция Cr отвечает только за одну десятую выведения азота с мочой. Сообщалось о незначительных видовых и половых различиях в отношении обработки Cr почечными канальцами со слабым секреторным механизмом проксимальных канальцев у людей и самцов собак (составляющих 7-10% от общей экскреции Cr с мочой). 130,147 Чтобы определить, происходит ли канальцевая секреция Cr в почках лошади, Finco and Groves 154 оснастили обезболенных пони мочеточниковыми катетерами и выполнили одновременные исследования клиренса инулина и экзогенного Cr. Поскольку инулин свободно фильтруется в клубочках и не секретируется и не реабсорбируется почечными канальцами, клиренс инулина (Cl In ) обеспечивает стандарт для сравнения клиренса Cr (Cl Cr ). Тубулярная секреция Cr должна приводить к большему значению для Cl Cr , чем для Cl In , тогда как обратное должно происходить с канальцевой реабсорбцией Cr.Чтобы увеличить любую незначительную канальцевую секрецию Cr, были проведены исследования остановки потока путем временной окклюзии мочеточниковых катетеров.
Сообщалось о незначительных видовых и половых различиях в отношении обработки Cr почечными канальцами со слабым секреторным механизмом проксимальных канальцев у людей и самцов собак (составляющих 7-10% от общей экскреции Cr с мочой). 130,147 Чтобы определить, происходит ли канальцевая секреция Cr в почках лошади, Finco and Groves 154 оснастили обезболенных пони мочеточниковыми катетерами и выполнили одновременные исследования клиренса инулина и экзогенного Cr. Поскольку инулин свободно фильтруется в клубочках и не секретируется и не реабсорбируется почечными канальцами, клиренс инулина (Cl In ) обеспечивает стандарт для сравнения клиренса Cr (Cl Cr ). Тубулярная секреция Cr должна приводить к большему значению для Cl Cr , чем для Cl In , тогда как обратное должно происходить с канальцевой реабсорбцией Cr.Чтобы увеличить любую незначительную канальцевую секрецию Cr, были проведены исследования остановки потока путем временной окклюзии мочеточниковых катетеров. Во время обструкции давление в просвете канальцев увеличивалось, а кровоток в канальцах уменьшался. Как следствие, жидкость оставалась в контакте с эпителием канальцев в течение длительного периода, усиливая местные секреторные или резорбтивные процессы канальцев. Анализ серии образцов мочи, собранных после устранения окклюзии мочеточника, не выявил различий в канальцевом воздействии инулина или Cr, что привело к заключению, что Cr не реабсорбируется и не секретируется почками лошади.Напротив, одновременное измерение эндогенных Cl Cr и Cl In у нескольких лошадей с хроническим заболеванием почек (неопубликованные наблюдения автора) выявило более высокие значения для Cl Cr , что указывает на то, что канальцевая секреция Cr может развиваться у лошадей как почечная функция снижается (см. Хроническая почечная недостаточность). Происходит ли значительное выведение Cr с потом или через желудочно-кишечный тракт, у лошадей не исследовалось.
Во время обструкции давление в просвете канальцев увеличивалось, а кровоток в канальцах уменьшался. Как следствие, жидкость оставалась в контакте с эпителием канальцев в течение длительного периода, усиливая местные секреторные или резорбтивные процессы канальцев. Анализ серии образцов мочи, собранных после устранения окклюзии мочеточника, не выявил различий в канальцевом воздействии инулина или Cr, что привело к заключению, что Cr не реабсорбируется и не секретируется почками лошади.Напротив, одновременное измерение эндогенных Cl Cr и Cl In у нескольких лошадей с хроническим заболеванием почек (неопубликованные наблюдения автора) выявило более высокие значения для Cl Cr , что указывает на то, что канальцевая секреция Cr может развиваться у лошадей как почечная функция снижается (см. Хроническая почечная недостаточность). Происходит ли значительное выведение Cr с потом или через желудочно-кишечный тракт, у лошадей не исследовалось.
Острая травма почек (ОПН)> Информационные бюллетени> Йельская медицина
Что вызывает острое повреждение почек?
Есть три основные причины, по которым ваши почки могут быть повреждены: отсутствие кровотока к почкам, блокировка потока мочи, вызывающая инфекции, или прямое повреждение почек инфекциями, лекарствами, токсинами или аутоиммунными заболеваниями.
Снижение притока крови к почкам может нарушить способность почек фильтровать кровь. Наиболее частой причиной является гиповолемия (состояние низкого объема крови, обычно вызываемое обезвоживанием или чрезмерным кровотечением). К другим частым причинам недостаточного кровотока в почках относятся сердечная недостаточность или побочные эффекты лекарств. Однако эти причины ОПН обычно не приводят к необратимому повреждению почек, и это повреждение потенциально обратимо.
В некоторых случаях моча может блокироваться в мочевом пузыре или мочеточниках, что приводит к неспособности пациента к мочеиспусканию.В этих случаях моча может снова попасть в почки, вызывая их набухание и приводя к повреждению почек.
Есть некоторые заболевания и состояния, которые могут напрямую повредить почки и привести к ОПН.
Эти условия включают:
- Сепсис. Это потенциально опасное для жизни осложнение инфекции в крови, которое вызывает воспалительные реакции во всем организме.
 Реакция может вызвать падение артериального давления, что повлияет на кровоток и приведет к повреждению многих систем органов, включая почки.
Реакция может вызвать падение артериального давления, что повлияет на кровоток и приведет к повреждению многих систем органов, включая почки. - Множественная миелома. Это рак, который формируется в виде лейкоцитов, называемых плазматическими клетками, которые могут помочь вам бороться с инфекциями, вырабатывая антитела, которые распознают и атакуют микробы. Множественная миелома может поражать фильтр, канальцы или ткань самой почки. Острое повреждение почек — частое осложнение множественной миеломы. При первом диагнозе от 20 до 40% пациентов с множественной миеломой имеют определенную степень почечной недостаточности.
- Васкулит. Это редкое заболевание, вызывающее воспаление и рубцевание кровеносных сосудов, делая их жесткими, слабыми и узкими.
- Интерстициальный нефрит. Это аллергическая реакция на определенные типы лекарств, вызывающая отек между почечными канальцами, фильтрующими кровь.

Другие болезни почек, включая некроз канальцев, гломерулонефрит, васкулит или тромботическую микроангиопатию.
Чрезмерное употребление лекарств (таких как ибупрофен, кетопрофен и напроксен) в критических ситуациях для контроля других состояний может чрезмерно перегрузить способность почек фильтровать, что также может привести к ОПП.
Белок в моче (протеинурия) Причины, симптомы и лечение
Когда ваши почки не работают должным образом, белок может просачиваться через почечные фильтры в мочу (то есть в мочу). Белок в моче называется протеинурией или альбуминурией.Это признак того, что ваши почки повреждены.
Что означает белок в моче?
Обычно белок содержится в крови. Основной белок в вашей крови называется альбумином. Белки выполняют множество важных функций в организме. Например, они помогают укрепить ваши кости и мышцы, предотвратить инфекции и контролировать количество жидкости в крови.
Вернуться к началу
Что вызывает белок в моче?
Здоровые почки удаляют лишнюю жидкость и отходы из крови и превращают их в мочу.Здоровые почки не удаляют белки и другие важные питательные вещества, которые проходят через кровь и возвращаются в нее. Но когда ваши почки повреждены, они могут позволить этому белку просочиться в вашу мочу. Это вызывает высокий уровень белка в моче.
Белок может быть в моче любого человека. Вероятность наличия белка в моче выше, если у вас есть один или несколько факторов риска заболевания почек. Есть проблемы со здоровьем, которые могут вызывать длительное содержание белка в моче, а некоторые могут вызывать кратковременное содержание белка в моче.
Причины длительного содержания белка в моче
Проблемы со здоровьем, которые могут вызывать длительный высокий уровень белка в моче, включают:
- Болезнь почек
- Нефротический синдром
- Факторы риска, повышающие вероятность заболевания почек, например:
- Беременность
- Преэклампсия (вид повышенного артериального давления, возникающий во время беременности)
Причины кратковременного выделения белка в моче
Проблемы со здоровьем, которые могут вызвать кратковременный высокий уровень белка в моче, включают:
Обезвоживание (недостаток воды в организме)
Высокий стресс
Нахождение при очень низких температурах
Лихорадка
Высокоинтенсивная физическая активность
Вернуться к началу
Каковы симптомы белка в моче?
Когда ваши почки имеют незначительное повреждение и в моче содержится лишь небольшое количество белка, вы не заметите никаких симптомов.
Когда ваши почки имеют более серьезное повреждение и у вас высокий уровень белка в моче, вы можете начать замечать такие симптомы, как:
- Пенистая, пенистая или пузырьковая моча
- Отек рук, ног, живота или лица
- Мочеиспускание чаще
- Чувство тошноты или рвота
- Мышечные судороги ночью
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу.
Вернуться к началу
Как я узнаю, есть ли в моей моче белок?
Единственный способ узнать, есть ли у вас белок в моче, — это сдать анализ мочи. Тест позволит измерить уровень белка в моче.
Название теста мочи, который измеряет уровень альбумина в моче, называется отношением альбумина к креатинину в моче (UACR). UACR сравнивает уровень альбумина с уровнем креатинина (продукт жизнедеятельности в крови, который поступает из ваших мышц).Нормальный UACR составляет менее 30 мг / г. Если ваш UACR составляет 30 мг / г или выше, это может быть признаком заболевания почек, и вам следует спросить своего врача, следует ли вам сдавать другие тесты на заболевание почек.
Вернуться к началу
Как врачи лечат белок в моче?
Врачи лечат причину появления белка в моче:
- Если у вас диабет, ваш врач поможет составить план лечения, чтобы держать его под контролем и замедлить повреждение почек. Они могут порекомендовать вам:
- Часто проверяйте уровень сахара в крови
- Принимать определенные лекарства
- Соблюдайте план питания, благоприятный для диабета
- Будьте активны большую часть дней недели
- Если у вас высокое кровяное давление, ваш врач может прописать лекарство, которое поможет снизить кровяное давление и замедлить повреждение почек.Типы лекарств:
- Ингибиторы ангиотензинпревращающего фермента (АПФ), которые представляют собой группу лекарств, снижающих кровяное давление. Они расширяют кровеносные сосуды, помогают почкам избавляться от лишней воды и снижают уровень гормонов, повышающих кровяное давление.
- Блокаторы рецепторов ангиотензина (БРА), которые представляют собой группу лекарств, снижающих артериальное давление. Они расширяют ваши кровеносные сосуды.
- Если у вас нет диабета или высокого кровяного давления, ваш врач все равно может прописать ингибитор АПФ или БРА, чтобы замедлить повреждение почек.
Питьевая вода не устранит причину появления белка в моче, если вы не обезвожены. Питьевая вода разбавит вашу мочу (снизит количество белка и всего остального в моче), но не остановит причину утечки белка из почек.
Если у вас есть белок в моче, поговорите со своим врачом, чтобы выбрать лучший вариант лечения для вас.
Вернуться к началу
Базовых анализов химии крови (для родителей)
Врачи назначают базовые биохимические анализы крови, чтобы оценить многие состояния и узнать, как работают органы тела.
Часто анализы крови проверяют электролиты, минералы, которые помогают поддерживать баланс жидкости в организме и необходимы для правильной работы мышц, сердца и других органов. В биохимических анализах крови измеряются и другие вещества, которые помогают показать, насколько хорошо работают почки и насколько хорошо организм усваивает сахар.
Тесты на электролиты
Обычно тесты на электролиты определяют уровни натрия, калия, хлорида и бикарбоната в организме.
Натрий играет важную роль в регулировании количества воды в организме. Кроме того, прохождение натрия в клетки и из клеток необходимо для многих функций организма, таких как передача электрических сигналов в мозг и мышцы. Уровни натрия измеряются, чтобы определить, есть ли в крови правильный баланс натрия и жидкости для выполнения этих функций.
Если у ребенка наблюдается обезвоживание (из-за рвоты, диареи или по другим причинам), уровень натрия может быть слишком высоким или низким, что может вызвать спутанность сознания, слабость, летаргию и даже судороги.
Калий необходим для регулирования сердечных сокращений. Слишком высокий или слишком низкий уровень калия может увеличить риск нарушения сердечного ритма (также называемого аритмией). Низкий уровень калия также связан с мышечной слабостью и судорогами.
Хлорид , как и натрий, помогает поддерживать баланс жидкости в организме. Определенные медицинские проблемы, такие как обезвоживание, болезни сердца, болезни почек или другие заболевания, могут нарушить баланс хлоридов.Тестирование хлорида в таких ситуациях помогает врачу определить, наблюдается ли в организме кислотно-щелочной дисбаланс.
Бикарбонат предотвращает попадание в ткани слишком большого или слишком малого количества кислоты. Почки и легкие уравновешивают уровень бикарбоната в организме. Поэтому, если уровень бикарбоната слишком высокий или низкий, это может указывать на проблему с этими органами.
Измеряемые другие вещества
Другие вещества в крови, измеряемые с помощью основного химического теста крови, включают азот мочевины крови и креатинин, которые показывают, насколько хорошо функционируют почки, и глюкозу, которая показывает, есть ли нормальное количество сахара в крови.
Азот мочевины крови (АМК) — это показатель того, насколько хорошо работают почки. Мочевина — это азотсодержащий продукт жизнедеятельности, который образуется при расщеплении белка в организме. Если почки не работают должным образом, уровень азота мочевины в крови будет повышаться. Обезвоживание, чрезмерное кровотечение и тяжелая инфекция, приводящая к шоку, также могут повысить уровень азота мочевины.
Слишком высокий уровень креатинина в крови может указывать на то, что почки не работают должным образом.Почки фильтруют и выводят креатинин; если они не работают должным образом, креатинин может накапливаться в кровотоке. Обезвоживание и повреждение мышц также могут повышать уровень креатинина.
Глюкоза — это основной сахар в крови. Он поступает из продуктов, которые мы едим, и является основным источником энергии, необходимой для поддержания функций организма. Слишком высокий или слишком низкий уровень глюкозы может вызвать проблемы. Самая частая причина высокого уровня глюкозы в крови — диабет.Другие заболевания и некоторые лекарства также могут вызывать повышение уровня глюкозы в крови.
Клиренс креатинина и креатинина | Cigna
Обзор испытаний
Тесты на клиренс креатинина и креатинина позволяют измерить уровень креатинина в продуктах жизнедеятельности (скажем, «kree-AT-uh-neen») в вашей крови и моче. Эти тесты показывают, насколько хорошо работают ваши почки.
Другое вещество, креатин (скажем, «KREE-uh-teen»), образуется, когда пища превращается в энергию в процессе, называемом метаболизмом.Креатин расщепляется на креатинин. Почки забирают креатинин из крови и выводят его с мочой.
Если ваши почки повреждены и не могут работать должным образом, количество креатинина в моче снижается, а его уровень в крови повышается.
Можно выполнить три типа тестов.
Уровень креатинина в крови
Уровень креатинина в крови показывает, насколько хорошо работают ваши почки.Высокий уровень может означать, что ваши почки не работают должным образом. Количество креатинина в крови частично зависит от количества имеющейся у вас мышечной ткани. У мужчин обычно более высокий уровень креатинина, чем у женщин.
Клиренс креатинина
Тест на клиренс креатинина измеряет, насколько хорошо креатинин удаляется из крови почками. Этот тест дает лучшую информацию о том, насколько хорошо работают ваши почки, чем анализ креатинина крови.Тест проводится как на образце крови, так и на образце мочи, собранном в течение 24 часов.
Отношение азота мочевины крови к креатинину
Этот тест измеряет количество мочевины в крови. Мочевина — это отходы, образующиеся при расщеплении белка в организме. Мочевина вырабатывается в печени и выводится из организма с мочой.
Уровни креатинина в крови и азота мочевины крови (АМК) можно использовать для определения отношения АМК к креатинину.Это соотношение может помочь вашему врачу выявить проблемы, такие как обезвоживание, которые могут вызвать аномальный уровень азота мочевины и креатинина.
Хроническая почечная недостаточность
Хроническая почечная недостаточностьХроническая почечная недостаточность (ХПН) — прогрессирующее заболевание, характеризующееся возрастающей неспособностью почек поддерживать нормальный низкий уровень продуктов
- метаболизм белков (например, мочевина)
- артериальное давление нормальное
- гематокрит
- натрий
- вода
- калий
- Кислотно-щелочной баланс
Функция почек клинически контролируется путем измерения
- креатинин сыворотки
- Азот мочевины крови (АМК)
- общий анализ мочи.
Как только креатинин сыворотки у взрослого достигает примерно 3 мг / дл
- Почечная недостаточность необратима
- Прогресс до терминальной стадии почечной недостаточности (ТПН)
У пациентов с повышенным уровнем креатинина сыворотки (от 1,5 до 3,0 мг / дл), термин хроническая почечная недостаточность полезен и означает, что прогрессирование до ХПН и ТПН не является неизбежным.
Азотемия означает повышение АМК выше нормы,Уремия подразумевает наличие вторичных почечного азота симптомов. удержание
- Уремический синдром встречается чаще, но не всегда, когда АМК превышает 100 мг / дл.
- 75% почечной функции потеряно.
Заместительная почечная терапия (ЗПТ).
- диализ
- трансплантация
Этиология
- Диабетический гломерулосклероз
- Гипертонический нефросклероз
- Нефросклероз в 25 раз чаще вызывает ТПН в Афроамериканец, чем белое население.
- Гломерулонефрит
- Очаговый гломерулосклероз и мембранопролиферативный гломерулонефрит являются наиболее распространенными Вероятно, что хронические гломерулонефриты будут быстро прогрессировать у взрослых.
- СКВ, гранулематоз Вегенера
- Тубулоинтерстициальная болезнь
- Рефлюкс-нефропатия (хронический пиелонефрит)
- Анальгетическая нефропатия
- Обструктивная нефропатия (камни, ДГПЖ)
- Поликистоз почек
- Очень большие кисты
- Начало болезни в раннем возрасте
- артериальная гипертензия ассоциирована с прогрессированием
Патофизиология хронической почечной недостаточности
- Независимо от основной причины потери нефронов, некоторые из них обычно выживают или меньше сильно повреждены
- Эти нефроны затем адаптируются и увеличиваются, и клиренс в нефроне заметно увеличивается.
- Если начальный процесс диффузный, внезапный и тяжелый, например, у некоторых пациентов с быстро прогрессирующим гломерулонефритом (серповидный гломерулонефрит), может развиться острая или подострая почечная недостаточность, развитие ESRD.
- Однако у большинства пациентов болезнь прогрессирует более постепенно. возможна адаптация нефрона.
- В этих клубочках развивается очаговый гломерулосклероз, и со временем они становятся нефункциональный.
- Одновременно с развитием очагового гломерулосклероза возникает протеинурия. заметно увеличивается и обостряется системная гипертензия.
- Этот процесс адаптации нефрона получил название « конечный общий путь. »
- Адаптированные нефроны увеличивают способность почек откладывать уремия, но в конечном итоге процесс адаптации приводит к исчезновению этих нефроны.
- Адаптированные нефроны обладают не только повышенной СКФ, но и улучшенными трубчатыми функциями в терминах например, секреция калия и протонов.
Патофизиология и клинические проявления уремического синдрома
Пациентов часто не принимают до на поздних стадиях болезни, когда большая часть их функция почек уже утрачена. Почки так хорошо адаптируются к прогрессирующей потере нефронов и могут поддерживать постоянство внутренней среды до тех пор, пока потеряно около 75% почечной функции. Пациенты с уремией проявлений, может быть множество различных жалоб относится практически к любой системе органов.
- Все пациенты с ХПН, за исключением пациентов с медуллярной кистозной болезнью почек имеют фиксированную протеинурию (> 200 мг / 24 часа).
- Синдром также может привлечь внимание из-за повышенного на уровня азота мочевины или сыворотки крови. Концентрация креатинина в лабораторных исследованиях проводилась по разным причинам.
- Прогрессирующий метаболический ацидоз
- Основная причина недостаточного выведения кислоты — снижение почечного аммиака. производство и выделение.
- Хотя метаболический ацидоз ХПН обычно называют до ацидоза анионной щели, эта щель не развивается до тех пор, пока уровень креатинина сыворотки концентрация приближается к 5-6 мг / дл.
- Перед этой стадией уровень хлорида сыворотки сначала повышается, так как уровень бикарбоната в сыворотке падает.
- Высокий уровень паратгормона в сыворотке и объем внеклеточной жидкости приводят к ацидозу проксимальных канальцев, но, по-видимому, не полностью объясняют ранний гиперхлоремический метаболический ацидоз ХПН.
- Пациенты с гиперкалиемическим дистальным (тип 4) почечным канальцевым ацидозом (например, при гипоренинемическом гипоальдостеронизме, часто встречающемся при диабетики) из-за тубулоинтерстициального заболевания имеют гораздо более серьезный неанионный разрыв метаболический ацидоз относительно стадии прогрессирования ХПН.
- Гипертония
- Гипертония развивается у 95% пациентов с ХПН до ТПН делает
- связано с удержанием NaCl, чрезмерно высоким ренином. уровни для статуса израсходованного объема внеклеточной жидкости, симпатическая стимуляция через афферентные почечные рефлексы и нарушение функции почечного эндотелия с дефицитом оксида азота и усиленное производство эндотелина.
- При отсутствии лечения этот тип гипертонии с гораздо большей вероятностью перейдет в злокачественную фазу, чем эссенциальная гипертензия.
- Острые сердечно-сосудистые заболевания, особенно инсульт и инфаркт миокарда, составляют около половины смертей встречающиеся у диализных пациентов, а также смертельные случаи после первого года после трансплантации.
- Сердечная недостаточность встречается часто и возникает из-за задержки натрия и воды, кислотно-щелочных изменений, гипокальциемия и гиперпаратиреоз, гипертония, анемия, ишемическая болезнь сердца, и диастолическая дисфункция, вторичная по отношению к усиленному фиброзу миокарда с оксалатами и отложение уратов и кальцификация миокарда.Сама уремия также может повредить миоциты. функция.
- В желудочно-кишечном тракте анорексия и утренняя рвота — обычное явление.
- При тяжелой уремии может возникнуть желудочно-кишечное кровотечение, вторичное по отношению к дисфункция тромбоцитов и диффузная эрозии слизистой оболочки кишечника.
- Кровавая диарея может быть вторичным по отношению к уремическому колиту.
- Уремический серозит — это синдром перикардита, плеврального выпота, а иногда и асцита.
любое сочетание.
- Перикардит фибринозный, геморрагический и обычно ассоциируется с легкой лихорадкой и может вызывать тампонаду перикарда.
- Зуд — частое и неприятное осложнение уремия, которая лишь частично объясняется гиперпаратиреозом и продуктом с высоким содержанием Ca P с усиление микроскопической кальцификации подкожных тканей.
- Остеодистрофия почек характеризуется вторичной
гиперпаратиреоз, обусловленный гиперфосфатемией, гипокальциемией, обозначенный
гипертрофия паращитовидных желез и устойчивость костей к действию паратгормона; к недостаточное образование 1,25-дигидроксивитамина D в почках, что приводит к остеомаляции у взрослых и рахит у детей; и по пока неясным причинам по областям остеосклероз. - Высокий уровень паратгормона и высокая концентрация кальция в цитозоле, вероятно, способствуют уремическая энцефалопатия, дисфункция миоцитов и нарушение реакции костного мозга на эритропоэтин.
- Тяжелые синдромы, называемые кальцифилаксией , включают метастатический кальциноз в мягких тканях и небольшие кровеносные сосуды и ишемический некроз кожи и мышц. В таких обстоятельствах частичное Может потребоваться паратиреоидэктомия — удаление 3 желез, но лучше всего предотвратить вторичный гиперпаратиреоз.
- Другие болезни суставов включают вторичную подагру и псевдоподагра, которые могут быть связаны при хондрокальцинозе.
- Пациенты с поздней ХПН часто проявляют гипотиреоз , и тесты функции щитовидной железы могут быть ненормальными, несмотря на нормальную свободную левотироксин; низкий уровень свободного трийодтиронина и связывание левотироксина с тироксин-связывающий глобулин уменьшается.
- Большинство женщин аменореей — хотя иногда может возникать меноррагия — и бесплодны, по крайней мере, в более поздние стадии ХПН.Импотенция и олигоспермия часто встречаются у мужчин.
- Пациентам с диабетом обычно требуется на экзогенный инсулин меньше по мере прогрессирования CRF из-за уменьшения деградации почечная инсулиназа.
- По мере прогрессирования уремии развивается тонкая психическая и когнитивная дисфункция и, если без лечения, прогрессирует до комы.
- Нервно-мышечные аномалии с астериксисом и подергиваниями мышц встречаются часто, как и мышечные судороги.
- Синдром беспокойных ног является проявлением сенсорной периферической невропатия.
- Моторная невропатия — это поздний феномен уремии.
- Постепенно более тяжелая нормохромная нормоцитарная анемия развивается как СКФ и
снижение почечной секреции эритропоэтина.
- У большинства пациентов гематокрит достигает примерно 20-25% к тому времени, когда развивается ТПН.
- Уремическая коагулопатия i вторичная по причине нарушения функции тромбоцитов, а также нарушения функции фактора VIII.
- Характеризуется увеличенным временем кровотечения, но обычно нормальным протромбином и частичным тромбопластином. раз, количество тромбоцитов и время свертывания.
- Дисфункция тромбоцитов реагирует на диализ и инфузию десмопрессина. Носовое кровотечение, меноррагия, синяки и пурпура, а также кишечник кровотечение, может все произойти.
- Пациенты с уремией должны рассматриваться как ммбезкомпрометированные , и инфекция является важная причина смерти пациентов с ХПН и диализом.
Дифференциальная диагностика
Иногда бывает трудно различить острую и хроническую почечную недостаточность, когда
Пациент с азотемией и повышенной концентрацией креатинина в сыворотке распознается как
первый раз.
Диагностика ХПН подтверждается
- нефротический или нефритический синдром в анамнезе
- давняя ноктурия
- почечная остеодистрофия
- почечная анемия
- двусторонние мелкие почки
- Повышенная эхогенность при УЗИ почек
Острая почечная недостаточность и хроническая почечная недостаточность — частое обстоятельство, а — обратимые факторы всегда следует искать, когда поставлен диагноз ХПН или когда у пациента с ХПН проявляется неожиданно быстрое ухудшение функции почек.
Потенциально обратимые факторы хронической почечной недостаточности
- Преренальная недостаточность
- Сердечная недостаточность
- Постпочечная недостаточность
- Внутренняя почечная недостаточность
- Гипертония тяжелой степени
- Острый пиелонефрит
- Лекарственная нефротоксичность (ATN, AIN, васкулит)
- Острый интерстициальный нефрит
- Радиоконтрастные средства (АТН)
- Гиперкальциемия
- Сосудистые
- Ремонтно-восстановительные работы
- Тромбоз почечной вены
Специфический диагноз
История
- История нефротического синдрома предполагает наличие прежде всего перенесенного гломерулярного заболевания как причина CRF.
- Рецидивирующая макрогематурия может сопровождать IgA-нефропатию или Необходимо получить небольшой анамнез гипертонии и сахарного диабета, включая информацию о любых члены семьи, у которых развилась ХПН.
- Теперь выясняется, что некоторые семьи имеют генетическую предрасположенность не только к гипертонии и сахарному диабету, но также
для развития почечной недостаточности, вторичной по отношению к этим системным заболеваниям. - В анамнезе рецидивирующих почечных камня или Обструктивная уропатия , включая простатизм, или чрезмерно смешанные прием анальгетиков может указывать в первую очередь на тубулоинтерстициальное заболевание.
- Семейная история также очень полезна в диагностике аутосомно-доминантной поликистозной болезни почек, хотя примерно в 30% случаев возникает спонтанная мутация — семейный гломерулонефрит (болезнь Альпорта). синдром), IgA-нефропатия и медуллярная кистозная болезнь почек.
Физические
- При физикальном обследовании — признаки гипертонии e (гипертрофия левого желудочка и гипертоническая ретинопатия) или диабетическая болезнь (периферическая нейропатия, диабетическая ретинопатия).
- Knobby, двусторонне увеличенные почки подтверждают диагноз: поликистоз почек и пальпируемый мочевой пузырь или большая простата предполагает обструктивную уропатию и является показанием для измерения остаточного объема мочи после мочеиспускания.
- Подагра тофусы и подагра в анамнезе могут иметь значение.
- Признаки и симптомы узелкового полиартериита, системной красной волчанки, гранулематоза Вегенера, склеродермии и эссенциальную смешанную криоглобулинемию следует искать, поскольку эти системные заболевания часто поражаются почки.
- Результаты ревматоидного артрита важны, потому что это заболевание в настоящее время является наиболее частой причиной системного амилоидоза, который часто включает почки.
- Гепатоспленомегалия и макроглоссия также указывают на амилоидоз почек.
Лаборатория
Лабораторные исследования должны включать измерение сывороточных электролитов, кальция, фосфор, щелочная фосфатаза и альбумин.
- Тщательный анализ мочи
- Микроскопия мочи
- Выраженная протеинурия с обилием эритроцитов, лейкоцитов, а зернистые цилиндры предполагают пролиферативный тип гломерулонефрита,
- , тогда как мембранозная гломерулопатия и очаговый гломерулосклероз связаны с меньшим активные результаты микроскопии мочи.
- Преобладающая пиурия возникает при нефропатии, вызванной злоупотреблением анальгетиками, поликистозной болезни почек и туберкулезе почек, даже без наложенная бактериальная инфекция мочевыводящих путей.
- измерение суточной экскреции белка с мочой.
- Экскреция белка с мочой более 3 г / 24 часа свидетельствует о первичном гломерулярном заболевании.
- УЗИ почек — полезный неинвазивный тест, который может продемонстрировать
- кортикальное рубцевание (соответствует рефлюксной нефропатии или сегментарной инфаркт)
- Камни в почках
- Гидронефроз
- Обструкция мочеточника
- Поликистоз почек
- Медицинское заболевание почек может быть связано с симметричным уменьшением размера и увеличением эхогенность; в остальном эти результаты неспецифичны.
- Асимметрия размера почек поднимает вопрос о реноваскулярной почечной недостаточности или предшествующей обструкции из-за стриктуры или камня.
- Более тяжелая степень анемии , чем можно было бы ожидать для степени почечной недостаточности
предполагает миелому почки; необходимо провести иммуноэлектрофорез сыворотки и мочи.
для обнаружения моноклональных антител. Если обнаружено моноклональное антитело, костный мозг
для подтверждения диагноза обычно необходимо обследование. - Специальные исследования
- Комплемент сыворотки и антинуклеарные антитела должны быть затем измерены из-за связь гипокомплементемии с мембранопролиферативным гломерулонефритом и волчаночный нефрит.
- Серологический скрининг на гепатиты B и C важен из-за их соответствующие ассоциации с мембранозным и мембранопролиферативным гломерулонефритом.
- Гломерулопатия, ассоциированная с вирусом иммунодефицита человека, является важной причиной очаговый гломерулосклероз.
- Антинейтрофильные цитоплазматические антитела часто являются положительными в Гранулематоз Вегенера.
- Если диагноз остается неясным, а размер почки нормальный или незначительно уменьшен, Биопсия почек следует рассматривать для диагностики после контроля артериального давления и, если необходимо, диализ.
Мониторинг
Пациенты с системными заболеваниями (сахарный диабет, артериальная гипертензия, болезнь Вегенера). гранулематоз и системная красная волчанка) с потенциально поражением почек необходимо регулярно проверять
- Протеинурия
- Отклонения от нормы при микроскопии мочи.
- Диабетикам тоже следует регулярно проверяется на наличие микроальбуминурии до развития фиксированных протеинурия.
- Все пациенты с артериальной гипертензией должны пройти обследование с помощью анализа мочи.
Профилактика
- Гломерулосклероз диабетический
- Препарат выбора для больных сахарным диабетом с гипертонией и / или микроальбуминурией или фиксированной протеинурией — это ингибитор ангиотензинпревращающего фермента (АПФ).
- Даже после развития фиксированной альбуминурии ингибиторы АПФ могут заметно задерживают прогрессирование снижения скорости клубочковой фильтрации (СКФ) в около 2 мл / мин / год.
- Гипертонический нефросклероз
- Растут доказательства того, что микроальбуминурия (> 30 мг / 24 часа) является предвестником гипертонического нефросклероза и что прогрессирование до фиксированной альбуминурии может быть уменьшено некоторыми, но, вероятно, не всеми, гипотензивные препараты.
- Микроальбуминурия, безусловно, хорошо документирована как фактор риска сердечно-сосудистых заболеваний, и это само по себе оправдывает усиление антигипертензивной терапии. у таких пациентов.
- Пока не установлено, является ли нормализация артериального давления может задержать или остановить прогрессирование после повышения концентрации креатинина в сыворотке и / или фиксированная альбуминурия.
- Также пока неизвестно, какое гипотензивное средство является лучшим для использования в таких клинических условиях. обстоятельства
- Гломерулонефрит
- Фокальный гломерулосклероз Нет терапии в рандомизированных контролируемых исследованиях было доказано, что они последовательно предотвращают прогрессирование этих гломерулярных заболеваний.
- Хронический гемодиализ эквивалентен, например, только примерно 10-15% нормальная функция почек.
- Основная причина смерти пациентов, получающих ЗПТ, — сердечно-сосудистые.
- Пациенты с прогрессирующим заболеванием почек должны рассматриваться как «васкулопаты» и сердечно-сосудистые. поиск факторов риска и активное лечение.
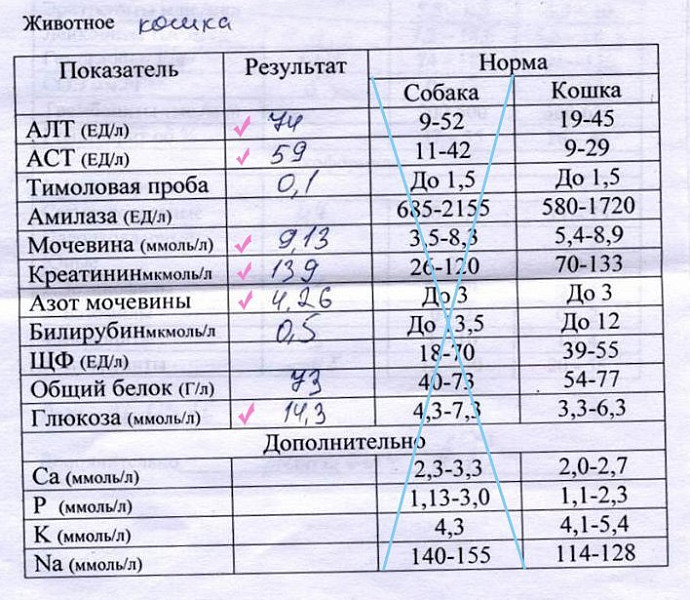
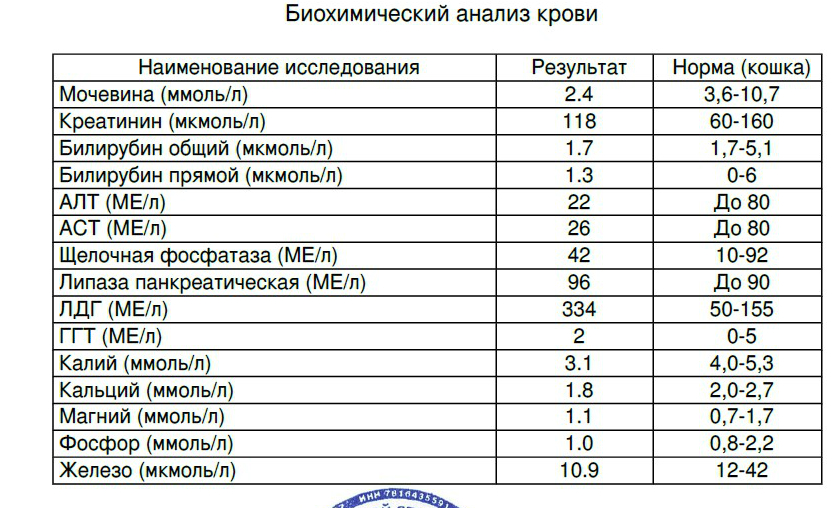
Уровни креатинина у собак и кошек 101
Если вы регулярно посещаете ветеринара со своей собакой или кошкой, есть большая вероятность, что вы услышите термин «уровни креатинина».«Так что же такое креатинин и зачем мы его проверяем?
Креатинин — продукт распада креатинфосфата, который является нормальным компонентом мышц и удаляется из крови в основном путем фильтрации через почки. Ветеринары измеряют уровень креатинина, потому что это помогает выявить проблемы с почками.
Уровни креатинина долгое время использовались для оценки заболевания почек. Существуют ограничения на использование этого теста для ранней диагностики заболеваний почек, а также у собак и кошек с потерей мышечной массы.Новый тест, симметричный диметиларгинин (SDMA), был недавно разработан для собак и кошек, чтобы подтвердить более раннюю и более надежную диагностику заболевания почек. Ваш ветеринар обычно проводит эти тесты одновременно, чтобы точно оценить, насколько хорошо работают почки вашего питомца.
Что креатинин может сказать о почках?
Основная задача почек — выводить из организма отходы химических веществ и выводить их с мочой. Ветеринары измеряют химические вещества, которые должны удаляться почками, чтобы определить, правильно ли они выполняют свою работу.Поэтому заболевание почек обычно выявляют и оценивают путем измерения уровней определенных химических веществ, таких как креатинин, в крови или моче.
Что может означать низкий уровень креатинина?
Низкий уровень креатинина может указывать на плохое состояние мышц или тяжелое заболевание печени. Креатинин также может быть снижен из-за повышенных метаболических состояний, вызванных гипертиреоидным заболеванием, или чрезмерной потерей веса, связанной с истощением мышечной массы. Уровень креатинина может быть ниже нормы, когда домашние животные получают диету с чрезвычайно низким содержанием белка, что приводит к снижению мышечной массы.
Что может означать высокий уровень креатинина?
Повышенный уровень креатинина возникает, когда скорость фильтрации почек недостаточна для удаления этого белкового продукта жизнедеятельности, как правило, когда теряется более 75% нормальной функции, что свидетельствует о прогрессирующем заболевании почек. SDMA обычно повышается раньше.
Креатинин также не является полностью специфичным для заболевания почек, поскольку на него могут влиять другие факторы, помимо функции почек. У некоторых мускулистых собак с нормальной функцией почек значения креатинина выше нормальных контрольных значений лаборатории.Креатинин собаки может повыситься вскоре после мясной еды. Вот несколько причин, по которым важно проверять уровни SDMA вашего питомца вместе с креатинином, поскольку на SDMA меньше влияют не почечные факторы.
Как измеряется и интерпретируется креатинин?
Креатинин измеряется химическим анализом в лаборатории. Поскольку нормальный уровень креатинина, как правило, довольно низок и может постепенно увеличиваться со временем, один отдельный уровень в крови может не иметь большого значения для вашего ветеринара.Интерпретация изменения уровня креатинина с течением времени часто дает более полную оценку функции почек.
Тесты скорости клубочковой фильтрации (СКФ) являются эталонным методом для проверки функции почек. Количество крови, которое почки могут отфильтровать за 24 часа, оценивается путем измерения того, насколько эффективно такое вещество, как креатинин, выводится из организма — это называется клиренсом креатинина.






 Реакция может вызвать падение артериального давления, что повлияет на кровоток и приведет к повреждению многих систем органов, включая почки.
Реакция может вызвать падение артериального давления, что повлияет на кровоток и приведет к повреждению многих систем органов, включая почки.