Тромбоцитопения – виды, степени заболевания, принципы лечения
Тромбоцитопения – причины, симптомы и лечение
Патологическое снижение тромбоцитов в крови называется тромбоцитопенией. Она может быть самостоятельным заболеванием или выступать в роли симптома какой-то другой патологии. Крайне желательно знать симптомы тромбоцитопении у взрослых и детей, чтобы своевременно отреагировать на них и провести лечение.
Почему развивается тромбоцитопения
Рассматриваемое заболевание может возникнуть по самым разным причинам. Назвать основную из них сможет врач-гематолог после полного обследования пациента. Основными факторами, которые провоцируют снижение количества тромбоцитов в крови, являются:
- Наследственные заболевания. Чаще всего тромбоцитопения возникает при синдроме Бернара-Сурье, TAR-синдроме, аномалии Мея-Хегглина.
- Патологии системы кроветворения – миелофиброз, анемия апластического вида, метастазы онкологического новообразования.

- Разрушение тромбоцитов в селезенке или печени (происходит крайне редко). Подобное состояние наблюдается при тромбоцитопении новорожденных на фоне тяжело протекающих вирусных заболеваний.
- Различные заболевания, поражающие внутренние органы и протекающие в хронической форме. К таковым относятся системная красная волчанка, псориаз, склеродермия, туберкулез, гепатиты, малярия, цирроз. Нередко рассматриваемое заболевание диагностируется на фоне присутствия доброкачественных опухолей. Но при удалении новообразования количество тромбоцитов в крови восстанавливается.
Формы и виды тромбоцитопении
В медицине различают несколько видов тромбоцитопении:
- Аутоиммунная.
 В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов. .
В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов. .
- Эссенциальная тромбоцитопения. Чаще диагностируется у людей в возрасте 50-70 лет. Ее развитие нередко связывают с перенесенными хирургическими вмешательствами, хроническими патологиями внутренних органов, недостатком железа. Лечение эссенциальной тромбоцитопении сводится к приему Аспирина. Так как серьезных проблем в работе организма не выявляется, то назначение агрессивных токсичных лекарственных препаратов считается неоправданным.
- Синдром тромбоцитопеническая пурпура – этот вид заболевания был первым описан врачами.
 Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога.
Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога. - Тромбоцитопения у новорожденных детей. Может развиться и в качестве сопровождающего состояния при врожденных патологиях, и в качестве вторичного заболевания при инфицировании младенца, преждевременном рождении или асфиксии при родах. Лечение начинают проводить еще в роддоме, применяя для этого преднизолон, иммуноглобулин, аскорбиновую кислоту. Нередко тромбоцитопения у новорожденных требует переливание тромбоцитарной массы. На весь период лечения малыша снимают с грудного вскармливания.
Степени заболевания тромбоцитопении
В медицине принято различать три степени тяжести течения заболевания:
- Легкая. Количество тромбоцитов в крови пациента находится на нижней границе нормы, никаких симптомов патологии нет.
 В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента.
В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента. - Средняя. Количество тромбоцитов в крови снижено. Больной предъявляет жалобы на кровоизлияния под кожу, обширные гематомы даже при легких ударах, частые носовые кровотечения. Часто в такой форме протекает идиопатический вид заболевания. Лечение предпринимают только в том случае, если есть угроза внутренних кровотечений – например в желудке. Специфические лекарственные препараты при идиопатической тромбоцитопении назначают и тем, кто профессионально занимается спортом, поскольку риск сильных кровотечений и обширных излияний в ткани и под кожу у таких людей слишком высокий.
- Тяжелая. Заболевания проявляется обширными кровотечениями во внутренние органы. В анализе крови резкое снижение количества тромбоцитов, вплоть до критических показателей.
 Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Как проявляется тромбоцитопения
В зависимости от степени тромбоцитопении человек может жаловаться на:
- спонтанные кровоизлияния под кожу и в слизистые;
- головокружение и периодическую тошноту;
- упадок сил и повышенную сонливость;
- длительное кровотечение при удалении зуба;
- слишком обильные менструации.
У беременных заболевание может проявляться в банальном упадке сил и частом образовании мелких и средних гематом под кожей. Лечение тромбоцитопении при беременности не проводится. Исключением являются случаи резкого снижения количества тромбоцитов в крови и жалобы на частые кровоизлияния под кожу. Лекарственная терапия проводится с целью профилактики кровоизлияния в мозг.
На страницах нашего сайта Добробут.ком имеется информация об иммунной тробоцитопении – что это такое, кто может диагностировать и как протекает лечение.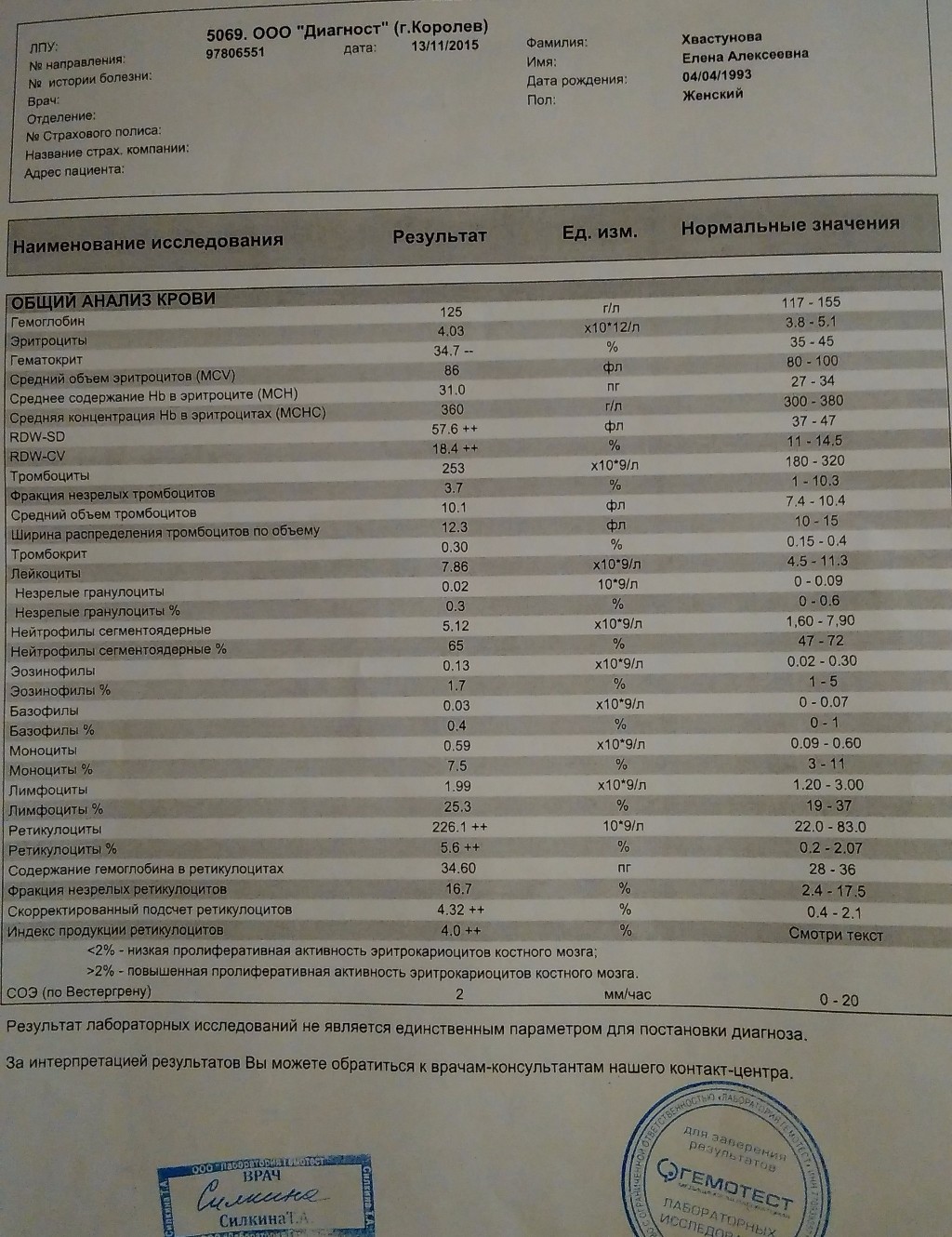 Вопросы специалистам можно задать по телефону, номер которого указан на портале.
Вопросы специалистам можно задать по телефону, номер которого указан на портале.
Связанные услуги:
Универсальный мужской Check-up
Универсальный женский Check-up (до 40 лет)
Универсальный женский Check-up (после 40 лет)
Тромбоцитопения при химиотерапии лечение, симптомы, причины. Как лечить тромбоцитопению (снижение уровня тромбоцитов) после химиотерапии
Тромбоцитопения является количественным нарушением в тромбоцитарном звене гемостаза. Тромбоцитопения при лечении химиотерапией предполагает снижение количества тромбоцитов на единицу крови. В числе клинических признаков проблемы отмечаются: повышенная кровоточивость из поврежденной кожи и слизистых, со склонностью к появлению геморрагической сыпи, спонтанными кровотечениями разных локализаций – в том числе десневыми, носовыми, маточными, желудочными и пр.
Причины тромбоцитопении при химиотерапии
Обычно врожденные тромбоцитопении представляют собой часть наследственных синдромов.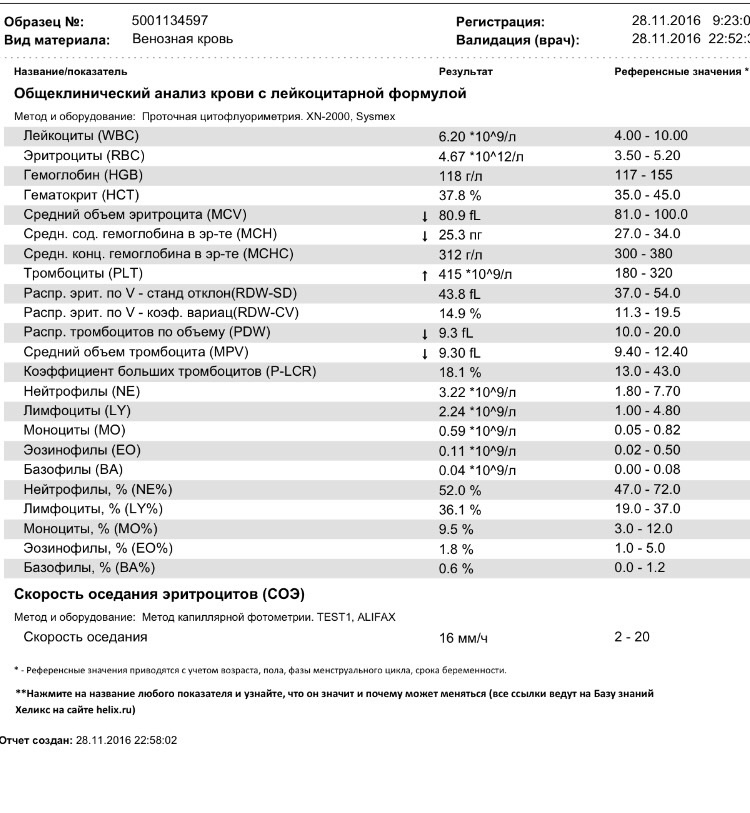 Приобретаемые тромбоцитопении могут предполагать разные причины развития. В частности, инфузионные среды, возмещение кровопотери, эритроцитарная масса, плазма может спровоцировать снижение уровня тромбоцитов.
Приобретаемые тромбоцитопении могут предполагать разные причины развития. В частности, инфузионные среды, возмещение кровопотери, эритроцитарная масса, плазма может спровоцировать снижение уровня тромбоцитов.
Развитие проблемы тромбоцитопении распределения возможно при болезнях, которые сопровождаются массивной спленомегалией. Самая массивная группа представлена тромбоцитопениями, которые обуславливает повышенное разрушение тромбоцитов. Развитие их возможно из-за механического разрушения тромбоцитов, либо при наличии иммунного компонента.
Причиной аутоиммунной тромбоцитопении может быть трансфузия иногруппной крови, транс иммунных – проникновение материнских антител к плоду через плаценту.
Симптомы и признаки снижения уровня тромбоцитов после химиотерапии
Первый признак сокращения количества тромбоцитов обычно заключается во внутрикожных кровоизлияниях, даже при незначительном травмировании мягких тканей – в результате сдавления, удара и пр. У пациентов отмечаются частые синяки, мелкоточечная сыпь на конечностях и теле, кровоизлияния в слизистые, возрастает кровоточивость десен и пр.
Следующий этап развития болезни предполагает более продолжительное кровотечение в результате незначительных порезов, у женщин отмечаются обильные, продолжительные менструальные кровотечения, с экхимозами в местах инъекций.
Значительное уменьшение уровня тромбоцитов сопровождается спонтанными кровотечениями у пациента – в виде почечных, легочных, маточных, носовых либо желудочно-кишечных. Симптомы дополняются геморрагическим синдромом после оперативного вмешательства.
Рекомендации при снижении числа тромбоцитов в крови после химиотерапии
Тромбоцитопения не предполагает строгую диету – поскольку при данном недуге для пациента важно полноценное поступление разных питательных компонентов. Особенно важным становится поступление белков. Поэтому исключается возможность полного вегетарианства, хотя для овощей лучше выбирать постное мясо, не содержащее жировые прослойки. В острый период откажитесь от острых, горячих, копченых и жирных продуктов, предотвращая раздражение желудка и возможное кровотечение. Алкоголь и товары с усилителями вкуса и красителем явно противопоказаны. Индивидуальные принципы терапии и подходящего рациона подбираются врачом онкологом персонально для каждого пациента.
Алкоголь и товары с усилителями вкуса и красителем явно противопоказаны. Индивидуальные принципы терапии и подходящего рациона подбираются врачом онкологом персонально для каждого пациента.
Лечение тромбоцитопении после химиотерапии в «Витамед»
Любые состояния с повышенным уровнем кровоточивости обязательно требуют помощи гематолога. Первый тест для диагностики заключается в общем анализе крови, чтобы установить уровень тромбоцитов. По данным мазка периферической крови может быть выявлена возможная причина развития.
Чтобы убедиться в отсутствии проблемы коагулопатии, предполагается проведение гемостазиограммы. Способствовать выявлению возможной причины проблемы будут процедуры рентгенографии грудной клетки, УЗИ селезенки, иммуноферменного анализа крови. Проводится дифференциальная диагностика между разными формами тромбоцитопений, и с рядом других заболеваний, способных вызывать тромбоцитопению.
При выраженном геморрагическом синдроме пациенту необходима неотложная медицинская помощь.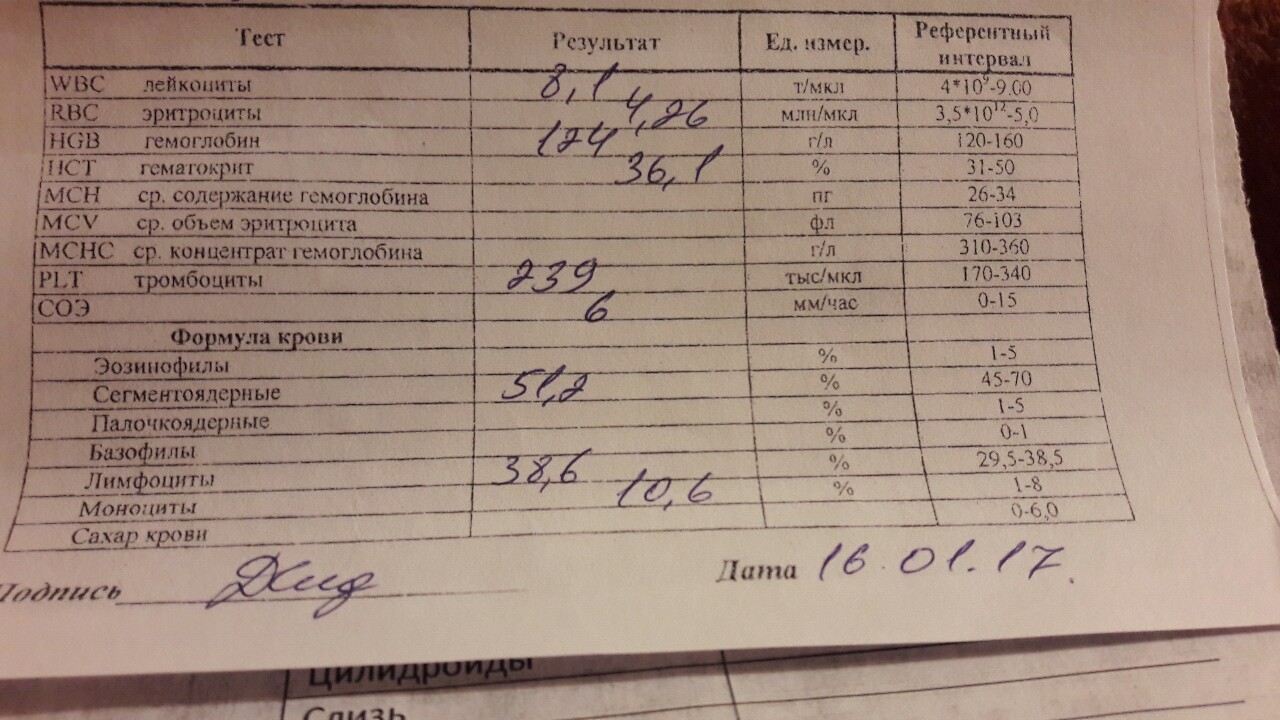 Если отмечаются активные кровотечения, требуются гемостатики, ангиопротекторы, трансфузия тромбоцитов, аминокапроновая кислота. При этом антикоагулянты, аспирин и НПВС исключаются для пациента.
Если отмечаются активные кровотечения, требуются гемостатики, ангиопротекторы, трансфузия тромбоцитов, аминокапроновая кислота. При этом антикоагулянты, аспирин и НПВС исключаются для пациента.
Порой может требоваться проведение глюкокортикоидной терапии, с введением иммуноглобулина, химиотерапией цитостатиками. Отдельные случаи требуют проведения спленэктомии. При неиммунных тромбоцитопениях требуется планирование подходящей симптоматической гемостатической терапии.
9-20
Первичный приемОнкологАкушер — гинекологМаммологКардиологМассажистПроктологФлебологХирургУЗИ
Гинекология: Свёртываемость крови и беременность
Когда мы в быту говорим о свертывании крови, мы чаще всего обсуждаем проблемы гемостаза. Гемостаз – это сложная биологическая система, которая поддерживает жидкое состояние крови в организме в норме и остановку кровотечения при повреждении целостности сосудов. Проще говоря, организм настроен на то, чтобы не потерять ни капли крови.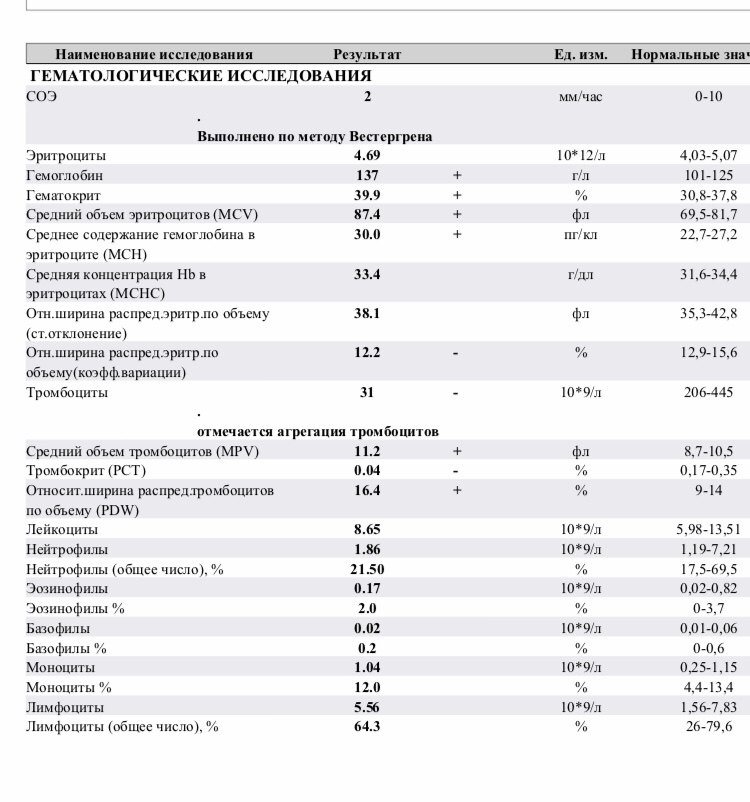
Существуют два механизма гемостаза:
- 1. Сосудисто-тромбоцитарный (первичный).
- 2. Коагуляционный гемостаз (вторичный, свертывание крови). От латинского коагуляцио – свертывание, сгущение.
Нарушения сосудисто-тромбоцитарного гемостаза
Нарушения в этом звене гемостаза чаще всего проявляются повышенной кровоточивостью, наклонностью к образованию гематом (синяков) при самом незначительном контакте или вообще спонтанно, без видимой причины. В некоторых ситуациях, наоборот появляется наклонность к избыточно легкому тромбообразованию.
Существуют факторы, стимулирующие образование первичного тромба, и нарушающие его. К стимуляторам относится воспалительный процесс, потому что при воспалении повышается содержание биологически активных веществ в крови. Можно сказать, что есть готовность к формированию тромба, дело только за местным повреждением сосуда. Поэтому при тяжелых инфекционных болезнях может произойти закупорка сосудов. Повышена готовность к тромбообразованию при беременности, а так же при некоторых наследственных болезнях (тромбофилия). Из продуктов питания повышают активность тромбоцитов столовый уксус (маринады), кофе.
Поэтому при тяжелых инфекционных болезнях может произойти закупорка сосудов. Повышена готовность к тромбообразованию при беременности, а так же при некоторых наследственных болезнях (тромбофилия). Из продуктов питания повышают активность тромбоцитов столовый уксус (маринады), кофе.
Нарушается процесс образования первичного тромба при снижении количества тромбоцитов (тромбоцитопения) и при качественной неполноценности тромбоцитов (тромбоцитопатия). Тромбоцитопатия может возникнуть при приеме некоторых лекарств. В первую очередь это противовоспалительные препараты: аспирин, анальгин, бруфен, некоторые антибиотики. Тромбоцитопатия развивается также при болезнях почек. Специи, крепкий алкоголь также могут снижать полноценность тромбоцитов.
Свёртывающая система крови – это фактически несколько взаимосвязанных реакций, протекающих в виде каскада, или цепной реакции. На каждой стадии этого процесса происходит активация профермента (неактивной формы фермента). Тринадцать таких белков (факторы свёртывания крови) составляют систему свёртывания. Их принято обозначать римскими цифрами от I до XIII.
Тринадцать таких белков (факторы свёртывания крови) составляют систему свёртывания. Их принято обозначать римскими цифрами от I до XIII.
Нарушения в системе коагуляции
Уменьшение содержания или активности факторов свёртывания может сопровождаться повышенной кровоточивостью (например гемофилия А, гемофилия B, болезнь Виллебранда). Избыточная активация коагуляционного гемостаза, (например, Лейденская мутация фактора V) приводит к развитию тромбозов (тромбофилии).
Гемостаз и беременность
Среди всех причин невынашивания беременности на втором месте по частоте стоят проблемы в системе гемостаза. На втором после акушерско-гинекологических причин. В чем же дело?
В ходе беременности организм будущей мамы готовится к родам. Готовится и система гемостаза, чтобы максимально сократить кровопотерю в родах. Гемостаз активируются прогрессивно вместе с увеличением срока беременности. Если гемостаз женщины изначально повышенно активен, то в ходе беременности могут образоваться микротромбы в сосудах матки или плаценты, что приводит к выкидышу, либо к замершей беременности.
При каких состояниях это может произойти?
-
1. При наследственной тромбофилии, чаще при нарушении обмена фолиевой кислоты и ее соединений (фолатов), когда в крови повышается количество гомоцистеина. Причинами повышения уровня гомоцистеина могут быть недостаток в рационе фолиевой кислоты и витамина В12, болезни щитовидной железы, почек. Он также может повышаться у курильщиков, любителей кофе и на фоне приема таких медикаментов, как теофиллин (кстати, родственник кофеина), никотиновая кислота. Гомоцистеин повреждает эндотелий (внутренний слой) сосудов, а эти повреждения запускают тромбообразование.
-
2. При антифосфолипидном синдроме (АФС) – так называют аутоиммунное заболевание, при котором вырабатываются антитела к своим собственным факторам свертывания. В результате также спонтанно образуются тромбы в сосудах.
Профилактика нарушений свертываемости при беременности
Для того, чтобы избежать осложнений беременности, у всех беременных необходимо проводить лабораторное исследование – клинический анализ крови, коагулограмму (параметры свертывания крови), определение уровня гомоцистеина.
Женщины, у которых ранее были выкидыши или замершая беременность, а также беременные в результате ЭКО, относятся к группе риска по развитию нарушений в системе гемостаза. Для пациентов из группы риска рекомендуется проводить полное исследование системы гемостаза, кровь на антифосфолипидные антитела. В случае ЭКО (экстракорпорального оплодотворения) контроль параметров свертывания крови необходимо выполнять в течение всей беременности. В соответствии с рекомендациями комитета экспертов ВОЗ (всемирной организации здравоохранения) контроль коагулограммы и D-димера необходимо выполнять не реже, чем 1 раз в 2 недели. Коррекцию подобных нарушений проводят совместно гинеколог и гематолог.
В идеальном случае полное обследование целесообразно выполнять не после наступления беременности, а на стадии планирования семьи.
В Клинике высоких медицинских технологий им. Н. И. Пирогова налажена и действует система диагностики и лечения пациентов с проблемами в системе гемостаза.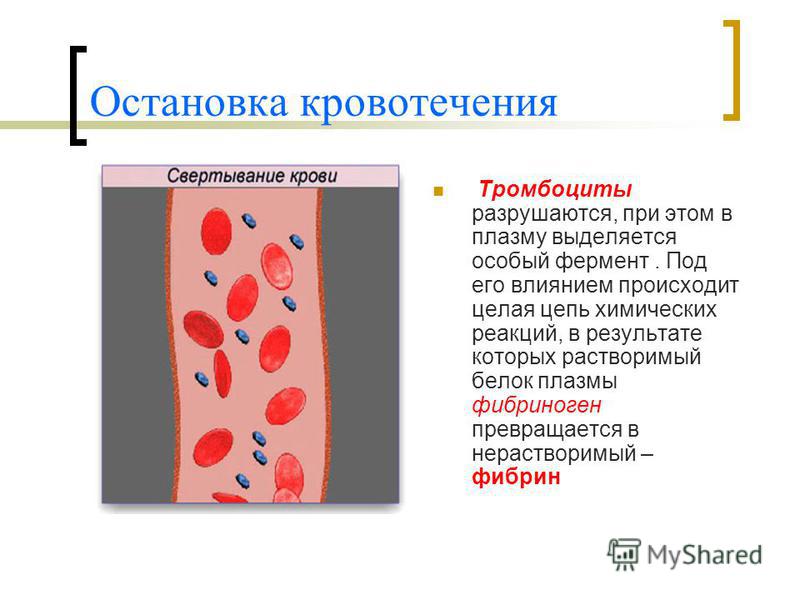 Лабораторная диагностика, включая генетические исследования, позволяет выявить причины нарушений. Лечение подобных пациентов на стадии планирования семьи и ведение их во время беременности (как физиологической, так и в результате ЭКО) осуществляют квалифицированные гинекологи совместно с гематологом.
Лабораторная диагностика, включая генетические исследования, позволяет выявить причины нарушений. Лечение подобных пациентов на стадии планирования семьи и ведение их во время беременности (как физиологической, так и в результате ЭКО) осуществляют квалифицированные гинекологи совместно с гематологом.
Исследование агрегации тромбоцитов , цены в Нижнем Новгороде
Тромбоциты предотвращают потерю крови, соединяясь друг с другом на стенке поврежденного сосуда. Этот процесс – склеивания тромбоцитов – и называется агрегацией. Процесс агрегации тромбоцитов в конгломераты состоит в следующем: при травме сосуда тромбоциты соединяются с фактором Виллебранда и коллагеном субэндотелиального слоя.
В здоровом организме агрегация носит защитный характер: тромбоциты закупоривают рану и кровотечение останавливается.
В некоторых случаях образование тромбов нежелательно, поскольку они перекрывают сосуды в жизненно важных органах и тканях:
1.Повышенная активность тромбоцитов может привести к инсульту, инфаркту.
2.Пониженная выработка тромбоцитов часто приводит к большой потере крови. Частые кровотечения, которые долго не прекращаются, приводят к истощению и анемии (малокровию).
Для того чтобы предупредить заболевание, необходимо контролировать уровень тромбоцитов и их способность к агрегации.
Различают несколько видов агрегации:
1.спонтанная — определяется без вещества-индуктора;
2.индуцированная — исследование проводится с добавлением в плазму индукторов. Как правило, используют четыре вещества: АДФ, коллаген, адреналин и ристомицин. Метод применяется для определения ряда заболеваний крови.
Особое значение имеет спонтанная агрегация тромбоцитов, когда избыток агрегатов тромбоцитов циркулирует в системном кровотоке.
По степени выраженности:
1.умеренная — наблюдается при беременности. Вызвана плацентарным кровообращением;
2.низкая — встречается при патологиях кровеносной системы. Снижение уровня тромбоцитов может привести к различным кровотечениям. Наблюдается у женщин в период менструации;
Наблюдается у женщин в период менструации;
3.повышенная — приводит к увеличенному тромбообразованию. Это проявляется в виде отёков, чувства онемения.
Пониженный уровень агрегации не менее опасен для здоровья и жизни пациента, чем повышеннный. Недостаточное склеивание тромбоцитов (гипоагрегация) вызывает плохую свёртываемость крови (тромбоцитопению). В результате не происходит образование сгустков (тромбов), что приводит к образованию сильных кровотечений.
Различают наследственную и приобретённую гипоагрегацию тромбоцитов.
Низкая агрегационная способность активизируется вирусной или бактериальной инфекцией, физиопроцедурами, приёмом лекарственных препаратов.
Большое значение имеет уровень агрегации во время беременности, т.к. нарушение этого процесса приводит к серьёзным последствиям.
Гиперагрегация тромбоцитов опасна не только для матери, но и для малыша, поскольку может спровоцировать выкидыш или самопроизвольный аборт на ранних сроках.
Основные причины повышенной агрегации тромбоцитов при беременности:
1. обезвоживание организма в результате рвоты, частого стула, недостаточного питьевого режима;
обезвоживание организма в результате рвоты, частого стула, недостаточного питьевого режима;
2.заболевания, которые могут спровоцировать вторичное повышение уровня тромбоцитов.
Снижение агрегационной способности не менее опасно для здоровья беременной женщины и плода, чем гиперагрегация. При таком состоянии сосуды становятся хрупкими, возникают синяки на теле, начинают кровоточить дёсны. Это происходит из-за нарушения качественного состава тромбоцитов или их недостаточной продукции. Гипоагрегация может спровоцировать маточное кровотечение во время и после родов.
Снижение уровня тромбоцитов провоцируют следующие факторы:
1.приём лекарственных препаратов — мочегонные, антибактериальные;
2.аутоиммунные и эндокринные заболевания;
3.аллергия;
4.сильный токсикоз;
5.неправильное питание;
6.нехватка витаминов В12 и С.
Исследование на показатель уровня агрегации тромбоцитов является важной диагностической процедурой, которая позволяет выявить серьёзные заболевания, снизить риск развития осложнений и провести своевременную терапию.
Если кровь жидкая — МК
+ A —
Как лечиться, если врачи поставили диагноз тромбоцитопения (кровь жидкая)?
Все дело в тромбоцитах. Это особая группа заболеваний, вызванных аномалиями кровяных пластинок — тромбоцитов. Если количество тромбоцитов в крови значительно ниже нормы, то это позволяет врачам-гематологам заподозрить тромбоцитопению, когда кровь как бы разжижается и обладает повышенной текучестью. (И, напротив, если анализ показывает повышенное количество тромбоцитов в крови, то речь пойдет о тромбоцитозах, когда кровь сгущена).Для тромбоцитопении характерно не только снижение количества тромбоцитов в крови, но и повышенная кровоточивость. Тромбоцитопения может развиваться как самостоятельно (изолированное нарушение), так и в сочетании с анемией и лейкопенией.
Комментарий
Ольга ВЕРШИНИНА, врач-гематолог московской стационарной клиники:
— В принципе каждый человек должен знать не только как называется его заболевание, но и причины его возникновения.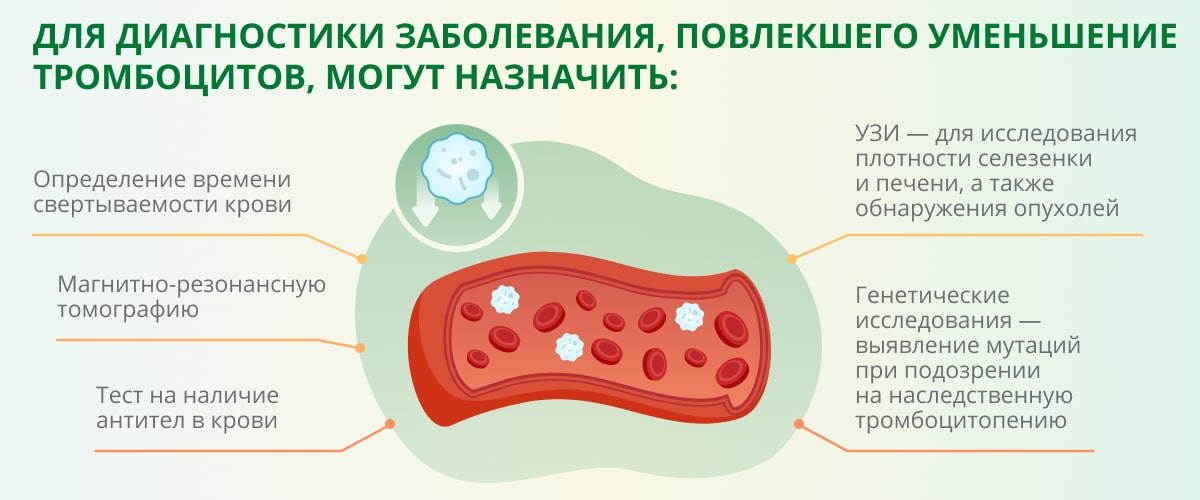 И тем более — прогноз на будущее, его лечение. Например, вам сказал врач, что, согласно анализу, кровь у вас жидкая. При кажущейся внешней безобидности формулировки это очень серьезная болезнь.
И тем более — прогноз на будущее, его лечение. Например, вам сказал врач, что, согласно анализу, кровь у вас жидкая. При кажущейся внешней безобидности формулировки это очень серьезная болезнь.
Симптомы. В клинической практике наиболее часто встречается аутоиммунная тромбоцитопения. Больные жалуются, что без всякой на то причины на теле появляется множество синяков и кровоизлияний различной величины и формы. Затем, как правило, появляется и начинает развиваться повышенная кровоточивость. Чаще всего кровь идет из носа, но хуже, если развивается желудочно-кишечная, маточная или почечная кровоточивость. Подчас обильная. Кровотечения возникают после ушибов и даже без всяких на то причин. К счастью, кровоизлияния в головной мозг случаются достаточно редко.
А вот в брюшной полости при ультразвуковом исследовании нередко обнаруживается увеличение селезенки. В таком случае больных беспокоят слабость, шум в ушах, понижается артериальное давление. И очень часто на этом фоне случается хроническая железодефицитная анемия различной тяжести. Это уже осложнение тромбоцитопении на фоне жидкой крови.
И очень часто на этом фоне случается хроническая железодефицитная анемия различной тяжести. Это уже осложнение тромбоцитопении на фоне жидкой крови.
Причины. Не всегда удается обнаружить явную причину заболевания. Врачи при этом говорят, что развилась идиопатическая тромбоцитопения. Случается она чаще всего у детей и юношей. Опять же одновременно диагностируется отклонение в работе селезенки. Врачи могут предложить даже удалить селезенку, что в принципе поможет нормализовать уровень тромбоцитов. Причиной возникновения тромбоцитопении, особенно редких ее форм, как подтверждают исследователи, в наше время могут быть рак крови, или повреждение костного мозга в результате воздействия радиации, либо сильные лекарственные препараты.
Диагностика. Врач-гематолог должен очень внимательно осмотреть больного, поинтересоваться его образом жизни, узнать о бытовых условиях его жизни и о его других заболеваниях. Какие препараты принимались больным, поскольку некоторые лекарства могут привести к снижению уровня тромбоцитов в крови. И назначить специальные исследования, включающие общий анализ крови и мочи, а также исследование костного мозга (пункция костного мозга из грудины).
И назначить специальные исследования, включающие общий анализ крови и мочи, а также исследование костного мозга (пункция костного мозга из грудины).
Лечение. Если заболевание запущено, у пациента тяжелое состояние, его следует госпитализировать, чтобы специалист назначил лечение и контролировал состояние. Больному требуется также полноценное питание. Поможет быстрее избавиться от недуга и витаминотерапия (например, аскорбиновая кислота в инъекциях) и др. Это нужно для уменьшения проницаемости сосудистой стенки.
А для нормализации числа тромбоцитов потребуются глюкокортикоидные гормоны, в частности, преднизолон из расчета 1 мг/кг с последующим снижением дозы и отменой препарата после их нормализации. Если же больной теряет много крови, необходимо переливание. Но в тяжелых случаях все же удаляют селезенку, после чего существенно повышается содержание тромбоцитов в крови и уменьшается кровоточивость. Бывает, что и эти средства лечения не дают облегчения, не дают эффекта, тогда назначаются иммунодепрессанты.
Прогноз и профилактика.
— Но в любом случае, — заключает Ольга Николаевна, — необходимо, по возможности, устранить все причины, все возможные воздействия, которые могут спровоцировать или усилить кровоточивость. При этом заболевании категорически нельзя принимать спиртные напитки. Нуждается в корректировке и диета: из рациона желательно исключить продукты, содержащие уксус. Полезен арахис. Обязательны витамины А, С и Р.
При лечении сопутствующих заболеваний следует избегать препаратов, так или иначе влияющих на функцию тромбоцитов. Особенно опасны салицилаты, антикоагулянты непрямого действия, фибринолитики. При кровотечении из носа не следует тампонами надолго его затыкать, так как после кровотечение может только усилиться. В это время нежелательны также операции, связанные с кровопотерями.
Почему понижены тромбоциты и что делать
Чем опасен низкий уровень тромбоцитов
Тромбоциты — это клетки крови, которые умеют образовывать сгустки, или тромбы. Так они останавливают кровотечения при порезах и других травмах. Если тромбоцитов не хватает, организм перестаёт справляться с «заштопыванием» повреждений. Такое состояние медики называют тромбоцитопенией.
Так они останавливают кровотечения при порезах и других травмах. Если тромбоцитов не хватает, организм перестаёт справляться с «заштопыванием» повреждений. Такое состояние медики называют тромбоцитопенией.
Её диагностируют, если количество тромбоцитов в крови становится ниже нормы, то есть меньше 150 тысяч штук на микролитр при здоровом показателе в 150–400 тысяч.
Сниженный уровень тромбоцитов может быть опасен, потому что кровотечения становится трудно остановить. Особенно серьёзные последствия вызывают кровоизлияния в пищеварительном тракте или головном мозге: они способны привести к инвалидности и даже смерти.
Однако многое зависит от симптомов и того, насколько низко упали тромбоциты.
Почему тромбоциты могут быть понижены
Иногда тромбоцитопения передаётся по наследству, от родителей к ребёнку. Это не болезнь, а особенность организма.
Но чаще количество тромбоцитов снижается по одной из трёх причин.
Организм задерживает тромбоциты в селезёнке
Такое бывает у людей с увеличенной селезёнкой. В норме она отфильтровывает из крови нежелательные вещества. Но когда сбоит, может задерживать в себе и тромбоциты.
Организм вырабатывает меньше тромбоцитов, чем нужно
Тромбоциты, как и другие клетки крови, производятся в костном мозге. На его активность и здоровье могут повлиять:
- лейкемия и другие виды рака;
- некоторые виды анемии;
- стойкие вирусные инфекции, такие как гепатит С или ВИЧ;
- лучевая и химиотерапия. Эти процедуры часто назначают при лечении рака;
- чрезмерное употребление алкоголя.
Организм использует или разрушает тромбоциты быстрее, чем обычно
Это случается:
- при беременности, а примерно у 5% будущих мам прямо накануне родов развивается лёгкая тромбоцитопения по неизвестным причинам;
- при тяжёлых бактериальных инфекциях;
- при аутоиммунных заболеваниях, например при системной красной волчанке или ревматоидном артрите;
- при тромботической тромбоцитопенической пурпуре, когда по всему телу внезапно образуются синяки, которые оттягивают на себя большое количество тромбоцитов;
- при гемолитико‑уремическом синдроме, из‑за этого редкого заболевания резко снижается число тромбоцитов, разрушаются эритроциты и нарушается функция почек;
- из‑за приёма некоторых лекарств, в том числе сульфосодержащих антибиотиков, противосудорожных средств и препаратов, разжижающих кровь (антикоагулянтов).

Как распознать низкий уровень тромбоцитов
Иногда его обнаруживают случайно, например при общем анализе крови, на который терапевт отправляет пациента в рамках профилактического осмотра.
Симптомов у такой случайно обнаруженной тромбоцитопении может и не быть. Но чаще недостаток тромбоцитов даёт о себе знать характерными признаками.
Так, первым симптомом обычно бывает кровотечение из носа или из‑за пореза, которое никак не удаётся остановить. К другие распространённым признакам пониженного уровня тромбоцитов относятся:
- кровоточивость дёсен;
- следы крови в стуле (в таком случае он выглядит чёрным, смолистым), моче, рвоте;
- слишком долгие и обильные менструации у женщин;
- петехии, мелкие кровотечения, которые чаще всего появляются на ногах и похожи на красную или фиолетовую сыпь;
- пурпура, синяки багрового (пурпурного) цвета, которые возникают легко и будто сами собой;
- ректальное кровотечение.
Что делать, если тромбоциты понижены
Обратиться к врачу. Самолечение в этом случае недопустимо и может быть смертельно опасным.
Самолечение в этом случае недопустимо и может быть смертельно опасным.
Срочно звоните в скорую, если кровотечение не получается остановить обычными методами первой помощи — например, наложив давящую повязку.
Если вы случайно узнали, что тромбоциты понижены, проконсультируйтесь с медиком, который выдал вам направление на общий анализ крови. Врач проведёт осмотр и проверит, нет ли угрожающих симптомов. В лёгких случаях тромбоцитопении лечение не требуется .
А вот если симптомы есть или медик предполагает риск внутреннего кровотечения, потребуется установить причины патологии. Врач изучит историю болезни, расспросит об образе жизни и принимаемых лекарствах, направит на дополнительные исследования, например УЗИ. А затем, вычислив причину, даст рекомендации или назначит лечение. Какое — зависит от диагноза.
Например, если вы принимаете антикоагулянты или противосудорожные средства, медик подберёт на замену препарат без побочных эффектов. Если обнаружатся анемия, гепатит С, ревматоидный артрит или другое заболевание, вам предложат соответствующую терапию. Если причиной пониженных тромбоцитов окажется увеличенная селезёнка, врач может порекомендовать операцию по её удалению.
Если обнаружатся анемия, гепатит С, ревматоидный артрит или другое заболевание, вам предложат соответствующую терапию. Если причиной пониженных тромбоцитов окажется увеличенная селезёнка, врач может порекомендовать операцию по её удалению.
В случае крайней тромбоцитопении, когда количество тромбоцитов ниже 10 тысяч на микролитр, потребуются переливание или очистка (плазмаферез) крови. Эти процедуры надо будет проводить срочно, потому что такое состояние смертельно опасно.
Читайте также 🩸🩸🩸
Тромбоцитопения у детей: причины появления и лечение
Тромбоцитопения у детей — состояние, характеризующееся снижением числа тромбоцитов в крови. Сопровождается возникновением геморрагической сыпи на коже, а также кровоизлияниями различной локализации. После подтверждения диагноза и выявления причины болезни подбирается терапия с использованием лекарственных средств и немедикаментозных методов. Прогноз для ребенка зависит от своевременности диагностики и лечения.
Прогноз для ребенка зависит от своевременности диагностики и лечения.
Возникновение заболевания
Тромбоцитопения у детей: причины и проявления
Врачи выделяют два типа патологии: неиммунную и иммунную тромбоцитопению. Во втором случае тромбоциты погибают из-за воздействия своей собственной иммунной системы или антител из организма матери. Состояние похоже на гемолитическую болезнь новорожденных, при которой страдают эритроциты.
При выявлении болезни у новорожденных разрушение тромбоцитов часто связано с врожденными заболеваниями: синдром Вискотта-Олдрича, Фанкони и пр. Вторая по частоте причина — гиперспленизм. Это состояние характеризуется уменьшение числа эритроцитов, лейкоцитов и тромбоцитов в крови в результате их разрушения или скопления в увеличенной селезенке.
Вызывать разрушение тромбоцитов могут лекарственные средства, злокачественные новообразования и другие причины. Выявление факторов, приводящих к тромбоцитопении, возможно при комплексном обследовании ребенка.
Клинические проявления
Нормальное количество тромбоцитов в крови у детей отличается от взрослых. У новорожденных показатели нормы колеблются от 100 до 400 тысяч клеток на мл крови. У детей старше 1 года уровень тромбоцитов — 180-320 тысяч клеток на мл крови. При этом тяжесть симптомов болезни связана с числом кровяных телец. Чем их меньше, тем более выражена симптоматика тромбоцитопении.
На начальных этапах болезни, когда количество тромбоцитов снизилось несильно, клинические проявления выражены слабо. Заподозрить развитие патологии можно по следующим симптомам:
- появление на коже ног мелкой сыпи, имеющей синеватый оттенок. Высыпания часто появляются на сгибательной поверхности;
- беспричинное появление синяков. Если ребенок во время игры получает ссадину или царапает кожу, то кровотечение долгое время не останавливается;
- возникают носовые кровотечения.
При тромбоцитопении у детей возможны внутренние кровотечения. Они характеризуются появлением сгустков крови в моче или каловых массах. Если источник кровотечения десны, то ребенок жалуется на неприятный привкус во рту.
Они характеризуются появлением сгустков крови в моче или каловых массах. Если источник кровотечения десны, то ребенок жалуется на неприятный привкус во рту.
Грозное осложнение болезни — внутренние кровоизлияния, которые приводят к нарушению функции органов. При поражении головного мозга возникает инсульт, способный привести к гибели ребенка. Если кровотечение развивается в кишечнике или брюшной полости, то развивается обильная кровопотеря. Она осложняется шоком и нарушением работы сердечно-сосудистой и дыхательной системы.
Диагностические мероприятия
Диагностику и лечение заболевания проводит врач
Неиммунная и иммунная тромбоцитопения диагностируются по специальному алгоритму:
- Сбор имеющихся жалоб, а также информации о давности появления кровоизлияний и высыпаний на коже. Важно уточнить у родителей информацию о течении беременности и о случаях гематологических заболеваний в семье.
- Внешний осмотр ребенка;
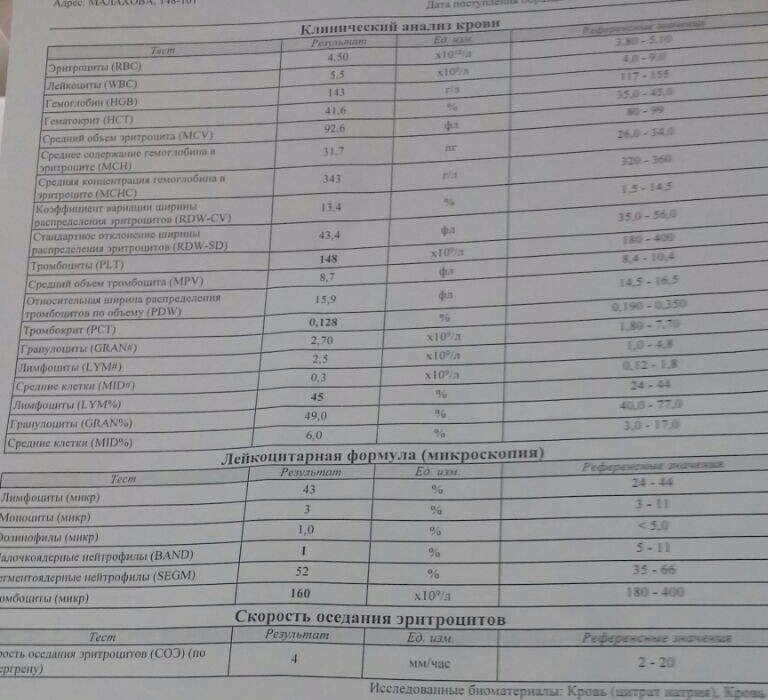
- Клинический анализ крови с подсчетом количества тромбоцитов.

- Оценка длительности кровотечения по Дуке.
При подозрении на иммунную причину развития патологии производится определение уровня антител в крови. Повышение гамма-глобулинов свидетельствует об активации иммунитета.
По показания проводят электрокардиографию, пункцию и забор спинномозговой жидкости, рентгенологические и ультразвуковые исследования. Они помогают врачу поставить точный диагноз и выявить осложнения тромбоцитопении.
Подходы к лечению
Лечение тромбоцитопении в детском возрасте основывается на применении консервативных методик и проведении хирургических вмешательств. Если уровень тромбоцитов понижен незначительно и заболевание не прогрессирует, врач назначает ребенку витаминно-минеральный комплекс и специальное питание.
Терапию заболевания проводят дома, амбулаторно консультируясь с лечащим врачом. При иммунной тромбоцитопении показано использование глюкокортикостероидов и иммуносупрессивных препаратов. Они подавляют иммунитет и предупреждают гибель тромбоцитов. Если заболевание прогрессирует, то проводится удаление селезенки и переливания тромбоцитарной массы.
Они подавляют иммунитет и предупреждают гибель тромбоцитов. Если заболевание прогрессирует, то проводится удаление селезенки и переливания тромбоцитарной массы.
Важное значение в терапии имеет диета. Продукты в рационе должны быть богаты витаминами, макро- и микроэлементами. Из пищи исключаются все острые, горячие или холодные блюда. Они негативно воздействуют на слизистые оболочки и могут привести к внутренним кровотечениям.
Самолечение при пониженном уровне тромбоцитов недопустимо. Терапию всегда подбирает лечащий врач, основываясь на имеющихся у ребенка показаниях и противопоказаниях.
Прогноз при патологии зависит от причины возникновения. Своевременное начало терапии нормализует уровень кровяных телец и предупреждает развитие осложнений. Если родители долгое время не обращаются за медицинской помощью, то у ребенка развиваются внутренние кровотечения и кровоизлияния во внутренние органы, в том числе в головной мозг. Это приводит к тяжелым негативным последствиям для здоровья и может стать причиной гибели больного.
Это приводит к тяжелым негативным последствиям для здоровья и может стать причиной гибели больного.
Тромбоцитопения у детей — заболевание, приводящее к развитию внутренних кровотечений и геморрагическим высыпаниям на коже. Причины болезни различны. Они связаны с чрезмерной активностью иммунитета, приемом лекарственных средств, перенесенными инфекционными болезнями и пр. Для подбора лечения врач должен их определить, так как терапия должна быть направлена на устранение причинных факторов. Это позволяет остановить прогрессирование патологии и устранить ее симптомы.
Видео
Читайте далее: понижен гематокрит у ребенка
Тромбоцитопения: причины, симптомы и лечение
Обзор
Что такое тромбоцитопения?
Тромбоцитопения (THROM-bo-sigh-toe-PEE-ne-ah) возникает при низком уровне тромбоцитов в крови. Тромбоциты еще называют тромбоцитами. Этот тип клеток крови сгущается вместе, образуя сгустки крови, которые помогают остановить кровотечение в месте пореза или раны. Другое название сгустка крови — тромб.
Тромбоциты еще называют тромбоцитами. Этот тип клеток крови сгущается вместе, образуя сгустки крови, которые помогают остановить кровотечение в месте пореза или раны. Другое название сгустка крови — тромб.
Костный мозг — это мягкая губчатая ткань внутри костей, из которой состоят все клетки крови, включая тромбоциты.У людей с тромбоцитопенией недостаточно тромбоцитов для образования тромба. Если вы получите порез или другую травму, у вас может быть слишком сильное кровотечение, и его будет трудно остановить.
Кто может заболеть тромбоцитопенией?
Тромбоцитопения может поражать людей любого возраста, расы и пола. По неизвестным причинам примерно у 5% беременных непосредственно перед родами развивается легкая тромбоцитопения.
Какие бывают типы тромбоцитопении?
Три основных класса тромбоцитопении:
- Разрушение тромбоцитов, например, с помощью аутоантител, которые прикрепляются к поверхности тромбоцитов.
- Секвестрация тромбоцитов, например, у людей с большой селезенкой или заболеванием печени.

- Снижение выработки тромбоцитов, как при некоторых заболеваниях костного мозга.
Насколько распространена тромбоцитопения?
Неизвестно, сколько людей страдают тромбоцитопенией. Многие люди имеют легкие симптомы. Они могут даже не знать, что у них есть заболевание. Аутоиммунная форма тромбоцитопении, иммунная тромбоцитопеническая пурпура или ИТП, поражает примерно трех-четырех человек из каждых 100 000 взрослых и детей.
Симптомы и причины
Что вызывает тромбоцитопению?
В редких случаях тромбоцитопения передается по наследству или от родителей к ребенку. Чаще всего пониженное количество тромбоцитов вызывают определенные расстройства, состояния и прием лекарств. К ним относятся:
- Расстройство, вызванное употреблением алкоголя, и алкоголизм.
- Аутоиммунное заболевание, вызывающее ИТП. ИТП иногда ассоциируется с другими аутоиммунными заболеваниями, такими как волчанка.
- Заболевания костного мозга, включая апластическую анемию, лейкоз, некоторые лимфомы и миелодиспластические синдромы.

- Лечение рака, например химиотерапия и лучевая терапия.
- Увеличенная селезенка, вызванная циррозом печени или болезнью Гоше. Увеличенная селезенка улавливает тромбоциты и другие клетки крови и предотвращает их циркуляцию в кровотоке.
- Воздействие токсичных химикатов, включая мышьяк, бензол и пестициды.
- Лекарства для лечения бактериальных инфекций (антибиотики), судорог (эпилепсия) и проблем с сердцем, или гепарин, разжижающий кровь.
- Вирусы, такие как гепатит С, ЦМВ, ВЭБ и ВИЧ.
Каковы симптомы тромбоцитопении?
У некоторых людей с легкой формой тромбоцитопении симптомы отсутствуют. Часто одним из первых признаков является порез или кровотечение из носа, которое не прекращается. Другие признаки низкого количества тромбоцитов включают:
Диагностика и тесты
Как диагностируется тромбоцитопения?
Если у вас есть трудно остановить кровотечение или есть другие признаки тромбоцитопении, ваш лечащий врач может сделать следующее:
- Медицинский осмотр: Поставщик медицинских услуг проверит вашу семейную историю и историю болезни.
 Вы обсудите принимаемые вами лекарства. Ваш лечащий врач также проверит, нет ли синяков, сыпи (петехий) и увеличения селезенки или печени.
Вы обсудите принимаемые вами лекарства. Ваш лечащий врач также проверит, нет ли синяков, сыпи (петехий) и увеличения селезенки или печени. - Общий анализ крови: Общий анализ крови (CBC) проверяет уровни тромбоцитов, лейкоцитов и эритроцитов.
- Тест на сгусток крови: Тест на сгусток крови измеряет время, необходимое для свертывания крови. Эти тесты включают частичное тромбопластиновое время (ЧТВ) и протромбиновое время (ПТ).
Если у вас низкий уровень тромбоцитов, ваш поставщик может назначить дополнительные тесты, чтобы найти причину, например:
- Биопсия костного мозга : Взятие образца костного мозга может помочь диагностировать заболевания или рак костного мозга.
- Визуальные тесты : Ультразвук или компьютерная томография могут проверить увеличенную селезенку, увеличенные лимфатические узлы или цирроз печени.
Ведение и лечение
Как лечить или лечить тромбоцитопению?
Возможно, вам не понадобится лечение, если низкий уровень тромбоцитов не вызывает серьезных проблем. Часто медицинские работники могут улучшить количество тромбоцитов, вылечив первопричину. Этот подход может включать в себя смену лекарств.
Часто медицинские работники могут улучшить количество тромбоцитов, вылечив первопричину. Этот подход может включать в себя смену лекарств.
Другие виды лечения включают:
- Переливание крови для временного повышения уровня тромбоцитов в крови.Тромбоциты переливают только в том случае, если количество тромбоцитов крайне низкое. (Перелитые тромбоциты находятся в обращении всего около трех дней.)
- Спленэктомия или удаление селезенки.
- Стероиды (преднизон или дексаметазон), иммуноглобулины (белки антител) и другие лекарства, которые уменьшают разрушение тромбоцитов и стимулируют выработку тромбоцитов.
Какие осложнения тромбоцитопении?
Люди с тяжелой тромбоцитопенией подвержены риску значительной внутренней и внешней кровопотери или кровотечения.Внутреннее кровотечение в пищеварительный тракт или мозг (внутричерепное кровоизлияние) может быть опасным для жизни.
После спленэктомии вы становитесь более восприимчивыми к инфекциям. Ваша селезенка является частью вашей иммунной системы. Это помогает вашему телу бороться с микробами. По этой причине пациентам, которым необходимо удалить селезенку, делают несколько прививок, чтобы предотвратить инфекцию.
Ваша селезенка является частью вашей иммунной системы. Это помогает вашему телу бороться с микробами. По этой причине пациентам, которым необходимо удалить селезенку, делают несколько прививок, чтобы предотвратить инфекцию.
Профилактика
Как предотвратить тромбоцитопению?
Если вы подвержены риску тромбоцитопении, эти шаги могут помочь предотвратить ее:
- Избегайте лекарств, разжижающих кровь и повышающих риск кровотечения, таких как аспирин, напросин и ибупрофен.
- Будьте осторожны при занятиях контактными видами спорта и занятиями, которые могут вызвать травмы, синяки и кровотечения.
- Сведите к минимуму контакт с токсичными химическими веществами.
- Будьте особенно осторожны при бритье, чистке зубов и сморкании.
- Ограничьте употребление алкоголя, который замедляет выработку тромбоцитов и вызывает повреждение печени.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с тромбоцитопенией?
Низкое количество тромбоцитов увеличивает риск кровотечения или сильного кровотечения. Чрезмерное кровотечение — внутреннее или внешнее — может быть опасным для жизни. Многие люди с тромбоцитопенией имеют симптомы от легкой до умеренной. Уровень тромбоцитов часто повышается, когда вы лечите основную причину или меняете лекарства.
Чрезмерное кровотечение — внутреннее или внешнее — может быть опасным для жизни. Многие люди с тромбоцитопенией имеют симптомы от легкой до умеренной. Уровень тромбоцитов часто повышается, когда вы лечите основную причину или меняете лекарства.
Жить с
Когда мне следует позвонить своему врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Кровь в стуле, моче или рвоте.
- Чрезмерное кровотечение или кровотечение, которое не останавливается.
- Сильная утомляемость и слабость.
- Тошнота и рвота.
- Сильные головные боли.
- Кожная сыпь (петехии).
- Синяк необъяснимого происхождения.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Почему у меня возникла тромбоцитопения?
- Какое лечение для меня лучше всего?
- Есть ли риски лечения или побочные эффекты?
- Какие изменения я могу внести, чтобы свести к минимуму кровотечение и синяки?
- Следует ли мне следить за признаками осложнений?
Записка из клиники Кливленда
Если у вас есть заболевания, повышающие риск тромбоцитопении, важно принять меры для защиты своего здоровья. Низкое количество тромбоцитов может подвергнуть вас риску чрезмерного кровотечения и синяков. Ваш лечащий врач может объяснить, что вызывает низкое количество тромбоцитов, и обсудить варианты лечения. Если ваше состояние тяжелое, возможно, вам придется избегать занятий, которые увеличивают риск травмы и кровотечения.
Низкое количество тромбоцитов может подвергнуть вас риску чрезмерного кровотечения и синяков. Ваш лечащий врач может объяснить, что вызывает низкое количество тромбоцитов, и обсудить варианты лечения. Если ваше состояние тяжелое, возможно, вам придется избегать занятий, которые увеличивают риск травмы и кровотечения.
Тромбоцитопения: причины, симптомы и лечение
Обзор
Что такое тромбоцитопения?
Тромбоцитопения (THROM-bo-sigh-toe-PEE-ne-ah) возникает при низком уровне тромбоцитов в крови.Тромбоциты еще называют тромбоцитами. Этот тип клеток крови сгущается вместе, образуя сгустки крови, которые помогают остановить кровотечение в месте пореза или раны. Другое название сгустка крови — тромб.
Костный мозг — это мягкая губчатая ткань внутри костей, из которой состоят все клетки крови, включая тромбоциты. У людей с тромбоцитопенией недостаточно тромбоцитов для образования тромба. Если вы получите порез или другую травму, у вас может быть слишком сильное кровотечение, и его будет трудно остановить.
Кто может заболеть тромбоцитопенией?
Тромбоцитопения может поражать людей любого возраста, расы и пола.По неизвестным причинам примерно у 5% беременных непосредственно перед родами развивается легкая тромбоцитопения.
Какие бывают типы тромбоцитопении?
Три основных класса тромбоцитопении:
- Разрушение тромбоцитов, например, с помощью аутоантител, которые прикрепляются к поверхности тромбоцитов.
- Секвестрация тромбоцитов, например, у людей с большой селезенкой или заболеванием печени.
- Снижение выработки тромбоцитов, как при некоторых заболеваниях костного мозга.
Насколько распространена тромбоцитопения?
Неизвестно, сколько людей страдают тромбоцитопенией. Многие люди имеют легкие симптомы. Они могут даже не знать, что у них есть заболевание. Аутоиммунная форма тромбоцитопении, иммунная тромбоцитопеническая пурпура или ИТП, поражает примерно трех-четырех человек из каждых 100 000 взрослых и детей.
Симптомы и причины
Что вызывает тромбоцитопению?
В редких случаях тромбоцитопения передается по наследству или от родителей к ребенку.Чаще всего пониженное количество тромбоцитов вызывают определенные расстройства, состояния и прием лекарств. К ним относятся:
- Расстройство, вызванное употреблением алкоголя, и алкоголизм.
- Аутоиммунное заболевание, вызывающее ИТП. ИТП иногда ассоциируется с другими аутоиммунными заболеваниями, такими как волчанка.
- Заболевания костного мозга, включая апластическую анемию, лейкоз, некоторые лимфомы и миелодиспластические синдромы.
- Лечение рака, например химиотерапия и лучевая терапия.
- Увеличенная селезенка, вызванная циррозом печени или болезнью Гоше.Увеличенная селезенка улавливает тромбоциты и другие клетки крови и предотвращает их циркуляцию в кровотоке.
- Воздействие токсичных химикатов, включая мышьяк, бензол и пестициды.
- Лекарства для лечения бактериальных инфекций (антибиотики), судорог (эпилепсия) и проблем с сердцем, или гепарин, разжижающий кровь.

- Вирусы, такие как гепатит С, ЦМВ, ВЭБ и ВИЧ.
Каковы симптомы тромбоцитопении?
У некоторых людей с легкой формой тромбоцитопении симптомы отсутствуют.Часто одним из первых признаков является порез или кровотечение из носа, которое не прекращается. Другие признаки низкого количества тромбоцитов включают:
Диагностика и тесты
Как диагностируется тромбоцитопения?
Если у вас есть трудно остановить кровотечение или есть другие признаки тромбоцитопении, ваш лечащий врач может сделать следующее:
- Медицинский осмотр: Поставщик медицинских услуг проверит вашу семейную историю и историю болезни. Вы обсудите принимаемые вами лекарства.Ваш лечащий врач также проверит, нет ли синяков, сыпи (петехий) и увеличения селезенки или печени.
- Общий анализ крови: Общий анализ крови (CBC) проверяет уровни тромбоцитов, лейкоцитов и эритроцитов.
- Тест на сгусток крови: Тест на сгусток крови измеряет время, необходимое для свертывания крови.
 Эти тесты включают частичное тромбопластиновое время (ЧТВ) и протромбиновое время (ПТ).
Эти тесты включают частичное тромбопластиновое время (ЧТВ) и протромбиновое время (ПТ).
Если у вас низкий уровень тромбоцитов, ваш поставщик может назначить дополнительные тесты, чтобы найти причину, например:
- Биопсия костного мозга : Взятие образца костного мозга может помочь диагностировать заболевания или рак костного мозга.
- Визуальные тесты : Ультразвук или компьютерная томография могут проверить увеличенную селезенку, увеличенные лимфатические узлы или цирроз печени.
Ведение и лечение
Как лечить или лечить тромбоцитопению?
Возможно, вам не понадобится лечение, если низкий уровень тромбоцитов не вызывает серьезных проблем. Часто медицинские работники могут улучшить количество тромбоцитов, вылечив первопричину. Этот подход может включать в себя смену лекарств.
Другие виды лечения включают:
- Переливание крови для временного повышения уровня тромбоцитов в крови.
 Тромбоциты переливают только в том случае, если количество тромбоцитов крайне низкое. (Перелитые тромбоциты находятся в обращении всего около трех дней.)
Тромбоциты переливают только в том случае, если количество тромбоцитов крайне низкое. (Перелитые тромбоциты находятся в обращении всего около трех дней.) - Спленэктомия или удаление селезенки.
- Стероиды (преднизон или дексаметазон), иммуноглобулины (белки антител) и другие лекарства, которые уменьшают разрушение тромбоцитов и стимулируют выработку тромбоцитов.
Какие осложнения тромбоцитопении?
Люди с тяжелой тромбоцитопенией подвержены риску значительной внутренней и внешней кровопотери или кровотечения.Внутреннее кровотечение в пищеварительный тракт или мозг (внутричерепное кровоизлияние) может быть опасным для жизни.
После спленэктомии вы становитесь более восприимчивыми к инфекциям. Ваша селезенка является частью вашей иммунной системы. Это помогает вашему телу бороться с микробами. По этой причине пациентам, которым необходимо удалить селезенку, делают несколько прививок, чтобы предотвратить инфекцию.
Профилактика
Как предотвратить тромбоцитопению?
Если вы подвержены риску тромбоцитопении, эти шаги могут помочь предотвратить ее:
- Избегайте лекарств, разжижающих кровь и повышающих риск кровотечения, таких как аспирин, напросин и ибупрофен.
- Будьте осторожны при занятиях контактными видами спорта и занятиями, которые могут вызвать травмы, синяки и кровотечения.
- Сведите к минимуму контакт с токсичными химическими веществами.
- Будьте особенно осторожны при бритье, чистке зубов и сморкании.
- Ограничьте употребление алкоголя, который замедляет выработку тромбоцитов и вызывает повреждение печени.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с тромбоцитопенией?
Низкое количество тромбоцитов увеличивает риск кровотечения или сильного кровотечения.Чрезмерное кровотечение — внутреннее или внешнее — может быть опасным для жизни. Многие люди с тромбоцитопенией имеют симптомы от легкой до умеренной. Уровень тромбоцитов часто повышается, когда вы лечите основную причину или меняете лекарства.
Уровень тромбоцитов часто повышается, когда вы лечите основную причину или меняете лекарства.
Жить с
Когда мне следует позвонить своему врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Кровь в стуле, моче или рвоте.
- Чрезмерное кровотечение или кровотечение, которое не останавливается.
- Сильная утомляемость и слабость.
- Тошнота и рвота.
- Сильные головные боли.
- Кожная сыпь (петехии).
- Синяк необъяснимого происхождения.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Почему у меня возникла тромбоцитопения?
- Какое лечение для меня лучше всего?
- Есть ли риски лечения или побочные эффекты?
- Какие изменения я могу внести, чтобы свести к минимуму кровотечение и синяки?
- Следует ли мне следить за признаками осложнений?
Записка из клиники Кливленда
Если у вас есть заболевания, повышающие риск тромбоцитопении, важно принять меры для защиты своего здоровья. Низкое количество тромбоцитов может подвергнуть вас риску чрезмерного кровотечения и синяков. Ваш лечащий врач может объяснить, что вызывает низкое количество тромбоцитов, и обсудить варианты лечения. Если ваше состояние тяжелое, возможно, вам придется избегать занятий, которые увеличивают риск травмы и кровотечения.
Низкое количество тромбоцитов может подвергнуть вас риску чрезмерного кровотечения и синяков. Ваш лечащий врач может объяснить, что вызывает низкое количество тромбоцитов, и обсудить варианты лечения. Если ваше состояние тяжелое, возможно, вам придется избегать занятий, которые увеличивают риск травмы и кровотечения.
Тромбоцитопения | NHLBI, NIH
Многие факторы могут вызывать тромбоцитопению (низкое количество тромбоцитов). Состояние может быть унаследованным или приобретенным. «Унаследовано» означает, что ваши родители передают вам ген этого заболевания.«Приобретенный» означает, что вы не родились с этим заболеванием, но у вас оно развивается. Иногда причина тромбоцитопении неизвестна.
Как правило, низкое количество тромбоцитов происходит из-за того, что:
- Костный мозг организма не производит достаточное количество тромбоцитов.
- Костный мозг производит достаточно тромбоцитов, но организм их разрушает или использует.
- Селезенка удерживает слишком много тромбоцитов.

Комбинация вышеперечисленных факторов также может вызвать снижение количества тромбоцитов.
Костный мозг не производит достаточно тромбоцитов
Костный мозг — это губчатая ткань внутри костей. Он содержит стволовые клетки, которые превращаются в эритроциты, лейкоциты и тромбоциты. Когда стволовые клетки повреждены, они не превращаются в здоровые клетки крови.
Многие условия и факторы могут повредить стволовые клетки.
Рак
Рак, например лейкемия (lu-KE-me-ah) или лимфома (lim-FO-ma), может повредить костный мозг и разрушить стволовые клетки крови.Лечение рака, такое как лучевая терапия и химиотерапия, также разрушает стволовые клетки.
Апластическая анемия
Апластическая анемия — это редкое серьезное заболевание крови, при котором костный мозг перестает производить достаточно новых клеток крови. Это снижает количество тромбоцитов в крови.
Токсичные химические вещества
Воздействие токсичных химикатов, таких как пестициды, мышьяк и бензол, может замедлить производство тромбоцитов.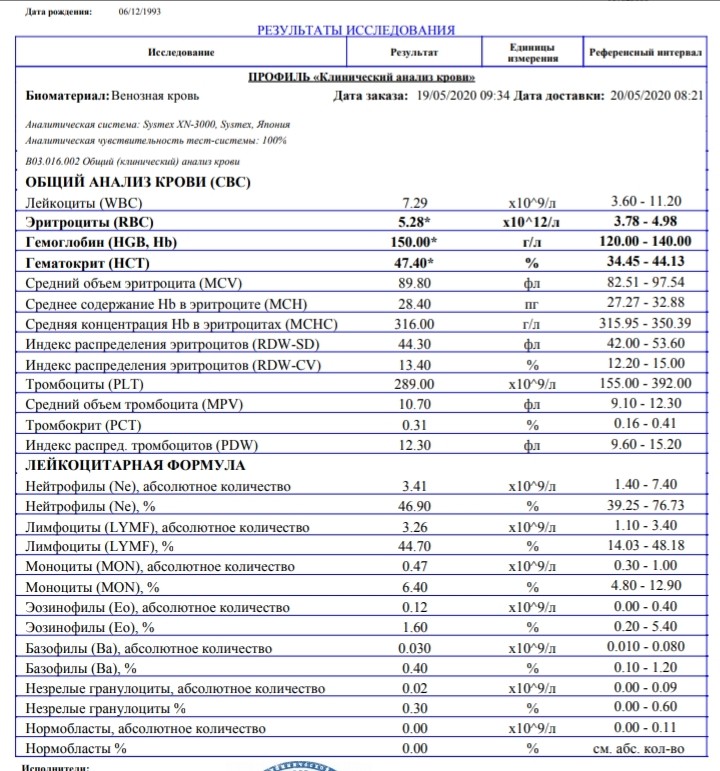
Лекарства
Некоторые лекарства, такие как диуретики и хлорамфеникол, могут замедлять выработку тромбоцитов.Хлорамфеникол (антибиотик) редко используется в США.
Распространенные безрецептурные лекарства, такие как аспирин или ибупрофен, также могут влиять на тромбоциты.
Алкоголь
Алкоголь также замедляет производство тромбоцитов. Временное падение количества тромбоцитов — обычное явление среди пьющих, особенно если они едят продукты с низким содержанием железа, витамина B12 или фолиевой кислоты.
Вирусы
Ветряная оспа, эпидемический паротит, краснуха, вирус Эпштейна-Барра или парвовирус могут на некоторое время снизить количество тромбоцитов.У больных СПИДом часто развивается тромбоцитопения.
Генетические условия
Некоторые генетические состояния могут вызывать низкое количество тромбоцитов в крови. Примеры включают синдромы Вискотта-Олдрича и Мэй-Хегглина.
Организм разрушает собственные тромбоциты
Низкое количество тромбоцитов может произойти, даже если костный мозг производит достаточно тромбоцитов. Организм может разрушать собственные тромбоциты из-за аутоиммунных заболеваний, некоторых лекарств, инфекций, хирургии, беременности и некоторых состояний, вызывающих слишком сильное свертывание крови.
Аутоиммунные заболевания
Аутоиммунные заболевания возникают, если иммунная система организма по ошибке атакует здоровые клетки организма. Если аутоиммунное заболевание разрушает тромбоциты в организме, может возникнуть тромбоцитопения.
Одним из примеров этого типа аутоиммунного заболевания является иммунная тромбоцитопения (ИТП). ИТП — это нарушение свертываемости крови, при котором кровь не свертывается должным образом. Считается, что аутоиммунный ответ вызывает большинство случаев ИТП.
Обычно иммунная система помогает организму бороться с инфекциями и болезнями.Но если у вас есть ИТП, ваша иммунная система атакует и разрушает собственные тромбоциты. Почему это происходит, неизвестно. (ИТП также может возникнуть, если иммунная система атакует ваш костный мозг, который производит тромбоциты.)
Другие аутоиммунные заболевания, разрушающие тромбоциты, включают волчанку и ревматоидный артрит.
Лекарства
Реакция на лекарства может сбить ваш организм с толку и привести к разрушению тромбоцитов. Примеры лекарств, которые могут вызвать это, включают хинин; антибиотики, содержащие сульфамид; и некоторые лекарства от судорог, такие как дилантин, ванкомицин и рифампицин.(Хинин — это вещество, которое часто содержится в тонизирующей воде и пищевых продуктах для здоровья.)
Гепарин — это лекарство, обычно используемое для предотвращения образования тромбов. Но иммунная реакция может заставить лекарство вызвать сгустки крови и тромбоцитопению. Это состояние называется гепарин-индуцированной тромбоцитопенией (ГИТ). ГИТ редко возникает вне больницы.
При ГИТ иммунная система организма атакует вещество, образованное гепарином и белком на поверхности тромбоцитов. Эта атака активирует тромбоциты, и они начинают образовывать тромбы.
Сгустки крови могут образовываться глубоко в ногах (тромбоз глубоких вен), или они могут вырываться и перемещаться в легкие (тромбоэмболия легочной артерии).
Инфекция
Низкое количество тромбоцитов может возникнуть после заражения крови широко распространенной бактериальной инфекцией. Вирус, такой как мононуклеоз или цитомегаловирус, также может вызывать низкое количество тромбоцитов.
Хирургия
Тромбоциты могут разрушаться, когда они проходят через искусственные сердечные клапаны, трансплантаты кровеносных сосудов или аппараты и трубки, используемые для переливания крови или шунтирования.
Беременность
Около 5 процентов беременных женщин заболевают легкой тромбоцитопенией, когда они приближаются к родам. Точная причина точно неизвестна.
Редкие и серьезные состояния, вызывающие образование тромбов
Некоторые редкие и серьезные состояния могут вызвать снижение количества тромбоцитов. Двумя примерами являются тромботическая тромбоцитопеническая пурпура (ТТП) и диссеминированное внутрисосудистое свертывание (ДВС).
ТТП — редкое заболевание крови. Он вызывает образование тромбов в мелких кровеносных сосудах организма, включая сосуды мозга, почек и сердца.
ДВС-синдром — редкое осложнение беременности, тяжелых инфекций или тяжелых травм. По всему телу внезапно образуются крошечные сгустки крови.
В обоих случаях сгустки крови израсходуют многие тромбоциты крови.
Селезенка удерживает слишком много тромбоцитов
Обычно одна треть тромбоцитов тела находится в селезенке. Если селезенка увеличена, она будет удерживать слишком много тромбоцитов. Это означает, что в крови будет циркулировать недостаточное количество тромбоцитов.
Увеличение селезенки часто возникает из-за рака или тяжелого заболевания печени, например, цирроза (sir-RO-sis).Цирроз — это заболевание, при котором печень покрывается рубцами. Это мешает ему нормально работать.
Увеличение селезенки также может быть связано с заболеванием костного мозга, например, миелофиброзом (MI-eh-lo-fi-BRO-sis). При этом состоянии костный мозг покрыт рубцами и не может производить клетки крови.
Тромбоцитопения (для родителей) — Nemours Kidshealth
Что такое тромбоцитопения?
Тромбоцитопения (throm-buh-sye-tuh-PEE-nee-uh) — это когда в крови не так много нормальных тромбоцитов, как должно быть.Тромбоциты — это крошечные бесцветные клетки в крови, которые способствуют свертыванию крови. Как и все клетки крови, тромбоциты образуются в костном мозге (губчатая внутренняя часть костей).
Каковы признаки и симптомы тромбоцитопении?
У ребенка с небольшим количеством тромбоцитов может не быть никаких симптомов. Но если количество упадет достаточно низко, у ребенка может быть одна или несколько из следующих проблем:
- легкие синяки
- кровоточивость десен
- кровотечение из мелких ран или носовое кровотечение, которое трудно остановить
- маленькие красные или пурпурные пятна на коже, называемые петехиями (peh-TEE-kee-eye)
- фиолетовых пятен, похожих на синяки, называемых пурпурой (PURR-pyur-ah)
- кровь в рвоте, моче (моча) или стуле (фекалиях)
Самый серьезный тип кровотечения — это мозговое кровотечение.Кровотечение в мозгу или вокруг него невозможно увидеть, но оно может вызвать головные боли или изменения в мышлении или поведении.
Что вызывает тромбоцитопению?
Тромбоцитопению может вызывать множество факторов. Некоторые из них очень серьезны и нуждаются в лечении. Другие несерьезны и со временем могут проясниться самостоятельно.
Причины тромбоцитопении включают:
Как диагностируется тромбоцитопения?
Врач может заподозрить тромбоцитопению, если у ребенка:
- легкое кровотечение
- синяк
- красные пятна на коже
Врач осмотрит ребенка, задаст вопросы и назначит анализ крови, называемый полным анализом крови (CBC).
Если диагностирована тромбоцитопения, проводятся дополнительные анализы, чтобы выяснить, что ее вызывает. Необходимые тесты зависят от
ребенка. история болезни, результаты обследования и то, что показывает анализ крови.Иногда врачи назначают биопсию, чтобы получить образец костного мозга для анализа и проверки под микроскопом.
Как лечится тромбоцитопения?
Лечение тромбоцитопении зависит от:
- в чем причина
- насколько низкое количество тромбоцитов
- есть ли кровотечение
Иногда лечение не требуется, и тромбоцитопения проходит сама по себе.Но некоторые типы нуждаются в лечении, чтобы поднять количество тромбоцитов до более безопасного уровня и вылечить основную причину.
Тромбоцитопения обычно лечится с помощью
гематолог, врач, специализирующийся на диагностике и лечении заболеваний крови.Что еще мне нужно знать?
В большинстве случаев тромбоцитопения проходит сама по себе или поддается лечению. Но детям с низким содержанием тромбоцитов следует избегать травм, особенно головы, из-за риска кровотечения.
Если у вашего ребенка тромбоцитопения, врач скажет вам, какие действия безопасны, а каких следует избегать. Вашему ребенку также не следует принимать лекарства, содержащие ибупрофен (например, мотрин или адвил) или аспирин, поскольку они могут увеличить риск кровотечения.
Почему происходит свертывание крови при низком уровне тромбоцитов
Сообщения о необычных тромбах в условиях низкого уровня тромбоцитов, связанных с вакцинами от COVID-19, привлекли внимание к этим крошечным фрагментам клеток, которым поручено предотвратить смертельное кровотечение у людей.
Европейское агентство по лекарственным средствам сообщило, что по состоянию на 20 апреля было 287 сообщений о редких сгустках крови с низким уровнем тромбоцитов после введения вакцины AstraZeneca, восемь — Johnson & Johnson, 25 — Pfizer и пять — Moderna. Сгустки примечательны тем, что некоторые из них возникли в необычных и опасных местах в венах, истощающих мозг (известный как тромбоз венозного синуса головного мозга) и брюшной полости (известный как тромбоз внутренних вен).
Тромбоциты имеют вогнутую форму, которая выглядит как пластинка.Они бесцветны и живут от 10 до 12 дней. Когда кровеносный сосуд повреждается, тромбоциты скапливаются в этом месте и активируются: они меняют форму, выделяют вещества, способствующие свертыванию, и задействуют факторы свертывания вместе с другими тромбоцитами, чтобы способствовать большему свертыванию. Это тонко сбалансированный процесс. У здорового человека конечным результатом является сгусток, что обычно хорошо, поскольку предотвращает смертельное кровотечение.
Кажется интуитивно понятным, что низкий уровень тромбоцитов увеличивает риск кровотечения.В конце концов, без большого количества тромбоцитов становится все труднее образовывать сгусток. Так почему же эти потенциально связанные с вакциной сгустки образовались при низком уровне тромбоцитов?
Два разных процесса приводят к низкому уровню тромбоцитов
В общем, два разных процесса могут привести к тромбоцитопении или низкому уровню тромбоцитов. Первый процесс включает в себя очищение от тромбоцитов, и это иммунный процесс. Как правило, макрофаги поглощают и очищают старые тромбоциты, когда они достигают конца своей жизни.По словам Манилы Гадд, доктора медицины из Университета Эмори в Атланте, если процесс выведения из-под контроля — скажем, при аутоиммунном заболевании — может привести к избыточному клиренсу и низкому уровню тромбоцитов.
«При очищении иммунная система организма фактически разрушает тромбоциты, что снижает счет тромбоцитов и может привести к кровотечению», — сказал Гадд.
Второй процесс включает потребление тромбоцитов, когда они активируются и выполняют свою обычную работу по стимуляции системы свертывания и агрегации с образованием тромбов.Если чахоточный процесс выходит из-под контроля, тромбоциты расходуются и их количество падает.
«При потреблении тромбоциты фактически активируются. Это активирует систему свертывания, заставляя тромбоциты агрегироваться вместе, что снижает количество тромбоцитов и способствует свертыванию в организме», — сказал Гадд.
Низкие тромбоциты и вакцины
Как высокий клиренс, так и потребление были связаны с вакцино-ассоциированной тромбоцитопенией. По словам Гадда, в этих двух различных процессах участвуют как минимум два разных аутоантитела.
Иммунная тромбоцитопения (ИТП) возникает, когда организм вырабатывает антитела против тромбоцитов и напрямую атакует их. Эти аутоантитела очищают тромбоциты намного быстрее, чем у нормальных людей — разрушаются даже более молодые тромбоциты — и это снижает количество тромбоцитов. ИТП ассоциируется с некоторыми лекарствами, инфекциями и вакцинами.
«Обычно это связано с повышенным риском кровотечения, если количество тромбоцитов очень низкое», — сказал Гадд.
Недавно термин «иммунная тромботическая тромбоцитопения, индуцированная вакциной» (VITT) был придуман для обозначения случаев низкого уровня тромбоцитов с необычными сгустками, о которых сообщалось после вакцинации COVID-19.Гадд говорит, что VITT — это чахоточный процесс, похожий на аутоиммунное состояние, называемое гепарин-индуцированной тромбоцитопенией (HIT), при котором гепарин парадоксальным образом активирует тромбоциты, что приводит к истощению тромбоцитов и свертыванию крови. ГИТ — хорошо известное, но редкое осложнение приема гепарина, которое развивается примерно у 1–2% пациентов.
В VITT ученые идентифицировали аутоантитело, называемое антителом к тромбоцитарному фактору 4 (PF4), которое активирует тромбоциты, а не напрямую атакует и разрушает их, как в ITP.Это, в свою очередь, способствует свертыванию и, в конечном итоге, снижению уровня тромбоцитов.
«В VITT мы полагаем, что эти аутоантитела активируют тромбоциты, заставляя их быть более функционально активными и вызывая чахоточный тромботический процесс и повышенный риск образования тромбов», — сказал Гадд.
Андреас Грайнахер, доктор медицины из Университета Грайфсвальда в Германии, недавно выпустил препринт, включающий эксперименты, которые, по его словам, подтверждают, что этот каскад вызывается антителами к PF4, но он также указал на потенциальную роль определенного консерванта.
Что касается лечения, из-за сходства VITT и HIT эксперты рекомендуют в / в иммуноглобулин, использование негепариновых антикоагулянтов и избегать переливаний тромбоцитов. Международное общество по тромбозу и гемостазу предоставило рекомендации по диагностике и лечению VITT, как и Американское общество гематологов.
Последнее обновление 26 апреля 2021 г.
Пожалуйста, включите JavaScript, чтобы просматривать комментарии от Disqus.Тромбоцитопения (низкое количество тромбоцитов) | Воробей
Тромбоцитопения означает, что у вас меньше 150 000 тромбоцитов на микролитр циркулирующей крови. Поскольку каждый тромбоцит живет всего около 10 дней, ваше тело обычно постоянно обновляет ваш запас тромбоцитов, производя новые тромбоциты в костном мозге.
Тромбоцитопения редко передается по наследству; или это может быть вызвано рядом лекарств или состояний. Какой бы ни была причина, количество циркулирующих тромбоцитов уменьшается в результате одного или нескольких из следующих процессов: улавливание тромбоцитов в селезенке, снижение выработки тромбоцитов или повышенное разрушение тромбоцитов.
Тромбоциты в ловушке
Селезенка — это небольшой орган размером с кулак, расположенный чуть ниже грудной клетки на левой стороне живота. Обычно селезенка борется с инфекциями и отфильтровывает нежелательные вещества из крови. Увеличенная селезенка, которая может быть вызвана рядом заболеваний, может содержать слишком много тромбоцитов, что снижает количество тромбоцитов в кровотоке.
Снижение производства тромбоцитов
Тромбоциты вырабатываются в костном мозге.Факторы, которые могут снизить выработку тромбоцитов, включают:
- Лейкемия и другие виды рака
- Некоторые виды анемии
- Вирусные инфекции, такие как гепатит С или ВИЧ
- Химиотерапевтические препараты и лучевая терапия
- Сильное употребление алкоголя
Повышенное расщепление тромбоцитов
Некоторые условия могут привести к тому, что ваше тело использует или разрушает тромбоциты быстрее, чем они производятся, что приводит к нехватке тромбоцитов в кровотоке.Примеры таких условий включают:
- Беременность. Тромбоцитопения, вызванная беременностью, обычно протекает в легкой форме и проходит вскоре после родов.
- Иммунная тромбоцитопения. Этот тип вызывают аутоиммунные заболевания, такие как волчанка и ревматоидный артрит. Иммунная система организма по ошибке атакует и уничтожает тромбоциты. Если точная причина этого состояния неизвестна, это называется идиопатической тромбоцитопенической пурпурой. Этот тип чаще поражает детей.
- Бактерии в крови. Тяжелые бактериальные инфекции крови (бактериемия) могут разрушить тромбоциты.
- Тромботическая тромбоцитопеническая пурпура. Это редкое заболевание, которое возникает, когда по всему телу внезапно образуются небольшие сгустки крови, из-за которых расходуется большое количество тромбоцитов.
- Гемолитико-уремический синдром. Это редкое заболевание, вызывающее резкое снижение количества тромбоцитов, разрушение эритроцитов и нарушение функции почек.
- Лекарства. Некоторые лекарства могут снизить количество тромбоцитов в крови. Иногда лекарство сбивает иммунную систему с толку и заставляет ее разрушать тромбоциты. Примеры включают гепарин, хинин, сульфасодержащие антибиотики и противосудорожные средства.
Иммунная тромбоцитопения | Условия | UCSF Health
Иммунная тромбоцитопения (ИТП), также известная как иммунная или идиопатическая тромбоцитопеническая пурпура, представляет собой заболевание крови, при котором иммунная система разрушает тромбоциты.В результате у людей с ИТП снижается количество тромбоцитов. Это может вызвать появление красных или пурпурных точек на коже, называемых петехиями, а также проблемы с легкими синяками, носовыми кровотечениями, кровяными пузырями во рту или внутренним кровотечением.
Тромбоциты производятся в костном мозге вместе с эритроцитами и лейкоцитами. Попадая в кровь, тромбоциты закупоривают небольшие отверстия в стенках кровеносных сосудов, предотвращая или останавливая кровотечение. Как правило, у людей в любой момент времени содержится от 140 000 до 450 000 тромбоцитов на микролитр крови.Однако у людей с ИТП иммунная система вырабатывает антитела, которые связываются с тромбоцитами. Затем покрытые антителами тромбоциты удаляются из кровотока пациента селезенкой, внутренним органом рядом с желудком, который является частью лимфатической системы. Это вызывает низкое количество тромбоцитов.
Некоторые случаи ИТП протекают в легкой форме и не вызывают значительного снижения количества тромбоцитов или кровотечений. По мере дальнейшего снижения количества тромбоцитов увеличивается риск кровотечения. Количество тромбоцитов менее 10 000 вызывает опасения по поводу самопроизвольного кровотечения.Однако каждый человек испытывает симптомы кровотечения по-разному для данного уровня тромбоцитов.
В США ежегодно диагностируется около 30 000 новых случаев ИТП. Примерно 70 процентов взрослых с ИТП — женщины, и 70 процентов этих женщин моложе 40 лет на момент постановки диагноза. ИТП чаще встречается у детей, чем у взрослых, и мальчики и девочки страдают от него в равной степени.
Наш подход к иммунной тромбоцитопении
UCSF обеспечивает индивидуальную помощь при иммунной тромбоцитопении (ИТП).Варианты лечения включают несколько типов лекарств, которые могут восстановить тромбоциты до адекватного уровня. Спленэктомия, или хирургическое удаление селезенки, обеспечивает постоянное излечение, но делает пациентов более восприимчивыми к инфекциям.
Людям с легкой ИТП обычно требуется наблюдение, но немедленное лечение не требуется.


 В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов.
В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов.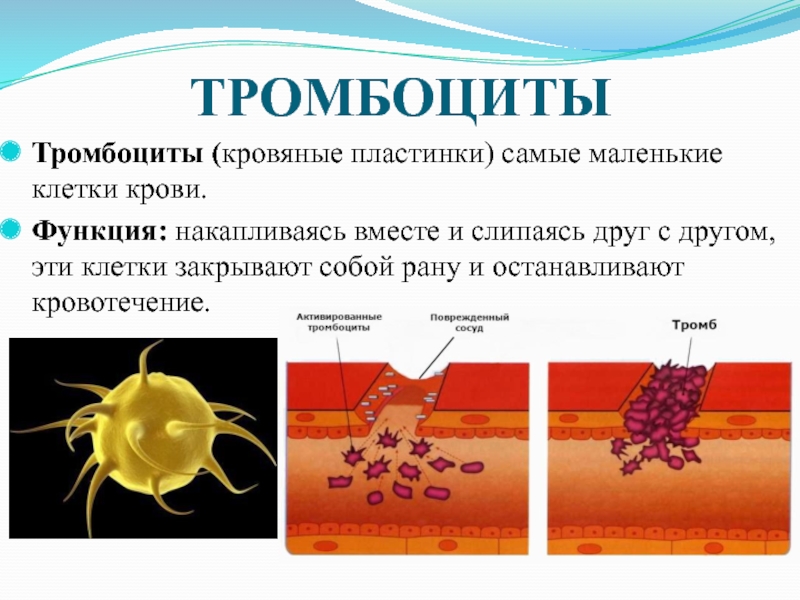 Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога.
Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога. В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента.
В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента.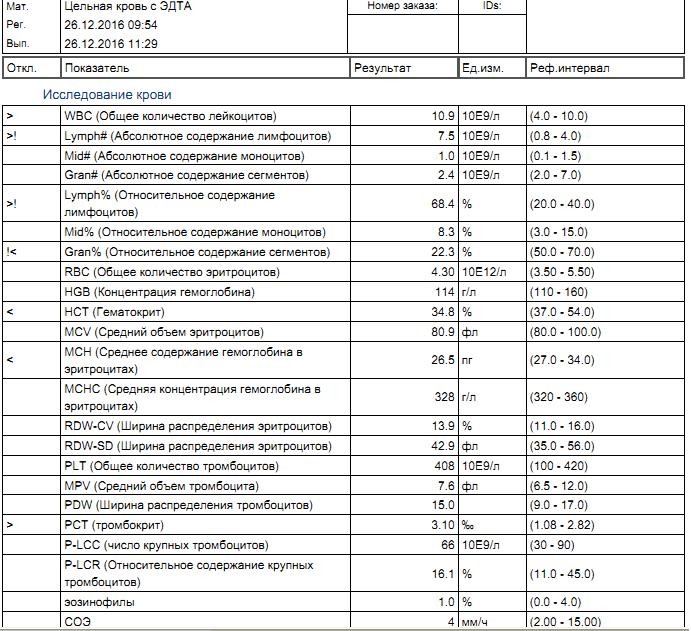 Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.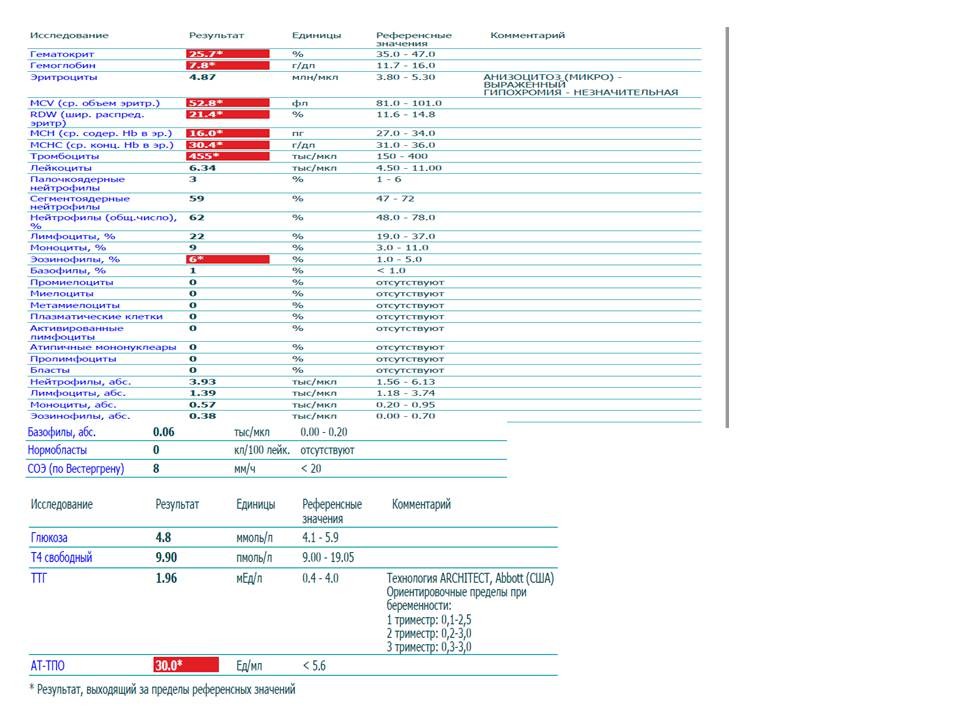
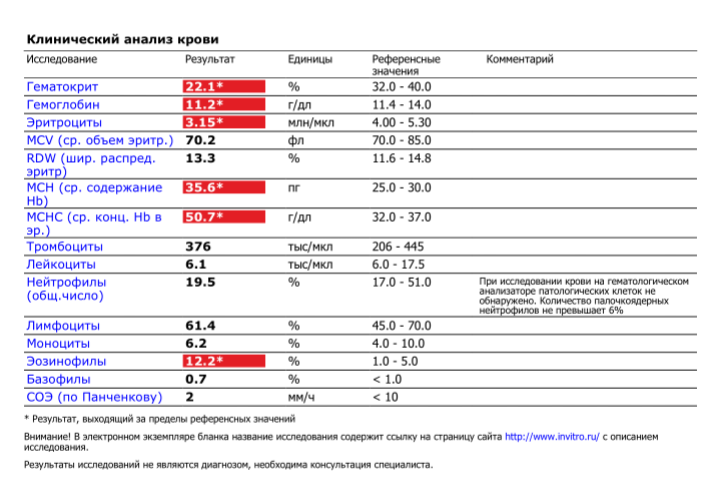

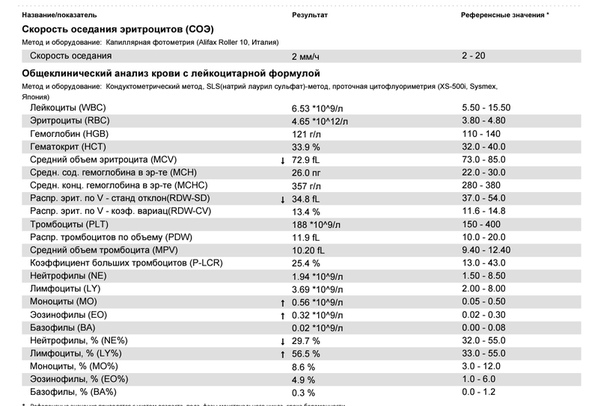
 Вы обсудите принимаемые вами лекарства. Ваш лечащий врач также проверит, нет ли синяков, сыпи (петехий) и увеличения селезенки или печени.
Вы обсудите принимаемые вами лекарства. Ваш лечащий врач также проверит, нет ли синяков, сыпи (петехий) и увеличения селезенки или печени.
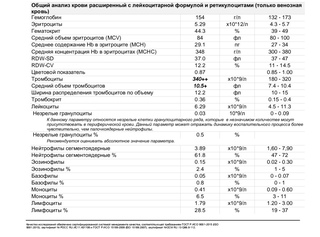 Эти тесты включают частичное тромбопластиновое время (ЧТВ) и протромбиновое время (ПТ).
Эти тесты включают частичное тромбопластиновое время (ЧТВ) и протромбиновое время (ПТ). Тромбоциты переливают только в том случае, если количество тромбоцитов крайне низкое. (Перелитые тромбоциты находятся в обращении всего около трех дней.)
Тромбоциты переливают только в том случае, если количество тромбоцитов крайне низкое. (Перелитые тромбоциты находятся в обращении всего около трех дней.)