Подготовка к УЗИ почек взрослому
Диагностика практически всех патологий почек включает ультразвуковое обследование. Доступно, быстро, безболезненно и информативно – вот основные преимущества этого метода. О том, как подготовиться к УЗИ почек рассказывают специалисты медицинского центра «Адмиралтейские верфи».
Как проходит процедура УЗИ
Ультразвуковые волны позволяют получить данные о состоянии внутренних органов. Результаты исследования помогают лечащему врачу подтвердить, уточнить или опровергнуть диагноз и оценить эффективность выбранного метода лечения.
Проводится УЗИ почек следующим образом:
- Пациент ложится на кушетку на бок, затем на живот;
- На поясницу наносится специальный гель;
- Датчиком прикасаются к коже и скользят по ее поверхности;
- От датчика ультразвуковые волны идут к внутренним органам, а отраженный сигнал выводится на экран компьютера;
- Врач делает необходимые замеры и распечатывает результаты обследования.

Процедура длится от 15 до 20 минут.
В каких случаях требуется проведение УЗИ почек?
В мочевыводящей системе – мочевом пузыре, почках и надпочечниках могут возникать различные нарушения:
- новообразования: камни, полипы и кисты;
- воспалительные процессы: цистит и пиелонефрит;
- врожденные особенности и травмы.
Симптомами могут быть: боль в пояснице, изменение цвета мочи, боли при мочеиспускании, отеки, отклонения от нормы в анализах мочи.
УЗИ мочевыводящей системы и почек практически всегда входит в предоперационное обследование.
Как подготовиться к УЗИ почек? Питание
Подготовка к УЗИ почек предполагает соблюдение диеты. За три дня до обследования необходимо отказаться от продуктов, усиливающих газообразование и возможное воспаление. Нельзя есть острое, соленое, сладкое и жареное. Капусту, бобовые и другие продукты, способствующие газообразованию, также следует исключить.
Что нельзя есть и пить перед УЗИ почек:
- бобовые;
- сухофрукты;
- орехи;
- жирные сорта мяса и рыбы;
- квашеную капусту, маринованные помидоры;
- соусы с майонезом;
- острые специи;
- хлебобулочные изделия;
- фастфуд;
- колбасные изделия;
- сладости;
- алкогольные напитки;
- газированные напитки;
- грибы и блюда на их основе;
- крепкий чай и кофе.
Рекомендуется есть каши – гречневую и рисовую. Питаться нужно небольшими порциями 5-6 раз в день. Последний прием пищи должен быть за 8 часов до диагностики. Через 30 минут после него стоит принять абсорбент, например, активированный уголь из расчета 1 таблетка на 10 кг веса. Снижение газообразования в кишечнике улучшает визуализацию почек на УЗИ.
Подготовка к УЗИ почек требует соблюдения питьевого режима. За час до диагностики нужно выпить 0,5 литра чистой воды без газа или несладкого чая. До диагностики посещать туалет нельзя, мочевой пузырь во время исследования должен быть наполнен.
За час до диагностики нужно выпить 0,5 литра чистой воды без газа или несладкого чая. До диагностики посещать туалет нельзя, мочевой пузырь во время исследования должен быть наполнен.
Медикаментозная подготовка
Пациентам, регулярно принимающим диуретики, в день проведения УЗИ, по обязательному согласованию с врачом, следует пропустить их прием до завершения обследования.
Препараты для нормализации артериального давления и уровня сахара необходимо принимать в обычном режиме. Они не снижают информативность исследования.
В острой фазе мочекаменной болезни перед УЗИ почек следует принять назначенные врачом анальгетики и спазмолитики для снижения болевого синдрома.
В медицинском центре «Адмиралтейские верфи» компетентные специалисты выполняют УЗИ на современном оборудовании экспертного класса. Мы делаем все, чтобы наши пациенты получали качественные услуги в комфортных условиях.
Позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи. Мы ответим на ваши вопросы и проведем все необходимые обследования в течение одного рабочего дня. Давайте заботиться о вашем здоровье вместе!
Правильная диета при пиелонефрите у ребенка: особенности питания
Пиелонефрит – это воспалительное заболевание почек, имеющее бактериальную природу. Оно протекает в острой или хронической форме и затрагивает не только взрослых, но и малышей. В статье будет рассказано об особенностях диеты при пиелонефрите у детей.
Необходимость правильного питания
Пиелонефрит нередко диагностируют и у грудничков, и у подростков. Обычно его лечение длится около двух или трех месяцев. Оно направлено на устранение инфекции, восстановление потока мочи и функции почек. Как правило, в этот период больному назначают антибактериальную терапию, одинаковую для острой и хронической формы недуга. Для ускорения лечения ребенку необходимо обеспечить комфорт и специальное питание, подобранное с учетом возраста маленького пациента.
Главной задачей диеты при пиелонефрите у детей считается усиление оттока мочи из почек. Для этого сокращается количество потребляемых жиров, белков и соли. В то же время рацион пациента обогащают ощелачивающими продуктами. Правильное питание – залог успешного лечения, особенно с учетом того, что на протяжении всего этого периода больному приходится принимать сильные препараты.
Основные принципы
Диета при пиелонефрите почек у детей относится к числу самых строгих и низкокалорийных. Она состоит из нескольких этапов, каждый из которых направлен на решение конкретных проблем. Смысл первых дней заключается в сокращении общей нагрузки на пораженные почки. Следующий этап диеты позволяет уменьшить остроту симптомов. Третий тип лечебного питания назначается после нормализации всех показателей и исчезновения жалоб. Он позволяет избежать рецидива воспалительного процесса.
Принимать пищу необходимо часто, но понемногу. Питание должно быть разнообразным и хорошо сбалансированным, чтобы в организм маленького пациента поступали все ценные вещества. Диета при остром пиелонефрите у детей подразумевает употребление большого количества жидкости. Это помогает промыть мочевыводящие пути и снизить концентрацию урины. Причем пить можно не только воду, но и компоты, травяные отвары, некрепкие чаи, овощные и фруктовые соки.
Диета при остром пиелонефрите у детей подразумевает употребление большого количества жидкости. Это помогает промыть мочевыводящие пути и снизить концентрацию урины. Причем пить можно не только воду, но и компоты, травяные отвары, некрепкие чаи, овощные и фруктовые соки.
Особенности питания грудничков
На начальной стадии заболевания малышам, находящимся на искусственном вскармливании, рекомендуется давать донорское молоко или кислые смеси. После исчезновения признаков интоксикации врачи разрешают вернуться к привычной диете.
При пиелонефрите у детей до года основной акцент делают на молочном питании. Поскольку именно этот продукт не содержит разных экстрактивных веществ, воздействующих на работу почек, и способствует мочеотделению. Что касается количества кормлений, то оно должно составлять не менее пяти раз в сутки.
Особенности питания дошкольников
Детям детсадовского возраста, у которых диагностировано заболевание почек, также показана специальная диета. При пиелонефрите ребенка рекомендуется больше поить. Для снижения интоксикации следует употреблять натуральные соки, морсы, компоты, кисели, некрепкий черный и зеленый чай. Не стоит пренебрегать и отварами из черной смородины, рябины и шиповника.
При пиелонефрите ребенка рекомендуется больше поить. Для снижения интоксикации следует употреблять натуральные соки, морсы, компоты, кисели, некрепкий черный и зеленый чай. Не стоит пренебрегать и отварами из черной смородины, рябины и шиповника.
Также ежедневный рацион больного дошкольника желательно разнообразить овощами и фруктами, богатыми витаминами C и P. Лучше всего для этих целей подходят кабачки, дыни и арбузы. Кроме того, в детском меню должны присутствовать молочные каши. А после исчезновения острых проявлений недуга специалисты рекомендуют дополнить рацион отварным мясом и рыбой.
Особенности питания подростков
Диета при пиелонефрите у детей 7-летнего и более старшего возраста также предполагает обильное питье и употребление достаточного количества молочных продуктов. Чуть позже в меню подрастающих пациентов начинают вводить сахар, белый хлеб, крупы и некоторые кондитерские изделия.
Детям, у которых диагностирован пиелонефрит, запрещается употреблять бульоны, консервацию, копчености, зеленый лук, чеснок, перец, острые сыры, газировку и жареное мясо. В составе всех этих продуктов имеются экстрактивные вещества, замедляющие процесс выздоровления.
В составе всех этих продуктов имеются экстрактивные вещества, замедляющие процесс выздоровления.
Особенности рациона детей с хроническим пиелонефритом
Специально для таких пациентов доктора разработали диету № 5. Она предполагает полное исключение продуктов, способствующих повышению кислотообразования в желудке. К ним относят маринады, консервы, острые блюда и выпечку из ржаной муки.
Диета при пиелонефрите у детей предусматривает употребление продуктов с минимальным содержанием белков. Маленьких пациентов желательно кормить измельченной или протертой пищей, приготовленной на пару.
Разрешенные продукты
Конечно, лечебная диета предполагает введение целого ряда строгих ограничений. Но, несмотря на это, питание детей должно оставаться калорийным и разнообразным. Так, в меню больного ребенка обязательно нужно включить молочные продукты, способствующие нормализации процесса выведения мочи. Это может быть ряженка, сметана, творог, мягкий неострый сыр или кефир. Все они приносят двойную пользу, поскольку считаются прекрасной профилактикой запоров и дисбактериоза.
Все они приносят двойную пользу, поскольку считаются прекрасной профилактикой запоров и дисбактериоза.
Еще одной важной составляющей диеты при пиелонефрите у ребенка являются яйца. В них содержатся ценные аминокислоты, потому их желательно употреблять ежедневно. Детям от трех до шести лет нужно съедать по ¾ яйца в сутки.
Кроме того, в список рекомендованных продуктов попали чаи, морсы, разбавленные водой соки, ягоды, фрукты, овощи, макаронные изделия и крупы. Также больным детям можно употреблять пастилу, мед, варенье, супы, нежирную ветчину, диетическую рыбу и птицу.
Запрещенные продукты
Некоторые блюда способны усугубить течение болезни. Потому их не должно быть в меню маленьких пациентов, страдающих пиелонефритом. Диета ребенка с этим заболеванием почек предполагает полный отказ от жирных бульонов, колбас, копченостей, консервов и жареного мяса.
Также придется забыть о существовании грибов, щавеля, чеснока, лука, соленой рыбы, шоколада, пирожных и крепких чаев. В период обострения болезни нельзя употреблять бобовые, шпинат, сельдерей, редьку, редис, капусту и субпродукты. Крайне важно следить, чтобы подростки, у которых выявлен пиелонефрит, не покупали чипсы, сухарики и прочие подобные изделия.
В период обострения болезни нельзя употреблять бобовые, шпинат, сельдерей, редьку, редис, капусту и субпродукты. Крайне важно следить, чтобы подростки, у которых выявлен пиелонефрит, не покупали чипсы, сухарики и прочие подобные изделия.
Чем опасно несоблюдение диеты
Пиелонефрит – это патология, требующая соблюдения правильного питания. Регулярное нарушение рекомендуемой диеты чревато усугублением воспаления и повышением вероятности развития мочекаменной болезни.
Также употребление запрещенных продуктов может вызвать почечную недостаточность, паранефрит, накопление токсинов и даже бактериологический шок.
Перечень диетических блюд
Даже из ограниченного набора разрешенных продуктов можно приготовить массу полезных вкусностей. К примеру, в качестве завтрака неплохо подойдут блюда из яиц, творог, овощные рагу, картофельное пюре, макароны или молочные каши.
На обед можно сварить щи, свекольник, борщ или вегетарианский суп. На второе разрешается подавать каши, макароны, плов, крупяные запеканки, голубцы, рыбу, птицу или паровые котлеты. Из напитков лучше выбрать сок, кисель или отвар шиповника.
Из напитков лучше выбрать сок, кисель или отвар шиповника.
Диета при пиелонефрите у ребенка предполагает наличие полдника. Потому через несколько часов после обеда маленькому пациенту можно предложить подкрепиться печеными яблоками, свежими фруктами или стаканом кефира.
На ужин рекомендует выбрать творожную запеканку, макароны, блинчики, картофельные зразы, каши, винегрет, ватрушки, булочки или коржики. Такую диету советуют сочетать с использованием отваров и настоев лекарственных растений.
Вариант однодневного меню
Диета детей при пиелонефрите, с симптомами и лечением которого должен разбираться опытный уролог, должна быть максимально разнообразной. С утра ребенку можно предложить молочную манную кашу, отварное яйцо и некрепкий чай. В обед маленькому пациенту желательно приготовить овощной суп со сметаной, картофельное пюре, паровые тефтели и домашний компот.
На ужин ребенку можно предложить рисовую кашу с фруктами. А в качестве перекусов сгодится творог с медом, помидоры с сыром, бутерброды с отрубным хлебом и кефир.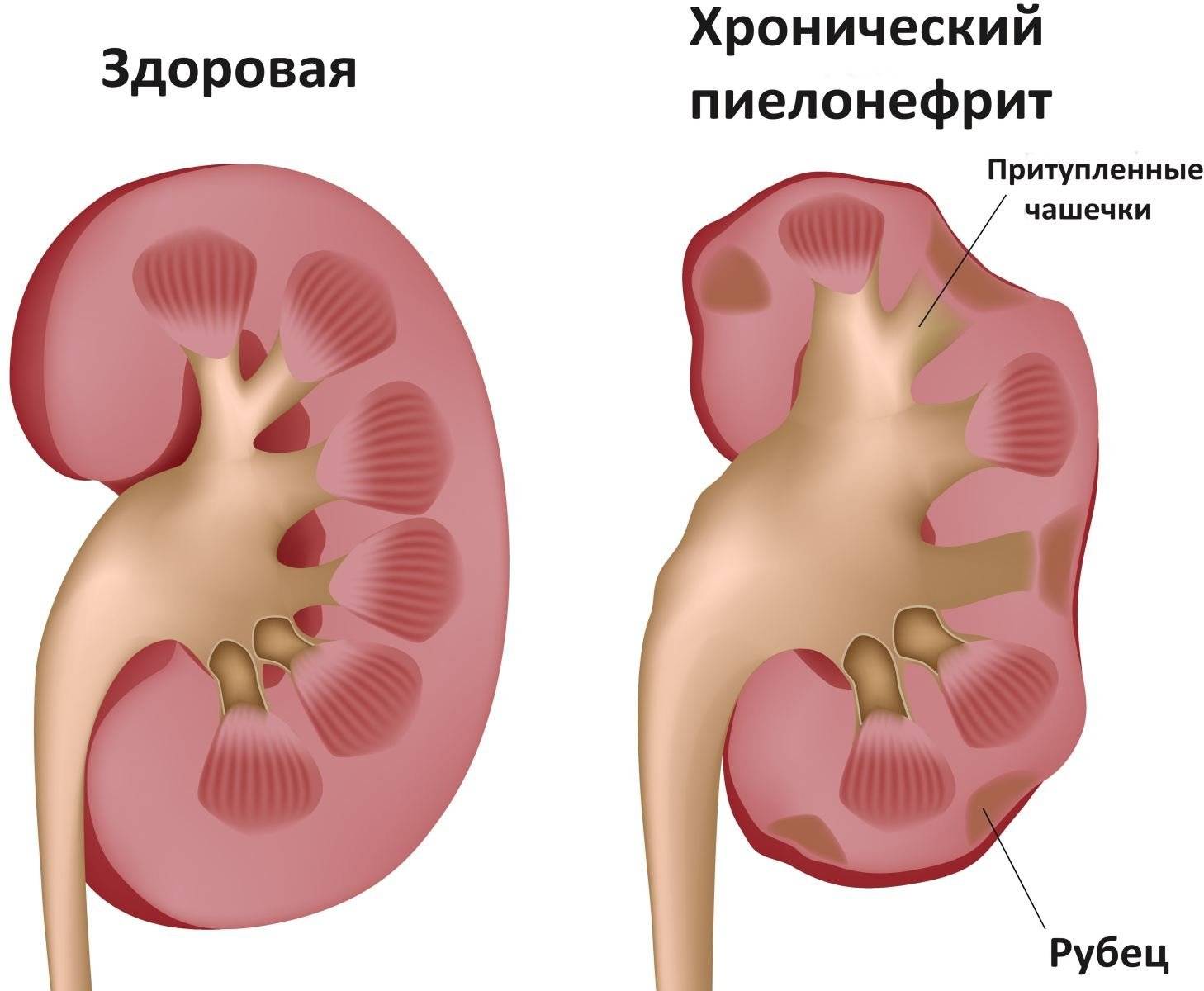
Заключение
Родителям, у детей которых диагностирован пиелонефрит, необходимо приложить все усилия, чтобы обеспечить своим малышам правильное питание. Ведь соблюдение рекомендованной диеты – это ключ к успешному исцелению. Лечебное меню позволяет снизить нагрузку на почки и органы выделительной системы. Оно способствует нормализации артериального давления и позволяет существенно облегчить симптоматику болезни.
Диета при пиелонефрите у взрослых
Острое воспаление почек – это очень нехорошее заболевание, которое называется пиелонефрит. Пиелонефрит разделяют на острый пиелонефрит и на хронический пиелонефрит. При остром пиелонефрите с высокой температурой и острыми болями нужно ложиться на госпитализацию, и проводить интенсивное терапевтическое лечение. А хронический пиелонефрит является последствием затянутого острого пиелонефрита. Об этом заболевание, наверное, знают все причем, женщины им болеют значительно чаще мужчин.
Вместе с медикаментозным лечением, больным на пиелонефрит стоит придерживаться еще и некоторых принципов питания. Так как строгая диета при пиелонефрите – это залог успешного и быстрого выздоровления.
Вся употребляемая пища должна быть легкоусвояемой, витаминизированной но, иметь достаточное количество калорий.
Диета при пиелонефрите у взрослых, ее основными принципами являются:
• мясо и рыбу нужно употреблять исключительно в вареном виде;
• супы необходимо варить без мяса но, с добавлением небольшого количества масла;
• блюда и салаты из овощей заправляйте только растительным маслом;
• ягоды и фрукты употребляйте в сыром виде или же используйте их сок, очень хорошо во время диеты при пиелонефрите у взрослых употреблять дыню, арбуз и кабачок;
• из каш можно употреблять любые кашки без исключения;
• также, необходимо пить чай с черной смородины, шиповника или рябины, такой чай богат такими необходимыми для вашего организма витаминами С и Р, которые поддерживают иммунитет.

Из жидкости также разрешаются черный чай, вода, молоко, свежеприготовленные соки с винограда, яблок и слив. В сутки, при остром пиелонефрите, взрослому человеку необходимо выпивать около двух литров жидкости.
Диета при пиелонефрите у взрослых запрещает:
• маринованную пищу;
• консервы;
• разные копчености;
• соленая рыба;
• соленые огурцы;
• шоколад, конфеты, торты;
• мандарины и апельсины, поскольку они аллергены и могут вызвать аллергию;
• мандариновый и апельсиновый соки;
• сыр;
• различные специи;
• употребление соли стоит также снизить к минимуму.
Добиться хороших результатов и полностью излечиться от этой болезни с помощью этой диеты можно но, диету при пиелонефрите у взрослых необходимо обязательно согласовать с вашим лечащим врачом. Новый обзор брокера лохотрона уже готов на нашем сайте, песетите по ссылке и ознакомтесь с пострадавшими инвесторами. Если вы угодили на удочку мошенников прощайтесь с деньлгами и спите спрокойно.
 Для них деньги не пахнут. Обзор брокера Mercuryo отзывы Смотрите и выбирайте брокера для себя на сайте Би топ, там вы сможете ознакомится с актуальными брокерами и получить поффесиональную консультацию. Удачи в торговле и не попадайтесь на удочку!
Для них деньги не пахнут. Обзор брокера Mercuryo отзывы Смотрите и выбирайте брокера для себя на сайте Би топ, там вы сможете ознакомится с актуальными брокерами и получить поффесиональную консультацию. Удачи в торговле и не попадайтесь на удочку!Пиелонефрит — Советы по здоровью, Статьи о здоровье о пиелонефрите, Новости здравоохранения
Учитывая, что почки тесно связаны с мочевыводящими путями, вполне вероятно, что инфекция мочевыводящих путей может также повредить почки. «Почки обычно инфицируются и воспаляются, когда бактерии распространяются по мочевыводящим путям или проходят через кровоток, чтобы достичь почек», — говорит доктор Авинаш Игнатиус, старший нефролог-консультант DaVita NephroLife, Пуна.Причины
Пиелонефрит — это медицинский термин, используемый для обозначения воспаления почек. Клинически это чаще называют инфекцией мочевыводящих путей, которая распространяется на почки. Инфекция почек может быть вызвана вирусами или бактериями. Но бактерия Escherichia coli является распространенным возбудителем болезни.
Инфекция почек может быть вызвана вирусами или бактериями. Но бактерия Escherichia coli является распространенным возбудителем болезни.
Типы
«Пиелонефрит может быть острым или хроническим, — говорит д-р Авинаш.
- Острый пиелонефрит: Возникает быстро и представляет собой опасную для жизни инфекцию почек, которая может привести к их рубцеванию.
- Хронический пиелонефрит: Это необратимое повреждение и рубцевание почки в результате повторяющихся эпизодов острого пиелонефрита или даже одного эпизода тяжелого острого пиелонефрита.
Факторы риска
Некоторые люди имеют повышенный шанс заболеть пиелонефритом. К ним относятся люди с инфекцией мочевого пузыря, структурными или анатомическими проблемами мочевыводящих путей, диабетиками и людьми со слабой иммунной системой.
Прочтите — Возможно ли у вас заболевание почек? Вот 11 общих факторов риска.
Симптомы
Симптомы болезни могут различаться в зависимости от вашего возраста и тяжести состояния. Общие симптомы включают:
Общие симптомы включают:
- Лихорадка
- Озноб
- Тошнота
- Рвота
- Болезненное мочеиспускание
- Боль в средней части спины — обычные симптомы
«Тяжелый пиелонефрит может вызвать сепсис и шок, связанный с дрожью, а иногда и с дезориентацией», — говорит д-р Авинаш.«Рецидивирующие или тяжелые эпизоды почечной инфекции могут привести к значительному рубцеванию и необратимому повреждению почек. Это может привести к хроническому заболеванию почек (ХБП), которое постепенно прогрессирует до терминальной стадии почечной недостаточности (ХПН), когда может потребоваться диализ или трансплантация почки », — говорит он. Прочтите: 12 симптомов заболевания почек, которые нельзя игнорировать
Диагноз
Обычно, основываясь на анамнезе пациента и физическом осмотре, врач может предложить анализ мочи, чтобы определить присутствие лейкоцитов и бактерий в моче.Некоторые другие тесты, которые могут потребоваться, включают:
- Посев мочи: Помогает выявить загрязнение образца мочи бактериями
- Компьютерная томография: Используется для визуализации воспалительных масс и непроходимости мочевыводящих путей.

- УЗИ: Этот тест также используется для выявления непроходимости мочевыводящих путей.
Лечение
Обычно для полного устранения инфекции, а также для предотвращения рецидива требуется антибактериальная терапия продолжительностью 2 недели или более. Обычно используются такие антибиотики, как фторхинолоны или цефалоспорин.
Хирургические процедуры включают следующее:
- Пиелоскопия : Эта процедура проводится при наличии камней в почке.Эндоскоп используется для визуализации дренажной системы почек. Эндоскоп также имеет порт и микро-корзину, что позволяет использовать лазер для разбивания более крупных камней, а также их извлечения.
- Чрескожная нефростомия или чрескожная нефролитотомия: Это может быть сделано для декомпрессии закупоренной системы и создания маршрута для прямой доставки антибиотиков в очаг инфекции, если это необходимо.

«Острый пиелонефрит может рецидивировать, особенно если не устранена предрасполагающая причина.Некоторые факторы, такие как неконтролируемый уровень сахара, аномалии мочевыводящих путей, увеличение предстательной железы, наличие камней в почках и снижение иммунитета, могут увеличить риск рецидива », — говорит он.
Профилактика
Вот несколько советов экспертов по предотвращению рецидива почечной инфекции
- Принимайте антибиотики в соответствии с предписаниями
- Обязательно завершите курс антибиотиков, даже если нет симптомов
- Пейте достаточное количество жидкости, чтобы иметь диурез около 2.5 литров. Однако это может быть невозможно у пациентов с ХБП или сердечной недостаточностью, поскольку им может потребоваться ограничение жидкости
Подробнее о пиелонефрите
Лечение и профилактика камней в почках: обновление
 Обновленная информация о лечении нефролитиаза. Минерва Урол Нефрол .
2007; 59 (3): 317–325 ….
Обновленная информация о лечении нефролитиаза. Минерва Урол Нефрол .
2007; 59 (3): 317–325 ….2. Acar B, Inci Arikan F, Эмексиз С, Даллар Ю. Факторы риска нефролитиаза у детей. Мир Дж. Урол . 2008. 26 (6): 627–630.
3. Sas DJ, Халси ТК, Шатат ИФ, Орак JK. Рост числа случаев образования камней в почках у детей оценивается в отделении неотложной помощи. Дж. Педиатр . 2010. 157 (1): 132–137.
4. Росс А.Е., Ханда С, Lingeman JE, Matlaga BR. Камни в почках при беременности: исследование состава камней. Урол Рес . 2008. 36 (2): 99–102.
5.Правило AD, Бергстраль Э.Дж., Мелтон LJ III, Ли Х, Уивер А.Л., Lieske JC. Камни в почках и риск хронического заболевания почек. Clin J Am Soc Nephrol . 2009. 4 (4): 804–811.
6. Milliner DS,
Мерфи ME. Мочекаменная болезнь у детей. Май Clin Proc .
1993; 68: 241.
Мочекаменная болезнь у детей. Май Clin Proc .
1993; 68: 241.
7. Коста-Бауза А, Рамис М, Монтесинос V, и другие. Тип почечных камней: варьируется в зависимости от возраста и пола. Мир Дж. Урол . 2007. 25 (4): 415–21.
8. Шольц Д., Schwille PO, Ульбрих Д, Бауш В.М., Сигель А. Сравнение почечных камней и их частоты в клинике камней: связь с параметрами минерального обмена в сыворотке и моче. Урол Рес . 1979; 7 (3): 161–70.
9. Петров П.К., Karellas ME. Лечение обычных мочевых камней. Ам Фам Врач . 2006. 74 (1): 86–94.
10. Preminger GM, Тиселиус Х.Г., Ассимос Д.Г., и другие.; Группа рекомендаций EAU / AUA по нефролитиазу. Руководство 2007 г. по лечению камней мочеточника. Дж Урол . 2007. 178 (6): 2418–2434.
11. Coe FL,
Эван А.П.,
Вустер Э.М.,
Lingeman JE.
Три пути образования камней в почках человека. Урол Рес .
2010. 38 (3): 147–160.
Coe FL,
Эван А.П.,
Вустер Э.М.,
Lingeman JE.
Три пути образования камней в почках человека. Урол Рес .
2010. 38 (3): 147–160.
12. Матлага БР, Уильямс JC младший, Ким СК, и другие.Эндоскопические доказательства прикрепления камня к бляшке Рэндалла. Дж Урол . 2006. 175 (5): 1720–1724.
13. Сингх А, Alter HJ, Литтлпейдж А. Систематический обзор медикаментозной терапии для облегчения прохождения камней в мочеточнике. Энн Эмерг Мед . 2007. 50 (5): 552–563.
14. Деллабелла М, Миланский G, Муззонигро Г. Медикаментозно-экспульсивная терапия дистального уретеролитиаза: рандомизированное проспективное исследование роли кортикостероидов, используемых в сочетании с упрощенной схемой лечения тамсулозином, и качества жизни, связанного со здоровьем. Урология . 2005. 66 (4): 712–715.
15. Пейдж Н. М.,
Нагами GT.
10 основных вещей, которые нефрологи хотели бы знать каждому лечащему врачу. Mayo Clin Proc .
2009. 84 (2): 180–186.
М.,
Нагами GT.
10 основных вещей, которые нефрологи хотели бы знать каждому лечащему врачу. Mayo Clin Proc .
2009. 84 (2): 180–186.
16. Saltel E, Ангел JB, Футтер Н.Г., Walsh WG, О’Рурк К., Махони Дж. Повышенная распространенность и анализ факторов риска нефролитиаза индинавиром. Дж Урол . 2000. 164 (6): 1895–1897.
17.Сёргель Ф, Эттингер Б, Benet LZ. Истинный состав камней в почках передан во время терапии триамтереном. Дж Урол . 1985. 134 (5): 871–873.
18. Топамакс (топирамат). DailyMed. http://dailymed.nlm.nih.gov/dailymed/drugInfo.cfm?id=7412. По состоянию на 30 декабря 2010 г.
19. Chopra N, Штраф PL, Цена B, Атлас I. Двусторонний гидронефроз, вызванный ципрофлоксацином, вызвал кристаллурию и камнеобразование. Дж Урол .2000; 164 (2): 438.
20. Siegel WH.
Необычное осложнение терапии сульфаметоксазолетриметопримом. Дж Урол .
1977; 117 (3): 397.
Дж Урол .
1977; 117 (3): 397.
21. Дик WH, Lingeman JE, Премингер GM, Смит Л.Х., Уилсон Д.М., Ширрелл В.Л. Злоупотребление слабительными как причина почечных камней урата аммония. Дж Урол . 1990. 143 (2): 244–247.
22. Стерретт С.П., Пеннистон KL, Вольф JS младший, Nakada SY.Ацетазоламид является эффективным дополнением к ощелачиванию мочи у пациентов с мочевой кислотой и образованием цистиновых камней, резистентных к цитрату калия. Урология . 2008. 72 (2): 278–281.
23. Велч Б.Дж., Грейбил Д, Moe OW, Маалуф Н.М., Сахаи К. Биохимический профиль и профили риска образования камней при лечении топираматом. Am J Kidney Dis . 2006. 48 (4): 555–563.
24. Curhan GC. Эпидемиология каменной болезни. Урол Клин Норт Ам . 2007. 34 (3): 287–293.
25. Гамбаро Г,
Фаваро S,
Д’Анджело А. Риск почечной недостаточности при нефролитиазе. Am J Kidney Dis .
2001. 37 (2): 233–243.
Риск почечной недостаточности при нефролитиазе. Am J Kidney Dis .
2001. 37 (2): 233–243.
26. Американское общество нефрологов. Хроническое заболевание почек. http://www.asn-online.org/policy_and_public_affairs/docs/ASN%20NKDEP%20CKD%20in%20Primary%20Care%20Presentation%202-08.pdf. По состоянию на 12 апреля 2011 г.
27. Swartz MA, Lydon-Rochelle MT, Саймон Д, Райт JL, Портер МП.Поступление по поводу нефролитиаза при беременности и риска неблагоприятных исходов родов. Акушерский гинекол . 2007. 109 (5): 1099–1104.
28. Hesse A, Siener R, Хайнк Х, Янен А. Влияние диетических факторов на риск образования мочевых камней. Сканирующий Microsc . 1993. 7 (3): 1119–1127.
29. Марангелла М,
Багнис С,
Бруно М,
Витале С,
Петраруло М,
Рамелло А.
Ингибиторы кристаллизации в патофизиологии и лечении нефролитиаза. Урол Инт .
2004; 72 (приложение 1): 6–10.
Урол Инт .
2004; 72 (приложение 1): 6–10.
30. Серио А, Фрайоли А. Наблюдательное и продольное исследование пациентов с камнями в почках, получавших минеральную воду Fiuggi [на итальянском языке]. Клин Тер . 1999; 150 (3): 215–219.
31. Парки JH, Coe FL. Доказательства надежной профилактики камней в почках на протяжении нескольких десятилетий. БЖУ Инт . 2009. 103 (9): 1238–1246.
32. Borghi L, Мески Т, Амато Ф, Бриганти А, Новарини А, Джаннини А.Объем мочи, вода и рецидивы при идиопатическом кальциевом нефролитиазе: 5-летнее рандомизированное проспективное исследование. Дж Урол . 1996. 155 (3): 839–843.
33. Такеучи H,
Уэда М,
Сато М,
Ёсида О.
Влияние диетического кальция, магния и фосфора на образование струвитных камней в мочевыводящих путях крыс. Урол Рес .
1991. 19 (5): 305–308.
34. Джаррар К, Boedeker RH, Вайднер В.Струвитные камни: долгосрочное наблюдение в условиях метафилаксии. Анн Урол (Париж) . 1996. 30 (3): 112–117.
35. Шива С., Барак Скорая помощь, Редди ГП, и другие. Критический анализ роли кишечных Oxalobacter formigenes в оксалатно-каменной болезни. БЖУ Инт . 2009. 103 (1): 18–21.
36. Хоппе Б, Бек Б, Gatter N, и другие. Oxalobacter formigenes: потенциальное средство для лечения первичной гипероксалурии 1 типа. Почки Инт . 2006. 70 (7): 1305–1311.
37. Батмангхелидж Ф., Кольштадт И. Вода: движущая сила опорно-двигательного аппарата. В: Научные данные по опорно-двигательному, бариатрическому и спортивному питанию. Бока-Ратон, Флорида: Тейлор и Фрэнсис; 2006: 127–135.
38. Ливингстон EH,
Кольштадт И.
Упрощенные формулы прогнозирования скорости метаболизма в состоянии покоя для людей с нормальным ростом и ожирением. Obes Res .
2005. 13 (7): 1255–1262.
Obes Res .
2005. 13 (7): 1255–1262.
39.Экеруо WO, Тан YH, Молодой доктор медицинских наук, и другие. Факторы метаболического риска и влияние медикаментозной терапии на лечение нефролитиаза у пациентов с ожирением. Дж Урол . 2004. 172 (1): 159–163.
40. Eisner BH, Портен СП, Бечис СК, Столлер МЛ. У диабетиков, образующих камни в почках, выделяется больше оксалата, и у них более низкий pH мочи, чем у недиабетических камнеобразователей. Дж Урол . 2010. 183 (6): 2244–2248.
41.Маалуф Н.М., Кэмерон М.А., Moe OW, Сахаи К. Метаболическая основа низкого pH мочи при диабете 2 типа. Clin J Am Soc Nephrol . 2010. 5 (7): 1277–1281.
42. Бреслау Н.А.,
Бринкли Л,
Хилл К.Д.,
Пак CY.
Связь диеты, богатой животным белком, с образованием камней в почках и метаболизмом кальция. Дж. Клин Эндокринол Метаб .
1988. 66 (1): 140–146.
Дж. Клин Эндокринол Метаб .
1988. 66 (1): 140–146.
43. Тейлор Э. Н., Curhan GC. Употребление фруктозы и риск образования камней в почках. Почки Инт . 2008. 73 (2): 207–212.
44. Choi HK, Уиллетт W, Курхан Г. Напитки, богатые фруктозой, и риск подагры у женщин. ДЖАМА . 2010. 304 (20): 2270–2278.
45. Тринкьери А, Эспозито Н, Кастельнуово К. Растворение рентгенопрозрачных почечных камней путем орального подщелачивания цитратом калия / бикарбонатом калия. Арч Итал Урол Андрол . 2009. 81 (3): 188–191.
46. Сахаи К, Никар М, Холм К, Пак CY.Противоположные эффекты терапии цитратом калия и цитратом натрия на химический состав мочи и кристаллизацию камнеобразующих солей. Почки Инт . 1983; 24 (3): 348–352.
47. Pizzarelli F,
Пикок М.
Влияние хронического приема сульфата аммония на рецидивы фосфатных камней. Нефрон .
1987. 46 (3): 247–252.
Нефрон .
1987. 46 (3): 247–252.
Инфекция почек — Диагностика и лечение
Диагноз
Чтобы подтвердить, что у вас инфекция почек, вас, скорее всего, попросят предоставить образец мочи для анализа на наличие бактерий, крови или гноя в моче.Ваш врач также может взять образец крови для посева — лабораторного теста, который проверяет наличие бактерий или других организмов в вашей крови.
Другие тесты могут включать ультразвуковое исследование, компьютерную томографию или рентгеновский снимок, называемый цистоуретрограммой при мочеиспускании. Цистоуретрограмма при мочеиспускании включает введение контрастного красителя для получения рентгеновских снимков полного мочевого пузыря и во время мочеиспускания.
Лечение
Антибиотики при почечных инфекциях
Антибиотики — это первая линия лечения почечных инфекций.Какие лекарства вы принимаете и как долго, зависит от вашего здоровья и бактерий, обнаруженных в ваших анализах мочи.
Обычно признаки и симптомы почечной инфекции проходят в течение нескольких дней после лечения. Но, возможно, вам придется продолжать прием антибиотиков в течение недели или дольше. Пройдите весь курс антибиотиков, рекомендованный врачом, даже после того, как почувствуете себя лучше.
Ваш врач может порекомендовать повторный посев мочи, чтобы убедиться, что инфекция исчезла. Если инфекция все еще присутствует, вам нужно будет пройти еще один курс антибиотиков.
Госпитализация при тяжелых инфекциях почек
Если у вас тяжелая инфекция почек, ваш врач может направить вас в больницу. Лечение может включать антибиотики и жидкости, которые вы получаете через вену на руке (внутривенно). Как долго вы будете находиться в больнице, зависит от тяжести вашего состояния.
Лечение рецидивирующих инфекций почек
Основная проблема со здоровьем, такая как деформация мочевыводящих путей, может стать причиной повторных инфекций почек. В этом случае вас могут направить к специалисту по почкам (нефрологу) или хирургу-хирургу (урологу) для обследования. Для устранения структурной аномалии может потребоваться операция.
В этом случае вас могут направить к специалисту по почкам (нефрологу) или хирургу-хирургу (урологу) для обследования. Для устранения структурной аномалии может потребоваться операция.
Образ жизни и домашние средства
Чтобы уменьшить дискомфорт во время выздоровления от почечной инфекции, вы можете:
- Подать тепло. Поместите грелку на живот, спину или бок, чтобы облегчить боль.
- Используйте обезболивающее. При лихорадке или дискомфорте примите обезболивающее, не являющееся аспирином, например, ацетаминофен (Тайленол и др.) Или ибупрофен (Мотрин IB, Адвил и др.).
- Избегайте обезвоживания. Питьевая жидкость поможет вывести бактерии из мочевыводящих путей. Избегайте кофе и алкоголя, пока инфекция не исчезнет. Эти продукты могут усилить чувство позывов к мочеиспусканию.

Подготовка к приему
Скорее всего, вы начнете с посещения семейного врача или терапевта.Если ваш врач подозревает, что ваша инфекция распространилась на ваши почки, вас могут направить к врачу, который занимается лечением заболеваний мочевыводящих путей (урологу).
Что вы можете сделать
Когда вы записываетесь на прием, спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свою диету для определенных тестов.
Составьте список из:
- Ваши симптомы, включая те, которые кажутся не связанными с причиной, по которой вы записались на прием, и когда они начались
- Ключевая личная информация, , включая недавние изменения в жизни, такие как новый сексуальный партнер, а также наличие у вас в прошлом инфекций мочевыводящих путей или почек
- Все лекарства, витамины и другие добавки, которые вы принимаете, , включая дозы
- Вопросы, которые следует задать вашему врачу
Возьмите с собой члена семьи или друга, если это возможно, чтобы помочь вам запомнить предоставленную вам информацию.
В случае инфекции почек вопросы, которые следует задать врачу, включают:
- Какова вероятная причина моей инфекции почек?
- Какие тесты мне нужны?
- Какое лечение вы рекомендуете?
- Каковы возможные побочные эффекты лечения?
- Мне нужно будет госпитализировать?
- Как я могу предотвратить заражение почек в будущем?
- У меня другие проблемы со здоровьем. Как я могу управлять ими вместе?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам такие вопросы, как:
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
26 августа 2020 г.
Переход на веганство снижает риск инфекций мочевыводящих путей
Отказ от мяса и переход на веганство могут снизить риск инфекции мочевыводящих путей (ИМП), показало новое исследование.
Инфекции мочевыводящих путей (ИМП) обычно вызываются бактериями, такими как Escherichia coli , которые обычно обнаруживаются в кишечнике, но попадают в мочевыводящие пути через уретру. ИМП, если их не лечить, могут достигать и поражать почки. Это одна из самых распространенных микробных инфекций в мире, распространенность которой составляет 10 из 1000 человек.
Клетки бактерий Escherichia coli. Кредит изображения: Татьяна Шепелева / Shutterstock
Прошлые исследования показали, что мясо является основным резервуаром для E.coli , вызывающие ИМП, но неясно, может ли отказ от употребления мяса снизить риск ИМП. Теперь, в новом исследовании, опубликованном в журнале Scientific Reports, дает первый вывод о том, может ли вегетарианство и отказ от мяса помочь уменьшить приступы ИМП.
Группа исследователей из Университета Цзы Чи на Тайване изучила, реже ли у вегетарианцев заболеваемость ИМП по сравнению с теми, кто ест мясо.
Более эффективен у женщин
Чтобы прийти к своим выводам, команда оценила заболеваемость ИМП у более чем 9700 буддистов на Тайване, которые участвовали в вегетарианском исследовании Цзы Чи, исследовании, посвященном роли вегетарианской диеты в результатах для здоровья.Они проследили за участниками до 10 лет и обнаружили, что у веганов на 16 процентов меньше вероятность развития ИМП, чем у их коллег, питающихся мясом.
Все пациенты находились под наблюдением в период с 2005 по 2014 год с оценкой их статуса болезни Национальным научным центром данных в области здравоохранения и социального обеспечения и Национальной базой данных исследований в области медицинского страхования.
Команда использовала опросник из 57 пунктов по частоте приема пищи, чтобы оценить диетические привычки пациентов. В исследовании вегетарианцы были определены как те, кто идентифицировал себя как вегетарианцы или если они сообщили, что не ели мясо или рыбу в анкете.
Проанализировав по отдельности диеты мужчин и женщин, команда обнаружила, что снижение риска ИМП, связанное с вегетарианской диетой, было больше у мужчин, чем у женщин. Однако женщины чаще страдают циститом. Общий риск ИМП для мужчин был на 79 процентов ниже, чем для женщин, независимо от диеты.
Кроме того, ИМП чаще встречаются у женщин, чем у мужчин, из-за более короткой длины уретры, что облегчает проникновение бактерий в мочевой пузырь.
В целом вероятность развития ИМП у женщин была на 18 процентов ниже, если они стали веганами.
«В заключение, вегетарианская диета защищает от ИМП, особенно у женщин и при неосложненных ИМП. Для выяснения взаимосвязи между риском ИМП, патогенами и вегетарианской диетой необходимы дальнейшие исследования с идентификацией патогенов из посева мочи », — заключили авторы.
Снижение воздействия бактерий
Исследователи предполагают, что вегетарианские диеты с высоким содержанием фруктов и овощей содержат фитохимические вещества, которые могут сдерживать рост бактерий. С другой стороны, известно, что мясо содержит бактерии, вызывающие ИМП, поэтому отказ от мяса может означать меньше бактерий E.coli в кишечнике и меньший риск ИМП.
С другой стороны, известно, что мясо содержит бактерии, вызывающие ИМП, поэтому отказ от мяса может означать меньше бактерий E.coli в кишечнике и меньший риск ИМП.
У исследования есть ограничение, например, они не смогли оценить влияние смены диеты, отметив, что бактерии могут сохраняться в кишечной флоре у людей, которые в прошлом мясоеды.
Что такое инфекция мочевыводящих путей (ИМП)?
Инфекция мочевыводящих путей (ИМП) — это инфекция, поражающая любую часть мочевыделительной системы, включая уретру, мочевой пузырь, мочеточники и почки.Мочевыделительная система предназначена для защиты от инфекций и бактерий, но в некоторых случаях патогены могут преодолевать естественные защитные силы организма. В результате в системе развиваются ИМП.
Кредит изображения: CGN089 / Shutterstock
В зависимости от пораженной части мочевыделительной системы существуют разные виды ИМП. Например, поражение уретры называется уретритом, инфицированные почки приводят к пиелонефриту, а инфекция мочевого пузыря называется циститом.
Когда ИМП достигает почек, это может вызвать серьезные проблемы со здоровьем.
Общие признаки и симптомы, связанные с ИМП, включают боль или покалывание при мочеиспускании, частую или частую потребность в мочеиспускании чаще, чем обычно, позывы к мочеиспусканию или сильные позывы к мочеиспусканию, мочу с плохим или неприятным запахом, давление в нижних отделах. живот, чувство усталости, лихорадка, боли в пояснице и мутная или красноватая моча.
Источник:
Министерство здравоохранения и социальных служб США (HHS).Инфекция мочевыводящих путей (ИМП). https://www.hhs.gov/opa/reproductive-health/fact-sheets/urinary-tract-infections/index.html
Ссылка на журнал:
Chen, YC, Chang, CC, Chiu, T., Lin , MN, и Lin, CL (2020). Риск инфекции мочевыводящих путей у вегетарианцев и невегетарианцев: проспективное исследование. Научные отчеты. https://www.nature.com/articles/s41598-020-58006-6.
Хроническая болезнь почек и почечная недостаточность
Эффект диеты
Принято считать, что кормление собак и кошек с заболеванием почек диетами почечной недостаточности улучшает качество их жизни, а может минимизировать прогрессирование заболевания, что приведет к увеличению продолжительности жизни. В исследованиях, в которых оценивается влияние диетических изменений на качество и количество жизни, обычно используются коммерческие диеты, которые отличаются по своему составу белков, фосфора, натрия и липидов по сравнению с поддерживающими диетами, так что положительные эффекты связаны не с одним компонентом диеты, а с скорее к «эффекту диеты ».
В исследованиях, в которых оценивается влияние диетических изменений на качество и количество жизни, обычно используются коммерческие диеты, которые отличаются по своему составу белков, фосфора, натрия и липидов по сравнению с поддерживающими диетами, так что положительные эффекты связаны не с одним компонентом диеты, а с скорее к «эффекту диеты ».
Рандомизированное клиническое исследование с двойной маской на 38 собаках со спонтанным заболеванием почек 3 или 4 стадии, половина из которых получала диету при почечной недостаточности, а другая половина — поддерживающую диету, опубликованное в JAVMA в 2002 году, продемонстрировало улучшенное качество и рост количество жизни в группе, получавшей диету по поводу почечной недостаточности.
- Средний интервал до развития уремического криза был вдвое дольше в группе, получавшей почечную диету.
- Собаки, получавшие почечную диету, выживали как минимум на 13 месяцев дольше (в среднем 593 против 188 дней) Почечная диета сообщила о значительно более высоких показателях качества жизни для их собак
Результаты исследования кошек с естественной стабильной хронической почечной недостаточностью, получавших диету с ограничением фосфора и белка, по сравнению с кошками с ХБП, получавшими поддерживающую диету, показали среднюю выживаемость. 633 дня для 29 кошек, получавших почечный рацион, по сравнению с 264 днями для 21 кошки, получавших обычную диету.Группы определялись не случайным образом, а основывались на желании кошек и владельцев перейти на почечную диету.
633 дня для 29 кошек, получавших почечный рацион, по сравнению с 264 днями для 21 кошки, получавших обычную диету.Группы определялись не случайным образом, а основывались на желании кошек и владельцев перейти на почечную диету.
В исследовании, опубликованном в JAVMA в 2006 году, 45 принадлежащих клиентам кошек со спонтанной стадией 2 или 3 ХБП были случайным образом распределены на поддерживающую диету для взрослых (23 кошки) или почечную диету (22 кошки) и оценивались на срок до 24 месяцев. . Были получены следующие результаты:
- Существенные различия: уровень азота мочевины ниже и уровень бикарбоната крови выше в группе почечной диеты
- Нет Существенные различия
масса тела
PCV
соотношение белка к креатинину в моче
креатинин
калий
кальций
концентрации паратироидного гормона. - 26% кошек, получавших поддерживающую диету, имели эпизоды уремизации (26%), по сравнению с 0% кошек, получавших почечную диету
- По завершении исследования 5 (21,7%) кошек в группе поддерживающей диеты умерли от почечные причины, и в группе, получавшей почечную диету, не было смертей, связанных с почечной недостаточностью.

- Не было значительных различий в качестве жизни, по мнению владельцев, отвечавших на вопросы анкеты.
- Впечатления владельцев о готовности кошек к употреблению кормов не различались между группами
Как обычно питаются пациенты с пиелонефритом? Как скорректировать рацион?
Важность почек как «очистных сооружений» для человеческого организма очевидна, потому что небрежное отношение людей к диете и повседневной жизни заставляет почки работать слишком тяжело, поэтому они подвержены болезням.
Самые распространенные заболевания почек — не что иное, как хронический нефрит и пиелонефрит. Клинические проявления двух нефритов имеют много общего, но их легко различить. Существует множество причин хронического нефрита, которые сложно определить в медицине, но причина пиелонефрита относительно проста. Пиелонефрит вызывается патогенными микроорганизмами, и обычно возникают инфекции мочевыводящих путей.
Помимо инфекции мочевыводящих путей, какие еще клинические проявления наблюдаются у пациентов с пиелонефритом?
Лихорадка, частое мочеиспускание, позывы к мочеиспусканию, болезненное мочеиспускание. Эти симптомы очень похожи на симптомы заболевания простаты, поэтому многие люди также путают пиелонефрит с заболеванием простаты.
Эти симптомы очень похожи на симптомы заболевания простаты, поэтому многие люди также путают пиелонефрит с заболеванием простаты.
На самом деле пиелонефрит очень легко отличить от заболевания простаты. Если нет сложной причины, пиелонефрит можно вылечить вскоре после приема некоторых обычных лекарств. Но простатит доставляет больше хлопот, особенно некоторым людям среднего и пожилого возраста, полностью вылечить простатит очень сложно.
С медицинской точки зрения существует два типа пиелонефрита: острый пиелонефрит и хронический пиелонефрит.
Проявления острого пиелонефрита очевидны. У пациента будет жар, частое мочеиспускание, позывы к мочеиспусканию, дизурия и бактериурия. Он эффективен при использовании, когда исключены сложные причины. Антибактериальные препараты позволяют быстро вылечить острый пиелонефрит.
А хронический пиелонефрит беспокоит больше. Если заболевание не поддается эффективному лечению в течение длительного времени, оно постепенно изменяет форму почки, в результате чего почка становится неравномерной и ее размер становится неравномерным. Хронический пиелонефрит склонен к повторным приступам во время лечения и, скорее всего, в конечном итоге перерастет в хроническую почечную недостаточность.
Хронический пиелонефрит склонен к повторным приступам во время лечения и, скорее всего, в конечном итоге перерастет в хроническую почечную недостаточность.
Как отличить острый пиелонефрит от хронического пиелонефрита?
Симптомы острого пиелонефрита часто проявляются в виде лихорадки, рвоты, озноба, а также боли в пояснице и раздражения мочевого пузыря, но клинические проявления хронического пиелонефрита различны.
Каковы клинические проявления хронического пиелонефрита?
1.Повторяющиеся симптомы
2. Прерывистое частое мочеиспускание, позывы к мочеиспусканию и болезненное мочеиспускание
3. Концентрированная моча, снижение функции почек
4. Ноктурия
Поскольку симптомы острого пиелонефрита и хронического пиелонефрита различны, методы лечения также различаются. Каждый должен различать.
Какие меры предосторожности при лечении острого пиелонефрита?
1. Острый пиелонефрит все еще лечится пероральными антибиотиками. Кроме того, пациентов следует поощрять пить больше воды, больше мочиться и никогда не сдерживать мочу. Поскольку употребление большого количества воды и частое мочеиспускание могут эффективно вывести бактерии из мочевого пузыря и облегчить симптомы заболевания.
Кроме того, пациентов следует поощрять пить больше воды, больше мочиться и никогда не сдерживать мочу. Поскольку употребление большого количества воды и частое мочеиспускание могут эффективно вывести бактерии из мочевого пузыря и облегчить симптомы заболевания.
2. Если у пациента наблюдаются симптомы системного отравления, следует сделать внутривенную инъекцию для введения чувствительных антибиотиков, а при необходимости можно принять комбинированный препарат. До тех пор, пока температура тела не нормализуется, а посев на бактерии мочевыводящих путей не станет отрицательным, пероральные антибиотики можно менять, но курс лечения должен быть не менее двух недель.Во время приема препарата следует проводить тщательное наблюдение, чтобы не допустить почечной пиелемии и появления недельного абсцесса почек.
3. Многие дети грудного и раннего возраста также болеют острым пиелонефритом, как его лечить?
Многие новорожденные и маленькие дети в возрасте до 5 лет часто сопровождаются пороками развития уретры и даже дисфункцией при развитии острого пиелонефрита, поэтому его трудно искоренить. Но родителям и друзьям не стоит особо волноваться, большинство дисфункций могут исчезнуть, когда ребенок станет старше.
Но родителям и друзьям не стоит особо волноваться, большинство дисфункций могут исчезнуть, когда ребенок станет старше.
При остром пиелонефрите у младенцев и детей младшего возраста по-прежнему рекомендуются лекарства. Функция почек у младенцев и детей младшего возраста еще не полностью развита и не подходит для других методов лечения.
Лечение хронического пиелонефрита необходимо разделить на 4 аспекта.
1. Исправить и удалить факторы восприимчивости
Это основной ключ к лечению хронического пиелонефрита, и факторы восприимчивости пациента, такие как камни, должны быть исправлены и удалены в максимально возможной степени.Рефлюкс. Препятствие и так далее.
2. Активно обращаться в больницу для противоинфекционного лечения.
Рекомендуется, чтобы курс лечения составлял не менее 6 недель, иначе будет сложно добиться лечебного эффекта.
3. Защитите функцию почек
Ряд клинических проявлений хронического пиелонефрита может вызвать серьезные повреждения почек. В период лечения лекарства также могут вызывать серьезные побочные эффекты для почек, поэтому мы должны защищать их.Функция почек.
В период лечения лекарства также могут вызывать серьезные побочные эффекты для почек, поэтому мы должны защищать их.Функция почек.
4. Можно использовать глюкокортикоиды, которые могут эффективно уменьшить возникновение рубцов почек.
Как пациенты с пиелонефритом, помимо посещения обычной больницы, должны скорректировать свой рацион?
1. Общий принцип заключается в том, чтобы давать много воды, пить больше кипяченой воды, есть больше овощей и фруктов с большим количеством воды и обращать внимание на употребление большего количества щелочных продуктов, что поможет улучшить частое мочеиспускание, позывы к мочеиспусканию и дизурию. Подождите при раздражении мочевого пузыря и усиливают сульфаниламиды и аминогруппы (антибактериальные эффекты антибиотиков).
2. Ешьте менее кислую пищу и достаточное количество различных витаминов, особенно витамина B и витамина C. Диета должна быть легкой, легко усваиваемой, богатой питательными веществами, достаточным количеством калорий и достаточным количеством высококачественного белка.
3. Рекомендуется выбирать основные продукты питания, такие как рис и лапша; щелочные продукты, такие как водоросли, грибы, шпинат, рапс, морские водоросли, арахис, бананы, картофель, молоко редьки, тофу и т.д .; овощи и фрукты с высоким содержанием воды, такие как озимая дыня, огурцы, помидоры, арбузы и т. д.; некоторые кислые продукты также следует выбирать в умеренных количествах, чтобы обеспечить поступление различных питательных веществ, таких как мясо, курица, рыбная вата, карп, водоросли и т. д., вы можете выбрать диету с большим количеством супа, при необходимости вы можете выбрать безалкогольные напитки , шербет и другие напитки по мере необходимости.
Как предотвратить возникновение пиелонефрита?
1. Любой человек, страдающий нарушением функции почек или отеком, должен обращать внимание на состояние своего тела и избегать чрезмерного употребления алкоголя или других напитков.
2. Чтобы ограничить потребление соли и натрия, вам также следует обращать внимание на то, чтобы не было слишком много натрия во время еды вне дома, особенно, чтобы не добавлять в свой рацион натрийсодержащие вещества, такие как сода. Хотя еда в ресторанах или еда на вынос восхитительны, чтобы сохранить вкус еды, в магазине часто добавляют много «приправ», а содержание соли может легко превышать стандарт.
Хотя еда в ресторанах или еда на вынос восхитительны, чтобы сохранить вкус еды, в магазине часто добавляют много «приправ», а содержание соли может легко превышать стандарт.
Иммунная система, ослабленная высоким содержанием диетической соли
Источник: Дэниел Грилл / Getty Images Результаты исследований на мышах и людях предполагают, что высокосолевая диета (HSD) может ослабить некоторые части иммунной системы.Группа исследователей, возглавляемая учеными из Университетской клиники Бонна, обнаружила, что мыши, получавшие высокосолевую диету, страдали от более серьезных бактериальных инфекций, чем контрольные животные. Их испытание на людях-добровольцах также показало, что нейтрофилы крови, взятые у участников, которые ели дополнительно шесть граммов соли в день — это примерно столько же, сколько при двух приемах пищи в фаст-фуде, — были менее эффективны в борьбе с бактериями. Результаты исследований группы опубликованы в Science Translational Medicine в статье под названием «Диета с высоким содержанием соли снижает антибактериальные реакции нейтрофилов из-за гормональных нарушений. ”
”
Обычно высокое содержание соли в западных диетах представляет ряд рисков для здоровья и, как полагают, способствует так называемым «болезням благополучия», пишут исследователи. Мы знаем, например, что употребление слишком большого количества соли может повысить кровяное давление и, следовательно, увеличить риск сердечного приступа и инсульта. Тем не менее, рекомендуемое суточное потребление соли является «спорным», продолжили ученые, и Всемирная организация здравоохранения рекомендует максимальное количество в пять граммов в день — примерно чайную ложку уровня.Однако в Германии это количество, вероятно, будет превышено, и по данным Института Роберта Коха, мужчины потребляют в среднем десять граммов соли в день, в то время как женщины могут потреблять более восьми граммов в день
Считается, что HSD не только влияет на артериальное давление и риск сердечно-сосудистых заболеваний, но и обладает провоспалительным действием и стимулирует иммунитет, особенно в коже, которая является органом хранения натрия в организме. Например, исследования показали, что некоторые кожные паразитарные инфекции у лабораторных животных заживают значительно быстрее, если животные потребляют пищу с высоким содержанием соли.Макрофаги — иммунные клетки, которые атакуют, поедают и переваривают паразитов, — особенно активны в присутствии соли. Некоторые ученые пришли к выводу, что хлорид натрия в целом обладает иммуностимулирующим действием, хотя, как отметили авторы Университетской клиники Бонна, «неясно, может ли HSD стимулировать другие иммунные клетки».
Например, исследования показали, что некоторые кожные паразитарные инфекции у лабораторных животных заживают значительно быстрее, если животные потребляют пищу с высоким содержанием соли.Макрофаги — иммунные клетки, которые атакуют, поедают и переваривают паразитов, — особенно активны в присутствии соли. Некоторые ученые пришли к выводу, что хлорид натрия в целом обладает иммуностимулирующим действием, хотя, как отметили авторы Университетской клиники Бонна, «неясно, может ли HSD стимулировать другие иммунные клетки».
В своих недавно опубликованных исследованиях на мышах команда сначала исследовала, может ли высокое потребление соли с пищей усилить защиту иммунной системы от серьезной инфекции мочевыводящих путей (ИМП), пиелонефрита, вызванной уропатогенной Escherichia coli (UPEC).Неожиданно их результаты показали, что почки мышей, получавших HSD, содержали в 4-6 раз более высокие уровни бактерий UPEC, чем почки животных, получавших нормальную солевую диету (NSD) или диету с низким содержанием соли (LSD), что указывало на обострение инфекции. Дальнейшие исследования показали, что внутрипочечные нейтрофилы (один из ряда типов клеток иммунной системы, известных как гранулоциты) обладали меньшей бактерицидной активностью во время воздействия HSD. «Таким образом, HSD усугубил экспериментальный пиелонефрит, поставив под угрозу бактерицидные функции нейтрофилов», — отметили ученые.
Дальнейшие исследования показали, что внутрипочечные нейтрофилы (один из ряда типов клеток иммунной системы, известных как гранулоциты) обладали меньшей бактерицидной активностью во время воздействия HSD. «Таким образом, HSD усугубил экспериментальный пиелонефрит, поставив под угрозу бактерицидные функции нейтрофилов», — отметили ученые.
Слева направо: Катаржина Джобин, доктор философии, Наташа Эллен Штумпф, Мелани Эйхлер, Кристиан Куртс, доктор философии, Елена Бабяк и Мирьям Мейснер. [(c) Фото: Макс Гермер] Дополнительные исследования на мышах с инфекциями Listeria monocytogenes также помогли указать на механизмы, с помощью которых диета с высоким содержанием соли может отрицательно влиять на иммунную систему. Катажина Джобин, доктор философии, ведущий автор исследования, которая сейчас находится в Вюрцбургском университете, сказала, что результаты показывают, что обобщение о повышении иммунной функции с высоким содержанием соли не всегда может быть верным.Гранулоциты, как и макрофаги, являются клетками-мусорщиками, которые в основном атакуют бактерии. Если они не могут сделать это эффективно, инфекция может протекать гораздо тяжелее. «Мы смогли показать это на мышах с инфекцией листерий», — пояснил Джобин. «Ранее мы посадили некоторых из них на высокосолевую диету. В селезенке и печени этих животных мы насчитали в 100–1000 раз больше болезнетворных патогенов ».
Если они не могут сделать это эффективно, инфекция может протекать гораздо тяжелее. «Мы смогли показать это на мышах с инфекцией листерий», — пояснил Джобин. «Ранее мы посадили некоторых из них на высокосолевую диету. В селезенке и печени этих животных мы насчитали в 100–1000 раз больше болезнетворных патогенов ».
«Теперь мы смогли впервые доказать, что чрезмерное потребление соли также значительно ослабляет важную часть иммунной системы», — добавил Кристиан Куртс, доктор философии, из Института экспериментальной иммунологии Боннского университета.Есть две причины очевидного противоречия. Первый связан с необходимостью организма поддерживать постоянную концентрацию соли в крови и различных органах. Единственным серьезным исключением из этого правила является кожа, которая функционирует как солевой резервуар организма, и поэтому дополнительное потребление хлорида натрия так хорошо помогает при некоторых кожных заболеваниях.
Однако другие части тела не подвергаются дополнительному воздействию соли, потребляемой с пищей. Вместо этого эта соль отфильтровывается почками и выводится с мочой.И тут в дело вступает второй механизм. В почках есть датчик хлорида натрия, который активирует функцию выведения соли. Однако в качестве нежелательного побочного эффекта этот датчик также вызывает накопление в организме так называемых глюкокортикоидов. А они, в свою очередь, подавляют функцию гранулоцитов, которые являются наиболее распространенным типом иммунных клеток в крови.
Вместо этого эта соль отфильтровывается почками и выводится с мочой.И тут в дело вступает второй механизм. В почках есть датчик хлорида натрия, который активирует функцию выведения соли. Однако в качестве нежелательного побочного эффекта этот датчик также вызывает накопление в организме так называемых глюкокортикоидов. А они, в свою очередь, подавляют функцию гранулоцитов, которые являются наиболее распространенным типом иммунных клеток в крови.
Как пояснили авторы: «Неожиданно пиелонефрит у мышей, получавших HSD, усугубился двумя механизмами. Во-первых, на HSD необходимо вывести натрий; следовательно, почки вместо этого использовали мочевину для создания осмотического градиента.Однако, в отличие от натрия, мочевина подавляет антибактериальную функцию нейтрофилов, основных иммунных эффекторов против пиелонефрита. Во-вторых, организм выводит натрий, снижая выработку минералокортикоидов за счет подавления альдостерон-синтазы. Это вызвало накопление предшественников альдостерона с глюкокортикоидной функциональностью, что привело к отмене суточного глюкокортикоидного ритма, управляемого адренокортикотропными гормонами, и системному нарушению развития нейтрофилов и антибактериальной функции.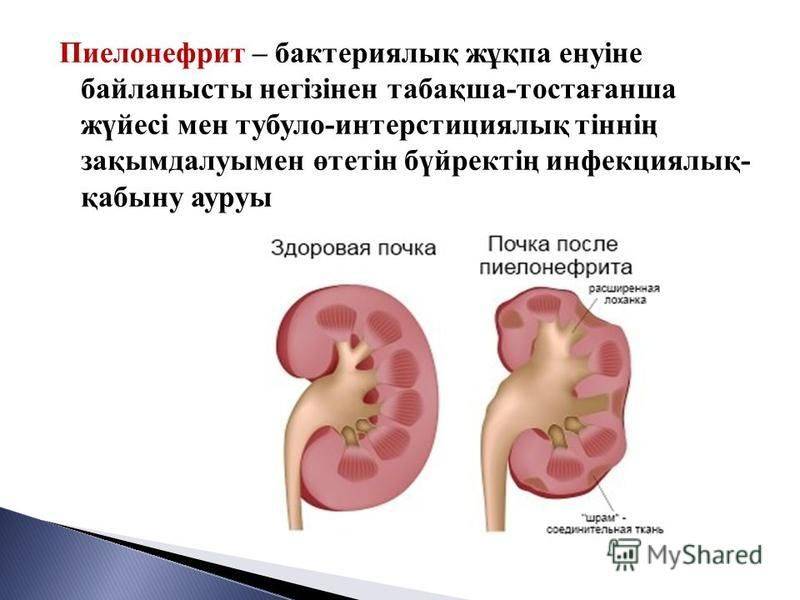 ”
”
Исследования группы на добровольцах показали, что хлорид натрия также может оказывать негативное влияние на иммунную систему человека. «Мы обследовали добровольцев, которые потребляли шесть граммов соли в дополнение к своему ежедневному потреблению», — сказал Куртс. «Это примерно то количество, которое содержится в двух блюдах быстрого приготовления, то есть в двух гамбургерах и двух порциях картофеля фри». Затем через неделю после HSD ученые взяли кровь у своих испытуемых и исследовали гранулоциты. Они снова обнаружили, что нейтрофилы показали нарушенную антибактериальную функцию.
У людей-добровольцев чрезмерное потребление соли также привело к повышению уровня глюкокортикоидов. То, что это подавляет иммунную систему, неудивительно. Самый известный глюкокортикоид, кортизон, традиционно используется для подавления воспаления. «Только через исследования всего организма мы смогли раскрыть сложные схемы контроля, которые ведут от потребления соли к этому иммунодефициту», — подчеркнул Куртс. «Таким образом, наша работа также демонстрирует ограничения экспериментов исключительно с клеточными культурами.”
«Таким образом, наша работа также демонстрирует ограничения экспериментов исключительно с клеточными культурами.”
Как пришли к выводу авторы: «Наше настоящее исследование показало, что HSD не только провоспалительный, но и обладает отчетливыми системными иммуносупрессивными эффектами, которые ставят под угрозу антибактериальную иммунную защиту … мы продемонстрировали, что HSD не усиливает реакцию нейтрофилов, но влечет за собой гормональные и метаболические изменения, которые системно снижают их антибактериальную активность ».
Команда отметила, что их результаты не демонстрируют никакой связи между диетой с высоким содержанием соли и повышенным уровнем бактериальных инфекций.Они также не предполагали, что низкое потребление соли было полезным, «предположительно потому, что оно не может снизить содержание глюкокортикоидов ниже уровня, поддерживаемого регуляторным гормональным контуром АКТГ. «Следовательно, необходимы клинические исследования у пациентов с ИМП, чтобы проверить клинические последствия наших экспериментальных наблюдений», — прокомментировали они.






