причины, симптомы и методы лечения — Клиника ISIDA Киев, Украина
Содержание
Нарушение нормального менструального цикла — частое явление у многих женщин репродуктивного периода. Одно из самых частых — дисменорея. Это выраженный болевой синдром, который повторяется циклически. Обусловлен нейровегетативными, поведенческими и обменными изменениями.
Что это такое
Дисменорея — распространенное нарушение менструального цикла. Встречается у девушек и женщин чаще всего в возрасте от 13 до 45 лет. Сопровождается болевым синдромом различной интенсивности, характера, который значительно влияет на формирование личности. Может сопровождаться нарушениями нервной системы, которые могут проявляться как легкими так и тяжелыми формами. Дисменорея негативно влияет на общее состояние, снижает трудоспособность.
Причины возникновения — анамнез
Выделяют факторы риска развития данной патологии, к которым относят:
- Начало менструаций в раннем возрасте.

- Аномалии развития матки и придатков.
- Привычные интоксикации (курение, алкоголь, наркотики).
- Наличие хронических заболеваний (эндометриоз, миома).
- Постоянные стрессы.
- Гиподинамия.
- Низкий социально- экономический статус.
Также важным фактором является наличие отягощенного семейного анамнеза. Значительно возрастает вероятность развития дисменорея при наличии данной патологии у близких родственников по женской линии.
Симптомы, признаки и виды
Заболевание имеет характерную клиническую картину. Сопровождается возникновением выраженного болевого синдрома внизу живота за несколько дней до менструаций и во время них. Также возможно возникновение вегетативных расстройств — вздутие живота, гипертермия, тенезмы, рвота и тошнота. Возникают вегетососудистые нарушения — головные боли, отеки, обмороки, изменения сердечного ритма. Эмоциональная лабильность — депрессия, бессонница, изменения настроения, раздражительность.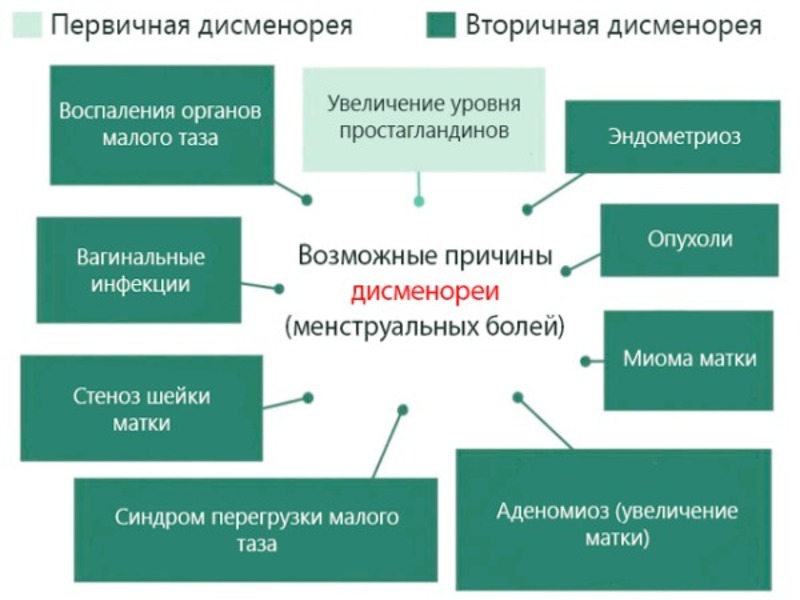
Выделяют несколько видов дисменореи:
- Первичная. Возникает непосредственно с момента менархе, либо через несколько лет после установления менструального цикла. Обычно имеет функциональный характер, не связана с патологией внутренних органов.
- Вторичная. Возникает на фоне воспалительных заболеваний органов малого таза. Характерно развитие после 30 лет.
- Спастическая. Характерна боль в виде спазмов, коликов. Значительно ухудшается общее состояние, поведение.
Диагностика заболевания
Для постановки диагноза и исключения другой патологии проводят тщательный сбор жалоб, выяснение семейного анамнеза. Могут использоваться специальные тесты-опросники для диагностики эмоционального состояния. В случае необходимости используют ультразвуковое исследование, электроэнцефалографию, диагностику состояния стероидных гормонов. Для проведения дифференциальной диагностики проводят пробу с использованием нестероидных противовоспалительных препаратов.
Дисменорея — лечение
Терапия направлена на устранение болевого синдрома и фактора, его провоцирующего. За несколько дней до менструаций следуют таким рекомендациям:
- Устранение из рациона продуктов на основе молока и кофе.
- Обеспечение полноценного сна.
- Употребление продуктов богатых витаминами.
- Снижение физических нагрузок, устранение стрессовых факторов.
- Использование седативных растительных препаратов.
С обезболивающей целью можно использовать нестероидные противовоспалительные препараты, витаминотерапию. Для повышения уровня магния, используют препараты содержащие этот микроэлемент. Если нет эффектов от противовоспалительных средств используют гормональную терапию.
Осложнения
В зависимости от формы патологии возможно развитие различных побочных явлений:
- При первичной дисменорее — различные нарушения психического здоровья.
- При вторичной — невынашивание, бесплодие.

Чтобы не допускать развития тяжелых осложнений при первых признаках заболевания важно обращаться за помощью к гинекологу.
Профилактика заболевания
Чтобы не допускать развитие данной патологии или чтобы она имела более легкое течение важно придерживаться таких рекомендаций:
- Ведение активного образа жизни.
- Здоровое, полноценное, витаминизированное питание.
- Отказ от привычных интоксикаций.
- Своевременное, качественное и полноценное лечение воспалительных заболеваний органов малого таза.
Вывод
Дисменорея — частая патология менструального цикла. Может быть первичной, вторичной и спастической. Основные проявления — боль за несколько дней до и во время менструаций различного характера, интенсивности. Для лечения используются противовоспалительные средства, витамины, гормональная терапия. Заболевание может осложниться нарушением нервной системы, развитием бесплодия.
Первичная дисменорея: как победить? » Фармвестник
Почему критические дни назвали критическими?
Практически все физиологические процессы, происходящие в организме женщины в репродуктивный период, направлены на подготовку к возможному наступлению беременности.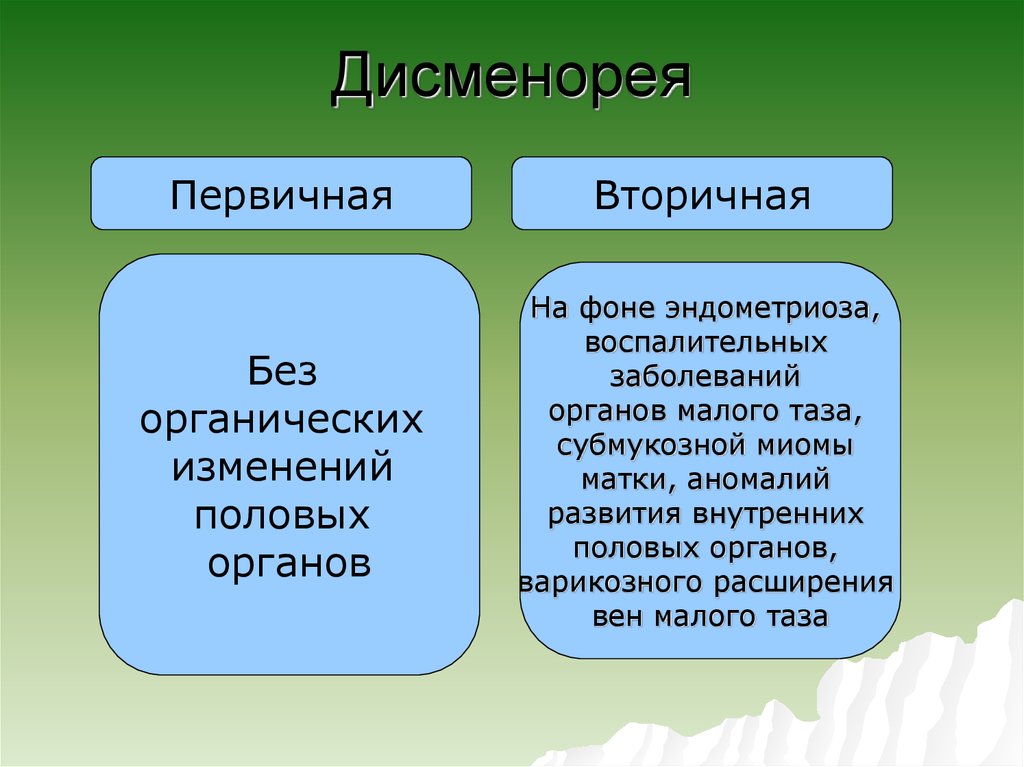 «Критические» дни — не что иное, как кризис, связанный с завершением одного цикла (созревшая яйцеклетка погибает, ее функция остается невыполненной) и началом нового (созревание новой яйцеклетки к моменту овуляции и подготовка организма женщины к возможному вынашиванию ребенка). Со сменой циклов напрямую связаны многие процессы — колебания гормонального фона, которые могут проявляться широкой амплитудой настроения, появлением раздражительности и вегетативными проявлениями (головная боль, тошнота, тахикардия, потливость и др.). В период, близкий к смене циклов и «критическим» дням, могут появиться бессонница или сонливость, признаки депрессии или тревоги. Нередко женщины отмечают у себя отечность лица, которая связана с задержкой жидкости в организме, вздутие живота, повышенную утомляемость и ряд других проявлений. Иногда жалобы, которые беспокоят женщин в момент смены цикла, отступают на второй план перед менструальной болью.
«Критические» дни — не что иное, как кризис, связанный с завершением одного цикла (созревшая яйцеклетка погибает, ее функция остается невыполненной) и началом нового (созревание новой яйцеклетки к моменту овуляции и подготовка организма женщины к возможному вынашиванию ребенка). Со сменой циклов напрямую связаны многие процессы — колебания гормонального фона, которые могут проявляться широкой амплитудой настроения, появлением раздражительности и вегетативными проявлениями (головная боль, тошнота, тахикардия, потливость и др.). В период, близкий к смене циклов и «критическим» дням, могут появиться бессонница или сонливость, признаки депрессии или тревоги. Нередко женщины отмечают у себя отечность лица, которая связана с задержкой жидкости в организме, вздутие живота, повышенную утомляемость и ряд других проявлений. Иногда жалобы, которые беспокоят женщин в момент смены цикла, отступают на второй план перед менструальной болью.
Дисменорея: что это такое?
Дисменорея (от греч. dys — приставка для обозначения качественного нарушения, men — месяц, rhoia — истечение) — это циклический патологический процесс, основным проявлением которого является болевой синдром различной степени интенсивности и сопутствующие ему симптомы. При дисменорее могут наблюдаться тошнота, снижение давления, обмороки, бывает повышение температуры тела. Иногда причина менструальной боли может быть связана с патологией органов малого таза. Случаи менструальной боли, связанные с наличием заболевания, называют вторичной дисменореей.
dys — приставка для обозначения качественного нарушения, men — месяц, rhoia — истечение) — это циклический патологический процесс, основным проявлением которого является болевой синдром различной степени интенсивности и сопутствующие ему симптомы. При дисменорее могут наблюдаться тошнота, снижение давления, обмороки, бывает повышение температуры тела. Иногда причина менструальной боли может быть связана с патологией органов малого таза. Случаи менструальной боли, связанные с наличием заболевания, называют вторичной дисменореей.
Зачастую дисменорея возникает при отсутствии видимых причин или заболеваний. Такие случаи называют первичной дисменореей, в основе которой лежит избыточная выработка биологически активных веществ, метаболитов циклооксигеназы — в первую очередь простагландинов Е2 и F2α, а также тромбоксанов и простоциклинов1. Максимальная распространенность первичной дисменореи отмечается у подростков и молодых девушек в возрасте до 20–25 лет. Для выявления причин, постановки диагноза и выбора адекватной терапии необходимо рекомендовать женщине обратиться к врачу.
Следствием высокого уровня простагландинов Е2 и F2α является усиление сократительной активности матки, спазм сосудов и ишемия тканей. Интенсивность менструальной боли и других ассоциированных симптомов (тошнота, диарея, снижение давления и др.) прямо пропорционально зависит от концентрации высвобождающегося простагландина F2α и тромбоксанов2.
Первичную дисменорею можно лечить
Лечение первичной дисменореи связано с применением лекарственных препаратов, подавляющих синтез простагландинов, отвечающих за развитие симптомов первичной дисменореи — нестероидных противовоспалительных препаратов (НПВП). Препараты этой группы подавляют синтез простагландинов, действуя на причину боли. Именно НПВП согласно международным стандартам лечения первичной дисменореи являются препаратами первой линии3.
Следует отметить, что лекарственные препараты из группы спазмолитических средств не действуют на патогенез первичной дисменореи, обладая лишь симптоматическим действием. Среди многообразия лекарственных препаратов, относящихся к классу НПВП, предпочтение отдают тем из них, которые имеют оптимальное соотношение «риск/польза» и обладают высоким профилем безопасности.
Ибупрофен, а именно форма ибупрофена натрия дигидрат обладает хорошим профилем безопасности в отношении действия на желудочно-кишечный тракт, не оказывает отрицательного действия на другие важные органы и системы4. Ибупрофен подавляет продукцию простагландинов Е2 и F2α в эндометрии до уровня, характерного для нормального менструального цикла и не влияет на фазы развития эндометрия2. Достижению быстрого эффекта способствует применение форм ибупрофена с максимально быстрым достижением концентрации в крови, что способствует быстроте наступления эффекта. При проведении системного обзора рандомизированных плацебоконтролируемых исследований применения НПВП в лечении дисменореи ибупрофен в дозе 400 мг подтвердил достаточную эффективность в достижении контроля болевого синдрома5.
––––––––––––––––––––––––––––––
1 Серов В. Н., Прилепская В. Н., Овсянникова Т. В. Гинекологическая эндокринология. М.: МЕДпресс-информ, 2008. 238–253.
2 Dawood M. Y. Primary Dysmenorrhea. Advances in Pathogenesis and Management // Obstet Gynecol. 2006; 108: 428–441.
Advances in Pathogenesis and Management // Obstet Gynecol. 2006; 108: 428–441.
3 Primary Dysmenorrhea Consensus Guideline // JOGC. 2005, Dec.: 1117–1130.
4 Zhang WY, Li Wan Po A. Efficacy of minor analgesics in primary dysmenorrhoea: a systematic review. Br J Obstet Gynaecol 1998;105:780–9.
5 Marjoribanks J. et al. Nonsteroidal anti-inflammatory drugs for dysmenorrhoea. Review // The Cochrane Library. 2010, Issue 1: 138–140.
Первичная дисменорея – боль – НПВП
Авторы: Ю.Ю. Кобеляцкий, В.С. Кобеляцкая, кафедра анестезиологии и интенсивной терапии; Днепропетровская государственная медицинская академия
Важность изучения проблемы дисменореи обусловлена тем фактом, что 50% женщин детородного возраста страдают этим нарушением. У 15% из них имеет место боль такой интенсивности, что в значительной степени снижается качество жизни и сексуальная активность женщин [1]. Дисменорея, которая сопровождается циклической болью, напрямую связана с менструальным периодом и является исключительно частым заболеванием среди женщин репродуктивного возраста во всем мире. Так, в США примерно 5 миллионов молодых женщин страдают данным нарушением, большинство из них испытывают интенсивную боль, а 10% не в состоянии работать в течение некоторого времени ежемесячно [2].
Дисменорея, которая сопровождается циклической болью, напрямую связана с менструальным периодом и является исключительно частым заболеванием среди женщин репродуктивного возраста во всем мире. Так, в США примерно 5 миллионов молодых женщин страдают данным нарушением, большинство из них испытывают интенсивную боль, а 10% не в состоянии работать в течение некоторого времени ежемесячно [2].
К вопросу о терминологии
Используются различные названия этого состояния. Часто представлен термин «альгодисменорея», подразумевающий болезненность (algos-) месячных кровотечений, не имеющую органической причины. В Международной классификации болезней (МКБ) болезненные менструации закодированы термином «дисменорея», что дословно может быть переведено, как нарушенное (dys-) месячное (menos-) кровотечение (rhoe-). С современных нейрофизиологических позиций термин «дисменорея» более правомочен, так как им можно обозначить весь широкий спектр нейровегетативных, обменно-эндокринных и психоэмоциональных отклонений процесса менструации.
Еще древние греки определяли дисменорею как «болезненное менструальное истечение» [3]. В 1865 году был использован первый хирургический подход к лечению этого расстройства, состоящий в билатеральной оофоректомии. При исследовании взаимосвязи дисменореи и овуляции в 1938 году было отмечено подавление овуляции эстрогеном. Психогенная теория возникновения синдрома, выдвинутая в 1940 году многими исследователями, и сегодня признается частью этиологии дисменореи. До исследования простагландинов и их роли в патогенезе дисменореи наиболее популярными были следующие виды терапии: пероральные контрацептивы, седативная терапия, наркотические аналгетики, использование гормонов для подавления овуляции и постельный режим. Зависимость между простагландинами и первичной дисменореей, вероятно, лучшее объяснение, которое может предложить современная медицинская наука. Последние исследования рассматривают аргинин-вазопрессин в качестве другого возможного интегрального фактора в этиологии первичной дисменореи (ПД).
 Аргинин-вазопрессин повышается у женщин с дисменореей, но как он задействован в событиях, связанных с болезненными сокращениями матки, неизвестно. Оральные контрацептивы эффективны во всех группах женщин с дисменореей (эффективность 80-98%). Они показаны у молодых сексуально активных женщин, нуждающихся в контрацепции, особенно при вторичной дисменорее и синдроме предменструального напряжения. НПВП должны рассматриваться в качестве основного лечебного мероприятия при дисменорее. Эта группа препаратов рекомендована к использованию у всех женщин с первичной дисменореей, которые не хотят использовать пероральные контрацептивы и у которых в анамнезе нет указаний на пептическую язву, диспепсию, печеночное и почечное заболевание, нет аллергии на аспирин, бронхиальной астмы или геморрагического диатеза. В то же время кратковременное использование НПВП возможно даже при наличии некоторых противопоказаний. Рекомендации по профилактическому использованию антипростагландиновых препаратов являются неопределенными.
Аргинин-вазопрессин повышается у женщин с дисменореей, но как он задействован в событиях, связанных с болезненными сокращениями матки, неизвестно. Оральные контрацептивы эффективны во всех группах женщин с дисменореей (эффективность 80-98%). Они показаны у молодых сексуально активных женщин, нуждающихся в контрацепции, особенно при вторичной дисменорее и синдроме предменструального напряжения. НПВП должны рассматриваться в качестве основного лечебного мероприятия при дисменорее. Эта группа препаратов рекомендована к использованию у всех женщин с первичной дисменореей, которые не хотят использовать пероральные контрацептивы и у которых в анамнезе нет указаний на пептическую язву, диспепсию, печеночное и почечное заболевание, нет аллергии на аспирин, бронхиальной астмы или геморрагического диатеза. В то же время кратковременное использование НПВП возможно даже при наличии некоторых противопоказаний. Рекомендации по профилактическому использованию антипростагландиновых препаратов являются неопределенными.
Патогенез
Первичная дисменорея (ПД) – состояние, при котором болевые ощущения во время менструального цикла не связаны со структурными аномалиями. Многочисленные исследования показали роль нарушения сократительной способности матки, внутриматочного давления, маточного кровотока и появления алгогенных субстанций в возникновении первичной дисменореи. Болезненные сокращения матки у женщин с дисменореей связаны с интенсивной активностью сократительного миометрия, что приводит к повышенной продукции простагландинов в условиях гипоксии. Механическое давление или химические последствия гипоксии могут активировать маточные афферентные волокна, которые проводят в последующем информацию в ЦНС таким образом, что это может провоцировать боль [4, 5, 6]. Кроме гипоксии, повышенной сократительной активности матки и повышения внутриматочного давления, существует ряд других факторов, которые могут оказать существенное влияние на процесс возникновения боли. Таким фактором может быть прямая активация маточных афферентных волокон различными химическими субстанциями (простагландины и лейкотриены, фактор, активирующий тромбоциты, вазопрессин), которые влияют на метаболизм эйкозаноидов [7].
Среди теорий, которые объясняют развитие ПД, ведущее место принадлежит простагландиновой, согласно которой возникновение ПД связывают с высоким уровнем простагландинов F2α и E2 и/или увеличением соотношения ПГF2α/ПГE2 в менструальном эндометрии. Во время лютеиновой фазы менструального цикла миометрий выделяет простагландины, являющиеся мощными стимуляторами сократительной функции миометрия [8]. Для возникновения болевого ощущения необходимо раздражение нервных окончаний биологически активными веществами (БАВ), главным образом из группы кининов, простагландинов и ионами Са
 Накопление аллогенных веществ ведет к раздражению нервных окончаний и возникновению боли [11]. Усилению боли способствуют накопление в тканях ионов калия и высвобождение свободного кальция [12]. Активность маточной мускулатуры характеризуется высоким активным и остаточным давлением и зависит во многом от концентрации свободного кальция в цитоплазме. Дисфункция маточной мускулатуры объясняется изменением содержания свободного активного кальция. Повышение его уровня стимулируется образованием простагландина
F2α, причем данный процесс гормонозависим. Под влиянием повышенной концентрации простагландинов и ионов кальция и калия в тканях матки может возникать ишемия других органов и тканей, что приводит к экстрагенитальным нарушениям в виде головной боли, рвоты, диареи, кардиалгий и тахикардии. Применение НПВП приводит к уменьшению интенсивности боли у 80% женщин с дисменореей [13, 14].
Накопление аллогенных веществ ведет к раздражению нервных окончаний и возникновению боли [11]. Усилению боли способствуют накопление в тканях ионов калия и высвобождение свободного кальция [12]. Активность маточной мускулатуры характеризуется высоким активным и остаточным давлением и зависит во многом от концентрации свободного кальция в цитоплазме. Дисфункция маточной мускулатуры объясняется изменением содержания свободного активного кальция. Повышение его уровня стимулируется образованием простагландина
F2α, причем данный процесс гормонозависим. Под влиянием повышенной концентрации простагландинов и ионов кальция и калия в тканях матки может возникать ишемия других органов и тканей, что приводит к экстрагенитальным нарушениям в виде головной боли, рвоты, диареи, кардиалгий и тахикардии. Применение НПВП приводит к уменьшению интенсивности боли у 80% женщин с дисменореей [13, 14].Клинические черты
Симптоматика начинает проявляться за несколько часов или дней до начала месячных, усиливается с их началом и продолжается на протяжении всего периода. Боль наиболее часто локализуется в нижней части живота, однако может распространяться на нижнюю часть спины и верхнюю часть бедер. Как и для любой висцеральной боли, очень типично появление вегетативных и эмоциональных реакций, которые предшествуют или сопровождают боль, таких как тошнота, рвота, изменение частоты сердечного ритма, диарея и тревога.
Боль наиболее часто локализуется в нижней части живота, однако может распространяться на нижнюю часть спины и верхнюю часть бедер. Как и для любой висцеральной боли, очень типично появление вегетативных и эмоциональных реакций, которые предшествуют или сопровождают боль, таких как тошнота, рвота, изменение частоты сердечного ритма, диарея и тревога.
В некоторых исследованиях у подростков выделяют разные типы дисменореи в зависимости от состояния вегетативной нервной системы. При преобладании симпатического звена ВНС возникает «адренергический» тип реагирования, который связывается с нарушением секреции или накоплением норадреналина. В этом случае имеются жалобы на интенсивную головную боль по типу мигрени, тошноту, гипертермию с ознобом или внутренней дрожью, чувство жара, потливость, появление красных пятен на шее в виде «сосудистого ожерелья», болей в сердце, сердцебиение, нарушения работы кишечника, учащение мочеиспускания. Отмечаются бледность кожных покровов, акроцианоз, расширение зрачков. Могут иметь место симпато-адреналовые кризы. Нередки нарушения сна. Изменение настроения характеризуется внутренней напряженностью, тревогой, неуверенностью, навязчивыми страхами, пессимизмом (вплоть до развития депрессии). Преобладание парасимпатического типа реагирования нейрофизиологи связывают с повышенным уровнем серотонина в спинномозговой жидкости и периферической крови. У таких пациенток болевой синдром часто сопровождается рвотой и повышенным слюноотделением, урежением сердечных сокращений, зябкостью и бледностью кожных покровов, приступами удушья, возможны судороги, обмороки. Больные жалуются на заметную прибавку в весе, отеки лица и конечностей, появление зуда и аллергических реакций, вздутие живота и поносы. Отмечаются снижение температуры тела и артериального давления, снижение работоспособности, сонливость, сужение зрачков, появление пассивно оборонительных поведенческих реакций.
Могут иметь место симпато-адреналовые кризы. Нередки нарушения сна. Изменение настроения характеризуется внутренней напряженностью, тревогой, неуверенностью, навязчивыми страхами, пессимизмом (вплоть до развития депрессии). Преобладание парасимпатического типа реагирования нейрофизиологи связывают с повышенным уровнем серотонина в спинномозговой жидкости и периферической крови. У таких пациенток болевой синдром часто сопровождается рвотой и повышенным слюноотделением, урежением сердечных сокращений, зябкостью и бледностью кожных покровов, приступами удушья, возможны судороги, обмороки. Больные жалуются на заметную прибавку в весе, отеки лица и конечностей, появление зуда и аллергических реакций, вздутие живота и поносы. Отмечаются снижение температуры тела и артериального давления, снижение работоспособности, сонливость, сужение зрачков, появление пассивно оборонительных поведенческих реакций.
Некоторые пациентки с дисменореей имеют и mittelschmerz (боль в середине цикла). Боль при первичной дисменорее обычно сопровождается гиперчувствительностью тканей и в соматических отраженных областях. Этот феномен используется для определения состояния гипералгезии (снижения болевых порогов), которое имеет место у пациенток с дисменореей. Так, М. Giamberardino с соавт. показали в 1997 году, что при 28-дневном менструальном цикле (менструальные дни – 1-6, периовуляторные дни – 12-16, лютеальные дни – 17-22, предменструальные дни – 25-28) наиболее достоверные результаты получены при определении мышечных болевых порогов [15]. По фазам цикла пороги имели наиболее низкие значения в перименструальной фазе, а наиболее высокие – в лютеальную фазу независимо от места тестирования. Важно, что у женщин с дисменореей имели место более низкие болевые пороги не только в перименструальном периоде, но и в других фазах – периовуляторной и лютеальной. Мышечные болевые пороги были значительно ниже в области живота, чем в конечностях, особенно у женщин, страдающих дисменореей. Существовала также прямая линейная корреляция между снижением болевых порогов и интенсивностью менструальной боли как у пациенток с дисменореей, так и без нее.
Этот феномен используется для определения состояния гипералгезии (снижения болевых порогов), которое имеет место у пациенток с дисменореей. Так, М. Giamberardino с соавт. показали в 1997 году, что при 28-дневном менструальном цикле (менструальные дни – 1-6, периовуляторные дни – 12-16, лютеальные дни – 17-22, предменструальные дни – 25-28) наиболее достоверные результаты получены при определении мышечных болевых порогов [15]. По фазам цикла пороги имели наиболее низкие значения в перименструальной фазе, а наиболее высокие – в лютеальную фазу независимо от места тестирования. Важно, что у женщин с дисменореей имели место более низкие болевые пороги не только в перименструальном периоде, но и в других фазах – периовуляторной и лютеальной. Мышечные болевые пороги были значительно ниже в области живота, чем в конечностях, особенно у женщин, страдающих дисменореей. Существовала также прямая линейная корреляция между снижением болевых порогов и интенсивностью менструальной боли как у пациенток с дисменореей, так и без нее. Обычно женщины во время менструации испытывают некоторые болевые ощущения, но они незначительны по интенсивности и не вызывают дискомфорта. В других исследованиях этой же группы авторов было отмечено, что если состояние дисменореи длится долго и интенсивность боли со временем нарастает, то в перименструальной фазе у таких женщин снижение болевых порогов более значительное, чем у тех, у которых дисменорея возникла недавно [16].
Обычно женщины во время менструации испытывают некоторые болевые ощущения, но они незначительны по интенсивности и не вызывают дискомфорта. В других исследованиях этой же группы авторов было отмечено, что если состояние дисменореи длится долго и интенсивность боли со временем нарастает, то в перименструальной фазе у таких женщин снижение болевых порогов более значительное, чем у тех, у которых дисменорея возникла недавно [16].
В работе P. Bajaj с соавт. (2001) показано, что у пациенток с дисменореей может присутствовать зона отраженной гипералгезии (живот, сакральная область). Это, по мнению автора, подтверждает гипотезу о том, что нормальная менструация сама по себе представляет латентное алгогенное состояние женской репродуктивной системы, которое может перейти в откровенно болевое состояние при дополнительном воздействии алгогенных субстанций из различных областей тела, иннервация которых частично перекрещивается с женской репродуктивной системой [17].
Определенный дисбаланс эстрадиола и прогестерона приводит к нарушению продукции простагландинов миометрием (слишком много
PGF2α и слишком мало PGI2), что приводит к нарушению и повышению сократимости матки и уменьшению эндометриального кровотока с развитием ишемии и боли. Повышенный синтез простагландинов приводит к воспалительному процессу и травматизации эндометрия (высокий уровень
PGF2α) [18].
Повышенный синтез простагландинов приводит к воспалительному процессу и травматизации эндометрия (высокий уровень
PGF2α) [18].
Предменструальный синдром достаточно хорошо описан [19]. Однако проблема эта намного сложнее, чем представляется на сегодняшний день. Предменструальные симптомы сопровождаются повышенным риском самоубийств и несчастных случаев, потерей рабочих мест, плохой академической успеваемостью и острыми психиатрическими проблемами. В исследованиях авторов показано, что 39% здоровых молодых женщин имеют беспокоящие их симптомы в предменструальном периоде: у 54% выделялись сгустки крови во время месячных, 70% имели циклически возникающие акнеподобные высыпания и только 17% испытывали менструальную боль. Симптоматика начинается за 2-12 дней до месячных: нервное напряжение, тревога, депрессия, нагрубание молочных желез и живота, отеки пальцев и голеней, головная боль, головокружение, внезапная гиперсомния, избыточные жажда и аппетит. У некоторых женщин проявляются симптомы вазомоторного ринита, астмы, уртикарных высыпаний, эпилепсии. Хотя все эти симптомы эволюционно исчезают с началом месячных, терапия до внедрения в практику лечения оральных контрацептивов исторически включала: ограничение воды и соли, прием диуретиков в разные сроки до месячных, использование диазепама или хлордиазепоксида. Предменструальный синдром может сохраняться и после менопаузы.
Хотя все эти симптомы эволюционно исчезают с началом месячных, терапия до внедрения в практику лечения оральных контрацептивов исторически включала: ограничение воды и соли, прием диуретиков в разные сроки до месячных, использование диазепама или хлордиазепоксида. Предменструальный синдром может сохраняться и после менопаузы.
Диагностика
Диагностика первичной дисменореи возможна только после тщательного гинекологического осмотра и соответствующего инструментального исследования, которые позволяют исключить органическую патологию тазовой области и таким образом отдифференцировать первичную и вторичную дисменорею.
Лечение
Эффективность лечения первичной дисменореи напрямую зависит от нашего понимания механизмов, лежащих в ее основе. Первичная дисменорея эффективно устраняется ингибиторами синтеза простагландинов в 70-80% случаев и еще в 10% случаев пероральными контрацептивными препаратами [20]. Пероральные контрацептивы создают прогестиновый фон, при котором во время месячных продуцируются более низкие концентрации простагландинов. Антагонисты кальция подавляют выброс миометрием кальция, а бета-миметики активируют маточные бета-2 адренергические рецепторы и снижают сократимость матки [21, 22]. Хирургическое удаление гипогастрального нерва, т.е. проведение пресакральной неврэктомии устраняет афферентную иннервацию из матки и является эффективным методом лечения в 95% случаев у женщин при первичной дисменорее. В некоторых случаях у этих больных эффект плацебо существенный [23]. Центральные факторы (головной и спинной мозг) играют важную роль в патофизиологии боли при первичной дисменорее.
Антагонисты кальция подавляют выброс миометрием кальция, а бета-миметики активируют маточные бета-2 адренергические рецепторы и снижают сократимость матки [21, 22]. Хирургическое удаление гипогастрального нерва, т.е. проведение пресакральной неврэктомии устраняет афферентную иннервацию из матки и является эффективным методом лечения в 95% случаев у женщин при первичной дисменорее. В некоторых случаях у этих больных эффект плацебо существенный [23]. Центральные факторы (головной и спинной мозг) играют важную роль в патофизиологии боли при первичной дисменорее.
На основании патогенеза развития ПД можно предположить, что нестероидные противовоспалительные препараты могут быть эффективными при этом состоянии. Однако остается открытым вопрос, какие группы НПВП являются наиболее оптимальными с терапевтических и фармако-экономических позиций.
НПВП
НПВП вошли в лечебную практику достаточно давно. Так, уже в конце 70-х годов прошлого столетия использовались напроксен и индометацин [24]. В то время нестероиды применялись преимущественно у тех пациенток, которым были противопоказаны гормональные контрацептивы [25]. При использовании индометацина хороший результат был получен у 71% пациенток, в отличие от 40% при использовании аспирина и 21% – плацебо [26]. С медицинской точки зрения в то время дисменорею рассматривали как психосоматическое страдание, которое требовало в большей степени вмешательства психоаналитика, чем медикаментозной коррекции. Недавние исследования биохимии простагландинов и их роли в патофизиологии ПД точно установили причину данного страдания. Выяснилось, что в основе первичной дисменореи лежат биохимические нарушения в отличие от вторичной, при которой имеют место морфологические изменения [27]. При ПД повышенная продукция простагландинов может быть снижена до нормального уровня использованием НСПВП, которые блокируют циклооксигеназу, уровень которой повышен во время менструации. Многочисленные клинические исследования продемонстрировали эффективность этого класса препаратов, в частности фенаматов, производных индолуксусной и арилалкановой кислот, при вышеупомянутых видах дисменореи, обусловленных повышенным уровнем синтеза простагландинов.
В то время нестероиды применялись преимущественно у тех пациенток, которым были противопоказаны гормональные контрацептивы [25]. При использовании индометацина хороший результат был получен у 71% пациенток, в отличие от 40% при использовании аспирина и 21% – плацебо [26]. С медицинской точки зрения в то время дисменорею рассматривали как психосоматическое страдание, которое требовало в большей степени вмешательства психоаналитика, чем медикаментозной коррекции. Недавние исследования биохимии простагландинов и их роли в патофизиологии ПД точно установили причину данного страдания. Выяснилось, что в основе первичной дисменореи лежат биохимические нарушения в отличие от вторичной, при которой имеют место морфологические изменения [27]. При ПД повышенная продукция простагландинов может быть снижена до нормального уровня использованием НСПВП, которые блокируют циклооксигеназу, уровень которой повышен во время менструации. Многочисленные клинические исследования продемонстрировали эффективность этого класса препаратов, в частности фенаматов, производных индолуксусной и арилалкановой кислот, при вышеупомянутых видах дисменореи, обусловленных повышенным уровнем синтеза простагландинов. Основной эффект НПВП заключался в снижении уровня простагландинов. Данные клинических исследований показывают, что при их использовании возможно адекватно устранить боль у больных в 80% случаев. В отдельных исследованиях установлено, что у некоторых женщин повышается продукция не
PGF2α, а эндометриального лейкотриена. По литературным данным, в США 50% женщин детородного возраста страдают ПД, что обусловливает потерю 600 миллионов рабочих часов и 2 миллиардов долларов ежегодно. Таким образом, эффективное, простое и безопасное лечение ПД не только улучшает качество жизни женщин, но и имеет положительный экономический эффект. Эффективная терапия ПД способствовала повышению мотивации женщин обращаться за медицинской помощью в таких случаях, более рациональному подходу врачей к лечению пациенток, изменила отношение к женщинам, страдающим ПД.
Основной эффект НПВП заключался в снижении уровня простагландинов. Данные клинических исследований показывают, что при их использовании возможно адекватно устранить боль у больных в 80% случаев. В отдельных исследованиях установлено, что у некоторых женщин повышается продукция не
PGF2α, а эндометриального лейкотриена. По литературным данным, в США 50% женщин детородного возраста страдают ПД, что обусловливает потерю 600 миллионов рабочих часов и 2 миллиардов долларов ежегодно. Таким образом, эффективное, простое и безопасное лечение ПД не только улучшает качество жизни женщин, но и имеет положительный экономический эффект. Эффективная терапия ПД способствовала повышению мотивации женщин обращаться за медицинской помощью в таких случаях, более рациональному подходу врачей к лечению пациенток, изменила отношение к женщинам, страдающим ПД.
На основании обзора, который был проведен по поисковым системам Cochrane Menstrual Disorders and Subfertility Group trials register (11 апреля 2003 г. ), Cochrane Central Register of Controlled Trials (первый квартал 2003 г.), MEDLINE (1966 – апрель 2003 г.) и EMBASE (1980-2003 гг.), было установлено, что группа НПВП является эффективной в устранении боли при первичной дисменорее с учетом их побочных эффектов [28].
), Cochrane Central Register of Controlled Trials (первый квартал 2003 г.), MEDLINE (1966 – апрель 2003 г.) и EMBASE (1980-2003 гг.), было установлено, что группа НПВП является эффективной в устранении боли при первичной дисменорее с учетом их побочных эффектов [28].
Было проведено исследование малых аналгетиков в лечении дисменореи [29]. Оказалось, что напроксен, ибупрофен, мефенаминовая кислота и аспирин являются эффективными при ПД, однако ибупрофен имеет наиболее выигрышное соотношение риск/польза. Парацетамол оказался менее эффективным. При сравнении эффективности ибупрофена (200 мг), напроксена/ напроксена натрия (200/220 мг), напроксена (400 мг), ацетаминофена (1000 мг) и плацебо было установлено преимущество напроксена [30]. Показана хорошая эффективность использования и переносимость кетопрофена в дозе 50 мг и его левовращающего изомера декскетопрофена трометамина в дозах от 12,5 до 25 мг [31]. Во многом эти данные повторяются в обзоре W.Y. Zhang и P.A. Li Wan, в котором подтверждается эффективность малых аналгетиков (напроксена, аспирина, ацетаминофена и мефенаминовой кислоты) при ПД. Ибупрофен и этими авторами рассматривается как препарат с лучшим показателем польза/риск. Ацетаминофен является менее эффективным [32].
Ибупрофен и этими авторами рассматривается как препарат с лучшим показателем польза/риск. Ацетаминофен является менее эффективным [32].
В последнее время отмечается тенденция к более широкому применению селективных ингибиторов ЦОГ-2 в лечении первичной дисменореи. Эти препараты используются при лечении дисменореи в связи с меньшим гастроинтенстинальным риском. В обзорах представлены работы по использованию нимесулида в лечении первичной дисменореи [33]. Авторами была исследована эффективность использования 200 мг в день нимесулида в сравнении с плацебо у 33 женщин с ПД. Проводилась оценка внутриматочного давления, уровня простагландина F в менструальной жидкости и интенсивность боли. Нимесулид значительно снижал внутриматочное давление в период наибольшей болезненности, а уменьшение интенсивности боли было тесно связано со снижением сократительной активности матки. Уровень простагландина F2 снижался с 382 до 94 нг/мл (p<0,001). Терапию оценили как очень эффективную у 2 из 28 женщин при использовании нимесулида, а при использовании плацебо – только 9 из 27 (p<0,01). При этом не было отмечено никаких побочных эффектов или повышения кровоточивости.
При этом не было отмечено никаких побочных эффектов или повышения кровоточивости.
Среди препаратов из группы селективных блокаторов ЦОГ-2 N.R. Mello с соавт. в недавней работе (2004) для лечения первичной дисменореи использовали мелоксикам [34]. В исследовании проведено сравнение использования 7,5 мг и 15 мг мелоксикама 1 раз в день в течение 3-5 дней на протяжении 3 менструальных циклов и мефенаминовой кислоты по 500 мг 3 раза в день. Показано, что мелоксикам не уступает по эффективности и имеет меньше побочных эффектов со стороны желудочно-кишечного тракта.
В исследованиях последних лет сравнивали эффективность специфических ингибиторов ЦОГ-2 для лечения ПД. Несмотря на то что НПВП заняли прочное место в лечении первичной дисменореи, не выявлено конкретных приоритетов среди этой группы препаратов при лечении данной патологии [35]. К сожалению, не всегда возможно применение фармакологических препаратов либо в связи с нежеланием женщины, либо при наличии противопоказаний к их использованию [36].
Таким образом, использование селективных нестероидных противовоспалительных препаратов, блокирующих ЦОГ-2, является при ПД не только симптоматическим, но и патогенетическим средством, которое приводит к значительному клиническому и экономическому эффекту.
Контрацептивы как стратегия лечения ПД
Как было сказано выше, при ПД в 10-15% случаев НПВП оказываются неэффективными. В таких ситуациях использование контрацептивных препаратов представляется оправданным [37]. Еще в 1937 году было показано, что при дисменорее подавляется овуляция, а синтетические гормоны в комбинированных пероральных контрацептивах могут быть использованы для лечения дисменореи. Гормоны подавляют овуляцию и снижают сократительную способность матки, воздействуя на ее эндометрий. Уменьшение количества менструальной жидкости сопровождается снижением уровня простагландинов, что в свою очередь снижает сократительную способность матки и уменьшает интенсивность схваткообразных болей. Пероральные комбинированные контрацептивы используются с 1960 года. Данные поиска рандомизированных контролируемых исследований в компьютерных базах данных показали, что комбинированные оральные контрацептивы со средним содержанием эстрогена (> 35 мкг) и первым-вторым поколением прогестогенов были более эффективны, чем плацебо при лечении ПД. Однако имели место некоторые несоответствия в исследованиях. По заключению авторов, проводивших анализ, невозможно сделать окончательного заключения об эффективности современных комбинированных пероральных контрацептивов для лечения ПД.
Данные поиска рандомизированных контролируемых исследований в компьютерных базах данных показали, что комбинированные оральные контрацептивы со средним содержанием эстрогена (> 35 мкг) и первым-вторым поколением прогестогенов были более эффективны, чем плацебо при лечении ПД. Однако имели место некоторые несоответствия в исследованиях. По заключению авторов, проводивших анализ, невозможно сделать окончательного заключения об эффективности современных комбинированных пероральных контрацептивов для лечения ПД.
Среди других методов устранения боли при ПД можно отметить исследование трансдермального нитроглицерина, которое основано на том факте, что эндогенный NO способствует релаксации гладкой мускулатуры с последующей вазодилатацией желудочно-кишечного и мочеполового тракта. Трансдермальный нитроглицерин (донатор NO) был определен как эффективное средство в подавлении маточных сокращений во время преждевременных родов. У 90% пациенток было получено хорошее и отличное устранение боли [38].
Нефармакологические методы лечения ПД
Среди нефармакологических методов лечения ПД можно отметить акупрессуру, транскутанную электронейростимуляцию (ТЭНС), а также их сочетания [39]. В частности, отмечается, что высокочастотная ТЭНС имеет существенные преимущества при ПД. Показана эффективность применения этого неинвазивного метода терапии с помощью различных устройств [40, 41]. По мнению отдельных авторов, комбинация ТЭНС и НПВП, в частности ибупрофена, является высокоэффективной [42].
Нет данных, подтверждающих эффективность мануальной терапии в лечении первичной и вторичной дисменореи [43]. Исследование фито- и диетотерапии при дисменорее в одном рандомизированном контролируемом исследовании [44] показало эффективность витамина
B1 в дозировке 100 мг ежедневно, а также применения магнезии, правда, остается неопределенной точная доза и режим ее введения. В отношении других витаминов и пищевых компонентов не получено убедительных доказательств их эффективности. В отношении хирургических методов прерывания нервных путей таза нет убедительных данных их эффективности независимо от причины тазовых болей [45]. В то же время другие авторы показали, что лапароскопическая пресакральная неврэктомия была эффективна у 7% пациенток с ПД [46] .
В отношении хирургических методов прерывания нервных путей таза нет убедительных данных их эффективности независимо от причины тазовых болей [45]. В то же время другие авторы показали, что лапароскопическая пресакральная неврэктомия была эффективна у 7% пациенток с ПД [46] .
Есть данные о том, что микроволновая диатермия эффективна при лечении ПД [47].
Таким образом, основываясь на результатах изучения литературных данных, можно говорить о том, что с учетом важности циклооксигеназных механизмов патогенеза первичной дисменореи ключевая роль в устранении болевого синдрома при этом состоянии принадлежит нестероидным противовоспалительным препаратам. Выбор НПВП при первичной дисменорее должен осуществляться с учетом минимального влияния на гемостаз и максимальной блокады ЦОГ-2, что присуще современным селективным нестероидным препаратам, сравнительное изучение эффективности которых является важной задачей современной медицины.
Список литературы находится в редакции.
Таблица. НПВП, применяемые при дисменорее
СТАТТІ ЗА ТЕМОЮ
14.02.2021 Кардіологія Усі грані статинотерапії: на стику спеціальностейУкраїна належить до країн із високим ризиком серцево-судинних захворювань (ССЗ), що у переважній більшості випадків є наслідком атеросклерозу, та, як відомо, його лікування неможливе без використання статинів. Історія дослідження статинів налічує майже 50 років, при цьому постійно збагачуються теоретична база та клінічний досвід їхнього застосування. Численним позитивним ефектам статинів при лікуванні різних категорій пацієнтів було присвячено науковий захід «Всі грані статинотерапії: на стику спеціальностей» за підтримки швейцарської компанії ACINO, що відбувся в онлайн-форматі 14 жовтня 2020 року. Шість провідних фахівців у галузях кардіології, неврології, ендокринології, сімейної медицини висловили свої думки щодо доступних можливостей в Україні та нових підходів до статинотерапії….
Численним позитивним ефектам статинів при лікуванні різних категорій пацієнтів було присвячено науковий захід «Всі грані статинотерапії: на стику спеціальностей» за підтримки швейцарської компанії ACINO, що відбувся в онлайн-форматі 14 жовтня 2020 року. Шість провідних фахівців у галузях кардіології, неврології, ендокринології, сімейної медицини висловили свої думки щодо доступних можливостей в Україні та нових підходів до статинотерапії….
Серцево-судинні (ССЗ) та судинно-мозкові захворювання є однією з основних причин інвалідності та смертності серед населення в усьому світі. Особливо ця проблема актуальна в Україні, де у структурі загальної смертності 66,3% припадають на смерть від серцево-судинних (СС), у тому числі цереброваскулярних захворювань. З-поміж останніх окремо виділяють інсульти, які щорічно розвиваються у 16 млн жителів планети, 6 млн з яких помирають, переважна більшість потребують сторонньої допомоги і лише 10% повертаються до повноцінного життя….
Особливо ця проблема актуальна в Україні, де у структурі загальної смертності 66,3% припадають на смерть від серцево-судинних (СС), у тому числі цереброваскулярних захворювань. З-поміж останніх окремо виділяють інсульти, які щорічно розвиваються у 16 млн жителів планети, 6 млн з яких помирають, переважна більшість потребують сторонньої допомоги і лише 10% повертаються до повноцінного життя….
Поширеність артеріальної гіпертензії (АГ) у світі та Україні зокрема поступово зростає. На сьогодні близько 40% населення нашої країни мають підвищений артеріальний тиск (АТ). Зважаючи на його роль як фактора ризику розвитку серцево-судинних захворювань (ССЗ) і передчасної смерті, актуальність адекватного лікування АГ із досягненням та утриманням цільового АТ не викликає сумнівів. Наявність у пацієнтів з АГ метаболічних порушень і супутньої патології ще більше ускладнює ситуацію. Досить часто АГ пов’язана з цукровим діабетом (ЦД), причому цей зв’язок є зворотним – наявність ЦД вдвічі підвищує частоту виявлення АГ, а в осіб з АГ зростає ризик розвитку ЦД….
На сьогодні близько 40% населення нашої країни мають підвищений артеріальний тиск (АТ). Зважаючи на його роль як фактора ризику розвитку серцево-судинних захворювань (ССЗ) і передчасної смерті, актуальність адекватного лікування АГ із досягненням та утриманням цільового АТ не викликає сумнівів. Наявність у пацієнтів з АГ метаболічних порушень і супутньої патології ще більше ускладнює ситуацію. Досить часто АГ пов’язана з цукровим діабетом (ЦД), причому цей зв’язок є зворотним – наявність ЦД вдвічі підвищує частоту виявлення АГ, а в осіб з АГ зростає ризик розвитку ЦД….
Актуальною проблемою сучасної кардіології є різноманітні порушення серцевого ритму, які можуть виникати як у молодому, так і в похилому віці. Досвідом щодо доцільності застосування антиаритмічної терапії та її призначення при різних порушеннях серцевого ритму поділилися провідні вітчизняні вчені-аритмологи в межах української фахової школи «Діагностика та лікування серцево-судинних захворювань» (22‑23 жовтня 2020 року)….
Досвідом щодо доцільності застосування антиаритмічної терапії та її призначення при різних порушеннях серцевого ритму поділилися провідні вітчизняні вчені-аритмологи в межах української фахової школи «Діагностика та лікування серцево-судинних захворювань» (22‑23 жовтня 2020 року)….
Дисменорея: причины, симптомы — причины, диагностика и лечение
Согласно статистике, с болезненными менструациями сталкивается большинство девушек и женщин. Кому не знакома ситуация, когда из-за плохого самочувствия в определенные дни месячного цикла приходится отказываться от ведения привычного образа жизни и прибегать к употреблению обезболивающих препаратов? Некоторые из представительниц прекрасного пола испытывают чрезвычайно сильные болевые ощущения и становятся нетрудоспособными 3-5 дней в месяц. В этом случае можно говорить о дисменорее.
Степень тяжести этого состояния зависит от интенсивности болей, которые беспокоят женщину во время менструации. Как правило, выжидательная позиция и надежда, что дисменорея пройдет без лечения, может привести к ухудшению состояния. Прикладывание теплой грелки на живот, применение самодельных тампонов с различными пропитками и прочие народные методы борьбы с болезненными менструациями могут не только не помочь снизить болевые ощущения, но и нанести вред здоровью.
В каждом отдельном случае возникновения дисменореи необходимо своевременно обратиться к специалисту, выявить причину развития этого состояния и сразу же приступить к лечению.
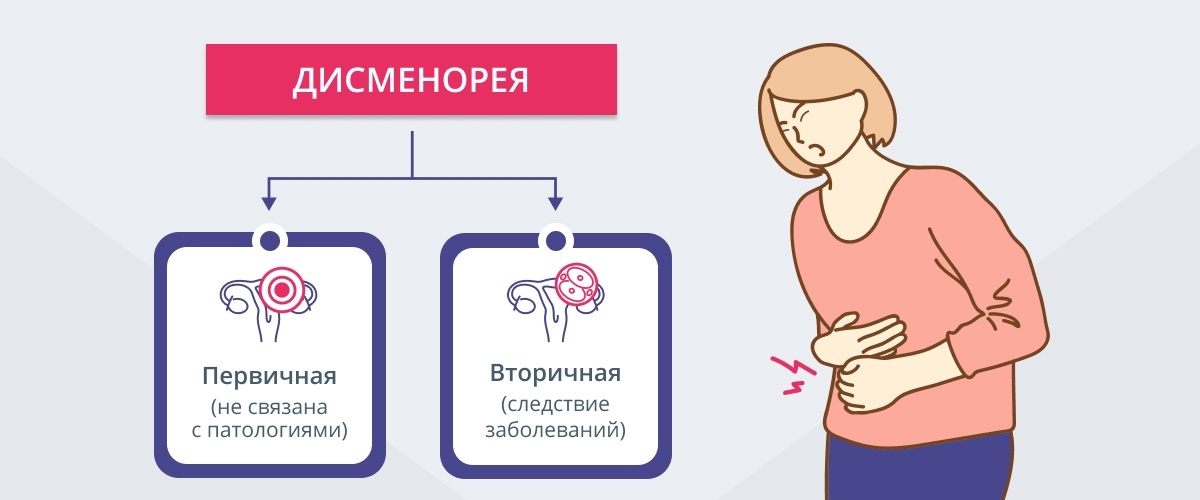
Первичная и вторичная дисменорея
Первичная дисменорея является функциональным нарушением менструального цикла, которое не связано с каким-либо патологиями органов малого таза. Чаще всего это состояние впервые начинает беспокоить девушку в совсем юном возрасте, при наступлении первых менструаций.
Характер и выраженность болей также позволяют врачам выделять компенсированную и некомпенсированную форму дисменореи. При компенсированной дисменорее болезненные ощущения не усиливаются со временем, тогда как некомпенсированная форма этого состояния приводит к постепенному ухудшению состояния во время менструации. Это выражается в том, что если раньше вы могли «перетерпеть» боли, то со временем становится невозможно обойтись без врачебной помощи.
При компенсированной дисменорее болезненные ощущения не усиливаются со временем, тогда как некомпенсированная форма этого состояния приводит к постепенному ухудшению состояния во время менструации. Это выражается в том, что если раньше вы могли «перетерпеть» боли, то со временем становится невозможно обойтись без врачебной помощи.
Вторичная дисменорея развивается на фоне заболеваний органов репродуктивной системы и различных воспалений. Чаще всего эта форма дисменореи встречается у пациенток старше 30-35 лет и проявляется появлением дискомфорта не только во время менструации, но и за несколько дней до нее.
Любая форма дисменореи требует консультации врача-гинеколога. Чем раньше вы обратитесь к специалисту, тем выше вероятность, что совсем скоро вы забудете о сильных болях во время менструации.
Симптомы дисменореи
Для каждой из форм дисменореи характерны комплексы симптомов, изучение которых помогает врачу поставить диагноз. Чаще всего дисменорея проявляется следующими признаками:
- сильные болевые ощущения внизу живота и в области поясницы во время менструации, которые истощают организм;
- головные боли, тошнота, рвота, головокружения;
- нарушения сна;
- отечность;
- повышение температуры тела;
- нарушения работы сердечно-сосудистой системы;
- вздутие живота, запоры;
- повышенная потливость;
- раздражительность.

Все эти симптомы могут указывать на наличие заболеваний как репродуктивной, так и других систем организма, поэтому не занимайтесь самодиагностикой, сразу же обращайтесь к врачу.
Причины развития дисменореи
Чаще всего дисменорея развивается вследствие нарушения в организме обмена и образования простагландинов – биологически активных веществ, представляющих собой производные полиненасыщенных жирных кислот. Они отвечают за сокращение слоя мышц матки и могут приводить к появлению спазмов, которые и вызывают сильные боли.
Огромную роль играет и наследственность – если у ваших бабушки и мамы были болезненные менструации, скорее всего, подобные проблемы не обойдут стороной и вас.
Также среди причин развития дисменореи следующие заболевания:
- патологии развития матки;
- эндометриоз;
- киста яичника;
- миома;
- варикозное расширение вен малого таза;
- спайки;
- воспалительные заболевания матки и придатков.

К болезненным менструациям также может привести применение внутриматочной спирали.
В качестве профилактических мероприятий, направленных на предупреждение развития дисменореи, необходимо регулярно обращаться к гинекологу для периодических осмотров, своевременно лечить гинекологические заболевания и выбирать методы контрацепции, советуясь с опытным специалистом и тщательно взвешивая все «за» и «против».
Дисменорея лечение и цены в Москве
Дисменорея (альгодисменорея) – нарушение менструального цикла, характеризующееся болевыми ощущениями во время менструации. Согласно статистическим данным, жалобы на болезненные менструации предъявляют более половины женщин репродуктивного возраста. Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения.
Речь о дисменорее идет только в том случае, если болевой синдром выражен достаточно сильно. По различным данным, существенные болевые ощущения, имеющие циклический характер и связанные с менструациями, испытывает примерно каждая десятая женщина. При этом во многих случаях пациентки отмечают не только боль, но и заметное ухудшение общего состояния, снижение работоспособности, изменение психоэмоционального состояния, вынужденный отказ от привычного ритма жизни.
При этом во многих случаях пациентки отмечают не только боль, но и заметное ухудшение общего состояния, снижение работоспособности, изменение психоэмоционального состояния, вынужденный отказ от привычного ритма жизни.
Виды дисменореи
В зависимости от того, какие причины лежат в основе дисменореи, выделяют первичную и вторичную дисменорею.
Первичная дисменорея
Первичная дисменорея не связана с органическими нарушениями. Она развивается преимущественно у подростков с наступления менархе или уже после того, как установится овуляторный цикл (примерно через 1-2 года после первой менструации). Пациентки с первичной дисменореей обращают внимание на то, что болевые ощущения появляются за несколько часов до или непосредственно с началом менструальных выделений. Боль в нижней части живота может иррадиировать в область паха или поясницы. Параллельно могут иметь место головные боли (вплоть до мигрени), головокружение, тошнота и рвота, нарушения стула, изменение настроения, слабость, отсутствие аппетита.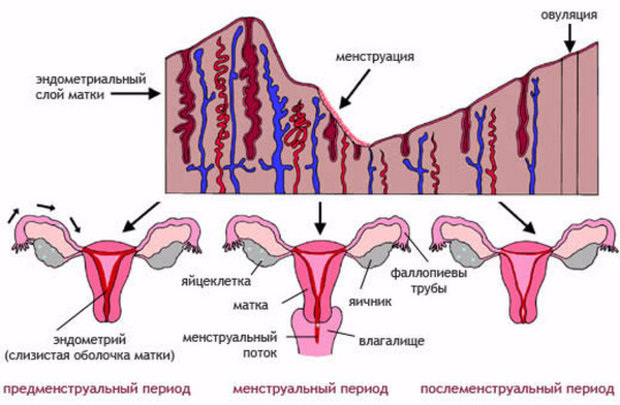
Характерные симптомы могут иметь место в течение нескольких часов или затягиваться до нескольких дней. При этом усиление боли возможно как в начале, так и в середине или в конце менструации.
Классификация первичной дисменореи
- Спазмогенная дисменорея развивается по причине спазмов мускулатуры матки. Этот вид дисменореи связывают с увеличенной секрецией простагландинов;
- Эссенциальная дисменорея ассоциирована с пониженным болевым порогом. Высокая чувствительность провоцирует появление боли в ответ на такие физиологические процессы, которые не сопряжены с болевыми ощущениями;
- Психогенная дисменорея развивается обычно у женщин с истероидным и сенситивным психотипом. Тревога и боязнь болевых ощущений провоцируют их развитие.
Симптомы первичной дисменореи
- Боль в нижней части живота, иррадиирующая в область паха и поясницы
- Боль в спине, которую пациентка не связывает с болью в нижней части живота
- Головокружение
- Головные боли, которые иногда достигают интенсивности, характерной для мигрени
- Тошнота, а в некоторых случаях рвота
- Нарушение стула (диарея)
- Изменение аппетита (повышение или снижение)
- Изменение настроения (депрессия, раздражительность)
Хотите записаться на прием?
Вторичная дисменорея
Вторичная дисменорея связана с патологическими процессами, которые могут быть обусловлены как врожденной аномалией, так и различными заболеваниями, возникшими позже. На основании этого выделяют врожденную и приобретенную вторичную дисменорею.
На основании этого выделяют врожденную и приобретенную вторичную дисменорею.
Врожденная и приобретенная вторичная дисменорея
- Врожденная вторичная дисменорея обычно связана с аномалиями развития или расположения половых органов женщины, к которым можно отнести, например, загиб матки или удвоение матки;
- Приобретенная вторичная дисменорея обусловлена различными патологическими процессами в репродуктивной системе, к которым можно отнести хронический эндометрит, аднексит, эндометриоз, миому матки. Вторичная дисменорея может развиваться после абортов, ИППП. В некоторых случаях в качестве причины можно указать использование внутриматочных контрацептивов, а также варикоз вен малого таза.
Компенсированная и декомпенсированная дисменорея
В том случае, если состояние женщины в период менструации на протяжении длительного времени не ухудшается, а интенсивность болевого синдрома остается примерно одинаковой, говорят о компенсированной дисменорее.
Если же со временем симптомы нарастают, а болевые ощущения усиливаются, диагностируют декомпенсированную дисменорею.
Степени тяжести дисменореи
Принято выделять несколько степеней тяжести этого нарушения менструального цикла.
Дисменорея 1 степени предполагает наличие болевых ощущений, которые только периодически могут приводить к уменьшению активности женщины. Симптомы, связанные с общим нарушением самочувствия, при этом отсутствуют.
Дисменорея 2 степени характеризуются более выраженным болевым синдромом, купирование которого требует приема обезболивающих препаратов. Самочувствие женщины во время менструации заметно ухудшается, что влияет на ее работоспособность и в ряде случаев заставляет изменить привычный ритм жизни.
Дисменорея 3 степени характеризуется выраженным болевым синдромом, который практически не купируется с помощью анальгетиков. У женщины присутствуют тошнота, головные боли, слабость и другие вегетативные симптомы. Как правило, пациентке приходится менять привычный ритм жизни в связи со значительно ухудшившимся состоянием здоровья и выраженным снижением работоспособности.
Как правило, пациентке приходится менять привычный ритм жизни в связи со значительно ухудшившимся состоянием здоровья и выраженным снижением работоспособности.
Лечение дисменореи
Лечение дисменореи зависит от причин, которые лежат в основе развития болевого синдрома.
Пациенткам с первичной дисменореей рекомендуется полноценный сон, минимизация стрессовых ситуаций, умеренные занятия спортом, диета с низким содержанием трудноперевариваемых продуктов и ограничением алкоголя и крепкого кофе. Помимо этого, следует отказаться от курения.
Курс лечения подразумевает прием противовоспалительных и гормональных, а в некоторых случаях также седативных препаратов. Помимо этого, могут эффективно использоваться различные немедикаментозные методы, к которым относятся иглоукалывание, массаж, помощь психолога.
Курс лечения пациенток со вторичной дисменореей предполагает терапию основного заболевания и может включать в себя как консервативные, так и хирургические методы.
Если у Вас возникли какие-либо вопросы, связанные с дисменореей, вы можете задать их врачам Нова Клиник.
Остались вопросы?
Что такое дисменорея?
Что такое дисменорея?
Дисменорея -это сильные и частые боли во время менструации. Дисменорея может быть или первичной или вторичной.
• Первичная дисменорея. Это происходит, когда вы впервые возникают менструации.
• Вторичная дисменорея. Этот тип обусловлен какой-то физической причиной. Это обычно начинается позже в жизни. Это может быть вызвано другим заболеванием, таким как воспаление тазовых органов , эндометриозом .
Что вызывает дисменорею?
Женщины с первичной дисменореей имеют аномальные сокращения матки из-за химического дисбаланса в организме. Например, химический простагландин контролирует сокращения матки.
Вторичная дисменорея вызвана другими заболеваниями, чаще всего эндометриозом. Это состояние, при котором эндометриальная ткань имплантируется за пределы матки.
Это состояние, при котором эндометриальная ткань имплантируется за пределы матки.
Другие причины вторичной дисменореи включают следующее:
• Тазовое воспалительное заболевание (PID)
• Миома матки
• Ненормальная беременность (выкидыш, внематочная)
• Инфекция, опухоли или полипы в полости таза
Каковы симптомы дисменореи?
• Спазмы в нижней части живота
• Боль в нижней части живота
• Боль в пояснице
• Боль, распространяющаяся вниз по ногам
• Тошнота
• Рвота
• Понос
• Усталость
• Обморок
• Головные боли
Симптомы дисменореи могут выглядеть как другие состояния или проблемы со здоровьем.
Как лечится дисменорея?
Лечение дисменореи будет определяться вашим лечащим врачом на основании:
• причины состояния
• возраста, общего состояния здоровья
• степени состояния
• вашей терпимости к определенным лекарствам, процедурам или методам лечения
Всегда консультируйтесь со своим врачом для постановки диагноза и проведения лечения.
Врач Клиники доктора Медведева акушер-гинеколог Гречихина А.И.
Узнать все наши новости и море полезной информации на Telegram Public Accaunt: https://t.me/klinika_medvedev
Эффективность применения комбинированного препарата, содержащего кальций и витамин D, в лечении первичной дисменореи у девочек-подростков | Геворгян
1. Сибирская Е. В., Адамян Л. В., Колтунов И. Е., Короткова С. А., Полякова Е. И., Геворгян А. П., Пахомова П. И. Анализ гинекологической заболеваемости девочек и девушек в Москве. Проблемы репродукции. 2017; 6: 60–65.
2. Dawood M. Y. Primary dysmenorrhea: advances in pathogenesis and management. Obstet Gynecol. 2006; 108 (2): 428–441.
3. Marjoribanks J, Ayeleke RO, Farquhar C, Proctor M. Nonsteroidal anti-inflammatory drugs for dysmenorrhea. Cochrane Database Syst Rev. 2015; (7): CD 001751.
Nonsteroidal anti-inflammatory drugs for dysmenorrhea. Cochrane Database Syst Rev. 2015; (7): CD 001751.
4. Кадурина Т. И., Аббакумова Л. Н. Педиатрические аспекты диагностики синдрома гипермобильности суставов. Педиатрия. 2013; 92 (4): 46–51.
5. Клинические рекомендации российского научного медицинского общества терапевтов по диагностике, лечению и реабилитации пациентов с дисплазиями соединительной ткани (первый пересмотр). Медицинский вестник Северного Кавказа. 2018; 13 (1.2): 137–209.
6. International Organization for the Study of Pain (IASP). Available at: www.iasp-pain.org/Education/Content.aspx?ItemNumber=1698&navItemNumber=576. Accessed 11th November 2014 and archived: www.webcitation.org/6U0KsS4QV.
7. Геворгян А. П., Сибирская Е. В. Первичная дисменорея с позиции сегодняшнего дня. Проблемы репродукции. 2018; 24 (6): 32–38.
Геворгян А. П., Сибирская Е. В. Первичная дисменорея с позиции сегодняшнего дня. Проблемы репродукции. 2018; 24 (6): 32–38.
8. French L. Dysmenorrhea in adolescents: diagnosis and treatment. Paediatric Drugs. 2008; 10 (1): 1–7.
9. Henriet P, Gaide Chevronnay HP, Marbaix E. The endocrine and paracrine control of menstruation. Molecular and Cellular Endocrinology. 2012; 358 (2): 197–207.
10. Jones GT. Matrix metalloproteinases in biologic samples. Adv Clin Chem. 2014; 65: 199–219.
11. Malemud CJ. Matrix metalloproteinase in health and disease: an overview. Front Biosci. 2006; 11: 1696–1701.
12. Jana S, Chatterjee K, Ray AK, DasMahapatra P, Swarnakar S. Regulation of Matrix Metalloproteinase-2 Activity by COX-2-PGE 2-pAKT Axis Promotes Angiogenesis in Endometriosis. PLoS ONE. 2016; 11 (10): e0163540.
Regulation of Matrix Metalloproteinase-2 Activity by COX-2-PGE 2-pAKT Axis Promotes Angiogenesis in Endometriosis. PLoS ONE. 2016; 11 (10): e0163540.
13. Szymanowski K, Mikołajczyk M, Wirstlein P, Dera-Szymanowska A. Matrix metalloproteinase-2 (MMP-2), MMP-9, tissue inhibitor of matrix metalloproteinases (TIMP-1) and transforming growth factor-β2 (TGF-β2) expression in eutopic endometrium of women with peritoneal endometriosis. Ann Agric Environ Med. 2016; 23 (4): 649–653.
14. Громова О. А., Торшин И. Ю. Витамины и минералы: между Сциллой и Харибдой: о мисконцепциях и других чудовищах. М.: МЦНМО; 2013: 693.
15. Wang T, Gu Q, Zhao J et al. Calcium alginate enhances wound healing by up-regulating the ratio of collagen types I/III in diabetic rats. Int J Clin Exp Pathol. 2015; 8 (6): 6636–6645.
2015; 8 (6): 6636–6645.
16. Mohammad-Alizadeh S, Mirghafourvand M, Nezamivand-Chegini S, Javadzadeh Y. Calcium With and Without Magnesium for Primary Dysmenorrhea: A Double-Blind Randomized Placebo-Controlled Trial. Int J Women’s Health Reprod Sci. 2017; 5 (4): 332–338.
17. Zarei S, Mohammad-Alizadeh-Charandabi S, Mirghafourvand M, Javadzadeh Y, Effati-Daryani F. Effects of Calcium-Vitamin D and Calcium-Alone on Pain Intensity and Menstrual BloodLoss in Women with Primary Dysmenorrhea: A Randomized Controlled Trial. Pain Medicine. 2017; 18: 3–13.
18. Adams JS, Hewison М. Unexpected actions of vitamin D: new perspectives on the regulation of innate and adaptive immunity. Nature Clin Pract Endocrinol Metab. 2008; 4 (2): 80–90.
19. Шабалов Н. П. Детские болезни: учебник для вузов. 7-е изд. СПб.: «Питер»; 2012.
Шабалов Н. П. Детские болезни: учебник для вузов. 7-е изд. СПб.: «Питер»; 2012.
20. Bahrami A, Avan A, Sadeghnia HR, et al. High dose vitamin D supplementation can improve menstrual problems, dysmenorrhea, and premenstrual syndrome in adolescents. Gynecol Endocrinol. 2018; 34 (8): 659–663.
21. Garland CF, Gorham ED, Mohr SB, Garland FC. Vitamin D for cancer prevention: global perspective. Annals of Epidemiology. 2009; 19 (7): 468–483.
22. Liu X, Nelson A, Farid M, et al. Vitamin D modulates PGE 2 synthesis and degradation in human lung fibroblasts. Am J Respir Cell Mol Biol. 2014; 50: 40–50.
23. Sharan C, Halder SK, Thota C, Jaleel T, Nair S, Al-Hendy A. VitaminD inhibits proliferation of human uterine leiomyoma cells via catechol-Omethyltransferase. Fertil Steril. 2011; 95: 247–253.
Fertil Steril. 2011; 95: 247–253.
24. Захарова И. Н., Творогова Т. М., Громова О. А. Недостаточность витамина D у подростков: результаты круглогодичного скрининга в Москве. Педиатрическая фармакология. 2015; 2 (5): 528–531.
25. Батурин А. К., Оглоблин Н. А., Волкова Л. Ю. Результаты изучения потребления кальция с пищей детьми в Российской Федерации. Вопросы детской диетологии. 2006; 4 (5): 12–16.
26. Murawala H, Patel S, Ranadive I, Desai I, Balakrishnan S. Variation in expression and activity pattern of mmp2 and mmp9 on different time scales in the regenerating caudal fin of Poecilia latipinna. J Fish Biol. 2018; 92 (5): 1604–1619.
Первичная дисменорея — Американский семейный врач
1. Джеймисон DJ,
Стидж Дж. Ф.
Распространенность дисменореи, диспареунии, тазовой боли и синдрома раздраженного кишечника в практике оказания первичной медицинской помощи. Акушерский гинекол .
1996; 87: 55–8 ….
Джеймисон DJ,
Стидж Дж. Ф.
Распространенность дисменореи, диспареунии, тазовой боли и синдрома раздраженного кишечника в практике оказания первичной медицинской помощи. Акушерский гинекол .
1996; 87: 55–8 ….
2. Харлоу С.Д., Парк М. Продольное исследование факторов риска возникновения, продолжительности и тяжести менструальных спазмов в когорте студенток колледжа. Br J Obstet Gynaecol . 1996; 103: 1134–42 [Опечатка опубликована в Br J Obstet Gynaecol .1997; 104: 386].
3. Андерш Б., Милсом И. Эпидемиологическое исследование молодых женщин с дисменореей. Am J Obstet Gynecol . 1982; 144: 655–60.
4. Sundell G, Милсон I, Андерш Б. Факторы, влияющие на распространенность и тяжесть дисменореи у молодых женщин. Br J Obstet Gynaecol . 1990; 97: 588–94.
5. Dawood MY.
Ибупрофен и дисменорея. Ам Дж. Мед .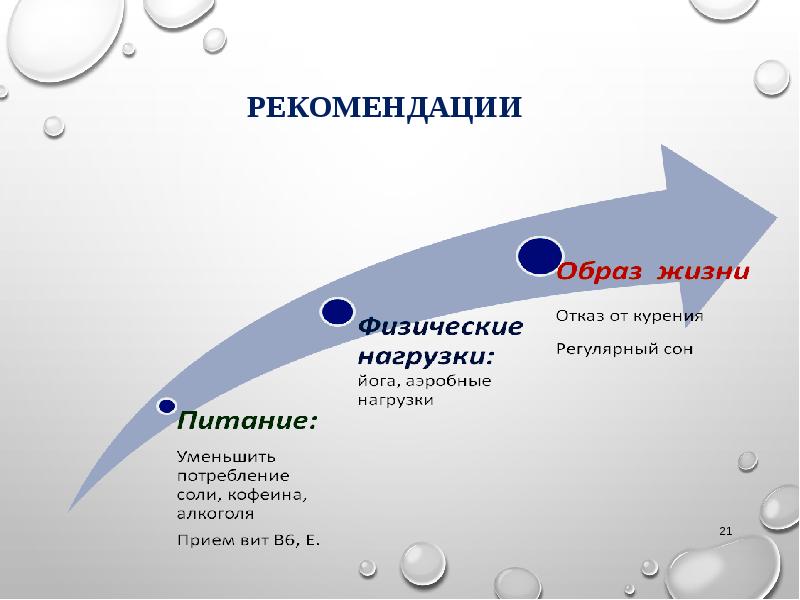 1984; 77: 87–94.
1984; 77: 87–94.
6. Parazzini F, Tozzi L, Меззопан R, Лучини Л, Марчини М, Феделе Л. Курение сигарет, употребление алкоголя и риск первичной дисменореи. Эпидемиология . 1994; 5: 469–72.
7. Монтеро П, Бернис С, Фернандес V, Кастро С. Влияние индекса массы тела и привычек похудения на менструальную боль и нарушение цикла. J Biosoc Sci . 1996; 28: 315–23.
8.Дауд М.Ю. Дисменорея. Clin Obstet Gynecol . 1990; 33: 168–78.
9. Смит Р.П. Циклическая тазовая боль и дисменорея. Обская гинекологическая поликлиника North Am . 1993. 20: 753–64.
10. Dawood MY. Нестероидные противовоспалительные препараты и изменение отношения к дисменорее. Ам Дж. Мед . 1988; 84: 23–9.
11. Смит Р.П. Гинекология в первичном звене. Балтимор: Уильямс и Уилкинс, 1997: 389–404.
12. Симпсон JL,
Элиас С,
Малинак Л.Р.,
Баттрам VC Jr.
Наследственные аспекты эндометриоза. I. Генетические исследования. Am J Obstet Gynecol .
1980; 137: 327–31.
Симпсон JL,
Элиас С,
Малинак Л.Р.,
Баттрам VC Jr.
Наследственные аспекты эндометриоза. I. Генетические исследования. Am J Obstet Gynecol .
1980; 137: 327–31.
13. Малинак Л.Р., Баттрам VC Jr, Элиас С, Simpson JL. Аспекты наследия эндометриоза. II. Клиническая характеристика семейного эндометриоза. Am J Obstet Gynecol . 1980; 137: 332–7.
14. Кэмпбелл М.А., McGrath PJ. Использование подростками лекарств для устранения дискомфорта во время менструации. Arch Pediatr Adolesc Med . 1997; 151: 905–13.
15. Милсом I, Sundell G, Андерш Б. Влияние различных комбинированных пероральных контрацептивов на распространенность и тяжесть дисменореи. Контрацепция . 1990; 42: 497–506.
16. Робинсон Дж. К.,
Plichta S,
Weisman CS,
Натансон, Калифорния,
Энсмингер М.
Дисменорея и использование оральных контрацептивов у женщин-подростков, посещающих клинику планирования семьи. Am J Obstet Gynecol .
1992; 166: 578–83.
Am J Obstet Gynecol .
1992; 166: 578–83.
17. Милсом I, Хеднер Н, Маннгеймер К. Сравнительное исследование влияния высокоинтенсивной чрескожной стимуляции нервов и перорального напроксена на внутриматочное давление и менструальную боль у пациентов с первичной дисменореей. Am J Obstet Gynecol . 1994; 170 (1 пт 1): 123–9.
18. Каплан Б, Пелед Y, Пардо Дж. Рабинерсон Д, Хирш М, Овадия J, и другие.Чрескожная электрическая стимуляция нервов (ЧЭНС) как средство облегчения дисменореи. Clin Exp Obstet Gynecol . 1994; 21: 87–90.
19. Dawood MY, Рамос Дж. Чрескожная электрическая стимуляция нервов (TENS) для лечения первичной дисменореи: рандомизированное перекрестное сравнение с плацебо TENS и ибупрофеном. Акушерский гинекол . 1990; 75: 656–60.
20. Льюерс Д,
Клелланд JA,
Джексон-младший,
Варнер Р. Э.,
Бергман Дж.Чрескожная электрическая стимуляция нервов при первичной дисменореи. Физика .
1989; 69: 3–9.
Э.,
Бергман Дж.Чрескожная электрическая стимуляция нервов при первичной дисменореи. Физика .
1989; 69: 3–9.
21. Чен Ф.П., Чанг С.Д., Чу К.К., Сун Ю.К. Сравнение лапароскопической пресакральной неврэктомии и лапароскопической абляции маточного нерва при первичной дисменорее. Дж Репрод Мед . 1996; 41: 463–6.
22. Гурган Т, Урман Б, Аксу Т, Девелиоглу О, Зейнелоглу Н, Kisnisci HA.Лапароскопическая CO 2 лазерная абляция маточного нерва для лечения лекарственно-устойчивой первичной дисменореи. Fertil Steril . 1992; 58: 422–4.
23. Helms JM. Иглоукалывание для лечения первичной дисменореи. Акушерский гинекол . 1987; 9: 51–6.
24. Дойч Б. Менструальная боль у датских женщин связана с низким потреблением полиненасыщенных жирных кислот n-3. евро J Clin Nutr . 1995; 49: 508–16.
25. Харел З,
Биро FM,
Коттенхан РК,
Rosenthal SL.
Добавки с полиненасыщенными жирными кислотами омега-3 для лечения дисменореи у подростков. Am J Obstet Gynecol .
1996. 174: 1335–8.
Харел З,
Биро FM,
Коттенхан РК,
Rosenthal SL.
Добавки с полиненасыщенными жирными кислотами омега-3 для лечения дисменореи у подростков. Am J Obstet Gynecol .
1996. 174: 1335–8.
26. Трансдермальный нитроглицерин в лечении боли, связанной с первичной дисменореей: многонациональное пилотное исследование. J Int Med Res . 1997; 25: 41–4.
27. Гохале ЛБ. Лечебное лечение первичной (спастической) дисменореи. Индийский журнал J Med Res . 1996. 103: 227–31.
28. Benassi L, Барлетта Ф.П., Барончини Л, Бертани Д., Филиппини Ф, Бески Л, и другие. Эффективность пидолата магния в профилактике первичной дисменореи. Clin Exp Obstet Gynecol . 1992; 19: 176–9.
29. Айзенберг Д.М.,
Кесслер Р.К.,
Фостер С,
Норлок ИП,
Калкинс Д.Р.,
Delbanco TL.
Нетрадиционная медицина в США. Распространенность, затраты и модели использования. N Engl J Med .
1993; 328: 246–52.
Распространенность, затраты и модели использования. N Engl J Med .
1993; 328: 246–52.
30. Хэдфилд Р., Мардон Х, Барлоу Д, Кеннеди С. Задержка в диагностике эндометриоза: опрос женщин из США и Великобритании. Репродукция Человека . 1996; 11: 878–80.
Что это такое, методы лечения, причины
Обзор
Что такое менструальные спазмы?
Дисменорея — это медицинский термин, обозначающий боль во время менструации (менструации) или менструальные спазмы.Существует два типа дисменореи: первичная и вторичная.
Первичная дисменорея — это типичные менструальные спазмы, которые возвращаются снова и снова (рецидивируют) и возникают не из-за других заболеваний. Боль обычно начинается за один или два дня до начала менструации или когда начинается кровотечение. Вы можете почувствовать боль от легкой до сильной в нижней части живота, спине или бедрах.
Вы можете почувствовать боль от легкой до сильной в нижней части живота, спине или бедрах.
Боль обычно может длиться от 12 до 72 часов, и у вас могут быть другие симптомы, такие как тошнота и рвота, усталость и даже диарея.Общие менструальные спазмы могут стать менее болезненными по мере взросления и могут полностью исчезнуть, если у вас появится ребенок.
Если у вас болезненные месячные из-за заболевания или инфекции женских репродуктивных органов, это называется вторичной дисменореей. Боль от вторичной дисменореи обычно начинается раньше в менструальном цикле и длится дольше, чем обычные менструальные спазмы. Обычно у вас не бывает тошноты, рвоты, усталости или диареи.
Симптомы и причины
Что вызывает болезненные менструальные спазмы?
Менструальные спазмы возникают, когда химическое вещество, называемое простагландином, заставляет матку сокращаться (стягиваться). Матка, мышечный орган, в котором растет ребенок, сокращается на протяжении всего менструального цикла. Во время менструации матка сокращается сильнее. Если матка сокращается слишком сильно, она может давить на соседние кровеносные сосуды, перекрывая подачу кислорода к мышечной ткани. Вы чувствуете боль, когда часть мышцы на короткое время теряет кислород.
Матка, мышечный орган, в котором растет ребенок, сокращается на протяжении всего менструального цикла. Во время менструации матка сокращается сильнее. Если матка сокращается слишком сильно, она может давить на соседние кровеносные сосуды, перекрывая подачу кислорода к мышечной ткани. Вы чувствуете боль, когда часть мышцы на короткое время теряет кислород.
Как вторичная дисменорея вызывает менструальные спазмы?
Менструальная боль из-за вторичной дисменореи — результат проблем с репродуктивными органами.Состояния, которые могут вызвать спазмы, включают:
- Эндометриоз: заболевание, при котором ткань, выстилающая матку (эндометрий), находится за пределами матки. Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
- Аденомиоз: заболевание, при котором слизистая оболочка матки врастает в мышцу матки. Это состояние может привести к тому, что матка станет намного больше, чем должна быть, наряду с ненормальным кровотечением и болью.

- Воспалительное заболевание тазовых органов (ВЗОМТ): инфекция, вызываемая бактериями, которая начинается в матке и может распространяться на другие репродуктивные органы. ВЗОМТ может вызвать боль в желудке или боль во время секса.
- Стеноз шейки матки: сужение шейки матки или отверстия в матке.
- Миома (доброкачественные опухоли): разрастания внутри, снаружи или в стенках матки
Каковы симптомы менструальных спазмов?
Если у вас болезненные месячные, у вас может быть:
- Ноющая боль в животе (временами боль может быть сильной).
- Чувство давления внизу живота.
- Боль в бедрах, пояснице и внутренней поверхности бедер.
Диагностика и тесты
Как узнать, нормальна ли боль при менструальных спазмах?
Если у вас сильные или необычные менструальные спазмы или спазмы, которые продолжаются более двух или трех дней, обратитесь к своему врачу. Как первичные, так и вторичные менструальные спазмы можно вылечить, поэтому важно пройти обследование.
Как первичные, так и вторичные менструальные спазмы можно вылечить, поэтому важно пройти обследование.
Сначала вас попросят описать ваши симптомы и менструальный цикл. Ваш лечащий врач также проведет осмотр органов малого таза. Во время этого обследования ваш врач вставляет зеркало (инструмент, который позволяет врачу видеть во влагалище). Врач может осмотреть ваше влагалище, шейку матки и матку. Врач ощупывает любые уплотнения или изменения. Они могут взять небольшой образец вагинальной жидкости для анализа.
Если ваш поставщик медицинских услуг считает, что у вас может быть вторичная дисменорея, вам могут потребоваться дополнительные тесты, такие как УЗИ или лапароскопия. Если эти тесты указывают на наличие проблемы со здоровьем, ваш лечащий врач обсудит лечение.
Если вы используете тампоны и у вас появятся следующие симптомы, немедленно обратитесь за медицинской помощью: более 102 градусов по Фаренгейту.
- Лихорадка.
- Рвота.
- Диарея.

- Головокружение, обморок или почти обморок.
- Сыпь, похожая на солнечный ожог.
Это симптомы синдрома токсического шока, опасного для жизни заболевания.
Ведение и лечение
Как облегчить легкие менструальные спазмы?
Для облегчения легких менструальных спазмов:
- Для максимального облегчения примите ибупрофен, как только начнется кровотечение или спазмы.Ибупрофен относится к классу препаратов, называемых нестероидными противовоспалительными средствами (НПВП). Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.
- Поместите грелку или бутылку с горячей водой себе на поясницу или живот.
- При необходимости отдыхайте.
- Избегайте продуктов, содержащих кофеин.

- Избегайте курения и употребления алкоголя.
- Помассируйте поясницу и живот.
У женщин, которые регулярно занимаются спортом, менструальная боль меньше.Чтобы предотвратить судороги, сделайте физические упражнения частью своего еженедельного распорядка.
Если эти действия не уменьшают боль, ваш лечащий врач может заказать для вас лекарства, в том числе ибупрофен или другое противовоспалительное лекарство в более высокой дозе, доступное без рецепта. Ваш лечащий врач может также порекомендовать оральные контрацептивы, поскольку у женщин, принимающих оральные контрацептивы, как правило, меньше менструальных болей.
Если тестирование покажет, что у вас вторичная дисменорея, ваш врач обсудит лечение состояния, вызывающего боль.Это могут быть оральные контрацептивы, другие виды лекарств или хирургическое вмешательство.
Какие виды альтернативной терапии могут помочь при менструальных спазмах?
Женщины, у которых возникают болезненные месячные, часто пытаются найти естественные способы справиться с болью. Исследования альтернативных или дополнительных методов не дали окончательных результатов. Помните, что большинство добавок не регулируются FDA. Другие методы, которые могут оказаться полезными, включают:
Исследования альтернативных или дополнительных методов не дали окончательных результатов. Помните, что большинство добавок не регулируются FDA. Другие методы, которые могут оказаться полезными, включают:
- Йога.
- Массаж.
- Акупунктура и точечный массаж.
- Расслабление или дыхательные упражнения.
Профилактика
Можно ли предотвратить менструальные спазмы?
Ответ: «Возможно, нет». Тем не менее, сбалансированное питание и регулярные физические упражнения могут помочь снизить интенсивность судорог.
Жить с
Когда вам следует обращаться к своему врачу по поводу менструальных спазмов?
Сильные судороги мешают некоторым женщинам работать и ходить в школу. Вам не нужно страдать, и вам не нужно откладывать жизнь на потом. Если у вас болезненные месячные, обратитесь к своему врачу.
Вам не нужно страдать, и вам не нужно откладывать жизнь на потом. Если у вас болезненные месячные, обратитесь к своему врачу.
Может быть полезно отслеживать свои периоды и дни, когда боль наиболее сильна, чтобы вы могли составить полный отчет. Если вы заметили другие симптомы, такие как головные боли или сильные выделения, вам также следует следить за ними.
Ваш врач, вероятно, спросит вас, когда у вас начались месячные, как долго они продолжаются, сексуально активны, есть ли у других женщин в вашей семье проблемы с менструацией и какие виды лечения вы, возможно, уже пробовали.
Записка из клиники Кливленда
Менструация в норме.У вас могут быть судороги, но вам не нужно молча с ними страдать. Есть способы сделать болезненные периоды менее болезненными. Обязательно поговорите со своим врачом о болезненных менструациях.
Что это такое, лечение, причины
Обзор
Что такое менструальные спазмы?
Дисменорея — это медицинский термин, обозначающий боль во время менструации (менструации) или менструальные спазмы. Существует два типа дисменореи: первичная и вторичная.
Существует два типа дисменореи: первичная и вторичная.
Первичная дисменорея — это типичные менструальные спазмы, которые возвращаются снова и снова (рецидивируют) и возникают не из-за других заболеваний. Боль обычно начинается за один или два дня до начала менструации или когда начинается кровотечение. Вы можете почувствовать боль от легкой до сильной в нижней части живота, спине или бедрах.
Боль обычно может длиться от 12 до 72 часов, и у вас могут быть другие симптомы, такие как тошнота и рвота, усталость и даже диарея.Общие менструальные спазмы могут стать менее болезненными по мере взросления и могут полностью исчезнуть, если у вас появится ребенок.
Если у вас болезненные месячные из-за заболевания или инфекции женских репродуктивных органов, это называется вторичной дисменореей. Боль от вторичной дисменореи обычно начинается раньше в менструальном цикле и длится дольше, чем обычные менструальные спазмы. Обычно у вас не бывает тошноты, рвоты, усталости или диареи.
Симптомы и причины
Что вызывает болезненные менструальные спазмы?
Менструальные спазмы возникают, когда химическое вещество, называемое простагландином, заставляет матку сокращаться (стягиваться).Матка, мышечный орган, в котором растет ребенок, сокращается на протяжении всего менструального цикла. Во время менструации матка сокращается сильнее. Если матка сокращается слишком сильно, она может давить на соседние кровеносные сосуды, перекрывая подачу кислорода к мышечной ткани. Вы чувствуете боль, когда часть мышцы на короткое время теряет кислород.
Как вторичная дисменорея вызывает менструальные спазмы?
Менструальная боль из-за вторичной дисменореи — результат проблем с репродуктивными органами.Состояния, которые могут вызвать спазмы, включают:
- Эндометриоз: заболевание, при котором ткань, выстилающая матку (эндометрий), находится за пределами матки.
 Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль. - Аденомиоз: заболевание, при котором слизистая оболочка матки врастает в мышцу матки. Это состояние может привести к тому, что матка станет намного больше, чем должна быть, наряду с ненормальным кровотечением и болью.
- Воспалительное заболевание тазовых органов (ВЗОМТ): инфекция, вызываемая бактериями, которая начинается в матке и может распространяться на другие репродуктивные органы. ВЗОМТ может вызвать боль в желудке или боль во время секса.
- Стеноз шейки матки: сужение шейки матки или отверстия в матке.
- Миома (доброкачественные опухоли): разрастания внутри, снаружи или в стенках матки
Каковы симптомы менструальных спазмов?
Если у вас болезненные месячные, у вас может быть:
- Ноющая боль в животе (временами боль может быть сильной).
- Чувство давления внизу живота.
- Боль в бедрах, пояснице и внутренней поверхности бедер.

Диагностика и тесты
Как узнать, нормальна ли боль при менструальных спазмах?
Если у вас сильные или необычные менструальные спазмы или спазмы, которые продолжаются более двух или трех дней, обратитесь к своему врачу.Как первичные, так и вторичные менструальные спазмы можно вылечить, поэтому важно пройти обследование.
Сначала вас попросят описать ваши симптомы и менструальный цикл. Ваш лечащий врач также проведет осмотр органов малого таза. Во время этого обследования ваш врач вставляет зеркало (инструмент, который позволяет врачу видеть во влагалище). Врач может осмотреть ваше влагалище, шейку матки и матку. Врач ощупывает любые уплотнения или изменения. Они могут взять небольшой образец вагинальной жидкости для анализа.
Если ваш поставщик медицинских услуг считает, что у вас может быть вторичная дисменорея, вам могут потребоваться дополнительные тесты, такие как УЗИ или лапароскопия. Если эти тесты указывают на наличие проблемы со здоровьем, ваш лечащий врач обсудит лечение.
Если эти тесты указывают на наличие проблемы со здоровьем, ваш лечащий врач обсудит лечение.
Если вы используете тампоны и у вас появятся следующие симптомы, немедленно обратитесь за медицинской помощью: более 102 градусов по Фаренгейту.
- Лихорадка.
- Рвота.
- Диарея.
- Головокружение, обморок или почти обморок.
- Сыпь, похожая на солнечный ожог.
Это симптомы синдрома токсического шока, опасного для жизни заболевания.
Ведение и лечение
Как облегчить легкие менструальные спазмы?
Для облегчения легких менструальных спазмов:
- Для максимального облегчения примите ибупрофен, как только начнется кровотечение или спазмы.Ибупрофен относится к классу препаратов, называемых нестероидными противовоспалительными средствами (НПВП).
 Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.
Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол. - Поместите грелку или бутылку с горячей водой себе на поясницу или живот.
- При необходимости отдыхайте.
- Избегайте продуктов, содержащих кофеин.
- Избегайте курения и употребления алкоголя.
- Помассируйте поясницу и живот.
У женщин, которые регулярно занимаются спортом, менструальная боль меньше.Чтобы предотвратить судороги, сделайте физические упражнения частью своего еженедельного распорядка.
Если эти действия не уменьшают боль, ваш лечащий врач может заказать для вас лекарства, в том числе ибупрофен или другое противовоспалительное лекарство в более высокой дозе, доступное без рецепта. Ваш лечащий врач может также порекомендовать оральные контрацептивы, поскольку у женщин, принимающих оральные контрацептивы, как правило, меньше менструальных болей.
Если тестирование покажет, что у вас вторичная дисменорея, ваш врач обсудит лечение состояния, вызывающего боль..gif) Это могут быть оральные контрацептивы, другие виды лекарств или хирургическое вмешательство.
Это могут быть оральные контрацептивы, другие виды лекарств или хирургическое вмешательство.
Какие виды альтернативной терапии могут помочь при менструальных спазмах?
Женщины, у которых возникают болезненные месячные, часто пытаются найти естественные способы справиться с болью. Исследования альтернативных или дополнительных методов не дали окончательных результатов. Помните, что большинство добавок не регулируются FDA. Другие методы, которые могут оказаться полезными, включают:
- Йога.
- Массаж.
- Акупунктура и точечный массаж.
- Расслабление или дыхательные упражнения.
Профилактика
Можно ли предотвратить менструальные спазмы?
Ответ: «Возможно, нет». Тем не менее, сбалансированное питание и регулярные физические упражнения могут помочь снизить интенсивность судорог.
Жить с
Когда вам следует обращаться к своему врачу по поводу менструальных спазмов?
Сильные судороги мешают некоторым женщинам работать и ходить в школу. Вам не нужно страдать, и вам не нужно откладывать жизнь на потом. Если у вас болезненные месячные, обратитесь к своему врачу.
Может быть полезно отслеживать свои периоды и дни, когда боль наиболее сильна, чтобы вы могли составить полный отчет. Если вы заметили другие симптомы, такие как головные боли или сильные выделения, вам также следует следить за ними.
Ваш врач, вероятно, спросит вас, когда у вас начались месячные, как долго они продолжаются, сексуально активны, есть ли у других женщин в вашей семье проблемы с менструацией и какие виды лечения вы, возможно, уже пробовали.
Записка из клиники Кливленда
Менструация в норме. У вас могут быть судороги, но вам не нужно молча с ними страдать. Есть способы сделать болезненные периоды менее болезненными. Обязательно поговорите со своим врачом о болезненных менструациях.
У вас могут быть судороги, но вам не нужно молча с ними страдать. Есть способы сделать болезненные периоды менее болезненными. Обязательно поговорите со своим врачом о болезненных менструациях.
Что это такое, лечение, причины
Обзор
Что такое менструальные спазмы?
Дисменорея — это медицинский термин, обозначающий боль во время менструации (менструации) или менструальные спазмы.Существует два типа дисменореи: первичная и вторичная.
Первичная дисменорея — это типичные менструальные спазмы, которые возвращаются снова и снова (рецидивируют) и возникают не из-за других заболеваний. Боль обычно начинается за один или два дня до начала менструации или когда начинается кровотечение. Вы можете почувствовать боль от легкой до сильной в нижней части живота, спине или бедрах.
Боль обычно может длиться от 12 до 72 часов, и у вас могут быть другие симптомы, такие как тошнота и рвота, усталость и даже диарея.Общие менструальные спазмы могут стать менее болезненными по мере взросления и могут полностью исчезнуть, если у вас появится ребенок.
Если у вас болезненные месячные из-за заболевания или инфекции женских репродуктивных органов, это называется вторичной дисменореей. Боль от вторичной дисменореи обычно начинается раньше в менструальном цикле и длится дольше, чем обычные менструальные спазмы. Обычно у вас не бывает тошноты, рвоты, усталости или диареи.
Симптомы и причины
Что вызывает болезненные менструальные спазмы?
Менструальные спазмы возникают, когда химическое вещество, называемое простагландином, заставляет матку сокращаться (стягиваться).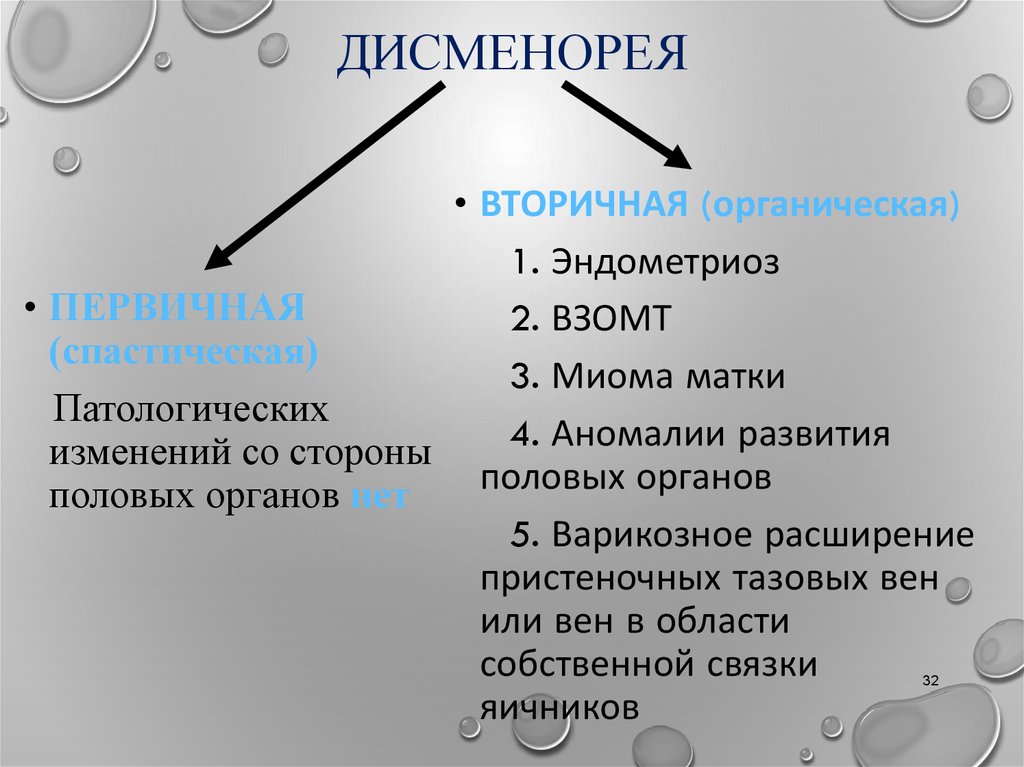 Матка, мышечный орган, в котором растет ребенок, сокращается на протяжении всего менструального цикла. Во время менструации матка сокращается сильнее. Если матка сокращается слишком сильно, она может давить на соседние кровеносные сосуды, перекрывая подачу кислорода к мышечной ткани. Вы чувствуете боль, когда часть мышцы на короткое время теряет кислород.
Матка, мышечный орган, в котором растет ребенок, сокращается на протяжении всего менструального цикла. Во время менструации матка сокращается сильнее. Если матка сокращается слишком сильно, она может давить на соседние кровеносные сосуды, перекрывая подачу кислорода к мышечной ткани. Вы чувствуете боль, когда часть мышцы на короткое время теряет кислород.
Как вторичная дисменорея вызывает менструальные спазмы?
Менструальная боль из-за вторичной дисменореи — результат проблем с репродуктивными органами.Состояния, которые могут вызвать спазмы, включают:
- Эндометриоз: заболевание, при котором ткань, выстилающая матку (эндометрий), находится за пределами матки. Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
- Аденомиоз: заболевание, при котором слизистая оболочка матки врастает в мышцу матки. Это состояние может привести к тому, что матка станет намного больше, чем должна быть, наряду с ненормальным кровотечением и болью.

- Воспалительное заболевание тазовых органов (ВЗОМТ): инфекция, вызываемая бактериями, которая начинается в матке и может распространяться на другие репродуктивные органы. ВЗОМТ может вызвать боль в желудке или боль во время секса.
- Стеноз шейки матки: сужение шейки матки или отверстия в матке.
- Миома (доброкачественные опухоли): разрастания внутри, снаружи или в стенках матки
Каковы симптомы менструальных спазмов?
Если у вас болезненные месячные, у вас может быть:
- Ноющая боль в животе (временами боль может быть сильной).
- Чувство давления внизу живота.
- Боль в бедрах, пояснице и внутренней поверхности бедер.
Диагностика и тесты
Как узнать, нормальна ли боль при менструальных спазмах?
Если у вас сильные или необычные менструальные спазмы или спазмы, которые продолжаются более двух или трех дней, обратитесь к своему врачу. Как первичные, так и вторичные менструальные спазмы можно вылечить, поэтому важно пройти обследование.
Как первичные, так и вторичные менструальные спазмы можно вылечить, поэтому важно пройти обследование.
Сначала вас попросят описать ваши симптомы и менструальный цикл. Ваш лечащий врач также проведет осмотр органов малого таза. Во время этого обследования ваш врач вставляет зеркало (инструмент, который позволяет врачу видеть во влагалище). Врач может осмотреть ваше влагалище, шейку матки и матку. Врач ощупывает любые уплотнения или изменения. Они могут взять небольшой образец вагинальной жидкости для анализа.
Если ваш поставщик медицинских услуг считает, что у вас может быть вторичная дисменорея, вам могут потребоваться дополнительные тесты, такие как УЗИ или лапароскопия. Если эти тесты указывают на наличие проблемы со здоровьем, ваш лечащий врач обсудит лечение.
Если вы используете тампоны и у вас появятся следующие симптомы, немедленно обратитесь за медицинской помощью: более 102 градусов по Фаренгейту.
- Лихорадка.
- Рвота.
- Диарея.

- Головокружение, обморок или почти обморок.
- Сыпь, похожая на солнечный ожог.
Это симптомы синдрома токсического шока, опасного для жизни заболевания.
Ведение и лечение
Как облегчить легкие менструальные спазмы?
Для облегчения легких менструальных спазмов:
- Для максимального облегчения примите ибупрофен, как только начнется кровотечение или спазмы.Ибупрофен относится к классу препаратов, называемых нестероидными противовоспалительными средствами (НПВП). Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.
- Поместите грелку или бутылку с горячей водой себе на поясницу или живот.
- При необходимости отдыхайте.
- Избегайте продуктов, содержащих кофеин.

- Избегайте курения и употребления алкоголя.
- Помассируйте поясницу и живот.
У женщин, которые регулярно занимаются спортом, менструальная боль меньше.Чтобы предотвратить судороги, сделайте физические упражнения частью своего еженедельного распорядка.
Если эти действия не уменьшают боль, ваш лечащий врач может заказать для вас лекарства, в том числе ибупрофен или другое противовоспалительное лекарство в более высокой дозе, доступное без рецепта. Ваш лечащий врач может также порекомендовать оральные контрацептивы, поскольку у женщин, принимающих оральные контрацептивы, как правило, меньше менструальных болей.
Если тестирование покажет, что у вас вторичная дисменорея, ваш врач обсудит лечение состояния, вызывающего боль.Это могут быть оральные контрацептивы, другие виды лекарств или хирургическое вмешательство.
Какие виды альтернативной терапии могут помочь при менструальных спазмах?
Женщины, у которых возникают болезненные месячные, часто пытаются найти естественные способы справиться с болью. Исследования альтернативных или дополнительных методов не дали окончательных результатов. Помните, что большинство добавок не регулируются FDA. Другие методы, которые могут оказаться полезными, включают:
Исследования альтернативных или дополнительных методов не дали окончательных результатов. Помните, что большинство добавок не регулируются FDA. Другие методы, которые могут оказаться полезными, включают:
- Йога.
- Массаж.
- Акупунктура и точечный массаж.
- Расслабление или дыхательные упражнения.
Профилактика
Можно ли предотвратить менструальные спазмы?
Ответ: «Возможно, нет». Тем не менее, сбалансированное питание и регулярные физические упражнения могут помочь снизить интенсивность судорог.
Жить с
Когда вам следует обращаться к своему врачу по поводу менструальных спазмов?
Сильные судороги мешают некоторым женщинам работать и ходить в школу.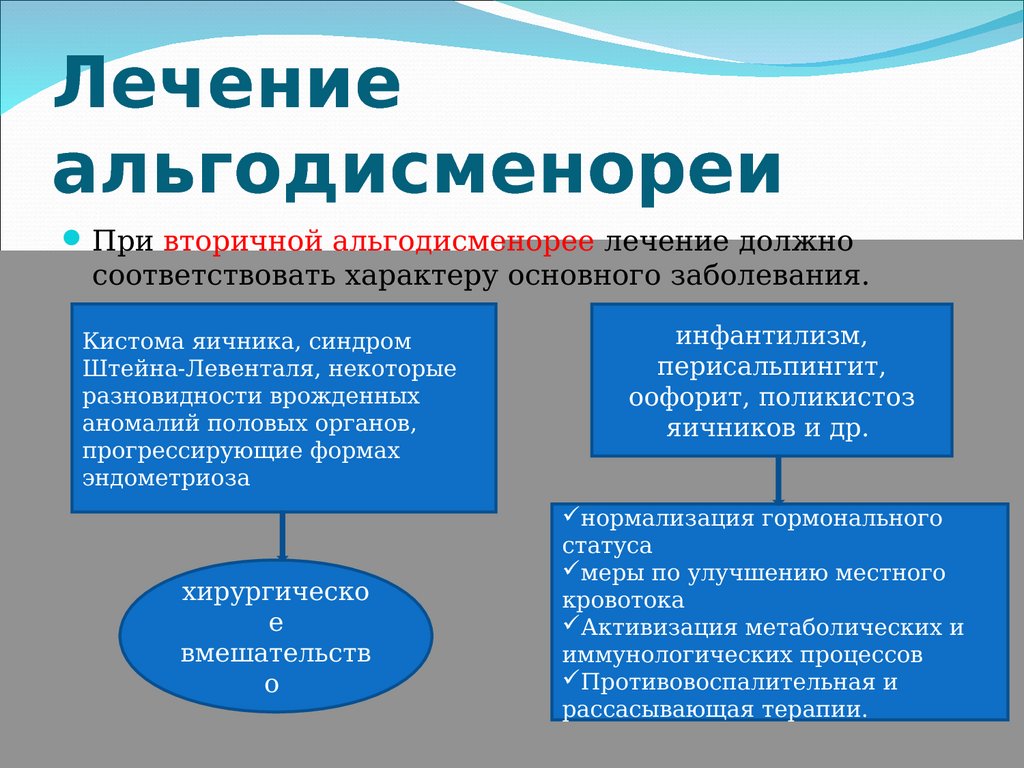 Вам не нужно страдать, и вам не нужно откладывать жизнь на потом. Если у вас болезненные месячные, обратитесь к своему врачу.
Вам не нужно страдать, и вам не нужно откладывать жизнь на потом. Если у вас болезненные месячные, обратитесь к своему врачу.
Может быть полезно отслеживать свои периоды и дни, когда боль наиболее сильна, чтобы вы могли составить полный отчет. Если вы заметили другие симптомы, такие как головные боли или сильные выделения, вам также следует следить за ними.
Ваш врач, вероятно, спросит вас, когда у вас начались месячные, как долго они продолжаются, сексуально активны, есть ли у других женщин в вашей семье проблемы с менструацией и какие виды лечения вы, возможно, уже пробовали.
Записка из клиники Кливленда
Менструация в норме.У вас могут быть судороги, но вам не нужно молча с ними страдать. Есть способы сделать болезненные периоды менее болезненными. Обязательно поговорите со своим врачом о болезненных менструациях.
Что это такое, лечение, причины
Обзор
Что такое менструальные спазмы?
Дисменорея — это медицинский термин, обозначающий боль во время менструации (менструации) или менструальные спазмы. Существует два типа дисменореи: первичная и вторичная.
Существует два типа дисменореи: первичная и вторичная.
Первичная дисменорея — это типичные менструальные спазмы, которые возвращаются снова и снова (рецидивируют) и возникают не из-за других заболеваний. Боль обычно начинается за один или два дня до начала менструации или когда начинается кровотечение. Вы можете почувствовать боль от легкой до сильной в нижней части живота, спине или бедрах.
Боль обычно может длиться от 12 до 72 часов, и у вас могут быть другие симптомы, такие как тошнота и рвота, усталость и даже диарея.Общие менструальные спазмы могут стать менее болезненными по мере взросления и могут полностью исчезнуть, если у вас появится ребенок.
Если у вас болезненные месячные из-за заболевания или инфекции женских репродуктивных органов, это называется вторичной дисменореей. Боль от вторичной дисменореи обычно начинается раньше в менструальном цикле и длится дольше, чем обычные менструальные спазмы. Обычно у вас не бывает тошноты, рвоты, усталости или диареи.
Симптомы и причины
Что вызывает болезненные менструальные спазмы?
Менструальные спазмы возникают, когда химическое вещество, называемое простагландином, заставляет матку сокращаться (стягиваться).Матка, мышечный орган, в котором растет ребенок, сокращается на протяжении всего менструального цикла. Во время менструации матка сокращается сильнее. Если матка сокращается слишком сильно, она может давить на соседние кровеносные сосуды, перекрывая подачу кислорода к мышечной ткани. Вы чувствуете боль, когда часть мышцы на короткое время теряет кислород.
Как вторичная дисменорея вызывает менструальные спазмы?
Менструальная боль из-за вторичной дисменореи — результат проблем с репродуктивными органами.Состояния, которые могут вызвать спазмы, включают:
- Эндометриоз: заболевание, при котором ткань, выстилающая матку (эндометрий), находится за пределами матки.
 Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль. - Аденомиоз: заболевание, при котором слизистая оболочка матки врастает в мышцу матки. Это состояние может привести к тому, что матка станет намного больше, чем должна быть, наряду с ненормальным кровотечением и болью.
- Воспалительное заболевание тазовых органов (ВЗОМТ): инфекция, вызываемая бактериями, которая начинается в матке и может распространяться на другие репродуктивные органы. ВЗОМТ может вызвать боль в желудке или боль во время секса.
- Стеноз шейки матки: сужение шейки матки или отверстия в матке.
- Миома (доброкачественные опухоли): разрастания внутри, снаружи или в стенках матки
Каковы симптомы менструальных спазмов?
Если у вас болезненные месячные, у вас может быть:
- Ноющая боль в животе (временами боль может быть сильной).
- Чувство давления внизу живота.
- Боль в бедрах, пояснице и внутренней поверхности бедер.

Диагностика и тесты
Как узнать, нормальна ли боль при менструальных спазмах?
Если у вас сильные или необычные менструальные спазмы или спазмы, которые продолжаются более двух или трех дней, обратитесь к своему врачу.Как первичные, так и вторичные менструальные спазмы можно вылечить, поэтому важно пройти обследование.
Сначала вас попросят описать ваши симптомы и менструальный цикл. Ваш лечащий врач также проведет осмотр органов малого таза. Во время этого обследования ваш врач вставляет зеркало (инструмент, который позволяет врачу видеть во влагалище). Врач может осмотреть ваше влагалище, шейку матки и матку. Врач ощупывает любые уплотнения или изменения. Они могут взять небольшой образец вагинальной жидкости для анализа.
Если ваш поставщик медицинских услуг считает, что у вас может быть вторичная дисменорея, вам могут потребоваться дополнительные тесты, такие как УЗИ или лапароскопия.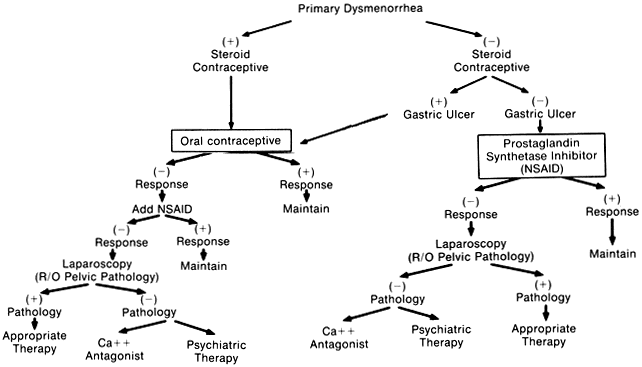 Если эти тесты указывают на наличие проблемы со здоровьем, ваш лечащий врач обсудит лечение.
Если эти тесты указывают на наличие проблемы со здоровьем, ваш лечащий врач обсудит лечение.
Если вы используете тампоны и у вас появятся следующие симптомы, немедленно обратитесь за медицинской помощью: более 102 градусов по Фаренгейту.
- Лихорадка.
- Рвота.
- Диарея.
- Головокружение, обморок или почти обморок.
- Сыпь, похожая на солнечный ожог.
Это симптомы синдрома токсического шока, опасного для жизни заболевания.
Ведение и лечение
Как облегчить легкие менструальные спазмы?
Для облегчения легких менструальных спазмов:
- Для максимального облегчения примите ибупрофен, как только начнется кровотечение или спазмы.Ибупрофен относится к классу препаратов, называемых нестероидными противовоспалительными средствами (НПВП).
 Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.
Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол. - Поместите грелку или бутылку с горячей водой себе на поясницу или живот.
- При необходимости отдыхайте.
- Избегайте продуктов, содержащих кофеин.
- Избегайте курения и употребления алкоголя.
- Помассируйте поясницу и живот.
У женщин, которые регулярно занимаются спортом, менструальная боль меньше.Чтобы предотвратить судороги, сделайте физические упражнения частью своего еженедельного распорядка.
Если эти действия не уменьшают боль, ваш лечащий врач может заказать для вас лекарства, в том числе ибупрофен или другое противовоспалительное лекарство в более высокой дозе, доступное без рецепта. Ваш лечащий врач может также порекомендовать оральные контрацептивы, поскольку у женщин, принимающих оральные контрацептивы, как правило, меньше менструальных болей.
Если тестирование покажет, что у вас вторичная дисменорея, ваш врач обсудит лечение состояния, вызывающего боль.Это могут быть оральные контрацептивы, другие виды лекарств или хирургическое вмешательство.
Какие виды альтернативной терапии могут помочь при менструальных спазмах?
Женщины, у которых возникают болезненные месячные, часто пытаются найти естественные способы справиться с болью. Исследования альтернативных или дополнительных методов не дали окончательных результатов. Помните, что большинство добавок не регулируются FDA. Другие методы, которые могут оказаться полезными, включают:
- Йога.
- Массаж.
- Акупунктура и точечный массаж.
- Расслабление или дыхательные упражнения.
Профилактика
Можно ли предотвратить менструальные спазмы?
Ответ: «Возможно, нет». Тем не менее, сбалансированное питание и регулярные физические упражнения могут помочь снизить интенсивность судорог.
Жить с
Когда вам следует обращаться к своему врачу по поводу менструальных спазмов?
Сильные судороги мешают некоторым женщинам работать и ходить в школу. Вам не нужно страдать, и вам не нужно откладывать жизнь на потом. Если у вас болезненные месячные, обратитесь к своему врачу.
Может быть полезно отслеживать свои периоды и дни, когда боль наиболее сильна, чтобы вы могли составить полный отчет. Если вы заметили другие симптомы, такие как головные боли или сильные выделения, вам также следует следить за ними.
Ваш врач, вероятно, спросит вас, когда у вас начались месячные, как долго они продолжаются, сексуально активны, есть ли у других женщин в вашей семье проблемы с менструацией и какие виды лечения вы, возможно, уже пробовали.
Записка из клиники Кливленда
Менструация в норме.У вас могут быть судороги, но вам не нужно молча с ними страдать. Есть способы сделать болезненные периоды менее болезненными. Обязательно поговорите со своим врачом о болезненных менструациях.
Дисменорея: болезненные периоды | ACOG
Аденомиоз: Состояние, при котором ткань, выстилающая матку, начинает расти в мышечной стенке матки.
Спайки: Рубцы, из-за которых поверхности тканей могут слипаться.
Biofeedback: Метод, используемый физиотерапевтами, чтобы помочь человеку контролировать функции тела, такие как сердцебиение или артериальное давление.
Противозачаточные средства: Устройства или лекарства, используемые для предотвращения беременности.
Мочевой пузырь: Полый мышечный орган, в котором хранится моча.
Дисменорея: Дискомфорт и боль во время менструального цикла.
Эндометриоз: Состояние, при котором ткань, выстилающая матку, находится за пределами матки, обычно на яичниках, фаллопиевых трубах и других структурах таза.
Эстроген: Женский гормон, вырабатываемый яичниками.
Фаллопиевы трубы: Трубки, по которым яйцеклетка перемещается от яичника к матке.
Миома: Разрастания, образующиеся в мышцах матки. Миома обычно доброкачественная.
Общая анестезия: Использование препаратов, которые вызывают сонное состояние для предотвращения боли во время операции.
Агонисты гонадотропин-высвобождающего гормона (ГнРГ): Медикаментозная терапия, используемая для блокирования действия определенных гормонов.
Гормоны: Вещества, вырабатываемые в организме и контролирующие функции клеток или органов.
Гистерэктомия: Операция по удалению матки.
Внутриматочная спираль (ВМС): Небольшое устройство, которое вставляется и оставляется внутри матки для предотвращения беременности.
Лапароскопия: Хирургическая процедура, при которой тонкий телескоп с подсветкой, называемый лапароскопом, вводится через небольшой разрез (разрез) в брюшной полости. Лапароскоп используется для просмотра органов малого таза.С ним можно использовать другие инструменты для проведения хирургических операций.
Менструальный цикл: Ежемесячное выделение крови и тканей из матки.
Менструация: Ежемесячное выделение крови и тканей из матки, которое происходит, когда женщина не беременна.
Нестероидные противовоспалительные препараты (НПВП): Лекарства, снимающие боль за счет уменьшения воспаления. Многие виды доступны без рецепта, включая ибупрофен и напроксен.
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальной подготовкой и образованием в области женского здоровья.
Яичники: Органы женщин, содержащие яйца, необходимые для беременности, и вырабатывающие важные гормоны, такие как эстроген, прогестерон и тестостерон.
Тазовое обследование: Физическое обследование органов малого таза женщины.
Прогестин: Синтетическая форма прогестерона, аналогичная гормону, вырабатываемому организмом естественным путем.
Простагландины: Химические вещества, вырабатываемые организмом и имеющие множество эффектов, в том числе вызывающие сокращение мышц матки, обычно вызывающие судороги.
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних частей тела. Во время беременности можно использовать УЗИ для проверки плода.
Эмболизация маточной артерии (ЭАЭ): Процедура по блокированию кровеносных сосудов, ведущих к матке. Эта процедура используется для остановки кровотечения после родов.Он также используется для остановки кровотечения из матки по другим причинам.
Матка: Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод. Также называется маткой.
Что мы знаем о первичной дисменорее сегодня: критический обзор
Фон: Первичная дисменорея или болезненные менструации при отсутствии патологии тазовых органов — распространенное и часто изнурительное гинекологическое заболевание, которым страдают от 45 до 95% менструирующих женщин.Несмотря на высокую распространенность, дисменорея часто плохо лечится и даже игнорируется медицинскими работниками, исследователями боли и самими женщинами, которые могут принять ее как нормальную часть менструального цикла. В этом обзоре представлены текущие знания, в частности, о влиянии и последствиях повторяющихся менструальных болей на болевую чувствительность, настроение, качество жизни и сон у женщин с первичной дисменореей.
Методы: Всесторонний поиск литературы по первичной дисменорее был выполнен с использованием электронных баз данных PubMed, Google Scholar и Кокрановской библиотеки.Полнотекстовые рукописи, опубликованные между 1944 и 2015 годами, были проверены на предмет соответствия, а списки литературы были перепроверены на предмет дополнительных соответствующих исследований. В сочетании со словом «дисменорея» один или несколько из следующих поисковых терминов использовались для поиска статей, опубликованных только в рецензируемых журналах: боль, факторы риска, этиология, экспериментальная боль, клиническая боль, аденомиоз, хроническая боль, женщины, менструальный цикл. цикл, гипералгезия, болевой порог, толерантность к боли, болевая чувствительность, болевая реактивность, восприятие боли, центральная сенсибилизация, качество жизни, сон, лечение, нестероидные противовоспалительные препараты.
Полученные результаты: Женщины с дисменореей, по сравнению с женщинами без дисменореи, более чувствительны к экспериментальной боли как внутри, так и за пределами области отнесенной менструальной боли. Важно отметить, что повышенная болевая чувствительность проявляется даже в фазах менструального цикла, когда женщины не испытывают менструальной боли, что свидетельствует о том, что долгосрочные различия в восприятии боли выходят за пределы болезненной фазы менструации.Эта повышенная болевая чувствительность может повысить восприимчивость к другим хроническим болевым состояниям в более позднем возрасте; дисменорея — фактор риска фибромиалгии. Кроме того, дисменореальная боль оказывает непосредственное негативное влияние на качество жизни на период до нескольких дней каждый месяц. Женщины с первичной дисменореей имеют значительно более низкое качество жизни, плохое настроение и плохое качество сна во время менструации по сравнению с их фолликулярной фазой без боли и по сравнению с фазой менструации у безболезненных женщин контрольной группы.Назначенная терапия первой линии при менструальной боли — это нестероидные противовоспалительные препараты, которые эффективны для снятия дневной и ночной боли.









 Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
 Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.
Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.

 Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
 Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.
Снижают выход простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.