Чем опасен ларингит детям — ответ лора
Ларингит — распространенное заболевание, встречающееся преимущественно у детей допубертатноговозраста, при котором происходит воспаление слизистой оболочки гортани. Главный признак ларингита — это продолжительный кашель (сухой и лающий). Из-за особенностей строения организма ребенка ларингит более опасен у детей, а не у взрослых. Причина — разный размер гортани. При воспалении этого органа у ребенка может возникать затруднение дыхания, что чревато дополнительными осложнениями. Причины, которые вызывают ларингит, могут быть следующими:
- Переохлаждение организма;
- Инфекция;
- Чрезмерное перенапряжение гортани.
В большинстве случаев у детей случается катаральная форма ларингита. При этом наблюдается незначительное повышение температуры тела, сухой кашель и сиплый голос. Это наиболее легкая форма заболевания, однако она также требует оперативного и квалифицированного лечения, поскольку на ее фоне могут развиваться более серьезные осложнения.
Симптомы ларингита
Если вы заметили осиплость голоса у ребенка, это первый признак появления ларингита. Через несколько часов после появления этого симптома может начаться кашель, который со временем набирает интенсивность. Кашель сухой, акустически похожий на лай собаки.
- Во рту ощущается сухость и першение;
- Горло отекает и краснеет;
- Происходят непроизвольные спазмы мышц гортани;
- Температура тела повышается до 37,5-38°C;
- Происходит громкий сухой кашель, который похож на лай.
Большинство симптомов, которые наблюдаются у детей, похожи на начало развития инфекционного заболевания, однако при появлении сиплого голоса и сухого громкого кашля можно практически безошибочно диагностировать ларингит.
Осложнения на фоне ларингита
Самое опасное осложнение на фоне ларингита — круп. Это осложнение характеризуется сужением просвета гортани, из-за чего ребенок начинает жаловаться на усложненное дыхание. Появляется хрип при вдохе, боль в грудной клетке, на теле может образоваться синюшность, которая говорит о недостаточном количестве кислорода в крови. Это осложнение чаще всего появляется ночью. Если вы наблюдаете подобные симптомы, необходимо неотлагательно вызывать скорую помощь и проводить госпитализацию ребенка. Не пытайтесь проводить лечение самостоятельно, поскольку это чревато серьезными последствиями. В особо тяжелых формах круп может приводить к летальному исходу из-за удушья.
Появляется хрип при вдохе, боль в грудной клетке, на теле может образоваться синюшность, которая говорит о недостаточном количестве кислорода в крови. Это осложнение чаще всего появляется ночью. Если вы наблюдаете подобные симптомы, необходимо неотлагательно вызывать скорую помощь и проводить госпитализацию ребенка. Не пытайтесь проводить лечение самостоятельно, поскольку это чревато серьезными последствиями. В особо тяжелых формах круп может приводить к летальному исходу из-за удушья.
Профилактика и лечение ларингита у детей
Лечение ларингита происходит с помощью соблюдения правильного режима содержания, применения медикаментозной терапии и физиологических процедур. Отоларингологи Киева на портале рекомендуют комплексно применять антигистаминные, отхаркивающие препараты, а также препараты для снятия неприятных ощущений в горле. При появлении слишком высокой температуры тела рекомендуется использование жаропонижающих препаратов. Правильный режим содержания — большое количество жидкостей, влажный воздух и не слишком жаркая температура помещения (до 20 градусов).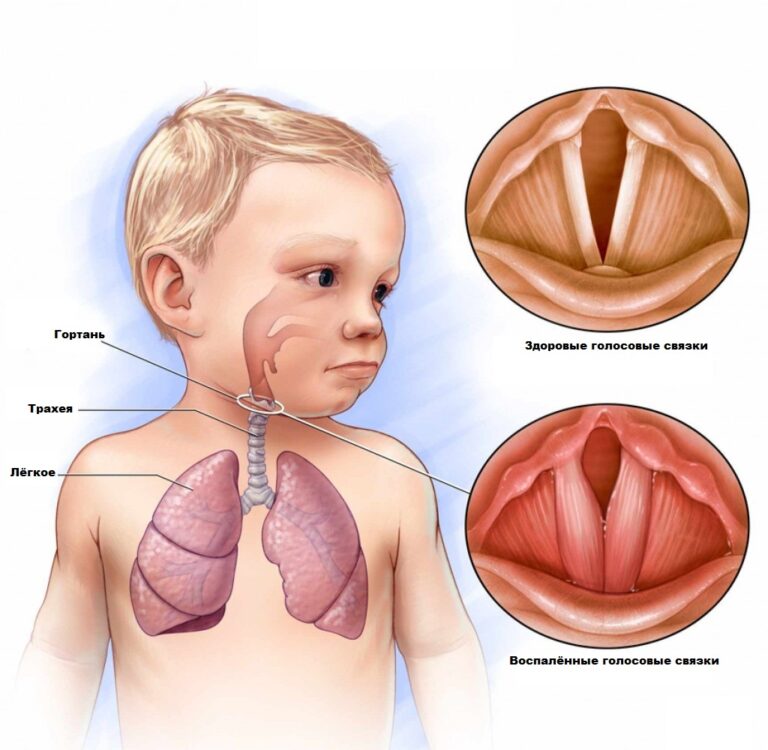
Острый ларингит у детей — Лечение и диагностика в клинике ЕМС в Москве
Одним из первых симптомов острого ларингита является изменение тембра голоса. За несколько часов голос может стать грубым или менее звонким. Симптомы ларингита (охриплости) чаще всего проявляются на фоне вирусной инфекции, поэтому зачастую их появление сопровождается симптомами ОРЗ (насморк, дискомфортные ощущения в горле, грудной кашель, конъюнктивит и др.).
Голосовая щель уменьшается в размерах, воздух, который проходит через нее, создает сильное колебание голосовых связок, вызывающее лающий кашель, осиплость голоса и затруднение дыхания. Кашель появляется в большинстве случаев, однако не всегда выражен.
Часто родители жалуются на хриплое дыхание у ребенка. Действительно, при прослушивании легких у детей с ларингитом можно услышать хрипы, их можно даже ощутить, если приложить руку к груди ребенка.
Дети в это время становятся беспокойными, и чем больше они нервничают, тем более частым и затрудненным становится дыхание. Частота дыхания увеличивается и может достигать 40 дыхательных движений в минуту. Дыхание становится поверхностным и неэффективным. У ребенка возникает цианоз (посинение) кожи вокруг рта и развивается стеноз гортани.
Частота дыхания увеличивается и может достигать 40 дыхательных движений в минуту. Дыхание становится поверхностным и неэффективным. У ребенка возникает цианоз (посинение) кожи вокруг рта и развивается стеноз гортани.
Очень часто повышается температура тела, в отдельных случаях до 39º С.
Причины заболевания
-
Вирусные и бактериальные инфекции.
-
Аллергии верхних дыхательных путей, в том числе аллергическое воспаление голосовых складок. Выделяют также смешанные факторы, когда причинами болезни являются аллергены и инфекционные агенты. В таких случаях заболевание протекает в более тяжелой форме.
-
Гастроэзофагиальный рефлюкс. Заброс кислой среды из кишечника в пищевод обжигает гортань и приводит к отеку слизистой, что в свою очередь провоцирует беспричинную охриплость голоса.
-
Перенапряжение или травма голосовых связок.
Диагностика острого ларингита
Врач проводит осмотр, сбор анамнеза, физикальные исследования.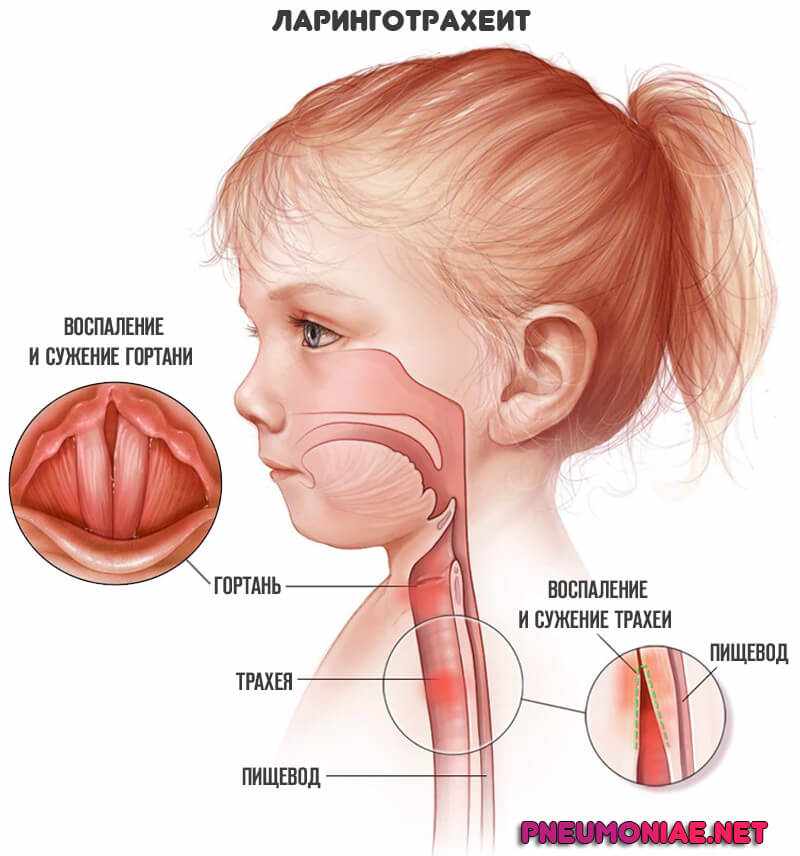 Трудность осмотра маленького пациента заключается в том, что без специальной аппаратуры, осмотреть гортань у малыша младше пяти лет невозможно. До 5-6 лет в некоторых случаях осмотр осуществляется гибким фиброскопом через нос. В зависимости от психоэмоционального состояния ребенка при необходимости проведение исследования возможно в состоянии медикаментозного сна.
Трудность осмотра маленького пациента заключается в том, что без специальной аппаратуры, осмотреть гортань у малыша младше пяти лет невозможно. До 5-6 лет в некоторых случаях осмотр осуществляется гибким фиброскопом через нос. В зависимости от психоэмоционального состояния ребенка при необходимости проведение исследования возможно в состоянии медикаментозного сна.
При подозрении на вовлечение в процесс нижних дыхательных путей проводится рентгенологическое обследование.
Детям 7-8 лет для более детального осмотра гортани и понимания функциональных особенностей осмотр иногда проводится видеоларингостробоскопом под местной анестезией.
Выбор тактики лечения зависит от возраста пациента, от результатов клинического осмотра, от степени тяжести и длительности течения заболевания.
Лечение острого ларингита
В помещении, где длительное время находится ребенок, должен быть увлаженный и свежий воздух. Рекомендуется проведение ингаляций и обильное питье (при отсутствии отека горла). Предпочтительны ультразвуковые (детям до 3-х лет) или компрессорные ингаляторы.
Предпочтительны ультразвуковые (детям до 3-х лет) или компрессорные ингаляторы.
Важно снизить нервное возбуждение и успокоить ребенка, рекомендуется меньше говорить и не говорить шепотом. Это вызывает дополнительное напряжение связок.
Если заболевание носит аллергический характер, рекомендуется терапия антигистаминными препаратами.
При влажном кашле могут назначаться отхаркивающие препараты и муколитики. Противокашлевые средства показаны при сильном сухом непрекращающемся кашле. Они подавляют кашлевой рефлекс на уровне головного мозга. Прием данных препаратов осуществляется под строгим контролем врача. Самостоятельное лечение ларингита у детей не рекомендуется.
При стенозе гортани возникает затрудненное дыхание, отек слизистой ротоглотки, ухудшается общее самочувствие малыша. В таких случаях необходимо незамедлительно вызвать скорую помощь.
В ЕМС используются современные методы диагностики и лечения ургентного состояния маленьких пациентов, а также проводится плановое дополнительное обследование при длительном и затяжном течении ларингита. Для этого работает целая команда специалистов: педиатры, оториноларингологи, фониатр, гастроэнтеролог, аллерголог, невролог, рентгенолог. Кареты скорой помощи выезжают на дом к маленьким пациентам 24 часа в сутки, 7 дней в неделю (охват — Москва и Московская область в пределах 50 км от МКАД).
Ларингит у детей. Симптомы и лечение — Заболевания лор-органов у детей
Особенности ларингита у детей
Вряд ли можно встретить человека, который хотя бы раз не переболел ларингитом в детстве. Этому воспалительному заболеванию верхних дыхательных путей подвержены практически все дети.
Его столь высокая «популярность» объясняется, в первую очередь, тем, что детская носоглотка, еще не сформировавшись окончательно, не способна в полной мере противостоять вирусам и бактериям.
Поэтому микроорганизмы довольно легко попадают в гортань и провоцируют начало ларингита у детей, активно размножаясь в теплой и влажной среде.
Очень важно вовремя остановить этот процесс, пока безобидная форма ларингита не успела перерасти в тяжелое заболевание, способное нанести вред неокрепшему организму ребенка.
Симптоматика заболевания
Наиболее часто ларингит у детей возникает весной или осенью, чему благоприятствует неустойчивая погода, ослабленный от недостатка витаминов иммунитет или начало посещения ребенком детского коллектива.
Необходимо учитывать, что в силу возрастных особенностей это заболевание в детском возрасте протекает намного тяжелее, чем у взрослых, поэтому в таком сложном вопросе, как лечение ларингита у детей, необходимо полностью довериться врачу.
Как правило, симптомы ларингита у детей напоминают симптомы обычного ОРЗ: заложенный нос, насморк, повышенная температура, боль в горле и кашель – все эти проявления характерны для начала заболевания.
Но необходимо помнить, что перед тем, как лечить у ребенка ларингит, нужно обязательно исключить более тяжелые формы этого заболевания.
Болезнь способна нанести серьезный вред неокрепшему организму ребенка
Виды и формы ларингита
Из всех известных современной медицине видов ларингита, у детей часто встречается, в основном, только два – катаральный и гипертрофический.
- Катаральный ларингит – самый легкий, проявляется небольшой охриплостью и першением в горле. Иногда он может сопровождаться единичными легкими приступами кашля и проходит достаточно быстро безо всяких последствий для здоровья.
Остальные симптомы заболевания в этом случае выражены более ярко и часто сопровождаются повышением температуры. Если ребенок часто болеет именно гипертрофированным ларингитом, его голос может сохранять легкую охриплость даже тогда, когда малыш совершенно здоров.
Если ребенок часто болеет именно гипертрофированным ларингитом, его голос может сохранять легкую охриплость даже тогда, когда малыш совершенно здоров.
Безобидная форма ларингита может перерасти в тяжелое заболевание
Лечение катарального ларингита
В зависимости от симптомов ларингита, лечение заболевания у детей проводят как дома под контролем врача педиатра, так и в условиях стационара.
Хорошо помогают различные разогревающие процедуры: горчичники, горячие ножные ванны, растирание груди и спины ребенка согревающими мазями. Но следует учитывать, что все эти процедуры противопоказаны при повышенной температуре тела.
Также ларингит у детей очень хорошо поддается лечению при помощи ингаляций. Для этого можно использовать современный ингалятор.
Теплое и обильное питье при лечении острого ларингита у детей облегчит неприятные ощущения при глотании. Но, помните, что все препараты даже для полоскания, а тем более для ингаляций назначает педиатр.
Но, помните, что все препараты даже для полоскания, а тем более для ингаляций назначает педиатр.
При высокой температуре горчичники противопоказаны
Не пропустите !
Если ларингит у ребенка, особенно до трех лет, «затягивается», сопровождается стенозом (сжатием гортани, затрудняющим дыхание), при этом ребенка начинает мучить тяжелый «лающий» кашель, у него резко поднимается температура тела и пропадает голос, то речь уже скорее всего идет о тяжелой форме ларингита.
Помните, что патологический процесс представляет серьезную опасность для малыша, чрезвычайно важно остановить его в кратчайшие сроки.
Простой ларингит может довести ребенка до реанимации
Все действия по борьбе с ларингитом должны проводиться только после осмотра заболевшего ребенка врачом, который, в случае необходимости, назначит дополнительные лекарственные препараты или процедуры. При своевременном обнаружении и комплексном подходе к лечению это заболевание довольно быстро проходит в любом возрасте.
При своевременном обнаружении и комплексном подходе к лечению это заболевание довольно быстро проходит в любом возрасте.
Если ваш малыш заболел, вы всегда можете обратиться в клинику «Медионика». Использование безопасных, эффективных методик, индивидуальный подход к каждому ребенку — вот наши основные принципы работы при лечении маленьких пациентов.
Ларингит острый и хронический. Лечение ларингита. Симптомы при ларингите.
Ларингит — это воспалительное заболевание гортани, которое является одним из последствий гриппа, ОРВИ, коклюша, скарлатины, ринита, тонзиллита, воспаления легких.
При ларингите в первую очередь страдают голосовые связки — голос у больного становится хриплым или вообще пропадает. Затрудняется дыхание, появляется так называемый «лающий» кашель, который достаточно болезнен.
Ларингит у взрослых может возникать и как самостоятельное заболевание, например, при перенапряжении голоса (так называемая «учительская болезнь»).
Принято различать острый и хронический ларингит.
1Диагностика ларингита в МедикСити
2Диагностика ларингита в МедикСити
3Диагностика ларингита в МедикСити
Острый ларингит
При остром ларингите болезнь продолжается в течение 7-10 дней. Острый ларингит довольно редко встречается самостоятельно. Это заболевание проявляется вместе с воспалением глотки, носовой полости, бронхов и легких. Причиной развития острого ларингита принято считать острые респираторные заболевания, тепловые или химические ожоги, травмы. Также привести к ларингиту могут сильное переохлаждение организма, сухой воздух, чрезмерное напряжение голоса, уже имеющиеся очаги воспаления и нарушение носового дыхания.
В запущенных, тяжелых случаях ларингит может стать опасным для жизни больного. Если боль в горле настолько острая, что больному ларингитом трудно даже проглотить собственную слюну, нужно немедленно вызвать врача! Опухоль гортани может преградить путь поступлению воздуха. Также следует обратиться к врачу, если хрипота, осиплость (или полное отсутствие) голоса не прекратятся через 3-5 дней после начала болезни.
Также следует обратиться к врачу, если хрипота, осиплость (или полное отсутствие) голоса не прекратятся через 3-5 дней после начала болезни.
Хронический ларингит
Если воспаление гортани продолжается больше месяца, то речь идет о хроническом ларингите. Здесь очень важна быстрая диагностика и правильное лечение болезни.
Причинами хронического ларингита могут быть:
- недолеченный острый ларингит;
- значительные профессиональные голосовые нагрузки у учителей, артистов, дикторов;
- чрезмерное курение;
- алкогольные напитки с высоким содержанием спирта, высушивающие горло;
- слишком горячая и пряная пища;
- недолеченная гастроэзофагеальная рефлюксная болезнь с забросом соляной кислоты в пищевод и гортань.
Очень важно при симптомах воспаления гортани обратиться к ЛОР-врачу. Врачи-отоларингологи нашей клиники помогут Вам справиться с неприятными симптомами ларингита и других заболеваний уха, горла и носа.
Консультация отоларинголога в МедикСити
2Консультация отоларинголога в МедикСити
3Консультация отоларинголога в МедикСити
Ларингит у детей
Это заболевание начинается с насморка и сухого кашля, затем у ребенка появляется боль в горле, и голос становится хриплым и неузнаваемым. Ночью ребенок чаще всего начинает дышать со свистом, потому что сужается просвет дыхательных путей. У него возникает удушливый кашель, лицо становится бледным, а носогубный треугольник начинает приобретать синюшный оттенок. Температура может повыситься до 40 градусов.
Чем лечить ларингит у ребенка? Схему лечения и препараты при ларингите должен назначать врач: очень многие лекарственные средства, которые применяются в лечении ларингита у взрослых, у ребенка могут вызвать аллергическую реакцию.
Рекомендуется давать ребенку обильное щелочное питье (теплое молоко, минеральная вода). Назначаются антигистаминные препараты, гипоаллергенные сиропы, снимающие раздражение и воспаление слизистой оболочки гортани.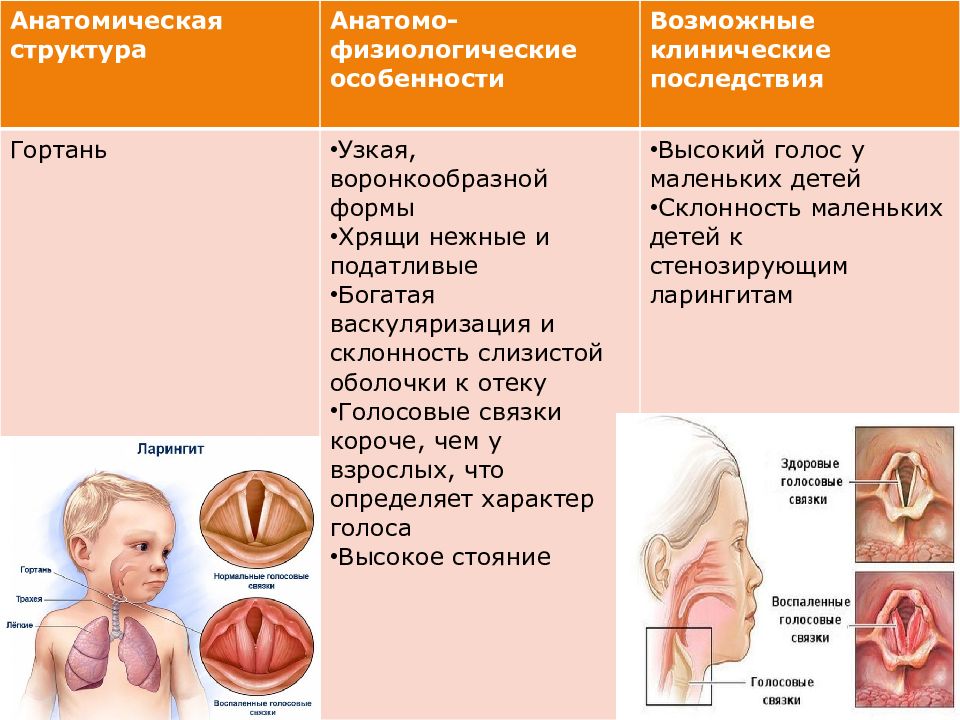 Также при ларингите у детей очень эффективны щелочные ингаляции. Родители, столкнувшиеся с ларингитом у детей, как правило, даже путешествуют с ингалятором-небулайзером, позволяющем быстро купировать приступ кашля у ребенка.
Также при ларингите у детей очень эффективны щелочные ингаляции. Родители, столкнувшиеся с ларингитом у детей, как правило, даже путешествуют с ингалятором-небулайзером, позволяющем быстро купировать приступ кашля у ребенка.
При появлении «лающего кашля» у ребенка промедление особенно опасно – может возникнуть спазм дыхательных путей («ложный круп»). В тяжелых случаях прогрессирование заболевания может привести к остановке дыхания. Немедленно обратитесь в «Скорую помощь»!
Симптомы при ларингите
Можно наблюдать следующие симптомы при ларингите:
- сухость, першение, иногда боль в горле при проглатывании пищи;
- кашель, сначала сухой, затем с мокротой;
- хриплый, грубый голос или его отсутствие;
- при остром ларингите возможны головная боль, небольшое повышение температуры тела;
- при остром ларингите подсвязочного пространства возможен стеноз (отек) гортани.
Лечение ларингита
Лечение ларингита направлено на устранение причины, вызвавшей ларингит.
Важно в течение недели соблюдать речевой покой (не напрягать голосовые связки), исключить курение, употребление алкогольных напитков, острых блюд. Также не следует находиться в прокуренном помещении, на холодном воздухе, на улице во время смога.
Назначаются паровые ингаляции при ларингите (15-20 минут через каждые 3 часа), полоскание горла отварами трав, согревающие компрессы на область гортани, горячие ножные ванночки.
Рекомендуется обильное теплое щелочное питье (молоко, боржоми).
Применяют противокашлевые препараты, а также физиотерапевтическое лечение (УВЧ, электрофорез на область гортани).
Антибиотики при ларингите следует принимать строго по назначению врача, если подтверждено бактериальное происхождение болезни. При остальных видах ларингита (например, аллергическом ларингите), антибиотики принимать даже вредно, так как это может привести к усиленному отеку гортани.
При хроническом гипертрофическом ларингите необходимо наблюдение у врача-отоларинголога. Проводятся процедуры прижигания гиперплазированных участков слизистой оболочки 3-5% раствором нитрата серебра или их хирургическое удаление.
Проводятся процедуры прижигания гиперплазированных участков слизистой оболочки 3-5% раствором нитрата серебра или их хирургическое удаление.
При хроническом атрофическом ларингите для лучшего отхождения корок проводятся масляные и щелочные ингаляции, обработка гортани раствором Люголя в глицерине.
Острый ларингит может перейти в хронический, поэтому требуется его лечение под контролем ЛОР-врача. Прогноз при хроническом ларингите зависит от его формы. К сожалению, при гипертрофическом и атрофическом хроническом ларингите полного выздоровления обычно не наступает. Для предупреждения рецидивов необходимо соблюдать меры профилактики.
Вирусный ларингит у детей: причины появления, признаки и лечение
Что собой представляет такое понятие как вирусный ларингит и в чем заключается опасность данного недуга? Это заболевание встречается не только у взрослых людей, но также и у детей. Такой недуг часто является спутником простудных заболеваний.
Разновидности вирусного ларингита у детей
Особенно опасным является вирусный ларингит у детей, потому что может привести к развитию ложного крупа, что сопровождается не только удушьем, но также нарушением обмена веществ в организме. Чаще всего это заболеванием называют воспалением гортани, и это происходит из-за разных вирусов: кори, ветряной оспы. Но все же наиболее опасными и заразными являются как Аденовирусы, так и Риновирусы.
Чаще всего это заболеванием называют воспалением гортани, и это происходит из-за разных вирусов: кори, ветряной оспы. Но все же наиболее опасными и заразными являются как Аденовирусы, так и Риновирусы.
Но на самом деле ларингиты классифицируются не только по самому виду вируса, но также по длительности заболевания. Они бывают следующих вариантов:
- острые, продолжительностью от 1-й до 2-х недель;
- хронические, часто длящиеся больше месяца;
- специфические, вызываемые другими инфекциями.
В последнем случае речь может идти про дифтерию, сифилис или туберкулез. Но эти заболевания чаще всего встречаются у взрослых людей. Встречаются и неспецифические ларингиты, вызываемые микробами.
Ларингит или простуда
Очень часто ларингит у детей путают с обычной простудой. Это приводит к тому, что болезнь из-за неправильного лечения может не только затянуться на более длительное время, но и даст дополнительные осложнения. Обычно это происходит по одной единственной причине: мама считает, что это простуда, с которой получится справиться и самостоятельно.
Обычно это происходит по одной единственной причине: мама считает, что это простуда, с которой получится справиться и самостоятельно.
У простуды и ларингита симптомы немного отличаются. Во втором случае мама обязательно должна обратить внимание на такие симптомы у ребенка:
- боль в горле, которая может усиливаться в момент употребления пищи или даже при глотании слюны;
- кашель, который совершенно не приносит никакого облегчения, и его часто называют «лающим»;
- повышение температуры, и по этому признаку удастся определить, речь идет про вирусное или бактериальное заболевание;
- плохое самочувствие, когда у ребенка наблюдается вялость и быстрая утомляемость.
Мама обязательно должна прислушиваться к тому, как кашляет ребенок. Если явственно прослушиваются металлические нотки, это плохой признак. Это свидетельство того, что просвет гортани уже сильно заужен, что может привести к удушью.
Причины появления
На самом деле ларингит бывает не только вирусным, но также бактериальным и аллергическим, поэтому нужно знать тип возбудителя. В этом случае удастся правильно подобрать лечение, что поможет быстрее избавиться от недуга.
В этом случае удастся правильно подобрать лечение, что поможет быстрее избавиться от недуга.
- Ларингит как самостоятельное заболевание вызывается физическими факторами. Например, это может произойти как от переохлаждения организма ребенка, так и вследствие его крика. Во втором случае перенапрягаются связки. Еще один вариант — это запыленность воздуха в помещении.
- Вирусный ларингит обычно является следствием ОРВИ, кори или других подобных заболеваний, что особенно часто наблюдается в детском возрасте.
- Микробный ларингит, обычно возникающий от некоторых инфекционных заболеваний.
- Аллергический ларингит, когда происходит отекание гортани. Это может происходить из-за реакции организма на определенные лекарственные препараты или когда ребенку в горло попадает вместе с пищей какой-то аллерген.
- Хронический ларингит — это обычно следствие недолеченного заболевания, когда в области носоглотки сохраняется воспаление.
Зачем все это описывать, когда речь идет про вирусный ларингит? Вся эта информация дается для того, чтобы мама могла понять, что симптомы могут оказаться похожими, но вот речь идет про совершенно разные ларингиты. А это означает следующее: в каждом конкретном случае должно применяться свое лечение.
А это означает следующее: в каждом конкретном случае должно применяться свое лечение.
Вирусный ларингит: развитие болезни
Вирусный ларингит является следствием гриппа или другого простудного заболевания. Инкубационный период данного заболевания не отличается своей продолжительностью, может длиться всего от 1 до 5 дней. Это связано с тем, что при попадании вируса в организм происходит его быстрое развитие. Так как организм ребенка только развивается, часто бывает так, что после контакта с носителем данного вируса болезнь может развиться очень быстро, даже в считанные часы. Заболевание распространяется очень быстро, особенно когда носитель вируса посещает детский сад или школу.
При появлении ларингита сразу изменяется слизистая оболочка. И это касается не только гортани, но также и надгортанника. Появляется покраснение и отек слизистой, и это происходит не только по причине размножения вируса, но и от активации местного иммунитета. Из-за скапливания прозрачной слизи появляется кашель. Также изменяется и голос ребенка, который может даже полностью пропасть. Если не начать лечение, появятся и болезнетворные бактерии. В этом случае вирусный ларингит может перейти во вторично бактериальный.
Также изменяется и голос ребенка, который может даже полностью пропасть. Если не начать лечение, появятся и болезнетворные бактерии. В этом случае вирусный ларингит может перейти во вторично бактериальный.
Важно знать: нельзя допустить того, чтобы недуг «спустился» ниже в бронхит, иначе это приведет к эпиглоттиту. Для любого ребенка это очень опасно.
Так как вирусы ларингита размножаются быстро, недуг обычно проявляется резко. Боль в горле может возникнуть практически внезапно, и мама в недоумении, почему веселый и подвижный ребенок вдруг становится вялым. Поведение малыша часто меняется на глазах. Если это грудничок, он начинает плакать, полностью отказывается от груди. А когда речь идет о ребенке постарше, он практически резко становится капризным. В этом случае необходимо как можно быстрее начать лечение, чтобы приостановить размножение вируса, а потом полностью от него избавиться.
Диагностика вирусного ларингита
Так как вирусный ларингит может возникнуть по разным причинам, и в том числе из-за нарушения носового дыхания, необходимо правильно подбирать лечение. Но предварительно нужно пройти диагностическое обследование, что сможет сделать опытный врач. Используя специальный инструмент, в первую очередь проверяются голосовые связки. Это поможет определить как характер воспаления, так и охват отечности.
Но предварительно нужно пройти диагностическое обследование, что сможет сделать опытный врач. Используя специальный инструмент, в первую очередь проверяются голосовые связки. Это поможет определить как характер воспаления, так и охват отечности.
При ларингите могут развиваться и другие заболевания, поэтому нужно проверить не только горло, но также лимфоузлы, нос ребенка. Для определения более полной картины врач для обследования гортани использует ларингоскоп. В некоторых случаях он может назначить и биопсию. Речь идет про мазок из зева. В этом случае надо взять образец ткани для исследования в лаборатории. А в самых сложных случаях назначается компьютерная томография гортани.
Лечение заболевания: народные средства
Лечение вирусного ларингита у ребенка может представлять определенную сложность. Чтобы не произошло осложнений, он должен больше молчать, нельзя плакать. Особое внимание нужно уделить помещению, где находится малыш. Воздух ни в коем случае не должен быть сухим, иначе это приведет к распространению отечности слизистой оболочки. Если ребенок постарше, ему нельзя давать острую, горячую или холодную пищу. Она должна быть только теплой, так точно как и вода для питья.
Если ребенок постарше, ему нельзя давать острую, горячую или холодную пищу. Она должна быть только теплой, так точно как и вода для питья.
Предлагается два варианта лечения вирусного ларингита у детей, и у каждого из них имеются свои особенности. Первый из них представляет собой народные средства:
- паровые ингаляции картофелем;
- полоскание горла соком вареной свеклы;
- использование для полоскания раствора меда;
- применение отвара из семени укропа.
При таком заболевании нужно использовать как можно больше теплого питья. Это будет снимать напряжение в горле, удастся не так часто кашлять.
Медикаментозное лечение
Каждая мама должна знать, что вирусный ларингит у детей не лечится при помощи антибиотиков. Здесь упор должен делаться на противовирусные препараты. Лучше всего, и это принесет быстрый положительный результат, если начать принимать лекарства еще в первый день появления заболевания.
При вирусном ларингите необходимо как можно быстрее добиться снятия отека гортани. Это делается при помощи Супрастина. Также нужно следить за температурой тела ребенка. Если она окажется высокой, помогут медикаменты, в основе которых присутствует ибупрофен. Для детей лучше лекарства натурального происхождения, такие как Иммунофлазит.
Выводы
При первых симптомах заболевания мама должна с ребенком пойти на прием в поликлинику к врачу. Но так как вирусный ларингит чаще всего наблюдается в холодное время года, лучше вызвать на дом детского врача. Он осмотрит ребенка и назначит правильное лечение. С ним можно посоветоваться и относительно применения народных средств лечения.
Ларингит. Его признаки и лечение
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б.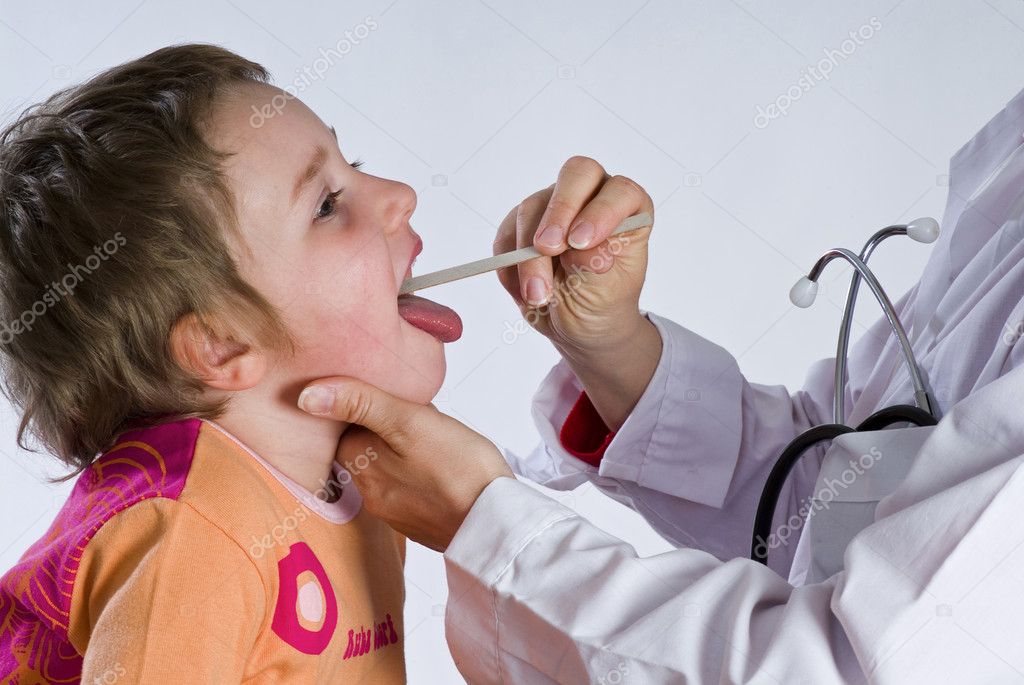 Черкизовская, 5
Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Выходной:
1 января 2020
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
| Прием (осмотр, консультация) врача-отоларинголога первичный (без категории) | 1 400 ₽ |
| Прием (осмотр, консультация) врача-отоларинголога первичный (первой категории) | 1 600 ₽ |
Прием (осмотр, консультация) врача-отоларинголога первичный (к. м.н., высшей категории) м.н., высшей категории) | 2 000 ₽ |
| Прием (осмотр, консультация) врача-отоларинголога повторный (без категории) | 1 200 ₽ |
| Прием (осмотр, консультация) врача-отоларинголога повторный (первой категории) | 1 400 ₽ |
| Прием (осмотр, консультация) врача-отоларинголога повторный (к.м.н.,высшая категория) | 1 800 ₽ |
| Ригидная эндоскопия полости носа и носоглотки i | 400 ₽ |
| Фиброскопия полости носа и носоглотки i | 800 ₽ |
| Фиброскопия гортани и гортаноглотки i | 1 200 ₽ |
| Обработка слизистой носа лекарственными веществами | 350 ₽ |
| Промывание полости носа и носоглотки методом перемещения (по Проетцу) | 700 ₽ |
| Продувание слуховых труб i | 400 ₽ |
| Обработка миндалин лекарственными средствами | 300 ₽ |
| Удаление серных пробок — 1 ухо | 450 ₽ |
| Определение проходимости слуховой трубы i | 600 ₽ |
| Передняя тампонада носа i | 1 000 ₽ |
| Передняя тампонада носа тампонами Merocel i | 3 000 ₽ |
| Задняя тампонада носа i | 1 500 ₽ |
| Пневмомассаж барабанных перепонок i | 250 ₽ |
| Забор материала из зева и носа (мазок, соскоб) | 300 ₽ |
| Пункция верхнечелюстной пазухи (односторонняя) 1 категория | 1 000 ₽ |
| Пункция верхнечелюстной пазухи (односторонняя) 2 категория | 1 300 ₽ |
| Пункция верхнечелюстной пазухи (двусторонняя) 1 категория | 1 500 ₽ |
| Пункция верхнечелюстной пазухи (двусторонняя) 2 категория | 1 900 ₽ |
| Парацентез барабанной перепонки i | 4 000 ₽ |
| Вскрытие кист миндалин i | 1 700 ₽ |
| Удаление доброкачественных образований лор-органов 1 категории | 1 200 ₽ |
| Удаление доброкачественных образований лор-органов 2 категории | 2 500 ₽ |
| Удаление доброкачественных образований лор-органов 3 категории | 3 800 ₽ |
| Промывание придаточных пазух через соустье | 450 ₽ |
| Вскрытие фурункула лор-органов 1 категории i | 2 500 ₽ |
| Вскрытие фурункула лор-органов 2 категории | 3 900 ₽ |
| Вскрытие гематомы, абсцесса лор-органов 1 категории | 2 500 ₽ |
| Вскрытие гематомы, абсцесса лор-органов 2 категории | 3 600 ₽ |
| Обработка лор-органов лекарственными средствами | 200 ₽ |
| Обработка раны лор-органов с наложением шва | 5 200 ₽ |
| Радиочастотная подслизистая вазотомия нижних носовых раковин i | 7 000 ₽ |
| Взятие биопсии из новообразования лор-органов I категории | 1 200 ₽ |
| Взятие биопсии из новообразования лор-органов II категории | 2 800 ₽ |
| Взятие биопсии из новообразования лор-органов III категории | 4 500 ₽ |
| Радиоволновая деструкция папиллом ротоглотки и лакунотомия | 6 250 ₽ |
| Удаление инородного тела из лор-органов 1 категории | 600 ₽ |
| Удаление инородного тела из лор-органов 2 категории | 1 500 ₽ |
| Удаление инородного тела из лор-органов 3 категории | 3 200 ₽ |
| Прижигание (медикаментозное) доброкачественных образований лор-органов | 2 000 ₽ |
| Коагуляция сосудов полости носа i | 2 000 ₽ |
| Промывание лакун миндалин i | 500 ₽ |
| Промывание 1 уха | 550 ₽ |
| Извлечение инородного тела из лор-органов 2 степени сложности | 440 ₽ |
| Удаление серных пробок — 2 уха | 650 ₽ |
| Катетеризация слуховой трубы | 800 ₽ |
| Вливание лекарственных веществ в гортань | 600 ₽ |
| Анемизация слизистой носа i | 200 ₽ |
| Введение лекарственных препаратов в слуховой проход | 350 ₽ |
| Промывание носа и носоглотки водоструйным методом | 800 ₽ |
| Промывание гайморовых пазух i | 2 000 ₽ |
| Прижигание капиллярного сплетения носовой перегородки | 3 000 ₽ |
| Блокада парамеатальная i | 1 050 ₽ |
| Видеоэндоскопия лор-органов i | 5 000 ₽ |
| Удаление новообразований ЛОР-органов (1 категория сложности) | 3 900 ₽ |
| Удаление новообразований ЛОР-органов (2 категория сложности) | 6 500 ₽ |
| Вскрытие паратонзиллярного абсцесса (гематома, абсцесс ЛОР-органов) | 5 200 ₽ |
| Санация вскрытого абсцесса ЛОР-органов i | 3 250 ₽ |
| Катетеризация верхнечелюстной пазухи | 1 600 ₽ |
| Наложение синус-катетера ЯМИК i | 1 500 ₽ |
| Аденотонзиллотомия i | 30 000 ₽ |
| Аденотомия (под контролем эндоскопии) i | 20 000 ₽ |
| Трахеостомия i | 25 000 ₽ |
| Тонзиллэктомия i | |
| Тонзиллэктомия (1 категория сложности) | 17 000 ₽ |
| Тонзиллэктомия (2 категория сложности) | 20 000 ₽ |
| Тонзиллэктомия (3 категория сложности) | 23 000 ₽ |
| Тонзиллэктомия односторонняя i | 8 500 ₽ |
| Абсцесстонзиллэктомия i | 18 500 ₽ |
| Риносептопластика (открытая) i | 45 000 ₽ |
| Риносептопластика (закрытая) i | 30 000 ₽ |
| Аденотомия i | 10 000 ₽ |
| Конхотомия i | 7 500 ₽ |
| Полипэктомия носа i | 5 500 ₽ |
| Полипэктомия носа двусторонняя i | 8 000 ₽ |
| Иссечение синехий полости носа i | 2 000 ₽ |
| Деструкция сосудов сплетения Киссельбаха | 2 000 ₽ |
| Отслойка слизистой оболочки перегородки носа при рецидивирующих носовых кровотечениях | 2 500 ₽ |
| Трепанопункция лобной пазухи i | 5 000 ₽ |
| Эндоскопическая полипоэтмоидотомия с одной стороны i | 14 500 ₽ |
| Эндоскопическая полипоэтмоидотомия с двух сторон i | 21 000 ₽ |
| Экстраназальная гайморотомия (с одной стороны) i | 20 000 ₽ |
| Эндоскопическая гайморотомия (с одной стороны) через средний носовой ход | 28 000 ₽ |
| Эндоскопическая гайморотомия (с двух сторон) i | 35 000 ₽ |
| Микрогайморотомия (троакарная) i | 22 000 ₽ |
| Гайморотомия через нижний носовой ход i | 25 000 ₽ |
| Септопластика (1 категория сложности) i | 27 000 ₽ |
| Септопластика (2 категория сложности) | 38 000 ₽ |
| Эндоскопическая фронто-сфено-этмоидотомия (1 категория сложности) | 24 000 ₽ |
| Эндоскопическая фронто-сфено-этмоидотомия (2 категория сложности) | 30 000 ₽ |
| Эндоскопическая этмоидо-фронтотомия (1 категория сложности) | 20 000 ₽ |
| Эндоскопическая этмоидо-фронтотомия (2 категория сложности) | 24 000 ₽ |
| Фронтотомия наружным доступом i | 23 500 ₽ |
| Сфеноидотомия i | 12 200 ₽ |
| Инфундибулотомия с одой стороны i | 3 500 ₽ |
| Инфундибулотомия с двух сторон i | 8 000 ₽ |
| Подслизистая вазотомия ННР i | 3 500 ₽ |
| Подслизистая остеоконхотомия ННР i | 5 800 ₽ |
| Коагуляция заднего конца ННР i | 2 000 ₽ |
| Резекция заднего конца ННР i | 2 500 ₽ |
| Латероконхопексия ННР i | 2 000 ₽ |
| Пластика ННР | 2 500 ₽ |
| Пластика СНР | 3 000 ₽ |
| Резекция Concha bullosa | 3 500 ₽ |
| Пластика клапана носа (М-пластика) | 5 200 ₽ |
| Пластика перфорации носовой перегородки местными тканями | 8 000 ₽ |
| Пластика перфорации носовой перегородки перемещенными лоскутами полости носа и нижней носовой раковиной | 16 500 ₽ |
| Увулопластика i | 3 000 ₽ |
| Палатопластика i | 5 500 ₽ |
| Увулопалатопластика i | 9 100 ₽ |
| Увулопалатофарингопластика по Фуджито i | 19 800 ₽ |
| Радиоволновая деструкция лимфоидных гранул слизистой глотки | 3 000 ₽ |
| Радиоволновая увулопластика i | 4 500 ₽ |
| Радиоволновая палатопластика i | 8 700 ₽ |
| Радиоволновая увулопалатофарингопластика | 28 000 ₽ |
| Модифицированная передняя фарингопластика i | 15 500 ₽ |
| Радиоволновая деструкция корня языка i | 17 500 ₽ |
| Удаление новообразований гортани под опорной ларингоскопией (1 категория сложности) | 9 500 ₽ |
| Удаление новообразований гортани под опорной ларингоскопией (2 категория сложности) | 19 500 ₽ |
| Аппликационная анестезия слизистой носа | 200 ₽ |
| Вакуумное промывание лакун небных миндалин i | 600 ₽ |
| СК-ЯМИК | 1 000 ₽ |
| Шунтирование барабанной перепонки | 8 000 ₽ |
| Гайморотомия прелакримальным доступом | 26 000 ₽ |
| Пластика ороантрального свища | 36 000 ₽ |
| Компьютерная пульсоксиметрия | 2 000 ₽ |
| Справка врача фониатра для музыкальной школы | 500 ₽ |
| Репозиция костей носа (1-я категория сложности) | 10 000 ₽ |
| Репозиция костей носа (2-я категория сложности) | 13 500 ₽ |
Видеоларингоскопия. Запись на носитель или электронную почту Запись на носитель или электронную почту | 500 ₽ |
Ларингит, трахеит, эпиглоттит и бронхиолит
Введение в клинические инфекционные болезни. 2018 окт. 15: 75–85.
Боль в горле, изменение голоса, хрипы Feverora Младенец с респираторным дистресс-синдромом
Приглашенный редактор (ы): Джозеф ДомачовскеSUNY Upstate Medical University, Сиракузы, Нью-Йорк, США
Debra Tristram Medical Center
9000 Отделение педиатрии, Олбани, Нью-Йорк, СШАМедицинский центр Олбани, Отделение педиатрии, Олбани, Нью-Йорк, США
Автор, ответственный за переписку.Авторские права © Springer International Publishing AG, часть Springer Nature 2019. Эта статья доступна через PMC Open Access Subset для неограниченного повторного использования в исследованиях и вторичного анализа в любой форме и любыми средствами с указанием первоисточника. Эти разрешения предоставляются на период, пока Всемирная организация здравоохранения (ВОЗ) объявила COVID-19 глобальной пандемией.
Эти разрешения предоставляются на период, пока Всемирная организация здравоохранения (ВОЗ) объявила COVID-19 глобальной пандемией.
Реферат
Средние и нижние дыхательные пути являются очень частым местом заражения младенцев и детей.Инфекции слизистой оболочки гортани, трахеи и бронхиального дерева составляют большинство всех инфекций в этой возрастной группе и могут быть связаны со значительной заболеваемостью и даже смертностью в определенных группах населения. Многие вирусные патогены верхних дыхательных путей могут также поражать средние и нижние дыхательные пути, особенно у детей, впервые инфицированных этим патогеном. Ларингит может вызывать боль в горле и хриплый голос, но также может быть связан с трахеитом и даже бронхиолитом, поскольку патоген, инфекция и реакции хозяина перемещаются дальше по дыхательному дереву.Бронхиолит также может возникать как отдельная инфекция нижних дыхательных путей, проявляющаяся как респираторный дистресс у младенцев с выраженным хрипом.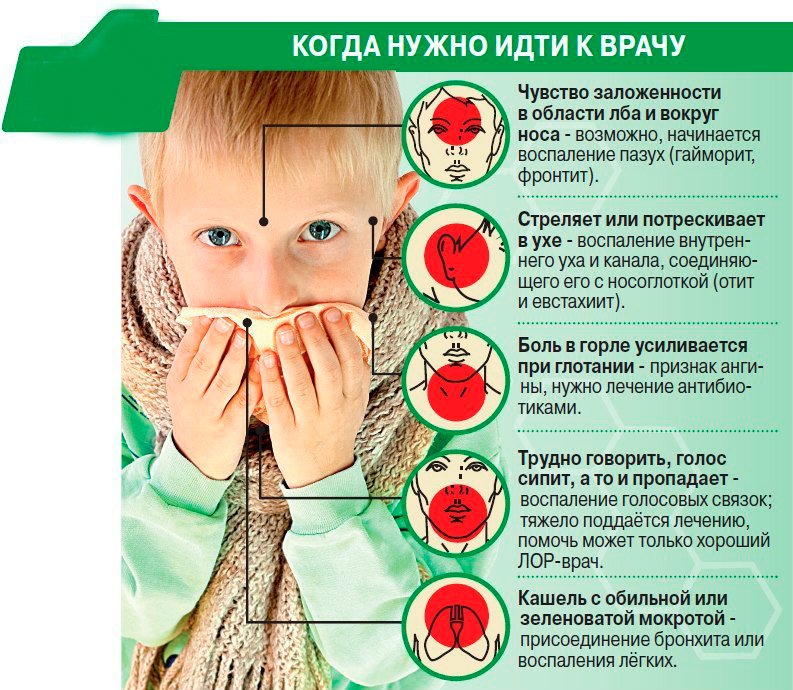 Многие респираторные вирусные заболевания имеют сезонный характер, при этом большинство случаев происходит осенью, зимой и ранней весной в умеренном климате. В тропиках некоторые вирусы, такие как респираторно-синцитиальный вирус (РСВ), могут вызывать заболевание спорадически, круглый год, но эпидемии все же происходят в «дождливые» сезоны. Бактериальные инфекции также могут поражать средние дыхательные пути.Эпиглоттит вызывает опасения из-за возможности внезапной обструкции дыхательных путей. К счастью, диагноз эпиглоттита стал довольно редким после того, как была введена плановая детская иммунизация против Haemophilus influenzae серотипа B, который когда-то был наиболее частой причиной эпиглоттита. Бактериальный трахеит может быть вторичной бактериальной инфекцией, возникшей после острой вирусной инфекции трахеи или следствием длительной эндотрахеальной интубации. Хотя механизм повреждения трахеи различен, оба процесса приводят к нарушению целостности слизистой оболочки, предрасполагая пациента к инфекции трахеи, вызванной бактериями, которые обычно колонизируют только дыхательные пути.
Многие респираторные вирусные заболевания имеют сезонный характер, при этом большинство случаев происходит осенью, зимой и ранней весной в умеренном климате. В тропиках некоторые вирусы, такие как респираторно-синцитиальный вирус (РСВ), могут вызывать заболевание спорадически, круглый год, но эпидемии все же происходят в «дождливые» сезоны. Бактериальные инфекции также могут поражать средние дыхательные пути.Эпиглоттит вызывает опасения из-за возможности внезапной обструкции дыхательных путей. К счастью, диагноз эпиглоттита стал довольно редким после того, как была введена плановая детская иммунизация против Haemophilus influenzae серотипа B, который когда-то был наиболее частой причиной эпиглоттита. Бактериальный трахеит может быть вторичной бактериальной инфекцией, возникшей после острой вирусной инфекции трахеи или следствием длительной эндотрахеальной интубации. Хотя механизм повреждения трахеи различен, оба процесса приводят к нарушению целостности слизистой оболочки, предрасполагая пациента к инфекции трахеи, вызванной бактериями, которые обычно колонизируют только дыхательные пути.
Ключевые слова: Кашель, свистящее дыхание, стридор, круп, лихорадка, эпиглоттит, бронхиолит, дисфония, респираторный дистресс
Цели обучения
Объяснить этиологию, эпидемиологию и клинические проявления инфекции средних и нижних дыхательных путей у младенцев и дети
Составьте дифференциальный диагноз респираторного дистресса у младенцев и детей
Опишите надлежащее лечение заболеваний средних дыхательных путей, включая ларингит, круп, трахеит и эпиглоттит
Понять, как диагностируется и лечится вирусный бронхиолит
Ларингит, ларинготрахеит и ларинготрахеобронхит
Гортань и прилегающая трахея
очень подвержены вирусным инфекциям.Острый изолированный ларингит — это в первую очередь заболевание, которое наблюдается у детей старшего возраста, подростков и взрослых. У маленьких детей обычно поражаются другие смежные структуры верхних дыхательных путей и нижнего дыхательного дерева; это состояние называется острым ларинготрахеитом или крупом.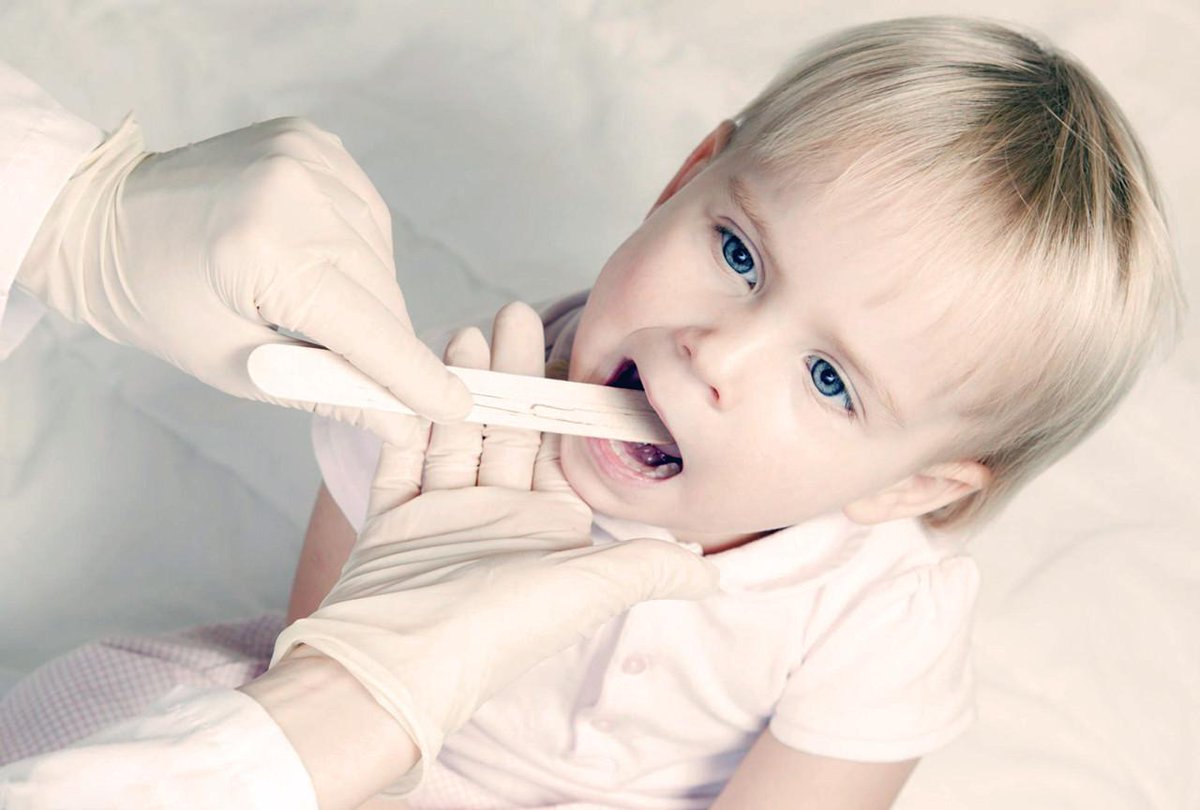 Острый ларинготрахеит также может распространяться на нижние дыхательные пути, проявляясь как острый ларинготрахеобронхит (ЛТБ). Почти все случаи острого крупа вызваны вирусами. Напротив, изолированный трахеит встречается редко и с большей вероятностью вызван бактерией, чем вирусом.
Острый ларинготрахеит также может распространяться на нижние дыхательные пути, проявляясь как острый ларинготрахеобронхит (ЛТБ). Почти все случаи острого крупа вызваны вирусами. Напротив, изолированный трахеит встречается редко и с большей вероятностью вызван бактерией, чем вирусом.
Определения
- Ларингит
- Ларингит определяется как воспаление гортани, обычно приводящее к хрипоте или потере голоса, резкому дыханию, дисфонии и / или болезненному кашлю.
- Ларинготрахеит (круп)
- Ларинготрахеит (или ларинготрахеобронхит, ЛТБ) — острое респираторное заболевание, сопровождающееся инфекцией гортани и трахеобронхиального дерева.
- Трахеит
- Трахеит определяется как острая инфекция или воспаление трахеи.Бактериальный трахеит — это острая крупоподобная бактериальная инфекция верхних дыхательных путей у детей с кашлем и высокой температурой, тогда как вирусный трахеит часто является частью острой вирусной инфекции, которая обычно поражает гортань, а также верхние и нижние дыхательные пути.

- Эпиглоттит
- Эпиглоттит — острая бактериальная инфекция надгортанника и окружающих надгортанников. Большинство случаев педиатрического эпиглоттита когда-то было вызвано Haemophilus influenzae серотипа B, инфекцией, почти ликвидированной во всех регионах мира, где H.В настоящее время действуют программы вакцинации против вируса гриппа В (серотип B) . В настоящее время эпиглоттит по-прежнему спорадически возникает во всех возрастных группах, при этом золотистого стафилококка составляют большинство заболеваний в возрасте старше 5 лет.
Ларингит
Острый ларингит обычно возникает в результате вирусной инфекции, вызывающей отек голосовых связок либо путем прямого заражения тканей, либо путем стимуляции чрезмерной секреции, ведущей к воспалению. Большинство случаев острого ларингита вызвано вирусами (◘ рис.). Чаще всего замешаны аденовирусы и вирусы гриппа, но инфекция любым из распространенных респираторных вирусов может проявляться как ларингит. Острый бактериальный ларингит редко встречается в эпоху вакцинации, но можно встретить случаи острой дифтерии у неиммунизированных групп населения, особенно в условиях растущей нерешительности в отношении вакцинации в Соединенных Штатах и Европе. Когда ларингит представляет собой хроническое заболевание, возможна основная вирусная этиология, но гораздо более вероятна неинфекционная этиология.Дифференциальный диагноз хронического ларингита включает травму, аллергическое или химическое воспаление, инфильтрацию опухоли и врожденные аномалии.
Острый бактериальный ларингит редко встречается в эпоху вакцинации, но можно встретить случаи острой дифтерии у неиммунизированных групп населения, особенно в условиях растущей нерешительности в отношении вакцинации в Соединенных Штатах и Европе. Когда ларингит представляет собой хроническое заболевание, возможна основная вирусная этиология, но гораздо более вероятна неинфекционная этиология.Дифференциальный диагноз хронического ларингита включает травму, аллергическое или химическое воспаление, инфильтрацию опухоли и врожденные аномалии.
На этой круговой диаграмме показан процент случаев ларингита, вызванных каждой группой распространенных респираторных вирусов.
Основной клинической особенностью острого ларингита является изменение высоты тона или звука голоса с сопутствующей хрипотой, охриплостью или полной афонией. Обычно присутствуют неспецифические признаки инфекции верхних дыхательных путей, включая заложенность носа, боль в горле и кашель.Пациенты могут жаловаться на то, что говорить больно. Вирусы, вызывающие ларингит, также могут вызывать круп, поскольку инфекция распространяется на более отдаленные, прилегающие структуры дыхательных путей. Более коварное проявление ларингита возникает после вертикальной передачи вируса папилломы человека (ВПЧ) от матери к ребенку. Наличие у матери инфекции ВПЧ с низким онкогенным риском (чаще всего ВПЧ 6) во время родов подвергает новорожденного риску инфицирования независимо от того, есть ли у матери видимые генитальные кондиломы или нет.У зараженных младенцев может развиться инфекция ВПЧ в голосовых связках или вокруг них с последующим ростом папиллом. Признаки и симптомы напоминают вирусный круп, но не исчезают полностью. Прямая визуализация с помощью носоглоточной ларингоскопии является диагностической. Хирургическая абляция с использованием энергии лазера уменьшает размер поражений, но возможны рецидивы. Рецидивирующий респираторный папилломатоз имитирует круп и вызывается вирусом, но это уникальное явление, с которым может быть очень сложно справиться.
Вирусы, вызывающие ларингит, также могут вызывать круп, поскольку инфекция распространяется на более отдаленные, прилегающие структуры дыхательных путей. Более коварное проявление ларингита возникает после вертикальной передачи вируса папилломы человека (ВПЧ) от матери к ребенку. Наличие у матери инфекции ВПЧ с низким онкогенным риском (чаще всего ВПЧ 6) во время родов подвергает новорожденного риску инфицирования независимо от того, есть ли у матери видимые генитальные кондиломы или нет.У зараженных младенцев может развиться инфекция ВПЧ в голосовых связках или вокруг них с последующим ростом папиллом. Признаки и симптомы напоминают вирусный круп, но не исчезают полностью. Прямая визуализация с помощью носоглоточной ларингоскопии является диагностической. Хирургическая абляция с использованием энергии лазера уменьшает размер поражений, но возможны рецидивы. Рецидивирующий респираторный папилломатоз имитирует круп и вызывается вирусом, но это уникальное явление, с которым может быть очень сложно справиться.
У здоровых людей острый ларингит — это заболевание, которое проходит самостоятельно, длится от 3 до 7 дней. Поскольку подавляющее большинство случаев связано с вирусными инфекциями, использование антибиотиков не показано. Поддержание хорошей гидратации и отдых голоса обычно являются достаточной терапией при остром заболевании. Пациентам следует избегать «шепота», поскольку это увеличивает травму голосовых связок, которые уже раздражены. Могут помочь противоотечные препараты, если они не слишком сушат.
Дифференциальный диагноз пациента с острыми голосовыми изменениями включает отек гортани из-за травмы, особенно после токсического проглатывания (например, щелочи) или ингаляций, острых аллергических реакций, аспирации или проглатывания инородного тела и эпиглоттита (► Вставка 7.1). Высокая температура, сопровождающаяся токсическим внешним видом, предполагает альтернативный диагноз, такой как эпиглоттит или бактериальная инфекция глоточного / парафарингеального пространства. Более коварные или хронические изменения могут быть связаны с наличием врожденного порока развития, перинатальным респираторным папилломатозом, гастроэзофагеальным рефлюксом, аллергическим ринитом, узелками голосовых связок или, в редких случаях, злокачественными новообразованиями гортани, голосовых связок или окружающих структур.
Более коварные или хронические изменения могут быть связаны с наличием врожденного порока развития, перинатальным респираторным папилломатозом, гастроэзофагеальным рефлюксом, аллергическим ринитом, узелками голосовых связок или, в редких случаях, злокачественными новообразованиями гортани, голосовых связок или окружающих структур.
Вставка 7.1 Дифференциальная диагностика респираторного дистресса с помощью клинического диагноза
| Клиническое состояние | Дифференциальный диагноз | Полезные ключи к диагностике | |
|---|---|---|---|
| Ларингит | Проглатывание токсичных веществ 901 | ||
| Токсичное вдыхание | История воздействия | ||
| Избыточное использование голоса (например, певцы) | История длительного разговора или пения | ||
| Острые аллергические реакции | История воздействия, новая еда, укус пчелы | ||
| Инородное тело в гортани | В анамнезе внезапное начало удушья с последующим ларингитом | ||
| Эпиглоттит | Токсичный внешний вид, высокая температура, слюнотечение | ||
| Круп | Барки | ||
| Травма дыхательных путей / токсическое воздействие es | Воздействие в анамнезе, вдыхание дыма, другие токсины | ||
| Ангионевротический отек | Аллергический анамнез | ||
| Аспирация инородного тела | Внезапное начало удушья или рвоты с удушьем | ||
| Эпиглоттит , слюнотечение | |||
| Гастроэзофагеальный рефлюкс | Отказ от кормления, респираторные симптомы | ||
| Ретропоглоточные абсцессы | Токсичный вид, лихорадка, затрудненное глотание, боль в горле | 9012 901 901 9011 | |
| Дифференциальный класс выше | |||
| Дифтерия | В анамнезе длительная эндотрахеальная интубация с последующим респираторным дистресс-синдромом с лихорадкой | ||
| Неиммунизированные, с известным контактом или без него | |||
| Бронхиолит | Острое обострение | 2 Личное обострение астмы | 2 астма в семейном анамнезе |
| Гастроэзофагеальный рефлюкс | Отказ от кормления, респираторные симптомы | ||
| Аспирация инородного тела | Внезапное начало удушья или рвоты с удушьем | ||
| Пневмония | Пневмония | звуки, отсутствие или только нечастые хрипы||
| Анафилаксия | Аллергический анамнез, воздействие | ||
| Сосудистые кольца или стропы, поражающие дыхательные пути | Отсутствие сопутствующих симптомов респираторной инфекции, хроническое течение |
 LTB — более описательный термин, но чаще используется «круп».
LTB — более описательный термин, но чаще используется «круп». Вирусный круп — наиболее частая инфекционная причина обструкции верхних дыхательных путей у детей раннего возраста. Инфекция поражает слизистую дыхательных путей в подсвязочной области. Анатомически диаметр и окружность подсвязочного канала коррелируют с возрастом и размером ребенка. Меньшие диаметры делают очень маленьких детей предрасположенными к обструктивному процессу, вызванному отеком, связанным с инфекцией. Заболеваемость крупом наиболее высока среди детей в возрасте от 3 месяцев до 3 лет.Вспышки крупа обычно происходят осенью и в начале зимы, непосредственно перед началом RSV и гриппа (◘ Рис.). На вирусы парагриппа типов 1, 2 и 3 приходится почти 80% всех случаев (◘ Рис.). Вирусы гриппа A и B могут вызывать тяжелую ЛТБ и чаще связаны с развитием вторичного бактериального трахеита и пневмонии, вызываемых Staphylococcus aureus , Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis [1]. Респираторно-синцитиальный вирус (RSV) и другие распространенные респираторные вирусы, такие как аденовирусы, риновирусы, метапневмовирусы человека, бокавирусы человека и коронавирусы человека (в частности, NL63), являются менее частыми причинами острого вирусного крупа.
Респираторно-синцитиальный вирус (RSV) и другие распространенные респираторные вирусы, такие как аденовирусы, риновирусы, метапневмовирусы человека, бокавирусы человека и коронавирусы человека (в частности, NL63), являются менее частыми причинами острого вирусного крупа.
Респираторные вирусы, идентифицированные с помощью технологии ПЦР в образцах пациентов, представленных в лабораторию молекулярной диагностики Медицинского центра Олбани в течение 2016 года. Сезонная картина поздней осенью и зимой наблюдается для респираторно-синцитиального вируса (RSV, темно-синий), коронавирусов (ярко-зеленый) и метапневмовируса человека (hMPV) , бордовый).Выявление вирусов парагриппа (PIV 1, 2 и 3, желто-коричневый, оранжевый и светло-коричневый соответственно) также было сезонным и началось ранее осенью. Обнаружение аденовирусов (AdV, темно-зеленый) и риновирусов / энтеровирусов (rhino / EV, светло-синий) происходило в течение всего года без четких сезонных закономерностей. (Рисунок любезно предоставлен лабораторией вирусологии / молекулярной диагностики Медицинского центра Олбани)
На этой круговой диаграмме показан процент случаев крупа у детей, вызванных специфическими респираторными вирусами
У ребенка с крупом обычно наблюдается продромальный период неспецифических симптомов со стороны верхних дыхательных путей, предшествующий началу заболевания. симптомы гортани в течение примерно 24 часов.Симптомы насморка и охриплости обычно проявляются на ранней стадии. При прогрессировании болезни появляется характерный кашель, напоминающий лай тюленя. Выявляются различные степени инспираторного стридора, иногда связанные с тахипноэ. Эти симптомы обычно начинаются внезапно и обычно усиливаются ночью ( см. ► Вставка 7.2). У большинства детей с крупом наблюдается субфебрильная температура (обычно ≤101 ° F), и они не кажутся токсичными, но некоторые вирусные причины, особенно вирус парагриппа 3 типа, могут вызвать повышение температуры.У детей болезнь прогрессирует по-разному. Большинство из них постепенно восстанавливаются в течение 3–7 дней. Тяжелое заболевание, требующее интубации трахеи, встречается редко и встречается менее чем в 2% случаев. Использование инструментов оценки, таких как шкала крупа [2], может быть полезным при определении степени тяжести заболевания и в качестве руководства при ведении неотложной помощи (► Вставка 7.
симптомы гортани в течение примерно 24 часов.Симптомы насморка и охриплости обычно проявляются на ранней стадии. При прогрессировании болезни появляется характерный кашель, напоминающий лай тюленя. Выявляются различные степени инспираторного стридора, иногда связанные с тахипноэ. Эти симптомы обычно начинаются внезапно и обычно усиливаются ночью ( см. ► Вставка 7.2). У большинства детей с крупом наблюдается субфебрильная температура (обычно ≤101 ° F), и они не кажутся токсичными, но некоторые вирусные причины, особенно вирус парагриппа 3 типа, могут вызвать повышение температуры.У детей болезнь прогрессирует по-разному. Большинство из них постепенно восстанавливаются в течение 3–7 дней. Тяжелое заболевание, требующее интубации трахеи, встречается редко и встречается менее чем в 2% случаев. Использование инструментов оценки, таких как шкала крупа [2], может быть полезным при определении степени тяжести заболевания и в качестве руководства при ведении неотложной помощи (► Вставка 7. 3).
3).
Поскольку диагноз круп обычно ставится на основании клинических данных, рутинное использование рентгенографии дыхательных путей или грудной клетки не показано.Если получены рентгенограммы, на передне-заднем виде шеи может быть очевиден классический «признак колокольни». Обнаружение связано с аномально длинной областью сужения дыхательных путей, которая простирается значительно ниже анатомического сужения, обычно наблюдаемого на уровне гортани.
В домашних условиях лечение крупа традиционно включает использование тумана или увлажненного воздуха. Несмотря на его широкое использование, в исследованиях детей, наблюдаемых в условиях интенсивной терапии, не было отмечено клинической пользы. Напротив, в недавнем Кокрановском обзоре [3] сделан вывод о том, что для лечения большинства детей с крупом следует использовать однократную дозу кортикостероидов.Лечение кортикостероидами связано с более короткой продолжительностью пребывания в отделении неотложной помощи или в больнице, если они поступили, меньшим количеством госпитализаций и меньшим количеством повторных посещений отделений неотложной помощи. Большинство экспертов в настоящее время рекомендуют использовать дексаметазон, который можно вводить перорально, внутривенно или внутримышечно. Также использовался распыленный будесонид. Распыленный рацемический адреналин также эффективен для временного улучшения симптомов у детей со средним и тяжелым крупом [4].Хотя лечение безопасно, могут наблюдаться преходящие побочные эффекты, такие как бледность и тахикардия. Многие учреждения разработали собственные алгоритмы лечения педиатрического крупа в амбулаторных условиях. Один отличный алгоритм для оценки и управления крупом можно найти на ► www.topalbertadoctors.org/download/252/croup_guideline.pdf (Приложение A, по состоянию на 27 июня 2017 г.).
Большинство экспертов в настоящее время рекомендуют использовать дексаметазон, который можно вводить перорально, внутривенно или внутримышечно. Также использовался распыленный будесонид. Распыленный рацемический адреналин также эффективен для временного улучшения симптомов у детей со средним и тяжелым крупом [4].Хотя лечение безопасно, могут наблюдаться преходящие побочные эффекты, такие как бледность и тахикардия. Многие учреждения разработали собственные алгоритмы лечения педиатрического крупа в амбулаторных условиях. Один отличный алгоритм для оценки и управления крупом можно найти на ► www.topalbertadoctors.org/download/252/croup_guideline.pdf (Приложение A, по состоянию на 27 июня 2017 г.).
Для детей со средним крупом, у которых не наблюдается улучшения в течение 4–6 часов после приема кортикостероидов, следует рассмотреть вопрос о госпитализации.Дети с тяжелым крупом должны получить однократную дозу кортикостероидов и дозу рацемического адреналина в небулайзере. Затем по мере необходимости вводят повторные дозы распыленного рацемического адреналина, чтобы избежать необходимости эндотрахеальной интубации. При недостаточном ответе на повторные дозы может потребоваться интенсивная терапия. Важно помнить, что положительные эффекты распыленного рацемического адреналина ослабевают в течение 1-2 часов. При снижении эффекта адреналина необходимо тщательное наблюдение.
При недостаточном ответе на повторные дозы может потребоваться интенсивная терапия. Важно помнить, что положительные эффекты распыленного рацемического адреналина ослабевают в течение 1-2 часов. При снижении эффекта адреналина необходимо тщательное наблюдение.
Дети с крупом, у которых постоянно наблюдается сатурация кислорода ниже 92% в воздухе помещения, должны получать дополнительный кислород. Другие доступные методы лечения, такие как небулайзерный раствор, ингаляционная смесь гелия и кислорода (гелиокс), а также противокашлевые или противоотечные препараты, как правило, не рекомендуются. Антибиотики также не показаны, если нет подозрения на вторичную бактериальную инфекцию. Круп, вызванный гриппом A или B, лечится осельтамивиром.
Подавляющее большинство детей, страдающих крупом, не имеют осложнений, но небольшому проценту требуется интубация трахеи и искусственная вентиляция легких.У детей с неосложненным крупом обычно выздоравливает в течение 2–3 дней.
Дифференциальный диагноз крупа включает травму дыхательных путей (особенно вторичную из-за проглатывания или вдыхания едких агентов), ангионевротический отек, аспирацию инородного тела, трахеит, эпиглоттит и гастроэзофагеальный рефлюкс (► вставка 7. 1). Заглоточные, парафарингеальные, миндалинные или перитонзиллярные абсцессы могут проявляться стридором из-за острого отека. Такие пациенты обычно имеют высокую температуру и выглядят очень больными или токсичными.Дифтерия глотки может имитировать некоторые признаки крупа, и ее следует учитывать при дифференциальной диагностике, если пациент не вакцинирован или подвергся заражению.
1). Заглоточные, парафарингеальные, миндалинные или перитонзиллярные абсцессы могут проявляться стридором из-за острого отека. Такие пациенты обычно имеют высокую температуру и выглядят очень больными или токсичными.Дифтерия глотки может имитировать некоторые признаки крупа, и ее следует учитывать при дифференциальной диагностике, если пациент не вакцинирован или подвергся заражению.
Вставка 7.2 Клинические признаки крупа
Наиболее часто встречается у детей от 3 месяцев до 3 лет
Патология, расположенная в подсвязочной области
Постепенное начало с продромом верхних дыхательных путей
Низкое — степень или отсутствие лихорадки
Нетоксичный вид
Различные степени стридора от легкой до тяжелой
Барки-кашель, напоминающий уплотнение
Кашель и стридор, часто усиливающиеся ночью
Вставка 7.3 Клинические признаки, используемые для оценки тяжести крупа
| Клиническая характеристика | Оценка |
|---|---|
| Уровень сознания | Нормальный, включая сон = 0 Дезориентированный = 5 |
| Цианоз Нет = 0 При перемешивании = 4 В состоянии покоя = 5 | |
| Стридор | Нет = 0 С перемешиванием = 1 В состоянии покоя = 2 |
| Воздухозаборник | Нормальный = 0 Уменьшился = 1 Заметно уменьшился = 2 |
Бактериальный трахеит
Бактериальный трахеит — это инвазивная экссудативная бактериальная инфекция мягких тканей трахеи и прилегающих структур.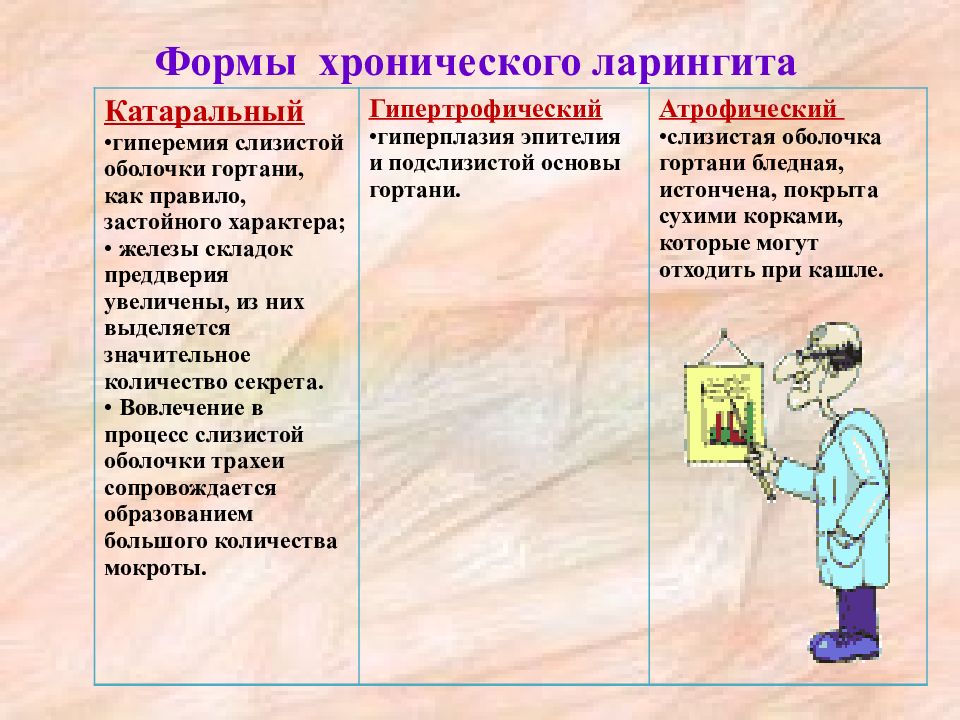 Клинически отличить его от вирусного крупа может быть сложно, но дети с бактериальным трахеитом обычно кажутся токсичными, имеют высокую температуру и имеют серьезный респираторный дистресс. Когда наблюдается бактериальный трахеит, это почти всегда связано с предшествующим повреждением дыхательных путей, например, при длительной интубации или острой вирусной инфекции [1].
Клинически отличить его от вирусного крупа может быть сложно, но дети с бактериальным трахеитом обычно кажутся токсичными, имеют высокую температуру и имеют серьезный респираторный дистресс. Когда наблюдается бактериальный трахеит, это почти всегда связано с предшествующим повреждением дыхательных путей, например, при длительной интубации или острой вирусной инфекции [1].
Микроорганизмы, вызывающие бактериальный трахеит, обычно представляют собой те виды бактерий, которые населяют нормальные верхние дыхательные пути и вместе именуются ротоглоточной флорой. Staphylococcus aureus , Streptococcus pyogenes и Streptococcus pneumoniae являются наиболее частыми причинами, но грамотрицательные кишечные бактерии, такие как Escherichia coli , Klebsiella pneumoniae и Pseudomonas aeruginosa , также могут вызывать инфекцию. трахеи, особенно у госпитализированных пациентов. Грипп A — одна из наиболее распространенных предрасполагающих вирусных инфекций, но также могут быть замешаны другие респираторные вирусы, включая RSV, вирусы парагриппа и корь.
Клинические признаки острого бактериального трахеита имеют много общего с наиболее распространенными вирусными инфекциями в этой анатомической области. Симптомы могут включать стридор, кашель и респираторный дистресс различной степени. Инфекция может быстро прогрессировать, вызывая обструкцию дыхательных путей или угрожающую дыхательную недостаточность. Признаки надвигающейся дыхательной недостаточности включают выраженное втягивание, признаки усталости, вялости или подавленного сознания. В отличие от большинства детей с вирусным крупом, лихорадка присутствует почти всегда и, как правило, высокой степени (39 ° C или выше).Пациенты кажутся токсичными. Тяжесть клинической картины или резкое ухудшение симптомов у любого пациента, выздоравливающего от вирусного крупа, убедительно свидетельствует о вмешательстве основной вторичной бактериальной инфекции. Клинические признаки предшествующей вирусной инфекции, такие как ринорея, кашель и даже свистящее дыхание, могут все еще присутствовать.
Лечение бактериального трахеита требует обеспечения стабильной проходимости дыхательных путей и назначения эмпирических антибиотиков широкого спектра действия, направленных против группы ротоглоточных патогенов, которые, как известно, являются обычными возбудителями.Большинству пациентов требуется интубация трахеи. Во время процедуры необходимо собрать образцы для окрашивания по Граму и бактериального посева. При необходимости следует использовать микробиологические результаты, чтобы снизить начальную схему лечения антибиотиками.
Дифференциальные диагнозы острого бактериального трахеита и острого вирусного ларинготрахеобронхита аналогичны и включают аспирацию инородного тела, дифтерию глотки, эпиглоттит, перитонзиллярный, парафарингеальный и заглоточный абсцесс (► Вставка 7.1). Для окончательного диагноза может потребоваться прямая визуализация дыхательных путей, процедура, которую лучше всего выполнять в строго контролируемых условиях, людьми, имеющими опыт быстрого и эффективного создания безопасных дыхательных путей в сложных обстоятельствах, включая использование крикотиротомии, если это необходимо.
Эпиглоттит
Эпиглоттит — это бактериальная инфекция надгортанника и надгортанников, которая приводит к заметному отеку надгортанника, связанному с высоким риском острой, полной обструкции дыхательных путей (◘ Рис.). Исторически сложилось так, что эпиглоттит почти всегда был вызван вирусом H. influenza e, серотип B. В Соединенных Штатах младенцы и маленькие дети были иммунизированы против H. influenza e серотипа B с 1990 года. Ежегодно регистрируется 20 000 случаев инвазивного заболевания среди детей младше 5 лет. В настоящее время ежегодно регистрируется менее 50 случаев, почти исключительно среди детей, которые слишком малы для завершения первичной серии вакцинации, не вакцинированы по выбору родителей или у которых обнаружен первичный гуморальный иммунодефицит.Несколько других бактериальных патогенов могут вызывать острый эпиглоттит, но ни один из них не имеет склонности, однажды наблюдаемой с H. influenzae серотипа B. Примеры патогенов, которые, как известно, вызывают спорадические случаи эпиглоттита, включают H. influenzae серотипов A и F и нетипируемые штаммы, Streptococcus pyogenes (стрептококк группы А) и Staphylococcus aureus .
Ларингоскопический вид воспаленного и заметно опухшего надгортанника 3-летнего ребенка с эпиглоттитом.Бактериальные культуры, которые были собраны путем взятия мазка с поверхности надгортанника сразу после того, как были обеспечены проходимость дыхательных путей, выросли. Haemophilus influenzae , серотип B. Анализ истории болезни подтвердил, что мальчик не был иммунизирован. (Фото любезно предоставлено Джейсоном Музаксом, доктором медицины)
У детей с эпиглоттитом внезапно наблюдается высокая температура и острый респираторный дистресс. Они бледные, тревожные и кажутся ядовитыми. Они предпочитают сидеть на треноге, наклонившись вперед, положив руки на колени, держа голову в «положении для вдоха», а лицо — в приподнятом положении, инстинктивно пытаясь оптимизировать проходимость сужающихся дыхательных путей.У них может развиться внезапная и полная обструкция дыхательных путей, поэтому их следует как можно меньше беспокоить. Клинический сценарий — не время настаивать на проведении обследования ротоглотки, проведении флеботомии или установке внутривенного катетера. Ребенка не следует беспокоить в наиболее удобном для него положении, в то время как персонал, имеющий навыки экстренной обработки проходимости дыхательных путей, собирается, чтобы подготовиться к обеспечению проходимости дыхательных путей в строго контролируемых условиях, например в операционной.Дополнительный кислород следует предложить, если ребенок не беспокоится о его доставке. Дыхательные пути должны быть защищены в первую очередь. Показаны антибиотики, которые должны включать цефалоспорин второго (например, цефуроксим) или третьего (например, цефтриаксон) поколения, чтобы охватить H. influenzae серотипа B. Если микробиологическая лаборатория сообщает о росте бета-лактамазотрицательных H. influenzae , изолят серотипа B, ампициллин, можно использовать для завершения курса антибиотиков.Не следует использовать цефалоспорины первого поколения, поскольку они не обладают активностью против H. influenzae.
Дети с эпиглоттитом подвергаются эндотрахеальной интубации для экстренной обработки проходимости дыхательных путей опытным оператором и должны оставаться интубированными до тех пор, пока не возникнет утечка воздуха вокруг эндотрахеальной трубки. Во время интубации необходимо соблюдать осторожность, чтобы избежать случайного смещения эндотрахеальной трубки, включая использование адекватного седативного средства и мягких, соответствующих фиксаторов для рук и кистей рук.При лечении антибиотиками отек надгортанника, связанный с инфекцией, постепенно спадает в течение 3-5 дней. Большинство детей выздоравливают без каких-либо побочных эффектов.
Пример из практики
Практические примеры
Обезумевшая мать ночью вызывает дежурного врача. У ее 3-летнего ребенка вчера был насморк и кашель, но он проснулся несколько минут назад от такого сильного кашля и теперь издает пугающий звук, когда пытается вдохнуть, как будто он не может дышать.Вы задаете несколько вопросов, чтобы оценить тяжесть его болезни, которая, как вы подозреваете, была крупом. Она говорит, что он не спит и не «синий», но при вдохе издает свистящий звук. Его грудь «втягивает внутрь». Основываясь на этих характеристиках, вы делаете вывод, что у него, вероятно, средний круп, и ему было бы полезно пройти обследование в местном отделении неотложной помощи (ED). По прибытии в местное отделение неотложной помощи частота дыхания мальчика составляет 40 вдохов в минуту, а его насыщение кислородом комнатного воздуха составляет 94%.У него инспираторный стридор, который усиливается, когда он становится возбужденным во время медицинского осмотра. У него несколько межреберных и надключичных ретракций. Вводится доза дексаметазона с последующей респираторной обработкой рацемическим адреналином в виде аэрозоля. После завершения респираторного лечения его симптомы улучшаются. Его частота дыхания теперь нормальная — 25 вдохов в минуту, а его насыщение кислородом в воздухе комнаты составляет 98%. Его ретракции улучшены, стридор отсутствует. После 4 часов наблюдения его симптомы больше не повторялись, поэтому его выписывают домой с конкретным указанием причин, по которым он должен вернуться в реанимацию.
Упражнения
Ответы на эти упражнения см. В разделе «Дополнительная информация».
Сопоставьте клинический признак с наиболее подходящим диагнозом . Каждый диагноз используется только один раз.
| Возбудитель | Характеристика |
| 1. Стридор | A. Эпиглоттит |
| 2. Хриплый голос | B. Ларингит |
| 3. Токсичный вид C. | 2 с высокой температурой.Круп |
| 4. Не привитый ребенок с респираторным дистресс-синдромом | D. Бронхиолит |
| 5. Свистящее дыхание | E. Дифтерия |
Оптимальное ведение ребенка с умеренным крупом включает следующее:
A.
Терапия туманом, жидкости, O2 и дексаметазон
B.
Жидкости, O2 и дексаметазон
C.
O2, дексаметазон и антибиотики
037
900D.Антибиотики, рацемический адреналин и O2
E.
Рацемический адреналин, O2 и туман
Резюме
Детские болезни средних дыхательных путей очень распространены и вызваны острыми вирусными инфекциями. Ларингит часто связан с инфекцией верхних дыхательных путей и может быть одним из результатов у пациентов с крупом (ЛТБ). Вирусный круп является наиболее частой причиной острой респираторной обструкции у младенцев и детей младшего возраста, что приводит к значительному количеству посещений отделения неотложной помощи осенью и зимой.Правильное лечение включает введение разовой дозы кортикостероидов и, при необходимости, в более тяжелых случаях, аэрозольного рацемического эпинефрина. Большинство детей выздоравливают без последствий. Острый бактериальный трахеит встречается редко, но обычно возникает из-за основной проблемы, которая привела к механическому повреждению (эндотрахеальная интубация) или хрупкости (любая острая респираторная вирусная инфекция) слизистой оболочки дыхательных путей. Эпиглоттит редко встречается в эпоху вакцинации против болезни H. influenzae серотипа B, но его следует рассматривать у неиммунизированных детей с токсическим видом и высокой температурой и респираторным дистресс-синдромом.
Бронхиолит
Бронхиолит — это инфекция нижних дыхательных путей, которая в первую очередь поражает детей в возрасте до 2 лет. Это одна из самых частых причин заболеваний и наиболее частая причина госпитализации младенцев и маленьких детей. Большинство младенцев, нуждающихся в госпитализации, имеют идентифицируемые факторы риска, которые подвергают их высокому риску бронхиолита, но даже у здоровых младенцев и детей старшего возраста может развиться тяжелая инфекция, требующая госпитализации.У некоторых развивается дыхательная недостаточность, требующая искусственной вентиляции легких. Глобальные оценки показывают, что более 3,4 миллиона младенцев нуждаются в госпитализации и до 250 000 младенцев умирают от бронхиолита ежегодно. Девяносто девять процентов всех младенческих смертей от бронхиолита происходят в слаборазвитых странах.
Определения
Бронхиолит: Бронхиолит — это вирусная инфекция конечных бронхиол, которой обычно предшествует инфекция верхних и средних дыхательных путей.Заболевание характеризуется хрипом, тахипноэ и респираторным дистресс-синдромом, степень тяжести варьируется от «хрипов счастья» до дыхательной недостаточности. Термин «вирусный бронхиолит» означает диагноз, который обычно ограничивают младенцев и очень маленьких детей, у которых клинически проявляются хрипы и тахипноэ, обычно связанные с другими общими признаками острой вирусной инфекции дыхательных путей, включая кашель, заложенность носа и ринорею.
Бронхиолит — одно из самых распространенных респираторных заболеваний у детей во всем мире [5].Вспышки бронхиолита происходят ежегодно, и, хотя точные сроки и общая тяжесть вспышки ежегодно меняются от региона к региону, общие сезонные закономерности вполне предсказуемы в большинстве стран мира. В умеренном климате вспышки болезни происходят в осенние и зимние месяцы, поскольку респираторные вирусы циркулируют по сообществам. В тропическом и субтропическом климате базовый уровень активности болезни в течение всего года обычно выше, чем в районах с умеренным климатом, причем вспышки заболеваний происходят в сезон дождей.Ограниченные данные свидетельствуют о том, что климат пустыни связан со значительной активностью заболевания бронхиолитом круглый год.
Бронхиолит поражает младенцев и детей раннего возраста, причем пик заболеваемости приходится на возраст от 2 до 6 месяцев. Респираторно-синцитиальный вирус (РСВ), безусловно, является основной частой причиной бронхиолита, составляя две трети случаев. Вторая и третья по частоте причины — метапневмовирус человека и вирус парагриппа 3-го типа — составляют более половины остальных случаев.Все другие распространенные респираторные вирусы потенциально могут вызывать бронхиолит как часть своего потенциального спектра заболеваний, но каждый составляет лишь небольшой процент от общего числа случаев (◘ Рис.) [6].
Эта круговая диаграмма показывает процент случаев детского бронхиолита, вызванного определенными респираторными вирусами.
Бронхиолит развивается, когда вирусная инфекция верхних дыхательных путей прогрессирует до дистальных отделов нижних дыхательных путей. Ранние признаки и симптомы кашля, заложенности носа и ринореи, с лихорадкой или без нее, сохраняются, поскольку младенец или ребенок начинает хрипеть и проявлять респираторный дистресс разной степени.Появление хрипов и тахипноэ предвещает развитие поражения нижних дыхательных путей. Маленькие дети особенно склонны к бронхиолиту с хрипом, потому что более мелкие дыхательные пути более склонны к частичной или полной обструкции, когда они воспаляются и заполняются слизью. Смещение участков местной обструкции и закупорки слизистой приводит к образованию воздушных ловушек, что обычно можно оценить на рентгенограмме грудной клетки как гиперинфляцию и ателектаз (◘ Рис.) И, по крайней мере частично, является причиной диффузного хрипа, слышимого при аускультации грудной клетки.Тахипноэ с частотой дыхания 100 вдохов в минуту и более не является редкостью и в конечном итоге препятствует способности младенца адекватно питаться. Насыщение кислородом, измеренное с помощью пульсоксиметрии, может меняться от минуты к минуте из-за смещения участков слизистой закупорки и ателектаза, что приводит к разной степени вентиляции и несоответствию перфузии [7]. По клиническим причинам вирусный бронхиолит и вирусная пневмония трудно отличить друг от друга, поскольку они представляют собой спектр заболеваний нижних дыхательных путей, которые существуют в континууме.Точное различие между ними не имеет клинического значения, поскольку подход к ведению пациентов одинаков.
Эта рентгенограмма грудной клетки маленького ребенка с бронхиолитом, вызванным RSV, демонстрирует типичные рентгенографические признаки бронхиолита, включая гиперинфляцию, уплощение диафрагм и области ателектаза, видимые здесь в виде линейной плотности в правом верхнем отделе легкого ( стрелка )
Патофизиология бронхиолита возникает в результате инфицирования клеток, выстилающих терминальные бронхиолы.Инфекция вызывает прямое повреждение клеток, а также стимулирует воспалительные реакции местного хозяина. Воспаление, вызванное вирусом, приводит к отеку, образованию слизи и привлечению воспалительных клеток. Проникновение мертвых эпителиальных клеток в воспаленный, заполненный слизистой просвет дыхательных путей приводит к обструкции мелких дыхательных путей.
Большинству младенцев, у которых развивается бронхиолит, не требуется госпитализация. Факторы риска, которые, как известно, связаны с более тяжелым заболеванием и, следовательно, с большей вероятностью потребуют госпитализации, хорошо описаны (► Вставка 7.4) [8]. Недоношенность, низкая масса тела при рождении, хронические заболевания легких, гемодинамически значимые врожденные пороки сердца и возраст менее 3 месяцев являются независимыми факторами риска тяжелого заболевания, особенно когда бронхиолит вызван RSV. Дети, подвергающиеся воздействию сигаретного дыма или других загрязнителей воздуха, которые живут в многолюдных семьях и на большой высоте, посещают детские сады и имеют братьев и сестер дошкольного возраста, также подвержены риску более серьезного заболевания.
Способность младенца кормить грудью или из бутылочки является хорошим показателем клинической тяжести его заболевания и должна, по возможности, наблюдаться.Тех, кто кашляет, затрудняется дышать или слюет во время кормления, следует рассмотреть для госпитализации. Младенцы с тахипноэ более 60 вдохов в минуту и / или с сатурацией кислорода менее 92% также должны рассматриваться для госпитализации. Лечение детей, госпитализированных с бронхиолитом, является поддерживающим [9, 10] (► Вставка 7.5). Дополнительный кислород следует предоставлять тем младенцам, у которых сатурация кислорода в комнатном воздухе составляет менее 92%. Насыщение кислородом, измеряемое пульсоксиметрией, может меняться от минуты к минуте и должно измеряться непрерывно у госпитализированных младенцев.Внутривенные жидкости следует вводить тем младенцам, которые не могут есть из-за респираторной недостаточности. Младенцам с тяжелой гипоксемией или клиническими признаками утомляемости из-за продолжающегося тахипноэ следует рассмотреть возможность эндотрахеальной интубации и искусственной вентиляции легких.
Профилактика бронхиолита — непростая задача. Единственная этиология бронхиолита, против которой существуют вакцины, — это вирусы гриппа. Хотя бремя болезней, связанных с вирусом гриппа, является значительным, на него приходится лишь очень небольшой процент случаев бронхиолита (◘ рис.) [8, 10, 11]. В настоящее время RSV-бронхиолит можно смягчить или предотвратить путем введения моноклонального антитела, паливизумаба, при ежемесячном введении в течение сезона RSV путем внутримышечной инъекции. Однако его использование ограничено грудными детьми с очень высоким риском и не решает более серьезную проблему огромного бремени болезней, которое несут в остальном здоровые младенцы в течение их первых 3 месяцев жизни.
Прогноз при бронхиолите отличный. Большинство детей полностью выздоравливают в течение 5–7 дней.Долгосрочные исследования младенцев с хрипом из-за бронхиолита показали, что у значительного процента детей в раннем подростковом возрасте будут развиваться дальнейшие эпизоды реактивного заболевания дыхательных путей [6, 11]. Связь между умеренным и тяжелым вирусным бронхиолитом в младенчестве и развитием хронического реактивного заболевания дыхательных путей, включая астму, подтверждается лонгитюдными исследованиями, но остается неясным, является ли эта связь причинной.
Дифференциальный диагноз бронхиолита включает обострение астмы, гастроэзофагеальный рефлюкс, аспирационную пневмонию, аспирацию инородного тела в нижние дыхательные пути, сосудистые кольца или слинги и, в редких случаях, острую анафилактическую реакцию (► Вставка 7.1).
Вставка 7.4 Факторы риска развития тяжелого бронхиолита
| Факторы пациента | Факторы окружающей среды | Социальные факторы | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенность | Воздействие табачного дыма | Дети старшего возраста | Воздействие других загрязнителей воздуха | Посещение детских садов | ||||||
| Хроническое заболевание легких, особенно бронхолегочная дисплазия; аномальная анатомия дыхательных путей | Жизнь на высоте более 2500 м (~ 8200 футов) a | Двойня и другие многоплодные роды | ||||||||
| Гемодинамически значимый врожденный порок сердца, особенно связанный с шунтированием слева направо | Переполненное домохозяйство | |||||||||
| Возраст менее 3 месяцев | ||||||||||
| Иммунодефицит | ||||||||||
| Синдром Дауна | Индейцы |
Вставка 7.5 Лечение и ведение острого вирусного бронхиолита
Большинство из них можно лечить дома с поддерживающей терапией
Госпитализировать тех, кто не может кормить, и тех, кто страдает гипоксемией в воздухе помещения
При необходимости дать дополнительный кислород
Заменить дефицит жидкости; поддерживать гидратацию
Попытка держать носовые ходы чистыми, потому что младенцы обязательно дышат через нос
Терапия бронходилататорами
Нет убедительных доказательств в поддержку рутинного использования
Можно рассмотреть испытание аэрозольного бронходилататора.Если использовалось, оцените ответ
Если не улучшилось насыщение кислородом или респираторный дистресс, прекратите использование
Если наблюдаются нежелательные побочные эффекты, такие как чрезмерная тахикардия или бледность, прекратите использование
Глюкокортикоидная терапия
Противомикробная терапия
Осельтамивир может рассматриваться при бронхиолите, ассоциированном с вирусом гриппа
Вторичные бактериальные инфекции встречаются нечасто, но при подозрении на антибиотики следует назначать
Практический пример
Практические примеры
Практические примеры 4-месячный ранее здоровый младенец мужского пола, родившийся в срок, поступил в отделение неотложной помощи с респираторной недостаточностью.Его родители заявляют, что 2 дня назад у него началась простуда с насморком, кашлем и иногда субфебрильной температурой. Его 3-летняя сестра перенесла то же самое около недели назад, но она выздоровела. Они отмечают, что этим утром он, казалось, дышал быстро, а его грудь «втягивала». Он не мог пить свою бутылку, и во время попытки кормления у него начались приступы кашля. Его родители поговорили со своим лечащим врачом, и она посоветовала посетить отделение неотложной помощи. Младенец получил все прививки, рекомендованные для его возраста.Семейный анамнез отрицательный на реактивное заболевание дыхательных путей и другие легочные заболевания.
При физикальном осмотре младенец выглядит бледным. Его жизненно важные органы включают ректальную температуру 38 ° C, частоту сердечных сокращений 160 ударов в минуту и частоту дыхания 60 вдохов в минуту. Его уровень насыщения крови кислородом составляет 91% в комнатном воздухе. У него обильные выделения из носа и классические признаки и симптомы респираторного дистресс-синдрома для его возраста, включая тахипноэ, расширение носа, втягивание межреберных промежутков и выраженное хрипы на вдохе и выдохе во всех полях легких.Остаток его физического осмотра ничем не примечателен.
Какой из следующих диагнозов вы подозреваете?
Какой организм чаще всего вызывает вышеуказанное состояние у младенцев?
A.
Респираторно-синцитиальный вирус
B.
Вирус парагриппа, тип 3
C.
Haemophilus influenzae
Д.
Streptococcus pneumoniae
E.
Инфекционной причины у этого состояния нет.
Помимо предоставления дополнительного кислорода, какой из следующих вариантов описывает наиболее подходящее лечение для этого ребенка?
A.
Ввести жидкости, сделать рентгенограмму грудной клетки и начать лечение антибиотиками
B.
Ввести жидкости и начать лечение дексаметазоном
C.
Ввести жидкости и начать лечение с рацемический адреналин
D.
Ввести жидкости и рассмотреть вопрос о пробной дозе альбутерола
E.
Организовать экстренную эндотрахеальную интубацию
Резюме
Бронхиолит — это острая вирусная инфекция конечных бронхиол. У маленьких детей это проявляется респираторной недостаточностью и хрипом. Это наиболее частая причина респираторной недостаточности, требующей госпитализации у детей в возрасте до 5 лет. Многие респираторные вирусы могут вызывать бронхиолит, но наиболее распространенным является RSV.Лечение состоит в основном из оказания симптоматической поддержки, включая кислородную терапию и жидкости, необходимые для поддержания гидратации. Предэкспозиционная пассивная профилактика антител, паливизумаб, доступна для предотвращения серьезной инфекции RSV у младенцев из группы высокого риска. Активная вакцинация против гриппа доступна с 6-месячного возраста. Вирусы гриппа — единственные причины бронхиолита, от которых доступны противовирусные препараты.
Список литературы
1. Cherry JD. Круп (ларингит, ларинготрахеит, спазматический круп, ларинготрахеобронхит, бактериальный трахеит и ларинготрахеобронхопневмонит) и эпиглоттит (супраглоттит) В: Cherry JD, Harrison GJ, Kaplan SL, редакторы.Учебник детских инфекционных болезней Фейгена и Черри. 7. Филадельфия: Сондерс; 2014. С. 241–265. [Google Scholar] 2. Уэстли CR, Коттон EK, Брукс JG. Распыленный адреналин от IPPB для лечения крупа: двойное слепое исследование. Am J Dis Child. 1978; 132: 484. DOI: 10.1001 / archpedi.1978.02120300044008. [PubMed] [CrossRef] [Google Scholar] 3. Рассел К.Ф., Лян Й., О’Горман К., Джонсон Д.В., Классен Т.П. Глюкокортикоиды при крупе. Кокрановская база данных Syst Rev.2011: CD001955. [PubMed] 4. Бьёрнсон К., Рассел К., Вандермейер Б., Классен Т.П., Джонсон Д.В.Распыленный адреналин при крупе у детей. Кокрановская база данных Syst Rev.2013; (10): CD006619. [PubMed] 5. Наир Х., Нокес Д.Д., Гесснер Б.Д., Дхерани М., Мадхи С.А., Синглтон Р.Дж. и др. Глобальное бремя острых респираторных инфекций нижних дыхательных путей, вызванных респираторно-синцитиальным вирусом у детей раннего возраста: систематический обзор и метаанализ. Ланцет. 2010. 375 (9725): 1545–1555. DOI: 10.1016 / S0140-6736 (10) 60206-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 7. Meissner HC. Бронхиолит. В: Лонг С.С., Пикеринг Л.К., Пробер К.Г., редакторы.Принципы и практика детской инфекционной болезни. 4. Нью-Йорк: Элсивер; 2012. С. 162–171. [Google Scholar] 8. Ши Т., Бальселлс Э., Вастнедж Э., Синглтон Р., Расмуссен З.А., Зар Х.Дж. и др. Факторы риска респираторно-синцитиального вируса, связанного с острой инфекцией нижних дыхательных путей у детей в возрасте до пяти лет: систематический обзор и метаанализ. J Glob Health. 2015; 5 (2): 020416. DOI: 10.7189 / jogh.05.020416. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 9. Дом SA, Ralston SL. Диагностика, профилактика и лечение бронхиолита у детей: обзор актуальных.Минерва Педиатр. 2017; 69 (2): 141–155. [PubMed] [Google Scholar] 10. Ральстон С.Л., Либерталь А.С., Мейснер ХК. Руководство по клинической практике: диагностика, лечение и профилактика бронхиолита. Педиатрия. 2015; 136 (4): 728. [PubMed] [Google Scholar] 11. Велливер RC. Бронхиолит и инфекционная астма. В: Feigen RD, Cherry JD, Demmler GJ, Kaplan SL, редакторы. Учебник детских инфекционных болезней. 5. Филадельфия: Сондерс; 2005. С. 273–285. [Google Scholar]Ссылки по теме на журналы, книги и / или URL-адреса
Ларингит — обзор | ScienceDirect Topics
Ларингит и трахеит
Некротический ларингит (некробациллез, «дифтерия теленка») вызывается инвазией условно-патогенных анаэробов F.necrophorum через разрывы или язвы на слизистой оболочке гортани. Это состояние редко встречается у овец и коз, но чаще встречается в системах содержания в помещениях и на откормочных площадках. Это довольно часто встречается у оленей, особенно у оленей. Клинические признаки включают болезненный кашель с влажным звуком, одышку на вдохе, затрудненное глотание и слюноотделение. Предположительный диагноз обычно может быть поставлен на основании клинических признаков, но ларингоскопические и эндоскопические исследования необходимы в повторяющихся или рефрактерных случаях.У крупного рогатого скота большинство ранних случаев хорошо поддается лечению противомикробными препаратами широкого спектра действия 33 и НПВП. До начала лечения может потребоваться временная трахеостомия.
Хондрит гортани характеризуется отеком, нагноением, некрозом и абсцессом черпаловидных хрящей. Это заболевание было описано у овец тексельской породы, а также у крупного рогатого скота и лошадей. 33–35 Породные пристрастия задокументированы, но способ наследования неизвестен. 35 Клинические признаки могут напоминать некротический ларингит и включать усиление шума в верхних дыхательных путях, одышку, цианоз и, возможно, неприятный запах изо рта; если состояние не лечить, ожидается клиническое прогрессирование и смерть. 34 , 35 Диагностика у живых животных требует эндоскопической оценки мочеточников. В качестве лечения была предложена частичная аритеноидэктомия, 8 , 34 , но последующая аспирационная пневмония наблюдалась у крупного рогатого скота. 35 Goulding и соавторы сообщили об успешной постоянной трахеостомии у телки; операция была задумана как процедура спасения, но телка была успешно сохранена и выведена. 33 Если хондрит гортани обнаружен до некроза хряща, образования абсцесса или грануляции, ранние случаи заболевания крупного рогатого скота и овец успешно лечились антибиотиками широкого спектра действия (линкомицином) и дексаметазоном. 34 , 35
Сообщалось о гемиплегии гортани у альпийской козы. Вскрытие не выявило причин. 1
Трахеит чаще всего вызывается давлением ошейников и страховочных тросов или может возникать в результате воздействия переносимых по воздуху раздражителей, таких как пыль и аммиак. 1
Коллапс трахеи — редко регистрируемое врожденное заболевание у коз. Ввиду удивительно малого диаметра трахей коз, животных, у которых есть подозрение на это заболевание, следует оценивать путем сравнения со здоровыми сверстниками.Клинические признаки включают стридор, непереносимость физических упражнений и кашель. Больные животные могут отставать от своих сверстников в росте и продуктивности. 36 Сообщалось об одном случае у взрослой козы, ранее не имевшей симптомов; клиническое начало предположительно было вызвано повышенным дыхательным усилием, вызванным пневмонией. 37 Диагноз основывается на распознавании клинических признаков и пальпации трахеи с помощью рентгенологического или эндоскопического исследования. Описано успешное лечение крупного рогатого скота и одного ребенка с использованием хирургически имплантированных протезных колец. 36
Ресничная респираторная палочка (CAR) — это бактерия, вызывающая трахеит у лабораторных крыс и крупного рогатого скота. Эта бацилла также была обнаружена в трахее коз с хроническим трахеитом коз и в легких у детей и взрослых животных с энзоотической пневмонией. 38 , 39 Значение CAR при респираторных заболеваниях мелких жвачных пока не известно.
Вирусный агент инфекционного ринотрахеита крупного рогатого скота (ИРК), хотя редко выделяется в полевых условиях, способен вызывать трахеит, кашель и выделения из носа у экспериментально инфицированных коз.Козьи изоляты неотличимы от изолятов крупного рогатого скота, и некоторые исследователи предполагают, что козы могут быть скрытыми носителями. Вакцинация IBR козам не рекомендуется, поскольку неясно, действительно ли возбудитель болезни играет роль в респираторных заболеваниях коз. 1
Травма гортани | Детская больница Филадельфии
Травма гортани — это повреждение голосового аппарата или гортани, верхней части дыхательных путей, где расположены голосовые связки.
Тупая травма дыхательных путей довольно распространена, но у детей случается реже, чем у взрослых.В педиатрических случаях травма обычно вызвана падением, ударом по шее или другим повреждением горла.
Повреждение может варьироваться от незначительной слабости голосовых связок до переломов хрящевых структур гортани или трахеи. Эти переломы могут вызвать попадание воздуха в шею и грудную клетку, что приведет к серьезному респираторному нарушению и даже смерти, если не диагностировать и быстро не лечить.
В детстве гортань и трахея имеют мягкую хрящевую структуру и небольшие размеры. Поэтому переломы у детей возникают реже.Даже в самых крупных больницах наблюдается лишь небольшое количество реальных случаев перелома гортани и трахеи.
Травма гортани может проявиться не сразу. Если есть подозрение, что гортань ребенка была повреждена при падении или другом происшествии, важно, чтобы ребенок был осмотрен врачом. Признаки и симптомы травмы гортани включают:
- Затруднения при разговоре или издании звуков
- Изменение голоса (охриплость)
- Шумное дыхание (стридор)
- Дыхательная недостаточность
- Жалобы на боли в шее или боли при глотании или кашле
- Синяк на шее
- Кровь при кашле
- Отек шеи
Травма гортани во время эндоскопического обследования При подозрении на травму гортани врач предпримет несколько действий для подтверждения диагноза.
- Врач оценит степень респираторной недостаточности и характер травмы.
- В случае мягкой тупой травмы шеи, шея будет исследована, в частности, наощупь. Врач почувствует скрежет, потрескивание или треск, а также ощущения под кожей (называемые крепитацией).
- Если у ребенка хриплый голос, в отделении неотложной помощи можно использовать гибкую ларингоскопию для визуализации голосовых связок на предмет гематом или разрывов.
- Если состояние ребенка стабильное, ему могут пройти компьютерную томографию шеи и грудной клетки.
- Может потребоваться микроларингоскопия и бронхоскопия с восстановлением дыхательных путей.
Когда наши врачи диагностируют травму гортани, первоочередной задачей является обеспечение проходимости дыхательных путей. Жесткий ларингоскоп будет использоваться для выявления травмы, и мы можем сделать фото- и видеодокументацию процедуры, чтобы определить степень повреждения гортани. Если это безопасно, вашему ребенку будет проведена интубация. В экстренных случаях может быть выполнена трахеостомия, чтобы обеспечить безопасность дыхательных путей, пока повреждение восстанавливается хирургическим путем.
Открытое хирургическое лечение перелома и / или внутренних разрывов должно быть выполнено как можно скорее. Обычно это можно сделать в виде одноэтапной реконструкции гортани и трахеи без трахеотомии, когда пациента интубируют для хирургического вмешательства в течение пяти-семи дней. Пациенту предстоит пройти еще одну микроларингоскопию и бронхоскопию, чтобы оценить процесс заживления перед экстубацией.
Оценка речи и глотания должна выполняться после заживления дыхательных путей.Часто ребенку также требуется отдых для голоса и логопед.
Каковы симптомы ларингита?
Ларингит — это заболевание, возникающее при воспалении голосовых связок или голосового аппарата. Это воспаление может быть вызвано инфекцией, раздражением или чрезмерным использованием. В Regional ENT Associates в Галлатине, штат Теннесси, мы понимаем, насколько важна речь в общении. Вот почему сегодня мы раскрываем все, что вам нужно знать об этом заболевании, включая его симптомы.
Симптомы ларингита
Наиболее частыми симптомами ларингита являются охриплость, сухость в горле, сухой кашель, незначительное раздражение горла или постоянное першение в задней части горла, потеря голоса и ослабленный голос. Эти симптомы можно легко вылечить, если как можно меньше говорить и пить жидкости без кофеина, которые помогают смазывать горло.
Воспаление голосовых связок у младенцев и детей
Младенцы и дети особенно подвержены развитию воспаления голосовых связок, если они часто проводят время с другими детьми.Если ваши дети чрезмерно кричат или поют, у них могут появиться шишки на голосовых связках. Если они проводят слишком много времени с детьми вне вашего дома, они легко могут заразиться вирусной или бактериальной инфекцией.
Если ваши дети говорят вам, что у них болит горло, попросите их как можно меньше разговаривать. Если вы заметили, что их голоса хриплые или слабые, а у них есть друзья с вирусной инфекцией, попросите их выпить как можно больше жидкости. Воспаление вирусных голосовых связок должно пройти примерно через две недели.Если вашим детям не станет лучше в течение двух недель, покажите их врачу.
Эпиглоттит
Часто родители думают, что у их детей воспаление голосовых связок, хотя на самом деле у них эпиглоттит. Эпиглоттит относится к тяжелой бактериальной инфекции вокруг надгортанника: лоскута ткани, покрывающего гортань и трахею, когда вы едите и пьете. Он отвечает за то, чтобы продукты и напитки не попадали в ваши легкие, когда вы едите и пьете.
Это заболевание чаще всего поражает детей в возрасте от двух до шести лет.Лечится внутривенными антибиотиками. В тяжелых случаях вашему ребенку может потребоваться прием дексаметазона или глюкокортикоидов. Это предотвращается вакциной против Hib ( Haemophilus influenza Тип B). Вот признаки того, что вашему ребенку требуется немедленная медицинская помощь:
- Наклоняюсь вперед, чтобы дышать
- Затруднение глотания
- Затруднение дыхания в положении лежа
- Избыточная слюна
- Приглушенный голос
- лихорадка
- Громкие, высокие звуки при дыхании
Причины ларингита
Острый
Острое воспаление голосовых связок — это временное состояние, вызванное чрезмерным употреблением алкоголя, бактериальной инфекцией, вирусной инфекцией или чрезмерным употреблением, например чрезмерным криком или разговором.Этот тип воспаления лечится путем лечения основного заболевания. Например, если у вас бактериальная инфекция, вам следует пройти полный курс антибиотиков.
Если у вас бактериальная инфекция, вам следует принимать цинк и витамин С, чтобы помочь своему организму бороться с бактериальной инфекцией и облегчить симптомы. Если острое воспаление голосовых связок вызвано чрезмерным разговором, криком или употреблением алкоголя, примите 800 миллиграммов ибупрофена, постарайтесь выпивать галлон воды в день и как можно меньше разговаривать.
Хроническая токсичность
Хроническое воспаление голосовых связок характеризуется воспалением голосовых связок или голосовых связок, которое длится более трех недель. Это гораздо более серьезное заболевание, чем острое воспаление голосовых связок, имеет более продолжительные эффекты и вызвано длительным воздействием раздражителей. Например, это часто вызвано курением или проживанием в доме с кем-то, кто курит в помещении. Другие возможные причины включают:
- Хроническое злоупотребление голосом
- Кислотный рефлюкс
- Частые инфекции носовых пазух
- Чрезмерное воздействие аллергенов
- Чрезмерное воздействие вредных химических веществ
Хроническое воспаление голосовых связок также может быть вызвано слабовыраженными дрожжевыми инфекциями, которые возникают в результате регулярного использования ингаляторов от астмы.Однако, даже если вы считаете, что у вас хроническое воспаление голосовых связок, важно пройти диагностику, поскольку ваши симптомы могут быть вызваны параличом голосовых связок, раком или изменениями формы голосовых связок.
Диагностика воспаления голосовых связок
Чтобы диагностировать воспаление голосовых связок, мы начнем с осмотра ваших голосовых связок в специальное зеркало. Если первоначальный визуальный диагноз положительный, мы можем провести ларингоскопию, чтобы увеличить ваш голосовой ящик, чтобы мы могли лучше его видеть.Во время ларингоскопии мы введем гибкую канюлю с крошечной камерой через нос или рот. Тогда будем искать:
- Набухание голосовых связок
- Распространенное вздутие
- Покраснение
- Раздражение
- Поражения голосового ящика
Набухание голосовых связок свидетельствует о чрезмерном использовании. Распространенный отек свидетельствует о воспалении голосовых связок и голосового аппарата, вызванном факторами окружающей среды. Если мы увидим подозрительное образование, например, поражение, мы закажем биопсию, чтобы убедиться, что у вас нет рака горла, прежде чем составить план лечения вашего воспаления.Для биопсии требуется лишь извлечение небольшого образца ткани.
Лечение воспаления голосовых связок
Если у вас острое воспаление голосовых связок, симптомы исчезнут в течение семи дней без лечения. Если у вас острое воспаление голосовых связок, вызванное бактериальной инфекцией, вам необходимо вылечить бактериальную инфекцию, прежде чем вы почувствуете облегчение от отека голосовых связок. Как при остром, так и при хроническом воспалении голосовых связок кортикостероиды могут уменьшить воспаление.
Шаги для быстрой разгрузки
Чтобы уменьшить сухость в горле, вдыхайте пар или поставьте в спальне увлажнитель воздуха. Старайтесь выпивать галлон воды в день. Если вам не удается это сделать из-за чрезмерного мочеиспускания, обратитесь к урологу. Тем временем пейте по крайней мере полгаллона воды в день. Полощите горло 8 унциями теплой воды в сочетании с 1/2 чайной ложки. соли и 1/2 ч. л. пищевой соды.
Избегайте противоотечных средств, так как противоотечные средства сушат горло. Чтобы горло оставалось смазанным, рассасывайте леденцы.Во избежание напряжения голоса не шепчите. Не говорите громко и не кричите в течение длительного времени. Дай отдохнуть голосу. Обратитесь к вокальной терапии, чтобы улучшить использование голосовых связок.
Признаки того, что вам следует обратиться к ЛОР-специалисту
Признаки того, что воспаление голосовых связок вызвано серьезной основной проблемой, включают кашель с кровью, изнуряющую боль в горле, затрудненное глотание и / или лихорадку, которая не проходит при приеме лекарств. Свяжитесь с нами, если какой-либо из предшествующих симптомов сохраняется более недели или ухудшается.Вам также следует связаться с нами, если у вас есть симптомы аналогичных заболеваний.
Симптомы паралича голосовых связок
Если вы страдаете параличом голосовых связок, возможно, парализованы одна или обе ваши голосовые связки. Наиболее частые симптомы паралича голосовых связок включают охриплость голоса, хрипы при разговоре, потерю голоса и неспособность говорить громко. Вы также можете потерять рвотный рефлекс, часто прочищать горло и обнаруживать неэффективность кашля.
Возможно, вам потребуется делать регулярные перерывы, когда вы говорите и громко дышите.Вы можете подавиться или кашлять, пытаясь проглотить слюну, еду или питье. Вам следует обратиться к ЛОР-специалисту, если у вас есть необъяснимые, неумолимые изменения качества вашего голоса или сильный дискомфорт в течение более двух недель.
Симптомы дисфонии мышечного напряжения
Существует два типа дисфонии мышечного напряжения: первичная дисфония мышечного напряжения и вторичная дисфония мышечного напряжения. В случае дисфонии первичного мышечного напряжения мышцы шеи напрягаются, когда вы говорите, кричите или поете.Однако ваш тон не изменился.
Вторичная дисфония, связанная с мышечным напряжением, заставляет вас чрезмерно использовать мышцы, отличные от вашего голосового аппарата, для воспроизведения голоса. Это вызывает изменения в звучании вашего голоса. Признаки того, что у вас может развиться дисфония, связанная с мышечным напряжением, и вам следует обратиться к врачу, включают:
- Потеря вокального диапазона при пении
- Ощущение комка в горле
- Часто прочищайте горло
- Шея болезненная на ощупь или нежная
- Напряженный или сдавленный голос
- Слабый или воздушный голос
- Стеснение в горле и мышечные боли
- Хриплый, хриплый или хриплый голос
- Внезапное затухание или обрывы вокала
Симптомы поражения голосовых связок
Наиболее частые симптомы поражений голосовых связок, таких как кисты, полипы или узелки, включают утомляемость голоса, потерю вокального диапазона, сильную боль и множественность тонов.Вы также можете испытывать одышку, охриплость голоса, частую потерю голоса и частое прочищение горла. Другие признаки включают частый кашель, общую усталость и стреляющую боль от уха до уха.
Важность обращения к ЛОР-специалисту при воспалении голосовых связок
Есть несколько веских причин обратиться к ЛОР-специалисту по поводу воспаления голосовых связок, хотя во многих случаях в конечном итоге состояние может улучшиться с помощью отдыха и домашних средств.
Первая причина обратиться к ЛОРу — воспаление голосовых связок может привести к респираторной недостаточности, что требует немедленной медицинской помощи.Трудно понять, как может прогрессировать воспаление голосовых связок, поэтому очень важно быстро получить помощь. Паралич голосовых связок может привести к пневмонии и затрудненному дыханию.
Вторая причина посетить ЛОР заключается в том, что если воспаление голосовых связок вызвано основным заболеванием, таким как рак горла или паралич голосовых связок, последствия лечения только ваших симптомов будут серьезными. Например, если у вас развивается рак горла на поздней стадии, вам может потребоваться инвазивная процедура, химиотерапия или что-то еще хуже.
Чего ожидать во время первичной консультации
Во время вашей первичной консультации мы тщательно изучим вашу историю болезни и текущее состояние здоровья. Мы зададим вам несколько вопросов о вашем образе жизни, чтобы помочь нам определить, нужна ли ларингоскопия. Например, вот некоторые из наиболее распространенных вопросов, которые мы задаем нашим клиентам во время их первичной консультации:
- Насколько серьезны ваши симптомы?
- Когда появились эти симптомы?
- Ваши симптомы постоянные или спорадические?
- Что облегчает симптомы?
- Что, если что-либо, усугубляет ваши симптомы?
- Вы употребляете табачные изделия?
- Вы употребляете алкоголь?
- Есть ли у вас аллергия? Если да, то к чему?
- У вас недавно диагностировали простуду?
- Вы в последнее время злоупотребляли голосовыми связками?
Как сохранить здоровье голосовых связок
После лечения приступа воспаления важно, чтобы ваши голосовые связки и голосовой аппарат оставались здоровыми, насколько это возможно.Для этого старайтесь, чтобы горло было как можно более влажным и не содержало раздражителей. Большинство людей знают, что химические вещества в сигаретах являются раздражителями, и их следует избегать для здоровья их горла, но они не единственные раздражители, которые обычно употребляются людьми.
Например, алкоголь и кофеин могут вызвать раздражение горла до точки воспаления. Чтобы избежать простуды или инфекции верхних дыхательных путей, часто мойте руки и по возможности не стойте ближе, чем на шесть футов от других людей.Носите маску при воздействии токсичных химикатов на рабочем месте и ограничьте потребление продуктов, вызывающих изжогу и несварение желудка.
Узнайте, как успокоить горло сегодня
Как вы думаете, вы или ваш близкий человек страдает ларингитом? Хотите узнать больше об этом заболевании и о том, что вы можете сделать для его лечения? Если это так, свяжитесь с нами сегодня в Regional ENT Associates в Галлатине, штат Теннеси, чтобы назначить первую консультацию.
Как распознать и вылечить ларингит?
08.02. 2018
Кашель, напоминающий лай, как типичный симптом ларингита, можно услышать из детской кроватки независимо от того, лето это или зима. Тем не менее, это, как правило, более распространено в более холодное время года — вероятно, из-за того, что дети подвержены большему количеству инфекционных заболеваний и их иммунитет в целом слабее.
Это распространенное среди детей заболевание, вызываемое вирусами. Это наиболее распространено у детей ясельного и дошкольного возраста и гораздо реже у детей старшего возраста. По мере роста ребенка анатомия и соотношение гортани и трахеи изменяются и расширяются. Таким образом, даже при действии ларингита опасность затруднения дыхания у ребенка снижается. Другими словами, заболевание могут заразиться дети старшего возраста или взрослые, но это может быть только в виде легкой инфекции верхних дыхательных путей, часто сопровождающейся охриплостью голоса.
Однако очень трудно сказать, кто находится в наибольшей опасности от ларингита — одни дети его вообще избегают, другие болеют один или два раза в течение пары лет, а есть те, которые страдают от ларингита раз в месяц.Единственная уверенность в том, что дети, страдающие аллергией, подвергаются большему риску, потому что их слизистые оболочки проявляют более высокую склонность к отечности в ответ на различные внешние и инфекционные раздражители.
Как правило, достаточно домашнего лечения
В большинстве случаев приступ ларингита можно вылечить дома . Однако начало болезни может выглядеть очень драматично и обычно начинается ночью, несмотря на то, что ребенок выздоровел всего на пару часов раньше. Однако иногда ларингит можно предсказать, когда голос ребенка становится хриплым.Иногда ларингит сочетается с уже имеющейся простудой или бактериальной инфекцией дыхательных путей.
Симптомы очень типичные — в частности, кашель , напоминающий лай, сопровождающийся хрипом, обычно без лихорадки. Однако развитие болезни может отличаться от ребенка к ребенку. Обычно кашель можно легко остановить, если дать ребенку что-нибудь попить, выпустить в комнату более холодный воздух или вывести ребенка на улицу.Часто это достаточно хорошо успокаивает кашель, и ребенок снова может заснуть. Если на улице тепло, можно, например, открыть морозильную камеру и дать ребенку подышать воздухом. Кроме того, можно использовать увлажнитель воздуха даже в профилактических целях, особенно если у ребенка частые приступы ларингита или аллергия. Тем не менее, определенно рекомендуется поддерживать в спальне более прохладную температуру, в идеале не выше 18 градусов по Цельсию. Однако летом поддерживать такую температуру может быть сложно.
В большинстве случаев ларингита, несмотря на грубость голоса и кашель, напоминающий лай, ребенку ничего не угрожает. Всегда полезно сохранять спокойствие ребенка, потому что испуганные крики могут излишне усложнить ситуацию.
Что делать, если положение ребенка ухудшится?
В связи с ларингитом врачи часто ссылаются на шипение при вдохе, которое наиболее заметно во время вдоха ребенка.
Если, несмотря на все усилия родителей, состояние здоровья ухудшается, врачи советуют применить кортикоидные свечи или таблетки, направленные на уменьшение отека слизистых оболочек.Врач общей практики может составить рецепт, по которому родители смогут забрать лекарство. Однако кортикоиды следует применять осторожно и только тогда, когда они необходимы, то есть не при появлении первых симптомов кашля. В редких случаях требуется ингаляция кортикоидов или адреналина. Если и это не помогло, возможно, потребуется позвонить в службу экстренной помощи или вызвать скорую помощь. Не рекомендуется использовать лекарство от кашля для подавления кашля. В случае полномасштабного ларингита они практически не действуют. В последующие дни и особенно по ночам ребенок может принимать антигистаминные препараты (в виде капель для самых маленьких), которые ограничивают отек слизистых оболочек и предотвращают повторные приступы ларингита.
Не так давно студентам-медикам приходилось запоминать симптомы ларингита, чтобы не путать их с гораздо более опасным заболеванием, характеризующимся воспалением голосовой щели, также известным как эпиглоттит . В настоящее время эпиглоттит практически не существует из-за обязательной иммунизации младенцев.Характерный кашель, а также хрипы, сопровождающие ларингит, звучат ужасно, но эти симптомы редко представляют опасность для пациента. С другой стороны, воспаление голосовой щели может привести к летальному исходу. Типичный симптом эпиглоттита — высокая температура, ригидность шеи и выделение слюны изо рта. Иногда даже быстрое медицинское вмешательство может не спасти пациента.
Что вызывает ларингит и как его лечить?
- Это распространенное детское вирусное заболевание, часто вызываемое вирусами inluenzae или parainfluenzae.
- Вирус вызывает воспаление слизистой оболочки гортани. Это вызывает отек, который, в свою очередь, приводит к кашлю и затрудненному дыханию.
- Чтобы успокоить лающий кашель, обычно рекомендуются холодный (замораживающий) и влажный воздух, компрессы на шею, а также жидкости.
- Не менее важно отметить, что при остром случае ларингита нет смысла использовать леденцы от кашля для облегчения кашля. Во всяком случае, они будут очень медленно помогать и могут фактически стать источником раздражения.
- Если состояние ухудшается, можно назначить кортикоиды в форме суппозиториев или таблеток или обратиться за медицинской помощью.
Барбара Таушова — педиатр, основатель, исполнительный руководитель и директор частного семейного медицинского центра Canadian Medical в Праге , владелица частного педиатрического кабинета в Праге.
нарушений голоса | Johns Hopkins Medicine
У вас может быть нарушение голоса, если у вас проблемы с высотой звука, громкостью, тоном и другими качествами вашего голоса.Эти проблемы возникают, когда ваши голосовые связки не вибрируют нормально.
Ваш голос — это звук, который издает воздух, когда он выходит из ваших легких и проходит по голосовым связкам. Голосовые связки — это 2 складки ткани внутри гортани, также называемые голосовым ящиком. Вибрация этих шнуров — вот что производит речь.
Примеры нарушений голоса:
- Ларингит. Ларингит — это опухание голосовых связок. Это делает голос хриплым.Или вы вообще не можете говорить. Острый ларингит возникает внезапно, часто из-за вируса в верхних дыхательных путях. Часто это длится всего несколько недель. Лечение заключается в том, чтобы дать голосу отдохнуть и выпить большое количество жидкости. Хронический ларингит — это длительный отек. Общие причины включают хронический кашель, использование ингаляторов при астме и ГЭРБ. Лечение хронического ларингита зависит от причины.
- Парез или паралич голосовых связок. Голосовые связки могут быть парализованы или частично парализованы (парез).Это может быть вызвано вирусной инфекцией, поражающей нервы голосовых связок, повреждением нерва во время операции, инсультом или раком. Если одна или обе ваши голосовые связки парализованы в почти закрытом положении, у вас может быть шумное или затрудненное дыхание. Если они парализованы в открытом положении, у вас может быть слабый хриплый голос. Некоторым людям со временем станет лучше. В других случаях паралич носит постоянный характер. Операция и голосовая терапия могут помочь улучшить голос.
- Спастическая дисфония. Это нервная болезнь, вызывающая спазм голосовых связок. Это может сделать голос напряженным, дрожащим, отрывистым, хриплым или стонущим. Иногда голос может звучать нормально. В других случаях человек может не говорить. Лечение может включать логопед и инъекции ботулотоксина в голосовые связки.
Что вызывает нарушения голоса?
Для нормальной речи голосовые связки должны плавно соприкасаться внутри гортани.Все, что мешает движению голосовых связок или контакту, может вызвать нарушение голоса. Многие нарушения голоса можно вылечить при ранней диагностике.
Нарушения голоса могут быть вызваны многими факторами. В некоторых случаях причина нарушения голоса неизвестна. Возможные причины могут включать:
- Рост. В некоторых случаях на голосовых связках может образовываться лишняя ткань. Это останавливает нормальную работу шнуров. Наросты могут включать наполненные жидкостью мешочки, называемые кистами, бородавчатые образования, называемые папилломами, или мозолевидные бугорки, называемые узелками.Могут быть участки поврежденной ткани, называемые высыпаниями, или участки рубцовой ткани. У некоторых людей полоса ткани, называемая паутиной, может расти между голосовыми связками. Другие новообразования включают небольшую область хронического воспаления, называемую гранулемой, и небольшие волдыри, называемые полипами. Рост может иметь множество причин, включая болезнь, травму, рак и злоупотребление голосом.
- Воспаление и отек. Многие вещи могут вызвать воспаление и отек голосовых связок. К ним относятся хирургическое вмешательство, респираторное заболевание или аллергия, ГЭРБ (кислотный рефлюкс), некоторые лекарства, воздействие определенных химических веществ, курение, злоупотребление алкоголем и злоупотребление голосом.
- Проблемы с нервом. Определенные заболевания могут повлиять на нервы, контролирующие голосовые связки. Они могут включать рассеянный склероз, миастению, болезнь Паркинсона, боковой амиотрофический склероз (БАС) и болезнь Хантингтона. Нервы также могут быть повреждены в результате хирургического вмешательства или хронического воспаления гортани (ларингита).
- Гормоны. Заболевания, влияющие на гормон щитовидной железы, женские и мужские гормоны и гормоны роста, могут вызывать нарушения голоса.
- Неправильное использование голоса. Голосовые связки могут быть повреждены из-за чрезмерного напряжения во время разговора. Это может вызвать проблемы с мышцами горла и повлиять на голос. Голосовое злоупотребление также может вызвать нарушение голоса. Злоупотребление голосом — это все, что напрягает или повреждает голосовые связки. Примеры злоупотребления голосом включают слишком много разговоров, криков или кашля. Курение и постоянное прочистка горла также являются злоупотреблением голосом. Из-за злоупотребления голосом в голосовых связках могут образовываться мозоли или волдыри, называемые узлами и полипами.Они изменяют звучание голоса. В некоторых случаях голосовая связка может разорваться из-за злоупотребления голосом. Это вызывает кровотечение из пуповины (кровотечение) и может вызвать потерю голоса. Кровоизлияние в голосовые связки требует немедленного лечения.
Каковы симптомы нарушения голоса?
Если у вас нарушение голоса, ваш голос может:
- Имейте дрожащий звук
- Звук грубый или резкий (охриплость)
- Звук напряженный или прерывистый
- Слабый, шепчущий или хриплый
- Слишком высокий или низкий или изменение высоты звука
У вас может возникнуть напряжение или боль в горле во время разговора, или вам может показаться, что ваш голосовой аппарат устает.Вы можете почувствовать комок в горле при глотании или почувствовать боль при прикосновении к внешней стороне горла.
Как диагностируются нарушения голоса?
Если у вас изменение голоса, которое длится несколько недель, ваш лечащий врач может направить вас на прием к специалисту по горлу, который называется отоларингологом (специалистом по ушам, носу и горлу или ЛОР). Отоларинголог спросит вас о ваших симптомах и о том, как долго они у вас были. Он или она может исследовать ваши голосовые связки и гортань с помощью определенных тестов.Сюда могут входить:
- Ларингоскопия. Позволяет врачу осмотреть горло. При непрямой ларингоскопии врач держит небольшое зеркало в задней части горла и направляет на него свет. При волоконно-оптической ларингоскопии используется тонкий световой осциллограф, называемый ларингоскопом. Прицел вводится через нос в горло или прямо в горло.
- Электромиография гортани или ЭМГ. Этот тест измеряет электрическую активность мышц горла.Тонкая игла вводится в некоторые мышцы шеи, а электроды посылают сигналы от мышц на компьютер. Это может указывать на проблемы с нервами в горле.
- Стробоскопия. В этом тесте используется стробоскоп и видеокамера, чтобы увидеть, как голосовые связки вибрируют во время речи.
- Визуальные тесты. Рентген и МРТ могут показать новообразования или другие тканевые проблемы в горле.
Как лечат нарушения голоса?
Лечение голосового расстройства зависит от его причины.Лечение может включать:
- Изменение образа жизни. Некоторые изменения образа жизни могут помочь уменьшить или остановить симптомы. Это может включать в себя отказ от криков и громких разговоров, а также регулярный отдых для голоса, если вы много говорите или поете. В некоторых случаях могут помочь упражнения на расслабление голосовых связок и мышц вокруг них. Перед продолжительным разговором разогрейте голосовые связки. Оставайтесь гидратированными.
- Логопед. Работа с логопедом может помочь при некоторых нарушениях голоса.Терапия может включать упражнения и изменение речевого поведения. Некоторые из них могут включать в себя маневры, позволяющие использовать глубокие вдохи для усиления вокализации с адекватным дыханием.
- Лекарства. Некоторые нарушения голоса вызваны проблемой, которую можно вылечить с помощью лекарств. Например, антацидные препараты могут использоваться при ГЭРБ или гормональной терапии при проблемах с щитовидной железой или женскими гормонами.
- Инъекции. Ваш врач может лечить мышечные спазмы в горле с помощью инъекции ботулотоксина.В некоторых случаях врач может ввести жир или другие наполнители в голосовые связки. Это может помочь им лучше сблизиться.
- Хирургия. Ваш врач может удалить некоторые новообразования тканей. Если опухоль вызывает рак, вам может потребоваться другое лечение, например лучевая терапия.
Ключевые моменты
- Нарушения голоса возникают по разным причинам и влияют на способность нормально говорить.
- Отоларинголог должен оценить изменения качества голоса.
- Существует множество различных вариантов лечения, и каждый зависит от того, что вызывает нарушение голоса.
- Не злоупотребляйте голосовыми связками, крича или громко говоря в течение длительного времени.
- Терапия направлена на упражнения, которые улучшают функцию и силу голосовых связок, а также обеспечивают адекватные периоды отдыха.
- Если ваша работа зависит от способности использовать свой голос, то сохранение его здоровья — важная долгосрочная цель.
- Оставайтесь отдохнувшими, пейте много воды, используйте микрофон, разогрейте голосовые связки, не курите, научитесь правильно дышать и обращайтесь за помощью при изменении качества голоса.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Что такое «Голос COVID-19» и что его вызывает? — Клиника Кливленда
Во время пандемии COVID-19 вирус продолжал проявлять дополнительные симптомы и осложнения по мере его распространения по всему миру. И один симптом, которому сейчас уделяется больше внимания, — это то, как он может повлиять на ваш голос.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Хотя представление о том, что вирус влияет на ваш голос, может показаться несколько натянутым, это происходит в результате других проблем, которые может вызвать вирус. И хотя охриплость может показаться не такой уж большой проблемой, существует вероятность длительного повреждения, как и в случае других симптомов COVID-19.
Врач пульмонологии и реанимации Джозеф Хаббаза, доктор медицины, рассказывает нам, что нужно знать об этом конкретном симптоме и почему он заслуживает вашего внимания.
Что вызывает хриплый голос при COVID-19?
Некоторые пациенты с COVID-19 сообщают, что их голоса становятся хриплыми, когда вирус идет своим чередом. Но этот симптом имеет свои корни в других последствиях вируса COVID-19.
«Любая инфекция верхних дыхательных путей может вызвать воспаление верхних дыхательных путей», — говорит д-р Хаббаза. «Это включает голосовые связки. Ларингит может быть вызван любым из этих вирусов ».
ОднакоCOVID-19 идет еще дальше.«Сам вирус вызывает воспаление, — говорит он, — но это множество вторичных симптомов, которые ухудшают то, что происходит».
«Когда инфекция верхних дыхательных путей поражает легкие, например COVID-19, вы будете кашлять еще сильнее», — продолжает он. «У вас уже воспалено горло и голосовые связки из-за инфекции, а затем возникающий вторичный кашель может быть довольно сильным и еще более раздражающим».
В частности, кашель может вызвать воспаление гортани.Гортань, также известная как голосовой ящик, представляет собой орган в вашем горле, в котором находятся голосовые связки, два лоскута ткани, которые перемещаются, чтобы позволить дышать, и вибрируют, чтобы помочь вам говорить.
Это воспаление влияет на гибкость голосовых связок, делая их опухшими и жесткими. Это означает, что они не могут так сильно вибрировать. Это может повлиять на высоту и глубину вашего голоса, сделав его хриплым или даже уменьшив его до шепота.
Дополнительные факторы COVID-19
Кашель — не единственный симптом COVID-19, который может повлиять на ваши голосовые связки и, следовательно, ваш голос.«Для пациентов, которые заразились COVID-19 и имеют более тяжелый случай, одним из методов лечения является дексаметазон, который является стероидом», — отмечает он.
По его словам, стероидымогут привести к усилению кислотного рефлюкса, который, в свою очередь, вызывает прямое кислотное химическое раздражение горла и голосовых связок.
У тех, кто принимает стероиды, особенно у людей с другими иммунными проблемами, также может развиться молочница — грибковая инфекция, которая развивается во рту и горле. Инфекция может находиться на голосовых связках, вызывая дополнительное раздражение.
Блуждающий нерв
Кроме того, доктор Хаббаза отмечает, что любой нерв в верхних дыхательных путях может быть поражен воспалением, вызванным вирусом. Он отмечает исследование, в котором изучалось, как COVID-19 может вызвать повреждение блуждающего нерва, что, в свою очередь, может вызвать длительное повреждение голосовых связок.
«Если блуждающий нерв не работает должным образом, голосовые связки могут работать не так, как должны, и могут оставаться закрытыми, когда должны открываться», — говорит он. «Это также может вызвать дополнительные ощущения одышки и кашля, которые продлевают этот цикл раздражения.”
Вентиляторы
В тяжелых случаях COVID-19 вас могут подключить к аппарату искусственной вентиляции легких, что может вызвать проблемы с голосовыми связками, когда вы выздоровеете. «Если вам поставили аппарат искусственной вентиляции легких, вам уже придется иметь дело с другими симптомами, плюс в крайних случаях пластиковая трубка проходит через голосовые связки на срок до нескольких недель. Это может вызвать проблемы с голосовыми связками в течение некоторого времени », — говорит он.
Можно ли предотвратить хриплый голос при COVID-19?
Как и в случае с другими заболеваниями, вы мало что можете сделать, чтобы предотвратить развитие «голоса COVID-19» или других проблем с горлом и голосовыми связками.Доктор Хаббаза говорит, что для многих это может быть даже не очень распространенной проблемой во время болезни.
«Во многих случаях хриплый голос незаметен или является важной частью их болезни», — говорит он. «Отчасти потому, что основное внимание уделяется другим симптомам. И это также то, что может не проявляться до тех пор, пока они не начнут исцеляться от других симптомов и не почувствуют охриплость, если это единственный симптом, который сохраняется ».
Как вы относитесь к своему хриплому голосу от COVID-19?
Хотя вы, возможно, не сможете многое сделать, чтобы предотвратить хриплый голос COVID-19, доктор К.Хаббаза говорит, что вы можете лечить его, если заболели.
- Избегайте обезвоживания. «Рецепторы сухого кашля способствуют усилению кашля, который вызывает большее раздражение», — говорит доктор Хаббаза. «Таким образом, хорошее увлажнение может предотвратить активацию рецепторов кашля».
- Капли от кашля. Да, они могут помочь вам с COVID-19, как и с другими респираторными заболеваниями. «Я рекомендую их при любых заболеваниях верхних дыхательных путей, — говорит он, — потому что капли от кашля, особенно ментоловые, онемелиют нервы рецепторов кашля и делают спусковой механизм немного менее чувствительным.”
- Говори меньше, говори тише. «Это более экстремальный подход, но избегайте разговоров и не говорите громко», — предлагает он. «Чем больше вы используете свой голос, особенно часто и на большой громкости, тем больше может возникнуть раздражение».
- Здоровое питание. «Здоровая диета важна во всех отношениях, — говорит доктор Хаббаза, — но она также сводит к минимуму те проблемы с кислотным рефлюксом, которые могут ухудшить ситуацию в горле».
Другие виды лечения
Поскольку проблемы сохраняются во время вашего выздоровления, важно отслеживать, что происходит, и при необходимости обращаться за другой медицинской помощью.
Астма после COVID-19
Развитие астмы после случая COVID-19 стало проблемой для некоторых пациентов, и доктор Хаббаза предлагает следить за своими симптомами на предмет чего-то вроде этого.
«Если вы чувствуете какие-либо симптомы одышки или другие потенциальные симптомы астмы после болезни, вам необходимо пройти обследование», — говорит он. По его словам, помимо проблемы вашего общего здоровья, нелеченные респираторные проблемы только способствуют усилению кашля и потенциальному повреждению голосовых связок.
«При необходимости вам могут дать ингалятор, который сводит к минимуму кашель и снижает нагрузку на ваши голосовые связки по мере их заживления», — говорит он.
Считать ЛОР специалистов
Доктор Хаббаза говорит, что для улучшения вашего голоса может потребоваться некоторое время, но со временем он должен стать лучше.


