Кашель с кровью
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кашель с кровью — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Кашель является одним из самых распространенных симптомов заболеваний органов дыхания.
Но если кашель сопровождается отделением не обычной мокроты, а с прожилками и даже сгустками крови, это тревожный сигнал, который может свидетельствовать о серьезном заболевании.
Для обозначения выделения крови из органов дыхания был введен специальный термин – кровохарканье. Объем выделяемой с мокротой крови варьирует: это могут быть единичные прожилки крови до массивного кровотечения.
Следует помнить, что независимо от количества крови в мокроте кровохарканье является опасным состоянием и требует обращения за медицинской помощью для выявления и ликвидации причин, приведших к появлению этого симптома.
Виды кровохарканья
Важно различать истинное и ложное кровохарканье.
Истинное кровохарканье возникает при истечении крови из сосудов органов дыхания. При этом кровь может смешиваться с мокротой и слюной.
Ложное кровохарканье возникает при попадании крови в органы дыхания из других органов, например, из желудка при желудочном кровотечении или из поврежденных сосудов полости рта.
Причины кровохарканья
В большинстве случаев причиной кровохарканья становятся патологические изменения сосудов бронхов и легких.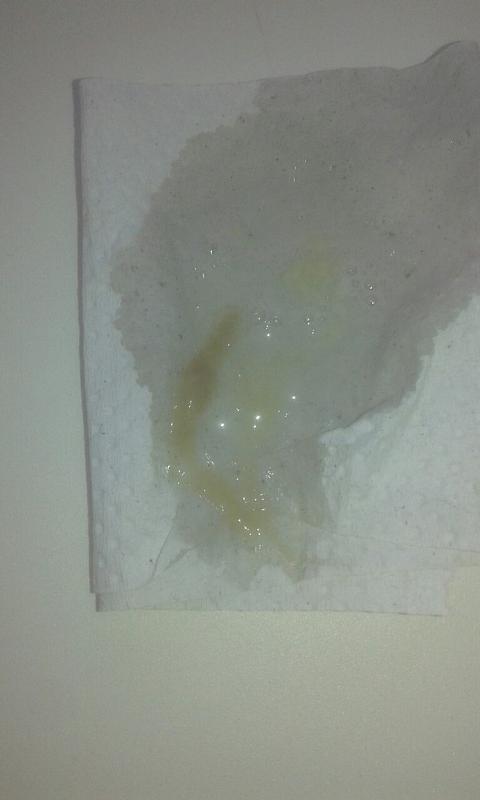
Большое значение имеет туберкулез легких и его осложнения. Микобактерии туберкулеза в процессе болезни вызывают разрушение легочной ткани, иногда с образованием полостей (каверн). При этом перестраивается сосудистое русло: происходит облитерация или разрастание мелких сосудов, что становится причиной последующих кровотечений.
Кровохарканье сопровождает многие инфекционные заболевания дыхательной системы: бронхиты, пневмонии. Некоторые бактерии обладают способностью разрушать ткань легких и повышать проницаемость легочных сосудов.
В случае развития пневмонии к кашлю с прожилками крови добавляются лихорадка, озноб, одышка, боль в груди, ночное потоотделение.
Для детей кровохарканье характерно при аспирации (вдыхании) мелких предметов – игрушек и их частей, колпачков от ручек, семечек.
Если инородное тело прошло глубоко, то выраженной одышки и признаков удушья не будет. Единственным симптомом может быть долгий мучительный кашель с небольшим количеством мокроты, иногда с кровью.
Единственным симптомом может быть долгий мучительный кашель с небольшим количеством мокроты, иногда с кровью.
Достаточно редко причиной кровохарканья могут служить гельминты (в частности, аскариды). При миграции паразиты повреждают мелкие сосуды, что вызывает появление крови в мокроте.
Еще одной причиной кровохарканья являются бронхоэктазы.
Бронхоэктазы – это необратимое патологическое расширение бронхов и бронхиол. Часто возникают у детей, больных муковисцидозом, при аспирации инородного тела, коклюше и частых респираторных инфекциях.
Иногда бронхоэктазы бывают врожденными – при нарушении формирования бронхиального дерева.
Достаточно часто причиной появления крови при кашле является травматическое повреждение грудной клетки. Происходит кровоизлияние в ткань легкого с выходом части крови с мокротой.
У взрослых пациентов причинами появления крови при кашле чаще служат сердечно-сосудистые патологии. При болезнях сердечной мышцы, будь то инфаркт миокарда, миокардит, возникает застой крови в малом круге кровообращения (в легких). Кровь просачивается через стенку капилляров в альвеолы – маленькие мешочки на концах бронхов. Образовавшаяся смесь альвеолярной жидкости, слизи бронхов и крови выходит при кашле.
При болезнях сердечной мышцы, будь то инфаркт миокарда, миокардит, возникает застой крови в малом круге кровообращения (в легких). Кровь просачивается через стенку капилляров в альвеолы – маленькие мешочки на концах бронхов. Образовавшаяся смесь альвеолярной жидкости, слизи бронхов и крови выходит при кашле.
При выраженной степени острой сердечной недостаточности появляется розовая пена – крайнее проявление отека легких.
Многие пороки сердца также вызывают застой в легких с одышкой и кровохарканьем. При приобретенных пороках сердца наиболее часто кровохарканье возникает у больных с поражением митрального клапана. Среди сосудистых заболеваний, которые вызывают внезапное кровохарканье, следует выделить тромбоэмболию легочных артерий (ТЭЛА).
Кровохарканье сопровождает около трети всех случаев ТЭЛА. Основными симптомами являются резкая одышка, кашель и боли в грудной клетке.
Более чем у половины больных раком легкого отмечается кровохарканье. В основную группу риска по развитию злокачественных новообразований легких входят курильщики старше 40 лет. В случае рака легкого кровотечение может возникать при распаде опухоли, после чего мокрота смешивается с кровью и приобретает вид «малинового желе».
В основную группу риска по развитию злокачественных новообразований легких входят курильщики старше 40 лет. В случае рака легкого кровотечение может возникать при распаде опухоли, после чего мокрота смешивается с кровью и приобретает вид «малинового желе».
Доброкачественные опухоли легких редко вызывают кровохарканье.
К относительно редким причинам появления кашля с кровью относят аневризму и последующий прорыв сосуда в бронх.
Врожденная патология свертывающей системы крови, например, гемофилия, может стать причиной как остро возникшего легочного кровотечения, так и длительного небольшого по объему кровохарканья. Кровохарканье может быть одним из симптомов различных аутоиммунных патологий. Так, например, при гранулематозе с полиангиитом (болезнь Вегенера) происходит воспаление стенки сосудов с вовлечением в процесс верхних и нижних дыхательных путей.
Передозировка некоторых лекарственных средств при повышенном риске кровотечения может привести к кровохарканью.
К таким препаратам относятся: антикоагулянты (варфарин, ривароксабан, дабигатран), антиагреганты (ацетилсалициловая кислота, тикагрелол).
Употребление наркотических веществ (в частности, кокаина) приводит к повреждению сосудов слизистой носоглотки с последующим кровохарканьем.
К каким врачам обращаться при появлении кашля с кровью?
Появление крови при кашле требует обращения к врачу терапевтического профиля: терапевту или педиатру. После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация пульмонолога, кардиолога, отоларинголога, ревматолога, фтизиатра, онколога.
Если есть подозрение на травму, кровотечение из дыхательных путей обильное, появилось головокружение, затруднение дыхания и учащенное сердцебиение, следует вызвать скорую помощь.
Диагностика и обследование при появлении кашля с кровью
В ходе обследования проводят:
- клинический анализ крови;
Кровь в мокроте | ФБУЗ Лечебно-реабилитационный центр Минэкономразвития России. Официальный сайт
Кровохарканье – это появление крови в мокроте при кашле. Оно может быть связано с заболеванием как органов дыхания, так и сердечно-сосудистой, пищеварительной систем, носоглотки, полости рта. Кашель с кровью может сопровождаться другими жалобами: повышением температуры, нехваткой воздуха, болями в грудной клетке, сердцебиением, резким падением давления. Появление этих симптомов часто помогает врачу поставить правильный диагноз и определить причину кровохарканья.
Причины кровохарканья.
Чаще всего наличие прожилок крови в мокроте при сильном приступообразном кашле во время простудного заболевания у молодых людей не является грозным симптомом.
- Достаточно часто причиной кровохарканья являются заболевания глотки и придаточных пазух носа. В случае появления крови в мокроте, необходим осмотр ЛОР врача для исключения опухоли гортани, глотки или воспаления пазух (гайморит, фронтит)
- В 20% случаев причиной кровохарканья являются опухоли бронхолегочной системы.
- Тромбоэмболия легочных артерий (повреждение ткани легких из-за закупорки тромбом снабжающей этот участок легочной артерии) также может вызвать кровохарканье.
- Тяжелые болезни сердца: инфаркт миокарда, пороки сердца, кардиомиопатии могут стать причиной появления прожилок крови в мокроте.
 Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению.
Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению. - Иногда можно принять за кровохарканье появление крови во рту при заболеваниях пищевода или желудка.
Обследования , которые необходимо пройти для установления источника крови в мокроте
Если кровь в мокроте появилась впервые при сильном кашле на фоне простудного заболевания, то пациента должен осмотреть ЛОР врач и ему необходимо провести рентген органов грудной клетки. Если после окончания лечения вновь появляется кровь в мокроте или ее количество в ходе лечения увеличилось, то необходимо продолжить обследование.
Одним из основных методов обследования органов грудной клетки, который позволяет правильно поставить диагноз является компьютерная томография органов грудной клетки, при необходимости ее проводят с контрастированием.

Если в ходе этих обследований причина появления крови в мокроте не установлено, то проводят ультразвуковое исследование сердца, эзофагогастроскопию, пациента осматривает стоматолог.
Несмотря на применение разных методов, причину кровохарканья не удается обнаружить в 30-40% случаев.
Кровохарканье, гемоптизис — причины, обследование и лечение в Астрахани | Симптомы
Нарушение свертывания крови (при использование антикоагулянтов или препаратов, которые растворяют сгустки).Признаки: Иногда кровотечение из других очагов, таких, как нос или желудочно-кишечный тракт. У людей, принимающих антикоагулянты или тромболитики. Иногда семейная история нарушения свертывания крови.
Бронхоэктатическая болезнь
Признаки: Хронический кашель и выработка слизи у людей с рецидивирующими инфекциями в анамнезе.
Бронхит (острый или хронический)
Признаки: При остром-кашель, который может быть продуктивным или непродуктивным, иногда симптомы инфекций верхних дыхательных путей. При хроническом-продуктивный кашель в течение большинства дней месяца или в течение 3 месяцев в году в течение 2 лет подряд у курильщиков или у людей, страдающих от хронической обструктивной болезни легких.
При хроническом-продуктивный кашель в течение большинства дней месяца или в течение 3 месяцев в году в течение 2 лет подряд у курильщиков или у людей, страдающих от хронической обструктивной болезни легких.
Некоторые хронические легочные инфекции (туберкулез, грибковые инфекции, паразитарные инфекции или сифилис с поражением легкие)
Признаки: У людей, у которых известно наличие инфекции, развивается повышение температуры тела, кашель, ночная потливость и потеря массы тела. Часто наличие в анамнезе ослабления иммунной системы, вызванного заболеванием или приемом препарата.
Инородное тело
Признаки: Хронический кашель (обычно у младенцев или маленьких детей) без симптомов инфекции верхних дыхательных путей.Иногда повышение температуры.
Сердечная недостаточность
Признаки: Пенистая, розовая мокрота, иногда с прожилками крови. Одышка, ухудшающаяся в положении лежа и возникающая через 1–2 часа после засыпания. Шумы в легких, выслушиваемые через стетоскоп, свидетельствующие о возможном наличии жидкости в легких. Обычно отек ног.
Обычно отек ног.
Абсцесс легкого
Признаки: Повышение температуры тела обычно в течение одной или нескольких недель. Кашель, ночная потливость, потеря аппетита и потеря массы тела.
Рак легкого
Признаки: Ночная потливость и потеря массы тела. Обычно у людей среднего возраста или пожилых с интенсивным курением в анамнезе.
Пневмония
Признаки: Повышение температуры тела, чувство болезни, кашель и одышка. Внезапное появление боли в груди при глубоких вдохах. Некоторые необычные звуки при дыхании, выслушиваемые через стетоскоп.
Тромбоэмболия легочной артерии (внезапная закупорка артерии в легких сгустком крови, часто при онкологических заболеваниях, адинамии, образованиях сгустков крови в ногах, беременности, применении противозачаточных таблеток, перенесенных хирургических вмешательствах в недавнем прошлом, а также семейный анамнез подобного заболевания).
Признаки: Внезапное появление боли в груди, которое обычно усиливается при вдохе, одышка, учащенное сердцебиение и учащенное дыхание
Легочный васкулит (синдром Гудпасчера или гранулематоз с полиангиитом)
Признаки: Усталость и потеря массы тела. Часто кровь в моче. Иногда одышка, отек ног.
Часто кровь в моче. Иногда одышка, отек ног.
Проверь себя сам: 7 тревожных звоночков организма
Мария Морозова, заведующая легочно-терапевтическим отделением краевого противотуберкулезного диспансера №1
Фото: Светлана ВАЛИУЛИНА
Не секрет, что болезни легких входят в пятерку самых распространенных по России. Туберкулез и рак, пневмония и астма, как распознать в себе недуги и уберечься от них? Об этом рассказала Мария Морозова, заведующая легочно-терапевтическим отделением краевого противотуберкулезного диспансера №1.
Факторы риска
За без малого сорок лет практики через ее руки прошли сотни пациентов. Мария Ивановна уверена: возможность возникновения лёгочных заболеваний есть у каждого.
— В группе риска люди с ослабленным иммунитетом, — говорит доктор Морозова. – Те, кто сидит на диете, или, напротив, имеет лишний вес. Несбалансированное питание снижает иммунитет организма к инфекционным заболеваниям, в том числе к туберкулезу.
Под особым ударом, понятно, оказываются курильщики со стажем.
— Среди больных раком легкого – большинство заядлые курильщики — рассказывает врач. – Недавно пришел ко мне пациент, ему 58 лет. Он курит с 8 лет, по две пачки в день. Это по 40 сигарет! И каждая – 20-минутный спазм сосудов плюс вдыхание дыма, смолы. Как тут не возникнуть раку легких? Спазм сосудов у курильщика приводит к заболеваниям: тромбофлебитам, эндартериитам, формированию тромбозов, и как следствие возможно развитие гангрены.
Остановить и обезвредить
Как же защитить себя от «болячек»? Раз и навсегда отказаться от вредных привычек. И, разумеется, быть настороже. Если внимательно следить за собой, можно вовремя заметить и остановить болезнь, советуют медики.
Вот основные симптомы, которые требуют срочного визита к доктору.
1. Повышение температуры.
Если по вечерам у вас длительно необоснованно повышается температура (до 37-37,3 градусов), бейте тревогу. И неважно, что она переносится довольно легко, человека не «ломает», как при ОРЗ. Ничем не мотивированное повышение температуры может быть признаком туберкулеза. Особенно вкупе с двумя следующими симптомами.
Ничем не мотивированное повышение температуры может быть признаком туберкулеза. Особенно вкупе с двумя следующими симптомами.
2. Хроническая усталость.
Раньше бегала по дому, как «электровеник»: успевала полы помыть, борщ сварить, мужу поулыбаться, а сейчас – ни-ни! Пришла с работы, легла у телевизора, и делать ничего не хочется. Имейте в виду: быстрая утомляемость и снижение работоспособности часто говорит о начале легочного заболевания. Недомогаете и не можете оторваться от дивана? Марш к врачу!
3. Потливость по ночам.
Потливость по ночам — верный спутник многих недугов. Конечно, если она не вызвана слишком теплым одеялом или неправильным ужином (что содержит острые приправы, шоколад, кофе, газировку). Итак, такой симптом может указать на туберкулез легких. Если же у вас ночная потливость, хроническая усталость и повышенная температура, не откладывая, записывайтесь на флюорографию. Вам необходимо исключить туберкулез.
4. Одышка.
Одышка.
Еще год назад взбегали на третий этаж без проблем, а теперь задыхаетесь? Останавливаетесь через каждые десять ступенек, чтобы перевести дух? У вас одышка — симптом, сопутствующий многим болезням. Чаще всего он характерен для легочных «болячек» — бронхиальной астмы, пневмонии, бронхита, хронической обструктивной болезни легких (ХОБЛ) и других редких недугов.
5. Кровохарканье.
Если вы заметите у себя кровохарканье (прожилки крови или кровь в мокроте), немедленно к врачу! Это грозный симптом, который возникает при туберкулезе и опухолях легкого, а также при ряде других болезнях сердца и сосудов. При возникновении кровохарканья больному нужно вызвать «скорую».
6. Приступы удушья.
Время от времени ощущаете нехватку воздуха? Повторяющиеся приступы удушья (с затруднением выдоха) зачастую свидетельствуют об астме. Правда, не у каждого они бывают тяжелыми – болезнь у всех проявляется по-разному. Значит, есть смысл обратить внимание, не сопровождается ли удушье другими характерными симптомами – свистящими хрипами, кашлем с трудно отходящей мокротой и одышкой. Нашли у себя признаки астмы? Вперед к аллергологу – он проведет необходимые исследования. А вот флюорографией астму не выявить!
Нашли у себя признаки астмы? Вперед к аллергологу – он проведет необходимые исследования. А вот флюорографией астму не выявить!
7. Боль в груди.
Если вы чувствуете боль в груди, связанную с дыханием, это может свидетельствовать о заболевании легких. В первую очередь о плеврите или плевропневмонии.
Кроме того, при таком заболевании обычно бывает высокая температура (от 37 до 39,5), одышка и озноб, кашель с выделением мокроты. Иногда при отхаркивании можно заметить прожилки крови. Также больные пневмонией часто жалуются на слабость и недомогание, боль и першение в горле, нарушение сна и аппетита.
У вас нечто подобное? Бегите на рентген. Если вовремя прийти к врачу, можно избежать тяжелых последствий.
ВАЖНО:
— Учтите, по одному симптому поставить диагноз невозможно! — предупреждает Мария Морозова, заведующая легочно-терапевтическим отделением Красноярского краевого противотуберкулезного диспансера №1. — Некоторые заболевания протекают вообще бессимптомно. Поэтому каждый год все должны проходить флюорографию. Некоторым категориям граждан обследоваться необходимо дважды в год. Среди пациентов с запущенными формами рака легкого, распространенными формами туберкулеза чаще всего встречаются лица, не посещавшие врача и не обследованные флюорографически от 2-х до 5-ти и более лет. Значит, важно не запускать себя, регулярно обследоваться. И, разумеется, не заниматься самолечением!
Поэтому каждый год все должны проходить флюорографию. Некоторым категориям граждан обследоваться необходимо дважды в год. Среди пациентов с запущенными формами рака легкого, распространенными формами туберкулеза чаще всего встречаются лица, не посещавшие врача и не обследованные флюорографически от 2-х до 5-ти и более лет. Значит, важно не запускать себя, регулярно обследоваться. И, разумеется, не заниматься самолечением!
Кровохарканье: диагностические аспекты | Интернет-издание «Новости медицины и фармации»
Статья опубликована на с. 5-11
Как известно, кровохарканье (гемоптоэ, гемофтиз) — симптом бронхолегочного заболевания, заключающийся в выделении мокроты с большей или меньшей примесью крови. Исходя из определения, все случаи выделения крови при кашле, будь то прожилки крови или массивное кровотечение из дыхательных путей, могут быть отнесены к кровохарканью.
Кровохарканье (К), вне всякого сомнения, является распространенным симптомом при заболеваниях легких и сердца, требующим тщательного изучения, так как он может впервые привлечь внимание врача к многообразной патологии, в основе которой возможно обнаружение рака легкого или туберкулеза. К — симптом, который почти всегда приводит больного к врачу и является ведущей жалобой приблизительно у 15 % больных, наблюдаемых в отделениях торакальной хирургии.
К — симптом, который почти всегда приводит больного к врачу и является ведущей жалобой приблизительно у 15 % больных, наблюдаемых в отделениях торакальной хирургии.
Но это только внешняя и довольно неполная сторона статистических данных, так как частота регистрации К тесно зависит от того, в каком отделении проводился сбор информации и по каким признакам судят о наличии К (большое количество крови или же ее прожилки в мокроте). Если учитывать оба признака, то наиболее часто К регистрируется при хронических бронхитах (ХБ) и бронхоэктазах (БЭ) (60–70 %). В хирургических отделениях, где чаще встречаются обширные поражения легких и заболевания, требующие оперативного вмешательства, причинами К являются бронхокарцинома (20 %), сегментарные или лобарные БЭ (30 %). Во фтизиатрических клиниках наиболее частой причиной К, естественно, является туберкулез (2–40 % случаев). В сообщениях о К, в которые включены как терапевтические, так и хирургические больные, диапазон очень широк: бронхокарцинома (20 %), БЭ (30 %), бронхит (15 %), другие воспалительные заболевания, включая туберкулез (10–20 %), а также заболевания сосудистого, травматического и геморрагического генеза (10 %). Тем не менее даже при самом тщательном обследовании в 5–15 % случаев массивного К его точную причину установить не удается. Что касается неустановленной причины обнаруженных следов крови в мокроте, то прогноз в таких случаях благоприятен: обычно К прекращается в течение 6 мес. после его констатации.
Тем не менее даже при самом тщательном обследовании в 5–15 % случаев массивного К его точную причину установить не удается. Что касается неустановленной причины обнаруженных следов крови в мокроте, то прогноз в таких случаях благоприятен: обычно К прекращается в течение 6 мес. после его констатации.
Несмотря на значительную настороженность врачей при обнаружении К, клинический опыт учит тому, что не только этиология и патогенез, но и сам факт К требует к себе критического отношения и подтверждения. В связи с этим большой ошибкой является связывание периодически возникающего К лишь с какимто одним ранее установленным диагнозом, например ХБ или БЭ. Поэтому диагностически правильнее относиться к каждому эпизоду К как к новому.
Прежде чем приступить к выяснению причины К, чрезвычайно важно убедиться, что кровь действительно поступает из трахеобронхиального дерева, а не из носоглотки или желудочнокишечного тракта. Профессиональная судьба не избавит врача от подобного дифференциального испытания, так как за К принимаются плевки слюной, смешанной с кровью, наблюдаемые при гингивитах и задних носовых кровотечениях, реже — при фарингитах и тонзиллитах.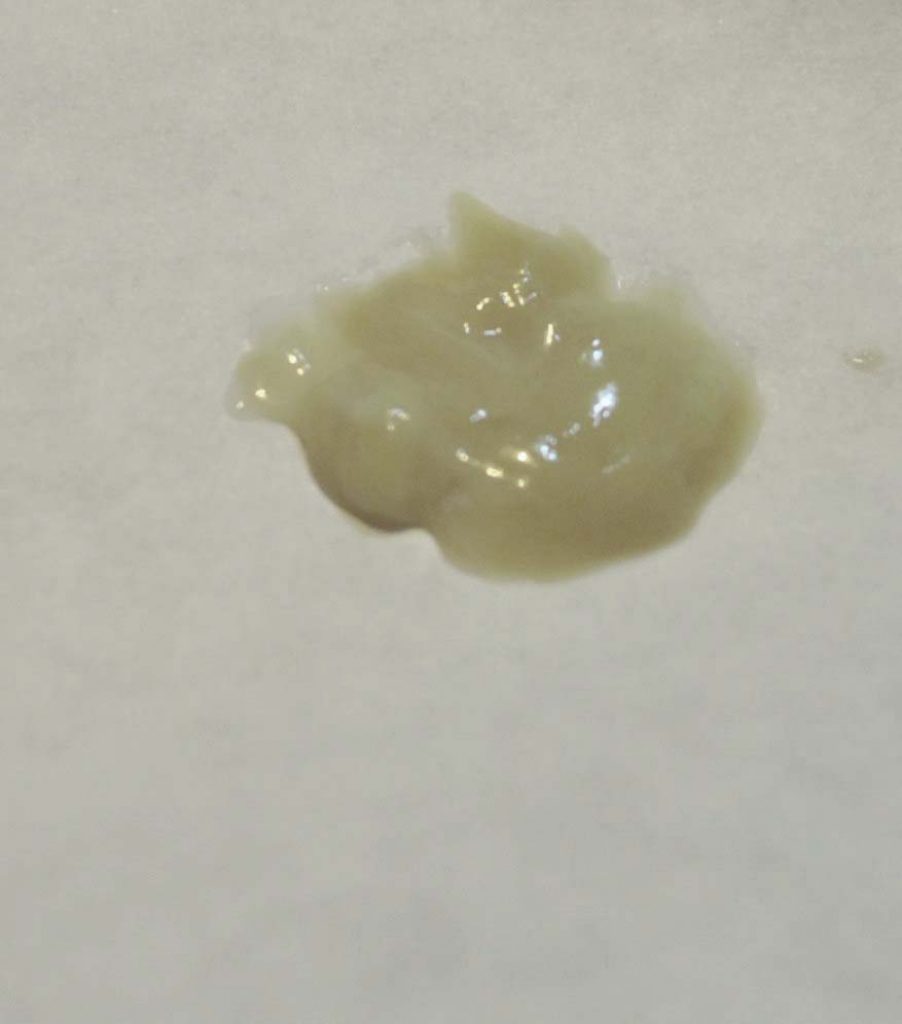 Такого рода ложные К могут иметь большое сходство с истинными. Однако К из верхних дыхательных путей (ДП) чаще всего наблюдаются по утрам; они необильны (несколько плевков), но зато упорны. На основании подобных соображений невозможно представить себе К без кашлевых толчков, отхаркивания и сплевывания. Если в анамнезе нет указаний на три упомянутых последовательных акта, мы должны искать другие источники К и, так или иначе, обследовать полость рта, носа, носоглотки, желудочнокишечный тракт; провести компьютерную томографию органов грудной клетки (КТ ОГК), бронхоскопию и оценить систему свертывания крови.
Такого рода ложные К могут иметь большое сходство с истинными. Однако К из верхних дыхательных путей (ДП) чаще всего наблюдаются по утрам; они необильны (несколько плевков), но зато упорны. На основании подобных соображений невозможно представить себе К без кашлевых толчков, отхаркивания и сплевывания. Если в анамнезе нет указаний на три упомянутых последовательных акта, мы должны искать другие источники К и, так или иначе, обследовать полость рта, носа, носоглотки, желудочнокишечный тракт; провести компьютерную томографию органов грудной клетки (КТ ОГК), бронхоскопию и оценить систему свертывания крови.
Например, дифференцировать кровавую рвоту и К иногда чрезвычайно трудно именно в тех случаях, когда кровь внезапно поступает из пищевода в глотку, стимулируя кашель, при котором выделяется кровь, как правило, яркокрасная и пенистая. Кровь из желудка, поступающая с рвотными массами, очень редко носит пенистый характер и за счет действия соляной кислоты желудка имеет темнокрасный или черный цвет, что напоминает также красную анилиновую краску. У больных с кровавой рвотой в анамнезе обнаруживаются желудочнокишечные кровотечения, язвенная болезнь, заболевания печени или алкоголизм. При исследовании крови с помощью лакмусовой бумажки в кровавой рвоте обнаруживается кислая реакция, а при К — щелочная. После первоначальных эпизодов К больные часто на протяжении нескольких дней откашливают небольшие мазки крови в мокроте, что редко бывает при кровавой рвоте. Порой для дифференциации кровавой рвоты от К приходится использовать назогастральный зонд. С особой остротой встает вопрос о причине К в тех случаях, когда больные откашливают красную мокроту, которая не содержит крови (псевдокровохарканье). Эта ситуация возможна при инфицировании легких некоторыми штаммами Serratia marcescens, продуцирующими пигмент, что иногда может сопровождаться откашливанием красной мокроты, которую немудрено спутать с кровью. Аналогично при прорыве абсцесса легкого амебной природы в бронх может возникнуть подозрение на К за счет выделения мокроты темнокоричневого цвета.
У больных с кровавой рвотой в анамнезе обнаруживаются желудочнокишечные кровотечения, язвенная болезнь, заболевания печени или алкоголизм. При исследовании крови с помощью лакмусовой бумажки в кровавой рвоте обнаруживается кислая реакция, а при К — щелочная. После первоначальных эпизодов К больные часто на протяжении нескольких дней откашливают небольшие мазки крови в мокроте, что редко бывает при кровавой рвоте. Порой для дифференциации кровавой рвоты от К приходится использовать назогастральный зонд. С особой остротой встает вопрос о причине К в тех случаях, когда больные откашливают красную мокроту, которая не содержит крови (псевдокровохарканье). Эта ситуация возможна при инфицировании легких некоторыми штаммами Serratia marcescens, продуцирующими пигмент, что иногда может сопровождаться откашливанием красной мокроты, которую немудрено спутать с кровью. Аналогично при прорыве абсцесса легкого амебной природы в бронх может возникнуть подозрение на К за счет выделения мокроты темнокоричневого цвета.
Истинные К никогда не бывают во сне, когда погашен кашлевой рефлекс. В связи с этим необходимо помнить, что даже при массивных кровотечениях извержение крови наружу без отхаркивания невозможно. В противном случае, т.е. при отсутствии кашля, кровь, быстро стекающая книзу, должна была бы заполнить нижние отделы легкого, подняться до бифуркации трахеи, заполнить главные бронхи и привести к смерти от удушения (асфиксии) собственной кровью (суфокация). Это не просто теоретические соображения. Секционные исследования погибших от легочных кровотечений (ЛК) еще не установили ни одного случая смерти от вторичной анемии вследствие кровопотери.
Оценивая скорость кровотечения, врач обязан определить, какое К (массивное или немассивное) имеется у больного, так как диагностический и лечебный подход к этим двум группам больных различен. Лечебная тактика при массивном К заключается в поддержании проходимости ДП, установлении места кровотечения, выяснении, может ли больной перенести хирургическую операцию, ангиографию с селективной эмболизацией бронхиальной артерии. У таких больных установление нозологического диагноза является вторичной задачей по отношению к идентификации пораженного легкого и проведению хирургического вмешательства. К группе высокого риска относятся больные с острым, массивным кровотечением, которые откашливают 600 мл и более крови за сутки. Летальность при массивном К составляет от 50 до 100 %. Хирургическое лечение в этой группе больных, заключающееся в резекции кровоточащего участка легкого, снижает летальность до 17–23 %.
У таких больных установление нозологического диагноза является вторичной задачей по отношению к идентификации пораженного легкого и проведению хирургического вмешательства. К группе высокого риска относятся больные с острым, массивным кровотечением, которые откашливают 600 мл и более крови за сутки. Летальность при массивном К составляет от 50 до 100 %. Хирургическое лечение в этой группе больных, заключающееся в резекции кровоточащего участка легкого, снижает летальность до 17–23 %.
Остановимся, однако, на том типе К, которое может произойти без нарушения целостности стенки кровеносного сосуда, что мы расцениваем как одно из проявлений воспалительного процесса или же феномена застойного происхождения. В этих условиях больному не угрожает опасная для жизни кровопотеря, но на примесь крови в мокроте мы должны смотреть как на симптом, требующий соответствующего обсуждения. Так, в противоположность больным с массивным К, у данного контингента основной целью обследования является установление нозологического диагноза. Но до тех пор, пока диагноз точно не установлен, у больных с немассивным К не следует предпринимать попыток лечения. Вообще консервативное ведение больных с К без установленного диагноза не является лечением. В связи с этим задачами врача должны быть оценка состояния больного, выбор методов обследования, диагностика заболевания и текущей фазы процесса, учета возраста и пола пациента, что в целом и определяет выбор терапии. Возраст и пол являются важными диагностическими параметрами, так как БЭ и митральный стеноз чаще вызывают К у больных в возрасте до 40 лет. У курящего мужчины старше 40 лет при потере массы тела и анорексии наиболее вероятен бронхогенный рак. Рецидивирующее К у молодой женщины без какихлибо других симптомов наводит на мысль об аденоме бронха. Иногда при микроскопическом исследовании мокроты наряду с эритроцитами, отдельными лейкоцитами и плоским эпителием обнаруживается бактериальная флора полости рта, особенно лептотрикс.
Но до тех пор, пока диагноз точно не установлен, у больных с немассивным К не следует предпринимать попыток лечения. Вообще консервативное ведение больных с К без установленного диагноза не является лечением. В связи с этим задачами врача должны быть оценка состояния больного, выбор методов обследования, диагностика заболевания и текущей фазы процесса, учета возраста и пола пациента, что в целом и определяет выбор терапии. Возраст и пол являются важными диагностическими параметрами, так как БЭ и митральный стеноз чаще вызывают К у больных в возрасте до 40 лет. У курящего мужчины старше 40 лет при потере массы тела и анорексии наиболее вероятен бронхогенный рак. Рецидивирующее К у молодой женщины без какихлибо других симптомов наводит на мысль об аденоме бронха. Иногда при микроскопическом исследовании мокроты наряду с эритроцитами, отдельными лейкоцитами и плоским эпителием обнаруживается бактериальная флора полости рта, особенно лептотрикс.
Не вызывает никакого сомнения, что К наблюдается при пневмониях, в том числе пневмококковых, хотя мокрота в этих случаях часто бывает темнокоричневой, а К необильно. При долевом поражении К встречается у 38,3 % больных. Первоначально оно возникает в виде прожилок в мокроте, а затем на 2–3й день при развитии красного опеченения мокрота принимает красноватобурый («ржавый») цвет. Типичная картина в настоящее время встречается редко, так как различия между очаговой и крупозной пневмонией стали менее выраженными, особенно в случаях раннего применения антибиотиков.
При долевом поражении К встречается у 38,3 % больных. Первоначально оно возникает в виде прожилок в мокроте, а затем на 2–3й день при развитии красного опеченения мокрота принимает красноватобурый («ржавый») цвет. Типичная картина в настоящее время встречается редко, так как различия между очаговой и крупозной пневмонией стали менее выраженными, особенно в случаях раннего применения антибиотиков.
Среди бактериальных пневмоний К сравнительно часто встречается при пневмониях, вызванных Pseudomonas или клебсиеллой. Заболеваемость клебсиеллапневмонией (мокрота типа «смородинового желе») в последние годы, как и в отдаленном прошлом, не превышает 1–2 %. Мокрота у таких больных обильная, слизистокровянистая, нередко с примесью гноя, бурокоричневого цвета, с крайне неприятным запахом. Течение заболевания преимущественно тяжелое, с частым абсцедированием, что является дополнительным источником К. Отличить ее от пневмоний другой этиологии можно при обнаружении в мокроте возбудителя. Довольно часто К встречаются при стафилококковых пневмониях ввиду их склонности образовывать деструкции. Характерно то, что стафилококковая пневмоническая инфильтрация быстро, за 1–4 дня, подвергается распаду. И если образовавшиеся абсцессы бывают источником К и даже кровотечений, то их характерной особенностью является быстрая изменчивость форм и размеров и они реже становятся причиной К.
Из вирусных и вируснобактериальных пневмоний причиной К наиболее часто является гриппозная пневмония. При гриппе К встречается как при осложненном, так и при не осложненном пневмонией течении заболевания, что наблюдается примерно одинаково часто — в 5–6 % случаев. Примесь крови в мокроте встречается у 15–23,9 % больных гриппозной пневмонией вследствие инфекционнотоксического поражения сосудистой стенки капилляров. Решающим в распознавании этиологии данного рода пневмонии является наличие эпидемии гриппа, выявление в смывах носа специфического свечения в клетках, меченных флуоресцеинизотиоцианатом, антител вируса гриппа.
Примесь крови изредка обнаруживается в слизистогнойной мокроте при микоплазменной и орнитозной пневмониях (10 %). При последней рентгенологически обнаруживают сетчатый рисунок, уплотнение корней, увеличение лимфатических узлов; в дальнейшем — очаги затемнения, чаще в нижних и средних отделах легких. У одних больных инфильтраты мелкие, диаметром 2–3 мм. У других они нежные, облаковидные, большие. Диагноз орнитозной пневмонии ставится на основании данных о контакте с птицами, кожной аллергической пробы. В конце 2–3й недели болезни можно использовать реакцию связывания комплемента с орнитозными антигенами.
Сравнительно часто (до 8 % случаев) К встречаются при бруцеллезной пневмонии вследствие увеличения сосудистой проницаемости, тромбоза мельчайших сосудов легких. В связи с тем, что иногда бруцеллез своим течением напоминает туберкулез, необходимо дифференцировать эти заболевания. Часто это возможно только при положительных реакциях Райта и Бюрне, характерных для бруцеллеза. Причиной обильных К является пневмония при туляремии, при которой развившийся некроз легочной ткани обусловливает образование абсцессов. Кроме абсцессов могут развиваться БЭ, которые приводят к К и ЛК. Легочная форма сибирской язвы характеризуется крайне тяжелым течением и отделением крови с мокротой. При легочной форме чумы с первых же дней заболевания появляется обильная кровавая мокрота. Описаны К при менингококковой пневмонии, осложнившей менингококковый сепсис.
При аспирационных пневмониях, сопровождающихся деструкцией легочной ткани или попаданием растительного (или минерального) масла, возможно развитие масляной пневмонии и появление профузного легочного кровотечения. Однако не меньшее значение имеет развитие аспирационной пневмонии и ателектазов как осложнений легочного кровотечения, что требует исключения гипердиагностики. А именно: хрипы, возникшие в связи с аспирацией крови и мокроты, принимают за пневмонию. Аспирационная пневмония в отличие от аспирации крови развивается через 2–3 дня на стороне поражения в нижних, медиальнодорзальных частях и характеризуется медленным обратным развитием. Ателектаз, обусловленный аспирацией крови, наблюдается к концу 1х суток или на 2е сутки после кровотечения. Развивающиеся после К небольшие летучие инфильтраты, повидимому, представляют собой ателектазы, возникающие после закупорки мелких бронхов. Совсем иной характер носит аспирационная пневмония, вызванная попаданием в ДП углеводородов, чаще всего бензина. Характерен мучительный, приступообразный кашель, сочетающийся с дальнейшим отделением мокроты ржавого цвета. То же бывает при повреждении слизистых ДП при вдыхании токсических паров или дыма или после аспирации желудочного содержимого. Иногда, вне всякой связи с аспирацией, упорный приступообразный кашель приводит к разрыву слизистой, также сопровождающемуся К.
К изредка встречается при эозинофильных легочных инфильтратах. Характерный признак инфильтрата — исчезновение через короткое время без лечения («летучесть»). Клиническая картина протекает остро под маской острого респираторного заболевания и зачастую остается нераспознанной. Физикальные данные скудны, температура иногда нормальная или субфебрильная. Установлению диагноза способствует появление мокроты яркожелтого цвета, обусловленной распадом эозинофилов в инфильтрате, и гиперэозинофилия в течение первой недели болезни при нормальной СОЭ. Итак, этиология пневмонии в определенной мере накладывает отпечаток на ее клиническое течение, в том числе на частоту К и его характер. Поскольку К при пневмониях является нечастым симптомом, при упорных К следует искать истинную причину — рак легкого, туберкулез и др.
Среди инфекционных заболеваний важной причиной К остается туберкулез, хотя его распространенность в эру полихимиотерапии уменьшилась в 2–3 раза. В основе К чаще лежит развитие анастомозов между бронхиальными сосудами и системой легочной артерии, при этом бронхиальная кровь под высоким давлением поступает в систему легочных капилляров, которые могут разрываться. Реже источником К при туберкулезе может быть разрыв аневризмы Расмуссена в стенке каверн. К при туберкулезе не связано с активностью процесса, поскольку при наличии правильно леченной туберкулезной каверны может возникнуть массивное К. Однако К возможно и при отсутствии каверн на рентгенограмме грудной клетки. В этих случаях можно думать о том, что К при туберкулезе связано и с активностью процесса. Однако К возможны и при излеченном туберкулезе легких. В этих случаях источником К являются остаточные изменения в легких — посттуберкулезные БЭ. Считается, что К наблюдаются при всех формах туберкулеза органов дыхания, за исключением первичного туберкулезного комплекса. Но К не исключено и при этой форме в случае распада легочного очага либо перилимфатической инфильтрации при более поздней вспышке туберкулезного процесса. Бытует мнение, что формы туберкулеза, начинающиеся с К, дают лучший прогноз. Причина, конечно, не в определенной форме, а в том, что больные вследствие К своевременно обращаются к врачу. Кроме К, клиникорентгенологических данных, положительных туберкулиновых проб и их виража, в диагностике всех активных форм туберкулеза органов дыхания имеет значение повторное обнаружение в мокроте микобактерий туберкулеза. Но в кровянистой мокроте почти никогда нельзя найти микобактерии; их нужно искать в мокроте без примеси крови.
Известно, что частые К и распад легочной ткани обусловливают значительные трудности при дифференциальной диагностике инфильтративного и кавернозного туберкулеза, стафилококковых и других непневмококковых пневмоний, рака и абсцесса легких. Так, для кавернозного туберкулеза легких характерно одностороннее поражение и наличие тонкостенной полости при отсутствии инфильтративных и фибринозных изменений в окружающей легочной ткани. Часто от полости по направлению к корню образуется воспалительная дорожка, обусловленная лимфангоитом и воспалением стенки дренирующего бронха. Симулировать туберкулезную каверну могут полости в легких, образующиеся в результате распада раковой опухоли. Диагностическое значение имеет состояние окружающей ткани. При раке легкого она неизменна, в корне легкого нередко определяются увеличенные лимфоузлы; вокруг туберкулезной каверны часто имеются очаги и фиброз.
К полостным образованиям, напоминающим каверну, относятся кисты, расположенные в неизмененной ткани. При кистозной гипоплазии легкого имеются множественные тонкостенные полости, чаще слева, в нижней доле. Говоря о пороках развития бронхов и легких как причине К, следует упомянуть БЭ, сформированные на почве муковисцидоза. Внутридолевая секвестрация и бронхогенные кисты также могут быть ответственными за К при их инфицировании.
Иногда источником даже значительных легочных К являются эмфизематозные буллы, при условии, когда другие симптомы часто отсутствуют. Буллы имеют чрезвычайно тонкие стенки, выявляющиеся при КТ ОГК. В отличие от каверны буллы не дают выраженной замкнутой кольцевой тени. На томограммах определяются тонкие перегородки внутри буллы. Буллезные полости не содержат жидкости, часто прилегают к плевре и могут быть видны при торакоскопии.
Полостные образования при пневмомикозах (кандидамикозе) обычно множественные и возникают на фоне пневмонии и длительного лечения антибиотиками, а располагаются они в нижних и средних легочных полях. Чтобы поставить диагноз, иногда необходимо полное микологическое обследование. Вообще любая из грибковых инфекций легкого (кокцидомикоз, гистоплазмоз и др.) может вызывать К, но чаще всего его причиной является мицетома (грибковый шар). В основе этого заболевания лежит рост колоний Aspergillus fumigatus в старой туберкулезной каверне. Причиной легочного кровотечения при мицетоме может быть трение свободных грибковых масс о стенки каверны, действие протеолитических ферментов, выделяемых грибками, или местное прорастание мицелия.
К часто наблюдается при прорыве эхинококкового пузыря в легких с образованием быстро исчезающей полости. Зачастую остаточная полость длительно сохраняется, имея ригидные стенки и уровень жидкой извести. Диагностика облегчается при отхождении эхинококковой жидкости. Вообще паразитарные заболевания легких, в частности парагонимиаз, распространенные во многих географических зонах земного шара, могут быть причиной К. Так или иначе, но следует твердо запомнить, что достоверная дифференциация полостных образований в легких по чисто клиническим признакам невозможна.
К при абсцессе легкого встречается у 11 % больных, при этом массивное кровотечение возникает приблизительно у 5 % и для его остановки может понадобиться резекция доли легкого. В отличие от полости абсцесса раковая полость имеет широкую неравномерную стенку, утолщенную в нижнемедиальной части и с неровными контурами внутри. Томографически и бронхографически определяется стеноз или обрыв бронха, нередко ателектаз. Сама раковая полость, обычно без уровня жидкости, расположена эксцентрично. При стенозе или непроходимости дренирующего бронха, несмотря на обильную деструкцию, К может отсутствовать, формируя «немые» для аускультации полости.
Если внимательно проанализировать симптоматику многих заболеваний, то можно убедиться, что К является важным клиническим проявлением бронхогенного рака легкого, так как встречается приблизительно в 50 % случаев на определенном этапе заболевания. К при данной патологии является сравнительно поздним симптомом, не носит профузного характера и предположительно обусловлено развитием в бронхах новых сосудов по мере роста опухоли. Причиной К в этих случаях может быть прорастание опухолью стенки бронха и целости сосудистой стенки, деструкция самой опухоли. Если деструкция опухоли изъязвляет крупный сосуд (ветвь легочной артерии), возникают терминальные, так называемые молниеносные, легочные кровотечения, которые наблюдаются редко — в 5–8 % случаев (разрыв легочной артерии с тяжелым и даже летальным легочным кровотечением возможен и при катетеризации баллонным катетером). В целом клиническое течение, осложнившееся К, зависит в первую очередь от клиникоанатомической формы рака легкого. К может быть симптомом центральной (чаще — эндобронхиального, экзофитного) и более редко — периферической локализации рака. Проявлению К предшествует кашель, так как эндобронхиально растущая опухоль является постоянным источником раздражения слизистой оболочки бронха. Десквамируясь и омертвевая, слизистая бронха ведет к местному изъязвлению, вследствие чего в мокроте появляется примесь крови — то в виде крапинок, то прожилок, то большего или меньшего количества чистой крови. Пресловутое «малиновое желе» наблюдается редко и потому не может считаться основным симптомом рака легких. Иногда у больных раком бывают «оккультные» К, диагностируемые при микроскопии мокроты. Такие скрытые К характеризуются стабильностью и являются основанием для углубленного обследования больного. Как ранний единственный симптом рака легкого К встречается всего у 1–2 % больных. Однако не менее чем у трети больных (37 %) К является первым симптомом, заставляющим обратиться к врачу. Этим, повидимому, и объясняется большая клиническая ценность этого симптома. Таким образом, прогноз при раке легкого, базирующийся только на наличии К, а не на совокупности всех клинических данных, весьма неточен.
При периферическом раке в отличие от центрального К является ранним симптомом и обычно связано с прорастанием опухолью одного из крупных соседних бронхов. К при периферической форме, наблюдаемое у 1/3–1/2 больных, характеризуется длительностью, малой интенсивностью и учащается в период распада. Рентгенологическая картина выявляет толстостенные полости с внутренними неравномерными контурами и толщиной стенок, хорошо заметными на томограммах. Полостная, или абсцедирующая, форма рака более чем в половине случаев сопровождается К, однако формирование полости при этом протекает обычно бессимптомно. При верхушечном раке Панкоста, относящегося к периферическим формам, К встречается реже, чем при опухолях другой локализации. К может быть также симптомом более редких атипичных форм рака легкого — милиарной и разветвленной.
Такие редко встречающиеся злокачественные опухоли легких, как саркома, плазмоцитома и аденоматоз (бронхиолоальвеолярный рак), также сопровождаются К. Существует две формы аденоматоза — мультициклическая и диффузная пневмониеподобная. Затянувшаяся пневмония, сопровождающаяся мучительным кашлем с выделение большого количества (до 1 литра и более) слизистоводянистой мокроты без запаха, иногда с прожилками крови, может быть признаком аденоматоза. Рентгенологически аденоматоз иногда напоминает метастазы в легкие.
При плазмоцитоме, представляющей собой узел, состоящий из плазматических клеток, окруженных капсулой, также можно обнаружить мокроту с примесью крови. Иногда К наблюдается при лимфосаркоме средостения. Диагноз устанавливается клиникорентгенологически и по положительным результатам лучевой терапии. К является частым, а в ряде случаев и единственным симптомом при остеоме трахеи. Диагноз уточняется при помощи бронхоскопии.
Особенно часто К возникает при легочных метастазах хорионэпителиомы. Распознать причину К помогает акушерскогинекологическое обследование больной и указание на недавно перенесенные роды или аборт. Однако метастазы редко осложняются К, поскольку их рост начинается с микроэмболий. Исключением из этого правила являются метастазы хориокарциномы и остеогенной саркомы.
Изза прорастания опухоли в легкое ЛК могут наблюдаться при мезотелиоме плевры. Диагностика основана на обнаружении «раковой брони», трудно проходимой для иглы при плевральной пункции, а также на наличии мезотелиальных клеток в пунктате. Рентгенологически определяется утолщение плевры как костальной, так и медиастинальной, неуклонное прогрессирование заболевания на фоне дыхательной недостаточности. При торакоскопии видны округлые множественные разрозненные и сгруппированные новообразования желеподобного вида. Поверхность плевры в местах расположения опухолей бугристая.
Хроническое, рецидивирующее К и даже профузные кровотечения вследствие значительной васкуляризации опухоли у молодой женщины без какихлибо других симптомов наводит на мысль об аденоме бронхов. Томографически выявляется полиповидное образование овальной или округлой формы с гладкой или волокнистой поверхностью, четкими контурами, имеющее широкое основание или ножку, расположенную в просвете бронхов. Изза медленного развития нарушения проходимости бронха прежде рецидивируют пневмонии сегмента или доли соответственно локализации опухоли с последующим формированием фиброза и БЭ. При перибронхиальном росте отмечаются симптомы сдавления бронха. Диагностика периферической аденомы ввиду почти полного сходства по рентгенологической картине с периферическим раком представляет большие трудности. Эта форма аденомы редко бывает источником К. При бронхоскопии эндобронхиально растущей аденомы видна округлая опухоль, выступающая в просвет бронха, с гладкими и четкими контурами, без инфильтрации близлежащей стенки бронха. Изза обильного разрастания сосудистой сети опухоль красного цвета. При малейшем прикосновении опухоль обильно кровоточит, что является, так же как и отсутствие некрозов, одним из ее важных признаков. При эндобронхиальном росте аденомы повторные К и ЛК, как ранний и постоянный симптом, встречаются гораздо чаще (80 %), чем при раке легкого. К является первым и самым важным симптомом так называемой триады аденомы — бронхостеноз и длительность течения с преобладанием признаков бронхолегочной инфекции. Несмотря на относительно доброкачественное течение, со временем она озлокачествляется и метастазирует. В связи с этим аденома подлежит радикальной резекции.
Доброкачественные опухоли легких, включая аденому бронхов, еще чаще проявляются гемоптоэ. В легких чаще всего наблюдаются хондрогамартомы, которые, строго говоря, не являются опухолями, но в ряде случаев приобретают безграничный рост и могут малигнизироваться. Рентгенологически выявляется округлое (овальное) затемнение с четкими контурами без изменений в окружающей ткани и расположенное, как правило, под плеврой и в нижних долях легких. Диагноз уточняется при обнаружении в центральных отделах опухоли более плотных включений (кальцинаты) неправильной формы. В литературе описаны случаи, когда К, вплоть до профузного кровотечения при эрозии сосуда, было первым симптомом хондрогамартомы.
В отличие от довольно редко встречающихся доброкачественных опухолей мезенхимного происхождения (хондромы, папилломы, плазмоцитомы, гемангиомы, фибромы и пр.) и мышечной ткани (имеющих связь с бронхами), которые при определенных патоморфологических и клинических условиях вызывают К, относительно часто встречаются кисты легких и бронхов. Последние не относятся к истинным опухолям, так как представляют собой пороки развития или ретенционные кисты. Они описываются совместно с доброкачественными опухолями и должны учитываться при дифференциальной диагностике рентгенологического синдрома — шаровидное образование легкого. К шаровидным образованиям легкого онтогенетического происхождения относятся бронхолегочные опухоли в виде тератом или наиболее часто встречающиеся их формы — дермоидные кисты. Прожилки крови при наличии дермоидных кист появляются при быстром спонтанном росте опухоли, ее инфицировании или озлокачествлении. При расположении дермоидной кисты возле крупных сосудов происходит их истончение и узурация. Прорыв кисты в бронх сопровождается отхождением не только крови, но и волос, капель жира, кристаллов холестерина и ороговевшего эпителия. В редких случаях К возникает при бронхогенных, гастроэнтерогенных и других кистах. Гемангиомы (сосудистая гамартома, артериовенозные аневризмы и др.), строго говоря, являются аномалией развития, а не доброкачественной опухолью. Эта патология в основном заключается в сохранении коротких капиллярных анастомозов плода между артериальной и венозной частями легочного кровообращения. Кровь направляется по этим анастомозам, которые в связи с этим постепенно расширяются. В 50–60 % случаев гемангиомы сочетаются с врожденными телеангиоэктазиями, которые можно обнаружить в различных местах тела больного. Считается, что носовые кровотечения при этом заболевании более часты, чем легочные.
Выявление системных артериовенозных соединений или шума над легочными полями не позволяет исключить синдром Ослера — Рандю — Вебера. Диагностировать артериовенозную фистулу позволяет ангиография легких.
К вплоть до легочного кровотечения со смертельным исходом может быть следствием просачивания крови при разрыве аневризмы легочных сосудов. Обычно К является поздним симптомом и связано с физическим напряжением и кашлем, хотя иногда возникает беспричинно. Наиболее достоверным методом диагностики является ангиопульмонография (КТ с контрастированием). Лечение хирургическое. Обычно удается выделить расширенные сосуды из легкого, не жертвуя легочной тканью. Изредка может понадобиться сегментарная резекция.
Легочные К, рецидивирующие в менструальный период, могут быть проявлением эндометриоза легких. Это крайне редкое заболевание, при котором отмечается опухолевидное разрастание ткани эндометрия в легких. Заболевание, помимо К, характеризуется кашлем, болями в груди, одышкой, плевритом, наличием обрывков желез эндометрия в мокроте. Рентгенологически в период месячных выявляются пневмониеподобные затемнения. В то же время в менструальном периоде изредка возникает К неясного происхождения.
Для легких характерны определенные стереотипные реакции. Это стирает грани нозологических форм, что затрудняет их дифференциацию. И действительно, стереотипная реакция легочной ткани в виде развития легочного фиброза характерна для коллагенозов, некоторых видов «сотового» легкого, неспецифических заболеваний легких, идиопатического легочного фиброзироза (ИЛФ), которые могут сопровождаться упорными К. На ранних стадиях рентгенограмма при ИЛФ может быть нормальной, несмотря на наличие одышки; при подостром типе изменения напоминают бронхопневмонию с распространенными очаговыми тенями в нижних отделах. На поздних стадиях можно видеть картину, сходную с «сотовым» легким. Подобные патологоанатомические изменения обусловливают появление К как диапедезного, так и деструктивного генеза.
К редким заболеваниям, характеризующимся рецидивирующими кровоизлияниями в легочную ткань, К и вторичной железодефицитной анемией, относится идиопатический легочный гемосидероз. Интенсивность и продолжительность легочных кровотечений определяют течение болезни. Постоянные небольшие внутрилегочные кровоизлияния приводят к хроническому сухому кашлю. После продолжительного кашля отходят большие плевки крови. Рентгенологически и при КТ ОГК — одно или двусторонние инфильтративные изменения типа пневмонических. В дальнейшем развивается пневмосклероз, появляются одышка и цианоз. Иногда заболевание протекает остро и в большинстве случаев возникает в детском возрасте, но может развиться и у взрослых. Гемосидероз часто приводит к смерти, хотя, повидимому, может наступить и полное выздоровление. В некоторых случаях подобная клиническая картина сочетается с острым или хроническим нефритом (синдром Гудпасчера), хотя данные об их взаимосвязи противоречивы. Причиной К при синдроме Гудпасчера являются разрушения базальной мембраны капилляров альвеол антимембранными антителами.
Кроме синдрома Гудпасчера К характерно и для другого аутоиммунного нарушения — гранулематоза Вегенера, который характеризуется развитием некротических гранулем в верхних ДП и легких, некротического васкулита, поражающего артерии и вены мелкосреднего калибра, и гломерулонефрита с некрозом и тромбозом петель клубочков. Болезнь развивается медленно, может тянуться несколько лет. Начинается она, как правило, с гнойного насморка, болей в области околоносовых пазух. В редких случаях наблюдается язвенный стоматит или гнойный отит, который переходит в некротический и распространяется на кости и хрящи, приводя к деформациям лица. Прогрессирование заболевания обусловливает вовлечение в процесс трахеи, крупных бронхов и несколько позднее — легочной ткани. Клинически определяются повышение температуры тела, приступы кашля, удушья и К. Рентгенологически выявляют пеструю картину: усиление легочного рисунка, мелкоочаговые тени неправильной формы, нечетко очерченные фокусы уплотнения легочной ткани, порой округлые, с полостями распада. К встречается и при других системных (аутоиммуных) заболеваниях: остром волчаночном пневмоните, саркоидозе, узелковом периартериите, синдромах Бехчета и Чарга — Стросса, гистиоцитозе Х, болезни Реклингаузена и др. При указанных заболеваниях К (правда, редко) может быть проявлением некротизирующих инфильтратов (гранулем) и деструктивных поражений в сосудистой стенке. Итак, К, являясь осложнением многих заболеваний (более 60), сближает их по клиническому течению, несмотря на различия в патогенетическом отношении.
К очень редким причинам возникновения К относится образование камня в паренхиме легкого — эндоальвеолярный микролитиаз легких, характеризующийся накоплением в альвеолах мукопротеинов, а в дальнейшем — отложением кальция. Течение вялое. Клиническая картина напоминает ХБ, иногда — диссеминированный туберкулез легких. Симптом К появляется в поздней стадии заболевания в связи с развитием гипертензии в малом круге кровообращения.
Как известно, характерной патогенетической чертой упорных К и даже профузных ЛК может быть бронхолитиаз (наличие мелких камней в бронхах). Обычно камни образуются в результате попадания петрифицированных частиц лимфоузла при прорыве его в бронх. Наиболее часто источником К является бронх средней доли. При этом может откашливаться кровь, смешанная с крошками вещества белого цвета, то есть фрагментами извести. В этих случаях К связаны с постоянным травмированием стенки бронха острыми краями камешка, развитием пролежней, воспалительных изменений в слизистой оболочке, грануляционной ткани и пр. Клиника бронхолитиаза разнообразна. Камень обнаруживается бронхологически и томографически.
Причиной К могут быть и пищеводнобронхиальные свищи различного происхождения. Заподозрить свищи можно в случаях возникновения кашля во время еды с откашливанием частиц съеденной пищи. Для диагностики свищей применяются эзофагоскопия и рентгенологическое исследование пищевода. При этом контрастное вещество может попадать в бронхи. Также К возникает при наличии раневого канала с воспалительными изменениями вокруг него. Нередко изменения в легких затушевываются симптомами, свойственными более грозным осложнениям ранений легкого, — гемотораксу и пневмотораксу. Тем не менее источник К удается определить без труда.
Посттравматические кровоизлияния в легкие с развитием пневмонии, которая является источником К и фиброза легочной ткани, характерны также при поражении взрывной волной. Иногда К возникают в III стадии острой лучевой болезни, так как их патогенез связан с развитием тяжелого геморрагического диатеза, обусловленного в первую очередь нарастающей тромбоцитопенией. К может быть и осложнением лучевой терапии в связи с раком легкого.
На терапевтическом небосклоне К часто осложняют заболевания сердечнососудистой системы, и в первую очередь инфаркты легких (ИЛ), наблюдающиеся при флеботромбозах, особенно таза и нижних конечностей, а также стенозе левого avотверстия. В типичных случаях эмболия легочной артерии с ИЛ начинается с приступа удушья, за которым следует К, возникающее в 36–50 % случаев, а источник эмболии клинически определяется только в 25–45 %. Вслед за К возможны боли в боку, напоминающие плеврит, и лихорадка. В отличие от К при ИЛ при митральном стенозе К не сопровождается повышением температуры, физикальными явлениями в легких и ухудшением общего состояния. От К при отеке легких — классического осложнения митрального стеноза — ИЛ отличается отсутствием тяжелой одышки в момент появления К и пенистой мокротой. При больших ИЛ мокрота иногда бывает окрашена 8–10 дней, но чаще уже на 3–4й день микроскопически не удается обнаружить эритроциты. Появление мелкопузырчатых хрипов указывает на развитие периинфарктной пневмонии, которая может осложниться как сухим, так и экссудативным (геморрагическим) плевритом. Следует помнить о возможности ИЛ у любого больного с К. В таких случаях немалую помощь может оказать КТ ОГК с контрастированием. Во многих случаях рентгенологические проявления ИЛ имеют двусторонний характер. При односторонних изменениях чаще поражается правая сторона. Инфицированный легочный инфаркт может абсцедировать.
Нередко (до 50 % случаев) у больного с К не обнаруживается патология на рентгенограмме ОГК, что чаще наблюдается при БЭ и ХБ (40–46 %). Однако при углубленном расспросе можно установить случаи К в прошлом на протяжении всего длительного периода болезни. Обнаружение значительной примеси крови в мокроте чаще всего свидетельствует о наличии БЭ. Довольно странно, но наиболее массивные кровотечения возникают у больных с относительно кратким анамнезом хронического кашля с мокротой и иногда — при весьма ограниченных БЭ. Частые, продолжительные, но не обильные бронхоэктатические К возникают вследствие кровотечений из сосудов грануляционной ткани (гипертрофические БЭ), а также язв в слизистой оболочке бронха, диффузного геморрагического бронхита. Тяжесть симптома может быть связана с гипертрофией бронхиальных артерий и, как следствие, кровотечением из большого круга. Часто К появляются задолго до развития других признаков заболевания. Очень сложно диагностировать малосимптомные, «сухие» БЭ, при которых К может быть единственным проявлением заболевания.
Итак, нет никаких сомнений в том, что в сложной клинической ситуации врач обязан проникнуть в скрытую тайну природы, то есть поставить правильный диагноз. Важнейшей задачей врача является выяснение причины К, т.е. заболевания, вызвавшего его. Обычно ни по виду излившейся крови, ни по сопутствующим обстоятельствам этого сделать нельзя. Выход один: необходимо знать всю клинику внутренних болезней.
Мокрота с кровью при кашле. Основные причины.
Кровь является главным переносчиком полезных веществ и кислорода, необходимых для жизнедеятельности нашего организма ко всем органам, тканям и системам.
Но что делать, если вы заметили появление крови в мокроте, отхаркиваемой при кашле? Опасно ли это? Признаком какого заболевания может стать мокрота с прожилками крови?
Давайте посмотрим, в каких случаях не стоит беспокоиться, а в каких следует незамедлительно обратиться за врачебной помощью.
Повреждение мелкого сосуда в бронхах
Самой банальной причиной появления в мокроте следов крови является возможное повреждение одного из многочисленных мелких сосудов, проходящих в бронхах. Такое повреждение может возникнуть при сильном кашле, а также при значительных физических нагрузках.
В мокроте появляются примеси коричневатого оттенка, которые исчезают через пару дней. Беспокоиться в этом случае не стоит.
Кровь из повреждений в полости рта
Иногда в мокроту попадает кровь из небольших повреждений непосредственно в полости рта. Это может быть прикус губы, ранка на слизистой или кровотечение из десны (является одним из симптомов заболевания десен – пародонтита, гингивита или пародонтоза).
В этом случае кровяные выделения смешиваются с мокротой в полости рта при отхаркивании и не представляют собой серьезной угрозы.
Также кровь может появиться в результате повреждения десен зубочисткой или зубной нитью.
Но кровь в мокроте может быть и симптомом заболеваний, которые могут угрожать не только здоровью, но и нашей жизни. О них читайте ниже.
Пневмония
Одной из распространенных причин появления в мокроте крови является заболевание тяжелой (крупозной) пневмонией.
При этом сосуды в легких разрушаются под воздействием болезнетворных микроорганизмов и становятся проницаемыми для кровяных телец, попадающих в мокроту при откашливании.
Выявить пневмонию можно с помощью рентгенографии. Проявляется заболевание в виде обширных затемнений на снимках.
К заболеванию такой пневмонией наиболее склонны люди пожилого возраста и курильщики со стажем.
При своевременном назначении лечения пневмония излечивается за 2 недели с помощью современных антибиотиков.
Туберкулез
Еще одной частой причиной появления в мокроте следов крови является заболевание туберкулезом. Раньше это заболевание называли чахоткой и оно было неизлечимым. Человек, заболев туберкулезом, быстро терял жизненные силы и в скором времени умирал от распада тканей легких.
После открытия антибиотиков туберкулез перестал представлять столь серьезную опасность для жизни и успешно лечится. Палочка Коха уничтожается антибиотиками в течение нескольких месяцев.
Признаками туберкулеза являются появление в мокроте при кашле гнойных сгустков с кровяными прожилками, повышение температуры, слабость, быстрая потеря веса.
Определить туберкулез можно по рентгеновскому снимку или по флюорографии – пораженные участки тканей легких будут видны в виде затемнений (светлые пятна на снимках).
Иногда туберкулез на снимках трудно отличить от пневмонии. Для уточнения диагноза делается определение реакции Манту – привычная всем нам со школьных лет «пуговка», а также анализ мокроты.
Для уточнения диагноза может быть использован и Диаскинтест, широко применяющийся сегодня вместо пробы Манту.
Опасность туберкулеза заключается в легкости передачи воздушно-капельным путем. Достаточно человеку, являющемуся переносчиком заболевания, кашлянуть, чтобы заразить людей находящихся рядом.
Если вы заметили, что кто-то часто кашляет, лучше отойдите подальше от этого человека, чтобы уменьшить опасность возможного заражения.
Рак легких
Наиболее опасное заболевание, при котором появляется кровь в мокроте – это рак легкого.
Зачастую рак легких развивается у заядлых курильщиков в результате большого количества канцерогенов, содержащихся в продуктах горения сигаретной начинки, попадающих в легкие с вдыхаемым курильщиком дымом.
При отсутствии своевременного лечения, опухоль быстро разрастается, разрушая ткани легких, которые начинают кровоточить и кровь попадает в мокроту и отхаркивается при кашле.
Симптомами рака легких являются:
- длительный кашель;
- мокрота с кровью;
- снижение веса;
- боли в груди, усиливающиеся при вдохе;
- хрипы в легких.
Для диагностики заболевания проводят общий осмотр, бронхоскопию, биопсию части опухоли, исследование с помощью рентгеноскопии и томографии, а также некоторые дополнительные методы исследования.
В зависимости от типа опухоли и стадии ее развития назначается лечение. На ранних стадиях назначается оперативное лечение, на более поздних – химиотерапия, лучевая терапия, хирургическое вмешательство.
В этом случае эффективность лечения напрямую зависит от своевременности обращения за медицинской помощью.
Причиной появления крови в мокроте при кашле могут стать и другие заболевания: бронхоэктазы, абсцесс легкого, аденома, инфекция в легких, киста, эмфизема и некоторые другие. Поэтому при первых же случаях появления в мокроте при кашле следов крови нужно незамедлительно обратиться в поликлинику для осмотра и назначения обследования.
Также рекомендуем вам посмотреть фрагмент передачи «Жить здорово» с Еленой Малышевой, в котором описываются 3 основных причины появления крови при откашливании:
Читайте также:
- < Эндометриоз — симптомы и лечение
- Дыхательная гимнастика Стрельниковой >
Добавьте ваш комментарий
Кровь в мокроте при кашле у курильщика
Кровь в мокроте при кашле у курильщикаКлючевые слова: Состав табачного дыма таблица, где купить Кровь в мокроте при кашле у курильщика, Как продержаться в 1 ый день от курения.
Цветок табачный дым, Спрей от курения своими руками рецепты, Вещество табачного дыма, Чем лечить кашель курильщика, День табачного дыма
Чем лечить кашель курильщика Кровь в мокроте при курении. Кашель с кровью у курильщика появляется только через несколько лет после появления никотиновой зависимости. Это приводит к появлению крови в слизи при отхаркивании. Причины кашля с мокротой и кровью. Кровь в мокроте при кашле в большинстве случаев – признак поражения дыхательной системы. Боль в груди при кашле. Бронхоспазм. Кашель курильщика. Причины кашля. Кашель с кровью, Мокрота виды и лечение. Эта неинфекционная причина считается одной из самых опасных. Наиболее часто патология возникает у курильщиков и токсикоманов. Кровь в мокроте при отхаркивании. Причиной возникновения является большое пристрастие к никотиновым товарам (сигареты), поэтому курильщики страдают кашлем по утрам. Диагностика причин появления кашля с кровью Если при кашле отхаркивается мокрота с кровью, то нужно обратиться к врачу Особенно рискуют курильщики с долгим стажем, именно у них чаще всего и возникает кашель с кровью. Появление крови при кашле вызывает тревогу, будь то большое выделение или маленькие прожилки в слизи. Кровохарканье – это почти всегда признак болезни. Не стоит забывать, что кровянистая мокрота может появиться и у хронических курильщиков. Дорогие читатели, сегодня вы узнали, почему бывает мокрота с кровью при кашле, а также причины этой патологии и что делать в подобной. Мало того, даже мокрота с кровью без кашля не всегда является показателем опасного процесса в организме Эмфизема легких, которая развивается у курильщиков, а также другие проблемы со здоровьем, способны привести к. Кровь в мокроте при кашле в большинстве случаев – признак поражения. А коричневая мокрота при кашле у курильщика это и вовсе привычное явление. Кашель с кровью: возможные причины Ирина Мальцева. Мокрота в горле: причины возникновения и лечение Павел Богаченков. Возможные заболевания. Узнай больше на MedaboutMe! Есть противопоказания. Посоветуйтесь с врачом. Сила плюща при любом виде кашля. С первых дней жизни. Узнай больше! Есть противопоказания. Посоветуйтесь с врачом. Снижает интенсивность и длительность кашля. Проконсультируйтесь с врачом.Есть противопоказания. Посоветуйтесь с врачом. и вылечить бронхит поможет фонирование прибором Витафон. Применяется дома.Есть противопоказания. Посоветуйтесь с врачом. День табачного дыма Кашель курильщика бросившего курить Купить NicoCleaner в Муроме
Агитбригада отказ от курения 6 класс Что представляет собой табачный дым Спрей от курения nicoin цена Состав табачного дыма таблица Как продержаться в 1 ый день от курения Цветок табачный дым Спрей от курения своими руками рецепты Вещество табачного дыма
Бросить курить можно довольно легко, хотя многие в это не верят. Главное — это осознать свои истинные потребности, то, что лежит в глубине возникновения зависимости от никотина, процесса курения. Но это подразумевает работу, лучше всего с психологом, специалистом, работающим с зависимыми людьми, аддикциями, хотя, конечно, некоторые способны и на самостоятельную проработку глубинных первопричин. И пока этот процесс идет, а желание бросить курить уже выражено и принято осознанно, НикоКлинер вполне может помочь. Он словно подсказка, некий проектор: покажет, какие плюсы ждут человека бросившего курить, а именно снижение запаха изо рта, прекращение изматывающего по утрам кашля. Нельзя считать внешнее воздействие исключительным способом бросить. Но и отказываться от поддержки было бы неправильно. Поэтому, я предлагаю использовать NicoCleaner как дополнительное средство к методам воздействия на психологическую компоненту аддикции. NicoCleaner – специальный спрей, в кратчайшие сроки отчищающий легкие от смол, а также прочих продуктов распада. Производители сигарет добавляют в свои изделия канцерогены, а именно бензол, мышьяк, никель, кадмий и другие. Делается это не случайно – вещества вызывают у курильщика привыкание. Именно из-за них большинству людей трудно избавиться от этой пагубной привычки. Из-за нее у человека появляется отдышка, регулярный кашель, нервозность, неприятный запах изо рта, пожелтение кожи пальцев, повышается кровеносное давление. Нико Клинер – универсальный очиститель организма от последствий курения. Он разработан на основе природных компонентов. Проникая в легкие, он защищает от влияния токсинов и помогает вывести смолы и опасные вещества. Это подтверждено наркологами и покупателями. Слухи о том, что от курения худеют, ходят давно и часто подкреплены фактами. Однако большинство ученых редко связывает курение и лишний вес, так как доказательств того, что от употребления сигарет можно похудеть, нет. И правда, так считают многие, но худеют ли от курения на самом деле? Это мы и выясним сегодня. Как же возникло бытующее мнение, что с помощью сигарет можно похудеть?. Действительно ли курение позволяет похудеть или это ошибочное убеждение? Справиться с повышенным аппетитом достаточно сложно, однако, если заменить тяжелую жирную и мучную пищу овощами и фруктами, набора веса можно избежать. Более того! Курение замедляет обмен веществ и препятствует похудению даже при диетах. Худеешь куря только при одном условии: еду заменяешь курением. Но этот эффект мало того, что вредный, да еще и временный. Почему от курения худеют. Более 90% тех, кто имеет эту вредную привычку, заметили, что масса тела действительно уменьшилась. Можно ли похудеть от сигарет и как они влияют на вес?. Иногда складывается впечатление, что споры о том, помогает ли похудеть курение, не намного моложе, чем пресловутые дискуссии о курице и яйце. В принципе, сейчас уже можно ответить – да. Но, тем не менее, некоторые девушки курят, считая, что тем самым они хотя бы не наберут лишних килограммов. Так можно ли похудеть, если курить сигареты? Это спорный вопрос. А спорный он в силу того, что курение на всех действует. Правда ли, что можно похудеть от курения?. Ответ однозначный: нет. Как зависят друг от друга курение и вес? Некоторые исследования пытаются изучить взаимовлияние потери веса и курения. Курение и похудение – один из самых известных мифов о влиянии никотина на здоровье, фигуру и красоту. Любимая работа, спорт, встречи с друзьями, прогулки – плотное расписание позволит не думать ежеминутно о курении и как можно. Давно известно, что от курения худеютэто большое заблуждение, иначе все бы у нас были стройными как тростиночки. Наконецто развеяли миф о том, что если начать курить, то можно быстро похудеть. Рекомендации диетолога и тренера основанные на особенностях возраста. Жми. 1 упаковка бесплатно, акция только сегодня до 21:00! БАД. Теперь, мечта похудеть – стала реальностью! Результат с первых дней. Хочешь похудеть и выиграть денежный приз – вступай в проект Брось вызов5!
Кровь в мокроте при кашле у курильщика
По утверждению производителя, NicoCleaner активизирует выведение токсинов из легких и организма, способствует стабилизации состояния нервной системы, снимает симптомы усталости. Улучшает насыщение тканей кислородом за счет снижения одышки. Активизирует и способствует лучшей переносимости физических нагрузок. Гербион на растительной основе. Облегчает кашель. Улучшает самочувствие. Почему появляется коричневая, серая или черная слизь при кашле у курильщиков? Почему у курильщика часто появляется кашель с мокротой, причем разных оттенков?. А выделяющаяся при кашле мокрота курильщика может быть признаком туберкулеза? Кашель несильный, больше по утрам и вечером, когда спать ложусь, но с очень обильной серой мокротой. Большинство злостных курильщиков воспринимают кашель, как неизбежное зло. Развивается эта болезнь постепенно, начинаясь с сухого надсадного утреннего кашля, постепенно переходя к отхаркиванию серой мокротой. Серая мокрота при кашле – симптом, который обязан насторожить. А у курильщиков серый цвет мокроты – это примеси веществ, что поступают в легкие вместе с дымом выкуриваемых сигарет. К примеру, коричневая мокрота у курильщика или же слизь черного цвета ясно дает понять о большом числе эритроцитов и их продуктов распада. Утренний кашель может также сопровождать мокрота серого или же розового цвета. Кашель курильщика с мокротой может свидетельствовать о поражении дыхательных путей, которое неизменно постигнет всех любителей табачных изделий. В норме практически все люди утром кашляют. А коричневая мокрота при кашле у курильщика это и вовсе привычное явление. Особенно должно вызывать опасения, когда гной появился при отхаркивании у ребенка. Серая мокрота при кашле может наблюдаться при Изменения тканей у курильщиков. При раздражении горла спиртом. Может появляться мокрота, а кашель при этом отсутствовать. Почему кашляют курильщики? Может ли быть сухой или продуктивный кашель следствием курения – достаточно распространенный вопрос среди курильщиков. Можно ли курить при кашле с мокротой?. Черная и серая мокрота встречаются сравнительно редко (не более 5% всех клинических ситуаций). Это так называемый кашель курильщика, которым страдает каждый второй человек, злоупотребляющий табаком. Сила плюща при любом виде кашля. С первых дней жизни. Узнай больше! Есть противопоказания. Посоветуйтесь с врачом. Снижает интенсивность и длительность кашля. Проконсультируйтесь с врачом.Есть противопоказания. Посоветуйтесь с врачом. и вылечить бронхит поможет фонирование прибором Витафон. Применяется дома.Есть противопоказания. Посоветуйтесь с врачом. Возможные заболевания. Узнай больше на MedaboutMe! Есть противопоказания. Посоветуйтесь с врачом. Кровь в мокроте при кашле у курильщика. Кашель курильщика бросившего курить. Отзывы, инструкция по применению, состав и свойства. Организаторы выставки: национальная коалиция За Казахстан, свободный от табачного дыма и Алматинский городской центр здорового образа Программа развития города Алматы на 20182020 годы, кальян, табак, табакокурение. Свободные от табачного дыма?! Алматы город свободный от табачного дыма. Такой клич бросили алматинские власти и городские медики. Прессконференция национальной коалиции За Казахстан, свободный от табачного дыма неожиданно пошла не сценарию. Мой единственный источник финансов на протяжении двух лет — акимат города Алматы. Как известно, городская целевая программа Алматы — город, свободный от табачного дыма была утверждена в 2005 году на сессии городского маслихата (местного представительного органа власти). Как известно, городская целевая программа Алматы город, свободный от табачного дыма была утверждена в 2005 году на сессии городского маслихата. Национальная коалиция За Казахстан, свободный от табачного дыма в рамках городской программы Алматы без табака, совместно с ТОО BRIF Research Group провело опрос среди взрослого населения. Как сообщает Национальная коалиция За Казахстан, свободный от табачного дыма, 1 миллион 690 тысяч казахстанцев В Алматы курили почти 40% взрослого населения. Сейчас, по данным Минздрава РК, – 33%. Все равно много?. Код плеера. 0 525. Алматы – город свободный от табачного дыма. Наталья Дрейд, учитель физкультуры средней школы № 68 г. Алматы: Мы могли бы сюда вообще полшколы привезти. Встречаемся мы с ним на ультрасовременной фабрике Philip Morris под Алматы. Можете ли вы заявить, что в ближайшие годы Philip Morris будет идти к миру без табачного дыма?. Исследования проведены ГКП Центр информации и анализа Управления внутренней политики города Алматы совместно с национальной коалицией За Казахстан, свободный от табачного дыма в декабре 2015 года. Люди Город Бизнес Развитие Развлечения Steppe TV Мнения Новости. Самая большая организация, которая занимается борьбой с курением, называется Национальная Коалиция За Казахстан, свободный от табачного дыма. Прессконференция национальной коалиции За Казахстан, свободный от табачного дыма неожиданно пошла не по сценарию. Мой единственный источник финансов на протяжении двух лет — акимат города Алматы. Сейчас в республике – по крайней мере, в крупных городах – почти не встретишь кафе или офисов, где дымят внутри. ОА). Самый крупный игрок на этом поприще – Национальная Коалиция За Казахстан, свободный от табачного дыма. Джамиля Садыкова, лидер национальной коалиции За Казахстан, свободный от табачного дыма В Алматы утвержден бюджет на 2018 год. Погода в городе. Поиск по сайту. Фото предоставлено коалицией За Казахстан, свободный от табачного дыма! Предложения озвучила на круглом столе в Алматы глава организации Джамиля Садыкова.
Кровохарканье (Кровохарканье) | Причины, диагностика и лечение
Почему я кашляю кровью?
Медицинское название кровохарканья — кровохарканье. Этот симптом обычно возникает из-за проблем с дыхательными путями или легкими. Существует ряд различных причин, обсуждаемых ниже.
Количество крови (степень тяжести) может варьироваться:
Если вы кашляете большим количеством крови
Это чрезвычайная ситуация, особенно если кровотечение не останавливается и вы теряете много крови.Вам следует срочно вызвать скорую помощь. Однако такая ситуация встречается очень редко.
Если вы кашляете с небольшим количеством крови
Часто кровь смешивается с слюной (мокротой). Это обычное дело. Иногда при каждом кашле к мокроте примешивается небольшое количество крови. Иногда это разовое небольшое количество крови. Однако, если вы когда-нибудь кашляете кровью и не знаете причину этого, независимо от того, насколько мало крови, вам следует в ближайшее время обратиться к врачу. Кашель с кровью — симптом, который может указывать на серьезное заболевание.Как правило, чем раньше будет диагностирована серьезная проблема, тем больше шансов, что лечение может улучшить прогноз (прогноз).
Другие симптомы могут возникать одновременно с кашлем с кровью. Например, кашель, боль в груди, одышка, высокая температура (жар), плохое самочувствие, хрипы или другие легочные симптомы. Наличие и тип других симптомов могут помочь указать причину кровотечения. Иногда сначала нет никаких других симптомов.
Дыхательные пути и легкие
Два легких находятся в грудной клетке — одно с правой стороны, а другое — с левой.Их разделяет сердце, которое находится между ними.
Воздух, которым мы дышим, попадает в нос, проходит через горло (глотку) и голосовой ящик (гортань) и попадает в дыхательное горло (трахею). В конечном итоге трахея делится на две части, называемые бронхами. Правый главный бронх («бронх» — это один из бронхов) снабжает правое легкое; левый главный бронх снабжает левое легкое. Затем эти бронхи делятся на более мелкие бронхи. Со временем бронхи стали называть бронхиолами — самыми маленькими воздушными трубками в легких.Эту систему воздушных трубок можно представить как перевернутое дерево, в котором трахея является основным стволом, а бронхи и бронхиолы — ветвями. Медицинский термин для всех воздушных трубок — дыхательные пути.
На конце мельчайших бронхиол находятся альвеолы. Альвеолы - это крошечные мешочки, выстланные очень тонким слоем клеток. Также у них отличное кровоснабжение. Крошечные альвеолы - это место, где кислород попадает в кровь и где углекислый газ (CO 2 ) покидает кровь.
Каковы причины кровохарканья?
Кровохарканье (кровохарканье) имеет множество возможных причин. Ниже приводится краткий обзор наиболее распространенных и важных причин:
Инфекция
Инфекция дыхательных путей (бронхов), называемая острым бронхитом, и инфекция легочной ткани, называемая пневмонией, возможно, являются наиболее частыми причинами легких приступов кровохарканье. Однако инфекция в любом месте дыхательных путей может потенциально вызвать кровохарканье. Обычно кровь смешивается со слюной (мокротой).Также обычно присутствуют другие симптомы, связанные с инфекцией, такие как высокая температура (жар) и кашель. Обычно кровохарканье проходит, когда инфекция проходит. Часто дополнительные анализы не требуются, если кровохарканье явно связано с инфекцией, а затем прошло.
Туберкулез (ТБ) легких раньше был очень частой причиной кровохарканья. Однако сейчас туберкулез в Великобритании встречается нечасто.
Рак
Большинство видов рака легких возникает из клеток, выстилающих бронхи.Одним из самых ранних симптомов рака легких может быть кашель с кровью или окровавленной мокротой. Это может быть даже первым симптомом до появления других симптомов. Большинство случаев рака легких развивается у людей старше 50 лет, чаще всего у курильщиков. Однако иногда у некурящих молодых людей могут развиться необычные виды рака легких. Обычно также развиваются различные другие симптомы. Эти симптомы описаны в отдельной брошюре «Рак легких».
Бронхоэктазия
Бронхоэктазия — аномальное расширение одного или нескольких дыхательных путей.В патологических дыхательных путях вырабатывается лишняя слизь, которая подвержена инфекциям. Основной симптом — кашель с выделением большого количества мокроты. Вы также можете кашлять кровью из ненормально воспаленных дыхательных путей. Обычно это просто небольшое количество крови. Иногда можно кашлять большим количеством крови. Существуют различные основные причины бронхоэктазов. Например, перенесенная ранее тяжелая инфекция легких, некоторые наследственные состояния и некоторые другие состояния, которые могут повредить часть дыхательных путей.
Вдыхаемые предметы (вдыхание) и травмы (травмы)
Вдыхаемые предметы могут вызвать повреждение дыхательных путей и привести к кровохарканью. Например, вдыхание арахиса или небольшой игрушки иногда может быть причиной у маленьких детей. Другие виды травм легких или дыхательных путей могут вызвать кровохарканье.
Легочная эмболия
Легочная эмболия — серьезное, потенциально опасное для жизни состояние. Это происходит из-за закупорки кровеносного сосуда в легких. Основными симптомами обычно являются боль в груди и одышка, но также может наблюдаться кровохарканье.
Проблемы с сердцем и кровеносными сосудами
Тяжелая сердечная недостаточность может вызвать скопление жидкости в легких. Основным симптомом обычно является одышка, но мокрота может стать пенистой и окрашенной в кровь. Различные редкие проблемы с кровеносными сосудами также могут вызывать кровотечение в легкие или дыхательные пути.
Воспаление и аномальные тканевые отложения
Существует ряд состояний, которые могут вызывать воспаление или вызывать аномальные тканевые отложения в различных частях тела. Иногда эти состояния влияют на легочную ткань или дыхательные пути.Воспаленные или ненормальные ткани дыхательных путей или легких могут время от времени кровоточить и вызывать кровохарканье. Состояния, которые могут вызвать это, включают синдром Гудпасчера, легочный гемосидероз, гранулематоз с полиангиитом, волчаночный пневмонит, легочный эндометриоз и бронхолитиаз. Примечание : эти состояния очень редки, и у вас обычно наблюдаются другие симптомы, помимо кровохарканья.
Причина не установлена
Несмотря на тесты, примерно у каждого восьмого человека с кровохарканьем причина не может быть обнаружена.Это называется идиопатическим кровохарканьем. (Слово «идиопатический» означает неизвестную причину.)
Итак, у некоторых людей причина кровотечения остается загадкой. Возможно, в этих случаях это просто небольшой кровеносный сосуд, который на время лопается и кровоточит — что-то вроде кровотечения из носа. Однако никогда не предполагайте, что причина не будет найдена. Всегда обратитесь к врачу, если вы кашляете с кровью, и причина этого не известна. Диагноз идиопатического кровохарканья может быть поставлен только после того, как будут исключены другие более серьезные причины.
Что делать, если я кашляю кровью?
Как упоминалось ранее:
- Если вы кашляете с большим количеством крови, вам следует вызвать скорую помощь, так как это неотложная медицинская помощь.
- Если вы откашляете одно или несколько небольших количеств крови и не знаете причину, немедленно обратитесь к врачу.
Какую оценку и тесты можно провести?
Осмотр врача
Ваш врач, вероятно, задаст различные вопросы о природе кровотечения и спросит, есть ли у вас какие-либо другие симптомы.Он или она также осмотрит вас. Одна из первых вещей, которую врач попытается выяснить, это: «Действительно ли эта кровь идет из дыхательных путей или из легких?» Иногда трудно быть уверенным. Истинное кровохарканье — это откашливание крови, которая поступает откуда-то из легких или дыхательных путей ниже уровня гортани. Но иногда бывает трудно сказать, является ли кровь:
- Гематемезис — то есть, когда кровь вырывается (рвота) кровью, но рвота может вызвать кашель во время рвоты.
- Псевдогохарканье — это когда кровь течет откуда-то изо рта или носа и попадает в заднюю часть горла, что затем вызывает кашель. Например, от кровотечения из носа или воспаленного горла.
После оценки врача вероятная причина может быть выяснена, и ваш врач посоветует, что делать дальше. Тесты могут быть подходящими, а могут и не подходить.
Однако после выяснения того, что кровь является истинным кровохарканьем, а причина не ясна, ваш врач может направить вас на один или несколько анализов.Сделанные тесты могут различаться в зависимости от предполагаемой причины (которая часто основана на других ваших симптомах). Тесты, которые обычно проводятся после необъяснимого кровохарканья, включают одно или несколько из следующих.
Рентген грудной клетки
Обычный рентген — это быстрое и легкое обследование. Это может быть все, что нужно для диагностики или оценки различных проблем. Однако обычный рентгеновский снимок имеет ограниченное применение. Другие анализы могут потребоваться, если диагноз неясен на обычном рентгеновском снимке.
КТ
КТ — это специализированный рентгеновский тест.Он может дать довольно четкое изображение внутренней части вашего тела. В частности, он может дать хорошие снимки мягких тканей тела, которые плохо видны на обычных рентгеновских снимках.
Бронхоскопия
Бронхоскопия — это процедура, при которой врач осматривает ваши большие дыхательные пути (трахею и бронхи). Обычно используется волоконно-оптический бронхоскоп. Это тонкий гибкий телескоп. Он толщиной с карандаш. Бронхоскоп вводится через нос или рот по задней стенке глотки в дыхательное горло (трахею) и далее в бронхи.Волоконная оптика позволяет свету светить вокруг изгибов бронхоскопа, и врач может четко видеть ваши дыхательные пути.
Анализы крови
Ряд анализов крови может помочь диагностировать различные заболевания.
Другие тесты
Могут быть рекомендованы различные более сложные тесты и сканирование, если диагноз или степень проблемы остаются неясными, несмотря на вышеуказанные тесты.
Лечение кровохарканья
Лечение зависит от причины. См. Отдельные информационные листки о различных заболеваниях, которые могут вызывать кровохарканье.
Кашель с кровью (кровохарканье): причины и когда обращаться за помощью
Когда дело доходит до вашего здоровья, есть определенные признаки, которые позволяют легко сказать: что-то не так . Будь то температура выше 100 градусов или кашель с кровью, вы знаете, что вам потребуется серьезная медицинская помощь. Но насколько серьезно, и когда поездка в отделение неотложной помощи должна быть вашим первым приоритетом?
Что такое кровохарканье?
Когда вы кашляете кровью из легких или бронхов, это называется кровохарканьем.К другим формам срыгивания крови относятся псевдокровохарканье и гематемезис. Количество крови и ваш семейный анамнез помогают определить, какое у вас заболевание.
Причины кровохарканья
Когда случается кровохарканье, причиной обычно является легочное или бронхиальное кровотечение. Но другие условия или ситуации также могут внести свой вклад. К наиболее частым относятся:
- Бронхит — острый или хронический
- Бронхоэктаз
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Застойная сердечная недостаточность
- Абсцесс легкого
- Рак легкого
- Незлокачественные опухоли легких
- Паразитарная инфекция
- Пневмония
- Легочные артериовенозные мальформации (АВМ)
- Тромбоэмболия легочной артерии
- Туберкулез
- Использование разжижителя крови
- Воспалительные или аутоиммунные состояния
- Использование кокаина после
- Посторонние предметы в дыхательных путях
8 признаков того, что вы должны посетить Кашель с кровью
В конечном итоге, если вы кашляете кровью, вам всегда следует обращаться за медицинской помощью.Но некоторые случаи более чувствительны ко времени, чем другие. Вам следует обратиться в отделение неотложной помощи, если у вас возникнут какие-либо из следующих симптомов:
- Кашель с кровью после питья
- Кашель с кровью, смешанной со слизью
- Кашель с кровью после операции
- Кашель с кровью во время беременности
- Кашель более нескольких чайных ложек крови
- Кашель с кровью при одновременном появлении боли в груди, головокружения, лихорадки, головокружения или одышки
- Кашель с кровью после падения или травмы груди
- Кашель с кровью, а также кровь в моче или стуле
Лечение кровохарканья
Во время вашего визита в отделение неотложной помощи первой целью вашего врача будет остановить кровотечение.Они также зададут вопросы о вашей семейной истории и проведут тесты, чтобы определить вероятную причину. Некоторые распространенные методы лечения включают:
1. Эмболизация бронхиальной артерии
Ваш врач вводит катетер через ногу в артерию, снабжающую кровью легкие. Они нанесут краситель в катетер, чтобы лучше рассмотреть ваши артерии на видеоэкране и определить источник кровотечения. Затем они заблокируют источник с помощью металлических катушек или других методов.
2. Бронхоскопия
Используя инструмент на конце эндоскопа, врач может найти причину кровотечения.Инструмент помогает остановить кровотечение, а эндоскоп помогает определить причину проблемы.
3. Хирургия
Если у вас сильный кровяной кашель, врач может предложить операцию. Обычно это подразумевает удаление всего легкого или его части. Этот вариант обычно предлагается только в том случае, если ваша причина опасна для жизни.
Как только кровь остановится, ваш врач сможет назначить лечение основной причины проблемы. Лечение часто состоит из антибиотиков, химиотерапии, лучевой терапии или стероидов.После постановки диагноза ваш врач сможет предложить лучшие варианты для вашей ситуации, в том числе рассказать о рисках и преимуществах каждого лечения.
Круглосуточная служба неотложной помощи в Колорадо-Спрингс и Техас
Если у вас или вашего близкого возникла неотложная медицинская помощь, мы можем предоставить вам необходимую помощь. Если у вас есть вопросы или вам требуется немедленное лечение, вы можете обратиться в ближайшее отделение Complete Care, где бы вы ни находились, независимо от времени дня и ночи. Мы предлагаем различные услуги, чтобы помочь вам и вашей семье в трудную минуту.Никаких назначений не требуется.
Посетите нас в Интернете, чтобы найти ближайшее к вам отделение Complete Care.
Кашель с кровью — Drugs.com
- Руководство по симптомам клиники Мэйо
- Кашель с кровью
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 29 марта 2021 г.
Определение
Кашель с кровью может быть вызван различными заболеваниями легких. Кровь может быть ярко-красной или розовой и пенистой, или она может быть смешанной со слизью.
Также известное как кровохарканье (he-MOP-tih-sis), кашель с кровью, даже в небольших количествах, может вызывать тревогу. Однако выделение небольшого количества мокроты с оттенком крови не редкость и обычно не является серьезным заболеванием.
Позвоните в службу 911 или обратитесь за неотложной помощью, если вы кашляете с кровью в больших количествах или через частые промежутки времени.
Причины
Кровохарканье — это откашливание крови из некоторой части легких (дыхательных путей). Кровь, поступающая откуда-то еще, например из желудка, может поступать из легких.Вашему врачу важно определить место кровотечения, а затем определить, почему вы кашляете кровью.
Основной причиной кашля с кровью является хронический бронхит или бронхоэктазы. Другие возможные причины кашля с кровью включают:
- ХОБЛ (хроническая обструктивная болезнь легких) обострение — ухудшение симптомов
- Муковисцидоз
- Употребление наркотиков, таких как кокаин-крэк
- Инородное тело
- Гранулематоз с полиангиитом (гранулематоз Вегенера)
- Абсцесс легкого
- Рак легкого
- Стеноз митрального клапана
- Паразитарная инфекция
- Пневмония
- Легочная эмболия (тромб в легочной артерии)
- Травма грудной клетки
- Туберкулез
Здесь показаны причины: обычно ассоциируется с этим симптомом.Обратитесь к своему врачу или другому специалисту в области здравоохранения для точного диагноза.
Когда обращаться к врачу
Позвоните своему врачу, если вы кашляете кровью. Он или она может определить, является ли причина незначительной или потенциально более серьезной. Позвоните в службу 911 или в скорую медицинскую помощь, если вы кашляете с большим количеством крови или если кровотечение не прекращается.
© 1998-2019 Фонд медицинского образования и исследований Майо (MFMER). Все права защищены. Условия эксплуатации.
Кровохарканье — обзор | ScienceDirect Topics
Менее распространенные этиологии включают инфаркт легкого, митральный стеноз, застойную сердечную недостаточность, туберкулез, менструальные (менструальные), артериовенозные мальформации, коагулопатию, инородное тело и васкулит.До трети случаев кровохарканья являются «идиопатическими», и большинство из этих случаев разрешается самостоятельно в течение 6 месяцев.
Тщательный сбор анамнеза и физикальное обследование являются обязательными для оценки. Первый вопрос, который необходимо уточнить, — это источник кровотечения, потому что «псевдокровохарканье» с кровью из носоглотки или желудочно-кишечного тракта можно спутать с истинным кровохарканьем.
После того, как станет ясно, что кровь исходит из дыхательных путей, важно уточнить, является ли это небольшим количеством крови, смешанной с гнойной мокротой, или более значительным кровотечением.
Если кровохарканье представляет собой только умеренную мокроту с прожилками крови и пациент в остальном здоровый некурящий возраст <40 лет, выполняется рентгенография грудной клетки (CXR) для оценки инфильтрата или массы с последующим рекомендуется дальнейшее консервативное управление. Если у пациента есть факторы риска злокачественных новообразований, рекомендуется провести бронхоскопию, чтобы исключить эндобронхиальные поражения.
При отхаркивании откровенной крови или повторных эпизодах кровотечения первоначальное обследование включает рентгенографию, общий анализ крови, исследования свертывания крови и анализ мочи (UA).Это почти всегда требует стационарного обследования.
На этом этапе большинство пациентов лечат инфекцию эмпирически, но большинство из них требует дальнейшего обследования. Следующим шагом является компьютерная томография грудной клетки с высоким разрешением или бронхоскопия, в зависимости от наиболее вероятной этиологии кровотечения. Бронхоскопия наиболее полезна для поиска эндобронхиальных новообразований. КТ грудной клетки с высоким разрешением может выявить аномалии паренхимы, которые можно было бы пропустить с помощью простой рентгенографии. В большинстве случаев врач начинает с одного теста, а если он отрицательный, переходит к другому дополнительному тесту.Предупреждение: бронхоскопическая оценка с нормальной рентгенографией обычно неэффективна, но считается необходимой, особенно у мужчин, курильщиков, лиц старше 40 лет и в случаях кровотечений продолжительностью ≥1 недели.
Массивное кровохарканье, консервативно определяемое как> 200 мл за 24 часа, является потенциально опасным для жизни состоянием, требующим срочного лечения. За стабилизацией дыхательных путей следует оценка источника кровотечения. Интервенционная ангиография бронхиальной артерии предлагает диагностические и терапевтические возможности, поскольку кровоточащий сосуд может быть эмболизирован.Однако эмболизация имеет 10% риск эмболизации спинномозговой артерии с параличом и должна выполняться только опытным оператором. Хирургическая резекция — обычная альтернатива, когда эмболизация слишком высока или технически невозможна. Если кровотечение останавливается, целесообразно обследование, как при немассивном кровохарканье.
При немассивном кровохарканье лечение основано на предполагаемой этиологии. В большинстве случаев это включает лечение инфекции или окончательную терапию основного злокачественного новообразования.Рецидивирующее немассивное кровохарканье также лечат эмболизацией или резекцией, если консервативное лечение не дает результатов.
Кровохарканье как первое проявление COVID-19: отчет о болезни | BMC Pulmonary Medicine
Весной 2020 года 58-летний мужчина с умеренной хронической обструктивной болезнью легких (ХОБЛ) обратился в отделение неотложной помощи региональной больницы с умеренным кровохарканьем с острым началом. Он не сообщил о лихорадке, ознобе, боли в груди или обострении одышки.Недавнее обширное диагностическое исследование непреднамеренной потери веса дало отрицательные результаты в отношении рака. Пациент курил уже 30 пачок в год. Он часто использовал никотинсодержащие электронные сигареты (электронные сигареты) и иногда курил марихуану за несколько месяцев до госпитализации. Он не сообщил никакой другой соответствующей истории болезни. Он работал библиотекарем и жил с женой в сельской местности. За три недели до поступления он очистил высохший пруд с рыбой. Его лекарства включали ингаляционный формотерол, который он принимал только по мере необходимости, и иногда ибупрофен.
При поступлении температура пациента составляла 36,2 ° C, артериальное давление 163/79 мм рт. Он выглядел комфортно, без признаков респираторной недостаточности. Легкие при аускультации чистые, сердечный ритм ровный, шумов нет.
Лабораторный анализ показал нормальное количество лейкоцитов и С-реактивного белка (СРБ), а также уровень гемоглобина 13,2 г / дл (референсный диапазон от 13,2 до 16.8). D-димеры не были повышены. Почечная функция и билирубин были в норме, как и уровни ферментов печени. Антинейтрофильные цитоплазматические антитела (ANCA), направленные против протеиназы 3 (PR3-ANCA) и миелопероксидазы (MPO-ANCA), были отрицательными, так же как антитела против клубочковой базальной мембраны, антинуклеарные и антифосфолипидные антитела. Анализ газов артериальной крови выявил умеренную гипоксемию с парциальным давлением кислорода (P a O2) 60 мм рт. референсный диапазон 35–45 мм рт. ст.), что дает повышенный альвеолярно-артериальный градиент 43.5 мм рт. Ст. (Эталонный расчетный возрастной градиент 17 мм рт. Ст.).
При компьютерной томографии (КТ) ангиографии грудной клетки в нижних долях наблюдались центрально распределенные помутнения матового стекла, что свидетельствует о диффузном альвеолярном кровотечении (ДАГ), а также о центрилобулярной эмфиземе в верхних долях (рис. 1). Признаков тромбоэмболии легочной артерии не было.
Рис.1КТ показывает помутнения центрального матового стекла в нижних долях, что указывает на DAH
В соответствии с институциональными рекомендациями во время текущей пандемии COVID-19, образцы носоглоточного мазка (NPS) были получены и протестированы в течение двух дней подряд. SARS-CoV-2 с использованием полимеразной цепной реакции в реальном времени (ОТ-ПЦР), которая неоднократно давала отрицательный результат.
Гибкая бронхоскопия, выполненная на третьи сутки, выявила многочисленные кровянистые выделения без признаков активного кровотечения. После очистки секрета бронхиальное дерево выглядело нормальным без структурных аномалий. Образцы БАЛ были получены на культуру и патологию. Чтобы изучить возможность повреждения легких, связанного с употреблением электронных сигарет или электронных сигарет (EVALI), а также недавнего употребления марихуаны, ацетат витамина E был протестирован в жидкости БАЛ, но результаты оказались отрицательными.
Неожиданно SARS-CoV-2 был обнаружен в жидкости БАЛ с помощью ОТ-ПЦР.Основываясь на текущих данных того времени и в соответствии с национальными руководящими принципами, пациенту начали принимать гидроксихлорохин (400 мг два раза в день в 1-й день, затем 200 мг два раза в день в день 2-5) вместе с амоксициллином / клавулановой кислотой и азитромицин (QTc 429 мс до начала лечения). Ремдесивир, тоцилизумаб и плазма выздоравливающих в то время не были доступны, за исключением клинических испытаний и программ неотложной медицинской помощи, на которые пациент не соответствовал.
На четвертый день пациент был переведен в отделение интенсивной терапии респираторных заболеваний COVID-19 нашей больницы.При поступлении в наш центр у пациента была легкая респираторная недостаточность. Его температура составляла 38,0 ° C, артериальное давление 107/67 мм рт. Ст., Частота сердечных сокращений 106 ударов в минуту и сатурация кислорода по данным пульсоксиметрии 92%, при этом он получал дополнительный кислород через носовую канюлю со скоростью потока два литра в минуту. Легкие при аускультации чистые. Дальнейшее медицинское обследование было нормальным. Количество лейкоцитов составляло 6070 / мкл (контрольный диапазон, 3650–9700 / мкл), с числом лимфоцитов 730 / мкл (контрольный диапазон, 1133–3105 / мкл).Количество тромбоцитов составляло 137000 / мкл (референсный диапазон 149000-319000 / мкл), уровень гемоглобина 10,1 г / дл (референсный диапазон 12,9-17,3 г / дл), уровень ферритина 462 мкг / л (пиковое значение: 608 мкг. / Л на 10 день) (референсный диапазон 20–280 мкг / л), общий уровень билирубина 2,1 г / дл (референсный диапазон 0,2–1,3 г / дл), уровень аспартатаминотрансферазы 335 Ед / л (референсный диапазон, 0–37 Ед / л), уровень аланинаминотрансферазы 360 Ед / л (референсный диапазон, 7-40 Ед / л) и С-реактивный белок 12,1 г / л (референсный диапазон, <5 г / л).Почечная функция была нормальной, как и скрининг коагуляции с уровнем протромбина (PT) 79% (референсный диапазон от 70 до 120), активированным частичным тромбопластиновым временем (aPTT) 36 с (референтный диапазон от 28,9 до 38,1) и D -димеры 880 нг / мл (нормальный диапазон <270 нг / мл). Анализы на антигены Legionella pneumophila серогруппы 1 и Streptococcus pneumoniae в моче были отрицательными, как и серология на лептоспироз. Легочная гипертензия исключена трансторакальной эхокардиографией.
На пятый день госпитализации у пациента развилось внезапное массивное кровохарканье, и сатурация кислорода упала до 82%, несмотря на то, что пациент получал дополнительный кислород 15 л в минуту через маску без повторного дыхания с резервуаром. Была проведена срочная интубация и начаты непрерывные инфузии пропофола, ремифентанила и норадреналина. Была проведена новая КТ-ангиография грудной клетки, которая выявила альвеолярное кровотечение, более заметное в левом легком. Гибкая бронхоскопия, проведенная в отделении интенсивной терапии, выявила сгусток крови, закупоривающий левый главный бронх.После манипуляции и ретракции сгустка кровотечение возобновилось и, по-видимому, началось из левой верхней доли. Применяли местный физиологический раствор со льдом и адреналин. Из-за постоянного кровотечения была выполнена бронхиальная артериография, которая показала воспалительный румянец, возникающий из левой бронхиальной артерии и из левой ветви правой бронхиальной артерии, которые были успешно эмболизированы.
Пациент был экстубирован на следующий день и полностью выздоровел. Контрольная компьютерная томография грудной клетки через две недели показала полное разрешение помутнений матового стекла (рис.2). Учитывая тот факт, что никакой другой этиологии не было обнаружено, COVID-19 считался основной причиной кровохарканья у этого пациента.
Рис. 2Последующая компьютерная томография грудной клетки, показывающая полное разрешение помутнений матового стекла
Sheet Street Surgery
Кашель с кровью может вызывать тревогу, но обычно не является признаком серьезной проблемы, если вы молоды и в остальном здоровый. Это больше повод для беспокойства у пожилых людей, особенно у тех, кто курит.
Медицинский термин для обозначения кашля с кровью — кровохарканье.
Вы можете откашливать небольшое количество ярко-красной крови или пенистой мокроты с прожилками крови (мокроты). Кровь обычно поступает из легких и часто возникает в результате длительного кашля или инфекции грудной клетки.
Если кровь темная и содержит кусочки пищи или что-то похожее на кофейную гущу, это может быть из вашей пищеварительной системы. Это более серьезная проблема, и вам следует немедленно лечь в больницу. Подробнее о рвоте с кровью.
Что делать, если вы кашляете кровью
Как можно скорее позвоните своему терапевту, если вы кашляете кровью, даже если это всего лишь несколько пятен или пятнышек.
Ваш терапевт проверит, есть ли у вас серьезное заболевание, требующее обследования и лечения.
Позвоните в NHS 111 или в местную службу в нерабочее время, если вы не можете поговорить со своим терапевтом.
Позвоните 999, чтобы вызвать скорую помощь, или обратитесь в ближайшее отделение неотложной и неотложной помощи (A&E) , если вы кашляете с большим количеством крови или испытываете затруднения при дыхании.
Тесты, которые могут потребоваться
Ваш терапевт может решить направить вас к специалисту в вашей местной больнице для рентгена грудной клетки или более подробного сканирования, такого как компьютерная томография (КТ).
Вас могут попросить сдать образец мокроты для проверки на наличие инфекции. Также могут потребоваться другие анализы, такие как анализы крови.
В некоторых случаях могут потребоваться дополнительные анализы, чтобы выяснить, откуда берется кровь. Например, вас могут направить к специалисту, который может решить организовать тест, называемый бронхоскопией (при котором основные дыхательные пути ваших легких исследуются с помощью трубки с камерой на одном конце).
Эта страница поможет вам лучше понять, в чем может быть причина, но не используйте ее для самостоятельной диагностики.Всегда оставляйте это врачу.
Общие причины кашля с кровью
Наиболее частыми причинами кашля с кровью являются:
- длительный сильный кашель
- инфекция грудной клетки — это более вероятно, если ваша мокрота обесцвечена или содержит гной, у вас есть лихорадка или ощущение стеснения в груди
- бронхоэктазия — это более вероятно, если у вас также свистящее дыхание или одышка
Иногда сильное носовое кровотечение или кровотечение изо рта или горла может вызвать кровотечение ваша слюна при кашле.
Менее распространенные причины кашля с кровью
Реже кашель с кровью может быть результатом:
- тромбоэмболии легочной артерии (сгусток крови в легких) — обычно это вызывает внезапную одышку и боль в груди
- легочная отек (жидкость в легких) — ваша мокрота будет розовой и пенистой, и это обычно происходит у людей с уже существующими проблемами с сердцем
- рак легких — это более вероятно, если вам больше 40 лет и вы курите
- туберкулез (туберкулез) ) — тяжелая легочная инфекция, связанная с лихорадкой и потоотделением; это становится все более распространенным в Великобритании, но его можно лечить с помощью длительных антибиотиков
- Рак горла или трахеи
- прием антикоагулянтов — лекарств, которые помогают остановить свертывание крови, таких как варфарин, ривароксабан или дабигатран
Иногда, не может быть найдено никакой причины, и это никогда не повторится.
[Последнее обновление 06.08.2018]
Откашливание с кровью — это серьезное заболевание
Моя 8-летняя дочь кашляет кровью. В остальном она вроде в порядке.
Насколько я должен об этом беспокоиться?
Кашель с кровью (врачи называют кровохарканьем) всегда следует воспринимать серьезно.
Это необычный симптом в детстве. Когда это происходит, это может быть признаком заболевания легких, требующего лечения.
Перед тем, как перечислить некоторые из наиболее распространенных причин кровохарканья в детстве, мы хотим указать, что не всегда легко определить, идет ли кровь из легких или желудка, но обе важны.
Если у вашего ребенка кровь изо рта, и вы не уверены, что это происходит из-за кровотечения из носа, ожидаемого выпадения зуба или незначительного пореза, немедленно обратитесь к врачу.
Очень редко ребенок откашливает опасное количество крови. Это крайне необычно для ребенка, у которого нет хронических заболеваний сердца или легких.
Однако, если ваш ребенок начинает откашливать большое количество крови, вы должны относиться к ситуации как к неотложной.
Инфекция легких (пневмония) — наиболее частая причина кровохарканья, хотя большинство детей с пневмонией не кашляют кровью.
Иногда пневмония садового сорта у нормального ребенка может приводить к мокроте с прожилками крови, но дети с основными заболеваниями, такими как муковисцидоз или иммунодефицитные состояния, которые предрасполагают их к повторным легочным инфекциям, с наибольшей вероятностью будут иметь такие виды пневмонии, которые приводят к легочным кровотечение.
Иногда кажется, что кашель вызывает небольшое кровотечение.
Иногда инородное тело, например монета или маленькая игрушка, которой ребенок подавился, застревает в легких и вызывает раздражение и кровотечение.
Травма груди или шеи, которая может произойти в автокатастрофе, может вызвать кровотечение из легких или дыхательных путей.
Редко пороки развития сердца или кровеносных сосудов приводят к кровохарканью, но в большинстве случаев диагноз будет известен уже по более ранним признакам.


 Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению.
Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению.