Повреждение спинного мозга
Проблема
Термин «повреждение спинного мозга» означает поражение спинного мозга в результате травмы (например, в случае автомобильной аварии) либо болезни или дегенерации (например, рак). В настоящее время нет надежной оценки распространенности этого явления в мире, однако коэффициент заболеваемости на глобальном уровне составляет, по оценкам, 40-80 случаев на миллион жителей в год. До 90% этих случаев обусловлены травмами, хотя доля атравматических повреждений спинного мозга, судя по всему, постоянно растет.
Симптомы повреждения спинного мозга зависят от серьезности этого повреждения и его местоположения на спинном мозге. Симптомы могут включать частичную или полную утрату сенсорной функции или двигательной функции верхних конечностей, нижних конечностей и/или тела. Наиболее серьезные повреждения спинного мозга поражают системы, которые регулируют работу желудочно-кишечного тракта или мочевого пузыря, дыхание, сердечный ритм и кровяное давление.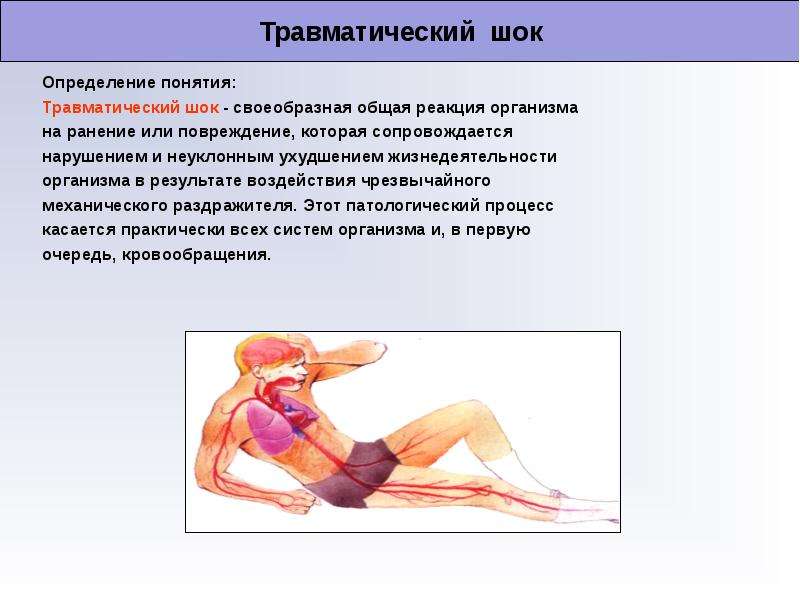
Демографические тенденции
Наибольшей опасности подвергаются мужчины на раннем этапе зрелости (20-29 лет) и в преклонном возрасте (старше 70 лет). Женщины подвергаются наибольшему риску в подростковом (15-19 лет) и преклонном возрасте (старше 60 лет). По данным исследований, соотношение коэффициентов подверженности мужчин и женщин составляет в зрелом возрасте, как минимум, 2:1, а иногда и гораздо выше.
Смертность
Самый высокий риск смертности отмечается в течение первого года после повреждения и остается высоким по сравнению с населением в целом. Вероятность того, что люди с повреждением спинного мозга могут умереть раньше, в 2-5 раз выше.
Риск смертности повышается с повышением уровня и тяжести повреждения и в значительной мере обусловлен наличием своевременной и качественной медицинской помощи. Важное значение имеют также такие факторы, как метод транспортировки в больницу после повреждения и время, прошедше6е до поступления в больницу.
Вторичные условия, которые можно предотвратить (например, инфекции в результате необработанных пролежневых язв), более не считаются ведущими причинами смерти людей с повреждением спинного мозга в странах с высоким уровнем доходов, однако эти условия все же остаются основными причинами смерти людей, получивших повреждение спинного мозга, в странах с низким уровнем доходов.
Медико-санитарные, экономические и социальные последствия
Повреждение спинного мозга ассоциируется с возникновением риска развития вторичных условий, которые могут привести к общему ухудшению здоровья и даже к угрозе жизни, например к тромбозу глубоких вен, инфекции мочевыводящих путей, мышечным спазмам, остеопорозу, пролежням, хронической боли и осложнениям дыхательных путей. Для профилактики и лечения этих состояний требуется неотложная помощь, система услуг по реабилитации и постоянное обеспечение медицинской помощи.
Повреждение спинного мозга может привести к тому, что данное лицо будет нуждаться в посторонней помощи. Зачастую для облегчения мобильности, общения, ухода за собой или для домашней работы нужна ортопедическая и реабилитационная техника. По оценкам, 20-30% людей с повреждением спинного мозга обнаруживают клинически значимые симптомы депрессии, которая в свою очередь оказывает негативное воздействие на улучшение функций жизнедеятельности и здоровья в целом.
Зачастую для облегчения мобильности, общения, ухода за собой или для домашней работы нужна ортопедическая и реабилитационная техника. По оценкам, 20-30% людей с повреждением спинного мозга обнаруживают клинически значимые симптомы депрессии, которая в свою очередь оказывает негативное воздействие на улучшение функций жизнедеятельности и здоровья в целом.
Неправильное восприятие, негативное отношение и физические барьеры, сдерживающие основные функции мобильности, приводят к тому, что многие люди лишены возможности принимать всестороннее участие в жизни общества. Дети с повреждением спинного мозга имеют скорее всего меньше шансов, чем их сверстники, начать учебу в школе, а после зачисления — меньше шансов успешно учиться. Взрослые с повреждением спинного мозга сталкиваются с аналогичными барьерами, которые препятствуют им участвовать в экономической жизни, что подтверждается их уровнем безработицы на глобальном уровне, который составляет более 60%.
Существующие данные не позволяют оценить затраты, связанные с повреждением спинного мозга на глобальном уровне, однако они дают возможность нарисовать общую картину:
- уровень и тяжесть травмы оказывает существенное воздействие на эти затраты — чем выше расположена травма на спинном мозге (например, тетраплегия по сравнению с параплегией), тем выше затраты;
- прямые затраты наиболее высоки в первый год сразу же после повреждения спинного мозга и затем существенно снижаются с течением времени;
- косвенные затраты, в особенности потеря источников дохода, зачастую превышают прямые затраты;
- большая часть этих затрат ложится на плечи самих людей, которые получили повреждение спинного мозга;
- затраты, связанные с повреждением спинного мозга, выше затрат, связанных с сопоставимыми состояниями, такими как деменция, множественный склероз и церебральный паралич.

Профилактика
Ведущими причинами повреждения спинного мозга являются автомобильные аварии, падения и акты насилия (включая попытки самоубийства). Существенная доля травматических повреждений спинного мозга обусловлена травмами, связанными с работой или спортом. Для предотвращения некоторых из основных причин повреждения спинного мозга в настоящее время существуют эффективные меры, включая улучшение состояния дорог, транспортных средств и поведения людей на дорогах, что позволяет избежать автомобильных аварий, оснащение окон защитными элементами, препятствующими выпадению, и меры на директивном уровне, имеющие целью предотвратить злоупотребление алкоголем и ограничить доступ к огнестрельному оружию в целях сокращения числа случаев насилия.
Улучшение медицинской помощи и решение проблем
Многие из последствий, связанных с повреждением спинного мозга, обусловлены не самим состоянием человека, а неадекватным уровнем медицинской помощи и реабилитационных услуг, а также барьеров, существующих в физической окружающей среде, социальной сфере и на уровне политики.
Осуществление Конвенции ООН о правах инвалидов (КПИ) предполагает необходимость соответствующих действий в целях устранения этих пробелов и решения проблем.
Основные меры по повышению уровня выживания, здоровья и участия в жизни общества людей с повреждением спинного мозга включают следующие:
- Своевременное и надлежащее обследование до поступления в больницу: оперативное распознавание травмы с подозрением на повреждение спинного мозга, быстрая оценка и принятие мер по оказанию первой помощи пострадавшему, включая иммобилизацию позвоночника.
- Доступ к имеющимся средствам медицинской помощи, информационным материалам и изделиям медицинского назначения (например катетерам) в целях снижения риска вторичных состояний и повышения качества жизни.

- Доступ к квалифицированным услугам в области реабилитации и психического здоровья с целью обеспечения максимального восстановления функций, самостоятельности, общего благосостояния и включения в жизнь общества. Исключительно важное значение имеет поддержание функции мочевого пузыря и желудочно-кишечного тракта.
- Доступ к надлежащим вспомогательным устройствам, которые могут дать людям возможность осуществлять повседневную деятельность, осуществить которую в ином случае они были бы неспособны, что позволит снизить уровень функциональных ограничений и зависимости. В странах с низким и средним уровнем доходов только 5-15% лиц имеют доступ к вспомогательным устройствам, в которых они нуждаются.
- Специализированные знания и навыки среди медицинских работников и реабилитационных служб.
Необходимые меры по обеспечению права на образование и участие в экономической жизни включают законодательство, политику и программы, которые оказывают содействие в следующих областях:
- создание физически доступных домов, школ, рабочих мест, больниц и транспорта;
- создание системы образования для всех;
- устранение случаев дискриминации на работе и в сфере образования;
- восстановление профессиональных навыков в целях оптимизации шансов на трудоустройство;
- микрофинансирование и иные формы льгот, способствующих самостоятельной занятости, в порядке оказания поддержки альтернативным формам материальной самодостаточности;
- обеспечение доступа к системе выплат социальных пособий, которые не действуют в качестве меры, снижающей заинтересованность в возобновлении работы;
- правильное понимание проблемы повреждения спинного мозга и позитивное отношение к людям, которые живут в этом состоянии.

Деятельность ВОЗ
ВОЗ проводит работу по всему спектру мер, начиная с первичной профилактики травматических и атравматических причин повреждения спинного мозга, улучшения травматологической помощи, укрепления медико-санитарных и реабилитационных услуг и оказания поддержки по включению людей с повреждениями спинного мозга в жизнь общества. ВОЗ выполняет следующие задачи:
- работает на межведомственной основе в партнерстве с национальными субъектами деятельности в самых разных секторах (например здравоохранение, правоприменение, транспорт, образование) в целях улучшения профилактики случаев повреждения спинного мозга, в том числе в результате дорожно-транспортных происшествий, падений, актов насилия и дефектов нервных трубок;
- ориентирует и поддерживает государства-члены в работе по повышению осведомленности в вопросах инвалидности и содействует включению проблемы инвалидности в качестве одного из компонентов национальной политики и программ в области здравоохранения;
- содействует сбору и распространению информации и данных, связанных с инвалидностью;
- разрабатывает нормативные средства, включая руководства и примеры надлежащей практики в целях укрепления первичной профилактики (автомобильные аварии, падения и акты насилия), травматологической помощи, медико-санитарной помощи, реабилитации и поддержки, а также иной помощи;
- создает соответствующий потенциал среди директивных органов здравоохранения и поставщиков услуг;
- содействует расширению масштабов работы по реабилитации на местном уровне; и
- пропагандирует стратегии, имеющие целью добиться того, чтобы инвалиды были хорошо осведомлены о состоянии своего здоровья и чтобы медико-санитарный персонал поддерживал и охранял права и достоинство инвалидов.

Большую часть зимних травм мы получаем на улицах, а не на лыжных трассах: «Газета.Ru» проанализировала статистику зимнего травматизма
Основные причины зимнего травматизма — невнимательность к внешним условиям городской среды обитания и неумение падать. А зимние виды спорта вносят в отчетность травмпунктов незначительный вклад. Отдел здоровья «Газеты.Ru» проанализировал зимнюю статистику.
По статистике, количество уличных травм в зимнее время в целом в 2–3 раза выше, чем летом. Главная причина — не расчищенные от снега и льда тротуары. И конечно, максимальное число обращений городских жителей в травмпункты регистрируется в гололед. Зимний травматизм в общей структуре временной нетрудоспособности населения составляет до 15–18% и становится причиной 15–20% случаев инвалидности.
Основные травмы, возникающие при падении на улицах, — переломы и вывихи (65–72% всех случаев), ушибы мягких тканей и растяжения (22–25%), легкие ранения (4–6%).
Наиболее «ранимые» части тела — руки и ноги (83–85%). Самые распространенные травмы в порядке убывания: перелом лучевой кости, переломы лодыжек и ключицы, ушибы плечевой кости, повреждения связок голеностопного и коленного суставов, переломы костей голени, черепно-мозговые травмы.
Самые распространенные травмы в порядке убывания: перелом лучевой кости, переломы лодыжек и ключицы, ушибы плечевой кости, повреждения связок голеностопного и коленного суставов, переломы костей голени, черепно-мозговые травмы.
Возрастные категории, в которых чаще всего происходят такие травмы (до 80%), это мужчины от 20 до 49 лет и женщины от 30 до 59 лет. То есть от травм страдает главным образом трудоспособная часть населения.
Мужчины получают травмы чаще, чем женщины.
В других категориях оказываются дети в возрасте до 15 лет (2%) и пожилые люди старше 60 лет (около 8%).
Но для пожилых людей травмы при падении несут большую опасность. Возрастные изменения в структуре скелета снижают способность организма справиться с ними. Даже легкая нагрузка при падении может приводить к переломам шейки бедра и позвоночника. Такие переломы чаще возникают у пожилых женщин — в 93–96% случаев.
Частыми причинами зимних травм становятся спешка и невнимательность. Когда человек торопится, он может не заметить не только припорошенный снегом лед, но и явно видимый. Неубранный слежавшийся снег, гололедица, выбоины, ямы, рытвины на тротуаре — это основные внешние обстоятельства, которые создают травмоопасную ситуацию в городе. Часто люди падают при выходе из автобуса, троллейбуса. Высокие каблуки также вносят свою лепту в отчетность травмпунктов.
Когда человек торопится, он может не заметить не только припорошенный снегом лед, но и явно видимый. Неубранный слежавшийся снег, гололедица, выбоины, ямы, рытвины на тротуаре — это основные внешние обстоятельства, которые создают травмоопасную ситуацию в городе. Часто люди падают при выходе из автобуса, троллейбуса. Высокие каблуки также вносят свою лепту в отчетность травмпунктов.
Спортсмены получают травмы реже, поскольку умеют вовремя группироваться и падать правильно. Но любой человек, который обучен навыкам правильного падения, может уберечь себя в ситуации, в которой трудно удержать равновесие.
Травма гарантирована, если при падении человек инстинктивно выставил вперед руку и перенес на нее весь вес своего тела.
Присев, полусогнувшись, согнув руки в локтях, а ноги в коленях, упав немного боком, можно амортизировать удар и избежать переломов и серьезных ушибов.
Дети «раскатывают» дорожки до льда и часто скользят по ним гурьбой, с разбегу сшибая друг друга. Но, как правило, эти ситуации менее опасны и приводят лишь к легким ушибам.
Но, как правило, эти ситуации менее опасны и приводят лишь к легким ушибам.
Травмы на проезжей части зимой возрастают с 1 до 3%.
Их относят к наиболее тяжелым, часто с летальным исходом.
Врачи считают, что лишь в 10% случаев им удается снизить статистику зимних травм, остальные 90% — это внешние обстоятельства и навыки здорового образа жизни, в том числе знание меры в употреблении спиртных напитков.
Обморожения — достаточно распространенное явление в странах с холодным климатом. Чем сильнее мороз, тем выше риск отморозить нос и щеки и получить более серьезные повреждения с некрозами тканей конечностей. Однако медицине известны случаи, когда обморожение происходило и при низких плюсовых температурах на сильном ветру при повышенной влажности воздуха. Основные факторы, которые вносят вклад в этот процесс, это тесная или сырая одежда и обувь, малая подвижность, недоедание, ослабляющие организм хронические болезни, преклонный возраст, нервное перенапряжение, стресс и даже банальный страх перед холодом.
Основные факторы, которые вносят вклад в этот процесс, это тесная или сырая одежда и обувь, малая подвижность, недоедание, ослабляющие организм хронические болезни, преклонный возраст, нервное перенапряжение, стресс и даже банальный страх перед холодом.
И все же, по статистике служб экстренной помощи, подавляющее большинство — 90% — пострадавших от переохлаждения людей находились в состоянии алкогольного опьянения. В отдельные годы и в преддверие праздников эти цифры довольно высоки. Так, по данным казанских медиков в канун 23 февраля 2012 года за две недели жертвами низких температур в столице Татарстана стали 190 человек, 142 из них на момент обнаружения в сугробе с отмороженными конечностями были пьяны. Алкоголь вводит организм в заблуждение, создавая иллюзию тепла. Под воздействием спиртного кровеносные сосуды расширяются и теплоотдача резко возрастает, а мягкий белоснежный сугроб дает засыпающему от холода ложное ощущение уюта.
Распространенное мнение о том, что зимние виды спорта очень травмоопасны, не совсем верно (хотя после случая с Михаэлем Шумахером, который впал в кому после неудачного спуска на лыжах в Альпах, в это может быть сложно поверить).
Вот цифры от специалистов. Ежегодно в мире зимой более 200 млн человек встают на лыжи, а примерно 70 млн выходят на снежные горки со сноубордом. Зимний спорт, как и любой другой, сопряжен с риском получить травму. Но в спорте принято подсчитывать уровень травматизма по специальной шкале. Например, общий уровень травмоопасности у горнолыжников оценивается как число травм на тысячу дней катания (IPTSD) и среднее количество дней между травмами (MDBI).
Риск IPTSD для горных лыж оценивается специалистами в 0,2%, в то время как вероятность получить травму в футболе, рассчитанная по этой формуле, намного выше и составляет 14%.
Среди всех травм, полученных при катании на горных лыжах, лишь 1% считается потенциально опасным для жизни.
Санки тоже не столь опасны. У детей, катающихся на санках, наиболее частая травма — не ушибы при падении, а обморожение носа и щек. Сигнализирует об этом неравномерный румянец с темно-красными или белыми пятнами. Иногда маленькие дети пробуют лизнуть металлическую спинку санок на морозе — поэтому лучше подстраховаться и обернуть ее безопасным с этой точки зрения материалом. При игре в снежки важно объяснить ребенку, что нужно беречь лицо, не целиться в лицо товарищу и не использовать «ледяные» снежки, поскольку они могут вызвать серьезные травмы глаз.
При игре в снежки важно объяснить ребенку, что нужно беречь лицо, не целиться в лицо товарищу и не использовать «ледяные» снежки, поскольку они могут вызвать серьезные травмы глаз.
Шок, определение, виды
Приём вызовов скорой помощи осуществляется ежедневно круглосуточно бесплатно
Телефоны: 8 (812) 364-55-56, 8 (812) 750-01-68
Слово ШОК в переводе на русский язык означает – удар, сотрясение. Врачи его характеризуют как остро развивающийся, угрожающий жизни патологический процесс, обусловленный воздействием на организм сверхсильного патологического раздражителя и характеризующийся быстрым и тяжелым нарушением деятельности центральной нервной системы, кровообращения, дыхания и обмена веществ.
В зависимости от того, какой сверхсильный патологический
раздражитель подействовал, различают следующие виды шока:
травматический, ожоговый, гемолитический, анафилактический, лучевой,
электрошок, психический, септический и др.
Травматический (болевой) шок развивается при повреждении областей тела, обильно снабженных нервными окончаниями (таз, промежность, позвоночник, грудная и брюшная полости, крупные трубчатые кости).
Ожоговый шок возникает при ожогах, превышающих 10-15% поверхности тела.
Гемолитический шок – результат переливания крови, несовместимой по группе или резус-фактору.
Анафилактический шок – своеобразная реакция организма на введение чужеродного белка.
Лучевой шок – развивается при радиоактивном облучении.
Электрошок возникает при воздействии на организм электрического тока или молнии.
Кардиогенный шок возникает при остром нарушении питания сердечной мышцы (например-инфаркт миокарда).
Чаще других бывает травматический шок, поэтому мы более подробно остановимся на этом виде шока.
Пусковым моментом в развитии травматического шока является мощный
поток болевых импульсов в ЦНС, вследствие чего в ней возникает
возбуждение. Если поступление болевых импульсов продолжается, то в
клетках ЦНС постепенно развивается охранительное торможение, которое
может перейти в запредельное. Наступает истощение клеток ЦНС, что
ведет к гибели организма. Эти изменения происходят очень быстро,
буквально в течение нескольких часов. Если травма сопровождается
кровотечением, то потеря большого количества крови ускоряет развитие
патологических изменений в клетках ЦНС.
Если поступление болевых импульсов продолжается, то в
клетках ЦНС постепенно развивается охранительное торможение, которое
может перейти в запредельное. Наступает истощение клеток ЦНС, что
ведет к гибели организма. Эти изменения происходят очень быстро,
буквально в течение нескольких часов. Если травма сопровождается
кровотечением, то потеря большого количества крови ускоряет развитие
патологических изменений в клетках ЦНС.
Вследствие патологических изменений в ЦНС падает сосудистый тонус, резко расширяется просвет периферических сосудов и кровь задерживается в мельчайших сосудах (капиллярах), поэтому резко снижается артериальное давление. Последнее приводит к ещё большему нарушению функций жизненно важных органов.
В течение шока различают две последовательно развивающиеся фазы:
возбуждение и торможение. Фаза возбуждения возникает вслед за
травмой, иногда может отсутствовать. В этой фазе пострадавший
подвижен, многословен, бледен. Зрачки расширены, пульс частый,
артериальное давление повышено. Сознание пострадавшего сохранено.
Тяжесть повреждения в этой фазе определить трудно. Можно ошибиться и
недооценить состояние пострадавшего.
В этой фазе пострадавший
подвижен, многословен, бледен. Зрачки расширены, пульс частый,
артериальное давление повышено. Сознание пострадавшего сохранено.
Тяжесть повреждения в этой фазе определить трудно. Можно ошибиться и
недооценить состояние пострадавшего.
Чаще всего приходится видеть пострадавшего в фазе торможения, она более длительная. В этой фазе пострадавший также находится в сознании, но он заторможен, на окружающее реагирует слабо, безучастен к своей судьбе, бледен, покрыт холодным потом. Пульс у него частый, слабого наполнения. Снижены артериальное давление и температура тела. Понижена болевая чувствительность. Состояние пострадавшего быстро ухудшается, поэтому на месте происшествия надо срочно провести противошоковые мероприятия. Особенно это важно у детей, так как шок у них наступает быстрее и протекает тяжелее.
При проведении противошоковых мероприятий, прежде всего,
необходимо остановить кровотечение. Дать пострадавшему болеутоляющие
и успокаивающие средства (анальгин, пентальгин, аспирин, настой
валерианы или пиона). Создать покой поврежденному участку тела с
помощью стандартных или импровизированных шин. Наложить на рану
стерильную повязку. В случаях ранения грудной клетки, осложненного
пневмотораксом (попадание воздуха в грудную клетку), наложить
герметичную повязку. К поврежденному месту приложить полиэтиленовый
мешочек со льдом или холодной водой. Дать пострадавшему (по
возможности) небольшое количество горячего чая или кофе, укутать
одеялом. Срочно и очень бережно транспортировать пострадавшего в
ближайшее лечебное учреждение.
Дать пострадавшему болеутоляющие
и успокаивающие средства (анальгин, пентальгин, аспирин, настой
валерианы или пиона). Создать покой поврежденному участку тела с
помощью стандартных или импровизированных шин. Наложить на рану
стерильную повязку. В случаях ранения грудной клетки, осложненного
пневмотораксом (попадание воздуха в грудную клетку), наложить
герметичную повязку. К поврежденному месту приложить полиэтиленовый
мешочек со льдом или холодной водой. Дать пострадавшему (по
возможности) небольшое количество горячего чая или кофе, укутать
одеялом. Срочно и очень бережно транспортировать пострадавшего в
ближайшее лечебное учреждение.
Что представляет собой сочетанная травма?
Сочетанная травма представляет собой одновременное повреждение двух и более из семи анатомических областей тела одним травмирующим агентом.
Течение сочетанной травмы укладывается в понятие «травматическая болезнь». Выраженность травматической болезни зависит, прежде всего, от тяжести травмы и травматического шока, степени кровопотери, степени нарушений функции головного мозга, системы дыхания и других жизненно-важных функций организма, а также от своевременности и качества реанимационной и хирургической помощи.
Выраженность травматической болезни зависит, прежде всего, от тяжести травмы и травматического шока, степени кровопотери, степени нарушений функции головного мозга, системы дыхания и других жизненно-важных функций организма, а также от своевременности и качества реанимационной и хирургической помощи.
Выделяя периоды травматической болезни, большинство авторов, выделяют острый период. Наиболее характерными патологическими процессами этого периода являются:
— травматический шок (как самостоятельный патологический процесс),
— острая кровопотеря,
— травматический токсикоз,
— непосредственное повреждение органов и жировая эмболия.
Доминирование одного из этих патологических процессов определяет клинику и дальнейшее течение травматической болезни. Травматический шок и острую кровопотерю следует рассматривать как ведущие патологические процессы первого (острого) периода реакции пострадавшего на тяжелую механическую травму. Безусловно, основным условием развития травматической болезни служит наличие механической травмы, сопровождающейся шоком. Ведущим патологическим процессом травматического шока является срыв адекватного кровотока важнейших органов и систем жизнеобеспечения, возникающий вследствие тяжелого механического повреждения. В основе этого срыва лежат два главных механизма — снижение сердечного выброса и нарушение регуляции сосудистого тонуса.
Ведущим патологическим процессом травматического шока является срыв адекватного кровотока важнейших органов и систем жизнеобеспечения, возникающий вследствие тяжелого механического повреждения. В основе этого срыва лежат два главных механизма — снижение сердечного выброса и нарушение регуляции сосудистого тонуса.
Изучение большинством ведущих ученых органного кровоснабжения позволило заключить, что во время травматического шока его перераспределение зависит от функциональной важности органа. Менее всего страдает мозговой и коронарный кровоток, а наиболее значительные изменения происходят в кровоснабжении двигательных мышц и кожного покрова. Промежуточное положение занимают висцеральные органы.
Таким образом, в экстремальных ситуациях, какими являются тяжелые травматические повреждения, наблюдается «жертвование» метаболизмом покровных органов, ради сохранения адекватной перфузии «центров жизнеобеспечения». Степень централизации кровообращения напрямую зависит от тяжести травматического шока. Выраженная болевая реакция, даже без серьезных повреждений, тоже может вызвать нарушения кровотока, но, как правило, эти нарушения кратковременные и не приводят к серьезным метаболическим последствиям.
Выраженная болевая реакция, даже без серьезных повреждений, тоже может вызвать нарушения кровотока, но, как правило, эти нарушения кратковременные и не приводят к серьезным метаболическим последствиям.
Такие реакции принято именовать коллапсом. В тех случаях, когда тяжесть травматического шока приводит к длительным гемодинамическим нарушениям висцеральных органов, неизбежно возникают гипоксические поражения последних. Это сопровождается развитием полиорганной недостаточности в постшоковом периоде (ранний период травматической болезни). В последующем, в силу нарушения естественных барьеров, часто развиваются инфекционные осложнения, что в самых тяжелых случаях приводит к основному осложнению позднего периода травматической болезни — сепсису.
Следовательно, ключевой задачей профилактики и лечения травматической болезни является сокращение периода системных гемодинамических нарушений в периоде острой реакции организма на травму. Безусловно, важнейшими мероприятиями являются поддержание всех жизненно важных функций, которые могут быть нарушенными в остром периоде травматической болезни.
Однако, все лечебные мероприятия подчинены главной цели — уменьшению гипоксических поражений центральной нервной системы (ЦНС) и висцеральных органов, вызванных гемодинамическими нарушениями в ответ на тяжелую механическую травму.
Две трети летальных исходов у пострадавших с шокогенной травмой происходит в остром периоде ТБ, и более половины на догоспитальном этапе. Основная часть пострадавших погибает в первые часы после травмы. Это свидетельствует о необходимости скорейшего оказания медицинской помощи пострадавшим с сочетанными повреждениями.
Для этого используется так называемое правило «золотого часа», в течение которого должны быть остановлены кровотечения, должно проводиться восполнение кровопотери и плазмопотери, выполнена иммобилизация поврежденных сегментов, произведено обезболивание и созданы все условия для восстановления адекватного кровоснабжения органов и систем.
В случаях правильного лечения его эффективность обеспечит в последующем возможность окончательного восстановления морфологической целостности органов и систем организма и приведет к постепенному выздоровлению большинства пострадавших.
Боксеры до сих пор рискуют жизнью и здоровьем на ринге — Российская газета
По числу трагедий бокс уверенно лидирует в списке самых опасных видов спорта. По статистике, ежегодно от травм, полученных во время боя, погибает порядка 40 спортсменов по всему миру.
Очередной трагический случай с российским боксером Максимом Дадашевым вновь заставил заговорить о том, что правила в современном боксе далеки от совершенства.
Напомним, Максим Дадашев скончался в США в результате травм, полученных в бою против Сабриэля Матиаса 20 июля.
Отборочный поединок по версии IBF в Оксон-Хилле против представителя Матиаса был остановлен после 11-го раунда по просьбе угла россиянина, который почувствовал себя плохо и по пути в раздевалку потерял сознание. В больнице боксеру был диагностирован отек головного мозга. Впоследствии он перенес двухчасовую операцию по поводу субдуральной гематомы, а 23 июля спортсмена не стало.
Смерть боксера стала трагедией для его родных и близких, однако супруга боксера Елизавета Апушкина заявила о готовности подать в суд на атлетическую комиссию штата Мэриленд, а также на рефери, обслуживающего поединок.
«Макс никогда не сдался бы, это его мечта, его жизнь. Именно поэтому в ринге есть рефери. Именно он должен защищать жизнь и здоровье спортсмена, он обязан остановить бой, если считает, что здоровью спортсмена нанесен ущерб, потому что сам спортсмен будет идти до конца. Рефери ни разу даже не подошел к Максу, несмотря на количество пропущенных им ударов, не вызвал в «угол» врача для осмотра. Если бы тренер не остановил бой, рефери бы вызвал его и на 12-й раунд. Его халатность и непрофессионализм стоили жизни моему мужу. Я буду судиться с атлетической комиссией штата Мэриленд и выдвигать иск против рефери в ринге», — отмечается в сообщении Апушкиной в Instagram.
Знают, на что идут
Любой, кто выходит на ринг, должен осознавать, что он рискует. Это мнение экс-чемпиона мира по версии WBO Руслана Проводникова
По словам Руслана, покойный Дадашев был настоящим воином:
— Сейчас мне сложно подобрать слова. Это большое горе. Но бокс — это не игра, это опасный вид спорта, выходя на ринг, боксер готов ко всему, и каждый бой может оказаться последним.
По данным медиков МОК, чаще всего серьезные повреждения головы и лица преследуют боксеров (65%)
А вот как отреагировал на новость из США чемпион UFC Хабиб Нурмагомедов:
— Этот случай еще раз доказывает, что спорт — не самое главное, есть вещи куда важнее. Каждый раз, когда я вижу или слышу подобные новости, начинаю ненавидеть этот спорт, в котором мы друг друга бьем. Все временно: слава, деньги, титулы и вся наша жизнь — мы все уйдем из этого мира, никто не останется. Стоит задуматься…
Не спорт, а легальное убийство
Спортсмены с крепкими кулаками, которые в состоянии сокрушить стену, по сути беззащитны.
Представители Британской, Австралийской медицинских ассоциаций и Всемирная медицинская ассоциация выступают за срочные изменения в правилах проведения поединков на ринге. И прежде всего — обязательного использования защитного шлема как в любительских, так и профессиональных соревнованиях.
Дадашев провел на профессиональном ринге 14 боев. Последний поединок стал для него роковым. Фото: dadashev_m
Последний поединок стал для него роковым. Фото: dadashev_m
По мнению американских медиков, любой удар по голове, а особенно если спортсмены выступают без шлемов, приводит в движение мозг внутри черепной коробки, что может приводить к деформации мозга, отмиранию тканей, провоцирует развитие в том числе болезни Паркинсона, приводит к инвалидности или даже к смерти.
Как метко заметил доктор Энтони Джокл, на сегодняшний день нокаут — единственный легальный способ убить человека…
Шоу со смертельным исходом
История бокса насчитывает множество случаев, когда из жизни уходили знаменитые мастера.
В 1982 году кореец Ким Дук Ку провел 15-раундовый поединок с американцем Рэем Манчини, чемпионом мира в легком весе по версии WBA. В заключительном раунде кореец пропустил два сокрушительных удара и рухнул на пол. Рефери тут же остановил бой, а Ким Дук Ку впал в кому и скончался спустя четыре дня после боя. После того случая правила в профессиональном боксе изменили и сократили количество раундов с 15 до 12, но это не остановило трагедии.
В 1994 году в Лас-Вегасе свой последний бой провел олимпийский чемпион из Кении Роберт Вангила. После боя с Давидом Гонсалесом боксер почувствовал себя плохо и умер от кровоизлияния в мозг.
В 2011 году в Екатеринбурге после боя с Сергеем Ковалевым скончался Роман Симаков.
Али боролся до конца
Увы, у бокса есть и еще одна оборотная сторона — болезнь Паркинсона. Существует прямая связь между травматическим повреждением мозга и постепенным развитием двигательной патологии. Если у человека была травма головы, то риск возникновения этого заболевания примерно в четыре раза выше, чем у тех людей, у которых подобных повреждений не было.
Самый известный пример — легендарный Мохаммед Али. Легенда мирового бокса прожил 74 года, но долгие годы боролся с недугом. Личный врач Али Авраам Либерман признался в беседе с журналистами, что для Мохаммеда было шоком, когда он в 1984 году узнал, что болен.
Мохаммед Али (на фото слева) в молодости сражался с соперниками на ринге, а остаток жизни боролся с болезнью Паркинсона. Фото: REUTERS
Фото: REUTERS
«Болезнь Паркинсона прогрессировала, и это нельзя было остановить. Али боролся все эти годы, создал фонд помощи таким же людям, как и он сам. Но мы не в состоянии вылечить многие вещи, и Бог сделал верно, что избавил от мучений», — сообщил доктор.
Рейтинг
Самые опасные виды спорта в мире
Единоборства (бокс, бои без правил)
Альпинизм
Парашютный спорт
Автоспорт (ралли, «Формула-1»)
Мотоспорт
Конный спорт
Серфинг
Горные лыжи
Самые безопасные виды спорта
Шахматы
Шашки
Керлинг
Гребля на каноэ
Настольный теннис
Бадминтон
Академическая гребля
Повреждение спинного мозга
Повреждение спинного мозга – это поражение в результате травмы или болезни любой части спинного мозга или нервов позвоночного канала. Эти травмы часто вызывают ухудшение или утрату двигательной или сенсорной функций.
Многие ученые не оставляют мысли о том, что повреждение спинного мозга когда-нибудь будут полностью обратимы. Поэтому по всему миру ведутся исследования в этой области. В тоже время лечение и реабилитационные программы, существующие сегодня, позволяют многим пациентам вновь стать активным членом общества.
Поэтому по всему миру ведутся исследования в этой области. В тоже время лечение и реабилитационные программы, существующие сегодня, позволяют многим пациентам вновь стать активным членом общества.
Способность контролировать конечности тела после травмы спинного мозга зависит от двух факторов: место повреждения (часть спинного мозга) и степень тяжести травмы. Если спинной мозг поврежден серьезно, разрушены проводящие пути, которые связывают воедино несколько частей спинного мозга, тогда последствия спинальной травмы оказываются катастрофическими.
Тяжесть травмы подразделяют на:
Полное повреждение
Такая травма приводят к потере чувствительности и двигательных функций всех органов и частей тела, находящихся ниже уровня повреждения.
Неполное повреждение
При неполной травме спинного мозга расположенные ниже места поражения органы и конечности сохраняют частичную двигательную активность.
Также травмы спинного мозга могут привести к тетраплегии (она же квадриплегия) — нарушение или потеря функций рук, туловища, ног и функций тазовых органов.
Параплегия – это полный паралич или паралич, затрагивающий часть туловища, ноги и малый таз.
- Лечащий врач проведет ряд тестов, чтобы определить неврологический уровень поражения и тяжесть травмы.
- Признаки и симптомы повреждения спинного мозга (могут проявиться как несколькими или одним из списка):
- потеря двигательных функций,
- потеря чувствительности, в том числе способность ощущать тепло, холод или прикосновение.
- потеря контроля над работой кишечника и мочевого пузыря
- повышенный мышечный тонус или неконтролируемые спазмы
- сексуальная дисфункция и бесплодие
- болевые ощущения или покалывания, вызванные повреждением нервных волокон спинного мозга
- затрудненное дыхания, кашель.
Первые признаки травмы спинного мозга:
- Сильные боли в спине или давление в области шеи и головы
- Слабость, нарушение координации или паралич в любой части тела
- Онемение, покалывание или потеря чувствительности в кистях, пальцах, ступнях или пальцах ног
- Потеря контроля работы кишечника или мочевого пузыря
- Трудности при ходьбе и в поддержании баланса
- Проблемы с респираторной функцией
Когда необходимо обратиться к врачу
Любой, кто получил серьезную травму головы или шеи должен срочно обратиться за медицинской помощью. Врачи проведут оценку и возможного повреждения спинного мозга. При любом подозрении на травму спинного мозга доктора должны провести все надлежащие медицинские процедуры, пока не будет доказано обратное, это важно, потому что:
Врачи проведут оценку и возможного повреждения спинного мозга. При любом подозрении на травму спинного мозга доктора должны провести все надлежащие медицинские процедуры, пока не будет доказано обратное, это важно, потому что:
- Серьезная травма позвоночника не всегда бывает очевидна сразу. Если ее не распознать вовремя, это может привести к более серьезным последствиям.
- Онемение или паралич также могут проявиться не сразу, без своевременной диагностики ситуацию могут ухудшить продолжительное внутреннее кровотечение и отек в или вокруг спинного мозга.
- Время, прошедшее после травмы и оказания медицинской помощи, напрямую влияет на возможные осложнения и последующую реабилитацию пациента.
Как себя вести с человеком, который только что получи травму:
- Звоните 1719 или в службу скорой помощи ближайшего госпиталя.
- Положите полотенца с обеих сторон головы и шеи, чтобы закрепить их в неподвижном состоянии и ожидайте скорую помощь.

- Окажите первую помощь пострадавшему: предпримите меры для остановки кровотечения и обеспечьте комфорт пострадавшему на сколько это возможно, но, не смещая шею или голову.
Поражение спинного мозга возможно в результате повреждения позвонков, связок или дисков позвоночника. Травматическое повреждение спинного мозга может быть связано с внезапным ударом позвоночника, что приводит к перелому, смещению или сдавлению позвонков. Травму спинного мозга также можно получить также в результате выстрела или ножевого ранения. Осложнения обычно происходят в течение нескольких дней или недель после травмы из-за кровотечения, отека, воспаления и скопления жидкости внутри и вокруг спинного мозга.
Нетравматическое повреждение спинного мозга также возможно из-за ряда болезней: артрита, рака, воспаления, инфекции или дисковой дегенерации позвоночника.
Ваш мозг и центральная нервная система
Центральная нервная система состоит из головного и спинного мозга. Спинной мозг, состоящий из мягких тканей в окружении костей (позвонков) проходит вниз от основания головного мозга, состоит из нервных клеток и их отростков и заканчивается немного выше талии. Ниже этой области проходит пучок нервных окончаний под названием «конский хвост».
Спинной мозг, состоящий из мягких тканей в окружении костей (позвонков) проходит вниз от основания головного мозга, состоит из нервных клеток и их отростков и заканчивается немного выше талии. Ниже этой области проходит пучок нервных окончаний под названием «конский хвост».
Нервные отростки спинного мозга отвечают за сообщение между мозгом и телом. Моторные нейроны передают сигналы от мозга, чтобы контролировать движение мышц. Сенсорные участки несут сигналы от частей тела к мозгу для передачи информации о жаре, холоде, давлении, боли и позиции конечностей.
Повреждение нервных волокон
Независимо от причины повреждения спинного мозга, пострадать могут и нервные волокна, проходящие через поврежденную область. Это приводит к ухудшению работы мышц и нервов, расположенных ниже места травмы. Повреждение грудной или поясничной области может сказаться на функционировании мышц туловища, ног и работе внутренних органов (контроль мочевого пузыря и кишечника, сексуальную функцию). А травмы шеи могут повлиять на движения рук и даже возможность дышать.
А травмы шеи могут повлиять на движения рук и даже возможность дышать.
Распространенные причины повреждения спинного мозга
Наиболее распространенными причинами повреждения спинного мозга в Соединенных Штатах:
Дорожно-транспортные происшествия. ДТП с участием автомобилей и мотоциклов — основная причина травмирования спинного мозга, более 40 % ежегодно.
Падения. Травмы спинного мозга лиц пожилого возраста (после 65 лет), как правило, связаны с падением. В целом, статистика отводит этой причине ¼ часть всех случаев.
Акты насилия. 15 % случаев повреждений спинного мозга наносятся в результате насильственных действий (в т.ч. огнестрельных и ножевых ранений). Данные Национального института неврологических расстройств и инсульта.
Спортивные травмы. Профессиональный спорт несет в себе немало опасностей, как и активных отдых, к примеру, дайвинг на мелководье. 8 % повреждений спины попадают под эту статью.
Алкоголь. Каждая четвертая травма, так или иначе, связана с употреблением алкоголя.
Болезни. Рак, артрит, остеопороз и воспаление спинного мозга может также могут стать причиной поражения этого органа.
Не смотря на то, что получение подобных травм, как правило, происходит по воле несчастного случая, были выявлены ряд факторов, предрасполагающих к риску, такие как:
Гендерный. Статистически пострадавших мужчин в разы больше. В США насчитывается лишь 20% женщин с подобными и повреждениями.
Возраст. Как правило, травмы получают в самом активном возрасте — от 16 до 30 лет. Главной причиной получения травм в этом возрасте остаются происшествия на дороге.
Любовь к риску и экстриму. Что логично, но главное, что в первую очередь травмы получают спортсмены и любители при нарушении техник безопасности.
Болезни костей и суставов. В случае хронического артрита или остеопороза даже небольшая травма спины может оказаться фатальной для пациента.
После травм спинного мозга пациенты сталкиваются с большим числом неприятных последствий, способных в корне изменить их жизни. При получении такого серьезного увечья, на помощь пациенту приходит команда специалистов, включая нейрохирургов, неврологов и врачей реабилитационного центра.
При получении такого серьезного увечья, на помощь пациенту приходит команда специалистов, включая нейрохирургов, неврологов и врачей реабилитационного центра.
Специалисты Центра реабилитации предложат ряд методов контроля процессов жизнедеятельности (работы мочевого пузыря и кишечника). Разработают специальную диету для улучшения функций органов, что поможет избежать в будущем образований камней в почках, инфекций мочевыводящих путей и почек, ожирения, сахарного диабета и пр. Под контролем опытных физиотерапевтов будет разработана программа физических упражнений для улучшения мышечного тонуса пациента. Вы получите подробные рекомендации об уходе за кожей во избежание пролежней, поддержании работы сердечно-сосудистой и респираторных систем. Специалисты в области урологии и лечения бесплодия также могут быть задействованы в случае необходимости. Врачи научат бороться с болью и депрессией. Мы в состоянии предложить комплексный подход для полной стабилизации состояния пациента.
Медицинские исследования:
Рентгенография. Именно с нее целесообразно начинать исследование. Снимки дают общую картину ситуации, позволяют оценить деформацию позвоночника, обнаружить переломы, вывихи тел и отростков позвонков, уточнить уровень повреждения.
Именно с нее целесообразно начинать исследование. Снимки дают общую картину ситуации, позволяют оценить деформацию позвоночника, обнаружить переломы, вывихи тел и отростков позвонков, уточнить уровень повреждения.
Компьютерная томография (КТ). КТ более дает более подробную информацию о поврежденном участке. При сканировании врач получает ряд изображений поперечного сечения и обеспечивает подробное изучение стенок позвоночного канала, его оболочек и нервных корешков.
Магнитно-резонансная томография (МРТ). МРТ дает возможность получить изображение спинного мозга на всем протяжении в разных проекциях. И будет очень полезным при выявлении грыжи дисков, сгустков крови и другие масс, способных сжимать спинной мозг.
Через несколько дней после травмы, когда спадет опухлость, врач может провести неврологическое обследование для определения степени тяжести травмы. Оно включает в себя проверку мышечной силы и сенсорной чувствительности.
К сожалению, поражение спинного мозга не может быть полностью излечимо. Но постоянно ведущиеся исследователи дают врачам все больше новых средств и методик для лечения пациентов, которые смогут способствовать регенерации нервных клеток и улучшению функции нервов. В тоже время не нужно забывать о работе, которая ведется в области поддержания активной жизни пациентов после травмы, расширения возможностей и улучшения качества жизни людей с ограниченными способностями.
Оказание скорой медицинской помощи
Оказание своевременной первой медицинской помощи имеет решающее значение для минимизации последствий после любой травмы головы или шеи. Так и лечение травмы спинного мозга часто начинается уже на месте происшествия.
Команда неотложной медицинской помощи по прибытию должна провести иммобилизацию позвоночника , как мягко и быстро , насколько это возможно с использованием жесткого шейного воротника и специальных носилок для транспортировки пострадавшего в больницу.
При получении травмы спинного мозга пациента доставляют в отделение интенсивной терапии. Пациент также может быть доставлен в региональный центр лечения травм позвоночника, где всегда дежурит команда нейрохирургов, хирургов-ортопедов, психологов, медсестер, терапевтов и социальных работников.
Медикаменты. «Метилпреднизолон» ( Medrol ) применяется в случае получения острой травмы спинного мозга. При лечении «Метилпреднизолоном» в течение первых восьми часов после получении травмы, есть шанс получить умеренный улучшение состояния пациента. Данный препарат уменьшает повреждения нервных клеток и снимает воспаления тканей вокруг места травмы. Однако, это не лекарство от самой травмы спинного мозга.
Иммобилизация. Стабилизация поврежденного позвоночника при транспортировке крайне важна. Для этого в арсенале бригады находятся специальные приспособления для удержания позвоночника и шеи в неподвижном состоянии.
Хирургическое вмешательство. Зачастую врачи вынуждены прибегать к операциям, чтобы удалить фрагменты костей, посторонних предметов, грыжи дисков или закрепить переломом позвонков. Операция также может потребоваться для стабилизации позвоночника, чтобы предотвратить боль или деформацию кости в будущем.
Период госпитализации
После стабилизации больного и проведения первоочередного лечения персонал начинает работу по предотвращению осложнений и сопутствующих проблем. Это может быть ухудшение физического состояния пациента, мышечная контрактура, пролежни, нарушение работы кишечника и мочевого пузыря, респираторные инфекции и кровяные сгустки.
Длительность пребывания в стационаре зависит от тяжести травмы и темпов выздоровления. После выписки пациента направляют в отделение реабилитации.
Реабилитация. Работа с пациентом может начаться на ранних стадиях восстановления. В команде специалистов могут быть задействованы физиотерапевты, специалисты по трудотерапии, специально обученные медсестры, психолог, социальный работник, диетолог и курирующий врач.
На начальных этапах реабилитации врачи как правило работают над сохранением и укреплением функции мышц, задействуя мелкую моторику и обучая адаптивным методам поведения в повседневных делах. Пациенты получают консультации в вопросах последствий травм и предотвращения осложнений. Вам будут даны рекомендации о том, как можно улучшить качество жизни в сложившихся условиях. Пациентов обучают новым навыкам, в т ч использовать специальное оборудование и технологии, которые дают возможность не зависеть от посторонней помощи. Овладев ими, Вы сможете найти для себя возможно новое хобби, участвовать в социальных и спортивных мероприятиях, вернуться в школу или на рабочее место.
Медикаментозное лечение. Пациенту могут быть прописаны медикаменты для контроля последствий травмы спинного мозга. К ним относятся лекарства для контроля боли и мышечных спазмов, а также медикаменты для улучшения контроля работы мочевого пузыря, кишечника и половой функции.
Новые технологии. На сегодняшний день для людей с ограниченными возможностями были придуманы современные средства передвижения, обеспечивающие полную мобильность пациентов. К примеру, современные облегченные кресла-коляски на электрическом приводе. Одни из последних моделей позволяют пациенту самостоятельно подниматься по лестнице и поднимать сидящего до любой необходимой высоты.
Прогнозы и восстановление
Ваш врач не сможет спрогнозировать выздоровление только поступившего пациента. В случае восстановления, если его возможно достичь, потребуется от 1й недели до шести месяцев после травмы. Для другой группы пациентов небольшие улучшения придут после года работы над собой или большего количество времени.
В случае паралича и последующей инвалидности необходимо найти в себе силы, чтобы принять ситуацию и начать другую жизнь, адаптация к которой будет нелегкой и пугающей. Травма спинного мозга повлияет на все аспекты жизни, будь то повседневные дела, работа или отношения.
Восстановление после такого события требует времени, но только Вам выбирать будете ли Вы счастливы в сложившей ситуации, а не травме. Много людей прошли через это и смогли найти в себе силы начать новую полноценную жизнь. Одно из главных составляющих успеха – это качественная медицинская помощь и поддержка близких.
Ушиб молочной железы | ООО «Арктика-Н» (Медицинский центр «Арктика-Н»)
Создано: 9 июля 2018 года
Врач-онколог, врач-хирург МЦ «Арктика-Н» Аллахяров Тенгиз Чингизович.
Ушиб молочных желез – закрытое травматическое повреждение тканей грудной железы. Чаще всего ушиб молочных желез происходит в быту при падении, автомобильных катастрофах, ударов в транспорте и во время спортивных игр. Ушиб молочных желез сопровождается болью, образованием участка уплотнения и гематомы. Диагностика ушиба основывается на наличии травмы в анамнезе, проведении УЗИ молочных желез, маммография. Лечение ушиба молочных желез чаще проводится консервативно; при крупной гематоме выполняется ее пункционная аспирация или удаление (секторальная резекция молочной железы).
Травматические повреждения молочных желез могут быть закрытыми и открытыми, изолированными или сочетанными. К закрытым травмам относятся ушибы и гематомы молочных желез. В числе открытых повреждений могут встречаться резаные, колотые, огнестрельные, укушенные раны. В маммологии ушибы и другие повреждения груди, несмотря на поверхностное расположение органа, встречаются нечасто и составляют 1-2% от всей патологии молочных желез. Травмы молочных желез могут сочетаться с повреждениями грудной клетки – ушибами ребер, переломами ребер и грудины, пневмотораксом, гемотораксом. Любые травмы молочных желез могут осложняться кровотечением, нагноением, а также приводить к развитию болевого шока.
Причины травм молочных желез
Ушибы молочных желез чаще возникают в результате травм бытового характера – падений на предметы мебели, случайных ударов в транспорте, во время игр с детьми, о дверные косяки, о руль в автомобильных авариях и т. д. Под воздействием травмирующего фактора нарушается целостность сосудов, что приводит к излитию крови в ткани. При незначительных ушибах молочной железы кровотечение обычно останавливается спонтанно. Ткани молочных желез отличаются устойчивостью к прямым травмам, однако ввиду хорошей иннервации органа, ушибы могут сопровождаться травматическим шоком, особенно, если повреждение приходится на параареолярную или сосковую область.
Открытые ранения молочных желез чаще всего являются следствием насилия (попытки убийства, самоубийства) либо результатом неосторожного укола или падения на острый предмет. Особенностью колото-резаных и укушенных ран служит их инфицированность микроорганизмами, резистентными к традиционным антибактериальным препаратам, присутствие анаэробной инфекции, полиморфизм патогенов.
Симптомы ушиба молочных желез
Как правило, ушибы молочных желез сопровождаются образованием подкожной или глубокой гематомы – ограниченного скопления крови в мягких тканях груди. Со временем гематомы могут рассасываться, однако довольно часто на их месте образуется жировой некроз молочной железы. Кроме того, при инфицировании излившейся в ткани крови, высока вероятность нагноения и формирования абсцесса молочной железы.
В результате ушиба молочной железы пациентку беспокоят боли и припухлость в области груди, сохраняющиеся длительное время. Иногда, при травмировании млечных протоков, могут появляться выделения из соска прозрачного характера или содержащие примесь крови.
На месте ушиба молочной железы, обычно остается участок уплотнения, который не опасен в плане малигнизации. С другой стороны, травма молочных желез может явиться провоцирующим фактором роста другой опухоли, которая еще пока не выявлена. В анамнезе многих пациенток, у которых впоследствии был обнаружен рак молочных желез, отмечались травмы груди. Особенно опасны ушибы молочных желез при имеющейся у женщины узловой мастопатии. Замещение некроза жировой клетчатки рубцовой тканью иногда приводит к втяжению кожи, деформации груди, что также может быть принято за онкопатологию молочной железы.
Поэтому любой ушиб молочных желез, гематома, наличие уплотнения, изменения цвета кожи является поводом для обращения к маммологу и проведения детального маммологического обследования.
Диагностика ушиба молочных желез
После ушиба рекомендуется провести самостоятельный осмотр и пальпацию молочной железы на предмет раннего выявления гематомы и уплотнения. В процессе самообследования необходимо осуществить последовательную пальпацию каждого из секторов молочной железы и подмышечных впадин. Осмотр кожи грудной железы лучше производить перед зеркалом. При выявлении изменения цвета кожи, венозного рисунка, втяжения соска или кожи, визуального или пальпаторного определения уплотнения, узелка необходимо без промедления обратиться к специалисту.
Образующаяся при ушибе молочной железы интрамаммарная гематома приводит к увеличению объема груди и придает кожным покровам багровый или синюшный оттенок. Со временем гематома изменяет окраску и бледнеет («отцветает»).
Довольно часто обнаружить последствия ушиба молочной железы в толще тканей удается только с помощью инструментальной диагностики. Поэтому визит к маммологу необходим даже при отсутствии видимых и пальпируемых изменений. При ушибе молочной железы проводится УЗИ, маммография, в неясных ситуациях – КТ или МРТ молочных желез.
При проведении УЗИ молочных желез выявляется травматический отек в виде сниженной эхогенности тканей. Свежие гематомы первоначально определяются в виде однородной эхонегативной структуры, однако вскоре в них появляются эхопозитивные сигналы – мелкие включения фибрина. Рассасывание гематомы сопровождается уменьшением ее размеров и снижением эхогенности. При организованной гематоме лоцируется образование высокой эхогенности с четкими границами.
Маммография при ушибах молочных желез позволяет дифференцировать посттравматические изменения от опухолевых новообразований. Радиотермометрия при ушибе молочных желез позволяет выявить наличие воспалительного компонента в толще тканей.
Лечение ушиба молочной железы
При ушибе молочной железы производится иммобилизация травмированной груди и ее фиксация повязкой при поднятом положении. С целью купирования болевого синдрома производятся ретромаммарные блокады. Для ускорения рассасывания гематомы применяется сухое тепло, втирание троксевазиновой или гепариновой мази. Рассасывание гематомы происходит в течение 4-6 недель.
Для профилактики нагноения обширных гематом назначается антибиотикотерапия. В случае развития посттравматического абсцесса его лечение проводится по принципам терапии гнойного мастита с выполнением пункции и дренирования очага. К удалению гематом прибегают при значительных кровоизлияниях в ткани железы или ретромаммарную клетчатку. Эвакуацию излившейся крови предпочтительнее проводить пункционным методом. Если на месте ушиба сформировалась организованная гематома, ложная киста, опухолеподобный узел, рубцовые изменения, показано выполнение секторальной резекции молочной железы с гистологией макропрепарата.
Шок: первая помощь — клиника Мэйо
Шок — это критическое состояние, вызванное внезапным падением кровотока в организме. Шок может быть результатом травмы, теплового удара, кровопотери, аллергической реакции, тяжелой инфекции, отравления, тяжелых ожогов или других причин. Когда человек находится в шоке, его органы не получают достаточно крови или кислорода. Если не лечить, это может привести к необратимому повреждению органов или даже к смерти.
Признаки и симптомы шока зависят от обстоятельств и могут включать:
- Холодная липкая кожа
- Кожа бледная или пепельная
- Голубоватый оттенок губ или ногтей (или серый в случае темного цвета лица)
- Учащенный пульс
- Учащенное дыхание
- Тошнота или рвота
- Увеличенные школьники
- Слабость или утомляемость
- Головокружение или обморок
- Изменения психического статуса или поведения, такие как тревожность или возбуждение
Обратитесь за неотложной медицинской помощью
Если вы подозреваете, что у человека шок, позвоните по номеру или по номеру местной службы экстренной помощи. Затем немедленно выполните следующие действия:
- Уложите человека и слегка приподнимите ноги и ступни, если вы не думаете, что это может вызвать боль или дальнейшую травму.
- Не двигайте человека и не двигайте его без необходимости.
- Начните СЛР, если человек не подает признаков жизни, например, не дышит, кашляет или двигается.
- Ослабьте тесную одежду и, при необходимости, накройте человека одеялом, чтобы предотвратить переохлаждение.
- Не позволяйте человеку ничего есть и пить.
- Если вы подозреваете, что у человека аллергическая реакция, и у вас есть доступ к автоинъектору адреналина, используйте его в соответствии с его инструкциями.
- Если у человека кровотечение, прижмите место кровотечения, используя полотенце или простыню.
- Если у человека рвота или начинается кровотечение изо рта и нет подозрений на травму позвоночника, поверните его или ее на бок, чтобы предотвратить удушье.
- Ударная.Американский колледж врачей скорой помощи. https://www.emergencyphysICAL.org/article/know-when-to-go/shock. По состоянию на 4 марта 2021 г.
- Первая помощь. Национальный центр здоровья. https://www.nhs.uk/conditions/first-aid/. По состоянию на 4 марта 2021 г.
.
Шок — лучший канал здоровья
Большинство людей думают о шоке как о эмоциональном дистрессе или внезапном испуге в ответ на травмирующее событие.Но с медицинской точки зрения шок — это когда у вас недостаточно крови, циркулирующей по вашему телу. Это опасная для жизни медицинская помощь.Некоторые из причин шока включают неконтролируемое кровотечение, тяжелые ожоги и травмы позвоночника.
Падение артериального давления снижает приток кислорода и питательных веществ к жизненно важным органам человека, таким как мозг, сердце и легкие. Если кровоток не восстановится, человек может умереть от осложнений из-за недостаточного поступления кислорода к основным органам (гипоксия).
Шок — это защитная реакция.
С медицинской точки зрения, шок — это реакция организма на внезапное падение артериального давления. Сначала организм реагирует на эту опасную для жизни ситуацию сужением (сужением) кровеносных сосудов в конечностях (руках и ногах). Это называется сужением сосудов и помогает сохранить приток крови к жизненно важным органам. Но организм также выделяет гормон (химический) адреналин, и это может изменить первоначальную реакцию организма. Когда это происходит, артериальное давление падает, что может быть фатальным.Многие факторы влияют на серьезность и воздействие шока на человека, например, его здоровье, возраст, пол и личность, место на теле, где он получил травму, и окружающая среда.
Если человек испытывает эмоциональный стресс или внезапный испуг, его тело выделяет адреналин в кровоток, но у здорового человека это обычно полностью меняется. Именно здесь иногда возникает путаница в термине «шок».
Этот «немедицинский шок» является реакцией на тревогу или страх. Хотя симптомы могут выглядеть как симптомы медицинского шока, эта реакция «испуг-бегство» недолговечна, и симптомы исчезнут, как только человек успокоится или будет устранена причина испуга или страха.
Симптомы шока
В зависимости от причины симптомы и признаки шока могут включать:- Бледная, холодная, липкая кожа
- Неглубокое, учащенное дыхание
- Затрудненное дыхание
- Тревога
- Учащенное сердцебиение
- Нарушения сердечного ритма сердцебиение
- Жажда или сухость во рту
- Низкий диурез или темная моча
- Тошнота
- Рвота
- Головокружение
- Головокружение
- Замешательство и дезориентация
- Бессознательное состояние.
Типы шока
Вот некоторые из различных типов медицинского шока:- Гиповолемия, то есть недостаточный объем крови. Причины включают кровотечение, которое может быть внутренним (например, разрыв артерии или органа) или внешним (например, глубокая рана) или обезвоживание. Хроническая рвота, диарея, обезвоживание или тяжелые ожоги также могут уменьшить объем крови и вызвать опасное падение артериального давления.
- Кардиогенный — возникает, когда сердце не может эффективно перекачивать кровь по телу.Различные состояния, включая сердечный приступ, сердечные заболевания (например, кардиомиопатию) или клапанные нарушения, могут препятствовать нормальному функционированию сердца человека.
- Нейрогенный — травма позвоночника человека может повредить нервы, которые контролируют диаметр (ширину) кровеносных сосудов. Кровеносные сосуды ниже травмы позвоночника расслабляются и расширяются (расширяются) и вызывают падение кровяного давления.
- Септический — инфекция заставляет кровеносные сосуды расширяться, что снижает кровяное давление. Например, E.coli может вызвать септический шок.
- Анафилактический — тяжелая аллергическая реакция вызывает расширение кровеносных сосудов, что приводит к низкому кровяному давлению.
- Обструктивный — кровоток прекращается. Обструктивный шок может быть вызван тампонадой сердца (перикарда), которая представляет собой аномальное скопление жидкости в перикарде (мешочке вокруг сердца), которое сжимает сердце и мешает ему правильно биться, или тромбоэмболией легочной артерии (сгусток крови в легочная артерия, блокируя приток крови к легким)
- Эндокринная система — у тяжелобольного человека тяжелое гормональное нарушение, такое как гипотиреоз, может нарушить нормальную работу сердца и привести к опасному для жизни падению артериального давления.
Первая помощь при шоке
Медицинский шок — это чрезвычайная ситуация, опасная для жизни. Эффективная первая помощь и своевременная медицинская помощь могут спасти человеку жизнь.Управление оказанием первой помощи включает:
- Следуйте Плану действий DRSABCD, чтобы оценить ситуацию.
- Если человек в сознании, лягте его и держите в тепле и удобстве. Ослабьте их одежду. Если возможно, поднимите ноги выше уровня туловища и головы (чтобы улучшить приток крови к мозгу, сердцу и легким).Не поднимайте их ноги, если вы подозреваете травму позвоночника или если движение ног вызывает боль, например, в случае подозрения на перелом ноги (ног).
- Устраните любые явные признаки наружного кровотечения. Например, плотно прижмите чистую ткань или подушку к ране, чтобы остановить потерю крови. Если кровь просочилась и пропитала ткань, не удаляйте ее. Добавьте другую ткань или подкладку поверх первой. Если вторая ткань или прокладка намокли, удалите их и замените другой чистой тканью или прокладкой.Продолжайте оказывать сильное давление на рану. Если возможно, приподнимите кровоточащую травмированную конечность.
- Не давайте человеку ничего есть или пить, даже если он очень хочет пить.
- Успокойте человека и подбодрите его отдыхать или оставаться на месте. Оставайтесь с ними, пока не приедет скорая помощь.
Обратите внимание, что эти рекомендации , а не , заменяют обучение оказанию первой помощи. Информацию об организациях, предлагающих курсы по оказанию первой помощи, см. В разделе Где получить помощь настоящего информационного бюллетеня.Ваше обучение может спасти жизнь.
Диагностика шока
Во всех случаях медицинского шока лечение направлено на восстановление кровообращения и лечение или предотвращение осложнений. Когда человек достигает отделения неотложной помощи ближайшей больницы, медицинский персонал часто прилагает усилия, чтобы обезопасить дыхательные пути и улучшить кровообращение, прежде чем диагностировать причину шока.В некоторых случаях (например, колотые ранения, тяжелые ожоги или травматическая ампутация) причина шока очевидна.В других случаях, когда человеку не угрожает непосредственная опасность для жизни, персонал больницы может использовать диагностические тесты, чтобы выяснить причину низкого кровяного давления у человека.
Тесты могут включать:
- Анализы крови
- Рентген
- Ультразвук, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) для проверки внутреннего кровотечения
- Другие тесты, в зависимости от предполагаемого типа шока — например, для диагностики кардиогенного шока может потребоваться электрокардиограмма (ЭКГ).
Лечение шока
Конкретное лечение зависит от типа шока, но может включать:- Гиповолемический шок — остановка кровотечения и увеличение объема крови человека с помощью внутривенных жидкостей (жидкостей, вводимых непосредственно в кровоток человека через трубку и иглу. ). В тяжелых случаях человеку может потребоваться переливание крови. Внутренние или внешние раны могут нуждаться в хирургическом вмешательстве.
- Кардиогенный шок — увеличение объема крови с помощью внутривенных жидкостей. Лекарства для сужения (сужения) кровеносных сосудов улучшают способность сердца перекачивать кровь.Некоторым людям может потребоваться операция на сердце.
- Нейрогенный шок — внутривенное введение жидкостей и лекарств, включая кортикостероиды.
- Септический шок — введение антибиотиков от инфекции. Пациенту может потребоваться поддерживающая помощь в больнице, например, искусственная вентиляция легких, чтобы помочь ему дышать
- Анафилактический шок — человеку могут потребоваться лекарства, такие как антигистаминные препараты, адреналин или кортикостероиды
- Обструктивный шок — удаление препятствия, например, хирургическое вмешательство или тромб растворяющее лекарство для удаления сгустка крови в легочной артерии
- Эндокринный шок — прием лекарств для коррекции гормонального дисбаланса, например, лекарств для щитовидной железы для лечения гипотиреоза.
Вы можете помочь человеку, у которого немедицинский шок , утешая его или поощряя его использовать методы управления тревогой, пока причина его испуга или страха не будет устранена.
Перспективы для людей с шоком
Медицинский шок является опасным для жизни состоянием. Шансы человека пережить медицинский шок зависят от различных факторов, в том числе:- Возраст человека и общее состояние здоровья
- Тип и причина шока
- Степень тяжести шока
- Как скоро он получит медицинскую помощь.
Обычно гиповолемический, нейрогенный и анафилактический шок хорошо поддаются лечению. Но примерно в половине случаев кардиогенного и септического шока человек умирает.
Куда обратиться за помощью
- В экстренных случаях всегда звоните по системе «тройной ноль» (000)
- Отделение неотложной помощи ближайшей больницы
- Ваш врач
- Скорая помощь Сент-Джона Австралия (Виктория) для обучения навыкам оказания первой помощи Тел. 1300 360 455
- Красный Крест Австралии по обучению навыкам оказания первой помощи Тел.1300 367 428
Повреждение мозга: симптомы, причины, лечение
Повреждение мозга — это травма, которая вызывает разрушение или ухудшение состояния клеток мозга.
По данным Американской ассоциации по травмам головного мозга, ежегодно около 2,6 миллиона человек в США получают травмы головного мозга в результате травмы, инсульта, опухоли или других заболеваний. Около 52000 человек умирают в результате черепно-мозговой травмы, и более 5 миллионов американцев, получивших черепно-мозговую травму, нуждаются в помощи в повседневной деятельности.По данным Национальной ассоциации инсульта, около 130 000 американцев умирают от инсульта каждый год.
Какие типы повреждений мозга и насколько они серьезны?
Все черепно-мозговые травмы относятся к черепно-мозговой травме. Но травма головы не обязательно является травмой головного мозга. Существует два типа черепно-мозговой травмы: черепно-мозговая травма и приобретенная черепно-мозговая травма. Оба нарушают нормальное функционирование мозга.
- Травматическая травма головного мозга (TBI) вызвана внешней силой — например, ударом по голове — которая заставляет мозг перемещаться внутри черепа или повреждает череп.Это, в свою очередь, повреждает мозг.
- Приобретенная травма головного мозга (ABI) происходит на клеточном уровне. Чаще всего это связано с давлением на мозг. Это могло произойти из-за опухоли. Или это могло быть результатом неврологического заболевания, как в случае инсульта.
Как черепно-мозговая травма, так и приобретенная черепно-мозговая травма возникают после рождения. И ни то, ни другое не является дегенеративным. Иногда эти два термина используются как синонимы.
Существует разновидность повреждения мозга в результате генетической или родовой травмы.Это называется врожденным повреждением головного мозга. Однако это не входит в стандартное определение повреждения головного мозга или черепно-мозговой травмы.
Некоторые травмы головного мозга вызывают очаговое или локализованное повреждение мозга, например, повреждение, вызванное попаданием пули в мозг. Другими словами, ущерб ограничен небольшой площадью. Закрытые травмы головы часто вызывают диффузное повреждение головного мозга, что означает повреждение нескольких областей мозга. Например, повреждаются обе стороны мозга, а нервы растягиваются по всему мозгу.Это называется диффузным повреждением аксонов или DAI.
Тяжесть повреждения головного мозга зависит от типа черепно-мозговой травмы. Легкое повреждение головного мозга может быть временным. Это вызывает головные боли, спутанность сознания, проблемы с памятью и тошноту. При травме головного мозга средней степени тяжести симптомы могут длиться дольше и быть более выраженными. В обоих случаях у большинства пациентов наблюдается хорошее выздоровление, хотя даже при легкой черепно-мозговой травме у 15% людей через год будут постоянные проблемы.
При тяжелой черепно-мозговой травме человек может столкнуться с проблемами, меняющими жизнь и изнурительными.У них будут когнитивные, поведенческие и физические недостатки. Люди, находящиеся в коме или состоянии минимальной реакции, могут оставаться зависимыми от заботы других до конца своей жизни. .
Что вызывает повреждение мозга?
Когда мозг испытывает недостаток кислорода в течение длительного периода времени, может произойти повреждение мозга. Повреждение мозга может произойти в результате широкого спектра травм, болезней или состояний. Из-за рискованного поведения наиболее уязвимы мужчины в возрасте от 15 до 24 лет.Маленькие дети и пожилые люди также подвержены более высокому риску.
Причины черепно-мозговой травмы включают:
- Автомобильные аварии
- Удары по голове
- Спортивные травмы
- Падения или несчастные случаи
- Физическое насилие
Причины приобретенных черепно-мозговых травм включают:
- Отравление или отравление токсические вещества
- Инфекция
- Удушение, удушье или утопление
- Инсульт
- Сердечные приступы
- Опухоли
- Аневризмы
- Неврологические заболевания
- Злоупотребление запрещенными наркотиками
Каковы симптомы поражения мозга?
Существует множество симптомов повреждения головного мозга, травматических или приобретенных.Они делятся на четыре основные категории:
- Когнитивные
- Перцептивные
- Физические
- Поведенческие / эмоциональные
Когнитивные симптомы повреждения головного мозга включают:
- Трудности с обработкой информации
- Сложность в выражении мыслей
- Трудности в выражении мыслей понимание других
- Сокращение объема внимания
- Неспособность понимать абстрактные концепции
- Нарушение способности принимать решения
- Потеря памяти
Перцепционные симптомы повреждения головного мозга включают:
- Изменение зрения, слуха или осязание
- Пространственная дезориентация
- Неспособность ощущать время
- Нарушения обоняния и вкуса
- Проблемы с равновесием
- Повышенная чувствительность к боли
Физические симптомы повреждения головного мозга включают:
- Постоянные головные боли
- Крайняя умственная усталость
- Экстремальная физическая усталость
- Паралич
- Слабость
- Тремор
- Судороги
- Чувствительность к свету
- нарушения сна
Поведенческие / эмоциональные симптомы повреждения головного мозга включают:
- Раздражительность и нетерпение
- Пониженная толерантность к стрессу
- Медлительность
- Сглаженные или усиленные эмоции или реакции
- Отрицание
- Отрицание
Как лечат повреждения и травмы головного мозга?
Любому, кто получил травму головы или головного мозга, требуется немедленная медицинская помощь.
Травма головного мозга, которая кажется легкой, называемая сотрясением мозга, может быть столь же опасной, как и явно серьезные травмы. Ключевым фактором является размер и место повреждения. Повреждение головного мозга не обязательно приводит к длительной инвалидности или ухудшению состояния. Но правильный диагноз и лечение необходимы, чтобы сдержать или минимизировать ущерб.
Степень и эффект повреждения головного мозга определяется неврологическим обследованием, нейровизуализационными исследованиями, такими как МРТ или компьютерная томография, и нейропсихологическим обследованием.Врачи стабилизируют состояние пациента, чтобы предотвратить дальнейшие травмы, убедиться, что кровь и кислород должным образом поступают в мозг, и контролируют артериальное давление.
Почти все пациенты получат пользу от реабилитации, чтобы помочь в долгосрочном выздоровлении. Это может включать:
Могу ли я предотвратить травмы головного мозга?
Большинство травм, вызывающих повреждение головного мозга, можно предотвратить. Вот несколько правил, которые необходимо соблюдать, чтобы снизить риск повреждения головного мозга:
- Никогда не трясите ребенка.
- Установите оконные решетки, чтобы маленькие дети не выпали из открытых окон.
- Установить на детских площадках амортизирующий материал.
- Носите шлемы во время занятий спортом или езды на велосипеде.
- Надевайте Q-образный ошейник во время занятий контактными видами спорта.
- Надевайте ремни безопасности в автомобилях и водите осторожно.
- Избегайте падений, используя табурет для высоких предметов.
- Установите поручни на лестничных клетках.
- Не храните оружие; если вы это сделаете, держите их разряженными и запертыми.
- Не употребляйте запрещенные наркотики.
- Пейте алкоголь только в умеренных количествах и никогда не пейте за рулем.
Журнал хирургии травм и неотложной помощи
Что вы по профессии? Academic MedicineAcute Уход NursingAddiction MedicineAdministrationAdvanced Практика NursingAllergy и ImmunologyAllied здоровьеАльтернативная и комплементарной MedicineAnesthesiologyAnesthesiology NursingAudiology & Ear и HearingBasic ScienceCardiologyCardiothoracic SurgeryCardiovascular NursingCardiovascular SurgeryChild NeurologyChild PsychiatryChiropracticsClinical SciencesColorectal SurgeryCommunity HealthCritical CareCritical Уход NursingDentistryDermatologyEmergency MedicineEmergency NursingEndocrinologyEndoncrinologyForensic MedicineGastroenterologyGeneral SurgeryGeneticsGeriatricsGynecologic OncologyHand SurgeryHead & Neck SurgeryHematology / OncologyHospice & Паллиативная CareHospital MedicineInfectious DiseaseInfusion Сестринское делоВнутренняя / Общая медицинаВнутренняя / лечебная ординатураБиблиотечное обслуживание Материнское обслуживание ребенкаМедицинская онкологияМедицинские исследованияНеонатальный / перинатальный неонатальный / перинатальный уходНефрологияНеврологияНейрохирургияМедицинско-административное сестринское дело ecialtiesNursing-educationNutrition & DieteticsObstetrics & GynecologyObstetrics & Gynecology NursingOccupational & Environmental MedicineOncology NursingOncology SurgeryOphthalmology / OptometryOral и челюстно SurgeryOrthopedic NursingOrthopedics / Позвоночник / Спорт Медицина SurgeryOtolaryngologyPain MedicinePathologyPediatric SurgeryPediatricsPharmacologyPharmacyPhysical Медицина и RehabilitationPhysical Терапия и женщин Здоровье Физическое TherapyPlastic SurgeryPodiatary-generalPodiatry-generalPrimary Уход / Семейная медицина / Общие PracticePsychiatric Сестринское делоПсихиатрияПсихологияОбщественное здравоохранениеПульмонологияРадиационная онкология / ТерапияРадиологияРевматологияНавыки и процедурыСонотерапияСпорт и упражнения / Тренировки / ФитнесСпортивная медицинаХирургический уходПереходный уходТрансплантационная хирургияТерапия травмТравматическая хирургияУрологияЖенское здоровье Уход за ранамиДругое
Что ваша специальность? Addiction MedicineAllergy & Clinical ImmunologyAnesthesiologyAudiology & Speech-Language PathologyCardiologyCardiothoracic SurgeryCritical Уход MedicineDentistry, Oral Surgery & MedicineDermatologyDermatologic SurgeryEmergency MedicineEndocrinology & MetabolismFamily или General PracticeGastroenterology & HepatologyGenetic MedicineGeriatrics & GerontologyHematologyHospitalistImmunologyInfectious DiseasesInternal MedicineLegal / Forensic MedicineNephrologyNeurologyNeurosurgeryNursingNutrition & DieteticsObstetrics & GynecologyOncologyOphthalmologyOrthopedicsOtorhinolaryngologyPain ManagementPathologyPediatricsPlastic / Восстановительная SugeryPharmacology & PharmacyPhysiologyPsychiatryPsychologyPublic, Окружающая среда и гигиена трудаРадиология, ядерная медицина и медицинская визуализацияФизическая медицина и реабилитация Респираторная / легочная медицинаРевматологияСпортивная медицина / наукаХирургия (общая) Травматологическая хирургияТоксикологияТрансплантационная хирургияУрологияСосудистая хирургияВироло у меня нет медицинской специальности
Каковы ваши условия работы? Больница на 250 коекБольница на более 250 коекУправление престарелыми или хоспис Психиатрическое или реабилитационное учреждениеЧастная практикаГрупповая практикаКорпорация (фармацевтика, биотехнология, инженерия и т. Д.) Докторантура Университета или медицинского факультета Магистратура или 4-летнего академического университета Общественный колледж Правительство Другое
Изолированная травма головы — причина шока у детей с травмами
Цели: Текущие протоколы реанимации после травм Американского колледжа хирургов, Комитета по травмам, рекомендуют увеличение внутрисосудистого объема для лечения шока после серьезной травмы, предполагая, что кровотечение присутствует.Однако это предположение может быть неверным. Целью этого исследования было определить долю детей с тяжелым шоком после травмы, у которых наблюдалась изолированная черепно-мозговая травма, по сравнению с геморрагической травмой.
Методы: Ретроспективный обзор всех педиатрических пациентов с травмами (в возрасте 0-15 лет) проводился за 5-летний период. Тяжелый шок определялся как наличие как повышенного уровня лактата в крови, так и пониженного артериального давления для возраста.Травматические повреждения были классифицированы как геморрагические повреждения, травмы головы, комбинированные геморрагические и черепно-мозговые травмы или другие травмы на основе анализа диагностических кодов Международной классификации болезней девятого пересмотра.
Полученные результаты: У 31 (5%) из 680 педиатрических пациентов с травмами развился тяжелый шок. Из 31 пациента с детской травмой у 9 (29%) была изолированная черепно-мозговая травма.Изолированная черепно-мозговая травма среди детей с шоком чаще всего наблюдалась среди детей младше 5 лет (50%), а с возрастом отмечалась тенденция к снижению (23% для детей 5-11 лет и 0% для детей 12-15 лет [ P = 0,03, критерий точного тренда Кокрана-Армитиджа]).
Выводы: Изолированная черепно-мозговая травма наблюдалась у 29% детей в возрасте от 0 до 15 лет с тяжелым шоком после травмы и у 50% детей младше 5 лет.Травма головы является важной причиной тяжелого шока при педиатрических травмах, особенно среди детей раннего возраста.
Травматическое повреждение | UF Health, University of Florida Health
Травматическая травма — это термин, который относится к физическим травмам внезапного начала и степени тяжести, которые требуют немедленной медицинской помощи. Инсульт может вызвать системный шок, называемый «шоковая травма», и может потребовать немедленной реанимации и вмешательства для спасения жизни и здоровья.Травматические повреждения возникают в результате действия самых разных тупых, проникающих и ожоговых механизмов. К ним относятся столкновения автомобилей, спортивные травмы, падения, стихийные бедствия и множество других физических травм, которые могут возникнуть дома, на улице или на работе и требуют немедленной помощи.
Многие несчастные случаи, повлекшие за собой травмы, можно надлежащим образом лечить в отделениях неотложной помощи больниц. Более тяжелые и множественные травмы могут быть обработаны службой скорой помощи службы спасения или летными бригадами вертолета службы экстренной помощи 911 в качестве предупреждения о травмах.Предупреждение о травме первого уровня — это определение, основанное на быстрой физической оценке неотложных медицинских потребностей жертвы. На основании критериев предупреждения о травме лица, оказывающие первую помощь, доставляют пациента в наиболее подходящую больницу.
Руководство по травмамв США было впервые создано в 1976 году, и теперь эффективная сложная сеть травм обслуживает всех нас, где бы мы ни жили, работаем или путешествуем. Больницы аккредитованы и определены как травматологические центры уровня I, II, III или IV в зависимости от того, какую помощь они могут оказать, а также от объемов, которые они обслуживают, в городских и сельских районах.Система травматологии предназначена для работы в условиях массовых жертв и стихийных бедствий. Центры уровня I круглосуточно обеспечивают высочайший уровень обслуживания с оптимальными ресурсами и возможностями, персоналом и специальностями и постоянно контролируются, чтобы гарантировать, что они соответствуют национальным стандартам или превосходят их. Травматологические центры работают в тесном сотрудничестве с соответствующими системами неотложной помощи, поэтому лечение начинается на догоспитальном этапе.
Пациенты с тяжелыми травмами, о которых было объявлено предупреждение о травме, будут доставлены в реанимационное отделение, которое может больше походить на операционную, чем на традиционное отделение неотложной помощи.В этой среде высококвалифицированная профессиональная травматологическая бригада готова предоставить немедленные процедуры по спасению жизни в ультрасовременных травматологических отделениях. Исследования показывают, что попасть в нужное место в нужное время, обычно известный как «золотой час» или первые 60 минут после возникновения серьезной мультисистемной травмы, имеет решающее значение. Взрослые и детские хирурги-травматологи, травматологический персонал и ресурсы готовы круглосуточно и без выходных для обеспечения такого уникального уровня реагирования, чтобы пациенты с критическими травмами имели наилучшие шансы на выживание и наименьшую остаточную инвалидность в результате травм.
После оказания помощи в отделении реанимации травм в учреждении Уровня 1 пациенты могут перейти в хирургическое отделение, отделение интенсивной терапии или отделение травматологической помощи со всеми ресурсами и услугами больницы, доступными в истинно многопрофильном режиме. Пациенты, доставленные в центры уровней II-IV, могут оставаться в этой больнице или, при необходимости, переводиться на более высокий уровень лечения.
Виды травм
Некоторые распространенные виды травм включают, но не ограничиваются:
Оценка тяжести травмы (ISS)
Оценка тяжести травмы — это установленная медицинская шкала для оценки тяжести травмы.Он коррелирует со смертностью, заболеваемостью и временем госпитализации после травмы. Он используется для определения термина серьезная травма. ISS классифицирует каждую травму в каждой области тела в соответствии с ее относительной тяжестью по шестибалльной порядковой шкале:
.- Незначительное
- Умеренная
- Серьезный
- Тяжелая
- Критическое
- Максимальный (в настоящее время неизлечимый).
Есть шесть областей тела:
- Голова / шея
- Лицо
- Грудь
- Живот / таз
- Конечности
- Внешний
Официальный сайт ведется Комитетом AIS Ассоциации по развитию автомобильной медицины (AAAM): адрес http: // www.aaam1.org/ais/.
Дополнительная информация
Для получения дополнительной информации о травматологической системе США, травматологических учреждениях в вашем районе и травматических повреждениях посетите следующие веб-сайты.
Травма головы, 3 года и младше
У вашего ребенка была травма головы?
Сколько тебе лет?
Менее 4 лет
Менее 4 лет
4 года и старше
4 года и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, яичкам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Кровоточит ли рана?
Если вы считаете, что на рану могут быть наложены швы, лучше наложить их в течение 8 часов после травмы.
Как вы думаете, может ли быть травма спинного мозга?Да
Возможная травма спинного мозга
Нет
Возможная травма спинного мозга
Возник ли приступ после травмы головы?
Да
Припадок после травмы головы
Нет
Припадок после травмы головы
Был ли припадок в течение последних 2 дней (48 часов)?
Да
Припад произошел в течение последних 2 дней
Нет
Припадок произошел в течение последних 2 дней
Есть ли рана, которая проходит через череп, например, ножевое или огнестрельное ранение?
Есть ли опухоль на голове?
Отек в определенных областях головы может быть признаком перелома черепа.
Единственная припухлость — шишка или «гусиное яйцо» на лбу?
Отек в любой другой области головы, например, в области виска, сбоку или затылке, может быть более серьезным.
Да
Только припухлость — шишка или гусиное яйцо на лбу
Нет
Только припухлость — шишка или гусиное яйцо на лбу
Ваш ребенок потерял сознание (потерял сознание) после травмы?
Да
Потерял сознание после травмы
Нет
Потерял сознание после травмы
Когда ваш ребенок потерял сознание?
В течение последних 24 часов
Потеря сознания в течение последних 24 часов
Более 24 часов (1 полный день) после травмы
Потеря сознания более 24 часов назад
Было ли применено много силы травма головы?
Некоторые примеры — это падение на голову с высоты выше ребенка или очень сильный удар по голове, например, в автокатастрофе или тяжелой спортивной травме.
Да
При травме головы требуется большое усилие
Нет
При травме головы требуется большое усилие
Когда произошла травма головы?
Менее 24 часов назад
Травма произошла менее 24 часов назад
От 1 полного дня (24 часа) до 1 недели назад
Травма произошла от 1 дня до 1 недели назад
Более 1 недели назад
Травма произошла более 1 недели назад
Рвота вашего ребенка после травмы происходила более одного раза?
Да
Рвота более одного раза после травмы
Нет
Рвота более одного раза после травмы
Считаете ли вы, что травма головы могла быть вызвана жестоким обращением?
Травма головы в результате жестокого обращения серьезна в любом возрасте, но особенно это касается младенцев.Да
Травма могла быть вызвана жестоким обращением
Нет
Травма могла быть вызвана жестоким обращением
Симптомы:
Ухудшение?
Симптомы ухудшаются
Остаться примерно такими же (не лучше или хуже)?
Симптомы не изменились
Становится лучше?
Симптомы улучшаются
Были ли у вашего ребенка симптомы более 2 недель после травмы?
Да
Симптомы более 2 недель после травмы
Нет
Симптомы более 2 недель после травмы
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
При сильном кровотечении любое из этих утверждений может быть верным:
- Кровь выкачивается из раны.
- Кровотечение не останавливается и не замедляется при надавливании.
- Кровь быстро просачивается через повязку за повязкой.
С умеренным кровотечением , любое из этих утверждений может быть верным:
- Кровотечение замедляется или останавливается с давлением, но начинается снова, если вы снимаете давление.
- Кровь может просочиться через несколько повязок, но это не быстро и не выходит из-под контроля.
При легком кровотечении может быть верным любой из следующих вариантов:
- Кровотечение останавливается само по себе или под давлением.
- Кровотечение останавливается или замедляется до образования слизи или тонкой струйки через 15 минут надавливания. Он может сочиться или просачиваться до 45 минут.
Другие симптомы, связанные с травмой головы , которые могут появиться позже, включают:
- Повторяющиеся эпизоды головокружения или головокружения.
- Изменения настроения или личности. Вы можете заметить это в случае с младенцем или малышом, потому что он намного суетливее, чем обычно.
- Изменения способности концентрировать внимание и слушать.
- Звон в ушах.
Симптомы травмы спинного мозга у ребенка могут включать:
- Сильную боль в шее или спине.
- Отсутствие возможности двигать частью тела.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудно просыпаться.
- Не отвечает, когда к нему прикасаются или разговаривают.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Симптомы перелома черепа могут включать:
- Прозрачная или кровянистая жидкость, вытекающая из ушей или носа.
- Синяки под глазами или за ушами.
- Обвисание лица.
- Вмятина в любом месте на голове.
Симптомы серьезной травмы головы могут включать:
- Обморок.
- Становится все более и более сонливым или трудно просыпаться.
- Не могу перестать плакать.
- Разница в размерах зрачков глаз.
Голову младенцев легко повредить, а мышцы шеи недостаточно сильны, чтобы контролировать движение головы. Тряска или подбрасывание ребенка может вызвать подергивание головы вперед и назад. Это может привести к тому, что череп ударится о мозг с силой, что приведет к повреждению мозга, серьезным проблемам со зрением или даже к смерти.
Обратитесь за медицинской помощью сейчас
На основании ваших ответов вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Непосредственно надавливайте на рану, пока не прибудет помощь. По возможности держите область приподнятой.
Иногда люди не хотят звонить в службу 911.Они могут думать, что их симптомы несерьезны или что они могут просто заставить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Не перемещайте человека , если нет непосредственной угрозы его жизни, например пожара.Если вам нужно переместить человека, всегда держите голову и шею на прямой линии. Если человек попал в аварию во время ныряния и все еще находится в воде, погрузите его в воду лицом вверх.
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Назначьте встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.






