Симптомы эпилепсии у детей, причины возникновения, способы профилактики
Эпилепсия — это хроническое, длительно текущее заболевание, вызываемое различными поражениями центральной нервной системы и проявляющееся в приступообразных состояниях, а впоследствии и характерных изменениях личности.
Причины развития эпилепсии не установлены окончательно. Более 3/4 всех больных относятся к возрастной группе до 18 лет.
Причины
- Наследственные факторы.
- Нарушения развития мозга, обусловленные как генетическими заболеваниями, так и инфекциями, действием вредных веществ на организм беременной матери, заболеванием ее внутренних органов.
- Менингиты и энцефалиты.
- Травма головного мозга.
Симптомы
Классический эпилептический припадок (неожиданно возникшее непродолжительное по времени, как правило, много раз повторяющееся, имеющее точные временные границы болезненное состояние).
В его течении принято выделять ряд последовательных стадий:
- 1. Предвестники: головная боль, чувство неудобства, неудовлетворенности собственным состоянием, раздражительность, снижение настроения, понижение работоспособности.
- 2. Аура. Может проявляться в виде галлюцинаций. В этом случае ребенок может видеть различные картины, которые чаще всего носят устрашающий, пугающий его характер. Кроме различных видимых образов, могут также возникать и слуховые обманы, могут ощущаться неприятные запахи.
- 3. Тоническая фаза припадка. Неожиданно ребенок теряет сознание, все мышцы сильно напряжены, но при этом судорог еще не возникает. Малыш резко падает на пол, почти всегда прикусывает себе язык. Во время падения издается весьма характерный крик, который возникает при сдавлении грудной клетки дыхательной мускулатурой вследствие ее тонического напряжения.
 Больной перестает дышать, кожа сначала бледнеет, а затем приобретает синюшный оттенок. Происходит непроизвольное мочеиспускание и дефекация. Реакция зрачков на свет совершенно отсутствует. Данная фаза продолжается не более одной минуты, так как при более продолжительном течении может наступить смертельный исход от остановки дыхания.
Больной перестает дышать, кожа сначала бледнеет, а затем приобретает синюшный оттенок. Происходит непроизвольное мочеиспускание и дефекация. Реакция зрачков на свет совершенно отсутствует. Данная фаза продолжается не более одной минуты, так как при более продолжительном течении может наступить смертельный исход от остановки дыхания. - 4. Клоническая фаза. Характеризуется развитием классического судорожного припадка. Дыхание полностью восстанавливается. Изо рта больного выодит пена с примесями небольшого количества крови. Фаза продолжается 2–3 мин.
- 5. После постепенного стихания судорог ребенок погружается в коматозное состояние, которое, в свою очередь, затем переходит в глубокий сон. После пробуждения больной утрачивает память на все события, происходившие во время приступа. В дальнейшем сохраняются некоторые нарушения ориентации в пространстве, некоторое нарушение речи
При диагностике эпилепсии наиболее ценным и информативным методом является электроэнцефалография (ЭЭГ). При ее помощи возможно выявить не только сам факт наличия патологических изменений в головном мозге, но и достаточно точно установить размеры и местоположение очага поражения. Важным положительным качеством ЭЭГ является возможность отличить истинную эпилепсию от других схожих припадков, с эпилепсией не связанных.
При ее помощи возможно выявить не только сам факт наличия патологических изменений в головном мозге, но и достаточно точно установить размеры и местоположение очага поражения. Важным положительным качеством ЭЭГ является возможность отличить истинную эпилепсию от других схожих припадков, с эпилепсией не связанных.
Профилактика
- Проводить раннюю диагностику, мониторинг состояния матери во время беременности. Наблюдать за ребенком, который родился в семье, имеющей наследственные факторы.
- Избегать употребления крепкого кофе и чая, переедания, переохлаждения и перегревания, пребывания на большой высоте, а также других неблагоприятных воздействий внешней среды.
- Придерживаться молочно-растительной диеты.
- Совершать легкие физические упражнения, длительное пребывание на воздухе.
- Соблюдать режим физической активности и отдыха.
Подробнее о детской невролгии в клинике «ЮгМед»
Ранняя эпилепсия у детей — причины и симптомы
Детский медицинский центр неврологии и педиатрии предлагает вашему вниманию услугу — лечение ранней эпилепсии у детей. Наши специалисты имеют многолетний опыт и отличные отзывы!
Наши специалисты имеют многолетний опыт и отличные отзывы!
Ранняя эпилепсия у детей — это один из видов эпилепсии протекающий у совсем маленьких детей в среднем от 1 до 3 года.
Причины ранней эпилепсии у детей
Причин может быть много но конкретные из них выделяются:
- родовая травма;
- врожденные аномалии мозга;
- хромосомные синдромы;
- наследственные нейрокожные синдромы;
- инфекции;
- опухоли головного мозга.
Ранняя эпилепсия у детей входит в тройку самых распространенных заболеваний на земле, являясь одной из наиболее частых форм хронических патологий нервной системы в наше время. Надо отметить, что термин «эпилепсия» достаточно широк, в его понятие входит огромное количество различных типов приступов, характеризующихся однотипностью и повторяемостью. К сожалению, чаще всего начало болезни проявляется именно в детском возрасте (в 75% случаев).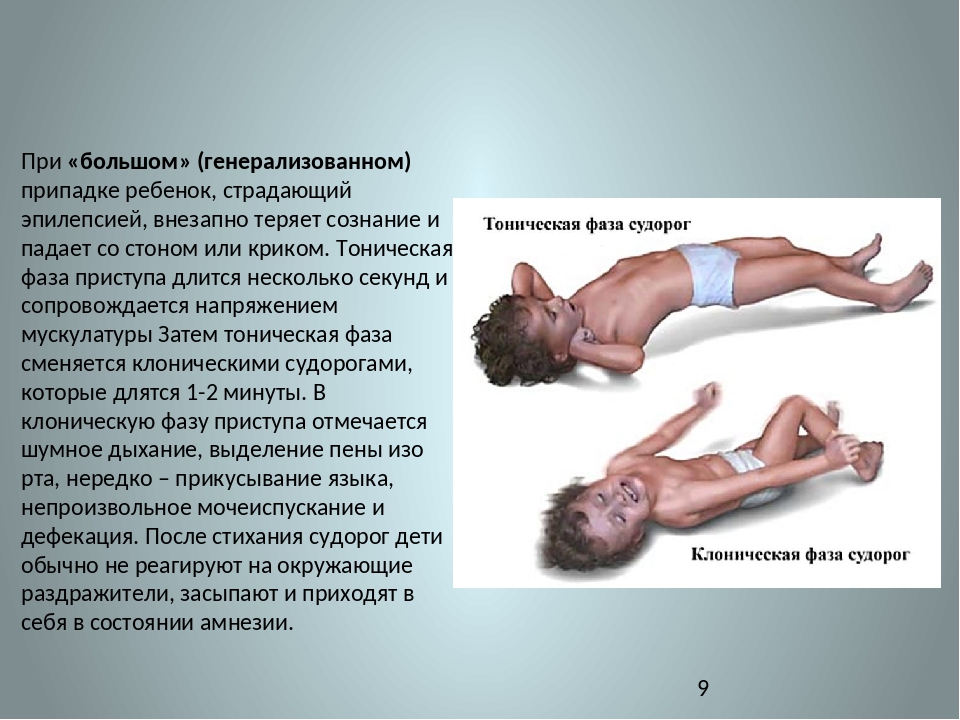 Это связано, скорее всего, с незрелостью головного мозга у малышей, а также предрасположенностью к расстройствам мозговых процессов, однако с должной уверенностью об этом говорить не стоит, т.к. до настоящего времени все еще до конца не изучены причины появления недуга.
Это связано, скорее всего, с незрелостью головного мозга у малышей, а также предрасположенностью к расстройствам мозговых процессов, однако с должной уверенностью об этом говорить не стоит, т.к. до настоящего времени все еще до конца не изучены причины появления недуга.
Диагностика ранней эпилепсии у детей
Лечением ранней эпилепсии у детей раннего возраста занимается врач невролог. Он поможет найти причину заболевания. Вы можете записаться на консультацию прямо сейчас!
Основная и наиболее серьезная проблема ранней эпилепсии у детей – диагностика синдромов и обоснованность подобранного лечения. На данный момент классифицировано огромное количество различных проявлений болезни, эпилептических синдромов и схожих по симптомам расстройств, и в каждом отдельном случае, исходя из индивидуальных особенностей детского организма, подбираются свои принципы терапии и персональные прогнозы. Особенно важно за большим разнообразием детских болезней, различных болевых приступов дифференциального характера, разглядеть начало болезни, не пропустить первые проявления недуга. Чем ребенок младше, тем труднее диагностировать раннюю эпилепсию у детей на ранних сроках ее проявления, а это крайне важно, так как из-за частых эпилептических приступов в детском организме бойко развиваются функциональные расстройства, которые в дальнейшем приводят к стойким нарушениям речи, памяти, поведения, замедляется умственное и физическое развитие.
Чем ребенок младше, тем труднее диагностировать раннюю эпилепсию у детей на ранних сроках ее проявления, а это крайне важно, так как из-за частых эпилептических приступов в детском организме бойко развиваются функциональные расстройства, которые в дальнейшем приводят к стойким нарушениям речи, памяти, поведения, замедляется умственное и физическое развитие.
Раннюю эпилепсию у новорожденных детей крайне трудно диагностировать, т.к. приступы слабозаметны, а судорожные движения весьма схожи с обычной двигательной активностью младенца. Симптомы проявления болезни на первом году жизни чаще всего вызываются поражениями головного мозга вследствие родовой травмы, гипоксии, внутримозгового кровоизлияния или инфекционного заболевания, перенесенного матерью в период беременности (роландическая эпилепсия). Другой распространенной причиной ранней эпилепсии у младенцев является генная предрасположенность. В этом случае речь не идет о повреждении коры головного мозга, предрасположенность к болезни передается с генетической информацией от родителей ребенку.
В период первого года жизни у малышей могут случаться большие и малые эпилептические приступы. Приступы возникают внезапно, без какой-либо связи с внешними факторами. Проявляются в виде специфичных двигательных спазмов, часто на фоне повышения температуры, могут быть с потерей сознания или без. В течение дня у ребенка может насчитываться от 2-3 до 100 приступов.
Симптомы ранней эпилепсии у детей
Признаки ранней эпилепсии у грудничков слабо выражены, к тому же далеко не всегда судороги распространяются на все тело, а бывает, что спазм сковывает только руку или ногу. Поэтому родителям следует внимательнее относиться к поведению маленького крохи и не пропустить тревожные симптомы.
Перечислим основные признаки малых припадков:
- неестественное резкое вытягивание туловища;
- напряженность мышц во всем теле, самопроизвольные сгибания конечностей;
- внезапное откидывание туловища назад либо резкое сгибание вперед;
- резкие беспричинные вздрагивания.

А следующие признаки ранней эпилепсии у детей еще менее заметны, но требующие еще большей чуткости со стороны родителей, т.к. их легко принять за безосновательные подергивания малютки:
- неожиданное застывание ребенка;
- отрешенный взгляд, смотрящий в «одну точку»;
- еле уловимые кивания головой;
- ненавязчивые подергивания плечами.
Большие приступы проявляются более приметными симптомами, случаются они внезапно и весьма стремительно:
- голова наклонена вперед и плечевой пояс наклонен;
- ноги согнуты, подтянуты к животу;
- руки вытянуты и подняты вверх.
Лечение ранней эпилепсии у детей
Лечение ранней эпилепсии у детей первого года жизни проводится в большинстве случаев достаточно успешно. После назначения врачом медикаментозной терапии приступы становятся менее сильными и происходят намного реже. Ребенок растет, мозговые процессы стабилизируются.
Цены на консультацию вы можете посмотреть здесь.
Эпилепсия у детей.
Детская абсансная эпилепсия.
Криптогенная эпилепсия у детей.
Роландическая эпилепсия у детей.
Что такое эпилепсия, причины, симптомы, лечение
Эпилепсия — это хроническое неврологическое заболевание, для которого характерны периодические, внезапно возникающие эпилептические приступы. Патология диагностируется у детей и взрослых обоих полов. В зависимости от формы эпилепсии приступы могут проявляться психическими, двигательными, вегетативными нарушениями, резким обострением чувствительности, потерей сознания.
Болезнь поддаётся лечению. Правильно подобранная терапия позволяет уменьшить частоту, длительность, интенсивность проявлений или полностью избавить человека от приступов.
Причины эпилепсии
Ребёнок может получить эпилепсию от одного из родителей. Наследственная форма заболевания чаще проявляется генерализованными приступами и может проходить с течением времени. Возраст дебюта — характерный для конкретной семьи.
Наследственная форма заболевания чаще проявляется генерализованными приступами и может проходить с течением времени. Возраст дебюта — характерный для конкретной семьи.
Возможные причины приобретённой эпилепсии:
- черепно-мозговые травмы;
- внутриутробные нарушения развития плода;
- сложные роды, повреждения головного мозга в результате гипоксии;
- нейродегенеративные заболевания;
- нарушения обмена веществ;
- хронические отравления;
- инфекционные болезни нервной системы, например, энцефалит;
- наличие тромбов и опухолей в головном мозге;
- интоксикация лекарственными препаратами, наркосодержащими веществами.
Виды эпилепсии по причинам развития
Виды:
1. Идиопатическая. Заболевание проявляется только эпилептическими приступами без других неврологических симптомов. Отсутствуют структурные повреждения головного мозга. Врачи предполагают, что идиопатическая эпилепсия имеет генетическую природу и с возрастом проходит.
Врачи предполагают, что идиопатическая эпилепсия имеет генетическую природу и с возрастом проходит.
2. Симптоматическая. Причина приступа в структурных повреждениях мозга, которые можно обнаружить во время обследования. Риск развития симптоматической эпилепсии повышается также при наличии метаболических заболеваний.
3. Криптогенная. Клиническая картина схожа с симптоматической формой болезни, но точно установить причину патологии невозможно. Для криптогенной эпилепсии нельзя однозначно сказать, чем она вызвана: генетическим нарушением или каким-либо состоянием организма.
Симптомы болезни
Главным признаком эпилепсии является приступ. Различают фокальную (парциальную) и генерализованную форму болезни. Генерализованная эпилепсия характеризуется повышенной активностью нервных клеток в обоих полушариях головного мозга. Фокальные формы проявляются очаговыми изменениями. Эпилептогенная зона может быть одна или несколько, но патологические процессы всегда распространяются за её пределы и захватывают близлежащие ткани.
На сайте Нью-Йоркского международного фонда (EFMNY) эпилепсии предложена следующая классификация генерализованных приступов:
1. Тонико-клонические (grand mal). У пациента во время приступа наблюдаются конвульсии: тело напрягается, шея вытягивается, челюсти сильно сжаты. Руки сгибаются в локтях, а ноги резко выпрямляются. Человек не может самостоятельно стоять, сглатывать слюну, теряет контроль над мочеиспусканием. Дыхание затруднено. Больной остаётся в сознании, приступ длится недолго. Ещё некоторое время после прекращения конвульсий ощущается спутанность мыслей, усталость вследствие напряжения мышц.
2. Абсансы (petit mal). Генерализованные приступы, которые чаще возникают при эпилепсии у детей. Абсансная симптоматика сглаженная, без судорог и конвульсий. Со стороны ребёнок выглядит как мечтатель: он сидит неподвижно и подолгу смотрит в одну точку, часто мигает. Родители не всегда обращают внимание на такое поведение, что затрудняет раннюю диагностику. В сутки ребёнок может переживать до 100 приступов. Большинство случаев абсансной эпилепсии проходит к возрасту полового созревания.
В сутки ребёнок может переживать до 100 приступов. Большинство случаев абсансной эпилепсии проходит к возрасту полового созревания.
3. Миоклонические. Приступы кратковременные, проявляются подёргиваниями отдельных групп мышц с обеих сторон тела. Различают юношескую и прогрессирующую миоклоническую эпилепсию. В первом случае болезнь проявляется в подростковом возрасте, приступы обычно возникают после сна. Прогрессирующая форма болезни характеризуется нарастанием симптоматики. Приступы сложно купировать с помощью лекарств.
4. Тонические. Напрягаются и сокращаются практически все группы мышц одновременно. Человеку становится трудно дышать, глазные яблоки закатываются вверх. Приступ длится несколько секунд.
5. Клонические. Спазмы и подёргивания происходят многократно. Данный вид эпилепсии встречается редко, отличить его можно по отсутствию реакции на сдерживание — если человека положить или помочь ему изменить позу, приступ не прекратится.
6. Атонические (drop seizures, drop attacks). Тонус мышц резко снижается. Человек чувствует слабость, не может самостоятельно двигаться, но остаётся в сознании. Возможно падение при утрате мышечного контроля. Атонические приступы чаще встречаются у детей, а во взрослом возрасте могут прекратиться или перейти в другую форму.
Классификация приступов фокальной эпилепсии:
1. Простые парциальные (аура). Проявления индивидуальны в каждом случае. Больной может испытывать тревогу, беспокойство, ощущать посторонние запахи, видеть пятна перед глазами. По ауре многие пациенты определяют близость приступа и успевают принять меры, чтобы не травмироваться в случае падения.
2. Сложные парциальные (психомоторная или височная эпилепсия). Приступ протекает в 3 фазы. На первом этапе больной прекращает своё занятие и замирает на несколько секунд. Затем начинаются бесцельные действия: человек может снимать или надевать одежду, расстёгивать и застёгивать пуговицы, теребить пальцы, причмокивать губами. В третьей фазе сознание возвращается, но ещё остаётся спутанным. После короткого периода дезориентации человек может возобновить занятие.
В третьей фазе сознание возвращается, но ещё остаётся спутанным. После короткого периода дезориентации человек может возобновить занятие.
Диагностика эпилепсии
Важно установить форму болезни, чтобы назначить адекватное лечение. Неправильный выбор препаратов приводит к тому, что симптомы эпилепсии не прекращаются или нарастают с течением времени.
Сбор анамнеза
Перед консультацией врача рекомендуется записать один из приступов на видео. Реальная картинка поможет точнее описать симптомы, оценить степень тяжести болезни, установить диагноз.
Врач попросит рассказать о появлении первых признаков эпилепсии:
- В каком возрасте начались приступы?
- Как менялось течение болезни?
- Существуют ли триггеры или предшествующие факторы?
- Случаются ли потери сознания, судороги, недержание мочи? Как человек чувствует себя после окончания приступа?
Специалист изучает ранее перенесённые заболевания, травмы, оценивает, насколько отягощена наследственность. Важна связь приступов с циклами сна и бодрствования, наличие провоцирующих факторов, таких как хроническая усталость или недосыпание. Если лечение уже проводилось раньше, необходимо сообщить врачу название, дозировку препаратов, их эффективность.
Важна связь приступов с циклами сна и бодрствования, наличие провоцирующих факторов, таких как хроническая усталость или недосыпание. Если лечение уже проводилось раньше, необходимо сообщить врачу название, дозировку препаратов, их эффективность.
Неврологическое обследование
Для установления причин эпилепсии назначают комплекс процедур:
1. Общие клинические анализы крови и мочи. Результаты дают информацию об общем состоянии здоровья пациента, о наличии сопутствующих заболеваний.
2. Углублённые анализы крови и мочи. Определяют спектр аминокислот, органических кислот, проводят кариотипирование, молекулярно-генетическое исследование и т. д.
3. Электроэнцефалограмма (ЭЭГ, рутинная и с депривацией сна). Данные электрической активности позволяют оценить функциональность отделов головного мозга, отследить возникновение приступов. В протоколе рутинной ЭЭГ указывают результаты пробы на открытие и закрытие глаз, гипервентиляцию лёгких, фотостимуляцию. Все действия направлены на провокацию эпилептической активности, которую регистрирует прибор. Исследование длится около 20 минут.
Все действия направлены на провокацию эпилептической активности, которую регистрирует прибор. Исследование длится около 20 минут.
4. Магнитно-резонансная томография (МРТ). На снимках хорошо визуализируются очаги органического поражения головного мозга, опухоли, другие структурные изменения. При идиопатических эпилепсиях никаких нарушений в тканях быть не должно. Фармакорезистентные формы болезни требуют проведения МРТ в специальном режиме с частыми срезами.
5. ПЭТ КТ. Исследование назначают перед операцией для уточнения местонахождения очага. Проводят позитронно-эмиссионную томографию или томографию с эмиссией единичного фотона.
Комплексное обследование помогает провести дифференциальную диагностику эпилепсии от патологий таких видов, как психогенные припадки, панические атаки, эпизоды задержки дыхания, транзиторные ишемические атаки, фебрильные судороги и т. д.
Лечение
Медикаментозная терапия
Эпилепсия у взрослых и детей в большинстве случаев купируется лекарствами. Около 60% пациентов сохраняют качество жизни, успешно работают с постоянным медикаментозным сопровождением. Лекарство подбирают индивидуально. Иногда приходится опробовать 3–4 препарата и их комбинации в разных дозировках, чтобы найти оптимальное решение.
Около 60% пациентов сохраняют качество жизни, успешно работают с постоянным медикаментозным сопровождением. Лекарство подбирают индивидуально. Иногда приходится опробовать 3–4 препарата и их комбинации в разных дозировках, чтобы найти оптимальное решение.
Противоэпилептические средства действуют в двух направлениях:
- снижают возбудимость повреждённых нейронов, уменьшается сила электрических импульсов, приступы ослабевают.
- снижают реакцию соседних здоровых клеток на избыточный заряд, блокируется распространение импульса по тканям головного мозга.
В начале лечения выбирают монотерапию — приём одного препарата. Учитывают характер приступов, наличие сопутствующих состояний, доступность средства в аптечной сети. Лечение начинают с минимальной дозы и увеличивают её в течение нескольких недель. Кратность приёма зависит от выбранной формы лекарства.
Существуют средства пролонгированного действия, когда пациенту требуется всего 2 таблетки в сутки. Активное вещество всасывается в кровь постепенно, в течение нескольких часов. Средства пролонгированного действия обычно хорошо переносятся пациентами.
Активное вещество всасывается в кровь постепенно, в течение нескольких часов. Средства пролонгированного действия обычно хорошо переносятся пациентами.
Эффективность лекарственной терапии оценивают по дневнику приступов. Больной должен записывать частоту, характер, продолжительность клинических проявлений. Улучшения должны наступать через несколько дней после достижения терапевтической дозы препарата, когда концентрация действующего вещества в крови станет устойчивой.
Переносимость оценивают по наличию побочных эффектов. На ранних этапах может развиться аллергия на действующее вещество: сыпь, крапивница, отёк. По мере увеличения дозы проявляются дозозависимые побочные эффекты, избавиться от которых можно снижением объёма принимаемых лекарств.
Важно, что медикаментозное лечение эпилепсии должно быть непрерывным. Если лекарство не принять вовремя, то концентрация активного вещества в крови снизится до минимального уровня. Возникнет риск рецидива эпилептического приступа. Если пациент забывает принять лекарство, он должен сделать это сразу же, как вспомнит о пропуске.
Если пациент забывает принять лекарство, он должен сделать это сразу же, как вспомнит о пропуске.
Через несколько недель лечения по назначению врача больной проходит повторное обследование. Обязательно проводят ЭЭГ, делают анализ крови на содержание препарата, электрокардиографию, биохимические исследования для изучения реакции со стороны почек, печени, других органов. Перечень показателей зависит от выбранного лекарства. Некоторые антиэпилептические средства могут вызывать анемию, некоторые провоцируют снижение уровня тромбоцитов.
Если по результатам исследований нет положительной динамики, врач будет подбирать альтернативное лекарство. Второй препарат вводят в терапевтической дозе одновременно с первым и наблюдают за динамикой. При улучшении состояния больного прежнее лекарство постепенно отменяют. В ряде случаев пациенты длительно принимают 2 или даже 3 препарата для купирования приступов.
Продолжительность лечения определяется индивидуально и зависит от вида эпилепсии. Например, юношеские миоклонические приступы невозможно вылечить, но можно купировать. На фоне приёма лекарств болезнь отступает. При отмене препарата в 80–90% случаев возникают рецидивы. Для таких пациентов медикаментозная терапия назначается на несколько лет.
Например, юношеские миоклонические приступы невозможно вылечить, но можно купировать. На фоне приёма лекарств болезнь отступает. При отмене препарата в 80–90% случаев возникают рецидивы. Для таких пациентов медикаментозная терапия назначается на несколько лет.
При доброкачественных эпилепсиях с ранним началом курс лечения короткий, около 1–2 лет. Лекарства полностью отменяются по достижению двухлетней устойчивой ремиссии.
Примерно каждый третий пациент страдает фармакорезистентными формами эпилепсии. Длительное медикаментозное лечение не показано при фебрильных приступах, при появлении симптомов в первый месяц жизни ребёнка, при интоксикации алкоголем или наркотическими веществами, а также в период их отмены. В зависимости от состояния больного врач может отменить лекарства при редких ночных приступах или при единственном спровоцированном эпизоде в анамнезе. Во всех случаях показано наблюдение.
Если существует угроза жизни пациенту, к лечению приступают максимально быстро. Врач анализирует силу и выраженность приступов, учитывает вероятность внезапной смерти, которая существует в любом возрасте и при разных формах болезни.
Врач анализирует силу и выраженность приступов, учитывает вероятность внезапной смерти, которая существует в любом возрасте и при разных формах болезни.
Оперативное вмешательство
В тяжёлых случаях лечение эпилепсии проводят хирургическим путём. Операция показана пациентам с парциальными приступами и с устойчивой резистентностью к медикаментам. Нейрохирург удаляет очаг эпиактивности в головном мозге. После операции продолжают подбор препаратов для купирования остаточных приступов.
Стимуляция блуждающего нерва (VNS)
Пациенту в районе груди вживляют электронное устройство с проводом, который пропускают вокруг блуждающего нерва. Имплантат генерирует электрические импульсы. Стимуляция нерва помогает снизить частоту и ослабить приступы у большинства пациентов. В ряде случаев симптомы эпилепсии исчезают полностью.
Кетогенная диета
Метод наиболее эффективен в лечении эпилепсии у детей. Больному назначают специальную диету с повышенным содержанием жиров и практически без углеводов. Рацион строгий и сложный, поэтому часто требует наблюдения в стационаре. Адаптированные формы кетогенной диеты больные продолжают использовать дома в повседневном питании.
Больному назначают специальную диету с повышенным содержанием жиров и практически без углеводов. Рацион строгий и сложный, поэтому часто требует наблюдения в стационаре. Адаптированные формы кетогенной диеты больные продолжают использовать дома в повседневном питании.
Физические нагрузки
Умеренная двигательная активность не провоцирует приступы эпилепсии. Занятия спортом благоприятно влияют на общее состояние здоровья, на самочувствие больного, помогают контролировать массу тела, поддерживать тонус мышц. Некоторые противоэпилептические лекарства снижают плотность костной ткани, поэтому её рекомендуют укреплять физическими упражнениями.
Вопрос со спортивными нагрузками решается индивидуально. Если во время приступа человек может потерять сознание, выбирают нетравмоопасные занятия. Исключают риск падения с высоты. Пациентам рекомендуют отказаться от альпинизма, плавания, ныряния, прыжков на батуте, боевых искусств. Врач может допустить к занятиям в бассейне, но только в присутствии сопровождающего, который сможет оказать помощь. Разрешается катание на велосипеде, конный спорт в средствах защиты: шлем, налокотники, наколенники.
Разрешается катание на велосипеде, конный спорт в средствах защиты: шлем, налокотники, наколенники.
Диагностика и лечение эпилепсии в Москве
Клиника MedEx приглашает пройти обследование на современном оборудовании. Врачи-неврологи высокой квалификации проведут комплексную диагностику и предложат план лечения эпилепсии.
Официальный сайт Научного центра неврологии
Эпилепсия – хроническое неврологическое заболевание, которое характеризуется повторяющимися, возникающими внезапно, эпилептическими приступами. В зависимости от формы эпилепсии, приступы проявляются в виде двигательных, чувствительных, вегетативных, психических нарушений. Приступы могут сопровождаться нарушением сознания различной степени. Некоторые формы эпилепсии проявляются только или преимущественно нарушениями сознания – абсансами, с минимальными двигательными симптомами. Наиболее драматический характер носят генерализованные тонико-клонические приступы – утрата сознания, затем общее тоническое напряжение тела, с последующими ритмичными разгибательными движениями конечностей (клониями).
Выделяют генерализованные и фокальные (парциальные) приступы. При генерализованных приступах эпилептическая активность возникает практически одновременно в обоих полушариях головного мозга. При фокальных имеется один (иногда несколько) очаг – так называемая эпилептогенная зона. При определенных условиях активность не ограничивается ею, а распространяется на близлежащие отделы головного мозга, вызывая характерную симптоматику приступа. В некоторых случаях при фокальной эпилепсии возможно развитие вторично-генерализованных приступов.
Длительность приступа не превышает обычно 2-3 минут, бывают приступы очень короткие – всего несколько секунд. Если приступы следуют друг за другом, это следует расценивать как грозное осложнение течения заболевания – эпилептический статус. Эпилептический статус может быть также бессудорожным – когда вызванное непрерывной эпилептической активностью нарушения сознания не сопровождаются двигательными проявлениями. В такой ситуации установить точный диагноз возможно только при помощи ЭЭГ.
Эпилепсия может носить наследственный характер, или быть приобретенной. Наиболее часто причиной приобретенной эпилепсии является поражение мозга, например черепно-мозговая травма, или повреждение головного мозга при осложненных родах. Наследственные эпилепсии чаще сопровождаются генерализованными приступами, имеют характерный возраст дебюта, при некоторых из них по достижении определенного возраста приступы прекращаются. В таких случаях прием противоэпилептических препаратов прекращается. С другой стороны, есть формы эпилепсии, при которых прием противоэпилептических препаратов практически пожизненный.
Залогом правильного диагноза является тщательно собранный анамнез, обязательное проведение ЭЭГ и МРТ. По назначению врача может проводиться рутинная ЭЭГ, ЭЭГ с депривацией сна, видео-ЭЭГ мониторинг. В настоящее время в обследовании пациентов с подозрением на эпилепсию рутинной ЭЭГ обычно недостаточно, необходима длительная запись, с обязательной регистрацией ЭЭГ во сне. После постановки диагноза, исключения неэпилептической природы приступов, врач назначает лечение противоэпилептическими препаратами. Выбор препаратов зависит от формы (синдрома) эпилепсии, типа приступов. При неверно поставленном диагнозе препараты не только не помогают, но могут и ухудшить течение приступов. Следует отметить, что помимо диагноза и лекарств важное значение имеет соблюдение пациентом медикаментозного и иного режима, прописанного врачом (так называемая комплаентность). Установлено, что нередко причиной «неэффективности» является несоблюдение прописанного режима, самостоятельная замена препарата, изменение дозировки.
Выбор препаратов зависит от формы (синдрома) эпилепсии, типа приступов. При неверно поставленном диагнозе препараты не только не помогают, но могут и ухудшить течение приступов. Следует отметить, что помимо диагноза и лекарств важное значение имеет соблюдение пациентом медикаментозного и иного режима, прописанного врачом (так называемая комплаентность). Установлено, что нередко причиной «неэффективности» является несоблюдение прописанного режима, самостоятельная замена препарата, изменение дозировки.
Эпилептологический центр НЦН – команда специалистов разного профиля – эпилептологов, нейрофизиологов, радиологов, нейропсихологов, нейрохирургов. Мы принимаем как пациентов с впервые возникшим приступом утраты сознания или судорог для постановки диагноза (подтверждение или исключение эпилептической природы приступа), так и пациентов с уже установленным диагнозом эпилепсии для коррекции терапии.
Эпилептологический центр ФГБНУ НЦН. ..
..
ФОРМА записи на приём к специалисту…
Эпилепсия у детей: виды и признаки
Эпилепсия — овеянная мифами болезнь, симптомы которой в дремучие времена принимали за «одержимость дьяволом». Сегодня отношение к недугу и методология его лечения кардинально поменялись. Диагностируют патологию чаще всего в раннем возрасте — примерно три четверти припадков впервые случаются именно в детстве. Родители, которые столкнулись с подобной проблемой, должны понимать, что эпилепсия у детей — вовсе не приговор. Современные методы лечения позволяют, как минимум, взять недуг под контроль и минимизировать количество припадков. Для этого важно своевременно заметить первые признаки болезни и обратиться к грамотному специалисту.
Симптомы и причины эпилепсии у детей
В общих чертах, эписиндром — это периодические эпизоды временной потери контроля над сознанием и движениями. При этом классические симптомы, — судороги и конвульсии, — являются не единственным и не обязательным признаком начавшегося приступа. Болезнь имеет разные формы проявления и формируется под влиянием различных факторов.
Болезнь имеет разные формы проявления и формируется под влиянием различных факторов.
Основные причины эпилепсии у детей:
- Передача болезни по наследству.
- Гипоксия на стадии внутриутробного развития.
- Новообразования головного мозга.
- Перенесенная нейроинфекция (менингит, энцефалит и пр.).
- Роды с осложнениями (обвитие пуповиной, использование щипцов для извлечения плода).
- Дефицит магния и цинка.
- Травмы головы.
Первые симптомы заболевания могут проявляться еще на первом году жизни. Диагностика младенцев в этот период осложняется тем, что настораживающие признаки недуга можно спутать с обычными хаотичными движениями малышей или индивидуальными особенностями поведения. Вариация симптомов у маленьких детей очень большая, и потому нельзя с уверенностью сказать, как начинается болезнь. Поводом для обращения к врачу должны стать следующие особенности:
- Ребенок кричит и вздрагивает одновременно.

- Спонтанно и хаотично дергает руками и ногами.
- Внезапно фокусируется на одной точке, не реагирует на раздражители.
- Замечено спонтанное сокращение мышц лица, а затем конечностей.
В старшем возрасте клиническая картина более выраженная. Первые признаки эпилепсии классического типа у некоторых пациентов появляются еще перед приступом и сопровождаются аурой — нетипичными ощущениями вроде странных звуков или вспышек перед глазами. Непосредственно припадок начинается с сокращения всех мышц и запрокидывания головы. Кожа становится синюшной, зрачки не реагируют на свет. Далее следуют судороги с возможным непроизвольным мочеиспусканием и дефекацией. В конце приступа ребенок чаще всего засыпает, а после пробуждения не помнит о том, что с ним произошел припадок.
Вышеописанная симптоматика встречается чаще всего, однако существуют и другие формы эпилепсии, при которых приступы проходят иначе. Так, роландическая эпилепсия отличается непродолжительными односторонними судорогами, потерей речи и обильным слюноотделением; ребенок во время приступа находится в сознании. Главный признак абсансной эпилепсии — «мертвый взгляд», произвольное сокращение мышц и амнезия. Эпизоды атонической эпилепсии похожи на обмороки, хотя таковыми не являются. А юношеская миоклоническая эпилепсия часто связана с умственным напряжением и отличается непроизвольными сокращениями мышц преимущественно в утреннее время.
Главный признак абсансной эпилепсии — «мертвый взгляд», произвольное сокращение мышц и амнезия. Эпизоды атонической эпилепсии похожи на обмороки, хотя таковыми не являются. А юношеская миоклоническая эпилепсия часто связана с умственным напряжением и отличается непроизвольными сокращениями мышц преимущественно в утреннее время.
Что может спровоцировать приступ эпилепсии
Зачастую приступы возникают внезапно, без привязки к каким-либо внешним или внутренним фактором. Однако существуют также рефлекторные виды эпилепсии, которые как раз таки зависят от определенных триггеров. От чего бывает приступ, зависит от конкретного случая. Зачастую провокаторами становятся:
- Мерцающий свет телевизора и различных гаджетов, блики на воде, снеге.
- Сильные эмоции: внезапный испуг, стресс и пр..
- Напряженная умственная деятельность, обдумывание определенных тем.
- Высокая температура, лихорадка.
- Внезапные звуки (в том числе, громкая музыка или голос человека).

- Нарушение режима дня, недосыпание.
- Усталость, длительные физические усилия.
Первые признаки эпилепсии: что делать родителям
Когда детская эпилепсия случается впервые, многие родители чувствуют растерянность и не понимают, чем можно помочь ребенку. Приступы, как правило, случаются внезапно, к ним невозможно подготовиться, а на обдумывание правильных действий есть считанные секунды. Тем временем, грамотное оказание первой помощи поможет избежать травматизации и осложнений.
- Постарайтесь не дать ребенку упасть во время судорог, уложите его на бок на что-то мягкое и уберите подальше твердые, опасные предметы.
- Снимите тесную одежду, откройте форточку.
- Не нужно разжимать зубы, вставлять в рот ложку и другие предметы!
- Оставайтесь рядом с ребенком, пока он не придет в сознание или минимум 2-3 часа после того, как он уснул.
Госпитализация нужна в случае, если приступ произошел впервые, если во время судорог ребенок травмировался, было нарушено дыхание или сердцебиение. Также медицинская помощь нужна, если эпизод длился больше пяти минут или появились нетипичные симптомы.
Также медицинская помощь нужна, если эпизод длился больше пяти минут или появились нетипичные симптомы.
Профилактика и лечение
Эпилепсия, которую пустили на самотек, может привести к серьезным функциональным расстройствам: нарушениям речи, памяти, замедлению умственного и физического развития. Первый приступ — это всегда веский повод обратиться в клинику. Детский невролог определит вид заболевания и причину его возникновения, решит, нуждается ребенок в медикаментозной терапии или же достаточно регулярного наблюдения. В ряде случаев приступы проходят сами по себе с возрастом.
Клиника Daily Medical предлагает комплексное обследование детей с признаками эпилепсии и подбор дальнейшего эффективного лечения. Основной метод диагностики болезни — электроэнцефалография. Также могут быть назначены общие анализы крови, КТ и МРТ мозга, оценка глазного дна, УЗИ сосудов. На основании результатов обследования подбираются противоэпилептические препараты, которые принимают курсами длительное время.
Медикаменты выполняют функцию не только симптоматического лечения, но и профилактики, поскольку призваны значительно уменьшить количество приступов. Кроме того, родители должны замечать, что может спровоцировать приступ эпилепсии, и, по возможности, исключать провоцирующие факторы. В то же время, чрезмерно «тепличные» условия создавать не стоит. Правильно подобранное лечение помогает детям, больным эпилепсией, жить полноценно: успешно учиться, заниматься спортом, активно общаться со сверстниками и т.д..
Автор статьи: Теренкова Татьяна Аркадиевна — врач детский невролог высшей категории
Может быть интересно:
Типы и симптомы – Эпилепсия, Факты
Форма, интенсивность и длительность приступов связаны с количеством и типом поврежденных клеток головного мозга. Есть два основных типа приступов: генерализованные и очаговые. Они варьируются от судорог до кратковременной потери сознания.
Когда вовлечены оба полушария (стороны) головного мозга, приступы называются “генерализованными” и влияют на сознание и двигательную функцию с самого начала. Когда вовлечено только одно полушарие (сторона) головного мозга, приступы называются “очаговыми” и изначально производят специфические эффекты в зависимости от вовлеченной части мозга. Человек может испытывать оба типа приступов.
Когда вовлечено только одно полушарие (сторона) головного мозга, приступы называются “очаговыми” и изначально производят специфические эффекты в зависимости от вовлеченной части мозга. Человек может испытывать оба типа приступов.
Типы приступов
ГЕНЕРАЛИЗОВАННЫЕ ПРИСТУПЫ – вовлекающие оба полушария головного мозга
Тонико-клонические приступы (ранее известные как “grand mal”)
Тонико-клонический приступ характеризуется конвульсиями, при которых тело человека напрягается, руки сгибаются, ноги, голова и шея вытягиваются и челюсти резко сжимаются – это “тоническая” фаза. Человек падает на землю, иногда издает хриплый крик, и теряет сознание на несколько минут. В это время дыхание кажется затрудненным или останавливается, тело подергивается, во рту может образоваться слюна и может наблюдаться недержание мочи. Это “клиническая” фаза. Через некоторое время подергивания мышц стихают и возвращается сознание. Человек некоторое время ощущает спутанность сознания и сонливость от напряженной мышечной работы.
Абсансы (ранее известные как “petit mal”)
Абсанс – это генерализованный приступ, чаще всего встречающийся у детей от трех до четырнадцати лет. Приступ-абсанс выглядит значительно мягче, чем тонико-клонический, и, на самом деле, иногда выглядит как мечтательство. Поэтому учителя младшей школы часто замечают это заболевание ранее всех остальных.
Абсанс обычно характеризуется кратковременным выключением сознания и пристальным смотрением в одну точку, миганием или закатыванием глаз вверх. Часто ребенок может испытывать от 50 до 100 приступов-абсансов в день. У большинства детей этот тип эпилепсии прекращается к пубертатному периоду.
Миоклонические приступы
Миоклонические приступы могут быть описаны как подергивания или сокращения всего тела или группы мышц, которые, как правило, кратковременны и длятся всего несколько секунд. Люди без эпилепсии тоже могут испытывать миоклонус, но миоклонические припадки при эпилепсии обычно вызывают анормальные движения с обеих сторон тела одновременно.
- Юношеская миоклоническая эпилепсия: Эти приступы обычно появляются во время пубертатного периода и часто возникают вскоре после пробуждения.
- Прогрессирующая миоклоническая эпилепсия: Эта форма эпилепсии характеризуется комбинацией миоклонических и тонико-клонических приступов. Эти симптомы, как правило, ухудшаются со временем и их сложно контролировать.
Тонические приступы
Тонические приступы характеризуются внезапным сокращением и напряжением мышц. Часто глаза человека могут закатиться, и, поскольку напрягаются и сжимаются мышцы груди, ему может быть тяжело дышать. Эти приступы короткие по продолжительности и обычно длятся менее 20 секунд.
Клонические приступы
При клонических приступах происходит неоднократное подергивание и спазмы мышц. Важно отметить, что сдерживание или смена положения человека не могут остановить этих движений при приступе. Клонические приступы считаются редкими.
Атонические приступы
Во время атонического приступа, мышцы внезапно теряют тонус (или “силу”) из-за временных изменений в функционировании мозга. Эти приступы кратковременны и обычно длятся 15 секунд или менее. Атонические приступы обычно появляются в детском возрасте и продолжаются до взрослого возраста. Хотя человек обычно не теряет сознание и сами приступы не приводят к телесным повреждениям, косвенные повреждения могут быть нанесены вследствие падения из-за отсутствия мышечного контроля. Атонические приступы иногда называют “дров приступами” (“drop seizures”) или “дроп атаками” (“drop attacks”).
ОЧАГОВЫЕ ПРИСТУПЫ – вовлекающие ограниченный участок головного мозга
Очаговые приступы (также известные как “парциальные приступы” или “локальные приступы”) обычно описываются по тому, как они выглядят и ощущаются, например:
- Без нарушения сознания или восприятия
- Включающие субъективные сенсорные или психические феномены
- С нарушением сознания или восприятия, или дискогнитивные
- Переходящие в двусторонний конвульсивный припадок
Различные типы очаговых приступов характеризуются/описываются по основным типам симптомов приступа.
Простые парциальные приступы
Простой парциальный приступ может предшествовать сложному парциальному приступу, и в таком случае часто называется “аурой приступа”. Ауры часто характеризуется кратковременным дискомфортом в животе или голове, например, чувством тревоги или приподнятости, гудением, неприятным запахом, или пятнами перед глазами. Люди, которые могут научиться узнавать начало приступа до того, как он перейдет к другим частям мозга, могут использовать это как предупреждение, чтобы принять меры против возможных травм во время самого приступа.
Сложные парциальные приступы (также известные как “височная” или “психомоторная” эпилепсия)
Наиболее часто встречающиеся парциальные приступы – приступы, которые сейчас называются сложные парциальные, а ранее были известны как височные или психомоторный. Сложный парциальный приступ состоит из трех коротких фаз: человек прекращает то, что он делал и наблюдается полубессознательный вид и фиксация взгляда. Затем начинается автоматическое, бесцельное поведение, которое, как правило, длится несколько минут. Это может быть чмоканье губами, теребление одежды, застегивание и расстегивание пуговиц или дерганье пальцев. Когда человек приходит в сознание, следует короткий период дезориентации и смутности сознания.
Исправленная классификация приступов
(Отчет Комиссии Международной Лиги Борьбы С Эпилепсией 2005-2009)
- Генерализованные приступы
- Тонико-клонические (любого вида)
- Абсанс
- Типичный
- Атипичный
- Абсанс с особыми характеристиками
- Миоклонический абсанс
- Миоклония век
- Миоклонические
- Миоклонический
- Миоклонический атонический
- Миоклонический тонический
- Клонический
- Тонический
- Атонический
- Фокальные приступы
- Неизвестные
- Эпилептические спазмы
- (Симптомы, которые невозможно четко определить в одну из вышеуказанных категорий)
Симптомы эпилепсии у собак | Блог ветклиники «Беланта»
Содержание статьи
Болезни, которыми страдают наши питомцы, часто бывают схожими с болезнями людей. Одним из таких заболеваний является эпилепсия у собак.
Эпилепсия — нарушение связи между нейронами головного мозга, сопровождающееся приступами судорог. Природа данного заболевания изучена еще не до конца, и ученые не готовы на 100 % дать ответ, какие причины вызывают возникновение эпилепсии у собак.
На данный момент считается, что приступы происходят в результате нескоординированной работы нервных клеток, а точнее — нарушается процесс возникновения нервного импульса и передачи его между клетками. Возможно, в нейротрасмиссерах — веществах, отвечающих за процедуру передачи импульсов, происходит нарушение химических реакций, что, в свою очередь, мешает правильному функционированию нервных клеток.
Виды эпилепсии у собак
В зависимости от происхождения заболевания различают первичную и вторичную форму эпилепсии.
Первичная (идиопатическая) эпилепсия возникает в результате генетической предрасположенности. Эта форма эпилепсии чаще встречается у собак определенных пород: золотистый ретривер, такса, овчарка, пудель и др.
В данном случае эпилепсией могут страдать несколько щенков из одного помета или близкие родственники, например, мать и сын. Проявляется первичная форма достаточно рано — в возрасте до одного года, но, иногда, первые признаки проявляются в старшем возрасте (3-6 лет).
Вторичная (эпилептиформная) эпилепсия у собак возникает как следствие какого-либо заболевания, инфекции, травмы, токсического поражения ядовитыми веществами, нервного перенапряжения.
Приступы эпилепсии у собак могут появиться в результате:
- перенесенных инфекционных заболеваний — чумки, энцефалита и др.;
- гидроцефалии (водянки) головного мозга;
- травмы головы;
- проблем с сердцем;
- поражения печени;
- опухолей головного мозга;
- недостатка глюкозы в крови собаки;
- гипотериоза — пониженной функции щитовидной железы.
Вторичная эпилепсия чаще проявляется у взрослых собак, так как после 4-5 лет жизни у них могут возникнуть заболевания сердечно-сосудистой системы, печени, почек.
Кроме этого, приступ может произойти из-за зараженности паразитами, потому что гельминты выделяют в кровь животного токсические вещества, поражающие нервную систему. Симптомы эпилепсии у собак возникают также как следствие несбалансированного питания, излишних физических или нервных перегрузок.
Как проявляется у собак эпилепсия?
Судороги, чаще всего ассоциирующиеся с эпилепсией, могут быть проявлением какого-то другого заболевания, поэтому при их появлении необходимо показать собаку ветеринару, чтобы точно поставить диагноз.
Иногда хозяин ошибочно считает судорожный синдром симптомом эпилепсии, а в других случаях не замечает приступы заболевания и относит их к необычному поведению питомца. Существует разные виды проявления эпилепсии.
Малый приступ (абсанс) относится именно к тем, которые трудно заметить, даже если у собаки эпилепсия. Он выражается в замирании собаки на несколько секунд, при этом ее взгляд становится бессмысленным и неподвижным. Если животное находится в состоянии покоя, то оно не падает, мышцы не спазмируются, поэтому абсанс не всегда замечается хозяином.
Частичный приступ выражается подергиванием ограниченной группы мышц — на морде, спине, холке и т.д.
Генерализованная форма — наиболее тяжелый вид эпилепсии, сопровождающийся припадком в две стадии:
- Первый этап, длящийся около минуты, — тонический, при котором собака находится в бессознательном состоянии и у нее происходит спазм мускулатуры на лапах, за счет чего их нельзя ни согнуть, ни разогнуть. Этот этап часто сопровождается остановкой дыхания.
- Второй этап — клонический, во время которого собака, находящаяся без сознания, начинает дергать лапами, совершать быстрые жевательные движения. Глаза животного при этом полузакрыты и не реагируют на свет, может произойти непроизвольное мочеиспускание и/или дефекация.
Связанный с изменением поведения животного (парциальный приступ):
- собака совершает частые жевательные движения;
- чмокает губами и скрежещет зубами;
- агрессивно ведет себя даже по отношению к хозяину;
- воет и скулит;
- животное старается спрятаться ото всех в укромном месте;
- пес теряет ориентацию в знакомом месте и, кажется, что он потерялся.
Сочетание агрессивного поведения и обильного слюнотечения при таком припадке делает его похожим на симптомы бешенства. Кроме этого, во время приступа может произойти временная потеря зрения, сильный спазм мышц живота, у животного может быть рвота, диарея, сильная жажда.
Подобный приступ может возникать как следствие генерализованного припадка и продолжаться несколько часов. Множественные (смешанные) приступы проявляются сочетанием разных форм припадка в течение нескольких минут. Если собака находится в состоянии, подобном множественному приступу, несколько часов подряд, то такое заболевание называют эпилептическим статусом.
Диагностика эпилепсии у собак
Если у вашего питомца появились настораживающие симптомы, сходные с признаками эпилепсии, главное — провести полное обследование животного и установить точный диагноз. Это необходимо для того, чтобы не навредить собаке, потому что противосудорожные препараты, которыми лечится эпилепсия, опасны для животного в любых других случаях.
Для начала ветеринар назначает различные методы исследования:
- ЭЭГ (электроэнцефалография) — при ее проведении регистрируются электрические импульсы, исходящие от разных участков мозга. ЭЭГ является самым информативным способом диагностики эпилепсии.
- Рентген головы для исключения черепно-мозговых травм.
- УЗИ брюшной полости.
- Клинический и биохимический анализ крови.
- ЭКГ сердца.
- КТ или МРТ головного мозга — сделать очень желательно.
Для того, чтобы врач имел полную картину заболевания, необходимо детально описать, как проходит приступ у вашего любимца — его продолжительность, поведение собаки до, во время и после припадка. Также ветеринар должен знать о болезнях и травмах собаки, так как все эти данные помогают поставить правильный диагноз.
Что делать, если у собаки эпилепсия?
Ранее диагноз «эпилепсия», поставленный собаке, звучал, как приговор, и означал, что животное ждет быстрая смерть. Современная диагностика, новые лекарственные средства и методы лечения эпилепсии у собак позволяют продлить жизнь больного животного и сделать ее полноценной.
Истинная эпилепсия не подается лечению и в настоящее время, но ветеринары имеют возможность подобрать адекватную терапию для собаки, которая сведет количество приступов к минимуму или совсем исключит их. Подбор лекарства — это длительный процесс, потому что врачи вынуждены пробовать разные медикаменты по очереди, чтобы найти самый оптимальный вариант.
Иногда применяют даже комплекс из нескольких лекарств одновременно, если один препарат не приносит желаемого результата.
В настоящее время чаще всего применяются такие препараты, как:
- «Фенобарбитал».
- «Бромид калия».
- «Фентонин».
- «Диазепам».
- «Примидон».
Если лечение эпилепсии одним из этих препаратов не помогает, то чаще всего, используют комбинацию «Фенобарбитала» и «Бромида калия».
Чтобы эффект от принимаемых препаратов был максимальным, необходимо тщательно соблюдать назначения врача и давать лекарства в точной дозировке и в одно и то же время, не пропуская ни одного дня. Пропуск приема препарата, несоблюдение дозировки может привести к тому, что болезнь проявится в более тяжелой форме. Приготовьтесь к тому, что давать таблетки собаке придется всю ее жизнь, так как без лечения животное погибнет.
Все противосудорожные препараты имеют серьезные побочные эффекты. Например, собака может стать сонливой, угнетенной, у нее могут возникать проблемы с желудочно-кишечным трактом и с концентрацией внимания. Об этом необходимо сообщить ветеринару, чтобы он назначил лекарства, снимающие такие симптомы, или подобрал другой препарат, который будет оказывать равноценное действие без побочных эффектов.
Как помочь собаке с эпилепсией?
Прежде всего, давайте своему питомцу как можно больше заботы и любви, не сильно ругайте его за шалости, чтобы не вызвать нервный срыв.
Часто для больных собак назначается специальная диета с пониженным содержанием белка. Полезно использовать корм с частично расщепленным белком, который быстро усваивается.
Для того, чтобы собака не поранилась во время приступа, который может произойти в ваше отсутствие, организуйте в квартире огороженный вольер. В этом вольере не должно быть мебели и каких-либо опасных предметов.
Собака должна вести полноценную жизнь: гулять, общаться с другими собаками, но делать это в пределах разумного, так как излишняя физическая активность может спровоцировать приступ. Хозяин собаки, которая не первый день страдает эпилепсией, чаще всего может заметить приближение припадка и исключить провоцирующие факторы, чтобы не допустить его развитие.
Что же делать, если у собаки начинается эпилептический приступ?
- Постарайтесь соблюдать спокойствие, не суетиться, не шуметь, так как громкие звуки могут усилить приступ и его продолжительность.
- Иногда обращение к собаке по имени позволяет предотвратить припадок.
- Создайте для собаки условия, при которых она не сможет травмироваться: не нужно переносить ее на мягкую подстилку или подпихивать под нее одеяло, достаточно подложить под голову псу руку или плоскую подушку и отодвинуть его от опасных предметов.
- Поверните голову собаки на бок, чтобы слюна или рвота могли вытекать из пасти. Разжимать челюсти ложкой не нужно, так как это вряд ли получится, а животное можно травмировать. Опасности удушения собаки собственным языком при приступе эпилепсии нет, в ветеринарной практике еще не было такого случая.
- В связи с тем, что у собак нет потовых желез, а припадок сопровождается сильным напряжением мускулатуры и большим выделением тепла, обеспечьте охлаждение животного. Можно направить на собаку вентилятор, помахать газетой, протереть лапы и брюхо прохладной водой, это особенно актуально для длинношерстных пород.
- Если приступ продолжается больше получаса, то срочно вызывайте ветеринара, так как такое состояние угрожает жизни вашего питомца.
- После генерализованного приступа собака может длительное время находиться в состоянии, при котором может навредить себе или испортить какие-либо вещи, поэтому лучше ограничить ее передвижение по квартире.
- Если в доме есть другие собаки, то их следует закрыть в другом помещении, так как существует вероятность, что они накинутся на больное животное.
- После окончания приступа постарайтесь успокоить собаку, но не навязывайте ей свое общение и не ругайтесь, если собака ведет себя агрессивно.
- Запишите в дневник, когда и из-за чего начался приступ, сколько длился и как проходил, и позвоните ветеринару.
Не отчаивайтесь, если вашей собаке поставили диагноз — эпилепсия, у нее есть все шансы прожить долгую, полноценную жизнь, если вы ей поможете в этом!
Интересные темы
Часто задаваемые вопросы об эпилепсии
Основы эпилепсии
- Что такое эпилепсия? Что такое припадок?
- Как долго обычно длятся припадки?
- Каковы основные типы припадков?
- Если у меня припадок, значит ли это, что у меня эпилепсия?
- Что вызывает эпилепсию?
- Распространена ли эпилепсия?
Профилактика и лечение эпилепсии
- Как предотвратить эпилепсию?
- Как диагностируется эпилепсия?
- Как лечится эпилепсия?
- Кто лечит эпилепсию?
- Как мне найти специалиста по эпилепсии?
- Что я могу сделать, чтобы справиться с эпилепсией?
Проблемы, связанные со здоровьем и безопасностью
- Есть ли особые опасения для женщин, страдающих эпилепсией?
- Может ли человек умереть от эпилепсии?
- Могу ли я водить машину, если у меня эпилепсия?
- Могу ли я заниматься спортом и заниматься спортом, если у меня эпилепсия?
Основы эпилепсии
- Что такое эпилепсия? Что такое припадок?
Эпилепсия, которую иногда называют судорожным расстройством , — заболевание головного мозга.У человека диагностируется эпилепсия, когда у него было два или более припадка.
Припадок — это кратковременное изменение нормальной мозговой деятельности.
Судороги — главный признак эпилепсии. Некоторые приступы могут выглядеть как приступы пристального взгляда. Другие припадки заставляют человека падать, трястись и терять понимание того, что происходит вокруг него.
- Как долго обычно длятся припадки?
Обычно припадок длится от нескольких секунд до нескольких минут.Это зависит от типа припадка.
- Каковы основные типы изъятий?
Иногда трудно определить, когда у человека припадок. Человек, страдающий припадком, может казаться сбитым с толку или смотреть, как будто он смотрит на что-то, чего нет. Другие судороги могут привести к падению, тряске человека и тому, что он перестанет осознавать, что происходит вокруг.
Изъятия делятся на две группы.
- Генерализованные судороги поражают оба полушария головного мозга.
- Фокальные припадки затрагивают только одну область мозга. Эти припадки также называются парциальными припадками.
У человека, страдающего эпилепсией, может быть несколько видов припадков. Узнайте больше о типах припадков и о том, как они выглядят.
- Если у меня приступ, означает ли это, что у меня эпилепсия?
Не всегда. Судороги также могут возникать из-за других проблем со здоровьем. К этим проблемам относятся:
- Высокая температура.
- Низкий уровень сахара в крови.
- Отмена алкоголя или наркотиков.
- Что вызывает эпилепсию?
Эпилепсия может быть вызвана различными состояниями, поражающими мозг человека. Некоторые известные причины включают:
У 2 из 3 человек причина эпилепсии неизвестна. Этот тип эпилепсии называется криптогенной или идиопатической .
Узнайте больше о причинах эпилепсии в публикации Национального института неврологических расстройств и инсульта: Судороги и эпилепсия: исследования надежды external icon .
- Распространена ли эпилепсия?
Эпилепсия — одно из наиболее распространенных состояний, поражающих мозг.
При подсчете как детей, так и взрослых в США:
- Около 5,1 миллиона человек в США страдали эпилепсией.
- Около 3,4 миллиона человек в США страдают активной эпилепсией.
Узнайте больше об эпилепсии в США.
Профилактика и лечение эпилепсии
- Как предотвратить эпилепсию?
Иногда мы можем предотвратить эпилепсию. Вот некоторые из наиболее распространенных способов снизить риск развития эпилепсии:
- Здоровой беременности . Некоторые проблемы во время беременности и родов могут привести к эпилепсии. Следуйте плану дородового ухода, согласованному с вашим лечащим врачом, чтобы вы и ваш ребенок оставались здоровыми.
- Предотвращает травмы головного мозга.
- Снижает вероятность инсульта и сердечных заболеваний.
- Будьте в курсе своих прививок.
- Мойте руки и безопасно готовьте пищу, чтобы предотвратить такие инфекции, как цистицеркоз.
Подробнее о профилактике эпилепсии.
- Как диагностируется эпилепсия?
Человеку, у которого впервые случился приступ, следует поговорить с поставщиком медицинских услуг, например с врачом или практикующей медсестрой.Врач поговорит с человеком о том, что произошло, и выяснит причину припадка. Многие люди, страдающие судорожными припадками, проходят такие тесты, как сканирование мозга, чтобы лучше понять, что происходит. Эти тесты не помешают.
Узнайте больше о том, как диагностировать эпилепсию, внешний значок от Департамента по делам ветеранов.
- Как лечится эпилепсия?
Лечащий врач и больной эпилепсией могут многое сделать, чтобы остановить или уменьшить приступы.
Наиболее распространенные методы лечения эпилепсии:
- Медицина. Противосудорожные препараты — это лекарства, ограничивающие распространение припадков в головном мозге. Поставщик медицинских услуг изменит количество лекарства или пропишет новое лекарство, если необходимо, чтобы найти лучший план лечения. Лекарства действуют примерно на 2 из 3 людей, страдающих эпилепсией.
- Хирургия . Когда припадки происходят в одной области мозга (фокальные припадки), операция по удалению этой области может остановить будущие припадки или облегчить их контроль с помощью лекарств.Хирургия эпилепсии в основном применяется, когда очаг припадка находится в височной доле мозга.
- Прочие виды лечения . Когда лекарства не действуют и операция невозможна, могут помочь другие методы лечения. К ним относятся стимуляция блуждающего нерва , когда электрическое устройство помещается или имплантируется под кожу в верхней части груди, чтобы посылать сигналы к большому нерву на шее. Другой вариант — это кетогенная диета , диета с высоким содержанием жиров и низким содержанием углеводов с ограничением калорий.
Узнайте больше о вариантах лечения эпилепсии в публикации Национального института неврологических расстройств и инсульта: Судороги и эпилепсия: исследования надежды external icon .
- Кто лечит эпилепсию?
Многие медицинские работники лечат людей с эпилепсией. Поставщики первичной медико-санитарной помощи, такие как семейные врачи, педиатры и практикующие медсестры, часто первыми видят человека с эпилепсией с новыми приступами.Эти поставщики могут поставить диагноз эпилепсии или поговорить с неврологом или эпилептологом .
Невролог — это врач, специализирующийся на головном мозге и нервной системе. Эпилептолог — это невролог, специализирующийся на эпилепсии. Когда возникают проблемы, такие как судороги или побочные эффекты лекарств, основной поставщик медицинских услуг может отправить пациента к неврологу или эпилептологу для получения специализированной помощи.
Людей, страдающих приступами, которые трудно контролировать, или которым требуется расширенная помощь при эпилепсии, можно направить в центры эпилепсии.Центры эпилепсии укомплектованы поставщиками, специализирующимися на лечении эпилепсии, такими как
- Эпилептологи и неврологи.
- Медсестры.
- Психологи.
- Техники.
Многие центры эпилепсии работают с университетскими больницами и исследователями.
- Как мне найти специалиста по эпилепсии?
Есть несколько способов найти ближайшего к вам невролога или эпилептолога.Ваш основной лечащий врач или семейный поставщик могут рассказать вам о типах специалистов. Внешний значок Американской академии неврологии и внешний значок Американского общества эпилепсии предоставляют список своих членов неврологов и специалистов по эпилепсии, включая эпилептологов. Национальная ассоциация центров эпилепсии. Внешний значок также предоставляет список своих центров-членов, организованный по штатам.
- Что я могу сделать, чтобы справиться с эпилепсией?
Самоуправление — это то, что вы делаете, чтобы позаботиться о себе.Вы можете научиться управлять припадками и вести активный и полноценный образ жизни. Начните с этих советов:
- Прими лекарство.
- Если у вас есть вопросы, поговорите со своим врачом или медсестрой.
- Распознавать триггеры занятия (например, мигающий или яркий свет).
- Записывайте свои припадки.
- Высыпайтесь.
- Пониженное напряжение.
Узнайте больше о лечении эпилепсии.
Проблемы, связанные со здоровьем и безопасностью
- Есть ли особые проблемы для женщин, страдающих эпилепсией?
Женщины, страдающие эпилепсией, сталкиваются с особыми проблемами. Гормональные изменения могут вызвать у некоторых женщин с эпилепсией больше припадков во время менструации.
Для женщин, страдающих эпилепсией, также существуют особые опасения по поводу беременности, поскольку судороги и прием определенных лекарств во время беременности могут увеличить риск причинения вреда ребенку. Женщины могут предпринять следующие шаги до и во время беременности, чтобы снизить эти риски.
- Если вы женщина, страдающая эпилепсией, которая планирует забеременеть, поговорите со своей медицинской бригадой о том, как лучше всего позаботиться о себе и своем ребенке.
- Узнайте больше о проблемах, с которыми сталкиваются женщины, страдающие эпилепсией, и о том, как улучшить здоровье на веб-сайте Фонда эпилепсии, Women and Epilepsyexternal icon.
- Может ли человек умереть от эпилепсии?
Большинство людей, страдающих эпилепсией, живут полноценной жизнью.Однако для некоторых риск преждевременной смерти выше. Мы знаем, что наилучший контроль над приступами и безопасная жизнь могут снизить риск смерти, связанной с эпилепсией.
Факторы, повышающие риск ранней смерти, включают:
- Более серьезные проблемы со здоровьем , такие как инсульт или опухоль. Эти состояния несут повышенный риск смерти и могут вызвать судороги.
- Падения или другие травмы, полученные в результате судорог.Эти травмы могут быть опасными для жизни.
- Судороги продолжительностью более 5 минут. Это состояние называется эпилептический статус . Эпилептический статус может иногда возникать, когда человек внезапно прекращает принимать противосудорожные препараты.
Редко люди с эпилепсией могут испытать s udden u nexpected d eath в ep илепсию (SUDEP). SUDEP недостаточно изучен, и эксперты не знают, что его вызывает, но они подозревают, что иногда это происходит из-за изменения сердечных сокращений (ритма) во время припадка.Внезапная смерть из-за изменения сердечного ритма также случается у людей, у которых нет судорог.
Риск внезапной смерти выше у людей с крупными неконтролируемыми припадками.
Подробнее о СУДЭП.
- Могу ли я водить машину, если у меня эпилепсия?
Большинство штатов и округ Колумбия не выдадут водительские права больным эпилепсией, если это лицо не предоставит документы о том, что у него или нее не было припадка в течение определенного периода времени.Период без приступов колеблется от нескольких месяцев до более года, в зависимости от штата.
В некоторых штатах требуется письмо от вашего поставщика медицинских услуг для выдачи лицензии, если у человека есть судороги, которые:
- Не отвлекайте человека от вождения.
- Бывает только во сне. Это называется ночными припадками.
- Иметь предупреждающие знаки, предупреждающие человека о возможном припадке. Иногда перед приступом человек чувствует себя странно.Это называется аурой.
Изучите внешний значок информации для штата о законах о вождении от Фонда эпилепсии.
- Могу ли я заниматься спортом и заниматься спортом, если у меня эпилепсия?
Иногда люди, страдающие эпилепсией, опасаются, что физические упражнения или спорт могут усугубить их приступы.
Физические упражнения редко становятся «спусковым крючком» для судорожной активности. Фактически, регулярные упражнения могут улучшить контроль над приступами. Безопасные занятия спортом также могут быть полезны для вашего физического, психического и эмоционального благополучия.
Всегда важно избегать связанных со спортом травм, которые могут увеличить риск судорог.
Узнайте больше о безопасной физической активности для людей с эпилепсией на веб-сайте Фонда эпилепсии, Безопасность с упражнениями и Значок Sportsexternal.
Есть ли у людей эпилепсии?
Эпилепсия оказывает значительное влияние на поведение большинства людей, страдающих ею. В некоторых случаях сама судорожная активность проявляется в виде кратковременного изменения или прерывания поведения, которое может показаться необычным для случайного наблюдателя.Имеющиеся данные также свидетельствуют о том, что эпилепсия может влиять на поведение, когда приступы не происходят. Описания интериктального (между приступами) поведения людей с эпилепсией имеют долгую и противоречивую историю. На протяжении веков люди с эпилепсией считались либо наделенными божественными силами, либо отмеченными злом. В 19 веке многие считали их сумасшедшими или думали, что у них уменьшились умственные и моральные способности. Уровень заблуждения общественности со временем снизился, но многие предубеждения в отношении эпилепсии и ее поведения сохраняются и по сей день.
В течение 20-го века во многих работах в области психиатрии упоминалась «эпилептическая личность», интериктальный синдром, который, как считалось, включал взрывную импульсивность, аффективную вязкость (склонность к продлению взаимодействия с другими) и эгоцентризм (преобладающую заботу о себе). ). Некоторые думали, что этот синдром был результатом основных неврологических факторов, но другие считали, что эти черты личности представляют собой отдельную форму эпилепсии сами по себе. В то время считалось, что интенсивная психоаналитическая терапия является наиболее подходящим лечением этого состояния.
Совсем недавно доктор Норман Гешвинд представил неврологическому сообществу характеристики «интериктального расстройства личности». Он считал, что у пациентов с височной эпилепсией часто наблюдается ряд специфических личностных характеристик и что они характерны для таких пациентов. Эти черты включали в себя углубленные эмоции, обстоятельное мышление (излишне подробное, с задержкой в переходе к сути), растущее беспокойство по поводу философских или религиозных убеждений и изменение сексуального поведения.Доктор Гешвинд и его коллега опубликовали эти наблюдения в крупном журнале в 1975 году. (1)
Медведь и Федио (2) расширили наблюдения Гешвинда, включив в общей сложности 18 поведенческих особенностей:
Эмоциональность
Мания
Депрессия
Вина
Отсутствие юмора
Измененный сексуальный интерес
Агрессия
Гнев и враждебность
Гиперграфия (чрезмерное письмо)
Религиозность
Философский интерес
Чувство личной судьбы
Гиперморализм
Гиперморализм
Гиперморализм
Считалось, что за все эти характеристики отвечает височная эпилепсия.Беар предположил, что межприступная электрическая активность в головном мозге вызывает повышенную активность лимбических областей, которые участвуют в эмоциональной реакции и модуляции. В конце 1970-х Беар и Федио разработали структурированный опросник для формальной оценки симптомов интериктального расстройства личности. Их первоначальные исследования показали, что у значительного числа пациентов с височной эпилепсией проявляется ряд этих особенностей, но эти результаты редко подтверждались в более поздних исследованиях. Большинство исследователей обнаружили, что многие из тех же черт могут быть обнаружены в группах с другими психическими расстройствами.Другие исследования были сосредоточены на недостатках методов исходного исследования, в том числе на том, как отбирались пациенты, и на характеристиках самого вопросника.
Межприступное расстройство личности вызвало много споров. (3) Имеется мало свидетельств какой-либо конкретной связи между этими поведенческими особенностями и самой эпилепсией. Многие считают, что эти особенности могут быть просто обобщенными характеристиками изменений личности, связанных с любой формой соматического или неврологического заболевания.Некоторые считают, что эти особенности — разумный способ охарактеризовать поведение ряда пациентов с височной эпилепсией, но другие считают, что они слишком обобщены. Хотя у разных людей может быть любой из 18 перечисленных элементов, очень немногие люди с эпилепсией проявляют большинство из них. Люди, работающие в центрах эпилепсии, отметили, что им известно о небольшом количестве пациентов, которые соответствуют некоторым из этих критериев, но они также знают других людей с некоторыми из этих особенностей, у которых нет эпилепсии!
В конце концов, оказывается, что полный спектр поведенческих особенностей интериктального расстройства личности или «эпилептической личности» очень редко наблюдается у одного человека.Связь между этим синдромом и эпилепсией находится под большим вопросом.
Ссылки
1. Ваксман С.Г. и Гешвинд Н. Синдром интериктального поведения при височной эпилепсии. Архивы общей психиатрии 1975 г .; 32, 1580-1586. PMID: 1200777.
2. Медведь Д.М., Федио П. Количественный анализ интериктального поведения при височной эпилепсии. Архив неврологии 1977; 34, стр 454-467. PMID: 889477.
3. Бенсон Д.Ф. Синдром Гешвинда. Успехи в неврологии 1991; 55, 411-421.PMID: 2003418.
Дополнительную информацию можно найти в PubMed, службе Национальной медицинской библиотеки:
http://www.ncbi.nlm.nih.gov/pubmed/
Кто болеет эпилепсией? | Фонд эпилепсии
- Эпилепсия и судороги могут развиться у любого человека в любом возрасте. Судороги и эпилепсия чаще встречаются у маленьких детей и пожилых людей.
- Примерно у 1 из 100 человек в США был единичный неспровоцированный приступ или диагностирована эпилепсия.
- У 1 из 26 человек в течение жизни разовьется эпилепсия. Люди с определенными заболеваниями могут подвергаться большему риску. (См. «Что вызывает эпилепсию и судороги?»)
- Ежегодно около 48 человек из 100 000 заболевают эпилепсией. Однако судороги могут возникать чаще в разных возрастных группах (очень молодые и пожилые люди), у разных рас и в разных регионах мира.
- Согласно «Еженедельному отчету о заболеваемости и смертности» от 11 августа 2017 г. Центров по контролю и профилактике заболеваний (CDC), не менее 3.4 миллиона человек в США живут с припадками, в том числе 470000 детей.
- Эпилепсия является 4-м по частоте неврологическим заболеванием, и от эпилепсии страдают более 65 миллионов человек во всем мире.
- В целом, у мужчин несколько больше, чем у женщин.
Обратитесь в нашу службу поддержки
Когда люди чаще всего заболевают эпилепсией?
- Новые случаи эпилепсии чаще всего встречаются у детей, особенно в первый год жизни.
- Число новых случаев эпилепсии постепенно снижается примерно до 10 лет, а затем стабилизируется.
- После 55 лет количество новых случаев эпилепсии начинает увеличиваться, поскольку у людей развиваются инсульты, опухоли головного мозга или болезнь Альцгеймера, которые могут вызывать эпилепсию.
Эпилепсия чаще возникает у людей после черепно-мозговой травмы?
- Да, судороги действительно часто случаются у людей с черепно-мозговой травмой. Это может быть падение, удар по голове, огнестрельное ранение или другая травма.
- Судороги могут возникать сразу после травмы, например, в течение нескольких дней до первых нескольких недель после первой травмы. Эти припадки обычно являются результатом начального события, которое вызывает кровотечение, травму или отек мозга. Эти ранние припадки могут пройти после того, как острая травма утихнет.
- Судорожные припадки могут возникать и позже, после того, как острая травма разрешится или будет вылечена. Эти припадки вызваны рубцами головного мозга в результате первоначальной травмы. Клетки мозга не работают, как раньше, и способны вызывать «электрические бури», известные как судороги.Когда эти припадки возникают независимо от первоначальной травмы, считается, что у человека посттравматическая эпилепсия (то есть припадки, вызванные или возникшие после травмы головного мозга).
- Военнослужащие, принимавшие участие в боевых действиях, особенно уязвимы для посттравматической эпилепсии. Например, до 53% солдат, получивших черепно-мозговые травмы во время операций «Несокрушимая свобода» и «Иракская свобода», подвержены риску посттравматической эпилепсии.
- Для получения дополнительной информации посетите нашу страницу ветеранов.
Эпилепсия чаще возникает у людей определенной расы или этнического происхождения?
Некоторые различия в частоте возникновения эпилепсии были замечены в нескольких исследованиях. Обзор исследований расовых различий при эпилепсии предполагает, что:
- Эпилепсия чаще встречается у людей латиноамериканского происхождения, чем у неиспаноязычных. Найдите информацию на испанском (En Español).
- Активная эпилепсия (что означает, что приступы не контролируются полностью) чаще встречается у белых, чем у чернокожих.
- Число людей, у которых в течение жизни развивается эпилепсия (так называемая распространенность в течение всей жизни), выше у чернокожих, чем у белых. Найдите информацию об эпилепсии и афроамериканском сообществе.
- По оценкам, 1,5% американцев азиатского происхождения сегодня страдают эпилепсией. Найдите информацию об эпилепсии и азиатско-американских сообществах.
- Причина (-ы) этих различий неизвестна. Это может быть связано с социальными и экономическими факторами или возможностью людей получать медицинскую помощь.Например:
- У людей с более низким социально-экономическим статусом чаще развиваются судороги и эпилепсия.
- Различия в том, где и когда люди получают медицинскую помощь от эпилепсии, были обнаружены для людей разного расового происхождения.
- Эти различия приводят к так называемому «пробелу в лечении». Возможно, этот пробел в лечении является одной из причин расовых различий при эпилепсии.
Больше людей, живущих с эпилепсией в США.С. Чем когда-либо раньше
Послушайте интервью по общественному вещанию Джорджии с Розмари Кобау, MPH из Центров по контролю и профилактике заболеваний, и доктором Джо Сирвеном, главным редактором epilepsy.com, о количестве людей, живущих с эпилепсией в США
Пожертвуйте для поддержки нашей миссии
Список литературы
- Хиртц Д., Турман Д. Д., Гвинн-Харди К. и др. 2007. Насколько распространены «общие» неврологические расстройства? Неврология , 68 (5): 326-337.
- NINDS, 2007. Судороги и эпилепсия: надежда через исследования .
- IOM (Институт медицины), 2012. Эпилепсия по всему спектру: укрепление здоровья и понимания. Вашингтон, округ Колумбия: The National Academies Press.
- NINDS, 2011. Судороги и эпилепсия: надежда через исследования.
- Зак М.М., Кобау Р. Национальные и государственные оценки числа взрослых и детей с активной эпилепсией — США, 2015 г. MMWR Morb Mortal Wkly Rep 2017; 66: 821–825.DOI: http://dx.doi.org/10.15585/mmwr.mm6631a1.
Что происходит во время изъятия?
Судороги могут принимать разные формы, и судороги по-разному влияют на разных людей. Все, что мозг делает обычно, также может произойти во время припадка, когда мозг активируется судорожными разрядами. Некоторые люди называют эту активность «электрическими штормами» в мозгу.
У припадков есть начало, середина и конец. Не все части припадка могут быть видимыми или легко отделенными друг от друга.Не у каждого человека с припадками будут все стадии или симптомы, описанные ниже. Симптомы во время припадка обычно стереотипны (возникают одинаково или одинаково каждый раз), эпизодичны (приходят и уходят) и могут быть непредсказуемыми.
Пожертвуйте для поддержки нашей миссии
Начало:
Некоторые люди знают о начале припадка, возможно, за несколько часов или дней до того, как он случится. С другой стороны, некоторые люди могут не осознавать начало и поэтому не получают предупреждения.
Продром:
Некоторые люди могут испытывать чувства, ощущения или изменения в поведении за несколько часов или дней до припадка. Эти чувства обычно не являются частью припадка, но могут предупредить человека о том, что припадок может наступить. Не у всех есть эти признаки, но если они есть, они могут помочь человеку изменить свою деятельность, принять необходимые лекарства, принять меры по спасению и принять меры для предотвращения травм.
Аура:
Аура или предупреждение являются первым признаком припадка и считаются частью припадка.Часто аура — это неописуемое ощущение. В других случаях это легко распознать, и это может быть изменение в чувстве, ощущении, мысли или поведении, которое одинаково каждый раз, когда возникает припадок.
- Аура также может возникать сама по себе и может быть названа припадком с осознанным фокальным началом, простым частичным припадком или частичным припадком без изменения осознания.
- Аура может возникнуть до изменения осознания или сознания.
- Тем не менее, у многих людей нет ауры или предупреждения; припадок начинается с потери сознания или осознания.
Общие симптомы перед приступом:
Осведомленность, сенсорные, эмоциональные или мыслительные изменения :
- Дежавю (ощущение, что человек, место или вещь знакомы, но вы никогда не испытывали этого раньше)
- Jamais vu (ощущение, что человек, место или вещь являются новыми или незнакомыми, но это не так)
- Запахи
- Звуки
- Вкусов
- Потеря зрения или нечеткость
- «Странные» чувства
- Страх / паника (часто негативные или пугающие чувства)
- Приятных ощущений
- Гоночные мысли
Физические изменения :
- Головокружение или дурнота
- Головная боль
- Тошнота или другие ощущения в желудке (часто ощущение подъема от желудка к горлу)
- Онемение или покалывание в части тела
Средний:
Середину припадка часто называют иктальной фазой.Это период времени от первых симптомов (включая ауру) до окончания судорожной активности. Это коррелирует с электрической судорожной активностью в головном мозге. Иногда видимые симптомы длятся дольше, чем судорожная активность на ЭЭГ. Это связано с тем, что некоторые из видимых симптомов могут быть последствиями приступа или вообще не связаны с судорожной активностью.
Общие симптомы во время припадка.
Осведомленность, сенсорные, эмоциональные или мыслительные изменения :
- Потеря сознания (часто называемая «затемнение»)
- Растерянность, ощущение безразличия
- Периоды забывчивости или провалов памяти
- Отвлеченность, мечтательность
- Потеря сознания, потеря сознания или «потеря сознания»
- Не слышно
- Звуки могут быть странными или разными
- Необычный запах (часто неприятный запах горелой резины)
- Необычные вкусы
- Потеря зрения или неспособность видеть
- Расплывчатое зрение
- Проблесковые маячки
- Сформированные зрительные галлюцинации (видны предметы или вещи, которых на самом деле нет)
- Онемение, покалывание или поражение электрическим током, будто ощущение в теле, руке или ноге
- Вне телесных ощущений
- Чувство отстраненности
- Дежавю или ямайс вю
- Части тела на ощупь или выглядят иначе
- Чувство паники, страха, надвигающейся гибели (сильное чувство, что вот-вот случится что-то плохое)
- Приятных ощущений
Физические изменения :
- Затруднение при разговоре (может перестать говорить, издавать бессмысленные или искаженные звуки, продолжать говорить или речь может не иметь смысла)
- Невозможно глотать, текут слюни
- Многократное мигание глаз, глаза могут двигаться в сторону, смотреть вверх или пристально смотреть
- Отсутствие движения или мышечного тонуса (неспособность двигаться, потеря тонуса шеи и головы может опускаться вперед, потеря мышечного тонуса тела, и человек может резко упасть или упасть вперед)
- Тремор, подергивания или подергивания (могут возникать на одной или обеих сторонах лица, рук, ног или всего тела; могут начинаться в одной области, затем распространяться на другие области или оставаться в одном месте)
- Жесткие или напряженные мышцы (часть тела или все тело могут ощущаться очень напряженными или напряженными и, стоя, могут упасть «как ствол дерева»)
- Повторяющиеся нецеленаправленные движения, называемые автоматизмами, затрагивают лицо, руки или ноги, например
- мазки губ или жевательные движения
- повторяющиеся движения руками, например заламывание, игра с пуговицами или предметами в руках, размахивание руками
- одевание или раздевание
- ходьба или бег
- Повторяющиеся целенаправленные движения (человек может продолжать деятельность, которая была до припадка)
- Судорога (человек теряет сознание, тело становится неподвижным или напряженным, затем возникают быстрые подергивания)
- Неожиданная потеря контроля над мочой или стулом
- потеет
- Изменение цвета кожи (бледность или покраснение)
- Зрачки могут расширяться или казаться больше обычного
- Прикусывание языка (из-за сжатия зубов при напряжении мускулов)
- Затрудненное дыхание
- Сердцебиение
Окончание:
По окончании припадка наступает постиктальная фаза — период восстановления после припадка.Некоторые люди выздоравливают сразу же, в то время как другим могут потребоваться минуты или часы, чтобы почувствовать себя как обычно. Тип припадка, а также то, на какую часть мозга воздействует припадок, влияет на период восстановления — как долго он может длиться и что может произойти во время него.
Общие симптомы после припадка.
Осведомленность, сенсорные, эмоциональные или мыслительные изменения :
- Медленный ответ или невозможность ответить сразу
- Сонный
- сбивает с толку
- Потеря памяти
- Затруднения при разговоре или письме
- Чувство нечеткости, головокружения или головокружения
- Чувство депрессии, грусти, расстройства
- Испуганный
- Тревожный
- Разочарованный, смущенный, пристыженный
Физические изменения :
- Может иметь травмы, такие как синяки, порезы, переломы или травмы головы, если упал во время припадка
- Может чувствовать усталость, истощение или спать в течение нескольких минут или часов
- Головная или другая боль
- Тошнота или расстройство желудка
- Жаждущий
- Общая слабость или слабость в одной части или боку
- Позыв в туалет или потеря контроля над кишечником или мочевым пузырем
Вы не одиноки.
Если у вас или вашего знакомого есть судороги и какие-либо из перечисленных симптомов, знайте, что вы не одиноки.
Обратитесь в нашу службу поддержки
Тонико-клонические судороги (Grand Mal) | Johns Hopkins Medicine
Тонико-клонические припадки, ранее известные как grand mal припадки, состоят из двух стадий: тонической фазы и клонической фазы. Эти интенсивные припадки могут быть пугающими для восприятия или наблюдения, поскольку сильные мышечные спазмы могут временно остановить дыхание.
Симптомы тонико-клонического (большого) припадка
Аура
Припадок может начаться с простого или сложного парциального припадка, известного как аура.Человек может испытывать ненормальные ощущения, такие как особый запах, головокружение, тошнота или беспокойство. Если человек знаком с приступами, он может распознать предупреждающие признаки приступа, который вот-вот начнется.
Тоническая активность
Когда начинается тонико-клонический припадок, человек теряет сознание и может упасть. Сильные тонические спазмы мышц могут вытеснять воздух из легких, что приводит к крику или стону, даже если человек не осознает свое окружение. Изо рта может выходить слюна или пена.Если человек случайно прикусит язык или щеку, в слюне может быть видна кровь.
Скованность грудных мышц может затруднять дыхание, лицо человека может казаться голубоватым или серым, он или она может издавать удушающие или булькающие звуки.
Клоническая активность
Рывки влияют на лицо, руки и ноги, становясь интенсивными и быстрыми. Через одну-три минуты судорожные движения замедляются, и тело расслабляется, иногда включая кишечник или мочевой пузырь. Человек может глубоко вздохнуть и вернуться к более нормальному дыханию.
После припадка (Постиктальный период)
После приступа человек может оставаться без сознания в течение нескольких минут, пока мозг восстанавливается после приступа. Он или она может казаться спящим или храпящим.
Постепенно человек приходит в сознание и в течение нескольких часов может чувствовать себя сбитым с толку, истощенным, физически болезненным, грустным или смущенным. Человек может не помнить, что у него был припадок, и может иметь другую потерю памяти. Иногда люди могут проявлять ненормальное или агрессивное поведение после тонико-клонического припадка, когда мозг восстанавливается.
Что делать, если у кого-то есть тонико-клонический (большой) приступ
Наблюдение за человеком, страдающим тонико-клоническим припадком, может расстраивать, но важно помнить, что большинство припадков проходят сами по себе через одну-три минуты. Чтобы предложить помощь:
Защитите человека от травм, поставив его на пол и убрав мебель или другие предметы. Не пытайтесь удерживать человека в неподвижном состоянии.
Ничего не кладите человеку в рот.Проглотить язык физически невозможно, а попадание чего-либо в рот может привести к травме.
Время захвата.
Припадок продолжительностью более 5 минут является неотложной ситуацией. Звоните 911.
Спокойное успокоение может быть полезно для человека, выздоравливающего после припадка.
Диагностика и лечение тонико-клонических (больших) судорог
После первого припадка важно проконсультироваться с врачом.Родители или члены семьи, наблюдающие приступ, могут записать подробности и помочь составить письменный отчет, который человек может передать врачу. Видеозапись события (при наличии) также может помочь в диагностике.
Чтобы установить причину припадка, врач может назначить магнитно-резонансную томографию (МРТ) или другие тесты для поиска рубцов в головном мозге. Электроэнцефалография (ЭЭГ) может помочь отличить судорожные расстройства от других состояний.
Если врач определяет, что у человека эпилепсия, индивидуальный подход к лечению может помочь справиться с этим.Ряд методов лечения, включая противосудорожные препараты, нервную стимуляцию, диетическую терапию и хирургические процедуры, могут помочь справиться с припадками и, во многих случаях, взять их под контроль.
Эпилепсия — обзор | Темы ScienceDirect
ИСТОРИЯ И ОПРЕДЕЛЕНИЯ
Эпилепсия, от греческого слова epilepsia (захват или захват), является хроническим заболеванием, характеризующимся спонтанной тенденцией к повторяющимся припадкам. Судороги — это клиническое проявление аномально гипервозбудимости корковых нейронов.В то время как у всех пациентов с эпилепсией бывают припадки, у гораздо большего числа пациентов в течение жизни случаются единичные припадки, и они не считаются страдающими эпилепсией.
Самые ранние описания эпилепсии появляются в месопотамских писаниях пятого тысячелетия до нашей эры. Считалось, что люди с эпилептическими припадками одержимы демонами или злыми духами, и в результате это заболевание стало известно как священная болезнь . В книге « О священной болезни», «» — собрании сочинений Гиппократа около 400 г. до н. Э. — было оспорено представление о том, что эпилепсия была вызвана богами и ее следует лечить с помощью вызова сверхъестественных сил.В этих трудах эпилепсия описывалась как наследственное заболевание, вызванное избытком мокроты в головном мозге. Вместо суеверных лекарств были предложены лечебные вмешательства, включая правильную диету и гигиену. Тем не менее в средние века пить человеческую кровь, трепанацию, прижигание черепа и стерилизацию регулярно практиковали для очищения тела от злых духов и снижения вероятности передачи инфекции. 1
К восемнадцатому веку эпилепсия была признана хроническим нарушением церебральной функции.Во второй половине девятнадцатого века британский невролог Джон Хьюлингс Джексон выдвинул гипотезу о том, что причиной эпилепсии является гипервозбудимость серого вещества головного мозга. Коррелируя семиологию фокальных моторных припадков с патологическими патологическими исследованиями после смерти, Джексон был первым, кто локализовал эпилептогенные поражения. В 1886 году первая операция по поводу эпилепсии была проведена сэром Виктором Хорсли, который резектировал травматический кортикальный рубец у пациента с фокальными моторными припадками, избавив его от припадков.
Изобретение электроэнцефалограммы в 1929 году оказало глубокое влияние на диагностику и классификацию эпилепсии.В течение 1930-х и 1940-х годов Уилбур Пенфилд и его коллеги составили карту первичной сенсорной и моторной коры у людей, продвигая концепцию функциональной локализации. В последние несколько десятилетий общепринятая классификация эпилептических припадков и синдромов появилась благодаря достижениям в электрофизиологии, нейровизуализации и молекулярной биологии.
Эпилепсия поражает от 6 до 7 на 1000 населения в Соединенных Штатах, и ежегодно развиваются от 40 до 50 новых случаев на 100 000 человек. 2 Риск эпилепсии увеличивается примерно с 1% при рождении в раннем взрослом возрасте до 3% в возрасте 75 лет.Эпидемиологические исследования показывают, что заболеваемость эпилепсией резко возрастает после 60 лет, превышая таковой в других группах, включая детей. В двух третях случаев этиология не установлена.
Эпилепсия: 7 вещей, которые нужно знать
Во время приступа нейроны дают осечку и посылают в мозг аномально большой и быстрый всплеск электрических сигналов. Это может вызвать непроизвольные изменения в движениях тела, поведении, ощущениях и, в некоторых случаях, потерю сознания.
Вот что вам нужно знать об эпилепсии, судорогах и их влиянии на общее состояние здоровья пациентов.
Симптомы эпилепсии различаются в зависимости от типа .
Фокальные припадки возникают в одной изолированной части мозга. Симптомы этих эпилептических припадков варьируются от сильного ощущения дежавю и внезапного изменения настроения до сновидений и повторяющихся движений, таких как моргание, подергивание и глотание.
Генерализованные судороги поражают оба полушария головного мозга. Симптомы включают тупой взгляд, легкое подергивание, жесткость, подергивание и потерю сознания.
Около 50% случаев эпилепсии не имеют установленной причины
Половина случаев эпилепсии не имеет известной причины. Для другой половины эпилепсия связана с:
Генетической мутацией По оценкам института, с заболеванием связаны сотни генов. Мутации по-разному влияют на функционирование нейронов, вызывая разные формы эпилепсии.Другие генетические мутации не вызывают эпилепсию, но могут повышать предрасположенность пациентов к приступам.
Черепно-мозговая травма Исследование Центров по контролю и профилактике заболеваний показало, что у каждого десятого подростка через три года после госпитализации с травмой головы развивается эпилепсия.Состояние мозга Когда мозг пытается излечить себя после таких нарушений, как доброкачественные опухоли или болезнь Альцгеймера, он может непреднамеренно нарушить работу нейронов. Инсульт, возникающий при прекращении кровотока в определенной области мозга, является основной причиной эпилепсии у взрослых старше 35 лет.
Высокая температура
Инфекционные болезни, такие как ВИЧ и менингит.
Эпилепсия часто сопровождается множеством других хронических состояний, таких как сердечные заболевания, депрессия или астма, которые могут осложнить лечение, сообщает CDC.
Не все припадки связаны с эпилепсией
Диагноз эпилепсии требует, чтобы у пациента были два или более «неспровоцированных» припадка, которые происходят с интервалом не менее 24 часов. Приступы, которые «спровоцированы» или вызваны такими факторами, как высокая температура, острая черепно-мозговая травма или падение уровня сахара в крови, не считаются эпилептическими.
От эпилепсии нет лекарства, но в большинстве случаев ее можно контролировать.
По данным Национального института неврологических расстройств и инсульта, около 70% людей с диагнозом эпилепсия могут справиться с расстройством хирургическим путем или с помощью лекарств. Противоэпилептические препараты могут снизить частоту и интенсивность припадков, а в некоторых случаях, особенно у детей, полностью избавить пациентов от припадков. По данным клиники Майо, по крайней мере, половина людей с новым диагнозом эпилепсия может жить без приступов после первого рецепта.Хирургическое вмешательство рекомендуется, когда лекарства не справляются с припадками, и врачи могут точно определить область мозга, где возникают припадки, при условии, что воздействие на эту область не влияет на речь, язык или двигательную функцию.
Пациенты с устойчивой к лечению эпилепсией, которые не являются кандидатами на операцию, могут выбрать имплантацию стимулятора блуждающего нерва в грудную клетку, который посылает электрические разряды через блуждающий нерв в мозг, что подавляет припадки до 40%.
Но остальные 30% пациентов с эпилепсией не могут контролировать свои припадки с помощью доступного лечения.Хотя большинство приступов не вызывают значительного повреждения головного мозга, эта форма расстройства, называемая трудноизлечимой или устойчивой к лечению эпилепсией, подвергает пациентов частым неконтролируемым приступам, которые могут быть опасными для жизни.
Препарат, изготовленный на основе соединения марихуаны, уменьшил тяжелые припадки у детей.
Хотя эпилепсия все еще неизлечима, исследователи разработали нетрадиционные методы лечения, чтобы уменьшить последствия тяжелых форм. Исследование 2017 года показало, что каннабидиол, химическое вещество в марихуане, которое не вызывает кайф, снижает частоту судорожных припадков у детей-пациентов с синдромом Драве, обычно устойчивой к лечению формой детской эпилепсии.FDA одобрило препарат в 2018 году для использования у пациентов от 2 лет и старше с диагнозом синдромы Драве и Леннокса-Гасто.Каждый год один из 1000 человек умирает от эпилепсии внезапно и неожиданно.
Люди с эпилепсией имеют повышенный риск внезапной смерти по причинам, над выяснением которых до сих пор работают исследователи. Внезапная неожиданная смерть при эпилепсии, известная как SUDEP, может произойти при любом спектре эпилепсии, независимо от тяжести или типа припадка. Июньское исследование показало, что среди 530 участников с эпилепсией 237 испытали SUDEP в течение восьми лет.Более 70% смертей произошло во время сна, а средний возраст жертвы — 26 лет, хотя SUDEP может наступить в любом возрасте.Несмотря на неизвестные причины, исследователи советуют пациентам с эпилепсией регулярно принимать предписанные дозы лекарств. Невыполнение этого требования может повысить риск SUDEP.


 Больной перестает дышать, кожа сначала бледнеет, а затем приобретает синюшный оттенок. Происходит непроизвольное мочеиспускание и дефекация. Реакция зрачков на свет совершенно отсутствует. Данная фаза продолжается не более одной минуты, так как при более продолжительном течении может наступить смертельный исход от остановки дыхания.
Больной перестает дышать, кожа сначала бледнеет, а затем приобретает синюшный оттенок. Происходит непроизвольное мочеиспускание и дефекация. Реакция зрачков на свет совершенно отсутствует. Данная фаза продолжается не более одной минуты, так как при более продолжительном течении может наступить смертельный исход от остановки дыхания.

