Холестеатома
Холестеатома гистологически эквивалентна эпидермоидной кисте, содержит слущеный многослойный плоский ороговевающий эпителий, образующий матрикс. Как правило, сопровождается тугоухостью, степень которой зависит от давности и степени разрушения элементов звукопроводящей системы.
Патология
Объемное образование выстланное эпителием (обращенным внутрь), за счет чего характеризуется продолжающимся ростом. Содержит большое количество кристалов холестерина, благодаря чему и имеет данное название, хотя термин «кератома» гистологически возможно был бы более подходящим.
Холестеатомы височной кости и среднего уха делятся на:
- врожденные холестеатомы: составляют только 2%
- приобретенные холестеатомы: 98%
- первичные (без хронического отомастоидита в анамнезе)
- вторичные (подовляющее большинство):
- натянутая часть барабанной перепонки
- ненатянутая часть барабанной перепонки
- холестеатомы наружного слухового прохода
- муральная (пристеночная) холестеатома
Диагностика
МРТ
Всем пациентам с подозрением на холестеатому рекомендовано проведение рутинной МРТ без контрастного усиления, с получением диффузионно-взвешенных изображений. Пациентам имеющим в анамнезе операцию по поводу холесетатомы исследование назначается для выявления рецидива или наличия остаточной опухоли — так как отрицательные результаты МРТ позволяют избежать диагностической операции.
Пациентам имеющим в анамнезе операцию по поводу холесетатомы исследование назначается для выявления рецидива или наличия остаточной опухоли — так как отрицательные результаты МРТ позволяют избежать диагностической операции.
Стандартное обследование включает в себя получение Т2 взвешенных серии в корональной и аксиальной плоскостях, с дополненных серией non-ЕРI DWI (B-фактор 0, 1000). На изображениях DWI с B-фактором 1000 с/мм2 холестеатомы визуализируются, в виде области гиперинтенсивного МР сигнала. Интенсивность МР сигнала должна быть выше, чем на изображениях с B-фактором 0 с/мм2. На ИКД в зоне патологии благодаря ограничению диффузии определяется сигнал низкой интенсивности.
На 1.5 Тл магнитно-резонансном томографе можно выявить холестеатомы разменами от 2 мм и более.
Рецидивирующие холестеатомы диагностируются со 100% специфичностью.
КТ
КТ-сканирование дополнянет МРТ в предоперационном планировании позволяя выявить наличие кариозных изменений структур среднего уха, исключить перфорацию крыши, получить реконструкцию слуховых косточек.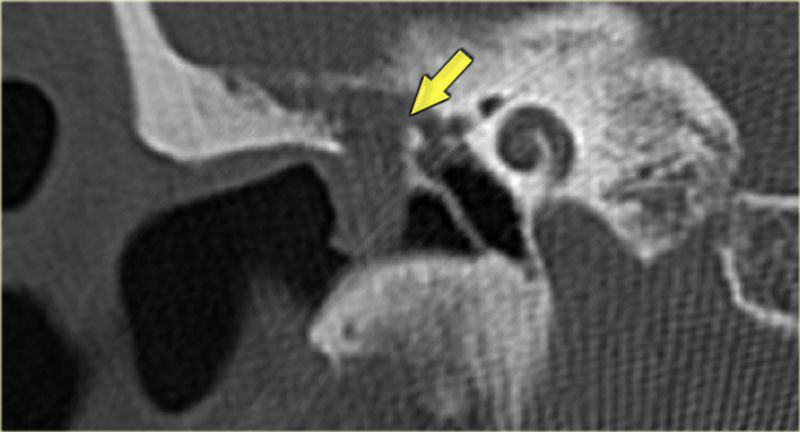 Патологический процесс начинающийся в пространстве Пруссака обычно распространяется кзади, сочетаясь с медиальным смещением молоточка и наковальни.
Патологический процесс начинающийся в пространстве Пруссака обычно распространяется кзади, сочетаясь с медиальным смещением молоточка и наковальни.
Дифференциальный диагноз
- холестероловая гранулема
- воспаление
В отличие от холестеатомы указанные процессы сопровождаются повышением МР сигнала на ИКД изображениях.
Дальнейшая дифференциальная диагностика проводится между:
- серной пробкой: имеет аналогичные холестеатоме характеристики на изображениях, но находится во наружном слуховом проходе
- абсцесс среднего уха: может иметь схожий паттерн/результаты визуализации, но характеризуется совершенно иной клинической картиной
Ключевые моменты
Важными моментами, которые необходимо отразить в описании КТ исследования по поводу холестеатомы, являются:
- эрозии
- щитка (лат. scutum), или наружной костной стенки надбарабанного пространства и пространства Пруссака (в отеч. литературе)
- слуховых косточек
- латерального полукружного канальца
- дефекты
- канала лицевого нерва
- натянутой части барабанной перепонки
- целостность
- надбарабанного пространства (лат.
 epitympanum)
epitympanum) - входа в пещеру (лат. aditus ad antrum) и сосцевидного отростка
- овального и круглого окна
- надбарабанного пространства (лат.
МРТ в предоперационном обследовании и послеоперационном контроле при хроническом среднем отите с холестеатомой
Холестеатома — это скопление кератина в матриксе чешуйчатого эпителия в полости среднего уха. Только в 2% случаев холестеатома может быть врожденной. В остальных же случаях это приобретенное заболевание, развивающееся на фоне хронического среднего отита в результате ретракции барабанной перепонки [1].
Холестеатома разрушает структуры среднего уха, нарушает такие функции последнего, как слух, равновесие, функцию лицевого нерва и вызывает осложнения.
Осложнения холестеатомы связаны с костной деструкцией в полости среднего уха, что обусловлено механическим давлением и активностью медиаторов воспаления, которые стимулируют остеокласты. Костная деструкция приводит к разрушению цепи слуховых косточек, развитию лабиринтных фистул, эрозиям канала лицевого нерва с развитием пареза и, наконец, к тяжелым внутричерепным осложнениям.
Лечение холестеатомы всегда только хирургическое. Хирургические подходы могут быть различными и включать операции с сохранением задней стенки наружного слухового прохода и ее удалением, с реконструкцией цепи слуховых косточек и стенок паратимпанальных пространств [2]. Закрытые типы операций длительное время применяли с большой осторожностью по причине высокого процента развития как резидуальных заболеваний, так и рецидива холестеатомы. В связи с этим «золотой стандарт» лечения включал обязательную ревизию через год после операции. Например, по данным клиники в Антверпене, повторные оперативные вмешательства у взрослых составляют 57%, из которых только в 7,2% случаев обнаружена резидуальная холестеатома, а в остальных случаях (92,8%) проводились необоснованные оперативные вмешательства [3].
В настоящее время для предоперационного обследования больных широко используется компьютерная томография (КТ) височных костей. Данный метод позволяет определить состояние слуховых косточек, сосцевидного отростка, надбарабанного пространства, стенок барабанной полости, состояние окон лабиринта и внутреннего уха [4].
В течение последних нескольких лет было опубликовано несколько работ [5, 7—10] о диагностике холестеатомы с применением магнитно-резонансной томографии (МРТ) в различных режимах (Т1, Т2, EPI DWI и non-EPI DWI). Эти работы были опубликованы в основном врачами-радиологами в соавторстве с оториноларингологами и носят специфический характер, так как информация в них излагается с позиций рентгенологов с указанием массы технических характеристик оборудования и протоколов обследования.
Эти работы были опубликованы в основном врачами-радиологами в соавторстве с оториноларингологами и носят специфический характер, так как информация в них излагается с позиций рентгенологов с указанием массы технических характеристик оборудования и протоколов обследования.
Цель нашей работы — изучить возможности определенных режимов МРТ в диагностике первичной холестеатомы различных размеров в диагностически сложных случаях, резидуальной холестеатомы у пациентов, подвергнутых множественным оперативным вмешательствам. В конечном счете, предполагается популяризировать данный метод и сделать его доступным для лечебной практики.
Методика исследования
Все пациенты были обследованы на МР-томографе Signa HD GE («Helthcare», США) с напряженностью магнитного поля 1,5 Тесла. Обследование выполнялось без контрастирования в импульсных последовательностях:
— Т1 во фронтальной плоскости с подавлением сигнала от жировой ткани с толщиной среза 3 мм;
— Т2 во фронтальной и сагиттальной плоскостях с толщиной среза 3 мм;
— non-EPI DWI в аксиальной плоскости с толщиной среза 2 мм.
При наличии холестеатомы характерны следующие МРТ-признаки:
1. Сигнал низкой интенсивности в режиме Т1.
2. Гиперинтенсивный сигнал или сигнал средней интенсивности в режиме Т2.
3. Сигнал высокой интенсивности в режиме non-EPI DWI.
При наличии воспаления и грануляционной ткани выявляются следующие МРТ-признаки:
1. Сигнал низкой интенсивности в неконтрастном режиме Т1.
2. Cигнал высокой интенсивности в режиме T2.
3. Сигнал низкой интенсивности в режиме non-EPI DWI.
Для холестерол-гранулемы характерны следующие МРТ-признаки:
1. Сигнал высокой интенсивности в режиме Т1.
2. Сигнал высокой интенсивности в режиме Т2.
3. Сигнал низкой интенсивности в режиме non-EPI DWI.
Основная проблема закрытых методов хирургии уха заключается в необходимости длительного наблюдения. Развитие резидуальной холестеатомы после первичной операции до момента клинических проявлений, как правило, занимает около 12—18 мес [7].
Идеальным методом скрининга на сегодняшний день является применение МРТ в режиме non-EPI DWI. Преимуществом является отсутствие необходимости применения дорогого контраста (например, гадолиниума) и связанного с его применением возможного нефротоксического действия, сокращение времени обследования на 45 мин (ожидание поздней фазы контрастирования). Обследование только в режиме non-EPI занимает всего 3—6 мин [8].
Существует два диагностических исключения, которые могут маскироваться под наличие холестеатомы и демонстрировать те же закономерности. Это абсцесс (как правило, имеющий клинические признаки) и скопление серы в наружном слуховом проходе.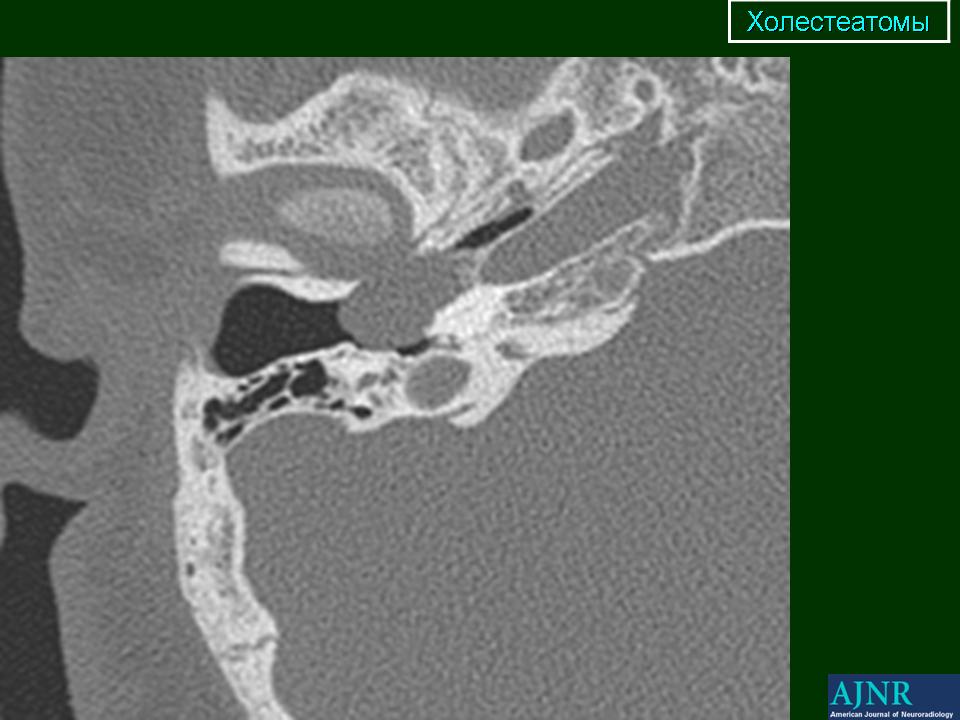
Метод МРТ обеспечивает высокую безопасность при хирургических вмешательствах, использующих облитерацию паратимпанальных пространств, что дает возможность контроля резидуального заболевания и позволяет диагностировать рецидивы холестеатомы. Проведение МРТ-исследования в режиме non-EPI DWI через 1 год и 5 лет позволяет, в зависимости от результата, планировать хирургическое вмешательство [10, 12].
Послеоперационный контроль заключается в тщательной отоскопии и наблюдении в течение 10 лет, при подозрении на рецидив холестеатомы необходимо проводить МРТ-исследование (в том числе в режиме non-EPI DWI).
Под нашим наблюдением находились 30 пациентов с подозрением на первичную холестеатому (где клиническая картина не была однозначна) и пациенты со сложностями в диагностике, ранее подвергнутые оперативным вмешательствам. Всем пациентам была проведена МРТ основания черепа в стандартных режимах (во фронтальной проекции) и режиме non-EPI DWI (в аксиальной проекции), без контрастного усиления.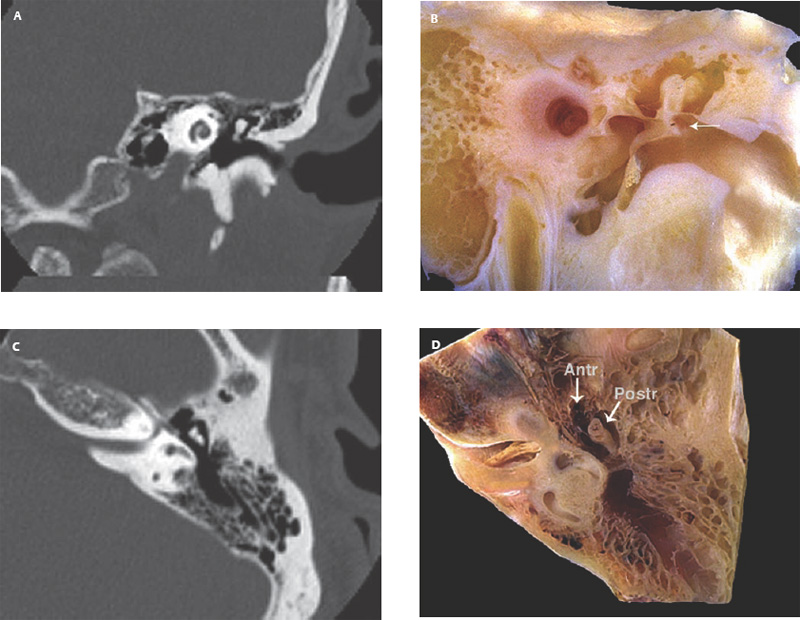
Больная Ф., 30 лет, обратилась с жалобами на головокружение, снижение слуха на правое ухо, слизистое отделяемое из правого уха. Болеет в течение 6 лет, лечилась консервативно. При отомикроскопии визуализируется перфорация в верхнем отделе барабанной перепонки.
Пациентке была выполнена МРТ основания черепа по описанной методике (рис. 1).Рисунок 1. МРТ основания черепа больной Ф. с хроническим правосторонним гнойным средним отитом. Фистула лабиринта. Холестеатома. а — исследование в режиме Т1; б — в режиме Т2; в — в режиме non-EPI DWI.
В режиме Т1 справа определяется образование с низкой интенсивностью сигнала, а в режиме Т2 и non-EPI DWI — образование с гиперинтенсивным сигналом. Диагноз: хронический правосторонний гнойный средний отит; холестеатома; фистула лабиринта. Пациентка была подвергнута санирующей операции на правом ухе с тимпанопластикой и облитерацией паратимпанальных пространств. Были выявлены холестеатома, заполняющая аттик, адитус, антрум, деструкция цепи слуховых косточек, фистула латерального полукружного канала.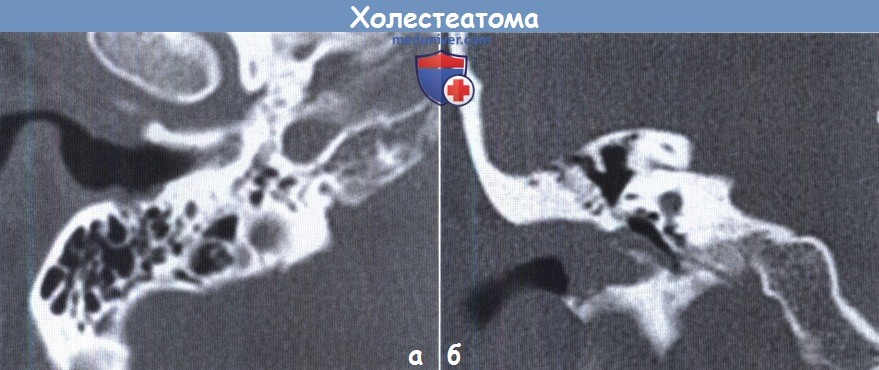 Послеоперационный период протекал без особенностей, на 15-е сутки была удалена гемостатическая губка и силиконовая выстилка. При контрольном осмотре ухо сухое, отмечает улучшение слуха, головокружения нет. Через 12 мес проведено повторное МРТ-исследование. Признаков холестеатомы не обнаружено. Получен хороший функциональный результат — ухо толерантно к воде, самоочищается.
Послеоперационный период протекал без особенностей, на 15-е сутки была удалена гемостатическая губка и силиконовая выстилка. При контрольном осмотре ухо сухое, отмечает улучшение слуха, головокружения нет. Через 12 мес проведено повторное МРТ-исследование. Признаков холестеатомы не обнаружено. Получен хороший функциональный результат — ухо толерантно к воде, самоочищается.
Больная У., 25 лет, обратилась с жалобами на снижение слуха на правое ухо, периодические выделения из правого уха. 18 лет назад была выполнена радикальная операция по поводу острого мастоидита, острого гнойного среднего отита справа. После операции развился парез лицевого нерва. В связи с продолжающимися обострениями через 8 лет была выполнена повторная операция с тимпанопластикой и мастоидопластикой. Частота обострений снизилась, но периодические выделения из уха продолжались. При отомикроскопии визуализируется неомембрана на задней стенке наружного слухового прохода с отверстием 2×4 мм, которое ведет в мастоидальную полость. Дно и стенки полости необозримы.
Дно и стенки полости необозримы.
На КТ височных костей справа послеоперационная полость, заполненная мягкотканным образованием, определяется большой костный дефект в направлении сигмовидного синуса и мозжечка (рис. 2, а).Рисунок 2. КТ и МРТ височных костей больной У. с хроническим правосторонним средним отитом. Состояние после радикальной операции (1993 г.), санирующей операции с мастоидопластикой и тимпанопластикой (2003 г.). Холестеатома. Парез лицевого нерва. а — КТ; б — МРТ основания черепа в режиме Т1; в — в режиме Т2; г — в режиме non-EPI DWI.
Больной была выполнена МРТ (рис. 2, б—г).
В режимах Т2 и non-EPI DWI определяется сигнал высокой интенсивности, в режиме Т1 — низкоинтенсивный сигнал. Это может свидетельствовать о наличии холестеатомы мастоидальной полости и пирамиды височной кости. Диагноз: хронический правосторонний средний отит; состояние после радикальной операции в 1993 г. и санирующей операции с мастоидопластикой и тимпанопластикой в 2003 г. ; холестеатома; парез лицевого нерва.
; холестеатома; парез лицевого нерва.
Больной произведена санирующая реоперация, в ходе которой удалена холестеатома больших размеров, заполняющая отшнурованную послеоперационную полость. Эта полость распространялась до верхушки сосцевидного отростка, граничила с твердой мозговой оболочкой и достигала верхушки пирамиды височной кости. Полость облитерирована. В послеоперационном периоде получен хороший функциональный результат. Ухо толерантно к воде, не было обострений, гноетечения, головокружений. Сохранилась кондуктивная тугоухость I степени. МРТ через 9 мес подтвердила отсутствие холестеатомы.
Больной А., 44 лет, обратился с жалобами на периодические (2 раза в год) гноетечения из правого уха. Ранее пациенту неоднократно предлагалось оперативное вмешательство.
При отомикроскопии определяется утолщение барабанной перепонки, перфорация не визуализируется, признаков холестеатомы нет.
На КТ правой височной кости определяется затемнение в области аттика и антрума, цепь слуховых косточек сохранена (рис. 3, а).Рисунок 3. КТ и МРТ височных костей больного А. с адгезивным средним отитом справа, фиброзной облитерацией аттика. а — КТ; б — МРТ основания черепа в режиме Т1; в — в режиме Т2; г — в режиме non-EPI DWI.
3, а).Рисунок 3. КТ и МРТ височных костей больного А. с адгезивным средним отитом справа, фиброзной облитерацией аттика. а — КТ; б — МРТ основания черепа в режиме Т1; в — в режиме Т2; г — в режиме non-EPI DWI.
Пациенту выполнена МРТ основания черепа по описанной методике (рис. 3, б—г).
В режиме Т1 и Т2 справа определяется очаг с высокой интенсивностью сигнала, тогда как в режиме non-EPI DWI патологических образований не выявлено. Диагноз: адгезивный средний отит справа, фиброзная облитерация аттика.
В связи с отсутствием данных о холестеатоме операция не производилась, выявленные изменения расценены как фиброзные изменения, оторея была обусловлена периодическим возникновением наружного отита. Больной получал консервативное лечение.
Результаты и обсуждение
Приведенные примеры характеризуют диагностически сложные ситуации, когда пациент перенес, например, несколько обострений, не было четко обозримой перфорации, когда можно было только заподозрить развитие холестеатомы, учитывая данные анамнеза, и, напротив, несколько перенесенных операций затрудняли дифференцирование холестеатомы от послеоперационных изменений.
Проведение пациентам КТ позволило определить мягкотканные образования, но они могли быть обусловлены грануляциями, полипами, рубцовой тканью, мозговой грыжей, а также холестеатомой. Предложенные нами клинические примеры можно разделить на 2 группы. 1-ю группу составили пациенты с хроническим гнойным средним отитом, где была заподозрена первичная холестеатома. Диагностическая сложность состояла в отсутствии явных клинических признаков, наличии косвенных признаков холестеатомы на КТ. 2-ю группу составили пациенты, которые были подвергнуты неоднократным оперативным вмешательствам, однако полного выздоровления не было достигнуто и было подозрение на развитие резидуальной холестеатомы в отшнурованных областях. Для определения наличия и точной локализации распространения резидуальной холестеатомы КТ не могла дать нам достоверной информации, потому что все патологические изменения выглядели абсолютно одинаково. Кроме того, у этих больных периодически возникали обострения, а это само по себе может давать затемнение на КТ. Поэтому нами было принято решение выполнить МРТ основания черепа. Это позволило в большинстве случаев с высокой степенью достоверности подтвердить наличие холестеатомы и верифицировать данный факт на операции, а в одном из примеров отвергнуть ее наличие.
Поэтому нами было принято решение выполнить МРТ основания черепа. Это позволило в большинстве случаев с высокой степенью достоверности подтвердить наличие холестеатомы и верифицировать данный факт на операции, а в одном из примеров отвергнуть ее наличие.
В исследовании, проведенном P. Aikele и соавт. [9], была проведена оценка эффективности МРТ-исследования у пациентов, ранее оперированных по поводу холестеатомы. Из 17 пациентов у 13 холестеатома была выявлена на МРТ и верифицирована при повторном оперативном вмешательстве. Наименьший размер диагностированной холестеатомы составил 5 мм.
Согласно исследованиям B. De Foer и соавт. [10], режим non-EPI DWI позволяет определять холестеатому размером до 2 мм. По данным авторов, повторные оперативные вмешательства в послеоперационном контроле проводились в 62% случаев. С использованием новой методики этот процент снизился до 10%.
У нас в стране пока данный метод не получил широкого распространения, но результаты даже предварительных исследований показали, что МРТ — достоверный метод диагностики холестеатомы, но требуются дальнейшие исследования по определению его чувствительности и специфичности.
Метод МРТ, особенно в режиме non-EPI DWI, эффективен в диагностически сложных случаях — при отсутствии явных клинических признаков холестеатомы, но существующем подозрении на нее. Метод также эффективен для диагностики резидуальной холестеатомы и рецидива и может применяться в качестве контроля у пациентов, ранее оперированных по поводу холестеатомы, не прибегая к повторным ревизиям.
Использование метода МРТ изменяет взгляд за закрытые типы операций, снимая последний сдерживающий фактор — трудность контроля. МРТ позволяет диагностировать рецидив холестеатомы и резидуальное заболевание и является абсолютно экономически эффективным методом [11].
Хронический отит, холестеатома
Хронический гнойный средний отит(ХГСО) – хроническое гнойное воспаление среднего уха, характеризующееся триадой признаков : наличием стойкой перфорации барабанной перепонки, постоянным или периодически возникающим гноетечением из уха и выраженным в различной степени снижением слуха.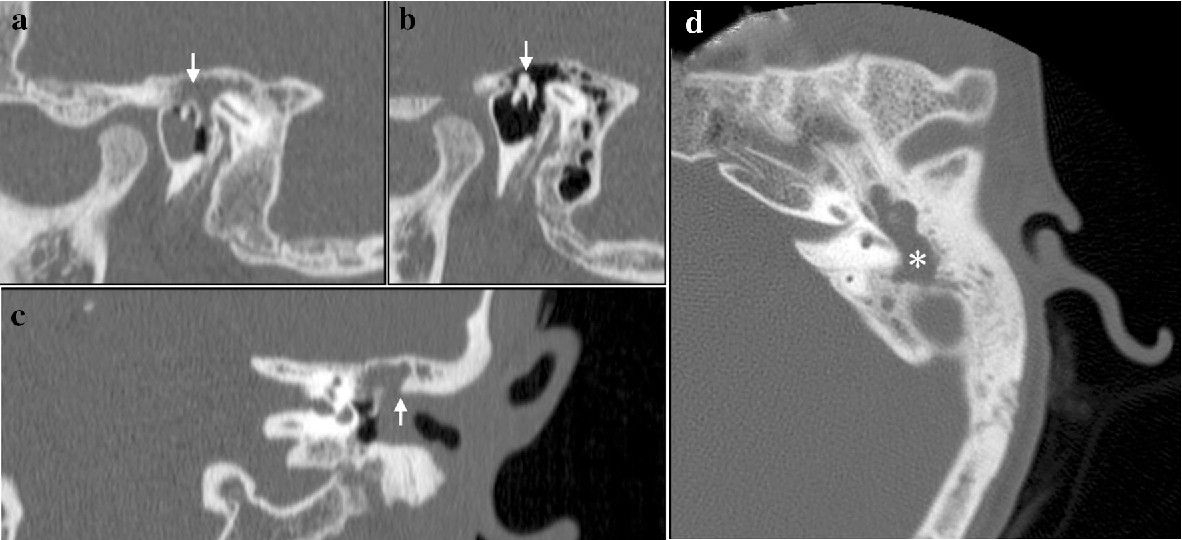
В настоящее время ХГСО болеют до 0.8-1 % населения. Заболевание ,как правило, является следствием перенесенного острого гнойного отита или травматического разрыва барабанной перепонки.
Хроническое гнойное воспаление среднего отдела уха характеризуется постепенным распространением воспалительного процесса на нервные окончания, оболочки мозга с развитием таких грозных осложнений как парезы и параличи нервов, лабиринтит, отогенные менингиты, абсцессы мозга, сепсис. Избежать неприятностей позволяет диспансерное наблюдение ЛОР-врачом, своевременное санирующее хирургическое лечение по показаниям.
Перфорация барабанной перепонки может быть центральной (мезотимпанит) и краевой (эпитимпанит)
Длительное вялотекущее воспаление хронического гнойного среднего отита может приводить к образованию холестеатомы, как правило при эпитимпанитах (4.3% случаев) .
Холестеатома, или жемчужная опухоль, представляет собой опухолевидное образование, состоящее из эпидермальных пленок, заключающих в себе кристаллы холестерина и бактерии. Под влиянием ею же поддерживаемого нагноения эпидермальная масса приводит к развитию кариеса и некроза кости с проникновением инфекции на оболочки мозга.
Под влиянием ею же поддерживаемого нагноения эпидермальная масса приводит к развитию кариеса и некроза кости с проникновением инфекции на оболочки мозга.
Сегодня показания к оперции на среднем отделе уха значительно расширились.
Это связано с развитием профилактического направления в лечении хронических гнойных средних отитов, возможностями отохирургии.
Когда оперировать в плановом порядке?
- Когда выставлен диагноз холестеатома, в том числе по данным КТ, МРТ и т.д.
- Хронический эпитимпанит с распространением процесса на клетки сосцевидного отростка, височной кости.
- Когда планируется операция по закрытию дефекта барабанной перепонки (тимпанопластика), выполняется санирующий (очищающий от кариозного процесса) этап для последующего улучшения слуха.
Санирующая операция проводится под наркозом с применением микроскопа. Разрез, как правило, заушный, иногда возможно проведение операции через слуховой проход (эндаурально). С помощью бор-машины поэтапно аккуратно удаляются разрушенные кариесом участки височной кости, грануляции.
С помощью бор-машины поэтапно аккуратно удаляются разрушенные кариесом участки височной кости, грануляции.
Срок реабилитации 10-14 дней.
Дополнительная информация в разделе «Вопрос-ответ»
Хронический отит, холестеатома
ИгорьВопрос:
Здравствуйте, Владимир Николаевич. Мне 47 лет, с детства хронический гнойный средний отит. Последние 2-3 года гноетечение из уха стало частым, постоянно приходится ходить с ваткой, на подушке остаются пятна. В моем случае возможно полное выздоровление ?
Ответ:
Уважаемый Игорь, необходимо предварительное обследование, возможно, курс консервативного лечения. Затем, как правило, 2 этапа операции- санирующий, удаление кариозных(сгнивших структур височной кости), затем восстановление звукопроводящей системы(слуховых косточек, перепонки).Это реально.
Григорий Петрович
Вопрос:
Здравствуйте Владимир Николаевич, постоянно наблюдаюсь в поликлинике, отмывают из уха гной, говорят, что в ухе полип, мешает оттоку, надо удалять.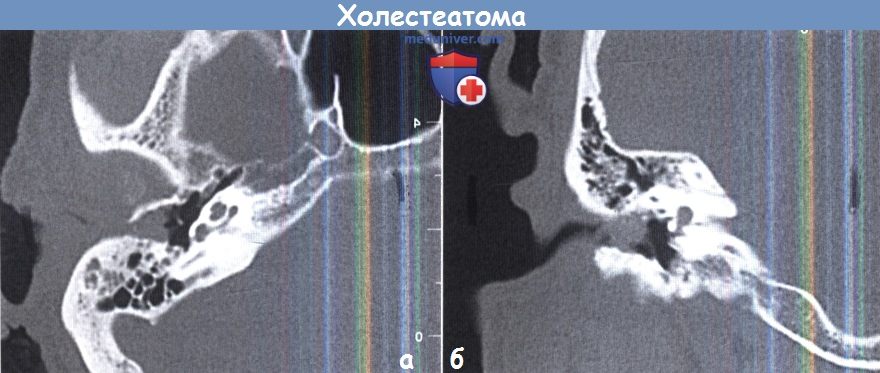 Вы такие операции делаете?
Вы такие операции делаете?
Ответ:
Уважаемый Григорий Петрович, полип, как правило, — результат хронического гнойного воспаления в ухе, он же, сам по себе, его поддерживает и ухудшает течение болезни. Удалять надо. Такие операции делаем.
Константин
Вопрос:
Скажите, у меня хронический отит, слух на одно ухо снижен.Хочу профессионально заниматься музыкой. После операции слух восстанавливается?
Ответ:
Уважаемый Константин, основной задачей хирургического лечения хронического отита является устранение патологических, «гнилых» тканей и восстановление целостности структур уха, что также способтвует улучшению слуха.Но слух после операции не всегда восстанавливается на все 100%. Это надо учитывать.
Елена
Вопрос:
Владимир Николаевич, у меня уже была операция на ухе, слух снижен и выделения , боли все равно бывают. Можно как-то поправить ситуацию? Очень беспокоит.
Ответ:
Елена, нужно разбираться.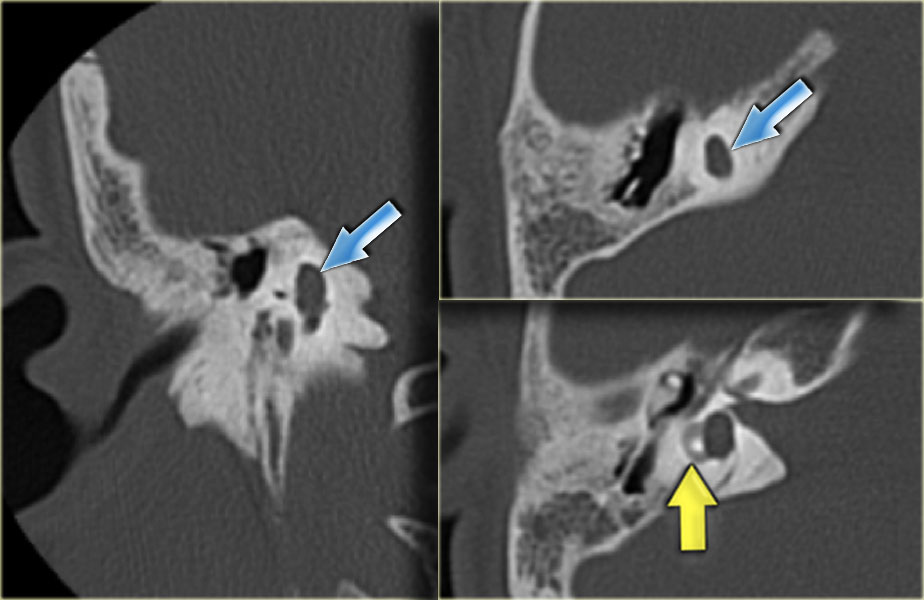 Потребуется осмотр и скорее всего КТ (компьютерная томография ) височных костей.
Потребуется осмотр и скорее всего КТ (компьютерная томография ) височных костей.
Галя
Вопрос:
Здравствуйте, доктор. Ребенку 13 лет, в детстве перенесли несколько острых отитов, сейчас одно ухо хуже слышит, иногда вытекает прозрачная жидкость.У нас хронический отит ? Можно что-то сделать ?
Ответ:
Уважаемая Галя, прозрачная жидкость продуцируется слизистой барабанной полости, иногда ее больше, особенно при перфорации перепонки, это не страшно. Необходим осмотр, помочь можно.
Сергей
Вопрос:
У меня хронический отит много лет. Последнее время гнойных обострений не было, уже года 2. Можно обойтись без «долбежки», просто закрыть перепонку и восстановить слух?
Ответ:
Уважаемый Сергей, не всегда проблема решается одной лишь мирингопластикой (восстановление перепонки). Если клетки височной кости в порядке, это возможно. Потребуется осмотр, скорее всего КТ (компьютерная томография) височных костей.
Елена Геннадьевна
Вопрос:
Здравствуйте, меня давно уговаривают на операцию в поликлинике, говорят, что хроническое ухо лучше оперировать. Сама же очень боюсь. Слышала, что операция опасная. Это правда ?
Ответ:
Уважаемая Елена Геннадьевна, безусловно, любая, даже самая маленькая и простая операция – это риск. Но еще больший риск – пустить все на самотек, авось пронесет… Осложнения хронического гнойного отита очень страшны, часто — печальны. Наша задача этого не допустить.
Валентина Александровна
Вопрос:
Доктор, скажите, 15 лет назад мне «долбили» ухо, удаляли холестеатому в другом городе, все было на живую, под новокаином. Ухо периодически побаливает, особенно зимой, стараюсь беречься. Сходила последний раз к лору, сказали опять холестеатома. Много слез пролила. Опять операция ?
Ответ:
Валентина Александровна, рецидив (повторение) холестеатомы возможен. Необходим осмотр, иногда холестеатому можно вымыть и удалить через слуховой проход, обойтись без операции.
Евгений
Вопрос:
Здравствуйте, живу в другом городе. Нужна операция на ухе. Сколько лежать в больнице и нужно ли потом приезжать?
Ответ:
Евгений, конечно, все зависит от объема операции. Как правило, пациент находится у нас от суток до 3-х, затем приезжает через неделю, месяц, полгода.
Анастасия
Вопрос:
Владимир Николаевич, У меня уже была операция «тимпанопластика». Последний раз на приеме у лор-врача увидели дырку в перепонке и скопление гноя. Очень расстроилась. Что мне теперь делать ?
Ответ:
Уважаемая Анастасия, сейчас нужен хороший курс консервативного лечения. Затем придется обследоваться, скорее всего, необходима будет повторная операция.
Евгения Васильевна
Вопрос:
Владимир Николаевич, здравствуйте. Уже год прошел как у меня на фоне хронического гнойного отита повисла правая половина лица. Операцию предлагали уже давно, все боялась… Теперь на улицу стыдно выходить.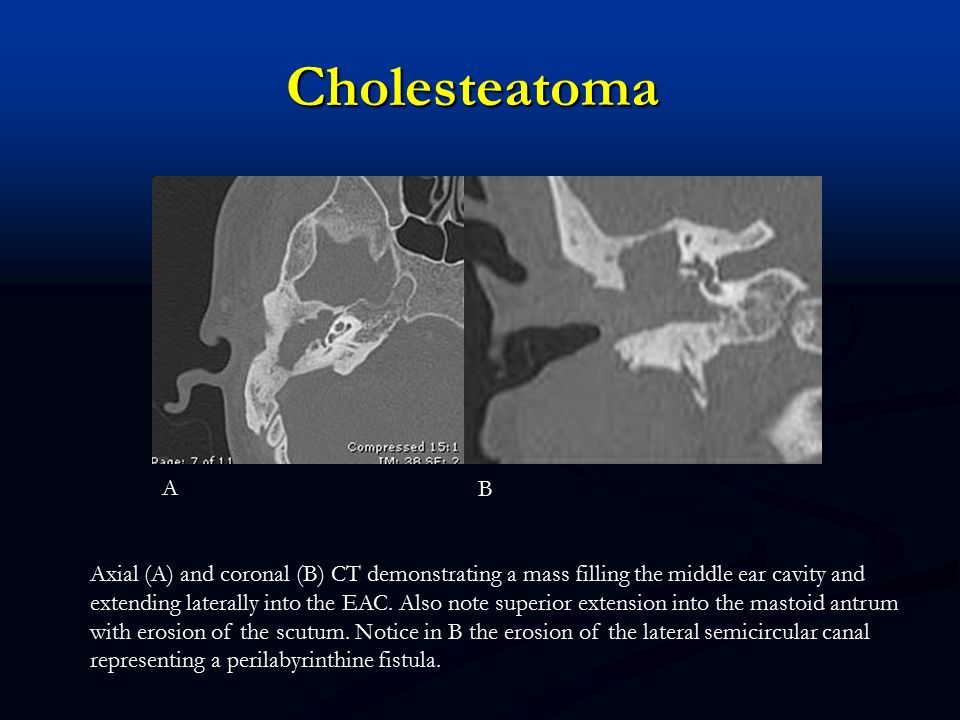 Мне 53 года. Что делать ? Вы сможете помочь ?
Мне 53 года. Что делать ? Вы сможете помочь ?
Ответ:
Ваше осложнение- парез или паралич лицевого нерва. При первых признаках можно помочь срочной санирующей операцией. Сейчас прошло много времени. Однако есть клиники, в которых делаются попытки восстановления функции лицевого нерва, даже успешные. Насколько я знаю, сейчас в Москве этим занимаются.В Израиле, США, Франции- точно. Сразу скажу — очень дорого.
сделать в СПБ, цены и адреса клиник ЦМРТ
Внимание! По техническим причинам запись на компьютерную томографию приостановлена.
Стоимость от 3 000 ₽
Время процедуры — 8-10 минут
Описание снимка через 45 минут
Записаться на КТВаше здоровье – наш главный приоритет
Мы делаем все, чтобы вы получили своевременную
помощь в условиях пандемии COVID-19
Дезинфекция помещений
Дезинфекция по графику
Каждый час выполняем дезинфекцию всех помещений и поверхностей специальными безопасными дезинфектантами
Безостановочная рециркуляция воздуха
В каждом кабинете мы установили дополнительные бактерицидные рециркуляторы воздуха, которые работают без остановки
Стерилизация абсолютно всех инструментов клиники
Инструменты подвергаются многоступенчатой стерилизации. Мы обрабатываем все: даже пишущие ручки
Мы обрабатываем все: даже пишущие ручки
Безопасность пациентов и персонала
Масочный режим всего персонала
Все сотрудники клиники используют одноразовые маски, которые мы меняем каждые 2 часа.
Контроль за здоровьем сотрудников клиники
Мы ведем учет здоровья каждого сотрудника: измеряем температуру при входе в клинику, следим за отсутствием симптомов
Бережное отношение к каждому пациенту
Для пациентов клиники мы подготовили индивидуальные средства защиты на входе клиники
Бесконтактное получение результатов анализов
Результаты анализов пациенты могут получить по электронной почте
Работа в клинике
Обработка процедурного кабинета после каждого пациента
После каждого пациента мы проводим усиленную обработку
кабинетов дезинфицирующим раствором.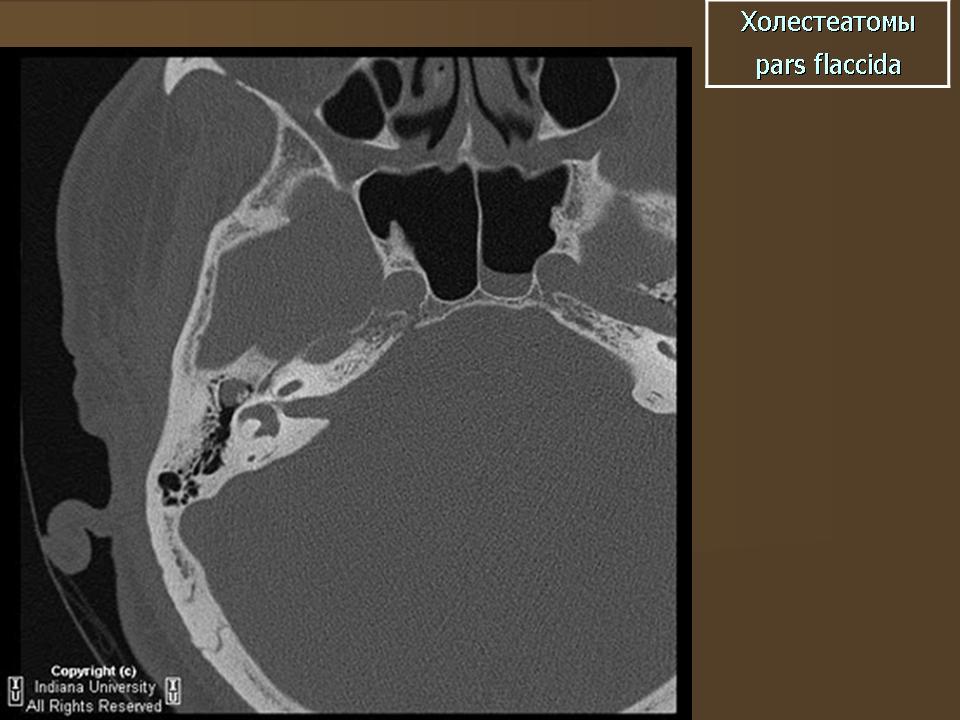
Наличие разметки для соблюдения дистанции
Мы разметили зоны возле кабинетов, чтобы нашим посетителям было проще соблюдать социальную дистанцию
Мы рекомендуем посещать Центр МРТ только по онлайн-записи,
чтобы исключить нежелательные социальные контакты во время пандемии
Компьютерная томография (МСКТ) в диагностике заболеваний наружного и среднего уха
1. Амосов В.И., Плужников М.С., Мурзин Б.А., Брызгалова С.В. рентгеновская компьютерная томография в оценке строения височных костейю . Сборник биомедицинских и биосоциальных проблем интегративной антропологии. -М., 1998.-С.11-12.
2. Бобошко М. Ю., Брызгалова С. В., Лопотко А. И. Состояние слуховой трубы у больных хроническим гнойным средним отитом по данным компьютерной томографии. // Вестник оториноларингологии М.,2003. — №4 — С. 16-19.
// Вестник оториноларингологии М.,2003. — №4 — С. 16-19.
3. Богомильский М. Р., Балясинская С. Л., Кручинин И. Л. и др. Хирургическое лечение врожденных пороков развития наружного и среднего уха у детей.// Вестник оториноларингологии М., 1996 -№5 — С. 4-9.
4. Борисенко О. Н. Рентгенологические и термографические исследования в диагностике хронического гнойного среднего отита. // Материалы XII Всесоюзного съезда рентгенологов и радиологов. Вестник рентгенологии и радиологии. — М., 1990 №5-6 — С. 39.
5. Борисова К. 3., Бояджан Г. Г. Синдром микротии/атрезии-тотальная реконструкция отологом. Сверхэластичные медицинские материалы и имплантанты с памятью формы в медицине. // Материалы докладов международной конференции. Томск, 1998. -С. 27 — 28.
6. Бояджан Г. Г. Современная лучевая диагностика хирургических заболеваний среднего уха: Дисс. . докт. мед.наук. Новокузнецк, 2000.
7. Бояджан Г.Г., Фастыковская Е.Д. рентгеновская компьютерная томография в диагностике заболеваний височной кости.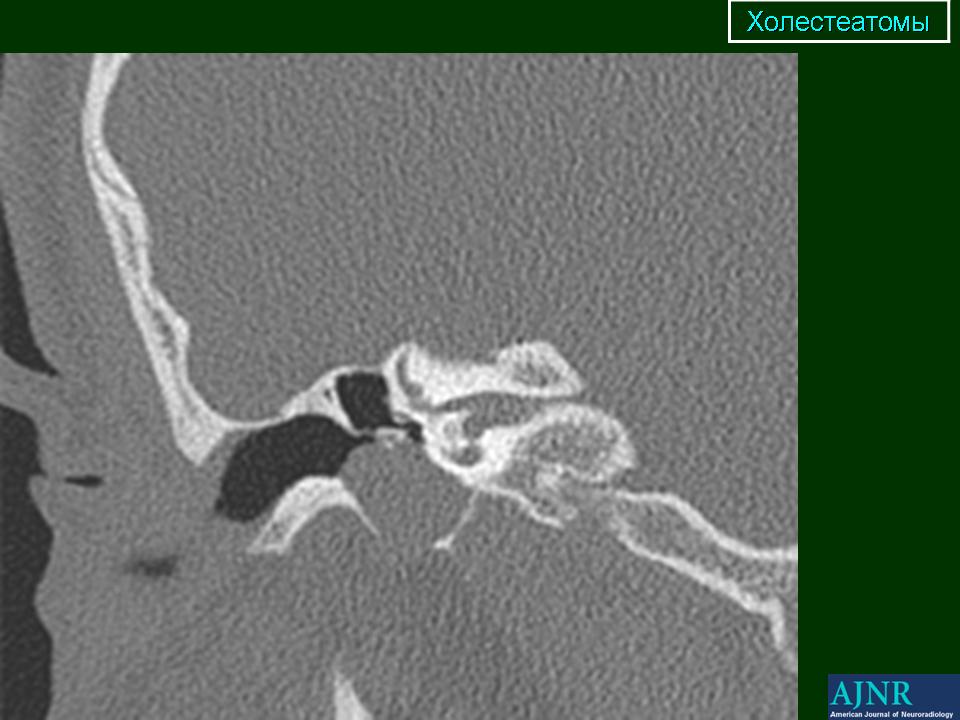 // Медицина на рубеже веков: Сборник трудов. Новокузнецк, 1999. — С.76-79.
// Медицина на рубеже веков: Сборник трудов. Новокузнецк, 1999. — С.76-79.
8. Бояджан Г.Г., Фастыковская Е.Д., Развозжаев Ю.Б. Возможности рентгенологической диагностики холестеатомы среднего уха. //
9. Современная лучевая диагностика в клинической практике: Сборник трудов / Под редакцией Е.Н. Самцова. Томск: Изд-во HTJI, 1999. -С.100.
10. Бояджан Г.Г., Фастыковская Е.Д., Развозжаев Ю.Б. Рентгенология в отиатрии. Методические рекомендации для врачей-курсантов. Новокузнецк,1998.
11. Брызгалова С.В. Рентгеновская компьютерная томография в изучении строения и патологических состояний височной ко. // Новости оториноларингологии и логопатологии. СПб., 2000.- №3. -С. 99 — 102.
12. Гинзбург В.Г. Основы рентгенологического исследования черепа. М.: Государственное издательство мед. литературы, 1962. -С. 179.
13. Григорьев Г.М., Хардин Э. А., Черняев Е. А. Диагностика петрозита у больных хроническим гнойным средним отитом. // Вестник оториноларингологии М., 1993 — №3 — С. 18-19.
18-19.
14. Дмитриев Н. С., Милешина Н.А. Хирургическое лечение больных экссудативным средним отитом. // Вестник оториноларингологии. М., 2003.- №26. — С.49 — 51.
15. Добротин В.Е. Определение объема хирургического вмешательства при внутричерепном распространении процессов из полости среднего уха и околоносовых пазух по данным КТ. // Вестник оториноларингологии — М., 1996 №3 — С. 23-26.
16. Добротин В.Е. Определение показаний объема и хирургического вмешательства при деструктивных поражениях носа, пазух и уха сучетом данных компьютерной томографии: Дисс. . докт. мед.наук. -М., 1997.
17. Едрев Г., Васильев X., Маринова О. Хронический гнойный отит с двухсторонней локализацией. // Вестн. оториноларингологии. — М., 1993. -№ 1.- С. 27, 28.
18. Зеликович Е.И. Компьютерная томография височной костив диагностике нарушений слуха и отборе больных на кохлеарную имплантацию: Дисс. . канд.мед.наук. М.,2002.
19. Зеликович Е. И. Фаллопиев канал и КТ-диагностика периферических парезов лицевого нерва. // Вестник оториноларингологии — М., 2003 №5 — С.32-40.
// Вестник оториноларингологии — М., 2003 №5 — С.32-40.
20. Зеликович Е.И. КТ височной кости в диагностике хронического гнойного среднего отита // Вестник оториноларингологии — М., 2004 №4 — С.25-29.
21. Зеликович Е.И. КТ височной кости в диагностике приобретенной холестеатомы среднего уха // Вестник оториноларингологии — М., 2004 №5 — С.28-32.
22. Зеликович Е.И. Рентгеновская компьютерная томография височной кости в диагностике хронических заболеваний среднего уха: Дисс. . докт.мед.наук. — М., 2005.
23. Зеликович Е.И. КТ височной кости в диагностике адгезивного среднего отита // Вестник оториноларингологии М., 2005 — №2 -С.31-36.
24. Зеликович Е.И., Куриленков Г.В. Роль КТ в диагностике экссудативного среднего отита. // Материалы Всероссийского научного форума «Достижения и перспективы современной лучевой диагностики» Москва, май 2004г. М., 2004 — С.77.
25. Кишковский А.Н., Кузнецов С.В. Компьютерная томография в диагностике поражений JIOP-органов. // В кн. : Компьютернаятомография в клинике. Тезисы 1-го Всесоюзного симпозиума 2122 мая 1987 — М., 1987. — С.47-48.
: Компьютернаятомография в клинике. Тезисы 1-го Всесоюзного симпозиума 2122 мая 1987 — М., 1987. — С.47-48.
26. Кишковский А.Н., Кузнецов С.В. распознавание повреждений и заболеваний височной кости с помощью компьютерной томографии. // Вестник рентгенологии и радиологии. М. 1988 — №2 — С.29-31.
27. Кишковский А.Н., Тютин JI.A. Медицинская рентгенотехника. Обзорные снимки черепа. М.: Медицина, 1983. — С. 196-206.
28. Кишковский А.Н., Тютин Л.А., Есиновская Т.Н. Атлас укладок при рентгенологических исследованиях. Л.: Медицина, 1987. — 520 с.
29. Комарович Г. М., Коссовой Л. А. Опыт применения проекции Шоссе III при хронических средних отитах. // Вестн. оториноларингологии. -М., 1973. № 5. — С. 72.
30. Кривобок Б.И. Анатомо-рентгенологические особенности дна барабанной полости, яремной ямы и вертикальной части сонного канала: Автореферат дисс. . канд. мед. наук. К., 1971. — 15 с.
31. Кузнецов С.В. Возможности компьютерной томографии в распознавании заболеваний и повреждений ЛОР-органов: Дисс.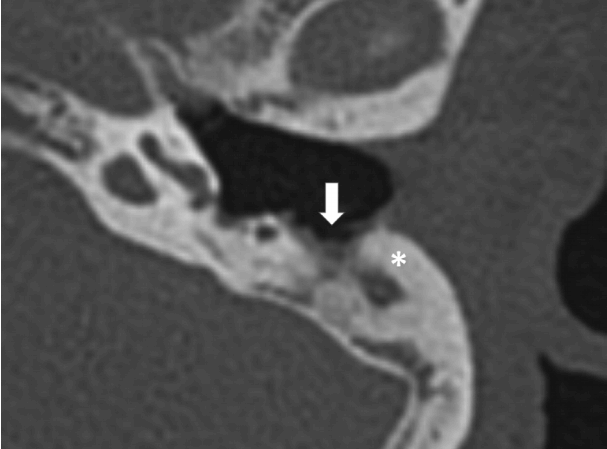 . докт.мед.наук. Л., 1992.
. докт.мед.наук. Л., 1992.
32. Кузнецов С.В., Апряткина В.М. Компьютерная томография в диагностике, заболеваний среднего уха и височной кости. // Журнал ушных, носовых и горловых болезней. — М., 1987. № 5. — С.51-54
33. Кузнецов С.В., Апряткина В.М. Компьютерная томография: особенности рентгеноанатомии височной кости. // Вестник оториноларингологии. М., 1989. — №4. — С. 66-70.
34. Куриленков Г.В. Компьютерная томография височной кости у детей (методика исследования и диагностика пороков развития): Дисс. . канд. мед. наук. -М., 2001.
35. Левин Л.Т Практическое руководство по хирургическим болезням уха. М. 1928. — С. 120 — 399.
36. Левин Л.Т., Темкин Я.С. Хирургические болезни уха. — М.Д948.-С. 141-147.
37. Лучихин Л.А., Дербенева М.Л., Островцев И.В. Эффективность компьютерной томографии височной кости в диагностике хронического гнойного среднего отита. // Вестник оториноларингологии. — М., 1995. № 3. — С. 31-34.
38. Муратов Н.И., Воронкин В.Ф. Применение компьютерной томографии височной кости для ранней диагностики и прогнозирования отогенных внутричерепных осложнений. // Вестник оториноларингологии. М., 1994 — №5-6 — С.22-24.
// Вестник оториноларингологии. М., 1994 — №5-6 — С.22-24.
39. Овчинников Ю.М., Добротин В.Е. Компьютерная томография при заболеваниях полости носа, околоносовых пазух, носоглотки и уха Л Атлас-М., 1997.-Т.1 С.50-63.
40. Пальчун В. Т., Кунельская Н. Л., Кислова Н. М. Ургентные заболевания уха (сравнительные статистические данные). // Вестник оториноларингологии. -М., 1998 №6 — С. 4-10.
41. Петри А., Сэбин К. Наглядная статистика в медицине (перевод с английского) // М., изд.дом ГЭОТАР-МЕД, 2003 С.93-95.
42. Петтерссон Холгер и др. Общее руководство по радиологии. -М.: РА «Спас», 1996. Т. I, И. — С.1330.
43. Платонов А.Е. Статистический анализ в медицине и биологии. -М., 1994.-С.5-23.
44. Плужников М.С., Головач Г.Г., Косовой A.JI. Некоторые клинико-рентгенологические аспекты диагностики холестеатомы. // Вестник оториноларингологии. М., 1984. — №2 — С.52-56.
45. Привес М.Г., Лысенков Н.К., Бушкович В.И. Анатомия человека.- Л.Медицина, 1974. С.97-100.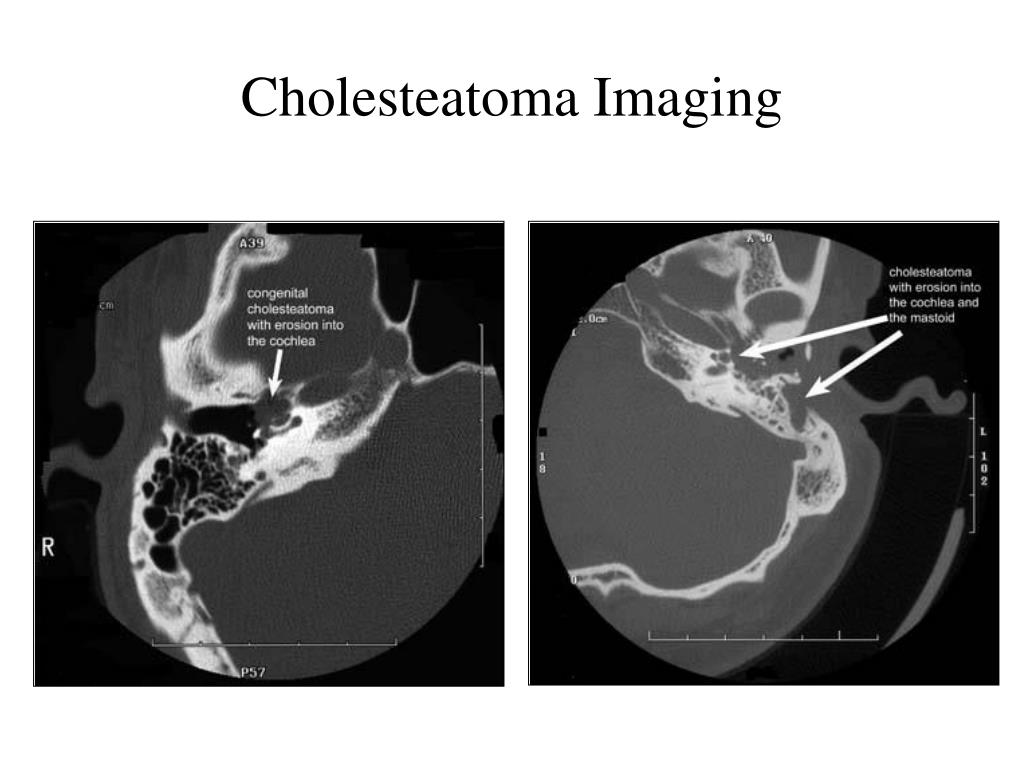
46. Развозжаев Ю.Б. Рентгеновская компьютерная томография в диагностике средних отитов: Дисс. канд. мед. наук.-М., 2001.
47. Синельников Р.Д. Атлас анатомии человека. М.: Медицина, 1974.- Т. I С.70-78.
48. Скопина Э. Л. Некоторые аспекты проблем хронического гнойного среднего отита. // Вестник оториноларингологии. — М., 1992-№2-С. 51-52.
49. Стратьева О. В., Арефьева Н. А. Показания к тимпанотомии на ранних стадиях экссудативного среднего отита. // Вестник оториноларингологии М., 2001 — №1 — С. 12-16.
50. Тарасов Д.И., Фёдорова O.K., Быкова В.П. Заболевания среднего уха: Руководство для врачей. М., 1988. — С.288.
51. Тодоров И. Холестеатома среднего уха в детском возрасте. // Вестник оториноларингологии. М., 1993 — №3 — С.14-17.
52. Томенко И. 3., Ветощук В. И., Рыжик В. Н. Симультанная томография височной кости. // Журнал ушн., носов, и горлов. болезней. -М., 1991. №3 — С.60-62.
53. Филиппкин М.А., Куриленков Г. В., Зеликович Е. И. Компьютерная томография височной кости в диагностике заболеваний наружного слухового прохода. // Вестник рентгенологии и радиологии. М., 2004. — №1 — С. 10-14.
// Вестник рентгенологии и радиологии. М., 2004. — №1 — С. 10-14.
54. Akihiko I., Isamu S., Shin-Ichi H., Masahuro S. Postnatal development of the tympanic cavity: a computer-aided reconstruction and measurement study. //Acta Otolaryngol. 2000. — Vol.120. — P.375-379.
55. Alexander AE Jr, Caldemeyer KS, Rigby P. Clinical and surgical application of reformatted high-resolution CT of the temporal bone. // Neuroimaging Clin North Am/ 1998 — Vol.8 — P.631-650.
56. Aristequi M. A., Ramos A. High resolution computed tomography in middle ear cholesteatoma. // Intern. Confer, on the reality in ear surg. and. Otoneurosurg. Netherlands. 1991. — P.91.
57. Azais O., Drouineau J., Vandermarcq P., Barret D., Gasquet Ch. Tomodensitometrie du temporal pathologique. Les tumeurs. // Feuill. Radiol. 1988 — Vol.28(5)-P. 3 61 -3 67.
58. Azais O., Drouineau J., Vandermarcq P., Barret D., Gasquet Ch. Tomodensitometrie du temporal pathologique. L’otite chronique. // Feuill. Radiol.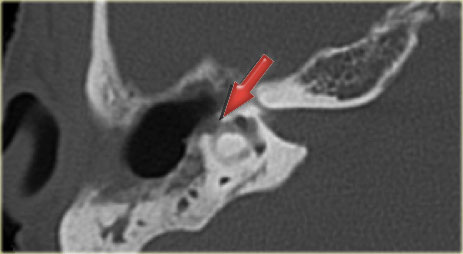 — 1988-Vol.28(5) P.369-379.
— 1988-Vol.28(5) P.369-379.
59. Berrettini S., Neri E., Ravecca F., Forli F., Panconi M., Franceschini S.S., Bartolozzi C. Correlations between virtual endoscopy and otoendoscopy of the retrotympanum. // Acta Otolaryngol. 2002 — Jul -Vol. 122(5)-P.474-8.
60. Blaney SP, Tierney P, Oyarazabal M, Bowdler DA. CT scanning in «second look» combined approach tympanoplasty. // Rev-Laryngol-Otol-Rhinol-(Bord) 2000 — Vol. 121(2) — P.79-81.
61. Branica S., Sprem N., Sinicic L. et al. Three-dimentional (3D) computer assisted temporal bone reconstruction. // Otology 2000:
62. Achievements and Perspectives. XXII Annual Meeting of the Politzer Society. Switzerland. 1999. — P. 43.
63. Chakeres D.W. CT of ear structures: A tailored approach. // RadiolClin North Am. 1984. — Vol.22. — P.3-14.
64. Chakeres D.W., Welder D.J. Computed tomography of the ossicles. // Neuroradiology27 1995 -P.99-107.
65. Chen DY, Chen XW, Wang Y, Cao KL, Jin ZY. Virtual otoscopy of middle ear structure and pathology. // Zhonghua Er Bi Yan Hou Tou Jing Wai ke Za Zhi 2005 — Jan — Vol.40(l) — P. 18-21.
// Zhonghua Er Bi Yan Hou Tou Jing Wai ke Za Zhi 2005 — Jan — Vol.40(l) — P. 18-21.
66. Chole R.A. Osteoclasts in chronic otitis media, cholesteatoma and otosclerosis.// Ann. Otol. Rhinol. Laryngol. 1988 — Vol.97(6) — P.667-669.
67. Chu F.W .K., Jackler R.K. Anterior epitympanic cholesteatoma with facial paralysis: A characteristic growth pattern. // Laryngoscope. -1988 Vol.98(3) — P.274-279.
68. Copeland BJ, Buchman CAI Management of labyrinthine fistulae in chronic ear surgery. // Am-J-Otolaryngol 2003 — Vol.24(l) — P.51-60.
69. Czerny C., Franz P., Imhof H. Computed tomography and magnetic resonance tomography of the normal temporal bone. Radiologe. 2003 -Mar — Vol.43(3) — P.200-6.
70. Dastidar P., Pertti A., Kazhuketo T. Axial HR CT, two-dimentional and max. intensity projection reconstruction’s in temporal bone lesions. // Acta otolaryng. Suppl. Stockholm. 1997. — Vol. 529 — P.43-46.
71. Deguin C, Pulec JL. Nonobstructing exostoses of the external auditory canal. // Ear Nose Throat J. 2000 — Feb — Vol.79(2) — P.72.
// Ear Nose Throat J. 2000 — Feb — Vol.79(2) — P.72.
72. DiBartolomeo JR. Exostoses of the auditory canal // Ann Otol Rhinol Laryngol Suppl. 1979 — Nov-Dec — Vol.88(6 Pt Suppl 61) — P.2-20.
73. Dmitriev NS, Mileshina NA. Surgical treatment of patients with exudative otitis media //Vestn Otorinolaringol. 2003 — Vol.6 — P.49-51.
74. Doyon D., Chan K.Y., Attia M., Halimi P., Sigal R., Corlicu P., Bobin S. Magnetic resonanse investigation of non-ocoustic petrous lesions. // Arch. Otorhinolaryngol. 1989. — Vol.246(5) — P. 265-268.
75. El-Kholy A.A., Cherry K. Primary cholesteatoma of the mastoid presenting as cervical abscess. // J. Laryngol. Otol. 1989. — Vol. 103(1) -P. 92-93.
76. Faye MB, Ba MC, Diakhate 1С, Hossini A, Renaux A. Posterior cranial fossa abscess secondary to cholesteatoma. // Rev Laryngol Otol Rhinol (Bord) 2006 — Vol.l27(3) -P.161-3.
77. Fisch U., Sade J. Intracranial complications of Cholesteatoma. // Cholesteatoma and mastoid surgery. Kugler, Amsterdam 1992 — P. 369379.
Kugler, Amsterdam 1992 — P. 369379.
78. Fisher EW, McManus TC. Surgery for external auditory canal exostoses and osteomata. // J Laryngol Otol. 1994 — Feb — Vol. 108(2) -Р.106-10/
79. Forsen JW. Chronic disorders of the midlle ear and mastoid.// In: Pediatric Otolaryngology./ Edited by Wetmore R.F. New York, Stuttgart: Thieme, — 2000. -P.281 — 305.
80. Friedmann I, Graham MD. The ultrastructure of cholesterol granuloma of the middle ear: an electron microscope study. //J Laryngol Otol. 2002 — Nov — Vol.116(11) — P.877-81.
81. Fritz P., Rieden K., Lenarz Т., Haels J., zum Winkel K. Radiological evaluation of temporal bone disease: High-resolution computed tomography versus convertional X-ray diagnosis. // Brit. J. Radiol. -1989 Vol.62(734) — P. 107-113.
82. Gaurano JL, Joharjy IA. Middle ear cholesteatoma: characteristic CT findings in 64 patients. // Ann Saudi Med. 2004 — Nov-Dec -Vol.24(6) — P.442-7.
83. Gleeson TG, Lacy PD, Bresnihan M, Gaffney R, Brennan P, Viani L. High resolution computed tomography and magnetic resonance imagingin the pre-operative assessment of cochlear implant patients. // J Laryngol Otol. 2003 — Sep — Vol.117(9) — P.692-5.
High resolution computed tomography and magnetic resonance imagingin the pre-operative assessment of cochlear implant patients. // J Laryngol Otol. 2003 — Sep — Vol.117(9) — P.692-5.
84. Goh JP, Chan LL, Tan TY. MRI of cochlear otosclerosis. // Br J Radiol. 2002 — Jun — Vol.75(894) — P.502-5.
85. Grampp S., Czerny С., Henk C.B., Getottner W., Imhof H. Computed tomography and magnetic resonance imaging of acquired abnormalities of the inner ear and cerebello-pontine angle. // Radiologe. 2003 — Mar -Vol.43(3) — P.213-8.
86. Granell J, Puig A, Benito E. Osteoma and exostosis of the external auditory meatus: a clinical diagnosis. // Acta Otorrinolaringol Esp. -2003 Mar — Vol.54(3) — P.229-32.
87. Grevers G., Vogl Th., Kang K. Radiologische Mittelohrdiagnostik. Moglichkeiten und Perspektiven. // Laryngol. Rhinol. Otol. 1989. — Bd. 68, №9. — S.482-485.
88. Griffit Ch., De La Paz R., Enzmann D. MR and CT correlation of cholesterol cysts of the petrous bone. // Amer. J. Neuroradiol. 1987 -Vol. 8( 5) — P.825-829.
J. Neuroradiol. 1987 -Vol. 8( 5) — P.825-829.
89. Grobovschek M., Oberascher G. Hochauflosende Computertomographie der Pyramide HR PCX. // Spezielle standardisierte Schichttechnik zur Darstellung der Ossicula. // Laryngol. Rhinol. Otol. — 1987 — BD.66. — №10. — 547- 553.
90. Ни Н., H.D. Не, W.D. Foley, S.H. Fox. Four Multidetector-Row Helical CT: Image Quality and Volume Coverage Speed. // Radiology -2000- Vol.215 -P.55-62.
91. Huttenbrink К. B. Die operative Behandling der chronischen otitis media. // H.N.O. 1994 — Bd. 42 — № 9 — S. 582-593.
92. Jacobs IN, Todd NW. Regional and intracranial cornplicatios of otitis media. / / In: Pediatric Otolaryngology. / Edited byWetrnore R.F. New York, Stuttgart: Thieme, — 2000. — P.305-327.
93. Jager LJ, Muller-Lisse U, Reiser M, Grevers G. High resolution magnetic resonance tomography of the temporal bone. // Laryngorhinootologie. 1994 — Jul — Vol.73(7) — P.385-9.
94. Jansen C. Die Retraktionstasche als potentielles Cholesteatomrezidiv // Laryngorhinootologie 1996 — BD. 65 — S. 499-501.
65 — S. 499-501.
95. Jasovic A., Dyeric D., Mitrivic N. High-resolution computed tomography in middle ear cholesteatoma. // IV Intern. Confer, on Cholesteatoma and Mastoid surgery. Japan. — 1992 P. 81.
96. Jiang M., Wang G., Skinner M.W., Rubinstein J.T., Vannier M.W. Blind deblurring of spiral CT images-comparative studies on edge-to-noise ratios. // Med Phys. 2002 — May — Vol.29(5) — P.821-9.
97. Jiang M., Wang G., Skinner M.W., Rubinstein J.T., Vannier M.W. Blind deblurring of spiral CT images. // IEEE Trans Med Imaging. -2003 Jul — Vol.22(7) — P.837-45.
98. Kalender W.A., Seissler W., Vook P. Single-breath-hold spiral volumetric CT by continuous patient translation and scanner rotation // Radiology. 1989. — Vol. 173(2). — P. 414.
99. Kemink JL, Graham MD/ Osteomas and exostoses of the external auditory canal medical and surgical management/ // J Otolaryngol. -1982 — Apr. — Vol.l 192) — PI01-6.
100. Klingebiel R., Bauknecht H.C., Lehmann R., Rogalla P.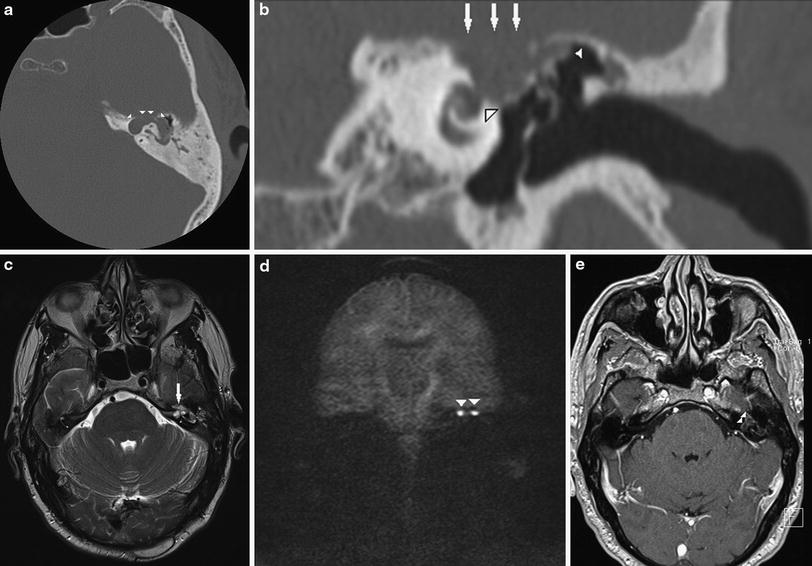 , Werbs M., Behrbohm H., Kaschke O. Virtual otoscopy—technique, indications and initial experiences with multislice spiral CT. // Rofo. 2000 -Nov -Vol. 172(11) — P.872-8.
, Werbs M., Behrbohm H., Kaschke O. Virtual otoscopy—technique, indications and initial experiences with multislice spiral CT. // Rofo. 2000 -Nov -Vol. 172(11) — P.872-8.
101. Klingebiel R., Bauknecht H.C., Rogalla P., Bockmuhl U, Kaschke O, Werbs M., Lehmann R. High-resolution petrous bone imaging using multi-slice computerized tomography. // Acta Otolaryngol. 2001 — Jul — Vol.l21(5) — P.632-6.
102. Koltai P.J., Eames F.A., Parnes S.M., Wood G.W., Bie B. Comparison of computed tomography and magnetic resonance imaging in chronic otitis media with cholesteatoma. // Arch. Otolaryngol. Head. Neck. Surg. 1989.-Vol. 115(10) — P.1231-1233.
103. Kong W.J., Ma H., Han P., Yue J.X., Xiong X.G., Zhu L.X., Dai C.K. Image examination of postoperative evaluation for the cochlear implanted electrode. //Zhonghua Er Bi Yan Hou Ke Za Zhi. 2004 — Feb — Vol.39(2) —P.81-4.
104. Koster O. Ohrenerkrankungen Moglichkeiten und Grenzen der Radiologic. //Rpntgenblatter. — 1989. — Bd. 42, № 4. — S. 150-157.
— S. 150-157.
105. Kroon DF, Lawson ML, Derkay CS, Hoffmann K, McCook J. Surfer’s ear: external auditory exostoses are more prevalent in cold water surfers. // Otolaryngol Head Neck Surg. 2002 May — Vol. 126(5) — P.499-504.
106. Kwok P., Waldeck A., Strutz J. How do metallic middle ear implants behave in the MRI? // Otology 2000: Achievements and Perspectives. XXII Annual Meeting of the Politzer Society. Switzerland. 1999 — P. 31.
107. Leighton SEJ, Robson, Anslow P et al. The role of CT imaging in the management of chronic suppurative otitis media. // Clin. Otol. 1993. -Vol.18. -P.23-29.
108. Litlinien /Algoritmen der Deutschen Gessekschaff fur Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. // H. N. O. 1997 — Bd. 45, №4. — S. 202-204.
109. Liu Y, Gu Z. The application of spiral-CT three-dimensional reconstruction in chronic otitis media // Zhonghua Er Bi Yan Hou Ke Za Zhi. 1998 — Aug — Vol.33(4) — P.216-8.
110. Mafee MP, Aimi K. Kahlen HL. Chronic otomastoiditis: a conceptual understanding of CT findings. // Radiology 1986. — Vol.160. — P. 193200.
// Radiology 1986. — Vol.160. — P. 193200.
111. Martin C., Michel F., Pouget J.F., Veyret C., Bertholon P., Prades J.M. Pathology of the ossicular chain: comparison between virtual endoscopy and 2D spiral CT-data. // Otol Neurotol. 2004 — May -Vol.25(3)-P.215-9.
112. Mercantony С., Monaca C., Lovisatti L. The role of CT in the study of surgery ear. // Otology in the 90’s: trends and perspectives. Italy. -1992.-P. 114.
113. Miani C, Bergamin AM, Barotti A, Isola M. Multifrequency multicomponent tympanometry in normal and otosclerotic ears. // Scand Audiol. 2000 — Vol.29(4) — P.225-37.
114. Michaels L., Levenson M.J., Parisier S.C., Juarbe Ch. Congenital cholesteatomas in children: An embryologic correlation. // Laryngoscope. 1988 — Vol.98(9) — P.945-955.
115. Miyamoto R.T., Fairschild Т.Н., Daugherty H.S. Primary cholesteatoma the congenially atretic ear. // Am. J. Otol. 1984 — Vol.5 -P. 283-285.
116. Miyashita H, Isono M, Murata K, Nakayama К, Tanaka H, Ishikawa M.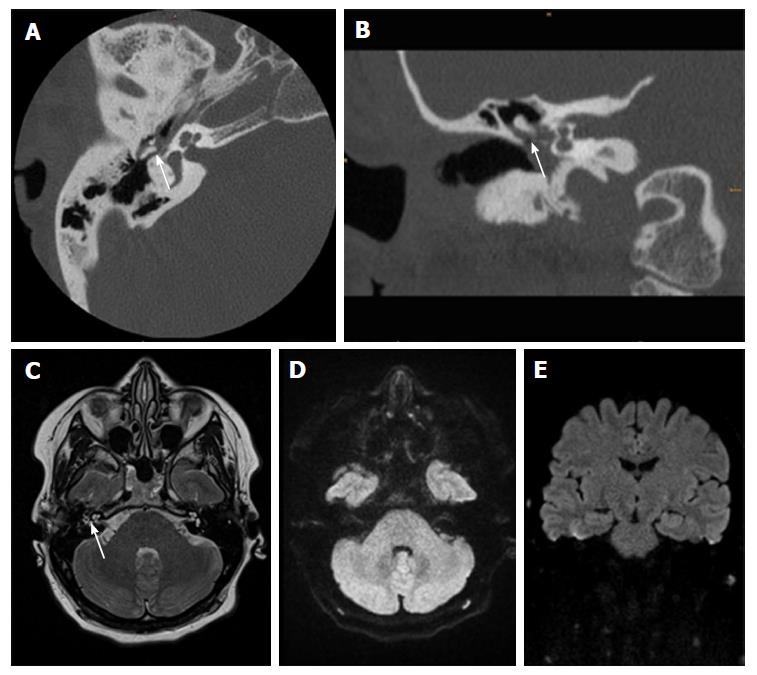 Three-dimensional magnetic resonance imaging findings of inner ear anomaly. //Acta Otolaryngol Suppl. 2000 — Vol.542 — P.67-70.
Three-dimensional magnetic resonance imaging findings of inner ear anomaly. //Acta Otolaryngol Suppl. 2000 — Vol.542 — P.67-70.
117. Murugasu E, Yong TT, Yoon CP. Invasive middle ear cholesterol granuloma involving the basal turn of the cochlea with profound sensorineural hearing loss. // Otol Neurotol. 2004 — May — Vol.25(3) -P.231-5.
118. Nadol JB Jr. Histopathology of residual and recurrent conductive hearing loss after stapedectomy. // Otol Neurotol. 2001 — Mar -Vol.22(2) — P. 162-9.
119. Nakasato Т., Sasaki M., Ehara S., Tamakawa Y., Muranaka K., Yamamoto Т., Chiba H., Ishida Т., Murai K. Virtual CT endoscopy of ossicles in the middle ear. // Clin Imaging. 2001- May-Jun — Vol.25(3) -P.171-7.
120. Nayak S. Segmental anatomy of the temporal bone. // Semin-Ultrasound-CT-MRI.2001 Vol.22(3) — P. 184-218/
121. Neri E., Caramella D., Battolla L., Cosottini M., Scasso C.A., Bruschini P., Pingitore R., Bartolozzi C. Virtual endoscopy of the middle and inner ear with spiral computed tomography.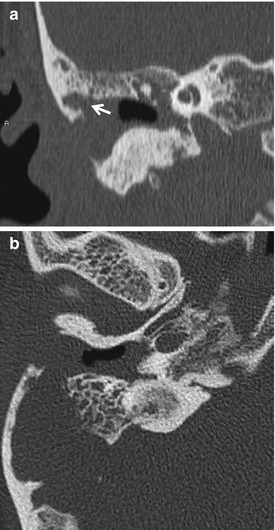 //Am J Otol. 2000 -Nov — Vol.21(6) — P.799-803.
//Am J Otol. 2000 -Nov — Vol.21(6) — P.799-803.
122. Noiori H., Iwanaga M., Nakamura H., Yui M., Ishida Y. Observation on 11 cases of cholesterol granuloma in otitis media. // Pract. Otol. 1988 — Vol.81(6) — P.657-662.
123. Oberascher G., Grobovschek M., Albegger K. Ausschluss eines Cholesteatomrezidives mittels HR-Computertomographie. Kann man auf den «Second-Look» verzichten? // HNO. 1988 — BD.36. — №5. -S.181-187.
124. Podoshin L., Fradis M., Ben-David Z. et al. Chronic otitis media. // HNO 1995 — Bd. 129 — №7-8. — S. 238-242.
125. Pratt L.L. Complications associated with the surgical treatment of cholesteaioma.// Laryngoscope 1983 — Vol.93 -P.172-174.
126. Pulec JL, Deguin C. Nonobstructing exostoses of the external auditory canal. // Ear Nose Throat J. 2001 — Feb — Vol.80(2) — P.66.
127. Purcell D, Johnson J, Fischbein N, Lalwani AK. Establishment of normative cochlear and vestibular measurements to aid in the diagnosis of inner ear malformations.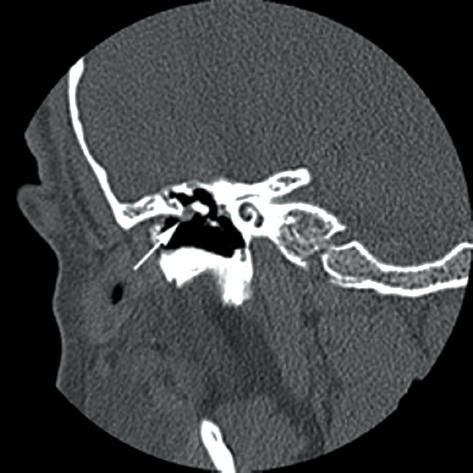 // Otolaryngol Head Neck Surg. 2003 — Jan- Vol.128(1) P.78-87.
// Otolaryngol Head Neck Surg. 2003 — Jan- Vol.128(1) P.78-87.
128. Raval В., Yeakley J.W., Harris J.H.Jr. Normal Anatomy for Multiplanar Imaging. // Williams @ Williams 1994 — P.232-238, 248254.
129. Reber M, Mudry A. Results and extraordinary complications of surgery for exostoses of the external auditory canal. // HNO 2000 — Feb. — Vol.48(2)-P. 125-8.
130. Reisser C, Schubert O, Forsting M, Sartor K. Anatomy of the temporal bone: detailed three-dimensional display based on image data from high-resolution helical CT: a preliminary report. // Am J Otol. -1996 May — Vol.l7(3) -P.473-9.
131. Rydberg J., K.A. Buckwalter, K.S. Caldemeyer, M.D. Phillips, D.J. Conces, Jr, A.M. Aisen, S.A. Persohn, K.K. Kopecky. Multisection CT: Scanning Techniques and Clinical Applications. // RadioGraphics 2000- Vol.20-P.1787-1806.
132. Savic D., Herak R., Djeric D. X-ray diffraction analysis of the auditory ossicle; in chronic otitis. // Acta. Otolaryngol. 1987 — Vol. 104(1-2) -P.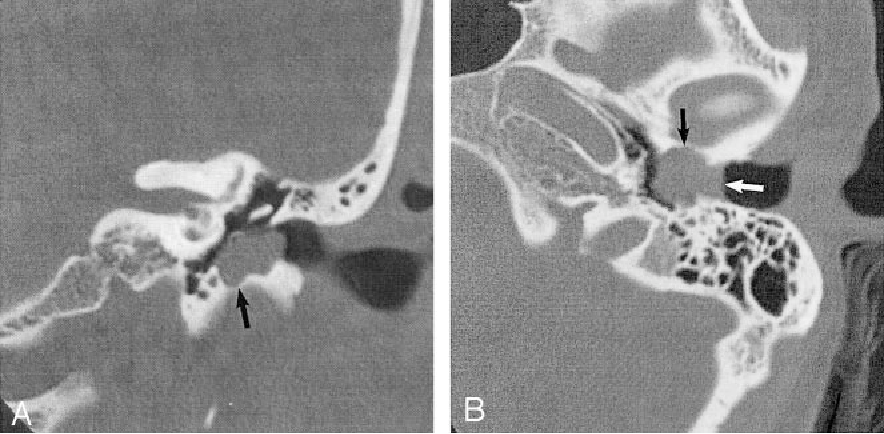 125-129.
125-129.
133. Shpizner BA, Holliday RA, Roland JT, Cohen NL, Waltzman SB, Shapiro WH. Postoperative imaging of the multichannel cochlear implant. // AJNR Am J Neuroradiol. 1995 — Aug — Vol. 16(7) — P. 151724.
134. Smith R.G., Leonetti J.P., Kletzker G.R. Differential clinical and radiographic features of cholesterol granulomas and cholesteatomas of the petrous apex. //Ann. Otol. Rhinol. Laryngol. 1988 — Vol.97(6) -P.599-604.
135. Stjernholm C. Aspects of temporal bone anatomy and pathology in conjunction with cochlear implant surgery. // Acta Radiol Suppl. 2003 -Jul-Vol.430-P.2-15.
136. Swartz JD. Cholesteatomas ofthe middle ear. Diagnosis, etiology and complicatiohs.//Radiol Clin North At. 1984.-Vol.22. — P.15-35.
137. Tan T. Y., Lim C. C.„ Boly H. K. High resolution CT ofthe temporal bone: preliminary expirience. // Ann. Acad. Med. Singapore. 1994 -Vol. 23(6)-P. 869-875.
138. Theisen J.M., Mann W., Ino T. Zur Diagnostik der chronischen Otitis media. // Arch Otorhinolaryngol -: 1990 Vol.227 — P.619-621.
// Arch Otorhinolaryngol -: 1990 Vol.227 — P.619-621.
139. Turetsky DB, Vines FS, dayman DA. Surfer’s ear: exostoses ofthe external auditory canal. // AJNR Am J Neuroradiol. 1990 — Nov-Dec -Vol. 11(6) — P.1217-8.
140. Valvassori G.E., Buckingham R.A. Radiology ofthe temporal bone. In: Valvassori G.E., Potter G.D., Hanafee W.N., Garter B.L., Buckingham R.A. (eds). // Radiology ofthe ear, nose and throat. Thieme, Stuttgart, 1992.
141. Valvassori Ea, Buckingham RA, Carter BL, at al. Head and neck imaging. NewYork: Thieme Medical Publishers 1988. — P.80-84.
142. Von Scheel I. Otogene Komplikationen bei reizlosem, intaktem Trommelfell //Laryngo-Rhino-Otol. 1989 — Bd. 68. — №1 — S. 78-80.
143. Welin C.S.H., Ratien E. Schlafenbein. In: Schinz H.R., Baensch W.E., Frommhold W., Glauner, Uehlinger E., Wellauer J. (Hrsg) Lehrbuch der Rontgendiagnostik, Bd. 3. 6. Aufl. Thieme, Stuttgart, 1986.
144. Wiet GJ, Schmalbrock P, Powell k, Stredney D. Use of ultra-high-resolution data for temporal bone dissection simulation. // Otolaryngol Head Neck Surg. -2005 Dec — Vol. 133(6) — P.911 -5.
// Otolaryngol Head Neck Surg. -2005 Dec — Vol. 133(6) — P.911 -5.
145. Wong BJ, Cervantes W, Doyle KJ, Karamzadeh AM, Boys P, Brauel
146. G, Mushtaq E. Prevalence of external auditory canal exostoses in surfers. // Arch Otolaryngol Head Neck Surg. 1999 — Sep — Vol. 125(9) — P.969-72.
147. Yoo S.K., Wang G., Collison F., Rubinstein J.T., Vannier M.W., Kim
148. H.J., Kim N.H. Three-dimensional localization of cochlear implant electrodes using epipolar stereophotogrammetry. // IEEE Trans Biomed Eng. 2004 — May — Vol.51(5) — P.838-46.
149. Zhang X, Chen Y, Liu Q, Han Z, Li X. The role of high-resolution CT in the preoperative assessment of chronic otitis media. // Lin Chuang Er Bi Yan Hou Ke Za Zhi 2004 — Jul — Vol. 18(7) — P.396-8.
150. Zonneveld F.W.’ Computed tomography of the temporal bone and orbit. Urban and Schwarzenberg: Munich — Wiev — Baltimor? 1987 -Р/183/
151. Zonneveld F.W., Van Waes P.F.G., Demsa H. et al. Direct multiplanarcomputed tomography of the temporal bone.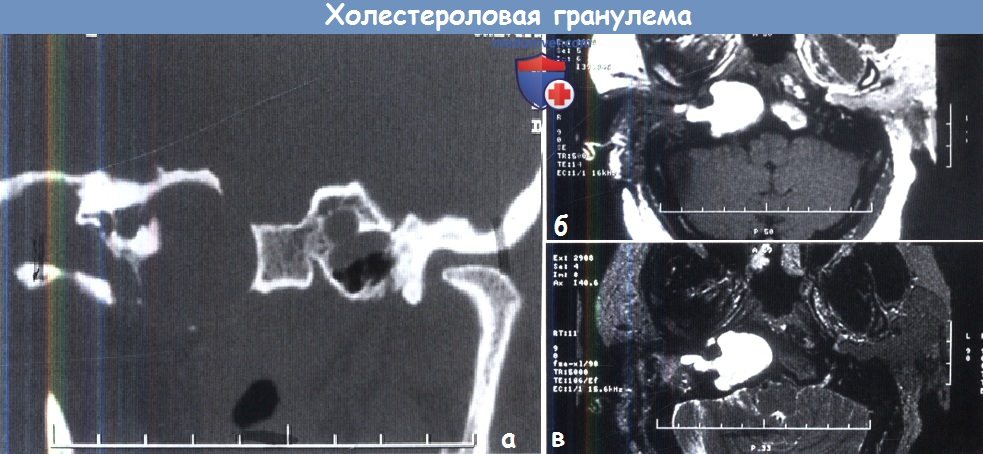 // Radiographics. — 1983. — V.3. P. 400-449.j
// Radiographics. — 1983. — V.3. P. 400-449.j
Хирургическое лечение холестеатомы пирамиды височной кости
Пациент М., 67 лет, находился на стационарном лечении в отделении оториноларингологии в 2020 г. с диагнозом Хронический левосторонний эпитимпано-антральный гнойный средний отит. Холестеатома пирамиды. Периферический парез левого лицевого нерва.
Мужчина предъявлял жалобы на глухоту на левое ухо, асимметрию лица, периодически возникающие выделения из левого уха слизисто-гнойного характера (оторея). Более 20 лет назад пациент перенес баротравму. Слух снижался постепенно в течение многих лет, а в последнее время периодически возникала шаткость походки. Наблюдался ЛОР-врачом в поликлинике по месту жительства. Ввиду неэффективности консервативного лечения и присоединения симптомов пареза левого лицевого нерва пациенту была рекомендована госпитализация для проведения хирургического лечения.
Пациент дообследован в стационаре: при КТ височных костей выявлена холестеатома пирамиды.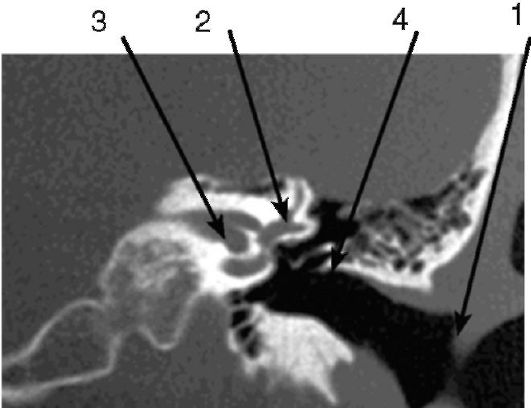 При аудиологическом обследовании – левосторонняя глухота.
При аудиологическом обследовании – левосторонняя глухота.
Холестеатома — псевдоопухоль, происходящая из тканей среднего уха. В подавляющем большинстве случаев она образуется на фоне хронического гнойного среднего отита или как последствие травмы уха. Образование разрушает структуры среднего и внутреннего уха, приводя к глухоте и вестибулярным нарушениям. У нашего пациента опухоль заполнила всю пирамиду височной кости и вызвала сдавление лицевого нерва. Симптомы пареза лицевого нерва видно на фото.
Проведено хирургическое лечение: субтотальная петрозэктомия.
Комментирует заведующий отделением Павел Викторович Азаров:
— Мы аккуратно удалили холестеатому, при этом нам удалось не затронуть лицевой нерв. Образовавшуюся полость, которая занимала всю пирамиду височной кости, заполнили подкожно-жировой клетчаткой, взятой с передней брюшной стенки пациента. Наружный слуховой проход ушит наглухо. На животе пациента остался маленький шов )).
На животе пациента остался маленький шов )).
Через 2 месяца явления пареза левого лицевого нерва значительно уменьшились. Спустя 6 месяцев после операции пациенту рекомендовано выполнить МРТ височных костей в режиме DVI для исключения рецидива холестеатомы пирамиды височной кости.
Все биометрические данные предоставлены с согласия пациента.
ВРКТ приобретенной холестеатомы: фотообзор | Insights into Imaging
Отличительной чертой холестеатомы является разрушение костей. Наличие плотности мягких тканей в полости среднего уха, сосуществующей с эрозией косточек косточек и сосцевидного отростка, очень специфично для холестеатомы. При холестеатомах чердака врастание эпителия из flaccida pars в эпитимпанум проявляется в эрозии скутума.
Эрозия слуховых косточек чаще встречается при холестеатоме pars tena, чем при локализации pars flaccida мягких тканей. Косточки могут не визуализироваться, казаться разреженными или иметь небольшие эрозии. Чечевицеобразный отросток наковальни наиболее подвержен эрозии из-за плохой связочной поддержки и ненадежного артериального снабжения концевыми артериями. Нарушение конфигурации косточки «конуса мороженого» в эпитимпануме часто наблюдается при холестеатоме чердака, где «совок мороженого» представляет собой головку молоточка, а тело наковальни представляет собой «конус» (рис. 7 и 8). . Также особенно важен тщательный осмотр подножки стремени в овальной оконной нише.Хотя степень эрозии слуховых косточек не влияет на необходимость хирургического вмешательства, она может помочь спрогнозировать восстановление слуха пациента после операции и помочь в планировании реконструктивной процедуры. Например, пациенты с эрозией надстройки стремени испытывают гораздо более высокую степень потери слуха по сравнению с пациентами с неповрежденной структурой стремени. Корреляция эрозии слуховых косточек между КТ и результатами хирургического вмешательства выше для молоточка, тела и короткого отростка наковальни по сравнению с длинным отростком наковальни и стремени.
Косточки могут не визуализироваться, казаться разреженными или иметь небольшие эрозии. Чечевицеобразный отросток наковальни наиболее подвержен эрозии из-за плохой связочной поддержки и ненадежного артериального снабжения концевыми артериями. Нарушение конфигурации косточки «конуса мороженого» в эпитимпануме часто наблюдается при холестеатоме чердака, где «совок мороженого» представляет собой головку молоточка, а тело наковальни представляет собой «конус» (рис. 7 и 8). . Также особенно важен тщательный осмотр подножки стремени в овальной оконной нише.Хотя степень эрозии слуховых косточек не влияет на необходимость хирургического вмешательства, она может помочь спрогнозировать восстановление слуха пациента после операции и помочь в планировании реконструктивной процедуры. Например, пациенты с эрозией надстройки стремени испытывают гораздо более высокую степень потери слуха по сравнению с пациентами с неповрежденной структурой стремени. Корреляция эрозии слуховых косточек между КТ и результатами хирургического вмешательства выше для молоточка, тела и короткого отростка наковальни по сравнению с длинным отростком наковальни и стремени.
Осевая КТ показывает нормальную конфигурацию косточек в эпитимпануме «конус мороженого» с левой стороны, образованную головкой молоточка и телом наковальни. В правом ухе видны мягкие ткани в среднем ухе и ее адитус без визуализации рожка мороженого, что указывает на эрозию. Большой дефект также виден на синодуральной пластине с правой стороны (желтая стрелка). Левая синодуральная пластина цела (белая стрелка)
Рис. 8Осевая КТ показывает мягкие ткани в мезотимпануме (М) с эрозией длинного отростка наковальни и стремени, которые не визуализируются в предполагаемых местах.Линейная диаграмма показывает нормальное расположение стремени (красный) и длинный отросток наковальни (желтый).
Однако при отсутствии костных эрозий диагностика холестеатом с помощью КТ затруднена. Наличие независимых мягких тканей свидетельствует в пользу холестеатомы. Кроме того, при холестеатомах часто наблюдается массовое воздействие на косточки даже при отсутствии явного разрушения [2].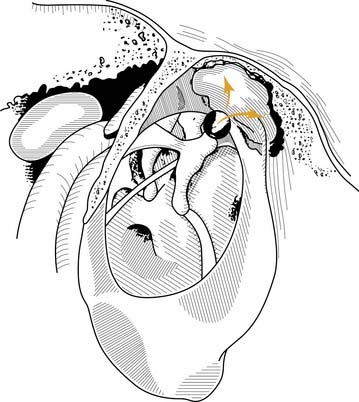
Эрозия канала лицевого нерва — серьезное осложнение. Чаще всего поражается барабанный / горизонтальный сегмент.Существует ограничение при оценке лицевого канала, поскольку он может быть настолько тонким даже в непатологическом ухе, что становится трудно оценить наличие его эрозии в пораженном ухе. Это объясняет плохую радиологическую корреляцию с хирургическими данными [16, 17]. Кроме того, обнаружено, что визуализация барабанной части лицевого канала особенно трудна, когда в мезотимпануме есть прилегающие патологические мягкие ткани [8]. Обычно для оценки лицевого канала проводятся аксиальные и корональные реконструкции (рис.9а, б). Двойные косые сагиттальные изображения в плоскости барабанного сегмента помогают лучше визуализировать этот сегмент (рис. 10).
Рис. 9 Корональное ( a ) КТ изображение показывает вид «улитки», где витки улитки образуют тело улитки, а лабиринтный и барабанный сегменты лицевого нерва являются глазами (стрелка). Коронарное ( b ) изображение КТ показывает эрозию дна горизонтального сегмента лицевого канала (стрелка). Также видна эрозия коры латерального сосцевидного отростка (звездочка)
Коронарное ( b ) изображение КТ показывает эрозию дна горизонтального сегмента лицевого канала (стрелка). Также видна эрозия коры латерального сосцевидного отростка (звездочка)
Осевое ( a ) и корональное ( b ) эталонные компьютерные томографии показывают плоскость реконструкции (синяя линия) для формирования двойного косого сагиттального ( c ) изображения, показывающего нормальную анатомию барабанной перепонки (желтая стрелка) и сосцевидного отростка сегменты (белая стрелка) канала лицевого нерва
Лабиринтный свищ — опасное осложнение холестеатомы. Чаще всего поражается боковой полукруглый канал из-за его непосредственной близости к полости среднего уха (рис.11). Обширное заболевание также может поражать улитку и другие полукруглые каналы. Формирование свища рассматривается как прямой контакт между мягкими тканями и перепончатым лабиринтом. Следовательно, необходимо детальное обследование лабиринта в осевой и корональной плоскостях.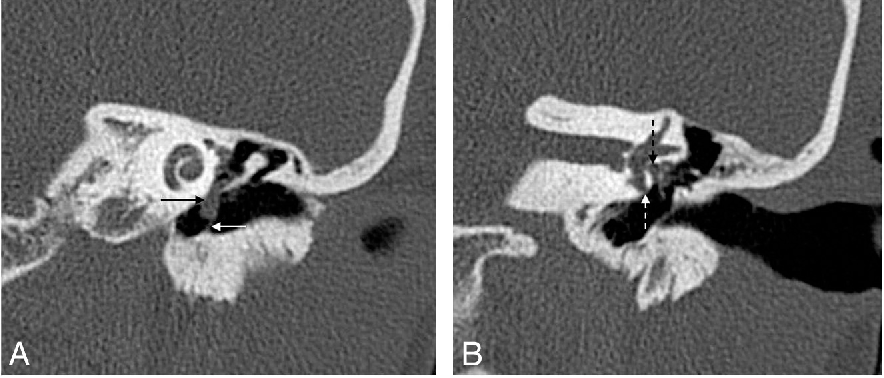 Даже в этом случае можно не заметить очень маленькие свищи. О наличии холестеатомы в непосредственной близости от костного лабиринта также необходимо сообщать даже при наличии неповрежденной промежуточной кости из-за опасности для нижележащего лабиринта во время операции [18].
Даже в этом случае можно не заметить очень маленькие свищи. О наличии холестеатомы в непосредственной близости от костного лабиринта также необходимо сообщать даже при наличии неповрежденной промежуточной кости из-за опасности для нижележащего лабиринта во время операции [18].
Осевое КТ-изображение, показывающее эрозию боковой стенки латерального полукружного канала (стрелка) с образованием лабиринтного свища
Также часто наблюдается эрозия боковой коры сосцевидного отростка (Рис. 9b).
Может произойти обширное разрушение костей сосцевидного отростка и косточек, которое может иметь вид, похожий на послеоперационные случаи, называемые автомастоидэктомией . При этом можно наблюдать самопроизвольное опорожнение холестеатомы, называемой настенной холестеатомой , не оставляющей остаточной массы [2] (рис.12).
Рис. 12Осевая КТ показывает правую полость сосцевидного отростка, заполненную мягкими тканями, и видно, что она открывается прямо в наружный слуховой проход, что указывает на автомастоидэктомию (стрелка)
Другие участки эрозии включают tegmen tympani (Рис.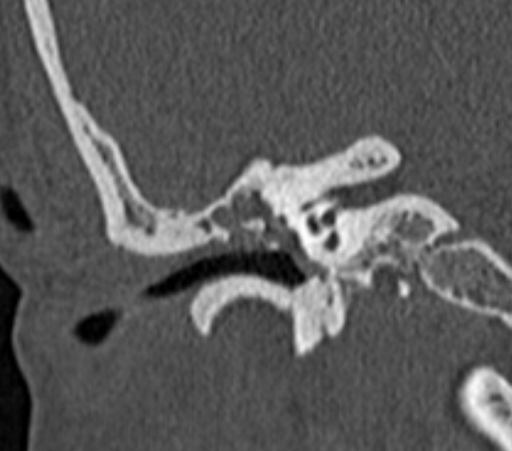 13) и синодуральная пластина (рис.7). Известно, что эрозия синодуральной пластинки является частой причиной тромбоза поперечного синуса, менингита, церебрита и абсцесса. При подозрении на внутричерепные осложнения методом выбора является МРТ.
13) и синодуральная пластина (рис.7). Известно, что эрозия синодуральной пластинки является частой причиной тромбоза поперечного синуса, менингита, церебрита и абсцесса. При подозрении на внутричерепные осложнения методом выбора является МРТ.
КТ-изображение коронарной артерии, показывающее эрозию с очаговыми дефектами в области барабанной перепонки (стрелки).
Какова роль КТ в диагностике холестеатом?
Автор
Виджай А. Патель, доктор медицины Соуправляющий главный врач-резидент, отделение отоларингологии — хирургия головы и шеи, Медицинский центр им. Милтона С. Херши Государственного здравоохранения Пенсильвании
Виджай А. Патель, доктор медицины, является членом следующих медицинских обществ: Американская академия отоларингологии — хирургия головы и шеи, Американский колледж хирургов, Американское ринологическое общество, Американское общество лазерной медицины и хирургии, Североамериканское общество основания черепа, Пенсильванская академия отоларингологии — хирургия головы и шеи, Медицинское общество Пенсильвании, Триологическое общество
Раскрытие: нечего раскрывать.
Соавтор (ы)
Хусейн Исилдак, MD, AuD Доцент хирургии, Медицинский колледж Государственного университета Пенсильвании; Директор отологии и невротологии, директор программы кохлеарной имплантации, отделение хирургии, отделение отоларингологии — хирургия головы и шеи, Государственный медицинский центр имени Милтона С. Херши Государственного университета Пенсильвании
Раскрытие информации: раскрывать нечего.
Алиасгер М. Хаку, доктор медицинских наук, магистр делового администрирования
Раскрытие информации: раскрывать нечего.
Главный редактор
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования Профессор отоларингологии, стоматологии и инженерии, Медицинский факультет Университета Колорадо
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии пластической и реконструктивной лицевых органов. Хирургия, Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи
Хирургия, Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи
Раскрытие информации: служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Cerescan; RxRevu; Cliexa; The Physitors Edge; Sync-n-Scale; mCharts
Полученный доход в размере не менее 250 долларов США от: The Physician Edge, Cliexa; Proforma; Neosoma
Полученный доход от RxRevu; Получил долю владения от Cerescan за консультацию; .
Дополнительные участники
Питер С. Роланд, доктор медицины Профессор отделения неврологической хирургии, профессор и председатель отделения отоларингологии — хирургии головы и шеи, директор Клинического центра заболеваний слухового, вестибулярного и лицевого нерва, заведующий отделением детской отологии Техасского университета Юго-Западный медицинский центр; Заведующий детской отологией Детского медицинского центра Далласа; Президент медицинского персонала Мемориальной больницы Паркленда; Адъюнкт-профессор коммуникативных расстройств, Школа поведенческих и мозговых наук, руководитель медицинской службы, Центр коммуникативных расстройств Каллиер, Школа человеческого развития Техасского университета
Питер С.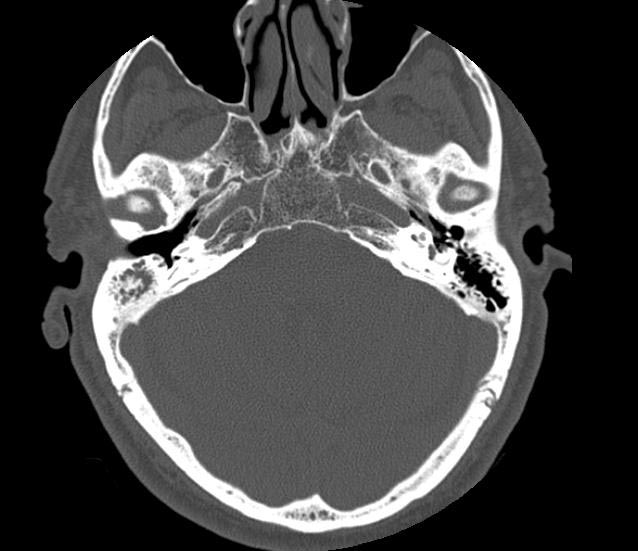 Роланд, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha , Американская академия отоларингической аллергии, Американская академия отоларингологии — хирургия головы и шеи, Американское слуховое общество, Американское общество невротологов, Американское отологическое общество, Североамериканское общество основания черепа, Общество университетских отоларингологов — хирургов головы и шеи, Триологическое общество
Роланд, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha , Американская академия отоларингической аллергии, Американская академия отоларингологии — хирургия головы и шеи, Американское слуховое общество, Американское общество невротологов, Американское отологическое общество, Североамериканское общество основания черепа, Общество университетских отоларингологов — хирургов головы и шеи, Триологическое общество
Раскрытие информации: получил гонорары от Alcon Labs за консультации; Получал гонорары от Advanced Bionics за членство в совете директоров; Получал гонорары от Cochlear Corp за членство в совете директоров; Получал гранты на поездки от Med El Corp за консультации.
Благодарности
Автор благодарит Пэм Хендерсон за квалифицированную помощь в подготовке этой рукописи.
Дополнительные участники
webmd.com»> Джерард Дж. Джаноли, MD Клинический адъюнкт-профессор, Отделение отоларингологии — хирургия головы и шеи, Медицинский факультет Тулейнского университета; Вице-президент Института уха и баланса; Главный исполнительный директор, Центр хирургии ПончартрейнДжерард Дж. Джаноли, доктор медицины, является членом следующих медицинских обществ: Американской академии отоларингологии — хирургии головы и шеи, Американского колледжа хирургов, Американского общества невротологов, Американского отологического общества, Общества университетских отоларингологов — хирургов головы и шеи и триологического общества. Общество
Раскрытие информации: Vesticon, Inc.Нет Членство в Совете
Джон Э. Макклей, доктор медицины Адъюнкт-профессор детской отоларингологии, отделение отоларингологии — хирургия головы и шеи, Детская больница Далласа, Юго-западная медицинская школа Техасского университета
webmd.com»> Джон Э. Макклей, доктор медицины, является членом следующих медицинских обществ: Американской академии отоларингической аллергии, Американской академии отоларингологии — хирургии головы и шеи, Американского колледжа хирургов и Американской медицинской ассоциации.Раскрытие: Ничего не раскрывать.
Пол Д. Петри, DO, FACOP, FAAP Консультанты, Freeman Pediatric Care, Freeman Health System
Пол Д. Петри, DO, FACOP, FAAP является членом следующих медицинских обществ: Американской академии остеопатии, Американской академии педиатрии, Американского колледжа педиатров-остеопатов и Американской остеопатической ассоциации
.Раскрытие: Ничего не раскрывать.
Джек А. Шохет, доктор медицины Президент, Shohet Ear Associates Medical Group, Inc; Доцент кафедры отоларингологии — хирургии головы и шеи, Калифорнийский университет, Ирвин, медицинский факультет
webmd.com»> Джек А. Шохет, доктор медицины, является членом следующих медицинских обществ: Американской академии отоларингологии — хирургии головы и шеи, Американской медицинской ассоциации, Американского общества нейротологов, Американской ассоциации тиннитуса и Калифорнийской медицинской ассоциации.Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не раскрывать.
Холестеатомы среднего уха
Тимоти К.Хайн, Мэриленд • Вернуться в Индекс опухолей. • Последнее изменение страницы: 24 декабря 2019 г.,
Холестеатомы — это опухолевидные образования в среднем ухе (см. Выше). Как правило, они образуются из клеток кожи на внешней стороне барабанной перепонки, которые превратились в складки среднего уха в результате ушной инфекции с перфорацией барабанной перепонки. Некоторые из них также являются врожденными из-за карманов ткани, расположенных в среднем ухе.
Холестеатома может образовывать кисту в среднем ухе, состоящую из плоского эпителия (кожи), часто содержащего кристаллы холестерина.
ПРИЗНАКИ И СИМПТОМЫ:
Симптомы обычно включают потерю слуха с одной стороны (кондуктивного типа), боль в ушах и дренаж. Головокружение — случайный симптом.
МЕХАНИЗМ ПОВРЕЖДЕНИЯ
Повреждение среднего и внутреннего уха холестеатомой вызвано эрозией и расширением холестеатомы.
Обычно это происходит постепенно с годами. Обычно в первую очередь теряется слух, поскольку холестеатома разрушает косточки среднего уха и заполняет его.
Головокружение может возникнуть, если холестеатома проникает во внутреннее ухо — например, холестеатома может прорваться в горизонтальный полукружный канал, вызывая «свищ ушной капсулы».
ДИАГНОСТИКА ХОЛЕСТЕАТОМЫ
У большинства людей с холестеатомой будет большое количество аномальных тестов уха.
- Аудиограммы — обычно показывают кондуктивную тугоухость. На изображении выше показана кондуктивная потеря слуха с обеих сторон у пациента с двусторонними холестеатомами.Другой пример показан здесь.
- Тимпанограммы — обычно показывают перфорацию барабанной перепонки.
- Проба ВЭМП — обычно отсутствует на стороне холестеатомы.
- МРТ (см. Ниже) — в среднем ухе видны мягкие ткани. Это не характерно для холестеатомы, но чувствительно.
Т1-взвешенная 3Т МРТ с использованием DWI (и контраста) в настоящее время считается наиболее чувствительной техникой. (Стинс, 2016). Согласно метаанализу Muzaffar et al (2016), диффузионно-взвешенная МРТ является как чувствительной, так и специфичной для выявления рецидивирующей или остаточной холестеатомы.Методы без EPI превосходят EPI.
- КТ височной кости — можно увидеть костную эрозию височной кости, сопровождающей мягкие ткани в среднем ухе. КТ — наиболее специфический тест, но он требует значительного облучения. Когда диагноз холестеатомы уже установлен (возможно, требуется рецидив), лучше выбрать DWI MRI.
КТ коронарной артерии, описанная выше, была сделана пациенту после мастоидэктомии (стенка канала опущена) и показывает рецидив холестеатомы.
У постели больного должна быть аномальная барабанная перепонка и кондуктивная потеря слуха (которую можно обнаружить с помощью тестов с камертоном).
Эрозию холестеатомы во внутреннее ухо можно определить по головокружению, вызванному давлением, спровоцированному тестом «Вальсальва», или головокружению, вызванному звуком, спровоцированным тестом «Туллио».
Это очень конкретные выводы.
ВЕДЕНИЕ ХОЛЕСТЕАТОМА
Хирургия — основное лечение холестеатомы.Делается попытка удалить воспалительную массу.
Есть два основных типа хирургии холестеатомы — —
- стенка канала вверх (CWU)
- стенка канала вниз (CWD)
Цель обеих этих операций — удалить «матрицу» воспалительных клеток, а также облегчить постоянный мониторинг на предмет рецидива. При мастоидэктомии CWU воздушные клетки сосцевидного отростка, включая холестеатому, удаляются, а задняя стенка наружного слухового прохода остается нетронутой.В ходе процедуры CWD снова удаляют холестеатому и открывают заднюю часть наружного слухового прохода. Открытие наружного слухового прохода — экстериоризация — требует периодической чистки, как правило, каждые 6 месяцев на протяжении всей жизни пациента.
Обычно считается, что операции, которые обеспечивают большее воздействие — — CWU, имеют меньше рецидивов.
При хирургических вмешательствах по поводу CWD недавнее исследование обнаружило резидуальную холестеатому примерно у 20% (Haginomori et al, 2008).
Лим и др. (2016) недавно провели обзор 28 исследований хирургического лечения холестеатомы со свищами (подгруппа холестеатом).Они пришли к выводу, что «не было обнаружено различий в сохранении слуха между удалением матрицы и экстериоризацией». Кроме того, «уровень доказательств, на основании которых можно принимать хирургические решения, связанные с холестеатоматозным лабиринтным свищом, недостаточен».
Результаты операции по поводу холестеатомы
У людей, прооперированных по поводу холестеатомы, обычно наблюдается плохой слух после операции (Gulustan et al, 2019). Тем не менее, после операции слух обычно улучшается примерно на 20 дБ (Станкович, 2008).Слух обычно стабильный у людей после операции, если нет рецидива. У детей холестеатома не оказывает длительного воздействия на успеваемость в школе у большинства, кто заканчивает неполную среднюю школу (Djurhuus et al, 2016).
Один задается вопросом о других, которые, конечно, не знают.
Повторение
Холестеатома часто рецидивирует, и часто проводятся повторные операции, называемые «ревизиями». Согласно Ли и др. (2016), которые сообщили о 76 ревизиях сосцевидных отростков CWD в Китае, наиболее частой причиной ревизий являются «неадекватная мастоидэктомия или стойкое заболевание воздушно-клеточного типа (66/76 [86.8%]), рецидивирующая или стойкая холестеатома (44/76 [57,9%]), чрезмерно открытая полость в сочетании с осложнениями (9/76 [11,8%]) и инфицированные полости (68/76 [89,5%]). «
Осложнения
Точно узнать, где вы находитесь, когда вы пытаетесь удалить массу ткани через небольшое отверстие, иногда может быть очень сложно, а иногда мастоидэктомия заканчивается отверстиями там, где они не предназначены. Это может привести к образованию канальных свищей (например, между горизонтальным каналом и сосцевидным отростком, а также энцефалоцеле (грыжа между сводом черепа и сосцевидным отростком).
Обычно их устраняют дополнительным хирургическим вмешательством, если они обнаружены.
Грыжа головного мозга показана выше на этой коронарной МРТ, показанной слева, у пациента с двусторонними холестеатомами. На снимках МРТ слева справа, справа слева. Видно, что мозг выступает в сосцевидном отростке в левой половине изображения (правая височная доля). В обоих сосцевидных отростках жидкость. У того же пациента на этом изображении коронарной компьютерной томографии (это сканирование зеркально отражено по сравнению с МРТ слева) показано отверстие в кости, через которое можно увидеть грыжу мозга в сосцевидном отростке. При грыже мозга в полость, возможно инфицированную, такую как сосцевидный отросток, возможно развитие абсцесса мозга и / или судороги.
Когда для ремонта дефекта черепа или дефекта сосцевидного отростка в полости черепа используется металл, такой как титановая сетка или пластины, это может усложнить последующее наблюдение, так как делает МРТ-визуализацию трудной, а то и невозможной.
Ссылки — обратите внимание, что многие из этих журналов имеют относительно низкое качество.
- Djurhuus BD, Hansen TG, Pedersen JK, Faber CE, Christensen K3. Успеваемость в школе у детей с оперированной холестеатомой в Дании: общенациональное популяционное исследование регистров. Acta Otolaryngol. 2016 29 февраля: 1-6.
- Гулистан Ф, Языджи З.М., Сайин И., Абакай М.А., Гюнес С Акидил АО. Оценка наличия сенсоневральной потери слуха и взаимосвязи с интраоперационными данными при холестеатоме. Ear Nose Throat J. 3 октября 2019 г .: 145561319877763. DOI: 10.1177 / 0145561319877763.[Epub перед печатью]
- Lim J1, Gangal A1, Gluth MB1. Хирургия холестеатоматозного лабиринтного свища. Анн Отол Ринол Ларингол. 2017, 1 января: 3489416683193. DOI: 10,1177 / 0003489416683193.
- Haginomori S и другие. Остаточная холестеатома. Арка Отол HNS 2008; 134 (6) 652-7
- Li S, Meng J, Zhang F, Li X, Qin Z. Ревизионная хирургия мастоидэктомии по стенке канала: интраоперационные находки и результаты.
 Acta Otolaryngol. 2016; 136 (1): 18-22. DOI: 10.3109 / 00016489.2015.1092170.
Acta Otolaryngol. 2016; 136 (1): 18-22. DOI: 10.3109 / 00016489.2015.1092170. - Muzaffar J, Metcalfe C, Colley S, Coulson C. Диффузионно-взвешенная магнитно-резонансная томография для остаточной и рецидивирующей холестеатомы: систематический обзор и метаанализ. Клин Отоларингол. 2016 г. 4 октября. Doi: 10.1111 / coa.12762.
- Станкович MD. Аудиологические результаты операции по поводу холестеатомы: краткосрочное и отдаленное наблюдение влияющих факторов. Отология и нейротол, 29: 933-940, 2008
- Steens, S., et al. (2016). «Повторная послеоперационная контрольная диффузионно-взвешенная магнитно-резонансная томография для обнаружения остаточной или рецидивирующей холестеатомы.»Отол Нейротол 37 (4): 356-361.
Клиническая применимость МРТ при рецидиве холестеатомы
Jung JY, Chole RA. Костная резорбция при хроническом среднем отите: роль остеокласта. ORL J Otorhinolaryngol Relat Spec. 2002. 64 (2): 95–107.
ORL J Otorhinolaryngol Relat Spec. 2002. 64 (2): 95–107.
CAS PubMed Статья Google ученый
Merchant SNJ, Патология уха Шукнехта. В: Merchant S, редактор. 3-е изд. Издательство People’s Medical: США; 2010 г.
Ayache S, Tramier B, Strunski V. Отоэндоскопия в хирургии холестеатомы среднего уха: какие преимущества можно ожидать? Отол Нейротол. 2008. 29 (8): 1085–90.
PubMed Статья Google ученый
Тарабичи М. и др. Трансканальное эндоскопическое лечение холестеатомы. Otolaryngol Clin North Am. 2013. 46 (2): 107–30.
PubMed Статья Google ученый
• Корралес, CE, NH Blevins. Визуализация для оценки холестеатомы: современные концепции и будущие направления. Curr Opin Otolaryngol Head Neck Surg. 2013; 21 (5): 461–7. Всесторонний обзор и сравнение КТ и МРТ для лечения холестеатомы.
Ayache D, et al. Визуализация неоперированной холестеатомы: руководство по клинической практике. Eur Ann Otorhinolaryngol Head Neck Dis. 2012. 129 (3): 148–52.
CAS PubMed Статья Google ученый
Venail F, et al. Сравнение эхо-планарной диффузионно-взвешенной визуализации и отложенной постконтрастной Т1-взвешенной МРТ для выявления остаточной холестеатомы. AJNR Am J Neuroradiol. 2008. 29 (7): 1363–8.
CAS PubMed Статья Google ученый
Aikele P, et al. Диффузионно-взвешенная МРТ холестеатомы у детей и взрослых пациентов, перенесших операцию на среднем ухе. AJR Am J Roentgenol. 2003. 181 (1): 261–5.
CAS PubMed Статья Google ученый
Cimsit NC, et al. Диффузионно-взвешенная МРТ в послеоперационном периоде наблюдения: надежность для выявления рецидива холестеатомы. Eur J Radiol. 2010. 74 (1): 121–3.
PubMed Статья Google ученый
Jeunen G, et al. Значение магнитно-резонансной томографии в диагностике остаточной или рецидивирующей приобретенной холестеатомы после тимпанопластики стенкой канала.Отол Нейротол. 2008. 29 (1): 16–8.
PubMed Статья Google ученый
Jindal M, et al. Диффузионно-взвешенная магнитно-резонансная томография в лечении холестеатомы. Eur Arch Otorhinolaryngol. 2010. 267 (2): 181–5.
PubMed Статья Google ученый
Стасолла А. и др. Значение эхо-планарной диффузионно-взвешенной МРТ в обнаружении вторичной и послеоперационной рецидивирующей / остаточной холестеатомы.Radiol Med. 2004. 107 (5–6): 556–68.
PubMed Google ученый
Vercruysse JP, et al. Значение диффузионно-взвешенной МРТ в диагностике первичной приобретенной и остаточной холестеатомы: хирургическое верифицированное исследование 100 пациентов. Eur Radiol. 2006. 16 (7): 1461–147.
PubMed Статья Google ученый
Lehmann P, et al. 3Т МРТ послеоперационных рецидивов холестеатом среднего уха: значение периодически вращающейся параллельной линии с перекрытием с улучшенной реконструкцией диффузионно-взвешенной МРТ.AJNR Am J Neuroradiol. 2009. 30 (2): 423–7.
CAS PubMed Статья Google ученый
Патель, Клафас Р., Альберико Р.А., Эдельман Р.Р. Однократное турбо спин-эхо (HASTE) МРТ с получением полуфурье: сравнение с быстрым спин-эхо МРТ при заболеваниях головного мозга. AJNR Am J Neuroradiol. 1997. 18 (9): 1635–40.
CAS PubMed Google ученый
De Foer B, et al.Холестеатома среднего уха: неэхопланарная диффузионно-взвешенная МРТ-визуализация по сравнению с задержанной Т1-взвешенной МРТ-визуализацией с усилением гадолиния — ценность в обнаружении. Радиология. 2010; 255 (3): 866–72.
Радиология. 2010; 255 (3): 866–72.
PubMed Статья Google ученый
Dhepnorrarat RC, Wood B, Rajan GP. Послеоперационные изменения неэхопланарной диффузионно-взвешенной магнитно-резонансной томографии после операции на холестеатоме: значение для скрининга холестеатомы. Отол Нейротол.2009. 30 (1): 54–8.
PubMed Статья Google ученый
Dubrulle F, et al. Последовательность диффузионно-взвешенной МРТ-визуализации при обнаружении послеоперационной рецидивирующей холестеатомы. Радиология. 2006. 238 (2): 604–10.
PubMed Статья Google ученый
Edfeldt L, et al. Планарно-диффузионно-взвешенная МРТ без эха увеличивает точность последующего наблюдения после одноэтапной операции облитерации канала стенкой вниз по поводу холестеатомы.Acta Otolaryngol. 2013. 133 (6): 574–83.
PubMed Статья Google ученый
Джеффрей А. и др. МРТ для диагностики рецидивирующей холестеатомы среднего уха у детей — можем ли мы оптимизировать методику? Предварительное изучение. Pediatr Radiol. 2013; 43 (4): 464–73.
PubMed Статья Google ученый
Huins CT, et al. Обнаружение холестеатомы с помощью неэхопланарной (HASTE) диффузно-взвешенной магнитно-резонансной томографии.Отоларингол Head Neck Surg. 2010. 143 (1): 141–6.
143 (1): 141–6.
PubMed Статья Google ученый
• Jindal M., et al. Систематический обзор диффузионно-взвешенной магнитно-резонансной томографии в оценке послеоперационной холестеатомы. Отол Нейротол. 2011. 32 (8): 1243–9. Хорошо написанная обзорная статья, в которой резюмируются и объясняются DWI и его ограничения.
• Ли П.М., и другие. Оценка полезности неэхопланарной диффузионно-взвешенной визуализации в предоперационной оценке холестеатомы: метаанализ. Ларингоскоп. 2013. 123 (5): 1247–50. Meta – анализ, оценивающий полезность предоперационной DWI для обнаружения холестеатомы.
Pizzini FB, et al. HASTE диффузионно-взвешенная магнитно-резонансная томография 3 Тесла в диагностике первичной и рецидивирующей холестеатомы. Отол Нейротол. 2010. 31 (4): 596–602.
PubMed Google ученый
Plouin-Gaudon I, et al. Слияние МРТ и КТ для хирургического лечения холестеатомы среднего уха у детей. Arch Otolaryngol Head Neck Surg. 2010. 136 (9): 878–83.
PubMed Статья Google ученый
Rajan GP, et al. Предварительные результаты скрининга холестеатомы у детей с использованием неэхопланарной диффузно-взвешенной магнитно-резонансной томографии.Int J Pediatr Otorhinolaryngol. 2010. 74 (3): 297–301.
PubMed Статья Google ученый
Характерные результаты КТ у 64 пациентов
Ann Saudi Med 24 (6) ноябрь-декабрь 2004 г.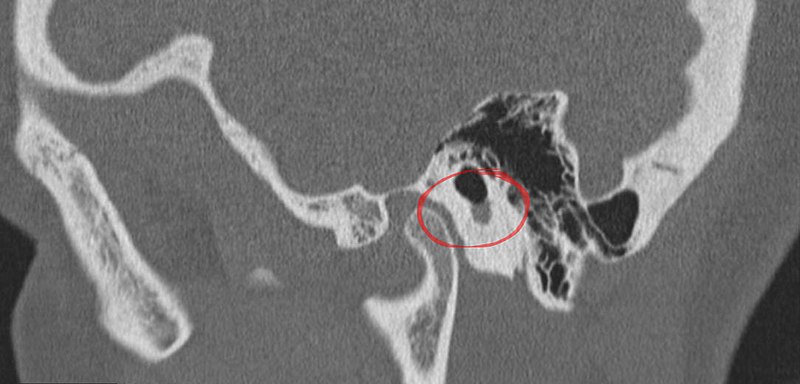 www.kfshrc.edu.sa/annals
www.kfshrc.edu.sa/annals
447
ХОЛЕСТЕАТОМА СРЕДНЕГО УХА
К сожалению, мешок холестеатомы
, связанная грануляция
ткань, отек слизистой оболочки и выпот могут быть неразличимы —при КТ.
4,18
Хотя говорят, что холестеатома
демонстрирует более низкое затухание, чем грануляционная ткань, разница
незначительна, и только магнитно-резонансная томография
может отличить их. После клинического обследования, копии otos-
и диагноза холестеатомы, КТ может определить
ее протяженности, выявив массу мягких тканей и эрозию кости,
с точностью 80%.
18
Хотя отоскопическое распознавание холестеатомы
часто является надежным, методы визуализации
следует использовать у всех пациентов с подозрением на наличие холестеатома
, чтобы определить наличие грубых или тонких изменений
и наличие осложнения, которые в основном связаны с эрозиями костей
. Специфические проблемы, которые должны быть оценены
Специфические проблемы, которые должны быть оценены
при исследованиях визуализации и которые повлияют на хирургическое лечение —
, — это эрозия кости и степень разрастания. CT
чувствителен к обнаружению ранних эрозий костей, а
— детальная визуализация мягких тканей среднего уха.
холестеатома дает информацию, которая может повлиять на хирургическую резекцию
.
Таким образом, в наших случаях ВРКТ позволила провести предоперационное
детальное определение холестеатомы и
ее проявлений и осложнений.Близость
этих образований мягких тканей к соседним структурам и
лицевого нерва лучше всего оценивается при осмотре области
в аксиальном и корональном сечениях с использованием 1×1 мм (HRCT).
Можно продемонстрировать отличный контраст между костью, воздухом и мягкими тканями.
. При визуализации холестеатомы
наличие уплотнения мягких тканей с эрозиями костей
и эффект расширения соседних костных границ
части или всей полости среднего уха или воздушных клеток считается
диагностическим. .Кроме того, демонстрация характерного внешнего вида полости может быть патогномоничной.
.Кроме того, демонстрация характерного внешнего вида полости может быть патогномоничной.
Наше исследование показало отличную корреляцию между оперативным HRCT сканированием до
, хирургическим и гистопатологическим
обследований в случаях холестеатомы. Подтверждено, что HRCT
имеет ценность для диагностики и руководства хирургическим лечением холестеатомы
. Кроме того, роль HRCT
на ранней стадии заболевания может потенциально снизить риск поздних осложнений
, связанных с недиагностированной холестеатомой
.КТ-томография оказалась точным методом
для изображения характерных признаков холестеатомы среднего уха
, включая степень и осложнения.
Таким образом, HRCT является методом выбора для исследования структур и патологий среднего уха, таких как
холестеатома. Наши результаты согласуются с результатами
ранее признанных серий и позволяют предположить, что на диагноз
холестеатомы среднего уха могут указывать определенные характеристики
при КТ.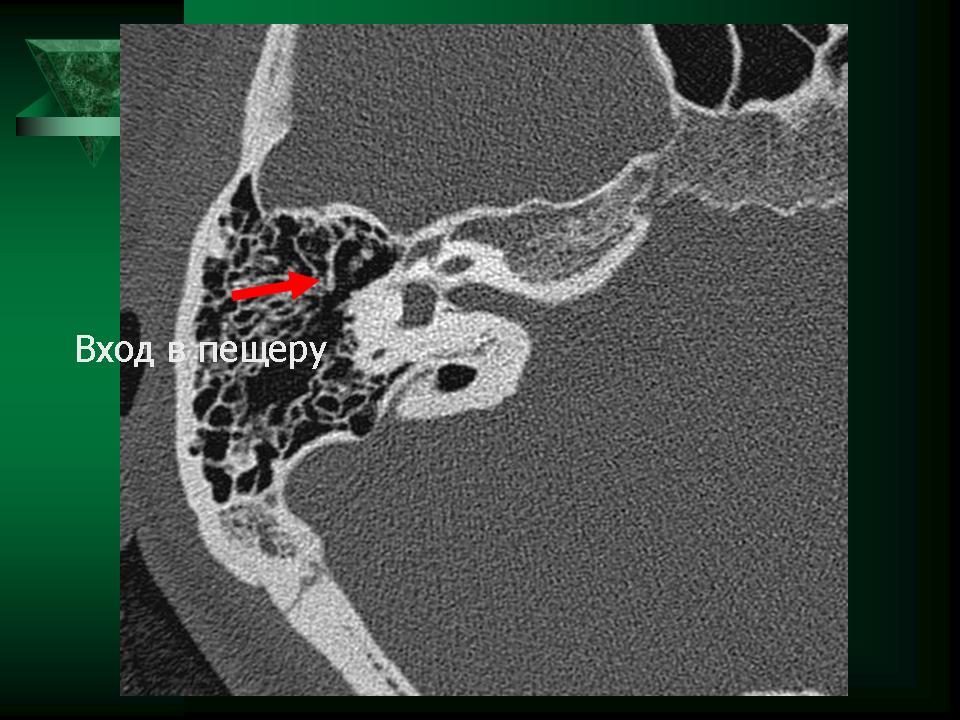
Благодарность
Мы благодарим Beltran Bacsid и Fikri Hassan за их метичную компьютерную томографию и Ma. Corazon
Braza за ценную секретарскую помощь.
Ссылки
1. Роберт И., Дубрул Ф, Каркассет С. и др. Каменная кость
продолжение приобретенной холестеатомы среднего уха. Acta
Radiologica. 1996; 37: 166-170.
2. Фелпс П.Д., Ллойд ГАЗ. Радиология холестеатомы.
Clin Radiol. 1980; 31: 501-512.
3. Swartz JD. Холестеатома среднего уха, диагностика,
этиология и осложнения. Radiol Clin North Am. 1984;
22:15.
4. Mafee MF, Levin BC, Applebaum EL, Campos
CF. Холестеатома среднего уха и сосцевидного отростка.
Otolaryngol Clin North Am. 1988; 21: 265-268.
5. Лейтон SEJ, Робсон А.К., Анслоу П., Милфорд, Калифорния. Роль
компьютерной томографии в лечении хронического гнойного
отита.Клин Отоларингол. 1993; 18: 23-29.
6. Джеклер Р.К., Диллон В. П., Шиндлер Р.А. Компьютерная томография
П., Шиндлер Р.А. Компьютерная томография
при гнойной болезни уха: корреляция хирургических данных
и рентгенологических. Ларингоскоп. 1984; 94:
746-752.
7. Лю DPC, Bergeron RT. Современная радиологическая визуализация
в оценке холестерина комплекса среднего уха, аттика и антрального отдела —
театом. Otolaryngol Clin North Am. 1989; 22: 897-909.
8. Исии К., Такахаши С., Мацумото К., Кабаяси Т. и др.
Холестеатома среднего уха, распространяющаяся на верхушку каменистой кости:
Оценка с помощью КТ и МРТ. Am J Neuroradiol.
1991; 12: 719-724.
9. Valvassori GE, Buckingham RA. Рентгенология височной кости
. В: Valvassori GE, Buckingham RA, Carter BL,
et al, eds. Визуализация головы и шеи. Штутгарт: Тиме;
1988; 1-172.
10. Сильвер А.Дж., Янецка И., Вазен Дж. И др. Осложненные
холестеатомы: результаты КТ при осложнениях внутреннего уха
19.Фелпс П.Д., Райт А. Визуализация холестеатомы. Clin
Визуализация холестеатомы. Clin
Радиол. 1990; 41: 156-162.
20. Джеклер Р.К., Диллон В.П., Шиндлер Р.А. Компьютерная томография
при гнойном заболевании уха: корреляция
хирургических и рентгенологических данных. Ларингоскоп.
1984; 94: 746-752.
21. Харрис Дж. П., Дэрроу Д.Х. Осложнения хронического отита
средний. В: Nado JB Jr, Shuknet HF, ред. Хирургия
уха и височной кости.Нью-Йорк: Raven Press Ltd;
1993: 171-190.
22. Чао ЙХ, Юн Ш, Шин Джо, Юн Джи, Ли DM. Кохлеарный свищ
при хроническом среднем отите с холестеатомой.
Am J Otology. 1996; 17: 15-18.
23. Абрамсон М., Харке Л.А., МакКейб Б.Ф. Лабиринтин
свищ, осложняющий хронический гнойный средний отит.
Арка Отоларингол. 1974; 100: 141-142.
24. Букингем Р.А., Вальвассори Г.Е. Томографическая оценка —
холестеатомы среднего уха и сосцевидного отростка.
Otolaryngol Clin North Am. 1973; 6: 363-377.
25. Букингем Р.А., Валвассори Г.Е. Томографическая
и хирургическая патология холестеатомы. Арка
Отоларингол. 1970; 91: 464-496.
26. Мафи М.Ф., Кумар А., Янниас Д. и др. Компьютерная томография среднего уха
при оценке холестерина
театомы и других образований мягких тканей: сравнение с томографией
в плевральном направлении. Радиология. 1983; 148:
465-472.
27. Шварц Дж. Д., Гудман Р. С., Рассел КБ. Компьютерная томография высокого разрешения
среднего уха и сосцевидного отростка.
Часть II: Туботимпанское заболевание. Радиология. 1983; 148:
455-459.
холестеатом среднего уха. Радиология. 1987; 164:
47-51.
11. Johnson DW, Voorhess RL, Lufkin RB, Hanafee W,
Canalis RF. Холестеатомы височной кости: роль компьютерной томографии
. Радиология. 1983; 148: 733.
12. Swartz JD. Воспалительное заболевание височной кости
. В: Som PM, Bergeron RT, eds. Голова и шея
Голова и шея
Визуализация. Сент-Луис: Мосби; 1991: 993-1027.
13. Герцог Дж. А., Смит П. Г., Клецкер Г. Р., Максвелл К. С..
Лечение лабиринтных свищей, вторичных по отношению к
холестеатоме. Am J Otology. 1996; 17: 410-415.
14. McCabe BF. Лабиринтный свищ при хроническом сосцевидном отростке —
itis. Анн Отол Ринол Ларингол.1984; 93 (доп. 112):
138-141.
15. Chao WY, Chang SJ. Ультраструктура слизистой оболочки евстахиевой трубы
при хроническом среднем отите с холестетао-
ма. Am J Otolaryngol. 1996; 17: 161-166.
16. Bluestone CD, Casselbrant ML, Cantekin EI. Функциональная
непроходимость евстахиевой трубы у возбудителя —
эзис холестеатомы слуха у детей. В: Spade J, ed.
Хирургия холестеатомы и сосцевидного отростка.Амстердам:
Публикации Куглера; 1982: 211-224.
17. Chao WY. Дисфункция евстахиевой трубы в пато-
генезе холестеатомы среднего уха: клиническое рассмотрение
. В: Hsien T, ed. Труды второй сино-
В: Hsien T, ed. Труды второй сино-
Японская отоларингология — хирургия головы и шеи
Научная конференция. Тайбэй, Тайвань; 1993: 42-43.
18. Уоттс С., Флад Л.М., Клиффорд К.А. Системный подход
к интерпретации снимков компьютерной томографии до
хирургии холестеатомы среднего уха.J Laryngol
Отология. 2000; 114: 248-253.
Сочетание компьютерной томографии и диффузионно-взвешенной магнитно-резонансной томографии PROPELLER для обнаружения и локализации холестеатомы среднего уха | Радиология | JAMA Отоларингология — хирургия головы и шеи
Ключевые моментыВопрос Можно ли улучшить диагностику и локализацию холестеатомы среднего уха путем объединения диффузно-взвешенной магнитно-резонансной томографии (DW-MRI) PROPELLER с соответствующей компьютерной томографией (КТ) височной кости?
Выводы В серии случаев из 12 взрослых с клиническим подозрением на холестеатому, комбинация КТ-МРТ повысила диагностическую чувствительность, а также положительную и отрицательную прогностическую ценность по сравнению с одним PROPELLER DW-MRI. Объединение изображений также показало повышенную общую точность локализации в 6 различных анатомических областях височной кости.
Объединение изображений также показало повышенную общую точность локализации в 6 различных анатомических областях височной кости.
Значение Костные анатомические детали, полученные с помощью КТ, в сочетании с превосходной чувствительностью и специфичностью PROPELLER DW-MRI для холестеатомы могут улучшить как предоперационную идентификацию, так и локализацию этого состояния по отдельности.
Важность Метод оптимизации визуализации холестеатомы путем сочетания сильных сторон доступных методов повысит точность диагностики и поможет наметить лечение.
Объектив Оценить, может ли объединение периодически вращающихся перекрывающихся параллельных линий с улучшенной реконструкцией (PROPELLER) диффузионно-взвешенной магнитно-резонансной томографии (DW-MRI) с соответствующими изображениями компьютерной томографии (КТ) височной кости повысить точность диагностики и локализации холестеатомы в 6 различных анатомических областях височная кость.
Дизайн, обстановка и участники Серия случаев и предварительная технологическая оценка взрослых с помощью предоперационной компьютерной томографии височной кости и сканирования DW-MRI PROPELLER, перенесших операцию по поводу клинически предполагаемой холестеатомы в специализированной академической больнице.Когда холестеатома была обнаружена хирургическим путем, точное местоположение было записано на схеме среднего уха и сосцевидного отростка. Для каждого пациента 3 набора данных изображений (CT, PROPELLER DW-MRI и CT-MRI слияния) были проанализированы в случайном порядке на наличие или отсутствие холестеатомы исследователем, не имеющим сведений об оперативных данных.
Основные результаты и мероприятия Если при просмотре каждого метода визуализации считалась присутствующей холестеатома, то предполагалось картировать местоположение поражения.Затем анализ изображений сравнивали с результатами хирургического вмешательства.
Результаты Были включены двенадцать взрослых (5 женщин и 7 мужчин; средний [диапазон] возраст 45,5 [19-77] лет). Использование слияния КТ-МРТ имело более высокую диагностическую чувствительность (0,88 против 0,75), положительную прогностическую ценность (0,88 против 0,86) и отрицательную прогностическую ценность (0,75 против 0,60), чем только PROPELLER DW-MRI. Объединение изображений также показало повышенную общую точность локализации при стратификации по 6 различным анатомическим областям височной кости (чувствительность и специфичность локализации, 0.76 и 0,98 для слияния CT-MRI по сравнению с 0,58 и 0,98 для PROPELLER DW-MRI). Для PROPELLER DW-MRI было 15 истинно положительных, 45 истинно отрицательных, 1 ложноположительный и 11 ложноотрицательных результатов; общая точность составила 0,83. Для слияния КТ-МРТ было 20 истинно-положительных, 45 истинно-отрицательных, 1 ложноположительный и 6 ложноотрицательных результатов; общая точность составила 0,90.
Использование слияния КТ-МРТ имело более высокую диагностическую чувствительность (0,88 против 0,75), положительную прогностическую ценность (0,88 против 0,86) и отрицательную прогностическую ценность (0,75 против 0,60), чем только PROPELLER DW-MRI. Объединение изображений также показало повышенную общую точность локализации при стратификации по 6 различным анатомическим областям височной кости (чувствительность и специфичность локализации, 0.76 и 0,98 для слияния CT-MRI по сравнению с 0,58 и 0,98 для PROPELLER DW-MRI). Для PROPELLER DW-MRI было 15 истинно положительных, 45 истинно отрицательных, 1 ложноположительный и 11 ложноотрицательных результатов; общая точность составила 0,83. Для слияния КТ-МРТ было 20 истинно-положительных, 45 истинно-отрицательных, 1 ложноположительный и 6 ложноотрицательных результатов; общая точность составила 0,90.
Выводы и значимость Плохое анатомическое пространственное разрешение DW-MRI делает точную локализацию холестеатомы в среднем ухе и сосцевидном отростке сложной диагностической задачей. Это исследование предполагает, что костные анатомические детали, полученные с помощью КТ, в сочетании с превосходной чувствительностью и специфичностью PROPELLER DW-MRI для холестеатомы могут улучшить как предоперационную идентификацию, так и локализацию заболевания по сравнению с DW-MRI.
Это исследование предполагает, что костные анатомические детали, полученные с помощью КТ, в сочетании с превосходной чувствительностью и специфичностью PROPELLER DW-MRI для холестеатомы могут улучшить как предоперационную идентификацию, так и локализацию заболевания по сравнению с DW-MRI.
Компьютерная томография (КТ) традиционно является методом выбора для диагностики и оценки клинически подозреваемой холестеатомы. Несмотря на превосходное пространственное разрешение, высокую чувствительность и точное определение ключевых анатомических ориентиров, 1 ограничением КТ является низкая специфичность для дифференциации холестеатомы от других мягких тканей (грануляционная ткань, воспаление, холестериновая гранулема или фиброз) или от жидкости. в среднем ухе или сосцевидном отростке. 2 Эти мягкие ткани присутствуют в 20–30% ранее прооперированных ушей, независимо от наличия холестеатомы. 3 Другие исследования показали, что чувствительность, специфичность и положительная прогностическая ценность КТ в диагностике остаточной и / или рецидивирующей холестеатомы составляет только 42,9%, 48,3% и 28,6% соответственно. 3 , 4 В результате «повторное хирургическое обследование» остается эталонным методом диагностики остаточной и / или рецидивирующей холестеатомы.
3 , 4 В результате «повторное хирургическое обследование» остается эталонным методом диагностики остаточной и / или рецидивирующей холестеатомы.
Благодаря своей способности отличать холестеатому от грануляционной ткани, диффузионно-взвешенная магнитно-резонансная томография (DW-MRI) недавно стала многообещающим инструментом диагностики холестеатомы. Это особенно полезно в случаях остаточного и / или рецидивирующего заболевания, но также для первоначальной диагностики врожденной и приобретенной холестеатомы, при которой результаты отоскопии неоднозначны. 1 , 5 , 6 Недавно несколько последовательностей DW-визуализации на основе неэхопланарной визуализации (EPI) (DW-MRI без EPI) были оценены при диагностике холестеатомы, 6 -9 , включая HASTE (однократное турбо-спиновое эхо с полуфурье-захватом; Siemens) и PROPELLER (периодически вращаемые перекрывающиеся параллельные линии с улучшенной реконструкцией; General Electric). Эти последовательности DW-MRI без EPI могут достигать более высокого пространственного разрешения, чем обычные последовательности DW-MRI на основе EPI, и чувствительны к холестеатомам размером от 2 до 3 мм. 3 , 5 -7,9 , 10 Эти последовательности также требуют более короткого времени сбора и менее подвержены искажениям воздушно-костной ткани, чем EPI DW-MRI, при этом PROPELLER менее восприимчив к артефактам движения, чем другие не -EPI DW-MRI последовательности. Недавний метаанализ опубликованной литературы показал, что общая чувствительность и специфичность DW-MRI без EPI при обнаружении холестеатомы равна 0.94 и 0,94, соответственно, подтверждая мнение о том, что эти последовательности могут снизить потребность в повторной хирургии. 6 , 7,11 , 12
Эти последовательности DW-MRI без EPI могут достигать более высокого пространственного разрешения, чем обычные последовательности DW-MRI на основе EPI, и чувствительны к холестеатомам размером от 2 до 3 мм. 3 , 5 -7,9 , 10 Эти последовательности также требуют более короткого времени сбора и менее подвержены искажениям воздушно-костной ткани, чем EPI DW-MRI, при этом PROPELLER менее восприимчив к артефактам движения, чем другие не -EPI DW-MRI последовательности. Недавний метаанализ опубликованной литературы показал, что общая чувствительность и специфичность DW-MRI без EPI при обнаружении холестеатомы равна 0.94 и 0,94, соответственно, подтверждая мнение о том, что эти последовательности могут снизить потребность в повторной хирургии. 6 , 7,11 , 12
Тем не менее, точная локализация холестеатомы в среднем ухе и сосцевидном отростке остается проблемой при использовании DW-MRI (будь то EPI или non-EPI), а КТ остается опорой предоперационного планирования, учитывая ее костные анатомические детали.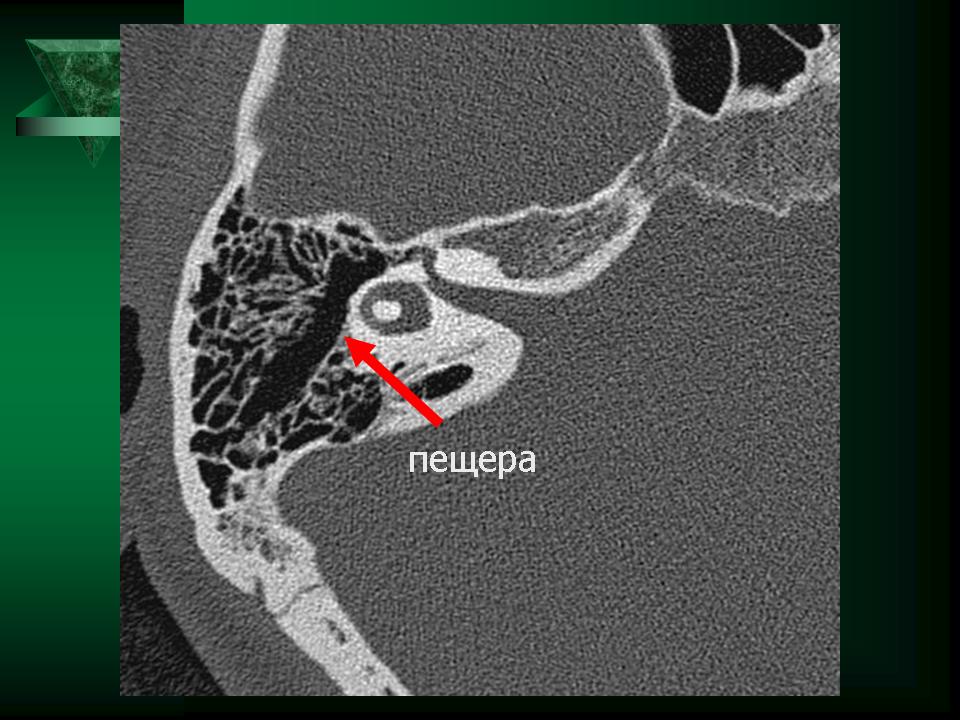 Чтобы решить эту проблему локализации, мы попытались оценить, можно ли повысить точность локализации за счет слияния PROPELLER DW-MRI с соответствующими КТ-изображениями височной кости.Мы напрямую сравнили диагностическую и локализационную точность только PROPELLER DW-MRI с точностью CT-MRI слияния изображений и стратифицировали эту точность по 6 различным хирургически значимым анатомическим точкам.
Чтобы решить эту проблему локализации, мы попытались оценить, можно ли повысить точность локализации за счет слияния PROPELLER DW-MRI с соответствующими КТ-изображениями височной кости.Мы напрямую сравнили диагностическую и локализационную точность только PROPELLER DW-MRI с точностью CT-MRI слияния изображений и стратифицировали эту точность по 6 различным хирургически значимым анатомическим точкам.
Это ретроспективное технико-экономическое обоснование было одобрено Экспертным советом Стэнфордского университета. Информированное согласие было отклонено из-за ретроспективного характера исследования. Были использованы следующие критерии включения: взрослые, которые прошли предоперационную DW-MRI и компьютерную томографию PROPELLER с последующей операцией одним из нас (Н.Б.) при клинически предполагаемой холестеатоме. Когда холестеатома была обнаружена во время операции, точное местоположение было записано на диаграмме среднего уха и сосцевидного отростка (Рисунок 1). На этой диаграмме сосцевидный отросток и среднее ухо делятся на 6 различных хирургически значимых участков, включая антральный / сосцевидный отросток, задний эпитимпанум, передний эпитимпанум, передний мезотимпанум, задний мезотимпанум и гипотимпанум. Данные, собранные из медицинских карт пациентов, включали возраст и пол пациента, отологический анамнез, даты получения изображений, используемые методы / протоколы визуализации и время между МРТ и операцией.
На этой диаграмме сосцевидный отросток и среднее ухо делятся на 6 различных хирургически значимых участков, включая антральный / сосцевидный отросток, задний эпитимпанум, передний эпитимпанум, передний мезотимпанум, задний мезотимпанум и гипотимпанум. Данные, собранные из медицинских карт пациентов, включали возраст и пол пациента, отологический анамнез, даты получения изображений, используемые методы / протоколы визуализации и время между МРТ и операцией.
Протокол компьютерной томографии
Компьютерная томография выполнялась либо на КТ-сканере Siemens Somatom Definition Dual Source, либо на КТ-сканере General Electric VCT, каждый из которых имел 64-срезовую способность. Изображения были получены за один прием с использованием стандартных протоколов височной кости, с кВ (пик), 140; мА, 170; и время экспозиции 1 секунда.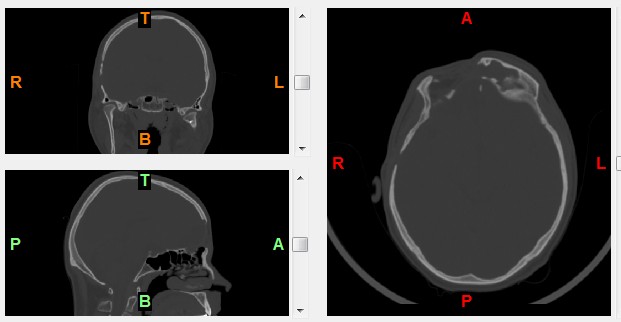 Затем данные визуализации были преобразованы в толщину среза 0,5 мм (Siemens) или толщину среза 0,625 мм (General Electric) и просмотрены с полем зрения 10 см в реконструированных аксиальной, коронарной и сагиттальной плоскостях.
Затем данные визуализации были преобразованы в толщину среза 0,5 мм (Siemens) или толщину среза 0,625 мм (General Electric) и просмотрены с полем зрения 10 см в реконструированных аксиальной, коронарной и сагиттальной плоскостях.
PROPELLER DW-MRI Протокол
Все пациенты прошли обследование с использованием аппарата МРТ всего тела 1,5 Тл (General Electric Excite) и 8-канальной катушки для головы.Параметры изображения PROPELLER DW-MRI: время повторения / время эхо, 6000 мс / 113 мс; поле зрения 24 см; матрица сбора данных, 256 × 256; длина эхо-цуга — 20; количество средних — 1,5; время сканирования, 2:34 минуты. Было получено одно изображение без DW (значение b = 0 с / мм 2 ) и 3 изотропных ( x, y, z ) DW со значением b 1000 с / мм 2 , что привело к времени сканирования 2:34 минуты.
Чтобы объединить последовательности изображений, данные CT и PROPELLER DW-MRI были загружены в Amira 4. 0 (FEI), совместно зарегистрированные в трех измерениях, обрезанные по размеру и экспортированные в виде отдельных стеков изображений CT и DW-MRI DICOM (Digital Imaging and Communications in Medicine). Они были индивидуально импортированы в OsiriX версии 6.0.1 (OsiriX Imaging Software), накладывались друг на друга с использованием протокола слияния и впоследствии оценивались. Процесс слияния проводился хирургом-отоларингологом с минимальным опытом работы с программным обеспечением и требовал в среднем около 10 минут на пациента.
0 (FEI), совместно зарегистрированные в трех измерениях, обрезанные по размеру и экспортированные в виде отдельных стеков изображений CT и DW-MRI DICOM (Digital Imaging and Communications in Medicine). Они были индивидуально импортированы в OsiriX версии 6.0.1 (OsiriX Imaging Software), накладывались друг на друга с использованием протокола слияния и впоследствии оценивались. Процесс слияния проводился хирургом-отоларингологом с минимальным опытом работы с программным обеспечением и требовал в среднем около 10 минут на пациента.
Все изображения были проспективно оценены специалистом по радиологии головы и шеи (Н.J.F.). Для каждого пациента 3 набора данных изображений (CT, PROPELLER DW-MRI и CT-MRI fusion) были назначены случайным числом и проверены в случайном порядке на наличие или отсутствие холестеатомы рентгенологом (NJF), не осведомленным о знаниях. оперативных данных. Если предполагалось наличие холестеатомы, она была предположительно локализована при каждом методе визуализации..jpg) Данные о локализации не регистрировались для мягких тканей неопределенного происхождения, не вызывающих подозрений на холестеатому.
Данные о локализации не регистрировались для мягких тканей неопределенного происхождения, не вызывающих подозрений на холестеатому.
Положительные и отрицательные прогностические значения рассчитывались стандартным образом для каждой группы.Положительная прогностическая ценность указывает на вероятность того, что положительный рентгенологический результат правильно предсказывает наличие холестеатомы (количество истинно положительных результатов на холестеатому, обнаруженных при операции / общее количество положительных радиологических результатов). Отрицательная прогностическая ценность указывает на вероятность того, что отрицательный радиологический результат правильно предсказывает отсутствие холестеатомы (количество истинных отрицательных результатов для холестеатомы, подтвержденных во время операции / общее количество отрицательных радиологических результатов).
Двенадцать взрослых, 5 женщин и 7 мужчин в возрасте от 19 до 77 лет (медиана 45. 5 лет) с клиническим подозрением на холестеатому и последующей операцией одним из нас (N.B.) (Таблица 1). У четырех пациентов в анамнезе была холестеатома с 1 или более попытками удаления. В 3 случаях предыдущая операция включала одностороннюю мастоидэктомию стенки канала вверх, а в 1 случае потребовалась частичная мастоидэктомия канала вниз.
5 лет) с клиническим подозрением на холестеатому и последующей операцией одним из нас (N.B.) (Таблица 1). У четырех пациентов в анамнезе была холестеатома с 1 или более попытками удаления. В 3 случаях предыдущая операция включала одностороннюю мастоидэктомию стенки канала вверх, а в 1 случае потребовалась частичная мастоидэктомия канала вниз.
В восьми из 12 случаев холестеатома после операции была положительной; 6 были первичными, а 2 — остаточными и / или рецидивирующими.Средний интервал времени между МРТ и операцией составлял 3 дня (от 1 до 168 дней). Компьютерная томография была признана положительной на холестеатому в 4 случаях и неопределенной у 8 пациентов (включая все 4 остаточных и / или рецидивирующих случая) из-за неспецифического помутнения пространств среднего уха без признаков эрозии кости. Предоперационная МРТ PROPELLER DW правильно предсказала наличие холестеатомы у 6 из 8 пациентов (чувствительность 0,75), причем оба ложноотрицательных результата интерпретировались как неопределенные на КТ. Один ложноположительный результат был зарегистрирован с помощью PROPELLER DW-MRI (специфичность 0,75), что дало общую положительную и отрицательную прогностическую ценность 0,86 и 0,60, соответственно. Когда предоперационная МРТ PROPELLER DW-MRI была объединена с КТ, 1 ложноотрицательный результат был преобразован в истинно-положительный результат, что дало общую чувствительность, специфичность, а также положительную и отрицательную прогностическую ценность 0,88, 0,75, 0,88 и 0,75 соответственно. для слияния КТ-МРТ.
Один ложноположительный результат был зарегистрирован с помощью PROPELLER DW-MRI (специфичность 0,75), что дало общую положительную и отрицательную прогностическую ценность 0,86 и 0,60, соответственно. Когда предоперационная МРТ PROPELLER DW-MRI была объединена с КТ, 1 ложноотрицательный результат был преобразован в истинно-положительный результат, что дало общую чувствительность, специфичность, а также положительную и отрицательную прогностическую ценность 0,88, 0,75, 0,88 и 0,75 соответственно. для слияния КТ-МРТ.
Локализация холестеатомы
Когда локализация была стратифицирована по 6 различным анатомическим областям, общая точность PROPELLER DW-MRI составила 83% (диапазон 67–92%) (Таблица 2).При расчетах точности учитывались области, положительно идентифицированные для заболевания (истинно-положительные результаты), и области, правильно идентифицированные как свободные от болезней (истинно-отрицательные результаты). Наиболее точными точками были сосцевидный отросток / антральное отверстие (92%) и передний мезотимпанум (92%), а наименее точным — задний эпитимпанум (67%). Когда каждое отдельное анатомическое местоположение исследовалось независимо, PROPELLER DW-MRI показала общую чувствительность локализации 58% и общую специфичность локализации 98%.
Наиболее точными точками были сосцевидный отросток / антральное отверстие (92%) и передний мезотимпанум (92%), а наименее точным — задний эпитимпанум (67%). Когда каждое отдельное анатомическое местоположение исследовалось независимо, PROPELLER DW-MRI показала общую чувствительность локализации 58% и общую специфичность локализации 98%.
Когда последовательности PROPELLER DW-MRI были объединены с соответствующими им КТ-изображениями, МРТ-гиперинтенсивная холестеатома оказалась внутри костных анатомических границ КТ, увеличивая общую точность локализации до 90%. Наиболее точными точками были задний мезотимпанум (100%) и гипотимпанум (100%), а наименее точными были передний эпитимпанум (83%), задний эпитимпанум (83%) и передний мезотимпанум (83%). Когда индивидуальные анатомические области исследовались независимо у пациентов, слияние КТ-МРТ показало общую чувствительность локализации 76% и общую специфичность локализации 98%.Только 1 ложноположительная локализация была зарегистрирована как на PROPELLER DW-MRI, так и на CT-MRI слиянии (сосцевидный отросток / антральный отдел), и, таким образом, все другие местоположения имели 100% специфичность.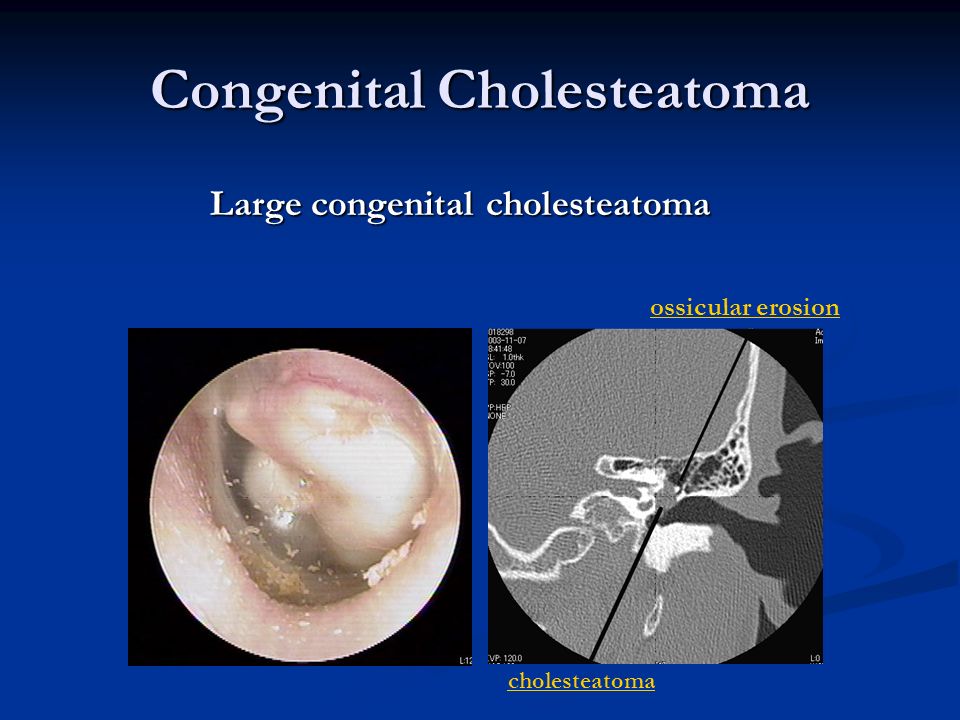
В настоящее время ни один метод визуализации не подходит лучше всего для обнаружения и точной локализации холестеатомы, врожденной, приобретенной, остаточной или рецидивирующей. Исторически сложилось так, что КТ использовалась чаще всего, и холестеатома настоятельно рекомендуется, когда локализованное поражение мягких тканей наблюдается рядом с эродированной костью.Однако использование компьютерной томографии для дифференциации холестеатомы от грануляционной ткани в помутненном сосцевидном отростке является значительно более сложной задачей. В нашей популяции пациентов КТ дала неопределенные результаты в 8 случаях, а ее общая точность локализации составила всего 62,5% при стратификации по 6 различным анатомическим точкам.
Хотя изначально методы DW-MRI были разработаны для выявления инфаркта головного мозга, их недавно начали применять для диагностики холестеатомы. В DW-MRI интенсивность сигнала изображения отражает скорость диффузии воды внутри отображаемой ткани, при этом гиперинтенсивный сигнал соответствует ситуации, в которой движение молекул воды снижено или «ограничено».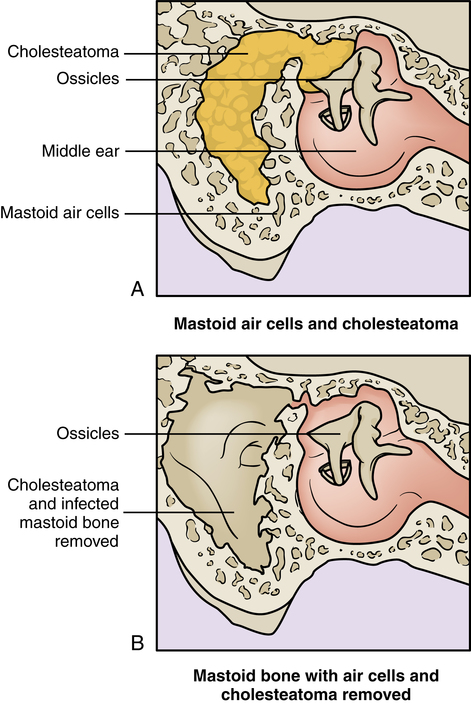 «При церебральном инфаркте в областях острой ишемии наблюдается сниженная диффузия молекул воды по сравнению с нормальными областями, тогда как при холестеатоме движение воды ограничивается плотно организованным матриксом холестеатомы. Следовательно, последовательности DW показывают, что холестеатома заметно ярче по сравнению с другими обычно встречающимися материалами в височной кости, что увеличивает ее диагностическую чувствительность по сравнению с другими последовательностями МРТ. Наиболее широко используемым методом DW-MRI является метод EPI, хотя важным ограничением его использования при диагностике холестеатомы является его чувствительность к искажениям на границах раздела воздух-кость и костная ткань, которые многочисленны в височной кости и основании черепа и могут приводят к неточному диагнозу. 8 -10 Чтобы устранить эту недостаточную специфичность, последовательности DW-MRI без EPI (включая HASTE и PROPELLER) могут достичь более высокого пространственного разрешения, чем традиционные EPI DW-MRI, и, таким образом, менее восприимчивы к воздушной кости и кости -тканевые искажения.
«При церебральном инфаркте в областях острой ишемии наблюдается сниженная диффузия молекул воды по сравнению с нормальными областями, тогда как при холестеатоме движение воды ограничивается плотно организованным матриксом холестеатомы. Следовательно, последовательности DW показывают, что холестеатома заметно ярче по сравнению с другими обычно встречающимися материалами в височной кости, что увеличивает ее диагностическую чувствительность по сравнению с другими последовательностями МРТ. Наиболее широко используемым методом DW-MRI является метод EPI, хотя важным ограничением его использования при диагностике холестеатомы является его чувствительность к искажениям на границах раздела воздух-кость и костная ткань, которые многочисленны в височной кости и основании черепа и могут приводят к неточному диагнозу. 8 -10 Чтобы устранить эту недостаточную специфичность, последовательности DW-MRI без EPI (включая HASTE и PROPELLER) могут достичь более высокого пространственного разрешения, чем традиционные EPI DW-MRI, и, таким образом, менее восприимчивы к воздушной кости и кости -тканевые искажения. Таким образом, для использования в нашем исследовании был выбран метод PROPELLER DW-MRI. В соответствии с предыдущей литературой, мы обнаружили, что одна только МРТ PROPELLER DW более точна, чем КТ, в обнаружении холестеатомы у наших пациентов.
Таким образом, для использования в нашем исследовании был выбран метод PROPELLER DW-MRI. В соответствии с предыдущей литературой, мы обнаружили, что одна только МРТ PROPELLER DW более точна, чем КТ, в обнаружении холестеатомы у наших пациентов.
Как видно на рисунках 2 и 3, когда изображения КТ накладываются и объединяются с соответствующими изображениями PROPELLER DW-MRI, МРТ-гиперинтенсивная холестеатома оказывается внутри костных анатомических деталей КТ, улучшая как предоперационную идентификацию, так и локализацию. болезни по каждой модальности отдельно.На рис. 2 показано изображение мужчины 50 лет, страдающего высокочастотной нейросенсорной тугоухостью в течение 15 лет и прогрессирующим пульсирующим тиннитусом слева. КТ височной кости (рис. 2А) демонстрирует неспецифическое помутнение воздушных клеток сосцевидного отростка и неспецифических мягких тканей в пределах гипотимпанума, прилегающих к утолщенной барабанной перепонке. PROPELLER DW-MRI (рис. 2B) демонстрирует очаги высокой интенсивности сигнала, указывающие на холестеатому как в среднем ухе (желтая стрелка), так и сзади, возможно, внутри сосцевидного отростка (белая стрелка). Слияние компьютерной томографии и МРТ (рис. 2C) четко локализует более передний фокус высокого сигнала в задне-нижнем гипотимпануме, в то время как более задний фокус находится вне сосцевидного отростка в мягких тканях, вероятно, представляя реактивный лимфатический узел. Этот случай иллюстрирует потенциал дополнительной анатомической информации, полученной на КТ, для повышения специфичности результатов МРТ. На рисунке 3 справа показано изображение мужчины 50 лет с 5-летней историей прогрессирующей потери слуха.Микроскопическое исследование показало верхний ретракционный карман с обломками, указывающими на эпитимпанальную холестеатому. Компьютерная томография височной кости (рис. 3А) выявила легкое и неспецифическое помутнение переднего эпитимпанума и прилегающих к нему воздушных клеток сосцевидного отростка, а МРТ PROPELLER DW-MRI (рис. 3В) показала множественные неспецифические очаги интенсивности сигнала, подобные таковому в паренхиме головного мозга. Один или несколько из этих очагов потенциально опасны для холестеатомы; однако их точное местоположение и, следовательно, клиническое значение не были ясны из-за отсутствия анатомических деталей с помощью PROPELLER DW-MRI.
Слияние компьютерной томографии и МРТ (рис. 2C) четко локализует более передний фокус высокого сигнала в задне-нижнем гипотимпануме, в то время как более задний фокус находится вне сосцевидного отростка в мягких тканях, вероятно, представляя реактивный лимфатический узел. Этот случай иллюстрирует потенциал дополнительной анатомической информации, полученной на КТ, для повышения специфичности результатов МРТ. На рисунке 3 справа показано изображение мужчины 50 лет с 5-летней историей прогрессирующей потери слуха.Микроскопическое исследование показало верхний ретракционный карман с обломками, указывающими на эпитимпанальную холестеатому. Компьютерная томография височной кости (рис. 3А) выявила легкое и неспецифическое помутнение переднего эпитимпанума и прилегающих к нему воздушных клеток сосцевидного отростка, а МРТ PROPELLER DW-MRI (рис. 3В) показала множественные неспецифические очаги интенсивности сигнала, подобные таковому в паренхиме головного мозга. Один или несколько из этих очагов потенциально опасны для холестеатомы; однако их точное местоположение и, следовательно, клиническое значение не были ясны из-за отсутствия анатомических деталей с помощью PROPELLER DW-MRI. Последующее сканирование слияния КТ-МРТ позволило локализовать область максимального сигнала МРТ в тех областях передних мягких тканей эпитимпанального отдела, которые наиболее опасны для холестеатомы на КТ (рис. 3C), что согласуется с хирургическими данными. Этот случай иллюстрирует синергетический характер этих двух методов, помогающих идентифицировать и локализовать холестеатому. Хирургические результаты и анализ изображений для всех пациентов перечислены в таблице 1.
Последующее сканирование слияния КТ-МРТ позволило локализовать область максимального сигнала МРТ в тех областях передних мягких тканей эпитимпанального отдела, которые наиболее опасны для холестеатомы на КТ (рис. 3C), что согласуется с хирургическими данными. Этот случай иллюстрирует синергетический характер этих двух методов, помогающих идентифицировать и локализовать холестеатому. Хирургические результаты и анализ изображений для всех пациентов перечислены в таблице 1.
Несмотря на свои преимущества, слияние КТ-МРТ само по себе не устраняет вероятность как ложноположительных, так и ложноотрицательных результатов, возникающих только при МРТ без EPI DW.В DW-MRI каждый воксель изображения имеет интенсивность сигнала, которая отражает скорость диффузии воды внутри ткани, включенной в воксель, а гиперинтенсивный сигнал соответствует ситуации, в которой движение молекул воды снижено или «ограничено». Методы DW-MRI первоначально использовались и продолжают использоваться в повседневной практике для диагностики инфаркта головного мозга, поскольку области острой ишемии (набухание клеток или цитотоксический отек) демонстрируют сниженную диффузию молекул воды по сравнению с нормальными областями. Как правило, наиболее широко используемым методом DW-MRI является метод EPI из-за его высокой скорости визуализации. 13 Хотя EPI DW-MRI является относительно быстрым и не требует инъекции контрастного вещества, важным ограничением его использования при диагностике холестеатомы является его чувствительность к деформациям на границе раздела воздух-кость и костная ткань, которые многочисленны в пределах височная кость и основание черепа и могут привести к неточному диагнозу. 10 , 14 , 15 Более того, точная причина гиперинтенсивности, наблюдаемой на DW-MRI при визуализации холестеатомы, все еще остается предметом обсуждения.Хотя ограниченная диффузия движения молекул воды внутри холестеатомы явно играет роль в генерировании сигнала высокой интенсивности на DWI, эффект «просвечивания T2» был предложен как одно из возможных объяснений высокого сигнала, ссылаясь на гиперинтенсивный сигнал, наблюдаемый в тканях. которые имеют длительную релаксацию T2.
Как правило, наиболее широко используемым методом DW-MRI является метод EPI из-за его высокой скорости визуализации. 13 Хотя EPI DW-MRI является относительно быстрым и не требует инъекции контрастного вещества, важным ограничением его использования при диагностике холестеатомы является его чувствительность к деформациям на границе раздела воздух-кость и костная ткань, которые многочисленны в пределах височная кость и основание черепа и могут привести к неточному диагнозу. 10 , 14 , 15 Более того, точная причина гиперинтенсивности, наблюдаемой на DW-MRI при визуализации холестеатомы, все еще остается предметом обсуждения.Хотя ограниченная диффузия движения молекул воды внутри холестеатомы явно играет роль в генерировании сигнала высокой интенсивности на DWI, эффект «просвечивания T2» был предложен как одно из возможных объяснений высокого сигнала, ссылаясь на гиперинтенсивный сигнал, наблюдаемый в тканях. которые имеют длительную релаксацию T2.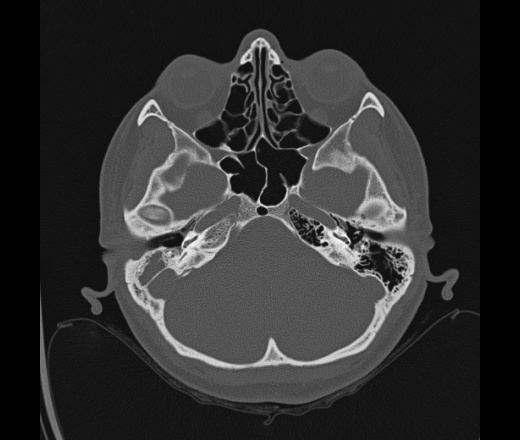 7 , 10 В дополнение к холестеатоме, ткани, демонстрирующие длительную релаксацию T2, потенциально включают костный порошок, 14 другие кератинсодержащие вещества, такие как серу, 7 , 15 Silastic листов, 16 и хрящевые трансплантаты 5 — все они могут вызывать ложноположительные диагнозы с помощью DW-MRI (как EPI, так и не-EPI), и, таким образом, также слияния CT-MRI.В настоящем исследовании был зарегистрирован 1 ложноположительный результат с помощью PROPELLER DW-MRI (специфичность 0,75), что может быть связано с трансплантатом трагального хряща, использованным в предыдущей операции. 5 , 7
7 , 10 В дополнение к холестеатоме, ткани, демонстрирующие длительную релаксацию T2, потенциально включают костный порошок, 14 другие кератинсодержащие вещества, такие как серу, 7 , 15 Silastic листов, 16 и хрящевые трансплантаты 5 — все они могут вызывать ложноположительные диагнозы с помощью DW-MRI (как EPI, так и не-EPI), и, таким образом, также слияния CT-MRI.В настоящем исследовании был зарегистрирован 1 ложноположительный результат с помощью PROPELLER DW-MRI (специфичность 0,75), что может быть связано с трансплантатом трагального хряща, использованным в предыдущей операции. 5 , 7
Кроме того, диагностический порог от 2 до 3 мм для диагностики холестеатомы остается ограничением для слияния КТ-МРТ и может привести к ложноотрицательным результатам, как и при использовании только PROPELLER DW-MRI. Два ложноотрицательных результата были зарегистрированы при слиянии КТ-МРТ в данной серии, 1 из которых был повторно прооперированным пациентом с хроническим заболеванием уха, у которого во время операции была обнаружена остаточная холестеатома размером менее 3 мм.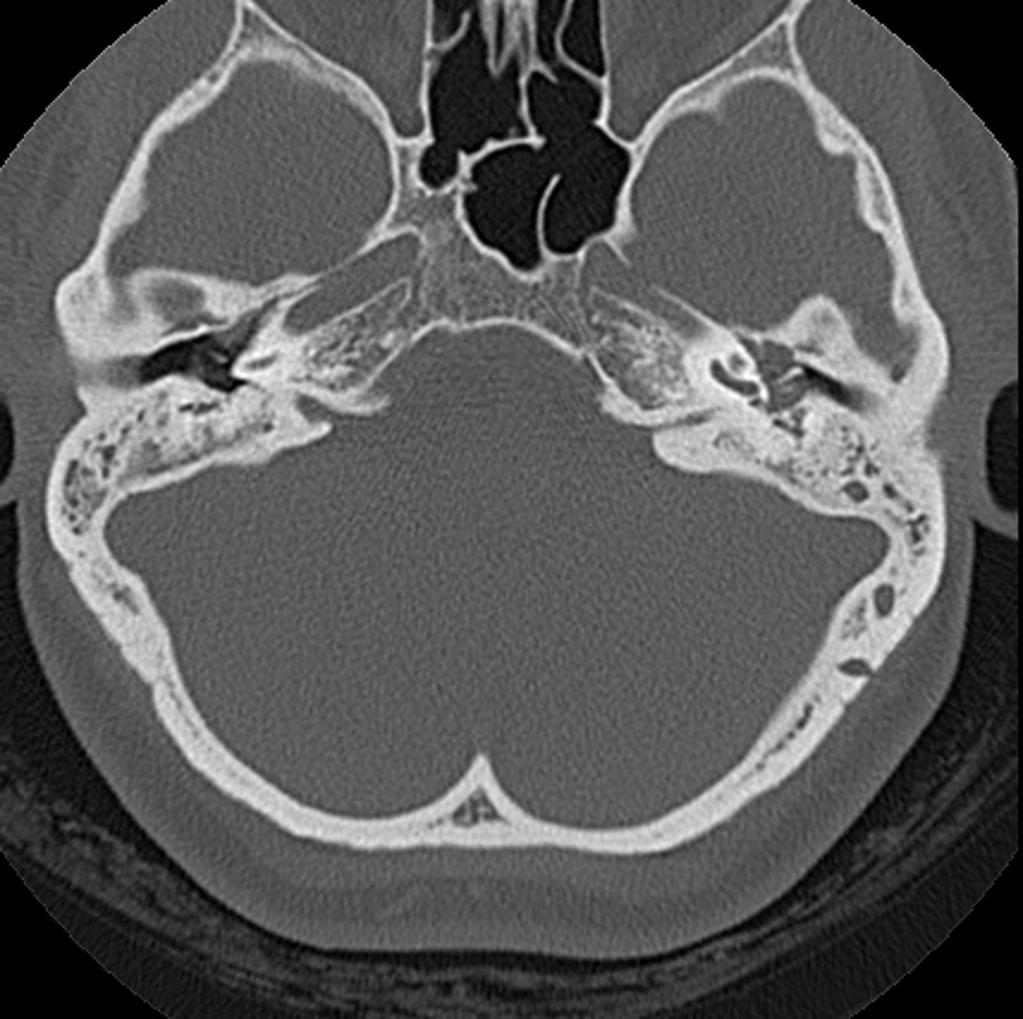 У другого пациента с ложноотрицательным результатом на PROPELLER DW-MRI была обнаружена область 2 × 3 мм с промежуточной интенсивностью сигнала внутри эпитимпанума, что касается холестеатомы, но без убедительного снижения диффузии на последовательности PROPELLER DW-MRI. Холестеатома этого пациента также могла быть ниже диагностического порога для не-EPI DW-MRI, или могло произойти некоторое изменение в составе ткани, которое сделало ее менее ограничивающей диффузию и, следовательно, более трудной для обнаружения. Также стоит отметить, что у этого пациента интервал между получением исходного изображения PROPELLER DW-MRI и операцией составлял 168 дней, что, возможно, позволило холестеатоме изменить размер за этот промежуток времени.
У другого пациента с ложноотрицательным результатом на PROPELLER DW-MRI была обнаружена область 2 × 3 мм с промежуточной интенсивностью сигнала внутри эпитимпанума, что касается холестеатомы, но без убедительного снижения диффузии на последовательности PROPELLER DW-MRI. Холестеатома этого пациента также могла быть ниже диагностического порога для не-EPI DW-MRI, или могло произойти некоторое изменение в составе ткани, которое сделало ее менее ограничивающей диффузию и, следовательно, более трудной для обнаружения. Также стоит отметить, что у этого пациента интервал между получением исходного изображения PROPELLER DW-MRI и операцией составлял 168 дней, что, возможно, позволило холестеатоме изменить размер за этот промежуток времени.
Недавно Plouin-Gaudon и др. 15 исследовали слияние CT-MRI для диагностики холестеатомы у педиатрических пациентов. Хотя авторы напрямую не сравнивали точную точность локализации DW-MRI с точностью слияния CT-MRI, у 3 из 10 их пациентов хирургический подход был изменен на основе результатов слияния CT-MRI..jpg) Эти результаты подтверждаются нашей нынешней серией, поскольку слияние КТ-МРТ обеспечило более точное изображение локализации холестеатомы, что потенциально может повлиять на хирургический доступ.Кроме того, обнаружение 1 ложноотрицательного результата на PROPELLER DW-MRI, конвертируемого в истинно-положительный результат на слиянии КТ-МРТ, подтверждает мнение о том, что этот метод может повлиять на первоначальное решение о том, когда проводить операцию.
Эти результаты подтверждаются нашей нынешней серией, поскольку слияние КТ-МРТ обеспечило более точное изображение локализации холестеатомы, что потенциально может повлиять на хирургический доступ.Кроме того, обнаружение 1 ложноотрицательного результата на PROPELLER DW-MRI, конвертируемого в истинно-положительный результат на слиянии КТ-МРТ, подтверждает мнение о том, что этот метод может повлиять на первоначальное решение о том, когда проводить операцию.
Несмотря на ограниченный размер выборки, наше исследование демонстрирует возможность применения метода слияния КТ-МРТ и предлагает многообещающие предварительные результаты в пользу повышения точности локализации без какого-либо увеличения ложноположительных или ложноотрицательных результатов.Тем не менее, относительное повышение точности необходимо сопоставить с дополнительными затратами на получение изображений МРТ, особенно при наличии четких клинических доказательств холестеатомы. Учитывая эти предварительные результаты, можно было бы привести аргумент в пользу использования DW-MRI без EPI в качестве основного метода для обнаружения холестеатомы и послеоперационного наблюдения с последующим слиянием CT и CT-MRI в тех случаях, когда DW-MRI без EPI имеет положительные результаты. Такой подход может быть как эффективным, так и служить для ограничения радиационного облучения.Независимо от того, какая модальность будет получена в первую очередь, стоит отметить, что интерпретацию слитных изображений КТ-МРТ следует рассматривать как новый процесс и, таким образом, требует обучения. Кроме того, существуют различия между центрами в отношении систем визуализации и протоколов DW-MRI, и пока неясно, какие из них лучше всего подходят для создания комбинированных изображений. Тем не менее, с растущим использованием не-EPI DW-MRI вместо вторичной хирургии для исключения рецидивирующей и / или остаточной холестеатомы, слияние КТ-МРТ может стать все более полезным, поскольку оба метода могут уже приобретены у избранных пациентов, и методы слияния могут быть выполнены быстро.Наше исследование служит предварительной оценкой возможности представленной техники слияния. Дальнейшее исследование слияния КТ-МРТ с объемами выборки, достаточными для окончательной статистической интерпретации, будет необходимо для установления эффективности этого подхода.
Такой подход может быть как эффективным, так и служить для ограничения радиационного облучения.Независимо от того, какая модальность будет получена в первую очередь, стоит отметить, что интерпретацию слитных изображений КТ-МРТ следует рассматривать как новый процесс и, таким образом, требует обучения. Кроме того, существуют различия между центрами в отношении систем визуализации и протоколов DW-MRI, и пока неясно, какие из них лучше всего подходят для создания комбинированных изображений. Тем не менее, с растущим использованием не-EPI DW-MRI вместо вторичной хирургии для исключения рецидивирующей и / или остаточной холестеатомы, слияние КТ-МРТ может стать все более полезным, поскольку оба метода могут уже приобретены у избранных пациентов, и методы слияния могут быть выполнены быстро.Наше исследование служит предварительной оценкой возможности представленной техники слияния. Дальнейшее исследование слияния КТ-МРТ с объемами выборки, достаточными для окончательной статистической интерпретации, будет необходимо для установления эффективности этого подхода.
Компьютерная томография обеспечивает превосходное пространственное разрешение основных анатомических ориентиров и обеспечивает высокую чувствительность для диагностики холестеатомы. Тем не менее, CT неспецифична, и ее неспособность дифференцировать холестеатому от других мягких тканей ограничивает ее применение при локализации холестеатомы.PROPELLER DW-MRI недавно стал более специфическим инструментом визуализации для диагностики холестеатомы, но он ограничен относительно плохим анатомическим пространственным разрешением, что делает точную локализацию заболевания в среднем ухе или сосцевидном отростке диагностической проблемой. Наши результаты предполагают, что тканеспецифическая диагностическая точность PROPELLER DW-MRI, объединенная с костными анатомическими деталями, полученными с помощью компьютерной томографии, улучшает диагностику холестеатомы и локализацию за пределами одного только метода.
Принята к публикации: 13 мая 2016 г.
Автор, ответственный за переписку: Николас Х. Блевинс, доктор медицинских наук, отделение отоларингологии — хирургия головы и шеи, Стэнфордский университет, 801 Welch Rd, Стэнфорд, Калифорния 94305 ([email protected]).
Опубликован в Интернете: 14 июля 2016 г. doi: 10.1001 / jamaoto.2016.1663
Вклад авторов: Г-н Локетц имел полный доступ ко всем данным в исследовании и несет ответственность за целостность данных и точность анализа данных.
Концепция и дизайн исследования: Локетц, Ли, Фишбейн, Блевинс.
Сбор, анализ или интерпретация данных: Все авторы.
Составление рукописи: Локетц, Ли, Фишбейн, Блевинс.
Критический пересмотр рукописи для важного интеллектуального содержания: Li, Fischbein, Holdsworth, Blevins.
Статистический анализ: Ли, Блевинс.
Административная, техническая или материальная поддержка: Li, Holdsworth, Blevins.
Научный руководитель: Локетц, Ли, Фишбейн, Блевинс.
Раскрытие информации о конфликте интересов: Все авторы заполнили и отправили ICMJE Форму раскрытия информации о потенциальном конфликте интересов, и ни о чем не сообщалось.
Предыдущая презентация: Это исследование было представлено на ежегодном собрании Американской академии отоларингологии — хирургии головы и шеи; 27-30 сентября 2015 г .; Даллас, Техас.
1.Де Фоер B, Веркрюсс JP, Пилет B, и другие. Однократная турбо-спин-эхо, диффузионно-взвешенная визуализация в сравнении с спин-эхо-планарной диффузионно-взвешенной визуализацией при обнаружении приобретенной холестеатомы среднего уха. AJNR Am J Neuroradiol . 2006; 27 (7): 1480-1482. PubMedGoogle Scholar 3. Де Фоер. B, Веркрюсс JP, Пуйон М, Сомерс Т, Кассельман JW, Офицеры E. Значение компьютерной томографии высокого разрешения и магнитно-резонансной томографии в обнаружении остаточных холестеатом в первичных костных облитерируемых сосцевидных отростках. Ам Дж Отоларингол . 2007; 28 (4): 230-234.PubMedGoogle ScholarCrossref 4.Tierney
PA, Pracy
П, Блейни
СПА, Боудлер
DA. Оценка ценности предоперационной компьютерной томографии перед отоэндоскопическим «вторым осмотром» при хирургии неповрежденной стенки сосцевидного отростка. Клиника Отоларингол Allied Sci . 1999; 24 (4): 274-276.PubMedGoogle ScholarCrossref 5. Мигиров
L, волк
М., Гринберг
G, Eyal
A. МРТ без EPI DW при планировании хирургического доступа к первичной и рецидивирующей холестеатоме. Отол Нейротол . 2014; 35 (1): 121-125.PubMedGoogle ScholarCrossref 6.Li
PMMC, Линос
Э, Гургель
РК, Фишбейн
Нью-Джерси, Блевинс
NH.
Значение компьютерной томографии высокого разрешения и магнитно-резонансной томографии в обнаружении остаточных холестеатом в первичных костных облитерируемых сосцевидных отростках. Ам Дж Отоларингол . 2007; 28 (4): 230-234.PubMedGoogle ScholarCrossref 4.Tierney
PA, Pracy
П, Блейни
СПА, Боудлер
DA. Оценка ценности предоперационной компьютерной томографии перед отоэндоскопическим «вторым осмотром» при хирургии неповрежденной стенки сосцевидного отростка. Клиника Отоларингол Allied Sci . 1999; 24 (4): 274-276.PubMedGoogle ScholarCrossref 5. Мигиров
L, волк
М., Гринберг
G, Eyal
A. МРТ без EPI DW при планировании хирургического доступа к первичной и рецидивирующей холестеатоме. Отол Нейротол . 2014; 35 (1): 121-125.PubMedGoogle ScholarCrossref 6.Li
PMMC, Линос
Э, Гургель
РК, Фишбейн
Нью-Джерси, Блевинс
NH.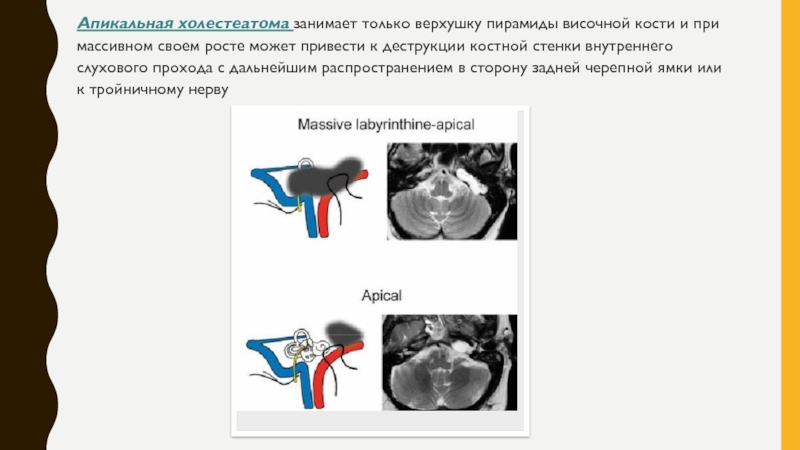 Оценка полезности неэхопланарной диффузионно-взвешенной визуализации в предоперационной оценке холестеатомы: метаанализ. Ларингоскоп . 2013; 123 (5): 1247-1250.PubMedGoogle ScholarCrossref 7. Джиндал
М, Рискалла
А, Цзян
Д, Коннор
С, О’Коннор
AF. Систематический обзор диффузионно-взвешенной магнитно-резонансной томографии в оценке послеоперационной холестеатомы. Отол Нейротол . 2011; 32 (8): 1243-1249.PubMedGoogle ScholarCrossref 8. Де Фоер
B, Веркрюсс
JP, Bernaerts
А,
и другие. Значение однократной турбо-спин-эхо-диффузионно-взвешенной МРТ в обнаружении холестеатомы среднего уха. Нейрорадиология . 2007; 49 (10): 841-848.PubMedGoogle ScholarCrossref 9. Lehmann
P, Салиу
G, Brochart
C,
и другие. 3Т МРТ послеоперационных рецидивов холестеатомы среднего уха: значение периодически вращающихся перекрывающихся параллельных линий с улучшенной реконструкцией диффузионно-взвешенной МРТ.
Оценка полезности неэхопланарной диффузионно-взвешенной визуализации в предоперационной оценке холестеатомы: метаанализ. Ларингоскоп . 2013; 123 (5): 1247-1250.PubMedGoogle ScholarCrossref 7. Джиндал
М, Рискалла
А, Цзян
Д, Коннор
С, О’Коннор
AF. Систематический обзор диффузионно-взвешенной магнитно-резонансной томографии в оценке послеоперационной холестеатомы. Отол Нейротол . 2011; 32 (8): 1243-1249.PubMedGoogle ScholarCrossref 8. Де Фоер
B, Веркрюсс
JP, Bernaerts
А,
и другие. Значение однократной турбо-спин-эхо-диффузионно-взвешенной МРТ в обнаружении холестеатомы среднего уха. Нейрорадиология . 2007; 49 (10): 841-848.PubMedGoogle ScholarCrossref 9. Lehmann
P, Салиу
G, Brochart
C,
и другие. 3Т МРТ послеоперационных рецидивов холестеатомы среднего уха: значение периодически вращающихся перекрывающихся параллельных линий с улучшенной реконструкцией диффузионно-взвешенной МРТ. AJNR Am J Neuroradiol . 2009; 30 (2): 423-427.PubMedGoogle ScholarCrossref 10.Baráth
К. Хубер
AM, Stämpfli
П, Варга
Z, Коллиас
С. Нейрорадиология холестеатом. AJNR Am J Neuroradiol . 2011; 32 (2): 221-229.PubMedGoogle ScholarCrossref 11. Мигиров
L, Таль
S, Eyal
А, Кроненберг
J. МРТ, а не КТ, чтобы исключить рецидив холестеатомы и избежать ненужной повторной мастоидэктомии. Isr Med Assoc J .2009; 11 (3): 144-146.PubMedGoogle Scholar12.Rajan
GP, Ambett
R, Вун
L,
и другие. Предварительные результаты скрининга холестеатомы у детей с использованием неэхопланарной диффузно-взвешенной магнитно-резонансной томографии. Int J Педиатр Оториноларингол . 2010; 74 (3): 297-301.PubMedGoogle ScholarCrossref 13.Schwartz
Км, пер.
AJNR Am J Neuroradiol . 2009; 30 (2): 423-427.PubMedGoogle ScholarCrossref 10.Baráth
К. Хубер
AM, Stämpfli
П, Варга
Z, Коллиас
С. Нейрорадиология холестеатом. AJNR Am J Neuroradiol . 2011; 32 (2): 221-229.PubMedGoogle ScholarCrossref 11. Мигиров
L, Таль
S, Eyal
А, Кроненберг
J. МРТ, а не КТ, чтобы исключить рецидив холестеатомы и избежать ненужной повторной мастоидэктомии. Isr Med Assoc J .2009; 11 (3): 144-146.PubMedGoogle Scholar12.Rajan
GP, Ambett
R, Вун
L,
и другие. Предварительные результаты скрининга холестеатомы у детей с использованием неэхопланарной диффузно-взвешенной магнитно-резонансной томографии. Int J Педиатр Оториноларингол . 2010; 74 (3): 297-301.PubMedGoogle ScholarCrossref 13.Schwartz
Км, пер. JI, Bolster
BD
Младший, Нефф
BA. Полезность диффузно-взвешенной визуализации для оценки холестеатомы. AJNR Am J Neuroradiol . 2011; 32 (3): 430-436.PubMedGoogle ScholarCrossref 14. Дубрулле
F, Суйяр
Р, Чечин
D, Vaneecloo
FM, Desaulty
A, Винсент
C. Последовательность МРТ с диффузионно-взвешенной визуализацией при обнаружении послеоперационной рецидивирующей холестеатомы. Радиология . 2006; 238 (2): 604-610.PubMedGoogle ScholarCrossref 15. Плуэн-Годон
Я, Боссард
Д, Аяри-Халфаллах
S, Froehlich
P. Слияние МРТ и КТ для хирургического лечения холестеатомы среднего уха у детей. Хирургическая хирургия шеи Arch Otolaryngol . 2010; 136 (9): 878-883. PubMedGoogle ScholarCrossref 16. Венейл.
F, Bonafe
А, Пуарье
V, Mondain
М, Узиэль
A.
JI, Bolster
BD
Младший, Нефф
BA. Полезность диффузно-взвешенной визуализации для оценки холестеатомы. AJNR Am J Neuroradiol . 2011; 32 (3): 430-436.PubMedGoogle ScholarCrossref 14. Дубрулле
F, Суйяр
Р, Чечин
D, Vaneecloo
FM, Desaulty
A, Винсент
C. Последовательность МРТ с диффузионно-взвешенной визуализацией при обнаружении послеоперационной рецидивирующей холестеатомы. Радиология . 2006; 238 (2): 604-610.PubMedGoogle ScholarCrossref 15. Плуэн-Годон
Я, Боссард
Д, Аяри-Халфаллах
S, Froehlich
P. Слияние МРТ и КТ для хирургического лечения холестеатомы среднего уха у детей. Хирургическая хирургия шеи Arch Otolaryngol . 2010; 136 (9): 878-883. PubMedGoogle ScholarCrossref 16. Венейл.
F, Bonafe
А, Пуарье
V, Mondain
М, Узиэль
A.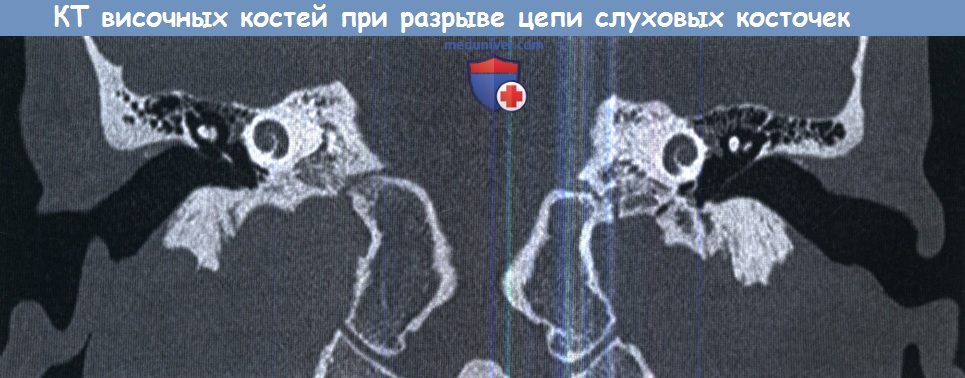 Сравнение эхопланарной визуализации, взвешенной по диффузии, и МРТ с задержкой постконтрастного T1-взвешивания для обнаружения остаточной холестеатомы. AJNR Am J Neuroradiol . 2008; 29 (7): 1363-1368.PubMedGoogle ScholarCrossref
Сравнение эхопланарной визуализации, взвешенной по диффузии, и МРТ с задержкой постконтрастного T1-взвешивания для обнаружения остаточной холестеатомы. AJNR Am J Neuroradiol . 2008; 29 (7): 1363-1368.PubMedGoogle ScholarCrossrefХолестеатома среднего уха Артикул
Введение
Холестеатома — неправильное название, которое означает опухоль жировой желчи; однако холестеатомы представляют собой доброкачественные скопления ороговевшего плоского эпителия в среднем ухе.Существует два основных типа холестеатомы среднего уха: врожденные и приобретенные. Врожденные холестеатомы возникают из остатков эпителия, которые во время развития оказываются за барабанной перепонкой. Приобретенные холестеатомы не являются результатом эмбриологического феномена, а являются результатом патологических изменений, вызывающих неконтролируемый рост плоского ороговевшего эпителия в среднем ухе. Хотя поражения доброкачественные, они могут разрушить ЦНС и вызвать серьезные осложнения. Когда холестеатома инфицирована, вылечить ее очень сложно. Поскольку поражение не имеет кровоснабжения, системные антибиотики не могут попасть внутрь центра массы. Местные антибиотики устраняют только поверхностную инфекцию, и, таким образом, выделения из уха продолжаются или рецидивируют.
Когда холестеатома инфицирована, вылечить ее очень сложно. Поскольку поражение не имеет кровоснабжения, системные антибиотики не могут попасть внутрь центра массы. Местные антибиотики устраняют только поверхностную инфекцию, и, таким образом, выделения из уха продолжаются или рецидивируют.
Это мероприятие будет сосредоточено на наиболее распространенном типе холестеатомы — приобретенной холестеатоме среднего уха.
Этиология
Патогенез приобретенной холестеатомы до конца не изучен; однако есть четыре основных теории, которые помогают объяснить этиологию этого заболевания.Первая — это теория плоской метаплазии, которая предполагает, что воспаление вызывает гиперпролиферацию слизистой оболочки среднего уха. Вторая основная теория постулирует, что плоский эпителий из внешнего слоя барабанной перепонки мигрирует через перфорацию через барабанную перепонку в среднее ухо. Теория базальной гиперплазии — это третья теория, которая предполагает, что базальные клетки барабанной перепонки размножаются и перемещаются медиально через базальную мембрану в среднее ухо.Четвертая и последняя теория — это теория ретракционного кармана, которую принимают многие отоларингологи. Фактически настолько, что холестеатома, возникающая в результате ретракционного кармана, называется первичной приобретенной холестеатомой [1] [2]. Вторичная приобретенная холестеатома образуется в результате инфекции, травмы или хирургических манипуляций, вызывающих имплантацию кожи в среднее ухо через дефект барабанной перепонки. Несмотря на эти отдельные категории, может быть компонент всех четырех теорий, связанных с заболеванием.Независимо от этиологии, после образования холестеатомы среднего уха они продолжают размножаться и мигрировать, вызывая повреждение окружающих структур в среднем ухе.
Врожденная разновидность обычно закупоривает евстахиеву трубу и производит жидкость в среднем ухе и кондуктивную тугоухость. Большинство этих поражений односторонние.
Первичная приобретенная холестеатома возникает в результате ретракции барабанной перепонки. По мере втягивания мембраны холестеатома может повредить косточки и разрушиться на aditus ad antrum и сосцевидный отросток.Иногда может обнажаться лицевой нерв.
Эпидемиология
Истинная заболеваемость холестеатомой среднего уха во всем мире неизвестна. Было проведено множество ретроспективных исследований, дающих полезную демографическую статистику. В Соединенных Штатах в одном исследовании сообщалось о шести холестеатомах на 100 000 человек [3]. Средний возраст детей, у которых была диагностирована приобретенная холестеатома, составил 9,7 года. Приобретенных холестеатом около 1.В 4 раза чаще встречается у мужчин по сравнению с женщинами. Одно английское исследование показало повышенную заболеваемость холестеатомой в социально-экономически неблагополучных районах, предполагая, что заболеваемость приобретенной холестеатомой выше среди пациентов с низким доходом, хотя необходимы дополнительные исследования в этой области. [4]
Патофизиология
Скопление кожи в среднем ухе может вызвать множество проблем и повредить близлежащие структуры. Одна из самых распространенных проблем — потеря слуха из-за эрозии костей среднего уха.Холестеатома вызывает воспалительную реакцию, которая высвобождает литические ферменты, факторы роста и цитокины, которые могут задействовать остеокласты, чтобы инициировать разрушение кости. Холестеатома, если ее не лечить, может также разрушить костные стенки среднего уха и распространиться на прилегающие области, такие как лицо, мозг и шея. Когда холестеатомы инфицированы, они могут расти быстрее и вызывать эрозию костей. Они также могут вызвать хроническое истощение уха, которое часто имеет неприятный запах.
История и физика
Классическое проявление холестеатомы — безболезненная оторея.Потеря слуха — частый симптом холестеатомы. При повреждении слуховых косточек потеря слуха часто бывает постоянной и тяжелой. Другие симптомы включают головокружение.
Анамнез и физикальное обследование имеют решающее значение для своевременной диагностики приобретенной холестеатомы. В дополнение к фундаментальным вопросам, касающимся настоящего заболевания, медработники должны задавать соответствующие вопросы в простой для пациента терминологии и документировать ответы пациента. Вот некоторые общие вопросы: когда вы впервые заметили, что у вас проблема с ухом, с одной стороны или с обеих сторон, были ли у вас диагностированы ушные инфекции, принимали ли вы антибиотики внутрь или в ушные капли, если да, то какие антибиотики? Повторяющиеся инфекции или хронический дренаж должны вызывать подозрения.Обзор системных вопросов включает субъективную потерю слуха, шум в ушах, оторею, оталгию, давление в ухе и головокружение. Обращались ли вы к другим врачам по поводу этой проблемы и проходили ли у вас какие-либо визуализирующие исследования, если да, то где они проводились. Часто бывает полезно просмотреть изображение перед тем, как увидеть пациента; это может помочь в определении соответствующих вопросов, которые следует задать. Пациенты часто жалуются на выделения с неприятным запахом, потерю слуха и боли, которые продолжаются от месяцев до лет.
Медицинский осмотр должен включать полный осмотр головы и шеи, включая осмотр головы, глаз, носа, полости рта, ротоглотки, шеи и, что наиболее важно, ушей.Физикальное обследование уха требует терпения и практики, и детей часто нужно специально расположить, сидя на коленях у родителей. Холестеатомы — это в основном видимый диагноз, и для визуализации холестеатомы среднего уха медработники должны развить навыки отоскопического обследования. Также может пригодиться микроскоп. В задне-верхнем квадранте барабанной перепонки часто можно увидеть скопления белого кератинового мусора.
Оценка
Компьютерная томография с тонкими разрезами височной кости без контраста является наиболее часто используемым методом диагностической визуализации среди отоларингологов.Визуализация помогает в планировании операции и предоставляет отоларингологу значительный объем полезной информации. МРТ также может использоваться для диагностики приобретенной холестеатомы среднего уха. Они часто выглядят одинаково интенсивными на Т1, гиперинтенсивными на Т2 и не усиливаются при применении гадолиниевого контраста. МРТ может быть более полезным методом наблюдения за холестеатомой после операции.
Незначительные дефекты, видимые на изображениях, включают:
- Лабиринтный свищ
- Эрозия щита
- Поражение слуховых косточек, эрозия
- Дефекты в тегмен
Аудиометрию всегда следует проводить перед операцией, чтобы установить исходный уровень.Следует отметить порог восприятия речи, воздушную и костную проводимость, а также показатели распознавания речи.
Лечение / менеджмент
Окончательное лечение холестеатомы — это хирургическое удаление болезни для обеспечения безопасного и сухого уха. Пациенты часто обращаются с изнурительной болью и потерей слуха, и очень важно объяснить, что целью операции является удаление холестеатомы, и это может не восстановить нормальный слух пациента.[5] Фактически, слух пациента может ухудшиться после операции, и важно обсудить эту возможность с пациентом. Аудиограммы должны быть получены до и после операции. Тип выполняемой операции во многом зависит от типа и местоположения холестеатомы, но тимпаномастоидэктомия обычно выполняется, чтобы гарантировать удаление всей холестеатомы. При этой операции выполняются два основных типа мастоидэктомии: вверх стенкой канала (CWU) и вниз стенкой канала (CWD). У каждого из них есть свои преимущества и недостатки, но процедуры по опусканию стенки канала приводят к более низкой частоте рецидивов, но требуют пожизненной очистки сосцевидного отростка для пациента.
Где-то от 5 до 50% операций будут безуспешными и приводят к рецидивам.
Дифференциальная диагностика
- Остеома среднего уха
- Гнойный средний отит
Прогноз
В большинстве случаев холестеатома может быть удалена, но часто требуется несколько операций. Сегодня осложнения от холестеатомы редки, повторная операция выполняется только у 5% пациентов, когда используется техника тимпаномастоидэктомии по стенке канала.Техника стены связана с гораздо более высокой частотой рецидивов. К сожалению, потеря слуха часто бывает постоянной. Смерть от холестеатомы сегодня очень редка.
Осложнения
- Тромбоз сигмовидного синуса
- Кондуктивная потеря слуха
- Менингит
- Эпидуральный абсцесс
Жемчуг и другие предметы
Врачи всегда должны заботиться о профилактике холестеатом.Стойкая дисфункция евстахиевой трубы может вызвать ретракционные карманы. Ранняя установка тимпаностомической трубки может устранить отрицательное давление в среднем ухе, снизить риск образования ретракционного кармана и остановить начало образования холестеатомы. Еще одно важное соображение — это расположение больных холестеатомой. Многие из этих пациентов испытали симптомы в течение нескольких месяцев, прежде чем их осмотрел поставщик медицинских услуг, и они могут задержаться еще на несколько месяцев, прежде чем обратиться к отоларингологу.Обеспечение тщательного последующего наблюдения имеет решающее значение, поскольку пациенты, которые отложили вмешательство, часто имеют худшие результаты.
Улучшение результатов команды здравоохранения
Межличностное общение между медицинскими работниками повысит точность диагностики и оперативное хирургическое лечение пациентов с холестеатомой среднего уха.
(Щелкните изображение, чтобы увеличить)
Большая масса белых кератиновых обломков в левом верхнем квадранте этой левой барабанной перепонки — холестеатома.Большая часть барабанной перепонки отсутствует [перфорация]. В правом нижнем квадранте видна ниша с круглым окном на промежуточном элементе медиальной стены.
Предоставлено Wikimedia Commons, Майкл Хоук, доктор медицины (CC by 4.0) https://creativecommons.org/licenses/by/4.0/
(Щелкните изображение, чтобы увеличить)
Холестеатома правого уха
Изображение предоставлено S Bhimji MD .


 epitympanum)
epitympanum) Обычно это происходит постепенно с годами. Обычно в первую очередь теряется слух, поскольку холестеатома разрушает косточки среднего уха и заполняет его.
Обычно это происходит постепенно с годами. Обычно в первую очередь теряется слух, поскольку холестеатома разрушает косточки среднего уха и заполняет его. Т1-взвешенная 3Т МРТ с использованием DWI (и контраста) в настоящее время считается наиболее чувствительной техникой. (Стинс, 2016). Согласно метаанализу Muzaffar et al (2016), диффузионно-взвешенная МРТ является как чувствительной, так и специфичной для выявления рецидивирующей или остаточной холестеатомы.Методы без EPI превосходят EPI.
Т1-взвешенная 3Т МРТ с использованием DWI (и контраста) в настоящее время считается наиболее чувствительной техникой. (Стинс, 2016). Согласно метаанализу Muzaffar et al (2016), диффузионно-взвешенная МРТ является как чувствительной, так и специфичной для выявления рецидивирующей или остаточной холестеатомы.Методы без EPI превосходят EPI. Это очень конкретные выводы.
Это очень конкретные выводы.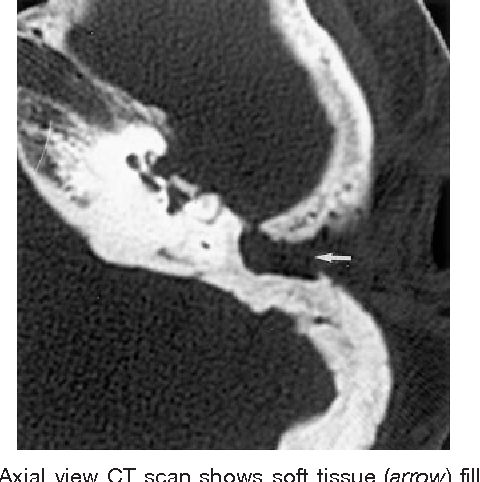 При хирургических вмешательствах по поводу CWD недавнее исследование обнаружило резидуальную холестеатому примерно у 20% (Haginomori et al, 2008).
При хирургических вмешательствах по поводу CWD недавнее исследование обнаружило резидуальную холестеатому примерно у 20% (Haginomori et al, 2008). Один задается вопросом о других, которые, конечно, не знают.
Один задается вопросом о других, которые, конечно, не знают. Обычно их устраняют дополнительным хирургическим вмешательством, если они обнаружены.
Обычно их устраняют дополнительным хирургическим вмешательством, если они обнаружены.
 Acta Otolaryngol. 2016; 136 (1): 18-22. DOI: 10.3109 / 00016489.2015.1092170.
Acta Otolaryngol. 2016; 136 (1): 18-22. DOI: 10.3109 / 00016489.2015.1092170.