Дискинезия желчевыводящих путей — Медицинский центр «На Сенной» в СПб, доступная цена
Желчь является особенной жидкостью, которая вырабатывается в печени человека , основной задачей которой – улучшение усвоения жиров и активизация перемещения употреблённой пищи по кишечнику. Но и ещё перед тем, как желчь оказывается в кишечнике, она проходит весьма трудный и долгий путь по желчевыводящим путям. Для начала, желчь попадает из печени в печёночные протоки, затем в общий желчный проток, который в свою очередь соединён желчным пузырём через пузырный проток. Место встречи у общего желчного протока – это двенадцатиперстная кишка, которая так же известна как «Фатеров сосочек». Именно у него и имеется собственная мышца, которая как раз и занимается регулированием поступающей желчи в кишечник.
Дискинезия желчных путей – это заболевание, во время которого нарушаются сокращения в желчном пузыре и его протоков, а так же начинают проявляться проблемы с выведением желчи и нарушается работа с собственной мышцей.
Дискинезия желчного пузыря чаще всего рассматривает как психосоматическое заболевание, когда в роли стартового механизма становятся глубинные личностные конфликты и психотравмирующие факторы. Проблема заключается в том, что любые сильные неприятные эмоции и стрессовые ситуации могут очень сильно влиять на двигательные механизмы в желчном пузыре. Из-за этого может возникать понижение выработки желчи, и даже застои в полости желчного пузыря.
Кроме этого, дискинезия желчных путей может возникать вместе с рядом других проблем, к примеру, вместе с холециститом или же желчнокаменной болезнью. Но в любом случае, каждому человеку, который имеет подобную проблему, необходимо обратиться к высококвалифицированному врачу. Медицинский центр «На Сенной» регулярно принимает пациентов с подобными проблемами, поэтому качественная диагностика, опытный врач и эффективное лечение – гарантировано.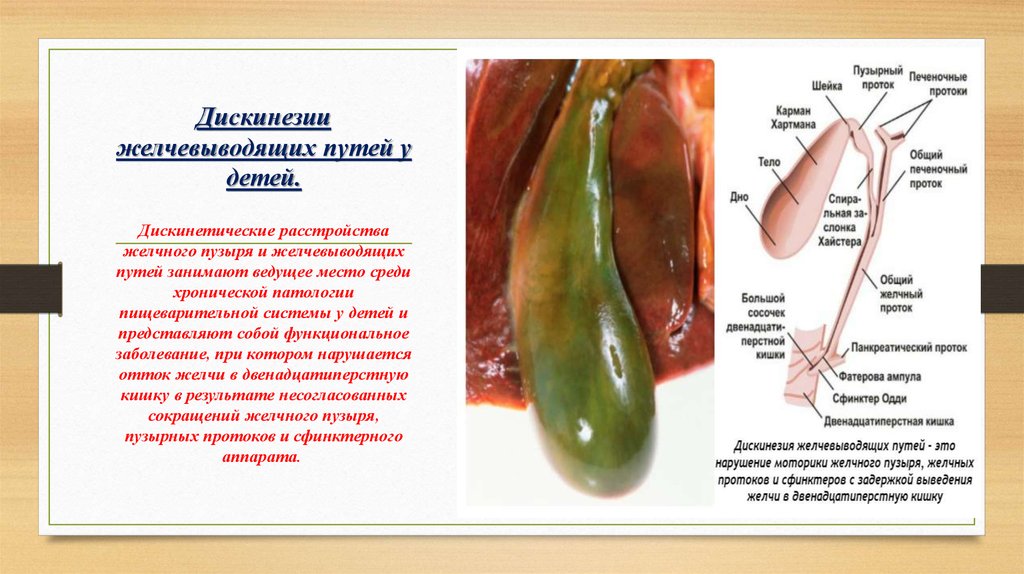
Поражения желчного пузыря, желчевыводящих путей и поджелудочной железы
Анатомическая близость нахождения желчного пузыря, желчевыводящих путей и поджелудочной железы обуславливают, как правило, одновременное вовлечение этих органов в патологический процесс. Возрастание частоты встречаемости заболеваний этих органов связано с погрешностями в питании, особенно в увлечении людей фаст-фудом. Самыми распространенными патологическими процессами являются:
- Холецистит
- Дискинезия желчевыводящих путей
- Панкреатит.
Холециститом называется воспалительное поражение стенки желчного пузыря, которое может быть вызвано различными микроорганизмами или быть безмикробным.
Дискинезией желчевыводящих путей называется такое состояние, при котором нарушается нормальная моторика желчных путей, а также нормальная сократительная активность их сфинктеров. Важным условием в этом случае является отсутствие органической патологии.
Панкреатит – это воспалительное поражение поджелудочной железы, которое в случае отсутствия своевременного лечения способно привести к развитию серьезных осложнений.
Симптомы болезни
Симптомы поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы практически одинаковы. Они связаны с тем, что страдает пищеварительная функция. Поэтому основными клиническими проявлениями будут следующие:
- Боли в животе, которые при поражении желчного пузыря и желчных путей будут локализоваться в правом подреберье, а при поражении поджелудочной железы они локализуются в области эпигастрия, принимая опоясывающий характер
- Тошнота и рвота, которые связаны с нарушением процесса переваривания пищи
- Изжога
- Урчание в животе
- Вздутие живота (метеоризм)
- Нарушение стула – может быть как понос, так и запор.
Поражение поджелудочной железы и желчного пузыря может протекать как в острой, так и в хронической форме. В последнем случае периоды обострения сменяются периодами ремиссии, когда отсутствуют какие-либо клинические проявления.
Причины болезни
Основной причинный фактор развития вышеуказанных заболеваний заключается в несоблюдении диеты и различных погрешностях в пище. Это могут быть:
Это могут быть:
- Переедание
- Употребление продуктов, содержащих большое количество консервантов
- Частое употребление жирного и жареного, а также копченого
- Питание в сети фаст-фуд
- Голодание и т.д.
Диагностика
Большое значение в диагностике поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы отводится дополнительным методам исследования. Они позволяют установить диагноз, который был предварительно выставлен при оценке жалоб и данных объективного обследования.
Основными диагностическими методами в этом случае являются следующие:
- Ультразвуковое исследование органов брюшной полости
- Рентгенологическое исследование, которое позволяет выявить камни в желчном пузыре, образующиеся на фоне его хронического воспаления
- Биохимические анализы крови
- Исследование кала (копрограмма), что позволяет обнаружить различные непереваренные остатки пищи.
Биохимическое исследование крови занимает одно из центральных мест в диагностике вышеуказанных патологических процессов. Оно подразумевает проведение следующих тестов:
Оно подразумевает проведение следующих тестов:
- Определение уровня билирубина
- Определение уровня АЛТ, АСТ
- Определение уровня трипсина, химотрипсина, липазы и амилазы
- Определение уровня сахара в крови и т.д.
Осложнения
Отсутствие своевременного лечения патологии желчного пузыря, желчевыводящих путей и поджелудочной железы способно привести к следующим осложнениям:
- Желчекаменной болезни и обструктивной желтухе
- Панкреонекрозу
- Сахарному диабету
- Кишечной колике и т.д.
Лечение болезни
Лечение вышеуказанных заболеваний может быть консервативным и оперативным. Операция показана в следующих случаях:
- Наличие больших камней в желчном пузыре
- Закупорками камнями желчевыводящих протоков
- Панкреонекроз.
Большое значение в стадии нестойкой ремиссии отводится физиотерапетивческому лечению, которое позволяет предупредить обострение заболевания. Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности.
Мезим®. Дискинезия желчевыводящих путей
Пища – единственный источник энергии и «строительных материалов» для нашего организма. Чтобы питательные вещества усваивались в полном объеме, необходимо, чтобы все органы желудочно-кишечного тракта (ЖКТ) работали как часы. Любой сбой, например нарушение моторики желчевыводящих путей (дискинезия), может повлечь за собой неприятные последствия.
Магия биохимии
Природа выстроила человеческий ЖКТ чрезвычайно логично. В ротовой полости пища размельчается, увлажняется слюной, здесь же начинается расщепление углеводов до глюкозы с помощью специального фермента — амилазы, — чтобы основной источник энергии быстрее попал в кровь. В желудке происходит обработка пищевого комка соляной кислотой и ферментами, нацеленными на белки. Но ареной для основных биохимических превращений была и остается двенадцатиперстная кишка — именно сюда открываются протоки печени и поджелудочной железы.
Печень, как известно, отвечает за выполнение самых разнообразных функций. Одной из самых важных задач, возложенных на этот орган и заложенных в ее строении, является производство желчи. Она начинает формироваться клетками печени, а затем постепенно собирается в один единый проток.
Между приемами пищи желчь скапливается в желчном пузыре — особом резервуаре, который находится на нижней поверхности печени. В случае необходимости она высвобождается из пузыря и направляется по протоку в двенадцатиперстную кишку. Ее задача — омылить жиры, входящие в состав пищи, то есть сделать более доступными для обработки ферментами, которые подаются в просвет кишечника по протоку поджелудочной железы. Эти два процесса взаимосвязаны — органы работают в паре.
Дело в тонусе
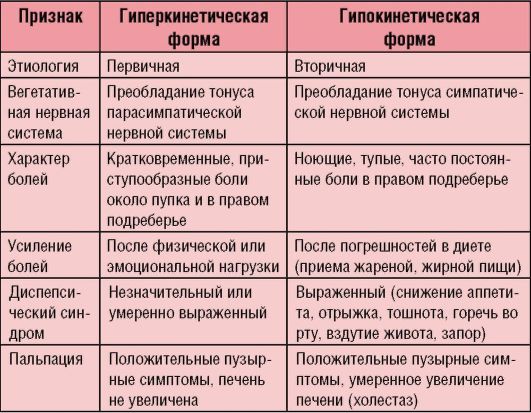
Дискинезия желчевыводящих путей (ДЖВП) – это нарушение тонуса и моторики всех желчных путей, включая желчный пузырь. Ритм подачи желчи в двенадцатиперстную кишку нарушается, что оборачивается самыми разнообразными последствиями. В зависимости от того, повышен тонус или понижен, выделяют гипер- или гипокинетическую форму ДЖВП.
В зависимости от того, повышен тонус или понижен, выделяют гипер- или гипокинетическую форму ДЖВП.
В первом случае пузырь и протоки сокращаются слишком сильно и быстро, но сфинктеры, мышечные жомы, открывающие путь желчи, реагируют медленно. Поэтому ведущим симптомом гиперкинетической ДЖВП будет боль. Приступы кратковременные, но интенсивные: боль локализуется в правом подреберье, провоцировать ее могут физическая или психоэмоциональная нагрузка. Эта форма чаще встречается у женщин, так как во время месячных тонус желчного пузыря и так повышается, а также у молодых людей.
При второй форме — пути, наоборот, сокращаются недостаточно для того, чтобы обеспечить полноценное передвижение желчи. Поэтому боль тоже будет, но, в отличие от гиперкинетической ДЖВП, она будет неинтенсивной — обычно ее характеризуют как чувство распирания, давления в правом подреберье.
И в первом, и во втором случаях наблюдаются также снижение аппетита, горечь во рту, тошнота, изредка рвота. Характерна для ДЖВП и неустойчивость стула, то есть чередование запоров и поносов.
Характерна для ДЖВП и неустойчивость стула, то есть чередование запоров и поносов.
Как распознать
Первое, на что обращают внимание, — характерные жалобы в характерных ситуациях. Например, приступ боли в правом подреберье во время сдачи экзамена, быстро проходящий после того, как удается успокоиться. Второе — методы, позволяющие визуализировать деятельность желчевыводящих путей, такие как рентгенография с контрастированием, УЗИ, радиоизотопное исследование.
Необходим поиск основной патологии — ведь нарушения моторики всегда носят вторичный характер. Это может быть и предменструальный синдром, и эндокринные нарушения, диабет или воспаление, и камни в желчном пузыре.
Нюансы лечения
Лечение ДВЖП можно разделить на две больших составляющих: коррекция рациона и медикаментозная терапия. Диета предусматривает дробное частое питание (6 раз в сутки), а также ограничение желчегонных продуктов (при гиперкинетической форме), либо, наоборот, включение в рацион стимулирующих моторику продуктов (при гипокинетической форме). Желчегонным эффектом обладают: жирное мясо, растительное масло, пряности, грибы, бульоны, газировка, копчености и солености. К стимулирующим можно отнести овощи, фрукты, сливки, сметану, яйца.
Желчегонным эффектом обладают: жирное мясо, растительное масло, пряности, грибы, бульоны, газировка, копчености и солености. К стимулирующим можно отнести овощи, фрукты, сливки, сметану, яйца.
Важной частью медикаментозной терапии функциональных нарушений ЖКТ считаются ферментные препараты, классическими представителями которых можно считать ферментные препараты Мезим® — Мезим® Про и Мезим® 20 000. При обеих формах ДЖВП желчь поступает неравномерно, в количестве, которое не отвечает потребностям ЖКТ. Это означает, что пища не переваривается должным образом, жизненно важные нутриенты не попадают в кровь. Введение необходимых ферментов помогает обеспечить полноценное переваривание пищи.
Важно понимать, что ДЖВП — состояние, которое может длиться месяцами и годами, следовательно, лечение проводится достаточно длительными курсами. Мезим® хорошо переносится при длительном приеме. Дополнительный плюс препаратов Мезим® — отсутствие желчных кислот, которые способны провоцировать возникновение диареи, склонность к которой при ДЖВП и так повышена.
Разновидности препарата Мезим®, отличающиеся ферментативной активностью в пересчете на жирорасщепляющий фермент — липазу, — позволяют врачу подобрать оптимальную дозировку препарата для каждого конкретного случая, используя его в составе комплексной терапии.
УЗИ печени, желчного пузыря, поджелудочной железы
УЗИ органов брюшной полости (ультразвуковое исследование органов живота) – это один из наиболее доступных и информативных методов диагностики состояния различных органов брюшной полости. Практически все органы брюшной полости (печень, желчный пузырь, почки, поджелудочная железа, мочевой пузырь, селезенка) имеют достаточные размеры и плотность и хорошо отражают ультразвук, что позволяет легко сканировать их с помощью ультразвука. Во время проведения УЗИ внутренних органов определяются и их размеры, толщина их стенок, структура их тканей и составных элементов. УЗИ органов брюшной полости в любом возрасте совершенно безболезненно и безопасно.
Как правило, УЗИ печени рекомендуют пройти в следующих случаях:
• при подозрении на большинство заболеваний печени (гепатит, цирроз печени и др.)
• при подозрении на доброкачественную или злокачественную опухоль печени
• при подозрении на абсцесс (полость с гноем) в печени или паразитов (например, эхинококкоз)
• при травмах брюшной полости
• с целью контроля проводимого лечения заболеваний печени.
УЗИ печени не требует специальной подготовки, однако, людям с предрасположенностью к повышенному газообразованию рекомендуется за несколько дней до исследования исключить из рациона следующие продукты питания — капуста, газированные напитки, бобовые и т.д. Исследование по возможности рекомендуется проводить натощак.
УЗИ желчного пузыря рекомендуется пройти людям с подозрением на холецистит (пациенты, которые периодически испытывают боли в правом подреберье после приема жирной пищи), а также при желтухе, подозрении на желчнокаменную болезнь, закупорку желчевыводящих путей камнем желчного пузыря или опухолью, дискинезию желчевыводящих путей и т.
 д.
д.УЗИ желчного пузыря необходимо проходить натощак, желательно, чтобы между последним приемом пищи и обследованием прошло не менее 6 часов. Это облегчит проведение исследования, так как в отсутствие приема пищи желчь скапливается в желчном пузыре и позволяет лучше оценить его состояние. При повышенном газообразовании в кишечнике (метеоризме) за 3-4 дня до УЗИ желчного пузыря рекомендуется соблюдать диету, которая исключает продукты, способствующие образованию газов (молоко, бобовые, капуста, газированные напитки и т.д.)
УЗИ поджелудочной железы рекомендуется провести при подозрении на острый и хронический панкреатит (воспаление поджелудочной железы), а также при желтухе (подозрение на опухоли или рак поджелудочной железы), и появлении симптомов других заболеваний поджелудочной железы (например, диабет 1 типа).

УЗИ поджелудочной железы производится натощак: между исследованием и последним приемом пищи должно пройти не менее 6 часов. При склонности к газообразованию, рекомендуется за 3-4 дня до исследования исключить из рациона питания продукты, способствующие газообразованию в кишечнике: молоко, капуста, бобовые, газированные напитки.
УЗИ селезенки, как правило, проводится во время УЗИ других внутренних органов (печени, желчного пузыря, поджелудочной железы и т.д.). На УЗИ оцениваются размеры селезенки, ее форма, однородность структуры и т.д.
Специальная подготовка к УЗИ селезенки не требуется. Однако, учитывая тот факт, что одновременно с УЗИ селезенки проводится исследование других органов брюшной полости, рекомендуется соблюдать вышеперечисленные правила.
УЗИ почек является простым, доступным методом исследования, который позволяет определить состояние почек и выявить некоторые заболевания мочевыделительной системы у детей и взрослых.

УЗИ почек рекомендуется произвести в случае появления болей в поясничной области, при подозрении на воспалительные заболевания почек (пиелонефрит, гломерулонефрит), аномалии развития почек или почечных сосудов (что может проявляться артериальной гипертензией), при симптомах мочекаменной болезни, подозрении на опухоль почки, при длительной температуре неясного происхождения и т.д. УЗИ почек не требует специальной подготовки.
УЗИ мочевого пузыря – это метод исследования мочевого пузыря, который рекомендуется пройти при подозрении на одно из заболеваний мочевыделительной системы. УЗИ мочевого пузыря позволяет оценить его форму, состояние стенок, содержимое и проходимость шейки мочевого пузыря (место, где мочевой пузырь переходит в уретру – мочеиспускательный канал). Как правило, УЗИ мочевого пузыря рекомендуется пройти при нарушении оттока мочи, боли при мочеиспускании, наличии крови в моче, травмах мочевого пузыря и т.д.
Для получения достоверных результатов исследования мочевой пузырь на момент УЗИ должен быть наполнен.
 За 30 минут перед исследованием рекомендуется выпить около 1-1,5 л воды и при появлении позывов к мочеиспусканию не опорожнять мочевой пузырь, а дождаться проведения обследования. Ответить
За 30 минут перед исследованием рекомендуется выпить около 1-1,5 л воды и при появлении позывов к мочеиспусканию не опорожнять мочевой пузырь, а дождаться проведения обследования. ОтветитьПоджелудочная Железа (Панкреас) и Желчевыводящие Пути — клиника ServiDigest
В составе Медико-Хирургического Центра ServiDigest входит медико-хирургическое Отделение Пищеварительная Система со специализированным блоком для профилактики, исследования и лечения патологий Поджелудочной Железы (Панкреас) и Желчевыводящих Путей.
Поджелудочная железа
Поджелудочная железа представляет собой удлиненный орган, расположенный справа налево в верхней части живота, позади желудка и кишечника, широкий конец поджелудочной железы называется «головкой» и располагается на правой стороне, средняя секция называется «тело», и тонкий конец –«хвост», который расположен на левой стороне. Поджелудочная железа впадает в первой части тонкой кишки (ДПК), вместе с желчным протоком (общий желчный проток), который несет желчь из печени в желчный пузырь. Поджелудочная железа играет важную роль в переваривание пищи, производит жидкость, содержащую бикарбонат и ферменты. Она также производит инсулин и глюкагон, которые управляет уровнем сахара в крови (глюкоза).
Поджелудочная железа играет важную роль в переваривание пищи, производит жидкость, содержащую бикарбонат и ферменты. Она также производит инсулин и глюкагон, которые управляет уровнем сахара в крови (глюкоза).
Желчные протоки и желчный пузырь
Желчевыводящая дренажная система начинается в печени, где многие мелкие протоки собирать желчь, которую вырабатывает печень для переваривания жира. Небольшие каналы соединяются вместе, чтобы сформировать правый и левый желчные протоки печени. Оба каналы соединяются за пределами печени с образованием, так называемого, общего печеночного протока. Отсюда желчь проходит через другой желчный проток (пузырный проток) в желчный пузырь для хранения желчи. Когда пища переваривается в желудке, желчь, которая хранилась в желчном пузыре, проходя через пузырный проток в общий желчный проток (холедох), освобождается, направляясь в тонкий кишечник (двенадцатиперстную кишку).
Желчный пузырь – это мешок с грушевидной формы, расположенный под печенью, где хранится и концентрируется желчь, производимая в самой печени, необходимая для переваривания и всасывания жиров.
Билиопанкреатическое Отделение ServiDigest специализируется на диагностике, лечении и контроле заболеваний желчного пузыря, желчных путей и поджелудочной железы:
◦ Острый Панкреатит
◦ Хронический Панкреатит
◦ Аутоиммунный Панкреатит
◦ Желчных Камней
◦ Рак Панкреас
◦ Желчный Рак
◦ Кистозные Поражения Поджелудочной Железы
Госпиталь «ОрКли» Санкт-Петербург (Спб) — Справочник пациента
Дивертикул пищевода — грушевидное выпячивание стенки пищевода (всех ее слоев). Связан с просветом пищевода как правило небольшим отверстием.
Дискинезии желчного пузыря и желчевыводящих путей представляют собой функциональные заболевания, в основе которых лежит несогласованное, несвоевременное, недостаточное или чрезмерное сокращение желчного пузыря и сфинктеров Одди, Люткенса-Мартынова, Мирицци. Эти нарушения сопровождается болью типа желчной колики и часто ассоциируется с нарушением опорожнения желчного пузыря.
Дисфункция сфинктера Одди — это нарушение его сократительной способности, которое клинически проявляется заболеваниями желчной системы и поджелудочной железы.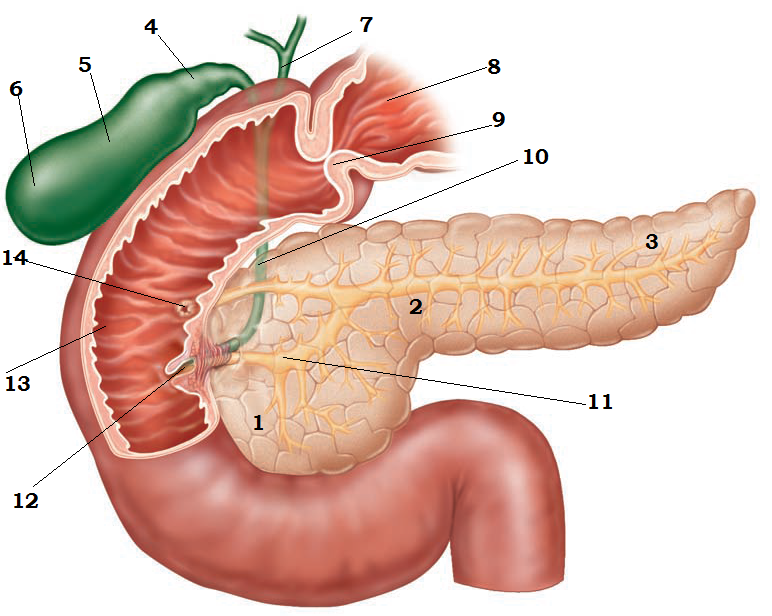 Сфинктер Одди расположен в месте соединения билиарного и панкреатического протоков в двенадцатиперстной кишке, поэтому дисфункция сфинктера Одди отражает как патологию желчной системы так и патологию поджелудочной железы. Дисфункция является первичным, но чаще вторичным заболеванием, может сопровождать язвенную болезнь, холециститы, желчнокаменную болезнь, постхолецистэктомический синдром и др.
Сфинктер Одди расположен в месте соединения билиарного и панкреатического протоков в двенадцатиперстной кишке, поэтому дисфункция сфинктера Одди отражает как патологию желчной системы так и патологию поджелудочной железы. Дисфункция является первичным, но чаще вторичным заболеванием, может сопровождать язвенную болезнь, холециститы, желчнокаменную болезнь, постхолецистэктомический синдром и др.
Дискинезии желчного пузыря и желчевыводящих путей также могут быть первичными и вторичными.
Первичная дискинезия наблюдается при отсутствии органических изменений со стороны желчного пузыря и внепеченочных желчных протоков. Длительная первичная дискинезия желчевыводящих путей может обусловить застой желчи в желчном пузыре, что нарушает ее коллоидную стабильность и способствует возникновению воспалительного процесса и камнеобразования.
При каменных и бескаменных холециститах, аномалиях развития желчевыводящих путей (перегибы, перетяжки желчного пузыря, стенозы) наблюдаются дискинезии желчного пузыря и желчевыводящих путей вторичного генеза.
Образование желчи в печени — процесс непрерывный, а поступление ее в двенадцатиперстную кишку происходит главным образом во время пищеварения.
Желчный пузырь в период пищеварения совершает энергичные ритмические сокращения. Желчеотделение обеспечивается активным сокращением стенок желчного пузыря и одновременным расслаблением сфинктера Одди, за которым следует его закрытие и прекращение желчевыделения. Двигательная функция желчного пузыря и желчевыводящих путей в значительной степени зависит от влияния симпатического и парасимпатического отделов вегетативной нервной системы.
Первичная и вторичная дискинезии желчного пузыря и сфинктера Одди встречаются значительно чаще у женщин. Значительный удельный вес в структуре заболевания занимают женщины молодого возраста астенической конституции, у которых нередко выявляется связь дискинезии с менструальным циклом.
Вторичная дискинезия на фоне заболеваний гепатобилиарной системы выявляется у женщин чаще, чем у мужчин.
Первичная дискинезия сфинктера Одди имеет прямую связь с качеством жизни и часто встречается у лиц с повышенным вниманием к своему здоровью, со сниженной трудоспособностью на фоне агравации плохого самочувствия (в связи с чем они, как правило, домохозяйки).
Дискинезия сфинктера Одди имеет место у 1,5% больных после холецистэктомии и у 14% больных с постхолецистэктомическим синдромом. Дисфункция сфинктера Одди у 33% больных сочетается со стенозом дистального отдела общего желчного протока.
В большем проценте случаев дискинезия желчного пузыря и желчных протоков связана с дисфункцией гормональной сферы, нервно-психическими факторами, язвенной болезнью, желчнокаменной болезнью, панкреатитом, употреблением определенных групп медикаментов, способствующих застою в желчном пузыре и спазму сфинктера Одди.
Причины возникновения дискинезий желчных путей и желчного пузыря
Одними из ведущих этиологических факторов развития первичной дискинезии желчных путей, которая, наблюдается в 12,5% всех заболеваний желчной системы, являются нарушения центральной и вегетативной нервной регуляции. Дискинезия желчного пузыря и желчевыводящих путей является следствием и одним из проявлений общего невроза, которые проявляются тревогой, депрессией, раздражительностью, нарушением сна. Возникновению дискинезий желчевыводящих путей способствуют также эндокринные заболевания щитовидной железы (гипотиреоз и тиреотоксикоз), ожирение, воспалительные процессы в органах малого таза (воспаление, одиночная киста и поликистоз яичников).
Возникновению дискинезий желчевыводящих путей способствуют также эндокринные заболевания щитовидной железы (гипотиреоз и тиреотоксикоз), ожирение, воспалительные процессы в органах малого таза (воспаление, одиночная киста и поликистоз яичников).
Определенное значение в развитии дискинезий желчного пузыря и желчевыводящих путей у женщин играет применение гормональных контрацептивов.
Большую роль в развитии первичной дискинезий желчного пузыря и желчевыводящих путей играет характер, режим, несбалансированность питания: употребление жареной, жирной, острой пищи, алкоголя, недостаток в питании пищевых волокон, большие промежутки между приемами пищи.
Дорожная клиническая больница
Желчнокаменная болезнь (ЖКБ) – заболевание, характеризующееся образованием камней в желчном пузыре и желчевыводящих протоках, вследствие нарушения обмена веществ (холестерина, жирных кислот и др.). В желчи здорового человека содержатся желчные кислоты и холестерин. При нарушении равновесия между содержанием холестерина и желчных кислот, избытке холестерина в желчи или недостатке желчных кислот, из избыточного холестерина на внутренней оболочке желчного пузыря образуются камни. Перенасыщение желчи холестерином происходит при ожирении, высококалорийной диете, увеличении в пище животных жиров, сахара, сладостей. Стимулируют поступление холестерина в желчный пузырь женские гормоны. Это приводит к тому, что у женщин камни образуются в 2-3 раза чаще, чем у мужчин. Если двигательная функция желчного пузыря снижается (дискинезия желчного пузыря), то он не может полностью опорожняться несколько раз в день, избавляясь от слизи и желчи, происходит застой желчи, всасывание из неё жидкости. Желчь становится густой, вязкой и из неё легко образуются камни.
При нарушении равновесия между содержанием холестерина и желчных кислот, избытке холестерина в желчи или недостатке желчных кислот, из избыточного холестерина на внутренней оболочке желчного пузыря образуются камни. Перенасыщение желчи холестерином происходит при ожирении, высококалорийной диете, увеличении в пище животных жиров, сахара, сладостей. Стимулируют поступление холестерина в желчный пузырь женские гормоны. Это приводит к тому, что у женщин камни образуются в 2-3 раза чаще, чем у мужчин. Если двигательная функция желчного пузыря снижается (дискинезия желчного пузыря), то он не может полностью опорожняться несколько раз в день, избавляясь от слизи и желчи, происходит застой желчи, всасывание из неё жидкости. Желчь становится густой, вязкой и из неё легко образуются камни.
Симптомы.
ЖКБ протекает без симптомов у 60-80% людей. Но иногда камни могут блокировать ток желчи из желчного пузыря, «застревая» в шейке пузыря или желчных протоках, вызывать выраженное воспаление стенок пузыря (калькулезный холецистит).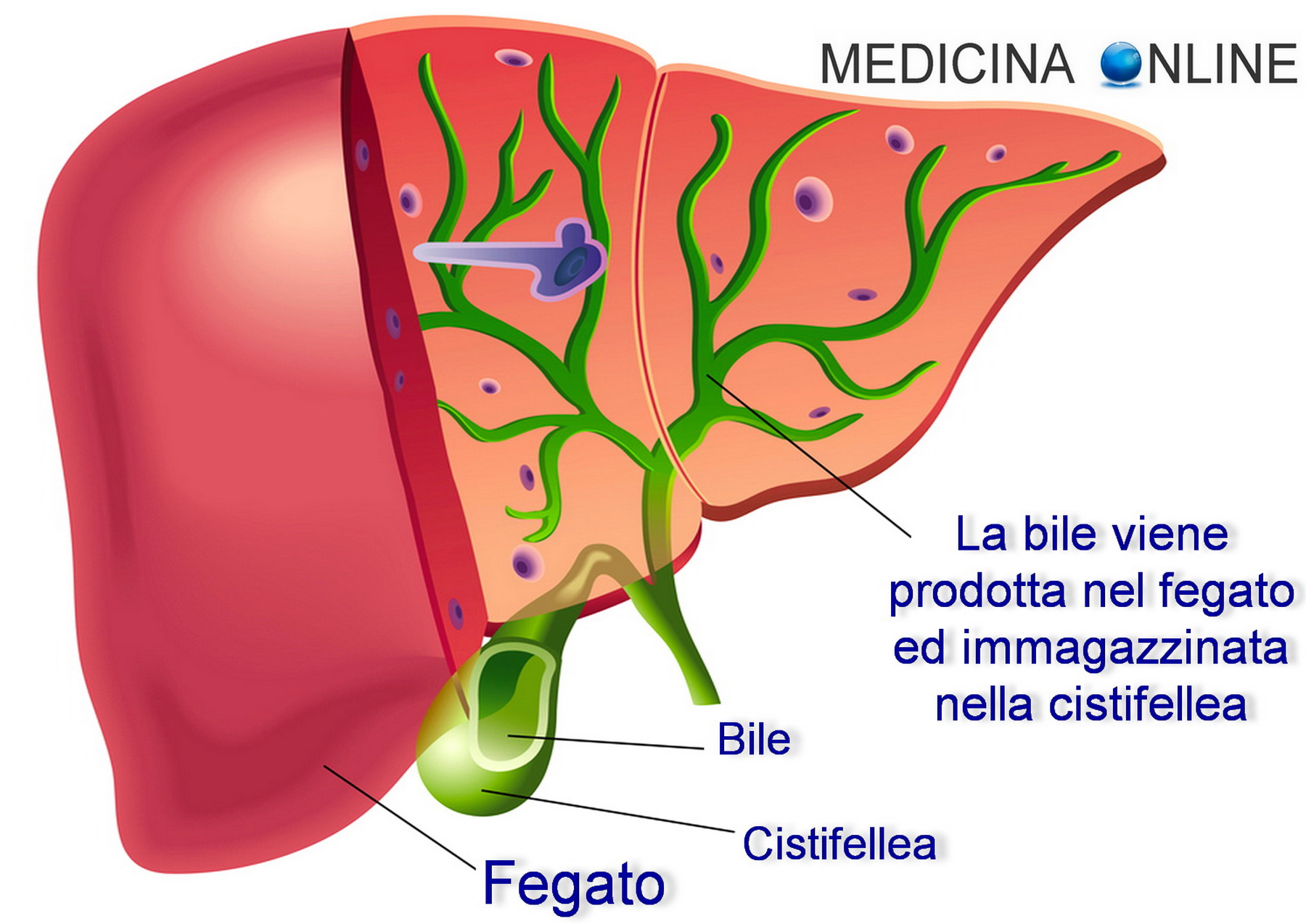 Это сопровождается такими симптомами как резкая боль в правом подреберье, иногда с отголоском в правое плечо или лопатку, тошнота, рвота, не приносящая облегчения, сухость и горечь во рту, повышение температуры тела, иногда с ознобом, желтуха. Как правило, такие приступы острого холецистита случаются после употребления острой, жирной пищи, алкоголя и длятся в течение нескольких часов. Кроме того, желчные протоки в области впадения в двенадцатиперстную кишку соединяются с протоками поджелудочной железы. Если камень «застревает» не в начальных отделах желчных протоков, а в области их соединения с протоками поджелудочной железы, то это может привести к блокированию оттока панкреатического сока из поджелудочной железы и, в свою очередь, острому панкреатиту.
Это сопровождается такими симптомами как резкая боль в правом подреберье, иногда с отголоском в правое плечо или лопатку, тошнота, рвота, не приносящая облегчения, сухость и горечь во рту, повышение температуры тела, иногда с ознобом, желтуха. Как правило, такие приступы острого холецистита случаются после употребления острой, жирной пищи, алкоголя и длятся в течение нескольких часов. Кроме того, желчные протоки в области впадения в двенадцатиперстную кишку соединяются с протоками поджелудочной железы. Если камень «застревает» не в начальных отделах желчных протоков, а в области их соединения с протоками поджелудочной железы, то это может привести к блокированию оттока панкреатического сока из поджелудочной железы и, в свою очередь, острому панкреатиту.
Лечение.
Диагностика. Если у Вас иногда после приема пищи возникает дискомфорт и тяжесть в правом подреберье, чувство горечи во рту, то достаточно в плановом порядке выполнить УЗИ органов брюшной полости. Учитывая, что образование камней в желчном пузыре связано с нарушением обмена веществ, удаление камней из желчного пузыря или их дробление абсолютно бесперспективно, так как они будут образовываться снова. Единственным радикальным методом лечения калькулезного холецистита является удаление желчного пузыря (холецистэктомия). Удаление желчного пузыря не проводит к ухудшению пищеварения, так как при отсутствии желчного пузыря желчь поступает в двенадцатиперстную кишку непосредственно из печени! В настоящее время в отделении используются малотравматичные хирургические методы лечения – лапароскопическую холецистэктомию и лапароскопическая холецистэктомия по методике SILS (через один разрез).
Учитывая, что образование камней в желчном пузыре связано с нарушением обмена веществ, удаление камней из желчного пузыря или их дробление абсолютно бесперспективно, так как они будут образовываться снова. Единственным радикальным методом лечения калькулезного холецистита является удаление желчного пузыря (холецистэктомия). Удаление желчного пузыря не проводит к ухудшению пищеварения, так как при отсутствии желчного пузыря желчь поступает в двенадцатиперстную кишку непосредственно из печени! В настоящее время в отделении используются малотравматичные хирургические методы лечения – лапароскопическую холецистэктомию и лапароскопическая холецистэктомия по методике SILS (через один разрез).
Преимущества ЛХЭ:
• При ЛХЭ производится 4 разреза от 0,5 до 2 см в отличие от открытой операции, когда длина разреза достигает 15-20 см.
Послеоперационные боли после ЛХЭ значительно меньше в отличие от открытой операции. Необходимость пребывания пациента в стационаре после ЛХЭ также значительно меньше, чем после открытой операции. При выполнении небольших разрезов (до 2 см) вероятность образования послеоперационных грыж чрезвычайно мала. У лапароскопической операции есть противопоказания – это наличие операций на органах брюшной полости, особенно на желудке и двенадцатиперстной кишке печени и селезенке, а также на кишечнике. После вышеперечисленных операций возможно «сращение» внутренних органов и передней брюшной стенки. Это усложняет операцию. Другим противопоказанием к лапароскопической холецистэктомии являются заболевания легких, сопровождающиеся дыхательной недостаточностью. При лапароскопической операции в брюшную полость нагнетается большое количество газа. Это вызывает смещение диафрагмы, мышцы, отделяющей органы брюшной полости от органов грудной клетки, кверху. Такое смещение диафрагмы может усугублять состояние больных с дыхательной недостаточностью, так как ограничивает расправление легких при вдохе.
При выполнении небольших разрезов (до 2 см) вероятность образования послеоперационных грыж чрезвычайно мала. У лапароскопической операции есть противопоказания – это наличие операций на органах брюшной полости, особенно на желудке и двенадцатиперстной кишке печени и селезенке, а также на кишечнике. После вышеперечисленных операций возможно «сращение» внутренних органов и передней брюшной стенки. Это усложняет операцию. Другим противопоказанием к лапароскопической холецистэктомии являются заболевания легких, сопровождающиеся дыхательной недостаточностью. При лапароскопической операции в брюшную полость нагнетается большое количество газа. Это вызывает смещение диафрагмы, мышцы, отделяющей органы брюшной полости от органов грудной клетки, кверху. Такое смещение диафрагмы может усугублять состояние больных с дыхательной недостаточностью, так как ограничивает расправление легких при вдохе.
Лечение осуществляет: Хирургическое отделение
Сфинктер Дисфункции Одди | Johns Hopkins Medicine
Что такое сфинктер Одди?
Сфинктер Одди относится к гладкой мышце, которая окружает концевую часть общего желчного протока и протока поджелудочной железы. Эта мышца расслабляется во время еды, позволяя желчи и соку поджелудочной железы поступать в кишечник.
Эта мышца расслабляется во время еды, позволяя желчи и соку поджелудочной железы поступать в кишечник.
Что такое сфинктер дисфункции Одди?
Дисфункция сфинктера Одди относится к заболеванию, которое возникает в результате неспособности сфинктера сокращаться и расслабляться нормальным образом.Это может вызвать затруднение оттока желчи, что приведет к боли в желчных путях и затруднению оттока панкреатического сока, что может привести к панкреатиту.
Что вызывает дисфункцию сфинктера Одди?
Причина дисфункции сфинктера Одди неизвестна. Было предложено несколько теорий, включая наличие микролитиаза (микроскопические камни в желчи) и воспаления двенадцатиперстной кишки.
Каковы симптомы дисфункции сфинктера Одди?
Симптомы дисфункции сфинктера Одди включают повторяющиеся приступы в правом верхнем квадранте или боль в эпигастральной области живота.Эта боль обычно не вызывает колик и бывает постоянной. Боль может усиливаться от приема пищи, особенно жирной. Опиаты также могут ухудшить симптомы. Пациенты могут иметь рецидив или постоянную боль после удаления желчного пузыря.
Опиаты также могут ухудшить симптомы. Пациенты могут иметь рецидив или постоянную боль после удаления желчного пузыря.
Кто поражен дисфункцией сфинктера Одди?
Дисфункция сфинктера Одди обычно наблюдается у пациенток, которым удалили желчный пузырь. Обычно возраст пациентов составляет от 30 до 50 лет.
Как диагностируется сфинктер Одди?
Неинвазивные тесты включают: (1) анализ крови для измерения ферментов печени и поджелудочной железы; и (2) рентгенологические тесты: количественная гепатобилиарная сцинтиграфия, при которой радиоактивный изотоп вводится в кровоток, и измеряется поглощение и клиренс изотопа из печени и желчевыводящих путей.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — это эндоскопическая процедура, используемая для диагностики. Во время ЭРХПГ эндоскоп вводится в рот и продвигается к двенадцатиперстной кишке к открытию желчных и панкреатических протоков. Вводится контраст и производится измерение диаметра протока и времени дренирования желчных и / или поджелудочных желез. Манометрия сфинктера Одди — золотой стандарт диагностики дисфункции сфинктера Одди. Это может быть выполнено во время ERCP и измеряет давление с использованием трехпросветного катетера и перфузии воды.Высокое давление свидетельствует о дисфункции сфинктера.
Манометрия сфинктера Одди — золотой стандарт диагностики дисфункции сфинктера Одди. Это может быть выполнено во время ERCP и измеряет давление с использованием трехпросветного катетера и перфузии воды.Высокое давление свидетельствует о дисфункции сфинктера.
Можно ли вылечить сфинктер Одди, и если да, то как?
Медикаментозное лечение может рассматриваться в первоначальных планах лечения. Сюда входят обезжиренная диета, спазмолитики, анальгетики, не вызывающие привыкания, нифедипин и нитроглицерин. Обычно побочные эффекты этих препаратов ограничивают их полезность, и ни одно из лекарств не является специфичным для сфинктера Одди.
Более инвазивные методы лечения включают: эндоскопическую инъекцию ботулотоксина (ботокса) в сфинктер и эндоскопическую или хирургическую абляцию сфинктера Одди.
Какова причина повторяющихся симптомов?
Рецидивирующие симптомы обычно возникают при рубцевании разреза, сделанного во время эндоскопической сфинктеротомии или хирургической сфинктеропластики.
Каков отдаленный результат сфинктеротомии или сфинктеропластики?
Долгосрочное облегчение боли у пациентов, перенесших эндоскопические или хирургические процедуры по поводу дисфункции сфинктера Одди, может быть продемонстрировано почти у 70 процентов пациентов.
Заболевания желчных путей, заболевания желчного пузыря и желчнокаменный панкреатит
Желчные камни и желчнокаменная болезнь
[En Español]Обзор
- Что такое камни в желчном пузыре?
Желчные камни — это скопления холестерина, желчного пигмента или их комбинации, которые могут образовываться в желчном пузыре или в желчных протоках печени.В Соединенных Штатах наиболее распространенный тип желчных камней состоит из холестерина. Камни холестерина образуются из-за дисбаланса выработки холестерина или секреции желчи. Пигментированные камни в основном состоят из билирубина — химического вещества, вырабатываемого в результате нормального распада эритроцитов. Билирубиновые желчные камни чаще встречаются в Азии и Африке, но встречаются при заболеваниях, которые повреждают эритроциты, таких как серповидно-клеточная анемия.

Причины
- Как камни в желчном пузыре вызывают проблемы?
Если в желчной системе образуются камни, они могут вызвать закупорку желчных протоков, которые обычно выводят желчь из желчного пузыря и печени.Иногда желчные камни также могут блокировать поток пищеварительных ферментов из поджелудочной железы, потому что и желчные протоки, и протоки поджелудочной железы проходят через одно и то же небольшое отверстие (называемое Ампуллой Фатера), которое плотно удерживается небольшой круговой мышцей (называемой сфинктером Одди). ). [См. Рисунок 1 ниже]. Это приводит к воспалению поджелудочной железы и называется желчнокаменным панкреатитом. Закупорка желчных протоков может вызвать такие симптомы, как боль в животе, тошнота и рвота. Если желчный проток остается заблокированным, желчь не может отводиться должным образом, может развиться желтуха (изменение цвета глаз и кожи на желтый), а также может возникнуть инфекция, известная как холангит.
Рисунок 1: Анатомия печени, желчного протока, протока поджелудочной железы и сфинктера Одди.  Обратите внимание, что камень может ударить по сфинктеру Одди и заблокировать желчный проток и проток поджелудочной железы.
Обратите внимание, что камень может ударить по сфинктеру Одди и заблокировать желчный проток и проток поджелудочной железы.
Факторы риска
- Кто подвержен риску образования камней в желчном пузыре?
Женский пол, пожилой возраст, ожирение, высокий уровень холестерина в крови, лечение эстрогеносодержащими препаратами, быстрая потеря веса, диабет и беременность — все это факторы риска развития холестериновых желчных камней.Нарушения, приводящие к разрушению эритроцитов, такие как серповидно-клеточная анемия, связаны с развитием пигментированных или билирубиновых камней. Встречаемость камней в желчном пузыре широко варьируется среди разных этнических групп. Например, у индейцев пима и выходцев из Латинской Америки частота образования камней в желчном пузыре выше, чем у азиатов, у которых в целом очень низкая частота.
Симптомы
- Каковы симптомы желчных камней?
Камни в желчном пузыре, не вызывающие симптомов, обычно не требуют дальнейшего обследования.
 Часто камни в желчном пузыре обнаруживаются случайно при рентгене брюшной полости или УЗИ, сделанном по другим причинам. Если отсутствуют симптомы боли, тошноты, рвоты или лихорадки, дополнительные анализы или вмешательство могут не потребоваться. Симптомы возникают, когда желчный камень блокирует отток желчи из желчного пузыря или через желчные протоки. Камень в общем желчном протоке называется холедохолитиазом и может вызывать периодический или постоянный дискомфорт. Боль при холедохолитиазе обычно локализуется в верхней части живота и может излучать (ощущаться в другом месте) в правом плече, может длиться от 30 минут до часов и быть связана с потоотделением, тошнотой, рвотой и т. Д.Приступы желчнокаменной болезни могут вызывать боль в груди, которая может ощущаться как сердечный приступ. Если боль новая и отличается от других болей, следует обсудить симптомы с врачом.
Часто камни в желчном пузыре обнаруживаются случайно при рентгене брюшной полости или УЗИ, сделанном по другим причинам. Если отсутствуют симптомы боли, тошноты, рвоты или лихорадки, дополнительные анализы или вмешательство могут не потребоваться. Симптомы возникают, когда желчный камень блокирует отток желчи из желчного пузыря или через желчные протоки. Камень в общем желчном протоке называется холедохолитиазом и может вызывать периодический или постоянный дискомфорт. Боль при холедохолитиазе обычно локализуется в верхней части живота и может излучать (ощущаться в другом месте) в правом плече, может длиться от 30 минут до часов и быть связана с потоотделением, тошнотой, рвотой и т. Д.Приступы желчнокаменной болезни могут вызывать боль в груди, которая может ощущаться как сердечный приступ. Если боль новая и отличается от других болей, следует обсудить симптомы с врачом.Воспаленный желчный пузырь (холецистит), инфицированный материал, застрявший в общем желчном протоке (холангит), или камень, блокирующий отток панкреатического сока (желчнокаменный панкреатит), могут вызывать лихорадку, озноб, сильную боль в животе или желтуху.
 Пациентам с такими жалобами следует срочно обследовать их у врача.
Пациентам с такими жалобами следует срочно обследовать их у врача.
Диагностика
- Как диагностировать камни в желчном пузыре?
Диагноз «камни в желчном пузыре» подозревается при появлении симптомов боли в правом верхнем квадранте живота, тошноты или рвоты. Местоположение, продолжительность и «характер» (колющая, грызущая, схваткообразная) боли помогают определить вероятность желчнокаменной болезни. Может присутствовать болезненность живота и аномально высокие показатели функции печени в крови. Ультразвуковое исследование брюшной полости — это быстрый, чувствительный и относительно недорогой метод обнаружения желчных камней в желчном пузыре или общем желчном протоке.Это наиболее часто используемый тест.
Лечение
- Как лечить камни в желчном пузыре?
Для лечения камней в желчном пузыре, закупоривающих общий желчный проток, используется эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) или хирургическое вмешательство.
 ERCP включает прохождение тонкого гибкого эндоскопа через рот в двенадцатиперстную кишку, где он используется для оценки общего желчного протока или протока поджелудочной железы. Крошечные трубки и инструменты можно использовать для дальнейшей оценки протоков и при необходимости для удаления камней.Операция на желчном пузыре может быть выполнена, если в самом желчном пузыре обнаружены камни, так как они не могут быть удалены с помощью ERCP. Эта операция, известная как холецистэктомия, часто выполняется с помощью лапароскопа и вводится в брюшную полость через несколько небольших разрезов под общим наркозом. Если операция на желчном пузыре невозможна, можно использовать лекарство, известное как урсодиол, для растворения холестериновых желчных камней, но это может занять месяцы, и у многих людей камни снова появляются после прекращения лечения.
ERCP включает прохождение тонкого гибкого эндоскопа через рот в двенадцатиперстную кишку, где он используется для оценки общего желчного протока или протока поджелудочной железы. Крошечные трубки и инструменты можно использовать для дальнейшей оценки протоков и при необходимости для удаления камней.Операция на желчном пузыре может быть выполнена, если в самом желчном пузыре обнаружены камни, так как они не могут быть удалены с помощью ERCP. Эта операция, известная как холецистэктомия, часто выполняется с помощью лапароскопа и вводится в брюшную полость через несколько небольших разрезов под общим наркозом. Если операция на желчном пузыре невозможна, можно использовать лекарство, известное как урсодиол, для растворения холестериновых желчных камней, но это может занять месяцы, и у многих людей камни снова появляются после прекращения лечения.
Желчно-каменный панкреатит
Обзор
- Что такое желчнокаменный панкреатит?
Желчно-каменный панкреатит — это воспаление поджелудочной железы, которое возникает в результате закупорки протока поджелудочной железы желчнокаменным камнем.
 Это происходит на уровне сфинктера Одди, круглой мышцы, расположенной у выхода желчного протока в тонкий кишечник. Если камень из желчного пузыря перемещается по общему желчному протоку и застревает в сфинктере, он блокирует отток всего материала из печени и поджелудочной железы.Это приводит к воспалению поджелудочной железы, которое может быть довольно серьезным. Желчнокаменный панкреатит может быть опасным для жизни заболеванием, и врачу необходимо срочно обследовать его, если у человека с камнями в желчном пузыре внезапно развивается сильная боль в животе.
Это происходит на уровне сфинктера Одди, круглой мышцы, расположенной у выхода желчного протока в тонкий кишечник. Если камень из желчного пузыря перемещается по общему желчному протоку и застревает в сфинктере, он блокирует отток всего материала из печени и поджелудочной железы.Это приводит к воспалению поджелудочной железы, которое может быть довольно серьезным. Желчнокаменный панкреатит может быть опасным для жизни заболеванием, и врачу необходимо срочно обследовать его, если у человека с камнями в желчном пузыре внезапно развивается сильная боль в животе.
Факторы риска и причины
Симптомы
- Каковы симптомы желчнокаменного панкреатита?
Симптомы могут быть аналогичны описанным выше в Желчные камни и желчнокаменная болезнь .Кроме того, боль может ощущаться в левой верхней части живота или в спине. Обычно это внезапное начало, довольно тяжелое, часто резкое или сдавливающее по характеру и часто связанное с тошнотой и рвотой.

Диагностика
- Как диагностируется желчнокаменный панкреатит?
Анализы крови могут выявить воспаление поджелудочной железы (амилаза и липаза) и доказательства затрудненного оттока желчи из печени (АЛТ, АСТ, щелочная фосфатаза и билирубин).Воспаление поджелудочной железы лучше всего демонстрирует компьютерная томография брюшной полости, которая также может определить тяжесть воспаления поджелудочной железы. КТ не так чувствительна при выявлении небольших камней в желчном пузыре, и может быть назначено УЗИ брюшной полости, если это считается причиной панкреатита.
Лечение
- Как лечить желчнокаменный панкреатит?
Панкреатит лучше всего лечить вначале, избегая приема жидкости и твердой пищи до тех пор, пока воспаление не пройдет.Обычно внутривенное введение жидкости — это все, что требуется, если воспаление незначительное и симптомы проходят в течение нескольких дней. Постоянная боль или высокая температура указывают на тяжелый панкреатит и продолжающееся воспаление.
 Если невозможно возобновить пероральный прием в течение примерно 5-7 дней, следует начать внутривенную доставку питательных веществ. Первоначально сильную тошноту и рвоту лечат путем освобождения желудка от жидкости с помощью назогастрального зонда и лекарств от тошноты. Обезболивающие можно вводить внутривенно до возобновления перорального лечения и приема пищи.Иногда важно срочно удалить желчный камень, вызывающий панкреатит, а в других случаях может потребоваться подождать 24-48 часов с регулярными обследованиями, чтобы убедиться, что состояние пациента остается стабильным. Камни, вызывающие желчнокаменный панкреатит, могут выйти из протока без вмешательства или могут потребовать эндоскопического или хирургического удаления. В случае инфицированной ткани поджелудочной железы или состояния, называемого некрозом поджелудочной железы (мертвой ткани), для контроля или предотвращения инфекции могут использоваться антибиотики.
Если невозможно возобновить пероральный прием в течение примерно 5-7 дней, следует начать внутривенную доставку питательных веществ. Первоначально сильную тошноту и рвоту лечат путем освобождения желудка от жидкости с помощью назогастрального зонда и лекарств от тошноты. Обезболивающие можно вводить внутривенно до возобновления перорального лечения и приема пищи.Иногда важно срочно удалить желчный камень, вызывающий панкреатит, а в других случаях может потребоваться подождать 24-48 часов с регулярными обследованиями, чтобы убедиться, что состояние пациента остается стабильным. Камни, вызывающие желчнокаменный панкреатит, могут выйти из протока без вмешательства или могут потребовать эндоскопического или хирургического удаления. В случае инфицированной ткани поджелудочной железы или состояния, называемого некрозом поджелудочной железы (мертвой ткани), для контроля или предотвращения инфекции могут использоваться антибиотики.
Сфинктер дисфункции Одди (дискинезия желчевыводящих путей: постхолецистэктомический синдром)
Обзор
- Что такое сфинктер дисфункции Одди?
Сфинктер дисфункции Одди (СОД) — это симптомокомплекс перемежающейся боли в верхней части живота, которая может сопровождаться тошнотой и рвотой.
 Это расстройство до конца не изучено. Считается, что это вызвано рубцами или спазмом сфинктера мышцы Одди. Сфинктер мышцы Oddi — это небольшая круглая мышца длиной примерно ½ дюйма, расположенная на нижнем конце желчного протока и протока поджелудочной железы. Функция этой мышцы заключается в том, чтобы держать желчный проток и мышцы протока поджелудочной железы закрытыми и, следовательно, предотвращать заброс кишечного содержимого в желчный проток и проток поджелудочной железы. Если эта мышца спазмирована или образуется рубец, дренаж желчного протока и / или протока поджелудочной железы может быть затруднен.Аномальное расширение желчного протока и / или протока поджелудочной железы часто связано с увеличением продуктов и ферментов, вырабатываемых печенью, желчным пузырем и поджелудочной железой, что можно проверить с помощью анализов крови (сывороточные тесты печени, амилаза, липаза). Если протоки заблокированы, это может вызвать боль.
Это расстройство до конца не изучено. Считается, что это вызвано рубцами или спазмом сфинктера мышцы Одди. Сфинктер мышцы Oddi — это небольшая круглая мышца длиной примерно ½ дюйма, расположенная на нижнем конце желчного протока и протока поджелудочной железы. Функция этой мышцы заключается в том, чтобы держать желчный проток и мышцы протока поджелудочной железы закрытыми и, следовательно, предотвращать заброс кишечного содержимого в желчный проток и проток поджелудочной железы. Если эта мышца спазмирована или образуется рубец, дренаж желчного протока и / или протока поджелудочной железы может быть затруднен.Аномальное расширение желчного протока и / или протока поджелудочной железы часто связано с увеличением продуктов и ферментов, вырабатываемых печенью, желчным пузырем и поджелудочной железой, что можно проверить с помощью анализов крови (сывороточные тесты печени, амилаза, липаза). Если протоки заблокированы, это может вызвать боль.
Факторы риска и причины
- Кто получает SOD?
Дискинезия желчевыводящих путей может развиться после удаления желчного пузыря, отсюда и название синдром постхолецистэктомии .

Симптомы
- Каковы симптомы СОД?
Симптомы могут быть аналогичны симптомам, при которых желчный пузырь изначально был удален, и включают боль в животе, тошноту и рвоту. Симптомы могут быть эпизодическими. Они могут увеличиваться и уменьшаться. Субъекты могут терять вес из-за плохого аппетита. Лихорадка, озноб и диарея для этого заболевания не характерны. Если симптомы тяжелые и не поддаются консервативному лечению, может потребоваться дальнейшее обследование.
Диагностика
- Что устанавливает диагноз СОД?
Перед тем, как приступить к диагностике дисфункции сфинктера Одди, важно убедиться, что не пропущены другие, более серьезные состояния. Следовательно, было бы важно убедиться, что у пациента нет камней в желчных протоках, рака поджелудочной железы или желчных протоков, язвенной болезни или болезни сердца (плохой приток крови к сердцу, называемый «ишемией» или «стенокардией». может имитировать эти симптомы).

Диагноз дисфункции сфинктера Одди может быть подтвержден с помощью специального эндоскопа, который позволяет ввести катетер в желчные и панкреатические протоки. Введение контрастного вещества через катетер в сочетании с использованием рентгеновских лучей может дать врачу изображения желчных и панкреатических протоков. Процедура, для которой требуется специальный объем, известна как эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Эта процедура может помочь определить наличие камней в желчном пузыре или желчном протоке.В случае камней желчных протоков, специальные инструменты и процедуры (сфинктеротомия с извлечением камня) (см. Рисунок 2 выше) могут использоваться во время ЭРХПГ для удаления подавляющего большинства из них. Измерения силы сокращения сфинктера мышцы Одди можно произвести с помощью специальной пластиковой трубки, вставленной в желчный проток или проток поджелудочной железы на уровне сфинктера мышцы Одди. Это называется «манометрия сфинктера Одди» и используется для определения того, является ли мышца «дискинетической» или сокращается ненормально.
 Если это так, диагноз дискинезии желчевыводящих путей подтверждается.
Если это так, диагноз дискинезии желчевыводящих путей подтверждается.
Лечение
- Что такое лечение СОД?
У пациентов с тяжелыми симптомами, которые нельзя переносить, мышцу сфинктера можно разрезать с помощью эндоскопа ERCP и специальной пластиковой трубки с небольшой проволокой, прикрепленной сбоку (так называемый «сфинктеротом»). Сфинктеротом проходит через канал осциллографа ERCP, затем в желчный проток и / или проток поджелудочной железы на уровне мышцы сфинктера.Затем к проволоке подается небольшой электрический ток, который затем разрезает и прижигает открытую мышцу. Это называется «сфинктеротомия». Эта процедура должна выполняться только высококвалифицированными врачами и только в том случае, если симптомы серьезны и не проходят. Приблизительно у 5-15% пациентов, которые проходят эту терапию, может развиться воспаление поджелудочной железы (так называемый «панкреатит») как осложнение сразу после этой процедуры.
Тесты, используемые для оценки желчнокаменной болезни
- Ультразвук — В этом тесте используются звуковые волны для исследования желчных протоков, печени и поджелудочной железы.
 Это неинвазивно и очень безопасно. Камни могут быть замечены в желчном пузыре или желчных протоках. Визуализация может быть нарушена у пациентов, страдающих ожирением или недавно принимавших пищу.
Это неинвазивно и очень безопасно. Камни могут быть замечены в желчном пузыре или желчных протоках. Визуализация может быть нарушена у пациентов, страдающих ожирением или недавно принимавших пищу. - Эндоскопическое УЗИ — В этом устройстве используется специальный эндоскоп с ультразвуковым датчиком на конце. Зонд вводится в тонкий кишечник, где можно получить внутренние ультразвуковые изображения желчных протоков, желчного пузыря и поджелудочной железы. Использование эндоскопического ультразвукового аппарата требует специальной подготовки.Это помогает найти камни желчных протоков, которые можно не заметить при обычном ультразвуковом исследовании. Это также полезно при диагностике рака поджелудочной железы и желчных протоков.
- Компьютерная томография — помогает диагностировать рак печени и поджелудочной железы. Он может определять камни в желчном пузыре, но не так эффективен, как ультразвуковое исследование. Это один из лучших тестов для оценки тяжести панкреатита.

- ERCP — ERCP (эндоскопическая ретроградная холангиопанкреатография).Это особый тип эндоскопа, который позволяет получить доступ к желчным протокам и протокам поджелудочной железы. Это также позволяет проводить лечение, такое как удаление камней из желчных протоков или протоков поджелудочной железы. Измерение давления внутри сфинктера мышцы Одди может быть выполнено во время ЭРХПГ с помощью дополнительного теста, называемого манометрия сфинктера Одди (см. Раздел о дискинезии желчевыводящих путей), который представляет собой специализированный тест, выполняемый врачом, прошедшим дополнительную подготовку в этой области. площадь.
- MRCP — (Магнитно-резонансная холангиопанкреатография).В этом тесте используется аппарат под названием МРТ (магнитно-резонансная томография). Это неинвазивный тест, в котором используется специальное компьютерное программное обеспечение для создания изображений желчных протоков и протоков поджелудочной железы, аналогичных изображениям, полученным с помощью ERCP, и не требует эндоскопии.
 Нарушения, обнаруженные на MRCP, могут быть дополнительно оценены или вылечены ERCP или хирургическим вмешательством.
Нарушения, обнаруженные на MRCP, могут быть дополнительно оценены или вылечены ERCP или хирургическим вмешательством.
Автор (ы) и дата (ы) публикации
Янг Чой, доктор медицины, и Уильям Б. Сильверман, доктор медицины, FACG, Больницы и клиники Университета Айовы, Айова-Сити, Айова — опубликовано в июле 2004 г., обновлено в ноябре 2008 г., обновлено в июле 2013 г.
Вернуться к началу
Билиарный сфинктер дисфункции Одди — FullText — Случаи болезни в гастроэнтерологии 2021, Vol. 15, № 1
Аннотация
Дисфункция сфинктера Одди (СОД) — синдром, вызванный либо дискинезией, либо стенозом сфинктера Одди. На основании клинических особенностей и лабораторных данных он был разделен на билиарную и панкреатическую SOD.Мы представляем случай 51-летней женщины (после холецистэктомии), которая обратилась с перемежающейся хронической болью в правом подреберье. Лабораторные исследования показали устойчиво повышенные показатели функции печени и расширенный общий желчный проток без камней. Эндоскопическая ретроградная холангиопанкреатография с манометрией показала повышенное давление сфинктера Одди, что подтверждает диагноз СОД. Ей была сделана эндоскопическая сфинктеротомия и папиллотомия с нормализацией функциональных проб печени и исчезновением хронических симптомов.
Эндоскопическая ретроградная холангиопанкреатография с манометрией показала повышенное давление сфинктера Одди, что подтверждает диагноз СОД. Ей была сделана эндоскопическая сфинктеротомия и папиллотомия с нормализацией функциональных проб печени и исчезновением хронических симптомов.
© 2021 Автор (ы). Опубликовано S. Karger AG, Базель
Введение
Сфинктер Одди состоит из небольших круглых и продольных мышечных сегментов, которые в основном находятся в стенке двенадцатиперстной кишки. Термин «дисфункция сфинктера Одди» (СОД) — это клинический синдром обструкции поджелудочной железы или желчевыводящих путей из-за функциональных или механических аномалий сфинктера Одди. Термины склерозирующий папиллит, спазм желчевыводящих путей, папиллярный стеноз, дискинезия желчевыводящих путей и постхолецистэктомический синдром использовались как синонимы СОД.Два разных объекта широко признаны на основе их различных механизмов; (а) сфинктер стеноза Одди, (б) сфинктер дискинезии Одди.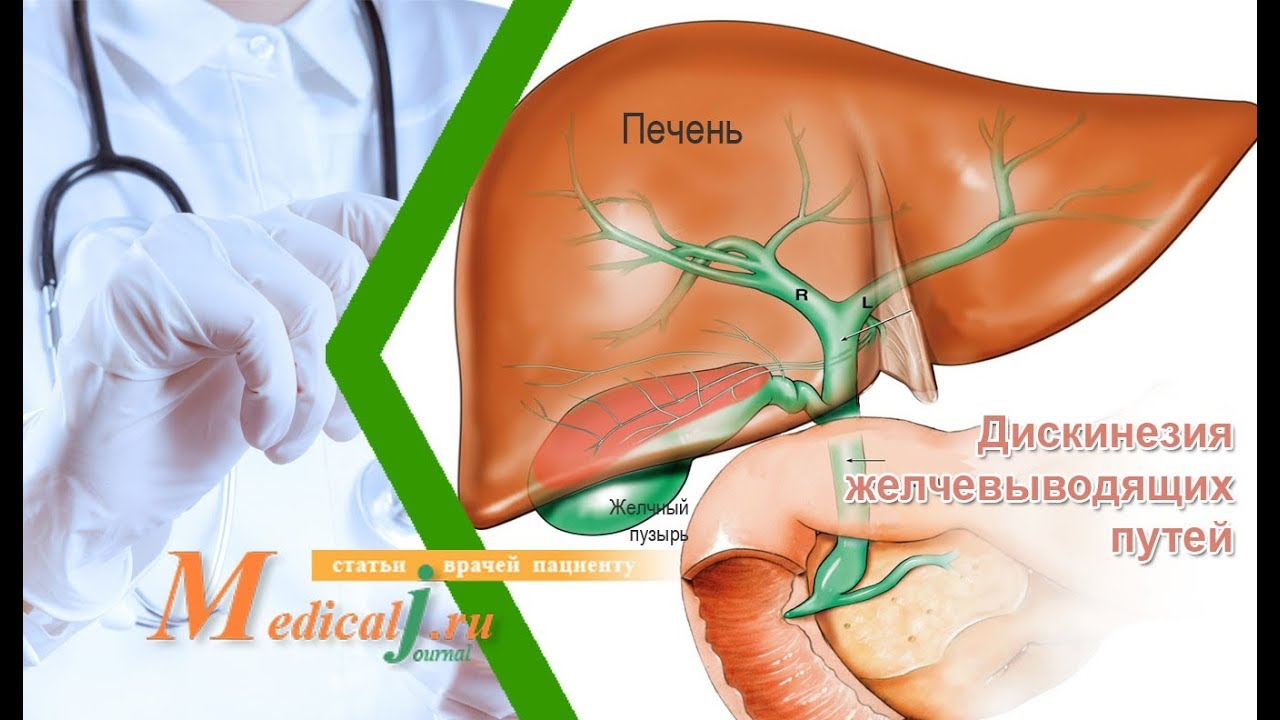 Термин СОД охватывает как сфинктер стеноза Одди, так и сфинктер дискинезии Одди. Стеноз сфинктера Одди — анатомическое заболевание, связанное с сужением сфинктера Одди. Основной патологией обычно является воспаление или рубцевание, которые могут быть вызваны различными причинами, включая инфекцию, травму (обычно во время операции), панкреатит, прохождение желчного камня через сосочек и аденомиоз.Дискинезия сфинктера Одди — это функциональное нарушение сфинктера Одди, приводящее к перемежающейся обструкции желчевыводящих путей. Причина дискинезии сфинктера Одди до конца не изучена. Исследования показывают, что на спазм могут повлиять местные гормональные или неврологические нарушения.
Термин СОД охватывает как сфинктер стеноза Одди, так и сфинктер дискинезии Одди. Стеноз сфинктера Одди — анатомическое заболевание, связанное с сужением сфинктера Одди. Основной патологией обычно является воспаление или рубцевание, которые могут быть вызваны различными причинами, включая инфекцию, травму (обычно во время операции), панкреатит, прохождение желчного камня через сосочек и аденомиоз.Дискинезия сфинктера Одди — это функциональное нарушение сфинктера Одди, приводящее к перемежающейся обструкции желчевыводящих путей. Причина дискинезии сфинктера Одди до конца не изучена. Исследования показывают, что на спазм могут повлиять местные гормональные или неврологические нарушения.
Описание клинического случая
Женщина 51 года без значительного медицинского анамнеза обратилась в отделение неотложной помощи с жалобами на перемежающуюся боль в правом верхнем квадранте живота.Она сообщила, что боль была тупой, прерывистой (каждый раз по 20–30 минут) и держалась несколько месяцев. Она отрицала тошноту, рвоту, лихорадку, изменения в работе кишечника, непреднамеренную потерю веса или потерю аппетита. Год назад перенесла холецистэктомию. Она отрицала какие-либо токсические привычки, включая злоупотребление алкоголем. При физикальном обследовании был выявлен безболезненный, не растянутый живот с нормальными звуками кишечника. Ее первоначальные лабораторные исследования, включая общий анализ крови с дифференциалами, скорость оседания эритроцитов, основной метаболический профиль, протромбиновое время, частичное тромбопластиновое время, международное нормализованное соотношение, амилазу, липазу и креатининфосфокиназу, были нормальными.Функциональные пробы печени показали уровень аланинаминотрансферазы 662 ед. / Л (нормальный диапазон: 5-40 единиц / л), аспартатаминотрансферазу 857 единиц / л (нормальный диапазон: 9-36 единиц / л), щелочную фосфатазу 261 ед. / Л ( нормальный диапазон: 53–141 единиц / л), общий билирубин 1,6 мг / дл (нормальный диапазон: 0,2–1,2 мг / дл) и конъюгированный билирубин 1,4 (нормальный диапазон: 0,1–0,3 мг / дл).
Она отрицала тошноту, рвоту, лихорадку, изменения в работе кишечника, непреднамеренную потерю веса или потерю аппетита. Год назад перенесла холецистэктомию. Она отрицала какие-либо токсические привычки, включая злоупотребление алкоголем. При физикальном обследовании был выявлен безболезненный, не растянутый живот с нормальными звуками кишечника. Ее первоначальные лабораторные исследования, включая общий анализ крови с дифференциалами, скорость оседания эритроцитов, основной метаболический профиль, протромбиновое время, частичное тромбопластиновое время, международное нормализованное соотношение, амилазу, липазу и креатининфосфокиназу, были нормальными.Функциональные пробы печени показали уровень аланинаминотрансферазы 662 ед. / Л (нормальный диапазон: 5-40 единиц / л), аспартатаминотрансферазу 857 единиц / л (нормальный диапазон: 9-36 единиц / л), щелочную фосфатазу 261 ед. / Л ( нормальный диапазон: 53–141 единиц / л), общий билирубин 1,6 мг / дл (нормальный диапазон: 0,2–1,2 мг / дл) и конъюгированный билирубин 1,4 (нормальный диапазон: 0,1–0,3 мг / дл). Аутоиммунное обследование, серология на гепатит, уровни церулоплазмина в сыворотке, глютеновая панель и уровни альфа-1-антитрипсина были нормальными (подробности см. В Таблице 1).
Аутоиммунное обследование, серология на гепатит, уровни церулоплазмина в сыворотке, глютеновая панель и уровни альфа-1-антитрипсина были нормальными (подробности см. В Таблице 1).
Таблица 1.
Соответствующие лабораторные результаты
Трансабдоминальное ультразвуковое исследование показало общий желчный проток диаметром 7,0 мм без каких-либо признаков камня или образования в общем желчном протоке (рис. 1). При магнитно-резонансной холангиопанкреатографии брюшной полости не обнаружено общих камней желчных протоков. Эндоскопическое УЗИ (ЭУЗИ) верхних отделов желудочно-кишечного тракта показало расширенный общий желчный проток до 7,3 мм без наличия каких-либо камней (рис. 2). Эндоскопической патологии поджелудочной железы или протока поджелудочной железы не было.Из-за стойких симптомов и повышенных показателей функции печени ей была проведена эндоскопическая ретроградная холангиопанкреатография с манометрией, которая выявила повышенное фазовое давление билиарного сфинктера 80, что подтвердило диагноз СОД. Выполнены эндоскопическая сфинктеротомия и папиллотомия. После операции симптомы пациента постепенно исчезли, а функция печени нормализовалась.
Выполнены эндоскопическая сфинктеротомия и папиллотомия. После операции симптомы пациента постепенно исчезли, а функция печени нормализовалась.
Рис. 1.
Трансабдоминальное УЗИ показывает расширенный общий желчный проток.
Фиг.2.
Эндоскопическое ультразвуковое исследование верхних отделов желудочно-кишечного тракта, показывающее расширенный общий желчный проток.
Обсуждение / Заключение
SOD включает два различных клинических синдрома: боль в желчных протоках и идиопатический рецидивирующий острый панкреатит. Желчная СОД часто встречается у пациентов, перенесших холецистэктомию (отсюда и постхолецистэктомический синдром). Основная патофизиология не ясна, но предполагается, что желчный пузырь служит резервуаром для снятия нагрузки повышенного давления в общем желчном протоке, возникающего во время спазма сфинктера, и его удаление приводит к выявлению ранее существовавшей SOD [1].Другое возможное объяснение состоит в том, что происходит изменение моторики сфинктера Одди из-за разрыва нервных волокон, которые проходят между желчным пузырем и сфинктером Одди через пузырный проток [2]. Однако СОД также наблюдалась у пациентов с неповрежденным желчным пузырем, что позволяет предположить, что может быть задействован какой-то другой процесс [3]. Боль по типу желчной колики без других очевидных причин указывает на СОД. Боль обычно локализуется в правой верхней части живота или в эпигастрии и длится от 30 минут до нескольких часов [4].Характеристики, которые не указывают на СОД желчных путей, включают стреляющую боль, которая длится в течение нескольких секунд, постоянную боль, которая длится весь день, боль, усиливающуюся при приеме пищи, боль, уменьшающуюся при дефекации, или боль, связанную с диареей. Боль также не снимается антихолинергическими спазмолитиками, антацидами, блокаторами h3 или ингибиторами протонной помпы.
Однако СОД также наблюдалась у пациентов с неповрежденным желчным пузырем, что позволяет предположить, что может быть задействован какой-то другой процесс [3]. Боль по типу желчной колики без других очевидных причин указывает на СОД. Боль обычно локализуется в правой верхней части живота или в эпигастрии и длится от 30 минут до нескольких часов [4].Характеристики, которые не указывают на СОД желчных путей, включают стреляющую боль, которая длится в течение нескольких секунд, постоянную боль, которая длится весь день, боль, усиливающуюся при приеме пищи, боль, уменьшающуюся при дефекации, или боль, связанную с диареей. Боль также не снимается антихолинергическими спазмолитиками, антацидами, блокаторами h3 или ингибиторами протонной помпы.
Идиопатический рецидивирующий острый панкреатит определяется как два или более приступа хорошо задокументированного острого панкреатита неясной причины, несмотря на исчерпывающее обследование (лабораторное и неинвазивное сканирование) с полным разрешением клинических и лабораторных данных между приступами. СОД — один из наиболее часто встречающихся диагнозов у пациентов с идиопатическим рецидивирующим острым панкреатитом. В иллюстративном отчете СОД была отмечена у 41 из 126 пациентов (33%), которым была выполнена эндоскопическая ретроградная панкреатография со сфинктером манометрии Одди [5]. Пациенты с панкреатической SOD имеют рецидивирующие эпизоды панкреатита. Эпизоды обычно происходят с интервалом в несколько месяцев и связаны с повышением уровня амилазы и липазы. Трансаминазы печени и билирубин также могут быть повышены, и может наблюдаться расширение протока поджелудочной железы.
СОД — один из наиболее часто встречающихся диагнозов у пациентов с идиопатическим рецидивирующим острым панкреатитом. В иллюстративном отчете СОД была отмечена у 41 из 126 пациентов (33%), которым была выполнена эндоскопическая ретроградная панкреатография со сфинктером манометрии Одди [5]. Пациенты с панкреатической SOD имеют рецидивирующие эпизоды панкреатита. Эпизоды обычно происходят с интервалом в несколько месяцев и связаны с повышением уровня амилазы и липазы. Трансаминазы печени и билирубин также могут быть повышены, и может наблюдаться расширение протока поджелудочной железы.
Подход к пациенту с подозрением на СОД зависит от клинической картины пациента и результатов лабораторных исследований и визуализации брюшной полости. В общем, только пациенты, соответствующие критериям Рима IV, должны проходить инвазивную оценку на СОД [6]. Это снижает вероятность того, что пациенты будут ненадлежащим образом подвергнуты инвазивному тестированию на СОД, что связано со значительными осложнениями (в первую очередь панкреатитом). Билиарный СОД можно заподозрить на основании наличия боли билиарного типа, аномальных результатов печеночных тестов (аминотрансферазы, щелочная фосфатаза или билирубин более чем в два раза выше нормальных значений), которые нормализуются между приступами, и расширения общего желчного протока.Согласно классификации Милуоки, СОД желчных путей разделяет это состояние на три подтипа в зависимости от наличия аномальных результатов печеночных тестов и расширенного общего желчного протока [7]. (a) Тип I включал пациентов с абдоминальной болью по типу желчных путей, со всеми измененными ферментами печени при анализе крови и расширенными желчевыводящими путями. Эти пациенты не нуждаются в дополнительном обследовании и должны быть направлены непосредственно на эндоскопическую ретроградную холангиопанкреатографию с эндоскопической сфинктеротомией. (b) Тип II характеризуется абдоминальной болью желчного типа наряду с изменением ферментов печени при анализе крови или расширением желчных протоков при визуализации.Таким пациентам для подтверждения диагноза необходимо пройти манометрию сфинктера Одди. (c) Боль билиарного типа при отсутствии изменений желчных протоков и нормальных функциональных проб печени была так называемой СОД желчных протоков III типа. У таких пациентов могут быть симптомы, связанные с функциональной болью желчного типа или другими функциональными заболеваниями кишечника, такими как диспепсия или синдром раздраженного кишечника.
Билиарный СОД можно заподозрить на основании наличия боли билиарного типа, аномальных результатов печеночных тестов (аминотрансферазы, щелочная фосфатаза или билирубин более чем в два раза выше нормальных значений), которые нормализуются между приступами, и расширения общего желчного протока.Согласно классификации Милуоки, СОД желчных путей разделяет это состояние на три подтипа в зависимости от наличия аномальных результатов печеночных тестов и расширенного общего желчного протока [7]. (a) Тип I включал пациентов с абдоминальной болью по типу желчных путей, со всеми измененными ферментами печени при анализе крови и расширенными желчевыводящими путями. Эти пациенты не нуждаются в дополнительном обследовании и должны быть направлены непосредственно на эндоскопическую ретроградную холангиопанкреатографию с эндоскопической сфинктеротомией. (b) Тип II характеризуется абдоминальной болью желчного типа наряду с изменением ферментов печени при анализе крови или расширением желчных протоков при визуализации.Таким пациентам для подтверждения диагноза необходимо пройти манометрию сфинктера Одди. (c) Боль билиарного типа при отсутствии изменений желчных протоков и нормальных функциональных проб печени была так называемой СОД желчных протоков III типа. У таких пациентов могут быть симптомы, связанные с функциональной болью желчного типа или другими функциональными заболеваниями кишечника, такими как диспепсия или синдром раздраженного кишечника.
Трансабдоминальное ультразвуковое исследование необходимо для оценки анатомии общего желчного протока. Однако расширение общего желчного протока (> 6 мм) может наблюдаться почти у одной трети пациентов после холецистэктомии [8].Также размер общего желчного протока может увеличиваться с возрастом [9]. В результате одного лишь расширения общего желчного протока недостаточно для постановки диагноза СОД. Это следует рассматривать в контексте симптомов, биохимических тестов печени и поджелудочной железы. Было разработано несколько провокационных тестов для повышения специфичности измерения диаметра общего желчного протока для определения СОД, в которой используется либо жирная пища (УЗИ жирной пищи), либо холецистокинин для увеличения оттока желчи.У пациентов с нормальной функцией сфинктера Одди диаметр желчного протока не изменяется или остается постоянным после стимуляции; увеличение более чем на 2 мм считается патологическим [10]. Гепатобилиарная сцинтиграфия с использованием красителей, меченных технецием-99m, также может дать оценку замедленного оттока желчных путей у пациентов, у которых отсутствует желчный пузырь [11]. Однако он может быть ложноположительным у пациентов с обструкцией желчевыводящих путей по разным причинам или ложноотрицательным у пациентов с дискинезией сфинктера Одди, у которых препятствие оттоку желчи может быть прерывистым.
Манометрия сфинктера Одди остается золотым стандартом диагностики СОД. Пациенты со стенозом идентифицируются по аномально повышенному базальному сфинктеру давления Одди (> 40 мм рт. Ст.), Что является наиболее широко признанным клинически признанным диагностическим признаком СОД. Это открытие воспроизводимо, и повышенное давление сфинктера Одди не расслабляется после приема релаксантов гладкой мускулатуры. С другой стороны, пациенты с дискинезией сфинктера Одди также могут иметь повышенное давление базального сфинктера Одди.Однако, в отличие от сфинктера стеноза Одди, повышенное давление резко снижается после приема релаксантов гладкой мускулатуры.
В заключение, СОД — это клинический синдром, вызванный дискинезией или стенозом сфинктера Одди. Клиницисты должны использовать его в качестве дифференциального диагноза у пациентов с периодической периодической болью в правом верхнем квадранте после холецистэктомии, особенно в условиях повышенного уровня ферментов печени. Только тщательно отобранные пациенты должны проходить инвазивную оценку, чтобы снизить вероятность ненадлежащего проведения инвазивного тестирования на SOD, которое связано со значительными осложнениями.
Заявление об этике
Письменное информированное согласие было получено от пациента на публикацию этого описания случая и любых сопутствующих изображений.
Заявление о конфликте интересов
Не требуется декларировать.
Источники финансирования
Не требуется декларировать.
Вклад авторов
Все авторы подтверждают, что они принимали достаточное участие в интеллектуальном содержании, анализе данных. Каждый автор рассмотрел окончательную версию рукописи и одобрил ее для публикации.Если редакция запрашивает данные, на которых основана работа, авторы должны предоставить их.
Список литературы
- Лиссабона Р. Сцинтиграфическая оценка дисфункции сфинктера Одди. J Nucl Med. 1992 июн; 33 (6): 1223–4.
- Луман В., Уильямс А.Дж., Прайд А., Смит Г.Д., Никсон С.Дж., Heading RC и др. Влияние холецистэктомии на моторику сфинктера Одди. Кишечник. 1997 сентябрь; 41 (3): 371–4.
- Чоудри Ю., Руффоло Т., Джамидар П., Хоуз Р., Леман Г.Дисфункция сфинктера Одди у пациентов с неповрежденным желчным пузырем: терапевтический ответ на эндоскопическую сфинктеротомию. Gastrointest Endosc. Июль-август 1993 г., 39 (4): 492–5.
- Бэйли Дж. Сфинктер дисфункции Одди: срок ремонта. Am J Gastroenterol. 2005 июн; 100 (6): 1217–20.
- Kaw M, Brodmerkel GJ Jr. ERCP, анализ желчных кристаллов и манометрия сфинктера Oddi при идиопатическом рецидивирующем панкреатите. Gastrointest Endosc. 2002 Февраль; 55 (2): 157–62.
- Хлопок PB, Elta GH, Carter CR, Pasricha PJ, Corazziari ES.Рим IV. Желчный пузырь и сфинктер расстройств Одди. Гастроэнтерология. 2016, 19 февраля: S0016-5085 (16) 00224-9. DOI: https://doi.org/10.1053/j.gastro.2016.02.033. Epub впереди печати. PMID: 27144629.
- Бехар Дж., Корацциари Э., Гельруд М., Хоган В., Шерман С., Тоули Дж. Функциональные расстройства желчного пузыря и сфинктера.Гастроэнтерология. 2006 апр; 130 (5): 1498–509.
- Охота DR, Скотт AJ. Изменения диаметра желчных протоков после холецистэктомии: 5-летнее проспективное исследование. Гастроэнтерология. 1989 декабрь; 97 (6): 1485–8.
- Kaim A, Steinke K, Frank M, Enriquez R, Kirsch E, Bongartz G и др.Диаметр общего желчного протока у пожилого пациента: измерение ультразвуком. Eur Radiol. 1998. 8 (8): 1413–5.
- Фейн А.Б., Раух Р.Ф. 2-й, Боуи Д.Д., Халворсен Р.А. мл., Розенберг ER. Внутривенный октапептид холецистокинина: его влияние на сонографический вид файловых протоков у нормальных субъектов.Радиология. 1984 ноя; 153 (2): 499–501.
- Sostre S, Kalloo AN, Spiegler EJ, Camargo EE, Wagner HN Jr. Неинвазивный тест дисфункции сфинктера Одди у пациентов после холецистэктомии: сцинтиграфическая оценка. J Nucl Med. 1992 июн; 33 (6): 1216–22.
Автор Контакты
Асим Хайдер, ahaider @ bronxcare.org
Подробности статьи / публикации
Поступила: 17 декабря 2020 г.
Дата принятия: 13 января 2021 г.
Опубликована онлайн: 28 апреля 2021 г.
Дата выпуска: январь — апрель
Количество страниц для печати: 7
Количество рисунков: 2
Количество столов: 1
eISSN: 1662-0631 (онлайн)
Для дополнительной информации: https: // www.karger.com/CRG
Лицензия открытого доступа / Дозировка лекарства / Заявление об ограничении ответственности
Эта статья находится под международной лицензией Creative Commons Attribution-NonCommercial 4.0 (CC BY-NC). Для использования и распространения в коммерческих целях требуется письменное разрешение. Дозировка лекарственного средства: авторы и издатель приложили все усилия для обеспечения того, чтобы выбор и дозировка лекарств, указанные в этом тексте, соответствовали текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным средством является новое и / или редко применяемое лекарство. Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Папиллярный стеноз — обзор
Эпидемиология
Нарушения моторики: Папиллярный стеноз может быть вызван холедохолитиазом, аскаридозом, склерозирующим холангитом, панкреатитом, ятрогенным повреждением сосочка двенадцатиперстной кишки инструментами, используемыми во время процедур, пептическим дуоденитом с вовлечением дуоденита и холестеролоз сосочка (Hogan, 2007).Дискинезия сфинктера Одди (СОД) — редкое заболевание даже после холецистэктомии.
Холедохолитиаз: Факторами риска пигментных камней являются гемолитическая анемия, цирроз печени и инфекции желчевыводящих путей. Факторы риска холедохолитиаза из-за холестеринсодержащих камней такие же, как и для холелитиаза, поскольку эти камни образуются в желчном пузыре, включая ожирение, высококалорийную диету, терапию клофибратом, желудочно-кишечные расстройства, сопровождающиеся большой мальабсорбцией желчных кислот, муковисцидоз с поджелудочной железой. недостаточность, а также у женщин, принимающих оральные контрацептивы и другие препараты эстрогена.
Первичный склерозирующий холангит: Хотя причина первичного склерозирующего холангита неизвестна, он часто связан с аутоиммунными воспалительными заболеваниями. Чаще всего встречается у мужчин, особенно у людей с язвенным колитом и, реже, с болезнью Крона.
Стриктуры желчных путей: Эти стриктуры часто возникают в результате предшествующей операции в правом подреберье. Симптомы могут проявиться только через несколько месяцев или лет после травмы. Они также связаны с фиброзом поджелудочной железы у алкоголиков.
Структурные аномалии: Обструкция протока может быть результатом структурных аномалий, таких как кисты холедоха и дивертикулы двенадцатиперстной кишки.
Новообразования: Рак желчного пузыря — необычное злокачественное новообразование, от этого заболевания ежегодно умирает 6 500 человек в Соединенных Штатах. Они составляют 54% случаев рака желчных путей. Хотя холангиокарцинома может возникать при отсутствии факторов риска, она обычно связана с хроническим холестатическим заболеванием печени, таким как первичный склерозирующий холангит (ПСХ), кисты холедоха и длительное воздействие асбеста.Холангиокарцинома составляет 25%, а ампульный рак — 8% случаев рака желчных путей.
Билиарный сфинктер типа II с дисфункцией Одди с расширением протока поджелудочной железы: клинический случай и обзор литературы | Журнал медицинских историй болезни
59-летняя женщина европеоидной расы обратилась в гастроэнтерологическое отделение по поводу умеренной и перемежающейся боли в правом верхнем квадранте, длившейся 3 месяца. Боль не была связана с приемом пищи и не передавалась в другие регионы.У нее не было тошноты, рвоты, потери веса, потери аппетита или изменения привычек кишечника. Цвет стула и мочи также был нормальным.
Анамнез пациента включал остеопороз, головную боль напряжения, хроническую рецидивирующую инфекцию мочевыводящих путей и гипертонию. Пациент не курит и не употребляет алкоголь. В ее анамнезе принимали валсартан и парацетамол.
При физикальном обследовании показатели жизненно важных функций были в пределах нормы. Желтухи, бледности и отеков не было.Знак Мерфи был отрицательным. (Чтобы проверить признак Мерфи, пациента просят глубоко вдохнуть, в то время как исследователь пальпирует правый подреберье. Если возникает боль и пациент внезапно прекращает инспираторное усилие, это означает положительный симптом Мерфи.) Лабораторные тесты показали. нет аномальных результатов (таблица 1).
Таблица 1 Лабораторные анализы кровиКомпьютерная томография (КТ) брюшной полости исключила любые обструктивные поражения, которые могли вызвать признак двойного протока.На УЗИ брюшной полости желчный пузырь в норме.
Эндоскопическое ультразвуковое исследование (EUS) показало расширение общего желчного протока (CBD) (13,4 мм) (рис. 1) и протока поджелудочной железы (PD) (6,9 мм) (рис. 2) рядом с головкой поджелудочной железы без камней. в CBD или подозрительных массовых поражениях поджелудочной железы или ампулы Фатера.
Рис. 1.Эндоскопическое УЗИ, показывающее расширенный общий желчный проток
Рис. 2.Эндоскопическое УЗИ, показывающее расширенный проток поджелудочной железы
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) подтвердила дилатацию CBD и PD в начале уровень ампулы Фатера.Анамнез пациента и результаты прикладных исследований вместе с системой классификации Милуоки позволили установить диагноз СОД билиарного типа II.
Во время ЭРХПГ была выполнена эндоскопическая сфинктеротомия диаметром 6 мм с установкой пластикового стента 7-French длиной 5 см в PD с последующим установлением пластикового стента 10-French длиной 9 см в CBD. Боль уменьшилась после сфинктеротомии, и через 3 месяца стенты были удалены.
Биопсия ампулы Фатера (рис. 3) была проведена во время ERCP и выявила легкое, хроническое и неспецифическое воспаление без атипичных клеток.Через 6 месяцев наблюдения состояние пациента хорошее, никаких отклонений от нормы.
Рис. 3.Биопсия ампулы Ватера
% PDF-1.4 % 106 0 объект >>> эндобдж 105 0 объект > поток uuid: 48ccad40-1dd2-11b2-0a00-6a00b84089ffadobe: docid: indd: d8222b1c-01e5-11de-92e7-fe8f7bd59fccproof: pdf95e76668-f463-11dd-b1f7-fa81c95b03ecddd-b1f7-fa81c95b0Fecd8d8d8dd8d8dd8d8d8d8d8d8d8d8d8d8d8d8d8d8d8d8d8d8d8d8d8dd8d8d8dd8d8d8d8d8d8d8d8d8d8d8d8d8d8d8dd8d8d7 Каталожный поток72.0072.00Inchesuuid: 5DE6DAE4C880DD119FD0B7902C19BE67uuid: 5CE6DAE4C880DD119FD0B7902C19BE67
Непапиллярный метастаз в мочевой пузырь из аденокарциномы поджелудочной железы
РЕЗЮМЕ
50-летняя женщина европеоидной расы со значительным анамнезом гипотиреоз, гипертония, ГЭРБ и употребление табака, представленные острое начало боли в правом подреберье.
РЕЗУЛЬТАТЫ ИЗОБРАЖЕНИЯ И ДИАГНОСТИКА
УЗИ: желчный пузырь в норме и отсутствие визуализации. поджелудочная железа из-за кишечного газа. Сканирование гепатобилиарной системы показало, что желчный пузырь имел аномальную фракцию выброса 33%, что свидетельствует о дискинезия желчевыводящих путей.Все лаборатории были в пределах нормы с исключение низкого калия 2,9. Лапароскопическая холецистэктомия с В это время была показана интраоперационная холангиограмма. При входе во внутрибрюшинную полость имелись признаки перитонеального имплантаты на куполе правого полушария. Также был сальниковый узелок, расположенный над правой поперечной ободочной кишкой. Оба поражения были положительными на CA19-9, CEA, CK20 и CK7 иммуногистохимически. пятна. Полученные данные согласуются с умеренно дифференцированными метастатическая аденокарцинома поджелудочной железы.Интраоперационная холангиограмма выявлено нормальное наполнение внутрипеченочных протоков, общего печеночного протока, общий желчный проток и пузырный проток с нормальным током в двенадцатиперстную кишку. Дальнейшее обследование выявило один небольшой узел на париетальной брюшине. тазовой области. Никаких свидетельств первичного новообразования не было обнаружено в г. время.
Компьютерная томография на 9-й день после операции (рисунки 1 и 2) выявила большой нерегулярные, гиподензивные, неоднородно увеличивающиеся поражения, вовлекающие хвост поджелудочной железы. Размер поражения 5.4 см х 6,5 см. Центральная некроз был оценен в пределах поражения. Поражение распространялось на вовлекали переднюю левую околопочечную фасцию и находились в непосредственной близости от задний аспект большой кривизны желудка. Частичное Также было отмечено поражение селезеночной вены. Центральная забрюшинная лимфаденопатия с несколькими выступающими лимфатическими узлами в также отмечалось левое периаортальное окно.
Пациент первоначально получил химиотерапию в рамках клинических испытаний с гемцитабин и пробный препарат LY2603618 после прогрессирования заболевания. отметил через 11 месяцев после постановки диагноза.Затем ее лечили FOLFOX и после этого был переведен на Гемзар и Абраксан.
Через двадцать один месяц после ее первоначального диагноза пациентка представила в отделение неотложной помощи с жалобами на жар, слабость и прохождение тромбов в моча при дизурии. Лаборатории показали, что самый последний CA-19-9 имел увеличился с 500-2500 за последний месяц. Гемоглобин был 10,6, гематокрит: 31,5, лейкоциты: 6800, калий: 2,9, АМК: 14, креатинин: 0,75, количество тромбоцитов: 123000.
Компьютерная томография показала неоднородное образование в задней части мочевой пузырь (рисунки 3 и 4).Демонстрация цифрового влагалищного исследования множественные образования на передней стенке влагалища. Цистоскопия отметила большая, неправильная форма на ножке по средней линии мочевого пузыря, начиная с тройничного нерва сзади и заканчивая задним стенка мочевого пузыря. При осторожных манипуляциях масса сильно кровоточила. Трансуретральная резекция опухоли мочевого пузыря (ТУР мочевого пузыря) была начата в связи с к плохой визуализации устьев мочеточников. После резекции оба Были выполнены устья мочеточника и ретроградная пиелограмма (рис. и 6).Никаких свидетельств каких-либо дефектов или отклонений пломбы не обнаружено. На удаленном препарате опухоли обнаружена метастатическая аденокарцинома поджелудочной железы. с обширным поражением подслизистых и мышечных тканей.
Через шесть недель после первоначальной ТУРМТ пациенту (через 22 месяца после первоначальной диагноз), она вернулась в больницу для последующего обследования. А КТ показала спленомегалию, местно инвазивный хвост поджелудочной железы злокачественная опухоль с вовлечением прилегающего изгиба селезенки и периренальной фасции почки (рисунок 7).Множественные очаги карциноматоза брюшины были разбросаны по животу и тазу под диафрагмой. Левый гидронефроз и гидроуретер отмечены вторично по отношению к обструкции мочеточника из-за перитонеального карциноматоза (Рисунки 8 и 9), который имел значительно увеличился по сравнению с предыдущей КТ, в брюшной полости. Пациент был доставлен в операцию для возможной установки мочеточникового стента в управлять гидронефрозом. После введения цистоскопа был отмечен треугольник. быть поднятым. Отверстия мочеточника не могли быть идентифицированы даже использование индигокармина.У нее был отмечен рост мочевого пузыря. опухоль кзади от треугольника была очень рыхлой, и при контакте будет обильно кровоточить. Опухоль была удалена до основания и отверстия мочеточника никогда не оценивались. После операции пациент отказался от дальнейшего вмешательства с чрескожной нефростомией трубки и выписали домой, где ей будет комфортно.
ОБСУЖДЕНИЕ
Рак поджелудочной железы является четвертой по значимости причиной смерти в США среди мужчин и женщин. 1 На его долю приходится 6% всех случаев смерти от рака в США среди мужчин и 7% среди женщин. 1 По оценкам, в 2013 году по всей стране будет диагностировано 45 220 новых случаев рака поджелудочной железы. 1 Ожидается, что из этих новых заболевших умрут 38 460 человек. 1 В целом на рак поджелудочной железы приходится 7% всех случаев смерти от рака. 1 Клинически, начальное проявление рака поджелудочной железы зависит от локализации опухоль. Примерно 60-70% опухолей поджелудочной железы расположены в головка поджелудочной железы, 20-25% находятся в теле / хвосте, и нечасто вовлекается весь орган. 2 Опухоли, обнаруживаемые в головке поджелудочной железы, обычно проявляются желтухой, стеатореей и потерей веса. 3 Это случай представляет собой карциному поджелудочной железы, расположенную в хвосте поджелудочная железа, которая была обнаружена случайно без каких-либо других признаков и симптомов традиционно ассоциируется с заболеванием.
Урологические проявления обычно возникают на поздних стадиях карциномы поджелудочной железы. 4 При поражении мочевыводящих путей обычно преобладает левая сторона. 4 Наиболее частыми проявлениями мочевыводящих путей являются непроходимость мочеточника и смещение почек. 4 Гематурия при метастазах в поджелудочную железу встречается редко, если нет изъязвления слизистой оболочки. 6 Единственными двумя ранее описанными в американской литературе случаями метастатической аденокарциномы поджелудочной железы с гематурией были Кифер в 1927 году 6 и Чанг в 1992 году. 5 Кроме того, поражения представлены в виде папиллярных поражений мочевого пузыря. по характеру отличается от нашего.Случай, который мы представили, аналогичен к вышеупомянутым случаям, но метастаз мочевого пузыря представлен как большое, неправильной формы образование на ножке, инвазивное в мочевой пузырь.
ЗАКЛЮЧЕНИЕ
Мочеполовые метастазы аденокарциномы поджелудочной железы чрезвычайно распространены. редкий. Метастазы в мочевой пузырь гораздо реже встречаются на ранних стадиях этого заболевания, с когда-либо сообщалось только о нескольких случаях. В нашем случае была 52-летняя женщина. поступил с новой гематурией, у которого был обнаружен мочевой пузырь масса на контрольных изображениях почти через 2 года после постановки диагноза панкреатической карцинома.
ССЫЛКИ
- Рак в фактах и цифрах, 2013 г. Американское онкологическое общество. 2013. http://www.cancer.org/acs/groups/content/@epidemiologysurveilance/documents/document/acspc-036845. pdf. По состоянию на октябрь 2014 г.
- Modolell I, Guarner L, Malagelada JR. Капризы клинической картины рака поджелудочной железы и желчевыводящих путей. Ann Oncol. 1999; 10 Дополнение 4: 82-84.
- Porta M, Fabregat X, Malats N, et al.Экзокринный рак поджелудочной железы: Симптомы при проявлении и их связь с местом и стадией опухоли. Клин Транс Онкол . 2005; 7: 189-197.
- Уорден СС, Fiveash JG, Тайнс, Западная Вирджиния II, Schellhammer PF. Урологические аспекты аденокарциномы поджелудочной железы. Дж Урол. 1981; 125: 265-267.
- Chiang KS, Lamki N, Athey PA. Метастазы в мочевой пузырь аденокарциномы поджелудочной железы с гематурией. Urol Radiol. , 1992; 13: 187-189.
- Kiefer ED.Карцинома поджелудочной железы. Arch Internal Medicine. 1927; 40: 1-29.



 Обратите внимание, что камень может ударить по сфинктеру Одди и заблокировать желчный проток и проток поджелудочной железы.
Обратите внимание, что камень может ударить по сфинктеру Одди и заблокировать желчный проток и проток поджелудочной железы. 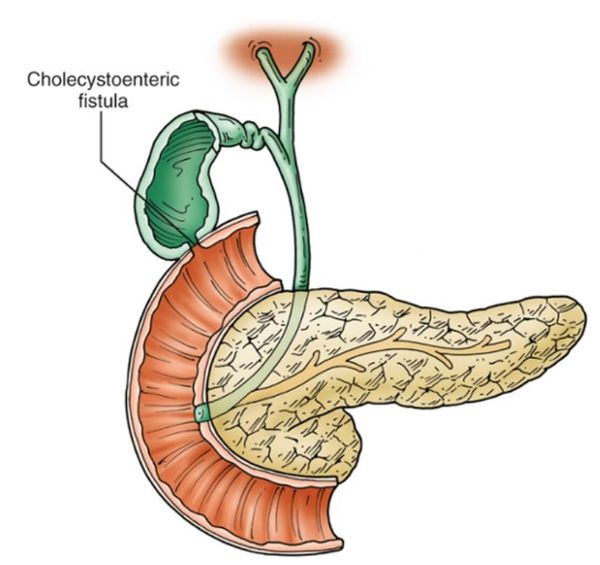 Часто камни в желчном пузыре обнаруживаются случайно при рентгене брюшной полости или УЗИ, сделанном по другим причинам. Если отсутствуют симптомы боли, тошноты, рвоты или лихорадки, дополнительные анализы или вмешательство могут не потребоваться. Симптомы возникают, когда желчный камень блокирует отток желчи из желчного пузыря или через желчные протоки. Камень в общем желчном протоке называется холедохолитиазом и может вызывать периодический или постоянный дискомфорт. Боль при холедохолитиазе обычно локализуется в верхней части живота и может излучать (ощущаться в другом месте) в правом плече, может длиться от 30 минут до часов и быть связана с потоотделением, тошнотой, рвотой и т. Д.Приступы желчнокаменной болезни могут вызывать боль в груди, которая может ощущаться как сердечный приступ. Если боль новая и отличается от других болей, следует обсудить симптомы с врачом.
Часто камни в желчном пузыре обнаруживаются случайно при рентгене брюшной полости или УЗИ, сделанном по другим причинам. Если отсутствуют симптомы боли, тошноты, рвоты или лихорадки, дополнительные анализы или вмешательство могут не потребоваться. Симптомы возникают, когда желчный камень блокирует отток желчи из желчного пузыря или через желчные протоки. Камень в общем желчном протоке называется холедохолитиазом и может вызывать периодический или постоянный дискомфорт. Боль при холедохолитиазе обычно локализуется в верхней части живота и может излучать (ощущаться в другом месте) в правом плече, может длиться от 30 минут до часов и быть связана с потоотделением, тошнотой, рвотой и т. Д.Приступы желчнокаменной болезни могут вызывать боль в груди, которая может ощущаться как сердечный приступ. Если боль новая и отличается от других болей, следует обсудить симптомы с врачом. Пациентам с такими жалобами следует срочно обследовать их у врача.
Пациентам с такими жалобами следует срочно обследовать их у врача.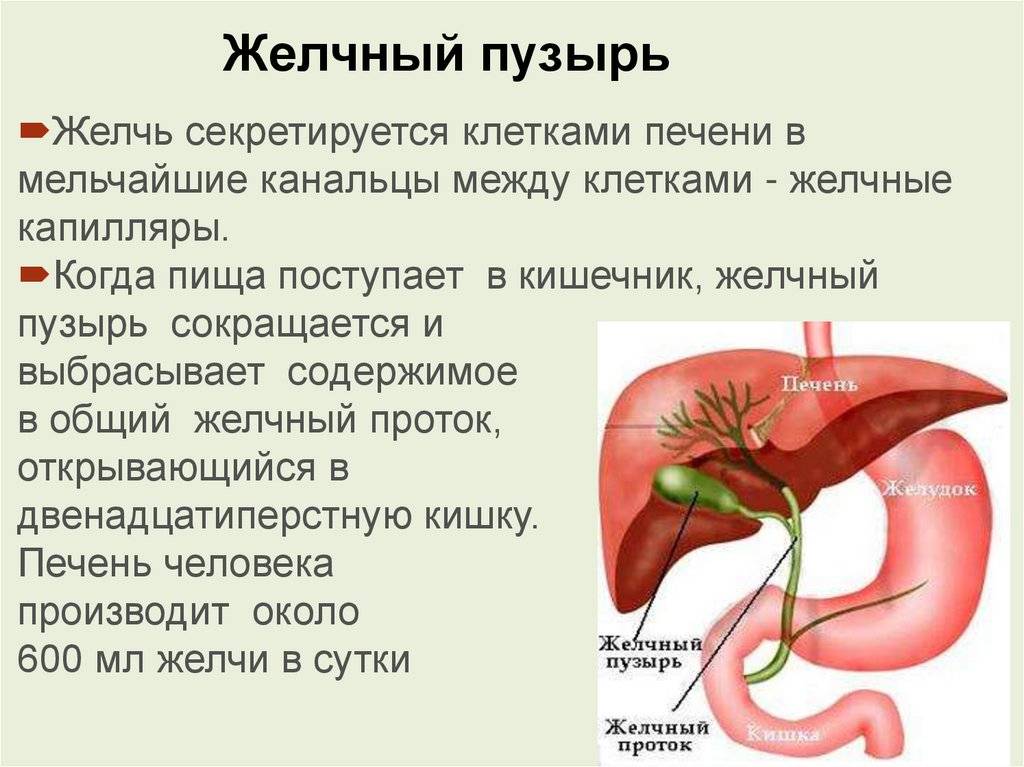 ERCP включает прохождение тонкого гибкого эндоскопа через рот в двенадцатиперстную кишку, где он используется для оценки общего желчного протока или протока поджелудочной железы. Крошечные трубки и инструменты можно использовать для дальнейшей оценки протоков и при необходимости для удаления камней.Операция на желчном пузыре может быть выполнена, если в самом желчном пузыре обнаружены камни, так как они не могут быть удалены с помощью ERCP. Эта операция, известная как холецистэктомия, часто выполняется с помощью лапароскопа и вводится в брюшную полость через несколько небольших разрезов под общим наркозом. Если операция на желчном пузыре невозможна, можно использовать лекарство, известное как урсодиол, для растворения холестериновых желчных камней, но это может занять месяцы, и у многих людей камни снова появляются после прекращения лечения.
ERCP включает прохождение тонкого гибкого эндоскопа через рот в двенадцатиперстную кишку, где он используется для оценки общего желчного протока или протока поджелудочной железы. Крошечные трубки и инструменты можно использовать для дальнейшей оценки протоков и при необходимости для удаления камней.Операция на желчном пузыре может быть выполнена, если в самом желчном пузыре обнаружены камни, так как они не могут быть удалены с помощью ERCP. Эта операция, известная как холецистэктомия, часто выполняется с помощью лапароскопа и вводится в брюшную полость через несколько небольших разрезов под общим наркозом. Если операция на желчном пузыре невозможна, можно использовать лекарство, известное как урсодиол, для растворения холестериновых желчных камней, но это может занять месяцы, и у многих людей камни снова появляются после прекращения лечения. Это происходит на уровне сфинктера Одди, круглой мышцы, расположенной у выхода желчного протока в тонкий кишечник. Если камень из желчного пузыря перемещается по общему желчному протоку и застревает в сфинктере, он блокирует отток всего материала из печени и поджелудочной железы.Это приводит к воспалению поджелудочной железы, которое может быть довольно серьезным. Желчнокаменный панкреатит может быть опасным для жизни заболеванием, и врачу необходимо срочно обследовать его, если у человека с камнями в желчном пузыре внезапно развивается сильная боль в животе.
Это происходит на уровне сфинктера Одди, круглой мышцы, расположенной у выхода желчного протока в тонкий кишечник. Если камень из желчного пузыря перемещается по общему желчному протоку и застревает в сфинктере, он блокирует отток всего материала из печени и поджелудочной железы.Это приводит к воспалению поджелудочной железы, которое может быть довольно серьезным. Желчнокаменный панкреатит может быть опасным для жизни заболеванием, и врачу необходимо срочно обследовать его, если у человека с камнями в желчном пузыре внезапно развивается сильная боль в животе.
 Если невозможно возобновить пероральный прием в течение примерно 5-7 дней, следует начать внутривенную доставку питательных веществ. Первоначально сильную тошноту и рвоту лечат путем освобождения желудка от жидкости с помощью назогастрального зонда и лекарств от тошноты. Обезболивающие можно вводить внутривенно до возобновления перорального лечения и приема пищи.Иногда важно срочно удалить желчный камень, вызывающий панкреатит, а в других случаях может потребоваться подождать 24-48 часов с регулярными обследованиями, чтобы убедиться, что состояние пациента остается стабильным. Камни, вызывающие желчнокаменный панкреатит, могут выйти из протока без вмешательства или могут потребовать эндоскопического или хирургического удаления. В случае инфицированной ткани поджелудочной железы или состояния, называемого некрозом поджелудочной железы (мертвой ткани), для контроля или предотвращения инфекции могут использоваться антибиотики.
Если невозможно возобновить пероральный прием в течение примерно 5-7 дней, следует начать внутривенную доставку питательных веществ. Первоначально сильную тошноту и рвоту лечат путем освобождения желудка от жидкости с помощью назогастрального зонда и лекарств от тошноты. Обезболивающие можно вводить внутривенно до возобновления перорального лечения и приема пищи.Иногда важно срочно удалить желчный камень, вызывающий панкреатит, а в других случаях может потребоваться подождать 24-48 часов с регулярными обследованиями, чтобы убедиться, что состояние пациента остается стабильным. Камни, вызывающие желчнокаменный панкреатит, могут выйти из протока без вмешательства или могут потребовать эндоскопического или хирургического удаления. В случае инфицированной ткани поджелудочной железы или состояния, называемого некрозом поджелудочной железы (мертвой ткани), для контроля или предотвращения инфекции могут использоваться антибиотики. Это расстройство до конца не изучено. Считается, что это вызвано рубцами или спазмом сфинктера мышцы Одди. Сфинктер мышцы Oddi — это небольшая круглая мышца длиной примерно ½ дюйма, расположенная на нижнем конце желчного протока и протока поджелудочной железы. Функция этой мышцы заключается в том, чтобы держать желчный проток и мышцы протока поджелудочной железы закрытыми и, следовательно, предотвращать заброс кишечного содержимого в желчный проток и проток поджелудочной железы. Если эта мышца спазмирована или образуется рубец, дренаж желчного протока и / или протока поджелудочной железы может быть затруднен.Аномальное расширение желчного протока и / или протока поджелудочной железы часто связано с увеличением продуктов и ферментов, вырабатываемых печенью, желчным пузырем и поджелудочной железой, что можно проверить с помощью анализов крови (сывороточные тесты печени, амилаза, липаза). Если протоки заблокированы, это может вызвать боль.
Это расстройство до конца не изучено. Считается, что это вызвано рубцами или спазмом сфинктера мышцы Одди. Сфинктер мышцы Oddi — это небольшая круглая мышца длиной примерно ½ дюйма, расположенная на нижнем конце желчного протока и протока поджелудочной железы. Функция этой мышцы заключается в том, чтобы держать желчный проток и мышцы протока поджелудочной железы закрытыми и, следовательно, предотвращать заброс кишечного содержимого в желчный проток и проток поджелудочной железы. Если эта мышца спазмирована или образуется рубец, дренаж желчного протока и / или протока поджелудочной железы может быть затруднен.Аномальное расширение желчного протока и / или протока поджелудочной железы часто связано с увеличением продуктов и ферментов, вырабатываемых печенью, желчным пузырем и поджелудочной железой, что можно проверить с помощью анализов крови (сывороточные тесты печени, амилаза, липаза). Если протоки заблокированы, это может вызвать боль.

 Если это так, диагноз дискинезии желчевыводящих путей подтверждается.
Если это так, диагноз дискинезии желчевыводящих путей подтверждается. Это неинвазивно и очень безопасно. Камни могут быть замечены в желчном пузыре или желчных протоках. Визуализация может быть нарушена у пациентов, страдающих ожирением или недавно принимавших пищу.
Это неинвазивно и очень безопасно. Камни могут быть замечены в желчном пузыре или желчных протоках. Визуализация может быть нарушена у пациентов, страдающих ожирением или недавно принимавших пищу.
 Нарушения, обнаруженные на MRCP, могут быть дополнительно оценены или вылечены ERCP или хирургическим вмешательством.
Нарушения, обнаруженные на MRCP, могут быть дополнительно оценены или вылечены ERCP или хирургическим вмешательством.