причины, симптомы, диагностика и лечение
Попадание в волосяной мешочек кожного покрова стафилококковых бактерий может стать причиной серьезного воспаления. Скопление гноя с некрозом тканей, захватившее область поражения вместе с сальными железами и клетчаткой называют фурункулом, а само заболевание – фурункулезом. Его появление достаточно болезненно, а развитие сравнительно быстротечно. Чтобы избежать заражения кожи и распространения воспалительного процесса на здоровые ткани, при первых признаках патологии стоит обратиться за медицинской помощью.
Причины
Воспалительному процессу и нагноению тканей способствуют:
- несоблюдение требований личной гигиены или ее ненадлежащее качество;
- постоянное трение одежды о кожные покровы;
- ссадины и повреждения, открывающие доступ для бактерий к подкожному слою;
- интенсивная работа сальных и потовых желез;
- гиповитаминоз;
- нарушения в обмене веществ.
Большинство фурункулов образуются на участках кожных покровов с волосяными мешочками. Часто они появляются на шее, лице, тыльной стороне кистей рук, в области поясницы. На начальной стадии воспаление дает о себе знать появлением характерного красного бугорка, который возвышается над поверхностью кожи. Спустя 3-4 дня возникает гнойная головка. Позже фурункул прорывается под воздействием увеличения объемов гнойного секрета или механического воздействия. На месте разрыва кожи заметен стержень – так называемые некротические ткани. Спустя 2-3 суток после разрыва стержень вместе с остатком гнойного содержимого отторгается, и рана начинает заживать.
У вас появились симптомы фурункула и фурункулеза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Виды
В зависимости от места локализации и особенностей развития различают общий и местный фурункулез.
- Местный тип заболевания возникает на ограниченном участке кожи. Его причина – неверное лечение одного высыпания или нарушение санитарных требований в вопросах ухода за кожным покровом.
- Общий фурункулез захватывает значительную площадь кожи и отличается многочисленными высыпаниями. Чаще он возникает на фоне ослабления организма, нарушений в работе иммунной системы, длительных хронических заболеваний или в период ремиссии, при анемии или нарушениях в работе нервной системы.
Течение фурункулеза может быть острым или хроническим. В первом случае воспаления возникают одновременно или с небольшим временным промежутком, а заболевание дает о себе знать повышением температуры тела, головной болью и чувством слабости. Хроническая форма фурункулеза развивается при длительном физическом переутомлении, при перегреве или переохлаждении организма, а также на фоне ослабления иммунитета. Вне зависимости от вида заболевания при появлении симптомов фурункулеза стоит как можно раньше обратиться к дерматологу для уточнения причин фурункула и выработки эффективной тактики ее лечения.
Способы диагностики
Точно установить развитие фурункула можно уже при внешнем осмотре пациента. Дополнительные сведения о заболевании дадут результаты клинического и биохимического анализа крови, а также культуральная диагностика для выявления типа бактериальной инфекции. Последний метод позволит подобрать эффективные антибиотические препараты, которые помогут уничтожить возбудителя и снизить риск рецидива заболевания.
Лечение
Основной способ лечения фурункулеза – употребление наружных средств местного действия, снимающих воспалительный процесс и болевой синдром. Курс базируется на последовательном приеме антибиотиков, антисептических и обезболивающих препаратов. Если существует вероятность развития абсцесса, возможно хирургическое вскрытие фурункула с извлечением его содержимого и обработкой места воспаления.
Обратите внимание: категорически недопустимо заниматься самолечением, а также пытаться самостоятельно вскрыть фурункул для извлечения его содержимого. Кроме того, важно чаще менять одежду и постельное белье, строго соблюдать правила личной гигиены, но ограничить воздействие сырой воды на область поражения.
Методы профилактики
Снизить риск инфицирования стафилококковыми бактериями и развития фурункулеза можно, если:
- следить за чистотой тела, регулярно принимать душ;
- тщательно обрабатывать травмы и порезы;
- вести здоровый образ жизни;
- разнообразить рацион, делая акцент на продуктах с повышенным содержанием витаминов.
Кроме того, важно своевременно лечить возникающие заболевания внутренних органов, а также одеваться по сезону, не допуская перегрева или переохлаждения тела.
Лечение фурункулеза в АО «Медицина» (клиника академика Ройтберга)
Квалифицированные терапевты и дерматологи АО «Медицина» (клиника академика Ройтберга) в ЦАО Москвы готовы к приему и осмотру пациентов с подозрением на фурункулез. Для подтверждения диагноза рекомендуется пройти комплексное обследование в собственном лабораторном центре. Лечение назначается в индивидуальном порядке, а его ход и результаты строго контролируются специалистами. Каждому клиенту гарантировано тактичное и внимательное отношение, конфиденциальность личной информации, а также комфорт и безопасность во время диагностических и лечебных процедур.
Как самостоятельно вскрыть фурункул?
Дерматологи категорически не рекомендуют самостоятельно пытаться справиться с воспалением, желая выдавить гнойное содержимое и стержень фурункула в домашних условиях.
Как выглядит фурункул?
Фурункул представляет собой заметное на поверхности кожи уплотнение или красный бугорок с гнойной головкой. При прикосновении к его поверхности ощущается сравнительно сильная боль, кожа вокруг заметно воспалена, ее температура повышена. Наиболее частые места развития – затылок, тыльная сторона рук, поясница, лицо. Высыпание может носить одиночный или массовый характер, его симптомы не зависят от количества точек воспаления.
Почему появляются фурункулы?
Точно ответить на этот вопрос можно только после тщательной диагностики фурункула. В числе наиболее вероятных причин – инфицирование волосяного мешочка кожного покрова бактериями стафилококка на фоне авитаминоза, нарушение правил личной гигиены, ношение слишком тесной одежды, некачественная антисептическая обработка ссадин и травмы кожи. Также заболевание может вызвать интенсивная работа сальных и потовых желез, секрет которых является благоприятной средой для бактерий.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
причины и симптомы, диагностика, лечение и профилактика
Причины образования фурункула
Основными причинами образования фурункулов является снижение иммунитета и нарушение обмена веществ. Патология может развиться и в результате получения механических травм, в которые проникает стафилококк. Переохлаждение организма, а также наследственная предрасположенность – факторы, способствующие развитию гнойной инфекции.
Симптомы
Фурункул развивается постепенно, проходя три стадии: образование инфильтрата, нагноение и отторжение гнойного стержня, заживление. На первой стадии ощущается покалывание, жжение, пульсация. Участок постепенно краснеет, становится более плотным и слегка приподнимается над кожей.
В центре конусообразного воспаленного участка просматривается верхняя часть гнойной капсулы – пустула. На четвертые сутки гнойник приобретает максимальный размер – от одного до трех см в диаметре. После «созревания» пустула вскрывается (как правило, самопроизвольно или от случайного прикосновения), и гной выходит на поверхность. Капсула отделяется при легком надавливании на соседние участки кожи либо «выталкивается» специальными препаратами.
Если фурункулы появляются в нескольких местах или после заживления одного гнойника быстро образуется следующий, то необходимо провести комплексную диагностику, чтобы выявить причину заболевания.
Лечение фурункула
Для лечения фурункулеза применяется антибактериальная терапия (инъекции антибиотиков в окружающие гнойник ткани), УФ-облучение, физиотерапия, инъекции витаминов, введение в рацион фруктов, богатых содержанием витамина С. На фурункул накладываются повязки с мазью (в период созревания), а после отторжения пустулы рана обрабатывается антисептическими растворами. Комплексное лечение дает хорошие результаты.
Предупреждение
При правильном лечении осложнений не возникает. Но если больной пытается выдавить или вскрыть невызревший фурункул либо принимает горячие ванны, посещает сауну, последствия могут быть серьёзными – инфекция распространится по организму. В таком случае потребуется длительное стационарное лечение. Особенно опасно травмировать гнойники, которые локализованы вблизи лимфатических узлов, – в этом случае стремительно развивается лимфаденит (не менее опасное заболевание, чем заражение крови).
Даже если появился только один фурункул, обязательно обратитесь к дерматологу!
В нашей клинике эффективно лечат фурункулез и его осложнения. Мы проведем диагностику, установим причину заболевания, назначим адекватное лечение и предотвратим образование шрамов на месте нарыва.
Мы проведем диагностику, установим причину заболевания, назначим адекватное лечение и предотвратим образование шрамов на месте нарыва.
Фурункул: что это и как с ним бороться?
Осенью и весной, в переходные периоды, у большого количества людей снижается иммунитет, очень часто это происходит на фоне простудных заболеваний. А при сниженном иммунитете зачастую проявляются такие заболевания, как фурункулез.
Фурункул (в народе «чирей») — острое гнойное воспаление волосяного мешочка (фолликула) и связанной с ним сальной железы с окружающей ее клетчаткой, вызываемое стафилококком. Причиной неожиданного возникновения «чирея» может послужить резкое переохлаждение или перегревание, длительное физическое или нервное переутомление.
Дальнейшему развитию фурункула способствует постоянное загрязнение кожи и трение одеждой, раздражение кожи химическими веществами, ссадины, расчесы и другие микротравмы, а также повышенная деятельность потовых и сальных желез кожи, витаминная недостаточность, нарушение обмена веществ.
Наиболее часто фурункул локализуется на шее (в области затылка), лице, тыльной стороне кистей, на пояснице, ягодицах.
Первыми предпосылками «чирея» являются зуд, болезненное покраснение, появление на коже небольшого красного бугорка. Примерно на 4 день от начала воспаления в центре бугорка появляется белая точка – гнойник. Через несколько дней гнойник вскрывается, по мере выделения гноя боли стихают, уменьшается отек и покраснение в области фурункула. Примерно через 7-10 дней кожа полностью восстанавливается.
Опасность фурункула заключается, прежде всего, в вероятности распространения воспаления в другие участки тела и заражения крови. Именно поэтому особенно опасны фурункулы в области головы и шеи.
При сильно ослабленном иммунитете возможно развитие фурункулеза, т.е. появление не единичного, а множественных фурункулов, в данной ситуации наблюдается ухудшение общего состояния больного: может появиться лихорадка, больной будет жаловаться на общую слабость, головные боли.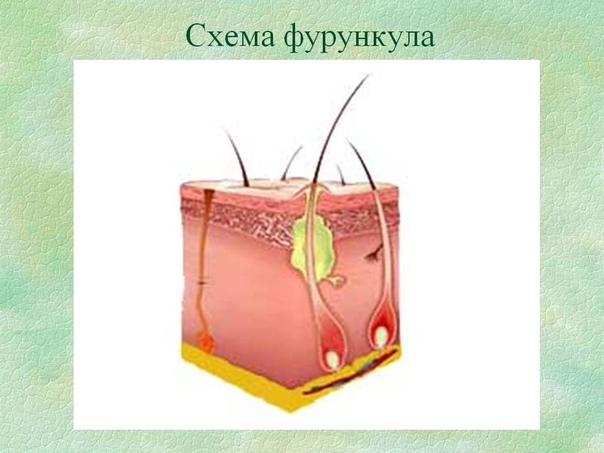
В любой ситуации, в начале развития заболевания, необходимо обратиться к врачу. Особенно важно при появлении и развитии фурункула не пропустить момент, когда необходимо хирургическое вмешательство, т.к. несвоевременное лечение также может привести к заражению крови. Хирургическое лечение фурункула производится под местным обезболиванием. Во время процедуры врач-хирург вскрывает фурункул, удаляет гной, местно вводит антибиотики. Если Вы не затянули с лечением, вовремя обратились за проведением всех необходимых процедур и манипуляций, то через пару дней Вы уже забудете про неприятный недуг, который так сильно портил Вам жизнь!
При появлении первых признаков фурункула Вы можете обратиться в Медицинский центр «Мира»!
Более подробно с услугой по данной проблеме можно ознакомить тут
Фурункул: описание болезни, причины, симптомы, стоимость лечения в Москве
Фурункул, также называемый чирей, – это гнойничковое заболевание кожи, при котором происходит воспаление волосяного фолликула, затрагивающее также мягкие ткани и сальную железу. Оно сопровождается образованием гноя и некротических масс. Проблема эта не такая безобидная, как может показаться на первый взгляд. Она способна провоцировать тяжелые осложнения, которые представляют угрозу для жизни. Проблема является серьёзной.
Фурункулы – проблема, достаточно распространенная, и порядка 17% всех больных в дерматологических стационарах проходят лечение именно из-за нее. На сегодняшний день отмечается значительное увеличение числа пациентов, страдающих от фурункулов, образовывающихся в области носа и непосредственно в носовой полости. Повышает риск поражения носа вазомоторный ринит.
Болезнь чаще поражает взрослых, но может столкнуться с фурункулом и ребёнок. У мужчин фурункулы образуются в несколько раз чаще, чем у женщин. Пик заболеваемости приходится на осенний и весенний периоды, когда иммунитет ослабевает наиболее сильно. Фурункулёз симптомы и лечение имеет чётки.
Фурункулёз симптомы и лечение имеет чётки.
Возбудитель болезни
Появление нагноения фурункула происходит преимущественно по причине проникновения в волосяной фолликул стафилококков. В норме они присутствуют на поверхности кожи в обычной микрофлоре и не представляют опасности. Если же стафилококки проникают в волосяной фолликул, то развивается воспалительное заболевание.
Однако для того чтобы бактерия могла навредить, должно иметь место снижение активности иммунной системы. Когда иммунитет не может полноценно сдерживать развитие и размножение болезнетворных агентов, они начинают стремительно увеличиваться в количестве, нарушают нормальную микрофлору кожи и проникают в поры и волосяные фолликулы, провоцируя появление нагноения.
Фурункул симптомы и лечение имеет характерные из-за основного возбудителя нагноения.
Особенности, повышающие риск развития фурункулов
Замечено, что при ряде особенностей кожи или неправильном отношении к ней вероятность развития фурункулов значительно повышается. Людям, которые имеют такие свойства, надо с особым вниманием относиться к своему здоровью и принимать меры по предотвращению снижения активности иммунитета. Особенности, предрасполагающие к появлению фурункулов, достаточно разнообразны.
1. Повышенное выделение пота. Соли в его составе агрессивно влияют на кожу и вызывают нарушение ее защитных свойств, из-за чего для возбудителя болезни создаются благоприятные условия.
2. Наличие кожных болезней, при которых образуются трещины или расчесы. Такие повреждения являются входными воротами для инфекции, позволяя возбудителю обойти сразу несколько защитных механизмов в организме. Фурункул, причины которого связаны с этим, обычно не одиночный.
3. Постоянное раздражение кожи выделениями из носа или ушей, если имеют место хронический ринит или отит. При этом на ткани все время воздействуют болезнетворные бактерии, в конечном итоге приводя к снижению защиты.
4. Частые царапины, потертости и ссадины. При этом стафилококк легко проникает через повреждение в область волосяного фолликула и провоцирует развитие фурункула.
5. Использование не качественных косметических средств.
6. Нарушение правил личной гигиены. Если кожа регулярно не очищается, то в местах максимального трения (чаще в области воротника) появляется раздражение кожи, которое создает благоприятные условия для возбудителя заболевания. В результате этого для болезнетворных бактерий возникают идеальные условия для проникновения в ткани.
7. Нарушение естественной защиты кожи на фоне постоянного действия раздражителей по причине профессиональной деятельности. Особенно опасно воздействие смазочных материалов и пыли.
При наличии таких предпосылок к появлению фурункулов следует обращать особое внимание на состояние кожи. Важно при появлении повреждений сразу же обрабатывать их антисептиком и защищать повязкой или лейкопластырем. Если начал образовываться гнойник, нужна врачебная помощь.
Причины появления фурункулов
В качестве основных причин для появления фурункулов выделяют падение иммунитета и гормональные нарушения в организме. В зависимости от того какая из них имеет место, определяется и тактика лечения – с применением гормональных препаратов или без них.
В норме иммунная система является непреодолимым барьером для возбудителя нагноения и может противостоять стафилококкам, не пропуская их с поверхности кожи в ткани, в том числе и в волосяные фолликулы. При нарушении защитных сил организма они перестают активно сопротивляться болезнетворным агентам, а иногда и просто не принимают их за опасность и не предпринимают даже слабых попыток к уничтожению стафилококка. Такое обычно бывает, если человек недавно перенес сильное вирусное заболевание, которое привело к серьезной потере сил организмом. Становятся причиной ослабления иммунитета также сильное местное или общее переохлаждение и прием антидепрессантов в течение длительного времени.
Гормональный фактор также может вызывать появление фурункулов. В такой ситуации фурункул, как правило, является осложнением сахарного диабета. Из-за нарушения кровообращения ткани перестают получать достаточное питание, и возникает их голодание, которое приводит к утрате нужной активности естественной защиты кожи. В результате возбудитель заболевания может практически беспрепятственно проникнуть в волосяной фолликул и вызвать воспаление.
Фурункул на теле причины лечение которого определи врачом, может быть устранён полностью.
Стадии формирования
Фурункул имеет три стадии развития. Обращаться за медицинской помощью следует уже на первом этапе образования гнойника.
1. Стадия инфильтрата. В этот момент нагноение только начинает развиваться. Инфильтрат образуется вокруг волоска, фолликул которого поражен стафилококком. Появляются уплотнение и отечность тканей. Участок покраснения в диаметре имеет от 1 см до 3 см. Часто больной жалуется на покалывание в области воспаления, значительно усиливающееся в момент прикосновения к инфильтрату. Боль вначале умеренная, постепенно нарастающая.
2. Стадия гнойно-некротического процесса. Развивается на 3-4 день от начала воспаления. В центре фурункула появляется стержень, который состоит из отмерших клеток и густого гноя. Верхний конец стержня виден над кожей и выглядит как белый гнойничок. В момент, когда натяжение кожи над стержнем становится слишком сильным, она расходится, выходит капля гноя и происходит отхождение гнойно-некротических масс, после чего полость фурункула полностью очищается.
3. Стадия заживления. Когда фурункул небольшой, после зарастания раны, оставшейся от него, шрамов не образуется. При крупном нарыве от раны бывает небольшой ровный шрам, который проходит со временем.
Осложнения болезни чаще всего развиваются на ее второй стадии, если гнойно-некротические массы по какой-то причине не могут выйти наружу. Также привести к крайне опасным последствиям может попытка выдавить фурункул.
Также привести к крайне опасным последствиям может попытка выдавить фурункул.
Фурункул у ребенка — как лечить?
Фурункулез – заболевание, проявляющееся в появлении на коже двух или более очагов гнойного воспаления волосяного фолликула. Эти очаги носят название «фурункулы». Фурункулез у детей требует от взрослых особого внимания, и прежде, чем применять какое-либо лечение (особенно антибиотики), следует точно выяснить причины болезни. К тому же не все методы лечения могут быть применимы в педиатрии.
Фурункулы образуются в результате проникновения в волосяной мешочек и сальную железу золотистого (иногда белого) стафилококка. Фурункулез — заболевание неприятное и достаточно опасное, особенно когда данная проблема возникает у ребенка, а гнойнички появились на лице или облюбовали область шеи.
Причины появления фурункулов
В коже есть очень много сальных, потовых желез, волосяных фолликулов. Волосяные фолликулы окружает подкожная жировая клетчатка. Если в кожу попадает инфекция, то начинается развитие острого воспалительного процесса, который выражен фурункулом. Если фурункул появляется не в одном, а во многих местах, то такой процесс называется фурункулезом. Фурункул может возникать параллельно с такими заболеваниями как гиповитаминозов, болезни органов пищеварения, сахарныйдиабет, неполноценное питание, ослабленная иммунная система, частое переохлаждение.
Симптомы фурункулёза
Фурункулы достаточно болезненны, и в зависимости от места своего расположения часто мешают выполнять привычные бытовые действия. Гнойник на попе мешает сидеть, на голове — поворачивать голову, на лице — доставляет болезненные ощущения при прикосновении к глазу или носу, в подмышечных впадинах мешает делать движение руками.
При фурункулезе у ребенка иногда появляются признаки интоксикации. У него повышается температуры тела, ухудшается самочувствие, мучает головная боль, снижается аппетит.
Диагностика
Ввиду того, что очаги воспаления имеют поверхностное расположение (кроме гнойников в ухе), диагностировать фурункулез несложно. Однако при длительном, не поддающемся лечению фурункулезе может возникнуть необходимость в развернутой диагностике для установления точных причин болезни. В таком случае проводится иммунодиагностика, развернутый анализ крови, а фурункул исследуется на бактериальный посев гнойного содержимого. Если исследование не дало результатов, необходимо делать полное обследование организма, т. к. фурункулез может оказаться следствием какого-либо общего заболевания (болезни крови, диабета и др.).
Однако при длительном, не поддающемся лечению фурункулезе может возникнуть необходимость в развернутой диагностике для установления точных причин болезни. В таком случае проводится иммунодиагностика, развернутый анализ крови, а фурункул исследуется на бактериальный посев гнойного содержимого. Если исследование не дало результатов, необходимо делать полное обследование организма, т. к. фурункулез может оказаться следствием какого-либо общего заболевания (болезни крови, диабета и др.).
Как лечить фурункулы
Только доктор назначит правильное лечение и объяснит родителям, что делать с гнойником, учитывая, в какой стадии развития находится фурункул. Как правило, на начальной стадии болезни (до образования гноя) бывает достаточно лечить гнойник локальным ультрафиолетовым облучением, и антибиотики здесь не требуются.
Если фурункул перешел в стадию созревания, тогда доктор может назначить антибиотики, точнее, обкалывание ими места поражения. Лечить фурункулез можно и ихтиоловой мазью, нанося ее на гнойник дважды в день и прикрывая тонким слоем ваты. Это лечение повторяют до тех пор, пока фурункул не вскроется. При фурункулезе на лице можно приметь и другое лечение, для этого существует приличный арсенал препаратов.
Когда лечение привело к вскрытию гнойника, образовавшуюся язву следует обработать фурацилином или перекисью водорода. После этого на ранку надо наложить повязку с раствором хлорида натрия.
Профилактика фурункулёза
Важно соблюдать правила гигиены, все ссадины и порезы сразу обрабатывать асептическими средствами. Чтобы избежать гнойника в ухе, не пользоваться для чистки ушей никакими острыми предметами, способными нанести травму.
Вскрытие фурункула — удаление и дренирование фурункула в СПб
Фурункул – гнойное воспаление волосяного фолликула. Развивается из-за попадания стафилококковой инфекции в сальные железы при микротравмах, несоблюдении правил гигиены, повышенной потливости, аллергии, снижении иммунитета. Фолликулы образуются на любых участках кожи, чаще на лице – губах и в носу, – в ушах и в естественных складках – в подмышках, под грудью и ягодицами. По характеру высыпаний бывают единичными и рецидивирующими, по форме одиночными и множественными (фурункулез).
Фолликулы образуются на любых участках кожи, чаще на лице – губах и в носу, – в ушах и в естественных складках – в подмышках, под грудью и ягодицами. По характеру высыпаний бывают единичными и рецидивирующими, по форме одиночными и множественными (фурункулез).
Стадии развития фурункула и симптомы
По мере созревания фурункул последовательно проходит 3 стадии развития. Для каждой из них характерна специфическая клиническая картина.
Первая – стадия инфильтрата. После попадания стафилококка в волосяной фолликул на небольшом ограниченном участке постепенно развивается воспаление. Пораженная область краснеет, уплотняется и отекает.
На второй стадии – нагноения и некроза – очаг воспаления увеличивается до нескольких сантиметров в диаметре. Появляется болезненность пораженных тканей, усиливающаяся при пальпации.
Через 3-4 дня развивается гнойно-некротическая стадия. В центре инфильтрата формируется небольшая возвышающаяся пустула конусовидной формы. Внутри нарыва образуется некротический стержень из гноя и отмерших клеток. Процесс нередко сопровождается интоксикационной лихорадкой, общей слабостью и сильной болью.
Спустя некоторое время пустула лопается, из нее вытекает гной и отходит некротический стержень. Отечность спадает, болевой синдром утихает. Состояние больного улучшается.
Последняя стадия – заживление. После очищения раны на месте инфильтрата остается глубокая полость. Постепенно она заполняется грануляционной тканью. Кожные покровы восстанавливаются. На месте обширных фурункулов формируются рубцы.
Чем опасны фурункулы
При неправильном лечении фурункулов, самолечении, попытках выдавить гнойник или при его травмировании (например, при бритье) нередко развиваются осложнения. К ним относят:
- флегмоны и абсцессы мягких тканей – обширные гнойные поражения;
- тромбозы – закупорки – лимфатических и венозных путей;
- септические флебиты, лимфангиты и лимфадениты – воспаление кровеносных и лимфатических сосудов, лимфатических узлов.

Попадание возбудителя во внутренние органы и кровеносную систему иногда заканчивается угрожающим жизни состоянием – сепсисом. При самолечении фурункулов на лице инфекция может попасть в головной мозг и вызвать менингит.
Правильное лечение большинства фурункулов – хирургическая операция
Самолечение с помощью ихтиола, мази Вишневского, компрессов, может спровоцировать неконтролируемое распространение и генерализацию гнойного процесса, поэтому тактику лечения фурункула определяет только врач. Если гнойник правильно не вскрыть и не дренировать, антибиотики, противовоспалительные и прочие препараты не могут эффективно действовать на пораженные гноем ткани.
Вскрытие и дренирование фурункула
Если гнойный процесс выходит за пределы волосяного фолликула, требуется обязательное хирургическое вмешательство. Его выполняют в классической технике либо с помощью лазера. Лазерное удаление фурункула сопровождается дополнительным обеззараживанием пораженных тканей чирья. Наиболее оптимальную технику вмешательства в каждом конкретном клиническом случае определяет врач.
Также хирург определяет время для вскрытия таким образом, чтобы полностью сформировался стержень – в противном случае возможен рецидив заболевания. Процедуру выполняют под местной анестезией. После вскрытия гной и некроз удаляют. По показаниям выводят дренаж. Ткани обрабатывают антисептиком. На рану накладывают мазь с антибиотиком и стерильную повязку.
Реабилитационный период
Через 1-2 часа пациента выписывают из клиники. Если выведен дренаж, через 1-2 дня его нужно удалить у хирурга. В течение 2-3 дней после процедуры рекомендуется ограничить физические нагрузки. В течение 2 недель необходимо ездить на осмотры и перевязки с указанной хирургом частотой, а также обеспечить сбалансированный рацион и полноценный отдых. Ткани полностью заживают в течение 10-14 дней.
Чтобы проконсультироваться, уточнить цены и удалить фурункул в СПб, позвоните в «СМ-Клиника».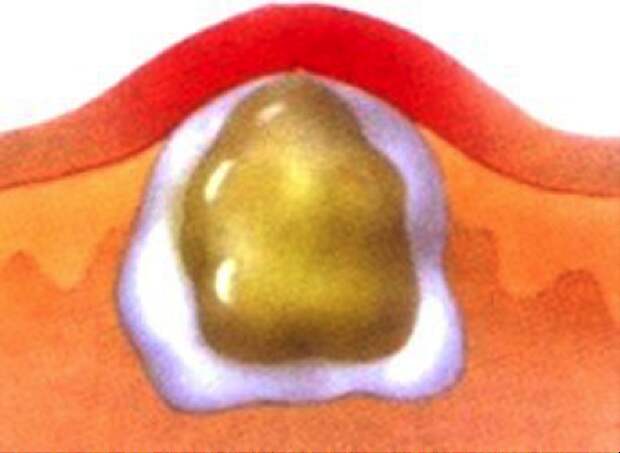
Популярные вопросы
К какому врачу обращаться за помощью, если появляется фурункул?
В зависимости от типа фурункула, частоты его появления и стадии запущенности патологии лечением будут заниматься разные специалисты. Если гнойник появился впервые, а до этого подобные высыпания не беспокоили, нужно обратиться за помощью к терапевту. Врач общей практики проведет первичный осмотр, установит диагноз и при необходимости направит к тем специалистам, консультация которых потребуется в конкретном медицинском случае.
Если фурункулы на коже появляются не впервые, лечением будет заниматься дерматолог. В некоторых случаях также требуются консультации иммунолога и инфекциониста. Если же гнойник уже находится в запущенной стадии, вероятнее всего, потребуется помощь хирурга, который вскроет инфильтрат.
Можно ли выдавливать фурункул самостоятельно?
Нет, нельзя. Лечением гнойника и его вскрытием должен заниматься исключительно врач. Самостоятельное выдавливание инфильтрата, его случайное травмирование, а также самолечение с помощью мазей и компрессов может привести к неконтролируемому распространению гноя по организму. Это приведет к серьезным осложнениям: обширным гнойным поражениям организма, закупорке венозных и лимфатических путей, воспалению лимфоузлов и сосудов. Если инфекция попадет в кровеносную систему, она будет представлять серьезную угрозу для жизни, так как может спровоцировать развитие сепсиса.
Специалисты настоятельно не рекомендуют заниматься самолечением и при появлении патологии сразу же обращаться к врачу. На ранних стадиях патология успешно лечится без хирургического вмешательства.
Можно ли мочить фурункул? Купаться в море, ходить в баню, плавать в бассейне?
org/Answer»>При наличии гнойных абсцессов не рекомендуется купаться в ванной, бассейне, море, и даже принимать душ. Походы в баню также придется отложить до полного выздоровления. Специалисты утверждают, что фурункул и область вокруг него мочить нельзя. Особенно это касается тех больных, у которых гнойники распространены по всему телу.Обусловлено это тем, что во время купания кожа становится мягче, в результате чего существенно повышается вероятность прорыва гнойника. В таком случае инфекция распространится по всему организму, а это может привести к опасным осложнениям: флегмонам, абсцессам мягких тканей, тромбозам, септическим флебитам, лимфаденитам, сепсису.
Фурункул носа: симптомы, диагностика, лечение фурункула носа
Фурункул — это воспалительный процесс кожи, который обусловлен проникновением инфекции (бактерий ) в структуры волосяного мешочка. Преддверие носа выстлано кожей, имеющей в большом количестве волосяные фолликулы. Поэтому, при попадании в них инфекции, может возникнуть фурункул.
Фурункул преддверия носа — довольно серьезное заболевание, относиться к которому следует с большой осторожностью и ни в коем случае не заниматься самолечением. Если Вы заподозрили у себя наличие фурункула носа, обязательно обратитесь к врачу, вам необходима квалифицированная помощь.
Причины возникновения фурункула носа
К причинам возникновения фурункула носа относится:
- неустойчивость кожного покрова к возбудителям инфекции,
- недостаток витаминов,
- сахарный диабет,
- сбой обмена веществ в организме,
- переохлаждение.
Обратите внимание, что фурункул в носу может свидетельствовать о заболевании сахарным диабетом.
Симптоматика
К симптомам фурункула носа относится:
- легкий зуд и (или) чувство инородного тела в области преддверия носа,
- болевые ощущения (боль может быть умеренной и сильной), боль может возникать при касании больного места, может быть постоянной,
- отечность и покраснение мягких тканей в области носа различной распространенности,
- температура (до 38 — 38,5 градусов С).

Не пытайтесь лечить фурункул носа самостоятельно! Немедленно обратитесь ко врачу, который решит вопрос о хирургическом или консервативном лечении.
Диагностика
Диагностика фурункула носа включает:
- осмотр пациента врачом,
- исследование крови и суточной мочи на сахар для исключения диабета (у больных с рецидивирующим и затяжным течением фурункула),
- исследование крови на стерильность (при сильном подъема температуры),
- мазок из гнойного отделяемого для определения микрофлоры и ее чувствительности к антибиотикам,
- зондирование верхушки фурункула.
Лечение
Легкая форма заболевания фурункулом носа заключается в амбулаторном режиме (врач назначает антибиотики, витамины, а также обработку самого фурункула).
Консервативное лечение фурункула носа предполагает применение: антибактериальных, противовоспалительных, противоаллергических препаратов, физиотерапевтических процедур.
Хирургическое лечение — это вскрытие фурункула. Вскрытие фурункула, как правило, производится под местной анестезией и для пациента проходит безболезненно.
Лечение осложненных форм фурункула носа производится только в условиях стационара.
Мальформация Киари — симптомы, диагностика и лечение
| Мальформация Киари | Американская ассоциация неврологических хирургов |
Мальформация Киари считается врожденным заболеванием, хотя диагностированы его приобретенные формы. В 1890-х годах немецкий патолог профессор Ханс Киари впервые описал аномалии головного мозга на стыке черепа с позвоночником. Он классифицировал их по степени серьезности; типы I, II, III и IV.Термин «Арнольд-Киари» позже был применен к уродству Киари типа II. Эти пороки развития, наряду с сирингомиелией и гидромиелией, двумя тесно связанными состояниями, описаны ниже.
Мозжечок контролирует координацию движений и обычно расположен внутри основания черепа, в так называемой задней ямке. Обычно мозжечок состоит из двух боковых половин или полушарий и узкой центральной части между этими полушариями, известной как червь.Вдоль нижней поверхности полушарий есть два небольших выступа, называемых миндалинами. Четвертый желудочек — это пространство, заполненное спинномозговой жидкостью (CSF), расположенное перед мозжечком (и за стволом мозга). Все эти структуры расположены чуть выше затылочного отверстия, самого большого отверстия в основании черепа, через которое спинной мозг входит и соединяется со стволом мозга.
Обычно мозжечок состоит из двух боковых половин или полушарий и узкой центральной части между этими полушариями, известной как червь.Вдоль нижней поверхности полушарий есть два небольших выступа, называемых миндалинами. Четвертый желудочек — это пространство, заполненное спинномозговой жидкостью (CSF), расположенное перед мозжечком (и за стволом мозга). Все эти структуры расположены чуть выше затылочного отверстия, самого большого отверстия в основании черепа, через которое спинной мозг входит и соединяется со стволом мозга.
Распространенность
Распространенность среди населения в целом оценивается чуть менее одного на 1000.Большинство этих случаев протекает бессимптомно. Пороки развития Киари часто обнаруживаются случайно у пациентов, которым была проведена диагностическая визуализация по несвязанным причинам.
Типы пороков развития
Мальформация Киари I типа
Эта аномалия возникает во время внутриутробного развития плода и характеризуется смещением миндалин мозжечка более чем на четыре миллиметра вниз под большим затылочным отверстием в цервикальный позвоночный канал.Это смещение может блокировать нормальную пульсацию спинномозговой жидкости между позвоночным каналом и внутричерепным пространством. Эта форма мальформации Киари может быть связана с сирингомиелией / гидромиелией. Чаще диагностируется у подростков или взрослых.
Аномалии основания черепа и позвоночника выявляются у 30-50 процентов пациентов с мальформацией Киари I. К ним относятся
- Сдавление верхней части позвоночника основанием черепа и, как следствие, компрессия ствола мозга
- Костное сращение первого уровня позвоночника (С1) с основанием черепа
- Частичное сращение первого и второго уровней (слияние С1 с С2) позвоночника
- Деформация Клиппеля-Фейля (врожденное сращение или слияние уровней позвоночника в пределах шеи с возможным сопутствующим недоразвитием уровней шейного отдела позвоночника
- Cervical spina bifida occulta (костный дефект заднего отдела позвоночника)
- Сколиоз — встречается у 16-80 процентов пациентов с гидромиелией, особенно у детей с незрелым позвоночником.

Симптомы
У многих людей с мальформацией Киари I симптомы отсутствуют. Однако любой из следующих симптомов может возникать по отдельности или в комбинации. Некоторые симптомы связаны с развитием сиринкса (полость спинного мозга, заполненная жидкостью).
- Сильная боль в голове и шее
- Затылочная головная боль, ощущаемая у основания черепа, усиливающаяся от кашля, чихания или напряжения
- Потеря болевой и температурной чувствительности верхней части туловища и рук (в результате сиринкса)
- Потеря мышечной силы кистей и предплечий (в результате сиринкса)
- Падение атаки — падение на землю из-за мышечной слабости
- Спастичность
- Головокружение
- Проблемы с балансировкой
- Двойное или нечеткое зрение
- Повышенная чувствительность к яркому свету
- Апноэ во сне
- У детей и младенцев симптомы могут быть незаметными и неспецифическими, такими как гипотония, крупная задержка моторики, затруднение глотания / удушья / нарушение нормального развития и опистотонис.
Мальформация Киари II типа
Этот порок развития характеризуется смещением вниз продолговатого мозга, четвертого желудочка и мозжечка в цервикальный канал позвоночника, а также удлинением моста и четвертого желудочка.Этот тип встречается почти исключительно у пациентов с миеломенингоцеле. Миеломенингоцеле — это врожденное заболевание, при котором спинной мозг и столб не закрываются должным образом во время внутриутробного развития плода, что приводит к открытому дефекту спинного мозга при рождении. Другие аномалии, связанные с миеломенингоцеле, включают гидроцефалию, сердечно-сосудистые аномалии, неперфорированный задний проход, а также другие желудочно-кишечные аномалии и аномалии мочеполовой системы.
Симптомы
Симптомы, связанные с мальформацией Киари II, также могут быть вызваны проблемами, связанными с миеломенингоцеле и гидроцефалией. Эти симптомы включают
Эти симптомы включают
- Изменение характера дыхания, включая периоды апноэ (короткие периоды остановки дыхания)
- Угнетенный рвотный рефлекс
- Непроизвольные быстрые движения глаз вниз
- Потеря силы руки
Мальформация Киари III типа
Этот порок развития включает форму дисрафизма, при которой часть мозжечка и / или ствола мозга выталкивается наружу через дефект в затылке или шее.Эти пороки развития очень редки и связаны с высоким уровнем ранней смертности или тяжелым неврологическим дефицитом у выживших пациентов. Если лечение проводится, то необходимо раннее оперативное закрытие дефекта. Часто встречающуюся гидроцефалию необходимо лечить шунтированием.
Часто присутствуют дополнительные тяжелые врожденные дефекты, которые могут потребовать обширного лечения. Младенцы с мальформацией Киари III могут иметь опасные для жизни осложнения.
Мальформация Киари, тип IV
Этот порок развития — самая тяжелая и самая редкая форма.Мозжечок не может нормально развиваться. Могут быть и другие связанные аномалии мозга и ствола мозга. Большинство детей, рожденных с этим пороком развития, не доживают до младенчества.
Сирингомиелия / Гидромиелия
Когда спинномозговая жидкость образует полость или кисту в спинном мозге, это известно как сирингомиелия или гидромиелия. Это хронические заболевания спинного мозга, которые со временем могут увеличиваться или увеличиваться. По мере расширения полости для жидкости она может сместить или повредить нервные волокна внутри спинного мозга.В зависимости от размера и расположения сиринкса могут возникать самые разные симптомы. Потеря чувствительности в области, обслуживаемой несколькими нервными корешками, является одним из типичных симптомов, как и развитие сколиоза.
Сирингомиелия может возникать по нескольким причинам. Мальформация Киари является основной причиной сирингомиелии, хотя прямая связь не совсем понятна. Считается, что это связано с нарушением нормальной пульсации спинномозговой жидкости, вызванной тканью мозжечка, препятствующей кровотоку в большом затылочном отверстии.
Считается, что это связано с нарушением нормальной пульсации спинномозговой жидкости, вызванной тканью мозжечка, препятствующей кровотоку в большом затылочном отверстии.
Это состояние также может возникать как осложнение травмы, менингита, опухоли, арахноидита или связанного спинного мозга. В этих случаях сиринкс формируется на участке спинного мозга, поврежденном этими состояниями. По мере того как все больше людей выживают после травм спинного мозга, диагностируется все больше случаев посттравматической сирингомиелии.
Гидромиелия обычно определяется как аномальное расширение центрального канала спинного мозга. Центральный канал, очень тонкая полость в середине спинного мозга, является пережитком нормального развития.
Симптомы
- Сколиоз
- Потеря чувствительности, особенно к горячему и холодному
- Слабость и спастичность мышц
- Потеря контроля над кишечником и мочевым пузырем
- Нарушение моторики
- Хроническая боль
- Головные боли (часто одновременно с мальформацией Киари)
Диагностика
Существует несколько тестов, которые могут помочь диагностировать и определить степень мальформации Киари и сирингомиелии, которые перечислены от наиболее распространенных до наименее часто выполняемых.
-
Магнитно-резонансная томография (МРТ): Диагностический тест, позволяющий получать трехмерные изображения структур тела с использованием магнитных полей и компьютерных технологий. Он может обеспечить точное изображение головного мозга, мозжечка и спинного мозга, очень хорошо определяет степень пороков развития и распознает прогрессирование. МРТ предоставляет больше информации, чем компьютерная томография, при анализе задней части головного и спинного мозга и обычно является предпочтительным тестом.Он также может оценить степень закупорки жидкостью и нервного движения в большом затылочном отверстии, используя исследования кровотока спинномозговой жидкости.

Компьютерная томография (компьютерная томография или компьютерная томография): Диагностический тест, который создает изображение путем компьютерной реконструкции рентгеновских лучей; он особенно хорош для определения размера желудочков головного мозга и выявления очевидной закупорки. Это наиболее полезно для оценки костных аномалий у основания черепа и цервикального канала. Менее эффективен для анализа содержимого задней черепной ямки или спинного мозга.
Исследование сна: Включает сон в течение ночи в комнате, где они могут контролировать дыхание, храп, оксигенацию и судорожную активность, чтобы определить, есть ли какие-либо признаки апноэ во сне.
Исследование глотания: Рентгеноскопия (XRays), используемая для наблюдения за внутренним процессом глотания, чтобы определить, есть ли отклонения, указывающие на дисфункцию нижнего ствола мозга.
Слуховой вызванный потенциал ствола мозга (BAER): Электрический тест для проверки функции слухового аппарата и соединений ствола мозга. Это используется, чтобы определить, правильно ли работает ствол мозга.
Милеограмма: Рентген позвоночного канала после инъекции контрастного вещества в спинномозговое пространство; может показывать давление на спинной мозг или нервы из-за пороков развития.Этот тест сейчас выполняется реже.
- Соматосенсорные вызванные потенциалы (SSEP): Электрический тест нервов, участвующих в ощущении, который дает некоторую информацию о периферических нервах, спинном мозге и функциях мозга.
Лечение
Лечение пороков развития Киари и сирингомиелии очень зависит от конкретного типа порока развития, а также от прогрессирования анатомических изменений или симптомов.
Бессимптомные мальформации Киари I следует оставить в покое (сюда входит большинство мальформаций Киари). На них нет показаний к «профилактическому» хирургическому вмешательству. Если порок развития определяется как симптоматический или вызывает сиринкс, обычно рекомендуется лечение.
На них нет показаний к «профилактическому» хирургическому вмешательству. Если порок развития определяется как симптоматический или вызывает сиринкс, обычно рекомендуется лечение.
Пороки развития Киари II лечат, если у пациента есть симптомы, и врачи определили, что нет никаких осложнений от гидроцефалии. У некоторых пациентов также рассматривается возможность использования привязанного шнура.У многих младенцев, у которых появляются симптомы мальформации Киари II, появление и прогрессирование симптомов являются тяжелыми и быстрыми, и это требует неотложной или неотложной помощи.
Хирургия
Хирургическое лечение этих пороков развития зависит от типа порока развития. Цель операции — облегчить симптомы или остановить прогрессирование сиринкса или симптомов.
Существует много различных типов / масштабов хирургических вмешательств в зависимости от степени сжатия или других аномалий.Пороки развития Киари I можно лечить хирургическим путем только с помощью местной декомпрессии вышележащих костей, декомпрессии костей и освобождения твердой мозговой оболочки (толстой мембраны, покрывающей головной и спинной мозг) или декомпрессии кости и твердой мозговой оболочки и некоторой степени резекции ткани мозжечка. . Иногда некоторым пациентам может потребоваться артродез шейного отдела позвоночника.
Декомпрессия проводится под общим наркозом. Он заключается в удалении задней части большого затылочного отверстия и часто задней части нескольких первых позвонков до точки, где заканчиваются миндалины мозжечка.Это дает больше места для ствола головного мозга, спинного мозга и нижележащих компонентов мозжечка. В это отверстие часто вставляют тканевой трансплантат, чтобы обеспечить еще больше места для беспрепятственного прохождения спинномозговой жидкости. У некоторых пациентов опущенные компоненты мозжечка удалены или удалены. Иногда полость спинного мозга, образовавшуюся в результате гидромиелии, можно дренировать с помощью отводящей шунтирующей трубки. Эта трубка может отводить жидкость из спинного мозга за пределы спинного мозга или направлять ее в грудную или брюшную полость.Эти процедуры можно проводить вместе или по отдельности.
Эта трубка может отводить жидкость из спинного мозга за пределы спинного мозга или направлять ее в грудную или брюшную полость.Эти процедуры можно проводить вместе или по отдельности.
Декомпрессия Киари II лечится аналогичным образом, но обычно ограничивается декомпрессией тканей позвоночного канала и оставлением только задней части черепа.
Цели хирургии Киари
- Оптимальная декомпрессия нервной ткани
- Восстановление нормального обтекания спинномозговой жидкости вокруг и позади мозжечка.
Результаты
Преимущества хирургического вмешательства всегда следует тщательно сравнивать с его рисками.Хотя у некоторых пациентов симптомы уменьшаются, нет гарантии, что операция поможет каждому. Повреждение нервов, которое уже произошло, обычно не может быть отменено. Некоторым хирургическим пациентам требуется повторное хирургическое вмешательство, в то время как у других может не получиться облегчить симптомы.
Глоссарий терминов
Отверстие : отверстие или пространство между костями или внутри кости.
Базилярный оттиск : Когда основание черепа вдавлено в череп «вверх».
Ствол мозга : Часть головного мозга, соединяющая спинной мозг со средним мозгом / корой, в которой находятся органы управления многими основными функциями, такими как дыхание, глотание и движение глаз.
Полость : открытая область или пространство, например пазуха, внутри кости.
Центральный канал : Небольшая трубчатая полость в центре спинного мозга, которая обычно не расширена.
Мозжечок : Часть мозга, которая находится в задней ямке.Он участвует в координации движений.
Череп : Все кости черепа, кроме нижней челюсти.
Dura : Покрытие поверхности головного и спинного мозга.
Дисрафизм : аномалии развития в средней линии спины, с неполным сращением или деформацией шва, например, при всех формах расщелины позвоночника.
Foramen magnum : отверстие в основании черепа, через которое проходит спинной мозг.
Гидроцефалия : Состояние, при котором избыток спинномозговой жидкости (CSF) накапливается в желудочках (полостях, содержащих жидкость) головного мозга и может повышать давление в голове.
продолговатый мозг : Самая низкая часть ствола головного мозга, расположенная чуть выше спинного мозга, на выходе из черепа. Обеспечивает контроль над дыханием и работой сердца.
Neurocranium : Относится к мозговой оболочке черепа.
Pons : Перевязка нервных волокон, соединяющая продолговатый мозг и мозжечок со средним мозгом.
Задняя ямка : Полость в задней части черепа, которая содержит мозжечок, ствол мозга и черепные нервы 5–12.
Шунт : трубка, отводящая спинномозговую жидкость из одного пространства в другое полость тела.
Спастичность : Повышенная напряженность или тонус в руках и / или ногах, что делает их менее гибкими и, возможно, вызывает жесткость рук и / или ног.
Splanchocranium : Относится к лицевым костям черепа.
Шовный материал : Пилообразный край черепной кости, служащий соединением между костями черепа.
Сиринкс (сирингомиелия, гидромиелия) : Все эти термины относятся к полости, заполненной жидкостью в спинном мозге.
Миндалины : часть мозжечка, которая выступает в позвоночный канал и может стать удлиненной.
Валлекула (мозжечка) : Продольная впадина на нижней поверхности мозжечка между полушариями, в которой лежит продолговатый мозг.
Желудочки : полости головного мозга, заполненные жидкостью.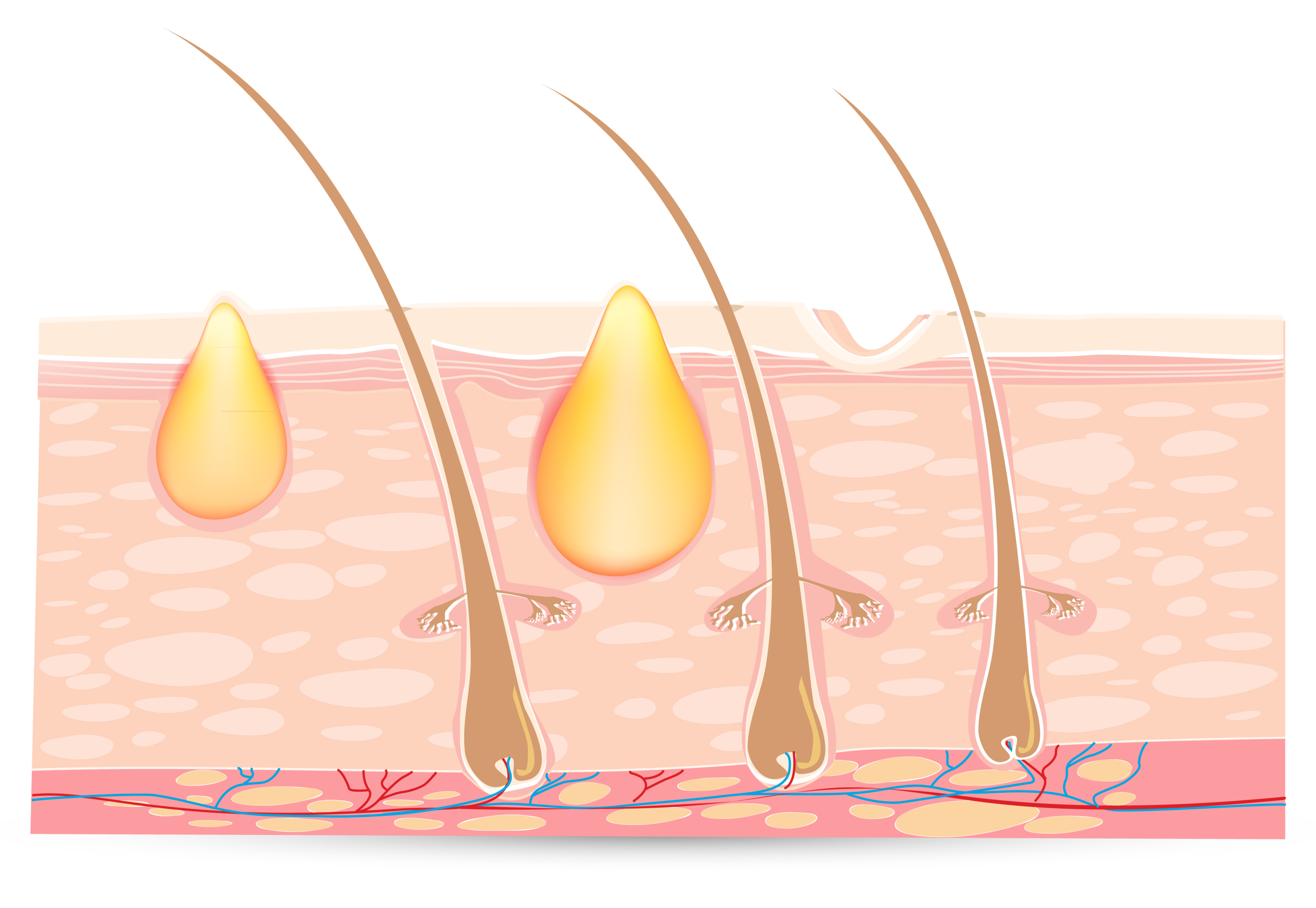 Спинномозговая жидкость вырабатывается железой в желудочке (около двух пинт в день) и циркулирует через желудочки и по поверхности мозга в вены. Если в системе есть блок, жидкость может накапливаться и вызывать гидроцефалию.
Спинномозговая жидкость вырабатывается железой в желудочке (около двух пинт в день) и циркулирует через желудочки и по поверхности мозга в вены. Если в системе есть блок, жидкость может накапливаться и вызывать гидроцефалию.
Вермис : Узкая средняя зона между двумя полушариями мозжечка; часть, выступающая над уровнем полушарий на верхней поверхности, называется верхним червем; нижняя часть, расположенная между двумя полушариями и образующая дно валькилы, является нижним червем.
Ресурсы Киари
AANS не одобряет какие-либо виды лечения, процедуры, продукты или врачей, упомянутые в этих информационных бюллетенях о пациентах. Эта информация предоставляется в качестве образовательной услуги и не предназначена для использования в качестве медицинской консультации. Любой, кому нужен конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS «Найди сертифицированного нейрохирурга».
Информационный бюллетень об аномалии Киари | Национальный институт неврологических расстройств и инсульта
Что такое мальформации Киари?
Мальформации Киари — это структурные дефекты основания черепа и мозжечка, части мозга, которая контролирует равновесие. Обычно мозжечок и части ствола головного мозга располагаются над отверстием в черепе, через которое проходит спинной мозг (так называемое большое затылочное отверстие). Когда часть мозжечка выходит ниже большого затылочного отверстия в верхний позвоночный канал, это называется мальформацией Киари (CM).
Пороки развития Киари могут развиваться, когда часть черепа меньше, чем обычно, или имеет деформированную форму, из-за чего мозжечок проталкивается вниз в большое затылочное отверстие и позвоночный канал. Это вызывает давление на мозжечок и ствол мозга, что может повлиять на функции, контролируемые этими областями, и заблокировать поток спинномозговой жидкости (CSF) — прозрачной жидкости, которая окружает и смягчает мозг и спинной мозг. CSF также циркулирует питательные вещества и химические вещества, отфильтрованные из крови, и удаляет продукты жизнедеятельности из мозга.
CSF также циркулирует питательные вещества и химические вещества, отфильтрованные из крови, и удаляет продукты жизнедеятельности из мозга.
верх
Что вызывает эти пороки развития?
CM имеет несколько разных причин. Чаще всего это вызвано структурными дефектами головного и спинного мозга, возникающими во время внутриутробного развития плода. Это может быть результатом генетических мутаций или диеты матери, в которой не хватает определенных витаминов или питательных веществ. Это называется первичной или врожденной аномалией Киари. Это также может быть вызвано в более позднем возрасте, если спинномозговая жидкость чрезмерно дренирует из поясничных или грудных областей позвоночника из-за травмы, болезни или инфекции.Это называется приобретенной или вторичной мальформацией Киари. Первичная мальформация Киари встречается гораздо чаще, чем вторичная мальформация Киари.
верх
Каковы симптомы мальформации Киари?
Головная боль является отличительным признаком мальформации Киари, особенно после внезапного кашля, чихания или напряжения. Другие симптомы могут различаться у разных людей и могут включать:
- боль в шее
- проблемы со слухом или равновесием
- мышечная слабость или онемение
- головокружение
- Проблемы с глотанием или речью
- рвота
- звон или жужжание в ушах (тиннитус)
- Искривление позвоночника (сколиоз)
- бессонница
- депрессия
- Проблемы с координацией рук и мелкой моторикой.
Некоторые люди с CM могут не проявлять никаких симптомов. У некоторых людей симптомы могут измениться в зависимости от сдавления тканей и нервов, а также от повышения давления спинномозговой жидкости.
Младенцы с мальформацией Киари могут иметь затруднения при глотании, раздражительность при кормлении, чрезмерное слюнотечение, слабый плач, рвоту или рвоту, слабость в руках, ригидность шеи, проблемы с дыханием, задержку развития и неспособность набрать вес.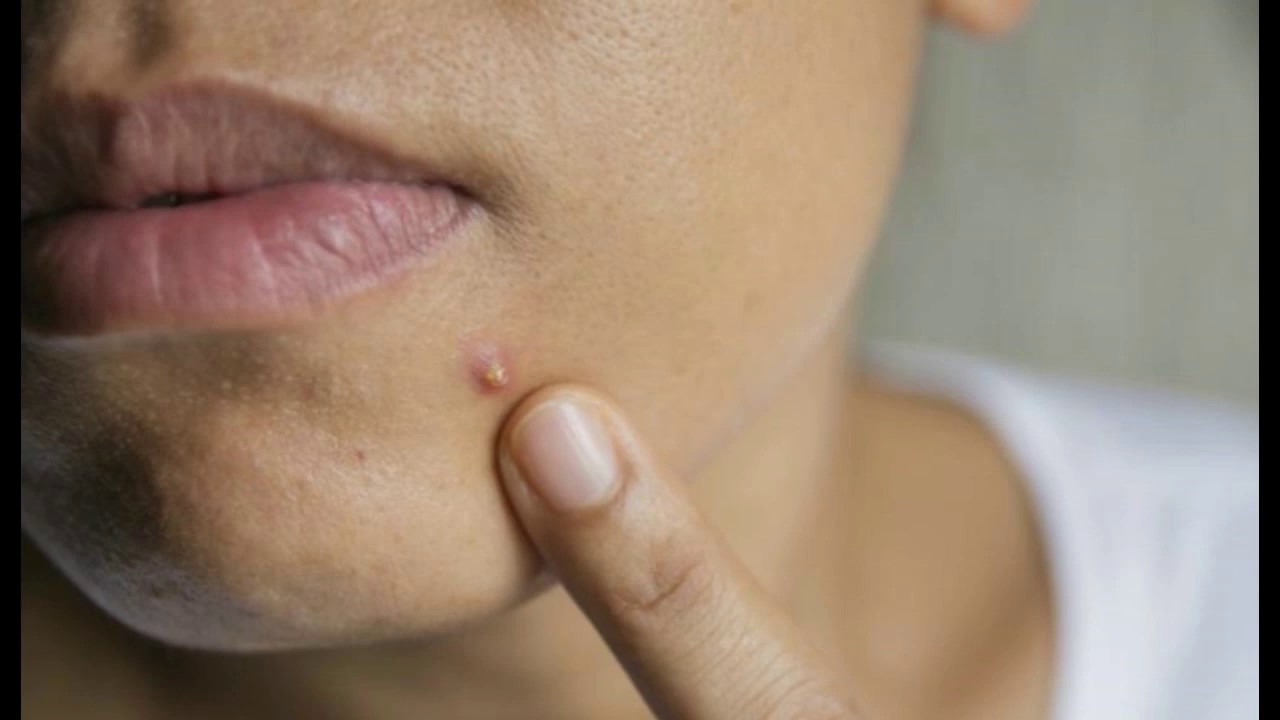
верх
Как классифицируются УК?
Пороки развития Киари классифицируются по степени тяжести заболевания и участкам головного мозга, которые выступают в позвоночный канал.
Мальформация Киари Тип I
Тип 1 возникает, когда нижняя часть мозжечка (называемая миндалинами мозжечка) выходит в большое затылочное отверстие. Обычно через это отверстие проходит только спинной мозг. Тип 1, который может не вызывать симптомов, является наиболее распространенной формой CM. Обычно это впервые замечается в подростковом или взрослом возрасте, часто случайно во время обследования на другое заболевание. Подростки и взрослые, у которых есть CM, но изначально отсутствуют симптомы, могут развить признаки расстройства в более позднем возрасте.
Мальформация Киари Тип II
Люди с Типом II имеют симптомы, которые обычно более серьезны, чем у Типа 1, и обычно появляются в детстве. Это заболевание может вызывать опасные для жизни осложнения в младенчестве или раннем детстве, и для его лечения требуется хирургическое вмешательство.
При типе II, также называемом классическим ЦМ, и мозжечок, и ткань ствола головного мозга выступают в большое затылочное отверстие. Также нервная ткань, соединяющая две половины мозжечка, может отсутствовать или сформироваться только частично.Тип II обычно сопровождается миеломенингоцеле — формой расщелины позвоночника, которая возникает, когда позвоночный канал и позвоночник не закрываются до рождения. (Расщелина позвоночника — это заболевание, характеризующееся неполным развитием головного и спинного мозга и / или их защитного покрытия.) Миеломенингоцеле обычно приводит к частичному или полному параличу области ниже отверстия позвоночника. Термин «порок развития Арнольда-Киари» (названный в честь двух исследователей-первопроходцев) специфичен для пороков развития типа II.
Мальформация Киари III типа
Тип III — очень редкая и наиболее серьезная форма мальформации Киари. При типе III некоторые части мозжечка и ствола головного мозга выступают или образуют грыжу через аномальное отверстие в задней части черепа. Это также может включать мембраны, окружающие головной или спинной мозг.
При типе III некоторые части мозжечка и ствола головного мозга выступают или образуют грыжу через аномальное отверстие в задней части черепа. Это также может включать мембраны, окружающие головной или спинной мозг.
Симптомы III типа проявляются в младенчестве и могут вызывать изнурительные и опасные для жизни осложнения. Младенцы с типом III могут иметь многие из тех же симптомов, что и дети с типом II, но также могут иметь дополнительные серьезные неврологические дефекты, такие как умственные и физические задержки и судороги.
Мальформация Киари IV типа
Тип IV включает неполный или недоразвитый мозжечок (состояние, известное как гипоплазия мозжечка). При этой редкой форме КМ мозжечок находится в своем нормальном положении, но его части отсутствуют, и могут быть видны части черепа и спинного мозга.
верх
Какие еще состояния связаны с уродствами Киари?
- Гидроцефалия — это чрезмерное накопление спинномозговой жидкости в головном мозге.КМ может блокировать нормальный поток этой жидкости и вызывать давление внутри головы, что может привести к психическим дефектам и / или увеличению или деформации черепа. Тяжелая гидроцефалия, если ее не лечить, может привести к летальному исходу. Расстройство может возникать с любым типом мальформации Киари, но чаще всего связано с типом II.
Spina bifida — это неполное закрытие позвоночника и оболочек спинного мозга. У детей с расщелиной позвоночника кости вокруг спинного мозга не формируются должным образом, вызывая дефекты в нижней части позвоночника.В то время как большинство детей с этим врожденным дефектом имеют такую легкую форму, что у них нет неврологических проблем, у людей с мальформацией Киари II типа обычно бывает миеломенингоцеле, и спинной мозг ребенка остается открытым в одной области спины и нижней части позвоночника. Оболочки и спинной мозг выступают через отверстие в позвоночнике, образуя мешок на спине ребенка.
 Это может вызвать ряд неврологических нарушений, таких как мышечная слабость, паралич и сколиоз.
Это может вызвать ряд неврологических нарушений, таких как мышечная слабость, паралич и сколиоз. - Сирингомиелия — это заболевание, при котором трубчатая киста, заполненная спинномозговой жидкостью, или сиринкс, формируется в центральном канале спинного мозга.Растущий сиринкс разрушает центр спинного мозга, что приводит к боли, слабости и жесткости в спине, плечах, руках или ногах. Другие симптомы могут включать потерю способности ощущать крайнюю жару или холод, особенно в руках. Некоторые люди также испытывают сильную боль в руке и шее.
- Синдром привязанного спинного мозга возникает, когда спинной мозг ребенка ненормально прикрепляется к тканям в нижней части позвоночника. Это означает, что спинной мозг не может свободно перемещаться по позвоночному каналу.По мере роста ребенка заболевание усугубляется и может привести к необратимому повреждению нервов, контролирующих мышцы нижней части тела и ног. Дети с миеломенингоцеле имеют повышенный риск развития фиксированного пуповины в более позднем возрасте.
- Искривление позвоночника часто встречается у людей с сирингомиелией или CM типа I. Позвоночник может изгибаться влево или вправо (сколиоз) или может изгибаться вперед (кифоз).
верх
Насколько распространены уродства Киари?
Раньше считалось, что это заболевание встречается примерно у одного из 1000 рождений.Однако более широкое использование диагностической визуализации показало, что мальформация Киари может быть гораздо более распространенной. Эту оценку усложняет тот факт, что у некоторых детей, родившихся с этим заболеванием, симптомы могут никогда не развиться или проявляться симптомы только в подростковом или взрослом возрасте. Пороки развития Киари чаще встречаются у женщин, чем у мужчин, а пороки развития типа II более распространены в определенных группах, включая людей кельтского происхождения.
верх
Как диагностируются мальформации Киари?
В настоящее время не существует тестов, позволяющих определить, родится ли ребенок с уродством Киари. Поскольку пороки развития Киари связаны с определенными врожденными дефектами, такими как расщелина позвоночника, детей, рожденных с такими дефектами, часто проверяют на наличие пороков развития. Однако некоторые пороки развития можно увидеть на ультразвуковых изображениях до рождения.
Поскольку пороки развития Киари связаны с определенными врожденными дефектами, такими как расщелина позвоночника, детей, рожденных с такими дефектами, часто проверяют на наличие пороков развития. Однако некоторые пороки развития можно увидеть на ультразвуковых изображениях до рождения.
Многие люди с пороками Киари не имеют симптомов, и их пороки развития обнаруживаются только в ходе диагностики или лечения другого заболевания. Врач проведет физический осмотр и проверит память, познание, баланс человека (функции, контролируемые мозжечком), прикосновение, рефлексы, ощущения и двигательные навыки (функции, контролируемые спинным мозгом).Врач также может назначить один из следующих диагностических тестов:
- Магнитно-резонансная томография (МРТ) — это процедура визуализации, наиболее часто используемая для диагностики мальформации Киари. Он использует радиоволны и мощное магнитное поле для безболезненного создания детального трехмерного изображения или двухмерного «среза» структур тела, включая ткани, органы, кости и нервы.
- Рентгеновские лучи используют электромагнитную энергию для получения изображений костей и определенных тканей на пленке.Рентген головы и шеи не может выявить КМ, но может выявить костные аномалии, которые часто связаны с заболеванием.
- Компьютерная томография (КТ) использует рентгеновские лучи и компьютер для получения двухмерных изображений костей и кровеносных сосудов. КТ может выявить гидроцефалию и костные аномалии, связанные с мальформацией Киари.
верх
Как лечат мальформации Киари?
Некоторые КМ не проявляют симптомов и не мешают повседневной деятельности человека.В этих случаях врачи могут рекомендовать только регулярное наблюдение с помощью МРТ. Когда человек испытывает боль или головную боль, врачи могут назначить лекарства, чтобы облегчить симптомы.
Хирургия
Во многих случаях хирургическое вмешательство является единственным доступным лечением для облегчения симптомов или остановки прогрессирования поражения центральной нервной системы. Хирургия может улучшить или стабилизировать симптомы у большинства людей. Для лечения этого состояния может потребоваться более одной операции.
Хирургия может улучшить или стабилизировать симптомы у большинства людей. Для лечения этого состояния может потребоваться более одной операции.
Самая распространенная операция по лечению мальформации Киари — декомпрессия задней черепной ямки.Это создает больше места для мозжечка и снимает давление на спинной мозг. Операция включает разрез на затылке и удаление небольшой части кости в нижней части черепа (трепанация черепа). В некоторых случаях дугообразная костная крыша позвоночного канала, называемая пластинкой, также может быть удалена (спинальная ламинэктомия). Операция должна помочь восстановить нормальный отток спинномозговой жидкости, а в некоторых случаях этого может быть достаточно для облегчения симптомов.
Затем хирург может сделать разрез твердой мозговой оболочки, защитного покрытия головного и спинного мозга.Некоторые хирурги проводят ультразвуковую допплерографию во время операции, чтобы определить необходимость вскрытия твердой мозговой оболочки. Если область головного и спинного мозга все еще переполнена, хирург может использовать процедуру, называемую электрокаутерией, чтобы удалить миндалины мозжечка, чтобы освободить больше свободного пространства. Эти миндалины не имеют признанной функции и могут быть удалены без каких-либо известных неврологических проблем.
Последний шаг — пришить пластырь твердой мозговой оболочки, чтобы расширить пространство вокруг миндалин, аналогично тому, как на брюках выпустить пояс.Этот пластырь может быть сделан из искусственного материала или ткани, взятой из другой части тела человека.
Младенцам и детям с миеломенингоцеле может потребоваться операция по перемещению спинного мозга и закрытию отверстия в спине. Результаты Национального института здоровья (NIH) показывают, что эта операция наиболее эффективна, когда она проводится внутриутробно (пока ребенок еще находится в утробе матери), а не после рождения. Пренатальная хирургия снижает частоту возникновения гидроцефалии и восстанавливает мозжечок и ствол мозга до более нормального положения.
Гидроцефалию можно лечить с помощью шунтирующей (трубочной) системы, которая отводит лишнюю жидкость и снижает давление внутри головы. Прочная трубка, хирургическим путем вставляемая в голову, соединяется с гибкой трубкой, помещаемой под кожу. Эти трубки отводят лишнюю жидкость либо в грудную полость, либо в брюшную полость, чтобы она могла абсорбироваться организмом.
Альтернативным хирургическим лечением у некоторых людей с гидроцефалией является третья вентрикулостомия, процедура, которая улучшает отток спинномозговой жидкости из головного мозга.В нижней части третьего желудочка (полость мозга) делается небольшое отверстие, куда направляется спинномозговая жидкость для снятия давления. Аналогичным образом, в случаях, когда операция не была эффективной, врачи могут вскрыть спинной мозг и вставить шунт для дренирования сирингомиелии или гидромиелии (увеличение жидкости в центральном канале спинного мозга).
верх
Какие исследования проводятся?
Миссия Национального института неврологических расстройств и инсульта (NINDS) состоит в том, чтобы получить фундаментальные знания о мозге и нервной системе и использовать эти знания для уменьшения бремени неврологических заболеваний.NINDS является составной частью Национального института здоровья (NIH), ведущего сторонника биомедицинских исследований в мире. NINDS проводит исследования и предоставляет исследовательские гранты крупным медицинским исследовательским учреждениям по всей стране.
Генетика
NIH изучает генетические факторы, повышающие риск развития мальформации Киари и связанных с ней заболеваний головного мозга. Недавние исследования выявили генные мутации в сигнальном пути PI3K-AKT, которые вызывают чрезмерный рост мозга, который может сопровождать гидроцефалию, ХМ и другие заболевания головного мозга.Чтобы лучше понять генетические факторы, ответственные за уродство Киари I. Ученые NINDS ищут другие генные мутации, которые могут действовать через передачу сигналов PI3K-AKT и другие пути.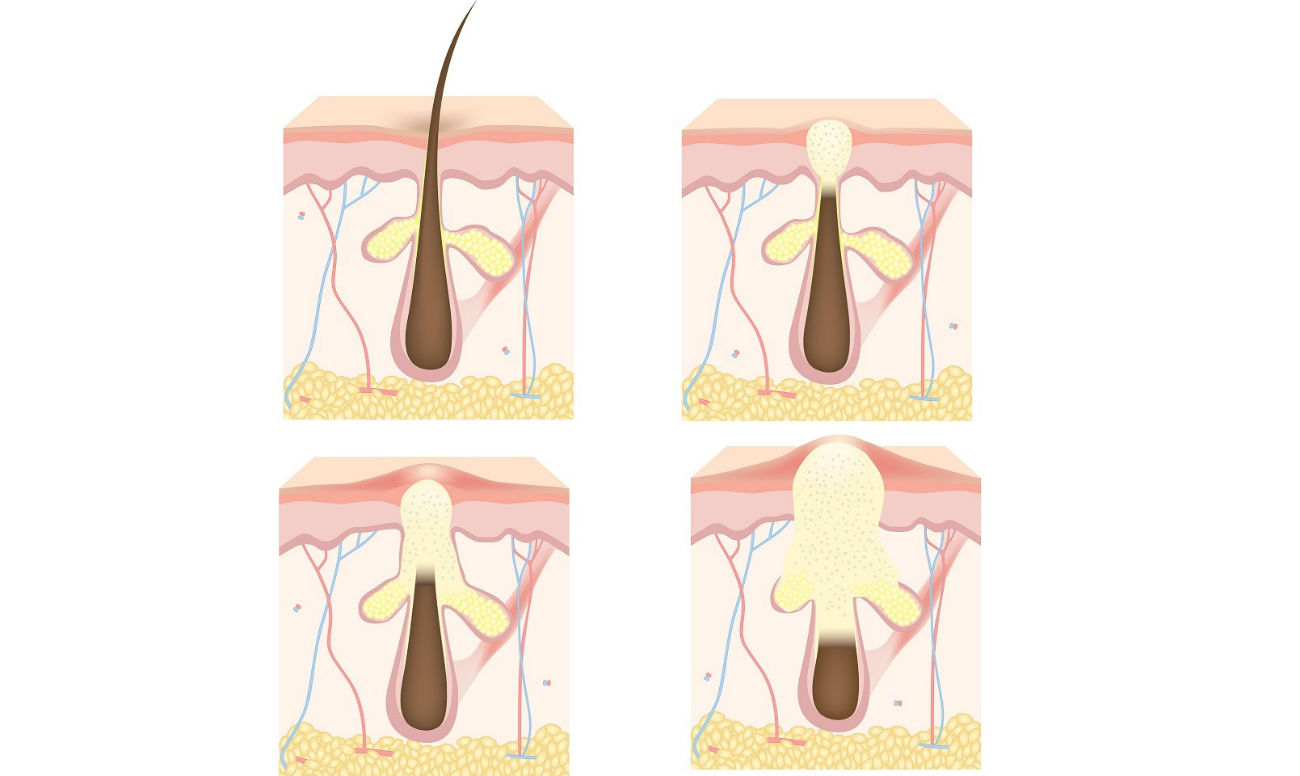 Эти исследования могут привести к новым диагностическим тестам и лучшим вариантам лечения пороков развития Киари и других нарушений развития мозга.
Эти исследования могут привести к новым диагностическим тестам и лучшим вариантам лечения пороков развития Киари и других нарушений развития мозга.
Мозговые механизмы
Определенные сигналы на границе среднего и заднего мозга (MHB) говорят мозгу о правильном развитии мозжечка и других частей мозга.Однако не совсем понятно, как эти области мозга инициируются, формируются и поддерживаются. Ученые NINDS изучают эмбрионы рыбок данио, чтобы лучше понять, как формируется MHB. Это даст ценную информацию о развитии человеческого мозга, особенно мозжечка. Другие исследователи изучают влияние различных факторов роста на развитие головного мозга, черепа, позвоночника и спинного мозга. Нарушение нормальной функции генов из-за генных мутаций или факторов окружающей среды может повлиять на развитие CM.
Лечение
Целью хирургического лечения сирингомиелии является удаление сиринкса и предотвращение дальнейшего повреждения спинного мозга. Мало что известно о влиянии хирургического вмешательства на силу мышц, уровень боли и общую функцию. Ученые NINDS исследуют людей, которые либо страдают сирингомиелией, либо находятся в группе риска развития заболевания, в том числе с ЦМ. Записывая симптомы, силу мышц, общий уровень функции и результаты МРТ-сканирования за более чем 5 лет у людей, получающих стандартное лечение сирингомиелии, исследователи надеются получить больше информации о факторах, которые влияют на ее развитие, прогрессирование и облегчение симптомов.Результаты исследования могут позволить врачам дать людям с сирингомиелией более точные рекомендации относительно оптимального хирургического или нехирургического лечения.
Более подробную информацию об исследованиях мальформации Киари, поддерживаемых NINDS и другими институтами и центрами NIH, можно найти с помощью NIH RePORTER, базы данных с возможностью поиска текущих и прошлых исследовательских проектов, поддерживаемых NIH и другими федеральными агентствами. В RePORTER также есть ссылки на публикации и ресурсы из этих проектов.
В RePORTER также есть ссылки на публикации и ресурсы из этих проектов.
верх
Где я могу получить дополнительную информацию?
Для получения дополнительной информации о неврологических расстройствах или исследовательских программах, финансируемых Национальным институтом неврологических расстройств и инсульта, свяжитесь с Институтом мозговых ресурсов и информационной сети (BRAIN) по телефону:
МОЗГ
P.O. Box 5801
Bethesda, MD 20824
800-352-9424
Информацию также можно получить в следующих организациях:
Американский альянс по сирингомиелии и Киари
P.О. Box 1586
Longview, TX 75606-1586
903-236-7079
800-272-7282
Фонд Киари и Сирингомиелии
29 Crest Loop
Staten Island, NY 10312
718-966-2593
March of Dimes Foundation
1275 Mamaroneck Avenue
White Plains, NY 10605
914-997-4488
888-663-4637
Национальная организация по редким заболеваниям (NORD)
55 Kenosia Avenue
Danbury, CT 06810-1968
203-744-0100
Бесплатная голосовая почта: 800-999-6673
Американская ассоциация Spina Bifida
1600 Wilson Boulevard, Suite 800
Arlington, VA 22209
202-944-3285
800-621-3141
верх
«Информационный бюллетень по мальформации Киари», NINDS, дата публикации июнь 2017 г.
Публикация NIH № 17-4839
Назад к странице информации о мальформации Киари
См. Список всех расстройств NINDS
Publicaciones en Español
Malformaciones de Chiari
Подготовлено:
Офис по связям с общественностью
Национальный институт неврологических расстройств и инсульта
Национальные институты здравоохранения
Bethesda, MD 20892
NINDS, связанные со здоровьем, предоставляются только в информационных целях и не обязательно представляют собой одобрение или официальную позицию Национального института неврологических расстройств и инсульта или любого другого федерального агентства. Консультации по лечению или уходу за отдельным пациентом следует получать после консультации с врачом, который обследовал этого пациента или знаком с историей болезни этого пациента.
Консультации по лечению или уходу за отдельным пациентом следует получать после консультации с врачом, который обследовал этого пациента или знаком с историей болезни этого пациента.
Вся информация, подготовленная NINDS, находится в открытом доступе и может свободно копироваться. Благодарность NINDS или NIH приветствуется.
Пороки развития Киари — NORD (Национальная организация по редким заболеваниям)
Признаки и симптомы мальформации Киари могут сильно различаться от человека к человеку.У некоторых людей могут отсутствовать какие-либо симптомы (бессимптомные) после постановки диагноза как случайной находки; у других могут быть серьезные проявления, такие как неврологический дефицит. Симптомы могут проходить периоды обострения и ремиссии. Мальформации Киари — это очень изменчивые состояния, которые влияют на каждого человека по-разному. Специфические симптомы могут возникать в различных комбинациях и, как правило, отражать дисфункцию мозжечка, ствола головного мозга, спинного мозга и нижних черепных нервов.Важно отметить, что у пораженных людей могут быть не все симптомы, описанные ниже. Пострадавшие должны поговорить со своим врачом и медицинской бригадой о своем конкретном случае, связанных с ним симптомах и общем прогнозе.
Самый частый симптом, связанный с мальформацией Киари, — затылочные головные боли. Эти головные боли ощущаются у основания черепа и могут иррадиировать, вызывая боль в шее и плечах. Они могут быть серьезными и могут быть описаны как острые, непродолжительные, пульсирующие или пульсирующие.Затылочные головные боли могут возникать или усиливаться при кашле, напряжении или чихании.
Нарушения, поражающие глаза, также могут поражать людей с мальформацией Киари, включая двоение в глазах (диплопия), аномальную чувствительность к свету (светобоязнь), нечеткость зрения, непроизвольные движения глаз (нистагм) и боль за глазами. Также могут развиться головокружение, головокружение, звон в ушах (тиннитус) и двустороннее нарушение слуха.
Дополнительные симптомы, связанные с мальформацией Киари, могут включать плохую координацию и проблемы с равновесием, мышечную слабость, трудности с глотанием (дисфагия) или речью (дизартрия), учащенное сердцебиение, обмороки (обмороки), покалывание или жжение в пальцах рук, ног или губ. (парестезии).Расстройства сна, особенно апноэ во сне и хроническая усталость, также были описаны у людей с пороками развития Киари.
У больных также может развиться заполненная жидкостью полость или киста в спинном мозге (сиринкс), состояние, известное как сирингомиелия. Это хроническое состояние, и со временем сиринкс может увеличиваться. Сирингомиелия может быть связана с множеством симптомов в зависимости от размера и конкретного расположения сиринкса. Возможные симптомы включают потерю мышечной массы, мышечную слабость, онемение или снижение чувствительности, особенно к жару и холоду, аномальное искривление позвоночника (сколиоз), потерю контроля над кишечником и мочевым пузырем, хроническую боль, мышечные сокращения, нескоординированные движения (атаксия) и спазмы и напряжение мышц ног (спастичность).
У некоторых людей есть состояние, связанное с сирингомиелией, известное как гидромиелия, которое характеризуется аномальным расширением центрального канала спинного мозга (небольшого канала, проходящего через центр спинного мозга). Эти небольшие полости заполнены спинномозговой жидкостью, и их значение, если таковое имеется, неизвестно. Некоторые врачи используют термины сирингомиелия или гидромиелия как синонимы. Однако полости гидромиелии соединяются с четвертым желудочком (областью мозга, которая обычно содержит спинномозговую жидкость).Гидромиелия также может присутствовать у младенцев и детей младшего возраста с аномалиями мозга или без них, такими как мальформация Киари II типа. Заполненные жидкостью полости при сирингомиелии часто не соединяются с другими заполненными жидкостью областями или пространствами и чаще возникают у взрослых, чем у детей.
ДЕФОРМАЦИЯ КИАРИ, ТИП I
Мальформация Киари, тип I, является наиболее частой причиной сирингомиелии. Это может не вызывать никаких симптомов и часто остается нераспознанным до подросткового или взрослого возраста.Следовательно, эту форму иногда называют мальформацией Киари у взрослых. Мальформация Киари I типа обычно не связана с другими неврологическими аномалиями, хотя может вызывать неврологические симптомы из-за сдавления ствола головного и спинного мозга.
Это может не вызывать никаких симптомов и часто остается нераспознанным до подросткового или взрослого возраста.Следовательно, эту форму иногда называют мальформацией Киари у взрослых. Мальформация Киари I типа обычно не связана с другими неврологическими аномалиями, хотя может вызывать неврологические симптомы из-за сдавления ствола головного и спинного мозга.
ДЕФОРМАЦИЯ КИАРИ II ТИПА
Мальформация Киари II типа обычно более серьезна, чем тип I, и обычно симптомы проявляются в детстве. Степень тяжести мальформации Киари II типа может сильно различаться.Расстройство потенциально может вызвать серьезные, опасные для жизни осложнения в младенчестве или детстве.
При мальформации Киари II типа ткань мозжечка полностью выступает в позвоночный канал. У больных могут быть некоторые из описанных выше симптомов. Однако также могут возникать дополнительные симптомы, такие как гидроцефалия. Гидроцефалия — это состояние, при котором накопление чрезмерного количества спинномозговой жидкости в желудочках головного мозга вызывает давление на ткани головного мозга. Гидроцефалия может вызывать аномально увеличенную голову (макроцефалию), рвоту, раздражительность, судороги и задержку в достижении основных этапов развития.Специфические симптомы, связанные с гидроцефалией, могут варьироваться от одного ребенка к другому.
Мальформация Киари II типа почти всегда связана с формой расщелины позвоночника, часто проявляющейся как миеломенингоцеле. Расщелина позвоночника — это врожденный дефект, связанный с неполным закрытием заднего отдела спинного мозга и костной дуги позвонка (пластинки). Во многих случаях с этой аномалией часть спинного мозга остается открытой через позвоночный канал, обычно образуя мешок, заполненный спинномозговой жидкостью, мозговыми оболочками и частями спинного мозга и нервов (миеломенингоцеле).Миеломенингоцеле может быть связано с частичным или полным параличом ниже отверстия позвоночника, включая отсутствие контроля над мочевым пузырем и кишечником.
Мальформация Киари типа II может быть связана с другими значительными неврологическими состояниями, включая сложные аномалии головного мозга. Мальформация Киари II типа иногда называется детской мальформацией Киари и требует хирургического вмешательства в младенчестве или раннем детстве.
ПРАВИЛА КИАРИ, ТИП III
Мальформация Киари, тип III, чрезвычайно редка и более серьезна, чем мальформация Киари типа I и II.Эта форма связана с энцефалоцеле, состоянием, при котором часть мозга и окружающие его оболочки (мозговые оболочки) выступают через дефект черепа.
Больные имеют многие симптомы, связанные с мальформацией Киари II типа, но также имеют дополнительные симптомы. Мальформация Киари III типа часто связана с изнурительными и опасными для жизни осложнениями в младенчестве.
МАЛОФОРМАЦИЯ КИАРИ, ТИП IV
В отличие от типов I-III, мальформация Киари IV типа не связана с грыжей головного мозга через большое затылочное отверстие.В этом состоянии мозг недоразвит (гипопластический) или не может развиваться (апластический). Мальформация Киари IV типа является наиболее тяжелой формой и обычно приводит к летальному исходу в младенчестве. Из-за отсутствия грыжи миндалин мозжечка некоторые исследователи не считают это состояние формой мальформации Киари.
ТИП МАЛОФОРМАЦИИ КИАРИ 0
Исследователи определили, что у некоторых людей с мальформацией Киари грыжа миндалин мозжечка через большое затылочное отверстие минимальна или отсутствует.У этих людей часто наблюдается сирингомиелия, несмотря на отсутствие грыжи миндалин мозжечка. Также могут возникать затылочные головные боли. Симптомы в этих случаях, скорее всего, связаны с нарушениями оттока спинномозговой жидкости на уровне большого затылочного отверстия у основания черепа, хотя часто причина этого не определяется. Состояние людей с этим заболеванием улучшилось после операции декомпрессии. Добавление типа 0 мальформации Киари в классификацию мальформации Киари является спорным; некоторые врачи считают, что для диагностики мальформации Киари необходимо наличие грыжи миндалин.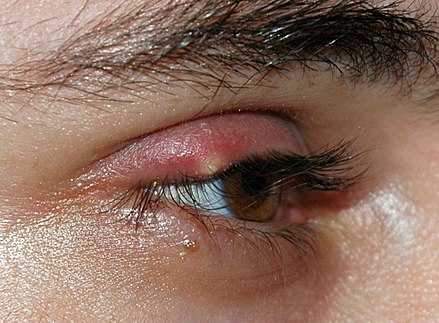
Мальформация Киари I типа | Johns Hopkins Medicine
Что такое мальформация Киари?
Мальформация Киари — это проблема, при которой часть мозга (мозжечок) в задней части черепа выпячивается через нормальное отверстие в черепе, где она соединяется со спинномозговым каналом. Это оказывает давление на части головного и спинного мозга и может вызвать симптомы от легких до тяжелых. В большинстве случаев проблема присутствует при рождении (врожденная).
Существует несколько типов пороков развития Киари, но тип I является наиболее распространенным.При типе I мозжечок выпячивается через нормальное отверстие в основании черепа. Этот тип чаще всего бывает врожденным. Его также называют первичным типом мальформации Киари I. Но он часто не обнаруживается до тех пор, пока человек не станет подростком или молодым взрослым.
В редких случаях этот тип может развиться и в более позднем возрасте. Это заболевание известно как приобретенная или вторичная мальформация Киари I.
Что вызывает мальформацию Киари I типа?
Точная причина врожденной мальформации Киари I типа неизвестна.Проблема во время роста плода может вызвать дефект. Это может быть вызвано контактом с вредными веществами во время беременности. Или это может быть связано с генетическими проблемами, передаваемыми в семьях.
Приобретенная мальформация Киари I типа случается с человеком после рождения. Это вызвано чрезмерным вытеканием спинномозговой жидкости из нижних (поясничных) или грудных (грудных) участков позвоночника. Это может произойти из-за травмы, контакта с вредными веществами или инфекции.
Признаки и симптомы мальформации Киари
Сиринкс
Пороки развития Киари связаны с образованием сиринкса, заполненного жидкостью кармана или кисты в спинном мозге.Это состояние также известно как сирингомиелия. Когда киста наполняется спинномозговой жидкостью, она расширяется, оказывая давление на спинной мозг.
У некоторых пациентов с мальформацией Киари повышение давления со стороны сиринкса может повлиять на нервно-мышечную функцию, вызывая слабость конечностей или затруднения при ходьбе или дыхании.
У некоторых детей будут признаки сиринкса позвоночника, а у других — нет. В этих ситуациях для постановки точного диагноза может потребоваться МРТ.
Сколиоз
У детей младше 16 лет, у которых позвоночник все еще растет, наличие сиринкса также может быть связано с развитием сколиоза — аномального бокового (из стороны в сторону) искривления позвоночника.
Головные боли
У малышей, детей и подростков с недиагностированной мальформацией Киари 1 типа могут развиваться головные боли, которые обычно локализуются в затылке и шее и часто усиливаются при физической нагрузке.
Гидроцефалия
Пороки развития Киари 2-го типа также могут быть связаны с гидроцефалией, состоянием, при котором возникает препятствие потоку спинномозговой жидкости, которая обнаруживается внутри желудочков (заполненных жидкостью областей) внутри головного мозга.
Накопление жидкости приводит к увеличению давления внутри головы, и кости черепа ребенка расширяются и приобретают больший, чем обычно, вид.
Апноэ во сне
Апноэ во сне — еще одна проблема, которая возникает у людей с мальформацией Киари. Это серьезное нарушение сна, характеризующееся кратковременными перерывами в дыхании во время сна. Исследование сна может подтвердить наличие апноэ во сне, чтобы врач назначил лечение.
Другие симптомы
Симптомы мальформации Киари также могут включать:
Охриплость
Затруднение глотания
Быстрые движения глаз из стороны в сторону (нистагм)
Мышечная слабость, нарушение равновесия или аномальные рефлексы
Нервные проблемы, включая паралич
Как диагностируется уродство Киари I типа?
Если у вас нет симптомов, проблема может быть обнаружена при проведении визуализационных тестов по другим причинам.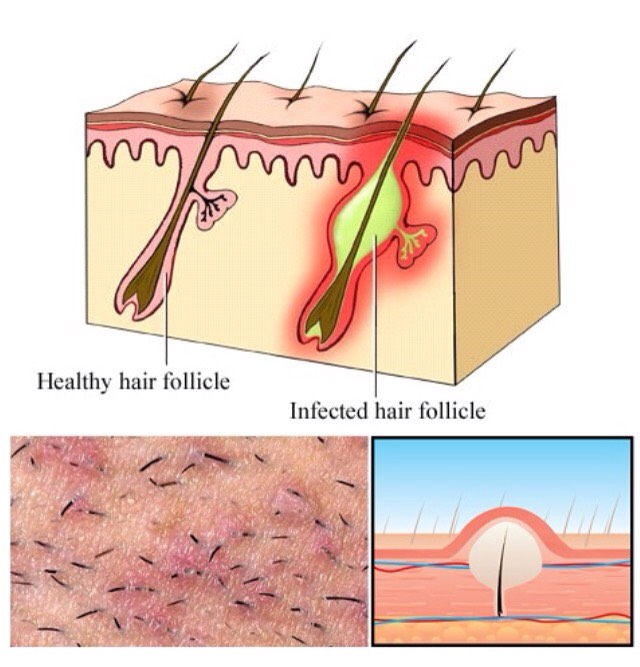 Если у вас есть симптомы, ваш лечащий врач спросит о вашем анамнезе и проведет медицинский осмотр. Он или она может направить вас к специалисту.
Если у вас есть симптомы, ваш лечащий врач спросит о вашем анамнезе и проведет медицинский осмотр. Он или она может направить вас к специалисту.
Визуализирующие тесты выполняются для выявления мальформации Киари I типа. Вашему ребенку может быть назначено 1 или несколько из следующих тестов:
МРТ. Этот тест наиболее часто используется для диагностики пороков развития Киари. Он использует большие магниты и компьютер, чтобы делать подробные снимки внутренней части тела.
Компьютерная томография. Этот тест использует серию рентгеновских снимков и компьютер для создания подробных изображений внутренней части тела. Компьютерная томография более детализирована, чем обычный рентген.
Как лечить у меня мальформацию Киари?
Вы можете лечиться у невролога или нейрохирурга. Это специалисты по проблемам головного и спинного мозга. Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Без симптомов. За вашим здоровьем можно внимательно следить. Это может включать частые медицинские осмотры и МРТ.
С симптомами. Ваш лечащий врач может назначить лекарства для уменьшения боли. Или он или она могут выбрать операцию. Это делается для снятия давления на мозг или восстановления оттока спинномозговой жидкости.
С небольшими симптомами или без них, но с сиринксом. Ваш лечащий врач может посоветовать тщательное наблюдение за дефектом с помощью специального типа МРТ, называемого кинофазовым контрастом.Этот тест проверяет поток спинномозговой жидкости. Он также проверяет области, где жидкость заблокирована. По результатам МРТ или при ухудшении симптомов вам может потребоваться операция.
С признаками апноэ во сне.
 Вам может потребоваться исследование сна, если у вас апноэ во сне. Апноэ во сне означает, что вы останавливаетесь и начинаете дышать во время сна. Исследование сна также может помочь вашему лечащему врачу решить, нужно ли вам другое лечение.
Вам может потребоваться исследование сна, если у вас апноэ во сне. Апноэ во сне означает, что вы останавливаетесь и начинаете дышать во время сна. Исследование сна также может помочь вашему лечащему врачу решить, нужно ли вам другое лечение.
Какие еще проблемы со здоровьем вызваны аномалией Киари I типа?
Эти проблемы со здоровьем могут включать:
Длительная боль
Карман спинномозговой жидкости (сиринкс) в спинном мозге или стволе головного мозга.Со временем это формируется.
Пожизненное повреждение мышц или нервов
Невозможность двигать руками или ногами из-за того, что мышцы больше не работают (паралич)
Внимательное наблюдение за изменениями в своем здоровье может помочь предотвратить эти проблемы. Это помогает обеспечить раннее лечение.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если заметите какие-либо изменения.Обязательно звоните, если заметите проблемы с:
Дыхание
Глотание
Кормление
Говоря
Ходьба или движение
Основные сведения о мальформации Киари I типа
При мальформации Киари нижняя часть мозга опускается вниз через нормальное отверстие в нижней части черепа.
Есть несколько типов пороков развития Киари. Тип I — самый распространенный тип.
В большинстве случаев проблема присутствует при рождении (врожденная). Но его можно не найти, пока человек не станет подростком или молодым взрослым.
Возможно, у вас нет симптомов. Если возникают симптомы, наиболее частыми из них являются головные боли или боли в затылке или шее.
 Головные боли и боль усиливаются от кашля, смеха или чихания.
Головные боли и боль усиливаются от кашля, смеха или чихания.У вас также может быть карман спинномозговой жидкости в спинном мозге или стволе головного мозга. Это называется сиринкс.
Визуализирующие тесты проводятся для выявления мальформации Киари I типа. Вам могут пройти МРТ или компьютерную томографию.
Мальформация Арнольда Киари: симптомы, типы и лечение
Мальформация Киари — структурные дефекты мозжечка. Это часть мозга, которая контролирует баланс.
У некоторых людей с пороками развития Киари симптомы могут отсутствовать. Другие могут иметь такие симптомы, как:
- головокружение
- мышечная слабость
- онемение
- проблемы со зрением
- головные боли
- проблемы с равновесием и координацией
мальформации Киари чаще поражают женщин, чем мужчин.
Ученые когда-то считали, что уродства Киари случаются только у 1 из 1000 рождений. Но более широкое использование методов диагностической визуализации, таких как компьютерная томография и МРТ, предполагает, что это состояние может быть гораздо более распространенным.
Трудно дать точную оценку. Это связано с тем, что у некоторых детей, рожденных с этим заболеванием, симптомы либо никогда не появляются, либо симптомы не появляются, пока они не достигнут подросткового или взрослого возраста.
Причины пороков развития Киари
Пороки развития Киари обычно вызваны структурными дефектами головного и спинного мозга. Эти дефекты развиваются во время внутриутробного развития плода.
Из-за генетических мутаций или рациона матери, в котором отсутствовали определенные питательные вещества, костное пространство с выемкой у основания черепа очень мало.В результате на мозжечок оказывается давление. Это блокирует отток спинномозговой жидкости. Это жидкость, которая окружает и защищает головной и спинной мозг.
Большинство пороков развития Киари возникают во время внутриутробного развития плода.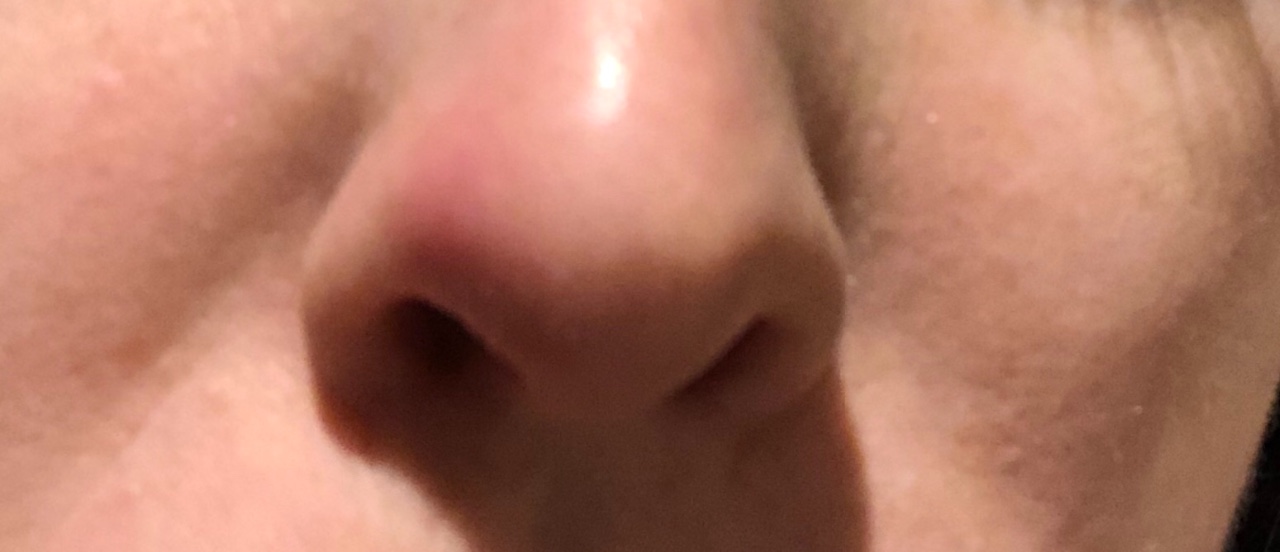 Гораздо реже уродства Киари могут возникнуть в более позднем возрасте. Это может произойти при оттоке чрезмерного количества спинномозговой жидкости из-за:
Гораздо реже уродства Киари могут возникнуть в более позднем возрасте. Это может произойти при оттоке чрезмерного количества спинномозговой жидкости из-за:
- травмы
- инфекции
- воздействия токсичных веществ
Типы мальформации Киари
Есть четыре типа мальформации Киари:
Тип Я. Это наиболее часто встречающийся тип у детей. В этом типе нижняя часть мозжечка — но не ствол мозга — простирается в отверстие в основании черепа. Отверстие называется большим затылочным отверстием. Обычно через это отверстие проходит только спинной мозг.
Тип I — единственный тип уродства Киари, который может быть приобретен.
Тип II. Обычно это наблюдается только у детей, рожденных с расщелиной позвоночника. Расщелина позвоночника — это неполное развитие спинного мозга и / или его защитного покрытия.
Тип II также известен как «классическая» мальформация Киари или мальформация Арнольда-Киари. При мальформации Киари II типа мозжечок и ствол головного мозга переходят в большое затылочное отверстие.
Продолжение
Тип III. Это наиболее серьезная форма мальформации Киари. Он включает выпячивание или грыжу мозжечка и ствола мозга через большое затылочное отверстие в спинной мозг. Обычно это вызывает серьезные неврологические дефекты. Тип III — редкий тип.
Продолжение
Тип IV. Это связано с неполным или неразвитым мозжечком. Иногда это связано с обнаженными частями черепа и спинного мозга. Тип IV — редкий тип.
Помимо расщелины позвоночника, с пороками развития Киари иногда связаны и другие состояния:
Гидроцефалия. Чрезмерное скопление спинномозговой жидкости в головном мозге.
Сирингомиелия. Заболевание, при котором в центральном канале спинного мозга развивается киста.
Синдром привязанного шнура. Прогрессирующее заболевание, при котором спинной мозг прикрепляется к костной ткани позвоночника.
Искривление позвоночника. Сюда входят такие состояния, как:
- сколиоз (изгиб позвоночника влево или вправо)
- кифоз (изгиб позвоночника вперед)
Симптомы порока развития Киари
Мальформация Киари связана с широким ряд симптомов, которые различаются в зависимости от типа.
Мальформация Киари I типа обычно протекает бессимптомно.Большинство людей с этим заболеванием даже не знают, что у них оно есть, если оно случайно не обнаружено во время диагностической визуализации.
Но если порок развития серьезный, тип I может вызвать такие симптомы, как:
- Боль в нижней части головы в шею; Обычно он развивается быстро и усиливается при любой деятельности, которая увеличивает давление в головном мозге, например при кашле и чихании.
- Головокружение и проблемы с равновесием и координацией
- Проблемы с глотанием
- Апноэ во сне
Продолжение
Большинство детей, рожденных с мальформацией Киари II типа, страдают гидроцефалией.У детей старшего возраста с мальформацией Киари II типа может развиться головная боль, связанная с:
Некоторые из наиболее распространенных симптомов связаны с проблемами с функцией нервов в стволе головного мозга. К ним относятся:
- слабость голосовых связок
- затруднения глотания
- нарушения дыхания
- серьезные изменения функции нервов в горле и языке
лечение мальформации Киари
При подозрении на мальформацию Киари следует обратиться к врачу проведет физический осмотр.Врач также проверит функции, контролируемые мозжечком и спинным мозгом. Эти функции включают в себя:
- баланс
- прикосновение
- рефлексы
- ощущения
- двигательные навыки
Продолжение
Врач может назначить диагностические тесты, такие как:
МРТ — это тест, который чаще всего используется для диагностики Киари. пороки развития.
пороки развития.
Если пороки развития Киари не вызывают симптомов и не мешают повседневной деятельности, лечение не требуется.В других случаях можно использовать лекарства для снятия таких симптомов, как боль.
Продолжение
Операция — единственное лечение, которое может исправить функциональные дефекты или остановить прогрессирование поражения центральной нервной системы.
При мальформации Киари типа I и типа II цели операции заключаются в следующем:
- Снизить давление на головной и спинной мозг
- Восстановить нормальную циркуляцию жидкости в этой области и вокруг нее
У взрослых и детей при мальформации Киари может быть выполнено несколько видов хирургического вмешательства.К ним относятся:
Операция по декомпрессии задней черепной ямки. Это включает удаление небольшой части нижней части черепа, а иногда и части позвоночника для исправления неправильной костной структуры. Хирург также может открывать и расширять твердую мозговую оболочку. Это твердое покрытие тканей головного и спинного мозга. Это создает дополнительное пространство для циркуляции спинномозговой жидкости.
Электрокаутеризация. Используется высокочастотный электрический ток для сжатия нижней части мозжечка.
Ламинэктомия позвоночника. Это удаление части дугообразной костной крыши позвоночного канала. Это увеличивает размер канала и снижает давление на спинной мозг и нервные корешки.
Продолжение
Могут потребоваться дополнительные хирургические процедуры для коррекции состояний, связанных с пороками развития Киари, таких как гидроцефалия.
Операция обычно приводит к значительному уменьшению симптомов и продлению периода ремиссии. По данным Детской больницы в Бостоне, специализирующейся на лечении пороков развития Киари, хирургическое вмешательство практически устраняет симптомы в 50% педиатрических случаев.Еще в 45% случаев хирургическое вмешательство существенно уменьшает симптомы.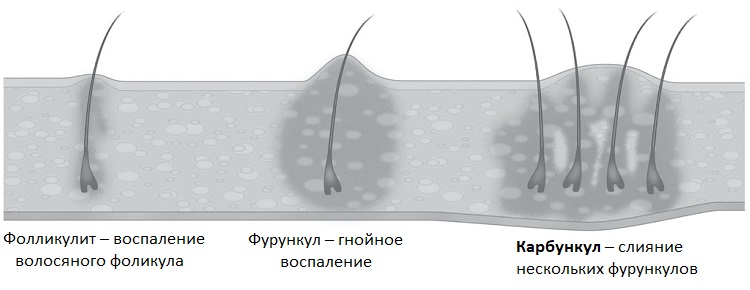 У оставшихся 5% симптомы стабилизируются.
У оставшихся 5% симптомы стабилизируются.
Мальформация Киари — NHS
Мальформация Киари, ранее называемая мальформацией Арнольда-Киари, — это место, где нижняя часть головного мозга проталкивается в позвоночный канал.
Кредит:ellepigrafica / Alamy Stock Vector
https://www.alamy.com/stock-photo-brain-malformation-in-child-arnold-chiari-malformation-95540726.html? pv = 1 & Stamp = 2 & imageid = 5E1E71DD-BE13-4494-BA2B-1B58DE20192C & p = 292043 & n = 0 & Ориентация = 0 & pn = 1 & searchtype = 0 & IsFromSearch = 1 & srch = foo%% 3dbar% 26stby% 3d0% 26psnort% 26psnort 26resultview% 3dsortbyPopular% 26npgs% 3d0% 26qt% 3dFFC74P% 26qt_raw% 3dFFC74P% 26lic% 3d3% 26mr% 3d0% 26pr% 3d0% 26ot% 3d0% 26creative% 3d% 26ag% 3d0% 26hc% 3d0% 26pcc% 3dwhite% 26 3d% 26cutout% 3d% 26tbar% 3d1% 26et% 3d0x000000000000000000000% 26vp% 3d0% 26loc% 3d0% 26imgt% 3d0% 26dtfr% 3d% 26dtto% 3d% 26size% 3d0xFF% 26archive% 3d1% 26groupid% 3d% 26pseudoid% 3d% 7bA883FDE5-7F3D-4472-81F5-B61111916852% 7d% 26a% 3d% 26cdid% 3d% 26cdsrt% 3d% 26name% 3d% 26qn% 3d% 26apalib% 3d% 26apalic% 3d% 26lightbox% 3d% 26gname% 3d% 26gtype% 3d% 26xstx% 3d0% 26simid% 3d% 26saveQry% 3d% 26editorial% 3d1% 26nu% 3d% 26t% 3d% 26edoptin% 3d% 26customgeoip% 3d% 26cap% 3d1% 26cbstore% 3d1% 26vd% 3d0% 26lb% 3d% 26fi% 3d2% 26edrf% 3d0% 26ispremium% 3d1% 26flip% 3d0% 26pl% 3d
Существует 4 основных типа, но наиболее распространенным является тип 1, называемый Киари I.
У человека с Киари I нижняя часть задней части головного мозга выходит в позвоночный канал. Это может оказать давление на ствол мозга и спинной мозг и затруднить отток жидкости.
Эта страница посвящена уродствам Киари I.
Серьезны ли пороки развития Киари I?
Степень тяжести пороков развития Киари может варьироваться от человека к человеку, но обычно:
- Пороки развития Киари I не считаются опасными для жизни
- некоторые люди испытывают болезненные головные боли, проблемы с движением и другие неприятные симптомы, но многие люди не испытывают никаких симптомов
- есть вероятность развития сирингомиелии (когда в спинном мозге образуется заполненная жидкостью полость, называемая сиринксом), которая может повредить спинной мозг, если не лечить немедленно Операция
- обычно может остановить ухудшение симптомов, а иногда и улучшить их, хотя некоторые проблемы могут остаться.

Поговорите со своим врачом о том, что означает это состояние, каковы могут быть последствия для вашего здоровья и какое лечение вам может потребоваться.
Симптомы порока развития Киари I
Многие люди с мальформацией Киари I не имеют никаких симптомов. Иногда они обнаруживаются только после (МРТ) сканирования мозга по другой причине.
Если симптомы все же развиваются, они могут включать:
- головные боли — они обычно ощущаются в затылке и могут усиливаться или усиливаться при кашле, напряжении, чихании или наклоне.
- боль в шее
- головокружение и проблемы с равновесием
- мышечная слабость
- Онемение или покалывание в руках или ногах
- Затуманенное зрение, двоение в глазах и чувствительность к свету
- Проблемы с глотанием
- Потеря слуха и шум в ушах
- плохое самочувствие
- Проблемы со сном (бессонница) и депрессия
Если у вас разовьется сирингомиелия, у вас также могут возникнуть проблемы с использованием рук, трудности при ходьбе, боли и проблемы с контролем мочевого пузыря или кишечника.
Если вам поставили диагноз мальформации Киари, вам следует обратиться к врачу за советом, если у вас появятся какие-либо новые симптомы или они ухудшатся.
Лечение пороков развития Киари I
Лечение мальформации Киари I зависит от того, есть ли у вас какие-либо симптомы и насколько они серьезны. Если у вас нет симптомов, вам может не понадобиться лечение.
Обезболивающие могут облегчить головную боль и боль в шее.
Если у вас сильные головные боли или у вас есть проблемы, вызванные давлением на спинной мозг (например, затрудненное движение), может быть рекомендовано хирургическое вмешательство.
Хирургия
Основная операция при мальформации Киари называется декомпрессионной операцией.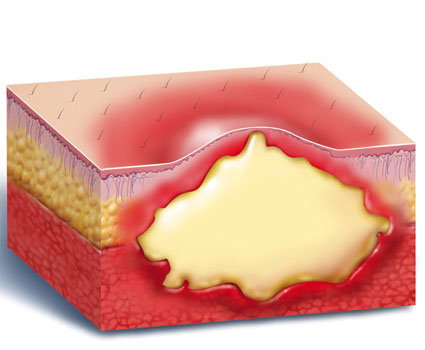
Под общим наркозом делается разрез на затылке, и хирург удаляет небольшой кусок кости из основания черепа. Они также могут удалить небольшой кусок кости в верхней части позвоночника.
Это поможет снизить давление на ваш мозг и позволит жидкости в головном и спинном мозге и вокруг него течь нормально. Прочтите брошюру NHS о декомпрессии при мальформации Киари (PDF, 111 КБ).
Другие процедуры, которые могут потребоваться, включают:
- Эндоскопическая третья вентрикулостомия (ETV) — в стенке одной из полостей головного мозга проделывается небольшое отверстие, через которое выделяется скопившаяся жидкость. См. Дополнительную информацию в разделе «Лечение гидроцефалии».
- Вентрикулоперитонеальное шунтирование — в черепе просверливается небольшое отверстие, и в полость мозга вводится тонкая трубка, называемая катетером, для слива захваченной жидкости и снятия давления.См. Дополнительную информацию в разделе «Лечение гидроцефалии».
- Без привязки — у некоторых детей с мальформацией Киари 1 типа спинной мозг привязан, что означает, что он неправильно прикреплен к позвоночнику. Разделение включает разделение спинного мозга и снятие напряжения в позвоночнике.
- Фиксация позвоночника — у некоторых людей с Киари I будет синдром гипермобильности, например синдром Элерса-Данлоса, и им может потребоваться операция для стабилизации позвоночника.
Цель операции — остановить ухудшение существующих симптомов.У некоторых людей также улучшаются симптомы, особенно головные боли.
Однако хирургическое вмешательство иногда не приводит к улучшению или ухудшению симптомов. Также существует небольшой риск серьезных осложнений, таких как паралич или инсульт.
Поговорите со своим хирургом о различных вариантах хирургического вмешательства и о преимуществах и рисках каждого из них.
Причины порока развития Киари I
Точная причина порока развития Киари I неизвестна. Как правило, он присутствует с рождения, но обычно обнаруживается только в зрелом возрасте при развитии симптомов или при проведении МРТ.
Как правило, он присутствует с рождения, но обычно обнаруживается только в зрелом возрасте при развитии симптомов или при проведении МРТ.
Многие случаи считаются результатом того, что часть черепа недостаточно велика для мозга.
Пороки развития Киари I могут также развиваться у людей с привязанным спинным мозгом, скоплением жидкости в головном мозге (гидроцефалия) и некоторыми типами опухолей головного мозга.
Пороки развития Киари иногда могут передаваться по наследству. Возможно, что некоторые дети, рожденные с ним, могли унаследовать дефектный ген, который вызвал проблемы с развитием их черепа.
Но риск передачи мальформации Киари вашему ребенку очень мал. И помните: даже если ваши дети наследуют это заболевание, они могут не испытывать симптомов.
Информация о вас
Если вы пострадали от мальформации Киари, ваша клиническая бригада передаст информацию о вас в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы предотвращения и лечения этого состояния.Вы можете отказаться от регистрации в любое время.
Узнайте больше о реестре.
Последняя проверка страницы: 8 июля 2019 г.
Срок следующего рассмотрения: 8 июля 2022 г.
Мальформация Киари | Princeton Brain, Spine and Sports Medicine
Лечение и лечение мальформации Киари
Не существует лекарства от мальформации Киари, но лечение помогает облегчить симптомы и восстановить качество жизни. Лечение Киари типа I основано на ряде факторов, включая тяжесть симптомов и наличие сиринкса.Если у пациента нет симптомов или неврологических проявлений, ваш нейрохирург часто управляет этим заболеванием, используя внимательное наблюдение. Когда симптомы легкие, но поддающиеся лечению, могут быть назначены обезболивающие.
Хирургическое вмешательство может потребоваться, если пациент замечает прогрессирование симптомов, сообщает о неврологическом дефиците или испытывает увеличение сиринкса.



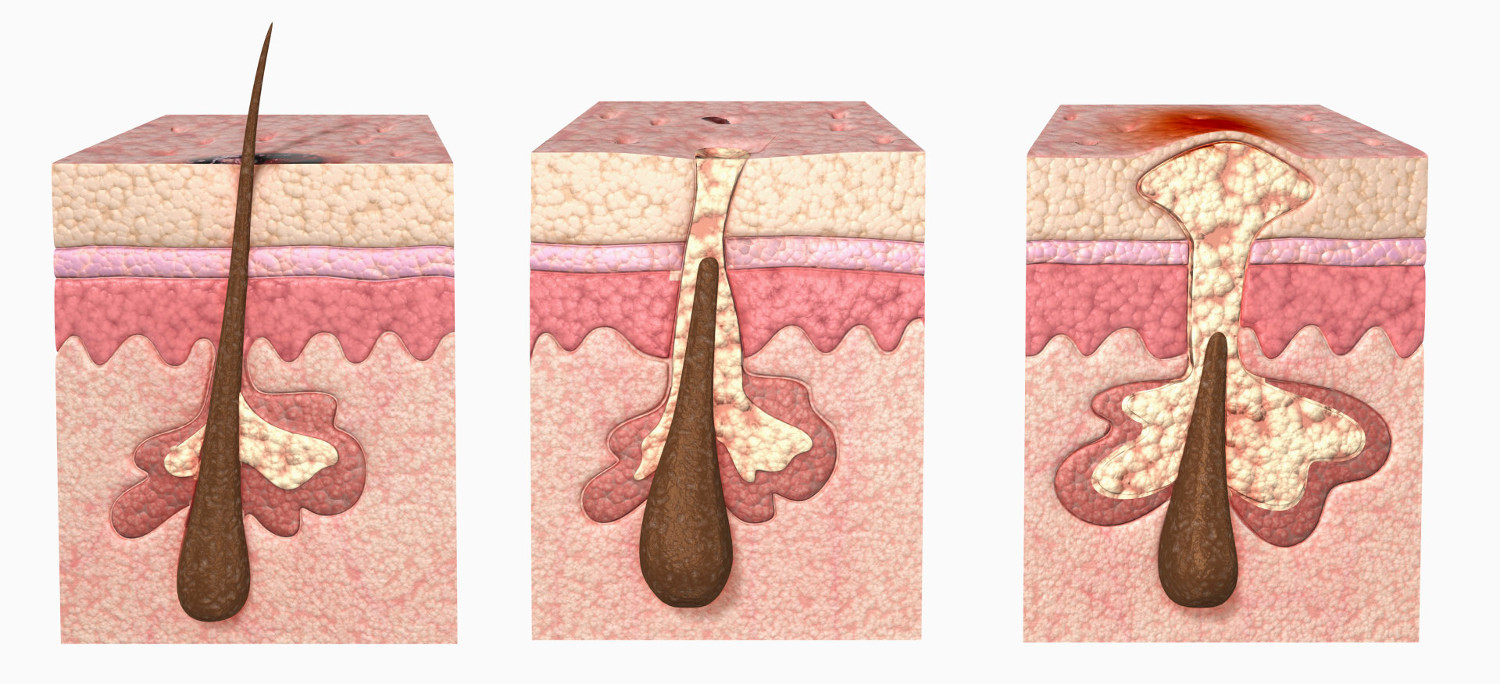
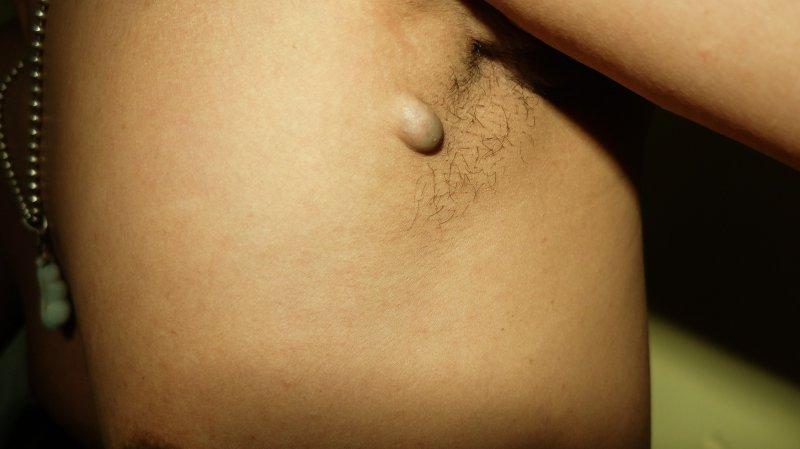
 Это может вызвать ряд неврологических нарушений, таких как мышечная слабость, паралич и сколиоз.
Это может вызвать ряд неврологических нарушений, таких как мышечная слабость, паралич и сколиоз.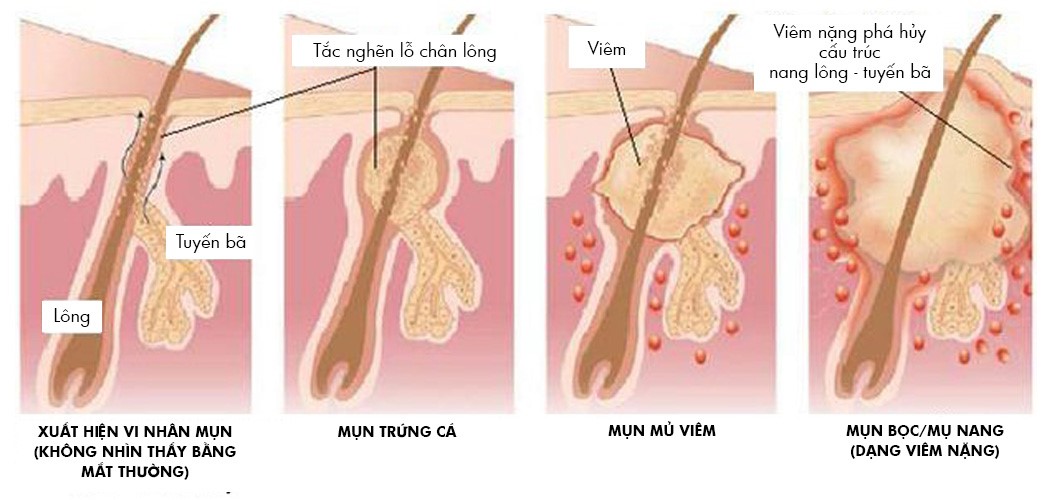 Вам может потребоваться исследование сна, если у вас апноэ во сне. Апноэ во сне означает, что вы останавливаетесь и начинаете дышать во время сна. Исследование сна также может помочь вашему лечащему врачу решить, нужно ли вам другое лечение.
Вам может потребоваться исследование сна, если у вас апноэ во сне. Апноэ во сне означает, что вы останавливаетесь и начинаете дышать во время сна. Исследование сна также может помочь вашему лечащему врачу решить, нужно ли вам другое лечение.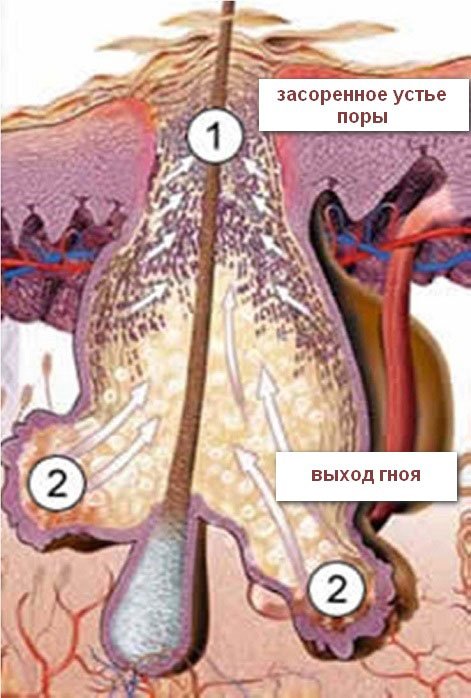 Головные боли и боль усиливаются от кашля, смеха или чихания.
Головные боли и боль усиливаются от кашля, смеха или чихания.