Плоскостопие
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
Уплощение продольного свода стопы приводит к развитию продольного плоскостопия, а распластанность переднего ее отдела — к поперечному. Часто плоскостопие сочетается с другими деформациями.
Различают врожденное и приобретенное плоскостопия.
Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде.
Приобретенное плоскостопие наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей, избыточного веса и других неблагоприятных влияний.
Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития
Степень деформации стопы определяет соответствующие степени плоскостопия, всего их три.
Первая степень плоскостопия характеризуется отсутствием видимой деформации, что обуславливается пока еще слабой выраженностью сопутствующих изменений. При первой степени плоскостопия появляется быстрая утомляемость ног. Болезненность не явная, пациент может ощущать дискомфортные ощущения при надевании обуви. Иногда возможна отечность в утренние часы.
Вторая степень плоскостопия характеризуется умеренной выраженностью плоскостопия. Свод стопы на данном этапе прогрессирования заболевания исчезает, симптоматика усиливается. Так, боль становится более сильной, проявляется значительно чаще, помимо этого отмечается ее распространение к области лодыжек, а также к голени.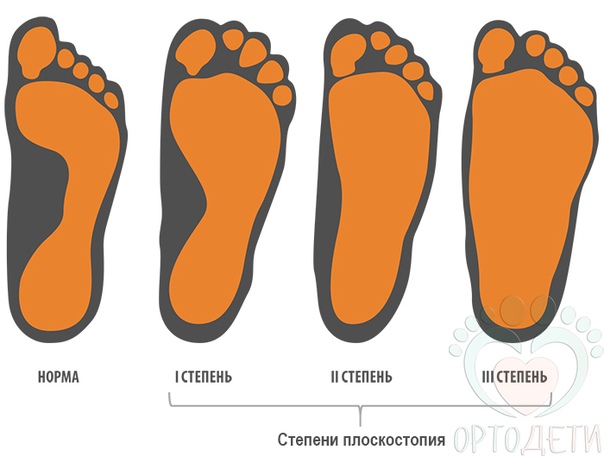 Плавность походки на данном этапе проявления заболевания утрачивается, мышцы стопы утрачивают свойственную им эластичность.
Плавность походки на данном этапе проявления заболевания утрачивается, мышцы стопы утрачивают свойственную им эластичность.
Третья степень плоскостопия проявляется в еще более выраженной форме, чему сопутствует также и усиление деформации. Отечность и боль в стопах становятся постоянными спутниками общего состояния пациентов, помимо этого появляется очень сильная головная боль. Из болевых ощущений также присутствует боль в области поясницы. Отмечается снижение трудоспособности, затруднения возникают даже при необходимости преодоления незначительных расстояний. 3 степень плоскостопия данной формы лишает человека возможности с ней ходить, будучи обутым в обычную обувь ввиду крайней степени выраженности процессов деформации.
Внешние признаки плоскостопия зависят от степени выраженности, и как правило, заметны при второй и третей степени, проявляются в:
- Неравномерно стертой обуви, внутренняя часть подошвы и каблук стерты сильнее;
- Увеличением стопы в размере, особенно по ширине, часто возникает необходимость приобретать обувь на размер больше;
- Изменением походки: тяжелая, неестественная походка, появляется косолапее, нарушается осанка.

Наблюдается деформированные стопы: плоская стопа, искривленные, непропорциональной длины пальцы ног, «косточка» на большом пальце, деформация коленных суставов, непропорциональное развитие мышц ног и голени.
Лечение врожденного плоскостопия консервативное. С первых дней жизни накладывают этапные гипсовые повязки, назначают ортопедическую обувь, лечебную гимнастику, физиотерапевтическими процедурами и массаж.
Лечебные меры, применяемые к взрослому человеку, могут лишь улучшить его состояние. В то время как у детей полное выздоровление реально, поскольку стопы ребенка только начинают формироваться полностью.
Консервативное лечение взрослых заключается в применение медикаментов в комбинации физиотерапевтическими процедурами и лечебной гимнастикой. Такая физкультура выбирается конкретно под больного, врач-ортопед обязательно учитывает возраст, степень болезни и ее форму. Отлично помогает массаж и гидромассаж стоп. Ортопедические стельки при заболевании восстанавливают требуемый подъем сводов стопы, корректируют нормальное положение стопы, обеспечивают комфорт при ходьбе.
При установленном врачом плоскостопии, необходимо делать лечебную гимнастику. Приблизительный комплекс упражнений представлен ниже:
1) Ноги установить на ширине плеч. Далее стопы разворачиваются, сначала соединяются пятки, потом носки. Сделать не меньше 12 повторений.
2) Вращение. Сидя на кресле либо стоя, установите пятки на ширину плеч. Вращайте стопы необходимо в две стороны. Сделайте 12 повторений.
3) Установка стоп. Выполняется в сидячем или стоячем положении. Ставьте стопы на внешнюю, а потом на внутреннюю поверхность поочередно. Сделайте 15 раз.
4) Низкие выпады. Встаньте ровно. Выполните передний выпад ногой. Далее переворачиваетесь в другую сторону и делаете то же самое. В обязательном порядке удерживайте спину прямой. Следует повторить 15 раз.
5) Ходим на месте. Делайте быстрые шаги. Стопы смотрят во внутрь, ноги сгибаемы в коленях. Не двигайте плечами, держитесь ровно, ноги при этом активно задействованы. Дыхание спокойное, упражнение выполняется полминуты.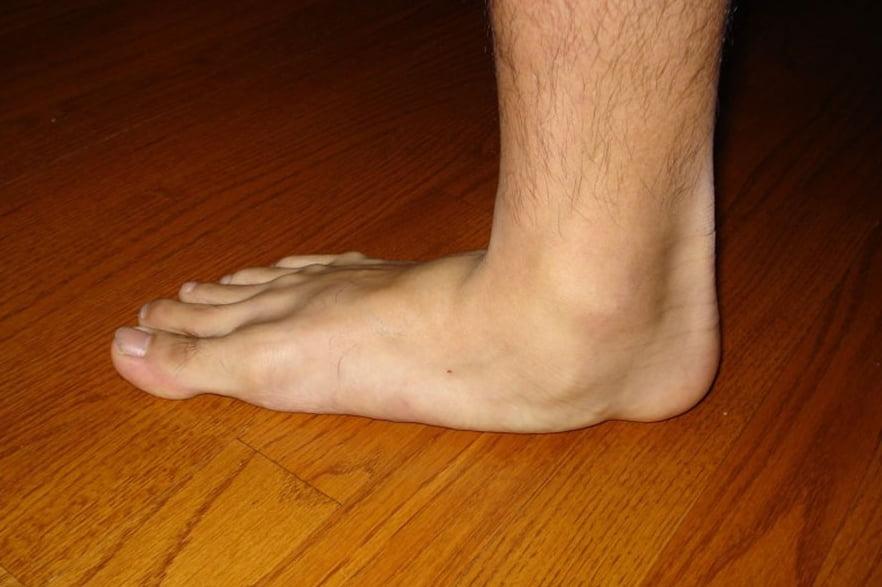
Для детей весь комплекс ЛФ выполняется в игровой форме.
Показания к хирургическому лечению:
- Неэффективность консервативных методов лечения
- Тяжелое течение плоскостопия с грубыми осложнениями
Чем опасно плоскостопие?
Стопа при плоскостопии теряет амортизирующее свойство, и ударная волна распространяется вверх по скелету. В результате повышается нагрузка на позвоночник и суставы, возникает защемление межпозвоночных дисков. У человека меняется походка, он начинает косолапить. В запущенных случаях стопа деформируется, возникает «косточка» на большом пальце ноги, нарушается кровообращение ног.
Профилактика плоскостопия:- Формирование правильной походки, не разводить носки при ходьбе – это перегружает внутренний край стопы и его связки.
- С предрасположенность к плоскостопию правильно выбирать место работы (работу, не связанную с длительными нагрузками на ноги).

- Отдых при длительном стоянии или хождении.
- Правильно подобранная обувь, на толстой и мягкой подошве, каблук не более 4 см.
- Ношение стелек-супинаторов при длительных нагрузках.
- В свободное время давать отдых ногам, не менее 30 секунд, 3-4 раза в день вставать на внешние стороны стоп.
- После работы рекомендуется принять теплые ванны для ног, с их последующим массажем.
- Хождение босиком по неровной поверхности, по камешкам, по песку, ходьба на пятках, внутренней поверхности стоп, цыпочках, подвижные игры.
- Максимально ограничит ношение обуви на высоком каблуке
- Правильно дозировать физическую нагрузку, избегать чрезмерных нагрузок
- Как можно больше давайте ребенку ходить босиком по песку, гравию, траве и другим неровным поверхностям.
- Детям, рожденным в осенне-зимний период, а также при недостаточном пребывании на солнце применять меры, направленные на профилактику рахита (достаточное употребление витамина D3, употребление кормящей матерью или ребенком продуктов, содержащее достаточное количество кальция).

- Не покупать ребенку обувь пока он не научится ходить.
- Обувь должна быть:
— гибкой, просторной, каблук не более 1-1,5 см;
— плотно фиксировать стопу, но не сдавливать ножку;
— минимальное количество внутренних швов;
— изготовлена из натуральных материалов;
— задник высокий жесткий, хорошо фиксирует ножку;
— подошва устойчива, не скользить;
— до 2 лет не должно быть в обуви супинатора, до этого времени его роль выполняет жировая подушечка стопы;
— обувь должна быть с запасом 1-1,5 см;
— менять чаще обувь, следить за ростом ножки.
- Не перегружать ребенка спортом, все нагрузки должны соответствовать возрасту ребенка и степени развития его опорно–двигательного аппарата.
- Делать ребенку гимнастику и массаж ног
Детям старше 2 лет, будут благоприятны упражнения для развития мышц и сухожилий стопы (брать предметы пальчиками ног, ходить на носочках, пяточках, внешней стороне стоп; можно делать прыжки на месте, карабкаться по гимнастической лестнице).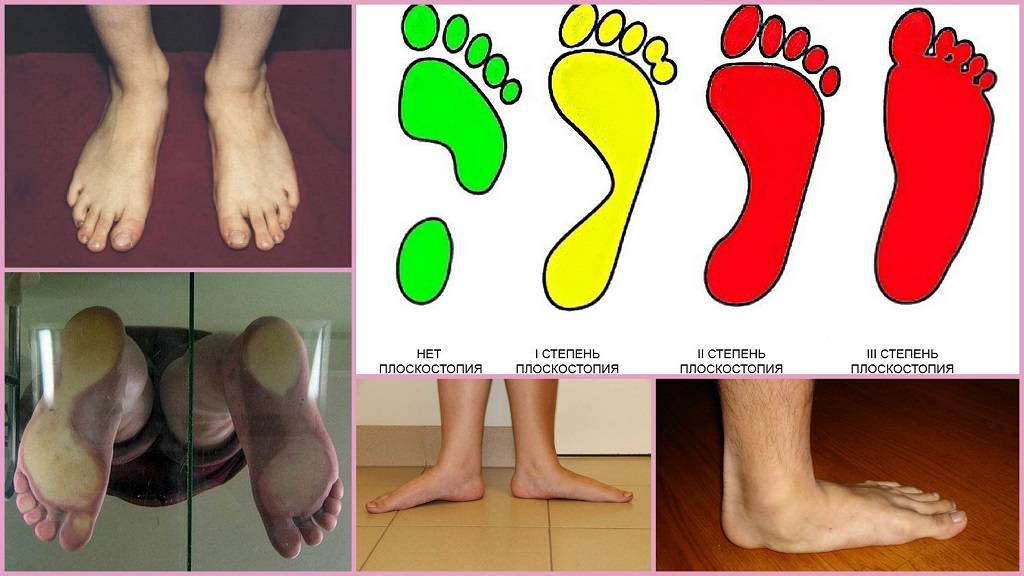
Нельзя забывать так же, что в профилактике плоскостопии немалую роль играет здоровый образ жизни, рациональное питание, пища богатая витаминами и микроэлементами в особенности кальцием.
Степени плоскостопия, их признаки и симптомы
Различные степени плоскостопия требуют особых мер по его устранению.
Лучше всего поддаются коррекции ранние формы плоскостопия. Они становятся заметны уже в раннем детстве. Именно тогда нужно начинать профилактические приёмы (специальную гимнастику массаж).
Чтобы лучше узнать о степенях плоскостопия, нужно понять, какие процессы происходят в нашей стопе. Стопа здорового человека имеет два свода. Один из них находится во внутреннем краю стопы, его называют продольным. Другой проходит между основаниями пальцев. Это поперечный свод. В зависимости от того, какой из них уплощён, плоскостопие разделяют на продольное и поперечное. Если же нарушена работа обоих сводов стопы, то это комбинированное плоскостопие.
Любая деформация стопы нарушает её нормальное функционирование. В результате таких отклонений организм человека не защищён от тряски и потери равновесия при ходьбе. При отсутствии одного или обоих сводов стопа теряет свою пружинящую функцию. При этом основное напряжение переходит к мышцам ног и спины, которые начинают уставать даже при незначительных физических нагрузках. Поэтому плоскостопие часто сопровождается сколиозом, переходящим в артроз.
Выделяется три основных степени плоскостопия. Для определения точного диагноза проводится или осмотр врачом ортопедом, или выполняется рентген стоп. Чтобы точнее определить степень деформации, лучше прибегнуть к обоим методам обследования. Самый точный результат показывает рентгенографическое исследование обеих стоп в различных проекциях с нагрузкой.
Своевременная диагностика и выяснение степени заболевания помогут без осложнений справиться с лечением, а также с возможным осложнением плоскостопия. Для ранней стадии заболевания характерна заметная ослабленность мышечно-связочного аппарата.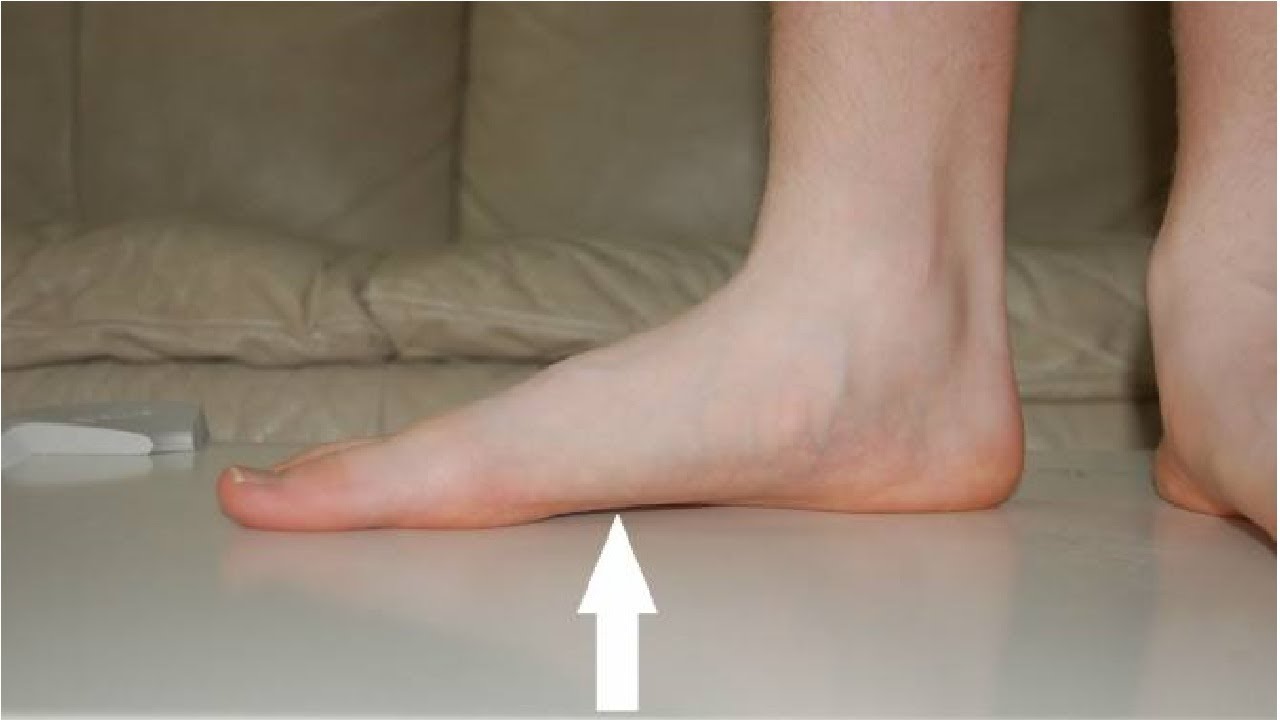
Первая степень плоскостопия.
Данная степень заболевания выражается в слабой форме. Она проявляется усталостью ног после довольно сильных физических нагрузок. При этом человек ощущает боль при надавливании на стопу. Также неприятные ощущения возникают при ходьбе. А к вечеру возможно отекание стоп. Походка при первой степени плоскостопия становится тяжёлой, менее пластичной.
Вторая степень плоскостопия.
Этот этап проявляется комбинированным плоскостопием. Данная стадия заболевания предполагает полностью плоскую стопу с двумя уплощёнными сводами. Боли становятся практически постоянными. Они намного сильнее, чем на первой стадии заболевания. Болезненные ощущения распространяются не только на стопу, но и на значительную часть ноги. Иногда они доходят до коленного сустава.
Третья степень плоскостопия.
Это самая сложная стадия заболевания, при которой деформация стопы выражена наиболее ярко. Боли становятся невыносимыми, затрудняется ходьба. Это приводит к нарушению всего опорно-двигательного аппарата: развивается сколиоз, остеохондроз, артрит, грыжа межпозвоночных дисков. Из-за постоянного дискомфорта возникают головные боли, раздражительность, неврозы. У больного резко снижается трудоспособность, его движения становятся неуклюжими. Занятия спортом на этой стадии плоскостопия запрещены.
Деформация стопы прогрессирует довольно быстро. Поэтому, нужно вовремя проходить обследование и не пренебрегать профилактическими методами. Чем раньше будет выявлена проблема, тем быстрее и легче вы от неё избавитесь.
Причины плоскостопия — лечение в Краснодаре
Существует достаточно много состояний, которые приводят к плоскостопию, вот некоторые из них.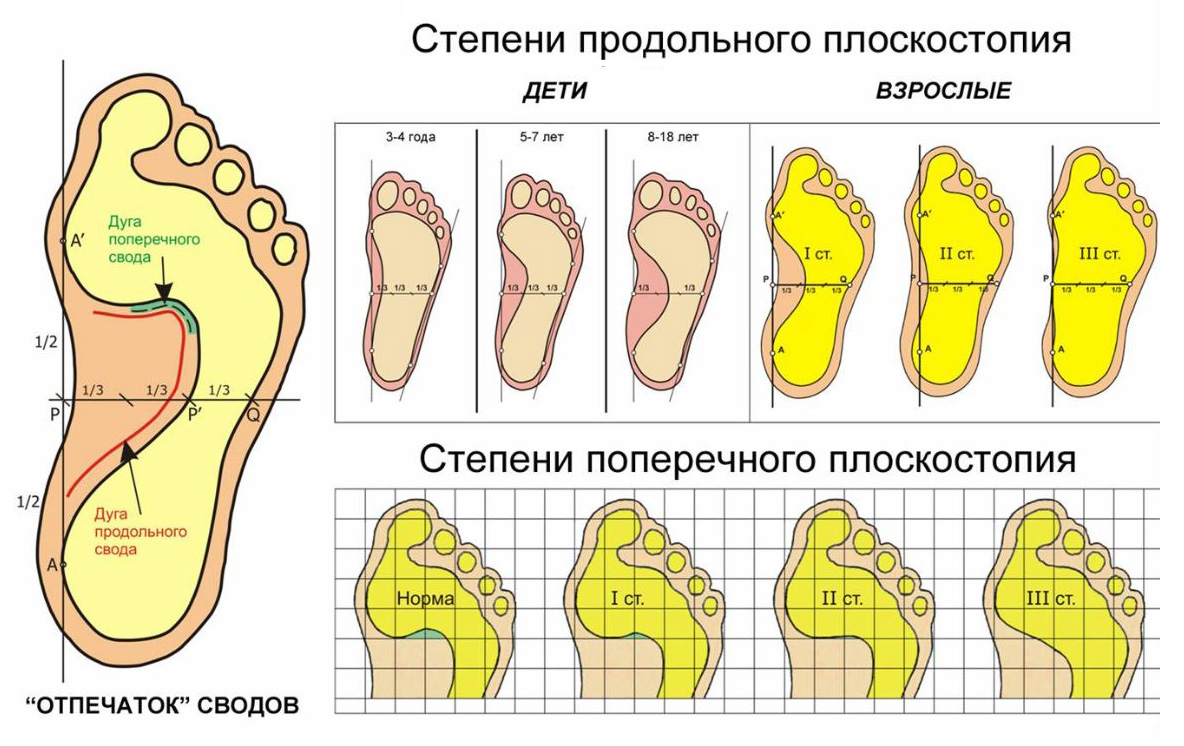
- Врожденная плоская стопа достаточно редкая патология встречается в 11,5 % от общего числа заболеваний стопы. Причиной могут быть различные патологии внутриутробного развития плода, вследствие ионизирующего излучения, вредных привычек матери.
- У детей с рахитом развивается рахитическая стопа, в результате снижения выработки витамина Д снижается прочность костей при механической нагрузке, ослабляется мышечно-связочный аппарат.
- Паралитическое плоскостопие развивается после перенесенного полиомиелита, и степень плоскостопия находится в прямой зависимости от степени выраженности паралича.
- Травматическое плоскостопие развивается при переломах костей стопы или при неправильно сросшихся переломах.
- Статическое плоскостопие — один из самых распространенных видов плоскостопия. Основными причинами его является снижение тонуса мышц, чрезмерное переутомление в связи с длительным пребыванием на ногах.
Симптомы плоскостопия
Обычно человек, который проводит много времени на ногах, не замечает развития плоскостопия, а появление болей и неприятных ощущений в ногах и ступнях связывает с усталостью. Есть несколько основных признаков, по которым вы можете заподозрить развитие этого грозного заболевания у себя.
Есть несколько основных признаков, по которым вы можете заподозрить развитие этого грозного заболевания у себя.
• Ноги к концу рабочего дня начинают отекать, появляются следы от носков, возможно появление чувства тяжести и судороги, которые могут быть не продолжительными и проходить после массажа.
• Вы начинаете замечать, что продолжительность рабочего дня осталась прежней, а ноги утомляются значительно быстрее.
• Обувь начинает изнашиваться значительно быстрее, чем раньше, преимущественно с внутренней стороны.
Существует несколько стадий деформации стопы, прохождение которых приводит к полному клиническому плоскостопию. Выделяют продромальную стадию, стадию перемежающегося плоскостопия, стадию развития плоской стопы, стадию плосковальгусной стопы и контрактурное плоскостопие.
Первая стадия плоскостопия проявляется болью в стопе и икроножной мышце после длительной нагрузки на стопу, статистического характера, появляется выраженное ощущение усталости.
В стадию перемежающего плоскостопия характеризуется усилением болей к концу дня, боль возникает вследствие перенапряжения связочного аппарата стопы который поддерживает оптимальное положение стопы. Повышенная утомляемость не редко появляется в середине дня, и людям с начинающимся плоскостопием приходится менять вид деятельности или чаще отдыхать. Продольный свод стопы к концу рабочего дня визуально уплощается, однако после отдыха, особенно по утрам, высота свода восстанавливается.
Стадия развития плоской стопы возникает, когда вследствие дальнейшего переутомления мышц голени и стопы продольный свод стопы не в состояние после отдыха восстановится. У больного быстро развивается усталость вследствие переутомления мышц. Боль становится постоянной и ноющей в результате перерастяжения связочного аппарата. Уменьшается высота продольного свода за счет удлинения стопы и расширения ее продольной части. Изменяется походка, ограничивается объём движений в суставе стоп. В данной стадии заболевания отмечается три степени.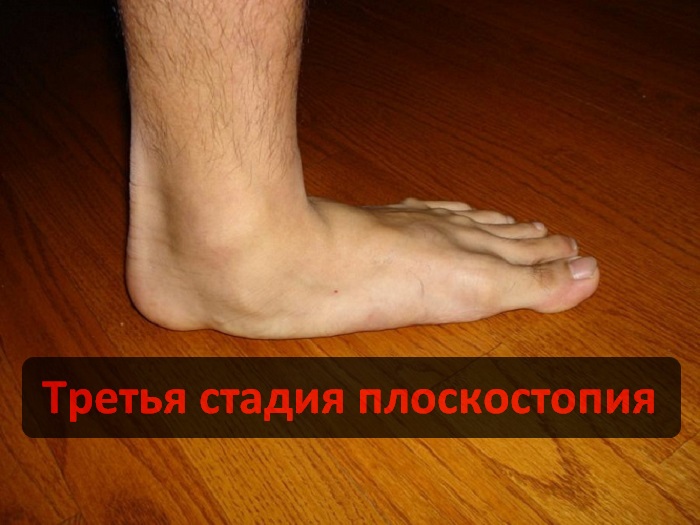
Лечение плоскостопия
Лечить плоскостопие довольно сложно, и не возможно будет через какой-либо промежуток времени с полной уверенностью сказать, что это заболевание в прошлом. Полностью избавится от данной патологии можно лишь в детском возрасте, так как связочный аппарат и костная система достаточно податлива. У взрослых пациентов данное заболевание можно лишь затормозить с помощью специальных реабилитационных мероприятий.
Родителям необходимо запомнить – «чем раньше выявлены симптомы плоскостопия, тем более благоприятные условия для остановки прогрессирования».
Лечение должно быть комбинированным и включать снятие болевого синдрома, укрепление связочного аппарата и мышц стопы. Чтобы лечение было эффективным лучше сразу обратиться к врачу. Для снятия болевого синдрома необходимо использовать обезболивающие мази с расслабляющим эффектом и физиотерапевтические процедуры.
Начинать лечение необходимо с гимнастики, которую можно выполнять ежедневно в домашних условиях. Лечебный вид гимнастики используется для достижения коррекции свода стопы, укрепляет мышцы, тренирует связочный аппарат, формирует правильный тип походки. Существует большое количество упражнений, которые подбираются индивидуально и зависят от возраста, жалоб, положения стопы и ее формы. Все упражнения и их интенсивность Вам подберет врач.
Лечебный вид гимнастики используется для достижения коррекции свода стопы, укрепляет мышцы, тренирует связочный аппарат, формирует правильный тип походки. Существует большое количество упражнений, которые подбираются индивидуально и зависят от возраста, жалоб, положения стопы и ее формы. Все упражнения и их интенсивность Вам подберет врач.
Лечение в стадии плоской деформации стопы должно быть сугубо дифференцированным, наряду с проведением лечебной физкультуры и массажем необходимо носить стельки-супинаторы, которые помогают разгрузить болезненные участки и корректируют недостатки в начальной стадии заболевания и ортопедическую обувь при II степени, а при III степени нередко показано оперативное лечение.
При врожденной плосковальгусной деформации стопы легкой степени детям проводят массаж стопы и голени, лечебную физкультуру. Когда ребенок начинает ходить, для него необходимо изготовить ортопедическую обувь. При недостаточно эффективном лечении и при позднем обращении показано оперативное лечение.
Большое значение в лечении плоскостопия имеет правильно выбранная обувь. Красивые туфли на высоком каблуке, непременно, украсят ноги любой модницы, но не носите их постоянно. В противном случае, через небольшой промежуток времени вам придется носить только ортопедическую обувь. При выборе обуви обращайте особое внимание на гибкость и комфортность подошвы, высоту каблука (не выше 3-4 см), лучше избегать обуви на платформе и чрезмерно широкой или узкой.
Осложнения при плоскостопии
• Косолапие при ходьбе, искривление позвоночника, неестественная осанка.
• Дистрофические изменения мышц ног и спины.
• Заболевание самих стоп (деформация, искривление пальцев, мозоли, шпоры, невриты)
• Болезни позвоночника (грыжи межпозвоночных дисков, остеохондроз), болезни тазобедренных и коленных суставов.
• Врастание ногтей.
Профилактика плоскостопия
- Чтобы исключить развитие плоскостопия, необходимо еженедельно проводить профилактические мероприятия:
- Первоочередное, что необходимо сделать, это правильно выбирать обувь, исключить ношение обуви на высоком каблуке, оптимальная высота 3 – 4 см.

- Периодически проводить осмотр у врача ортопеда, не менее одного раза в год. У людей которые имеют какие-либо проблемы с ногами этот осмотр необходимо проводить чаще.
- Так же необходимо заниматься гимнастикой и делать физические упражнения для ступней.
- Ванночки для ног и массаж помогут расслабить мышцы и снять напряжение после тяжелого дня.
Необходимо избавится от лишнего веса, так как он способствует дополнительной нагрузке на позвоночник и ноги.
Как правильно выбрать стельки при плоскостопии
Многие люди замечают, что у них плоскостопие, только когда болезнь становится ярко выраженной. Возникновению плоскостопия способствуют многие факторы, на которые нужно вовремя обращать внимание. Ортопедические стельки обеспечивают профилактику плоскостопия, а при его наличии – это один из эффективных методов не дать ему развиться дальше. Ортопедические стельки при плоскостопии снимают боли, чувство тяжести, усталости в ногах, предотвращают онемение и жжение стоп, улучшают кровообращение в ступнях и равномерно распределяют массу тела.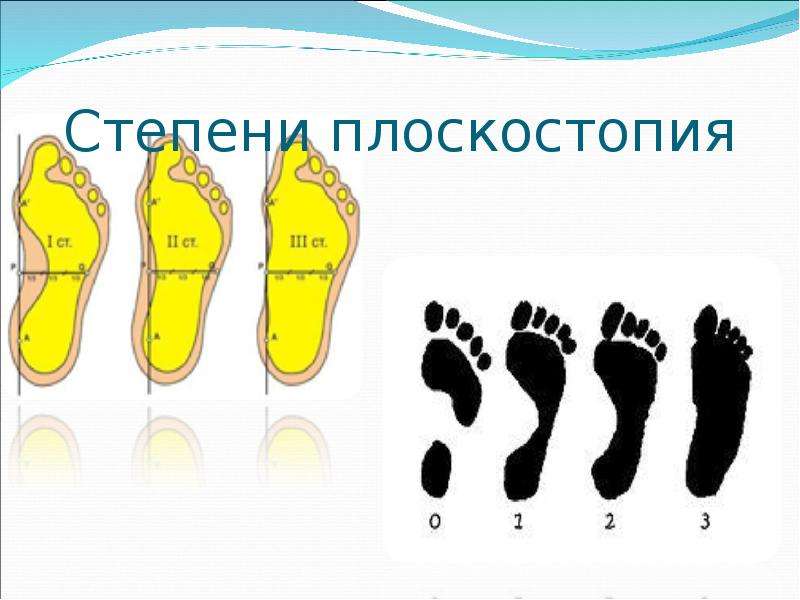
Плоскостопие – это нарушение, при котором неблагоприятным изменениям подвержены рессорные и амортизирующие функции стопы. Заболевание характеризуется изменением строения сводов по внутреннему краю (продольное) или по линии основания пальцев (поперечное), стопа провисает, становится плоской. Наиболее распространенные причины плоскостопия следующие:
- низкокачественная, неправильно подобранная обувь;
- регулярные, чрезмерные нагрузки на ноги, например, стоячая работа или усиленные занятия спортом;
- чрезмерная гибкость суставов;
- наследственность;
- увеличение веса, беременность, гормональные изменения или нарушения;
- травмы.
У ребенка плоскостопие обычно развивается из-за малоподвижного образа жизни, несбалансированного питания и низкокачественной обуви. Родители должны следить, чтобы на туфлях был небольшой каблук, жесткий задник и мягкие супинаторы. Нужно учитывать индивидуальные особенности и приобретать вкладыши, которые будут благоприятно влиять на опорно-двигательный аппарат.
Женщины чаще мужчин подвержены заболеванию, так как вместо удобной обуви носят высокий каблук. Во время беременности врачи рекомендуют использовать ортопедические стельки, так как набор избыточного веса провоцирует плоскостопие, а осанка портится при постоянных нагрузках.
Зачем они нужны
Здоровая стопа состоит из двух сводов, играющих важную роль при амортизации, удерживании равновесия и частичной разгрузки ног от постоянных нагрузок массы тела. Нарушения в высоте сводов стопы приводят к боли в пояснице, спине, ногах. Это вызвано тем, что стопа со временем расплющивается, а связки ослабевают, перенося тяжесть на суставы и позвоночник. Если стопа начинает деформироваться, специалисты назначают пациентам стельки при плоскостопии.
Ортопедические стельки нужны, если появились характерные симптомы плоскостопия:
- чрезмерная утомляемость нижних конечностей;
- после продолжительных прогулок появляются тянущие боли;
- в области лодыжек периодически проявляется отечность;
- размер ноги изменился по длине и ширине;
- обувь стаптывается по внутренней стороне.

Детям ортопедические стельки необходимо приобретать своевременно, чтобы в дальнейшем уберечь их от заболевания. Первыми признаками становится едва уловимая косолапость, упор во время ходьбы на внутреннюю часть стопы, стертость подошвы детской обуви.
Если у взрослого или ребенка обнаружены симптомы плоскостопия, необходимо обратиться к ортопеду за консультацией и правильно выбрать метод предотвращения и лечения заболевания.
Основным способом устранения проблемы по праву считается качественная обувь. Носок не должен сжимать пальцы, под пяткой располагается мягкий материал, выполняющий роль амортизатора, а стопу должен поддерживать упругий супинатор. Ортопедические стельки выполняют все перечисленные функции и помогают избавить ноги от усталости, позвоночник – от нагрузок, ноги – от образования мозолей и снижения чувствительности кожи.
Правильный выбор ортопедических стелек при плоскостопии
В ортопедических салонах, аптеках, киосках при клиниках, а также в магазинах, торгующих комфортной обувью в продаже можно найти профилактические и спортивные стельки.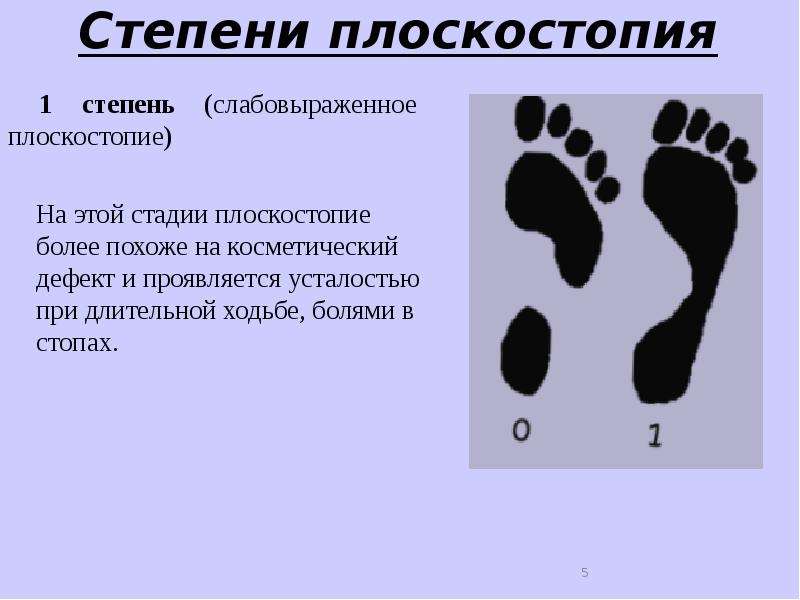 Они выполняют разные функции. Первый вариант подходит для восстановления естественного положения ступней, а второй для профилактики болезней ног.
Они выполняют разные функции. Первый вариант подходит для восстановления естественного положения ступней, а второй для профилактики болезней ног.
Спортивные стельки используют спортсмены для улучшения рессорной и опорной функции, увеличения выносливости и снижения возможности получения травмы. Изделие способствует равномерному распределению нагрузок и стабилизации голеностопного сустава во время занятий.
Индивидуальные лечебные стельки назначаются врачом и подбираются отдельно для каждого пациента, так как у стоп есть свои анатомические особенности. Ортопеды делают слепок и изготавливают стельки индивидуально.
При небольшой деформации стопы и при плоскостопии на начальной стадии достаточно приобрести профилактические стельки. Такие стельки отличаются наличием специальных пелотов для поддержки сводов стопы, подпяточников, а также так называемого метатарзального валика – выпуклого пелота, располагающегося в среднем отделе стопы.
Разновидности ортопедических стелек при плоскостопии у взрослых
Ортопедические стельки могут быть с каркасом-ракушкой (каркасные) и мягкие (бескаркасные). Мягкие стельки рекомендуются в чисто профилактических целях, когда проблем со стопой ещё нет. При первых признаках развития плоскостопия нужно подобрать каркасные стельки. Наиболее правильный подход – покупать стельки вместе с обувью. Длинная стелька забирает по опыту полразмера обуви. При этом нужно учитывать и полноту обуви. Если обувь неполнотная, да ещё и узкая, то после вкладывания стельки места в обуви останется мало и стопе будет некомфортно. Как вариант, можно купить ортопедические полустельки. В этом случае носочная часть остаётся свободной и такая стелька занимает меньше места.
Мягкие стельки рекомендуются в чисто профилактических целях, когда проблем со стопой ещё нет. При первых признаках развития плоскостопия нужно подобрать каркасные стельки. Наиболее правильный подход – покупать стельки вместе с обувью. Длинная стелька забирает по опыту полразмера обуви. При этом нужно учитывать и полноту обуви. Если обувь неполнотная, да ещё и узкая, то после вкладывания стельки места в обуви останется мало и стопе будет некомфортно. Как вариант, можно купить ортопедические полустельки. В этом случае носочная часть остаётся свободной и такая стелька занимает меньше места.
Ортопедические стельки супинаторы могут изготавливаться из разных материалов. Наиболее распространенными считаются классические варианты из натуральной кожи. Такие стельки хорошо впитывают влагу, нейтрализуют неприятный запах, снимают жжение стоп. Важно обращать внимание на то, чтобы кожа была растительного дубления, без содержания пентахлорфенола. Кожа растительного дубления не вызывает аллергии и раздражений кожи.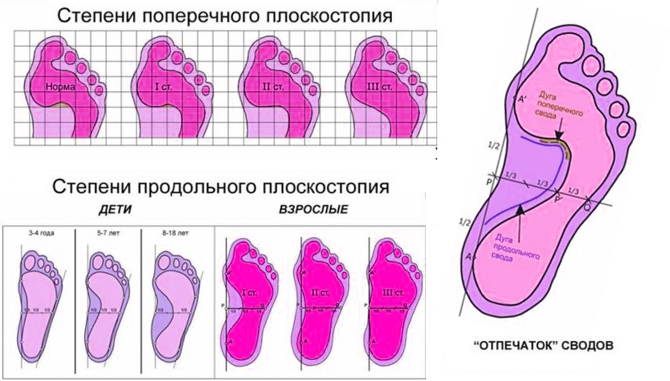
Для зимы предлагаются стельки с изолирующим слоем, обычно с алюминиевой фольгой. Верх в этом случае может изготавливаться из шерсти, войлока или мультифункционального волокна. Последнее рекомендуется также для обуви с ТЕХ-мембранами.
Кроме классических кожаных стелек широко применяются и стельки с покрытием из высокотехнологичных материалов и волокон. Многие из них содержат активированный уголь, нейтрализующий запахи.
Новое поколение ортопедических стелек – это стельки с памятью формы, изготовленные из полиуретановой пены. Эти стельки подстраиваются под индивидуальную форму стопы, снимают давление и ударную нагрузку на стопу.
Как ухаживать за ортопедическими стельками
Стельки при плоскостопии нуждаются в особенном уходе, чтобы продлить срок их службы. Стельки могут пострадать из-за чрезмерной физической активности, большого веса тела, интенсивности и регулярности носки. Верхний слой стелек со временем истирается и загрязняется.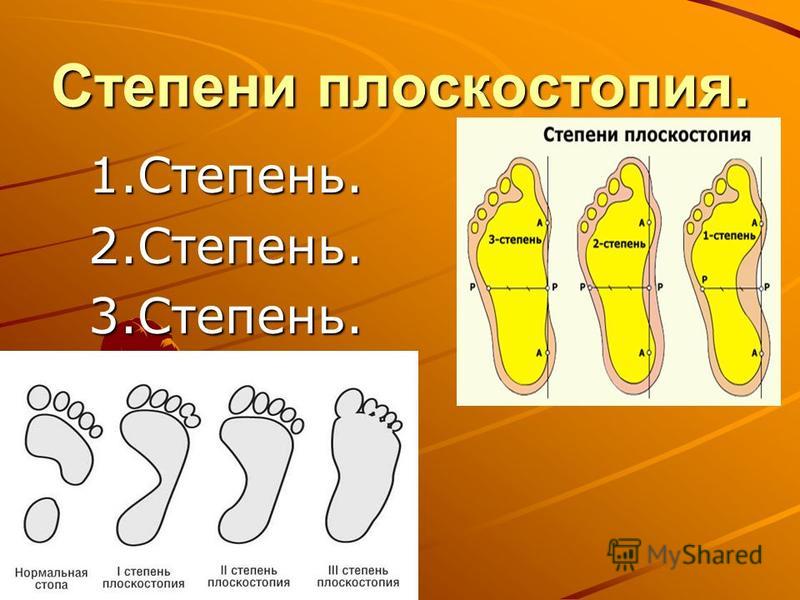 Каркасная основа при этом не меняет функциональность. При уходе за изделием важно сохранить его целостность и корректирующие свойства.
Каркасная основа при этом не меняет функциональность. При уходе за изделием важно сохранить его целостность и корректирующие свойства.
Кожу можно протирать слабым спиртовым раствором. Другие материалы можно очищать от загрязнений мыльным раствором. Стирка в стиральной машине и с применением агрессивных моющих средств категорически запрещена.
В настоящее время предлагаются специальные средства для чистки стелек из любых материалов, например, очиститель IN & OUT немецкого бренда NATCH.
Те, кто выбрал правильные стельки, уже ощутил их положительное воздействие. Изделия избавляют от деформации стопы, последующих болезней ног и проблем с опорно-двигательным аппаратом.
Хирургическое лечение и исправление плоскостопия в Ортоцентре г. Санкт-Петербург
Стопа – самая нагружаемая часть скелета человека. Поэтому ортопедические заболевания стопы (плоскостопие, «косточки» или «шишки», натоптыши, артрозы суставов и т.д.) приносят существенный дискомфорт пациенту.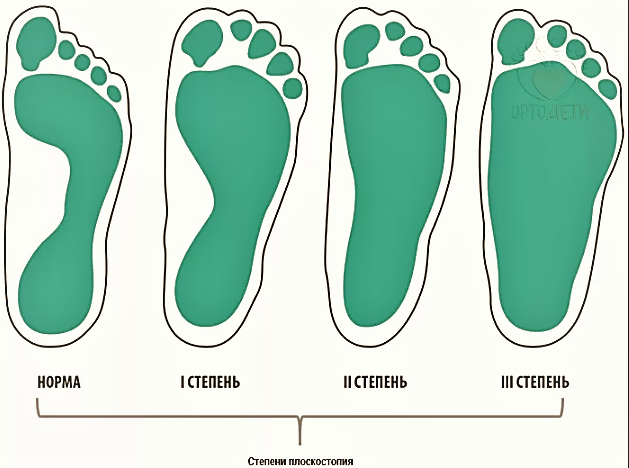 Такие заболевания стоп неизбежно прогрессируют с возрастом и часто требуют ношения специальной, часто не очень эстетичной ортопедической обуви. Одним из самых распространенных заболеваний стопы является Hallux valgus или, как говорят многие пациенты, «шишки» на стопе. Исправление плоскостопия – одно из наиболее востребованных оперативных вмешательств в современной ортопедии.
Такие заболевания стоп неизбежно прогрессируют с возрастом и часто требуют ношения специальной, часто не очень эстетичной ортопедической обуви. Одним из самых распространенных заболеваний стопы является Hallux valgus или, как говорят многие пациенты, «шишки» на стопе. Исправление плоскостопия – одно из наиболее востребованных оперативных вмешательств в современной ортопедии.
Проблема исправления плоскостопия
В основе образования «косточек» на стопе лежит расширение переднего отдела стопы (поперечное плоскостопие), вследствие врожденной патологии или возрастного изменения (растяжения) связок стопы.
При этом происходит снижение высоты поперечного свода стопы (поперечное плоскостопие), первая плюсневая кость отклоняется кнутри, а первый палец кнаружи, при этом появляется косметический дефект «косточка» у основания I пальца. Далее следуют трудности при ношении обуви, боль в области «косточки» из-за растяжения капсулы сустава, артроза сустава и давления обуви на «косточку».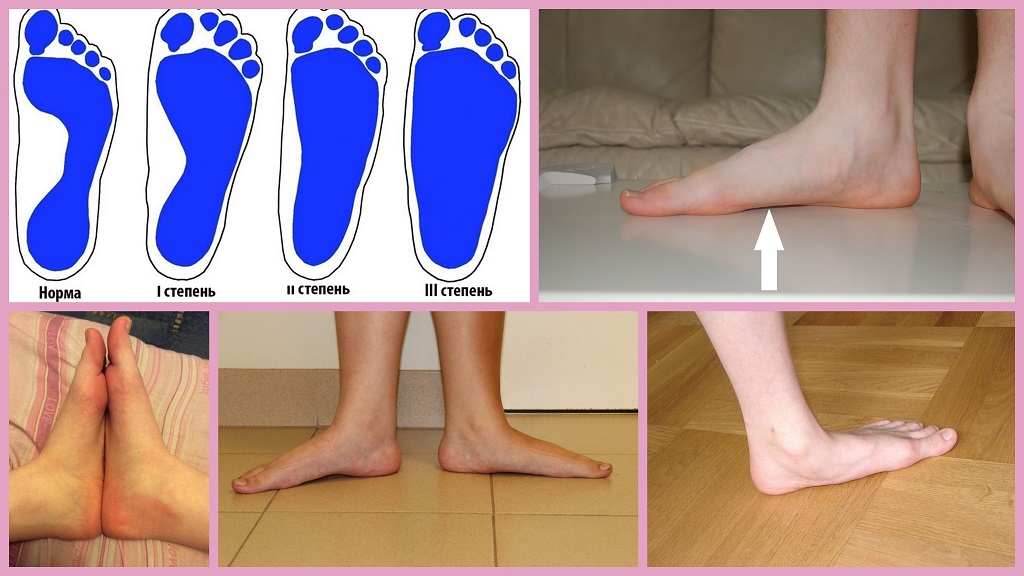
Также при этом может беспокоить боль в области подошвенной поверхности стопы между 2-3 или 3-4 пальцами, что вызвано чрезмерным давлением на пальцевые нервы сниженного поперечного свода стопы. Также нередко при этом появляется так называемая молоткообразная деформация 2-го и иногда 3-го пальцев, что тоже доставляет пациенту значительный дискомфорт особенно при ношении обуви.
Операции по исправлению плоскостопия
На ранних стадиях заболевания возможно консервативное лечение (специальная физкультура, ортопедические стельки, массаж, физиотерапия и т.д.). На выраженных стадиях заболевания показано хирургическое лечение. Плоскостопие необходимо лечить, поскольку болезнь может прогрессировать и в дальнейшем оказывать негативное влияние на здоровье и жизнь человека.
Способы хирургического лечения можно разделить на мягкотканые вмешательства, при которых операцию производят на связках и сухожилиях стопы, и операции на костях переднего и среднего отделов стопы. В последнем случае «косточку» убирают, восстанавливают нормальную анатомию стопы путем остеотомии (пересечения) одной, иногда двух или трех плюсневых костей, сопоставлении и фиксации их для сращения в нормальном положении. Вид операции выбирается индивидуально для каждого пациента с учетом возраста, давности заболевания, степени деформации, состояния суставов стопы, особенностей строения стопы.
Вид операции выбирается индивидуально для каждого пациента с учетом возраста, давности заболевания, степени деформации, состояния суставов стопы, особенностей строения стопы.
При наличии деформации 2-го и 3-го пальцев стопы, которые обусловлены нарушением баланса натяжения сухожилий и часто сопровождают наружное отклонение первого пальца (Hallux valgus), выполняют операцию на 2-й и 3-й плюсневых костях, что нормализует натяжение сухожилий.
После операции пациент может быть отпущен домой вечером в день операции, либо утром на следующий день. Перевязки выполняются амбулаторно на следующий день после операции и далее 1 раз в 5-6 дней. Швы можно снять через 12-16 дней после операции.
Надо отметить, что для достижения наибольшего эстетического эффекта мы накладываем косметические швы. После операции, как правило, пациент ходит в специальной обуви Барука (продается практически во всех ортопедических салонах) в течение 3-6 недель.
Через 3-6 недель после операции пациенту разрешают ходить в обычной удобной обуви с ортопедическими стельками.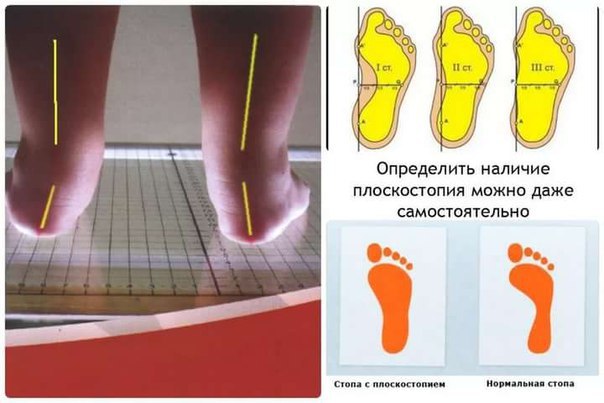 Ходить на каблуках и заниматься спортом, связанным с нагрузкой на стопы, лучше не ранее, чем через 3-4 мес. после операции.
Ходить на каблуках и заниматься спортом, связанным с нагрузкой на стопы, лучше не ранее, чем через 3-4 мес. после операции.
Специалисты Ортоцентра выполняют все виды операций при патологиях стопы и голеностопного сустава. Операции выполняются в кратчайшие сроки, в условиях соответствующих уровню ведущих российских и европейских ортопедических центров. Записаться на консультацию к нашим специалистам Вы можете здесь.
Статья 68 Расписания болезней
Плоскостопие и другие деформации стопы
Статья расписания болезней
| Наименование болезней, степень нарушения функции
| Категория годности к военной службе | ||
I графа | II графа | III графа | ||
68
| Плоскостопие и другие деформации стопы: |
|
|
|
а) со значительным нарушением функций | Д | Д | Д | |
б) с умеренным нарушением функций | В | В | Б (В — ИНД) | |
в) с незначительным нарушением функций | В | В | Б | |
г) при наличии объективных данных без нарушения функций | Б-3 | Б | А | |
Статья предусматривает приобретенные фиксированные деформации стопы.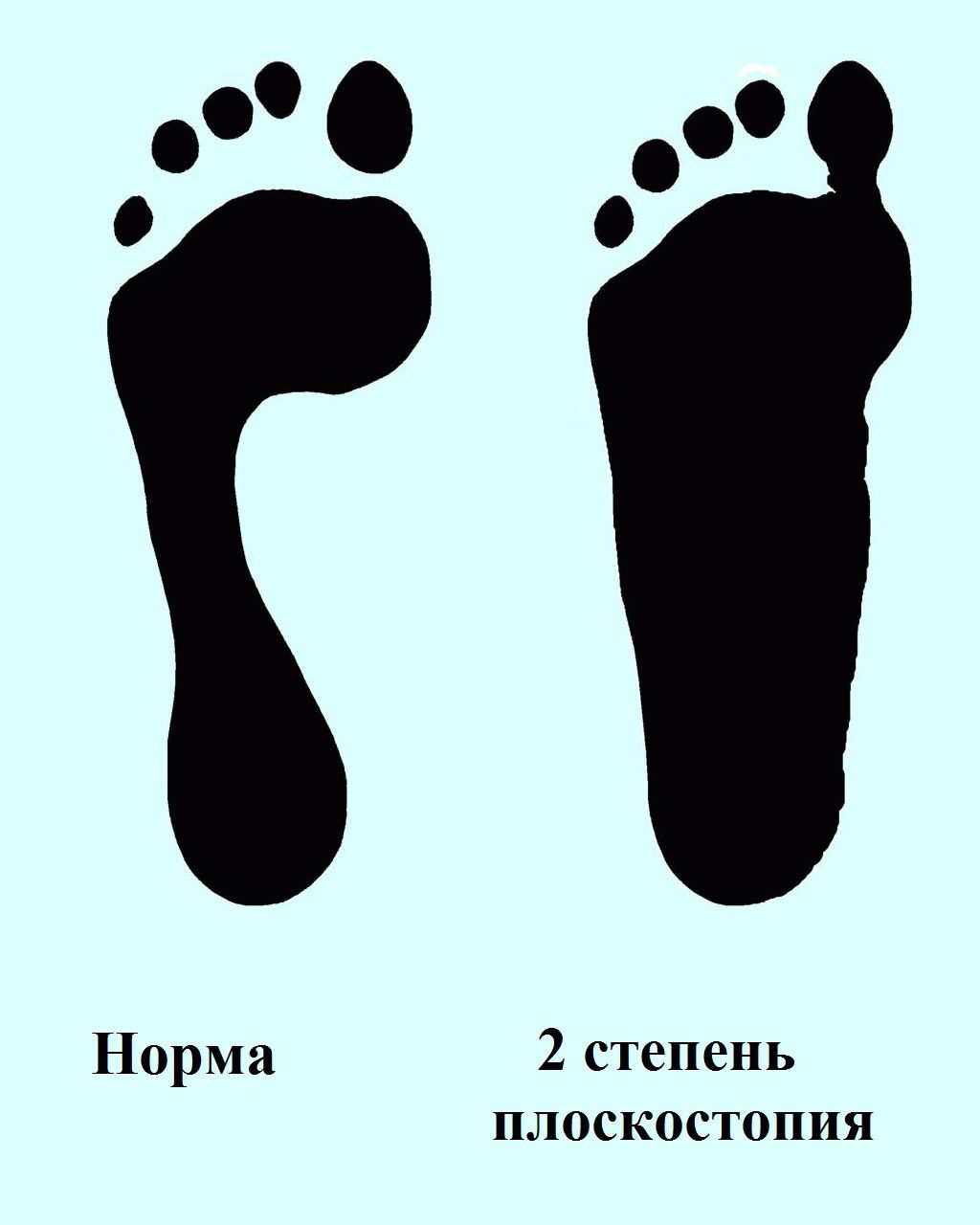 Стопа с повышенными продольными сводами (115 — 125 градусов) при правильной ее установке на поверхности при опорной нагрузке часто является вариантом нормы. Патологически полой считается стопа, имеющая деформацию в виде супинации заднего и пронации переднего отдела при наличии высоких внутреннего и наружного сводов (так называемая резко скрученная стопа), при этом передний отдел стопы распластан, широкий и несколько приведен, имеются натоптыши под головками средних плюсневых костей и когтистая или молоточкообразная деформация пальцев. Наибольшие функциональные нарушения возникают при сопутствующих компонентах деформации в виде наружной или внутренней ротации всей стопы или ее элементов.
Стопа с повышенными продольными сводами (115 — 125 градусов) при правильной ее установке на поверхности при опорной нагрузке часто является вариантом нормы. Патологически полой считается стопа, имеющая деформацию в виде супинации заднего и пронации переднего отдела при наличии высоких внутреннего и наружного сводов (так называемая резко скрученная стопа), при этом передний отдел стопы распластан, широкий и несколько приведен, имеются натоптыши под головками средних плюсневых костей и когтистая или молоточкообразная деформация пальцев. Наибольшие функциональные нарушения возникают при сопутствующих компонентах деформации в виде наружной или внутренней ротации всей стопы или ее элементов.
К пункту «а» относятся патологические конская, пяточная, варусная, полая, плоско-вальгусная и эквино-варусная стопы, отсутствие стопы проксимальнее уровня головок плюсневых костей и другие, приобретенные в результате травм или заболеваний необратимые, резко выраженные деформации стоп, при которых невозможно пользование обувью установленного военного образца.
К пункту «б» относятся:
продольное III степени или поперечное III — IV степени плоскостопие с выраженным болевым синдромом, экзостозами, контрактурой пальцев и наличием артроза в суставах среднего отдела стопы;
отсутствие всех пальцев или части стопы, кроме случаев, указанных в пункте «а»;
стойкая комбинированная контрактура всех пальцев на обеих стопах при их когтистой или молоточкообразной деформации;
посттравматическая деформация пяточной кости с уменьшением угла Белера свыше 10 градусов, болевым синдромом и артрозом подтаранного сустава II стадии.
При декомпенсированном или субкомпенсированном продольном плоскостопии боли в области стоп возникают в положении стоя и усиливаются обычно к вечеру, когда появляется их пастозность. Внешне стопа пронирована, удлинена и расширена в средней части, продольный свод опущен, ладьевидная кость обрисовывается сквозь кожу на медиальном крае стопы, пятка вальгирована.
К пункту «в» относятся:
умеренно выраженные деформации стопы с незначительным болевым синдромом и нарушением статики, при которых можно приспособить для ношения обувь установленного военного образца;
продольное плоскостопие III степени без вальгусной установки пяточной кости и явлений деформирующего артроза в суставах среднего отдела стопы;
деформирующий артроз первого плюснефалангового сустава III стадии;
посттравматическая деформация пяточной кости с уменьшением угла Белера до 10 градусов и наличием артроза подтаранного сустава.
К пункту «г» относится продольное или поперечное плоскостопие II степени.
Отсутствием пальца на стопе считается отсутствие его на уровне плюснефалангового сустава, а также полное сведение или неподвижность пальца.
Продольное плоскостопие и молоточкообразная деформация пальцев стопы оцениваются по рентгенограммам, выполненным в боковой проекции в положении стоя с полной статической нагрузкой на исследуемую стопу.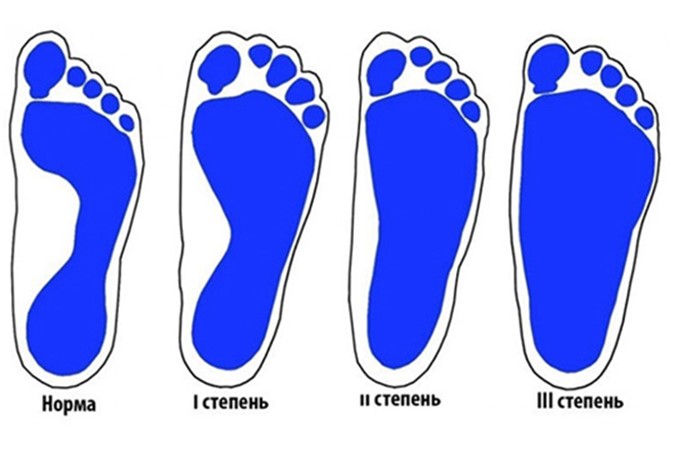 На рентгенограммах путем построения треугольника определяют угол продольного свода стопы. Вершинами треугольника являются:
На рентгенограммах путем построения треугольника определяют угол продольного свода стопы. Вершинами треугольника являются:
нижняя точка головки I плюсневой кости;
нижняя точка соприкосновения костных поверхностей ладьевидной и клиновидных костей стопы; нижняя точка бугра пяточной кости. В норме угол свода равен 125 — 130 градусам. Плоскостопие I степени: угол продольного внутреннего подошвенного свода 131 — 140 градусов; плоскостопие II степени: угол продольного внутреннего свода 141 — 155 градусов; плоскостопие III степени: угол продольного внутреннего свода больше 155 градусов.
Для определения степени посттравматической деформации пяточной кости вычисляют угол Белера (угол суставной части бугра пяточной кости), образуемый пересечением двух линий, одна из которых соединяет наиболее высокую точку переднего угла подтаранного сустава и вершину задней суставной фасетки, а другая проходит вдоль верхней поверхности бугра пяточной кости.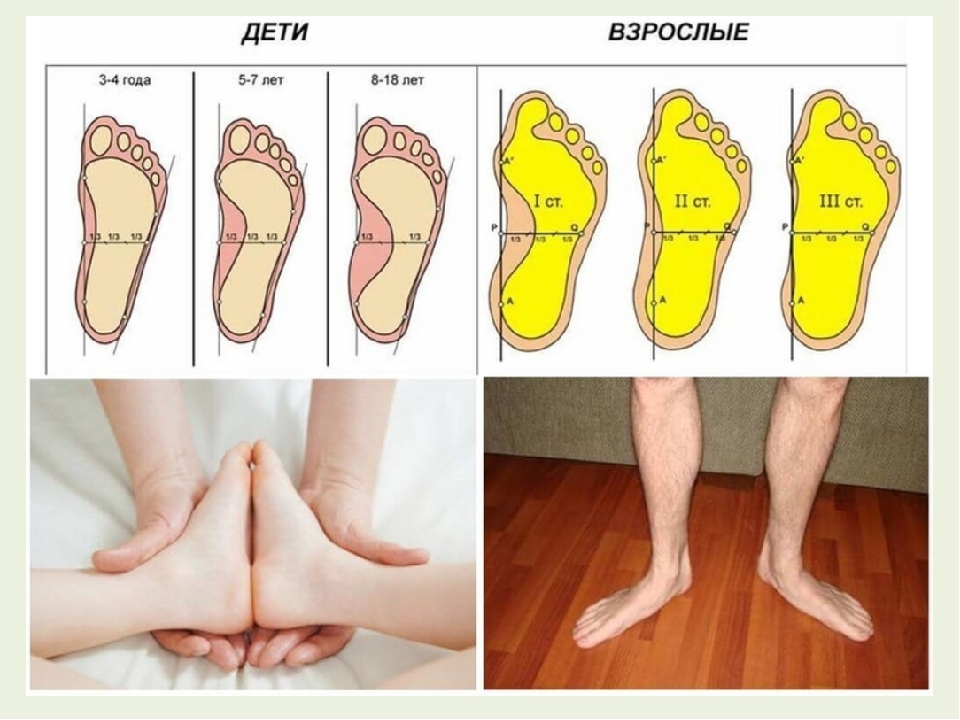 В норме этот угол составляет 20 — 40 градусов, а его уменьшение характеризует посттравматическое плоскостопие. Наиболее информативным для оценки состояния подтаранного сустава является его компьютерная томография, выполненная в коронарной плоскости, перпендикулярной задней суставной фасетке пяточной кости. Поперечное плоскостопие оценивается по рентгенограммам переднего и среднего отделов стопы в прямой проекции, выполненным стоя на двух ногах под нагрузкой веса тела. Достоверными критериями степени поперечного плоскостопия являются параметры угловых отклонений I плюсневой кости и большого пальца стопы. На рентгенограммах проводятся 3 прямые линии, соответствующие продольным осям I, II плюсневых костей и оси основной фаланги первого пальца. При I степени деформации угол между I и II плюсневыми костями составляет 10 — 14 градусов, а угол отклонения первого пальца от оси I плюсневой кости — 15 — 20 градусов, при II степени эти углы соответственно увеличиваются до 15 и 30 градусов, при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
В норме этот угол составляет 20 — 40 градусов, а его уменьшение характеризует посттравматическое плоскостопие. Наиболее информативным для оценки состояния подтаранного сустава является его компьютерная томография, выполненная в коронарной плоскости, перпендикулярной задней суставной фасетке пяточной кости. Поперечное плоскостопие оценивается по рентгенограммам переднего и среднего отделов стопы в прямой проекции, выполненным стоя на двух ногах под нагрузкой веса тела. Достоверными критериями степени поперечного плоскостопия являются параметры угловых отклонений I плюсневой кости и большого пальца стопы. На рентгенограммах проводятся 3 прямые линии, соответствующие продольным осям I, II плюсневых костей и оси основной фаланги первого пальца. При I степени деформации угол между I и II плюсневыми костями составляет 10 — 14 градусов, а угол отклонения первого пальца от оси I плюсневой кости — 15 — 20 градусов, при II степени эти углы соответственно увеличиваются до 15 и 30 градусов, при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
Деформирующий артроз I стадии суставов стопы рентгенологически характеризуется сужением суставной щели менее чем на 50 процентов и краевыми костными разрастаниями, не превышающими 1 мм от края суставной щели. Артроз II стадии характеризуется сужением суставной щели более чем на 50 процентов, краевыми костными разрастаниями, превышающими 1 мм от края суставной щели, деформацией и субхондральным остеосклерозом суставных концов сочленяющихся костей. При артрозе III стадии суставная щель рентгенологически не определяется, имеются выраженные краевые костные разрастания, грубая деформация и субхондральный остеосклероз суставных концов сочленяющихся костей.
Продольное или поперечное плоскостопие I степени не является основанием для применения этой статьи, не препятствует прохождению военной службы и поступлению в военно-учебные заведения.
Поперечное плоскостопие — Официальный сайт ФГБУЗ КБ №85 ФМБА России
Что такое поперечное плоскостопие и его причины
Плоскостопие — это заболевание, различной этиологии, характеризующееся прогрессирующим уплощением анатомических сводов стопы.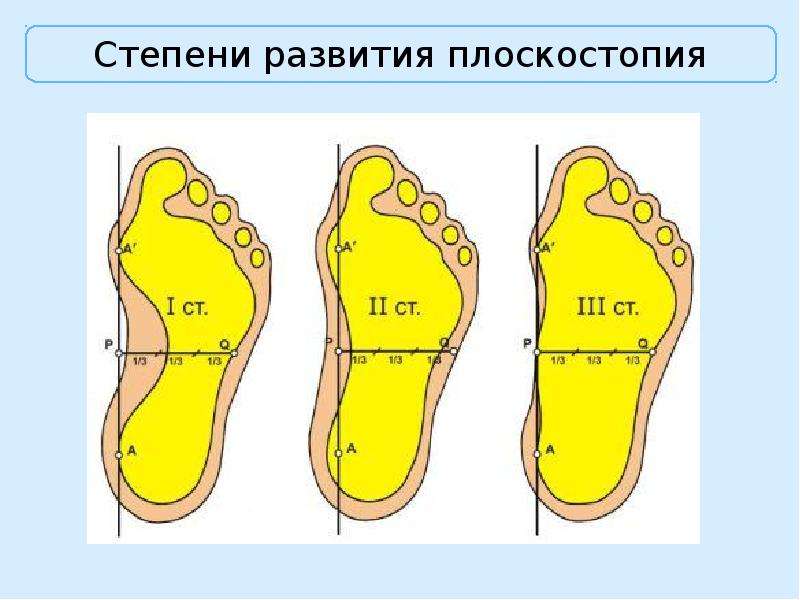
В зависимости от того какие своды стопы вовлечены в процесс различают:
- Поперечное плоскостопие
- Продольное плоскостопие
- Комбинированное плоскостопие
Самостоятельные типы плоскостопия встречаются довольно редко, в основном у больных наблюдается комбинированное плоскостопие — продольно-поперечное.
Плоскостопие относится к полиэтиологическим заболеваниям. Это означает, что причин его развития много. Наиболее часто прослеживается наследственный характер данного заболевания. Среди приобретенных типов плоскостопия различают:
- статическое плоскостопие — самый распространенный тип. Им страдают около 80% всех больных. К нему ведут как наследственная предрасположенность («аристократическая стопа»), так и профессиональные вредности (длительная статическая нагрузка на конечности или гиподинамия). Еще одна предпосылка — эндокринные заболевания, избыточный вес, системные заболевания соединительной ткани и др.

- рахитическое плоскостопие — возникает при деформации стопы вследствие нехватки витамина D, встречается достаточно редко.
- паралитическое плоскостопие наблюдается после перенесенного паралича, наиболее часто при полиомиелите вследствие паралича мышц, поддерживающих свод стопы и большеберцовых мышц.
- травматическое плоскостопие — наблюдается в результате перенесенных травм (перелом предплюсневых костей, лодыжек, пяточной кости и др.).
Врожденное плоскостопие — довольно редкая форма, выявить этот вид плоскостопия помогают профилактические осмотры. Точный диагноз можно поставить не ранее 2-летнего возраста (т.к. все маленькие дети имеют уплощенную стопу в силу физиологических причин).
Симптомы поперечного плоскостопия
Симптомы поперечного плоскостопия — наиболее распространенные это: боль в стопах, жжение, судороги в области мышц голени, усталость в стопах к концу дня. В далеко зашедших стадиях присоединяются жалобы на боли в коленных, тазобедренных суставах, боли в спине, что может служить причиной развития артроза данных суставов.
В далеко зашедших стадиях присоединяются жалобы на боли в коленных, тазобедренных суставах, боли в спине, что может служить причиной развития артроза данных суставов.
Визуально передний отдел стоп увеличивается в размерах, — формируется так называемая поперечно-распластанная стопа. В результате неправильного распределения нагрузки, вследствие плоскостопия, часто появляется деформация первого пальца в виде его вальгусного отклонения. В области первого плюснефалангового сустава не редко формируется экзофит, называемый, пациентами «косточкой», или «шишкой» на стопе. 2-3-4-е пальцы, на которые осуществляется большая нагрузка, принимают молоткообразную форму. Таким образом, в процессе прогрессирования заболевания, изменения приобретают стойкий характер в виде деформации переднего отдела стопы, ведущий к нарушению биомеханики всех звеньев опорно-двигательного аппарата, участвующих при ходьбе.
Диагностика плоскостопия
Диагностика плоскостопия включает осмотр врача специалиста — травматолога-ортопеда.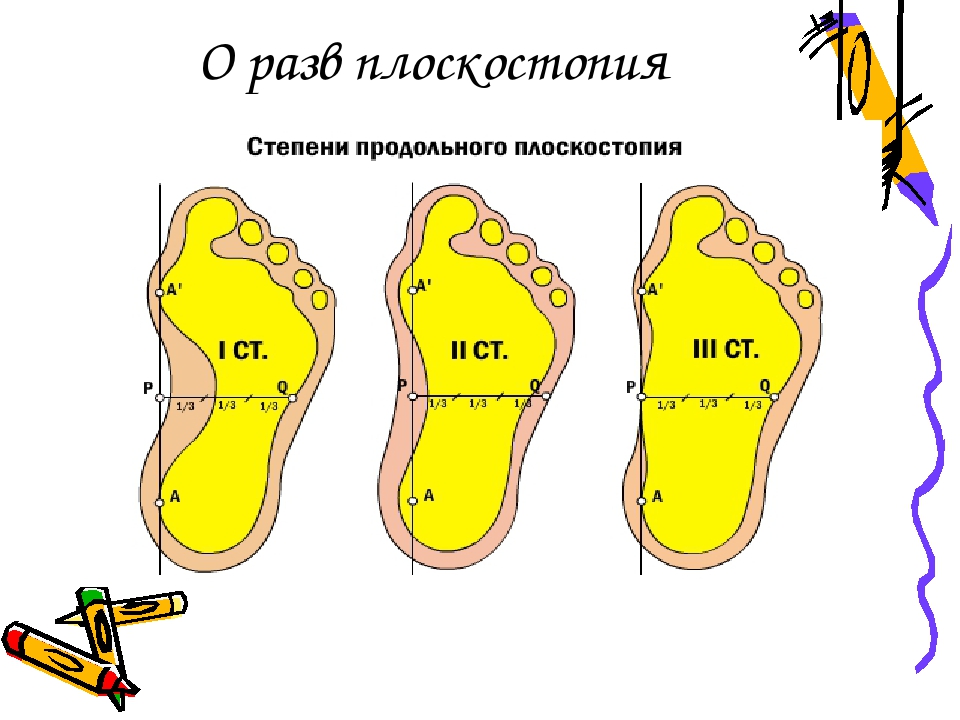 Рентгенологическое обследование стоп. И анализ походки пациента. При необходимости спектр обследования может быть расширен.
Рентгенологическое обследование стоп. И анализ походки пациента. При необходимости спектр обследования может быть расширен.
Лечение поперечного плоскостопия
Лечение поперечного плоскостопия должно проводиться врачом-травматологом, после точной диагностики данного заболевания. Лечение зависит от степени плоскостопия. Лечение поперечного плоскостопия может быть как оперативным, так и консервативным (без операции).
Консервативное лечение поперечного плоскостопия комплексное и включает в себя ограничение нагрузки на стопы, подбор ортопедической обуви, использование ортопедических устройств для нормализации биомеханики, снижение лишнего веса. При наличии клиники бурсита или артроза 1-го плюснефалангового сустава, применяются противовоспалительные и анальгетические средства для купирования воспаления. В некоторых случаях применяется иммобилизация, физиотерапия, массаж, что способствует снижению повышенного мышечного тонуса, и как следствие — уменьшению боли.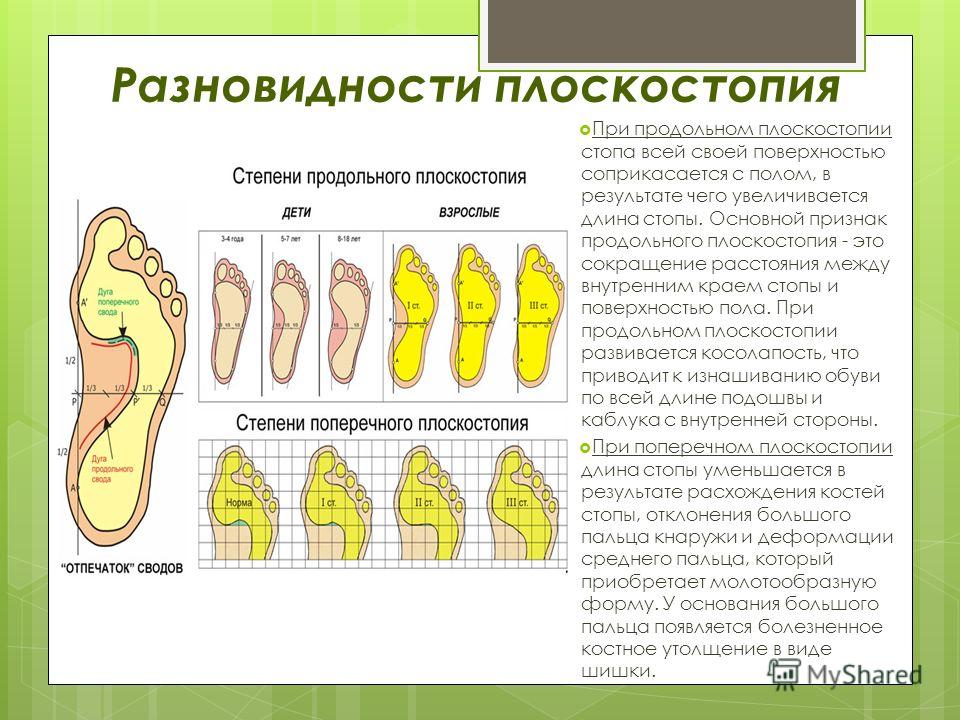 Консервативное лечение направлено на уменьшение боли, а также замедление прогрессирования поперечного плоскостопия
Консервативное лечение направлено на уменьшение боли, а также замедление прогрессирования поперечного плоскостопия
-
Подготовка к операции
при поперечном плоскостопии -
Проведение операции
при поперечном плоскостопии -
Наложение швов
на стопу
Оперативное лечение поперечного плоскостопия применяется при сильных и постоянных болях в стопах и при неэффективном консервативном лечении. В центе травматологии и ортопедии проводится весь спектр операций при лечении статических деформаций переднего отдела стоп. Применяются наиболее современные хирургические методики, позволяющие минимизировать отрицательное воздействие операционного стресса на больного и сократить реабилитационный период после операции, не используя иммобилизационных гипсовых повязок и костылей.
Видеоотзывы о лечении поперечного плоскостопия
Махнева Ю.С. 69 лет — поперечное плоскостопие
Симптомы, причины, диагностика и лечение
Плоскостопие, также называемое плоской стопой, представляет собой деформацию, которая возникает, когда свод стопы сжимается и входит в полный или почти полный контакт с землей.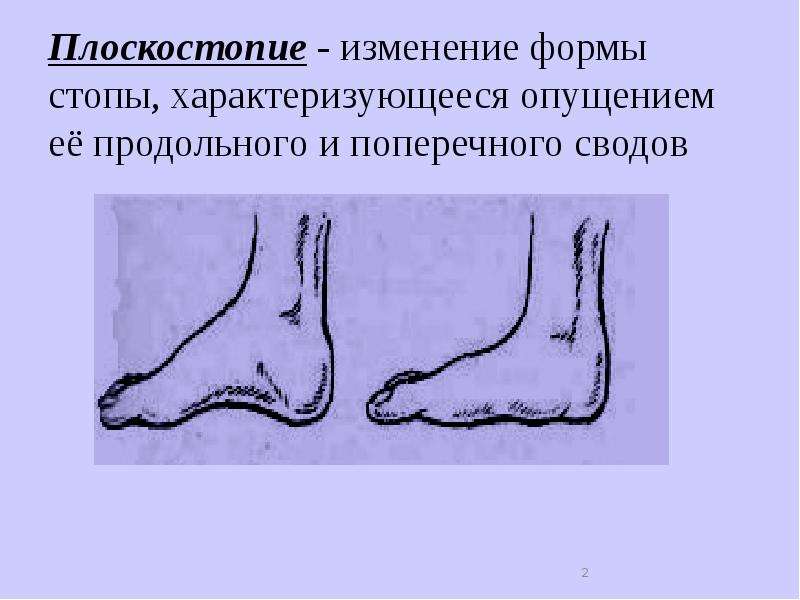 Состояние может быть врожденным (возникающим во время рождения) или приобретенным (развивающимся с течением времени, чаще всего в результате возраста или травмы).
Состояние может быть врожденным (возникающим во время рождения) или приобретенным (развивающимся с течением времени, чаще всего в результате возраста или травмы).
Диагностика плоскостопия обычно включает визуальный осмотр стопы с визуализацией.Лечение может включать безрецептурные обезболивающие, ортопедические опоры для свода стопы, упражнения для ног и, реже, хирургическое вмешательство.
Симптомы плоскостопия
В то время как у большинства людей с плоскостопием симптомы практически отсутствуют, те, кто действительно страдает, обычно испытывают боль в области средней части стопы. Боль имеет тенденцию усиливаться при физической активности и может сопровождаться отеком по внутренней поверхности лодыжки и дуги.
Боль в бедрах, коленях и пояснице также распространена, поскольку нестабильность походки и осанки может вызвать чрезмерную нагрузку на эти суставы.
Со временем простые движения, такие как вставание на пальцы ног, могут стать невыносимыми, так как артрит еще больше ограничивает диапазон движений между костями стопы. Это может повлиять на то, как вы ходите или бегаете, что приведет к характерной походке на плоскостопие.
Это может повлиять на то, как вы ходите или бегаете, что приведет к характерной походке на плоскостопие.
От 20% до 30% всего населения в той или иной степени страдает плоскостопием.
Причины
Плоскостопие обычно связано с чрезмерной пронацией стопы. В отличие от нормальной пронации (при которой стопа равномерно перекатывается от пятки к пальцу), гиперпронация возникает, когда свод стопы опускается вниз и внутрь, когда ступня ударяется о землю.
Плоскостопие из-за склонности к излишнему прогибу ног менее способно поглощать удары, что создает постоянную нагрузку на ступни, лодыжки и колени.Чрезмерное пронацирование приводит к чрезмерному вращению большеберцовой кости (большеберцовой кости), что увеличивает риск образования шин для голени.
Наклон стопы внутрь вызывает дополнительную нагрузку на сухожилия и связки нижних конечностей. Частыми последствиями являются тендинит ахиллова сухожилия (воспаление ахиллова сухожилия) и боль в коленях.
Причина и лечение плоскостопия различаются в зависимости от возраста человека. Плоскостопие у детей часто проходит без вмешательства, в то время как «выпавшие дуги» у взрослых обычно остаются постоянными и необратимыми.
Плоскостопие у детей
Плоскостопие у новорожденных и детей ясельного возраста — это нормально, потому что свод стопы еще не сформировался. В то время как у большинства детей свод стопы разовьется к 3 годам, у некоторых могут возникнуть задержки или структурные деформации, которые мешают нормальному выравниванию костей стопы.
Плоскостопие обычно связано с генетическими нарушениями, которые впервые развиваются в детстве, включая:
- Calcaneovalgus (чрезмерное искривление икроножной кости)
- Врожденная вертикальная таранная кость (врожденное плоскостопие)
- Диспраксия (нарушение координации развития)
- Синдром Элерса-Данлоса (врожденное заболевание, повышающее эластичность кожи, суставов, и кровеносные сосуды)
- Гипермобильность (двойное сочленение)
- Слабость связок (рыхлые связки)
- Приводная мышца плюсны (пальцы, направленные внутрь)
- Тарзальные коалиции (врожденные сросшиеся кости стопы)
Плоскостопие может приходить и уходить по мере развития ребенка.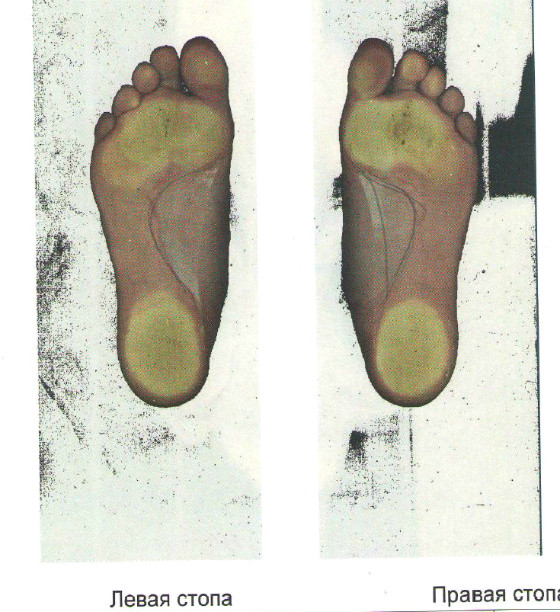 Во время скачков роста изменения в напряженности икроножных мышц могут вызвать временное плоскостопие. Похожим примером является genu valgum, также известное как «нок-колено», которое обычно возникает в возрасте от 2 до 5 лет и обычно исправляется в подростковом возрасте.
Во время скачков роста изменения в напряженности икроножных мышц могут вызвать временное плоскостопие. Похожим примером является genu valgum, также известное как «нок-колено», которое обычно возникает в возрасте от 2 до 5 лет и обычно исправляется в подростковом возрасте.
У некоторых детей плоскостопие не проходит само по себе. Хотя этому может не быть внешнего объяснения, ожирение часто может вносить свой вклад, создавая дополнительную нагрузку на все еще развивающуюся ступню.
Плоскостопие у детей может проявляться только в подростковом и раннем подростковом возрасте, когда аномалии походки и пронации становятся более очевидными.Если не лечить, расстройство может прогрессировать и усугубляться в более позднем возрасте.
Плоскостопие у взрослых
«Упавшие своды стопы» — это термин, используемый для описания разрушения костей и соединительных тканей средней части стопы. Обычно это связано с повреждением сухожилия задней большеберцовой кости, которое проходит вдоль внутренней части лодыжки.
Неправильная механика стопы также может сказаться на структуре свода стопы, приводя к прогрессирующему ослаблению связок, поддерживающих кости стопы.
Падение дуги (также известное как плоскостопие, приобретенное у взрослых) чаще всего встречается у женщин старше 40 лет и людей, страдающих ожирением. Гипертония и диабет также могут влиять на приток крови к мышцам и соединительным тканям стопы. Перенесенная ранее травма, например стрессовый перелом, также может привести к падению дуги.
Среди некоторых других состояний, связанных с плоскостопием, приобретенным у взрослых:
- Неравномерная длина ног может привести к плоскостопию, поскольку более длинная конечность вынуждена компенсировать это за счет выравнивания свода стопы.
- Беременность может вызвать временное или постоянное плоскостопие из-за повышенной выработки эластина, белка, повышающего эластичность кожи и соединительных тканей.
- Синдром Марфана — это генетическое заболевание, обычно диагностируемое в возрасте 30 лет, которое также влияет на соединительную ткань.
 ткани.
ткани. - Ревматоидный артрит — это аутоиммунная форма артрита, при которой иммунная система атакует собственные суставы.
- Сколиоз, аномальное искривление позвоночника, может вызывать неравномерную и нестабильную походку, что приводит к одностороннему (одностороннему) плоскостопию.
Обувь также может внести свой вклад. Сжатая коробка для пальцев ног (которая не позволяет пальцам оставаться в естественном положении) и приподнятая пятка (которая вызывает гиперэкстензию сводных мышц и уменьшение тыльного сгибания голеностопного сустава) — все это подрывает силу и гибкость нижней части стопы. увеличение риска обрушения.
Упавшие арки почти всегда постоянны. С учетом сказанного, у многих людей будет состояние, известное как гибкая плоскостопие , при котором свод виден, когда ступня поднимается, но исчезает, когда ступня ставится на землю.Гибкое плоскостопие может вызвать боль в стопе, вдоль голени, а также в пояснице, бедре или колене.
Однако с возрастом состояние может ухудшиться и вызвать разрушение одной или обеих дуг. Со временем это может привести к состоянию, известному как жесткая плоская стопа , при котором подошва остается жестко плоской, даже когда ступня поднимается.
Диагностика
Хотя плоскостопие обычно можно диагностировать самостоятельно, основная причина может потребовать исследования у специалиста по стопам, известного как ортопед.Это может включать визуальный осмотр, а также визуальные тесты для оценки структуры стопы.
Визуальный осмотр
Ортопед обычно может диагностировать плоскостопие, глядя на ваши ступни стоя. Среди некоторых использованных визуальных тестов:
- Тест на мокрый след выполняется путем смачивания ступней и нахождения на гладкой ровной поверхности. Чем толще отпечаток между пяткой и подушечкой стопы, тем ступня ровнее. Напротив, ступня с высоким сводом оставит только узкий след на внешней стороне ступни.

- Проверка обуви может предоставить доказательства неисправности механики стопы. Если у вас плоскостопие, внутренняя часть подошвы, особенно в области пятки, будет изнашиваться сильнее. Верх обуви также имеет тенденцию наклоняться внутрь над подошвой.
- Тест «слишком много пальцев» выполняется, когда врач стоит позади вас и подсчитывает количество пальцев ног, выглядывающих в стороны. В то время как у людей с нормальной пронацией можно увидеть только мизинец, у тех, кто прогоняет слишком много, можно увидеть три или четыре пальца.
- Тест на цыпочках используется для проверки наличия гибких или жестких плоскостопий. Если при стоянии на носках образуется видимая дуга, у вас гибкое плоскостопие. В противном случае ваш врач, скорее всего, порекомендует лечение жесткого плоскостопия.
Визуальные тесты
Если вы испытываете сильную боль в ногах, ваш врач может назначить визуализацию, чтобы определить причину. Среди используемых тестов визуализации:
Среди используемых тестов визуализации:
- Рентгеновские снимки и Компьютерная томография (КТ) Сканирование идеально подходит для диагностики артрита и оценки неровностей угла и / или расположения костей стопы.
- Ультразвук можно использовать для получения подробных изображений повреждения мягких тканей, например разрыва сухожилия.
- Магнитно-резонансная томография (МРТ) может предоставить подробные изображения повреждений костей и мягких тканей, что идеально подходит для людей с ревматоидным артритом, тендинитом или травмой ахиллесовой пятки.
Процедуры
Лечение плоскостопия может варьироваться у детей и взрослых. В любом случае обычно предпочтительнее консервативный подход, при этом хирургическое вмешательство предназначено только для более тяжелых случаев.
Лечение детей
В целом, плоскостопие у детей не требует лечения и обычно развивается в подростковом или раннем взрослом возрасте.
Дети, которые ходят босиком по пересеченной местности, с большей вероятностью будут иметь нормальное развитие свода стопы, обычно в возрасте от 4 до 6 лет. Напротив, обувь с закрытым носком (особенно с узким носком) может иметь противоположный эффект, увеличивая риск слабых связок.
Текущие данные свидетельствуют о том, что использование ортопедических изделий у детей с плоскостопием редко приносит пользу.Исключение могут составлять дети с врожденными деформациями стопы. Хирургическое вмешательство будет выполнено не позднее подросткового возраста, когда костная структура еще только развивается. Затем будут использоваться ортопедические приспособления, чтобы стопа зажила в правильном положении.
Нехирургическое лечение взрослых
Опавшие дуги у взрослых часто не требуют лечения. Людям со стойкими или тяжелыми симптомами могут помочь ортопедические опоры для свода стопы и гимнастика для ног. Перед операцией следует попробовать консервативные методы лечения, такие как нестероидные противовоспалительные препараты (НПВП), кортикостероиды, а также ортопедические приспособления или корсеты. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Ортопедические опоры используются для изменения структуры вашей стопы. В течение недель или месяцев будут добавляться слои, что позволит вам постепенно адаптироваться к ощущениям с минимальным дискомфортом. После назначения опоры для свода стопы следует носить всю оставшуюся жизнь.
Лечение также должно включать упражнения, повышающие гибкость и силу свода стопы. Среди техник, обычно используемых ортопедами и физиотерапевтами:
- Гимнастика стопы включает упражнения, укрепляющие внутренние мышцы стопы.Это может включать в себя собирание шариков пальцами ног, складывание предметов пальцами ног или написание чисел на песке большим пальцем ноги.
- Растяжка бегуна может использоваться для удлинения икроножной мышцы и ахиллова сухожилия, которые могут ухудшить пронацию при напряжении.
- Собака вниз — поза йоги, которая также направлена на удлинение и укрепление икроножных мышц и ахиллова сухожилия.

- Лечебный массаж , например перекатывание мяча под стопу, может помочь улучшить гибкость свода стопы и облегчить боли.
Хирургия
При необходимости операция на плоскостопии может обеспечить длительное облегчение боли и даже создать дугу там, где ее не было. Поскольку причины и локализация боли могут быть разными, нет двух одинаковых операций. Хирургический подход в конечном итоге будет зависеть от вашего возраста, ваших симптомов и характера структурной деформации.
Существует два основных типа операций по лечению плоскостопия. Наиболее распространенной является реконструктивная хирургия, при которой происходит изменение положения сухожилий и сращивание определенных суставов для правильного выравнивания стопы.В другой процедуре для поддержки дуги используется подтаранный имплант. Металлический имплант устанавливается в заднюю часть стопы для коррекции плоскостопия.
Операция на стопе может быть дорогостоящей и может потребовать длительного периода восстановления. Более того, страховые компании неохотно одобряют процедуру до тех пор, пока не будут исчерпаны все остальные возможности. Даже в этом случае утверждения могут быть проблемой.
Более того, страховые компании неохотно одобряют процедуру до тех пор, пока не будут исчерпаны все остальные возможности. Даже в этом случае утверждения могут быть проблемой.
В некоторых случаях разрешение будет получено только после того, как острая травма, такая как разрыв сухожилия, не оставит врачу другого выбора, кроме операции.
Копинг
Если вас беспокоят симптомы плоскостопия, первое, что нужно сделать, — это найти обувь, которая компенсирует аномальную структуру вашей стопы. Хотя есть компании, которые могут изготовить корректирующую обувь на заказ, обычно это дорогостоящий процесс.
Несколько менее затратный вариант — изготовить стельки на заказ, которые вы можете надевать и снимать с пары обуви по мере необходимости. Некоторые интернет-магазины отправят вам пластилиновую пластину для изготовления слепка для ног, которую они могут использовать для создания различных типов стелек для бега, ходьбы или работы.Стоимость обычно составляет от 100 до 150 долларов за пару.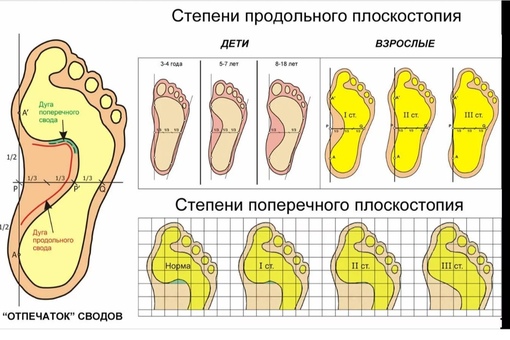
Но во многих случаях обувь или стельки на заказ не нужны. Все, что вам действительно может понадобиться, — это правильно подогнанная обувь. Удивительно, но многие проблемы со стопами возникают из-за ношения обуви неподходящего размера.
Выбирая обувь, вкладывайте средства в ту, которая компенсирует любые отклонения в походке. Примеры включают:
- Устойчивые туфли, если у вас нейтральный шаг или легкое оверпронация
- Обувь с контролем движения, если у вас значительное перегибание
- Комфортная обувь, которая поддерживает свод стопы и не сгибается в середине подошвы
- Обувь со съемной стелькой их должно быть достаточно места для установки безрецептурных или рецептурных ортопедических изделий)
Обувь должна сгибаться в носке, чтобы стопа могла двигаться естественно, а не иметь полностью жесткую подошву.Также следует избегать обуви с высокими сводами, так как это может вызвать боль и синяки.
Слово от Verywell
Многие люди будут ждать обращения к ортопеду, пока их боль в ногах не станет невыносимой. Проблема в том, что любое повреждение стопы уже может быть необратимым или трудным для исправления.
Проблема в том, что любое повреждение стопы уже может быть необратимым или трудным для исправления.
В конце концов, вам нужно обратиться к ортопеду, если дискомфорт мешает вам ходить, стоять или заниматься спортом. То же самое применимо, если вы предпочитаете одну ногу другой.Вылечив эти состояния на ранней стадии, вы сможете предотвратить боль в коленях, бедрах или пояснице в более позднем возрасте.
Врач-ортопед порекомендует стельки или ортопедические стельки, подходящие для вашей стопы, и направит вас в лучший магазин, чтобы купить подходящую обувь. Ортопедические стельки, отпускаемые по рецепту, иногда покрываются медицинским страхованием в рамках пособия на товары длительного пользования.
Лечение боли и симптомы плоскостопия
Плоскостопие, также называемое плоскостопием, плоской стопой, пронированной стопой и выпадением сводов стопы, представляет собой деформацию с различной степенью физического воздействия.Это заболевание одной или обеих ног может передаваться по наследству или просто развиваться со временем. Для плоскостопия характерно отсутствие свода; вся ступня касается или почти касается земли, когда вы стоите.
Для плоскостопия характерно отсутствие свода; вся ступня касается или почти касается земли, когда вы стоите.
Видео
Гибкое плоскостопие — распространенная форма плоскостопия, которая обычно проявляется у детей и ухудшается с возрастом. Гибкое плоскостопие обычно возникает на обеих стопах и характеризуется уплощением стопы (арка уступает место), когда стопа поддерживает тело, но восстанавливает арку, когда стопа расслаблена.
Причины
Младенцы и дети
Плоскостопие часто встречается у детей и часто вызывается:
- Наследственность
- Слабость связок
- Плотное ахиллово сухожилие
- Отсутствие упражнений на стопу
Обычно свод стопы у ребенка начинают развиваться в младенчестве и переходят к нормальным дугам в соответствии с нормальными моделями роста.
Взрослые
Плоскостопие у взрослых может развиться в результате травмы, тугого ахиллова сухожилия, аномального образования суставов, продолжающихся нагрузок на стопу и ее свод или просто по мере старения.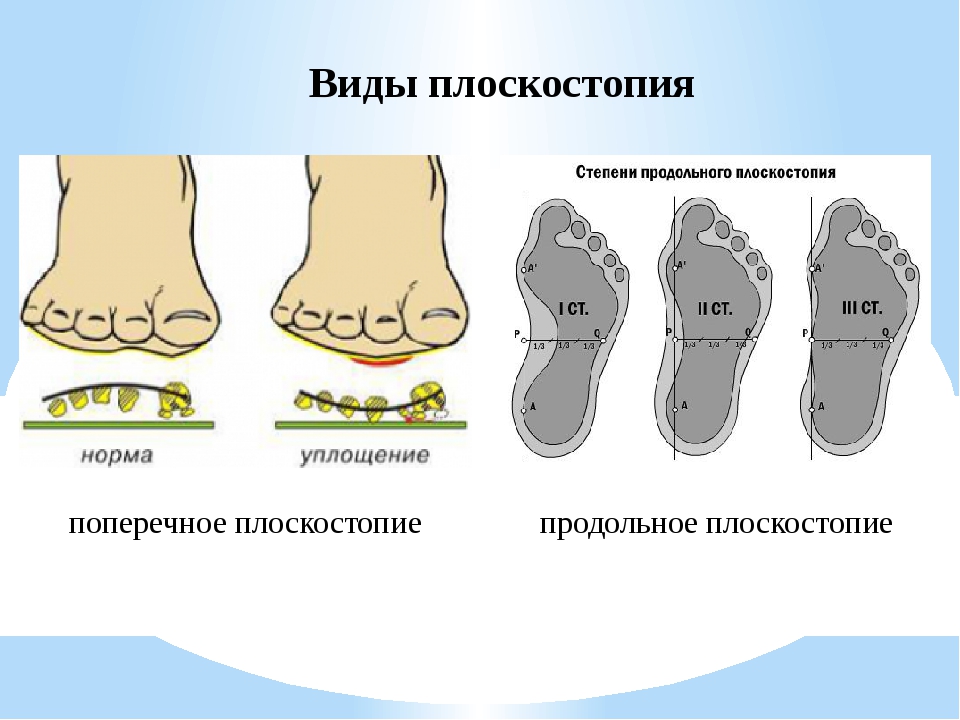
Некоторые из наиболее частых причин плоскостопия у взрослых:
Симптомы и идентификация
Наиболее идентифицируемыми симптомами и характеристиками плоскостопия являются уменьшение или отсутствие сводов стопы (особенно при нагрузке на ногу) и боль / усталость по внутренней стороне стоп и сводов стопы.
Некоторые проблемы, вызванные плоскостопием, включают:
- Воспаление мягких тканей
- Усталость стопы, свода стопы и ног
- Боль в пятке, ступне и лодыжке
- Боль в коленях, бедрах и пояснице
- Свернутый лодыжки
- Ненормальные модели ходьбы
- Шина на голени
- Бурсит
- Молоток ноги
- Артрит
- Подошвенный фасциит
- Дисфункция сухожилия задней большеберцовой кости (PTTD)
Лечение плоскостопия
Если нет другого значительного уровня боли аномалии стопы, лодыжки и голени, непосредственно вызванные вашим плоскостопием, нет особых причин для беспокойства. Однако, если вы сталкиваетесь с болями и болями, есть варианты лечения для всех возрастов.
Однако, если вы сталкиваетесь с болями и болями, есть варианты лечения для всех возрастов.
Дети
Первым шагом в лечении плоскостопия у детей является его проверка. Дети не так настроены, как взрослые, на подобные проблемы, поэтому родители и опекуны должны следить за детьми в раннем возрасте для правильного развития дуги. При обнаружении каких-либо отклонений, детей следует немедленно осмотреть у одного из наших ортопедов.
В Advanced Foot & Ankle наши ортопедические специалисты проведут клиническое обследование и рентгенологическое исследование, чтобы определить тип и причину большинства деформаций плоскостопия.
Большинство случаев плоскостопия у детей являются генетическими. Однако их стопы гибкие по своей природе и их можно лечить с помощью:
- Стельки, изготовленные на заказ
- Подтяжки
- Соответствующая обувь
- Физические упражнения
- Хирургия — часто лучшее лечение для предотвращения серьезных осложнений развития в будущем
Взрослые
Варианты безоперационного лечения для предотвращения развития плоскостопия и его симптомов:
Если нехирургическое лечение не облегчает боли и проблемы, связанные с плоскостопием, следующим вариантом может быть операция. Врач-ортопеды Advanced Foot & Ankle всегда в первую очередь обращаются к консервативным вариантам лечения, но они имеют опыт многих хирургических вариантов, доступных для лечения плоскостопия.
Врач-ортопеды Advanced Foot & Ankle всегда в первую очередь обращаются к консервативным вариантам лечения, но они имеют опыт многих хирургических вариантов, доступных для лечения плоскостопия.
При диагностике плоскостопия наши ортопеды проводят полное обследование стопы, уделяя внимание биомеханической функции стопы. Рентген обычно также используется для определения выравнивания костей и суставов. В этом обзоре наши ортопеды смогут предложить следующие шаги в лечении, а также варианты обуви — от лучшей повседневной обуви до кроссовок для плоскостопия.
Для получения дополнительной информации о плоскостопии или для оценки и лечения ваших стоп, свяжитесь с нами сегодня или запишитесь на прием в ближайшей к вам клинике Advanced Foot & Ankle.
Плоскостопие — Peninsula Podiatry
Плоскостопие, состояние, называемое pes planus или выпадение сводов стопы, редко бывает серьезным, но может вызывать боль при интенсивной физической активности. Если у вас плоскостопие, ваши ступни не имеют нормального свода стопы, когда вы стоите.
Плоскостопие может быть сложным заболеванием с разнообразными симптомами и различной степенью деформации и инвалидности.Существует несколько типов плоскостопия, каждый из которых имеет одну общую характеристику: частичное или полное разрушение (потеря) свода стопы.
Другие характеристики, присущие большинству типов плоскостопия, включают:
- «Дрейф зацепа», при котором пальцы и передняя часть стопы направлены наружу.
- Уплощение внутренней части свода стопы до пола при стоянии.
- Пятка наклонена наружу, а лодыжка как бы повернута внутрь.
- Плотное ахиллово сухожилие, из-за которого пятка отрывается от земли раньше
при ходьбе и может усугубить проблему. - Бурситы и пальцы стопы могут развиться в результате плоскостопия.
Гибкое плоскостопие — один из наиболее распространенных типов плоскостопия, при котором свод стопы появляется только тогда, когда вы отрываете ногу от земли, а подошвы полностью касаются земли, когда вы ставите ступни на землю. Обычно он начинается в детстве или подростковом возрасте и продолжается во взрослом возрасте.Обычно он возникает на обеих стопах и прогрессирует в серьезности в течение взрослого возраста. По мере усугубления деформации мягкие ткани (сухожилия и связки) дуги могут растягиваться, разрываться и воспаляться.
Обычно он начинается в детстве или подростковом возрасте и продолжается во взрослом возрасте.Обычно он возникает на обеих стопах и прогрессирует в серьезности в течение взрослого возраста. По мере усугубления деформации мягкие ткани (сухожилия и связки) дуги могут растягиваться, разрываться и воспаляться.
Существуют различные причины плоскостопия, в том числе:
- Генетика
- Слабые дуги
- Травма стопы или лодыжки
- Артрит или ревматоидный артрит
- Повреждение, дисфункция или разрыв сухожилия задней большеберцовой кости
- Заболевания нервной системы или мышц, такие как церебральный паралич, мышечная дистрофия или расщелина позвоночника
Симптомы, которые могут возникать у некоторых людей с гибким плоскостопием, включают:
- Боль в пятке, своде стопы, лодыжке или по наружной поверхности стопы
- Лодыжка закатанная (чрезмерная пронация)
- Боль по ходу голени (шина)
- Общая боль или усталость в стопе или ноге
- Боль в пояснице, бедре или колене
Плоскостопие также может развиться в результате заболеваний, таких как беременность, ожирение или диабет. Даже возраст и ежедневное использование ног может привести к задней большеберцовой сухожилие (первичная структура поддержки свода стопы), чтобы ослабить. Если сухожилие воспаляется (тендинит) или разрывается после чрезмерного использования, повреждение сухожилия может привести к сглаживанию свода стопы.
Даже возраст и ежедневное использование ног может привести к задней большеберцовой сухожилие (первичная структура поддержки свода стопы), чтобы ослабить. Если сухожилие воспаляется (тендинит) или разрывается после чрезмерного использования, повреждение сухожилия может привести к сглаживанию свода стопы.
При диагностике плоскостопия доктор Нейтцель исследует стопу и наблюдает, как она выглядит, когда вы стоите и сидите. Иногда делают рентген, чтобы определить тяжесть заболевания. Если вам поставили диагноз гибкое плоскостопие, но у вас нет никаких симптомов, докторNeitzel объяснит, чего вы можете ожидать в будущем.
Лечение плоскостопия может варьироваться от неинвазивных вариантов до хирургического вмешательства для облегчения боли в стопе и улучшения функций пациентов.
Если вы подозреваете, что у вас плоскостопие, мы рекомендуем как можно скорее пройти обследование и пройти курс лечения. Лечение на ранних стадиях плоскостопия может предотвратить прогрессирование на более поздних стадиях.
Нехирургическое лечение
Если вы испытываете симптомы гибкого плоскостопия, Dr.Neitzel может порекомендовать нехирургические варианты лечения, в том числе:
- Модификации деятельности . Сократите деятельность, которая причиняет вам боль, и избегайте длительной ходьбы и стояния, чтобы дать вашим сводам отдохнуть.
- Похудание . Если у вас избыточный вес, постарайтесь похудеть, так как слишком большая нагрузка на арки может усугубить ваши симптомы. Если плоскостопие затрудняет похудание, доктор Нейтцель должен оценить варианты лечения.
- Ортопедические аппараты .Доктор Нейтцель может предоставить вам индивидуальные ортопедические приспособления для вашей обуви, чтобы обеспечить лучшую поддержку свода стопы.
- Иммобилизация . В некоторых случаях может быть необходимо использовать ходячий гипс или полностью избегать нагрузок.
- Лекарства . Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, помогают уменьшить боль и воспаление.

- Физиотерапия . Для временного облегчения можно использовать ультразвуковую терапию или другие методы физиотерапии.
- Модификации обуви . Ношение обуви, поддерживающей свод стопы, важно для всех, кто страдает плоскостопием.
Хирургическое лечение
У некоторых пациентов, боль которых не купируется в достаточной мере другими методами лечения, можно рассмотреть возможность хирургического вмешательства. Для коррекции гибкого плоскостопия доступны различные хирургические методы, и для облегчения симптомов и улучшения функции стопы может потребоваться одна или несколько процедур.
При выборе процедуры или комбинации процедур для вашего конкретного случая Dr.Neitzel примет во внимание степень вашей деформации на основе результатов рентгенографии, вашего возраста, уровня вашей активности и других факторов. Продолжительность периода восстановления будет варьироваться в зависимости от выполняемой процедуры или процедур.
Доктор Нейтцель предлагает полный спектр нехирургических и хирургических методов лечения плоскостопия. Если вы хотите узнать больше о наших услугах или записаться на прием, позвоните по телефону (360) 286-0404.
Плоские ножки | ETL Podiatry
Плоскостопие, также называемое чрезмерно выпуклыми стопами или опущенными сводами стопы, является распространенной деформацией позы с различной степенью физического воздействия.Это может произойти на одной или обеих ногах и развиваться по разным причинам. Отсутствие арки характеризует плоскостопие, то есть арки обрушились, и вся подошва касается пола при стоянии или ходьбе. У большинства людей стопа имеет определенную степень поддержки свода стопы, которая действует как амортизатор при ходьбе или стоянии. Это называется пронацией, и степень пронации варьируется от пациента к пациенту.
Существует два основных типа плоскостопия: гибкие и жесткие. Гибкое плоскостопие означает, что своды уступают место, когда ступня поддерживает тело, но восстанавливает свод, когда ступня расслаблена.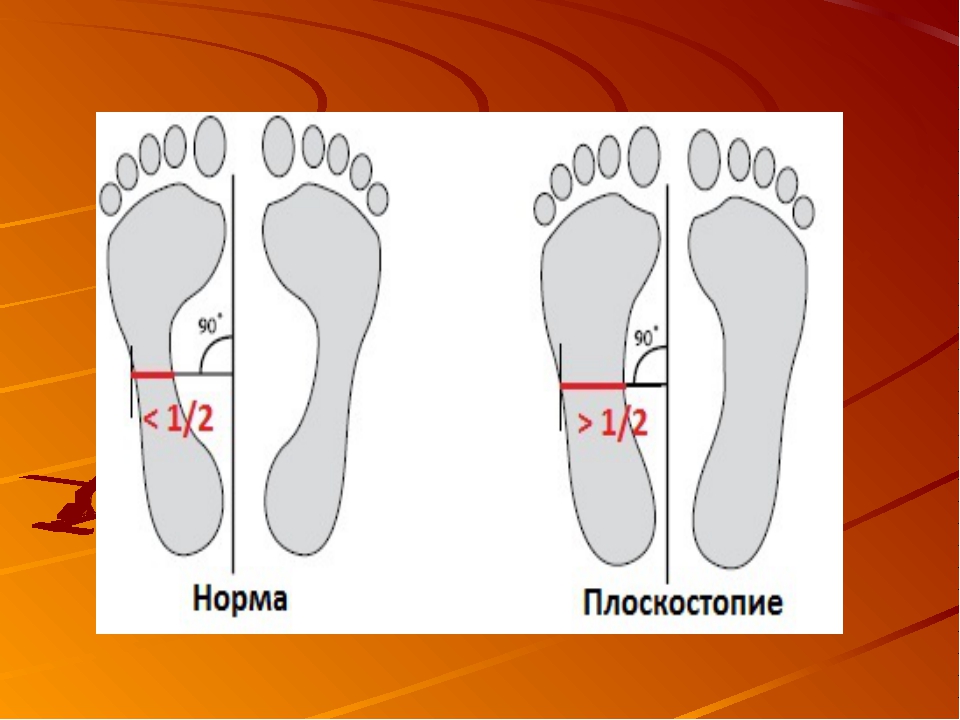 Жесткое плоскостопие означает, что свод стопы является плоским, выдерживая вес, а также в расслабленном состоянии.
Жесткое плоскостопие означает, что свод стопы является плоским, выдерживая вес, а также в расслабленном состоянии.
Причины
Многие пациенты с плоскостопием родились с гибким плоскостопием, которое не полностью развилось с возрастом. Плоскостопие часто встречается у маленьких детей, но по мере роста их тела арка и поддерживающие ее мышцы укрепляются и к взрослой жизни станут нормальной аркой.
Люди с сильно отведенными стопами предрасположены к развитию ригидного плоскостопия. Травмы и травмы также могут вызывать аномалии сухожилий, связок и мышц стопы и лодыжки, что приводит к плоскостопию.Другие причины могут включать наследственность, тугие сухожилия, артрит, диабет, избыточный вес, чрезмерную нагрузку, напряжение и возраст.
Симптомы
Многие люди с плоскостопием могут не испытывать боли или симптомов и не нуждаются в лечении. Однако это не относится ко всем пациентам. Наиболее частый симптом — боль в своде стопы, пятке, стопе и лодыжке.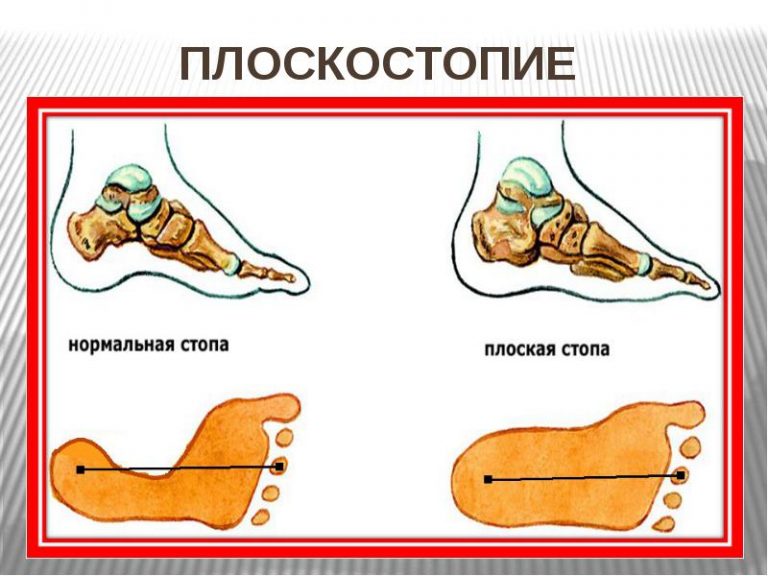 Другие симптомы включают:
Другие симптомы включают:
- Заметный низкий или плоский свод
- Боль или дискомфорт в стопе, ноге или пояснице
- Сопутствующие деформации, такие как бурситы или пальцы ног
- Усталость внутренней стороны стопы
- Аномальная походка
- Подошвенный фасциит
- Шина на голень
- Боль вдоль свода стопы после длительного стояния или ходьбы
Как распознать?
Если вы не испытываете боли или других симптомов, лечение часто не требуется.Для тех, кто ищет облегчения, запись на прием к ортопеду может предоставить вам правильный диагноз и план лечения, которые избавят вас от боли и дискомфорта.
Ортопед проведет клиническое обследование и запросит подробную историю болезни. Для оценки степени деформации и состояния тканей, мышц и костей стопы могут быть выполнены рентгеновские снимки и другие методы визуализации. Другие тесты, такие как тест на походку, также могут быть выполнены, чтобы увидеть степень состояния и оценить другие факторы, способствующие плоскостопию пациента.
Лечение
Как упоминалось выше, если вы не испытываете боли или других симптомов, лечение часто не требуется. Однако, если вы действительно испытываете боль, ортопед порекомендует вам лечение, чтобы уменьшить боль и дискомфорт. Некоторые формы лечения включают:
- Лекарство для уменьшения отека и воспаления, а также для облегчения боли
- Индивидуальные опоры для свода стопы или ортезы для снятия давления с арок и обеспечения амортизирующей поддержки.Подтяжки и опора также могут быть установлены на вас
- Выполнение растяжки для сохранения гибкости мышц и сухожилий
- Физическая терапия может помочь, когда боль в ноге вызвана травмой. Это поможет укрепить связки, сухожилия и мышцы стопы и голеностопного сустава
- Ношение соответствующей обуви с достаточной опорой для свода зубов
- Изменения образа жизни, такие как диета и упражнения для управления весом и уменьшения давления на ноги.
В тяжелых случаях может быть рекомендовано хирургическое вмешательство, но оно часто используется в крайнем случае. Хирург-ортопед может создать арки на вашей стопе, восстановить сухожилия или соединить кости и суставы вместе, чтобы восстановить функции ваших ног. Каждый случай отличается в зависимости от состояния и тяжести пациента.
Хирург-ортопед может создать арки на вашей стопе, восстановить сухожилия или соединить кости и суставы вместе, чтобы восстановить функции ваших ног. Каждый случай отличается в зависимости от состояния и тяжести пациента.
Для получения дополнительной информации о плоскостопии или о том, как избавиться от этого состояния, обратитесь в ETL Podiatry сегодня.
Плоские ступни и упавшие арки | Симптомы и причины
Плоскостопие такое же, как и звучит — ступни более плоские на нижней (или подошвенной) поверхности, чем должны быть, потому что своды (подъемы) опущены.Это может (но не всегда) привести к боли и усталости в ногах. Это также может вызвать проблемы с лодыжками, ногами или спиной.
Что такое плоскостопие?
Плоскостопие возникает, когда нормальные своды стопы частично или полностью разрушены. Когда ступня ставится на землю, внутренняя или средняя сторона ступни опускается на пол, а не остается поднятой. Это может вызвать перекатывание стопы внутрь (это называется чрезмерной пронацией). Это не расстройство, если оно не вызывает никаких симптомов.
Это не расстройство, если оно не вызывает никаких симптомов.
Что такое свод стопы?
Нижняя сторона нормальной взрослой стопы имеет в середине изгиб вверх, и это называется сводом. Фактически, есть две основные арки: одна проходит вдоль стопы (продольный свод), а другая — поперек стопы (поперечный свод).
Арки образованы тем, как кости скреплены друг с другом, особенно кости средней части стопы. Эти кости прочно удерживаются сухожилиями. Таким образом, в формировании сводов участвуют несколько сухожилий стопы и голени.Эти сухожилия прикрепляют кости средней части стопы к пятке и тянутся вместе, удерживая части нижней части стопы над землей. Самым важным сухожилием, задействованным в этой работе, является сухожилие задней большеберцовой кости, которое проходит от тыльной стороны ноги за лодыжкой, а затем под стопой к средней части стопы.
Более подробная информация об анатомии стопы содержится в отдельной брошюре под названием «Боль в пятке и стопе (подошвенный фасциит)».
Почему у нас арочные ступни?
Ступни — это невероятно хорошо спроектированные гибкие конструкции, состоящие из 26 костей и более 100 мышц, сухожилий и связок.Анатомически следующие три части стопы:
- Передняя часть стопы: состоит из пальцев стопы и пяти длинных костей или плюсневых костей.
- Срединная часть стопы: совокупность костей, образующих свод стопы.
- Задняя часть стопы: пятка и щиколотка.
Связки, сухожилия и мышцы проходят вдоль этих костей, связывая их вместе и позволяя совершать множество движений стопы.
Своды стоп помогают нам стоять, балансировать, ходить, бегать и прыгать. Это потому, что они добавляют стопе упругость и гибкость, позволяя средней части стопы раздвигаться и смыкаться.Они помогают ноге поглощать физический шок при приземлении и создают силу для отталкивания и адаптации к равновесию и ходьбе. Они также помогают равномерно распределять вес тела вокруг ступни при движении.
Что вызывает плоскостопие и падение сводов стопы?
- Плоскостопие может возникать так же, как и ваши ступни, аномалия, присущая от рождения.
 Плоскостопие может передаваться по наследству, как и другие физические характеристики от родителей.
Плоскостопие может передаваться по наследству, как и другие физические характеристики от родителей. - Маленькие дети обычно имеют плоскостопие.Своды стоп появляются только при стоянии, когда они становятся старше (хотя у ребенка иногда можно увидеть свод стопы, когда ребенок стоит на цыпочках).
Некоторые состояния, вызывающие плоскостопие
К ним относятся:
- Поврежденные, воспаленные или разорванные сухожилия (особенно сухожилия задней большеберцовой кости).
- Постепенное растяжение сухожилия задней большеберцовой кости (особенно часто встречается у женщин старше 40 лет. Возможно, этому способствует ношение высоких каблуков в течение длительного времени).
- Повреждение костей стопы или голеностопного сустава.
- Заболевания, поражающие суставы и мягкие ткани, включая артрит.
- Некоторые состояния, поражающие нервы, такие как церебральный паралич, болезнь Паркинсона и мышечная дистрофия, при которых мышцы со временем становятся жестче и слабее.

Другие причины плоскостопия
Плоскостопие чаще развивается у людей с:
- Ожирение — дополнительный вес вызывает дополнительную нагрузку на сухожилия, которые поддерживают свод стопы, и они с большей вероятностью разрушатся.
- Высокое кровяное давление — это может повлиять на кровоснабжение сухожилий стопы.
- Диабет — поражает нервы стоп, а также может привести к слабости сухожилий.
- Беременность — сочетание увеличения веса и действия гормонов беременности, которые имеют тенденцию к смягчению поддерживающих связок.
- Ревматоидный артрит — это может привести к ослаблению сухожилий или поражению суставов.
- Длительный бег (растяжение сухожилия задней большеберцовой кости).
- Старший возраст — тенденция к утомлению и растяжению сухожилий увеличивается с возрастом.
- Ноги большего размера. Те, у кого стопы больше, могут быть более склонны к развитию плоскостопия.
Каковы симптомы плоскостопия и выпадения свода стопы?
Люди, которые всю жизнь страдали плоскостопием, обычно не имеют никаких симптомов. У них, скорее всего, будут нормальные, гибкие стопы без проблем с сухожилиями или суставами, и их ходьба и бег будут адаптированы для компенсации.От каждого четвертого до каждого пятого взрослого человека в той или иной степени страдают плоскостопие.
У них, скорее всего, будут нормальные, гибкие стопы без проблем с сухожилиями или суставами, и их ходьба и бег будут адаптированы для компенсации.От каждого четвертого до каждого пятого взрослого человека в той или иной степени страдают плоскостопие.
Если плоскостопие действительно вызывает симптомы, они могут включать:
- Боль в стопе:
- Это может быть почти в любом месте стопы, в зависимости от того, какая часть свода стопы опускается, а какие сухожилия растянуты или повреждены.
- Боль может охватывать всю ступню или лодыжку или только ее части.
- Обычно ощущается внутри щиколотки, на внешнем крае стопы или в самой арке.
- Изменение положения стопы на земле может привести к боли в икре, колене, бедре, бедре или позвоночнике.
- Чрезмерная пронация часто приводит к боли в лодыжке и тендинопатии ахиллова сухожилия.
- Жесткость стопы.
- Неравномерный износ обуви.
- Ощущение плоскостности или дисбаланса стопы (особенно, если поражена только одна стопа).

Как диагностировать плоскостопие и выпадение свода стопы?
- Ваш врач или ортопед обычно может поставить этот диагноз, просто наблюдая за своими ногами, когда вы стоите или ходите.
- Можно использовать анализ следа (педограф).
- Если изменения произошли недавно, врач попытается выяснить причину. Это может включать в себя проверку ваших сухожилий и наблюдение за вашей ходьбой; Также может потребоваться рентгеновское сканирование или магнитно-резонансная томография (МРТ) части или всей стопы.
- Вы можете заподозрить диагноз самостоятельно, наблюдая за своим мокрым следом и замечая, что вся подошва вашей стопы касается пола, когда вы стоите.
- Если вы отодвигаете большой палец ноги как можно дальше, а свод стопы не появляется, ваша ступня, скорее всего, чрезмерно пронатит при ходьбе или беге.
Что делать, если у меня плоскостопие?
Раньше плоскостопие было причиной отказа во въезде в Вооруженные силы. Фактически, плоскостопие, которое не вызывает симптомов, не требует медицинской помощи.
Фактически, плоскостопие, которое не вызывает симптомов, не требует медицинской помощи.
- Вам следует обратиться к врачу, чтобы обсудить вопрос о плоскостопии, если:
- Арка стопы недавно упала.
- Вы испытываете боль в нижних конечностях.
- Поддерживающая, хорошо сидящая обувь не поможет вашим ноющим ногам.
- Ваши ноги жесткие или тяжелые.
Как лечить плоскостопие и свод стопы?
В зависимости от симптомов:
- Боль в стопе может быть уменьшена с помощью поддерживающей, хорошо сидящей обуви.
- Могут быть полезны упражнения. Это может включать, например, сгибание пальцев ног и эксцентрическое поднятие пятки. Эксцентрическое упражнение — это упражнение, при котором вы тренируете мышцу по мере ее удлинения, а не по мере ее сокращения (сокращения).
- Отдых и лед могут быть полезны, особенно после тренировки.
- Физиотерапия может быть полезна для исправления нарушений ходьбы (походки), которые развиваются из-за формы стопы.

- Установленные стельки (опоры для стопы, разработанные для вашей стопы) могут уменьшить давление на свод стопы. Это может остановить любую тенденцию к перекатыванию стопы внутрь или наружу, что в противном случае может усилить боль в нижних конечностях и спине.
- Носите обувь на низком каблуке и с широким носком.
- По возможности ходите босиком.
- Ортопедические приспособления или скобы для голеностопного сустава могут быть полезны при воспалении задней большеберцовой связки. Они также могут быть полезны, если причина плоскостопия связана с проблемами нервной системы или сильной мышечной слабостью.
- Отдых может быть полезным, особенно если проблема усугубилась из-за чрезмерного использования — например, бег по твердой поверхности. Как вариант, подумайте о переходе на беговую дорожку на время.
- Избегайте занятий спортом с высокой ударной нагрузкой, включающим прыжки и приземления, например балет и баскетбол.
- Потеря веса может быть полезной, если у вас вообще избыточный вес.

- В редких случаях аномалии костей стопы поддаются хирургическому лечению. Лечение может включать в себя сращивание костей, удаление фрагментов костных наростов (шпор), операцию по укреплению сухожилий и пересадку кости.Эти методы лечения рассматриваются только в тех случаях, когда боль или повреждение стопы серьезны, и ясно, что хирургическое вмешательство может приблизить основную причину проблемы.
Какие осложнения возникают при плоскостопии и падении сводов стопы?
- Основная проблема заключается в том, что по мере ухудшения плоскостопия меняется и походка. Это, вместе с потерей способности ступней балансировать и пружинить, может все чаще приводить к боли в ногах и спине.Это может включать мышечные боли, боли в суставах и воспаление сухожилий (например, тендинопатия ахиллова сухожилия и подошвенный фасциит).
- Изменение походки и изменение положения стоп также могут привести к дальнейшим аномалиям стоп, таким как бурситы, мозоли, молотковые пальцы ног и волдыри.

- Потеря поглощения удара ногами у спортсменов может означать, что удар передается дальше вверх по ноге. В результате более вероятны травмы из-за чрезмерного использования, такие как раскол в голени (стрессовые переломы большеберцовой кости).
Не попадитесь с ног на голову
От 20% до 30% населения в той или иной степени страдают плоскостопием. Плоскостопие, также называемое плоской стопой, возникает, когда свод стопы сжимается и входит в полный или почти полный контакт с землей. Свод стопы обеспечивает поддержку при стоянии или ходьбе. Плоскостопие может быть врожденным, развиться после травмы, старения или болезни.
Причины
Врожденный
В то время как у большинства детей свод стопы развивается к 6 годам, у некоторых могут быть структурные деформации, которые мешают нормальному расположению костей стопы.Ожирение может способствовать развитию плоскостопия, создавая дополнительную нагрузку на все еще развивающуюся ступню.
Травма
Плоскостопие у взрослых также может быть вызвано переломом или вывихом кости, разорванным или растянутым сухожилием или артритом, который может привести к падению дуги. Старение и болезнь. Упавшая дуга или плоскостопие, приобретенное у взрослых, обычно возникает у женщин старше 40 лет и людей, ведущих малоподвижный образ жизни и / или людей с избыточным весом. Падение сводов стопы — это разрушение костей и соединительных тканей средней части стопы, вызванное повреждением сухожилий и связок, поддерживающих кости стопы.Гипертония и диабет могут способствовать ухудшению состояния мышц и соединительных тканей стопы из-за снижения кровотока. С возрастом выпадение сводов стопы может привести к состоянию, известному как жесткое плоскостопие.
Старение и болезнь. Упавшая дуга или плоскостопие, приобретенное у взрослых, обычно возникает у женщин старше 40 лет и людей, ведущих малоподвижный образ жизни и / или людей с избыточным весом. Падение сводов стопы — это разрушение костей и соединительных тканей средней части стопы, вызванное повреждением сухожилий и связок, поддерживающих кости стопы.Гипертония и диабет могут способствовать ухудшению состояния мышц и соединительных тканей стопы из-за снижения кровотока. С возрастом выпадение сводов стопы может привести к состоянию, известному как жесткое плоскостопие.
Симптомы
У большинства людей мало симптомов. Однако некоторые испытывают боль в средней части стопы, которая усиливается при физической активности. Боль в бедрах, коленях и пояснице также является обычным явлением, поскольку нестабильность походки и неправильная осанка могут создавать нагрузку на суставы. Человек должен обратиться к хирургу-ортопеду или ортопеду DOC, если дискомфорт мешает повседневной деятельности.
Диагностика
Диагностика плоскостопия обычно включает визуальный осмотр стопы, подкрепленный визуализирующими тестами, такими как рентген, МРТ или компьютерная томография, чтобы помочь определить основную причину. Тесты на следы и осмотр обуви также свидетельствуют о неисправной механике и гибкости стопы.
Лечение
Плоскостопие у детей часто проходит без вмешательства, поскольку у них в подростковом или раннем взрослом возрасте развивается свод стопы. Падение сводов стопы у взрослых, как правило, необратимо и необратимо.В любом случае предпочтительнее консервативный подход. Простые варианты лечения включают:
- Носите более подходящую обувь с широким мыском и низким каблуком.
- Используйте ортезы с опорами для свода стопы.
- Принимать нестероидные противовоспалительные препараты.
- Уприте ступню и нанесите лед на болезненный участок.
- Соблюдайте режим физиотерапии, предписанный хирургом DOC или ортопедом.
 Физиотерапевт DOC может работать с гостем над упражнениями, которые увеличивают гибкость и силу свода стопы, а также над гимнастикой для ног для укрепления внутренних мышц стопы.
Физиотерапевт DOC может работать с гостем над упражнениями, которые увеличивают гибкость и силу свода стопы, а также над гимнастикой для ног для укрепления внутренних мышц стопы.
Если консервативное лечение неэффективно, возможно хирургическое вмешательство. Хирургический подход основан на симптомах, характере структурной деформации и возрасте. Хирургия плоскостопия может обеспечить длительное облегчение боли и даже может создать дугу там, где ее не было.
Гибкая и жесткая плоскостопие
Перейти к:
Плоскостопие характеризуется отсутствием свода стопы, необходимого для поддержки при стоянии или ходьбе.
Что такое плоскостопие?
Плоскостопие, также известное как pes planus или pes valgus, — это состояние, которое чаще всего определяется коллапсом медиального продольного свода стопы и провисанием вальгусной пятки.Состояние имеет две формы: гибкое плоскостопие и жесткое плоскостопие. При рождении все дети имеют плоскостопие. Арка на стопе обычно начинает появляться после 3-х летнего возраста.
Арка на стопе обычно начинает появляться после 3-х летнего возраста.
При гибком плоском стопе свод можно увидеть, когда пятка стопы приподнята и на стопу не действует нагрузка. Однако арка исчезает, когда ребенок встает на полную ногу. При жестком плоскостопии свода стопы отсутствует. Жесткое плоскостопие обычно возникает из-за определенных заболеваний костей или суставов.
Как диагностировать плоскостопие?
Для первоначального диагноза проводится физикальное обследование стопы для анализа механики стопы.Если боль сильная, врачи могут порекомендовать визуализирующие обследования, такие как рентген, компьютерная томография, МРТ или ультразвук, чтобы определить характер и степень деформации.
Чего ожидать, если у ребенка гибкое плоскостопие?
Гибкое плоскостопие обычно протекает бессимптомно и не вызывает боли. Однако иногда это может вызывать боль после интенсивной ходьбы или интенсивных занятий спортом. В некоторых случаях заболевание передается по наследству. Дети с генетическими проблемами при рождении, такими как синдром Дауна или синдром Марфана, также могут иметь гибкое плоскостопие из-за слабости связок стопы (рыхлой связки), которая приводит к падению дуги.Эти дети более подвержены развитию тяжелой формы гибкого плоскостопия, которая может быть болезненной.
Дети с генетическими проблемами при рождении, такими как синдром Дауна или синдром Марфана, также могут иметь гибкое плоскостопие из-за слабости связок стопы (рыхлой связки), которая приводит к падению дуги.Эти дети более подвержены развитию тяжелой формы гибкого плоскостопия, которая может быть болезненной.
В большинстве случаев гибкое плоскостопие не требует медицинского вмешательства. Лечение необходимо только в том случае, если вы испытываете боль при ходьбе / стоянии или испытываете трудности с ношением обуви. В таких случаях обычно используются опоры для свода стопы или скобы для поддержки стопы и облегчения симптомов. Чтобы избежать ухудшения состояния и возможных осложнений во взрослом возрасте, детям в возрасте от 3 до 10 лет предусмотрены опоры для свода стопы.
Если боль беспокоит, врачи иногда рекомендуют физиотерапию для уменьшения выраженности симптомов. Для облегчения боли также можно принимать нестероидные противовоспалительные препараты. Кроме того, может помочь отдых стопы и прикладывание льда к болезненной области.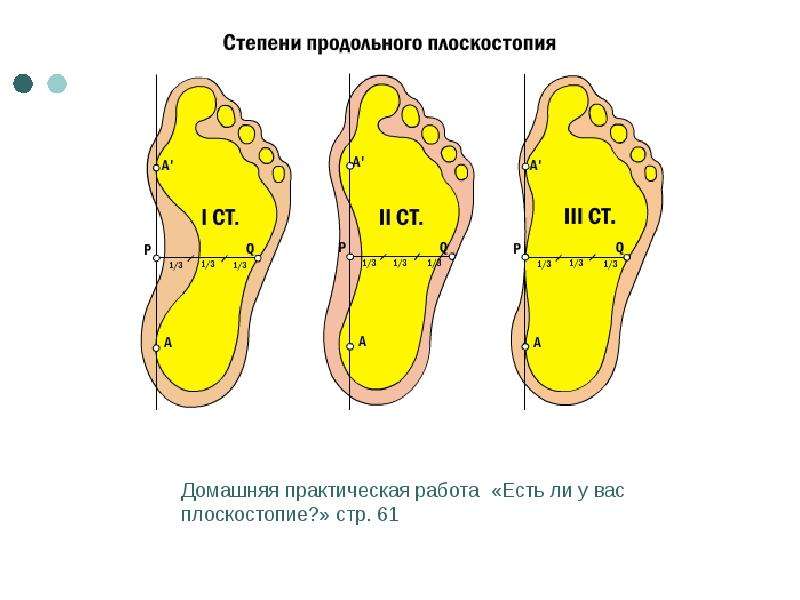
Операция может потребоваться только в очень редких случаях, когда другие методы лечения не улучшают состояние.
Чего ожидать, если у ребенка жесткое плоскостопие?
Жесткое плоскостопие чаще всего возникает из-за аномального развития стопы, которое может быть результатом врожденных дефектов (вертикальная таранная кость) или аномального соединения между костями стопы (тарзальная коалиция).
В вертикальной таранной кости нижняя кость в голеностопном суставе (таранная кость) неправильно расположена относительно костей средней стопы. Это врожденный дефект, часто связанный с нервно-мышечными расстройствами, такими как артрогрипоз или расщепление позвоночника.
Если не лечить, это состояние может привести к образованию болезненных мозолей (толстых пятен на коже), и ребенку может быть сложно носить обувь и выполнять обычные детские дела.
В большинстве случаев для исправления состояния требуется операция.Вначале после постановки диагноза стопу растягивают гипсом или другими манипуляциями. После этого обычно в возрасте от 6 месяцев до 2 лет проводится операция по исправлению вывихов костей и удержанию костей на месте. После операции выполняется наложение гипса и фиксация. В некоторых случаях также требуется удлинение сухожилий.
После этого обычно в возрасте от 6 месяцев до 2 лет проводится операция по исправлению вывихов костей и удержанию костей на месте. После операции выполняется наложение гипса и фиксация. В некоторых случаях также требуется удлинение сухожилий.
Если заболевание появится снова в более позднем возрасте, может потребоваться дополнительная операция для сращивания костей на месте. Эта операция проводится у детей старшего возраста, когда стопа почти развита.Несмотря на существенное исправление деформации, для полного устранения скованности стопы одной операции недостаточно.
В тарзальной коалиции аномальные связи между костями возникают во время внутриутробного развития плода. Связи могут быть фиброзными, хрящевыми или костными. Чаще всего аномалии наблюдаются между пяточной и ладьевидной костями, а также таранной и пяточной костями.
Коалиция тарзалов часто присутствует при рождении и прогрессирует с возрастом. У детей он снижает гибкость стопы и оказывает чрезмерное давление на другие части стопы, что приводит к болезненным движениям. Еще одна общая характеристика тарзальной коалиции — спазм малоберцовых сухожилий.
Еще одна общая характеристика тарзальной коалиции — спазм малоберцовых сухожилий.
Изначально врачи используют обычные методы лечения, включая поддержку свода стопы, фиксации, гипсовые повязки, противовоспалительные препараты для лечения этого состояния. В тяжелых случаях операция по удалению коалиции является золотым стандартом. После удаления коалиции мышцы часто вставляются в разрыв или суставы сращиваются, чтобы предотвратить реструктуризацию коалиции. В зависимости от размера коалицию также можно заменить жирной.В большинстве случаев успешная операция в значительной степени снижает тяжесть симптомов.
Дополнительная литература
.


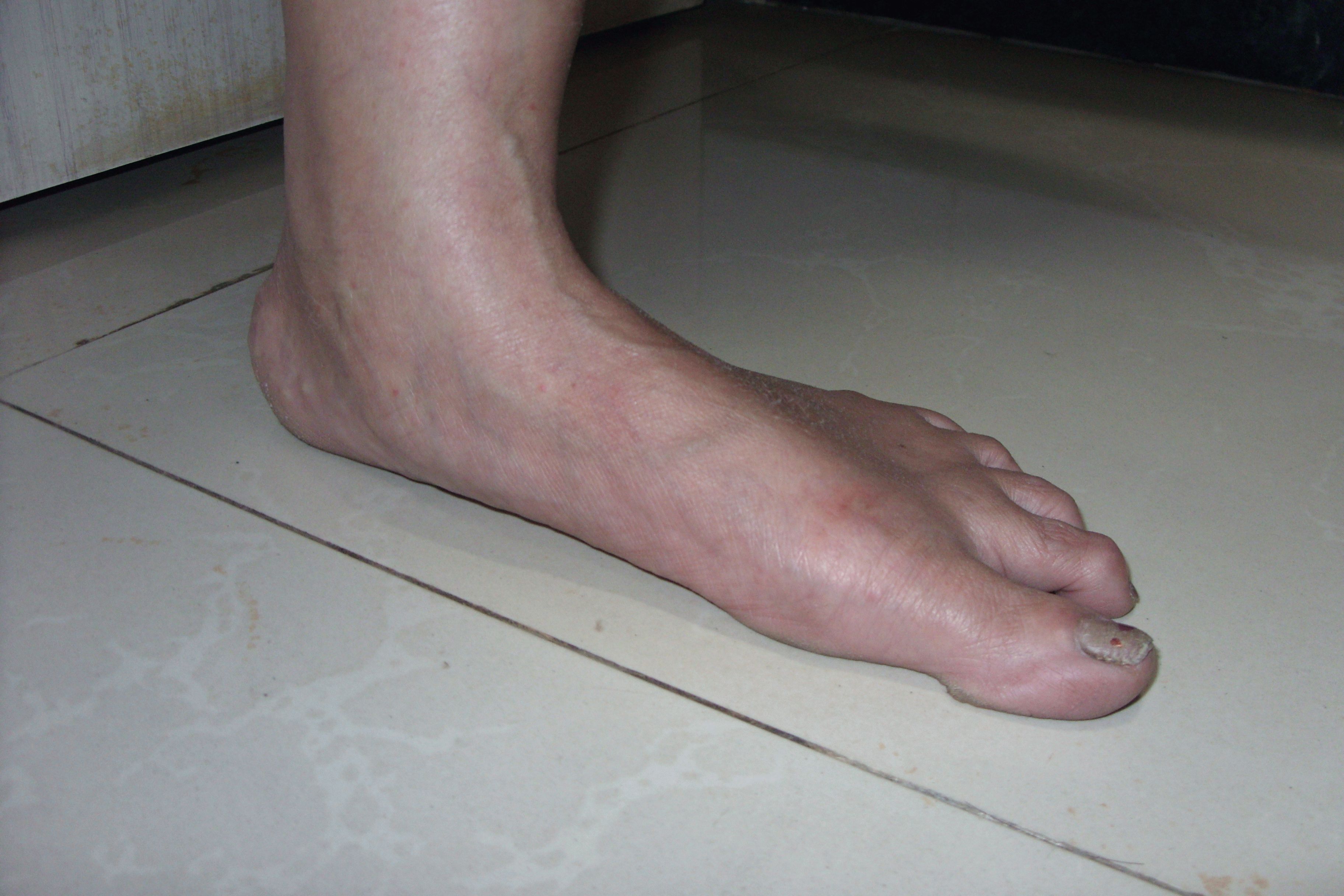
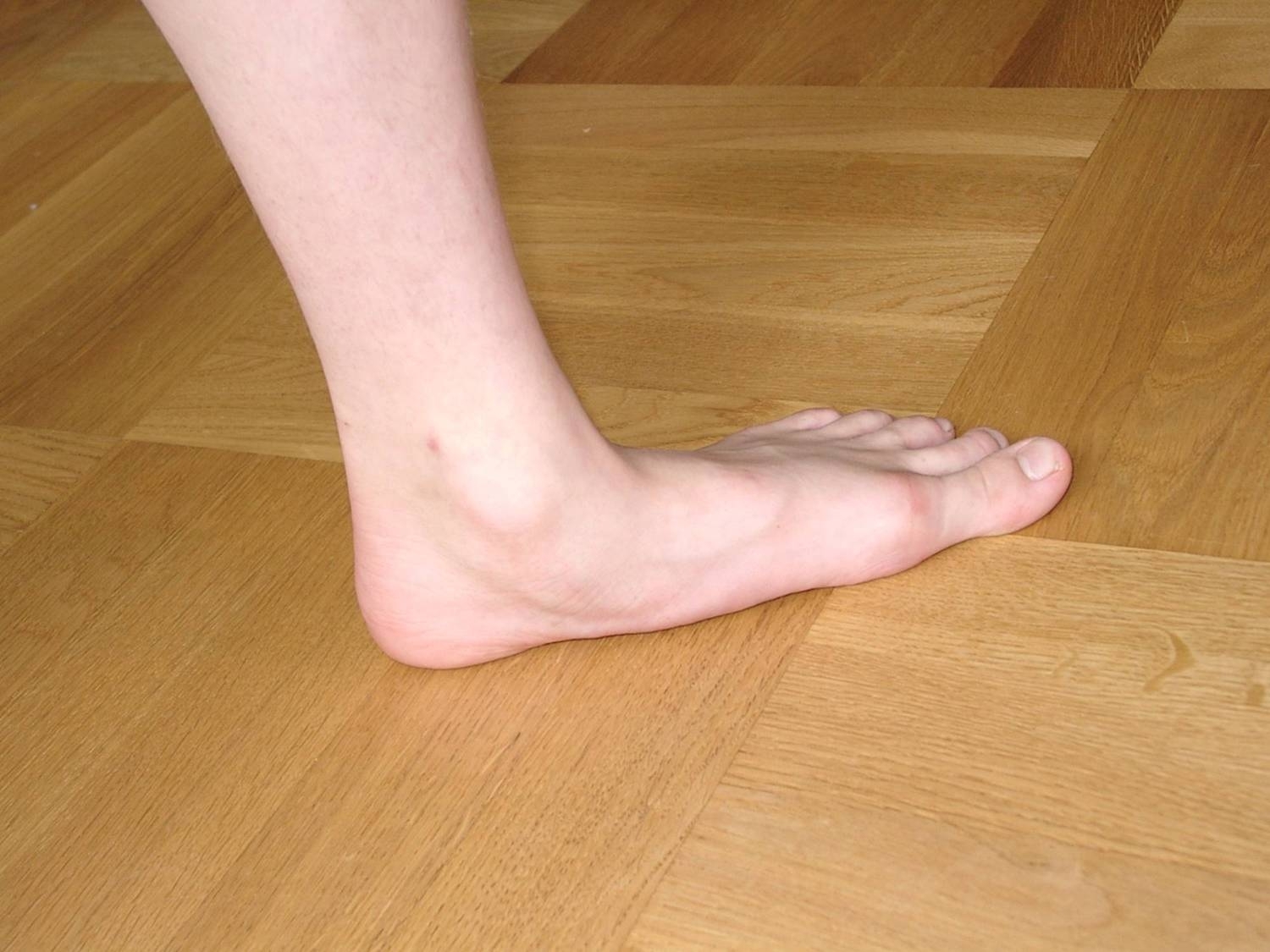

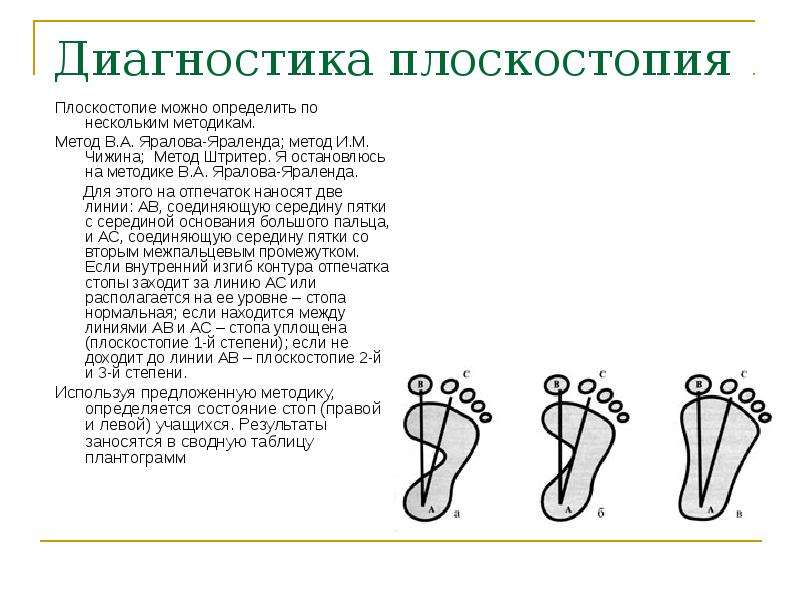

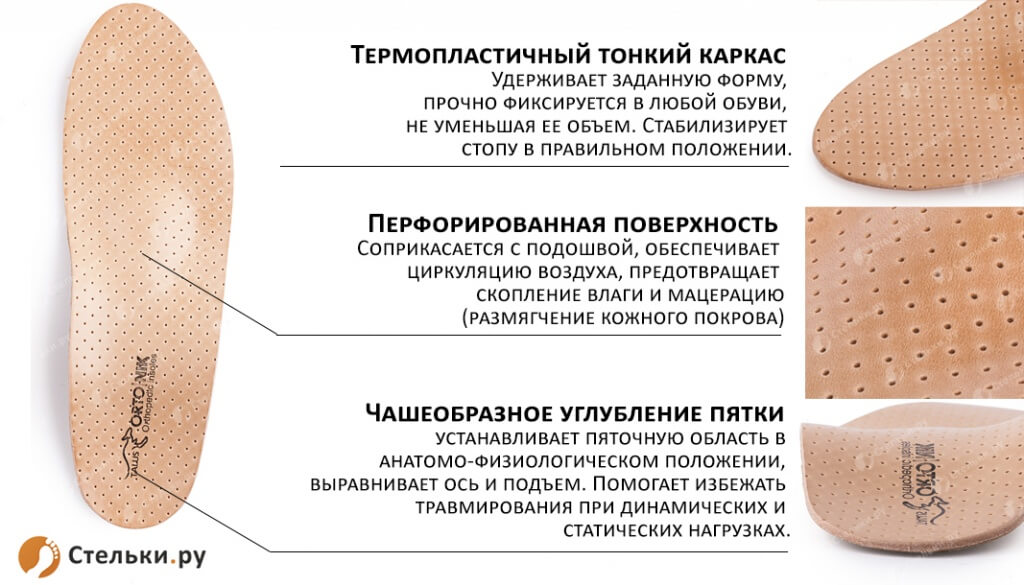 ткани.
ткани.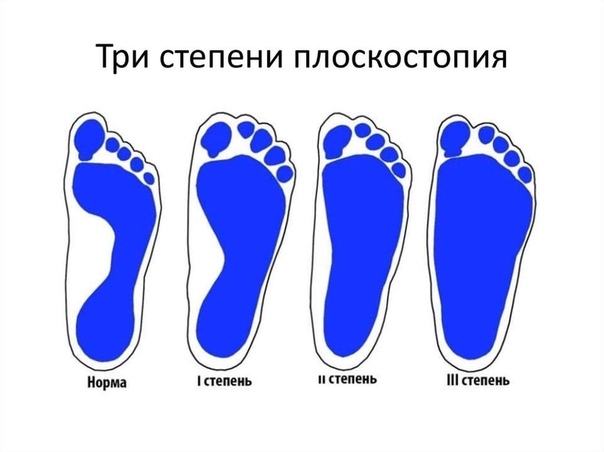

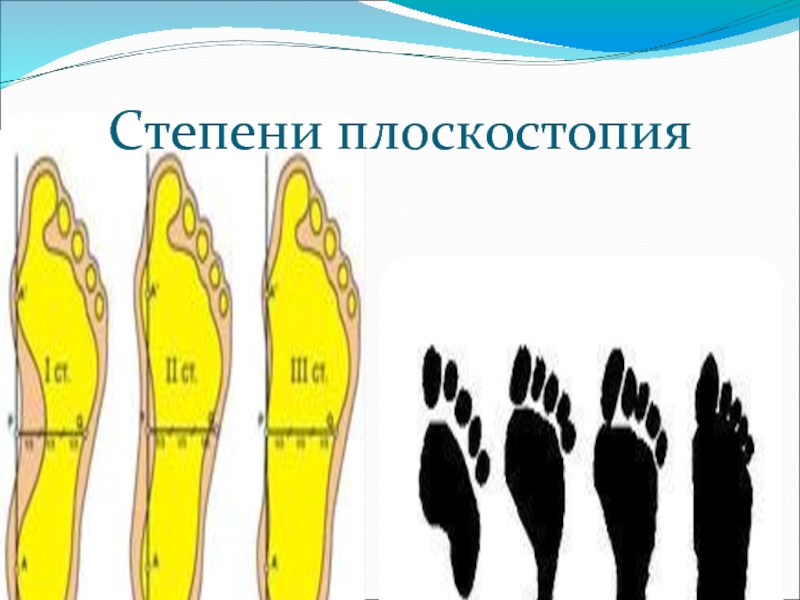 Плоскостопие может передаваться по наследству, как и другие физические характеристики от родителей.
Плоскостопие может передаваться по наследству, как и другие физические характеристики от родителей.
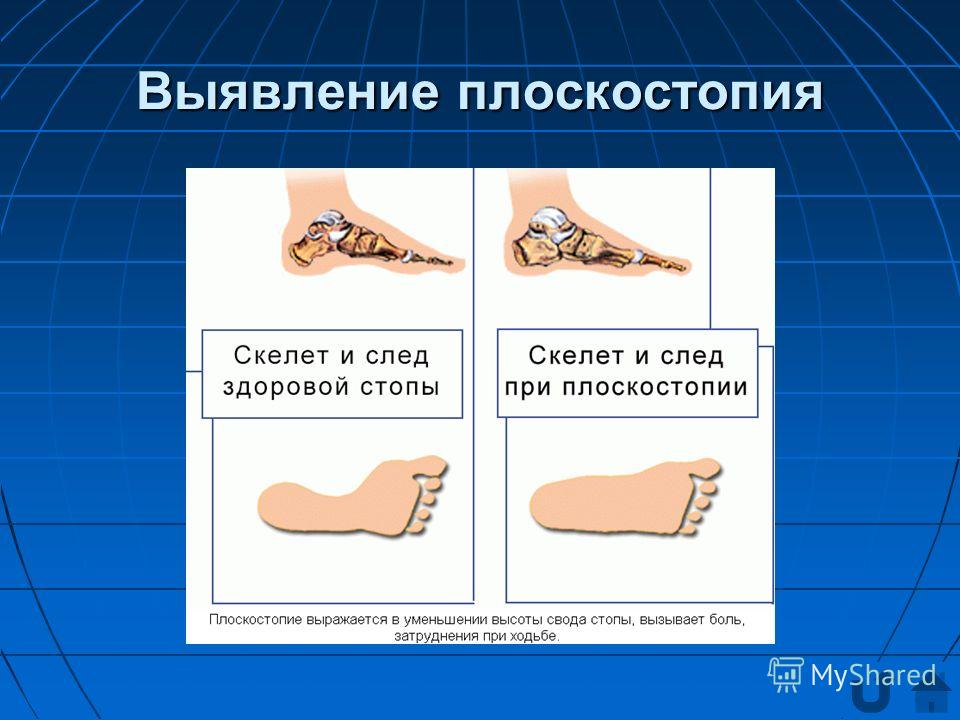
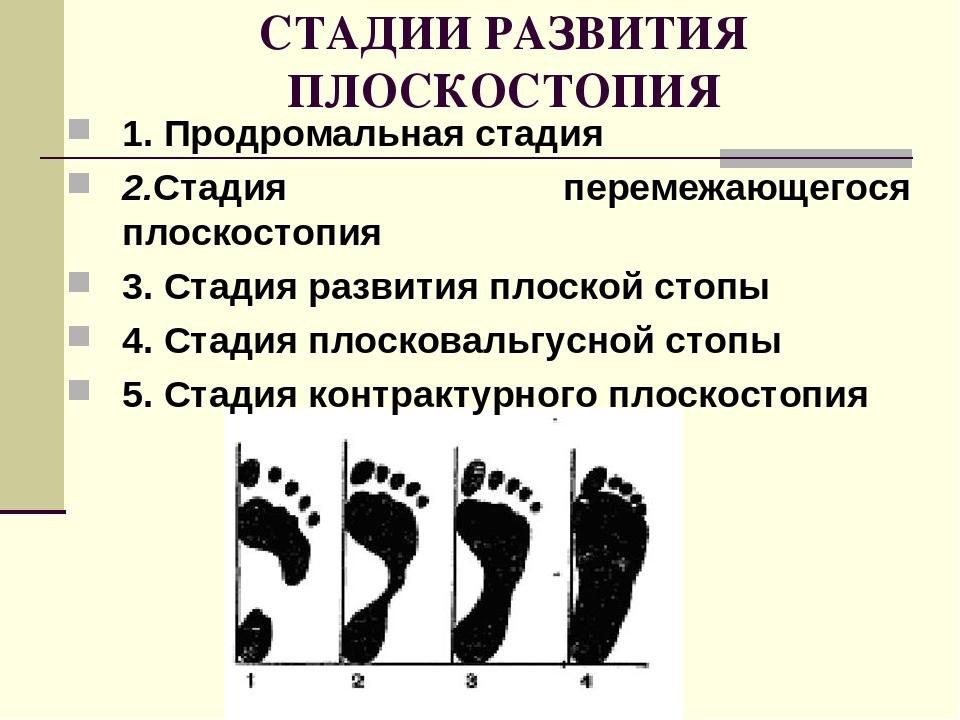
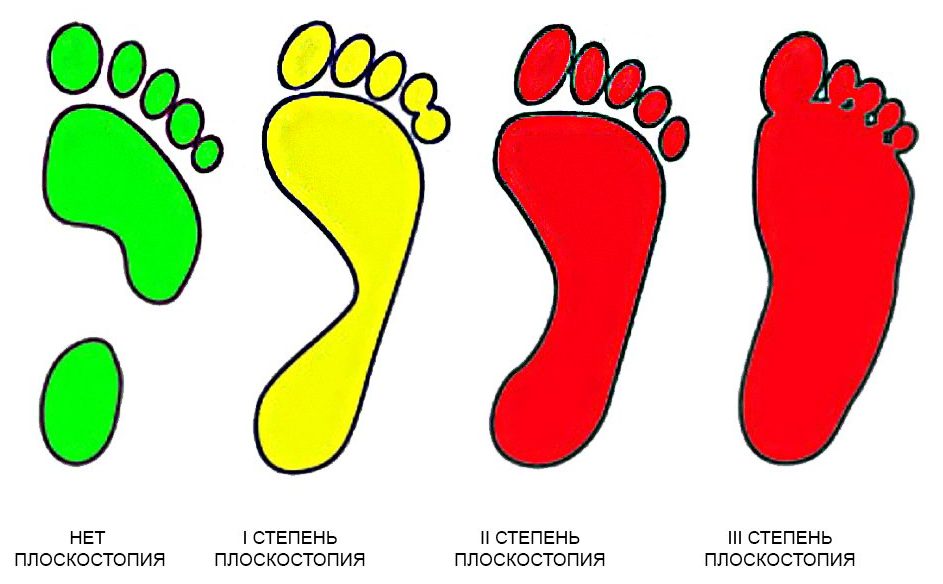

 Физиотерапевт DOC может работать с гостем над упражнениями, которые увеличивают гибкость и силу свода стопы, а также над гимнастикой для ног для укрепления внутренних мышц стопы.
Физиотерапевт DOC может работать с гостем над упражнениями, которые увеличивают гибкость и силу свода стопы, а также над гимнастикой для ног для укрепления внутренних мышц стопы.