Тромбоз глубоких вен нижних конечностей Причины, симптомы, диагностика и лечение тромбоза глубоких вен
Содержание:
- Тромбоз глубоких вен (ТГВ) – что это такое?
- Тромбоз глубоких вен – это опасно!
- Тромбоз глубоких вен при варикозе
- Тромбоз глубоких вен – причины развития ТГВ
- Группы риска для возникновения тромбоза глубоких вен
- Какие симптомы развиваются при тромбозе глубоких вен
- Тромбоз глубоких вен – диагностика
- Хирургические методы лечения тромбоза глубоких вен
- Тромбоз глубоких вен – лечение в Москве
- Тромбоз глубоких вен — консервативное лечение
- Тромбоз глубоких вен лечение медикаментозное
- Диета при тромбозе глубоких вен нижних конечностей
- Тромбоз глубоких вен – лечение в домашних условиях
- Профилактика тромбоза глубоких вен нижних конечностей
- Тромбоз глубоких вен — отзывы наших пациентов
- Часто задаваемые вопросы наших пациентов в интернете о тромбозе глубоких вен
Тромбоз глубоких вен (ТГВ) – что это такое?
Тромбоз глубоких вен — это заболевание, при котором в просвете глубоких вен образовываются сгустки крови (тромбы).
Механизм развития тромбоза глубоких вен
При развитии болезни здоровье глубоких сосудов находится под угрозой. Если вовремя не назначить лечение, могут быть серьёзные последствия.
Тромбоз глубоких вен – это опасно!
Так выглядит тромбоз клубоких вен нижних конечностей
За счёт формирования тромбов нарушается нормальный поток крови, а это приводит к закупорке сосудов. При таких расстройствах в некоторых областях организма может произойти некроз тканей. В худшем случае образовавшиеся тромбы отрываются и попадают в сердце или лёгкое. В таких случаях из-за тромбоэмболии артерии легкого человек умирает.
Тромбоз глубоких вен – википедия говорит…
ТГВ считается патологическим состоянием, которое характеризуется формированием тромбов в полости глубоких вен. Такое заболевание наблюдается у 10-20 % всего населения. 3-15% людей, не получивших должное лечение, умирают от тромбоэмболии легочной артерии.
Тромбоз глубоких вен при варикозе
Очень часто осложнением варикозной болезни становится тромбоз глубоких вен.
Тромбоз глубоких вен часто является осложнением варикозной болезни
От местонахождения тромба и его размеров будет зависеть выраженность заболевания. Если не возникает полной закупорки сосуда, могут полностью отсутствовать симптомы болезни.
Тромбоз глубоких вен – причины развития ТГВ
Тромбоз глубоких вен чаще всего возникает при сочетании нескольких факторов:
- при нарушении свертываемости крови;
- при замедлении кровотока;
- при повреждении сосудистых стенок.
Существуют факторы риска, которые провоцируют возникновение тромбоза, это:
- пожилой возраст;
- курение;
- избыточный вес;
- использование определённых препаратов, в том числе и пероральных контрацептивов;
- беременность и роды;
- малоподвижный образ жизни;
- некоторые операции;
- травмы, повреждающие кровеносные сосуды.

Группы риска для возникновения тромбоза глубоких вен
В группу риска относят людей, у которых:
- варикозная трансформация вен;
- малоподвижный образ жизни;
- проводились операции на конечностях, а также в области таза и живота;
- были переломы костей ног;
- есть опухоли в брюшной полости, тазу и забрюшинном пространстве;
- дисгормональное состояние эндокринной или половой системы;
- синдром позиционного сдавливания.
Какие симптомы развиваются при тромбозе глубоких вен
Как правило, симптомы появляются не сразу, только в случае увеличения тромба. Если произошел отрыв сгустка, может произойти одышка, боль в области грудной клетки, кровохаркание.
Распознать развитие болезни можно по таким симптомам:
- отёчность ног;
- синюшный оттенок кожи;
- боль при передвижении.
Основной симптом тромбоза глубоких вен — это боль в ноге!
Если есть такие признаки – скорее всего, у вас тромбоз глубоких вен. Стадии или варианты течения обусловливают метод лечения.
Стадии или варианты течения обусловливают метод лечения.
Тромбоз глубоких вен – диагностика
Основным методом диагностики тромбоза глубоких вен на сегодня является ультразвуковое дуплексное сканирование. При УЗДС можно определить местонахождение тромба, его размеры, состояние (прикреплен он к стенкам вены или болтается в просвете — флотирует).
Доктор Малахов А.М. проводит ультразвуковую диагностику глубоких вен нижних конечностей
Также для оценки венозного кровотока назначают флебографию и радионуклидное сканирование. Состояние микроциркуляции оценивают, исходя из данных реовазографии.
Хирургические методы лечения тромбоза глубоких вен
Если у пациента наблюдается тяжелая форма тромбоза нижних конечностей, предпринимают самый эффективный метод лечения – хирургическое вмешательство — тромболизис. Вовремя сделанная операция даёт возможность восстановить полноценный кровоток, если диагноз –тромбоз глубоких вен.
Помимо тромболизиса существую еще два хирургических метода лечения тромбоза глубоких вен — это тромбэктомия с ангиопластикой и установка ловушки для тромбов — кава-фильтра.
Хирургические методы лечения тромбоза глубоких вен
Тромбоз глубоких вен – лечение в Москве
Современная Московская медицина предлагает несколько способов лечения тромбоза глубоких вен, применение которых зависит от тяжести заболевания. На ранних стадиях можно обойтись тромболитическими препаратами, если у вас тромбоз глубоких вен. Лечение (Москва – город, где есть мировые светила по флебологии) должно быть очень квалифицированным. В поздние сроки подобная терапия опасна по причине возможного отделения тромба и возникновения тромбоэмболии артерии легкого.
Тромбоз глубоких вен — консервативное лечение
При консервативном лечении можно только остановить или замедлить процесс прогрессирования болезни. Такая терапия также может назначаться при комплексном лечении.
Принципы консервативной терапии:
- компрессионная терапия (эластическая компрессия) – результатом такого воздействия является исключение механизмов прогресса варикоза, без такой терапии консервативное лечение невозможно;
- требуемый уровень компрессии достигается за счёт использования специального трикотажа (специального медицинского изделия), в этом случае важно правильно подобрать размер компрессионного трикотажа;
- компрессионный трикотаж способен снять отёки, боль и повышенную утомляемость нижних конечностей;
- необходимый результат достигается при постоянном применении эластичной компрессии.
Тромбоз глубоких вен лечение медикаментозное
Подразумевается курсовое лечение антикоагулянтами (препаратами не дающими сворачиваться крови). Средняя продолжительность такого курса составляет не менее 3 месяцев, а иногда и более продолжительное время. Предусматривается комбинация лекарственных препаратов, отличающихся по механизму воздействия. Важным этапом медикаментозного лечения ТГВ является подбор препаратов разжижающих кровь. Для предотвращения осложнений со стороны ЖКТ, некоторые лекарства вводятся парентеральным способом.
Средняя продолжительность такого курса составляет не менее 3 месяцев, а иногда и более продолжительное время. Предусматривается комбинация лекарственных препаратов, отличающихся по механизму воздействия. Важным этапом медикаментозного лечения ТГВ является подбор препаратов разжижающих кровь. Для предотвращения осложнений со стороны ЖКТ, некоторые лекарства вводятся парентеральным способом.
Фармакотерапия зачастую проводится амбулаторно. При тяжелых формах заболевания пациентов, которые перенесли тромбоэмболию артерии легкого или тромбоз полой вены, ежегодно госпитализируют в терапевтическое либо кардиологическое отделение на 2-3 недели, где проводится инфузионная гемореологическая и кардиотоническая терапия.
Диета при тромбозе глубоких вен нижних конечностей
При тромбозе вен нужно соблюдать диету, исключая из рациона питания продукты, содержащие значительное количество витамина К и С. Также рекомендуется умеренное потребление жидкости.
Необходимо употреблять продукты, которые разжижают кровь, к примеру, чеснок, перец и артишок.
Тромбоз глубоких вен – лечение в домашних условиях
Сегодня наряду с традиционными методами лечения заболевания практикуется народная медицина, если определен тромбоз глубоких вен. Лечение народными средствами применяется в качестве дополнения основного лечения.
Первое, что нужно сделать, так это разжижить кровь. Если у вас тромбоз глубоких вен, лечение народными методами включает употребление следующих продуктов:
- лук и чеснок;
- семена подсолнуха;
- какао;
- свеклу;
- яблочный уксус;
- помидоры или томатный сок;
- геркулес;
- овсяную крупу;
- клюкву;
- толокно;
- лимон;
- черешню;
- калину.
К разжижению крови нужно подходить с осторожностью, дабы не спровоцировать кровотечение. Не рекомендуется употреблять жирные и мясные продукты, если имеется тромбоз глубоких вен. Фото, результаты неправильного лечения есть в Интернете.
Ежедневно можно съедать одну ложку смеси, приготовленную из толчёного чеснока, двух столовых ложек нерафинированного растительного масла и одной столовой ложки мёда.
Профилактика тромбоза глубоких вен нижних конечностей
Профилактика заболевания, прежде всего, направлена на устранение причин, вызывающих развитие заболеваний сосудов. Таким образом, нужно избавиться от вредных привычек, снизить массу тела, лечить сахарный диабет, снизить уровень холестерина в составе крови и больше двигаться. Так удастся победить тромбоз глубоких вен нижних конечностей (диета, фото, результаты должны стать стимулом!).
Тромбоз глубоких вен — отзывы наших пациентов.
Отзыв нашей пациентки о проведенном лечении тромбоза глубоких вен в центре «МИФЦ»
Анита, 38 лет, Москва.
Хочу поблагодарить сотрудников клиники за их профессионализм. С их помощью я снова начала доверять традиционной медицине. До того, как я обратилась в клинику, мне неоднократно проводили различные лечебные процедуры по поводу тромбоза глубоких вен на ногах. У меня сначала был варикоз с осложнением, при котором сделали операцию по «подшивке вен». В результате этого я практически стала инвалидом. По совету подруг я обратилась к врачам клиники «МИФЦ», которые вернули меня к полноценной жизни. Хорошо, что всё обошлось без хирургического вмешательства. Анита, 38 лет, Москва.
В результате этого я практически стала инвалидом. По совету подруг я обратилась к врачам клиники «МИФЦ», которые вернули меня к полноценной жизни. Хорошо, что всё обошлось без хирургического вмешательства. Анита, 38 лет, Москва.
Отзыв пациента о диагностике тромбоза глубоких вен в нашем центре
Андрей, 40 лет, Красногорск.
Из-за частых стрессовых ситуаций и вредных привычек у меня появились проблемы с ногами, а точнее — нарушение кровообращения. Ноги часто отекали, синели и иногда болели при ходьбе. В Интернете случайно увидел статью о тромбозе вен, при этом описанные симптомы совпадали с моими ощущениями. Мне как раз недавно советовали клинику флебологии, и я решил сходить на консультацию. Врач Малахов А.М. поставил диагноз: острый тромбоз глубокой вены. Меня сначала успокоили и сказали, что в этом случае не обойтись без хирургического вмешательства. Так как выхода другого не было, я согласился, и не пожалел. Операция в сосудистом отделении городской больницы, куда меня срочно госпитализировали, по удалению тромба прошла успешно и без осложнений.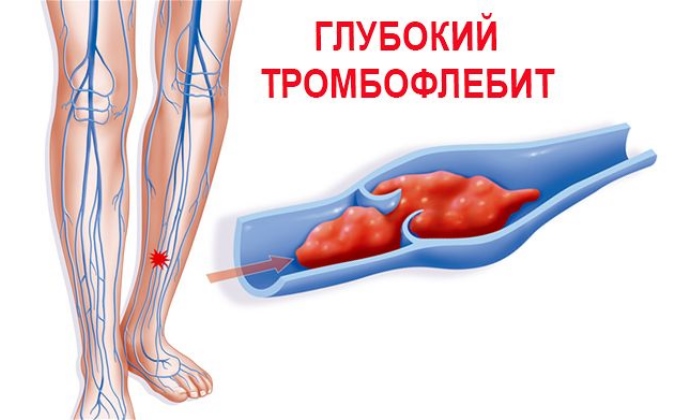 Теперь моей жизни ничего не угрожает, спасибо врачам клиники «МИФЦ» за их профессионализм и «человеческое» отношение к пациентам! Андрей, 40 лет, Москва.
Теперь моей жизни ничего не угрожает, спасибо врачам клиники «МИФЦ» за их профессионализм и «человеческое» отношение к пациентам! Андрей, 40 лет, Москва.
Часто задаваемые вопросы наших пациентов в интернете о тромбозе глубоких вен
Как понять, что есть тромбы в венах?
Достоверно понять, что есть тромбы в венах, может только специалист, флеболог или сосудистый хирург. И даже профильному специалисту потребуется инструментально поддержка, ультразвуковое исследование сосудов. Предположить, что у Вас есть тромбы в венах можно по следующим признакам:
- Отёк.
- Синюшность кожных покровов.
- Болезненность, припухлость тканей, покраснение кожи по ходу вен.
Если есть тромбы в венах, как их распознать, симптомы и лечение?
Распознать тромбы в венах можно при помощи ультразвукового дуплексного сканирования. На наличие тромбов в венах указывают следующие симптомы: отёк, боль, изменение цвета конечности. Лучшим вариантом диагностики, как и последующего лечения, будет обратиться в хороший флебологический центр.
Лучшим вариантом диагностики, как и последующего лечения, будет обратиться в хороший флебологический центр.
Как распознать тромб на ноге?
Для того, чтобы распознать тромб на ноге, необходимо обратиться за профессиональной медицинской помощью. Как вариант, сделать ультразвуковое исследование сосудов нижней конечности. Лучшим решением будет проконсультироваться у узкого специалиста, флеболога.
Как определить тромбы в ногах?
С точки зрения современной диагностики, лучшим способом определить тромбы в ногах, будет ультразвуковое исследование сосудов нижних конечностей.
Тромб в вене, как он образуется?
Тромб в вене образуется вследствие сложной цепи биохимических реакций, в процессе которых, из молекул фибриногена формируется сеть молекул нерастворимого фибрина. В последней фиксируются клетки крови, создавая плотную внутрисосудистую структуру, которая и является тромбом.
Как определить тромб?
Определить тромб можно различными методами, как компьютерной и магниторезонансной томографией, так и хорошим ультразвуковым исследованием. Последняя методика оптимальнее в соотношении цена-качество и является золотым стандартом диагностики тромбоза.
Как предотвратить образование тромбов в сосудах?
Предотвратить образование тромбов в сосудах можно, если своевременно обследоваться у флеболога, выполнять рекомендации доктора, устранять варикозные вены, в случае их выявления.
Симптомы тромбоза – как выявить тромбоз
Выделяют две основные формы венозного тромбоза: тромбоз глубоких вен (ТГВ) и тромбоз поверхностных вен или тромбофлебит. Наиболее опасна первая форма. Тромбоз глубоких вен в начальные периоды может протекать бессимптомно. Тромбы могут отрываться и попадать в легочный кровоток и закупоривать легочные артерии – тогда развивается тромбоэмболия легочных артерий, иногда это служит первым признаком ТГВ. ТЭЛА – опасное для жизни состояние. [1]
ТЭЛА – опасное для жизни состояние. [1]
Симптомы тромбоза вен нижних конечностей часто не специфичны, но могут различаться в зависимости от того, насколько сильно тромбирована вена, где находится тромб, а также длительности заболевания. [1]
| Симптомы тромбоза [1,2] | |
| Поверхностных вен нижних конечностей | Глубоких вен |
| В ногах чувствуется тяжесть | Чувство распирания и тяжести в конечности [2] |
| Боль по ходу тромбированных вен, ограничивающая движения конечностей [1] | Боль распространяется по внутренней стороне стопы, голени и бедра [1] |
| Может быть отечность близлежащей части конечности | Отек всей конечности либо ее части [1] |
| По ходу уплотненной вены появляется покраснение кожи [2] | Кожа пораженной ноги становится бледной и местами синюшной [2] |
| Повышенная чувствительность кожи [1] | Температура пораженной конечности выше на 1,5–2°С по сравнению со здоровой [2] |
| Возможно ухудшение общего самочувствия, проявляющееся симптомами общевоспалительной реакции – слабость, недомогание, озноб, повышение температуры тела [2] | Распирающая боль в конечности [1] |
При подозрении на тромбофлебит нужно осмотреть обе ноги, так как возможно двустороннее поражение как поверхностных, так и глубоких вен. У многих пациентов переход процесса тромбообразования из поверхностных вен на глубокие может протекать без явных клинических симптомов. [1]
У многих пациентов переход процесса тромбообразования из поверхностных вен на глубокие может протекать без явных клинических симптомов. [1]
Для точной постановки диагноза дополнительно требуется проведение специальных лабораторных и инструментальных методов диагностики. [2]
Если Вы заподозрили у себя какие-то симптомы тромбоза, немедленно обратитесь к врачу за консультацией.
SARU.ENO.16.05.0678(1)
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО). Флебология, 2015: 4(2): 3-52
- Гивировская Н.Е., Михальский В.В. Тромбозы и тромбофлебиты вен нижних конечностей: этиология, диагностика и лечение. Российский медицинский журнал, 2009. №25: стр.1663.
SARU.ENO.19.02.0227
Тромбоз глубоких вен
Срочно обратиться к врачу
В случае подозрения на тромбоз глубоких вен необходимо срочно проконсультироваться с врачом.
Чаще всего тромбы образуются в венах таза и ног. Эти кровеносные сосуды собирают кровь от нижней части тела и транспортируют ее обратно к сердцу. Тромбоз глубоких вен требует незамедлительной врачебной помощи.
При тромбозе глубоких вен очень высок риск развития эмболии легочной артерии. Тромб может сместиться, попасть с кровотоком в легочную артерию и закупорить ее. Если же то же самое происходит в поверхностных венах, тромб движется в направлении глубоких вен, что менее опасно.
Формирование тромба
Симптомы тромбоза глубоких вен
Наиболее распространенные симптомы
- Ноющая, тянущая боль
- Покраснение или цианоз кожи
- Чувство давления и отек
Тромбоз может возникать в сосудах паховой области, бедра, подколенной ямки, голени или стопы. Стоять и ходить в таких случаях особенно больно.
Стоять и ходить в таких случаях особенно больно.
Как развивается тромбоз глубоких вен
Тромб может образоваться, если
- скорость кровотока замедляется, например, во время длительного постельного режима или при перелетах на дальние расстояния
- изменена стенка кровеносного сосуда
- повышена свертываемость крови.
Скорость тока крови в венах меньше, чем в артериях, поэтому тромбоз гораздо чаще развивается в венах. Тромбоз глубоких вен чаще всего развивается в глубоких венах голени и бедра.
Диагностика тромбоза глубоких вен
Быстрая диагностика и лечение тромбоза глубоких вен необходимы для профилактики развития тромбоэмболии легочной артерии. Обследование области с болезненностью и лабораторные анализы крови могут подтвердить диагноз тромбоза. Перед началом лечения врач может также использовать допплерографию и дуплексное УЗИ, чтобы точно локализовать тромб.
У кого высок риск развития тромбоза глубоких вен?
У пожилых мужчин и женщин примерно одинаковый риск развития тромбоза глубоких вен. В более молодом возрасте тромбоз глубоких вен чаще поражает женщин, чем мужчин. Причины:
- имеющиеся заболевания вен
- нарушение системы свертывания крови
- прием лекарств
- беременность
- курение и избыточный вес
- хирургические вмешательства
- длительный постельный режим
- высокая физическая нагрузка
Как можно предотвратить развитие тромбоза глубоких вен (профилактика тромбозов)
Комбинация медикаментозного и физического воздействия является стандартом профилактики тромбозов в Германии. Врач выбирает препарат, дозировку и длительность лечения.
- Целью физического воздействия является улучшение венозного оттока.
 Существуют различные способы и средства достижения этой цели:
Существуют различные способы и средства достижения этой цели: - Медицинский компрессионный трикотаж для профилактики развития тромбозов (стандартизированная компрессия)
- Бандажирование эластичными бинтами (нестандартизированная компрессия)
- Регулируемые нерастяжимые компрессионные бандажи
Также в качестве лечебно-профилактических мероприятий используются ранняя мобилизация и приподнятое положение ног
К кому следует обращаться в случае тромбоза глубоких вен
- Врач общей практики
- Флеболог
- При стационармом лечении — лечащий врач и медицинский персонал
Как лечится тромбоз глубоких вен?
Многие пациенты могут не заметить даже серьезные тромбозы. Это очень опасно, поскольку тромб, вызвавший тромбоз глубоких вен, может сместиться. Если он достигнет легкого, он может вызвать угрожающую жизни легочную эмболию.
Приоритетные цели в лечении тромбозов:
- остановка роста тромба
- удаление тромба
- профилактика легочной эмболии
- профилактика посттромботического синдрома (необратимое повреждение венозных клапанов).
Стратегия лечения включает:
- Основные меры, такие как мобилизация и компрессионная терапия
- Антикоагулянтные препараты для разжижения крови, например, гепарин
- Тромболизис для разрушения кровяного сгустка (тромба)
- Возможно проведение операции для удаления тромба
Компрессионная терапия
Пациенту с диагностированным тромбозом глубоких вен вместе с медикаментозным лечением назначается и компрессионный трикотаж. Он оказывают механическое давление на вены, за счет чего их диаметр уменьшается и скорость возврата крови к сердцу увеличивается. Компрессия должна иметь физиологический градиент: она должна быть максимальной на уровне лодыжек и уменьшается по направлению к колену. Впоследствии врач проверит степень нарушения кровотока и порекомендует, следует ли продолжать компрессионное лечение или можно его прекратить.
Впоследствии врач проверит степень нарушения кровотока и порекомендует, следует ли продолжать компрессионное лечение или можно его прекратить.
Путешествия
Желаем вам здоровой поездки и вернуться отдохнувшими
Путешествия
Тромбоз вен.
 Лечение и диагностика тромбоза нижних конечностей в клинике ЕМС
Лечение и диагностика тромбоза нижних конечностей в клинике ЕМСТромбозом вен называется состояние, при котором в венах образуются кровяные сгустки (тромбы). Различают тромбоз поверхностных и глубоких вен. Тромбоз поверхностных вен всегда сопровождается воспалением сосудистой стенки. В этом случае правильное название данного состояния – тромбофлебит. Тромбоз глубоких вен может не сопровождаться флебитом, хотя и несет существенно больший риск для жизни больного. В случае тромбоза глубоких вен чаще применяют другой термин — флеботромбоз.
Тромбы могут образовываться в любых венах, однако самая частая локализация тромбоза – вены ног и малого таза. Тромбоз глубоких вен всегда является жизнеугрожающим состоянием, так как способен вызывать серьезные осложнения – миграцию тромбов с током крови и эмболизацию сосудов жизненно важных органов (легкие, кишечник, почки). Наиболее часто эмболизация происходит в системе легочных артерий, что может приводить к развитию сердечной (правожелудочковой) недостаточности и даже смерти. Вот почему знание мер профилактики и современных методов лечения этого заболевания является актуальным.
Вот почему знание мер профилактики и современных методов лечения этого заболевания является актуальным.
Симптомы
Симптомы тромбоза глубоких вен зависят от тяжести и локализации тромбоза. Как правило, в клинике преобладают следующие симптомы:
При тромбозе нижней полой вены развиваются симметричные отеки обеих ног, появляется ощущение тяжести в ногах, передвижение пациента вызывает дискомфорт. В случае тромбоза подвздошной вены или проксимального сегмента бедренной вены развивается односторонний отек с синюшностью кожных покровов, сопровождающийся болью в ноге. При тромбозе подколенного сегмента и вен голени указанные симптомы развиваются в области голени и стопы. Следует помнить, что у лиц, предрасположенных к тромбообразованию, симптомы заболевания часто являются стертыми или могут практически отсутствовать.
Тромбоз вен верхних конечностей и шеи встречается значительно реже. Развитие тромбоза данной локализации всегда должно заставлять проводить тщательный диагностический поиск и исключать заболевания молочных желез, органов грудной клетки и средостения.
Предрасполагающие факторы
Венозный тромбоз развивается при сочетании следующих факторов: повышении свертывающей активности крови, снижение скорости движения крови по венам и/или повреждении венозной стенки.
В качестве предрасполагающих факторов можно выделить следующие:
-
Венозные тромбозы в анамнезе
-
Возраст > 70 лет
-
Катетеризация центральной вены
-
Хирургические вмешательства (особенно в ортопедии или с длительной анестезией и иммобилизацией)
-
Травма (особенно переломы нижних конечностей)
-
Иммобилизация (длительная поездка в автомобиле, авиаперелеты, гипсовая повязка, госпитализация, длительный постельный период)
-
Ожирение (индекс массы тела > 30 кг/м2)
-
Беременность и послеродовый период
-
Гормональная заместительная терапия в гинекологии, прием оральных контрацептивов, содержащих эстроген.

Кроме того, риск венозных тромбоэмболических осложнений существенно повышается при целом ряде заболеваний:
-
Рак и его лечение (гормональное лечение, химиотерапия, радиотерапия)
-
Тромбофилия (дефицит протеинов С и S, антитромбина III, мутации в гене протромбина, носительство фактора V-Лейден мутации и др.)
-
Антифосфолипидный синдром
-
Гипергомоцистеинемия
-
Сердечная недостаточность
-
Миелопролиферативные заболевания (полицитемия, тромбоцитоз)
-
Заболевания почек, сопровождающихся нефротическим синдромом
-
Воспалительные заболевания толстого кишечника
-
Аутоиммунная патология
К сожалению, у ряда пациентов тромбоз глубоких вен развивается при отсутствии провоцирующих факторов. Подобные «неспровоцированные» тромбозы представляют особую группу состояний, требующих тщательного наблюдения и более продолжительной антикоагулянтной терапии. Если Вы имеете несколько факторов риска венозного тромбоза – проконсультируйтесь со специалистом о методах профилактики данного заболевания.
Подобные «неспровоцированные» тромбозы представляют особую группу состояний, требующих тщательного наблюдения и более продолжительной антикоагулянтной терапии. Если Вы имеете несколько факторов риска венозного тромбоза – проконсультируйтесь со специалистом о методах профилактики данного заболевания.
Диагностика тромбоза
При подозрении на венозный тромбоз используются лабораторные и инструментальные (визуализирующие) методы исследования. Диагностика тромбоза с использованием лабораторных методов (определение D-dimer) может иметь преимущества при сомнительном диагнозе венозного тромбоза. Данный тест имеет крайне низкую специфичность (
При высокой вероятности венозного тромбоза следует сразу выбирать инструментальные методы диагностики:
Ультразвуковое дуплексное сканирование вен является «золотым стандартом» диагностики тромбоза, так как позволяет быстро, высокоинформативно и неинвазивно получить информацию о состоянии венозного кровотока. Ограничением данного исследования является возможность адекватной визуализации исключительно вен конечностей и шеи. В случае подозрения на тромбоз вен таза, брюшной полости, грудной клетки методом выбора является мультиспиральная компьютерная томография. Современные компьютерные томографы позволяют получить качественные изображения сосудистого русла, визуализировать стенку сосуда и тромботические массы. Кроме того, компьютерная томография является «золотым стандартом» диагностики опасного осложнения тромбоза глубоких вен – тромбоэмболии легочной артерии. МРТ-ангиография в основном применяется для диагностики тромбозов внутричерепных вен и синусов или при подозрении на воспаление тканей, окружающих тромбированную вену.
Ограничением данного исследования является возможность адекватной визуализации исключительно вен конечностей и шеи. В случае подозрения на тромбоз вен таза, брюшной полости, грудной клетки методом выбора является мультиспиральная компьютерная томография. Современные компьютерные томографы позволяют получить качественные изображения сосудистого русла, визуализировать стенку сосуда и тромботические массы. Кроме того, компьютерная томография является «золотым стандартом» диагностики опасного осложнения тромбоза глубоких вен – тромбоэмболии легочной артерии. МРТ-ангиография в основном применяется для диагностики тромбозов внутричерепных вен и синусов или при подозрении на воспаление тканей, окружающих тромбированную вену.
Лечение
При подозрении на тромбоз вены необходимо как можно быстрее обратиться к врачу. Несвоевременная медицинская помощь может привести к опасным эмболическим осложнениям и значительно ухудшить качество жизни пациента. При проведении ультразвукового исследования врач оценивает способность тромба к смещению и эмболизации. В случае выявления подвижных тромбов назначается строгий постельный режим и уточняются показания к имплантации кава-фильтра. В случае высокого риска отрыва тромба, при перенесенных тромбоэмболиях легочной артерии, планирующихся хирургических вмешательствах рекомендуется имплантация временного кава-фильтра. Во время процедуры имплантации катетер с кава-фильтром проводится через бедренную вену. При достижении проводником нужного уровня фильтр раскрывают и катетер извлекают из вены. Операция проводится под местной анестезией и является необременительной для пациента. В послеоперационном периоде проводится рентгенологический контроль положения кава-фильтра.
При проведении ультразвукового исследования врач оценивает способность тромба к смещению и эмболизации. В случае выявления подвижных тромбов назначается строгий постельный режим и уточняются показания к имплантации кава-фильтра. В случае высокого риска отрыва тромба, при перенесенных тромбоэмболиях легочной артерии, планирующихся хирургических вмешательствах рекомендуется имплантация временного кава-фильтра. Во время процедуры имплантации катетер с кава-фильтром проводится через бедренную вену. При достижении проводником нужного уровня фильтр раскрывают и катетер извлекают из вены. Операция проводится под местной анестезией и является необременительной для пациента. В послеоперационном периоде проводится рентгенологический контроль положения кава-фильтра.
Лекарственная терапия тромбоза глубоких вен предполагает использование разжижающих кровь препаратов (антикоагулянтов). Могут применяться как таблетированные, так и инъекционные формы лекарств. Выбор тактики лечения осуществляется врачом на основании данных о размере и флотации тромба, сопутствующих заболеваний, предпочтений пациента.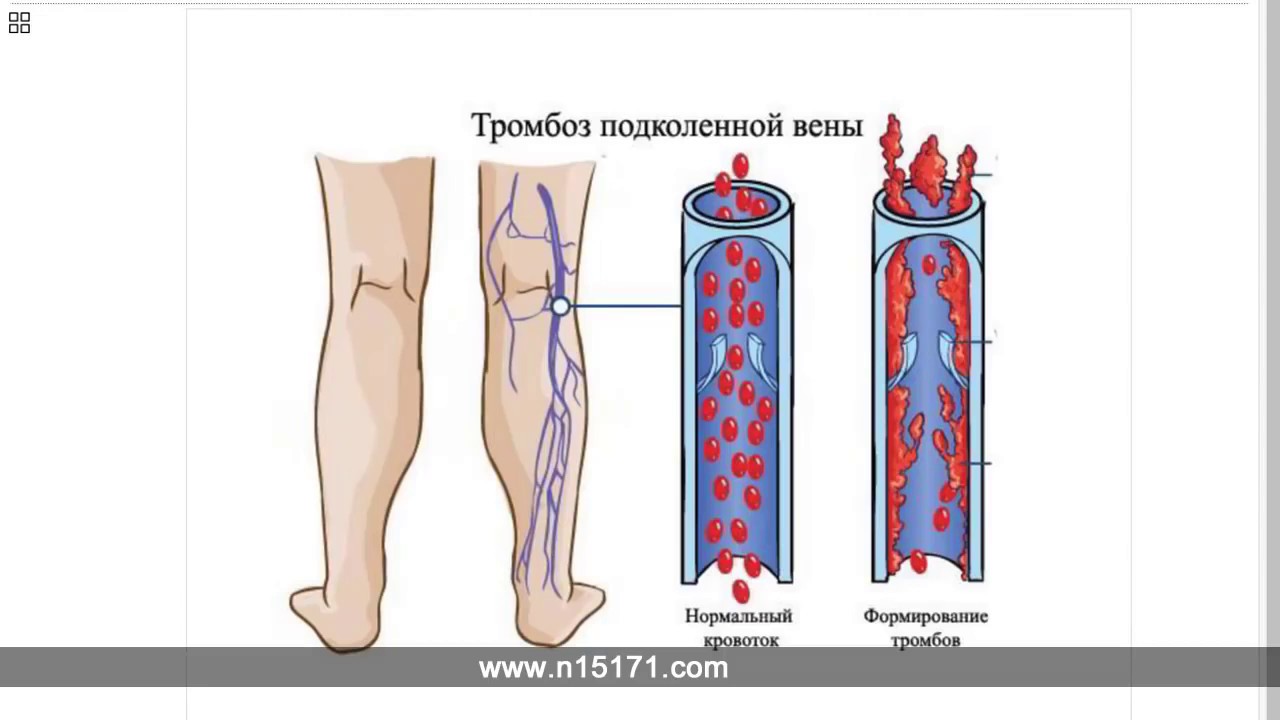 Длительность антикоагулянтной терапии, как правило, не может быть меньшей 3 месяцев. В ряде случаев антикоагулянтая терапия проводится в течение многих месяцев и даже лет (при тромбофилии, повторных тромбоэмболиях легочной артерии и др.).
Длительность антикоагулянтной терапии, как правило, не может быть меньшей 3 месяцев. В ряде случаев антикоагулянтая терапия проводится в течение многих месяцев и даже лет (при тромбофилии, повторных тромбоэмболиях легочной артерии и др.).
Нельзя забывать о немедикаментозном лечении тромбоза глубоких вен нижних конечностей, которое предполагает обязательное использование компрессионного трикотажа. Компрессионные чулки позволяют улучшить венозный отток крови и значительно снижают риск прогрессии тромбоза и вероятность тромбоэмболий.
Профилактика
В качестве мер личной профилактики тромбоза глубоких вен можно предложить следующее:
-
Ежедневные физические нагрузки (бег, велосипед, плавание, ходьба)
-
Ношение удобной обуви и ортопедических стелек
-
Избегать длительных статических нагрузок (стояние, ношение тяжестей)
-
Избегать длительной иммобилизации (остановки во время автомобильных путешествий, специальные упражнения при длительных авиаперелетах)
-
Ношение компрессионного трикотажа (при варикозной болезни вен, авиа-перелетах)
-
Достаточное потребление жидкости
-
Избегать перегревания (сауна) и обезвоживания
При наличии заболеваний, предрасполагающих к венозным тромбозам, или множественных факторах риска немедикаментозные меры профилактики часто оказываются недостаточными. В данных клинических случаях используется медикаментозная профилактика с регулярной врачебной оценкой показаний к антикоагулянтной терапии и риска возможных осложнений.
В данных клинических случаях используется медикаментозная профилактика с регулярной врачебной оценкой показаний к антикоагулянтной терапии и риска возможных осложнений.
Клиника сердца и сосудов EMС, расположенная по адресу Москва, ул. Щепкина, 35 — один из немногих специализированных центров по комплексной диагностике и лечению тромбоза глубоких вен и угрожающего жизни осложнения — тромбоэмболии легочной артерии.
Как распознать тромбоз и тромбофлебит
Тромбоз и тромбофлебит — распространенные венозные заболевания, которые могут вызывать серьезные осложнения. С тромбозом ног сталкивается до 20% людей и в половине случаев заболевание возникает на фоне варикозной болезни вен. Около 70% заболевших — женщины.
Что такое тромбофлебит и тромбоз?
Тромбофлебит — это заболевание, при котором воспаляются стенки сосудов и формируется кровяной сгусток — тромб. Чаще всего болезнь поражает поверхностные сосуды, подкожные вены и их притоки. Тромбофлебит глубоких вен нижних конечностей встречается реже и составляет до 10% от всех диагностированных случаев.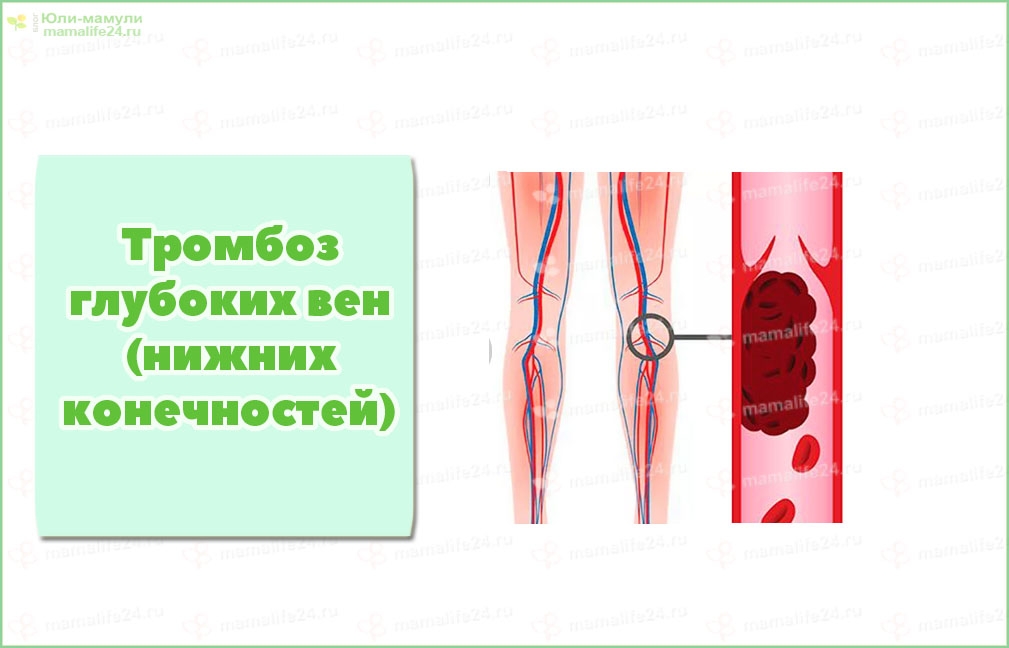 Патологические изменения происходят в венах голени и бедра.
Патологические изменения происходят в венах голени и бедра.
Основными причинами тромбофлебита являются:
- запущенное варикозное расширение вен;
- нарушение кровообращения при низкой двигательной активности;
- перенесенные инфекционные заболевания;
- механическое повреждение сосудов при внутривенных вливаниях или инъекциях;
- наследственная предрасположенность;
- опухолевое поражение сосудистых стенок;
- прием гормональных и мочегонных средств.
Риск развития тромбофлебита ног повышается в период беременности и после родов.
Тромбоз — заболевание, при котором из-за образования тромба нарушается проходимость вен. Патология развивается на фоне повышения свертываемости крови, что приводит к снижению скорости кровотока. Причинами тромбоза вен являются:
- застои крови при варикозе, снижении физической активности;
- воспалительные процессы в стенках сосудов;
- патологические изменения в системе кровообращения при онкологических заболеваниях, нарушениях обмена веществ, тяжелых сердечно-сосудистых заболеваниях.

Повышенный риск образования тромбов связан с возрастными изменениями, которым подвержены люди старше 40 лет. Особое внимание на здоровье вен стоит обратить тем, кто много ведет малоподвижный образ жизни.
Признаки тромбофлебита
Тромбофлебит сопровождается болью в районе пораженного участка, которая усиливается при касании и ходьбе. Больные отмечают покраснение и уплотнение кожи, устойчивый отек ног. Острый тромбофлебит проявляется повышением температуры до 39 °C и ознобом, сопровождается увеличением лимфоузлов.
Какие основные симптомы тромбоза?
Тромбоз глубоких вен (ТГВ):
- боль в ноге — это основной симптом тромбоза глубоких вен;
- отек конечности если вы обратили внимание на то, что одна из ваших косточек внезапно отекла, то это может быть ранним симптомом ТГВ;
- появление красных полос на коже;
- тахикардия;
- боль в груди;
- нехватка воздуха;
- кровохарканье;
- боль в животе;
- рвота.

О симптомах тромбоза
Признаки тромбоза схожи с симптомами тромбофлебита. Больных беспокоит боль, усиливающаяся при ходьбе, стоянии на месте и прикосновении к пораженному участку. Возникает отек конечности, который сопровождается чувством распирания и тяжести. Под кожей заметен ярко выраженный венозный рисунок. Температура пораженной конечности немного выше, чем здоровой. Кожные покровы вокруг воспаленного участка становятся бледными со специфическим блеском, может появиться синюшность.
Тромбоз не всегда имеет четкую симптоматику. В ряде случаев болезнь не проявляет себя выраженными признаками.
Острый тромбоз сопровождается резким повышением температуры, общим недомоганием, лихорадкой и ознобом. Подобные изменения требуют срочного обращения к врачу для диагностики и лечения заболевания. Отрыв тромба и его попадание в глубокие вены может привести к опасным осложнениям.
Чем отличается тромбофлебит от варикоза?
У тромбофлебита и варикоза схожая симптоматика, но разная природа. При варикозной болезни сосуды постоянно расширены, а их стенки истончаются. Болезнь приводит к нарушению кровотока и формированию узлов в сосудах. При тромбофлебите стенки вены воспаляются и образуется тромб. Закупорка просвета сосуда вызывает нарушение кровообращения и набухание пораженного сосуда.
При варикозной болезни сосуды постоянно расширены, а их стенки истончаются. Болезнь приводит к нарушению кровотока и формированию узлов в сосудах. При тромбофлебите стенки вены воспаляются и образуется тромб. Закупорка просвета сосуда вызывает нарушение кровообращения и набухание пораженного сосуда.
Как лечить тромбофлебит в домашних условиях?
При подозрении на воспаление стенок сосудов необходимо обратиться к флебологу, который поставит диагноз и назначит лечение. На дому можно лечить только легкие формы заболевания, при которых в воспалительный процесс вовлечены поверхностные сосуды. Тромбофлебит глубоких вен нижних конечностей требует обязательной госпитализации из-за риска эмболии.
Пациенту назначаются противовоспалительные средства и препараты, уменьшающие свертываемость крови (антикоагулянты). В процессе их приема необходимо регулярно сдавать анализы для контроля показателей крови. Медикаментозное лечение направлено на предотвращение формирования новых тромбов. Для наружного применения используются препараты на основе гепарина, который способствует рассасыванию тромбов.
Для наружного применения используются препараты на основе гепарина, который способствует рассасыванию тромбов.
При амбулаторном лечении пациенту необходимо соблюдать постельный режим. В положении лежа ноги должны быть приподняты вверх. Для разжижения крови рекомендуется обильное питье.
Тромбоз — лечение народными средствами
Возможность лечения тромбоза народными средствами необходимо обсудить с лечащим врачом. Пациентам со склонностью к образованию тромбов необходимо устранить причины отека ног. Регулярная физическая активность препятствуют застойным явлениям в сосудах. Наиболее полезными при варикозной болезни и венозной недостаточности являются прогулки, езда на велосипеде, плавание.
Следует избегать перегрева и длительного нахождения на солнце. Для снятия напряжения с больных сосудов нужно поднимать ноги вверх, чтобы они находились выше уровня сердца с опорой по всей длине голени.
Сколько живут с тромбозом глубоких вен?
Тромбоз глубоких вен представляет угрозу для жизни только при развитии осложнений. Самыми серьезными из них являются эмболия легочной артерии и переход болезни в гнойную форму, приводящую к флегмоне (острая подкожная инфекция, вызванная распространением гноя), гангренозным поражениям. Обращение к врачу при появлении первых признаков венозной патологии, своевременная диагностика и лечение позволяют избежать осложнений, способных привести к летальному исходу.
Самыми серьезными из них являются эмболия легочной артерии и переход болезни в гнойную форму, приводящую к флегмоне (острая подкожная инфекция, вызванная распространением гноя), гангренозным поражениям. Обращение к врачу при появлении первых признаков венозной патологии, своевременная диагностика и лечение позволяют избежать осложнений, способных привести к летальному исходу.
Острые тромбозы и тромбофлебиты могут повторяться. В первую очередь это касается людей, у которых сидячая работа или деятельность, связанная с продолжительными поездками. Курение, недостаток жидкости в организме, прием препаратов, которые увеличивают свертываемость крови, также способствуют формированию тромбов.
В группе повышенного риска находятся пациенты с варикозным расширением вен. Если поставлен диагноз — тромбоз, необходимо регулярно наблюдаться у врача, соблюдать его рекомендации. Продолжительность и качество жизни при венозных заболеваниях напрямую зависит от образа жизни пациента. Сочетание медикаментозной терапии и умеренной физической нагрузки препятствует формированию сгустков крови.
В рационе должно быть достаточное количество овощей и фруктов, которые помогают разжижать кровь и предупреждают образование тромбов. Природными антикоагулянтами являются чеснок и киви, также они способствуют разжижению крови. А плоды цитрусовых и красный виноград помогают укреплять стенки кровеносных сосудов.
Лечение тромбофлебита глубоких вен
Методы лечения тромбофлебита глубоких вен зависят от характера заболевания. Если воспаление не представляет угрозы для жизни, назначается медикаментозная терапия. Она заключается в приеме нестероидных противовоспалительных и венотонизирующих лекарств, применении наружных средств. В период лечения рекомендовано ношение специальных компрессионных чулок.
Хирургическая операция необходима при угрозе гнойных осложнений с появлением абсцессов в районе пораженной вены или тромбоэмболии легочной артерии (ТЭЛА), если воспаление переходит с голени на бедро. При ТЭЛА происходит закупорка артерии тромбом. В 9-11% случаев тромбоэмболия приводит к летальному исходу.
Еще одно серьезное осложнение воспалительного заболевания вен — хроническая венозная недостаточность. Нарушение проходимости вен вызывает боли, спазмы в ногах, появление язв на коже.
Лечение тромбоза
К консервативным методам терапии тромбоза относят ношение компрессионных чулок, прием препаратов, разжижающих кровь и способствующих рассасыванию кровяных сгустков. При гнойных осложнениях, риске закупорки легочной артерии или сосудов, снабжающих кровью отделы кишечника, показано хирургическое лечение.
Тромбоз и тромбофлебит — заболевания, которые успешно лечатся современной медициной. Забота о своем здоровье и своевременное обращение к врачу помогут выявить заболевания сосудов на ранней стадии и избежать опасных осложнений.
Рейтинг статьи:
4.31 из 5 на основе 13 оценок
Задайте свой вопрос проктологу
«ОН Клиник»
Тромбоз глубоких вен нижних конечностей
Говоря о здоровье сосудов, обязательно следует упомянуть о таком коварном заболевании, как тромбоз глубоких вен. Коварного – поскольку от своевременного обращения к врачу и правильного лечения зависит не только качество жизни пациента, но и сама жизнь. Причин тромбоза три: повышение свертываемости крови, замедление кровотока в вене, повреждение сосудистой стенки. К факторам риска тромбоза относятся врожденные (генетические) или приобретенные заболевания свертывающей системы крови, онкологические заболевания, прием некоторых препаратов, в частности, гормональных, преклонный возраст, избыточный вес, обширные операции, переломы, тяжелые травмы и заболевания центральной нервной системы, курение. К сожалению, даже при имеющимся широком диагностическом арсенале не всегда возможно установить причину тромбоза. Многие механизмы тромбообразования до сих пор остаются не известными современной медицинской науке. Наиболее распространенной и опасной локализацией тромбоза являются глубокие вены нижних конечностей.
Залогом успешного лечения данной патологии является ранняя диагностика и лечение. Для этого необходимо знать симптомы заболевания. Самым частым из них является отек. В зависимости от локализации тромбоза может отекать лодыжка, голень или все бедро, отек, как правило, равномерный, плотный, часто сопровождается изменением цвета кожи. К симптомам венозного тромбоза так же могут относиться боль в икроножной мышце, тяжесть в ногах, судороги, однако эти симптомы не специфичны. В редких случаях тромбоз глубоких вен проходит без симптомов и сразу приводит к такому осложнению как тромбоэмболия легочной артерии — отрыву и попаданию фрагмента тромба в легочную артерию, закупорка которой может привести к летальному исходу. Симптомами легочной тромбоэмболии являются боль в грудной клетке, кровохарканье, сердцебиение, при тяжелом поражении одышка, синюшность верхней половины тела, потеря сознания.
Основным методом диагностики венозного тромбоза является ультразвуковое исследование вен, которое в большинстве случаев позволяет установить распространенность тромбоза, а так же наличие и отсутствие подвижности тромба — флотацию. Вовремя начатая медикаментозная терапия венозного тромбоза препаратами, снижающими свертываемость крови, антикоагулянтами, а так же использование компрессионной терапии (ношение специальных чулок и гольфов увеличивающих отток крови) приводит к успешному излечению тромбоза и предотвращению легочной тромбоэмболии без операции. У части пациентов может развиться так называемый посттромбофлебитических синдром в результате повреждения тромбами венозной стенки или сохранения закупорки вен после лечения, что в последующем требует длительной или пожизненной компрессионной терапии.
Хирургическое лечение тромбоза используется в исключительных случаях, даже при наличии подвижного (флотирующего) тромба. Хирургическое удаления тромба из вен или тромбэктомия, возможна только в единичных случаях, показания к такой операции строго ограничены. Использование тромбэктомии у всех пациентов просто не приведёт к успеху и может быть опасным для пациента. Другим хирургическим методом лечения тромбоза является имплантация кава — фильтра. Кава — фильтром называют специальную ловушку, которая устанавливается в самую крупную вену нашего организма — нижнюю полую — и препятствует попаданию тромба и его фрагментов в лёгочные артерии. Используется данная методика только в случае высокого риска отрыва тромба с развитием легочной тромбоэмболии, когда длина его подвижной части достигает 7см и более, а так же при невозможности или неэффективности лечения препаратами, снижающими свертываемость крови.
Государственное бюджетное учреждение здравоохранения «Тамбовская областная больница имени В.Д. Бабенко» единственное учреждение, в котором имеется отделение сосудистой хирургии. При обследовании больных применяется весь арсенал современных методов диагностики данной патологии, в том числе ультразвуковое дуплексное сканирование вен, контрастная флебография, компьютерная ангиография легочных артерий, крупных магистральных вен грудной клетки и брюшной полости. При обращении пациента на основании проведенных исследований делается заключение о возможности лечения данной патологии хирургически или медикаментозно, а так же амбулаторно или в стационаре. Высококвалифицированные врачи успешно используют современные методы лечения, как консервативные, так и хирургические (тромбэктомия из магистральных вен, имплантация кава — фильтра, тромболизис).
Тромбофлебит (тромбоз поверхностных вен), флеботромбоз, тромбоз глубоких вен: симптомы, причины, лечение, операция, осложнения
Тромбофлебит, или тромбоз поверхностных вен – серьезное осложнение варикозной болезни нижних конечностей, игнорировать которое небезопасно. Заболевание характеризуется воспалительным процессом сосудистых стенок с тромбообразованием, в результате чего конечности отекают.
Как обнаружить тромбофлебит?
Тромб – это сгусток клеток крови, которые склеились между собой и мешают свободному кровотоку. Такие образования вызывают отеки нижних конечностей и болезненные ощущения. Обратить внимание на то, что у больного может быть диагностирован тромбофлебит, помогут следующие симптомы:
- повышение температуры тела,
- боли в ногах тянущего и распирающего характера,
- покраснение участков кожного покрова,
- визуальные уплотнения.
Причины тромбофлебита
К тромбообразованию могут привести следующие факторы риска:
- травмы и оперативные вмешательства в области вен нижних конечностей,
- варикозная болезнь,
- наследственные факторы,
- инфекционные заболевания,
- противозачаточные препараты при склонности к образованию тромбов,
- малоподвижный образ жизни,
- дефицит витаминов группы B,
- повышенная свертываемость крови,
- сахарный диабет второго типа.
Кто рискует получить тромбофлебит?
В группе риска находятся следующие пациенты:
- беременные женщины,
- женщины в послеродовом периоде,
- лежачие больные, которые сильно ограничивают физическую активность,
- люди с венозными заболеваниями,
- пациенты с избыточной массой тела.
Активное движение и здоровый образ жизни способствуют нормальной циркуляции кровотока, а это препятствует образованию сгустков крови.
Методы диагностики
Если больной замечает у себя признаки венозной болезни или тромбофлебита, следует незамедлительно обратиться к врачу для более тщательной диагностики. В числе современных диагностических методов:
- ангиография сосудов,
- УЗИ вен,
- флебография.
Опытный специалист диагностирует признаки тромбофлебита при визуальном осмотре. Однако дополнительные ультразвуковые и инструментальные методы позволяют оценить состояние пациента и определить степень заболевания, а также уровень опасности патологического процесса для жизни.
Чем опасен тромбофлебит?
Если поверхностный тромбофлебит спровоцирует развитие тромбоза глубоких вен, то могут появиться осложнения, угрожающие жизни пациента. Одно из них – миграция фрагментов тромбов в области легких и сердечно-сосудистой системы. Такие состояния в некоторых случаях приводят к мгновенной смерти.
Как лечат тромбофлебит?
Лечение тромбоза поверхностных вен может проходить как в стационарных условиях, так и амбулаторно. Пациенту рекомендуют противовоспалительные препараты, эластичные бинты и компрессионный трикотаж, флеботические средства. Нередко в лечебный процесс включаются методы физиотерапии.
При заболевании легкой или средней тяжести и правильном лечении у грамотного специалиста улучшение наступает достаточно быстро. Однако если поверхностный тромбофлебит прогрессирует под воздействием сопутствующих факторов, может потребоваться хирургическое вмешательство, объем и характер которого определяется сосудистым хирургом.
Диета при тромбофлебите
Пациенту, у которого выявлены признаки заболевания либо имеется наследственная склонность к нему, важно соблюдать определенный режим, вести здоровый и активный образ жизни с периодами отдыха, избегать статических нагрузок, а также придерживаться правильной диеты. Употреблять в пищу свежие овощи и фрукты, орехи, злаки, чеснок, имбирь, ягоды боярышника, корень валерианы, льняное масло, продукты богатые витаминами С, А, Е и В6, кальцием и магнием. Важно использовать компрессионный трикотаж и ортопедическую обувь, снижающую нагрузку на нижние конечности.
Проконсультироваться о диагностике и лечении тромбофлебита и записаться к специалисту вы можете, позвонив в нашу клинику или записавшись через форму на сайте.
Тромбоз глубоких вен (ТГВ) / Тромбофлебит
Термин венозная тромбоэмболия (ВТЭ) используется для описания двух состояний: тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА) . Этот термин используется потому, что эти два условия очень тесно связаны. И потому, что их профилактика и лечение также тесно связаны.
Тромбоз глубоких вен — это тромб или тромб в глубокой вене. Чаще всего они встречаются в ноге.Но они могут развиваться в руке или другой части тела. Часть сгустка, называемая эмболом , может оторваться и отправиться в легкие. Это легочная эмболия (ТЭЛА). Это может перекрыть приток крови ко всему легкому или его части. ПЭ является неотложной ситуацией и может привести к смерти. Если у вас есть симптомы, которые могут указывать на сгусток крови в легких, позвоните в службу 911 или обратитесь за неотложной помощью. Симптомы сгустка крови в легких включают боль в груди, затрудненное дыхание, кашель (может откашливать кровь), учащенное сердцебиение, потливость и обмороки.
Два других осложнения тромба — хроническая венозная недостаточность и посттромботический синдром.
Хроническая венозная недостаточность может возникнуть в результате образования тромба в вене ноги. Это означает, что вена больше не работает. Это хроническое заболевание, при котором кровь скапливается в вене, а не возвращается к сердцу. Боль и припухлость в ноге — частые симптомы.
Посттромботический синдром может также возникнуть после образования тромба в вене ноги.Это долговременная проблема с болью, отеком и покраснением. Также могут возникнуть язвы и язвы. Все эти симптомы могут затруднять ходьбу и повседневную деятельность.
Каковы факторы риска тромбоза глубоких вен?
К факторам риска относятся:
Избыточный вес или ожирение
Нарушение свертываемости крови
Возраст старше 60 лет
Хирургия
Длительное отсутствие движения, например, в больнице или в длительной поездке
Противозачаточные таблетки или заместительная гормональная терапия
Определенные болезни и состояния, такие как:
Предыдущий тромб
Варикозное расширение вен
Проблемы с сердцем, например сердечная недостаточность или сердечный приступ
Воспалительное заболевание кишечника
Волчанка, заболевание иммунной системы
Рак и некоторые методы лечения рака
Паралич
Беременность
Наличие центрального венозного катетера, например, в большой вене грудной клетки
Каковы симптомы тромбоза глубоких вен?
Тромбоз глубоких вен может протекать бессимптомно.Общие симптомы включают боль, отек и покраснение в ноге, руке или другой области.
Эти симптомы могут означать, что у вас есть тромб. Симптомы сгустка крови также могут быть похожи на другие заболевания. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется тромбоз глубоких вен?
Наряду с историей болезни и медицинским осмотром ваш лечащий врач может провести другие тесты, в том числе:
Дуплексный УЗИ. Эта процедура включает нанесение ультразвукового геля на пораженный участок, а затем перемещение портативного устройства по нему. Изображение кровотока отображается на мониторе. Дуплексное ультразвуковое исследование — самый распространенный тест на ТГВ.
Лабораторная работа. Анализ крови может быть выполнен для выявления свертываемости крови и других проблем.
Как лечить тромбоз глубоких вен?
Конкретное лечение будет определено вашим лечащим врачом на основании:
Сколько вам лет
Ваше общее состояние здоровья и история болезни
Насколько вы больны
Расположение сгустка
Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
Ожидаемый срок действия состояния
Ваше мнение или предпочтение
Целью лечения является предотвращение увеличения сгустка крови, предотвращение его перемещения в легкие и уменьшение вероятности образования другого сгустка крови.
Лечение может включать:
Разжижители крови (антикоагулянты). Эти лекарства снижают способность крови к свертыванию. Примеры антикоагулянтов включают варфарин и гепарин. Также можно использовать другие антикоагулянты, включая ривароксабан, апиксабан, дабигатран и эноксапарин. Самый частый побочный эффект разжижающих кровь лекарств — кровотечение. Немедленно сообщите своему врачу о синяках или кровотечении. У вас может быть кровь в моче, кровотечение при дефекации, кровавый нос, кровоточащие десны, порез, который не останавливает кровотечение, или вагинальное кровотечение.
Разрушители тромбов (фибринолитики или тромболитики). Эти лекарства используются для разрушения тромбов.
Фильтр нижней полой вены. В некоторых случаях фильтр помещается в полую вену (большая вена, которая возвращает кровь от тела к сердцу). Этот фильтр предотвращает попадание тромбов в сердце и легкие.
Как предотвратить тромбоз глубоких вен?
Профилактика тромбоза глубоких вен может включать:
Антикоагулянтные препараты назначаются некоторым пациентам, перенесшим операцию для предотвращения образования тромбов.
Шевеление пальцами ног и движение лодыжек помогает предотвратить образование тромбов, вызванное длительным сидением или лежанием.
Если вы путешествуете и вынуждены сидеть длительное время, вы можете снизить риск образования тромба, выполнив следующие действия:
Ходите по проходам (если путешествуете на самолете или автобусе)
Останавливаться примерно каждый час и немного пройти пешком (если едете на машине)
Сидя, двигайте ногами, лодыжками и пальцами ног
Носить свободную одежду
Ограничьте количество употребляемого алкоголя
Пейте много воды и других полезных напитков
Профилактика может также включать:
Прогулка. Вставать и двигаться как можно скорее после операции или болезни
Устройство последовательного сжатия (SCD) или прерывистого пневматического сжатия (IPC). Специальные рукава охватывают обе ноги. Они прикреплены к устройству, которое оказывает легкое давление на ноги. Снимите рукава, чтобы не споткнуться и не упасть при ходьбе, например, когда вы пользуетесь ванной или душем. Обратитесь за помощью, если вы не можете снять и заменить втулки.
Эластичные или компрессионные чулки , если это предписано вашим лечащим врачом.
Тромбоз глубоких вен: определение, симптомы и лечение
Тромбоз глубоких вен возникает, когда сгустки крови образуются, как правило, в глубокой вене ноги. Помимо вен ног, заболевание может поражать вены таза.
Тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА) — две части заболевания, известного как венозная тромбоэмболия.
ТГВ — неотложная медицинская помощь. Центры по контролю и профилактике заболеваний (CDC) говорят, что 10–30% людей, у которых развивается ТГВ в ноге, испытывают фатальные осложнения в течение месяца после постановки диагноза.
В этой статье мы даем определение ТГВ, объясняем, как его распознать и как лечить.
ТГВ — это свертывание крови, развивающееся по глубоким венам, часто в ногах или тазу.
Если тромб или тромб отрывается, врачи называют это эмболом. Эмболы могут попасть в легкие, вызывая ТЭЛА.
Сгустки также могут образовываться в венах руки, например, у людей с болезнью Педжета-Шеттера.
Согласно обзору 2017 года, DVT является наиболее частой причиной материнской смертности в развитом мире.
ТГВ у детей встречается крайне редко. Согласно статье 2016 года, самые последние данные показывают, что у 0,30 на каждые 100000 детей в возрасте до 9 лет и у 0,64 на каждые 100000 детей в возрасте от 10 до 19 лет развивается ТГВ.
У некоторых людей может развиться ТГВ, не замечая симптомов. Однако, если симптомы развиваются, они могут напоминать следующее:
- боль в пораженной конечности, которая начинается в икре
- припухлость в пораженной конечности
- ощущение тепла в опухшей, болезненной области ноги
- красный или обесцвеченная кожа
У большинства людей ТГВ развивается только в одной ноге.Однако в редких случаях ТГВ может наблюдаться на обеих ногах.
Если сгусток смещается и попадает в легкое, следующие симптомы могут указывать на ТЭЛА:
- медленное дыхание или внезапная одышка
- боль в груди, обычно более сильная при глубоком дыхании
- учащенное дыхание
- учащенное сердцебиение
Возможны два осложнения:
Тромбоэмболия легочной артерии
ТЭЛА является наиболее частым осложнением ТГВ и может угрожать жизни.Это происходит, когда кусок тромба отрывается и попадает через кровоток в легкие.
Сгусток застревает и нарушает кровоток в одном из кровеносных сосудов легкого. При легкой ПЭ человек может не знать.
Сгусток среднего размера может вызвать проблемы с дыханием и боль в груди. В более тяжелых случаях может произойти коллапс легкого. ПЭ может привести к сердечной недостаточности и смертельному исходу.
Посттромботический синдром
Это чаще встречается у людей с рецидивирующим ТГВ.Согласно обзору 2016 года, человек с посттромботическим синдромом может испытывать следующие симптомы, хотя они различаются у разных людей:
- стойкая опухоль в голени
- ощущение тяжести в ноге
- ощущение тяги в ноге нога
- чрезмерно утомленная нога
- скопление жидкости в пораженной ноге
- покраснение кожи
- новое варикозное расширение вен
- утолщение кожи вокруг области ТГВ
- язвы на ногах у людей с тяжелым посттромботическим синдромом
Некоторые врачи называют это состояние постфлебитическим синдромом.
У человека может развиться ТГВ, если нет ясной причины. Однако, по данным Национального института сердца, легких и крови (NHLBI), у большинства людей с ТГВ это заболевание развивается из-за одного или нескольких факторов риска и основных состояний.
Отсутствие активности
Если человеческое тело находится в бездействии в течение длительного времени, кровь может скапливаться в нижних конечностях и области таза.
Эта ситуация не проблема для большинства людей. Как только уровень физической активности возвращается к норме, кровоток ускоряется.Вены и артерии перераспределяют кровь по телу.
Однако длительное бездействие означает, что кровь в ногах может замедлить кровоток человека, увеличивая риск образования тромбов.
Человек может быть неактивным в течение длительного времени по целому ряду причин, в том числе:
- длительное пребывание в больнице
- неподвижность дома
- пребывание в сидячем положении во время длительного путешествия, например, перелет
- инвалидность, которая ограничивает движение
Травма или операция
Травма или операция, повреждающая вены, могут замедлить кровоток.Это увеличивает риск образования тромбов. Общие анестетики также могут расширять вены, повышая вероятность образования луж и сгустков крови.
Хотя этот риск может повлиять на любого человека, перенесшего серьезную операцию, NHLBI предполагает, что люди, перенесшие операцию на колене и бедре, особенно подвержены высокому риску развития ТГВ.
Генетика
У человека может быть наследственное заболевание, повышающее вероятность образования тромбов, например лейденскую тромбофилию фактора V.
Однако, несмотря на то, что наличие этого состояния увеличивает риск, только около 10% людей с ним развивают необычные тромбы, согласно данным Genetics Home Reference.
Беременность
По мере развития плода внутри матки давление на женские вены в ногах и тазу увеличивается. У женщины повышенный риск ТГВ во время беременности до шести недель после родов.
Женщины с некоторыми наследственными заболеваниями крови, такими как наследственное антитромбиновое нарушение, имеют более высокий риск ТГВ во время беременности по сравнению с другими женщинами.
Рак
Некоторые виды рака связаны с более высоким риском ТГВ, включая поздние стадии рака толстой кишки, поджелудочной железы и груди.
Лечение рака и процедуры могут также увеличить риск ТГВ, включая химиотерапию, центральный венозный катетер и некоторые операции по лечению рака.
Узнайте больше о раке и его лечении здесь.
Раздраженное заболевание кишечника
Люди с заболеванием раздраженного кишечника (ВЗК) имеют более высокий риск ТГВ. Исследование 2018 года показало, что риск может быть в три-четыре раза выше, чем у человека без ВЗК.
Узнайте все о IBD здесь.
Проблемы с сердцем
Любое состояние, которое влияет на то, насколько хорошо сердце перемещает кровь по телу, может вызвать проблемы со сгустками и кровотечениями.
Такие состояния, как сердечные приступы или застойная сердечная недостаточность, могут повышать риск развития тромба.
Узнайте больше о сердечных заболеваниях здесь.
Гормональные препараты
Женщины, принимающие гормональные противозачаточные средства или проходящие курс заместительной гормональной терапии (ЗГТ) в период менопаузы, имеют более высокий риск ТГВ, чем те, кто не принимает эти лекарства.
Здесь вы найдете все, что вам нужно знать о HRT.
Ожирение
Люди с ожирением испытывают большее давление на кровеносные сосуды, особенно в тазу и ногах.
По этой причине у них может быть повышенный риск ТГВ.
Курение
У людей, которые регулярно курят табак, вероятность развития ТГВ выше, чем у людей, которые никогда не курили или бросили.
Эти советы могут оказаться полезными для людей, которым трудно бросить курить.
Варикозное расширение вен
Варикозное расширение вен — это увеличенные и деформированные вены. Хотя они часто не вызывают проблем со здоровьем, особенно разросшиеся варикозные вены могут привести к ТГВ, если человек не получит от них лечения.
Узнайте больше о варикозном расширении вен здесь.
Возраст
Несмотря на то, что ТГВ может развиться в любом возрасте, риск увеличивается с возрастом человека.
Согласно NHLBI, риск DVT удваивается каждые 10 лет после того, как люди достигают 40-летнего возраста.
Пол
Пол человека может влиять на риск ТГВ.
Женщины чаще, чем мужчины, испытывают ТГВ в детородном возрасте. Однако у женщин риск наступления менопаузы ниже, чем у мужчин того же возраста.
Если человек подозревает, что у него может быть ТГВ, ему следует немедленно обратиться за медицинской помощью. Перед физическим осмотром врач задаст вопросы о симптомах и истории болезни.
Врач обычно не может диагностировать ТГВ только по симптомам и может порекомендовать тесты, в том числе:
- Тест на D-димер : D-димер — это фрагмент белка, который присутствует в крови после разложения фибринолиза сгустка крови. сгусток крови. Результат теста, обнаруживающий более чем определенное количество D-димера, указывает на возможный тромб.Однако этот тест может быть ненадежным у людей с определенными воспалительными состояниями и после операции.
- Ультразвук : Этот тип сканирования может обнаруживать сгустки в венах, изменения кровотока, а также то, является ли сгусток острым или хроническим.
- Венограмма : Врач может запросить это сканирование, если ультразвуковые тесты и тесты на D-димер не предоставляют достаточно информации. Врач вводит краситель в вену на стопе, колене или паху. Рентгеновские изображения могут отслеживать движение красителя, чтобы выявить местоположение сгустка крови.
- Другое сканирование изображений : МРТ и КТ могут выявить наличие сгустка. Это сканирование может выявить сгустки крови при тестировании на другие состояния здоровья.
Лечение DVT направлено на:
- остановить рост сгустка
- предотвратить превращение сгустка в эмболию и его перемещение в легкое
- снизить риск того, что DVT может вернуться после лечения
- минимизировать риск других осложнения
Врач может порекомендовать несколько методов лечения ТГВ, а именно:
Антикоагулянтные препараты
Эти препараты предотвращают рост сгустка, а также снижают риск эмболии.Два типа антикоагулянтов поддерживают лечение ТГВ: гепарин и варфарин.
Гепарин оказывает немедленное действие. По этой причине врачи обычно вводят его сначала с помощью короткого курса инъекций, продолжительностью менее недели.
В случае варфарина врач, вероятно, порекомендует 3–6-месячный курс пероральных таблеток для предотвращения рецидива ТГВ.
Людям с рецидивирующим ТГВ может потребоваться прием антикоагулянтов до конца жизни.
Тромболизис
Людям с более тяжелым ТГВ или ТЭЛА требуется немедленная медицинская помощь.Врач или бригада неотложной помощи вводят препараты, называемые тромболитиками, или разрушителями тромбов, которые разрушают тромбы.
Тканевый активатор плазминогена (ТРА) является примером тромболитического препарата.
Чрезмерное кровотечение является побочным эффектом этих препаратов. В результате медицинские бригады проводят TPA или аналогичные вмешательства только в экстренных ситуациях.
Медицинские работники вводят TPA через небольшой катетер или трубку непосредственно в место образования сгустка. Пациенты, перенесшие катетерный тромболизис, будут находиться в больнице в течение нескольких дней и проходить периодические «проверки лизиса», чтобы убедиться, что сгусток разрушается должным образом.
Фильтр нижней полой вены
Хирург вводит очень маленькое устройство, напоминающее зонтик, в полую вену, которая представляет собой большую вену. Устройство улавливает сгустки крови и останавливает их движение в легкие, позволяя кровотоку продолжаться.
Компрессионные чулки
Люди носят их, чтобы уменьшить боль, уменьшить отек и предотвратить развитие язв. Чулки также могут защитить человека от посттромботического синдрома.
Человек с ТГВ должен будет постоянно носить чулки в течение как минимум 24 месяцев.
Это относительно новый метод, который хирурги могут использовать для лечения тромба, возникающего при ТГВ или ТЭЛА.
Процедура включает использование катетера и устройства для удаления сгустка, которым может быть аспирационный катетер, извлекающий стент или помпа.
Используя методы визуализации для руководства, хирург:
- вводит катетер в область, где находится сгусток
- направляет устройство для удаления сгустка через катетер
- удаляет сгусток с помощью аспирации или стента и восстанавливает кровь flow
Авторы обзора 2019 года пришли к выводу, что механическая тромбэктомия безопасна и эффективна при лечении ТГВ и снижении риска рецидива.
Не существует доступного метода обследования людей на ТГВ. Однако врачи рекомендуют три способа для людей с одним или несколькими факторами риска, такими как недавняя операция, для предотвращения первого появления ТГВ.
Это:
- Регулярное движение: Врач может порекомендовать сохранять высокую подвижность после операции, чтобы стимулировать кровоток и снизить риск образования тромба.
- Поддержание давления в зоне риска: Это может предотвратить скопление крови и ее свертывание.Медицинские работники могут порекомендовать носить компрессионные чулки или ботинки, которые заполняются воздухом для повышения давления.
- Антикоагулянтные препараты: Врач может прописать разжижающие кровь препараты для снижения риска свертывания крови до или после операции.
Поскольку курение и ожирение также являются ключевыми факторами риска, можно порекомендовать бросить курить и заняться регулярной физической активностью.
По данным Американской кардиологической ассоциации (AHA), 150 минут упражнений средней или высокой интенсивности каждую неделю — это количество, которое они рекомендуют.
Тромбоз глубоких вен (ТГВ) — болезни и состояния
Если у вас тромбоз глубоких вен (ТГВ), вам необходимо принять лекарство, называемое антикоагулянтом.
Антикоагулянт
Антикоагулянтные препараты предотвращают увеличение тромбов. Они также могут помочь остановить отрыв части тромба и его застревание в другом участке кровотока (эмболия).
Хотя их часто называют «разжижающими кровь» лекарствами, на самом деле антикоагулянты не разжижают кровь.Они изменяют белки в нем, что предотвращает легкое образование сгустков.
Гепарин и варфарин — это 2 типа антикоагулянтов, которые используются для лечения ТГВ. Обычно в первую очередь назначают гепарин, потому что он действует немедленно, предотвращая дальнейшее свертывание крови. После этого начального лечения вам также может потребоваться прием варфарина, чтобы предотвратить образование нового тромба.
Гепарин
Гепарин доступен в 2 различных формах:
- стандартный (нефракционированный) гепарин
- низкомолекулярный гепарин (НМГ)
Стандартный (нефракционированный) гепарин может быть представлен как:
- внутривенная инъекция — инъекция прямо в одну из ваших вен
- внутривенная инфузия — когда гепарин непрерывно капает (через помпу) через узкую трубку в вену на руке (это необходимо делать в больнице)
- подкожная инъекция — инъекция под кожу
НМГ обычно вводится подкожно.
Доза стандартного (нефракционированного) гепарина для лечения тромба значительно варьируется от человека к человеку, поэтому дозировку необходимо тщательно контролировать и при необходимости корректировать. Возможно, вам придется оставаться в больнице от 5 до 10 дней и часто сдавать анализы крови, чтобы убедиться, что вы получили правильную дозу.
НМГ отличается от стандартного гепарина. Он содержит небольшие молекулы, что означает, что его действие более надежно, и вам не придется оставаться в больнице и находиться под наблюдением.
И стандартный гепарин, и НМГ могут вызывать побочные эффекты, в том числе:
- кожная сыпь и другие аллергические реакции
- кровотечение
- Ослабление костей при длительном приеме (хотя редко при НМГ)
В редких случаях гепарин также может вызывать экстремальную реакцию, которая ухудшает существующие тромбы и вызывает образование новых сгустков. Эта реакция и ослабление ваших костей менее вероятны при приеме НМГ.
В большинстве случаев вам будут назначать НМГ, потому что его проще использовать и он вызывает меньше побочных эффектов.
Варфарин
Варфарин принимают в таблетках. Вам может потребоваться принять его после начального лечения гепарином, чтобы предотвратить образование тромбов в дальнейшем. Ваш врач может порекомендовать вам принимать варфарин от 3 до 6 месяцев. В некоторых случаях может потребоваться более длительный прием, даже на всю жизнь.
Как и стандартный гепарин, действие варфарина варьируется от человека к человеку. Вам нужно будет внимательно следить, часто сдавая анализы крови, чтобы убедиться, что вы принимаете правильную дозировку.
Когда вы впервые начнете принимать варфарин, вам может потребоваться 2-3 анализа крови в неделю, пока не будет определена ваша обычная доза. После этого вам нужно будет сдавать анализ крови только каждые 4 недели в амбулаторной клинике антикоагулянтов.
НаВарфарин может влиять ваша диета, любые другие лекарства, которые вы принимаете, а также то, насколько хорошо работает ваша печень.
Если вы принимаете варфарин, вам следует:
- придерживайтесь последовательной диеты
- ограничить количество потребляемого алкоголя (не более 14 единиц алкоголя в неделю)
- Принимайте дозу варфарина каждый день в одно и то же время
- не начинать принимать какие-либо другие лекарства, не посоветовавшись с терапевтом, фармацевтом или специалистом по антикоагулянтам
- не принимать лекарственные травы
Варфарин не рекомендуется беременным женщинам, которым вводят гепарин на протяжении всего курса лечения.
Ривароксабан
Ривароксабан — это лекарство, рекомендованное Национальным институтом здравоохранения и качества ухода (NICE) в качестве возможного лечения взрослых с ТГВ или для предотвращения рецидивов ТГВ и тромбоэмболии легочной артерии.
Ривароксабан выпускается в форме таблеток. Это тип антикоагулянта, известный как пероральный антикоагулянт прямого действия (DOAC). Он предотвращает образование тромбов, ингибируя вещество, называемое фактором Ха, и ограничивая образование тромбина (фермента, который помогает свертыванию крови).
Лечение обычно длится 3 месяца и включает прием ривароксабана два раза в день в течение первых 21 дня, а затем один раз в день до конца курса.
Прочтите руководство NICE по ривароксабану
Апиксабан
NICE также рекомендует апиксабан в качестве возможного метода лечения и профилактики ТГВ и тромбоэмболии легочной артерии.
Как и ривароксабан, апиксабан представляет собой DOAC, который принимается перорально в виде таблеток и предотвращает образование тромбов, препятствуя фактору Ха и ограничивая образование тромбина.
Лечение обычно длится не менее 3 месяцев и включает прием апиксабана два раза в день.
Прочтите руководство NICE по apixaban
Чулки компрессионные
Ношение компрессионных чулок помогает предотвратить боль в икроножных мышцах и отек, а также снижает риск развития язв после ТГВ.
Они также могут помочь предотвратить посттромботический синдром. Это повреждение тканей ног, вызванное повышением венозного давления, которое возникает, когда вена блокируется сгустком и кровь отводится к внешним венам.
После ТГВ чулки следует носить каждый день не менее 2 лет. Это связано с тем, что симптомы посттромботического синдрома могут развиться через несколько месяцев или даже лет после ТГВ.
Компрессионные чулки следует подбирать профессионально, а ваш рецепт следует пересматривать каждые 3–6 месяцев. Чулки необходимо носить весь день, но их можно снимать перед сном или вечером, когда вы отдыхаете с поднятой ногой. Также должна быть предоставлена запасная пара компрессионных чулок.
Упражнение
Ваша медицинская бригада обычно советует вам регулярно ходить, если вам прописаны компрессионные чулки. Это может помочь предотвратить возвращение симптомов DVT и может помочь улучшить или предотвратить осложнения DVT, такие как посттромботический синдром.
Подъем ноги
Вам могут посоветовать не только носить компрессионные чулки, но и поднимать ногу во время отдыха. Это помогает снизить давление в венах теленка и предотвращает скопление крови и жидкости в самом теленке.
Поднимая ногу, убедитесь, что ступня выше бедра. Это поможет оттоку крови от теленка. Подложите подушку под ногу, когда вы лежите, это поможет поднять ногу выше уровня бедра.
Вы также можете немного приподнять край кровати, чтобы ступня и икра были немного выше бедра.
Подробнее о профилактике ТГВ
Фильтры нижней полой вены
Хотя антикоагулянты и компрессионные чулки обычно являются единственными средствами лечения, необходимыми для лечения ТГВ, в качестве альтернативы можно использовать фильтры нижней полой вены (НПВ).Обычно это происходит потому, что лечение антикоагулянтами необходимо прекратить, они не подходят или не работают.
ФильтрыIVC — это мелкоячеистые устройства, которые можно помещать в вену. Они улавливают большие фрагменты тромба и не дают ему попасть в сердце и легкие. Их можно использовать для предотвращения образования тромбов в ногах людей с диагнозом:
- ДВТ
- Тромбоэмболия легочной артерии
- множественные тяжелые травмы
IVC могут быть помещены в вену постоянно, или новые типы фильтров могут быть временно помещены и удалены после уменьшения риска образования тромба.
Процедура установки фильтра IVC выполняется под местной анестезией (когда вы бодрствуете, но область онемел). На коже делается небольшой разрез, и катетер (тонкая гибкая трубка) вводится в вену в области шеи или паха. Катетер направляется с помощью ультразвукового сканирования. Затем фильтр IVC вводится через катетер в вену.
Тромбоз глубоких вен (ТГВ) | Симптомы и лечение
Что такое тромбоз глубоких вен?
Что такое тромбоз глубоких вен?
Dr Sarah Jarvis MBE
Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется в одной из ваших глубоких вен.Обычно это происходит в вашей ноге, из-за чего она становится очень болезненной и опухшей. Сгусток может попасть в легкие и вызвать тромбоэмболию легочной артерии.
Глубокие вены ног — это более крупные вены, которые проходят через мышцы голени и бедер. Это не вены, которые можно увидеть чуть ниже кожи; они не такие же, как варикозное расширение вен. Когда у вас ТГВ, кровоток в вене частично или полностью блокируется сгустком крови.
Вена голени — частое место для ТГВ.Реже поражается бедренная вена. В редких случаях сгустки крови могут заблокировать другие глубокие вены тела.
ТГВ является частью группы проблем, вместе известных как венозная тромбоэмболия.
Что такое венозная тромбоэмболия?
Венозный означает связанный с венами. Тромбоз — это закупорка кровеносного сосуда сгустком крови (тромб ). Эмболия возникает, когда тромб выходит из того места, где он образовался, и перемещается по крови.Затем он застревает в более узком кровеносном сосуде в другом месте тела. Тогда тромб называется эмболом .
Легочная эмбол возникает, когда тромб оторвался от ТГВ и застрял в одном из кровеносных сосудов легкого. Легочная эмболия (множественное число от «эмбол») также является частью венозной тромбоэмболии. Дополнительную информацию см. В отдельной брошюре «Тромбоэмболия легочной артерии».
Почему в венах ног образуются тромбы?
Кровь обычно быстро течет по венам и обычно не становится твердой (сгусток).Кровотоку в венах ног помогают движения ног, потому что действие мышц сжимает вены. Иногда ТГВ возникает без видимой причины. Однако следующие факторы повышают риск возникновения ТГВ:
- Неподвижность , которая вызывает замедление кровотока в венах. Медленно текущая кровь более склонна к свертыванию, чем нормальная кровь:
- Хирургическая операция во время сна (под общим наркозом) является наиболее частой причиной ТГВ.Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ.
- Любая болезнь или травма, вызывающая неподвижность , увеличивает риск. Это включает в себя наложение твердой гипсовой повязки на ногу после перелома. Люди, поступающие в отделения интенсивной терапии, подвергаются повышенному риску ТГВ.Это связано с рядом причин, но отчасти потому, что они очень больны, а также потому, что они неподвижны (они даже могут спать с помощью анестезирующих препаратов).
- Длительные поездки на самолете, поезде или автобусе / автомобиле могут вызвать несколько повышенный риск. Это потому, что вы в основном сидите на месте и мало двигаетесь.
- Повреждение внутренней оболочки вены увеличивает риск образования тромба. Например, ТГВ может повредить выстилку вены.Итак, если у вас есть ТГВ, у вас повышенный риск иметь еще один в будущем. Некоторые состояния, такие как воспаление стенки вены (васкулит) и некоторые лекарства (например, некоторые химиотерапевтические препараты), могут повредить вену и увеличить риск ТГВ. Повреждение вены также может произойти при повреждении вены иглой. Это может произойти после лечения капельницей в больнице (когда в вену вводят трубку, чтобы в вас попадала жидкость). Потребители инъекционных наркотиков, таких как героин, также могут повредить свои вены, что делает ТГВ более распространенным явлением.Это особенно актуально, если они вводят запрещенные наркотики себе в ногу или пах.
- Состояния, при которых кровь сгущается быстрее, чем обычно (тромбофилия) может повысить риск. Некоторые условия могут вызвать более легкое свертывание крови, чем обычно. Примеры включают нефротический синдром и антифосфолипидный синдром. См. Отдельные брошюры «Нефротический синдром, Антифосфолипидный синдром и Тромбофилия» для получения более подробной информации. Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был.
- Противозачаточные таблетки, пластыри, кольца и заместительная гормональная терапия (ЗГТ) , которые содержат эстроген, могут вызвать более легкое свертывание крови. Женщины, принимающие комбинированные оральные контрацептивы (КОК) или ЗГТ, имеют небольшой повышенный риск ТГВ.
- Люди с раком или сердечной недостаточностью имеют повышенный риск.Иногда ТГВ случается у человека, у которого еще не был диагностирован рак. Исследования, направленные на поиск причины ТГВ, могут показать, что основной причиной является рак.
- Пожилые люди (старше 60 лет) чаще болеют ТГВ, особенно если они плохо передвигаются или страдают серьезными заболеваниями, такими как рак.
- Беременность увеличивает риск. Примерно у 1 из 1000 беременных женщин наблюдается ТГВ во время беременности или в течение примерно шести месяцев после родов.
- Ожирение также увеличивает риск. Если ваш индекс массы тела (ИМТ) превышает 30 кг / м 2 , вы больше подвержены риску ТГВ.
- Недостаток жидкости в организме (обезвоживание) может повысить вероятность возникновения ТГВ. Фактически кровь становится более липкой и склонной к свертыванию.
Насколько распространен тромбоз глубоких вен?
По оценкам, около 1 из 1000 человек ежегодно страдает ТГВ в Великобритании.
Каковы симптомы тромбоза глубоких вен?
ТГВ чаще всего развивается в глубокой вене ниже колена на икре.Типичные симптомы ТГВ включают:
- Боль и болезненность голени.
- Опухание голени.
- Изменение цвета и температуры теленка. Кровь, которая обычно проходит через заблокированную вену, отводится к внешним венам. Тогда теленок может стать теплым и красным.
Иногда симптомы отсутствуют, и ТГВ диагностируется только при возникновении осложнения, такого как тромбоэмболия легочной артерии (ТЭЛА) — см. Ниже.
Нужны ли мне тесты?
Иногда врачу сложно определить диагноз только по вашим симптомам, так как есть и другие причины болезненности и опухания теленка.Примерами состояний, которые могут вызывать подобных симптомов, являются растяжения мышц или кожные инфекции (целлюлит). Ваш врач может рассчитать так называемый балл Уэллса, чтобы определить вероятность наличия у вас ТГВ. Это включает в себя изучение ваших симптомов и факторов риска ТГВ.
Если у вас есть подозрение на ТГВ, вам обычно рекомендуется срочно сдать анализы, чтобы подтвердить или исключить диагноз. Два обычно используемых теста:
- Анализ крови на D-димер .Это обнаруживает фрагменты продуктов распада сгустка крови. Чем выше уровень, тем выше вероятность образования тромба в вене. К сожалению, тест может быть положительным в ряде других ситуаций, например, если вы недавно перенесли операцию или беременны. Таким образом, положительный тест не диагностирует ТГВ. Однако тест может указать, насколько вероятно, что у вас есть сгусток крови (сгусток может быть либо ТГВ, либо ТЭЛА), и может помочь решить, нужны ли дальнейшие тесты.
- Специальный тип ультразвука, называемый дуплексным допплером , используется для выявления кровотока в венах ног и любых препятствий кровотоку.Ультразвук полезен, потому что это простой неинвазивный тест.
Иногда эти тесты не являются окончательными и необходимы более подробные тесты. Контрастная венография — еще один тест, который можно сделать. В этом тесте краситель вводится в вены ног. Затем с помощью рентгеновских лучей можно обнаружить краситель, который не течет, если вена заблокирована сгустком. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) также очень иногда необходимы.
Иногда, особенно если сканирование проводится с опозданием, вам могут делать ежедневные инъекции для разжижения крови.По сути, это относится к вам так, как если бы у вас действительно был ТГВ, хотя это не было доказано. Это безопаснее, чем ничего не делать в ожидании сканирования.
Примечание редактора
Д-р Сара Джарвис, 3 февраля 2021 г.
Новое руководство по возможным осложнениям ТГВ
Когда вы обратитесь к врачу с симптомами возможного ТГВ, он проверит, есть ли какие-либо доказательства того, что вы есть сгусток в легком (тромбоэмболия легочной артерии, или ТЭЛА). Национальный институт здравоохранения и повышения квалификации (NICE) обновил свое руководство по лечению людей с подозрением на ТГВ или ТЭЛА.
Теперь он рекомендует, чтобы, если ваш врач подозревает, что у вас может быть ПЭ, и, вероятно, потребуется не менее четырех часов для проверки, вам следует дать дозу антикоагулянта (см. Ниже), пока вы ждете сдачи анализов. .
Серьезен ли тромбоз глубоких вен?
Может быть. Когда сгусток крови образуется в вене ноги, он обычно остается прилипшим к стенке вены. Симптомы проходят постепенно. Однако есть два основных возможных осложнения:
- Сгусток крови, который перемещается в легкие (тромбоэмболия легочной артерии).
- Стойкие симптомы у теленка (посттромботический синдром).
Тромбоэмболия легочной артерии (ТЭЛА)
У небольшого числа людей с ТГВ отрывается часть тромба. Он попадает в кровоток и называется эмболом. Эмбол будет перемещаться по кровотоку, пока не застрянет. Эмбол, образовавшийся из сгустка в вене ноги, будет перенесен по более крупным венам ноги и тела к сердцу через большие камеры сердца, но застрянет в кровеносном сосуде, идущем к легкому.Это называется легочной эмболой .
ТГВ и ТЭЛА известны под общим названием венозная тромбоэмболия
Легкая ТЭЛА может не вызывать никаких симптомов. ПЭ среднего размера может вызвать проблемы с дыханием и боль в груди. Большая ПЭ может вызвать коллапс и внезапную смерть. По оценкам, если людей с ТГВ не лечить, примерно у половины из них разовьется ПЭ, достаточно сильная, чтобы вызвать симптомы или смерть.
Посттромботический синдром
Без лечения до 4 из 10 человек, страдающих ТГВ, развивают долгосрочные симптомы у теленка.Это называется посттромботический синдром . Симптомы возникают из-за того, что усиленный поток и давление крови, отводимой в другие вены, могут повлиять на ткани теленка. Симптомы могут варьироваться от легких до тяжелых и включают боль в икроножных мышцах, дискомфорт, отек и сыпь. В тяжелых случаях может развиться язва на коже теленка.
Посттромботический синдром более вероятен, если ТГВ возникает в бедренной вене или распространяется вверх в бедренную вену из вены голени. Это также чаще встречается у людей с избыточным весом и у тех, у кого было более одного ТГВ в одной ноге.
Каковы цели лечения тромбоза глубоких вен?
Цели лечения:
- Предотвратить распространение сгустка по вене и его увеличение. Это может предотвратить отрыв большого эмбола и его перемещение в легкие (ПЭ).
- Для снижения риска развития посттромботического синдрома.
- Для снижения риска возникновения венозных язв на ногах в будущем. Это может случиться с людьми, у которых развился посттромботический синдром.
- Чтобы снизить риск дальнейшего развития ТГВ в будущем.
Как лечить тромбоз глубоких вен?
Антикоагуляция — предотвращение увеличения сгустка
Антикоагуляция часто называется разжижением крови. Лекарства, которые действуют таким образом, называются антикоагулянтами. Однако на самом деле они не разжижают кровь. Они изменяют определенные химические вещества в крови, чтобы предотвратить легкое образование сгустков. Антикоагулянты не растворяют сгусток. Антикоагуляция предотвращает увеличение ТГВ и образование новых сгустков.Затем собственные механизмы исцеления организма могут начать работать, чтобы разрушить сгусток.
Если у вас ТГВ, вам обычно понадобится антикоагулянт на срок не менее трех месяцев. Есть несколько вариантов:
- Варфарин уже много лет является обычным антикоагулянтом. Цель состоит в том, чтобы получить правильную дозу варфарина, чтобы кровь не свертывалась легко, но не слишком много, что может вызвать проблемы с кровотечением. Пока вы принимаете варфарин, вам потребуются регулярные анализы крови (так называемые МНО).МНО (что означает международное нормализованное соотношение) — это анализ крови, который измеряет вашу способность к свертыванию крови. Сначала вам нужны анализы довольно часто, но затем, когда будет подобрана правильная доза, они будут реже. Если вы принимаете варфарин от ТГВ, целью является МНО 2,5, хотя допустимы любые значения в диапазоне 2-3. Если у вас были рецидивирующие ТГВ или ТЭЛА во время приема варфарина, вам может потребоваться более высокое МНО (даже «более жидкая» кровь). В последнее время стали доступны некоторые альтернативы варфарину, которые не требуют регулярных анализов крови.
- Ривароксабан, апиксабан, эдоксабан и дабигатран — новейшие антикоагулянты. Вам не нужно регулярно сдавать анализы крови, чтобы контролировать свертываемость крови. Это преимущество перед варфарином. Однако не существует противоядия (как у варфарина), которое могло бы слишком легко остановить кровотечение. Эти новые планшеты подходят не всем.
NICE рекомендует:
- Апиксабан или ривароксабан при подтвержденном ТГВ или ПЭ.
- Если ни апиксабан, ни ривароксабан не подходят, то либо:
- Инъекции низкомолекулярного гепарина (НМГ) в течение не менее 5 дней с последующими дабигатраном или эдоксабаном, либо
- Инъекции НМГ с варфарином в течение не менее 5 дней с последующими Варфарин сам по себе.
Серьезный эмбол редко возникает, если вы начинаете антикоагулянтную терапию раньше после ТГВ.
Если вы беременны, можно использовать обычные инъекции гепарина, а не таблетки антикоагулянта. Это связано с тем, что антикоагулянтные препараты могут потенциально причинить вред (врожденные дефекты) будущему ребенку.
Продолжительность приема антикоагулянтов зависит от различных факторов. Если у вас есть ТГВ во время беременности или после операции, затем после родов или когда вы снова в хорошей форме, повышенный риск значительно снижается.Итак, антикоагулянт может быть всего на несколько месяцев. С другой стороны, у некоторых людей по-прежнему повышен риск ТГВ. В этом случае антикоагулянтная терапия может быть длительной.
Ориентировочно при ТГВ ниже колена вам потребуется не менее трех месяцев лечения антикоагулянтами. Некоторым людям с повышенным риском другого ТГВ может потребоваться больше времени. Продолжительность антикоагуляции варьируется от человека к человеку. Ваш врач или антикоагулянтная клиника сообщат вам, как долго будет продолжаться ваше лечение.
Компрессионные чулки
Большинству людей, у которых развивается ТГВ, рекомендуется носить компрессионные чулки. Компрессионные чулки также известны как компрессионные чулки или чулки для защиты от тромбоэмболии (TED). Было показано, что это лечение снижает риск развития другого ТГВ, а также может снизить риск развития посттромботического синдрома. Вы должны носить чулки каждый день в течение как минимум двух лет. Если у вас действительно развивается посттромботический синдром, вам могут посоветовать носить чулки более двух лет.
Чулки работают за счет давления извне вен. Это помогает выдавливать кровь из вен вверх по ногам. Это снижает давление внутри вен. В свою очередь, это предотвращает попадание крови в окружающие ткани.
Перед тем, как рекомендовать компрессионные чулки, вам необходимо пройти тест, чтобы убедиться, что кровообращение в артериях ваших ног в норме. Обычно это делает медсестра с помощью портативного аппарата, называемого допплером. Это измеряет давление в ваших артериях.
Компрессионные чулки из легкого, среднего или прочного материала (класс 1, 2 или 3) носятся ниже колена. Большинство людей переносят 2-й класс. Если 2-й класс слишком неудобен или труден, назначают 1-й класс. Если чулки класса 2 не работают, может потребоваться попробовать чулки класса 3, хотя многим людям трудно носить их в течение длительного времени. Их может прописать врач и получить в аптеке. Людям часто не нравится носить эти чулки, потому что они неудобны, их трудно надевать или они не очень красиво выглядят.Но они действительно улучшают кровообращение и могут предотвратить серьезные проблемы, такие как язвы.
Дополнительные советы по поводу поддерживающих чулок
- Они доступны в разных цветах, поэтому просите выбрать тот, который вам больше всего подходит. Таким образом, вы с большей вероятностью будете их использовать.
- Их следует снимать перед сном и надевать утром. Важно надевать их до того, как ноги начнут опухать по утрам.
- Есть варианты с открытым или закрытым носком. Чулки с открытыми пальцами могут быть полезны, если:
- У вас болят пальцы ног из-за артрита или инфекции.
- У вас большие ступни.
- Вы хотите носить носки поверх поддерживающих чулок.
- Вы их предпочитаете.
- Чулки следует заменять каждые 3-6 месяцев. Каждый раз вам придется измерять заново, на всякий случай, если нужно изменить размер.
- У вас всегда должно быть как минимум две пары, чтобы одну можно было стирать и сушить, а другую носить.
- Не сушите в барабане поддерживающие чулки, так как это может повредить резинку.
- Их можно изготовить на заказ, если вам не подходит ни один из стандартных размеров.Это все еще можно сделать по рецепту.
- Вспомогательные приспособления для аппликатора чулок доступны, если вы не можете их надеть. Вы можете обсудить это со своим фармацевтом или медсестрой.
Регулярно ходить, но поднимать ногу во время отдыха
- Если ваш врач не посоветует этого, вам следует регулярно ходить после выписки из больницы. Считается, что ходьба улучшает кровообращение в пораженной ноге и может помочь снизить риск дальнейшего развития ТГВ.
- Когда отдыхаете, максимально поднимайте ногу. Это снижает давление в венах теленка и помогает предотвратить скопление крови и жидкости в икрах. Поднятый означает, что ваша ступня выше бедра, поэтому сила тяжести помогает кровотоку, возвращающемуся от икры. Самый простой способ поднять ногу — это откинуться на диване, положив ногу на подушку. Сидя на диване или в кресле, поставив ступни на подставку для ног или пуф, не удерживает ноги вверх — в этом положении ступни находятся значительно ниже бедер.
- Поднимите изножье кровати на несколько дюймов, если так удобно спать. Таким образом, когда вы спите, ваша ступня и икра будут немного выше бедра.
Другие методы лечения
Иногда можно рассмотреть другие методы лечения, например:
- Тромболитическая (тромболитическая) терапия такими лекарствами, как стрептокиназа или урокиназа. Они могут помочь растворить сгусток крови. Лекарство вводится непосредственно в вену, а иногда и непосредственно в сгусток через трубку (катетер).Исследования сообщают, что это лечение приводит к тому, что у меньшего количества людей развивается посттромботический синдром. Пока неизвестно, снижает ли это вероятность развития ПЭ или другого ТГВ.
- Иногда проводится операция (называемая эмболэктомией) для удаления тромба из вены ноги или легочной артерии. Эти операции не являются рутинными, и неясно, являются ли они в большинстве случаев эффективным лечением.
- Иногда проводят операцию по установке фильтра в крупную вену над заблокированной веной на ноге.Цель состоит в том, чтобы предотвратить попадание сгустков крови в легкие. Это может быть рассмотрено, если антикоагулянтная терапия не может быть назначена (по разным причинам) или если антикоагулянтная терапия не предотвращает отрыв сгустков и их перемещение в более крупные вены и в легкие.
Предотвращение первого или повторного тромбоза глубоких вен
ТГВ часто бывает разовым явлением после серьезной операции.
Однако у некоторых людей, у которых развивается ТГВ, существует постоянный риск дальнейшего развития ТГВ — например, если у вас есть проблемы со свертыванием крови или постоянная неподвижность.Как упоминалось выше, вам могут посоветовать длительный прием антикоагулянтов. Ваш врач посоветует вам об этом.
Другие вещи, которые могут помочь предотвратить первый или рецидив DVT, включают следующее:
- По возможности избегайте длительных периодов неподвижности, например, многочасового сидения на стуле. Если вы можете, вставайте и ходите время от времени. Ежедневная быстрая прогулка в течение 30-60 минут будет даже лучше, если вы сможете это сделать. Цель состоит в том, чтобы остановить скопление крови и привести в движение кровообращение в ногах.Также помогает регулярная тренировка икроножных мышц. Вы можете делать упражнения для икр даже сидя.
- Серьезные операции представляют опасность для ТГВ, особенно операции на бедре, нижней части живота (брюшной полости) и ноге. Есть несколько методов, которые помогут снизить этот риск:
- Чтобы предотвратить ТГВ, вам могут назначить антикоагулянт, например, инъекцию гепарина непосредственно перед операцией. Это называется профилактикой. Эноксапарин и далтепарин — наиболее распространенные типы гепарина, назначаемые для профилактики образования тромбов.Новое лекарство, фондапаринукс натрия, также можно вводить в виде инъекций в некоторых случаях для предотвращения ТГВ у хирургических пациентов или неподвижных пациентов в больнице.
- Новые антикоагулянты, рассмотренные выше, могут использоваться для предотвращения ТГВ или ТЭЛА после операции по замене тазобедренного или коленного сустава. В этих ситуациях используются ривароксабан, апиксабан и дабигатран, и их можно вводить перорально в виде таблеток, а не инъекций.
- Также можно использовать надувную гильзу, соединенную с насосом для сжатия ног во время длительной работы.
- Вам также могут дать компрессионные чулки для ношения в больнице.
- В настоящее время стало обычной практикой сразу же после операции вставать и ходить.
- Когда вы путешествуете на самолете, поезде, машине или автобусе, вам следует время от времени совершать небольшие прогулки по проходу. Попытайтесь тренировать икроножные мышцы, сидя на сиденье. (Вы можете сделать это, обогнув лодыжки, приняв позу «на цыпочках» и оторвав пальцы ног от пола, при этом удерживая пятки на земле.) Вам следует стремиться к тому, чтобы оставаться гидратированным и избегать употребления алкоголя и снотворных. См. Дополнительную информацию в отдельной брошюре «Предотвращение ТГВ во время путешествий». Если у вас ранее был ТГВ, вам следует проконсультироваться с врачом перед тем, как отправиться в длительное путешествие или полететь.
- Люди с избыточным весом имеют повышенный риск ТГВ. Поэтому, чтобы снизить риск, вам следует попытаться похудеть.
Снижение риска ТГВ в больнице
В больницах повысилась осведомленность о пациентах, подверженных риску ТГВ.Это привело к рекомендациям Национального института здравоохранения и качества обслуживания (NICE) по снижению риска развития ТГВ в больнице — см. Дополнительную литературу ниже. Цель руководства — защитить людей в больнице от образования тромбов, убедившись, что:
- У каждого человека проверяется риск образования тромбов при поступлении в больницу (включая психиатрические отделения), независимо от типа лечения. .
- Проверка риска каждого человека используется, чтобы решить, нужно ли ему лечение для предотвращения образования тромбов — например, лекарства для разжижения крови, компрессионные чулки или ножные насосы.
- Если людям нужны разжижающие кровь лекарства, чтобы остановить образование тромбов, они сначала проверяют риск кровотечения.
- Персонал объясняет, как важно, чтобы люди продолжали лечение после выписки из больницы, поскольку тромб может образоваться через несколько недель.
Резюме
- Основной причиной ТГВ является неподвижность, особенно во время или после операции.
- Если вам предстоит серьезная операция, вам обычно будут давать лекарства в виде инъекций и / или таблеток, чтобы предотвратить образование тромбов.Это называется тромбопрофилактикой.
- Самым серьезным осложнением ТГВ является ТЭЛА, при которой часть сгустка крови отрывается и попадает в легкие. ПЭ могут вызвать смерть.
- Устойчивые симптомы у теленка могут возникнуть после ТГВ.
- При лечении риск двух вышеуказанных осложнений значительно снижается.
- Лечение включает антикоагулянтные препараты, компрессионные чулки, подъем ног в сидячем положении и поддержание активности.
- Профилактика важна, если у вас повышенный риск ТГВ — например, во время длительных операций или когда вы путешествуете в длительных поездках.
Что такое тромбоз глубоких вен
Что такое тромбоз глубоких вен (ТГВ)?
ТГВ — это состояние, при котором Тромбоз, — сгусток крови, образуется в глубокой вене сосудистой системы. Вены помогают перемещать кровь к сердцу, поэтому это состояние может быть фатальным, и необходима немедленная медицинская помощь.
В тяжелых случаях тромб может оторваться (эмболия). Эмбол (смещенный сгусток) может перемещаться в легкие и блокировать артерии, вызывая тромбоэмболию легочной артерии (ТЭЛА).PE может быть смертельным. В большинстве случаев сгусток крови растворяется сам по себе.
CDC заявляет, что любой, кто путешествует более четырех часов, может подвергаться риску образования тромба. Чем дольше вы неподвижны, тем выше риск образования тромба. Другие факторы риска включают возраст, семейный анамнез, ожирение и предыдущие операции. Из-за широкого спектра факторов риска медицинский работник должен провести тщательный осмотр пациента, прежде чем определять, есть ли подозрение на ТГВ.
Посетите один из наших центров сосудистой медицины для комплексной диагностики.
Тромбоз глубоких вен
Признаки и симптомыСимптомы ТГВ будут присутствовать только в пораженной конечности. Симптомы могут варьироваться от легких до тяжелых и могут включать любую комбинацию перечисленных ниже симптомов. В некоторых случаях ТГВ симптомы могут отсутствовать.
- Вздутие
- Боль — обычно усиливается при сгибании стопы в пораженной ноге, даже когда боль ощущается в икре
- Покраснение
- Теплый на ощупь
Если ТГВ переместился в легкие, что называется тромбоэмболией легочной артерии (ТЭЛА), у вас могут возникнуть следующие симптомы:
- Боль в груди
- Одышка
- Постоянный кашель
- Продуктивный кашель с розовым изменением цвета или кровью в мокроте
Тромбоз глубоких вен
Причины и факторы рискаТГВ возникает, когда образуется сгусток, который блокирует нормальный кровоток в глубоких венах.Чаще всего это происходит в крупных венах на ноге.
DVT развивается у 350 000-600 000 человек в США в год. Примерно 250 000 из этих случаев диагностируются впервые.
Краткий список факторов риска может включать следующее:
- Длительные периоды бездействия, в том числе:
- Дальние перелеты
- Дальние поездки
- Длительные периоды ограниченной активности в связи с восстановлением после болезни или травмы
- Основные заболевания, повышающие предрасположенность к развитию ТГВ
- Нарушения свертывания крови, которые обычно передаются по наследству. У многих пациентов в семейном анамнезе может быть ТГВ . Они могут включать:
- Рак
- Признак серповидных клеток
- Фактор V Лейден
- Дефицит протеина С
- Метилентетрагидрофолатредуктаза (MTHFR)
- Дефицит белка S
- Нарушения свертывания крови, которые обычно передаются по наследству. У многих пациентов в семейном анамнезе может быть ТГВ . Они могут включать:
- Беременность, включая послеродовой период до 6 недель
- Заместительная гормональная терапия (ЗГТ)
- Более высокий риск при пероральной терапии по сравнению с трансдермальной ЗГТ
- Оральные контрацептивы (особенно для курильщиков)
- Операции по замене суставов (бедра и колена)
- Предыстория ДВТ
- Ожирение
Некоторые ТГВ могут возникать без известной связанной причины (неспровоцированный ТГВ)
Список причин, вызывающих ТГВ, и пациенты с высоким риском
Пациенты из группы высокого риска с ТГВ
Наследование нарушения свертываемости крови .Некоторые люди наследуют заболевание, из-за которого их кровь легче свертывается. Это состояние само по себе может не вызывать тромбов, если оно не сочетается с одним или несколькими другими факторами риска.
Продолжительный постельный режим, например, во время длительного пребывания в больнице или паралич. Когда ноги остаются неподвижными в течение длительного времени, мышцы икр не сокращаются и не способствуют циркуляции крови, что может увеличить риск образования тромбов.
Травма или операция . Травма вен или операция могут увеличить риск образования тромбов.
Беременность . Беременность увеличивает давление в венах таза и ног. Женщины с наследственным нарушением свертываемости находятся в группе повышенного риска. Риск образования тромбов в результате беременности может сохраняться до шести недель после родов.
Противозачаточные таблетки (оральные контрацептивы) или заместительная гормональная терапия . Оба могут увеличить способность крови к свертыванию.
Избыточный вес или ожирение . Избыточный вес увеличивает давление в венах таза и ног.
Курение . Курение влияет на свертываемость и кровообращение, что может увеличить риск ТГВ.
Рак . Некоторые формы рака увеличивают количество факторов свертывания в крови. Некоторые формы лечения рака также увеличивают риск образования тромбов.
Сердечная недостаточность . Это увеличивает риск тромбоэмболии легочной артерии и тромбоэмболии. Симптомы, вызванные даже небольшой тромбоэмболией легочной артерии, более заметны, потому что у людей с сердечной недостаточностью ограничены функции сердца и легких.
Воспалительное заболевание кишечника . Заболевания кишечника, такие как болезнь Крона или язвенный колит, увеличивают риск ТГВ.
Личный или семейный анамнез тромбоза глубоких вен или тромбоэмболии легочной артерии . Если у вас или у кого-то из членов вашей семьи был один или оба из них, вы можете подвергаться большему риску развития ТГВ.
Возраст . Быть старше 60 лет увеличивает риск ТГВ, хотя ТГВ может возникнуть в любом возрасте.
Сидение в течение длительного времени, например, за рулем или в полете .Когда ваши ноги остаются неподвижными в течение длительного времени, ваши икроножные мышцы не сокращаются и не способствуют циркуляции крови. Сгустки крови могут образовываться в икрах ног, если икроножные мышцы не двигаются в течение длительного времени.
Модель Каприни, используемая перед операцией, помогает определить риск развития у пациента ТГВ
В 2005 г., Доктор Джозеф Каприни создал «Модель Каприни», чтобы помочь врачам определить, подвержены ли пациенты риску развития ТГВ. Сегодня это широко используется сосудистыми специалистами для определения риска развития ТГВ у пациентов после операции.
В приведенной ниже таблице показана часть комплексной оценки, используемой нашими медицинскими специалистами для определения риска ТГВ после операции.
Риск ТГВ увеличивается при наличии большего количества факторов риска. Сосудистые специалисты CVM оценивают 0–2 балла как относящийся к группе низкого риска. Пациентам с оценкой риска 3 или более следует рассмотреть возможность приема антикоагулянтных препаратов (против образования тромбов) для снижения риска развития ТГВ. Кроме того, может быть рекомендована компрессионная терапия.Вы также можете прочитать Как узнать, есть ли у вас сгусток крови после операции?
Тромбоз глубоких вен
ДиагнозD-димер может быть проведен первоначально, чтобы исключить наличие ТГВ. Тест на d-димер обнаруживает повышенный уровень белка в крови, который может указывать на наличие ТГВ. Однако есть много других состояний, которые также могут повышать уровень белка в крови, поэтому d-димер никогда не используется в качестве единственного диагностического теста.
Дуплексное ультразвуковое исследование должно быть выполнено для подтверждения диагноза ТГВ и определения местоположения сгустка.Это исследование проводится путем размещения внешнего зонда на коже в области (ах) предполагаемого ТГВ. Вены визуализируются звуковыми волнами, которые проходят через ткани конечности.
Если есть подозрение на ТЭЛА, может быть выполнено КТ (или VQ вентиляции / перфузии) для оценки сгустков, которые попали в легкие.
Тромбоз глубоких вен (ТГВ)
ЛечениеВенография — это тест, при котором краситель вводится в вены. Этот краситель позволяет видеть кровоток по венам под рентгеновским снимком, компьютерной томографией или МРТ.
Лечение ТГВ зависит от расположения ТГВ и может включать использование компрессионных чулок, антикоагулянтов, установку фильтра НПВ, тромболизис или тромбэктомию.
ТГВ, присутствующий в венах ниже колена, может потребовать только мониторинга с повторными ультразвуковыми исследованиями и использования компрессионных чулок в зависимости от конкретной вены, в которой присутствует тромб.
Антикоагулянты — это лекарства, предотвращающие дальнейшее образование тромбов. Антикоагулянты бывают разных форм, включая пероральные, внутривенные (IV) и инъекционные препараты.Антикоагулянты обычно назначают в течение 3-6 месяцев после первоначального диагноза ТГВ пациентам с низким риском рецидива ТГВ. Гематолог может потребовать дальнейшего обследования, чтобы определить, нужна ли пожизненная антикоагулянтная терапия, особенно в случаях рецидивирующего или неспровоцированного ТГВ.
- гепарин
- Внутривенно гепарин: вводится в условиях больницы при первом диагностировании ТГВ
- Для инъекций: нефракционированный гепарин и низкомолекулярный гепарин (Lovenox) можно вводить подкожно под кожу
- Кумадин / Варфарин
- Пероральный прием лекарства один раз в день
- Уровни МНО должны контролироваться на регулярной основе
- Может потребоваться корректировка дозировки в зависимости от уровня INR
- Гепарин требуется изначально до тех пор, пока уровни МНО не будут в терапевтическом диапазоне
- Диетические ограничения для продуктов с высоким содержанием витамина К (обычно зеленые листовые овощи)
- Xarelto and Eliquis
- Нет диетических ограничений
- Нет необходимости в плановом анализе крови
- Нет необходимости в дополнительных лекарствах при первом начале терапии
- Прадакса
- Нет диетических ограничений
- Нет необходимости в плановом анализе крови
- Препараты с гепарином следует давать в течение первых 5-10 дней после начала терапии
- Можно использовать для лечения ТГВ, но не для профилактики ТГВ.
Установка фильтра - IVC может быть рекомендована пациентам, у которых была ТЭЛА с ТГВ в анамнезе, или пациентам, которые не могут лечиться антикоагулянтной терапией. Фильтры IVC могут быть съемными или постоянными.
- Тромболизис и тромбэктомия показаны в случаях, когда ТГВ / ТЭЛА опасны для жизни, конечностей, органов или вызывают долгосрочные осложнения.
- Тромболизис — это доставка лекарства непосредственно в вену в области ТГВ для растворения сгустка.
- Тромбэктомия — это механическое удаление сгустка с помощью специальных приспособлений, помещаемых непосредственно в вену.
Эта статья представляет собой всесторонний обзор тромбоза глубоких вен. Однако это не должно заменять беседу с врачом. Если вы испытываете какие-либо из перечисленных выше симптомов или знаете кого-то, кто страдает, свяжитесь с нами сегодня, чтобы назначить консультацию.
Вы также можете просмотреть другие сосудистые заболевания ниже:
Синдром тазовой заложенности
Синдром Мэй-Тернера
Заболевания периферических артерий (ЗПА)
Хроническая венозная недостаточность
Посттромботический синдром
Часто задаваемые вопросы
Тромбоз глубоких вен — Harvard Health
Сгустки крови спасают жизнь, когда закрывают порез.Они могут быть опасными и даже смертельными, когда образуются внутри артерии или вены. Тромбоз глубоких вен (иногда называемый ТГВ) — это образование тромба в большой вене ноги. Это также может произойти в вене руки. Тромбоз глубоких вен может привести к тромбоэмболии легочной артерии, а иногда и к инсульту.
Кровь, которая циркулирует в ногах и ступнях, должна течь против силы тяжести на своем пути обратно к сердцу. Путешествию способствует сокращение мышц ног во время ходьбы или ерзания. Сокращения сжимают вены, проталкивая по ним кровь.Маленькие створки или клапаны внутри вен удерживают кровь в направлении сердца.
Все, что замедляет кровоток в руках и ногах, может подготовить почву для образования тромба. Это может варьироваться от иммобилизации руки или ноги в гипсе до длительного сидения или приковывания к постели. Вещи, которые повышают вероятность свертывания крови, например генетические заболевания и рак, также являются триггерами тромбоза глубоких вен.
Симптомы тромбоза глубоких вен и тромбоэмболии легочной артерииТромбоз глубоких вен может развиваться незаметно.Это также может вызвать:
- Боль или нежность в ноге или руке, усиливающаяся со временем, не лучше
- опухоль одной ноги или руки
- Красноватый или голубоватый оттенок кожи одной ноги или руки
- Нога или рука, теплые на ощупь.
Симптомы тромбоэмболии легочной артерии включают:
- затрудненное дыхание
- Боль или дискомфорт в груди, усиливающиеся при глубоком вдохе или кашле
- кашляет кровью
- учащенное сердцебиение
- внезапное головокружение или обморок
Чтобы диагностировать ТГВ, врач осмотрит ваши ноги на предмет отека и болезненности.Он или она спросит о ваших симптомах и факторах риска.
На основании результатов ваш врач может назначить анализ крови на D-димер или ультразвуковое исследование ваших ног.
В анализе крови измеряется уровень химического вещества, называемого D-димером. Когда в организме активно образуются тромбы, он почти всегда аномально высокий.
Ультразвук ног проводится для выявления проблем с кровотоком в венах. Эта процедура называется неинвазивным тестом нижних конечностей или LENI.Если LENI показывает признаки тромба, ваш врач диагностирует ТГВ.
Если исходный LENI отрицательный, это не означает, что сгустка нет. Возможно, еще слишком рано видеть полный эффект сгустка. Ваш врач может попросить вас вернуться через три-четыре дня для повторения LENI.
Если ваш врач подозревает, что у вас тромбоэмболия легочной артерии, он или она сначала попытается определить, есть ли у вас ТГВ. Если LENI показывает один или несколько тромбов в венах ног и у вас есть симптомы тромбоэмболии легочной артерии, наиболее вероятным диагнозом является эмболия.
Или ваш врач может назначить компьютерную томографию (КТ) грудной клетки. Тест требует внутривенной инъекции красителя для поиска тромбов в легочных артериях. Людям с нарушением функции почек или аллергией на краситель может потребоваться другой тип сканирования легких, называемый V / Q сканированием, для исследования кровотока в легких.
Лечение тромбоза глубоких венПервоначальным лечением ТГВ или тромбоэмболии легочной артерии является гепарин или одно из новейших пероральных антикоагулянтов.Эти лекарства действуют на определенные белки крови, предотвращая образование новых тромбов и, следовательно, помогают уменьшаться в размерах нежелательных сгустков. Их обычно называют «разжижителями крови».
Существует два основных типа гепарина. Самый старый тип гепарина лучше всего вводить путем постоянной внутривенной инфузии. Другой тип гепарина называется низкомолекулярным гепарином. Его вводят под кожу один или два раза в день.
Два новых антикоагулянтных препарата одобрены для начального лечения ТГВ и тромбоэмболии легочной артерии: ривароксабан (Ксарелто) и апиксабан (Эликвис).
Если у вас ТГВ без тромбоэмболии легочной артерии, возможно, вам не потребуется госпитализация. Вы можете лечиться дома с помощью инъекций низкомолекулярного гепарина или ривароксабана или апиксабана.
Некоторым людям может потребоваться начать лечение в больнице. В этом случае тип применяемого гепарина определяется многими факторами. К ним относятся масса тела, функция почек и другие обстоятельства.
Если у вас тромбоэмболия легочной артерии, вы, вероятно, будете госпитализированы.В таком случае, скорее всего, сначала вам будут назначены оба типа гепарина. Но пероральный ривароксабан или апиксабан могут быть вариантом вместо гепарина, если у вас небольшая легочная эмболия.
Если вам начали вводить гепарин внутривенно или уколы низкомолекулярного гепарина под кожу, ваш врач переведет вас на пероральный препарат. Традиционной пероральной терапией был варфарин (кумадин). На протяжении десятилетий это был единственный пероральный препарат для лечения тромбоэмболии легочной артерии и тромбоэмболии.
Помимо ривароксабана и апиксабана, после гепарина можно использовать два других пероральных антикоагулянта: дабигатран (прадакса) и эдоксапан (савайса).Вскоре будут одобрены и другие препараты этих типов.
Варфарин начинает действовать через несколько дней. Как только анализ крови покажет эффективность варфарина, вы прекратите прием гепарина. Вы будете продолжать принимать варфарин в течение нескольких месяцев или дольше.
В течение первых нескольких недель приема варфарина вам по-прежнему будут требоваться частые анализы крови, чтобы убедиться, что вы принимаете правильное количество. Если результаты анализа крови стабильно показывают, что вы принимаете нужное количество лекарств, кровь можно будет брать каждые две-четыре недели.
Некоторые продукты, особенно зеленые листовые овощи, содержащие большое количество витамина К, могут изменять разжижающее кровь действие варфарина. Спросите у своего врача или фармацевта список этих продуктов. Вы можете продолжать есть эти продукты до тех пор, пока вы едите примерно одинаковое количество их каждый день. Таким образом, эффект от вашего лекарства будет постоянным.
Другие лекарства также могут влиять на работу варфарина в организме. Сообщите любому врачу, который прописывает вам лекарства, что вы принимаете варфарин.
Новые пероральные антикоагулянты не требуют регулярного анализа крови. Их дают в фиксированной дозе. Еще одно преимущество — не беспокоиться о еде с избытком витамина К.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. Никакого контента на этом сайте, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Тромбоз глубоких вен (ТГВ): обзор — InformedHealth.org
Введение
Тромбоз — это медицинский термин, обозначающий образование тромба в кровеносном сосуде. При тромбозе глубоких вен (ТГВ) сгусток крови образуется в одной из более крупных и глубоких вен, которые проходят через мышцы. Тромбоз глубоких вен обычно возникает в голени.
Часто остается незамеченным и растворяется сам по себе. Но это может вызвать такие симптомы, как боль и отек. Если кому-то поставлен диагноз ТГВ, ему потребуется лечение, чтобы избежать серьезных осложнений, таких как тромбоэмболия легочной артерии.Это может произойти, если сгусток крови отрывается от своего первоначального места и попадает в легкие с кровотоком.
Риск тромбоза глубоких вен увеличивается после более серьезных операций, таких как операция по замене коленного или тазобедренного сустава. Из-за этого людям, перенесшим такую операцию, обычно дают лекарства для предотвращения образования тромбов.
Симптомы
Типичные симптомы ТГВ включают боль в ноге или бедре, болезненность, стеснение и покраснение кожи. Пораженный участок также может опухнуть и стать теплым.Но иногда тромбоз глубоких вен не вызывает никаких симптомов.
Причины и факторы риска
Сгустки крови могут образоваться, если кровоток в вене слишком медленный, если имеется нарушение свертываемости крови или если стенка кровеносного сосуда повреждена. Это может произойти в следующих случаях:
После длительного постельного режима, например, в больнице, после перелома или травмы кости. Пребывание в постели в течение длительного времени и малое движение может привести к нарушению кровообращения в ногах.
Нарушения свертывания крови: Некоторые люди рождаются с болезнью, из-за которой их кровь свертывается слишком сильно.
Более серьезная операция: Более серьезные хирургические процедуры и серьезные травмы вызывают повреждение кровеносных сосудов и активируют систему свертывания крови (коагуляции).
Существуют также различные другие факторы, которые могут увеличить риск развития ТГВ:
Предыдущий ТГВ
Возраст старше 60 лет
Семейный анамнез (родители или братья и сестры имели ТГВ)
Определенные виды рака
Сердечная недостаточность
Сильно избыточный вес (ожирение)
Прием противозачаточных таблеток
Гормональная терапия при менопаузе
02
9 очень заметное варикозное расширение вен 9 Курение
Некоторые воспалительные заболевания
Беременность
Регулярные дальние поездки, когда вы проводите много времени сидя
Однако сами по себе большинство этих факторов риска лишь незначительно увеличивают риск риск ТГВ.
Распространенность
Исследования показали, что в среднем примерно у 1 из 1000 человек ежегодно развивается заметный (вызывающий симптомы) тромбоз глубоких вен. Риск увеличивается с возрастом. Это несколько чаще встречается у мужчин, чем у женщин.
Эффекты
Одно частое осложнение ТГВ известно как посттромботический синдром. У людей с этим синдромом может быть опухшая нога, которая кажется тяжелой и болезненной. Кожа на ноге также может обесцвечиваться, чесаться и может появиться сыпь.Более тяжелые случаи посттромботического синдрома могут привести к образованию хронических ран.
Посттромботический синдром возникает, если ТГВ повредил стенки или клапаны вены, в результате чего кровь постоянно скапливается в вене. Синдром часто развивается только через несколько недель или месяцев после ТГВ, иногда даже через год или два.
Тромбоэмболия легочной артерии
Более редкое, но более серьезное осложнение тромбоза глубоких вен известно как тромбоэмболия легочной артерии.Это происходит, если сгусток крови отрывается от своего первоначального места и переносится с кровью в легкие, где блокирует кровеносный сосуд. Симптомы тромбоэмболии легочной артерии включают:
Внезапная одышка
Боль в груди (особенно при вдохе или кашле)
Головокружение, головокружение или потеря сознания
Учащенное сердцебиение
кровь (редко)
Тромбоэмболию легочной артерии необходимо лечить быстро, поскольку закупоренный кровеносный сосуд вызывает скопление крови между сердцем и легкими.Это может вызвать слишком большую нагрузку на сердце и в конечном итоге привести к опасной для жизни сердечной недостаточности.
Если развивается тромбоэмболия легочной артерии, это обычно происходит в течение двух недель после ТГВ. Риск тромбоэмболии легочной артерии выше, если тромбоз находится в верхней части ноги или в тазу, чем если у вас есть ТГВ в голени. Это справедливо и для тромбоза, вызывающего очень заметные симптомы.
Диагноз
Тромбоз глубоких вен нельзя точно диагностировать только на основании типичных симптомов.Такие симптомы, как боль, отек и покраснение кожи, могут быть вызваны и другими причинами, включая воспаление поверхностных вен, варикозное расширение вен, рожистое воспаление или узкие артерии ног (заболевание периферических артерий или ЗПА).
Для диагностики ТГВ обычно сначала проводится анализ крови, называемый тестом на D-димер. Этот тест реагирует на вещества, которые выделяются при разрушении тромбов. Вещества называют D-димерами. Если результаты теста нормальные, врачи могут быть уверены, что у вас нет ТГВ.Если результаты отклоняются от нормы, для подтверждения диагноза проводится специальный вид ультразвукового исследования (ультразвуковая допплерография). Ультразвуковая допплерография дает информацию о состоянии глубоких вен и кровотоке в венах.
Если есть веские основания полагать, что у кого-то есть ТГВ, ультразвуковое сканирование обычно проводится немедленно. Осмотр, включающий небольшую процедуру, требуется лишь в редких случаях. Одним из примеров является специальное рентгеновское исследование кровеносных сосудов, которое помогает увидеть, есть ли узкие участки (ангиография).Это включает введение контрастного вещества в вену.
Профилактика
Есть разные способы предотвратить ТГВ. Если кто-то перенес операцию или получил травму и должен оставаться в постели несколько дней, важно, чтобы он как можно скорее встал и снова начал двигаться. Даже небольшие движения, такие как шевеление ногами, рекомендуются для улучшения кровообращения. Если у кого-то есть повышенный риск ТГВ, ему может быть хорошей идеей носить компрессионные чулки или принимать лекарства.
Компрессионные чулки могут снизить риск тромбоза глубоких вен, оказывая давление на ноги, что способствует более быстрому обратному току крови к сердцу.
Третий вариант — лекарства, снижающие свертываемость крови. Это можно сделать инъекцией или проглотить. Лекарства, вводимые под кожу или в вену, начинают действовать уже через несколько часов. Примеры включают лекарства, известные как гепарины, и препарат фондапаринукс.
Существует два основных вида пероральных препаратов, известных как кумарины и прямые пероральные антикоагулянты (DOAC).DOAC иногда также называют новыми пероральными антикоагулянтами (NOAC). Самый известный кумарин — фенпрокумон (многие знают его под торговым названием Маркумар или Маркумар). Примеры препаратов DOAC включают апиксабан, дабигатран, эдоксабан и ривароксабан. Кумарины начинают действовать только через несколько дней, а пероральные антикоагулянты прямого действия начинают действовать уже через несколько часов.
Лечение
Тромбоз глубоких вен обычно лечат в больнице в течение нескольких дней с использованием тех же препаратов, которые используются для предотвращения тромбоза.Лечение начинается с приема лекарства, которое действует быстро, например, гепарина.
Чтобы убедиться, что сгусток крови полностью растворился, пациентам рекомендуется принимать таблетки антикоагулянта (против свертывания крови) в течение трех месяцев после лечения в острой форме. Иногда неплохо было бы продлить их еще дольше.
Для людей, которые не могут принимать антикоагулянты, альтернативным вариантом является небольшой металлический фильтр (известный как «фильтр нижней полой вены» или «фильтр нижней полой вены»), имплантированный в большую вену над почкой.Фильтр предназначен для улавливания любых сгустков крови, которые в противном случае могли бы попасть из ноги в легкие. Он имплантируется с помощью венозного катетера по процедуре, аналогичной катетеризации сердца (сердца).
Риск посттромботического синдрома можно снизить, если носить компрессионные чулки до двух лет.
Источники
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). S3-Leitlinie Prophylaxe der venösen Thromboembolie (VTE).Октябрь 2015 г. (AWMF-Leitlinien; Volume 003–001).
- Deutsche Gesellschaft für Angiologie e.V. (DGA). Venenthrombose und Lungenembolie: Diagnostik und Therapie. S2k-Leitlinie. Октябрь 2015 г.



 Существуют различные способы и средства достижения этой цели:
Существуют различные способы и средства достижения этой цели:

