ВИЧ инфекция – пути заражения, симптомы, лечение и профилактика
ВИЧ – причины и пути заражения, первые признаки, профилактика
Вирус иммунодефицита человека (ВИЧ) – инфекционное заболевание, которое впервые было описано в 1981 году. Этот вирус отличается медленным развитием, поэтому он долгое время может никак себя не проявлять. Тем не менее в медицине выделяют первые признаки ВИЧ, о которых должен знать каждый человек. Своевременное диагностирование рассматриваемого вирусного заболевания позволяет подобрать эффективную терапию и продлить жизнь больному.
Как передается ВИЧ
Рассматриваемый вирус присутствует в любом биологическом материале, но заразиться можно только через кровь, семенную жидкость, грудное молоко, лимфу и секрет, вырабатываемый во влагалище. Инфицирование может произойти при попадании указанных биологических материалов в кровоток или лимфатическую систему здорового человека. Согласно статистике, инфицирования не произойдет при попадании зараженного материала на кровоточащую рану.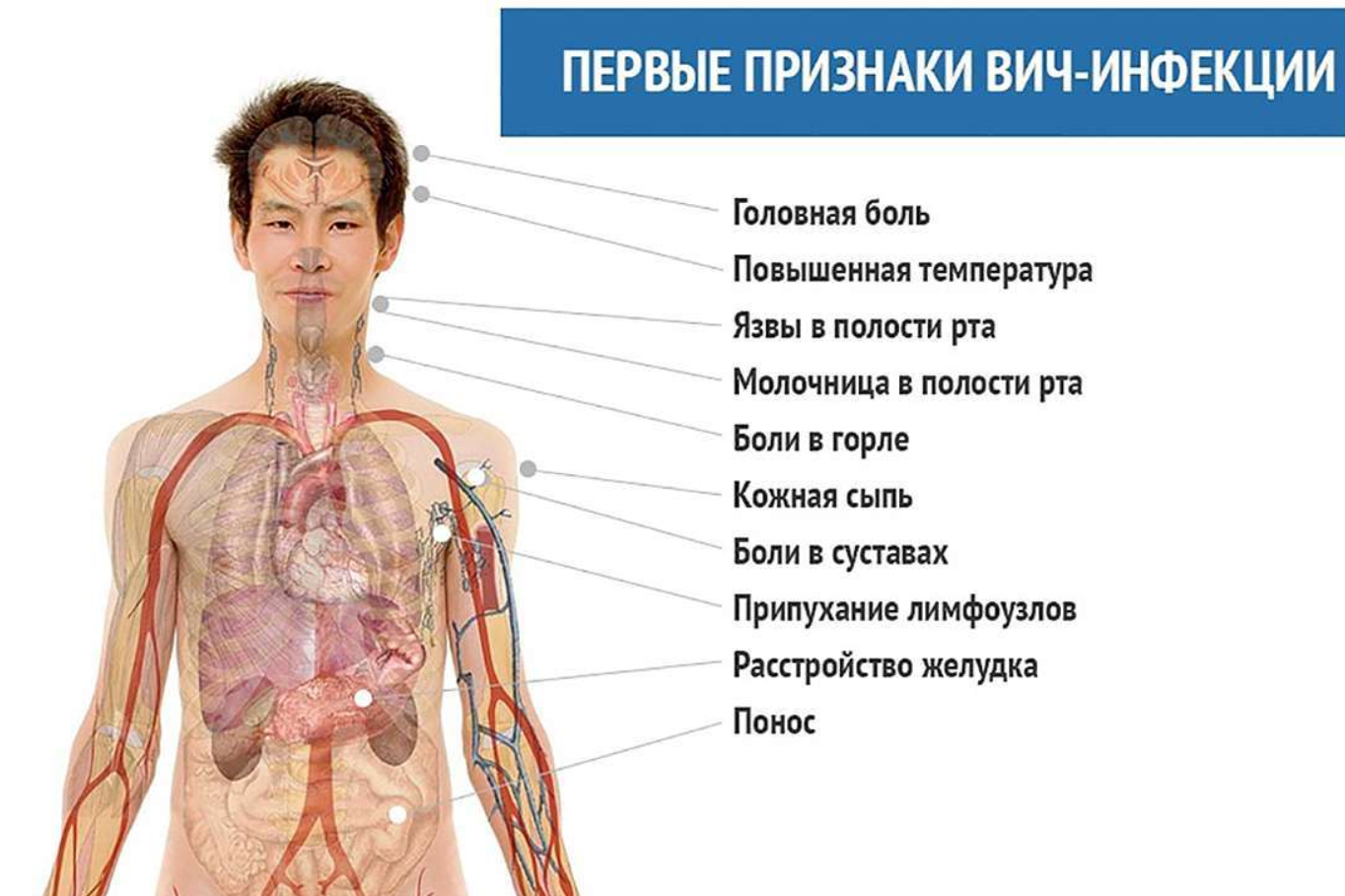
Инфицирование вирусом иммунодефицита человека часто происходит при незащищенных половых контактах с больным человеком и при многократном использовании нестерильных медицинских инструментов. Зная о том, как передается ВИЧ, можно заранее предупредить этот момент. Например, бытовым путем рассматриваемый вирус не передается, а это значит, что можно абсолютно спокойно общаться с заведомо больным человеком (сидеть за одним столом и пользоваться общей посудой). Дело в том, что ВИЧ очень слабый и в открытой среде погибает практически за считанные секунды. Он прекращает свое существование при температуре 56 градусов и выше.
Вероятность заражения ВИЧ инфекцией очень высока у медицинских работников, которые выполняют инъекции. Им проводится профилактика в виде месячной терапии антиретровирусными препаратами.
Симптомы ВИЧ инфекции
Инкубационный период ВИЧ составляет срок от 3 недель до 3 месяцев, но в некоторых случаях может растянуться до года. Все это время он никак себя не проявляет.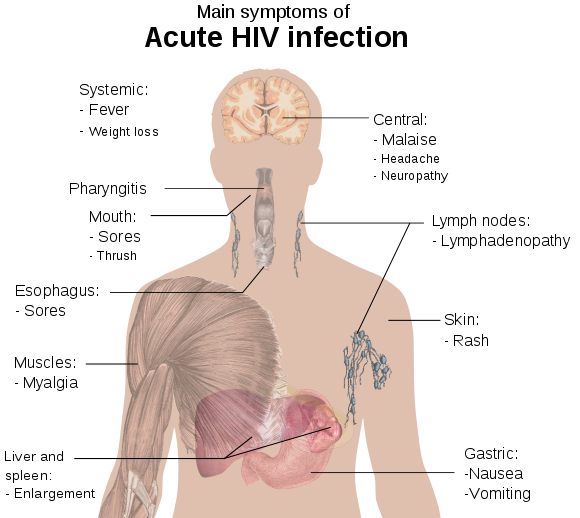
Симптомы ВИЧ на ранних стадиях:
- общая слабость, постоянное недомогание, упадок сил;
- периодически появляющиеся высыпания на кожных покровах и слизистых;
- увеличение лимфатических узлов;
- увеличение печени и селезенки.
По мере прогрессирования болезни появляются частые ангины и тонзиллиты, герпетические заболевания, пневмонии разного вида. Со временем все частые заболевания исчезают – начинается латентный период. Единственным проявлением болезни, протекающей в латентной стадии, будут попарно увеличенные лимфоузлы при ВИЧ инфекции.
Латентная стадия рассматриваемого заболевания может длиться до 20 лет, но в среднем срок составляет 6-7 лет. Затем наступает терминальная стадия, для которой характерны необратимые патологические процессы во всех органах и системах человека. Даже грамотно проводимая лекарственная терапия при ВИЧ в терминальной стадии не дает положительных результатов.
Затем наступает терминальная стадия, для которой характерны необратимые патологические процессы во всех органах и системах человека. Даже грамотно проводимая лекарственная терапия при ВИЧ в терминальной стадии не дает положительных результатов.
Как лечат ВИЧ инфекцию
Лекарственных средств, которые способны полностью вылечить ВИЧ, до сих пор не разработано. Своевременная диагностика и правильно подобранная поддерживающая терапия помогут увеличить продолжительность жизни больного и улучшить ее качество. Лечение ВИЧ инфицированных детей считается самым эффективным, поскольку болезнь диагностируется на ранней стадии. Лекарственная терапия предупреждает распространение вируса по все организму, не допуская его внедрения в органы и системы. Дети, у которых диагностировано рассматриваемое заболевание, вынуждены всю жизнь находиться на поддерживающей терапии.
Многих интересует, сколько живут больные с ВИЧ. Если раньше средняя продолжительность жизни таких людей составляла 37 лет, то сейчас она увеличилась до 41 года. Конечно, это условные цифры. Многое зависит от общего состояния здоровья инфицированного, образа жизни, уровня оказанной помощи. Крайне важно избегать других заболеваний и своевременно проводить профилактические мероприятия в отношении остальных инфекций. Дело в том, что вирусная нагрузка при ВИЧ может спровоцировать агрессивное развитие основного заболевания, а значит и терминальная стадия наступит очень быстро.
Конечно, это условные цифры. Многое зависит от общего состояния здоровья инфицированного, образа жизни, уровня оказанной помощи. Крайне важно избегать других заболеваний и своевременно проводить профилактические мероприятия в отношении остальных инфекций. Дело в том, что вирусная нагрузка при ВИЧ может спровоцировать агрессивное развитие основного заболевания, а значит и терминальная стадия наступит очень быстро.
Профилактические меры
Врачи настаивают на том, чтобы каждый человек после незащищенного полового акта с ненадежным партнером проходил обследование. В любой момент можно сдать анонимный анализ крови на ВИЧ и убедиться в том, что инфицирования не произошло, или получить квалифицированную помощь в случае подтверждения заражения. После получения результатов анализов врач проведет беседу с пациентом, даст рекомендации по профилактике и расскажет, какие препараты должны входить в состав аптечки анти ВИЧ.
Для предупреждения инфицирования вирусом иммунодефицита нужно придерживаться следующих профилактических мер:
- Половой акт должен совершаться только в презервативе, поскольку никакие другие контрацептивы от заражения не спасают.

- Инъекционная наркомания – прямой путь к заражению ВИЧ, поэтому нужно приложить максимум усилий для лечения наркозависимости или, в случае необратимости процесса, пользоваться только стерильными одноразовыми шприцами.
- Татуировки и пирсинг должны выполняться только в специализированных салонах с соблюдением всех правил гигиены.
Профилактика ВИЧ инфекции – важная часть предупреждения инфицирования. Люди должны быть ознакомлены и с внутрибольничной профилактикой. В первую очередь это касается медицинских работников, которые все манипуляции должны выполнять в перчатках.
Более подробно о том, в чем разница между ВИЧ и СПИД, что является профилактикой инфицирования и к какому врачу обращаться за помощью, можно узнать на страницах нашего сайта https://www.dobrobut.com/.
Связанные услуги:
Консультация инфекциониста
Лабораторное исследование крови
СПИД-ассоциированные онкологические заболевания | ККОД
Некоторые виды онкологических заболеваний так часто встречаются у больных СПИДом, что считаются СПИД-определяющими болезнями – это означает, что их присутствие у ВИЧ-инфицированного является признаком развития у такого больного СПИДа.
- Саркома Капоши
- Лимфома (особенно неходжкинская лимфома и лимфома центральной нервной системы)
- Инвазивный рак шейки матки
К другим видам рака, которые с большей вероятностью могут развиться у ВИЧ-инфицированных, относятся: инвазивный рак анального канала, болезнь Ходжкина, рак лёгких, рак ротовой полости, рак яичек, рак кожи, включая базальный эпидермоцит и плоскоклеточную карциному, а также злокачественная меланома. Конечно, ВИЧ-отрицательные люди тоже могут болеть этими заболеваниями, даже теми, которые считаются СПИД-ассоциированными. Но таковыми они называются только тогда, когда возникают у ВИЧ-позитивных больных.
В развивающихся странах у 4 из 10 больных СПИДом в тот или иной момент болезни развивается рак. Тем не менее, общая картина раковых опухолей у ВИЧ-инфицированных изменяется. С распространением антиретровирусного лечения снизилось число случаев саркомы Капоши и неходжкинской лимфомы. Большинство других онкозаболеваний не замедлились благодаря анти-ВИЧ лечению, а их факторы риска остаются такими же, как у здоровых людей. Например, ВИЧ-позитивные курильщики имеют больше шансов получить рак губ, ротовой полости, горла и лёгких, чем здоровые некурящие люди.
Большинство других онкозаболеваний не замедлились благодаря анти-ВИЧ лечению, а их факторы риска остаются такими же, как у здоровых людей. Например, ВИЧ-позитивные курильщики имеют больше шансов получить рак губ, ротовой полости, горла и лёгких, чем здоровые некурящие люди.
Взаимосвязь между ВИЧ и другими онкологическими заболеваниями до сих пор не до конца установлена. Тем не менее, существует мнение, что рак развивается быстрее у людей с иммунной системой, ослабленной ВИЧ. К сожалению, рак у ВИЧ-инфицированных труднее поддается лечению, отчасти из-за ослабленной ВИЧ иммунной системы и сниженного количества белых кровяных телец, что является прямым результатом ВИЧ-инфекции. Прохождение химиотерапии может быть сложным для больных СПИДом, поскольку костный мозг, который должен производить новые клетки крови, иногда оказывается уже пораженным ВИЧ-инфекцией. Больные с подобной проблемой часто не могут пройти полный курс химиотерапии, не нанеся себе при этом серьезного вреда. Внедрение высокоактивной антиретровирусной терапии (ВААРТ) в конце 1990х привела к снижению частоты некоторых видов рака у ВИЧ-инфицированных и увеличило продолжительность жизни больных СПИДом.
Саркома Капоши (СК) когда-то была редкой болезнью, поражающей преимущественно пожилых мужчин средиземноморского или еврейского происхождения, больных, которым произвели пересадку органов, или молодых людей из Африки. Эта форма называется классической СК. Однако в 1970-х и 80-х годах число людей с СК стремительно возросло
За последние 25 лет большинство случаев СК в США было связано с ВИЧ-инфекцией у мужчин, практикующих секс с мужчинами. Эти случаи относятся кэпидемической СК. Сейчас известно, что СК у ВИЧ-инфицированных связана с другой вирусной инфекцией. Ее вызывает вирус под названием герпес-вирус человека 8-го типа (ГВЧ-8), также известный как герпес вирус, ассоциированный с саркомой Капоши. ГВЧ-8 не вызывает болезни у большинства ВИЧ-отрицательных людей. Инфицирование этим вирусов распространено в Соединенных Штатах среди мужчин, вступающих в половые отношения с мужчинами, хотя он также может передаваться во время секса между мужчиной и женщиной. Вирус был обнаружен в слюне, а значит, может передаваться во время глубоких поцелуев.
ГВЧ-8 не вызывает болезни у большинства ВИЧ-отрицательных людей. Инфицирование этим вирусов распространено в Соединенных Штатах среди мужчин, вступающих в половые отношения с мужчинами, хотя он также может передаваться во время секса между мужчиной и женщиной. Вирус был обнаружен в слюне, а значит, может передаваться во время глубоких поцелуев.
В большинстве случаев эпидемическая СК вызывает темно-фиолетовые или коричневатые злокачественные образования дермы (называемые лезиями), которые могут появляться в разных местах на теле. Такие образования могут возникнуть на коже или в полости рта, и повредить лимфатические узлы и другие органы, такие как пищеварительный тракт, лёгкие, печень и селезёнку.
Во время первичной диагностики у некоторых людей с эпидемической СК не обнаруживают никаких других симптомов, особенно если лезии возникают на коже. Однако у многих, даже при отсутствии образований на коже, бывают увеличенные лимфатические узлы, необъяснимое повышение температуры или потеря веса. Со временем симптомы эпидемической СК распространяются по всему телу. Если СК поражает значительную поверхность лёгкого или кишечника, это может приводить к фатальным последствиям.
Со временем симптомы эпидемической СК распространяются по всему телу. Если СК поражает значительную поверхность лёгкого или кишечника, это может приводить к фатальным последствиям.
Обычно больным, у которых диагностируют эпидемическую СК, назначают антиретровирусные препараты и противораковое лечение.
ЛимфомыНеходжкинская лимфома (НХЛ) поражает 4-10% больных СПИДом. Это онкологическое заболевание, которое начинается в лимфоидной ткани и может распространяться на другие органы. С момента внедрения антиретровирусной терапии число ВИЧ-инфицированных, у которых развивается лимфома, значительно снизилось, хотя не настолько, как число больных с саркомой Капоши.
Неходжкинские лимфомы, которые обычно возникают у больных СПИДом, часто являются первичными лимфомами центральной нервной системы (ЦНС). Первичная лимфома ЦНС начинается в центральном или спинном мозге. Среди симптомов первичной лимфомы ЦНС могут быть: судороги, паралич лицевого нерва, замешательство, потеря памяти и сонливость (усталость).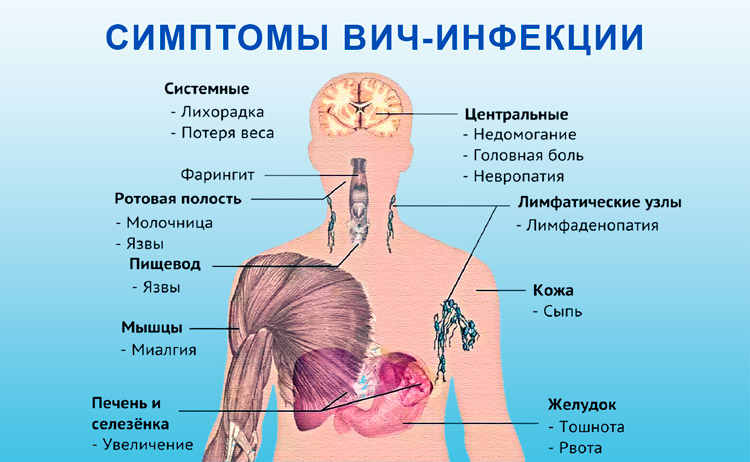 СПИД-ассоциированная неходжкинская лимфома также может провоцировать развитие других лимфом средней и высокой степени злокачественности, включая лимфому Беркитта.
СПИД-ассоциированная неходжкинская лимфома также может провоцировать развитие других лимфом средней и высокой степени злокачественности, включая лимфому Беркитта.
Прогноз или итог для больных со СПИД-ассоциированной неходжкинской лимфомой частично зависит от типа лимфомы, а частично от функции иммунной системы пациента. Больные с генерализованной стадией неходжкинской лимфомы, количество CD4 Т-лимфоцитов которых составляет менее 200 на микролитр крови и/или те больные, которые не принимают антиретровирусной терапии, обычно чувствуют себя хуже, чем те, у которых эти факторы присутствуют.
По-видимому, наилучшим лечением для СПИД-ассоциированной неходжкинской лимфомы является использование препаратов, которые применяются для ВИЧ-отрицательных пациентов. Одно время лечение состояло из малых доз химиотерапии. Но с появлением ВААРТ многие пациенты могут получать стандартные комбинации лекарств, применяемые для химиотерапии у людей, которые не больны СПИДом. Использование кроветворных (гемопоэтических) факторов в комбинации с химиотерапией также показало многообещающие результаты при лечении ВИЧ-инфицированных пациентов.
Для больных с первичной лимфомой ЦНС, могут использоваться химиотерапия или облучение всего головного мозга. ВААРТ используется для улучшения функции иммунной системы и продления жизни.
Предраковые изменения шейки матки и инвазивный рак шейки маткиВИЧ-инфицированные женщины имеют повышенный риск развития внутриэпителиальной неоплазии шейки матки (ВНШМ). ВНШМ – это рост аномальных, предраковых клеток в шейке матки или нижней части матки. Со временем ВНШМ может перерасти в инвазивный рак шейки матки, при котором раковые клетки будут поражать более глубокие слои шейки матки (и, в конце концов, могут распространиться по всему организму).
ВНШМ должна своевременно лечиться (путем удаления или уничтожения внешних слоев клеток шейки матки), чтобы не дать ей перерасти в инвазивный рак. Исследования показали, что нелеченная неоплазия шейки матки с большей вероятностью переходит в инвазивный рак у ВИЧ-инфицированных женщин, чем у здоровых. Стандартное лечение ВНШЛ хуже действует на ВИЧ-инфицированных женщин. Шансы на возобновление болезни (рецидив) после прохождения лечения довольно высоки, что связывают с функцией женской иммунной системы. Женщины, имеющие число CD4 клеток меньше 50 на микролитр крови имеют высокие шансы рецидива ВНШМ.
Шансы на возобновление болезни (рецидив) после прохождения лечения довольно высоки, что связывают с функцией женской иммунной системы. Женщины, имеющие число CD4 клеток меньше 50 на микролитр крови имеют высокие шансы рецидива ВНШМ.
ВИЧ-инфицированные женщины с инвазивным раком шейки матки и хорошей иммунной функцией обычно нормально переносят хирургическое вмешательство и проходят то же лечение, что и ВИЧ-отрицательные женщины. Больным с запущенной формой заболевания само облучение помогает плохо. Женщинам с запущенной формой рака шейки матки или его рецидивом проводят химиотерапию. После прохождения курса лечения больные должны постоянно находиться под наблюдением врача, чтобы убедиться, что болезнь не возобновится. Во время лечения рака иммунный статус больной должен постоянно проверяться, она должна принимать антиретровирусные препараты. Эти лекарства обычно прописываются для улучшения результатов лечения инвазивного рака шейки матки у ВИЧ-инфицированных женщин, невзирая на число CD4 клеток.
Женщины больные СПИДом и раком шейки матки одновременно, вылечиваются от рака не так успешно, как ВИЧ-отрицательные пациентки. Женщины с количеством CD4 клеток больше 500 склонны к более скорому выздоровлению.
Онкологические заболевания, не связанные со СПИДомНаряду с широким распространением антиретровирусного лечения, СПИД-ассоциированные онкологические заболевания случаются все реже. Однако, поскольку ВИЧ-инфицированные стали жить дольше, у них начали развиваться раковые опухоли, которые не всегда вызваны напрямую ВИЧ, например, рак лёгких, гортани, печени, кишечника и анального канала, а также болезнь Ходжкина и множественная миелома. В большинстве случаев курс лечения включает антиретровирусные препараты и обычное лечение против рака, применяемое для людей без ВИЧ. Одновременно используются любые необходимые лекарства от ВИЧ (например, антибиотики для предотвращения инфекция)
На главную страницу
Инфекции передающиеся половым путем
Инфекции, передающиеся половым путем (ИППП) – важнейшая медицинская и социальная проблема современного общества во всем мире.
По оценке ВОЗ, ежегодно во всем мире более 340 миллионов мужчин и женщин в возрасте 15-49 лет заболевают ИППП; на земном шаре каждый шестой житель страдает какой-либо болезнью, передаваемой половым путем.
К ИППП относят сифилис, гонорею, хламидийную и микоплазменную инфекцию, трихомониаз, герпетическую и папилломавирусную инфекцию половых органов. Кроме того, при половых контактах, помимо ИППП, передаются вирусные гепатиты В и С, а также некоторые другие заболевания (чесотка, лобковые вши, контагиозный моллюск). На сегодняшний день известно 30 заболеваний, которые могут передаваться половым путем.
Помимо этого, половым передается такая инфекция, как вирус иммунодефицита человека (ВИЧ), вызывающий заболевание, называемое СПИД (синдром приобретенного иммунного дефицита). ВИЧ-инфекция – это хроническое, медленно прогрессирующее заболевание, которое поражает клетки иммунной систему. В результате ее работа угнетается, организм больного теряет возможность защищаться от разнообразных бактериальных, грибковых, и вирусных заболеваний, а также препятствовать развитию злокачественных опухолей (рака), что через некоторое время ведет к смерти больного.
Некоторое время вопросы ВИЧ и ИППП рассматривались независимо друг от друга. В действительности же между распространением ВИЧ-инфекции и ИППП существует объективная взаимосвязь. Наличие у человека какой-либо ИППП в среднем в 3-4 раза увеличивает риск заражения ВИЧ. Особенно риск возрастает при наличии одновременно нескольких ИППП. Имеющиеся нарушения целостности слизистых половых органов, в результате инфицирования ИППП, являются открытыми воротами для вируса иммунодефицита.
Негативное влияние ИППП на организм человека не всегда ограничивается только поражением половых органов и сексуальным дискомфортом. При несвоевременной диагностике или неадекватной терапии ИППП могут приобретать хроническое течение и стать в последствии причиной поражения других органов и систем: суставов при хламидиозе, сердечно- сосудистой и нервной системы при сифилисе, вызвать онкологические заболевания (рак шейки матки при заражении вирусами папилломы), а при ВИЧ-инфекции – привести к летальному исходу.
У женщин репродуктивного возраста заболевания, передаваемые половым путем могут стать причиной различных сексуальных расстройств, бесплодия, внематочной беременности; привести к выкидышам, преждевременным родам, врожденным уродам плода, мертворождению, инфицированию плода ИППП и ВИЧ. У мужчин ИППП также способствуют развитию бесплодия и сексуальных нарушений, вплоть до импотенции.
Основным источником заражения ИППП и ВИЧ-инфекцией является больной человек. Однако нередко источником может быть внешне здоровый человек – носитель инфекции. Путь передачи преимущественно половой. Однако следует помнить, что ряд заболеваний, например, сифилис, чесотка, контагиозный моллюск, могут передаваться в результате тесного бытового контакта (нахождение в одной постели, использование общего полотенца, мочалок, посуды). Для ВИЧ и вирусных гепатитов, помимо полового пути передачи инфекции, важную роль играет и инъекционный путь, что характерно для наркоманов.
Следует понимать, что заразиться ИППП и ВИЧ-инфекцией нельзя при рукопожатиях, объятиях, дружеском поцелуе, использовании питьевого фонтанчика, телефона, через пищевые продукты, поручни в общественном транспорте, воду в бассейне или водоеме. Эти инфекции также не передаются при укусах насекомых.
Эти инфекции также не передаются при укусах насекомых.
У мужчин наиболее частыми проявлениями ИППП являются выделения из мочеиспускательного канала, зуд, жжение и болезненность при мочеиспускании, высыпании (язвочки, пузырьки) на половых органах, увеличение паховых лимфатических узлов, боли в области яичек.
У женщин многие ИППП весьма часто протекают скрыто, никак не проявляя себя. В отдельных случаях могут появиться необычные выделения из влагалища (обильные, пенистые, творожистые, с неприятным запахом), зуд, жжение, раздражение в области половых органов, болезненность во время мочеиспускания и полового акта, боли внизу живота, на половых органах возникают язвочки, пузырьки, увеличиваются паховые лимфатические узлы, нарушается менструальный цикл.
Кроме этого, как у мужчин, так и у женщин может появиться сыпь на теле, ладонях, подошвах, выпадение волос, припухлость и боли в суставах, воспаление слизистых оболочек глаз, высыпания в ротовой полости.
При заражении ИППП не всегда и не сразу появляется клиническая симптоматика.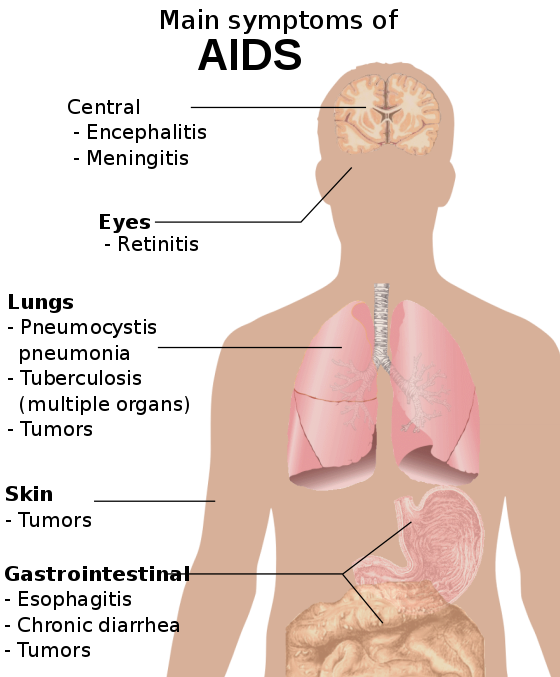 Каждая инфекция из этой группы имеет свою продолжительность инкубационного периода («скрытый период»), в течение которого отсутствуют какие-либо жалобы, симптомы, и заразившийся человек ведет привычный образ жизни, продолжая быть сексуально активным и тем самым подвергая заражению своего полового партнера. Для их обнаружения нужен специальный, внимательный и профессиональный осмотр. А самое главное – лабораторное подтверждение болезни! Своевременное обращение и диагностика ИППП позволяют начать адекватное лечение имеющихся заболеваний на ранних этапах.
Каждая инфекция из этой группы имеет свою продолжительность инкубационного периода («скрытый период»), в течение которого отсутствуют какие-либо жалобы, симптомы, и заразившийся человек ведет привычный образ жизни, продолжая быть сексуально активным и тем самым подвергая заражению своего полового партнера. Для их обнаружения нужен специальный, внимательный и профессиональный осмотр. А самое главное – лабораторное подтверждение болезни! Своевременное обращение и диагностика ИППП позволяют начать адекватное лечение имеющихся заболеваний на ранних этапах.
Что важно знать об ИППП?
- Ты можешь не знать, что заразился ИППП в течение недель и даже многих месяцев.
- Прерванный половой акт не защищает от ИППП.
- Применение противозачаточных таблеток не спасает от заражения ИППП.
- Неприятные ощущения и симптомы ИППП могут исчезнуть без лечения, болезнь останется, и ты можешь заражать других людей.
- При своевременном обращении большинство ИППП поддаются эффективному лечению.

- Венерические болезни передаются и плоду внутриутробно, и через материнское молоко, и при переливании крови. Эти микроорганизмы, попадая в организм человека, способны через кровь, лимфу, на сперматозоидах и т.п. поражать самые разные органы и системы.
Помните! Основа профилактики заражения ИППП – это верность своему партнеру, информированность в вопросах безопасного полового поведения, а также использования средств индивидуальной защиты (презерватив). В игре под названием «ИППП» нет победителей, есть только проигравшие!
Профилактика ВИЧ/СПИД
Профилактика ВИЧ/СПИД
- Введение
- Что происходит в организме после заражения ВИЧ
- Что такое СПИД
- Уровни профилактики ВИЧ/СПИД
- Важнейшие действия в области профилактики ВИЧ
- Пути передачи ВИЧ-инфекции
- Основные формы и методы профилактики ВИЧ/СПИД
- Профилактика передачи ВИЧ/СПИД половым путем
- Профилактика передачи ВИЧ/СПИД через употребление инъекционных наркотиков
- Профилактика передачи ВИЧ/СПИД при переливании крови
- Профилактика передачи ВИЧ/СПИД в медицинских учреждениях
- Профилактика вертикального (от матери к ребенку) пути передачи ВИЧ/СПИД
- Недопущение стигмы и дискриминации в связи с ВИЧ.

- Выводы
- Всероссийская круглосуточная бесплатная государственная информационная горячая линия по вопросам профилактики и лечения ВИЧ/СПИД.
Введение
Эпидемия ВИЧ/СПИДа продолжает распространяться по миру тревожными темпами. По оценке ЮНЭЙДС, в настоящее время число людей, инфицированных ВИЧ на Земле, насчитывает от 33,4 до 46 млн. чел., при этом число новых случаев инфицирования ежегодно превышает 4 млн. чел.
Россия сейчас относится к региону с максимальными темпами развития эпидемии. По официальным данным количество случаев ВИЧ-инфекции в стране превышает 408 тыс. чел. Реальное число ЛЖВ в стране оценивается ЮНЭЙДС в пределах 0,8-1,2 млн. чел. Таким образом, 1-2 населения страны непосредственно затронуты эпидемией. Эпидемия носит концентрированный характер. Это означает, что ВИЧ уже широко распространился в определенных подгруппах населения.
Вирус иммунодефицита человека (ВИЧ) является ретровирусом, инфицирующим клетки иммунной системы человека, разрушающим или ослабляющим их функцию.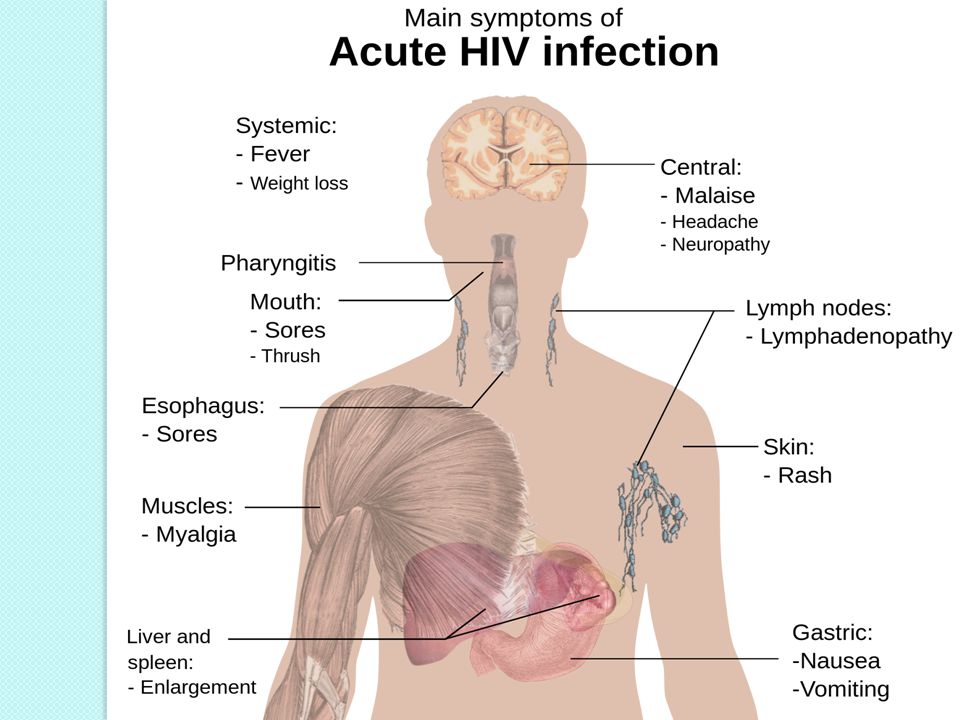 На ранних стадиях инфекции у человека не проявляется ее симптомов. Однако по мере развития инфекции иммунная система ослабевает и человек становится более чувствительным к так называемым оппортунистическим инфекциям.
На ранних стадиях инфекции у человека не проявляется ее симптомов. Однако по мере развития инфекции иммунная система ослабевает и человек становится более чувствительным к так называемым оппортунистическим инфекциям.
Что происходит в организме после заражения ВИЧ?
ВИЧ заражает клетки, которые являются частью иммунной системы организма. По мере того как все большее число клеток заражается этим вирусом, иммунная система теряет свою способность бороться с заболеванием.
Для того чтобы заразить клетку продуктивно, ВИЧ должен внедрить свой генетический материал внутрь клетки. Этот процесс начинается с присоединения и внедрения вируса, вскрытия вирусной оболочки и интеграции генов клетки в ген человека. Клетка человека похищается для создания вирусных строительных блоков для множества копий, которые затем собираются вместе и в конечном итоге вырываются из инфицированной клетки в поисках других клеток, которые они заражают. Вирус убивает зараженные им клетки, а также убивает незараженные клетки, пассивно находящиеся рядом. В результате такого воздействия вируса клетка человека живет, пока не будет завершен процесс ее размножения. Еще более разрушительным является то, что ВИЧ создает устойчивые, находящиеся в состоянии покоя формы, являющиеся резервуарами инфекции, до которых не могут добраться лекарственные препараты, существующие в настоящее время. Эти резервуары делают полное устранение СПИДа – и излечение от СПИДа – проблемой.
В результате такого воздействия вируса клетка человека живет, пока не будет завершен процесс ее размножения. Еще более разрушительным является то, что ВИЧ создает устойчивые, находящиеся в состоянии покоя формы, являющиеся резервуарами инфекции, до которых не могут добраться лекарственные препараты, существующие в настоящее время. Эти резервуары делают полное устранение СПИДа – и излечение от СПИДа – проблемой.
Вскоре после заражения ВИЧ иммунная система организма предпринимает атаку на вирус с помощью особых клеток-киллеров и растворимых протеинов, называемых антителами, которые обычно обеспечивают временное снижение количества вируса в крови. Тем не менее ВИЧ остается активным, продолжая заражать и убивать жизненно важные клетки иммунной системы. Со временем вирусная активность значительно возрастает, в конечном итоге подавляя способность организма противодействовать болезни.
Что такое СПИД?
Если при ВИЧ лечения не проводится, он почти всегда истощает иммунную систему. В результате организм становится уязвимым к одному или нескольким опасным для жизни заболеваниям, которые обычно не воздействуют на здоровых людей. Эта стадия ВИЧ-инфекции называется СПИДом или синдромом приобретенного иммунодефицита. Чем сильнее повреждена иммунная система, тем выше риск смерти в результате оппортунистических инфекций.
В результате организм становится уязвимым к одному или нескольким опасным для жизни заболеваниям, которые обычно не воздействуют на здоровых людей. Эта стадия ВИЧ-инфекции называется СПИДом или синдромом приобретенного иммунодефицита. Чем сильнее повреждена иммунная система, тем выше риск смерти в результате оппортунистических инфекций.
Эксперты договорились об использовании термина «СПИД» в начале 1980-х годов, до открытия ВИЧ, для описания впервые появившегося синдрома сильного подавления иммунной системы. Сегодня СПИД считается более поздней стадией развития ВИЧ-инфекции и заболевания.
В отсутствии лечения время развития ВИЧ в стадию СПИДа составляет обычно 8-10 лет. В то же время промежуток между появлением инфекции и возникновением симптомов колеблется – он, как правило, короче у лиц, инфицированных в результате переливания крови, и у больных детей. Факторы, которые изменяют естественную историю развития ВИЧ-инфекции, называют «кофакторами», определяющими прогрессирование заболевания. Были исследованы различные потенциальные кофакторы, включая генетические факторы, возраст, пол, путь передачи инфекции, курение и другие инфекционные заболевания. Имеются обоснованные данные о том, что заболевание прогрессирует быстрее, если заражение ВИЧ-инфекцией произошло в более позднем возрасте.
Были исследованы различные потенциальные кофакторы, включая генетические факторы, возраст, пол, путь передачи инфекции, курение и другие инфекционные заболевания. Имеются обоснованные данные о том, что заболевание прогрессирует быстрее, если заражение ВИЧ-инфекцией произошло в более позднем возрасте.
В современных условиях именно с помощью усиления профилактики ВИЧ существует шанс для «купирования» эпидемии, чтобы обеспечить сохранение человеческих жизней и нормальное функционирование экономики.
Уровни профилактики:
Личностный уровень – воздействие, направленное на отдельного человека с целью сохранения его здоровья.
Семейный уровень (уровень ближайшего окружения) – воздействие, направленное на семью человека и его ближайшее окружение (друзья и все, кто непосредственно взаимодействует с человеком) с целью создания условий, при которых сама среда будет носить безопасный характер и помогать формировать ценности здоровья, заботы о себе.
Социальный уровень – воздействие на общество в целом, с целью изменения общественных норм по отношению к социально-нежелательным (рискованным) практикам.
Важнейшими действиями в области ВИЧ
- Обеспечение пропаганды, защиты и уважения прав человека и принятия мер для ликвидации дискриминации и борьбы со стигмой.
- Развитие и поддержание руководства во всех секторах общества, включая органы управления, неправительственные организации, религиозные организации, образовательный сектор, средства массовой информации, частный сектор и профсоюзы.
- Вовлечение людей, живущих с ВИЧ, в процесс разработки, реализации профилактики, направленных на удовлетворение очевидных потребностей в профилактике.
- Учет культурных норм и представлений, признавая ключевую роль, которую они могут играть в поддержке усилий по профилактике, и их потенциальное воздействие для распространения ВИЧ.
- Содействие гендерному равенству и учет гендерных норм и отношений для снижения уязвимости женщин и девочек, вовлекая в эти усилия мужчин и мальчиков.
- Широкое распространение знаний и информированности о том, как передается ВИЧ и как можно предотвратить инфицирование.

- Развитие взаимосвязей между профилактикой ВИЧ и защитой полового и репродуктивного здоровья.
- Поддержка процесса мобилизации ответных мер, осуществляемых через общины, в рамках всех усилий по профилактике, уходу и лечению.
- Содействие реализации программ, направленных на удовлетворение потребностей в профилактике ВИЧ ключевых пострадавших групп и слоев населения.
- Мобилизация и наращивание финансового, кадрового и институционального потенциала во всех секторах, особенно в секторе здравоохранения и образования.
- Анализ и реформирование правовых рамок для устранения барьеров на пути осуществления эффективных и основанных на доказательствах мер по профилактике ВИЧ, борьба со стигмой и дискриминацией и защита прав людей, живущих с ВИЧ, уязвимых к ВИЧ или которым грозит риск заражения ВИЧ.
- Обеспечение достаточных инвестиций в исследование, разработку и пропаганду новых технологий профилактики.
Пути передачи ВИЧ-инфекции.
Есть три пути, как мы и члены наших семей можем подвергаться риску заражения ВИЧ:
- Незащищенные половые контакты, в первую очередь в результате незащищенного вагинального или анального секса с инфицированным партнером. Во всем мире половой контакт является ведущим способом передачи ВИЧ. При оральном сексе вероятность передачи ВИЧ намного ниже, чем при вагинальном или анальном сексе. Вероятность передачи ВИЧ от мужчин женщинам намного выше, чем вероятность передачи от женщин мужчинам. Среди женщин самый высокий риск грозит девочкам-подросткам и молодым женщинам, поскольку их развивающаяся репродуктивная система делает их намного более уязвимыми к инфекции, если они соприкасаются с инфекциями, передающимися половым путем (ИПП), включая ВИЧ.
- Контакт с зараженной кровью. Самым действенным средством передачи ВИЧ является введение крови, зараженной ВИЧ, в кровоток. Передача через кровь чаще всего происходит в результате использования зараженного инъекционного инструментария при употреблении инъекционных наркотиков.
 Использование недостаточно стерилизованных шприцев и другого медицинского инструментария в условиях учреждений здравоохранения может также привести к передаче ВИЧ. В целом следует избегать прямого контакта с кровью другого человека, чтобы избежать не только ВИЧ, но также гепатита и других инфекций, передающихся с кровью.
Использование недостаточно стерилизованных шприцев и другого медицинского инструментария в условиях учреждений здравоохранения может также привести к передаче ВИЧ. В целом следует избегать прямого контакта с кровью другого человека, чтобы избежать не только ВИЧ, но также гепатита и других инфекций, передающихся с кровью. - Передача от ВИЧ-инфицированной матери ее ребенку, во время беременности, родов или в результате грудного вскармливания.
Уверены ли вы в том, что это единственно возможные пути передачи ВИЧ?
Да. ВИЧ/СПИД – это заболевание, которое было изучено тщательнее всего за всю историю. Существует огромное число фактов, которые указывают на то, что вы не можете заразиться следующим путем:
- пожимая руки, обнимая или целуя других
- при кашле или чихании
- пользуясь общественным телефоном
- посещая больницу
- открывая дверь
- через общую пищу, пользуясь общими приборами для приема пищи или питья
- пользуясь фонтанчиками для воды
- пользуясь туалетами или душами
- пользуясь общими плавательными бассейнами
- в результате укуса комара или насекомого
- работая, общаясь или живя рядом с ВИЧ-инфицированными людьми
Важнейшие программные действия для профилактики ВИЧ-инфекции
- Профилактика передачи ВИЧ половым путем.

- Профилактика передачи ВИЧ от матери ребенку.
- Профилактика передачи ВИЧ в результате употребления инъекционных наркотиков, включая меры снижения вреда.
- Обеспечение безопасности поставок крови.
- Профилактика передачи ВИЧ в условиях ухода за здоровьем.
- Обеспечение более широкого доступа к добровольному консультированию и тестированию на ВИЧ, соблюдая принципы конфиденциальности и согласия.
- Включение профилактики ВИЧ в услуги для лечения в связи со СПИДом.
- Особое внимание профилактике ВИЧ среди молодежи.
- Предоставление информации и просвещения в связи с ВИЧ с тем, чтобы каждый человек мог защититься от инфекции.
- Противодействие и смягчение стигмы и дискриминации в связи с ВИЧ.
- Подготовка к получению и использованию вакцин и микробицидов.
Основные формы и методы профилактики:
Лекция. Сжатое, целостное, логичное изложение в устной форме информации о проблеме. В «чистом» виде, без сочетания с более интерактивными методами, процент усвоения информации целевой аудиторией не превышает 5%. Достоинства: оперативность, экономичность.
В «чистом» виде, без сочетания с более интерактивными методами, процент усвоения информации целевой аудиторией не превышает 5%. Достоинства: оперативность, экономичность.
Беседа. Изложение информации в форме диалога на основе вопрос-ответного метода. Процент усвоения информации при проведении беседы 10%. Плюсы: оперативность, экономичность
Самостоятельное изучение – чтение. В среднем усваивается 10% информации. Важнейшее значение при этом имеет мотивация на чтение информационного материала. Достоинство: возможность большого охвата.
Использование аудио-визуальных средств. Позволяют задействовать дополнительный канал восприятия, а также создать и усилить эмоциональные переживания. Эффективность усвоения — 20
Использование наглядных пособий. Наглядное пособие – полный или частичный аналог предмета изучения. Типы наглядных пособий: натуральные (вещественные), условные графические изображения (чертежи, карты, схемы), знаковые модели (графики, диаграммы, формулы). Информация усваивается всеми каналами восприятия с 30 эффектом.
Информация усваивается всеми каналами восприятия с 30 эффектом.
Обсуждение в группах (дискуссии, мозговые штурмы). Обмен мнениями, впечатлениями, обущениями. Позволяет участникам думать, анализировать, делиться выводами, выслушивать другие мнения. Процент усвоения 50 при условии наличия ведущего, умеющего вести дискуссии. Недостаток: ограниченный охват.
Обучение практикой действия: практические занятия, лабораторные работы, самостоятельные исследования. Эффективность 70%. Минус: ограниченный охват, затратность.
Выступление в роли обучающего. Самая эффективная форма — 90% усвоения. Недостатки: невозможность широкого охвата, затратность.
Профилактический семинар — групповое занятие, которое построено в форме обсуждения проблемы, информационных сообщений, групповых заданий, игр, позволяющие в активной форме передать информацию о проблеме, создать условия для того, чтобы участники задумались о проблеме и сформировали свое отношение к ней.
Тренинг развития навыков — групповое занятие, проводимое с использованием социально-психологических методов работы с группой, предполагающее более глубокое изучение проблемы, формирование и отработку навыков, необходимых для ее предупреждения. Семинар-тренинг – совокупность профилактического семинара и тренинга развития навыков, а также других методов работы, организованная таким образом, что обучающий процесс переживается как часть реальной жизни. Позволяет добиться высокой эффективности.
Семинар-тренинг – совокупность профилактического семинара и тренинга развития навыков, а также других методов работы, организованная таким образом, что обучающий процесс переживается как часть реальной жизни. Позволяет добиться высокой эффективности.
Акция — массовое мероприятие, проводимое с целью привлечения внимания людей к проблеме и донесения в доступной форме необходимого минимума информации. Распространение информационных материалов и средств предохранения — форма, предполагающая раздачу среди представителей целевой группы информационных материалов по проблеме (брошюр, буклетов и т.д.), по актуальным для нее вопросам, а также средств предохранения; может сопровождать выше перечисленные формы или выступать независимо.
Комплекс мер воздействия на целевые групппы с помощью различных средств и каналов массового и индивидуального информирования и обучения с целью пробуждения к принятию новых, полезных с точки зрения профилактики ВИЧ моделей поведения – информационная кампания по ВИЧ/СПИДу.
Профилактика передачи ВИЧ половым путем.
В основе – защита прав человека, включая право самостоятельно контролировать свою половую жизнь.
В программы профилактики полового пути передачи ВИЧ всегда необходимо включать:
- точную и полную информацию о более безопасном сексе, в т.ч. информацию о необходимости постоянного и правильного использования презервативов исходя из того, что мужской латексный презерватив – единственная наиболее эффективная существующая технология снижения риска передачи ВИЧ при половых контактах. После разработки безопасных и эффективных микробицидов они будут (как и женские презервативы) представлять собой еще один способ профилактики.
- информацию о воздержании, более позднем начале половой жизни, взаимной верности, уменьшении числа половых партнеров, комплексном и правильном половом воспитании,
- информацию о раннем и эффективном лечении половых инфекций.
Профилактика передачи ВИЧ через употребление инъекционных наркотиков
Профилактика передачи ВИЧ через употребление инъекционных наркотиков, включая снижение вреда. В основе – защита прав человека в отношении потребителей наркотиков. Это комплексная система мер, которая включает:
В основе – защита прав человека в отношении потребителей наркотиков. Это комплексная система мер, которая включает:
- профилактику злоупотребления наркотиками (снижение спроса на наркотики, сокращение числа наркопотребителей)
- полный набор эффективных вариантов лечения наркозависимости (в т.ч. заместительное лечение). Заместительное лечение (заместительная поддерживающая терапия) – предоставление для приема под медицинским контролем людям с зависимостью от психоактивных веществ назначенного врачом психоактивного вещества, по фармакологическим свойствам близкого к вызвавшему эту зависимость для достижения терапевтических целей. Для заместительной терапии зависимости от опиатов доказана эффективность использования метадона и бупренорфина. Заместительная поддерживающая терапия – эффективный, безопасный и экономически оправданный метод лечения наркозависимости. Многократные строгие оценки этого метода продемонстрировали, что такая терапия является ценным компонентом эффективной профилактики ВИЧ среди потребителей инъекционных наркотиков.

- снижение вреда (включая просвещение потребителей инъекционных наркотиков «равный равному», распространение стерильных игл и шприцев) Существует достаточно веских доказательств того, что программы снижения вреда значительно сокращают инъекционное потребление наркотиков и связанное с последним рискованное поведение и, таким образом, предотвращают, препятствуют и обращают вспять эпидемию ВИЧ, связанную с инъекционным употреблением наркотических средств.
Профилактика передачи ВИЧ при переливании крови.
Запасы крови в большинстве частей мира (но не везде) в настоящее время проверяются на антитела к ВИЧ. При проверке крови на ВИЧ те партии, которые оказываются инфицированными, изымают из банков крови, что фактически устраняет риск передачи ВИЧ.
К сожалению, в некоторых частях мира кровь не всегда подвергают проверке.
Универсальные мер предосторожности основаны на том, что все физиологические жидкости организма могут содержать ВИЧ или другие передающиеся с кровью заболевания. Вот некоторые правила, которые следует выполнять в рамках универсальных мер предосторожности:
Вот некоторые правила, которые следует выполнять в рамках универсальных мер предосторожности:
- Закрывать порезы. Если имеются порезы или открытые язвы на коже, их следует закрыть пластиковой повязкой.
- Мыть руки. Руки следует мыть мылом и горячей водой после контакта с кровью и другими физиологическими жидкостями, после посещения туалета, перед приготовлением или употреблением пищи и после снятия латексных перчаток.
- Проводить уборку. Для удаления пролитой крови или других физиологических жидкостей следует использовать свежеприготовленный раствор, содержащий бытовое дезинфицирующее средство (1 часть) и воду (9 частей). Использованную туалетную бумагу следует выбрасывать в пластиковый мешок для мусора. При проведении уборки не забывайте надевать латексные перчатки.
- Надевать перчатки. Перчатки должны быть одноразовыми и их сразу же следует выбрасывать в пластиковый мешок для мусора. При необходимости вместо перчаток можно использовать небольшие пластиковые мешки.
 Несмотря на то, что пользование перчатками является настоятельной рекомендацией, всем нам следует иметь в виду, что неповрежденная кожа является отличным барьером для ВИЧ, поскольку этот вирус не может проникать через кожу, если на ней нет открытой раны или полости, покрытой слизистой оболочкой. Если на кожу попала кровь, следует ее сразу же смыть с мылом и горячей водой.
Несмотря на то, что пользование перчатками является настоятельной рекомендацией, всем нам следует иметь в виду, что неповрежденная кожа является отличным барьером для ВИЧ, поскольку этот вирус не может проникать через кожу, если на ней нет открытой раны или полости, покрытой слизистой оболочкой. Если на кожу попала кровь, следует ее сразу же смыть с мылом и горячей водой. - Стирать одежду. Загрязненные вещи следует хранить в герметичных пластиковых мешках. Грязную одежду следует стирать отдельно в горячей мыльной воде и сушить в горячей сушке или же сдавать в сухую химчистку.
- Выбрасывать мусор. При выбрасывании отходов, которые могут содержать зараженные материалы или отработанные иглы, следует соблюдать меры предосторожности. Материалы, загрязненные кровью или другими физиологическими жидкостями организма, следует выбрасывать в герметичных пластиковых мешках.
Профилактика передачи ВИЧ в медицинских учреждениях
Большинство медицинских работников заражаются ВИЧ не на рабочем месте, а чаще всего половым путем от ВИЧ-положительного супруга или полового партнера. Риск передачи ВИЧ от инфицированных больных медицинским работникам невелик, если персонал соблюдает стандартные меры предосторожности. В медицинских учреждениях передача ВИЧ происходит реже, чем передача вируса гепатита В. ВИЧ-инфекция развилась менее чем у 0,5% медицинских работников, травмировавших свои кожные покровы иглами, которые были контаминированы кровью ВИЧ-положительных пациентов. Необходимо аккуратно обращаться со всеми острыми инструментами.
Риск передачи ВИЧ от инфицированных больных медицинским работникам невелик, если персонал соблюдает стандартные меры предосторожности. В медицинских учреждениях передача ВИЧ происходит реже, чем передача вируса гепатита В. ВИЧ-инфекция развилась менее чем у 0,5% медицинских работников, травмировавших свои кожные покровы иглами, которые были контаминированы кровью ВИЧ-положительных пациентов. Необходимо аккуратно обращаться со всеми острыми инструментами.
Если произошел случайный укол использованной иглой, сдавите ранку, чтобы усилить кровотечение, и хорошо промойте место укола водой с мылом.
Считайте, что вся кровь и все биологические жидкости являются потенциально опасными. В таблице приведены данные о профилактике передачи ВИЧ медицинским работникам.
| Фактор риска | Меры профилактики для предупреждения передачи ВИЧ |
| Венопункция | Надевайте перчатки. Используйте вакуум-контейнеры. Выбрасывайте шприцы и иглы в специальные коробки. Выбрасывайте перчатки и тампоны, подлежащие уничтожению, в непромокаемые пластиковые мешки. Маркируйте флаконы с кровью и соответствующие бланки направлений этикетками «риск заражения». |
| Инвазивная процедура, операция, роды | Используйте перчатки и фартуки. Защищайте глаза (очками или щитком). Выбрасывайте острые инструменты в специальные коробки. |
| Разбрызгивание крови или другой биологической жидкости |
Как можно быстрее смойте жидкость или кровь, используя любой имеющийся дезинфектант (например, глютаральдегид, фенол, гипохлорит натрия). |
| Искусственное дыхание | Избегайте делать искусственное дыхание методом «рот в рот» (используйте эластичный мешок и маску). |
| Использованное белье | Используйте перчатки и фартуки. Используйте для сбора белья непромокаемые пластиковые мешки. Стирайте при повышенной температуре или с использованием соответствующего дезинфектанта. |
Профилактика передачи ВИЧ от матери к ребенку.
Ежегодно сотни тысяч детей заражаются ВИЧ во время беременности или родов или в результате грудного вскармливания. К счастью, некоторые антиретровирусные препараты, которые, как показала практика, эффективны при лечении самой ВИЧ-инфекции, также эффективны в плане значительного снижения риска передачи ВИЧ от матери ребенку. Однако такие препараты не могут исключить риск передачи инфекции. Существуют также данные о том, что некоторые лекарственные препараты, применяемые для профилактики передачи ВИЧ от матери ребенку, могут вызывать развитие резистентности к лекарствам, что снижает долгосрочную эффективность лечения матерей от ВИЧ. В настоящее время разрабатываются стратегии для профилактики передачи ВИЧ от матери ребенку.
Для многих ВИЧ-инфицированных женщин иногда очень трудно принять решение о том, следует ли им беременеть. Важным первым шагом является посещение своего врача, для того чтобы получить новейшую информацию, а также совет и консультацию.
Важным первым шагом является посещение своего врача, для того чтобы получить новейшую информацию, а также совет и консультацию.
Эффективная профилактика передачи ВИЧ от матери ребенку включает несколько компонентов. Если вы беременны, вам следует получить дородовый уход у квалифицированного медицинского специалиста. Большинство врачей, работающих в дородовых женских консультациях, предложат вам пройти тест на ВИЧ; если ваш врач этого не сделает, вам самой следует попросить об этом. Если у вас обнаружат ВИЧ в условиях женской консультации, вас проконсультируют относительно имеющихся у вас возможностей для рождения ребенка.
Если вы инфицированы ВИЧ и решили иметь ребенка, ваш врач предоставит вам информацию относительно схем лечения, которые позволят вам уменьшить риск передачи вируса новорожденному. Первая (и наиболее эффективная) схема потребует, чтобы вы прошли антиретровирусное лечение в течение нескольких недель до родов, и чтобы ваш новорожденный ребенок получил внутривенное лекарственное лечение после рождения. Вторая схема включает краткий курс зидовудина (АЗТ) начиная с 28 недель беременности, с последующим назначением разовой дозы невирапина матери во время родов и разовой дозы невирапина и недельного курса зидовудина новорожденному после рождения.
Вторая схема включает краткий курс зидовудина (АЗТ) начиная с 28 недель беременности, с последующим назначением разовой дозы невирапина матери во время родов и разовой дозы невирапина и недельного курса зидовудина новорожденному после рождения.
Поскольку грудное вскармливание может привести к передаче ВИЧ новорожденному, вас также проконсультируют по поводу вариантов кормления ребенка. В идеальном случае вы сможете кормить вашего новорожденного искусственным питанием, тем самым вы избежите риска передачи ВИЧ через грудное кормление.
Такая профилактика включает в себя:
- профилактику первичной ВИЧ-инфекции среди женщин;
- предупреждение нежелательной беременности среди ВИЧ-положительных женщин;
- предупреждение передачи ВИЧ от ВИЧ-положительных беременных женщин младенцам, включая обеспечения доступа к АРВ-терапии и качественным заменителям грудного молока;
- предоставление ухода, лечения и поддержки ВИЧ-положительным женщинам и их семьям.

Исследования, проведенные в промышленно развитых странах, указывают на то, что применение полного пакета мер профилактики – добровольное конфиденциальное консультирование и тестирование, комплексный уход в дородовый период в сочетании с консультированием, антиретровирусное лечение с назначением наиболее эффективных схем лечения, а также консультирование о возможных вариантах замены грудного вскармливания – помогает значительно снизить риск передачи ВИЧ от матери ребенку. Даже при применении менее эффективных схем лечения риск передачи вируса от матери ребенку может быть уменьшен до 2% при условии отказа от грудного вскармливания.
Недопущение стигмы и дискриминации в связи с ВИЧ.
Cтигма и дискриминация подрывают усилия по профилактике ВИЧ, поскольку люди опасаются узнать свой ВИЧ-статус, отрицают для себя риск заражения и избегают обсуждения вопросов, связанных с персональным риском заражения ВИЧ. Кроме того, те, кто уже инфицирован, могут допускать небезопасное поведение из-за боязни вызвать подозрения в том, что они заражены ВИЧ. Снижают дискриминацию и стигму в связи с ВИЧ не только меры в области права, но и предусмотрительное избегание в профилактике стигматизирующих посланий. Эти послания обычно увязывают проблему ВИЧ только с определенными социальными группами. По этой же причине, в частности, не следует смешивать в единые программы профилактику ВИЧ и профилактику наркомании.
Снижают дискриминацию и стигму в связи с ВИЧ не только меры в области права, но и предусмотрительное избегание в профилактике стигматизирующих посланий. Эти послания обычно увязывают проблему ВИЧ только с определенными социальными группами. По этой же причине, в частности, не следует смешивать в единые программы профилактику ВИЧ и профилактику наркомании.
Выводы
Профилактика – это основа всех мер, предпринимаемых в ответ на эпидемию ВИЧ/СПИДа. Подтверждение тому – наличие прямой связи между объемом ресурсов, направляемых на профилактические вмешательства, и уровнем инфицирования.
Необходимо вкладывать средства не только в профилактические мероприятия, но и в исследования, которые расширяют базу необходимых данных для профилактики ВИЧ, для мониторинга и оценки эффективности профилактики.
Программы по уходу, поддержке и лечению способствуют профилактике за счет ДККТ (добровольное конфиденциальное консультирование и тестирование), а также за счет предоставления уязвимым группам и ЛЖВ услуг в области здравоохранения, информации и профилактических средств.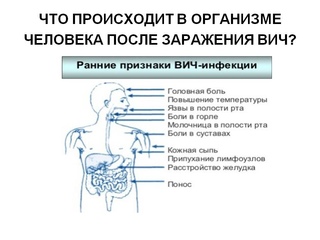
Профилактика ВИЧ среди уязвимых групп позволяет предотвратить распространение инфекции среди общего населения. Требуется расширение доступа уязвимых групп к профилактике, несмотря на существующее сопротивление консервативных кругов. Профилактика ВИЧ в настоящее время требует адвокации силами общественных групп, наиболее обеспокоенных опасностью роста эпидемии.
Необходимо доводить до сведения лиц, принимающих решения, информацию о реальной эффективности тех или иных профилактических вмешательств.
Для успеха программ профилактики ВИЧ необходимо использовать все известные эффективные подходы, не ограничиваясь одним или несколькими отдельно взятыми мерами. В сфере профилактики ВИЧ нет простых решений или «быстрых мер».
мужчин | Пол | ВИЧ по группам | ВИЧ / СПИД
Чем занимается CDC
CDC придерживается высокоэффективного подхода к профилактике ВИЧ, чтобы максимально повысить эффективность текущих вмешательств и стратегий по профилактике ВИЧ. Финансирование государственных, территориальных и местных департаментов здравоохранения и общественных организаций (ОО) для разработки и реализации индивидуальных программ является крупнейшим вложением CDC в профилактику ВИЧ. Это включает в себя давние успешные программы и новые усилия, финансируемые программой Ending the HIV Epidemic in the U.С. Инициатива. Помимо финансирования департаментов здравоохранения и общественных организаций, CDC также укрепляет кадровые ресурсы по профилактике ВИЧ и развивает коммуникационные ресурсы по ВИЧ для потребителей и поставщиков медицинских услуг.
Финансирование государственных, территориальных и местных департаментов здравоохранения и общественных организаций (ОО) для разработки и реализации индивидуальных программ является крупнейшим вложением CDC в профилактику ВИЧ. Это включает в себя давние успешные программы и новые усилия, финансируемые программой Ending the HIV Epidemic in the U.С. Инициатива. Помимо финансирования департаментов здравоохранения и общественных организаций, CDC также укрепляет кадровые ресурсы по профилактике ВИЧ и развивает коммуникационные ресурсы по ВИЧ для потребителей и поставщиков медицинских услуг.
- В соответствии с соглашением о сотрудничестве по комплексному эпиднадзору и профилактике ВИЧ, CDC выделяет около 400 миллионов долларов в год департаментам здравоохранения на сбор данных и профилактику ВИЧ. Эта награда направляет ресурсы наиболее нуждающимся группам населения и географическим регионам, поддерживая при этом основные усилия по эпиднадзору и профилактике ВИЧ в США.

- В 2019 году CDC выделил 12 миллионов долларов на поддержку разработки государственных и местных планов Ликвидация эпидемии ВИЧ в США в 57 приоритетных областях страны. Для дальнейшего усиления усилий по наращиванию потенциала CDC использует ресурсы по профилактике ВИЧ для финансирования Национального альянса директоров по СПИДу штатов и территорий (NASTAD) в размере 1,5 миллиона долларов в год для поддержки стратегических партнерств, вовлечения сообществ, взаимной технической помощи и усилий по планированию.
- В 2020 году CDC выделил 109 миллионов долларов 32 государственным и местным департаментам здравоохранения, которые представляют 57 юрисдикций в Соединенных Штатах, которым уделяется приоритетное внимание в Положении эпидемии ВИЧ в США.S. Эта награда поддерживает реализацию плана Ending the HIV Epidemic в США на уровне штата и местного самоуправления.
- В рамках флагманского соглашения о сотрудничестве с общественными организациями CDC выделяет около 42 миллионов долларов в год общественным организациям.
 Эта награда направляет ресурсы на поддержку реализации эффективных стратегий профилактики ВИЧ среди ключевых групп населения.
Эта награда направляет ресурсы на поддержку реализации эффективных стратегий профилактики ВИЧ среди ключевых групп населения. - CDC финансирует демонстрационный проект в 4 юрисдикциях по выявлению сетей, передающих активный ВИЧ, и осуществлению вмешательств в связи с ВИЧ для латиноамериканских / латиноамериканских геев, бисексуалов и других мужчин, практикующих секс с мужчинами.Мероприятия включают оценку сетей передачи и риска, тестирование на ВИЧ и привлечение людей с ВИЧ к уходу и лечению.
- В 2017 году CDC выделил около 11 миллионов долларов в год на пять лет 30 общественным организациям для проведения тестирования на ВИЧ цветных молодых геев и бисексуалов, а также цветных трансгендеров с целью выявления недиагностированных ВИЧ-инфекций и установления связи между ВИЧ-инфицированными и ВИЧ-инфицированными. услуги по уходу и профилактике.
- В 2019 году CDC заключил соглашение о сотрудничестве с целью укрепления потенциала и повышения эффективности национальных кадров по профилактике ВИЧ.Новые элементы включают в себя специализированных провайдеров национального обучения через Интернет и в классе, а также техническую помощь, адаптированную для четырех географических регионов.
- В рамках кампании Давайте остановим ВИЧ вместе CDC предлагает ресурсы о стигме, тестировании, профилактике, лечении и уходе в связи с ВИЧ. Эта кампания является частью инициативы Ending the HIV Epidemic in USA .
a Взрослые и подростки от 13 лет и старше.
b В зависимости от пола при рождении и включает трансгендерных лиц.
c Диагнозы ВИЧ означает количество людей, которым был поставлен диагноз ВИЧ в течение определенного периода времени, а не когда люди заразились ВИЧ-инфекцией.
d Если не указано иное, термин США (США) включает 50 штатов, Округ Колумбия и 6 зависимых территорий Американского Самоа, Гуама, Северных Марианских островов, Пуэрто-Рико, Республики Палау. и Виргинские острова США.
e Термин половой контакт между мужчинами используется в системах эпиднадзора CDC.Это указывает на поведение, передающее ВИЧ-инфекцию, а не на то, как люди идентифицируют себя с точки зрения своей сексуальности. В этом информационном бюллетене используется термин геев и бисексуалов .
f Включает инфекции, приписываемые половым контактам между мужчинами. и употребление инъекционных наркотиков (мужчины, которые сообщили об обоих факторах риска).
самых распространенных симптомов ВИЧ у мужчин, о которых вы должны знать
Что такое ВИЧ?
ВИЧ — это вирус иммунодефицита человека.Этот вирус атакует и ослабляет иммунную систему человеческого организма после длительного пребывания под названием СПИД, то есть синдром приобретенного иммунодефицита. ВИЧ заражает и повреждает основные строительные блоки иммунной системы человека, что снижает иммунитет организма, делая его восприимчивым к инфекциям. Симптомы ВИЧ у мужчин более заметны, чем у женщин. По данным ВОЗ, «на конец 2015 года насчитывалось примерно 36,7 миллиона человек, живущих с ВИЧ».
Обнаружение ВИЧ
Вирус иммунодефицита человека разрушает лимфоциты CD4, которые помогают организму человека бороться с вирусами, бактериями и другими микробами.В большинстве случаев ВИЧ обнаруживается на более поздней стадии, что затрудняет лечение. Поэтому, если вы видите какие-либо симптомы СПИДа или сомневаетесь в том, что вы ВИЧ-инфицированы, важно получить такой же диагноз.
Вы можете пройти тест на ВИЧ у Dr Lal PathLabs здесь — https://www.lalpathlabs.com/test-for-hiv
Симптомы ВИЧ у мужчин ВИЧ можно разделить на три стадии. У каждой из этих стадий есть свой набор симптомов. Это следующие: —
1.Первая стадия / первичная стадия / острый ретровирусный синдром
2. Вторая стадия / бессимптомная стадия
3. Третья стадия / СПИД
Когда организм впервые инфицирован ВИЧ, у вас могут появиться симптомы, похожие на симптомы гриппа. Эти симптомы являются реакцией человеческого организма на ВИЧ-инфекцию. Первичная стадия также называется ОРС, то есть острым ретровирусным синдромом. Симптомы первой стадии ВИЧ-инфекции включают:
- Пяток
- Сыпь
- Опухшие железы
- Головная боль
- Мышечные боли
- Боль в горле
Распространенные причины острого ретровирусного синдрома следующие:
- Переливание зараженной крови
- Незащищенный вагинальный и анальный секс
- Использование использованных шприцев и игл
Вторая стадия — это стадия, которая может длиться много лет вместе, также известная как фаза молчания.Это самая опасная стадия, так как человек не узнает, инфицирован ли он ВИЧ, и будет продолжать свой распорядок в течение многих лет. Но иногда инфицированные мужчины могут испытывать такие симптомы, как опухшие безболезненные лимфатические узлы и т. Д.
3-я стадия: симптомы СПИДаЕсли ВИЧ не лечить на 1-й и 2-й стадиях, он становится тяжелым и достигает 3-й и последней стадии ВИЧ-инфекции — СПИДа, то есть синдрома приобретенного иммунодефицита. Это происходит, когда ВИЧ повредил иммунную систему до такой степени, что человеческий организм становится уязвимым для любой оппортунистической инфекции.По данным ВОЗ, развитие инфекции от ВИЧ до СПИДа занимает около 10-15 лет и даже больше. Симптомы СПИДа следующие:
- Утомляемость и слабость
- Быстрое похудание
- Постоянное увеличение лимфатических узлов
- Повторная лихорадка
- Потеря памяти
- Частый понос более недели
- Чрезмерная ночная потливость
- Пятна на коже, а в месяц и в носу
- Депрессия
- Неврологические проблемы
Помимо этих симптомов, организм легко заражается оппортунистическими инфекциями, такими как туберкулез и т. Д.
Тесты на ВИЧТест на ВИЧ помогает обнаружить наличие антител, вырабатываемых организмом против ВИЧ-инфекции, или генетического материала ВИЧ в крови. Инфекция ВИЧ обычно поражает лейкоциты, называемые клетками CD4 +, которые являются частью иммунной системы человека.
Несколько тестов могут помочь найти антитела или генетический материал вируса ВИЧ. Это следующие: —
- Иммуноферментный анализ (ИФА). Обычно это первый тест, предлагаемый врачом после изучения симптомов ВИЧ.При наличии антител тест повторяется для подтверждения диагноза. Если тест отрицательный, могут быть проведены другие тесты для подтверждения результата.
- Вестерн-блот — немного сложнее по сравнению с ИФА, тест тоже помогает проверить наличие ВИЧ-инфекции в организме.
- Полимеразная цепная реакция (ПЦР): этот тест помогает найти РНК или ДНК ВИЧ в лейкоцитах, инфицированных вирусом. ПЦР — не часто предлагаемый тест, поскольку он требует технических навыков и дорогостоящего оборудования.Генетический материал можно найти, даже если другие тесты на вирус ВИЧ отрицательны.
- Непрямые флуоресцентные антитела (IFA) — Этот тест помогает проверить наличие антител к ВИЧ с помощью микроскопа и специального флуоресцентного красителя. Этот тест может быть предложен для подтверждения результатов, полученных для теста ELISA.
ВИЧ-инфицированный может проходить АРТ, то есть антиретровирусную терапию. Эта терапия может помочь замедлить процесс репликации вируса и уменьшить присутствие вирусов в организме человека.Если вы заметили какие-либо симптомы ВИЧ, первое, что нужно сделать, — это пройти тестирование на него. Чем раньше вы обнаружите, тем легче будет вылечить это смертельное заболевание.
Подготовка к тесту на ВИЧСимптомы ВИЧ у мужчин более выражены, чем у женщин. Когда вы заражены ВИЧ, вы должны защитить себя от заражения другими инфекциями, приняв следующие привычки: —
- Избегайте тесного контакта с человеком, который страдает заразным заболеванием.
- Если у вас кашель или простуда, лучше держать рот прикрытым.Используйте маски хирургического типа и вымойте руки, прежде чем прикасаться к чему-либо.
- Избегайте употребления продуктов, которые могут вызвать аллергические реакции.
- Немедленно обратитесь к врачу, если почувствуете симптомы какого-либо заболевания.
Наиболее частые симптомы ВИЧ-инфекции у мужчин
Вот некоторые общие симптомы ВИЧ у мужчин, которые могут предупредить вас о том, что что-то не так.Многие люди испытывают тяжелые симптомы гриппа, которые являются естественной реакцией организма на вирус и являются показателем того, что вы, возможно, подверглись чему-то зловещему.
Четыре фазы ВИЧ-инфекции:
Время имеет существенное значение.Сдача анализов и немедленное начало лечения гарантируют, что ваша иммунная система останется нетронутой, насколько это возможно. Лечение препаратами против ВИЧ также практически устранит ваши шансы на передачу ВИЧ другим людям.
Фаза 1: острая инфекция
Острая фаза ВИЧ-инфекции длится от двух до восьми недель после первоначального момента заражения.ВИЧ очень быстро реплицируется в вашем теле, даже если ваше тело даже не начало вырабатывать антитела против вируса. В течение двух недель ваша вирусная нагрузка возрастет до миллиона или более вирусных частиц.
Симптомы острой ВИЧ-инфекции
Через пару недель после того, как вы заразились ВИЧ, количество ВИЧ в вашем организме значительно увеличится, и ваша иммунная система будет активирована.Вы можете получить симптомы, похожие на грипп. Симптомы, которые обычно сопровождают острую ВИЧ-инфекцию:
У большинства людей, инфицированных ВИЧ, симптомы появляются в острой фазе.Однако это не всегда распознается как симптомы ВИЧ, и обычно они длятся две недели, но могут длиться от нескольких дней до десяти недель.
Будьте внимательны к симптомам ВИЧ после рискованного секса
Если вы подверглись риску, например, из-за того, что вы не использовали презерватив или из-за того, что презерватив порвался, обратите внимание на симптомы в ближайшие недели.Если у вас симптомы гриппа или какие-либо из описанных выше симптомов, имейте в виду, что это может быть ВИЧ, и при посещении врача или в клинике обязательно сообщите им следующее:
Фаза 2: недавнее заражение
Этот период следует за острой инфекцией и длится около шести месяцев после первоначального заражения.
Упомянутые ранее гриппоподобные симптомы также могут появиться в этот период.
Фаза 3: латентная / хроническая ВИЧ-инфекция
Продолжительность этой фазы зависит от человека.У некоторых людей это могло длиться год; с другими это могло длиться 15 лет. Это зависит от того, насколько агрессивен вирус и насколько сильна ваша иммунная система.
Симптомы скрытой / хронической ВИЧ-инфекции
Симптомы, возникающие в этой фазе, часто длятся дольше, чем в острой фазе.Симптомы на этом этапе включают:
Фаза 4: СПИД
Симптомы СПИДа
Диагноз «СПИД» ставится только в том случае, если ВИЧ повредил вашу иммунную систему до такой степени, что вы заболели инфекцией, с которой ваше тело в обычных условиях могло бы бороться.
Появится широкий спектр серьезных заболеваний.Несколько примеров:
Столкнувшись с перспективой СПИДа, всегда имеет смысл лечиться.Благодаря лечению «СПИД» — это стадия, которой никогда не придется достигать. Однако потребуется больше времени, прежде чем ваша иммунная система вернется в норму.
ВИЧ и СПИД
В Австралии около 10 процентов (%) людей, живущих с ВИЧ, не прошли тестирование и не знают своего ВИЧ-статуса.Вы не можете делать предположения о ВИЧ-статусе человека, основываясь на том, как он выглядит или просят ли он использовать презерватив.
В настоящее время вакцины для предотвращения ВИЧ-инфекции не существует. Лучший способ предотвратить заражение ВИЧ и другими ИППП при половом контакте — это практиковать более безопасный секс и всегда использовать презервативы при вагинальном или анальном сексе. Рекомендуется использовать лубрикант на водной основе с презервативами, чтобы снизить риск разрыва презерватива. Оральный секс имеет очень низкий или незначительный риск передачи ВИЧ, но риск передачи других ИППП все же существует.
ВИЧ также может передаваться при совместном использовании или повторном использовании зараженного кровью инструментария для инъекций наркотиков. Важно, чтобы иглы, шприцы и другое инъекционное или пирсинговое оборудование никогда не использовалось совместно людьми. Стерильный инъекционный инструментарий можно приобрести в программах обмена игл и шприцев или во многих местных аптеках.
Лекарства для профилактики ВИЧ
Профилактика после контакта (PEP)
Постконтактная профилактика (ПКП) — это лечение, которое может предотвратить заражение ВИЧ, если принимать его сразу же после контакта с ВИЧ, предпочтительно в течение 2 часов, но оно все еще может быть эффективным, если принимать его в течение 72 часов (3 дней) после контакта.ПКП — это комбинация препаратов против ВИЧ, которые необходимо принимать точно в соответствии с предписаниями в строго определенное время в течение 4 недель.
Чрезвычайно важно, чтобы человек, который мог заразиться ВИЧ в результате контакта с кровью или биологическими жидкостями ВИЧ-положительного человека, как можно скорее обратился за медицинской помощью. Для получения дополнительной информации см. Соответствующий информационный бюллетень — Профилактика после контакта — ВИЧ
PEP можно получить бесплатно в большинстве государственных больниц или в клиниках сексуального здоровья. Используйте это простое инструмент локатора, чтобы найти ваше ближайшее местоположение для доступа PEP.
Предэкспозиционная профилактика (PrEP)
Предэкспозиционная профилактика (PrEP) в отношении ВИЧ — это использование ВИЧ-отрицательных препаратов один раз в день для предотвращения распространения вируса в организме. Клинические испытания показали, что прием PrEP очень эффективен для предотвращения передачи ВИЧ. PrEP теперь доступна для лиц, имеющих право на участие в программе Medicare, со средним и высоким риском заражения ВИЧ через Программу фармацевтических льгот (PBS).
Поговорите со своим терапевтом или в местной клинике сексуального здоровья, чтобы узнать больше о PrEP.
ТестированиеЕсли у вас когда-либо был секс или вы ведете половую жизнь, вам следует пройти тестирование на ВИЧ и другие ИППП. Если вы когда-либо употребляли инъекционные или в настоящее время инъекционные наркотики, важно также пройти тестирование на ВИЧ. Вам и вашим партнерам рекомендуется проходить регулярные осмотры сексуального здоровья, особенно если один или оба из вас имеют более одного сексуального партнера.
Некоторые люди, недавно инфицированные ВИЧ, могут испытывать симптомы гриппа, в то время как у других симптомы не проявляются.После исчезновения начальных симптомов ВИЧ может не вызывать никаких симптомов в течение многих лет. В течение этого времени вирус может передаваться без ведома людей. Хотя вы можете выглядеть и чувствовать себя здоровым, нелеченый вирус может нанести вред вашему организму.
Для выявления ВИЧ-инфекции необходим специальный анализ крови на ВИЧ. После того, как кто-то заразился ВИЧ, может пройти от 6 до 12 недель, прежде чем ВИЧ будет обнаружен в крови с помощью анализа крови. Это называется «периодом окна».
Если у вас был анальный или вагинальный секс без презерватива или вы могли заразиться ВИЧ при использовании общего пользования иглами или другим инъекционным инструментарием рекомендуется пройти тест на ВИЧ, но вам нужно будет подождать от 6 до 12 недель, прежде чем анализ крови достоверно покажет, что вы не заразились ВИЧ.В это время всегда практикуйте безопасный секс с презервативами и не сдавайте кровь в это время.
Важно учитывать, какое влияние положительный результат может оказать на вас или вашего партнера, и какие механизмы поддержки вам могут понадобиться. Лучшим и рекомендуемым вариантом тестирования является тестирование в медицинском учреждении, где всегда можно получить поддержку и рекомендации по лечению.
Скрининговые тесты, такие как тесты на ВИЧ в медицинских учреждениях (также известные как «быстрые тесты»), могут использоваться обученными специалистами и коллегами за пределами лаборатории, а результаты будут получены в течение 20–30 минут.«Реактивный» результат этого теста не является диагнозом ВИЧ и результатом теста. необходимо подтвердить лабораторным анализом крови.
Чтобы узнать, где можно пройти экспресс-тест на ВИЧ, воспользуйтесь этим инструментом поиска клиник.
Если вы считаете, что вы и / или ваш партнер подвергались риску заражения, вы можете сдать анализ крови у местного врача или в клинике сексуального здоровья. У вас есть право на конфиденциальный кодированный тест.
Если вы обнаружите, что у вас действительно ВИЧ, следует предложить пройти обследование всем, с кем вы практиковали небезопасный анальный или вагинальный секс.Если вам неловко или неловко рассказывать об этом своим нынешним или бывшим партнерам, член вашей медицинской бригады может помочь, связавшись с ними вместо вас. Ваше имя не упоминается, чтобы гарантировать конфиденциальность процесса. Это отслеживание контактов очень важно для здоровья вашего партнера и здоровья других людей, с которыми они занимаются сексом.
Для получения дополнительной информации о отслеживании контактов используйте веб-сайты «Сообщите им» и «Лучше узнать».
Риск заражения ВИЧ / СПИДом
Цифры: риск заражения ВИЧ
Эта информация предоставлена CATIE (Канадский информационный обмен по лечению СПИДа).Для получения дополнительной информации свяжитесь с CATIE по телефону 1-800-263-1638.
Автор: Джеймс Уилтон
Пациенты и клиенты часто спрашивают поставщиков услуг, занимающихся профилактикой ВИЧ, о риске передачи ВИЧ в результате контакта с ВИЧ через секс. Что последние исследования говорят нам об этом риске? И как мы должны интерпретировать и сообщать результаты?
Проблемы при вычислении числа
Исследователям непросто подсчитать риск передачи от контакта с ВИЧ через секс.Чтобы сделать это эффективно, необходимо постоянно отслеживать группу ВИЧ-отрицательных лиц и отслеживать их контакт с ВИЧ — как количество раз, так и типы контакта.
Как вы понимаете, точно отследить, сколько раз человек контактировал с ВИЧ, очень сложно. Исследователи просят ВИЧ-отрицательных лиц, включенных в эти исследования, сообщить, сколько раз они занимались сексом за определенный период времени, какой у них был секс, как часто они использовали презервативы и ВИЧ-статус их партнера (ов).Поскольку у человека могут быть проблемы с запоминанием своего сексуального поведения или он может не захотеть говорить всю правду, это сообщение часто неточно.
Кроме того, человек не всегда знает ВИЧ-статус своего партнера (-ов). По этой причине в исследователи обычно включаются ВИЧ-отрицательные люди, которые находятся в стабильных отношениях с ВИЧ-положительным партнером (также известные как серодискордантные пары). Затем исследователи могут сделать вывод, что любой незащищенный секс, о котором сообщил участник исследования, считается контактом с ВИЧ.
Несколько исследований были нацелены на оценку среднего риска передачи ВИЧ от определенного типа незащищенного секса (например, вагинального / анального / орального; инсертивного / рецептивного). Из-за трудностей расчета этого риска в этих исследованиях был получен широкий диапазон цифр. Чтобы получить более точную оценку для каждого типа незащищенного секса, некоторые исследователи объединили результаты отдельных исследований в так называемый метаанализ.
Все выдержки не равны
Результаты нескольких метаанализов показывают, что некоторые виды секса несут в себе в среднем более высокий риск передачи ВИЧ, чем другие.Ниже приведены оценки метаанализов, объединившие результаты исследований, проведенных в странах с высоким уровнем дохода. Для типов пола, для которых не существует оценок метаанализа, приводятся числа из отдельных исследований.
Анальный сексВ 2010 году был опубликован метаанализ, изучающий риск передачи ВИЧ при незащищенном анальном сексе. , также известное как дно) равным 1.4%. (Это означает, что в среднем одна передача произошла на каждые 71 контакт.) Этот риск был одинаковым независимо от того, был ли принимающий партнер мужчиной или женщиной.
В настоящее время не существует оценок метаанализа для инсертивного анального секса (введение полового члена в задний проход, также известного как топпинг), но для расчета этого риска были проведены два отдельных исследования. Согласно первому, опубликованному в 1999 году, риск составлял 0,06% (что эквивалентно одной передаче на 1 667 рисков). 2 Однако из-за дизайна исследования это число, вероятно, недооценивало риск передачи ВИЧ. Второе исследование, опубликованное в 2010 году, было лучше спланировано и оценило риск в 0,11% (или 1 передача на 909 контактов) для обрезанных мужчин и 0,62% (1 передача на 161 контакт) для необрезанных мужчин. 3
Вагинальный сексВ 2009 году был опубликован метаанализ 10 исследований риска передачи инфекции через вагинальный секс. 4 По оценкам, риск передачи ВИЧ через восприимчивых вагинальных половых контактов (получение полового члена во влагалище) составляет 0,08% (эквивалентно 1 передаче на 1250 контактов).
Метаанализ трех исследований, изучающих риск инсертивного вагинального секса (введение полового члена во влагалище) оценивается в 0,04% (эквивалент 1 передаче на 2500 контактов). 4
Не существует оценок метаанализа для орального секса (вагинального или полового), потому что было проведено слишком мало исследований хорошего качества.Это связано с тем, что трудно найти людей, для которых единственный риск передачи ВИЧ связан с незащищенным оральным сексом. Обзор доступных исследований был опубликован в 2008 году и пришел к выводу, что вагинальный и половой оральный секс представляет «низкую, но ненулевую вероятность передачи ». 5
В трех исследованиях, направленных на расчет риска передачи ВИЧ от одного акта орального секса, передачи не наблюдались среди трех разных групп населения — серодискордантных лесбийских пар, гетеросексуальных серодискордантных пар и одиноких мужчин-геев, — которые сообщили о незащищенном оральном сексе как о единственном риске. на передачу ВИЧ.Однако в этих исследованиях участвовало лишь небольшое количество людей, и они наблюдали за ними только в течение короткого периода времени, что может объяснить отсутствие передачи ВИЧ и не позволяет сделать вывод о нулевом риске от орального секса.
Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ) — инфекции
Контакт с ВИЧ не всегда приводит к инфицированию, и некоторые люди, которые неоднократно подвергались воздействию на протяжении многих лет, остаются неинфицированными. Более того, многие ВИЧ-инфицированные остаются здоровыми более десяти лет.Очень немногие ВИЧ-инфицированные, не получающие лечения, остаются здоровыми более 20 лет. Почему некоторые люди заболевают гораздо раньше, чем другие, до конца не понятно, но, по-видимому, ряд генетических факторов влияет как на восприимчивость к инфекции, так и на прогрессирование СПИДа после заражения.
Если инфицированных не лечить, у большинства из них развивается СПИД. Скорость уменьшения количества CD4-клеток и прогрессирования ВИЧ-инфекции в СПИД сильно варьируется от человека к человеку. Как правило, по оценкам экспертов, при отсутствии лечения у людей развивается СПИД со следующей скоростью:
В первые несколько лет после заражения: 1-2% ежегодно
Каждый год после этого: 5-6%
В течение 10–11 лет: 50%
В конечном итоге: более 95%, возможно все, если они проживут достаточно долго
Однако при эффективном лечении уровень РНК ВИЧ снижается до неопределяемого уровня, количество CD4 резко возрастает, и люди могут продолжать вести продуктивную и активную жизнь.Риск заболевания и смерти снижается, но остается выше, чем у людей того же возраста, не инфицированных ВИЧ. Однако, если люди не могут терпеть или постоянно принимать наркотики, ВИЧ-инфекция и иммунодефицит прогрессируют, вызывая серьезные симптомы и осложнения.
Обычно ВИЧ-инфекция напрямую не вызывает смерти. Напротив, ВИЧ-инфекция приводит к значительной потере веса (истощению), оппортунистическим инфекциям, раку и другим заболеваниям, которые затем приводят к смерти.
Считалось, что излечение невозможно, хотя интенсивные исследования того, как полностью избавиться от латентного ВИЧ у инфицированных людей, продолжаются.
Как ВИЧ и СПИД связаны с раком?
Люди с ВИЧ-инфекцией или СПИДом могут заболеть раком, как и все остальные. У них на самом деле больше шансов заболеть некоторыми видами рака, чем у людей, которые не инфицированы. Фактически, некоторые виды рака возникают у людей со СПИДом так часто, что их считают СПИД-определяющими состояниями — то есть их присутствие у человека, инфицированного ВИЧ, является явным признаком того, что СПИД развился в полном объеме.
Некоторые другие виды рака также чаще встречаются у людей с ВИЧ или СПИДом, чем у людей, которые не инфицированы, но причины повышенного риска не ясны. Возможно, некоторые из этих видов рака могут развиваться и расти быстрее из-за ослабленной иммунной системы, вызванной самой инфекцией. В других случаях это может быть связано с тем, что люди с ВИЧ-инфекцией или СПИДом более подвержены определенным другим факторам риска рака, например, курению.
Многие виды рака не более или менее распространены у людей с ВИЧ-инфекцией или СПИДом, чем у людей, которые не инфицированы.
В развитых странах, таких как США, картина рака в связи с ВИЧ меняется по мере улучшения лечения ВИЧ. Например, некоторые виды рака, определяющие СПИД, стали менее распространенными, поскольку все больше людей получали эффективное лечение против ВИЧ. Поскольку люди с ВИЧ-инфекцией живут дольше, у них также развиваются другие виды рака, которые чаще встречаются у пожилых людей. Использование препаратов против ВИЧ также привело к повышению выживаемости людей с ВИЧ от рака, поскольку многие люди теперь могут получать полные дозы химиотерапии и других стандартных методов лечения рака, что, возможно, было невозможно в прошлом.
Определяющие СПИД рак
Раковые опухоли, которые определяют человека с ВИЧ как больного СПИДом , включают:
Саркома Капоши
Саркома Капоши (СК) — это рак, который развивается из клеток, выстилающих лимфатические или кровеносные сосуды. Когда-то это был необычный рак, который в основном поражал пожилых мужчин средиземноморского, восточноевропейского или ближневосточного происхождения, пациентов с трансплантацией органов или молодых мужчин в Африке. Но за последние несколько десятилетий большинство случаев СК в Соединенных Штатах было связано с ВИЧ-инфекцией у мужчин, практикующих секс с мужчинами.Эти случаи называются эпидемических KS (или связанных со СПИДом KS).
KS связан со второй вирусной инфекцией. Этот вирус носит название вирус герпеса человека 8 (HHV-8), также известный как вирус герпеса, связанный с саркомой Капоши (KSHV). HHV-8 не вызывает заболеваний у большинства здоровых людей. Вирус HHV-8 обнаружен в слюне, что может быть одним из путей его передачи другим. В Соединенных Штатах инфицирование HHV-8 распространено среди мужчин, практикующих секс с мужчинами, но также может передаваться между мужчинами и женщинами.
В большинстве случаев эпидемический СК вызывает темные пурпурные или коричневатые пятна (так называемые очаги поражения , ) на коже или во рту. СК также может поражать лимфатические узлы и другие органы, такие как пищеварительный тракт, легкие, печень и селезенку.
Когда им впервые ставят диагноз, некоторые люди с ВИЧ и СК не имеют других симптомов, особенно если их единственные поражения находятся на коже. Но у некоторых — даже без кожных повреждений — могут быть другие симптомы, такие как увеличение лимфатических узлов, необъяснимая лихорадка или потеря веса.Со временем эпидемия СК распространяется по всему организму. Если СК поражает большое количество легких или кишечника, это может быть фатальным.
Неходжкинская лимфома
Неходжкинская лимфома (НХЛ) — это рак, который начинается в лимфоидной ткани и может распространяться на другие органы. Это более вероятно у людей с ВИЧ-инфекцией или СПИДом, чем у людей, которые не инфицированы, но большинство людей с НХЛ не инфицированы ВИЧ. У меньшего числа людей с ВИЧ развивается НХЛ, поскольку препараты против ВИЧ стали широко использоваться.
Существует много разных типов НХЛ, но некоторые из них чаще встречаются у людей, больных СПИДом. Одна из них — первичная лимфома центральной нервной системы (ЦНС), которая начинается в головном или спинном мозге. Симптомы лимфомы ЦНС могут включать судороги, паралич лицевого нерва, спутанность сознания, потерю памяти и чувство усталости. Связанная со СПИДом НХЛ также может включать определенные типы быстрорастущих лимфом, включая диффузную крупноклеточную В-клеточную лимфому и лимфому Беркитта.
Результат для пациентов с НХЛ, связанной со СПИДом, зависит от типа лимфомы и иммунной функции человека, а также других факторов.Люди с продвинутой стадией НХЛ, низким уровнем CD4 (вспомогательных Т-клеток) и / или люди, не принимающие лекарства от ВИЧ, обычно не справляются с этим так же хорошо, как люди без этих факторов.
Предраковые изменения шейки матки и инвазивный рак шейки матки
Рак шейки матки — это рак шейки матки, нижней части матки (матки). Как и саркома Капоши, рак шейки матки тесно связан с вирусной инфекцией. В данном случае вирус — это вирус папилломы человека (ВПЧ). ВПЧ может передаваться от человека к человеку при контакте кожи с кожей, в том числе половым путем.
ВИЧ-инфицированных женщин подвержены высокому риску заболеть цервикальной интраэпителиальной неоплазией (ЦИН). CIN — это рост аномальных, предраковых клеток в шейке матки. Со временем CIN может прогрессировать до инвазивного рака шейки матки, при котором раковые клетки прорастают в более глубокие слои шейки матки.
CIN необходимо обработать, чтобы предотвратить вторжение. Это делается путем удаления или разрушения внешних слоев клеток шейки матки. Отсутствие лечения CIN с большей вероятностью приведет к инвазивному раку шейки матки у ВИЧ-инфицированных женщин, чем у женщин, не инфицированных ВИЧ.Стандартные методы лечения CIN не работают так хорошо у ВИЧ-инфицированных женщин, как у женщин без ВИЧ. Вероятность рецидива болезни после лечения высока, особенно у женщин с очень низким числом CD4 (вспомогательных Т-клеток).
ВИЧ-инфицированных женщин с инвазивным раком шейки матки и хорошей иммунной функцией, как правило, хорошо переносят хирургическое вмешательство и те же методы лечения, которые получают женщины без ВИЧ. Женщины, как правило, чувствуют себя лучше, если у них нет СПИДа, а у женщин с высоким числом CD4 (вспомогательных Т-лимфоцитов) результаты лучше.
Рак, не определяющий СПИД
Другие виды рака также чаще развиваются у людей с ВИЧ, чем у людей, которые не инфицированы, в том числе:
Некоторые другие, менее распространенные виды рака также могут с большей вероятностью развиваться у людей с ВИЧ.
Связь между ВИЧ и этими видами рака до сих пор полностью не изучена.
Некоторые из этих видов рака были связаны с инфекциями, вызванными различными вирусами. Эти вирусы могут вызывать рак у людей с ВИЧ и без него, но риск может быть выше у людей с ВИЧ, потому что их иммунная система менее способна контролировать рост вируса.Например, рак анального канала и некоторые виды рака ротовой полости и горла связаны с инфекцией ВПЧ, того же вируса, который вызывает рак шейки матки. Известно, что рак печени чаще встречается у людей, инфицированных вирусами гепатита B или C. Некоторые типы лимфомы также связаны с вирусными инфекциями.
В отношении некоторых видов рака более высокий риск у людей, живущих с ВИЧ, может быть связан с другими факторами риска, которыми эти люди могут быть с большей вероятностью, а не с самой ВИЧ-инфекцией. Например, рак ротовой полости, горла и легких тесно связан с курением, которое чаще встречается у людей с ВИЧ, и связь с ВИЧ становится намного слабее, если принять во внимание статус курения.Рак печени, рта и горла (а также некоторые другие виды рака) связаны с чрезмерным употреблением алкоголя, что также чаще встречается у людей с ВИЧ.
Конечно, поскольку люди с ВИЧ теперь живут дольше, у них также развиваются другие виды рака, которые явно не связаны с ВИЧ, но чаще встречаются у пожилых людей, такие как рак груди, колоректальный рак и рак простаты.
.




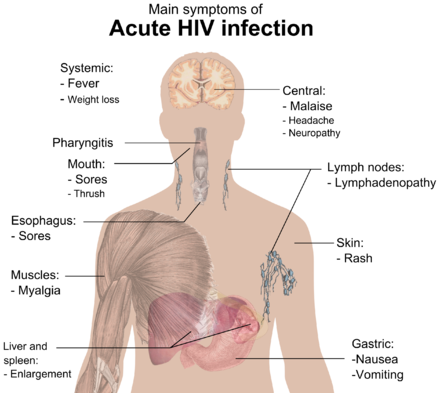 Использование недостаточно стерилизованных шприцев и другого медицинского инструментария в условиях учреждений здравоохранения может также привести к передаче ВИЧ. В целом следует избегать прямого контакта с кровью другого человека, чтобы избежать не только ВИЧ, но также гепатита и других инфекций, передающихся с кровью.
Использование недостаточно стерилизованных шприцев и другого медицинского инструментария в условиях учреждений здравоохранения может также привести к передаче ВИЧ. В целом следует избегать прямого контакта с кровью другого человека, чтобы избежать не только ВИЧ, но также гепатита и других инфекций, передающихся с кровью.

 Несмотря на то, что пользование перчатками является настоятельной рекомендацией, всем нам следует иметь в виду, что неповрежденная кожа является отличным барьером для ВИЧ, поскольку этот вирус не может проникать через кожу, если на ней нет открытой раны или полости, покрытой слизистой оболочкой. Если на кожу попала кровь, следует ее сразу же смыть с мылом и горячей водой.
Несмотря на то, что пользование перчатками является настоятельной рекомендацией, всем нам следует иметь в виду, что неповрежденная кожа является отличным барьером для ВИЧ, поскольку этот вирус не может проникать через кожу, если на ней нет открытой раны или полости, покрытой слизистой оболочкой. Если на кожу попала кровь, следует ее сразу же смыть с мылом и горячей водой.

 Эта награда направляет ресурсы на поддержку реализации эффективных стратегий профилактики ВИЧ среди ключевых групп населения.
Эта награда направляет ресурсы на поддержку реализации эффективных стратегий профилактики ВИЧ среди ключевых групп населения.