Креатинин в сыворотке (с определением СКФ)
Креатинин – это продукт неферментативного распада креатина и креатина фосфата, образующийся в мышцах. Он выводится из организма почками.
Синонимы русские
1-метилгликоциамидин, продукт превращения креатинфосфата, креатинин в крови.
Синонимы английские
Creatinine, Creat, Serum Creat, Cre, Blood creatinine, Serum creatinine, Urine creatinine.
Метод исследования
Кинетический метод (метод Яффе).
Единицы измерения
Мкмоль/л (микромоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- За 30 минут до исследования исключить физическое и эмоциональное перенапряжение.

- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Креатинин – это остаточный продукт, получаемый в мышцах при разрушении вещества под названием креатин. Креатин входит в цикл, обеспечивающий организм энергией для сокращения мышц. После 7 секунд интенсивной физической активности креатинфосфат превращается в креатин, затем переходящий в креатинин, фильтрующийся в почках и выделяющийся с мочой. Креатин и креатинин стабильно продуцируются нашим телом в постоянном количестве. Почти весь креатинин выделяется почками, поэтому его концентрация в крови является хорошим показателем их функции. Количество продуцируемого креатинина зависит от общей массы тела и, в частности, мышечной массы. Поэтому, например, уровни креатинина у мужчин будут значительно выше, чем у женщин и детей.
Его незначительная часть (15 %) секретируется канальцами, но в основном он производится благодаря фильтрации в клубочках. Уровень креатинина в крови не выходит за рамки нормы до тех пор, пока клубочковая фильтрация не снизится до критических значений, в особенности у пациентов с низкой мышечной массой.
Именно из-за большого количества составляющих (мышечная масса, пол, возраст), влияющих на концентрацию креатинина в крови, это исследование не самый лучший скрининг-тест для выявления почечной недостаточности. В то же время креатинин является более чувствительным индикатором заболеваний почек, чем мочевина.
Для чего используется исследование?
- Для оценки функции почек.
- Для оценки функции основных органов и систем (в комплексе с другими исследованиями).
- Для оценки нарушения функции почек и эффективности его лечения, если креатинин или мочевина выходят за пределы нормы и у пациента есть какое-то основное хроническое заболевание, например диабет, течение которого влияет на состояние почек.
- Если известен уровень креатинина в крови и в моче, можно подсчитать клиренс креатинина (проба Реберга) – этот тест показывает, насколько эффективно почки фильтруют из крови маленькие молекулы, такие как креатинин.

- Для подсчета скорости клубочковой фильтрации, чтобы подтвердить повреждения почек.
Когда назначается исследование?
- Через определенные промежутки времени при уже известном заболевании почек или заболевании, способном вызвать ухудшение функции почек (совместно с тестом на мочевину и на микроальбуминурию).
- При диагностике заболеваний скелетных мышц.
- Перед проведением процедуры гемодиализа и после нее.
- При симптомах дисфункции почек:
- слабость, утомляемость, снижение внимания, плохой аппетит, проблемы со сном,
- отеки на лице, запястьях, лодыжках, асцит,
- пенистая, красного или кофейного цвета моча,
- снижение диуреза,
- проблемы с актом мочеиспускания: жжение, прерывистость, изменение частоты (преобладание ночного диуреза),
- боль в поясничной области (особенно по бокам от позвоночника), под ребрами,
- высокое давление.

- При любых патологических состояниях, сопровождающихся дегидратацией.
- При подготовке к компьютерной томографии.
- Перед назначением лекарственных средств, способных вызывать повреждение почечной ткани.
Что означают результаты?
Референсные значения (норма креатинина):
Креатинин
|
Возраст, пол |
Референсные значения |
|
|
21 — 75 мкмоль/л |
||
|
1 — 12 мес. |
15 — 37 мкмоль/л |
|
|
1 — 3 года |
21 — 36 мкмоль/л |
|
|
3 — 5 лет |
27 — 42 мкмоль/л |
|
|
5 — 7 лет |
28 — 52 мкмоль/л |
|
|
7 — 9 лет |
35 — 53 мкмоль/л |
|
|
9 — 11 лет |
34 — 65 мкмоль/л |
|
|
11 — 13 лет |
46 — 70 мкмоль/л |
|
|
13 — 15 лет |
50 — 77 мкмоль/л |
|
|
> 15 лет |
мужской |
62 — 106 мкмоль/л |
|
> 15 лет |
женский |
44 — 80 мкмоль/л |
СКФ (скорость клубочковой фильтрации): от 60 и выше.
Причины повышения уровня креатинина
- Острая и хроническая почечная недостаточность (амилоидоз, поражение почек при сахарном диабете и т. д.).
- Недостаточность сердечно-сосудистой системы (инфаркт миокарда, кардиогенный шок, миокардистрофия и т. д.).
- Ожоги (массивный некроз клеток с выходом их содержимого в межклеточное вещество).
- Акромегалия.
- Гигантизм.
- Гипертиреоз.
- Обезвоживание (сгущение крови и относительная гиперкреатининемия).
- Чрезмерные физические нагрузки.
- Избыточное потребление мясных продуктов.
- Лучевая болезнь.
- Обструкция мочевыводящих путей.
- Прием нефротоксических препаратов (соединений ртути, сульфаниламидов, тиазидов, антибиотиков из группы аминогликозидов, цефалоспоринов и тетрациклина, барбитуратов, салицилатов, андрогенов, циметидина, триметоприм-сульфаметоксазола).

- Повреждение сосудов клубочкового аппарата почек (гломерулонефрит), которое может быть следствием инфекционного или аутоиммунного заболевания.
- Бактериальная инфекция почек (пиелонефрит).
- Некроз эпителия канальцев (острый тубулярный некроз), вызванный, например, лекарственными средствами или токсинами.
- Заболевания простаты, нефролитиаз или другие факторы, вызывающие обструкцию мочевыводящей системы.
- Снижение кровотока в почках из-за шока, дегидратации, острой сердечной недостаточности, атеросклероза или осложнений диабета.
Причины снижения уровня креатинина
- Голодание.
- Гипергидратация (разведение крови – относительная гипокреатининемия).
- Атрофия мышц.
Что может влиять на результат?
- Факторы, искажающие результат
- Беременность (особенно I и II триместры).
- Факторы, повышающие результат
- Избыточная мышечная масса, как, например, у некоторых атлетов (возможно повышение уровня креатинина, несмотря на нормальную функцию почек).

- Увеличенная концентрация в крови некоторых эндогенных метаболитов: глюкозы, фруктозы, кетоновых тел, мочевины.
- Применение лекарственных препаратов: аскорбиновой кислоты, леводопы, цефазолина, цефаклора, резерпина, нитрофуразона, ибупрофена, барбитуратов, клонидина, канамицина.
- Обширная мышечная травма.
- Избыточная мышечная масса, как, например, у некоторых атлетов (возможно повышение уровня креатинина, несмотря на нормальную функцию почек).
Почечная недостаточность — диагностика и лечение в Урологической клинике
Почки играют важную роль в работе организма – выводят токсины, которые образуются в организме человека. Если почки перестают справляться с работой, вредные вещества скапливаются в крови. Чем больше токсинов, тем хуже самочувствие человека. Абсолютное нарушение функции почек заканчивается летальным исходом.
К счастью, нарушение работы почек не происходит мгновенно, а современные медицинские технологии настолько быстро развиваются, что сейчас пациенты с хронической почечной недостаточностью (ХПН), или хронической болезнью почек (ХБП) могут вести полноценную жизнь.
К услугам пациентов Европейского медицинского центра – самые современные методики, которые помогают даже при ХБП 4 стадии.
СТАДИИ И СИМПТОМЫ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
Проявления ХБП зависят от стадии заболевания.
-
На 1-ой стадии болезнь протекает бессимптомно. Заподозрить ее можно только при проведении лабораторных иисследований. Обычно в результатах анализов пациента с начальной стадией ХПН прослеживается незначительное повышение креатинина в крови – не более 440 мкмоль/л.
-
На 2-ой стадии могут возникать первые симптомы. Человек испытывает жажду и ощущает сухость во рту. Появляется утомляемость, не связанная с физическими нагрузками. Уменьшается объем выделяемой мочи. Возрастают показатели креатинина в биохимическом анализе крови — до 880 мкмоль/л.
-
На 3-ей стадии усиливаются признаки почечной недостаточности. Общее самочувствие ухудшается. Пропадает аппетит, человек теряет в весе.
 Результаты анализов показывают уровень креатинина до 1320 мкмоль/л. Также происходит нарушение кислотно-щелочного баланса в организме, что отражается в пониженном уровне рН по результатам анализов.
Результаты анализов показывают уровень креатинина до 1320 мкмоль/л. Также происходит нарушение кислотно-щелочного баланса в организме, что отражается в пониженном уровне рН по результатам анализов. -
На 4-ой стадии к усиленной утомляемости, чувству жажды и ощущению сухости во рту прибавляется сердечная недостаточность, нарушение работы легких, печени, отечность конечностей, уремическая интоксикация организма. Симптомы интоксикации схожи с признаками обычного отравления.
ПРИЧИНЫ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
Спровоцировать разрушение почечной ткани, в результате которого и развивается ХПН, может целый ряд факторов:
-
Первичные болезни почек (гломерулонефрит, пиелонефрит др.)
-
Сердечно-сосудистые проблемы (повышенное артериальное давление)
-
Эндокринные заболевания (сахарный диабет)
-
Токсическое поражение почек
-
Генетический фактор.

Привести к ХПН может острая почечная недостаточность при отсутствии своевременного лечения. В отличие от хронической недостаточности, острую форму легко распознать. Она проявляется болью в области живота, головной болью, тошнотой. В более тяжелых случаях наблюдаются отеки конечностей, диарея, рвота.
ДИАГНОСТИКА ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
Диагноз ХБП подтверждается результатами лабораторных исследований. Стадию заболевания можно определить по скорости клубочковой фильтрации (СКФ). СКФ показывает, какой объем крови проходит через почки за одну минуту.
Методы лучевой диагностики помогают уточнить размеры и контуры почек.
ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
Принципы лечения хронической недостаточности зависят, в том числе, от причины патологии. Если заболевание вызвано другими заболеваниями, при возможности проводится коррекция имеющихся патологий с регулярным наблюдением пациента лечащим врачом. При ХПН на фоне сахарного диабета нужно постоянно следить за уровнем сахара, соблюдать строгую диету. При проблемах с давлением необходимо регулировать уровень АД, предотвращая его повышение.
При проблемах с давлением необходимо регулировать уровень АД, предотвращая его повышение.
На ранних стадиях ХБП может быть эффективно медикаментозное лечение. Но на поздних стадиях почечной недостаточности оно бессильно.
К сожалению, ни один из видов лечения не способен полностью устранить патологию. Однако современные методы лечения почечной недостаточности, используемые в ЕМС, эффективно замедляют развитие ХПН, уменьшают клинические симптомы заболевания, существенно улучшают самочувствие пациента.
В Европейском медицинском центре пациенты могут пройти самое эффективное на сегодняшний день безоперационное лечение при почечной недостаточности – гемодиализ. Суть процедуры заключается в том, что аппарат для диализа берет на себя функцию пораженных почек и выполняет их работу: выводит из организма токсины и лишнюю жидкость.
Проходить процедуру нужно три раза в неделю длительностью по четыре часа.
Как подготовиться к гемодиализу
Готовиться к каждой процедуре не нужно. Однако для начала лечения врач один раз делает специальный доступ в области предплечья пациента (фистулу), через который кровь будет поступать в аппарат.
Однако для начала лечения врач один раз делает специальный доступ в области предплечья пациента (фистулу), через который кровь будет поступать в аппарат.
Методика имеет противопоказания. Поэтому перед терапией пациент должен пройти обследование, чтобы исключить онкологические заболевания, цирроз печени, хронический гепатит и другие патологии.
ПРЕИМУЩЕСТВА ОБРАЩЕНИЯ В ЕМС
-
Проводим диализ на аппарате последнего поколения – Fresenius 5008.
-
В ЕМС созданы все условия для прохождения комплексной диагностики и проведения почечнозаместительной терапии при ХБП любой стадии.
-
Международная команда врачей-урологов.
-
Работаем по европейским и американским протоколам.
Как снизить уровень креатинина в крови
Организму не нужен креатинин, а его концентрация в тканях опасна для здоровья.
Организм вырабатывает креатинин при физической активности. Для того, чтобы мышцы могли сокращаться, а тело двигаться, они используют вещество креатин. А креатинин – это остаточный продукт, который остается после использования креатина.
Для того, чтобы мышцы могли сокращаться, а тело двигаться, они используют вещество креатин. А креатинин – это остаточный продукт, который остается после использования креатина.
Организму не нужен креатинин. Для тела это «мусор», от которого нужно поскорее избавиться. За это отвечают почки, которые фильтруют креатинин и выводят его вместе с мочой. Накопление креатинина в тканях опасно для здоровья.
Норма креатинина в крови
Креатинин всегда есть в крови человека. Он не может покинуть организм, потому что мышцы человека работают беспрерывно и постоянно используют креатин.
Количество креатинина в организме зависит от массы тела, а особенно от мышечной массы. Чем больше мышц в теле, тем выше будет уровень креатинина. Поэтому самые высокие показатели обычно у мужчин и спортсменов, у женщин, детей и стариков он значительно меньше.
Нормальные показания креатинина для людей в возрасте от восемнадцати до шестидесяти лет следующие: от 53 до 97 мкмоль/л для женщин и 80-115 мкмоль/л для мужчин.
Повышение креатинина в крови
При некоторых заболеваниях креатинин может накапливаться в организме. Например, из-за проблем в мочеполовой системе или нарушениях в работе почек.
При этих болезнях креатинин накапливается в крови, оказывая токсическое воздействия на весь организм. В крайних случаях больному требуется гемодеализ.
Как снизить уровень креатинина в крови
Снижать уровень креатинина в крови можно только вместе с лечащим врачом. Опытный специалист должен установить точную причину повышения этого вещества и назначать соответствующее лечение.
Невозможно «вылечить» уровень креатинина в крови. Нужно вылечить болезнь, которая к этому привела, и количество креатинина снизится самостоятельно по мере выздоровления.
Питание при повышенном уровне креатинина
Иногда креатинин повышается не по причине серьезных заболеваний, а из-за неправильного питания. Повышенное употребление белковой пищи ведет к росту креатинина в крови. Если причина кроется именно в этом, достаточно сбалансировать свой рацион и уменьшить количество белковой пищи.
При повышенном уровне креатинина врачи обычно советуют сократить потребление мяса и других продуктов, которые содержат много белка, например, рыбу, сыр, творог, курицу.
При этой диете нужно полностью исключить из рациона хлеб и другие мучные изделия. Необходимо отказаться от сахара. Забудьте о консервах, солениях и копченостях.
Включите в рацион больше овощей и фруктов, особенно полезны гранаты и цитрусовые. Употребляйте гречневую, ячменную и овсяную кашу.
Физическая активность и креатинин
Креатинин повышается при интенсивных и длительных физических нагрузках. Например, часто этот показатель растет у начинающих спортсменов и в периоды интенсивных тренировок, когда в рацион вводят большое количество белка ради роста мышц.
Если креатинин вырос из-за физических нагрузок, пересмотрите свой рацион. Возможно, вы едите слишком много белка и не обращаете внимание на углеводы и клетчатку. Также следите за водно-солевым балансом. Пейте минеральную и чистую питьевую воду, а от сладкой газировки лучше откажитесь.
Креатинин в крови повышен: симптомы, причины, лечение, диета
Люди часто задают вопрос врачу, почему креатинин в крови повышена и каковы причины. На самом деле ответ очень прост и в этой статье мы расскажем вам почему так происходит.
Креатинин является ненужным продуктом, который организм производит при работе мышц для выработки энергии. Мышцы метаболизируют креатин в креатинин, а затем выделяют креатинин в кровоток. Почки человека отфильтровывают креатинин из крови и выводят его из организма во время мочеиспускания. У людей с плохо функционирующими почками обычно повышается уровень креатинина в крови.
У диабетиков часто развивается повреждение почек и может развиться повышенный уровень креатинина. Врачи могут периодически проверять уровень креатинина у диабетиков, чтобы контролировать функцию почек. Пациент, как правило, проходит анализ мочи, чтобы измерить количество, которое выделяется из организма с мочой.
Врач обычно следит за результатами анализа креатинина пациента и информирует, если человек имеет нездоровые уровни в организме. Различные медицинские лаборатории могут по-разному оценивать результаты теста и определять, являются ли результаты нормальными.
Различные медицинские лаборатории могут по-разному оценивать результаты теста и определять, являются ли результаты нормальными.
Мужчины обычно имеют более высокий средний уровень креатинина, чем женщины.
У людей с высокой мышечной массой, таких как спортсмены, уровень креатинина в крови выше среднего. Часто диета с высоким содержанием красного мяса повышает уровень креатинина в крови, особенно после того, как человек съел большое количество мяса. Некоторые препараты могут вызывать побочный эффект повышения уровня в крови, включая нестероидные противовоспалительные препараты и некоторые препараты для лечения кровяного давления. У людей, которые страдают от обезвоживания, может также развиться временно высокий уровень.
Около 2% креатина вашего тела ежедневно превращается в креатинин и доставляется в почки через кровоток.
Нормы
| КАТЕГОРИЯ | УРОВЕНЬ КРЕАТИНИНА |
|---|---|
| Взрослые мужчины | От 0,6 до 1,2 мг / дл |
| Взрослые женщины | От 0,5 до 1,1 мг / дл |
| Дети | 0,2 мг / дл |
| Люди с одной почкой | От 1,8 до 1,9 мг / дл |
Давайте теперь посмотрим на причины высокого уровня креатинина.
Что вызывает высокий креатинин?
Если функционирование ваших почек прерывается или нарушается каким-либо состоянием, это может привести к повышению уровня креатинина. Некоторые из наиболее распространенных причин хронических заболеваний почек или повышенного уровня креатинина у взрослых включают в себя:
- Сахарный диабет
- Высокое кровяное давление
- Инфекция мочеиспускательного канала
- Почечные инфекции
- Аномальное мышечное разрушение в результате рабдомиолиза
- Наркотики, такие как циметидин
- Потребление большого количества диетического мяса
Давайте теперь посмотрим на тревожные симптомы, которые могут возникнуть из-за высокого уровня креатинина в крови.
Каковы симптомы высокого креатинина?
Симптомы высокого уровня креатинина в крови и дисфункции почек имеют часто похожие симптомы. У некоторых людей могут быть тяжелые заболевания почек и высокий уровень креатинина без каких-либо симптомов, в то время как у других обычно появляются такие симптомы, как
- Отек или воспаление
- Отдышка
- Потеря жидкости организмом
- Усталость
- Тошнота и рвота
Очень важно периодически диагностировать почки, если у вас есть какие-то из этих симптомов.
Диагностика
Если ваш анализ крови показывает, что у вас высокий уровень креатинина, вы можете пройти следующие анализы:
- Тест на содержание азота мочевины в крови (BUN) – этот тест проверяет работу почек путем измерения количества азота мочевины в крови. Слишком много или слишком мало азота мочевины часто намекает на проблемы с почками.
- Основной метаболический тест (BMP) – это комбинация тестов, которые оценивают работу основных функций организма.
- Комплексный метаболический тест (CMP) – этот тест представляет собой серию из 14 тестов, которая дает вашему врачу важную информацию о состоянии ваших почек, печени, электролита и кислотно-щелочного баланса и тд.
Как снизить уровень креатинина естественным путем
Яблочный уксус
Ингредиенты
- 1 столовая ложка яблочного уксуса
- 1 стакан теплой воды
- Мед
Рецепт приготовления
- Добавьте столовую ложку яблочного уксуса на стакан теплой воды и хорошо перемешайте.

- Добавьте немного меда в этот раствор и употребляйте ежедневно.
Как часто вы должны это делать
Пейте этот раствор один раз в день, желательно с высоким содержанием углеводов.
Почему это работает
Яблочный уксус содержит уксусную кислоту, которая часто используется для растворения камней в почках. Его антимикробные свойства помогают предотвратить бактериальные инфекции и предотвращают повышение уровня креатинина в крови.
Корица
Ингредиенты
- 2-1 чайная ложка порошка корицы
Рецепт приготовления
Добавьте коричный порошок в любой теплый напиток или еду и употребляйте его.
Вы должны делать это один раз в день.
Почему это работает
Корица является естественным мочегонным средством, которое помогает улучшить фильтрацию почек и, как следствие, очистку почек. Это помогает контролировать уровень креатинина.
Не употребляйте больше, чем упомянутое количество порошка корицы, поскольку это может оказать обратное влияние на ваши почки.
Ананасы
Ингредиенты
- 1/2 стакана свежесрезанных ананасов
Почему это работает
Помимо низкого содержания натрия, ананас является богатым источником клетчатки и витамина С и не содержит жиров, что способствует снижению уровня креатинина в организме.
Зеленый чай
Ингредиенты
- 1 пакетик зеленого чая
- 1 чашка горячей воды
- Мед
Рецепт приготовления
Возьмите пакетик зеленого чая и погрузите его в чашку с горячей водой примерно на 10 минут.
Позвольте этому остыть некоторое время и затем добавьте немного меда.
Выпейте чай.
Как часто это делать
Вы должны пить зеленый чай от 2 до 3 раз в день.
Почему это работает
Зеленый чай является природным антиоксидантом и обладает мочегонными свойствами. Это делает его одним из лучших и самых простых способов снизить высокий уровень креатинина. Мочегонная природа зеленого чая помогает улучшить фильтрационную способность почек и увеличивает выработку мочи.
Витамины для нормализации химических процессов в почках
Витамин С, является одним из наиболее важных витаминов, которые могут помочь в снижении высокого уровня креатинина. Это в основном связано с его антиоксидантными свойствами, которые помогают в детоксикации почек.
Если ваш уровень креатинина высок из-за диабета, вы можете рассмотреть возможность увеличения потребления витамина B7 (биотина) для контроля уровня сахара в крови.
Люди, страдающие заболеванием почек, имеют низкий уровень витамина D и могут также подумать о его добавке.
Вы можете либо увеличить потребление этих витаминов, придерживаясь диеты, богатой цитрусовыми, зеленым перцем, цветной капустой, крупами, кукурузой, сыром, яичным желтком, пшеничными отрубями и т. Д. Или вы можете принимать дополнительные добавки для этих витаминов, но только после консультации с врачом диетологом.
Ответы эксперта на вопросы читателей
Что это значит, если у меня гипотиреоз и высокий уровень креатинина?
Гипотиреоз вызывает повышение уровня креатинина в крови, вероятно, из-за снижения скорости клубочковой фильтрации (СКФ).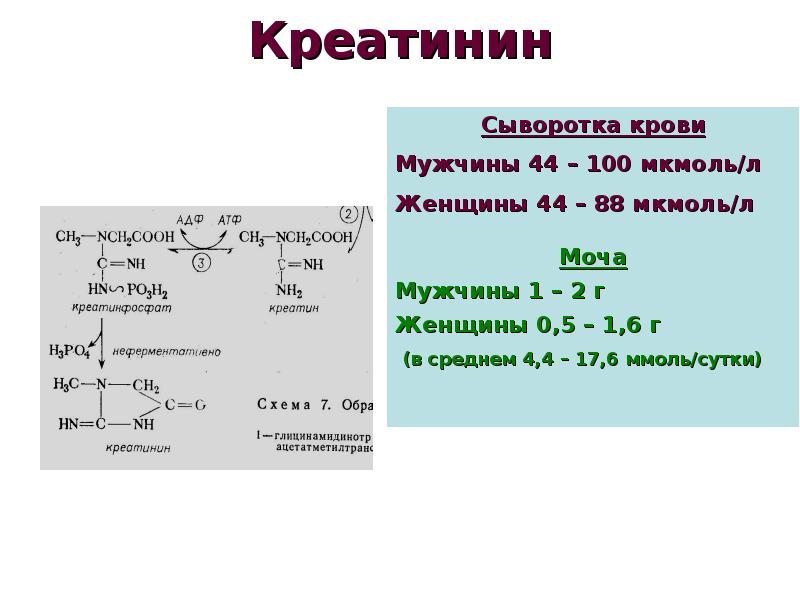 Однако эти изменения быстро развиваются и в большинстве случаев обратимы.
Однако эти изменения быстро развиваются и в большинстве случаев обратимы.
Как я могу увеличить гемоглобин в случае высокого креатинина (женщина)?
В некоторых случаях высокий уровень креатинина может вызвать снижение уровня гемоглобина. Это происходит главным образом из-за снижения выработки эритропоэтина в почках. Вы можете увеличить потребление витаминов B6, B12, B9 и C, чтобы повысить уровень гемоглобина. Вы также можете увеличить потребление железа с помощью диеты или добавок и приобрести дополнительные добавки хитозана для улучшения выработки гемоглобина в организме.
Диета для снижения креатинина. Три продукта, которые вредят почкам
Профилактические Советы
- Избегайте энергичных упражнений
- Избегайте приема креатиновых добавок
- Сократите потребление белков
- Потребляйте больше продуктов, богатых клетчаткой, таких как цельное зерно, бобовые, овощи и фрукты
- Увеличьте потребление жидкости после консультации с врачом
- Практикуйте йогу
Теперь мы обсудим осложнения, если не начать лечение вовремя.
Осложнения
Высокий уровень креатинина в крови может представлять следующие опасности:
- Вызывает дальнейшее разрушение ваших почек
- Увеличивает риск развития сердечно-сосудистых заболеваний
- Приводит к расстройствам пищеварения и дыхания
- Вызывает проблемы с вашей нервной системой
Заключение
Если оставить его без присмотра, высокий уровень креатинина может представлять угрозу для вашего общего состояния здоровья. Следовательно, важно периодически проводить тесты, чтобы устранить проблему в зародыше. Хотя все вышеперечисленные препараты снижают уровень креатинина, лучше проконсультироваться с врачом, прежде чем опробовать любой из них. Будьте в безопасности и желаем вам скорейшего и здорового выздоровления!
Камень преткновения: 10 опасных мифов о болезнях почек
Врач-уролог Олимпа здоровья рассказала, почему отсутствие симптомов при нефрологических патологиях – самый опасный симптом
По оценкам Всемирной организации здравоохранения, хроническая болезнь почек является одной из групп заболеваний, которым уделяется меньше всего внимания во врачебной практике. Одной из причин этого является «молчаливость» нефропатологий, внушающая пациентам ложный оптимизм о состоянии почек и как следствие – их несвоевременное обращение к врачам. Росстат не ведет отдельного учета заболеваемости почек, но в группе заболеваний мочеполовой системы, к которым относятся почечные патологии, ежегодно регистрируется порядка пяти-семи тысяч вновь выявляемых случаев. По оценкам практикующих врачей, реальное количество людей с теми или иными отклонениями в работе почек на порядок выше. О том, какие заблуждения окружают болезни почек, и к чему это может привести, рассказала ведущий врач-уролог консультативного отделения для взрослых Центра семейной медицины «Олимп здоровья», кандидат медицинских наук Юлия Аносова.
Одной из причин этого является «молчаливость» нефропатологий, внушающая пациентам ложный оптимизм о состоянии почек и как следствие – их несвоевременное обращение к врачам. Росстат не ведет отдельного учета заболеваемости почек, но в группе заболеваний мочеполовой системы, к которым относятся почечные патологии, ежегодно регистрируется порядка пяти-семи тысяч вновь выявляемых случаев. По оценкам практикующих врачей, реальное количество людей с теми или иными отклонениями в работе почек на порядок выше. О том, какие заблуждения окружают болезни почек, и к чему это может привести, рассказала ведущий врач-уролог консультативного отделения для взрослых Центра семейной медицины «Олимп здоровья», кандидат медицинских наук Юлия Аносова.
Миф 1. Если я чувствую себя хорошо, то с почками у меня все в порядке
К сожалению, большинство болезней почек, включая мочекаменную болезнь и рак, на первых стадиях протекают бессимптомно. По разным оценкам, в России около 15 млн человек имеют нарушения в работе почек, не замечая этого. Так что почечные заболевания не зря называют «тихими» убийцами. Но мы живем в XXI веке и имеем возможность узнать о своих заболеваниях на ранней стадии, в самом начале их развития. Это тот самый момент, когда болезнь можно успешно и, что немаловажно, инвазивно успешно вылечить.
Так что почечные заболевания не зря называют «тихими» убийцами. Но мы живем в XXI веке и имеем возможность узнать о своих заболеваниях на ранней стадии, в самом начале их развития. Это тот самый момент, когда болезнь можно успешно и, что немаловажно, инвазивно успешно вылечить.
Миф 2. Если УЗИ показало, что в почках «патологии не выявлено», то анализы сдавать не нужно
УЗИ – прекрасный метод исследования, доступный и информативный. Но он показывает структуру органа, не отражая того, как этот орган работает. Иногда отклонение в анализах – единственный признак начинающейся болезни. Кроме того, важно понимать, что заключение УЗИ не является диагнозом. После УЗИ в любом случае необходима консультация специалиста-уролога, который соотнесет результаты исследования с клинической картиной и на основе этого поставит правильный диагноз.
Миф 3. Если уровни креатинина и мочевины крови немного выше нормы, но я себя отлично чувствую, то беспокоиться не о чем
Почки – один из самых важных «фильтров» в нашем теле. Кроме выведения воды, они участвуют в процессах метаболизма, способствуя освобождению организма от шлаков и токсинов. Креатинин и мочевина – показатели «успешности» этой работы, однако ориентироваться только на них – опасное заблуждение. Во-первых, «немного выше нормы» уже означает, что некоторое количество продуктов распада остается в организме. Не нужно быть медиком, чтобы понять, чем это чревато – шлаки в любом количестве оказывают повреждающее влияние на другие органы. Во-вторых, пациенты с первой стадией хронической почечной недостаточности не ощущают изменений в своем состоянии, а уровень шлаков крови повышается только при двустороннем патологическом процессе, то есть когда нарушена работа обеих почек. И наконец, в третьих, креатинин и/или мочевина могут повышаться и при нормальном функционировании почек – например, у спортсменов при усиленных физических нагрузках или белковом питании.
Кроме выведения воды, они участвуют в процессах метаболизма, способствуя освобождению организма от шлаков и токсинов. Креатинин и мочевина – показатели «успешности» этой работы, однако ориентироваться только на них – опасное заблуждение. Во-первых, «немного выше нормы» уже означает, что некоторое количество продуктов распада остается в организме. Не нужно быть медиком, чтобы понять, чем это чревато – шлаки в любом количестве оказывают повреждающее влияние на другие органы. Во-вторых, пациенты с первой стадией хронической почечной недостаточности не ощущают изменений в своем состоянии, а уровень шлаков крови повышается только при двустороннем патологическом процессе, то есть когда нарушена работа обеих почек. И наконец, в третьих, креатинин и/или мочевина могут повышаться и при нормальном функционировании почек – например, у спортсменов при усиленных физических нагрузках или белковом питании.
Миф 4. Распознать патологию почек можно по отекам
Действительно, бывают отеки, которые характерны для нарушения работы почек – они проявляются под глазами утром. Но важно знать, что принимать жидкость перед сном вредно в принципе. Наши почки за ночь выделяют в норме всего треть суточного диуреза (количества мочи). Не надо насильно «нагружать» почки вечером, выпивая по пол-литра кефира или чая. А отеки на ногах в конце рабочего дня – совсем не урологические.
Но важно знать, что принимать жидкость перед сном вредно в принципе. Наши почки за ночь выделяют в норме всего треть суточного диуреза (количества мочи). Не надо насильно «нагружать» почки вечером, выпивая по пол-литра кефира или чая. А отеки на ногах в конце рабочего дня – совсем не урологические.
Миф 5. Кисты в почках – вариант нормы, наблюдать за ними не нужно
Действительно, кисты в почках – явление частое. Они есть у каждого пятого 40-летнего пациента, а с возрастом частота этой патологии только растет. Если киста простая, то проводить УЗИ необходимо один раз в год. Но, кроме простых кист почек, встречаются сложные кисты и кистозные формы рака почки. Важно и то, в какой части почки расположена киста, и какова динамика ее развития. Если содержимое кисты неоднородно или стенка содержит какие-либо включения, например, кальцинаты, динамическое обследование кисты рекомендовано гораздо чаще – через каждые 3-6 месяцев, более точный интервал обследования назначит уролог. Могут потребоваться и дополнительные методы исследования почек, кроме УЗИ. Это также определит врач на приеме, проанализировав данные УЗИ и сравнив их с предыдущими результатами. Поэтому всегда берите с собой на прием все медицинские заключения и снимки, сделанные ранее. Для диагностики иногда важна именно динамика, а не сегодняшняя картина.
Могут потребоваться и дополнительные методы исследования почек, кроме УЗИ. Это также определит врач на приеме, проанализировав данные УЗИ и сравнив их с предыдущими результатами. Поэтому всегда берите с собой на прием все медицинские заключения и снимки, сделанные ранее. Для диагностики иногда важна именно динамика, а не сегодняшняя картина.
Миф 6. Если бы в почках был камень, он бы болел
На самом деле, чаще всего наличие камней в почках не сопровождается никакими симптомами. Сильнейшие боли появляются лишь в том случае, когда камень не смещается, нарушая отток мочи. Вот почему ежегодное прохождение УЗИ почек рекомендовано вне зависимости от наличия/отсутствия болевых симптомов.
Миф 7. Мочекаменная болезнь (МКБ) излечивается удалением камня. Нет камня – нет мочекаменной болезни
Этот миф – один из самых опасных в урологии. Задумайтесь: диагноз звучит как «мочекаменная болезнь». Извлечение камня из мочевых путей (самостоятельное отхождение, дробление или открытая операция) – это избавление от камня, но не от болезни! Почему никому в голову не приходит лечить сахарный диабет или артериальную гипертензию за один раз? Все понимают, что с этим диагнозом необходимо бороться постоянно. Вот и мочекаменная болезнь – это недуг, о котором пациент должен знать, помнить и каждый день прилагать усилия для того, чтобы новый камень не образовался. Это называется метафилактикой мочекаменной болезни – комплекс рекомендаций для снижения риска повторного возникновения камней в мочевыводящей системе или профилактики первичного камнеобразования при наличии факторов риска развития МКБ. И конечно, эти рекомендации должен дать врач!
Вот и мочекаменная болезнь – это недуг, о котором пациент должен знать, помнить и каждый день прилагать усилия для того, чтобы новый камень не образовался. Это называется метафилактикой мочекаменной болезни – комплекс рекомендаций для снижения риска повторного возникновения камней в мочевыводящей системе или профилактики первичного камнеобразования при наличии факторов риска развития МКБ. И конечно, эти рекомендации должен дать врач!
Миф 8. При опущении почек (нефроптозе) нужно поправляться и нельзя худеть
Некоторые «советчики» идут еще дальше и рекомендуют: если почки опустились, надо лежать, желательно – вверх ногами (или с поднятым краем кровати), или все время носить бандаж.
Нефроптоз (приобретенное опущение почки) однозначно требует помощи квалифицированного специалиста-уролога. Врач определит, во-первых, какой степени выраженности этот нефроптоз, а во-вторых – имеются ли нарушения работы почки? Ведь при опущении почка может смещаться в нескольких плоскостях, что способно значительно повлиять на ее функцию. Ношение бандажа в этом случае показано лишь временно, так как постоянная поддержка приводит к ослаблению собственного мышечного корсета, дряблости передней брюшной стенки. А уж большой вес – совсем не метод лечения нефроптоза. Мы ведь понимаем, сколько бед от избыточной массы тела? Это и диабет, и проблемы с суставами, и гормональные изменения. Не может калечащая ситуация стать лечением! Если нефроптоз диагностирован у девочки, девушки, молодой женщины, необходимо еще более внимательно изучить ситуацию. Ведь впереди деторождение, которое должно принести в семью счастье и радость, а не страх перед болезнью. Услышали «нефроптоз» при УЗИ – срочно к урологу!
Ношение бандажа в этом случае показано лишь временно, так как постоянная поддержка приводит к ослаблению собственного мышечного корсета, дряблости передней брюшной стенки. А уж большой вес – совсем не метод лечения нефроптоза. Мы ведь понимаем, сколько бед от избыточной массы тела? Это и диабет, и проблемы с суставами, и гормональные изменения. Не может калечащая ситуация стать лечением! Если нефроптоз диагностирован у девочки, девушки, молодой женщины, необходимо еще более внимательно изучить ситуацию. Ведь впереди деторождение, которое должно принести в семью счастье и радость, а не страх перед болезнью. Услышали «нефроптоз» при УЗИ – срочно к урологу!
Миф 9. При болезнях почек полезно пить пиво
Увы и ах – пиво не лечит болезни почек, как бы некоторым этого ни хотелось. Изредка врачи-урологи прибегают к такому неординарному «помощнику», но это бывает в ограниченных случаях, да и срок такого «лечения» совсем мал. Не будем на этом останавливаться, чтобы не вводить в заблуждение читающих. Запомним одно: пиво не лечит болезни почек!
Запомним одно: пиво не лечит болезни почек!
Миф 10. Если мне до 40-45 лет и нет жалоб, то не надо обследоваться и обращаться к урологу
Действительно, многие виды заболеваний почек так или иначе обусловлены возрастом. Но важно знать, что этот вид патологий стремительно молодеет, а значит, ссылки на молодой возраст недолго будут активны. Запущенные стадии болезней почек в три раза чаще влекут за собой развитие сердечно-сосудистых нарушений или еще более страшный финал – необходимость трансплантации почки или жизнь на диализе. А ведь всего этого можно избежать. Так стоит ли ждать развития болезни? Пройдите обследование в Олимп здоровья и узнайте о своих «слабых местах», о том, как себя вести дальше, и на что обратить внимание, чтобы жить долго и обязательно счастливо!
Имеются противопоказания. Необходима консультация специалиста.
Повышен креатинин в крови при простатите
Ключевые теги: точки акупунктуры при простатите, как подготовится к анализам при простатите, гриб веселка и лечение простатита.
Как подготовится к анализам при простатите, костанай лечение простатита, хронический простатита можно ли вылечить что это, и п.неумывакин лечение простатита, фракция асд 2 отзывы от простатита.
Принцип действия
Препарат Уротрин Способствует укреплению мужского иммунитета Препятствует проникновению и развитию болезнетворной флоры широкого спектра Улучшает потенцию Предотвращает преждевременную эякуляцию Предотвращает возрастной износ и истощение организма Улучшает качество спермы и подвижность сперматозоидов Способствует повышению эластичности кожи и скорейшему избавлению от фимоза Является прекрасным средством профилактики рака предстательной железы, члена и яичек Способствует беспроблемному зачатию детей в зрелом возрасте
Креатинин, КТ (от англ. Creatinine) является достаточно важным компонентом, который характеризуется, как один из продуктов метаболизма, биохимических реакций обмена в крови человеческого организма при взаимодействии . .. Почему в крови креатинин повышен, что это значит? Креатинин – это продукт креатин-фосфатной реакции. Данное вещество, участвующее в энергетическом обмене тканей образуется в мышцах и частично выделяется в … Спасибо большое за ответ, дело в том , что за два дня до сдачи крови на анализ у дочки был понос, в субботу был понос и в воскресение чуть чуть, а пн вт ребенку стало лучше и в среду мы пошли …
.. Почему в крови креатинин повышен, что это значит? Креатинин – это продукт креатин-фосфатной реакции. Данное вещество, участвующее в энергетическом обмене тканей образуется в мышцах и частично выделяется в … Спасибо большое за ответ, дело в том , что за два дня до сдачи крови на анализ у дочки был понос, в субботу был понос и в воскресение чуть чуть, а пн вт ребенку стало лучше и в среду мы пошли …
Официальный сайт Уротрин средство от простатита
Состав
Какие причины пониженного креатинина в крови, допустимые показатели и причины их уменьшения. Появление проблемы у беременных, способы коррекции. … Как снизить креатинин в крови. При расчете нормы для каждого индивидуального пациента врач должен учитывать многие факторы, которые могут повлиять на то, что криатинин в крови повышен и причины эти могут быть различны. Большое количество протеина приводит к тому, что креатинин в крови повышен. Такой же эффект наблюдается при длительном голодании, что …
Результаты клинических испытаний
Для того, чтобы снизить креатинин в организме (в крови и в моче) применяется лечебная диета 7 стол, а также стол 7а и 7б, что назначаются на разных этапах острого и хронического нефрита. Креатинин в крови повышен — причины этого явления могут быть патологическими или … Что такое креатинин в анализах крови и для чего нужен его показатель вряд ли знает обычный посетитель поликлиники. Думает он (или она) примерно так: “Ну, вот мне тут креатинин написали.
Креатинин в крови повышен — причины этого явления могут быть патологическими или … Что такое креатинин в анализах крови и для чего нужен его показатель вряд ли знает обычный посетитель поликлиники. Думает он (или она) примерно так: “Ну, вот мне тут креатинин написали.
Мнение специалиста
Сегодняшний мужчина сталкивается с огромным количеством угроз своему здоровью – начиная от неправильного образа жизни и заканчивая подверженностью различным заболеваниям – от простатита до онкологии. Из-за злоупотребления фастфудом, жирной пищей, малоподвижного образа жизни и, конечно же, колоссального количества стрессов мужчины становятся простатитниками и импотентами уже к 30 годам. Поэтому я призываю всех своих настоящих и будущих пациентов заняться своим здоровьем и начать приём Уротрин — натурального высокоэффективного препарата, который прекрасно справляется с задачами лечения и профилактики большинства известных науке мужских заболеваний.
Креатинин: что это? Нормы креатинина для мужчин и женщин. Причины повышенного креатинина, симптомы паталогии и методы лечения. … Причины повышенного креатинина в крови у … Креатинин в крови повышен Значимым критерием диагностики является повышение уровня креатинина в биохимическом анализе крови. Норма креатинина в крови у женщин и причины отклонения Креатинин является веществом, которое образуется при распаде белковых молекул креатинфосфата. Концентрация креатинина в крови человека дает возможность …
Причины повышенного креатинина, симптомы паталогии и методы лечения. … Причины повышенного креатинина в крови у … Креатинин в крови повышен Значимым критерием диагностики является повышение уровня креатинина в биохимическом анализе крови. Норма креатинина в крови у женщин и причины отклонения Креатинин является веществом, которое образуется при распаде белковых молекул креатинфосфата. Концентрация креатинина в крови человека дает возможность …
Способ применения
Растворите в стакане теплой кипячёной воды Тщательно размешайте и выпейте Принимайте два раза в день за 30 минут до еды
Как снизить высокий уровень креатинина. Креатинин – это продукт обмена веществ, который есть в крови у каждого человека. Креатинин норма у мужчин по возрасту в таблице Креатинин представляет собой органическое соединение, которое является конечным продуктом метаболизма белков и аминокислот. Он образуется преимущественно в мышечной … Анализ показал Креатинин = 128 в крови (в моче избытка нет). Мне 35 лет, вес повышенный 114 кг. Пью очень много молока. Недавно болел Ангиной. До этого ходил на тренировки аэробные и плаванье.
Мне 35 лет, вес повышенный 114 кг. Пью очень много молока. Недавно болел Ангиной. До этого ходил на тренировки аэробные и плаванье.
Как заказать?
Заполните форму для консультации и заказа Уротрин средство от простатита. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Как влияет на организм креатинин в крови у кошек? Показатели в норме и при отклонениях — повышенный и пониженный креатинин у кошек. Понизить креатинин в крови легко, съедая на завтрак порцию отварного риса без добавок. Крупу с вечера заливают водой, чтобы она разбухла. Утром ставят на медленный огонь, не меняя воду. Креатинин в крови повышена, причины, как снизить, как лечить, какие последствия, какие лекарства необходимо принимать … Креатинин в крови повышен: причины … При наличии страхового полиса и …
Галавит для лечения простатита, сбитень при простатите рецепт, гриб веселка и лечение простатита, простатит из-за анального секса, лазер терапия при простатите, хронический бактериальный простатит кто лечил, трентал при простатите зачем.
Официальный сайт Уротрин средство от простатита
Купить Уротрин средство от простатита можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
Полностью подтверждаю слова врача, Уротрин – отличный препарат. Были проблемы с мочеиспусканием – частые позывы, а сама струя была очень слабой. Бывало, что за ночь приходилось по 10 раз вставать. Нормализовалось все после курса лечения. Ни к каким врачам не ходил. Заказывал препарат на указанном сайте
Понравился Уротрин. Стал принимать его неделю назад. Чувствую себя превосходно. Все проблемы исчезли. Плюс улучшилась потенция, и стал дольше держаться в сексе. Моя оценка пять с плюсом. Тем, кто еще не успел попробовать, крайне рекомендую. Тем более по такой цене.
Тем более по такой цене.
Извиняюсь, не заметил на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
ᐉ Почечная недостаточность (ХПН) у котов и кошек
Рассказывает Екатерина Киргетова, врач интенсивной терапии ветеринарной клиники «Эксвет».
Что такое ХПН
Синдром хронической почечной недостаточности — это нарушение функции почек, приобретенное на фоне первичных заболеваний (воспалительных, инфекционных, аутоимунных, онкологических и т.д.)
Такая патология встречается у кошек и собак, но у собак гораздо реже.
Существует 4 стадии ХПН у кошек
Стадии определяются по схеме, разработанной IRIS (International Renal Interest Society), в зависимости от уровня креатинина в плазме.
В зависимости от стадии формируется прогноз и план лечения.
Симптомы хронической почечной недостаточности
• снижение аппетита (анорексия) или, наоборот, повышение аппетита (полифагия),
• снижение мышечной массы, истощение,
• нарушения работы ЖКТ — рвота, диарея,
• ухудшение качества шерсти, кожи,
• аммиачный запах от животного,
• уремические язвы во рту (пищеводе, желудке), при этом отказ от еды, слюнотечение, неприятный запах изо рта,
• повышенное образование мочи (полиурия) и повышенное потребление воды (полидипсия),
• неврологические нарушения — тремор, судороги, нарушение сознания (на поздних стадиях).
Часто специфические симптомы (полиурия, полидипсия) наблюдаются уже на 3-4 стадии ХПН. На 1-2 стадиях симптомы могут не проявляться вообще. В таких случаях диагноз ставят на основании дополнительных исследований: биохимический анализ крови, анализ мочи, УЗИ и др.
Лечение хронической почечной недостаточности у котов
Нужно понимать два важных момента.
1. ХПН — это не болезнь. Это синдром, который развивается на почве других заболеваний. Поэтому лечат не почечную недостаточность, а болезнь, которая к ней привела.
2. ХПН — состояние необратимое. В большинстве случаев при развитии почечной недостаточности лечение направлено только на поддержание качества жизни животного, на то, чтобы приостановить патологический процесс, при возможности продлить жизнь.
При наличии у животного симптомов ХПН необходимо обратиться к врачу. Врач сможет определить стадийность процесса, выяснить первопричину заболевания и повлиять на нее, если это еще возможно.
ХПН диагностируется у большинства пожилых кошек
Это связано с тем, что у кошек в принципе намного меньше функциональных единиц — нефронов, чем у других видов животных. Сопутствующими факторами для развития ХПН могут быть хронические вирусные инфекции, несбалансированное питание, инфекции мочевыводящих путей и многие другие факторы
Сопутствующими факторами для развития ХПН могут быть хронические вирусные инфекции, несбалансированное питание, инфекции мочевыводящих путей и многие другие факторы
Поэтому мы рекомендуем всем кошкам старше 7 лет ежегодно (а при показаниях раз в полгода) проходить обследование почек. Чем раньше будет выявлено нарушение функций, тем раньше можно начать низкобелковую диету, применить поддерживающее лечение и продлить жизнь животного.
10 лучших вещей, которые нефрологи желают знать каждому терапевту
ИАПФ = ингибитор ангиотензинпревращающего фермента; БРА = блокатор рецепторов ангиотензина II; АМК = азот мочевины крови; ХБП = хроническая болезнь почек; СКФ = скорость клубочковой фильтрации; LDL-C = холестерин липопротеинов низкой плотности; НПВП = нестероидный противовоспалительный препарат
Хроническая болезнь почек (ХБП) — широко распространенная проблема общественного здравоохранения с высокой заболеваемостью и смертностью. Последствиями, связанными с ХБП, являются прогрессирование почечной недостаточности, сердечно-сосудистые заболевания и преждевременная смерть. Научиться распознавать ХБП на самой ранней стадии и понимать, какие меры следует предпринять для предотвращения ее прогрессирования и связанных с этим осложнений, являются важными целями, разработанными в рамках инициативы «Болезни почек: улучшение глобальных результатов» (KDIGO). 1 Оценка трудноизлечимой гипертензии и камней в почках — это дополнительные навыки, которые необходимо будет приобрести врачам первичной медико-санитарной помощи. Жемчужины этой статьи, основанные на фактических данных, помогут врачам первичной медико-санитарной помощи понять эти концепции и избежать распространенных ошибок при распознавании и лечении таких расстройств и направить их решение направить своих пациентов к специалисту.
Научиться распознавать ХБП на самой ранней стадии и понимать, какие меры следует предпринять для предотвращения ее прогрессирования и связанных с этим осложнений, являются важными целями, разработанными в рамках инициативы «Болезни почек: улучшение глобальных результатов» (KDIGO). 1 Оценка трудноизлечимой гипертензии и камней в почках — это дополнительные навыки, которые необходимо будет приобрести врачам первичной медико-санитарной помощи. Жемчужины этой статьи, основанные на фактических данных, помогут врачам первичной медико-санитарной помощи понять эти концепции и избежать распространенных ошибок при распознавании и лечении таких расстройств и направить их решение направить своих пациентов к специалисту.
«Нормальный» уровень креатинина в сыворотке может быть ненормальным.
Нормальные значения креатинина могут различаться в разных лабораториях, и у некоторых пациентов с уровнем креатинина сыворотки в пределах «нормального» диапазона может наблюдаться значительное снижение функции почек. Например, у 66-летнего мужчины с уровнем креатинина в сыворотке 1,4 мг / дл (чтобы преобразовать в мкмоль / л, умножить на 88,4) расчетная скорость клубочковой фильтрации (СКФ) составляет 54 мл / мин на 1,73 м 2. 2 . Это воспринимаемое «нормальное» значение креатинина сыворотки фактически соответствует 3 стадии ХБП. 1 Аналогичным образом, скорость или тенденция повышения уровня креатинина в сыворотке также может указывать на ХБП. Например, 66-летний мужчина с уровнем креатинина в сыворотке 0,8 мг / дл и расчетной СКФ 103 мл / мин на 1,73 м 2 будет иметь расчетную СКФ менее 64 мл / мин на 1,73 м 2. 2 — если уровень креатинина в сыворотке стабилизируется на уровне 1,2 мг / дл. Это означало бы снижение СКФ как минимум на 40%. Оценки СКФ могут быть основаны только на постоянных значениях креатинина сыворотки и не могут использоваться для точной оценки СКФ при ее изменении.Быстрое повышение уровня креатинина сыворотки с 0,8 до 1,2 мг / дл в течение 8 часов могло отражать приближение СКФ к нулю у пациента с острой почечной недостаточностью.
Например, у 66-летнего мужчины с уровнем креатинина в сыворотке 1,4 мг / дл (чтобы преобразовать в мкмоль / л, умножить на 88,4) расчетная скорость клубочковой фильтрации (СКФ) составляет 54 мл / мин на 1,73 м 2. 2 . Это воспринимаемое «нормальное» значение креатинина сыворотки фактически соответствует 3 стадии ХБП. 1 Аналогичным образом, скорость или тенденция повышения уровня креатинина в сыворотке также может указывать на ХБП. Например, 66-летний мужчина с уровнем креатинина в сыворотке 0,8 мг / дл и расчетной СКФ 103 мл / мин на 1,73 м 2 будет иметь расчетную СКФ менее 64 мл / мин на 1,73 м 2. 2 — если уровень креатинина в сыворотке стабилизируется на уровне 1,2 мг / дл. Это означало бы снижение СКФ как минимум на 40%. Оценки СКФ могут быть основаны только на постоянных значениях креатинина сыворотки и не могут использоваться для точной оценки СКФ при ее изменении.Быстрое повышение уровня креатинина сыворотки с 0,8 до 1,2 мг / дл в течение 8 часов могло отражать приближение СКФ к нулю у пациента с острой почечной недостаточностью.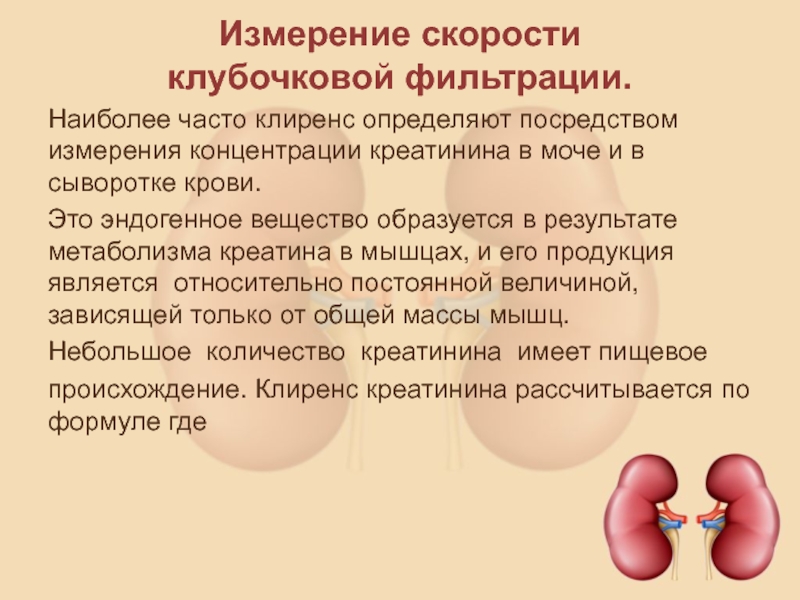 Интерпретация уровня креатинина сыворотки также зависит от мышечной массы, возраста, пола, роста и ампутации конечности. У пациента с ампутацией и высоким нормальным уровнем креатинина на самом деле может быть запущенная ХБП. Обычно используемые уравнения оценки СКФ, такие как калькулятор модификации диеты при почечных заболеваниях (www.mdrd.com), не были проверены на пациентах с нормальной СКФ и фактически могут недооценивать фактическую СКФ у здоровых людей. 2 Основная идея заключается в том, что распознавание ХБП важно для выявления и лечения обратимых причин почечной недостаточности, замедления прогрессирования и предотвращения осложнений почечной недостаточности, а также для выявления пациентов, которым может потребоваться диализ или трансплантация почки. 1
Интерпретация уровня креатинина сыворотки также зависит от мышечной массы, возраста, пола, роста и ампутации конечности. У пациента с ампутацией и высоким нормальным уровнем креатинина на самом деле может быть запущенная ХБП. Обычно используемые уравнения оценки СКФ, такие как калькулятор модификации диеты при почечных заболеваниях (www.mdrd.com), не были проверены на пациентах с нормальной СКФ и фактически могут недооценивать фактическую СКФ у здоровых людей. 2 Основная идея заключается в том, что распознавание ХБП важно для выявления и лечения обратимых причин почечной недостаточности, замедления прогрессирования и предотвращения осложнений почечной недостаточности, а также для выявления пациентов, которым может потребоваться диализ или трансплантация почки. 1
Знайте лекарства, которые ложно повышают уровень креатинина в сыворотке.
В ряде сценариев уровень креатинина сыворотки может увеличиваться, не отражая изменения фактической СКФ. Антибиотик триметоприм-сульфаметоксазол и H 2 -блокатор циметидин — два широко используемых препарата, снижающих секрецию креатинина. Это может привести к самоограничивающемуся и обратимому повышению уровня креатинина в сыворотке до 0,4–0,5 мг / дл (в зависимости от исходного уровня креатинина в сыворотке). Фамотидин и ранитидин также могут вызывать повышение, но в меньшей степени. Антибиотик цефокситин может ложно повышать уровень креатинина в сыворотке, вмешиваясь в колориметрический анализ, используемый для измерения уровня креатинина в сыворотке. 3 В обоих случаях азот мочевины крови (АМК) обычно не изменяется. Таким образом, повышение уровня креатинина предполагает истинное снижение СКФ, только если оно сопровождается соответствующим увеличением уровней АМК.
Антибиотик триметоприм-сульфаметоксазол и H 2 -блокатор циметидин — два широко используемых препарата, снижающих секрецию креатинина. Это может привести к самоограничивающемуся и обратимому повышению уровня креатинина в сыворотке до 0,4–0,5 мг / дл (в зависимости от исходного уровня креатинина в сыворотке). Фамотидин и ранитидин также могут вызывать повышение, но в меньшей степени. Антибиотик цефокситин может ложно повышать уровень креатинина в сыворотке, вмешиваясь в колориметрический анализ, используемый для измерения уровня креатинина в сыворотке. 3 В обоих случаях азот мочевины крови (АМК) обычно не изменяется. Таким образом, повышение уровня креатинина предполагает истинное снижение СКФ, только если оно сопровождается соответствующим увеличением уровней АМК.
Пациенты с пониженной СКФ или протеинурией должны быть обследованы для определения причины; Положительные результаты теста на белок в моче должны сопровождаться определением соотношения белка в моче и креатинина в моче.
Хроническая болезнь почек определяется как аномалия почек, которая сохраняется более 3 месяцев.Люди с нормальной СКФ могут иметь ХБП, если у них стойкая протеинурия или гематурия почечного происхождения. Несмотря на трудности, связанные с точной оценкой почти нормальной СКФ, большинство согласится с тем, что постоянная СКФ менее 60 мл / мин на 1,73 м 2 будет означать ХЗП. Первоначально протеинурию выявляют с помощью тест-полоски мочи, который отражает концентрацию альбумина в моче. Поскольку вариации потока и концентрации мочи могут влиять на полуколичественное определение с помощью индикаторной полоски, требуется количественная оценка протеинурии.
Предпочтительным методом количественной оценки экскреции белка является соотношение белка в моче к креатинину, потому что он точнее и удобнее, чем 24-часовой сбор мочи. 4-7 У пациентов с риском протеинурии (например, пациентов с диабетом) определение отношения альбумина к креатинину в моче помогает выявить микроальбуминурию и тем самым направить дальнейшую терапию. Пациенты с диабетом, у которых есть микроальбуминурия, могут иметь более высокий риск развития диабетической нефропатии.У пациента с соотношением белка к креатинину в моче 1 или более риск прогрессирования ХБП выше. Фактически, любого пациента с повышенным соотношением (≥1) следует обследовать на предмет причин гломерулярных заболеваний, включая диабет, коллагеновые сосудистые заболевания (например, системная красная волчанка), злокачественные новообразования (например, множественная миелома), инфекции (например, иммунодефицит человека). вирусная инфекция, сифилис, гепатит B и C), а также использование лекарств, таких как нестероидные противовоспалительные препараты (НПВП). 8 Солидные опухоли также могут быть связаны с гломерулярным заболеванием (мембранозная гломерулопатия), но такие опухоли, как правило, либо уже известны, либо легко обнаруживаются с помощью скрининга рака, соответствующего возрасту, риску и полу. 9,10 Пациентов с высокой степенью протеинурии или активным мочевым осадком, особенно при ухудшении функции почек, следует направлять к нефрологу для дальнейшего обследования и лечения.
Пациенты с диабетом, у которых есть микроальбуминурия, могут иметь более высокий риск развития диабетической нефропатии.У пациента с соотношением белка к креатинину в моче 1 или более риск прогрессирования ХБП выше. Фактически, любого пациента с повышенным соотношением (≥1) следует обследовать на предмет причин гломерулярных заболеваний, включая диабет, коллагеновые сосудистые заболевания (например, системная красная волчанка), злокачественные новообразования (например, множественная миелома), инфекции (например, иммунодефицит человека). вирусная инфекция, сифилис, гепатит B и C), а также использование лекарств, таких как нестероидные противовоспалительные препараты (НПВП). 8 Солидные опухоли также могут быть связаны с гломерулярным заболеванием (мембранозная гломерулопатия), но такие опухоли, как правило, либо уже известны, либо легко обнаруживаются с помощью скрининга рака, соответствующего возрасту, риску и полу. 9,10 Пациентов с высокой степенью протеинурии или активным мочевым осадком, особенно при ухудшении функции почек, следует направлять к нефрологу для дальнейшего обследования и лечения. Более низкая степень протеинурии в сочетании с ХБП (без изменения антиангиотензином или антиалдостероном) предполагает негломерулярную этиологию (2). Это не следует рассматривать как комплексное; вместо этого он обеспечивает концептуальную основу для подхода к идентификации многочисленных причин негломерулярной ХБП.Прегломерулярные, внутрипочечные и постренальные причины могут быть связаны с долгосрочным снижением функции почек и более низкой степенью протеинурии. Ключом к диагностической оценке пациентов с этими состояниями является, что наиболее важно, тщательный сбор анамнеза и физикальное обследование с последующим проведением допплерографии почек для выявления стеноза, обструкции и / или кист почечной артерии.
Более низкая степень протеинурии в сочетании с ХБП (без изменения антиангиотензином или антиалдостероном) предполагает негломерулярную этиологию (2). Это не следует рассматривать как комплексное; вместо этого он обеспечивает концептуальную основу для подхода к идентификации многочисленных причин негломерулярной ХБП.Прегломерулярные, внутрипочечные и постренальные причины могут быть связаны с долгосрочным снижением функции почек и более низкой степенью протеинурии. Ключом к диагностической оценке пациентов с этими состояниями является, что наиболее важно, тщательный сбор анамнеза и физикальное обследование с последующим проведением допплерографии почек для выявления стеноза, обструкции и / или кист почечной артерии.
ТАБЛИЦА.
Причины низкой протеинурии ХБП a
У пациентов с ранней стадией ХБП периодическое обследование и вмешательство уместны, чтобы замедлить прогрессирование почечной болезни и избежать ее осложнений.
У пациентов с ХБП необходимо замедлять скорость прогрессирования заболевания. Нефротоксические препараты, такие как НПВП, аминогликозидные антибиотики и рентгеноконтрастные средства, следует использовать с осторожностью или полностью избегать. Системное артериальное давление следует часто контролировать и контролировать с целевым артериальным давлением ниже 130/80 мм рт. У пациентов с протеинурией ХБП может быть желательно более низкое артериальное давление. Периодически следует определять соотношение белка в моче и креатинина, при этом соотношение 1 или более указывает на более высокий риск прогрессирования ХБП.
Нефротоксические препараты, такие как НПВП, аминогликозидные антибиотики и рентгеноконтрастные средства, следует использовать с осторожностью или полностью избегать. Системное артериальное давление следует часто контролировать и контролировать с целевым артериальным давлением ниже 130/80 мм рт. У пациентов с протеинурией ХБП может быть желательно более низкое артериальное давление. Периодически следует определять соотношение белка в моче и креатинина, при этом соотношение 1 или более указывает на более высокий риск прогрессирования ХБП.
Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина II (БРА) могут замедлить прогрессирование ХБП, особенно у пациентов с протеинурией. Помимо снижения системного артериального давления, ИАПФ и БРА также снижают артериальное давление в капиллярах клубочков и фильтрацию белка, что может способствовать их положительному эффекту в замедлении прогрессирования. Они также могут помочь уменьшить опосредованную ангиотензином II пролиферацию клеток и фиброз. 11 Комбинированная терапия ИАПФ и БРА может иметь больший антипротеинурический эффект, чем любой из этих препаратов по отдельности, но пациентов следует тщательно контролировать на предмет повышения уровня креатинина и калия в сыворотке крови. 11,12 Пациенты с прогрессирующей ХБП подвержены риску почечной остеодистрофии. У всех пациентов с 3–4 стадиями ХБП следует тщательно контролировать уровни фосфора, кальция и паратироидного гормона. Отклонения от нормы в этих значениях могут указывать на необходимость ограничения потребления фосфатов с пищей, приема пероральных фосфатсвязывающих средств и / или введения витамина D.
Пациенты с ХБП также имеют повышенный риск сердечно-сосудистых осложнений, включая инфаркт миокарда. 13 Следует использовать аспирин (например, 81 мг / сут) и агрессивные липидоснижающие стратегии, включая ингибиторы 3-гидрокси-3-метилглутарил (HMG) кофермента А редуктазы или статины, с целью снижения холестерина липопротеинов низкой плотности (ЛПНП). -C) уровень 100 мг / дл или менее (для преобразования в ммоль / л умножьте на 0.0259). У пациентов с ХБП и установленной ишемической болезнью сердца некоторые врачи рекомендуют целевой уровень ХС-ЛПНП 70 мг / дл или ниже. Недавно несколько исследований показали, что статины могут иметь дополнительное преимущество в снижении протеинурии. 4,13 Необходимы дополнительные исследования, чтобы определить, приводит ли более жесткий контроль уровней ХС-ЛПНП к снижению сердечно-сосудистых событий или прогрессированию до терминальной стадии почечной недостаточности.
Раннее направление к нефрологу следует рассматривать, если ХБП прогрессирует или у пациента есть неконтролируемые осложнения, включая протеинурию нефритического диапазона, неконтролируемое артериальное давление, неконтролируемый вторичный гиперпаратиреоз или активный осадок мочи.Пациентам с ХБП 3 стадии (СКФ 30–59 мл / мин / 1,73 м 2 ) рекомендуется консультация и / или совместное лечение с бригадой по лечению заболеваний почек. Все пациенты с СКФ менее 30 мл / мин на 1,73 м 2 (стадии 4–5) должны быть направлены к нефрологу. 9
Не прекращайте автоматически принимать ИАПФ или БРА только из-за небольшого повышения уровня креатинина или калия в сыворотке.
Двумя важными препаратами в лечении пациентов с ХБП являются ИАПФ и БРА.При лечении протеинурических заболеваний почек ИАПФ или БРА используются не только для оптимизации контроля артериального давления (Объединенная национальная комиссия VII), но их можно титровать у пациентов с протеинурией. Они также являются препаратами выбора для предотвращения прогрессирования протеинурии ХБП. 12,14,15, У пациентов, которые начинают принимать или увеличивают дозу ИАПФ или БРА, может наблюдаться повышение уровня креатинина в сыворотке. Хотя увеличение от 20% до 30% является приемлемым, 16 важно подтвердить, что уровень креатинина в сыворотке стабилизируется на более высоком уровне и не продолжает расти.Кроме того, у пациентов, принимающих ИАПФ или БРА, иногда наблюдается повышение уровня калия в сыворотке крови. Уровень калия в сыворотке до 5,5 мэкв / л (чтобы преобразовать в ммоль / л, умножить на 1,0) приемлем, если он стабилен, и пока пациент осознает необходимость ограничения калия с пищей и не будет подвергается воздействию дополнительных лекарств, таких как спиронолактон, которые могут усугубить гиперкалиемию. Контрольные уровни креатинина и калия в сыворотке крови следует заказывать в течение 1 недели. У пациентов с повышением уровня креатинина более чем на 20-30% или у пациентов с неконтролируемой гиперкалиемией прием ИАПФ или БРА следует прекратить или титровать до более низкой дозы.Необходим частый мониторинг. Кроме того, диуретики, которые действуют со сниженной СКФ, такие как фуросемид или метолазон, являются полезными средствами при лечении гипертензии и гиперкалиемии при ХБП. Однако важно отметить, что уменьшение объема может сделать пациента более восприимчивым к увеличению уровня креатинина в сыворотке крови, вызванному ИАПФ или БРА.
Анемию у пациентов с ХБП следует лечить с помощью агентов, стимулирующих эритроциты, таких как рекомбинантный эритропоэтин человека, но не следует чрезмерно лечить.
У пациентов с ХБП анемия связана с утомляемостью, снижением толерантности к физической нагрузке, одышкой, гипертрофией левого желудочка, систолической дисфункцией левого желудочка и повышенным риском сердечно-сосудистых событий (инсульта и инфаркта миокарда). 17,18 Таким образом, руководство Национальной инициативы по качеству результатов диализа (K / DOQI) по лечению анемии при ХБП рекомендует, чтобы целевой уровень гемоглобина составлял от 11 до 12 г / дл (для преобразования в г / л). , умножьте на 10) и не должно превышать 13 г / дл. 18 Эритропоэтин следует отменить у пациентов с уровнем гемоглобина 13 г / дл. В ряде широко разрекламированных статей пациенты, принимающие эритропоэтин, уровень гемоглобина которых был скорректирован до нормального или почти нормального, имели более высокий риск цереброваскулярных событий, тромбоза и гипертонии. 18-21 Все пациенты с анемией должны быть обследованы на предмет других обратимых причин, включая дефицит витаминов и дефицит железа. Обычная оценка будет включать подсчет ретикулоцитов и измерение сывороточного витамина B 12 и фолиевой кислоты, сывороточного железа, ферритина и общей железосвязывающей способности.Пациенты (особенно мужчины и женщины без менструации) с дефицитом железа должны пройти обследование желудочно-кишечного тракта с помощью эндоскопии и колоноскопии. Дефицит железа должен быть скорректирован, чтобы агенты, стимулирующие эритроциты, были эффективными.
Фосфатсодержащие препараты кишечника следует использовать с осторожностью.
Хотя препараты для подготовки кишечника на основе фосфата натрия эффективны и более удобны, чем другие препараты, представленные на рынке, несколько недавних исследований показали, что они могут вызывать острую фосфатную нефропатию, приводящую к острой почечной недостаточности или обострению ХБП. 22-24 В исследовании 2005 года сообщалось о 21 случае острой фосфатной нефропатии у пациентов, недавно перенесших колоноскопию и принимавших препараты для кишечника с фосфатом натрия. 25 Хотя патофизиология не была полностью изучена, считалось, что она является вторичной по отношению к значительным сдвигам жидкости и электролитным изменениям. На основании оценки случая авторы этого исследования предположили, что потенциальные этиологические факторы включают недостаточную гидратацию, увеличенный возраст пациента, гипертонию в анамнезе и текущее использование ИАПФ или БРА.Впоследствии несколько профессиональных обществ разработали рекомендации по применению препаратов для кишечника с фосфатом натрия. 26,27 В дополнение к потенциальным этиологическим факторам, выявленным в исследовании 2005 года, 25 пациентов с ХБП или хронической сердечной недостаточностью, а также те, кто принимает НПВП или диуретики, также, по-видимому, имеют более высокий риск острой фосфатной нефропатии. Для этих пациентов в руководстве рекомендуется альтернативный препарат для подготовки кишечника, полиэтиленгликоль, который не связан со сдвигом объема и электролитными нарушениями.Поскольку пациенты должны выпить большой объем этого альтернативного средства подготовки кишечника, соблюдение режима лечения может быть проблемой. Решая, использовать ли средство для подготовки кишечника и какое из них использовать, врачи должны тщательно взвесить преимущества и риски для каждого отдельного пациента.
Пациентам с тяжелой формой ХБП следует избегать пероральных препаратов, содержащих магний или алюминий. Одновременное использование цитрат-содержащих препаратов и содержащих алюминий пероральных препаратов потенциально опасно, поскольку может привести к острой токсичности алюминия.
У пациентов с тяжелой формой ХБП следует избегать безрецептурных антацидов, содержащих алюминий и магний (например, Маалокс и Миланта). Другие лекарства, такие как катарсис цитрат магния, также следует использовать с осторожностью. Неизбирательное применение магнийсодержащих препаратов может привести к тяжелой гипермагниемии. Кроме того, снижение функции почек также увеличивает риск накопления алюминия и последующего заболевания костей и нейротоксичности. 28,29 Хроническая токсичность алюминия связана со спорадической болезнью Альцгеймера и другими нейродегенеративными расстройствами 30 ; однако эта ссылка весьма противоречива.Более того, некоторые лекарства, такие как цитрат кальция, цитрат калия и цитрат натрия, заметно усиливают абсорбцию алюминия из кишечника. Ряд исследований показал, что одновременный прием цитратсодержащих препаратов и гидроксида алюминия потенциально опасен. 31-33 В одном из таких исследований Киршбаум и Скулверт 34 сообщили о развитии быстро прогрессирующей энцефалопатии, отмеченной спутанностью сознания, миоклонусом, припадками, комой и смертью в группе женщин с почечной недостаточностью, получавших пероральный раствор цитрат и гель гидроксида алюминия одновременно.Учитывая эти результаты, пациенты с ХБП, которым необходимо принимать лекарства, такие как цитрат натрия, для предотвращения образования камней в почках или другой цитратосодержащий препарат, не должны принимать лекарства, содержащие гидроксид алюминия. Из-за повсеместной доступности таких безрецептурных антацидов этим пациентам следует сообщить об этом конкретном противопоказании.
Хотя большинство пациентов с артериальной гипертензией не должны проходить скрининг на вторичную гипертензию, некоторые клинические признаки могут указывать на наличие основной причины, которая, при устранении, может устранить или облегчить гипертонию пациента.
С эпидемиологической точки зрения вторичная гипертензия встречается относительно редко. Среди пациентов, которым в первичной медико-санитарной помощи был поставлен диагноз гипертонии, 95% имеют первичную или эссенциальную гипертензию и только 5% имеют вторичную причину. 35 В исследовании, проведенном в клинике гипертонии, вторичная гипертензия составляла только 9% от всех наблюдаемых пациентов. 36 Тяжелая или трудно поддающаяся контролю гипертензия, гипертензия, которая внезапно развивается или внезапно ухудшается, или гипертензия, связанная с другими клиническими проявлениями, может указывать на вторичную гипертензию. 37,38 Гипокалиемия может указывать на первичный альдостеронизм; однако в 1 серии гипокалиемия наблюдалась только у 25% пациентов с диагнозом первичный гиперальдостеронизм. 36 Головные боли, учащенное сердцебиение и пот могут указывать на феохромоцитому. Лунные фации и / или полосы могут указывать на синдром Кушинга, а наличие храпа у пациента с ожирением в анамнезе может указывать на обструктивное апноэ во сне. Шум на одной стороне живота может указывать на стеноз почечной артерии. Ухудшение артериального давления или функции почек при начале приема ИАПФ или БРА также может указывать на стеноз почечной артерии.Пациенты с периферическими сосудистыми, сердечно-сосудистыми или цереброваскулярными заболеваниями также подвержены риску реноваскулярного заболевания. Другие потенциально исправимые системные состояния, которые могут вызывать гипертонию, включают гипотиреоз и гиперпаратиреоз.
Каждый из этих открытий или уже описанные исторические особенности могут указывать на вторичную причину гипертонии. Лечение основного заболевания может улучшить кровяное давление пациента и, в некоторых случаях, устранить гипертензию пациента.Клиницисты должны определить, способствуют ли лекарственные препараты пациента (например, НПВП, противозачаточные таблетки или некоторые деконгестанты) или несоблюдение диетических ограничений (например, прием натрия и содержащих натрий продуктов) его или ее неоптимальному контролю, и должны пересмотреть антигипертензивный режим пациента на соответствие. Оценка поражения органов-мишеней также подходит для определения сердечно-сосудистого риска. Определение того, когда проводить оценку вторичной причины гипертонии, основывается на вероятности предварительного тестирования или вероятности того, что присутствует одна или несколько из вышеуказанных исторических особенностей или физических данных.Следует использовать поэтапный подход.
У пациентов с рецидивирующей каменной болезнью необходима углубленная метаболическая оценка для выявления и лечения изменяемых факторов риска, тем самым предотвращая дальнейшие эпизоды и / или способствуя растворению камней.
Нефролитиаз, частая проблема, с которой сталкиваются врачи первичной медико-санитарной помощи, может вызывать серьезные заболевания. Вероятность развития каменной болезни у мужчины к возрасту 70 лет составляет 1 к 8. 39 Частота рецидивов через 10 лет после первого камня оксалата кальция может достигать 50% без лечения.Он может быть намного выше у пациентов с метаболическим риском. Таким образом, пациенты с начальным камнем должны пройти оценку риска. Пациентов с камнями в семейном анамнезе, сопутствующими желудочно-кишечными заболеваниями, такими как воспалительные заболевания кишечника, частые инфекции мочевыводящих путей или нефрокальциноз в анамнезе, следует направлять к нефрологу для дальнейшего обследования. Пациенты без этих факторов риска должны пройти упрощенную оценку, которая включает в себя диетический анамнез, обзор лекарств, которые могут способствовать развитию камней, общий анализ мочи и измерение уровней сывороточного кальция, фосфора, электролитов и мочевой кислоты. 40 Анализ композиционного камня является неотъемлемой частью оценки метаболизма, поскольку он может служить руководством для лечения. 41 Первый диагноз одиночного кальцийсодержащего камня в почках у пациента без семейного анамнеза камней в почках и с нормальными результатами первичной оценки метаболизма можно контролировать путем увеличения потребления жидкости для поддержания диуреза около 2 Л / д. Если камень мочевой кислоты или цистина обнаруживается при анализе камней, дальнейшая метаболическая оценка с 24-часовым профилем риска образования камней в моче (например, UroRisk или StoneRisk Panel [Mission Pharmacal Company, Сан-Антонио, Техас]) является гарантией для руководства как диетическим, так и медицинские вмешательства. 42 Аналогичным образом, у пациентов без камня, доступного для анализа, или у пациентов с множественными кальциевыми камнями, рекомендуется дальнейшая оценка метаболизма, включая 24-часовой профиль риска образования камней в моче.
Ложные оценки повышенного креатинина
Пермь J. 2012 Spring; 16 (2): 51–52.
Антуан С. Абкар, доктор медицины, , нефролог в Медицинском центре Лос-Анджелеса в Калифорнии. E-mail: [email protected]. Эту статью цитировали в других статьях в PMC.Abstract
Одной из наиболее частых причин, по которой требуется консультация нефролога, является повышенный уровень креатинина. Повышение концентрации креатинина в сыворотке обычно отражает снижение скорости клубочковой фильтрации (СКФ). Учитывая связь повышенного креатинина и риска сердечно-сосудистой смертности, важно помнить, что иногда повышение креатинина не является показателем истинного снижения СКФ. Есть разные причины искусственного повышения креатинина.Их можно в общих чертах сгруппировать по увеличению выработки креатинина, вмешательству в анализ и снижению канальцевой секреции креатинина.
Введение
Коллега спрашивает о пациенте: женщине в возрасте 48 лет с диагнозом гипертония в течение 2 лет и гиперлипидемией в течение 10 месяцев, у которой уровень креатинина постоянно повышался с 0,7 до 1,8 за последние 8 месяцев. Ее лекарства включают гидрохлоротиазид per os 12,5 мг / день и фенофибрат per os 200 мг / день.
Одной из наиболее частых причин обращения за консультацией к нефрологу является повышенный уровень креатинина, который обычно отражает снижение скорости клубочковой фильтрации (СКФ). Учитывая связь повышенного креатинина со смертностью от сердечно-сосудистых заболеваний, важно помнить, что повышенный креатинин не всегда свидетельствует о снижении СКФ. Здесь мы обсудим различные причины ложных оценок повышенного креатинина.
На ранних стадиях почечной недостаточности у пациентов мало признаков и симптомов.Раннее обнаружение нарушения функции почек важно, потому что раннее лечение обычно замедляет прогрессирование заболевания.
Поскольку невозможно напрямую измерить функцию почек или СКФ, необходим суррогат. Эндогенным маркером, наиболее часто используемым для измерения функции почек, является креатинин1. Креатинин вырабатывается в мышцах, пропорционален мышечной массе и остается относительно постоянным. От восьмидесяти пяти до 90% креатинина выводится почками; остальное подвергается канальцевой секреции.Чаще всего его измеряют с помощью колориметрического анализа, называемого реакцией Яффе. В реакции Яффе креатинин соединяется с пикриновой кислотой с образованием окрашенного комплекса, который измеряется для количественного определения креатинина.
Имея это в виду, мы можем выделить несколько факторов, которые могут искусственно повышать расчетный уровень креатинина. Их можно разделить на три категории: повышенное производство креатинина, вмешательство в анализ и снижение канальцевой секреции креатинина.
Повышенное производство креатинина
Креатинин вырабатывается в мышцах в результате неферментативного преобразования креатина и фосфокреатинина.Вырабатываемый креатинин пропорционален мышечной массе и относительно постоянен. Печень играет важную роль в образовании креатинина посредством метилирования гуанидин-аминоуксусной кислоты. Креатинин сыворотки может варьироваться от 0,5 до 1,0 мг / дл в зависимости от суточных и менструальных изменений, расы и диеты (и метода приготовления мяса).
Повышение уровня креатинина в сыворотке крови может быть результатом повышенного потребления вареного мяса (которое содержит креатинин, преобразованный из креатина под воздействием тепла при приготовлении) или повышенного потребления белков и добавок креатина сверх рекомендованной дозировки.Креатин присутствует в органах, мышцах и жидкостях тела животных. Креатиновые добавки способствуют синтезу белка и являются быстро доступным источником энергии для сокращения мышц, поэтому они используются для улучшения спортивных результатов. Более того, интенсивные упражнения могут увеличить креатинин за счет разрушения мышц.2,3
Вмешательство в анализ
Как уже говорилось ранее, реакция Яффе — это колориметрический анализ. На него могут влиять другие эндогенные хромогены, такие как ацетон и ацетоацетат (например, при диабетическом кетоацидозе), голодание, липемия и гемолиз, что приводит к завышению креатинина сыворотки.Лекарства, которые могут помешать анализу, включают антибиотики, такие как цефалоспорины, в частности цефокситин и цефазолин; барбитураты; N-ацетилцитеин; и химиотерапевтические агенты, такие как флуцитозин (хотя и с помощью другого анализа: метод Kodak Ektachem) .4,5 Другим материалом, который, как известно, мешает реакции Яффе, является нитрометан, обычный компонент топлива для радиоуправляемых транспортных средств.
В методе Kodak Ektachem для количественного определения креатинина используется реакция аммиака. Креатинин превращается в N-метилгидантоин и аммиак.Флуцитозин — единственный известный агент, вызывающий ложный повышенный результат креатинина при использовании этого метода.6 Этот искусственный результат приписывается 4-аминогруппе флуцитозина, которая превращается в свободный аммиак креатиниминогидролазой.
В настоящее время исследуются более специфические анализы креатинина, не подверженные такому влиянию. Один из таких тестов, VITROS CREA, использует реакцию окисления для измерения уровня эндогенного креатинина и скоро будет доступен в лабораториях Kaiser Permanente.Анализ VITROS CREA позволяет более точно определять креатинин.
Пониженная секреция
Примерно 15% креатинина секретируется в канальцах. Он вырабатывается секреторной помпой органических катионов, которая может подавляться другими органическими катионами. Триметоприм, циметидин и другие препараты, блокирующие h3, могут ингибировать этот процесс и вызывать повышение уровня креатинина в сыворотке крови7,8 ().
Таблица 1
Распространенные причины ложных оценок повышенного креатинина
Вопрос в вопросе
У вышеупомянутой пациентки мы прекратили прием фенофибрата, и через несколько месяцев мы увидели тенденцию ее креатинина к норме.Предполагается, что фибраты (особенно фенофибрат) нарушают выработку сосудорасширяющих простагландинов и могут изменять внутрипочечную гемодинамику, возможно, изменяя СКФ, но окончательный механизм, с помощью которого это происходит, еще предстоит выяснить.9
Тематические исследования пациентов с трансплантатами почки показали доказательства канальцевой токсичности, вызванной фенофибратами, и повышенной выработки креатинина.10 Величина изменений креатининемии колебалась от 8% до 18% для фенофибрата. Однако было показано, что изменение креатинина обратимо после отмены фибратов.
В заключение, при обнаружении повышенного креатинина сыворотки важно оценить состояние пациента в целом, чтобы исключить возможные причины.
Заявление о раскрытии информации
Автор (ы) не имеет конфликта интересов, о котором следует раскрывать.
Благодарности
Лесли Э. Паркер, ELS, оказала помощь в редактировании.
Ссылки
1. Шемеш О., Гольбец Х., Крисс Дж. П., Майерс Б. Д.. Ограничения креатинина как маркера фильтрации у пациентов с гломерулопатией.Kidney Int. 1985 ноябрь; 28 (5): 830–8. [PubMed] [Google Scholar] 2. Гамильтон Р. В., Гарднер Л. Б., Пенн А. С., Голдберг М. Острый некроз канальцев, вызванный миоглобинурией, вызванной физической нагрузкой. Ann Intern Med. 1972 июл; 77 (1): 77–82. [PubMed] [Google Scholar] 3. О, MS. Повышается ли креатинин сыворотки быстрее при рабдомиолизе? Нефрон. 1993. 63 (3): 255–7. [PubMed] [Google Scholar] 4. Молич М.Е., Родман Э., Хирш К.А., Дубинский Э. Ложное повышение креатинина сыворотки при кетоацидозе. Ann Intern Med. 1980, август; 93 (2): 280–1. [PubMed] [Google Scholar] 5.Саах А.Дж., Кох Т.Р., Друсано Г.Л. Цефокситин ложно повышает уровень креатинина. ДЖАМА. 8 января 1982 г., 247 (2): 205–6. [PubMed] [Google Scholar] 6. Митчелл Э. Флуцитозин и ложное повышение уровня креатинина сыворотки. Ann Intern Med. 1984 Август; 101 (2): 278. [PubMed] [Google Scholar] 7. Берг К.Дж., Гьелестад А., Нордби Г. и др. Почечные эффекты триметоприма у пациентов с аллографией почек, получавших циклоспорин и азатиоприн. Нефрон. 1989. 53 (3): 218–22. [PubMed] [Google Scholar] 8. Кемперман Ф.А., Зильбербуш Дж., Слаатс Э.Х., Принс А.М., Krediet RT, Арис Л.Наблюдение за СКФ по креатинину плазмы после введения циметидина у пациентов с сахарным диабетом 2 типа. Клин Нефрол. 2000 Октябрь; 54 (4): 255–60. [PubMed] [Google Scholar] 9. Broeders N, Knoop C, Antoine M, Tielemans C, Abramowicz D. Повышение уровня мочевины и креатинина в крови, вызванное фибратами: является ли гемфиброзил единственным безвредным агентом? Пересадка нефрола Dial. 2000 декабрь; 15 (12): 1993–9. [PubMed] [Google Scholar] 10. Анхелес C, Lane BP, Miller F, Nord EP. Fenofi Обратимая острая дисфункция аллотрансплантата, связанная с братом, у 3 реципиентов почечного трансплантата: биопсия, свидетельствующая о канальцевой токсичности.Am J Kidney Dis. 2004 сентябрь; 44 (3): 543–50. [PubMed] [Google Scholar]Что вызывает высокий уровень креатинина?
Креатинин измеряется в обычном анализе крови.
Кредит изображения: Хенрик Долле / EyeEm / EyeEm / GettyImages
Когда у вас будут обычные анализы крови, скорее всего, один из них будет измерять ваш уровень креатинина. Креатинин — это продукт распада креатина — белка, который содержится в основном в мышцах.
Креатинин постоянно вырабатывается в мышечных клетках, попадает в кровь, а затем выходит из организма с мочой.Уровни креатинина в крови обычно используются как индикаторы функции почек.
Что означает высокий креатинин?
Поскольку креатинин вырабатывается в мышцах, люди с большим количеством мышц, как правило, имеют более высокие уровни. Нормальный диапазон креатинина у мужчин немного выше, чем у женщин — примерно от 0,6 до 1,2 мг / дл у мужчин и примерно от 0,5 до 1,1 мг / дл у женщин. Высокий креатинин означает, что результат вашего анализа крови превышает максимальное значение нормального диапазона, предоставленное лабораторией.
Высокий уровень креатинина часто вызван повреждением почек, которое препятствует нормальному выведению креатинина с мочой. Но высокие уровни также могут возникать при закупорке мочевыводящих путей, определенных заболеваниях, добавках креатина, некоторых лекарствах и химикатах. Очень тяжелые упражнения и употребление большого количества мяса также могут повысить уровень креатинина.
Почка Повреждать
Высокий уровень креатинина является индикатором возможного повреждения почек, которое может быть временным (острым) или стойким (хроническим).Иногда повреждение вызвано низким притоком крови к почкам. Это может быть результатом ряда состояний, таких как низкое кровяное давление, сердечная недостаточность, сильное обезвоживание, большая кровопотеря или сужение артерий, ведущих к почкам.
В других случаях непосредственно поражаются сами почки. Это может быть вызвано инфекцией, опухолью или некоторыми лекарствами, такими как аминогликозидные антибиотики. Диабет, высокое кровяное давление, аутоиммунные заболевания, такие как волчанка, и некоторые наследственные заболевания — среди многих других возможных причин.
Подробнее: 8 медицинских состояний, которые могут вас обанкротить
Закупорка мочевыводящих путей
После того, как моча покидает почки, она проходит через мочеточники в мочевой пузырь, а затем выходит из организма через уретру. Закупорка в любом месте на этом пути может вызвать обратное поступление мочи в почки, повышая уровень креатинина в крови.
Камни в почках, опухоли или увеличенная простата являются наиболее частыми причинами. Закупорка только одного мочеточника с меньшей вероятностью приведет к повышению уровня креатинина, чем закупорка обоих мочеточников, мочевого пузыря или уретры.Это потому, что моча будет продолжать нормально течь через открытый мочеточник, выводя креатинин из организма.
Некоторый креатин может повысить уровень креатинина.
Кредит изображения: ginew / iStock / GettyImages
Креатиновые добавки
Некоторые люди принимают креатиновые добавки для увеличения мышечной массы и силы. Из двух типов добавок — этилового эфира креатина (CEE) и моногидрата креатина — добавки CEE, скорее всего, повышают уровень креатинина.
Как объясняется в статье, опубликованной в февральском выпуске «Нидерландского медицинского журнала» за 2011 год, добавки ЦВЕ расщепляются в пищеварительном тракте до креатинина, который затем всасывается в организм и напрямую увеличивает уровень креатинина в крови.
Добавки моногидрата креатина не расщепляются таким образом. Авторы статьи рекомендовали прекратить прием добавок CEE за шесть дней до анализа крови на креатинин, чтобы позволить исчезнуть их эффект.
Подробнее: 5 лучших предтренировочных добавок и 4, которых следует избегать
Лекарства и химикаты
Некоторые лекарства снижают выведение креатинина через почки, но не вызывают фактического повреждения почек.Они просто мешают этой конкретной функции почек. h3-блокаторы, такие как циметидин и ранитидин, и антибиотик триметоприм являются примерами лекарств с этими эффектами.
Другие лекарства и химические вещества повышают уровень креатинина, влияя на способ измерения уровня креатинина в лаборатории. Они производят ложно высокий уровень креатинина — высокие результаты теста на креатинин, несмотря на нормальное количество креатинина в крови. Согласно статье, опубликованной в весеннем выпуске журнала Permanente Journal за 2012 г., ложно высокие уровни могут возникать с:
- Цефокситин и антибиотики цефазолина
- Барбитураты
- N-ацетилцистеин
- Флуцитозин — химиотерапевтический препарат
- Нитрометан — химическое вещество, обычно содержащееся в радиоуправляемом автомобильном топливе
Другие медицинские условия
Рабдомиолиз — редкое заболевание, характеризующееся гибелью мышечных клеток.Это высвобождает креатинин в кровь, вызывая повышение уровня креатинина. Другой белок в мышцах, называемый миоглобином, также высвобождается, когда эти клетки умирают. Миоглобин может напрямую повредить почки, еще больше увеличивая уровень креатинина.
Диабетический кетоацидоз (ДКА) — это опасное для жизни состояние, вызванное очень высоким уровнем сахара в крови, которое встречается у людей с диабетом 1 типа. ДКА часто вызывает сильное обезвоживание — это может привести к повреждению почек и высокому уровню креатинина. Уровень креатинина также может быть повышен, потому что высокое количество ацетоацетата в крови во время DKA может помешать некоторым лабораторным тестам на креатинин.
Высокий уровень определенных типов белков в крови также может влиять на способ измерения уровня креатинина. В статьях в American Journal of Kidney Diseases в ноябре 2016 года и в отчетах BMJ Case Reports в январе 2017 года описывались две женщины с высоким уровнем парапротеина иммуноглобина M, у которых был ложно высокий уровень креатинина. У одной из этих женщин причина увеличения парапротеинов была неизвестна, а у другой — лимфомы.
Интенсивные упражнения могут вызвать высокий уровень креатинина.
Кредит изображения: Westend61 / Westend61 / GettyImages
Диета и упражнения
Употребление большого количества мяса может повысить уровень креатинина. Нагревание в процессе приготовления превращает креатин в мясо
Кроме того, очень тяжелые упражнения могут разрушать мышцы, высвобождая креатинин из клеток. Это может повысить уровень креатинина на пару дней.
Подробнее: 7 популярных мифов о белках, полностью опровергнутых наукой
Следующие шаги
Поскольку повышенный уровень креатинина часто указывает на проблемы с почками или другими частями мочевыводящих путей, ваш врач захочет определить причину. Это может потребовать дополнительных анализов крови или мочи.
Хотя высокий уровень креатинина никогда не следует игнорировать, важно понимать, что нормальный уровень не всегда означает, что ваши почки в норме. Фактически, уровень креатинина не поднимется выше нормального диапазона, пока ваша общая функция почек — объединенная функция обеих почек — не снизится до 50 процентов от нормы.
Высокий уровень креатинина сам по себе не вызывает никаких симптомов, что является одной из причин, по которой проводятся обычные анализы крови. Но основная причина может вызывать симптомы.Например, при поражении почек вы можете заметить симптомы плохой функции почек, такие как слабость, одышка, задержка жидкости и спутанность сознания. Обратитесь к врачу, если у вас есть какие-либо из этих симптомов.
Клиренс креатинина и креатинина | Мичиган Медицина
Обзор теста
Тесты на клиренс креатинина и креатинина измеряют уровень креатинина в продуктах жизнедеятельности (скажем, «kree-AT-uh-neen») в вашей крови и моче. Эти тесты показывают, насколько хорошо работают ваши почки.
Другое вещество, креатин (скажем, «KREE-uh-teen»), образуется, когда пища превращается в энергию в процессе, называемом метаболизмом. Креатин расщепляется на креатинин. Почки забирают креатинин из крови и выводят его с мочой.
Если ваши почки повреждены и не могут работать должным образом, количество креатинина в моче снижается, а его уровень в крови повышается.
Можно выполнить три типа тестов.
Уровень креатинина в крови
Уровень креатинина в крови показывает, насколько хорошо работают ваши почки. Высокий уровень может означать, что ваши почки не работают должным образом. Количество креатинина в крови частично зависит от имеющейся у вас мышечной ткани. У мужчин обычно более высокий уровень креатинина, чем у женщин.
Клиренс креатинина
Тест на клиренс креатинина измеряет, насколько хорошо креатинин удаляется из крови почками.Этот тест дает лучшую информацию о том, насколько хорошо работают ваши почки, чем анализ креатинина крови. Тест проводится как на образце крови, так и на образце мочи, собранном в течение 24 часов.
Отношение азота мочевины крови к креатинину
Этот тест измеряет количество мочевины в крови. Мочевина — это отходы, образующиеся при расщеплении белка в организме. Мочевина вырабатывается в печени и выводится из организма с мочой.
Уровни креатинина в крови и азота мочевины крови (АМК) можно использовать для определения отношения АМК к креатинину.Это соотношение может помочь вашему врачу выявить проблемы, такие как обезвоживание, которые могут вызвать аномальный уровень мочевины и креатинина.
Почему это делается
Эти тесты выполнены:
- Проверить, нормально ли работают почки.
- Чтобы узнать, меняется ли ваше заболевание почек.
- Чтобы узнать, насколько хорошо работают почки у людей, принимающих лекарства, которые могут вызвать их повреждение.
- Для проверки на сильное обезвоживание.Обезвоживание обычно вызывает повышение уровня азота мочевины больше, чем уровень креатинина. Это приводит к высокому соотношению азота мочевины к креатинину. Заболевание почек или блокировка оттока мочи из почек вызывают повышение уровня азота мочевины и креатинина.
Как подготовить
Вас могут попросить:
- Не делайте никаких физических упражнений в течение 2 дней (48 часов) до сдачи анализов.
- Не ешьте более 8 унций мяса, особенно говядины, или других белков в течение 24 часов до анализа на креатинин крови и во время анализа мочи на клиренс креатинина.
- Пейте много жидкости, если вас просят собирать мочу в течение 24 часов. Но не пейте кофе или чай. Это мочегонные средства, которые заставляют ваше тело выделять больше мочи, чем обычно.
Если вас попросят собрать мочу, ваш врач даст вам большой контейнер, вмещающий около 1 галлона. Вы будете использовать контейнер для сбора мочи в течение 24 часов.
Сообщите своему врачу ВСЕ лекарства, витамины, добавки и лечебные травы, которые вы принимаете.Некоторые из них могут увеличить риск возникновения проблем во время теста. Ваш врач скажет вам, следует ли вам прекратить принимать какие-либо из них до обследования и как скоро это сделать.
Как это делается
Анализы крови
Медицинский работник использует иглу для взятия пробы крови, обычно из руки.
Анализ мочи по времени
Вы собираете мочу в течение определенного периода времени, например, более 4 или 24 часов. Ваш врач даст вам большой контейнер, вмещающий около 1 галлона.Вы будете использовать контейнер для сбора мочи.
- Когда вы впервые встаете, вы опорожняете мочевой пузырь.
Но не экономьте эту мочу. Запишите время, когда вы начали.
- Соберите всю мочу за установленный период времени.
Каждый раз при мочеиспускании в течение этого периода времени собирайте мочу в небольшой чистый контейнер. Затем вылейте мочу в большую емкость. Не прикасайтесь пальцами к внутренней части контейнера.
- Не допускайте попадания туалетной бумаги, лобковых волос, стула (фекалий), менструальной крови или чего-либо еще в пробе мочи.
- Храните собранную мочу в холодильнике на время сбора.
- Опорожните мочевой пузырь в последний раз незадолго до окончания периода сбора.
Добавьте эту мочу в большой контейнер. Затем запишите время.
Сколько времени занимает тест
Анализ мочи займет 24 часа.Анализ крови займет несколько минут.
Каково это
Анализ крови
При взятии пробы крови игла может вообще ничего не чувствовать. Или вы можете почувствовать укол или ущипнуть.
Анализ мочи
Этот тест обычно не вызывает боли или дискомфорта.
Риски
Риски анализа крови
Вероятность возникновения проблемы из-за этого теста очень мала.При заборе крови на месте может образоваться небольшой синяк.
Анализ мочи
Нет известных рисков от прохождения этого теста.
Результаты
Эти тесты дают информацию о том, насколько хорошо работают ваши почки. Значение клиренса креатинина определяется по количеству креатинина в моче и крови, а также по количеству мочи, которое вы выделяете за 24 часа. Это значение представляет собой количество крови, очищаемое от креатинина за минуту, в зависимости от размера вашего тела.
Нормальный
В каждой лаборатории свой диапазон нормальных значений. В вашем лабораторном отчете должен быть указан диапазон, который ваша лаборатория использует для каждого теста. Нормальный диапазон — это просто ориентир. Ваш врач также рассмотрит ваши результаты в зависимости от вашего возраста, состояния здоровья и других факторов. Значение, выходящее за пределы нормального диапазона, может быть для вас нормальным.
Можно измерить креатинин крови, клиренс креатинина и соотношение BUN и креатинина.
Высокие значения
- Высокий уровень креатинина в крови может быть вызван:
- Серьезным поражением почек или хроническим заболеванием почек.Повреждение почек может быть вызвано опасной для жизни инфекцией, шоком, раком или низким притоком крови к почкам.
- Обезвоживание.
- Мышечные травмы и состояния. К ним относятся травмы, ожоги, рабдомиолиз, мышечная дистрофия, полимиозит и тяжелые упражнения.
- Ударная. Это низкое кровяное давление со многими причинами, включая сильное кровотечение и очень тяжелую инфекцию.
- Высокий уровень клиренса креатинина может быть вызван отравлением угарным газом и беременностью.
- Высокое соотношение азота мочевины / креатинин возникает при внезапных (острых) проблемах с почками. Это может быть вызвано шоком или сильным обезвоживанием. Очень высокое соотношение BUN и креатинина может быть вызвано кровотечением в пищеварительном тракте.
Низкие значения
- Низкий уровень креатинина в крови может означать снижение мышечной массы, вызванное заболеванием, например мышечной дистрофией, или старением. Низкий уровень также может означать некоторые типы тяжелых заболеваний печени или диету с очень низким содержанием белка.Беременность также может вызвать низкий уровень.
- Низкий уровень клиренса креатинина может означать, что у вас хроническое заболевание почек или серьезное повреждение почек. Повреждение почек может быть вызвано такими состояниями, как опасная для жизни инфекция, шок, рак, низкий приток крови к почкам или закупорка мочевыводящих путей. Другие состояния, такие как сердечная недостаточность и обезвоживание, также могут вызывать низкий уровень клиренса.
- Низкое соотношение BUN и креатинина может быть связано с диетой с низким содержанием белка, тяжелым мышечным повреждением, называемым рабдомиолизом, беременностью, циррозом или синдромом несоответствующей секреции антидиуретического гормона (SIADH).SIADH иногда возникает при заболевании легких, раке, заболеваниях центральной нервной системы или при использовании определенных лекарств.
Кредиты
Текущий по состоянию на: 17 декабря 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Кэтлин Ромито, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэролайн С.Роадс, доктор медицины — внутренние болезни
По состоянию на: 17 декабря 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач-терапевт и Кэтлин Ромито, доктор медицины, семейная медицина и Адам Хусни, доктор медицины, семейная медицина, и Кэролайн С. Роудс, врач-терапевт,
Что такое креатинин? — DaVita
Креатинин — это химический продукт жизнедеятельности крови, который проходит через почки, фильтруется и выводится с мочой.Химические отходы — это побочный продукт нормальной работы мышц. Чем больше у человека мышц, тем больше креатинина он производит. Уровни креатинина в крови отражают как количество мышц, так и функцию почек.
У большинства мужчин с нормальной функцией почек примерно от 0,6 до 1,2 миллиграммов / децилитров (мг / дл) креатинина. У большинства женщин с нормальной функцией почек уровень креатинина составляет от 0,5 до 1,1 мг / дл. У женщин обычно более низкий уровень креатинина, чем у мужчин, потому что у женщин в среднем меньше мышц, чем у мужчин.
Другие факторы, которые могут повлиять на уровень креатинина в крови, включают размер тела, уровень активности и лекарства.
Креатинин и хроническая болезнь почек
При поражении почек или заболевании почек, когда почки не могут эффективно фильтровать отходы, вероятно повышение уровня креатинина в крови. Диализ необходим, когда функция почек слишком низкая для поддержания здоровья.Однако креатинин — лишь один из многих факторов, которые учитываются при принятии решения о том, рекомендовать ли лечение диализом.
Симптомы недостаточной функции почек
Некоторые люди, у которых нет никаких симптомов болезни, обнаруживают, что у них прогрессирующая болезнь почек, когда в обычных анализах крови обнаруживается высокий уровень креатинина. Признаки недостаточной функции почек могут включать потерю аппетита, рвоту, зуд, слабость и симптомы гриппа.
Отек ног и одышка могут возникнуть, если в теле скопится вода.
Креатининовые тесты
Креатинин можно определить как в крови, так и в моче. Эти тесты могут помочь оценить изменение функции почек.
Креатинин сыворотки — это тест, при котором кровь берется и отправляется в лабораторию для анализа, чтобы определить, сколько креатинина находится в кровотоке.
Зная уровень креатинина в сыворотке крови, врач может рассчитать уровень креатинина с учетом возраста и пола, чтобы определить скорость клубочковой фильтрации (СКФ). СКФ — это показатель функции почек. Если вам известен уровень креатинина в сыворотке, вы можете определить стадию ХБП с помощью Калькулятора СКФ DaVita. Низкая СКФ, как и повышенный креатинин сыворотки, не всегда свидетельствует о заболевании почек. Попросите вашего врача помочь вам интерпретировать ваши результаты.
Клиренс креатинина (Ccr или CrCl) измеряет, сколько креатинина выводится из организма или насколько хорошо почки фильтруют отходы.Клиренс креатинина требует сочетания анализа мочи и крови. Поскольку мочу необходимо собирать в течение 24 часов, клиренс креатинина обычно выполняется после первой оценки креатинина сыворотки и расчета СКФ.
Нефротоксичность (почечная токсичность) — Управление побочными эффектами
Chemocare.com
Уход во время химиотерапии и после нее
Нефротоксичность — одна из наиболее распространенных проблем с почками, возникающая, когда ваше тело подвергается воздействию лекарств или токсинов, вызывающих повреждение почек.При поражении почек происходит, вы не можете избавить свой организм от лишней мочи и шлаков. Твоя кровь электролиты (такие как калий и магний) будут повышены.
Нефротоксичность может быть временной с временным повышением лабораторных значений (АМК и / или креатинин). Если эти уровни повышены, это может быть связано с временным состояние, такое как обезвоживание, или у вас может развиться почечная недостаточность.Если причина повышенного уровня азота мочевины и / или креатинина определяется на ранней стадии, и Ваш лечащий врач проведет соответствующее вмешательство, постоянные проблемы с почками можно избежать.
Нефротоксичность также называют почечной токсичностью.
Признаки и симптомы нефротоксичности:
Как диагностируется нефротоксичность?
Лабораторная работа:
1.Азот мочевины крови (АМК)
Ваш АМК отражает количество азота, которое присутствует в вашем теле в форме из отходов, называемых мочевиной. АМК используется для определения наличия лишние азотистые отходы в кровотоке, которые следовало отфильтровать ваших почек.
Одним из симптомов проблем с почками является неспособность фильтровать столько мочевины, сколько это необходимо.Избыток соединений азота в крови может привести к уремии.
2. Креатинин
Креатинин сыворотки (cree-AT-in-een) присутствует после химического креатина (cree-uh-TEEN). расщепляется организмом, чтобы вырабатывать энергию для ваших мышц. Почки обычно способны ежедневно отфильтровывать большое количество креатинина. Тем не мение, при наличии проблем с почками уровень креатинина повышается, отражая меньше креатинина фильтруется через почки.
|
|
Причины повышенного уровня мочевины и креатинина:
Существует множество причин повышенного уровня азота мочевины и креатинина, в том числе:
- Возможна блокировка кровотока в почке или от нее. Это может быть вызвано почечнокаменной болезнью или опухолью.Низкое кровяное давление или нерегулярный сердечный ритм могут быть препятствует притоку крови к почкам и может вызывать признаки проблем с почками.
- Возможно, у вас обезвоживание.
- Инфекция мочевыводящих путей или нефрит (воспаление одной или нескольких почек)
- Токсичность лекарственного средства — риск возникновения проблем с почками может быть вызван:
- Химиотерапевтические препараты, такие как: цисплатин, Карбоплатин, кармустин, митомицин, высокие дозы метотрексата.
- Биологическая терапия, такая как интерлейкин-2 или Интерферон альфа.
- Антибиотики (такие как амфотерицин B, гентамицин и ванкомицин
- Ингибиторы ангиотензинпревращающего фермента (АПФ) — используются при сердечной недостаточности или после сердечный приступ. Ингибиторы АПФ назначают диабетикам с легким заболеванием почек, тем не менее, вы не должны оставаться на них, когда уровень креатинина значительно повысится, или специалист рекомендовал вам продолжать принимать эти лекарства.
- Нестероидные противовоспалительные препараты (НПВП, такие как ибупрофен)
- Некоторые диуретики, например фуросемид, могут вызывать почечную недостаточность; но может, в некоторых случаи (например, застойная сердечная недостаточность с перегрузкой жидкостью), следует использовать в лечении вашего состояния.
- Внутривенный (IV) радиоконтрастный краситель — некоторые «красители» могут попадать в ваш кровоток. во время процедуры радиологии для улучшения «картинки», которая видна на компьютерной томографии, МРТ или рентген.Эти красители, если вы подвержены риску почечной недостаточности, или при комбинированном применении с некоторыми другими лекарствами, может вызвать дальнейшие проблемы с почками.
- Другие препараты могут вызывать временное повышение АМК и / или креатинина. Если ты риску развития почечной недостаточности, ваш лечащий врач будет контролировать Вы внимательно следите за симптомами нефротоксичности других заболеваний почек.
- Возможно, у вас был сердечный приступ или застойная сердечная недостаточность.
- Увеличенная предстательная железа у мужчин.
- У вас может быть кровотечение в желудочно-кишечном тракте или желудке (желудочно-кишечное кровотечение).
- Возможно, вы употребляли много белка в своем рационе.
- Давно низкое кровяное давление.
- Сахарный диабет (диабетическая нефропатия).
Подробнее о:
Проблемы с почками
| Нефротоксичность | Азотемия
| Протеинурия | Инфекция мочевыводящих путей
(UTI)
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, лицам, осуществляющим уход, и друзьям. Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.Обучение пациентов: нормальная функция почек
Почки удаляют отходы и избыток воды из крови.Они также контролируют баланс натрия, калия, фосфора, кальция и других химических веществ в организме. Процесс фильтрации осуществляется в почках через структуры, называемые нефронами. Отходы и жидкости объединяются с образованием мочи, которая выводится через почки. Обычно в каждой почке около 1 миллиона нефронов. Повреждение этих единиц приводит к хроническому заболеванию почек.
Что такое креатинин?
Креатинин — это отходы метаболизма мышц, которые выводятся почками.У всех есть креатинин в кровотоке, и это не токсичное вещество. Обычно уровень креатинина выше нормы указывает на плохую функцию почек, требующую обследования. Азот мочевины крови (АМК) является показателем метаболизма белка, и его повышенный уровень также может указывать на повреждение почек, поскольку он выводится почками. Уровень АМК может варьироваться в зависимости от потребления жидкости, диеты и использования различных лекарств. Общий анализ мочи — это анализ мочи, позволяющий обнаружить белок, кровь и глюкозу, что указывает на заболевание почек
Что такое СКФ?
GFR означает скорость клубочковой фильтрации.Он рассчитывается по математической формуле с использованием массы тела, креатинина сыворотки, возраста и пола пациента. Это показатель уровня функции почек. СКФ определяет стадию заболевания почек и помогает составить план лечения. Низкая СКФ является признаком серьезного поражения почек и может потребовать лечения диализом. Раннее обнаружение поражения почек дает врачу больше шансов замедлить прогрессирование заболевания почек или вылечить его.
Стадии повреждения почек
В 2002 году Инициатива по результатам и качеству заболеваний почек Национального фонда почек (K / DOQI) разработала процесс определения стадии хронической болезни почек (ХБП) на основе скорости клубочковой фильтрации (СКФ).
| Стадия I | СКФ> 90 мл / мин | 5 900 000 пациентов в США |
| Стадия II | СКФ 60-90 мл / мин | 5,300,000 пациентов |
| Стадия III | СКФ 30-60 мл / мин | 7600000 пациентов |
| Стадия IV | СКФ 15-30 мл / мин | 400000 пациентов |
| Стадия V | СКФ | 70000 пациентов |
Каковы тревожные признаки болезни почек?
Заболевание почек обычно поражает обе почки.Когда функция почек ослабевает, в организме могут накапливаться продукты жизнедеятельности и жидкости. Почечная недостаточность может долгое время не вызывать никаких тревожных признаков и симптомов. Определение того, насколько хороша функция почек, делается на основе анализа крови, назначенного врачом первичной медико-санитарной помощи. Пациенты с повышенным уровнем азота мочевины и креатинина обычно направляются к нефрологу для дальнейшего обследования. Некоторые предупреждающие признаки почечной недостаточности могут включать повышенное кровяное давление, отеки ног, рук и отечность вокруг глаз, частое мочеиспускание и пену в моче, плохой аппетит, тошноту и рвоту.Эти симптомы связаны с повышенным уровнем азота мочевины, креатинина, крови и / или белка в моче.
Определенные заболевания, такие как сахарный диабет, гипертония, семейная история болезни почек, ожирение, курение, могут увеличить риск развития ХБП (хронической болезни почек).
Можно ли вылечить заболевание почек?
Заболевание почек поддается лечению. Пациентов обычно осматривает нефролог и назначает набор анализов крови и мочи. Им также часто назначают УЗИ почек для оценки размера почек.Иногда может потребоваться биопсия почек, когда небольшой образец почки берется с помощью крошечной иглы. Это помогает поставить окончательный диагноз, оценить прогноз и шанс на выздоровление. Первым шагом в лечении ХБП является определение основной причины. Для лечения заболеваний почек доступны несколько лекарств, и выбор лечения часто основывается на результатах биопсии. Если лечение не приносит результатов или почки повреждены до начала лечения, некоторым пациентам может потребоваться диализ.
Острое повреждение почек (ОПП) — это внезапная неспособность почек выполнять свои функции. Это может привести к накоплению излишков жидкости, солей и отходов в организме. Это состояние может быстро развиваться в течение нескольких часов или дней. ОПН обычно возникает из-за травмы, болезни или как побочный эффект некоторых лекарств. ОПП может возникнуть у пациента с нормальной функцией почек или у кого-то, у кого уже есть хроническое заболевание почек. Лечение острого повреждения почек часто может приводить к улучшению функции почек, но также может быть необратимым и приводить к остаточному повреждению почек.
Хроническая болезнь почек (ХБП).
Хроническая болезнь почек может развиваться медленно в течение многих лет и часто возникает из-за диабета или гипертонии. Это также может быть вызвано другими хроническими заболеваниями или тяжелым острым повреждением почек. Более 20 миллионов американцев могут иметь хроническое заболевание почек, и многие другие находятся в группе риска. Основными факторами риска хронического заболевания почек являются диабет, высокое кровяное давление, сердечно-сосудистые заболевания и семейный анамнез заболевания почек. На стадиях I и II почки могут по-прежнему нормально функционировать, пациенты могут не испытывать никаких симптомов, и прогноз относительно хороший.> / p>
При хронической болезни почек III стадии функция почек продолжает ухудшаться, что приводит к накоплению продуктов жизнедеятельности. У большинства пациентов симптомы отсутствуют. Они должны регулярно наблюдаться и контролироваться нефрологами, чтобы предотвратить дальнейшее повреждение почек. Лечение состоит из хорошего контроля артериального давления и уровня глюкозы в крови у пациентов с диабетом, избегания НПВП, внутривенного контрастирования, отказа от курения, похудания и диеты с низким содержанием соли. Пациенты могут предотвратить прогрессирование хронического заболевания почек в более позднюю стадию заболевания.
На IV и V стадиях хронической болезни почек продукты жизнедеятельности накапливаются до высокого уровня, из-за чего пациенты могут чувствовать себя плохо. Пациентов должен сопровождать нефролог, который разработает соответствующий план лечения и, возможно, должен подготовить вас к лечению диализом.
Каковы симптомы почечной недостаточности?
Типичными симптомами являются повышенная утомляемость, тошнота и рвота, потеря аппетита и металлический привкус во рту, отек, одышка, кожный зуд, тремор, изменение мочеиспускания и проблемы с концентрацией внимания.
Биопсия почки
Некоторым пациентам с заболеванием почек нефролог может предложить выполнить биопсию почки. Эта процедура проводится в отделении радиологии под местной анестезией, где берется небольшой образец ткани почек и исследуется под микроскопом. Биопсия определяет конкретную причину заболевания почек, помогает определить, сколько необратимых повреждений было нанесено, и помогает оценить прогноз почек.
Лечение хронической болезни почек.
Исследования показывают, что лечение ХБП лучше всего проводят нефрологи, специалисты по лечению заболеваний почек. Первым шагом в лечении ХБП является определение причины. Некоторые обратимые причины почечной недостаточности включают нарушение кровотока в обеих почках, закупорку мочевыводящих путей и прием лекарств, которые могут нарушить функцию почек. Важно лечить гипертонию, поскольку повышенное артериальное давление приводит к дальнейшему повреждению почек. Многие пациенты с ХБП страдают анемией.Некоторым из них может потребоваться добавка железа и инъекция эритропоэтина для увеличения выработки красных кровяных телец. У пациентов с заболеванием почек может быть повышенный уровень фосфора, и им необходимо уменьшить количество фосфора в своем рационе, чтобы снизить уровень фосфора в крови. Может потребоваться диета с низким содержанием калия, поскольку у пациентов с ХБП может развиться повышенный уровень калия в крови. Для лучшего контроля артериального давления может потребоваться диета с низким содержанием соли. Ограничение диетического белка обычно не рекомендуется, поскольку риск диеты с низким содержанием белка может перевесить пользу.
Что я могу сделать, чтобы защитить свою почку?
Пожалуйста, избегайте регулярного или частого использования нестероидных противовоспалительных препаратов (НПВП), обычно называемых Адвилом, Мотрином или Аливом. К ним относятся: Целекоксиб (Целебрекс), Диклофенак (Артротек, Вольтарен), Этодолак (Лодин), Ибупрофен (например, Адвил, Мотрин), Индометацин (Индоцин), Мелоксикам (Мобик), Набуметон (Релафен), Напроксен (например) Алеве. , Оксапрозин (Дайпро), Пироксикам (Фельден), Сулиндак (Клинорил) и Аспирин. Селективные ингибиторы ЦОГ-2, такие как Целебрекс, также являются НПВП и могут вызывать повреждение почек.Ацетаминофен (например, тайленол) безопасно использовать у пациентов с заболеванием почек. Также старайтесь избегать внутривенного воздействия контрастного вещества на основе йода, которое используется для исследований изображений, таких как компьютерная томография (КТ) и ангиограммы, поскольку они могут ухудшить функцию почек. Могут быть доступны неконтрастные альтернативы. Если необходимо провести внутривенное введение контрастного вещества, сообщите нам об этом, поскольку определенные вмешательства могут защитить ваши почки от заболевания почек, вызванного введением контрастного вещества. Если у вас запущенное заболевание почек (СКФ менее 30), вам следует избегать внутривенного введения контрастного красителя на основе гадолиния, который обычно используется в исследованиях магнитного резонанса (МРТ / МРА).Контраст гадолиния был связан с редким, но серьезным состоянием утолщения и уплотнения кожи и органов, называемым нефрогенным системным фиброзом. Помните, что у пациентов с ХБП может потребоваться корректировка дозы некоторых лекарств, которые вы принимаете. Пожалуйста, принесите на прием к врачу список всех ваших лекарств, в том числе безрецептурных, травяных или природных.
Анемия хронической болезни почек
Гемоглобин — это белок красных кровяных телец, который переносит кислород в ткани нашего тела.Низкий уровень гемоглобина называется анемией и может возникнуть на любой стадии заболевания почек. Риск развития анемии увеличивается по мере обострения заболевания почек. Почки обычно секретируют гликопротеин, называемый эритропоэтином. Эритропоэтин стимулирует клетки костного мозга превращаться в эритроциты. У пациентов с хроническим заболеванием почек выработка эритропоэтина ниже, что может привести к анемии. Анемия может проявляться в виде слабости, одышки, хронической усталости, плохого аппетита, нарушения сна, головокружения, депрессии, но также может протекать бессимптомно.Дефицит железа, дефицит витаминов, плохое питание или воспаление могут способствовать развитию анемии.







 Результаты анализов показывают уровень креатинина до 1320 мкмоль/л. Также происходит нарушение кислотно-щелочного баланса в организме, что отражается в пониженном уровне рН по результатам анализов.
Результаты анализов показывают уровень креатинина до 1320 мкмоль/л. Также происходит нарушение кислотно-щелочного баланса в организме, что отражается в пониженном уровне рН по результатам анализов.
